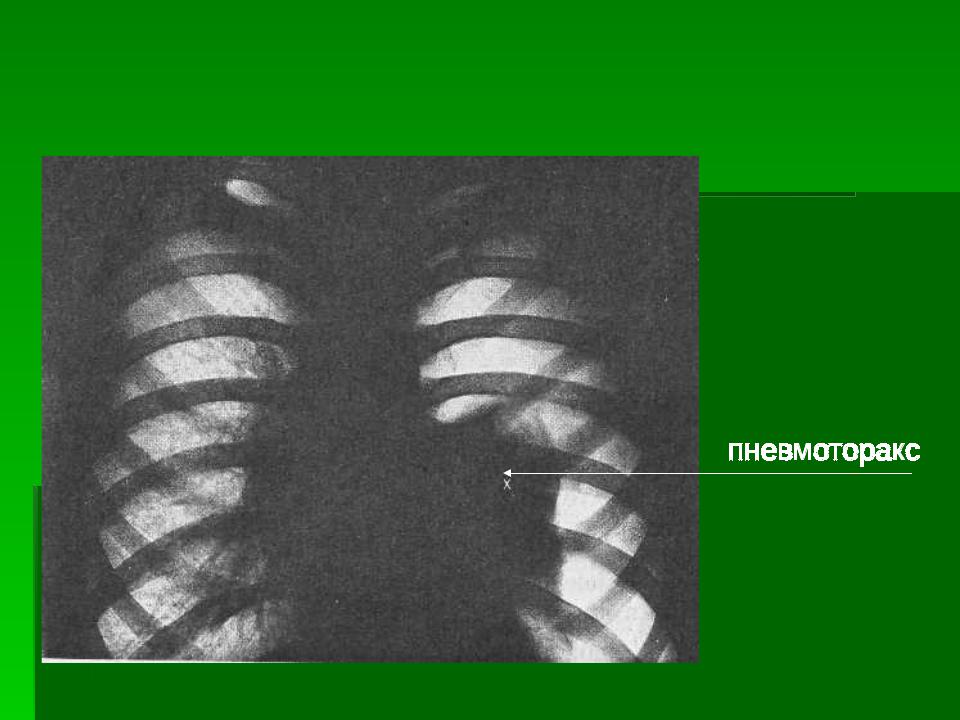
причины, симптомы, диагностика и лечение
Гемопневмоторакс – это одновременное наличие в плевральной полости геморрагического выпота и свободного газа. Гемопневмоторакс проявляется как признаками кровотечения (бледностью кожных покровов, тахикардией, снижением АД), так и симптомами дыхательной недостаточности (поверхностным учащенным дыханием, цианозом, болью в грудной клетке и пр.). С целью выявления гемопневмоторакса проводится рентгенография легких и плевральная пункция. Лечение может быть как условно-консервативным (дренирование плевральной полости), так и активным, хирургическим (торакоскопия или торакотомия с ликвидацией гемопневмоторакса).
Общие сведения
Гемопневмоторакс – патологическое состояние, развивающееся при попадании крови и воздуха в плевральную полость вследствие повреждения сосудов, легочной ткани или бронхов. Гемопневмоторакс чаще встречается у мужчин, обычно молодого и среднего возраста. По этиологии гемопневмоторакс делится на спонтанный (встречается крайне редко), травматический и ятрогенный. В свою очередь, травматический гемопневмоторакс может быть с наличием или отсутствием открытой раны в грудную полость. Так же, как изолированный гемоторакс и пневмоторакс, данное состояние в хирургической пульмонологии относится к ургентным и требует экстренного медицинского реагирования.
По этиологии гемопневмоторакс делится на спонтанный (встречается крайне редко), травматический и ятрогенный. В свою очередь, травматический гемопневмоторакс может быть с наличием или отсутствием открытой раны в грудную полость. Так же, как изолированный гемоторакс и пневмоторакс, данное состояние в хирургической пульмонологии относится к ургентным и требует экстренного медицинского реагирования.
Гемопневмоторакс
Причины
Производящие причины различаются в зависимости от условий, в которых развился гемопневмоторакс. Так, спонтанный гемопневмоторакс обычно является следствием разрыва субплеврально расположенных воздушных кист при буллезной болезни легких. Кроме этого, может выявляться разрыв плевральных сращений или легочных артериол.
В основе травматического гемопневмоторакса лежит проникающая или тупая травма грудной клетки, полученная при дорожно-транспортных происшествиях, падении с высоты, колото-резаных и огнестрельных ранениях, избиении, сдавлении грудной клетки и т. п. Такие повреждения часто сопровождаются переломом ребер, ключицы или грудины, ушибом или разрывом легкого, а также ранением межреберных, внутренних грудных и других сосудов. Ятрогенный гемопневмоторакс возникает по вине медицинского персонала, например, при нарушении техники выполнения катетеризации центральных вен, биопсии плевры, торакоцентеза, дренирования плевральной полости.
п. Такие повреждения часто сопровождаются переломом ребер, ключицы или грудины, ушибом или разрывом легкого, а также ранением межреберных, внутренних грудных и других сосудов. Ятрогенный гемопневмоторакс возникает по вине медицинского персонала, например, при нарушении техники выполнения катетеризации центральных вен, биопсии плевры, торакоцентеза, дренирования плевральной полости.
Симптомы гемопневмоторакса
По объему выделяют малый (скопление крови и воздуха в плевральных синусах), средний (уровень крови и газа доходит до угла лопатки), большой (уровень крови и газа доходит до середины лопатки) и тотальный гемопневмоторакс. Клинические проявления гемопневмоторакса во многом определяются количеством геморрагического экссудата и газа в плевральной полости.
Малый гемопневмоторакс не сопровождается значимыми дыхательными и гемодинамическими нарушениями и активными жалобами. При более массивном патологическом процессе возникают боли в грудной клетке, дыхание становится затрудненным, частым и поверхностным, кожные покровы – бледными. Отмечается снижение артериального давления, частый пульс слабого наполнения. При внезапном кровотечении развивается гиповолемический шок, сопровождающийся слабостью, головокружением, нарушением сознания.
Отмечается снижение артериального давления, частый пульс слабого наполнения. При внезапном кровотечении развивается гиповолемический шок, сопровождающийся слабостью, головокружением, нарушением сознания.
Гемопневмоторакс, вызванный нарушением целостности легочной паренхимы, сопровождается кровохарканьем, подкожной эмфиземой, одышкой, цианозом. В тяжелых случаях может развиться плевропульмональный шок. Резкое смещение сердца и крупных сосудов приводит к нарушению гемодинамики и развитию сердечно-сосудистой недостаточности; полный коллапс легкого – к дыхательной недостаточности и асфиксии.
При гемопневмотораксе с наличием открытой раны в грудную полость возникает синдром кардиопульмональных расстройств, характеризующийся парадоксальным дыханием, «флотированием» средостения, гипоксемией, повышением давления в малом круге кровообращения. В этом случае выражены одышка, тахикардия, артериальная гипотония, боли в груди усиливаются при каждом вдохе. При длительном существовании гемопневмоторакса создаются условия для инфицирования плеврального содержимого и развития эмпиемы плевры.
Диагностика
Характерная клиническая симптоматика в сочетании с физикальными данными и указанием в анамнезе на недавнюю травму грудной клетки либо внутриплевральное вмешательство позволяют торакальному хирургу или травматологу заподозрить гемопневмоторакс уже при первичном осмотре пациента. Пораженная сторона отстает (или совсем не участвует) в акте дыхания; над участком поражения везикулярное дыхание не прослушивается, при перкуссии определяется тупой звук.
Наиболее ценными диагностическими инструментами на этапе первичного выявления гемопневмоторакса служат лучевые методы визуализации (рентгенография и рентгеноскопия легких). Для определения характера жидкости информативно УЗИ плевральной полости. Эти методы позволяют не только обнаружить наличие воздуха и жидкости в плевральной полости, но и оценить их объем. Окончательным подтверждением рентгенологических данных служит получение геморрагического экссудата и воздуха при диагностическом торакоцентезе.
КТ органов грудной клетки. Геморрагическое содержимое в грудной полости слева, воздух в грудной полости слева, поджатое левое легкое
Лечение гемопневмоторакса
Первая помощь может заключаться в ПХО раны, подаче увлажненного кислорода, при необходимости — наложении герметизирующей повязки, введении обезболивающих, и сердечно-сосудистых средств. Современная тактика в отношении гемопневмоторакса предусматривает быстрое удаление крови и газа из полости плевры и достижение расправления легкого. С этой целью прибегают к проведению дренирования плевральной полости с активной аспирацией содержимого через дренаж с помощью электроотсоса. Для растворения кровяных сгустков и фибрина в полость плевры могут вводиться ферментные препараты.
Показанием к торакотомии является ранение легкого, свернувшийся гемоторакс, продолжающееся внутриплевральное кровотечение, неэффективность условно-консервативной тактики. Перевязка или коагуляция кровоточащего сосуда может быть произведена в ходе торакоскопии или плевроскопии. Устранение гемопневмоторакса и расправление легкого в первые 3-5 суток способствуют предупреждению эмпиемы плевры и восстановлению функции легких в полном объеме.
Устранение гемопневмоторакса и расправление легкого в первые 3-5 суток способствуют предупреждению эмпиемы плевры и восстановлению функции легких в полном объеме.
Прогноз и профилактика
При своевременном оказании необходимого объема медицинской помощи (дренирование, остановка кровотечения, проведении противошоковой терапии и т.д.) прогноз благоприятный. В случаях, когда гемопневмоторакс обусловлен политравмой, исход определяется совокупностью и тяжестью полученных повреждений. Профилактика гемопневмоторакса тесно связана с предупреждением травматизма, обязательным рентгенологическим обследованием больных с травмой грудной клетки и политравмой, устранением источника кровотечения и сброса воздуха в плевральную полость. Чтобы не допустить развитие ятрогенного гемопневмоторакса, необходимо соблюдать технику инвазивных вмешательств на грудной полости.
Закрытый пневмоторакс: симптомы и признаки, первая помощь и лечение
Пневмоторакс – это патология, при которой в межплевральное пространство попадает воздух и вызывает механическое сдавление органов в грудной полости. Если воздух в это пространство попал в течение короткого отрезка времени, а после этого дефект в плевральном листке был перекрыт, такой пневмоторакс называется закрытым.
Если воздух в это пространство попал в течение короткого отрезка времени, а после этого дефект в плевральном листке был перекрыт, такой пневмоторакс называется закрытым.
Если количество попавшего в полость воздуха незначительно, то закрытые пневмотораксы могут протекать бессимптомно или с минимальной симптоматикой.
При попадании большого объема воздуха на первый план выходят признаки острой респираторной и гемодинамической недостаточности, которые могут служить причиной потери сознания и даже смерти больного.
Причины закрытого пневмоторакса
Закрытый пневмоторакс может возникать по разным причинам.
По этиологическому признаку закрытые пневмотораксы классифицируют на:
- Травматические.
- Спонтанные (первичные и вторичные).
- Ятрогенные.
- Искусственные.
В большинстве случаев причиной закрытого пневмоторакса являются повреждения грудной клетки, которые возникают при:
- дорожно-транспортных происшествиях, чаще всего автомобильных,
- синдроме длительного сдавливания,
- падении с высоты,
- производственных и бытовых травмах,
- огнестрельных и других ранениях груди.

Закрытый пневмоторакс может произойти без видимой внешней причины. Спонтанные первичные закрытые пневмотораксы в 2/3 случаев развиваются на фоне заболевания неясной этиологии – буллезной эмфиземы, которая до возникновения пневмоторакса не беспокоила пациента.
При этом заболевании альвеолы легких раздуваются, формируя пузырчатые образования с сильно истонченными стенками – буллы. При разрыве такого пузыря воздух из него может попадать в пространство между легкими и грудной стенкой. Если разорвавшаяся булла не имеет сообщения с бронхом, то после разрыва происходит спадение ее стенок. Таким образом, дефект во внутреннем листке плевры, который покрывает всю поверхность легкого, перекрывается, и воздух в межплевральное пространство больше не поступает.
При вторичном спонтанном закрытом пневмотораксе причиной попадания воздуха в полость плевры является имеющееся у пациента заболевание легких (бронхоэктатическая болезнь, вирусная плевропневмония, эмфизема, муковисцидоз, туберкулез, системная склеродермия, саркоидоз, саркома легких).
Причинами ятрогенного пневмоторакса являются ошибки при выполнении диагностических или лечебных манипуляций, проводимых на органах в грудной полости.
Часто причинами ятрогенных пневмотораксов являются катетеризация подключичных вен, чрезкожная или чрезбронхиальная биопсия, баротравма при искусственной вентиляции легких.
Отдельным видом закрытого пневмоторакса (некоторые авторы относят его к ятрогенным) является искусственный пневмоторакс, который проводят пациентам с некоторыми легочными патологиями в качестве одного из методов лечения.
Искусственный пневмоторакс накладывают при:
- антибиотикорезистентных формах туберкулеза (если антибиотикотерапия неэффективна в течение 6 месяцев),
- легочном кровотечении (в качестве ургентной помощи).
Независимо от причины выраженность анатомо-функциональных расстройств в организме пациента зависит от количества воздуха, попавшего в межплевральное пространство, и, соответственно, от степени сдавления (коллапса) легкого.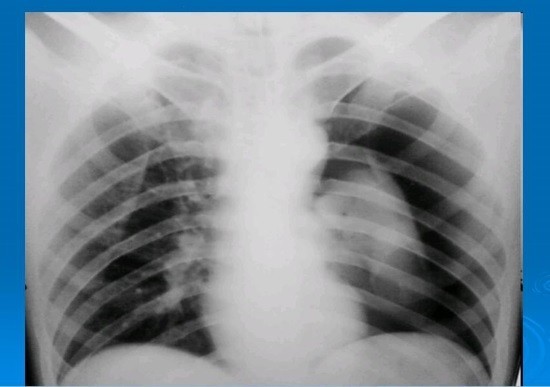 Различают коллапсы:
Различают коллапсы:
- частичный (легкое сдавлено на 1/3 от своего объема),
- субтотальный (легкое сжато на 2/3 от своего объема),
- тотальный (легкое сжато более 2/3 своего исходного объема).
Спаечный процесс внутри полости плевры может ограничивать распространение воздуха. В результате этого проиходит сдавление только части легкого. Эта патология является частным случаем и называется ограниченным пневмотораксом.
Патогенез закрытого пневмоторакса
В патогенезе закрытого пневмоторакса ведущую роль играет повышение внутриплеврального давления. В результате накопления воздуха в межплевральном пространстве происходит сдавление воздушным пузырем эластичного легкого – компрессионный ателектаз (коллапс).
Коллапс легкого является ведущей причиной респираторно-циркуляторных расстройств у большинства пациентов, так как приводит к:
- уменьшению респираторной поверхности легкого,
- снижению минутного объема воздуха,
- к рефлекторному усилению (в начале) и уменьшению (впоследствии) кровообращения в малом круге,
- повышению сопротивления в малом круге кровообращения,
- снижению сердечного выброса крови,
- нарушению альвеолярной перфузии (газообмена),
- гипоксемии (снижению насыщенности крови кислородом) и гиперкапнии (повышению содержания углекислого газа в крови).

В процессе возникновения патологических изменений в организме пациента выделяют три фазы:
- Фазу стойкой компенсации. Проявления острой дыхательной или сердечно-сосудистой недостаточности отсутствуют. Респираторная функция может быть снижена до 75%.
- Фазу неустойчивой компенсации (субкомпенсации). Появляется одышка и сердцебиение при физической нагрузке. Оксигенация крови не нарушена.
- Фазу недостаточной компенсации (декомпенсации). Появляется одышка и сердцебиение в покое, признаки нарушения микроциркуляции (бледность кожи, синюшность пальцев и слизистых). Показатели внешнего дыхания снижаются на 2/3 и более, центральное венозное давление увеличивается, кровоток в малом круге кровообращения замедляется более чем на 50%. В крови определяется гипоксия. На электрокардиограмме имеются признаки перегрузки правых отделов сердца.
Состояние больного после попадания воздуха в межплевральное пространство может осложняться инфицированием плевральных листков (при попадании слизи из легких).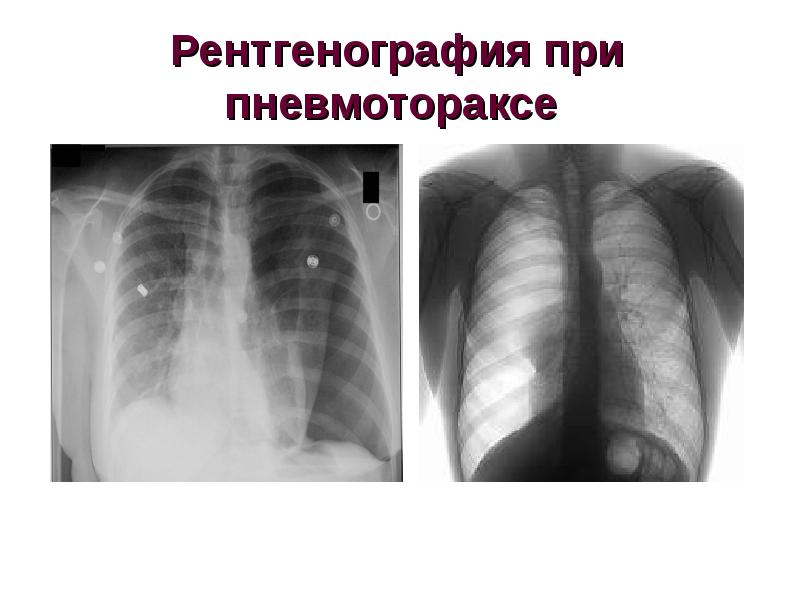
Это приводит к реактивной отечности листков плевры, накоплению экссудата в полости и выпадению нитей фибрина. Таким образом, к респираторным и гемодинамическим нарушениям у пациента присоединяются признаки интоксикации.
Клинические признаки закрытого пневмоторакса
При закрытом пневмотораксе объем воздуха в полости плевры является постоянным, а клиника зависит от степени сдавления легкого. Несвоевременная диагностика патологии может вызвать устойчивые нарушения функций органов, от которых зависит жизнедеятельность пациента (легких, сердца, сосудов).
Чтобы выявить патологию и определить тяжесть состояния пациента, врач проводит опрос, первичный осмотр и физикальные обследования (пальпацию, перкуссию, аускультацию).
При опросе пациента выясняются:
- имеются ли у пациента патологии органов дыхания,
- условия возникновения патологического состояния (травмы грудной клетки накануне, надсадный кашель, медицинские манипуляции),
- жалобы пациента.

К основным жалобам пациентов с закрытым пневмотораксом относятся:
- появление внезапной интенсивной боли в груди (на стороне пневмоторакса),
- одышка (выраженность одышки зависит от степени сдавления легкого),
- кашель,
- сердцебиение.
При осмотре пациента объективно выявляются признаки закрытого пневмоторакса:
- возбужденное состояние,
- побледнение кожных покровов и синюшность слизистых,
- холодный липкий пот,
- вынужденное положение пациента сидя с наклоном туловища в больную сторону,
- отставание пострадавшей половины грудной клетки во время дыхания,
- спутанность сознания (при обширном ателектазе легкого),
- ослабление голосового дрожания,
- учащение частоты дыхания,
- учащение пульса,
- падение артериального давления,
- повышение температуры тела до субфебрильных цифр (до 38°С).
Перкуторный звук при закрытом пневмотораксе зависит от степени сдавления легкого:
- может не изменяться при частичном коллапсе,
- при субтотальном и тотальном – коробочный или тимпанический звук.

При выслушивании пораженной половины груди определяется ослабленное везикулярное дыхание или отсутствие легочных шумов. Сердечные шумы при обширном пневмотораксе смещаются в здоровую сторону.
Для подтверждения диагноза и установления степени коллапса легкого и смещения других органов грудной полости назначаются дополнительные диагностические исследования:
- Рентгенологическое исследование органов грудной полости.
- Лабораторный анализ газов крови (уровня кислорода и углекислоты в крови).
- Ультразвуковое исследование.
При несвоевременном расправлении сжатого легкого в межплевральном пространстве накапливается серозный выпот, который при инфицировании может превратиться в гнойный экссудат, что значительно усугубляет состояние пациента и ухудшает прогноз.
Лечение закрытого пневмоторакса
Первая догоспитальная помощь пациенту с подозрением на закрытый пневмоторакс заключается в:
- Обезболивании (Промедол или Трамал внутримышечно).

- Обработке раны раствором антисептика, наложении асептической повязки и холодного компресса (при наличии раны).
- Придании больному сидячего или полусидячего положения.
- Наложении кислородной маски.
Пациента с закрытым пневмотораксом необходимо госпитализировать в отделение хирургического профиля, по возможности – в специализированное торакальное. После уточнения диагноза и определения обширности патологии принимается решение о тактике ведения такого пациента.
При ограниченном пневмотораксе и частичном коллапсе легкого воздух в межплевральном пространстве может рассосаться самостоятельно.
В таких случаях пациента необходимо наблюдать и проводить консервативную и кислородную терапию. При этом скорость рассасывания воздуха необходимо контролировать, например, ультразвуковым исследованием.
При умеренном нарушении функции дыхания пациентам показано проведение пункции плевры с аспирацией воздуха. Эта манипуляция выполняется в условиях малой операционной после проведения местного обезболивания кожи в месте прокола. Так как воздух в межплевральном пространстве скапливается в его верхних отделах, то плевральная пункция проводится на стороне поражения во втором межреберном промежутке. После отсасывания воздуха из полости плевры легкое должно самостоятельно расправиться.
Так как воздух в межплевральном пространстве скапливается в его верхних отделах, то плевральная пункция проводится на стороне поражения во втором межреберном промежутке. После отсасывания воздуха из полости плевры легкое должно самостоятельно расправиться.
При обширном пневмотораксе пациентам проводится дренирование межплеврального пространства по Бюлау. Для этого в полость плевры по специальному инструменту – троакару – вводится трубка для дренажа, свободный конец которой погружен в раствор антисептика. По этой трубке из полости плевры будет отводиться воздух. В большинстве случаев ликвидировать закрытый пневмоторакс с помощью этих методов удается за 2-3 суток.
После удаления воздуха пациенту назначается консервативная терапия, направленная на устранение респираторно-гемодинамических расстройств. Если разрежения воздуха в межплевральном пространстве за это время не происходит, пациентам показана видеоторакоскопия, которая одновременно является и диагностической, и лечебной процедурой.
Исход неосложненного закрытого пневмоторакса обычно благоприятный. Ухудшить прогноз для здоровья больного могут осложнения:
Чаще всего постановка диагноза закрытого пневмоторакса при соблюдении стандартов обследования не вызывает затруднений.
Пункция межплеврального пространства является стандартом первой врачебной помощи пациентам, поэтому в большинстве случаев приводит к удалению воздуха из межплеврального пространства и самостоятельному раскрытию коллабированного легкого.
Своевременное обращение пациента в медицинское учреждение позволяет выполнить малоинвазивные манипуляции с максимальным эффектом и минимальным риском для здоровья пациента.
Загрузка…
Клапанный пневмоторакс: что это такое, причины возникновения, первая неотложная помощь
Чтобы во время дыхательного акта легкие не травмировались о ребра, природа предусмотрела узкое пространство между ними. Это пространство называется плевральной полостью и образовано оно двумя плевральными листками: один из них покрывается легкие, а другой – внутреннюю поверхность грудной клетки. В физиологическом состоянии между этими листками воздуха нет.
Это пространство называется плевральной полостью и образовано оно двумя плевральными листками: один из них покрывается легкие, а другой – внутреннюю поверхность грудной клетки. В физиологическом состоянии между этими листками воздуха нет.
Попадание воздуха между двумя плевральными листками является патологическим состоянием и называется пневмотораксом. По механизму возникновения пульмонологи различают несколько видов этого патологического состояния (открытый, закрытый и клапанный).
Клапанный пневмоторакс среди них является самым опасным состоянием. Опасность его заключается в образовании своеобразного клапана, который с каждым вдохом усугубляет состояние пострадавшего, пропуская воздух через отверстие в плевре только в направлении внутрь полости. В результате в ней во много раз возрастает давление, что часто угрожает жизни пациента.
- Почему возникает напряженный пневмоторакс?
- Неотложная помощь при напряженном пневмотораксе
Патогенез патологии
Напряженный пневмоторакс – это патологическое состояние, возникающее в результате формирования лоскута на ножке из тканей плевры или рядом расположенного органа.
В качестве такого лоскута может выступать:
- частично оторвавшаяся легочная ткань, покрытая внутренним плевральным листом,
- наружный листок плевры, которым выстелена грудная клетка изнутри, или другие мягкие ткани (фасции, межреберные мышцы).
В норме внутри плевральной полости поддерживается отрицательное давление. Во время выдоха внутриплевральное давление повышается, но все равно остается отрицательным (с -8…,-9 мм рт.ст. до -3…,-6 мм рт.ст.). Положительным оно становится только при разговоре, пении, крике, кашле, чихании, иногда достигая до 70 мм рт.ст.
Суть повышения давления при этих процессах заключается в необходимости с большой силой и скоростью вытолкнуть воздух из легких.
При нормальном состоянии легочной системы такая большая разница между давлениями не вызывает разрыва плевры. Факторами, способствующими разрыву внутреннего листка плевры, являются:
- чрезмерное растяжение легочной ткани в области дефекта,
- жесткая фиксация висцерального листка к париетальному с помощью спаек,
- дефект соединительной ткани, из которой преимущественно состоит плевра,
- отек и воспаление плеврального листа,
- прорастание в плевру опухоли,
- прободение инородным телом, медицинским инструментом,
- разрыв при высоком давлении.

Клапанный пневмоторакс протекает с тремя постоянными признаками, которые обусловливают его клиническую картину:
- Прогрессирующим повышением давления внутри полости плевры.
- Уменьшением размеров и деформацией органов, расположенных внутри грудной полости (легких, сердца, крупных сосудов, бронхов, тимуса у детей).
- Нарастанием признаков острой недостаточности дыхания и деятельности сердца.
Образовавшийся лоскут играет роль одностороннего клапана в стенке плевральной полости: при вдохе он пропускает воздух внутрь, а при выдохе механически препятствует его выходу наружу. Содержание воздуха в плевральном пространстве постепенно увеличивается, сжимая и оттесняя в противоположную сторону находящиеся в грудной клетке органы.
Бронхиальная обструкция дыхательных путей является фактором еще большего повышения внутригрудного давления. В условиях повышенного давления в грудной клетке органы, расположенные в ней, нормально функционировать не могут: возникает их недостаточность.
Накапливающийся воздух растягивает плевру и раздражает ее нервные окончания. У пациентов возникает сильный болевой синдром, который может привести к развитию шокового состояния.
Особенностью патогенетического механизма клапанного пневмоторакса является попадание воздуха в подкожно жировую клетчатку, так называемая подкожная эмфизема.
В условиях постоянно увеличивающегося давления в грудной клетке по межлегочным пространствам воздух выдавливается из легких и попадает сначала в жировую клетчатку средостения (пневмомедиастинум), а затем – в подкожную клетчатку (шеи, лица, груди, рук).
Почему возникает напряженный пневмоторакс?
Существует много причин, которые приводят к возникновению напряженного пневмоторакса.
В зависимости от причины возникновения различают пневмотораксы (в том числе и напряженные):
- спонтанные (первичные или вторичные),
- ятрогенные,
- травматические.
Согласно медицинской статистике, в 80% случаев первичные пневмотораксы возникают на фоне буллезной эмфиземы легких. Буллезная эмфизема – это заболевание, при котором происходит перерастяжение альвеол вследствие несостоятельности соединительнотканного каркаса их стенок. В 20% случаев первичных спонтанных пневмотораксов причину установить не удается.
Буллезная эмфизема – это заболевание, при котором происходит перерастяжение альвеол вследствие несостоятельности соединительнотканного каркаса их стенок. В 20% случаев первичных спонтанных пневмотораксов причину установить не удается.
Вторичные спонтанные клапанные пневмотораксы развиваются на фоне имеющихся хронических заболеваний легких (бронхиальной астмы, бронхоэктатической болезни, пневмокониоза, пневмосклероза, муковисцидоза, абсцедирующей пневмонии, туберкулеза, саркоидоза, системной склеродермии, онкопатологии).
Ятрогенные напряженные пневмотораксы являются следствием нарушения техники проведения диагностических или врачебных манипуляций. Ятрогенный клапанный пневмоторакс возникает при:
- постановке катетера в подключичную вену,
- трансторакальной аспирационной пункции,
- трансбронхиальной биопсии,
- проведении аппаратной искусственной вентиляции легких (баротравма),
- торакоцентезе.
Открытая или тупая травма грудной клетки, синдром длительного сдавливания являются причинами развития травматического клапанного пневмоторакса.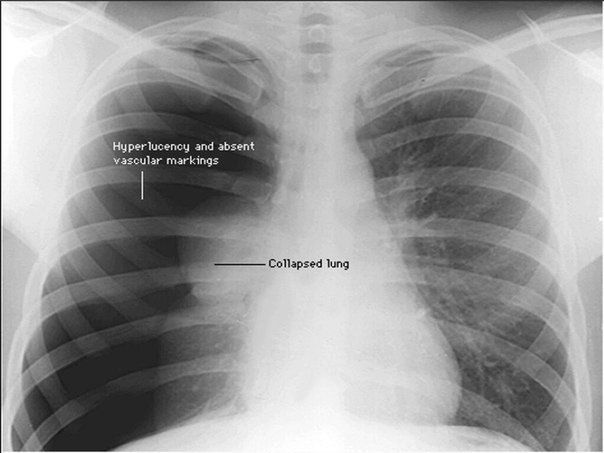
Клиника и диагностика клапанного пневмоторакса
Напряженный пневмоторакс развивается внезапно. Характерной особенностью является быстрое нарастание симптоматики: состояние пациента в течение короткого периода времени становится тяжелым вплоть до гипоксической комы.
Характерными симптомами патологии являются:
- боли в грудной клетке,
- нарастающая одышка,
- бледность кожи с цианозом пальцев и слизистых,
- возбуждение, сменяющееся заторможенностью и потерей сознания.
При объективном обследовании у пациента определяются:
- уменьшение амплитуды двигательных движений со стороны поражения,
- увеличение объема груди,
- выбухание мышечных промежутков между ребрами,
- пульсация шейных вен,
- одутловатость лица и шеи,
- подкожная эмфизема,
При простукивании грудной клетки (перкуссии):
- тимпанический или коробочный звук со стороны пневмоторакса,
- смещение сердечной тупости в сторону, противоположную поражению,
При прослушивании (аускультации):
- отсутствие респираторных шумов (везикулярного дыхания, хрипов, крепитации) на стороне поражения,
- сдвиг сердечных шумов в здоровую сторону,
- увеличение частоты сердечных сокращений,
- понижение артериального давления,
- увеличение центрального венозного давления.

Для оценки степени дыхательной дисфункции и гемодинамических нарушений после осмотра и физикального обследования назначаются дополнительные диагностические методы:
- лабораторные анализы,
- рентгенографическое исследование,
- электрокардиография,
- ультразвуковое исследование,
- компьютерная томография.
Очень информативным в определении степени дыхательной недостаточности у пациента является проведение лабораторных исследований (чаще в динамике) газового состава крови (определение содержания кислорода и углекислоты в крови).
Рентгенологическими признаками клапанного пневмоторакса являются:
- отсутствие рисунка легкого на стороне патологии, чем подтверждается его сжатие (коллапс),
- сдвиг органов средостения в сторону, противоположную поражению,
- уплощение диафрагмального купола с пострадавшей стороны.
Электрокардиографическое исследование позволяет определить степень перегруженности правых отделов сердца, что указывает на повышение сопротивления в малом круге кровообращения.
Неотложная помощь при напряженном пневмотораксе
Если у пациента заподозрен клапанный пневмоторакс, его следует немедленно госпитализировать в хирургическое отделение, а при выраженных респираторных и гемодинамических расстройствах – в отделение реанимации и интенсивной терапии.
Первостепенная задача хирурга при этой патологии – декомпрессия плевральной полости. Стандартом первой помощи при напряженном пневмотораксе является выполнение плевральной пункции с откачиванием воздуха. Так как воздух скапливается в верхних отделах плеврального пространства, эта манипуляция проводится на пораженной стороне во втором межреберье. После отсасывания воздуха из плевральной полости в нее устанавливается дренаж. После декомпрессии состояние пациента улучшается.
После выполнения плевральной пункции требуется контрольное рентгенологическое или ультразвуковое исследование, по которым оценивают эффективность манипуляции. Легкое после аспирации воздуха должно постепенно расправляться, а органы средостения – возвращаться в исходное положение.
Обнаружение у пациента выраженной гипоксемии (снижения уровня кислорода крови) свидетельствует о дыхательной недостаточности. Это является показанием для его подключения к аппарату искусственной вентиляции легких.
В случае неэффективности проведенных манипуляций при клапанном пневмотораксе показано оперативное вмешательство, которое может быть осуществлено:
- видеоторакоскопическим методом,
- путем обширной торакотомии (операция на поврежденном участке легкого, дренаж плевральной полости).
После устранения причины появления воздуха в плевральном пространстве и раскрытия легкого пациентам назначается консервативная терапия, направленная на уменьшение признаков дыхательной и сердечно-сосудистой дисфункции. При распространении подкожной эмфиземы на шею, поверхность грудной клетки, руки проводится дренирование подкожно-жировой клетчатки.
Клапанный пневмоторакс является угрожающим для жизни пациента состоянием. При появлении первых признаков пневмоторакса необходимо немедленно обращаться в медицинское учреждение. Чем раньше будет оказана квалифицированная неотложная помощь при клапанном пневмотораксе, тем больше шансов у больного на выздоровление. Только своевременное хирургическое лечение может спасти пациенту жизнь.
Чем раньше будет оказана квалифицированная неотложная помощь при клапанном пневмотораксе, тем больше шансов у больного на выздоровление. Только своевременное хирургическое лечение может спасти пациенту жизнь.
Загрузка…
Пневмоторакс — AMBOSS
Последнее обновление: 7 декабря 2020 г.
Резюме
Пневмоторакс развивается, когда воздух попадает в плевральную полость в результате заболевания или травмы. Это приводит к потере отрицательного давления между двумя плевральными оболочками, что может привести к частичному или полному коллапсу легкого. Пневмоторакс бывает спонтанным и травматическим. Спонтанный пневмоторакс можно далее классифицировать как первичный (т.е. без основного заболевания легких) или вторичный (т.е.э., из-за основного заболевания легких). Любой тип пневмоторакса может прогрессировать до напряженного пневмоторакса, который является опасным для жизни вариантом пневмоторакса. Пациенты с пневмотораксом обычно проявляют внезапную одышку, ипсилатеральную боль в груди, снижение шума дыхания и гиперрезонансную перкуссию на пораженной стороне. Напряженный пневмоторакс также проявляется растяжением шейных вен, отклонением трахеи и гемодинамической нестабильностью. При клинической оценке должен быть высокий индекс подозрения в отношении обоих состояний.Неустойчивым пациентам с напряженным пневмотораксом требуется немедленная декомпрессия иглой. Рентген грудной клетки можно использовать для подтверждения диагноза у стабильных пациентов. Небольшие пневмотораксы могут рассасываться спонтанно, но более крупные дефекты обычно требуют установки дренажной трубки.
Пациенты с пневмотораксом обычно проявляют внезапную одышку, ипсилатеральную боль в груди, снижение шума дыхания и гиперрезонансную перкуссию на пораженной стороне. Напряженный пневмоторакс также проявляется растяжением шейных вен, отклонением трахеи и гемодинамической нестабильностью. При клинической оценке должен быть высокий индекс подозрения в отношении обоих состояний.Неустойчивым пациентам с напряженным пневмотораксом требуется немедленная декомпрессия иглой. Рентген грудной клетки можно использовать для подтверждения диагноза у стабильных пациентов. Небольшие пневмотораксы могут рассасываться спонтанно, но более крупные дефекты обычно требуют установки дренажной трубки.
Эпидемиология
Ссылки: [1]
Эпидемиологические данные относятся к США, если не указано иное.
Определение
- Скопление воздуха в плевральном пространстве между легким (висцеральная плевра) и грудной стенкой (париетальная плевра), которое может привести к частичному или полному коллапсу легкого [2]
- Можно классифицировать как:
- Спонтанный пневмоторакс
- Первичный спонтанный пневмоторакс: возникает у пациентов без клинически очевидного основного заболевания легких
- Вторичный спонтанный пневмоторакс: возникает как осложнение основного заболевания легких
- Рецидивирующий пневмоторакс: второй эпизод спонтанного пневмоторакса, ипсилатерального или контралатерального
- Травматический пневмоторакс: разновидность пневмоторакса, вызванного травмой (например,г.
 , проникающее ранение, ятрогенная травма)
, проникающее ранение, ятрогенная травма) - Напряженный пневмоторакс: опасный для жизни вариант пневмоторакса, характеризующийся прогрессивным увеличением давления в груди и кардиореспираторным нарушением
- Спонтанный пневмоторакс
Этиология
- Первичный (идиопатический или простой пневмоторакс)
- Вторичный (пневмоторакс как осложнение основного заболевания легких)
Пневмоторакс любого типа может привести к напряженному пневмотораксу.
Патофизиология
Ссылки: [3]
Клинические особенности
Пациенты варьируются от бессимптомных до нарушений гемодинамики. [4]
Спонтанный пневмоторакс — RCEMLearning
Ведение зависит от симптомов у пациента, первичной или вторичной пневмоторакса и ее размера на рентгенограмме. Приведенное ниже руководство основано на рекомендациях BTS (2010). Другие международные органы приняли другие руководящие принципы22.
Другие международные органы приняли другие руководящие принципы22.
Обучающий прикус
Дополнительный кислород: Пневмоторакс разрешается до 4 раз быстрее, если вводится высокий поток кислорода
Пациентам с симптомами и пациентам, поступившим для наблюдения, следует вводить кислород с высокой скоростью потока (15 л / мин через маску без повторного дыхания с резервуаром). По сравнению с дыханием комнатным воздухом пневмоторакс разрешается в 4 раза быстрее, если пациент получает кислород с высокой скоростью [23].Пациентам с ХОБЛ следует назначать кислород фиксированной концентрации.
Entonox проникает в воздушные пространства и может преобразовать неосложненный пневмоторакс в напряженный пневмоторакс. В таких условиях его использование в качестве обезболивающего противопоказано.
Минимальные симптомы
Пациенты с небольшими спонтанными первичными пневмотораксами и минимальными симптомами (у 80% из них не будет постоянной утечки воздуха) могут быть выписаны с письменным советом и организованным последующим наблюдением. Без дополнительной оксигенации спонтанный пневмоторакс разрешается примерно со скоростью 2% от объема гемиторакса в день [24,25].Ожидается, что пневмоторакс размером 1 см (~ 25% пневмоторакса) полностью исчезнет примерно через 12 дней. Пневмоторакс размером 2 см (~ 30-50% пневмоторакса) может полностью исчезнуть через 3-4 недели.
Без дополнительной оксигенации спонтанный пневмоторакс разрешается примерно со скоростью 2% от объема гемиторакса в день [24,25].Ожидается, что пневмоторакс размером 1 см (~ 25% пневмоторакса) полностью исчезнет примерно через 12 дней. Пневмоторакс размером 2 см (~ 30-50% пневмоторакса) может полностью исчезнуть через 3-4 недели.
Пациенты со спонтанным вторичным пневмотораксом размером менее 1 см и минимальными симптомами не нуждаются в дренировании в отделении неотложной помощи, но должны быть госпитализированы для наблюдения и дополнительной оксигенации.
Обучающий прикус
Вторичный спонтанный пневмоторакс
- Никогда не выписывать пациента из отделения неотложной помощи с диагнозом вторичный пневмоторакс.
- Как минимум рекомендуется дополнительный кислород и 24-часовой период наблюдения.
Пациенты с симптомами
Пациентам с симптомами и пациентам с обширным пневмотораксом, первичным или вторичным, требуется вмешательство.
Есть две диаграммы, изображающие рекомендуемый алгоритм лечения первичного и вторичного спонтанного пневмоторакса, они доступны для загрузки в конце этого модуля.
Диаграмма 1 Первичные спонтанные пневмотораксы
Диаграмма 2 Вторичный спонтанный пневмоторакс
Простая (игольчатая) аспирация
Игольная аспирация — это метод, описывающий аспирацию воздуха через грудную стенку без введения дренажа (торакостомической трубки).В целом, при первичном спонтанном пневмотораксе начальный успех процедуры не отличается от дренажа грудной клетки [26] (60–70%). Успешная аспирация связана с гораздо большей вероятностью выделений, чем установка дренажа грудной клетки, и сообщается о меньшем количестве осложнений [27]. После успешной аспирации пациенты с первичным пневмотораксом должны пройти непродолжительное наблюдение в отделении неотложной помощи перед выпиской. Частота рецидивов аналогична через 7 дней и 1 год по сравнению с введением торакостомической трубки [24].
Руководства BTS рекомендуют использовать канюлю диаметром не более 16G для аспирации, хотя данные о том, что канюли большего размера с большей вероятностью могут вызвать стойкую утечку плевры, ограничены. Следует помнить, что более узкие канюли также короче и могут быть недостаточно длинными, чтобы достичь грудной полости у крупных пациентов.
Игольная аспирация с меньшей вероятностью будет успешной при вторичном пневмотораксе [15] и рекомендуется только в этом случае, если у пациента небольшой пневмоторакс (размером 1-2 см) и минимальные симптомы.После успешной аспирации пациенты с вторичным пневмотораксом должны быть приняты для наблюдения.
В таблице 5 описан метод пункционной аспирации. Идентификация 2-го межреберного промежутка достигается путем определения медиального конца 2-го ребра, где он прикрепляется, под манубриостернальным углом. Реберное пространство под 2-м ребром — это 2-е межреберье.
Фото 1 Точка введения аспирационной иглы
Таблица 4 Игольная аспирация спонтанного пневмоторакса
- Сообщить пациенту о запланированной процедуре и получить письменное согласие
- Расположите пациента в слегка наклонном положении
- Определите точку вставки (срединно-ключичная линия во 2-м межреберье) и отметьте ручкой
- Надеть халат и стерильные перчатки, промыть участок антисептическим раствором и накинуть простыни.

- Асептически введите подкожно несколько мл 1% лидокаина
- Вставьте канюлю 14 г (прикрепленную к шприцу объемом 10 мл, содержащему стерильный физиологический раствор) через стенку грудной клетки в точке введения в горизонтальной плоскости
- Забор воздуха подтверждает правильное размещение
- Удалить троакар
- Присоедините канюлю к короткому соединительному элементу трубки и 3-ходовому соединителю
- Выполните аспирацию с помощью шприца на 50 мл, поверните кран и выпустите воздух в атмосферу.
- Снова поверните кран и выполните аспирацию еще 50 мл из плевральной полости
- Продолжайте, пока пациент не закашлит или не будет аспирировано 2,5 литра.
- Повторите рентгенограмму грудной клетки.
- При необходимости повторите аспирацию (следуйте рекомендациям BTS)
- Если процедура прошла успешно, канюлю следует удалить и на место введения наложить небольшую окклюзионную повязку.
- Если процедура не удалась, канюлю следует удалить и вставить торакостомическую трубку.

Простая (игольчатая) аспирация
Авторские наблюдения:
- Отказ прикрепить канюлю к соединительному элементу увеличивает вероятность перегиба трубки или случайного удаления
- Для этой процедуры требуется минимум 2 человека: один для фиксации канюли вручную и поворота соединителя, другой для выполнения аспирации.
- Это трудоемкая процедура (50 раз по 50 мл), особенно если ее необходимо повторить, но процент успеха относительно высок.
- Остерегайтесь неправильного поворота крана и попадания воздуха в плевральную полость!
- Шприц очень нагревается от трения, и при каждой аспирации требуется все большее усилие.
Межреберный дренаж грудной клетки (торакостомическая трубка)
Традиционно лечение большого пневмоторакса заключалось в установке большого (например,g 28FG) дренаж через разрез в грудной стенке.
Фото 2 большой слив для грудной клетки
В последнее десятилетие наблюдается тенденция к чрескожной установке дренажей меньшего размера.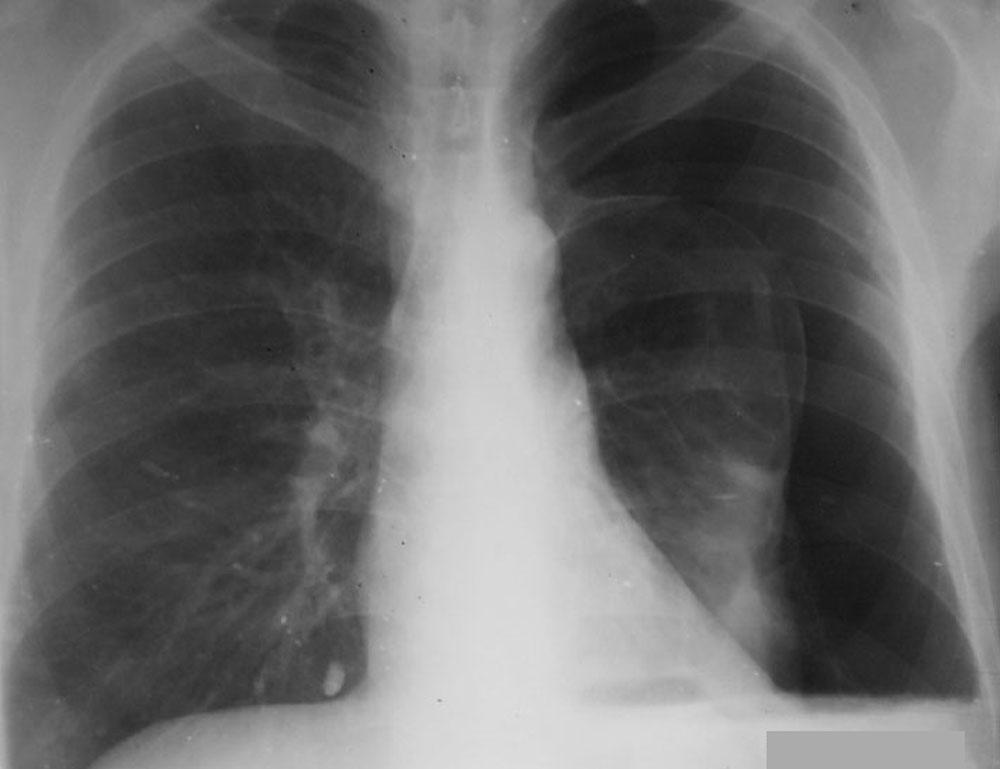 Было показано, что небольшие дренажи (например, 8-12FG) связаны с меньшим количеством осложнений (особенно подкожной эмфиземой) без увеличения времени до разрешения [29]
Было показано, что небольшие дренажи (например, 8-12FG) связаны с меньшим количеством осложнений (особенно подкожной эмфиземой) без увеличения времени до разрешения [29]
Фото 3 Дренажный комплект Seldinger
Небольшие дренажи могут быть связаны с более высокой частотой отказов при дренировании очень больших пневмотораксов, но в настоящее время эти доказательства ограничены.У пациентов с ожирением техника Сельдингера может быть технически невозможной, поскольку игла может быть слишком короткой, чтобы проходить через грудную стенку. Какая бы техника ни использовалась, ориентиры остаются одинаковыми. Введение в безопасный треугольник (рисунок) пытается избежать повреждения длинного грудного нерва и боковой грудной артерии, которые находятся в средней подмышечной линии.
Этот треугольник образован передней границей latissimus dorsi сзади, латеральной стороной большой грудной мышцы спереди и 6-м ребром снизу, образующим вершину ниже подмышечной впадины. У молодых худых самцов сосок располагается в 5-м межреберье. Установка дренажа непосредственно над нижележащим ребром сводит к минимуму риск повреждения межреберного пучка.
У молодых худых самцов сосок располагается в 5-м межреберье. Установка дренажа непосредственно над нижележащим ребром сводит к минимуму риск повреждения межреберного пучка.
Фото 4 Безопасный треугольник
В опытных руках оба метода не представляют большого риска. Однако Национальное агентство по безопасности пациентов [30] выпустило конкретные рекомендации после сообщений о 12 смертельных исходах и 15 случаях серьезных повреждений, связанных с введением дренажа в период с 2005 по 2008 год.
Распознанные осложнения включают:
- Отказ
- Ложный ход (подкожный)
- Внутрибрюшинное введение при повреждении печени или селезенки
- Хирургическая эмфизема
- Эмпиема
- Гемоторакс (травма межреберной или боковой грудной артерии)
- Травма межреберного нерва
- Травма длинного грудного нерва
- Разрыв легкого
- Засорение трубки
- Травма миокарда
youtube.com/embed/3CzxSAY-8rU?feature=oembed&showinfo=0&rel=0&modestbranding=1″ frameborder=»0″ allowfullscreen=»allowfullscreen» data-mce-fragment=»1″/>
Обучающий прикус
Установка дренажа в грудную клетку потенциально опасна, в период с 2005 по 2008 год в Великобритании было зарегистрировано 27 случаев смерти или серьезных травм в результате введения дренажа в грудную клетку.Вероятно, это консервативная цифра. Эта процедура должна выполняться только обученным и уполномоченным на это лицом
Метод вставки дренажа с использованием техники Сельдингера описан в таблице 5, а содержимое одного коммерческого набора показано ниже.
Фото 5 Состав дренажного комплекта Seldinger
Таблица 5 Техника Сельдингера для введения торакостомической трубки
- Сообщить пациенту о запланированной процедуре и получить письменное согласие
- Расположите пациента, откинувшись на 45 градусов, положив руку за голову
- Определите точку вставки (сразу перед средней подмышечной линией в 5-м межреберье) и отметьте ее ручкой
- Надеть халат и стерильные перчатки, промыть участок антисептическим раствором и накинуть простыни.

- Асептически введите 1% лидокаин * подкожно до плевры
- Медленно введите иглу из дренажного комплекта (прикрепленного к прилагаемому шприцу) через стенку грудной клетки, чуть выше нижнего ребра, в горизонтальной плоскости
- Остановите продвижение аспирационной иглы, когда аспирация воздуха подтвердит правильное размещение
- Проденьте проводник через иглу
- Снимите аспирационную иглу
- Осторожно расширите дорожку с помощью прилагаемых расширителей (иногда для облегчения этого требуется сделать небольшой надрез на коже с помощью скальпеля).
- Пропустите слив через направляющую проволоку (обычно около 12 см у взрослых)
- Снимите проводник и обтюратор трубки
- Запотевание трубки предполагает правильное размещение
- Подсоедините трубку к подводной дренажной системе (ниже уровня пациента).Ассистент должен удерживать дренаж на этом этапе, чтобы дренаж не вышел наружу перед наложением швов.
- Пузырьки при кашле пациента и колебания жидкости подтверждают установку дренажа
- Закрепите фиксирующим швом (руководство BTS)
- Поместите прозрачную повязку на место введения
- Закрепите дренаж на грудной стенке сальниковым ярлыком (руководство BTS)
- Рентгенограмма повторная
Авторские наблюдения:
Удерживание расширителей близко к грудной стенке должно предотвратить чрезмерное усилие введения или внезапную отдачу. Это твердые объекты, и с левой стороны вершина сердца находится рядом с точкой вставки!
Это твердые объекты, и с левой стороны вершина сердца находится рядом с точкой вставки!
* Максимум 0,3 мл / кг 1% лидокаина
Этиология первичного спонтанного пневмоторакса
1 J Bras Pneumol.2016; 42 (3): ИЗОБРАЖЕНИЕ Этиология первичного спонтанного пневмоторакса Роберто де Менезес Лира 1,2 1. Serviço de Cirurgia Torácica, Госпиталь государственного обслуживания в Сан-Паулу, 2. Instituto de Assistência Médica ao Servidor Estadual: IEM 12 сентября Принято: 18 декабря Исследование, проведенное в Serviço de Cirurgia Torácica do Hospital do Servidor Público Estadual de São Paulo и в Instituto de Assistência Médica ao Servidor Público Estadual IAMSPE РЕЗЮМЕ. лучше понять и лечить, потому что его этиологию теперь можно определить в большинстве случаев.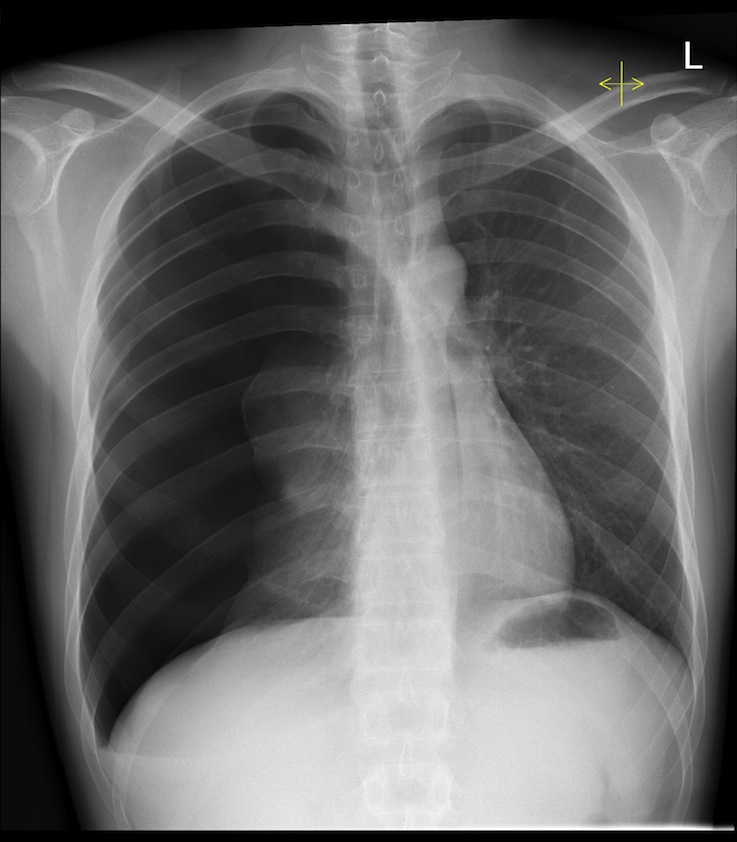 Первичный спонтанный пневмоторакс в основном вызван разрывом небольшого субплеврального эмфизематозного пузырька (обозначенного пузырьком) или субплеврального парасептального эмфизематозного поражения (обозначенного буллой). Целью этого иллюстрированного эссе было улучшить понимание первичного спонтанного пневмоторакса и предложить описание основных анатомических поражений, обнаруженных во время операции. Ключевые слова: пневмоторакс; Эмфизема легких; Томография, рентген компьютерный. ВВЕДЕНИЕ Первичный спонтанный пневмоторакс обычно количественно определяется и диагностируется в отделении неотложной помощи с помощью рутинного рентгенологического исследования грудной клетки.(1,2) Однако не всегда легко идентифицировать эмфизематозные буллы при рутинной рентгенографии грудной клетки. Эмфизематозные буллы обнаруживаются примерно в 15% случаев и в основном располагаются на апикальных краях пораженных долей легкого. (3) В настоящее время КТВР более чувствительна, чем обычная рентгенография грудной клетки, для диагностики апикальных эмфизематозных поражений, которые обнаруживаются примерно у 80% всех пациентов с первичным спонтанным пневмотораксом.
Первичный спонтанный пневмоторакс в основном вызван разрывом небольшого субплеврального эмфизематозного пузырька (обозначенного пузырьком) или субплеврального парасептального эмфизематозного поражения (обозначенного буллой). Целью этого иллюстрированного эссе было улучшить понимание первичного спонтанного пневмоторакса и предложить описание основных анатомических поражений, обнаруженных во время операции. Ключевые слова: пневмоторакс; Эмфизема легких; Томография, рентген компьютерный. ВВЕДЕНИЕ Первичный спонтанный пневмоторакс обычно количественно определяется и диагностируется в отделении неотложной помощи с помощью рутинного рентгенологического исследования грудной клетки.(1,2) Однако не всегда легко идентифицировать эмфизематозные буллы при рутинной рентгенографии грудной клетки. Эмфизематозные буллы обнаруживаются примерно в 15% случаев и в основном располагаются на апикальных краях пораженных долей легкого. (3) В настоящее время КТВР более чувствительна, чем обычная рентгенография грудной клетки, для диагностики апикальных эмфизематозных поражений, которые обнаруживаются примерно у 80% всех пациентов с первичным спонтанным пневмотораксом. (4,5) Напротив, распространенность парасептальной эмфиземы у таких пациентов составляет всего 3%.(6) ПАТОГЕНЕЗ Патогенез первичного спонтанного пневмоторакса можно лучше всего понять, изучив эмфизематозные поражения легких. Анатомическое поражение, известное как пузырек, было впервые описано в 1947 году Миллером, который установил анатомическое различие между пузырем и пузырем (буллезная эмфизема). (7) Позже, в 1967 году, Рейд разделил буллезную эмфизему, вызывающую буллы, на три типа: тип I, небольшое количество гиперинфлированной легочной ткани, которая является узкой (с ножкой) и не содержит паренхимы легких; тип II, относительно меньшее количество гиперинфлированной легочной ткани, широкой (сидячей) и обычно содержащей исчезающее легкое; и тип III, большое количество гиперинфлированной легочной ткани, простирающейся до ворот легкого, с нечеткими краями и исчезающей паренхимой в каждом булле.(8) КТ грудной клетки во многом способствовала описанию заболеваний легких. (9) Для лучшего описания вышеупомянутых эмфизематозных поражений легких требуется словарь терминов для торакальной визуализации.
(4,5) Напротив, распространенность парасептальной эмфиземы у таких пациентов составляет всего 3%.(6) ПАТОГЕНЕЗ Патогенез первичного спонтанного пневмоторакса можно лучше всего понять, изучив эмфизематозные поражения легких. Анатомическое поражение, известное как пузырек, было впервые описано в 1947 году Миллером, который установил анатомическое различие между пузырем и пузырем (буллезная эмфизема). (7) Позже, в 1967 году, Рейд разделил буллезную эмфизему, вызывающую буллы, на три типа: тип I, небольшое количество гиперинфлированной легочной ткани, которая является узкой (с ножкой) и не содержит паренхимы легких; тип II, относительно меньшее количество гиперинфлированной легочной ткани, широкой (сидячей) и обычно содержащей исчезающее легкое; и тип III, большое количество гиперинфлированной легочной ткани, простирающейся до ворот легкого, с нечеткими краями и исчезающей паренхимой в каждом булле.(8) КТ грудной клетки во многом способствовала описанию заболеваний легких. (9) Для лучшего описания вышеупомянутых эмфизематозных поражений легких требуется словарь терминов для торакальной визуализации. Bleb Слово bleb переводится на португальский язык как vesícula enfisematosa subpleural (т. Е. Субплевральный эмфизематозный пузырек). Пузырь возникает из-за разрыва альвеол, который позволяет воздуху проходить через межлобулярную перегородку, разделяющую вторичные легочные доли в субплевральную область. Субплевральная область смещена, а субплевральный эмфизематозный пузырек (i.е., пузырек) таким образом образуется. В отличие от буллы, которая представляет собой дистальное ацинарное (или парасептальное) эмфизематозное поражение легких, смещение, вызванное субплевральной интерстициальной эмфиземой, обычно имеет небольшой размер, то есть 1-2 см в диаметре (Рисунок 1). На компьютерной томографии грудной клетки пузырек выглядит как тонкостенное кистозное воздушное пространство, прилегающее к плевре. Однако радиологи не приветствуют использование термина «пузырек», поскольку различие между пузырчатым пузырем и пузырем является произвольным и не имеет клинического значения. ЭМФИЗЕМА ЛЕГКИ Эмфизема легких характеризуется необратимым увеличением воздушных пространств дистальнее терминальной бронхиолы, сопровождающимся деструкцией альвеолярной стенки.
Bleb Слово bleb переводится на португальский язык как vesícula enfisematosa subpleural (т. Е. Субплевральный эмфизематозный пузырек). Пузырь возникает из-за разрыва альвеол, который позволяет воздуху проходить через межлобулярную перегородку, разделяющую вторичные легочные доли в субплевральную область. Субплевральная область смещена, а субплевральный эмфизематозный пузырек (i.е., пузырек) таким образом образуется. В отличие от буллы, которая представляет собой дистальное ацинарное (или парасептальное) эмфизематозное поражение легких, смещение, вызванное субплевральной интерстициальной эмфиземой, обычно имеет небольшой размер, то есть 1-2 см в диаметре (Рисунок 1). На компьютерной томографии грудной клетки пузырек выглядит как тонкостенное кистозное воздушное пространство, прилегающее к плевре. Однако радиологи не приветствуют использование термина «пузырек», поскольку различие между пузырчатым пузырем и пузырем является произвольным и не имеет клинического значения. ЭМФИЗЕМА ЛЕГКИ Эмфизема легких характеризуется необратимым увеличением воздушных пространств дистальнее терминальной бронхиолы, сопровождающимся деструкцией альвеолярной стенки.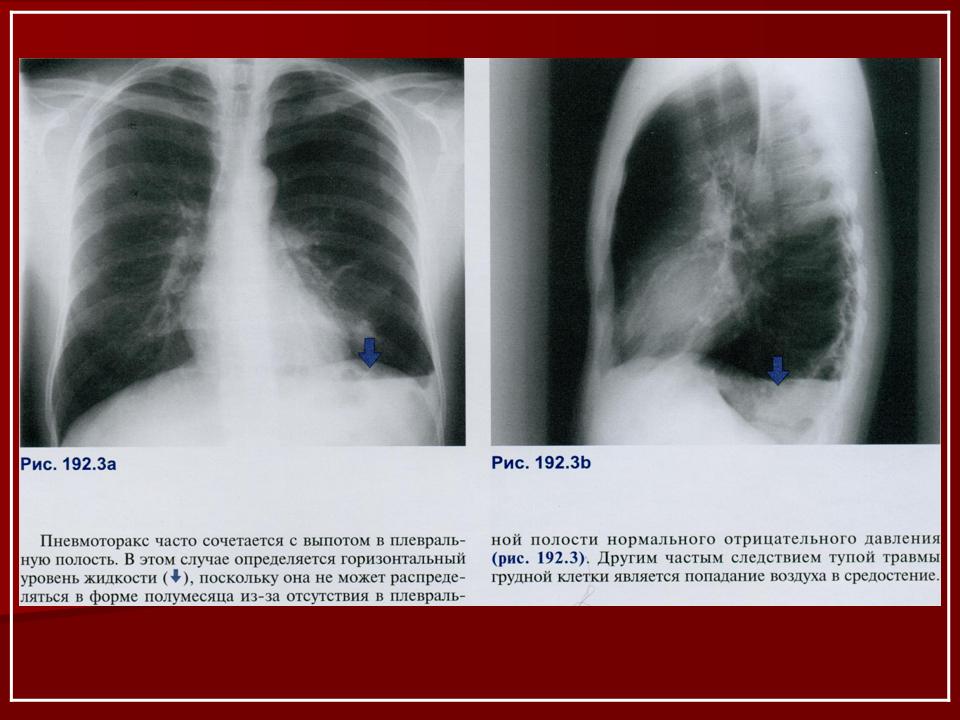 На КТ-сканировании эмфизема проявляется как очаговые области или области с низким затуханием, обычно без видимых стен. В случае панацинарной эмфиземы уменьшение ослабления носит более диффузный характер. Эмфизему обычно классифицируют в зависимости от того, какая часть ацинуса поражена преимущественно, и дидактически разделяют на центриацинарную (центрилобулярную) эмфизему, панацинарную (панлобулярную) эмфизему. Соответствие: Роберто де Менезес Лира. Rua Pedro de Toledo, 1800, 10º andar, Serviço de Cirurgia Torácica, CEP, São Paulo, SP, Brasil.Тел .: Финансовая поддержка: Нет Sociedade Brasileira de Pneumologia e Tisiologia ISSN
На КТ-сканировании эмфизема проявляется как очаговые области или области с низким затуханием, обычно без видимых стен. В случае панацинарной эмфиземы уменьшение ослабления носит более диффузный характер. Эмфизему обычно классифицируют в зависимости от того, какая часть ацинуса поражена преимущественно, и дидактически разделяют на центриацинарную (центрилобулярную) эмфизему, панацинарную (панлобулярную) эмфизему. Соответствие: Роберто де Менезес Лира. Rua Pedro de Toledo, 1800, 10º andar, Serviço de Cirurgia Torácica, CEP, São Paulo, SP, Brasil.Тел .: Финансовая поддержка: Нет Sociedade Brasileira de Pneumologia e Tisiologia ISSN
2 Lyra RM дистальная ацинарная (парасептальная) эмфизема и нерегулярная эмфизема, связанная с фиброзом. Центриацинарная или центрилобулярная эмфизема Проксимальная эмфизема обозначается как центриацинарная или центрилобулярная эмфизема; однако ее чаще называют просто эмфиземой. Центрилобулярная эмфизема характеризуется разрушением центрилобулярных альвеолярных стенок и увеличением респираторных бронхиол и связанных с ними альвеол.Это наиболее распространенная форма эмфиземы у курильщиков сигарет. В случаях центрилобулярной эмфиземы спонтанный пневмоторакс обычно более тяжелый, поскольку он связан с основным заболеванием легких, называется вторичным спонтанным пневмотораксом и, возможно, приводит к тяжелой дыхательной недостаточности. Результаты КТ представляют собой центрилобулярные области пониженного затухания, обычно без видимых стенок, неравномерного распределения и преимущественно расположенные в верхушках легких. Панацинарная или панлобулярная эмфизема. Когда эмфизема поражает весь ацинус, ее называют панацинарной или, реже, панлобулярной эмфиземой.Дистальная ацинарная или парасептальная эмфизема Когда эмфизема дистальна, поражая в первую очередь края долей легкого, ее называют дистальной ацинарной или парасептальной эмфиземой, которая является формой эмфиземы, наиболее тесно связанной с первичным спонтанным пневмотораксом.
Центрилобулярная эмфизема характеризуется разрушением центрилобулярных альвеолярных стенок и увеличением респираторных бронхиол и связанных с ними альвеол.Это наиболее распространенная форма эмфиземы у курильщиков сигарет. В случаях центрилобулярной эмфиземы спонтанный пневмоторакс обычно более тяжелый, поскольку он связан с основным заболеванием легких, называется вторичным спонтанным пневмотораксом и, возможно, приводит к тяжелой дыхательной недостаточности. Результаты КТ представляют собой центрилобулярные области пониженного затухания, обычно без видимых стенок, неравномерного распределения и преимущественно расположенные в верхушках легких. Панацинарная или панлобулярная эмфизема. Когда эмфизема поражает весь ацинус, ее называют панацинарной или, реже, панлобулярной эмфиземой.Дистальная ацинарная или парасептальная эмфизема Когда эмфизема дистальна, поражая в первую очередь края долей легкого, ее называют дистальной ацинарной или парасептальной эмфиземой, которая является формой эмфиземы, наиболее тесно связанной с первичным спонтанным пневмотораксом.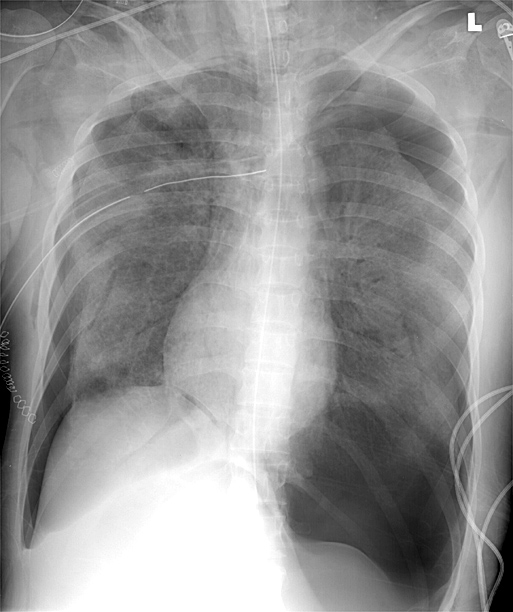 Хотя парасептальная эмфизема разнообразна и может поражать различные части долей легких, в первую очередь она поражает верхушки легких. Ниже описаны основные подтипы парасептальной эмфиземы. Булла / булла Булла (т. Е. Субплевральный эмфизематозный булла) — это воздушное пространство размером более 1 см, обычно несколько сантиметров в диаметре, резко ограниченное тонкой стенкой толщиной не более 1 мм.На КТ булла выглядит как округлая очаговая прозрачность или область пониженного затухания, ограниченная тонкой стенкой, преимущественно в верхушках легких (рис. 2). Буллезная эмфизема Множественные буллы могут сливаться, что характеризует буллезную эмфизему. Буллезное разрушение паренхимы легких часто связано с другими признаками эмфиземы легких (центрилобулярной или парасептальной эмфиземой). Нерегулярная эмфизема, связанная с фиброзом Отсутствие явного фиброза исторически считалось дополнительным критерием эмфиземы легких.Однако достоверность этого критерия была поставлена под сомнение, поскольку некоторый интерстициальный фиброз может присутствовать при эмфиземе вторичной по отношению к курению сигарет.
Хотя парасептальная эмфизема разнообразна и может поражать различные части долей легких, в первую очередь она поражает верхушки легких. Ниже описаны основные подтипы парасептальной эмфиземы. Булла / булла Булла (т. Е. Субплевральный эмфизематозный булла) — это воздушное пространство размером более 1 см, обычно несколько сантиметров в диаметре, резко ограниченное тонкой стенкой толщиной не более 1 мм.На КТ булла выглядит как округлая очаговая прозрачность или область пониженного затухания, ограниченная тонкой стенкой, преимущественно в верхушках легких (рис. 2). Буллезная эмфизема Множественные буллы могут сливаться, что характеризует буллезную эмфизему. Буллезное разрушение паренхимы легких часто связано с другими признаками эмфиземы легких (центрилобулярной или парасептальной эмфиземой). Нерегулярная эмфизема, связанная с фиброзом Отсутствие явного фиброза исторически считалось дополнительным критерием эмфиземы легких.Однако достоверность этого критерия была поставлена под сомнение, поскольку некоторый интерстициальный фиброз может присутствовать при эмфиземе вторичной по отношению к курению сигарет.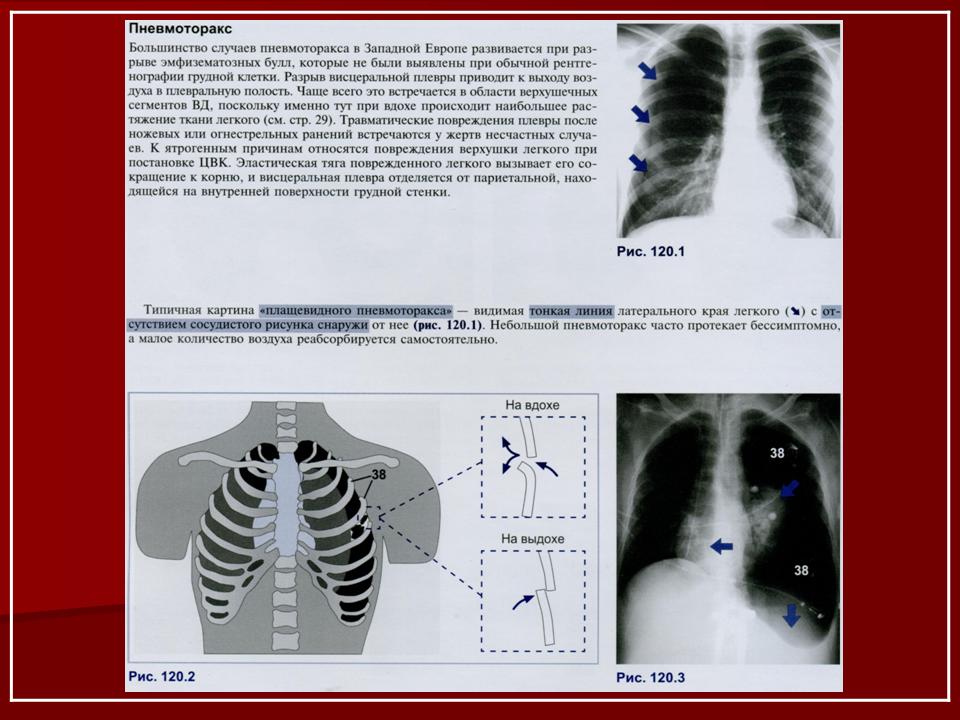 ПАТОФИЗИОЛОГИЯ Растяжение эмфизематозного пузыря приводит к сильному истончению его структуры (рис. 3). Отсутствие мезотелиальных клеток плевры при гистологическом исследовании было продемонстрировано с помощью сканирующей электронной микроскопии, главным образом на тонкой внешней поверхности булл I типа и в некоторых областях на поверхности булл II типа.(10) Таким образом, растяжение эмфизематозных булл происходит из-за снижения поверхностного натяжения их стенок, что можно объяснить законом Лапласа. (11) Кроме того, имеются данные о врожденной этиологии; однако патогенез булл остается спорным. (12) АНАТОМИЯ Буллы обнаруживаются примерно у 85% всех пациентов с первичным спонтанным пневмотораксом, перенесших операцию (Рисунок 4). (13,14) Тем не менее, в литературе нет единого мнения относительно анатомической классификации эмфизематозных поражений легких на основе хирургического пузыря-пузыря.Схематическое изображение анатомии эмфизематозных поражений легких, представляющих пузырь и буллу.
ПАТОФИЗИОЛОГИЯ Растяжение эмфизематозного пузыря приводит к сильному истончению его структуры (рис. 3). Отсутствие мезотелиальных клеток плевры при гистологическом исследовании было продемонстрировано с помощью сканирующей электронной микроскопии, главным образом на тонкой внешней поверхности булл I типа и в некоторых областях на поверхности булл II типа.(10) Таким образом, растяжение эмфизематозных булл происходит из-за снижения поверхностного натяжения их стенок, что можно объяснить законом Лапласа. (11) Кроме того, имеются данные о врожденной этиологии; однако патогенез булл остается спорным. (12) АНАТОМИЯ Буллы обнаруживаются примерно у 85% всех пациентов с первичным спонтанным пневмотораксом, перенесших операцию (Рисунок 4). (13,14) Тем не менее, в литературе нет единого мнения относительно анатомической классификации эмфизематозных поражений легких на основе хирургического пузыря-пузыря.Схематическое изображение анатомии эмфизематозных поражений легких, представляющих пузырь и буллу. Рисунок 2. Корональная компьютерная томография грудной клетки, показывающая буллу, расположенную в верхушке правого легкого и сопровождающуюся спаечением плевры. J Bras Pneumol. 2016; 42 (3):
Рисунок 2. Корональная компьютерная томография грудной клетки, показывающая буллу, расположенную в верхушке правого легкого и сопровождающуюся спаечением плевры. J Bras Pneumol. 2016; 42 (3):
3 Этиология первичного спонтанного пневмоторакса. Во время хирургического обследования наиболее частыми находками являются следующие: A.нормальное легкое B. апикальное рубцевание легкого, первичный спонтанный пневмоторакс, возможно, вызванный небольшой бронхиолоальвеолярной фистулой, окруженной фиброзной тканью и диаметром примерно 1 мм C. одиночные или множественные пузырьки диаметром менее 2 см D. одиночные или множественные пузыри (образующие кластер) более 2 см в диаметре в одном сегменте легкого E. гигантский булла (15) F. множественные буллы в одной или нескольких долях легкого G. множественные двусторонние буллы H. лобарная эмфизема I. рецидивирующий пневмоторакс, который может сопровождаться мультисептированным , множественные перепончатые плевропульмональные спайки в области локализации булл J. многолучевой перепончатый хронический пневмоторакс, который может поражать большую часть плевральной полости К. спонтанный гемопневмоторакс, связанный с разрывом шнуровидных васкуляризированных плевропульмональных спаек во время коллапса легкого (Рисунок 3) (16) Рисунок 3. Изображение буллы после торакоскопической видеосъемки истончение верхушки левого легкого, сопровождающееся сращением плевры. ХИРУРГИЯ В настоящее время подавляющее большинство пузырей удаляется с помощью видео-хирургии с помощью хирургического степлера (рис. 5).A B C D E F G H I J K Рис. 4. Схематическое изображение типов эмфизематозных поражений легких. A: нормальное легкое; B: рубцевание верхушки легкого; C: маленький пузырек; D: булла; E: гигантская булла; F: множественные буллы; G: множественные двусторонние буллы; H: долевая эмфизема; I: рецидивирующий пневмоторакс с множественными перепончатыми плевропульмональными спайками; J: многолучевой перепончатый хронический пневмоторакс; и K: спонтанный гемопневмоторакс (последние три сопровождаются спайками плевры).
многолучевой перепончатый хронический пневмоторакс, который может поражать большую часть плевральной полости К. спонтанный гемопневмоторакс, связанный с разрывом шнуровидных васкуляризированных плевропульмональных спаек во время коллапса легкого (Рисунок 3) (16) Рисунок 3. Изображение буллы после торакоскопической видеосъемки истончение верхушки левого легкого, сопровождающееся сращением плевры. ХИРУРГИЯ В настоящее время подавляющее большинство пузырей удаляется с помощью видео-хирургии с помощью хирургического степлера (рис. 5).A B C D E F G H I J K Рис. 4. Схематическое изображение типов эмфизематозных поражений легких. A: нормальное легкое; B: рубцевание верхушки легкого; C: маленький пузырек; D: булла; E: гигантская булла; F: множественные буллы; G: множественные двусторонние буллы; H: долевая эмфизема; I: рецидивирующий пневмоторакс с множественными перепончатыми плевропульмональными спайками; J: многолучевой перепончатый хронический пневмоторакс; и K: спонтанный гемопневмоторакс (последние три сопровождаются спайками плевры). 224 J Bras Pneumol. 2016; 42 (3):
224 J Bras Pneumol. 2016; 42 (3):
4 Lyra RM Рисунок 5.Образец легкого, полученный с помощью видео-хирургической операции, на котором видны пузыри. A Использование компьютерной томографии в предоперационном периоде позволяет идентифицировать эмфизематозные буллы (рис. 5). В настоящее время подавляющее большинство субплевральных эмфизематозных булл визуализируется и резектируется при видеосъемке грудной клетки с помощью хирургического степлера. Линию скоб предпочтительно располагать в здоровой паренхиме или в области без буллезной эмфиземы (рис. 6). Поэтому возможность утечки воздуха в ближайшем послеоперационном периоде сводится к минимуму.Тем не менее, новые эмфизематозные поражения (как видно на КТ), как сообщалось, появлялись на линии скрепления во время позднего наблюдения в 37,1% случаев, и было высказано предположение, что это фактор риска повторного первичного спонтанного пневмоторакса в поздний послеоперационный период. (17,18) B Рисунок 6. На A схематическое изображение поперечного сечения компьютерной томографии, используемой в предоперационной идентификации эмфизематозных булл. В позиции B — размещение необходимого оборудования для торакальной хирургии с помощью видеосъемки.ЛИТЕРАТУРА 1. Келли А.М., Велдон Д., Цанг А.Ю., Грэм Калифорния. Сравнение двух методов оценки размера пневмоторакса по рентгенограмме грудной клетки. Respir Med. 2006; 100 (8): rmed Bobbio A, Dechartres A, Bouam S, Damotte D, Rabbat A, Régnard JF и др. Эпидемиология спонтанного пневмоторакса: гендерные различия. Торакс. 2015; 70 (7): thoraxjnl Silva CI, Marchiori E, Souza Júnior AS, Müller NL; Comissão de Imagem da Sociedade Brasileira de Pneumologia e Tisiologia. Иллюстрированный бразильский консенсус терминов и основных закономерностей в компьютерной томографии грудной клетки.J Bras Pneumol. 2010; 36 (1): org / s Lesur O, Delorme N, Fromaget JM, Bernadac P, Polu JM. Компьютерная томография в этиологической оценке идиопатического спонтанного пневмоторакса.
(17,18) B Рисунок 6. На A схематическое изображение поперечного сечения компьютерной томографии, используемой в предоперационной идентификации эмфизематозных булл. В позиции B — размещение необходимого оборудования для торакальной хирургии с помощью видеосъемки.ЛИТЕРАТУРА 1. Келли А.М., Велдон Д., Цанг А.Ю., Грэм Калифорния. Сравнение двух методов оценки размера пневмоторакса по рентгенограмме грудной клетки. Respir Med. 2006; 100 (8): rmed Bobbio A, Dechartres A, Bouam S, Damotte D, Rabbat A, Régnard JF и др. Эпидемиология спонтанного пневмоторакса: гендерные различия. Торакс. 2015; 70 (7): thoraxjnl Silva CI, Marchiori E, Souza Júnior AS, Müller NL; Comissão de Imagem da Sociedade Brasileira de Pneumologia e Tisiologia. Иллюстрированный бразильский консенсус терминов и основных закономерностей в компьютерной томографии грудной клетки.J Bras Pneumol. 2010; 36 (1): org / s Lesur O, Delorme N, Fromaget JM, Bernadac P, Polu JM. Компьютерная томография в этиологической оценке идиопатического спонтанного пневмоторакса. Сундук. 1990; 98 (2): сундук Bense L, Lewander R, Eklund G, Hedenstierna G, Wiman LG. Некурящая эмфизема, вызванная дефицитом не-альфа-1-антитрипсина, у некурящих с излеченным спонтанным пневмотораксом, выявленная с помощью компьютерной томографии легких. Сундук. 1993; 103 (2): Араки Т., Нишино М., Зазуэта О.Е., Гао В., Дюпюи Дж., Окадзима Ю. и др.Парасептальная эмфизема: распространенность и распределение на КТ и связь с интерстициальными аномалиями легких. Eur J Radiol. 2015; 84 (7): Миллер WS. Плевра. В: Миллер В.С., редактор. Легкое. 2-е изд. Спрингфилд, Иллинойс: Чарльз К. Томас; р Рид Л. Булле. В кн .: Рид Л. Патология эмфиземы. Лондон: Медицинские книги Ллойда-Люка; p Hansell DM, Bankier AA, MacMahon H, McLoud TC, Müller NL, Remy J. Fleischner Society: глоссарий терминов для торакальной визуализации. Радиология. 2008; 246 (3): радиол Охата М, Сузуки Х.Патогенез спонтанного пневмоторакса. Особое внимание уделяется ультраструктуре эмфизематозных булл. Сундук. 1980; 77 (6): грудь Oliveira MA, Alves FT, Silva MV, Croti UA, Godoy MF, Braile DM.
Сундук. 1990; 98 (2): сундук Bense L, Lewander R, Eklund G, Hedenstierna G, Wiman LG. Некурящая эмфизема, вызванная дефицитом не-альфа-1-антитрипсина, у некурящих с излеченным спонтанным пневмотораксом, выявленная с помощью компьютерной томографии легких. Сундук. 1993; 103 (2): Араки Т., Нишино М., Зазуэта О.Е., Гао В., Дюпюи Дж., Окадзима Ю. и др.Парасептальная эмфизема: распространенность и распределение на КТ и связь с интерстициальными аномалиями легких. Eur J Radiol. 2015; 84 (7): Миллер WS. Плевра. В: Миллер В.С., редактор. Легкое. 2-е изд. Спрингфилд, Иллинойс: Чарльз К. Томас; р Рид Л. Булле. В кн .: Рид Л. Патология эмфиземы. Лондон: Медицинские книги Ллойда-Люка; p Hansell DM, Bankier AA, MacMahon H, McLoud TC, Müller NL, Remy J. Fleischner Society: глоссарий терминов для торакальной визуализации. Радиология. 2008; 246 (3): радиол Охата М, Сузуки Х.Патогенез спонтанного пневмоторакса. Особое внимание уделяется ультраструктуре эмфизематозных булл. Сундук. 1980; 77 (6): грудь Oliveira MA, Alves FT, Silva MV, Croti UA, Godoy MF, Braile DM. Основные понятия физики, которые должен знать каждый сердечно-сосудистый хирург. Часть 1-механика жидкостей Rev Bras Cir Cardiovasc. 2010; 25 (1): Lichter I, Gwynne JF. Спонтанный пневмоторакс у молодых людей. Клинико-патологическое исследование. Торакс. 1971; 26 (4): dx.doi.org/ / thx Vanderschueren RG. Роль торакоскопии в оценке и лечении пневмоторакса.Легкое. 1990; 168 Дополнение: J Bras Pneumol. 2016; 42 (3):
Основные понятия физики, которые должен знать каждый сердечно-сосудистый хирург. Часть 1-механика жидкостей Rev Bras Cir Cardiovasc. 2010; 25 (1): Lichter I, Gwynne JF. Спонтанный пневмоторакс у молодых людей. Клинико-патологическое исследование. Торакс. 1971; 26 (4): dx.doi.org/ / thx Vanderschueren RG. Роль торакоскопии в оценке и лечении пневмоторакса.Легкое. 1990; 168 Дополнение: J Bras Pneumol. 2016; 42 (3):
5 Этиология первичного спонтанного пневмоторакса dx.doi.org/ / bf Rivas de Andrés JJ, Torres Lanzas J. Торакоскопия и спонтанный пневмоторакс. Ann Thorac Surg. 1993; 55 (3): org / / (93) -b 15. Sharma N, Justaniah AM, Kanne JP, Gurney JW, Mohammed TL. Синдром исчезающего легкого (гигантская буллезная эмфизема): результаты компьютерной томографии у 7 пациентов и обзор литературы.J Thorac Imaging. 2009; 24 (3): Ким Э.С., Кан Ч.И., Пио Ч., Чон Э., Ли В. 12-летний опыт спонтанного гемопневмоторакса.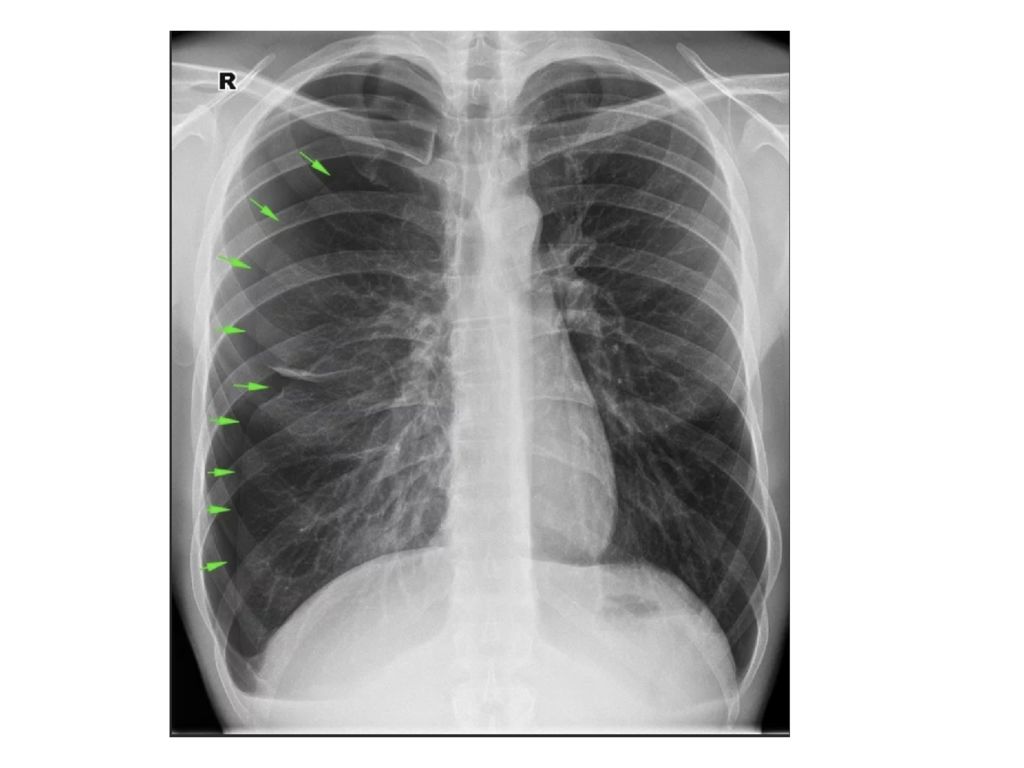 Ann Thorac Cardiovasc Surg. 2008; 14 (3): Chou SH, Li HP, Lee YL, Lee JY, Chiang HH, Tsai DL и др. Видеоассистированная торакоскопическая хирургия при послеоперационном рецидивирующем первичном спонтанном пневмотораксе. J Thorac Dis. 2014; 6 (1): Tsuboshima K, Nagata M, Wakahara T, Matoba Y, Matsumoto S, Maniwa Y. Взаимосвязь между послеоперационным новообразованием булл на линии скоб и объемом резецированного легкого при первичном спонтанном пневмотораксе.Gen Thorac Cardiovasc Surg. 2015; 63 (10): J Bras Pneumol. 2016; 42 (3):
Ann Thorac Cardiovasc Surg. 2008; 14 (3): Chou SH, Li HP, Lee YL, Lee JY, Chiang HH, Tsai DL и др. Видеоассистированная торакоскопическая хирургия при послеоперационном рецидивирующем первичном спонтанном пневмотораксе. J Thorac Dis. 2014; 6 (1): Tsuboshima K, Nagata M, Wakahara T, Matoba Y, Matsumoto S, Maniwa Y. Взаимосвязь между послеоперационным новообразованием булл на линии скоб и объемом резецированного легкого при первичном спонтанном пневмотораксе.Gen Thorac Cardiovasc Surg. 2015; 63 (10): J Bras Pneumol. 2016; 42 (3):
.









 , проникающее ранение, ятрогенная травма)
, проникающее ранение, ятрогенная травма)