Рубцовый стеноз гортани: лечение, причины и последствия
Пациенты с рубцовым стенозом гортани встречаются достаточно часто. Данное заболевание заключается в формировании рубцовой ткани в гортани. Со временем рубцовая ткань затягивает просвет дыхательных путей, что приводит к недостаточности кислорода в организме и вызывает ряд тяжелых заболеваний. Иногда рубцовый стеноз гортани приводит к асфиксии и к смерти.
Причины
Привести к рубцовому стенозу могут не только повреждения разной сложности, но и инфекционные или бактериальные заболевания, которые имеют влияние на горло, глотку.
Причины формирования рубцового стеноза гортани имеют несколько категорий:
- Посттравматическая — это последствие травмирования глотки от несчастного случая или планового, внепланового хирургического вмешательства. Практически все случаи травмирования глотки способствуют формированию. От характера повреждения зависит степень рубцевания и метод лечения. Открытые раны развивают вторичные перехондрити и хондриты, они в свою очередь способствуют прогрессированию стенозов гортани. Тяжело лечению поддается стеноз гортани, вызванный некрозом. Причинами являются плановые операции (ларингектомия, тиреотомия) и внеплановые (во время асфиксии). Большую опасность являет интубационная трубка, пребывание которой предвещает рубцовую болезнь. Особенно негативно сказывается на детях, поскольку их глотка меньше нежели, у взрослого человека. Иногда пребывание интубационной трубки провоцирует появление язв, пролежней, грануляций, надканулярной шпоры.
- Хронические воспалительные язвенно-некротические процессы. связанные с гортанью. Воспалительный процесс во время следующих заболеваний не всегда, но достаточно часто приводят к стенозам гортани. Сифилис провоцирует появления язв на гуммах, которые после заживления переходят в состояние рубцов. Происходит данный процесс в преддверии гортани или в подкладочном пространстве. Такие же процессы происходят при язвенно-пролиферативной форме туберкулеза. При волчанке стенозы гортани встречаются редко, зачастую деформация происходит в районе надгортанника. Причиной может стать также склерома.
- Острые воспалительные процессы. Острые инфекционные заболевание и их осложнения, во время которых патологический процесс влияет на горло, также выступают причиной рубцовых стенозов гортани. Во время инфекционных болезней необходимо проводить профилактику, чтобы не допустить формирование рубцов.
Вернуться к оглавлению
Патологическая анатомия
Чаще возникает у детей.
Рубцовый стеноз гортани чаще появляется в узких участках органа. Дети чаще подвергаются заболеванию стенозами в отличие от взрослых.
Заболевание начинается с пролиферативных процессов в хрящевой ткани гортани, которые деформируются и образуют рубцы. Если заболевание протекает в легкой форме, происходит неподвижность голосовых связок. При ранении суставов происходит анкилоз (появляются проблемы с голосом, дыхание не нарушается).
Репарация тканей происходит после завершения воспалительного процесса. Формирование плотности рубцов зависит от глубины ранения гортани. Особо плотные рубцы образуются после заболевания хондроперихондритом.
Диагноз при рубцовом стенозе гортани, когда каллезной «пробкой» перекрывается часть гортани и трахеи, достаточно редкий.
Вернуться к оглавлению
Симптомы и стадии
Симптомы проявляются одинаково, несмотря на причины стеноза. Основным показателем считается одышка.
Признаки стеноза гортани определяются по-разному, в зависимости от стадии развития заболевания.
Начальная стадия:
- редкое, но глубокое дыхание;
- задержка между вдохом и выдохом;
- замедляется сердцебиение;
- одышка во время ходьбы;
- сужена трахея на 1/3, голосовая щель незначительно изменена.
Вторая стадия:
- шумы, посвистывание во время дыхания;
- тяжело вдыхать;
- бледная кожа;
- чувство беспокойства;
- повышается артериальное давление;
- одышка во время отдыха;
- при вдыхании подключаются дополнительные мышцы, а именно — втягиваются межреберные промежутки, надключичная ямка;
- сужена трахея на ½, голосовая щель уменьшается до 5 мм.
Третья стадия:
- Учащенное поверхностное дыхание.
- Стридор (хорошо слышны шумы и свист во время дыхания).
- Нормально дышать можно только сидя, запрокинув голову назад.
- Наблюдается акроцианоз (синеет кожа лица, кончик носа, пальцы рук, ног, ушные раковины, губы).
- Тахикардия.
- Слабо прощупывается пульс.
- Обильное потоотделение.
- Артериальное давление понижается.
- Одышка в любом состоянии.
- При кислородном голодания нарушается центральная нервная система. Наблюдается паника, возбужденность, случается мышечный тремор, изменения роботы сердца.
- Трахея щелевидная, голосовая щель не более 3 мм.
Четвертая стадия:
- кожа имеет сероватый оттенок;
- сложно прощупывается пульс;
- прерывистое тяжелое дыхание или его остановка.
Также на четвертой стадии возможны: потеря сознания, непроизвольное мочеиспускание, дефекация, сердечный приступ, судороги.
Вернуться к оглавлению
Классификация
Острая форма развивается в течении месяца.
Стенозы гортани классифицируются по нескольким критериям.
По времени развития заболевания:
- Острый стеноз — образование происходит в течение месяца. Из-за быстрого развития организм не успевает приспособиться. Поэтому страдают все органы по причине резкой нехватки кислорода.
- Хронический стеноз — формирование происходит от одного месяца до нескольких лет.
По причине возникновения:
1. Паралитические — возникают в результате давления на нерв, если есть опухоли. Также при повреждении нерва во время хирургического вмешательства (при удалении щитовидной железы). Происходит обездвиживание голосовых складок, сужается голосовая щель.
2. Рубцовые делятся на несколько форм:
- посттравматические — появляются в результате операций, травм, ушибов;
- постинтубационные — развиваются после длительного применения интубационной трубки, неправильного использования. Часто повреждают слизистую, мышцы, хрящи гортани, к повреждениям часто присоединяется инфекция;
- постинфекционные — в результате осложнения на орган, после перенесения инфекционного заболевания.
3. Опухолевые — возникают по причине опухолевых процессов.
В зависимости от места формирования:
- трахеальный;
- голосовой щели;
- подголосового пространства.
Вернуться к оглавлению
Осложнения
Вызывает нарушения в работе сердечно-сосудистой и других систем.
Рубцовый стеноз гортани — это тяжелое заболевание, которое вызывает серьезные осложнения. Нарушается работа других органов, таких как бронхолегочная, сердечно-сосудистая, эндокринная и центральная нервная системы.
В детском возрасте заболевание приводит к нарушению нормального физического развития. Ограничивается посещение детских учреждений, обучение в школе, общение со сверстниками. Травмируется детская психика, задерживается интеллектуальное развитие.
Трахеальное дыхание негативно отражается на состоянии организма. Нарушается дыхание в верхнем отделе дыхательных путей. Происходит ухудшение вентиляции легких на 30%, изменение частоты и глубины дыхания, объем легочной вентиляции.
Нарушается внешнее дыхание. Из-за слабого кашлевого толчка задерживается мокрота, что приводит к повторным бронхитам и пневмонии, формируется хроническая неспецифическая пневмония.
Уменьшение диффузной способности легких приводит к таким нарушениям:
- недостаточная артериализация крови;
- снижается газообмен организма;
- нарушается работа сердечно-сосудистой системы;
- нарушение работы желудка;
- повышение уровня остаточного азота, содержание глюкозы в крови;
- ухудшается работа почек, развивается гипокалиемия.
Наблюдается дыхательный и метаболический ацидоз. Снижается иммунная реактивность организма.
Вернуться к оглавлению
Диагностика
Диагностика проводится ларингоскопией.
Для определения правильного диагноза и назначения правильного лечения, необходимо опросить пациента, проанализировать жалобы, собрать анамнез заболевания. Выясняется наличие заболеваний. которые имеются сейчас или были перенесены недавно, которые могут способствовать развитию заболевания.
Проводится осмотр пациента: характеристика дыхания, наличие кислородного голодания, ощупывание шеи для выявления опухолевых образований.
После осмотра пациента врачом необходимо провести прямую и непрямую ларингоскопию. Такая диагностика поможет определить размеры гортани, возможные причины патологии. В случае изменений в гортани, глотке, носоглотке причиной может быть заболевание волчанкой, склеромой, сифилисом. В таком случае необходимо провести биопсию и серологическую диагностику.
Ларингоскопия очень опасна для пациентов с недостаточностью дыхания. Во время такой диагностики необходимо иметь все для экстренной трахеотомии. При декомпенсированном стенозе эта процедура часто становится результатом быстрой обструкции гортани (отеки, спазмы, вклинение тубуса эндоскопа) и смерти.
Рентгенография гортани и органов груди поможет определить причину, если она кроется в нарушениях работы пищевода.
Фиброларингоскопия, благодаря гибкому эндоскопу, поможет определить местонахождение заболевания, а также распространенность и степень сужения.
Пациентам с вероятной острой асфиксией проводится ретроградная ларингоскопия через трахеостому. Но таким способом диагностики трудно определить стеноз в подскладочном пространстве. В этом случае направляют на томографию.
Кроме того, проводится лабораторная диагностика. Иногда специфическое заболевание является причиной формирования рубцов.
Вернуться к оглавлению
Лечение
При лечении заболевания назначают кортикостероиды.
Лечить стеноз гортани очень трудно и длительно. Терапия может тянуться от месяца до года, поскольку данный орган легко поддается рубцеванию. Даже незначительная операция может привести к долгому и мучительному восстановлению.
Важно вовремя остановить воспалительный процесс и омертвление. Для приостановки рубцевания применяют медикаменты группы кортикостероидов.
Лечение хирургическим способом предвещает удаление рубцевидных тканей и возобновление структуры гортани и трахеи. Чаще всего применяют метод Киллиана для удаления рубцовых обструкций. Такой метод проводится в четыре этапа:
- ларингофиссура и подслизистое удаление рубцов;
- формируется разрез гортани Т-образной трубкой;
- деканюляция, в особых случаях используется гомо-, аутотрансплантанты и синтетические ткани для удаления фрагментарного дефекта стенок трахеи;
- восстанавливаются функции гортани с помощью специальной дыхательной терапии, занятий логопедией.
Данный метод только в самых крайних случаях применяется к детям, поскольку у них достаточно маленькая гортань и повышенная ломкость хрящей. К тому же такие действия могут плохо сказаться на развитии ребенка в будущем.
Рубцы разрушают при помощи лазера.
Во время лечения неполного рубцевания гортани у детей используют микроларингоскопию и эндоларингеальную микрохирургию. Рубцы разрушают инструментальным, криохирургическим, лазерным или ультразвуковым способом, в завершение термопластичный имплант вводится в верхнюю часть трахеи. Его крепят к трахеотомической трубке либо к передней части трахеи до 4 месяцев. Через 3-4 недели протез необходимо менять и делать эндоскопию. Грануляции вокруг импланта необходимо удалить, а стенки канала обрабатывать раствором антибиотика и гидрокортизона.
Рубцы на затылочной стороне гортани скусывают щипцами либо отсепаровкой. Советуют ингаляционное лечение.
С помощью микроларингоскопии рубцовые мембраны удаляют эндоларингеально. Для предотвращения повтора рубцевания на один месяц крепится протез (пластмассовый, серебряный, титановый или из тантала). Его крепят на лицевую часть шеи трансларингеальным швом из тантала, шелка, лавшани, стальной проволки.
В случаях плотного рубцового стеноза гортани проводят трудные пластические операции.
Рубцовые образования на голосовых складках удаляются хирургическим лазером либо делается диатермокоагуляция. После процедуры необходимо развести голосовые связки с помощью далататора.
Во время терапии протяженного рубцового стеноза применяют ларинготомию, затем рубцы удаляют. После удаления рубцовое место начинает кровоточить, во избежание этого, рану необходимо покрыть свободными эпидермальными лоскутками, которые крепят специальными фиксаторами из каучука.
Вернуться к оглавлению
Прогноз и профилактика
Прогноз болезни зависит от разных факторов. Необходимо учитывать некоторые факторы, как быстро развивается стеноз, от его степени во время обнаружения, причины развития, возраст пациента. В случае рецидива стеноза гортани, необходимо лечить заболевание, что приводит к воспалению.
Прогноз неутешительный при запущенных стенозах в результате заболевания хондроперихондритом. Пациент будет всегда носить трахеостому.
Для предотвращения хронического стеноза нужно делать профилактику заболеваний, которые вызывают острый стеноз гортани. Важно вовремя диагностировать и оказать высококвалифицированную помощь. Нужно как следует ухаживать после трахеотомии. Использовать максимально бережные способы хирургического вмешательства. Применять высокие технологии диагностирования и лечения (микроларингоскопию). Соблюдать все правила восстановления глотки после травмы или хирургического вмешательства.
Рубцовый стеноз гортани и трахеи
Симптомы.
Клиническая картина значительно варьируется в зависимости от степени выраженности рубцового стеноза гортани, возраста и активности человека, а также его общего соматического состояния. Основной жалобой является затруднение дыхания. При стенозе гортани на уровне голосовых складок человек не может сделать вдох, тогда как стеноз на уровне подголосового отдела гортани или трахеи приводит к затруднению как вдоха, так и выдоха. Наличие рубца на уровне голосовых складок в области передней комиссуры в большей степени проявляется охриплостью, нежели затруднением дыхания.
Причины стеноза гортани и трахеи.
Основной причиной приобретенных стенозов гортани и трахеи остаются травмы, в основном ятрогенного характера. К ним относятся травматичные исследования гортани и трахеи, длительная интубация, множественные реинтубации, использование интубационных трубок большего диаметра. У детей даже выполнение обычной эндотрахеальной интубации может приводить к развитию стеноза в подскладковом отделе гортани в силу его крайне маленького диаметра. К другим причинам относятся внешние травмы и инфекции. Отдельно нужно упомянуть о так называемых идиопатических стенозах, причину возникновения которых установить невозможно. Рубцовые стенозы в области голосовых складок в подавляющем большинстве случаев возникают вследствие раннее проведенных хирургических вмешательств в данной области. Самым распространенным примером являются многочисленные операции по поводу папилломатоза гортани, которые приводят к формированию рубца в области задней комиссуры.
Предрасполагающие факторы.
Диаметр дыхательных путей. Подголосовой отдел гортани у детей является самой узкой частью гортани. Следовательно, травмировать его значительно проще. Более того, это единственный отдел, в котором есть подслизистый слой. Это способствует быстрому формированию отека и еще большему сужению просвета дыхательных путей.
Гастроэзофагеальная рефлюксная болезнь. Заброс содержимого из желудка и пищевода приводит к раздражению уже травмированной слизистой оболочки и способствует поддержанию воспалительного процесса.
Патогенез — механизм развития стеноза гортани.
Длительно стоящая интубационная трубка неправильно подобранного размера оказывает давление на слизистую оболочку гортани и начального отдела трахеи. Это приводит к развитию отека и воспаления. Следующим этапом является изъязвление слизистой оболочки, перихондрит и формирование рубцовой ткани.
Диагностика рубцового стеноза
- Общеклиническое обследование особенно важно при идиопатическом стенозе и должно быть направлено на диагностику саркоидоза, гранулематоза Вегенера и других аутоиммунных заболеваний.
- Эндоскопический осмотр является основным для планирования лечения. Первым этапом должна проводиться фиброларингоскопия. Она позволяет определить подвижность голосовых складок и состояние надголосового отдела гортани во время нормального дыхания. Далее рекомендуется проведение трансназальной фиброларингоскопии в условиях медикаментозного сна. Она позволяет определить подвижность голосовых складок у людей, которые не могут перенести процедуру без наркоза. Также удается установить такие причины затруднения дыхания как западение корня языка, фарингомаляция, ограниченная трахеомаляция, внешние факторы, приводящие к сужению просвета трахеи. Прямая ларингоскопия под наркозом также является крайне важным этапом диагностики для тщательного планирования хирургического лечения. Она позволяет точно определить локализацию стеноза, его степень и протяженность.
- Лучевая диагностика. Компьютерная томография играет важную роль в определении протяженность тотального стеноза гортани и трахеи, когда ее невозможно увидеть эндоскопически.
Лечение стеноза гортани и трахеи
- Баллонная дилатация. Щадящий метод лечения, при котором просвет подголосового отдела гортани расширяется за счет баллона, постепенно наполняющегося водой. Для применения данного метода многие авторы обозначают различные показания, основное место среди которых, конечно, занимает не тотальное закрытие просвета дыхательных путей и небольшая протяженность стеноза. При нескольких неудовлетворительных попытках баллонной дилатации рекомендуется переходить к хирургическим методам лечения.
- Ларинго-трахеальная реконструкция. Во время операции стенозированный участок подголосового отдела гортани или трахеи рассекается и устанавливается аллотрансплантаты. Таким образом достигается формирование более широкого просвета дыхательных путей.
- Ларинго-трахеальная резекция с формированием анастомоза подразумевает полное удаление стенозированного участка дыхательных путей.
В послеоперационном периоде в подавляющем большинстве случаев требуется установка Т-образной трубки точно подобранного размера из специального материала. В недавно проведенном систематическом обзоре литературы авторы пришли к выводу, что ларинготрахеальная резекция с анастомозом уменьшает общее количество проводимых операций у каждого пациента и увеличивает количество деканюляций.
Кто лечит стеноз гортани и трахеи:
Роберто Пужеду (Roberto Puxeddu)
Профессор, оториноларинголог-хирург. Специализация: Операции на шее, хирургия гортани,
полости носа и околоносовых пазух, хирургия полости рта, носоглотки и ротоглотки.
Наталия Чучуева
Кандидат медицинских наук. Ассистент Кафедры болезней уха, горла и носа Сеченовского
Университета, врач-оториноларинголог Клинического санатория «Барвиха» УД Президента РФ. В течение года проходила
стажировку в клинике профессора Пужеду.
Рубцовые стенозы гортани
Этиология. Рубцовые стенозы гортани — одно из частых осложнений неспецифических и специфических инфекционных ее заболеваний, а также травматических повреждений.
Хирургические вмешательства, осуществляемые в порядке оказания скорой помощи при асфиксии (трахеотомия, коникотомия и др.), могут приводить к выраженным гортанно-трахеальным стенозам, препятствующим проведению деканю-ляции. По разным данным, 75% стенозов гортани и трахеи возникают именно как следствие ургентных хирургических вмешательств.
Хронические язвенно-пролиферативные процессы гортани в настоящее время возникают редко и не столь часто вызывают ее рубцовый стеноз. Однако если эти процессы возникают, они вызывают глубокие поражения гортани с последующим массивным ее рубцеванием. Наиболее существенным фактором в возникновении рубцового стеноза гортани является гуммозный процесс в третичном периоде сифилиса. Изъязвляющиеся гуммы после заживления оставляют глубокие рубцы, образующиеся в преддверии гортани или в подскладочном пространстве. Аналогичные изменения вызывают продуктивные и язвенно-пролиферативные формы туберкулеза гортани. Однако волчанка гортани оставляет после себя рубцы в основном в области надгортанника, в то время как стенозы полости гортани возникают очень редко. Причиной возникновения Рубцовых стенозов гортани могут являться склерома, а также банальные воспалительные процессы, сопровождающиеся поражением подслизистого слоя и надхрящницы.
Симптомы и клиническое течение. Незначительные рубцовые образования в области надгортанника или преддверия гортани периодически могут вызывать осиплость, поперхивание, иногда ощущения саднения и парестезии, приступообразный кашель. Если имеется ограничение подвижности голосовых складок, при физической нагрузке может проявляться недостаточность дыхательной функции гортани (одышка). При значительных стенозах наблюдается постоянная недостаточность дыхательной функции гортани. Чем медленнее развивается стеноз, тем эффективнее адаптируется больной к возникающей кислородной недостаточности.
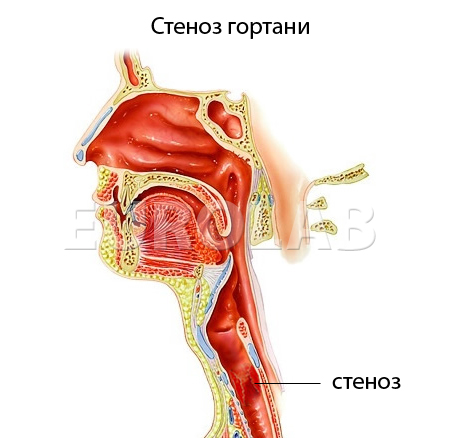
При эндоскопическом исследовании гортани обычно выявляются различные степени ее стеноза и нарушение фонации (рис. 1). Наряду с нарушением дыхательной функции наблюдается и нарушение фонаторной функции разной степени — от периодически возникающей осиплости голоса до полной афонии.
Рис. 1. Рубцовый стеноз гортани (по Томассину Д. М.)
Диагностика рубцовых стенозов гортани не вызывает затруднений (ларингоскопия непрямая и прямая). Трудности могут возникнуть в установлении причины этих рубцов. Если таковые обнаруживаются в глотке, вероятной их причиной могут быть сифилис, волчанка, склерома. В этом случае прибегают к серологическим методам диагностики и биопсии.
При наличии рубцового стеноза гортани любой этиологии проводят рентгенологическое исследование органов грудной клетки, гортани, прямую ларинго- и трахеоскопию. При определенных показаниях обследуют и пищевод для исключения его заболеваний, неблагоприятно влияющих на гортань. Если больному уже выполнена трахеотомия, эндоскопическое исследование гортани не затрудняет ее дыхательную функцию. Если же ларингоскопия производится на фоне недостаточности дыхания в отсутствие трахеостомы, следует обеспечить возможность выполнения экстренной трахеотомии, поскольку при декомпенсированных стенозах гортани эндоскопические манипуляции могут вызвать молниеносно развивающуюся обструкцию (спазм, отек, вклинение тубуса эндоскопа) и острую асфиксию. У трахеотомированных больных может быть выполнена ретроградная ларингоскопия. Этим способом устанавливают характер стенозирующей ткани, ее протяженность, наличие флотирующей шпоры и др. Наиболее трудно визуализируются рубцовые стенозы подскладочного пространства. В этом случае прибегают к лучевому исследованию.
Дифференциальная диагностика основывается на данных анамнеза, ларингоскопии, дополнительных методов исследования, в том числе и лабораторных при подозрении на наличие специфических заболеваний.
Прогноз зависит от степени стеноза, скорости его развития, возраста больного и, безусловно, — от причины его возникновения.
Лечение рубцовых стенозов гортани представляет значительные трудности из-за высокой частоты рецидивов рубцовых процессов гортани. В определенной степени образование рубцового стеноза можно предотвратить с помощью кортикостероидов, своевременного купирования местных воспалительно-некротических процессов, эффективного лечения генерализованных инфекционных болезней, поражающих гортань.
Спайки или рубцовые мембраны, находящиеся между голосовыми складками, подвергают диатермокоагуляции или удалению хирургическим лазером. В большинстве случаев необходимо сразу же после операции разведение голосовых складок специальными дилататорами и бужами (рис. 2, 3).
Рис. 2. Трахеотомическая трубка в комплекте с баллоном-дилататором
Рис. 3. Гортанные бужи (но Ермолаеву В. Г., 1958): 1 — марлево-ватный тампон с трахеотомической трубкой; 2 — гортанный полый буж Шреттера; 3 — положение резинового тройника Иванова в гортани; 4 — металлическая сплошная канюля-буж в сочетании с трахеотомической трубкой; 5 — каучуковые трубки Паутова; 6 — положение каучуковой трубки Паутова в гортани; 7, 8 — составные каучуковые трубки Ласкова; 9, 10 — гибкие удлиненные трахеотомические трубки Брунса и Кеннига, применяемые для бужирования трахеи
В случаях протяженных рубцовых стенозов проводят ларинготомию с последующим удалением рубцовой ткани, а раневые поверхности покрывают свободными кожными лоскутами, фиксируемыми в гортани каучуковыми фиксаторами (муляжами).
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
Опубликовал Константин Моканов
Симптомы и лечение стеноза гортани у детей и взрослых, неотложная помощь
Закрыть
- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусн
Рубцовый стеноз гортани — Медицинский портал EUROLAB
Рубцовый стеноз гортани — патология, которая является в большинстве случаев осложнением инфекционных заболеваний, причем как специфических, так и неспецифических. Он возникает после того, как у человека обнаруживают флегмону, абсцесс, туберкулоиды, гуммы, волчанку и прочие заболевания.
Вероятно развитие стеноза гортани после травмирования органа при ожоговых повреждениях, тупых травмах или каких-либо ранениях. Эти действия вызывают рубцовую обструкцию органа дыхания, развивается синдром хронической недостаточности дыхательной функции гортани.
Причины
Причины, лежащие в основе патогенеза, делят на такие группы:
- воспаление в острой форме
- воспалительные язвенно-некротические процессы, протекающие в хронической форме (на протяжении долгого времени, без лечения или с неадекватной терапией)
- возникающие после получения травмы или проведения операции на гортани
При ранении органа могут сместиться или частично разрушиться хрящи гортани и их части, которые формируют скелет. Открытые раны приводят к развитию вторичных хондритов и перихондритов. Также на гортань могут крайне негативно воздействовать едкие жидкости (например, человек случайно выпил опасное химическое вещество). Следствием может стать отмирание стенок гортани, они проваливаются, такому человеку диагностируют рубцовый стеноз гортани.
На практике замечено, что даже при адекватном и своевременном лечении несколькими методами (даже когда пациент принимает действенные новейшие антибиотики), осложнения после травмы всё равно развиваются, то есть у человека получается рубцовый стеноз гортани.
Но травмы гортани — не единственная причина рассматриваемого диагноза. Популярна такая причина как хирургические операции, например тиреотомия или же ларингофиссура. Она проводится при параличе возвратного нерва или рак in situ голосовой складки. Также спровоцировать рубцовый стеноз может частичная ларингэктомия, в особой группе риска находятся пациенты с предрасположенностью к келоидным рубцам.
При асфиксии почти всегда приходится в сложном порядке проводить хирургические вмешательства. В основном это трахеотомия и коникотомия. Они становятся причиной выраженных стенозов органа, что становится причиной невозможности деканюляции. Исследователь Ч. Джексон пишет, что семьдесят пять процентов стенозов гортани и трахеи являются последствиями ургентных хирургических вмешательств на данных органах.
Рубцевой стеноз гортани может быть спровоцирован, если неправильно проводят интубацию трахеи. Также интубационная трубка, находящаяся в органе более 1-2 суток, может вызвать рассматриваемую патологию.
Среди причин стоит выделить и острые инфекционные заболевания, при которых патологический процесс захватывает гортань:
При этих болезнях очень скоро появляются глубокие пролежни в гортани, поражается надхрящница. Такие осложнения находятся в основном у детей с узкой гортанью, в которой неправильно долго находится трубку для интубации. Даже если процедура трахеостомии проведена по всем правилам, трубка может вызвать язвы, пролежни, грануляции, в том числе надканюлярной шпоры, которая становится следствием напора трубки на переднюю стенку трахеи. В этой зоне иногда формируются грануляции, закрывающие весь просвет над трубкой. Это бывает, если вовремя не менять и невовремя чистить трахеостому и канюлю.
Рубцовый стеноз гортани может стать следствием химической или диатермической каутеризации. У малышей экстирпация папиллом гортани часто вызывает рассматриваемую патологию. Послеоперационные раны лучше зиживают, если применять метод эндоларингеальной лазерной хирургии.
Еще одной причиной рубцового стеноза гортани может стать лучевой эпителиит. Это бывает, когда находят у пациента злокачественные опухоли и облучают гортань в терапевтических целях. Раньше причиной рассматриваемой патологии становились язвенно-пролиферативные процессы в гортани, протекающие хронически, но на сегодня это очень редкая причина. Однако при возникновении именно таких поражений рубцы органа очень глубокие, также процесс характеризуется обширными стенозами.
Гуммозный процесс, который характеризует третичный период такой болезни как сифилис, имеет значение в патогенезе рубцового стеноза гортани. Гуммы, которые покрываются язвами, а потом рубцуются, находятся в преддверии гортани или подскладочном пространстве. Такие же процессы характеризуют и туберкулез гортани в язвенно-пролиферативных формах.
После волчанки рубцевание происходит по большей части в зоне надгортанника, а стенозы гортани для этой болезни почти не характерны. Среди причин выделяют также склерому. Распространенные среди всех категорий населения воспалительные процессы, при которых поражены надхрящница и подслизистый слой, также могут спровоцировать стеноз с формированием рубцов в гортани.
Ранее, до изобретения современных антибиотиков, рассматриваемая патология могла стать следствием таких болезней и их осложнений:
Патанатомия
Зачастую рубцовый стеноз гортани развивается в самых узких зонах органа. Это могут быть голосовые связки, подскладочное пространство. Диагноз распространен больше среди детей, чем среди взрослых. Когда пролиферативные процессы начинаются в хрящевой ткани гортани, они деформируются, формируются прочные и большие рубцы. При легкой форме обездвиживаются голосовые связки. Поражение суставов гортани приводит к анкилозу. В таких случаях дыхание человека может не нарушаться, но будут жалобы врачу на проблемы с голосом.
Когда воспаление постепенно «сходит на нет», в этой зоне ткани восстанавливаются, что на медицинском языке называется репарацией. Появляются фибробласты, формируются рубцы плотной консистенции. Если поражение гортани было глубоким, то рубцы выражены в большей степени, если неглубоким, то в меньшей. Большие рубцы бывают после того, как человек переболел хондроперихондритом.
В части случаев перед формированием рубцов язв нет. Такое бывает при склероме органа дыхания, когда инфильтраты находятся по большей части в подскладочном пространстве. Очень редко диагностируют тотальный стеноз гортани, при котором формируется так называемая каллезная «пробка», которая перекрывает в значительной мере просвет гортани и начало трахеи пациента.
Симптомы
Голос человека может быть осипшим периодически или постоянно. В горле першит, могут быть ощущения саднения и парестезии, потому возникают приступы кашля. Если голосовые связки могут двигаться не так активно, как при норме, и есть небольшая аддукция, то говорят о недостаточности дыхательной функции гортани, которая проявляется при физактивности — человек жалуется в таких случаях на одышку.
Постоянная недостаточность функции дыхания бывает, если рубцы массивные. При медленном развитии стеноза гортани человеческий организм лучше приспосабливается к нехватке кислорода, которая становится неизбежным следствием патологии. Если человеку сделали трахеотомию, и у него появились признаки недостаточности дыхания, следует заподозрить сужение просвета вставочной трубки выделениями, которые сохнут и не пропускают воздух.
Нужно учитывать: если у пациента есть компенсированные рубцовые стенозы гортани, то банальный ларингит, протекающий остро, может спровоцировать острый стеноз гортани, последствия которого будут весьма печальными. Стенозы обнаруживают при помощи такого метода как эндоскопия, тогда можно говорить о специфике формирование рубцов в каждом конкретном случае.
Зеркальная ларингоскопия не может обнаружить просвет, без которого невозможно дыхание. При рассматриваемой патологии нарушается не только дыхание, также типично расстройство фонаторной функции, выраженное в большей или меньшей мере. Минимально это может быть осиплость голоса, которая появляется время от времени. Максимально это невозможность воспроизведения звука в определенной тональности, человек говорит только шепотом, не может повышать голос.
Диагностика
Диагностика данной патологии не сложна для квалифицированных специалистов. Обязателен сбор анамнеза, а также непрямая и прямая ларингоскопия. Выявление причин в конкретном случае может быть утруднено, если анамнез не указывает на причину. Если подобные изменения есть не только в гортани, но также в глотке человека и его носоглотке, предполагают, что причиной процесса рубцевания являются волчаночный, склеромный процесс или сифилис. Тогда может понадобиться биопсия и серологическая диагностика специалистами.
Какая бы ни была причина, при подозрении на рубцовый стеноз гортани, важно сделать рентгенографию гортани, а также рентгенографию органов груди. Если подозревают, что причина кроется в заболеваниях пищевода, то могут обследовать и его. Если трахеотомия у пациента выполнена, то эндоскопическое исследование гортани проводят с легкостью.
При проведении ларингоскопии при недостаточности дыхания у пациента, нужно позаботиться, чтобы под рукой было всё для экстренной трахеотомии. Причина в том, что эндоскопические манипуляции в случаях декомпенсироваиных стенозов гортани могут привести к обструкции гортани, которая развивается за минуты и может привести к смерти:
- отек
- спазм
- вклинение тубуса эндоскопа
Вероятна острая асфиксия. Трахеотомированным пациентам в части случаев делают ретроградную ларингоскопию через трахеостому. Благодаря этому методу определяют характер стенозирующей ткани, насколько она протянулась, есть ли флотирующая «шпора» и проч. Сложность возникает при визуализации в диагностических целях стенозов подскладочного пространства. Тогда назначают томографию.
Для дифференциальной (отличительной) диагностики может понадобиться не только сбор анамнеза и ларингоскопический метод, но и дополнительные исследования, в том числе лабораторные. У человека может быть специфическое заболевание, которое стало причиной рубцевания в гортани.
Лечение рубцового стеноза гортани
Лечение рубцовых стенозов гортани является весьма трудной задачей в оториноларингологии, потому что ткани органа очень склонны к формированию рубцов, даже если были проведены щадящие восстановительные операции. Процесс рубцевания можно затормозить, используя препараты из группы кортикостероидов. Важно вовремя купировать воспалительные процессы и омертвение.
Генерализированные инфекционные процессы нужно вовремя лечить. Если человеку врачи скорой помощи сделали верхнюю трахеотомию и коникотомию, ему очень скоро нужно сделать нижнюю трахеотомию, чтобы рана заживала. При рубцовом стенозе гортани усилия врачей должны быть направлены на то, чтобы естественное дыхание человека восстановилось как можно скорее, потому что этот фактор останавливает рубцевание, дает гортани нормально развиваться, позитивно влияет на восстановление нормальной речи больного.
Иногда проводят трахеотомию в профилактических целях людям с хроническим рубцовым стенозом гортани, потому что это вмешательство будет показано этому больному позже, но будет сделано в спешке, чтобы сберечь его жизнь. В части случаев такого плана врач назначает хирургическую операцию, чтобы восстановить нормальный просвет гортани.
Для удаления спаек или рубцовых мембран, которые локализируются голосовыми складками, делают диатермокоагуляцию, или же применяют хирургический лазер. Чаще всего после этой операции сразу же нужно развести голосовые связки пациента, применяя дилататор (например, дилататор Ильяченко).
Гортанные бужи делят на два вида: полые и сплошные. Часть из них нуждается в соединении с трахеотомическими трубками. Предварительно можно не проводить трахеотомию, если применять полые каучуковые бужи Шреттера, также подойдут металлические бужи (больших или меньших диаметров). Для помощи больному при рубцовом стенозе, который распространился на верхние отделы трахеи, нужно использовать удлиненные трахеотомические трубки.
Для лечения протяженных рубцовых стенозов гортани используется ларинготомия, затем рубцы органа удаляются. Поверхности, с которых удалили рубцы, начинают истекать кровью, потому их покрывают свободными эпидермальными лоскутами, которые крепятся при помощи специальных фиксаторов из каучука.
Специалистом Крыловым Б. С. была предложена пластика гортани при помощи несвободного лоскута слизистой оболочки, который мобилизируется из зоны гортаноглотки. Его устанавливают раздуваемым резиновым баллончиком.
Лечение рубцового стеноза гортани трудное и требует длительных усилий. Оно проходит месяцами и даже годами. Цель терапии при данной патологии: нормальное гортанное дыхание и закрытие трахеостомы. Важно не только хирургическое вмешательство, но и уход после операции, профилактика гнойных осложнений. Также имеют значение реабилитационные меры.
Прогноз
Прогноз разный в различных случаях. На него влияет скорость развития стеноза, его степень при обнаружении, возраст пациента, причины болезни. Если болезнь имеет вторичный характер, нужно лечить основное заболевание, и эффективность этого лечения определит прогноз рубцового стеноза гортани.
Серьезный прогноз при тотальных, тубулярных стенозах и рубцовых стенозах гортани, которые имеют причиной обширные хондроперихондириты дыхательного органа. В таких случаях больной может носить трахеостому всю оставшуюся жизнь.
Также в разделе: Острые воспалительные болезни гортани и трахеи:
Симптомы и лечение рубцового стеноза гортани
Рубцовый стеноз гортани – это тяжёлое патологическое состояние, чаще всего выступающее осложнением ряда заболеваний, негативных состояний, синдромов, травм. Как оно классифицируется? Каковы причины и симптомы? Насколько долго он лечится? Об этом и многом другом вы прочитаете в нашей статье.
Классификация рубцового стеноза гортани
Существует ряд классификационных признаков рубцового стеноза, предопределяющих его специфику, течение, степень тяжести и иные, в том числе вторичные характеристики. Разделение по этиологическому признаку:
- Врождённый. Является аномалией развития во внутриутробном состоянии;
- Приобретённый. Следствия отоларингологических заболеваний, ожогов, экстренных реанимационных действий в отношении обозначенного участка дыхательной системы и так далее.
Степень тяжести рубцового стеноза гортани:
- Первая. Работает компенсационный механизм, в дыхании участвуют крылья носа и вспомогательная мускулатура. Сами дыхательные движения обычной частоты, но более глубокие;
- Вторая. Формируются субкомпенсация. Наблюдается глубокое учащенное дыхание, беспокойство, побледнение кожных покровов, цианоз ногтевых фаланг;
- Третья. Развиваются признаки декомпенсации. Дыхание человека затруднено и прерывисто, проявляется холодный пот и цианоз носогубного треугольника, формируется втяжение межреберных промежутков ключичных ямок. Оттенок лица – землистый;
- Четвертая. Стадии асфиксии с остановкой дыхания, расстройством работы сердечно-сосудистой системы, резким падением артериального давления и прочими острыми проявлениями, требующими немедленной квалифицированной медицинской помощи.
Специфика течения рубцовой стеноза преимущественно хроническая, хотя патология может развиваться динамично в рамках острых воспалительных процессов, сопровождающихся массивным повреждением поверхности слизистых оболочек дыхательных органов.
Градация по локализации:
- Повреждение синехий заднего отдела;
- Патологии передних комиссуральных синехий;
- Формирование рубцово-грануляционного козырька по верхнему краю трахеостомы;
- Рубцовые сужения кольцевидного типа;
- Частичное или полное перекрытия просвета.
В отношении степени сужения просвета также выделяют 4 степени:
- Первая. Обструкция до 50%;
- Вторая. Обструкция от 50 до 70%;
- Третья. Обструкция от 70 до 99%;
- Четвертая. Отсутствие просвета.
Потенциально возможные степени распространенности рубцового стеноза гортани:
- Ограниченная патология в пределах одной анатомической области с общей протяженностью до 10 миллиметров;
- Системный процесс, затрагивающий более одной анатомической области.
Причины патологического процесса
Как показывает современная медицинская практика, до 5% всех случаев стеноза гортани формируется из-за врождённого патологического процесса, возникающего ещё на этапе гестации, соответствующего 7-10 недели беременности.
В процессе внутриутробного развития нарушается резорбция тканей, что вызывает формирование уплотненных мембран между голосовыми складками.
Врожденная патология диагностируется не сразу после рождения, а к 3-6 годам, обычно на фоне регулярного стенозирующего ларинготрахеобронхита или иных гортанных аномалий.
В свою очередь, типичными факторами развития основного патологического процесса приобретенного характера являются:
- Экстренная интубация трахеи. Наиболее весомый фактор, в большинстве случаев провоцирующий патологические изменения тканевых структур элемента дыхательной системы. В момент совершения инвазивного мероприятия трубка задевают слизистую, что приводит к воспалению, отечности, формированию язв, вторичному бактериальному инфицированию и появлению некротических участков;
- Острые воспалительные процессы при широком спектре инфекционных заболевания горла, гортани, сопровождающиеся поражением слизистых оболочек;
- Хронические воспалительные процессы с некротическими и язвенными формами повреждения слизистой. Характерны для сифилиса, волчанки, туберкулеза, склеромы, гингивита, флегмон, агранулоцитарной ангины;
- Гастроэзофагеальная рефлюксная болезнь. Гортань регулярно поражается кислотой из желудка, выступающей в этом случае травмирующим агентом;
- Осложнения травм глотки. Ожоги, различные несчастные случаи, выполнение ларингэктомии, трахеотомии, тиреотомии и иных хирургических вмешательств. Такие обстоятельства приводят к относительно быстрому прогрессированию рубцового стеноза.
Симптомы и стадии патологии
Симптоматика патологического процесса напрямую связана со стадией стеноза. При этом чаще всего проблема формируются в подскладочной области и локализации голосовых связок, как следствие пролиферации гортанных хрящевых тканей, сопровождающейся деформацией и в формировании массивных рубцов.
В рамках патологического процесса часто выявляют анкилоз без нарушения дыхательной функции (до тяжелых стадий), очень часто встречающийся у детей и редко выявляемый у взрослых.
Тотальный рубцовый стеноз с образованием каллезной пробки, закрывающей гортанный просвет на 100%, диагностируется в единичных случаях.
Стадии и типичные симптомы:
- 1 стадия в большинстве случаев протекает без симптомов, сужение просвета незначительно. В редких случаях человека беспокоит одышка, может немного замедляться пульс;
- Во 2 стадии одышка явно диагностируема во время физической активности. Она сопровождается сильным кашлем, тяжёлыми вдохами и посвистываниями с шумами. Незначительно повышается артериальное давление, появляется чувство беспокойства и побледнение кожных покровов. Обструкция закрывает до половины просвета гортани;
- В рамках 3 стадии открытый просвет составляет не более 3 миллиметров. У больного падает артериальное давление, появляется тахикардия, частое поверхностное дыхание, наблюдается акроцианоз и стридор. Длительное хроническое кислородное голодание приводит к нарушению работы сердечно-сосудистой системы, панике, мышечному тремору;
- Для 4 стадии характерна потеря сознания, апноэ, развитие судорог, непроизвольное мочеиспускание и дефекации, временные или постоянные остановки дыхания.
Вне зависимости от стадии патологического процесса рубцовый стеноз может сопровождаться расстройством голосообразования – осиплостью, охриплостью, отсутствием возможности воспроизводить нормальные тональные звуки. При наличии предрасположенности, фоново развивается вторичная пневмония, дисфагия.
Диагностические мероприятия
Комплексная диагностика с установкой окончательного диагноза занимает 3-4 дня. На первом этапе профильный врач-отоларинголог изучает анамнез, фиксирует жалобы пациента, производит физикальный осмотр, после чего назначают следующие возможные мероприятия:
- Эндоскопию гортани;
- Биопсию патологических тканей;
- Рентгенографию грудной клетки;
- Компьютерную томографию;
- Трахеографию;
- Магнитно-резонансную томографию;
- Спирографию;
- Эзофагоскопию;
- Артериографию;
- Суточное отслеживание кислотности желудка;
- Бодиплетизмографию.
При наличии явных признаков недостаточности дыхания, диагностические мероприятия выполняются в полной готовности к возможной трахеотомии экстренного типа, для возобновления дыхания и исключения асфиксии.
Рубцовый стеноз гортани у детей
Как показывает современная медицинская статистика, большинство случаев основного патологического процесса диагностируется у детей возрастом от 3 до 7 лет. В этот период времени проявляются врождённые проблемы внутриутробного развития соответствующих структур, существенно влияют внешние факторы, в частности инфекционные поражения органов дыхания, иные заболевания, синдромы, негативные состояния.
Несмотря на то, что после устранения спаек или рубцовых мембран, находящихся в локализации, процесс выздоровления у детей происходит быстрее, однако они более склонны к рецидивам и входят в группу риска по начальному развитию патологии из-за недостаточной развитости соответствующего гортанного аппарата на фоне существенного снижения местного иммунитета.
Достаточно часто, рубцовый стеноз гортани у детей обнаруживаются уже на поздних стадиях, поскольку клинические проявления проблемы связываются с хроническими ларингитами трахеитами и иными, не столь опасными болезнями, характерными для часто болеющего ребёнка с невысоким иммунитетом.
Терапия таких состояний включает в себя медикаментозное лечение, в также малоинвазивные методики хирургического вмешательства, используя современное оборудование.
Лечение рубцового стеноза гортани
Процедура терапия включает в себя комплекс мероприятий отоларингологического спектра, направленных на устранение хронической формы патологического процесса элемента дыхательной системы.
Негативная предрасположенность тканей гортани к стенозированию осложняет любые реконструктивные оперативные вмешательства. Именно поэтому, на начальной стадии терапии используется медикаментозные препараты.
В рамках снятия воспалительного процесса и предотвращения некроза тканей применяются:
- Антибактериальные средства;
- Инъекции кортикостероидов;
- Интерфероны;
- Противоотечные лекарства;
- Антигистамины.
При необходимости они дополняются использованием местных средств орошающего типа. Выбор конкретных препаратов производится исключительно профильным отоларингологом, при необходимости объединяющим свои усилия с хирургом и иными врачами.
Если гортанный просвет сужен более чем на 50%, то эффективный методикой в основной стадии лечения является хирургическое вмешательство.
Оно проводится по возможности с использованием малоинвазивных техник, в частности углекислотного лазера, криотерапии, диатермокоагуляции. Параллельно с хирургическим вмешательством применяется установка дилататоров, состоящих из трахеотомической трубки и расширяемого баллончика.
Такие устройства позволяют развести голосовые складки и уменьшить шансы развития спаечных процессов, дальнейшего некроза, перехода рубцов в нестабильное состояние. От массивных повреждений с большой протяженностью избавляются с помощью ларинготомии – усеченные ткани в рамках процедуры заменяются на эпидермальные лоскуты, крепящиеся к каучуковым фиксаторам.
Для врождённых форм рубцового стеноза гортани рекомендуется выполнение профилактической трахеотомии.
В особенности она необходима, если у пациента присутствуют явные симптомы недостаточности дыхательной функции и прочих признаков патологического процесса, которые рано или поздно приведут к экстренной ситуации и необходимости произведения манипуляций из-за угрозы асфиксии.
Возможный прогноз
Какое-либо прогнозирование в отношении основного патологического процесса возможно лишь на средних или поздних этапах реабилитации после проведенной комплексной терапии.
При этом существенными факторами выступает непосредственный катализатор стеноза, степень его тяжести, сроки обнаружения патологии и возраст человека. Прогноз условно благоприятен, при условии обнаружения патологического процесса на ранних стадиях и своевременно оказываемой квалифицированной врачебной помощи, включающей в себя:
- Консервативное лечение;
- Хирургические манипуляции.
Крайние степени рубцового стеноза часто приводит к инвалидизации пациента, необходимости ношения трахеостомы всю жизнь.
Профилактические мероприятия
Специфической профилактики, направленной на минимизацию рубцевания не существует. В общем случае рекомендуются следующие действия:
- Регулярное наблюдение у отоларинголога при наличии врождённой предрасположенности к патологии;
- Обязательное проведение местной гигиены горла с использованием антисептиков и иных средств по необходимости;
- Использование принципов рационального питания, отказ от вредных привычек (употребления спиртного и табакокурения), нормализация суточных ритмов сна и бодрствования, прочие общие оздоровительные мероприятия;
- Своевременное лечение любых воспалительных заболеваний дыхательной системы.
Причины рубцовых стенозов гортани Текст научной статьи по специальности «Клиническая медицина»
ОБЗОРЫ И ЛЕКЦИИ
© М. А. Рябова, Е. Е. Пособило, 2015 г. УДК 616.22-007.271-02
М. А. Рябова, Е. Е. Пособило
ПРИЧИНЫ РУБЦОВЫХ СТЕНОЗОВ ГОРТАНИ
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета имени академика И. П. Павлова
Из общего числа оториноларингологических больных больные с рубцовым стенозом гортани (РСГ) составляют наиболее сложную для лечения и реабилитации группу, что обусловлено сложностью восстановления анатомической структуры гортани и нормализации ее функций. С развитием медицины, увеличением возможностей оказания медицинской помощи тяжелым категориям пациентов возрастает и количество больных РСГ, при этом меняется структура этиологических факторов РСГ. Понимание возможных предпосылок и причин развития РСГ необходимо для разработки обоснованных мер профилактики развития РСГ.
Одной из наиболее частых причин развития РСГ на протяжении многих лет является продленная эндо-трахеальная интубация [2, 18]. В настоящее время стало возможным выполнение хирургических операций у исходно тяжелой группы больных, что чаще всего в послеоперационном периоде требует проведения искусственной вентиляции легких (ИВЛ), либо трахеостомии. В отделениях реанимации и интенсивной терапии трахеостомия является одной из наиболее часто проводимых хирургических вмешательств у больных. При этом самое распространенное показание для проведения трахеостомии — длительная дыхательная недостаточность. Так, C. G. Durbin в своем исследовании приходит к выводу, что не менее чем у 10 % больных, нуждающихся, по крайней мере, в 3 днях ИВЛ, в конечном счете, выполняется трахеостомия с целью обеспечения проходимости дыхательных путей и длительной механической вентиляции [17]. Однако до сих пор нет единого мнения о сроках проведения продленной интубации, очень часто меры профилактики стенозов малоэффективны. В изученной нами литературе сроки проведения трахеотомии варьируют в пределах от 1—3 дней до 3 недель. При этом в большинстве работ существуют понятия «ранней» и «поздней» трахеостомии, данные по которым разнятся от 1 до 10 дней и от 10 дней до 3 недель. A. L. Plummer et al. в своей работе говорят, что больным, нуждающимся в проведении ИВЛ в сроки до 10 дней, предпочтительна трансларингеальная интубация трахеи, в то время как больным, нуждающимся в проведении ИВЛ больше 21 дня, рекомендована трахеостомия [20]. Другая группа врачей ре-
шение о проведении трахеостомии принимает только в том случае, когда предполагает, что больной не может быть экстубирован в течение 7—10 дней или больше [21]. Ряд авторов в последнее время считают, что вопрос о трахеостомии должен быть рассмотрен в зависимости от клинической ситуации уже в 1—2-е сутки после интубации [14], не позже 3-х суток интубации [9]. Некоторые авторы считают, что частота развития осложнений после трахеостомии зависит только от опыта хирурга [8, 13]. В. В. Кривонос и др. указывают, что для профилактики осложнений во время трахеостомии важно рассекать сразу все слои стенки трахеи, чтобы не отслоить слизистую оболочку; величина разреза трахеи должна соответствовать размеру канюли, так как увеличение длины разреза может привести к развитию подкожной эмфиземы, а уменьшение — к некрозу слизистой оболочки и прилегающих хрящей трахеи [13]. Убедительных данных о преимуществах того или иного способа трахеостомии в плане частоты поздних осложнений нет. В исследованиях, сравнивающих трахеостомию и чрескожную дилятационную трахеостомию (ЧДТ), говорится о превалирующем количестве ранних осложнений и меньшем количестве поздних осложнений при ЧТД[15, 19]. После наложения ЧДТ отмечалось меньшее число случаев раневой инфекции в области тра-хеостомы и меньше стенозов гортани и трахеи [16]. Однако А. КоИвсЬеу е! а1. считают, что проведение ЧДТ, наоборот, связано с высоким риском развития стенозов гортани трахеи по сравнению с хирургической методикой трахеостомии [23].
Эндоларингеальные эндоскопические вмешательства могут в ряде случаев привести к рубцовым сужениям просвета гортани в случае удаления эпителия на большом протяжении [3, 10]. В частности, многократное удаление папиллом приводит к развитию рубцовых изменений и рубцово-му стенозу гортани [1, 7]. В работе М. С. Плужнико-ва и др. были проанализированы результаты 52 операций у 33 больных по поводу папилломатоза гортани. Выявлено, что при удалении папиллом гортани эндоскопическим доступом при помощи полупроводникового лазера контактным путем на мощности 5 Вт в постоянном режиме ни в одном случае не было формирования рубцов в просвете гортани [10]. Высокоэнергетическое лазерное излучение позволяет уменьшить частоту развития рубцовых стенозов гортани после эндоскопических вмешательств, что говорит о преимуществах лазерной хирургии перед использованием традиционного «холодного» инструментария. Сама по себе лазерная техника удаления рубцов гортани не предотвращает рестенозирование, но правильно подобранный режим лазерного воздействия позволяет оперировать бескровно, с минимальной затратой времени, а также сохранять анатомические осо-
УЧЕНЫЕ ЗАПИСКИ СПбГМУ ИМ. АКАД. И. П. ПАВЛОВА • ТОМ XXII • №-3 • 2015
бенности. Бескровность вмешательства позволяет экономно прецизионно удалять патологические участки слизистой, оставляя минимальную раневую поверхность. Отсутствие выраженных воспалительных явлений в гортани после лазерного удаления рубцов способствует быстрой эпителизации, что является профилактикой рестенозирования [4, 10].
При проведении резекций гортани по поводу рака гортани в 20 — 33 % случаев возникают рубцовые стенозы в послеоперационном периоде, делающие гортань функционально непригодной [3]. При комбинации хирургического и лучевого лечения опухолевых заболеваний гортани неизбежно развивается лучевой эпителиит гортани, который не только усугубляет течение хронического стеноза гортани, но и накладывает определенный отпечаток на лечебную тактику — на выбор сроков хирургического лечения стеноза гортани. Отек гортани в результате воздействия проникающей радиации на межтканевые, клеточные и сосудистые элементы соединительной ткани, эпителия вокруг опухоли сохраняется длительно, иногда пожизненно. В ряде случаев такие отеки сочетаются с нарушением подвижности перстне-черпа-ловидных суставов вследствие рубцовых изменений в зоне излеченной опухоли [10].
Некоторые соматические заболевания могут быть предпосылкой к развитию РСГ. Так, D. Уо1р1 е! а1. считают, что наличие сопутствующих заболеваний влияет на развитие РСГ во время продленной эндотрахеальной интубации. По их мнению, пациенты с сахарным диабетом больше подвержены риску развития стеноза гортани при длительной интубации и, в отличие от других пациентов, требуют более ранней трахеостомии [22].
Фаринголарингеальный рефлюкс вследствие наличия гастроэзофагеальной рефлюксной болезни также является предпосылкой развития РСГ [5, 6, 11]. При лечении данной группы больных Н2-бло-каторами и ингибиторами протоновой помпы в предоперационном и послеоперационных периодах удается достичь отсутствия рестенозирования. У пациентов отделений интенсивной терапии, находящихся на продленной интубации для профилактики хронического РСГ, в схему ведения рекомендуется включать прием ингибиторов протонной помпы, внутривенной формы омепразола [6].
Рубцовый стеноз гортани формируется после химической или термической травмы (дым на по-
Таблица 1
Структура причин РСГ
1992-2003 гг. 2003-2013 гг.
абс. % абс. %
Ятрогенные Неятрогенные 32 4 88,9 11,1 71 7 91,0 9,0
Всего 36 100 79 100
жаре, пар, производственные травмы в горячих цехах). При термических ожогах стеноз гортани нарастает в течение первых 12 часов, далее всегда присоединяется бактериальное воспаление. Отек тканей сохраняется до 7 дней. Даже при применении антибактериальной и противовоспалительной терапии есть риск развития хондроперихондрита гортани и РСГ [10].
Наличие системных аутоиммунных заболеваний соединительной ткани у больного (системная красная волчанка, болезнь Бехчета, гранулематоз Ве-генера) может являться этиологическим фактором в развитии РСГ [24, 25].
К редким формам относятся идиопатические рубцовые стенозы гортани, этиология которых остается неизвестной. Данным заболеванием страдают чаще женщины, у которых в анамнезе отсутствует факт интубации, травмы, операции на верхних дыхательных путях [11].
Цель исследования: провести ретроспективный анализ причин развития РСГ у больных, находившихся на лечении в клинике оториноларингологии ПСПбГМУ им. акад. И. П. Павлова в период с 1992 по 2003 г. и в период с 2003 по 2013 г.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Был проведен ретроспективный анализ историй болезни больных РСГ за 1992-2003 гг. и за 2003 — 2013 гг., находившихся на лечении в клинике оториноларингологии ПСПбГМУ им. акад. И. П. Павлова.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЯ
В период с 1992 по 2003 г. в клинике оториноларингологии ПСПбГМУ им. акад. И. П. Павлова находились на лечении 36 больных (22 женщины и 14 мужчин) в возрасте от15 до 71 года с диагнозом РСГ. Причины рубцовых стенозов следующие: у 10 больных сужение просвета дыхательных путей развилось после продленной или травматичной интубации гортани; у 12 больных — после эндоскопических хирургических вмешательств на гортани, в том числе и под местной анестезией при непрямой ларингоскопии; у 6 — после операций на гортани наружным доступом по поводу рака гортани; у 2 — после травматичной бронхоскопии; у 2 — в результате высоко наложенной трахеостомии; у 4 рубцовые стенозы гортани развились в результате немедицинской травмы (в 1 случае — последствие огнестрельного ранения шеи, у 2 — тупой травмы шеи, у 1 — химического ожога гортаноглотки уксусной кислотой) [10]. В период с 2003 по 2013 г. находились на лечении 78 первичных больных с РСГ, 37 женщин и 41 мужчина в возрасте от 17 до 73 лет. Причины рубцовых стенозов следующие: у 30 больных сужение просвета дыхательных путей развилось после операций на гортани и трахее (14 — после резекций
ОБЗОРЫ И ЛЕКЦИИ
гортани по поводу рака и 16 — после эндоскопического хирургического лечения рецидивирующего папилломатоза гортани), у 24 — пост-интубационные стенозы гортани и трахеи, у 17 больных — вследствие трахеотомии, у 4 больных — после механической немедицинской травмы гортани (во всех 4 случаях в результате наезда мотоциклистов на натянутый тросс), у 3 больных — в результате ожога дыхательных путей на пожаре [12].
За последние 10 лет (2003 — 2013 гг.) в структуре причин развития РСГ доля ятро-генных причин остается доминирующей (табл. 1).
В структуре причин РСГ продленная или травматичная интубации в период 2003 — 2013 гг. по сравнению с периодом 1992 — 2003 гг. составили примерно одинаковый процент. Отмечается тенденция роста РСГ после эндоскопических хирургических вмешательств на гортани. В период 2003 — 2013 гг. по сравнению с периодом 1992 — 2003 гг. количество больных с РСГ по данной причине увеличилось на 4,6 %. Возможно, это связано с распространением методик эндоскопической хирургии гортани с несовершенной хирургической техникой, неправильным использованием лазерного излучения, отсутствием стандартизированного лечения данной группы пациентов в дооперационном и послеоперационном периодах. По сравнению с 1992 — 2003 гг. за последние 10 лет на 15,9 % увеличилось количество больных РСГ в результате трахеотомии. Нельзя исключить, что неправильная техника наложения трахеостомы может являться одним из наиболее важных факторов. Надо понимать, что чаще всего погрешности техники наложения трахеостомы возникают при экстренном вмешательстве, но в анализируемой группе больных во всех случаях трахеостома накладывалась на фоне продленной интубации или у больных с паралитическими стенозами гортани, что стратегически позволяло оперировать в плановом порядке. Более того, в половине случаев отсутствие доступности квалифицированной медицинской помощи на местах, отсутствие адекватного наблюдения и ухода за больными, перенесшими трахеотомию, внесло особую лепту в увеличение посттрахеостомиче-ских РСГ. За период с 2003 по 2013 г. нам не встретился ни один больной с развитием РСГ после проведения бронхоскопии, тогда как за период с 1992 — 2003 гг. было 2 таких больных. Структура развития РСГ в результате ятрогенных причин отражена в табл. 2.
Таблица 2
Структура ятрогенных причин развития РСГ
Этиологический фактор развития РСГ 1992-2003 гг. 2003-2013 гг.
абс. % абс. %
После продленной или травматичной интубации гортани 10 27,8 24 30,3
После эндоскопических хирургических 12 33,3 30 37,9
вмешательств на гортани, в том числе
и под местной анестезией при непрямой
ларингоскопии
После операций на гортани наружным 6 16,7 0 0
доступом
После травматичной бронхоскопии 2 5,6 0 0
Вследствие трахеотомии 2 5,6 17 21,5
Итого 32 88,9 71 89,9
Увеличения количества больных в результате механической немедицинской травмы гортани за последние 10 лет не отмечено. Структура немедицинской травмы гортани как причины развития РСГ существенно не изменилась (табл. 3).
ВЫВОДЫ
1. Ятрогенные причины остаются основными в развитии РСГ.
2. Существенно увеличилось количество больных РСГ в результате технически плохо наложенной тра-хеостомии, что свидетельствует о низком уровне подготовки врачей, проводивших это вмешательство.
ЛИТЕРАТУРА
1. Врожденный ювенильный папилломатоз гортани / М. Р. Богомильский [и др.] // Вестн. оториноларингол. — 1998. — № 6. — С. 28-29.
2. Гюсан А. О. Этиология стеноза гортани и трахеи у больных реанимационного отделения // Росс. оторино-лар. — 2004. — № 5. — С. 64.
3. Злокачественные опухоли полости рта, глотки и гортани / А. И. Пачес [и др.]. — М.: Медицина, 1988. — 303 с.
4. Карпищенко С. А., Рябова М. А., Шумилова Н. А. Сравнительная оценка биологических эффектов лазерного излучения, радиоволновой аппаратуры и электроножа // Folia-Otorhinolaryngologica. -2011. — Vol. 17. — № 2. — С. 55-64.
5. Кислотозависимые заболевания желудочно-кишечного тракта в практике оториноларинголога / К. И. Нестерова [и др.] // FoliaOtorhinolaryngologica. — 2014. — № 20. -С. 81-85.
6. Кокорина В. Э. Диагностика и лечение заболеваний ЛОР-органов, обусловленных гастроэзофагеальной реф-люксной болезнью: автореф. дис. … д-ра мед. наук. — Хабаровск, 2010. — 34 с.
Таблица 3
Структура неятрогенных причин развития РСГ
Этиологический фактор развития РСГ 1992-2003 гг. 2003-2013 гг.
абс. % абс. %
Последствие огнестрельного ранения шеи 1 2,7 0 0
В результате механической травмы гортани 2 5,6 4 5,1
В результате химического ожога гортаноглотки уксусной кислотой 1 2,7 0 0
В результате ожога дыхательных путей на пожаре 0 0 3 3,9
Ито го 4 11,1 7 8,7
Рубцовый стеноз гортани: причины, симптомы, диагностика, лечение
Лечение рубцового стеноза гортани
Лечение рубцового стеноза гортани — одна из самых сложных задач в оториноларингологии, что обусловлено высокой склонностью тканей гортани к образованию рубцовых рубцов даже при самых щадящих реконструктивных хирургических вмешательствах. В определенной степени образование рубцовых стенозов гортани можно предотвратить или уменьшить с помощью кортикостероидов, своевременного купирования местных воспалительно-некротических процессов как вульгарного, так и специфического характера, эффективного лечения генерализованных инфекционных заболеваний, проявляющихся поражением гортани.Если для оказания неотложной помощи пациенту была сделана коникотомия или верхняя трахеотомия, то в ближайшее время ему необходимо пройти нижнюю трахеотомию, обеспечивающую неосложненное заживление «межкрикотиидной» раны (коникотомии) или верхней трахеостомии. Во всех случаях лечения рубцового стеноза гортани необходимо как можно скорее добиться естественного дыхания, так как оно не только предотвращает образование рубцов, но и обеспечивает нормальное развитие гортани и речевой функции у детей.
Профилактическая трахеотомия у лиц с хроническим рубцовым стенозом гортани и неудовлетворительной ее респираторной функцией допустима, потому что рано или поздно это хирургическое вмешательство все равно не пройдет этому пациенту, а уже будет произведено в спешке по жизненным показаниям. С другой стороны, поскольку при таких стенозах часто требуется плановое хирургическое вмешательство для восстановления просвета гортани, наличие трахеостомии является обязательным условием проведения этого вмешательства.
Шипы или рубцовые мембраны, расположенные между голосовыми складками, подвергаются диатермокоагуляции или удаляются хирургическим лазером. В большинстве случаев после этой операции необходимо сразу после операции развести голосовые связки специальным расширителем, например, с помощью расширителя Ильяченко, состоящего из трахеотомической трубки и баллона, вводимого в гортань между голосовыми складками на несколько секунд. дней.
Ягодицы гортани сплошные и полые. Некоторые из них используются вместе с трахеотомическими трубками.Самым простым видом простого гортанного бужа, применяемого без трахеотомической канюли, является ватно-тампонный тампон в виде цилиндра соответствующего диаметра и длины, тампон вводится в суженную часть гортани над трахеостомией. Для расширения гортани без предварительной ларингофиссур или трахеотомии используют полые резиновые були Шретера или металлические буи разного диаметра. Благодаря длине и форме эти бужи легко вводятся и могут оставаться в гортани или гортани от 2 до 60 миль, а сами пациенты удерживают их пальцами у входа в рот.При ларингостомии для расширения или формирования просвета гортани рекомендуется использовать резиновые тройники А.Ф. Иванова, обеспечивающие дыхание как через нос и рот, так и через трубку.
Твердые бужи, соединенные с трахеотомической трубкой (бужи Thosta, Bruggemann и др.), Служат только расширителем, а полые («дымоходы» Н.А. Паутова) — аналогом дымоходной печи, или резиновой канюлей И.Ю. Ласков и др. Дополнительно обеспечивают дыхание через полость рта и нос.При рубцовых стенозах, распространяющихся на верхние отделы трахеи, используются удлиненные трахеотомические трубки. При перекрытии гортани ее обезболивание обязательно только на первых сеансах этой процедуры; В будущем, когда пациент привыкнет к блокированию, анестезии можно будет избежать.
При расширенном рубцовом стенозе гортани производят ларинготомию с последующим удалением рубцовой ткани, кровоточащие поверхности покрывают свободными эпидермальными пятнами, фиксируемыми в гортани соответствующими резиновыми фиксаторами (манекенами).Б.С. Крылов (1965) предложил переносить пластичность гортани несвободным лоскутом слизистой оболочки, мобилизованным из области гортани, который фиксируется с помощью надутого резинового баллона, давление в котором регулируется с помощью средствами манометра (предотвращение некроза трансплантата от избыточного давления).
Лечение рубцового стеноза гортани чрезвычайно трудное, неблагодарное и длительное, требующее большого терпения как врача, так и пациента.Часто для достижения даже удовлетворительного результата требуются многие месяцы, а часто и годы. И результат, к которому нужно стремиться, — обеспечение пациенту гортанного дыхания и закрытие трахеостомы. Для этого необходимо владеть не только филигранной эндоларингеальной микрохирургической техникой, но и современными эндоскопическими средствами и эндоскопическими хирургическими инструментами. Хирургическое лечение необходимо дополнить тщательным послеоперационным уходом, средствами профилактики гнойных осложнений, а после заживления раневых поверхностей и эпителизации внутренних поверхностей гортани — соответствующими мерами фониатрической реабилитации.
.
Рубцовый стеноз гортани и трахеи
Рубцовый стеноз гортани и трахеи
Причины болезней
Основной причиной приобретенного стеноза гортани являются травмы, преимущественно ятрогенного характера. Они включают в себя травматические исследования гортани и трахеи, длительную интубацию гортани, многократные повторные интубации, использование интратрахеальных трубок большего диаметра. У детей даже выполнение традиционной эндотрахеальной интубации может привести к развитию стеноза в подларингеальной области из-за ее чрезвычайно малого диаметра.Другие причины включают внешние травмы и инфекции. Отдельно стоит упомянуть о так называемом идиопатическом стенозе, причину которого установить невозможно. В большинстве случаев рубцовый стеноз голосовых складок возникает в результате ранее проведенного хирургического вмешательства в этой области. Самый частый пример — многочисленные операции по поводу папилломатоза гортани, которые приводят к скарификации в области задней спайки.
Предрасполагающие причины
- Диаметр дыхательных путей. Подсвязочная часть у детей — это самая узкая часть гортани. Поэтому травмировать его намного легче. Более того, это единственная область с подслизистым слоем. Это вызывает быстрое образование отека и дальнейшее сужение дыхательных путей.
- Гастроэзофагеальный рефлюкс болезнь. Содержимое желудка и пищевода поднимается вверх, что приводит к раздражению уже травмированной слизистой оболочки и вызывает воспалительный процесс.
- Патогенез — механизм заболевания Многолетние интратрахеальные трубки неправильного размера оказывают давление на слизистую оболочку гортани и начальный отдел трахеи.Это приводит к отекам и воспалениям. Следующая стадия — изъязвление слизистой оболочки, перихондрит и образование рубцовой ткани.
Патогенез — механизм заболевания
Длинные интратрахеальные трубки неправильного размера оказывают давление на слизистую оболочку гортани и начальный отдел трахеи. Это приводит к отекам и воспалениям. Следующая стадия — изъязвление слизистой оболочки, перихондрит и образование рубцовой ткани.
Симптомы
Клиническая картина значительно варьируется в зависимости от степени стеноза, возраста и активности человека, а также от его общего физического состояния.Основная жалоба — затрудненное дыхание. При стенозе на уровне голосовых связок человек не может вдохнуть, тогда как стеноз на уровне под голосовых связок или трахеи приводит к затруднению вдоха и выдоха. Шрам на уровне голосовых связок в области задней спайки проявляется в большей степени охриплостью, чем затруднением дыхания.
Диагностика
- Общее клиническое обследование имеет первостепенное значение при идиопатическом стенозе и должно быть направлено на диагностику саркоидоза, гранулематоза Вегенера и других аутоиммунных заболеваний.Эндоскопическое обследование является основным при планировании лечения. Первый этап — фиброларингоскопия. Он позволяет определить подвижность голосовых связок и состояние верхней части гортани при нормальном дыхании. Далее рекомендуется провести трансназальную фиброларингоскопию в условиях медикаментозного сна. Он позволяет определить подвижность голосовых связок у людей, которые не переносят процедуру без анестезии.
- Прямая ларингоскопия под наркозом — важнейший диагностический этап для тщательного планирования хирургического лечения.Позволяет определить локализацию стеноза, его степень и протяженность.
- Рентгенодиагностика. Компьютерная томография играет важную роль в определении степени полного стеноза, когда его невозможно увидеть эндоскопически.
Лечение
- Баллонное расширение . Это щадящий метод лечения, при котором просвет подсвязочной области расширяется за счет баллона, постепенно заполняясь водой. На использование этого метода многие авторы обозначают различные показания, главное место среди которых, конечно, не полное закрытие просвета дыхательных путей и небольшая степень стеноза.В случае нескольких неудовлетворительных попыток баллонной дилатации рекомендуется перейти к хирургическим методам лечения.
- Реконструкция гортани и трахеи. Во время операции иссекается стенозирующая область под голосового канала или трахеи и устанавливаются аллотрансплантаты. Таким образом образуется более широкий просвет дыхательных путей.
- Иссечение гортани и трахеи с формированием анастомоза — полное иссечение стенозированной области дыхательных путей.
В послеоперационном периоде в подавляющем большинстве случаев необходимо установить Т-образную трубку точно подобранного размера из специального материала. В недавнем систематическом обзоре литературы авторы пришли к выводу, что иссечение гортани с анастомозом снижает общее количество операций, выполняемых каждому пациенту, и увеличивает количество деканнуляций.
Корпус 1
Перед
После

Корпус 2
Корпус 5
.
Otolaryngol Clin N Am 2008, том 41, выпуск 5, Реконструкция гортани и трахеи у детей
ИСТОРИЯ ПЕДИАТРИЧЕСКОЙ ЛАРИНГОТРАХИЙНОЙ РЕКОНСТРУКЦИИ | 833 |
,
[29] также представили 4 балльную систему по степени тяжести подсвязочного стеноза. В статье, опубликованной в 1994 г. Мейером и соавторами [30] (Цинциннати), была предложена модификация этой системы классификации, основанная на размере эндотрахеальной трубки.Эта система стала стандартом современной клинической практики.
Документация об открытой хирургической процедуре, включающей резекцию перстневидного хряща по поводу сужения подсвязочного дыхательного пути, была обнаружена еще в 1953 г. [13]. Конли (Нью-Йорк) сообщил о резекции всего перстневидного хряща с последующим первичным анастомозом оставшихся частей дыхательных путей у 62-летнего пациента с хондромой. Два десятилетия спустя последовали сообщения о резекции только части перстневидного хряща [31–33].Ни одна из этих серий не включала педиатрических пациентов по ряду причин: риск рецидивирующего повреждения гортанного нерва с учетом меньшего размера дыхательных путей у детей, риск расхождения анастомоза или коллапса дыхательных путей после удаления поддержки, обеспечиваемой перстневидным хрящом, и неизвестные последствия для гортани. рост и функции.
В 1985 г. Fearon и McMillin [34] (Торонто) описали свой опыт резекции перстневидного хряща и тиреотрахеального анастомоза у приматов, гортани которых очень похожи на гортани младенцев того же возраста и веса.Они обнаружили, что резекция не влияет на нормальную функцию или рост гортани через 18-20 недель после процедуры.
Ранне и его коллегам [35] (Канзас-Сити, штат Миссури) приписывают первый отчет о резекции перстневидного отростка у семи педиатрических пациентов по поводу подвязочного стеноза, опубликованный в 1991 г. Эта процедура была впервые проведена Савари в 1978 г. в Медицинском центре Лозаннского университета. с последующей публикацией, включающей 15 пациентов, Монье и коллегами [36] в 1993 году.Коттон [37] (Цинциннати) описал свой опыт с крикотрахеальной резекцией (CTR) у 16 пациентов в 1997 году. В этой серии у всех пациентов был тяжелый (по Хлопку степень III или IV) подсвязочный стеноз, а восемь уже перенесли хотя бы одну открытую хирургическую операцию. до CTR. За последнее десятилетие группы Цинциннати и Лозанны опубликовали множество отчетов, в которых подробно описывается их обширный опыт в области CTR, дополнительно определяются показания для процедуры и описывается лечение отдаленных осложнений [38–43].В настоящее время в Цинциннати КТР выполняется примерно у 15% пациентов, перенесших открытую операцию по поводу стеноза подсвязочного канала.
Сводка
С конца 1800-х годов многие хирурги боролись и разработали несколько творческих подходов к сложной клинической проблеме сужения подсвязочных дыхательных путей у детей. В этой статье было представлено развитие LTR, начиная с ранних работ с процедурами дилатации и заканчивая открытыми методами, такими как CCG, которые сегодня являются стандартом лечения.Фундаментальные научные и клинические исследования продолжают углублять понимание процесса заживления ран в дыхательных путях и помогают хирургам усовершенствовать подход к
.
врожденные и приобретенные нарушения гортани и трахеи. Такие достижения подробно обсуждаются в оставшейся части этого выпуска.
Список литературы
[1] Уинслоу-младший. Сообщения о случаях, иллюстрирующих наш прогресс в хирургическом лечении хронического стеноза гортани и трахеи. Trans Am Laryngol Assoc 1909; 31: 177–90.
[2] Джексон К. Стеноз гортани с особым упором на лечебное лечение с помощью стержневых форм. Trans Am Laryngol Rhinol Otol Soc 1936; 42: 12–24.
[3] О’Дуайер. New York Med Journal 8 августа 1885 г.
[4] Simpson WK. История болезни: стеноз гортани у взрослого, успешно вылеченный интубацией; непрерывная носка трубки в течение четырех лет. Trans Am Laryngol Assoc 1908; 30: 52–7.
[5] Laurens G. Chirurgie de l’oreille, du nez, du pharynx et du larynx. 2-е издание.945. 1924.
[6] Арбакл МФ. Рубцовый ларинго-трахеальный стеноз успешно лечится открытой операцией и кожным трансплантатом. Предварительный отчет. Trans Am Laryngol Rhinol Otol Soc 1927; 33: 450–2.
[7] Шмигелов Э. Стеноз гортани: новый метод хирургического лечения. Арка Отоларингол 1929; 9 (5): 473–93.
[8] Лупер EA. Использование подъязычной кости в качестве трансплантата при стенозе гортани. Арка Отоларингол 1938; 28: 106–11.
[9] Джексон С. Высокая трахеотомия и другие ошибки — главные причины хронического стеноза гортани.Surg Gynecol Obstet 1921: 392–8.
[10] LeJeune F, Owens N. Хронический стеноз гортани. Энн Отол Ринол Ларингол 1935; 44: 354–63.
[11] Koenig F. Berl klin Wschr 51, 1896.
[12] Роб CG, Bateman GH. Реконструкция трахеи и шейного отдела пищевода: предварительный отчет. Br J Surg 1949; 37: 202–5, -50.
[13] Конли Дж. Дж. Реконструкция подсвязочного прохода. Анн Отол Ринол Ларингол 1953; 62 (2): 477–95.
[14] Rethi A. Операция по поводу рубцового стеноза гортани.Журнал Ларингол Отол 1956; 70: 283–93.
[15] Галебский А. Mschr Ohrenheilk 1927; 65: 1438.
[16] Холингер PH, Джонстон KC. Ведение хронического стеноза гортани. Энн Отол Ринол Ларингол 1958; 67 (2): 496–515.
[17] Grahne B. Оперативное лечение тяжелого хронического травматического стеноза гортани у детей до трех лет. Acta Otolaryngol 1971; 72: 134–7.
[18] Абулкер П., Стеркерс Дж. М., Демалдент Дж. Э. и др. Модификация означает вмешательство де Рети.Энн Отоларин (Пар) 1966; 83: 98.
[19] McDonald IH, Stocks J. Длительная назотрахеальная интубация. Бр. Дж. Анаэст 1965; 37: 161.
[20] Фирон Б., Коттон Р. Хирургическая коррекция подсвязочного стеноза гортани: предварительный отчет об экспериментальной хирургической технике. Энн Отол Ринол Ларингол 1972; 81: 508–13.
[21] Лапидот А., Содагар Р., Ратанапраштпорн С. и др. Экспериментальное лечение стеноза подсвязочного канала у поросят. Арка Отоларингол 1968; 88: 529.
[22] Фирон Б., Коттон Р.Хирургическая коррекция подсвязочного стеноза гортани у младенцев и детей. Энн Отол Ринол Ларингол 1974; 83: 428–31.
[23] Эванс Дж.Н.Г., Тодд ГБ. Ларигно-трахеопластика. Дж. Ларингол Отол 1974; 88: 589–97.
[24] Fearon B, Cinnamon M. Хирургическая коррекция подсвязочного стеноза гортани: клинические результаты операции Fearon-Cotton. J Otolarygnol 1976; 5: 475–8.
[25] Коттон Р. Лечение стеноза подсвязочного канала в младенчестве и детстве: обзор серии последовательных случаев лечения хирургической реконструкцией.Энн Отол Ринол Ларингол 1978; 87: 649–57.
[26] Fearon B, Crysdale WS, Bird R. Подсвязочный стеноз гортани у младенцев и детей: методы лечения. Энн Отол Ринол Ларингол 1978; 87: 645–8.
[27] Коттон Р., Эванс Дж. Реконструкция гортани у детей; Пятилетнее наблюдение. Энн Отол Ринол Ларингол 1981; 90: 516–20.
ИСТОРИЯ ПЕДИАТРИЧЕСКОЙ ЛАРИНГОТРАХИЙНОЙ РЕКОНСТРУКЦИИ | 835 |
[28] Коттон Р.Стеноз гортани и трахеи у детей. J Pediatr Surg 1984; 9 (6): 699–704.
[29] Коттон Р., Сейд А.Б. Лечение проблемы экстубации у недоношенного ребенка: передний перстневидный разрез как альтернатива трахеотомии. Энн Отол Ринол Ларингол 1980; 89: 508–11.
[30] Майер К.М. III, Коннор Д.М., Коттон РТ. Предлагаемая система оценки стеноза подсвязочного канала на основе размеров эндотрахеальной трубки. Анн Отол Ринол Ларингол 1994; 103 (4 часть 1): 319–23.
[31] Пирсон Ф.Г., Купер Дж. Д., Нелемс Дж. М. и др.Первичный анастомоз трахеи после резекции перстневидного хряща с сохранением возвратных гортанных нервов. J. Thorac Cardiovasc Surg 1975; 70 (5): 806–16.
[32] Герват Дж., Брайс Д.П. Лечение стеноза подсвязочного канала гортани резекцией и прямым анастомозом. Ларингоскоп 1974; 84: 940–5.
[33] Пирсон Ф.Г., Брито-Филомено Л., Купер Дж. Д.. Опыт частичной резекции перстневидного хряща и тиреотрахеального анастомоза. Энн Отол Ринол Ларингол 1986; 95: 582–5.
[34] Фирон Б., Макмиллин Б.Д.Резекция перстневидного кольца и тиреотрахеальный анастомоз у растущего приматы. Энн Отол Ринол Ларингол 1985; 94: 631–3.
[35] Ранн Р.Д., Линдли С., Холдер TM и др. Купирование переднего подъязычного стеноза резекцией перстневидного отростка: операция в сложном случае. J Pediatr Surg 1991; 26: 255–8.
[36] Monnier P, Savary M, Chapuis G. Частичная резекция перстневидного хряща с первичным анастомозом трахеи при стенозе подсвязочного канала у младенцев и детей. Ларингоскоп 1993; 103: 1273–83.
[37] Стерн Й., Валнер Д.Л., Гербер М.Э. и др.Частичная крикотрахеальная резекция с первичным анастомозом в детской возрастной группе. Анн Отол Ринол Ларингол 1997; 106: 891–6.
[38] Монье П., Ланг Ф., Савари М. Частичная резекция крикотрахеальной артерии при тяжелом стенозе подсвязочного канала у детей: обновление опыта Лозанны. Анн Отол Ринол Ларингол 1998; 107: 961–8.
[39] Монье П., Ланг Ф., Савари М. Крикотрахеальная резекция при стенозе подсвязочного канала у детей. Int J Pediatr Otorhinolaryngol 1999; 49: 283–6.
[40] Раттер MJ, Хартли BEJ, Коттон RT.Резекция крикотрахеальной артерии у детей. Хирургия головы и шеи Arch Otolaryngol 2001; 127: 289–92.
[41] Монье П., Ланг Ф., Савари М. Частичная резекция крикотрахеального канала при стенозе подсвязочного канала у детей: опыт одного учреждения в 60 случаях. Eur Arch Otorhinolaryngol 2003; 260: 295–7.
[42] Jaquet Y, Lang F, Pilloud R, et al. Частичная крикотрахеальная резекция по поводу стеноза подсвязочного канала у детей: отдаленные результаты у 57 пациентов. J Thorac Cardiovasc Surg 2005; 130 (3): 726, e1–9.
[43] White DR, Cotton RT, Bean JA и др.Резекция крикотрахеального отдела у детей: результаты хирургического вмешательства и анализ факторов риска. Хирургия головы и шеи Arch Otolaryngol 2005; 131: 896–9.
Отоларингол Clin N Am
41 (2008) 837–864
Хирургический менеджмент
Ларингомаляции
Грешэм Т. Рихтер, MDa, *, Дана М. Томпсон, MDb
a Отделение детской отоларингологии, Детская больница Арканзаса, 800 Маршалл-стрит,
Литл-Рок, AR 72202, США
bОтделение оториноларингологии — хирургия головы и шеи, отделение детской отоларингологии, клиника Майо и детская больница Майо Эухенио Литта, 200 First Street S.W., Рочестер, Миннесота 55905, США
Ларингомаляция (ЛМ) — наиболее частая аномалия гортани и источник стридора (54–75%) у новорожденных [1–3]. Характеризуется пониженным тонусом гортани, укороченными надгортанными складками и надгортанным коллапсом, LM может приводить к значительной обструкции верхних дыхательных путей и нарушениям питания у младенцев, пораженных этим заболеванием. Большинство случаев протекают в легкой форме и проходят самостоятельно, разрешаются к возрасту 12-24 месяцев. Симптомы у этих пациентов обычно купируются консервативной и медикаментозной терапией [1,4].Однако почти у 20% младенцев с LM будет тяжелое заболевание, требующее хирургического вмешательства для устранения или обхода непроходимости. Хирургические подходы эволюционировали, и эндоскопические методы оказались успешной и безопасной альтернативой трахеостомии [5–7]. Термины «супраглотопластика», «эпиглоттопластика» и «ариэпиглоттопластика» были применены к эндоскопическим доступам для лечения ЛМ, которые направлены на обрезку чернобрюхих складок и удаление мягких тканей, подавляя черпалоиды [5,6, 8–14].Успех операции составляет около 94% с минимальным риском повторных симптомов или осложнений. Однако определенные группы населения могут быть предрасположены к менее благоприятным исходам [15]. Эпиглоттопексия, при которой надгортанник хирургическим путем прикрепляется к валекулле, также с переменным успехом применялась для определенных типов LM [16,17].
История операции
В середине девятнадцатого века изобретение гортанного зеркала обеспечило непрямой доступ для наблюдения за динамикой гортани [18]. С помощью этой техники у младенцев с «врожденным стридором гортани» было обнаружено препятствие
* Автор, ответственный за переписку.
Адрес электронной почты: [email protected] (G.T. Richter).
0030-6665 / 08 / $ — см. Предварительную статью 2008 г. Elsevier Inc. Все права защищены. | |
DOI: 10.1016 / j.otc.2008.04.011 | oto.theclinics.com |
их голосовая щель с разрушающимися надгортанными структурами во время вдоха. Первоначально предполагалось, что это произойдет в результате увеличения и сжатия шейных структур.Несколько авторов, включая Рирдона [19], Лиса [20], Сазерленда и Лака [21] и Варио [22], предположили, что «врожденный стридор гортани» является врожденной аномалией надгортанной гортани. Варио [22] был первым, кто предложил удаление избыточной ткани надгортанника (АЭ) для лечения этих младенцев. Однако только в 1920-х годах в литературе были представлены хирургические методы уменьшения надгортанной ткани. В частности, Inglauer [23] сообщил об улучшении симптомов у младенца с врожденным стридором после частичной эпиглотэктомии с использованием носовой петли.Шесть лет спустя Hasslinger [24] описал эндоскопическую резекцию складок AE у трех младенцев с помощью чашечных щипцов. Единичные сообщения о хирургическом вмешательстве на надгортаннике включали резекцию надгортанника [25], спайки надгортанника с основанием языка [26] и миомандибулопексию [27]. Несмотря на сообщения об успехе, ни один из этих методов не получил особого одобрения для рутинного использования в отоларингологическом сообществе. В течение этого периода большинству младенцев была проведена трахеостомия, тогда как деканюляция ожидала исчезновения обструктивных симптомов.Только в 80-х годах прошлого века концепция операции на надгортанной гортани была восстановлена.
Термин «ларингомаляция» был предложен Джексоном и Джексоном [28] в 1942 году для описания пациентов, ранее помеченных как имеющие «врожденный стридор гортани». загибание внутрь надгортанных структур, возникающее при вдохе и не обнаруживаемое в других источниках инфантильного стридора. Эта идиома использовалась лишь спорадически, пока не произошло обновление эндоскопических инструментов для диагностики и лечения младенцев.С момента появления стержня Хопкина хирурги научились управлять многими заболеваниями верхних дыхательных путей и лечить их. Наряду с развитием и продвижением эндоскопической хирургии гортани произошел пересмотр эндоскопических методов для хирургического улучшения пациентов с LM в качестве альтернативы трахеостомии. Несколько пионеров проиллюстрировали надгортанные аномалии при LM, а другие предприняли интеллектуальный скачок, чтобы лечить их эндоскопически [5–8,29–31].
В 1984 г. Lane и коллеги [7] пересмотрели эндоскопический подход для достижения улучшения симптомов у младенца с тяжелой LM.Они украсили оригинальную технику Хасслингера с помощью ножниц Bulluci и микропинцетов для обрезки надчелюстной слизистой оболочки и разреза складок AE. Одновременно с растущей популярностью лазера на углекислом газе (CO2) в качестве микроскопического инструмента, вскоре за этим докладом последовала статья Сейда и его коллег [5], в которой проиллюстрировано использование лазера CO2 для разделения складок AE. Превосходные хирургические результаты этих двух групп, а также нескольких других, проложили путь к эндоскопическим вмешательствам для коррекции тяжелой LM [6,29,31].Zalzal и его коллеги [6] применили термин «эпиглоттопластика» для описания обрезки латерального надгортанника вместе с складками AE и надчелюстной ткани с помощью микроножниц. Однако другие считают, что
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ЛАРИНГОМАЛЯЦИИ | 839 |
Термин «супраглоттопластика» лучше всего описывает хирургические манипуляции над надгортанной гортани при ЛМ. С развитием новых концепций и технологий эндоскопические методы, вероятно, будут развиваться.К арсеналу добавлены микродебридеры гортани с хорошими результатами [14]. Возможно, началось движение к возвращению к микроларингеальным инструментам с холодным оружием, чтобы снизить риски возникновения пожара в дыхательных путях, отека гортани и послеоперационных нарушений питания, которые теоретически могут возникнуть при использовании лазеров [4,10].
Клиническая картина
Стридор — отличительная черта врожденной LM. Отражения соприкасающихся пролапсирующих надгортанных тканей в голосовой щели во время вдоха производят звучащие звуки стридора.Хотя это обнаруживается при вариантах LM, о которых сообщалось у детей старшего возраста, LM наиболее часто встречается у новорожденных [32]. Типичным проявлением врожденной LM является стридор с высокими тонами и обструкцией верхних дыхательных путей, которая ухудшается при возбуждении, плаче, кормлении или положении на спине. Симптомы проявляются в первые несколько недель жизни и достигают максимума в возрасте от 6 до 8 месяцев. У большинства младенцев с ЛМ наблюдаются легкие симптомы, доброкачественные, купирующиеся самостоятельно и исчезающие к 12–24 месяцам [1,4]. Используется выжидательный менеджмент.В этих случаях обструктивные симптомы облегчаются путем изменения положения или удлинения шеи, поскольку эта техника напрягает и расширяет гортань. Направление к отоларингологу младенцев с легкой формой LM часто не оправдано.
Симптомы кормления, связанные со стридором LM, отражают тесную взаимосвязь между верхними дыхательными путями и пищеварительным трактом у новорожденных. До 80% младенцев с LM страдают гастроэзофагеальным рефлюксом (GERD) и ларингофарингеальным рефлюксом (LPR) [4,33]. Клинические проявления включают срыгивание, рецидивирующую рвоту, дисфагию, непереносимость пищи, потерю веса и «влажный» кашель, временно связанный с приемом пищи [2].Кашель и удушье во время кормления являются наиболее частыми жалобами на кормление у пациентов с умеренными симптомами LM [4,34]. Частые эпизоды срыгивания наряду с медленным и трудоемким кормлением также затрудняют кормление этих пациентов.
До 10–20% пациентов с ЛМ имеют тяжелые симптомы, требующие хирургического вмешательства [3,4,10,33]. У этих пациентов выпадение надгортанника приводит к опасной для жизни обструкции дыхательных путей или нарушениям питания. Поскольку метаболические потребности у этих младенцев также повышены, поскольку они пытаются скоординировать прием пищи с дыханием, несмотря на затрудненную гортань, пациенты с тяжелым заболеванием могут похудеть и у них может возникнуть задержка развития.Младенцам с периоральной бледностью и цианозом, а также с надгрудинными и субтернальными ретракциями, которые могут возникать или не происходить во время кормления, часто требуется хирургическое вмешательство, если консервативные меры не помогают. Стридор с одышкой, тахипноэ, цианоз, экскаватная грудная клетка и апноэ во сне являются признаками тяжелого заболевания. Часто сообщается о предыдущей госпитализации таких пациентов по поводу одышки. Маленькие или недоношенные дети могут иметь
апноэ, но без слышимого стридора [11]. Легочная гипертензия, задержка развития и сердечная недостаточность наблюдаются в запущенных случаях тяжелого заболевания.
Оценка пациента
Роль отоларинголога в ведении младенцев с LM состоит в том, чтобы отличать младенцев, которым требуется хирургическое вмешательство, от других, нуждающихся только в тщательном наблюдении. Поскольку качество стридора может различаться у пациентов с одинаковой степенью тяжести заболевания, кандидаты на хирургическое вмешательство выбираются в меньшей степени по интенсивности стридора и степени коллапса гортани и в большей степени по степени и последствиям обструкции дыхательных путей и трудностям с кормлением. Большинство младенцев с LM имеют симптомы от легкой до умеренной (80–90%) и не требуют хирургического вмешательства [4,10].Для этих пациентов характерны несущественный стридор, втягивание, срыгивание и прерывистое кормление без потери веса. Легкие случаи можно отличать от умеренных по степени срыгивания, непереносимости кормления, нарушениям дыхательных путей и ГЭРБ. В частности, эти симптомы ослабляют здоровье в умеренных случаях LM, когда стридор может не исчезнуть при изменении положения, срыгивание возникает при каждом кормлении, а симптомы длятся дольше.
При отсутствии прогрессирующих симптомов можно использовать медикаментозную и консервативную терапию.Частая оценка веса помогает определить, не развивается ли у людей со средней LM задержка развития, как при тяжелом заболевании. Начальные проявления симптомов могут со временем меняться, и это подчеркивает важность частых обследований. Например, до 30% младенцев с легкой формой заболевания развиваются симптомы кормления и получают пользу от терапии ГЭРБ и модификаций кормления. Точно так же у 27% младенцев с умеренным заболеванием наблюдаются прогрессирующие симптомы со стороны дыхательных путей и кормления, которые в конечном итоге требуют хирургического вмешательства.Обычно это происходит примерно в возрасте от 4 до 6 месяцев и примерно через 2 месяца с момента постановки диагноза. ГЭРБ и LPR были вовлечены в этот процесс [4]. Клинический алгоритм и диагностический подход к младенцам с LM суммированы на рис. 1 и обсуждаются в следующих разделах.
Гибкая ларингоскопия
Хотя диагноз ЛМ часто подтверждается клиническими проявлениями, подтверждение лучше всего установить у бодрствующего пациента с помощью гибкой ларингоскопии.Никаких седативных средств не требуется, и младенец находится в вертикальном или полулежавшем положении на коленях у лица, осуществляющего уход, с осторожностью. Прицел пропускается через нос, и одновременно выполняется оценка носоглоточных, глоточных и других аномалий гортани.
Ларингоскопические находки включают выпадение черпаловидных хрящей, супрааритеноидной слизистой оболочки и добавочных хрящей во время вдоха (рис. 2А, В). Укороченные складки AE с боковым складыванием и формой «омега»
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ЛАРИНГОМАЛЯЦИИ | 841 |
или загнутый надгортанник.В тяжелых случаях может произойти ретроградное смещение надгортанника к задней части глотки. Следует помнить, что надгортанник в форме «омега» может присутствовать почти у 50% здоровых детей. Перед постановкой диагноза LM необходимо продемонстрировать четкий анамнез и доказательства коллапса и обструкции гортани [30].
Предлагаемые схемы классификации иллюстрируют различные паттерны надгортанного коллапса, часто встречающиеся во время ларингосокопии у пациентов с LM (Таблица 1) [35–37].По существу, гортань может выпадать в одном или нескольких местах надгортанника (т.е. заднем, латеральном или переднем), что лучше всего отражается в трех ранее предложенных типах LM [37]. В первом случае, задняя избыточная слизистая оболочка и добавочные хрящи, перекрывая черпаловидный, сгибаются кпереди в гортань на вдохе. Сообщается, что это наиболее частая аномалия в нескольких клинических сериях (более 50% пациентов с LM). Для второго типа характерны укороченные складки АЕ с боковым смещением в гортань.Третий вариант описывается как смещение надгортанника кзади над входом в голосовую щель. Картина коллапса непредсказуема и может включать более одной области надгортанника. Корреляция с местом обструкции и тяжестью заболевания не проиллюстрирована; однако место и степень коллапса могут влиять на терапевтические решения. Анатомический дефект каждого типа может быть устранен выборочно. Например, репозиция черпальцевых костей может быть выполнена при переднем смещении, разрезы AE-складок для удлинения этих складок могут быть подходящими для латерального коллапса, тогда как эпиглоттопексия может исправить задний надгортанный коллапс.Влияние отбора пациентов систематически не оценивалось. Однако эквивалентные показатели успешности хирургического вмешательства были описаны в ретроспективных сериях, когда хирургический подход был основан на модели надгортанного коллапса [16,37].
Пациенты с нервно-мышечными расстройствами, по-видимому, чаще имеют надгортанный или полный надгортанный выпадение с повышенной клинической тяжестью. Заболевание надгортанника также может указывать на фарингомаляцию или сосуществующую валлекулярную кисту.Эти участки следует тщательно исследовать во время гибкой ларингоскопии при заднем смещении надгортанника [38,39].
Простая оценка кормления также может использоваться во время гибкой ларингоскопии. Во время обследования грудному ребенку разрешается кормить из бутылочки; можно исследовать наличие вестибулярного проникновения или аспирации гортани за пределы голосовых связок. Эти важные и прогностические данные могут помочь некоторым пациентам в принятии терапевтических решений. Было показано, что пациенты с легкими симптомами и частыми эпизодами проникновения в гортань или аспирации прогрессируют до умеренной степени болезни и получают пользу от модификации кормления и рефлюкса.Пациенты с умеренными симптомами и демонстрирующие проникновение в гортань или аспирацию, могут позже столкнуться с ухудшением кормления и нарушением нормального развития, что изменит их кандидатуру на хирургическое вмешательство.
Младенец с инспираторным стридором
Гибкая ларингоскопия
Шея и грудь
Рентгенография / рентгеноскопия
Легкая ларингомаляция | Подозрение на второе поражение дыхательных путей: | ||
Стридор на вдохе с | Умеренная ларингомаляция | ||
Кашель, удушье, срыгивание, | |||
Затем MLB | |||
других симптомов нет | |||
сложность кормления | |||
Подавление кислоты | |||
Проверка симптомов в течение 1 месяца; | лекарства | ||
+ гибкая ларингоскопия | Проверка симптомов в течение 1 месяца; | ||
Симптомы | + гибкая ларингоскопия | ||
прогресс | |||
Проверка симптомов через 3 месяца; | Проверка симптомов через 3 месяца; | ||
+ гибкая ларингоскопия | + гибкая ларингоскопия | ||
Проверка симптомов каждые 3 | |||
Проверка симптомов каждые 3 | месяцев до разрешения; | ||
+ гибкая ларингоскопия; | |||
месяцев до разрешения; | |||
Симптомы | Подавление кислоты отвыкания | ||
± гибкая ларингоскопия | |||
прогресс | лекарство на основе | ||
См. Тяжелое состояние LM | Устранение симптомов | ||
Предполагаемая аспирация | |||
Кормление | VSS или ПЛАТА; CXR | ||
модификации | |||
Положительное исследование | Отрицательное исследование | ||
Легочный компромисс |
+ Подтверждение аспирации
Супраглоттопластика
См. Тяжелый LM
Фиг.1. (A, B) Предлагаемый алгоритм лечения младенцев с ларингомаляцией, включая постепенные шаги от консервативной и медикаментозной терапии до хирургического вмешательства.
Пленки в дыхательных путях и флюороскопия в дыхательных путях
Хотя пленки высокого напряжения переднезадних и боковых дыхательных путей редко необходимы для диагностики LM, они могут предоставить врачу важную информацию о синхронных аномалиях дыхательных путей и легочных проблемах, которые могут еще больше нарушить дыхание. Флюороскопия дыхательных путей может использоваться для диагностики сопутствующей трахеомаляции.Рентгеноскопия также показывает расширение гипофарингеального отдела на вдохе и динамическое коллапс надгортанника. Сообщается, что более чем у 20% младенцев с LM наблюдается синхронное поражение дыхательных путей [13,16,37]. Идентификация сопутствующих дыхательных путей
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ЛАРИНГОМАЛЯЦИИ | 843 |
В
Тяжелая ларингомаляция
Апноэ, цианоз, FTT,
Pectus, PHTN, Cor-
Легочное
1.Препарат максимального подавления кислотности
2.MLB
3. Супраглоттопластика
Двухнедельная послеоперационная гибкая ларингоскопия для оценки заживления
3-месячная проверка симптомов; + гибкая ларингоскопия
Проверка симптомов каждые 3 месяца до исчезновения; + гибкая ларингоскопия; Препарат для подавления кислотности отвыкания в зависимости от разрешения симптомов
Рассмотрите возможность трахеотомии, если:
1.> 3 сопутствующих заболеваний
2. Ухудшение симптомов после повторной супраглоттопластики
3.Тяжелое апноэ во сне
Рассмотреть Полисмнографию
Ревизия | Симптомы | |
Симптомы | прогресс | |
Супраглоттопластика | ||
прогресс | ||
Рассмотреть исследование pH | ||
Если> 3 сопутствующих заболеваний | ||
Фундопликация Ниссена
Фиг.1 (продолжение)
очагов важны, потому что они увеличивают обструкцию дыхательных путей, увеличивают отрицательные градиенты внутригрудного давления и потенцируют ГЭРБ. Наличие синхронного поражения дыхательных путей может способствовать прогрессированию симптомов и хирургическим неудачам.
Рис. 2. Ларингоскопическое исследование без пробуждения 8-недельного ребенка с высоким стридором, ретракциями, рефлюксом и перемежающимся периоральным цианозом. (A) Входное отверстие гортани при выдохе и (B) коллапс боковой и задней стенок надгортанной гортани при вдохе соответствуют ларингомаляции.
.
