Бронхит: симптомы, причины и лечение
Бронхит — заболевание бронхов воспалительного характера. Бронхи — элемент дыхательной системы человека, который связывает трахею и легкие. Выделяют два главных бронха (с ними и связана трахея), а также их ответвления. Вместе они образуют бронхиальное дерево, посредством которого воздух попадает в легкие. По своей структуре бронхи похожи на трубочки. На их конце находятся альвеолы, через которые кислород проникает в кровь.
Бронхи воспаляются под воздействием вирусов, вторичных инфекционных поражений, токсичных веществ, пыли, аммиака, дыма и заболеваний легочной системы. Бронхит наиболее опасен для людей пожилого возраста, курильщиков и людей с патологиями сердца и легких хронической формы. Заболевание бывает хроническим и острым. Симптоматика этих форм несколько отличается.
Острая форма развивается в большинстве случаев зимой и по начальным признакам походит на простуду. Кашель в начале заболевания — сухой, затем постепенно переходит во влажный. Мокрота при этом белая, желтая, иногда зеленоватая. Бронхит острой формы может сопровождаться повышением температуры тела и продолжаться не более трех недель.
Мокрота при этом белая, желтая, иногда зеленоватая. Бронхит острой формы может сопровождаться повышением температуры тела и продолжаться не более трех недель.
Хроническая форма говорит о длительном течении заболевания с периодическими обострениями. Такой бронхит часто развивается у заядлых курильщиков. При хронической форме причиной кашля является чрезмерное выделение мокроты слизистой бронхов, а при остром или инфекционном бронхите — воспалительный процесс дыхательных путей. При наличии у пациента одышки можно говорить об обструктивном типе заболевания.
Лечением бронхита занимаются врачи-пульмонологи. При наличии острой формы врачи назначают соблюдение постельного режима, обильное питье, обезболивающие и жаропонижающие средства, такие как парацетамол. При бактериальном бронхите пульмонологи рекомендуют антибактериальные препараты. При терапии хронической формы применяют бронходилататоры, антибиотики и кортикостероиды. В качестве профилактики может применяться вакцинация населения от гриппа и от патологий, спровоцированных пневмококками. Если не начать лечение бронхита своевременно, велика вероятность, что он перерастет в эмфизему и приведет к осложнению дыхания. Чтобы обезопасить себя, необходимо как минимум вести здоровый образ жизни, а также соблюдать профилактические правила.
Если не начать лечение бронхита своевременно, велика вероятность, что он перерастет в эмфизему и приведет к осложнению дыхания. Чтобы обезопасить себя, необходимо как минимум вести здоровый образ жизни, а также соблюдать профилактические правила.
Заразен ли бронхит?
Бронхит является инфекционным заболеванием, а значит представляет опасность для окружающих. Чихая или кашляя, человек распространяет инфекцию в окружающую среду. Заражение может произойти и при разговоре с больным. Таким образом, бронхит заразен по причине воздушно-капельного распространения его возбудителей.
Причины бронхита
Как мы уже выяснили, бронхит — заболевание инфекционной природы. Его возбудителями являются бактерии (стафилококки, пневмококки и стрептококки), вирусы (аденовирус, вирус гриппа и парагрипп, респираторный синцитиальный вирус и др.) и атипичные представители вроде хламидий и микоплазм. В редких случаях причиной развития бронхита может стать грибок. Развитию заболевания способствует снижение деятельности иммунной системы. В зону риска входят лица старше 50 лет, люди с никотиновой и алкогольной зависимостью, работники вредного производства и пациенты с сопутствующими хроническими патологиями внутренних органов.
Развитию заболевания способствует снижение деятельности иммунной системы. В зону риска входят лица старше 50 лет, люди с никотиновой и алкогольной зависимостью, работники вредного производства и пациенты с сопутствующими хроническими патологиями внутренних органов.
Симптомы и признаки бронхита
Основным симптомом бронхита любой формы является кашель, который, в свою очередь, может быть сухим или влажным. Сухой кашель не сопровождается выделением мокроты и характерен для вирусного и атипичного бронхита. Влажный с зеленой мокротой — явный признак бактериального бронхита. Для острой формы характерен приступообразный кашель с сопутствующими головными болями. Рассмотрим особенности симптоматики острого и хронического бронхитов. К признакам острой формы относят:
- повышение температуры тела до 39°С;
- вялость и утомляемость;
- озноб;
- потливость;
- рассеянные хрипы и жесткое дыхание при аускультации;
- одышка и боли в области грудины (при тяжелом бронхите).

В большинстве случаев острый бронхит длится до двух недель и сопровождается ринитом и трахеитом.
Для хронической формы характерны:
- кашель с мокротой;
- сбивающееся дыхание при физических усилиях;
- возможна высокая температура.
Говоря о хроническом бронхите, важно уточнить, что в течение развития болезни симптомы могут усиливаться или ослабевать.
Кровохарканье при данном заболевании встречается редко. Обычно этот симптом сведен к минимуму, но приступы сильного кашля могут спровоцировать разрыв сосуда в слизистой трахее.
Типы бронхита
Мы уже говорили, что бронхит может быть острым и хроническим, но это не вся его классификация. Например, типология острого острой формы заболевания включает следующие виды:
По причине развития бронхита выделяют инфекционный, смешанный бронхит и бронхит как последствие ингаляционного воздействия. Инфекционный бронхит — заболевание, спровоцированное патологическим влиянием вирусов и бактерий.
 Как последствие ингаляций оно может развиться по причине химического фактора. Смешанный тип бронхита объединяет в себе несколько факторов, например, бактериальный и химический.
Как последствие ингаляций оно может развиться по причине химического фактора. Смешанный тип бронхита объединяет в себе несколько факторов, например, бактериальный и химический.В зависимости от механизма развития заболевания выделяют первичный и вторичный типы бронхита. Первичный — самостоятельная патология, вторичный — следствие других заболеваний.
По локации поражения различают бронхиолит, трахеобронхит и бронхит, поражающий средние бронхи.
По характеру воспаления бронхит может быть гнойным (выделения гнойного характера) и катаральным (выделения слизистого характера).
По характеру нарушения вентиляции легких выделяют обструктивный и необструктивный бронхит. При обструктивной форме поражаются бронхиолы и мелкие бронхи. Для этого типа бронхита характерно длительное течение. При необструктивной форме отсутствует нарушение вентиляции легких, а само заболевание протекает в целом благоприятно для пациента.

В зависимости от характера протекания заболевания выделяют затяжной и рецидивирующий бронхит. Второй наиболее распространен среди детей дошкольного возраста.
При хронической форме выделяют:
- Первичный и вторичный бронхиты (развивается самостоятельно и является следствием заболеваний легких соответственно).
- В зависимости от характера выделений различают катаральный (слизистая мокрота), смешанный (слизисто-гнойная мокрота) и гнойный (гнойная мокрота) бронхиты.
- Бронхит с обструкцией и без нее.
- Дистальный и проксимальный типы бронхита (в зависимости от локации бронхиального поражения).
Также существует такое явление, как бронхит без температуры. Особенно оно распространилось в медицинской практике за последние годы. Симптомами бронхита без температуры могут стать сильная головная боль, апатия и одышка. Без температуры может протекать пластический бронхит. Он выражается в закупорке просвета бронха. Симптомами пластического бронхита являются кашель, боли, отдающие в бок, и спадение легкого либо его части. Как правило, данное заболевание развивается на почве аномалий развития лимфатических сосудов. Лечением бронхита любого типа и формы должен заниматься врач — при самостоятельном лечении вы рискуете получить серьезные осложнения.
Симптомами пластического бронхита являются кашель, боли, отдающие в бок, и спадение легкого либо его части. Как правило, данное заболевание развивается на почве аномалий развития лимфатических сосудов. Лечением бронхита любого типа и формы должен заниматься врач — при самостоятельном лечении вы рискуете получить серьезные осложнения.
Диагностика и обследование при бронхите
При подозрении на бронхит пациента обязательно направляют сдавать клинический анализ крови. Допуская возможность развития у больного пневмонии, врач дополнительно отправляет его и на рентген. Если при кашле у пациента выделяется мокрота, ее также исследуют: проводят микроскопическое исследование, окрашивая препарат по Граму.
При хронической форме бронхита следует провести посев мокроты на микрофлору и выявить чувствительность к антибактериальным средствам. Возможно взятие мазка из зева на выявление микрофлоры и грибов.
В случаях, когда бронхит становится частым явлением в жизни пациента, следует сделать анализ крови на антитела к инфекциям атипичного вида.
Спирография, или диагностика работы внешнего дыхания, проводится при наличии у пациента обструктивного бронхита. При нарушении бронхиальной проходимости дополнительно назначается проба с бронходилататором. Это помогает специалистам выявить сопутствующие заболевания и возможность обратимости патологии.
Определить наличие сопутствующих заболеваний помогает и бронхоскопия. При рецидивах бронхита врачи назначают рентгенологическую диагностику: флюорографию, рентгенографию и компьютерную томографию. Стоит сказать, что компьютерная томография наиболее информативна.
Лечение бронхита
Для успешного лечения бронхита важно провести своевременную диагностику и обратиться к пульмонологу для дальнейшего лечения. Врач подберет препараты и назначит процедуры в случае необходимости. В лечении бронхита важно соблюдать постельный либо полупостельный режим, иначе вместо выздоровления Вас ждут малоприятные последствия в виде осложнений. Для терапии бронхита используют противоинфекционные препараты.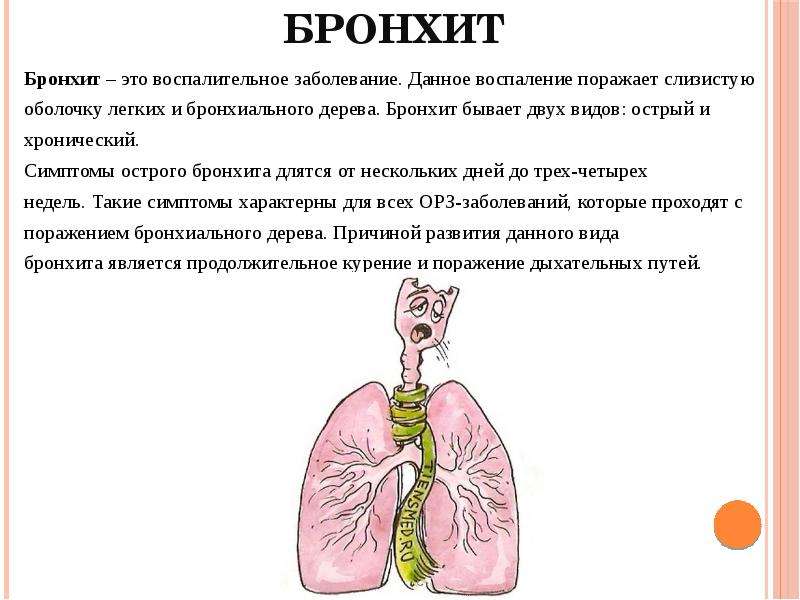 Как правило, такое лечение включает применение антибиотиков, противовирусных средств, отхаркивающих препаратов, бронходилататоров и витаминных комплексов.
Как правило, такое лечение включает применение антибиотиков, противовирусных средств, отхаркивающих препаратов, бронходилататоров и витаминных комплексов.
Коронавирус, грипп, простуда: как понять, чем ты болен? | События в мире — оценки и прогнозы из Германии и Европы | DW
На первом этапе симптомы коронавируса SARS-CoV-2 можно легко спутать с проявлениями гриппа. В большинстве случаев оба заболевания сопровождаются повышением температуры, кашлем, ломотой в суставах, головной болью. Иногда к указанным симптомам присоединяются насморк, слабость, затрудненное дыхание. Но есть, как минимум, два признака, обнаружив которые, можно с немалой уверенностью предположить, что речь идет о простуде или гриппе, а не о коронавирусе: это боль в горле и чихание.
Оба симптома — это признаки инфекции верхних дыхательных путей. SARS-CoV-2 поражает в основном нижние дыхательные пути, у инфицированного им человека в основном будет сухой кашель, одышка и/или воспаление легких, но не боль в горле.
Чихание — признак простуды, а не коронавируса
Внезапное отсутствие обоняния и вкуса, в свою очередь, является очень распространенным симптомом COVID-19 и не возникает в случае заболевания гриппом или простудой — даже если заложенный нос и воспаленное горло в некоторой степени и снижают чувствительность к запахам и изменяют вкус.
Стоит отметить, что типичные симптомы коронавируса проявляются не всегда — иногда заболевание может протекать бессимптомно.
Сколько длится инкубационный период у заразившихся коронавирусом?
По данным Института имена Роберта Коха, инкубационный период COVID-19 — заболевания, вызванного коронавирусом, — в среднем длится 5-6 дней, хотя в некоторых случаях он может достигать 14 дней. При появлении легких симптомов или слабости необходимо взять больничный и ограничить социальные контакты, а детям стоит отказаться от походов в школу и детский сад.
Часто инкубационный период протекает легко и бессимптомно. Если вы испытываете неуверенность или опасения, позвоните своему лечащему врачу или в центр по диагностике COVID-19. При необходимости вам сделают тест на коронавирус.
При необходимости вам сделают тест на коронавирус.
Как передается коронавирус?
Вирус SARS-CoV-2 передается в основном воздушно-капельным путем — при вдыхании вирусосодержащих капель или аэрозолей, выделяемых при дыхании, кашле, разговоре, пении или крике. Именно по этой причине одной из мер, снижающих опасность заражения коронавирусом, остается соблюдение социальной дистанции в 1,5 метра.
Передача коронавируса на открытом воздухе возможна гораздо реже
Риск заражения увеличивается при длительном пребывании в закрытых небольших и плохо проветриваемых помещениях. Поэтому так важно регулярное и эффективное проветривание. Передача вируса на открытом воздухе возможна гораздо реже — при условии соблюдения минимального расстояния между людьми в 1,5 метра. Нельзя также полностью исключить опасность контактной передачи вируса — особенно если к поверхностям прикасался человек, предположительно зараженный SARS-CoV-2.
Наиболее эффективными мерами, снижающими возможность заражения коронавирусом, по-прежнему остаются социальное дистанцирование, соблюдение правил гигиены, частое и тщательное мытье рук, ношение защитных масок, проветривание закрытых помещений, быстрая и своевременная изоляция зараженных SARS-CoV-2 людей и установление контактных цепочек у заболевших COVID-19.
Грипп или простуда: как отличить
Даже врачам порой трудно отличить грипп от простой простуды на основании симптомов. Простуда обычно начинается с першения в горле и насморка, затем появляется кашель, который может быть сухим или с мокротой. В течение нескольких дней у человека болит горло, заложен нос, слегка повышена температура, он чувствует слабость и головную боль.
Грипп, в отличие от простуды, проявляется внезапно и сразу — «в полном объеме»: в числе его характерных признаков — головная боль, ломота в суставах, сухой кашель, боль и хрипы в горле, температура поднимается до 41 градуса и часто сопровождается ознобом. Больной испытывает общую слабость и его клонит в сон.
Симптомы гриппа и простуды нередко схожи между собой
Симптомы банальной простуды ослабевают через несколько дней и проходят полностью примерно через неделю. Грипп обычно длится дольше: в течение первой недели человек полностью выведен из строя, а до полного выздоровления может пройти несколько недель.
Немецкая Постоянная комиссия по вакцинации (STIKO) советует ежегодно прививаться против гриппа всем, кто подвержен повышенному риску заражения. К группе риска относятся, в частности, страдающие хроническими заболеваниями, беременные женщины и люди старше 60 лет. Сделать прививку имеет смысл также тем, кто в силу профессиональной необходимости постоянно общается с большим количеством людей (например, медицинским работникам и сотрудникам общественных учреждений).
Когда имеет смысл принимать антибиотики?
Возбудителями большинства простудных заболеваний и гриппа являются вирусы, против которых антибиотики неэффективны, поэтому при лечении подобных заболеваний принимать их не имеет смысла.
На бактерии антибиотики воздействуют по-разному: либо убивая их, либо не давая им распространяться. При этом они атакуют оболочку клетки или оказывают воздействие на метаболизм бактерий. Пенициллины, к примеру, препятствуют синтезу клеточных стенок бактерии, при этом стенки перфорируются, что приводит к их разрыву, и бактерия погибает.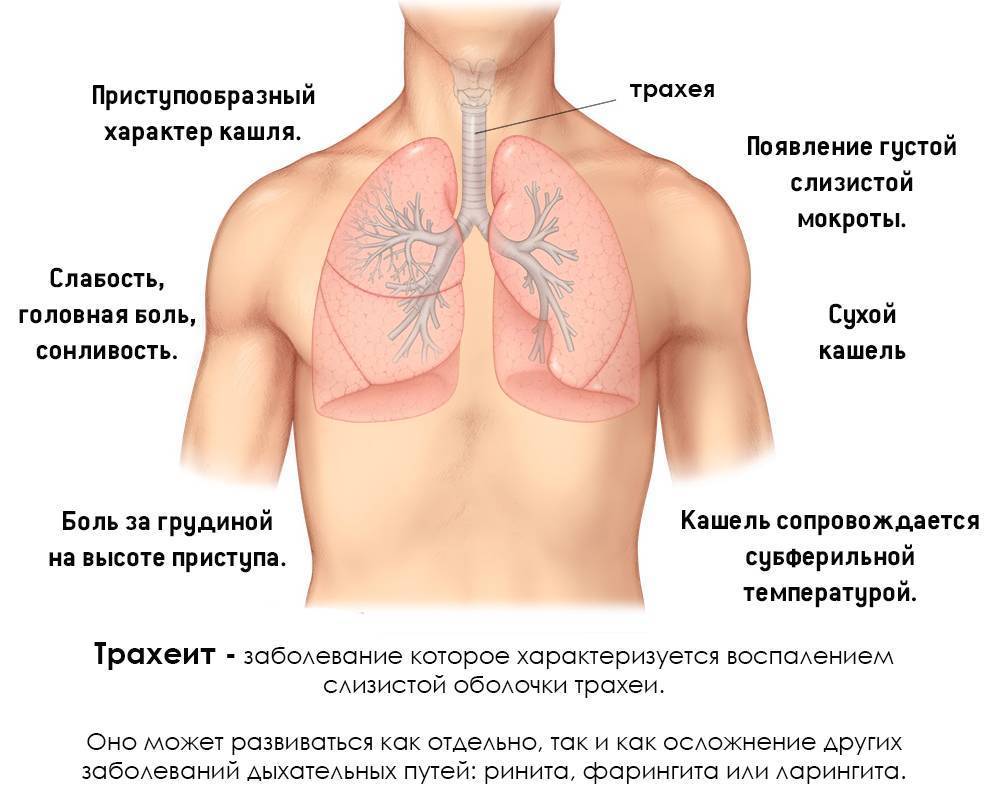
Таким образом, принимать антибиотики имеет смысл лишь в тех случаях, когда речь идет о бактериальной инфекции. Она в некоторых случаях может развиться на фоне вирусной — бактерии проникают в организм через ослабленную иммунную систему, что ведет к осложнениям в работе всего организма. Такие болезни, как пневмония (воспаление легких), тонзиллит, цистит, менингит, обычно вызываются бактериями, и использование антибиотиков в этих случаях необходимо.
Смотрите также:
Как коронавирус изменил мир
Европа открыла внутренние границы
С 15 июня большинство стран-членов ЕС восстановили свободное перемещение внутри Евросоюза и Шенгенской зоны. Ограничения, введенные из-за пандемии коронавируса в марте этого года, сняты для всех государств ЕС, кроме Швеции. Неблагоприятная эпидемиологическая ситуация там, ставшая результатом шведского «особого пути» борьбы с COVID-19, не соответствует критериям ЕС для открытия внутренних границ.
Как коронавирус изменил мир
Евросоюз спасает свою экономику
Брюссель выделил 500 миллиардов евро для помощи странам-членам ЕС, сильнее всего пострадавшим от последствий пандемии.
 Планируется также создать временный Фонд восстановления (Recovery Fund), средства из которого будут направлены на оздоровление европейской экономики.
Планируется также создать временный Фонд восстановления (Recovery Fund), средства из которого будут направлены на оздоровление европейской экономики.Как коронавирус изменил мир
130 млрд евро для поддержки немецкой экономики
Меры по преодолению экономических последствий пандемии коронавируса приняли и власти Германии. Объем антикризисной программы на 2020-2021 годы, утвержденной правительством ФРГ, составляет 130 млрд евро. До конца года в стране будет снижена ставка НДС с 19% до 16%, семьям выплатят по 300 евро на каждого ребенка, а пострадавшим от карантинных мер отраслям выделят до 25 млрд евро.
Как коронавирус изменил мир
Приложение Corona-Warn-App отследит контакты с больными коронавирусом
В Германии появилось официальное приложение Corona-Warn-App, предупреждающее о возможной опасности заражения коронавирусом. Оно будет фиксировать перемещение владельцев смартфонов и уведомлять их о контакте с человеком, инфицированным SARS-CoV-2, что поможет проследить и разорвать цепочки заражений вирусом.
 Скачать приложение можно в Google Play Store и Apple Store.
Скачать приложение можно в Google Play Store и Apple Store.Как коронавирус изменил мир
Перенос «Оскаров», отмена «Евровидения»
Из-за пандемии коронавируса по всему миру были отменены или отложены запланированные на 2020 год мероприятия. Церемонию вручения премии американской киноакадемии «Оскар» перенесли с 28 февраля на 25 апреля. Большинство кинокомпаний были вынуждены прервать производство фильмов. Отмененный конкурс «Евровидение-2020» состоялся в виде онлайн-концертов.
Как коронавирус изменил мир
Олимпиада и ЧЕ по футболу — не ранее 2021 года
Жертвами коронавируса стали также Олимпийские игры в Токио и чемпионат Европы по футболу: оба мероприятия перенесены на 2021 год. МОК долго пытался спасти Олимпиаду, но в итоге был вынужден отложить ее. Аналогичное решение приняли и в УЕФА на совещании представителей 55 национальных футбольных федераций, входящих в европейский футбольный союз.
Как коронавирус изменил мир
Коронавирус — не помеха параду в России
Несмотря на неблагоприятную эпидемиологическую ситуацию в РФ, поводом для отмены парада по случаю 75-й годовщины Победы коронавирус не стал. По указу Владимира Путина мероприятие состоится 24 июня — в день, когда парад прошел в столице в 1945 году. Не отменен в стране и референдум по внесению поправок в конституцию, назначенный на 1 июля. ВОЗ предостерегает Россию от проведения обоих мероприятий.
Как коронавирус изменил мир
Тунис объявил о победе над коронавирусом
Первой страной, объявившей о полной победе над коронавирусом, стал Тунис. Премьер-министр страны Элиас Фахфах заявил, что возможность второй волны минимальна, хотя и призвал граждан сохранять бдительность. Власти Туниса намерены открыть границы 27 июня. Прибывающие в страну туристы должны будут предоставить справку об отрицательном тесте на коронавирус.
Как коронавирус изменил мир
В Пекине — новая вспышка SARS-CoV-2
Несмотря на то, что во многих странах количество заражений SARS-CoV-2 идет на спад, не исключена опасность второй волны. Так, в КНР вновь зафиксирована вспышка COVID-19, число заболевших превысило 100 человек. Новым очагом стал продовольственный рынок «Синьфади». Власти Пекина ограничили автомобильное сообщение столицы с другими районами страны, чтобы уменьшить риск распространения заболевания.
Как коронавирус изменил мир
Когда появится вакцина от коронавируса?
На появление вакцины от коронавируса надеются во всем мире. Число лабораторий, работающих над ее созданием, велико. У ученых уже есть несколько вариантов вакцины, их тестируют на животных. ФРГ, Франция, Италия и Нидерланды объединились в альянс, чтобы после создания препарата совместно обеспечить вакциной все страны ЕС. Но, судя по всему, вакцина появится на рынке не ранее середины 2021 года.
Автор: Марина Барановская
Как отличить COVID-19, ОРВИ и грипп?
По данным Роспотребнадзора, параллельно с ростом заболеваемости COVID-19 среди взрослого населения и детей от семи до 14 лет отмечается превышение недельных порогов заболеваемости ОРВИ. Специалисты дают рекомендации, как отличить эти инфекции и грипп друг от друга.
«Для гриппа характерна очень высокая температура – 39–40 градусов – и кашель с дискомфортом за грудиной. Есть риновирусы — льется из носа, пониженная температура, чихает человек. Есть аденовирусы — клиника ангины, боли в горле, отекание лимфоузлов. Для коронавирусов в принципе характеристика идет в виде температуры в коридоре 37–38, кашель, першение в горле и явление катарального синусита со снижением обоняния. Это характерно для всех вирусных инфекций, но коронавирусы почаще это, видимо, выдают», — отмечает терапевт Иван Скороходов.
По словам терапевта центра семейной медицины Варвары Веретюк, временная утрата обоняния случается лишь в трети случаев. Для коронавирусной инфекции обычно не характерны обильные выделения из носа, хотя заложенность присутствует. Также она подчеркнула, что для COVID-19 не характерен кашель с жужжанием и свистами, который чаще бывает при ОРВИ.
«Можно выделить те симптомы, которые помогут заподозрить именно COVID-19: самый патогномоничный симптом — потеря обоняния и частично вкуса, длительный и навязчивый кашель, появление одышки, разнообразная сыпь, появляющаяся практически одновременно с респираторными симптомами. Кроме того, могут быть выраженные симптомы интоксикации, не проходящие более двух-трёх дней, боли в мышцах, суставах», — сказал инфекционист Андрей Поздняков.
Терапевт Иван Скороходов среди тревожных симптомов называет долго не проходящую температуру. По его словам, большинство вирусных инфекций «держит» температуру максимум от трех до пяти дней. Для COVID-19 может быть характерна повышенная температура до недели. Но ориентироваться только на нее, отсутствие обоняния или кашель не нужно.
«Тут всё зависит от того, на каком уровне произошло поражение дыхательных путей. Если на уровне гортани — кашель будет грубый, лающий, будет боль в горле. Если это трахея — кашель будет с дискомфортом за грудиной, скудная мокрота, люди говорят, что болит в груди. Есть бронхитный кашель — с обильной мокротой, с хрипами при дыхании. Но кто вызвал эти ларингит, трахеит, бронхит: грипп или ковид? Сказать сложно. Поэтому только набор признаков может указывать на наличие вируса, а если уж мы хотим получить четкий ответ — надо сдавать ПЦР», — пояснил он.
Знать основные симптомы заболеваний необходимо, но в то же время специалисты не рекомендуют заниматься самодиагностикой. При любом недомогании стоит обращаться к врачу. Далее он назначит дополнительные исследования: при подозрении на коронавирус – ПЦР-тесты, которые могут быть дополнены исследованием крови на ранние антитела и компьютерной томографией легких. После этого по необходимости подбирается специальное лечение.
Простуда. Что важно знать о ней? — В подавляющем большинстве случаев простуда это вирусное инфекционное заболевание верхних дыхательных путей, которое приводит к воспалению слизистой оболочки, выстилающей эту часть дыхательных путей. — Статьи о здоровье
Обычными симптомами являются ринорея (насморк), чиханье, фарингит (воспаление горла).
Вирусная инфекция, которую мы называем «простудой», часто может лечиться без участия лекарств с помощью покоя, приема большого количества жидкости и некоторых безрецептурных препаратов для купирования отдельных симптомов. Пока не существует лекарственных препаратов, эффективных по отношению к возбудителям простудных заболеваний.
«Помогает» развитию простуды курение, в том числе в присутствии детей, так как оно парализует реснитчатые клетки (мерцательный эпителий), которые обеспечивают чистоту дыхательных путей. Простудные заболевания могут распространяться через руки, а не только через воздух. Для предотвращения распространения вирусов не касайтесь руками глаз, рта и носа, почаще мойте руки когда вы больны или находитесь в контакте с больным человеком.
Некоторые другие заболевания схожи по симптоматике с простудой, но требуют незамедлительного медицинского вмешательства и приема специальных лекарств. Если у вас сильный жар (температура выше 38,0 оС), сопровождаемый ознобом и кашель с отхаркиванием густой слизи, или если кашель и глубокое дыхание вызывают острую боль в груди, то возможно, что у вас пневмония. Следует срочно обратиться к врачу для установления диагноза и начала соответствующего лечения.
Самый безопасный, самый лучший и самый дешевый способ лечения простуды — это вообще почти ничего не делать и предоставить заболеванию пройти самостоятельно. При необходимости принимайте препараты для купирования отдельных симптомов.
Как лечить простуду
Немедикаментозная терапия
Лучший способ лечить простуду без помощи лекарственных препаратов — это обильное питье, по крайней мере, от 8 до 10 стаканов безалкогольных напитков (желательно теплых или горячих), покой и отказ от курения. Единственные средства, которые могут каким-либо образом пытаться противостоять вирусам это интерфероны (эффективны при применении в первый — второйдень болезни,— далее бесполезен) и КИП (Комплексный иммуноглобулиновый препарат) — эффективен при одновременном приеме с пищей в течении первых 3 — 5 дней болезни.
При ринорее (если из носа течет ручьем) не надо использовать лекарства, а лучше потерпеть, так как при ринорее происходит дренаж слизи, изгоняющей инфекцию из организма, поэтому не следует принимать никакие препараты. Однако, если ринорея длится более недели, то обратитесь к врачу.
По этой же причине не надо лечить продуктивный кашель (когда при кашле что-то выводится наружу).
Если симптомы не удается купировать с помощью указанных мер, и эти симптомы мешают нормальной жизнедеятельности, то рекомендуются следующие наиболее безопасные и эффективные средства.
Если ваш нос заложен, особенно, если вы не можете дышать свободно, то используйте капли или спрей для носа, содержащие гидрохлорид оксиметазолина (например, АФРИН), гидрохлорид ксилометазолина (например, НАЗАЛЬНЫЙ СПРЕЙ ОТРИВИН) или гидрохлорид фенилэфрина (например, капли или спрей для носа НЕО-СИНЕФРИН). Но не пользуйтесь ими более трех дней.
При «застое в носу» не стоит использовать какие-либо противозастойные средства, принимаемые перорально (таблетки, сиропы). Эти лекарства могут повысить частоту сердечных сокращений и артериальное давление. Кроме того, они действуют возбуждающе и ухудшают поцесс засыпания. При использовании спрея или капель для носа в течение 1 — 3 дней (не более) в ваш организм попадает в 25 раз меньше препарата и притом попадает в нос, то есть туда, где он нужен, а не распределяется по всему организму как это имеет место при пероральном приеме лекарства.
При жаре, головных болях и болях в теле применяйте, если необходимо, аспирин или парацетамол (у детей предпочтительнее парацетамол).
Кашель — необходимое зло
Легкие постоянно самоочищаются для обеспечения эффективного дыхания. В норме слизь выстилает стенки легких и защищает их от инородных частиц (дым, пыль, вирусы). Реснички мерцательного эпителия выталкивают слизь с прилипшими частицами из легких. Кашель же способствует более быстрому удалению нежелательных субстанций из легких.
Кашель приносит пользу пока удаляет нежелательные субстанции, например, мокроту (слизь) из дыхательных путей и легких. Такой кашель называется продуктивным и часто возникает при простуде, бронхите и пневмонии. С другой стороны, сухой, отрывистый (непродуктивный) кашель может быть раздражающим и препятствовать сну. Кашель может быть также одним из сипмптомов хронического заболевания как, например, астма или может вызываться сигаретным дымом.
Продуктивный кашель — это частью процесса выздоровления от простуды и гриппа. Необходимо сделать все возможное, чтобы удалить нежелательный материал из легких путем «высвобождения» мокроты. Это и является целью отхаркивающего средства, которое разжижает выделения настолько, что они легче удалятются при кашле (отхаркивании). Лучшим отхаркивающим средством является вода, особенно в теплых жидкостях, например, суп, который разжижает мокроту и способствует увлажнению дыхательных путей. Влажная среда также способствует этому. Следует пить много жидкости и по возможности увлажнить воздух в доме с помощью увлажнителя или испарением воды с помощью испарителя. Зимой можно просто положить на радиатор поддон с водой. Врачи старой школы рекомендуют, с этой же целью, применять ферменты (мезим, панзинорм, фестал) из -за содержащегося в них пепсина. Даже если это чем либо неверно с современной научной точки зрения, относительно кашля, то прием ферментов при простуде все равно полезен, так как ускоряет восстановление организма, а точнее поджелудочной железы, которая страдает при любой простуде (так называемый реактивный панкреатит).
Непродуктивный кашель, сухой кашель, не выводящий мокроту, может лечиться с помощью противокашлевых лекарственных препаратов. При кашле, который мешает вашему нормальному сну или сильно ослабляет организм, также можно воспользоваться одним из этих средств. Следует пользоваться однокомпонентыми противокашлевыми препаратами. При лечении кашля рекомендуются также покой и большое количество жидкостей.
Кодеин, присутствующий в составе многих назначаемых врачами противокашлевых препаратов, не рекомендуется принимать при кашле. Кодеин вызывает привыкание и может способствовать появлению запора.
При кашле, если мокрота (слизь) становится зеленоватой, желтой или приобретает дурной запах, если кашель сопровождается сильным жаром, длящимся несколько дней, или, если кашель или глубокое дыхание вызывает острую боль в груди, или развивается одышка — необходима консультация с врачом. Любой из данных симптомов может указывать на пневмонию. При кашле с кровью необходимо срочно обратиться к врачу.
Жар, головная боль и мышечные боли Обычная простуда иногда сопровождается жаром, головной болью и мышечной болью. Эти симптомы лучше всего купировать без приема лекарственых препаратов, с помощью покоя и потребления жидкости или же с помощью аспирина, или парацетамола.
Не рекомендуется давать аспирин от жара больному моложе 40 лет: у него может оказаться грипп, а не простуда. Люди, принимающие аспирин при гриппе (или ветрянке), подвергаются повышенному риску развития синдрома Рейе. Это довольно редкое, но чреватое летальным исходом заболевание, жертвы которого, если выживают, то остаются инвалидами на всю жизнь.
Обратитесь к врачу, если температура тела поднимается выше 39,4 оС, или, если жар с температурой выше 38 оС длится более четырех дней. В этих случаях у больного, по всй видимости, не простудное заболевание.
Обращайтесь за медицинской помощью в следующих случаях:
- Жар с температурой выше 38,3 оС, сопровождающийся ознобом и кашлем с отхаркиванием густой слизи (особенно, зеленоватого цвета или с дурным запахом)
- Острая боль в груди при глубоком вдохе
- Симптомы, напоминающие простудные, которые не улучшаются в течение семи дней
- Жар с температурой выше 39,4 0С
- Кровохаркание
- Боль в горле с одним из следующих признаков:
- Гной (желтовато-белые пятна) на миндалинах или в горле
- Жар с температурой выше 38,3 0С
- Увеличенные или болезненные на ощупь лимфоузлы на передней части шеи
- Контакт с больным, у которого отмечен документированный случай ангины или дифтерии
- Сыпь, которая появляется в процессе фарингита или после него
- Наличие в анамнезе ревматической лихорадки, ревматизма сердечно-сосудистой системы, заболевания почек, хронического легочного заболевания как, например, эмфизема или хронический бронхит.
Отчего бывает «затяжной» кашель
Иногда вышеизложенные рецепты «дают сбой» — кашель, недомогание продолжается через 2 и более недели от начала ОРЗ (простуды). Если такое случается — надо делать анализы и вызывать врача.
В подавляющем большинстве случаев это «нападение» новой инфекции на ослабленный простудой организм. Эти инфекции зовут по разному и борются с ними по разному. Чаще всего «нападает» микоплазма, на втором месте стоят случаи «агрессии» пневмоцисты. Иногда микоплазма и пневмоциста объединяются и доводят пациента до постоянной температуры 37–38 градусов, сильной потливости, плохого сна (кашель не дает уснуть, будит), слабости (астении).
Реже затяжной кашель вызывается грибами (кандида) или хламидиями (чаще легочными). Еще одной причиной такого кашля может стать туберкулез. У грудных детей подобные явления могут возникнуть из-за цитомегаловируса.
Любая из этих инфекций, в случае неправильной диагностики и лечения может сильно ухудшить качество жизни. Чаще всего возникает бронхит, но может развиться и воспаление легких. В США 40% бронхитов у детей — микоплазменные. Основной настораживающий симптом — длительно (более 2 недель) не проходящий кашель. Иногда микоплазма, пневмоциста, хламидии и цитомегаловирус «пристают» к детям с бронхиальной астмой, астматическим бронхитом — приступы становятся чаще. После диагностики и лечения этих инфекций, дети надолго забывают о бронхиальной астме.
Устойчивость этих микроорганизмов во внешней среде невелика — они быстро гибнут, поэтому основной способ заражения — тесный бытовой контакт. Люди могут заразиться микоплазмозом или пневмоцистозом (реже хламидиозом) в любом «тесном» коллективе — на работе, в институте, в детском саду, в школе, во дворе, в постоянных гостях, от постоянно подкашливающих близких.
«Кандидозный» кашель возникает обычно, как последствие неумеренного или неправильного приема антибактериальных препаратов, таких как бисептол, бактрим, септрим, ампициллин, ампиокс и др.
При современной экономической и, следовательно, социальной обстановке туберкулез, как «болезнь бедных», может застигнуть Вас и в общественном транспорте, и в магазине, и на вокзале. Успокаивает только то, что хотя «заразных» людей и много, но заразиться при непродолжительном контакте довольно трудно. Диагностику туберкулеза лучше начинать у поликлинического фтизиатра или в тубдиспансере по месту жительства. В сложных случаях, или при нежелании идти в диспансер, можно воспользоваться возможностями платной диагностики — определения бактерий методом ПЦР или выявления уровня антител к микобактерии туберкулеза.
Диагностика микоплазмоза, пневмоцистоза, хламидиоза, кандидоза и цитомегаловируса достаточно сложна — признаков, характерных только для «одного» заболевания нет, а сами микробы настолько малы, что их невозможно обнаружить при обычной микроскопии. Микоплазмоз, пневмоцистоз, хламидиоз, кандидоз и цитомегаловирусная инфекция (ЦМВи) обнаруживаются либо при мазках, исследуемых методами ДНК-диагностики, например полимеразно-цепной реакцией (ПЦР), или методом иммунофлуоресценции (который, менее надежен), либо по исследованию крови из вены на наличие антител к этим возбудителям.
«Домашних» средств от этих заболеваний нет, но современные антибактериальные препараты высокоэффективны — излечиваемость достигает 95%.
Меры профилактики. Без изучения иммунного статуса в холодное время года можно пропить 2–3 курса растительных адаптогенов – жень-шеня, элеутерококка. Препараты принимаются утром и днем, а вечером для снятия дневного напряжения и улучшения сна, нужны успокаивающие отвары трав – валерьянка, пустырник.
Чтобы не заболеть во время эпидемии вирусных заболеваний, кроме витаминов и адаптогенов хорошо принимать гомеопатические лекарственные средства Грипхель, Антигриппин, Инфлюцид. Прививка против гриппа, которая делается каждый год, защитит Вас от этого заболевания. Вакцинацию противогриппозной вакциной нужно делать до начала эпидемии гриппа, чтобы иммунитет успел выработаться. Делать прививку от гриппа в разгар эпидемии, или когда человек уже заболел не имеет смысла, так как прививка не защитит от заболевания.
Для людей, которые часто болеют отитами, ангинами, бронхитами, существуют препараты, защищающие от стафилококков, стрептококков, гемофильной палочки, клебсиеллы. Это Рибомунил, Бронхомунал. Подбор схемы профилактики лучше доверить врачу.
Если в семье кто-то заболел, остальным надо принимать профилактические меры. Хорошо бы разложить в квартире мелко нарезанный или давленный чеснок на блюдечках. Можно его положить и в предварительно ошпаренный заварочный чайник и подышать через носик. Попить «Тонзилгон» или «Антисептин».
Ингаляции противовоспалительных трав — зверобоя, шалфея, эвкалипта или ингаляции прополиса,— то же могут увеличить защитные силы организма. В качестве ингалятора можно использовать обычный заварной чайник — заваривать траву кипятком и вдыхать через носик. Можно использовать готовые препараты — масла, растворы и настойки — эвкалипта, прополиса, пихтового масла, «Эвкабал», «Доктор МОМ», «Бронхикум». Самый удобный ингалятор — российский ультразвуковой «Муссон».
В качестве профилактики ослабления иммунитета можно использовать поливитаминные препараты (Муль-Титабс, Юникап, Центрум и другие). Хорошим общеукрепляющим действием обладают дрожжевые препараты (дрожжевой экстракт «Фаворит», пангамин и др.). Поливитаминные и дрожжевые препараты особенно нужны осенью и весной, когда происходит естественное ослабление иммунитета.
www.lormed.ru
Коклюш — не просто кашель
Коклюш, по большому счету, — одна из самых распространенных детских инфекций. Болезнь передается воздушно-капельным путем, а ее главным проявлением является приступообразный кашель, который почти не поддается лечению.
Коклюш относят к управляемым инфекциям, поскольку частота возникновения этой болезни во многом зависит от того, как организовано проведение профилактических прививок. Прививки от коклюша начинают делать с трехмесячного возраста вместе с дифтерией и столбняком — используется, как правило, вакцина АКДС. Не привитые дети болеют тяжелыми формами коклюша. Хотя привитые тоже болеют, но несравнимо легче. Легче настолько, что диагноз «коклюш» устанавливается в десятки раз реже, чем это заболевание встречается на самом деле.
Удивительной особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный.
Микроб, вызывающий коклюш, называется коклюшной палочкой. Она быстро (очень быстро) погибает во внешней среде, поэтому единственным источником инфекции является больной человек и только больной человек. Люди — и дети, и взрослые — очень восприимчивы к коклюшу и, при отсутствии иммунитета, вероятность заболеть после контакта с больным достигает более 90%. Палочка распространяется и, соответственно, может вызвать заражение здорового, главным образом, при кашле больного. Следует в то же время отметить, что «подцепить» коклюш можно лишь при весьма тесном общении с больным — даже при кашле более чем на два, максимум на три метра палочка не рассеивается. Инкубационный период в среднем составляет 5—9 дней, но может колебаться от 3-х до 20-ти.
Как мы уже заметили, главным проявлением болезни является своеобразный, ни с чем не сравнимый кашель. Причина его возникновения в очень и очень упрощенном виде выглядит следующим образом: итак, для начала заметим, что все функции человеческого организма управляются определенными клетками головного мозга. Т.е. имеется ряд клеток, выполняющих общую функцию, которые образуют так называемый управляющий центр — центр дыхания, центр кровообращения, центр терморегуляции и т. д. Не обойден вниманием и кашель — имеется кашлевой центр, который активно функционирует в течение всей жизни, поскольку кашель, и довольно часто, жизненно необходим вполне здоровому человеку.
Следует также знать, что дыхательные пути — трахея, бронхи — покрыты изнутри так называемыми эпителиальными клетками, которые, в свою очередь, имеют ворсинки — эдакие выросты, похожие на реснички, — недаром внутреннюю поверхность трахеи и бронхов называют реснитчатым эпителием. Назначение ворсинок — обеспечить движение слизи (мокроты), а любое их раздражение вызывает появление кашля. Оболочка коклюшной палочки тоже имеет ворсинки, с помощью которых бактерии плотно прикрепляются к ресничкам эпителия — это раз. А два состоит в том, что размножаться возбудитель коклюша может только в реснитчатом эпителии и больше нигде! Вот и происходит постоянное раздражение эпителия, что, в свою очередь приводит, с одной стороны, к постоянному раздражению кашлевого центра и с другой — к не менее постоянному выделению клетками дыхательных путей большого количества густой и вязкой слизи. При этом возбуждение клеток кашлевого центра оказывается настолько сильным, что даже после того, как в организме не остается ни одной коклюшной палочки, кашель все равно продолжается. А кроме того, коклюшная палочка выделяет токсин, к которому особенно чувствительны именно клетки кашлевого центра. Таким образом, главная причина кашля при коклюше, по крайней мере, после двух-трех недель болезни, находится уже не в бронхах и легких, а, как это ни парадоксально, в голове.
Начинается коклюш постепенно — появляется сухой частый кашель, иногда — небольшой насморк, температура тела повышается незначительно — максимум 37,5—37,7 °С, но гораздо чаще она вообще остается нормальной. Заподозрить коклюш на этом этапе болезни (он называется катаральным периодом и длится от трех дней до двух недель) практически невозможно — ну разве что заведомо известно о контакте с больным. Описанные симптомы служат поводом для диагностики всяких-разных ОРИ и бронхитов, а поскольку температуры особой нет, то, разумеется, предполагаются ОРИ и легкие бронхиты. В подобной ситуации ребенок нередко продолжает ходить в школу или в детский сад, что весьма печально, ибо коклюш максимально заразен именно в катаральном периоде. Кстати, раз уж речь зашла о заразности, отметим, что больной человек выделяет микробы во внешнюю среду около месяца, но количество коклюшных палочек существенно уменьшается с каждым днем начиная со второй недели болезни и становится очень незначительным дней эдак через 20.
К сожалению, катаральным периодом болезнь не ограничивается: кашель становится приступообразным — вот на этом этапе (период спазматического кашля), как правило, и ставится диагноз «коклюш». Коклюшный кашель настолько специфичен, что врачу необходимо лишь услышать его — после этого уже не требуется никаких дополнительных анализов, все и так ясно.
Так что же представляет собой коклюшный кашель? Если честно, то описывать его — занятие безнадежное: легче было бы самому покашлять. Но попробуем. Типичный коклюшный кашель — это приступ, состоящий из нескольких кашлевых толчков, которые без остановки следуют друг за другом, не давая больному возможности передохнуть. Если вы попробуете сейчас покашлять, то поймете, что каждый кашлевой толчок — это выдох. А если таких толчков множество, то ведь надо же когда-нибудь совершить вдох. И действительно, после окончания приступа кашля больной делает глубокий вдох, который очень часто сопровождается специфическим свистящим звуком. Причина возникновения этого звука, а он называется репризом, состоит в том, что непосредственно во время кашля происходит спазм голосовой щели (того места в гортани, где находятся голосовые связки).
Во время приступа очень часто отмечается покраснение или даже посинение лица, а после его (приступа) окончания — рвота или просто выделение слизи, которую ребенок выплевывает или глотает.
Подводим итоги. Для коклюшного кашля типичны: приступ + реприз + последующее отхождение слизи или рвота.
С учетом описанного нами кашля становится понятным, что тяжесть болезни определяется, прежде всего, частотой и длительностью приступов. Весьма характерно, что вне приступа кашля состояние ребенка почти не нарушено.
Продолжительность периода спазматического кашля весьма вариабельна и может достигать двух-трех месяцев даже несмотря на лечение! Тем не менее частота приступов нарастает дней десять, после чего положение недели на две стабилизируется и только потом количество и продолжительность приступов медленно (к сожалению, очень медленно) начинает уменьшаться.
Очень тяжело протекает коклюш у детей первого года, особенно первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше! Неудивительно, что в связи с нехваткой кислорода у младенцев появляются нарушения со стороны нервной системы и другие осложнения.
Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но, к счастью, бактерия практически не способна вырабатывать устойчивость к антибиотикам. Т. е. если уж какой-либо препарат против микроба эффективен, то он и будет эффективен. После трех-четырех дней его употребления от коклюшной палочки, в подавляющем большинстве случаев, не остается и следа. Но в периоде спазматического кашля никакого эффекта — в виде уменьшения частоты и длительности приступов — заметить не удается. И мы уже понимаем почему — ведь кашель не из-за микроба, а из-за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде — сделать больного не заразным. А вот если тот же препарат назначается в катаральном периоде — в первые дни болезни, когда еще нет перевозбуждения кашлевого центра, — так вот, в этом периоде лекарство вполне может прервать болезнь и не довести человека до приступов.
Но угадать не всегда получается — не пичкать же детей антибиотиками при любом покашливании. А ведь все вышеописанное — это типичный коклюш, который бывает совсем не часто — спасибо прививкам. Сплошь и рядом встречаются абсолютно нетипичные формы болезни — редкий кашель, без всяких температур, с прекрасным самочувствием. И очень часто болеют папы и мамы, которые, в свою очередь, заражают детей (при опросе регулярно выясняется, что в семье заболевшего ребенка длительно кашлял кто-то из взрослых).
Додуматься до нетипичного коклюша бывает очень и очень трудно, но, в конце концов, нетипичный коклюш — легкий коклюш. Поэтому давайте поговорим о том, как помочь ребенку при настоящем коклюше: если будем об этом знать — с легкими формами справимся и подавно.
Итак, что же надо делать и что необходимо знать?
Помнить о других людях — о тех, кто был в контакте с вашим ребенком, и о тех, кто в этом контакте может оказаться: ребёнка изолировать, сообщить друзьям, что визиты нежелательны.
Убить микроб: выбор и доза лекарства — это дело врача. Задача родителей — добиться попадания препарата внутрь больного, соблюдать назначенные дозы, кратность и сроки приема.
Относиться к болезни философски и отдавать себе отчет в том, что коклюш управляем лишь на этапе профилактики. Но если заболели — время оказывается одним из главных факторов на пути к выздоровлению. Короче говоря, пока свое не откашляет — ни на какие таблетки и ни на каких чудо-докторов особо надеяться не стоит.
Следует знать, что приступы кашля могут провоцировать физическая нагрузка, чихание, жевание, глотание, отрицательные эмоции. Выводы из этих знаний вполне логичны:
— не устраивать активных игр с беганьем, прыганьем и скаканием;
— всячески избегать пыли, удалять ребенка из комнаты на время уборки;
— стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и, по крайней мере, на время болезни, забыть о жевательных резинках.
Одно из наиглавнейших условий, обеспечивающих адекватную помощь ребенку с коклюшем, — правильный ответ на вопрос «чем дышать?»
Чем суше воздух и чем теплее в комнате, где находится ребенок, тем гуще мокрота, тем больше вероятность и увеличения частоты приступов, и развития осложнений. Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его, родимого, дома. И неудивительно, что после месяца кашлянья взаперти, без прогулок и свежего воздуха, якобы «бронхит», который на самом деле был легким коклюшем, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких.
Еще раз обращаю внимание на тот факт, что в современных условиях, когда большинство детей привиты, типичный и тяжелый коклюш встречается не так уж и часто. Диагностика легких и нетипичных случаев коклюша даже для врача очень высокой квалификации всегда затруднительна. Наблюдательность родителей может очень и очень помочь, а принципиально важные моменты, позволяющие заподозрить коклюш, состоят в следующем:
Длительный кашель при отсутствии катаральных явлений (насморка, повышения температуры) или катаральные явления за 2—3 дня прошли, а кашель остался. Хорошее общее самочувствие — приличный аппетит, ребенок активен; когда не кашляет — так и вовсе кажется вполне здоровым.
Полное отсутствие какого-либо облегчения, а иногда даже ухудшение от лечения отхаркивающими средствами.
И последнее, о чем хотелось бы рассказать.
Как мы уже отметили, главная причина кашля в поздние сроки болезни — очаг возбуждения кашлевого центра в голове. И если нам удается создать другой очаг, более активный, то возбудимость кашлевого центра снижается. И чем активнее, чем длительнее это новое возбуждение, тем более выражен лечебный эффект. Поэтому любые сильные и положительные эмоциональные нагрузки могут способствовать быстрому выздоровлению. И неудивительно, что поможет и новая кукла, и поездка с папой на рыбалку, и поход всей семьей в зоопарк, и покупка щенка или котенка… . И вполне понятно, что чем эмоциональней ребенок, тем эффективнее такое лечение.
Центр гигиены и эпидемиологии Центрального района
лечение и диагностика симптомов бронхита в Москве
Общее описание
Бронхит — воспаление слизистой оболочки бронхов, по которым воздух поступает в легкие. Разлит острую и хроническую форму. Зачастую причиной острого бронхита являются бактериальные (пневмококки, стрептококки и тд.) или вирусные инфекции (грипп, аденовирусы, риновирусы и тд.). При отсутствии надлежащего и своевременного лечения или наличии дополнительных отягчающих факторов (например, курение) высок риск перехода острого бронхита в хроническую форму.
В некоторых случаях встречается развитие бронхита из-за продолжительного воздействия неинфекционных раздражителей, например, пыли (аллергический бронхит).
Факторы, влияющие на развитие бронхита у детей и взрослых
- Сырой и холодный климат, перепад температур, радиация, пыль, дым и тд.
- Регулярное воздействие токсичных веществ: оксида углерода, аммиака, сероводорода, паров хлора, щелочей, кислот, табачного дыма и т.д.
- Вредные привычки: курение, алкоголизм
- Сердечно-сосудистые патологии, нарушение механизма мукоцилиарного клиренса
- Наличие очагов хронической инфекции в полости рта и носа – синуситы, тонзиллиты, аденоиды, фарингиты
- Наследственная предрасположенность
Основные симптомы бронхита
Симптомы острого бронхита:
- Кашель, в первый период развития болезни – сухой, в последствии переходит во влажный и мягкий с легко отделяемой мокротой
- Боль в грудной клетке при кашле
- Незначительная температура, озноб
- Общая слабость, недомогание
Основной симптом хронического бронхита – это длительный кашель на протяжении нескольких месяцев, при этом выделяются периоды обострения и ремиссии. Кашель, как правило, влажный и мягкий, он усиливается при сырой и холодной погоде, а в сухую и теплую наступает облегчение. Хронический бронхит со временем прогрессирует, и кашель приобретает характер приступов, при этом проявляется общее ухудшение самочувствия: появляется слабость, общее недомогание.
Диагностика
Помимо изучения общеклинической картины течения заболевания для диагностики бронхита используют следующие виды инструментальных и лабораторных исследований:
Бронхит и его лечение | ОАО Санаторий «Джинал»
Ищенко Татьяна Владимировна, кандидат медицинских наук
Бронхит – это воспаление в бронхах, которое поражает и слизистые оболочки легких. В большинстве случаев воспалительный процесс становится следствием вирусного поражения при ОРВИ. Но у бронхита могут быть и другие причины.
Причины воспаления в бронхах
Бронхит чаще всего становится последствием острых вирусных и прочих простудных респираторных заболевании. Поразив верхние дыхательные пути, инфекция спускается вниз по трахее к легким через бронхи и поражает их слизистые. Воспаление необходимо пролечить и не затягивать с лечением бронхита. В противном случае велик риск перехода заболевания в разряд хронических.
Вирусная инфекция, в том числе и грипп, не всегда становится причиной бронхита. Стафилококки, пневмококки и стрептококки тоже способны приводит к бронхиальному воспалению и поражению легких. Не так часто, но встречаются случаи и грибкового поражения бронх.
Ослабленная иммунная система – главное слабое место организма в противостоянии бронхиту. К снижению иммунитета приводят:
-
неправильное питание и отсутствие достаточного количества витаминов в рационе;
-
частые стрессы и малоподвижные образ жизни;
-
несбалансированный режим работы и отдыха;
-
плохая экология и вредные привычки.
По статистике курильщики в три раза чаще болеют бронхитом. Сочетание ослабленного иммунитета с местным поражением бронх от курения – легкая мишень для вирусных и бактериальных инфекций.
Симптомы
Среди первых симптомов бронхита у взрослых и детей сильный и режущий кашель. В первую пару дней развития болезни он сухой, но после становится более мягким с выделением мокроты. Больной может кашлять до двух недель и дольше. Чем раньше пациент начнет лечить бронхит, тем легче он его перенесет.
Причину бронхита можно определить даже самостоятельно по цвету отходящей при кашле мокроты – зеленоватый или желтый оттенки говорят о бактериальной и вирусной природе заболевания.
Среди других симптомов у взрослых при бронхите:
Высокая температура при бронхите может и не подняться, если он вызван не вирусной инфекцией. Но если причиной стал грипп или другие ОРВИ, то температура поднимается вплоть до 40°С.
Бронхит может протекать без температуры, и такие случаи встречаются все чаще. В дополнение к перечисленным симптомам у таких больных могут быть головные боли и апатия. Даже при отсутствии высокой температуры необходимо обращаться к врачу и пройти полноценный курс лечения. В противном случае велик риск развития пневмонии.
Постановка диагноза
Только врач может провести диагностику и назначить эффективную терапию. Никакое самодиагностирование не допускается при таком серьезном заболевании, как бронхит. Прослушав легкие и бронхи фонендоскопом, врач делает вывод об отсутствии или о наличии воспалительного процесса. При бронхите слышны хрипы, свист и прочие неестественные шумы.
При необходимости пациент направляется на рентген и исследование мокроты. В большинстве случаев проводят анализ крови.
Лечение бронхита
Терапевтический курс при остром воспалении в бронхах должен быть комплексным. Важно не просто устранить кашель, температуру и купировать воспалительный процесс, но и полностью устранить причину – вирусы и бактерии. Вывод слизи из бронхов – еще одно необходимое условие эффективного лечения бронхита.
Простой прием лекарств недостаточен для полноценной терапии. Больной должен соблюдать особый режим.
-
Покой и никакого переутомления.
-
Частое проветривание помещения.
-
Поддержание тепла и высокой влажности воздуха в комнате.
-
Обильное питье и исключение из пищи острых специй.
-
Усиленное потребление продуктов, богатых на витамин C.
Медикаментозная терапия может сочетаться с дополнительными методиками. Хорошую эффективность показывают массажи и электрофорезы для улучшения кровоснабжения легких, бронхов и всей грудной клетки. Рекомендуются ингаляции как с эфирными маслами, так и на основе минеральных вод.
Антибактериальная терапия назначается только после подтверждения специальными тестами бактериальной природы бронхита. Самолечение антибиотиками не только вредно для пациента, но и опасно для окружающих ввиду вероятности развития суперинфекций.
Профилактические меры
Рекомендации по профилактике бронхита для взрослых и детей одинаковы.
-
Здоровый образ жизни без вредных привычек.
-
Регулярные физические нагрузки.
-
Укрепление иммунной системы.
-
Избегать массовых скоплений людей во время сезонных эпидемий ОРВИ.
-
При малейших симптомах обращаться к врачу.
Укрепить свой иммунитет, восстановить нормальную работу всех систем организма и поддержать свои природные защитно-восстановительные механизмы проще всего с помощью регулярного санаторно-курортного профилактического лечения. Санаторий «Джинал» – это современный европейский уровень медобслуживания и гостиничного сервиса в сочетании с целебным климатом Кавминвод.
Подробная информация
о проживании в санатории по телефону
+7 (87937) 2-18-85
Вызывает ли бронхит лихорадку?
Бронхит — это состояние, характеризующееся отеком и воспалением трубок, по которым воздух попадает в легкие, известных как бронхи. Некоторые типы бронхита вызывают субфебрильную температуру.
Острый бронхит — это воспаление, вызванное основной инфекцией, например простудой или гриппом. Острый бронхит может вызвать повышение температуры тела. Однако хронический бронхит — это воспаление, которое нарастает со временем, чаще всего из-за курения. Если у вас хронический бронхит, у вас вряд ли поднимется температура.
Вот что вам следует знать о типах бронхита и о том, что высокая температура может рассказать вам о вашем случае.
Сэм Эдвардс / Getty Images
Когда бронхит вызывает лихорадку?
Если ваш бронхит вызван основной инфекцией, например, простудой, респираторно-синцитиальным вирусом (РСВ) или гриппом, у вас может подняться температура. Бронхит, вызванный инфекцией, известен как острый бронхит.
Как долго может длиться лихорадка от бронхита?
Даже после того, как вы обратились к врачу и начали принимать антибиотики, ваша температура может сохраняться до пяти дней после начала лечения.
В легком случае острого бронхита у вас может возникнуть субфебрильная температура, которая составляет 100,3 F или меньше.
В более тяжелых случаях температура может повыситься до 102 F.
Помните, что не у всех людей с острым бронхитом бывает лихорадка, и у людей с хроническим бронхитом лихорадка не будет. Если вы думаете, что у вас бронхит, но у вас нет температуры, вы все равно можете обратиться к врачу.
Чего ожидать
Бронхит может быть длительным заболеванием.Фактически, симптомы острого бронхита могут длиться месяцами, а симптомы хронического бронхита — еще дольше. Однако ваша температура должна исчезнуть в течение нескольких дней после начала лечения.
Лихорадка
Повышение температуры тела является частью иммунной реакции организма, поэтому повышение температуры вполне естественно и даже полезно, если бронхит вызван инфекцией. Чаще всего у людей с острым бронхитом наблюдается субфебрильная температура, хотя у некоторых людей она может подниматься до 102 F.Если у вас высокая температура, вы, вероятно, испытаете сопутствующие симптомы, такие как ломота в теле и озноб.
В большинстве случаев лихорадка, связанная с бронхитом, держится от трех до пяти дней. Поскольку бронхит часто вызывается вирусными инфекциями, антибиотики обычно не используются для лечения бронхита. Если ваш врач все же пропишет антибиотики, симптомы лихорадки могут сохраняться в течение нескольких дней даже после начала лечения.
Другие симптомы
Первичный симптом бронхита, острого или хронического, — это кашель.Это может быть сухой или хриплый кашель или продуктивный кашель с выделением мокроты и слизи.
Дополнительные симптомы острого бронхита включают:
- Насморк
- Боль в горле
- Заложенность грудной клетки и носовых пазух
- Одышка
- Усталость
Детские симптомы
Как и взрослые, у детей с острым бронхитом может наблюдаться умеренная температура. Однако у детей может быть бронхит и без температуры.
Симптомы бронхита у детей аналогичны симптомам у взрослых, в том числе:
- Насморк
- Кашель
- Боль в горле
Дети также могут испытывать рвоту или рвоту, боль в спине и общее недомогание.
Как лечить
Если у вас поднялась температура во время бронхита, вы можете принимать жаропонижающие лекарства, чтобы чувствовать себя более комфортно. Кроме того, устранение других симптомов бронхита также может помочь вам почувствовать себя лучше.
Лечение бронхита часто включает домашние средства, такие как:
- Используйте увлажнитель: Увлажнитель с холодным туманом добавляет влагу в воздух, что может сделать его более комфортным для дыхания при бронхите. Влажный воздух также разжижает слизь в легких, что облегчает ее очищение при кашле.
- Пейте много жидкости: Жидкости также помогают сдерживать слизь, что снижает ее скопление в легких и бронхах.
- Отдых: Высыпание и отдых позволяет вашему телу бороться с инфекцией, вызывающей бронхит.
Лечение лихорадки у взрослых
Взрослые с бронхитом, у которых наблюдается повышенная температура, могут принимать безрецептурные жаропонижающие препараты, в том числе:
Эти лекарства обладают дополнительным преимуществом, помогая уменьшить боль и дискомфорт, поэтому они помогут вам в целом почувствовать себя лучше. Просто помните, что даже если вы чувствуете себя лучше, важно отдыхать, пока у вас острый бронхит.
Лечение лихорадки у детей
У детей жар можно лечить парацетамолом или ибупрофеном.
Предупреждение об аспирине у детей
Детям младше 19 лет нельзя принимать аспирин, поскольку он может подвергнуть их риску развития синдрома Рея — редкого, но серьезного заболевания.
Бронхит или пневмония?
Если из-за бронхита у вас поднялась температура, врач может предпринять дополнительные меры, чтобы исключить пневмонию. Симптомы пневмонии включают лихорадку, хотя у взрослых может быть пневмония без высокой температуры. У детей лихорадка иногда является одним из единственных симптомов пневмонии.
Определить разницу между пневмонией и бронхитом непросто. Оба состояния имеют похожие симптомы, включая кашель, жар и боль.
Если вы плохо себя чувствуете, лучше всего проконсультироваться с врачом для постановки диагноза. Вообще говоря, лихорадка чаще встречается при пневмонии, которую можно лечить антибиотиками. Обращение к врачу поможет вам быстрее почувствовать себя лучше.
Когда обращаться к врачу
Если у вас жар и респираторные симптомы, которые длятся несколько дней или дольше, рекомендуется обратиться к врачу.Они могут помочь вам исключить серьезные проблемы, такие как бактериальная инфекция, и направить вас к домашним средствам, которые могут помочь облегчить симптомы.
Если вы испытываете респираторные симптомы и у вас температура 101 F или выше, важно обратиться к врачу. Высокая температура может указывать на бактериальную инфекцию, которая может развиться после перенесенной вирусной инфекции.
Кроме того, вам следует обратиться к врачу, если:
Как всегда, если у вас проблемы с дыханием или боли в груди, которые вас беспокоят, немедленно позвоните в службу 911 или обратитесь за неотложной помощью.
Слово Verywell
Кашель, жар и ломота в теле могут заставить вас чувствовать себя несчастным, и диагностировать первопричину этого состояния может быть сложно.
В некоторых случаях бронхит может вызывать повышение температуры тела, но часто бронхит протекает без повышения температуры тела. Точно так же лихорадка чаще встречается у людей с пневмонией, но не у всех больных пневмонией лихорадка разовьется.
Если у вас есть симптомы, в том числе кашель и жар, которые не проходят в течение нескольких дней, рекомендуется обратиться к врачу.Они смогут послушать ваши легкие, оценить симптомы и дать рекомендации по лечению, чтобы вы снова встали на ноги.
Помните, что выздоровление от бронхита или пневмонии может быть долгим процессом, и ваш кашель может сохраняться в течение нескольких месяцев. Расслабьтесь и много отдыхайте, чтобы ускорить выздоровление.
Острый бронхит
Врач Кан Фам. 2008 фев; 54 (2): 238–239.
Профессор семейной медицины Мемориального университета Ньюфаундленда в Сент-Джонсе
Для корреспонденции: Д-ру Грэму Уорроллу, Д-ру Уильяму Х.Мемориальный оздоровительный центр Newhook, Уитборн, NL A0B 3K0; телефон 709 759-2300; факс 709 759-2387; электронная почта
ac.num@llarrowg Авторские права © Колледж семейных врачей Канады Эта статья цитируется в других статьях в PMC.
Действительно ли существует бронхит?
Hueston et al.
Около 5% взрослых ежегодно самостоятельно сообщают об эпизоде острого бронхита, и до 90% из них обращаются за медицинской помощью. Вирусы, по-видимому, являются основной причиной возникновения острого бронхита в 95% случаев у здоровых взрослых людей.Вирусы такие же, как и вирусы, вызывающие простуду.
Изолированные бактерии обычно являются комменсалами ротоглотки.
Острый бронхит — пятая по частоте причина, по которой взрослые обращаются к своему терапевту; Ежегодно 5% взрослого населения обращаются за медицинской помощью по поводу бронхита.
В среднем каждая атака приводит к перерывам в работе от 2 до 3 дней.
Вирусы вызывают от 85% до 95% случаев острого бронхита у здоровых взрослых.
Наиболее распространенными вирусами являются риновирус, аденовирус, грипп A и B и вирус парагриппа; бактерии обычно являются комменсалами.
Бактерии могут вызывать бронхит у людей с основными проблемами со здоровьем. Наиболее часто поражаются Mycoplasma pneumoniae, Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, и Bordetella pertussis .
Клиническое течение и диагностика
Острый бронхит — острая инфекция трахеобронхиального дерева; его отличительный признак — продуктивный кашель. Некоторые врачи сомневаются, является ли бронхит явным диагностическим признаком; может это просто простуда в груди.Цветную мокроту нельзя использовать, чтобы предсказать, является ли инфекция вирусной или бактериальной.
Нет надежных диагностических признаков или лабораторных исследований, поэтому диагноз острого бронхита в основном является клиническим. Самым важным условием, которое следует исключить, является острая пневмония. Это может быть сложно, поскольку у пациентов с пневмонией и бронхитом могут появиться звуки легких и жар (к сожалению, эти признаки не являются ни чувствительными, ни специфическими для пневмонии). Простуда и синусит могут вызвать продуктивный кашель.У пациентов с бронхитом часто наблюдаются признаки обструкции бронхов, такие как хрипы или одышка при физической нагрузке. Однако, в отличие от астмы, воспаление при остром бронхите носит временный характер и обычно полностью проходит вскоре после исчезновения инфекции.
Спирометрия при остром бронхите совпадает с астмой; объем форсированного выдоха за 1 секунду и снижение максимальной скорости потока почти у 60% людей с острым бронхитом.
Обычным симптомом является острый кашель, который обычно бывает продуктивным.Кашель длится менее 3 недель у 50% пациентов, но более 1 месяца у 25% пациентов.
По внешнему виду мокроты нельзя отличить вирусный бронхит от бактериального.
Нет надежных диагностических признаков или лабораторных тестов; диагноз — клинический.
Между острым бронхитом и другими острыми респираторными инфекциями, астмой и пневмонией наблюдается значительное совпадение клинической картины.
Результаты контрольных групп испытаний показывают, что 85% пациентов поправятся без специального лечения.
Лечение
В некоторых систематических обзорах не было обнаружено никакой пользы от использования антибиотиков; другие обнаружили некоторые умеренные лечебные эффекты при сравнении антибиотиков с плацебо. Похоже, что общее мнение заключается в том, что антибиотики имеют умеренную пользу только для меньшинства пациентов и не нужны для лечения большинства пациентов с острым бронхитом.
Амоксициллин, доксициклин, эритромицин и триметоприм-сульфаметоксазол представляются разумным первым выбором. Доказательства использования бронходилататоров противоречивы. В обзоре Уильямсона утверждается, что рандомизированные клинические испытания подтверждают использование бронходилататоров; тем не менее, в обзоре Smucny et al. утверждается, что постоянного преимущества нет.
Неспецифическая терапия от кашля обычно назначается пациентам вместе с антибиотиками или вместо них, но доказательства недостаточны. Совсем недавно основанное на фактах руководство Американского колледжа грудных врачей предполагает, что противокашлевые средства иногда полезны и могут быть предложены для краткосрочного облегчения симптомов кашля.
Пациентам следует дать реалистичный прогноз продолжительности их кашля, который обычно длится не менее 10–14 дней после посещения офиса. Врачи могут назвать кашель простудой в груди, а не острым бронхитом.
Антибиотики приносят лишь минимальную пользу здоровым взрослым, больным бронхитом:
Антибиотики могут иметь умеренный положительный эффект у определенных групп пациентов, таких как пожилые и ослабленные люди, но курильщики не получают от них никакой дополнительной пользы.
Антибиотики вызывают побочные эффекты (количество причиняющих вред = 14).
Бронходилататоры могут помочь облегчить кашель у людей с признаками бронхоспазма.
Средства от кашля бесполезны ни для взрослых, ни для детей.
Footnotes
Адаптировано из: Worrall G. Об этом много говорится об острой респираторной инфекции в первичной медико-санитарной помощи. Абингдон, англ .: Radcliffe Publishing Ltd; 2006 г.
Конкурирующие интересы
Не заявлены
Ссылки
Fahey T, Stocks N, Thomas R. Количественный систематический обзор рандомизированных контролируемых исследований, сравнивающих антибиотик и плацебо при остром кашле у взрослых. BMJ. 1998. 316 (7135): 906–10. [Бесплатная статья PMC] [PubMed] [Google Scholar] Хьюстон WJ, Mainous AG, Dacus EN, Hopper JE. Действительно ли существует острый бронхит? J Fam практика. 2000; 47: 401–7. [PubMed] [Google Scholar] Ирвин Р.С., Бауманн М.Х., Бослер Д.К., Буле Л.П., Браман С.С., Брайтлинг С.Э. и др.Диагностика и лечение кашля: краткое изложение: клинические рекомендации ACCP, основанные на фактических данных. Грудь. 2006; 129 (1 доп.): 1С – 23С. [Бесплатная статья PMC] [PubMed] [Google Scholar] Смукни Дж., Беккер Л., Глейзер Р. Бета2-агонисты при остром бронхите. Кокрановская база данных Syst Rev.2006; (4): CD001726. [PubMed] [Google Scholar] Smucny J, Fahey T., Becker L, Glazier R. Антибиотики при остром бронхите. Кокрановская база данных Syst Rev.2004; (4): CD000245. [PubMed] [Google Scholar] Уильямсон Х.А., мл. Тесты функции легких при остром бронхите: доказательства обратимой обструкции дыхательных путей.J Fam практика. 1987. 25: 251–256. [PubMed] [Google Scholar] Уорролл Г. Острый бронхит. В: Worrall G, редактор. Об этом много: об острой респираторной инфекции в первичной медико-санитарной помощи. Абингдон, англ .: Radcliffe Publishing Ltd; 2006. С. 58–66. [Google Scholar]
Инфекции грудной клетки (бронхит) | Министерство здравоохранения NZ
Резюме
Бронхит — это воспаление слизистой оболочки бронхов, по которым воздух поступает в легкие и выходит из них. Бронхит может быть острым или хроническим.
Острый бронхит очень распространен. Часто развивается в результате простуды или другой респираторной инфекции. Хронический бронхит — более серьезное заболевание, сопровождающееся постоянным раздражением или воспалением слизистой оболочки бронхов, часто из-за курения.
Признаки более серьезной инфекции грудной клетки
Если вы или член вашей семьи страдаете одышкой, кашляете кровью, у вас высокая температура или вы чувствуете себя очень плохо, вам необходимо немедленно обратиться к врачу или позвонить в Healthline по номеру 0800 611 116.Это могут быть симптомы пневмонии, когда инфекция проникла глубоко в легкие, или других серьезных заболеваний, таких как туберкулез или рак легких.
Симптомы
Сначала бронхит обычно поражает нос, носовые пазухи и горло. Затем он распространяется по дыхательным путям, ведущим к вашим легким.
Симптомы острого бронхита могут включать:
- дискомфорт в груди
- Кашель со слизью (прозрачной или желто-зеленой)
- усталость
- лихорадка — обычно субфебрильная
- Одышка, усиливающаяся при физической активности
- свистящее дыхание, особенно если у вас также есть астма.
Даже после того, как острый бронхит прошел, у вас может быть сухой тянущий кашель, который длится до 4 недель.
Иногда бывает трудно определить, есть ли у вас пневмония или только бронхит. Если у вас пневмония, у вас, скорее всего, будет высокая температура и озноб, вы почувствуете себя хуже или одышите.
Когда обращаться к врачу
Обратитесь к врачу, если вы:
- кашель почти каждый день или кашель, который часто возвращается
- кашляют кровью
- высокая температура или озноб
- имеют субфебрильную температуру в течение 3 и более дней
- откашливают густую зеленоватую слизь, особенно с неприятным запахом
- Ощущение одышки или боли в груди
- также имеют хроническое заболевание, например болезнь сердца или легких.
Позвоните на линию здравоохранения 0800 611 116, если вы не уверены, что вам следует делать.
Лечение
Большинству людей антибиотики не нужны при остром бронхите. Однако, если ваш врач считает, что у вас также есть бактериальная инфекция в дыхательных путях вместе с вирусом бронхита, вам может потребоваться прием антибиотиков.
Уход за собой
Бронхит почти всегда проходит сам по себе в течение 1 недели. Эти советы помогут вам справиться с симптомами.
- Пейте много жидкости.
- Если у вас астма или другое хроническое заболевание легких, используйте ингалятор (например, сальбутамол).
- Отдыхайте как можно больше.
- Примите аспирин или парацетамол, если у вас жар. Не давайте аспирин детям.
- Используйте увлажнитель воздуха или вдыхайте пар в ванной.
- Не курите , а также избегайте пассивного курения и загрязнения воздуха.
Некоторые лекарства могут помочь разрушить или разжижить слизь.Обратитесь к фармацевту за помощью в выборе подходящего лекарства.
Если ваши симптомы не улучшатся, ваш врач может назначить ингалятор, чтобы открыть дыхательные пути, если вы хрипите.
Профилактика
- Избегание кашля и простуды поможет снизить риск заболевания бронхитом. Если у вас кашель, при кашле прикрывайте рот рукавом, чтобы снизить риск его передачи. Мытье рук также снижает риск передачи инфекций.
- Отказ от курения снижает риск бронхита.
- Если у вас астма, обязательно следуйте инструкциям врача, чтобы держать ее под контролем.
Иммунизация
Иммунизация против гриппа снизит риск бронхита от гриппа. Иммунизацию против гриппа можно получить бесплатно у врача, если вам 65 лет и старше, или если у вас есть определенные постоянные заболевания, такие как сердечные заболевания, астма или диабет. Посетите Fight Flu для получения дополнительной информации.
Пневмококковая вакцинация может снизить риск вторичной бактериальной инфекции и рекомендуется людям в возрасте 65 лет и старше. Посетите Пневмококковая инфекция для получения дополнительной информации.
Поддержка бросить курить
Если вы курильщик и хотите помочь бросить курить, позвоните на линию Quitline по номеру 0800 778 778 или посетите веб-сайт Quitline.
Острый и хронический бронхит | Университет здравоохранения штата Юта
Если у вас хронический бронхит, вы можете принять меры, чтобы контролировать свои симптомы.Изменение образа жизни и постоянный уход могут помочь вам справиться с этим заболеванием.
Изменения образа жизни
Самый важный шаг — не начать курить или бросить курить. Поговорите со своим врачом о программах и продуктах, которые помогут вам бросить курить.
Для получения дополнительной информации о том, как бросить курить, перейдите к статье «Индекс болезней и состояний» Курение и ваше сердце и «Ваш путеводитель к здоровому сердцу» Национального института сердца, легких и крови (NHLBI). Хотя эти ресурсы посвящены здоровью сердца, они включают общую информацию о том, как бросить курить.
Также старайтесь избегать других раздражителей легких, таких как пассивное курение, пыль, пары, пары и загрязнение воздуха. Это поможет сохранить здоровье легких.
Часто мойте руки, чтобы снизить риск вирусной или бактериальной инфекции. Также старайтесь держаться подальше от людей, болеющих простудой или гриппом. Немедленно обратитесь к врачу, если у вас есть признаки или симптомы простуды или гриппа.
Соблюдайте здоровую диету и будьте как можно более физически активными. Здоровая диета включает разнообразные фрукты, овощи и цельнозерновые продукты.Он также включает нежирное мясо, птицу, рыбу, обезжиренное или нежирное молоко или молочные продукты. Здоровая диета также требует низкого содержания насыщенных жиров, транс- жиров, холестерина, натрия (соли) и добавленного сахара.
Для получения дополнительной информации о соблюдении здоровой диеты посетите веб-сайт NHLBI «Цель для здорового веса», «Ваш путеводитель по здоровому сердцу» и «Ваш путеводитель по снижению артериального давления с помощью DASH». Все эти ресурсы содержат общие советы по здоровому питанию.
Постоянное обслуживание
Регулярно посещайте врача и принимайте все лекарства в соответствии с предписаниями.Кроме того, поговорите со своим врачом о ежегодной вакцинации от гриппа и пневмонии.
Если у вас хронический бронхит, вам может помочь легочная реабилитация (PR). PR — это широкая программа, которая помогает улучшить самочувствие людей, которые имеют хронические (продолжающиеся) проблемы с дыханием.
Люди с хроническим бронхитом часто дышат учащенно. Поговорите со своим врачом о методе дыхания, называемом дыханием через сжатые губы. Этот метод уменьшает частоту вдохов и помогает дольше сохранять дыхательные пути открытыми.Это позволяет большему количеству воздуха поступать в легкие и выходить из них, чтобы вы могли быть более физически активными.
Чтобы дышать через сжатые губы, вы вдыхаете через ноздри. Затем вы медленно выдыхаете через слегка поджатые губы, как будто задуваете свечу. Вы выдыхаете в два-три раза дольше, чем вдыхаете. Некоторые люди считают полезным считать до двух на вдохе и до четырех или шести на выдохе.
Источник: Национальный институт сердца, легких и крови, Национальные институты здравоохранения.
кашель: у вас есть упорный, который не проходит? Это может быть «сезонный» бронхит.
Профилактика, безусловно, помогает. Но быстрое устранение симптомов может помочь вам быстро преодолеть эту проблему с дыханием.
Некоторые проблемы со здоровьем характерны только для периодов смены сезонов, а некоторые другие — от самого сезона. Одним из них является сезонный бронхит, который может поражать людей любого возраста и чаще встречается зимой.
Если у вас кашель, который не проходит, причиной может быть бронхит.
Доктор Прашант Шетти, исполнительный директор отдела биохимии, гематологии и иммуноанализа в iGenetic Diagnostics, Мумбаи, сказал: «Сезонный бронхит — это отек и покраснение бронхиального дерева. Ваше бронхиальное дерево состоит из трубок, по которым воздух попадает в легкие, и если они воспаляются, в конечном итоге они набухают, и внутри них образуется слизь (густая жидкость), и становится трудно дышать ».
По словам доктора Ранганата Р., консультанта по пульмонологии в Городке Здоровья Нараяны, Бангалор, «не существует официального термина« сезонный бронхит ».Он сказал, что этот термин используется для описания условий, которые обостряются в течение нескольких сезонов; например, астма обостряется весной и зимой. Хронический бронхит обостряется зимой и иногда называется зимним бронхитом. «Иногда эти сезонные колебания являются начальным или единственным проявлением астмы, а в остальное время года у пациентов нет симптомов», — добавил он.
Getty Images
ЗНАЙТЕ ПРИЧИНЫ
Сезонный бронхит обычно вызывается изменениями окружающей среды и постоянными раздражителями, такими как курение.Это может быть вызвано либо бактериальной инфекцией, либо вирусами, либо любым воздействием веществ, раздражающих легкие, таких как пыль, дым, пар и загрязнение воздуха. Остается недолго и может повториться. По словам Шетти, если его не лечить, это может привести к пневмонии и еще большему воспалению легких.
Агентства
Во многих случаях виноваты вирусные атаки. Д-р Алок Кумар Двиведи, консультант по педиатрии и неонатологии, Группа больниц Cloudnine, Нойда, сказал: «Сезонный бронхит обычно связан с вирусными инфекциями.Небольшое количество случаев связано с такими бактериями, как микоплазма и коклюш. Факторами риска являются загрязнение воздуха и табачный дым. У здоровых детей осложнений мало, тогда как у детей с недостаточным питанием часто встречаются ушные инфекции, синусит (инфекция носовых пазух) и пневмония ».
СИМПТОМЫ
Симптомы сезонного бронхита аналогичны некоторым симптомам астмы, пневмонии и других респираторных заболеваний.
Ранганат сказал: «Обычно симптомы бронхита в зависимости от предрасположенности человека могут быть кратковременными или продолжительными.Например, если у человека без аллергических тенденций или ранее существовавшей патологии легких развивается бронхит, который обычно является вторичным по отношению к вирусной инфекции, он продлится около недели или двух. Но у пациентов с аллергической тенденцией симптомы, как правило, длятся дольше. Хронический бронхит, более серьезное заболевание, представляет собой постоянное раздражение или воспаление слизистой оболочки дыхательных путей, часто из-за курения ».
Двиведи объяснил, что симптомы сезонного бронхита сильно отличаются от симптомов хронического бронхита.Частый сухой кашель, дискомфорт в груди, хрипы, одышка, субфебрильная температура или ее отсутствие указывают на то, что человек страдает сезонным бронхитом. Некоторые из симптомов также включают ломоту в теле, насморк, заложенность носа и боль в горле.
Хронический бронхит у взрослых определяется как продуктивный кашель в течение трех или более месяцев каждый год в течение двух или более лет подряд, сказал он.
Пневмония, стрептококковое горло и сезонный грипп: разные типы зимней лихорадки
Зимняя лихорадка
Многие люди не знают разницы между простудой, гриппом и гриппом.
Доктор Кавита Раманатан, старший патолог iGenetic Diagnostics, рассказывает о многих заболеваниях, вызывающих жар зимой.
Лихорадка
Известная как гипертермия, человек страдает лихорадкой, когда температура человеческого тела выходит за нормальный диапазон 36–37 градусов Цельсия (98–99 градусов F).Лихорадка — это механизм борьбы с инфекцией. Однако высокая температура может негативно сказаться на организме и привести к осложнениям.
Лихорадка обычно сопровождается множеством симптомов, включая боль в теле, вялость, потливость, дрожь, ощущение холода, потерю аппетита и обезвоживание.
Однако проблема заключается в том, что несколько заболеваний имеют одинаковый набор симптомов.
Простуда
Вирус можно заразиться через воздух, воду, пищу или прикосновение. Однако простуда развивается постепенно с легкой лихорадкой.
Простуду можно лечить с помощью болеутоляющих, противозастойных назальных спреев, сиропов от кашля и других лекарств.
Сезонный грипп
Начало гриппа внезапное с высокой температурой. У этих вирусов много штаммов, особенно типа А; и большинство из них управляемы.
Однако за последнее десятилетие появился новый смертельный штамм вируса гриппа A h2N1, вызвавший пандемию во многих регионах мира.
Своевременное диагностическое обследование может исключить наличие вируса h2N1 и одновременно бактериальной инфекции.
Исключение бактериальной инфекции указывает врачу на то, что следует назначать противовирусные препараты, а не антибиотики.
Пневмония
Первые признаки пневмонии — симптомы гриппа с высокой температурой, ознобом и кашлем. Однако причина пневмонии может быть одной из трех: бактериальной, вирусной или грибковой.
Ранняя диагностика чрезвычайно важна из-за характера заболевания, поражающего легкие.
Хотя рентгеновские лучи помогают определить степень воспаления легких, именно анализы крови, такие как общий анализ крови (CBC) и посев крови, необходимы для определения патогена.
Правильная и быстрая диагностика помогает определить количество лейкоцитов, тяжесть легочной инфекции и распространение возбудителя из легких в кровоток.Эти детали очень важны для врача, чтобы определить курс лечения.
БРОНХИТ — НЕ ПНЕВМОНИЯ
Бронхит очень распространен и вызывается простудой, гриппом или вирусной инфекцией. Это также можно назвать грудной простудой. Это хуже, чем простуда, но не так плохо, как пневмония. Пневмония — это легочная инфекция, от которой вы можете серьезно заболеть. У вас может быть кашель с лихорадкой, и вам может быть трудно дышать. Большинство людей лечит пневмонию дома. Но некоторым младенцам и пожилым людям может потребоваться госпитализация, объяснил Шетти из iGenetic.
Агентства
Однако острый бронхит — это частый сухой кашель, относительно постепенное начало через 3-4 дня после появления ринита и отсутствия лихорадки или умеренной температуры. В зависимости от степени тяжести другими симптомами могут быть боль в груди, потеря аппетита и синеватый оттенок ногтей и губ. Симптомы пневмонии могут быть легкими или тяжелыми в зависимости от того, что ее вызывает — вашего возраста и общего состояния здоровья. Кашель, жар, одышка, головная боль и боль в груди — вот некоторые из симптомов пневмонии. По словам Двиведи, необходимо проконсультироваться с врачом, если лихорадка и другие симптомы не проходят.
ПРЕДОТВРАТИТЬ ЭТО ЛЕГКО
Острый бронхит чаще возникает на фоне вирусной инфекции и гриппа. Вакцина снижает вероятность вирусной инфекции. Совершенно необходимо избегать сигаретного дыма (активного и пассивного), поскольку курение увеличивает риск респираторных инфекций. «Следует избегать загрязнения окружающей среды, паров, резких запахов красок и т. Д., И рекомендуется регулярно мыть руки», — сказал Ранганатх из Нараяны.
В дополнение к предотвращению воздействия загрязнения воздуха, сказал Двиведи, запрещено передвигаться в людных местах и курить сигареты.
ОБРАБОТКА
Двиведи сказал, что не существует специальной терапии для лечения. Однако отдых, парацетамол от лихорадки, болей или боли в горле, лекарства от кашля, особенно если антигистаминные препараты и отхаркивающие средства не помогают. Как правило, не следует использовать антибиотики, за исключением случаев, вызванных бактериями. Антибиотики могут понадобиться только пациентам с рецидивирующими эпизодами.
«Важно лечить первопричину», — сказал Ранганат. Если это острый бронхит без аллергической тенденции или ранее существовавшего заболевания легких, в большинстве случаев он является самоограничивающимся, и необходима только поддерживающая терапия, например, паровые ингаляции, полоскания с соленой водой, жаропонижающие средства, такие как парацетамол и средства от кашля.Если симптомы сезонного бронхита являются обострением предшествующей астмы или хронического бронхита, тогда необходима надлежащая оценка и оптимизация основного состояния.
Рекомендуется частое мытье рук, если у человека диагностирован бронхит.
Будьте осторожны в этом сезоне: суперпродукты для повышения иммунитета и сохранения здоровья
Продукты для повышения иммунитета
Сложный сезон может привести к различным проблемам со здоровьем, таким как боль в горле, зуд в носу, чихание, непрекращающийся кашель, простуда и многие болезни, передающиеся через воду, такие как брюшной тиф, гастроэнтерит, пищевое отравление, диарея, малярия и лихорадка денге.
В то время как регулярные упражнения и поддержание водного баланса очень важны, крайне важно употреблять правильные продукты, чтобы укрепить свой иммунитет и победить болезнь в этом сезоне.
Долли Кумар, основатель и директор Gaia; Иша Канаде, тренер по здоровью Обино; Люк Коутиньо, доктор альтернативной медицины и диетолог; и гуру целостного здоровья доктор Микки Мехта делятся списком лучших продуктов, повышающих иммунитет, которые сохранят ваше здоровье.
Мед
Ним
Овсянка
Зеленый чай
Когда пациенты должны серьезно относиться к бронхиту?
Острый бронхит — одно из наиболее распространенных клинических состояний, встречающихся в амбулаторных условиях, на него приходится около 10% посещений в США или 100 миллионов посещений в год. 1 Характеризуется острым кашлем более 5 дней при отсутствии хронической обструктивной болезни легких или пневмонии. 2 . Кашель может быть связан с выделением негнойной или гнойной мокроты.
Более чем в 90% случаев острый бронхит имеет вирусную этиологию, при этом наиболее часто выявляемыми возбудителями являются риновирус, энтеровирус, грипп A и B, парагрипп, коронавирус и респираторно-синцитиальный вирус. 3,4 Это обычно самоограничивающееся заболевание, разрешающееся в течение 1–4 недель 1,2,4 со средней продолжительностью 18 дней. 1 Из-за высокой вероятности вирусной этиологии антибиотики не рекомендуются для лечения острого бронхита. 1,2,5
Диагнозы, наиболее часто совпадающие с острым бронхитом, — это инфекция верхних дыхательных путей (URI), острый риносинусит (ARS) и пневмония. Планы лечения этих дифференциальных диагнозов могут сильно различаться. Поэтому точный анамнез настоящего заболевания и физический осмотр имеют решающее значение. 2
Острому бронхиту часто предшествует ОРС или ОРВИ.Первые несколько дней болезни могут вызывать повышение температуры, головную боль, умеренную лихорадку ниже 100,9F, заложенность носа / носовых пазух и фарингит. 1,2 При поражении нижних дыхательных путей кашель становится доминирующим симптомом. При осмотре могут выслушиваться хрипы и хрипы. Однако хрипы обычно проходят при сильном кашле. Может присутствовать легкая одышка, особенно при физической активности. Продолжительный кашель также может вызвать боль в опорно-двигательном аппарате за грудиной. Выделение мокроты, гнойной она или нет, является обычным явлением и не коррелирует с бактериальной инфекцией. 1,2,5
Кашель, связанный с острым бронхитом, может быть очень неприятным, лишая пациента времени на работе или учебе, а также сна. Многие пациенты и медицинские работники недооценивают время, необходимое для полного выздоровления от острого бронхита. 6 Эбелл и его коллеги (2013) провели опрос среди населения, чтобы определить ожидания пациентов в отношении продолжительности кашлевого заболевания. Респонденты сообщили о средней продолжительности от 5 до 7 дней и от 7 до 9 дней.Средняя продолжительность кашля в научно обоснованной литературе составляет 18 дней. 6 Важно объяснить пациенту реалистичную ожидаемую продолжительность болезни. Эта прозрачность может предотвратить неадекватные ожидания от использования антибиотиков и, возможно, отвлечь от дополнительных посещений на более высоком уровне лечения.
Внебольничная пневмония (ВП) определяется как острая инфекция паренхимы легких у пациента, который заразился инфекцией в сообществе, а не в больнице. 7 Существует более 100 микробов (бактерий, грибов, паразитов и вирусов), которые могут вызывать пневмонию, причем S. pneumonia является наиболее часто определяемой причиной ВП. 7 Пациенты с ВП могут проявлять одышку, лихорадку, признаки уплотнения легких, тахикардию или тахипноэ. У пожилых людей могут наблюдаться изменения психического статуса, и у них меньше шансов на повышение температуры тела при обследовании. Частота дыхания выше 24 вдохов в минуту отмечается почти у 70% пациентов и может быть наиболее чувствительным признаком у пожилых пациентов. 7 У большинства пациентов часто наблюдаются лихорадка выше 100,4F и тахикардия. Обследование грудной клетки может выявить потрескивание / хрипы, снижение шума дыхания, притупление перкуссии, эгофонию и тактильную фермитус. 2,7 Важно отметить, что хотя перечисленные выше симптомы подтверждают диагноз ВП, ни один из них не может точно предсказать, действительно ли у пациента пневмония. Даже чувствительность комбинации кашля, хрипов, лихорадки и тахикардии была менее 50%, когда рентгенограмма грудной клетки использовалась в качестве стандарта. 8 Таким образом, практикующие врачи, подозревающие у пациента пневмонию, должны помнить, что получение рентгенограммы грудной клетки для подтверждения наличия инфильтрата считается золотым стандартом лечения (таблица). 2,7,8
Табл. Показания к рентгенографии грудной клетки у взрослого пациента с острым бронхитом
Одышка
Затрудненное или затрудненное дыхание
Тахипноэ
> 20 вдохов в минуту
Тахикардия
на 1 Низкий SpO2
<95%
Консолидация легких:
- Повышенный резонанс звуков голоса при аускультации легких (преобразование «E» в «A»)
- Вибрация ощущается с локтевыми сторонами двусторонних кистей сзади стенка грудной клетки, когда пациент говорит: «99.«Области консолидации уменьшатся тактильной фермитусом.
- Аномальные звуки легких, характеризующиеся щелкающими или дребезжащими звуками
Лихорадка
> 100,4 F
На основе справочных материалов 2 и 7.
У большинства пациентов с острым бронхитом симптомы проходят самостоятельно и проходят. через 1-4 недели. Успокоение пациента ожидаемыми сроками разрешения и рекомендациями по облегчению симптомов, отпускаемых без рецепта, — это основа лечения.И наоборот, если у пациента наблюдаются отклонения от нормы жизненно важных функций или признаки консолидации легких, показана рентгенограмма грудной клетки. Информирование пациентов с острым бронхитом о том, какие симптомы им следует отслеживать, привлечет их к оказанию медицинской помощи и повысит приверженность плану лечения. Им следует ожидать, что их кашель продлится от 1 до 4 недель. У них могут быть хрипы. Они могут выделять зеленую мокроту. У них могут возникать боли в области ребер из-за частого кашля. Все эти симптомы могут присутствовать при остром бронхите, и их можно надлежащим образом контролировать с помощью некоторых безрецептурных и отпускаемых по рецепту лекарств, за исключением антибиотиков).Тем не менее, пациентам, у которых после первых дней болезни поднимается температура или возникает затруднение дыхания, следует обратиться за соответствующей медицинской помощью. Сопровождение пациента по телефону для проверки его статуса всегда является хорошей практикой и повышает удовлетворенность как пациента, так и поставщика услуг. Обучение пациентов и прозрачность — действительно лучшие методы успешного лечения острого бронхита.
Бетани Реттберг, NPC , работает семейной медсестрой в клинике CVS Minute Clinic в Мокене, штат Иллинойс.
Ссылки
- Файл TM. Острый бронхит у взрослых. UpToDate. uptodate.com/contents/acute-bronchitis-in-adults?csi=419f3e56-ad814d12-a04e-42d402cb729c&source=contentShare. Обновлено 30 ноября 2018 г. По состоянию на 16 апреля 2019 г.
- Kinkade S, Long NA. Острый бронхит. Я семейный врач. 2016; 94 (7): 560-565.
- Gencay M, Roth M, Christ-Crain M, Mueller B, Tamm M, Stolz D. Единичные и множественные вирусные инфекции нижних дыхательных путей в сообществе. Thorax. 2010; 80 (6): 560-567. DOI: 10,1159 / 000321355.
- Макфарлейн Дж., Холмс В., Гард П. и др. Проспективное исследование заболеваемости, этиологии и исходов заболеваний нижних дыхательных путей у взрослых в сообществе. Thorax. 2001; 56 (2): 109-114.
- 5. Кларк Т.В., Медина М.Дж., Батам С., Карран М.Д., Пармар С., Николсон К.Г. У взрослых, госпитализированных с острым респираторным заболеванием, редко обнаруживаются бактерии при отсутствии ХОБЛ или пневмонии; вирусная инфекция преобладает в большой выборке из Великобритании. J Заражение. 2014; 69 (5): 507-515. DOI: 10.1016 / j.jinf.2014.07.023.
- 6. Эбелл М.Х., Лундгрен Дж., Янгпайрой С. Как долго длится кашель? Сравнение ожиданий пациентов с данными систематического обзора литературы. Ann Fam Med. 2013; 11 (1): 5-13. DOI: 10.1370 / AFM.1430.
- 7. Bartlett JG. Диагностический подход к внебольничной пневмонии у взрослых. UpToDate.uptodate.com/contents/diagnostic-approach-to-community-accquired-pneumonia-in-adults?csi=9c830a97-1af1-45de-a3f9-faddeacf9cd&source=contentShare.Обновлено 23 января 2019 г. Проверено 16 апреля 2019 г.
- 8. Metlay JP, Kapoor WN, Fine MJ. У этого пациента внебольничная пневмония? Диагностика пневмонии по анамнезу и физическому осмотру. JAMA. 1997: 278 (17): 1440-1445.
Острый бронхит | Кардиоваскулярный центр Франкеля
Обзор темы
Что такое бронхит?
Бронхит означает, что трубки, по которым воздух поступает в легкие (бронхи), воспаляются и раздражаются.Когда это происходит, бронхи набухают и выделяют слизь. Это вызывает у вас кашель.
Есть два типа бронхита:
- Острый бронхит обычно возникает быстро и проходит через 2–3 недели.
- Хронический бронхит возвращается и может длиться долго, особенно у курящих людей. Хронический бронхит означает, что у вас кашель со слизью большую часть дня в течение 3 месяцев в году и не менее 2 лет подряд.
Эта тема посвящена острому бронхиту. И дети, и взрослые могут заболеть острым бронхитом.
Большинство здоровых людей с острым бронхитом поправляются без каких-либо проблем. Но это может быть более серьезным у пожилых людей и детей, а также у людей с другими проблемами со здоровьем, особенно с такими заболеваниями легких, как астма или ХОБЛ. Осложнения могут включать пневмонию и повторяющиеся эпизоды тяжелого бронхита.
Что вызывает острый бронхит?
Острый бронхит обычно вызывается вирусом.Часто человек заболевает острым бронхитом через несколько дней после инфекции верхних дыхательных путей, такой как простуда или грипп. Иногда причиной острого бронхита являются бактерии.
Острый бронхит также может быть вызван вдыханием предметов, раздражающих бронхи, например дыма. Это также может произойти, если человек вдыхает пищу или рвоту в легкие.
Каковы симптомы?
Наиболее частым признаком острого бронхита является кашель, который обычно бывает сухим и поначалу отрывистым.Через несколько дней при кашле может появиться слизь. У вас может быть низкая температура и вы чувствуете усталость.
Большинство людей поправляются через 2–3 недели. Но некоторые люди продолжают кашлять более 4 недель.
Если ваши симптомы ухудшаются, например, высокая температура, дрожащий озноб, боль в груди или плече или одышка, у вас может быть пневмония. Пневмония может быть серьезной проблемой, поэтому важно обратиться к врачу, если вы чувствуете, что вам становится хуже.
Как диагностируется острый бронхит?
Ваш врач спросит вас о ваших симптомах и осмотрит вас.Обычно это дает врачу достаточно информации, чтобы выяснить, есть ли у вас острый бронхит.
В некоторых случаях вам может потребоваться рентген грудной клетки или другие тесты, чтобы убедиться, что у вас нет пневмонии, коклюша или другой проблемы с легкими. Это особенно актуально, если вы болеете бронхитом в течение нескольких недель и не поправляетесь. Дополнительное тестирование также может потребоваться для младенцев, пожилых людей и людей с заболеваниями легких (такими как астма или ХОБЛ) или другими проблемами со здоровьем.
Как лечится?
Большинство людей могут лечить симптомы острого бронхита дома и не нуждаются в антибиотиках или других лекарствах, отпускаемых по рецепту.(Антибиотики не помогают при вирусном бронхите. И даже бронхит, вызванный бактериями, обычно проходит сам по себе.)
Следующее может помочь вам почувствовать себя лучше:
- Не курите.
- Пососите капли от кашля или леденцы, чтобы успокоить сухость или боль в горле. Капли от кашля не остановят ваш кашель, но могут улучшить ощущение горла.
- Дышите влажным воздухом из увлажнителя, горячего душа или раковины с горячей водой. Тепло и влага могут помочь сохранить влажность слизи в дыхательных путях, чтобы вы могли легко ее откашлять.
- Спросите своего врача, можете ли вы принимать лекарства, отпускаемые без рецепта, такие как ацетаминофен, ибупрофен или аспирин, для снятия температуры и болей в теле. Не давайте аспирин лицам младше 20 лет. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Отдыхайте больше обычного.
- Пейте много жидкости, чтобы не обезвоживаться.
- Используйте безрецептурные лекарства от кашля, если их рекомендует врач.(Лекарства от кашля могут быть небезопасными для маленьких детей или людей, у которых есть определенные проблемы со здоровьем.) Средства от кашля могут помочь вам остановить кашель. Отхаркивающие средства могут помочь вывести слизь при кашле.
Если у вас есть признаки бронхита и у вас есть заболевание сердца или легких (например, сердечная недостаточность, астма или ХОБЛ) или другое серьезное заболевание, немедленно обратитесь к врачу. Вам может потребоваться лечение антибиотиками или лекарствами, чтобы облегчить дыхание.


 Как последствие ингаляций оно может развиться по причине химического фактора. Смешанный тип бронхита объединяет в себе несколько факторов, например, бактериальный и химический.
Как последствие ингаляций оно может развиться по причине химического фактора. Смешанный тип бронхита объединяет в себе несколько факторов, например, бактериальный и химический.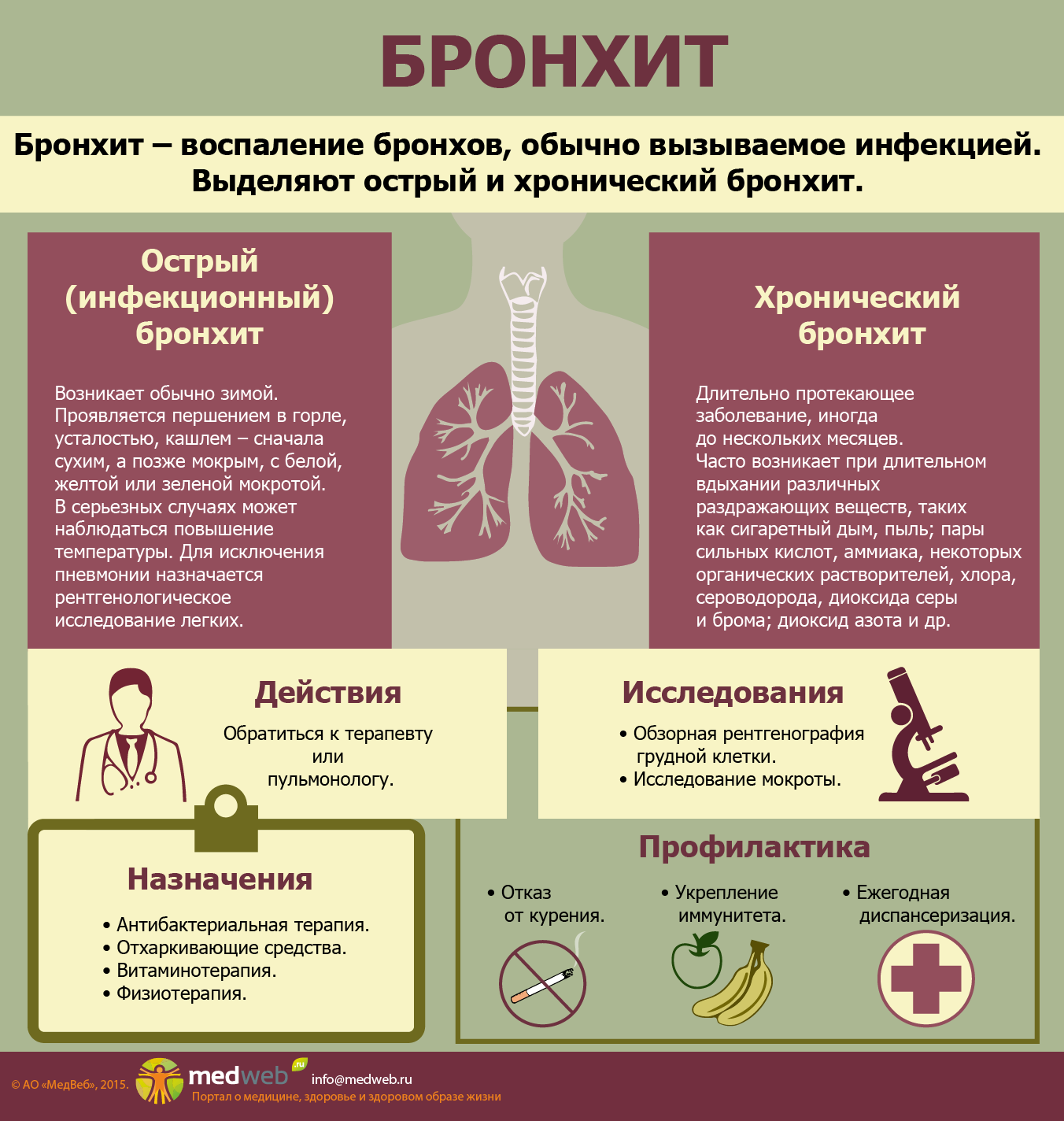
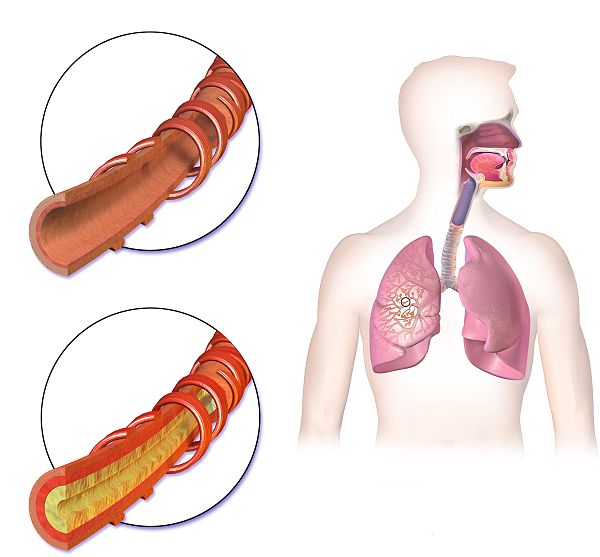 Планируется также создать временный Фонд восстановления (Recovery Fund), средства из которого будут направлены на оздоровление европейской экономики.
Планируется также создать временный Фонд восстановления (Recovery Fund), средства из которого будут направлены на оздоровление европейской экономики. Скачать приложение можно в Google Play Store и Apple Store.
Скачать приложение можно в Google Play Store и Apple Store.