Желчный пузырь, симптомы заболеваний — Клиника Здоровье 365 г. Екатеринбург
Холецистит. Симптомы
Холецистит, лечение, профилактика
Диагностика холецистита
Холецистит, вопросы врачу
Причины возникновения холецистита
Осложнения холецистита
Операция по удалению желчного пузыря (холецистэктомия)
Холецистит, дискинезии желчевыводящих путей, желчнокаменная болезнь — заболевания желчного пузыря, симптомы которых во многом схожи.
Часто бывает, что при хроническом заболевании желчного пузыря и желчевыводящих путей симптомы неспецифичны. Пациентов может беспокоить общее недомогание, субфебрилитет (температура 37.0 — 37.5), диспепсия (отрыжка, тошнота и т.д.), боли или дискомфорт в области грудной клетки.
Такие пациенты могут длительное время, порой безуспешно посещать различных специалистов, которые иногда выставляют диагнозы тиреотоксикоз, язвенную болезнь, гастрит, дистонию и т.д., тогда как причина всех этих симптомов заключена в латентно протекающих заболеваниях желчного пузыря и желчевыводящих путей.
При хроническом холецистите (воспалительном заболевании желчного пузыря), симптомами, наиболее часто встречающимися являются:
- болевые ощущения в правом подреберье;
- горечь во рту;
- тошнота, иногда рвота;
- плохой аппетит.
Приступ хронического холецистита сопровождается резкой болью в правом подреберье или в подложечной области. При этом боль часто иррадиирует вверх, вправо и кзади (в область правой лопатки, правого плеча, правой половины шеи), иногда боль разливается по всему животу, усиливается в положении на левом боку или при глубоком вдохе.
Обострение может сопровождаться тошнотой и повторной рвотой с желчью. Может отмечаться бледность и желтушность кожных покровов. Язык, как правило, обложен желто-бурым налетом. При пальпации (надавливании) брюшной стенки в верхней части справа выражена болезненность, иногда симптом мышечной защиты.
При дискинезиях желчевыводящих путей обострение чаще всего обусловлено психоэмоциональным стрессом или нейроэндокринными нарушениями.
При гипомоторном типе дискенезии, основным симптомом является боль, которая может быть, как тупая, так и резкая, в виде колик. У большинства больных обычно выражены общеневротические симптомы.
При гипотоническом типе дискинезии, болевой синдром проявляется обычно тупыми болями (дискомфортом) в правом подреберье. Как правило, боль сопровождаются тошнотой, нарушением аппетита, неприятным привкусом во рту.
При желчнокаменной болезни, приступ чаще всего возникает после физических перегрузок, езды на велосипеде и т.п. Приступ боли может внезапно начаться и так же внезапно прекратиться, так, что больной уже на следующий день чувствует себя вполне удовлетворительно. Желтуха, развивающаяся после приступа, является симптомом желчнокаменной болезни, но может встречаться и при гипермоторном типе дискинезии.
У больных с хроническими заболеваниями желчного пузыря и желчевыводящих путей в процесс может вовлекаться желудок, поджелудочная железа, и др., что сопровождается такими симптомами, как горький вкус во рту, отрыжка, изжога, тошнота, нарушения стула (поносы, запоры)
Воспаление желчного пузыря – симптомы и лечение
Содержание статьи
Холецистит или воспаление желчного пузыря – патология, возникающая на фоне длительного застоя желчи или из-за наличия других сопутствующих болезней гепатобилиарной системы. Наиболее часто заболевание обнаруживается у взрослых в возрасте от 40 до 60 лет. Холецистит может возникать у беременных. Следует знать, какие симптомы сопровождают патологию и как с ней бороться.


Причины воспаления желчного пузыря
Воспаление возникает из-за наличия застойных явлений или образования конкрементов в полости желчного пузыря. К болезням гепатобилиарной системы приводит неправильный образ жизни, наследственность и плохое питание.
Общие
Существует перечень причин, из-за которых шанс заболеть значительно повышается:
- Нерегулярное или неправильное питание на основе жирной или жареной пищи.
- Частое распитие алкогольных напитков.
- Наследственная склонность к заболеваниям желчного пузыря.
- Малоподвижный образ жизни.
- Холестаз (застой желчи).
- Жизнь в стрессовых условиях.
- Наличие эндокринных расстройств, включая нарушения иммунитета, аллергии и сбой гормонального фона.
- Инфекционные осложнения.


Факторы риска
Существует механический фактор, способствующий появлению конкрементов или желчного застоя у будущих матерей, что приводит к накоплению избытка желчи. При беременности растущая матка сдавливает желчный пузырь, что и вызывает признаки холецистита у женщин.
Этот фактор риска у женщин сопряжен повышенными уровнями половых гормонов – эстрадиола и прогестерона, которые могут негативно влиять на функциональность органа, что приводит к холестазу или холециститу. По этой причине в период вынашивания ребенка нужно соблюдать врачебные предписания и вовремя проходить обследования.
Симптомы воспаления
Не существует конкретной симптоматики, указывающей именно на воспаление желчного пузыря, но есть общий перечень признаков, указывающий на проблемы с органом:
- ноющая или давящая боль в правом подреберье, усиливающаяся после приема пищи;
- хроническое вздутие живота;
- горький или металлический привкус во рту;
- частая тошнота;
- чередование поносов и запоров.


При наличии нескольких симптомов и более, требуется срочное обращение к гастроэнтерологу или терапевту.
Классификация
По МКБ 10 холецистит имеет обозначение К81. Перечень подвидов классификации следующий:
- К81.0 – острый холецистит. В перечень входят следующие диагнозы – абсцесс, гангрена желчного пузыря, эмпиема, ангиохолецистит. По течению – эмфизематозный, бескаменный и гнойный холецистит.
- К81. 1 – хронический холецистит.
- К81.8 – иные формы воспалительного процесса.
- К81.9 – воспаление желчного пузыря неуточненного типа.
Острое воспаление
Острый холецистит является частым осложнением холелитиаза (наличие нескольких камней в желчном пузыре, которые застряли в желчевыводящих путях). Обострение развивается быстро и проявляется тяжелой симптоматикой. Требуется срочная госпитализация.
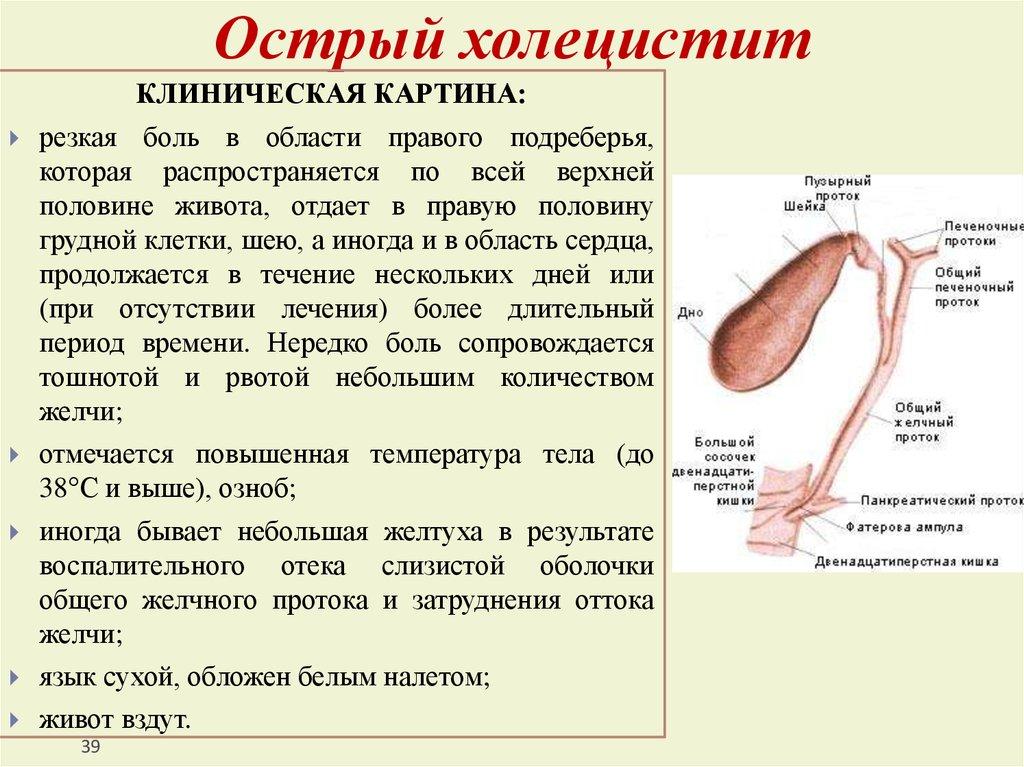

Если не помочь вовремя пациенту, то в результате давления конкрементов, стенки органа повреждаются и сопровождаются ишемией. Нередко происходит инфекционное осложнение. Без своевременного лечения возникает некротизация тканей или перфорация стенки желчного пузыря.
При повторных обострениях в стенках органа наблюдаются фиброзные изменения, а сам желчный пузырь сморщивается. В результате желчь не выделяется полностью, что ведет к хроническим застойным явлениям.
Хроническое течение
Как и обострение, длительное вялотекущее состояние является в большинстве случаев последствием желчнокаменной болезни. Характеризуется постепенным повреждением стенки пузыря, образованием в нем конкрементов и моторно-тонических нарушений гепатобилиарной системы.


Развивается чаще как самостоятельный синдром, реже – после запущенной острой стадии. Если хронический холецистит сопровождается наличием камней в полости желчного пузыря, то его называют калькулезным. При бескаменной форме болезни медицинское название – некалькулезный холецистит.
Заболеванию более подвержены женщины. Хроническая форма может возникать на фоне панкреатита, гастрита или гепатита. Другие причины заболевания – глистные инвазии, бактериальное поражение, токсическое отравление или аллергическая реакция.


Бескаменный холецистит
Одна из форм хронического течения холецистита. Характеризуется наличием воспалительного процесса без образования конкрементов внутри. Реже возникает на фоне острого воспаления, связанного с инфицированием желчного пузыря.
Бескаменная форма преимущественно встречается у женщин среднего возраста. Типичные симптомы болезни – тошнота и рвота, боль, дискомфорт в области правого подреберья, головокружение, слабость, признаки отравления. Если не начать вовремя лечение, бескаменный холецистит перетекает в желчнокаменную болезнь.


Основная причина развития – попадание в полость пузыря патогенной микрофлоры, включая протей, кишечную палочку, энтерококк и стафилококк. Заболевание может развиться на фоне воспаления легких, острого аппендицита, пародонтоза.
Какое обследование пройти
Для подтверждения диагноза недостаточно собрать подробный анамнез у больного. Нужно провести комплекс исследований, чтобы удостовериться в наличии холецистита. Симптомы у заболевания общие и указывают на присутствие расстройства гепатобилиарной системы, поэтому не относятся к диагностическим критериям. В ходе исследования выявляется степень поражения органа и подбирается подходящий вариант – как лечить воспаление желчного пузыря.


Если первые признаки, помимо боли в правом подреберье и диспепсии, включают симптомы лихорадки, то это указывает на острый холецистит. У лиц старшего возраста анамнез затруднен, так как признаки воспаления желчного пузыря нередко развиваются на фоне других заболевания – панкреатита, расстройств печени.
По анализам крови обнаруживаются высокие показатели СОЭ, повышение показателей печеночных ферментов, билирубина, лейкоцитов. Для подтверждения диагноза проводится ультразвуковая диагностика, позволяющая выявить утолщение стенок или их структурные изменения. Можно рассмотреть конкременты, отклонение от нормы по размерам.


В ходе диагностики используется метод динамического проведения УЗИ, когда проводится осмотр больного органа несколько раз за определенный период. Это необходимо для того, чтобы узнать – прогрессирует ли заболевание, с какой скоростью происходят структурные изменения, какова скорость восстановления на фоне лечения.
Если врачи длительный период не выявляют с помощью УЗИ причину недомогания больного, то назначается лапароскопия. Это универсальный и малоинвазивный метод, позволяющий не только изучить достоверно состояние внутреннего органа, но и провести операцию в ходе диагностики, если потребуется. Лапароскопия позволяет дифференцировать диагноз, отличая воспаление желчного от острого приступа аппендицита, панкреатита, симптомов мочекаменной болезни, печеночного абсцесса, воспаления почек, язвы желудка или двенадцатиперстной кишки.
Принципы лечения
Для устранения болезненного состояния необходим комплексный подход, позволяющий купировать болевой синдром, снять воспаление и убрать первопричину, вызвавшую воспаление пузыря.
На течение и развитие заболевания изначально влияет питание и образ жизни. В период обострения важно соблюдать диету, направленную на облегчение работы желудочно-кишечного тракта. Параллельно назначаются медикаменты, нормализующие состав желчи, снижающие количество холестерина в организме и устраняющие спазмы, воспаление.


В незапущенных случаях может помочь народная медицина. Если медикаменты в сочетании с грамотно подобранной диетой не дают требуемый терапевтический эффект, то решается вопрос проведения хирургического вмешательства по удалению желчного пузыря.
Первая помощь при приступе холецистита
При развитии острой симптоматики нужно вызвать скорую помощь. Пока бригада врачей не приехала, можно слегка облегчить состояние пациента. Для этого нужно приложить холодный пакет со льдом в область живота.


Чтобы убрать спазмы, внутримышечно вводится папаверин или дротаверин – спазмолитики, расслабляющие гладкую мускулатуру кишечника и внутренних органов. Применять медикаменты до приезда скорой помощи можно только в том случае, если доподлинно известно, что у пациента приступ острого воспаления желчного пузыря, а не другая болезнь. В противном случае, картина болезни смажется.
Для уменьшения признаков интоксикации организма вводятся антибиотики и ставятся внутривенные капельницы с раствором электролитов. Если в ходе диагностики после госпитализации обнаружились характерные черты прободной язвы, перитонита и разрыва стенок желчного пузыря, необходимо готовить пациента к операции.
Медикаментозное лечение
Препараты используются по таким назначениям: для купирования острого синдрома и для лечения заболевания в период восстановления. При развитии острого приступа назначаются антибиотики, спазмолитики, НПВС, анальгетики. Примеры обезболивающих средств – Кетанов, Но-Шпа, Анальгин. При отравлении используются капельницы Натрия Хлорида, Реосорбилакт.


Лечение заболевания в период восстановления направлено на повышение защитных сил организма, разжижение желчи и улучшение функций печени. Для нормализации состояния назначаются уколы витаминов группы В или пероральные витаминные комплексы. Примеры желчегонных лекарств и гепатопротекторов – Хофитол, Урсосан (используется при присутствии холестериновых камней в желчном пузыре), Гепабене, Карсил.
Народные средства
Для домашнего лечения нужно принимать отвары из трав или овощей, обладающих противовоспалительным и желчегонным действием. Перед началом самостоятельной терапии нужно посоветоваться с ведущим врачом. В случае одобрения метода рецепты оговариваются индивидуально.


Простой вариант – употребление отвара свеклы. Нужно порезать кольцами несколько крупных овощей и залить их стаканом воды. Смесь ставят на маленький огонь и варят в течение нескольких часов, пока свекла не превратится в густой сок. Пить нужно по 1–3 столовые ложки в день, в течение 1–2 месяцев.
Желчегонным и противомикробным действием обладает тысячелистник. Столовую ложку сбора заливают кипятком в стакане и настаивают полчаса. Смесь процеживают и пьют дважды в сутки в течение месяца. При необходимости проводится повторный курс.
Диетические рекомендации
При воспалении желчного пузыря меню составляется на основе постного мяса, рыбы, каш и протертых овощей. Нужно дробно питаться, небольшими порциями. Из рациона исключаются сладости, жирная, жареная, острая и соленая пища, спиртные напитки. Нельзя есть экстрактивную пищу.


Нужна ли операция
Холецистэктомия назначается в тяжелых ситуациях, когда:
- обострения часто рецидивируют или хроническая форма не входит в ремиссию;
- при неэффективности диеты и медикаментов;
- когда есть конкременты, не поддающиеся лечению.
Вид операции выбирается врачом. Но в большинстве случаев рекомендуют лапароскопию как менее инвазивную, к тому же цена такой холецистэктомии лишь немного выше традиционной полостной операции.
Осложнения холецистита
Возможные последствия:
- эмпиема желчного пузыря;
- перфорация стенок органа;
- околопузырный абсцесс;
- гнойный перитонит;
- панкреатит;
- гангрена;
- желтуха;
- желчный свищ;
- холангит.


Прогноз и профилактика
Прогноз относительно утешительный и зависит от запущенности ситуации. Если пациент вовремя обратился к врачу, и соблюдает схему терапии наряду с диетой, то риск последствий можно минимизировать. В запущенных ситуациях прибегают к операции, после чего длительность жизни пациента будет зависеть от питания.
Профилактика заболевания заключается в соблюдении принципов правильного питания, ведении ЗОЖ и своевременном посещении плановых обследований органов ЖКТ.
Выводы
Холецистит проявляется резкой болью в животе, недомоганием и симптомами отравления. При подозрении на приступ нужно срочно обращаться за помощью. При подтверждении диагноза назначается диетотерапия и медикаменты. В случае неэффективности консервативного лечения прибегают к операции.
виды, причины, симптомы и лечение
Желчный пузырь – это орган пищеварительной системы, который располагается под печенью и соединяется с ней через желчные протоки. Основная функция этого органа связана с накоплением желчи, которая вырабатывается в печени, и выделением её в двенадцатипёрстную кишку.
В строении стенок желчного пузыря выделяют три слоя оболочки:
- серозная;
- мышечная;
- слизистая.
Под брюшиной орган покрыт тонким рыхлым слоем соединительной ткани.
Мышечный слой имеет вид цельной круглой гладкой мышцы, на которой расположены очаги продольных и косых волокон. Мышечные стенки уплотняются ближе к отделу шейки, а ко дну они становятся тоньше.
Слизистая оболочка представляет собой тонкие стенки, которые образуют большое количество складок. Благодаря такому строению слизистая становится похожей на сетку.
Во время обследования и диагностики недугов, доктор подскажет больному, с какой стороны находится желчный пузырь у человека. Основная локализация органа – это область под печенью, так называемая ямка желчного пузыря. Одна сторона органа соединяется с поверхностью печени, а другая спускается вниз.
Основные признаки, которые будут указывать на воспалительный процесс в желчном пузыре – это болевой синдром в правой подрёберной области. В зависимости от образовавшегося недуга, клинические проявления могут пополняться или исчезать.
При развитии воспаления в желчном пузыре нарушаются его функции. Желчь начинает плохо выделяться из органа и не поступает в 12-ПК. Провоцировать такой патологический процесс могут:
- инфекции;
- изменение состава желчи;
- сбой в иннервации органа;
- наследственность;
- дефект генома клеток слизистой пузыря.
На сегодня в медицине насчитывается не так много болезней желчевыводящих путей и самого органа. Наиболее распространёнными считаются холецистит и желчнокаменная болезнь. Также среди патологий органа можно выделить такие недуги:
- дисфункциональное заболевание желчного пузыря;
- наследственные изменения в развитии органа;
- паразитарные недуги;
- опухоли;
- туберкулёз пузыря;
- прободения, свищи, закупорка, водянка.
Наиболее распространённый недуг органа – это желчнокаменная патология. Зачастую она диагностируется у взрослых людей и характеризуется появлением камней в самом желчном пузыре и его протоках. Недуг довольно часто поражает женщин с лишним весом, которые мало двигаются и не занимаются спортом.
Желчнокаменная болезнь
До определённого момента недуг может никак себя не проявлять, пока не возникнет желчная колика. Для такого процесса характерен резкий приступ болевого синдрома, горечь во рту, тошнота и рвота. Но приступы боли не всегда локализуются с той стороны, где находится желчный пузырь. Они могут размещаться как чётко в одном месте, так и распространяться по всему животу.
Если конкремент прошёл сквозь протоки и попал в 12-перстную кишку, то симптоматика утихает. Если же такого не произошло, то может появиться закупорка протоков.
Это заболевание является осложнением желчнокаменной болезни. Развиваться недуг может в острой и хронической форме. При обострении болезни пациент ощущает определённые признаки:
- боли в животе приступообразного характера, которые размещаются с правой стороны под ребром и могут переходить на правую лопатку и плечо;
- высокая температура тела;
- рвота;
- появление желтушности кожного покрова;
- болезненность при пальпации живота.
В стадии ремиссии хронической формы заболевания симптоматика практически не беспокоит больного. Спровоцировать обострение недуга может употребление гормональных препаратов, травмы, резкое похудение или несоблюдение диеты. В таком случае у пациента будут замечены такие клинические проявления:
Холецистит
- ноющие и тупые боли в области живота;
- тяжесть в животе;
- изжога;
- отрыжка;
- неприятный привкус в ротовой полости;
- тошнота;
- увеличение живота в объёме;
- повышение температуры тела;
- нарушенный стул.
Дисфункциональный недуг пузыря в медицине ещё называется расстройством билиарного тракта. Эта патология разделяется на два типа – дискинезия желчного пузыря и дистония сфинктера Одди. Довольно часто болезни диагностируются у детей младшей возрастной категории.
Развиваются заболевания желчевыводящих путей у взрослых и детей от неправильного питания и нарушения функциональности нервной системы.
Указывать на воспаление желчного пузыря и его протоков будут такие симптомы:
- периодические приступы боли с приступообразным характером, которые локализуются возле пупка или правой подрёберной зоне;
- усиливается синдром при нагрузке и эмоциональных напряжениях;
- ухудшается аппетит;
- тошнота;
- отрыжка;
- увеличение живота в объёме;
- горький вкус во рту;
- нарушенный стул;
- при пальпации ощущается увеличенная печень.
При длительном течении болезни желчного пузыря с образованием камней у пациентов может сформироваться злокачественное новообразование. Указывать на развитие онкологического недуга будут постоянные боли под правым ребром, не утихающие при употреблении лекарств. Прогрессируют диспепсические расстройства в виде тошноты и рвоты, ухудшения аппетита и снижения массы тела. Иногда пациента совершенно не беспокоят болевые приступы. Желтушность кожного покрова также не проявляется.
Главный показатель образования опухоли можно выявить при пальпации воспалённой области. Пузырь будет уплотнён, иметь бугристую структуру и его пальпация почти не вызывает болевого синдрома.
Рак желчного пузыря
Распознать и диагностировать увеличение желчного пузыря может только доктор благодаря лабораторным и инструментальным обследованиям здоровья пациента. Если человек выявил у себя любые из вышеперечисленных признаков, то нужно срочно обращаться за консультацией к доктору.
Для выявления недуга и причин его развития, медики используют различные инструментальные методы диагностики:
- УЗИ;
- томография;
- гепатобилиарная сцинтиграфия;
- рентгенография;
- дуоденальное зондирование.
Благодаря лабораторным методам можно определить изменения в количестве щелочной фосфатазы, билирубина, аминотрансфераз, а также уробилиногена мочи.
Симптомы и лечение — взаимосвязанные вещи при любом заболевании.
По проявившейся симптоматике и результатам обследования доктор определяет патологию, а потом и назначает терапию. Для эффективного устранения недуга медики назначают комплексное лечение, которое применяется ко всем болезням желчного пузыря:
- диета – назначается диетический стол №5;
- питание – важно правильное и систематичное употребление пищи;
- этиотропная терапия – способствует устранению источника развития недуга;
- патогенетическая – восстанавливает функциональность органа, уменьшается интоксикация, для лучшего переваривания пищи назначаются ферментные препараты;
- симптоматическая – устраняется клиническая картина проявлений обезболивающими, противовоспалительными препаратами и спазмолитиками.
Диета при заболеваниях желчного пузыря
Во время терапии недуга важную роль играет диета для желчного пузыря. Для восстановления работы ЖКТ очень важно не провоцировать усиленное появление панкреатического сока, не раздражать слизистую желудка и кишечника, а способствовать нормальному выделению желчи из пузыря. В рамках правильного питания больному разрешается употреблять такие продукты:
- вчерашние или подсушенные хлебные изделия;
- вегетарианские, молочные первые блюда;
- нежирные сорта мяса, рыбы;
- овощи и фрукты после термической обработки;
- молоко, кефир, простокваша, творог;
- макаронную продукцию и крупы;
- компоты, кисели, мёд;
- лёгкий чай, некрепко заваренный кофе с добавлением молока;
- взвары из ягод шиповника и смородины.
Также есть определённые запреты, которых пациенту нужно очень строго придерживаться. Во время воспалительного процесса в пузыре, человеку нельзя употреблять слишком горячую или холодную пищу и напитки. Нежелательно употреблять жирное мясо и рыбу, грибы в любом виде, копчёности, какао, шоколад, мороженое, яблоки кислого сорта и спиртное.
Изредка при терапии доктора назначают пациентам средства народной медицины. Лечить недуг можно отварами из трав, которые обладают желчегонным эффектом. К таким растениям относится бессмертник, кукурузные рыльца, тысячелистник, крапива, календула, лопух, одуванчик.
В профилактических мерах доктора рекомендуют придерживаться правильного питания. Если не злоупотреблять жирными, острыми блюдами, не пить слишком много спиртных напитков, то ЖКТ будет нормально функционировать, и патологические процессы не будут развиваться. Также стоит заниматься лёгкими видами спорта или тренироваться в домашних условиях. Благодаря физическим упражнениям можно избавиться от лишнего веса и наладить пищеварительный процесс, которые являются провоцирующими факторами появления недугов желчного пузыря.
Проблемы с желчным пузырем: симптомы, лечение, профилактика

Желчный пузырь представляет собой 10-сантиметровый грушевидный орган, располагающийся под печенью в правом верхнем углу брюшной полости. В нем хранится желчь — соединение, продуцируемое печенью для переваривания жира, которое помогает организму усваивать жирорастворимые витамины и питательные вещества.
При здоровом желчном пузыре этот процесс происходит безболезненно. Однако, когда этот орган перестает нормально работать, или желчные пути блокируются, это может вызвать много боли и дискомфорта.
Распространенные проблемы с желчным пузырем
К некоторым распространенным проблемам желчного пузыря относятся:
Камни в желчном пузыре (холелитиаз)
Желчные камни представляют собой твердые массы холестерина (или пигмента) разных размеров. Желчные камни возникают, когда высокие уровни жира и желчи вызывают образование кристаллов. Эти кристаллы могут со временем объединяться и увеличиваться в размерах, превращаясь в камни.
Камни могут быть такими же маленькими, как песчинки или размером с небольшой мячик в 4 см в диаметре. Желчнокаменная болезнь может как вызывать симптомы, так и протекать бессимптомно.
Камни в общем желчном протоке (холедохолитиаз)
Желчь транспортируется из желчного пузыря через маленькие протоки и попадает в общий желчный проток, после чего оттуда она перемещается в тонкую кишку. Иногда желчные камни могут формироваться в общем желчном протоке.
Чаще всего эти камни начинают формироваться в желчном пузыре и мигрируют к общему желчному протоку; это упоминается как вторичный камень или вторичный камень общего желчного протока.
Если камень образуется внутри самого общего протока, его называют первичным камнем или первичным камнем основного желчного протока. Они менее распространены, но чаще вызывают инфекцию, по сравнению с вторичными камнями.
Рак желчного пузыря
Является очень редким явлением, но, если он возникает, раковые клетки могут распространиться на другие части тела (1).
К факторам риска развития рака желчного пузыря относятся:
- желчные камни
- фарфоровый желчный пузырь (описан ниже)
- женский пол
- ожирение
- пожилой возраст
Воспаление желчного пузыря (холецистит)
Острый или внезапный холецистит возникает, когда желчь не может покинуть желчный пузырь. Это обычно происходит, когда камень препятствует оттоку желчи, закупорив желчный проток.
Если происходят повторные острые приступы, возникает хронический холецистит.
Когда желчный канал заблокирован, желчь накапливается внутри, и ее избыток раздражает желчный пузырь, что приводит к отеку и инфекции. Со временем происходит повреждение желчного пузыря, и он больше не может полноценно функционировать.
Перфорация желчного пузыря
Если желчнокаменная болезнь остается без лечения, это может привести к перфорации желчного пузыря – другими словами, к возникновению отверстия в его стенке. Перфорация также может возникнуть как осложнение острого холецистита.
Это нарушение целостности стенок желчного пузыря может вызвать утечку инфекции в другие части тела, вызывая серьезную, угрожающую жизни инфекцию.
Инфекция в общем желчном протоке
Если общий желчный проток блокируется, это может привести к инфекции. Это состояние можно лечить на ранних стадиях; однако, если своевременно не начать лечение, это может привести к тяжелой, опасной для жизни инфекции.
Дисфункциональный желчный пузырь или хроническое заболевание желчного пузыря
Повторные эпизоды приступов желчнокаменной болезни или холецистита могут необратимо повредить желчный пузырь. Это может привести к жесткому, покрытому рубцами (спайками) желчному пузырю.
В этом случае симптомы может быть трудно определить. Среди симптомов могут быть чувство переполненного желудка, расстройство желудка, повышенное газообразование и диарея.
Желчнокаменная кишечная непроходимость
Желчнокаменная кишечная непроходимость встречается редко, но может привести к смерти. Это происходит, когда желчный камень мигрирует в кишечник и блокирует его. Часто для устранения обструкции тощей кишки требуется экстренная операция.
Абсцесс желчного пузыря
Иногда у пациента с желчнокаменной болезнью в желчном пузыре образуется гной – это называется эмпиема. Состояние может вызвать сильную боль в животе. Абсцесс желчного пузыря может быть опасным для жизни, если сразу не начать лечение.
У людей с сахарным диабетом, сниженной иммунной системой и ожирением существует повышенный риск развития этого осложнения.
Фарфоровый (кальцинированный) желчный пузырь
Фарфоровый желчный пузырь является состоянием, когда со временем внутренние мышечные стенки органа покрываются кальцием. Это делает их жесткими, ограничивая его функцию и увеличивая риск развития рака желчного пузыря.
Слово «фарфор» используется, потому что орган становится голубоватым и хрупким.
Полипы желчного пузыря
Полипы – это вид разрастаний тканей над слизистой поверхностью, которые обычно являются доброкачественными (нераковыми) образованиями. Более мелкие полипы желчного пузыря часто не вызывают никаких проблем и редко вызывают какие-либо симптомы. Если же образовались большие полипы, их, возможно, придется удалить.
Симптомы проблем с желчным пузырем
К симптомам и признакам проблем с желчным пузырем относятся:
- Боль в средней или верхней правой части живота. Большую часть времени боль в области желчного пузыря возникает и проходит сама по себе. Однако при проблемах желчного пузыря боль по степени интенсивности и силе может варьироваться от легкой и нерегулярной до очень тяжелой, частой и продолжительной. Боль в желчном пузыре часто может ощущаться в области груди и спины.
- Тошнота или рвота. Любая проблема с желчным пузырем может вызвать тошноту или рвоту. Длительные заболевания и расстройства желчного пузыря могут привести к продолжительным проблемам с пищеварением, и вызывать частую тошноту.
- Лихорадка или озноб. Сигнализирует об инфекции в организме. Наряду с другими симптомами заболеваний желчного пузыря, лихорадка (высокая температура) и озноб могут указывать на связь этого состояния с проблемой желчного пузыря или инфекцию.
- Изменения в дефекации. Проблемы с желчным пузырем часто вызывают изменения в дефекации. Частая необъяснимая диарея может сигнализировать о хроническом заболевании желчного пузыря. Светлый или бледный кал может указывать на проблему с желчными протоками.
- Изменения в моче. У пациентов, страдающих от проблем с желчным пузырем, может наблюдаться более темная моча. Темная моча может указывать на обструкцию желчного протока.
- Желтуха. Пожелтение кожи происходит, когда желчь печени не достигает кишечника. Это обычно происходит из-за проблемы с печенью или из-за закупорки желчных протоков, связанной с желчными камнями.
Когда нужно обратиться к врачу
Любой человек с симптомами проблем желчного пузыря должен обратиться за медицинской помощью. Слабая, прерывистая боль, которая проходит сама по себе, не требует немедленного внимания. Тем не менее пациенты с этим типом боли должны встретиться со своим врачом для дальнейшего изучения проблемы.
Если симптомы более серьезные и включают следующее, пациент должен быть осмотрен немедленно:
- Боль в верхнем правом квадранте, которая не проходит в течение 5 часов.
- Высокая температура, тошнота или рвота.
- Изменения в дефекации и моче.
Эта комбинация симптомов может указывать на серьезную инфекцию или воспаление, требующие немедленного лечения.
Диета при проблемах с желчным пузырем

Ранее считалось, что диета с низким содержанием жиров может помочь в лечении желчнокаменной болезни или, по крайней мере, предотвратить рост камней.
Однако эффективность этого подхода к лечению была опровергнута новыми данными, в которых указывается, что низкожировая диета провоцирует слишком быстрое снижение массы тела, что может привести к увеличению желчных камней (2).
Сбалансированная диета, которая включает в себя разнообразные продукты, не будет способствовать уменьшению камней в желчном пузыре, но она может сохранить общее состояние здоровья и предотвратить любую боль, вызываемую желчнокаменной болезнью.
National Institute of Diabetes and Digestive and Kidney Diseases рекомендует:
Диагностика
Если врач подозревает, что у пациента проблема с желчным пузырем, он, скорее всего, направит его на следующее:
- УЗИ или КТ. Ультразвуковое исследование и компьютерная томография обычно используются для получения изображения желчного пузыря. Затем изображения будут проверяться на наличие желчных камней.
- Тесты для изучения желчных протоков. В этих тестах используется краситель, чтобы проверить, вызывает ли камень закупорку желчных протоков. Тесты для проверки на наличие камней в желчных протоках включают МРТ, холесцинтиграфию и эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ).
- Анализы крови. Врачи могут использовать анализы крови для выявления признаков инфекции, воспаления желчных протоков, панкреатита или других осложнений, вызванных камнями.
Лечение проблем с желчным пузырем

Желчнокаменная болезнь и холецистит являются излечимыми заболеваниями. Желчные камни, которые не вызывают симптомов, не нуждаются в немедленном лечении, кроме предупреждения о возможных будущих проблемах с желчным пузырем. Однако камни, вызывающие симптомы или инфекции желчного пузыря, нуждаются в лечении.
Варианты лечения включают хирургическое удаление желчного пузыря, лекарства для разрушения желчных камней и антибиотики для лечения инфекций.
По данным Калифорнийского университета в Сан-Франциско (UCSF), операция по удалению желчного пузыря является одной из наиболее часто выполняемых операций (3).
Наиболее распространено лапароскопическое удаление желчного пузыря (хирургия замочной скважины). В этой процедуре хирург вставляет тонкую трубку с крошечной видеокамерой, прикрепленной к небольшому разрезу в брюшной полости. Камера передает изображения изнутри тела на видеомонитор.
Наблюдая за увеличенными изображениями на мониторе, хирург удаляет желчный пузырь через один из маленьких разрезов. Большинство желчных пузырей удаляются таким образом. Эти операции часто являются амбулаторными процедурами, что означает, что пациент часто может вернуться домой в тот же день.
Гораздо меньшее количество пациентов с проблемами с желчным пузырем нуждаются в открытой хирургии. Во время открытой операции хирург удаляет желчный пузырь через разрез брюшной полости размером 10-15 см.
Эти операции часто случаются, когда желчный пузырь слишком воспален или инфицирован, что не дает возможности удалить его лапароскопически, или если проблема возникает во время лапароскопии. Это не амбулаторная процедура и может потребовать пребывания в больнице до 1 недели после этого. Если человек слишком слаб, чтобы перенести операцию, внутреннее содержимое желчного пузыря может быть удалено с помощью трубки, вставленной через кожу непосредственно в желчный пузырь.
Профилактика
В то время как проблемы с желчным пузырем не могут быть полностью предотвращены, пациенты могут предпринять шаги для снижения риска развития желчных камней или инфекций.
National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK) утверждает, что следующие люди подвержены повышенному риску развития желчнокаменной болезни:
- женщины
- люди старше 40 лет
- люди с семейной историей желчных камней
- люди с ожирением
Если человек попадает в категорию, которая увеличивает риск развития желчнокаменной болезни, ему следует избегать следующих факторов, чтобы снизить риск:
- быстрое снижение массы тела;
- рацион питания с высоким содержанием калорий, но с низким содержанием клетчатки;
- увеличение избыточного веса.
Прогноз
Проблемы с желчным пузырем обычно легко решаются. После удаления желчного пузыря или лечения инфекции долгосрочные осложнения маловероятны. Люди без желчного пузыря могут вести нормальную, здоровую жизнь после выздоровления.
Поделиться новостью в соцсетях
Метки: Желчнокаменная болезнь

« Предыдущая запись

Следующая запись »
Холецистит у женщин: симптомы, признаки, лечение
Патологии желчного пузыря занимают второе место после язвенных болезней среди заболеваний пищеварительной системы у взрослых людей. Симптомы холецистита у женщин начинают ярко проявляться уже к 40 годам. Своевременное лечение, профилактика и коррекция стиля жизни позволят избежать опасных осложнений и хронических форм болезни.

Виды патологий
В зависимости от связи холецистита с желчнокаменной болезнью(ЖКБ) выделяют две формы заболевания: калькулезную и некалькулезную.
Калькулезный холецистит чаще встречается у женщин, некалькулезный – у мужчин. Последняя форма холецистита более опасна. Некалькулезная разновидность патологии встречается как у взрослых, так и детей. В раннем возрасте встречается крайне редко. Обычно это связано с врожденными, наследственными заболеваниями, тяжелыми кишечными инфекциями.
В зависимости от характера патологии выделяют две формы болезни. Острая форма обычно проходит в виде приступа, который сопровождается нестерпимой болью, повышением температуры, иногда тошнотой и рвотой.
Хронический холецистит длится в течение долгого времени. Основные признаки: терпимая боль и тяжесть, нарушения работы пищеварения, непереносимость жирного, небольшое повышение температуры.
В зависимости от вовлеченности тканей и характера патологических изменений выделяют несколько форм холецистита:
| Название формы | Признаки |
| Катаральная | Воспаляется только слизистая, иногда поражается нижний слой ткани |
| Флегмонозная | Гнойное воспаление охватывает всю стенку , возможны изъязвления и попадание воспалительной жидкости в брюшную полость |
| Гангренозная | Омертвение части стенки органа или его всего, при прорыве стенки жидкость попадает в брюшную полость |
| Эмфизематозная | Воспаление приводит к образованию газов, которые наполняют орган, способствуют развитию бактерий |
Холецистит имеет серьезные осложнения:
- перитонит;
- холангит;
- механическая желтуха;
- перфорация пузыря;
- свищи пузыря;
- острый панкреатит.

Факторы риска
Среди пациентов среднего возраста большинство составляют женщины. В результате статистических исследований ВОЗ были выделены факторы, которые увеличивают риск возникновения холецистита у женщин:
- светлый цвет волос;
- многократные роды;
- прием гормональных контрацептивов;
- полнота;
- частые нарушения работы кишечника, метеоризм;
- возраст от 40 лет.
В комментарии к исследовательской статье Валерия Ивановича Подолужного, доктора медицинских наук, указано, что после 60 лет мужчины и женщины заболевают холециститом с одинаковой частотой. Вопрос, почему от ЖКБ и хронического холецистита чаще страдают блондинки, остается открытым.
Ожирение – один из факторов риска возникновения болезни. Это связано с повышенным содержанием холестерина в крови при избыточном весе и давлением на органы. Конкременты обнаруживают у 50% людей с излишней жировой массой.
Низкокалорийные диеты и быстрое похудание повышают риск изменения состава желчи и возникновения холецистита. В секрете увеличивается концентрация кальция и муцина, что может стать причиной возникновения пигментных камней. Наблюдение у терапевта позволит избежать риска возникновения ЖКБ. Врач назначит медикаментозное лечение для нормализации состава желчи.
Лекарства и ЖКБ
Пероральные контрацептивы изменяют состав желчи, повышают ее литогенные свойства, способствуют появлению сладжа, или замазки. При длительном приеме таблеток опасность развития болезни вырастает в два раза.
Препараты с эстрогеном увеличивают концентрацию холестерина в желчи и повышают риск возникновения ЖКБ в 2,5 раза. Обычно они рекомендуются женщинам в период постменопаузы. У мужчин, которым назначали лекарства с эстрогеном для лечения онкологии предстательной железы, часто выявляют проявления желчнокаменной болезни.

Холецистит и беременность
Многократная беременность – одна из причин холецистита. Во втором и третьем триместрах внутренние органы испытывают давление и меняют привычное местонахождение. В таких условиях пузырь перестает нормально функционировать. Из-за недостаточных сокращений секрет застаивается, появляется желчный сладж, который является предпосылкой развития ЖКБ.
Увеличенная матка повышает давление внутри пищеварительной системы. Нарушается отток физиологической жидкости. Иногда секрет попадает в желудок, вызывает изжогу и горький привкус во рту. При недостаточном опорожнении застоявшаяся физиологическая жидкость меняет состав и уровень кислотности, что негативно сказывается на слизистой.
Обычно после родов работа пищеварительной системы приходит в норму. Однако дисфункция пузыря иногда сохраняется. Это приведет к развитию желчнокаменной болезни и холециститу как осложнению. После беременности камни обнаруживают у 9-12% женщин. В 30% случаев мелкие конкременты исчезают самостоятельно.
Особенно опасна ситуация, когда беременная страдала от желчнокаменной болезни. В результате давления на билиарный тракт на последних сроках и во время родов камни могут начать двигаться, что приводит к возникновению осложнений.
Наличие заболевания у родственников повышает риск возникновения патологии билиарного тракта.
Причины холецистита
В 90% случаев воспаление желчного является стадией развития желчнокаменной болезни. Бескаменный холецистит встречается редко. Причины развития патологии без ЖКБ:
- инфекции;
- обширные операции;
- травмы, ранения, ожоги;
- недавние роды;
- искусственное питание с помощью капельниц в течение длительного времени.

Инфекция
Желчь здорового человека обладает бактерицидным свойством, защищает билиарный тракт и кишечник от бактерий. Однако сгущенный секрет не выполняет эту функцию.
Под воздействием бактерий в желчи образуется литохолиевая кислота, которая обладает повреждающим действием. Она травмирует стенки пузыря и вызывает воспаление.
Дискинезия
В норме сокращение желчного пузыря сопровождается расслаблением сфинктеров желчных протоков. Иногда возникает несогласованность действия органов, что приводит к накоплению и застою выделяемого секрета. Причиной этого являются заболевания пищеварительной системы, которые нарушают выработку гормонов двенадцатиперстной кишки. Секретин и холециститокинин регулируют работу желчного пузыря и сфинктеров, их недостаток приводит к дискинезии, нарушению согласованной моторики. Пузырь не опорожняется полностью, поэтому возникает риск образования камней и развития патологии.
Дисхолия
Изменение состава желчи приводит к желчнокаменной болезни. В нормальном секрете содержание желчных кислот и их солей (холатов) должно быть в два раза больше, чем холестерина. Они удерживают его в растворенном состоянии. Если концентрация холестерина возрастает, он начинает выпадать в осадок и образовывать конкременты. Жидкость становится литогенной, склонной к осадку и образованию камней.
В жизни факторы комбинируются и действуют одновременно. В результате изменения моторики билиарного тракта желчь меняет свой состав и свойства, что дает возможность развиваться бактериальным инфекциям. Холестерин и билирубин начинают выпадать в осадок, и это становится предпосылкой к образованию камней.

Симптомы холецистита
98% приступов острого воспаления связаны с образованием камней в желчном пузыре. Конкременты перекрывают желчевыводящие пути, осложняя выход секрета, повреждают слизистую. Повышается давление, повреждаются сосуды, что приводит к воспалительным процессам. Патологическому процессу способствует застой концентрированной желчи. При бескаменном холецистите воспаление обычно возникает из-за действия токсических желчных кислот, которые образовываются в секрете под влиянием бактериальной инфекции.
Под влиянием воспалительного процесса стенки органа претерпевают изменения:
- поражение слизистой, развитие язв;
- стенки утолщаются или истончаются, возможны спайки с другими органами или перфорация, отеки;
- меняется объем органа, желчный может быть как увеличенным, так и сдавленным.
Близкие лимфатические узлы увеличиваются. В полости пузыря образуется мутная жидкость, иногда с гноем. При хроническом калькулезном холецистите слизистая может быть полностью разрушена.
Обычно приступ является проявлением хронического холецистита. Чаще развивается ночью или рано утром, длится 40-60 минут.
Четыре признака холецистита:
- Болевые ощущения. Их характер зависит от вида патологии. При остром холецистите – это резкая, очень сильная, раздирающая колика, которую сложно терпеть. При хроническом холецистите – тупая, ноющая боль, которая усиливается после еды. В большинстве случаев точно указывается локализация симптома: в правом подреберье. Иногда пациент указывает, что болит лопатка, плечо, шея. Болевой синдром может имитировать приступ стенокардии, возникая в области сердца.
- Диспепсия или сбой в работе желудка из-за попадания в него желчи. Пациент ощущает вкус горечи. Иногда к этому состоянию присоединяются тошнота и рвота.
- Диспепсия кишечника: метеоризм, вздутие, диарея или запор, непереносимость молочного или жирного.
- Повышенная температура 37-38,5 градусов. Более сильный жар может свидетельствовать об опасных осложнениях. У ослабленных пациентов, пожилых людей температура может остаться нормальной.
Болевые ощущения проходят после приема спазмолитика. Для снятия приступа до приезда скорой помощи можно приложить холод к области правого подреберья. Если бок болит более четырех часов, воспалительный процесс вышел за пределы желчного пузыря.
Провоцирующие факторы:
- употребление жирной пищи, копченостей, молочных продуктов; холодных напитков, алкоголя;
- сильные эмоциональные и физические нагрузки, подъем тяжестей;
- тряская езда;
- пережатие области желчного пузыря одеждой или поясом;
- менструальные боли;
- кишечные инфекции.
На фоне ЖКБ и хронического холецистита обострение может возникнуть от незначительных факторов: неудачного движения или зевоты, после еды.
Чтобы избежать серьезных проблем со здоровьем, нужно знать симптомы холецистита и способы его лечения у женщин.

Сложности в постановке диагноза
Нередко холецистит путают с другими заболеваниями из-за схожести симптомов. Наиболее частые случаи ошибочного диагноза:
- Незначительное повышение температуры на протяжении долгого времени могут связывать с хроническими инфекциями: ревматизмом, туберкулезом, тонзиллитом и другими.
- Болевой синдром в области сердца. Пациент указывает одним пальцем на неприятные ощущения в верхней части сердца. При воспалении желчного пузыря этот симптом связан с приемами пищи. Иногда боль возникает сначала в правом боку под ребрами, потом переходит в область сердца.
- Пищевая аллергия. Холецистит приводит к непереносимости некоторых лекарств, молочных продуктов. Больной может связывать это с аллергией.
При остром холецистите исключают другие опасные заболевания, такие как аппендицит, кишечную непроходимость, острый панкреатит, перфорацию кишечника и другие.
Симптомы хронического холецистита иногда выражены слабо. Ее стертые симптомы совпадают с проявлениями многих патологий пищеварительной системы.
Диагностика
Важную роль в выявлении заболевания играет осмотр у терапевта. Врач опрашивает пациента, выясняет характер болевых ощущений, их периодичность, время появления и взаимосвязь с приемом пищи. Методом пальпации выделяет признаки патологии желчного пузыря. Осмотр слизистых позволяет выявить механическую желтуху при калькулезном холецистите. В этом случае склеры глаз и кожа имеют желтоватый цвет, а язык обложен бежевым или коричневатым налетом.
На приступ острого воспаления указывает внешний вид больного. Основные признаки холецистита у женщин: гримаса боли, стремление лечь в позу эмбриона с подогнутыми ногами. Пациент дышит поверхностно без участия живота. В этом случае помощь оказывают срочно.
Назначаются методы исследования:
- анализ крови;
- УЗИ;
- рентген;
- дуоденальное зонирование или получение секрета и анализ его состава.
УЗИ позволяет обнаружить конкременты и характер строения стенок самого пузыря, наличие жидкости в органе, выявить осложнения. При хроническом холецистите проводят анализ состава желчи, который дает представление о наличии в органе конкрементов, бактериальной инфекции, воспаленной жидкости.

Лечение
Острый приступ в 85% случаев переходит в стадию ремиссии, однако из-за желчнокаменной болезни и хронического воспаления в течение 3 месяцев 30% больных страдают от рецидива.
При выявлении симптомов острого холецистита лечение проводится в стационаре под наблюдением хирурга. Иногда назначают консультацию гинеколога, чтобы исключить заболевания мочеполовой системы.
Медикаментозное лечение
При лечении воспаления желчного пузыря назначают следующие группы препаратов:
- антибиотики для предупреждения развития перитонита, сепсиса, бактериальных кишечных инфекций;
- спазмолитики для снятия болевого синдрома: Но-шпа, Папаверин, Дротаверин;
- холекинетики, регулирующие моторику органа: Аллохол, Холензим;
- при ЖКБ назначают препараты с желчными кислотами;
- желчегонные средства.
Гастроэнтеролог подбирает схему лечения в каждом конкретном случае. Холецистит опасно лечить самостоятельно или игнорировать. Только специалист может составить может составить сложную тактику терапии.
Диетотерапия
При остром воспалении показан голод в первые двое суток. Можно пить небольшими порциями питьевую негазированную воду. Медикаментозное лечение билиарного тракта должно сопровождаться соблюдением лечебного рациона. В этом случае назначается стол №5.
Основные правила диеты:
- принимать пищу каждые два-три часа;
- порции должны быть равные;
- исключаются продукты с высоким содержанием холестерина;
- блюда варят или готовят на пару.
По содержанию диета близка нормам здорового питания – исключает вредные продукты, в том числе жареное, копченое, сладкие десерты. Нельзя употреблять алкоголь, курить. Для разжижения важно выпивать достаточное количество воды. В сутки норма составляет 1.5 – 2 литра свободной жидкости.
Энергетическая ценность питания должна соответствовать потребностям организма. Человек не должен испытывать чувства перенасыщения или голода.
Состав диеты:
| Вид продукта | Можно | Исключено |
| Хлебобулочные изделия | Вчерашний пшеничный хлеб, галетное печенье | Ржаной хлеб, сдоба, пирожные с кремом |
| Мясо | Постная говядина, крольчатина, свинина | Жиры, сало, печень, мозги, язык |
| Птица | Белое мясо куры, индейки | Красное мясо, субпродукты |
| Морепродукты | Постные сорта рыбы | Жирная рыба, креветки, икра, мидии |
| Крупы и паста | Гречневая, рисовая, овсяная каши, макароны из твердых сортов пшеницы | Пшено, горох, фасоль, кукурузная крупа |
| Молочные продукты | Молочные и кисломолочные продукты с низким показателям жира, сыр без острых специй | Цельное молоко и продукты с высокой жирностью |
| Овощи и фрукты | Сладкие ягоды, кабачок, тыква, цветная капуста, морковь, огурцы, помидоры, сладкие яблоки, бананы | Белокочанная капуста, щавель, шпинат, свежий лук и чеснок, редька, редис, репа, кислые фрукты и ягоды |
| Напитки | Разбавленные водой соки, некрепкий чай, компоты и кисели, отвар шиповника | Кофе, какао, газированные напитки, алкоголь, свежевыжатые неразбавленные соки |
При лечении ЖКБ и патологии желчного у взрослых пациентов используют магниевую диету. Она ограничивает потребление мяса, рыбы и мучных изделий. Большое количество продуктов с магнием уменьшают уровень литогенности, снижают риск образования новых камней. При хроническом холецистите возможно лечение минеральными водами.

Операция
По данным Института скорой помощи, 85% пациентов наблюдаются у терапевта и гастроэнтеролога и получают консервативное лечение, 15% больным выполняют хирургическую операцию. Холецистэктомия (удаление желчного пузыря) занимает второе место среди операций после удаления аппендицита.
Хирургическое вмешательство может быть двух видов: полостная операция и лапараскопическая процедура.
Второй вариант легче переносится, имеет меньший риск осложнений, восстановление происходит в течение 2-3 дней. Холецистэктомия может проводиться в первые дни после приступа или через 6-8 недель. Единой точки зрения на своевременность оперативного вмешательства нет. Однако 20% больных, испытавших приступ острого воспаления, госпитализируются снова в первые два месяца. В таких случаях может потребоваться экстренная операция, которая носит более рискованный характер.
Плановую операцию при хроническом холецистите назначают в следующих случаях:
- старческий возраст;
- сахарный диабет;
- предполагается нахождение в районе с дефицитом медицинской помощи;
- хронический калькулезный холецистит с повторяющимися приступами.
Разновидностью малоинвазивной операции является чрескожная холецистостомия. Через прокол в брюшной области в желчный пузырь устанавливают катетер. Это позволяет промыть орган, доставить лекарства непосредственно в область воспаления. Метод используют при подготовке к хирургической операции и в случаях, когда холецистэктомия противопоказана.
Постхолецистэктомический синдром
После удаления желчного адаптация организма проходит в течение двух лет. У трети пациентов отмечается осложнения в виде постхолецистэктомического синдрома. Пациент жалуется, что болит правый бок. Наблюдаются нарушения пищеварения, тошнота, горький привкус во рту. Причины такого состояния:
- осложнения после операции;
- повышенная литогенность секрета, камни могут образовываться в желчных протоках;
- нарушение режима питания;
- неправильно поставленный диагноз.
Заключение
Женщины больше подвержены образованию камней в желчном пузыре и холециститу, чем мужчины. Это связано с гормональными сбоями, беременностью, родами, приемом пероральных контрацептивов, которые неблагоприятно влияют на женское здоровье. Снизить риск возникновения патологии поможет контроль веса, соблюдение норм здорового питания и регулярная физическая нагрузка.
Постоянные сбои в работе кишечника, боли с правой стороны живота, непереносимость жирной или молочной пищи – симптомы холецистита, с которыми необходимо обратиться к врачу. Раннее выявление патологии позволяет выбрать щадящие методы лечения, снижает риск многих осложнений. После 40 лет необходимо проходить регулярное обследование для своевременного обнаружения ЖКБ.
В большинстве случаев холецистит успешно лечится под контролем гастроэнтеролога, терапевта, хирурга. Схема терапии включает прием медикаментов, соблюдение лечебной диеты. При определенных показаниях проводят холецистэктомию. Важно помнить, что даже при хронических формах заболевания или после удаления желчного пузыря возможна полноценная жизнь.
Болезнь желчного пузыря — симптомы и лечение
Что такое болезнь желчного пузыря
Болезнь желчного пузыря — нарушения и дисфункции желчного пузыря. С возрастом заболевание желчного пузыря встречается все чаще. Хотя медицинское лечение может помочь некоторым людям с заболеванием желчного пузыря, операция по удалению желчного пузыря является наиболее распространенным методом лечения и навсегда устраняет симптомы примерно у 90 процентов людей с первичным заболеванием желчного пузыря. Опухоли и рак желчного пузыря возникают, но очень редко.Воспаление желчных протоков и гепатит также могут влиять на выработку желчи и функцию желчного пузыря. Заболевание желчного пузыря может быть острым или хроническим.
Дискинезия желчевыводящих путей
Дисфункция желчного пузыря препятствует его сокращению для выброса желчи, уменьшая или останавливая поток желчи из желчного пузыря в двенадцатиперстную кишку (первый сегмент тонкой кишки). Дискинезия желчевыводящих путей может возникать в результате повреждения нервов, снабжающих желчный пузырь, вследствие нарушений обмена веществ, влияющих на функцию печени, или по неизвестным причинам (наиболее часто).
Холелитиаз
Желчекаменная болезнь, обычно называемая желчными камнями, у большинства людей развивается в течение многих десятилетий. Камни в желчном пузыре могут иметь размер от нескольких миллиметров до нескольких сантиметров. Их может быть от одного до нескольких или десятков. Около 80 процентов желчных камней содержат в основном холестерин; желчные пигменты, такие как билирубин, составляют остаток. У многих людей камни в желчном пузыре протекают бессимптомно. Желчные камни становятся проблемой для здоровья, когда они оседают в желчных протоках или вызывают раздражение и воспаление слизистой оболочки желчного пузыря.При разновидности желчнокаменной болезни, называемой холедохолитиазом, в желчных протоках образуются желчные камни.
Холецистит
Воспаление или инфекция желчного пузыря чаще всего возникает в сочетании с желчными камнями, которые блокируют отток желчи из желчного пузыря, хотя они могут развиться при дискинезии желчевыводящих путей, когда желчь в желчном пузыре застаивается. Этот застой раздражает и воспаляет слизистую оболочку желчного пузыря. Холецистит, протекающий без камней в желчном пузыре, — это холецистит без калькуляций.
Заболевание желчного пузыря и потеря веса
Эти усилия по снижению веса увеличивают риск заболевания желчного пузыря:
- быстрое похудание (3 фунта в неделю и больше)
- бариатрическая хирургия (бандажирование желудка, сшивание скобами, шунтирование)
- Цикл похудания (циклы похудания и набора веса, особенно в больших количествах)
Симптомы заболевания желчного пузыря и методы диагностики
БОЛЬ является первичным симптомом заболевания желчного пузыря и характерно:
- постоянная, иногда сильная боль между правой грудной клеткой и лопаткой, ощущаемая спереди, сзади или в обеих
- вызвано употреблением жирной пищи, часто возникает через несколько часов после еды
- обыкновенно ночью, будит ото сна
- от одного до пяти часов продолжительностью
- не проходит от смены позы или приема безрецептурных обезболивающих
Другие симптомы заболевания желчного пузыря включают тошноту, рвоту, желудочно-кишечные расстройства (газы, вздутие живота, диарея), не устраняемые антацидами, и светлый стул с заметной слизью.Когда желчный камень блокирует желчный проток, часто возникает желтуха (желтоватое изменение цвета кожи) и сильная болезненность в месте закупорки. Повышенная температура, озноб и неослабевающая боль могут сигнализировать об инфекции желчного пузыря. Эти обстоятельства требуют немедленной медицинской помощи.
Медицинский осмотр включает тщательный сбор симптомов в анамнезе, а также пальпацию живота. Диагностический путь обычно включает ультразвуковое исследование верхней правой части живота, которое может обнаружить желчные камни размером до 2 миллиметров размером с грифель карандаша.Он также может указывать на утолщение стенки желчного пузыря, что является признаком хронического воспаления и предшествующего развития желчных камней. Поскольку печень затеняет желчный пузырь, ультразвук не всегда выявляет воспаление, связанное с острым холециститом или некоторыми другими проблемами желчного пузыря. Контрастный краситель XRAY (перорально или внутривенно) и радиоизотопная визуализация (холесцинтиграфия) предоставляют подробную информацию о функции желчного пузыря.
Варианты лечения заболевания желчного пузыря и перспективы
Легкие и нечастые симптомы могут не потребовать вмешательства, кроме бдительного ожидания и изменения образа жизни, например, диеты с меньшим содержанием жира, ежедневных физических упражнений, потери веса и управления весом.Эндоскопическая ретроградная холангиопанкреатография (ЭРХП) часто позволяет удалить небольшие желчные камни из желчных протоков.
Операция по удалению желчного пузыря (холецистэктомия) является методом выбора при остром, рецидивирующем или хроническом холецистите и желчнокаменной болезни, при которых камни в желчном пузыре вызывают боль и непроходимость желчных протоков. Есть два метода выполнения холецистэктомии: лапароскопическая операция и открытая операция. Около 95 процентов холецистэктомий, выполняемых в Соединенных Штатах, являются лапароскопическими.
Лекарства для растворения камней в желчном пузыре не очень эффективны и могут вызвать серьезные побочные эффекты. Текущие рекомендации по лечению рекомендуют эти лекарства только в том случае, если операция не представляется возможным вариантом. Доктора иногда используют два препарата: урсодиол (Актигалл) и хенодиол (Шеникс). Хотя экстракорпоральная ударно-волновая литотрипсия (ESWL) эффективна при расщеплении камней в ПОЧКАХ, до сих пор она не доказала свою эффективность в отношении камней в желчном пузыре.
Примерно у трети людей, у которых есть один эпизод с желчным пузырем, например, желчный камень, вызывающий боль, никогда не бывает.Желчный пузырь — это орган, который хоть и полезен, но не нуждается в организме. Большинство людей полностью выздоравливают после операции на желчном пузыре и могут вернуться к своей обычной деятельности без каких-либо изменений. Никаких диетических ограничений или лекарств не требуется.
Факторы риска и превентивные меры
У женщин в два раза выше вероятность развития заболеваний желчного пузыря, чем у мужчин. Исследователи считают, что этот повышенный риск связан с присутствием эстрогенов, которые играют важную роль в метаболизме холестерина.Беременные женщины или женщины, принимающие оральные контрацептивы (противозачаточные таблетки), повышающие уровень эстрогена в организме, подвергаются наибольшему риску. Заболевания желчного пузыря у детей возникают редко.
Эти факторы увеличивают риск заболевания желчного пузыря как у мужчин, так и у женщин:
- ожирение
- быстрое похудание или циклическое изменение веса
- сахарный диабет
- прием гиполипидемических препаратов
- от 60 лет и старше
Образ жизни, такой как полноценное питание и регулярные физические упражнения, сводят к минимуму вероятность заболевания желчного пузыря.Пищевые волокна помогают абсорбировать холестерин из потребляемых продуктов, уменьшая количество холестерина, которое становится доступным в кровотоке и обрабатывается печенью.
См. Также ДИЕТА И ЗДОРОВЬЕ; ЭНДОСКОПИЯ; ГИПЕРЛИПИДЕМИЯ; ОБРАЗ ЖИЗНИ И ЗДОРОВЬЕ; МИНИМАЛЬНО ИНВАЗИВНАЯ ХИРУРГИЯ; ПЕРВИЧНЫЙ БИЛИАРНЫЙ ЦИРРОЗ; ПЕРВИЧНЫЙ СКЛЕРОЗНЫЙ ХОЛАНГИТ.
Последняя проверка страницы: .
Болезнь желчного пузыря — симптомы, диагностика и лечение
Альтернативные названия: Желчные камни, Холецистит
Камни в желчном пузыре являются наиболее распространенным типом заболеваний желчного пузыря, а операция на желчном пузыре — наиболее распространенная операция, выполняемая в Северной Америке. Ежегодно более полумиллиона человек в США и более 50 000 человек в Канаде подвергаются операции по удалению желчного пузыря из-за желчных камней. У 90% людей камни в желчном пузыре; 80% людей не знают, что у них камни в желчном пузыре.У 50% детей камни в желчном пузыре. Примерно 80% всех желчных камней не проявляют никаких симптомов и могут оставаться «тихими» годами.
Диагностируйте свои симптомы прямо сейчас!
- проверьте свое общее состояние здоровья
- понять, что происходит с вашим телом
- выявить дефицит питательных веществ
Камни в желчном пузыре — это «камешки» в желчном пузыре — мешочек грушевидной формы, расположенный под печенью, в котором концентрируется и хранится желчь — жидкость, вырабатываемая в печени.Желчь помогает переваривать жиры по мере их прохождения через тонкий кишечник. Желчь либо выделяется из печени напрямую через протоки в тонкий кишечник, либо сохраняется в желчном пузыре для последующего высвобождения.
Во время еды (особенно содержащей жир или белок) желчный пузырь сокращается, доставляя желчь через желчные протоки в кишечник, чтобы помочь пищеварению. Аномальный состав желчи приводит к образованию желчных камней. Желчнокаменная болезнь — частая причина болей в животе, воспалений и инфекций желчного пузыря и поджелудочной железы.
Холецистит (воспаление желчного пузыря) — это еще один тип заболевания желчного пузыря. Обычно это вызвано желчными камнями, блокирующими трубку, ведущую из желчного пузыря, что приводит к накоплению желчи, которая может вызвать воспаление. Другие причины холецистита включают проблемы желчных протоков и опухоли.
Заболеваемость; Причины и развитие; Факторы риска
Желчные камни поражают около 10% взрослых старше 40 лет. Они встречаются почти у 25% женщин в США.S. к 60 годам и до 50% к 75 годам. Около 20% мужчин имеют камни в желчном пузыре к тому времени, когда они достигают 75 лет. Однако, поскольку большинство случаев протекает бессимптомно, эти показатели могут недооценивать болезнь у пожилых мужчин. Желчнокаменная болезнь у детей встречается относительно редко. Женщины, вероятно, подвергаются повышенному риску, потому что женский гормон эстроген стимулирует печень, чтобы удалить больше холестерина из крови и отвести его с желчью. Женщины детородного возраста могут захотеть выбрать оральный контрацептив с низким уровнем эстрогена, чтобы снизить свой риск.
Коренные американцы особенно склонны к развитию желчных камней; у женщин в этой группе населения вероятность развития желчных камней в течение жизни составляет 80%.
Пигментные камни в желчном пузыре чаще поражают пожилых людей, людей с циррозом печени и людей с хронической гемолитической анемией, включая серповидно-клеточную анемию. Люди азиатского происхождения, у которых развиваются камни в желчном пузыре, чаще всего имеют пигментный тип.
Камни в желчном пузыре — это твердые отложения пищеварительной жидкости, которые могут образовываться в желчном пузыре.Желчь — это жидкость, состоящая в основном из воды, солей желчных кислот, лецитина и холестерина. Сначала он вырабатывается печенью, а затем секретируется через крошечные каналы в печени в проток. Отсюда желчь проходит через более крупную трубку, называемую общим протоком, которая ведет в тонкий кишечник. Затем, за исключением небольшого количества, которое стекает непосредственно в тонкий кишечник, желчь попадает в желчный пузырь через пузырный проток.
Желчный пузырь — четырехдюймовый мешок с мышечной стенкой, расположенный под печенью.Здесь большая часть жидкости (от двух до пяти чашек в день) удаляется, остается несколько столовых ложек концентрированной желчи. Желчный пузырь служит резервуаром до тех пор, пока в тонком кишечнике не потребуется желчь для переваривания жира. Когда пища попадает в тонкий кишечник, высвобождается гормон холецистокинин, сигнализирующий о сокращении желчного пузыря. Сила сокращения выталкивает желчь обратно через общий желчный проток, а затем в тонкий кишечник, где она эмульгирует молекулы жира, так что жир и абсорбируемые жиром витамины A, D, E и K могут попадать в кровоток через слизистая оболочка кишечника.
Около трех четвертей желчных камней, обнаруживаемых у населения США, образованы из холестерина. Холестерин составляет всего 5% желчи; однако он не очень растворим, поэтому для того, чтобы оставаться во взвешенном состоянии в жидкости, он должен быть сбалансирован солями желчных кислот. Если печень выделяет слишком много холестерина в желчь, если желчь становится застоявшейся из-за дефекта в механизмах, вызывающих опорожнение желчного пузыря, или если присутствуют другие факторы, может возникнуть перенасыщение. Затем холестерин может выпадать в осадок из раствора желчи с образованием желчных камней — состояние, известное как холелитиаз.Процесс очень медленный и чаще всего безболезненный. Камни в желчном пузыре могут иметь диаметр от нескольких миллиметров до нескольких сантиметров.
Остальные 25% желчных камней известны как пигментные желчные камни. Они состоят из билирубината кальция или кальцинированного билирубина, вещества, образующегося при расщеплении гемоглобина в крови. Эти черные камни часто образуются в желчном пузыре у людей с
.
Причины, симптомы, этапы и лечение — Medlife
Желчный пузырь — один из 20 наиболее распространенных видов рака в мире. В 2012 году во всем мире было зарегистрировано примерно 178 100 новых случаев заболевания желчным пузырем.
Желчный пузырь — это небольшой орган, расположенный ниже печени, в котором хранится желчь. Диагностировать рак желчного пузыря сложно, так как он не вызывает каких-либо специфических признаков. Если рак желчного пузыря диагностируется на ранней стадии, то вероятность выздоровления больше.Однако большая часть рака желчного пузыря диагностируется на последних стадиях.
Каковы признаки и симптомы рака желчного пузыря?
В большинстве случаев рака желчного пузыря симптомы не проявляются до последних стадий рака. В редких случаях на ранних стадиях можно увидеть несколько признаков и симптомов. Различные признаки и симптомы, которые могут указывать на рак желчного пузыря, следующие:
- Боль в животе
- Тошнота
- Рвота
- Желтуха
- Похудание
- Лихорадка
- Вздутие живота
- Темная моча
- Зуд
- Стул жирный или бледный
Каковы причины рака желчного пузыря?
Рак желчного пузыря возникает из-за генетической мутации (изменения ДНК) в клетках желчного пузыря.Из-за генетической мутации клетки желчного пузыря ненормально делятся, и клетки накапливаются, что приводит к образованию опухоли.
Каковы факторы риска рака желчного пузыря?
Факторы риска увеличивают риск развития заболевания. Это не гарантирует заболеваемость у человека. Факторы риска можно далее разделить на категории поддающихся изменению факторов риска (курение, малоподвижный образ жизни) и немодифицируемых факторов риска (семейный анамнез, пол). Различные факторы риска рака желчного пузыря:
- Возраст: риск развития желчного пузыря увеличивается с возрастом.Средний возраст, в котором диагностируется рак желчного пузыря, составляет 72 года.
- Пол: Женщины подвержены более высокому риску развития рака желчного пузыря по сравнению с мужчинами.
- Ожирение: Большинство пациентов с диагнозом «рак желчного пузыря» страдают ожирением. Ожирение также увеличивает риск образования камней в желчном пузыре, что также является фактором риска рака желчного пузыря.
- Заболевания желчного пузыря: Наличие заболеваний желчного пузыря, таких как желчные камни, полипы желчного пузыря, инфекции желчного пузыря и т. Д., Увеличивает риск рака желчного пузыря.
- География: Заболеваемость раком желчного пузыря выше в Пакистане, Индии, странах Южной Америки и Центральной Европы по сравнению с США.
- Брюшной тиф: люди, больные брюшным тифом или являющиеся носителями этого заболевания, подвержены высокому риску развития рака желчного пузыря, вероятно, эта инфекция увеличивает риск образования желчных камней.
- Семейный анамнез: Семейный анамнез рака желчного пузыря делает человека более восприимчивым к развитию рака желчного пузыря.
Какие диагностические тесты для рака желчного пузыря?
Диагностика рака желчного пузыря на ранних стадиях немного сложна, так как не наблюдается никаких специфических признаков и симптомов.В некоторых случаях рак желчного пузыря диагностируется при удалении желчного пузыря для лечения желчных камней. Различные диагностические тесты для рака желчного пузыря:
- Медицинский осмотр: При медицинском осмотре врач будет искать различные признаки и симптомы рака желчного пузыря, такие как уплотнения или болезненность в брюшной полости, желтый цвет глаз и кожи, который может указывать на желтуху и т. Д.
- Анализы крови: Анализы крови проводятся для определения уровней билирубина, альбумина, щелочного фосфата, аспартатаминотрансферазы (AST), аланинаминотрансферазы (ALT) и гамма-глутамилтрансферазы (GGT).Уровень билирубина повышен при желтухе и щелочном фосфате, альбумине; GGT, AST и ALT повышаются при заболеваниях печени или желчного пузыря. Кровь также проверяется на наличие опухолевых факторов, таких как CEA и CA 19-9, уровни которых высоки при раке желчного пузыря. Создатели опухолей — это специфические белки, которые присутствуют в крови при наличии определенного типа рака.
- Визуальные тесты: Визуальные тесты включают рентгеновские лучи, ультразвук, компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
- Биопсия: При биопсии ткань желчного пузыря извлекается и исследуется под микроскопом, чтобы подтвердить диагноз рака желчного пузыря. Биопсия также дает подробную информацию о степени распространения рака желчного пузыря.
- Лапароскопия: Лапароскопия — это небольшая операция, которая выполняется с помощью лапароскопа (узкая трубка с источником света высокой интенсивности и камерой на одном конце), который вводится в тело через разрез брюшной полости для исследования желчного пузыря.Это помогает определить стадию рака.
Какие стадии рака желчного пузыря?
Стадии рака желчного пузыря различаются в зависимости от степени его распространения. Различные стадии рака желчного пузыря включают:
- Стадия I: Рак желчного пузыря на первой стадии поражает только внутренние слои желчного пузыря.
- Стадия II: На стадии II рак желчного пузыря распространяется до внешних слоев желчного пузыря.
- Стадия III: Рак желчного пузыря поражает окружающие органы, такие как печень, желудок или тонкий кишечник, на третьей стадии.
- Стадия IV: На последней стадии рака желчного пузыря большие опухоли видны в желчном пузыре, прилегающих областях или даже в отдаленных органах тела.
Как лечится рак желчного пузыря?
Целью лечения рака желчного пузыря является удаление желчного пузыря. Если удаление желчного пузыря невозможно, распространение болезни по крайней мере прекращается.Лечение рака желчного пузыря зависит от стадии рака.
- Лечение рака желчного пузыря на ранних стадиях:
- Операция: На ранних стадиях рака желчного пузыря, когда рак ограничивается только желчным пузырем или распространился на печень, проводится операция по удалению желчного пузыря и пораженной части печени.
- Лечение рака желчного пузыря на поздних стадиях:
На более поздних стадиях, когда рак распространился на другие части тела, операция невозможна.На более поздних стадиях проводится лечение признаков и симптомов рака желчного пузыря. Варианты лечения включали:
- Химиотерапия: При химиотерапии раковые клетки уничтожаются с помощью лекарств.
- Лучевая терапия: В радиотерапии для уничтожения раковых клеток используются рентгеновские лучи высокой энергии и протоны.
.
Причины, симптомы, этапы и лечение
Желчный пузырь — один из 20 наиболее распространенных видов рака в мире. В 2012 году во всем мире было зарегистрировано примерно 178 100 новых случаев заболевания желчным пузырем.
Желчный пузырь — это небольшой орган, расположенный ниже печени, в котором хранится желчь. Диагностировать рак желчного пузыря сложно, так как он не вызывает каких-либо специфических признаков. Если рак желчного пузыря диагностируется на ранней стадии, то вероятность выздоровления больше.Однако большая часть рака желчного пузыря диагностируется на последних стадиях.
Каковы признаки и симптомы рака желчного пузыря?
В большинстве случаев рака желчного пузыря симптомы не проявляются до последних стадий рака. В редких случаях на ранних стадиях можно увидеть несколько признаков и симптомов. Различные признаки и симптомы, которые могут указывать на рак желчного пузыря, следующие:
- Боль в животе
- Тошнота
- Рвота
- Желтуха
- Похудание
- Лихорадка
- Вздутие живота
- Темная моча
- Зуд
- Стул жирный или бледный
Каковы причины рака желчного пузыря?
Рак желчного пузыря возникает из-за генетической мутации (изменения ДНК) в клетках желчного пузыря.Из-за генетической мутации клетки желчного пузыря ненормально делятся, и клетки накапливаются, что приводит к образованию опухоли.
Каковы факторы риска рака желчного пузыря?
Факторы риска увеличивают риск развития заболевания. Это не гарантирует заболеваемость у человека. Факторы риска можно далее разделить на категории поддающихся изменению факторов риска (курение, малоподвижный образ жизни) и немодифицируемых факторов риска (семейный анамнез, пол). Различные факторы риска рака желчного пузыря:
- Возраст: риск развития желчного пузыря увеличивается с возрастом.Средний возраст, в котором диагностируется рак желчного пузыря, составляет 72 года.
- Пол: Женщины подвержены более высокому риску развития рака желчного пузыря по сравнению с мужчинами.
- Ожирение: Большинство пациентов с диагнозом «рак желчного пузыря» страдают ожирением. Ожирение также увеличивает риск образования камней в желчном пузыре, что также является фактором риска рака желчного пузыря.
- Заболевания желчного пузыря: Наличие заболеваний желчного пузыря, таких как желчные камни, полипы желчного пузыря, инфекции желчного пузыря и т. Д., Увеличивает риск рака желчного пузыря.
- География: Заболеваемость раком желчного пузыря выше в Пакистане, Индии, странах Южной Америки и Центральной Европы по сравнению с США.
- Брюшной тиф: люди, больные брюшным тифом или являющиеся носителями этого заболевания, подвержены высокому риску развития рака желчного пузыря, вероятно, эта инфекция увеличивает риск образования желчных камней.
- Семейный анамнез: Семейный анамнез рака желчного пузыря делает человека более восприимчивым к развитию рака желчного пузыря.
Какие диагностические тесты для рака желчного пузыря?
Диагностика рака желчного пузыря на ранних стадиях немного сложна, так как не наблюдается никаких специфических признаков и симптомов.В некоторых случаях рак желчного пузыря диагностируется при удалении желчного пузыря для лечения желчных камней. Различные диагностические тесты для рака желчного пузыря:
- Медицинский осмотр: При медицинском осмотре врач будет искать различные признаки и симптомы рака желчного пузыря, такие как уплотнения или болезненность в брюшной полости, желтый цвет глаз и кожи, который может указывать на желтуху и т. Д.
- Анализы крови: Анализы крови проводятся для определения уровней билирубина, альбумина, щелочного фосфата, аспартатаминотрансферазы (AST), аланинаминотрансферазы (ALT) и гамма-глутамилтрансферазы (GGT).Уровень билирубина повышен при желтухе и щелочном фосфате, альбумине; GGT, AST и ALT повышаются при заболеваниях печени или желчного пузыря. Кровь также проверяется на наличие опухолевых факторов, таких как CEA и CA 19-9, уровни которых высоки при раке желчного пузыря. Создатели опухолей — это специфические белки, которые присутствуют в крови при наличии определенного типа рака.
- Визуальные тесты: Визуальные тесты включают рентгеновские лучи, ультразвук, компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
- Биопсия: При биопсии ткань желчного пузыря извлекается и исследуется под микроскопом, чтобы подтвердить диагноз рака желчного пузыря. Биопсия также дает подробную информацию о степени распространения рака желчного пузыря.
.
