Скарлатина у детей симптомы и лечение
Скарлатина у детей (scarlatina) — одна из форм стрептококковой инфекции, сопровождающаяся симптомами скарлатины: лихорадкой, ангиной, сыпью, нередко с последующим пластинчатым шелушением кожи, дающая осложнения стрептококкового и инфекционно-аллергического генеза. Лечение скарлатины должно быть комплексным.
Лечение скарлатины у детей
Выделяют типичные и атипичные формы скарлатины при лечении. Типичными формами симптомов скарлатины считают те, при которых имеются основные элементы упомянутой выше триады симптомов с локализацией воспаления в области миндалин. К атипичным формам следует отнести в первую очередь ожоговую и раневую скарлатину, при которой входными воротами является раневая или ожоговая поверхность. Ангина при этом отсутствует. Рудиментарная (легчайшая) скарлатина у детей характеризуется очень слабой выраженностью всех симптомов: температура тела субфебрильная, ангина катаральная, сыпь маловыраженная, скудная, нередко только на сгибах рук и ног.
Типичные формы скарлатины подразделяются по тяжести заболевания на легкие, среднетяжелые и тяжелые. Тяжесть скарлатины устанавливают в первые дни болезни соответственно выраженности симптомов интоксикации, ангины и регионарного лимфаденита.
Симптомы и лечение легкой формы скарлатины у детей
Легкие формы скарлатины у детей, составляющие в настоящее время до 90% всех случаев скарлатины, сопровождаются, как правило, катаральной ангиной. При этом температура умеренная (не выше 39 °С), рвота однократная или отсутствует. Сыпь может быть неяркой и необильной. Лейкоцитоз и нейтрофилез незначительные, СОЭ немного повышена. Указанные симптомы держатся 4 — 5 дней.
Симптомы и лечение среднетяжелой формы скарлатины у детей
Среднетяжелые формы скарлатины у детей характеризуются симптомами выраженной интоксикации. Температура тела превышает 39 °С, возникает повторная рвота, отмечаются головная боль, слабость, бред во сне. Ангина чаще имеет лакунарно-фолликулярный характер, иногда с поверхностными некрозами. Отмечаются лейкоцитоз, нейтрофилез, увеличенная СОЭ. Выраженность всех симптомов сохраняется 7 — 8 дней.
Отмечаются лейкоцитоз, нейтрофилез, увеличенная СОЭ. Выраженность всех симптомов сохраняется 7 — 8 дней.
Симптомы и лечение тяжелой формы скарлатины у детей
Тяжелые формы скарлатины (токсическая, септическая и токсико-септическая) у детей в настоящее время практически не встречаются. В прошлом они были основной причиной летальности при лечении скарлатины. Для токсической формы характерны симптомы: гипертермия, многократная рвота, понос, затемнение сознания, судороги, бред, менингеальные явления, сердечно-сосудистые расстройства. Сыпь на фоне цианоза бывает слаборазличимой, она может появиться лишь на 2 — 3-й день от начала заболевания. Септическая форма проявляется тяжелым гнойным процессом в зеве, глотке, регионарных лимфатических узлах с формированием аденофлегмоны уже в первые дни болезни. Лихорадка носит гектический характер. При токсико-септических формах имеется сочетание признаков резко выраженной интоксикации и обширных гнойно-некротических процессов в глотке, придаточных пазухах носа, в лимфатических узлах.
Как лечить скарлатину?
Госпитализации при лечении скарлатины подлежат дети с тяжелыми и осложненными формами скарлатины, при наличии отягощающих состояние сопутствующих заболеваний, дети, имеющие плохие бытовые условия, недостаточный уход, и по эпидемическим показаниям (из закрытых детских коллективов, многодетных семей и т. д.). Остальные дети лечение симптомов скарлатины проходят на дому.
Лечение скарлатины препаратами
Для лечения скарлатины у детей в настоящее время широко используют антибиотики пенициллинового ряда. Под влиянием антибактериального лечения несколько укорачивается длительность лихорадки, быстрее стихают воспалительные явления в глотке, уменьшается заразный период, слабее выражено сенсибилизирующее влияние стрептококка, чаще отмечается гладкое течение болезни. При симптомах легкой формы скарлатины целесообразно назначать для приема внутрь феноксиметилпенициллин, при среднетяжелых — внутримышечное введение пенициллина в средних дозах в течение 5 — 7 дней. Антибиотики чтобы лечить скарлатину используют и при лечении осложнений заболевания. Обязательными элементами ухода за больными скарлатиной в начальном периоде лечения болезни являются постельный режим, обильное питье, рациональное питание. При непереносимости антибиотиков особое значение для благополучного течения лечения симптомов скарлатины имеют рациональный режим и уход за больным. При этом целесообразно назначение антигистаминных средств и глюконата кальция.
Антибиотики чтобы лечить скарлатину используют и при лечении осложнений заболевания. Обязательными элементами ухода за больными скарлатиной в начальном периоде лечения болезни являются постельный режим, обильное питье, рациональное питание. При непереносимости антибиотиков особое значение для благополучного течения лечения симптомов скарлатины имеют рациональный режим и уход за больным. При этом целесообразно назначение антигистаминных средств и глюконата кальция.
Крайне редко встречающиеся в настоящее время тяжелые формы скарлатины (токсические и септические) требуют особенно тщательного ухода за больным, массивного антибактериального лечения, применения на протяжении 3 — 5 дней кортикостероидов, внутривенного введения растворов глюкозы, Рингера, плазмозаменителей с учетом показателей электролитного баланса и РКиО.
При возникновении осложнений обязательным является проведение повторного курса антибиотиков для лечения симптомов скарлатины у детей. Помимо этого, при отитах и лимфаденитах назначают физиотерапевтические процедуры. При нагноении лимфатических узлов показано своевременное хирургическое вмешательство. При осложнении скарлатины острым диффузным гломерулонефритом, при развитии ревматизма показана длительная терапия по общим правилам лечения этих заболеваний.
При нагноении лимфатических узлов показано своевременное хирургическое вмешательство. При осложнении скарлатины острым диффузным гломерулонефритом, при развитии ревматизма показана длительная терапия по общим правилам лечения этих заболеваний.
Профилактика заражения при лечении скарлатины
В основе профилактики лежат общие мероприятия: изоляция больных, контактных, организация рационального санитарно-эпидемического режима детских учреждений. Больных с симптомами скарлатины и ангиной (из очага скарлатины) изолируют не менее чем на 10 дней от начала заболевания. Этот срок удлиняется, если к 10-му дню лечения скарлатины не наступило клинического выздоровления. Тогда изоляцию продолжают вплоть до стойкой нормализации температуры тела и полной ликвидации острых воспалительных изменений глотки, ушей, лимфатических узлов. Посещение реконвалесцентами яслей, детского сада, первых двух классов школы разрешается только после дополнительной (к указанному выше сроку) изоляции еще на 12 дней.
Те же правила изоляции распространяются на взрослых больных с симптомами скарлатины, если они работают в детских дошкольных учреждениях или в двух первых классах школы, а также в хирургических и родильных отделениях, в молочном производстве. Больные ангиной из очагов скарлатины не допускаются в перечисленные учреждения в течение 22 дней при лечении.
В отношении детей, бывших в контакте с больными скарлатиной и посещающих дошкольные учреждения и первые два класса школы, применяется карантин сроком на 7 дней при лечении скарлатины. Старшие школьники и взрослые подлежат медицинскому наблюдению в течение 7 дней после изоляции больного.
При лечении скарлатины у детей на дому больного скарлатиной следует поместить в отдельную комнату; посуда, белье и игрушки должны быть в индивидуальном пользовании.
Профилактика скарлатины у детей
С целью предупреждения стрептококковой суперинфекции и реинфекции после лечения скарлатины и, таким образом, профилактики осложнений важно обеспечить строгий санитарно-гигиенический режим, включающий систематическое проветривание и влажную уборку. В стационаре при лечении следует соблюдать принцип одновременного (в течение 1 — 2 дней) заполнения палат больными скарлатиной с одинаковыми сроками болезни, не допускать общения выздоравливающих с детьми, которые находятся в разгаре лечения заболевания. Опасность суперинфекции другим сероваром стрептококка резко снижается при госпитализации больных в небольшие (на 2 — 3 человека) палаты. Это связано с тем, что в отдельные периоды циркулируют не все известные серовары стрептококка, а лишь несколько ведущих. В небольших по числу коек палатах вероятность одновременного поступления больных с разными типами стрептококка мала.
В стационаре при лечении следует соблюдать принцип одновременного (в течение 1 — 2 дней) заполнения палат больными скарлатиной с одинаковыми сроками болезни, не допускать общения выздоравливающих с детьми, которые находятся в разгаре лечения заболевания. Опасность суперинфекции другим сероваром стрептококка резко снижается при госпитализации больных в небольшие (на 2 — 3 человека) палаты. Это связано с тем, что в отдельные периоды циркулируют не все известные серовары стрептококка, а лишь несколько ведущих. В небольших по числу коек палатах вероятность одновременного поступления больных с разными типами стрептококка мала.
Для профилактики симптомов скарлатины в детских оздоровительных и лечебных учреждениях, в яслях, садах, школах необходимо предусмотреть допустимые нормы полезной площади, строгое соблюдение санитарно-гигиенического режима, включая кипячение посуды.
Активная иммунизация при скарлатине не проводится. При особых эпидемиологических ситуациях для пассивной иммунизации может быть использован гамма-глобулин (3 — 6 мл). К нему прибегают при повторных контактах со скарлатиной в детских дошкольных учреждениях.
К нему прибегают при повторных контактах со скарлатиной в детских дошкольных учреждениях.
Прогноз лечения и профилактики скарлатины у детей
При рано начатой антибиотикотерапии прогноз хороший. Осложнения наблюдаются редко у неадекватно леченных больных. Опасность летального исхода возникает при токсической форме скарлатины.
Осложнения скарлатины у детей
В настоящее время осложнения при лечении скарлатины развиваются редко. Часть осложнений имеет бактериальную природу, другая — инфекционную или аллергическую. Из числа осложнений первого типа, представляющих по существу вторичную стрептококковую инфекцию, присоединяющуюся как в ранние, так и в поздние сроки лечения болезни, встречается отит, который, как правило, носит катаральный характер. Большую редкость представляют гнойные этмоидиты и воспаления других придаточных полостей носа. Иногда можно наблюдать симптомы вторичной катаральной ангины и лимфаденит, синовит. Последние два заболевания и отит, появляясь в поздние сроки болезни (на 2 -3-й неделе), могут иметь аллергическое происхождение.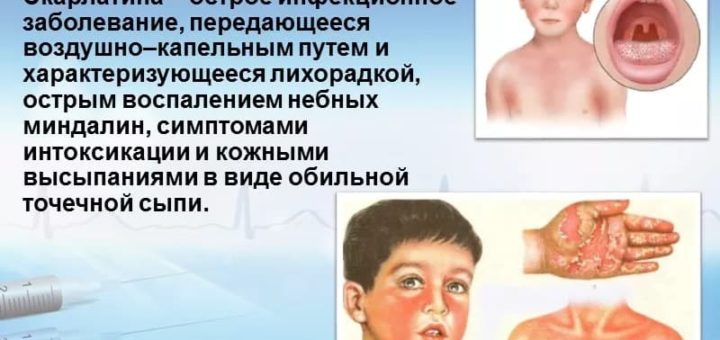 При осложнениях вновь повышается температура тела, нарушается самочувствие и появляются соответствующие признаки: боли в ухе, гнойное отделяемое из носа, гиперемия миндалин и боль при глотании, увеличение и болезненность шейных лимфатических узлов, припухлость, краснота и болезненность в межфаланговых суставах кистей и стоп. При развитии миокардита появляются нарушения ритма сердечной деятельности, экстрасистолия, значительные и стойкие изменения на ЭКГ и другие типичные симптомы.
При осложнениях вновь повышается температура тела, нарушается самочувствие и появляются соответствующие признаки: боли в ухе, гнойное отделяемое из носа, гиперемия миндалин и боль при глотании, увеличение и болезненность шейных лимфатических узлов, припухлость, краснота и болезненность в межфаланговых суставах кистей и стоп. При развитии миокардита появляются нарушения ритма сердечной деятельности, экстрасистолия, значительные и стойкие изменения на ЭКГ и другие типичные симптомы.
Поздним аллергическим осложнением при лечении скарлатины, присоединяющимся на 3 -4-й неделе заболевания, является нефрит, который протекает по типу диффузного гломерулонефрита.
Помимо указанных осложнений, возникающих при лечении скарлатины у детей, возможно развитие ревматизма. Патогенетическая связь этих двух заболеваний убедительно доказана наблюдениями В. И. Молчанова, рассматривавшего скарлатину как разрешающий фактор в сенсибилизированном стрептококком организме. Возникновению ревматизма и развитию ряда осложнений у больных скарлатиной способствуют стрептококковая суперинфекция, а также отсутствие необходимого лечения и режима.
Симптомы скарлатины у детей
Клинические симптомы скарлатины у детей
Симптомы скарлатины возникают вскоре после инфицирования. Инкубационный период не превышает 7 дней. При экстрафарингеальной форме он может укорачиваться до нескольких часов. Характерный симптом скарлатины — быстрое формирование всех основных признаков болезни: интоксикации, воспаления в месте входных ворот и в регионарных лимфатических узлах, кожных изменений. Указанная триада клинических симптомов скарлатины отмечается уже к концу первых суток от начала болезни и ее лечения.
Интоксикация проявляется симптомами у детей: повышением температуры тела, нарушением самочувствия, головной болью, отказом от еды. Нередко возникает рвота даже при легких формах болезни. Максимальный подъем температуры тела при лечении скарлатины наблюдается к концу 1-х — началу 2-х суток заболевания. С первых часов болезни отмечаются симптомы: жалобы на боли в горле, появляется яркая гиперемия миндалин, дужек, мягкого неба, отграниченная по краю твердого неба, точечная красная энантема на мягком и твердом небе, иногда с петехиальными элементами. При более тяжелых формах ангина может иметь не катаральный, а лакунарно-фолликулярный или некротический характер. Отмечаются увеличение и болезненность регионарных лимфатических узлов. Язык в первые 2 — 3 дня болезни обложен, суховат. Губы яркие, сухие.
При более тяжелых формах ангина может иметь не катаральный, а лакунарно-фолликулярный или некротический характер. Отмечаются увеличение и болезненность регионарных лимфатических узлов. Язык в первые 2 — 3 дня болезни обложен, суховат. Губы яркие, сухие.
Не позже 1-х — начала 2-х суток болезни почти одновременно по всему телу появляется сыпь, основной симптом скарлатины при лечении. Наиболее ярко она выражена в паховых и локтевых сгибах, внизу живота, на боковой поверхности грудной клетки и в подмышечных впадинах, в подколенных ямках. Скарлатинозная сыпь имеет вид мелких точечных элементов (мелкоточечная), очень густо расположенных на более или менее гиперемированном общем фоне кожи. Отечность кожных сосочков создает впечатление шагреневости кожи. Она бывает сухой и горячей на ощупь. Большинство элементов сыпи исчезает в момент ее растягивания, а затем появляется вновь.
Очень характерен белый носогубной треугольник, захватывающий нос, верхнюю губу, подбородок, который четко выявляется на фоне яркой окраски щек. Кроме того, обращает внимание симптом скарлатины у детей: темно-красная окраска кожных складок, где можно обнаружить точечные кровоизлияния (петехии). Нередко у больных имеются зуд и расчесы в виде точечных, линейно расположенных кровянистых корочек. Почти всегда выявляется белый дермографизм, требующий лечения.
Кроме того, обращает внимание симптом скарлатины у детей: темно-красная окраска кожных складок, где можно обнаружить точечные кровоизлияния (петехии). Нередко у больных имеются зуд и расчесы в виде точечных, линейно расположенных кровянистых корочек. Почти всегда выявляется белый дермографизм, требующий лечения.
Как развиваются симптомы скарлатины у детей при лечении
Указанные симптомы скарлатины у детей, достигнув максимума ко 2 -3-му дню, начинают постепенно угасать и через несколько дней исчезают. Нормализуется температура тела, исчезают воспалительные явления в глотке и энантема, язык очищается от налета, приобретает сосочковый характер («малиновый», «земляничный», «кошачий» язык, по терминологии разных авторов). При угасании эритемы и сыпи более четко обозначаются петехии и кожные складки буровато-синюшного цвета. У большинства больных при лечении скарлатины возникает пластинчатое шелушение, особенно выраженное на ладонях. Здесь ороговевший эпидермис отторгается крупными пластами от кончиков пальцев по ладонной и боковой их поверхности.
В начальном периоде лечения скарлатины нередко отмечают тахикардию, небольшое повышение артериального давления, сменяющиеся к концу 1-й — началу 2-й недели брадикардией, дыхательной аритмией, падением артериального давления. Эта отчетливая инверсия симптомов отражает последовательное преобладание тонуса различных отделов вегетативной нервной системы: симпатикотонию в первые 5 дней скарлатины и ваготонию в периоде выздоровления. Аналогичная смена вегетативных фаз наблюдается и при лечении симптомов других инфекционных заболеваниях, но там она менее резко выражена. С развитием вагус-фазы (в конце первой недели заболевания или немного позднее) появляются систолический шум, приглушение тонов, иногда расширение границ сердца. Этот симптомокомплекс, впервые охарактеризованный Н. Ф. Филатовым, впоследствии получил название скарлатинного сердца. Сущность его заключается в расстройстве иннервации вегетативной нервной системы. Часть исследователей по аналогии с «инфекционным сердцем» допускает возможность обменных изменений в миокарде. Симптомы «скарлатинного сердца» изменчивы, непостоянны и исчезают в большинстве случаев через 2 — 3 нед без специального лечения. Выраженность симптомов в начальном периоде и их продолжительность зависят от формы и лечения скарлатины у детей.
Симптомы «скарлатинного сердца» изменчивы, непостоянны и исчезают в большинстве случаев через 2 — 3 нед без специального лечения. Выраженность симптомов в начальном периоде и их продолжительность зависят от формы и лечения скарлатины у детей.
Диагностика скарлатины у детей
Определение диагноза скарлатины у детей по симптомам
Диагноз скарлатины у детей ставят на основании совокупности клинических симптомов. В типичных случаях в первые дни болезни основными диагностическими критериями являются: наличие характерного симптома: триады (интоксикация, ангина, сыпь), почти одновременно (в течение 1 — 172 СУТ) появление всех указанных симптомов, мелкоточечный характер густо расположенной сыпи с преимущественной локализацией на сгибах рук и ног. Последние два симптомы: характер сыпи и ее локализация — являются опорным моментом в распознавании атипичных форм скарлатины. На 5 -7-й день лечения скарлатины при угасании симптомов диагноз ставится на основании мелкоточечных кровоизлияний (петехий) и подчеркнутой выраженности кожных складок в типичных для скарлатинозной сыпи местах, наличия «малинового» языка и анамнестических указаний на наличие характерной триады в первые дни болезни.
В более поздние сроки лечения скарлатины, когда речь идет о ретроспективном диагнозе, наибольшее значение имеет характерное крупнопластинчатое шелушение кожи. Определенным доводом в пользу перенесенной скарлатины может быть и обнаружение типичных для скарлатины осложнений и симптомов «скарлатинного сердца». Имеют значение указания на имевшееся 2 — 3 нед назад недомогание, сопровождавшееся подозрительными на скарлатину симптомами, случаи которой имелись в окружении больного (с учетом сроков заразного и инкубационного периодов).
Дифференциация симптомов скарлатины от других заболеваний у детей
Скарлатину следует дифференцировать от других заболеваний, сопровождающихся сыпью. От симптомов кори симптомы скарлатины у детей отличается отсутствием кашля, насморка, конъюнктивита. Даже если она присоединяется к острому респираторному заболеванию, катаральных симптомов не бывает, они угасают при лечении(сказывается симпати-котония, свойственная скарлатине в начальном периоде болезни). Сыпь появляется при скарлатине к концу 1-х — началу 2-х суток, при кори — через несколько дней от начала заболевания, отличаясь по характеру и продолжительности высыпания. Она сначала появляется только на лице в виде пятнисто-папулезных элементов, гораздо более крупных, чем при скарлатине. Общая продолжительность высыпания — 3 дня.
От симптомов краснухи скарлатина отличается более мелкой сыпью с типичной локализацией на сгибах (при краснухе сгущение сыпи наблюдается на разгибательных поверхностях рук, ягодицах). Гиперемия слизистых оболочек глотки при скарлатине более яркая, чем при краснухе, четко ограничена краем твердого неба, захватывает миндалины и дужки. При лечении краснухи преобладает увеличение затылочных лимфатических узлов, а также лимфоузлов, расположенных на сосцевидном отростке, при скарлатине гиперплазированы преимущественно тонзиллярные.
В начальном периоде ветряной оспы иногда наблюдается скарлатиноподобная сыпь и эритема кожи (так называемая реш), при которой нет свойственной скарлатине локализации, сыпи и нет ангины. Реш быстро исчезает, на смену появляются типичные элементы ветряной оспы, не имеющие ничего общего со симптомами скарлатинозной сыпи.
Заболевания стафилококковой этиологии (плевропневмония, остеомиелит, флегмона) могут иногда сопровождаться скарлатиноподобнои сыпью. Сыпь при этом бывает скудной, грубой и неравномерно выраженной на разных участках тела, без характерного преобладания на сгибах. При этом в отличие от скарлатины нет параллелизма между выраженностью общих явлений и интенсивностью сыпи.
Потница у детей раннего возраста напоминает симптомами скарлатинозную сыпь. Однако она не имеет свойственной скарлатине локализации, располагается на влажной коже, усиливается при перегревании и не имеет свойственных скарлатине циклических изменений.
Иногда возникает необходимость дифференцировать симптомы скарлатины при лечении с одной из форм иерсиниоза — дальневосточной скарлатиноподобнои лихорадкой, сопровождающейся иногда сыпью и другими напоминающими скарлатину признаками. В отличие от скарлатины в начале болезни отмечается симптом: катар верхних дыхательных путей, лихорадка более продолжительная, возможны боли в животе, дисфункция кишечника, увеличение печени, селезенки. При подозрении на иерсиниоз необходимо провести бактериологическое и серологическое исследования.
Причины скарлатины у детей
Высокая заболеваемость симптомами скарлатины на протяжении многих десятилетий объясняется отсутствием активной иммунизации. Однако характер и лечение скарлатины в последние 30 — 35 лет существенно изменились. Стали преобладать легкие формы симптомов скарлатины и крайне редко встречаются токсические и септические формы скарлатины, резко уменьшилась частота осложнений, особенно гнойных. С 50-х годов нет летальных исходов. Причины произошедших изменений, по-видимому, обусловлены комплексом факторов. Из них первостепенное значение имеет использование в лечении скарлатины антибиотиков и сульфаниламидных препаратов. Их широкое применение и при других болезнях стрептококковой природы приводит к снижению патогенности возбудителя скарлатины. Благоприятному течению способствуют и более рациональные принципы госпитализации больных, предусматривающие одновременное заполнение палат, сокращенные сроки пребывания детей в стационаре, возможность лечения на дому (в связи с улучшением жилищных условий).
Несмотря на эволюцию скарлатины в современных условиях, она не утратила своей актуальности и не только потому, что заболеваемость симптомами скарлатины остается достаточно высокой. Эта инфекция, как и симптомы других заболеваний стрептококковой этиологии, изменяет иммунный статус детей, создавая предпосылки для формирования иммунокомплексной патологии.
Возбудитель симптомов скарлатины у детей
Возбудитель симптомов скарлатины — Р -гемолитический стрептококк группы А, включает более 60 серотипов. Каждый из них, помимо скарлатины, может вызвать симптомы ангины, рожи, а также такие гнойные заболевания, как отит, синусит, лимфаденит, импетиго, сепсис; общепризнана патогенная роль гемолитического стрептококка при ревматизме и остром диффузном гломерулонефрите. Стрептококк при лечении окрашивается по Граму, хорошо переносит замораживание, длительно (месяцами) сохраняется в высохших органических субстратах, при нагревании до 70 °С в течение часа не теряет жизнеспособности, но очень чувствителен к воздействию любых дезинфицирующих средств и антибиотиков.
В процессе жизнедеятельности стрептококк выделяет экзотоксин, состоящий из 2 фракций: термолабильной (собственно токсин) и термостабильной (аллерген). Для понимания ряда вопросов патогенеза и эпидемиологии скарлатины при лечении важно, что экзотоксин качественно одинаков при любом типе стрептококка. Помимо токсина, стрептококк вырабатывает и другие патогенные факторы. К их числу относятся ферменты: стрептолизины, гиалуронидаза, стрептокиназа и др. В последние десятилетия изучены белковые, полисаха-ридные и прочие субстанции, содержащиеся в капсуле, клеточной стенке и цитоплазме стрептококка. Из них особого внимания заслуживает типоспецифический М-протеин, а также липотейхоевая кислота, которая наряду с М-протеином является основным фактором вирулентности стрептококка.
Источник инфекции скарлатины у детей
Основной источник скарлатины у детей — больной скарлатиной с первых часов заболевания с симптомами. Продолжительность заразного периода при этом варьирует в зависимости от течения и лечения скарлатины у детей, состояния больного и от условий его содержания при лечении. В большинстве случаев заразный период заканчивается к 7 — 8-му дню лечения. При симптомах обострения скарлатины в течении болезни хронического тонзиллита, синусита, отита, а также при развитии гнойных осложнений, вторичной ангины заразный период удлиняется. Возможность распространения инфекции и носительства стрептококка в поздние сроки болезни увеличивается при присоединении к скарлатине любого заболевания, сопровождающегося воспалительными изменениями в глотке, а также при повторных контактах реконвалесцента с вновь поступившими в стационар больными, т. е. при суперинфекции.
Токсигенные штаммы стрептококка при лечении скарлатины могут распространять и больные с другими симптомами стрептококковых заболеваний, в первую очередь ангиной. В таких случаях инфицированность взрослых и детей старшего возраста приводит чаще всего к заболеванию ангиной (воспитатели и медицинский персонал нередко переносят ее на ногах). Однако в детских учреждениях возможны вспышки скарлатины. Эпидемиологическая роль других форм стрептококковой инфекции менее велика. Носители Р-гемолитического стрептококка группы А редко бывают источником скарлатины.
Основной путь передачи инфекции при симптомах скарлатины — воздушно-капельный; выделение стрептококка из организма происходит с секретом слизистых оболочек глотки. Заражение происходит при непосредственном общении с больным. В соседние помещения (воздушным путем) инфекция не передается. Учитывая достаточно большую резистентность стрептококка, возможно заражение через посуду, игрушки, белье, которыми пользовался больной. Очень редко наблюдают пищевой путь заражения симптомами. При инфицировании продуктов, в которых стрептококк легко размножается (молоко, кремы, студень), могут быть групповые заболевания скарлатиной.
Восприимчивость к скарлатине выражается индексом, равным 0,4. Болеют преимущественно дети в возрасте 2 — 7 лет. У подростков и взрослых симптомы скарлатины встречается редко, так как они приобретают антитоксический иммунитет в результате предшествующих встреч с маловирулентными штаммами стрептококка (бытовая иммунизация). Не болеют скарлатиной дети до года, особенно в первые месяцы жизни. Причина этого заключается в наличии антитоксического иммунитета, полученного от матери. Перенесенная инфекция при лечении оставляет стойкий иммунитет, но в последнее время все чаще наблюдаются повторные случаи заболевания скарлатиной, по-видимому, в связи с ослаблением антигенности возбудителя под влиянием антибактериальной терапии.
Заражение скарлатиной у детей — патогенез
Входными воротами при типичной скарлатине являются область глоточного лимфатического кольца, при атипичных (экстрафарингеальных) формах — любая раневая или ожоговая поверхность. На месте входных ворот под влиянием стрептококка формируется, как правило, воспалительный очаг (при типичных формах скарлатины в виде ангины).
Именно воздействием симптомами стрептококка определяется инфекционно-воспалительный (септический) компонент патогенеза, имеющий значение в развитии гнойных осложнений (отиты, лимфадениты и др.) и лечении скарлатины. Продуцируемый возбудителем токсин обладает пирогенностью, цитотоксичностью, изменяет проницаемость мембран, приводя в действие токсический компонент патогенеза. Его термолабильная фракция, всасываясь, определяет развитие симптомов интоксикации и сыпь, термостабильная фракция оказывает аллергизирующее влияние.
Механизмы патогенного воздействия стрептококка до конца не изучены. Известно, что стрептолизины оказывают гемо- и цитолитическое действие. Гиалуронидаза является фактором инвазивности стрептококков, усиливает всасывание токсинов из очага инфекции. М-протеину свойственна антифагоцитарная активность. Липотейхоевая кислота обеспечивает феномен прилипания стрептококков к эпителиальным клеткам.
Заражение скарлатиной у детей — патологическая анатомия
Патологическая анатомия симптомов скарлатины изучена давно. При токсических формах скарлатины при лечении наблюдали поверхностные некрозы эпителия слизистой оболочки глотки, циркуляторные нарушения, острое набухание мозга, деструктивные изменения в симпатических и парасимпатических узлах, дистрофию паренхиматозных органов; при септических формах — глубокие некротические и воспалительные очаги близ входных ворот с вовлечением лимфатических узлов и нередко с узурацией кровеносных сосудов, а также резко выраженные дистрофические изменения внутренних органов, гиперплазию селезенки.
Известна патогистологическая природа скарлатинозной сыпи при лечении скарлатины, которую рассматривают как острое воспаление верхних слоев дермы. Вокруг волосяных фолликулов и выводных протоков потовых желез отмечаются резкое расширение кровеносных и лимфатических сосудов, периваскулярная инфильтрация, отек. Экссудат проникает в эпидермис. Нарушается ороговение пропитанного экссудатом эпителия, но отдельные клетки не теряют связи друг с другом. Указанные изменения объясняют крупнопластинчатый характер шелушения при скарлатине. В случаях смерти в поздние сроки болезни (на 3-4-й неделе) можно обнаружить изменения, свидетельствующие о гиперергических реакциях (инфильтративно-пролиферативные изменения и фибриноидный некроз в стенках кровеносных сосудов).
Таким образом, при лечении симптомов скарлатины у детей ярко проявляется токсическое, воспалительное, аллергизирующее действие стрептококка. Наряду с формированием клинических симптомов его патогенное влияние приводит к иммунологической перестройке (выработка антитоксина, антистрептолизина, антигиалуронидазы и агглютининов, преципитинов) как проявлению антимикробной защиты. Антитоксический иммунитет оказывается, как правило, достаточно напряженным, стойким и, что очень важно, эффективным по отношению к токсинам всех без исключения известных ныне (более 60) серотипов стрептококка. В противоположность этому антибактериальный иммунитет (агглютинины, преципитины) бывает слабовыраженным, преходящим, отличается строгой типоспецифичностью и не предупреждает патогенного воздействия стрептококков иных сероваров, что может реализоваться в форме любого другого из перечисленных выше стрептококковых заболеваний.
Судить о наличии антитоксического иммунитета можно по результатам реакции Дика. Сущность ее состоит в том, что у лиц, не имеющих антитоксического иммунитета, в ответ на внутрикожное введение термолабильной фракции стрептококкового токсина появляется краснота и инфильтрация на месте введения (положительная реакция Дика). При наличии антитоксина в крови реакция Дика отрицательная. Внутрикожное введение термостабильной фракции позволяет выявить сенсибилизацию к белковым компонентам экзотоксина. В течении лечения скарлатины содержание антитоксина в крови постепенно нарастает, так же как и число положительных реакций, свидетельствующих о сенсибилизации организма к антигенам стрептококка.
Приведенные данные об особенностях иммунитета при симптомах скарлатины у детей очень важны для понимания патогенеза ее осложнений, перечень которых по существу совпадает с перечнем названных выше заболеваний, вызываемых (3-гемо-литическим стрептококком группы А.
Очевидна и роль суперинфекции (заражение другим типом стрептококка) в возникновении осложнений. Особенно чувствительны к стрептококковой суперинфекции больные с симптомами скарлатины на 3 -4-й неделе от начала лечения заболевания. К этому времени нередко отмечаются повышенная проницаемость капилляров, угнетение иммунной защиты, особая чувствительность к неблагоприятным факторам внешней среды, действующих по типу параллергии (к переохлаждению, избыточной инсоляции и т.д.). Повышенная готовность к воспалительным процессам возникает как следствие сенсибилизации стрептококком в начальном периоде болезни. В результате в этот период могут формироваться (ныне редкие) осложнения в виде заболеваний инфекционно-аллергической природы: острый диффузный гломерулонефрит, ревматизм, геморрагический васкулит.
Скарлатина у детей
Причина: вызывается стрептококковыми бактериями. Инкубационный период составляет от двух до пяти дней.
Признаки и симптомы: ярко-красные высыпания, сливающиеся в сплошное поле покраснения на лице, туловище и конечностях, область подбородка и окружность рта остаются незатронутыми сыпью («скарлатинозный треугольник»), кожа сухая и шершавая; высокая температура, тонзиллит, рвота. Сыпь чаще всего исчезает через пять дней. Скарлатина обычно не более опасна, чем стрептококковая ангина, но заразна в течение одного — двух дней после начала приема антибиотиков. Симптомы чаще встречаются у мальчиков и девочек школьного возраста, чем у малышей.
При скарлатине возникает обычно мелкоточечная сыпь на гиперемированном фоне с преимущественной локализацией в кожных складках, локтевых сгибах, паховой области, под коленями. На 2 — 3-й неделе болезни сыпь сменяется пластинчатым шелушением ладоней и подошв.
Лечение заболевания кожи
- Покажите малыша врачу, чтобы начать лечение антибиотиками. (Замечание: другие члены семьи также могут пройти курс, лечения в то же время, даже если у них нет признаков болезни.)
- Давайте жидкость и протертую пищу (если ваш ребенок достаточно взрослый для твердой пищи) и следите за признаками обезвоживания.
симптомы, причины, лечение, профилактика, осложнения
Причины
Почему у ребёнка может возникнуть скарлатина? Как передается скарлатина у детей? Обычно дети заражаются после контакта с людьми, страдающими стрептококковыми инфекциями различного типа. В частности, ангиной, ревматизмом и скарлатиной. Заражение происходит воздушно-капельным путём. После перенесённой патологии у детей формируется пожизненный иммунитет против скарлатины, поэтому повторного заражения не происходит.
Факторами, провоцирующими развитие заболевания, являются:
- период межсезонья;
- хронические заболевания дыхательных органов и ОРВИ;
- сниженный иммунитет.
В группе риска находятся дети, которые часто проводят время в скоплении большого количества людей, например, в школах или детских садах. Поэтому чаще всего скарлатиной болеют дошкольники и дети, обучающиеся в начальных классах. Не болеют заболеванием малыши до 1 года, которые появились на свет от мамы с иммунитетом против скарлатины. Скарлатина у детей встречается нередко, а может ли взрослый заразиться от ребенка? Да, если ослабден иммунитет и в детстве взрослый не перенес это заболевание.
Симптомы
Как начинается скарлатина у детей и каков инкубационный период? Начальная стадия скарлатины у детей может длиться 1-10 дней. Зависит он от состояния здоровья ребёнка при заражении. Если дети болели патологиями верхних дыхательных путей или ОРВИ на момент заражения, инкубационный период скарлатины будет короче. Удлиняет период развития заболевания приём антибиотиков.
Симптомы заболевания зависят от формы, в которой оно протекает:
Скарлатина может быть фарингеальной. Фарингеальная патология делится на типичную и атипичную и может протекать в лёгкой, среднетяжёлой и тяжёлой форме.
Атипичная форма заболевания проявляется с минимальной симптоматикой и длится всего 1-2 дня. При типичной скарлатине проявляются следующие симптомы:
- в лёгкой форме: небольшое повышение температуры (не более 38,5 градусов), небольшая боль в горле и едва заметная сыпь. Длится примерно 4-5 дней;
- в среднетяжёлой форме: повышенная температура тела, гнойная ангина, признаки интоксикации, рвота. Длится 6-8 дней;
- в тяжёлой форме: ярко выраженная степень интоксикации, высокая температура тела, возникновение бреда, галлюцинаций, тахикардии, некротической ангины.
Вторая форма скарлатины – экстрафарингеальная. Её симптомы – поражение тканей в лимфоузлах и ротоглотке, воспаление лимфатических узлов.
Диагностика скарлатины у ребёнка
Скарлатина у ребёнка диагностируется на основании симптомов и анамнеза заболевания. Внимательная мама может узнать, что у детей скарлатина по таким признакам, как сыпь и характерный язык — при скарлатине он выглядит «обсыпанным». Но полноценный осмотр нужно доверит врачам.
Для подтверждения диагноза скарлатины у детей доктор проводит визуальный осмотр, выявляет типичные признаки патологии, а затем назначает дополнительные обследования и анализы. В них входит лабораторная диагностика, в ходе которой ребёнку делают анализ крови для выявления параметров бактериальной инфекции, а также бактериальный посев слизи, проводимый в целях обнаружения стрептококковой бактерии. При необходимости ребёнка направляют к инфекционисту.
Осложнения
Осложнения после скарлатины развиваются достаточно редко, и только в том случае, если лечение патологии не было начато вовремя. В основном, это последствия аллергического характера, например, воспаление суставов, почек или сердца. Также у ребёнка могут возникнуть гнойные процессы на фоне скарлатины. Обычно они проявляются на коже, лимфоузлах или в ушной раковине.
Лечить скарлатину нужно своевременно. При первых симптомах, указывающих на развитие заболевания у ребёнка, следует сразу же обратиться к врачу. Затягивать с терапией или заниматься самолечением ни в коем случае нельзя.
Лечение
Что можете сделать вы
Заниматься самостоятельным лечением скарлатины у ребёнка категорически запрещено. При появлении первых признаков патологии – высокой температуры, сыпи, следует сразу же обратиться к врачу или вызывать скорую помощь. В дальнейшем необходимо придерживаться всех рекомендаций доктора.
Что делает врач
Терапия скарлатины в лёгкой форме осуществляется в домашних условиях. Если заболевание протекает в тяжёлой форме, ребёнка обязательно госпитализируют.
При лечении дома детей необходимо расположить в отдельной комнате, где следует регулярно проводить дезинфицирующую уборку. В течение нескольких дней требуется соблюдение постельного режима. Важно ввести в рацион детей полезные продукты: питание должно быть сбалансированным и обогащённым витаминами.
Врач, как правило, назначает при скарлатине антибиотики и седативные препараты.
На данный момент существуют эффективные методики, которые позволяют вылечить заболевание в короткие сроки и предотвратить его осложнения. При тяжёлой форме патологии ребёнок обязательно должен находиться в стационаре, в целях предупреждения заражения других детей и присоединения к скарлатине вторичной инфекции. Лечение в первую неделю проводится строго с соблюдением постельного режима. В первые несколько дней пища ребёнка может быть протёртой, в том случае, если при глотании у него возникают сильные боли в горле или приёмы пищи вызывают рвоту.
Профилактика
Ранее в качестве профилактики скарлатины у детей проводилось вакцинация. Прививку от заболевания разработали еще в середине прошлого века, но сейчас её не применяют, так как было доказано, что такая вакцина может вызвать тяжёлую аллергическую реакцию и спровоцировать различные осложнения во избежание появления скарлатины у детей.
Специфическая профилактика патологии у детей в раннем возрасте может проводиться с помощью приёма гамма-глобулина. Данный препарат применяют в том случае, если маленький ребёнок контактировал с заболевшим.
Вторичные профилактические мероприятия включают в себя полную изоляцию детей со скарлатиной, и тут же логичен вопрос — сколько заразен ребёнок? После того, как лечение завершено, и то, что пациент выздоровел, подтвердил врач, ребёнок может посещать детский сад или школу, но только по истечении 12 дней после заражения.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всё
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании скарлатина у детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг , как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как скарлатина у детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга скарлатина у детей, и почему так важно избежать последствий. Всё о том, как предупредить скарлатина у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания скарлатина у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание скарлатина у детей?
Берегите здоровье близких и будьте в тонусе!
Скарлатина: как лечить ребенка и избежать осложнений | Здоровье ребенка | Здоровье
Те, кому довелось в 70–80‑х годах прошлого века учиться в школе, помнят легкий озноб, который охватывал нас при чтении знаменитого стихотворения Э. Багрицкого «Смерть пионерки» – произведения, входившего тогда в школьную программу по литературе. Девочка – героиня стиха – умирала в больничной палате от скарлатины, чей тлеющий «смертный огонек» был сильнее, чем колдующие над ребенком «умные врачи». С тех пор у многих сохранилось крайне опасливое отношение к этой болезни.
Не торопитесь с выпиской!
И такая подозрительность не напрасна. Конечно, сегодня благодаря антибиотикам от скарлатины никто не умирает, но быть начеку все же нелишне.
Болезнь эта коварна и может протекать как довольно легко, так и в средней или тяжелой формах. Врач XVII века Томас Сиденхем, давший название скарлатине, поначалу описывал этот недуг как «… крайне незначительное, едва заслуживающее упоминания страдание». А уже через 15 лет тот же Сиденхем, столкнувшийся с эпидемией тяжелой скарлатины, сравнил ее ни много ни мало – с чумой.
Опасность скарлатины в том, что недолеченное заболевание почти всегда заканчивается осложнениями – чаще всего на сердце (ревматизм) или почки (гломерулонефрит). Недаром на «больничном» ребенок со скарлатиной должен сидеть 21 день, и ни днем меньше. Ведь, даже если самочувствие пришло в норму, контактировать с другими людьми не стоит – во избежание развития осложнений.
Заразиться от здорового?
Болеют скарлатиной в основном малыши от 1 года до 9 лет. Среди них восприимчивость к инфекции составляет около 40%. Особенно рискуют ребята, посещающие сады и школы, – по сравнению с «домашними» детьми они заражаются скарлатиной в 3–4 раза чаще. Взрослые и дети до года заболевают крайне редко. Риск заражения многократно повышают:
- сниженный иммунитет,
- нехватка витаминов,
- железодефицитная анемия (низкий гемоглобин),
- повышенные физические и психические нагрузки.
Заразиться можно не только от человека, болеющего скарлатиной, но и от любого носителя бета-гемолитического стрептококка группы А, который помимо скарлатины вызывает и другие инфекции: ангину, хронический тонзиллит, ревматизм, острый гломерулонефрит, стрептодермию, рожу… Носительство стрептококка А очень распространено, примерно 15–20% внешне здоровых людей выделяют этот микроб в течение нескольких месяцев и даже лет.
Передача инфекции может происходить не только воздушно-капельным путем, но и бытовым (например, через посуду, полотенце, игрушки) или даже через ранки на коже. Инкубационный период составляет от нескольких часов до 12 дней. Первые 10 дней болезни больной заразен для окружающих. После выздоровления он чаще всего получает пожизненный иммунитет от скарлатины, но, увы, от любой другой стрептококковой инфекции этот иммунитет впоследствии не защищает.
Яркая картина
Стрептококк выделяет в кровь яд – эритротоксин. Из-за него-то и появляются все клинические симптомы болезни: высокая температура тела (38–40 °C), слабость, увеличение небных миндалин, страшная боль в горле при глотании. Эти признаки идентичны ангине. Но в отличие от нее к концу первого дня болезни на шее и верхней части тела появляется обильная мелкоточечная пурпурная сыпь, которая быстро распространяется по всему телу. Больше всего ее – на локтевых сгибах и под мышками. Сыпь покрывает и лицо, оставляя нетронутым только пространство между носом и губами – так называемый носогубный треугольник, который остается бледным. Язык под влиянием токсинов тоже меняет цвет на ярко-красный, с увеличенными сосочками («малиновый» язык). Горло – красное, с гнойниками. Высокая температура и сыпь держатся примерно 3 дня, затем постепенно исчезают, но возникает шелушение кожи на теле, лице, кистях и стопах, которое продолжается 2–3 недели.
Столь яркая клиническая картина, казалось бы, не дает возможности ошибиться с диагнозом, но на практике зачастую скарлатину путают с обычной ангиной, краснухой, корью или даже с потницей, аллергией и дерматитом. Ведь у многих детей, особенно со сниженным иммунитетом, скарлатина протекает в стертой форме – почти без сыпи, с небольшой температурой и невыраженными болями в горле. Чтобы подтвердить диагноз, требуется сдать мазок из зева на определение стрептококка А.
До победного конца!
Лечат скарлатину антибиотиками, которые назначает врач. Курс лечения, как правило, 10–14 дней. При тяжелой форме заболевания ребенка могут поместить в больницу. Помимо антибиотиков назначают антигистаминные препараты, глюконат кальция, витамины. Местно – полоскания теплыми растворами фурацилина, настоями ромашки, календулы, шалфея.
Также обязательно соблюдение постельного режима до полного снижения температуры, обильное питье, чтобы выводить токсин из организма, и богатая витаминами пища в протертом виде, только теплая (холодное и горячее под запретом), с ограничением белков.
Скарлатина у детей симптомы |
Всем привет! Скажите честно, а многие ли из вас знают первые признаки скарлатины, как ее лечить, как она выглядит на яву и на фото, сколько длится инкубационный период, какие антибиотики надо давать детям, меры профилактики и как в общем, обезопасить ребенка от этой болезни.
На самом деле, скарлатина, это острая инфекция бактериального типа, которая сопровождается воспалительными процессами в области миндалин, лимфоузлов, кожной сыпью и высокой температурой тела.
Скарлатина у детей — симптомы и лечение
Возбудителем этой болезни является стрептококк группы А. он постоянно обнаруживается в носоглотке здоровых лиц, но всего 20 % из них могут вызвать заболевание.
Входом для этой болезни служит слизистая оболочка ротоглотки, чуть реже инфекция проникает через половые органы и поврежденную кожу.
Заражение скарлатиной происходит при близком контакте, потому как вне организма, на воздухе, стрептококки теряют свою вирулентность.
Чаще всего это заболевание встречается у детей дошкольного возраста и учеников начальных классов, у взрослых со временем вырабатывается иммунитет.
Скарлатина у детей — симптомы
Симптомы скарлатины у детей и взрослых одинаковы:
- Повышенная температура;
- Рвота;
- Головная боль;
- Боль в горле при глотании пищи и даже воды;
- Реже встречается боль в животе;
А вот постоянным признаком скарлатины, является ангина, которая обычно бывает катаральная или фолликулярно – лакунарная.
Эти виды ангины развиваются с первого дня заболевания, отличаются от обычной ангины более ярким цветом слизистой ротоглотки. В начале этого заболевания, язык имеет серовато – белый налет, сквозь который виднеются ярко – красные точки. На вторые или третьи сутки белый налет начинает сходить, с краев к середине, в итоге язычок становится насыщенно красного цвета.
Картина крови при скарлатине имеет такой же характер, как и при других инфекциях, это повышенное СОЭ, лейкоцитоз, нейтрофильный сдвиг влево и часто эозинофилия.
Самым ярким признаком заболевания скарлатиной, является сыпь, от которой никак нельзя уберечься.
Сыпь при скарлатине
Во время этого заболевания сыпь появляется уже в первые сутки, обычно это происходит на шее, лице, спине, груди, ну а затем по всему телу. Более выражена сыпь в зоне подмышечных ямок, локтевых суставах, паховых складках, животе, а вот в зоне носогубного треугольника сыпи не бывает. Сыпь выглядит, как мелкоклеточная, не более 1 – 2 мм и довольно обильная.
Сыпь обычно исчезает на 3 – 5 день, но бывают случаи, когда это происходит не раньше 8 дня. Если у вашего ребенка легкая форма скарлатины, то сыпь может сходить уже к концу первых суток, реже это бывает уже через несколько часов.
После того как сыпь побледнела, наступает следующий период, это шелушение. Продолжительность шелушения при скарлатине так же зависит от интенсивности заболевания, а точнее сыпи. Иногда этот процесс затягивается до 6 дней.
Скарлатина у детей — фото
Если вы не знаете, как смотрится на фото сыпь во время скарлатины, то рекомендую ознакомиться с моими вариантами фотографий.
Как передается скарлатина у детей
Эта инфекционная болезнь передается несколькими способами, чаще всего воздушно – капельным, значительно реже заражение происходит через инфицированные предметы и крайне редко через пищевые продукты.
Дети до года болеют скарлатиной крайне редко, потому как количество контактов с посторонними людьми у них не так много, да и роль материнского иммунитета срабатывает, в том варианте, если кроха на грудном вскармливании.
Сравнительно часто это заболевание встречается у детей дошколят и ребятишек до 12 лет. Скарлатина у взрослых встречается тоже редко, как и у малышей до года.
Эта инфекция встречается в разных странах мира, только вот в жарких отмечено больше всего случаев.
После того, как человек перенес скарлатину, заболевание оставляет иммунитет, в связи с этим повторные случаи встречаются крайне редко.
Скарлатина у детей, профилактика после контакта
Методы специфической профилактики при скарлатине не разработаны. Основной профилактикой является раннее выявление этой инфекции и изоляция источников инфекции.
Друзья, я вас уже познакомила с такими пунктами, как скарлатина у детей, симптомы, фото, начальная стадия. Теперь самое время перейти к лечению.
Чем лечить скарлатину у детей
После обнаружения первых симптомов скарлатины в домашних условиях, незамедлительно должны вызвать участкового педиатра на дом. Он в свою очередь оценивает тяжесть и степень заболевания, назначает соответствующее лечение.
Почти 90% больных остаются на домашнем лечении, но и при лечении в домашних условиях, назначение делает исключительно доктор.
В качестве лечения используются препараты пенициллиновой группы. Чтобы облегчить состояние малыша назначают лекарственные средства с дезинтоксикационным влиянием. Не забывайте об обильном питье и диетическом питании, пища не должна быть грубой.
С учетом того, что при скарлатине выделяется большое количество токсинов в кровь, ребенку необходимо давать противоаллергические препараты. Многие такие лекарства противопоказаны до 12 лет, но есть и те, которые можно малышам.
- Фенистил с 1 месяца;
- Супрастин от года;
- Димедрол от 7 месяцев;
- Фенкарол от 3 лет;
- Диазолин от 2 лет;
- Тавегил от 6 лет;
- Кларетин от 2 лет;
- Зиртек от 6 месяцев;
- Эриус от года;
- Астемизол с 2 лет;
- Терфенадин с 3 лет.
Перед тем как самостоятельно дать лекарственное средство ребенку, внимательно ознакомьтесь с инструкцией и изучите дозировку.
Во время этой болезни появляется боль в горле и ребенку сложно глотать, чтобы облегчить эту ситуацию, стоит применять такие препараты как:
- Ингалипт;
- Мирамистин;
- Орасепт;
- Йокс;
- Каметон;
- Гексорал;
- Хлоргексидин.
Антибиотики при скарлатине у детей
Лечение с использованием антибиотиков длится не более 10 дней. Именно применение антибиотиков помогает уничтожить возбудителя этой болезни. Чаще всего назначают пенициллин, тетрациклин, биомицин, бициллин, но существуют и другие.
Эти препараты назначаются в таблетках, принимать следует строго по инструкции или по назначению врача.
Если ребенок находится на лечении в стационаре, то антибиотики вводятся внутримышечно.
Лечение может затянуться надолго, в случае если ребенок не принимает антибактериальные препараты.
Без решения врача не изменяйте дозировку и не прекращайте прием назначенных лекарств. Помните, что антибиотики надо запивать только чистой негазированной водой, никаким кефиром и молоком это делать нельзя.
Скарлатина – Комаровский
У доктора Комаровского на лечение, симптомы и признаки, имеется свой взгляд, о чем он и говорит в своем видеоролике, которым я с вами сейчас поделюсь.
Инкубационный период скарлатины
Этот период зависит от здоровья ребенка, а точнее от его иммунной системы. Инкубационный этап у большинства одинаков, но бывает и такое, когда после полного выздоровления организм ребенка все равно вырабатывает стрептококк и он опасен для окружающих.
В среднем инкубационный период длится до семи дней, но если ваша кроха ходит в детский сад, то после полного выздоровления он снова сможет вернуться в группу к друзьям по истечении двух недель.
Начало болезни длится до 24 часов, именно в это время болезнь начинает развиваться в организме. Разгар болезни длится до 5 дней, а полная стадия заканчивается спустя 3 недели.
Осложнения после скарлатины
При скарлатине осложнения делят на две категории, септические и аллергические. К септическим относятся – лимфаденит, отит, некротическая ангина.
Аллергические осложнения чаще встречаются у взрослых, они сопровождаются поражением сердца, почек и суставов.
В ряде случаев воспалительный процесс может прогрессировать с переходом в гнойный лимфаденит.
Летальный исход при этом заболевании встречается крайне редко, хотя первый русский чемпион мира по шахматам А. Алехин, умер именно от осложнений после скарлатины.
Друзья, берегите своих детей, следуйте указаниям врачей и не занимайтесь самолечением в этом случае.
Надеюсь, моя информация о скарлатине была для вас полезной, ведь вы узнали из моей статьи, как лечить скарлатину у детей, какими антибиотиками лечат скарлатину, инкубационный период скарлатины, как выглядит сыпь при скарлатине, симптомы у детей и как она выглядит на фото.
Делитесь информацией с друзьями в социальных сетях, нажав кнопки в конце статьи.
С любовью, Нина Кузьменко!
Скарлатина. Признаки и лечение
Скарлатина – острое инфекционное заболевание бактериальной природы, отличительной чертой которого является сочетание ангины и обильной мелкоточечной сыпи на коже.
Возбудитель – стрептококк группы А, также вызывающий другие стрептококковые инфекции – ангины, хронические тонзиллиты и другие заболевания. Стрептококк проникает в организм через слизистые оболочки зева и носоглотки, где вызывает воспалительные изменения – ангину. Распространение инфекция преимущественно воздушно-капельным путем, реже пищевым и контактно-бытовым (через загрязнённые руки, предметы обихода, игрушки).
Источник инфекции – человек, больной ангиной, скарлатиной и другими формами респираторной стрептококковой инфекции, а также «здоровые» носители стрептококка группы А. Больные наиболее опасны для окружающих в первые дни болезни. Их заразность прекращается чаще всего через 3 недели от начала болезни.
Восприимчивость к скарлатине высокая, но чаще всего заболевают дети дошкольного и раннего школьного возраста и страдающие воспалительными состояниями носоглотки. Заболеваемость скарлатиной выше у тех детей, в семьях которых не соблюдаются необходимые санитарно-гигиенические требования (не соблюдение правил личной гигиены, недостаточное проветривание помещений, нарушение режима дня и питания ребенка). Болеют скарлатиной преимущественно весной и осенью.
Признаки и течение заболевания
Благодаря характерным признакам проявления болезни её диагностика не трудна.
Скрытый (инкубационный) период скарлатины продолжается от 3 до 7 суток.
Заболевание начинается остро с нарушения самочувствия ребенка (он становится вялым, сонливым, жалуется на
выраженную головную боль и озноб). Температура тела быстро достигает высоких цифр (38-40°С, в зависимости от степени
тяжести болезни). Нередко в начальном периоде заболевания отмечаются тошнота и рвота.
В первые 10-12 часов болезни кожа чистая. В зеве яркая краснота, миндалины увеличены.
Сыпь появляется в конце первых или в начале вторых суток болезни, сначала не шее, верхней части спины и груди,
а затем быстро распространяется по всему телу.
Сыпь красного или ярко-красного цвета в виде мелких, величиной с маковое зернышко, густо расположенных точечек. Нередко отмечается кожный зуд.
Наиболее интенсивная по выраженности и количеству элементов сыпь
отмечается на коже внутренних поверхностей бедер, нижней части живота и подмышечных областей.
Особенно выраженное сгущение сыпи наблюдается в естественных складках подмышечных областей и локтевых ямок.
На лице бледными остаются лишь подбородок и кожа над верхней губой, образующие, так называемый, белый скарлатинозный треугольник. Интенсивность сыпи также более выражена при тяжелой форме заболевания, чем при легкой и среднетяжелой.
При токсической скарлатине сыпь нередко приобретает геморрагический характер.
Сыпь, как правило, достигает максимальной выраженности
на 2-3-й день болезни, а затем к концу недели постепенно угасает. На ее месте появляется шелушение кожи,
интенсивность которого соответствует выраженности элементов сыпи. Шелушение появляется вначале на шее, затем на кончиках пальцев рук и ног, на ладонях и подошвах. На туловище шелушение отрубевидное.
Шелушение заканчивается через 2-3 недели.
Следует иметь в виду, что сыпь
при скарлатине не всегда имеет типичные проявления. В отдельных случаях она носит кореподобный характер.
Иногда на шее, груди, животе экзантема сопровождается появлением мелких пузырьков, наполненных прозрачным содержимым.
Характерными признаками скарлатины являются: язык ярко-красного (малинового цвета),
резкий контраст между ярко-красными «пылающими» щеками и бледным носогубным треугольником.
Ребенок жалуется на боли в горле при глотании.
Осложнения после скарлатины.
Наиболее тяжелые осложнения скарлатины — стрептококковый сепсис, аденофлегмона и мастоидит с момента применения в качестве этиотропного средства бензилпенициллина практически исчезли.
В настоящее время встречаются лишь отит и синусит. Кроме них после перенесенного заболевания могут возникать
постстрептококковые болезни — инфекционно-аллергические (токсические) миокардиты и нефриты.
Профилактика скарлатины
Прививок против скарлатины не существует. Наилучшая профилактика данного заболевания при первом же подозрении — изоляция заболевшего ребёнка на срок не менее 10 дней. Скарлатина достаточно заразна, поэтому нужно не только изолировать больного малыша, но и обеззаразить все, к чему он прикасался (игрушки, поверхности и пр.). Посуду ребенка моют отдельно в 2%-ном растворе соды (1 столовая ложка питьевой соды на 1 литр воды) и обдают кипятком; белье замачивают на 2 часа в 2%-ном растворе соды, после чего стирают отдельно от белья других членов семьи при температуре 90 градусов. Ежедневно проводят влажную уборку с использованием моющих средств и не менее 4-х раз в день проветривают помещение.
Вниманию родителей! При возникновении хоть малейшего подозрения на скарлатину нужно обратиться за помощью к врачу, так как она опасна своими осложнениями.
Скарлатина у детей — особенности,типы, осложнения, лечение в домашних условиях
Особенности скарлатины у детей
Под скарлатиной принято понимать заболевание, носящее инфекционный острый характер, обусловливающейся аллергическими осложнениями, сыпью, болезнью в горле, гнойно-септическими образованиями из-за активного воздействия стрептококка. После перенесения рассматриваемого недуга человеческий организм сохраняет достаточно стойкий иммунитет.
Скарлатина у детей
В момент появления неясных признаков, данный недуг можно перепутать с обычной ангиной. Именно этот фактор и делает течение наиболее опасным. Чаще всего скарлатиной заболевают дети в возрасте от одного года и до девяти лет. В основном заболеваемость повышается в зимний и осенний периоды. Вообще, по своей структуре скарлатина в некоторое количество раз опаснее, нежели корь. И это неспроста, так как без врачебной медицинской помощи в момент тяжелых эпидемий численность смертности возрастает до запредельных показателей.
Скарлатина у детей характеризуется определенным перечнем признаков:
- точечные воспалительные высыпания, распространяющиеся по всему человеческому телу;
- воспалительные процессы небных миндалин;
- повышение температурного режима;
- общая органическая интоксикация и так далее.
Рассматриваемое заболевание известно еще с самых давних времен. С латинского языка недуг можно перевести, как «ярко-красный цвет». Данный термин можно легко пояснить. На теле образуются именно такого оттенка высыпания, обильно покрывающие слизистые оболочки и поверхность кожи.
Скарлатина является инфекцией, передающейся воздушно-капельным путем. Она поражает преимущественно маленьких детишек, находящихся в возрастной категории до десяти лет.
Основополагающие симптомы недуга:
- Интоксикация.
- Лихорадочное состояние.
- Формирование мелкоточечной сыпи.
- Ангина.
Типы скарлатины у детей
Доказанной причиной скарлатины считается возбудитель под названием токсигенный бета-гемолитический стрептококк типа А. Именно он беспрепятственно способен заселять носоглотку или же кожу, вызывая при этом различные воспалительные мероприятия и изменения. Таковыми являются ангина, чрезмерное увеличение лимфатических узелков. Экзантему, а также интоксикацию ожжет вызывать стрептококк вида экзотоксин.
Передача рассматриваемого возбудителя может быть самой разнообразной:
- Контактный путь, обуславливающийся прикосновением к зараженным предметам или же игрушкам.
- Воздушно-капельный путь, характеризующийся вдыханием и выдыханием воздуха.
- Пищевой путь через различные пищевые продукты. К примеру, это может быть молоко, заблаговременно зараженное каким-либо микробом, носящим агрессивный характер.
- Образование локализаций на ранках. В рассматриваемом случае болезнь располагается прямо на ране, в дальнейшем развиваясь в очаге.
Воздушно-капельный путь — основной источник заражения
Преимущественно скарлатина у маленьких детей распространяется воздушно-капельным путем. При данном моменте источником необходимо считать бактерионосителя или же непосредственно больного человека. Контактно-бытовой способ заражения скарлатиной является редкой ситуацией. Дети считаются заразными на протяжении двадцати двух дней. Общий инкубационный период длится приблизительно семь полноценных дней. Максимальным сроком необходимо считать двенадцать суток.
Симптоматика болезни
Само заболевание начинается достаточно резко, первые симптомы:
- Сонливость ребенка.
- Чрезмерная вялость.
- Формирование озноба.
- Образование головных болей.
Кроме всего прочего, заметно повышается температурный режим. В зависимости от формы и тяжести болезни, показатели могут достигнуть и сорока градусов. Также немаловажно отметить и такие симптомы, как рвотное состояние и тошнота.
Через несколько часов после появления вышеуказанных признаков, на теле ребенка образуется сыпь специфического внешнего вида. Это точечные мелкие розовые пятнышки. В основном их можно встретить на лице, в области кожных естественных складочек и на боках туловища. Основополагающим признаком рассматриваемой болезни является резкий контраст бледного носогубочного треугольника и ярко-красных щечек. Стоит отметить, что и общий внешний облик детей при данной болезни также не может не привлечь родительского внимания. Лицо становится одутловатым, а глазки лихорадочно сильно поблескивают.
При болезни могут увеличиваться лимфатические узлы на шее
Типичные и постоянные симптомы – это симптомы, схожие с симптомами ангины. Именно это заболевание характеризуется яркими покраснениями неба, появлением налетов на лакунных поверхностях, а также воспалением миндалин. Болезненными и увеличенными чрезмерно также считаются и верхние шейные лимфатические узелки. Высыпания могут держаться на кожной поверхности приблизительно семь суток. Далее, образования исчезают, не оставляя никаких шрамов и пигментаций. Примерно через две недели кожа начинает сильно шелушиться. Процесс изначально более проявляется в мягких областях. Это складки подмышек и шея. Затем действие переходит и на остальные участки тела. Для скарлатины, кроме всего прочего, характерно шелушение и на ладошках и подошве. Мероприятие обычно начинается со свободных сторон ногтей, по пальчикам, переходя постепенно к ладони, где кожа сходит в некотором роде пластами.
Скарлатина может носить различный характер, то есть иметь любую форму: легкую, среднетяжелую или тяжелую.
Более быстрого выздоровления возможно добиться при употреблении специализированных антибиотиков. Именно такой подход дает возможность избежать осложнений, сделав заболевание не таким опасным для ребеночка.
Течение болезни
Инкубационный временной промежуток обычно составляет в среднем семь дней. Процесс болезни имеет с самого начала острый и резкий характер. Основные симптомы – это повышение температурного режима, выраженное органическое недомогание, болевые ощущения в момент глотания слюны или пищи, головные боли, рвота, судороги или же бред. Рот, кроме всего прочего, также практически невозможно открыть, вследствие опухания желез в нижней области челюсти.
Второй день болезни характеризуется появление мелкой точечной сыпи розоватого оттенка. Такое явление очень быстро распространяется по всему телу ребенка, полностью повторяя гусиную кожу.
Кроме того, симптомы скарлатины могут выражаться и разрастании лимфатических углочелюстных узелков. Они становятся более эластичными, увеличенными и несоединенными между собой. Такие симптомы, как сыпи держатся на кожной поверхности примерно пять суток. В этот период кожа заметно бледнеет, температура тела понижается. Вторая неделя заболевания обуславливается, как уже указывалось выше, шелушениями. Изначально язык обложен. Приблизительно на третий день он начинает активно очищаться. Что касается приобретения естественного цвета, то этот признак появляется на четвертые сутки.
Шестой день скарлатины обуславливается также шелушением, которое может продлиться до двух недель. Вполне вероятны образования гнойных воспалительных элементов на разнообразных органах.
Важно отметить, что многие симптомы скарлатины идентичны ангине. Следовательно, не всегда получается точно и своевременно установить правильный диагноз, но лечение при любом случае должно быть моментальным.
Осложнения заболевания и лечение
Если лечение неправильное, то скарлатина у детей может продолжиться с некоторыми осложнениями:
- ревматизмы;
- воспалительные процессы среднего уха;
- гломерулонефриты;
- воспалительные процессы придаточных носовых пазух.
Десять дней употребляются антибиотики и соблюдается постельный строгий режим
Все вышеуказанные симптомы свидетельствуют о том, что лечение болезни должно проводиться в домашних условиях. Это же касается и ангины. Конечно, вполне вероятна и госпитализация. Но она производится в основном при тяжелых формах скарлатины.
Немаловажно, что больного ребеночка необходимо изолировать до момента полнейшего выздоровления. Если говорить точнее, то выход возможен не ранее, чем через десять полноценных суток. Кроме всего прочего, лечение характеризуется и выдачей детям отдельных предметов посуды, постельного белья и, естественно, полотенца.
Ребята могут вновь посещать школы и иные учебные учреждения исключительно после дополнительной домашней изоляции, то есть еще через двенадцать дней. Те дети, которые никогда не болели рассматриваемым заболеванием, но имели контакты с больными пациентами, должны также находиться в изоляции под тщательным контролем в течение семи суток.
Вообще, лечение скарлатины носит традиционный характер. Десять дней употребляются антибиотики и соблюдается постельный строгий режим. Как уже описывалось выше, лечение в основном необходимо проводить дома.
Что касается стационара, то такое лечение назначается только по решению и определению медицинского специалиста. Госпитализации обычно подлежат те дети, которые получили тяжелую форму недуга.
Важно отметить, что лечение обуславливается и специализированной диетой. Данное мероприятие носит щадящий режим. Вся пища протертая, ни горячая и ни холодная. Лучше еды принимать вовнутрь в полужидком или же полностью жидком состоянии. Таким образом, горло не будет сильнее раздражаться, а возможные осложнения уйдут на второй план.
Антибиотики – это самое эффективное лечение скарлатины. Кроме того, необходимо употреблять противоаллергические медицинские препараты.
Ревматическая лихорадка: причины, лечение и профилактика
Ревматическая лихорадка — одно из осложнений, связанных с ангины. Это относительно серьезное заболевание, которое обычно проявляется у детей в возрасте от 5 до 15 лет. Однако известно, что дети старшего возраста и взрослые также заражаются этим заболеванием.
Это все еще распространено в таких местах, как Африка к югу от Сахары, южная часть Центральной Азии, а также среди определенных групп населения в Австралии и Новой Зеландии. Это редкость в США.
Ревматическая лихорадка вызывается бактерией группы A Streptococcus . Эта бактерия вызывает фарингит или, у небольшого процента людей, скарлатину. Это воспалительное заболевание.
Ревматическая лихорадка заставляет организм атаковать собственные ткани. Эта реакция вызывает обширное воспаление по всему телу, которое является основой всех симптомов ревматической лихорадки.
Ревматическая лихорадка возникает в результате реакции на бактерии, вызывающие ангины.Хотя не все случаи ангины приводят к ревматической лихорадке, это серьезное осложнение можно предотвратить с помощью диагностики и лечения ангины врачом.
Если у вас или вашего ребенка болит горло вместе с одним из следующих симптомов, обратитесь к врачу для обследования:
Ревматическая лихорадка связана с множеством разнообразных симптомов. Человек с заболеванием может испытывать несколько, некоторые или большинство из следующих симптомов. Симптомы обычно появляются через две-четыре недели после заражения вашего ребенка стрептококковой инфекцией.
Общие симптомы ревматической лихорадки включают:
- маленькие безболезненные узелки под кожей
- боль в груди
- быстрое трепетание или колотящееся сердцебиение в груди
- вялость или усталость
- кровотечение из носа
- боль в животе
- болезненность или болезненность суставов в запястья, локти, колени и лодыжки
- боль в одном суставе, переходящая в другой
- красные, горячие, опухшие суставы
- одышка
- лихорадка
- потливость
- рвота
- плоский, слегка приподнятый, рваная сыпь
- отрывистые, неконтролируемые движения рук, ног и лица
- снижение концентрации внимания
- вспышки плача или несоответствующего смеха
Если у вашего ребенка жар, ему может потребоваться немедленная помощь.Немедленно обратитесь за медицинской помощью своему ребенку в следующих ситуациях:
- Для новорожденных до 6-недельного ребенка: температура выше 100 ° F (37,8 ° C)
- Для детей от 6 недель до 6 месяцев : при температуре 101 ° F (38,3 ° C) или выше
- Для ребенка любого возраста: лихорадка, которая держится более трех дней
Подробнее о лихорадке у младенцев.
Врач вашего ребенка сначала захочет получить список симптомов вашего ребенка и его историю болезни.Они также захотят узнать, не болел ли у вашего ребенка недавний приступ ангины. Затем будет проведен физический осмотр. Помимо прочего, врач вашего ребенка сделает следующее:
- Поищите сыпь или узелки на коже.
- Слушайте их сердце, чтобы проверить наличие аномалий.
- Выполните двигательные тесты, чтобы определить дисфункцию нервной системы.
- Осмотрите суставы на предмет воспаления.
- Проверьте их горло, а иногда и кровь на предмет стрептококковых бактерий.
- Выполните электрокардиограмму (ЭКГ или ЭКГ), которая измеряет электрические волны их сердца.
- Выполните эхокардиограмму, которая использует звуковые волны для получения изображений своего сердца.
Лечение будет включать избавление от всех остаточных стрептококковых бактерий группы А, а также лечение и контроль симптомов. Это может быть любое из следующего:
Антибиотики
Врач вашего ребенка пропишет антибиотики и может назначить долгосрочное лечение, чтобы предотвратить повторение болезни.В редких случаях ваш ребенок может получать лечение антибиотиками на протяжении всей жизни.
Противовоспалительное лечение
Противовоспалительное лечение включает обезболивающие, которые также обладают противовоспалительным действием, такие как аспирин (Байер) или напроксен (Алеве, Напросин). Хотя применение аспирина у детей с определенными заболеваниями связано с синдромом Рея, преимущества его использования при лечении ревматической лихорадки могут перевешивать риски. Врачи также могут назначить кортикостероиды для уменьшения воспаления.
Противосудорожные препараты
Врач вашего ребенка может назначить противосудорожное средство, если непроизвольные движения становятся слишком сильными.
Постельный режим
Врач вашего ребенка также порекомендует постельный режим и ограниченные занятия до тех пор, пока не пройдут основные симптомы, такие как боль и воспаление. Если лихорадка вызвала проблемы с сердцем, рекомендуется строгий постельный режим от нескольких недель до нескольких месяцев.
Факторы, которые увеличивают шансы вашего ребенка на развитие ревматической лихорадки, включают:
- Семейный анамнез. Определенные гены повышают вероятность развития ревматической лихорадки.
- Тип присутствующих стрептококковых бактерий. Некоторые штаммы чаще других вызывают ревматическую лихорадку.
- Факторы окружающей среды , присутствующие в развивающихся странах, такие как перенаселенность.
Самый эффективный способ убедиться, что у вашего ребенка не разовьется ревматизм, — это начать лечение стрептококковой инфекции горла в течение нескольких дней и вылечить ее тщательно.Это означает, что ваш ребенок получает все предписанные дозы лекарств.
Соблюдение надлежащих методов гигиены может помочь предотвратить фарингит:
- Прикрывайте рот при кашле или чихании.
- Вымойте руки.
- Избегайте контакта с больными людьми.
- Не делитесь личными вещами с больными людьми.
После развития симптомы ревматической лихорадки могут длиться месяцами или даже годами. В определенных ситуациях ревматическая лихорадка может вызвать долгосрочные осложнения.Одно из самых распространенных осложнений — ревматический порок сердца. Другие сердечные заболевания включают:
При отсутствии лечения ревматическая лихорадка может привести к:
- инсульту
- необратимому повреждению вашего сердца
- смерти
Долгосрочные последствия ревматической лихорадки могут привести к инвалидности, если у вашего ребенка тяжелый случай. Некоторые из повреждений, причиненных болезнью, могут проявиться только спустя годы. Помните о долгосрочных эффектах по мере взросления вашего ребенка.
Если ваш ребенок действительно страдает длительным заболеванием, связанным с ревматической лихорадкой, существуют службы поддержки, которые могут помочь ему и вашей семье.
Симптомы скарлатины у ребенка
Попадая в организм, бактерия обычно оседает на миндалинах в горле и начинает размножаться, выделяя при этом большие порции эритротоксина. Инкубационный период скарлатины может длиться от одного до двенадцати дней. Чаще ограничивается сроками от 2 до 7 дней.
Его продолжительность во многом зависит от общего состояния ребенка на момент заражения — наличия насморка, переохлаждения, заболеваний ЛОР-органов, иммунитета и т. Д.Кроме того, на продолжительность инкубационного периода все еще могут влиять лекарства или, точнее, антибактериальные препараты, которые могут продлить его на две или более недели.
Заболевание практически всегда начинается остро, со значительного повышения температуры и боли в горле. Первые признаки скарлатины очень похожи на признаки ангины. Это заболевание сопровождается общим недомоганием, болями при глотании, головными болями, чувством жжения в горле, затруднением глотания, окрашиванием мягкого неба в насыщенный ярко-красный цвет, увеличением миндалин, образованием на них налета, иногда пустул.Под нижней челюстью могут набухать железы, и поэтому пациенту становится больно открывать рот.
Почти всегда при скарлатине возникает рвота, иногда могут возникать боли в животе, судороги и делирий.
Другими характерными симптомами скарлатины у детей являются высыпания. Сыпь появляется примерно через двенадцать часов после начала болезни; это реакция на эритотоксин. В этом случае общий цвет кожи становится красноватым, а сами высыпания представляют собой небольшие красные точки с более темным красным оттенком, чем общий фон.Такая сыпь быстро распространяется по телу, особенно ярко она выражена в областях сгиба конечностей и по бокам тела. Примечательно, что он не влияет на носогубный треугольник. Он остается светлым и обычно сильно выделяется на фоне усыпанного сыпью тела и ярко-красных щек.
При скарлатине кожа становится очень сухой и грубой. Язык становится ярко-красным, на его поверхности наблюдаются резко увеличенные соски.
Сыпь может длиться до двух-пяти дней, после чего начинает бледнеть, параллельно происходит снижение температуры тела. К концу первой или началу второй недели болезни обычно начинается шелушение кожи сначала на лице, затем на теле, ступнях и руках.
Если инфекция произошла через рану на коже, будут наблюдаться все вышеперечисленные симптомы скарлатины, за исключением симптомов, аналогичных стенокардии (боль в горле, увеличенные миндалины, боль при глотании и т. Д.).
Скарлатина бывает трех форм — тяжелой, средней и легкой . В зависимости от них время восстановления может отличаться.
Сегодня скарлатина чаще всего протекает в легкой форме. В этом случае все основные симптомы слабо выражены и обычно исчезают к пятому дню болезни. В средней форме более выражены все проявления болезни, в этом случае лихорадочный период длится до семи дней. В настоящее время тяжелая форма скарлатины встречается крайне редко. Имеет ярко выраженные симптомы и часто приводит к осложнениям.
Осложнения скарлатины могут быть следующими :
- повреждение почек;
- ревматизм;
- отит;
- синусит;
- артрит.
Могут появиться как на ранней, так и на поздней стадии заболевания, а также после него. Сегодня скарлатина считается опасным заболеванием из-за развития осложнений, которые могут возникать при любой форме заболевания.Они гнойные и аллергические.
Первые чаще возникают у маленьких детей, имеющих ослабленное ранее заболевание здоровья. Аллергические (артриты, нефриты) обычно присоединяются к скарлатине на 2-3 недели. Чаще они развиваются у детей старшего возраста. Своевременное лечение и защитный режим помогут свести к минимуму вероятность возникновения осложнений.
Лечение скарлатина
Стрептококки очень чувствительны к антибиотикам, поэтому основное лечение скарлатины у детей — антибактериальные препараты.Чаще всего с этой целью используются средства на основе пенициллина или его аналогов; при непереносимости этого вещества можно использовать макролиды, например, Азитромицин, в тяжелых случаях — цефалоспорины.
Обычно в течение суток или даже меньше после начала приема антибиотиков состояние пациента заметно улучшается. Очень важно не прекращать лечение антибактериальными препаратами даже при нормализации самочувствия (обычно на это уходит 5-6 дней). Если прием антибиотиков прерывается до завершения рекомендованного курса, вероятность осложнений очень высока.
В связи с тем, что многие токсины выделяются стрептококком, детям часто назначают противоаллергические препараты, например, Супрастин. Для снижения температуры рекомендуется использовать препараты парацетамола или ибупрофена. Маленьким детям можно предложить сиропы или поставить свечи. Также можно давать добавки с витамином С и кальцием.
Для снятия симптомов ангины можно использовать местное лечение — полоскания раствором фурацилина или лечебных трав.
Средние и легкие формы заболевания в последнее время лечат в домашних условиях, детей с ними госпитализируют крайне редко.Больного ребенка нужно держать в постели не менее пяти дней. В период острых явлений детям рекомендуется давать преимущественно протертую жидкую и полужидкую пищу, имеющую комфортную температуру (пища не должна быть холодной или горячей). Для того, чтобы быстрее вывести токсины из организма, ребенку нужно больше пить, норму жидкости следует определять индивидуально, исходя из веса малыша. После того, как симптомы утихнут, можно начинать постепенный переход на обычную диету.
Необходимо полностью изолировать ребенка минимум на десять дней. После этого его можно будет выносить на короткие прогулки. Но необходимо свести к минимуму общение с окружающими, особенно с другими детьми. Это связано с тем, что повторный контакт с бактерией стрептококка вызывает скарлатину и представляет серьезную опасность — осложнения и аллергические заболевания. От начала болезни и до тесного контакта с другими детьми должно пройти не менее трех недель, только по истечении этого времени ребенок может пойти в школу или детский сад.
При своевременном и правильном лечении практически все дети выздоравливают без проблем, у них не развиваются какие-либо осложнения.
Очень осторожно нужно относиться ко всем видам «бабушкиных» методов лечения. Народные средства от скарлатины малоэффективны, а иногда даже могут нанести вред. Единственное, что можно безопасно использовать — это ромашку, шалфей, календулу, а лучше собирать эти травы для полоскания горла. Кроме того, можно предложить ребенку чай с лаймом.
Профилактика скарлатина
К сожалению, в повседневной жизни невозможно полностью защититься от инфекций, вызывающих скарлатину. Шансы заболеть им наиболее высоки у детей с пониженным иммунитетом и анемией, дефицитом витаминов и склонными к чрезмерным нагрузкам и стрессам. В связи с этим лучшая профилактика скарлатины у детей — это сбалансированное питание, закаливание и полноценный отдых. Кроме того, чтобы свести к минимуму вероятность развития скарлатины, нужно лечить тонзиллит быстро и полностью.
Профилактика скарлатины при контакте человека, не болевшего этим заболеванием, с инфицированным, заключается в частом мытье рук и использовании пациентом отдельной посуды и предметов личной гигиены. Чтобы свести к минимуму риск распространения заболевания, рекомендуется поместить его в отдельное помещение и проводить в нем регулярное проветривание и дезинфекцию. Для дополнительной защиты от инфекции здоровые члены семьи могут носить маски.
Где можно заразиться скарлатиной
Многих пап и мам волнует, заразна ли скарлатина, на этот вопрос можно ответить однозначно — и очень даже.Стрептококк попадает в организм преимущественно воздушно-капельным путем (это может произойти во время разговора, при кашле, чихании, поцелуях и т. Д.).
Реже заражение может происходить через одежду, грязные игрушки, предметы домашнего обихода и даже пищу, иногда через раны, ссадины и т. Д. Источником инфекции является не только скарлатина, но и другие варианты стрептококковой инфекции (например, стенокардия). ), а также здоровым носителем этой бактерии.
Пациент становится заразным с первого дня болезни, однако вероятность передачи наиболее высока в остром периоде.Также ребенок может быть переносчиком бактерий в течение месяца после болезни, а иногда и дольше, особенно если у него есть воспаление горла и носоглотки и осложнения с гнойными выделениями.
Вероятность заболеть скарлатиной у детей, посещающих детские сады, клубы и школы, намного выше (примерно в 3-4 раза), чем у детей, воспитываемых дома. Основными причинами скарлатины в детских учреждениях являются, прежде всего, халатность родителей, которые не обращают внимания на первые признаки заболевания или отправляют своих детей в общину раньше установленного срока.В целях предотвращения эпидемий при появлении подозрительных симптомов следует немедленно изолировать ребенка и обратиться к врачу. Чтобы вовремя распознать болезнь, подробно рассмотрите признаки скарлатины.
Просмотры сообщений:
238
Скарлатина — рецидивирующая детская оспа | Скарлатина
Большинство людей считает, что скарлатина, ветряная оспа и другие детские болезни являются частью роста ребенка; в большинстве случаев нельзя избежать некоторых детских болезней.
Пройдя через них, у детей разовьется стойкий иммунитет. От некоторых детских болезней уже доступны обязательные вакцины, такие как корь и краснуха.
Ветряная оспа — детское заболевание, которое продолжает быть причиной периодических эпидемий в детских садах и школах. В организме ребенка вырабатывается стойкий иммунитет, и очень редко возникают рецидивы ветряной оспы.
Что такое Скарлатина и почему мы должны защищать от нее наших детей?
Скарлатина (Scarlatina) — очень неприятное инфекционное заболевание, которое проявляется характерной сыпью и поэтому его сравнивают с другими детскими болезнями — ветряной оспой и краснухой.Скарлатина — это заболевание, при котором организм маленького ребенка не может выработать иммунитет и он может несколько раз заболеть. К тому же это довольно серьезное заболевание. Ветряная оспа не требует лечения, а скарлатина требует лечения антибиотиками.
Какое заболевание представляет собой скарлатина?
Скарлатина — стрептококковая инфекция, которую вызывает бета-гемолитический стрептококк группы А. Заражение этим стрептококком, который очень устойчив к внешней среде и вырабатывает токсины и ферменты, может нанести серьезный вред организму ребенка.
Во многих случаях существует вероятность заражения, что означает, что внешне здоровый ребенок может передать болезнь, потому что ребенок является носителем стрептококка, но не проявляет никаких симптомов.
Стрептококки находятся внутри слизи носа и горла и передаются воздушно-капельным путем и при прямом контакте с больным ребенком или носителем стрептококка. Также возможна передача стрептококка через предметы, например игрушки. Он очень редко передается через молоко.Источником заражения могут быть дети с атипичной формой заболевания — аналогом стрептококковой ангины. Восприимчивость сильнее у детей в возрасте от 1 до 10 лет. Новорожденные и младенцы в возрасте до 6 месяцев не подвержены скарлатине.
Стрептококки попадают в организм ребенка уже после того, как попали в слизистую оболочку горла. В очень редких случаях, когда у ребенка кожное заболевание, стрептококки могут проникать через кожу. На месте проникновения возбудителя — стрептококка образуются воспалительные изменения с гноем и некрозом.Токсины попадают в кровь и вызывают общее воспаление организма и специфическое воздействие на кожу, в результате чего характерная сыпь воздействует на нервную систему, сердечно-сосудистую систему и почки.
После второй недели болезни (если не лечить антибиотиками) начинает развиваться аллергический процесс и возникновение аллергических воспалительных изменений миокарда, суставов и почек.
В период болезни формируются специфические иммунные тела, их выработка снижается из-за применяемых при лечении антибиотиков, что приводит к недостаточной иммунной системе.
На практике, если не лечить антибиотиками, стрептококк вызывает серьезные повреждения жизненно важных органов в организме ребенка. Лечение антибиотиками не позволяет установить иммунитет.
Как распознать скарлатину?
Инкубационный период скарлатины обычно длится около 10 дней. Обычно первые симптомы появляются между 4 и 8 днями после вакцинации ребенку. У ребенка будет жар и боль в горле, часто сопровождающаяся рвотой.Также у ребенка может быть сильная боль в горле, отсутствие аппетита и жалобы на головную боль. Обзор установил типичную стенокардию с опухшей и покрасневшей слизистой оболочкой глотки, которая сильно отличается от нормальной слизистой оболочки мягкого неба. Во многих случаях на миндалинах появляются беловато-серые пятна. Маленькие красноватые пятна также могут появляться на подкладке мягкого неба. Язык ребенка может быть сильно нагружен; регионарные лимфатические узлы могут быть увеличены и очень болезненны.
На слизистой оболочке мягкого неба можно наблюдать небольшие красноватые пятна.
Сыпь на коже появляется в первые 12-24 часа, но редко на вторые сутки. Это может быть туловище (лучше выражено в паховых складках) и конечности. Лицо ребенка будет довольно красным, а вокруг губ и носа может появиться треугольник бледной кожи без сыпи, т.е. Треугольник Филатова. Очень типичны высыпания — розовые бутоны, которые делают кожу красной. Кожа может казаться грубой на ощупь, и у ребенка может быть легкий зуд. Красные полосы появляются в суставных складках в результате слияния прыщиков — симптом Паста.
Высыпания очень типичны — много розовых бутонов, которые делают кожу красной.
Когда дети болеют скарлатиной, они находятся в плохом общем состоянии. Печень во многих случаях несколько увеличена при нарушении функций. Температура может оставаться высокой в течение трех-четырех дней и резко или постепенно снижаться. На пятые сутки ангина уже прошла. Со второго дня язык начинает меняться, вкусовые рецепторы набухают и краснеют, это называется «малиновый язык».
Язык ребенка, страдающего скарлатиной, имеет характерный вид.
Сыпь начинает постепенно исчезать и через 8-9 дней должна исчезнуть полностью, но сопровождается характерным шелушением кожи.В моче обнаруживается наличие белка, ацетона, повышенный уробилиноген. В анализе крови покажут лейкоцитоз, полинуклеоз, умеренную эозинофилию и ускоренную по Руэ. Микробиологическое исследование выделений из глотки выделило бета-гемолитические стрептококки.
В некоторых случаях скарлатина может протекать в гораздо более легкой форме с очень легкой сыпью, иногда только в паховых складках. Однако ангина и малиновый язык присутствуют всегда. Возможна также скарлатина без сыпи — i.е. аналог ангины.
Осложнения, связанные со скарлатиной
Ранние осложнения — токсическое действие стрептококка вызывает отит, гнойный лимфаденит, некротическую ангину и другие.
Поздние осложнения — обычно после второй недели они в первую очередь связаны с аллергическими эффектами. К ним относятся острый скарлатинный гломерулонефрит, который проявляется до 20 дней с отеком, бледностью, изменениями мочи и повышенным кровяным давлением и повреждением сердечно-сосудистой системы.Поражение сердечно-сосудистой системы может произойти в первую неделю болезни при так называемом сердце, включая нарушение ритма и приглушенных тонов, экстрасистолическую аритмию. Прогноз этого осложнения благоприятный, но позже может возникнуть скарлатинный миокардит, который является очень серьезным.
В некоторых случаях, хотя и редко, скарлатина может вызывать поражение суставов и ревматические заболевания.
Все эти возможные осложнения скарлатины показали, что это вовсе не безобидное детское заболевание и очень важно вовремя лечить и проводить профилактику в детских коллективах, чтобы свести болезнь к минимуму.
Меры по профилактике и лечению скарлатины
Если есть подозрение, что у ребенка может развиться заболевание, их следует сдать на мазки из зева для ранней диагностики и выявления наличия бета-стрептококков в глотке. Своевременное микробиологическое обследование позволяет составить анитбиограмму и определить курс лечения соответствующим антибиотиком, что чрезвычайно важно. В детском саду всех детей, контактирующих с больным ребенком, необходимо обследовать микробиологически, взяв мазки из горла, а при наличии стрептококка — пройти курс лечения антибиотиками для предотвращения развития скарлатины, последующих осложнений и распространения заболевания.После лечения необходимо обследовать контрольные мазки из горла, а у детей, заболевших скарлатиной, необходимо наблюдение не менее одного месяца, сделав профилактические анализы крови, мочи и консультацию кардиолога.
Профилактика имеет решающее значение, и раннее выявление болезни всегда предотвращает осложнения, которые могут быть очень серьезными.
