Staphylococcus haemolyticus, гемолитический стафилококк — свойства, норма в мазке, лечение
Гемолитический стафилококк — условно-патогенный микроорганизм, обитающий в организме здорового человека и способный при определенных условиях вызывать инфекционно-воспалительные и гнойно-деструктивные процессы. Он разрушает клетки крови — эритроциты и поражает кожный покров, слизистую оболочку респираторного, урогенитального и пищеварительного трактов. Благодаря способности к гемолизу микроб и получил свое название.
Staphylococcus haemolyticus устойчив к большинству антибактериальных и антисептических средств. По результатам антибиотикограммы специалисты выбирают лекарственный препарат. Гемолитический стафилококк проявляется и лечится достаточно необычно, поскольку его действие связано с проникновением в кровь и уничтожением ее элементов.
Приобретая патогенные свойства, бактерия поражает преимущественно верхние дыхательные пути у детей и взрослых. Она вызывает гнойный тонзиллит или фарингит. Сначала инфекция протекает по типу ОРВИ, затем насморк и кашель сменяются болью и покраснением горла. Патологическое воздействие наблюдается у лиц с ослабленным иммунитетом.
Сначала инфекция протекает по типу ОРВИ, затем насморк и кашель сменяются болью и покраснением горла. Патологическое воздействие наблюдается у лиц с ослабленным иммунитетом.
Этиология и эпидемиология
Staphylococcus haemolyticus на кровяном агаре
Гемолитический стафилококк — грамположительный неподвижный кокк, располагающийся в мазке хаотично или скоплениями. Он является факультативным анаэробом: может существовать без доступа воздуха. Спор не образует и растет на питательных средах, содержащих кровь. Обычно в микробиологических лабораториях используют кровяной агар для определения основного свойства микроба — способности вызывать гемолиз эритроцитов. Бактерии устойчивы к замораживанию, нагреванию, солнечным лучам и некоторых химикатам. Оптимальная температура для жизнедеятельности стафилококка – 30-37°C. Микроб быстро приспосабливается к воздействию антибиотиков и антисептиков.
Staphylococcus haemolyticus в качестве факторов патогенности использует эндотоксин, ферменты и гемолизины, благодаря которым происходит развитие гнойной ангины, фарингита, бронхита, пневмонии и прочих воспалительных заболеваний внутренних органов.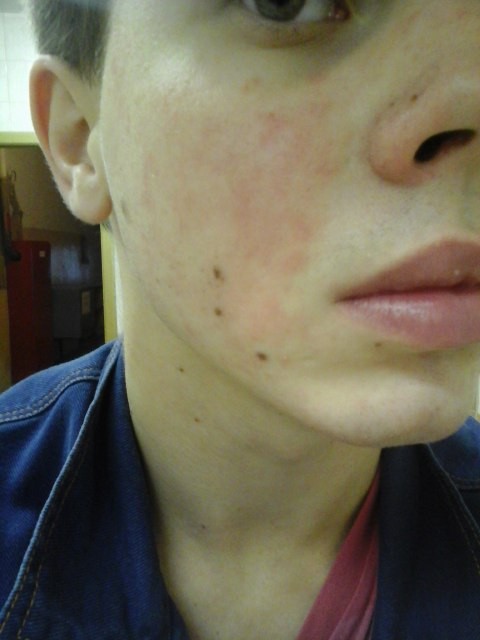 Под воздействием стафилококкового токсина нарушается обмен веществ на клеточном уровне, ухудшается общее состояние больных, появляются неврологические симптомы.
Под воздействием стафилококкового токсина нарушается обмен веществ на клеточном уровне, ухудшается общее состояние больных, появляются неврологические симптомы.
Гемолитический стафилококк широко распространен в природе. Большинство жителей нашей планеты являются бактерионосителями. Он считается нормальным обитателем организма человека и не представляет никакой опасности для лиц, имеющих крепкий иммунитет. Лица с активно функционирующей иммунной системой надежно защищены. Процесс размножения стафилококка и приобретения патогенных свойств подавляется нормальной микрофлорой макроорганизма. При снижении общей резистентности и ослаблении защитных сил микроб вызывает различные заболевания. Патогенные штаммы могут проникать в организм извне в результате контакта с бактерионосителем.
Факторы, повышающие патологическую активность микроба:
- Антисанитарные условия,
- Перенаселенность,
- Нездоровая пища,
- Хронический стресс,
- Гиподинамия,
- Гиповитаминоз,
- Имеющиеся хронические заболевания,
- Нарушение гигиенических норм и правил,
- Дисбактериоз,
- Слабый иммунитет,
- Бесконтрольное употребление антибактериальных препаратов.

Staphylococcus haemolyticus вызывает гнойные воспалительные заболевания органов дыхания, которые с трудом поддаются терапии. Он обнаруживается в ходе бактериологического исследования отделяемого зева у больных ангиной в 70% случаях. При хроническом тонзиллите гемолитический стафилококк высевается примерно у 50% обследованных. Бактерии являются сверхустойчивыми. Они сохраняются на миндалинах и в носоглотке в неактивном состоянии даже после курса противомикробной терапии и передаются восприимчивым людям.
Механизмы и пути распространения гемолитического стафилококка:
- Аэрозольный механизм, реализующийся воздушно-капельным путем — в результате общения с больным человеком, особенно, когда он часто кашляет и чихает;
- Контактный механизм, реализующийся контактно-бытовым путем — через грязные руки, инфицированные предметы быта и обихода;
- Фекально-оральный механизм, реализующийся алиментарным путем — при употреблении некачественных продуктов питания;
- Гемоконтактный путь — при использовании нестерильного медицинского инструментария,
- Вертикальный путь — во время родов от матери к ребенку.

В группу риска по инфицированию гемолитическим стафилококком входят:
- Дети,
- Пожилые люди,
- Беременные женщины,
- Лица с ослабленным иммунитетом,
- Низшие слои населения.
Микробы проникают в организм человека и колонизируют эпителий респираторного тракта, но не проявляют своей патогенной активности благодаря полноценной работе иммунной системы. Гемолитический стафилококк в таком состоянии не причиняет вреда здоровью и не определяется в лабораторных анализах. Иногда обнаруживается минимальное количество бактерий, безопасное для человека. Когда иммунная защита ослабевает, микроб активизируется, быстро размножается и распространяется по всему организму. При попадании бактерий в кровь они проявляют свое основное патогенное действие – разрушают эритроциты.
Симптоматика
Гемолитический стафилококк является возбудителем различных заболеваний органов дыхания – ангины, фарингита, пневмонии; урогенитального тракта — у мужчин уретрита и простатита, у женщин цистита или цервицита; кожного покрова — импетиго, рожи; септических процессов — эндокардита, абсцессов, сепсиса.
Инкубационный период при данной инфекции длится в среднем двое суток. Сначала у больных ухудшается общее состояние, а затем появляются катаральные симптомы.
- К общим симптомам интоксикации и астенизации при стафилококковой инфекции относятся: слабость, недомогание, лихорадка, тошнота, метеоризм, ломота во всем теле, озноб, плохое самочувствие, вялость, разбитость, снижение аппетита, цефалгия, нарушение сна.
- При поражении органов дыхания появляются характерные симптомы: из носа выделяется слизисто-гнойный секрет, в горле першит, слизистая краснеет, миндалины отекают и покрываются гнойным налетом, возникает боль, кашель с гнойной мокротой, чихание. У детей тонзиллит, вызванный гемолитическим стрептококком, часто осложняется отитом, лимфаденитом, скарлатиной.
- Воспаление органов мочеполовой системы у мужчин, вызванное гемолитическим стафилококком, проявляется частым мочеиспусканием с режущей болью и зудом, появлением крови в моче и других патологических примесей, дискомфортом в промежности, гнойным отделяемым из уретры, эректильной дисфункцией.
 У мужчин микроб часто вызывает воспаление предстательной железы. Он проникает в секрет простаты гематогенным путем из инфицированных внутренних органов, контактным путем в результате половых актов, в процессе инвазивных медицинских манипуляций, при несоблюдении правил личной гигиены.
У мужчин микроб часто вызывает воспаление предстательной железы. Он проникает в секрет простаты гематогенным путем из инфицированных внутренних органов, контактным путем в результате половых актов, в процессе инвазивных медицинских манипуляций, при несоблюдении правил личной гигиены. - Симптомы поражения половых органов гемолитическим стафилококком у женщин: выделения с неприятным запахом, зуд, ощущение сухости во влагалище, боль во время полового акта, жжение в половых путях, усиливающееся в ночное время, повышенная раздражительность слизистой.
- На коже больных появляются гнойнички или фурункулы, в мягких тканях образуются абсцессы.
Гемолитический стафилококк очень опасен для беременных женщин. Во время вынашивания ребенка женский организм уязвим к различным бактериям. Микроб может поселяться в кариозных зубах, лакунах миндалин, пазухах носа. Именно поэтому важно своевременно проводить санацию имеющихся в организме очагов инфекции. Staphylococcus haemolyticus при беременности может вызвать сепсис матери и ребенка, который часто заканчивается гибелью обоих.
Staphylococcus haemolyticus при беременности может вызвать сепсис матери и ребенка, который часто заканчивается гибелью обоих.
Особенно опасен микроб для новорожденных. Заражение происходит при прохождении младенца по родовым путям. Самыми тяжелыми проявлениями инфекции является пневмония. Младенцы тяжело переносят недуг. Часто развиваются серьезные нарушения процессов жизнедеятельности, нарастают признаки дыхательной недостаточности. Воспаление легких у новорожденных, вызванное гемолитическим стафилококком, сопровождается менингитом, невралгией, общей интоксикацией.
Диагностика
Диагностика заболеваний, вызванных гемолитическим стафилококком, заключается в проведении микробиологического исследования биоматериала, полученного от больного. В лабораторию его доставляют в течение 2 часов от момента отбора, сразу засевают на питательные среды и инкубируют в термостате. После микроскопии выросших колоний и накоплении чистой культуры проводят окончательную идентификацию выделенного микроба.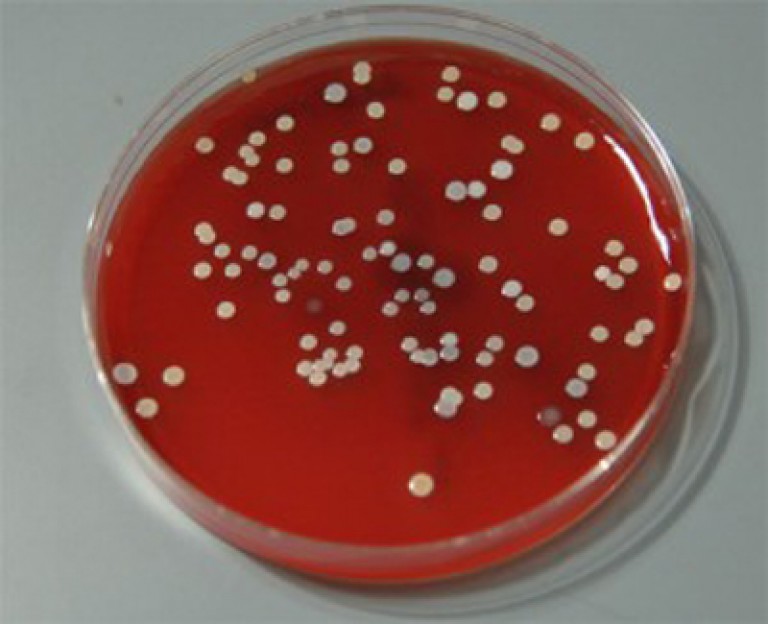
Бактериологическое исследование биоматериала проводится с целью выделения возбудителя патологии и определения его чувствительности к антибиотикам. Материалом для исследования является отделяемое носоглотки, моча, мазок из гнойных образований кожи, грудное молоко, влагалищный секрет, кал, отделяемое уретры, секрет простаты. Посев производят на кровяной агар, приготовленный из обычного питательного агара с добавлением дефибринированной крови барана, лошади или КРС. Чашки инкубируют в термостате в течение 24 часов, а затем описывают характер выросших колоний. Они имеют белый или кремовый цвет и выраженную зону гемолиза по периферии. Проводят микроскопию окрашенных по Грамму мазков. Изучают морфологические и тинкториальные свойства, ставят дополнительные тесты. С целью определения массивности обсеменения проводят количественный анализ. Подсчитывают число характерных колоний на чашке Петри и определяют значение колониеобразующих единиц.
В норме у здорового человека количество Staphylococcus haemolyticus должно быть не более 103 степени КОЕ.
Если показатели превышают 106 степени, это говорит о высокой интенсивности инфицирования.
Дополнительно всем больным назначают сдать кровь и мочу на общеклинический анализ с целью выявления признаков воспаления и поражения органов. В общем анализе крови обнаруживают лейкоцитоз, нейтрофилез, подъем СОЭ, в анализе мочи — протеинурию, лейкоцитурию, бактериурию. Фаготипирование стафилококка — определение его чувствительности к фагам-вирусам для назначения соответствующего лечения. ПЦР-диагностика позволяет определить возбудителя заболевания по ДНК.
Лечение
Лечение гемолитического стафилококка сложное, длительное, этиотропное, противомикробное. Больным показан прием антибиотиков, иммуномодуляторов, десенсибилизирующих средств. Хороший эффект дает физиотерапия и местное применение антисептиков, бактериофагов.
Лечением больных занимаются специалисты разного профиля – дерматологи, ЛОРы, терапевты, гинекологи, урологи, педиатры и инфекционисты.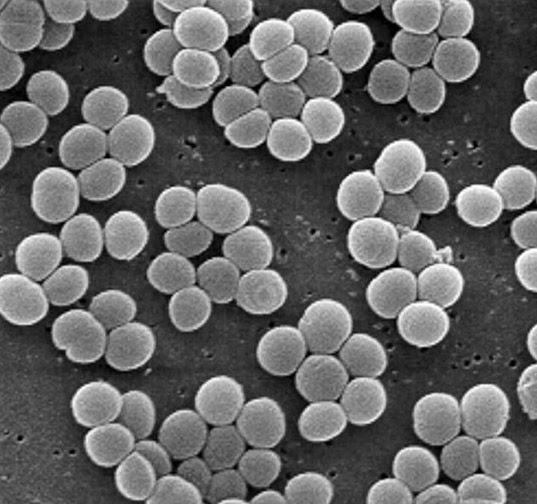
- Антибактериальные препараты назначают после проведения специального теста на чувствительность выделенного микроорганизма к противомикробным средствам. Гемолитический стафилококк имеет повышенную устойчивость к некоторым антибиотикам. Чаще всего используют пенициллины «Амоксициллин», «Аугментин», цефалоспорины «Цефалотин», «Цефтриаксон», макролиды «Азитромицин», «Кларитромицин», а также «Ванкомицин», «Оксациллин». Лечение антибиотиками начинают, когда количество колониеобразующих единиц стафилококка превышает 10 в 4 степени. Антибиотикотерапия длится обычно 10-14 дней.
- Если лечение антибиотиками не дает положительных результатов, применяют стафилококковый бактериофаг или анатоксин. Особенно эффективны эти средства для лечения воспаления в ЖКТ и мочеполовой системе. Бактериофаг поселяется в организме и начинает питаться стафилококком. При поражении верхних дыхательных путей в носовые проходы вводят марлевые турунды, пропитанные бактериофагом, а при поражении кишечника используют клизмы с этим средством.
 Жидкий раствор бактериофага в чистом виде вводят в мочевыводящие пути через специальный катетер при уретрите или цистите. У мужчин инфекция наружных половых органов лечится примочками. Гнойную ангину лечат путем орошения полости рта бактериофагом. При отите раствор закапывают в ушную раковину больного. Для лечения фурункулеза назначают пероральный прием препарата в комплексе с инъекциями бактериофага.
Жидкий раствор бактериофага в чистом виде вводят в мочевыводящие пути через специальный катетер при уретрите или цистите. У мужчин инфекция наружных половых органов лечится примочками. Гнойную ангину лечат путем орошения полости рта бактериофагом. При отите раствор закапывают в ушную раковину больного. Для лечения фурункулеза назначают пероральный прием препарата в комплексе с инъекциями бактериофага. - Иммуномодулирующая терапия широко применяется в комплексном лечении гемолитического стафилококка. Больным назначают «Ликопид», «Имунорикс», «Исмиген».
- Антигистаминные препараты снимают отек и устраняют зуд – «Супрастин», «Тавегил», «Зиртек».
- Для нормализации температуры тела применяют жаропонижающие средства – «Ибуклин», «Нурофен», для снятия головной боли – «Пенталгин», «Анальгин». Симптоматическую терапию часто дополняют спазмолитиками, бронхолитиками, муколитиками.
- В тяжелых случаях показаны методы дезинтоксикации — внутривенное введение солевых и коллоидных растворов, пероральное применение «Регидрона».

- Местное лечение заключается в обработке носа антисептиками «Фурацилином», «Хлоргексидином», «Хлорофиллиптом», орошении зева противомикробными спреями, рассасывании пастилок и леденцов «Стрепсилс», «Септолете», «Доктор Мом».
- Курсовой прием минерально-витаминных комплексов улучшает общее состояние пациентов и помогает быстрее восстановиться после болезни.
- Физиотерапевтические процедуры назначают после снятия острых признаков воспаления. Наиболее эффективными являются: УФО, УВЧ, ультразвук, магнитотерапия, лазерное облучение, аппаратное промывание миндалин.
- Средства народной медицины: спиртовые и масляные растворы хлорофиллипта для полоскания воспаленного горла; употребление ягод черной смородины для укрепления иммунитета; настой листьев лопуха для приема внутрь; прикладывание мякоти абрикос к пораженной стафилококком коже; прием ванн с добавлением яблочного уксуса; настойка прополиса для полоскания горла; экстракты алоэ и эхинацеи – мощные природные антибиотики и сильные иммуностимуляторы.

Осложнения заболеваний, вызванных гемолитическим стафилококком, развиваются при отсутствии своевременной и полноценной терапии. К ним относятся сепсис, ревматизм, патология сердца и почек.
Профилактика
Профилактические мероприятия, предупреждающие заражение гемолитическим стафилококком и блокирующие его размножения в организме:
- Соблюдение правил личной гигиены,
- Санация очагов хронической инфекции — лечение кариеса, тонзиллита, отита, гайморита,
- Укрепление иммунитета — закаливание, пешие прогулки на свежем воздухе, правильное питание, физическая культура, полноценный сон,
- Профилактический прием витаминов и микроэлементов,
- Регулярная влажная уборка помещения и частое проветривание,
- Применение антибиотиков только по назначению врача,
- Профилактика стрессов и эмоционального перенапряжения,
- Соблюдение санитарных норм и гигиенических правил в ЛПУ,
- Своевременное выявление и изоляция больных,
- Правильный уход за новорожденными.

Гемолитический стафилококк — бактерия, обитающая в различных локусах организма здорового человека. Микробы в обычных условиях не причиняют вреда и не являются опасными. Под воздействием негативных экзогенных или эндогенных факторов иммунная система перестает нормально функционировать и полноценно защищать организм. Staphylococcus haemolyticus активизируется и вызывает развитие патологического процесса.
Видео: когда не нужно лечить стафилококк? – Доктор Комаровский
Видео: стафилококк в программе “Жить здорово!”
Мнения, советы и обсуждение:
что это значит и что делать
В мире, помимо животных и растений, обитает масса микроорганизмов, которые могут быть полезными или вредными для человека. Это бактерии и вирусы. И если говорить об одном из наиболее сложных в лечении и, соответственно, опасном виде, то это золотистый стафилококк, по латыни – Staphylococcus aureus.
Это бактерии и вирусы. И если говорить об одном из наиболее сложных в лечении и, соответственно, опасном виде, то это золотистый стафилококк, по латыни – Staphylococcus aureus.
Что же делать в такой ситуации ? Для начала советуем почитать эту статью. В данной статье подробно описываются методы борьбы с паразитами. Также рекомендуем обратиться к специалисту. Читать статью >>>
Общая информация о золотистом стафилококке
Что это? Бактерия, относящаяся к классу анаэробных, то есть, способных жить без воздуха, неподвижная, Грам-положительная. Существует немало типов стафилококка, но именно золотистый наиболее опасный. Назвали его так не из-за цвета. Ауреус – потому что при посеве в питательную среду колония бактерий дает желто-золотистое окрашивание.
Сразу можно подумать, что микроорганизм редко встречается, но на самом деле, его можно обнаружить везде. Бактерия живет на коже и слизистых человека, прекрасно себя чувствует в окружающей среде: на мебели, игрушках, посуде, деньгах.
Это объясняется высокой устойчивостью микроорганизма к антисептикам, моющим средства, даже кипячению (гибнет только через 10 минут), замораживанию. Не боится стафилококк и спирта, перекиси водорода. Единственное из доступных средств, которое может убить бактерию – обычная «Зеленка».
Чаще всего обнаруживается золотистый стафилококк в носу.
Впрочем, несмотря на распространенность, этот микроорганизм вызывает заболевания редко, даже живя на теле человека. Для того чтобы развилось воспаление, необходимо снижение иммунитета. Только в этом случае бактерии начнут активную деятельность и вызовут самые разные болезни кожи и слизистых.
Опасность золотистого стафилококка в том, что он устойчив к пенициллиновым антибиотикам за счет выработки лидазы и пенициллиназы – ферментов, разрушающих белки. Эти же вещества расплавляют кожу и слизистые, помогая бактериям проникнуть в организм.
Кроме того, стафилококк вырабатывает эндотоксин, вызывающий у человека интоксикацию, пищевое отравление и инфекционно-токсический шок – опасное состояние, которое крайне сложно поддается лечению.
Стоит прибавить к этому отсутствие постоянного иммунитета к таким бактериям. То есть, переболев инфекцией, человек все так же рискует заболеть вновь.
Норма показателей золотистого стафилококка
Как уже было сказано выше, бактерия есть везде. Но если был обнаружен стафилококк, это еще не повод для паники, есть определенные нормы содержания его на коже, слизистых, предметах.
Многие начинают переживать, получив результаты анализа: стафилококк золотистый 10 в 4, или, к примеру, золотистый стафилококк 10 в 3.
Чтобы разобраться, нужно понимать принципы определения количества микроорганизмов в биоматериале.
Существует 4 степени роста бактерий:
- – слабый рост;
- – рост до 10 колоний одного вида;
- – рост от 10 до 100 колоний;
- – рост больше 100 колоний;
Понятно, что чем больше степень, тем выше количество бактерий, соответственно, активнее патологический процесс. Первые две степени говорят о присутствии бактерии в биоматериале, третья – о том, что началась болезнь, стафилококк 4 степени – это уже выраженная патология.
Как расшифровать данные посева? Для каждого органа есть свои нормы. Так, золотистый стафилококк 10 в 6 степени – верхняя граница нормы. Обнаруживаемый микроорганизм в носу, зеве или горле, посевах кала пока еще не несет опасности.
То есть, если анализы показывают золотистый стафилококк 10 в 5 степени или ниже, причин для особой паники нет. Возможно, потребуется лечение, но в каждом конкретном случае решает врач, учитывая многие нюансы.
Конечно же, чем меньше цифра, тем лучше, но если обнаруживается стафилококк 10 в 3 степени, это вариант нормы.
Пройти тест на наличие глистов
Диагностика и степени заражения
Данный микроорганизм присутствует в организме каждого человека. Нормальным показателем является 10 в 3 степени. Если степень заражения превышает эти показатели, но негативная симптоматика не наблюдается, лечение не проводят – иммунная система может самостоятельно справиться с таким количеством бактерий.
Для обнаружения бактерии назначают:
- коагулазный тест;
- латекс-агглютинацию;
- общий анализ крови;
- анализ мочи;
- посев на питательные среды;
- реакция Видаля;
- фаготипирование;
- посев кала.
Лечение Staphylococcus Aureus
Обычно лечение staphylococcus aureus назначают, если анализы дают результат КОЕ 10*4. Однако важно учитывать – если такая степень заражения не проявляется негативной симптоматикой, лечение не требуется.
Показатели 10*5 характеризуются массивным инфицированием, обычно сопровождаются выраженной, интенсивной симптоматикой. В таких случаях необходимо подобрать антибактериальное лечение. Терапия проходит комплексно и включает в себя симптоматическое лечение.
Врач подбирает наиболее эффективные антибиотики, которые могут воздействовать на бактерию. Курс лечения сопровождается приемом иммуномодуляторов и витаминных комплексов, пробиотиков.
Все препараты направлены на борьбу с инфекцией, восстановление местной микрофлоры, укрепления защитных функций организма и исключение вероятности рецидива, чему способствует соблюдение профилактических правил.
В некоторых случаях требуется удаление поврежденных тканей с помощью хирургических методов.
Золотистый стафилококк является опасным для человека микроорганизмом. Он присутствует в организме каждого и никак себя не проявляет, но если иммунная система ослабевает, человек сталкивается с развитием серьезных патологических состояний.
Самолечение в этом случае крайне не рекомендуется – оно может значительно усугубить проблему, осложнить процесс дальнейшей терапии и выздоровления. Без своевременной медицинской помощи инфекция может стать причиной гибели человека.
Какой должна быть норма?
Норма результата зависит от того, из какой среды взят мазок. В основном действует правило, чем меньше, тем лучше.
- Кровь и моча у здорового человека стерильны, не содержат бактерий.
- В кале здорового пациента содержится незначительное количество микроорганизмов – стафилококки не являются основой кишечной микрофлоры.
 Положительный результат говорит о бактерионосительстве или гнойном заболевании.
Положительный результат говорит о бактерионосительстве или гнойном заболевании. - Наличие инфекции в ране говорит о гнойной инфекции или высоком риске её развития.
- На слизистых верхней границей нормы считается 10*6 степени – если бактерий больше, это говорит о наличии заболевания.
Отдельные показатели
Результат выдаётся в виде цифры – это количество бактериальных клеток, ставших основами колонии (КОЕ) на 1 мл среды. Тест проводится на питательной среде для бактерий – исследуемый материал помещают в специальную закрытую ёмкость, и если возбудители присутствуют, то они начнут активно размножаться.
10 в 2 степени
- Если такой показатель обнаружен на коже, в носу или глотке – это вариант нормы. Никаких действий в этом случае предпринимать не надо. Если есть какие-либо проблемы с кожей, то вызваны они другими микроорганизмами.
- Если такая концентрация обнаружена в кале, то при хорошем самочувствии она считается нормой.
 Возможно, врач выдаст рекомендации по питанию. Если имеются симптомы расстройства пищеварения, то пациенту необходимо начать лечение от дисбактериоза.
Возможно, врач выдаст рекомендации по питанию. Если имеются симптомы расстройства пищеварения, то пациенту необходимо начать лечение от дисбактериоза. - Во влагалище такой результат характерен для мазка на степень чистоты 3 или 4. Это ещё не означает заболевание, но предрасполагает к нему. Желательно пройти санацию влагалища, но это не срочно. Опасным такой результат становится только при беременности.
- В моче небольшое количество стафилококка может говорить о воспалительном процессе или кратковременной бактериурии. Требуется повторный забор мочи через 2-3 дня.
- В крови любое количество микроорганизмов – опасный признак. Если нет симптомов сепсиса, требуется повторный анализ через 2-3 дня после получения результатов.
- В ране появление такого количества микроорганизмов не является важным диагностическим признаком. Требуется повторный анализ.
10 в 3
- Для кожи такое значение вполне нормально. Слизистая рта и носа показывает такой результат как в норме, так и при начинающихся заболеваниях.

- Обнаружение в кале – возможное бактерионосительство, требуется повторный анализ.
- Во влагалище ситуация аналогична предыдущему пункту.
- В моче – скорее всего имеет место воспалительный процесс в мочевыводящих путях (мочекаменная болезнь, реже – цистит).
- В ране – признак высокого риска развития гнойной инфекции.
10 в 4
- На коже фиксируется при угревой болезни лёгкой степени, но может наблюдаться в норме.
- Слизистая носа и глотки – признак хронических респираторных инфекций.
- В кале – бактерионосительство или дисбактериоз, пациенту не рекомендована работа с пищевыми продуктами или контакт с детьми (требуется санация), в других случаях она не обязательна.
- Во влагалище – показатель активного роста патогенной микрофлоры.
- В моче характерен для мочекаменной болезни и цистита в стадии ремиссии.
- В ране – указывает на начавшийся инфекционный процесс.
10 в 5
- На коже – угревая сыпь, фурункулёз, может наблюдаться у здоровых людей.

- Носоглотка – хронические респираторные патологии, простуда с риском осложнений.
- Кал – носительство или активно протекающая инфекция.
- Во влагалище — бактериальный вагинит.
- Моча – острый цистит.
10 в 6
- На коже – верхняя граница нормальных значений, может встречаться при угревой болезни разной степени выраженности.
- В носоглотке – при инфекционных болезнях.
- Другие среды – острый воспалительный процесс.
Заключение
Своевременное обнаружение возбудителя необходимо для лечения и профилактики различных проблем со здоровьем. В первую очередь это касается кожного покрова и слизистых оболочек, поскольку именно там чаще всего выявляется патогенная микрофлора. Бороться с ней можно антибиотиками и средствами, повышающими иммунитет (общий и местный). Также не следует забывать о личной гигиене, правильном питании и закаливании.
Победить паразитов можно!
Антипаразитарный комплекс® — Надежное и безопасное избавление от паразитов за 21 день!
- В состав входят только природные компоненты;
- Не вызывает побочных эффектов;
- Абсолютно безопасен;
- Защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Выводит из организма продукты жизнедеятельности паразитов.

- Эффективно уничтожает большую часть видов гельминтов за 21 день.
Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов.
Нужна помощь специалиста?
Инютина Марина Артуровна — Врач-онколог, маммолог, хирург, лазеротерапевт. Основное направление работы — изучение паразитарной теории возникновения рака.
Лечение паразитозов различной этиологии с помощью разработки индивидуальных антипаразитарных схем лечения. Вопросы профилактики паразитоза. Разрываем причинно-следственную связь «паразитоз = рак».
Контакты:
- Тел: 8-900-907-72-49 (WhatsApp, Telegram).
- Личные сообщения ВК: написать
Сертификат специалиста
Интересно знать:
Список литературы
- Centers for Disease Controland Prevention.
 Brucellosis. Parasites. Ссылка
Brucellosis. Parasites. Ссылка - Corbel M. J. Parasitic diseases // World Health Organization. Ссылка
- Young E. J. Best matches for intestinal parasites // Clinical Infectious Diseases. — 1995. Vol. 21. — P. 283-290. Ссылка
- Ющук Н.Д., Венгеров Ю. А. Инфекционные болезни: учебник. — 2-е издание. — М.: Медицина, 2003. — 544 с.
- Распространенность паразитарных болезней среди населения, 2009 / Коколова Л. М., Решетников А. Д., Платонов Т. А., Верховцева Л. А.
- Гельминты домашних плотоядных Воронежской области, 2011 / Никулин П. И., Ромашов Б. В.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
Лучшие истории наших читателей
Тема: Во всех бедах виноваты паразиты!
От кого: Людмила С. ([email protected])
Кому: Администрации Noparasites.ru
Не так давно мое состояние здоровья ухудшилось. Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта.
Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта.
Думала, что это из-за тяжелой работы и надеялась, что само все пройдет. Но с каждым днем мне становилось все хуже. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я-то чувствую, что мой организм не здоров.
Решила обратиться в частную клинику. Тут мне посоветовали на ряду с общими анализами, сдать анализ на паразитов. Так вот в одном из анализов у меня обнаружили паразитов. По словам врачей – это были глисты, которые есть у 90% людей и заражен практически каждый, в большей или меньшей степени.
Мне назначили курс противопаразитных лекарств. Но результатов мне это не дало. Через неделю мне подруга прислала ссылку на одну статью, где какой-то врач паразитолог делился реальными советами по борьбе с паразитами. Эта статья буквально спасла мою жизнь. Я выполнила все советы, что там были и через пару дней мне стало гораздо лучше!
Улучшилось пищеварение, прошли головные боли и появилась та жизненная энергия, которой мне так не хватало. Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили!
Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут — прочитайте эту статью, уверена на 100% вам поможет! Перейти к статье>>>
Надежное и эффективное средство для борьбы с глистами. Выводит всех паразитов за 21 день.
Как Избавить свой организм от опасных для жизни паразитов, пока не поздно!
Врач паразитолог рассказывает, каке существуют эффективные методы борьбы с гельминтами.
Поиск лекрств от паразитов
Советуем почитать
Какие заболевания вызывает стафилококк и стрептококки у человека
Золотистый стафилококк – это шаровидный прокариот, бактерия насыщенного желтого цвета, внешне напоминает виноградную гроздь, что хорошо можно рассмотреть на картинках, которые сделаны под микроскопом.
Микроорганизм входит в группу условно-патогенной микрофлоры – в небольшом количестве присутствует в организме каждого человека, активно расти и размножаться начинает при наличии провоцирующих факторов. Золотистый стафилококк – довольно живучая бактерия, хорошо переносит отсутствие воды, высокие температуры, не сразу гибнет даже при кипячении, на нее не действует спирт, перекись водорода, соль, уксус. Но патогенный микроорганизм можно уничтожить при помощи обычной зеленки.
Золотистый стафилококк – довольно живучая бактерия, хорошо переносит отсутствие воды, высокие температуры, не сразу гибнет даже при кипячении, на нее не действует спирт, перекись водорода, соль, уксус. Но патогенный микроорганизм можно уничтожить при помощи обычной зеленки.
Что же делать в такой ситуации ? Для начала советуем почитать эту статью. В данной статье подробно описываются методы борьбы с паразитами. Также рекомендуем обратиться к специалисту. Читать статью >>>
Среди врачей нет единого мнения по поводу носительства стафилококка, многие врачи считают, что лечить его бесполезно, если нет проявлений патологии. Исключение – беременные женщины, будущим мамам необходимо сдать соответствующие анализы, при выявлении патогенного микроорганизма будет назначено срочное лечение.
Бета-гемолитический стрептококк
У детей до года в норме золотистого стафилококка быть в организме не должно.
Что это такое?
Стафилококковая инфекция – общее название для заболеваний, вызываемых стафилококком. В связи с высокой устойчивостью к антибиотикам, стафилококковые инфекции занимают первое место среди гнойно-воспалительных инфекционных заболеваний. Стафилококк способен вызвать воспалительный процесс практически в любом органе.
В связи с высокой устойчивостью к антибиотикам, стафилококковые инфекции занимают первое место среди гнойно-воспалительных инфекционных заболеваний. Стафилококк способен вызвать воспалительный процесс практически в любом органе.
Стафилококк может быть причиной гнойных заболеваний кожи и подкожной клетчатки: фурункулов, панарициев, абсцессов, гидраденита, пиодермии. Поражая внутренние органы, стафилококк может вызывать пневмонию, ангину, эндокардит, остеомиелит, менингит, абсцессы внутренних органов. Выделяемый стафилококком энтеротоксин, может стать причиной тяжелых пищевых интоксикаций с развитием энтероколита (воспаления тонкой и толстой кишки).
Род стафилококков включает три вида: золотистый стафилококк (самый вредоносный), эпидермальный стафилококк (также патогенный, но гораздо менее опасный, чем золотистый) и сапрофитный стафилококк – практически безвредный, тем не менее, также способный вызывать заболевания. Кроме того каждый из видов стафилококка имеет несколько подвидов (штаммов), отличающихся друг от друга различными свойствами (например, набором производимых токсинов) и, соответственно, вызывающие одни и те же заболевания, отличающиеся клиникой (проявлениями). Под микроскопом стафилококки выглядят в виде скоплений чем-то похожих на гроздь винограда.
Под микроскопом стафилококки выглядят в виде скоплений чем-то похожих на гроздь винограда.
Стрептококк пиогенный
Стафилококки отличаются довольно высокой жизнеспособностью: до 6 месяцев они могут сохраняться в высушенном состоянии, не погибают при замораживании и оттаивании, устойчивы к действию прямых солнечных лучей.
Болезнетворное воздействие стафилококков связано с их способностью производить токсины: эксфолиатин, повреждающий клетки кожи, лейкоцидин, разрушающий лейкоциты, энтеротоксин, вызывающий клинику пищевого отравления. Кроме того стафилококк производит ферменты, защищающие его от воздействия иммунных механизмов и способствующие его сохранению и распространению в тканях организма.
Источником инфекции может быть больной человек или бессимптомный носитель, по некоторым данным до 40% здоровых людей являются носителями различных штаммов золотистого стафилококка. Входными воротами инфекции могут быть микроповреждения кожи, слизистая дыхательных путей.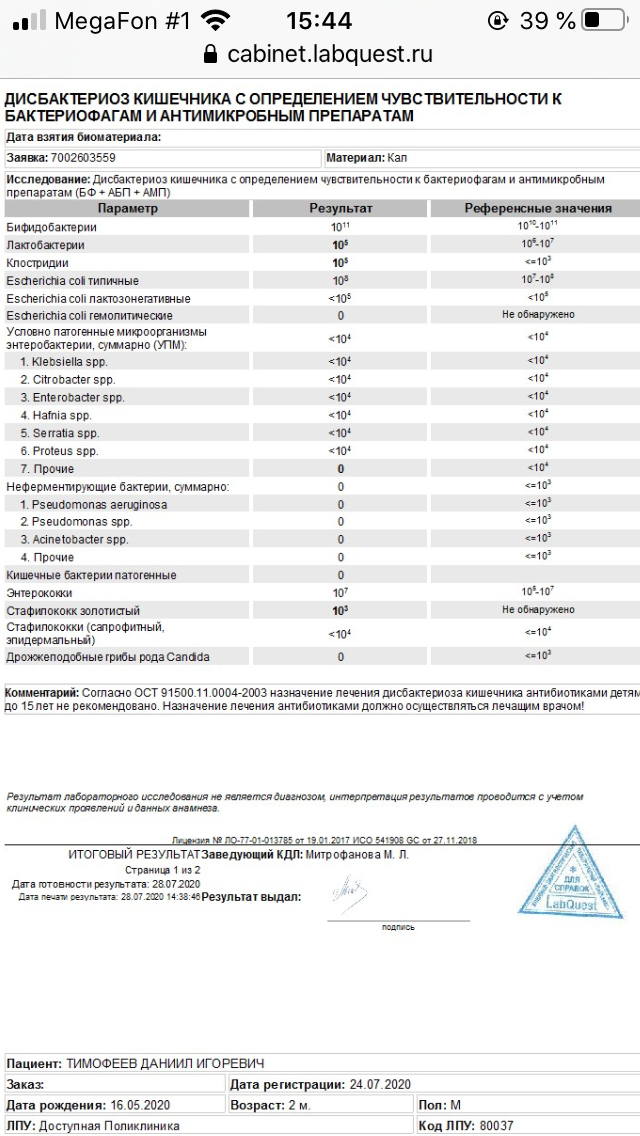 Значимым фактором в развитии стафилококковых инфекций является ослабление иммунитета на фоне применения медикаментов (например, иммунодепрессантов, антибиотиков), хронических заболеваний (сахарный диабет, заболевания щитовидной железы), воздействия неблагоприятных факторов окружающей среды.
Значимым фактором в развитии стафилококковых инфекций является ослабление иммунитета на фоне применения медикаментов (например, иммунодепрессантов, антибиотиков), хронических заболеваний (сахарный диабет, заболевания щитовидной железы), воздействия неблагоприятных факторов окружающей среды.
Из-за особенностей иммунной системы, наиболее тяжело стафилококковые инфекции протекают у детей раннего возраста и старых людей. Иммунитет после перенесенной инфекции нестоек и, в общем-то, несущественен, так как при встрече с новым подвидом стафилококка, производящим другие токсины, все предыдущие иммунные «приобретения» значимой защитной роли не несут.
Основные формы болезней, вызываемых стафилококками
Формы и симптомы стафилококковой инфекции чрезвычайно разнообразны. Для того, чтобы облегчить читателю понимание основных форм стафилококковой инфекции мы разделим их на несколько основных групп, которые в последствии рассмотрим отдельно и более детально. Итак, различаем следующие виды стафилококковой инфекции:
- Пищевые отравления, вызванные заражением пищи токсинами стафилококков;
- Стафилококковая инфекция с поражением кожных покровов (кожи) и слизистых оболочек – «поверхностные инфекции»;
- Стафилококковые инфекции с поражением внутренних органов;
- Септические формы стафилококковой инфекции – «заражение крови».

Пищевые отравления, вызванные стафилококками – это весьма часто встречаемая форма пищевой инфекции. Золотистый стафилококк – это один основных видов стафилококков, вызывающих отравления. Как правило, заражение пищи микробами происходит из-за несоблюдения элементарных правил по приготовлению и хранению пищи. Условия, благоприятствующие выработке токсинов стафилококков – это тепло и наличие питательных веществ.
Пища, зараженная стафилококками, может стать отравленной (испорченной) в течение нескольких часов (обычно 10 и более часов) нахождения на теплом месте. Часто отмечаются пищевые отравления при употреблении в пищу молочных продуктов, мяса, бульонов.
Для того, чтобы предотвратить возникновение пищевого отравления нужно, во-первых, соблюдать правила приготовления и хранения пищи (пищу нужно хранить на холоде), а во-вторых, не употреблять в пищу продукты питания сомнительно происхождения или продукты в качестве которых вы сомневаетесь.
Бета-гемолитический стрептококк
Симптомы пищевого отравления, вызванного стафилококками это: острый понос (жидкий стул до 10 и более раз), острые «колющие» и «крутящие» боли в животе, ложные позывы к дефекации, легкое повышение температуры, возможно, рвота. У взрослых, как правило, такие отравления протекают без особых осложнений. В случае наличия у детей признаков пищевого отравления (см. выше), родители должны проявить чрезвычайную бдительность, и по возможности обраться к врачу. У детей раннего возраста такие отравления могут протекать очень тяжело и опасно.
У взрослых, как правило, такие отравления протекают без особых осложнений. В случае наличия у детей признаков пищевого отравления (см. выше), родители должны проявить чрезвычайную бдительность, и по возможности обраться к врачу. У детей раннего возраста такие отравления могут протекать очень тяжело и опасно.
Виды бактериального конъюнктивита
Бактериальный конъюнктивит может быть спровоцирован не только стафилококком, но также такими бактериями, как пневмококк, гонококк, дифтерийная палочка, синегнойная палочка, диплобациллы и другие разновидности микроорганизмов. Пневмококковый конъюнктивит начинается остро, веки моментально отекают, а на конъюнктиве и склеральной оболочке появляются красные точки — следствие многочисленных кровоизлияний. Гной выделяется из конъюнктивального мешка в большом количестве.
Также наблюдается краевая инфильтрация роговицы, что свидетельствует и о ее воспалении. Для пневмококкового конъюнктивита характерно образование пленок на конъюнктиве. Они удаляются бинтом без повреждения тканей глаза. Для постановки точного диагноза необходимо проведение бактериологического исследования. Пневмококковая инфекция напоминает гонококковую. Врач должен установить точную причину болезни, чтобы правильно назначить лечение.
Они удаляются бинтом без повреждения тканей глаза. Для постановки точного диагноза необходимо проведение бактериологического исследования. Пневмококковая инфекция напоминает гонококковую. Врач должен установить точную причину болезни, чтобы правильно назначить лечение.
Гонококковый конъюнктивит вызывается гонококком Нейссера. Оказываясь на соединительной оболочке, эта бактерия провоцирует гнойный гиперактивный процесс. Отделяемое из глаза наблюдается в значительном объеме. Веки и конъюнктива заметно отекают и становятся ярко-красными.
Очень часто развивается кератит — воспаление роговой оболочки. Есть риск образования на ней язв. Лечение гонококкового конъюнктивита должно начинаться незамедлительно.
Дифтерийная палочка редко приводит только к воспалению слизистой глаза. Также развивается дифтерия гортани, носа, зева. Проявляется заболевание в ярко выраженном отеке век, обильном слизисто-гнойном отделяемом, наличии на веках сероватых пленок. Они плотно прилегают к коже, поэтому удалять их не рекомендуется.
Они плотно прилегают к коже, поэтому удалять их не рекомендуется.
После снятия образований начинается кровотечение. В процессе заживления тканей происходит их рубцевание. Возможны нарушение роста ресниц, заворот века и другие осложнения. Помимо гноя и слизи, наблюдается выделение из конъюнктивального мешка мутной жидкости с хлопьями. Заражение при дифтеритическом конъюнктивите переходит на роговицу в первые же дни болезни.
Диплобациллы — это разновидности бактерий. Некоторые из них, например, Моракса-Аксенфельда, способны привести к воспалительному процессу на конъюнктиве. Протекает он в подострой или хронической форме. Это одно из основных отличий от других конъюнктивитов бактериальной природы. Сопровождается заболевание гиперемией век в уголках глаз. По этой причине данную патологию еще называют ангулярным, или угловым конъюнктивитом. Остальные симптомы умеренные, выделений немного, пленок не образуется, кровоизлияний не наблюдается.
Зеленящий стрептококк
Синегнойный конъюнктивит диагностируется достаточно редко. Чаще всего он возникает из-за неправильной эксплуатации контактных линз плановой замены. Такие офтальмологические изделия каждый раз после снятия должны обрабатываться специальными растворами. С их помощью контактная оптика очищается и дезинфицируется. В них же она и хранится, что защищает ее от пересыхания.
Чаще всего он возникает из-за неправильной эксплуатации контактных линз плановой замены. Такие офтальмологические изделия каждый раз после снятия должны обрабатываться специальными растворами. С их помощью контактная оптика очищается и дезинфицируется. В них же она и хранится, что защищает ее от пересыхания.
Некачественный уход за линзами или полное его отсутствие становится причиной попадания в глаза синегнойной палочки, которая вызывает воспаление конъюнктивы. Симптомы проявляются быстро. У больного отекает и сильно краснеет соединительная оболочка, развивается светобоязнь, появляются выделения мутно-белого цвета. Через какое-то время они становятся гнойными. При этой форме конъюнктивита также есть риск возникновения кератита и язвы роговицы, если лечение начато поздно.
Заболевания, обусловленные выработкой токсинов
Стафилококки могут продуцировать множественные токсины. Некоторые из них обладают местным действием, другие же запускают высвобождение гистамина определенными Т-клетками, что в свою очередь ведет к серьезным системным последствиям, включая повреждения кожи, шок, полиорганную недостаточность и смерть.
Инфекционно-токсический шок может быть следствием использования вагинальных тампонов или возникать как осложнение инфекции послеоперационных швов.
Стафилококковый синдром ошпаренной кожи обусловлен действием нескольких токсинов, названных эксфолиантами. Это заболевание представляет собой эксфолиативный дерматит детства и характеризуется образованием больших булл и ороговением поверхностных слоев кожи. В итоге происходит эксфолиация (отслойка) кожи.
Многие блюда могут быть средой роста для стафилококка, но, несмотря на контаминацию, сохраняют свой нормальный вкус и запах. Острая тошнота и рвота возникают через 2-8 часов после употребления контаминированной пищи. Обычно после тошноты и рвоты наступают абдоминальные спазмы и диарея. Симптомы стафилококковой инфекции долго не продолжаются и заканчиваются обычно менее чем через 12 часов от начала заболевания.
Стрептококк в мазке из горла (фото под микроскопом)
Особенности стафилококковой инфекции у детей
Стафилококковая инфекция у детей протекает в виде эпидемий, спорадических, групповых, семейных заболеваний. Эпидемические вспышки обычно регистрируются в роддомах или отделениях для новорожденных. Эпидемии могут охватывать школы, детские сады, лагеря и прочие организованные детские коллективы. Это связано с употреблением детьми обсемененной бактериями пищей. Обычно пищевые отравления случаются в теплое время года.
Эпидемические вспышки обычно регистрируются в роддомах или отделениях для новорожденных. Эпидемии могут охватывать школы, детские сады, лагеря и прочие организованные детские коллективы. Это связано с употреблением детьми обсемененной бактериями пищей. Обычно пищевые отравления случаются в теплое время года.
Новорожденные дети заражаются стафилококком контактным путем от матери или персонала больницы. Основным путем передачи инфекции для грудничков является алиментарный, при котором в организм ребенка микробы попадают с молоком матери, больной маститом.
Дошкольники и школьники заражаются при употреблении некачественных продуктов питания. Стафилококк, размножаясь в живом организме, выделяет энтеротоксин, вызывающий гастроэнтероколит.
Стафилококковые респираторные заболевания возникают при заражении воздушно-капельным путем. Микроб попадает на слизистую оболочку носоглотки или ротоглотки и вызывает воспаление этих органов.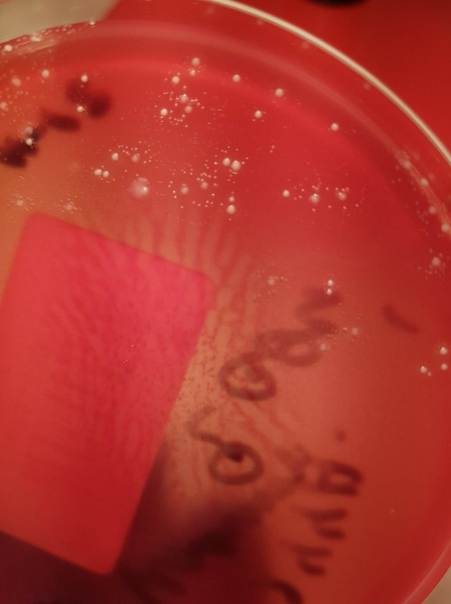
Факторы, обуславливающие высокую восприимчивость новорожденных и грудных детей к стафилококку:
- Недостаточно сильный местный иммунитет органов дыхания и пищеварения,
- Отсутствие иммуноглобулина А, отвечающего за местную защиту организма,
- Ранимость слизистой и кожи,
- Слабое бактерицидное действие слюны,
- Сопутствующие патологии — диатез, гипотрофия,
- Длительный прием антибиотиков и кортикостероидов.
Стрептококк в 1000 кратном увеличении
Симптоматика у детей
Выделяют две формы стафилококковой инфекции — локальная и генерализованная.
К локальным формам у детей относятся: ринит, назофарингит, конъюнктивит. Эти патологии протекают легко и редко сопровождаются интоксикацией. Они обычно проявляются у грудничка потерей аппетита и дефицитом веса. В некоторых случаях локальные формы проявляются лихорадкой, общим ухудшением состояния и развернутой местной симптоматикой.
- Заболевания кожи стафилококковой этиологии у детей протекает в виде фолликулита, пиодермии, фурункулеза, гидраденита, флегмоны.
 Они сопровождаются регионарным лимфаденитом и лимфангитом. Эпидемическая пузырчатка — патология новорожденных, проявляющаяся симптомами, напоминающими скарлатину или рожу: сыпью или очаговым покраснением кожи с четкими контурами. При пузырчатке отслаивается кожа целыми пластами, под которыми образуются крупные пузыри.
Они сопровождаются регионарным лимфаденитом и лимфангитом. Эпидемическая пузырчатка — патология новорожденных, проявляющаяся симптомами, напоминающими скарлатину или рожу: сыпью или очаговым покраснением кожи с четкими контурами. При пузырчатке отслаивается кожа целыми пластами, под которыми образуются крупные пузыри. - Стафилококк в горле способен вызвать у детей острый тонзиллит или фарингит, часто на фоне острой респираторной вирусной инфекции. Проявляется стафилококковая ангина болью в горле, интоксикацией, лихорадкой и появлением сплошного налета на миндалинах, дужках и язычке. Налет обычно желтого или белого оттенка, рыхлый, гнойный, легко снимается. При осмотре ребенка врач обнаруживает разлитую гиперемию слизистой горла без четких границ.
- Воспаление гортани стафилококкового происхождения обычно встречается у детей 2-3 лет. Патология развивается стремительно и не имеет специфической симптоматики. Часто ларингит сочетается с воспалением бронхов или легких.
- Стафилококковая пневмония – тяжелая патология, особенно у маленьких детей, часто осложняющаяся образованием абсцессов.
 Катаральные и интоксикационные признаки у детей появляются одновременно, при этом общее состояние резко ухудшается, появляются признаки дыхательной недостаточности. Ребенок вялый, бледный, сонный, отказывается от еды, часто срыгивает и даже рвет. Пневмония не всегда заканчивается выздоровлением, возможен летальный исход. Это связано с образованием булл в легких, на месте которых могут образовываться абсцессы, приводящие к развитию гнойного плеврита или пневмоторакса.
Катаральные и интоксикационные признаки у детей появляются одновременно, при этом общее состояние резко ухудшается, появляются признаки дыхательной недостаточности. Ребенок вялый, бледный, сонный, отказывается от еды, часто срыгивает и даже рвет. Пневмония не всегда заканчивается выздоровлением, возможен летальный исход. Это связано с образованием булл в легких, на месте которых могут образовываться абсцессы, приводящие к развитию гнойного плеврита или пневмоторакса. - Скарлатиноподобный синдром у детей сопровождает инфицирование ран, ожогов, развитие лимфаденита, флегмоны, остеомиелита. Проявление болезни – скарлатиноподобная сыпь, возникающая на гиперемированной коже туловища. После исчезновения сыпи остается пластинчатое шелушение.
- Симптомы золотистого стафилококка при поражении пищеварительного тракта зависят от локализации патологии и состояния макроорганизма. Начинается гастроэнтерит остро с симптомов интоксикации и диспепсии. У детей возникает рвота, обычно многократная и неукротимая, появляется боль в животе, лихорадка, слабость, головокружение.
 При воспалении тонкой кишки начинается понос до 5 раз в сутки.
При воспалении тонкой кишки начинается понос до 5 раз в сутки. - Стафилококковый сепсис обычно развивается у новорожденных, часто недоношенных, детей. Заражение происходит через пупочную ранку, поврежденную кожу, органы дыхания и даже уши. Заболевание развивается бурно и протекаетс выраженной интоксикацией, появлением на коже высыпаний, образованием во внутренних органах абсцессов.
Больных детей госпитализируют в стационар для проведения антибактериального и симптоматического лечения.
Победить паразитов можно!
Антипаразитарный комплекс® — Надежное и безопасное избавление от паразитов за 21 день!
- В состав входят только природные компоненты;
- Не вызывает побочных эффектов;
- Абсолютно безопасен;
- Защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Выводит из организма продукты жизнедеятельности паразитов.
- Эффективно уничтожает большую часть видов гельминтов за 21 день.

Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов.
Нужна помощь специалиста?
Инютина Марина Артуровна — Врач-онколог, маммолог, хирург, лазеротерапевт. Основное направление работы — изучение паразитарной теории возникновения рака.
Лечение паразитозов различной этиологии с помощью разработки индивидуальных антипаразитарных схем лечения. Вопросы профилактики паразитоза. Разрываем причинно-следственную связь «паразитоз = рак».
Контакты:
- Тел: 8-900-907-72-49 (WhatsApp, Telegram).
- Личные сообщения ВК: написать
Сертификат специалиста
Интересно знать:
Список литературы
- Centers for Disease Controland Prevention. Brucellosis. Parasites.
 Ссылка
Ссылка - Corbel M. J. Parasitic diseases // World Health Organization. Ссылка
- Young E. J. Best matches for intestinal parasites // Clinical Infectious Diseases. — 1995. Vol. 21. — P. 283-290. Ссылка
- Ющук Н.Д., Венгеров Ю. А. Инфекционные болезни: учебник. — 2-е издание. — М.: Медицина, 2003. — 544 с.
- Распространенность паразитарных болезней среди населения, 2009 / Коколова Л. М., Решетников А. Д., Платонов Т. А., Верховцева Л. А.
- Гельминты домашних плотоядных Воронежской области, 2011 / Никулин П. И., Ромашов Б. В.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
Лучшие истории наших читателей
Тема: Во всех бедах виноваты паразиты!
От кого: Людмила С. ([email protected])
Кому: Администрации Noparasites.ru
Не так давно мое состояние здоровья ухудшилось. Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта.
С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта.
Думала, что это из-за тяжелой работы и надеялась, что само все пройдет. Но с каждым днем мне становилось все хуже. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я-то чувствую, что мой организм не здоров.
Решила обратиться в частную клинику. Тут мне посоветовали на ряду с общими анализами, сдать анализ на паразитов. Так вот в одном из анализов у меня обнаружили паразитов. По словам врачей – это были глисты, которые есть у 90% людей и заражен практически каждый, в большей или меньшей степени.
Мне назначили курс противопаразитных лекарств. Но результатов мне это не дало. Через неделю мне подруга прислала ссылку на одну статью, где какой-то врач паразитолог делился реальными советами по борьбе с паразитами. Эта статья буквально спасла мою жизнь. Я выполнила все советы, что там были и через пару дней мне стало гораздо лучше!
Улучшилось пищеварение, прошли головные боли и появилась та жизненная энергия, которой мне так не хватало. Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили!
Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут — прочитайте эту статью, уверена на 100% вам поможет! Перейти к статье>>>
Надежное и эффективное средство для борьбы с глистами. Выводит всех паразитов за 21 день.
Как Избавить свой организм от опасных для жизни паразитов, пока не поздно!
Врач паразитолог рассказывает, каке существуют эффективные методы борьбы с гельминтами.
Поиск лекрств от паразитов
Советуем почитать
Гемолитический стафилококк: патогенность, лечение, морфология
Что такое стафилококки?
Стафилококки — распространённое семейство бактерий, повсеместно встречающихся в природе. Некоторые виды входят в состав естественной микрофлоры человека, другие же являются условно-патогенными, третьи — представляют собой исключительно опасные возбудители широкого спектра инфекционных заболеваний.
Staphylococcus haemolyticus принадлежит к семейству стафилококков, название этого вида происходит от его особенности — способности разрушать эритроциты крови человека.
Пожалуй, нет уголка в человеческом организме, где не мог бы поселиться представитель из данного семейства бактерий: носоглотка, дыхательные пути, кишечник, кожные покровы, органы мочевыводящей системы. Как правило, условно-патогенные формы стафилококков не вызывают каких-либо болезненных проявлений, но стоит иммунитету упасть, или бактерии попасть в те места, где её быть ни в коем случае не должно, как микроб даст о себе знать.
Перечень болезней, вызываемых этими микроорганизмами довольно велик. К ним относятся ОРЗ, воспалительные процессы различных органов и тканей, гнойные поражения кожных покровов, а также сложно излечимые аутоиммунные заболевания
(ревматоидный артрит, миокардит, васкулит и многие другие).
Стафилококки отличаются высокой природной невосприимчивостью к антибиотикам. Полностью искоренить их из организма практический невозможно, к тому же многие из них приносят немало пользы, участвуя в процессе переваривания пищи и в механизмах естественной защиты организма.
Не стоит лишний раз пугаться по поводу факта носительства тех или иных видов этой бактерии. Соблюдение правил личной гигиены, правильное питание, поддержание крепкого иммунитета, своевременная обработка ран — сведут к минимуму риски возникновения патологических процессов, связанных с присутствием в организме стафилококков.
Как защититься от Стафилококков, пути передачи?
Ввиду высокой распространенности бактерии и относительно невысокой чувствительности к внешней среде, защититься от заражения довольно сложно. Не стоит лишний раз подвергать организм воздействию очередного штамма этой бактерии. Не надейтесь только на сильный иммунитет, профилактика всегда лучше, нежели лечение.
Стафилококки распространяются крайне легко, к путям передачи можно отнести:
- Контактно-бытовой
- Воздушно-капельный
- Пищевой
К мерам предосторожности относятся:
- Кипячение воды для питья
- Хорошая вентиляция помещений
- Своевременное мытьё рук
- Регулярная дезинфекция поверхностей и предметов, используемых в быту
Уделяйте больше внимания детям!
Из-за несформировавшегося иммунитета дети наиболее чувствительны к инфекциям.
Придерживайтесь следующих рекомендаций:
- Своевременная смена памперсов
- Своевременная стирка постельного белья, детской
одежды - Правильная и регулярная дезинфекция детской
посуды (соски, бутылочки, пустышки) - Регулярное купание ребенка
- Мытьё груди перед кормлением
Никогда не
откладывайте визит к врачу
Будьте бдительны! Стоит бережно относиться и к своему здоровью, острые и хронические стафилококковые инфекции некоторых видов могут привести к тяжелым осложнениям. Не пренебрегайте слабовыраженными длительно текущими симптомами. Хроническое воспаление гланд, хронический кашель, регулярные циститы и уретриты — могут свидетельствовать о наличии патологических процессов, связанных, в том числе и со стафилококковыми инфекциями, способными в дальнейшем привести к невосполнимой потере здоровья.
Стафилококки обладают приличной устойчивостью к условиям внешней среды. Они обнаруживаются повсеместно: в воздухе, в земле, в водоёмах, на поверхности предметов. При температуре кипения бактерии погибают моментально, при температуре 65-75°С могут сохраняться до 15 минут. В замороженном виде сохраняются в течении нескольких лет. Практически не чувствительны к высушиванию, но солнечный свет убивает в течении нескольких часов. Малочувствительны к дезинфицирующим средствам, при контакте со многими из них белковая поверхность микроорганизмов мгновенно коагулирует, предотвращая проникновение вещества внутрь клетки. Но всеми известная зелёнка убивает их почти мгновенно.
Морфология и размножение стафилококков
Стафилококки имеют овальную или шаровидную форму, неподвижны, спор не образуют, факультативно анаэробны, грамположительны. Клетки обычно имеют кокковидную (шарообразную) форму и имеют диаметр от 0,8 до 1,3 мкм. Живут на разнообразных субстратах, включая глюкозу, глицерин, мальтозу, сахарозу и трегалозу. Размножаются путем деления, дочерние клетки могут сохранять связь друг с другом, формируя скопления в виде гроздей винограда, содержащие от двух до нескольких десятков бактерий. При микроскопии биологического материала могут обнаруживаться поштучно или попарно. При росте могут выделять пигменты: золотистый, желтый или белый. Оптимальные условия для роста и развития — температура 37° С и слабощелочные среды с рН 7,2-7,4.
Staphylococcus haemolyticus и человек
Staphylococcus haemolyticus или Гемолитический стафилококк — это часть микрофлоры кожи людей. Самые большие популяции можно выявить в подмышечных впадинах, в промежности, паховых областях. Данный вид микроорганизма также может обитать на предметах обихода и колонизировать домашних животных.
Патогенность гемолитического стафилококка
Staphylococcus haemolyticus является одним из наиболее клинически исследованным представителем своего семейства. Их опасность характеризуется тем, что они могут вырабатывать токсины и ферменты, обладающие патогенным воздействием для клеток, нарушая в них жизненно важные процессы. Бактерии разрушительно влияют на слизистые оболочки, соединительные ткани, кожные покровы и подкожную клетчатку.
Наряду с золотистым, эпидермальным и сапрофитным, гемолитический стафилококк является широко распространённым внутрибольничными патогенном. Обладая относительно низкой, по сравнению со своими собратьями, патогенностью, представляет опасность лишь при сниженном иммунитете и при проникновении во внутренние среды организма, где может послужить причиной инфекционного процесса.
Инфекции мягких тканей встречаются редко, чаще всего возникают у пациентов с ослабленным иммунитетом в больничных условиях, и как правило, связаны с введением инородных тел в организм человека. Таковыми могут послужить импланты: протезы клапанов сердца, ортопедические протезы, также внутрисосудистые и мочевые катетеры. Существует большой риск занесения патогена в процессе проведения каких либо хирургических вмешательств.
Устойчивость
к факторам внешней среды.
Гемолитический стафилококк, в случае возникновения осложнений , может вызвать эндокардиты, тяжёлые поражения мочеполовой системы, перитонит, инфекционные процессы постоперационных ран, остеомиелит и поражения суставов, сепсис, токсический шок, нарушения деятельности ЦНС, пневмонии, различные гнойные поражения кожных покровов и подкожной клетчатки.
Гемолитический стафилококк в уретре у мужчин
Нередко S. haemolyticus обнаруживается в результате анализа соскоба уретры или секрета предстательной железы. При отсутствии каких-либо прочих симптомов, как и скрытых так и явных, лишний раз беспокоится не о чём. Существует вероятность загрязнения анализа бактериями находящимися на внешней поверхности половых органов.
Не исключены и случаи заселения уретры условно патогенной микрофлорой кожных покровов и кишечника. Эти бактерии регулярно сменяют друг друга, не вызывая каких либо болезненных проявлений. В то же время, если наблюдаются какие-либо воспалительные процессы мочеполовой системы, в том числе увеличение простаты, гемолитический стафилококк вполне может быть их причиной, в этом случае врачом может быть принято решение о начале лечения.
S. haemolyticus довольно часто является причиной гнойных инфекций мочевыводящих путей как у женщин, так и у мужчин. Особое внимание на наличие в пробах гемолитического стафилококка, даже при отсутствии каких либо проявлений, стоит обратить беременным женщинам и их партнёрам, а также парам собирающимся заводить детей.
Хронические инфекции органов мочеполовой системы могут быть причиной осложнений при беременности, вплоть до выкидыша. Некоторыми исследованиями отмечена повышенная патогенность S. haemolyticus для беременных женщин.
Токсинообразование
Некоторые штаммы Staphylococcus haemolyticus продуцируют различные типы энтеротоксинов. Также в процессе жизнедеятельности могут выделять гемолизины. Не исключена возможность синтеза эксфолиатинов и лейкоцидинов различных типов. В одном из исследований, после анализа 64 штаммов S. haemolyticus отмечалось продуцирование следующих энтеротоксинов.
- Staphylococcal
enterotoxin A (SEA) - Staphylococcal
enterotoxin B (SEB) - Staphylococcal
enterotoxin C (SEC) - Staphylococcal
enterotoxin E (SEE)
Кроме того, было обнаружено, что треть штаммов продуцируют, по меньшей мере, один из вышеперечисленных типов токсинов.
Особенности лечения гемолитического стафилококка
Проблема токсинов заключается в том, что они могут сохранять своё действие и после гибели бактерии источника. Не смотря на фактическое уничтожение возбудителя, энтеротоксины продолжают разрушать организм больного, вызывая ряд тяжёлых симптомов вплоть до токсического шока. В некоторых случаях, токсическое действие усиливается и после начала антибиотикотерапии, как следствие высвобождения токсинов из тел мёртвых бактерий.
Для лечения используются антибактериальные препараты, иммуноглобулины, в редких случаях допускается применение поливалентного стафилококкового бактериофага, а также аутовакцинации.
Антибиотикорезистентность
Пример множественной резистентности из реального анализа
Staphylococcus haemolyticus имеет один из самых высокую устойчивость к антибиотикам среди прочих стафилококков. большинство штаммов устойчивы к одному или нескольким, если не ко всем из следующих типов антибиотиков:
- пенициллины
- цефалоспорины
- макролиды
- хинолоны
- тетрациклины
- аминогликозиды
- гликопептиды
- фосфомицин
Множественная лекарственная устойчивость встречается довольно часто, что делает терапию инфекций вызванных S. haemolyticus крайне сложной задачей.
Только врач на основе анализа на антибиотикорезистентность может правильно составить лечение! Спонтанное назначение антибиотиков может быть крайне неэффективным и нанести вред здоровью человека!
Структура и Факторы антибиотикорезистентности
Клеточная стенка
Как и другие грамположительные микробы, S. haemolyticus имеет толстую, довольно однородную клеточную стенку (60-80 нм), состоящую из пептидогликана, тейхоевой кислоты и белка. Пептидогликан группы A3 является характерной особенностью этого микроба, два преобладающих перекрестных мостика представляют собой COOH-Gly-Gly- Ser-Gly-Gly-Nh3 и COOH-Ala-Gly-Ser-Gly-Gly-Nh3. Изменения этих перекрестных мостиков обуславливают устойчивостью к гликопептидам.
Формирование Капсулы
Некоторые штаммы Staphylococcus haemolyticus способны образовывать капсулу поверх клеточной стенки, дополнительно защищая бактерию от внешних факторов.
Формирование биопленки
Способность бактерии прилипать к медицинским устройствам и в дальнейшем формировать биопленки является основным фактором вирулентности. Также образование биопленкок усиливается в случае присутствия в среде некоторых антибиотиков, вследствии чего, к ним повышается устойчивость и довольно часто болезнь переходит в вялотекущую или персистирующую форму.
Преобразование в L-форму
Способность частично или полностью лишаться клеточной стенки, но при этом сохранять жизнедеятельности — является одним из факторов выживания в средах с присутствием антибиотиков, механизм действия которых направленным на разрушение клеточной стенки.
Иммунитет
Сильный иммунитет представляет собой максимально эффективный барьер, препятствующий развитию многих инфекционных заболеваний. Кожные покровы препятствуют проникновению микроорганизма в кровь. При проникновении патогена в ЖКТ, кислотность желудка и наличие естественной конкурирующей микрофлоры в кишечнике не даёт незваным гостям развиться. В связи с этим, стафилококки чаще развиваются на фоне пониженного иммунитета, могут возникнуть параллельно с ОРЗ, как следствие неправильного и частого применения антибиотиков или других лекарственных препаратов, разрушающих естественные барьеры организма.
Вакцинация
Существует также ряд экспериментальных и малоэффективных вакцин. Низкая эффективность прививок связана с большой разновидностью штаммов микроорганизмов. По этой же причине естественный иммунитет не всегда способен дать соответствующий отпор захватчикам.
Симптомы, диагностика и лечение гемолитического стафилококка
Гемолитический стафилококк — самый распространенный вид из числа 27 бактерий группы стафилококков. Условно-патогенный микроорганизм представляет опасность, потому что вызывает развитие гнойных процессов, разрушает структуру клеток, поражает слизистую оболочку дыхательных путей.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Особенность гемолитического стафилококка заключается в том, что он имеет повышенную устойчивость ко многим антибактериальным средствам. Выбор подходящего препарата может занять до одной недели, пока не будут подготовлены результаты лабораторных анализов. В этом время эффективно можно использовать средства народной медицины.
Что такое гемолитический стафилококк?
Гемолитический стафилококк (Staphylococcus Haemolyticus ) — опасная бактерия, вызывающая в организме человека развитие инфекционно-воспалительной реакции. Он обладает способностью к гемолизу, то есть разрушению. Это условный патоген, который приводит к появлению различных гнойных процессов.
При гемолитическом стафилококке в организме человека наблюдается групповое поселение бактерий, размерами в 1,3 мкм. Внешне они напоминают виноградную гроздь. Преимущественно локализуются в промежности, подмышечных впадинах или в паху. Бактерии гемолитического стафилококка имеют повышенную устойчивость к антибактериальным средствам.
Патогенные микроорганизмы поражают любую слизистую оболочку у ребенка и взрослого человека, развивая в них воспалительные процессы, напоминающие грипп или ОРВИ. В особенности у грудничков появляется насморк и кашель, возникают покраснения в горле.
Дети часто подвергаются заражению гемолитическим стафилококком. Родители могут ошибочно полагать, что у ребенка вирусная инфекция и давать иммуностимулирующие препараты. В большинстве случаев заболевание излечивается, потому как иммунная система начинает сама активно бороться с бактериями.
Пути распространения бактерии
Выбор способа и метода лечения гемолитического стафилококка осуществляется с учетом причин его появления. В большинстве случаев человек заражается через повреждения на коже или микротрещины.
Всего выделяют 4 возможных пути попадания бактерии:
- Воздушно-пылевой. Заболевание несет большую угрозу в зимний период, когда в общественных местах со значительным скоплением народа риск заражения стафилококками резко возрастает. Они содержатся в достаточном количестве и в пыли.
- Фекально-оральный — проникновение через зараженные продукты питания или из-за несоблюдения правил личной гигиены.
- Контактно -бытовой. Бактериофаг проникает в организм здорового человека, когда тот живет с инфицированным. Провоцирует это использование обоими одних предметов гигиены или постельного белья. При наличии поврежденных кожных покровов и травмированных слизистых оболочек риск возникновения патологии резко повышается.
- Медицинский. Использование некачественно продезинфицированных инструментов для проведения процедуры или обследования пациента может привести к заражению его бактериями.
Как обнаруживают стафилококк: способы исследования?
Исследования по обнаружению стафилококка проводятся из-за характерной для данной бактерии скрытности. Для этого существует несколько способов обнаружения патологичных микроорганизмов. Разница состоит в варианте посева:
- Урогенитальный мазок. Для выявления бактерии берут анализ из уретры пациента. Полученный образец флоры помещается в специальную среду, в которой микроорганизмы могут размножаться. Результат оценивают через неделю.
- Мазок с поверхности кожи. Для исследования на наличие патогена биологический материал берут из гнойных образований. Далее образцы помещают в стерильную емкость. Ставят диагноз через 6-7 дней.
- Моча. Урину собирают с утра, при этом для исследования используют среднюю порцию секреции. Моча, вышедшая с первой струей, не подходит для анализа.
- Биологический материал из ротовой полости и носоглотки. Перед процедурой рот и нос нужно промыть. Анализ берется натощак или спустя 3 часа после еды.
- Грудное молоко. Для определения наличия или отсутствия стафилококка проделывается обычное сцеживание. Перед выполнением процедуры пациенту нужно тщательно вымыть руки с мылом. Для анализа первые капли молока не используются. Секреции из разных желез необходимо собирать в разную емкость. Для получения образцов обрабатывают область сосков ватными тампонами, пропитанными 70% спиртом.
- Анализ из цервикального канала. Данный метод исследования проводится у беременных женщин. Мазок берут из области шейки матки. Результат получают в течение 7 дней.
- Кал. Фекалии на анализ собирают из унитаза, при этом испражняться необходимо на лист бумаги или ковш, предварительно промытый мылом.
Симптомы
Гемолитический стафилококк может вызвать различные заболевания:
- пневмонию;
- импетиго — кожное инфекционное заболевание;
- ангину;
- фарингит;
- рожистые воспаления;
- скарлатину;
- эндокардит;
- послеродовой сепсис.
Признаки заражения бактериями долго не проявляются, из-за того что иммунная система подавляет микроорганизмы в первое время. Активность стафилококка снижается, в том числе они не распознаются даже на анализах. Если даже и обнаруживаются, то в минимальных пределах, безопасных для здоровья.
При ослаблении иммунитета гемолитический стафилококк активизируется и начинает размножаться. Он распространяется на дыхательные пути, поражает органы и слизистую оболочку кожи. При попадании бактерии в кровь разрушаются эритроциты.
Проявляется гемолитический стафилококк со следующими признаками:
- гнойнички;
- фурункулы;
- постоянные секреции из носа;
- цистит;
- абсцессы;
- диарея;
- тошнота;
- вздутие живота;
- рвота;
- поражения спинного мозга;
- повышение температуры;
- скованность движений;
- недомогание;
- слабость;
- увеличение миндалин;
- покраснение слизистой оболочки горла.
Лечение антибиотиками
Как уже отмечалось, гемолитический стафилококк имеет повышенную устойчивость к некоторым антибактериальным средствам. Поэтому лечение проводят определенными лекарственными препаратами. Наиболее часто используют следующие антибиотики:
- Амоксициллин. Препарат подавляет патогенные микроорганизмы и устраняет возможность их размножения. Блокируется выработка пептидогликана, благодаря чему защита организма улучшается.
- Банеоцин. Средство в виде мази, используемое для терапии гемолитического стафилококка, если наблюдаются пораженные участки кожи. В составе медикамента содержатся бацитрацин и неомицин, которые имеют повышенную эффективность в борьбе с бактериями.
- Ванкомицин. При помощи препарата блокируется компонент, входящий в состав мембраны патогенного микроорганизма, тем самым разрушая бактерию. Изготавливается в виде внутривенных инъекций.
- Оксациллин. Производится лекарственное средство в виде инъекций или таблеток. Механизм действия основан на блокировании клеток стафилококка.
- Кларитромицин. Воздействует на выработку бактериями собственных белков, что приводит к их гибели.
- Клорсациллин. Изготавливается в виде таблеток и рекомендуется для применения каждые 6 часов. Препарат блокирует размножение стафилококка.
- Мупипроцин. Средство в форме мази для наружного применения при поражениях кожи. Действующие вещества в составе антибиотика — супироцин, бондерма и бактробан.
- Цефалотин. Препарат имеет направленное действие на мембраны стафилококка, разрушает их и предотвращает размножение.
Применение антибактериальных средств рекомендовано только по назначению врача. Все противопоказания для мужчин и женщин определяются в индивидуальном порядке.
Во время беременности антибактериальная терапия не рекомендуется. Потому женщинам в период вынашивания плода назначается лечение на устранение симптомов.
Народные методы лечения
Помимо традиционной терапии, для лечения гемолитического стафилококка существуют народные средства. Представленные способы должны применяться только после консультации с лечащим врачом:
- Медь. При поражении слизистой оболочки кожи можно использовать медный купорос, который эффективно воздействует на стафилококки. В качестве профилактики выступает прикладывание к пораженным участкам предметов быта из данного металла — тазы, кружки, кастрюли и т. д.
- Хлорофиллипт. Средство подходит для лечения кожных и отоларингологических заболеваний. Для лечения второй группы используют спиртовые (для промывания носа и полоскания горла) и масляные (для закапывания в нос) растворы. Терапию проводят в течение 6-10 дней.
- Черная смородина. Природное антибактериальное средство, эффективно воздействующее и на стафилококковые инфекции. Использование черной смородины состоит в приеме каждый раз после еды 1 стакана ягод. Это укрепляет иммунную систему, купирует бактерии. Установлено, что данный способ повышает эффективность лечения медикаментозными антибактериальными препаратами.
- Лопух и окопник. Предварительно высушенные и измельченные компоненты берут в равных пропорциях и заливают кипятком. Настаивание осуществляют в течение 20-25 минут, плотно закрыв крышкой. Полученное средство необходимо употреблять 3 раза в день в теплом виде. Терапия проводится до полного избавления от бактерий.
- Абрикос. При проявлении воспалительных процессов на коже из-за стафилококка можно прикладывать мякоть этого фрукта. Чтобы лечить инфекцию изнутри, нужно дважды в день натощак есть пюре из абрикосов.
- Яблочный уксус. Кожные заболевания, развившиеся по причине гемолитического стафилококк
Лечение стафилококкового конъюнктивита — энциклопедия Ochkov.net
Стафилококки, стрептококки, гонококки — это разновидности бактерий, которые при попадании в организм вызывают различные заболевания. Они могут стать виновниками и глазных недугов, например, конъюнктивита. Протекают бактериальные инфекции в большинстве случаев остро и требуют незамедлительного лечения.
Из-за чего возникает стафилококковый конъюнктивит?
Конъюнктивитами называются заболевания соединительной оболочки, которые имеют воспалительный характер. Существует множество причин развития данных недугов. Условно можно разделить их на две группы: прямые и косвенные. В первую входят бактерии, грибки, вирусы,
аллергены. От них зависит форма протекания и способ лечения болезни. Вторая группа причин включает в себя располагающие факторы, наличие которых значительно повышает риск развития офтальмологического заболевания бактериальной этиологии. К этим факторам относятся:
- слабый иммунитет;
- травмы глаз и попадание в них инородных предметов;
- синдром «сухого глаза»;
- дефекты рефракции: миопия, гиперметропия, пресбиопия, астигматизм;
- контактными линзами;
- блефарит;
- бактериальные инфекции ЛОР-органов.
Очень часто конъюнктивит развивается у людей с нарушением оттока слезной жидкости. Она выполняет несколько функций, одна из которых — антибактериальная. Попадающие в глаза микробы смываются слезами. При недостаточной выработке слезной жидкости и постоянной сухости в глазах риск заражения инфекциями возрастает. Нередко бактериальный конъюнктивит диагностируется у беременных на фоне гормональных сбоев и ослабления иммунной системы.
Несмотря на наличие большого числа располагающих факторов, болезнь возникает только вследствие непосредственного воздействия на слизистую возбудителя, например, бактерии стафилококк, если говорить о бактериальном конъюнктивите. Занести же микроб в глаз человек может грязными руками, используя чужие полотенца, купаясь в водоеме с водой, которая не отвечает санитарно-гигиеническим требованиям. Иными словами, в большинстве случаев инфицирование является следствием несоблюдения правил гигиены. Слабый иммунитет усугубляет ситуацию и дает возможность бактериям атаковать организм агрессивнее. По этим же причинам возникают стрептококковые, пневмококковые, гонококковые и другие разновидности конъюнктивитов бактериальной этиологии.
Как проявляется стафилококковый конъюнктивит?
очков практически невозможно. В глазах появляются рези, начинается слезотечение. На конъюнктиве замечаются выделения слизистого или гнойного характера. В первый или второй день болезни их еще немного, но впоследствии становится все больше. Они скапливаются в конъюнктивальном мешке и стекают через нижний край века. За ночь отделяемое пересыхает, что приводит к склеиванию ресниц. Глаз не получается открыть без помощи рук. Все эти признаки беспокоят больного на протяжении 1-2 недель. Если лечение стрептококкового конъюнктивита начато незамедлительно, симптомы будут исчезать, и пациент полностью выздоровеет.
При отсутствии адекватной терапии болезнь перетекает в хроническую форму. Она развивается медленно. Чередуются моменты ухудшения и улучшения состояния. В период временного исчезновения симптомов больные часто забрасывают лечение. Из-за этого не происходит полного выздоровления. Пациента беспокоят те же признаки, как и при остром стафилококковом конъюнктивите, но они более умеренные. Также появляется такой симптом, как быстрая утомляемость глаз. Выделений становится меньше, но при детальном осмотре конъюнктивы на ней отчетливо виден гной или слизь. На веках образуются корочки желтоватого или светло-коричневого оттенка.
Воспаление почти всегда начинается на одном глазу. Как уже было отмечено, заражение происходит после прямого контакта возбудителя со слизистой оболочкой. Однако в большинстве случаев больной заносит бактерии и во второй глаз. Болезнь переносится еще сложнее. Из-за постоянного слезотечения, зуда и жжения человек не может нормально видеть. Картинка расплывается, сфокусироваться на чем-либо очень сложно. В связи с этим и требуется незамедлительное лечение. Помимо перетекания стафилококкового конъюнктивита в хроническую форму, есть и другие опасные последствия данного заболевания, которые связаны с ухудшением зрения.
Виды бактериального конъюнктивита
Бактериальный конъюнктивит может быть спровоцирован не только стафилококком, но также такими бактериями, как пневмококк, гонококк, дифтерийная палочка, синегнойная палочка, диплобациллы и другие разновидности микроорганизмов. Пневмококковый конъюнктивит начинается остро, веки моментально отекают, а на конъюнктиве и склеральной оболочке появляются красные точки — следствие многочисленных кровоизлияний. Гной выделяется из конъюнктивального мешка в большом количестве.
Также наблюдается краевая инфильтрация роговицы, что свидетельствует и о ее воспалении. Для пневмококкового конъюнктивита характерно образование пленок на конъюнктиве. Они удаляются бинтом без повреждения тканей глаза. Для постановки точного диагноза необходимо проведение бактериологического исследования. Пневмококковая инфекция напоминает гонококковую. Врач должен установить точную причину болезни, чтобы правильно назначить лечение.
Гонококковый конъюнктивит вызывается гонококком Нейссера. Оказываясь на соединительной оболочке, эта бактерия провоцирует гнойный гиперактивный процесс. Отделяемое из глаза наблюдается в значительном объеме. Веки и конъюнктива заметно отекают и становятся ярко-красными. Очень часто развивается кератит — воспаление роговой оболочки. Есть риск образования на ней язв. Лечение гонококкового конъюнктивита должно начинаться незамедлительно.
Дифтерийная палочка редко приводит только к воспалению слизистой глаза. Также развивается дифтерия гортани, носа, зева. Проявляется заболевание в ярко выраженном отеке век, обильном слизисто-гнойном отделяемом, наличии на веках сероватых пленок. Они плотно прилегают к коже, поэтому удалять их не рекомендуется. После снятия образований начинается кровотечение. В процессе заживления тканей происходит их рубцевание. Возможны нарушение роста ресниц, заворот века и другие осложнения. Помимо гноя и слизи, наблюдается выделение из конъюнктивального мешка мутной жидкости с хлопьями. Заражение при дифтеритическом конъюнктивите переходит на роговицу в первые же дни болезни.
Диплобациллы — это разновидности бактерий. Некоторые из них, например, Моракса-Аксенфельда, способны привести к воспалительному процессу на конъюнктиве. Протекает он в подострой или хронической форме. Это одно из основных отличий от других конъюнктивитов бактериальной природы. Сопровождается заболевание гиперемией век в уголках глаз. По этой причине данную патологию еще называют ангулярным, или угловым конъюнктивитом. Остальные симптомы умеренные, выделений немного, пленок не образуется, кровоизлияний не наблюдается.
Синегнойный конъюнктивит диагностируется достаточно редко. Чаще всего он возникает из-за неправильной эксплуатации контактных линз плановой замены. Такие офтальмологические изделия каждый раз после снятия должны обрабатываться специальными растворами. С их помощью контактная оптика очищается и дезинфицируется. В них же она и хранится, что защищает ее от пересыхания. Некачественный уход за линзами или полное его отсутствие становится причиной попадания в глаза синегнойной палочки, которая вызывает воспаление конъюнктивы. Симптомы проявляются быстро. У больного отекает и сильно краснеет соединительная оболочка, развивается светобоязнь, появляются выделения мутно-белого цвета. Через какое-то время они становятся гнойными. При этой форме конъюнктивита также есть риск возникновения кератита и язвы роговицы, если лечение начато поздно.
Лечение бактериального конъюнктивита
капли без рецепта в аптеках и салонах оптики, но без консультации лучше не использовать никакие лекарственные средства, даже если они не имеют противопоказаний и не сопровождаются побочными эффектами, как перечисленные увлажняющие растворы. Для промывания глаз назначаются фурацилин, «марганцовка», борная кислота.
Лечение бактериального конъюнктивита всегда проводится с применением антибактериальных капель местного действия: «Флоксал», «Ципромед». Используются и антисептики: «Окомистин», «Сульфацил-натрий». Обычно применяются глазные капли или мази. При гонобленнорее выписывается рецепт и на какой-нибудь системный препарат: «Пенициллин» назначается внутримышечно, а «Хинолон» в таблетках. Дифтерию лечат при помощи противодифтерийных сывороток, дезинтоксикационных препаратов. Лечение конъюнктивита, вызванного диплобациллами, проводится с применением сильных противовоспалительных лекарственных средств.
витаминов, укрепляющих иммунитет. Кроме того, больному следует отказаться от алкоголя, табакокурения, вредной пищи. Общее улучшение состояния здоровья способствует более быстрому лечению конъюнктивита. Ни в коем случае нельзя пренебрегать гигиеной. Во-первых, больной опасен для окружающих. Во-вторых, следует принять все меры для того, чтобы предотвратить распространение инфекции на второй глаз. Нужно промывать глаза несколько раз в день.
При остром протекании болезни рекомендуется делать это не менее 6-8 раз в сутки. Руки с мылом можно мыть еще чаще. Используйте только одноразовые салфетки. Пипетки должны каждый день подвергаться кипячению. Это же относится к палочкам, предназначенным для закладывания мазей на конъюнктиву. Не прерывайте лечение после снятия симптомов местными препаратами. Острый стафилококковый и другой бактериальный конъюнктивиты лечатся примерно две недели. Если Вы не завершите курс терапии, может развиться хроническое заболевание, которое будет часто рецидивировать.
Лечение конъюнктивита народными средствами
Стафилококки, гонококки, пневмококки — это бактерии, которые можно уничтожить только специальными лекарственными препаратами. Никакие примочки и компрессы из трав не способны справиться с бактериальной инфекцией. Даже не пытайтесь вылечить конъюнктивит народными средствами. Но они помогут снять некоторые симптомы недуга: жжение, боль, зуд. При воспалении соединительной оболочки используются очанка, ромашка аптечная, чистотел, сок алоэ. Из этих растений готовятся отвары и настои, с помощью которых делаются примочки. Прикладывайте их к глазам только после того, как остудите. Повязки при этом не требуются. Ткани глазных яблок должны «дышать», иначе создается благоприятная среда для размножения микробов.
Чем опасен стафилококковый конъюнктивит?
Об одном осложнении уже было упомянуто. Острый бактериальный конъюнктивит может стать хроническим. Это не самое страшное последствие. В детском возрасте воспаление опасно тем, что оно может повлиять на формирование глазных яблок, то есть стать одной из причин развития близорукости или дальнозоркости, а также прогрессирования этих аномалий рефракции.
У людей старше 40 лет, когда начинаются возрастные проблемы со зрением, повышается риск возникновения глаукомы. Конъюнктивит также может способствовать появлению этого опасного недуга. Воспаление конъюнктивы без терапии приводит к помутнению роговицы, что всегда отражается на качестве зрения. Не стоит заниматься самолечением, пренебрегать рекомендациями врача или забрасывать терапию раньше времени. При соблюдении всех этих простых правил осложнений не будет. Конъюнктивит пройдет через 2-3 недели.
Staphylococcus Haemolyticus
Морфология и культура Staphylococcus Haemolyticus
Staphylococcus haemolyticus — один из коагулазонегативных стафилококков (ЦНС). Имеет тесное родство с S. epidermidis. Staphylococcus Haemolyticus похож на другие ЦНС по отношению к нормальной флоре кожи и слизистых оболочек человека. Большинство из них могут быть обнаружены только у одного или двух штаммов.
Staphylococcus Haemolyticus Болезни
Staphylococcus haemolyticus связан с различными заболеваниями одновременно, такими как бактериемия / сепсис, раневые инфекции, инфекции мочевыводящих путей и конъюнктивит.Содержание всех инфекций, вызванных ЦНС, составляет менее 15%.
Название Staphylococcus Haemolyticus происходит от способности к гемолизу. Однако продуцируемый гемолизин, вероятно, не связан с классическими гемолизинами S. aureus. Гемолитическая активность Staphylococcus Haemolyticus значительно ниже, чем у S. aureus. В целом, патогенность Staphylococcus Haemolyticus у пациентов без иммунодефицита довольно низкая. С другой стороны, сообщалось (с более высокой, чем в среднем, долей Staphylococcus Haemolyticus) в спектре возбуждения инфекций у недоношенных и новорожденных в последние несколько лет повышенного ЦНС.Это связано с заболеваемостью ЦНС сепсисом у очень маленьких недоношенных детей, особенно с большим количеством инородных тел (катетерной трубки).
Антибактериальная терапия
Рассчитано для лечения подозрения на инфекцию ЦНС из-за высокого уровня патогенов с множественной лекарственной устойчивостью, гликопептида (например, ванкомицина), необязательно в комбинации с рифампицином (RIFA и т. Д.) И / или аминогликозидом (например, гентамицин, гентамицин) и другие) во внимание.Тейкопланин — это место, где Staphylococcus Haemolyticus часто наблюдается как средний инфекционный агент (например, в отделениях интенсивной терапии новорожденных) не рекомендуется в качестве лечения выбора. См. Информацию о лекарствах на сайте www.ndrugs.com.
Для таргетной терапии обычно используется ванкомицин, препарат выбора. В качестве альтернативы доступны линезолид или хинупристин / далфопристин. Вначале тяжелые инфекции следует лечить комбинацией антибиотиков, таких как ванкомицин и рифампицин.
|
— Тест на чувствительность к новобиоцину
— Биохимические тесты
— Углеводная группа клеточной стенки (A, B, C и т.д.)
— Тест на растворимость желчи
— CAMPT Test
— Тест на чувствительность к оптохину



 У мужчин микроб часто вызывает воспаление предстательной железы. Он проникает в секрет простаты гематогенным путем из инфицированных внутренних органов, контактным путем в результате половых актов, в процессе инвазивных медицинских манипуляций, при несоблюдении правил личной гигиены.
У мужчин микроб часто вызывает воспаление предстательной железы. Он проникает в секрет простаты гематогенным путем из инфицированных внутренних органов, контактным путем в результате половых актов, в процессе инвазивных медицинских манипуляций, при несоблюдении правил личной гигиены.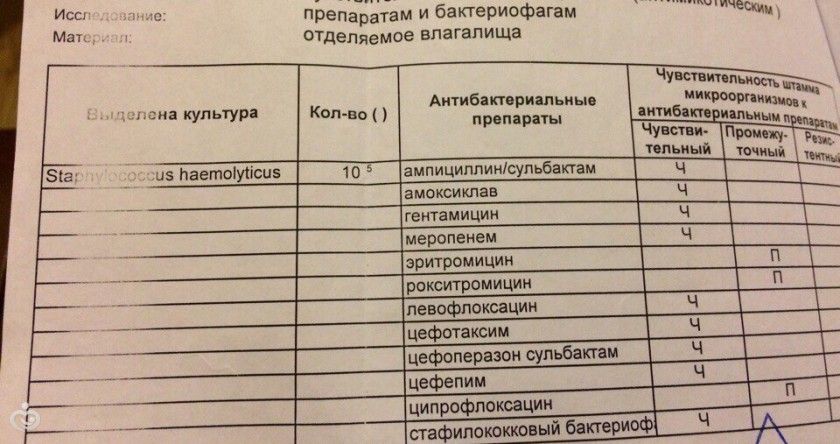 Если показатели превышают 106 степени, это говорит о высокой интенсивности инфицирования.
Если показатели превышают 106 степени, это говорит о высокой интенсивности инфицирования. Жидкий раствор бактериофага в чистом виде вводят в мочевыводящие пути через специальный катетер при уретрите или цистите. У мужчин инфекция наружных половых органов лечится примочками. Гнойную ангину лечат путем орошения полости рта бактериофагом. При отите раствор закапывают в ушную раковину больного. Для лечения фурункулеза назначают пероральный прием препарата в комплексе с инъекциями бактериофага.
Жидкий раствор бактериофага в чистом виде вводят в мочевыводящие пути через специальный катетер при уретрите или цистите. У мужчин инфекция наружных половых органов лечится примочками. Гнойную ангину лечат путем орошения полости рта бактериофагом. При отите раствор закапывают в ушную раковину больного. Для лечения фурункулеза назначают пероральный прием препарата в комплексе с инъекциями бактериофага.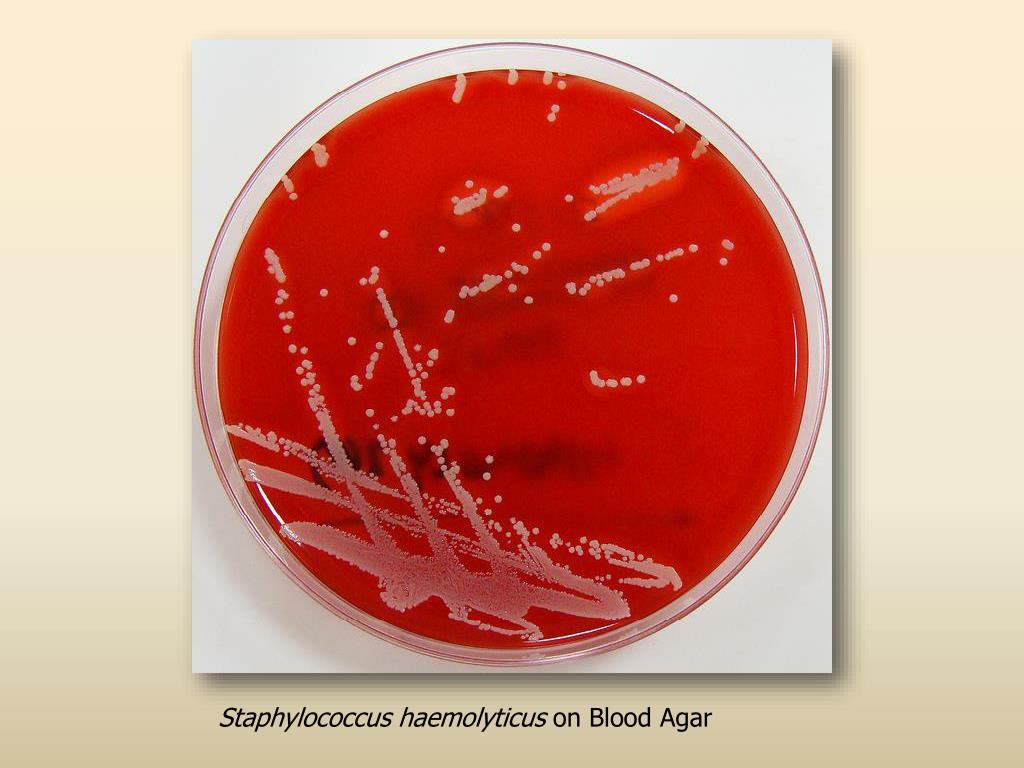

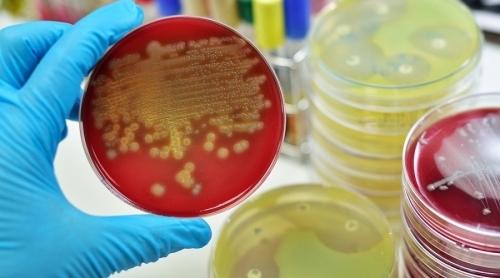
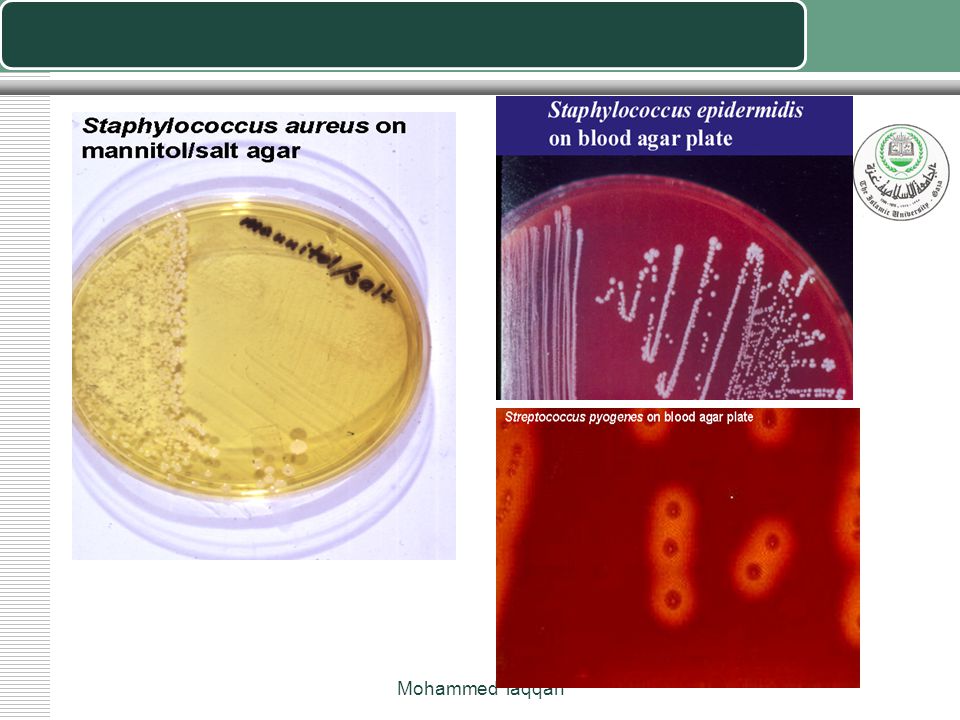 Положительный результат говорит о бактерионосительстве или гнойном заболевании.
Положительный результат говорит о бактерионосительстве или гнойном заболевании. Возможно, врач выдаст рекомендации по питанию. Если имеются симптомы расстройства пищеварения, то пациенту необходимо начать лечение от дисбактериоза.
Возможно, врач выдаст рекомендации по питанию. Если имеются симптомы расстройства пищеварения, то пациенту необходимо начать лечение от дисбактериоза.


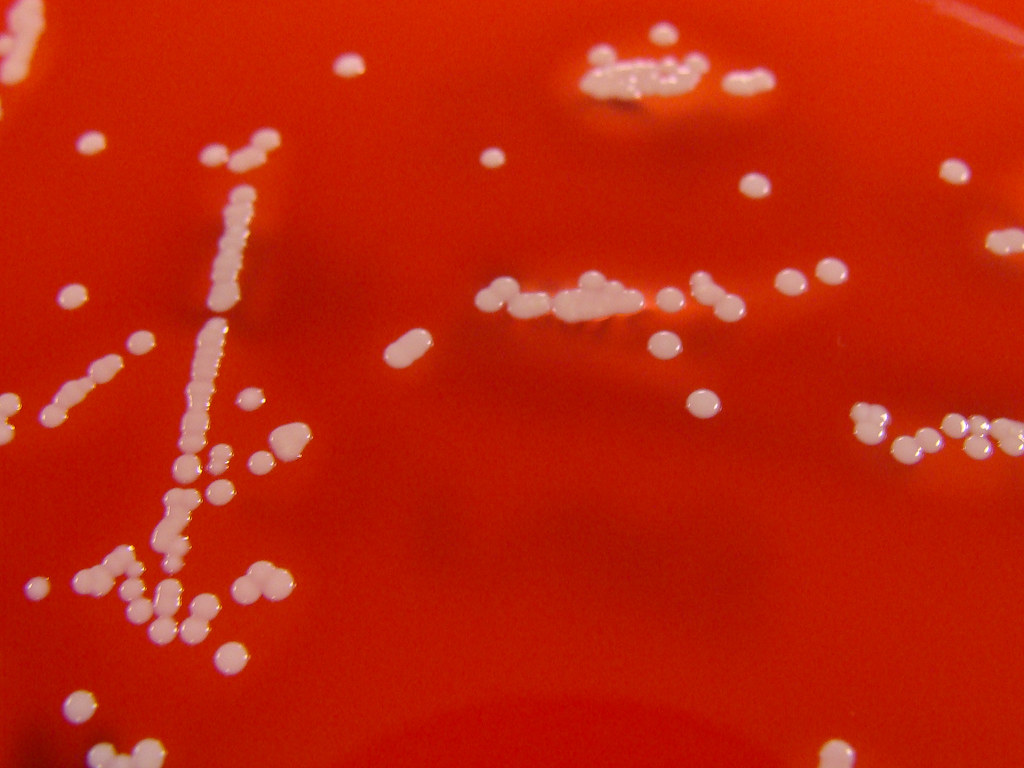 Brucellosis. Parasites. Ссылка
Brucellosis. Parasites. Ссылка
 Они сопровождаются регионарным лимфаденитом и лимфангитом. Эпидемическая пузырчатка — патология новорожденных, проявляющаяся симптомами, напоминающими скарлатину или рожу: сыпью или очаговым покраснением кожи с четкими контурами. При пузырчатке отслаивается кожа целыми пластами, под которыми образуются крупные пузыри.
Они сопровождаются регионарным лимфаденитом и лимфангитом. Эпидемическая пузырчатка — патология новорожденных, проявляющаяся симптомами, напоминающими скарлатину или рожу: сыпью или очаговым покраснением кожи с четкими контурами. При пузырчатке отслаивается кожа целыми пластами, под которыми образуются крупные пузыри. Катаральные и интоксикационные признаки у детей появляются одновременно, при этом общее состояние резко ухудшается, появляются признаки дыхательной недостаточности. Ребенок вялый, бледный, сонный, отказывается от еды, часто срыгивает и даже рвет. Пневмония не всегда заканчивается выздоровлением, возможен летальный исход. Это связано с образованием булл в легких, на месте которых могут образовываться абсцессы, приводящие к развитию гнойного плеврита или пневмоторакса.
Катаральные и интоксикационные признаки у детей появляются одновременно, при этом общее состояние резко ухудшается, появляются признаки дыхательной недостаточности. Ребенок вялый, бледный, сонный, отказывается от еды, часто срыгивает и даже рвет. Пневмония не всегда заканчивается выздоровлением, возможен летальный исход. Это связано с образованием булл в легких, на месте которых могут образовываться абсцессы, приводящие к развитию гнойного плеврита или пневмоторакса. При воспалении тонкой кишки начинается понос до 5 раз в сутки.
При воспалении тонкой кишки начинается понос до 5 раз в сутки.
 Ссылка
Ссылка