Streptococcus pneumoniae в горле что это такое
Стрептококк вызывает многие заболевания человеческого организма, бактерия локализуется в носу, горле, легких, других органах и провоцирует воспалительные процессы. Стрептококк представляет собой сдвоенную бактерию в форме шара, которая активно присутствует на поверхности растений, проникает в почву, развивается в теле человека и теплокровных животных. Бактерия не всегда проявляет себя в виде патогенного возбудителя, действует только в определенных условиях. Иногда носитель инфекции не болеет, но способен заразить людей, находящихся в контакте с ним.
Описание стрептококков
Стрептококки присутствуют на коже и слизистых оболочках почти у всех людей, поэтому заразиться бактерией можно от больного человека, или от абсолютно здорового носителя. Помимо легочных заболеваний, бактерия провоцирует ангину в зеве, ларингит и фарингит в горле, насморк в носовых пазухах. Так как развитие болезни стремительное, то пациенты сразу обращаются к врачу, поэтому запушенные формы заболевания встречаются редко.
Streptococcus занимают лидирующие позиции среди вредных микроорганизмов и провоцирует заболевания в 70% случаев от общего числа. Путем передачи признается воздушно-капельный, иногда наблюдаются случаи заражения ребенка через продукты питания или столовые приборы и посуду.
Началом болезни считается период, когда микробы осеменяют верхний слой слизистой горла, носа. В этот период бактерия вырабатывает особый белок, который предназначен для подавления деятельности иммунных клеток, микроорганизмы со временем подвергаются мутации и изобретают новые способы для проникновения в человеческий организм.
Подразделение стрептококков
Микроорганизмы делят на:
- К группе А (альфа) относят гемолитический или зеленящий стрептококк, который долгое время может мирно обитать во рту и зеве. При активном внедрении способствует развитию воспалений носоглотки или провоцирует сердечный эндокардит.
- Группа В содержит горловой стафилококк, являющийся причиной общего сепсиса, менингита, фарингита, ангины. Распространенный вид инфекции, провокатор скарлатины у ребенка, Известный пиогенный streptococcus определяется как подвид этой группы.
- Бактерии группы Гамма не вызывают патологических изменений в организме, местом дислокации выбирают ротовую полость и кишечник.
Симптомы горлового стрептококка
В зависимости от возраста пациента эти проявления могут отличаться:
- у ребенка грудного возраста из носа появляются обильные выделения желтоватого или зеленоватого цвета, наблюдается субфебрильная температура, детки раздражены и плохо едят;
- ребенок до трех лет проявляет беспокойство при глотании, не желает есть, отличается вялым поведением, при осмотре прощупываются лимфатические узлы в передней шейной области;
- с увеличением возрастных показателей ребенок тяжелее переносит инфекционное воспаление, у подростков температура достигает высоких показателей, миндалины обсеяны налетом гноя, ощущается сильная боль при глотании, иногда дыхание затруднено и нет возможности проглотить слюну, в таких ситуациях нужно срочно вызывать скорую помощь.
Тонзиллит и ангина чаще всего возникают под воздействием гемолитического стрептококка. Резкое повышение температуры, слабость, недомогание, боль в глотке, разрастание в размерах лимфатических узлов под челюстью. Так как ангина относится к категории тяжелых болезней, то консультация доктора является обязательной. Болезнь у ребенка осложняется проблемами с почками, сердцем, чем ранее начата терапия антибиотиками, тем чаще болезнь протекает без существенных осложнений.
Горловая стрептококк пневмония часто приводит к развитию гломерулонефрита и ревматизма, это является следствием непрофессионального самостоятельного лечения антибиотикам по неприемлемой схеме или употребления только народных рецептов, которые должны рассматриваться как комплексное дополнение к основному лечению.
Иногда симптомы в горле ограничиваются только болью при глотании, подчелюстные узлы не выражены, температура не поднимается высоко, в таком случае можно говорить об обострении тонзиллита хронического течения. В любом случае правильный диагноз ребенку поставит врач, но нужно уделить внимание общеукрепляющим процедурам и поднятию иммунитета, чтобы преодолеть активность размножения бактериальных возбудителей.
Стрептококковая пневмония
Существуют негативные условия, которые способствуют развитию воспалительного процесса:
- частое и неоправданное употребление для лечения антибиотиков;
- пониженный иммунитет, приобретенный или хронический;
- частые заболевания продолжительного течения;
- плохое питание, антисанитарные условия проживания, работы;
- переохлаждение всего организма или отдельных областей;
- травмы горла или миндалин у ребенка.
Streptococcus pneumoniae является воспалением легких, вызванным пиогенной разновидностью стрептококков группы А. Отмечается у пациентов в одном случае из пяти, поэтому частотой не отличается.
Крайне редко встречаются бессимптомные разновидности течения streptococcus pneumoniae, в таком случае говорят о скрытой пневмонии. S пневмония является сезонным заболеванием, так как привязана к жарким и влажным климатическим условиям, поэтому пик болезни приходится на осеннее и весеннее время. Воспаление легких иногда становится осложнением после другого инфицирования организма, например, ветрянки, ангины, тонзиллита, коклюша, кори. Ребенок часто болеет дети по причине недоразвитости легочной структуры и органов дыхания.
S пневмония является продолжением развития других болезней, которые вызываются стрептококками, но в некоторых случаях бактерии внедряются непосредственно в легочную ткань, минуя другие системы и органы.
Стрептококковая pneumoniae вызывается только бактериями streptococcus, являющимися аэробными грампозитивными палочками. В большинстве случаев агентом выступает альфа-гемолитические стрептококки, реже оказывают влияние бета-гемолитические возбудители. В очень редких случаях проявляют себя другие различные стрептококковые штаммы, которые условно подразделяют на условно патогенные и патогенные виды.
В обычных условиях в гортани ребенка постоянно присутствуют стрептококковые возбудители, нормой считается небольшое количество, которое определяется как 10 в 6 степени. Увеличение указанного числа ведет к тому, что бактерии переходят в разряд патогенных, и могут приводить к возникновению стрептококковой пневмонии.
Механизмы инфицирования организма
Вариантов попадания стрептококков в легкие есть несколько:
- наиболее распространенным считается попадание возбудителя посредством дыхательных путей, то есть, механическим способом, такое случается при развитии нисходящего воспаления или при дыхании с патогенным количеством бактерий;
- иногда причиной развития пневмонии является зараженная кровь, которая поступает в легкие из других инфицированных органов при развитии в них сепсиса;
- редким способом инфицирования легочной ткани выступает путь, когда стрептококк переносится посредством лимфатического тока из больных органов;
- Попадая на поверхность слизистой оболочки, бактерии проникают через нее, и оказывается в легочной ткани, где начинается процесс бурного размножения. Если областью локализации является плевральная область, то ожидается развитие экссудативного плеврита.
Картина пневмококковой инфекции в легких
Интоксикация организма ребенка развивается стремительно, иногда появляются симптомы сердечной и дыхательной недостаточности, что может вызвать тяжелые последствия для человека. В некоторых случаях больные испытывают удушающие приступы, боли в пораженном боку, аритмии, потерю сознания и памяти. Их всех экссудативных плевритов на детские случаи приходится около трети заболеваний. Изменения в легких под действием воспалительного процесса ведут к появлению абсцессов с хроническим течением, к общему сепсису, перикардиту.
Проведение диагностики
Постановка диагноза у ребенка выполняется с обработкой данных анамнеза, немалое значение имеют другие действия:
- при выстукивании и прослушивании зоны легких наблюдается притупление перкуторного звучания, а в случае экссудативного вида плеврита звук приглушается по всему пораженному участку легкого;
- для выслушивания зоны легких и для определения границы хрипов, свистов и везикулярного дыхания собирают аускультативные (прослушивание фоноскопом) данные;
- основным и наиболее информативным способом определения пневмонии является рентген, на снимках четко обознаются области затемнения, которые говорят о воспалительных очагах, и уровень плевральной жидкости;
- чтобы определить тип бактериального возбудителя делают анализ крови, для стрептококковой инфекции характерно проявление нейтрофильного лейкоцитоза, показывающее сдвиг лейкоцитов в левую сторону, повышение уровня тромбоцитов и показателя СОЭ;
- берётся анализ на бактериальный посев. С его помощью различают тип этиологического возбудителя и выбирают антибиотик, к которому чувствительный этот агент;
- при этом считают число условно-патогенных организмов, которые сравнивают со стандартной нормой;
- дифференцируют заболевание с похожими вариантами пневмоний, например, стафилококковой, при которой развиваются совсем другие симптомы.
Медикаментозное лечение стафилококковой пневмонии
Основным методом лечения является назначение антибиотиков, прежде всего пенициллинов (аммоксициллин, азлоциллин, аугментин, ампициллин). При выявлении у больного аллергических ответов организма на предложенные противомикробные препараты, их меняют на средства с активным компонентом ванкомицин или эритромицин. Время лечения и дозы приема выбираются только лечащим врачом.
Помимо антибактериальных средств, врач выписывает диуретик, который способствует усиленному выведению мочи вместе с продуктами распада микроорганизмов, тем самым уменьшая уровень интоксикации организма. В качестве мочегонных препаратов назначают гипотиазид, лазикс, фуросемид. Допускается в качестве диуретика использование традиционных травяных отваров, например, земляники, толокнянки, брусники, березы, пижмы.
Чтобы не допустить развития дисбактериоза в кишечнике и для восстановления поврежденной кишечной микрофлоры приписывают пить эубиотики (нормобакт, бифидумбактерин, лацидофил, линекс) в которых активным веществом выступают высушенные и переработанные останки бифидо— и лактобактерии.
В лечении стрептококковой пневмонии в горле и легких обязательным является назначение витаминов и минералов. Прием элементов следует согласовать с врачом, так как некоторые не рекомендуется употреблять при высокой температуре.
Если течение заболевания осложняется возникновением экссудативного плеврита, то делают дренаж плевральной полости (торакоскопию). В поврежденное легкое вводят трубки, по которым выходит лишняя жидкость. Впоследствии вводят раствор антисептика и антибиотика. При правильно выбранном медикаментозном лечении пневмония проходит через 1,5–2 недели.
Дополнительные немедикаментозные процедуры
Электрофорез назначают для снятия воспаления с пораженных органов. Помимо этого, большое значение играют ингаляции, в результате которых лекарственные компоненты вместе с вдыхаемым воздухом активно проникают в бронхи и легкие, способствуют восстановлению дыхательных функций.
В качестве антисептического средства при пневмонии эффективно помогают волны магнитной индукции повышенной частоты. Использование нетрадиционного метода иглоукалывания рекомендуется в период спада стрептококковой пневмонии, а назначение физиопроцедур противопоказано при поднятии температуры тела.
Стрептококковая инфекция представляет опасность для человеческого организма, и бороться с ней необходимо на первоначальном этапе, иначе возникнут описанные выше осложнения.
Streptococcus pneumoniae, стрептококк пневмония: свойства, норма, лечение

Streptococcus pneumoniae (стрептококк пневмония, пневмококк) – условно-патогенный микроорганизм, являющийся естественным обитателем органов дыхания человека и локализующийся преимущественно в носовой полости, глотке, бронхолегочном аппарате и других органах. Пневмококк вызывает развитие воспалительного процесса лишь при определенных негативных условиях, ослабляющих иммунную защиту и снижающих общую резистентность организма.
Streptococcus pneumoniae – возбудитель лобарной пневмонии, фарингита, тонзиллита, ринита, синусита, среднего отита. Стрептококк пневмония может расти и размножаться в бескислородных условиях. Проникая в системный кровоток, микроб разносится по всему организму, вызывая вторичное инфицирование внутренних органов — мозговых оболочек, суставов, костей, эндокарда, брюшины, подкожно-жировой клетчатки. Пик заболеваемости пневмококковой инфекцией приходится на осенний и весенний период, когда воздух становится достаточно теплым и увлажненным.
Патологические процессы, обусловленные стрептококком пневмония, чаще диагностируются у детей. Это связано с особенностями строения и физиологии органов дыхания, а также несовершенной иммунной системой. Streptococcus pneumoniae – пневмотропный микроорганизм, вызывающий тяжелые бронхолегочные заболевания у пожилых людей и лиц с ослабленным иммунитетом. Микроб может вызывает развитие гнойных осложнений.
Пневмококковая пневмония – опасное заболевание, являющееся следствием воспалительных процессов в других органах дыхательной системы. Напрямую в легочную ткань микроб попадает крайне редко. Воспаление легких пневмококковой этиологии отличается высокими показателями смертности детей во всем мире. Альвеолы легких теряют воздушность и заполняются гнойным экссудатом. В результате у больных возникает одышка, кашель и лихорадка, дыхание становится учащенным и затрудненным, грудная клетка втягивается на вдохе. Стрептококковая пневмония отличается стремительным развитием. Раннее обращение пациентов к врачу не позволяет патологии трансформироваться в запущенную форму благодаря своевременно начатому лечению. В крайне редких случаях пневмококковое воспаление протекает бессимптомно.
Диагностика патологии, вызванной Streptococcus pneumoniae, основывается на данных, полученных в ходе микробиологического исследования мокроты, крови, плеврального экссудата. Рентгенографическое или томографическое исследование легких позволяет подтвердить диагноз пневмонии. Всем больным показано этиотропное противомикробное лечение антибиотиками из группы пенициллинов, макролидов, аминогликозидов, цефалоспоринов.
Этиология
Streptococcus pneumoniae впервые был выделен Пастером в 1881 году. Френкель и Вайхзельбаум спустя три года доказали роль этого микроорганизма в этиологии бактериального воспаления легких.
-

Streptococcus pneumoniae под микроскопом
Морфология. Streptococcus pneumoniae — бактерии сферической или продолговатой формы, образующие пары. Эти диплококки неподвижны и аспорогенны. Клеточная стенка пневмококка имеет в своем составе пептидогликан, углеводы, тейхоевые кислоты, липопротеины, поверхностные белки. Мощная полисахаридная капсула защищает бактерии от фагоцитоза.
- Тинкториальные свойства. Streptococcus pneumoniae окрашиваются по Грамму в синий цвет. В мазке из биоматериала имеют ланцетовидную форму и попарное расположение. Колонии, полученные в лабораторных условиях искусственным путем, состоят из округлых бактерий, расположенных короткими цепочками.
- Физиологические свойства. Streptococcus pneumoniae свободно растут и развиваются как в присутствии кислорода, так и в бескислородных условиях. Они размножаются путем митотического деления и наследуют генетический набор хромосом от родительской клетки. Бактерии не устойчивы в окружающей среде и быстро погибают при нагревании до 60 градусов, воздействии дезинфицирующих и антибактериальных средств, а также желчи и оптохина. Эти вещества широко применяются для идентификации бактерий. Микробы сохраняют жизнеспособность при замораживании и высыхании. Чем дольше они находятся во внешней среде, тем менее выраженными становятся их болезнетворные свойства.
- Культуральные свойства. Streptococcus pneumoniae требователен к питательным средам. Для выращивания бактерий в лабораторных условиях требуется высокая концентрация углекислоты. Растут они исключительно на специальных средах, содержащих компоненты крови. Эти вещества Streptococcus pneumoniae используют в качестве источника энергии. Инкубируют посевы в термостате при 37 °С, хотя бактерии способны расти и в более широком диапазоне температур. На кровяном агаре спустя сутки образуются полупрозрачные сероватые очень мелкие колонии с зеленящим гемолизом по периферии. В бульонеStreptococcus pneumoniae растут в виде диффузной мути и осадка на дне пробирки.
- Биохимия. Streptococcus pneumoniae являются каталазо- и оксидазоотрицательными. Они ферментируют лактозу, аргинин, раффинозу и трегалозу.
- Антигены. Streptococcus pneumoniae имеют соматический и капсульный антигены.
- К факторам патогенности относится капсула, М-белок клеточной стенки, эндотоксин, ферменты. Они обеспечивают адгезию на эпителии слизистой оболочки, инвазию в эпителиоциты, подавление фагоцитоза, развитие воспаления.
Эпидемиология
Streptococcus pneumoniae обнаруживают на объектах внешней среды и в организме теплокровных животных. Этот микроб является нормальным обитателем различных локусов человеческого организма. В норме его количество не должно превышать 10 в 5 степени микробных клеток.
Заражение здоровых людей происходит в результате контакта с больными лицами или бессимптомными носителями. Бактерионосители сами не страдают недугом, но заражают окружающих и считаются опасными в эпидотношении.
Распространение инфекции происходит следующими путями:
 Воздушно-капельным — при кашле или чихании, общении с больным,
Воздушно-капельным — при кашле или чихании, общении с больным,- Аспирационным — из носа или горла в легкие при дыхании,
- Контактным – через грязные руки при непосредственном контакте: поцелуе, рукопожатии, объятии,
- Алиментарным — через обсемененные продукты питания,
- Гематогенным или лимфогенным — из первичного очага по всему организму,
- Трансплацентарным — от матери плоду,
- Вертикальным — заражении новорожденных при прохождении через родовые пути матери.
Группу риска по пневмококковой инфекции составляют:
- Дети,
- Пожилые люди,
- Лица, перенесшие корь, грипп, ветряную оспу или коклюш,
- Алкоголики,
- Пациенты, имеющие хронические соматические заболевания.
Факторы, провоцирующие развитие патологии:
- Стрессы,
- Переохлаждения,
- Иммунодефицитные состояния,
- Тяжелые заболевания – анемия, миеломная болезнь, сахарный диабет,
- Состояния после хирургических вмешательств,
- Длительная и бесконтрольная антибиотикотерапия,
- Лечение цитостатиками или гормонами,
- Физическое перенапряжение,
- Сложная экологическая обстановка.
Патогенез
Патогенетические звенья пневмококкового воспаления легких:
- Воздействие провоцирующего фактора,
- Снижение иммунной защиты,
- Проникновение бактерий в организм,
- Фиксация их на эпителии респираторного тракта,
- Размножение микробов в эпителиоцитах,
- Выработка бактериями белка, подавляющего иммунные клетки,
- Развитие местного воспаления,
- Образование язв и очагов некроза на слизистой трахеи и бронхов,
- Секреция геморрагического экссудата,
- Распространение инфекции в бронхолегочный аппарат,
- Поражение плевральной зоны и скопление гнойного экссудата в плевральной полости,
- Появление очагов воспаления в легких,
- Поражение межальвеолярных перегородок,
- Слияние мелких очагов,
- Развитие долевой пневмонии,
- Отек легочной ткани,
- Нарушение продвижения воздуха по дыхательным путям,
- Развитие дыхательной недостаточности,
- Гипоксия и сердечная дисфункция,
- Гематогенная диссеминация возбудителя из первичного очага в перикард, мозговые оболочки, суставы.
Симптоматика
Симптоматика заболеваний, вызванных Streptococcus pneumoniae, зависит от локализации очага поражения. У детей чаще всего патология развивается в носу, горле, легких.

- Ринит проявляется обильными слизисто-гнойными выделениями, стойким субфебрилитетом, ухудшением общего самочувствия, раздражительностью, потерей аппетита.
- Фарингит вызывает массу проблем: боль в горле, беспокойство при глотании, отказ от еды, вялость, регионарный лимфаденит, покашливания, осиплость голоса. ЛОР-врач, обследуя больного, обнаруживает гиперемию глотки, точечные геморрагии, отечные миндалины с рыхлым налетом, увеличение лимфоузлов.
- При воспалении слизистой зева развивается ангина. У больных увеличиваются миндалины и покрываются гнойным налетом, который легко снимается шпателем. Поднимается температура тела, возникает нестерпимая боль при глотании, озноб, слабость, миалгия, цефалгия, недомогание, затрудняется дыхание.
- Пневмококковое воспаление легких проявляется резких подъемом температуры до фебрильных значений, сотрясающим ознобом, одышкой, гипергидрозом, прочими признаками астенизации и интоксикации. У лихорадящих больных появляется мучительный кашель с густой гнойной мокротой. Одна половина грудной клетки заметно отстает при дыхании, кожа бледнеет, появляется акроцианоз. Боль в груди, диспепсия, приступы удушья, сыпь на коже, аритмия, помрачение сознания – признаки развившихся осложнений.
- Острый гнойный отит, вызванное Streptococcus pneumoniae, проявляется шумом в ушах, ощущением заложенности ушей, резкой болью в ухе, снижением слуха, признаками интоксикации, гнойным отделяемым из слухового прохода.
- Гнойный пневмококковый менингит — грозное заболевание, приводящее к инвалидизации и смерти больных. У них возникает цефалгия, неукротимая рвота, лихорадка, дезориентация, ригидность затылочных мышц, судороги, параличи и парезы, обмороки.
- Пневмококковый сепсис проявляется интоксикацией, лихорадкой, тахикардией, гипотонией, цианозом, одышкой, сыпью на коже и слизистых, помрачением сознания, заторможенностью или гипервозбудимостью.
Обнаружение микробов
Диагностика заболеваний, вызванных Streptococcus pneumoniae, вызывает определенные трудности у специалистов. Они связаны с особенностями строения микробной клетки, биохимическими свойствами возбудителя, стремительным развитием патологического процесса, острым началом и короткой инкубацией, а также недостаточным уровнем знаний в области современных диагностических методов.
Микробиологическое исследование материала от больного позволяет определить этиологию заболевания. Для этого в бактериологическую лабораторию доставляют биоматериал: при рините — выделения из носа, при фарингите — отделяемое слизистой зева, при ангине — мазок с миндалин, при пневмонии — мокроту, при плеврите — плевральный экссудат. При подозрении на генерализацию инфекции и появление септических очагов в организме исследуют кровь и ликвор.

- Первый этап — изучение биоматериала под микроскопом после его окрашивания и фиксации. Streptococcus pneumoniae — грампозитивные кокки слегка продолговатой формы, расположенные парами или цепочками и окруженные микрокапсулой.
- Затем засевают материал на кровяной агар для первичной идентификации и сахарный бульон для накопления культуры, инкубируют 24 часа.
- На следующий день просматривают чашки и изучают характер роста. На кровяном агаре растут мелкие, прозрачные с сероватым оттенком колонии, окруженные зоной зеленящего гемолиза. В сахарном бульоне обнаруживают рост в виде диффузной мути и легкого осадка.
- Для постановки специальных тестов чистую культуру накапливают на скошенном кровяном или сывороточном агаре. Streptococcus pneumoniae не растет в присутствии оптохина и желчи, ферментирует инулин.
- На основании полученных в ходе исследования данных выделенный микроб относят к виду Streptococcus pneumoniae. Затем определяют его чувствительность к антибиотикам и фагам.
Биопроба на лабораторных мышах — метод выделения чистой культуры возбудителя. Из мокроты, ликвора или другого биоматериала готовят взвесь с помощью физраствора. Надосадочную жидкость вводят белым мышам интраперитонеально. Если мыши погибают в течение 3 суток, готовят мазки-отпечатки из органов и крови, а затем делают вывод об этиологической роли Streptococcus pneumoniae в данной патологии.
Серологическое исследование заключается в выявлении в крови больного антител к Streptococcus pneumoniae. К экспресс-методам относятся латекс–агглютинация и ИФА.
ПЦР-диагностика позволяет поставить диагноз в кратчайшие сроки. Этот быстрый и универсальный диагностический метод направлен на выявление генетического материала Streptococcus pneumoniae в исследуемом образце.
Общетерапевтические мероприятия
Чтобы избавиться от патологии и ее основных проявлений, необходимо воздействовать на причинные факторы, а именно уничтожить бактерии. Для этого больным назначают противомикробные препараты — антибиотики. Патогенетическое лечение направлено на дезинтоксикацию и коррекцию водно-электролитного баланса. Симптоматическая терапия — применение жаропонижающих, антигистаминных, местных антисептических средств. Дополнительно проводят лечение иммуномодуляторами и иммуностимуляторами.
Лихорадящим больным показан строгий постельный режим, обильное питье для выведения токсинов и правильное питание — исключение грубой и термически раздражающей пищи, преобладание в рационе пюре, разваренных каш, молочной продукции. Переход к традиционному питанию возможен только после снятия острых симптомов инфекции.
 Антибактериальное лечение проводится препаратами из группы пенициллинов – «Амоксиклав», «Аугментин», аминогликозидов – «Стрептомицин», «Канамицин», макролидов – «Азитромицин», «Кларитромицин», цефалоспоринов – «Цефалексин», «Цефтазидим» с учетом результата теста на чувствительность.
Антибактериальное лечение проводится препаратами из группы пенициллинов – «Амоксиклав», «Аугментин», аминогликозидов – «Стрептомицин», «Канамицин», макролидов – «Азитромицин», «Кларитромицин», цефалоспоринов – «Цефалексин», «Цефтазидим» с учетом результата теста на чувствительность.- Противомикробным действием обладает также «Бактериофаг стрептококковый». Он вызывает лизис бактерий, не нарушая естественной микрофлоры организма.
- Дезинтоксикация и дегидратация — внутривенное введение коллоидных и кристаллоидных растворов.
- Диуретики для выведения из организма токсинов с мочой и снятия интоксикации – «Верошпирон», «Диакарб», «Маннитол».
- Для профилактики дисбактериоза кишечника, обусловленного применением синтетических препаратов, требуется прием пре- и пробиотиков – «Линекса», «Ацепола», «Бифиформа» и их аналогов.
- Для уменьшения отечности слизистой и устранения зуда показано применение антигистаминных средств – «Супрастина», «Зодака», «Диазолина».
- Жаропонижающие препараты при лихорадке – «Нурофен», «Ибупрофен», «Парацетамол».
- Местные антисептики для промывания носа и полоскания горла – «Фурацилин», «Хлорофиллипт», «Аквалор».
- Леденцы для рассасывания с антисептических эффектом – «Септолете», «Доктор Мом», «Граммидин», а также спреи – «Ингалипт», «Каметон», «Стопангин».
- Иммуномодуляторы для повышения защитных сил организма – «Полиоксидоний», «Ликопид», «Бронхомунал».
- Поливитамины и минеральные комплексы.
После купирования интоксикации назначают физиопроцедуры – электрофорез, УВЧ, индуктотермию, СВЧ-терапию, аэроионотерапию, ингаляции, а также массаж грудной клетки, иглоукалывание, ЛФК.
Своевременное и правильное лечение делает прогноз инфекции благоприятным. В противном случае заболевание приобретает затяжное течение, развиваются тяжелые осложнения, возможен смертельный исход.
Предупреждающие процедуры
Неспецифические профилактические мероприятия, предупреждающие развитие инфекции, вызываемой Streptococcus pneumoniae:
- Раннее выявление и лечение больных и бактерионосителей,
- Укрепление иммунитета — закаливание, спорт, правильное питание,
- Борьба с табакокурением,
- Отказ от употребления спиртных напитков,
- Прием витаминов и минералов,
- Сбалансированное питание,
- Санация очагов хронической инфекции,
- Соблюдение санитарно-гигиенических норм и правил,
- Ношение одежды по сезону,
- Защита организма от переохлаждения и сквозняков.
Специфическая профилактика заключается в массовой иммунизации населения. Для вакцинации успешно применяется полисахаридная поливалентная вакцина. Проводится она однократно. Ревакцинация показана лицам из группы риска. В настоящее время в нашей стране прививка от пневмококковой инфекции является обязательной. Она внесена в Национальный календарь Российской Федерации.
Видео: врач о пневмококковой инфекции
Видео: вакцинация от пневмококка – Доктор Комаровский
Мнения, советы и обсуждение:
Streptococcus pneumoniae в горле что это такое
 Стрептококк вызывает многие заболевания человеческого организма, бактерия локализуется в носу, горле, легких, других органах и провоцирует воспалительные процессы. Стрептококк представляет собой сдвоенную бактерию в форме шара, которая активно присутствует на поверхности растений, проникает в почву, развивается в теле человека и теплокровных животных. Бактерия не всегда проявляет себя в виде патогенного возбудителя, действует только в определенных условиях. Иногда носитель инфекции не болеет, но способен заразить людей, находящихся в контакте с ним.
Стрептококк вызывает многие заболевания человеческого организма, бактерия локализуется в носу, горле, легких, других органах и провоцирует воспалительные процессы. Стрептококк представляет собой сдвоенную бактерию в форме шара, которая активно присутствует на поверхности растений, проникает в почву, развивается в теле человека и теплокровных животных. Бактерия не всегда проявляет себя в виде патогенного возбудителя, действует только в определенных условиях. Иногда носитель инфекции не болеет, но способен заразить людей, находящихся в контакте с ним.
- Описание стрептококков
- Подразделение стрептококков
- Симптомы горлового стрептококка
- Стрептококковая пневмония
- Механизмы инфицирования организма
- Картина пневмококковой инфекции в легких
- Проведение диагностики
- Медикаментозное лечение стафилококковой пневмонии
- Дополнительные немедикаментозные процедуры
Описание стрептококков
 Стрептококки присутствуют на коже и слизистых оболочках почти у всех людей, поэтому заразиться бактерией можно от больного человека, или от абсолютно здорового носителя. Помимо легочных заболеваний, бактерия провоцирует ангину в зеве, ларингит и фарингит в горле, насморк в носовых пазухах. Так как развитие болезни стремительное, то пациенты сразу обращаются к врачу, поэтому запушенные формы заболевания встречаются редко.
Стрептококки присутствуют на коже и слизистых оболочках почти у всех людей, поэтому заразиться бактерией можно от больного человека, или от абсолютно здорового носителя. Помимо легочных заболеваний, бактерия провоцирует ангину в зеве, ларингит и фарингит в горле, насморк в носовых пазухах. Так как развитие болезни стремительное, то пациенты сразу обращаются к врачу, поэтому запушенные формы заболевания встречаются редко.
Streptococcus занимают лидирующие позиции среди вредных микроорганизмов и провоцирует заболевания в 70% случаев от общего числа. Путем передачи признается воздушно-капельный, иногда наблюдаются случаи заражения ребенка через продукты питания или столовые приборы и посуду.
Началом болезни считается период, когда микробы осеменяют верхний слой слизистой горла, носа. В этот период бактерия вырабатывает особый белок, который предназначен для подавления деятельности иммунных клеток, микроорганизмы со временем подвергаются мутации и изобретают новые способы для проникновения в человеческий организм.
Подразделение стрептококков
 Микроорганизмы делят на:
Микроорганизмы делят на:
- К группе А (альфа) относят гемолитический или зеленящий стрептококк, который долгое время может мирно обитать во рту и зеве. При активном внедрении способствует развитию воспалений носоглотки или провоцирует сердечный эндокардит.
- Группа В содержит горловой стафилококк, являющийся причиной общего сепсиса, менингита, фарингита, ангины. Распространенный вид инфекции, провокатор скарлатины у ребенка, Известный пиогенный streptococcus определяется как подвид этой группы.
- Бактерии группы Гамма не вызывают патологических изменений в организме, местом дислокации выбирают ротовую полость и кишечник.
Симптомы горлового стрептококка
В зависимости от возраста пациента эти проявления могут отличаться:
- у ребенка грудного возраста из носа появляются обильные выделения желтоватого или зеленоватого цвета, наблюдается субфебрильная температура, детки раздражены и плохо едят,
- ребенок до трех лет проявляет беспокойство при глотании, не желает есть, отличается вялым поведением, при осмотре прощупываются лимфатические узлы в передней шейной области,
- с увеличением возрастных показателей ребенок тяжелее переносит инфекционное воспаление, у подростков температура достигает высоких показателей, миндалины обсеяны налетом гноя, ощущается сильная боль при глотании, иногда дыхание затруднено и нет возможности проглотить слюну, в таких ситуациях нужно срочно вызывать скорую помощь.
Тонзиллит и ангина чаще всего возникают под воздействием гемолитического стрептококка. Резкое повышение температуры, слабость, недомогание, боль в глотке, разрастание в размерах лимфатических узлов под челюстью. Так как ангина относится к категории тяжелых болезней, то консультация доктора является обязательной. Болезнь у ребенка осложняется проблемами с почками, сердцем, чем ранее начата терапия антибиотиками, тем чаще болезнь протекает без существенных осложнений.
Горловая стрептококк пневмония часто приводит к развитию гломерулонефрита и ревматизма, это является следствием непрофессионального самостоятельного лечения антибиотикам по неприемлемой схеме или употребления только народных рецептов, которые должны рассматриваться как комплексное дополнение к основному лечению.
Иногда симптомы в горле ограничиваются только болью при глотании, подчелюстные узлы не выражены, температура не поднимается высоко, в таком случае можно говорить об обострении тонзиллита хронического течения. В любом случае правильный диагноз ребенку поставит врач, но нужно уделить внимание общеукрепляющим процедурам и поднятию иммунитета, чтобы преодолеть активность размножения бактериальных возбудителей.
Стрептококковая пневмония
Существуют негативные условия, которые способствуют развитию воспалительного процесса:
 частое и неоправданное употребление для лечения антибиотиков,
частое и неоправданное употребление для лечения антибиотиков,- пониженный иммунитет, приобретенный или хронический,
- частые заболевания продолжительного течения,
- плохое питание, антисанитарные условия проживания, работы,
- переохлаждение всего организма или отдельных областей,
- травмы горла или миндалин у ребенка.
Streptococcus pneumoniae является воспалением легких, вызванным пиогенной разновидностью стрептококков группы А. Отмечается у пациентов в одном случае из пяти, поэтому частотой не отличается.
Крайне редко встречаются бессимптомные разновидности течения streptococcus pneumoniae, в таком случае говорят о скрытой пневмонии. S пневмония является сезонным заболеванием, так как привязана к жарким и влажным климатическим условиям, поэтому пик болезни приходится на осеннее и весеннее время. Воспаление легких иногда становится осложнением после другого инфицирования организма, например, ветрянки, ангины, тонзиллита, коклюша, кори. Ребенок часто болеет дети по причине недоразвитости легочной структуры и органов дыхания.
S пневмония является продолжением развития других болезней, которые вызываются стрептококками, но в некоторых случаях бактерии внедряются непосредственно в легочную ткань, минуя другие системы и органы.
Стрептококковая pneumoniae вызывается только бактериями streptococcus, являющимися аэробными грампозитивными палочками. В большинстве случаев агентом выступает альфа-гемолитические стрептококки, реже оказывают влияние бета-гемолитические возбудители. В очень редких случаях проявляют себя другие различные стрептококковые штаммы, которые условно подразделяют на условно патогенные и патогенные виды.
В обычных условиях в гортани ребенка постоянно присутствуют стрептококковые возбудители, нормой считается небольшое количество, которое определяется как 10 в 6 степени. Увеличение указанного числа ведет к тому, что бактерии переходят в разряд патогенных, и могут приводить к возникновению стрептококковой пневмонии.
Механизмы инфицирования организма
Вариантов попадания стрептококков в легкие есть несколько:
 наиболее распространенным считается попадание возбудителя посредством дыхательных путей, то есть, механическим способом, такое случается при развитии нисходящего воспаления или при дыхании с патогенным количеством бактерий,
наиболее распространенным считается попадание возбудителя посредством дыхательных путей, то есть, механическим способом, такое случается при развитии нисходящего воспаления или при дыхании с патогенным количеством бактерий,- иногда причиной развития пневмонии является зараженная кровь, которая поступает в легкие из других инфицированных органов при развитии в них сепсиса,
- редким способом инфицирования легочной ткани выступает путь, когда стрептококк переносится посредством лимфатического тока из больных органов,
- Попадая на поверхность слизистой оболочки, бактерии проникают через нее, и оказывается в легочной ткани, где начинается процесс бурного размножения. Если областью локализации является плевральная область, то ожидается развитие экссудативного плеврита.
Картина пневмококковой инфекции в легких
 Интоксикация организма ребенка развивается стремительно, иногда появляются симптомы сердечной и дыхательной недостаточности, что может вызвать тяжелые последствия для человека. В некоторых случаях больные испытывают удушающие приступы, боли в пораженном боку, аритмии, потерю сознания и памяти. Их всех экссудативных плевритов на детские случаи приходится около трети заболеваний. Изменения в легких под действием воспалительного процесса ведут к появлению абсцессов с хроническим течением, к общему сепсису, перикардиту.
Интоксикация организма ребенка развивается стремительно, иногда появляются симптомы сердечной и дыхательной недостаточности, что может вызвать тяжелые последствия для человека. В некоторых случаях больные испытывают удушающие приступы, боли в пораженном боку, аритмии, потерю сознания и памяти. Их всех экссудативных плевритов на детские случаи приходится около трети заболеваний. Изменения в легких под действием воспалительного процесса ведут к появлению абсцессов с хроническим течением, к общему сепсису, перикардиту.
Проведение диагностики
 Постановка диагноза у ребенка выполняется с обработкой данных анамнеза, немалое значение имеют другие действия:
Постановка диагноза у ребенка выполняется с обработкой данных анамнеза, немалое значение имеют другие действия:
- при выстукивании и прослушивании зоны легких наблюдается притупление перкуторного звучания, а в случае экссудативного вида плеврита звук приглушается по всему пораженному участку легкого,
- для выслушивания зоны легких и для определения границы хрипов, свистов и везикулярного дыхания собирают аускультативные (прослушивание фоноскопом) данные,
- основным и наиболее информативным способом определения пневмонии является рентген, на снимках четко обознаются области затемнения, которые говорят о воспалительных очагах, и уровень плевральной жидкости,
- чтобы определить тип бактериального возбудителя делают анализ крови, для стрептококковой инфекции характерно проявление нейтрофильного лейкоцитоза, показывающее сдвиг лейкоцитов в левую сторону, повышение уровня тромбоцитов и показателя СОЭ,
- берётся анализ на бактериальный посев. С его помощью различают тип этиологического возбудителя и выбирают антибиотик, к которому чувствительный этот агент,
- при этом считают число условно-патогенных организмов, которые сравнивают со стандартной нормой,
- дифференцируют заболевание с похожими вариантами пневмоний, например, стафилококковой, при которой развиваются совсем другие симптомы.
Медикаментозное лечение стафилококковой пневмонии
 Основным методом лечения является назначение антибиотиков, прежде всего пенициллинов (аммоксициллин, азлоциллин, аугментин, ампициллин). При выявлении у больного аллергических ответов организма на предложенные противомикробные препараты, их меняют на средства с активным компонентом ванкомицин или эритромицин. Время лечения и дозы приема выбираются только лечащим врачом.
Основным методом лечения является назначение антибиотиков, прежде всего пенициллинов (аммоксициллин, азлоциллин, аугментин, ампициллин). При выявлении у больного аллергических ответов организма на предложенные противомикробные препараты, их меняют на средства с активным компонентом ванкомицин или эритромицин. Время лечения и дозы приема выбираются только лечащим врачом.
Помимо антибактериальных средств, врач выписывает диуретик, который способствует усиленному выведению мочи вместе с продуктами распада микроорганизмов, тем самым уменьшая уровень интоксикации организма. В качестве мочегонных препаратов назначают гипотиазид, лазикс, фуросемид. Допускается в качестве диуретика использование традиционных травяных отваров, например, земляники, толокнянки, брусники, березы, пижмы.
Чтобы не допустить развития дисбактериоза в кишечнике и для восстановления поврежденной кишечной микрофлоры приписывают пить эубиотики (нормобакт, бифидумбактерин, лацидофил, линекс) в которых активным веществом выступают высушенные и переработанные останки бифидо— и лактобактерии.
В лечении стрептококковой пневмонии в горле и легких обязательным является назначение витаминов и минералов. Прием элементов следует согласовать с врачом, так как некоторые не рекомендуется употреблять при высокой температуре.
Если течение заболевания осложняется возникновением экссудативного плеврита, то делают дренаж плевральной полости (торакоскопию). В поврежденное легкое вводят трубки, по которым выходит лишняя жидкость. Впоследствии вводят раствор антисептика и антибиотика. При правильно выбранном медикаментозном лечении пневмония проходит через 1,5–2 недели.
Дополнительные немедикаментозные процедуры
 Электрофорез назначают для снятия воспаления с пораженных органов. Помимо этого, большое значение играют ингаляции, в результате которых лекарственные компоненты вместе с вдыхаемым воздухом активно проникают в бронхи и легкие, способствуют восстановлению дыхательных функций.
Электрофорез назначают для снятия воспаления с пораженных органов. Помимо этого, большое значение играют ингаляции, в результате которых лекарственные компоненты вместе с вдыхаемым воздухом активно проникают в бронхи и легкие, способствуют восстановлению дыхательных функций.
В качестве антисептического средства при пневмонии эффективно помогают волны магнитной индукции повышенной частоты. Использование нетрадиционного метода иглоукалывания рекомендуется в период спада стрептококковой пневмонии, а назначение физиопроцедур противопоказано при поднятии температуры тела.
Стрептококковая инфекция представляет опасность для человеческого организма, и бороться с ней необходимо на первоначальном этапе, иначе возникнут описанные выше осложнения.
Стрептококк пневмония в горле симптомы
Стрептококк вызывает многие заболевания человеческого организма, бактерия локализуется в носу, горле, легких, других органах и провоцирует воспалительные процессы. Стрептококк представляет собой сдвоенную бактерию в форме шара, которая активно присутствует на поверхности растений, проникает в почву, развивается в теле человека и теплокровных животных. Бактерия не всегда проявляет себя в виде патогенного возбудителя, действует только в определенных условиях. Иногда носитель инфекции не болеет, но способен заразить людей, находящихся в контакте с ним.
Описание стрептококков
Стрептококки присутствуют на коже и слизистых оболочках почти у всех людей, поэтому заразиться бактерией можно от больного человека, или от абсолютно здорового носителя. Помимо легочных заболеваний, бактерия провоцирует ангину в зеве, ларингит и фарингит в горле, насморк в носовых пазухах. Так как развитие болезни стремительное, то пациенты сразу обращаются к врачу, поэтому запушенные формы заболевания встречаются редко.
Streptococcus занимают лидирующие позиции среди вредных микроорганизмов и провоцирует заболевания в 70% случаев от общего числа. Путем передачи признается воздушно-капельный, иногда наблюдаются случаи заражения ребенка через продукты питания или столовые приборы и посуду.
Началом болезни считается период, когда микробы осеменяют верхний слой слизистой горла, носа. В этот период бактерия вырабатывает особый белок, который предназначен для подавления деятельности иммунных клеток, микроорганизмы со временем подвергаются мутации и изобретают новые способы для проникновения в человеческий организм.
Подразделение стрептококков
Микроорганизмы делят на:
- К группе А (альфа) относят гемолитический или зеленящий стрептококк, который долгое время может мирно обитать во рту и зеве. При активном внедрении способствует развитию воспалений носоглотки или провоцирует сердечный эндокардит.
- Группа В содержит горловой стафилококк, являющийся причиной общего сепсиса, менингита, фарингита, ангины. Распространенный вид инфекции, провокатор скарлатины у ребенка, Известный пиогенный streptococcus определяется как подвид этой группы.
- Бактерии группы Гамма не вызывают патологических изменений в организме, местом дислокации выбирают ротовую полость и кишечник.
Симптомы горлового стрептококка
В зависимости от возраста пациента эти проявления могут отличаться:
- у ребенка грудного возраста из носа появляются обильные выделения желтоватого или зеленоватого цвета, наблюдается субфебрильная температура, детки раздражены и плохо едят;
- ребенок до трех лет проявляет беспокойство при глотании, не желает есть, отличается вялым поведением, при осмотре прощупываются лимфатические узлы в передней шейной области;
- с увеличением возрастных показателей ребенок тяжелее переносит инфекционное воспаление, у подростков температура достигает высоких показателей, миндалины обсеяны налетом гноя, ощущается сильная боль при глотании, иногда дыхание затруднено и нет возможности проглотить слюну, в таких ситуациях нужно срочно вызывать скорую помощь.
Тонзиллит и ангина чаще всего возникают под воздействием гемолитического стрептококка. Резкое повышение температуры, слабость, недомогание, боль в глотке, разрастание в размерах лимфатических узлов под челюстью. Так как ангина относится к категории тяжелых болезней, то консультация доктора является обязательной. Болезнь у ребенка осложняется проблемами с почками, сердцем, чем ранее начата терапия антибиотиками, тем чаще болезнь протекает без существенных осложнений.
Горловая стрептококк пневмония часто приводит к развитию гломерулонефрита и ревматизма, это является следствием непрофессионального самостоятельного лечения антибиотикам по неприемлемой схеме или употребления только народных рецептов, которые должны рассматриваться как комплексное дополнение к основному лечению.
Иногда симптомы в горле ограничиваются только болью при глотании, подчелюстные узлы не выражены, температура не поднимается высоко, в таком случае можно говорить об обострении тонзиллита хронического течения. В любом случае правильный диагноз ребенку поставит врач, но нужно уделить внимание общеукрепляющим процедурам и поднятию иммунитета, чтобы преодолеть активность размножения бактериальных возбудителей.
Стрептококковая пневмония
Существуют негативные условия, которые способствуют развитию воспалительного процесса:
- частое и неоправданное употребление для лечения антибиотиков;
- пониженный иммунитет, приобретенный или хронический;
- частые заболевания продолжительного течения;
- плохое питание, антисанитарные условия проживания, работы;
- переохлаждение всего организма или отдельных областей;
- травмы горла или миндалин у ребенка.
Streptococcus pneumoniae является воспалением легких, вызванным пиогенной разновидностью стрептококков группы А. Отмечается у пациентов в одном случае из пяти, поэтому частотой не отличается.
Крайне редко встречаются бессимптомные разновидности течения streptococcus pneumoniae, в таком случае говорят о скрытой пневмонии. S пневмония является сезонным заболеванием, так как привязана к жарким и влажным климатическим условиям, поэтому пик болезни приходится на осеннее и весеннее время. Воспаление легких иногда становится осложнением после другого инфицирования организма, например, ветрянки, ангины, тонзиллита, коклюша, кори. Ребенок часто болеет дети по причине недоразвитости легочной структуры и органов дыхания.
S пневмония является продолжением развития других болезней, которые вызываются стрептококками, но в некоторых случаях бактерии внедряются непосредственно в легочную ткань, минуя другие системы и органы.
Стрептококковая pneumoniae вызывается только бактериями streptococcus, являющимися аэробными грампозитивными палочками. В большинстве случаев агентом выступает альфа-гемолитические стрептококки, реже оказывают влияние бета-гемолитические возбудители. В очень редких случаях проявляют себя другие различные стрептококковые штаммы, которые условно подразделяют на условно патогенные и патогенные виды.
В обычных условиях в гортани ребенка постоянно присутствуют стрептококковые возбудители, нормой считается небольшое количество, которое определяется как 10 в 6 степени. Увеличение указанного числа ведет к тому, что бактерии переходят в разряд патогенных, и могут приводить к возникновению стрептококковой пневмонии.
Механизмы инфицирования организма
Вариантов попадания стрептококков в легкие есть несколько:
- наиболее распространенным считается попадание возбудителя посредством дыхательных путей, то есть, механическим способом, такое случается при развитии нисходящего воспаления или при дыхании с патогенным количеством бактерий;
- иногда причиной развития пневмонии является зараженная кровь, которая поступает в легкие из других инфицированных органов при развитии в них сепсиса;
- редким способом инфицирования легочной ткани выступает путь, когда стрептококк переносится посредством лимфатического тока из больных органов;
- Попадая на поверхность слизистой оболочки, бактерии проникают через нее, и оказывается в легочной ткани, где начинается процесс бурного размножения. Если областью локализации является плевральная область, то ожидается развитие экссудативного плеврита.
Картина пневмококковой инфекции в легких
Интоксикация организма ребенка развивается стремительно, иногда появляются симптомы сердечной и дыхательной недостаточности, что может вызвать тяжелые последствия для человека. В некоторых случаях больные испытывают удушающие приступы, боли в пораженном боку, аритмии, потерю сознания и памяти. Их всех экссудативных плевритов на детские случаи приходится около трети заболеваний. Изменения в легких под действием воспалительного процесса ведут к появлению абсцессов с хроническим течением, к общему сепсису, перикардиту.
Проведение диагностики
Постановка диагноза у ребенка выполняется с обработкой данных анамнеза, немалое значение имеют другие действия:
- при выстукивании и прослушивании зоны легких наблюдается притупление перкуторного звучания, а в случае экссудативного вида плеврита звук приглушается по всему пораженному участку легкого;
- для выслушивания зоны легких и для определения границы хрипов, свистов и везикулярного дыхания собирают аускультативные (прослушивание фоноскопом) данные;
- основным и наиболее информативным способом определения пневмонии является рентген, на снимках четко обознаются области затемнения, которые говорят о воспалительных очагах, и уровень плевральной жидкости;
- чтобы определить тип бактериального возбудителя делают анализ крови, для стрептококковой инфекции характерно проявление нейтрофильного лейкоцитоза, показывающее сдвиг лейкоцитов в левую сторону, повышение уровня тромбоцитов и показателя СОЭ;
- берётся анализ на бактериальный посев. С его помощью различают тип этиологического возбудителя и выбирают антибиотик, к которому чувствительный этот агент;
- при этом считают число условно-патогенных организмов, которые сравнивают со стандартной нормой;
- дифференцируют заболевание с похожими вариантами пневмоний, например, стафилококковой, при которой развиваются совсем другие симптомы.
Медикаментозное лечение стафилококковой пневмонии
Основным методом лечения является назначение антибиотиков, прежде всего пенициллинов (аммоксициллин, азлоциллин, аугментин, ампициллин). При выявлении у больного аллергических ответов организма на предложенные противомикробные препараты, их меняют на средства с активным компонентом ванкомицин или эритромицин. Время лечения и дозы приема выбираются только лечащим врачом.
Помимо антибактериальных средств, врач выписывает диуретик, который способствует усиленному выведению мочи вместе с продуктами распада микроорганизмов, тем самым уменьшая уровень интоксикации организма. В качестве мочегонных препаратов назначают гипотиазид, лазикс, фуросемид. Допускается в качестве диуретика использование традиционных травяных отваров, например, земляники, толокнянки, брусники, березы, пижмы.
Чтобы не допустить развития дисбактериоза в кишечнике и для восстановления поврежденной кишечной микрофлоры приписывают пить эубиотики (нормобакт, бифидумбактерин, лацидофил, линекс) в которых активным веществом выступают высушенные и переработанные останки бифидо— и лактобактерии.
В лечении стрептококковой пневмонии в горле и легких обязательным является назначение витаминов и минералов. Прием элементов следует согласовать с врачом, так как некоторые не рекомендуется употреблять при высокой температуре.
Если течение заболевания осложняется возникновением экссудативного плеврита, то делают дренаж плевральной полости (торакоскопию). В поврежденное легкое вводят трубки, по которым выходит лишняя жидкость. Впоследствии вводят раствор антисептика и антибиотика. При правильно выбранном медикаментозном лечении пневмония проходит через 1,5–2 недели.
Дополнительные немедикаментозные процедуры
Электрофорез назначают для снятия воспаления с пораженных органов. Помимо этого, большое значение играют ингаляции, в результате которых лекарственные компоненты вместе с вдыхаемым воздухом активно проникают в бронхи и легкие, способствуют восстановлению дыхательных функций.
В качестве антисептического средства при пневмонии эффективно помогают волны магнитной индукции повышенной частоты. Использование нетрадиционного метода иглоукалывания рекомендуется в период спада стрептококковой пневмонии, а назначение физиопроцедур противопоказано при поднятии температуры тела.
Стрептококковая инфекция представляет опасность для человеческого организма, и бороться с ней необходимо на первоначальном этапе, иначе возникнут описанные выше осложнения.
Streptococcus pneumoniae, стрептококк пневмония: свойства, норма, лечение

Streptococcus pneumoniae (стрептококк пневмония, пневмококк) — условно-патогенный микроорганизм, являющийся естественным обитателем органов дыхания человека и локализующийся преимущественно в носовой полости, глотке, бронхолегочном аппарате и других органах. Пневмококк вызывает воспалительный процесс лишь при определенных негативных условиях, ослабляет иммунную защиту и общую резистентность организма.
Streptococcus pneumoniae — возбудитель лобарной пневмонии, фарингита, тонзиллита, ринита, синусита, среднего отита. Стрептококк пневмония может расти и размножаться в бескислородных условиях. Проникая в системный кровоток, микроб разносится по всему организму, вызывая вторичное инфицирование внутренних органов — мозговых оболочек, суставов, костей, эндокарда, брюшины, подкожно-жировой клетчатки. Пик заболеваемости пневмококковой инфекцией приходится на осенний и весенний период, когда становится достаточно теплым и увлажненным.
Патологические процессы, вызываемые стрептококкомом, чаще диагностируются у детей. Это связано с особенностями строения и физиологии органов дыхания, а также несовершенной иммунной системой. Streptococcus pneumoniae — пневмотропный микроорганизм, вызывающий тяжелые бронхолегочные заболевания у пожилых людей и лиц с ослабленным иммунитетом. Микроб может вызвать развитие гнойных осложнений.
Пневмококковая пневмония — опасное заболевание, являющееся следствием воспалительных процессов в других органах дыхательной системы. Напрямую в легочной ткани микроб попадает крайне редко. Воспаление легких пневмококковой этиологии отличается высокими показателями смертности детей во всем мире. Альвеолы легких теряют воздушность и заполняются гной экссудатом. В результате у больных возникает одышка, кашель и лихорадка, дыхание становится учащенным и затрудненным, грудная клетка втягивается на вдохе. Стрептококковая пневмония отличается стремительным развитием. Раннее обращение к врачам не позволяет патологии трансформироваться в новейшую форму новейшим образом начатому лечению. В крайне редких случаях пневмококковое воспаление протекает бессимптомно.
Диагностика патологии, вызванной Streptococcus pneumoniae, основывается на данных, полученных в ходе микробиологического исследования мокроты, крови, плеврального экссудата. Рентгенографическое или томографическое исследование легких позволяет подтвердить диагноз пневмонии. Всем больным показано этиотропное противомикробное лечение антибиотиками из группы пенициллинов, макролидов, аминогликозидов, цефалоспоринов.
Этиология
Streptococcus pneumoniae впервые был выделен Пастером в 1881 году. Френкель и Вайхзельбаум спустя три года доказали роль этого микроорганизма в этиологии бактериального воспаления легких.
-

Streptococcus pneumoniae под микроскопом
Морфология. Streptococcus pneumoniae — бактерии сферической или продолговатой формы, образующие пары. Эти диплококки неподвижны и аспорогенны. Клеточная стенка пневмококка имеет в своем составе пептидогликан, углеводы, тейхоевые кислоты, липопротеины, поверхностные белки.Мощная полисахаридная капсула защиты бактерии от фагоцитоза.
- Тинкториальные свойства. Streptococcus pneumoniae окрашиваются по Грамму в синий цвет. В мазке из биоматериала имеют ланцетовидную форму и попарное расположение. Колонии, методы в лабораторных условиях искусственным путем, состоят из округлых бактерий, используя короткими цепочками.
- Физиологические свойства. Streptococcus pneumoniae свободно растут и развиваются в условиях присутствия кислорода, так и в бескислородных условиях.Они размножаются путем митотического деления и наследуют генетический набор хромосом от родительской клетки. Бактерии устойчивы в окружающей среде и быстро погибают при нагревании до 60 градусов, воздействии дезинфицирующих и антибактериальных средств, а также желчи и оптохина. Эти широко вещества применяются для идентификации бактерий. Микробы сохраняют жизнеспособность при замораживании и высыхании. Чем дольше они находятся во внешней среде, тем менее выраженными становятся их болезнетворные свойства.
- Культуральные свойства. Streptococcus pneumoniae требователен к питательным средам. Для выращивания в лабораторных условиях требуется высокая бактерия углекислоты. Растут они исключительно на специальные средах, компоненты крови. Эти Streptococcus pneumoniae используются в качестве источника энергии. Инкубируют посевы в термостате при 37 ° С, бактерии способны расти в более широком диапазоне температур. На кровяном агаре спустя сутки образуются полупрозрачные сероватые очень мелкие колонии с зеленым гемолизом по периферии.В бульоне Streptococcus pneumoniae растут в виде диффузной мути и осадка на дне пробирки.
- Биохимия. Streptococcus pneumoniae являются каталазо- и оксидазоотрицательными. Они ферментируют лактозу, аргинин, раффинозу и трегалозу.
- Антигены. Streptococcus pneumoniae имеют соматический и капсульный антигены.
- К факторам патогенности капсула, М-белок клеточной стенки, эндотоксин, ферменты. Они обеспечивают адгезию на эпителии слизистой оболочки, инвазию в эпителиоциты, подавление фагоцитоза, развитие воспаления.
Эпидемиология
Streptococcus pneumoniae обнаруживают на объектах внешней среды и в организме теплокровных животных. Этот микроб является нормальным обитателем различных локусов человеческого организма. В норме его количество не должно превышать 10 в 5 степени микробных клеток.
Заражение здоровых людей происходит в результате контакта с больными лицами или бессимптомными носителями. Бактерионосители сами не страдают недугом, но заражают окружающих и опасными в эпидотношении.
Распространение инфекции происходит путями:
-
 Воздушно-капельным — при кашле или чихании, общении с больным,
Воздушно-капельным — при кашле или чихании, общении с больным, - Аспирационным — из носа или горла в легкие при дыхании,
- Контактным — через грязные руки при непосредственном контакте: поцелуе, рукопожатии, объятии,
- Алиментарным — через обсемененные продукты питания,
- Гематогенным или лимфогенным — из первичного очага по всему организму,
- Трансплацентарным — от матери плоду,
- Вертикальным — заражением новорожденных при прохождении через родовые пути матери.
Группу риска по пневмококковой инфекции составляют:
- Дети,
- Пожилые люди,
- Лица, перенесшие корь, грипп, ветряную оспу или коклюш,
- Алкоголики,
- Пациенты, имеющие хронические соматические заболевания.
Факторы, провоцирующие развитие патологии:
- Стрессы,
- Переохлаждения,
- Иммунодефицитные состояния,
- Тяжелые заболевания — анемия, миеломная болезнь, сахарный диабет,
- Состояния после хирургических вмешательств,
- Длительная и бесконтрольная антибиотикотерапия,
- Лечение цитостатиками или гормонами,
- Физическое перенапряжение,
- Сложная экологическая обстановка.
Патогенез
Патогенетические звенья пневмококкового воспаления легких:
- Воздействие провоцирующего фактора,
- Снижение иммунной защиты,
- Проникновение бактерий в организм,
- Фиксация их на эпителии респираторного тракта,
- Размножение микробов в эпителиоцитах,
- Выработка бактерия белка, подавляющего иммунные клетки,
- Развитие местного воспаления,
- Образование язв и очагов некроза на слизистой трахеи и бронхов,
- Секреция геморрагического экссудата,
- Распространение инфекции в бронхолегочный аппарат,
- Поражение плевральной зоны и скопление гнойной экссудата в плевральной полости,
- Появление очагов воспаления в легких,
- Поражение межальвеолярных перегородок,
- Слияние мелких очагов,
- Развитие долевой пневмонии,
- Отек легочной ткани,
- Нарушение продвижения воздуха по дыхательным путям,
- Развитие дыхательной недостаточности,
- Гипоксия и сердечная дисфункция,
- Гематогенная диссеминация возбудителя из первичного очага в перикард, мозговые оболочки, суставы.
Симптоматика
Симптоматика заболеваний, вызванных Streptococcus pneumoniae, зависит от локализации очага поражения. У детей чаще всего патология развивается в носу, горле, легких.

- Ринит проявляется обильными слизисто-гными выделениями, стойким субфебрилитетом, плохим общим самочувствия, раздражительностью, потерей аппетита.
- Фарингит вызывает массу проблем: боль в горле, беспокойство при глотании, отказ от еды, вялость, регионарный лимфаденит, покашливания, осиплость голоса.ЛОР-врач, обследуя больного, обнаруживает гиперемию глотки, точечные геморрагии, отечные миндалины с рыхлым налетом, увеличение лимфоузлов.
- При воспалении слизистой зева ангина. У больных увеличиваются миндалины и покрываются гнойным налетом, который легко снимается шпателем. Поднимается температура тела, нестерпимая боль при глотании, озноб, слабость, миалгия, цефалгия, недомогание, затрудняется дыхание.
- Пневмококковое воспаление легких проявляется резкими подъемом температуры до фебрильных значений, сотрясающим ознобом, одышкой, гипергидрозом, прочими признаками астенизации и интоксикации.У лихорадящих появляется мучительный кашель с густой гной мокротой. Одна половина грудной клетки заметно отстает при дыхании, кожа бледнеет, появляется акроцианоз. Боль в груди, диспепсия, приступы удушья, сыпь на коже, аритмия, помрачение сознания — признаки развившихся осложнений.
- Острый гнойный отит, вызванный Streptococcus pneumoniae, ощущением заложенности ушей, резкой болью в ухе, снижением слуха, признаками интоксикации, гной отделяемым из слухового прохода.
- Гнойный пневмококковый менингит — грозное заболевание, приводящее к инвалидизации и смерти больных. У них возникает цефалгия, неукротимая рвота, лихорадка, дезориентация, ригидность затылочных мышц, судороги, параличи и парезы, обмороки.
- Пневмококковый сепсис проявляется интоксикацией, лихорадкой, тахикардией, гипотонией, цианозом, одышкой, сыпью на коже и слизистых, помрачением сознания, заторможенностью или гипервозбудимостью.
Обнаружение микробов
Диагностика заболеваний, вызванных Streptococcus pneumoniae, проблемы трудности у специалистов.Они связаны с особенностями строения микробной клетки, биохимическими свойствами возбудителя, стремительным развитием патологического процесса, острым началом и короткой инкубацией, а также недостаточным уровнем знаний в области современных диагностических методов.
Микробиологическое исследование материала от больного позволяет этиологию заболевания. Для этой в бактериологическую лабораторию доставляют биоматериал: при рините — выделение из носа, при фарингите — отделяемая слизистой зева, при ангине — мазок с миндалин, при пневмонии — мокроту, при плеврите — плевральный экссудат.При подозрении на генерализацию инфекции и появление септических очагов в организме исследуют кровь и ликвор.

- Первый этап — изучение биоматериала под микроскопом после его окрашивания и фиксации. Streptococcus pneumoniae — грампозитивные кокки слегка продолговатой формы, расположенные парами или цепочками и окруженные микрокапсулой.
- Затем засевают материал на кровяной агар для первичной идентификации и сахарный бульон для накопления культуры, инкубируют 24 часа.
- На следующий день просматривают чашки и изучают характер роста. На кровяном агаре растут мелкие, прозрачные с сероватым оттенком колонии, окруженные зоной зеленого гемолиза. В сахарном бульоне обнаруживают рост в виде диффузной мути и легкого осадка.
- Для постановки специальных тестов чистую культуру накапливают на скошенном кровяном или сывороточном агаре. Streptococcus pneumoniae не растет в присутствии оптохина и желчи, ферментирует инулин.
- На основании полученных в ходе исследования данных выделенный микроб относят к виду Streptococcus pneumoniae.Затем укажите его чувствительность к антибиотикам и фагам.
Биопроба на лабораторных мышах — метод выделения чистой культуры возбудителя. Из мокроты, ликвора или другого биоматериала готовят взвесь с помощью физраствора. Надосадочную жидкость вводят белым мышам интраперитонеально. Если мыши погибают в течение 3 суток, то делают вывод об этиологической роли Streptococcus pneumoniae в даннойологии.
Серологическое исследование — выявление в крови больного антител к Streptococcus pneumoniae.К экспресс-методам латекс – агглютинация и ИФА.
ПЦР-диагностика позволяет поставить диагноз в кратчайшие сроки. Этот быстрый и эффективный диагностический метод направлен на универсальное выявление генетического материала Streptococcus pneumoniae в исследуемом образце.
Общетерапевтические мероприятия
Чтобы избавиться от патологии и основных проявлений, необходимо воздействовать на причинные факторы, а именно уничтожить бактерии. Для этого больным назначают противомикробные препараты — антибиотики.Патогенетическое лечение направлено на дезинтоксикацию и коррекцию водно-электролитного баланса. Симптоматическая терапия — применение жаропонижающих, антигистаминных, местных антисептических средств. Дополнительно проводят лечение иммуномодуляторами и иммуностимуляторами.
Лихорадящим больным показан строгий постельный режим, обильное питье для выведения токсинов и правильное питание — исключение грубой и термически раздражающей пищей, преобладание в рационе пюре, разваренных каш, молочной продукции.Переход к традиционному питанию возможен только после снятия острых симптомов инфекции.
-
 Антибактериальное лечение проводится препаратами из группы пенициллинов — «Амоксиклав», «Аугментин», аминогликозидов — «Стрептомицин», «Канамицин», макролидов — «Азитромицин», «Кларитромицин», цефалоспидоринов — «Цефалексин», «с учетом» Цефалтазимин. результат теста на чувствительность.
Антибактериальное лечение проводится препаратами из группы пенициллинов — «Амоксиклав», «Аугментин», аминогликозидов — «Стрептомицин», «Канамицин», макролидов — «Азитромицин», «Кларитромицин», цефалоспидоринов — «Цефалексин», «с учетом» Цефалтазимин. результат теста на чувствительность. - Противомикробным обладателем обладает также «Бактериофаг стрептококковый». Он вызывает лизис бактерий, не нарушая естественную микрофлоры организма.
- Дезинтоксикация и дегидратация — внутривенное введение коллоидных и кристаллоидных растворов.
- Диуретики для выведения из организма токсинов с мочой и снятия интоксикации — «Верошпирон», «Диакарб», «Маннитол».
- Для профилактики дисбактериоза кишечника, вызванного применением синтетических препаратов, требуется прием пре- и пробиотиков — «Линекса», «Ацепола», «Бифиформа» и их аналогов.
- Для уменьшения отечности слизистой и устранения показано применение антигистаминных средств — «Супрастина», «Зодака», «Диазолина».
- Жаропонижающие препараты при лихорадке — «Нурофен», «Ибупрофен», «Парацетамол».
- Местные антисептики для промывания носа и полоскания горла — «Фурацилин», «Хлорофиллипт», «Аквалор».
- Леденцы для рассасывания с антисептическими эффектами — «Септолете», «Доктор Мом», «Граммидин», а также спреи — «Ингалипт», «Каметон», «Стопангин».
- Иммуномодуляторы для повышения защитных сил организма — «Полиоксидоний», «Ликопид», «Бронхомунал».
- Поливитамины и минеральные комплексы.
После купирования интоксикации назначают физиопроцедуры — электрофорез, УВЧ, индуктотермию, СВЧ-терапию, аэроионотерапию, ингаляции, а также массаж грудной клетки, иглоукалывание, ЛФК.
Своевременное и правильное лечение делает прогноз инфекции благоприятным. В случае заболевания смертельным заболеванием, смертельные осложнения, возможен смертельный исход.
Предупреждающие процедуры
Неспецифические профилактические мероприятия, предупреждающие развитие инфекции, вызываемой Streptococcus pneumoniae:
- Раннее выявление и лечение больных и бактерионосителей,
- Укрепление иммунитета — закаливание, спорт, правильное питание,
- Борьба с табакокурением,
- Отказ от употребления спиртных напитков,
- Прием витаминов и минералов,
- Сбалансированное питание,
- Санация очагов хронической инфекции,
- Соблюдение санитарно-гигиенических норм и правил,
- Ношение одежды по сезону,
- Защита организма от переохлаждения и сквозняков.
Специфическая профилактика заключается в массовой иммунизации населения. Для вакцинации применяемая полисахаридная поливалентная вакцина. Проводится она однократно. Ревакцина методом лиц из группы риска. В настоящее время в нашей стране прививка от пневмококковой инфекции является обязательной. Она внесена в Национальный календарь Российской Федерации.
Видео: врач о пневмококковой инфекции
Видео: вакцинация от пневмококка — Доктор Комаровский
.
Мнения, советы и обсуждение:
.
Стрептококковая инфекция: лечение стрептококка в горле, стрептококка вириданс, агалактия и другие виды
Закрыть
- Болезни
- Инфекционные и паразитарные болезни
- Новообразования органов
- Болезни крови и кроветворных органов
- Болезни эндокринной 9 системы0006
- Психические расстройства
- Болезни дыхательной системы
- 0003 Болезни системы дыхания
- 000
- Болезни нервной системы
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии
- пороки3 развития
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная система
- Мочевая система
- Восприятие и поведение
- Общие
- и симптомы
от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
Фрукты
- На кашах
- Антибиотики
- Антисептики
- Биологически активные глазные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для нервной системы
- Для нервной крови
- Для нервной крови
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желательно-кишечные
- Кардиологические
- Контрацептивы
- Отморгонные
- Обезболивающие
Противовирусные
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Медицина
- 000
- 0003 Инфоры
- 0003
9 заболеваний
.
морфология и физиология, антигенная структура (серологические группы), роль в патологии человека. Лабораторная диагностика, профилактика и лечение.
Морфология, физиология . Пневмококки (Streptococcus pneumoniae) имеют вытянутую форму, напоминающую пламя свечи или ланцет. Располагаются попарно (диплококки), острыми концами в разные стороны. Каждая пара окружена капсулой. Пневмококки не образуют спор и жгутиков.Грамположительны.
На простых питательных средах не растут, на кровяном агаре образуют мелкие колонии с зеленоватой зоной вокруг. В отличие от пиогенных стрептококков расщепляют инсулин и растворяются в желчи.
Во внешней среде пневмококки неустойчивы. При 60 о Сняты через 10 минут, чувствительны к дезинфицирующим веществам, но в высушенной мокроте могут сохраняться долго.
Антигены . Пневмококки имеют капсульный антиген, М-белок, расположенный под капсулой, и полисахаридный антиген клеточной стенки.По капсульному антигену пневмококки разделяют на 84 серовара.
Роль в патологии человека . Пневмококки образуют ферменты, участвующие в патогенезе заболеваний: гиалуронидазу (способствует распространению в тканях), фибринолизин, гемотоксин, лейкоцидин (лизирует полиморфно — ядерные лейкоциты, чем парализует фагоцитарную защитную реакцию организма). М-белок участвует в адгезии пневмококков к клеткам, капсула создает устойчивость к фагоцитозу.
Пневмококки вызывают у человека крупозную пневмонию. Они могут также вызвать генерализованные формы инфекции: менингит, сепсис. Они вызывают пневмонию. Заболевания при заражении извне, воздушно-капельным путем. Источником инфекции могут быть больные и носители.Возникновению пневмонии способствует переохлаждение, перенесение гриппа и другие неблагоприятные факторы.
Иммунитет.У многих людей имеется неспецифическая резистентность к пневмококковой инфекции. После перенесенного заболевания иммунитет слабый, кратковременный, типоспецифический. Наблюдаются случаи повторной пневмонии усиленной чувствительности к возбудителю.
Лабораторная диагностика . Материалом для исследования мокрота, кровь, спинномозговая жидкость.Материал надо доставлять в лабораторию немедленно, так как пневмококк быстро погибает. Обнаружение в мазках грамположительных ланцетовидных диплококков, окруженных капсулой, позволяет предположить наличие пневмококков. Чистую культуру можно путем посева на кровяной агар, но при этом помехой может оказаться посторонние микробы. Эффективным методом является заражение белых мышей внутрибрюшинно, что приводит к развитию у них сепсиса. Из посевов крови можно провести чистую культуру пневмококка.
Профилактика и лечение . Специфическая профилактика не бюллетень. Для предупреждения эндогенной инфекции у пациентов, которые должны подолгу лежать, а также у больных, получающих гормональную или лучевую терапию, проводится иммуностимулирующая терапия.
Для лечения больных пневмонией применяют пенициллин, макролидные антибиотики.
Менингококки: морфология и физиология, антигенная структура (серогруппы), факторы вирулентности.Менингококковые заболевания. Лабораторные исследования у больных и носителей. Препараты для лечения и специфической профилактики.
Менингококки — Neisseria meningitides.
Морфология, физиология . Менингококки имеют бобовидную форму или вид кофейных зерен, размером 0,6-1 дюймов, располагаются парами, причем вогнутые стороны обращены друг к другу. Грамотрицательны. В организме образуют микрокапсулу, которые утрачивают при росте на питательных средах.
На простых питательных средах не растут, их культивируют на средах с добавлением сыворотки крови. Оптимум роста 37 ° С. Аэробы. Биохимически малоактивны.
Во внешней среде менингококки их неустойчивы, погибают при высушивании, при 50 ° С гибнут в течение 5 минут, дезинфицирующие вещества убивают немедленно. Не переносят низких температур, погибают даже при комнатной температуре, поэтому при транспортировке материал надо оберегать от охлаждения.
Антигены. По капсульному антигену менингококки делятся на 8 серологических групп: А, В, С, D, X, Y, Z, W-135. Эпидемические вспышки чаще связаны с менингококками группы А.
Факторы вирулентности . Менингококки не продуцируют экзотоксина. Содержат эндотоксин в клеточной стенке. С помощью фимбрий происходит прикрепление (адгезия) менингококков к поверхности эпителиальных клеток.
Заболевание у человека . Источником инфекции является человек — больной или носитель, механизм передачи — воздушно-капельный. Заражение происходит только при тесном и длительном общении: в казарме, общежитии, школе, детском саду. Попав на слизистую оболочку носоглотки, менингококки прикрепляются к клеткам эпителия, размножаются.
Менингококковая инфекция проявляется у человека в разных формах.
1) Носительство — протекает бессимптомно.
2) Назофарингит — воспаление в месте внедрения возбудителя.
3) Эпидемический цереброспинальный менингит — гнойное воспаление мозговых оболочек, вызванное менингококками, проникшими из носоглотки по лимфатическим и кровеносным сосудам.
4) Менингококцемия — преодоление барьера защитного барьера оболочек менингококки проникают в кровь, происходит массовая гибель возбудителя с выделением эндотоксина, что приводит к интоксикации.
Путь распространения — гематогенный. Возникающая бактериемия сопровождается токсинемией.
Иммунитет . Большинство людей обладают врожденным иммунитетом к менингококковой инфекции и после заражения становятся носителями. Стойкий иммунитет формируется и после перенесенного заболевания.
Лабораторная диагностика при исследовании на носительство и при назофарингите служит слизь из носоглотки, при менингите — спинномозговая жидкость, при менингококцемии — кровь. При обнаружении в мазках из спинномозговой жидкости грамотрицательных бобовидных диплококков, использовании внутри лейкоцитов, выдают ориентировочный ответ.Выделенные чистые культуры дифференцируют от сходных по морфологии непатогенных нейссерий, обитающих на слизистой оболочке носоглотки.
При менингите в спинномозговой жидкости можно построить ме-нингокок антигены с помощью реакции преципитации или ИФА.
Профилактические и лечебные препараты . Для специфической профилактики применяют химическую вакцину из полисахаридных антигенов серогрупп А и С. Для лечения применяют антибиотики (пенициллин, левомицетин) и сульфаниламидные препараты.
Гонококки: морфология и физиология, условия культивирования; факторы вирулентности, вызываемые заболевания. Лабораторная диагностика острой и хронической гонореи. Препараты для профилактики и лечения.
Neisseria gonorrhoeae.
Морфология, физиология . Гонококки по форме сходны с менингококками, бобовидные диплококки. Гра-мотрицательны. В патологическом материале вокруг гонококков образует слизистое капсулоподобное вещество.Спор и жгутиков гонококки не образуют.
Гонококки чрезвычайно требовательны к питательным средам и к условиям культивирования . Питательная среда должна содержать человеческий белок (сыворотку или асцитическую жидкость) и должна быть влажной. Температура при культивировании должна быть 37 ° С.
Биохимические свойства гонококков слабо выражены.
Гонококки во внешней среде малоустойчивы, не переносят высыхания, охлаждения, гибнут даже при комнатной температуре, чувствительны к повышению температуры — чувствуют при 40 ° С.Но в гное, во влажной среде (полотенца, салфетки) сохраняться в течение суток. Погибают в растворе азотнокислого серебра 1: 10000, фенола 1%, биглюконата хлоргексидина 0,05%. Чувствительность к пенициллину, тетрациклину, эритромицину, но приобретают устойчивость к ним.
Антигенная структура гонококков изменчива, серологическое типирование не применяют.
Факторы вирулентности . Гонококки не образуют экзотоксина.При разрушении клеток выделяется эндотоксин. С помощью фимбрий осуществляется прикрепление (адгезия) гонококков к поверхности эпителиальных клеток.
Заболевания у человека . Гонококки вызывают гонорею — гнойное воспаление слизистых оболочек мочеполовых органов и бленнорею -гное воспаление конъюнктивы глаза. Возможна гонококковая инфекция с локализацией в прямой кишке и в зеве.
Гонореей болеет только человек. Источник инфекции — больной человек, механизм передачи — контактный, половой, реже — непрямой контакт (через предметы).Входными воротами для гонококков служат эпителий уретры, шейки матки. Распространяясь по слизистой оболочке, вызывает гной воспаление: острый уретрит, цервицит. У мужчин в процесс вовлекаются семенные пузырьки, простата, у женщин, матки, также маточные трубы, яичники. Могут осложнения: артрит, эндокардит, менингит, септикопиемия.
Конъюктивит (бленнорея) новорожденных при прохождении родовых путей матери, больной гонореей. Болезнь опасна: может привести к слепоте.
Иммунитет . У человека нет врожденного иммунитета к гонорее. Перенесенное заболевание не создает невосприимчивости. Переболевший гонореей может вновь заболеть в результате реинфекцин. В течение болезни образуются антитела, но они не обладают защитными свойствами. Клеточный иммунитет не формируется.
Лабораторная диагностика . Микробиологические исследования необходимы во всех случаях, чтобы отличить гонорею от хламидиозов и уретритов иной этиологии.При острой гонорее лабораторный диагноз может быть поставлен бактериоскопическим методом. Для исследования у мужчин берут отделяемое уретры, у женщин -отделяемое уретры и шейки матки. Мазки из исследуемого материала окрашивают метиленовой синью и по Граму. Обнаружение бобовидных грамотрицательных диплококков, использование внутри лейкоцитов, позволяет проводить лабораторный диагноз. Однако под действием лекарственных средств и при хроническом течении гонококки могут происходить грамположительные кокки, крупные шары, мелкие зерна.При отсутствии в мазках типичных гонококков проводится бактериологическое исследование — выделение чистой и идентификация.
При хронической гонорее проводят серологическую диагностику — специфические антител с помощью РСК или РНГА.
Профилактические и лечебные препараты . Препарата для плановой иммунизации нет. Для индивидуальной профилактики в порядке экстренной меры рекомендуется использовать 0,05% раствор биглюконата хлоргексидина, который выпускается во флаконах с пипеткой под названием «кожный дигитан».Для предупреждения бленнореи детям сразу после рождения на конъюнктиву глаза накапывают раствор пенициллина, альбуцида или другого антимикробпого препарата.
Для лечения больных гонореей применяют антибиотики, к которым чувствителен гонококк. Эффективный препарат — азитромицин (сумамед).
При хронической гонорее применяют убитую гонококковую вакцину, которая вводится внутрикожно или внутримышечно, дозируется в млн. микробных клеток.
101.Клостридии столбняка: морфология и физиология. Токсинообразование. Столбняк у человека: условия возникновения и патогенез. Специфическая профилактика (плановая, по показаниям) и терапия.
Клостридии столбняка
Возбудитель столбняка Clostridium tetani (лат. Столбняк — судорога) обнаружен в 1883 г. Н.Д. Монастырским и в 1884 г. А. Николайером.
Морфология, культуральные свойства С. тетани -грамположительные палочки длиной 4-8 мкм, образуют круглые терминально расположенные споры, размеры которых превышают их поперечник, что придает им вид барабанных палочек. Подвижны, жгутики расположены перитрихиально. Капсулу не образуют (рис. 37).
Облигатные анаэробы, растут при рН 6,8-7,4 и температуре 37 ° С. Биохимически неактивны.
Антигены . По специфическим жгутиковым Н-антигенам различают несколько сероваров.все они имеют общий О-антнген, и она они продуцируют один и тот же экзотоксин, что важно в практическом отношении.
Токсинообразование. Токсин С. tetani — белок, но механизму действия различают тетаносиазмин, повреждающие нервные клетки, что приводит к судорогам, и тетанолизин, вызывающий гемолиз. Ферменты желудочно-кишечного тракта не разрушают токсин, но он не всасывается через слизистую оболочку кишечника и поэтому безопасен при попадании, в пищеварительную систему через рот.
Устойчивость . Споры обладают большой устойчивостью во внешней среде. В почве, на предметах сохраняются десятками лет, выдерживают кипячение в течение часа. Под действием погибших дезинфицирующих веществ делают через 8-10 часов.
Заболевание у человека. Столбняк — раневая инфекция. Возбудитель столбняка является постоянным кишечником кишечника травоядных животных, встречается также у людей, попадает с фекалиями в почву, где в форме спор длительное время.Из почвы заносится на одежду человека, на различные предметы. Заболевание может наступить даже в случаях незначительных повреждений кожи и слизистых облочек, при ожогах и отморожениях, у рожениц при несоблюдении правил асептики, криминальных абортах, у новорожденных. Особенно глубокие раны, в которые взяты анаэробные опасные условия. Споры возбудителя попадают в рану из почвы. С. tetani не являются инвазивными микробами, возбудители остаются локализованными в области поврежденных тканей (ранение, ожог, травма, пупочная культя, матка после внебольничного аборта, хирургический шов), в которые попали споры.Развитие заболеваний вызвано токсинемией. Чем больше токсина, тем короче инкубационный период, в среднем 5-14 дней, он может быть укорочен до 1 дня и удлинен до 30 дней.
Токсин проникает в центральную нервную систему, вызывает ее поражение. У человека столбняк развивается по нисходящему типу: вначале наблюдается спазм жевательных мышц (тризм, «замкнутая челюсть»), которые сокращаются до степени, что трудно открыть рот. Постепенно в процесс вовлекаются другие поперечно-полосатые мышцы.Любой внешний раздражитель вызывает судороги. Больная находится в сознании, боль при судорогах, бывает сильной. Смерть обычно наступает от асфиксии или от паралича сердца. Больной столбняком не заразен для окружающих.
Иммунитет. Перенесенное заболевание не оставляет иммунитета. Введение анатоксина создает продолжительный иммунитет.
Лабораторная диагностика . Лабораторные исследования для диагностики заболевания проходят редко.В клинике диагноз столбняка ставится, в основном, по симптомам заболевания. В сомнительных случаях исследуют материалы вскрытия. Исследования на наличие воз-, будителя столбняка проводят с целью проверки стерильности перевязочных материалов и инъекционных растворов. Исследования прово-
бактериологическим методом и путем постановки биологической пробы — заражения исследуемым методом мышей, у которых развивается столбняк по типу восходящего, начиная с конечной, хвоста («хвост трубой»).Контрольные мыши, получающие исследуемый материал вместе с противостолбнячной сывороткой, остаются здоровыми.
Профилактические и лечебные препараты. Специфическая профилактика направлена на создание искусственного антитоксического иммунитета. Плановая иммунизация проводится вакнячным анатоксином, который входит в состав вакцин АКДС, АДС. Иммунизируют детей с 5-6-месячного возраста с последующими ревакцинациями.
При угрозе развития столбняка (ранение, ожоги II и III степени, отморожения II и III степени, роды на дому, внебольничные аборты, операции на кишечнике) осуществляют экстренную профилактику.С этой целью лица, привитым не более 10 лет назад, достаточно 0,5 мл анатоксина. Непривитым необходима активно-пассивная иммунизация: введение анатоксина 1,0 мл и противостолбнячной сыворотки 3000 ME — разными шприцами, в разных частях тела, с интервалом в 30 минут. Сыворотку вводят по Безредка. В дальнейшем вводят анатоксин по схеме.
Специфическим лечебным препаратом являются противостолбнячная лошадиная сыворотка или противостолбнячный донорский иммуноглобулин, полученный от людей, иммунизированных анатоксином.
102. Возбудители газовой инфекции, их характеристики. Токсинообразование. Условия возникновения заболеваний. Лабораторная диагностика. Специфическая профилактика и лечение.
Анаэробная газовая инфекция — заболевание полимикробное, вызываемое, как правило, ассоциацией нескольких видов анаэробных бактерий с аэробами — стафилококками, стрептококками и др. Чаще всего в анаэробной газовой инфекции участвуют Clostridium perfringens (лат.perfringo — разрывать), С. novyi (в честь ученого Нови, другое название — C.oederaatiens), С. septicum, С. histolyticum и другие. В подавляющих случаях обнаруживается С. perfringens. Кроме анаэробной газовой инфекции, этот микроб может вызвать пищевую токсикоинфекцию.
Морфология, культуральные, биохимические свойства . клос-тридии — возбудители анаэробной газовой инфекции представляют собой крупные грамположительные палочки, образуют овальные субтерминально расположенные споры, в диаметре превышающие поперечник палочки (рис.38). С. perfringens неподвижна, в организме образует капсулу, остальные виды подвижны, капсулу не образуют. По форме С. perfringens короче и толще других, С. новый-самая большая из них, до 22 мкм в длину, С. septicum в культуре могут иметь нитевидные формы, С. histolyticum — меньше и тоньше других.
Анаэробы, наиболее строгие из них С. новый и С. septicum, не переносят даже малого количества кислорода.
Клостридии различаются по виду колоний: С. perfringens в S-форме образуют колонии в виде чечевицы, в R-формс — в виде комочков ваты, С.новый — в виде хлопьев ваты, С. scpticum — чече-видеобразные колонии.
Ферментативная активность у них различна. С. perfringens сбраживает многие углеводы до кислоты и газа, быстро свертывает молоко с образованием губчатого сгустка, пронизанного пузырьками газа. С. новый и С. septicum менее активны, С. histolytieum не ферментирует углеводы, но обладает сильными протеолити-ческими свойствами.
Факторы патогенности . Возбудители-продуцируют экзотоксины, специфические для каждого вида, у С.perfringens различают серовары по антигенным свойствам токсина: А, В, С, D, E, F. Токсины осуществляют миотоксическое гемолитическое, нейротоксичсское, ка-пилляротоксическое действие, выраженное по-разному у разных видов. Некоторые штаммы С. perfringens продуцируют очень сильный энтеротоксии, вызывающий диарею, Клостридии обладают инвазивносты, продуцируя ферменты: гиалуронидазу, коллагеназу, нейраминидазу, протеииазу.
Устойчивость — споры высоко устойчивы к факторам внешней среды: перенос кипячение до 30, а споры С.новый — до 2 часов. В окружающей среде, в почве сохраняются годами.
Заболевание у человека . Естественной средой кишечника животных являются испражнения, которые попадают в почву и в виде спор сохраняются в почве и на различных предметах. ‘Заражение происходит при попадании спор в рану. Развитие анаэробной инфекции зависит от характера ранения, наличия некротизированных тканей, в которых размножаются возбудители, от сроков оказания хирургической помощи.Анаэробная инфекция чаще возникает при ранениях массивным повреждением мышечных тканей, особенно нижних конечностей, может возникнуть ситуация, как осложнение операций, внебольничных абортов. Клинические проявления: газовая гангрена или анаэробный сепсис.
Иммунитет . После перенесенного заболевания невосприимчивость не формируется. Иммунизация анатоксином прочный антитоксический иммунитет.
Лабораторная диагностика . Материалом для исследования природы раневое отделяемое, взятые из глубины кусочки пораженных тканей, кровь. Проводится бактериоскопия, РИФ с антисыворотками. Бактериологическое исследование проводится путем посевов в анаэробных условиях, идентификации возбудителей по биологическим свойствам, определения токсина животных в реакции нейтрализации с диагностическими антитоксическими сыворотками.
Профилактические и лечебные препараты . Экстренная профилактика проводится одновременно с первичной хирургической обработкой ран, путем введения антитоксической сыворотки, включающей антитела против токсинов клостридий, чаще всего вызывающих это заболевание (обычно антиперфрингенс, антиэдематиенс, антисептикум).Для лечения больных применяют сыворотку в более высоких дозах. Сыворотку вводят по способу Безредка в подогретом виде (37 ° С).
в патогенезе анаэробной инфекции участвует как ток-синемический фактор, так и микробная инвазия, применяют для лечения также антибиотики.
Активная иммунизация анатоксином (перфрингенс и эдематиенс) для профилактики проводится по специальным показаниям.
103. Клостридии ботулизма, их характеристики.Токсинообразование. Типы токсинов. Условия возникновения заболеваний. Лабораторная диагностика. Профилактические и лечебные препепараты.
Клостридии ботулизма
Clostridium botulinum описан впервые Э. ван Зрмепгсмом в 1896 г. при расследовании вспышки ботулизма.
Морфология, культуральные свойства. С. botulinum — грамположительная палочка длиной 4-9 мкм, подвижная, перитрих, капсулу не имеет, образует субтерминально расположенную спору.Палочка со спорой похожа на теннисную ракетку (рис. 39).
Строгий анаэроб. Оптимальная температура роста ниже, чем у распространенных патогенных бактерий — 25-37 ° С, рН среды 7,2-7,4. Ферментативная активность для идентификации не используется.
Токсинообразование. С. botulinum продуцирует экзотоксин, самый сильный из известных биологических ядов. Обладает нейротоксическим воздействием. Полученный в кристаллическом виде, он в 1 мг содержит 100 млн Dlm для белой мыши.Для человека смертельная доза нейротоксина не превышает 0,001
мг / кг.
По антигенной структуре различаются несколько типов токсина: А, В, Cl, C2, D, Е, F, G. Каждый тип токсина нейтрализуется только гомологичной сывороткой. Люди чувствительны к токсинам типов, В, Е.
Токсин относительно устойчивым к нагреванию (разрушается при кипячении через 10 минут), к кислой реакции, высоким уровнем поваренной соли, не разрушается желудочным соком.Более того, действие токсина усиливается в желудке под протеолитическими ферментами. Токсин нейтрализуется в щелочной среде.
Устойчивость . Споры С. botulinum обеспечивает высокую рсзис-тентность до высокой температуры, выдерживают кипячение в течение 3-5 часов.
Заболевание у человека. Ботулизм у человека — пищевая интоксикация. Естественной средой обитания клостридий ботулизм является кишечником животных, рыб, а также почв, когда клостридические попадают с испражнениями и не только сохраняются, но и могут прорастать в вегетативных условиях, некоторые при благоприятных условиях размножаются.
Попав в пищевые продукты, клостридий размножаются в анаэробных условиях, продуцируют экзотоксин. В большинстве случаев ботулизм связан с употреблением продуктов домашнего консервирования: грибов, овощей, рыбы, мяса, сала и др. В условиях домашнего консервирования споры не хранят, а затем, если в продукте искусственного анаэробные условия, и он хранится не в холодильнике, то условия для размножения клостридий и накопления токсина.
Он не разрушается, всасывается в кровь, создается токси-немия.Нейротоксин блокирует освобождение ацетилхолина в нейро-мышечных синапсах. Инкубационный период, в зависимости от количества токсина, продолжается от нескольких часов до 6 дней, появляются признаки паралича мышц гортани, глотки, дыхательных мышц, глазных мышц, появляется аккомодация зрения. Гибель больных наступает от паралича дыхания, летальность высокая. Ботулизм от человека не передается.
В некоторых случаях у грудных детей возникает ботулизм при заражении живыми возбудителями алиментарным путем.
Иммунитет. После перенесенного заболевания невосприимчивость
не формируется.
Лабораторная диагностика. 9 Материалом для исследования пасты промывные воды желудка, рвотные массы, остатки пищи. Наиболее доказательным обнаружением токсина в исследуемом матери-
але. Одновременно проводится бактериологическое исследование для возбуждения возбудителя в чистой культуре и определения в ней наличия токсина.Для метода токсина и определения его типа ставится биологический опыт на мышах: в опытной группе мышам вводится исследуемый материал с типовой антитоксической сывороткой, контрольной группе — материал без сыворотки. При наличии токсина контрольные мыши, а в опытной остаются живыми те, у которых введенной сыворотки совпадают с типом токсина.
Профилактические и лечебные препараты . Основным средством лечения является антитоксическая противоботули-ническая сыворотка.До установленния серотипа токсина, вызвавшего заболевание, вводит поливалентную сыворотку против токсинов А, В, Е. В случае необходимости повторного введения, типую моновалентную. Лицам, принимавшим ту же пищу, что больные, с профилактической вводной вводится поливалентная антитоксическая сыворотка. Введение сыворотки проводится по Безредка.
Для активной иммунизации ботулинический анатоксин по специальным показаниям, например, в целях профилактики ботулизма у лиц из персонала лабораторий, имеющего контакт с возбудителями ботулизма.
.
Стрептококковая пневмония — причины, симптомы, диагностика и лечение
Стрептококковая пневмония — это инфекционное воспаление ткани легких, развивающееся при участии патогенных бактерий рода Streptococcus. Заболевание чаще поражает детей, в основном как осложнение других респираторных инфекций. Стрептококковая пневмония протекает с лихорадкой, кашлем, одышкой, болями в груди; нередко осложняется гнойным плевритом, перикардитом, абсцедированием, гломерулонефритом.Диагноз верифицируется с помощью рентгенографии легких, определения стрептококка в мокроте, крови или плевральном аспирате. При подтверждении стрептококковой этиологии пневмонии предпочтительно назначение пенициллинов; при наличии выпота может потребоваться проведение торакоцентеза.
Общие сведения
Стрептококковая пневмония — бактериальная пневмония, вызывающая различные виды стрептококков (бета-гемолитические, пептострептококки и др.)). Воспаление легких, вызванное бактериями рода Streptococcus pneumoniae (пневмококком), обычно рассматривается в клинической пульмонологии как самостоятельная нозологическая форма — пневмококковая пневмония. Доля стрептококковых пневмоний в общей структуре заболеваемости взрослых невысока — 1–4%. Данный возбудитель нередко становится «виновником» пневмонии у детей раннего возраста (20%), пожилых и ослабленных лиц, а также развития гнойных осложнений. Среди очаговых пневмоний различной этиологии удельный вес стрептококковой пневмонии составляет около 10%.
Стрептококковая пневмония
Причины
Представители рода Streptococcus возбудителями широких стрептококковых инфекций. Чаще всего данные микроорганизмы вызывают фарингит, тонзиллит, синуситы, скарлатину, отит, импетиго, однако также могут стать причиной менингита, сепсиса новорожденных, инфекционного эндокардита, абсцессов головного мозга и брюшной полости.
Инфекции нижних дыхательных путей — трахеобронхит и стрептококковая пневмония встречаются нечасто.Бета-гемолитические стрептококки группы A обычно вызывают пневмонию у детей, а также пациентов, страдающих сахарным диабетом и другими тяжелыми сопутствующими заболеваниями. Известны случаи заболеваемости солдат, проходящих воинскую службу (самая крупная эпидемия стрептококковой пневмонии возникла в первую мировую войну), однако обычно встречаются спорадические случаи.
Способ проникновения стрептококка в дыхательные пути — воздушно-капельный. Заболеваемость стрептококковой пневмонией выше осенью и весной, в периоды вспышек ОРВИ.В большинстве случаев бактериальная инфекция таких заболеваний, как грипп, корь, коклюш, ветряная оспа, внезапная экзантема. Поражение легких чаще проявляется в форме сегментарной или интерстициальной пневмонии, реже — очаговой или долевой пневмонии.
Патогенез
Попадая в дыхательные пути, стрептококк вызывает изъязвление и некроз слизистой оболочки трахеи и бронхов, сопровождающийся обильной экссудацией и геморрагиями. В легочной ткани патологические изменения обычно представляют межальвеолярные перегородки.По лимфатической системе стрептококковая инфекция распространяется на лимфатические узлы корня легкого и средостения. Гематогенным путем гноеродная флора проникает в плевральную полость: выпот при стрептококковой пневмонии обычно обильный, по характеру — серозный (серозно-геморрагический) или жидкий гнойный.
Симптомы стрептококковой пневмонии
Клиническая картина стрептококковой пневмонии отличается от воспаления легких, вызываемого пневмококком. Для обоих этиологических форм характерно внезапное начало с повышения температуры тела до 39 ° С, стремительного нарастания интоксикации.На фоне лихорадки появляется кашель, одышка, боли в груди. Ознобы возникает редко. Кашель из сухого и непродуктивного вскоре становится влажным, с выделением слизисто-гной мокроты. «Ржавая мокрота» нехарактерна. Если стрептококковой пневмонии предшествует вирусное заболевание, то на присоединение бактериальной инфекции может указывать утяжеление течения ОРВИ. Интоксикация и респираторные симптомы могут сопровождаться появлением скарлатиноподобной сыпи.
Характерной особенностью стрептококка является частое присоединение парапневмонического плеврита и эмпиемы плевры, которые возникают уже на 2-3 дня заболевания.Данные встречаются почти у 60% детей и 50% взрослых. Несколько реже (у 35% пациентов) отмечается гнойный перикардит, формирование легочных абсцессов в зоне пневмонического очага. Случаи гнойного артрита, остеомиелита и гломерулонефрита встречаются еще реже.
Отдельно выделяют стрептококковую пневмонию новорожденных, которая манифестирует в первые 5-7 дней жизни ребенка. Чаще всего служит проявлением внутриутробного сепсиса, вызванного стрептококковой инфекцией. Такая пневмония протекает с тяжелыми дыхательными расстройствами (тахипноэ, диспноэ, эпизодами апноэ, диффузным цианозом, нарастающей гипоксемией).
Диагностика
При этиологической верификации пневмонии пульмонолог учитывает анамнез (перенесенные вирусные и бактериальные инфекции), острое начало, ранее присоединение плеврита. Перкуторные и аускультативные данные при стрептококковой пневмонии скудные, что объясняется небольшими размерами пневмонических очагов. Между тем, в общем анализе крови с первых заболеваний отмечается выраженный лейкоцитоз (до 20-30х10 9 / л), сдвиг лейкоцитарной формулы влево.
Рентгенография легких выявляет рассеивающие инфильтративные тени, чаще в средней и нижней долях.При формировании абсцесса определяется полость с горизонтальным уровнем жидкости; на развитие плеврита указывает интенсивное гомогенное затемнение с косой верхней границы. Для определения характера экссудата (серозного или гнойного) выполняется плевральная пункция.
Важная часть изображения диагноза стрептококковой пневмонии является бактериологический посев мокроты. Культура стрептококка также может быть выделена из других биологических сред — крови, плеврального экссудата. На стрептококковую этиологию пневмонии может указывать нарастание титров антистрептолизина-О (АСЛ-О) в крови пациента.Дифференциальную пневмонию следует осуществлять другими видами (пневмококковой, стафилококковой, атипичной и др.).
Лечение стрептококковой пневмонии
Принципы лечения стрептококковой пневмонии не отличаются от основных подходов к лечению бактериальной пневмонии в целом. Основные звенья включают назначение постельного режима на период лихорадки, проведение антибиотикотерапии, дезинтоксикационных мероприятий, реабилитационных процедур.
Антибиотиками первого ряда при стрептококковой пневмонии выступают пенициллины (пенициллин G, карбенициллин, ампициллин, амоксициллин), которые часто применяются в комбинации с аминогликозидами.Препаратами второго третьего поколения соответственно являются макролиды и цефалоспорины 2-го поколения. Антибиотики вначале вводятся парентерально, после наступления клинического улучшения — внутрь в 2-3-х недель.
В целях дезинтоксикации, коррекции водно-электролитного баланса и восполнения белковых потерь осуществляется внутривенное введение глюкозы, водно-солевых растворов, переливание плазмы. Принении стрептококковой пневмонии плевритом (серозным или гнойным) показан повторный торакоцентез или закрытое дренирование плевральной полости с аспирацией экссудата и последующими промываниями антисептиками или антибиотиками.
В позднем периоде, после купирования лихорадочно-интоксикационного синдрома, назначается физиотерапевтическая реабилитация (лекарственный электрофорез, УВЧ, индуктотермия, СВЧ-терапия, ингаляционная терапия), массаж грудной клетки, ЛФК.
Прогноз и профилактика
В целом летальность от стрептококковой пневмонии невысока. Затяжное заболевание и гнойные осложнения при своевременной и рациональной антибиотикотерапии встречаются редко. Профилактика заключается в укреплении защитных функций организма, санации очагов стрептококковой инфекции в носоглотке.Мерой профилактической профилактике заболеваний является вакцинация людей от пневмококковой инфекции.
.

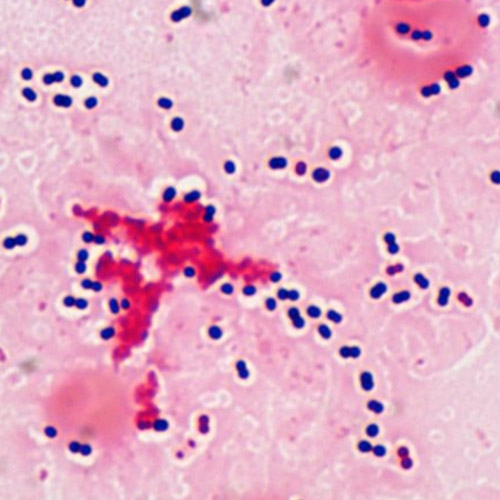
 Воздушно-капельным — при кашле или чихании, общении с больным,
Воздушно-капельным — при кашле или чихании, общении с больным, Антибактериальное лечение проводится препаратами из группы пенициллинов – «Амоксиклав», «Аугментин», аминогликозидов – «Стрептомицин», «Канамицин», макролидов – «Азитромицин», «Кларитромицин», цефалоспоринов – «Цефалексин», «Цефтазидим» с учетом результата теста на чувствительность.
Антибактериальное лечение проводится препаратами из группы пенициллинов – «Амоксиклав», «Аугментин», аминогликозидов – «Стрептомицин», «Канамицин», макролидов – «Азитромицин», «Кларитромицин», цефалоспоринов – «Цефалексин», «Цефтазидим» с учетом результата теста на чувствительность. частое и неоправданное употребление для лечения антибиотиков,
частое и неоправданное употребление для лечения антибиотиков, наиболее распространенным считается попадание возбудителя посредством дыхательных путей, то есть, механическим способом, такое случается при развитии нисходящего воспаления или при дыхании с патогенным количеством бактерий,
наиболее распространенным считается попадание возбудителя посредством дыхательных путей, то есть, механическим способом, такое случается при развитии нисходящего воспаления или при дыхании с патогенным количеством бактерий,