причины, симптомы и лечение жидкого стула у детей
Болезненные ощущения в области желудка и передней брюшной стенки часто сопровождаются расстройством стула. Особенно неполадки в работе пищеварительной системы характерны для детского возраста. Когда болит живот у ребёнка и есть понос, необходимо определить причины недуга.
Важно! Родителям следует внимательно отнестись к предпосылкам и факторам, которые вызывают диарею и боль в животе у ребенка. Своевременный вызов врача поможет определить причину недуга.
Причины
Заболевание может быть вызвано опасными кишечными инфекциями, дисбактериозом, непереносимостью определенных продуктов. Если причиной плохого самочувствия стала инфекция, то понос может сопровождаться повышенной температурой. Существует несколько опасных диагнозов, при которых у ребенка появляется понос, и болит животик.
У грудничка боль в животе может возникнуть из-за нарушенной мамой диеты.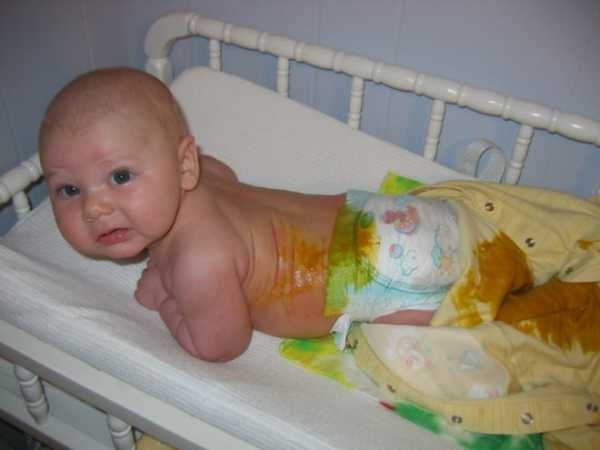 Может развиться воспаление в стенках пищеварительного тракта, что вызывает расстройство стула. Нередко жидкий стул провоцируют переедание и ошибки при введении прикорма. Желудок не может выдержать больших нагрузок при употреблении большого объема пищи или некачественных продуктов.
Может развиться воспаление в стенках пищеварительного тракта, что вызывает расстройство стула. Нередко жидкий стул провоцируют переедание и ошибки при введении прикорма. Желудок не может выдержать больших нагрузок при употреблении большого объема пищи или некачественных продуктов.
Черный стул свидетельствует о кишечном кровотечении и требует незамедлительного вызова «скорой помощи». В таком состоянии может возникнуть однократная или частая рвота. Так организм пытается справиться с вредными токсинами и самостоятельно очиститься от опасных веществ. Важно знать, что рвота при отравлении – естественная реакция детского организма и его защитный механизм от негативного воздействия инфекций.
На заметку! Тошнота, рвота и понос могут быть вызваны приемом лекарств. Особенно оказывают негативное влияние на желудочно-кишечный тракт нестероидные противовоспалительные медикаменты.
Диспепсический понос может возникнуть при нехватке определенных ферментов печени и поджелудочной железы. В остальных случаях причиной поноса являются инфекции и заболевания пищеварительной системы.
В остальных случаях причиной поноса являются инфекции и заболевания пищеварительной системы.
Дизентерия
Болезнь особенно распространена в теплое время года. Причиной попадания возбудителя инфекции в детский организм является употребление немытых продуктов. Дети особенно восприимчивы к влиянию вредных бактерий из-за недостаточно крепкого развития иммунной системы. Если малыш съел несколько немытых фруктов за день, к вечеру он вполне может почувствовать себя больным. Максимально восприимчивы к патогенным бактериям малыши до 3-х лет.
Причиной возникновения недуга могут стать и неблагоприятные условия – плохая личная гигиена, несвоевременное мытье рук, употребление загрязненной воды и грязь в помещении. В таких случаях болезнетворные микробы попадают в пищеварительный тракт и вызывают расстройство его функций. Возникают понос и схваткообразная боль в животе. Инкубационный период дизентерии длится от 1 до нескольких суток.
Основные симптомы недуга:
- Повышенная температура;
- болезненность в подвздошной области живота;
- кал со слизью и кровяными прожилками;
- сильная диарея;
- зеленые жидкие каловые массы;
- урчание в животе;
- рвота.

При дизентерии наблюдается острое начало недуга, при котором возникает очень частый жидкий стул. При поносе и болях в животе у ребенка могут быть ложные позывы к дефекации, которые приводят к выпадению прямой кишки. Возникает рвота, сильная интоксикация организма, наблюдается общая слабость.
Знайте! Определить точный диагноз сумеет только педиатр или инфекционист. Чтобы выявить возбудителя заболевания, сдаются анализы крови и каловых масс, выполняется ректороманоскопия.
Терапия недуга сводится к строгому соблюдению постельного режима и приему назначенных медиком лекарств. Проводится лечение антибактериальными препаратами, принимаются меры для устранения обезвоживания у ребенка, назначается специальная диета. Лечение может проходить в домашних или амбулаторных условиях.
Ротавирусная инфекция
Недугу чаще подвержены малыши до 2-х лет. Заражение ротавирусом может вызвать частый жидкий стул. Инкубационный период недуга – 1-5 дней. Затем болезнь проявляется:
Затем болезнь проявляется:
- Сильной болезненностью в животе;
- слабостью;
- вялостью;
- температурой до 38 градусов;
- жидкими каловыми массами желтого цвета;
- неприятным кислым запахом испражнений;
- покраснением глазных конъюнктив и зева;
- рвотой.
При поносе и болях в животе у ребенка важно обеспечить малышу покой. При ротавирусной инфекции необходимо находиться в постели и исключить активные игры. Чаще всего ребенок ощущает слабость и отказывается от игр. Соблюдение диеты поможет быстрее встать на путь выздоровления и нормализовать нарушенную микрофлору желудочно-кишечного тракта. Полностью исключаются из ежедневного рациона больного малыша употребление молочных продуктов.
Важно обеспечить больному малышу частое обильное питье – принимают по 30 мл раствора Регидрона каждые 10 минут. Врач назначает при ротавирусной инфекции активную регидратацию (лечение обезвоживания организма), прием сорбентов и ферментов, а также лекарств для снижения высокой температуры.
Сальмонеллез
Инфекция часто передается через домашних животных. Сальмонеллы попадают в желудочно-кишечный тракт и вызывают у ребенка жидкий стул. Заражение может произойти и от инфицированных взрослых людей, или после употребления грязных продуктов питания. Новорожденный может заболеть сальмонеллезом от персонала роддома.
Симптомы недуга:
- Зловонный понос с кровью с присутствием кусочков непереваренной пищи;
- высокая температура;
- отравление организма ядовитыми веществами;
- обезвоживание;
- тошнота;
- вздутие животика;
- урчание при прощупывании живота.
Болезнь диагностируется после исследований бак посевов каловых и рвотных масс. Если у ребенка болит живот и есть понос, то необходимо сдать все назначенные анализы. Проведенное обследование поможет назначить правильное лечение, которое быстро выведет из организма вредные токсины. При недуге принимаются антибиотики широкого спектра действия, для устранения обезвоживания назначается терапия медикаментозными средствами.
Гастроэнтерит
Когда есть понос и болит живот, причина такого состояния может быть в гастроэнтерите. При данном недуге происходит острое воспаление слизистой оболочки желудка и отделов тонкого кишечника. При гастроэнтерите наблюдаются:
- Ноющие боли в животе;
- рвота и тошнота;
- слабость;
- жидкие каловые массы «хлопьями» с примесью слизи.
Как правило, гастроэнтерит развивается на фоне других недугов пищеварительной системы. При диарее могут быть диагностированы паразитарные инфекции, лямблиоз, панкреатит, холецистит. Все эти болезни сопровождаются одинаковыми реакциями организма. Если ребенок заболел, родители должны вызвать педиатра, чтобы предотвратить развитие опасных осложнений.
Оказание первой помощи
- Когда болит живот, в первую очередь необходимо обеспечить постельный режим.

- При отравлениях доврачебная помощь сводится к промыванию желудка, что препятствует всасыванию вредных токсинов в кровь.
- Применяется слабый раствор марганца или раствор поваренной соли. Приготовленную для промывания желудка жидкость необходимо дать выпить ребенку. До 3-х лет процедуру лучше проводить с использованием изотонического раствора NaCl.
- Для выведения токсинов применяются такие средства – сорбенты, как Энтеросгель, Смекта.
Если наблюдается рвота, необходимо обеспечить малышу частое питье небольшими порциями. Для восстановления водно-солевого баланса в организме используются растворы Регидрон и Гидровит. Необходимо употреблять некрепкий чай, морсы, компот.
При дисбактериозе применяются средства – пробиотики, которые восстанавливают микрофлору желудочно-кишечного тракта – Бактистатин, Линекс. При болях в животике хорошо помогает употребление настоя из ромашки. Такие средства, как Имодиум и Лоперамид помогут устранить диарею и снизить перистальтику кишечника.
Что делать при поносе и жидком стуле у ребенка?
Следует разделять «понос» и жидкий стул у ребенка или взрослого.
Жидкий учащенный стул время от времени бывает у любого ребенка. Этот симптом может быть вызван самыми разными причинами: от большого количества выпитого фруктового сока или легкой вирусной инфекции до тяжелой кишечной инфекции или хирургического заболевания. Понос — учащенный жидкий стул, который проявляется более 4-5 раз за сутки. Опасения вызывает возможность дефицита воды в организме ребенка.
В большинстве случаев понос прекращается, когда устранена его причина. Пока понос продолжается, ребенок должен больше пить, чтобы возместить потерю жидкости и, как только возможно, вернуться к нормальной диете. Здоровому ребенку небольшое голодание ничем не грозит. Обычно, как только болезнь проходит, возвращается и аппетит. Кишечные инфекции часто поражают детей, особенно посещающих детский сад или ясли. Детей нужно приучить мыть руки с мылом всякий раз после туалета. Если расстройство стула длительное, необходимо найти причину, поскольку это может быть симптомом серьезной болезни. Без правильного лечения длительный понос может привести к истощению ребенка.
Детей нужно приучить мыть руки с мылом всякий раз после туалета. Если расстройство стула длительное, необходимо найти причину, поскольку это может быть симптомом серьезной болезни. Без правильного лечения длительный понос может привести к истощению ребенка.
НЕОТЛОЖНАЯ ПОМОЩЬ
Вызовите «скорую помощь», если у ребенка при расстройстве стула имеются признаки обезвоживания:
-
уменьшение количества мочи, ее потемнение -
запавшие глаза -
сухость во рту, сухая и шершавая кожа -
сонливость, вялость -
западание родничка (у детей 1 года) -
мало или нет слез при плаче
ВНИМАНИЕ!
Продающиеся в аптеках средства от поноса нельзя использовать детям!!! Они могут вызвать накопление жидкости и солей в просвете кишки, что остановит понос, но не остановит развитие обезвоживания— напротив, затруднит его распознавание. Кроме того, это может еще больше повредить стенку кишки.
Кроме того, это может еще больше повредить стенку кишки.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ДЛЯ ИНФОРМАЦИИ
Помощь при поносе
Чтобы предотвратить обезвоживание, нужно возмещать потери воды и солей. Лучше пользоваться продающимися в аптеках специальными растворами для лечения обезвоживания (регидрон, оралит) добавив на 1 литр раствора 1 ст л сахара. Можно приготовить такой раствор: 3/4 чайной ложки соли, 1 чайная ложка соды, 8 чайных ложек сахара, 1 чашка апельсинового сока на 1 литр воды. Давайте небольшие количества (1-2 чайные ложки) прохладного питья каждые 10-15 минут. Если присутствует рвота, давайте по 1 чл. При отсутствии рвоты в течение 2-х часов количество жидкости можно увеличить. Когда состояние ребенка улучшится, постепенно возвращайтесь к обычному рациону. Если, несмотря на лечение, обезвоживание нарастает, немедленно вызовите «скорую помощь».
Поносы у малышей (частый стул у грудничка)
Вопрос частого стула у грудных младенцев часто беспокоит молодых родителей. Мы собрали все вопросы на эту тему, поступающие к нам на сайт, в единый раздел. Вы можете прочитать вопросы других родителей на тему поносов у малышей и ответы наших докторов на эти вопросы: ЧАСТЫЙ СТУЛ У МАЛЫША.
Мы собрали все вопросы на эту тему, поступающие к нам на сайт, в единый раздел. Вы можете прочитать вопросы других родителей на тему поносов у малышей и ответы наших докторов на эти вопросы: ЧАСТЫЙ СТУЛ У МАЛЫША.
Цены на прием гастроэнтерологов:
Полный список симптомов (более 70), при которых требуется помощь детского врача, можно посмотреть здесь.
Изложенные в справочнике материалы носят рекомендательный характер и не заменяют собой консультацию у врача!
Записаться на прием или вызвать детского врача на дом можно по телефонам Центра в Москве:
+7(495) 229-44-10, +7(495) 954-00-46
Поноса у ребенка: причины и лечение
Понос (диарея) – выделение испражнений жидкой консистенции, которое может происходить несколько раз в сутки. Консистенция, частота позывов и цвет диареи – важные диагностические признаки, которые помогут установить верный диагноз и назначить лечение. Диарея – один из наиболее частых недугов, признак нарушения работы кишечника. Особенно опасна она для грудничка, а также для малыша до трех лет. Длительный изнуряющий и жидкий стул может привести к обезвоживанию организма ребенка.
Консистенция, частота позывов и цвет диареи – важные диагностические признаки, которые помогут установить верный диагноз и назначить лечение. Диарея – один из наиболее частых недугов, признак нарушения работы кишечника. Особенно опасна она для грудничка, а также для малыша до трех лет. Длительный изнуряющий и жидкий стул может привести к обезвоживанию организма ребенка.
При сильном поносе надо незамедлительно начать лечение, чтобы сохранить нормальный водно-солевой баланс в детском организме. А для этого родители должны знать, что надо делать, если у ребенка сильный понос.
Виды
Перечислим, какие виды диареи выделяют врачи:
- Инфекционный понос – возникает при дизентерии, вирусных заболеваниях, сальмонеллезах, пищевой инфекции.
- Ротавирусная диарея – сопровождает ротавирусную инфекцию. Первые признаки – усиленная рвота, умеренная диарея, а через несколько часов повышается температура, появляются головные боли.

- Алиментарный понос – показатель однообразия пищи или неправильного питания, проявление аллергической реакции на определенный пищевой продукт. Этот вид диареи – реакция детского организма на неправильно подобранное медикаментозное лечение, на витаминный недостаток.
- Диспепсическая диарея – возникает при неправильном переваривании пищевых продуктов, при недостаточной выработке ферментов поджелудочной железы и печени.
- Токсическая диарея – реакция организма на отравление токсическими препаратами (ртутью или мышьяком).
- Неврологический понос – показатель нервного истощения.
- Симптом скарлатины, кори, краснухи, ангины или гриппа – реакция детского организма на общую интоксикацию.
Причины
Как утверждают специалисты, нарушение стула у детей могут спровоцировать факторы неинфекционного и инфекционного характера. Если понос у ребенка неинфекционной природы, то он достаточно быстро проходит.
Пищеварение может нарушиться при приеме несочетаемых продуктов или трудноперевариваемой пищи, при прорезывании зубов, при ацетономическом синдроме, а также при индивидуальной непереносимости лекарственных препаратов.
Сильный понос белого цвета с кисловатым запахом наблюдается при прорезывании зубов. Диарея иногда сопровождается повышенной температурой. Если нарушение пищеварения не отражается на самочувствии, малыш не выглядит бледным и вялым, и нет признаков обезвоживания организма, то, скорее всего, пищеварение скоро наладится, как только закончится прорезывание зуба из десны.
Зеленый слизистый понос с повышением температуры тела может свидетельствовать о попадании инфекции в организм. Если у кала резкий запах, то, возможно, это дизентерия.
Водянистая диарея желтого цвета также свидетельствует о развитии вирусной инфекции. При этом малыш жалуется на боль в животе, вздутие, бурление.
Понос черного цвета – опасный признак кишечного кровотечения. При появлении подобного симптома надо немедленно обратиться за медицинской помощью.
Лечение
Если родители установили причину диареии, и для обращения в медицинское учреждение нет повода, то, прежде всего, надо дать малышу абсорбенты, чтобы кишечник очистился от токсинов (к примеру, Смекту, Активированный уголь).
Если диарее сопутствует рвота, надо давать препараты, которые будут поддерживать водно-солевой баланс организма (например, Регидрон), чтобы не допустить обезвоживания. Для восстановления нормальной микрофлоры в кишечнике, детям при диарее обязательно надо принимать пробиотики (например, Бифиформ, Линекс).
При поносе родители должны правильно организовать рацион питания ребенка. Он должен пить много жидкости – воду, отвары сухофруктов, морсы. На время недомогания надо исключить жирные продукты, сладкое и мучное, соки и фрукты. Полезны блюда из риса, из разных круп, из картофеля без масла.
Народные средства
При сильном поносе у ребенка отлично помогают травяные чаи с мятой или ромашкой. В лечении диареи хорошо зарекомендовал себя простой рецепт: стакан риса залить водой (шесть стаканов) и томить на медленном огне. Готовый отвар процедить и давать ребенку в теплом виде (по трети стакана каждые два часа).
Раствор для восполнения жидкости и соли в детском организме очень легко приготовить самим: в половине литра теплой воды растворите одну чайную ложку соли и четыре чайных ложки глюкозы. Готовый напиток малыш должен пить каждые десять минут. Можно заварить обычную ромашку и давать ребенку ромашковый чай, чередуя его с солевым раствором.
Отлично помогает чай из черники: на половину литра воды понадобится две-три столовых ложки черники. Прокипятите чай десять минут, процедите и давайте пить ребенку. Неплохо помогают сушеные или консервированные ягоды. Пусть малыш ест чернику маленькими порциями, тщательно ее пережевывает, а перед глотанием немного подержит во рту. В черничном варенье нет витаминов, но есть дубильные вещества и пектины, которые помогают остановить понос у ребенка. При поносе помогают плодоножки вишни с ягодами: возьмите пять-шесть веточек на стакан воды, заварите и давайте малышу пить.
Если обезвоживание организма возрастает, у ребенка возрастает апатия, усиливается рвота, а температура не снижается, то надо немедленно вызвать врача.
причины, симптомы и способы лечения
Жидкий стул возникает вследствие разных причин. Диарея часто появляется у ребёнка в 4 года или 5 лет. Для детей это состояние опасно. Вследствие поноса происходит обезвоживание, и вместе с выведением жидкости возникает снижение воды и электролитов. Малыши чувствуют постоянную слабость. При этом родителям требуется оказывать оперативную помощь и обратиться к врачу, чтобы вылечить основное заболевание у ребёнка до 5 лет.
Из-за чего бывает понос у детей?
В зависимости от причины возникновения поноса у ребёнка в 4 года или 5 лет, заболевания имеют особенности протекания. Так малыши подвержены инфекционному виду расстройства кишечника. Такая диарея возникает из-за вирусных и бактериальных инфекций. Когда малыш плохо питается и в его организме не хватает полезных веществ, то возникает алиментарный понос. Поэтому малышу требуется составлять правильный и сбалансированный рацион.
У детей в период с 4 до 5 лет способен развиться диспепсический понос. Такое расстройство кишечника возникает при недостаточности выделяемого секрета пищеварительных органов. Иным фактором появления этого вида жидкого стула считается дефицит ферментов. Однако дети часто болеют и переносят инфекции. В некоторых случаях для лечения назначают антибиотики. Вследствие этого развивается медикаментозный понос. Лекарства нарушают баланс положительных бактерий. Это приводит к дисбактериозу.
Такое расстройство кишечника возникает при недостаточности выделяемого секрета пищеварительных органов. Иным фактором появления этого вида жидкого стула считается дефицит ферментов. Однако дети часто болеют и переносят инфекции. В некоторых случаях для лечения назначают антибиотики. Вследствие этого развивается медикаментозный понос. Лекарства нарушают баланс положительных бактерий. Это приводит к дисбактериозу.
Однако у ребёнка с 4 до 5 лет существует риск получить отравление токсическими веществами. Однако недомогание становится причиной и пищевой аллергии. При этом выделяют реакцию на несвежие продукты или индивидуальную непереносимость. В этом случае диарея возникает из-за почечной недостаточности или её дисфункции. Стоит отметить, что у малыша способен развиться неврогенный понос. Эта проблема связана с нарушением моторики кишечника. Такой процесс возникает вследствие отклонений в нейронной регуляции.
Продолжительность жидкого стула у ребёнка с 4 до 5 лет составляет несколько дней. При возникновении поноса вследствие серьёзных причин требуется обратиться к врачу. Нельзя заниматься самолечением.
Сопровождающие признаки
В отличие от малышей грудного возраста, дети 4-7 лет способны сообщить о дискомфорте. Когда проявляется понос, то возникают болевые ощущения в области живота. Испражнения при этом имеют жидкий, водянистый или кашицеобразный вид. На симптомы оказывают влияние факторы, которые связаны с причинами возникновения вкраплений слизи или других примесей.
Однако выделяют основные признаки, сопровождающие понос у ребёнка до 7 лет:
- избыточное скопление газов в кишечнике;
- болевой синдром в области живота;
- повышение температуры тела до 38°С;
- приступы тошноты;
- рвота.
Вирусная диарея у детей до 7 лет провоцирует гастроэнтерит. При этом симптоматика заболевания проявляется не ярко, как у малышей до 2 лет.
К кому обращаются для диагностики?
Самостоятельно выявлять причину возникновения поноса у малыша не рекомендуется. Иногда серьёзные симптомы протекают без температуры. Поэтому для установления диагноза требуется обратиться к гастроэнтерологу, инфекционисту или педиатру. В любом случае малышу следует сдать анализ кала. Этим исследованием проверяют наличие гельминтов. Показатели анализа могут дать картину и о протекании дисбактериоза. Кроме этого, назначают рентгенографию. Это помогает изучить скорость продвижения по кишечнику специального вещества.
В комплекс исследований входит проведение копрограммы и общего анализа крови. Их назначают в обязательном порядке. Для выявления специфических заболеваний проводят биохимический анализ крови. Чтобы обнаружить нарушения в пищеварительном тракте, назначают ультразвуковое исследование брюшной полости. Для выявления патологических изменений в прямой кишке используют ректороманоскопию.
Если понос у малыша появляется вместе со рвотой, то исследуют биологический материал на бакпосев.
Перед проведением лабораторных исследований врач обращает внимание на характер каловых масс. После постановления диагноза пациенту назначают комплексное лечение поноса у ребёнка с 4 до 5 лет. Некоторые анализы ждут в течение нескольких дней или недель.
Методы лечения поноса у ребёнка
В зависимости от причины возникновения поноса у ребёнка, назначают определённое лечение. При этом используют не только лекарственные средства, но и назначают правильное питание. Кроме этого, требуется поддерживать водно-солевой баланс детского организма.
Предотвращение обезвоживания
Понос у малыша сопровождается слабостью. Чтобы предотвратить обезвоживание организма, родителям стоит обратить внимание на безопасные средства. В большинстве случаев для восстановления электролитного баланса используют Регидрон. Лекарство продаётся в виде порошка. Перед применением его разводят в воде.
Регидрон назначают не только при поносе, но и при тошноте и рвоте. Для приготовления раствора требуется развести пакет лекарства в 1 л воды. В течение дня малышу этот объём дают небольшими порциями.
Устранение токсинов
В большинстве случаев детям выписывают лекарства, которые помогают при любых обстоятельствах. К таким препаратам относят сорбирующие средства. Медикаменты этого вида направлены на впитывание токсических веществ в организме. Энтеросорбенты используют при пищевом отравлении. При этом можно дать ребёнку такие лекарства:
- Смекта;
- активированный уголь;
- Энтеросгель.
Энтеросорбенты помогают как при отравлениях несвежей пищей, так и при кишечных инфекциях.
Лекарства для закрепления стула
Врачи назначают детям при поносе препараты, которые снижают сократительную функцию пищеварительного органа. Такие медикаменты имеют особенность быстро действовать. Чтобы остановить понос у ребёнка, можно дать ему Лоперамид или Имодиум. При этом требуется восполнять электролитный баланс с помощью Регидрона. Таблетки Лоперамид можно давать детям с 2 лет. При этом в инструкции указывается дозировка по половине пилюли.
Эти лекарства нельзя давать детям, не достигшим 4 лет. Малышам до 5 лет используют препараты под наблюдением лечащего врача.
Если родители дали своему малышу одно из приведённых выше лекарств, требуется следить за его состоянием. В ином случае возникают побочные действия. Когда у малыша появляются высыпания на коже или болевой синдром в области живота, то следует обратиться к врачу.
Рекомендации по питанию
При диарее у ребёнка 4-5 лет назначают диету. В этом случае родителям стоит предоставлять малышу только разрешённые продукты. Также обращают внимание на частое питание. В рацион входят такие продукты:
- сушки;
- обезжиренные супы с добавлением круп;
- диетические виды мяса;
- диетические виды рыбы, приготовленные на пару;
- обезжиренный творог;
- омлет на пару;
- яйца всмятку;
- соки из фруктов.
Во время поноса у ребёнка с 4-7 лет нельзя употреблять молочные продукты. Исключают из рациона кофе. Нельзя употреблять фрукты и овощи в свежем виде. Детям при расстройстве стула нельзя употреблять блюда со специями, жирные супы и продукты быстрого приготовления из кафе. Родителям требуется следить за тем, чтобы малыш не ел сладости и не пил газировку.
Для процесса восстановления строгая диета при поносе длится до 4 дней. Это делают для закрепления стула. Приём пищи должен составлять до 5 раз в день по маленьким порциям. Использование народных средств при правильном питании носит вспомогательный характер. Если помощь малышу оказали несвоевременно, то возникают осложнения.
Последствия из-за несвоевременного лечения
При несвоевременной помощи происходят негативные ситуации. У детей возникают судороги, дерматиты или нейротоксикоз. Из-за кишечных инфекций появляется отёк мозга. Если у малыша протекает дисбактериоз, то осложнением выступает бронхиальная астма, гастродуоденит в хронической форме и дискинезия кишечника.
Когда понос протекает из-за дизентерии, то осложнениями выступают:
- кишечные кровотечения;
- артриты;
- энцефалит;
- гипотрофия;
- пневмония;
- пиодермия;
- периколит;
- отит.
Если осложнение серьёзное, то малыша ожидает летальный исход. Лечить запущенный понос придётся долгое время. Вследствие этого требуется своевременно принимать меры по устранению диареи и болей в животе. В течение нескольких часов после появления жидкого стула и дополнительных признаков требуется обратиться к врачу.
Когда появляется понос в детском возрасте 4-5 лет, то следует обратить внимание на характер каловых масс. При дополнительных признаках во время расстройства желудка нужно срочно обратиться к врачу. Для оказания первой помощи в домашних условиях прибегают к средствам, которые помогают при любых случаях. Чтобы предупредить развитие диареи у ребёнка, рекомендуют проводить профилактические мероприятия, которые заключаются в правильном и сбалансированном питании. Если промедлить с обращением к врачу и пустить заболевание на самотёк, то это приводит к серьёзным осложнениям.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Понос у ребенка 3 года, что дать, как лечить малыша?
Понос у ребёнка 3-х лет — не такое уж редкое явление. При этом расстройство стула часто сопровождается и другими симптомами, по наличию которых можно предположить то или иное заболевание. Каковы причины поноса и что нельзя делать при острой диарее? Как помочь ребёнку в домашних условиях и в каких случаях не обойтись без медицинского вмешательства? Какие лекарства безопасны для трёхлетних детей и каким должно быть питание после диареи?
Возможные причины поноса в 3 года
Причиной расстройства стула могут служить различные факторы. Вот некоторые из них:
- Пищевое отравление — некачественная или несвежая пища является виновником диареи. Дополнительными симптомами в этом случае будут такие проявления, как тошнота и рвота, сильная боль в животе и повышение температуры тела до 38-39 градусов.
- Кишечные инфекции — малыши часто «тянут» различные грязные предметы в рот или же едят немытыми руками, поэтому могут легко подхватить инфекционное заболевание. Основными симптомами (помимо поноса) будут такие признаки, как головная боль, сонливость, общая слабость, незначительное повышение температуры. Стул в данном случае приобретает зеленоватый оттенок и имеет резкий неприятный запах.
- Гельминты — за меленьким ребёнком не всегда удаётся уследить, чтобы он соблюдал правила личной гигиены, поэтому наличие паразитов в детском организме не редкость. И поскольку паразитические черви бывают разных видов, то и симптомы могут несколько отличаться. Помимо диареи у малыша может наблюдаться сыпь на теле (крапивница), а в некоторых случаях возникает кишечная непроходимость.
- Реакция ЖКТ на новый продукт в рационе ребёнка — диарея может случиться из-за непривычного продукта, который ранее не употреблялся в пищу. Других симптомов (кроме поноса), скорее всего, не будет.
- Длительный приём лекарственных препаратов (преимущественно антибиотиков) — такие тяжёлые для детского организма препараты как антибиотики приводят к расстройству ЖКТ и дисбактериозу (т. к. полезная флора частично уничтожена). Среди сопутствующих симптомов может быть общая слабость, сонливость и ухудшение аппетита.
- Стресс и эмоциональное перенапряжение — стрессовые ситуации, волнения и страхи способны вызвать диарею, но другие симптомы при этом будут отсутствовать. В таких случаях понос, как правило, носит кратковременный характер (несколько походов в туалет), но иногда может длиться чуть дольше.
- Заболевания тонкой кишки — детей в возрасте 3-х лет чаще всего беспокоит колит (воспаление тонкого кишечника) и болезнь Крона (воспалительное заболевание ЖКТ в хронической форме). Сопутствующими симптомами в данном случае будут такие проявления, как наличие крови в каловых массах, боль и вздутие живота, нарушение аппетита, снижение массы тела и др. Позывы в туалет могут быть до 3-4 раз в сутки.
- Кровотечения внутренних органов — когда кровь попадает в просвет кишечника, случается дисбактериоз и диарея. В этом случае ребёнок испытывает сильную боль в брюшной полости.
Для установления истинной причины диареи необходимо обратиться к врачу.
Что нельзя делать при острой диарее?
Под острой диареей подразумевается частый понос с зеленоватым оттенком и следами крови, в сочетании со рвотой, высокой температурой и сильной болью в животе. В этом случае категорически запрещается делать следующее:
- Давать ребёнку антибиотики и другие лекарственные средства от поноса.
- Массировать живот и прикладывать к нему тёплую грелку.
- Давать малышу какие-либо обезболивающие средства.
- Заставлять ребёнка насильно принимать пищу, если аппетит у него отсутствует.
При острой диарее рекомендуется незамедлительно вызвать скорую. А до приезда специалистов поить малыша кипячёной водой (небольшими порциями).
Лечение детской диареи
В первую очередь, необходимо восполнить потерю жидкости в организме. Для этого нужно сделать следующее:
- Чайную ложку соли и 6 ложек сахара растворить в литре кипячёной воды и отпаивать этим раствором ребёнка (небольшими порциями). Для этой же цели можно приобрести готовые аптечные средства, к примеру, Дисоль или Регидрон.
- Для очищения кишечника дать малышу адсорбенты (Фосфалюгель, Белую глину — 1 ч. л. на стакан воды, активированный уголь — 0,05 г на килограмм массы тела, таблетки активированного угля нужно предварительно развести в 100 мл кипячёной воды и принимать 3 раза в сутки).
Но самым безопасным средством от диареи является Смекта.
Нужна ли экстренная помощь?
Экстренная медицинская помощь необходима в тех случаях, когда помимо диареи присутствуют другие тревожные симптомы, например:
- Повышение температуры тела.
- Острая режущая боль в животе, которая длится 1-2 часа или больше.
- Тошнота и рвота.
- Наличие в кале следов крови и присутствие зловонного запаха.
- Головная боль.
- Походы в туалет более 5-6 раз в день.
- Головокружение и общая слабость.
Если же кроме диареи никаких дополнительных симптомов нет и в целом ребёнок чувствует себя нормально, можно обойтись без экстренной помощи.
Питание после диареи
В период восстановления малыш должен в течение 7-10 дней питаться особым образом. Так, при составлении меню необходимо руководствоваться следующими правилами:
- Кормить ребёнка несколько раз в день, но небольшими порциями (желательно в одно и то же время, без пропусков).
- В первые дни после болезни в рационе обязательно должны присутствовать каши на воде (преимущественно цельные злаки), к примеру, овсяная, рисовая и гречневая.
- Через несколько дней в рацион можно добавить протёртое картофельное пюре и измельчённые в блендере отварные овощи.
- Периодически давать ребёнку мясные фрикадельки, приготовленные на пару, но без добавления различных соусов (из мяса курицы или индейки).
- Каждые 1,5-2 часа малыш должен выпивать по 100-200 мл кипячёной воды. Кроме того, будут полезны компоты из сухофруктов, ягодные морсы, минеральная вода, отвар из цветков ромашки или плодов шиповника, некрепкий чёрный чай.
К запрещённым продуктам при поносе относят: капусту в любом виде, свеклу, газированные напитки, сладости, чипсы и сухарики, бобовые, грибы, помидоры, молоко, а также все жареные (или просто жирные) и копчёные блюда.
Если понос с кровью
Понос с кровью чаще всего свидетельствует о болезнях внутренних органов или о наличии паразитов. Пищевые отравления редко приводят к такому явлению. Так, причинами поноса с кровью служат следующие факторы:
- Воспаление слизистой кишечника, желудка или пищевода.
- Геморрой.
- Язва желудка.
- Раковые болезни.
- Присутствие гельминтов в кишечнике.
- Инфекционные заболевания (ротавирус, дизентерия, колит и др.).
- Неудачная операция в брюшной полости.
При наличии крови в кале рекомендуется как можно скорее обратиться в медицинское учреждение.
Основные лекарства для лечения поноса у детей
Для лечения поноса показаны следующие препараты (сорбенты):
- Энтеросгель.
- Полисорб.
- Фильтрум.
- Смекта.
- Диосмектит.
Среди антибактериальных средств стоит выделить Фуразолидон и Энтерофурил.
В качестве пробиотиков малышам рекомендованы такие препараты, как:
- Линекс.
- Хилак форте.
- Аципол.
- Энтерол.
- Бифидумбактерин и др.
Заниматься самолечением недопустимо. Давать ребёнку тот или иной препарат можно только после разрешения врача.
Понос у трёхлетнего ребёнка может стать серьёзным поводом для беспокойства. И не нужно рассчитывать, что болезнь пройдёт сама собой, малышу необходимо оказать своевременную помощь (обеспечить питьевой режим, дать лёгкое противодиарейное средство) и вызвать врача. В период выздоровления важно соблюдать определённую диету, которая поможет малышу быстрее встать на ноги и вернуться к привычным радостям жизни.
У ребенка понос – что делать?
Если у ребенка понос, то что делать знают далеко не все мамы. Подобное явление довольно часто случается, как у грудничков, так и у детей старшего возраста.
У каждого малыша бывает разжижение каловых масс примерно три раза в год или чаще. Следует знать, что чаще всего это норма, обусловленная адаптацией организма к изменяющемуся рациону.
Появление новых продуктов вынуждает иммунную систему перестраиваться и учит сопротивлению инфекциям, которые попадают в пищеварительную систему вместе с едой.
У малышей в возрасте до одного года понос может проходить без какого-либо лечения. Если имеющаяся проблема не устранилась через два дня, то необходимо принять меры.
Причины поноса у детей
Диарея у детей может возникать из-за различных причин, например, из-за наличия инфекции в организме, болезней ЖКТ, аллергии и т. д. О наиболее частых причинах поноса следует поговорить отдельно.
Самой частой причиной поноса у детей являются изменения, вносимые в рацион. Это способно приводить пищеварительную систему к кратковременной некорректной работе.
Поводом для поноса у ребенка 4-х летнего возраста и малышей помладше могут стать чрезмерное употребление пищи или еда, содержащая много жиров животного происхождения и углеводов.
В результате ее потребления в желудке и двенадцатиперстной кишке образуется нехватка ферментов, а частично непереваренная пища проникает в тонкий кишечник, где может начаться процесс гниения или брожения. Это является первопричиной раздражения внутренней стороны кишечника.
Понос у ребенка может обусловливаться наличием вредоносных бактерий или вирусов, вызывающих инфекционные заболевания, или заражением одноклеточными паразитами.
Размягчение кала вызывается не только самими микроорганизмами, но и продуктами их жизнедеятельности, которые токсичны для человека.
При низком уровне иммунитета возможно грибковое заражение, которое может возникнуть у ребенка как в 4 года, так и у более старших или младших детей.
Причиной поражения кишечника грибком могут являться пищевая токсикоинфекция, потребление в пищу немытых продуктов и несоблюдение норм гигиены.
Иммунитет к заболеванию подобного типа кратковременен, поэтому можно заразиться второй и третий раз подряд.
Разумеется, понос у ребенка может являться симптомом серьезного заболевания, протекающего в организме.
К таким недугам следует отнести: инвагинацию кишечника, гипертиреоз и воспаление стенок ЖКТ. Нередко у малышей обнаруживаются недуги с нарушением процесса пищеварения, например, болезнь Хартнупа, муковисцидоз и т. д.
Видео:
Понос у ребенка может являться аллергической реакцией на различные продукты питания или быть обусловленным возникновением дисбаланса микроорганизмов кишечника.
Нередко диарея появляется при простуде. С 4-5 лет понос может являться следствием стресса, испуга или отрицательных эмоций в целом.
Какой бы не была причина поноса у ребенка, если диарея не проходит на 3 день, следует незамедлительно обратиться к доктору. Врач выявит первопричину и назначит правильное лечение.
Симптомы диареи и ее опасность для детей
Чаще всего жидкий кал у малыша не является поносом. Такое явление характерно для грудничков, у которых жидкий стул может быть до десяти раз в день.
В более позднем возрасте формируется индивидуальный режим дефекации. При поносе (чаще на 2-3 день) происходит разжижение кала и увеличение частоты дефекации.
Диарея – это разжиженный кал в обильных объемах, с частотой более 5 раз в день (у малышей, питающихся твердой пищей).
Дефекация при поносе сопровождается чрезмерным образованием газов и болевыми ощущениями в брюшной полости.
При поносе кал может содержать в себе слизь, кровяные, гнойные прожилки и непереваренные волокна.
Цвет испражнений способен меняться. Детей может рвать, что приводит к обезвоживанию, которое влечет за собой ряд проблем.
При поносе и рвоте жидкость выходит через кишечник, не успевая усваиваться. То же происходит с минеральными веществами.
Водянистый, обильный и частый стул приводит к обезвоживанию. Все ткани организма теряют жидкость, а кровь сгущается. Чем младше ребенок, тем опаснее это состояние.
Выделяется три степени обезвоживания:
- первой характерна сухость во рту и отсутствие слез при плаче;
- второй – вялость, сонливость и дряблость кожи;
- третьей – отсутствие мочеиспускания на протяжении восьми часов и потеря сознания.
Обезвоживание ведет к нарушению работы абсолютно всех органов. Особенно опасно развитие сердечной и почечной недостаточности. Кроме того, возможно поражение мозга ребенка.
Именно обезвоживанием организма в большей степени, опасны диарея и сопровождающая ее рвота у детей.
Если понос не проходит и к нему присоединяется рвота, то следует незамедлительно обратиться за помощью к специалистам, особенно если ребенку меньше чем два года.
Что делать в случае возникновения поноса у ребенка?
Чаще всего понос у детей прекращается сам или, когда устранена его первопричина. Пока понос не закончился, ребенка следует выпаивать, что позволяет компенсировать потерю жидкости организмом.
Часто причиной поноса у двухлетнего малыша и детей старшего возраста может стать кишечная инфекция, которой они могли заразиться в садике.
Чтобы избежать этого, необходимо научить детей мыть руки перед едой и после похода в туалет. Кроме того, следует отучить их от привычки совать в рот все подряд.
Если превентивные меры не помогли (возникла оговариваемая проблема), а частота возникновения поноса увеличивается, то первым делом нужно выявить причину диареи, ведь патология может указывать на наличие серьезной болезни. Если у ребенка понос и рвота, то это может стать причиной истощения.
Видео:
При наличии признаков потери воды тканями органов, необходимо незамедлительно вызвать скорую помощь.
Следует знать, что подавляющее большинство средств от поноса с полок аптек нельзя давать ребенку.
Лекарства могут способствовать накоплению жидкости и минеральных веществ в просвете кишки, что приведет к прекращению поноса, но не остановит обезвоживание.
До приезда «Скорой помощи» или после того, как врач убыл, необходимо выпаивать ребенка, чтобы компенсировать утрату воды и минеральных веществ. Это следует делать не только при поносе, но и, если ребенка рвет.
Для подобных целей лучше использовать продающиеся во всех аптеках «Регидрон» и «Оралит». Разводя их с водой, нужно на один литр раствора добавить большую ложку сахара. Восстанавливающий раствор можно смешать в домашних условиях.
Для этого нужно взять:
- неполную чайную ложку соли;
- 1 чайную ложку соды;
- 2,5 столовых ложек сахара;
- 200 – 250 мл апельсинового сока;
- приблизительно литр кипяченой, но не горячей воды.
Рвущий ребенок должен получать по одной маленькой ложке готового раствора через каждые 10 – 15 минут.
Если рвотные позывы отсутствуют, но есть понос, то можно выпаивать 2 и больше чайных ложек в этот промежуток времени.
Стоит помнить, что понос у годовалого ребенка, как и рвота, – это более опасное явление, чем для детей старшего возраста.
Кроме того, маленькие детки более восприимчивы к различным медицинским препаратам, поэтому не стоит пытаться лечить ребенка таблетками и микстурами из аптеки, предварительно не проконсультировавшись с врачом.
Следует дождаться приезда «Скорой помощи» и самостоятельно предпринимать меры, предотвращающие обезвоживание.
Лечение назначит прибывший доктор. Стоит отметить, что дети чаще подвержены кишечным инфекционным заболеваниям и, соответственно, поносу летом. Именно лето является тем периодом, когда ребенок больше времени проводит на улице и соприкасается с грязными предметами.
Традиционная медицина и народные средства
Лечение диареи у детей, при которой может тошнить и рвать, невзирая на возраст, начинается с выявления причины поноса, поэтому в некоторых случаях необходимо пройти обследование.
Далее следует устранение причины, которой вызван понос. Например, при гиповитаминозе прописывается курс витаминов.
При поносе, не имеющем отношения к инфекционным заболеваниям, прописывается правильное питание, подразумевающее снижение количества потребляемых углеводов и жиров. При этом врачи советуют тщательно пережевывать пищу.
В качестве средств для борьбы с симптомами болезни применяется карбонат кальция и препараты, его содержащие.
Разумеется, при поносе прописываются снимающие воспаление, антисептические и вяжущие лекарства.
В качестве их могут выступать народные средства:
- настой ягод черники, листьев мяты, корня змеиного горца и цветов ромашки;
- настойка прямостоячей лапчатки, бессмертника, тмина, ягод черники и шалфея;
- плоды черемухи и черники;
- настой серой ольхи и горца змеиного;
- отвар лапчатки прямостоячей и горца змеиного.
Народные средства в любом количестве полностью безопасны для человека, поэтому принимать их может даже двухгодовалый ребенок.
Тем не менее, перед их использованием лучше проконсультироваться с лечащим специалистом, ведь у ребенка может быть аллергия на какие-либо растения.
Если понос обусловлен дисбактериозом, то специалистами могут быть назначены препараты, восстанавливающие баланс микрофлоры кишечника, например, «Колибактерин» или «Бифудумбактерин».
Видео:
Если имеется подозрение на холеру, сальмонеллез или тяжелое отравление, то ребенок немедленно госпитализируется. Подобные недуги лечатся исключительно в условиях стационара.
Итогом вышесказанного является то, что понос у ребенка может быть нормой, обусловленной привыканием к новым продуктам питания.
В то же время диарея может являться симптомом различных, в том числе и тяжелых, заболеваний.
Если понос сопровождается рвотой и не проходит на протяжении длительного времени, то нужно обратиться к врачу.
Понравилась статья? Поделитесь:
Диарея (для родителей) — Вся детская больница (XML)
Что такое диарея?
Диарея — это частый мягкий или жидкий стул (какашки). У большинства детей диарея
временами. Обычно это длится недолго и часто бывает
лучше само по себе.
Что вызывает диарею?
Диарея обычно возникает из-за кишечной инфекции.Микробы
вызывающие инфекцию:
- вирусы (наиболее распространенные)
- бактерий
- Паразиты
Вирусы
Вирусный гастроэнтерит (часто называемый «желудочным гриппом») — распространенное заболевание у детей.
Это вызывает диарею и, часто, тошноту и рвоту.
Симптомы обычно длятся несколько дней, но дети (особенно младенцы), которые не могут принимать
достаточное количество жидкости может обезвоживаться.
Ротавирус поражает младенцев
и маленьких детей и может вызвать водянистый понос. Вспышки чаще встречаются в
зимние и ранние весенние месяцы, особенно в детских учреждениях. Ротавирус
вакцина может защитить детей от этой болезни.
Энтеровирусы, такие как вирус Коксаки,
также может вызвать диарею у детей, особенно в летние месяцы.
Бактерии
Многие различные типы бактерий могут вызывать диарею, в том числе E.coli, Salmonella, Campylobacter и Shigella.
Эти бактерии часто являются причиной «пищевых
отравление, которое может вызвать диарею и рвоту в течение нескольких часов после того, как кто-то
инфицирован.
Паразиты
Паразитарные инфекции, которые могут вызывать диарею у детей, включают лямблиоз и
криптоспоридиоз.
Что еще может вызвать диарею?
Дети могут иногда болеть диареей от:
Каковы признаки и симптомы диареи?
Дети часто сначала испытывают спастические боли в животе, а затем диарею, которая может длиться 3–5 лет.
дней.Другие симптомы могут включать:
- лихорадка
- потеря аппетита
- тошнота (ощущение дискомфорта перед рвотой)
- рвота
- потеря веса
- обезвоживание
Как врачи находят причину диареи?
Доктора будут:
- спросите, что ребенок ел в последнее время, когда появились симптомы и как часто
диарея происходит - задают конкретные вопросы о диарее: она водянистая? Есть ли кровь в
какашки? - сдать экзамен
- иногда беру табуретку (какашку)
образец для отправки в лабораторию для анализа.Это помогает им узнать, какой микроб вызывает
болезнь.
Как лечить диарею?
Вирусная диарея проходит сама по себе. Большинство детей с бактериальной диареей нуждаются в лечении
с антибиотиком. Паразитам всегда требуется лечение противопаразитарными препаратами.
Дети, у которых нет рвоты или обезвоживания, могут продолжать есть и пить
или кормление грудью как обычно.Продолжение обычной диеты может даже сократить диарею.
эпизод. Вы можете подавать еду меньшими порциями, пока диарея не закончится.
Не давайте ребенку лекарство от диареи, отпускаемое без рецепта, если только ваш врач
говорит вам сделать это.
Что делать, если у моего ребенка обезвоживание?
Для детей с признаками легкой
обезвоживание, врачи рекомендуют давать растворы для пероральной регидратации (ПРС).Эти
доступны в большинстве продуктовых магазинов и аптек без рецепта и заменяют
жидкости организма по мере необходимости. Ваш врач скажет вам, что давать, сколько и
На сколько долго.
Детям нельзя проводить регидратацию одной только водой, потому что она не содержит
смесь натрия, калия и других важных минералов и питательных веществ.
В некоторых случаях детям с тяжелой диареей может потребоваться внутривенное введение жидкостей (в
вену) в больнице на несколько часов, чтобы избавиться от обезвоживания.
Как предотвратить диарею?
Практически невозможно предотвратить диарею у детей. Но есть
несколько способов снизить вероятность этого:
- Убедитесь, что дети стирают
руками хорошо и часто, особенно после туалета и перед едой. Рука
мытье — лучший способ предотвратить диарейные инфекции, передаваемые от человека к человеку.
Грязные руки переносят микробы в тело, когда дети кусают ногти, сосут большие пальцы рук,
есть пальцами или сунуть руку в рот. - Содержите в чистоте такие поверхности в ванных комнатах, как раковины и туалеты.
- Мойте фрукты и овощи
хорошо перед едой. - Вымойте кухонные столешницы и кухонные принадлежности после контакта с ними.
с сырым мясом, особенно с птицей. - Охладите мясо как можно скорее
по возможности после того, как принесет их домой из магазина. Готовьте их, пока они не перестанут быть
розовый.Как можно скорее охладите все остатки еды. - Никогда не пейте из ручьев, источников или озер, если местные органы здравоохранения
проверил, что вода безопасна для питья. - Не мойте клетки или миски для домашних животных в той же раковине, которую вы используете для приготовления пищи.
И старайтесь, чтобы места для кормления домашних животных были отделены от мест для приема пищи в семье.
Когда мне позвонить врачу?
Позвоните своему врачу, если у вашего ребенка диарея и он младше 6 месяцев.Также
звоните, если у вашего ребенка:
- понос много раз в день или длится более 3 дней
- Повторяющаяся рвота, и вы не можете или не хотите пить
- Сильная боль в животе
- Диарея с кровью
Немедленно обратитесь к врачу, если ваш ребенок кажется обезвоженным. Знаки включают:
- сухость или липкость во рту
- мало или совсем нет слез при плаче
- глаза запавшие
- у ребенка мягкое место (родничок) на макушке выглядит запавшим
- меньше или меньше писает мокрые подгузники
- сонливость или головокружение
Дата пересмотра: январь 2019 г.
Когда у вашего ребенка диарея
Академический медицинский центр Университета Флориды — самый обширный академический медицинский центр на юго-востоке — предназначен для высококачественных программ образования, исследований, ухода за пациентами и государственных услуг.
Стоматологический колледж UF является единственной стоматологической школой во Флориде, финансируемой государством, и признан одной из лучших стоматологических школ США за качество образовательных программ, исследовательскую деятельность в области гигиены полости рта и приверженность уходу за пациентами и обслуживанию.
Медицинский колледж, крупнейший из шести колледжей Академического медицинского центра Университета Флориды, открылся в 1956 году с целью увеличения количества высококвалифицированных врачей во Флориде, предоставления передовых медицинских услуг жителям Флориды и содействия открытиям в области здравоохранения. исследование.
Колледж медсестер Университета Флориды, основанный в 1956 году, является ведущим учебным заведением для медсестер в штате Флорида и входит в 10% лучших медицинских программ для выпускников в стране. Колледж медсестер UF постоянно привлекает и сохраняет высочайший уровень студентов и преподавателей медсестер, увлеченных наукой и заботой.
Фармацевтический колледж, основанный в 1923 году, является старейшим колледжем Академического медицинского центра UF.Колледж, входящий в число лучших фармацевтических школ страны, поддерживает исследовательские, сервисные и образовательные программы, дополненные онлайн-технологиями.
Колледж общественного здравоохранения и медицинских профессий (PHHP) предназначен для предоставления отличных образовательных программ, которые готовят выпускников к решению многогранных медицинских потребностей населения, сообществ и отдельных лиц.
UF College of Veterinary Medicine — единственный ветеринарный колледж Флориды, предлагающий множество уникальных образовательных программ для студентов и услуг, направленных на помощь домашним животным, дикой природе и исчезающим видам.Мы предлагаем четырехлетние программы доктора ветеринарной медицины, а также магистратуру M.S. и к.т.н. степени в области ветеринарной медицины.
Расположенный в одном месте с больницей Shands Jacksonville, Центр медицинских наук Джексонвилля выделяется в области образования, исследований и ухода за пациентами, что отражает наши неизменные ценности сострадания, совершенства, профессионализма и инноваций. Наш современный медицинский центр обслуживает 1 миллионное городское население от северной Флориды до южной Джорджии.
UFCOM-J предлагает аккредитованные программы ординатуры и стипендий для выпускников медицинского образования в дополнение к нестандартным программам стипендий. Клиническая ротация по всем основным дисциплинам предусмотрена для студентов-медиков UFCOM, а выборная ротация — для студентов из других аккредитованных школ.
UFHSC-J — это учебный центр для медицинского колледжа в Гейнсвилле. Студенты сменяют друг друга в различных клинических учреждениях кампуса, а также в центрах первичной медико-санитарной помощи и специализированных медицинских центрах, расположенных по всему Джексонвиллю.
Фармацевтический колледж UF в Джексонвилле предлагает четырехлетнюю программу доктора фармацевтики (Pharm.D.), Полностью завершенную в Джексонвилле. Также на территории кампуса предлагается программа резидентуры в аптеке Shands Jacksonville, аккредитованная Американским обществом фармацевтов системы здравоохранения.
University of Florida Health знает, насколько важно постоянное медицинское обучение для поставщиков медицинских услуг и общества. Вот почему мы предлагаем онлайн-курсы непрерывного медицинского образования (CME), которые вы можете пройти для получения кредитов CME.Эти курсы знакомят с последними медицинскими знаниями, обучают новым навыкам взаимоотношений с пациентами и помогают поставщикам медицинских услуг решать актуальные текущие проблемы.
Пробиотики от диареи у детей
Аннотация
Диарея остается второй ведущей причиной смерти детей в возрасте до 5 лет; кроме того, это также причина значительной заболеваемости детей всех возрастов во всем мире.Кроме раствора для пероральной регидратации, непрерывного кормления, перорального приема цинка и антибиотиков при диарее бактериальной этиологии, не было других проверенных мер при диарейных заболеваниях у детей. Пробиотики — это непатогенные живые микроорганизмы. При попадании внутрь пробиотики могут выжить при прохождении через желудок и тонкий кишечник. Предполагается, что пробиотики обладают профилактическим, а также лечебным действием при некоторых типах диареи разной этиологии.
Введение
Диарейные заболевания ложатся тяжелым бременем на человеческое общество.Даже с улучшением ведения случаев диарея является причиной 1,5 миллиона смертей ежегодно, или 1% случаев смерти детей в возрасте до 5 лет. Хотя большинство этих смертей происходит в развивающихся странах, это обычная причина для медицинских консультаций и госпитализации в западных обществах и влечет за собой огромные социальные потери с точки зрения потери производительности среди пострадавших людей и лиц, ухаживающих за ними [1].
Пробиотики, широко известные как «полезные бактерии», при употреблении могут принести пользу для здоровья несколькими способами.Использование пробиотических микроорганизмов для профилактики или лечения желудочно-кишечных расстройств является очевидной мерой и, возможно, наиболее распространенным применением пробиотиков, поскольку большинство приписываемых им эффектов для здоровья прямо или косвенно связаны с желудочно-кишечным трактом [2]. В этом обзоре мы суммируем имеющиеся данные об использовании пробиотиков при диарейных заболеваниях у детей.
История
Польза для здоровья бактерий, потребляемых с пищей, известна издавна; записи, относящиеся еще к персидской версии Ветхого Завета.Нобелевский лауреат Эли Мечников в 1908 году предположил, что продукты протеолитического действия бактерий на белок вызывают «кишечную аутоинтоксикацию». Он представил гипотезу о том, что потребление йогурта, содержащего Lactobacillus, приводит к уменьшению количества токсин-продуцирующих бактерий в кишечнике и, таким образом, способствует долгой жизни болгарских крестьян [3]. Понятие «пробиотик» происходит от греческого слова, означающего «для жизни», и этот термин появился на практике в 1965 году [4]. С тех пор интерес к пробиотикам вырос во много раз, и в настоящее время рынок пробиотиков достиг более 60 миллиардов долларов США [5].
Определение и свойства пробиотиков
ФАО / ВОЗ определяет пробиотик как «живой микроорганизм, который при введении в адекватных количествах приносит пользу здоровью хозяина» [6]. Вслед за этим Международный институт наук о жизни (ILSI) [7] и Европейская ассоциация пищевых и кормовых культур (EFFCA) [8] дали аналогичные определения для пробиотика: «живой микробный пищевой ингредиент, который при потреблении в достаточном количестве дает польза для здоровья потребителей ».Свойства идеального пробиотика должны быть [9]:
- человеческого происхождения
- непатогенные
- содержат достаточное количество жизнеспособных клеток
- , не подверженных разрушению при технической обработке
- , не подверженных разрушению желудочной кислотой и желчью
- прилипают к эпителию кишечника
- способны заселять желудочно-кишечный тракт, даже если на короткое время
- продуцируют антимикробные вещества
- модулируют иммунные ответы
- влияют на метаболическую активность человека (т.е.е. ассимиляция холестерина, выработка витаминов) и
- прошли испытания in vivo и in vitro для подтверждения любого приписываемого пробиотического эффекта и документально подтвердили клиническую пользу
Общие штаммы пробиотиков
Было установлено, что различные организмы (бактерии и грибки) соответствуют диагностическим критериям для пробиотиков. Наиболее распространенные из них представлены в (таблица 1).
Bifidobacterium spp | Lactobacillus spp | Saccharomyces spp |
| Б.бифидум | L. acidophilus | С.boulardii |
| B. breve | Л.казеи (рамнозус) | |
| Б. lactis | Л.фермент | |
| Б. longum | Л.гассери | |
| B. infantis | Л.johnsonii | |
| Б. подростки | Л.lactis | |
| Б. paracasei | ||
| Б.Plantarum | ||
| Б.реутери |
Аборигенная кишечная флора
В организме человека примерно 1014 клеток, из которых только 10% не являются бактериями.Желудочно-кишечный тракт млекопитающих представляет собой сложную, динамичную и разнообразную экосистему, состоящую из взаимодействий между аэробными и анаэробными, непатогенными бактериями. В этой сложной, но стабильной колонии насчитывается 400 отдельных видов. Большинство кишечных организмов, составляющих 40% веса фекалий, приходится на люминальную флору; тем не менее, организмы, присутствующие в фекалиях, не обязательно означают важный симбиоз между хозяином и микробами связанной флоры слизистой оболочки [10]. В течение первых нескольких дней после рождения кишечник новорожденного кишит бактериями.На начальном этапе кишечник заражается разнообразными бактериями; это включает бифидобактерии, энтеробактерии, бактероиды, клостридии и грамположительные кокки. Позже флора быстро меняется в зависимости от способа родов, срока беременности и диеты (грудное вскармливание / кормление смесью). У новорожденных, рожденных естественным путем, на грудном вскармливании наблюдается такая же колонизация, как у новорожденных, рожденных на искусственном вскармливании, через 48 часов жизни, что указывает на аналогичные «прививки». Однако к 7 дню только 22% младенцев, находящихся на грудном вскармливании, колонизируются B.fragilis по сравнению с 61% тех, кто получал смесь [11]. Интересно, что у детей старшего возраста и взрослых роль диеты в составе фекальной флоры минимальна [12].
Грибы присутствуют в кале до 65% людей, из которых преобладающий род Candida. Похоже, что патогенная колонизация дрожжами при нормальных обстоятельствах подавляется нормальной бактериальной флорой. Однако изменение или разрушение фекальной флоры антибиотиками может привести к большому размножению дрожжей [13].
Механизм действия пробиотиков при диарее
Хотя исследования на животных и молекулярные исследования дали большой объем данных, большинство теорий остаются спекулятивными, а подтверждения результатов in vivo и клинических испытаний на людях отсутствуют. Почти наверняка несколько механизмов действуют вместе, и ясно, что отдельные штаммы могут действовать, используя разные механизмы в различных процессах заболевания [14].
Просвет: многие пробиотические организмы вырабатывают «бактериоцины», ограничивая рост или патогенность негомологичных штаммов.Другие пробиотические активности, включая производство молочной кислоты, короткоцепочечных жирных кислот и перекиси водорода, снижают внутрипросветный pH и способствуют созданию враждебной среды для других потенциально патогенных видов. Было показано, что некоторые пробиотические продукты, такие как протеазы, продуцируемые Saccharomyces boulardii, разлагают токсины, вырабатываемые патогенами, такими как Clostridium дефицит, Vibrio cholera или патогенная Escherichia coli [15]. Кроме того, метаболическая активность пробиотиков может иметь полезную пищевую или клиническую активность.Давно известно, что фермент ß-галактозидаза, продуцируемый лактобациллами, может быть полезен для предотвращения диареи у людей с приобретенным дефицитом этого фермента [16].
Слизистая: некоторые пробиотические агенты могут напрямую связываться с инвазивными видами или иным образом нарушать их способность взаимодействовать с эндотелиальными рецепторами или связываться с ними. Было показано, что пробиотики, в том числе несколько видов Lactobacillus, стимулируют продукцию муцинов и защитных «факторов трилистника» бокаловидными клетками.Они также стимулируют расположенные в криптах клетки Панета в производстве «дефенсинов», катионных белков, которые способны внедряться в микробные мембраны с образованием деструктивных пор. Кроме того, пробиотики могут также влиять на белки, контролирующие плотные контакты между энтероцитами, снижая потенциал абсорбции вредных макромолекул и способность люминальных патогенов перемещаться в подслизистое пространство [17].
Подслизистый слой: критически важным для развития врожденного иммунитета является система для распознавания областей, консервативных для связанных с микробами молекулярных структур (MAMP), содержащих мотивы или повторяющиеся единицы из широкого спектра молекул, включая липополисахариды, пептидогликаны и нуклеиновые кислоты, чаще встречающиеся на поверхность микробных видов, чем на клетках-хозяевах.Эти рецепторы распознавания образов (PRR), включая толл-подобные рецепторы (TLR) на поверхности клеток-хозяев (включая дендритные клетки в кишечнике), являются ключевыми детерминантами обнаружения и взаимодействия с хозяином, направляя последующий эффекторный ответ [18]. Также было показано, что на адаптивные иммунные ответы влияет присутствие пробиотических организмов, некоторые из которых способны стимулировать выработку иммуноглобулинов (особенно секреторных IgA) и модулировать развитие и активность регуляторных Т-лимфоцитов.Точно так же известно, что пробиотики влияют на характер высвобождения цитокинов.
Вероятно, что передача сигналов между хозяином и микробом происходит непрерывно, а не ожидает рекрутирования во время болезни. Возможность пробиотиков влиять на эту серию взаимодействий через активацию NF-β, тем самым контролируя транскрипцию ДНК, воспалительную реакцию и баланс активации Th2 / Th3, обнадеживает способность этих агентов влиять на хронические воспалительные процессы [ 19].Такие эффекты, вероятно, также важны для модуляции иммунного ответа на острую инфекцию в желудочно-кишечном тракте.
Было показано, что молекулярные взаимодействия между хозяином и микробиотой влияют на кишечную нервную и эндокринную системы. Экспериментальная работа определила активность определенных видов пробиотиков в индукции опиоидных и каннабиноидных рецепторов в желудочно-кишечном тракте [20].
Использование пробиотиков
Пробиотики от диареи вирусного происхождения
Вирусные агенты вызывают острые диарейные эпизоды у детей во всем мире, причем ротавирус является наиболее важным возбудителем.Кокрановская база данных систематического обзора собрала объединенные оценки пользы Lactobacillus при острой ротавирусной диарее [Allen SJ 21] и обнаружила сокращение продолжительности диареи на 29 часов (95% ДИ 16-42 часа), снижение частоты стула на день 2 после вмешательства 1,25 стула в день (95% ДИ 0,4-2,1). Grandy et al [22] изучали S. boulardii отдельно или в комбинации с тремя другими пробиотиками, включая два штамма Lactobacillus, при ротавирусной диарее. Оба продукта, по-видимому, были связаны с сокращением продолжительности диареи.Тем не менее, турецкое исследование показало пользу с точки зрения сокращения продолжительности диареи для одной из четырех групп вмешательства, принимавших S. boulardii [23].
Хотя в ряде исследований по лечению сообщалось об обнаружении других (т. Е. Не ротавирусных) вирусных агентов [24, 25], количество отдельных изолятов было немного, и в исследованиях не сообщалось о первичных или вторичных исходах для пробиотиков, вводимых при острой диарее. эпизоды, относящиеся к определенной вирусной этиологии, кроме ротавируса.
Аналогичным образом, исследования профилактики диарейных заболеваний, как правило, не дают доказательств защиты от конкретных вирусных агентов. В перуанском исследовании по профилактике диареи у детей в возрасте 6-29 месяцев сообщается о снижении выявления аденовируса в образцах стула в когорте, получавшей Lactobacillus GG [26]. Но, с другой стороны, Sur et al. не обнаружили разницы в показателях выздоровления от аденовируса, ротавируса, норовируса или астровируса у детей из неблагополучных городских условий Индии, получавших L.casei Shirota по сравнению с контрольной группой [27].
Дети с ВИЧ-инфекцией (вирусом иммунодефицита человека) представляют собой особую группу населения, которая подвержена диарейным заболеваниям из-за множества инфекций. Опубликованные исследования эффективности пробиотиков при лечении диареи в этой популяции пришли к разным выводам; некоторые [28, 29], но не другие [30, 31], обнаружившие эффективность. В большом исследовании малавийских детей с тяжелой острой недостаточностью питания [32], более 40% из которых были ВИЧ-положительными, были рандомизированы для получения многокомпонентного пробиотика, содержащего лактобациллы или плацебо.Исследование не обнаружило улучшения частоты диареи у реципиентов пробиотиков.
Пробиотики от бактериальной диареи
Два исследования Lactobacillus rhamnosus GG не обнаружили доказательств защиты 15-20% детей от «инвазивных» патогенов, в основном сальмонелл или шигелл [33]. В единственном исследовании, специально посвященном бактериальным заболеваниям, во время вспышки дизентерии Shigella в Эстонии наблюдалось более раннее исчезновение диареи для LGG (при одновременном лечении триметоприм-сульфаметоксазолом) [34].Hwe et al [35] описали улучшение консистенции стула у 20 детей с патогенной кишечной палочкой, культивированной из стула. Однако не было обнаружено, что смесь трех видов пробиотиков, включая Escherichia faecium, значительно сокращает продолжительность диареи, вызванной Salmonella или Campylobacter, на Тайване [25]. В нескольких исследованиях с использованием комбинированных пробиотических продуктов (S. boulardii или E. coli Nissle 1917) в странах со средним уровнем дохода сообщается об общей эффективности для групп со значительным (10-20%) вкладом патогенных видов, но недостаточно данных для оценки эффективности по диарейным болезням. возбудителя [36, 37, 38, 39].
Крупное исследование профилактики среди населения в Индии [27] документально подтвердило снижение заболеваемости диарейными заболеваниями, вызываемыми видами Aeromonas и Cryptosporidium, у реципиентов Lactobacillus casei Shirota; хотя другие бактерии (включая патогенные E. coli), вирусные и протозойные виды восстанавливались с одинаковой скоростью. Другое исследование, проведенное в городских районах Индии, сообщило о защите от дизентерии (определяемой историей кровавой диареи у родителей), хотя не было замечено никакого воздействия на общую частоту диареи [40].
Пробиотики от паразитарной диареи
Результаты кубинского исследования у детей со стойкой диареей (35 из 40 с кистами лямблиоза в стуле) улучшились после введения S. boulardii [41]. В случаях амебной дизентерии у 25 турецких детей, получавших Saccharomyces, сообщалось о сокращении продолжительности кровавой диареи и меньшей скорости выведения кист на 5-й день [41]. Рандомизированное исследование с участием 48 детей с симптомами Blastocystis hominis продемонстрировало более высокие показатели клинического излечения и исчезновения кист в стуле с помощью пробиотиков [43].
Пробиотики для лечения диареи, связанной с Clostridium defficile (CDAD)
Хотя метаанализ, проведенный МакФарландом для лечения CDAD, обнаружил доказательства в пользу лечения S. boulardii [44], Кокрановская группа и другие составители обзора [45, 46, 47] пришли к выводу, что, несмотря на обнадеживающие данные, в настоящее время данные недостаточны, чтобы дать рекомендации по использованию Saccharomyces или других пробиотиков для лечения первичной или рецидивирующей CDAD.
Пять опубликованных исследований использования Saccharomyces для профилактики антибиотико-ассоциированной диареи (AAD) предоставили вторичные критерии оценки результатов для CDAD.Рецензенты [45, 48, 49] пришли к выводу, что в настоящее время существует недостаточно данных, чтобы дать рекомендации относительно роли S. boulardii или других пробиотиков в первичной профилактике CDAD.
Пробиотики при диарее, связанной с антибиотиками (AAD)
Не было опубликованных РКИ, посвященных изучению действия пробиотиков для лечения ААД, не связанной с Clostridium defficile, у детей; таким образом, их использование не может быть рекомендовано в настоящее время.
Кокрановский метаанализ использования пробиотиков детьми для предотвращения или улучшения (т.е. сокращение продолжительности и / или тяжести) AAD [50] документально подтверждает, что пробиотики приводили к статистически значимому снижению частоты возникновения AAD (ОР 0,52; 95% ДИ 0,38-0,72) с числом, необходимым для предотвращения одного случая AAD, равным 7. Анализ вторичные результаты показали, что пробиотики уменьшали среднюю продолжительность диареи на три четверти дня. Разница в средней частоте стула не была статистически значимой. Анализ пробиотического штамма выявил значительный эффект на LG и Lactobacillus sporogenes, но не на boulardii.
Пробиотики от диареи путешественников
В нескольких исследованиях с использованием лактобацилл было высказано предположение о преимуществах защиты путешественников от диареи, но только в одном исследовании с использованием смеси штаммов (содержащих Lactobacillus acidophilus, Lactobacillus bulgaricus, Bifidobacterum bifidum и Streptococcus thermophilus) было выявлено снижение общей статистически значимой частоты диареи [ 51]. Путешественники по разным направлениям, включая Северную Африку, Южную Америку, Индию и Турцию, получили некоторую защиту от S.boulardii [52]. Было предпринято несколько попыток провести метаанализ на основе этих данных с незначительной оценкой отношений риска в пользу пробиотиков (оценки RR от 0,85 до 0,93), но с доверительными интервалами, близкими к точке эквивалентности или превышающими ее [53, 54, 55].
Пробиотики от диареи у детей, посещающих детские сады
Одно РКИ подтвердило, что ежедневное введение L. reuteri в течение 3 месяцев 336 в остальном здоровых мексиканских детей, посещающих детские сады, привело к значительному снижению количества эпизодов диареи, эпизодов диареи на ребенка, средней продолжительности эпизодов диареи и дней с диареей на ребенка как во время вмешательства, так и в течение следующего 3-месячного периода наблюдения по сравнению с группой плацебо [56].Другое рандомизированное контролируемое исследование, проведенное с участием голодающих индонезийских детей, показало, что потребление обычного кальциевого молока с L. reuteri по сравнению с обычным кальциевым молоком снижает риск диарейных заболеваний [57]. Двойное слепое рандомизированное контролируемое исследование, проведенное в Хорватии с участием 210 детей, посещающих детские сады, показало, что B. animalis subsp. lactis BB-12, назначенный в течение нескольких месяцев, не оказал никакого эффекта на профилактику желудочно-кишечного тракта [58].
Пробиотики при стойкой диарее
Кокрановский обзор пробиотиков для лечения стойкой диареи [59] дал объединенную оценку сокращения средней продолжительности диареи с 9 до 4 дней со значительно меньшим количеством стула на 5 день (сокращение от среднего 5 до менее 2 стула. в день).
Пробиотики при острой диарее неустановленной этиологии
Кокрановская база данных систематического обзора за 2010 г. предоставляет метаанализ 63 исследований пробиотических агентов с участием более 8000 участников, в основном детей, проведенных в различных географических и социальных условиях [21]. Общие выводы предполагают, что пробиотики сокращают продолжительность диареи на 24 часа {95% доверительный интервал (ДИ) 16–33 часа}, а средняя разница в частоте стула на 2-й день равна 0.8 (95% ДИ 0,4–1,1) с относительным риском продолжения диареи на 4 день 0,4 (95% ДИ 0,3–0,5). В этих исследованиях не было приписано побочных эффектов введению пробиотика.
Очевидно, что еще многое предстоит узнать о том, как лучше всего использовать пробиотики при острой диарейной болезни. Лишь в нескольких исследованиях прямо сравнивались пробиотические продукты [60–63] или ранжированные дозы [64, 65]. В Кокрановском обзоре [21] были обнаружены аналогичные объединенные оценки эффективности для исследований, проведенных в странах, классифицированных по высокой или низкой смертности, тем не менее, преобладающее количество отрицательных исследований [66, 67, 68, 69, 70, 71] было получено из ресурсов ограниченные условия, где можно ожидать, что инфекционные агенты и кишечная микробиота будут отличаться от таковых в западных обществах.Другие малоизученные факторы, влияющие на лечение, включают роль пребиотических пищевых добавок, грудное вскармливание [26] или другие диетические практики, эффекты сопутствующего или недавнего лечения антибиотиками, наличие чистой воды и надлежащей санитарии, а также другие в настоящее время неопределенные факторы влияния на резидентная микробиота.
Если не считать неопределенностей, большинство рецензентов и комитетов экспертов [65, 66, 67, 68, 69, 70, 71, 72, 73, 74, 75, 76], включая Американскую академию педиатрии [77] и Европейское общество педиатрии Гастроэнтерология, гепатология и питание (ESPGHAN) [78] пришла к выводу, что препараты, содержащие пробиотики (из конкретных штаммов, изученных в этих исследованиях), сокращают продолжительность и уменьшают тяжесть острой диареи у детей.
Безопасность пробиотиков
Пробиотики считаются «общепризнанными безопасными» (GRAS) и хорошо переносятся людьми, но в отчетах о клинических случаях описывается вторичная бактериемия и фунгемия по отношению к пробиотикам. Например, есть сообщение о том, что у 1-летнего иммунокомпетентного ребенка развилась фунгемия после приема S. boulardii по поводу гастроэнтерита [79]. Клиника Майо сообщила о восьми пациентах с ослабленным иммунитетом, перенесших трансплантацию печени, с положительной культурой крови на Lactobacillus [80].Кроме того, у двух младенцев с синдромом короткой кишки была обнаружена бактериемия пробиотических штаммов Lactobacillus GG [81]. Долгосрочное использование пробиотиков под давлением отбора антибиотиков может вызвать устойчивость к антибиотикам, а ген устойчивости может быть передан другим бактериям [82]. Комитет по питанию Европейского общества педиатрической гастроэнтерологии, гепатологии и питания пришел к выводу, что необходимы дополнительные исследования для установления безопасности и эффективности пробиотиков у детей.На сегодняшний день безопасность пробиотиков установлена у здоровых младенцев и детей. Следует проявлять осторожность при их использовании у пациентов с ослабленным иммунитетом или пациентов с постоянными центральными венозными катетерами. Установление официальной нормативной категории для функциональных пищевых продуктов, включающих пробиотики, не входит в компетенцию Американского управления по санитарному надзору за качеством пищевых продуктов и медикаментов. Различия в продуктах действительно существуют, и некоторые исследования даже показали, что некоторые препараты не содержат жизнеспособных бактерий.
Заключение
Недорогое пробиотическое вмешательство, способное снизить риск диареи в первые годы жизни, даже при умеренной эффективности, окажет огромное влияние на развивающиеся страны.Если предположить, что эффективность для профилактики и лечения детской диареи в этих условиях подтверждена, потребуется большая работа для его широкого внедрения.
Список литературы
Уокер
CL,
РуданЯ,
ЛюL,
НаирЧАС,
ТеодоратуE,
БхуттаZA,
etal.


 До его прихода действуйте в соответствии с рекомендациями, данными в разделе Помощь при поносе
До его прихода действуйте в соответствии с рекомендациями, данными в разделе Помощь при поносе ниже Помощь при поносе)
ниже Помощь при поносе) Он выявит точную причину поноса и назначит лечение. Надо объяснить ребенку, что болезнь неприятна, но не опасна
Он выявит точную причину поноса и назначит лечение. Надо объяснить ребенку, что болезнь неприятна, но не опасна Он обследует ребенка и назначит необходимые анализы и лечение
Он обследует ребенка и назначит необходимые анализы и лечение