Увеличение печени и селезенки: причины, симптомы, особенности лечения
В организме человека многие органы взаимосвязаны между собой, и при сбое в одном наблюдаются изменения в работе других. В особенности это касается пищеварительной системы. Основной «очищающий» орган – печень, а кроветворный – селезенка быстро реагируют на малейшие сбои в организме. О чем сигнализирует увеличение печени и селезенки и как бороться с симптомом – подробнее в статье.
Причины увеличения органов
Увеличение размера печени – это гепатомегалия, а селезенки – спленомегалия. Причины могут отличаться, но часто они одинаковые и указывают на одно первичное состояние.
Печень
Гепатомегалия (явление, когда увеличена печень)– это не отдельное заболевание, а симптом иного патологического состояния, протекающего в печени или ином отделе пищеварительного тракта. Если не выявить вовремя причину гепатомегалии и не начать терапевтические мероприятия, это может вызвать печеночную недостаточность.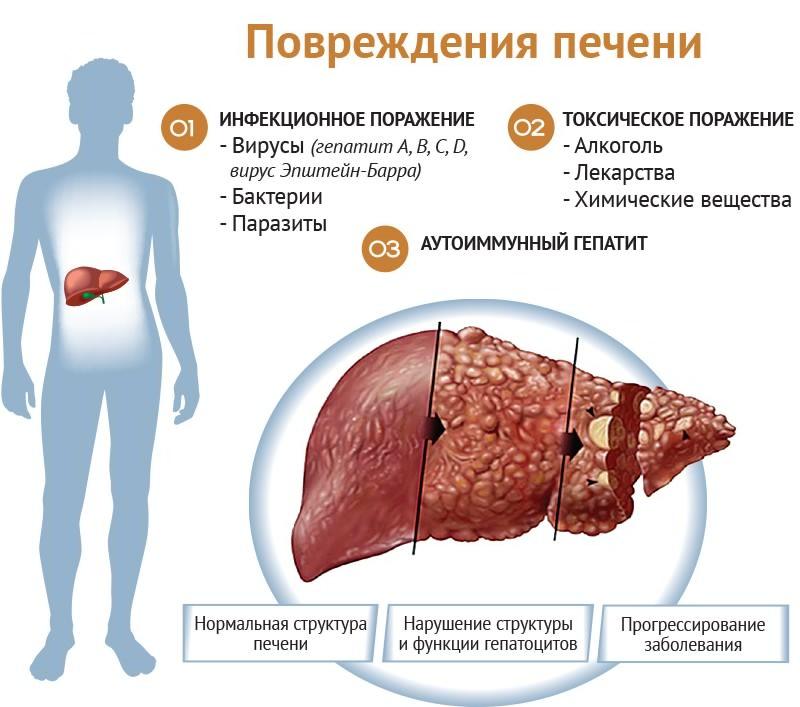
Причины гепатомегалии у взрослых связаны со следующими первичными заболеваниями органа:
- жировым гепатозом;
- холестатическим гепатозом;
- гепатитом;
- циррозом;
- вирусным или бактериальным инфицированием.
Кроме того, причинами увеличения печени выступают:
- патологии наследственного характера, протекающие с нарушением обменных процессов;
- нарушение кровообращения по типу сердечной недостаточности и закупорки вен в печени;
- сбой в обменных процессах по типу гемохроматоза, нарушения обмена жиров в организме;
- наличие новообразования в печени: кистозного, опухолевидного с доброкачественным или злокачественным течением;
- токсическое поражение печени алкогольного или лекарственного характера;
- развитие желчнокаменной болезни;
- наличие гельминтов в полости печени.
В детском возрасте увеличение печени проявляется на фоне:
- воспалительного процесса;
- врожденных ТОРЧ-инфекций;
- токсического или лекарственного поражения органа;
- обменных нарушений;
- сбоя в работе желчевыводящих органов, закупорки протоков;
- наличия опухоли в печени или метастатического ее поражения.

У новорожденных гепатомегалия часто протекает на фоне желтушного синдрома. В таком случае специфическое лечение не проводят, а печень приходит в норму самостоятельно в течение месяца. Среди причин увеличения – родовая травма, сахарный диабет, иные эндокринные нарушения у матери. У детей до 7 лет гепатомегалия также считается физиологическим явлением и считается нормой, если выход печени за ребра не превышает 1-2 см.
Селезенка
Увеличение селезенки вызвано застойным процессом в венозных сосудах. На фоне такой патологии изменяется сосудистая ткань, нарушается строение эритроцитарных клеток, что вызывает ухудшение общего состояния.
Среди причин застойных явлений в селезенке:
- развивающийся цирроз печени;
- присутствие опухолевидного новообразования или кисты в селезенке;
- аутоиммунный процесс в организме;
- развитие специфической инфекционной патологии – туберкулеза, вируса иммунодефицита, сифилиса, брюшного тифа;
- развитие острой или хронической воспалительной болезни – тонзиллита, эндокардита и др.
 ;
; - присутствие патологии крови – анемии, гранулематоза, лейкоза, недостаточности кровотока;
- наличие глистных инвазий в селезенке.
У ребенка спленомегалия чаще развивается на фоне инфекционной болезни и нарушения работы кровотока. Среди основных причин увеличения – анемия, лейкемия, туберкулез, брюшной тиф, гематологический синдром.
Одновременное увеличение печени и селезенки
- Увеличение печени и селезенки может происходить одновременно. Причины в такой ситуации – первичные патологии печени (цирроз, туберкулез, наличие инвазий, гепатит и др.) или селезенки (опухолевидные новообразования, туберкулез и др.).
- Печень и селезенка увеличиваются одновременно при наследственных патологиях, которые протекают со сбоем в процессах обмена, а это – ожирение, диабет, патологии поджелудочной железы, анемия, связанная с нехваткой железа и др.
- При наличии патологий сердца и сосудов, гипертонии, аутоиммунных болезней повышена возможность увеличения печени и селезенки.
 К источникам относят развитие бактериальной, вирусной, грибковой патологии: краснухи, сифилиса, мононуклеоза, сепсиса, бластомикоза.
К источникам относят развитие бактериальной, вирусной, грибковой патологии: краснухи, сифилиса, мононуклеоза, сепсиса, бластомикоза.
Клиническая картина патологий
Увеличение печени и селезенки развивается с характерными симптомами: общими проявлениями, присущими и гепатомегалии, и спленомегалии и отличительными признаками для данных состояний.
Гепатомегалия
При остром вирусном заболевании и нарушении питания у детей гепатомегалия, как правило, никак себя не проявляет. Однако это касается лишь легкого увеличения печени, тогда как при значительном превышении размера возникает боль в области правого подреберья, выраженность которой усиливается при движении.
К иным симптомам увеличения печени относят:
- зудящий синдром кожных покровов;
- сыпь;
- тошноту;
- метеоризм;
- нарушение стула: запор и понос;
- наличие неприятного запаха из ротовой полости.
Когда источник увеличения печени – развитие вирусного гепатита, уплотняется паренхима, и это легко подтвердить пальпацией. Желтеют склеры и дерма, возникают интоксикационные проявления.
Желтеют склеры и дерма, возникают интоксикационные проявления.
Травматическое поражение печени сопровождается гепатомегалией и тяжелым общим состоянием, внутрибрюшным кровотечением, геморрагическим шоком. Учащается сердцебиение (признак тахикардии), снижается артериальное давление, возникает гипоксия.
Спленомегалия
Особенности клинических проявлений спленомегалии зависят от первичного состояния. К общим симптомам относят:
- повышенную температуру;
- тошнотно-рвотный синдром;
- нарушение стула: понос или наоборот – запор;
- слабость.
Спленомегалия вызывает болевой синдром в левой области живота (под подреберьем), выраженность которого усиливается при движении.
Когда увеличение селезенки имеет невоспалительную этиологию, температура тела не повышается (преобладает такая симптоматика, как болевой синдром ноющего или давящего характера, побледнение эпидермиса, утрата интереса к пище).
Диагностика источника
Увеличение печени и селезенки (гепатоспленомегалию) опытный врач сможет обнаружить уже по результатам первичного осмотра и пальпации органов.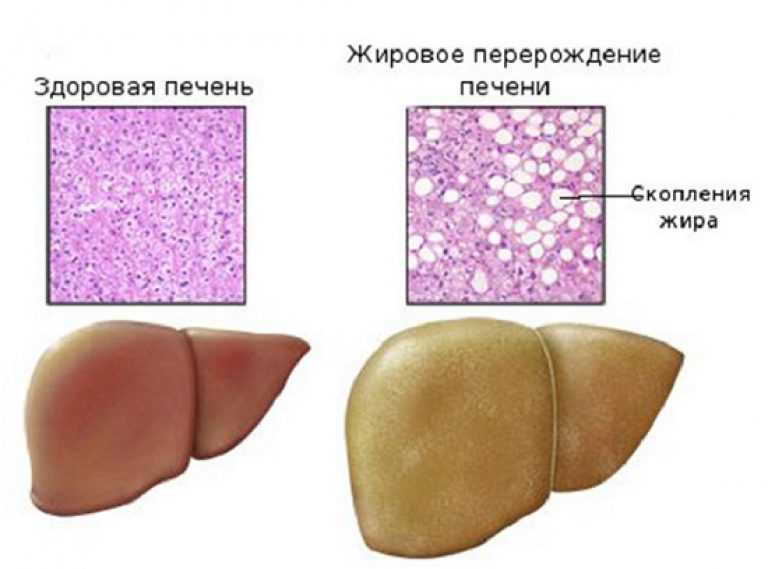 Проводят перкуссию – выстукивание, которая дифференцирует истинное увеличение печени и селезенки от их опущения.
Проводят перкуссию – выстукивание, которая дифференцирует истинное увеличение печени и селезенки от их опущения.
Дифференциальный анализ гепатомегалии и спленомегалии проводят с такими патологиями:
- опухолевидными новообразованиями в толстом кишечнике;
- эмфиземой легкого;
- поддиафрагмальным абсцессом;
- правосторонним и левосторонним плевритом;
- кистой в поджелудочной железе.
В первое посещение врач собирает анамнез и выясняет, как давно возникает неприятная симптоматика (болевой синдром, недомогание и др.), каков ее характер и интенсивность, имеются в анамнезе невоспалительные и воспалительной этиологии патологии печени (селезенки), травмы органов.
Для подтверждения источника увеличения печени и селезенки назначают инструментальную диагностику. Изначально проводят ультразвуковой анализ. Если исследование органов в брюшном отделе неинформативно, требуется проведение магнитно-резонансной и компьютерной томографии.
В тяжелом случае назначают пункционную биопсию. Предварительно вводят обезболивающее вещество, далее делают прокол с помощью тонкой иглы, берут образец биологического материала, который направляют на гистологический анализ.
Предварительно вводят обезболивающее вещество, далее делают прокол с помощью тонкой иглы, берут образец биологического материала, который направляют на гистологический анализ.
Может понадобиться ангиография – исследование с применением контрастного вещества, которое вводится в сосуд. Метод диагностики позволяет оценить портальный кровоток. Если есть подозрение на присутствие гематологической патологии, требуется пункция костного мозга и биопсия лимфоузлов.
Проводится и лабораторная диагностика, например, общий и биохимический анализы крови, анализ на уровень печеночных ферментов.
Как лечить
Увеличение селезенки, как и увеличение печени требуют комплексного подхода. Терапия заключается в использовании этиотропных методик, которые направлены на устранение первоисточника, и симптоматических лекарств, позволяющих снизить клинические проявления.
Гепатомегалия
Медикаментозное лечение назначают для устранения первичной патологии, которая протекает с таким симптомом, как гепатомегалия. Это может быть противовирусная терапия, антибактериальная, противогельминтная. Если имеет место сердечная недостаточность, используют сердечные гликозиды. При наличии опухолевидного новообразования назначают химиотерапевтические средства.
Это может быть противовирусная терапия, антибактериальная, противогельминтная. Если имеет место сердечная недостаточность, используют сердечные гликозиды. При наличии опухолевидного новообразования назначают химиотерапевтические средства.
Для устранения неприятных проявлений (боли, спазмов, диареи и др.) назначают симптоматическое лечение с использованием соответствующих препаратов – обезболивающих, нормализующих деятельность кишечника, гепатопротекторов и др.
Также требуется соблюдение правильного питания на период лечения заболевания и коррекция режима принятия. Например, если присутствует застойный процесс в печени, вызванный сердечной недостаточностью, назначают бессолевую диету. Кроме того, разработана и специальная диета при увеличенной печени.
Полное исключение спиртных напитков требуется при алкогольной интоксикации печени. Если гепатомегалия вызвана нарушением обменных процессов, рекомендуется придерживаться диеты с ограничением употребления жиров и углеводов.
Спленомегалия
Так же, как и при гепатомегалии, спленомегалия требует устранения первичного заболевания. Назначают прием препаратов:
- антибактериальных – при бактериальном поражении селезенки;
- противоопухолевых – при наличии опухолевидного новообразования,
- гормональных – для устранения воспалительного процесса,
- иммуноподавляющих – для снижения активности иммунной системы.
Витаминные комплексы принимают при авитаминозе и малокровии. Оперативная терапия (резекция органа) проводится при неэффективности консервативного лечения, при наличии опухолевидного новообразования.
Осложнения и профилактика
Если своевременно начать лечение гепатоспленомегалии, можно надеяться на благоприятный прогноз и полное выздоровление. Однако при несоблюдении врачебных рекомендаций повышается риск развития осложнений, среди которых – внутреннее кровотечение и асцит. Патологии нередко оканчиваются летальным исходом.
Профилактика увеличения таких органов, как печень и селезенка, заключается в постоянном контроле их работы. Если удалось обнаружить неприятные симптомы (боль, тяжесть и др.), требуется незамедлительное обращение к врачу для проведения диагностики.
Если удалось обнаружить неприятные симптомы (боль, тяжесть и др.), требуется незамедлительное обращение к врачу для проведения диагностики.
Кроме того, не помешает правильное питание с исключением вредной для пищеварительного тракта пищи: жирного, жареного, сладкого, слишком соленого. Рекомендуется обогатить рацион полезной пищей: фруктами, овощами и др.
В любом случае полагаться на самолечение не стоит. Принципы терапии будут отличаться в каждом конкретном случае. Неправильное лечение может не только замедлить выздоровление, но и нанести вред здоровью.
Почему увеличивается печень у человека: симптомы и лечение
Увеличение печени
Болезнь, при которой наблюдается увеличение размеров одного из важных органов – печени, называется гепатомагалией. Данное заболевание нуждается в срочном лечении, для этого следует обратиться в больницу к врачу, ведь нередко его симптомы свидетельствуют о каком-то серьезном недуге, допустим, о гепатите. Бывают случаи, когда вследствие увеличение левой или правой доли печени наступает печеночная недостаточность, влекущая за собой летальный исход.
Факторы риска
Увеличение печени – недуг, который может развиваться по самым разным причинам. Чаще всего в роли фактор риска выступают воспалительные процессы, протекающие в организме больного человека. Итак, рассмотрим самые популярные факторы, влекущие за собой увеличение размеров печени у взрослого человека. Гепатомегалия нередко протекает параллельно с болезнями, которые способствуют нарушению кровообращения. В группу таковых входят:
- облитерирующие заболевания;
- сердечная недостаточность;
- венозный тромбоз.
Скажем так, печень, увеличенная в размерах – признак наличия у человека других недугов. Лишь правильная, специфическая терапия поможет органу вернуть прежние, необходимые параметры. Иногда печень способна увеличиваться на определенный промежуток времени. Причины того –проникновение в организм токсинов (содержащихся, к примеру, в лекарствах, алкоголе) и промышленных, растительных ядов.
Данный орган начинает работать более усиленно, клетки его увеличиваются. После того, как произойдет нейтрализация токсических веществ, печень понемногу обретает прежние нормальные размеры. Скорее восстановить клетки печени помогает вовремя начатое лечение препаратами, назначенными доктором.
Увеличение печени и взрослых людей нередко наблюдается в следствие цирроза печени, гепатитов, жирового гепатоза, холангита, поликистоза, гемохроматоза, малярии. Причины недуга также – желчнокаменная болезнь, гельминтозное поражение, мононуклеоз, раковые и доброкачественные опухоли.
Зачастую у пациентов доктора обнаруживают увеличение правой доли печени, на которой лежит ответственность за выполнение большого количества функций. Но в этом, конечно, ничего хорошего нет, ведь очень близко с поджелудочной железой располагается левая доля. В некоторых случаях вызывать проблемы у человека может именно она.
Симптомы при увеличении печени
Незначительное увеличение печени (от 1 до 2 см) человек может и не ощущать. Но в любом случае изменение размеров жизненно важного органа будет проявлять некоторые симптомы. Признаки увеличения печени можно распознать самостоятельно. Среди основных выделяют:
- сонливость либо бессонницу, раздражительное состояние, нервозность;
- пожелтение кожных покровов, склер;
- отрыжку, после которой обычно отмечается неприятный запах;
- изжогу, тошноту;
- тяжесть в брюшной полости;
- изменение стула;
- снижение массы тела;
- ломота в суставах;
- повышение температуры тела;
- неприятные ощущения в правом подреберье.
Симптомы, перечисленные выше, способны сигнализировать о многих иных неполадках в функционировании организма. Поэтому для постановки точного диагноза следует обратиться за помощью доктора. Если вовремя обратить внимание на болезнь, удастся избежать сложных последствий.
Гепатомегалия у ребенка: причины, симптомы
Если говорить о грудном ребенке, увеличение данного органа может появиться вследствие желтухи у малыша. Заметим, что желтуха на протяжении месяца уходит сама, поэтому лечение не понадобится. К причинам данного состояния относят сахарный диабет, проблемы с эндокринной системой у мамочки, любые травмы во время родов.
Если у ребенка, который ещё не достиг семи лет, диагностировано увеличение печени, такое явление считается нормальным, ведь связано с физиологическими изменениями. Не страшно, если доктор обнаружит, что печень у ребенка немного (от 1 до 2 см) выступает за края его рёбер. Малыш растет, постепенно это проходит.
О необходимости лечения судит только врач! Нередко гепатомегалия у ребенка может свидетельствовать о наличии таких недугов, как опухоли, метастазы, патология обмена веществ, различные воспаления в организме, поражение печени лекарствами или токсическими веществами, закупорка желчных протоков, неправильная работа желчевыводящих путей. Родители должны вовремя отреагировать на такие симптомы, как:
- сыпь на кожных покровах;
- пожелтение слизистых оболочек;
- ухудшение аппетита;
- повышение температуры тела, рвота;
- венозная сетка на животе.
Чтобы узнать точные причины недуга, врачи назначают малышам множество анализов, в том числе УЗИ.
Диагностика
Сначала врач проводит пальпаторную диагностику внутренних органов брюшной полости у взрослого или ребенка. Но для постановки диагноза, полученных данных будет, конечно же, недостаточно. Поэтому врач назначает:
- Томографию или УЗИ (ультразвуковое исследование). С их помощью можно установить точные параметры печени, провести оценку общего состояния.
- Магнитно-резонансная томография брюшной полости. Данный вид обследования позволяет узнать о состоянии желчных протоков.
- Биохимический анализ крови, с помощью которого можно узнать показатели билирубина, амилазы, ферментов печени и др., а также анализ крови на гепатит.
- Анализ мочи на билирубин.
Также симптомы увеличения печени могут стать поводом для назначения пациенту рентгенографии, гепатосцинтиграфии. Последний метод основан на радиоизотопном сканировании печени. Кроме того, могут назначить биопсию. К такому исследованию зачастую прибегают при подозрении на жировую болезнь либо на рак.
Питание при увеличении печени
Соблюдение диеты при гепатомегалии – важное правило, которое касается каждого больного. Основной принцип питания состоит в том, что нужно исключить жирные, соленые, острые продукты, блюда из них. Меню больного должен быть обогащен белками, минералами, витаминами, прочими полезными компонентами. Также не стоит забывать о продуктах, богатых клетчаткой. Дабы не создавать дополнительную нагрузку на больной орган, доктора рекомендуют питаться от 6 до 7 раз в день. Запрещенные продукты при любом печеночном заболевании – это:
Также запрещается употребление мороженого, шоколада, тортов, пирожных и прочих кондитерских изделий, в составе которых содержатся жирные крема. Нельзя включать в рацион:
- чеснок, лук, редис и щавель;
- утиное, гусиное мясо;
- баранину, свинину;
- грибы, сало;
- творог с высоким процентов жирности;
- консервы, копчености;
- колбасы, сосиски и подобные изделия.
В случае, если при диагностике не была обнаружена ни одна болезнь, а размеры органа всё же увеличены, нужно прибегнуть к соблюдению правильного, здорового образа жизни. Тогда печень самостоятельно потихоньку придет в норму. В большинстве случаев больному следует похудеть (при наличии лишней массы тела), отказать от употребление спиртного, курения, правильно питаться, грамотно распределить физические нагрузки.
Лечение подразумевает и выделение достаточного времени для сна, прогулок, отдыха. Весь курс терапии должен проходить только под наблюдением врача. При увеличении этого важного органа специалисты назначают лекарственные, гомеопатические препараты, которые нужно принимать на протяжении длительного времени. Кроме того, доктор обязан назначить терапию, которая будет устранять причины недуга.
Препараты при увеличении печени
- Хофитол, Артишок, Артихол способствуют улучшению состояния гепатоцитов, нормализуют их работу.
- Эссенциале базируется на воздействии фосфолипидов. Эти жиросодержащие соединения (фосфолипиды) предотвращают процесс разрастания клеток фиброзной ткани. Поэтому Эссенциале снижает риск возникновения или цирроза. Данный препарат назначают при гепатите, стеатозе, некрозе, при токсическом поражении печени.
- Гепабене. Такое лечение назначают при гепатите, отравлении печени токсинами. Гепабене состоит из дымянки и расторопши. Синонимы этого лекарства – Карсил, Гепарсил, Силегон.
- Галстена предст
Увеличенная печень: симптомы, причины и лечение
Увеличение печени в медицине называют гепатомегалией. Диагностируют такое заболевание тогда, когда размеры печени увеличены, выходят за пределы нормы. Специалисты утверждают, что увеличение печени не является самостоятельным заболеванием. Гепатомегалия — это один из признаков других заболеваний печени. Помимо этого, увеличение печени свидетельствует о патологиях и дисфункциях других систем и органов организма. Данный симптом представляет опасность в виде осложнений печеночной недостаточности. В результате этого нарушается работа всего организма. Итак, каковы же причины увеличения печени? И такими являются первые симптомы гепатомегалии?
Основные причины увеличения печени
Прежде, чем рассматривать первые симптомы гепатомегалии, стоит изучить основные причины проблемы. Стоит отметить, что факторов, которые оказывают пагубное воздействие на печень очень много. Узнав лишь некоторые из них, можно осознать всю серьезность и масштаб проблемы. Итак, спровоцировать увеличение печени могут генетические заболевания. В таких случаях нарушаются обменные процессы в организме. Так, стоит отметить следующие генетические заболевания, которые приводят к увеличению органа:
- Липидоз;
- Гликогенозы;
- Гемохроматоз;
- Амилоидоз;
- Болезнь Вильсона-Коновалова.
Очень часто увеличение печени происходит на фоне интоксикации организма. При этом, легкое отравление не провоцирует данную проблему. Нередко при гепатомегалии диагностируется токсический гепатит, жировой гепатоз печени. Интоксикация может стать следствием отравления ядами, пестицидами, медикаментозными препаратами.
Увеличена печень может быть из-за инфекционного гепатита. Также, некоторые острые инфекционные заболевания оказывают пагубное воздействие на данный орган. Но, в таком случае, при полном излечении, печень приобретает нормальные размеры. Гепатомегалия всегда сопровождает такое заболевание, как малярия. Также, брюшной тиф, туляремия становятся причиной увеличения железы.
Важно знать, что злоупотребление алкоголем оказывает огромный удар на орган. Длительное употребление спиртных напитков всегда провоцирует стремительного развитие алкогольного гепатита. В таком случае очень важно своевременно распознать недуг. Ведь далее заболевание приобретает форму цирроза печени. Немного реже увеличение печени может свидетельствовать о наличии злокачественных и доброкачественных новообразований.
Всем известно, что печень находится в прямой связке в поджелудочной железой. Ведь эти два органа крайне важны для полноценного переваривания пищи, так как выделяют желчь. И заболевания одного из органов приводят к дисфункции другого. Так, воспаление поджелудочной железы провоцирует увеличение печени. Среди других причин патологического изменения размеров стоит отметить такие:
- Поликистоз печени;
- Прием антибиотиков и гормональных препаратов длительный период времени;
- Нарушения метаболизма меди и железа в печени;
- Цирроз;
- Сосудистые заболевания печени;
- Воспаление;
- Гельминты;
- Лейкемия;
- Диффузная лимфома.
Симптомы увеличения печени
Стоит отметить, что увеличение печени на начальной стадии может протекать бессимптомно. Поэтому диагностирование проблемы наступает слишком поздно, когда изменения в органе уже в полном разгаре. Увеличение органа на 1-2 сантиметра человек практически никак не ощущает. Но, с течение времени состояние больного ухудшается. Так, среди первых симптомов явно увеличенной печени стоит отметить такие общие признаки:
- Слабость;
- Повышенная утомляемость;
- Тяжесть в животе;
- Боль в правом подреберье;
- Апатия;
- Сонливость днем;
- Бессонница ночью;
- Неприятный запах из ротовой полости;
- Зуд кожных покровов;
- Изжога;
- Диспепсия.
Если причиной увеличения печени стала любая из форм гепатита, то к данным симптомам присоединяются и другие проявления. Так, можно отметить желтуху, повышение температуры тела, ломоту и боль в мышцах и суставах, сильные тянущие боли в области ребер с правой стороны. Если же увеличена печень из-за цирроза, к данной симптоматике можно добавить сильную боль в животе, увеличение и отечность брюшной полости. Также, в таком случае очень быстро наступает чувство сытости при еде. Наблюдаются носовые кровотечения, выпадение волос, резкое снижение массы тела, ухудшение памяти. Помимо увеличения печени, при циррозе часто диагностируют увеличение селезенки.
Гепатомегалия на фоне наличия ВИЧ-инфекции может проявляться в виде лихорадки, кожной сыпи, отечности слизистых оболочек. Также, происходит увеличение лимфоузлов. Стоит отметить, что увеличение печени в таком случае выявляется в период обострения ВИЧ-инфекции. Важно рассмотреть симптомы увеличения печени на фоне других факторов и заболеваний.
Признаки увеличения печени из-за сердечной недостаточности
Взаимодействие всех систем и органов находится в очень тесной связи. Поэтому, увеличение печени может возникнуть на фоне заболеваний сердца. Так, гепатомегалия при сердечной недостаточности указывает на слишком низкий уровень выброса крови из правого желудочка сердца. Это и провоцирует сбой в кровообращении.
Замедляется кровообращение и в венах и сосудах самой печени. В результате этого орган начинает страдать от застоя венозной крови, железа отекает и увеличивается в своих размерах. Стоит отметить, что сердечная недостаточность, чаще всего, носит хронический характер. И длительная частая недостаточность кислорода провоцирует гибель значительной части клеток печени. Начинает разрастаться соединительная ткань, возникает дисфункция печени. Чаще всего увеличивается левая доля печени. Специалисты, в таких случаях, ставят диагноз кардиальный цирроз (кардиальный фиброз).
Увеличение печени и жировой тепатоз
По статистике, жировой гепатоз диагностируется у 20% людей всего населения планеты. Это очень распространенное осложнение неправильного питания, чрезмерного употребления алкоголя, токсического воздействия ядов. Независимо от основной причины возникновения жирового гепатоза, увеличение печени через несколько лет переходит в цирроз. Очень часто нарушения работы печени возникают на фоне нарушения толерантности организма к сахару при сахарном диабете. При плохом обмене холестерина возникает ожирение, а следовательно и автоматическое увеличение печени. Увеличение органа при жировом гепатозе может случится из-за дисбаланса в потребляемых калориях и расходуемой энергии. Поэтому так важно вести активный образ жизни. Среди симптомов гепатомегалии на начальной стадии гепатоза можно отметить такие признаки:
- Тошнота;
- Рвота;
- Повышенное газообразование в кишечнике;
- Тяжесть с животе;
- Боль в правом подреберье.
Симптомы гепатомегалии у детей
Увеличение печени у детей может наблюдаться из-за врожденных патологий желчевыводящих путей, врожденного гепатита, туберкулеза. Происходит не только увеличение органа, но и образование уплотнений паренхимы. Нередкое такой диагноз ставят малышам до года жизни. Симптомы такого отклонения следующие:
- Задержка развития ребенка;
- Плохой аппетит;
- Бледность кожных покровов;
- Желтуха.
Как избавиться от гепатомегалии?
Чтобы устранить симптомы увеличения печени необходимо пройти курс лечения. А для выявления проблемы стоит сдать ряд анализов. Только квалифицированная диагностика поможет установить истинную причину гепатомегалии. И только потом специалист назначает лечение. Так, исследование начинается с первичного осмотра пациента, пальпации больного органа. При такой диагностике доктор может определить сильное увеличение железы.
При этом, печень сильно выступает из-под реберной дуги. В таких случаях специалист может поставить предварительный диагноз гепатомегалия. Но, для подтверждения заболевания обязательно стоит пройти и другие методы исследования. В первую очередь, врач назначает пациенту ультразвуковое исследование. УЗИ поможет установить степень заболевания, причину. Также, такое исследование обязательно покажет наличие новообразований, застойных процессов. По результатам ультразвукового исследования доктор сможет назначить максимально эффективное лечение.
Помимо УЗИ, больному нужно сдать и такие анализы:
- Анализ крови из вены на гепатит;
- Биохимический анализ крови;
- Анализ мочи;
- Рентгенография;
- МРТ брюшины;
- Определение резерва печени;
- Биопсия.
Само по себе лечение увеличения печени является просто снятием симптома. Необходимо проводить комплексную терапию. В первую очередь, очень важно следить за своим питанием, соблюдать диету. Это поможет избавить от некоторых мучительных симптомов увеличенной печени. В этом случае нужно полностью отказаться от жирной, жареной, копченой и соленой пищи. Такой рацион оказывает сильную нагрузку на орган.
Также, важно снизить потребление кофе, шоколада, выпечки, сладостей. Помимо этого, увеличение печени подразумевает полный отказ от редиса, редьки, бобовых, шпината, щавеля, колбасных изделий, масла, маргарина, белого хлеба, соусов, алкоголя. Такая диета в медицине называется диета №5. Ежедневное меню стоит обогатить сухарями, овощными бульона, диетическими видами мяса, вязкими кашами.
Медикаментозное лечение поможет устранить воспаление, быстро регенерировать клетки печени. Поэтому, врачи назначают некоторые гепатопротекторы. Эффективным лекарственным средством данной группы является Гепабене. В состав препарата входят исключительно растительные компоненты, что значительно разгружает работу органа. Под действием этого препарата происходит усиление выработки белков, фосфолипидов. В свою очередь, происходит торможение процессов образования фиброзов.
Аналогами Гепабене являются такие средства:
- Левасил;
- Карсил;
- Силебор;
- Гепарсил;
- Симепар.
Восстановить функции печени, устранить симптомы воспалительного процесса помогает фосфолипидный гепатопротектор Эссенциале. Такой препарат поможет снизить риск развития цирроза печени, остановив рост фиброзных клеток в печени. Препарат используют для лечения гепатоза, стеатоза, гепатита и цирроза. Такое средство, как Эссливер по своему составу очень схож с составляющими компонентами Эссенциале. Но, он дополняется еще и широкой группой витаминов В.
Для снятия симптомов увеличения печени рекомендуют прибегать к помощи препаратов на основе артишока. Хорошо себя зарекомендовало средство Артихол. Средство быстро регенерирует клетки органа, что приводит к восстановлению полноценного функционирования. В целом, можно сделать вывод, что увеличение печени — это сам по себе симптом некоторых заболеваний. Поэтому так важно заниматься полноценным лечением, а не только снятием проявлений.
причины изменения размера органа у детей и взрослых, при каких заболеваниях диагностируется нарушение и способы лечения
У взрослого человека печень в среднем весит около двух килограммов. Орган совмещает сразу несколько функций, принимает участие в циркуляции крови, переваривании пищи. Работа печени связана с многочисленными обменными процессами: желчным, жировым, белковым, водно-солевым, витаминным.
Печень обеззараживает, защищает, выполняет выделительные функции, обеспечивающие автономную скоординированную работу организма. При малейших неполадках, пагубном воздействии токсических веществ орган изменяется в размерах, перестает выполнять свою работу.
Даже незначительное увеличение размеров печени является симптомом ряда патологических состояний. Благодаря ранней диагностике и адекватной терапии удается предотвратить возникновение ряда осложнений. Чтобы доктор назначил правильную терапию, важно собирать все данные относительно состояния организма.
Почему увеличивается печень
Процесс увеличения печени не является заболеванием, а указывает на его развитие. Данное состояние медики называют гепатомегалией. Причин его существует множество, в первую очередь длительное злоупотребление алкогольными напитками, ряд заболеваний.
У ребенка
Если увеличение размеров печени наблюдается у новорожденного ребенка, какого-либо лечения не предусмотрено, гепатомегалия сама проходит в течение месяца. Причины явления следует искать в организме матери, если у нее имеется сахарный диабет, другие тяжелые эндокринные заболевания, в основной массе случаев у малыша определяется увеличение фильтрующего органа.
Медики считают нормой, если у ребенка до семилетнего возраста печень увеличена на 1 сантиметр. Однако по мере взросления орган должен постепенно приобрести стандартные размеры. Если этого не произошло, возможно, у ребенка в организме:
- имеются воспалительные процессы;
- нарушен обмен веществ;
- развивается онкология.
Среди других причин повреждение печени в результате контакта с медикаментозными препаратами, токсическими веществами. Предрасполагающим фактором к изменению размеров органа могут послужить проблемы с желчными протоками.
Само по себе увеличение объемов печени не считается критичным. Но если гепатомегалия сопровождена другими симптомами, это является показанием для детальной диагностики всего организма.
У взрослого
Говоря о взрослых пациентах, изменение размеров печени связывают с употреблением спиртного, циррозом, инфекциями, кишечными заболеваниями. Печень увеличена и выпирает при гепатите, отравлении, жировом гепатозе, нарушении обмена железа, меди.
Другими причинами медики называют:
- наследственность;
- онкологические заболевания;
- диффузный зоб;
- поликистоз.
Примечательно, что левая доля увеличивается реже, чем правая. Это обуславливается меньшей нагрузкой на нее. Проблемы с правой долей говорят о заболеваниях поджелудочной железы.
Некоторые патологические состояния свидетельствуют о неправильном образе жизни пациента, другие же требуют срочного врачебного вмешательства. Игнорирование гепатомегалии грозит крайне серьезными проблемами с организмом.
Большое распространение получили инфекционные заболевания, особенно гепатит А. Первые симптомы проявляются как обычная простуда или грипп. Диагноз становится очевидным после изменения размеров печени, изменения цвета склер.
Основные симптомы проблем с печенью
Вместе с увеличением размеров печени у пациента отмечается зуд и желтушность кожных покровов, такие признаки говорят о расстройстве оттока желчи. Аналогичными симптомами проявляются камни в желчных канальцах, склерозирующий холангит, билиарный цирроз. Патологии сопровождаются болями под правым ребром, увеличением общей температуры тела.
Поскольку клетки печени не имеют нервных окончаний, даже тяжелые поражения и заболевания не проявляются болевым синдромом. Болезненность в правом подреберье в редких случаях спровоцирована повреждениями желчного пузыря, каналец, кишечника.
Нервные волокна присутствуют в соединительной капсуле, выстилающей поверхность органа. Печень может болеть исключительно при внушительном увеличении размеров оболочки, при этом появляется тупая боль и тяжесть в правом боку. Бывает, что признаком хронического заболевания становится только увеличение размеров органа.
Нечастыми, но значимыми признаками болезней печени медики называют:
- зуд;
- увеличение селезенки;
- желтушность слизистой.
Изменение цвета кожных покровов говорит об остром периоде гепатита, циррозе. Подобными симптомами манифестируют склерозирующий холангит, билиарный цирроз.
Неспецифическими симптомами становятся расширение мелких кровеносных сосудов, покраснение ладоней, гладкий язык, дрожание верхних конечностей, укорочение сухожилий сгибателей пальцев рук.
Свидетельством заболеваний печени являются увеличение размеров молочных желез у мужчин, нарушение роста волос под мышками, на подбородке, появление плоских доброкачественных наростов.
Такие признаки чаще всего диагностируют у пациентов, у кого изменения в печени происходят из-за злоупотребления алкогольными напитками.
Признаки увеличения органа
Слегка увеличенная печень не дает никаких особых ощущений, болезненности. Превышение объема органа более чем на 2 сантиметра сопровождается возникновением дискомфортных ощущений под правым ребром, пожелтением кожных покровов, слизистых оболочек.
Также появляются признаки изменения со стороны органов пищеварительной системы: тошнота, изжога, отрыжка, нарушение стула. Не исключаются психологические проблемы, повышается нервозность, раздражительность, может появиться бессонница. К перечисленной симптоматике могут присоединяться и другие признаки, характерные для определенной болезни.
Человек может даже не чувствовать изменения размеров фильтрующего органа. Бывает, что появляется слабый дискомфорт, в:
- брюшной полости;
- правом подреберье.
Характер ощущений может быть различным, от колющих, ноющих до пульсирующих болей.
Когда естественные восстановительные процессы не помогают справиться с поврежденными клетками, это станет признаком печеночной недостаточности и цирроза. К основным симптомам присоединяются повышение чувствительности десен, носовые кровотечения, понижение интеллектуальных способностей, быстрое насыщение даже от мизерных порций пищи.
Как диагностировать гепатомегалию?
При посещении доктора первым делом производится визуальный осмотр, простукивание, ощупывание передней брюшной стенки. Это позволяет определить рельеф и границы печени. Врача интересует информация, касающаяся перенесенных заболеваний, операций, травм, изменений стула, нарушения пищеварения.
Благодаря сбору подробного анамнеза медики могут установить первопричину гепатомегалии. Когда есть подозрение на серьезные заболевания, обязательно назначаются:
- лабораторные анализы;
- инструментальные исследования;
- диагностические процедуры.
Для понимания картины врачу необходимы результаты всех исследований.
Анализы
Пациенту рекомендовано сдать образец крови для определения маркеров вирусных гепатитов, белка, билирубина, протромбинового индекса. Анализ может включать исследование по 6-15 показателям.
Поскольку причиной нарушения работы, изменения размеров печени могут послужить глистные инвазии, также сдают анализ кала на яйцеглист. Для максимально точного и быстрого определения наличия паразитов можно вместо кала сдать кровь из локтевой вены.
Исследования
Потребуется удостовериться в целостности желчевыводящих путей, для этого пациентам необходимо пройти магнитно-резонансную томографию. При подозрении на злокачественные новообразования в печени проводится биопсия печеночной ткани.
Для точного представления размеров, положения и остальных характеристик печени потребуется ультразвуковое исследование. Доктор благодаря УЗИ увидит состояние, в котором пребывают:
- желчный пузырь;
- лимфатические узлы;
- внутрипеченочные вены.
Определяется соотношение частей железы, насколько орган выпирает из-под реберной дуги.
Не менее важная информация относительно структуры печени, эхогенности, плотности. Дополнительно проводится диагностика состояния поджелудочной железы, селезенки. В качестве вспомогательного метода проверки организма рекомендована лапароскопия. Методика позволяет установить состояние гепатобилиарной системы.
Способы лечения гепатомегалии
Как было сказано, увеличение печени является просто симптомом, указывающим на развитие заболевания или нарушения в организме. Если в ходе диагностики установлена патология, провоцирующая гепатомегалию, все силы необходимо направить именно на борьбу с ней.
Благодаря комплексному подходу удается снизить нагрузку на печень, качественно облегчить ее работу. При увеличении органа врачи советуют максимально сократить употребление углеводов, жиров, жареных, острых блюд.
Кушают мелкими порциями и часто. Сильно увеличенная печень говорит о запущенных заболеваниях и патологических процессах. В таком случае требуется соблюдать щадящий режим, снизить интенсивность физических нагрузок.
Медикаменты
Одними только лекарственными препаратами уменьшить размеры печени не получится, но при разумном подходе оказывается положительное воздействие на весь организм. Наиболее действенными и популярными препаратами против патологии стали:
- Овесол;
- Галстена;
- Эссенциале;
- Гепатамин.
Овесол улучшает состояние желчных путей, очищает печень. При курсовом приеме Эссенциале поддерживается правильная работа сердечной мышцы, кровеносных сосудов, снижается показатель низкоплотного холестерина крови.
Таблетки Гепатамин необходимы для восстановления функционирования органа, Галстена рекомендована для лечения гепатита, профилактики появления камней в желчных протоках. Против агрессивного воздействия токсических веществ назначают эффективный препарат Лив-52.
Операция
Хирургическое вмешательство практикуется при наличии злокачественных новообразований, кистах. Предусмотрено проведение открытой операции и удаление части печени. В ходе лечения практикуется эмболизация сосудов, перекрытие доступа кислорода к опухоли. Постепенно наблюдается отмирание новообразования.
При сложных случаях предусмотрена трансплантация органа. Так как печень имеет способность восстанавливаться, вполне достаточно пересадить только часть органа. Донором может ближайший родственник, подходящий по ряду параметров.
Диета
Незаменимым проводником лечения гепатомегалии является диета.
Для снижения размеров печени из питания убирают жирную, острую, соленую пищу. Категорически запрещены алкогольные напитки, кофеин.
В питании должны присутствовать продукты, богатые:
- минеральными веществами;
- витаминами;
- аминокислотами.
Для лучшего переваривания едят дробно и часто. При некоторых серьезных заболеваниях именно диета становится намного эффективнее медикаментов.
Чтобы не нагружать печень, стоит не употреблять бобовые, копчености, щавель, шпинат, редьку и редис. Лучше исключить сладости, мороженое, белый хлеб и шоколад. Вредно кушать острые соусы, пить газировки. При умеренном употреблении пищи прогноз на будущее улучшается.
Последствия заболеваний печени, профилактика
Первые признаки проблем с печенью редко вызывают опасения. Если не начать лечение или оно проводится неправильно, пациента ждут серьезные последствия. В самом начале патологического процесса происходит постепенное скапливание жиров, по мере прогрессирования болезни отмечается перерождение тканей, нарушение адекватного функционирования органа. Однако это не все возможные проблемы.
К примеру, при любых стадиях цирроза у пациента увеличивается уровень давления в воротной вене. В результате развивается варикозное расширение вен, в том числе пищевода и желудка, итогом недуга станет кровотечение и летальный исход.
Другими осложнениями увеличения размеров печени являются асцит – скопление в брюшной полости экссудата, перитонит. При некачественном очищении крови от токсических веществ, страдает центральная нервная система, развивается энцефалопатия.
Последствия заболеваний печени могут быть весьма серьезными. По этой причине крайне важно своевременно проводить профилактику. Поскольку болезни печени становятся следствием неправильного образа жизни, предусмотрена корректировка режима, рациона, степени физической активности.
Положительно отражается на фильтрующем органе отказ от употребления алкогольных напитков. Огромное значение имеет соблюдение правил личной и половой гигиены, укрепление общего иммунитета.
Источник: https://blotos.ru/pechen-uvelichena
Почему увеличена печень на УЗИ у взрослых: причины изменений органа и его признаки
Патологии печени – это большая группа заболеваний, которые могут быть вызваны различными причинами. Поскольку печень выполняет в организме несколько важных функций, то нарушения, возникающие в этом органе, приводят к серьезным осложнениям со стороны различных систем организма, печеночной недостаточности.
Одним из симптомов, указывающих на патологию, является увеличение печени. Обнаружить его можно и при обычном осмотре, но более точно выявить изменения помогает УЗИ.
Увеличена печень на УЗИ
Если увеличена печень на УЗИ, что это значит? В норме печень составляет примерно 2,5% от веса тела человека. Она расположена в правом подреберье и состоит из правой, левой, квадратной и хвостовой доли.
Размер печени зависит от возраста, пола и роста человека. Даже небольшое увеличение говорит о патологическом процессе. Это могут быть очаговые изменения, тогда наблюдается увеличение одной из долей, или диффузные.
Для постановки диагноза такого признака, как увеличение размера недостаточно. Его рассматривают в совокупности с другой симптоматикой, результатами лабораторных исследований и показаниями УЗИ.
Причины увеличения печени
У детей увеличение размера печени иногда считается нормой, например, в возрасте 7 лет она выступает из подреберья на 1–2 см. Если же печень у взрослого на УЗИ увеличена, и определяется ниже ребра, возникает вопрос почему? Причиной могут быть несколько групп заболеваний:
- Болезни панкреато дуоденальной системы. Причиной гепатитов являются вирусные, бактериальные инфекции, воздействие токсинов (алкоголь, медикаментозные средства). Холестаз может возникнуть на фоне желчнокаменной болезни, поражении различными видами гельминтов.
- Сердечно сосудистые патологии. Поражение печеночных клеток происходит из-за застоя крови, например, при сердечно-сосудистой недостаточности, тромбозе, стенозе, закупорке печеночных вен.
- Доброкачественные и злокачественные новообразования. Сюда входят кистозные образования, в том числе эхинококковые кисты, абсцессы, рак. Чаще в печени наблюдаются метастазы из кишечника (карциноид), половых органов (матки, яичников, простаты), молочных желез.
- Болезни обмена веществ. Помимо жирового гепатоза, поражение печеночной ткани возникает при, диабете.
- Наследственные патологии. Например, гемохроматоз (пигментный цирроз), при котором наблюдается активное всасывание железа из ЖКТ и накоплением его в тканях.
Симптомы увеличения печени
Так как причин увеличения печени много, клиническая картина и симптоматика также бывает разнообразной. На ранних стадиях больных беспокоит дискомфорт, ощущение тяжести в области правого подреберья. Эти признаки обычно не связаны с приемом пищи, появляются в любое время дня, реже встречаются жалобы на болезненность, которые связывают с нарушением диеты.
С развитием заболевания появляется следующая симптоматика:
- тошнота, иногда рвота;
- отрыжка;
- горечь, запах во рту;
- диарея, запоры;
- желтизна белков глаз, кожных покровов.
Нарушаются функции печени, производство гемоглобина, детоксикация организма. Поэтому у пациентов могут наблюдаться:
- общая слабость;
- головокружение;
- нарушения сна;
- нервозность;
- апатия.
При появлении любых из этих признаков следует обратиться к врачу и пройти обследование. Во время обследования врач тщательно опрашивает пациента, собирает анамнез. При пальпации увеличенная печень выступает из-под ребра.
Источник: https://uzi.guru/zhivot/gepar/diagn/uvelichenie-pecheni.html
Почему печень увеличена — что делать и как лечить?
Увеличена печень – тревожный сигнал, требующий обследования всего организма и самой железы.
В норме, при весе до 1500 г, ее размеры достаточно постоянны. Информация о том, что печень увеличена может у Вас появиться после УЗИ или томографии (тогда будет также понятно и какая конкретно доля больше нормы), а также после простого осмотра у врача. Железа при пальпации не должна выступать из-под реберной дуги и тем более — беспокоить человека – быть болезненной при осмотре.
Орган выполняет около 30 различных функций, поэтому даже незначительные отклонения от нормы должны восприниматься серьезно – необходимо установить, почему увеличена печень, и устранить ее. Если речь не идет об опухоли или острой инфекции, то это, как правило вполне реально сделать с помощью натуральных средств
Топ 10 причин увеличения печени
Увеличение печени – это не болезнь, а синдром, указывающий на наличие каких-либо патологий организма или самой железы. Орган болезненно реагирует на влияние негативных факторов внутренней и внешней среды, и может увеличиваться в размерах при определенных заболеваниях и состояниях.
ТОП 10 главных причин из-за которых происходит увеличения печени у взрослых:
- Гепатит или цирроз.
- Онкология.
- Ожирение печени (стеатоз, жировой гепатоз).
- Застой желчи.
- Алкогольная интоксикация.
- Нарушение обмена веществ.
- Болезнь Вильсона (нарушение метаболизма меди) и Болезнь Гоше (накопление глюкоцереброзида в печени и других органах).
- Инфекционные заболевания (гепатит, мононуклеоз, лептоспироз, боррелиоз).
- Последствия лечения антибиотиками, гормонами, психотропными, противоопухолевыми препаратами, цитостатиками.
- Патология сердечно-сосудистой системы, например, сердечная недостаточность.
Причины увеличения печени могут быть различны. Синдром может наблюдаться в период беременности, во время длительного приема медикаментозных препаратов или регулярного переедания тяжелой пищей.
Железа может увеличиться вследствие травмы, образования кисты или отравления токсичными веществами.
Как правило, это явление сопровождается рядом характерных симптомов, подтверждающих факт наличия патологии.
Увеличена печень у ребенка
У грудных детей увеличение печени может быть связано с желтухой новорожденного. Она не нуждается в лечении, так как проходит в течении месяца. Причинами этого состояния могут быть родовые травмы, диабет и другие нарушения в работе эндокринной системы у матери.
У ребенка в возрасте до 7 лет гепатомегалия – вполне нормальное физиологическое явление. Считается нормой, если печень у малыша незначительно выступает за края ребер (на 1–2 см). По мере роста ребенка, печень обретает нормальные размеры. В любом случае, врач наиболее точно определит, нуждается ли ребенок в лечении.
У детей увеличение печени может указывать на следующие заболевания:
- Воспалительные процессы в организме;
- Врожденные ТОРЧ инфекции;
- Поражение печени токсинами или лекарственными препаратами;
- Патология обмена веществ;
- Нарушения работы желчевыводящих путей, закупорка желчных протоков;
- Метастазы или опухоли.
Поводом для беспокойства является увеличение печени у детей в сочетании с другими «сигналами опасности»: повышение температуры, венозная сеть на животе, рвота, высыпания на коже, потеря веса, снижение аппетита, желтушность слизистых. При появлении этих признаков педиатр назначает консультацию гепатолога, инфекциониста, гастроэнтеролога. Для выявления точной причины увеличения печени необходим целый ряд анализов и ультразвуковое исследование.
Симптомы при увеличенной печени
Необходимо отметить, что печень, один из немногих органов, который не имеет нервных окончаний. Поэтому в большинстве случаев больной не наблюдает каких-либо симптомов.
Любые патологии, которые связаны с этим органом, диагностируются на поздних стадиях, когда первопричинный фактор затрагивает другие органы или системы организма, что, в свою очередь, приводит к интенсивному проявлению клинической картины.
На начальных этапах увеличение печени не проявляется. Больного изредка могут беспокоить боли или дискомфорт в области расположения органа. По мере усугубления основного заболевания, клиническая картина может проявляться следующим образом:
- дискомфорт в области правого подреберья;
- ощущение тяжести, даже при минимальном объёме употребления пищи или жидкости;
- отрыжка, которая сопровождается неприятным запахом;
- изжога;
- нарушения в функционировании ЖКТ – частые запоры, приступы диареи без видимой на то причины;
- тошнота, редко с приступами рвоты;
- пожелтение кожных покровов и слизистых;
- «печёночные ладони»;
- раздражительность, резкая смена настроения;
- нарушение сна — сонливость или, напротив, бессонница.
Если увеличение печени обусловлено сердечно-сосудистой недостаточностью, к общей клинической картине могут добавиться такие характерные признаки:
- повышенное артериальное давление;
- повышенное потоотделение;
- тахикардия;
- боль в области грудной клетки, ощущение сдавленности.
Нередко увеличенная печень — это признак желчнокаменной болезни. В таком случае могут проявляться следующие возможные симптомы:
- тяжесть в правом подреберье;
- боль за грудиной;
- рвота желчью, которая не приносит облегчения;
- каловые массы обесцвечены, нередко содержат в себе непереваренные частички пищи;
- пожелтение кожи.
Нужно понимать и то, что симптомы не всегда точно указывают на один определённый недуг.
Точно определить, проявлением какой болезни является та или иная симптоматика и почему увеличена печень, можно только после проведения диагностики.
Поэтому самостоятельно сопоставлять симптомы и принимать лечение нельзя, так как это может только усугубить течение недуга и привести к необратимым патологическим процессам.
Диагностика
Первичный диагноз врач может установить при осмотре – если печень сильно увеличена, при надавливании возникает сильная боль. Значение имеет и структура органа – при циррозе он твёр
Чем грозит увеличенная печень — всё о заболевании
Печень — самый большой и тяжелый орган в нашем теле. Она служит многим важным целям, включая контроль химических веществ в крови или выработку желчи для переваривания жиров. С возрастом печень меняется в размерах, а некоторые заболевания могут ее увеличить. Чтобы узнать, чем грозит увеличенная печень, читайте далее.
Что такое гепатомегалия?
Когда печень становится увеличенной, это не всегда вызывает явные симптомы. Долгое время орган может компенсировать повреждения и справляться со своими функциями, однако, дегенеративные процессы в тканях уже начались
В медицине есть термин для данного явления — гепатомегалия. Это состояние часто является признаком того, что ткани внутри печени не функционируют должным образом. Прием некоторых препаратов иногда провоцирует гепатомегалию, таких, как амиодарон или статины.
Designed by peoplecreations / Freepik
При каких заболеваниях увеличивается печень?
К сожалению, гепатомегалия бывает не только побочным эффектом лекарств. Определенные заболевания сопровождаются увеличенной печенью.
Острый вирусный гепатит
Виды гепатита — это разные формы воспаления печени, которые вызывает один из пяти вирусов(A, B, C, D и E).
Атрезия желчевыводящих путей
Атрезия желчных протоков — редкое заболевание, которое влияет на размер протоков или их наличие. Чтобы вылечить такую патологию требуется хирургическое вмешательство.
Цирроз печени
В результате постоянного употребления алкоголя развивается цирроз, то есть появление рубцовых образований на органе. Лечение цирроза замедляет прогрессирование дальнейших рубцов.
Жировой гепатоз
Это состояние, которое может возникнуть из-за употребления алкоголя или увеличения веса. На ранних стадиях его развитие легко остановить с потерей веса и воздержанием от алкоголя.
Инфекционный мононуклеоз
Инфекционный мононуклеоз — это заболевание, вызванное вирусом Эпштейна-Барра. Помимо увеличения лимфоузлов, для него характерно воспаление горла и лихорадка.
Недостаточность правого желудочка
Несмотря на то, что данное заболевание касается сердца, оно влияет и на печень тоже. Недостаточность правого желудочка может привести к накоплению жидкости в кровеносных сосудах печени. Лечение обычно направлено улучшение работы сердца, что сокращает объемы жидкости.
Кроме того, гепатомегалия развивается при аномальном количестве определенных веществ в органе:
накопление амилоидных белков — амилоидоз;
избыток меди — болезнь Уилсона;
накопление жировых веществ в печени — болезнь Гоше;
излишек железа — гемохроматоз.
Как понять, что печень увеличена?
Очень маловероятно, что вы почувствуете увеличение печени. Когда гепатомегалия является результатом повреждений органа и заболеваний, это сопровождается некоторыми симптомами:
боли в животе;
тошнота и рвота;
пожелтение кожи и глаз;
отёки ног;
потеря веса;
появление большого живота.
Designed by Freepik
Срочно обратитесь к врачу, если:
сильные боли в животе;
желтуха сопровождается лихорадкой;
кровавая рвота;
стул с кровью или чёрного цвета.
Как выглядит увеличенная печень?
Печень расположена под диафрагмой, то есть под грудной клеткой. Если она увеличена, врач почувствует это во время медицинского осмотра.
Печень нормальных размеров нельзя почувствовать пальцами.
Размер и вес органа естественным образом увеличиваются с возрастом. У детей печень обычно измеряется по ширине, у взрослых — по длине.
В исследовании 2003 года с помощью УЗИ ученые выявили средний диаметр печени взрослого человека. Приведенные ниже данные были собраны у 2080 человек в возрасте от 18 до 88 лет. В этом исследовании лишь у 11 % людей печень была более 16 сантиметров (см).
Средний размер печени варьируется в зависимости от возраста и может быть:
6,4 см — 1-3 месяцев;
7,6 см — 4-9 месяцев;
8,5 см -1-5 лет;
10,5 см — 5-11 лет;
11,5-12,1 см — 12-16 лет;
13,5 см +/- 1,7 см — взрослые женщины;
14,5 см +/- 1,6 см — взрослые мужчины.
Форма тела, вес и пол также влияют на размер вашей печени. При обследовании на гепатомегалию всё это учитывается.
Диагностика проводится с помощью КТ, МРТ и анализа крови. При подозрениях на более серьезное заболевание, назначают биопсию.
Печень — жизненно важный орган. Лучший способ контролировать состояние печени — следить за питанием, заниматься спортом и не употреблять алкоголь.
причины, симптомы и лечение увеличения печени
Увеличение размеров печени, или гепатомегалия – симптом почти любой проблемы с печенью. Она же наблюдается и при некоторых других заболеваниях, например при сердечной недостаточности, метастазах злокачественных опухолей, интоксикациях и хронических инфекциях.
При гепатомегалии печень может увеличиться настолько, что займет большую часть брюшной полости. При увеличении органа растет и его вес, иногда он может превысить полтора десятка килограммов.
Почему увеличивается печень
Причин у гепатомегалии несколько. Иногда клетки печени так реагируют на интоксикацию – увеличиваются для обезвреживания избытка токсических веществ. В таком случае говорят о компенсаторной функции. При сердечной недостаточности медленное движение крови по сосудам становится причиной ее застоя в венах, органах и тканях. И первый удар приходится именно на печень – она отекает и растет.
Токсины и вирусы провоцируют воспаление печени, что тоже в свою очередь приводит к ее отеку и увеличению в размере. Неумеренное потребление алкоголя в сочетании с вирусным гепатитом может вызвать развитие цирроза печени. В этом случае отмечается гибель клеток печени, которые замещаются соединительной тканью. Гепатомегалия возникает потому, что орган все равно стремится восстановить свою функцию, разрастаясь.
Причиной увеличения печени может стать нарушение обмена веществ. Внутри органа могут накапливаться жировые клетки в избыточном количестве. Нарушение метаболизма приводит к разрастанию почек и селезенки. Из-за увеличивающихся в размере новообразований при онкологических заболеваниях печень также растет.
Назначению лечения специалистом предшествуют анализы – специалист выписывает их для того, чтобы определить, почему увеличилась печень.
Как проявляет себя гепатомегалия
Анатомически печень, которая выполняет множество важнейших функций, располагается справа в верхней части брюшной полости. Ее нормальный вес у взрослого человека едва превышает 1 кг.
Первым тревожным сигналом, свидетельствующим о гепатомегалии, является ощущение дискомфорта в области расположения печени, словно там что-то мешает. Меняя положение тела, человек замечает, что в брюшной полости появляется плотный комок.
При увеличении печени часто появляется тошнота, изжога, меняется стул, изо рта неприятно пахнет. Как правило, желтеют кожа и склеры, на кожных покровах появляются характерные «звездочки», возникает зуд.
Как только у человека отмечаются эти симптомы, ему нужно посетить врача, который произведет осмотр, определив, насколько увеличена печень и в каком она состоянии. Специалисту следует рассказать обо всех болезнях, которые были перенесены ранее, об условиях жизни и труда. После этого будут проведены необходимые исследования – анализы, УЗИ, иногда МРТ, которая делается для диагностики состояния желчных протоков.
Больной гепатомегалией сдает биохимический анализ крови, который позволит оценить состояние печени. Как правило, прояснить, почему печень растет, можно при помощи диагностической лапароскопии. А для выявления возможных онкологических заболеваний проводят биопсию (забор печеночной ткани).
Как лечат увеличенную печень
Приступить к лечению печени лучше всего сразу после диагностики заболевания, вызвавшего гепатомегалию. Чем позднее больной начнет лечиться, тем выше риск возникновения печеночной недостаточности. В некоторых случаях не обойтись без срочной госпитализации.
Процесс лечения гепатомегалии направлено на устранение причин, вызвавших ее. Без соблюдения диеты здесь будет не обойтись. Рацион питания должен состоять из рациональной пищи, количество жиров и трудноусваиваемых углеводов. Пищу нужно принимать 5-6 раз в день и только небольшими порциями.
Помимо лечения основного заболевания, при увеличении печени практически всегда назначают специальные препараты – гепатопротекторы, которые защищают печень от действия токсинов и способствуют ускорению регенерации ее клеток. Также полезны будут травы – корень пиона, корень цикория, шалфей, пустырник.
Диета при гепатомегалии
Исключить из рациона питания нужно все острое, жареное, маринованное, мучное, а также следить за тем, чтобы организм получал должное количество питательных веществ. Диета разрешает употреблять крупы, овощи и фрукты, молочные продукты, квашеную капусту, из сладкого – варенье, мармелад, мед.
Диета запрещает употреблять алкоголь, из мяса – гусятину, свинину, баранину, печень, а также бобовые и орехи. Без злоупотреблений разрешается есть яйца, сыр, сливочное масло, помидоры и вареную колбасу без жира.
Причины, симптомы, лечение и профилактика — Medlife
Увеличенная печень — это заболевание, которое возникает, когда печень становится больше своего первоначального размера. Печень — самый большой внутренний орган, который может восстанавливаться после операции. Некоторые заболевания печени, такие как вирусный гепатит, жировая болезнь печени, а также рак, являются одними из основных причин увеличения печени.
Печень помогает выполнять такие функции, как расщепление жиров, хранение сахара в виде гликогена, расщепление токсинов, синтез белков и гормонов.
Что такое увеличенная печень?
Увеличенная печень (также известная как Гепатомегалия ) — это опухоль или разрастание печени, превышающее ее размер. Возникает из-за основного заболевания печени. Печень помогает в процессе пищеварения, выработки желчи, регуляции накопления жира и удаления токсинов из крови.
Увеличение печени нарушает способность печени нормально функционировать, что приводит к различным долгосрочным проблемам со здоровьем.
Каковы причины увеличения печени?
Увеличение печени может быть вызвано рядом основных заболеваний или изменениями образа жизни.Некоторые из наиболее распространенных причин, которые приводят к увеличению печени, включают:
- Накопление лишнего жира в печени (неалкогольная жировая болезнь печени) может вызвать гепатомегалию
- Увеличение печени может развиться в результате инфекционного мононуклеоза или вируса, вызывающего гепатит A, B и C.
- Накопление меди в печени (болезнь Вильсона) может привести к увеличению печени
- Аномальные образования, такие как кисты и распространение опухоли в печени, могут вызывать увеличение печени
- Определенные состояния, такие как тромбоз печеночной вены и застойная сердечная недостаточность, могут вызывать увеличение печени
- Рубцевание ткани печени из-за алкоголя и токсинов или цирроз печени может привести к увеличению печени
- Накопление избыточного железа в тканях печени (гемохроматоз) может привести к увеличению печени
- Увеличение печени, вызванное воспалением или разрушением желчных протоков (склерозирующий холангит)
- В некоторых случаях серьезные, опасные для жизни состояния, такие как лейкемия и гепатоцеллюлярная карцинома, могут вызывать увеличение печени
Связанное чтение: Что такое жирная печень — следует ли мне беспокоиться
Симптомы увеличенной печени:
Исходя из основной причины увеличения печени, это может привести к развитию следующих симптомов:
- Пожелтение белков глаз и кожи
- Тошнота
- Рвота
- Усталость
- Кровоточивость десен
- Боль в животе
- Вздутие живота
- Снижение аппетита
- Легкие синяки
- Мышечные боли
- Табурет глиняный
- Необычная слабость
- Похудание
- Диарея
Помимо вышеперечисленного, менее распространенными симптомами являются нерегулярные менструации, кожный зуд, выпадение волос на теле и покраснение кожи.
Факторы риска увеличения печени:
Люди, страдающие заболеванием печени, подвергаются повышенному риску развития этого состояния. Факторы, которые приводят к увеличению печени, включают:
- Чрезмерное употребление алкоголя может увеличить риск увеличения печени.
- Некоторые инфекционные заболевания, такие как малярия и Ку-лихорадка, могут повышать риск повреждения печени, вызывающего ее увеличение.
- Люди, инфицированные вирусом гепатита, подвергаются повышенному риску развития заболеваний печени.
- Избыточный вес и нездоровое питание могут накапливать лишний жир, что может повысить риск заболеваний печени.
- Передозировка некоторыми лекарствами может увеличить риск повреждения печени.
- Лица с аутоиммунными заболеваниями, серповидно-клеточной анемией и воспалительным заболеванием кишечника подвергаются повышенному риску развития этого состояния.
Осложнения увеличенной печени:
Если основная причина увеличения печени не диагностируется и не лечится вовремя, это может увеличить риск ряда осложнений.Нелеченное заболевание печени может привести к пожизненным осложнениям или необратимому повреждению печени. Лечение основного заболевания может снизить риск развития дальнейших осложнений, таких как распространение инфекции, гепатоцеллюлярная карцинома и распространение рака на другие части тела.
Симптомы увеличения печени могут вызывать нарушения метаболизма, что может сказаться на повседневной жизни пациента. Иногда заболевания печени могут затруднять работу других органов, например почек.
Диагноз увеличенной печени:
Чтобы диагностировать заболевание, врач проведет физический осмотр на ощупь вашего живота. При физикальном обследовании обычно можно определить увеличенную печень. Однако для подтверждения диагноза увеличения печени врач порекомендует следующие тесты:
Анализы крови: Образец крови берут для определения уровней ферментов печени и оценки функции печени.
Визуальные тесты: Врач порекомендует визуализационные тесты, такие как ультразвуковое сканирование, компьютерная томография (КТ), магнитно-резонансная томография (МРТ) для создания изображений печени.Эти тесты помогают оценить дефекты и аномалии в печени.
Магнитно-резонансная эластография: Это неинвазивная процедура, которая выполняется в сочетании с МРТ. Этот тест создает визуальную карту, известную как эластограмма, которая позволяет определить твердость тканей печени.
Биопсия печени: Во время этой процедуры врач выделит образец центральной ткани печени и отправит на лабораторное исследование. Это помогает определить, приводят ли опухолевые клетки или какие-либо другие состояния к увеличению печени.
Лечение увеличенной печени:
Лечение направлено на уменьшение симптомов основного заболевания печени и предотвращение риска дальнейших осложнений. Врач порекомендует определенные изменения образа жизни, чтобы уменьшить симптомы заболеваний печени, в том числе:
- Отказ от употребления алкоголя
- Есть меньше соли
- Бросить курить
- Соблюдение здорового питания
- Выполнение регулярных физических упражнений
Для лечения основной причины врач назначит следующие варианты лечения:
- Пероральные препараты и методы лечения инфекций, таких как гепатит C
- Химиотерапия, лучевая терапия или хирургическое лечение рака
- При тяжелом поражении печени врач порекомендует трансплантацию печени
Профилактика увеличения печени:
Чтобы предотвратить увеличение печени, необходимо предотвратить ее заболевания.Ниже приведены профилактические меры по снижению риска заболеваний печени:
- Выбирайте здоровую диету, богатую фруктами и овощами
- Избегайте употребления алкоголя
- Не увеличивайте дозу лекарств или добавок без консультации с врачом
- Избегайте контакта с токсичными химикатами, инсектицидами и другими вредными веществами
- Выпейте достаточное количество воды, чтобы вывести токсины из организма
- Поддерживайте здоровую массу тела, чтобы минимизировать накопление жира
- Избегайте употребления в пищу продуктов с высоким содержанием жиров и масел с высоким содержанием холестерина
Гепатомегалия (увеличение печени): симптомы, причины и лечение
Гепатомегалия — это медицинский термин, обозначающий увеличение печени.Это скорее симптом болезни, чем болезнь сама по себе. Иногда гепатомегалия может сопровождаться другими симптомами заболевания.
Печень — один из важнейших органов тела. Он выводит токсины из крови, поддерживает пищеварение и помогает регулировать гормоны и холестерин. Всего печень выполняет более 500 жизненно важных функций.
Из этой статьи вы узнаете о гепатомегалии, включая сопутствующие симптомы, возможные причины и варианты лечения.
Гепатомегалия — это медицинский термин для обозначения увеличенной печени.Это симптом основного заболевания, а не болезнь сама по себе.
Когда печень значительно увеличена, человеку может казаться, что у него переполнена правая сторона тела, или он может сообщить о некотором дискомфорте в этой области.
Люди могут также испытывать некоторые сопутствующие симптомы основного заболевания печени. Сюда могут входить:
Есть много потенциальных причин гепатомегалии. Вот некоторые из наиболее распространенных:
- Гепатит: Гепатит — это медицинский термин, обозначающий воспаление печени.Обычно это происходит в результате вирусной инфекции или повреждения печени, вызванного алкоголем. Состояние может быть краткосрочным (острым) или долгосрочным (хроническим).
- Алкогольная болезнь печени (ALD): Чрезмерное потребление алкоголя может привести к накоплению жировых клеток в печени. Врачи называют это стеатозом. Стеатоз может нарушить способность печени выполнять свои жизненно важные функции. В тяжелых случаях ALD может привести к тяжелому рубцеванию печени или циррозу.
- Неалкогольная жировая болезнь печени (НАЖБП): Это состояние также характеризуется стеатозом и ассоциированной дисфункцией печени.В отличие от ALD, это не результат чрезмерного употребления алкоголя. Обычно это происходит из-за таких заболеваний, как диабет или диеты с высоким содержанием жиров и холестерина.
- Рак печени: Рак, возникающий в печени, известен как первичный рак печени, а рак, распространяющийся на печень из других частей тела, называется вторичным раком печени. Каждый год около 30 000 человек в США получают диагноз первичного рака печени.
- Сердечная недостаточность: Воротная вена — это вена, по которой кровь поступает в печень.Сердечная недостаточность может вызвать проблемы с кровообращением, которые увеличивают давление на воротную вену. Со временем это может привести к увеличению печени. Некоторые врачи называют сердечные заболевания печени сердечной печенью.
Стеатоз печени — это медицинский термин, обозначающий накопление жиров в печени. Это распространенное заболевание, которым страдает примерно каждый третий взрослый в США.
Печень обычно не накапливает жир. Однако это могут быть следующие факторы:
Существует четыре различных степени стеатоза печени.Эти оценки зависят от процента жировых клеток, составляющих общий вес печени.
Это:
- Класс 0 (здоровый): Жировые клетки составляют 0–5% от общего веса печени.
- Степень 1 (легкая форма): Жировые клетки составляют 5–33% от общего веса печени.
- Gade 2 (умеренный): Жировые клетки составляют 34–66% от общего веса печени.
- Степень 3 (тяжелая): Жировые клетки составляют более 66% от общего веса печени.
Чтобы диагностировать гепатомегалию, врач может:
- собрать подробный медицинский анамнез
- потрогать или слегка постучать по животу, чтобы определить размер и консистенцию печени и проверить, чувствительна ли она к прикосновению.
- заказать анализы крови. для поиска инфекций и проверки уровней различных ферментов печени
- заказать тесты визуализации, такие как компьютерная томография, ультразвук или МРТ
- взять образец или биопсию ткани печени для дальнейшего анализа
Лечение гепатомегалии включает лечение первопричины.В разделах ниже более подробно описаны некоторые потенциальные причины и связанные с ними варианты лечения.
Гепатит
Лечение гепатита зависит от типа гепатита. Различные типы и связанные с ними методы лечения включают:
- Гепатит A: Не существует специального лечения гепатита A. Большинство людей полностью выздоравливают в течение нескольких недель или месяцев.
- Гепатит B: Специального лечения острого гепатита B не существует.Для лечения хронического гепатита B используются противовирусные препараты для уменьшения повреждения печени и увеличения продолжительности жизни.
- Гепатит C: Хронические инфекции гепатита C требуют лечения препаратами, которые называются противовирусными препаратами прямого действия. Лечение обычно занимает 12–24 недели, в зависимости от степени повреждения печени.
- Гепатит D: Людям с гепатитом D требуется лечение пегилированным интерфероном-альфа. Этот препарат помогает замедлить прогрессирование состояния.Людям с терминальной стадией заболевания печени может потребоваться пересадка печени.
ALD
Лечение ALD будет включать лечение самого расстройства, связанного с употреблением алкоголя. Это может включать в себя одно или несколько из следующего:
- проходят медицинскую детоксикацию под наблюдением
- пробуют поведенческую терапию, такую как когнитивно-поведенческую терапию или терапию повышения мотивации
- пробуют семейную терапию
- пробуют групповую терапию
- лечить любые сопутствующие или сопутствующие психические расстройства
НАЖБП
Лечение НАЖБП будет частично зависеть от основной причины.Некоторые возможные варианты лечения включают:
- изменение диеты, в том числе снижение потребления холестерина и жиров
- контроль уровня сахара в крови
- контроль основных состояний здоровья, таких как повышение уровня инсулина и диабет 2 типа
Рак
лечение рака печени будет частично зависеть от того, является ли рак первичным или вторичным. Другие факторы, которые следует учитывать, включают размер и стадию рака. Вот некоторые возможные варианты лечения:
Сердечная недостаточность
Хотя в настоящее время нет лекарства от сердечной недостаточности, существуют методы лечения, которые могут помочь справиться с этим заболеванием и предотвратить дальнейшие осложнения.Некоторые примеры включают:
- изменение образа жизни, например:
- отказ от курения
- отказ от алкоголя
- отказ или ограничение кофеина
- управление стрессом
- снижение веса, при необходимости
- физическая активность
- соблюдение здоровой диеты
- прием лекарств, таких как:
- , операция по исправлению нарушений или закупорки артерий
У некоторых женщин гепатомегалия возникает во время беременности.Некоторые причины гепатомегалии во время беременности могут серьезно повлиять на здоровье женщины и плода.
У младенцев инфекции гепатита B могут быть тяжелыми или даже опасными для жизни. Около 90% женщин с острым гепатитом В передают инфекцию ребенку. Вероятность передачи ниже при хроническом гепатите B: 10–20% женщин передают инфекцию ребенку.
Беременные женщины с АБП или НАЖБП имеют повышенный риск развития гепатомегалии и других осложнений.
У детей гепатомегалия может развиться в результате НАЖБП или неалкогольного стеатогепатита (НАСГ). Последняя представляет собой более запущенную форму НАЖБП.
Национальный институт диабета, болезней органов пищеварения и почек отмечает, что почти 10% детей в США могут иметь НАЖБП.
Дети, страдающие этим заболеванием, обычно не испытывают никаких внешних симптомов. Когда симптомы действительно возникают, они, как правило, включают усталость и дискомфорт в правом верхнем углу живота.
Исследователи пока не знают, что вызывает НАЖБП у детей.Однако, по-видимому, он чаще встречается у детей со следующими состояниями:
- ожирение
- нарушения с высоким содержанием липидов
- инсулинорезистентность
- диабет или преддиабет 2 типа
- гепатит C
Степень незначительного увеличения печени Опасность зависит от причины увеличения.
Для людей с НАЖБП небольшое увеличение печени вряд ли представляет серьезную угрозу для здоровья. Однако это может быть признаком того, что человеку следует подумать о некоторых изменениях в образе жизни.
Тем не менее, при определенных условиях слегка увеличенная печень может стать значительно увеличенной и поврежденной без лечения. К таким состояниям относятся:
- расстройство, связанное с употреблением алкоголя
- гепатит B, C и D
- рак
В целом, легкая гепатомегалия указывает на то, что пора посетить врача для полного медицинского осмотра.
Гепатомегалия обычно не вызывает никаких симптомов. Фактически, состояния печени, которые приводят к гепатомегалии, могут значительно прогрессировать, не вызывая никаких симптомов.
По этой причине человеку следует обратиться к врачу, если он:
- испытывает какие-либо симптомы увеличения печени
- развиваются любые другие симптомы заболевания печени
- имеют какие-либо состояния, повышающие риск развития заболевания печени
Перспективы людей с гепатомегалией зависят от причины гепатомегалии и степени поражения печени.
Люди с гепатитом А и острым гепатитом В обычно выздоравливают без лечения.
Люди с ранней стадией НАЖБП также могут иметь позитивный прогноз. Слегка поврежденная печень часто может восстановиться сама, если человек на раннем этапе внесет необходимые изменения в образ жизни.
Людям с другими формами поражения печени необходимо спросить своего врача об их индивидуальном мировоззрении.
Лучший способ предотвратить гепатомегалию — это хорошо заботиться о печени. Следующие советы могут помочь:
- экономное употребление лекарств и отказ от смешивания лекарств без разрешения врача
- умеренное употребление алкоголя, если вообще
- ограничение воздействия токсичных веществ, таких как химические вещества в чистящих средствах и красках
- не разглашать инструменты для личного ухода, такие как бритвы или пинцеты
- без использования общих игл
- с использованием барьерных методов, таких как презервативы, во время секса
- соблюдение здоровой диеты с низким содержанием насыщенных и трансжиров
- регулярные физические упражнения
- поддержание умеренного веса
- Посещение врача для тщательного планового медицинского осмотра
Гепатомегалия — это медицинский термин, обозначающий увеличенную печень.Это симптом болезни, а не болезнь сама по себе.
Некоторые состояния, которые могут вызвать гепатомегалию, включают ожирение печени, расстройство, вызванное употреблением алкоголя, гепатит и рак.
Человек может иметь гепатомегалию и не подозревать о ней. Однако, если печень значительно увеличена, человек может испытывать дискомфорт или ощущение переполнения в правой верхней части живота.
Некоторые заболевания печени поддаются лечению, если человек обнаруживает их и обращается за лечением на ранних стадиях.
Всем, кто обеспокоен состоянием своей печени, следует обратиться к врачу для постановки диагноза и соответствующего лечения.
Увеличенная печень и селезенка — причины, симптомы и лечение
Домашний блог
Реклама
Увеличенная печень — это состояние, вызванное инфекциями, токсичностью или нарушением обмена веществ, также называемое гепатомегалией.С другой стороны, увеличение селезенки является результатом любого заболевания, которое вызывает разрушение эритроцитов в селезенке и также известно как спленомегалия. Иногда оба эти состояния возникают одновременно, и это называется гепатоспленомегалией.
Увеличение печени и селезенки может быть вызвано рядом заболеваний и аномалий. Это состояние вызывается заболеваниями, которые могут напрямую ухудшить или повредить печень, почки, селезенку или эритроциты в организме. Хотя список причин длинный, наиболее распространенными из них являются вирусные инфекции печени, такие как гепатит С, цирроз печени из-за высокого потребления алкоголя, острый лейкоз, серповидно-клеточная анемия, инфекции почек и печени и брюшной тиф.Болезнь Гоше в подростковом возрасте является основной причиной увеличения печени и селезенки у детей. При некоторых типах рака увеличение увеличивается по мере развития рака, и в таких случаях увеличенная печень причиняет пациенту сильную боль. Накопление жира в печени — наиболее частая причина увеличения печени. Другие причины включают диабет, лейкоз, туберкулез, несоответствующее питание, отложения железа в печени, гепатит A, B или C и чрезмерное употребление алкоголя. Нарушения обмена веществ, которые приводят к увеличению селезенки, включают синдром Гурлера, болезнь Ниманна-Пика и болезнь Гоше.Различные типы опухолей и рака, бактериальные и вирусные инфекции, блокада селезеночной вены и аномалии эритроцитов также могут вызывать увеличение селезенки.
Симптомы увеличенной печени и селезенки трудно диагностировать, потому что гепатоспленомегалия сама по себе является симптомом ряда заболеваний и нарушений. Боль при прикосновении к области печени или трудности с перевариванием пищи могут быть первыми заметными признаками этого состояния. Для постановки точного диагноза могут потребоваться определенные тесты, такие как ультразвук, рентген и биопсия.Симптомы увеличения печени можно увидеть редко, главным образом потому, что печень не содержит нервов. Увеличенная печень оказывает давление на окружающие нервы и органы, вызывая дискомфорт в этой области. Если работа печени прекращается из-за увеличения, это может привести к желтухе. Симптомы увеличенной селезенки включают усталость и слабость, вызванные анемией, низкое количество тромбоцитов, вызывающее легкое кровотечение, и повторяющиеся инфекции из-за низкого количества лейкоцитов в организме. Увеличенная селезенка может давить на диафрагму, вызывая боль или раздражение в области плеч.Он также может давить на живот, что приводит к потере аппетита. Если селезенка слишком увеличена, есть вероятность ее разрыва, что может привести к чрезмерной кровопотере.
Чаще всего боль, вызванная увеличением печени и селезенки, может быть ошибочно диагностирована как другое распространенное заболевание, и поэтому лечение фактической причины откладывается. Если боль или дискомфорт ощущаются в какой-либо области желудка, необходимо немедленно обратиться к врачу и начать дальнейшее лечение увеличенной печени.Лечение увеличенной селезенки и печени обычно означает лечение других состояний, вызвавших увеличение этих органов. Если увеличение является результатом брюшного тифа, пациенту могут быть назначены соответствующие антибиотики. В случае рака для уменьшения воспаления может быть назначено необходимое лечение, такое как химиотерапия и лучевая терапия. При необходимости увеличенную селезенку можно удалить хирургическим путем. Пациентам, страдающим гепатитом, можно назначить лекарства для уменьшения отека.Ожирение можно лечить регулярными упражнениями и похуданием. В случае диабета необходимо контролировать уровень холестерина и сахара в крови.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление 4 мая 2020 г.
Что такое лейкемия?
Лейкемия — это форма рака, которая влияет на способность организма вырабатывать здоровые клетки крови.Он начинается в костном мозге, мягком центре различных костей. Здесь производятся новые клетки крови. Клетки крови включают
- Красные кровяные тельца, которые переносят кислород из легких в ткани организма и переносят углекислый газ в легкие для выдоха
- Тромбоциты, способствующие свертыванию крови
- Лейкоциты, которые помогают бороться с инфекциями, вирусами и болезнями.
Хотя рак может поражать эритроциты и тромбоциты, лейкемия обычно относится к раку белых кровяных телец.Заболевание обычно поражает один из двух основных типов лейкоцитов: лимфоциты и гранулоциты. Эти клетки циркулируют по всему телу, чтобы помочь иммунной системе бороться с вирусами, инфекциями и другими вторгающимися организмами. Лейкозы, вызванные лимфоцитами, называются лимфолейкозами; лейкозы из гранулоцитов называются миелоидными или миелогенными лейкозами.
Лейкоз бывает острым (возникает внезапно) или хроническим (длится долгое время). Кроме того, тип лейкозной клетки определяет, является ли это острым лейкозом или хроническим лейкозом.Хронический лейкоз редко поражает детей; острый лейкоз поражает взрослых и детей.
Лейкемия составляет около 2% всех онкологических заболеваний. У мужчин больше шансов заболеть этим заболеванием, чем у женщин, и у белых больше шансов заболеть, чем у людей других расовых или этнических групп. Взрослые гораздо чаще заболевают лейкемией, чем дети. На самом деле лейкоз чаще всего встречается у пожилых людей. Заболевание возникает у детей, как правило, в возрасте до 10 лет.
Лейкоз имеет несколько возможных причин.К ним относятся
- Воздействие радиации и химических веществ, таких как бензол (содержится в неэтилированном бензине) и других углеводородов
- Воздействие агентов, используемых для лечения других видов рака или борьбы с ними, включая радиацию
- Определенные генетические аномалии, например синдром Дауна.
Считается, что лейкемия не передается по наследству; большинство случаев происходит у людей, не имеющих семейной истории болезни. Однако некоторые формы лейкемии, такие как хронический лимфолейкоз, иногда поражают близких родственников в одной семье.Но в большинстве случаев конкретную причину установить невозможно.
Острые лейкозы
При остром лейкозе незрелые лейкоциты быстро размножаются в костном мозге. Со временем они вытесняют здоровые клетки. (Пациенты могут заметить, что в результате они сильно кровоточат или страдают от инфекций.) Когда эти клетки достигают большого количества, они могут иногда распространяться на другие органы, вызывая повреждение. Особенно это актуально при остром миелоидном лейкозе. Два основных типа острого лейкоза связаны с разными типами клеток крови:
- Острый лимфоцитарный лейкоз (ОЛЛ) — наиболее распространенный тип лейкемии у детей, в основном поражающий детей в возрасте до 10 лет.У взрослых иногда развивается ОЛЛ, но он редко встречается у людей старше 50. ОЛЛ возникает, когда примитивные кроветворные клетки, называемые лимфобластами, воспроизводятся, не превращаясь в нормальные клетки крови. Эти аномальные клетки вытесняют здоровые клетки крови. Они могут накапливаться в лимфатических узлах и вызывать отек.
- Острый миелоидный лейкоз (ОМЛ) составляет половину случаев лейкемии, диагностируемых у подростков и людей в возрасте от 20 лет. Это самый распространенный острый лейкоз у взрослых. ОМЛ возникает, когда примитивные кроветворные клетки, называемые миелобластами, воспроизводятся, не превращаясь в нормальные клетки крови.Незрелые миелобласты переполняют костный мозг и мешают выработке нормальных клеток крови. Это приводит к анемии — состоянию, при котором у человека не хватает эритроцитов. Это также может привести к кровотечению и синякам (из-за нехватки тромбоцитов, которые способствуют свертыванию крови) и частым инфекциям (из-за отсутствия защитных белых кровяных телец).
И ALL, и AML имеют несколько подтипов. Лечение и прогноз могут несколько отличаться в зависимости от подтипа.
Хронические лейкозы
Хронические лейкозы — это когда организм производит слишком много клеток крови, которые развиваются лишь частично. Эти клетки часто не могут функционировать как зрелые клетки крови. Хронический лейкоз обычно развивается медленнее и является менее тяжелым заболеванием, чем острый лейкоз. Существует два основных типа хронического лейкоза:
- Хронический лимфолейкоз (ХЛЛ) редко встречается у людей в возрасте до 30 лет. Вероятность его развития возрастает с возрастом.Большинство случаев возникает у людей в возрасте от 60 до 70 лет. При ХЛЛ аномальные лимфоциты не могут бороться с инфекцией так же, как нормальные клетки. Эти раковые клетки живут в костном мозге, крови, селезенке и лимфатических узлах. Они могут вызвать опухоль, которая проявляется в виде опухших желез. Люди с ХЛЛ могут жить долго даже без лечения. Чаще всего ХЛЛ обнаруживается, когда человек сдает обычный анализ крови, который показывает повышенный уровень лимфоцитов. Со временем этот тип лейкемии может потребовать лечения, особенно если у человека есть инфекции или повышенное количество лейкоцитов.
- Хронический миелоидный лейкоз (ХМЛ) чаще всего встречается у людей в возрасте от 25 до 60 лет. При ХМЛ аномальные клетки представляют собой тип клеток крови, называемых миелоидными клетками. ХМЛ обычно включает дефектную цепочку ДНК, называемую филадельфийской хромосомой. (Это заболевание не передается по наследству; изменение ДНК, вызывающее его, происходит после рождения.) Генетический дефект приводит к выработке аномального белка. Препараты, называемые ингибиторами тирозинкиназы, блокируют функцию этого аномального белка, улучшая показатели крови человека.В некоторых случаях кажется, что аномальный генетический дефект даже исчезает. В качестве альтернативы некоторые случаи ХМЛ можно вылечить с помощью трансплантации костного мозга.
И CLL, и CML имеют подтипы. Они также имеют некоторые общие характеристики с другими формами лейкемии. Лечение и прогноз могут различаться в зависимости от подтипа.
Редкие формы лейкемии
Лимфатические и миелогенные лейкозы являются наиболее распространенными. Однако может развиться рак других типов клеток костного мозга.Например, мегакариоцитарный лейкоз возникает из мегакариоцитов, клеток, которые образуют тромбоциты. (Тромбоциты способствуют свертыванию крови.) Другой редкой формой лейкемии является эритролейкоз. Он возникает из клеток, которые образуют красные кровяные тельца. Подобно хроническим и острым лейкозам, редкие формы заболевания можно разделить на подтипы. Подтип зависит от того, какие маркеры клетки несут на своей поверхности.
Симптомы
Ранние симптомы лейкемии включают
- Лихорадка
- Усталость
- Боль в костях или суставах
- Головные боли
- Кожные высыпания
- Увеличение желез (лимфатических узлов)
- Необъяснимая потеря веса
- Кровоточащие или опухшие десны
- Увеличение селезенки или печени или ощущение распирания живота
- Медленно заживающие порезы, кровотечения из носа или частые синяки.
Многие из этих симптомов сопровождают грипп и другие общие медицинские проблемы. Если у вас есть какие-либо из этих симптомов, обратитесь к врачу. Он или она может диагностировать проблему.
Диагностика
Ваш врач может не заподозрить лейкемию только на основании ваших симптомов. Однако во время вашего медицинского осмотра он или она может обнаружить, что у вас увеличены лимфатические узлы или увеличена печень или селезенка. Обычные анализы крови, особенно количество клеток крови, могут дать ненормальные результаты.
На этом этапе ваш врач может назначить другие тесты, в том числе
- Биопсия костного мозга (взят и исследован образец костного мозга)
- Дополнительные анализы крови на наличие аномальных клеток
- Тесты на генетические аномалии, такие как хромосома Филадельфии.
Генетические тесты могут помочь точно определить, какой у вас лейкоз. (У каждого из четырех основных типов есть подтипы.) Эти сложные тесты могут также дать подсказки относительно того, как вы будете реагировать на конкретную терапию.
Ожидаемая продолжительность
В целом хронический лейкоз прогрессирует медленнее, чем острый лейкоз. Без лекарств, называемых ингибиторами тирозинкиназы, или без трансплантата костного мозга люди с ХМЛ могут прожить несколько лет, пока болезнь не начнет действовать как ОМЛ. Еще неизвестно, могут ли ингибиторы тирозинкиназы задерживать или предотвращать превращение хронического лейкоза в острый лейкоз.
Профилактика
Невозможно предотвратить большинство форм лейкемии.В будущем генетическое тестирование может помочь выявить людей, у которых выше вероятность развития болезни. А пока близкие родственники людей с лейкемией должны проходить плановые медицинские осмотры.
Лечение
Лечение лейкемии — одно из самых интенсивных методов лечения рака. Лейкемия — это рак костного мозга. Это место в организме, которое производит большинство клеток, борющихся с болезнями. Лечение лейкемии уничтожает эти клетки вместе с раковыми.
Лечение часто серьезно подрывает иммунную функцию и способность организма бороться с инфекциями. Для полного выздоровления пациентам требуется очень много поддерживающей терапии. Вот почему людей с этим заболеванием следует лечить в медицинских центрах, которые регулярно занимаются лечением больных лейкемией и обеспечивают отличную поддерживающую терапию, особенно в периоды подавления иммунитета.
Острые лейкозы
В отличие от других видов рака, лечение острого лейкоза зависит не от того, насколько далеко зашла болезнь, а от состояния человека.У человека только что диагностировали болезнь? Или болезнь вернулась после ремиссии (периода, когда болезнь находится под контролем)?
При ОЛЛ лечение обычно проводится поэтапно. Однако не все пациенты проходят все эти фазы:
- Фаза 1 (индукционная терапия) использует химиотерапию в больнице, чтобы попытаться контролировать болезнь.
- Фаза 2 (консолидация) продолжает химиотерапию, но амбулаторно, чтобы сохранить ремиссию болезни.Это означает, что человек возвращается в больницу для лечения, но не остается там на ночь.
- Фаза 3 (профилактика) использует различные химиотерапевтические препараты для предотвращения попадания лейкемии в мозг и центральную нервную систему. Химиотерапию можно сочетать с лучевой терапией.
- Фаза 4 (поддерживающая) включает регулярные медицинские осмотры и лабораторные анализы после лечения лейкемии, чтобы убедиться, что она не вернулась.
- Recurrent ALL использует разные дозы различных химиотерапевтических препаратов для борьбы с заболеванием, если оно возвращается.Людям может потребоваться несколько лет химиотерапии, чтобы сохранить ремиссию лейкемии. Некоторым людям может быть сделана пересадка костного мозга.
Лечение ОМЛ обычно зависит от возраста пациента и общего состояния здоровья. Это также зависит от количества клеток крови пациента. Как и при ОЛЛ, лечение обычно начинается с индукционной терапии, чтобы направить лейкоз в состояние ремиссии. Когда лейкозные клетки больше не видны, начинается консолидирующая терапия. Трансплантация костного мозга также может быть включена в план лечения.
Хронические лейкозы
Для лечения ХЛЛ ваш врач должен сначала определить степень рака. Это называется постановкой. Есть пять стадий CLL:
- Стадия 0. В крови слишком много лимфоцитов. Как правило, других симптомов лейкемии нет.
- Стадия I. Лимфатические узлы увеличены из-за слишком большого количества лимфоцитов в крови.
- Этап II. Лимфатические узлы, селезенка и печень увеличены из-за слишком большого количества лимфоцитов.
- III этап. Анемия возникла из-за того, что в крови слишком мало эритроцитов.
- IV этап. В крови слишком мало тромбоцитов. Лимфатические узлы, селезенка и печень могут увеличиваться. Может присутствовать анемия.
Лечение ХЛЛ зависит от стадии заболевания, а также от возраста человека и общего состояния здоровья. На стадии 0 лечение может не потребоваться, но за здоровьем человека будут внимательно следить. На стадии I или II обычным лечением является наблюдение (под тщательным наблюдением) или химиотерапия.На стадии III или IV стандартным лечением является интенсивная химиотерапия одним или несколькими лекарствами. Некоторым людям может потребоваться пересадка костного мозга.
При ХМЛ ингибиторы тирозинкиназы стали стандартной терапией, особенно для людей на ранней стадии заболевания. Будет ли сделана трансплантация костного мозга, зависит от стадии заболевания, состояния здоровья человека и наличия подходящего донора костного мозга.
Использование таргетной терапии резко изменило прогноз для многих людей с ХМЛ.Пациенты могут жить с этими лекарствами в течение длительного периода времени. Они специально исправляют химические дефекты в раковых клетках, которые позволили им бесконтрольно расти.
Когда звонить профессионалу
Позвоните своему врачу, если у вас есть симптомы лейкемии. Сюда может входить
- Аномальный синяк или кровотечение
- Стойкие опухшие железы
- Необъяснимая потеря веса
- Стойкая лихорадка
- Постоянная усталость.
Если вам поставили диагноз лейкемия, подумайте о переводе вашего лечения в специализированный онкологический центр.
Прогноз
Долгосрочная выживаемость лейкемии сильно различается в зависимости от множества факторов, включая тип лейкемии и возраст пациента.
- ВСЕ: В целом почти у всех детей болезнь переходит в стадию ремиссии. Более четырех из пяти детей живут не менее пяти лет. Прогноз для взрослых не такой благоприятный.Только от 25% до 35% взрослых живут пять лет или дольше.
- AML: при правильном лечении большинство людей с этим раком могут ожидать ремиссии. Около 80% пациентов, достигших ремиссии, достигают этого в течение 1 месяца после индукционной терапии. Однако у некоторых людей болезнь возвращается, что снижает вероятность излечения.
- CLL: В среднем люди с этим раком живут 9 лет, хотя некоторые живут десятилетиями. Ремиссия возникает у большинства людей с I или II стадией заболевания, которые лечатся химиотерапией, хотя в какой-то момент рак всегда возвращается.
- CML: Перспективы для людей с хроническим миелоидным лейкозом значительно улучшились за последние 10 лет. Сообщается, что выживаемость более 5 лет у людей, получавших ингибитор тирозинкиназы, достигает 90%.
Узнать больше о лейкемии
Сопутствующие препараты
Справочная информация клиники Майо
Клинические коды МКБ-10 CM (внешние)
Внешние ресурсы
Общество лейкемии и лимфомы
https: // www.lls.org/
Национальный институт рака (NCI)
http://www.nci.nih.gov/
Американское онкологическое общество (ACS)
http://www.cancer.org/
Национальный институт сердца, легких и крови (NHLBI)
http://www.nhlbi.nih.gov/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Симптомы | Рак печени | Исследования рака Великобритании
Рак, который начинается в печени (первичный рак печени), обычно не вызывает симптомов на ранних стадиях. Если у вас есть симптомы, они могут включать:
- потеря веса
- пожелтение кожи и белков глаз (желтуха)
- зуд
- плохое самочувствие
- опухший живот (живот)
- потеря аппетита или чувство сытости после еды небольшими порциями
- боль в животе или правое плечо
- шишка в правой части живота
Если у вас уже есть заболевание печени, такое как цирроз, сообщите врачу, если у вас появятся какие-либо новые или ухудшающиеся симптомы.
Обратитесь к терапевту, если у вас есть какие-либо из этих симптомов. Помните, что первичный рак печени не распространен в Великобритании, и эти симптомы могут быть вызваны другими заболеваниями. Но важно, чтобы их проверил врач.
Об этих симптомах
Симптомы различаются в зависимости от того, где находится рак. Некоторые симптомы, например зуд, вызваны желтухой.
Симптомы рака печени часто довольно расплывчаты, например, плохое самочувствие и потеря аппетита.
Потеря веса
Необъяснимая потеря веса является симптомом рака печени.
Врачи определяют значительную потерю веса как потерю более 10% веса тела. Это означает потерю 1 камня на каждые 10 камней, которые вы весите.
Обратитесь к врачу, если нет очевидной причины потери веса.
Пожелтение кожи и белков глаз (желтуха)
Желтуха — это пожелтение кожи и белков глаз. Когда у вас желтуха, ваши моча (моча) темнее обычного, а фекалии (стул или фекалии) светлее.Большинство людей, страдающих желтухой, также имеют зуд кожи и могут чувствовать себя плохо.
Желтуха возникает из-за закупорки желчного протока или неправильной работы печени.
При желтухе у вас может подняться температура (жар). Это может быть признаком воспаления или инфекции. Когда у вас высокая температура, вы можете почувствовать холод и дрожь.
Вздутие живота (живота)
Рак печени может вызвать вздутие живота (живота). Это может быть потому, что:
- печень увеличивается в размерах из-за растущего рака и вызывает опухоль на правой стороне живота.
- рак (или цирроз) увеличивает давление в печени, вызывая скопление крови в сосудах (венах).Это вытесняет жидкость из вен в брюшную полость (асцит)
Повышенное давление в венах может привести к их набуханию, чтобы их можно было увидеть под поверхностью живота. Асцит также может развиться, когда печень не вырабатывает достаточно белка в крови (альбумина).
Вздутие живота может вызвать дискомфорт или боль, а также потерю аппетита или быстрое чувство сытости.
Опухшая (увеличенная) печень может вызвать боль в правом плече. Это потому, что увеличенная печень стимулирует нервы, которые соединяются с нервами плеча.Это называется отраженной болью.
Цирроз печени — симптомы, диагностика и лечение от здорового человека
Цирроз печени невозможно вылечить. Лечение направлено на устранение симптомов и любых осложнений, а также на предотвращение ухудшения состояния.
Обычно невозможно обратить вспять повреждение печени, которое уже произошло, хотя недавние исследования показывают, что в конечном итоге это может быть возможно в тех случаях, когда основная причина повреждения печени может быть успешно вылечена.
Лечение, вероятно, будет проходить в больнице со специализированным гепатологическим отделением (которое занимается лечением заболеваний печени, желчного пузыря и желчных протоков).
Прекращение обострения цирроза
Прием лекарств для лечения основной причины повреждения печени и внесение изменений в здоровый образ жизни может помочь остановить ухудшение цирроза и снизить риск дальнейших проблем со здоровьем.
Лекарство
Необходимое лекарство зависит от конкретной причины повреждения печени.
Например, если у вас вирусный гепатит, вам могут назначить противовирусные препараты. Если у вас аутоиммунный гепатит, вам могут назначить стероидные препараты (кортикостероиды) или лекарства, подавляющие вашу иммунную систему (иммунодепрессанты).
Изменения образа жизни
Есть ряд вещей, которые вы можете сделать, чтобы помочь себе оставаться здоровым и снизить ваши шансы на развитие дальнейших проблем, если у вас цирроз печени, в том числе:
- полностью отказаться от алкоголя
- похудеть, если у вас избыточный вес или ожирение
- Регулярные упражнения для уменьшения мышечного истощения
- соблюдайте правила гигиены, чтобы снизить вероятность развития инфекций
- поговорите со своим врачом о вакцинации, которая может вам понадобиться, например о ежегодной вакцине против гриппа или туристических вакцинах
- поговорите со своим врачом или фармацевтом, если вы принимаете лекарства, отпускаемые без рецепта или по рецепту, поскольку цирроз печени может повлиять на то, как ваше тело обрабатывает некоторые лекарства
Недоедание часто встречается у людей с циррозом печени, поэтому важно придерживаться сбалансированной диеты, чтобы обеспечить получение всех необходимых питательных веществ.
Избегание соленой пищи и отказ от добавления соли в еду, которую вы едите, может помочь снизить риск развития отеков в ногах, ступнях и животе (животике), вызванных скоплением жидкости.
Повреждение вашей печени может также означать, что она не может накапливать гликоген, углевод, который обеспечивает кратковременную энергию. Когда это происходит, организм использует собственную мышечную ткань для обеспечения энергией между приемами пищи, что приводит к истощению мышц и слабости. Следовательно, вам может потребоваться дополнительная энергия и белок в вашем рационе.
Здоровые перекусы между приемами пищи могут восполнить запасы калорий и белка. Также может быть полезно есть три или четыре небольших приема пищи в день, а не один или два больших приема пищи.
Симптомы облегчения
Ряд методов лечения может облегчить симптомы цирроза печени. В их числе:
- диета с низким содержанием натрия (солевой) или таблетки, называемые диуретиками, для уменьшения количества жидкости в организме
- таблетки для снижения высокого кровяного давления в воротной вене (основной вене, по которой кровь из кишечника в печень) и предотвращения или лечения любых инфекций
- кремы для уменьшения зуда
Лечение осложнений тяжелого цирроза печени
При тяжелом циррозе печени может потребоваться лечение вызванных этим заболеванием осложнений.
Опухание варикозно-расширенных вен
Если у вас рвота с кровью или кровь в стуле, вероятно, у вас опухшие вены в пищеводе (длинная трубка, по которой пища проходит из горла в желудок). Они известны как варикозное расширение вен пищевода.
В этих случаях требуется срочная медицинская помощь. Это означает немедленное обращение к врачу или в отделение неотложной и неотложной помощи ближайшей больницы.
Определенные процедуры могут помочь остановить кровотечение и снизить риск его повторения, например:
- Бандажная повязка — выполняется эндоскопия (через горло вводится тонкая гибкая трубка), и вокруг основания варикозного узла накладывается небольшая повязка, чтобы помочь остановить кровотечение.
- Инъекционная клеевая терапия — после эндоскопии в варикозные узлы вводится медицинский «суперклей», чтобы образовался сгусток крови, что помогает остановить кровотечение.
- Трубка Sengstaken с баллоном на конце — специальная трубка вводится через горло в желудок, и баллон надувается. Это оказывает давление на варикоз и помогает остановить кровотечение. Во время процедуры вы будете находиться под сильным седативным действием.
- Трансъюгулярный внутрипеченочный портосистемный шунт стента (TIPSS) — металлическая трубка, называемая стентом, проходит через печень, чтобы соединить две большие вены (воротная вена и печеночная вена).Это создает новый путь для вашей крови, тем самым снижая давление, вызывающее варикозное расширение вен.
Вам также могут назначить лекарство, называемое бета-блокатором, такое как пропанолол, чтобы снизить риск кровотечения или уменьшить тяжесть любого кровотечения.
Жидкость в животе и ногах
Асцит (скопление жидкости вокруг области живота) и периферический отек (жидкость вокруг ног и лодыжек) являются частыми осложнениями запущенного цирроза печени.Их нужно будет решить как можно скорее.
У вас может быть от 20 до 30 литров свободной воды в области живота (брюшной полости), из-за чего вам будет трудно есть и правильно дышать. Основные методы лечения асцита и отеков — это ограничение натрия (соли) в рационе и прием мочегонных таблеток, таких как спиронолактон или фуросемид.
Если жидкость вокруг вашего желудка инфицирована, возможно, вам потребуется лечение антибиотиками. В качестве альтернативы можно регулярно использовать антибиотики для предотвращения инфицирования людей из группы высокого риска.
В тяжелых случаях асцита можно использовать трубки для отвода жидкости из брюшной полости. Обычно это повторяется каждые несколько недель.
Энцефалопатия
У людей с циррозом печени иногда могут развиваться проблемы с функцией мозга (энцефалопатия). Это происходит потому, что печень не выводит токсины должным образом.
Основным средством лечения энцефалопатии является сироп лактулозы. Это действует как слабительное (помогает очистить кишечник) и помогает организму удалить токсины, которые накапливаются в организме при сбоях печени.В некоторых случаях могут использоваться другие слабительные средства или клизма.


 ;
;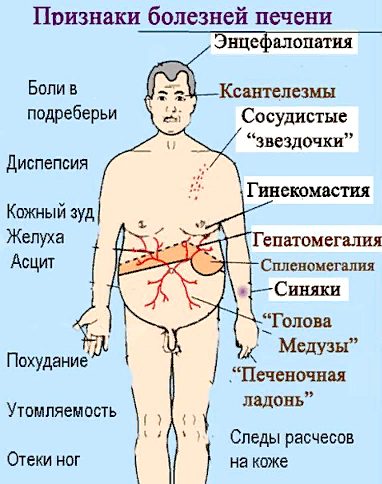 К источникам относят развитие бактериальной, вирусной, грибковой патологии: краснухи, сифилиса, мононуклеоза, сепсиса, бластомикоза.
К источникам относят развитие бактериальной, вирусной, грибковой патологии: краснухи, сифилиса, мононуклеоза, сепсиса, бластомикоза.