Лечение ангины во время беременности
Ангина при беременности вызывает серьезные последствия. В это время иммунитет будущей мамы значительно ослабевает и это словно притягивает разные заболевания. Но в отличие от обычной простуды, которая просто вызывает боль в горле, ангина может нанести существенный вред здоровью как матери, так и ребенка. Причем это касается как ранних, так и поздних сроков вынашивания.
Лечение ангины при беременности
Ангина или тонзиллит — воспалительное инфекционное заболевание, которое поражает небные миндалины. Отличается этот недуг тем, что протекает очень тяжело, вызывая следующие симптомы:
- сильную боль в горле
- ощущение комка ваты в горле
- высокую температуру
- явления интоксикации организма – головную боль, слабость
По характеру вызвавшего ее возбудителя и течению патологического процесса можно различить такие виды этого недуга:
- Бактериальная
Этот вид вызывают патогенные микроорганизмы – стрептококки, стафилококки, аденовирусы.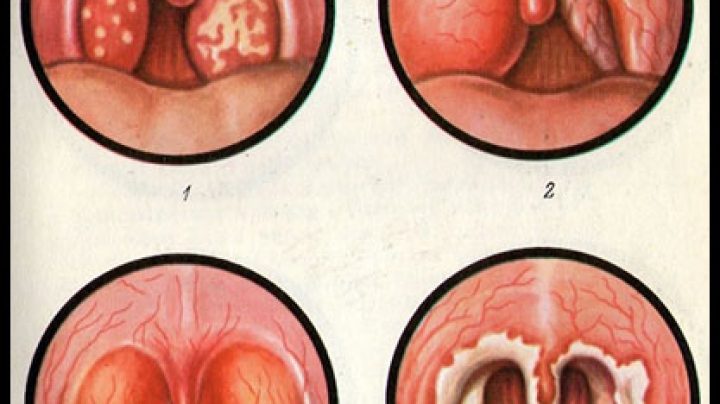 Это самый распространенный вид ангины.
Это самый распространенный вид ангины.
Отличается тяжелым течением и сильным отеком слизистой оболочки. При этом очень сильно выражен воспалительный процесс и симптомы интоксикации организма.
Самый тяжелый вид ангины. Она, в свою очередь, может быть разной:
- Фолликулярная ангина характеризуется наличием белых точек на миндалинах, и не слишком ярко выраженными симптомами
- При лакунарной ангине всю поверхность небных миндалин как бы покрывает пленочка желтоватого цвета, и лечить ее не так просто
- А вот некротическая ангина характеризуется отмиранием ткани миндалин. Она очень опасна, но встречается редко и в основном на фоне скарлатины
Медицинские препараты
Очень важно начать лечить ангину во время беременности как можно раньше. Чтобы вылечить данное инфекционное заболевание, прописывают следующее:
Этот вид лекарственных препаратов противопоказан беременным, ведь может вызвать неблагоприятные последствия. Однако, если течение ангины тяжелое, без антибактериальной терапии не обойтись.
Однако, если течение ангины тяжелое, без антибактериальной терапии не обойтись.
Ангина при беременности первый триместр
На ранних сроках особенно важно подобрать безопасный препарат. Это поможет сделать врач. Самолечению следует сказать твердое «нет»! В наше время существует множество безопасных препаратов, которые можно использовать в любом триместре.
- Противовоспалительные препараты
Если воспалительный процесс ярко выражен, то можно лечить горло некоторыми аэрозолями и сиропами. Опять же, в первом и во втором триместре используйте только те препараты, которые не могут причинить вреда малышу.
Лечение не может обойтись без этой процедуры. Отвары трав, пищевая сода, сок из свеклы помогут убрать боль и воспаление. Полоскания повторяйте как можно чаще.
Лечение с помощью такой процедуры возможно. Но беременной быть поосторожнее с ингаляциями. Если нет головокружения, то вполне можно подышать целебным паром. Главное, чтобы он был не слишком горячим.
Необходимо как можно больше пить, чтобы быстрее вывести токсины из организма. Особенно это актуально в третьем триместре – в это время идет подготовка к родовой деятельности и токсины явно будут лишними.
Народные рецепты
Ангина и беременность – сочетание не самое приятное. Но на помощь придут народные рецепты, которыми можно успешно лечить этот недуг. Эти средства хороши тем, что они абсолютно безопасны. Их можно применять в разное время — как на ранних сроках, так и перед родами.
- Полоскание раствором морской соли. Нужно взять чайную ложку морской соли на один стакан теплой кипяченой воды. Подобная манипуляция способствует очищению и заживлению миндалин. Время полоскания – около 5 минут. Можно добавить в раствор для полоскания пару капель йода, он будет губительно воздействовать на патогенную микрофлору
- Столовая ложка лимонного сока (если такого нет, можно взять лимонную кислоту) и чайная ложка меда на стакан теплой воды – вот еще один рецепт чудесного полоскания.
 Этот состав смягчит и успокоит горло, а также поднимет иммунитет
Этот состав смягчит и успокоит горло, а также поднимет иммунитет
- Свежевыжатый сок свеклы – 0,5 стакана, уксус столовый – одна столовая ложка. Таким рецептом, по отзывам, можно вылечить ангину буквально за пару дней. Полоскать горло 4-5 раз в день.
Ангина при беременности опасна тем, что может принести серьезные последствия. Особенно на ранних сроках. В такое время это инфекционное заболевание может спровоцировать сильнейший токсикоз. Кроме того, в первом триместре ангина может спровоцировать:
- отслойку плаценты (как результат высокой температуры)
- выкидыш
- внутриутробную гибель плода
- врожденные отклонения в развитии
Ангина на поздних сроках беременности может вызвать:
- абсцесс гортани
- миокардит (воспаление сердечной мышцы)
- менингит
- полиартрит
- увеличение лимфоузлов
- пиелонефрит
- ослабление родовой деятельности (особенно, если ангина выпала на последний триместр)
Ангина во время беременности может принести неприятности и для плода. У малыша может развиться ревматизм, проблемы с сердцем и мочевыделительной системой. Не стоит забывать и о том, какая опасность существует в антибиотиках. Неправильно подобранные препараты, а тем более самолечение, в любом триместре чреваты неблагоприятными последствиями. Это и нарушения формирования внутренних органов, и задержка внутриутробного развития.
У малыша может развиться ревматизм, проблемы с сердцем и мочевыделительной системой. Не стоит забывать и о том, какая опасность существует в антибиотиках. Неправильно подобранные препараты, а тем более самолечение, в любом триместре чреваты неблагоприятными последствиями. Это и нарушения формирования внутренних органов, и задержка внутриутробного развития.
Ангина при беременности – повод обратиться к врачу незамедлительно. И нет таких отговорок, которые послужили бы поводом этого не делать.
Профилактика ангины в период беременности
Для того, чтобы ангина во время беременности не навредила, принимайте меры для предотвращения данного заболевания. Больше гуляйте на свежем воздухе, правильно питайтесь, избегайте мест большого скопления людей (особенно в осенне-зимнее время). Обязательно пейте прописанные врачом минерально-витаминные комплексы. С их помощью можно укрепить иммунитет. Также крайне необходимо до начала беременности вылечить все хронические недуги.
Используя эти простые меры, можно избежать ангины. И беременность пройдет без осложнений. Но если вы все-таки заразились, то своевременное обращение к врачу поможет пережить это опасное заболевание с минимальными потерями как для собственного здоровья, так и ребенка.
на ранних и поздних сроках / Mama66.ru
В сезон простуд увеличивается число инфекционных заболеваний дыхательных путей. Лечение ангины при беременности осложняется тем, что многие препараты, в частности антибиотики, противопоказаны. У будущих мам большую роль в процессе терапии играет соблюдение постельного режима, обильное питье и применение народных средств.
Как только появляются признаки недомогания, необходимо обратиться за медицинской помощью. Высокая температура, инфекция, интоксикация очень опасны в период вынашивания ребенка, поэтому заниматься самолечением ни в коем случае нельзя.
Виды ангины
Ангина является острым инфекционным заболеванием, при котором поражаются небные миндалины (гланды). Возбудителями примерно в 90% случаев являются стрептококки.
Выделяют несколько основных видов ангины:
- Катаральная – самый легкий вариант заболевания. Температура повышается до субфебрильной, миндалины краснеют и немного отекают. Достаточно эффективно применение местных противовоспалительных и антисептических средств.
- Фолликулярная – форма, при которой на миндалинах появляются беловато-желтоватые образования, температура повышается до 38°C и выше.
- Лакунарная – ангина, начинающаяся резким подъемом температуры. На миндалинах – желтовато-белые пленки. Слюноотделение повышенное, иногда провоцирует рвоту.
- Герпетическая – форма, при которой задняя стенка глотки, миндалины, небо покрываются высыпаниями, склонными к изъязвлению.
 Температура высокая, часто возникают боли в животе, приступы тошноты и рвоты.
Температура высокая, часто возникают боли в животе, приступы тошноты и рвоты.
Лечение на ранних сроках
Лечение ангины на ранних сроках беременности основано на соблюдении постельного и питьевого режима, использовании народных средств. Лекарственные препараты должны назначаться врачом и только в случае крайней необходимости.
До 6 недели беременности иммунитет женщины работает в прежнем режиме, так как организм еще не успел адаптироваться к вынашиванию ребенка. Поэтому ангина переносится относительно легко. К концу первого месяца происходит естественное снижение защитных функций. Это необходимо для того, чтобы развивающийся плод не был отторгнут материнскими клетками. Но при этом повышается риск развития инфекционных заболеваний.
Медикаментозные средства
Медикаментозное лечение ангины при беременности на ранних сроках включает в себя прием следующих препаратов:
- Антибиотики. Большинство лекарств этой группы строго противопоказаны при беременности, особенно в 1 триместре.
 Но последствия ангины могут быть еще более угрожающими. Самыми безопасными антибиотиками являются пенициллины: Флемоклав, Амоксилав, Ампициллин. Они не вызывают отклонений в развитии плода, но многие бактерии выработали устойчивость к их воздействию. Также врач назначает препараты местного действия, которые в минимальных количествах поступают в кровь (Биопарокс). Если эти антибиотики оказываются неэффективными, то назначаются цефалоспорины: Цефалексин, Цефуроксим. Они проходят через плаценту, но тератогенного действия не оказывают.
Но последствия ангины могут быть еще более угрожающими. Самыми безопасными антибиотиками являются пенициллины: Флемоклав, Амоксилав, Ампициллин. Они не вызывают отклонений в развитии плода, но многие бактерии выработали устойчивость к их воздействию. Также врач назначает препараты местного действия, которые в минимальных количествах поступают в кровь (Биопарокс). Если эти антибиотики оказываются неэффективными, то назначаются цефалоспорины: Цефалексин, Цефуроксим. Они проходят через плаценту, но тератогенного действия не оказывают. - Жаропонижающие препараты на основе парацетамола: Панадол, Цефекон.
- Антисептические препараты местного действия. Применяются таблетки для рассасывания (Фарингосепт, Септолете), спреи (Хлоргексидин, Анти-ангин), растворы для полосканий (Фурацилин).
Важно помнить, что любые лекарства во время беременности можно применять только после консультации с врачом: он назначит препарат, оценив потенциальные риски от его использования.
Народные методы
Лечение ангины при беременности народными средствами особенно актуально на ранних сроках. По сравнению с лекарственными препаратами, они более безопасны, но устранить бактериальную инфекцию не в состоянии. Поэтому необходимо сочетать оба этих вида терапии.
Широко известны следующие методы борьбы с воспалением миндалин:
- Чай с медом и лимоном. Заварить свежий напиток, размешать в нем по 1 ч. л. меда и лимонного сока, остудить до комфортной температуры. Горячий чай усиливает боль и воспаление.
- Имбирный напиток. Корень имбиря мелко порезать и залить кипящей водой. Выждать несколько минут, добавить 1 ч. л. сока лимона, мед по вкусу. Принимать при повышенной температуре.
- Отвар базилика. 20 листиков измельчить и залить стаканом кипятка. Поварить 3-5 минут, процедить и остудить до комфортной температуры. Отвар можно принимать внутрь небольшими глотками или проводить полоскание несколько раз за день.
- Солевой раствор.
 В 0,5 литра кипяченой холодной воды размешать 1 ч. л. соли (лучше морской). Подождать, пока нерастворенные частички осядут, аккуратно слить верхнюю часть. Полоскать горло и полость рта 4-5 раз в день.
В 0,5 литра кипяченой холодной воды размешать 1 ч. л. соли (лучше морской). Подождать, пока нерастворенные частички осядут, аккуратно слить верхнюю часть. Полоскать горло и полость рта 4-5 раз в день.
Лечение на поздних сроках
Лечение ангина во время беременности на поздних сроках проводится в целом так же, как и на ранних, но список разрешенных лекарственных средств несколько расширяется. Во время болезни необходимо как можно больше времени проводить в постели, даже если кажется, что самочувствие нормализовалось. Обильное питье, покой и ноги в тепле – важные условия выздоровления.
Медикаментозные средства
Лечение ангины на поздних сроках беременности проводится при помощи нескольких групп препаратов:
- Антибиотики. Риск их влияния на развивающийся плод уже меньше, чем на ранних сроках — формирование органов закончилось, плацента отчасти препятствует проникновению вредных веществ. Врач может назначить пенициллины (Ампициллин, Амоксициллин, Флемоклав), цефалоспорины (Супракс, Цефалексин) или макролиды (Азитромицин, Ровамицин, Эритромицин).
 Также используются антибиотики местного действия (Биопарокс).
Также используются антибиотики местного действия (Биопарокс). - Жаропонижающие препараты, активным веществом которых является парацетамол (Перфалган, Панадол).
- Антисептики местного действия — пастилки и таблетки для рассасывания (Фарингосепт, Стрепсилс), спреи (Хлоргескидин, Ингалипт), растворы для полоскания (Стоматидин, Хлоргескидин).
Народные методы
Лечение ангины народными средствами на поздних сроках беременности все так же эффективно.
Оно основано на полоскании горла отварами и употреблении их внутрь:
- Травяной отвар. Для приготовления сбора нужно смешать 10 гр коры дуба, 2 гр цветов календулы, 5 гр травы душицы и 3 гр цветов липы. 1 ст. л. трав добавить в стакан с кипятком и настоять в течение 2 часов. Профильтровать. Полоскать горло таким отваром можно 3-5 раз в день.
- Отвар аира болотного. 1 ч. л. измельченного корня залить холодной водой (200 мл), настоять 3 часа. После закипятить и поварить 5 минут, добавить 0,5 ч.
 л. меда. Полоскать 3 раза в день, предварительно остудив и процедив.
л. меда. Полоскать 3 раза в день, предварительно остудив и процедив. - Отвар из отрубей. В 2 литрах воды необходимо закипятить 400 гр отрубей (любых), остудить и процедить. Добавить немного меда. Пить небольшими глотками несколько раз в день.
- Отвар подорожника. Десять листьев измельчить, залить стаканом кипящей воды, настоять 30 минут. Добавить мед для улучшения вкуса. Полоскания горла можно проводить каждые 2-3 часа.
- Пихтовое масло. Его можно использовать для компресса, обработки миндалин (смоченным тампоном), натирания ног, спины и груди. Перед тем как использовать масло, нужно провести тест на чувствительность: нанести небольшое количество на внутренний сгиб локтя и оценить состояние кожи через 12 часов.
- Лимонная кожура. Фрукт очистить. Кожуру разделить на 3-4 части, держать во рту по 10-15 минут. Процедуру можно повторять каждый час. Противопоказание — повышенная кислотность желудка.
Ангина при беременности может привести к серьезным осложнениям, вплоть до выкидыша или преждевременных родов, поэтому необходимо грамотное и своевременное лечение. Оно включает в себя соблюдение постельного и питьевого режима, применение лекарственных препаратов и народных средств.
Оно включает в себя соблюдение постельного и питьевого режима, применение лекарственных препаратов и народных средств.
Лечение гнойной ангины при беременности проводится при помощи антибиотиков. Препараты этой группы допустимо применять только по назначению врача, некоторые из них могут повлиять на развитие плода и процесс вынашивания.
Автор: Ольга Ханова, врач,
специально для Mama66.ru
Полезное видео о приеме антибиотиков во время беременности
Автор
Автор портала Mama66.ru
чем и как лечить, что можно на ранних сроках, последствия
Ангина может возникнуть в любой период беременности. Несмотря на свою простоту, заболевание активно влияет на формирование эмбриона, если беременная заболела на первых неделях. Ангина при беременности даже на последних неделях третьего триместра требует немедленного обращения к специалисту для начала правильных терапевтических мероприятий.
Несмотря на свою простоту, заболевание активно влияет на формирование эмбриона, если беременная заболела на первых неделях. Ангина при беременности даже на последних неделях третьего триместра требует немедленного обращения к специалисту для начала правильных терапевтических мероприятий.
Существует много видов тонзиллита, некоторые из которых имеют ряд особенностей в лечении. Поэтому не стоит пытаться лечить заболевание самостоятельно. Лучше обратиться к врачу, который сможет не только правильно определить тип заболевания, но и назначит препараты и средства, не оказывающие воздействия на плод.
Таким образом, ангина вредная для организма женщины абсолютно в любом триместре, если ее лечить неправильно. Возможно возникновение ряда осложнений, некоторые из которых могут привести к летальному исходу.
Чтобы не заболеть следует проводить профилактические действия
Симптомы
Зачастую, ангина, как и любое простудное заболевание, в первые дни начинается с насморка и головной боли. В некоторых случаях она может сопровождаться сухим кашлем.
В некоторых случаях она может сопровождаться сухим кашлем.
Классическими проявлениями заболевания являются следующие симптомы:
- боль в горле;
- повышение температуры;
- покраснение зева или появление на его задней стенке гноя;
- отек и покраснение миндалин.
Осторожно!
В зависимости от формы тонзиллита и природы возбудителя, клинические проявления могут незначительно отличаться. Помните, что при появлении боли в горле необходимо немедленно обратиться за помощью к врачу. Это позволит своевременно начать правильные лечебные мероприятия.
Если говорить о лабораторных данных, то изменения могут быть как в анализе крови, так и в анализе урины. Плохой результат в исследовании мочи говорит о том, что заболевание осложняется воспалительным процессом в почках. Зачастую это происходит, когда возбудителем ангины является стрептококк. Это происходит только в том случае, если беременная своевременно не начала проводить антибактериальную терапию.
Виды ангины
Существует несколько классификаций.
Так, отечественные специалисты выделяют 4 основные формы заболевания.
- Катаральная.
- Фолликулярная.
- Лакунарная.
- Некротическая.
Согласно природе возбудителя можно выделить вирусную или бактериальную ангину. Еще существуют специфические тонзиллиты, которые возникают только в случае попадания в организм определенного микроба. К примеру, дифтерическая или коревая ангина.
Вирусная
Чаще всего встречается в детском возрасте. Организм взрослых хорошо справляется с вирусной ангиной. Однако, у беременных на фоне значительных гормональных изменений, иммунитет снижается и есть шанс заболеть.
Проявления ничем не отличаются от классической ангины, за исключением того, что часто сопровождается признаками ОРВИ. Очень тяжело протекает форма, которая развивается на фоне попадания в организм вируса гриппа. В остальных случаях заболевание быстро прекращается на фоне симптоматической терапии и не требует серьезного вмешательства.
В остальных случаях заболевание быстро прекращается на фоне симптоматической терапии и не требует серьезного вмешательства.
Катаральная
Форма заболевания, которая протекает без подключения гнойного процесса.
В этом случае могут отмечаться следующие симптомы:
- боль в горле;
- повышение температуры;
- осиплость голоса;
- проявления интоксикационного синдрома.
Катаральная ангина не требует подключения антибиотиков. К ним прибегают только в том случае, если она осложняется гнойным процессом. Мало влияет на состояние плода и беременной женщины при своевременном лечении.
Герпетическая
Герпетическая или герпесная ангина, несмотря на название, вызывает не вирусом герпеса. Возбудителем заболевания является энтеровирус или же вирус Коксаки. Проявляется значительным повышением температуры до 40 градусов, выраженной болью в горле, насморком, а также диспепсическим синдромом. В горле появляются обильные гнойнички, похожие на герпетические высыпания. Отсюда и возникло название данной разновидности ангины.
Отсюда и возникло название данной разновидности ангины.
Лечение заболевания исключительно симптоматическое. Несмотря на наличие в горле гноя, не требует подключения антибактериальных препаратов, поскольку природа воспаления — вирусный агент.
Зачастую прогноз заболевания благоприятный, однако при тяжелом течении заболевания возможно развитие осложнений:
- миокардит;
- менингит;
- энцефалит.
Для беременной женщины и плода опасно, если заболевание начинается в первом триместре. В остальном никакого влияния при своевременной терапии не оказывает.
Гнойная
Наблюдение
Одна из самых неприятных форм заболевания. Именно гнойная ангина чаще всего осложняется отитами, пиелонефритами и другими патологиями внутренних органов. Это связано с природой возбудителя. В начале заболевания его легко спутать с катаральной формой. Поскольку клиника ничем не отличается. Лишь на второй день заболевания появляются гнойники.
Существует три формы гнойной ангины.
- Фолликулярная.
- Лакунарная.
- Некротическая.
Заболеть очень просто, поскольку данная форма ангины отличается высокой контагиозностью. Главная проблема для беременной — необходимость подключения антибиотиков. Однако сейчас существуют препараты, которые абсолютно не воздействуют на плод, поэтому по назначению врача разрешается принимать их и во время положения.
Следует придерживаться постельного режима
Узнай почему чешется живот на ранних сроках и посмотри на фото живота беременной двойней.
Что делать, если беременная заболела ангиной
Главное, что должна помнить женщина в положении, которая заболела ангиной, необходимо немедленно обратиться за помощью к лечащему врачу. Нельзя заниматься самолечением. Это может привести к серьезным осложнением.
Лечение необходимо подбирать в зависимости от природы возникновения ангины, а также тяжести заболевания. Не всегда получается ограничиться исключительно симптоматической терапией, а специфические ангины и вовсе требуют немедленной госпитализации.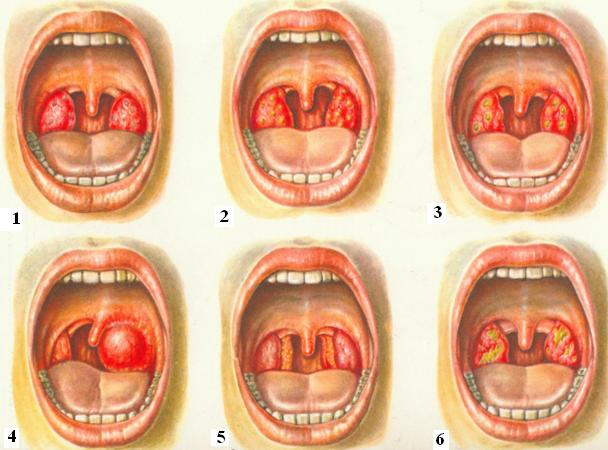
На ранних сроках
Никаких особых мероприятий при лечении ангины в первом триместре не проводится. Терапия остается такой же, однако необходимо внимательно подбирать препараты, исключая те, которые обладают эмбриотоксическим действием. Также необходимо тщательно следить за состоянием беременной, поскольку осложнения на таких ранних сроках (4-8 неделя) могут значительно навредить состоянию плода.
Для лечения ангины на ранних сроках у беременных могут использоваться следующие средства:
- местные антисептические препараты;
- противовоспалительные средства;
- растворы для полоскания на травах;
- антибиотики.
При появлении подозрений на осложнение заболевания или отсутствия эффекта от проводимого лечения, необходимо немедленно вернуться к врачу.
На поздних сроках
Влияние на плод практически не оказывается, однако это не значит, что лечением заболевания можно пренебречь. При появлении симптомов ангины также нужно обратиться за помощью к врачу для постановки диагноза и выбора тактики терапии. Если ангина протекает тяжело, может понадобиться госпитализация в стационар для лечения основного заболевания и сохранения жизни плода.
Если ангина протекает тяжело, может понадобиться госпитализация в стационар для лечения основного заболевания и сохранения жизни плода.
Не стоит заниматься самолечением
Какие лекарства можно беременным при ангине
Мнение эксперта
Боровикова Ольга
Главное, что пугает женщин — назначение антибиотиков. Однако, сейчас существует множество препаратов, которые разрешено применять при беременности, поскольку они не оказывают никакого воздействия на плод. Наиболее популярными можно назвать антибиотики цефалоспоринового и пенициллинового рядов. Помните, что принимать их стоит исключительно по назначению лечащего врача. Использование таких препаратов необходимо в случае гнойного процесса, которые они позволяют быстро снять.
Также, чтобы избавиться от ангины, могут быть назначены местные средства.
К ним можно отнести следующие.
- Таблетки для рассасывания. Нео ангин, граммидин.
- Спреи для горла. Ингалипт, антиангин спрей.
- Растворы для обработки зева.
 Одним из самых популярных является люголь. Однако, многие специалисты отказываются от назначения данного средства, поскольку оно, несмотря на свою доказанную эффективность, вызывает сильные повреждения слизистой. Лучше использовать более безопасные средства, такие как раствор фурацилина.
Одним из самых популярных является люголь. Однако, многие специалисты отказываются от назначения данного средства, поскольку оно, несмотря на свою доказанную эффективность, вызывает сильные повреждения слизистой. Лучше использовать более безопасные средства, такие как раствор фурацилина.
Последнее время очень популярными стали гомеопатические средства от ангины во время беременности. В качестве примера можно привести средство Ангин-Хель. Нужно помнить, что официальная медицина во многих странах не просто не признает гомеопатию, но и вовсе запрещает.
Эффективность применения данных средств ничем не доказана, однако и вреда организму они никакого нанести не могут. Рекомендуется исключить использование таких способов лечения, в особенности в качестве единственного варианта терапии.
Перед самостоятельным употреблением любых препаратов во время беременности важно внимательно изучить инструкцию по применению. В особенности раздел показания и противопоказания. Но лучше проконсультироваться со специалистом.
Но лучше проконсультироваться со специалистом.
Таким образом, вылечить ангину во время беременности достаточно просто, в особенности если подобрать правильное лечение.
Лечение ангины у беременных народными средствами
Ангина — одно из немногих заболеваний, которое врач по сей день лечат народными средствами. Да, отвары для полоскания в традиционную медицину пришли именно из “народа”. Так, одним из самых популярных методов лечения тонзиллита в домашних условиях является полоскание отваром из ромашки. За счет выраженного противовоспалительного действия, это средство очень хорошо помогает при катаральной ангине.
Можно полоскать горло отварами из других трав:
- эвкалипт;
- кора дуба;
- календула;
- шалфей.
Столь популярные в народной медицине компрессы, специалисты использовать не рекомендуют, поскольку они могут значительно ухудшить состояние больной. Особенно если отмечается гнойный процесс.
Любые народные методы лечения можно применять только после консультации со специалистом. Также, следует убедиться, что на лекарственные травы отсутствует аллергия.
Также, следует убедиться, что на лекарственные травы отсутствует аллергия.
Иногда назначают мирамистин
Чем опасна ангина для беременных
Риск для мамы и будущего малыша есть в тех случаях, когда больная долго остается без правильного лечения. Очень опасно болеть в первом триместре.
Так, в этот период заболевание грозит следующими осложнениями:
- ухудшение проявлений токсикоза;
- отслойка плаценты;
- нарушения формирования внутренних органов плода;
- выкидыш;
- воспалительные заболевания внутренних органов женщины.
Отзыв эксперта
Боровикова Ольга
Если говорить об осложнениях на внутренние органы, то чаще всего страдают почки. Именно этот орган обладает повышенной чувствительностью к одному из частых возбудителей ангины — стрептококку. Последствия для ребенка практически отсутствуют, если женщина заболела в третьем триместре. При своевременном начале лечебных мероприятий риск серьезных осложнений минимален.
Профилактика
Никаких специфических мер не существует.
Чтобы снизить риск возникновения как ангины, так и любых простудных заболеваний во время беременности, важно следовать следующим рекомендациям:
- соблюдение правил личной гигиены;
- правильное питание с достаточным количеством витамином и минералов;
- здоровый образ жизни;
- своевременная санация очагов воспаления в ротовой полости, в частности, своевременное лечение зубов;
- избегать контакта с больными людьми;
- стараться не посещать места большого скопления людей в период вспышек респираторных заболеваний.
Соблюдение этих простых правил не гарантирует того, что женщина не заболеет, однако позволяет значительно снизить риск этого. Любое заболевание проще предупредить, чем лечить!
Отзывы женщин
Мирошниченко Антонина.
Заболела ангиной на 9 неделе беременности.
Все началось как обычно, немного заболело и начало першить горло. Сразу начала полоскать ромашкой и шалфеем, поскольку раньше это всегда помогало. На второй день сильно подскочила температура, практически до 40. Муж заглянул в горло, сказал, что там все в гное. Вызвали скорую и меня отвезли в больницу. Сказали лакунарная ангина. Лечилась две недели, всю искололи. Врачи пугали осложнениями для плода, но все прошло хорошо. Ребенок родился здоровым.
Парфенова Наталья.
Болела ангиной во время беременности. Точнее в третьем триместре. Когда-то давно смотрела доктора Комаровского, поэтому не испугалась, когда врач назначил антибиотики. Уже знала, что существуют антибиотики, безопасные при беременности. Была высокая температура и сильная слабость. Все прошло на третий день. Никаких последствий для ребенка не было.
Список литературы:
Волчок Н. В., Дражина О. Г. (2015). «Хронические тонзиллиты у беременных: микробный спектр и его чувствительность».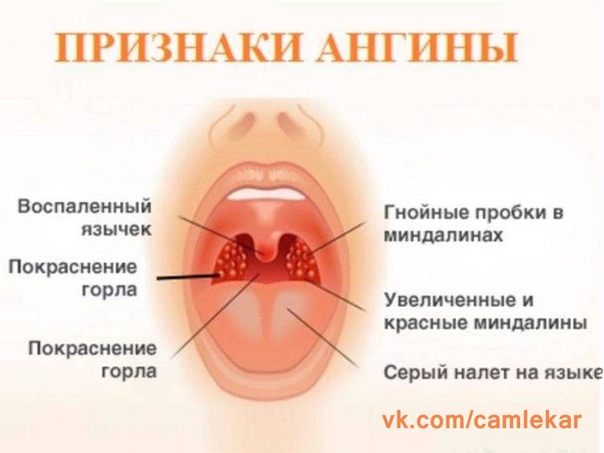 «УЗ «ГКРД № 2», г. Минск».
«УЗ «ГКРД № 2», г. Минск».
Пальчун В. Т., Магомедов М. М., Лучихин Л. А. (2008). «Оториноларингология». «ГЭОТАР- Медиа».
Шехтман, М. М. (1999). «Руководство по экстрагенитальной патологии у беременных». М.: «Триада».
Плужников М.С., Лавренова Г.В., и др. (2008). «Хронический тонзиллит». М.: Медицина.
Часто болеете ангиной?
ДаНет
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
чем и как лечить на разной неделе
Тонзиллит, в простонародье ангина – заболевание, поражающее слизистые ткани горла и миндалины, может носить вирусный, грибковый или бактериальный характер. Лечение патологии важно начинать вовремя, ведь она чревата опасными последствиями для почек, легких и других систем организма. Ангина при беременности в третьем триместре уже не наносит сильного удара по развивающемуся плоду, но при игнорировании симптомов болезни может негативно повлиять на малыша, вплоть до гипоксии и гибели.
На 30 неделе, до 34-35 заканчивается формирование всех органов и систем плода, он почти готов к жизни вне утробы. Но тяжелое течение тонзиллита у матери способно навредить малышу, особенно при резком повышении температуры и длительной гипертермии. Если заражение произошло на сроке 36-37 недель, острая форма патологии зачастую провоцирует преждевременные роды, особенно в сочетании с гестозом (поздним токсикозом). В 38-39 недель отягощенная ангина может вызвать слабую родовую деятельность и осложнения в процессе родоразрешения.
Многие женщины считают, что в третьем триместре инфекции уже не опасны для плода, и не обращают внимания на симптомы заболевания, либо лечатся в домашних условиях, не посещая врача, чем и провоцируют осложнения. Перед родами организм тратит все силы на вынашивание плода до положенного срока, нагрузка на системы возрастает вдвое, а иммунитет резко ослабевает, в результате течение ангины может быть тяжелым. Вот почему важно лечить инфекционные болезни на любом сроке беременности.
Заболевание нужно лечить
Виды ангины и их симптомы
При заражении организм тратит силы на то, чтобы усилить поступление к плоду сквозь плаценту питательных веществ и витаминов, из-за чего у многих беременных ангина изначально протекает без температуры. Возбудителями выступают стрептококк группы А, стафилококк, пневмококк, грибы и гемофильная палочка, инфицирование происходит воздушно-капельным и бытовым путем.
Симптомы патологии похожи на ОРВИ и грипп – женщина ощущает першение в горле, общую слабость, ломоту в мышцах.
По мере прогрессирования признаки становятся выраженнее и зависят от вида ангины:
- катаральная – такая форма считается самой легкой. Миндалины поражаются поверхностно, температура повышается незначительно, общее самочувствие может не нарушаться. Если не приступить к лечению, заболевание проходит само, либо переходит в следующие стадии;
- фолликулярная – воспаление затрагивает фолликулы миндалин. Горло отечно, сквозь слизистую просвечиваются гнойные вкрапления.
 Содержимое высвобождается из фолликулов и скапливается на поверхности гланд. Температура достигает 38-39оС;
Содержимое высвобождается из фолликулов и скапливается на поверхности гланд. Температура достигает 38-39оС; - лакунарная – имеет тяжелое течение, столбик градусника поднимается до 39-40оС. В лакунах миндалин скапливается гной, они выглядят как широкие бело-желтые борозды. Патологический налет распространяется и по всей поверхности гортани;
- язвенно-некротическая – самая тяжелая форма ангины. Миндалины покрываются темно зеленым налетом, после его очищения на слизистой остаются кровоточащие язвы. Состояние резко ухудшается, отягощается рвотой, высокой температурой, нарушением сознания.
Осторожно!
Гнойная ангина наиболее опасна для будущей матери и младенца, поскольку бактериальные агенты могут проникнуть через общий кровоток к плоду и вызвать его заражение. Начинать терапию следует на начальной, катаральной стадии, когда можно обойтись без антибиотиков и предупредить тяжелые последствия.
Как лечить ангину беременной женщине в 3 триместре
Во время вынашивания плода важно избегать самостоятельного приема медикаментов, которые обладают побочными действиями и могут больше навредить, чем помочь от тонзиллита.
На начальной стадии заболевания беременной показаны следующие терапевтические меры:
- соблюдение постельного режима как минимум 2-3 дня в условиях изоляции от остальных членов семьи;
- обильное теплое питье – следует употреблять не менее 2 литров в сутки компота, морса из ягод, чая зеленого и с молоком, минеральной воды;
- местное лечение путем применения спреев с обеззараживающим и обезболивающим действием, леденцов для рассасывания, растворов типа Люголь;
- полоскание гортани антисептическими составами и отварами лечебных трав;
- прием витаминов и иммуномодулирующих средств;
- соблюдение диеты – нельзя есть продукты, раздражающие горло (слишком горячие или холодные, острые, кислые, пересоленные, грубую пищу).
Основное лечение ангины состоит в полоскании горла – процедуру следует проводить каждые 2 часа, используя разные составы. Можно приготовить обычный солевой раствор, либо сделать отвар трав с противовоспалительными и антисептическими свойствами, например, из ромашки, мать-и-мачехи, календулы, подорожника, мяты.
Полоскание помогает смыть с поверхности миндалин патогенную флору и ускорить выздоровление. Рекомендуется смазывать эпителий гортани раствором Люголя – он снижает температуру и уровень воспаления.
Безопасны для беременной женщины ингаляции с травами, физраствором, но их можно проводить при отсутствии высокой температуры. По назначению врача проводят УФО горла, это позволяет остановить размножение микробной флоры и заживить слизистую.
Лекарства от ангины
Тонзиллит – патология, которую можно вылечить без применения медикаментов только на ранней стадии. Осложненное течение требует назначения лекарств, но использовать можно не все препараты.
Список разрешенных при беременности препаратов:
- жаропонижающие – Парацетамол и Ибуфен. Они безопасны для плода и эффективно устраняют гипертермию, в отличие от Аспирина, который опасен нарушением кровообращения;
- местные средства – Мирамистин, Хлорофиллипт, Хлоргексидин. Антисептиками обрабатывают горло несколько раз в день;
- спреи с обеззараживающими и обезболивающими свойствами – Гексорал, Ингалипт, Каметон, Пропосол.
 Они не оказывают системного влияния, воздействуют непосредственно в очаге воспаления и безопасны для малыша;
Они не оказывают системного влияния, воздействуют непосредственно в очаге воспаления и безопасны для малыша; - пастилки и леденцы для рассасывания – Стрепсилс, Лизобакт, Фарингосепт, Доктор Мом. Средства местного действия оказывают анестезирующий, противовоспалительный и очищающий эффект на больное горло;
- антигистаминные – Супрастин, Зиртек. Назначаются при выраженной отечности гортани и наличии аллергической предрасположенности у пациентки.
Мнение эксперта
Боровикова Ольга
Самостоятельное назначение антибиотиков беременной женщине запрещено, поскольку они негативно влияют на состояние плода. Особенно опасны препараты Тетрациклин и Левомицетин, после их применения у ребенка развиваются нарушения слуха, дисфункция почечной и печеночной систем.
Антибиотики
Если женщина обратилась к врачу на начальной стадии ангины, то без применения антибактериальных средств можно пока обойтись.
Их назначение обязательно в следующих случаях:
- тяжелое течение патологии лакунарной или язвенно-некротической формы;
- высокая температура;
- помутнение сознания, рвота, судорожный синдром;
- длительная гипертермия, опасная развитием гипоксии плода;
- острая боль в горле с невозможностью проглатывать пищу и жидкость.
Наблюдение
Самыми безопасными считаются препараты Амоксициллин, Амоксиклав, Аугментин, Оксациллин (пенициллины), Цефазолин, Цефотаксим, Цефтриаксон (цефалоспорины), Сумамед, Азитромицин, Макропен (макролиды). Они не оказывают негативного влияния на плод и разрешены к применению во время беременности. Дозировка рассчитывается доктором, в зависимости от тяжести симптомов и чувствительности возбудителя к антибиотикам.
Нео-Ангин
Препарат в таблетках без содержания сахара и драже для рассасывания. Нео-Ангин содержит противовоспалительные, противогрибковые, обезболивающие компоненты, главные из которых левоментол и амилметакрезол. Средство отличается хорошей переносимостью, приятным вкусом и быстрой всасываемостью.
Беременным женщинам назначают по одной таблетке каждые 2-3 часа, до шести драже в течение суток. Нео-Ангин устраняет острую боль в горле, препятствует дальнейшему размножению бактерий и грибков, купирует воспаление. Наибольший эффект средство оказывает в начальной стадии тонзиллита, когда пока нет необходимости в назначении антибиотиков широкого спектра действия.
Анти-Ангин
Лекарство продается в форме спрея для местной обработки гортани и таблеток для рассасывания. Аэрозоль содержит хлоргексидин и тетракаин, в драже присутствует также витамин С. Может использоваться в третьем триместре беременности, безопасен для будущей матери и младенца.
Действие препарата Анти-Ангин объясняется свойствами компонентов:
- хлоргексидин – активен против штаммов бактерий и грибков, наиболее часто вызывающих развитие тонзиллита;
- тетракаин – эффективно устраняет болевые ощущения и раздражение гортани;
- витамин С – стимулирует неспецифический иммунный ответ организма и повышает сопротивляемость слизистой горла инфекциям.
Таблетки для рассасывания применяют каждые 2-3 часа по одной, не более 6 драже в сутки. Спрей распыляют на область пораженных миндалин 5-6 раз в день по 1-2 дозы. Курс лечения определяется доктором, но не превышает 5 суток подряд.
Доверьтесь доктору
Что делать в домашних условиях
Одновременно с лечением, назначенным доктором, на дому можно применять рецепты народной медицины. Они безопасны для плода, являются поддержкой организму для ускорения выздоровления и повышения сопротивляемости инфекциям.
В домашних условиях применяются следующие методики:
- наложение компрессов – хорошо помогает успокоить горло компресс с сырым картофелем (овощ натирают и накладывают на марлю, оставляют на шее на ночь). Не менее эффективен прохладный отвлекающий компресс из творога – его нужно измельчить, наложить на ткань и держать на области шеи в течение получаса;
- полоскание горла – среди народных средств выделяют разбавленный сок свеклы и моркови, сироп лимона или яблочный уксус, перемешанный с водой, отвары целебных трав;
- проведение ингаляций – паровые процедуры проводят при отсутствии температуры. Можно сделать раствор из соли и соды, запарить сухую траву эвкалипта, ромашки или мяты. Ингаляция делается в течение 8-10 минут, после чего нельзя переохлаждаться, есть и пить четверть часа.
Для внутреннего приема можно готовить напиток из свежих листьев смородины, вишни, калины. Знаменитое лечебное средство мед применяют при отсутствии аллергической предрасположенности. Продукт пчеловодства добавляют в чай, делают с ним воду для полоскания горла. Можно рассасывать во рту кусочек прополиса, он хорошо снимает болевые ощущения и купирует воспаление.
Ослабляется организм
Чем опасна ангина при беременности в третьем триместре
Несмотря на то, что после 33-35 недель органы малыша уже сформированы, ангина все еще представляет опасность не только для ребёнка, но и для матери. Организм женщины ослаблен повышенной нагрузкой на системы, защитные силы тоже снижены.
В результате тяжелого течения тонзиллита будущая мать может пострадать от опасных последствий:
- менингит;
- воспаление легких;
- ревматизм;
- миокардит;
- инфицирование почек;
- полиартрит;
- общая интоксикация организма.
Такие осложнения проявляются по причине выраженного отравления внутренних органов продуктами распада патогенных микроорганизмов. Чтобы избежать их, нельзя игнорировать симптомы болезни и длительно заниматься самолечением. Бактериальная ангина требует применения антибиотиков, без которых патология переходит и на плод.
Последствия для ребенка
Тонзиллит угрожает не только самой женщине, но и здоровью малыша. При отсутствии лечения главным осложнением считается преждевременное начало родов. Оно может быть спровоцировано отслойкой плаценты, тяжелым поздним токсикозом (гестозом), повышением сократительной активности матки.
Отзыв эксперта
Боровикова Ольга
При высокой температуре у женщины плод испытывает кислородное голодание. Если от гипертермии не избавиться, длительная гипоксия вызывает отмирание частиц мозга и гибель плода. Вот почему так важно при ангине сразу обращаться к врачу и проводить соответствующее лечение.
Отзывы женщин
Оксана, 26 лет.
У меня беременность 31 неделя, второй день болит горло, повысилась температура. По совету врача полощу горло раствором Мирамистина, соблюдаю постельный режим, пью много жидкости, делаю ингаляции с травами. Надеюсь, что до назначения антибиотиков не дойдет, боюсь, как бы они не навредили малышу.
Елена, 32 года.
Когда старший сынок болел ангиной в 7 месяцев, ему назначали суспензию Аугментин. Поэтому сейчас, когда у меня резко заболело горло, и подскочила температура до 39оС, я начала пить это лекарство, думаю, что оно безопасно, если его назначают и маленьким детям. К врачу сейчас попасть не могу, параллельно пью чай с медом и полощу горло солевым раствором – все из копилки народной медицины.
Заключение
Лучшей профилактикой ангины во время беременности является повышение общего иммунитета. Чтобы избежать заражения, будущей маме нужно много гулять на свежем воздухе, питаться продуктами, богатыми витаминами и минералами, полноценно отдыхать. Если инфекции избежать не удалось, важно вовремя обратиться к врачу, во избежание осложнений для нее самой и ребенка.
Список литературы:
Солдатов И.Б. (1994). «Лекции по оториноларингологии». М.: Медицина.
Под редакцией проф. Л.Е.Зиганшиной (2014). «Большой справочник лекарственных средств». «ГЭОТАР-Медиа».
Плужников М.С., Лавренова Г.В., и др. (2014). «Хронический тонзиллит».
Кошелев В.Н. (1982). «Лазеротерапия хронического тонзиллита».
Сами лечите ангину?
ДаНет
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
лекарства от ангины при беременности — 25 рекомендаций на Babyblog.ru
Всем привет, меня зовут Настя! Мне 21 год)
Не так давно я узнала, что буду мамой!
7 марта я пошла на прием к гинекологу (должна была 2 числа, но не смогла). Как же в тот день я устала! Много вопрос, ответов, УЗИ, заполнение книжки по беременности и т.п., но оно того стоило.
В тот же день я узнала… оказывается уже 6-7 недель! А я ведь даже не чувствовала, т.к. я болела и до сих пор поправляюсь. Кашель замучил!
Сейчас поделюсь как все было 😀
У меня с января была температура 37 (37.1). Чувствовала себя не плохо, но странно. В феврале должны были быть месячных, но не пошли. Тут было 2 варианта: либо беременна, либо задержки по здоровью. У меня такое бывает, в том году аж 2 месяца не было. Позже я начала чувствовать себя не хорошо и 26 числа окончательно заболела… Температура в основном 37.7-37.9, когда уж 38. Самая высокая 38,2. Горло болит, но ангины нет.
Меня ломит, трясет, но ничего больше не болит. Наверное на 3 день у меня появился кашель и становился сильнее. Горло постоянно как будто бы чесало.
Я как ни в чем не бывало пила ингаверин, рассасывала доктор мом и антиангин, когда мукалтин.
Как раз 2 числа я должна была идти к гинекологу, но из-за состояния не пошла.
Сходила 7, посмотрели. Сказали что 6-7 недель. Услышала стук сердечка. Я правда сначала испугалась и подумала «Что это?» 😀
Правда матка в тонусе и прописали витамины.
Писать еще много, но остановлюсь на этом!)
Спасибо всем за внимание
📌 вопросы гинекологии и советы по лечению
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Ангина во время беременности». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
SOS-SOS-SOS!!! «Ангина во время беременности. Кто-нибудь болел на раннем сроке? Чем лечили? Моя боль в горле закончилась ангиной, вызывала врача. Точно, что беременна, не знаю, т.к срок маленький, но… беременность планировали и над этим работали, а тут вот… заболела…» «Кто болел ангиной во время беременности? Девочки, очень нужна помощь, расскажите, особенно те, кто болел ангиной во время…
Ангина во время беременности. кто нибудь болел на раннем сроке? Чем лечили? Моя боль в горле закончилась ангиной, вызывала врача. Точно что беременна не знаю, т.к срок маленький, но беременность планировали и над этим работали, а тут вот заболела. Врач прописала антибиотик аугментин. Я очень боюсь, вдруг беременность наступила…
Сегодня утром заболело горло, есть легкое покраснение! Кажется ангина начинается! Чем можно лечить ангину во время беременности?
Девочки кто переболел ангиной во время беременности? Как лечились? Что назначал врач? Была ли температура? Можно ли вылечить ангину без антибиотиков, только полосканием раствором соли, соды и еда, а так же яблочным уксусом? Может подскажете чем можно еще лечится? Медикаменты и антибиотики исключены!
Девочки, кто болел ангиной во время беременности, как быстро вы лечились и как это может сказаться на плоде? Появился в горле справа какой то дискомфорт и начала чувствовать неприятные запахи из гортани, сегодня присмотрелась — вроде что то гнойника сбоку, подумала что ангина. Но кроме этого никаких симптомов нет. Может это и что то другое…
кто болел ангиной во время беременности на ранних сроках.как это отразилось на ребенке? скажите пожалуйста.заболела, и очень переживаю.
Девочки очень нужна помощь, расскажите, особенно те кто болел ангиной во время беременности, отразилось ли это на ребенке??? Как и чем лечились? P.S: к врачу уже обратилась…..
Во так бережешь себя во время беременность, а тут на тебе… Кусок арбуза из холодильника и… ангина. Эта болезнь и так тяжело переноситься, а во время беременности еще хуже. Девочки поделитесь опытом, как лечится ?
Заболевания во время беременности – не редки. Кик бы ни проходила ваша беременность, шансы на то, что за девять месяцев вас не настигнет простуда, крайне малы.Некоторые женщины думают, что во время беременности у них хорошее самочувствие, иногда даже повышение сопротивляемости к различным заболеваниям вроде простуды.У других же вследствие нагрузки вдается снижение иммунитета (в течение первых…
20 неделя, все как обычно и тут здрасте! Чувствую, что в горле как-будто инородное тело, неприятно глотать и даже говорить. Посмотрела в зеркало, увидела белую штуку на гланде справа. Конечно начала беспокоиться, сейчас вообще любые изменения с организмом переносятся трудно эмоционально. Незамедлительно я записалась к врачу, никаких действий без назначения я не могу делать. Насмотрелась страхов…
Сегодня утром заболело горло, есть легкое покраснение! Кажется ангина начинается! Чем можно лечить ангину во время беременности?
девулечки, подружайка переболела ангиной с высокой температурой, срок у нее на тот момент был 3-4 недели, она незнала о беременности, она переживает, на таком сроке может отразится на ребеночке? знаю что свекровь моя во время бер. переболела ангиной, на каком сроке не знаю, результат наш папа родился с пороком сердца!
Ангина при беременности | Грамотно о здоровье на iLive
Виды ангины при беременности
Ангина вызывается различными возбудителями, от их типа зависит течение болезни. Наиболее часто встречается ангина бактериальной этиологии, провоцируемая стрептококками или стафилококками. Также воспаление могут вызывать энтеровирусы, аденовирусы
.
В клинической практике принято систематизировать ангину так:
- Катаральная ангина, отличающаяся от бактериальной тем, что на опухших и покрасневших миндалинах отсутствуют белые пятна и налеты.Миндалины покрыты слизью, все остальные симптомы аналогичны симптомам гнойной ангины.
- Гнойная ангина. Гнойная ангина при беременности может быть в таких формах: •
- Фолликулярная (самая легкая форма) с характерными белыми точками (пустулами). •
- Лакунарная ангина, при которой миндалины покрыты желтоватым налетом в виде пленки. •
- Некротическая стенокардия или агранулоцит является наиболее тяжелой формой некроза тканей миндалин.
Чаще всего встречается гнойная ангина при беременности. По таким знакам можно самостоятельно отличить его формы.
Фолликулярный тонзиллит при беременности, как и у всех других пациенток, характеризуется характерными белыми и желтыми пятнами, которые «разбросаны» по поверхности воспаленных миндалин. Эти точки являются источником воспаления.
Лакунарная ангина характеризуется тем, что миндалины постепенно покрываются специфической бело-желтой пленкой, практически покрывающей всю поверхность, образуя лакуну (полость).
Некротическая форма ангины чаще всего развивается на фоне скарлатины, которая сама по себе представляет смертельную угрозу для плода. При этом виде тонзиллита ткань миндалин отмирает, некротизируется.
Ангина на ранних сроках беременности чревата тяжелым токсикозом, отслойкой плаценты вследствие гипертермии, также существует угроза выкидыша или внутриутробных отклонений в развитии и формировании органов и систем плода. Ангина на первых неделях беременности, как правило, протекает намного легче и менее опасно.Объясняется это тем, что иммунитет матери еще не перестроен на другой режим функционирования и адекватно выполняет ее собственную защиту. Гораздо большую опасность несет тонзиллит в первом триместре беременности, особенно если у женщины диагностирована гнойная, фолликулярная форма. Бактерии могут разноситься с кровью и спровоцировать общее септическое отравление организма, которое часто приводит к аборту или увяданию плода.
Ангина на поздних сроках беременности не менее опасна, так как резервные свойства организма матери уже исчерпаны, есть угроза миокардита и даже сердечной недостаточности.Довольно часто ангина на поздних сроках беременности провоцирует развитие гломерулонефрита. Кроме того, гнойная ангина может вызвать слабую родовую деятельность.
лечение и последствия, чем лечить
Как лечить ангину при беременности?
С момента зарождения новой жизни иммунная система женщины становится уязвимой, снижается уровень борьбы с вирусными и инфекционными возбудителями. Поэтому беременные женщины подвержены высокому риску заражения патогенными микроорганизмами, в том числе стрептококками и стафилококками, провоцирующими развитие острого тонзиллита.
Патология — угроза здоровью матери и жизни плода без медицинской помощи. Лечение ангины при беременности на ранних сроках находится под контролем врача, что обеспечивает высокий уровень безопасности и эффективности терапии.
Особенности ангины
Развитие острого инфекционного заболевания — ангины, поражает миндалины. Патогенные вирусы находятся на лимфоидной ткани ротовой полости и носоглотки, заполняя пустоты своими продуктами жизнедеятельности, что приводит к воспалению миндалин.
На фоне тонзиллита не исключает развития стоматита. Иногда ангина может быть признаком ларингита.
Диагностика и дифференциация заболеваний, своевременное лечение, применение нетоксичных противомикробных препаратов исключает негативное влияние на плод, как беременные девушки.
Тонзиллит может иметь несколько форм, что положило начало классификации микробов, поэтому характер патологии определяет лечение.
Как лечить гнойную ангину?
Среди основных разновидностей болезни простудных и гнойных, особого внимания заслуживает гнойная ангина при беременности.Отклонения формы представлены фолликулярным, лакунарным и некротическим характером.
Воспалительный процесс, связанный с образованием гнойного экссудата. Патогенные микроорганизмы отравляют весь организм, в результате повышается температура тела, авитаминозы.
Важно! Гнойный тонзиллит — острое инфекционное заболевание, которое длится не более 10 дней и не рецидивирует. Если в этот промежуток времени не были приняты лечебные вмешательства, возникает поражение внутренних органов, в части сердца и почек.
Противомикробная терапия
Медикаментозное лечение ангины первых недель беременности предполагает прием антибиотиков. В составе активных компонентов современных препаратов амоксициллин, азитромицин, ампициллин — абсолютно безопасны для беременных.
Научные исследования доказывают, что препарат проникает к плоду через плаценту и не оказывает негативного влияния на развитие эмбриона, за исключением случаев индивидуальной непереносимости компонентов.
Список рекомендуемых препаратов ограничен, поэтому врач подбирает препарат с учетом физиологических особенностей организма будущей мамы, степени развития патологии.
Схема лечения предусматривает назначение антисептических спреев, таблеток для растворения, растворов для обработки миндалин. Возможно назначение малых доз поливитаминов.
Альтернативой лекарственной форме является полоскание рта. Рекомендуемый препарат растворяется в 100-150 мл. кипятка, тщательно производимое полоскание. После процедуры желательно на пару часов отказаться от еды.
Применение жаропонижающих средств
Действие жаропонижающих средств направлено на снижение высокой температуры тела при лихорадке.Медикамент увеличивает риск нарушения нормального развития плода, не исключает возможность преждевременных родов. Лекарственное вещество назначается, когда польза для матери превалирует над угрозой для эмбриона.
Факт! Самый надежный и эффективный препарат для снижения температуры тела — парацетамол. Его активные ингредиенты сводят к минимуму риск вредного воздействия на плод.
О том, как вылечить отит во время беременности, можно узнать здесь.
При температуре тела до 38,5 врачи рекомендуют отказаться от приема лекарств. Облегчить состояние поможет крепкий горячий напиток с малиной, обмыв водой комнатной температуры с добавлением уксуса. При превышении допустимой температуры назначается жаропонижающее вещество.
Эффективность традиционных методов лечения
Дополнением к комплексной терапии является восстановление традиционных методов. Как самостоятельный метод лечения народная медицина малоэффективна.У народных средств тоже есть побочные эффекты, поэтому прием трав или других «чудо-бабушкиных секретов» проводился с разрешения врача.
Эффект подавления роста бактерий, иммуномодуляции и дезинфекции, оказываемый следующими средствами:
- Настойка прополиса. На 100 грамм спирта нужно 10-20 грамм. прополиса. Готовым раствором обрабатывают горло и гортань. Более примитивный метод — жевание травы прополиса по 2-3 г трижды в день;
- полоскание.Антисептическое и противовоспалительное действие яблочного уксуса. В стакан кипяченой воды комнатной температуры добавить 2 чайные ложки октавы, 1-2 капли йода. Полоскать рот рекомендуется каждые 2 часа. Вместо уксуса можно использовать ½ чайной ложки соды или 3-4 унции. пероксид водорода;
- мякоть свеклы. Нарезанные овощи залить кипятком в равных пропорциях, настаивать не менее 5 часов под вытяжкой. Полученным настоем полоскать горло в течение дня с интервалом 2-3 часа;
- капуста.Урожай обладает жаропонижающим действием. Вариант лечения предусматривает два пути воздействия: прикладывание листьев растения к ее горлу, прижимание теплой (идеальной шерсти) или приготовление кашицы для припарки;
- медовая смесь. 50 г продукта пчеловодства смешать с таким же количеством яблочного уксуса. Суточная норма ограничена приемом по 1 чайной ложке трижды в день;
- припарка из картофеля. Отварной картофель доводят до кашицеобразного состояния, добавляется 1-я.л. растительноядные и 4 капли йода.Пюре, обернутое тканью, находится в горле и груди, закреплено шерстяной повязкой. Для большей эффективности рекомендуется проводить манипуляции на ночь.
Общие рекомендации по лечению тонзиллита
При лечении стенокардии пациент должен соблюдать строгий постельный режим, чтобы обеспечить ресурсы организма жидкостью. Течение болезни характеризуется повышением температуры тела, в результате чего влага с поверхности кожи быстро испаряется, что приводит к обезвоживанию систем органов.
Полезный тонизирующий чай с лимоном и медом, натуральный сок, сок, сок. Следует ограничить употребление холодной, горячей, кислой жидкости.
Важно знать! Жидкость необходима для восполнения минералов в организме, устранения токсичности, поэтому самый ценный напиток — молоко комнатной температуры с медом и маслом.
Не отказываться от еды. Будущей маме и малышу необходимо получать питательные вещества для нормального развития плода, благополучной беременности, особенно в период заражения патогенными микроорганизмами.
Следует есть часто и небольшими порциями. В рационе должна преобладать легкоусвояемая пища, богатая белками, витаминами. Следует отказаться от продуктов с высоким содержанием холестерина, кислых, острых, горячих блюд, твердой пищи.
Делайте упор на нежирное мясо, рыбу и птицу, крупы, овощи, подвергнутые тепловой обработке, фрукты. Полезным и сытным будет суп из курицы.
Каковы последствия тонзиллита на ранних сроках беременности для матери и ребенка
Опасность для здоровья матери и плода — ангина на ранних стадиях.Последствия болезни не развиваться при грамотном и своевременном лечении. В противном случае контакт с болезнетворными микроорганизмами может иметь тяжелые последствия вплоть до прерывания беременности.
В первые 12 недель после зачатия происходит формирование систем органов, поэтому развитие болезни особенно опасно в первом триместре. Последствия инфекционных заболеваний для развития плода проявляются в следующих факторах:
- кислородное голодание;
- внутриутробная гибель плода;
- аборт;
- образование пороков плода, по которым потом можно рекомендовать медикаментозный аборт.
Результатом развития стенокардии на втором и третьем триместре беременности является риск возникновения гипоксии плода, преждевременных родов.
Тонзиллит — это временная интоксикация, которая отрицательно сказывается на матери. Опасность для здоровья беременной представляет неэффективность антибактериальной терапии или приема токсичных антибиотиков.
Осложнения при неправильном лечении определены следующие симптомы:
- заболеваний сердечно-сосудистой системы;
- заболевания почек;
- ретрофарингеальный абсцесс;
- воспаление мозговых оболочек;
- сепсис;
- лимфаденит;
- гломерулонефрит;
- полиартист.
Любое заболевание легче предотвратить, чем лечить, особенно когда женщина находится в интересном положении. Важно соблюдать профилактические меры, которые заключаются в соблюдении основных правил гигиены, ограничении контактов с инфицированными людьми, питании, рационе обогащенной и сбалансированной пище.
Залогом безопасного лечения, минимизации риска для нормального развития систем органов «новой жизни» является своевременное обращение за медицинской помощью, соблюдение рекомендаций врача и обследование по окончании терапии.
Узнать, как класть горчицу при беременности, можно здесь.
12 эффективных домашних средств для вас
Некоторые из эффективных советов по лечению вагинального зуда во время беременности включают в себя ношение удобной одежды, мытье влагалища, употребление йогурта, отказ от парфюмерных продуктов, нанесение меда, пить много воды и многие другие.
Беременность определенно приносит вам много радости, но также сопровождается нежелательными гормональными дисбалансами и инфекциями.Зуд влагалища — один из таких нежелательных симптомов, который требует вашего внимания и лечения. Зуд влагалища может возникнуть по многим причинам.
Бактериальный вагиноз — одна из основных причин вагинального зуда. Это происходит, когда количество естественных бактерий во влагалище увеличивается. Грибковая инфекция также вызывает вагинальный зуд. Это вызывает зуд и покраснение, которые могут вызывать дискомфорт в течение всего дня. Влагалищный зуд сопровождается неприятными выделениями. Влага от этих выделений делает состояние более раздражающим для беременных.Вот несколько советов, как с легкостью бороться с вагинальным зудом.
Подробнее: 11 домашних средств для лечения слезотечения
Почему чешется влагалище во время беременности?
Зуд влагалища во время беременности — частое состояние, вызванное изменениями во влагалище во время беременности. Вагинальный зуд во время беременности обычно возникает по следующим причинам:
1. Растяжка из-за слишком сильного растяжения кожи (в последние несколько месяцев беременности)
Это состояние вызывает зуд (сыпь на некоторых участках) почти в 20% случаев. беременных.По этой причине возникает вагинальный зуд при беременности. Беременная женщина также сталкивается с зудом в паху, областях вульвы и других областях, таких как живот, грудь, ноги, руки, бедра и ягодицы.
2. Увеличение основных преобразований и кровеносных сосудов в коже во время беременности
Повышает секрецию пота и, следовательно, делает кожу более чувствительной к внешним раздражениям, таким как жаркая погода, трение грубой одеждой, кожные заболевания и т. Д. Это вызывает вагинальный зуд во время беременности, особенно в области паха и вульвы.
3. Сильное потоотделение
Чрезмерный пот, скопившийся вокруг вульвы, влагалища и складок на ногах, также может вызвать зуд. Таким образом, теплые и влажные участки могут легко раздражаться и вызывать зуд.
4. Изменения pH в области вульвы и влагалища
Эти области становятся слишком щелочными во время беременности и легко заражаются.
5. Фолликулит во время беременности (не из-за микробов)
Появляется с четвертого по девятый месяц и вызывает вагинальный зуд во время беременности на волосистых участках половых органов.
6. Есть геморрой
Набухшие вены в прямой кишке могут вызвать кровотечение, зуд, боль или даже жжение. Это довольно распространено во время беременности, особенно в третьем триместре.
7. Стресс
Этот тихий убийца опасен для беременных во всех смыслах. Из-за стресса иммунная система ослабевает, и это делает человека подверженным незначительным инфекциям, вызывающим вагинальный зуд во время беременности.В подобных ситуациях лучше всего пить много воды и других жидкостей, чтобы контролировать уровень стресса.
8. Раздражители
Раздражители, такие как мыло, пена для ванн, женские спреи, моющие средства и смягчители ткани, являются некоторыми из вещей, которые содержат определенные химические вещества, которые вызывают зуд кожи при использовании. Если вы стали свидетелем этой проблемы после использования любого из этих раздражителей, лучше отказаться от продукта.
9. Трихомониаз
Эта инфекция вызывается паразитом и обычно передается половым путем.При заражении вы увидите желтые или зеленые выделения. Это может вызвать вагинальный зуд во время беременности, и лучше всего обратиться к врачу, чтобы вылечить себя.
Причины вагинального зуда во время беременности:
Причин вагинального зуда во время беременности может быть несколько. Некоторые из них приведены ниже:
10. Увеличение выделений
Выделения из влагалища в основном вызваны изменением гормонов, утолщением стенок влагалища и уровнями pH.Это может еще больше привести к зуду влагалища. В таком случае вытрите выделения спереди назад и оставайтесь как можно более чистыми. Вы также можете использовать холодный компресс или просто промыть кожу водой с пищевой содой, чтобы уменьшить дискомфорт.
11. Инфекция мочевыводящих путей
Вагинальный зуд является частым симптомом инфекции мочевыводящих путей (ИМП). Бактерии, попавшие во влагалище, могут вызывать зуд, жжение или боль при мочеиспускании. Вы также можете испытывать озноб, рвоту или даже жар.
12. Некоторые продукты
Жесткое мыло, презервативы, лосьоны, спринцевания и моющие средства, используемые для чистки нижнего белья, могут вызывать раздражение во влагалище. В таких случаях вам следует избегать использования ароматизированного мыла и лучше использовать мыло и лосьоны без отдушек.
13. Бактериальный вагиноз
Избыточный рост бактерий во влагалище во время беременности может привести к бактериальному вагинозу во время беременности. Зуд, болезненность, выделения с неприятным запахом и воспаление — вот некоторые из симптомов.Вам следует проконсультироваться с врачом, если вы заметили какой-либо из этих симптомов.
14. Дрожжевые инфекции
Повышенный приток крови к области таза во время беременности может сделать ее более восприимчивой к инфекциям. Избыточный рост дрожжевых грибков во влагалище может вызвать зуд, выделения и боль. Однако процедура лечения довольно проста с помощью безрецептурных лекарств.
15. Педикулез (крабовые вши)
Крабовые вши — это маленькие насекомые, которые питаются кровью человека и могут легко передаваться во время полового акта или общественных туалетов.Вы всегда должны обращаться за помощью к своему врачу, чтобы лечить педикулез, и категорически избегайте использования каких-либо химикатов без консультации с врачом.
16. Заболевания, передающиеся половым путем (ЗППП)
Сифилис, хламидиоз, герпес, трихомониаз, гонорея — вот некоторые из примеров ЗППП. Это также может привести к зуду и раздражению в области влагалища, и в таких условиях вам следует немедленно обратиться за медицинской помощью. Вы можете предотвратить ЗППП, избегая секса с несколькими партнерами или с теми, кто не является моногамным, и, что наиболее важно, всегда пользуясь презервативами.
Что можно сделать, чтобы предотвратить вагинальный зуд во время беременности?
- Носите хлопковые трусики и настоятельно не надевайте нейлоновые.
- Не носите плотно прилегающую одежду, так как она не пропускает воздух.
- Вы можете не носить нижнее белье на ночь, так как это увеличит приток воздуха во влагалище.
- Не принимайте пенные ванны и не наносите ароматные средства на промежность. Это вызовет раздражение влагалища и мочевыводящих путей. Вместо этого можно принимать теплые ванны.
- Используйте мыло без отдушек и стиральные порошки.
- Что еще более важно, хорошая гигиена. Всегда держите область влагалища чистой и сухой, чтобы не было проблем с влагалищем.
- Протрите спереди назад после дефекации. Это предотвратит попадание бактерий во влагалище.
ИМП во время беременности: как лечить
Примерно в середине моей четвертой беременности мой акушер-гинеколог сообщил мне, что у меня инфекция мочевыводящих путей (ИМП). Мне нужно будет лечить антибиотиками.
Я был удивлен, что у меня оказался положительный результат на ИМП. У меня не было симптомов, поэтому я не думал, что у меня может быть инфекция. Врач обнаружил это на основании моего обычного анализа мочи.
После четырех беременностей я начала думать, что они просто заставляют нас, беременных, пописать в чашку для развлечения. Но я думаю, в этом есть цель. Кто знал?
ИМП возникает, когда бактерии откуда-то за пределами тела женщины попадают в ее уретру (в основном в мочевыводящие пути) и вызывают инфекцию.
Женщины чаще заражаются ИМП, чем мужчины. Женская анатомия облегчает попадание бактерий из влагалища или ректальных областей в мочевыводящие пути, поскольку все они расположены близко друг к другу.
ИМП часто встречаются во время беременности. Это потому, что растущий плод может оказывать давление на мочевой пузырь и мочевыводящие пути. Это задерживает бактерии или вызывает утечку мочи.
Также необходимо учитывать физические изменения. Уже на шестой неделе беременности почти у всех беременных женщин наблюдается расширение мочеточника, когда уретра расширяется и продолжает расширяться до родов.
Увеличение размеров мочевыводящих путей, а также увеличение объема мочевого пузыря и снижение тонуса мочевого пузыря приводят к тому, что моча в уретре становится более спокойной. Это позволяет бактериям расти.
Что еще хуже, моча беременной женщины становится более концентрированной. Он также содержит определенные виды гормонов и сахара. Они могут стимулировать рост бактерий и снижать способность вашего организма бороться с «плохими» бактериями, пытающимися проникнуть внутрь.
Признаки и симптомы ИМП включают:
От 2 до 10 процентов беременных женщин страдают от ИМП.Еще более тревожным является то, что ИМП часто повторяются во время беременности.
Женщины, ранее перенесшие ИМП, более склонны к заражению ими во время беременности. То же самое и с женщинами, у которых было несколько детей.
Любая инфекция во время беременности может быть чрезвычайно опасной для вас и вашего ребенка. Это потому, что инфекции увеличивают риск преждевременных родов.
Я на собственном опыте выяснила, что невылеченные ИМП во время беременности могут также нанести ущерб после родов. После того, как у меня родилась первая дочь, я проснулся всего через 24 часа после возвращения домой с лихорадкой, приближающейся к 105˚F (41˚c).
Я вернулся в больницу с бушующей инфекцией, вызванной невыявленной ИМП, заболеванием, называемым пиелонефритом. Пиелонефрит может быть опасным для жизни заболеванием как для матери, так и для ребенка. Он распространился на мои почки, и в результате они получили необратимые повреждения.
Мораль рассказа? Сообщите своему врачу, если у вас есть симптомы ИМП во время беременности. Если вам прописали антибиотики, обязательно принимайте все до последней таблетки, чтобы избавиться от инфекции.
Вы можете помочь предотвратить ИМП во время беременности:
- частое опорожнение мочевого пузыря, особенно до и после секса
- ношение только хлопкового нижнего белья
- снятие нижнего белья на ночь
- избегание спринцевания, парфюмерии или спреев
- обильного питья воды, чтобы избежать обезвоживания
- избегать использования агрессивного мыла или мыла для тела в области гениталий
Большинство ИМП во время беременности лечат курсом антибиотиков.Ваш врач пропишет антибиотик, который безопасен для беременных, но при этом эффективен в уничтожении бактерий в вашем организме.
Если ваша ИМП переросла в инфекцию почек, вам может потребоваться прием более сильного антибиотика или его внутривенная (IV) версия.
Как беременность влияет на здоровье влагалища
Если вы знаете, что является нормальным для влагалища во время беременности, вы с большей вероятностью предотвратите возможные осложнения. Вот несколько причин, по которым беременность влияет на ваше влагалище:
Увеличение выделений из влагалища
Увеличение количества выделений из влагалища — одно из самых заметных изменений влагалища во время беременности.Это вызвано высоким уровнем эстрогена и прогестерона. Увеличение объема крови и кровотока также может способствовать увеличению выделений из влагалища.
Выделения при беременности должны быть жидкими, белыми и молочными. По мере приближения срока родов он может стать тяжелее. Он не должен иметь неприятного запаха, но может иметь легкий запах, который будет более заметным, чем раньше. Если вас беспокоят выделения из влагалища, попробуйте носить ежедневные прокладки без запаха или мини-прокладки.
Повышенный риск вагинальных инфекций
В некоторых случаях усиление выделений из влагалища указывает на инфекцию.Вагинальные инфекции часто встречаются во время беременности, отчасти благодаря гормональным изменениям, которые изменяют pH-баланс влагалища. К распространенным вагинальным инфекциям во время беременности относятся:
Дрожжевые инфекции: Во время беременности выделения из влагалища содержат больше сахара — предпочтительной дрожжевой пищи. Грибковая инфекция не повредит вашему будущему ребенку, но сделает вашу жизнь неудобной. Симптомы дрожжевой инфекции включают вагинальный зуд, выделения из влагалища, напоминающие творог с дрожжевым запахом, и жжение во влагалище.
Бактериальный вагиноз (БВ): По данным Американской ассоциации беременных, от 10 до 30 процентов беременных женщин заболевают бактериальным вагинозом. Состояние вызвано дисбалансом хороших и плохих вагинальных бактерий. Основной симптом БВ — серые выделения с рыбным запахом. Отсутствие лечения BV связано с преждевременными родами, низкой массой тела при рождении и выкидышем.
Трихомониаз: Эта инфекция передается при половом акте с инфицированным человеком. Это может вызвать серьезные осложнения беременности, такие как слишком ранний отток воды и преждевременные роды.Симптомы трихомониаза включают выделения желто-зеленого цвета с неприятным запахом, вагинальный зуд и покраснение, а также боль при мочеиспускании и половом акте.
Увеличение отека влагалища
Чтобы поддержать вашего растущего ребенка, ваш кровоток значительно увеличивается во время беременности. Нет ничего необычного в том, что ваши половые губы и влагалище опухают и становятся полнее. Отек и усиление кровотока также могут повысить ваше либидо и вызвать легкое возбуждение. Гормональные изменения и усиление кровотока также могут привести к потемнению влагалища и половых губ и приобретению голубоватого оттенка.
В некоторых случаях отек влагалища вызван инфекцией. Если отек влагалища сопровождается покраснением, жжением и зудом, обратитесь к врачу.
Варикозное расширение вен вульвы
Ваши ноги — не единственное место, где варикозное расширение вен может появиться во время беременности. Они также могут возникать в области вульвы и влагалища. Варикозное расширение вен вульвы возникает из-за увеличения объема крови и уменьшения скорости оттока крови от нижних конечностей.
Варикозное расширение вен вульвы может вызывать давление, ощущение полноты и дискомфорт в вульве и влагалище.Вы можете облегчить симптомы, наложив холодный компресс, приподняв бедра в положении лежа и надев компрессионную одежду. Большинство варикозных вен вульвы проходят сами по себе в течение нескольких недель после родов.
Вагинальное кровотечение
Вагинальное кровотечение в первом триместре — обычное дело. Это может быть связано с имплантацией оплодотворенной яйцеклетки в слизистую оболочку матки. Это также может быть вызвано увеличением объема крови. В некоторых случаях вагинальное кровотечение является признаком выкидыша, особенно если оно сопровождается сильными спазмами, похожими на менструальные, и прохождением тканей через влагалище.
Вызывает беспокойство вагинальное кровотечение во втором и третьем триместрах. Вам следует обратиться за неотложной медицинской помощью, если вагинальное кровотечение вызвано:
- отслойкой плаценты (когда плацента отслаивается от слизистой оболочки матки)
- преждевременным открытием шейки матки
- преждевременными родами
- разрывом матки
При родах начинается, могут наблюдаться выделения из влагалища с примесью розовой слизи. Это нормально и называется кровавым шоу.
Независимо от того, по какому сценарию проходит ваше влагалище во время родов, после этого будут наблюдаться припухлость, синяки и боль. Может быть больно при мочеиспускании или дефекации. У большинства женщин эти симптомы проходят через несколько недель. Это может занять больше времени, если ваше влагалище разорвалось во время родов или если кожа между влагалищем и анусом была разрезана, чтобы помочь ребенку вытащить его.
Вагинальное кровотечение часто наблюдается в течение двух-шести недель после родов. Сильное ярко-красное кровотечение со сгустками крови — это нормально в течение первых 24 часов после родов.После этого кровотечение должно постепенно уменьшаться. Даже в этом случае у вас может наблюдаться вагинальное кровотечение на срок до шести недель.
Ваше влагалище, вероятно, станет широким и эластичным после родов. Обычно эластичность восстанавливается в течение шести недель. Упражнения Кегеля и другие упражнения для тазового дна, выполняемые во время и после беременности, помогают повысить тонус влагалища и снизить риск выпадения органа во влагалище.
Кормящие женщины имеют более низкий уровень эстрогена и более склонны к сухости.Лубриканты на водной основе и натуральные увлажнители могут помочь облегчить симптомы сухости влагалища, такие как болезненный секс, вагинальный зуд и жжение во влагалище.
Как увеличить количество околоплодных вод во время беременности: 10 способов
Может показаться, что так много , о которых нужно думать во время беременности — соблюдайте сбалансированную диету, принимайте витамины для беременных, пейте много воды, регулярно занимайтесь спортом, сохраняйте беспокойство проверьте, спите на левом боку, похлопайте себя по голове и потрите живот одновременно.(Хорошо, поэтому мы не серьезно относимся к последнему.)
Амниотическая жидкость — это еще кое-что, что вы хотите видеть на своем радаре, но давайте на мгновение станем серьезными. Если ваши уровни подвергают вас или вашего ребенка риску, ваш врач скажет вам и посоветует, что делать дальше. Важно делать то, что они говорят.
Амниотическая жидкость — очень важная часть развития плода. Это жидкость, которая окружает вашего ребенка, пока он растет внутри вашей матки. Это рабочая лошадка, которая:
- обеспечивает мягкость вашего ребенка (вроде амортизатора)
- позволяет ребенку двигаться
- помогает нормальному развитию частей тела ребенка
- поддерживает температуру ребенка в норме
- помогает предотвратить инфекцию
Амниотическая жидкость помогает держать пуповину в свободном движении, чтобы она не сжималась между ребенком и маткой.
Давайте сначала посмотрим, как работают околоплодные воды и почему она может быть низкой. Затем мы рассмотрим, что вы можете сделать самостоятельно и что может сделать ваш врач, чтобы помочь.
Ваше тело начинает производить околоплодные воды очень рано — примерно через 12 дней после зачатия. В первой половине беременности околоплодные воды состоят из воды вашего тела.
Во второй половине беременности околоплодные воды состоят из — подождите — мочи вашего ребенка. Как ни странно это звучит, это важная часть того, как ваш ребенок учится дышать, глотать, фильтровать жидкости через почки и мочиться.
Поскольку околоплодные воды так важны для развития вашего растущего ребенка, низкий уровень околоплодных вод (олигогидрамнион) может вызывать серьезное беспокойство.
Есть несколько факторов, которые могут вызвать недостаток околоплодных вод. К ним относятся:
Преждевременный разрыв плодных оболочек (PROM). Это когда амниотический мешок (или «мешок с водой») разрывается или начинает протекать еще до начала родов. Немедленно позвоните своему врачу!
Проблемы с плацентой. Плацента играет решающую роль в доставке питательных веществ и кислорода вашему ребенку.Если плацента плохо себя ведет или начала отделяться от стенки матки, возможно, ваш ребенок не получает достаточно питательных веществ для нормального выделения жидкости (мочи).
Врожденные дефекты. Если у ребенка есть физические проблемы, особенно с почками, он может не вырабатывать достаточно мочи, что приводит к низкому содержанию околоплодных вод.
Состояние здоровья мамы. Осложнения со стороны матери, такие как следующие, могут вызвать низкий уровень околоплодных вод:
Вот почему так важно соблюдать эти предродовые консультации, даже если до сих пор они протекали без осложнений.
Переношенная беременность. Амниотическая жидкость естественным образом начинает уменьшаться после 36 недель беременности и, скорее всего, станет слишком низким после 42 недель беременности. (Тем не менее, к этому моменту все — и особенно вы — вероятно, так стремятся встретить ребенка, что стимулирование или иное родоразрешение будет более чем приветствоваться.)
Лекарства. Некоторые лекарства, особенно те, которые используются для лечения высокого кровяного давления, могут вызывать недостаток околоплодных вод.
Помните:
Чаще всего низкий уровень околоплодных вод наблюдается в третьем триместре.Но когда низкий уровень околоплодных вод происходит в первые шесть месяцев беременности (первые два триместра), осложнения могут быть более серьезными.
Здесь мы будем побитыми рекордами: по этой и другим причинам так важно убедиться, что вы получаете хороший дородовой уход.
Как узнать наверняка, что у вас низкий уровень околоплодных вод? Для этого потребуется — как вы уже догадались — визит к врачу. Они могут использовать ультразвук, чтобы определить, достаточно ли жидкости.
До 24 недель или при многоплодной беременности уровень околоплодных вод измеряется с помощью ультразвука методом, называемым «максимальный вертикальный карман».”
Техник УЗИ просканирует вашу матку, чтобы найти и измерить самый глубокий карман околоплодных вод, который они могут. Нормальный размер составляет от 2 до 8 сантиметров (см). Обнаружение менее 2 см указывает на низкий уровень околоплодных вод на этой стадии.
После 24 недель беременности наиболее распространенный способ измерения околоплодных вод называется AFI, или индекс амниотической жидкости.
AFI измеряется точно так же, как при методе одного самого глубокого кармана, но техник УЗИ измеряет карманы с жидкостью из четырех разных частей матки.Эти измерения будут добавлены вместе, чтобы получить AFI.
Нормальный AFI составляет от 5 до 25 см. AFI ниже 5 см означает низкий уровень амниотической жидкости.
Лечение недостаточности околоплодных вод будет зависеть от причины и от того, насколько далеко вы продвинулись. Некоторые причины нехватки околоплодных вод имеют простое решение, но другие могут потребовать более интенсивного вмешательства.
1. Пейте больше жидкости
В любое время во время беременности употребление большого количества воды может иметь огромное значение. Согласно одному исследованию, гидратация очень полезна для повышения уровня околоплодных вод у женщин между 37 и 41 неделей беременности.
Хотя необходимы дополнительные исследования, обзор Кокрановской базы данных также показал, что простая гидратация увеличивает уровень околоплодных вод.
Что хорошего в этом лекарстве? Пить больше воды практически не повредит, даже если вы беременны.
2. Амниоинфузия
Амниоинфузия — это когда ваш врач впрыскивает раствор соленой воды (физиологический раствор) через шейку матки в амниотический мешок. (Это может показаться неудобным, но оно того стоит, если ваш врач считает, что вам это нужно.)
Это может хотя бы временно повысить уровень околоплодных вод. Это также делается для улучшения видимости вашего ребенка на УЗИ или перед родами, если частота сердечных сокращений вашего ребенка ненормальна.
Согласно обзору Медицинской школы UNC, амниоинфузия — эффективное средство для улучшения окружающей среды ребенка, если околоплодных вод недостаточно.
3. Введение жидкости перед родами с помощью амниоцентеза
Амниоцентез заключается в том, что тонкая игла вводится прямо в амниотический мешок через брюшную полость.
Если у вас мало околоплодных вод до или во время родов, ваш врач может дать вам жидкость с помощью амниоцентеза перед родами. Это может помочь вашему ребенку сохранять подвижность и частоту сердечных сокращений на протяжении всего периода родов, что также может снизить ваши шансы на кесарево сечение.
4. Внутривенное введение жидкостей
Ваш врач может порекомендовать внутривенное введение жидкостей. Это может быть особенно полезно, если вы обезвожены из-за тошноты или рвоты, или если вам нужно быстрее восполнить водный баланс (и, следовательно, увеличить количество околоплодных вод).
По сути, это еще один способ пополнить организм важнейшими жидкостями.
5. Лечение ранее существовавших причин
Поскольку низкий уровень околоплодных вод может быть вызван основными состояниями, такими как высокое кровяное давление или диабет, лечение этих состояний может улучшить ваш уровень. Это может включать прием лекарств, контроль уровня сахара в крови или более частые посещения врача.
Существовавшие ранее причины могут создать другие проблемы во время беременности, поэтому устранение причины — беспроигрышный вариант.
6. Постельное белье
Постельное белье не так популярно при лечении беременности, как раньше — и никогда не было очень популярно среди тех, кто должен пройти через это. Но некоторые врачи все же пропишут его при малом количестве околоплодных вод.
Отдых в постели или на кушетке (за исключением посещения туалета или душа) может улучшить приток крови к плаценте, что, в свою очередь, способствует увеличению количества околоплодных вод. Постельный режим, скорее всего, будет рекомендован, если вы находитесь во втором или начале третьего триместра, и ваш врач надеется подождать, прежде чем родить ребенка.
Это непросто, но постарайтесь в это время расслабиться. Найдите то идеальное шоу Netflix, которым вы сможете разгуляться, и позвольте окружающим ждать вас по рукам и ногам.
7. Дополнительное наблюдение
Если у вас срок беременности менее 36 недель, врач может порекомендовать вам осторожное ожидание. Они будут видеть вас чаще и могут провести дополнительные тесты, чтобы убедиться, что ваш ребенок в отличной форме.
Эти тесты могут включать нестрессовый тест, когда наклейки, наклеенные на живот, будут отслеживать схватки и частоту сердечных сокращений вашего ребенка.Или вам могут потребоваться более частые биофизические профили, которые представляют собой ультразвук, измеряющий уровень амниотической жидкости и движения ребенка.
Это может показаться пугающим, но есть несколько бонусов к дополнительному мониторингу: во-первых, вы чаще видите своего ребенка! Во-вторых, ваш врач сможет вылечить любые проблемы раньше, чем позже.
8. Диета
Хотя здоровая диета (вы знаете, что такое постный белок, цельнозерновые продукты и большое количество свежих фруктов и овощей) очень важна на протяжении всей беременности, мало доказательств того, что она влияет на уровень амниотической жидкости.
Некоторые исследования — правда, только на животных — показывают умеренное отрицательное влияние на уровень околоплодных вод, когда мама придерживается диеты с высоким содержанием жиров.
И хотя есть некоторые разговоры о стевии (подсластитель), используемой для увеличения количества околоплодных вод, нет исследований, подтверждающих это. На самом деле, может быть и обратное: есть некоторые предварительные исследования, показывающие, что употребление искусственных подсластителей во время беременности может увеличить риск метаболических нарушений у вашего ребенка в более позднем возрасте.
Чтобы усложнить ситуацию, ведутся споры о том, является ли стевия естественной или искусственной. Хотите быть в безопасности? Вы можете просто держаться подальше.
9. Природные средства правовой защиты
Практически нет исследований о том, что природные средства (помимо питья большего количества воды) увеличивают объем околоплодных вод.
Несмотря на то, что есть интернет-сайты или видеоролики, утверждающие, что существуют естественные решения, низкий уровень околоплодных вод является серьезным заболеванием, которое может иметь серьезные последствия для вашего ребенка, если не лечить должным образом.Его должен лечить и контролировать врач.
Мы все за то, чтобы делать вещи естественно, когда это возможно — буквально. Но здесь слишком многое поставлено на карту, чтобы получить бездоказательное решение.
10. Роды
Если срок беременности 36 недель и более, в первую очередь поздравляем! Во-вторых, врач может порекомендовать рожать ребенка раньше срока. Хотя это может вызвать у вас смешанные эмоции, результаты для детей, рожденных на последнем месяце беременности, превосходны.
С другой стороны, риски продолжения беременности без достаточного количества околоплодных вод высоки.Они могут включать мертворождение, компрессию пуповины или аспирацию мекония.
Ваш врач сообщит вам о преимуществах и рисках ранних родов, но многие, многие дети рождаются преждевременно или рано и не имеют абсолютно никаких побочных эффектов. Вы просто получите свой драгоценный сверток гораздо раньше!
Низкий уровень околоплодных вод может возникнуть в любое время во время беременности, хотя чаще всего это происходит, когда вы приближаетесь к финишу.

 Этот состав смягчит и успокоит горло, а также поднимет иммунитет
Этот состав смягчит и успокоит горло, а также поднимет иммунитет Температура высокая, часто возникают боли в животе, приступы тошноты и рвоты.
Температура высокая, часто возникают боли в животе, приступы тошноты и рвоты. Но последствия ангины могут быть еще более угрожающими. Самыми безопасными антибиотиками являются пенициллины: Флемоклав, Амоксилав, Ампициллин. Они не вызывают отклонений в развитии плода, но многие бактерии выработали устойчивость к их воздействию. Также врач назначает препараты местного действия, которые в минимальных количествах поступают в кровь (Биопарокс). Если эти антибиотики оказываются неэффективными, то назначаются цефалоспорины: Цефалексин, Цефуроксим. Они проходят через плаценту, но тератогенного действия не оказывают.
Но последствия ангины могут быть еще более угрожающими. Самыми безопасными антибиотиками являются пенициллины: Флемоклав, Амоксилав, Ампициллин. Они не вызывают отклонений в развитии плода, но многие бактерии выработали устойчивость к их воздействию. Также врач назначает препараты местного действия, которые в минимальных количествах поступают в кровь (Биопарокс). Если эти антибиотики оказываются неэффективными, то назначаются цефалоспорины: Цефалексин, Цефуроксим. Они проходят через плаценту, но тератогенного действия не оказывают. В 0,5 литра кипяченой холодной воды размешать 1 ч. л. соли (лучше морской). Подождать, пока нерастворенные частички осядут, аккуратно слить верхнюю часть. Полоскать горло и полость рта 4-5 раз в день.
В 0,5 литра кипяченой холодной воды размешать 1 ч. л. соли (лучше морской). Подождать, пока нерастворенные частички осядут, аккуратно слить верхнюю часть. Полоскать горло и полость рта 4-5 раз в день. Также используются антибиотики местного действия (Биопарокс).
Также используются антибиотики местного действия (Биопарокс). л. меда. Полоскать 3 раза в день, предварительно остудив и процедив.
л. меда. Полоскать 3 раза в день, предварительно остудив и процедив. Одним из самых популярных является люголь. Однако, многие специалисты отказываются от назначения данного средства, поскольку оно, несмотря на свою доказанную эффективность, вызывает сильные повреждения слизистой. Лучше использовать более безопасные средства, такие как раствор фурацилина.
Одним из самых популярных является люголь. Однако, многие специалисты отказываются от назначения данного средства, поскольку оно, несмотря на свою доказанную эффективность, вызывает сильные повреждения слизистой. Лучше использовать более безопасные средства, такие как раствор фурацилина. Все началось как обычно, немного заболело и начало першить горло. Сразу начала полоскать ромашкой и шалфеем, поскольку раньше это всегда помогало. На второй день сильно подскочила температура, практически до 40. Муж заглянул в горло, сказал, что там все в гное. Вызвали скорую и меня отвезли в больницу. Сказали лакунарная ангина. Лечилась две недели, всю искололи. Врачи пугали осложнениями для плода, но все прошло хорошо. Ребенок родился здоровым.
Все началось как обычно, немного заболело и начало першить горло. Сразу начала полоскать ромашкой и шалфеем, поскольку раньше это всегда помогало. На второй день сильно подскочила температура, практически до 40. Муж заглянул в горло, сказал, что там все в гное. Вызвали скорую и меня отвезли в больницу. Сказали лакунарная ангина. Лечилась две недели, всю искололи. Врачи пугали осложнениями для плода, но все прошло хорошо. Ребенок родился здоровым.
 Содержимое высвобождается из фолликулов и скапливается на поверхности гланд. Температура достигает 38-39оС;
Содержимое высвобождается из фолликулов и скапливается на поверхности гланд. Температура достигает 38-39оС; Они не оказывают системного влияния, воздействуют непосредственно в очаге воспаления и безопасны для малыша;
Они не оказывают системного влияния, воздействуют непосредственно в очаге воспаления и безопасны для малыша;