Жировая дистрофия печени. Симптомы, лечение
Содержание статьи:
Причины жировой дистрофии печени
Симптомы жировой дистрофии печени
Формы жировой дистрофии
Диагностика
Жировая дистрофии печени при беременности
Лечение
Диета и питание
Примерное меню на неделю
Дорогие читатели, одним из серьезных заболеваний является жировая дистрофия печени, при которой в тканях органа накапливаются капли жира и происходят различные патологические изменения. Заболевание протекает хронически, но долгое время практически без симптомов. И болеют не только люди, злоупотребляющие алкоголем, как принято считать. Так давайте поговорим о симптомах и лечении жировой дистрофии печени, о том, как жить и питаться при этой болезни правильно, чтобы привести свое состояние в норму и избежать осложнений.
Причины жировой дистрофии печени
Долгое время считалось, что причины жировой дистрофии печени связаны лишь с алкоголизмом. Но сегодня специалисты доказали, что повреждение гепатоцитов может возникать и на фоне других расстройств, в том числе сахарного диабета и инсулинорезистентности.
Но сегодня специалисты доказали, что повреждение гепатоцитов может возникать и на фоне других расстройств, в том числе сахарного диабета и инсулинорезистентности.
Основные предрасполагающие факторы:
- инсулинорезистентность, высокий риск развития сахарного диабета;
- другие эндокринные заболевания, включая ожирение и тиреотоксикоз;
- нарушение всасывания питательных веществ;
- инфекционные заболевания;
- прием нестероидных средств, гормональных препаратов и других лекарств, токсичных для печеночных клеток;
- работа в опасных производственных условиях, вблизи ядов и химикатов;
- хронические заболевания пищеварительного тракта, включая панкреатит;
- редкие приемы пищи, через большие промежутки времени, общее физическое истощение;
- высокое содержание в рационе гидрогенизированных жиров и простых углеводов, особенно в сочетании с низким уровнем активности и малоподвижным образом жизни.
В последние годы признаки жировой дистрофии печени все чаще встречаются у людей с эндокринными патологиями, особенно с сахарным диабетом и ожирением. Многие люди не подозревают о повреждении поджелудочной железы и о том, что страдают инсулинорезистентностью. Она возникает не только при сахарном диабете, но и при других заболеваниях, в том числе при метаболическом синдроме.
Многие люди не подозревают о повреждении поджелудочной железы и о том, что страдают инсулинорезистентностью. Она возникает не только при сахарном диабете, но и при других заболеваниях, в том числе при метаболическом синдроме.
Инсулинорезистентность повышает в крови общее количествосвободных жирных кислот, что вызывает активную продукцию потенциально опасных триглицеридов в печени. Это является второй по распространенности, после алкоголизма, причиной развития жировой дистрофии.
Симптомы жировой дистрофии печени
Первые симптомы жировой дистрофии печени можно заметить уже в разгар заболевания, когда происходят патологические изменения внутри органа. Обратите внимание на ноющие боли в области живота и правого подреберья. Этот симптом появляется не только при жировой дистрофии, но и при других заболеваниях печени и желчного пузыря.
Наличие дискомфортных ощущений под правым ребром является показанием для проведения ультразвуковой диагностики и консультации гепатолога или терапевта. После обследования можно поставить точный диагноз и определиться с дальнейшей лечебной тактикой.
После обследования можно поставить точный диагноз и определиться с дальнейшей лечебной тактикой.
При жировой дистрофии увеличивается печень и во время ее прощупывания появляются легкие болезненные ощущения. Также возможно пожелтение кожи. Диффузное поражение органа приводит к снижению артериального давления и обморокам. Общеклиническими симптомами жировой дистрофии являются снижение работоспособности, раздражительность и повышенная утомляемость.
Формы жировой дистрофии
Специалисты выделяют две большие формы жировой дистрофии — алкогольную и неалкогольную. Во вторую группу входит лишь 15-20% пациентов. Алкогольная дистрофия печени встречается в 10 раз чаще.
В зависимости от причин жировой дистрофии печени выделяют следующие формы заболевания:
- алкогольная, возникающая на фоне алкоголизма;
- метаболическая, которая является следствием ожирения, сахарного диабета, заболеваний обмена веществ, встречается чаще среди женщин;
- лекарственная, появляющаяся на фоне употребления гепатотоксических средств;
- комбинированная, которая развивается на фоне действия сразу нескольких неблагоприятных факторов и течения хронических и острых заболеваний.

Точную форму дистрофии печени может установить только лечащий врач. Специалист проводит диагностику и по полученной информации квалифицирует заболевание, назначает соответствующее лечение.
Диагностика
К какому врачу обратиться?
Обследование при дистрофии печени назначает гепатолог. Специалист должен обязательно исследовать кровь на наличие возбудителей краснухи, вирусных гепатитов. Также определяют маркеры заболеваний аутоиммунной природы.
Какое пройти обследование
Основным способом диагностики является ультразвуковое исследование. Изучение органов брюшной полости с помощью ультразвука позволяет определить конкретные признаки жирового гепатоза. Также применяют МРТ печени. При необходимости проводят морфологическое исследование тканей печени.
Жировая дистрофии печени при беременности
Во время беременности повышается концентрация эстрогенов, нередко возникает застой желчи и возрастает общая нагрузка на печень. Половые гормоны связываются с рецепторами печеночных клеток и увеличивают выработку холестерина. Это приводит к патологическим изменениям в составе желчных кислот и снижению активности транспортных белков. В результате подобных изменений на фоне беременности увеличивается поступление в кровь желчных кислот, что может вызывать временную жировую дистрофию.
Это приводит к патологическим изменениям в составе желчных кислот и снижению активности транспортных белков. В результате подобных изменений на фоне беременности увеличивается поступление в кровь желчных кислот, что может вызывать временную жировую дистрофию.
В группе риска женщины с нарушениями метаболизма, высокой концентрацией эстрогенов, характерной для многоплодной беременности. При симптомах жировой дистрофии необходимо как можно скорее обратиться к врачу. При неблагоприятном течении дистрофия приводит к фетоплацентарной недостаточности, гипоксии, внутриутробной гибели ребенка.
Лечение
Часто лечение жировой дистрофии печени начинают с опозданием из-за слабовыраженных симптомов. Диета является главным способом борьбы с заболеванием.
Лечебное питание
Лечебное питание подразумевает ограничение в первую очередь животных жиров и жареных продуктов, а также алкоголя. В сутки пациент должен получать 100 г полезного белка. Также важно поступление других питательных веществ, поэтому питание должно быть разнообразным и сбалансированным.
Лекарственные препараты
Из лекарственных препаратов назначают липотропные средства. Но конкретные препараты должен называть лечащий врач. Возможно использование витаминов группы B, липоевой кислоты.
Влияние на предрасполагающие факторы
Важно также влиять на предрасполагающие факторы в виде инсулинорезистентности на фоне сахарного диабета, метаболического синдрома, ожирения и других патологий эндокринных желез. Даже незначительная потеря лишнего веса восстанавливает жировой и углеводный обмен улучшает общее состояние и способствует нормализации функций печени.
Гепатопротекторы
Гепатопротекторы используют для восстановления защитных функций гепатоцитов.
Алкоголь и жировой гепатоз
При жировом гепатозе алкоголь под полным запретом. Нельзя употреблять даже слабые алкогольные напитки, которые нередко оказывают выраженное токсическое влияние на организм.
Из этого видео вы узнаете много полезного о симптомах и лечении жировой дистрофии печени.
Диета и питание
Диета при жировой дистрофии печени является продолжением лечения болезни. Назначают стол № 5, который разгружает пищеварительный тракт и снижает нагрузку с органов гепатобилиарной системы. Рекомендуется есть небольшими порциями, но часто, 5-6 раз в день, ограничивая или полностью отказываясь от жирных, жареных продуктов, алкоголя и блюд, которые оказывают токсическое действие на печень.
Что исключить из питания
Лечебное питание при жировой дистрофии печени предполагает полный запрет на следующие продукты и напитки:
- алкоголь;
- газированные напитки;
- кофе, какао, шоколад;
- крепкий чай;
- жирные и жареные блюда;
- соус, майонез;
- специи, маринады, консервы;
- рыбная икра;
- фастфуд;
- полуфабрикаты;
- острые и соленые сорта сыра;
- жирные молочно-кислые продукты;
- бобовые;
- щавель, редис;
- кислые фрукты;
- жирные мясные бульоны;
- колбасные изделия, копчености;
- грибы;
- маргарин.

Если какие-то другие блюда вызывают дискомфортные ощущения, ухудшают работу кишечника, то лучше отказаться от такой пищи, даже если она условно не запрещена. Прислушивайтесь к своим ощущениям и не забывайте о важности соблюдения определенных пищевых ограничений при жировой дистрофии.
Что можно есть при жировой дистрофии
При появлении симптомов дистрофии печени многие люди расстраиваются из-за необходимости соблюдать диету. Но на самом деле она не такая суровая, как считается.
Разрешается употреблять большое количество продуктов и напитков:
- некрепкий чай, отвары трав с мягким желчегонным действием, в том числе на основе ромашки, шиповника;
- кисели и морсы;
- домашние джемы и варенье;
- некислые соки, разбавленные водой;
- овощные супы, тушеные овощи;
- разные виды каш, кроме перловой и гороховой;
- творожная запеканка;
- отруби;
- сухие сорта печенья, сухари, подсушенный хлеб;
- сливочное и подсолнечное масло;
- зефир;
- рахат-лукум;
- нежирные сорта мяса в отварном или запеченном виде;
- бисквит;
- рис;
- огурцы и помидоры;
- вареная или запеченная стручковая фасоль;
- кальмары и креветки;
- мелкие макаронные изделия.

Режим питания
Но даже при употреблении разрешенных блюд важно питаться небольшими порциями, ни в коем случае не переедая. Между приемами пищи не должно проходить более 3-х часов.
Берите с собой перекусы на работу и в дорогу, если у вас плотный график, и вы много путешествуете. А вот экспериментировать с экзотическими блюдами в разных странах не стоит — ешьте привычную для своего пищеварения еду. А экзотическая кухня нередко вызывает обострения болезней ЖКТ даже у людей со здоровой печенью.
Примерное меню на неделю
Значимость соблюдения диеты при дистрофии печени не вызывает никаких сомнений. При желании можно таким образом организовать рацион питания, чтобы он был максимально разнообразным, полезным и и по-настоящему лечебным для органов пищеварительного тракта.
Примерное меню диеты при жировой дистрофии печени поможет в организации правильного питания. Но вы можете экспериментировать и с другими блюдами, чтобы питаться разнообразно и обеспечивать поступление в организм всех необходимых питательных веществ.
Понедельник
Завтрак. Куриные тефтели на пару, чай с шиповником и ромашкой, кусочек подсушенного хлеба.
Второй завтрак. Запеченное яблоко, творог с джемом.
Обед. Овощной суп, кусок вареной рыбы, подсушенный хлеб. Зеленый чай с медом.
Полдник. Ряженка или стакан домашнего йогурта. Сухари.
Ужин. Картофельные котлеты с индейкой в запеченном или отварном виде.
Вторник
Завтрак. Творожная запеканка. Овсяная каша на нежирном молоке с любыми некислыми фруктами. Чай с медом.
Второй завтрак. Обезжиренный йогурт, лучше — домашнего приготовления. Галетное печенье.
Обед. Щи на втором бульоне курицы или индейки. Тушеные овощи с кусочком подсушенного хлеба. Банан.
Полдник. Паровой омлет. Настой шиповника.
Ужин. Паровая котлета с кабачковым пюре и тушеной капустой. Чай на основе ромашки с добавлением меда.
Среда
Завтрак. Гречневая каша с кусочком сливочного масла. Отвар овса с медом.
Второй завтрак. Печеное яблоко. Зеленый чай с печеньем.
Обед. Картофельный суп-пюре с отварной нежирной рыбой. Отвар шиповника.
Полдник. Сырники с нежирной сметаной. Морковный сок.
Ужин. Мясная запеканка с картофелем, кабачками и другими овощами. Ромашковый чай.
Четверг
Завтрак. Паровой омлет, салат с овощами, заправленный растительным маслом. Зеленый чай.
Второй завтрак. Творожная масса с сухофруктами.
Обед. Суп вермишелевый с картофелем и кусочками отварного мяса кролика или домашней птицы.
Полдник. Стакан домашнего йогурта или ряженки. Галетное печенье.
Ужин. Тушеная рыба с морковью и картофелем. Отвар шиповника.
Пятница
Завтрак. Бутерброд из черного хлеба с нежирным сыром. Зеленый чай.
Второй завтрак. Чернослив с творогом. Банан.
Обед. Молочный вермишелевый суп. Паровая котлета из индейки с тушеными кабачками. Чай с ромашкой.
Полдник. Печеное яблоко. Кефир.
Ужин. Отварной рис с тушеной рыбой и овощами. Чай с липой и медом.
Суббота
Завтрак. Сырники с нежирной сметаной. Отвар шиповника.
Отвар шиповника.
Второй завтрак. Галетное печенье с компотом из сухофруктов.
Обед. Борщ без пережарки, на втором бульоне индейки или кролика. Паровая котлета из курицы. Подсушенный хлеб.
Полдник. Кефир или ряженка.
Ужин. Тушеные овощи с отварным мясом или рыбой.
Воскресенье
Завтрак. Овсяная каша с фруктами и медом. Ромашковый чай.
Второй завтрак. Творог с джемом или вареньем.
Обед. Суп с картофелем, рисом и отварным мясом курицы. Зеленый чай с медом.
Полдник. Некислый фруктовый сок, разбавленный водой с сухариками без специй и добавок.
Ужин. Запеканка из нежирного мяса, овощей. Тыквенный сок.
Обратите внимание на то, что примерное меню диеты при жировой дистрофии печени включает регулярное употребление отвара ромашки и шиповника. Эти растения оказывают мягкое желчегонное действие, предупреждают загущение желчи и формирование конкрементов.
Не забывайте о том, что лечение жировой дистрофии печени народными средствами можно проводить только по согласованию с профессионалами.
Чаще всего специалисты рекомендуют использовать желчегонные сборы. Но на первое место все равно выступают соблюдение диеты, полный отказ от алкоголя и коррекция эндокринных заболеваний.
Вас могут заинтересовать статьи:
Как и почему болит печень
Функции печени в организме человека
Самые полезные продукты для печени
Вредные продукты для печени
Полезные травы для печени и поджелудочной железы
Лучшие желчегонные травы и особенности их применения
симптомы и лечение, виды, причины
Стеатоз органа или дистрофия печени — это болезнь, возникающая довольно часто из-за функциональных и структурных нарушений железы. Заболевание характеризуется скоплением жира в печеночных клетках. Признаки жировой дистрофии могут не проявляться длительное время, поэтому недуг тяжело диагностировать на ранних этапах. Отсутствие своевременного лечения может привести к возникновению цирроза или полному разрушению печени.
Причины и виды патологии
Острая дистрофия печени в основном наблюдается у пациентов в возрасте 45—60 лет и возникает из-за превышения допустимой нормы жира в клетках органа. В нормальном состоянии предельное количество жировых соединений — 5%, печеночная патология возникает при содержании 10% и более. В особенно запущенных случаях количество жира может составлять 50%. Этиология заболевания включает разные факторы:
В нормальном состоянии предельное количество жировых соединений — 5%, печеночная патология возникает при содержании 10% и более. В особенно запущенных случаях количество жира может составлять 50%. Этиология заболевания включает разные факторы:
- Интоксикация печени. Вызывает длительный прием лекарственных средств, алкоголя или наркотиков.
- Нарушение метаболизма. Провоцирует сахарный диабет или заболевания эндокринной системы.
- Неправильное питание. Преобладание в рационе жирной, мучной или сладкой пищи.
- Недостаток кислорода в тканях организма. Возникает из-за патологий сердечно-сосудистой или дыхательной системы.
- Наследственная предрасположенность. У ближайших родственников нарушен синтез белка.
Код болезни по МКБ-10 — К76.0 — жировая дегенерация печени, не классифицированная в других рубриках.
Вернуться к оглавлению
Неалкогольная
Одним из методов диагностики — УЗИ.
Жировая дегенерация печени этого типа считается распространенной. Первые упоминания о недуге датируются 80-ми годами XX века. Болезнь протекает бессимптомно на первых стадиях, но на 2—3 этапе дистрофические изменения проявляются довольно остро. Неалкогольная жировая дистрофия развивается под воздействием токсических веществ лекарственных препаратов или при неправильном питании. Диагностировать патологию на ранних стадиях можно ультразвуковым исследованием или проведением биопсии.
Первые упоминания о недуге датируются 80-ми годами XX века. Болезнь протекает бессимптомно на первых стадиях, но на 2—3 этапе дистрофические изменения проявляются довольно остро. Неалкогольная жировая дистрофия развивается под воздействием токсических веществ лекарственных препаратов или при неправильном питании. Диагностировать патологию на ранних стадиях можно ультразвуковым исследованием или проведением биопсии.
Вернуться к оглавлению
Алкогольная
Паренхиматозная жировая дистрофия возникает при длительном употреблении алкогольных напитков. Причина в этом случае не в разновидности алкоголя, а в количестве выпитого этилового спирта. Алкогольная липодистрофия печени выражена ярко:
- сосудистые «звездочки»;
- расширенные капилляры на лице;
- желтый оттенок кожи;
- нарушение половой функции;
- боль в правом подреберье.
Алкогольная дистрофия предполагает 4 формы:
- Очаговая. Жировые соединения скапливаются в определенном месте без яркого симптомокомплекса.

- Выраженная. Жир собирается в нескольких фрагментах одновременно.
- Зональная. Жировые клетки обнаруживаются в больших отделах железы.
- Диффузная. Жир охватывает весь орган.
Вернуться к оглавлению
Механизм развития
Жировая зернистая дистрофия развивается поэтапно:
- Патология появляется от неправильного питания.
Жировые соединения поступают в ЖКТ вместе с пищей.
- Под воздействием ферментов жиры расщепляются и превращаются в триглицериды и жирные кислоты.
- В большом объеме эти соединения поступают в ткани печени и нарушают липидный метаболизм.
- Из-за нарушения обменных процессов происходит увеличение синтеза жиров.
Существует еще один вариант патогенеза. Он связан с чрезмерным поступлением быстрых углеводов в организм. Активные воздействия таких соединений, препятствующие быстрому их расщеплению, приводят к скапливанию в гепатоцитах липидов разного размера. В таком случае речь идет о жировом гепатозе.
Вернуться к оглавлению
Как распознать: степени и симптомы
Заболевание развивается бессимптомно и на первых этапах практически не проявляется. Симптомы патологии зависят от степени жировой дистрофии печени. Определить этап прогрессирования может только специалист, однако, обращаться к врачу нужно уже при первых признаках. На развитие симптомокомплекса также влияют виды патологии: при алкогольной признаки жировой дистрофии печени обычно проявляются при употреблении спирта, при неалкогольной — медикаментов или неправильном питании.
| Степени | Симптомы |
| 1 | Болезненные ощущения при употреблении определенных веществ |
| 2 | Желто-белый налет на языке |
| Вздутие живота | |
| Горький привкус | |
| Сбои работы ЖКТ | |
| 3 | Ухудшение памяти |
| Асцит | |
| Депрессивное состояние | |
| Желтуха | |
| Сильная боль в правом подреберье |
Вернуться к оглавлению
Диагностика жировой дистрофии печени
Чтобы определить как вылечить патологию, необходимо найти причины отклонения. Для этого врач проводит комплекс диагностических мероприятий, который включает в себя:
Для этого врач проводит комплекс диагностических мероприятий, который включает в себя:
Вернуться к оглавлению
Лечение патологии
Терапия жировой дистрофии печени напрямую зависит от степени поражения и индивидуальных особенностей организма. Определить, как и чем лечить разные виды патологии может только врач. Самолечение влечет за собой ухудшение состояния. Обычно пациенту рекомендуют пересмотреть рацион и придерживаться низкоуглеводной диеты, а также отказаться от приема медикаментов и алкоголя. Такая диета подойдет и тем, у кого гидропическая дистрофия. Что касается медикаментозного воздействия, то обычно назначают такие группы лекарств:
- препараты на основе эссенциальных фосфолипидов;
- средства из категории сульфоаминокислот;
- растительные медикаменты для нормализации работы железы;
- витаминотерапия.
Лечение народными средствами можно проводить только после разрешения специалиста.
Вернуться к оглавлению
Возможные осложнения
Для предотвращения негативных последствий важно вовремя начать лечение.
При своевременной адекватной терапии заболевание имеет благоприятный прогноз. Если же лечение не проводилось и пациент не придерживался рекомендаций врача, есть риск развития цирроза печени — заболевания, которое может привести к летальному исходу или развитию других тяжелых недугов, таких как сахарный диабет. Если патология развивается у беременной, при обострении вероятность гибели плода высокая.
Вернуться к оглавлению
Профилактика
Жировую дистрофию печени лучше предотвратить, чем заниматься ее терапией. Главное условие успешного проведения профилактических мероприятий — правильное питание и здоровый образ жизни. Это позволит снизить нагрузку на железу и поддерживать обменные процессы в норме. Необходимо регулярно проходить медицинское обследование и принимать медикаментозные средства только в соответствии с инструкцией.
Стеатоз или жировой гепатоз печени
Гепатозы — это группа заболеваний печени, в основе которых лежит нарушение обмена веществ в печёночных клетках (гепатоцитах) и развитие в клетках печени дистрофических изменений. При этом воспалительные явления отсутствуют или слабо выражены.
При этом воспалительные явления отсутствуют или слабо выражены.
Жировой гепатоз (жировая инфильтрация печени) — «удар» по печени.
Чаще всего под термином «гепатоз» скрывается стеатогепатоз (жировой гепатоз, жировая инфильтрация печени, жировая дистрофия печени), так как пигментные гепатозы встречаются значительно реже. Жировой гепатоз — это заболевание печени, сопровождающееся ожирением печёночных клеток. Причины ожирения клеток печени — чаще всего избыточное поступление жиров и углеводов в пищу или их избыточное накопление в крови, вследствие различных нарушений обмена веществ, метаболического синдрома, эндокринные заболевания, воздействие токсических для печени веществ, в том числе алкоголя.
Возможно развитие жирового гепатоза вследствие нарушения выведения жира из печени. Это происходит при снижении количества веществ, участвующих в переработке жиров (белок, липотропные факторы). Нарушается образование из жиров фосфолипидов, бета-липопротеинов, лецитина, вследствие чего «лишние» свободные жиры откладываются в печеночных клетках.
Нарушается образование из жиров фосфолипидов, бета-липопротеинов, лецитина, вследствие чего «лишние» свободные жиры откладываются в печеночных клетках.
Можно утверждать, что это болезнь 21 века, «достижения цивилизации» создали для массового поражения печени идеальные условия:
E-добавки — красящие, вкусовые, технологические, ими просто нашпигована пища из супермаркетов, и они ежедневно разрушают печень. Внимательно изучайте состав продуктов и выбирайте натуральные, хоть это и сложно, но все же возможно. Сегодня законы заставляют производителей писать на упаковке правду, но пишут они об этом очень мелко.
Люди 21 века настолько заняты своими делами, что их иммунитет совсем ослаблен. И вот, когда Вы заболели, Вы не идете к врачу, а сами себе назначаете множество препаратов! Пьете пачками препараты с высоким содержанием вредных компонентов, и бежите на работу! Все это приводит к тому, что печень перегружена токсинами, химией и отказывается работать и выполнять свои функции. Лекарственный гепатоз поражает даже стройных и спортивно сложенных. Система здравоохранения России и стран запада ориентируют врачей на применение синтетических препаратов, вызывающих токсическое поражение печени. Особенно опасны антибиотики тетрациклинового ряда, гормональные препараты.
Лекарственный гепатоз поражает даже стройных и спортивно сложенных. Система здравоохранения России и стран запада ориентируют врачей на применение синтетических препаратов, вызывающих токсическое поражение печени. Особенно опасны антибиотики тетрациклинового ряда, гормональные препараты.
Нас на каждом шагу соблазняют выпечкой, сладостями и другими продуктами на основе рафинированных углеводов. В природе таких нет. Организм их усваивает непривычно быстро и легко, что в результате вызывает нарушение обмена веществ и, как следствие, ожирение и сахарный диабет.
Широко пропагандируется употребление алкоголя и отравляющих веществ типа Кока-Колы, разрушающих печень и вызывающих зависимость подобно наркотической.
Возможно Вас удивит, что к жировому гепатозу приводит строгая вегетарианская диета. В этом случае, причиной является нарушение углеводного обмена, возникающее, как ответ организма на недостаток в питании белков.
И в довершение, достижения цивилизации позволили изменить образ жизни на малоподвижный: кресло автомобиля, кресло за компьютером на работе, диван перед телевизором. Так образуется застой жидкостей в органах: в желчном пузыре, в желудке, в венах. Любой застой вызывает гниение — развитие патогенной микрофлоры и паразитоза, что постоянно отравляет организм и, в первую очередь, печень.
Если у Вас приобретенный жировой гепатоз, то Вы подвержены некоторым воздействиям из перечисленного ряда. И если Вы хотите быть здоровыми, то должны изменить образ жизни, чтобы устранить воздействия поражающие печень. Иначе, любые препараты будут малоэффективны. Изменения в печени могут долго не вызывать болевых ощущений, но расслабляться не стоит.
Печень очень важный орган. Она отвечает и за переваривание пищи и за чистоту в организме, а также, и за метаболизм гормонов, и за состав крови, всего и не перечислить. И если есть отклонения в здоровье печени, то будут болеть и остальные органы. Не хватает питания сердцу, сосудам, мозгу — всем органам. И вся система рушится: пищеварение, сердечно — сосудистая и эндокринная системы, половая сфера, мозговая деятельность и т.д. И все это сложно , а бывает и невозможно восстановить, когда процесс зашел так далеко.
И если есть отклонения в здоровье печени, то будут болеть и остальные органы. Не хватает питания сердцу, сосудам, мозгу — всем органам. И вся система рушится: пищеварение, сердечно — сосудистая и эндокринная системы, половая сфера, мозговая деятельность и т.д. И все это сложно , а бывает и невозможно восстановить, когда процесс зашел так далеко.
При диагнозе гепатоз лечение должно быть комплексным:
- остановить разрушение клеток печени,
- предотвратить развитие цирроза печени,
- стимулировать регенерацию (восстановление) печени на клеточном уровне,
- нормализовать функции печени,
- устранить сопутствующие заболевания желудочно-кишечного тракта,
- улучшить пищеварение и комплексно оздоровить организм.
Симптомы жирового гепатоза печени
При диагнозе жировой гепатоз печени симптомы могут проявляться постепенно и поначалу незаметно. Основные признаки, указывающие на жировой гепатоз печени – тяжесть и тупые боли в правом подреберье и под ложечкой, тошнота, ухудшение аппетита, метеоризм.
Основные признаки, указывающие на жировой гепатоз печени – тяжесть и тупые боли в правом подреберье и под ложечкой, тошнота, ухудшение аппетита, метеоризм.
По мере развития заболевания проявляются симптомы, связанные с прогрессирующей печеночной недостаточностью.
При печеночной недостаточности 1 стадии жировой гепатоз печени проявляется слабостью, сонливостью, тошнотой, отвращением к пище, монотонностью речи, снижением работоспособности, ухудшением координации движений.
Печеночная недостаточность 2-й стадии характеризуется несварением пищи, желтухой, диатезом, отеками, общей слабостью, развитием асцита (брюшной водянки).
Симптомы гепатоза при печеночной недостаточности 3-й стадии связаны с тяжелыми нарушениями обмена веществ и дистрофическими изменениями внутренних органов. В тяжелых случаях печеночная недостаточность может привести к истощению организма, потере сознания, судорогам, коме.
В тяжелых случаях печеночная недостаточность может привести к истощению организма, потере сознания, судорогам, коме.
Иногда жировая дистрофия печени развивается у людей беспричинно. Во всяком случае, когда в этой ситуации не удается установить какую–либо возможную причину ее развития, ее относят к криптогенной (идиопатической) форме.
Развитие, стадии и осложнения стеатоза
Стеатоз печени развивается при избыточном поступлении жиров в клетки печени. Вначале в процесс вовлечены единичные гепатоциты (диссеминированный жировой гепатоз), затем группы печеночных клеток (зональное ожирение), затем стеатоз охватывает всю ткань печени (диффузное ожирение). Жир накапливается в гепатоците, затем жировая капля увеличивается настолько, что разрывает гепатоцит, в результате чего образуется жировая киста. Жировая киста влияет на окружающую ткань печени, вызывая мезенхимально-клеточную реакцию, которая ведет к уплотнению ткани вокруг кисты и перерождению ее в фиброзную ткань. Это является началом цирроза печени, состояния, которое может закончиться летальным исходом.
Это является началом цирроза печени, состояния, которое может закончиться летальным исходом.
Выделяют следующие стадии стеатоза:
- Простое ожирение. Жир накапливается внутри гепатоцита, гепатоциты целые;
- Ожирение, сочетающееся с некробиозом гепатоцитов. В ткани печени образуются жировые кисты, есть мезенхимально-клеточная реакция;
- Предцирротическая стадия. Вокруг жировых кист образуются участки разрастания соединительной ткани, нарушая структуру печени.
Диагностика стеатоза
Несмотря на то, что при жировом гепатозе непременно снижается функциональное состояние печени, с помощью традиционных лабораторных тестов подтвердить эти нарушения почти невозможно. С учетом причины у больных часто выявляются те или иные субъективные и объективные симптомы, связанные с основным заболеванием. Например, жировая дистрофия печени, развившаяся в связи с хронической алкогольной интоксикацией, нередко характеризуется снижением аппетита, одышкой и другими симптомами. Иногда бывают жалобы на тяжесть и неприятные ощущения в правом подреберье, усиливающиеся при движении. Лишь компьютерная томография и магнитно–резонансная томография (МРТ) позволяют в ряде случаев выявить жировую инфильтрацию печени. С помощью этих методов лучше распознается очаговая жировая инфильтрация печени. Но даже и в этих ситуациях диагноз подтверждается только прицельной биопсией печени под контролем компьютерной томографии.
Иногда бывают жалобы на тяжесть и неприятные ощущения в правом подреберье, усиливающиеся при движении. Лишь компьютерная томография и магнитно–резонансная томография (МРТ) позволяют в ряде случаев выявить жировую инфильтрацию печени. С помощью этих методов лучше распознается очаговая жировая инфильтрация печени. Но даже и в этих ситуациях диагноз подтверждается только прицельной биопсией печени под контролем компьютерной томографии.
Лечение стеатоза
Лечение стеатоза состоит в устранении причины, вызвавшей жировую дистрофию печени, и нормализации обмена веществ.
В целом, лечение стеатоза обычно успешно, и обратное развитие процесса наблюдается достаточно быстро после начала эффективной терапии. Исключение составляет стеатоз печени 3 стадии, при которой в паренхиме печени образовалась соединительная ткань. Эта стадия стеатоза является необратимой, однако энергичные лечебные меры и устранение повреждающего фактора, а также строгое соблюдение врачебных предписаний способны остановить дальнейшее перерождение печени и развитие цирроза.
В условиях прогрессирования печеночной недостаточности может потребоваться проведение трансплантации печени.
Если причинный фактор устранен, определено курсовое и симптоматическое лечение, то больному следует рекомендовать оставаться под врачебным наблюдением еще в течение года, а возможно и дольше. Каждые 2 месяца следует оценивать самочувствие и физикальный статус, 1 раз в 3 месяца повторять исследования сывороточных трансаминаз и 1 раз в 6 месяцев проводить УЗИ. Лечение продлевать на 1 год и более.
Медикаментозное лечение стеатоза состоит в назначении длительного курса липотропных (способствующих расщеплению жира) препаратов: витамина В12, липоевой кислоты, метионина, анаболических стероидных препаратов и гипатопротекторных препаратов.
При обострении стеатоза лечение проводят в стационаре. Назначаются постельный режим, медикаментозная терапия и диетотерапия. После стихания острых явлений пациента выписывают домой, и лечение стеатоза проводится амбулаторно.
После стихания острых явлений пациента выписывают домой, и лечение стеатоза проводится амбулаторно.
Поскольку заболевание связано с избыточным поступлением жира, диета в лечении стеатоза играет важнейшую роль. Содержание жира резко ограничивается, предпочтение отдается молочно-растительной пище, особое внимание уделяют достаточному количеству легко усваиваемого белка. Принимать пищу рекомендуют дробно, небольшими порциями. Пациент должен соблюдать щадящий режим, с ограниченной физической и эмоционально-психической нагрузкой. Вне фазы обострения рекомендованы необременительные занятия физкультурой, способствующие нормализации обмена веществ.
Ключ к выздоровлению – регулярное сбалансированное питание. Людям, страдающим заболеваниями печени, в том числе и жировым гепатозом, строго запрещается употреблять алкогольные напитки, не рекомендуется включать в рацион жирную и жареную пищу.
Главные задачи диеты при жировом гепатозе (жировой дистрофии печени):
- нормализация основных функциональных способностей печени, восстановление холестиринового и жирового обмена;
- обеспечение накопления достаточного количества гликогена в печени, что благоприятно сказывается на обеспечении организма глюкозой;
- стимуляция выделения в организме желчи, принимающей участие в пищеварительных процессах, в результате чего развитие болезни приостанавливается.

В борьбе с жировым гепатозом большую роль играет полноценное калорийное питание. Количество жиров в пище, употребляемой при данной диете, необходимо сократить до 70 граммов в сутки, также следует отказаться от продуктов, богатых холестерином, и свести к минимуму потребление поваренной соли. В то же время не ограничивается употребление в пищу продуктов, богатых углеводами, витаминами, клетчаткой, пектином, и жидкости.
В первую очередь нужно запомнить, что все продукты необходимо употреблять в вареном виде либо готовить на пару. Не допускается употребление жареной пищи. Блюда из рыбы и мяса можно запекать в духовке.
Продукты, от которых следует отказаться при заболевании жировым гепатозом: мясные и крепкие овощные бульоны, мясо и рыба жирных сортов, свежий лук, чеснок, грибы, помидоры, редис, фасоль, бобы, соленья, копчености, мясные и рыбные консервы. Ограничить употребление жирного творога и сметаны. Из напитков следует исключить кофе и какао, а также холодные и газированные напитки.
Ограничить употребление жирного творога и сметаны. Из напитков следует исключить кофе и какао, а также холодные и газированные напитки.
Продукты, рекомендованные к употреблению при жировой дистрофии печени
Первые блюда: овощные, крупяные, молочные супы, борщи, щи.
Вторые блюда: мясо и рыба нежирных сортов (запеченные, отварные либо приготовленные на пару).
Гарниры: любые овощи (в запеченном, отварном виде либо приготовленные на пару). Особенно рекомендованы морковь, лук отварной и капуста. Также в качестве гарнира можно приготовить овощные салаты (в них разрешено использовать как свежие, так и отварные овощи). Допускается употребление неострого сыра и ветчины. Можно употреблять в пищу вареные яйца (но не больше одного в день!) или омлет, сделанный на пару.
Допускается употребление неострого сыра и ветчины. Можно употреблять в пищу вареные яйца (но не больше одного в день!) или омлет, сделанный на пару.
Каши: овсяная, гречневая, манная, а также рис.
Молочные продукты:молоко (как цельное, так и сгущенное), нежирный творог, из кисломолочных продуктов — кефир, йогурт.
Придерживаться данной диеты следует только на основании диагноза, поставленного лечащим врачом. Важно помнить, что самостоятельное лечение жирового гепатоза недопустимо. При появлении признаков жировой дистрофии печени необходимо срочно обратиться к гастроэнтерологу и гепатологу.
Своевременное обращение к специалистам, качественное лечение и строгое соблюдение всех предписаний врача – залог скорейшего выздоровления.
Стеатоз или жировой гепатоз печени — ZDRAVBUD.NET ZDRAVBUD.NET
причины, симптомы, лечение :: SYL.ru
Жировая дистрофия печени, также именуемая жировым гепатозом, возникает в результате накопления в ее клетках жировой ткани. Вследствие этого печень больше не может нормально функционировать и устранять токсические вещества.
Стадии болезни
Исходя из степени поражения клеток печени и накопления в них простых жиров, выделяют три стадии болезни. При жировом гепатозе I степени образуются очаги скопления клеток с большой концентрацией жира. Когда из-за увеличения площади этих скоплений между клетками начинает разрастаться соединительная ткань, можно говорить о том, что патологический процесс перешел во II степень. Жировая дистрофия печени III степени характеризуется значительным скоплением жировых клеток и появлением выраженных полос соединительной ткани, заканчивающихся тяжами фибробластов.
Причины болезни
Перерождение нормальных клеток в жировые может случаться по разным причинам. К этому ведут патологии, связанные с нарушением обмена липидов: ожирение, сахарный диабет второго типа, гипертриглицеридемия. Воздействие токсинов на печень также может в конечном итоге привести к тому, что разовьется жировая дистрофия. Печени предписываются функции своеобразного фильтра: она обезвреживает токсические и чужеродные вещества в организме. Но если токсическое воздействие на орган становится постоянным (например, при регулярном приеме алкоголя), в какой-то момент он уже не сможет с ним справиться. Достаточно высока вероятность развития жирового гепатоза у людей, живущих в зонах с повышенной радиацией. Кроме того, к заболеванию приводит неправильное питание (нерегулярный прием пищи, недостаток в рационе белков, голодание), в результате которого нарушается липидный обмен. Жировая дистрофия печени также может явиться следствием долгого приема антибиотиков. Эндокринные заболевания приводят к патологическому процессу в печени за счет избыточного или же, напротив, недостаточного действия некоторых гормонов.
К этому ведут патологии, связанные с нарушением обмена липидов: ожирение, сахарный диабет второго типа, гипертриглицеридемия. Воздействие токсинов на печень также может в конечном итоге привести к тому, что разовьется жировая дистрофия. Печени предписываются функции своеобразного фильтра: она обезвреживает токсические и чужеродные вещества в организме. Но если токсическое воздействие на орган становится постоянным (например, при регулярном приеме алкоголя), в какой-то момент он уже не сможет с ним справиться. Достаточно высока вероятность развития жирового гепатоза у людей, живущих в зонах с повышенной радиацией. Кроме того, к заболеванию приводит неправильное питание (нерегулярный прием пищи, недостаток в рационе белков, голодание), в результате которого нарушается липидный обмен. Жировая дистрофия печени также может явиться следствием долгого приема антибиотиков. Эндокринные заболевания приводят к патологическому процессу в печени за счет избыточного или же, напротив, недостаточного действия некоторых гормонов.
Жировая дистрофия печени: симптомы
По мере того, как поражаются клетки, начинают появляться и симптомы. Наиболее выраженными они становятся на III стадии болезни, когда лечение уже невозможно. В этом случае человеку помочь может только одно – пересадка печени. Итак, основными симптомами жирового гепатоза служат: тяжесть в животе сверху (в той области, где располагается печень), дисбактериоз, снижение остроты зрения, потускнение кожи, тошнота, рвота. Эти симптомы появляются при острой форме болезни, хроническая же протекает без каких-либо выраженных симптомов.
Жировая дистрофия печени: лечение
Основу лечения составляет соблюдение особой диеты, направленной на максимальное ограничение поступления в организм жира. За счет этого можно добиться того, что жир, который уже накопился, начнет активно использоваться, что позволит избавить от него печень. Из рациона нужно исключить жирные рыбу и мясо, мясные бульоны, бобы и фасоль, грибы, томаты, лук и чеснок (свежие), редис, сметану и творог с большим процентом жирности, консервы, копчености, газированные напитки. Кофе следует заменять несладким чаем. Соблюдение такой диеты является обязательным, это основа всего лечения!
Кофе следует заменять несладким чаем. Соблюдение такой диеты является обязательным, это основа всего лечения!
Справочное руководство по неалкогольной жировой болезни печени
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 21 октября 2020 г.
На этой странице
Обзор
Неалкогольная жировая болезнь печени (НАЖБП) — это общий термин для обозначения ряда заболеваний печени, поражающих людей, которые мало пьют алкоголь или не употребляют его вообще. Как следует из названия, основная характеристика NAFLD — это слишком много жира, хранящегося в клетках печени.
НАЖБП все чаще встречается во всем мире, особенно в западных странах.В Соединенных Штатах это наиболее распространенная форма хронического заболевания печени, поражающая около четверти населения.
У некоторых людей с НАЖБП может развиться неалкогольный стеатогепатит (НАСГ), агрессивная форма жировой болезни печени, которая характеризуется воспалением печени и может прогрессировать до выраженного рубцевания (цирроза) и печеночной недостаточности. Этот ущерб аналогичен ущербу, причиненному сильным употреблением алкоголя.
Этот ущерб аналогичен ущербу, причиненному сильным употреблением алкоголя.
Неалкогольная жировая болезнь печени
По сравнению с нормальной печенью (слева) жирная печень (справа) кажется увеличенной и обесцвеченной.Образцы тканей выявляют жировые отложения при неалкогольной жировой болезни печени, а воспаление и выраженное рубцевание (цирроз) видны при неалкогольном стеатогепатите.
Симптомы
НАЖБП обычно не вызывает никаких признаков и симптомов. Когда это произойдет, они могут включать:
- Усталость
- Боль или дискомфорт в правом верхнем углу живота
Возможные признаки и симптомы NASH и выраженного рубцевания (цирроза) включают:
- Вздутие живота (асцит)
- Расширенные кровеносные сосуды непосредственно под поверхностью кожи
- Увеличенная селезенка
- Красные пальмы
- Пожелтение кожи и глаз (желтуха)
Когда обращаться к врачу
Запишитесь на прием к врачу, если у вас есть постоянные признаки и симптомы, которые вызывают у вас беспокойство.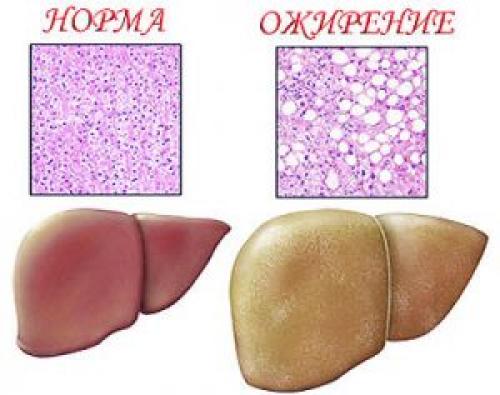
Печень
Печень — ваш самый большой внутренний орган. Размером с футбольный мяч, он расположен в основном в верхней правой части живота — под диафрагмой и над животом — но небольшая часть простирается в верхний левый квадрант.
Причины
Специалисты точно не знают, почему одни люди накапливают жир в печени, а другие нет. Точно так же существует ограниченное понимание того, почему у некоторых жирных печени развивается воспаление, которое прогрессирует до цирроза.
NAFLD и NASH связаны со следующим:
- Избыточный вес или ожирение
- Инсулинорезистентность, при которой ваши клетки не усваивают сахар в ответ на гормон инсулин
- Высокий уровень сахара в крови (гипергликемия), указывающий на предиабет или диабет 2 типа
- Высокое содержание жиров, особенно триглицеридов, в крови
Эти комбинированные проблемы со здоровьем способствуют отложению жира в печени. Для некоторых людей этот избыток жира действует как токсин для клеток печени, вызывая воспаление печени и NASH , что может привести к образованию рубцовой ткани в печени.
Для некоторых людей этот избыток жира действует как токсин для клеток печени, вызывая воспаление печени и NASH , что может привести к образованию рубцовой ткани в печени.
Факторы риска
Широкий спектр заболеваний и состояний может повысить ваш риск НАЖБП , в том числе:
- Высокий холестерин
- Высокий уровень триглицеридов в крови
- Метаболический синдром
- Ожирение, особенно когда жир сосредоточен в брюшной полости
- Синдром поликистозных яичников
- Апноэ во сне
- Сахарный диабет 2 типа
- Снижение активности щитовидной железы (гипотиреоз)
- Малоактивный гипофиз (гипопитуитаризм)
НАШ чаще встречается в этих группах:
- Пожилые люди
- Люди с диабетом
- Люди с жировыми отложениями в области живота
Трудно отличить NAFLD от NASH без дальнейшего тестирования.
Осложнения
Основным осложнением НАЖБП и НАСГ является цирроз, то есть рубцевание печени на поздней стадии. Цирроз возникает в ответ на повреждение печени, такое как воспаление в NASH . Когда печень пытается остановить воспаление, она образует участки рубцов (фиброза). При продолжающемся воспалении фиброз распространяется, захватывая все больше и больше ткани печени.
Если процесс не прерывать, цирроз может привести к:
- Накопление жидкости в брюшной полости (асцит)
- Набухание вен пищевода (варикозное расширение вен пищевода), которое может разрываться и кровоточить
- спутанность сознания, сонливость и невнятная речь (печеночная энцефалопатия)
- Рак печени
- Терминальная стадия печеночной недостаточности, что означает, что печень перестала функционировать
От 5% до 12% людей с НАСГ прогрессируют до цирроза.
Нормальная печень по сравнению с циррозом печени
Нормальная печень (слева) без признаков рубцевания. При циррозе (справа) рубцовая ткань заменяет нормальную ткань печени.
Варикозное расширение вен пищевода
Варикозное расширение вен пищевода — это расширенные вены в нижних отделах пищевода. Часто они возникают из-за затрудненного кровотока через воротную вену, по которой кровь из кишечника и селезенки переносится в печень.
Рак печени
Рак печени начинается в клетках печени.Наиболее распространенная форма рака печени начинается в клетках, называемых гепатоцитами, и называется гепатоцеллюлярной карциномой.
Профилактика
Чтобы снизить риск НАЖБП :
- Выбирайте здоровую диету. Выберите здоровую растительную диету, богатую фруктами, овощами, цельнозерновыми продуктами и полезными жирами.
- Поддерживайте здоровый вес.
 Если у вас избыточный вес или ожирение, уменьшите количество потребляемых калорий каждый день и больше занимайтесь спортом.Если у вас здоровый вес, старайтесь поддерживать его, выбирая здоровую диету и занимаясь спортом.
Если у вас избыточный вес или ожирение, уменьшите количество потребляемых калорий каждый день и больше занимайтесь спортом.Если у вас здоровый вес, старайтесь поддерживать его, выбирая здоровую диету и занимаясь спортом. - Упражнение. Делайте физические упражнения большую часть дней недели. Если вы не занимаетесь спортом регулярно, сначала проконсультируйтесь с врачом.
Диагностика
Поскольку НАЖБП в большинстве случаев не вызывает никаких симптомов, он часто обращается к врачу, когда тесты, проведенные по другим причинам, указывают на проблемы с печенью. Это может произойти, если ваша печень выглядит необычно на УЗИ или если у вас аномальный тест на ферменты печени.
Тесты, проводимые для точного диагноза и определения тяжести заболевания, включают:
Анализы крови
- Общий анализ крови
- Печеночные ферменты и функциональные пробы
- Анализы на хронические вирусные гепатиты (гепатит А, гепатит С и др.
 )
) - Скрининговый тест на целиакию
- Уровень сахара в крови натощак
- Гемоглобин A1C, который показывает, насколько стабилен уровень сахара в крови.
- Липидный профиль, измеряющий содержание жиров в крови, таких как холестерин и триглицериды
Процедуры визуализации
Процедуры визуализации, используемые для диагностики НАЖБП , включают:
- УЗИ брюшной полости, , который часто является первым тестом при подозрении на заболевание печени.
- Компьютерная томография (КТ) сканирование или магнитно-резонансная томография (МРТ) брюшной полости. Этим методам не хватает возможности отличить NASH от NAFLD , но их все же можно использовать.
- Transient elastography, усовершенствованная форма ультразвука, которая измеряет жесткость вашей печени.
 Жесткость печени указывает на фиброз или рубцевание.
Жесткость печени указывает на фиброз или рубцевание. - Магнитно-резонансная эластография, работает путем комбинирования изображения MRI со звуковыми волнами для создания визуальной карты (эластограммы), показывающей жесткость тканей тела.
Исследование ткани печени
Если другие тесты не дали результатов, ваш врач может порекомендовать процедуру по удалению образца ткани из вашей печени (биопсия печени). Образец ткани исследуется в лаборатории на предмет признаков воспаления и рубцов.
Биопсия печени может быть неудобной и сопряжена с небольшими рисками, которые ваш врач подробно обсудит с вами. Эта процедура выполняется путем введения иглы через брюшную стенку в печень.
Лечение
Первым курсом лечения обычно является снижение веса за счет сочетания здорового питания и физических упражнений. Похудение касается условий, которые способствуют возникновению НАЖБП .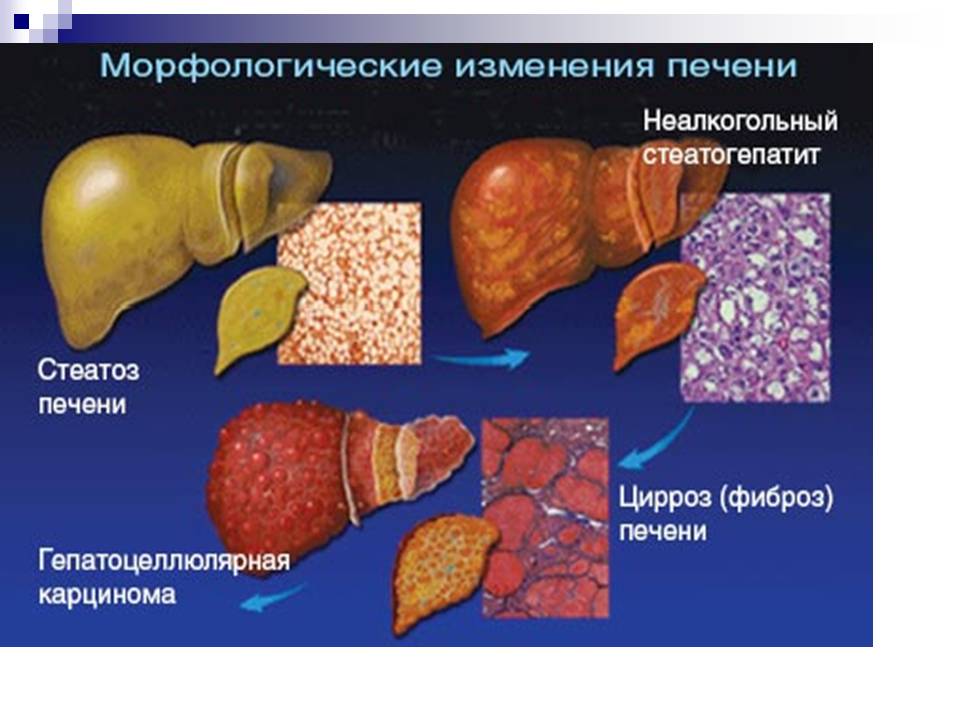 В идеале желательна потеря 10% массы тела, но улучшение факторов риска может стать очевидным, если вы потеряете даже 3–5% от исходного веса. Операция по снижению веса также подходит для тех, кому нужно сильно похудеть.
В идеале желательна потеря 10% массы тела, но улучшение факторов риска может стать очевидным, если вы потеряете даже 3–5% от исходного веса. Операция по снижению веса также подходит для тех, кому нужно сильно похудеть.
Для тех, у кого цирроз печени из-за NASH , трансплантация печени может быть вариантом.
Возможные варианты лечения в будущем
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов не одобрило лечение неалкогольной жировой болезни печени, но некоторые лекарства изучаются с многообещающими результатами.
Образ жизни и домашние средства
С помощью врача вы сможете принять меры по борьбе с неалкогольной жировой болезнью печени. Вы можете:
- Похудеть. Если у вас избыточный вес или ожирение, уменьшите количество потребляемых калорий каждый день и увеличьте физическую активность, чтобы похудеть.Снижение калорийности — ключ к похудению и борьбе с этим заболеванием.
 Если вы пытались сбросить вес в прошлом, но безуспешно, обратитесь за помощью к врачу.
Если вы пытались сбросить вес в прошлом, но безуспешно, обратитесь за помощью к врачу. - Выбирайте здоровую диету. Придерживайтесь здоровой диеты, богатой фруктами, овощами и цельнозерновыми продуктами, и отслеживайте все потребляемые калории.
- Делайте упражнения и будьте более активными. Старайтесь заниматься физическими упражнениями не менее 30 минут большую часть дней в неделю. Если вы пытаетесь похудеть, возможно, вам пригодятся дополнительные упражнения.Но если вы еще не занимаетесь спортом регулярно, сначала проконсультируйтесь с врачом и начинайте медленно.
- Контролируйте свой диабет. Следуйте инструкциям врача, чтобы контролировать свой диабет. Принимайте лекарства в соответствии с указаниями и внимательно следите за уровнем сахара в крови.
- Понизьте уровень холестерина. Здоровая диета на основе растений, упражнения и лекарства могут помочь поддерживать уровень холестерина и триглицеридов на здоровом уровне.

- Защитите свою печень. Избегайте того, что может вызвать дополнительную нагрузку на печень. Например, не употребляйте алкоголь. Следуйте инструкциям ко всем лекарствам и лекарствам, отпускаемым без рецепта. Проконсультируйтесь с врачом перед использованием любых травяных средств, так как не все растительные продукты безопасны.
Альтернативная медицина
Нет доказательств того, что методы альтернативной медицины излечивают неалкогольную жировую болезнь печени. Но исследователи изучают, могут ли быть полезны некоторые природные соединения, например:
Витамин Е. Теоретически витамин Е и другие витамины, называемые антиоксидантами, могут помочь защитить печень, уменьшая или нейтрализуя повреждения, вызванные воспалением. Но необходимы дополнительные исследования.
Некоторые данные свидетельствуют о том, что добавки витамина Е могут быть полезны людям с поражением печени, вызванным неалкогольной жировой болезнью печени.
 Но витамин E связан с повышенным риском смерти, а у мужчин — повышенным риском рака простаты.
Но витамин E связан с повышенным риском смерти, а у мужчин — повышенным риском рака простаты.Кофе. В исследованиях людей с неалкогольной жировой болезнью печени у тех, кто выпивал две или более чашки кофе в день, было меньше повреждений печени, чем у тех, кто пил мало или не пил кофе. Пока не ясно, как кофе может влиять на повреждение печени, но результаты показывают, что он может содержать определенные соединения, которые могут играть роль в борьбе с воспалением.
Если вы уже пьете кофе, эти результаты могут улучшить ваше настроение после утренней чашки кофе. Но если вы еще не пьете кофе, это, вероятно, не лучший повод для начала.Обсудите с врачом потенциальную пользу кофе.
Запись на прием
Начните с записи на прием к семейному врачу или лечащему врачу, если у вас есть признаки и симптомы, которые вас беспокоят. Если ваш врач подозревает, что у вас может быть проблема с печенью, например, неалкогольная жировая болезнь печени, вас могут направить к врачу, специализирующемуся на печени (гепатологу).
Поскольку встречи могут быть короткими, хорошо подготовиться.Вот некоторая информация, которая поможет вам подготовиться и чего ожидать от врача.
Что вы можете сделать
- Помните о любых ограничениях, связанных с предварительной записью. Когда вы записываетесь на прием, обязательно спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свой рацион.
- Запишите все симптомы, которые вы испытываете, , даже если они кажутся не связанными с причиной, по которой вы записались на прием.
- Перечислите все лекарства, витаминов или добавок, которые вы принимаете в настоящее время или принимали недавно.
- Возьмите все соответствующие медицинские записи, такие как записи любых тестов, которые у вас были, которые относятся к вашему текущему состоянию.
- Возьмите с собой члена семьи или друга. Иногда бывает сложно усвоить всю информацию, предоставленную во время встречи.
 Кто-то из ваших сопровождающих может вспомнить то, что вы пропустили или забыли.
Кто-то из ваших сопровождающих может вспомнить то, что вы пропустили или забыли. - Напишите список вопросов , которые следует задать своему врачу.
Если вы обнаружите, что у вас неалкогольная жировая болезнь печени, вам следует задать несколько основных вопросов:
- Вредит ли моему здоровью жир в печени?
- Перейдет ли моя жировая болезнь печени в более серьезную форму?
- Какие у меня варианты лечения?
- Что я могу сделать, чтобы сохранить свою печень здоровой?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Следует ли мне обратиться к специалисту? Покроет ли это моя страховка?
- Можно ли взять с собой какие-либо брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
- Следует ли мне планировать повторный визит?
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать вопросы во время приема.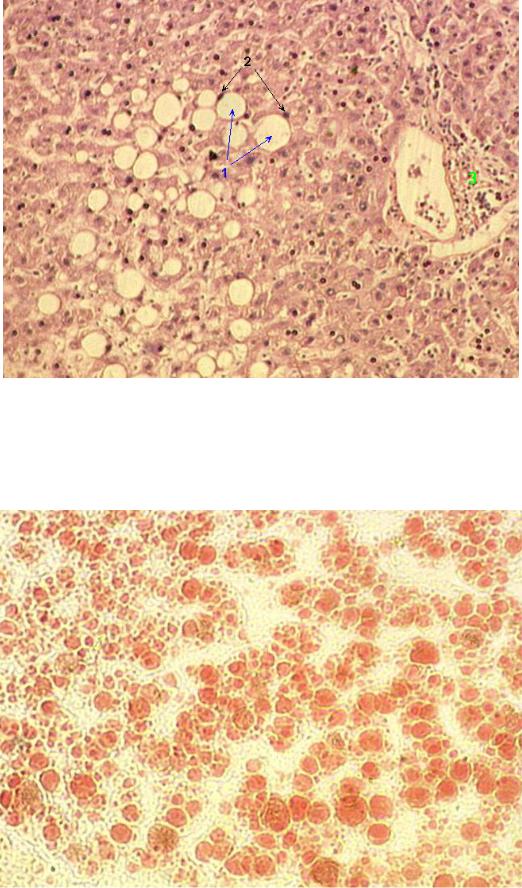
Чего ожидать от врача
Примеры вопросов, которые может задать врач, включают:
- Испытывали ли вы какие-либо симптомы, такие как пожелтение глаз или кожи, боль или отек в области живота?
- Если бы у вас были тесты в то время, каковы были бы результаты?
- Вы употребляете алкоголь?
- Какие лекарства вы принимаете, включая безрецептурные препараты и пищевые добавки?
- Вам когда-нибудь говорили, что у вас гепатит?
- Есть ли у других членов вашей семьи заболевание печени?
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены.
Условия эксплуатации.
Подробнее о неалкогольной жировой болезни печени
Сопутствующие препараты
Жировая болезнь печени — Канадский фонд печени: НАЖБП, НАСГ, НАЖБП у детей, профилактика, симптомы и лечение
Неалкогольная жировая болезнь печени (НАЖБП) — это заболевание печени, поражающее людей, мало употребляющих алкоголь или не употребляющих алкоголь. Как следует из названия, основной характеристикой НАЖБП является накопление слишком большого количества жира в клетках печени. НАЖБП — наиболее распространенное заболевание печени в Канаде, которым страдают около 20% канадцев.
Как следует из названия, основной характеристикой НАЖБП является накопление слишком большого количества жира в клетках печени. НАЖБП — наиболее распространенное заболевание печени в Канаде, которым страдают около 20% канадцев.
Он имеет тенденцию развиваться у людей с избыточным весом или ожирением, особенно если у них много жира в средней части тела (талии). Он также может развиться у человека, масса тела которого находится в диапазоне здорового веса, но который обычно ест много сладкой и жирной пищи и имеет лишний жир на талии. Было показано, что НАЖБП тесно связана с метаболическим синдромом — нарушением здоровья, характеризующимся группой факторов риска (большая окружность талии, высокое кровяное давление, высокий уровень сахара в крови, высокий холестерин и аномальное количество липидов в крови), которые значительно увеличиваются. риск многих хронических заболеваний.
Причины
Наиболее частой причиной жировой болезни печени в Канаде является ожирение. В 2018 году почти 30% канадцев в возрасте 18 лет и старше (примерно 7,3 миллиона взрослых) сообщили о росте и весе, которые классифицировали их как избыточный вес или ожирение.
В 2018 году почти 30% канадцев в возрасте 18 лет и старше (примерно 7,3 миллиона взрослых) сообщили о росте и весе, которые классифицировали их как избыточный вес или ожирение.
Помимо ожирения, причинами жировой болезни печени являются следующие:
- Голодание и белковая недостаточность
- Длительное использование полного парентерального питания (процедура кормления, которая включает введение питательных веществ непосредственно в кровоток)
- Операция кишечного шунтирования при ожирении
- Быстрая потеря веса
Определенные состояния часто сопровождают жировую болезнь печени и могут способствовать ее развитию:
- Сахарный диабет
- Гиперлипидемия (повышенный уровень липидов в крови)
- Инсулинорезистентность и высокое кровяное давление
К другим причинам относятся:
- Генетические факторы
- Лекарства и химические вещества
Как мы определяем «избыточный вес» и «ожирение»?
Хотя многие люди считают, что они могут немного похудеть, немногие считают себя страдающими ожирением.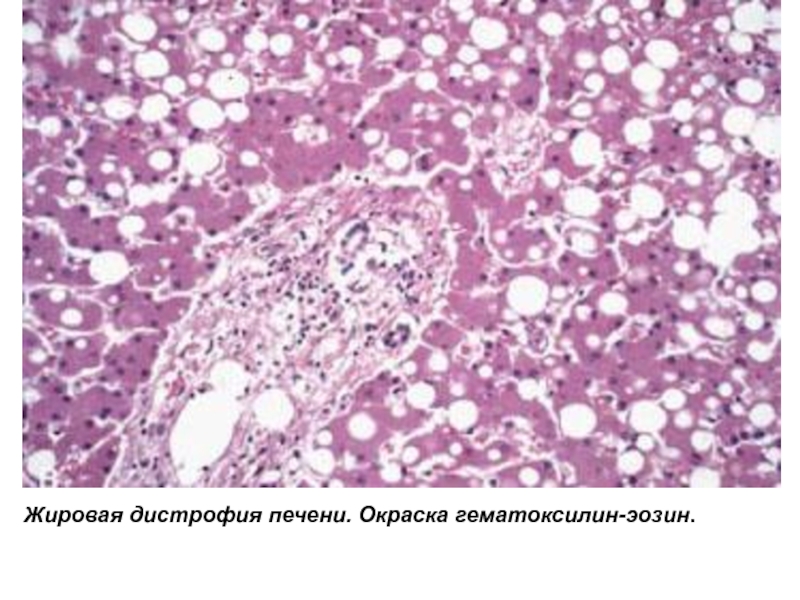 Широко используемым показателем для определения «избыточного веса» и «ожирения» является индекс массы тела (ИМТ). ИМТ — это расчет, основанный на вашем росте и весе, который дает число, которое отражает здоровый или нездоровый вес.
Широко используемым показателем для определения «избыточного веса» и «ожирения» является индекс массы тела (ИМТ). ИМТ — это расчет, основанный на вашем росте и весе, который дает число, которое отражает здоровый или нездоровый вес.
Вы можете использовать следующую формулу для расчета вашего ИМТ:
| ИМТ: | Вес в кг ________________ (высота 2 ) |
Пример: Для кого-то 1.Рост 70 метров, вес 80 килограммов…
ИМТ = 80 ÷ (1,70 x 1,70) = 27,7
Щелкните здесь, чтобы получить доступ к калькулятору ИМТ.
Примечание: разные этнические группы могут незначительно отличаться. Например, в азиатских популяциях здоровый ИМТ ниже и колеблется от 18 до 23.
Имеет ли значение размер вашей талии?
Избыточный абдоминальный жир связан с жировой болезнью печени и другими рисками для здоровья, такими как диабет. Размеры талии, которые различаются в зависимости от пола, используются для определения рисков для здоровья, связанных с избыточным абдоминальным жиром.
Размеры талии, которые различаются в зависимости от пола, используются для определения рисков для здоровья, связанных с избыточным абдоминальным жиром.
- Для мужчин риски для здоровья возрастают, если окружность талии на больше 102 см (40 дюймов)
- Для женщин риски для здоровья возрастают, если окружность талии на больше 88 см (35 дюймов)
Важно регулярно измерять окружность талии. Лучше всего это сделать:
- Оберните вокруг себя измерительную ленту на уровне 2 см выше пупка.
- Лента должна плотно прилегать, но не давить на кожу.
- Расслабьтесь, выдохните и прочитайте результат измерения.
Как жир попадает в печень?
Жиры и сахара из рациона человека обычно расщепляются печенью и другими тканями. Если количество потребляемого жира или простого сахара превышает то, что требуется организму, жир откладывается в жировой ткани. Другими причинами накопления жира в печени могут быть перенос жира из других частей тела или неспособность печени преобразовать его в форму, которую можно устранить.
Симптомы
В целом у людей с жировой болезнью печени симптомов отсутствуют. Однако некоторые люди сообщают о дискомфорте в области живота на уровне печени, усталости, общем недомогании и неопределенном дискомфорте.
Диагноз
Жировая болезнь печени обычно подозревается у людей с избыточным весом и ожирением (особенно с большой окружностью талии), у которых есть признаки дислипидемии (высокий уровень холестерина и липидов в крови), инсулинорезистентность и / или аномалии печеночные пробы.
Ультразвук или Fibroscan® печени могут показать наличие жировой ткани в печени. В некоторых случаях ваш врач может порекомендовать биопсию печени — процедуру, при которой врач вводит иглу в печень и извлекает образец ткани, который затем исследуется под микроскопом.
Симптомы, диета, причины и лечение
Найти врача Назад Найти врача Найти врачей по специальности
- Семейная медицина
- Внутренняя медицина
- Акушерство и гинекология
- Стоматология
- Ортопедическая хирургия
- См.
 Все специальности
Все специальности
Найти врачей по Состояние Фибромиалгия
Найдите врачей по процедуре
- Обезболивание
- Ортопедическая хирургия позвоночника
- Консультации по вопросам брака
- Лечение грыжи
- Лечение грыжи Миллионы людей находят подходящего врача и необходимую им помощь Найти больницу Назад Найти больницу Лучшие больницы
- Просмотреть все
Лучшие больницы по специальности
- Аппендэктомия
- Хирургия спины и шеи (кроме спондилодеза )
- Бариатрическая хирургия
- Хирургия сонных артерий
- Просмотреть все
Больницы по наградам
- Превосходство в уходе за женщинами
- Безопасность пациентов
- Лучшие больницы Америки
- Просмотреть все
Здоровье от А до Я Назад Здоровье от А до Я О состоянии
- Боль в спине
- Рак
- Диабет
- Высокое кровяное давление
- Состояние кожи
- Просмотреть все условия
Узнать о процедурах
- Ангиопластика
- Хирургия катаракты
- Замена коленного сустава
- Хирургия плеча
- См.
 Все процедуры
Все процедуры
Руководства по назначениям
- Астма
- ХОБЛ
- Депрессия
- Псориаз
- Ревматоидный артрит
- См. Все руководства по назначениям
Liver Doctor
Для вьетнамцев посетите Gan Nhiễm Mỡ
Заболевание печени — серьезное заболевание, требующее лечения и регулярного наблюдения у специалиста по печени.
Специалист по печени известен как гепатолог, и вам необходимо направление от семейного врача или терапевта. За почти 40 лет медицинской практики я видел, как у многих пациентов развилось тяжелое заболевание печени, которое, к сожалению, можно было предотвратить, если бы оно было обнаружено на ранней стадии и на раннем этапе было направлено к гепатологу. Необходимо повысить осведомленность о заболеваниях печени, чтобы пациентов можно было лечить на ранней стадии, чтобы мы могли предотвратить цирроз, печеночную недостаточность и рак печени.
 Убедитесь, что у вас ежегодно проверяют функцию печени с помощью анализа крови.
Убедитесь, что у вас ежегодно проверяют функцию печени с помощью анализа крови.Я представил свои идеи о том, как помочь людям с заболеваниями печени с помощью диетических лекарств, которые я использую в течение многих лет с хорошими показателями успеха. Однако мои рекомендации не заменяют заботу вашего собственного врача, и вы должны оставаться под присмотром вашего собственного врача, пока используете лечебное питание.
Жирная печень
Жирная печень возникает, когда избыток жира накапливается внутри клеток печени. Это означает, что нормальная здоровая ткань печени частично замещается жировой тканью.Жир начинает проникать в печень, постепенно проникая в здоровые участки печени, так что остается все меньше и меньше здоровой ткани печени. Жировая печень имеет желтый жирный вид и часто увеличивается в размерах и набухает от жира. Эта жировая инфильтрация замедляет метаболизм жировых отложений, что означает, что печень сжигает жир менее эффективно, что приводит к увеличению веса и неспособности похудеть. Однако у некоторых людей может быть ожирение печени, но при этом не набирать вес.
Жирная печень была впервые описана в 1980 г. в клинике Мэйо.Это заболевание известно в медицине как безалкогольная жировая болезнь печени (НАЖБП) и является наиболее частой причиной аномальных показателей функции печени в США, Великобритании и Австралии. НАЖБП — наиболее частая причина заболеваний печени в промышленно развитых странах.
Существует тип НАЖБП, называемый неалкогольным стеатогепатитом (НАСГ), при котором жир вызывает серьезное повреждение печени и приводит к циррозу и печеночной недостаточности. Действительно, такие тяжелые случаи НАСГ могут привести к раку печени.
Примерно каждый пятый человек в общей популяции в США и Австралии страдает ожирением печени.Жирная печень обычно связана с абдоминальным ожирением и инсулинорезистентностью и чаще встречается у людей с диабетом 2 типа.
Что вызывает ожирение печени?
Это чаще всего вызвано неправильным питанием, избыточным весом, ожирением, алкоголизмом и диабетом. Однако другими причинами могут быть недоедание, врожденные нарушения обмена веществ и чрезмерное употребление или токсичность назначенных лекарств и обезболивающих.
Каковы перспективы ожирения печени?
Если жировые изменения в печени увеличиваются, воспаление и фиброзная ткань могут накапливаться и вызывать более серьезные симптомы.Если ничего не делать для улучшения функции печени, у пациента будет больше нормы в весе, и качество жизни постепенно ухудшится.
Как узнать, есть ли у вас жирная печень?
Многие люди с ожирением печени даже не подозревают, что у них есть проблема с печенью, поскольку симптомы могут быть расплывчатыми и неспецифическими, особенно на ранних стадиях. Большинство людей с жировой дистрофией печени в целом плохо себя чувствуют и обнаруживают, что без видимой причины они становятся все более утомленными и страдают от избыточного веса.У них может быть повышенный уровень печеночных ферментов в анализе крови на функцию печени. Жирная печень диагностируется с помощью анализа крови и ультразвукового исследования печени.
Возможные симптомы ожирения печени (НАСГ или НАЖБП) включают:
- Избыток массы тела в области живота
- Невозможность похудеть
- Повышенный уровень холестерина и / или триглицеридов
- Усталость
- Тошнота и / или несварение желудка
- Перегрев кузова
- Чрезмерное потоотделение
- Красные зудящие глаза
- Дискомфорт в области печени
Проверьте свою печень здесь
Как лечить ожирение печени?
Жирная печень обратима.Вот шесть способов добиться этого:
Ешьте меньше углеводов
Плохое питание является основной причиной ожирения печени. Самые большие нарушители — сахар и продукты из белой муки; их следует избегать. Однако высокое потребление продуктов, богатых углеводами, в целом может способствовать ожирению печени, так как печень превращает любые избыточные углеводы в жир. Продукты, которые необходимо ограничить, включают хлеб, макароны, рис, хлопья для завтрака, торты, выпечку, пончики, печенье, картофель фри, чипсы, крендели (и другие подобные закуски) и любые продукты из муки.Пейте меньше алкоголя
Чрезмерное употребление алкоголя является второй по значимости причиной ожирения печени. Алкоголь может вызывать воспаление и повреждение клеток печени, что приводит к жировой инфильтрации. Людям с ожирением печени следует ограничить употребление алкоголя семью стандартными порциями в неделю, по крайней мере, двумя безалкогольными днями в неделю.Ешьте больше овощей, белков и правильных жиров
Сырые овощи и фрукты — самые мощные продукты, полезные для печени.Эти сырые продукты помогают очистить и восстановить печеночный фильтр, чтобы он мог задерживать и удалять больше жира и токсинов из кровотока. Ешьте много овощей (приготовленные и сырые салаты) и свежих фруктов.Белок важен, потому что он помогает поддерживать стабильный уровень сахара в крови, помогает при похудании в животе и снижает чувство голода и тяги. Белок следует употреблять с каждым приемом пищи. Хорошие источники белка: яйца, птица, морепродукты, мясо, орехи, семена, бобовые, простой или греческий йогурт и сыры.
Полезные жиры, которые следует включать в свой рацион, содержатся в оливковом масле, жирной рыбе, кокосовом масле, семенах льна, семенах конопли, семенах чиа, сырых орехах и семенах. Большинство обработанных растительных масел и маргаринов могут усугубить ожирение печени. Жареные во фритюре продукты также вредны для людей с жирной печенью.
Пейте сырые овощные соки — их следует употреблять 2–3 раза в неделю, достаточно 250–300 мл (8–10 унций). Ваш сок должен состоять на 90-95 процентов из овощей, а остальная часть должна состоять из фруктов, если хотите улучшить вкус.Цитрусовые наиболее полезны для печени.
Примите хороший тоник для печени , чтобы поддержать функцию печени. Каждые две капсулы содержат:
- Экстракт семян расторопши (чистый силимарин 210 мг), эквивалент 17,500 мг сухого расторопши
- Витамин С (аскорбиновая кислота) 105 мг
- d-альфа-токоферилсукцинат (витамин Е) 200 МЕ
- Тиамина гидрохлорид (B1) 11 мг
- Рибофлавин (B2) 11 мг
- Никотинамид (B3) 11 мг
- Пиридоксина гидрохлорид (B6) 11 мг
- Фолиевая кислота 240 мкг
- Витамин B12 60 мкг
- Биотин 60 мкг
- Пантотенат кальция (эквивалент пантотеновой кислоты 22 мг) (B5) 27.5 мг
- Цинк (в виде оксида цинка) 7 мг
- Селен (как селенометионин) 50 мкг
- Пищевая основа 379 мг Таурин, фосфатидилхолин из соевого лецитина без ГМО, порошок брокколи, L — цистеин, HCI, L-глутамин, глицин, инозитол, натуральные каретеноиды, экстракт Camelia sinensis (зеленый чай), L — глутатион
Другие добавки для поддержки жирной печени
N-ацетил-L-цистеин (NAC)
Для поддержки повышенной выработки глутатиона в печени.Глутатион защищает печень и почки.МСМ плюс витамин C
Принимайте по 1 чайной ложке в день. МСМ является источником серы, которая способствует детоксикации печени в фазе 2, а также помогает уменьшить образование рубцовой ткани.Капсулы Glicemic Balance
Принимайте по 1 капсуле с каждым приемом пищи. Ингредиенты этой формулы помогают поддерживать лучшую переносимость глюкозы и поддерживать функцию инсулина. Это уменьшит синдром X. Это важно, потому что инсулин стимулирует производство жира в печени.Жирная печень, которую можно вылечить. См. Отзыв доктора Эанелли здесь
Чтобы ознакомиться с планом питания и вкусными рецептами, полезными для печени, прочтите книгу доктора Кэбота «Жирная печень — вы можете это изменить»
Если у вас возникнут вопросы, отправьте электронное письмо по адресу [email protected]
Обзор — Fatty Liver Foundation
Самая большая проблема для людей с ожирением печени — знать, здорова ли их печень или она уже переходит в цирроз.Ясно, что этого следует избегать.
В этом видео рассказывается о симптомах терминальной стадии, но важно знать, что с помощью правильной диеты можно свести к минимуму прогрессирование цирроза печени у многих людей. Итак, знания — это ключ к успеху, но критически важно выявить заболевание как можно раньше.
Есть несколько вопросов, которые помогут вам понять вашу ситуацию
(на некоторые из этих вопросов вы уже знаете ответ, а на некоторые вам нужно будет пройти дополнительные тесты):
- У вас диабет? (особенно если у вас избыточный вес и он у вас долгое время)
- У вас есть предиабет? (ваш уровень сахара в крови натощак находится в диапазоне 100, особенно если вы тяжелы)
- Вам сказали, что ваши тесты печени постоянно отклоняются от нормы?
- Ваша печень не только жирная, но и увеличенная?
- Есть ли в вашей семье плохая жирная печень?
- Вы принадлежите к этнической группе повышенного риска?
- Самый высокий: Южная Азия (напр.г. Индия)
- Второй по величине: латиноамериканец
- Третий: Кавказский
- Четвертый: афроамериканцы
- Вам говорили, что у вас «метаболический синдром» с высоким кровяным давлением, высоким уровнем триглицеридов? У вас большой живот?
Цирроз — это состояние, при котором печень не функционирует должным образом из-за длительного повреждения. Обычно болезнь развивается медленно, в течение месяцев или лет. Это прогрессирующее заболевание, при котором происходит длительное и продолжительное повреждение печени.Когда здоровая ткань печени разрушается и заменяется рубцовой тканью, состояние становится серьезным, и мы называем это циррозом. Это может начать блокировать кровоток через печень, что приводит к дегенерации органа.
Вначале симптомы часто отсутствуют. По мере обострения заболевания человек может чувствовать себя усталым, слабым, зудящим, иметь опухоль в нижних конечностях, желтеть кожу, легко появляются синяки, скопление жидкости в брюшной полости или появление на коже кровеносных сосудов, похожих на пауков.Скопление жидкости в брюшной полости может спонтанно инфицироваться. Другие осложнения включают печеночную энцефалопатию, кровотечение из расширенных вен пищевода или расширенных вен желудка и рак печени. Печеночная энцефалопатия приводит к спутанности сознания и, возможно, потере сознания.
Если вы хотите узнать, как развивается болезнь и что происходит на самом деле, посмотрите это короткое видео.
Цирроз чаще всего вызывается алкоголем, гепатитом B, гепатитом C и неалкогольной жировой болезнью печени.Обычно для развития алкогольного цирроза печени требуется более двух-трех напитков в день в течение нескольких лет. Неалкогольная жировая болезнь печени возникает по ряду причин, включая избыточный вес, диабет, высокое содержание жира в крови и высокое кровяное давление. Ряд менее распространенных причин включают аутоиммунный гепатит, первичный билиарный цирроз, гемохроматоз, некоторые лекарства и камни в желчном пузыре. Цирроз печени характеризуется замещением нормальной ткани печени рубцовой тканью. Эти изменения приводят к потере функции печени.Диагноз ставится на основании анализа крови, медицинских изображений и биопсии печени.
Щелкните эту ссылку, чтобы ознакомиться с подробным исследованием жировой болезни печени.
Хроническая болезнь | Причины и симптомы ожирения печени
Жировая болезнь печени означает наличие жировых отложений внутри печени. Эти отложения могут помешать вашей печени эффективно удалять токсины из крови. Люди, которые пьют слишком много алкоголя, также могут иметь жир в печени, но это не то же самое, что жировая болезнь печени.
Типы жирной болезни печени
Врачи делят жировую болезнь печени на два типа. Если у вас есть только жир, но нет повреждений печени, заболевание называется неалкогольной жировой болезнью печени (НАЖБП). Если у вас жир в печени, а также признаки воспаления и повреждения клеток печени, заболевание называется неалкогольным стеатогепатитом (НАСГ).
От 10 до 20 процентов американцев страдают НАЖБП. Примерно от 2 до 5 процентов страдают НАСГ.Симптомы жирной болезни печени
Жировую болезнь печени иногда называют тихой болезнью печени, потому что она может протекать без каких-либо симптомов.Большинство людей с НАЖБП живут с жиром в печени без повреждения печени, но у некоторых людей с жиром в печени развивается НАСГ.
Если у вас НАСГ, у вас могут быть симптомы. Но на их развитие могут уйти годы. Если повреждение печени в результате НАСГ приводит к необратимому рубцеванию и укреплению печени, это называется циррозом.
Симптомы НАСГ могут включать:
- Сильная усталость
- Слабость
- Похудание
- Пожелтение кожи или глаз
- Паукообразные кровеносные сосуды на коже
- Постоянный зуд
НАСГ, переходящий в цирроз, может вызывать такие симптомы, как задержка жидкости, внутреннее кровотечение, мышечное истощение и спутанность сознания.У людей с циррозом в конечном итоге может развиться печеночная недостаточность, и им потребуется пересадка печени.
Кто подвержен риску ожирения печени
Врачи не знают точную причину жировой болезни печени. Но они думают, что ожирение — самая частая причина. За последнее десятилетие ожирение в США удвоилось, и врачи наблюдают неуклонный рост жировой болезни печени. Хотя дети и молодые люди могут заболеть жировой болезнью печени, чаще всего она встречается в среднем возрасте.
К факторам риска относятся:
- Избыточный вес
- Наличие высокого уровня жира в крови, либо триглицеридов, либо ЛПНП («плохой») холестерина
- Болеют диабетом или преддиабетом
- Повышенное давление
Диагностика
Жировая болезнь печени может протекать без каких-либо симптомов.Обычно это диагностируется при сдаче обычных анализов крови для проверки печени. Ваш врач может заподозрить жировую болезнь печени при отклонении от нормы результатов анализов, особенно если вы страдаете ожирением. Употребление слишком большого количества алкоголя и наличие инфекции могут привести к отклонениям в тестах печени.
Визуальные исследования печени могут показать жировые отложения, но единственный способ диагностировать жировую болезнь печени — это биопсия печени. Биопсия печени заключается в введении длинной иглы через кожу в печень. Иглой удаляется небольшой кусочек ткани печени, который можно рассмотреть под микроскопом.Вот как ваш врач ставит диагноз:
- Если у вас есть жир, но нет воспаления или повреждения тканей, диагноз — НАЖБП.
- Если у вас жир, воспаление и повреждение печени, диагноз — НАСГ.
- Если у вас есть рубцовая ткань в печени, называемая фиброзом, возможно, у вас развивается цирроз.
Лечение жирной болезни печени
Если у вас НАЖБП без каких-либо других проблем со здоровьем, вам не потребуется никакого специального лечения.Но внесение некоторых изменений в образ жизни может контролировать или обращать вспять накопление жира в печени. Сюда могут входить:
- Похудение
- Снижение уровня холестерина и триглицеридов
- Как контролировать диабет
- Употребление лекарств, таких как безрецептурные препараты
- Отказ от алкоголя
Если у вас НАСГ, лекарства, способные обратить вспять накопление жира в печени, отсутствуют. В некоторых случаях повреждение печени прекращается или даже прекращается.Но у других болезнь продолжает прогрессировать. Если у вас НАСГ, важно контролировать любые состояния, которые могут способствовать развитию ожирения печени. Лечение и изменение образа жизни могут включать:
- Похудение
- Лекарство для снижения холестерина или триглицеридов
- Лекарство для снижения артериального давления
- Лекарство от диабета
- Ограничение безрецептурных препаратов
- Отказ от алкоголя
- Приём к печеночнику
Некоторые лекарства изучаются как возможные методы лечения НАСГ.К ним относятся антиоксиданты, такие как витамин Е. Ученые также изучают некоторые новые лекарства от диабета от НАСГ, которые можно назначать, даже если у вас нет диабета.
Осложнения жировой болезни печени
Основным осложнением жировой болезни печени является прогрессирование НАСГ в цирроз. Цирроз означает постоянное рубцевание и затвердение печени.
Когда вызывать врача
Если вам поставили диагноз «жировая болезнь печени», сообщите врачу, есть ли у вас какие-либо симптомы, указывающие на прогрессирование заболевания.К ним относятся усталость, потеря аппетита, потеря веса, слабость, задержка жидкости или кровотечение.
Жизнь с жирной болезнью печени
Если вы живете с жировой болезнью печени, узнайте как можно больше о своем заболевании и тесно сотрудничайте со своей медицинской бригадой по поводу вашего лечения. Поскольку многие лекарства могут нанести вред вашей печени, всегда сообщайте своим врачам о любых лекарствах, которые вы принимаете. К ним относятся безрецептурные препараты, диетические добавки и витамины. К другим способам борьбы с ожирением печени относятся поддержание здорового веса, сбалансированное питание, регулярные физические упражнения и отказ от алкоголя.
.




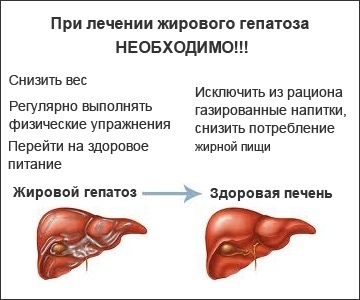 Чаще всего специалисты рекомендуют использовать желчегонные сборы. Но на первое место все равно выступают соблюдение диеты, полный отказ от алкоголя и коррекция эндокринных заболеваний.
Чаще всего специалисты рекомендуют использовать желчегонные сборы. Но на первое место все равно выступают соблюдение диеты, полный отказ от алкоголя и коррекция эндокринных заболеваний.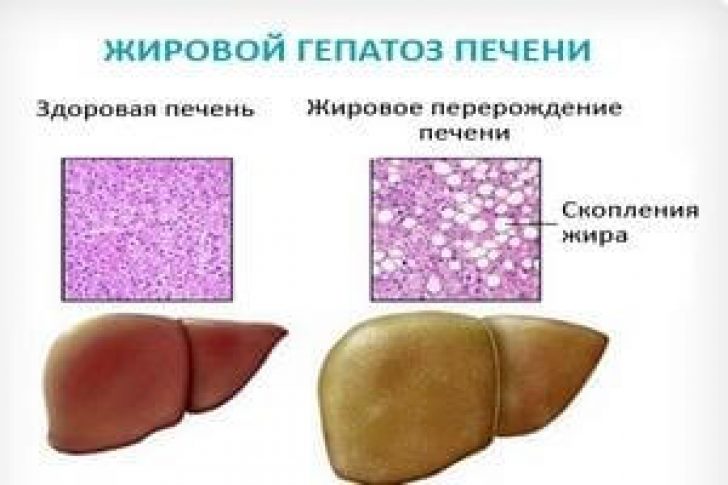

 Если у вас избыточный вес или ожирение, уменьшите количество потребляемых калорий каждый день и больше занимайтесь спортом.Если у вас здоровый вес, старайтесь поддерживать его, выбирая здоровую диету и занимаясь спортом.
Если у вас избыточный вес или ожирение, уменьшите количество потребляемых калорий каждый день и больше занимайтесь спортом.Если у вас здоровый вес, старайтесь поддерживать его, выбирая здоровую диету и занимаясь спортом.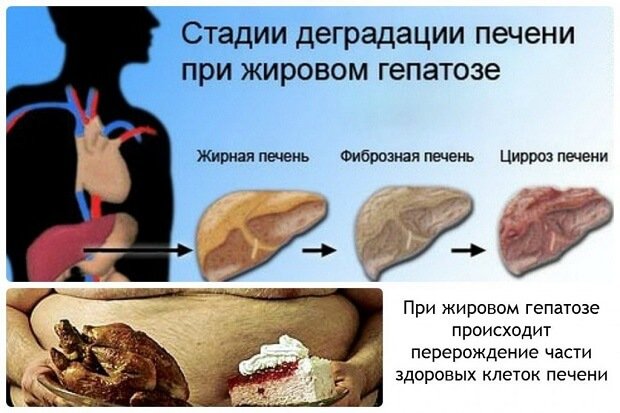 )
) Жесткость печени указывает на фиброз или рубцевание.
Жесткость печени указывает на фиброз или рубцевание. Если вы пытались сбросить вес в прошлом, но безуспешно, обратитесь за помощью к врачу.
Если вы пытались сбросить вес в прошлом, но безуспешно, обратитесь за помощью к врачу.
 Но витамин E связан с повышенным риском смерти, а у мужчин — повышенным риском рака простаты.
Но витамин E связан с повышенным риском смерти, а у мужчин — повышенным риском рака простаты.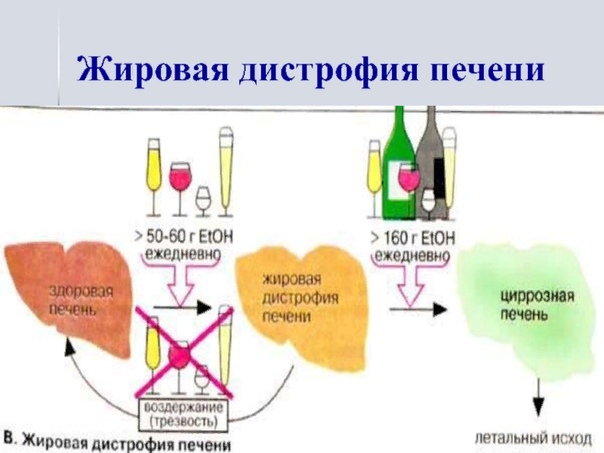 Кто-то из ваших сопровождающих может вспомнить то, что вы пропустили или забыли.
Кто-то из ваших сопровождающих может вспомнить то, что вы пропустили или забыли. Все специальности
Все специальности Все процедуры
Все процедуры Убедитесь, что у вас ежегодно проверяют функцию печени с помощью анализа крови.
Убедитесь, что у вас ежегодно проверяют функцию печени с помощью анализа крови.