Беременность и коронавирус | Свежая и проверенная информация
В Госпитале Сант Жоан де Деу Барселона работает многопрофильная команда, состоящая из акушеров-гинекологов, педиатров, анестезиологов, акушерок и медсестер, которые ежедневно обновляют официальные рекомендации по текущей вспышке коронавируса SARS-CoV-2. Протокол действий и схема были созданы для защиты здоровья беременных женщин, а также наших специалистов.
Мы можем обеспечить правильный уход и безопасность беременных женщин с последующим наблюдением в нашем госпитале, как здоровых, так и тех, у кого появляются симптомы в течение следующих нескольких дней или, если беременная женщина была инфицирована и заболела коронавирусом COVID-19.
Ниже мы собрали основные сомнения и опасения, которые, по нашему мнению, могут возникнуть у беременных женщин, опасающихся за своё здоровья из-за коронавируса.
Если я беременна, я больше подвержена риску, чем население в целом?
На данный момент имеется мало данных о беременных, пораженных COVID-19, но, по-видимому, беременные женщины подвержены заражению коронавирусом не более, чем другие категории населения. В настоящее время внутриматочной или перинатальной передачи не выявлено. Научные исследования, доступные на сегодняшний день, указывают на то, что вертикальной передачи не происходит, то есть нет передачи болезни от матери к ребенку ни во время беременности, ни во время родов.
Немногочисленные известные случаи у детей, которые заразились инфекцией в первые несколько дней, являются легкими.
В настоящее время нет данных о влиянии инфекции, если заражение коронавирусом произошло в первом или втором триместре беременности.
Что произойдёт, если я заражусь коронавирусом COVID-19 в период беременности?
В настоящее время имеется мало информации о влиянии COVID-19 на беременных женщин, так как это новый вирус. Однако изо дня в день информация обновляется, и научные общества позиционируют себя. Когда появится новая информация, мы обновим эту статью.
Однако изо дня в день информация обновляется, и научные общества позиционируют себя. Когда появится новая информация, мы обновим эту статью.
Как теперь будет проходить мой контроль беременности?
В преддверии вспышки SARS-CoV-2 больницы работают с новыми протоколами, которые постоянно обновляются и пересматриваются для обеспечения максимальной безопасности неинфицированных беременных пациенток, а также пациенток, зараженных коронавирусом. Вот почему важно доверять медицинскому персоналу, следовать их рекомендациям и посещать назначенные консультации по наблюдению за беременностью, чтобы обеспечить благополучие как вам, так и вашему ребенку.
В случае, если визит может быть осуществлен дистанционно (например, для отправки результатов анализа) или отложен на несколько дней, сотрудники вашего медицинского центра могут связаться с вами, чтобы дать вам новые инструкции.
Беременные женщины, инфицированные COVID-19, которым ещё рано рожать и у которых легкие симптомы инфекции, могут быть изолированы дома в течение 14 дней. Акушерский контроль, если это возможно, и, в зависимости от каждого случая, может быть отложен на 14 дней. В любом случае, следуйте инструкциям вашего лечащего врача.
Нужно ли обращаться в Отделение неотложной помощи, если есть подозрения, что я, возможно, заразилась коронавирусом?
Перед обращением в Отделение неотложной помощи необходимо провести некоторые проверки, чтобы избежать ненужных движений и потенциального риска заражения коронавирусом.
Если у вас жар, кашель, одышка или общий дискомфорт, вы находитесь в Испании и могли заразиться коронавирусом, мы рекомендуем вам продолжить работу с помощью приложения, запущенного Правительством Каталонии — Generalitat de Catalunya.
Скачайте STOP COVID19 для систем Android i iOS.
В этом приложении вы можете указать свои симптомы, и в соответствии с информацией, оно предложит вам порядок дальнейших действий. Имейте в виду, что в легких случаях, которые не требуют госпитализации, домашняя изоляция должна проводиться в течение 14 дней.
Имейте в виду, что в легких случаях, которые не требуют госпитализации, домашняя изоляция должна проводиться в течение 14 дней.
Не рекомендуется обращаться в центр первичной медицинской помощи, аптеку или больницу, если симптомы не являются серьезными или, если дежурный оператор скорой помощи не дал вам такие указания.
Что мне делать, если мне сказали идти в Отделение неотложной помощи?
Если вам нужно ехать в больницу, следуйте инструкциям медицинского персонала центра. Они могут попросить вас надеть маску и подождать в определенном месте, изолированном от других людей.
Также возможно, что сопровождающего вас человека не пустят, в любом случае, медицинские работники сообщат вам об этом, когда вы приедете.
Если у вас тяжёлое состояние, очень важно позвонить и сообщить об этом в медицинский центр, заранее, до прибытия. Таким образом, медицинский персонал cможет подготовиться к вашему приезду и принять правильные меры, обеспечив защиту вам, медицинским работникам и, таким образом, защитить остальных. Если вы находитесь в Барселоне, позвоните в Службу неотложной помощи Отделения акушерства и гинекологии (телефон 93 253 21 00).
Могу ли я передать коронавирус своему ребенку?
Поскольку пока нет никаких доказательств о внутриутробной передачи инфекции COVID-19, считается, что коронавирус вряд ли окажет влияние на врожденное развитие плода.
Пока недостаточно данных, чтобы определить, может ли коронавирус передаваться от матери к плоду во время беременности, и какие последствия он может иметь для ребенка. В настоящее время ведутся исследования, поэтому беременные женщины должны продолжать принимать надлежащие меры предосторожности, чтобы защитить себя от воздействия коронавируса и обращаться за медицинской помощью, если у них появится температура, кашель, одышка или общий дискомфорт.
Как будут проходить мои роды, если я заразилась?
Госпиталь Сант Жоан де Деу и другие медицинские центры в Испании продолжают обслуживать всех здоровых беременных женщин, сохраняя при этом максимальную безопасность. Кроме того, они обслуживают всех беременных женщин с подозрением на инфекцию COVID-19.
Для оказания помощи всем беременным женщинам, у которых уже подошел срок родов, были созданы специальные протоколы, которые постоянно обновляются, чтобы адаптировать их к последним рекомендациям.
Инфекция COVID-19 не является показанием для немедленного прерывания беременности, если у матери нет других осложнений. Время и способ родовспоможения будет определяться в индивидуальном порядке, в соответствии с состоянием матери, сроком беременности и акушерскими условиями.
Если нет дополнительных противопоказаний, может быть введена местная или регионарная анестезия (эпидуральная или спинальная).
Как правило, рекомендуется раннее пережатие пуповины и быстрое удаление загрязнений кровью на коже новорожденного. Индивидуально и в зависимости от состояния матери и ребенка, кожный контакт может допускаться в определенных случаях.
В любом случае, как мы упоминали ранее, медицинский персонал, который наблюдает вас, даст вам соответствующие указания в зависимости от ситуации, согласно определенным критериям.
Что будет после родов с моим ребенком, если я заразилась коронавирусом COVID-19?
После родов новорожденный будет переведен в инкубатор в качестве меры изоляции. Если ребенок чувствует себя хорошо и у него нет симптомов коронавируса, он может находиться в одной комнате с матерью, соблюдая необходимые меры предосторожности до получения лабораторных результатов.
Эти меры предполагают, что ребенок будет находиться в кроватке в двух метрах от кровати матери, которая должна носить маску и часто мыть руки, прежде чем прикоснуться к нему.
Рекомендуется, чтобы родственник без симптомов коронавирусной инфекциии и, предприняв предварительно адекватные меры защиты, заботился о ребенке в той же палате.
Также, будет проводиться наблюдение новорожденного, ему будет сделан тест ПЦР в первые часы жизни, чтобы проверить, есть ли у него коронавирусная инфекция. Этот тест является абсолютно безопасным для ребёнка.
В случае, если у новорожденного появятся какие-либо симптомы или потребуется госпитализация по какой-либо причине, его переведут в отдельную палату для получения необходимой медицинской помощи, исходя из каждого конкретного случая.
Смогу ли я кормить грудью, если я заражена коронавирусом?
В настоящий момент, отсутствуют достоверные данные, чтобы дать точную рекомендацию по грудному вскармливанию для женщин, инфицированных коронавирусом SARS-CoV-2.
Специалисты настаивают, что грудное вскармливание дает много преимуществ, в том числе и в борьбе против этого коронавируса SARS-CoV-2, например, потенциальная передача антител от матери к ребенку.
По этой причине и с учетом имеющихся данных, Испанское общество неонатологии и Всемирная организация здравоохранения рекомендуют поддерживать грудное вскармливание с рождения, когда это позволяют клинические состояния ребенка и матери, всегда принимая строгие меры защиты (гигиена рук и маска).
Однако в последние дни эти рекомендации менялись и могут измениться, поэтому мы просим вас довериться медицинскому персоналу, который во время родов и в послеродовом периоде сможет сообщить вам о рекомендациях по поводу грудного вскармливания.
Что делать, если мне показана домашняя изоляция?
Необходимо будет предпринять ряд мер, чтобы не заразиться самой или не заразить свою семью, поэтому инфицированный человек:
Должен быть вдали от остальных людей в доме: в отдельной комнате и использовать ванную, отличную от остальной семьи, если это возможно.
Носить маску: использовать маску, когда вы находитесь в той же комнате, что и остальные люди.
Быть внимательным с жидкостями тела: человек, который вступает в контакт с кровью, слизью или другими жидкостями, должен носить маску, халат и одноразовые перчатки. И хорошо мыть руки с мылом.
Часто мыть руки, как и остальные члены семьи.
Проводить частую уборку в доме: в основном, держать в чистоте посуду или предметы, к которым часто прикасаются, такие как ручки, дверные замки, компьютеры, телефоны и ванные комнаты. Рекомендуются чистящие средства с гипохлоритом натрия (две столовые ложки хлоркина литр воды).
Что такое коронавирус SARS-CoV-2?
Болезнь COVID-19 вызвана коронавирусом SARS-Cov-2. Болезнь в основном поражает людей в возрасте от 30 до 79 лет, и очень редко встречается у детей в возрасте до 20 лет. У беременных женщин, инфицированных COVID-19, как и у других людей, может быть жар, кашель и одышка.
Дыхательные проблемы появляются, когда инфекция поражает легкие и вызывает пневмонию.
¿Как предотвратить распространение вируса SARS-CoV-2?
Ниже приводим рекомендуемые меры по снижению вероятности заражения коронавирусом.
Часто мойте руки с мылом, водой или спиртосодержащими растворами. Особенно важно это делать после посещения общественных мест и при контакте с другими людьми или поверхностями.
Старайтесь не касаться лица руками, особенно рта, носа и глаз.
Используйте одноразовые салфетки и сразу же вымойте руки.
При кашле или чихании прикрывайте рот и нос внутренней частью локтя и сразу же мойте руки.
Не делитесь едой, посудой или другими предметами, не помыв их должным образом.
Избегайте тесного контакта с людьми с респираторными симптомами.
Использование маски не рекомендуется, если не появляются симптомы инфекции
Хронология развития коронавируса SARS-CoV-2
В декабре 2019 г. Муниципальная комиссия здравоохранения и санитарии г. Ухань (провинция Хубэй, Китай) сообщила о группе случаев пневмонии, вызванной неизвестным вирусом.
Муниципальная комиссия здравоохранения и санитарии г. Ухань (провинция Хубэй, Китай) сообщила о группе случаев пневмонии, вызванной неизвестным вирусом.
В январе 2020 года китайские власти подтвердили идентификацию этого вируса и сообщили, что это вирус из семейства коронавирусов, из того же семейства, что и другие вирусы, которые ранее вызывали респираторные инфекции. Этот новый вирус получил название SARS-CoV-2, а вызываемое им заболевание — COVID-19.
30 января 2020 года Всемирная организация здравоохранения (ВОЗ) объявляет вспышку коронавируса SARS-CoV-2 в Китае как чрезвычайную ситуацию в области общественного здравоохранения, имеющую международное значение.
Впоследствии вспышка распространилась за пределы Китая, затронув другие страны, многие из которых находятся в Европе. Вспышка в Италии затронула большой процент населения, и оттуда большое количество случаев заболевания появилось в Каталонии и остальной части Испании.
Перинатальные осложнения беременных, перенесших пневмонию в различные сроки гестации Текст научной статьи по специальности «Клиническая медицина»
УДК616-053.2+618+615.837.3+616-073.432.19
ПЕРИНАТАЛЬНЫЕ ОСЛОЖНЕНИЯ БЕРЕМЕННЫХ, ПЕРЕНЕСШИХ ПНЕВМОНИЮ В РАЗЛИЧНЫЕ СРОКИ ГЕСТАЦИИ
САИДЖАЛИЛОВА ДИЛНОЗА ДЖАВДАТОВНА
Доктор мед. наук, кафедры Акушерства и гинекологии №1,
Ташкентской Медицинской Академии, г.Ташкент.
ХУДАЙБЕРГЕНОВА ИРОДА КАМИЛЖОНОВНА
2-курс магистрант, Кафедры Акушерства и Гинекологии №1, Ташкентской Медицинской Академии, г.Ташкент.
E-mail: iroda_kamiljonovna@mail. ru
ru
AННОТАЦИЯ
Проведены исследования течения беременности у 48 женщин после пневмонии, в зависимости от срока гестации. Наиболее частыми осложнениями у беременных, после перенесенной пневмонии, были угроза прерывания беременности, фетоплацентарная недостаточность, синдром отставания роста плода, внутриутробное инфицирование плода. Выявлена зависимость между сроком гестации, в котором беременная перенесла пневмонию, и частотой развития осложнений для матери и плода: в I триместре — у 31,6%, во II триместре — у 23,7 %, в III триместре — у 21,1%.
Ключевые слова: пневмония, фетоплацентарная недостаточность, синдром отставания роста плода, внутриутробная инфекция.
PERINATAL COMPLICATIONS OF PREGNANCY SUFFERED FROM PNEUMONIA AT DIFFERENT STAGES OF GESTATION
SAIDJALILOVA DILNOZA DJAVDATOVNA
Doctor of medical science Department of «Obstetrics and gynecology» №1 Tashkent Medical Academy, Tashkent.
KHUDAYBERGENOVA IRODA KAMILJONOVNA
2 course undergraduate, Department of «Obstetrics and gynecology» 1 Tashkent Medical Academy, Tashkent.
ABSTRACT
Investigations of pregnancy in 48 women after pneumonia, depending on gestational age. The most frequent complications in pregnancy, after pneumonia, have been threatened miscarriage, fetoplacental insufficiency, fetal growth lag syndrome, intrauterine infection of the fetus. A relationship between the gestational age in which pregnant suffered pneumonia and incidence of complications for mother and fetus: I trimester — from 31. 6% in the II trimester — at 23.7%, in the III trimester — at 21.1%.
6% in the II trimester — at 23.7%, in the III trimester — at 21.1%.
Keywords: pneumonia, fetoplacental insufficiency, fetal growth lag syndrome, intrauterine infection
Актуальность проблемы:
За последние годы отмечается повышение частоты пневмонии у беременных, достигающая 35,6% [1, 2], которая отрицательно влияет на течение и исход беременности. Пневмония оказывает
неблагоприятное влияние на развивающийся плод, особенно при вирусной этиологии: за счет его проникновении через плаценту к плоду [1, 2, 3]. Частота досрочного прерывания беременности при возникновении пневмонии на ранних сроках достигает 13-18%, на более поздних сроках — 25-50% [6, 7]. После перенесенной пневмонии возможны отклонения в развитии того или иного органа у плода (в зависимости от того, какой орган формировался в момент возникновения пневмонии) [5, 8]. Чем меньше срок беременности, тем более выраженные последствия могут быть для плода [9, 11]. Если же инфекционное вирусное заболевание проявляется в процессе родов, возрастает частота осложнений в послеродовом периоде. Часты и послеродовые воспалительные заболевания, дети, инфицированные внутриутробно, имеют отклонения в физическом развитии [4, 10].
В литературе недостаточно сведений о течении гестации и осложнениях со стороны плода, в зависимости от вида возбудителя, срока беременности и тяжести течения инфекционного процесса. Большой интерес представляет состояние фетоплацентарной системы, патоморфологическое и вирусологическое исследование плода и плаценты у женщин с пневмонией.
Однако анализ литературы показал, что недостаточно сведений о состоянии системы мать-плацента-плод при пневмонии в зависимости от срока гестации.
Цель исследования: Изучить осложнения беременности после перенесенной пневмонии беременной в различные сроки гестации.
Материал и методы исследования: Обследованы 48 женщин, получавших стационарное лечение по поводу пневмонии в 9 акушерском комплексе г.Ташкента. Из них основную группу составили 38 беременных с пневмонией в различные сроки гестации: в I
триместре — 12 беременных, во II триместре — 11; в III- 15 беременных. Группу контроля составили 10 женщин с физиологическим течением беременности.
Результаты исследования: Угроза прерывания беременности развилась у 26 (68,42%) беременных. Из них в I триместре угроза прерывания развилась у 15 (39,47%) беременных, во II триместре у 8 (21,05%) беременных, и в III триместре у 3 (7,9%) беременных.
По данным УЗИ внутриутробное инфицирование плода было заподозрено у 11 (28,9%) беременных женщин с пневмонией. Из них у 18,2% беременных, перенесших пневмонию в I триместре, у 27,3% — во II триместре, у 54,5% — во III триместре.
После перенесенной пневмонии хроническая фетоплацентарная недостаточность развилась у 23 (60,5%) беременных. Из них у 12 (52,16%) беременных, переболевших пневмонией в I триместре, что в дальнейшем привело к развитию данного осложнения, у 8 (34,8%) беременных — во II триместре и у 3 (13,04%) беременных — в III триместре.
Нарушения гемодинамики в фетоплацентарном комплексе развилась у 24 (63,16%) беременных, перенесших пневмонию: 1 А степени — у 11 (28,94%) беременных, 1 Б степени — у 10 (26,32%), 2 степени — у 3 (7,9%) беременных. Нарушение гемодинамики 1А степени наблюдалось у 27,3% беременных, перенесших пневмонию в I триместре, у 45,4% — во II триместре и у 27,3%- в III триместре .Из 26,32% беременных с нарушением гемодинамики 1Б степени пневмонией переболели в I триместре-20%, во Мтриместре — 50%, в III триметсре у 30%. Из 8% беременных с нарушением гемодинамики 2 степени пневмонией переболели в I триместре- 33,3% и во II триместре — 66,7%.
Из 8% беременных с нарушением гемодинамики 2 степени пневмонией переболели в I триместре- 33,3% и во II триместре — 66,7%.
Синдром ограничения роста плода была диагностирован у 12 (31,6%) беременных, из них 16,7% беременных переболели пневмонией различной степени тяжести в I триместре, 25% беременных- во II триместре и 58,3% беременных в III триместре. СОРП 1 степени развился у 66,7% беременных, 2 степени — у 25% беременных, 3 степени -у 8,33% беременной.
Таким образом, можно сделать заключение о том, что имеется достоверная связь частоты развития осложнений с триместром гестации, в котором беременная перенесла пневмонию.
Выводы:
1. Наиболее частыми осложнениями у беременных, после перенесенной пневмонии, были угроза прерывания беременности у 68,42% беременных, развитие ФПН -60,5%, внутриутробная гипоксия плода -44,7%, нарушение маточно-плацентарного кровообращения -36,8%, СОРП — 31,6%, ВУИ плода -28,9%.
2. Выявлена зависимость между сроком гестации, в котором беременная перенесла пневмонию, и частотой развития осложнений для матери и плода: в I триместре — у 31,6%, во II триместре — у 23,7 %, в III триместре — у 21,1%.
Литература:
1. Александрова М.А., Яковлев C.B. Пневмония как осложнение гриппа // Русский медицинский журнал. 2006. — Т. 14, №2. -С. 90-94.
2. Балясинская Г.Л. Острые респираторные вирусные инфекции и осложнения // Медицинский вестник. 2007. — №2. — С. 9-10.
3. Долгушина Н.В., Макацария А.Д. Вирусные инфекции у беременных М.: Триада Х, 2004г. — 144с.
4. Скотт М.Ф., Роллник С.А. Простудные заболевания и беременность // Российский вестник акушера-гинеколога. 2008. -№1. -С.66-68.
Скотт М.Ф., Роллник С.А. Простудные заболевания и беременность // Российский вестник акушера-гинеколога. 2008. -№1. -С.66-68.
5. Боровкова, Е.И. Факторы и условия, влияющие на процесс инфицирования плода на разных сроках беременности // Вестник РАМН. -2004. -№1. -С.202-203.
6. Шехтман М.М. «Руководство по экстрагениальной патологии у беременных» М.: Триада X, 2007г. — 816 с.
7. Володин H.H. Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорожденных детей: Методические
рекомендации для врачей неонатологов. — М., 2001. — 94 с.
8. Воскресенский C. Оценка состояния плода. Кардиотокография. Допплерометрия. Биофизический профиль. Мн.: Книжный дом, 2004. -304с.
9. Пустотина О.А., Бубнова Н.И. Диагностика внутриутробной инфекции (компоненты последа и амниотической жидкости) // Акуш. игинекол. — 2009. — № 4. — С. 3-5.
10. Сидорова И.С., Черниенко И.Н., Сидоров А.А. Особенности течения и ведения беременности при внутриутробном инфицировании плода // Российский вестник перинатологии и педиатрии. — 2008. — № 4. — С. 13-17.
11. Фетоплацентарная система при ОРВИ / Луценко М.Т., Пирогов А.Б., Гориков И.Н. и др.
Важная информация о коронавирусе для беременных
Вниманию беременных женщин: сведения о вертикальной передаче коронавирусной инфекции от матери к плоду при заболевании во время беременности.
В последние несколько дней мне часто задают этот вопрос: насколько опасно заболевание коронавирусом (COVID-19) при беременности?
Понимая и разделяя Ваши опасения, я проанализировала данные информационных бюллетеней и научно-практических публикаций, которые выпущены профильными медицинскими ассоциациями. К сожалению, Национальные профессиональные ассоциации (Российское общество акушеров-гинекологов, Российская ассоциация специалистов перинатальной медицины) пока что не выпустили каких-либо информационных писем или практических руководств на русском языке. Я собрала информацию из международных источников: Международное общество ультразвука в акушерстве и гинекологии, Американская коллегия акушеров-гинекологов, Британская королевская коллегия акушеров-гинекологов, Национальный комитет здравоохранения Народной Китайской Республики (International Society of Ultrasound in Obstetrics and Gynecology, The American College of Obstetricians and Gynecologists, Royal College of Obstetricians and Gynaecologists, National Health Comission of the People’s Republic of China). Ссылки на веб-сайты данных источников представлены в конце текста.
К сожалению, Национальные профессиональные ассоциации (Российское общество акушеров-гинекологов, Российская ассоциация специалистов перинатальной медицины) пока что не выпустили каких-либо информационных писем или практических руководств на русском языке. Я собрала информацию из международных источников: Международное общество ультразвука в акушерстве и гинекологии, Американская коллегия акушеров-гинекологов, Британская королевская коллегия акушеров-гинекологов, Национальный комитет здравоохранения Народной Китайской Республики (International Society of Ultrasound in Obstetrics and Gynecology, The American College of Obstetricians and Gynecologists, Royal College of Obstetricians and Gynaecologists, National Health Comission of the People’s Republic of China). Ссылки на веб-сайты данных источников представлены в конце текста.
Согласно последнему опубликованному отчету ВОЗ, ожидаемая смертность от коронавирусной инфекции будет составлять 3,4%. Это означает, что из 100 заболевших умрет менее 4 человек. Для справки: вирус Н1N1 (вирус свиного гриппа), пандемия которого была объявлена ВОЗ в 2009 году, сопровождался смертностью 4% (данные опубликованы на официальном сайте ВОЗ в 2009 г).
Беременные женщины более подвержены всем инфекционным заболеваниям, т.к. при беременности иммунитет подавляется (это нормальная физиологическая реакция, позволяющая организму матери не воспринимать развивающегося ребенка как инородный объект). В связи с этим, беременные женщины могут заражаться вирусом гриппа COVID-19 (коронавирус). При этом, для исключения вирусной пневмонии обязательно проведение рентгенологического исследования грудной клетки. Однократное рентгеновское исследование (доза 0,0005 -0,01 mGr) или компьютерная томография (0,01-0,66 mGr) являются безопасными дозами рентгеновского излучения для беременных. При подтверждении коронавирусной инфекции необходимость госпитализации оценивается исходя из клинических симптомов: при отсутствии пневмонии госпитализация как таковая не требуется, и используется лишь для необходимой изоляции заболевшего человека от его здорового окружения.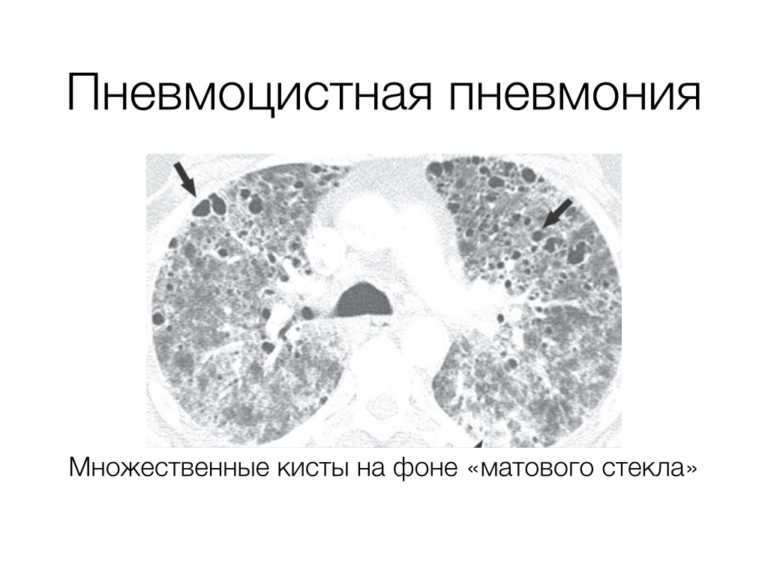 Для лечения используются общие принципы для всех респираторных вирусных инфекций: обильное питье, прием жаропонижающих средств при высокой температуре.
Для лечения используются общие принципы для всех респираторных вирусных инфекций: обильное питье, прием жаропонижающих средств при высокой температуре.
Для оценки состояния плода используются: КТГ при сроках беременности более 28 недель, и ультразвуковое исследование темпов роста плода и допплерометрия. Однако, существующие рекомендации советуют отложить плановый визит к акушеру-гинекологу на срок около 14 дней после подтвержденного заболевания. Далее регулярный ультразвуковой мониторинг темпов роста и допплерометрия должны выполняться каждые 2 недели.
Если беременная женщина имеет симптомы вирусной пневмонии, то необходимо активное лечение в отделении неотложной медицинской помощи, т.к. пневмония при беременности приводит к увеличению материнской и перинатальной смертности. В лечении используются механические и физиотерапевтические устройства для улучшения оксигенации легких, а так же противовирусные и антибактериальные лекарственные средства для профилактики вторичной бактериальной инфекции.
Важно: в настоящее время нет никаких сведений об опасности вертикальной передачи вируса COVID-19, т.е. о возможности заражения плода при подтвержденной инфекции у матери. Однако, пока что опубликовано лишь одно исследование, в котором описаны исходы беременности у 9 женщин, заболевших в 3 триместре беременности. У всех 9 женщин вирус не передавался плоду и родившиеся дети были здоровыми. Однако, поскольку заболевание данным вирусом впервые было зарегистрировано в декабре 2019, пока что отсутствуют данные о безопасности данной инфекции при заражении женщины в 1 и 2 триместрах беременности.
Я надеюсь, что данная информация позволит Вам избежать паники. При соблюдении обычных мер предостороженности (избегать больших скоплений людей, регулярная обработка рук антисептиком, особенно после посещения общественных мест, промывание водой или физ.раствором носа и глаз в домашних условиях, прогулки на свежем воздухе) позволят Вам избежать заболевания.
С пожеланием здоровья, Некрасова Екатерина Сергеевна, главный врач Центра медицины плода.
Используемые медицинские источники:
https://obgyn.onlinelibrary.wiley.com/…/uog.22013
https://www.acog.org/Clinical-Guidance…avirus2019
https://www.rcog.org.uk/en/news/nation…published/
http://en.nhc.gov.cn/news.html
Брест
Витебск
Гомель
Гродно
Минск
Могилев
Аксаковщина
Андраны
Антополь
Атолино
Бабиничи
Бабичи
Бакшты
Барановичи
Бараново
Барань
Бегомль
Бездедовичи
Бездеж
Белица
Беличи
Беловежский
Белоозерск
Белыничи
Белынковичи
Бенякони
Береза
Березино
Березинское
Березки
Березовка
Бешенковичи
Бигосово
Бобовня
Бобрик
Бобровичи
Бобруйск
Богушевичи
Богушевск
Большая Берестовица
Большая Крапивня
Большевик
Большие Мотыкалы
Большие Новоселки
Большие Эйсмонты
Борисов
Борковичи
Боровики
Боровка
Боровляны
Бочейково
Бояры
Брагин
Браслав
Бродец
Бродница
Буда-Кошелево
Быстрица
Бытень
Быхов
Быхов-1
Ваверка
Василевичи
Василишки
Велешковичи
Великие Дольцы
Велятичи
Верейки
Вертелишки
Верхнедвинск
Верховичи
Ветка
Ветрино
Видзы
Вилейка
Витьба
Вишневец
Войстом
Волковыск
Волколата
Волма
Воложин
Волпа
Волынцы
Вороничи
Вороново
Воропаево
Высокое
Гайтюнишки
Ганцевичи
Гатово
Гезгалы
Гиновичи
Гловсевичи
Глубокое
Глуск
Глуша
Глыбочка
Гнезно
Годылево
Голдово
Головчин
Голынка
Гольчицы
Гольшаны
Горбовичи
Горки
Городея
Городище
Городище
Городок
Горы
Гребенка
Греск
Грицевичи
Грозово
д. Бацевичи
Бацевичи
д. Белоуша
д. Бережное
д. Большие Чучевичи
д. Бороньки
д. Ботвиновка
д. Вендорож
д. Вишов
д. Волчин
д. Вольно
д. Голынец
д. Городец
д. Грудиновка
д. Дивин
д. Доманово
д. Заелица
д. Звенчатка
д. Клепачи
д. Копачи
д. Коптевка
д. Кривошин
д. Ласицк
д. Лахва
д. Линово
д. Лядец
д. Молчадь
д. Мотоль
д. Мышковичи
д. Новоселки
д. Новые Лыщицы
д. Овсянка
д. Одрижин
Одрижин
д. Ольгомель
д. Орля
д. Остров
д. Остромечево
д. Охово
д. Первомайская
д. Плотница
д. Погост-Загородский
д. Подгорная
д. Полонечка
д. Полонка
д. Поречье
д. Рубель
д. Рясно
д. Семукачи
д. Синкевичи
д. Солы
д. Столовичи
д. Струга
д. Телеханы
д. Тешевле
д. Федоры
д. Ходосы
д. Хотислав
д. Хотыничи
д. Черни
д. Щорсы
д.Ореховка
д.Тюхиничи
Давид-Городок
Дараганово
Дашковка
Демброво
Деревная
Деревное
Деревянчицы
Деречин
Дзержинск
Дисна
Дмитровичи
Добромысли
Добруш
Докшицы
Долгиново
Долгое
Долгое
Домоткановичи
Достоево
Дражно
Дрибин
Дрогичин
Дружный
Друя
Дубно
Дубровка
Дубровно
Дуниловичи
Дятлово
Езерище
Елизово
Елизово
Елка
Ельск
Жабинка
Ждановичи
Желудок
Жиличи
Жировичи
Житковичи
Жлобин
Жодино
Жодишки
Забашевичи
Заболоть
Заболотье
Заборье
Задорье
Зазерье
Занарочь
Заостровечье
Заполье
Заполье 1
Заречье
Заславль
Засулье
Заширье
Зеленая Дубрава
Зеленый Бор
Зельва
Зембин
Знамя
Иваново
Ивацевичи
Ивенец
Ивье
Ижа
Илья
Индура
Исерно
Калинковичи
Каменец
Квасовка
Кирово
Кировск
Клецк
Климовичи
Кличев
Княжицы
Кобрин
Ковали
Козловщина
Колодищи
Комарин
Коммунар
Копаткевичи
Копыль
Кореличи
Корма
Короватичи
Коссово
Костеневичи
Костени
Костровичи
Костюковичи
Костюковка
Коханово
Красная Слобода
Краснополье
Красносельский
Красный Берег
Кривичи
Кричев
Круглое
Крулевщизна
Крупица
Крупки
Круча
Кузьмичи
Куриловичи
Курино
Лаздуны
Лапичи
Лебедево
Лельчицы
Ленино
Лепель
Лесковка
Лесной
Лида
Лиозно
Липень
Липово
Логойск
Лоев
Лошница
Луговая слобода
Лужки
Лунинец
Лунно
Лынтупы
Любань
Любиж
Любоничи
Любча
Лядно
Ляды
Лясковичи
Ляховичи
Малая Берестовица
Малеч
Малорита
Малые Жуховичи
Марьина Горка
Маслаки
Матвеевцы
Мачулищи
Межево
Мелешки
Мелешковичи
Микашевичи
Милославичи
Миоры
Мир
Михалево
Михановичи
Мишневичи
Мозырь
Молодечно
Молотковичи
Мосты
Мошканы
Мстиславль
Мухавец
Мядель
Наровля
Нарочь
Негневичи
Несвиж
Николаево
Новая Гожа
Новка
Новогрудок
Новодруцк
Новое поле
Новоельня
Новолукомль
Новополоцк
Новоселье
Новый Быхов
Новый Двор
Новый двор
Оболь
Обухово
Обчуга
Озеро
Озерцо
Озеры
Октябрьский
Омговичи
Ореховск
Орша
Освея
Осинторф
Осиповичи
Осовец
Осовец
Острино
Островец
Островно
Острошицкий городок
Ошмяны
п. Берестье
Берестье
п. Детковичи
п. Домачево
п. Жемчужный
п. Костюковка
п. Ленинский
п. Логишин
п. Парохонск
п. Речица
п. Томашовка
п. Шерешево
п. Энергетиков
Париж
Паричи
Пелище
Першаи
Пески
Песочное
Петриков
Пинск
Пиревичи
Пламя
Плещеницы
Погост
Пограничный
Подсвилье
Положевичи
Полота
Полоцк
Поречье
Порозово
пос. Бараново
Бараново
пос. Ленино
Поставы
Правдинский
Прибытки
Привольный
Прозороки
Пружаны
Пудовня
Пышно
Радошковичи
Радунь
Раков
Ратичи
Ратомка
Речень
Речица
Рованичи
Рогачев
Рогинь
Рожанка
Россоны
Россь
Руба
Рубежевичи
Руденск
Рудня
Ружаны
Савичи
Самохваловичи
Сватки
Светиловичи
Светлогорск
Свирь
Свислочь
Свислочь
Свислочь
Селец
Селявичи
Семежево
Семково
Сеница
Сенно
Сеньковщина
Сестренки
Симоничи
Синявка
Скидель
Скородное
Скрибовцы
Славгород
Славное
Слобода
Слободка
Слоним
Слуцк
Смиловичи
Смолевичи
Сморгонь
Снов
Солигорск
Соничи
Сопоцкин
Сосновка
Сосновый Бор
Сосны
Старая Дубовая
Старица
Старобин
Стародевятковичи
Старое Село
Старые Дороги
Старые Дятловичи
Стеневичи
Столбцы
Столин
Стрешин
Субботники
Сураж
Суринка
Сухари
Сухополь
Таль
Тальковщина
Тарново
Татарка
Телуша
Тимковичи
Толочин
Трабы
Трилесино
Турец
Туров
Уваровичи
Удело
Узда
Улла
Уречье
Урочь
Ухвала
Ушачи
Фаниполь
Ходевичи
Хойники
Холмеч
Холопеничи
Хоростово
Хорошевичи
Цирин
Чаусы
Чашники
Чемеры
Червень
Чернавчицы
Черницкий
Чечерск
Чисть
Чуриловичи
Шарковщина
Шацк
Шершуны
Шиловичи
Шклов
Шумилино
Шундры
Щитковичи
Щомыслица
Щучин
Юратишки
Юхновка
Язно
Яновичи
Яново
Янушковичи
COVID-19 и беременность — Евромед клиника
Добрый день. Я врач акушер — гинеколог, кандидат медицинских наук Елатенцева Ирина Геннадьевна.
Я врач акушер — гинеколог, кандидат медицинских наук Елатенцева Ирина Геннадьевна.
Сегодня я представлю Вам информацию об актуальной на сегодняшний день проблеме:
COVID 19 и беременность
В настоящее время мало сведений о влияние COVID 19 на беременных женщин и детей грудного возраста.
Имеющиеся данные не свидетельствуют о более тяжелом течение COVID 19 у беременных женщин по сравнению с общей популяцией взрослых людей
По мнению экспертов ВОЗ, беременные женщины являются подверженными коронаровирусной инфекции из-за изменений в иммунной и дыхательной системах.
Группу высокого риска развития тяжелых форм COVID 19 составляют беременные, имеющие соматические заболевания: хронические заболевания легких, артериальная гипертензия, сахарный диабет, ожирение, болезни почек, печени, антифосфолипидный синдром.
В настоящее время неизвестно, может ли беременная женщина с коронаровирусом передать вирус ребенку во время беременности или родов. Передача коронавируса от матери к плоду во время беременности маловероятна. Случаи инфицирования рожденных детей были приписаны тесному контакту с больной матерью или другим лицам, обеспечивающим уход за ребенком.
Осложнения у беременных с СОVID 19 включают: выкидыши, задержку развития плода, преждевременные роды, оперативные роды.
Формы клинического течения коронаровирусной инфекции у беременных:
Бессимптомное течение (носительство). Положительный результат лабораторного обследования без симптомов заболевания.
Легкое и среднетяжелое течение без развития пневмонии или с развитием пневмонии среднетяжелого течения.
Тяжелое течение с развитием острой дыхательной недостаточности.
Крайне тяжелое течение с развитием острой дыхательной недостаточности, септического шока, синдрома полиорганной недостаточности.
В каких случаях может быть заподозрена коронаровирусная инфекция у беременных?
1. Это случаи клинических проявлений острой респираторной инфекции ( повышение температуры тела выше 37. 5 градусов, боль в горле , насморк , снижение обоняния и вкуса , кашель, одышка, ощущение заложенности в грудной клетки, снижения насыщения крови кислородом ) при наличие хотя бы одного из эпидимиологических признаков ( возвращение из зарубежной поездки в течение 14 дней до появления симптомов или наличие тесных контактов за последние 14 дней с лицом , который заболел или имеет лабораторно подтвержденный коронавирус или работает с больными с подтвержденными или подозрительными случаями COVID 19.
2. Наличие клинических проявлений тяжелой пневмонии с характерными изменениями в легких по данным компьютерной томографии или обзорной рентгенографии грудной клетки вне зависимости от результата теста на коронавирус.
Особенности применения методов диагностики у беременных:
Компьютерная томография органов грудной клетки. Это основной метод диагностики, который может быть разумно использован во время беременности, при наличии согласия пациента и защиты живота рентгенозащитным фартуком.
Магниторезонансная томография без использования контраста. Может быть выполнена на любом сроке беременности для диагностики и диф. диагностики поражения легких.
Показанием к госпитализации беременных с COVID 19 являются среднетяжелые и тяжелые формы заболевания. При легких формах беременная может получать лечение в домашних условиях под контролем участкового терапевта и акушер — гинеколога женской консультации.
Все акушер – гинекологи едины во мнение, что в условиях пандемии ведение беременности не должно прерываться, все необходимые обследования должны быть выполнены своевременно, согласно сроку беременности. Отказ от дородового наблюдения приведет к высокому риску материнской и перинатальной смертности.
Но !!! безусловно в период пандемии есть особенности наблюдения беременных женщин.
УЗ исследования. Обязательно выполняются скрининги 1 и 2- го триместра , скрининг 3 триместра выполняется в родильном доме. Остальные УЗИ исследования проводятся строго по показаниям .
Визиты пациентам назначать с максимально возможным интервалом.
Допустимо дистанционное проведение консультативного приема.
Беременным следует быть на связи со своим врачом , разговаривать и обсуждать все беспокоящие их вопросы. Это очень важно в условиях повышенного стресса и неопределенности.
Рекомендовано соблюдать социальное дистанцирование и использовать лицевую маску при посещении женских консультаций и стационаров .
Тактика при COVID 19 до 12 недели гестации :
При легком течение инфекции , в связи с недоказанным отрицательным влиянием на плод , возможно вынашивание беременности.
При среднетяжелом и тяжелом течение заболевания до 12 недели гестации в связи с высоким риском перинатальных осложнений , связанных как с опосредованным воздействием вирусной инфекции ( гипертермия ) , так и с эмбриотоксическим действием используемых при лечение препаратов , возможно прерывание беременности после выздоровления . При отказе пациента от прерывания беременности необходима биопсия ворсин хориона или плаценты при сроке 12- 14 недель или амниоцентез при сроке 16 недель для исключения ХА плода , которые проводят по желанию пациентки .
В отношение планирования беременности естественным путем или методом ЭКО рекомендации всех международных и российских ассоциаций репродукции советуют не планировать .
Надеюсь представленная информация будет полезна , а главное поможет снизить уровень тревожности нашим будущем мамам.
Спасибо за внимание.
Запись на прием:
тел.209-03-03
Три причины сделать повторное КТ легких
Пациенты часто задают нашим врачам вопрос – для чего необходимо делать повторную компьютерную томографию легких? Попробуем разобраться в этом вопросе и рассмотрим две основные ситуации.
Причина первая: пневмония видна не сразу
Иногда при наличии характерных симптомов компьютерная томография не визуализировала поражение легких. При этом, динамика заболевания свидетельствует о развитии воспалительного процесса. Это означает, что диагностическое исследование было проведено рано, когда заболевание находилось на начальной стадии и изменений в легочной ткани еще не было. Такое в нашей практике встречается.
В клинику Медсервис (Ижевск) часто обращаются пациенты, состояние которых неуклонно ухудшалось, несмотря на ранее назначенную терапию. Имея на руках результаты компьютерной томографии, они неохотно соглашаются на повторное обследование. Усугубляет ситуацию то, что даже опытный врач-терапевт не всегда способен выявить при осмотре и прослушивании пациента характерные изменения в дыхании и шумы, присущие пневмонии. В таких случаях, только компьютерная томография позволяет безошибочно поставить диагноз.
Приведем пример из нашей клинической практики. Пациент 47 лет обратился в клинику с жалобами типичными для протекания ОРВИ. На пятый день заболевания была проведена компьютерная томография. Никаких изменений в легких не наблюдалось.
На 8-9 день заболевания состояние пациента резко ухудшилось. Сатурация оказалась ниже нормы, частота сердечного пульса составляла 140-180 ударов в минуту. Пациента убедили сделать компьютерную томографию легких. Поражение легочной ткани составило 25%. Ему было назначена адекватная терапия.
Не надо забывать, что любое заболевание протекает поэтапно, а диагностические мероприятия должны осуществляться также поэтапно и в динамике. Кроме этого, необходимо учитывать индивидуальные особенности человека. Скорость поражения различных тканей, в том числе лёгочной, может быть разной. И в этом случае очень важно убедить пациента пройти необходимые диагностические мероприятия. Потому что цена вопроса – жизнь или смерть.
Кроме этого, необходимо учитывать индивидуальные особенности человека. Скорость поражения различных тканей, в том числе лёгочной, может быть разной. И в этом случае очень важно убедить пациента пройти необходимые диагностические мероприятия. Потому что цена вопроса – жизнь или смерть.
Причина вторая: могут быть рецидивы
Повторная компьютерная томография целесообразна и при установленном наличии пневмонии. В этом случае она позволяет установить, что воспалительный процесс остановился. Вирусные пневмонии, причем речь идет не только о COVID-19, отличаются длительной фазой разрешения или выздоровления. Этот процесс может осложняться рецидивами. Важно контролировать ситуацию для корректировки лечения.
В нашей практики были случаи, когда к нам обращались пациенты, которых уже выписали к труду. В свое время им ставили диагноз пневмония, они прошли лечение, их состояние улучшилось, температура установилась в пределах нормы. Но через пару недель вернулась слабость, одышка. Опыт врачей-терапевтов клиники Медсервис (Ижевск) подсказывает безошибочную стратегию, первым шагом которой является повторная компьютерная томография. К сожалению, часто визуализируется увеличение поражение легочной ткани. Происходит это потому, что при выписке к труду не осуществлялся весь комплекс контрольных диагностических мероприятий, включая анализ крови и компьютерную томографию.
Причина третья: пневмофиброз и реабилитация
В случае, если динамика заболевания положительная, имеет место выраженное уменьшение площади поражения, необходимо выяснить восстанавливает ли легочная ткань свои функции. Происходит, к сожалению, это не всегда. Одним из последствий перенесенной вирусной пневмонии является так называемые пневмофиброз.
При пневмофиброзе наблюдается разрастания соединительной ткани. Это означает, что легочную ткань замещает соединительная, нефункциональная, фиброзная ткань. Легким надо помочь восстановиться. В этом случае основная цель повторной компьютерном томографии легких является выявление структуры легочной ткани и определение стратегии реабилитации пациента после COVID-19 и любой вирусной пневмонии.
Подход к реабилитации должен быть профессиональным, а значит основан на объективных данных. А значит полученных в результате целого комплекса диагностических мероприятий, включая анализ крови, мочи, УЗС сердца, суточное мониторирование ЭКГ (Холтер), УЗИ внутренних органов, компьютерную томографию органов грудной клетки. По ним подбирается реабилитационные программы для пациентов, перенесших Сovid-19, разработанные врачами клиники Медсервис (Ижевск).
Новое исследование помогает лучше понять последствия COVID-19 для беременных женщин и их младенцев
Опубликованные сегодня в журнале «Бритиш медикал джорнэл» результаты нового исследования помогают лучше понять риски COVID-19 для беременных женщин и их младенцев. Как отмечают авторы статьи, у беременных женщин, госпитализированных с подозрением на COVID-19 или подтвержденной инфекцией, реже наблюдается лихорадка или мышечная боль, однако при тяжелом течении заболевания они чаще, чем небеременные, нуждаются в интенсивной терапии.
Это первая публикация так называемого «текущего систематического обзора» – непрерывного глобального исследования, в рамках которого осуществляется сбор и обобщение данных о состоянии зараженных COVID-19 беременных женщин в различных странах мира. Исследование проводится под руководством коллектива ученых Университета Бирмингема (Соединенное Королевство), а также Всемирной организации здравоохранения и Специальной программы по вопросам репродуктивного здоровья человека и ряда других партнеров.
Сопутствующие заболевания
Полученные к настоящему времени фактические данные свидетельствуют о том, что повышенному риску развития тяжелой формы заболевания в результате инфицирования COVID-19 подвергаются пациенты с небелым цветом кожи, пожилые, пациенты с избыточной массой тела и/или страдающие уже имеющимися заболеваниями. Согласно опубликованным сегодня выводам ученых, вероятность развития тяжелых осложнений в результате COVID-19 также повышена у беременных с COVID-19 при наличии таких соматических заболеваний, как диабет или гипертония, а также у вынашивающих ребенка в позднем возрасте или имеющих избыточную массу тела.
«Фактические данные говорят нам о том, что независимо от факта беременности вы подвергаетесь повышенному риску при наличии таких сопутствующих заболеваний, как диабет или повышенное кровяное давление», – комментирует ситуацию автор исследования Мерседес Боне.
Сделанные выводы еще раз подтверждают необходимость принятия всех мер защиты от COVID-19 беременных и женщин с недавней беременностью в анамнезе, особенно при наличии у них сопутствующих заболеваний.
Риски для новорожденных и матерей
Согласно выводам исследователей, у беременных или недавно перенесших беременность женщин с COVID-19 повышается вероятность преждевременных родов. Также отмечается, что каждый четвертый младенец, рождающийся от матери с COVID-19, поступает в неонаталогическое отделение, однако при этом не указываются причины преждевременных родов или показания для поступления таких детей в неонатологические отделения. При этом наблюдаются низкие показатели мертворождений и неонатальной смертности.
Актуальность исследования для здравоохранения
Медицинским специалистам следует понимать, что беременные женщины с COVID-19 и их новорожденные младенцы могут с большей вероятностью нуждаться в специализированной помощи, и обеспечивать возможность получения ими такой помощи. Это особенно важно в случае беременных женщин, которые заражаются COVID-19 на фоне других коморбидных состояний.
Следует также подчеркнуть, что право женщины на позитивный опыт беременности и родов подлежит защите независимо от того, инфицирована ли она COVID-19 или нет (подробнее).
Кроме того, важно учитывать, что COVID-19 повышает уровень стресса и тревоги и такие переживания особенно часто испытывают беременные и недавно перенесшие беременность женщины, а также их партнеры, дети и члены семьи; и медицинские специалисты также должны проявлять компетентность и отзывчивость при реагировании на нужды беременных.
Пневмония у беременной
Бактериальная пневмония
Клинические признаки . В целом, клинические проявления пневмонии во время беременности не отличаются существенно от результатов у небеременных взрослых и включают лихорадку, кашель, плевритную боль в груди, озноб, озноб и одышку (8, 15). Отчет Ramsey et al. (48) показали, что во время беременности 59,3% пациенток с пневмонией сообщили о продуктивном кашле, 32,2% одышке и 27.1% плевритная боль в груди. Hopwood (9) сообщил, что среди 23 пациенток с пневмонией во время беременности у всех была предшествующая инфекция верхних дыхательных путей, а у 20 был кашель. Лихорадка выше 101 ° F наблюдалась у 18 пациентов; только трое сообщили об одышке и пятеро — о ознобе.
В целом, клинические проявления пневмонии во время беременности не отличаются существенно от результатов у небеременных взрослых и включают лихорадку, кашель, плевритную боль в груди, озноб, озноб и одышку (8, 15). Отчет Ramsey et al. (48) показали, что во время беременности 59,3% пациенток с пневмонией сообщили о продуктивном кашле, 32,2% одышке и 27.1% плевритная боль в груди. Hopwood (9) сообщил, что среди 23 пациенток с пневмонией во время беременности у всех была предшествующая инфекция верхних дыхательных путей, а у 20 был кашель. Лихорадка выше 101 ° F наблюдалась у 18 пациентов; только трое сообщили об одышке и пятеро — о ознобе.
Munn et al. продемонстрировали, что 98% пациентов с дородовой пневмонией имели положительные рентгенограммы грудной клетки либо при поступлении, либо при повторном обследовании, включая инфильтраты, ателектаз, плевральный выпот, пневмонит или отек легких (13).Benedetti et al. (10) исследовали рентгенологические особенности пневмонии во время беременности и обнаружили, что у 28 из 39 пациенток инфильтрат ограничивался одной долей, у остальных была многодольная пневмония и только у одной был плевральный выпот.
Большинство женщин с пневмонией не страдают многодолевым заболеванием, но когда оно присутствует, оно коррелирует с повышенным риском осложненного течения болезни (18). Существует множество различных методов, используемых для определения тяжести заболевания у пациентов с ВП, но индекс тяжести пневмонии (PSI) наиболее широко используется в Соединенных Штатах, чтобы помочь определить потребность в стационарном лечении и помощи в отделении интенсивной терапии (49).PSI использует оценку возраста пациента, сопутствующей патологии, лабораторных и клинических данных для определения риска смерти пациента, при этом баллы позволяют разделить на одну из пяти групп, каждая из которых имеет повышенный риск смерти. Первоначально беременные пациентки не учитывались, но Шариатзаде и Марри наблюдали, что все беременные пациентки, которых они оценивали, попадали в классы низкого риска I и II, аналогично контрольной группе того же возраста (15). Однако в два раза больше беременных пациенток было госпитализировано по сравнению с контрольной группой того же возраста с аналогичными показателями PSI, но у них была более короткая продолжительность пребывания.Таким образом, PSI может либо недооценивать необходимость стационарного лечения во время беременности, либо врачи были более осторожны при приеме беременных женщин, даже если был относительно низкий риск смерти от пневмонии. Пределы PSI были предложены в исследовании Yost et al., В результате которого было обнаружено, что использование PSI могло бы рекомендовать, чтобы две трети госпитализированных беременных пациенток с ВП могли быть отправлены домой, но если бы это было сделано, 10 / 79, вероятно, потребовал бы более поздней реадмиссии из-за сложного курса (18).Ограничения систем оценки, таких как индекс тяжести пневмонии и оценка APACHE во время беременности, включают тот факт, что некоторые физиологические изменения, происходящие во время беременности, могут изменить систему оценки. Например, физиологическая анемия с гематокритом ниже 30 обычно наблюдается во время беременности. Количество лейкоцитов может быть физиологически повышенным во время беременности, и их количество может достигать 14 000–15 000 человек. Другие изменения включают более низкий уровень креатинина при беременности с нормальным диапазоном, равным 0.5–0,7. Следовательно, хотя креатинин 1,0 может быть нормальным для небеременной популяции, это явно ненормальное значение во время беременности и может способствовать неточной оценке.
Однако в два раза больше беременных пациенток было госпитализировано по сравнению с контрольной группой того же возраста с аналогичными показателями PSI, но у них была более короткая продолжительность пребывания.Таким образом, PSI может либо недооценивать необходимость стационарного лечения во время беременности, либо врачи были более осторожны при приеме беременных женщин, даже если был относительно низкий риск смерти от пневмонии. Пределы PSI были предложены в исследовании Yost et al., В результате которого было обнаружено, что использование PSI могло бы рекомендовать, чтобы две трети госпитализированных беременных пациенток с ВП могли быть отправлены домой, но если бы это было сделано, 10 / 79, вероятно, потребовал бы более поздней реадмиссии из-за сложного курса (18).Ограничения систем оценки, таких как индекс тяжести пневмонии и оценка APACHE во время беременности, включают тот факт, что некоторые физиологические изменения, происходящие во время беременности, могут изменить систему оценки. Например, физиологическая анемия с гематокритом ниже 30 обычно наблюдается во время беременности. Количество лейкоцитов может быть физиологически повышенным во время беременности, и их количество может достигать 14 000–15 000 человек. Другие изменения включают более низкий уровень креатинина при беременности с нормальным диапазоном, равным 0.5–0,7. Следовательно, хотя креатинин 1,0 может быть нормальным для небеременной популяции, это явно ненормальное значение во время беременности и может способствовать неточной оценке.
Некоторые присутствующие признаки указывают на необходимость госпитализации в ОИТ для пациентки с ВП, и эти критерии, вероятно, должны быть либерализованы для беременных пациенток из-за пониженного физиологического резерва для переносимости гипоксемии. Кроме того, при наличии определенных инфекций, таких как ветряная оспа, вероятность быстрого прогрессирования беременности достаточно высока, поэтому ожидаемое наблюдение в отделении интенсивной терапии может быть оправдано. Критерии тяжелой ВП, используемые в новых рекомендациях ATS / IDSA, но не специфичные для беременных женщин, включают наличие хотя бы одного основного критерия, такого как необходимость искусственной вентиляции легких или септического шока, требующего применения вазопрессоров, или наличие трех второстепенных критериев. (44). К второстепенным критериям относятся следующие: частота дыхания не менее 30 вдохов в минуту, соотношение PaO2 / FiO2 ≤ 250 мм рт. <100000 / мм 3 , гипотензия, требующая агрессивной жидкостной реанимации, и гипотермия.В рекомендациях также предлагалось учитывать такие критерии, как гипогликемия, гипонатриемия, аспления (как при серповидно-клеточной анемии) и необъяснимый ацидоз при принятии решения о необходимости госпитализации в ОИТ (44).
Критерии тяжелой ВП, используемые в новых рекомендациях ATS / IDSA, но не специфичные для беременных женщин, включают наличие хотя бы одного основного критерия, такого как необходимость искусственной вентиляции легких или септического шока, требующего применения вазопрессоров, или наличие трех второстепенных критериев. (44). К второстепенным критериям относятся следующие: частота дыхания не менее 30 вдохов в минуту, соотношение PaO2 / FiO2 ≤ 250 мм рт. <100000 / мм 3 , гипотензия, требующая агрессивной жидкостной реанимации, и гипотермия.В рекомендациях также предлагалось учитывать такие критерии, как гипогликемия, гипонатриемия, аспления (как при серповидно-клеточной анемии) и необъяснимый ацидоз при принятии решения о необходимости госпитализации в ОИТ (44).
Диагностическое тестирование . Когда у беременной пациентки развиваются осложнения пневмонии, они могут быть следствием задержки распознавания, приводят Hopwood et al. рекомендовать всем женщинам с хроническим дистресс-синдромом верхних дыхательных путей сделать рентгенограмму грудной клетки (9). Мэдинджер и его коллеги сообщили, что, хотя у всех 25 пациентов с пневмонией действительно были признаки и симптомы легочной инфекции, у пяти пациентов изначально не был установлен диагноз (11).Это может объяснить, почему дыхательная недостаточность, эмпиема и другие серьезные осложнения, усугубляющие заболеваемость, осложнили половину тех, у кого была диагностирована пневмония.
Согласно рекомендациям Американского торакального общества / Общества инфекционных заболеваний Америки (ATS / IDSA) по ведению взрослых с ВП, всем пациентам с подозрением на ВП следует делать рентгенограмму грудной клетки (44). Все госпитализированные пациенты также должны пройти оценку газообмена (оксиметрия или газы артериальной крови), обычный биохимический анализ крови и анализы крови.Посев крови может дать ложноположительный результат и рекомендован только пациентам с тяжелым заболеванием, особенно если ранее не проводилась терапия антибиотиками. Рекомендуется два набора посевов крови. Посев мокроты и окраска по Граму должны быть получены при подозрении на лекарственно-устойчивый патоген или организм, не охваченный обычной эмпирической антибактериальной терапией. Обычное серологическое тестирование не рекомендуется для любой популяции с ВП. Однако у пациентов с тяжелой формой ВП необходимо измерить уровень антигена легионеллы в моче и антиген пневмококка в моче и предпринять активные усилия по установлению этиологического диагноза, в том числе рассмотреть возможность проведения бронхоскопии.
Рекомендуется два набора посевов крови. Посев мокроты и окраска по Граму должны быть получены при подозрении на лекарственно-устойчивый патоген или организм, не охваченный обычной эмпирической антибактериальной терапией. Обычное серологическое тестирование не рекомендуется для любой популяции с ВП. Однако у пациентов с тяжелой формой ВП необходимо измерить уровень антигена легионеллы в моче и антиген пневмококка в моче и предпринять активные усилия по установлению этиологического диагноза, в том числе рассмотреть возможность проведения бронхоскопии.
Терапия . Исходя из ожидаемых микроорганизмов у беременных женщин с ВП, терапия должна быть направлена на Streptococcus pneumoniae (включая DRSP у пациентов, недавно прошедших терапию антибиотиками, с хроническим заболеванием сердца или легких, а также с пациентами, контактировавшими с ребенком в детском саду), H .. influenzae (особенно у курильщиков сигарет), а также «атипичные» патогены, такие как Chlamydophila pneumoniae, Mycoplasma pneumoniae и Legionella , pneumophila (последний при тяжелой ВБП).При выборе антибиотика от бактериальной пневмонии необходимо учитывать безопасность средства во время беременности, а также его эффективность. Пенциллины, цефалоспорины и эритромицин являются безопасными и потенциально эффективными противомикробными средствами при ВП (50). Клиндамицин, вероятно, также безопасен, но клинический опыт применения этого препарата ограничен (51). Фторхинолоны обычно используются для лечения ВП у небеременных пациенток, но не должны применяться во время беременности. Они представляют теоретический риск артропатии, пороков развития и могут быть как мутагенами, так и канцерогенами, хотя появляются отдельные сообщения о безопасном применении во время беременности, предполагающие, что их можно использовать в случае крайней необходимости (52).Другие препараты, которых следует избегать во время беременности, включают тетрациклины (у матери есть риск фульминантного гепатита, и эти агенты могут окрашивать и деформировать зубы плода и вызывать костные деформации), хлорамфеникол (может вызывать угнетение костного мозга у плода, а при введении в ближайшем будущем может вызвать «Синдром серого ребенка» с серым лицом, вялостью и сердечно-сосудистым коллапсом) и сульфамидные соединения (могут вызвать ядерную желтуху плода) (53). Аминогликозиды следует использовать только при наличии явных клинических признаков серьезной грамотрицательной инфекции, поскольку существует потенциальный риск ототоксичности для плода.Ванкомицин представляет для плода риск нефротоксичности и ототоксичности плода, поэтому его следует использовать только в случае крайней необходимости. Линезолид относится к категории C при беременности, и опыт применения препарата во время беременности ограничен, но он является ингибитором синтеза белка, поэтому его также следует избегать, если нет другой альтернативной терапии.
Аминогликозиды следует использовать только при наличии явных клинических признаков серьезной грамотрицательной инфекции, поскольку существует потенциальный риск ототоксичности для плода.Ванкомицин представляет для плода риск нефротоксичности и ототоксичности плода, поэтому его следует использовать только в случае крайней необходимости. Линезолид относится к категории C при беременности, и опыт применения препарата во время беременности ограничен, но он является ингибитором синтеза белка, поэтому его также следует избегать, если нет другой альтернативной терапии.
Текущие руководства по ВП рекомендуют всем пациентам лечить пневмококк и атипичные патогены, которые часто могут присутствовать в качестве сопутствующих патогенов (44).Таким образом, ни один пациент не должен получать эмпирическую терапию только бета-лактамом (пенициллин или цефалоспорин) (таблица 13.3).
). Амбулаторному пациенту с легкой ВП и отсутствием риска DRSP следует назначать пероральный макролид, такой как азитромицин, который переносится лучше, чем эритромицин. Кларитромицин не рекомендуется использовать при беременности из-за неблагоприятных исходов для эмбриона и плода в исследованиях на животных. Если амбулаторный пациент с легкой формой заболевания подвержен риску DRSP, следует назначать терапию макролидом в сочетании с высокими дозами амоксициллина (3 г в день), цефподоксимом или цефуроксимом (500 мг два раза в день).Таблица 13.3
Рекомендуемая эмпирическая терапия внебольничной пневмонии во время беременности.
Если пациент поступает в больницу, терапию следует начинать внутривенно с азитромицином или эритромицином, если у пациента нет риска для DRSP. Йост и его коллеги изучили 119 женщин с ВП, которые были госпитализированы, и 83% из них получали монотерапию эритромицином, при этом только у одной был плохой клинический ответ, а у пяти требовалось прекращение лечения из-за кишечных симптомов (18).Азитромицин может лучше переноситься в виде макролида для внутривенного введения, чем эритромицин. Несмотря на то, что тетрациклины не рекомендуются при беременности, в одном отчете обсуждается, что они могут быть необходимы некоторым избранным пациентам, например, с пневмонией Chlamydophila psittac i и неэффективностью терапии макролидами (36). Если присутствует риск DRSP, терапия может быть цефтриаксоном или цефотаксимом с добавлением внутривенного макролида (азитромицин или эритромицин). Внутривенное введение цефуроксима не рекомендуется, поскольку в некоторых исследованиях сообщалось о худшем исходе при применении этого препарата у пациентов с пневмококковой бактериемией и устойчивостью in vitro, в то время как таких же результатов не наблюдалось в отношении рекомендованных цефалоспоринов.
Несмотря на то, что тетрациклины не рекомендуются при беременности, в одном отчете обсуждается, что они могут быть необходимы некоторым избранным пациентам, например, с пневмонией Chlamydophila psittac i и неэффективностью терапии макролидами (36). Если присутствует риск DRSP, терапия может быть цефтриаксоном или цефотаксимом с добавлением внутривенного макролида (азитромицин или эритромицин). Внутривенное введение цефуроксима не рекомендуется, поскольку в некоторых исследованиях сообщалось о худшем исходе при применении этого препарата у пациентов с пневмококковой бактериемией и устойчивостью in vitro, в то время как таких же результатов не наблюдалось в отношении рекомендованных цефалоспоринов.
Пациентам, поступившим в ОИТ с тяжелой ВП, нельзя назначать монотерапию, а при отсутствии псевдомональных рисков следует назначать комбинированную терапию цефотаксимом или цефтриаксоном плюс макролид (азитромицин или эритромицин). Псевдомонадные риски включают бронхоэктазы, длительную терапию кортикостероидами и муковисцидоз. Если присутствуют псевдомонадные риски, терапия должна быть назначена антипсевдомонадным бета-лактамом (имипенем, меропенем, цефепим или пиперациллин-тазобактам), аминогликозидами (амикацин, гентамицин, тобрамицин) и макролидом.Имипенем относится к Категории C при беременности, а пиперациллин с тазобактамом — к Категории B. Внебольничные MRSA следует рассматривать у пациентов с тяжелой ВП после гриппа, но, как упоминалось выше, безопасность ванкомицина и линезолида при беременности неизвестна.
Поддерживающая терапия беременной с пневмонией ничем не отличается от внебеременной; гидратация, жаропонижающая терапия и дополнительный кислород остаются ключевыми методами лечения. Целью кислородной терапии является поддержание артериального давления кислорода выше 70 мм рт.ст., поскольку беременная женщина переносит гипоксемию хуже.Важно отметить, что респираторный алкалоз приводит к снижению кровотока в матке, и поэтому у беременной пациентки с пневмонией следует по возможности снижать работу дыхания: в этом случае необходима адекватная оксигенация. Дыхательная недостаточность, требующая искусственной вентиляции легких, произошла во время беременности и требует тщательного наблюдения как за матерью, так и за плодом. Преждевременные роды являются хорошо описанным осложнением пневмонии, и при их переносимости может потребоваться лечение токолитиками, хотя сообщалось, что токолитики вызывают отек легких у матери.
Дыхательная недостаточность, требующая искусственной вентиляции легких, произошла во время беременности и требует тщательного наблюдения как за матерью, так и за плодом. Преждевременные роды являются хорошо описанным осложнением пневмонии, и при их переносимости может потребоваться лечение токолитиками, хотя сообщалось, что токолитики вызывают отек легких у матери.
Вирусные пневмонии
Вирус гриппа
Вирусы гриппа — это миксовирусы трех антигенно разных типов, A, B, C, которые могут вызывать заболевания у людей, но большинство эпидемий у людей вызвано типом A. Впервые выявлено в 1933 году. грипп остается важной причиной заболеваемости и смертности от респираторных заболеваний с лихорадкой во всем мире (42, 54). Беременные женщины подвержены повышенному риску как заражения гриппом, так и развития инфекционных осложнений. В одном исследовании Neuzil et al.беременные женщины страдали чаще, чем небеременные (42). Грипп также приводил к госпитализации по поводу острого сердечно-легочного заболевания чаще у женщин в третьем триместре, у лиц пожилого возраста и у пациентов с сопутствующими заболеваниями, такими как астма (30, 42). Исторически сложилось так, что грипп во время беременности был связан с более высоким уровнем заболеваемости и смертности (5). О течении гриппа впервые сообщили во время эпидемии 1918 года, когда было обследовано 1350 случаев у беременных женщин, у которых было гриппоподобное заболевание, и пневмония была осложнением в 585 (43%) из этих случаев.У 52% этих пациенток беременность была прервана, и было зарегистрировано 308 (23%) случаев материнской смерти. Смертность была самой высокой в последние три месяца беременности и увеличивалась, если грипп был осложнен пневмонией (54). В целом во время эпидемии 1918 г. материнская смертность от гриппа во время беременности составляла 30%, а при пневмонии она увеличивалась до 50% (55). Смертность росла вместе с продолжительностью беременности до максимума 61%, когда грипп был заразен на девятом месяце беременности. Во время эпидемии 1957 года 50% умерших женщин детородного возраста были беременными, а 10% всех смертей от гриппа приходились на беременных женщин (37).
Во время эпидемии 1957 года 50% умерших женщин детородного возраста были беременными, а 10% всех смертей от гриппа приходились на беременных женщин (37).
. Однако с 1958 года исследования беременностей показали переменную связь с повышенной заболеваемостью и смертностью от гриппа (55).
По всей видимости, беременность не влияет на клинические проявления гриппа. Инкубационный период длится от одного до четырех дней, и симптомы включают кашель, лихорадку, недомогание, насморк, головную боль и миалгию (56).В неосложненном случае грипп может исчезнуть за 3 дня или меньше. Если симптомы сохраняются более 5 дней, особенно у беременной пациентки, следует заподозрить такие осложнения, как пневмония. Пневмония, вызванная вирусной или вторичной бактериальной инфекцией, является хорошо известным осложнением гриппа. Гриппозная пневмония возникла у 12% из 102 беременных, заболевших гриппом в сезоне 2003–2004 гг., И привела к таким осложнениям, как дыхательная недостаточность, менингит и миокардит (3).
Когда пневмония осложняет грипп во время беременности, следует начать прием антибиотиков, которые должны быть направлены на вероятные патогены, которые могут вызвать вторичную инфекцию, включая пневмококк, H.influenzae и S. aureus , включая MRSA. Лечение этих микроорганизмов обсуждалось выше, но следует рассмотреть возможность применения противовирусных препаратов, если вероятна вирусная пневмония, особенно на ранних стадиях заболевания (2). Противовирусные агенты, такие как амантадин и римантадин, могут предотвратить заболевание у пациентов, подвергшихся воздействию, и уменьшить продолжительность симптомов, если их вводить в течение 48 часов от начала заболевания. Амантадин эффективен против гриппа A и действует, блокируя высвобождение вирусных нуклеиновых кислот, и может использоваться для профилактики у беременных женщин с высоким риском или для терапии в сложных случаях (3).Было обнаружено, что он не эмбриотоксичен для мышей в дозе, в 25 раз превышающей дозу, используемую для людей. При применении у женщин в послеродовом периоде Амантадин выделяется с грудным молоком, поэтому его следует применять только пациентам с самым высоким риском. Опыт применения новых ингибиторов нейраминидазы, занамивира и осельтамивира во время беременности невелик, которые также могут быть эффективными для лечения и профилактики, если их начать в течение 48 часов после появления симптомов.
В то время как антивирусные препараты могут быть профилактическими после заражения, основным методом профилактики гриппа является вакцинация.Консультативный комитет по практике иммунизации рекомендует вакцинировать всех беременных женщин во время сезона гриппа. Вакцинацию также можно безопасно проводить в любом триместре беременности, поэтому ее следует рекомендовать всем беременным женщинам, которые еще не были вакцинированы (57–58). Инактивированная форма вакцины используется для беременных, а также для других групп высокого риска. Кормление грудью не является противопоказанием к вакцинации (58).
Ветряная оспа, пневмония
Ветряная оспа чаще встречается у беременных, чем у небеременных, и поэтому может осложнить течение беременности и привести к врожденным дефектам.Пневмония является наиболее серьезным осложнением ветряной оспы, но когда пневмония при ветряной оспе присутствует у небеременных индивидуумов, она приводит к смертности 11-17%, в отличие от 35-40% у беременных (3, 27). ). Haake et al. проанализировали 34 случая пневмонии при ветряной оспе во время беременности и обнаружили 35% -ную смертность (27). Хотя только 5–10% случаев встречаются у взрослых, на эту популяцию приходится 25–55% смертельных случаев (3).
Ветряная оспа-опоясывающий лишай (VZ) — это ДНК-вирус, который обычно вызывает доброкачественное, самоограничивающееся заболевание у детей, но до 10% взрослого населения восприимчивы к первичной инфекции (3).Исследования показывают, что уровень инфицирования беременных женщин достигает 4–6,8%, но после близкого контакта риск заражения может достигать 70% (59). Беременность также может увеличить частоту пневмонии как осложнения первичной инфекции, а курение также может быть фактором риска, поскольку инфицированные курильщики имеют более высокий уровень пневмонии, чем инфицированные некурящие (60). Повышенная интенсивность кожной сыпи также считается фактором риска развития последующей пневмонии, особенно если имеется более 100 кожных повреждений (61).
Беременность также увеличивает вирулентность вируса VZ как следствие функциональных нарушений Т-лимфоцитов, а также более высоких уровней циркулирующих кортикостероидов, увеличения объема крови и изменения дыхательного резерва. В большинстве отчетов показано, что когда ветряная оспа осложняет беременность, это обычно происходит в третьем триместре и что инфекция, возникающая в это время, более серьезна и сложна, чем если бы она возникла раньше (28, 62). Частота поражения легких при первичной инфекции ветряной оспы составляет примерно 16% (3).
Инкубационный период ветряной оспы составляет 14–18 дней (3, 61, 63), но может варьироваться от 10 дней до 3 недель. У матери вирус находится в крови за 24–48 ч до экзантемы, и в этот период у 24% плодов развивается трансплацентарная инфекция (64), которая может привести к врожденным порокам развития у 1,2% инфицированных плодов. Клинически пневмония при ветряной оспе проявляется через 2–5 дней после начала лихорадки, везикулярной сыпи (ветряная оспа) и недомогания и отмечается появлением легочных симптомов (2, 28), включая кашель, одышку, плевритную боль в груди и даже кровохарканье.В одной серии у всех пациентов с ВЗ-пневмонией были изъязвления слизистой оболочки полости рта (28). Тяжесть заболевания может варьироваться от бессимптомных рентгенографических инфильтратов до молниеносной дыхательной недостаточности и острого повреждения легких (27, 28). Обычно рентгенограммы грудной клетки выявляют интерстициальные, диффузные милиарные или узловые инфильтраты, которые рассасываются к 14 дню, если они не осложняются острым повреждением легких и дыхательной недостаточностью (65). Было описано, что степень тяжести инфильтратов достигает пика с высотой кожного высыпания (66). Одним из поздних последствий пневмонии при ветряной оспе является диффузная кальцификация легких (62).
Всем пациентам с VZ пневмонией требуется агрессивная терапия противовирусными препаратами (ацикловир) и ранняя госпитализация. Искусственная вентиляция легких может потребоваться почти у половины всех беременных с пневмонией, вызванной ветряной оспой, и уровень смертности в этой группе составляет не менее 25%. Несколько исследователей использовали ацикловир, ингибитор ДНК-полимеразы у беременных пациенток, продемонстрировав его безопасность во время беременности (3, 27, 65, 66) и отсутствие тератогенности (67). В исследовании 312 беременностей, в которых использовался ацикловир, не наблюдалось увеличения числа или характера врожденных дефектов (67).Haake et al. проанализировали раннее начало терапии в течение 36 часов после госпитализации и обнаружили, что те, кто получал раннюю терапию, имели улучшенный курс лечения после пятого дня госпитализации, более низкую среднюю температуру, меньшее тахипноэ и улучшенную оксигенацию по сравнению с теми, кто не лечился (27 ). Рекомендуемая доза составляет 7,5 мг / кг каждые 8 ч внутривенно, хотя использовались дозы 3–18 мг / кг. Курс лечения рекомендуется 7 дней. Некоторые небольшие серии исследований показали пользу от дополнительной терапии кортикостероидами в умеренных дозах (3).
Последствия для плода и новорожденного
Воздействие ветряной оспы на плод вызывает озабоченность и включает внутриутробную инфекцию в 10–20% случаев (68). Традиционно поражение плода происходило в трех областях: «эмбриопатия ветряной оспы», возникающая в результате материнского заболевания, развивающегося до 20 недель беременности; врожденная ветряная оспа от 20 недель беременности до доношенных, но чаще близких к срокам; и неонатальное заболевание, возникающее при наличии у беременной пациентки активных поражений во время родов (69).Эмбриопатия ветряной оспы была впервые описана в 1947 году Laforet и Lynch и с тех пор была пересмотрена рядом авторов (69–72), но включает гипоплазию конечностей, рубцевание кожи, поражение центральной нервной системы и другие поражения скелета. Сообщалось об этой эмбриопатии, когда инфекция развивалась уже на 26 неделе (69).
В самой крупной серии случаев врожденной ветряной оспы сообщалось о 1373 беременностях, осложненных ВЗ, в период с 1980 по 1993 год. Аномалии плода чаще возникали у детей инфицированных женщин на сроке от 13 до 20 недель беременности, чем на любом другом сроке беременности (73).Аномалии плода варьировались от поражений кожи до летального поражения полиорганной системы. Из-за опасений по поводу воздействия на плод рекомендуется использование профилактического иммуноглобулина в течение 96 часов после воздействия, чтобы предотвратить материнское заболевание, у женщин без предшествующей инфекции ветряной оспы (отрицательные титры IgG) или иммунизации. Важно отметить, что использование иммуноглобулина VZ у беременной женщины может не устранить частоту развития эмбриопатии, но, если его назначить до развития материнской инфекции, он может уменьшить или ослабить болезнь плода (73).Иммунопрофилактику с помощью иммуноглобулина против опоясывающего лишая следует проводить на ранней стадии после близкого контакта с серонегативной беременной женщиной с целью предотвращения заболевания у матери, но не у плода. Хотя это и дорого, один анализ показал, что использование этого подхода, вероятно, будет рентабельным (34). Однако вакцина против ветряной оспы противопоказана беременным, поскольку это живая аттенуированная вакцина.
Другие вирусы
Пневмония может осложнять до 50% случаев кори у взрослых, и бактериальная суперинфекция является обычным явлением.В одном сообщении о трех случаях рубеолы во время беременности у всех пациенток была бактериальная суперинфекция, а у двух — преждевременные роды (38).
Тяжелый острый респираторный синдром вызывается коронавирусом, который может поражать беременных женщин, приводя к симптомам, аналогичным симптомам у небеременных женщин, включая лихорадку, озноб, озноб, недомогание и миалгию (74). Наиболее заразны пациенты на второй неделе болезни. Лабораторные данные свидетельствуют о выраженной лимфопении и тромбоцитопении.На рентгенограммах грудной клетки наблюдаются нечеткие генерализованные интерстициальные инфильтраты (74). Летальность составила 25% в 12 случаях, зарегистрированных во время беременности (43), а другие осложнения включали самопроизвольные аборты в первом триместре, преждевременные роды и задержку внутриутробного развития плода. Лечение включает антибиотики широкого спектра действия для лечения навязанных бактериальных инфекций, высокие дозы кортикостероидов и, возможно, рибавирин, который показал тератогенный эффект у животных (43).
Грибковая пневмония
Грибковые патогены, вызвавшие пневмонию, включают Cryptococcus neoformans, Histoplasma capsulatum, Sporothrix Schenkii, Blastomyces dermititidis и Coccidioides immitis (48).Грибковая пневмония при беременности встречается редко, и, когда она возникает, обычно проходит без лечения у здоровых женщин. Напротив, диссеминированное заболевание имеет более серьезный прогноз и может осложнить беременность, особенно инфекцией в третьем триместре (22, 33).
Кокцидиоидомикоз обычно встречается на юго-западе США, и симптомы включают жар, кашель, головную боль, недомогание, потерю веса и узловатую эритему. В то время как у большинства пациентов есть поражение легких (включая инфильтрат, плевральный выпот, милиарные инфильтраты или кавитацию), диссеминированное заболевание включает поражение центральной нервной системы, поражения кожи и костей.У пациентов с узловатой эритемой ниже частота диссеминированного заболевания и более высокая скорость выздоровления (33).
Cantanzaro изучил опубликованный опыт применения кокцидиоидомикоза во время беременности и изучил осложнения как у матери, так и у плода в зависимости от того, когда была приобретена инфекция (23). В одной серии 1951 г. среди пяти пациенток, у которых была инфекция до беременности, болезнь оставалась стабильной и не распространялась. Было 12 пациентов, которые заразились инфекцией в первом триместре, что привело к одной смертельной диссеминированной болезни с связанной с ней потерей плода.У остальных 11 была только легочная инфекция, и они выздоровели без диссеминации, а 10 беременностей были завершены успешно. Из пяти женщин, инфицированных во втором триместре, у одной развился менингит, а одна умерла от диссеминированной инфекции. У 11 женщин, заразившихся инфекцией в последнем триместре, курс лечения сильно отличался. Распространенная инфекция развилась у семи человек, все из которых умерли. Другие исследователи также сообщили о высоких показателях распространения и материнской смертности, особенно от инфекции, приобретенной в третьем триместре.Stevens (75) сообщил, что у 20% пациентов с кокцидиоидомикозной пневмонией в третьем триместре беременности развилось диссеминированное заболевание, вероятно, как следствие изменения клеточного иммунитета матери на поздних сроках беременности (2).
При диссеминированном заболевании или тяжелой пневмонии рекомендуется внутривенное введение амфотерицина B (категория беременности B) с последующим послеродовым пероральным приемом флуконазола (33, 76, 78). В более ранних сериях использовались кетоконазол и итраконазол, но флуконазол предпочтителен как более эффективный, более биодоступный агент с меньшим потенциалом тератогенности (33).Если возможно, флуконазол не следует использовать в первом триместре, поскольку он может быть тератогенным и может предрасполагать к преждевременным родам, если используется во втором триместре. Таким образом, амфотерицин B является предпочтительной терапией на ранних сроках беременности, а при необходимости — флуконазолом в третьем триместре.
Сообщалось о других грибковых инфекциях во время беременности, таких как криптококкоз, бластомиоз и споротрихоз. Это редкие события, и влияние беременности на эти инфекции или то, как эти инфекции влияют на исход беременности, неясно (2).
Аспирационная пневмония
Как обсуждалось ранее, беременность может увеличить риск аспирации, особенно в перинатальный период (16). В аспирацию могут входить бактерии из ротоглотки (кишечные грамотрицательные бактерии или анаэробы), твердые частицы из желудка или жидкое содержимое желудка, включая желудочную кислоту. Забор бактерий приводит к легочной инфекции, которая обычно начинается по крайней мере через 24 часа после события. При вдыхании твердых частиц это может вызвать немедленный бронхоспазм, кашель и, возможно, цианоз.Аспирация желудочного содержимого приводит к появлению симптомов, которые проявляются через 6-8 часов после события, когда у пациента обычно проявляются симптомы, включая тахипноэ, бронхоспазм, отек легких и гипотензию (16). Риск пневмонита существенно увеличивается, если аспирируемая жидкость имеет pH менее 2,4 (77).
Основным направлением управления является профилактика. Регионарная анестезия предпочтительнее общей анестезии, и, если используется последняя, пациенту по возможности не следует ничего принимать внутрь в течение 24 часов.Защита дыхательных путей имеет первостепенное значение даже при регионарной анестезии и давлении перстневидного хряща, а также при быстрой индукции последовательности во время интубации трахеи, что может снизить риск аспирации (17). Фармакологическое повышение pH кислоты желудочного сока также может помочь избежать некоторых осложнений аспирации, но нет данных, подтверждающих явное преимущество или предпочтение антацидов перед блокаторами гистамина 2 типа и ингибиторами протонной помпы.
Профилактика пневмонии
Некоторые стратегии эффективны для предотвращения пневмонии в группах высокого риска и могут применяться к женщинам детородного возраста или во время беременности (3).Существуют прививки от гриппа, пневмококка и ветряной оспы. Риск респираторных заболеваний, связанных с гриппом, во время беременности аналогичен риску небеременных групп высокого риска. Поэтому вакцина против гриппа рекомендуется всем женщинам, которые будут беременны во время сезона гриппа, независимо от гестационного возраста (57). Вакцинация против ветряной оспы рекомендуется женщинам с предрасположенностью к беременности, планирующим беременность за 1–3 месяца до беременности или после родов. Вакцинация может снизить риск синдрома врожденной ветряной оспы и снизить заболеваемость от осложнений ветряной оспы у взрослых.Вакцину против ветряной оспы не рекомендуется использовать во время беременности, поскольку это живая аттенуированная вакцина (78). Текущая пневмококковая вакцина содержит очищенный капсульный полисахарид 23 серотипов, вызывающих 85–90% инфекций. Вакцина эффективна для снижения распространенности пневмококковой пневмонии и рекомендуется женщинам с сопутствующими заболеваниями, включая иммунодефицитные состояния, асплению, серповидноклеточную анемию, диабет или хронические сердечно-легочные заболевания (44).Его можно назначать во время беременности женщинам с перечисленными факторами риска (79). Для женщин с детьми дома во время беременности может быть полезно убедиться, что дети получили новую пневмококковую конъюгированную вакцину, поскольку она может предотвратить заболевание у детей, что, в свою очередь, может снизить риск материнского заболевания и материнской инфекции с DRSP.
Пневмония, осложняющая инфекцию, вызванную вирусом иммунодефицита человека (ВИЧ)
Хотя подробное обсуждение этой темы выходит за рамки настоящего обзора, многие женщины с ВИЧ-инфекцией находятся в детородном возрасте, и беременность может сильно влиять на ВИЧ-инфекцию ( 29).Теоретически беременность может ускорить прогрессирование основного подавления иммунитета, связанного с ВИЧ-инфекцией, а респираторная инфекция может быть заболеванием, определяющим СПИД, для некоторых беременных пациенток, что приводит к повышенному риску как материнской, так и внутриутробной смертности (80). Кроме того, серьезную озабоченность вызывает вертикальная передача ВИЧ-инфекции новорожденному. Антиретровирусная терапия может улучшить количество CD4 + и снизить риск респираторных инфекций, поэтому терапию следует продолжать во время беременности.
Бактериальные респираторные инфекции являются наиболее частым респираторным осложнением ВИЧ-инфекции, но низкий уровень CD4 + (<200 клеток / мкл) предрасполагает не только к бактериальной пневмонии, но и к пневмонии с Pneumocystis jeroveci (PCP), которая может быть серьезный риск заражения как для матери, так и для плода. В одном обзоре 22 пациенток с PCP во время беременности 59% имели респираторную недостаточность, потребовавшую искусственной вентиляции легких, а смертность матерей составила 50%, а также было пять случаев внутриутробной смерти и четыре смерти новорожденных (81).Женщины с PCP-инфекцией должны получать терапию триметоприм-сульфами (TMP-SMX) вместе с кортикостероидами, если присутствует гипоксемия. Эти пациенты должны находиться под наблюдением на предмет преждевременных родов, а во время родов любая женщина, получающая TMP-SMX или дапсон, должна внимательно следить за своим ребенком на предмет гипербилирубинемии и ядерной желтухи. Для ВИЧ-инфицированных женщин, не имеющих активного PCP, профилактику лучше всего проводить, когда количество CD4 + клеток падает ниже 200 клеток / мкл, используя TMP-SMX. Из-за потенциального тератогенного риска ТМП в первом триместре следует рассмотреть возможность использования пентамидина в аэрозольной форме из-за его недостаточной системной абсорбции.
Влияние COVID-19 на беременность и роды
COVID-19 может представлять угрозу для беременных женщин, которые часто предрасположены к вирусным респираторным инфекциям из-за физиологических изменений, таких как поднятие диафрагмы, повышенное потребление кислорода, отек слизистой оболочки дыхательных путей и измененный клеточный иммунитет.
В этой статье будет рассмотрен текущий уровень знаний о влиянии COVID-19 на беременность.
Общие сведения
Поскольку SARS-CoV-2 продолжает быстро распространяться по всему миру, дородовое ведение, безопасность плода и возможность вертикальной передачи (от матери к плоду) вызывают значительный интерес и озабоченность.Однако, согласно имеющимся данным, беременные женщины не имеют большей вероятности заразиться инфекцией, чем женщины в общей популяции.
Любой, кто планирует беременность во время COVID-19, может подумать о том, чтобы отложить это до окончания пандемии; однако нет данных, которые можно было бы рекомендовать делать это у здоровых в остальном людей. [1] Беременные женщины с врожденными или приобретенными пороками сердца подвергаются наибольшему риску, и также важно учитывать потенциальное влияние ранее существовавшей гипергликемии, гипертонии и преэклампсии на исход COVID-19 у беременных.[2]
Женщинам с любым другим основным заболеванием или беременным с высокой степенью риска необходимо на раннем этапе обратиться за консультацией к специалисту, поскольку в этой группе могут быть дополнительные пренатальные или дородовые наблюдения, несмотря на ограниченные исследования в настоящее время.
Беременным женщинам следует следовать тем же рекомендациям, что и небеременным, чтобы снизить риск заражения: увеличивать социальное дистанцирование, строго соблюдать гигиену рук и носить маску для лица в общественных местах. Клиницисты также должны проявлять бдительность при скрининге на предмет воздействия или симптомов и, возможно, пожелают рассмотреть возможность телемедицинской консультации перед личным визитом, чтобы улучшить координацию ухода со стороны акушера или других медицинских работников.
Воздействие на мать
Клинические проявления COVID-19 у беременных аналогичны таковым у небеременных. Основными клиническими симптомами являются лихорадка, миалгия, сухой кашель, одышка и утомляемость. Некоторые из этих симптомов частично совпадают с симптомами нормальной беременности, поэтому даже у афебрильных женщин требуется серьезное клиническое подозрение. Количество лейкоцитов в периферической крови в норме или снижено на ранних стадиях, а количество лимфоцитов может уменьшиться.У некоторых беременных женщин может быть легкая тромбоцитопения с повышенным уровнем ферментов печени и креатинфосфокиназы. Кроме того, может быть повышен уровень С-реактивного белка (CRP).
Первоначальные данные показали, что беременные женщины, у которых развилась пневмония COVID-19, имели примерно такую же частоту госпитализаций в отделение интенсивной терапии (ОИТ), как небеременные. Более свежие данные, опубликованные 26 июня 2020 г. в Еженедельном отчете о смертности и заболеваемости Центров США по контролю и профилактике заболеваний, показывают, что беременные женщины с COVID-19 имеют более высокие показатели госпитализации и госпитализации, но равную смертность по сравнению с небеременными женщинами. .[3] Пневмония, выявленная по наличию двусторонних инфильтратов в легких и повышенному уровню СРБ в сыворотке крови на момент госпитализации, наблюдалась более чем в половине случаев тяжелого течения заболевания. [4]
Ведение пациентов с COVID-19 во время беременности
Поддержание баланса жидкости и электролитов необходимо для общего ведения. Рекомендуется лечить любые симптомы, а мониторинг жизненно важных функций и уровня насыщения кислородом имеет решающее значение для выявления любой надвигающейся гипоксии матери.Также важна оценка общего анализа крови, функции почек и печени, а также профиля коагуляции. Также рекомендуется контролировать частоту сердечных сокращений плода, особенно если срок беременности превышает предел жизнеспособности, то есть 23–28 недель.
Клинические испытания изучают использование противовирусных препаратов у беременных с тяжелыми симптомами. [5] Визуализация грудной клетки может потребоваться при обследовании и ведении беременной женщины, у которой развивается тяжелое респираторное заболевание.КТ грудной клетки — это высокочувствительный тест для диагностики COVID-19 у беременных с существующей инфекцией [5], и с учетом потенциального вреда от воздействия радиации, включая задержку роста плода, микроцефалию и умственную отсталость, минимально возможная доза. для рентгенографии и визуализации должны выполняться в соответствии со строгими протоколами и информированным согласием. [6]
Тяжелое и критическое заболевание связано с плохими исходами для матери и плода, поэтому, хотя противовирусное лечение обычно назначается, оно индивидуализировано и основано на сопоставлении рисков и преимуществ лечения для матери и ее ребенка.Лопинавир-ритонавир использовался для лечения вируса иммунодефицита человека (ВИЧ) во время беременности, а также для лечения беременных пациентов с COVID-19. Он проникает через плаценту и может увеличить риск преждевременных родов, но в остальном кажется относительно безопасным и не имеет известных тератогенных эффектов. [7, 8] Всемирная организация здравоохранения (ВОЗ) рекомендует с осторожностью применять исследуемые препараты у беременных женщин вне клинических испытаний. Антибиотики показаны только при наличии признаков вторичной бактериальной инфекции.
Влияние на исход беременности
Данные об инфекциях в первом триместре ограничены, но частота самопроизвольных выкидышей не увеличивается, а инфекция COVID-19 в настоящее время не является показанием для медицинского прерывания беременности. По сравнению с другими типами коронавирусных инфекций, такими как SARS и MERS, риск материнской смертности при COVID-19 ниже. [8] Заболевание связано с увеличением частоты преждевременных родов и кесарева сечения, [9] и эти осложнения, вероятно, связаны с более тяжелым заболеванием матери.
В серии случаев из Ухани, Китай, 92% (109/118) беременных женщин имели легкое заболевание и 8% (9/118) имели тяжелое заболевание (гипоксемию) — у шести из девяти женщин после родов развилось тяжелое заболевание. [10] В испанской когорте 11% (9/82) беременных женщин испытали тяжелые неблагоприятные исходы для матери, из которых у четырех были тяжелые, а у пяти — легкие симптомы COVID-19. В целом, у пациенток с COVID-19 с естественными родами были отличные результаты даже с легкими симптомами на момент обращения, тогда как женщины, перенесшие кесарево сечение, некоторые по акушерским показаниям, а некоторые в результате инфекции, имели более высокую вероятность неблагоприятных исходов.[11]
Что касается сроков родов, то своевременные роды не показаны инфицированным женщинам с нетяжелым заболеванием и могут даже рассматриваться после отрицательного результата теста, чтобы уменьшить потенциальную передачу вируса ребенку после рождения. Однако у тяжелобольных женщин с COVID-19 может возникнуть необходимость в родах на сроке 32-34 недели беременности.
На сегодняшний день SARS-CoV-2 не обнаружен в вагинальном секрете или околоплодных водах, но данные ограничены. Таким образом, при разрыве плодных оболочек и мониторинге сердечного ритма плода применяются обычные руководящие принципы лечения.
Воздействие на младенца
Основываясь на ограниченных данных, нет убедительных доказательств внутриутробной вертикальной передачи COVID-19 от инфицированных женщин их детям. [12] Нельзя полностью исключить послеродовое заражение.
В ранних исследованиях, проведенных в Китае, было отмечено, что некоторые новорожденные были недоношенными и имели низкую массу тела при рождении от матерей, инфицированных COVID-19, но доказательства того, были ли они связаны с заболеванием, неясны. [1] Большинство новорожденных после рождения дали отрицательный результат на SARS-CoV-2; [13] однако новорожденные с симптомами COVID-19, рожденные от матерей, инфицированных COVID-19, дали положительный результат на SARS-CoV-2 через несколько дней жизни, поэтому неясно, на какой стадии — до, пери- или постнатально — передача может произошло.[14] Хорошие неонатальные исходы для инфицированных матерей в последнем триместре в этой небольшой серии случаев из Ухани, Китай, были приписаны интенсивному и активному ведению случая. [15]
Вирус был обнаружен в некоторых образцах грудного молока, но риск передачи SARS-CoV-2 при приеме внутрь неясен, и кормление грудью по-прежнему рекомендуется из-за его известных преимуществ. Передача с большей вероятностью произойдет в результате капельной передачи при тесном контакте с инфицированной матерью, поэтому в этом случае рекомендуется, чтобы здоровый человек, осуществляющий уход, кормил ребенка сцеженным грудным молоком.
Психическое здоровье матери
Беременные женщины не защищены от воздействия пандемии на психическое здоровье и могут подвергаться большему риску из-за множества сложных факторов, в том числе страха заразиться, передачи инфекции ее младенцу в случае заражения, социальной изоляции, финансовых трудностей, потенциального снижения риска. в помощи по дому, незащищенности и невозможности доступа к системам поддержки. Особое внимание следует уделять этим аспектам материнской заботы. [16]
Сводка
Поскольку пандемия COVID-19 продолжает наносить ущерб всему миру, и на регулярной основе появляются новые исследования, необходимо обеспечить активное клиническое ведение и целенаправленную поддержку для обеспечения здоровых результатов для беременных женщин и их младенцев.
Список литературы
- Расмуссен С.А., Джеймисон DJ. Уход за женщинами, планирующими беременность, беременность или послеродовой период во время пандемии COVID-19. JAMA . Опубликовано онлайн 5 июня 2020 г. doi: 10.1001 / jama.2020.8883
- Новый коронавирус 2019 (COVID-19). Сводка основных обновлений. Американский колледж акушеров и гинекологов. https://www.acog.org/clinical/clinical-guidance/practice-advisory/articles/2020/03/novel-coronavirus-2019 (по состоянию на 7 июля 2020 г.)
- Центры по контролю и профилактике заболеваний, MMWR Vol 69, No 25, 26 июня 2020 г.
- San-Juan, R et al.Заболеваемость и клинические профили пневмонии COVID-19 у беременных женщин: одноцентровое когортное исследование из Испании, EClinicalMedicine (2020), https://doi.org/10.1016/j.eclinm.2020.100407
- Poon, L et al. Глобальное временное руководство по коронавирусной болезни 2019 (COVID ‐ 19 во время беременности и послеродового периода от FIGO и ее партнеров: Информация для медицинских работников. Int J Gynecol Obstet 2020; 149: 273-286. Doi: 10.1002 / ijgo.13156
- Лю, Х.Особенности клиники и КТ пневмонии COVID-19: внимание беременным женщинам и детям. Journal of Infection 80 (2020) e7-e13doi: https://doi.org/10.1016/j.jinf.2020.03.007.
- Лян, Х. и Ачарья, Г. (2020), Новая коронавирусная болезнь (COVID ‐ 19) у беременных: каким клиническим рекомендациям следовать? Acta Obstet Gynecol Scand 99: 439-442. DOI: 10.1111 / aogs.13836.
- Favilli A et al. Эффективность и безопасность доступных методов лечения COVID-19 во время беременности: критический обзор [опубликовано в Интернете перед печатью, 7 июня 2020 г.]. J Matern Fetal Neonatal Med . 2020; 1-14. DOI: 10.1080 / 14767058.2020.1774875.
- Хантли, Б. Показатели материнской и перинатальной смертности и вертикальной передачи при беременности, осложненной инфекцией, вызванной тяжелым острым респираторным синдромом, коронавирусом 2 (SARS-Co-V-2), Акушерство и гинекология : 9 июня 2020 г. Печать — Выпуск — doi: 10.1097 / AOG.0000000000004010.
- Чен, Л. и др. Клинические характеристики беременных с Covid-19 в Ухане, Китай. N Engl J Med 2020; 382: e100 DOI: 10.1056 / NEJMc2009226
- Martínez-Perez O et al. Связь между способом родоразрешения среди беременных с COVID-19 и материнскими и неонатальными исходами в Испании. JAMA. Опубликовано онлайн 8 июня 2020 г. doi: 10.1001 / jama.2020.10125
- Карими-Зарчи, М. и др. Вертикальная передача коронавирусной болезни 19 (COVID-19) от инфицированных беременных матерей новорожденным: обзор. Fetal Pediatr Pathol 2020; 39 (3): 246-250.DOI: 10.1080 / 15513815.2020.1747120.
- Расмуссен С.А., Смулиан Дж. К., Ледницки Дж. А., Вен Т. С., Джеймисон Д. Д. Коронавирусная болезнь 2019 (COVID-19) и беременность: что нужно знать акушерам. Am J Obstet Gynecol . 2020; 222 (5): 415-426.
- Zeng L, et al. Неонатальная инфекция с ранним началом SARS-CoV-2 у 33 новорожденных, рожденных от матерей с COVID-19 в Ухане, Китай. JAMA Pediatr. Опубликовано онлайн 26 марта 2020 г. doi: 10.1001 / jamapediatrics.2020.0878.
- Yu, N et al.Клинические особенности, акушерские и неонатальные исходы беременных с COVID-19 в Ухане, Китай: ретроспективное одноцентровое описательное исследование. The Lancet Infectious Diseases , 20 (5) стр. 559-564. Https://doi.org/10.1016/S1473-3099 (20) 30176-6.
- Инфекция, вызванная коронавирусом (COVID-19) во время беременности. Королевский колледж акушеров и гинекологов. Https://www.rcog.org.uk/globalassets/documents/guidelines/2020-06-18-coronavirus-covid-19-infection-in-pregnancy.pdf (по состоянию на 7 июля 2020 г.)
Материнские и неонатальные исходы дыхательной недостаточности во время беременности
Реферат
Предпосылки
Акушерские пациенты составляют ограниченную часть пациентов отделения интенсивной терапии, но они часто находятся в незнакомых условиях и демонстрируют возможность катастрофического ухудшения состояния.В этом исследовании оценивались исходы дыхательной недостаточности во время беременности у матери и новорожденного.
Методы
Информация о 71 пациенте на сроке беременности> 25 недель в отделении интенсивной терапии с дыхательной недостаточностью была зарегистрирована в период с 2009 по 2013 годы. Характеристики и исходы матери и плода были определены с помощью ретроспективного обзора карт и оценены с использованием t-критерия Стьюдента, chi -квадратный тест и точный тест Фишера.
Результаты
Ведущими причинами дыхательной недостаточности были послеродовое кровотечение и тяжелая преэклампсия в группе акушерских причин и пневмония в группе неакушерских причин во время беременности и в послеродовой период.Группа неакушерских причин показала более высокую частоту острого респираторного дистресс-синдрома и заместительной почечной терапии, а также требовала большего количества дней вентиляции легких. Пациенты из группы акушерских причин показали значительное улучшение после доставки парциального давления артериального кислорода на долю вдыхаемого кислорода и снижение пикового инспираторного давления. В обеих группах наблюдалась высокая частота респираторного дистресс-синдрома новорожденных. Неонатальные осложнения в результате синдрома аспирации мекония (MAS) и сепсиса чаще встречались в группе неакушерских причин; однако нарушения неврологического развития чаще встречались в группе акушерских причин.
Заключение
Акушерская причина была связана с более длительным периодом отсутствия искусственной вентиляции легких и меньшим количеством эпизодов ОРДС после родов. Выявлено различие неонатальных осложнений, возникающих в результате дыхательной недостаточности разной этиологии.
Ключевые слова
Острый респираторный дистресс-синдром
Неонатальный
Акушерский
Результат
Дыхательная недостаточность
Аббревиатуры
ARDS
острый респираторный дистресс-синдром
RDS
синдром респираторного дистресс-синдрома MAS9 оценка хронического здоровья
SOFA
последовательная оценка органной недостаточности
APGAR
внешний вид, пульс, гримаса, активность, дыхание
NEC
некротический энтероколит
DDST-II
Денверский скрининговый тест-II
MDI
индекс умственного развития
RRT
почечная заместительная терапия
Рекомендуемые статьиЦитирующие статьи (0)
Просмотреть аннотацию
© 2017 Formosan Medical Association.Опубликовано Elsevier Taiwan LLC.
Рекомендуемые статьи
Цитирующие статьи
% PDF-1.3
%
5 0 obj
>>> / BBox [0 0 603.36 783.36] / Длина 178 >> поток
Икс%
0DY´i * | \ G5͕mu300s8K- * b (⮩455 ޑ) l + Si + 7 [t / _EI0E6dJNLJbEϖE% xZ;, aoQ,: Dokn =
конечный поток
эндобдж
1 0 obj
>>> / BBox [0 0 603.36 783.36] / Длина 178 >> поток
Икс%
0DY´i * | \ G5͕mu300s8K- * b (⮩455 ޑ) l + Si + 7 [t / _EI0E6dJNLJbEϖE% xZ;, aoQ,: Dokn =
конечный поток
эндобдж
4 0 obj
>>> / BBox [0 0 603.36 783.36] / Длина 178 >> поток
Икс%
0DY´i * | \ G5͕mu300s8K- * b (⮩455 ޑ) l + Si + 7 [t / _EI0E6dJNLJbEϖE% xZ;, aoQ,: Dokn =
конечный поток
эндобдж
6 0 obj
>>> / BBox [0 0 603.36 783.36] / Длина 178 >> поток
Икс%
0DY´i * | \ G5͕mu300s8K- * b (⮩455 ޑ) l + Si + 7 [t / _EI0E6dJNLJbEϖE% xZ;, aoQ,: Dokn =
конечный поток
эндобдж
7 0 объект
>>> / BBox [0 0 603.36 783.36] / Длина 178 >> поток
Икс%
0DY´i * | \ G5͕mu300s8K- * b (⮩455 ޑ) l + Si + 7 [t / _EI0E6dJNLJbEϖE% xZ;, aoQ,: Dokn =
конечный поток
эндобдж
3 0 obj
>>> / BBox [0 0 603.36 783.36] / Длина 178 >> поток
Икс%
0DY´i * | \ G5͕mu300s8K- * b (⮩455 ޑ) l + Si + 7 [t / _EI0E6dJNLJbEϖE% xZ;, aoQ,: Dokn =
конечный поток
эндобдж
9 0 объект
> поток
2020-03-17T11: 46: 34-04: 002020-03-19T07: 44: 45-07: 002020-03-19T07: 44: 45-07: 00Adobe InDesign 15.0 (Macintosh) uuid: 21db8162-f00e-b94d-b45d-81d973e1e6f3adobe: docid: indd: 8
12-0d7e-11de-b9ed-86c100e5e765xmp.id: 6f88819e-5e85-430a-bc888e-5e85-430d-bc890e-bc888e-5e85-430a-bc888e-5e85-430a-bc88 48ec-8174-21895b3d0a6axmp.did: 9ad16aaf-2fb2-463f-aac4-3d358e38f212adobe: docid: indd: 8
12-0d7e-11de-b9ed-86c100e5e765default
application / pdf Adobe PDF Library 15.0; изменен с помощью iText 4.2.0 по 1T3XTFalse
конечный поток
эндобдж
10 0 obj
> поток
x +
Может ли коронавирус передаться от беременных к младенцам?
С момента появления нового коронавируса (COVID-19) были предприняты срочные попытки понять клинические характеристики инфекции.Медицинские журналы быстро публиковали информацию, включая эпидемиологические данные о первых 425 пациентах с COVID-19, а также подробный анализ когорты пациентов, расположенных за пределами города Ухань.
Беременные женщины подвергаются повышенному риску тяжелой пневмонии и респираторных инфекций из-за иммуносупрессии. В некоторых случаях респираторные инфекции могут привести к родовым осложнениям. Например, исследование беременных женщин, госпитализированных с гриппом, показало, что уровень преждевременных родов значительно выше, чем среди населения в целом.
Исследователи нового исследования, опубликованного в The Lancet, , продвинули понимание влияния инфекции COVID-19 на беременность. В статье подробно описаны клинические характеристики и потенциал внутриутробной вертикальной передачи в когорте из 9 беременных женщин, у которых на поздних сроках беременности развилась пневмония COVID-19.
Исследовательская группа обнаружила, что клинические характеристики пневмонии COVID-19 у беременных женщин были аналогичны таковым у небеременных взрослых.Исследователи также сообщили, что в этой небольшой группе случаев не было доказательств внутриутробной инфекции, вызванной вертикальной передачей.
Исследование проводилось путем ретроспективного обзора лабораторных результатов, медицинских карт и компьютерной томографии грудной клетки. Девять женщин были госпитализированы в больницу Чжуннань Уханьского университета в Ухане, Китай, в эпицентре вспышки. Прием проходил с 20 по 31 января 2020 года.
Внутриутробная вертикальная передача была оценена у 6 из 9 пациентов путем анализа пуповинной крови, околоплодных вод и мазков из горла новорожденных.Также были протестированы образцы грудного молока.
Симптомы у 9 человек были аналогичны симптомам, наблюдаемым в общей популяции. Лихорадка присутствовала у 7 пациентов, кашель у 4 пациентов, миалгия у 3 пациентов, недомогание у 2 пациентов и боль в горле у 2 пациентов.
Повышенные концентрации аминотрансфераз наблюдались у 3 пациентов. Лимфопения возникла у 5 пациентов, а мониторинг дистресса плода потребовался у 2 пациентов. Ни один из пациентов не развился до тяжелой пневмонии COVID-19 и не умер по состоянию на 4 февраля 2020 года.
У всех 9 пациентов было зарегистрировано живорождение посредством кесарева сечения. 9 младенцев имели оценку 8-9 баллов за Внешний вид, Пульс, Гримасу, Активность, Дыхание в течение 1 минуты и 9-10 баллов через 5 минут после рождения.
Среди 6 пациентов, у которых внутриутробная вертикальная передача была оценена с помощью околоплодных вод, пуповинной крови и мазка из горла новорожденных, все пробы оказались отрицательными на вирус.
Несмотря на небольшой размер выборки, исследование предлагает важную информацию о потенциале вертикальной передачи COVID-19 у беременных женщин.
«Результаты этой небольшой группы случаев предполагают, что в настоящее время нет доказательств внутриутробной инфекции, вызванной вертикальной передачей, у женщин, у которых на поздних сроках беременности развивается пневмония COVID-19», — пишут авторы исследования.
Области будущего исследования, определенные исследователями, включают в себя вопрос о том, влияет ли приобретение вируса на ранних сроках беременности на вертикальную передачу, увеличивает ли вагинальные роды риск передачи в родах и повреждает ли COVID-19 плаценту.
«Это важно для изучения, потому что беременные женщины могут быть особенно восприимчивы к респираторным патогенам и тяжелой пневмонии, потому что у них ослаблен иммунитет и из-за физиологических изменений, связанных с беременностью, которые могут подвергнуть их более высокому риску неблагоприятных исходов. Хотя в нашем исследовании нет у пациентов развилась тяжелая пневмония или они умерли от своей инфекции, нам необходимо продолжить изучение вируса, чтобы понять его влияние на большую группу беременных женщин », — сказал автор исследования Хуэйся Ян, доктор медицины, директор отделения акушерства и гинекологии Пекинского университета. Первая больница, в пресс-релизе.
Хотя необходимы дополнительные исследования, важно то, что вирус не передавался от матери к ребенку в этой группе пациентов.
Клинические проявления и неонатальные исходы у беременных с коронавирусной болезнью 2019 Пневмония в Ухане, Китай | Открытый форум по инфекционным болезням
Абстрактные
Предпосылки
Клинические проявления и неонатальные исходы у беременных с коронавирусной болезнью 2019 (COVID-19) были неясны в Ухане, Китай.
Методы
Мы ретроспективно проанализировали клинические характеристики беременных и небеременных женщин с COVID-19 в возрасте от 20 до 40 лет, поступивших в период с 15 января по 15 марта 2020 года в госпиталь Union, Ухань, а также симптомы беременных с COVID-19 и сравнили клинические характеристики и симптомы с историческими данными, ранее сообщенными для h2N1.
Результаты
Среди 64 пациенток 34 (53,13%) были беременными, с более высокой долей в анамнезе (29.41% против 6,67%) и большей легочной инфильтрации при компьютерной томографии (50% против 10%) по сравнению с небеременными женщинами. Из беременных пациенток 27 (79,41%) завершили беременность, 5 (14,71%) родили естественным путем, 18 (52,94%) перенесли кесарево сечение и 4 (11,76%) сделали аборт; У 5 (14,71%) пациентов симптомы не протекали. У всех 23 новорожденных были отрицательные результаты по цепи полимеразы обратной транскрипции, а средняя оценка по шкале Апгар за 1 минуту составила 8–9 баллов. У беременных и небеременных пациентов наблюдаются различия в симптомах, таких как лихорадка, отхаркивание и усталость, и в лабораторных тестах, таких как нейрофилы, фибриноген, D-димер и скорость оседания эритроцитов.У беременных с COVID-19 симптомы обычно более легкие, чем у пациенток с h2N1.
Выводы
Клинические характеристики беременных с COVID-19 менее серьезны, чем небеременных. Нет доказательств того, что беременные женщины могут заразиться внутриутробной инфекцией в результате вертикальной передачи COVID-19. Беременные пациентки с h2N1 имели более серьезное состояние, чем пациенты с COVID-19.
Коронавирусное заболевание 2019 (COVID-19), вызванное инфицированием новым коронавирусом тяжелого острого респираторного синдрома (SARS-CoV-2), представляет собой новый тип респираторного заболевания, которое может привести к полиорганной недостаточности и смерти [1].Подобно другим заболеваниям, связанным с коронавирусом, таким как SARS и ближневосточный респираторный синдром (MERS), COVID-19 очень заразен и быстро распространяется по миру, создавая серьезную угрозу для глобального общественного здравоохранения [2]. По состоянию на 9 июня 2020 года в мире было диагностировано 7,03 миллиона случаев пневмонии, вызванной COVID-19, и более 404 396 случаев смерти во всем мире [3].
Результаты нескольких исследований гриппа показали, что риск материнской заболеваемости значительно повышен по сравнению с небеременными женщинами [4, 5].Хотя SAR-CoV-2, связанный с COVID-19, может инфицировать беременных женщин [6], не было обнаружено, что он распространяется вертикально, и вместо этого предполагается перинатальная передача. Насколько нам известно, были проведены ограниченные исследования эпидемиологии и клинических характеристик беременных женщин с пневмонией COVID-19, а путь передачи от беременных женщин с пневмонией COVID-19 плоду оставался в значительной степени неизвестным [7–10].
МЕТОДЫ
Дизайн исследования
Это было одноцентровое ретроспективное обсервационное исследование с участием женщин с пневмонией COVID-19 в возрасте от 20 до 40 лет в западном кампусе госпиталя Юнион в Ухане в период с 15 января по 15 марта 2020 года.Все пациенты были протестированы на нуклеиновую кислоту SARS-CoV-2, у них была подтверждена пневмония COVID-19, и они были выписаны на основании «Плана профилактики и контроля новой коронавирусной пневмонии» (7-е издание), выпущенного Национальной комиссией здравоохранения Китая [11]. Критерии выписки следующие: (1) температура тела нормализовалась более чем на 3 дня; (2) респираторные симптомы явно улучшились; (3) изображения легких показали значительное улучшение острых экссудативных поражений; (4) положительные тесты на нуклеиновую кислоту респираторных образцов, таких как результаты теста мокроты и мазка из носоглотки, в двух последовательных отрицательных результатах (интервал выборки ≥24 часа) [11].Мы сравнили симптомы беременных с пневмонией COVID-19 с симптомами беременных с h2N1 в предыдущих отчетах. Исследование было одобрено комитетом по этике больницы Union, Медицинского колледжа Тунцзи, Университета науки и технологий Хуачжун и больницы Чаоян в Пекине, Столичного медицинского университета, и требование информированного согласия было отменено.
Настройка
Западный кампус больницы Union, которая является учебной больницей третичного уровня в Ухане, была одной из больниц, назначенных для лечения тяжелой пневмонии COVID-19.С января 2020 года в общей сложности 800 коек были преобразованы в изоляторы и открыты для лечения тяжелых пациентов с пневмонией COVID-19. Все беременные после госпитализации проходят курс лечения в акушерстве и гинекологии, лечение включало антибиотикотерапию, противовирусную терапию, кортикостероиды, лечение китайской медициной и кислородную поддержку.
Сбор данных
Мы собрали демографические и клинические характеристики, лабораторные тесты, результаты компьютерной томографии (КТ) грудной клетки, исходы лечебной беременности и исходы новорожденных этих пациентов с пневмонией COVID-19 из электронной медицинской карты.Обычные анализы крови включали общий анализ крови, профиль коагуляции и биохимические тесты сыворотки (включая функцию почек и печени, креатинкиназу и лактатдегидрогеназу). Данные пациентов с вирусом h2N1 взяты из предыдущего исследования [12].
Статистические методы
Непрерывные переменные выражаются средним значением ± стандартное отклонение или медианным межквартильным размахом, а категориальные переменные выражаются количеством и процентным соотношением пациентов в каждой категории.Мы стратифицировали пациенток в зависимости от того, беременны ли они. Непараметрические тесты используются для непрерывных переменных, а критерии χ 2 используются для категориальных переменных. P <0,05 считалось статистически значимым. Соответственно рассчитывались отношение шансов и 95% доверительный интервал. Все анализы проводились с использованием Python версии 3.6 (Python Software Foundation).
РЕЗУЛЬТАТЫ
Демография беременных с коронавирусной болезнью 2019 Пневмония
Данные были собраны у 64 пациентов, в том числе у 34 (53.13%) беременных и 30 (46,88%) небеременных женщин детородного возраста. Ни один из пациентов не имел опыта контакта с оптовым рынком морепродуктов Южного Китая и не был медицинским персоналом. 34 беременных пациентки были в основном в возрасте 30–34 лет (47,06%), со средним сроком беременности 2,29 ± 1,56 и средним сроком оплодотворения 0,43 ± 0,50. Десять (29,4%) из этих пациентов контактировали с членами семьи с диагнозом пневмония COVID-19, а 5 (14,71%) имели бессимптомные инфекции. Среди других осложнений у беременных — рубцевание матки (n = 9, 26.47%), гестационный диабет (n = 2, 5,88%), гипотиреоз во время беременности (n = 1, 2,94%) и тяжелая преэклампсия (n = 1, 2,94%).
Восемь пациентов (23,53%) находились в первом и втором триместрах, а 26 пациентов (76,47%) — в третьем триместре. Из них 5 пациенток (14,71%) родили нормально, 18 пациенток (52,94%) перенесли кесарево сечение, а 4 пациентки (11,76%) выбрали аборт для прерывания беременности. Среднее количество кровотечения во время родов составило приблизительно 326,47 ± 50,37 мл, а среднее количество околоплодных вод составляло приблизительно 200 ± 270 мл.Семь (20,59%) беременных выбрали окситоцин, а у 3 (8,82%) развился послеродовой жар. (Таблица 1)
Таблица 1.
Основная информация и клинические характеристики беременных a
| Характеристики . | Беременные женщины (n = 34) N (%) . | |||
|---|---|---|---|---|
| Возраст (лет) | ||||
| <25 | 3 (8,82) | |||
| 25–29 | 11 (3.24) | |||
| 30–34 | 16 (47,06) | |||
| 35–39 | 3 (8,82) | |||
| ≥40 | 1 (2,94) | |||
| Гестационные недели ) | ||||
| > 28 недель | 26 (76,47) | |||
| ≤28 недель | 8 (23,53) | |||
| История контакта | 10 (29,404) | 16 | 16 | 16 |
| Естественные роды | 5 (14.71) | |||
| Кесарево сечение | 18 (52,94) | |||
| Аборт b | 4 (11,76) | |||
| Использование окситоцина | 7 (20,5411 | |||
| 7 (20,5420) | ||||
| 4 (8,82) | ||||
| Осложнения беременности | ||||
| Гестационный диабет | 2 (5,88) | |||
| Гипертензия или преэклампсия, вызванная беременностью | 1 (2.94) | |||
| Гипотиреоз | 1 (2,94) | |||
| Рубцевание матки | 9 (26,47) | |||
| Преждевременные роды | 5 (14,71) | |||
| Поражение плода | 1 (2,94) | |||
| Окрашенные меконием околоплодные воды | 3 (8,82) | |||
| Смерть новорожденного | 0 (0.00) | |||
| Тяжелая неонатальная асфиксия | 0 (0,00) | |||
| Положительный результат теста на нуклеиновую кислоту COVID-19 новорожденного | 0 (0,00) | |||
| Оценка по шкале Апгар (1 минута) | 8–9 | |||
| Время беременности | 2,29 ± 1,56 | |||
| Время родов | 0,43 ± 0,50 | |||
| Интраоперационная кровопотеря (мл) | 326,47 ± 50,37 | |||
| Объем околоплодных вод 200 мл (объем околоплодных вод 200 мл) ± 270 |
| Характеристики . | Беременные женщины (n = 34) N (%) . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Возраст (годы) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| <25 | 3 (8,82) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 25–29 | 11 (3,24) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 30420 30420 30420 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 35–39 | 3 (8,82) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ≥40 | 1 (2,94) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Гестационные недели инфекции (недели) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| > 284 недели 26420 .47) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ≤28 недель | 8 (23,53) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| История контакта | 10 (29,40) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Результат беременности | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Кесарево сечение | 18 (52,94) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Аборт b | 4 (11,76) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Использование окситоцина | 7 (20,59) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| после родов.82) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Осложнения беременности | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Гестационный диабет | 2 (5,88) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Гипертония, вызванная беременностью или преэклампсия | 1 (2,94) | 16 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Рубцевание матки | 9 (26,47) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Преждевременные роды | 5 (14,71) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Преждевременный разрыв плодных оболочек | 4 (11.76) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Дистресс плода | 1 (2,94) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Окрашенные меконием околоплодные воды | 3 (8,82) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Неонатальная смерть | 0 (0,00) | 11 | 0 (0,00) | 11 | 0 (0,00) | 11 | 1 | 16 0 (0,00) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Положительный результат теста на нуклеиновую кислоту на COVID-19 | 0 (0,00) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Оценка по шкале Апгар (1 минута) | 8–9 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Срок беременности | 2.29 ± 1,56 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Время четности | 0,43 ± 0,50 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Интраоперационная кровопотеря (мл) | 326,47 ± 50,37 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Объем околоплодных вод при родах (мл) | 906 200 ± 270 906 906 Таблица 1. Основная информация и клинические характеристики беременных a
|
