Бронхиальная астма
«Не будь первым, кто испытывает новое, и последним, кто отстаивает старое»
ОПРЕДЕЛЕНИЕ
Гетерогенное заболевание, которое характеризуется хроническим воспалением дыхательных путей и диагностируется по респираторным симптомам свистящего дыхания, одышки, стеснения в груди или кашля, вариабельных по длительности и интенсивности, в сочетании с лабильной экспираторной обструкцией дыхательных путей (GINA).
Частота встречаемости триггеров при астме
Price D, et al. J Asthma. 2014;51:127–35.
ТРИГГЕРЫ АСТМЫ
• Домашние аллергены: клещи, тараканы, животные, грибы.
• Средовые аллергены: пыльца растения.
• Профессиональные сенситизаторы: пищевая промышленность, медицина …
• Курение табака.
• Воздушные поллютанты: озон, нитрата оксид.
• Физическая нагрузка, смех, холодный воздух.
• Желудочно-пищеводный рефлюкс.
• Лекарства: бета-блокаторы, ингибиторы циклооксигеназы-1 (аспирин, нестероидные противовоспалительные препараты).
Пыльца растений
Dartmouth Electron Microscope Facility.
КЛИНИКА ВАРИАБЕЛЬНЫХ РЕСПИРАТОРНЫХ СИМПТОМОВ
• Эпизоды одышки, свистящего дыхания, стеснения в груди, кашля.
• Обычно более одного вида симптомов.
• Варьируют по времени и интенсивности.
• Ухудшение ночью, при пробуждении.
• Провокация физической нагрузкой, смехом, аллергенами, холодным воздухом, нестероидными противовоспалительными препаратами (НПВП).
• Появление или ухудшение симптомов при вирусной инфекции.
КАЛЕНДАРЬ ЦВЕТЕНИЯ РАСТЕНИЙ
ВОСПАЛЕНИЕ 2 ТИПА
• ~50% тяжелой астмы.
• Аллергическая астма.
• Аспирин-индуцированная респираторная болезнь.
• Интерлейкины IL-4, IL-5, IL-13.
• Эозинофилия крови ≥0.15•109/л.
• Эозинофилия мокроты ≥2%.
• Лечение: анти-IgE (омализумаб), анти-IL5 (бенрализумаб, меполизумаб, реслизумаб), анти-IL4 (дупилумаб)..gif)
Число обострений астмы и погода
Andrew E, et al. BMJ. 2017;359.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Спирометрия.
• Рентгенография грудной клетки.
• Кожные аллергологические тесты (prick-test), IgE специфический.
• Эозинофилы мокроты (при тяжелой астме, ERS/ATS).
Спирометрия
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ
Этиология
• Алергическая.
• Неаллергическая.
• Аспирин-индуцированная респираторная болезнь.
• Профессиональная.
• Астма-ХОБЛ синдром.
Уровень контроля
• Критерии контроля: дневные симптомы >2/нед, сальбутамол >2/нед, ночные симптомы, ограничение активности.
• Контролируемая: нет критериев.
• Частично контролируемая: 1–2 критерия.
• Неконтролируемая: 3–4 критерия.
Обострение
• Легкое.
• Cредней тяжести.
• Тяжелоe.
ВАРИАБЕЛЬНАЯ БРОНХИАЛЬНАЯ ОБСТРУКЦИЯ (GINA)
• ОФВ1 (FEV1) <80% хотя бы однажды, подтвержденное снижением ОФВ1/ФЖЕЛ<75%.
• Прирост ОФВ1 >12% (+200 мл) через 10–15 мин после ингаляции 200–400 мкг сальбутамола (если прирост меньше рассмотреть альтернативный диагноз или тяжелая астма).
• Снижение ОФВ1 >20% на дозу метахолина <4 мг/мл (если ≥4 мг/мл рассмотреть альтернативный диагноз).
• Суточная вариативность ПСВ (PEF) >10% 2 раза в день в течение 2 нед. Расчет: среднее за неделю (ПСВmax – ПСВmin)/ ((ПСВmax – ПСВmin)/2).
• Вариации ОФВ1 >12% (+200 мл) между визитами вне респираторной инфекции (менее надежно).
• Прирост ОФВ1 >12% (+200 мл) или ПСВ >20% после 4 нед противовоспалительного лечения.
Ответ на бронходилататор
Janson C, et al. Eur Respir J. 2019;3:1900561.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Бронхиальная астма аллергическая (полынь, береза), частично контролируемая, обострение. Аллергический ринит, конъюнктивит. [J45.0]
□ Бронхиальная астма, неконтролируемая, тяжелое обострение. Гастроэзофагеальная рефлюксная болезнь, неэрозивная. [J46]
□ Бронхиальная астма аспирин-индуцированная, частично контролируемая. [J45.1]
□ Астма-ХОБЛ синдром. [J44.8]
ОБРАТИМЫЕ ФАКТОРЫ РИСКА ОБОСТРЕНИЯ АСТМЫ
• Неконтролируемые симптомы астмы.
• Высокие дозы сальбутамола (смертность повышена если >200 доз в мес).
• Неадекватная доза кортикостероидов: плохая приверженность, неадекватная техника ингаляции.
• Низкий ОФВ1: <60%.
• Выраженные психические расстройства или социоэкономические проблемы.
• Экспозиция курения, аллергенов.
• Коморбидность: ожирение, риносинусит, пищевая аллергия.
• Эозинофилия в мокроте или крови.
• Беременность.
Эффективность белья против клещей
Woodcock A, et al. N Engl J Med. 2003;349:225–36.
ЛЕЧЕНИЕ АСТМЫ
• Устранение аллергенов, триггеров.
• Отказ от курения.
• Снижение массы тела.
• Дыхательные упражнения.
• Регулярные физические нагрузки.
• Контроль депрессии, тревоги, стресса.
• Сублингвальная иммунотерапия при аллергическом рините и сенсибилизации к клещам домашней пыли с персистирующей астмой, несмотря на ИКС.
• Десенсибилизацация аспирином.
• Вакцинация против гриппа (тяжелая астма, пожилые).
• Противовоспалительные препараты: кортикостероиды, модификаторы лейкотриенов (зафирлукаст, монтелукаст), анти-IgE, анти-IL5, анти-IL4.
• Бронходилататоры пролонгированные: бета2-агонисты (салметерол, формотерол), холинолитики.
• Бронхиальная термопластика.
Терапия астмы, основанная на контроле (GINA, 2020)
Global Strategy for Asthma Management and Prevention 2020.
ТИПЫ ИНГАЛЯТОРОВ
Аэрозольные (MDI)
• Не требуют быстрого и сильного вдоха.
• Нужна координация вдоха и выпуска аэрозоля (спейсер).
• Могут не иметь индикации оставшихся доз.
Порошковые (DPI)
• Требуют быстрого и глубокого вдоха.
• Видна оставшаяся доза.
• Могут содержать лактозу.
• Влажный воздух склеивает порошок.
• Ниже приверженность.
Оральный кандидоз от ингаляционных кортикостероидов
ИНГАЛИРУЕМЫЕ КОНТРОЛЛЕРЫ
Кортикостероид
• Беклометазон [аэрозоль]: 200–500, 500–1000, >1000 мкг/сут в 2 приема.
• Будесонид [пульмикорт турбухалер, порошок]: 200–400, 400–800, >800 мкг/сут в 2 приема.
• Будесонид [пульмикорт, аэрозоль]: 250–500, 500–1000, >1000 мкг/сут в 2 приема.
• Флутиказона пропионат [фликсотид, аэрозоль]: 100–250, 250–500, >500 мкг/сут в 2 приема.
Кортикостероид + бета2-агонист
• Будесонид-формотерол [симбикорт турбохалер, порошок]: 80–160/4.5, 320/9 мкг 2 раза.
• Будесонид-формотерол [симбикорт рапихалер, аэрозоль]: 80–160/4.5 мкг 2 раза.
• Будесонид-формотерол [форадил комби, порошок]: 200–400/12 мкг 2 раза.
• Беклометазон-формотерол [фостер, аэрозоль]: 100/6 мкг 2 раза.
• Флутиказона фуроат-вилантерол [релвар, порошок]: 100–200/25 мкг однократно.
• Флутиказона пропионат-салметерол [серетид, аэрозоль]: 50–125–250/25 2 раза.
• Флутиказона пропионат-салметерол [серетид мультидиск, порошок]: 100–250–500/50 мкг 2 раза.
Терапия легкой/умеренной астмы (PRACTICAL)
Hardy J, et al. The Lancet. 2019;10202:919–28.
СТУПЕНЧАТЫЙ КОНТРОЛЬ СИМПТОМОВ (GINA, 2020)
АЛР — антагонисты лейкотриеновых рецепторов, ДБА — длинные бета2-агонисты, ИКС — ингалируемые кортикостероиды, КБА — короткие бета2-агонисты, ОКС — оральные кортикостероиды.
СТУПЕНЧАТАЯ ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ АСТМЫ (GINA)
1 ступень
• ИКС-формотерол в низких дозах по необходимости (будесонид-формотерол 80/4.5 мкг).
2 ступень
• ИКС-формотерол в низких дозах по необходимости (будесонид-формотерол 80/4.5 мкг).
• ИКС в низких дозах (беклометазон 100–250 мкг 2 раза).
3 ступень
• ИКС-формотерол в низких дозах постоянно (будесонид-формотерол 80–160/4.5 мкг 2 раза).
• ИКС в средних дозах (беклометазон 250–500 2 раза).
4 ступень
• ИКС-формотерол в средних дозах (будесонид-формотерол 320/9 или 480/13.5 мкг 2 раза).
• ИКС в высоких дозах (беклометазон >500–750–1000 мкг 2 раза).
• ± Тиотропиум (18 мкг порошка [спирива] или 5 мкг аэрозоля [спирива респимат] однократно).
5 ступень
• ИКС-формотерол в высоких дозах (будесонид-формотерол 640/18 мкг 2 раза).
• + Тиотропиум, анти-IgE, анти-IL5, анти-IL4.
• + Преднизолон ≤7.5 мг/сут.
Плацебо эффект при астме
Wechsler M, et al. New Engl J Med. 2011;365:119–26.
САМОЛЕЧЕНИЕ УХУДШЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
• Повышение частоты использования сальбутамола (+ спейсер).
• Учащение приема сальбутамола или снижение PEF >20% в течение >2 сут требует увеличение дозы контроллеров.
• Удвоение дозы ингалируемых кортикостероидов.
• Повышение дозы комбинированных препаратов (максимальная доза формотерола 72 мкг/сут).
• Преднизолон 50 мг/сут однократно 5–7 дней, отменять сразу.
Опасность монотерапии бета-агонистами
SMART. Chest 2006;129:15–26.
КРИТЕРИИ ТЯЖЕСТИ ОБОСТРЕНИЯ (GINA)
Легкое обострение
• Одышка при ходьбе, разговор предложениями, свистящее дыхание умеренное на выдохе, могут лежать.
• Пульс <100/мин, >20 дыханий в мин, PEF >80%, SpO2 >95%.
Умеренное обострение
• Одышка при разговоре, разговор фразами, свистящее дыхание громкое, предпочитают сидеть.
• Пульс 100–120/мин, >20 дыханий в мин, PEF 50–80%, SpO2 90–95%.
Тяжелое обострение
• Одышка в покое, разговор словами, свистящее дыхание громкое, ортопноэ, используют вспомогательные мышцы, возбуждение.
• Пульс >120/мин, >30 дыханий в мин, PEF <50% (<100 мл/мин), SpO2 <90%.
Угроза остановки дыхания
• Отсутствие свистов, слабые дыхательные усилия, цианоз, оглушенность, брадикардия, аритмии.
• PEF <33%, SpO2 <90%.
Бронхиальная термопластика при рефрактерной астме
До и после термопластики. d’Hooghe J, et al. Pharmacology&Therapeutics. 2017.
ЛЕЧЕНИЕ ОБОСТРЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
Амбулаторное лечение
• Увеличить ингаляции реливера с низкодозовым ИКС/формотеролом: общая доза формотерола до 72 мкг (+будесонид) и до 48 мкг (+беклометазон).
• Короткодействующий бета2-агонист: сальбутамол через ингалятор 4–10 вдохов каждые 20 мин первый час, далее от 4–10 вдохов каждые 1–4 ч (через спейсер экономнее небулайзера). Через небулайзер: 2.5–5 мг каждые 20 мин первый час, затем 2.5–10 мг через 1–4 ч по необходимости или 10–15 мг/ч постоянно.
• Увеличение в 4 раза дозы контроллера (кортикостероид или кортикостероид/формотерол).
• Преднизолон 40–50 мг/сут однократно 5–7 дней: нет эффекта 48 ч, ОФВ1/ПСВ <60%, внезапные тяжелые обострения в анамнезе.
• Кислород, поддерживая SpO2 >94%.
Стационарное лечение
• Сальбутамбол + ипратропиум: через небулайзер 0.5 мг каждые 20 мин до 3 доз, далее по необходимости или через дозированный ингалятор 8 вдохов каждые 20 мин до 3 ч.
• Кортикостероид перорально или внутривенно.
• Магнезия внутривенно: 2 г за 20 мин.
• Искусственная вентиляция легких.
Страница не найдена | Межрегиональная общественная организация «Педиатрическое респираторное общество»
Выберите login — уникальное имя пользователя *
Ваш email *
Придумайте пароль *
Повторите пароль *
Персональные данные
Имя *
Фамилия *
Пол *
Мужской Женский
Дата рождения *
Место работы *
Адрес
Место учебы *
Профессиональные данные
Должность *
Ученая степень
Кандидат наукДоктор наукБакалаврМагистрДоктор философии
Каких наук
Местонахождение и Контакты
Страна *
РоссияАвстралияАвстрияАзербайджанАнгуильяАргентинаАрменияАрулькоБеларусьБелизБельгияБермудыБолгарияБразилияВеликобританияВенгрияВьетнамГаитиГваделупаГерманияГолландияГондурасГонконгГрецияГрузияДанияДоминиканская республикаЕгипетИзраильИндияИндонезияИорданияИракИранИрландияИспанияИталияКазахстанКамерунКанадаКарибыКипрКиргызстанКитайКореяКоста-РикаКубаКувейтЛатвияЛиванЛивияЛитваЛюксембургМакедонияМалайзияМальтаМексикаМозамбикМолдоваМонакоМонголияМороккоНидерландыНовая ЗеландияНорвегияО. А.Э.Остров МэнПакистанПеруПольшаПортугалияРеюньонРумынияСальвадорСингапурСирияСловакияСловенияСуринамСШАТаджикистанТайваньТайландТунисТуркменистанТуркменияТуркс и КейкосТурцияУгандаУзбекистанУкраинаФинляндияФранцияХорватияЧехияЧилиШвейцарияШвецияЭквадорЭстонияЮАРЮгославияЮжная КореяЯмайкаЯпония
А.Э.Остров МэнПакистанПеруПольшаПортугалияРеюньонРумынияСальвадорСингапурСирияСловакияСловенияСуринамСШАТаджикистанТайваньТайландТунисТуркменистанТуркменияТуркс и КейкосТурцияУгандаУзбекистанУкраинаФинляндияФранцияХорватияЧехияЧилиШвейцарияШвецияЭквадорЭстонияЮАРЮгославияЮжная КореяЯмайкаЯпония
Регион
Город *
Телефон
Skype
Дополнительно для подачи заявления
Подтверждение
Согласие на обработку данных *
Согласен
Настоящим я добровольно и в своих интересах выражаю информированное согласие на обработку моих персональных данных, указанных выше, в соответствии с Федеральным Законом Российской Федерации № 152-ФЗ от 27 июля 2006 года «О персональных данных». Согласие предоставляется МОО «Педиатрическое респираторное общество», а также компаниям, владеющим и осуществляющим поддержку сайта www.pulmodeti.ru, с правом передачи персональных данных их аффилированным лицам, контрагентам, осуществляющим обработку и хранение данных, включая трансграничную передачу на территории всех стран мира, включая США, в тех пределах, в которых это необходимо для выполнения целей моей регистрации на сайте и дальнейшего предоставления мне информации через любые каналы коммуникации, включая почту, SMS, электронную почту, телефон и иные каналы коммуникации.
Create new account
Бронхиальная астма таблица джина
“Не будь первым, кто испытывает новое, и последним, кто отстаивает старое”
ОПРЕДЕЛЕНИЕ
Гетерогенное заболевание, которое характеризуется хроническим воспалением дыхательных путей и диагностируется по респираторным симптомам свистящего дыхания, одышки, стеснения в груди или кашля, вариабельных по длительности и интенсивности, в сочетании с лабильной экспираторной обструкцией дыхательных путей (GINA).
Частота встречаемости триггеров при астме
Price D, et al. J Asthma. 2014;51:127–35.
ТРИГГЕРЫ АСТМЫ
• Домашние аллергены: клещи, тараканы, животные, грибы.
• Средовые аллергены: пыльца растения.
• Профессиональные сенситизаторы: пищевая промышленность, медицина …
• Курение табака.
• Воздушные поллютанты: озон, нитрата оксид.
• Физическая нагрузка, смех, холодный воздух.
• Желудочно-пищеводный рефлюкс.
• Лекарства: бета-блокаторы, ингибиторы циклооксигеназы-1 (аспирин, нестероидные противовоспалительные препараты).
Пыльца растений
Dartmouth Electron Microscope Facility.
КЛИНИКА ВАРИАБЕЛЬНЫХ РЕСПИРАТОРНЫХ СИМПТОМОВ
• Эпизоды одышки, свистящего дыхания, стеснения в груди, кашля.
• Обычно более одного вида симптомов.
• Варьируют по времени и интенсивности.
• Ухудшение ночью, при пробуждении.
• Провокация физической нагрузкой, смехом, аллергенами, холодным воздухом, нестероидными противовоспалительными препаратами (НПВП).
• Появление или ухудшение симптомов при вирусной инфекции.
КАЛЕНДАРЬ ЦВЕТЕНИЯ РАСТЕНИЙ
ВОСПАЛЕНИЕ 2 ТИПА
• ~50% тяжелой астмы.
• Аллергическая астма.
• Аспирин-индуцированная респираторная болезнь.
• Интерлейкины IL-4, IL-5, IL-13.
• Эозинофилия крови ≥0.15•109/л.
• Эозинофилия мокроты ≥2%.
• Лечение: анти-IgE (омализумаб), анти-IL5 (бенрализумаб, меполизумаб, реслизумаб), анти-IL4 (дупилумаб).
Число обострений астмы и погода
Andrew E, et al.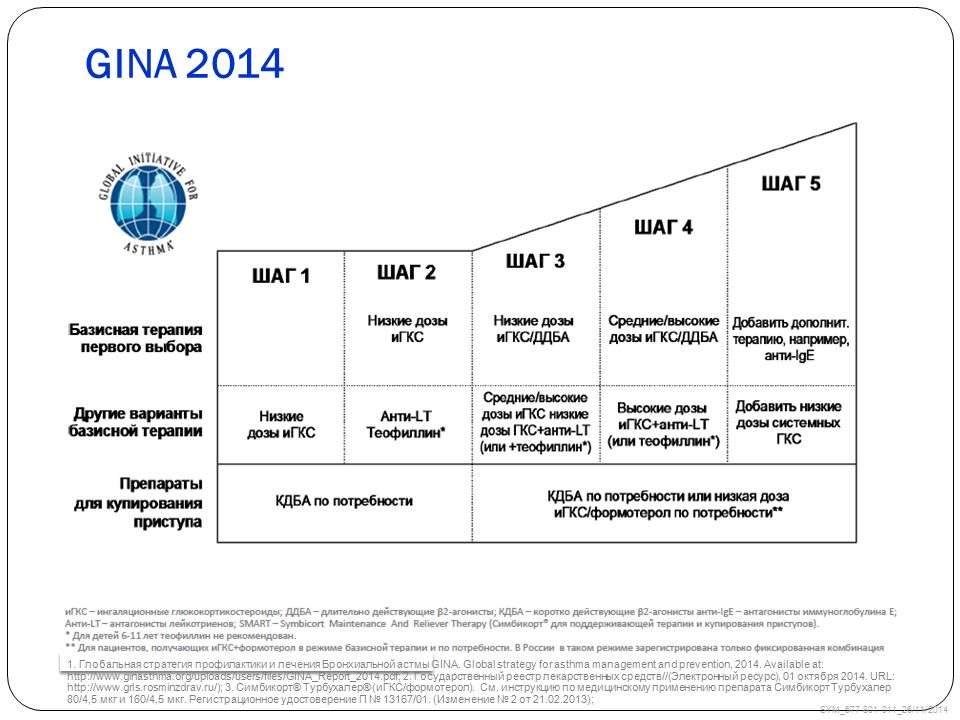 BMJ. 2017;359.
BMJ. 2017;359.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Спирометрия.
• Рентгенография грудной клетки.
• Кожные аллергологические тесты (prick-test), IgE специфический.
• Эозинофилы мокроты (при тяжелой астме, ERS/ATS).
Спирометрия
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ
Этиология
• Алергическая.
• Неаллергическая.
• Аспирин-индуцированная респираторная болезнь.
• Профессиональная.
• Астма-ХОБЛ синдром.
Уровень контроля
• Критерии контроля: дневные симптомы >2/нед, сальбутамол >2/нед, ночные симптомы, ограничение активности.
• Контролируемая: нет критериев.
• Частично контролируемая: 1–2 критерия.
• Неконтролируемая: 3–4 критерия.
Обострение
• Легкое.
• Cредней тяжести.
• Тяжелоe.
ВАРИАБЕЛЬНАЯ БРОНХИАЛЬНАЯ ОБСТРУКЦИЯ (GINA)
• ОФВ1 (FEV1) <80% хотя бы однажды, подтвержденное снижением ОФВ1/ФЖЕЛ<75%.
• Прирост ОФВ1 >12% (+200 мл) через 10–15 мин после ингаляции 200–400 мкг сальбутамола (если прирост меньше рассмотреть альтернативный диагноз или тяжелая астма).
• Снижение ОФВ1 >20% на дозу метахолина <4 мг/мл (если ≥4 мг/мл рассмотреть альтернативный диагноз).
• Суточная вариативность ПСВ (PEF) >10% 2 раза в день в течение 2 нед. Расчет: среднее за неделю (ПСВmax – ПСВmin)/ ((ПСВmax – ПСВmin)/2).
• Вариации ОФВ1 >12% (+200 мл) между визитами вне респираторной инфекции (менее надежно).
• Прирост ОФВ1 >12% (+200 мл) или ПСВ >20% после 4 нед противовоспалительного лечения.
Ответ на бронходилататор
Janson C, et al. Eur Respir J. 2019;3:1900561.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Бронхиальная астма аллергическая (полынь, береза), частично контролируемая, обострение. Аллергический ринит, конъюнктивит. [J45.0]
□ Бронхиальная астма, неконтролируемая, тяжелое обострение. Гастроэзофагеальная рефлюксная болезнь, неэрозивная. [J46]
[J46]
□ Бронхиальная астма аспирин-индуцированная, частично контролируемая. [J45.1]
□ Астма-ХОБЛ синдром. [J44.8]
ОБРАТИМЫЕ ФАКТОРЫ РИСКА ОБОСТРЕНИЯ АСТМЫ
• Неконтролируемые симптомы астмы.
• Высокие дозы сальбутамола (смертность повышена если >200 доз в мес).
• Неадекватная доза кортикостероидов: плохая приверженность, неадекватная техника ингаляции.
• Низкий ОФВ1: <60%.
• Выраженные психические расстройства или социоэкономические проблемы.
• Экспозиция курения, аллергенов.
• Коморбидность: ожирение, риносинусит, пищевая аллергия.
• Эозинофилия в мокроте или крови.
• Беременность.
Эффективность белья против клещей
Woodcock A, et al. N Engl J Med. 2003;349:225–36.
ЛЕЧЕНИЕ АСТМЫ
• Устранение аллергенов, триггеров.
• Отказ от курения.
• Снижение массы тела.
• Дыхательные упражнения.
• Регулярные физические нагрузки.
• Контроль депрессии, тревоги, стресса.
• Сублингвальная иммунотерапия при аллергическом рините и сенсибилизации к клещам домашней пыли с персистирующей астмой, несмотря на ИКС.
• Десенсибилизацация аспирином.
• Вакцинация против гриппа (тяжелая астма, пожилые).
• Противовоспалительные препараты: кортикостероиды, модификаторы лейкотриенов (зафирлукаст, монтелукаст), анти-IgE, анти-IL5, анти-IL4.
• Бронходилататоры пролонгированные: бета2-агонисты (салметерол, формотерол), холинолитики.
• Бронхиальная термопластика.
Терапия астмы, основанная на контроле (GINA, 2020)
Global Strategy for Asthma Management and Prevention 2020.
ТИПЫ ИНГАЛЯТОРОВ
Аэрозольные (MDI)
• Не требуют быстрого и сильного вдоха.
• Нужна координация вдоха и выпуска аэрозоля (спейсер).
• Могут не иметь индикации оставшихся доз.
Порошковые (DPI)
• Требуют быстрого и глубокого вдоха.
• Видна оставшаяся доза.
• Могут содержать лактозу.
• Влажный воздух склеивает порошок.
• Ниже приверженность.
ИНГАЛИРУЕМЫЕ КОНТРОЛЛЕРЫ
Кортикостероид
• Беклометазон [аэрозоль]: 200–500, 500–1000, >1000 мкг/сут в 2 приема.
• Будесонид [пульмикорт турбухалер, порошок]: 200–400, 400–800, >800 мкг/сут в 2 приема.
• Будесонид [пульмикорт, аэрозоль]: 250–500, 500–1000, >1000 мкг/сут в 2 приема.
• Флутиказона пропионат [фликсотид, аэрозоль]: 100–250, 250–500, >500 мкг/сут в 2 приема.
Кортикостероид + бета2-агонист
• Будесонид-формотерол [симбикорт турбохалер, порошок]: 80–160/4.5, 320/9 мкг 2 раза.
• Будесонид-формотерол [симбикорт рапихалер, аэрозоль]: 80–160/4.5 мкг 2 раза.
• Будесонид-формотерол [форадил комби, порошок]: 200–400/12 мкг 2 раза.
• Беклометазон-формотерол [фостер, аэрозоль]: 100/6 мкг 2 раза.
• Флутиказона фуроат-вилантерол [релвар, порошок]: 100–200/25 мкг однократно.
• Флутиказона пропионат-салметерол [серетид, аэрозоль]: 50–125–250/25 2 раза.
• Флутиказона пропионат-салметерол [серетид мультидиск, порошок]: 100–250–500/50 мкг 2 раза.
Терапия легкой/умеренной астмы (PRACTICAL)
Hardy J, et al. The Lancet. 2019;10202:919–28.
СТУПЕНЧАТЫЙ КОНТРОЛЬ СИМПТОМОВ (GINA, 2020)
АЛР — антагонисты лейкотриеновых рецепторов, ДБА — длинные бета2-агонисты, ИКС — ингалируемые кортикостероиды, КБА — короткие бета2-агонисты, ОКС — оральные кортикостероиды.
СТУПЕНЧАТАЯ ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ АСТМЫ (GINA)
1 ступень
• ИКС-формотерол в низких дозах по необходимости (будесонид-формотерол 80/4.5 мкг).
2 ступень
• ИКС-формотерол в низких дозах по необходимости (будесонид-формотерол 80/4.5 мкг).
• ИКС в низких дозах (беклометазон 100–250 мкг 2 раза).
3 ступень
• ИКС-формотерол в низких дозах постоянно (будесонид-формотерол 80–160/4.5 мкг 2 раза).
• ИКС в средних дозах (беклометазон 250–500 2 раза).
4 ступень
• ИКС-формотерол в средних дозах (будесонид-формотерол 320/9 или 480/13.5 мкг 2 раза).
• ИКС в высоких дозах (беклометазон >500–750–1000 мкг 2 раза).
• ± Тиотропиум (18 мкг порошка [спирива] или 5 мкг аэрозоля [спирива респимат] однократно).
5 ступень
• ИКС-формотерол в высоких дозах (будесонид-формотерол 640/18 мкг 2 раза).
• + Тиотропиум, анти-IgE, анти-IL5, анти-IL4.
• + Преднизолон ≤7.5 мг/сут.
Плацебо эффект при астме
Wechsler M, et al. New Engl J Med. 2011;365:119–26.
САМОЛЕЧЕНИЕ УХУДШЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
• Повышение частоты использования сальбутамола (+ спейсер).
• Учащение приема сальбутамола или снижение PEF >20% в течение >2 сут требует увеличение дозы контроллеров.
• Удвоение дозы ингалируемых кортикостероидов.
• Повышение дозы комбинированных препаратов (максимальная доза формотерола 72 мкг/сут).
• Преднизолон 50 мг/сут однократно 5–7 дней, отменять сразу.
Опасность монотерапии бета-агонистами
SMART. Chest 2006;129:15–26.
КРИТЕРИИ ТЯЖЕСТИ ОБОСТРЕНИЯ (GINA)
Легкое обострение
• Одышка при ходьбе, разговор предложениями, свистящее дыхание умеренное на выдохе, могут лежать.
• Пульс <100/мин, >20 дыханий в мин, PEF >80%, SpO2 >95%.
Умеренное обострение
• Одышка при разговоре, разговор фразами, свистящее дыхание громкое, предпочитают сидеть.
• Пульс 100–120/мин, >20 дыханий в мин, PEF 50–80%, SpO2 90–95%.
Тяжелое обострение
• Одышка в покое, разговор словами, свистящее дыхание громкое, ортопноэ, используют вспомогательные мышцы, возбуждение.
• Пульс >120/мин, >30 дыханий в мин, PEF <50% (<100 мл/мин), SpO2 <90%.
Угроза остановки дыхания
• Отсутствие свистов, слабые дыхательные усилия, цианоз, оглушенность, брадикардия, аритмии.
• PEF <33%, SpO2 <90%.
Бронхиальная термопластика при рефрактерной астме
До и после термопластики. d’Hooghe J, et al. Pharmacology&Therapeutics. 2017.
ЛЕЧЕНИЕ ОБОСТРЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
Амбулаторное лечение
• Увеличить ингаляции реливера с низкодозовым ИКС/формотеролом: общая доза формотерола до 72 мкг (+будесонид) и до 48 мкг (+беклометазон).
• Короткодействующий бета2-агонист: сальбутамол через ингалятор 4–10 вдохов каждые 20 мин первый час, далее от 4–10 вдохов каждые 1–4 ч (через спейсер экономнее небулайзера). Через небулайзер: 2.5–5 мг каждые 20 мин первый час, затем 2.5–10 мг через 1–4 ч по необходимости или 10–15 мг/ч постоянно.
• Увеличение в 4 раза дозы контроллера (кортикостероид или кортикостероид/формотерол).
• Преднизолон 40–50 мг/сут однократно 5–7 дней: нет эффекта 48 ч, ОФВ1/ПСВ <60%, внезапные тяжелые обострения в анамнезе.
• Кислород, поддерживая SpO2 >94%.
Стационарное лечение
• Сальбутамбол + ипратропиум: через небулайзер 0. 5 мг каждые 20 мин до 3 доз, далее по необходимости или через дозированный ингалятор 8 вдохов каждые 20 мин до 3 ч.
5 мг каждые 20 мин до 3 доз, далее по необходимости или через дозированный ингалятор 8 вдохов каждые 20 мин до 3 ч.
• Кортикостероид перорально или внутривенно.
• Магнезия внутривенно: 2 г за 20 мин.
• Искусственная вентиляция легких.
Бронхиальная астма — DocCheck Flexikon
Синоним: Asthma
Немецкий : Asthma bronchiale
1 Определение
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, которое характеризуется гиперреактивностью бронхов и респираторной обструкцией.
2 Этиология
Развитие бронхиальной астмы — многокомпонентный процесс, который вызывается экзогенными факторами (факторами окружающей среды), а также генетической предрасположенностью.Кроме того, на течение болезни могут влиять климатические изменения и психические факторы. Важными экзогенными активаторами являются: Â · Аллергены; o аллергены окружающей среды (клещи домашней пыли, пыльца); o аллергенные рабочие вещества (мука); o пищевые аллергены; индуцированная астма) · Физические нагрузки (в основном у детей). Пациенты с аллергической астмой или другими атопическими заболеваниями демонстрируют полигенную наследственную черту чрезмерного иммунного ответа IgE.Если оба родителя страдают атопией, в 40-50% случаев дети страдают атопическим заболеванием.
3 Эпидемиология
Как правило, бронхиальная астма возникает уже в младенчестве и является наиболее частым хроническим заболеванием этого периода жизни. Существуют разные утверждения о распространенности бронхиальной астмы в Германии. Некоторые авторы упоминают 2-4%; по другим источникам даже 6-10%. Количество смертей от астмы в Германии составляет ок. 5000 / год.
4 Классификация
4.1 … По этиологии
- Аллергическая или внешняя астма
- Неаллергическая или внутренняя астма
- Смешанные формы
4,2 … по степени тяжести
- Класс 1: Прерывистый
- 2 степень: стойкая, легкая
- Оценка 3: стойкая, умеренная
- 4 класс: стойкий, тяжелый
5 Патофизиология
Генетическая предрасположенность и экзогенная noxa запускают три патофизиологических процесса, характеризующих бронхиальную астму:
5.1 Воспаление бронхов
Аллергены или инфекции вызывают инфекционную реакцию слизистой оболочки бронхов. При аллергической астме IgE-индуцированная реакция немедленного типа (реакция типа 1) возникает сразу после вдыхания аллергена. Тучные клетки слизистой оболочки дегранулируют и тем самым высвобождают медиаторы воспаления, такие как гистамин, ECF-A, брадикинин и лейкотриены («немедленная реакция»). Помимо этой немедленной реакции, существует также поздняя реакция, вызванная IgG, через 6-12 часов или комбинация обоих типов реакций («двойная реакция»).Как правило, аллерген-триггер можно определить только на ранней стадии заболевания. С годами спектр аллергенов часто становится шире, что затрудняет или даже делает невозможным для пациента избегать аллергенов.
5.2 Гиперреактивность бронхов
Неспецифическая гиперреактивность бронхов может быть обнаружена почти у всех астматиков. В случае вдыхания раздражителей гиперреактивность проявляется в виде очень сильного сужения бронхов и может быть объективировано тестом на метахолин.
5.3 Эндобронхиальная обструкция
Эндобронхиальная обструкция является квази первым клинически заметным «конечным продуктом» патофизиологических процессов бронхиальной астмы. Развивается из-за смещения просвета бронхов вследствие отека слизистой оболочки, повышенной секреции слизи (дискринизма) и бронхоспазмов.
Астма, бронхиальная, аллергическая, Symptome, Ursachen, COPD, Husten, Kinder
© shutterstock.com
Bronchialasthma ist eine Erkrankung, die durch eine Verengung der Atemwege und der Bronchien, durch die Die Luft von und zu den Lungen strömt, gekennzeichnet ist.
Durch Asthma verursachte organische Veränderungen (Physiopathologie)
Asthma ist eine chronisch entzündliche Erkrankung der Atemwege, ihm liegt eine chronische Entzündung zugrunde, die auch dann besteht, wenn sich der Patient wohl fühlt.
Es ist gekennzeichnet durch eine reversible bronchiale Obstruktion. Bei einem leichten Anfall kann es spontan wieder vergehen.
Selten treten schwere asthmatische Formen mit einer nicht reversiblen Bronchialobstruktion auf.
Ein anderes wichtiges Charakteristikum ist die bronchiale Hyperreagibilität , das heißt, dass sich die Muskeln der Bronchien zusammenziehen:
- sehr schnell,
- aufgrund von unspezifischen Reizen (zum Beispiel kalter Luft oder Rauch, die zur Trockenheit der Atemwege führen).
Asthma ist gekennzeichnet durch:
- Vorhandensein von Entzündungszellen , vor allem Eosinophile (weiße Blutkörperchen, die an Allergischen Reaktionen beteiligt sind), Th3-Lymphozyten, während Mastzellen und Neutrohanden weniger vorgen.
- Hyperreagibilität der Atemwege — eine übertriebene Reaktion auf unterschiedliche Reize. Dies ist ein wichtiges, aber nicht exklusives Merkmal von Asthma. Es gibt verschiedene Ursachen, darunter: Entzündung, Neurologische Dysfunktion und Strukturelle Veränderungen. Eine Entzündung scheint der hauptsächliche Faktor zu sein, weil die entzündungshemmende Behandlung die Hyperreagibilität verringert.
- Einige Asthmatiker haben Atemwegsveränderungen , die nur teilweise eine Reversibilität der Obstruktion auslösen:
- Desquamation und Schädigung des Bronchialepithels (innere Schleimhaut der Bronchien)
- Verdickung der Basalmembran (insbesondere der Lamina reticularis) ist ein charakteristisches Zeichen von Asthma bronchiale
- Volumenzunahme der Bronchialmuskulatur
- Proliferation und Dilatation der Blutgefäße
- Übersekretion und Größenzunahme der schleimproduzierenden Drüsen
Ursprung des Asthmas
Der Ursprung des Asthmas wurde noch immer nicht ermittelt und es werden viele wissenschaftliche Studien dazu angestellt.
Die Entwicklung von Asthma ist ein Prozess, der von dem Zusammenspiel zweier Hauptfaktoren abhängt:
- Genetische Faktoren
- Umweltbedingte Faktoren — die während der Entwicklung des Immunsystems auftreten.
Wissenschaftler haben in den Atemwegen ein Ungleichgewicht in der Menge zweier Zytokine (Substanzen, die der Kommunikation zwischen Zellen des Immunsystems dienen) festgestellt:
- Th2 — веррингерт
- Th3 — erhöht
Th2-Lymphozyten erzeugen IL-2 и интерферон-γ (IFN-γ), die bei den Zellabwehrmechanismen gegen Infektionen von wesentlicher Bedeutung sind.
Th3-Lymphozyten produzieren eine Zytokin-Familie (IL-4, -5, -6, -9 and -13), die Produktion von IgE (Antikörper, die allergische Reaktionen hervorrufen) стимуляторах.
| Faktoren, die die Produktion von Th2 Beginünstigen | Faktoren, die die Produktion von Th3 begin |
|
|
Квеллен: Эдер В., Эге MJ, фон Мутиус Э.Эпидемия астмы. N Engl J Med. 2006. 355 (21): 2226–2235. Обзор. [PubMed]
Nach der Schulmedizin ist Asthma eine chronische und unheilbare Erkrankung.
Bei Kindern und Jugendlichen ist häufiger das männliche Geschlecht betroffen, bei Erwachsenen hauptsächlich das weibliche.
Formen von Asthma
1) Das intrinsische Asthma (weniger als 10% der Fälle) zeigt sich auf folgende Weise:
- Es tritt bei Erwachsenen etwa nach dem 50.Lebensjahr auf.
- Die Patienten leiden nicht unter einer Allergie.
- Zwischen zwei Asthmaattacken verschwinden die Symptome nicht vollständig.
- Es wird oft chronisch.
- Oft werden Organe geschädigt.
- Es kann zum Tod führen.
2) Das extrinsische Asthma hat folgende Charakteristika:
- Es tritt bei Jugendlichen oder Kindern auf.
- Der Jugendliche leidet unter Allergien, die mithilfe eines Kutantests (PRICK-Test или SKIN-Test) Diagnostiziert werden können.
- Organe werden nicht mit einbezogen und der Tod tritt nur in außergewöhnlichen Fällen ein.
Asthma durch Stress
Diese Pathologie tritt auf, wenn Sport betrieben wird (während körperlichem Training) und hält etwa eine halbe Stunde an.
Синдром симптома:
- Трокенер Хустен
- Atemlosigkeit
- Пфайфендер Атем
Es gibt trotzdem viele Olympiasieger, die unter Asthma leiden.
Ursachen von Asthma und Risikofaktoren
Die Ursachen von Asthma sind nicht bekannt, doch die Forschung zeigt, dass es durch viele genetische Risikofaktoren, Umweltfaktoren oder Infektionen verursacht sein kann.
Erblichkeit
Wissenschaftler glauben, dass diese Erkrankung hereditär (erblich) sein kann, das Kind hat daher mehr Wahrscheinlichkeit, zu erkranken, wenn die Eltern bereits unter folgenden leiden: 9001
- Астма
- Аллергический ринит
- Аллергия
© fotolia.com
Иммунная система
Bei Allergischem Asthma gibt es Allergische Reaktionen auf einige gewöhnliche Substanzen wie:
- Katzenhaare (am häufigsten bei Kindern)
- Шиммель
- Staub
- Duftstoffe
- Пыльца (am häufigsten bei Erwachsenen)
Das Immunsystem könnte auch übermäßig auf Bakterien und Viren reagieren, was die Wahrscheinlichkeit einer allergischen Asthmaattacke erhöht.
Asthma und Kindheit
Zu früh geborene Kinder sind besonders bezüglich Atemwegserkrankungen und Infektionen gefährdet, weil ihre Lungen bei ihrer Geburt noch nicht vollständig entwickelt sind.
Manchmal kann eine Infektion zu einer Entzündung der Atemwege führen.
Ernährung und Muttermilch
Asthma kann bei Kindern auftreten, die nicht an der Brust gestillt werden, denn die Proteine der Kuhmilch:
- sind nicht zur Ernährung des Kindes geeignet (sie sind für das Kalb geeignet, das ein Pflanzenfresser ist),
- sind in zu großer Menge vorhanden.
Fettsucht ist ein Risikofaktor, denn die Adipozyten (Fettzellen) setzen pro-entzündliche Substanzen frei, die das Auftreten von Asthma Beginning.
Asthma und die Umwelt
Es gibt verschiedentliche Umweltfaktoren, die das Auftreten von Asthma auslösen können, zum Beispiel:
- Пассивные компоненты Rauchen
- Luftverschmutzung
- Lacke
- Chemikalien
Feuchtigkeit kann das Wachstum von Milben und Schimmelpilzen begin, die Asthmaanfälle auslösen können.
Berufsbedingtes Asthma : Im Arbeitsumfeld können schädigende Substanzen vorhanden sein, die Asthmasymptome hervorrufen.
Angst und Stress
Bei der Entwicklung von Asthma besteht eine psychosomatische Komponente, tatsächlich können stressige Situationen die Symptome verstärken.
Gastroösophagealer Reflux
Es besteht ein Zusammenhang zwischen Asthma und gastroösophagealem Reflux, denn:
- Астма при гастроэзофагеальной рефлюксной болезни в течение дня Aufsteigen von Magensäure verursacht
- Nächtliche Asthmaanfälle können durch den Reflux verursacht werden.Die Säure in der Speiseröhre verursacht eine Reaktion des vagalen autonomen Nervensystems: den Bronchospasmus.
- Asthma bessert sich unter Einnahme von Medikamenten gegen den Den Reflux.
- Reflux tritt häufig bei Asthmapatienten auf, die bronchialerweiternde Medikamente einnehmen.
Asthma durch Aspirin
Aspirin und nichtsteroidale Entzündungshemmer können Asthma auslösen.
Dies ist eine Form von extrinsischem Asthma.
Prämenstruelles Asthma
Frauen können in den Tagen, die der Menstruation vorausgehen, schwere Asthmaanfälle haben.
Asthma durch Pilze und Myceten
Asthma durch den Pilz Aspergillus tritt auf, wenn der Пациент в einer feuchten Wohnung lebt.
Острый или хронический астмоидный бронхит
Die asthmoide Bronchitis tritt bei Kindern unter 5 Jahren auf.
Es handelt sich um die Kombination zweier Lungenerkrankungen:
Третий астмоидный бронхит, умерший при бронхите лейденского унд данн, характерный для астмы:
- Одышка (Атемнот)
- Giemen (ähnlich einem Pfeifen) beim Ausatmen, vor allem nachts oder nach körperlicher Anstrengung
Diese Symptome werden nicht durch Asthma verursacht, sondern:
- durch die geringe Größe der Bronchien bei Kindern
- durch eine übermäßige Bronchialreaktion (Bronchospasmus), die bei manchen Kindern vorkommt.
Die Symptome dieser Erkrankungen sind einander ähnlich, daher ist es schwierig, eine Diagnose zu erstellen.
Ursachen der Asthmoiden Bronchitis
- Geschwächtes Immunsystem
- Infektionen durch Bakterien und Viren
- Atemwegsinfektionen
- Kontakt mit Allergenen, Reizstoffen und Manchen Chemikalien
- Körperlicher und эмоциональный стресс
Симптомы бронхиальной астмы и аллергической астмы
Симптом астмы у детей
Kleine Kinder können frühzeitig Asthma entwickeln.
Die Symptome von Asthma ähneln im Kindesalter denen der Erwachsenen. Da jedoch die Atemwege bei Kleinkindern viel kleiner sind, ist die Ausprägung viel stärker.
Hauptsächliche Symptome sind:
Atemnot oder Ruhedyspnoe: Da die Nasenwege verengt sind, hat das Kleinkind Atembeschwerden.
Das ist besonders stark ausgeprägt, wenn das Тип:
- веинт,
- sich körperlich anstrengt.
Bei einem schweren Asthmaanfall kann es zu einer oberflächlichen und schnellen Atmung kommen.
Schnelle und oberflächliche Atmung : Dieses Symptom weist deutlich darauf hin, dass der Luftstrom eingengt ist und nur eine geringe Luftmenge durch die Atemwege gelangen kann.
Giemen während der Atmung: Man hört ein Pfeifen, während das Kind ausatmet.
Husten : Chronischer Husten kann trocken oder produktiv sein.
Patienten müssen tagsüber möglicherweise nur gelegentlich Husten, doch oft verschlimmert sich der Husten nachts.
Schlaflosigkeit — aufgrund der Symptome und des Hustens, die im Schlaf auftreten.
Engegefühl in der Brust : Da eine geringere Luftmenge in der Lunge zur Verfügung steht, strong sich das Kind an, mehr Luft zu bekommen.
Dies verursacht ein Engegefühl in der Brust.
Es gibt einige schwerwiegende Symptome, bei denen man unverzüglich das Krankenhaus aufsuchen sollte:
- Gesichtsblässe
- Blaufärbung von Lippen und Fingernägeln
© fotolia.com
Symptome bei Erwachsenen
Symptome bei Erwachsenen
Symptome können bei Erwachsenen auftreten:
- плётцлих
- einige Stunden или Tage nach Kontakt mit reizenden Substanzen.
Die meisten Asthmaanfälle verursachen Atembeschwerden und Atemnot.
Viele Patienten haben anhaltenden trockenen Husten, der zu Schlaflosigkeit führt.
Ein plötzliches und unerklärliches Gefühl von Brustenge kann ein frühzeitiger Hinweis auf einen schweren Asthmaanfall sein.
Ein anderes Symptom, das auftreten kann, ist ein Schmerz und eine Steifigkeit der Halsmuskeln.
Эйн Asthmaanfall verursacht auch:
- Übermäßiges Schwitzen
- Bluthochdruck
- Beschleunigten Herzschlag
- Angstzustände
- Sprachschwierigkeiten
Комплектация бронхиальной и аллергической астмы
Chronisch obstruktive Lungenerkrankung (COPD)
Es handelt sich um eine chronische Lungenerkrankung mit:
- einer Verengung der Bronchien
- verminderter Luftpassage
- deenerativer Veränderung der Bronchien und Lungenalveolen
Ein Asthmapatient kann möglicherweise nach dem 60.Lebensjahr an einer COPD erkranken, wenn das Bindegewebe der Bronchien seine Elastizität verliert.
Симптом ХОБЛ
Die Symptome können sein:
- Kurzatmigkeit, die bei körperlicher Aktivität zunimmt
- Ein chronischer produktiver Husten (mit Katarrh), der nicht wieder vergeht
- Lungeninfektionen sind vor allem im Winter häufig
- Brustschmerz im Sinne von Einengung.
© alamy.com
Andere Komplikationen:
- Respiratorische Azidose — übermäßige Blutsäure durch überschüssiges Kohlendioxid
- Легочное сердце — Dilatation des rechten Herzventrikels
- Ателектаза — Verminderung des Lungenvolumens
- Пневмоторакс — Luftansammlung in der Pleurahöhle
Asthma während der Schwangerschaft
Die Einnahme von Asthmamedikamenten ist für das Kind nicht gut, doch ein nicht kontrollierter Asthmaanfall während der Schwangerschaft kann zu schweren Komplikationen führen.
Asthma während der Schwangerschaft kann Folgendes verursachen:
- Eine Verringerung der Sauerstoffmenge für Mutter und Kind, was zu schweren Komplikationen führen kann
- Angeborene Missbildungen:
- Gesichtsanomalien
- Defekt der fetalen Bauchwand gekennzeichnet durch den Austritt von Baucheingeweiden (Gastroschisis)
- Аналатресия
- Präeklampsie
- Niedriges Geburtsgewicht beim Kind
- Zu frühe Geburt des Kindes
Die allgemein übliche Behandlung bei Asthma in der Schwangerschaft ist die Inhalation von Kortison.
Auf diese Weise:
- werden die Atemwege geöffnet,
- werden die Symptome gelindert.
Die Dosis dieses Medikaments ist abhängig von:
- Häufigkeit der Asthmaanfälle
- Schwere der Symptome
Диагностика бронхиальной и аллергической астмы
Die Schwierigkeit einer Asthmadiagnose ist in den meisten Fällen das Fehlen von Symptomen bei den Patienten, wenn sie in die Praxis kommen.
Der Arzt:
- untersucht den Patienten,
- stellt fest, ob die Symptome für die Erkrankung typisch sind.
Bei Kindern ist die Erstellung der Diagnose schwierig, manchmal ist das einzig vorliegende Симптом ein hartnäckiger trockener Husten.
Der Zeitpunkt des Auftretens von Symptomen hilft, die Form der Allergie zu erkennen:
- Treten die Symptome nur im Frühjahr auf, kann dies durch Pollen verursacht sein.
- Im Fall von nur winterlichen Asthmaanfällen ist es eher wahrscheinlich, dass die Ursache Milben sind.
Untersuchungen bei Bronchialasthma und Allergischem Asthma
Spirometrie — ein Lungenfunktionstest, der die Menge der eingeatmeten Luft misst.
Dieser Test bestätigt eine vorliegende Verengung der Atemwege, die sich bei typischem Asthma durch die Behandlung bessert.
Außerdem kann auch der genaue Grad der Veränderungen der Lungenfunktion gemessen werden.
Тест дизеля:
- kann auch die Reaktion auf Asthmamedikamente überwachen,
- wird für Erwachsene und Kinder über 5 Jahre empfohlen.
Methacholintest — das ist ein Provokationstest, bei dem der Arzt den Patienten anweist, eine zunehmende Dosis и Methacholin as Aerosol einzuatmen.
Diese Substanz provoziert eine Verengung der Bronchien (verringert das innere Volumen der Bronchien).
Vor und nach der Testeinatmung muss eine Spirometrie durchgeführt werden, um den Unterschied festzustellen.
Wenn sich das maximale Ausdehnungsvolumen der Einsekundenkapazität (FEV1) um mehr als 20% reduziert, ist der Test positiv.
Thorax- Röntgenaufnahme — gewöhnlich wird diese nicht verordnet, kann aber dem Ausschluss anderer Erkrankungen, wie einer Lungenentzündung, dienlich sein.
© Массимо Дефилиппо
Кутантест
SKIN-PRICK-Test — eine geringe Menge der Substanz, auf die der Пациенты, вызывающие аллергию, реагируют на аллергены (аллергены), wird vorsichtig unter die Haut eingebracht.
Der Test ist positiv, wenn innerhalb von 15 Minuten kleine Bläschen entstehen.
Der RAS-Test ermöglicht, Antikörper gegen einige Allergene festzustellen.
Ein anderer, neuerer Test ist der ImmunoCAP-ISAC-TEST:
- Er wird gleichzeitig für 112 Allergene durchgeführt.
- Er ist genauso zuverlässig wie der RAS-Test.
Дифференциальная диагностика
Bei der Diagnose muss man ausschließen:
- Инфекция Atemwege
- Хронический бронхит
- ХОБЛ
- Herzinsuffizienz
- Аортеневризма
- Lungentumor, der die Atemwege blockiert
- Лунгентуберкулоза
- Lungenentzündung
- Саркоидоз
- Angeborene Missbildungen:
- des Gefäßsystems
- des Atemsystems
PPT — BRONCHIAL ASTHMA PowerPoint Presentation, free download
BRONCHIAL ASTHMA Introduction to Primary Care: курс Центра последипломного образования в FM PO Box 27121 — Riyadh 11417 Tel: 4912326 — Fax: 4970847 1
Цели • Описать, как поставить диагноз астмы, используя рекомендации Саудовской Астмы.• Обсудить эффективность небулайзеров по сравнению с дозированными ингаляторами и другими лекарствами при лечении астмы. • Описать следующие методы мониторинга тяжести заболевания и любые доказательства, подтверждающие один метод по сравнению с другим. • Основанные на симптомах (т. ) • Ежедневный мониторинг пикового расходомера (т.е. красная, желтая, зеленая зоны)
ОПРЕДЕЛЕНИЕ АСТМЫ • ХРОНИЧЕСКОЕ ВОСПАЛИТЕЛЬНОЕ ЗАБОЛЕВАНИЕ ДЫХАТЕЛЬНЫХ ПУТЕЙ, СВЯЗАННОЕ С ШИРОКОРАСПРОСТРАНЕННЫМ, НО ПЕРЕМЕННЫЙ ОГРАНИЧЕНИЕ ПОТОКА ВОЗДУХА ПОВЫШЕННАЯ ОТВЕТСТВЕННОСТЬ НА РАЗНООБРАЗИЕ STIMULI
ЧТО ТАКОЕ РАСПРОСТРАНЕНИЕ В САУДОВСКОЙ АРАВИИ?
Распространенность астмы среди школьников в KSA • Диапазон 4% -23% • Эр-Рияд 10% • Джидда 12% (AL Frayh, et al, 2001)
Диагноз
История болезни • Требуется полная подробная история болезни и клиническое обследование.Включая пиковую скорость выдоха (PEF). • 1-Симптомы: • Кашель • Свистящее дыхание • Одышка
Как часто, насколько серьезно, какое вмешательство необходимо. • Мешает занятиям спортом или нормальной физической активностью • Проблемы с кашлем между приступами • Симптомы улучшаются при приеме лекарств от астмы
2- атопия: кожная экзема, зуд в глазах, частая закупорка носа , выделения или чихание, особенно по утрам • 3 — семейный анамнез атопических заболеваний.• 4- экологический анамнез • 5- исключение других медицинских состояний
Физический осмотр • Рост и вес (рост у детей) • Нос, горло, пазухи (полипы, искривленная перегородка носа, постназальный капель, бледно-розовый или заложенность носовых раковин. • Признак атопии • Осмотр органов дыхания • Может быть нормальным между приступами • хрипы, тахипноэ, деформация грудной клетки указывают на астму • Стридор, удары дубинками, сердечные приступы —- кроме бронхиальной астмы
Пиковая скорость выдоха (PEF): • Следует проводить у каждого пациента старше 5 лет • У некоторых пациентов измерение PEF до и после приема бронходилататора может помочь в подтверждении диагноза.• Измерение вариабельности PEF, сравнивающей утреннюю и вечернюю PEF в течение 2 недель
Вариабельность более 15% подтверждает, но не является существенным для диагноза • PEF может быть нормальным между приступами
Исследование • Обычно не требуется • Рентгенография обычно не требуется, за исключением • тяжелых случаев • инородного тела • инфекции • газов артериальной крови в тяжелых случаях
Дифференциальный диагноз У детей младше 5 лет: • аллергия верхних дыхательных путей, ринит, синусит • ГЭРБ • аспирация инородного тела • Рецидивирующие вирусные НИОТ • Муковисцидоз • Врожденный порок сердца
Дифференциальный диагноз У детей старшего возраста и взрослых: • Аллергия верхних дыхательных путей, ринит, синусит • ГЭРБ • Болезнь сердца • ХОБЛ • Дисфункция голосовых связок • Вдыхание инородного тела • Гипервентиляция и паническая атака • Кашель вторичный после приема лекарств (β-адреноблокаторы и ингибиторы АПФ) • Бронхиахтии является • Дисфункция гортани
классификация
классификация • Этиология: • Аллергическая и неаллергическая астма • Помощь в определении прогноза и определении аллергена, которого следует избегать • Степень тяжести: • Прерывистая, легкая стойкая, умеренно стойкая , тяжелая стойкая.• Управление при первоначальной оценке пациента • Контроль: • Полезно для продолжающейся терапии
Классификация: астма Степень тяжести:
Классификация: контроль астмы
Управление
Цели успешного ведения • Достижение и поддержание контроля над симптомами • Поддержание нормального уровня активности, включая упражнения • Поддержание (почти) «нормальной» легочной функции.• Предотвращение повторных обострений астмы • Избегайте побочных эффектов от лекарств от астмы • Предотвращайте лекарства от астмы
Компонент лечения астмы • Обучайте пациента / врача по астме • Выявление и снижение воздействия факторов риска • Оценка лечения и мониторинга астмы • Управление неотложными состояниями обострения астмы • Особое внимание к сосуществованию и сопутствующему состоянию
Компонент 1: Развитие партнерских отношений между пациентом и врачом. Астма образование • Обучение астме • Последующее наблюдение при астме и обращение за помощью
Компонент 1: Развитие партнерства пациента и врача астма образование Обучение астме Цели: 1 — улучшение знаний об астме 2 изменение отношения и поведения 3 — улучшение управленческих навыков 4 — повышение удовлетворенности и общего качества жизни
Компонент 1: Развитие партнерства пациента и врача по астме образование Элементы обучение пациентов n: 1- основные факты об астме: заболевание, лекарства и цель терапии 2- социокультурное заблуждение: астма как инфекционное заболевание, лекарства от астмы вызывают привыкание, 3- лекарственные препараты Преимущество ингаляционных препаратов перед системными лекарствами Необходимость более одного ингалятора
Компонент 1: Развитие партнерских отношений между пациентом и врачом. Астма. образование • 4 навыка управления Техника: • Ингаляционные устройства, спейсер, PEF Самостоятельное лечение астмы: • Название и доза лекарства • Мониторинг астмы • Признак указывает на ухудшение астмы • Действия при обострении • Как и когда корректировать лечение • Как и когда обращаться за медицинской помощью
Компонент 1: Развитие партнерских отношений между пациентом и врачом обучение Последующее наблюдение Начальная фаза: • Продолжается до достижения оптимального контроля астмы • Диагностика установлено • Пациента необходимо осматривать не реже одного раза в 3-6 недель на этом этапе
Компонент 1: Развитие пациента / врача пар. tnership asthma образование • Вторая фаза: • Астма хорошо контролируется • Интервальный анамнез, обследование, лекарства • Особое внимание включает: 1-потребность в неотложной помощи 2-потеря времени на работе или в школе 3-часто.применения агониста β2 4-хрипы мешают нормальной физической активности
Компонент 1: Развитие партнерских отношений между пациентом и врачом образование 5-использование перорального стероида 6-Выполните спирометрию или PEF в клинике 7-пройдите по таблице PEF с помощью пациент 8 — соблюдайте технику ингаляции 9 — повышайте или понижайте уровень противовоспалительной терапии 10 — предоставляйте письменные инструкции определенным пациентам Пациента необходимо осматривать каждые 3-6 месяцев или раньше, если состояние пациента ухудшается
Компонент 1: Развитие пациента / партнерство с врачом астма образование Направление Центры первичной медико-санитарной помощи: лечить астму, диагноз которой неясен и легко поддается лечению. факторы • Домашние пылевые клещи • Загрязнение воздуха • Табачный дым • Профессиональные раздражители • Таракан • Животное с мехом • Пыльца 90 010
Респираторные (вирусные) инфекции • Химические раздражители • Сильные эмоциональные выражения • Наркотики (аспирин, бета-блокаторы)
Компонент 3: Оценка лечения и мониторинга астмы • Степень тяжести астмы • Контроль астмы
Контрольный тест на астму
Компонент 4: Управление неотложными состояниями обострения астмы • Домашний уход: • Частые агонисты β2 предпочтительно через спейсер каждые 4 часа • Дозу ICS следует увеличить в 4 раза • План действий
Управление серьезной атаки
Зоны пикового расходомера • Зеленая зона (от 80 до 100 процентов вашего личного наилучшего результата) свидетельствует о хорошем контроле.Примите ваши обычные ежедневные лекарственные препараты длительного контроля, если вы их принимаете. Продолжайте принимать эти лекарства, даже если вы находитесь в желтой или красной зоне. • Желтая зона (от 50 до 79 процентов вашего личного результата) сигнализирует об осторожности: ваша астма ухудшается. Добавьте лекарства быстрого действия. Возможно, вам потребуется увеличить количество других лекарств от астмы в соответствии с указаниями врача. • Красная зона (ниже 50% вашего личного результата) сигнализирует о медицинской тревоге! Добавьте или увеличьте количество препаратов быстрого действия и позвоните своему врачу прямо сейчас.
Компонент 5: особое внимание • Ринит • Синусит • Носовые полипы • Респираторная инфекция • ГЭРБ • Асприн-индуцированная астма (АИА) • Беременность • Операция
B.Этот пациент страдает стойкой астмой легкой степени, которая определяется как , как наличие симптомов астмы более двух раз в неделю, но менее одного раза в день. Эти пациенты также ведут ночной образ жизни.
Контролируется ли астма пациента в предыдущем вопросе или нет? Какие рекомендации вы могли бы дать ей относительно лечения? • A. Под контролем, не меняйте терапию • B. Под контролем, проинформируйте о триггерах • C. Не контролируйте, дайте короткую дозу перорального преднизона • D.Не контролируется, добавьте бронходилататор длительного действия, например салметерол • E. Не контролируется, добавьте ингаляционный кортикостероид в низких дозах или антагонист лейкотриена
E. Этот пациент плохо контролируется, так как она использует ингалятор более чем два раза в неделю и так часто возникают симптомы. Добавление низких доз ингаляционных кортикостероидов или антагонистов лейкотриенов является подходящим вариантом для легкой персистирующей астмы.
Тот же самый 23-летний пациент приходит к вам в офис 2 месяц спустя после пожара на кухне и жалуется на одышку.Какие факторы вашего анамнеза и физического состояния могут побудить вас рассмотреть вопрос о госпитализации ее? • A. Свистящее дыхание при осмотре легких • B. Пульсоксиметрия менее 93% • C. Частота дыхания 30 вдохов в минуту • D. Отсутствие ответа на один сеанс небулайзера с альбутеролом • E. PaCO2 25
C • Частота дыхания более 28 или пульс более ударов в минуту будут указывать на тяжелый эпизод. Свистящее дыхание — ненадежный показатель степени тяжести приступа.Цель пульсоксиметрии — 90%, если только пациентка не беременна или не страдает сердечным заболеванием. У пациента с гипервентиляцией ожидается PaCO2 равное 25. Нормальный или повышенный уровень PaCO2 может быть признаком надвигающейся дыхательной недостаточности, и за такими пациентами следует внимательно наблюдать в отделении интенсивной терапии
Спасибо 47
Бронхиальная астма »Krankheitsbild» Lungenaerzte-im-Netz
Erste Anzeichen
Brustenge, Schmerzen hinter dem Brustbein und Reizhusten stehen of am Beginn eines Asthmaanfalls.Als weitere, erste Anzeichen gelten Atembeschwerden beim Sprechen und / oder in Ruhe, Geräusche beim Ausatmen sowie ein Ansteigen der Atemfrequenz auf 20 Atemzüge pro Minute und der Herzschlagfrequenz auf mehr als 100 Schläge pro.
Typische Krankheitsanzeichen für Asthma sind:
- Atemnot tritt anfallsartig, häufig nachts und am frühen Morgen auf
- Vor Allem die Ausatmung ist erschwert und dauert länger als normal
- Kurzängendee
- Kurzfürnung 31 der Brust
- Anfallsweise trockener Husten
- Bei leichten Verläufen tritt oft ausschließlich ein trockener Reizhusten auf (siehe Variant-Asthma)
- Reizhusten mit glasig-zähem Schleim, der sichan kaem.Nach akuter Verschlechterung kann sich vor allem bei chronisch Asthmakranken auch ein so genannter produktiver Husten mit viel Schleim entwickeln
- Die Beschwerden werden durch bestimmte Auslöser hervorgerufen durch bestimmte Auslöser hervorgerufen und verstärmektele
- Krankheitsanzeichen sind meistens nur zwischenzeitlich vorhanden und schwanken in ihrer Ausprägungungshare 9001Diese so genannte Peak-flow-Variabilität ist ebenfalls ein typisches Merkmal der Asthmaerkrankung
- Für Asthma kennzeichnend ist eine (zumindest teilweise) Wiederaufhebbarkeit der Atemnot-Beschwerteden Asthmantema bestim. Dies unterscheidet Asthma von anderen (obstruktiven, das heißt die Atemwege verengenden) Lungen-Krankheiten, bei denen ebenfalls Atemnot auftritt, wie zum Beispiel Lungenemphysem und chronische-typischensta kaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa, aaaaaaaaaaaaaaaaaaaa … die eine allergische Reaktion hervorruft (AllergenAllergen
Das sind Stoffe, die vom Immunsystem des Körpers als «fremd» eingestuft und deshalb angegriffen werden, was zu einer übersteigerten Abwehrreaktion (= Allergiempherten Abwehrreaktion).
Man unterscheidet tierische, pflanzliche und chemische Allergene, wobei fast jede Umweltsubstanz eine Allergie auslösen kann. Ein Potenzielles Allergen ist eine Substanz, die aufgrund ihrer biochemischen Beschaffenheit häufiger als andere Substanzen eine Allergische Reaktion hervorrufen kann.), zu asthmatischen Beschwerden. Nach 6-10 Stunden tritt in der Hälfte der Fälle ein zweiter Schub von Beschwerden auf.
- Bei Kindern treten im Atemrhythmus auftretende Hauteinziehungen im Brustkorb auf (siehe auch «Asthma bei Kindern»)
In einem fortgeschritteneren Stadium der Krankheit zeigen sich Atemnot und Husten Allerdings vermehrt auch zwischen den Anfällen
Verschiedene Krankheitsausprägungen
Je nach den auftretenden Beschwerden unterscheidet человек:
- Asthmaanfall : Beim Anfall nehmen die Beschwerden innerhalb weniger Stunden zu.Dabei können sie rasch oder allmählich zu einer schweren Beeinträchtigung des Patienten (akute Verschlechterung) und ohne Behandlung auch zum Tod führen.
- Status asthmaticus : Darunter versteht man einen Asthmaanfall, der sich trotz Einsatz Aller verfügbaren Medikamente (CortisonCortison
Dies ist ein Hormon, das der Körper in der Nebilniere auch regalit. Immunsystem und kann überschießende Entzündungsreaktionen abschwächen.Cortison bewirkt ein Abschwellen der Bronchialschleimhaut, verringert die Schleimproduktion, hemmt die allergische Reaktion und vermindert die Überempfindlichkeit (Hyperreagibilität) der Bronchien. Während Cortisontabletten in Abhängigkeit von der Dauer der Einnahme und der Dosis schwere Nebenwirkungen haben können, ist die moderner Inhalation Cortisonsprays auch in der Langzeitanwendung unproblematisch, auch dasdertennennenn der.
, Beta-2-Sympathomimetika und / oder TheophyllinTheophyllin
Dieser Wirkstoff entspannt die Bronchialmuskulatur, wirkt aber nur mäßig bronchienerweiternd.Andererseits hat er auch entzündungshemmende und abwehrdämpfende Effekte (schwächt die asthmatische Spätreaktion ab) und schützt die Bronchien vor Reizen, die zu einer Verkrampfung führen.
) fortsetzt und mehr als 24 Stunden dauert. - Dauerasthma : Betroffene leiden unter chronischen (das heißt Wochen bis Jahre anhaltenden) Beschwerden wechselnder Ausprägung und Schwere.
- Schwerste Anfälle : Sie führen innerhalb von Minuten zu Bewustlosigkeit, sind aber zum Glück sehr selten (siehe Brittle-Asthma).
Kennzeichen des schweren Asthmaanfalls und des «Status asthmaticus»
- Luftnot
- schnelle, aber oberflächliche Atmung (больше 25x Atemzüge pro Minute)
- zusätzlicher Einsustatz der Atemurind, , die der Patient wegen der vermehrten Atemanstrengung zusätzlich zu den normalen Atemmuskeln mit einbezieht)
- Unfähigkeit längere Sätze zu sprechen
- stark verkrampfte Atemanstrengung zusätzlich zu den normalen Atemmuskeln mit einbezieht)
- Unfähigkeit längere Sätze zu sprechen
- stark verkrampfte Atemanstrengung mit fehlengeschärödsens 900, «Лучшее времяпрепровождение» 900 31 «Лучшее времяпрепровождение» 900 31 «Лучшее времяпрепровождение 30»
- Sauerstoffmangel (bläulich verfärbte Nagelbetten und Lippen)
Vier Krankheitsstufen
Um den Schweregrad von Asthma objektiv abschätzen zu können, unterscheiden die Ärzte vier Krankheitsstufen — je nachdem wie oft und welche Beschwerden beim Patienten auftreten.Neuerdings werden den aktuellen Leitlinien zufolge fünf Stufen der Asthmatherapie unterschieden, siehe: https://www.lungenaerzte-im-netz.de/news-archiv/meldung/article/neue-asthma-und-copd-leit/.
Symptome, Beschwerden | ||
| Stufe 1 | Leichtes, gelegentlich auftretendes (intermittierendes) Asthma : Beschweränspudenchurzal 1x: : Beschwerdenchretendex: : Beschwerdenchurdenchurzen Flow (PEF oder FEV1FEV1 Das so genannte FEV1 (= forciertes expiratorisches Volumen in einer Sekunde) — das ist die Luftmenge, die der Patient mit аллерген Kraft und möglichst schnell innerhalb einer Sekunde ausatmen kann. ): über 80% vom Sollwert. | |
| Stufe 2 | Leichtes, anftertendes (geringgradig persistierendes. Nächtliche Beschwerden: öfter als 2x pro Monat. Die Beschwerden beeinträchtigen den Schlaf und schränken die Leistung ein. Пиковая скорость потока (PEF или FEV1): до 80% от Sollwert PEF-Werte schwanken um weniger als 20-30% от Sollwert Im Intervall: keine Atmungsbehinderung | |
| Stufe 3 | ) Asthma : Beschwerden: täglich. Nächtliche Beschwerden: öfter als 1x pro Woche Die Beschwerden beeinträchtigen die körperliche Aktivität und den Schlaf. Пик-поток (PEF или FEV1): около 60-80% от Sollwert erniedrigt PEF-Werte schwanken um weniger als 20-30% vom Sollwert | |
| Stufe 4 |
| Asthma) : |
