Бронхит или ангина: две большие разницы
Оба заболевания — бронхит и ангина — очень серьезные и требуют медицинской помощи. Но родителям полезно будет знать, всегда ли они сопровождаются кашлем, какие анализы помогут установить диагноз и когда потребуется лечение антибиотиками. За разъяснением «Летидор» обратился к Марине Николаевне Мягковой, педиатру сети медицинских клиник «Семейная».
Что общего
Ангину и бронхит объединяет причина их появления — вирусы и бактерии, которые проникают из воздуха в дыхательные пути. Они прикрепляются к слизистой оболочке и вызывают воспаление. Если они остаются в верхних дыхательных путях (гортань, носоглотка), это может вызвать ангину или, например, ринит, ларингит, фарингит.
Когда же микробы проникают глубже, в нижние дыхательные пути (бронхи или легкие), это вызывает такие заболевания, как бронхит или пневмония.
Если это ангина
- Симптомы ангины проявляются уже через несколько часов после заражения, причем остро. У детей возникают слабость, головная боль, лихорадка, при этом их беспокоит сильная боль горла (сопровождаемая отеком миндалин, язычка и глотки) и трудности в глотании. Температура может значительно повыситься (до 40 градусов).
- Ангина бывает вирусной, грибковой или бактериальной. В большинстве случаев она бывает бактериальной и чаще всего ее вызывает бета-гемолитический стрептококк группы А. И тогда обязательно требуется лечение антибактериальными препаратами.
- Для определения природы ангины существует стрептатест — экспресс-тест на бета-гемолитический стрептококк. Если он не подтверждается, то значит, ангина вирусная или грибковая.
- Бактериальная ангина сопровождается резкой болью в горле, болью при глотании. При грибковой острой боли в горле может и не быть. При вирусной форме (например, герпес-вирусной флоре) болит горло, а также могут присоединиться насморк и конъюнктивит.
- Чаще всего при одной только ангине кашель больного не беспокоит. Он появляется в случае параллельного заражения другой болезнью — например, ринитом, фарингитом или бронхитом.
 При рините кашель возникает из-за сильного насморка, так как слизь попадает в глотку, раздражая ее стенки. Во время фарингита сухой кашель появляется по причине воспаленной слизистой ткани глотки. Сухой, грубый кашель и осиплый голос могут указывать на ларингит — он поражает не только гортань, но и голосовой аппарат.
При рините кашель возникает из-за сильного насморка, так как слизь попадает в глотку, раздражая ее стенки. Во время фарингита сухой кашель появляется по причине воспаленной слизистой ткани глотки. Сухой, грубый кашель и осиплый голос могут указывать на ларингит — он поражает не только гортань, но и голосовой аппарат. - Как осложнение от ангины может появиться ложный круп, его предвещает грубый лающий кашель.
Когда кашель берёт за горло. Почему разрекламированные препараты — фикция? | Здоровая жизнь | Здоровье
Воспаление в горле возбуждает кашлевые рецепторы. Поэтому когда вы просто лечите горло при простуде, то боретесь и с кашлем. Помогают бесчисленные средства с ментолом, эфирными маслами эвкалипта, хвойных деревьев и прочих растений. Препараты с ними бывают в виде травяных сборов, растворов для полоскания горла и ингаляций, леденцов, спреев. Часто их достаточно.
Не навреди себе сам
Если они не помогают, нужны специфические средства от кашля. Прежде чем их покупать, надо понять, какой у вас кашель — сухой или влажный (см. инфографику). Не зная этого, можно навредить: препараты от сухого кашля при влажном могут помогать развитию бронхита и воспаления лёгких. И наоборот: лекарства от влажного кашля бесполезны при сухом — они его не подавляют. К сожалению, много лекарств сделано по шизофреническому принципу: в них есть компоненты и от сухого и от влажного кашля. Как этого избежать? Покупайте препараты не комплексные, а с одним компонентом. Самые эффективные средства для влажного кашля — препараты с бромгексином, амброксолом, ацетилцистеином и карбоцистеином.
Нажмите для увеличения
Для сухого кашля есть две группы лекарств. Первые подавляют кашлевый центр в мозге. Это препараты с бутамиратом и кодеином (последние наркотики и отпускаются лишь по рецепту). Вторая группа лекарств успокаивает кашлевые рецепторы в горле. Это либексин и фалиминт. Принимать их можно все, но помогают они не всегда: эффект лекарств умеренный, и мучительные приступы кашля могут продолжаться. В лечении такого кашля есть критические моменты (кстати, они важны и при воспалении горла вообще).
В лечении такого кашля есть критические моменты (кстати, они важны и при воспалении горла вообще).
Во-первых, если заложен нос и вы дышите ртом, толку от лекарств не будет. Горло пересушивается — и это мощный фактор активации воспаления и кашлевых рецепторов.
Во-вторых, негативное действие сухого воздуха (в квартирах он всегда очень сухой из-за отопления). Купите увлажнитель воздуха или пользуйтесь народными средствами. Поставьте в каждой комнате таз с водой (чем он больше, тем лучше — испарение зависит от площади поверхности воды). На сушилках постоянно держите влажные полотенца, одежду и т. п. Чаще проветривайте помещение. Перед сном это крайне важно: ночью организм подсушивается — слизистые оболочки выделяют меньше влаги, это особенность нашей физиологии.
Если всё это не помогает, я использую спреи или таблетки для рассасывания с лидокаином. К сожалению, они ещё содержат антисептики с противобактериальным действием. Поскольку почти все поражения горла при простуде вирусные, толку от них мало. Но лидокаин — классический анестетик для обезболивания в стоматологии, хорошо «вырубает» и кашлевые рецепторы.
Не простая простуда
При простуде важно не пропустить ангину. Иногда она запросто может «убить» почки, и потребуется их пересадка, или так поразить сердце, что нужно будет делать операцию по замене клапана. Поэтому, если есть боль в горле, усиливающаяся при глотании, и повышение температуры, срочно к врачу — это может быть ангина.
«Ангину до сих пор неправильно лечат даже врачи, — рассказывает известный педиатр, профессор, главный научный сотрудник Национального медицинского исследовательского центра здоровья детей Владимир Таточенко. — Антибиотики надо применять в случае, если болезнь вызвала особая бактерия — БГСА (бета-гемолитический стрептококк группы А). Она может вызывать серьёзные поражения клапанов сердца и почек. Чтобы их избежать, необходим полный курс лечения специальными антибиотиками в течение 10 дней. К сожалению, многие прекращают лечение уже на 2-3-й день, как только почувствуют себя лучше. У нас недавно был такой случай: мама решила, что ребёнок уже здоров, и сама прекратила лечение. В итоге развился нефрит — воспаление почек. Со временем он может привести к серьёзной почечной недостаточности, и потребуется гемодиализ (искусственная почка), а потом и пересадка почек. В то же время антибиотики назначают очень широко, практически всем с ангиной. Это неправильно, так как у 80-90% пациентов ангина вирусная и для них эти препараты не только бесполезны, но и вредны. К сожалению, просто так отличить бактериальную ангину от вирусной нельзя. Раньше делали для этого долгий микробиологический анализ. Сейчас вместо него за 5-10 минут можно прямо у постели больного провести тест на выявление БГСА. Положительный результат — нужен курс антибиотиков, отрицательный — нет. Молодой участковый педиатр из Орла Евгения Черкасова защитила диссертацию по этой теме. За свои деньги она приобретала этот тест и проводила анализ у всех детей со своего участка с ангиной в течение 2 лет. Болезнь, вызванная БГСА, была выявлена менее чем у 10%. Благодаря этому 90% детей были избавлены от ненужных антибиотиков. Однако, как показал проведённый ею опрос 100 педиатров, большинство детей с ангиной их получают. Это связано и с тем, что экстренную диагностику БГСА педиатры пока используют очень редко, а ведь это могло бы уберечь детей от ненужных лекарств.
К сожалению, многие прекращают лечение уже на 2-3-й день, как только почувствуют себя лучше. У нас недавно был такой случай: мама решила, что ребёнок уже здоров, и сама прекратила лечение. В итоге развился нефрит — воспаление почек. Со временем он может привести к серьёзной почечной недостаточности, и потребуется гемодиализ (искусственная почка), а потом и пересадка почек. В то же время антибиотики назначают очень широко, практически всем с ангиной. Это неправильно, так как у 80-90% пациентов ангина вирусная и для них эти препараты не только бесполезны, но и вредны. К сожалению, просто так отличить бактериальную ангину от вирусной нельзя. Раньше делали для этого долгий микробиологический анализ. Сейчас вместо него за 5-10 минут можно прямо у постели больного провести тест на выявление БГСА. Положительный результат — нужен курс антибиотиков, отрицательный — нет. Молодой участковый педиатр из Орла Евгения Черкасова защитила диссертацию по этой теме. За свои деньги она приобретала этот тест и проводила анализ у всех детей со своего участка с ангиной в течение 2 лет. Болезнь, вызванная БГСА, была выявлена менее чем у 10%. Благодаря этому 90% детей были избавлены от ненужных антибиотиков. Однако, как показал проведённый ею опрос 100 педиатров, большинство детей с ангиной их получают. Это связано и с тем, что экстренную диагностику БГСА педиатры пока используют очень редко, а ведь это могло бы уберечь детей от ненужных лекарств.
Смотрите также:
Симптомы ангины — причины, диагностика и лечение
Начало заболевания
Заболевание начинается остро, чаще всего с подъема температуры и недомогания, обычно после переохлаждения или контакта с носителем инфекции, которая передается при кашле, чихании, а также через предметы быта – чашки, ложки, игрушки.
У детей стрептококковая ангина может начаться с резкого подъема температуры, при такой ангине боли в горле и покраснения миндалин сразу может и не быть, но эти симптомы ангины появляются на следующий день. Переохлаждение при этом может отсутствовать.
Переохлаждение при этом может отсутствовать.
Основные симптомы ангины (острого тонзиллита)
Основным симптомом любого глотании. Другие симптомы ангины в большой степени зависят от вида возбудителя инфекции: вирус, стрептококк или другая бактерия. Маленькие дети, которые не могут пожаловаться на боль в горле, часто отказываются от еды.
Типичные симптомы стрептококковой ангины:
- Озноб, жар, появившиеся внезапно
- Повышение температуры до 38 – 39⁰С у взрослых и 40 – 41⁰С у детей
- Боли в горле – могут появиться на второй день после температуры или сразу
- Затруднение глотания, боль при глотании.
- Слабость, недомогание
Острая стрептококковая ангина (тонзиллит) никогда не сопровождается кашлем и насморком.
Вирусная ангина (тонзиллит) является частью и одним из компонентов ОРВИ. Если причина болезни – вирус, то боли в горле могут появиться вслед за типичными простудными симптомами.
Отличительные симптомы острого тонзиллита вирусного происхождения:
- Боль в горле сопровождается насморком и/или кашлем
- Охриплость голоса
- Конъюнктивит
Изменения в миндалинах при ангине
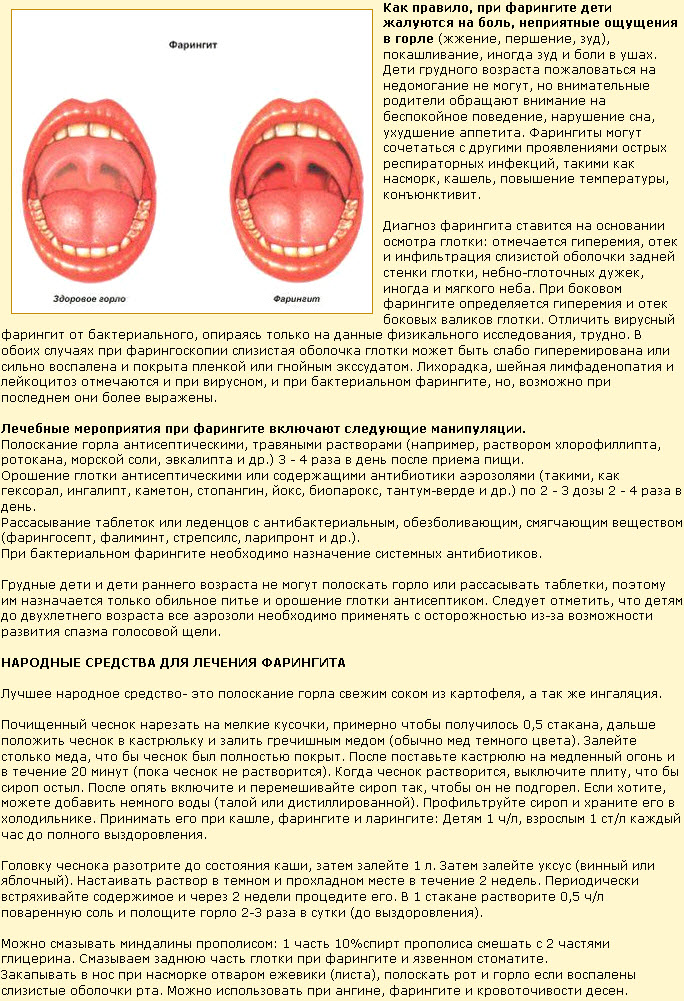
При осмотре горла во время ангины определяется покраснение зева, задней стенки глотки и миндалин. Такие симптомы ангины как увеличение миндалин и наличие в них белых налетов зависит от стадии болезни и возбудителя:
- При вирусных тонзиллитах без бактериальных осложнений миндалины красные, налетов, как правило, нет
- При бактериальном тонзиллите миндалины резко увеличены, могут перекрывать до половины просвета глотки, на них имеется белый налет
- Мелкоточечный белый налет говорит о фолликулярной ангине
- Обильный налет, покрывающий миндалины по всей поверхности, говорит о лакунарной ангине
- Налеты желто-серого цвета, сочетающиеся с очень высокой температурой и резкой слабостью, могут говорить о дифтерийной ангине
Кроме того при острой ангине (тонзиллите) увеличиваются подчелюстные лимфатические узлы, прощупывающиеся на больной стороне под нижней челюстью. Часто они болезненны, их увеличение говорит о воспалительном процессе в глотке.
Часто они болезненны, их увеличение говорит о воспалительном процессе в глотке.
Отличительные признаки ангины (тонзиллита)
Если при болях в горле становится трудно двигать шеей, и она отекает, это может говорить о паратонзиллярном абсцессе – гнойном осложнении ангины.
Дифтерия отличается от стрептококковой и вирусной ангины более высокой температурой, очень плохим самочувствием больного, сильными серовато-желтыми налетами в глотке и иногда затруднением дыхания (особенно у детей).
В отличие от острой ангины (тонзиллита), хроническая ангина может протекать без повышения температуры или быть слегка повышенной (37 – 37,5⁰С). Хроническая ангина (тонзиллит) отличается более длительным течением и частыми обострениями.
Точный вид возбудителя, которым вызвана ангина, можно установить, сделав мазок из зева. В зависимости от вида инфекции могут сильно отличаться подходы к лечению больного горла.
Ангина, вызванная микоплазмами и хламидиями может сочетаться с бронхитом и пневмонией.
Лечим «зимние» болезни — кашель и ангину — Мир новостей
Лечим «зимние» болезни — кашель и ангину
Кашель и больное горло — самые частые признаки простудных заболеваний. Лекарств для их лечения продается масса.
Как ими правильно пользоваться и как лечить эти симптомы?
Когда фитопрепаратов достаточно
Во-первых, нужно понимать, что воспаление горла и кашель взаимосвязаны: здесь расположены кашлевые рецепторы, которые возбуждаются при простуде. Благодаря этому, когда вы банально лечите горло при такой инфекции, вы одновременно лечите и кашель. В этом помогают травяные сборы и сделанные на их основе бесчисленные растворы для полоскания горла и ингаляций, спреи, конфетки и леденцы.
Почти все такие средства содержат один или несколько следующих компонентов: ментол, эфирные масла эвкалипта, тимьяна, хвойных деревьев и прочих растений. Всеми такими средствами можно пользоваться, они реально помогают.
Дома удобно делать ингаляции и полоскания горла, и это очень хорошие формы доставки лечебных компонентов в место болезни. Если вы находитесь в общественных местах, то отлично подойдут готовые лекарственные формы, не требующие никакого приготовления, — спреи, конфетки и прочие «сосалки».
Если вы находитесь в общественных местах, то отлично подойдут готовые лекарственные формы, не требующие никакого приготовления, — спреи, конфетки и прочие «сосалки».
Сухой или мокрый?
Что делать, если все это не помогает, а приступы кашля сильные и изнурительные? Нужны специфические средства от кашля, но, прежде чем их покупать, вам необходимо понять, какой у вас кашель — сухой или продуктивный (влажный).
Такая самодиагностика очень важна. Все эти лекарства делятся на две противоположные группы: одни подавляют кашлевой рефлекс, другие облегчают отхождение мокроты, делая ее более жидкой. Если вы будете принимать лекарство от кашля неправильно, возможны следующие ошибки:
Ошибка 1-я. Предположим, у вас влажный кашель, но вы задавили его противокашлевыми препаратами. В результате мокрота откашливается хуже, больше ее скапливается в дыхательных путях, а это способствует развитию бронхита и даже воспаления легких.
Ошибка 2-я. Другой вариант: вы впустую лечите сухой кашель отхаркивающими препаратами, потому что они никак его не подавляют. И такая лишняя фармацевтическая нагрузка на пользу не идет, ведь препараты могут вызывать побочные эффекты.
Ошибка фармацевтов
Другая проблема, связанная с неправильным лечением кашля, — фармацевтическая.
Производители лекарств не всегда целиком полагаются на врачебные рекомендации и часто делают устаревшие или нерациональные лекарства. Применительно к кашлю это большое количество препаратов, в которых присутствуют компоненты с противоположным действием — подавляющие кашель и разжижающие мокроту. Это устаревшие средства, и врачи их практически не назначают.
Что делать с такими лекарствами? Просто не покупайте их. Приобретайте в аптеке препараты от кашля только с одним компонентом.
Запомните: эффективными и проверенными компонентами, хорошо разжижающими мокроту, являются бромгексин, амброксол, ацетилцистеин и карбоцистеин.
С ними делается большое количество препаратов, продающихся под разными фирменными названиями. Приводить их не имеет смысла, просто при покупке назовите активное вещество, и аптекарь предложит вам на выбор несколько препаратов.
Для лечения сухого кашля есть два типа лекарств.
Одни действуют на мозг, а точнее — на кашлевой центр в мозге. Они его подавляют, и пустой бессмысленный и изматывающий кашель становится слабее. Таким действием обладают препараты, содержащие бутамират или кодеин. Последний компонент относится к опиоидным наркотикам, и сейчас его продажа без рецепта запрещена.
Второй тип лекарств подавляет в горле кашлевые рецепторы. Такие препараты содержат в качестве активных компонентов либексин и фалиминт. Принимать препараты этих двух типов при сухом кашле можно, но, к сожалению, они помогают не всегда.
Лечебный эффект у них достаточно умеренный, и нередко бывает так, что на фоне лечения этими лекарствами приступы кашля остаются и продолжают мучить пациента. Как правило, приступы кашля бывают сильнее ночью и из-за них очень трудно уснуть.
Дополнительные факторы
Что делать? В лечении такого кашля есть несколько критических моментов (кстати, они важны и при воспалении горла вообще).
Во-первых, если у вас заложен нос и вы дышите ртом, то толку от лекарств будет мало. Горло будет пересушено, и это мощный фактор активации воспаления и кашлевых рецепторов.
Во-вторых, сухой воздух (а в квартирах он сейчас практически всегда очень сухой из-за отопления).
Купите хороший увлажнитель воздуха или пользуйтесь народными средствами: поставьте под кроватью или еще где-нибудь таз с водой (чем он больше, тем лучше, испарение зависит от площади поверхности воды).
На сушилках постоянно держите влажные полотенца, одежду и т. п.
Чаще проветривайте помещение. Перед сном это критически важно: ночью наш организм подсушивается — слизистые оболочки выделяют меньше влаги, это особенность нашей физиологии.
Если все это не помогает, можно использовать спреи и таблетки для рассасывания с лидокаином. Это вещество — классическое обезболивающее средство, которое часто применяют в стоматологии, но дополнительно оно хорошо выключает и кашлевые рецепторы.
Ангина — болезнь особая
Эта болезнь далеко не всегда проходит по статье «обычная простуда». Ангина — это воспаление небных миндалин, и порой она может вызвать такое поражение почек, что потом потребуется их трансплантация — пересадка.
Другой опаснейший вариант при ангине — поражение сердца, которое может привести к приобретенным порокам сердца. А это со временем приведет к сердечной недостаточности и потребует операции по установке искусственных клапанов сердца. Поэтому главное — не пропустить такую фатальную ангину. А если она есть, то как ее лечить?
Нужно понимать, что такую опасную ангину вызывает особая бактерия — бета-гемолитический стрептококк группы А (БГСА). Врачи называют его волком микробного мира, и с ним нужно бороться специальными антибиотиками. Самое неприятное, что вызываемая им ангина неотличима от других простых ангин, где антибиотики не нужны. Ведь в последние годы выявлено, что около 90% этих заболеваний вызвано вирусами, против которых антибиотики бесполезны.
Как поступать в этой ситуации? Во-первых, об ангине нужно думать всегда, когда есть боль в горле, особенно усиливающаяся при глотании, и повышение температуры. Во-вторых, должны быть увеличены миндалины, также на них часто бывает бело-серый налет. Но так может быть как при вирусной, так и при стрептококковой ангине.
Разобраться в этой ситуации поможет стрептотест. Несколько лет назад был разработан тест, который всего за 10-15 минут позволяет определить, вызвана ангина БГСА или нет. Его могут сделать непосредственно у постели больного его близкие, а потом, если результат положительный, вызвать доктора. В такой ситуации он назначит терапию специальными антибиотиками, чтобы подавить БГСА и предупредить возможные осложнения на почки и сердце. Если результат отрицательный, то ничего такого не нужно и ангину можно лечить обычными полосканиями, «сосалками» или ингаляциями.
Если результат отрицательный, то ничего такого не нужно и ангину можно лечить обычными полосканиями, «сосалками» или ингаляциями.
Подготовил
Олег Днепров.
Фото: ADOBE STOCK
как лечить хронический тонзиллит, и чем он опасен
Химичева Елена Владиславовна. Фото: Медицинский центр «Семья»
Хронический тонзиллит – это одна из самых распространенных проблем в педиатрии. Среди часто болеющих 12-15% детей страдают именно хроническим тонзиллитом. У взрослых это заболевание также встречается довольно часто, до 10%. Так чем же опасен хронический тонзиллит, и как его лучше лечить?
Тонзиллит — это заболевание, которое выражается в длительном воспалении одной или нескольких миндалин. Ткань, из которой состоит миндалина, является скоплением лимфоцитов, а значит формируется клеточный и гуморальный иммунитет! Инфекционный процесс в миндалинах протекает достаточно долго, и при этом неэффективно лечится, они сами становятся дополнительным источником заражения.
В лакуны миндалин попадают бактерии, вирусы, частички пищи. Это своеобразные резервуары, в которых скапливается большое количество самых разных микроорганизмов, — рассказывает врач-отоларинголог медицинского центра «Семья», заведующий ЛОР отделением Клюйко Сергей Вячеславович, — возбудителем тонзиллита чаще всего выступает гемолитический стрептококк, но также его причиной могут стать хламидии и микоплазмы. Часто хронический тонзиллит проявляется на фоне скарлатины, кори и других инфекционных заболеваний.
Клюйко Сергей Вячеславович. Фото: Медицинский центр «Семья»
Тонзиллит может протекать в острой или хронической форме. И часто острая форма болезни становится не следствием контакта с возбудителем, а возникает из-за переохлаждения, ослабления иммунитета и, соответственно, обострения хронического тонзиллита.
Признаки хронического тонзиллита
— Ангины с острой болью в горле, случающиеся чаще одного раза в год.
— Постоянное повышение температуры тела – до 37,5оС. При этом признаки интоксикации можгут преследовать человека неделями и даже месяцами.
— Болезненность и небольшое увеличение шейных и нижнечелюстных лимфатических узлов.
— Скопление в области миндалин творожистых масс с неприятным запахом.
— В периоды между обострениями часто мучают боль в горле при глотании, приступы сухого кашля, першение в горле.
— Общая слабость, раздражительность и повышенная утомляемость.
— Боли в суставах, сердце.
Хронический тонзиллит может прогрессировать по разным причинам. Этому заболеванию способствуют не только вирусные инфекции, но также не вылеченный кариес и болезни пародонта, затрудненное носовое дыхание вследствие искривления носовой перегородки, запыленность и загазованность окружающего воздуха, частые случаи сильного переохлаждения, и даже нерациональное питание.
Чем опасен тонзиллит
У тонзиллита бывает довольно много осложнений. Наиболее грозное из них — это ревматизм. Также не до конца вылеченный недуг может стать причиной пиелонефрита и других почечных заболеваний, эндокардита, дистрофии миокарда и многих других болезней.
Как лечить
Лечением болезней горла и носа занимаются врачи-отоларингологи. Для борьбы с хроническим тонзиллитом они применяют медикаментозную терапию с включением антибиотиков и антигистаминных препаратов, промывание миндалин антисептическими растворами, а также физиотерапию. Если указанные меры не помогают, то пациентам предлагается хирургическое лечение. Решение об удалении миндалин врачи принимают в последнюю очередь, только если все остальные методы неэффективны.
В терапии хронического тонзиллита существуют различные схемы. Выбор метода зависит от характера заболевания, частоты обострений, общего состояния здоровья, — рассказывает врач-отоларинголог медицинского центра «Семья» к.м.н., врач высшей категории, Химичева Елена Владиславовна — для уменьшения отека миндалин, как правило, назначаются антигистаминные препараты, а для повышения сопротивляемости организма — неспецифические иммунокорректоры и поливитамины. Важно, чтобы в период заболевания пациент соблюдал щадящую диету, ограничил прием холодных и горячих блюд. В это время показано обильное и теплое питье.
Важно, чтобы в период заболевания пациент соблюдал щадящую диету, ограничил прием холодных и горячих блюд. В это время показано обильное и теплое питье.
Чтобы предупредить тонзиллит, необходимо проводить своевременное лечение зубов и десен, отитов, синуситов и других воспалительных заболеваний. Окажет полезное действие и общее закаливание организма. И, конечно, необходимо проходить регулярные профилактические осмотры у отоларинголога.
Качественную и профессиональную помощь при ЛОР-заболеваниях оказывают специалисты медицинского центра «Семья». Для тех, кто устал от постоянных ангин, здесь разработали программу «Здоровое горло», в которую входит весь комплекс необходимых анализов, консультация врача и проведение лечения. При патологиях носа проводятся операции с применением различного эндоскопического оборудования. Пациенты с хроническими лор-патологиями получают помощь от разных врачей – аллерголога-иммунолога, невролога, ревматолога, эндокринолога, гастроэнтеролога.
Медицинский центр «Семья»
344064, г. Ростов-на-Дону, ул. Дачная , д. 8.
Телефоны (863) 223-17-77
Филиал: 344011, г. Ростов-на-Дону, пр. Буденновский, 61/12
График работы: пн.-пт.: с 8:00 до 20:00, сб. : с 8:00 до 19:00, вс.: выходной
Официальный сайт: www.mc-semya.ru
Инстаграм https://www.instagram.com/mc_semya/
На правах рекламы
Ангина: сложные вопросы о простой болезни- Яррег
Ангина – острое инфекционное заболевание всего организма. Для него наиболее характерно воспаление нёбных миндалин (гланд). Возбудителем заболевания в большинстве случаев является стрептококк.
Нередко больные приходят на приём к врачу и говорят, что у них частые ангины, однако выясняется, что за них они принимают любые неприятные ощущения и боли в горле.
Ангине присуще острое начало: высокая температура, резкая боль в горле, усиливающаяся при глотании, увеличение подчелюстных лимфоузлов. Также частым признаком ангины являются налёты на нёбных миндалинах белого цвета различной формы, в особенностях которых разберётся только врач (ведь налёты бывают при дифтерии, мононуклеозе и других заболеваниях). Ни насморка, ни кашля, что характерно при ОРВИ, при ангине обычно не бывает. Ангина – заболевание коварное, чреватое такими осложнениями, как миокардит (поражение сердечной мышцы), артрит (заболевание суставов), заболевания почек. Именно поэтому так важно своевременно обратиться к врачу. Только он должен и может поставить правильный диагноз и назначить лечение.
Ни насморка, ни кашля, что характерно при ОРВИ, при ангине обычно не бывает. Ангина – заболевание коварное, чреватое такими осложнениями, как миокардит (поражение сердечной мышцы), артрит (заболевание суставов), заболевания почек. Именно поэтому так важно своевременно обратиться к врачу. Только он должен и может поставить правильный диагноз и назначить лечение.
ДО ПРИХОДА ВРАЧА
Ангина заразна, лучше всего на время болезни переселить больного в отдельную комнату или отгородить его постель в общей комнате ширмой. Соблюдать постельный режим обязательно. Кроме того, у больного должна быть отдельная посуда, которую после каждого пользования следует кипятить или обдавать крутым кипятком. Больному следует иметь отдельное полотенце, а также носовой платок, которым надо пользоваться при кашле и чихании, прикрывая им рот.
Помещение, в котором находится больной, нужно чаще проветривать, проводить в нём влажную уборку, чтобы не поднималась в воздух содержащая микробы пыль. Диета должна быть щадящая – тёплая (не горячая!) пища (суп, жидкая каша, яйца всмятку и пр.), обильное питье (молоко, чай, клюквенный морс). Исключить острую, солёную и твердую пищу (печенье, сухари, котлеты с поджаристой корочкой).
Очень важно сразу же начать полоскать горло для уменьшения болей и удаления гноя. Причём значение имеет не столько количество жидкости, сколько частота полоскания – по 1/3 – 1/2 стакана каждые 30 – 60 минут. Для полоскания горла чаще всего используют бледно-розовый раствор марганца, раствор фурацилина. Кроме того, можно лечить горло тёплым настоем шалфея или ромашки. Для его приготовления берут 1 столовую ложку растения, заливают стаканом кипящей воды и настаивают в течение 10 минут. Полученный настой процеживают через марлю.
Жевание прополиса хорошо помогает в любой стадии болезни. После еды нужно медленно жевать его кусочки величиной с ноготь. За день нужно «съесть» около 5 г. Чтобы отличить хороший прополис от старого и менее сильного, следует знать, что при жевании свежего во рту чувствуется несильное жжение и онемение языка. Использовать это средство можно при условии, что нет аллергии на мёд.
Использовать это средство можно при условии, что нет аллергии на мёд.
Если температура снизилась, поставьте на 2 часа спиртовой компресс на шею (спирт смешивают с водой в соотношении 1:1). Можно сделать частую йодную сетку на коже шеи в области лимфоузлов и повязать лёгкий шерстяной шарфик для сухого тепла. Хороший эффект даёт компресс из концентрированного раствора питьевой соды – в 1/4 стакана горячей воды (только не кипятка) хорошенько размешайте чайную ложку соды. Заранее приготовьте сложенную в 4 – 6 слоев марлю 10х6 см, кусочек целлофана (чуть больше марли), вату, шарфик. Обильно смочите марлю содовым раствором, слегка отожмите и положите на шею, затем целлофан, вату, шарф. Снять через 2 часа.
ПРОФИЛАКТИКА
АНГИНЫ
Одним из факторов, предрасполагающих к заболеванию ангиной, могут быть больные зубы, в которых всегда скапливаются микробы. Поэтому своевременно лечите их, следите за чистотой полости рта – ежедневно чистите зубы, полощите рот после еды.
Еще одним фактором является охлаждение организма – ношение недостаточно тёплой одежды в холодное время года. Некоторым особенно летом в жаркую погоду достаточно выпить холодной воды, съесть мороженое, чтобы заболеть ангиной. Поэтому, чтобы этого избежать, надо повышать сопротивляемость организма. Проводить систематическое общее и местное закаливание с тем, чтобы приучить организм быстро и без вреда для здоровья приспосабливаться к холоду, жаре, сильному ветру. Хорошо закаливают воздушные и солнечные ванны, водные процедуры (обтирания, обливания, душ и пр.), зарядка, занятия спортом, просто пребывание на свежем воздухе. Закаливанию способствует также правильный (по сезону) выбор одежды.
Для повышения устойчивости слизистой оболочки глотки к заболеваниям полезны систематические полоскания горла водой. При этом температуру воды при каждом полоскании постепенно снижают (от теплой до холодной). Закаливает и укрепляет слабое горло и рыхлые миндалины вода с натуральной морской солью (столовая ложка на стакан кипячёной воды). Полоскать надо ежедневно утром и вечером, особенно в сырое и холодное время года. Но не тогда, когда вы уже заболели!
Полоскать надо ежедневно утром и вечером, особенно в сырое и холодное время года. Но не тогда, когда вы уже заболели!
АПТЕКА НА ГРЯДКЕ
Рецепт 1. Сок сырой красной свёклы разведите водой. Раствор должен быть приятным на вкус, полощите горло.
Рецепт 2. Отвар свёклы. Свёклу средних размеров заливают водой и варят до мягкости. Получившийся бульон охлаждают, процеживают и используют для полоскания.
Рецепт 3. 2 – 3 измельчённых зубчика чеснока залить стаканом кипятка, настаивать 1 час, полоскать.
Рецепт 4. Лук репчатый. Свежий сок употреблять при ангине по 1 чайной ложке 3 – 4 раза в день.
Рецепт 5. Прополисовая мазь. 100 г сливочного масла в чистой эмалированной посуде расплавляют, доводят до кипения. Охлаждают до 60 градусов и добавляют 10 г размельчённого прополиса, нагревают до 80 градусов при непрерывном помешивании 10 минут, фильтруют. Остывшая мазь готова к употреблению. Хранить мазь в стеклянной посуде в холодном тёмном месте. 10-процентная прополисовая мазь, приготовленная на сливочном масле, рекомендуется и для приёма внутрь при воспалении лёгких, ангине и даже при комплексном лечении туберкулёза по 10 г 2 – 3 раза в день за 1,5 часа до еды или через 1,5 часа после еды с тёплым молоком.
ЦЕЛЕБНОЕ ЛУКОШКО
Рецепт 1. 1 столовую ложку ромашки, 1 столовую ложку мёда залить 250 мл кипятка. Применять в качестве полоскания.
Рецепт 2. Бузина. 3 – 4 ложки цветков залить стаканом кипятка, кипятить 5 минут на слабом огне, охладить, процедить. Отваром полощут горло при ангине, кашле, воспалении полости рта.
Рецепт 3. Черника. Густой отвар плодов: 100 г сухих плодов залить 0,5 л воды, кипятить, пока количество воды не уменьшится до 0,3 л. Полоскать горло.
Рецепт 4. Фиалка душистая. Настойка на спирту. 25 г цветков на 10 мл спирта. Принимать по 20 – 30 мл настойки 3 раза в день перед едой. Полоскание: 10 мл настойки на 1 стакан теплой воды – после еды и на ночь.
Рецепт 5. Лимон. При начинающейся ангине народная медицина рекомендует медленно жевать лимон, особенно цедру. После этого в течение 1 часа не есть. Повторить через 3 часа.
Рецепт 6. Отвар коры ивы. На 1 стакан воды 15 г мелко нарезанной коры, кипятить 10 – 15 минут, процедить. Полоскать горло.
Своими испытанными способами борьбы с болезнями вы можете поделиться по телефонам: 72-77-43, 32-96-47, 72-94-75. Будьте здоровы!
Трахеит | Медицинский центр «Президент-Мед»
Трахеит – это воспалительная патология трахеи, имеющая инфекционную природу. При развитии заболевания происходит раздражение слизистой органа, вследствие чего появляется приступообразный сухой кашель и другие недомогания.
Воспаление слизистой трахеи в большинстве случаев развивается на фоне болезней дыхательной системы организма, например, бронхита, фарингита, ларингита или синусита. Спровоцировать прогрессирование недуга могут также такие факторы:
- Аллергическая реакция.
- Сильное переохлаждение.
- Ослабление иммунитета.
- Болезни сердца и почек.
- Травмы трахеи по причине попадания инородного тела в орган.
Развиться воспаление может и в результате вдыхания загрязненного химическими веществами воздуха. Без лечения трахеит приобретает хроническую форму, в основном это происходит с пациентами, которые много курят или страдают алкоголизмом.
Симптомы трахеита
При трахеите происходит воспаление слизистой верхних отделов дыхательных путей, из-за этого больных беспокоит сухой кашель. Приступообразное покашливание часто возникает в ночное время и утром. Кашель также может появляться при глубоком вдохе или смехе, при этом пациент в области глотки и груди ощущает саднящую боль.
Признаки трахеита:
- Учащенное и поверхностное дыхание.
- Увеличенные лимфатические узлы.
- Сонливость и слабость.
- Повышенная температура тела.
- Головная боль.

- Чувство першения в горле.
- Быстрая утомляемость.
Поскольку воспаление трахеи в 90% случаев прогрессирует на фоне простудных заболеваний, то могут также возникать специфические недугам симптомы (заложенность носа, чихание, осиплость). Без своевременного лечения трахеит вызывает развитие тяжелых и опасных заболеваний дыхательной системы: бронхиальной астмы, острого бронхита, эмфиземы, пневмонии легких.
Диагностика и лечение трахеита
Если появляется симптоматика воспалительных недугов дыхательных путей нужно обратиться к врачу-терапевту, он произведет физикальный осмотр. При подозрении на трахеит пациента направляют на обследование к отоларингологу.
Во время осмотра врач должен выслушать жалобы пациента, а также собрать анамнез болезни, узнать болеет ли пациент хроническими недугами, есть ли аллергия. Обязательно назначается исследование крови. Кроме того, больных направляют пройти рентгенографию грудной клетки, она необходима для исключения других заболеваний дыхательной системы. Для определения возбудителя патологии и подбора наиболее эффективного антибактериального препарата проводится исследование мокроты, а также анализ мазков из зева. Уточнить диагноз поможет и риноскопия, фарингоскопия, ларинготрахеоскопия или другие инструментальные методики.
Терапия трахеита направлена на устранение раздражающих слизистой трахеи факторов – вирусов, аллергенов или бактерий. Правильное лечение помогает не только купировать неприятную симптоматику, но и предотвратить вероятность развития осложнений.
Обычно воспалительные заболевания трахеи лечатся амбулаторно, госпитализация показана только в тяжелых случаях. Если трахеит развился вследствие бактериальной инфекции, назначаются антибактериальные медикаменты широкого спектра действия в виде аэрозолей или таблеток.
В принципе с трахеитом справляются антибиотики из группы пенициллинов, однако, если течение недуга дополняется бронхитом, выписываются антибактериальные средства третьего или четвертого поколения. При острой вирусной форме воспаления трахеи (без присоединения осложнений) лечение проводят иммуномодулирующими, противовирусными, антигистаминными и противокашлевыми фармакологическими препаратами.
При острой вирусной форме воспаления трахеи (без присоединения осложнений) лечение проводят иммуномодулирующими, противовирусными, антигистаминными и противокашлевыми фармакологическими препаратами.
Эффективными в борьбе с трахеитом являются средства, выпускаемые в виде аэрозолей. Поскольку в такой форме действующие компоненты препаратов проникают во все отделы бронхиального дерева, а также трахеи и борются с воспалением непосредственно в месте его локализации, не оказывая негативного влияния на другие системы организма.
Жаропонижающие средства прописываются, только если диагностируется повышение температуры выше 38 градусов. Прием лекарств должен выполняться по назначению доктора, самолечение может спровоцировать развитие осложнений.
Для лечения и диагностики трахеита обращайтесь в медицинские центры «Президент-Мед» в Москве и в Видном
Автор: Мамунц Цовинар Алексеевна
Главный врач Президент-Мед г. Видное
Высшее медицинское, Пермский государственный медицинский институт, лечебный факультет, специальность-лечебное дело
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Ольга
Спасибо Юлие Владимировне! Врач очень опытная, внимательная, а самое главное ее очень любят дети! Приходилось уже несколько раз с ребёнком обращаться и всегда каждый приём на высоте. Как хорошо, когда есть такие хорошие врачи[…]
Щетининой О.Н.
Большое спасибо всем работникам клиники за слаженную работу и хорошее настроение. Отдельное спасибо Ивановой Ю.А. за профессионализм, отзывчивость, индивидуальный подход.[…]
Когда беспокоиться о боли в груди
Иногда боль в груди — это просто боль в груди. Иногда это всего лишь растяжение мышц, изжога или бронхит. Чаще всего есть доброкачественные причины, но если вы беспокоитесь, вам следует обратиться к врачу.
Иногда это всего лишь растяжение мышц, изжога или бронхит. Чаще всего есть доброкачественные причины, но если вы беспокоитесь, вам следует обратиться к врачу.
Боль в груди может указывать на серьезное заболевание, связанное с сердцем или иное. Вот когда вам следует позвонить поставщику медицинских услуг, если у вас болит грудь.
Болезнь сердца
Когда люди слышат термин «боль в груди», одно из первых состояний, которое приходит на ум, — это сердечный приступ, и на это есть веские причины; Боль в груди — самый распространенный симптом сердечного приступа как у мужчин, так и у женщин.Обычно он ощущается как давление и может распространяться в руку, шею или челюсть. Однако это не единственный признак, и женщины особенно склонны испытывать другие симптомы, такие как усталость, тошнота и одышка.
Боль в груди также может сигнализировать о другом заболевании сердца. Для кардиолога «стенокардия» — это слово, обозначающее симптомы, связанные с сердцем. Стенокардия часто вызывается ишемической болезнью сердца, когда бляшки накапливаются в артериях и замедляют кровоток. У женщин это может наблюдаться при сужении крупных сосудов или при микрососудистых заболеваниях.У разных людей стенокардия ощущается по-разному, но самый классический диагноз — это давление в грудной клетке, тяжесть, которая возникает при нагрузке и проходит после отдыха.
Другой причиной дискомфорта в груди, связанной с сердцем, могут быть определенные типы сердечной недостаточности. Нет, это не означает, что ваше сердце перестает биться — это остановка сердца, — но это означает, что ваше сердце не может поставлять достаточно богатой кислородом крови для удовлетворения потребностей организма. Наиболее частые симптомы включают одышку, кашель или хрипы, резерв жидкости, особенно в легких или ногах, и усталость, но боль в груди также является возможным симптомом.
Проблемы с легкими
Что еще у вас в груди, кроме сердца? Правильно, легкие — и одна из самых серьезных причин боли в груди — тромбоэмболия легочной артерии. Это когда сгусток крови застревает и блокирует приток крови к легким. Легочная эмболия часто является осложнением тромбоза глубоких вен, тромба, который чаще всего образуется в ногах. Другие симптомы тромбоэмболии легочной артерии включают одышку и другие проблемы с дыханием, а также кашель с кровью или без нее.
Пневмония — распространенное, но тяжелое заболевание. Это основная причина госпитализации взрослых в США, помимо родов. Ежегодно около миллиона взрослых американцев госпитализируются с пневмонией и около 50 000 умирают. Боль в груди часто бывает симптомом, особенно когда вы дышите или кашляете. Другие симптомы пневмонии включают жар, озноб, кашель и одышку.
Хотя обычно это осложнение травмы грудной клетки, иногда коллапс легкого может произойти без причины.Также известный как пневмоторакс, коллапс легкого возникает, когда воздух выходит из легкого и попадает между легким и грудной клеткой. Боль в груди, особенно при дыхании или кашле, — один из наиболее частых симптомов. Другие включают усталость, головокружение, учащенное сердцебиение и синеватый оттенок кожи. Хронические состояния, такие как астма, муковисцидоз и хроническая обструктивная болезнь легких, также могут увеличить риск коллапса легкого.
Когда волноваться, когда расслабляться
Кардиологи обычно больше всего беспокоятся, когда кто-то жалуется на боль в груди при нагрузке, а также на головокружение.Если предположить, что кто-то не страдает серьезной анемией, может возникнуть опасение, что значительная часть сердца не получает достаточного кровотока. Еще одна вещь, которая может вызывать беспокойство, — это то, что боль в груди возникает с все меньшей и меньшей активностью или в состоянии покоя, что может сигнализировать о прогрессирующей закупорке коронарной артерии.
Боль в груди может быть вызвана растяжением мышц, костохондритом (воспалением хряща вокруг ребер), спазмами пищевода, кислотным рефлюксом или бронхитом.Однако лучше перестраховаться, чем сожалеть. Если вас беспокоит боль в груди, обратитесь к врачу или позвоните по телефону 9-1-1.
Эта статья впервые появилась на Sharecare.com.
Проблемы с грудью | HealthLink BC
Есть ли у вас проблема в области груди, например, боль или травма?
Да
Симптомы в области грудной клетки
Сколько вам лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
Медицинская оценка симптомов основана на имеющихся у вас частях тела.
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас есть симптомы .
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужской», а второй — как «женский»). Это гарантирует, что инструмент задает вам правильные вопросы.
У вас только проблемы с дыханием без других симптомов?
У вас умеренная или сильная боль в животе?
Это не спастическая боль, которая возникает при диарее.
Ваш главный симптом — кашель?
Есть ли у вас одышка, не связанная с болью?
Боль может мешать дышать, но это не то же самое, что одышка.
Вы бы охарактеризовали вашу одышку как сильную, среднюю или легкую?
Сильная
Сильная одышка
Умеренная
Умеренная одышка
Легкая
Легкая одышка
У вас диагностировали стенокардию?
Изменилась ли ваша стенокардия за последнюю неделю?
Да
Изменение стенокардии за последнюю неделю
Нет
Изменение стенокардии за последнюю неделю
Контролирует ли ваш план лечения стенокардию?
Если план работает, он должен либо устранить симптомы, либо вернуть их к тому уровню, на котором они были до обострения стенокардии.
Да
План лечения контролирует симптомы
Нет
План лечения контролирует симптомы
За последние несколько месяцев у вас была стенокардия чаще или хуже, чем обычно?
Да
Стенокардия, возникающая чаще или ухудшающаяся
Нет
Стенокардия, возникающая чаще или ухудшающаяся
Были ли у вас какие-либо симптомы, которые, по вашему мнению, могли быть вызваны вашим сердцем?
Они могут включать боль, давление или странное ощущение в груди или в близлежащей области, например, в шее или плече.Другие симптомы могут включать одышку, тошноту или рвоту или головокружение.
Да
Возможные сердечные симптомы
Нет
Возможные сердечные симптомы
Как давно у вас появились эти симптомы?
За последнюю неделю
Сердечные симптомы за последнюю неделю
Более недели назад
Сердечные симптомы более недели назад
Были ли у вас травмы груди за последние 2 недели?
Да
Травма груди в течение последних 2 недель
Нет
Травма груди в течение последних 2 недель
Есть ли кровь в моче?
Это может произойти, если вы получили удар в ребро или бок и повредили почки.
Вы кашляете кровью?
Это означает, что кровь течет из груди или горла. Кровь, которая стекает из носа в горло (например, из-за носового кровотечения), — это не одно и то же.
Сколько там крови?
Много ярко-красной крови [10 мл (2 чайные ложки) или более]
Большое количество [10 мл (2 чайные ложки)] ярко-красной крови в мокроте
Полоски ярко-красной крови
Полосы ярко-красной крови в мокроте
Пятнышки или пятна крови
Пятнышки или пятна крови в мокроте
Продолжалось ли это более 2 дней?
Да
Пятна или пятна крови в мокроте более 2 дней
Нет
Пятнышки или пятна крови в мокроте более 2 дней
Принимаете ли вы лекарство, которое влияет на способность крови к свертыванию, например как АСК, варфарин (например, кумадин), эноксапарин (ловенокс) или клопидогрель (плавикс)?
Эти лекарства могут вызвать кровотечение и затруднить его остановку.
Да
Принимает лекарства, влияющие на свертываемость крови
Нет
Принимает лекарства, влияющие на свертываемость крови
У вас болят ребра или мышцы груди?
Боль этого типа может усиливаться, когда вы надавливаете на нее, двигаете ею или когда делаете глубокий вдох.
Насколько сильна боль по шкале от 0 до 10, если 0 — это отсутствие боли, а 10 — наихудшая боль, которую вы можете себе представить?
От 8 до 10: Сильная боль
Сильная боль
От 5 до 7: Умеренная боль
Умеренная боль
От 1 до 4: Слабая боль
Слабая боль
Есть ли боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Знаете ли вы, что вызвало боль, например, сильное чихание или кашель?
Да
Боль от чихания, кашля или другой известной причины
Нет
Боль от чихания, кашля или другой известной причины
Продолжалась ли боль более 2 дней?
Да
Боль более 2 дней
Нет
Боль более 2 дней
Боль в глубине одной ноги?
Внезапная боль в груди, возникающая при глубокой боли или отеке одной ноги, может быть признаком сгустка крови, переместившегося из ноги в легкое.
Как вы думаете, причиной лихорадки является проблема с грудной клеткой?
У вас появилась новая сыпь только на одной стороне груди? Сыпь может быть полосой или полосой.
Да
Новая сыпь только на одной стороне
Нет
Новая сыпь только на одной стороне
Были ли у вас симптомы более недели?
Да
Симптомы со стороны грудной клетки более недели
Нет
Симптомы со стороны грудной клетки более недели
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма.Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали).Вам может потребоваться помощь раньше.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делать ничего, кроме как сосредоточиться на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : Вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Серьезное затруднение дыхания означает:
- Вы вообще не можете говорить.
- Вам нужно очень много работать, чтобы дышать.
- Вам кажется, что вам не хватает воздуха.
- Вы не чувствуете бдительности или не можете ясно мыслить.
Умеренное затруднение дыхания означает:
- Трудно говорить полными предложениями.
- Тяжело дышать активностью.
Легкое затруднение дыхания означает:
- Вы чувствуете небольшую одышку, но все еще можете говорить.
- От активности становится трудно дышать.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Чувство сильного головокружения или головокружения, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Отсутствие бдительности или способности ясно мыслить. Вы можете быть сбиты с толку, беспокоиться, бояться или быть не в состоянии отвечать на вопросы.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Сильная сонливость или трудности с пробуждением.
- Не отвечает, когда к нему прикасаются или говорят.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Симптомы сердечного приступа могут включать:
- Боль или давление в груди или странное ощущение в груди.
- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Чем больше у вас этих симптомов, тем больше вероятность сердечного приступа. Боль в груди или давление — наиболее распространенный симптом, но некоторые люди, особенно женщины, могут не замечать их в такой степени, как другие симптомы. У вас может вообще не быть боли в груди, а вместо этого появиться одышка, тошнота или странное ощущение в груди или других областях.
Обратитесь за помощью сегодня
На основании ваших ответов, вам может скоро потребоваться медицинская помощь . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Записаться на прием
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Обратитесь за помощью сейчас
На основании ваших ответов, вам может потребоваться немедленная помощь .Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в районе, где интенсивное движение или другие проблемы могут замедлить вас.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи прямо сейчас .
Иногда люди не хотят звонить в службу экстренной помощи. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи прямо сейчас .
После того, как вы позвоните в службу 911, оператор может посоветовать вам разжевать 1 таблетку аспирина для взрослых (325 мг) или 2–4 низких дозы (81 мг) аспирина . Ждите скорую. Не пытайтесь водить самостоятельно.
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Боль в животе, возраст 11 и младше
Проблемы с дыханием, возраст 11 лет и младше
Кашель, возраст 12 лет и старше
Боль в животе, возраст 12 лет и старше
Проблемы с дыханием, возраст 12 лет и старше
Кашель, возраст 11 лет и младше
Боль в груди: первая помощь — клиника Мэйо
Причины боли в груди могут варьироваться от незначительных проблем, таких как несварение желудка или стресс, до серьезных неотложных состояний, таких как сердечный приступ или тромбоэмболия легочной артерии.Конкретную причину боли в груди трудно интерпретировать.
Найти причину боли в груди может быть непросто, особенно если у вас никогда не было предыдущих симптомов. Даже врачам может быть сложно решить, является ли боль в груди признаком сердечного приступа или чего-то менее серьезного, например, несварения желудка.
Если у вас возникла необъяснимая боль в груди, которая длится более нескольких минут, немедленно обратитесь за неотложной медицинской помощью, а не пытайтесь диагностировать причину самостоятельно.
Сердечный приступ
Сердечный приступ происходит, когда артерия, доставляющая кислород к сердечной мышце, блокируется.Сердечный приступ может вызвать боль в груди, которая длится несколько минут или дольше, или же он может быть беззвучным и не вызывать никаких признаков или симптомов.
Многие люди, перенесшие сердечный приступ, имеют предупреждающие знаки за часы, дни или недели. Самым ранним предупреждающим признаком закупорки сердечных артерий могут быть продолжающиеся эпизоды боли в груди, которые начинаются, когда вы физически активны, и проходят после отдыха. Однако во время сердечного приступа эти симптомы проявляются даже при отсутствии физической активности.
У человека с сердечным приступом может не наблюдаться ни одно, ни одно или все из следующего:
- Дискомфортное давление, ощущение переполнения или сдавливающая боль в центре грудной клетки продолжительностью более нескольких минут
- Боль распространяется на плечи, спину, шею, челюсть или руки
- Головокружение, обморок, холодное потоотделение, тошнота или одышка
Если у вас или у кого-то еще может быть сердечный приступ:
Позвоните 911 или скорую медицинскую помощь. Не переносите симптомы сердечного приступа. Если у вас нет доступа к неотложной медицинской помощи, попросите соседа или друга отвезти вас в ближайшую больницу.
Управляйте автомобилем только в крайнем случае и осознайте, что вождение самостоятельно подвергает опасности вас и других, если ваше состояние внезапно ухудшится.
- Жуйте аспирин обычной крепости. Аспирин снижает свертываемость крови, что может помочь кровотоку через суженную артерию, вызвавшую сердечный приступ.Однако не принимайте аспирин, если у вас аллергия на аспирин, есть проблемы с кровотечением или вы принимаете другое разжижающее кровь лекарство, или если ваш врач ранее сказал вам не делать этого.
- Принять нитроглицерин, если это предписано. Если вы думаете, что у вас сердечный приступ, и ваш врач ранее прописал вам нитроглицерин, примите его в соответствии с указаниями. Не принимайте чужой нитроглицерин.
Начните СЛР у человека с сердечным приступом, если он назначен. Если человек с подозрением на сердечный приступ находится без сознания, диспетчер службы экстренной помощи или другой специалист по неотложной медицинской помощи может посоветовать вам начать сердечно-легочную реанимацию (СЛР).
Если вы не прошли обучение сердечно-легочной реанимации, врачи рекомендуют выполнять только сжатие грудной клетки (примерно от 100 до 120 сжатий в минуту). Диспетчер может проинструктировать вас о надлежащих процедурах, пока не прибудет помощь.
- Если автоматический внешний дефибриллятор (AED) доступен немедленно и человек без сознания, следуйте инструкциям устройства по его использованию.
Стенокардия
Стенокардия — это боль или дискомфорт в груди, вызванные снижением притока крови к сердечной мышце. Термин стенокардия обычно используется, когда вам уже поставили диагноз болезни сердца.
Стенокардия бывает стабильной или нестабильной. Стабильная стенокардия может быть постоянной, повторяющейся болью в груди, которая обычно возникает при физической нагрузке и относительно предсказуема. Нестабильная стенокардия возникает, когда боль в груди является внезапной, новой или отличается от типичной, и может сигнализировать о надвигающемся сердечном приступе.
Стенокардия встречается относительно часто, но ее трудно отличить от других типов боли в груди, например от боли или дискомфорта при несварении желудка.
Если у вас стенокардия с одним из следующих признаков и симптомов, это может указывать на более серьезное заболевание, например сердечный приступ:
- Боль в руках, шее, челюсти, плече или спине, сопровождающая боль в груди
- Тошнота
- Усталость
- Одышка
- Беспокойство
- потеет
- Головокружение или обмороки
Степень тяжести, продолжительность и тип стенокардии могут различаться.Если у вас появилась новая или меняющаяся боль в груди, эти новые или другие симптомы могут сигнализировать о более опасной форме стенокардии (нестабильная стенокардия) или сердечном приступе. Если ваша стенокардия ухудшится или изменится, немедленно обратитесь за неотложной медицинской помощью.
Тромбоэмболия легочной артерии
Легочная эмболия возникает, когда сгусток — обычно из вен ноги или таза — застревает в легочной артерии легкого. Легочная ткань, обслуживаемая артерией, не получает достаточного кровотока, что вызывает проблемы с оксигенацией крови.Это затрудняет снабжение легких кислородом остального тела.
Признаки и симптомы тромбоэмболии легочной артерии могут включать:
- Внезапная острая боль в груди, часто сопровождающаяся одышкой
- Внезапная необъяснимая одышка, даже без боли
- Кашель с прожилками крови
- Учащенное сердцебиение, связанное с одышкой
- Обморок
- Сильное беспокойство
- Необъяснимое потоотделение
- Отек только одной ноги, вызванный сгустком крови в ноге
Тромбоэмболия легочной артерии может быть опасной для жизни.Если у вас есть симптомы тромбоэмболии легочной артерии, немедленно обратитесь за неотложной медицинской помощью.
Расслоение аорты
Расслоение аорты — серьезное заболевание, при котором разрывается внутренний слой аорты, большой кровеносный сосуд, ответвляющийся от сердца. Кровь проникает через этот разрыв в средний слой аорты, вызывая разделение (расслоение) внутреннего и среднего слоев. Если наполненный кровью канал прорывается через внешнюю стенку аорты, расслоение аорты обычно заканчивается смертельным исходом.
Типичные признаки и симптомы включают:
- Внезапная сильная боль в груди или верхней части спины, часто описываемая как разрывающая, разрывающая или режущая боль, которая распространяется на шею или вниз по спине
- Потеря сознания (обмороки)
- Одышка
- Внезапное затруднение речи, потеря зрения, слабость или паралич одной стороны тела, например, инсульт
- потеет
- Слабый пульс в одной руке по сравнению с другой
Если вы испытываете какие-либо из этих признаков или симптомов, они могут быть вызваны расслоением аорты или другим серьезным заболеванием.Немедленно обратитесь за неотложной медицинской помощью.
Пневмония с плевритом
Частыми признаками и симптомами пневмонии являются боль в груди, сопровождающаяся ознобом, лихорадкой и кашлем, при котором может выделяться кровянистая или зловонная мокрота. Когда пневмония возникает с воспалением оболочек, окружающих легкое (плевры), у вас может возникнуть значительный дискомфорт в груди при вдохе или кашле. Это состояние называется плевритом.
Одним из признаков плеврита является то, что боль обычно временно уменьшается, если задержать дыхание или надавить на болезненный участок груди.Обычно это не относится к сердечному приступу.
Если вам недавно поставили диагноз пневмония, а затем у вас появились симптомы плеврита, обратитесь к врачу или немедленно обратитесь за медицинской помощью, чтобы определить причину боли в груди. Сам по себе плеврит не требует неотложной медицинской помощи, но вы не должны пытаться поставить диагноз самостоятельно.
Боль в грудной стенке
Одна из самых распространенных разновидностей безвредной боли в груди — это боль в грудной клетке. Один из видов боли в грудной стенке — это костохондрит.Это вызывает боль и болезненность в хряще и вокруг него, соединяющем ребра с грудиной (грудиной).
При реберно-хондрите надавливание на несколько точек по краю грудины часто приводит к значительной болезненности этих небольших участков. Если давление пальца вызывает аналогичную боль в груди, маловероятно, что причиной боли в груди является серьезное заболевание, например сердечный приступ.
Другие причины боли в груди включают:
- Напряжение мышц груди от чрезмерного использования или чрезмерного кашля
- Ушиб грудной мышцы от легкой травмы
- Кратковременное внезапное беспокойство с учащенным дыханием
- Язвенная болезнь
- Боль со стороны пищеварительного тракта, такая как рефлюкс пищевода, боль при язвенной болезни или боль в желчном пузыре, которая может ощущаться как симптомы сердечного приступа
- Перикардит
Янв.26, 2018
Показать ссылки
- Мейсон Р.Дж. и др. Боль в груди. В: Учебник респираторной медицины Мюррея и Наделя. 6-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2016. https://www.clinicalkey.com. По состоянию на 5 декабря 2017 г.
- Боль в груди. Руководство Merck Professional Version. https://www.merckmanuals.com/professional/cardiovascular-disorders/symptoms-of-cardiovascular-disorders/chest-pain. По состоянию на 5 декабря 2017 г.
- Что такое сердечный приступ? Национальный институт сердца, легких и крови.http://www.nhlbi.nih.gov/health/health-topics/topics/heartattack/#. По состоянию на 4 декабря 2017 г.
- Ангина. Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health-topics/angina. По состоянию на 5 декабря 2017 г.
- Основные моменты обновления рекомендаций Американской кардиологической ассоциации 2015 года по СЛР и неотложной помощи при сердечно-сосудистых заболеваниях. https://eccguidelines.heart.org/index.php/guidelines-highlights/. По состоянию на 12 января 2018 г.
- Маркс Дж. А. и др., Ред. Боль в груди. В: Неотложная медицина Розена: концепции и клиническая практика.8-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2014. https://www.clinicalkey.com. По состоянию на 5 декабря 2017 г.
- Легочная эмболия. Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health-topics/pulmonary-embolism. По состоянию на 11 декабря 2017 г.
- Лопес-Хименес Ф (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 12 декабря 2017 г.
.
Боль или дискомфорт в груди — Клинические методы
Методика
Боль в груди — один из наиболее распространенных симптомов, по поводу которого взрослые обращаются за помощью к врачу.Поскольку вероятную этиологию часто можно определить только на основании анамнеза, врач должен систематически оценивать характеристики боли. Точное определение боли позволяет сузить список возможных причин и направлять медицинское обследование и выбор диагностических тестов. Основная цель — определить, вызвана ли боль ишемией миокарда. Исследования коронарной артериографии показали, что пациенты с болью, типичной для стенокардии, с большей вероятностью имеют обструктивную коронарную болезнь, чем пациенты с атипичными болевыми синдромами.Стенокардия — это узнаваемый болевой синдром, и тщательное изучение особенностей анамнеза помогает врачу определить, типична ли боль пациента для стенокардии.
Пациентов следует попросить своими словами описать степень своего дискомфорта. Ангинозная боль обычно описывается как тупая, тяжелая или давящая. Пациент может описывать ощущение давления, а не настоящую боль. Резкая, колющая или жгучая боль менее характерна для стенокардии. Ангинозная боль обычно располагается внутри или поперек передней части грудной клетки.Боль, локализованная исключительно в левой или правой части грудной клетки, нетипична. Хотя излучение боли в левую руку типично для стенокардии, пациенты с ишемической болезнью сердца также часто испытывают боль, которая иррадирует в правую руку или шею.
Самая важная часть истории боли в груди — определить, что усиливает и облегчает боль. Стенокардия обычно усиливается от напряжения и проходит в покое. Если пациент отмечает, что для причинения боли при выходе на улицу в холодную погоду или после обильного приема пищи требуется меньшее усилие, то боль, скорее всего, вызвана ишемической болезнью сердца.Пациенты с ишемической болезнью сердца часто сообщают о боли, вызванной эмоциональным стрессом или половым актом. Боль плевритного характера, вызванная движением рук или туловища, с меньшей вероятностью может быть вызвана ишемической болезнью сердца. Иногда пациенты связывают боль с физической нагрузкой, но тщательный опрос покажет, что боль возникает и исчезает при глубоком вдохе или движении тела во время тяжелых упражнений. Такая боль обычно не вызвана ишемической болезнью сердца.
Для пациентов, сообщающих о боли в груди, вызванной физическим напряжением, уточните, какое усилие необходимо, чтобы вызвать боль.Пациентам, у которых в анамнезе повторялась боль, которая теперь возникает при снижении уровня физической нагрузки, может потребоваться срочное лечение. Точно так же улучшение толерантности к физической нагрузке является убедительным доказательством эффективности схемы лечения. Независимо от того, вызвана ли боль физическим напряжением или нет, ее тяжесть указывает на ее этиологию. Боль, вызванная ишемической болезнью сердца, с большей вероятностью заставит пациентов прекратить свою обычную деятельность. Следует определить частоту и продолжительность боли, хотя эти данные менее полезны для определения причины приступов.Эпизоды боли, вызванные ишемической болезнью сердца, обычно длятся менее часа. Ишемическая болезнь сердца редко вызывает приступы продолжительностью более 12 часов без электрокардиографических изменений острого инфаркта миокарда.
Симптомы, сопровождающие боль в груди, часто служат диагностическими ключами. Кашель или одышка свидетельствуют о легочных заболеваниях. Диафорез часто возникает при остром инфаркте миокарда. Дисфагия, тошнота и рвота предполагают желудочно-кишечную этиологию. Пациента следует попросить описать временную взаимосвязь между болью и сопутствующими симптомами.Сопутствующие симптомы наиболее полезны с диагностической точки зрения, когда они возникают в непосредственной близости от эпизодов боли. Неудивительно, что у пациентов с инфарктом миокарда в анамнезе может быть обнаружена ишемическая болезнь сердца как причина повторяющихся эпизодов боли. Другие состояния, о которых следует спросить, включают клапанный или ревматический порок сердца, гипертонию, пептические расстройства, расстройства пищевода, такие как ахалазия, ревматологические заболевания, хронические заболевания легких, синдром гипервентиляции и состояния тревоги.
Фундаментальная наука
Боль может исходить от нескольких различных структур грудной клетки, включая кожу, ребра, межреберные мышцы, плевру, пищевод, сердце, аорту, диафрагму или грудные позвонки. Боль может передаваться по межреберным, симпатическим, блуждающим и диафрагмальным нервам. Иннервация глубоких структур грудной клетки проходит по общим путям к центральной нервной системе, что затрудняет локализацию источника боли. При поиске причины боли в груди вероятностный подход к диагностике поможет в принятии решений относительно пациентов.Как указано в главе 61, врач может оценить вероятность постановки конкретного диагноза для конкретного пациента.
Несколько исследований коронарной артериографии у пациентов, направленных для оценки рецидивирующей боли в груди, количественно оценили распространенность ишемической болезни сердца при различных синдромах боли в груди. Эти исследования показали, что 90% пациентов с типичной стенокардией напряжения имеют серьезные анатомические коронарные заболевания. У пациентов с атипичной стенокардией частота ишемической болезни сердца составляет от 50 до 60%, а у пациентов с неангинальной болью — от 20 до 30%.Однако эти цифры распространенности следует интерпретировать с осторожностью. Артериографические исследования неизменно показывают, что у женщин более низкая распространенность ишемической болезни сердца, чем у мужчин. В исследовании хирургии коронарной артерии мужчины с типичной стенокардией имели 93% распространенность серьезного коронарного заболевания, тогда как женщины с типичной стенокардией имели распространенность 72%. Кроме того, на распространенность ишемической болезни сердца сильно влияет возраст. У мужчин риск ишемической болезни неуклонно возрастает в возрасте от 30 до 70 лет с незначительным дальнейшим увеличением после 70 лет.Для женщин риск постепенно увеличивается до 60 лет, а затем увеличивается быстрее в возрасте от 60 до 80 лет. Артериографические исследования выявили распространенность заболевания у пациентов, обследованных в специализированных центрах, и эти отдельные группы населения имеют более высокую распространенность ишемической болезни сердца, чем население в целом. В исследовании, опубликованном Sox et al. (1981), пациенты, которые соответствовали определенным критериям неишемической боли в груди, наблюдались для определения причины боли. Ни у одного из этих патентов, которые были осмотрены в клинике, не было доказательств ишемической болезни сердца при последующем наблюдении.При интерпретации риска заболевания пациента клиницисты должны попытаться оценить основные показатели заболевания в своих клинических условиях.
В то время как несколько исследований предоставили данные для оценки риска ишемической болезни сердца, меньше исследований распространенности других заболеваний у пациентов с болью в груди. Примерно половина пациентов, у которых периодические боли в груди не вызваны ишемической болезнью сердца, страдают рефлюкс-эзофагитом или нарушениями сокращения пищевода.Другая возможная этиология включает нарушения грудной стенки, гипервентиляцию или легочные заболевания, которые относительно часто встречаются в некоторых группах населения.
Клиническая значимость
Для классификации этиологии боли в груди использовались различные схемы, но наиболее полезной является различие между острой и хронической болью. К пациентам с острой болью относятся пациенты, приступы которых возникли недавно, или пациенты, у которых недавно усилилась интенсивность или частота повторяющихся болей.К пациентам с хронической болью относятся пациенты, у которых наблюдаются повторяющиеся эпизоды боли, протекающие относительно стабильно.
Причины хронической боли в груди
Основным диагностическим критерием у пациентов с хронической болью в груди является ишемическая болезнь сердца. Наиболее частым клиническим проявлением ишемической болезни сердца является рецидивирующая стенокардия. Полезным диагностическим признаком ишемической болезни сердца является то, что боль обычно уменьшается при приеме определенных лекарств.Облегчение ангинозной боли в течение 3 минут после сублингвального приема нитроглицерина является убедительным доказательством того, что ишемическая болезнь сердца вызвала боль.
Уменьшение частоты приступов после начала приема бета-блокаторов, блокаторов кальциевых каналов или препаратов нитратов длительного действия позволяет предположить, что причиной является ишемическая болезнь сердца.
Заболевание пищевода является частой причиной повторяющейся боли в груди. Эзофагит, обычно вторичный по причине кислотного рефлюкса из желудка, часто вызывает боль в пищеводе.Кислота вызывает химическое повреждение и воспаление слизистой оболочки, в результате чего возникает боль, часто имеющая жгучий характер. Признаки наличия рефлюкс-эзофагита включают в себя кислотно-пептическую болезнь в анамнезе и симптомы рефлюкса, такие как срыгивание или кислый привкус во рту. Боль в груди, вызванная рефлюксом пищевода, обычно возникает после еды и может быть связана с положением тела. Приступы боли можно вызвать, наклонившись в пояснице. Они часто возникают ночью, потому что лежачее положение усиливает отток кислоты в пищевод.Облегчение боли с помощью антацидов, местного лидокаина или специальных приемов для уменьшения рефлюкса позволяет предположить этот диагноз.
Двигательные расстройства пищевода также часто вызывают боль в груди. В то время как рефлюкс-эзофагит вызывает боль из-за раздражения слизистой оболочки пищевода, двигательные расстройства вызывают боль из-за сокращения и спазма мышечной стенки пищевода. Спазм пищевода часто возникает как вторичное проявление рефлюкс-эзофагита. Поскольку раздражение и воспаление слизистой оболочки усиливаются, стимуляция местных нервов приводит к мышечному спазму.Такие пациенты сообщают о боли, подобной той, что наблюдается при рефлюкс-эзофагите, возникающей после еды и усугубляемой положением тела. Пациенты могут сообщать о боли разного качества. При эпизодах простого раздражения слизистой оболочки боль может описываться как «изжога», в то время как боль описывается как более сильная и тяжелая во время эпизодов мышечного спазма. Двигательные расстройства пищевода могут быть независимыми от кислотного рефлюкса, как у пациентов с ахалазией или диффузным спазмом пищевода.У этих пациентов картина эпизодов иная, чем у пациентов с кислотным рефлюксом. Боль обычно не связана с положением тела и может возникать во время еды, а не после еды. Дисфагия часто является заметным симптомом у пациентов с первичными двигательными расстройствами.
Двигательные расстройства пищевода могут быть купированы нитратами и блокаторами кальциевых каналов путем расслабления гладкомышечной стенки пищевода. Поскольку эти агенты также облегчают боль в груди, вызванную ишемической болезнью сердца, врачу может быть сложно использовать реакцию на лекарство в качестве ключа к причине недиагностированной боли в груди.Врач должен тщательно интерпретировать результаты терапевтического испытания, особенно скорость реакции. Облегчение боли в течение 3 минут после сублингвальной дозы нитроглицерина больше соответствует ишемической болезни сердца, чем двигательным расстройствам пищевода. Если облегчение наступает только через 10-15 минут, более вероятно заболевание пищевода. Нитраты и блокаторы кальциевых каналов могут расслабить нижний сфинктер пищевода и усугубить рефлюкс пищевода, тем самым усиливая симптомы рефлюкс-эзофагита.
Ишемия миокарда иногда возникает при отсутствии фиксированной обструкции коронарных артерий, что приводит к повторяющейся боли в груди. Обструктивное заболевание интрамуральных мелких сосудов может вызвать ишемию. Хотя такие поражения чаще встречаются у диабетиков, заболевание мелких сосудов нечасто является причиной боли в груди. Его следует рассматривать только после исключения более вероятной этиологии. Стеноз клапанного аорты, гипертрофическая кардиомиопатия и тиреотоксикоз также могут вызывать ишемию миокарда.Качество и характер боли в этих условиях обычно аналогичны боли при ишемической болезни сердца. Эти сущности почти всегда сопровождаются результатами физикального обследования, типичными для основного заболевания, поэтому их обнаружение обычно не представляет трудностей.
Спазм коронарных сосудов может вызывать ишемию миокарда при отсутствии обструктивной коронарной болезни. Боль обычно по качеству похожа на боль при обструктивной коронарной болезни, но имеет тенденцию проявляться непредсказуемым образом.Боль обычно не вызывается физической нагрузкой и может разбудить пациента ото сна. Некоторые пациенты сообщают об эмоциональном стрессе как о спусковом крючке. Боль часто реагирует на сублингвальный прием нитроглицерина, а частота эпизодов снижается после терапии блокаторами кальциевых каналов или нитратами длительного действия. Примерно у 90% пациентов с коронарным вазоспазмом изменения ЭКГ наблюдаются во время эпизодов боли. Таким образом, отсутствие электрокардиографических изменений во время боли делает маловероятным коронарный вазоспазм.
Пролапс митрального клапана (MVP) является спорным этиология хронической боли в грудной клетке.Клинические и эхокардиографические исследования показали, что ПМК часто встречается у здоровых взрослых людей. Популяционные исследования показали, что частота боли в груди у людей с пролапсом митрального клапана не выше, чем у людей без этого заболевания. Тем не менее, было множество клинических сообщений о пациентах, у которых пролапс митрального клапана был единственной идентифицируемой этиологией рецидивирующей боли в груди. У пациентов, участвовавших в этих исследованиях, была боль разного качества и характера, и не было «типичного» синдрома боли в груди при ПМК.Его следует рассматривать как причину повторяющейся боли в груди только после исключения более вероятных причин, поскольку не существует специального лечения расстройства. Основное значение диагностики пролапса митрального клапана — выявление пациентов с риском эндокардита и аритмий. Проспективные исследования показали, что пациенты, у которых развиваются серьезные осложнения, имеют либо поздний систолический шум, либо аномальную электрокардиограмму в сочетании с среднесистолическим щелчком. Таким образом, нет необходимости проводить эхокардиографию для исключения пролапса митрального клапана, если только у пациента нет результатов физикального обследования и / или электрокардиограммы, которые предполагают риск осложнений.
Стенка грудной клетки может вызывать периодические боли в груди, но клинический диагноз синдромов стенки грудной клетки не был описан должным образом. Качество и локализация боли в грудной стенке сильно различаются; провоцирующие факторы полезны для диагностики. Боль в грудной стенке часто бывает плевритной и усиливается при движении рук или туловища. У большинства пациентов боль может быть воспроизведена при пальпации или манипуляциях с грудной стенкой.
Причины острой боли в груди
Врач должен принять немедленные решения по лечению пациентов, у которых впервые появилась боль в груди или увеличилась частота или тяжесть повторяющейся боли в груди.Поскольку некоторые расстройства опасны для жизни, необходимо решить, следует ли госпитализировать пациента. Часто невозможно оценить ответ на терапевтическое вмешательство у таких пациентов. Системный подход к менеджменту важен.
Основным диагностическим критерием острой боли в груди является инфаркт миокарда , опасное для жизни состояние, требующее немедленного медицинского вмешательства. Боль при инфаркте миокарда по качеству и локализации похожа на боль при стенокардии, хотя обычно более интенсивная, тяжелая и продолжительная.Боль часто возникает в покое и не купируется нитроглицерином. Это может сопровождаться потоотделением, одышкой или тошнотой. Первоначальная электрокардиограмма показывает новые зубцы Q или подъем сегмента ST только у 70% пациентов, поэтому отсутствие этих результатов не исключает инфаркта. Пациентам с подозрением на инфаркт миокарда обычно требуется госпитализация.
Синдром нестабильной стенокардии включает разнообразную группу пациентов, страдающих болью в груди из-за ишемической болезни сердца.Пациенты с нестабильной стенокардией имеют краткосрочный риск инфаркта миокарда, и было показано, что терапевтические вмешательства снижают этот риск. Синдром включает пациентов с впервые возникшей стенокардией. У этих пациентов боль при физической нагрузке облегчается отдыхом или сублингвальным приемом нитроглицерина. Синдром также включает пациентов со стабильной болью при физической нагрузке, но меняющейся картиной боли. Такие пациенты сообщают о боли, возникающей при более низком уровне физической нагрузки или в состоянии покоя. Нитроглицерин больше не приносит облегчения.
Различные патофизиологические механизмы могут быть ответственны за нестабильную стенокардию. Наиболее распространенный механизм — прогрессирование атеросклеротической болезни до степени тяжести. Спазм сосудов , усугубляющий атеросклеротическое заболевание, также может вызывать нестабильную стенокардию. Важной причиной нестабильной стенокардии у пациентов со стабильной стенокардией в анамнезе является изменение режима приема лекарств. Пациент может неправильно понять предписанный врачом режим, или пациент может не соблюдать режим.Нитроглицерин может стать устаревшим и неэффективным. Тщательный обзор лекарств пациента может дать подсказку.
Трудно отличить нестабильную стенокардию от острого инфаркта миокарда. Госпитализация часто требуется для уточнения диагноза и облегчения лечебных вмешательств. Серийные электрокардиограммы и сердечные ферменты подтвердят или исключат инфаркт миокарда. Если инфаркт исключен, необходимо тщательно оценить реакцию пациента на лекарства.Если приступы боли существенно не уменьшаются при приеме сердечных препаратов, значит, у пациента либо рефрактерная болезнь коронарных артерий («предынфарктная стенокардия»), либо другая причина боли. Таким образом, может потребоваться дальнейшая диагностическая оценка с помощью визуализационных исследований или коронарной артериографии.
Расслоение грудной аорты — серьезная и потенциально катастрофическая причина острой боли в груди. Поскольку расслоение требует немедленного специального лечения, клиницист должен исключить этот диагноз на ранней стадии.Два основных типа диссекции имеют разные клинические проявления. Проксимальные расслоения возникают в восходящей аорте, но иногда выходят за пределы дуги аорты. Почти все пациенты с проксимальной диссекцией испытывают боль в передней части грудной клетки, и примерно половина пациентов сообщают о лучевой терапии в задней части груди. Примерно две трети имеют доказательства перенесенной гипертонии. У большинства наблюдается дефицит пульса, шум аортальной регургитации или неврологический дефицит, поэтому физическое обследование важно при рассмотрении этого диагноза.
Дистальное расслоение грудной аорты возникает в нисходящей аорте ниже магистральных сосудов. Это происходит преимущественно у мужчин старше 40 лет, страдающих артериальной гипертензией, которые также входят в группу риска острого инфаркта миокарда. Почти все пациенты с острым инфарктом миокарда испытывают боль в груди в передней части, но у большинства пациентов с дистальной диссекцией возникает боль в задней части грудной клетки. Боль при дистальном расслоении может быть описана как «рвущая» или «разрывающая», и она не проходит при приеме нитроглицерина.Физикальные признаки менее часты при дистальном рассечении, чем при проксимальном, поэтому диагноз дистального расслоения может быть незаметным и его следует учитывать у пациентов, у которых в анамнезе была гипертензия, гипертоническая болезнь во время боли или атипичная боль. Для исключения диагноза может потребоваться рентгенологическое исследование аорты.
Перикардит — заболевание средней степени распространенности, частым симптомом которого является боль в груди. Есть много причин перикардита. Боль часто бывает загрудинной и может отдавать в левую руку, что указывает на ишемическую этиологию.Боль обычно плевритная или обусловлена положением тела, однако усиливается в положении лежа и уменьшается в положении сидя. Шум трения перикарда предполагает диагноз, но шум трения может отсутствовать. Электрокардиограмма может показать подъем сегмента ST в нескольких отведениях, что можно спутать с острым инфарктом миокарда. Не у всех пациентов с перикардитом наблюдаются изменения ЭКГ, а уремический перикардит отличается отсутствием результатов ЭКГ. Рентген грудной клетки часто показывает нормальный силуэт сердца.Из-за разнообразных проявлений перикардит трудно исключить обычным клиническим обследованием, но диагноз следует заподозрить, если у пациента нет других вероятных причин боли и имеются клинические доказательства провоцирующей причины.
Пневмония и пневмоторакс также вызывают острую боль в груди, но эти заболевания обычно легко диагностировать. Боль обычно односторонняя и плевритная. Рентген грудной клетки установит диагноз.
Более сложной диагностической проблемой является гипервентиляция . Гипервентиляция может вызывать боль, нетипичную для стенокардии. Он может отличаться по локализации и может не быть плевритическим. Полезная подсказка заключается в том, что боль часто вызвана тревогой или эмоциями. Самый полезный инструмент для подтверждения гипервентиляции — продемонстрировать, что боль может быть воспроизведена путем учащенного дыхания.
Узнайте о кашле | Американская ассоциация легких
Кашель — это спонтанный рефлекс.Когда слизь, микробы или пыль раздражают ваше горло и дыхательные пути, ваше тело автоматически реагирует кашлем. Подобно другим рефлексам, таким как чихание или моргание, кашель помогает защитить ваше тело.
Ключевые факты
- Кашель — важный рефлекс, который помогает защитить дыхательные пути и легкие от раздражителей.
- При кашле воздух и частицы могут выбрасываться из легких и горла со скоростью около 50 миль в час.
- Периодический кашель — это нормально, поскольку он помогает прочистить горло и дыхательные пути от микробов, слизи и пыли.
- Кашель, который не проходит или сопровождается другими симптомами, такими как одышка, выделение слизи или кровянистая мокрота, может быть признаком более серьезной медицинской проблемы.
Как кашель влияет на ваше тело
Периодический кашель — нормальное здоровое функционирование вашего тела. Ваше горло и дыхательные пути снабжены нервами, которые ощущают раздражители и стремятся их рассеять. Этот ответ почти мгновенный и очень эффективный.
Горло и легкие обычно выделяют небольшое количество слизи, чтобы поддерживать дыхательные пути влажными и иметь тонкий покровный слой, который действует как защитный барьер от раздражителей и микробов, которые вы можете вдыхать.Редкий кашель помогает мобилизовать слизь и не оказывает вредного воздействия на организм. Кашель также позволяет быстро удалить любые нежелательные частицы, которые вы случайно вдохнете.
Причины кашля
Это частые причины острого кашля — продолжительностью менее двух месяцев:
- Инфекции верхних дыхательных путей: Инфекции носа и горло являются наиболее частой причиной кашля, связанного с болезнью. Обычно они связаны с лихорадкой, болью в горле и насморком.Они почти всегда вызываются вирусами и включают простуду, вирусный ларингит и грипп.
- Сенная лихорадка (или аллергический ринит) : Распространенное аллергическое заболевание, напоминающее симптомы простуды. Обычно это связано с сухим кашлем, чиханием и насморком.
- Вдыхание раздражителей : Острое воздействие некоторых паров и паров может вызвать воспаление горла и дыхательных путей и вызвать кашель.
- Инфекции нижних дыхательных путей : Это более серьезные вирусные и бактериальные инфекции, которые обычно вызывают глубокий затяжной кашель и жар.Они могут поражать дыхательные пути (бронхит) или проникать дальше в легкие (пневмония).
- Тромбоэмболия легочной артерии : это потенциально опасное для жизни состояние, при котором сгусток крови перемещается, обычно от ног, в легкие, вызывая внезапную одышку и иногда сухой кашель.
- Коллапс легкого (или пневмоторакс ) : Это вызвано дефляцией легкого. Это может быть спонтанно или в результате травмы грудной клетки. Признаки коллапса легкого включают внезапную боль в груди, сухой кашель и одышку.
- Сердечная недостаточность : Слабое или больное сердце может вызвать скопление жидкости в легких, вызывая кашель и ухудшение одышки.
- Постназальное выделение : Это состояние проявляется в виде сухого кашля, вызванного хроническим капанием слизи из задней части носа в горло. Обычно это происходит после недавнего заражения или постоянного воздействия триггера аллергии.
- Гастроэзофагеальный рефлюкс (ГЭРБ) : Это расстройство пищеварения возникает, когда желудочная кислота часто попадает в пищевод, вызывая изжогу.Когда кислота попадает в горло, это также может вызвать сухой кашель.
Типы кашля
Существует множество различных типов кашля с различными характеристиками, которые могут помочь вашему врачу определить, какая основная проблема может его вызывать. Если при кашле выделяется мокрота или слизь, это называется продуктивным кашлем и может указывать на пневмонию, бронхит или грипп. Цвет слизи может указывать на более серьезную проблему. Вам следует обратиться к врачу, если при кашле выделяется желтовато-зеленая мокрота или кровь.Кашель без образования слизи называется сухим или непродуктивным кашлем.
Острый кашель — наименее опасный вид кашля. Он длится всего три недели или меньше и, скорее всего, пройдет сам по себе. Этот тип кашля не требует медицинской помощи. Однако, если кашель сопровождается другими симптомами, такими как жар, головная боль, сонливость или одышка, на это следует обратить внимание врача. Кашель, издающий определенные звуки, такие как коклюш, свистящее дыхание или лай, также может указывать на более серьезную проблему.
Хронический кашель длятся более восьми недель и может быть признаком более серьезного или хронического заболевания легких. Узнайте больше о возможных причинах.
Является ли боль в груди симптомом COVID-19? Вот что говорят врачи
К настоящему времени вы, вероятно, хорошо осведомлены о наиболее распространенных симптомах COVID-19, включая жар, кашель, сильную усталость, потерю вкуса или запаха, а также проблемы с желудочно-кишечным трактом, такие как диарея.
Боль в груди не входит в официальный список симптомов COVID-19 Центра по контролю и профилактике заболеваний (CDC), но это не значит, что она не может быть маркером респираторного заболевания, особенно потому, что агентство отмечает, что список не исчерпывающий.
Это означает, что не следует исключать другие симптомы и побочные эффекты вируса, о которых сообщали пациенты, такие как кожная сыпь, выпадение волос и, да, боль в груди, как потенциальный признак новой коронавирусной инфекции. . Фактически, многие люди сообщали о чувстве боли в груди во время переживания COVID-19 в социальных сетях. Один пользователь Twitter написал: «Ужасная боль в груди, изнуряющая головная боль и возвращающийся кашель, который лишает меня всего. Ковид, ты меня уничтожил.
Другой сказал: «День 163 после COVID: мне удалось пройти 20 минут без боли в груди, сохранив при этом частоту сердечных сокращений ниже 120…. постепенно свет начинает появляться в конце почти 6-месячного туннеля ».
Доктора тоже это видели. Пациенты «иногда жалуются на боль в груди при кашле», — говорит Ричард Уоткинс, доктор медицины, врач-инфекционист и профессор внутренней медицины Северо-восточного медицинского университета Огайо. Вот что вам нужно знать о боли в груди как о возможном симптоме или побочном эффекте COVID-19, о том, что она может означать и когда следует обратиться к врачу.
Каковы «официальные» симптомы COVID-19?
Вот то, что CDC в настоящее время называет основными симптомами COVID-19:
- Лихорадка или озноб
- Кашель
- Одышка или затрудненное дыхание
- Усталость
- Мышцы или боли в теле
- Головная боль
- Новое потеря вкуса или запаха
- Боль в горле
- Заложенность или насморк
- Тошнота или рвота
- Диарея
Является ли боль в груди распространенным симптомом COVID-19?
Хотя боли в груди нет в списке CDC симптомов COVID-19, Всемирная организация здравоохранения (ВОЗ) внесла ее в список «серьезных симптомов» вируса, наряду с затрудненным дыханием, одышкой, давлением в груди. , и потеря речи движения.ВОЗ рекомендует вам «немедленно обратиться за медицинской помощью», если вы испытываете какие-либо из этих симптомов.
Доктор Уоткинс добавляет, что, хотя боль в груди может возникать у пациентов с COVID-19, пока это «не частый симптом». В одном июльском отчете CDC было обнаружено, что 35% из 164 подтвержденных пациентов с COVID-19 сообщили о чувстве боли или дискомфорта в груди после того, как 8 марта были расширены рекомендации по тестированию.
Почему COVID-19 иногда вызывает боль в груди?
Не у всех с COVID-19 будет боль в груди, но «неудивительно», что кто-то может ее испытывать, говорит эксперт по инфекционным заболеваниям Амеш А.Адаля, доктор медицины, старший научный сотрудник Центра безопасности здоровья Джонса Хопкинса. Он говорит, что есть несколько причин, по которым COVID-19 может вызывать боль в груди:
- Вы сильно кашляете. «Это может привести к разрыву мышц и поломке ребер», — говорит д-р Адаля.
- У вас пневмония, , которая может быть осложнением COVID-19.
- Ваши легкие воспалены или инфицированы, и одно это может вызвать боль в груди, доктор.- говорит Адаля.
- У вас тромбоэмболия легочной артерии, , которая возникает, когда тромб вырывается и перемещается через кровоток в легкие, согласно Национальным институтам здравоохранения (NIH). Это может ограничить приток крови к легким и даже быть смертельным. Исследования показали, что пациенты с COVID-19 подвержены повышенному риску тромбоэмболии легочной артерии, отмечает доктор Адаля.
Как ощущается боль в груди из-за COVID-19?
Боль в груди, связанная с COVID-19, может немного отличаться в зависимости от того, что ее вызывает.«Если это из-за перелома ребра, это может быть очень острая боль, и эта область может ощущаться нежной на ощупь», — говорит доктор Адаля. Но если это из-за напряжения мышц, у вас может быть острая боль, которая усиливается от движения, — говорит он.
Боль в груди при кашле часто ощущается как «общая болезненность вокруг груди», — добавляет Шобха Сваминатан, доктор медицины, доцент медицины в Медицинской школе Рутгерса, Нью-Джерси.
Если за болью в груди стоит пневмония, вы можете почувствовать дискомфорт только при глубоком вдохе, — сказал доктор.- говорит Адаля.
Само по себе ощущение боли в груди не означает, что у вас COVID-19.
Боль в груди может быть симптомом множества разных факторов, варьирующихся по степени тяжести от беспокойства до растяжения мышцы в этой области и борьбы с болезнью легких или сердца. «Если у вас есть боль в груди, это может быть ваше сердце, другие проблемы легких, это может быть опорно-двигательного аппарата, это может быть пищевод, это может быть много разных вещей,» говорит Раймонд Casciari, доктор медицинских наук, пульмонолог в СанктГоспиталь Джозефа в Оранже, Калифорния,
Плюс, доктор Адаля говорит, что «маловероятно, что у вас просто будет изолированная боль в груди с COVID-19». Вместо этого у вас, вероятно, будет боль в груди вместе с кашлем, лихорадкой и другими симптомами со стороны верхних дыхательных путей.
«Если у вас небольшая боль в груди, связанная с лихорадкой, потерей обоняния и кашлем, возможно, это COVID-19», — говорит доктор Кашиари, добавляя, что если у вас боль в груди с без других симптомов, тогда вам следует пойти к врачу, потому что это, вероятно, что-то еще.
Также важно отметить, что если у вас есть известный риск сердечных заболеваний, доктор Адаля говорит, что важно «учитывать, что у вас может быть сердечный приступ», если вы испытываете необычную боль в груди.
Даже если вы не относитесь к группе высокого риска сердечных заболеваний, внезапную боль в груди определенно нельзя игнорировать. «Знание того, что вызывает боль в груди, действительно будет способствовать рекомендации», — говорит доктор Сваминатан. «Мы должны убедиться, что не пропустили сердечный приступ.«В случае сомнений обратитесь к врачу как можно скорее.
Поддержка таких читателей, как вы, помогает нам делать все возможное. Зайдите сюда , чтобы подписаться на Prevention и получить 12 БЕСПЛАТНЫХ подарков. И подпишитесь на нашу БЕСПЛАТНУЮ информационную рассылку здесь , чтобы получать ежедневные советы по здоровью, питанию и фитнесу.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Fast Pace Health — бронхит и кашель
Когда меня следует посетить в Fast Pace Health?
Вам следует обратиться к врачу Fast Pace Health при появлении следующих симптомов:
- Температура выше 100,4 ° F (38 ° C)
- Кашель, продолжающийся более 10 дней
- Боль в груди при кашле, затрудненное дыхание или кашель с кровью
- Лающий кашель, из-за которого трудно говорить
- Кашель и потеря веса, которые невозможно объяснить
Каковы симптомы бронхита?
Наиболее частые симптомы бронхита:
- тянущий кашель, который может длиться до нескольких недель
- Откашливание прозрачной, желтой или зеленой слизи
Кашель, проблемы с дыханием и дискомфорт в груди могут испортить любую неделю.Все эти симптомы, а также лихорадка, озноб и усталость могут напрямую указывать на острый бронхит. Бронхит — это респираторная инфекция, которая вызывает воспаление и раздражение слизистых оболочек легких. По мере набухания мембран они могут вызывать сужение крошечных дыхательных путей в легких, затрудняя дыхание и вызывая приступы кашля.
Это происходит, когда трубки, по которым воздух попадает в легкие, называемые «бронхами», заражаются и раздражаются.
Обычно бронхит возникает при простуде или гриппе.Вирусы, вызывающие простуду или грипп, поражают бронхи и раздражают их.
Бронхит также может развиться, когда человек получает инфекцию, называемую «коклюшем», но это не так часто. Коклюш вызывается бактериями, которые могут инфицировать бронхи. Большинство людей получают вакцины, предотвращающие коклюш, но вакцина не всегда работает. Иногда люди все же заражаются инфекцией.
В большинстве случаев вирус вызывает острый бронхит, но болезнь также может распространяться патогенными бактериями.Если у вас начался продуктивный отрывистый кашель вместе с лихорадкой, усталостью, ознобом и проблемами с дыханием, тогда вы можете расслабиться, зная, что Fast Pace Health — неотложная помощь уже не за горами в вашем собственном сообществе.
Нужна дополнительная информация? Связаться с нами.
Если вам требуется неотложная медицинская помощь, наберите 9-1-1.
Как лечится бронхит?
Бронхит обычно не лечится антибиотиками. Это потому, что бронхит обычно вызывается вирусом, а антибиотики убивают бактерии, а не вирусы.
Чтобы чувствовать себя лучше, вы можете лечить симптомы простуды и гриппа. Вы можете попробовать различные методы лечения, в том числе:
- Принятие обезболивающего
- Прием безрецептурных лекарств от кашля и простуды
- Вдыхание теплого влажного воздуха, например, в душе или из увлажнителя воздуха
Ваш поставщик Fast Pace Health может назначить вам антибиотики, стероиды и / или лекарства от кашля в зависимости от ваших симптомов.
Есть ли тест на бронхит?
Обычно люди не нуждаются в тесте, но ваш поставщик услуг Fast Pace Health может сделать тест, например рентген грудной клетки, если причина вашего кашля не ясна.У людей с бронхитом обычно не бывает лихорадки.
Как мне избежать повторного заболевания бронхитом?
Вы можете снизить вероятность повторного заболевания бронхитом, убрав микробы, вызывающие бронхит, из своего тела.

 При рините кашель возникает из-за сильного насморка, так как слизь попадает в глотку, раздражая ее стенки. Во время фарингита сухой кашель появляется по причине воспаленной слизистой ткани глотки. Сухой, грубый кашель и осиплый голос могут указывать на ларингит — он поражает не только гортань, но и голосовой аппарат.
При рините кашель возникает из-за сильного насморка, так как слизь попадает в глотку, раздражая ее стенки. Во время фарингита сухой кашель появляется по причине воспаленной слизистой ткани глотки. Сухой, грубый кашель и осиплый голос могут указывать на ларингит — он поражает не только гортань, но и голосовой аппарат.