Основные симптомы жировой дистрофии печени на начальной стадии заболевания
Лечение жирового гепатоза печени – медикаментозное, народными методами
Гепатоз (жировая дистрофия печени) – патологическое состояние, при котором в клетках печени происходит чрезмерное накопление липидов. Возникнуть заболевание может из-за постоянных нарушений в питании, неправильного образа жизни, злоупотребления рафинированными продуктами. Симптомы жировой дистрофии печени на начальной стадии развития отсутствуют. Наиболее часто такой диагноз ставится людям с ожирением и сахарным диабетом.
Причины заболевания:
- избыточный вес;
- чрезмерное употребление жирной пищи;
- избыток в питании сладкой пищи;
- несбалансированное вегетарианство;
- систематический прием алкогольных напитков.
К провоцирующим факторам можно отнести: малоподвижный образ жизни, чрезмерное увлечение полуфабрикатами, повышенное давление, длительный прием лекарств (антибиотики, гормоны, нестероиды), нарушение обмена веществ и атеросклероз. Своевременное лечение жирового гепатоза печени поможет восстановить функцию органа и предотвратить риск его повторного появления.
Своевременное лечение жирового гепатоза печени поможет восстановить функцию органа и предотвратить риск его повторного появления.
Классификация заболевания
Учитывая объем поражения печени, врачи выделят три степени патологии: начальная, средней тяжести и стадия серьезных нарушений.
Первая степень характеризуется небольшим скоплением жира в отдельных клетках. Грамотно составленное меню диеты при жировом гепатозе печени поможет полностью восстановить функцию органа и привыкнуть к правильному питанию.
При второй степени скопление жира отмечается во всех клетках печени. В строении органа появляются отдельные участки соединительной ткани. В этом случае без медикаментозной терапии не обойтись.
Третья степень – самая тяжелая. Отмечаются значительные участки замещения соединительной ткани, наличие внеклеточного жира, образование в печени жировых кист.
На нашем сайте Добробут.ком вы найдете больше информации о диффузных изменениях печени по типу гепатоза. Воспользуйтесь специальной формой и запишитесь на прием к нужному специалисту. В клинике можно пройти полную диагностику, включая лабораторные исследования.
В клинике можно пройти полную диагностику, включая лабораторные исследования.
Признаки гепатоза беременных
Гепатоз является распространенным нарушением в работе печени в период вынашивания ребенка. Связано это с увеличением нагрузки на печень, повышенной вязкостью желчи и ухудшением ее оттока. Различают острый и холестатический гепатоз. Первый тип более опасен и диагностируется нечасто. Острый жировой гепатоз беременных представляет опасность как для здоровья матери, так и для здоровья малыша. Основной причиной холестатического типа патологии является гормональная перестройка организма.
Признаки гепатоза беременных:
- частая тошнота;
- рвота;
- повышенная сонливость;
- общая слабость;
- чувство тяжести в правом подреберье.
Клинические проявления заболевания
На начальной стадии симптоматика отсутствует. В отдельных случаях больной может жаловаться на незначительную тошноту, общую слабость, метеоризм, неприятные ощущения в области печени.
По мере прогрессирования процесса пациента будут беспокоить:
- постоянная тошнота;
- боли в желудке и правом подреберье;
- чувство распирания в области печени;
- нарушение усвоение пищи;
- запоры, метеоризм.
Без надлежащего лечения гепатоз может осложниться циррозом печени и печеночной недостаточностью, проявлениями которых будет асцит, отвращение к пище, нарушение координации, монотонность речи, желтуха.
Диагностика
После осмотра пациента врач назначит ряд дополнительных обследований, по результатам которых будет поставлен диагноз. Информативными будут лабораторные исследования – общий анализ крови и биохимия, инструментальное обследование – УЗИ, КТ, биопсия печени, МРТ и эластография.
При постановке диагноза важно дифференцировать гепатоз от хронических гепатитов различной этиологии и цирроза печени.
Как лечить жировой гепатоз печени
Лечением заболевания занимается врач-гастроэнтеролог. Основная цель терапии – устранение (уменьшение) негативного влияния причин, спровоцировавших жировую дистрофию, восстановление печеночных клеток и укреплению организма в целом.
Основная цель терапии – устранение (уменьшение) негативного влияния причин, спровоцировавших жировую дистрофию, восстановление печеночных клеток и укреплению организма в целом.
Лекарства при гепатозе:
- препараты на основе эссенциальных фосфолипидов и средства с альфа-липоевой кислотой;
- препараты селена;
- средства, улучшающие реологические свойства крови;
- аминокислоты;
- витамины.
Важное место в терапии занимает диета, которая поможет восстановить обмен жиров, снизит холестерин и нормализовать функцию печени.
Более подробно о том, как лечить жировой гепатоз печени, вам расскажет врач во время консультации. Специалист ответит на вопросы и поможет расшифровать результаты исследований.
симптомы, лечение и диета при жировом гепатозе
Постоянный стресс, неправильное питание и малоподвижный образ жизни в совокупности негативно влияют на организм, ведут к увеличению веса и жировому гепатозу (стеатозу) печени — серьезному нарушению работы одного из самых важных органов человека. Об этом заболевании мы и поговорим в данной статье.
Об этом заболевании мы и поговорим в данной статье.
Классификация гепатоза и степени развития заболевания
В современном мире люди испытывают сильнейший дефицит времени. Увы, это факт. Не хватает пары часов на занятия спортом, не удается выкроить полчаса на приготовление сбалансированных вкусных блюд. При этом отдых мы зачастую связываем с употреблением алкоголя, прогулки заменяем просмотром фильмов, а домашний обед — фастфудом.
Все вышеперечисленное нередко ведет к негативным для здоровья последствиям. Одним из них является гепатоз печени — заболевание, которое проявляется чрезмерным накоплении жира в клетках этого органа – жировой дистрофией гепатоцитов. Без должного внимание в печени развивается воспалительный процесс, прогрессирование которого может привести к терминальной стадии заболевания, циррозу.
Существует два вида гепатоза (стеатоза, жировой дегенерации печени, жировой дистрофии печени) — алкогольный и неалкогольный. Причиной поражения печени в первом случае является употребление алкоголя, во втором основным фактором риска считают ожирение, повышение уровня холестерина и глюкозы в крови. По данным эпидемиологического исследования DIREG_I_01903, в России от неалкогольной жировой болезни печени (НАЖБП) страдают 27% взрослого населения страны.
По данным эпидемиологического исследования DIREG_I_01903, в России от неалкогольной жировой болезни печени (НАЖБП) страдают 27% взрослого населения страны.
Ранние стадии заболевания человек может и не заметить — они протекают абсолютно бессимптомно. Затем, когда вследствие патологического процесса орган увеличивается в размерах, могут появиться неприятные ощущения в правом подреберье, иногда — горечь во рту.
Этиология
Жировой гепатоз опасен тем, что до некоторого времени совершенно себя не проявляет. Симптомы этого заболевания печени невозможно заметить, и очень часто пациент обращается к врачу совсем по другой причине — например, он ощущает тяжесть или распирающие боли в правом боку. Так бывает не всегда, и, к сожалению, отследить болезнь на ранней стадии и начать лечение довольно сложно.
Кто же находится в группе риска и подвержен жировому гепатозу больше, чем другие?
Во-первых, гепатоз редко развивается у совсем молодых людей. Возраст впервые заболевших колеблется между 30 и 40 годами. Среди пациентов больше женщин, чем мужчин — 60 против 40 процентов. Вторым фактором риска является алкоголь — 65% заболевших регулярно им злоупотребляли. На третьем месте — сахарный диабет второго типа, а также чрезмерное ожирение. Реже гепатоз возникает из-за регулярного воздействия на организм неправильно (часто — самостоятельно) подобранных антибиотиков, воздействия тяжелых металлов. Иногда он может развиться вследствие операций на органах желудочно-кишечного тракта или заболеваний щитовидной железы. Кроме того, факторы могут сочетаться.
Среди пациентов больше женщин, чем мужчин — 60 против 40 процентов. Вторым фактором риска является алкоголь — 65% заболевших регулярно им злоупотребляли. На третьем месте — сахарный диабет второго типа, а также чрезмерное ожирение. Реже гепатоз возникает из-за регулярного воздействия на организм неправильно (часто — самостоятельно) подобранных антибиотиков, воздействия тяжелых металлов. Иногда он может развиться вследствие операций на органах желудочно-кишечного тракта или заболеваний щитовидной железы. Кроме того, факторы могут сочетаться.
Определяющим пищевым фактором, приводящим к стеатозу, является дисбаланс между калорийностью еды и содержанием в ней животных белков, полезных веществ и витаминов. Нарушение питания является причиной многих патологий, и заболевания печени в данном случае — не исключение.
Печень является главной «лабораторией» человеческого организма. Здесь происходит более 20 миллионов различных химических реакций. И все это за одну минуту!
Симптомы жирового гепатоза
Заболевания печени всегда развиваются очень медленно. Так, жировой гепатоз может годами протекать без малейших симптомов. Однако есть несколько моментов, на которые все же стоит обратить внимание.
Так, жировой гепатоз может годами протекать без малейших симптомов. Однако есть несколько моментов, на которые все же стоит обратить внимание.
Если человек регулярно чувствует тошноту, тяжесть, боль в районе правого подреберья и ухудшение аппетита — это могут быть признаки гепатоза на ранней стадии.
На более поздних стадиях заболевания ощущаются частые тупые боли в области правого подреберья, тошнота, общая слабость и быстрая утомляемость, а также депрессивное настроение
Диагностика заболевания
Несмотря на все описанные выше не самые приятные факты, стоит отметить главное: жировой гепатоз лечится. Успех лечения напрямую зависит от ранней диагностики, которая невозможна только в одном случае — если пациент не обратился к врачу. Правильным решением будет обращение в клинику. Врач-терапевт направит пациента к гастроэнтерологу или гепатологу, а те, в свою очередь, проведут ряд исследований, подтверждающих или опровергающих предварительный диагноз:
- Общий анализ крови.
 У пациентов, болеющих гепатозом, при наличии воспаления уровень в печени могут быть повышены ферменты АЛТ и АСТ, что является следствием цитолиза — распада гепатоцитов.
У пациентов, болеющих гепатозом, при наличии воспаления уровень в печени могут быть повышены ферменты АЛТ и АСТ, что является следствием цитолиза — распада гепатоцитов. - УЗИ или компьютерная томография. Считается одним из самых информативных методов для определения как заболевания в целом, так и его стадий: во время ультразвуковой диагностики врач сможет оценить увеличение печени, плотность тканей, размеров желчных протоков.
- Пункционная биопсия печени. Это исследование помогает врачу оценить степень воспаления и фиброза органа.
- Эластография — относительно новый неинвазивный способ исследования печени. В отличие от УЗИ, при котором первые стадии фиброза, цирроза и гепатита нередко выглядят одинаково, или биопсии, которая является довольно болезненной для пациента процедурой, эластография является удобной альтернативой. Этот метод достаточно информативен, так как позволяет врачу сканировать паренхиму печени особым датчиком аппарата УЗИ и исследовать ее плотность, отмечая очаговые изменения в тканях.

Как лечить гепатоз?
Лечение гепатоза начинается в первую очередь с изменения образа жизни. Без этого никакая терапия не будет иметь смысла. Если причиной гепатоза стало употребление алкоголя или лекарственных препаратов — их следует исключить. В последнем случае решение о возможности отмены препарата должно приниматься врачом. Если стеатоз развился вследствие увеличения веса — придется применить диету и добавить физические нагрузки, которые помогут улучшить обмен веществ. Кроме того, врач подберет препараты, необходимые пациенту на каждой стадии лечения.
Питание при гепатозе
Диеты, подходящей всем пациентам без исключения, не существует. Поэтому изменения в питании следует проводить под четким контролем врача. Основные рекомендации выглядят так: снижение общей калорийности пищи и поступления в организм продуктов, насыщенных жирными кислотами. К ним относятся: жирные мясо и рыба, любые консервы, некоторые виды овощей (редис, фасоль, лук, чеснок, помидоры), копчености, пряная и острая пища, сдоба. Заменить их стоит на продукты, богатые мононенасыщенными или полиненасыщенными жирами — молоко, оливковое масло, рыбий жир.
Заменить их стоит на продукты, богатые мононенасыщенными или полиненасыщенными жирами — молоко, оливковое масло, рыбий жир.
В ежедневный рацион стоит включить вареные овощи и яйца, нежирные сыры, каши, обезжиренный творог, несладкий чай. Важно нормализовать поступление воды в организм — для этого следует выпивать не менее двух литров воды в сутки.
Также стоит обратить внимание на то, что при ожирении, которое нередко является причиной гепатоза, приемы пищи должны быть чаще, а объем пищи — меньше: если здоровому человеку достаточно есть 3–4 раза в день, то во время лечения печени порции нужно уменьшить, но принимать пищу 5–6 раз в день.
Изменение образа жизни
Как уже было сказано выше, в первую очередь следует исключить все негативные факторы, повлиявшие на развитие гепатоза — как алкогольного, так и неалкогольного. Уровень стеатоза печени помогут уменьшить физические упражнения. Благодаря добавлению физических нагрузок, организм повышает чувствительность к инсулину, а размер жировой клетчатки внутренних органов, наоборот, снижается.
Однако не стоит забывать о мере — слишком быстрая потеря веса приводит к осложнению заболевания. Достаточным будет добавление трех–четырех несложных аэробных тренировок в неделю, благодаря которым человек сможет терять примерно 500–1000 г веса в неделю. Это поможет снизить индекс массы тела пациента на 8–10%, что, в свою очередь, улучшит гистологическую картину НАЖБП.
Гомеопатия
Конфликт между научными и народными методами лечения — частое явление в медицине, но в данном случае его нет. Эффективность гомеопатических препаратов при гепатозе не доказана, в то время, как есть средства традиционной медицины, прошедшие клинические испытания.
Медикаментозное лечение
Лекарственные препараты для лечения гепатоза печени должны работать на предотвращение развития и уменьшение выраженности оксидативного стресса, воспаления и фиброза печени.
Лечение медикаментами включает в себя антиоксидантные и мембраностабилизирующие лекарственные препараты.
В индо-германском языке слово «lip» одновременно означало и «печень», и «жизнь» — то есть печень напрямую отождествлялась с жизнью. Легко заметить то же сходство английских слов «liver-live/life» и немецких «Leber-Leben».
Жировой гепатоз (или ожирение печени)
16 июля 2021
Ответы на часто задаваемые вопросы по новой коронавирусной инфекции
Размещаем ответы на часто задаваемые вопросы по новой коронавирусной инфекции, а также памятку по вакцинации от COVID-19 предоставленные Министерством здравоохранения Российской Федерации (Письмо от 10 февраля 2021 г. №28-2/239). Кроме того, вы можете скачать дополнительные официальные материалы по вакцинации.
Читать
20 июня 2021
Что делать после коронавирусной инфекции
Чем больше переболевших коронавирусной инфекцией, тем очевиднее становится, что для многих заболевание не проходит бесследно. Даже те, кто перенес инфекцию в легкой форме, могут отмечать всевозможные неприятные симптомы. Упадок сил, нарушение сна, снижение физической выносливости, сохраняющиеся проблемы со стороны дыхательной системы, повышение давления и одышка — это лишь часть жалоб наших пациентов. И все они свидетельствуют о необходимости проверки состояния здоровья, чтобы оценить возможные осложнения после перенесенного коронавируса.
Даже те, кто перенес инфекцию в легкой форме, могут отмечать всевозможные неприятные симптомы. Упадок сил, нарушение сна, снижение физической выносливости, сохраняющиеся проблемы со стороны дыхательной системы, повышение давления и одышка — это лишь часть жалоб наших пациентов. И все они свидетельствуют о необходимости проверки состояния здоровья, чтобы оценить возможные осложнения после перенесенного коронавируса.
Читать
9 июня 2021
Гипертонический криз – что это такое и первая помощь
Повышение артериального давления (Артериальная гипертензия или гипертоническая болезнь) — одно из самых распространенных и опасных заболеваний сердечно – сосудистой системы нашего организма. Согласно статистике, одна треть всего взрослого населения России страдает от повышения давления. Эта болезнь требует особого отношения и постоянного контроля.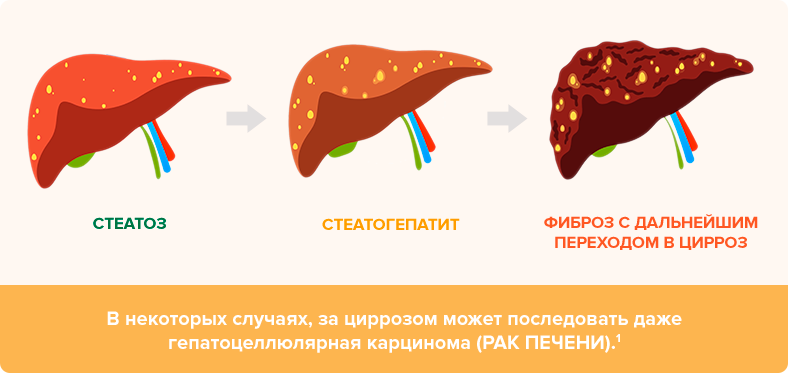 В противном случае есть опасность развития осложнений, одним из которых является гипертонический криз (ГК).
В противном случае есть опасность развития осложнений, одним из которых является гипертонический криз (ГК).
Читать
10 мая 2021
Кошмар, опять погода меняется!
Как часто приходится слышать эту фразу от своих знакомых и родных. При этом пол и возраст не имеют значения. Пожаловаться на плохое самочувствие, нарушения сна, снижение работоспособности могут и молодые, полные сил люди, и люди старшего возраста. Хотя официального диагноза «метеозависимость» не существует, тем не менее, врачи не отрицают: погода действительно влияет на наше самочувствие. И скорее всего фраза «настроение изменчиво как погода», имеет глубокий смысл.
Читать
22 апреля 2021
Искусство есть на здоровье
Могут ли «здоровые продукты» быть опасными для человека? Почему при ожирении, в некоторых случаях, надо делать МРТ головного мозга? Есть ли заболевания единственным лечением которых становится смена рациона? Как правильно набирать вес? Эти вопросы мы обсудили с Натальей Червяковой, врачом-диетологом, врачом-терапевтом клиники Медсервис (Ижевск).
Читать
11 апреля 2021
Как проверить функцию внешнего дыхания или всё о спирографии
Спирография — диагностический метод исследования функции внешнего дыхания (ФВД) — является главным способом оценки функционального состояния легких и бронхов. Она широко применяется в пульмонологии, терапии, спортивной медицине и профпатологии. Спирография — лучший способ оценить функцию внешнего дыхания, позволяющий не только подтвердить диагноз, обнаружить изменения и определить тяжесть состояния пациента, но и контролировать качество лечения заболеваний дыхательной системы.
Читать
Чем опасен жировой гепатоз, причины развития. Как вылечить печень.
Печень – это уникальный орган. Печень защищает нас от токсинов, выводит продукты обмена веществ. Но иногда этих токсинов становится такое огромное количество, что печень не справляется с этим, начинает накапливать их и заболевает. И даже в этом случае печень может не сообщить нам о том, что она разрушена пока ткань ее не разрушится на 80 – 90 процентов, поскольку в печени нет болевых рецепторов. Печень не болит! А именно боль является основным сигналом о том, что что-то не так с нашим организмом.
Давайте поговорим о здоровье печени и разберем такое понятие как жировой гепатоз. Другими словами – стеатоз или неалкогольная жировая дистрофия печени. Жировой гепатоз – это накопление капелек жира в клетках печени.
Основные причины развития гепатоза печени
ПРИЧИНА № 1 — Избыточное употребление углеводов
Жир в печени образуется из углеводов. Сегодня очень большое количество людей употребляет очень большое количество излишних углеводов. Иногда количество употребленных углеводов превышает в 3 – 4 – 6 раз от адекватного уровня употребления. И все эти углеводы транспортируются в печень и превращаются там в жир, потому что депо энергии именно жир. Углеводы – это в первую очередь сахара и фруктоза. Именно фруктоза приносит больше всего проблем нашей печени. Глюкоза может пойти на выработку энергии, она потребляется нашими клетками и запасается в виде гликогена в наших тканях. Фруктоза такими механизмами не обладает. Вся съеденная нами фруктоза транспортируется в печень и тут же перерабатывается в жир и откладывается в клетках печени.
ПРИЧИНА № 2 — Нарушение выведения жира из клеток печени
Жир накопленный из глюкозы и фруктозы может транспортироваться в двух направлениях. Первое направление – это к клеткам организма и второе направление – в желудочно-кишечный тракт и выведение с желчью из организма. Жир очень нужен нашим клеткам. Жир является строительным материалом для мембран клеток, также является топливом для клеток. Для транспортировки жира к клеткам нам нужен белок. Проблема в том, что люди, которые употребляют много углеводов обычно употребляют мало белковых продуктов и белка для выведения жира из печени у такого человека просто нет. Используя компенсаторные механизмы, организм пытается белок для хорошей транспортной функции крови добыть из депо нашего организма. Этим депо являются наши мышцы. Поэтому для того чтобы нормально через кровь выводить жиры и отправлять эти нужные жиры к клеткам, организм начинает разрушать наши мышцы, разрушать наше сердце. Рано или поздно запасы белка истощаются и жир продолжает накапливаться в печени.
ПРИЧИНА № 3 — Нарушение выведения жира путем желчеоттока
Если человек употребляет большое количество углеводов, мало белка, то чаще всего в таком типе питания и мало хороших жиров. Когда мы едим хорошие полезные жиры, попадая в наш желудочно-кишечный тракт они подают сигнал печени на образование желчи и выведение желчи из организма для того чтобы переварить эти жиры. Если же мы не съели хорошие жиры и белок, то печень не получает сигнала от двенадцатиперстной кишки о том, чтобы выводить желчь, а именно с желчью выводится избыток жира, который накопился в печени. Нет желчеоттока – нет выведения жира.
Итак, основные причины развития жирового гепатоза печени:
- Избыточное поступление углеводов
- Нарушение транспорта жира, образованного в печени к клеткам
- Нарушение желчеоотока
Если в печени уже накопились и продолжают накапливаться капельки жира, то детоксикационная функция печени начинает страдать. В печени помимо жира начинают накапливаться токсины. Эти токсины начинают окислять накопленный жир. Окисление жира запускает процесс воспаления в печени и жировой гепатоз переходит в жировой гепатит. Жировой гепатит – это уже воспаление клеток печени. Печень начинает отекать, увеличиваться в размерах, начинает появляться дискомфорт – боли, тяжесть в правом подреберье. В анализах крови начинают появляться повышенные трансаминазы. Там, где происходит воспаление начинается некроз клеток и ткань печени начинает замещаться рубцовой тканью и развивается цирроз печени.
Проследим логическую цепочку. Все начинается с вроде бы безобидного состояния, которое называется жировой гепатоз. Часто жировой гепатоз себя не проявляет никакими симптомами. Люди его не замечают. Начинают замечать тогда, когда жировой гепатоз переходит уже в жировой гепатит – воспаление клеток. Беда приходит, когда гепатит переходит в цирроз печени.
Что же с этим делать? Как не допустить усугубления своего жирового гепатоза, не довести до цирроза, а восстановить состояние и функции печени?
- В первую очередь нужно модифицировать образ жизни.
- Менять привычки.
- Перестроить свой стиль питания.
- Конечно же похудеть, потому что большинство людей с жировым гепатозом имеют проблемы с весом.
Рекомендации по питанию
- Резко ограничить углеводы, особенно фруктозу. Где содержится фруктоза? Это все сладкие напитки, газировки, все соки. Обратите внимание на соки, на которых написано «без сахара» — если сок сладкий, значит там огромное количество фруктозы. Большое количество фруктозы содержит кукуруза. Мед содержит большое количество фруктозы. Фруктоза используется как сахарозаменитель. Нельзя покупать различные сладости – печенья, вафли, конфеты, в которых в качестве подсластителя использована фруктоза. Уберите фруктозу из своего рациона!
- Ограничьте количество крахмала в своем питании. Уберите картофель, белый рис, макароны, выпечку. Это сразу же ограничит поступление углеводов в рацион, а значит остановит процесс накопления жиров в печени.
- Жиры нужно транспортировать к клеткам, чтобы строились новые клеточки, чтобы печень работала на благо, а не во вред нашему организму. Для этого нужно в свой рацион вводить высокобелковые продукты питания, причем эти же продукты питания будут содержать и хорошие жиры, которые будут стимулировать отток желчи, а вместе с желчеоттоком стимулировать выведение накопленного жира из печени. Обогащайте свой рацион белком! Добавляйте в свой рацион яйца, хороший творог с адекватной жирностью 3 – 5%, йогурты, жирную рыбу, мясо и другие белковые продукты. Сделайте особый акцент на яйца и рыбу.
- Вводите в свой рацион хорошие жиры! Это авокадо, это хорошие масла – масло авокадо, масло тыквенных семечек, оливковое масло.
- Ограничьте вредные жиры. Это транс-жиры, рафинированные масла, подсолнечное масло, рапсовое масло.
Очень хорошо помогает дыхательная гимнастика.
Рекомендуется освоить один или два вида дыхательной гимнастики и тем самым делать массаж печени, что также будет улучшать отток желчи.
Движения
Людям с жировым гепатозом не надо активно заниматься спортом. Если начать активно заниматься спортом можно наоборот усугубить течение этой проблемы – усилить воспаление в печени. Не надо никаких резких движений, никакого активного фитнеса, силовых нагрузок. Самое адекватное движение – это ходьба в комфортном для вас темпе.
Профессиональный нутрициологический подход
У нас есть гепатопротекторы, мембранопротекторы и лекарственные травы которые помогают выводить накопившийся жир из печени. Из гепатопротекторов это лецитин, это омега 3 — это фосфолипиды, которые являются заплатками для гепатоцитов и способствуют регенерации и восстановлению клеток печени. Это питание для восстановления печени.
Для нормальной адекватной работы печени нужно большое количество витаминов. В печени идет очень большое количество процессов, которые требуют субстрат, поэтому нужны витамины группы В, нужны минералы, обязательно нужен витамин Д, который будет снимать воспаление, особенное если процесс уже перешел в жировой гепатит. Травы, которые улучшают отток желчи – это молочный чертополох, который активирует метаболизм, это репейник. Это корень одуванчика. Есть продукты, которые собирают в себе все эти комплексы и хорошо помогают восстановиться нашей печени. Замечательный продукт Лив Гард содержит гепатопротектор холинонозитол, содержит корень одуванчика, который очень хорошо помогает работе желчного пузыря и молочный чертополох, который выводит желчь и жир накопившийся в печени.
Обогащайте свой рацион большим количеством салатной зелени, клетчаткой. Салатная зелень также будет помогать снимать воспаление, поскольку будет способствовать нормализации микробиома нашего организма.
Здоровья Вам! Здоровья Вашей печени!
Рекомендации хирурга, диетолога, нутрициолога, натуропата Анны Котельниковой
Полную запись материала по теме «Чем опасен жировой гепатоз печени. Как вылечить печень.» можно прослушать ниже:
Previous
Витамин D3 НСП
Next
Витамин С против вирусов. Ошибки применения. Рекомендации врача.
Жировой гепатоз печени лечение, жировая дистрофия печени
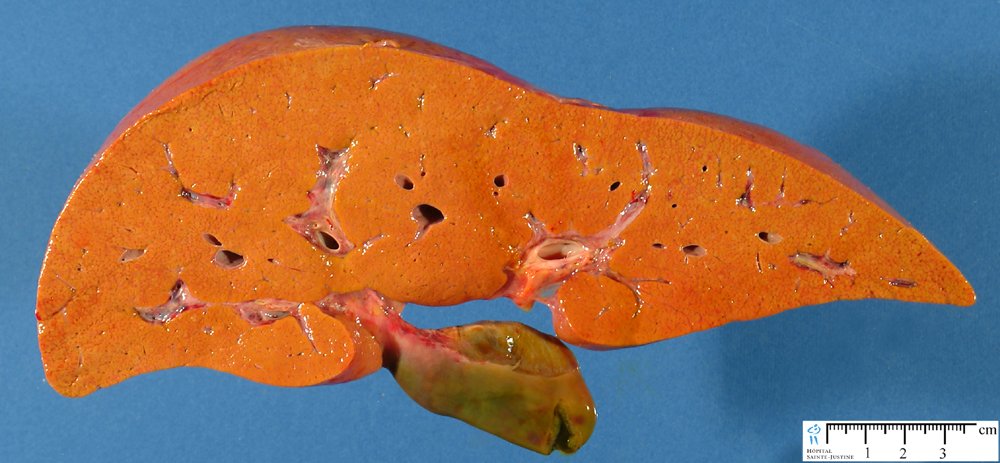
Жировой гепатоз печени (ГП) представляет собой хроническое жировое перерождение тканей. Иногда можно встретить другое название этого заболевания: жировая дистрофия печени. Такой диагноз ставится, когда в области печени происходит избыточное накопление жира. Жировой гепатоз печени опасен не только сам по себе, но и своими последствиями. При отсутствии правильного лечения он может переходить в другое, еще более тяжелое заболевание: стеатогепатит. Когда речь идет о стеатогепатите, подразумевается, что переизбыток жировых отложений привел к воспалению тканей внутренних органов.
Диагностика жирового гепатоза
В большинстве случаев гепатоз протекает скрыто. Единственный симптом, который выдает наличие проблемы, – увеличение размера печени. Также могут наблюдаться тошнота, метеоризм, боли в правом подреберье. Все это первичные симптомы жирового гепатоза. Если человек жалуется на периодическую тошноту и метеоризм, обязательно следует пройти ультразвуковое обследование. Только при помощи УЗИ можно выявить увеличение печени и определить прирост жировых тканей.
Если вовремя не обратиться за медицинской помощью, гепатоз печени может развиваться на протяжении многих лет. В особо запущенных случаях проявляются вторичные симптомы болезни:
- Повышенная утомляемость.
- Ухудшение зрения.
- Аллергические реакции.
- Частые высыпания на коже.
- Выпадение волос и преждевременная седина.
Также симптомами могут служить общее снижение иммунитета, частые простудные заболевания.
Причины развития заболевания
Основная причина, по которой избыточно нарастает жировая ткань вокруг печени, – эндокринные нарушения и воздействие токсичных веществ. В группе риска находятся больные сахарные диабетом, различными заболеваниями щитовидной железы, а также люди, страдающие от общего ожирения. Если не принимать во внимание сбои в работе эндокринной системы, то ключевую роль в развитии гепатоза играет алкоголь. Обострения и приступы болезни на поздних стадиях так или иначе связаны со злоупотреблением спиртными напитками. Поэтому, когда диагностируется ГП , кроме медикаментозного лечения обязательно должна назначаться диета.
Диета и медикаментозное лечение жирового гепатоза
Больным гепатозом необходимо полностью отказаться от жирной пищи, а также от соленого и острого. Само собой, нужно уменьшить потребление алкоголя. В то же время противопоказано голодание и резкое снижение веса. На это стоит обращать особое внимание, поскольку люди, страдающие гепатозом, нередко стремятся похудеть, что может привести к обострению болезни.
Жировой гепатоз печени, лечение которого требует применение препаратов, которые повышают чувствительность к инсулину, тем самым снижая воспаление тканей. Кроме того, может назначаться прием лекарств, воздействующих на уровень липидов (жиров) в крови. Также эффективными оказываются общие стимуляторы кровообращения.
Не стоит забывать, что лечение гепатоза печени требует комплексного подхода. Медикаменты дают наилучший результат только при условии соблюдения диеты и постепенного снижения веса. Последнее невозможно без нормализации метаболизма. Привести обмен веществ в норму помогут физические нагрузки и увеличение двигательной активности. Кроме того, чтобы стимулировать метаболизм, следует изменить не только набор продуктов, но и сам порядок приема пищи. Лучше отказаться от традиционных завтрака, обеда и ужина. Вместо этого рекомендуется есть небольшими порциями 4-5 раз в день. Больным требуется пища, богатая белком, а также фолиевая кислота и витамин В12. Недостаток последних лучше восполнять при помощи витаминных комплексов.
Стеатоз печени
Когда говорят о печени, всегда подчеркивают, что это жизненно важный
и один из наиболее тяжело и постоянно работающих органов нашего тела.
Она выполняет около 500 различных функций.
Работу печени часто
сравнивают кс непрерывным производственным процессом на крупном
предприятии. Именно поэтому важно сохранить печень здоровой.
К основным функциям печени относятся детоксикационная. Потенциально
токсичные соединения она обеззараживает, нейтрализует, превращает в
водорастворимые формы, что позволяет их выводить в составе желчи и мочи.
Клетки печени трансформируют все химические соединения, поступающие в
организм – лекарственные препараты, консерванты, красители, алкоголь.
Печень участвует в процессе пищеварения, являясь самой крупной
пищеварительной железой. Непрерывно в печеночных клетках синтезируется
желчь, которая по желчевыводящим путям поступает в кишечник, где
является одним из основных участников пищеварения. Желчь является
активатором пищеварения, стимулирует перистальтику кишечника.
Обменная функция печени заключается в участии в углеводном, жировом,
водном, минеральном, витаминном, гормональном. Здесь синтезируются
холестерин, белки, жирные кислоты, факторы свертывания крови
Печень не только создает, но и сохраняет энергетические ресурсы. В клетках
печени содержится гликоген.
Понятием «жирная печень» обозначают патологическое состояние, которое в
медицинских диагнозах может звучать по-разному – жировая дистрофия
печени, жировой гепатоз, стеатоз печени.
Протекает данное заболевание в два этапа:
Первый этап – жировой гепатоз, когда жир накапливается в печени, но
функция печеночных клеток не нарушена. При прогрессировании процесса
развивается второй этап – стеатогепатит. Это более выраженная и опасная
стадия заболевания. Воспаленные клетки погибают и замещаются фиброзной
соединительной тканью. Исходом стеатогепатита могут стать цирроз и рак.
Почему так происходит?
Накопление жира в клетках печени происходит постепенно, это довольно
длительный процесс. Обычно при длительной жировой или токсической
нагрузке на печень жировой гепатоз формируется к 40-45 годам. Сама
возможность возникновения жировой дистрофии печени связана с тем, что
печень играет ведущую роль в обмене жиров. Липиды поступают в
гепатоциты из кишечника и из жировой ткани брюшной полости. При
нарушении соотношения между количеством жира, проникающего в
печеночную клетку, и способностью клеток к его утилизации развивается
жировая дистрофия печени. В начале процесса гепатоцитам удается активно
перерабатывать и выводить жир. Однако, со временем они перестают
справляться со своей функцией. Вместо того чтобы нормально работать, они
увеличиваются в размерах, набирая жировые капли, которые растягивают
печеночную клетку, разрушая клеточные структуры, наконец мембрана
клетки не выдерживает и лопается. Клетка погибает.
Как выявить жировой гепатоз?
Диагноз жирового гепатоза ставится на основании анализа
инструментальных методов (УЗИ органов брюшной полости) и лабараторных
данных (биохимический анализ крови)
Как лечить жировой гепатоз?
«Здоровье гораздо больше зависит от наших привычек и питания, чем от
врачебного искусства»
Если говорить о рациональном питании, то специальной диеты не
существует. Самый серьезный враг печени – переедание.
Любому человеку, а тем более страдающему ожирением печени, нужно
знать, что печень «любит и не любит»
Не рекомендуется: маринованное, копченое, продукты, содержащие
консерванты и стабилизаторы, острые блюда и приправы. Негативным
образом на печени сказывается употребление редьки, чеснока, сала, жирного
мяса (свинина, баранина, утка, гусь). Следует избегать любых маргаринов,
майонезов. Алкоголь, как уже говорилось ранее также пагубно сказывается
на функционировании печени.
Врачи рекомендуют переключить свое внимание на свежеприготовленную
пищу без консервантов, все нежирные, приготовленные на пару блюда. В
любом случае каждый день нужно есть овощи. Добавьте в рацион морковь,
капусту, свеклу, помидоры, огурцы, кабачки, тыкву, петрушку, укроп, как
видно, список довольно разнообразный. Из фруктов и ягод для печени
особенно ценны бананы, яблоки, финики, чернослив. Из белковых продуктов
предпочтительнее нежирная рыба (треска, камбала, хек). Снижение веса
благоприятно влияет на течение заболевания.
Медикаментозную терапию рекомендуется обсудить в врачом.
Врач-гастроэнтеролог Целуевская Анастасия
Причины жирового гепатоза. Что такое «гепатоз печени»? Как избавиться?
Жалоб нет, а диагноз – есть! Примерно так в большинстве случаев выглядит ситуация, когда у вас внезапно обнаруживают жировой гепатоз. Это может обнаружиться на УЗИ в ходе вполне рутинного профосмотра. И кажется, что это неважно, раз не беспокоит. Это не так!
Ожирение или стеатоз — это первая стадия цирротического поражения печеночных клеток. Чаще всего оно сочетается с другими метаболическими нарушениями: повышенном уровнем холестерина, сахара в крови, хронической усталостью, повышением давления или головными болями.
И само оно не пройдет! Поэтому в «Системе Соколинского» вы найдете только практические советы, основанные на опыте, причем с учетом реальной физиологии. Влиять на печень можно и через укрепление ее клеток и путем детокса, исправления питания, и даже через микрофлору кишечника. Требуется обычно около трех месяцев чтобы увидеть улучшение картины на УЗИ. Разумеется, если и правда действовать комплексно!
Скажем сразу, здесь не идет речь о лекарствах. Все натуральные средства лекарством при жировом гепатозе не являются.
Посмотрите это видео!
В чем идея Системы Соколинского при жировом гепатозе
Комплексный подход заключается в том, что мы одновременно устраняем повреждающие факторы для гепатоцитов (90% их — в нарушенной микрофлоре кишечника и сбоях в пищеварении), поддерживаем жировой обмен в организме в целом и укрепляем гепатоциты. В итоге организм начинает расходовать жиры на получение энергии, как и должно быть в норме. Фактически это очень глубокая, но удобная коррекция питания за счет дополнения его особенными веществами.
В Центре Соколинского натуральная технология отрабатывалась на практике с 2002 года. Эти натуральные средства принимали уже тысячи людей.
У Автора — 11 книг по натуральной медицине. Владимир Соколинский — член Национальной ассоциации нутрициологов и диетологов, Европейской ассоциации натуральной медицины, Американской ассоциации практикующих нутрициологов, представитель Всемирной организации гидротерапии в Чешской республике .
Основой для этой системы является глубокий детокс и восстановление микрофлоры, правильного пищеварения. Поскольку печень не функционирует в отрыве от работы всего пищеварительного тракта. Именно детокс запускает механизмы саморегуляции и восстановления! Прочтите как это сделать!
Причины жирового гепатоза (стеатоза)
Само название патологии объясняет особенности изменений в тканях: из-за грубых обменных нарушений вокруг клеток постепенно накапливаются жировые отложения и в крайнем варианте они замещают работающие клетки.
С биохимической точки зрения накопление жира происходит тогда, когда скорость образования триглицеридов превышает скорость их утилизации. Причем совершенно не обязательно объедаться жирным, чтобы развилась эта проблема.
Жировой гепатоз — заболевание, причиной которого чаще всего становятся различные интоксикации – алкогольные, пищевые, лекарственные.
Но важно помнить, откуда берутся токсины: всасываются из кишечника, например при дисбактериозе толстой кишки, синдроме избыточного бактериального роста (избыточная микробная колонизация) в тонкой кишке, при наличии грибов, паразитов. Но и банальный хронический запор или СРК — способствуют развитию диффузных изменений по жировому типу.
Жировая печень почти всегда бывает как осложнение при следующих состояниях:
- Сахарного диабета II типа в результате повреждения кетоновыми телами
- Вирусных гепатитов, повреждающий фактор — вирус
- Системных заболеваний, повреждают клетки токсины воспаления
- Проблем добавляет лишний вес: у тучных людей гепатоз встречается в разы чаще, чем у худощавых.
- Рискуют получить такой диагноз и любители жестких диет для быстрого похудения, как ни удивительно и веганы.
Симптомы жировой печени
Особое коварство ожирения печени состоит в скудости проявлений. Самостоятельные симптомы жирового гепатоза — скудные. В общем, больше напоминает собой расстройство пищеварения:
- Тошнота
- Расстройство дефекации и метеоризм
- Тяжесть или ноющая боль справа под ребрами
Поэтому начальные стадии обычно не попадают в поле зрения врача: пациенты просто не предъявляют жалоб. Обращает на себя внимание только увеличение печени, которое выявляется случайно при медицинском осмотре, связанном с какими-либо другими обращениями. Однако увеличенная печень – это проявление второй-третьей стадии заболевания, когда ожирение охватывает уже значительные участки органа.
Выделяют три стадии:
I стадия – простое ожирение без разрушения клеток
II стадия – ожирение, осложненное частичной гибелью клеток
III стадия – ожирение с перерождением дольковой структуры органа
Первая и вторая стадии заболевания вполне обратимы, третья считается предцирротической и впоследствии трансформируется в цирроз портального типа. Вот почему принципиальное значение имеют ранняя диагностика и целый комплекс оздоровительных мер для полного излечения.
Гепатоз печени
В интернете и обиходе можно услышать такое словосочетание – «гепатоз печени». Оно сразу с головой выдает дилетанта: специалист так никогда не скажет.
Гепатоз печени – это тавтология. «Гепат» — общая часть всех медицинских терминов, означающих печень, ее клетки или заболевания, поэтому вряд ли нужны лишние определения.
Синонимами диагноза жирового перерождения печени являются:
- Стеатоз печени (стеатогепатоз)
- Жировая печень
- Ожирение печени
- Жировая дистрофия печени
- Жировой гепатоз
Это все — один и тот же диагноз!
Диффузные изменения в печени. Система Соколинского
Обследованием на УЗИ выявляются диффузные изменения в печени, что означает их значительную распространенность, которая может комплексно влиять на функции органа, а их тридцать две.
Основа для восстановления печени — детокс + правильное питание + улучшение жирового обмена. Можно увеличить содержание ненасыщенных жиров и они будут сначала конкурировать с насыщенными за усвоение, а потом и «отмывать» печень от накоплений.
1. Для устранения застоя желчи и снижения нагрузки на гепатоциты используется разумная диета с ограничением жирного и консервированного + натуральные средства, которые делают желчь более текучей — Лайвер 48 или Зифлан (экспортная формула)
2. Для коррекции метаболических изменений в жировой ткани и воспалительных реакций — Мегаполинол.
3. Для непосредственного действия на процесс жирового гепатоза наиболее известным по эффективности является курса приема лецитина – специфического жирового (фосфолипидного) комплекса, стимулирующим регенерацию гепатоцитов – клеток, из которых состоит печень и связывание жиров. Мы используем ЛецитинУМ чтобы «отмыть» клетки печени от избыточных жиров.
Схема приема натуральных средств:
Для удобства приема в Центре Соколинского в Петербурге был разработан комплекс при жировом гепатозе. Он влияет на причины повреждения печеночных клеток: застой желчи, хроническую интоксикацию, улучшает жировой обмен.
1 месяц
Лайвер 48 по 1 капс. 2 раза в день с едой.
Мегаполинол по 1 капс. в день
ЛецитинУМ по 1 ст.ложке 2 раза в день, не совмещая с горячей пищей и напитками, разводя с кисломолочным продуктом или соком, или запивая водой.
+ Баланса Адвансед Пробиотик по 2 капс. в день
+ В смузи или с водой НутриДетокс по 1\3 чайн.ложки в день.
Не забывать пить не менее 1 литра чистой воды в день и придерживаться диеты с ограничением сладкого, мучного, алкоголя, копченостей, нагретых животных жиров
2 месяц
Мегаполинол по 1 капс. в день
ЛецитинУМ по 1 ст.ложке 2 раза в день.
3 месяц
Лайвер 48 по 1 капс. 2 раза в день с едой.
Если Вы живете не в России
Если Вы живете в Европе, Израиле, США и других странах, то заказ из России недоступен, поэтому используем натуральные средства производимые для нас прямо в Европе. Они доступны к заказу практически по всему миру.
Лучше всего начать в первый месяц с Программы глубокого очищения и питания, чтобы устранить причины повышенной нагрузки на печень.
Во втором месяце продолжаем принимать для печени Зифланиум по 1 капсуле 2 раза в день и к нему добавляем жидкий лецитин по 2 капсулы в день.
Прочтите подробно в этой книге
Что делаем после приема курса
После приема курса нужно проанализировать результат с точки зрения улучшения пищеварения и по УЗИ печени и поджелудочной железы. Если специфический анализ крови ГГТП (показывает степень повреждения клеток печени), билирубин и другие показатели печеночной биохимии были повышены, то после курса анализ имеет смысл сдавать через 2 недели.
При желании разбираться глубже, на сайте на любой странице (слева внизу) можно скачать книгу по «Системе Соколинского»: «Понятные методы укрепления здоровья: для занятых и разумных», а также посмотрите видео. Эти материалы помогут лучше уяснить суть проблемы и справиться с нарушением пока оно не перешло в стадию серьезных проблем.
Полезные ссылки
Камни в желчном пузыре
Комплекс для очищения печени
Лецитин при жировом гепатозе
Посмотрите это видео о лецитине
Неалкогольная жировая болезнь печени и инфекция гепатита С
В настоящее время неалкогольная жировая болезнь печени (НАЖБП) признана одной из наиболее важных причин хронических заболеваний печени в западных странах и является печеночным проявлением метаболического синдрома. Распространенность НАЖБП увеличилась в связи с глобальной эпидемией ожирения и сахарного диабета 2 типа. Патофизиологическим признаком НАЖБП является инсулинорезистентность, связанная с медиаторами окислительного стресса и воспалительными цитокинами.Хотя простой стеатоз сам по себе обычно является доброкачественным, пациенты с гистологически подтвержденным неалкогольным стеатогепатитом (НАСГ) могут прогрессировать до цирроза. Гепатит С (ВГС) — еще одна частая причина заболевания печени с некоторым потенциалом развития цирроза. Стеатоз присутствует почти у 50% пациентов, инфицированных HCV. Стеатоз печени на фоне другого заболевания печени (например, HCV) связан с прогрессированием заболевания печени. В частности, значительный фиброз наблюдается у пациентов с HCV, у которых биопсия печени показывает значительный стеатоз или наложенный НАСГ.В этой статье рассматриваются факторы хозяина и вирусные факторы, потенциально участвующие во взаимодействии между НАЖБП и ВГС. Эти факторы включают медиаторы метаболического синдрома, такие как адипокины, воспалительные цитокины, факторы, связанные с окислительным стрессом, продукты перекисного окисления липидов, а также апоптоз и активацию звездчатых клеток печени с последующим отложением внеклеточного матрикса. Помимо медиаторов метаболического синдрома (факторов хозяина), на стеатоз печени могут влиять вирусные факторы.Наиболее важным вирусным фактором является генотип 3 HCV, который был независимо связан со стеатозом печени. Наконец, наложение НАЖБП и висцерального жира связано с более низкими показателями ответа на противовирусную терапию у пациентов, не принадлежащих к генотипу 3. Кроме того, клиренс вируса связан с исчезновением стеатоза печени в генотипе 3 ВГС, но не в других генотипах ВГС. У этих генотипов стеатоз печени и его влияние на реакцию на терапию связаны с метаболическим синдромом. Таким образом, лечение ожирения и метаболического синдрома у пациентов с хроническим гепатитом С может иметь важное значение для снижения риска прогрессирования, а также повышения эффективности противовирусной терапии.
Какие осложнения возникают при жировой болезни печени?
Guy CD, Suzuki A, Zdanowicz M, et al. Активация Hedgehog-пути соответствует гистологической тяжести повреждения и фиброза при неалкогольной жировой болезни печени у человека. Гепатология . 2012 июн. 55 (6): 1711-21. [Медлайн].
Tripodi A, Fracanzani AL, Primignani M, et al. Прокоагулянтный дисбаланс у пациентов с неалкогольной жировой болезнью печени. Дж Гепатол . 2014 июл.61 (1): 148-54. [Медлайн].
Беллентани С., Саккоччио Г., Масутти Ф. и др. Распространенность и факторы риска стеатоза печени в Северной Италии. Энн Интерн Мед. . 2000, 18 января. 132 (2): 112-7. [Медлайн].
Семб С., Дам-Ларсен С., Могенсен А.М., Альбрексен Дж., Бендтсен Ф. Низкая заболеваемость неалкогольным стеатогепатитом в отделении печени в Дании. Дэн Мед Дж. . 2012 г., январь 59 (1): A4354. [Медлайн].
Chow WC, Tai ES, Lian SC, Tan CK, Sng I, Ng HS. Серьезная неалкогольная жировая болезнь печени встречается у китайцев, не страдающих диабетом и не страдающих ожирением, в Сингапуре. Сингапур Мед. J . 2007 августа 48 (8): 752-7. [Медлайн].
Park JW, Jeong G, Kim SJ, Kim MK, Park SM. Предикторы, отражающие патологическую тяжесть неалкогольной жировой болезни печени: всестороннее исследование клинических и иммуногистохимических данных у молодых азиатских пациентов. Дж Гастроэнтерол Гепатол . 2007 апреля 22 (4): 491-7. [Медлайн].
Дусея А., Дас А., Дас Р. и др. Клинико-патологический профиль индийских пациентов с неалкогольной жировой болезнью печени (НАЖБП) отличается от западного. Dig Dis Sci . 2007 сентябрь 52 (9): 2368-74. [Медлайн].
Jankowska I, Socha P, Pawlowska J, et al. Рецидив неалкогольного стеатогепатита после трансплантации печени у мальчика 13 лет. Педиатр-трансплант . 2007 ноября 11 (7): 796-8. [Медлайн].
Seo S, Maganti K, Khehra M и др. De novo неалкогольная жировая болезнь печени после трансплантации печени. Трансплантация печени . 2007 июн.13 (6): 844-7. [Медлайн].
Ямамото К., Такада Ю., Фудзимото Ю. и др. Неалкогольный стеатогепатит у доноров при трансплантации печени от живого донора. Трансплантация . 2007 15 февраля. 83 (3): 257-62. [Медлайн].
Доусон Д.А.Помимо черных, белых и латиноамериканцев: раса, этническое происхождение и характер употребления алкоголя в Соединенных Штатах. J Злоупотребление наркотиками . 1998. 10 (4): 321-39. [Медлайн].
Ломонако Р., Ортис-Лопес С., Орсак Б. и др. Роль этнической принадлежности у пациентов с избыточным весом и ожирением с неалкогольным стеатогепатитом. Гепатология . 2011 Сентябрь 2. 54 (3): 837-45. [Медлайн].
Нельсон Дж. Э., Бхаттачарья Р., Линдор К. Д. и др. Мутации HFE C282Y связаны с выраженным фиброзом печени у европеоидов с неалкогольным стеатогепатитом. Гепатология . 2007 Сентябрь 46 (3): 723-9. [Медлайн].
[Рекомендации] О’Ши Р.С., Дасарати С., Маккалоу А.Дж., для Комитета по практическим рекомендациям Американской ассоциации по изучению заболеваний печени. Комитет по параметрам практики Американского колледжа гастроэнтерологии. Алкогольная болезнь печени. Гепатология . 2010 января, 51 (1): 307–28. [Медлайн]. [Полный текст].
Джепсен П., Вилструп Н., Меллемкьяер Л. и др. Прогноз пациентов с диагнозом ожирение печени — когортное исследование на основе реестра. Гепатогастроэнтерология . 2003 ноябрь-декабрь. 50 (54): 2101-4. [Медлайн].
Пауэлл Е.Е., Куксли В.Г., Хэнсон Р., Сирл Дж., Холлидей Дж. В., Пауэлл Л. В.. Естественная история неалкогольного стеатогепатита: наблюдение за 42 пациентами в течение 21 года. Гепатология . 1990, 11 (1): 74-80. [Медлайн].
Хуэй Дж. М., Кенч Дж. Г., Читтури С. и др. Отдаленные исходы цирроза печени при неалкогольном стеатогепатите по сравнению с гепатитом С. Гепатология . 2003 августа 38 (2): 420-7. [Медлайн].
Адамс Л.А., Лимп Дж. Ф., Сент-Совер Дж. И др. Естественная история неалкогольной жировой болезни печени: популяционное когортное исследование. Гастроэнтерология . 2005 июль 129 (1): 113-21. [Медлайн].
Дам-Ларсен С., Францманн М., Андерсен И.Б. и др. Долгосрочный прогноз ожирения печени: риск хронического заболевания печени и смерти. Кишка . 2004 Май. 53 (5): 750-5. [Медлайн].[Полный текст].
Хашизуме Х, Сато К., Такаги Х и др. Первичный рак печени с неалкогольным стеатогепатитом. Eur J Гастроэнтерол Hepatol . 2007 октября 19 (10): 827-34. [Медлайн].
Александр Дж., Торбенсон М, Ву ТТ, Йе ММ. Неалкогольная жировая болезнь печени способствует гепатоканцерогенезу в нецирротической печени: клиническое и патологическое исследование. Дж Гастроэнтерол Гепатол . 2013 май. 28 (5): 848-54. [Медлайн].
Зельбер-Саги С., Лотан Р., Шиболет О. и др. Неалкогольная жировая болезнь печени позволяет независимо прогнозировать предиабет в течение 7-летнего проспективного наблюдения. Интенсивная печень . 2013 Октябрь 33 (9): 1406-12. [Медлайн].
Bacak SJ, Thornburg LL. Печеночная недостаточность при беременности. Клиника интенсивной терапии . 2016 января, 32 (1): 61-72. [Медлайн].
[Рекомендации] Chalasani N, Younossi Z, Lavine JE, et al. Диагностика и лечение неалкогольной жировой болезни печени: практическое руководство Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии и Американской гастроэнтерологической ассоциации. Гепатология . 2012 июн. 55 (6): 2005-23. [Медлайн].
Uchida T, Kao H, Quispe-Sjogren M, Peters RL. Алкогольная пенистая дегенерация — образец острого алкогольного поражения печени. Гастроэнтерология . 1983 апр. 84 (4): 683-92. [Медлайн].
Kowdley KV, Belt P, Wilson LA, et al, для Сети клинических исследований НАСГ. Ферритин сыворотки является независимым предиктором гистологической тяжести и выраженного фиброза у пациентов с неалкогольной жировой болезнью печени. Гепатология . 2012 Январь 55 (1): 77-85. [Медлайн]. [Полный текст].
Дженгиз М., Озенирлер С., Коджабийик М. Уровень β-трофина в сыворотке как новый маркер для неинвазивной оценки неалкогольной жировой болезни печени и фиброза печени. Eur J Гастроэнтерол Hepatol . 2016 28 января (1): 57-63. [Медлайн].
Абдель-Разик А., Муса Н., Шабана В. и др. Новая модель, использующая средний объем тромбоцитов и соотношение нейтрофилов к лимфоцитам в качестве маркера неалкогольного стеатогепатита у пациентов с НАЖБП: многоцентровое исследование. Eur J Гастроэнтерол Hepatol . 2016 28 января (1): e1-9. [Медлайн].
Kim D, Choi SY, Park EH, et al. Неалкогольная жировая болезнь печени связана с кальцификацией коронарных артерий. Гепатология . 2012 Август 56 (2): 605-13. [Медлайн].
Дегертекин Б., Озенирлер С., Эльбег С., Акьол Г. Уровень сывороточного эндотелина-1 при стеатозе и НАСГ и его связь с тяжестью фиброза печени. Dig Dis Sci . 2007 окт.52 (10): 2622-8. [Медлайн].
Шимада М., Кавахара Х., Одзаки К. и др. Полезность комбинированной оценки сывороточного уровня адипонектина, HOMA-IR и сывороточного уровня коллагена 7S типа IV для прогнозирования ранней стадии неалкогольного стеатогепатита. Ам Дж. Гастроэнтерол . 2007 сентябрь 102 (9): 1931-8. [Медлайн].
Гарсия-Галиано Д., Санчес-Гарридо, Массачусетс, Эспехо I и др. IL-6 и IGF-1 являются независимыми прогностическими факторами стеатоза печени и неалкогольного стеатогепатита у пациентов с патологическим ожирением. Obes Surg . 2007 апр. 17 (4): 493-503. [Медлайн].
Йонеда М., Маватари Х., Фуджита К. и др. Высокочувствительный С-реактивный белок является независимым клиническим признаком неалкогольного стеатогепатита (НАСГ), а также тяжести фиброза при НАСГ. Дж Гастроэнтерол . 2007 июл.42 (7): 573-82. [Медлайн].
Angulo P, Hui JM, Marchesini G, et al. Шкала фиброза НАЖБП: неинвазивная система, позволяющая выявлять фиброз печени у пациентов с НАЖБП. Гепатология . 2007 апр. 45 (4): 846-54. [Медлайн].
Котронен А., Пелтонен М., Хаккарайнен А. и др. Прогнозирование неалкогольной жировой болезни печени и жировой ткани печени с использованием метаболических и генетических факторов. Гастроэнтерология . 2009 Сентябрь, 137 (3): 865-72. [Медлайн].
Kleiner DE, Brunt EM, Van Natta M, et al. Разработка и валидация гистологической системы балльной оценки неалкогольной жировой болезни печени. Гепатология .2005 июн. 41 (6): 1313-21. [Медлайн].
Эшли М.Дж., Олин Дж. С., Ле Рич В. Х., Корначевски А., Шмидт В., Ранкин Дж. Г.. Заболеваемость алкоголиками. Доказательства ускоренного развития соматических заболеваний у женщин. Arch Intern Med . 1977 Июль 137 (7): 883-7. [Медлайн].
Promrat K, Kleiner DE, Niemeier HM, et al. Рандомизированное контролируемое исследование влияния потери веса на неалкогольный стеатогепатит. Гепатология .2010 января 51 (1): 121-9. [Медлайн]. [Полный текст].
Фостер Т., Будофф М.Дж., Сааб С., Ахмади Н., Гордон С., Гверчи А.Д. Аторвастатин и антиоксиданты для лечения неалкогольной жировой болезни печени: рандомизированное клиническое исследование St Francis Heart Study. Ам Дж. Гастроэнтерол . 2011 Январь 106 (1): 71-7. [Медлайн].
Ямамото М., Иваса М., Ивата К. и др. Ограничение диетических калорий, жиров и железа улучшает неалкогольную жировую болезнь печени. Дж Гастроэнтерол Гепатол . 2007 апреля, 22 (4): 498-503. [Медлайн].
Кохли Р., Кирби М., Ксантакос С.А. и др. Диета с высоким содержанием фруктозы и трансжиров со средней длиной цепи вызывает фиброз печени и повышает уровень кофермента Q9 в плазме в новой модели ожирения и неалкогольного стеатогепатита на мышах. Гепатология . 2010 Сентябрь 52 (3): 934-44. [Медлайн]. [Полный текст].
Ботезелли Д.Д., Мора РФ, Далия Р.А. и др. Физические упражнения противодействуют ожирению печени у крыс, получавших пищу, богатую фруктозой. Здоровье липидов . 14 октября 2010 г. 9: 116. [Медлайн]. [Полный текст].
Абдельмалек М.Ф., Лазо М., Хорска А. и др., Для подгруппы жирной печени исследовательской группы Look AHEAD. Повышенное содержание фруктозы в рационе связано с нарушением гомеостаза аденозинтрифосфата в печени у людей с ожирением и диабетом 2 типа. Гепатология . 2012 Сентябрь 56 (3): 952-60. [Медлайн]. [Полный текст].
Такахаши Ю., Иида К., Такахаши К. и др. Гормон роста обращает вспять неалкогольный стеатогепатит у пациента с дефицитом гормона роста у взрослых. Гастроэнтерология . 2007 Март 132 (3): 938-43. [Медлайн].
Джонсон Н.А., Сачинвалла Т., Уолтон Д.В. и др. Аэробные упражнения снижают печеночные и висцеральные липиды у людей с ожирением без потери веса. Гепатология . 2009 Октябрь 50 (4): 1105-12. [Медлайн].
Кистлер К.Д., Брант Е.М., Кларк Дж. М., Диль А. М., Саллис Дж. Ф., Швиммер Дж. Б.. Рекомендации по физической активности, интенсивности упражнений и гистологической степени тяжести неалкогольной жировой болезни печени. Ам Дж. Гастроэнтерол . 2011 мар. 106 (3): 460-8; викторина 469. [Medline]. [Полный текст].
Джорджеску Э. Ф., Джорджеску М. Варианты лечения неалкогольного стеатогепатита (НАСГ). Все агенты одинаковы? Результаты предварительного исследования. J Gastrointestin Liver Dis . 2007 марта 16 (1): 39-46. [Медлайн].
Харрисон С.А., Нойшвандер-Тетри, Б. Фармакологическое лечение неалкогольной жировой болезни печени. Clin Liver Dis .2004 8 (3): 715-28, xii. [Медлайн].
Кадаифчи А, Мерриман РБ, Басс НМ. Медикаментозное лечение неалкогольного стеатогепатита. Clin Liver Dis . 2007 фев. 11 (1): 119-40, ix. [Медлайн].
Тахан В., Эрен Ф., Авсар Э. и др. Розиглитазон ослабляет воспаление печени на крысиной модели неалкогольного стеатогепатита. Dig Dis Sci . 2007 декабрь 52 (12): 3465-72. [Медлайн].
Lutchman G, Modi A, Kleiner DE, et al.Эффекты прекращения приема пиоглитазона у пациентов с неалкогольным стеатогепатитом. Гепатология . 2007 августа 46 (2): 424-9. [Медлайн].
Балас Б., Белфорт Р., Харрисон С.А. и др. Лечение пиоглитазоном увеличивает содержание жира в организме, но не воды в организме у пациентов с неалкогольным стеатогепатитом. Дж Гепатол . 2007 Октябрь 47 (4): 565-70. [Медлайн].
Белфорт Р., Харрисон С.А., Браун К. и др. Плацебо-контролируемое испытание пиоглитазона у пациентов с неалкогольным стеатогепатитом. N Engl J Med . 2006 г. 30 ноября. 355 (22): 2297-307. [Медлайн].
Саньял А.Дж., Чаласани Н., Каудли К.В. и др. Пиоглитазон, витамин Е или плацебо при неалкогольном стеатогепатите. N Engl J Med . 2010 May 6. 362 (18): 1675-85. [Медлайн]. [Полный текст].
Caldwell SH, Patrie JT, Brunt EM, et al. Эффекты 48-недельного розиглитазона на митохондрии гепатоцитов при неалкогольном стеатогепатите человека. Гепатология .2007 Октябрь 46 (4): 1101-7. [Медлайн].
Торрес Д.М., Джонс Ф.Дж., Шоу Дж.С., Уильямс К.Д., Уорд Дж.А., Харрисон С.А. Розиглитазон в сравнении с розиглитазоном и метформином в сравнении с розиглитазоном и лозартаном в лечении неалкогольного стеатогепатита у людей: 12-месячное рандомизированное проспективное открытое исследование. Гепатология . 2011 ноябрь 54 (5): 1631-9. [Медлайн].
Ниссен С.Е., Вольски К. Влияние розиглитазона на риск инфаркта миокарда и смерти от сердечно-сосудистых причин. N Engl J Med . 2007, 14 июня. 356 (24): 2457-71. [Медлайн].
Nissen SE, Wolski K. Повторный визит к розиглитазону: обновленный метаанализ риска инфаркта миокарда и смертности от сердечно-сосудистых заболеваний. Arch Intern Med . 26 июля 2010 г., 170 (14): 1191-1201. [Медлайн].
Duseja A, Das A, Dhiman RK, et al. Метформин эффективен в достижении биохимического ответа у пациентов с неалкогольной жировой болезнью печени (НАЖБП), не отвечающих на изменение образа жизни. Энн Гепатол . 2007 октябрь-декабрь. 6 (4): 222-6. [Медлайн].
Хашаб М., Чаласани Н. Использование сенсибилизаторов инсулина при НАСГ. Endocrinol Metab Clin North Am . 2007 декабрь 36 (4): 1067-87; xi. [Медлайн].
Ong JP, Younossi ZM. Подход к диагностике и лечению неалкогольной жировой болезни печени. Clin Liver Dis . 2005 ноября, 9 (4): 617-34, vi. [Медлайн].
Йонеда М., Фудзита К., Нозаки Ю. и др.Эффективность эзетимиба для лечения неалкогольного стеатогепатита: открытое пилотное исследование. Hepatol Res . 2010 июн. 40 (6): 613-21. [Медлайн].
Адамс Л.А., Зейн КО, Ангуло П., Линдор К.Д. Пилотное испытание пентоксифиллина при неалкогольном стеатогепатите. Ам Дж. Гастроэнтерол . 2004 декабрь 99 (12): 2365-8. [Медлайн].
Satapathy SK, Sakhuja P, Malhotra V, Sharma BC, Sarin SK. Благоприятное влияние пентоксифиллина на стеатоз, фиброз и некровоспаление печени у пациентов с неалкогольным стеатогепатитом. Дж Гастроэнтерол Гепатол . 2007 май. 22 (5): 634-8. [Медлайн].
Vial P, Riquelme A, Pizarro M, et al. Пентоксифиллин не предотвращает ни повреждение печени, ни ранние профиброгенные события на крысиной модели неалкогольного стеатогепатита. Энн Гепатол . 2006 январь-март. 5 (1): 25-9. [Медлайн].
Ялниз М., Бахчеджоглу И.Х., Кузу Н. и др. Улучшение стеатогепатита с помощью пентоксифиллина на новой модели неалкогольного стеатогепатита, вызванной диетой с высоким содержанием жиров. Dig Dis Sci . 2007 сентябрь 52 (9): 2380-6. [Медлайн].
Hussein O, Grosovski M, Schlesinger S, Szvalb S, Assy N. Орлистат восстанавливает жировую инфильтрацию и улучшает фиброз печени у пациентов с ожирением и неалкогольным стеатогепатитом (НАСГ). Dig Dis Sci . 2007 Октябрь 52 (10): 2512-9. [Медлайн].
Charatcharoenwitthaya P, Levy C, Angulo P, Keach J, Jorgensen R, Lindor KD. Открытое пилотное исследование фолиевой кислоты у пациентов с неалкогольным стеатогепатитом. Интенсивная печень . 2007 марта 27 (2): 220-6. [Медлайн].
Хиросе А., Оно М., Сайбара Т. и др. Блокатор рецепторов ангиотензина II типа 1 подавляет фиброз при неалкогольном стеатогепатите у крыс. Гепатология . 2007 июн. 45 (6): 1375-81. [Медлайн].
Ибанез П., Солис Н., Писарро М. и др. Влияние лозартана на раннее развитие фиброза печени на крысиной модели неалкогольного стеатогепатита. Дж Гастроэнтерол Гепатол .2007 июн., 22 (6): 846-51. [Медлайн].
Замора-Вальдес Д., Мендес-Санчес Н. Экспериментальные доказательства синдрома обструктивного апноэ во сне как второго соучастника в патогенезе неалкогольного стеатогепатита. Энн Гепатол . 2007 октябрь-декабрь. 6 (4): 281-3. [Медлайн].
Jouet P, Sabate JM, Maillard D, et al. Связь между обструктивным апноэ во сне и аномалиями печени у пациентов с патологическим ожирением: проспективное исследование. Obes Surg .2007 апр. 17 (4): 478-85. [Медлайн].
Савранский В., Беванс С., Нанаяккара А. и др. Хроническая перемежающаяся гипоксия вызывает гепатит у мышей с ожирением печени, вызванным диетой. Am J Physiol Gastrointest Liver Physiol . 2007 Октябрь 293 (4): G871-7. [Медлайн].
Мендес-Санчес Н., Замора-Вальдес Д., Пичардо-Бахена Р. и др. Эндоканнабиноидный рецептор CB2 при неалкогольной жировой болезни печени. Интенсивная печень . 2007 марта, 27 (2): 215-9.[Медлайн].
Thong-Ngam D, Samuhasaneeto S, Kulaputana O, Klaikeaw N. N-ацетилцистеин ослабляет окислительный стресс и патологию печени у крыс с неалкогольным стеатогепатитом. Мир Дж. Гастроэнтерол . 14 октября 2007 г. 13 (38): 5127-32. [Медлайн]. [Полный текст].
Samuhasaneeto S, Thong-Ngam D, Kulaputana O, Patumraj S, Klaikeaw N. Влияние N-ацетилцистеина на окислительный стресс у крыс с неалкогольным стеатогепатитом. J Med Assoc Thai .2007 апр. 90 (4): 788-97. [Медлайн].
Диксон Дж. Б.. Хирургическое лечение ожирения и его влияние на неалкогольный стеатогепатит. Clin Liver Dis . 2007 февраля, 11 (1): 141-54, ix-x. [Медлайн].
Фуруя С.К. младший, де Оливейра С.П., де Мелло ЭС и др. Влияние бариатрической хирургии на неалкогольную жировую болезнь печени: предварительные результаты через 2 года. Дж Гастроэнтерол Гепатол . 2007 апреля 22 (4): 510-4. [Медлайн].
Лю Х, Лазенби А.Дж., Клементс Р.Х., Джала Н., Абрамс Г.А.Разрешение неалкогольных стеатогепатитов после операции желудочного шунтирования. Obes Surg . 2007 апр. 17 (4): 486-92. [Медлайн].
Яскевич К., Рачинская С., Жепко Р., Следзинский З. Неалкогольная жировая болезнь печени, леченная гастропластикой. Dig Dis Sci . 2006 Январь 51 (1): 21-6. [Медлайн].
Баркер КБ, Палекар Н.А., Бауэрс С.П., Голдберг Дж. Э., Пульчини Дж. П., Харрисон С.А. Неалкогольный стеатогепатит: эффект операции обходного желудочного анастомоза по Ру. Ам Дж. Гастроэнтерол . 2006 Февраль 101 (2): 368-73. [Медлайн].
Teli MR, Day CP, Burt AD, Bennett MK, James OF. Детерминанты развития цирроза или фиброза при чисто алкогольной жировой болезни печени. Ланцет . 1995, 14 октября. 346 (8981): 987-90. [Медлайн].
Адамс Л.А., Сандерсон С., Линдор К.Д., Ангуло П. Гистологическое течение неалкогольной жировой болезни печени: продольное исследование 103 пациентов с последовательными биопсиями печени. Дж Гепатол . 2005 Январь, 42 (1): 132-8. [Медлайн].
Haukeland JW, Konopski Z, Linnestad P, et al. Аномальная толерантность к глюкозе является предиктором стеатогепатита и фиброза у пациентов с неалкогольной жировой болезнью печени. Сканд Дж Гастроэнтерол . 2005 декабрь 40 (12): 1469-77. [Медлайн].
Bhala N, Angulo P, van der Poorten D, et al. Естественная история неалкогольной жировой болезни печени с выраженным фиброзом или циррозом: международное совместное исследование. Гепатология . 2011 Октябрь 54 (4): 1208-16. [Медлайн]. [Полный текст].
Фостер Т., Будофф М.Дж., Сааб С., Ахмади Н., Гордон С., Гверчи А.Д. Аторвастатин и антиоксиданты для лечения неалкогольной жировой болезни печени: рандомизированное клиническое исследование St Francis Heart Study. Ам Дж. Гастроэнтерол . 2011 Январь 106 (1): 71-7. [Медлайн].
Йе ММ, Брант Э.М. Патологические особенности жировой болезни печени. Гастроэнтерология .2014 Октябрь 147 (4): 754-64. [Медлайн].
Абенаволи Л., Милич Н., Пета В., Альфиери Ф., Де Лоренцо А., Беллентани С. Режим питания при неалкогольной жировой болезни печени: средиземноморская диета. Мир Дж. Гастроэнтерол . 2014 7 декабря. 20 (45): 16831-40. [Медлайн].
Chalasani N, Younossi Z, Lavine JE, et al. Диагностика и лечение неалкогольной жировой болезни печени: Практическое руководство Американской ассоциации по изучению заболеваний печени. Гепатология . 2018 Январь 67 (1): 328-57. [Медлайн]. [Полный текст].
Национальный совет по алкоголизму и наркотической зависимости (NCADD). Факты об алкоголе. Изменено: 25 июля 2015 г. Доступно по адресу https://www.ncadd.org/about-adiction/alcohol/facts-about-alcohol. Доступ: 4 апреля 2018 г.
Макклейн К., Марсано Л. Алкогольная болезнь печени. Обновлено: январь 2018 г. BMJ Best Practice [онлайн]. Доступно на https://bestpractice.bmj.com/topics/en-us/1116.Доступ: 4 апреля 2018 г.
[Рекомендации] Сингал А.К., Баталлер Р., Ан Дж., Камат П.С., Шах В.Х. Клинические рекомендации АЧГ: алкогольная болезнь печени. Ам Дж. Гастроэнтерол . 2018 Февраль 113 (2): 175-94. [Медлайн]. [Полный текст].
Ахтар С. Печень, желчевыводящие пути и поджелудочная железа. Решенные вопросы патологии и генетики для бакалавриата медсестер . Нью-Дели, Индия: издательство Jaypee Brothers Medical Publishers; 2012.
Selvakumar PKC, Kabbany MN, Lopez R, Rayas MS, Lynch JL, Alkhouri N.Распространенность подозрения на неалкогольную жировую болезнь печени у худых подростков в США. J Педиатр Гастроэнтерол Нутр . 2018 21 марта [Medline].
Сетиаван В.В., Страм Д.О., Порсел Дж., Лу С.К., Ле Маршан Л., Нуреддин М. Распространенность хронических заболеваний печени и цирроза по первопричине в малоизученных этнических группах: многоэтническая когорта. Гепатология . 2016 декабрь 64 (6): 1969-77. [Медлайн]. [Полный текст].
Швиммер Дж. Б., Белинг С., Анхелес Дж. Э. и др.Магнитно-резонансная эластография измеряла жесткость сдвига как биомаркер фиброза при неалкогольной жировой болезни печени у детей. Гепатология . 2017 Ноябрь 66 (5): 1474-85. [Медлайн].
Newton KP, Feldman HS, Chambers CD и др., Для Сети клинических исследований неалкогольного стеатогепатита (NASH CRN). Низкий и высокий вес при рождении являются факторами риска неалкогольной жировой болезни печени у детей. J Педиатр . 187 августа 2017: 141-146.e1. [Медлайн].
Маро А., Генрион Дж., Кнебель Дж. Ф., Морено С., Дельтенре П. Алкогольная болезнь печени дает худший прогноз, чем инфекция ВГС и неалкогольная жировая болезнь печени у пациентов с циррозом: обсервационное исследование. PLoS One . 2017. 12 (10): e0186715. [Медлайн]. [Полный текст].
Саймон Т.Г., Трехо MEP, Макклелланд Р. и др. Циркулирующий интерлейкин-6 является биомаркером коронарного атеросклероза при неалкогольной жировой болезни печени: результаты мультиэтнического исследования атеросклероза. Инт Дж. Кардиол . 2018 15 мая. 259: 198-204. [Медлайн].
Ву Байдал Дж. А., Эльбель Е. Е., Лавин Дж. Е. и др. Связь ожирения в раннем и среднем детском возрасте с повышенными уровнями аланинаминотрансферазы в среднем детстве в когорте Project Viva. J Педиатр . 19 марта 2018 г. [Medline]. [Полный текст].
Hackethal V. Здоровье печени у маленьких детей с избыточным весом ухудшается. Медицинские новости Medscape. 5 апреля 2018 г. Доступно по адресу https: // www.medscape.com/viewarticle/894863. Дата обращения: 10 апреля 2018 г.
Неалкогольная жировая болезнь печени | UF Health, University of Florida Health
Определение
Неалкогольная жировая болезнь печени (НАЖБП) — это накопление жира в печени, которое НЕ вызывается употреблением слишком большого количества алкоголя. Люди, у которых это есть, не пили. НАЖБП тесно связана с лишним весом.
У многих людей НАЖБП не вызывает никаких симптомов или проблем. Более серьезная форма заболевания называется неалкогольным стеатогепатитом (НАСГ).НАСГ может вызвать печеночную недостаточность. Это также может вызвать рак печени.
Альтернативные названия
Жировая печень; Стеатоз; Безалкогольный стеатогепатит; NASH
Причины
НАЖБП является результатом более чем нормальных отложений жира в печени. В число факторов, которые могут подвергнуть вас риску, входят следующие:
Другие факторы риска могут включать:
- Быстрая потеря веса и плохое питание
- Операция обходного желудочного анастомоза
- Заболевание кишечника
- Некоторые лекарства, такие как блокаторы кальциевых каналов и др. некоторые противораковые препараты
НАЖБП также встречается у людей, у которых нет известных факторов риска.
Симптомы
У людей с НАЖБП симптомы часто отсутствуют. При появлении симптомов наиболее частыми из них являются:
- Усталость
- Боль в правом верхнем углу живота
У людей с НАСГ с поражением печени (циррозом) симптомы могут включать:
- Слабость
- Потеря аппетита
- Тошнота
- Желтизна кожи и глаз (желтуха)
- Зуд
- Накопление жидкости и отек в ногах и животе
- Психическое расстройство
- Желудочно-кишечное кровотечение
Обследования и анализы
НАЖБП часто обнаруживается во время обычных анализов крови. используются, чтобы увидеть, насколько хорошо работает печень.
У вас могут быть следующие тесты для измерения функции печени:
Ваш лечащий врач может заказать определенные визуализационные тесты, в том числе:
- Ультразвук для подтверждения диагноза НАЖБП
- МРТ и компьютерная томография
Биопсия печени — это необходимо для подтверждения диагноза НАСГ, более тяжелой формы НАЖБП.
Лечение
Специфического лечения НАЖБП не существует. Цель состоит в том, чтобы управлять вашими факторами риска и любыми заболеваниями.
Ваш поставщик медицинских услуг поможет вам понять ваше состояние и выбрать здоровый образ жизни, который поможет вам позаботиться о своей печени. К ним могут относиться:
- Похудание при избыточном весе.
- Соблюдайте здоровую диету с низким содержанием соли.
- Не употребляет алкоголь.
- Сохранение физической активности.
- Управление такими заболеваниями, как диабет и высокое кровяное давление.
- Пройдите вакцинацию от таких болезней, как гепатит А и гепатит В.
- Снижение уровня холестерина и триглицеридов.
- Прием лекарств по назначению. Поговорите со своим врачом обо всех лекарствах, которые вы принимаете, включая травы, добавки и лекарства, отпускаемые без рецепта.
Похудение и лечение диабета могут замедлить, а иногда и обратить вспять отложение жира в печени.
Перспективы (Прогноз)
Многие люди с НАЖБП не имеют проблем со здоровьем и у них не развивается НАСГ. Похудение и выбор здорового образа жизни могут помочь предотвратить более серьезные проблемы.
Непонятно, почему у некоторых людей развивается НАСГ. НАСГ может привести к циррозу печени.
Когда обращаться к медицинскому работнику
Большинство людей с НАЖБП не знают, что у них она есть. Обратитесь к врачу, если у вас начнутся необычные симптомы, такие как усталость или боль в животе.
Профилактика
Чтобы предотвратить НАЖБП:
- Поддерживайте нормальный вес.
- Соблюдайте здоровую диету.
- Регулярно занимайтесь физическими упражнениями.
- Ограничьте употребление алкоголя.
- Правильно употребляйте лекарства.
Изображения
Ссылки
Chalasani N, Younossi Z, Lavine JE, et al. Диагностика и лечение неалкогольной жировой болезни печени: практическое руководство Американской ассоциации по изучению заболеваний печени. Гепатология . 2018; 67 (1): 328-357. PMID: 28714183 www.ncbi.nlm.nih.gov/pubmed/28714183.
Веб-сайт Национального института диабета, болезней органов пищеварения и почек. Питание, диета и питание при НАЖБП и НАСГ.www.niddk.nih.gov/health-information/liver-disease/nafld-nash/eating-diet-nutrition. Обновлено в ноябре 2016 г. По состоянию на 22 апреля 2019 г.
Torres DM, Harrison SA. Безалкогольная жировая болезнь печени. В: Feldman M, Friedman LS, Brandt LJ, eds. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология / диагностика / лечение . 10-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 87.
Жировая печень и риск рака
Вы можете не задумываться об этом много, но ваша печень усердно работает за вас.
Печень играет ключевую роль в метаболизме пищи и удалении отходов. Но если у вас избыточный вес или ожирение, особенно в области живота, вы можете переполнить печень жировыми клетками.
Неалкогольная жировая болезнь печени (НАЖБП) возникает в результате накопления жира в печени человека, который употребляет мало или совсем не употребляет алкоголь. Приблизительно у 25% пациентов с НАЖБП развивается неалкогольный стеатогепатит (НАСГ).
«НАЖБП, или ожирение печени, может вызвать увеличение вашей печени, но большинство людей с ожирением печени, вероятно, не заметят никаких симптомов», — говорит Джессика Хванг, M.Н., Доцент кафедры внутренних болезней. «НАСГ гораздо серьезнее. Он отражает лежащее в основе клеточное повреждение, фиброз или цирроз печени и может привести к раку печени ».
Вы в опасности? Проверьте свою талию
Исследователи не знают, почему у некоторых людей с НАЖБП развивается простая жировая дистрофия печени, а не НАСГ. У людей с НАЖБП вероятность развития НАСГ выше, если у них есть одно или несколько из следующих признаков:
- Ожирение (ИМТ 30 и выше). Это особенно верно, если вы носите свой вес на животе .
- Сахарный диабет 2 типа
- Повышенное содержание жира в крови. Это означает высокий уровень триглицеридов и низкий уровень холестерина.
- Метаболический синдром или одно или несколько состояний, связанных с метаболическим синдромом
Метаболический синдром возникает при трех или более из следующих состояний: ожирение, особенно в области талии; повышенное артериальное давление; высокий уровень триглицеридов; низкий уровень холестерина; и высокий уровень глюкозы в крови.
Каковы симптомы НАЖБП?
До 25 процентов американцев страдают НАЖБП.Но у этого заболевания мало симптомов, и его сложно диагностировать. У некоторых пациентов с НАЖБП повышен уровень печеночных ферментов. Дополнительные тесты могут подтвердить, есть ли у вас НАЖБП. Визуализирующие исследования печени, такие как ультразвуковая или магнитно-резонансная томография (МРТ), могут показать жировую ткань печени, а специальные методы могут указать на фиброз и цирроз.
«Нет никаких рекомендаций по скринингу НАЖБП или НАСГ. Если у вас метаболический синдром или одно из состояний, связанных с метаболическим синдромом, поговорите с врачом о НАЖБП и НАСГ », — говорит Хван.
Примите меры, чтобы снизить риск НАЖБП
Не существует лекарств, которые могут предотвратить или обратить вспять НАЖБП. Выбор здорового образа жизни, который снижает общий риск рака, также снижает риск заболевания.
«В большинстве случаев НАЖБП можно предотвратить с помощью здорового образа жизни», — говорит Хван. Вы можете предпринять следующие шаги, чтобы снизить риск развития заболеваний печени и рака печени:
Поддерживайте здоровый вес. Получение и поддержание здорового веса — одна из самых важных вещей, которые вы можете сделать, чтобы снизить риск развития ожирения печени.
Придерживайтесь здоровой растительной диеты. Заполните две трети тарелки овощами, фруктами и цельнозерновыми продуктами. Оставшуюся треть заполните нежирным белком. Ограничьте количество потребляемых продуктов с высоким содержанием жиров и сахара.
Оставайтесь физически активными. Старайтесь уделять не менее 150 минут умеренной физической активности или 75 минут интенсивной физической активности каждую неделю.
Вы можете предпринять дополнительные шаги, чтобы снизить риск заболеваний печени и улучшить общее состояние здоровья.«Важно бросить курить и ограничить употребление алкоголя», — говорит Хван.
Жировая болезнь печени | Бостонская детская больница
Что такое жировая болезнь печени?
Жировая болезнь печени, также называемая неалкогольной жировой болезнью печени (НАЖБП), представляет собой тип заболевания печени, который возникает, когда в печени накапливается избыточный жир.
НАЖБП является одной из наиболее частых причин заболеваний печени и затрагивает примерно 10 процентов случаев.Заболевание чаще всего встречается у испаноязычных детей, за которыми следуют дети европеоидной расы. Наименее распространен среди афроамериканских детей.
Мальчики заболевают НАЖБП чаще, чем девочки. Определенные условия также повышают вероятность развития ожирения печени у детей.
Существует два типа жировой болезни печени:
- Простая жировая болезнь печени , когда у ребенка накопился жир в печени, но нет воспаления или повреждения клеток.
- Неалкогольный стеатогепатит (НАСГ) , когда жир в печени ребенка приводит к воспалению и повреждению клеток.НАСГ — серьезное заболевание, которое может привести к циррозу или раку печени.
Каковы симптомы жировой болезни печени?
НАЖБП и НАСГ считаются бессимптомными заболеваниями. Для многих детей единственными симптомами являются чувство усталости или дискомфорт в правом верхнем углу живота.
Что вызывает жировую болезнь печени?
Исследователи не до конца понимают, почему у некоторых детей развивается НАЖБП. Они знают, что это чаще встречается у детей с определенными заболеваниями.Эти условия включают:
Как мы заботимся о НАЖБП
В Бостонской детской больнице мы применяем многопрофильный подход к уходу за детьми с НАЖБП. Наш Центр детских болезней печени — один из немногих центров в стране, в котором работает специальная команда специалистов, имеющих сертификаты в области детской гепатологии.
Наша команда педиатров, диетологов, медсестер и административного персонала занимается лечением детей с подтвержденной или подозреваемой жировой болезнью печени.Мы используем специализированные неинвазивные методы визуализации, такие как FibroScan, чтобы оценить степень рубцевания и жира в печени и помочь справиться с жировой болезнью печени.
Кроме того, мы тесно сотрудничаем с другими специализированными программами Boston Children’s, чтобы обеспечить каждому ребенку всесторонний уход. Отделение гастроэнтерологии, гепатологии и питания применяет мультидисциплинарный подход к оценке и лечению жировой болезни печени.
Поскольку ожирение является значительным фактором риска для многих состояний, включая НАЖБП, Boston Children’s предлагает пять программ на базе больниц, чтобы помочь детям и их семьям управлять своим весом.
Худшее заболевание, о котором вы никогда не слышали
Вызывает тревогу то, что даже ежегодный осмотр не может поставить диагноз, если врач не обнаружит повышение уровня ферментов печени, что может быть подсказкой, которая приведет к дальнейшим исследованиям. Из-за незаметности болезни она часто может оставаться незамеченной в течение многих лет. Хотя ожирение печени встречается в каждой возрастной группе, оно обычно проявляется у людей в возрасте от 40 до 50 лет, и исследователи начинают документировать его распространенность среди определенных этнических групп.
В Cedars-Sinai Джим участвует в двойном слепом исследовании исследуемого препарата, направленного на фиброз. Это одно из шести клинических испытаний, которые в настоящее время проводятся под руководством Мазена Нуреддина, доктора медицины, директора программы лечения жирной печени Cedars-Sinai, которого полтора года назад переманили из USC, чтобы продолжить свои исследования под руководством своего наставника Шелли. Лу, доктор медицины, директор отделения болезней органов пищеварения и печени в Cedars-Sinai и председатель Гильдии женщин в области гастроэнтерологии.
«Раньше у этих пациентов с поздней стадией жировой болезни печени было мало надежды», — говорит Лу, чьи исследования, финансируемые Национальным институтом здравоохранения, сосредоточены на том, как конкретная молекула влияет на развитие заболевания печени.«Но появляются новые доказательства того, что фиброз и даже цирроз могут быть обращены вспять. В ближайшие два-три года мы должны увидеть, как что-то принесет плоды ».
В дополнение к испытаниям лекарств Нуреддин надеется начать клинические испытания S-аденозилметионина (SAM-e), который использовался в ряде зарубежных стран для лечения заболеваний печени. SAM-e обнаруживается в организме, но у людей с этим заболеванием его не хватает или он отсутствует.
«SAM-e может быть новаторским, — говорит Нуреддин.«Он существует уже много лет, но данные испытаний на животных показывают, что он может обратить вспять болезнь печени. Моя цель — однажды помочь пациентам избежать трансплантации и даже вылечить болезнь ».
Между тем, чтобы помочь в диагностике и оценке, современные технологии визуализации позволяют впервые неинвазивно измерить уровни рубцевания печени и жира. Они помогают сократить количество биопсий, выполняемых для оценки степени повреждения пациентов, участвующих в программе лечения ожирения печени.
«Биопсия всегда была золотым стандартом, но она инвазивна», — говорит Нуреддин. «Мы также пытаемся разработать анализ крови, который позволит дифференцировать стадии заболевания. С помощью этих методов визуализации и взяв образец крови обратно в лабораторию, мы можем изучить физиологию болезни и попытаться определить предрасположенность некоторых людей. Мы применяем точный подход, чтобы найти конкретную физиологию и целевое лечение для каждого человека ».
Это предполагает совместную работу с программой трансплантации печени компании Cedars-Sinai.По словам Николаса Н. Ниссена, доктора медицины, директора отделения трансплантации печени и гепато-панкреатобилиарной хирургии, статистика ожирения печени влияет на обе стороны уравнения трансплантации — как доноров, так и реципиентов.
«Мы смотрим на цифры, и они ошеломляют. Все больше и больше доноров органов страдают ожирением печени, поэтому качество печени ухудшается, — говорит Ниссен, команда которого ежегодно выполняет около 80 трансплантаций. «Но мы также увидим увеличение потребности в трансплантации из-за того же заболевания.”
Нехватка органов приводит к использованию более маргинальной печени, которая может содержать более высокий уровень жира. Чтобы противостоять этому, специалисты Cedars-Sinai исследуют методы омоложения несовершенной донорской печени, чтобы ее можно было использовать для трансплантации.
«Это экспериментальный метод, но он уже изучается в Европе», — говорит Ниссен. «Печень имеет способность восстанавливаться и восстанавливаться. Это интересный способ подойти к проблеме: взять печень, которая в противном случае могла бы быть выброшена, и, так сказать, вернуть ее к жизни.”
Отчасти это отражает растущее осознание и озабоченность по поводу масштабов и потенциального воздействия неалкогольной жировой болезни печени. Это привело к осознанию того, что то, что врачи исторически называли «необъяснимой печеночной недостаточностью» у пациентов, которые не пили, но имели запущенное заболевание печени, на самом деле могло быть этим тихим недугом. Отчасти дело всей жизни Нуреддина проистекает из любопытства по поводу преждевременной смерти его собственной бабушки, которая, как он теперь считает, могла быть результатом недиагностированного заболевания печени.
На данный момент Джим не требует трансплантации. Он много работает, чтобы оставаться в форме и поддерживать хорошее здоровье, всегда надеясь, что его НАСГ будет держаться под контролем. Проработав 33 года в газовой компании Southern California Gas, пенсионер ценит то, что ему не нужно каждый день ездить на работу 160 миль туда и обратно. Вместо этого он дважды в месяц ездит в Сидарс-Синай на клиническое испытание, в котором 66 процентам участников вводят GR-MD-02 — экспериментальный препарат, направленный на фиброз печени.
Джим надеется, что исследуемый препарат поможет вылечить его болезнь.Но глубокое чувство альтруизма также мотивирует его участие в судебном процессе, а также убежденность в том, что он так или иначе окупится. «Если я могу помочь кому-то еще в будущем, я хорошо с этим справлюсь».
Жировая болезнь печени (гепатостеатоз): диагностика, причины и многое другое
Что такое жировая болезнь печени (гепатостеатоз)
Жировая печень (также называемая стеатозом печени или гепатостеатозом) — это скопление жира в печени. Хотя этот термин относится к многочисленным состояниям, чаще всего он используется в отношении жировой болезни печени .
В целом здоровая печень не должна содержать практически никакого жира. Для большинства людей небольшое количество жира в печени не вызывает серьезных проблем. Однако высокий уровень жира в печени может привести к диабету, сердечному приступу и инсульту. При поздней стадии жировой болезни печени может развиться цирроз , (поздняя стадия поражения печени), что резко увеличивает риск развития рака печени.
Как диагностируется ожирение печени (гепатостеатоз)
Наиболее распространенные процедуры визуализации, используемые для диагностики стеатоза печени, включают УЗИ, КТ, МРТ, фирброскан и транзиторную эластографию.В неубедительных случаях может потребоваться биопсия.
Обеспечение точной диагностики жировой болезни печени
Жировую печень можно вылечить и даже обратить вспять, если ее выявить на ранней стадии — что чрезвычайно важно, потому что, хотя жирная печень может не представлять большой угрозы на ранних стадиях, она может перерасти в цирроз и подвергнуть вас опасности рака печени или отказа. Но жировую болезнь печени сложно диагностировать. Обеспечение точного диагноза предотвратит ложноположительные результаты и обеспечит надлежащее лечение больных.
80% случаев рака печени происходят в печени с циррозом.
Если вам поставили диагноз ожирения печени или вы обеспокоены тем, что можете подвергаться риску, вы можете получить второе мнение о своих снимках у специалиста-рентгенолога брюшной полости через DocPanel.
Специалист узкого профиля будет иметь большой опыт работы в этом состоянии и может помочь:
A. Убедитесь, что уровень жира в печени был точно определен.
Знание того, как различные модели накопления жира проявляются на рентгенографических изображениях, необходимо для правильной оценки и определения стадии стеатоза печени.Это связано с конкретной подготовкой и опытом.
B. Помогите определить ошибочный диагноз
Отличить отложение жира от жировой ткани печени при рентгенографии может быть непросто. Другой возможной диагностической ошибкой является неправильное определение ожирения печени как «жировой инфильтрации».
Поражения печени также следует учитывать при интерпретации изображений. Аденомы печени, гепатоцеллюлярные карциномы и, иногда, очаговые узловые гиперплазии могут иметь микроскопическое содержание жира, что может запутать читающего радиолога, если он не имеет надлежащей подготовки.
C. Обеспечьте спокойствие, подтвердив диагноз
Диагноз «жировая болезнь печени» может вызывать стресс. Знание о том, что высококвалифицированный специалист просмотрел ваши снимки и подтвердил диагноз, может помочь уменьшить беспокойство и дать вам уверенность в том, чтобы начать соответствующее лечение.
Предупреждение ожирения печени
Около 1/3 американцев страдают ожирением печени. Но поскольку ожирение печени (гепатостеатоз) на ранних стадиях обычно протекает бессимптомно, большинство из них даже не подозревают об этом.
Фактически, большинство случаев ожирения печени обнаруживается случайно, во время медицинских визуализирующих обследований для несвязанных состояний. К сожалению, это означает, что многие случаи не обнаруживаются до поздних стадий, когда их труднее лечить и цирроз печени уже развился.
УЗИ жирной печени
На УЗИ печени есть два основных показателя стеатоза печени (жировой дистрофии):
- эхогенность печени превышает эхогенность коры почек и селезенки
- наблюдается затухание ультразвуковой волны, потеря четкости диафрагмы и плохое разграничение внутрипеченочной архитектуры.
Чтобы избежать ложноположительных результатов, диагноз стеатоза печени следует ставить только с помощью ультразвукового исследования, если присутствуют оба показателя. Второе мнение на УЗИ также может помочь подтвердить точный диагноз.
Типы жировой болезни печени (гепатостеатоз)
Жировая болезнь печени может быть разделена на два типа: алкогольный стеатоз печени (алкогольная жировая болезнь печени) и неалкогольный стеатоз печени (неалкогольная жировая болезнь печени).
Алкогольная жировая болезнь печени (алкогольный гепатостеатоз)
Алкогольный стеатоз печени, также называемый алкогольной жировой болезнью печени, возникает в результате хронического чрезмерного употребления алкоголя.Поскольку жир накапливается внутри клеток печени, функция печени ухудшается.
Многие люди с алкогольным стеатозом печени не испытывают никаких симптомов. Однако боль и дискомфорт в правой верхней части живота являются частыми побочными эффектами в случаях, когда печень увеличивается. После постановки диагноза люди с алкогольным стеатозом печени обычно видят улучшение после прекращения употребления алкоголя. В случае, если пациент продолжает пить, он рискует заболеть алкогольным гепатитом и алкогольным циррозом печени.Затем цирроз может перерасти в рак печени.
Безалкогольная жировая болезнь печени (неалкогольный гепатостеатоз)
Неалкогольный стеатоз печени, также называемый неалкогольной жировой болезнью печени, является наиболее распространенным хроническим заболеванием печени в западном мире. Как следует из названия, неалкогольная болезнь печени относится к накоплению жира в печени (стеатоз печени), которое не было вызвано употреблением алкоголя.
По данным Джонса Хопкинса, от 10% до 20% американцев страдают НАЖБП.Примерно от 2% до 5% страдают НАСГ. Это наиболее частая форма заболевания печени.
Чаще всего неалкогольный гепатостеатоз является результатом ожирения или метаболического синдрома — состояния, обычно характеризующегося высоким кровяным давлением, плохой способностью использовать гормон инсулин, высоким уровнем сахара в крови, высоким уровнем холестерина и избытком жира в области талии. Хотя это может произойти в любом возрасте, гепатостеатоз обычно встречается у людей в возрасте от 40 до 50 лет.
Он сильно зависит от образа жизни (неправильное питание с высоким содержанием сахара и углеводов, хроническое чрезмерное потребление калорий, малоподвижный образ жизни) и отличается от ожирения печени, вызванного алкоголем.
Существует два типа неалкогольного стеатоза печени: простой жировой гепатоз и неалкогольный стеатогепатит (НАСГ).
Печень простая жировая
Большинство людей с неалкогольным стеатозом печени имеют простую жировую дистрофию печени. Обычно неопасная, простая жировая дистрофия печени — это состояние жира в печени, но без воспаления в печени или повреждения клеток печени. Обычно он протекает бессимптомно и не вызывает проблем с функцией печени. Однако, если жир присутствует в печени в течение длительного периода времени, клетки печени могут воспаляться, и простая жировая дистрофия печени может перерасти в неалкогольный стеатогепатит.
Неалкогольный стеатогепатит (НАСГ)
Неалкогольный стеатогепатит — наиболее тяжелая форма неалкогольного стеатоза печени. На его долю приходится около 20% случаев неалкогольного стеатогепатита. У людей, страдающих неалкогольным стеатогепатитом, также имеется жир в печени, но наблюдается воспаление печени и, как правило, повреждение клеток печени.
Люди с НАСГ подвержены высокому риску развития фиброза и цирроза, которые в конечном итоге могут привести к раку печени. Его часто называют «тихим убийцей», потому что пациенты могут жить с ним годами, не испытывая никаких симптомов.
Факторы риска
Чрезмерное употребление алкоголя — основная причина алкогольного стеатоза печени. Ожирение и метаболический синдром являются одними из основных факторов риска развития неалкогольного стеатоза печени. Хотя употребление алкоголя не является прямой причиной безалкогольного ожирения печени, оно может усложнить ситуацию.
Другие возможные факторы риска развития неалкогольного стеатоза печени включают:
- Инсулинорезистентность
- Высокий уровень сахара в крови
- Сахарный диабет 2 типа
- Высокое содержание нездоровых жиров, особенно триглицеридов
- Проблемы с щитовидной железой или гипофизом
По прогнозам, к 2020 году неалкогольная жировая болезнь печени, прозванная «тихим убийцей», превзойдет гепатиты B и C как ведущую причину цирроза и главную причину трансплантации печени.
Здоровое питание и регулярные физические упражнения могут помочь предотвратить неалкогольный гепатостеатоз.
Настоятельно рекомендуется обследование на цирроз, особенно у пациентов с другими факторами риска, такими как вирусный гепатит, ожирение или употребление алкоголя.
Получите второе мнение по узкой специальности сегодня
Платформа DocPanel позволяет людям во всем мире получить второе экспертное мнение всего за 24–72 часа.
Простой трехэтапный процесс — мгновенно загрузите свои снимки, выберите специалиста-радиолога (или попросите DocPanel передать ваше дело соответствующему узкому специалисту) и отправьте свой запрос.Загрузив отсканированные изображения, у вас также будет возможность задать любые вопросы по вашему делу.
Не знаете, что такое узкий специалист? Узнайте больше из нашей подробной статьи о важности получения второго мнения от специалиста-радиолога.
Получите интерпретацию ваших снимков у одного из ведущих специалистов в области брюшной полости, доктора Семелки, или изучите всю команду радиологов узкой специализации DocPanel.

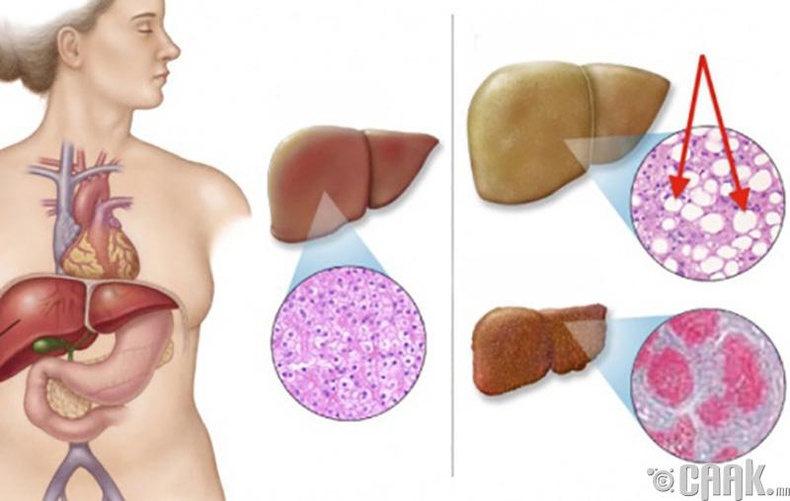 У пациентов, болеющих гепатозом, при наличии воспаления уровень в печени могут быть повышены ферменты АЛТ и АСТ, что является следствием цитолиза — распада гепатоцитов.
У пациентов, болеющих гепатозом, при наличии воспаления уровень в печени могут быть повышены ферменты АЛТ и АСТ, что является следствием цитолиза — распада гепатоцитов.