симптомы у детей с температурой и кашлем, какие они бывают и может ли пневмония быть без внешних проявлений
Редактор
Анна Сандалова
Пульмонолог, врач высшей категории
У детей пневмония чаще всего проявляется сильным кашлем, температурой, одышкой, слабостью, недомоганием и прочими характерными симптомами.
В статье мы подробно разберем вопросы температуры и кашля при пневмонии у детей, а также остановимся на частных случаях: бывает ли пневмония без температуры и без кашля и в других модификациях. Такие вопросы часто интересуют читателей. Если ваш случай не разобран, обращайтесь к нам в комментариях.
Общие признаки
Основные признаки пневмонии у детей:
- Кашель. Он становится главным симптомом болезни. Ребенок не может глубоко вдохнуть, не закашлявшись.
- Простуда продолжается более недели.
- Бледность кожи из-за спазма сосудов, вызванного реакцией организма на действие токсинов.

- Одышка на фоне невысокой температуры. Для маленьких детей учащение дыхания свыше 40 вдохов в минуту – аномалия.
- Жаропонижающие средства не приносят эффекта.
- Слабость, головокружение, отсутствие аппетита, усиленная потливость.
Если своевременно не обратить на это внимание и не начать лечение, то течение болезни будет тяжелым, а это чревато опасными осложнениями.
Подробно признаки пневмонии описаны в статье про симптомы
Температура
Какая бывает?
Температура не обязательный симптом пневмонии. При очаговой форме заболевание может протекать без температуры. Но такое случается далеко не всегда.
В начале заболевания температурный показатель не высокий, чаще его повышение приходится на вечер. К утру температура нормализуется, общее самочувствие малыша остается хорошим. При сильном иммунитете такая картина может сохраняться до двух недель.
У грудничков же пневмония часто начинается остро – с сильного жара. Если вовремя не вызвать «Скорую», то это опасно для младенца. Так же остро протекает пневмония у ослабленных детей. Лихорадка же при пневмонии средней тяжести достигает цифры 38 и чуть выше.
Если вовремя не вызвать «Скорую», то это опасно для младенца. Так же остро протекает пневмония у ослабленных детей. Лихорадка же при пневмонии средней тяжести достигает цифры 38 и чуть выше.
Важно! Необоснованный прием антибиотиков и привыкание к ним организма часто бывает причиной проявлений атипичной пневмонии, когда воспалительный процесс идет почти без симптомов, лихорадка в этом случае проявляется редко. Это опасно поздней диагностикой заболевания.
Сколько дней держится и нужно ли сбивать?
Чтобы не запустить болезнь, нужно как можно раньше обращаться к врачу, если температура держится более 3 дней после лечения ОРВИ. Болезнь с невысокой температурой часто протекает бессимптомно.
При высокой температуре вырабатывается особый белок интерферон, уничтожающий вирусы. Поэтому сбивать жар не следует.
Повышение же до 38,5-39 градусов свидетельствует о том, что организм не может преодолеть инфекцию самостоятельно и нуждается в помощи. Она, как и пониженная, является фактором, осложняющим протекание болезни. Поэтому такую температуру уже нужно снижать до нормальных значений.
Она, как и пониженная, является фактором, осложняющим протекание болезни. Поэтому такую температуру уже нужно снижать до нормальных значений.
Высокая лихорадка держится до начала действия назначенных врачом препаратов, обычно температура нормализуется через три дня. При двусторонней пневмонии снижения температуры до нормы можно ждать и две недели.
Трудно сказать, сколько дней может держаться температура при воспалении легких. Этот индивидуальный процесс связан с состоянием организма, возрастом, причиной возникновения, течением болезни и прочими факторами. Иногда и во время лечения она может оставаться высокой, тогда необходимо продолжать лечиться в стационаре.
Снижать температуру нужно только после осмотра больного врачом. Для недоношенных и новорожденных малышей в этом случае счет может идти на минуты. Они нуждаются в срочной помощи, так как их иммунитет очень слабый, сильная интоксикация опасна для жизни младенцев, и они должны находиться под постоянным наблюдением специалистов. А до этого их нужно любым способом поить и не перекутывать, чтобы увеличить теплоотдачу.
А до этого их нужно любым способом поить и не перекутывать, чтобы увеличить теплоотдачу.
Онлайн-тест на определение пневмонии
Способы сбить жар
Помимо всем известного жаропонижающего средства — парацетамола, детям постарше можно оказать помощь домашними методами, но тоже обратиться к педиатру. Аспирин — только по назначению врача. Больных обтирают полотенцем, смоченным в разведенном пополам с водой уксусе или спирте. Они нуждаются в теплой жидкости, ее объем должен на 0,5-1л превосходить возраст ребенка. При температуре свыше 38 градусов можно делать микроклизмы из отвара ромашки.
Дошкольникам и младшим школьникам кроме обтираний дают травяные чаи с медом и лимоном, ягодные морсы. Их нельзя тепло одевать и накрывать слишком теплым одеялом.
Для снижения температуры существуют специальные препараты: грудничкам ставят специальные свечи с жаропонижающими, а детям постарше дают сиропы. К ним приложена инструкция с описанием дозировки и условий применения.
Остаточные явление после болезни
После выздоровления температура должна нормализоваться, иначе это повод для беспокойства. Такое явление говорит о прекращении лечения досрочно или о развитии осложнений.
Незначительное повышение температуры в вечерние часы в течение нескольких дней после болезни не опасно. Постепенно пирогены придут в норму и температурный показатель тоже нормализуется.
Педиатр, врач высшей категории
Задать вопрос
Температура ниже 36 градусов после пневмонии говорит о низком иммунитете и упадке сил. Чтобы избежать рецидива заболевания, ребенку нужно профилактически давать витаминные комплексы.
Кашель
Какой бывает?
При пневмонии у детей различают такие виды кашля:
- Сухой. Он присутствует в начале заболевания, когда микробы только проникли в слизистую, а организм еще не начал бороться и мокрота еще не выделяется.
- Влажный. Для него характерно скопление в альвеолах экссудата, с помощью продуктивного кашля организм пытается избавиться от него.

- Лающий. Он характерен при воспалениях гортани и трахеи и в основном сухой, приступообразный, напоминает кашель при коклюше. Он сопровождается рвотой, судорожным вдохом. Этот симптом вирусного характера.
- Сиплый – при воспалении голосовых связок, при этом выделяется мокрота с кровью.
- Битональный – свистящий, встречается при осложнениях пневмонии с нарушением структуры и поверхности альвеол с образованием свищевых ходов.
- Атипичный. Возникает при пневмониях хламидийного происхождения, отрывистый и звонкий, сопровождается одышкой.
- С синкопами. Характеризуется кратковременной потерей сознания из-за усиления венозного притока и повышения внутригрудного давления.
Атипичный кашель никогда не сопровождается лихорадкой.
Как долго продолжается и как от него избавиться?
Кашель при пневмонии продолжается до окончательного удаления слизи из альвеол и конечных отделов бронхиального дерева. Это единственный способ очистки дыхательных путей от мокроты. Его характер в течение дня может меняться. Длится этот симптом не менее двух недель, пока заболевание не пройдет полностью.
Это единственный способ очистки дыхательных путей от мокроты. Его характер в течение дня может меняться. Длится этот симптом не менее двух недель, пока заболевание не пройдет полностью.
Для ускорения разжижения и выделения мокроты применяются сиропы: Бронхомунал, Доктор Мом и подобные. Помогают также ингаляции с лекарственными растениями: багульник, первоцвет, мать-и-мачеха. Отхаркивающими свойствами обладают ингаляции физраствора.
Кашляющему ребенку важно большое количество теплого питья. Облегчают состояние горячие ножные ванночки с горчицей на ночь. Не утратило актуальности старое противокашлевое средство – теплое молоко с «Боржоми» (по полстакана каждого).
Ножные ванночки не применяются при высокой температуре.
Остаточные явления
Симптом подкашливания может продолжаться после пневмонии несколько недель. При отсутствии других симптомов это не опасно. Ребенку нужно часто пить соки, компоты, морсы.
Смягчить кашель помогают физпроцедуры: электрофорез, щелочные ингаляции, УВЧ, массаж грудной клетки и ЛФК. Полезны паровые ингаляции с пихтовым маслом: пару капель препарата добавляют в горячую воду и дышат парами, накрывшись полотенцем.
Полезны паровые ингаляции с пихтовым маслом: пару капель препарата добавляют в горячую воду и дышат парами, накрывшись полотенцем.
В последнее время практикуют для лечебных процедур небулайзеры – аэрозольные ингаляторы, они очень эффективны для детей младшего возраста.
Будьте внимательны! Необоснованное использование противокашлевых средств приводит к появлению непродуктивного кашля, когда замедляется отделение мокроты, ребенок в этом случае долго подкашливает.
Читайте подробнее о температуре и кашле после пневмонии
Опасность перехода в хроническую форму
Длительное ежедневное повышение температуры до 37 градусов свидетельствует о вероятном наличии в организме хронической инфекции. Если не обращать внимания на такую вялотекущую пневмонию, то ее рецидивы могут вызывать патологии легочной ткани (например, абсцессы). Выявить их можно при помощи рентгенологических методов.
Недолеченная пневмония, когда кроме других признаков не полностью отошла мокрота из легких, чревата опасностью рецидива из-за бактериальной инфекции. В некоторых случаях при неблагоприятных внешних условиях это вызывает хронический бронхит или даже приводит к бронхиальной астме.
В некоторых случаях при неблагоприятных внешних условиях это вызывает хронический бронхит или даже приводит к бронхиальной астме.
Упорный кашель в сочетании с температурой может быть признаком затяжной пневмонии, туберкулеза или другого хронического воспалительного процесса в бронхолегочной системе. Чтобы избежать опасных последствий пневмонии, нужно закаливать ребенка с младенчества. Полезны водные и воздушные ванны, хорошо летом ходить босиком по траве, а зимой проводить массаж ступней и их протирание соленой водой.
Не обойтись и без регулярных прогулок, проветривания помещений, полноценного и сбалансированного питания, витаминотерапии. Нельзя курить в присутствии малыша!
Может ли быть без лихорадки и почти незаметной?
Пневмония может протекать с минимальными симптомами, что может быть практически не заметно для родителей. Может сопровождаться кашлем, но без температуры, либо наоборот. Температура может незначительно подниматься до 37 градусов и не замечаться ребенком, тем не менее можно заметить, что ребенок стал более раздражительным, быстро стал уставать.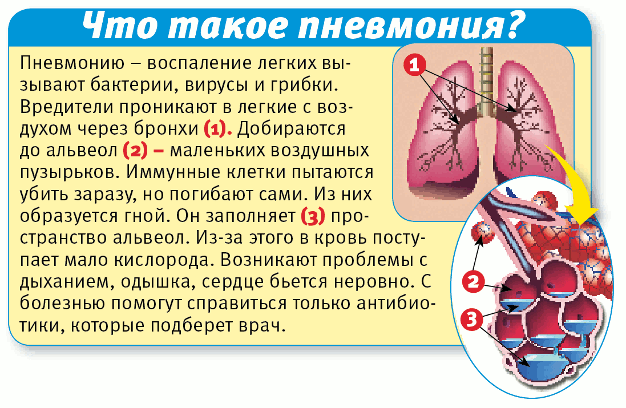
Следующий перечень признаков может свидетельствовать о том, что в организме ребенка развивается бессимптомная (скрытая) или вялотекущая пневмония:
- общая слабость организма, без кашля;
- отсутствие аппетита;
- ребенку сложно сделать вдох;
- присутствует некоторое количество мокроты, которая сложно отхаркивается или наоборот выходит из организма очень легко;
- присутствует болевой синдром в области нижних ребер;
- если ребёнок делает глубокий вдох, то расширение грудной клетки происходит несимметрично;
- когда малыш занимается физически активной деятельностью, то испытывает жар и повышенное потоотделение;
- беспричинно повышается частота дыхания и сердечных сокращений.
Важно! Если хотя бы некоторые вышеуказанные признаки наблюдаются на протяжении двух недель и более, то есть вероятность того, что пневмония протекает бессимптомно. Без лечения ребенка оставлять нельзя, даже если нет температуры
Справочные материалы (скачать)
Заключение
Пневмония все еще остается одной из самых распространенных детских болезней, ей ежегодно заболевают более пяти миллионов малышей до пяти лет. Приглашаем вас в комментарии поделиться своим опытом борьбы с ней: возможно, у кого-то из ваших детей была пневмония с кашлем, но без температуры.
Приглашаем вас в комментарии поделиться своим опытом борьбы с ней: возможно, у кого-то из ваших детей была пневмония с кашлем, но без температуры.
ПолезноБесполезно
Температура при пневмонии у детей: особенности лечения
Природным ответом организма на воспаление любого рода выступает повышение температуры тела, воспаление легких не является исключением.
Процесс несет скрытую опасность для взрослых, но температура при пневмонии у детей становится серьезным признаком, требующим повышенного внимания.
Симптом сообщает о вступлении организма в борьбу с инфекцией, не стоит полагаться на иммунитет ребенка, ведь воспаление легких развивается под воздействием группы устойчивых опасных микробов.
Какая бывает температура
По словам Доктора Евгения Комаровского, пневмония без кашля с температурой у детей – распространенное явление. Отметки градусника могут показывать 37,3°, а ребенку плохо, как при 39° C.
Основным признаком воспаления легких выступает резкий температурный рост, хотя отмечаются случаи, когда показатели градусника еле достигает 38° C. Независимо от картины проявления заболевания важно помнить, что каждая отметка на термометре характеризует уровень поражения организма. Температуру классифицируют на следующие виды:
Независимо от картины проявления заболевания важно помнить, что каждая отметка на термометре характеризует уровень поражения организма. Температуру классифицируют на следующие виды:
- Субфебрильная – на протяжении долгого периода держится на уровне 37,1° – 38° C.
- Фебрильная – может варьироваться от 38° до 39° C.
- Критичная – показатели термометра превышают 40° C.
Исходя из того, какая температура бывает при пневмонии у детей, можно определить реакцию организма на патологию и группу микроорганизмов, которые ее вызвали. Если жар отсутствует, установить заболевание позволяют рентгеновские снимки. Случаи такого рода относятся к тяжелым, болезнь поражает легкие, но не проявляется.
Причины повышения температуры у детей
Какая температура при пневмонии у детей зависит от ее типа, который обеспечивается определенными факторами:
- Субфебрильная – борьба организма с инфекцией, вялотекущий ход воспаления, не требуется использование жаропонижающих средств;
- Фебрильная – сообщает о том, что организм не справляется с болезнью;
- Критичная – требуется помощь врача, замедляются патогенные процессы, способные провоцировать тяжелые последствия.
Медработники заявляют, что не нужно сбивать температуру ниже показателя субфебрильной. Заявление основано на научных подтверждениях.
Развитие патогенных микробов в дыхательных каналах провоцирует выработку пирогенов иммунитетом человека. Эти элементы становятся причиной возникновения жара. При его уровне 37° – 38° ускоряется метаболизм и подавляются микробы, вызвавшие заболевание.
Однако жар свыше 39° C сообщает о невозможности организма преодолеть патологический процесс.
Температура при пневмонии у детей сколько держится
Заболевание характеризуется температурными показателями 37° – 38° C, ее наличие свыше 5 дней требует обращения к доктору. Длительность будет определяться, в зависимости от личных особенностей больного, возбудителя недуга и продуктивности терапии. Требуется наблюдать за изменениями уровня термометра и сообщить врачу.
Согласно форме заболевание способно продержаться некое количество времени:
- Свыше 38° C способна продержаться около 3 дней, считается нормой и сообщает о бактериальной причине заболевания. Назначается антибиотикотерапия;
- На уровне 37° – 38° C – держится на протяжении 2 недель, говорят о крупозной пневмонии.
- Резкие изменения показателей градусника в течении пары недель сообщают о тяжелой форме воспаления легких.
- Уровень ртутного столбика свыше 39° C не может держаться дольше нескольких часов. Это время включения скрытых резервов организма и процесс затягивать нельзя.
Сколько держится температура при пневмонии у детей, также зависит от участка поражения легкого. Если затронут не весь органа, а его отдельная доля, симптомом будет субфебрильная температура, которая продержится до 5 суток. Повышенного жара не наблюдается у пожилых людей и тех, у кого ослаблена иммунная защита.
Пневмония симптомы у детей с температурой
Заподозрить недуг у малыша при наличии у него такой симптоматики:
- более 3 дней подряд показатели термометра составляют 38° C;
- кашель;
- цианоз поверхности губ;
- озноб;
- отсутствие аппетита;
- одышка;
- тревожность, чувство сонливости.
Пневмония встречается с симптомами у детей без кашля с температурой. Тогда к внешним признакам подключается болезненность в области груди при передвижении, повороте туловища, невозможность дышать, плаксивость.
Когда сбивать жар и вызывать скорую
Лечить пневмонию на дому без врачебного контроля недопустимо, но при росте уровня нагрева тела следует оказать помощь, например:
- Если шкала термометра показывает 37° – 38° C от жаропонижающих препаратов следует отказаться, иначе уровень кислорода может снизиться, что ухудшит состояние ребенка.
- Температура повысилась до 38° C, но до отметки 39 еще не дошла, лучше прибегнуть к компрессам, которые окажут воздействие через кожу.
- Довольно часто заболевание сопровождается лихорадкой и нагревом тела малыша до 39° C, что может обусловить тяжелые реакции организма. Эти случаи требуют применения жаропонижающих медикаментов и препаратов иной группы.
При субфебрильном температурном уровне использовать меры для его снижения не нужно. Когда жар достигает критически высоких показателей, состояние представляет серьезную опасность для жизни маленького больного, нужно немедленно вызывать скорую помощь.
Может ли быть пневмония без температуры
Признаки заболевания без температурных изменений могут выражаться в форме:
- бледного оттенка кожной поверхности лица больного, лихорадочного румянца либо красных пятен на щеках;
- свистов при вдохе, наличии одышки даже при малой нагрузке, учащенного пульса;
- разного уровня двигательной активности правой и левой долей грудины;
- потливости, повышенным чувством жажды и утомляемости.
Диагностируется заболевание с помощью рентгенографии в двух проекциях и инструментальных способов.
Отсутствие жара говорит о несерьезности воспаления. Без должной терапии недуг способен привести к развитию серьезных осложнений и к смертельному исходу.
Возможные осложнения
Температура после пневмонии у ребенка должна отсутствовать. Если она продолжает расти в течение дня, значит, лечение прекратили слишком рано либо в ткани легких возник очаг хронического воспаления.
Если возбудителей патологии установлено несколько, то лечение предполагает устранение всех патогенных микроорганизмов. Чаще всего пациенты отказываются принимать слишком много медикаментов, особенно при назначении ребенку, опасаясь о нанесении вреда химическим составом. Однако это в корне неверно – недуг способен трансформироваться в хроническую форму и устранить его будет тяжело.
Осложнения у воспаления легких включают патологии:
- Инфекционный шок, обусловленный микробными либо вирусными эндотоксинами. Уровень нагрева тела достигает отметки свыше 39° C, уровень АД снижается, появляется сыпь, вероятно коматозное состояние ребенка.
- Плеврит – воспаление оболочки легких. Болезненность в области грудной клетки при кашле и дыхании.
- Сердечно-легочная недостаточность. Способна провоцировать летальный исход.
- Легочная деструкция – активное размножение болезнетворных бактерий вызывает разрушение тканей легких. Такое состояние несет угрозу для жизни ребенка.
Склонность к пневмонии в детском возрасте выступает поводом для проведения точного обследования и выявления причин такого состояния.
У малыша имеются врожденные патологии легких и бронхов, хронические патологии формы кистозного фиброза. Тогда ребенку необходимо регулярное наблюдение и грамотное лечение.
Меры профилактики против пневмонии
Главным моментом для предупреждения недуга выступает защита от ОРВИ. Предполагается вакцинация, направленная против основных возбудителей воспаления легких у малышей – гемофильной палочки и пневмококка.
Созданы безопасные антимикробные вакцины-таблетки против бактерий, вызывающих развитие заболевания.
Важное значение имеет укрепление детского иммунитета, а именно грудное вскармливание в течение первого года жизни. Это выступает хорошей профилактикой для развития воспаления легких и других патологий.
Автор:
Панина Ирина
Пульмонолог, Аллерголог
Сколько дней, как и чем лечить пневмонию у ребенка дома и в больнице?
Когда у ребенка поднимается температура, появляется насморк и кашель, многие родители воспринимают данную ситуацию как обычную простуду. В этом случае они начинают применять народные средства, а поход в аптеку сопровождается приобретением ненужных препаратов.
Причём выбор лекарственных средств основывается на просмотре телевизионной рекламы, и советах знакомых и родственников.
Такая ситуация является неприемлемой и опасной, так как эта клиническая картина может наблюдаться при развитии пневмонии. В этом случае лечение ребёнка должно происходить комплексно, под врачебным надзором, так как эта патология может стать причиной серьезных осложнений.
Что собой представляет воспаление легких – пневмония?
Пневмония представляет собой воспалительный процесс, в который вовлекаются дыхательные пути, с нарушением функциональности альвеол.
У здорового человека воздушный поток попадает в альвеолы, где кислород поступает в системный кровоток, а углекислый газ выводится из организма. Развитие патологии в альвеолах вызывает нарушение этого процесса, так как они воспаляются, отекают и заполняются жидкостным содержимым.
Такое состояние затрудняет естественное дыхание, из-за чего от гипоксии страдают все органы и системы.
Необходимо знать, что пневмония чаще всего протекает в инфекционных формах, которые передаются по воздуху (воздушно-капельный путь заражения). Поэтому больной человек является источником заражения и длительный контакт с ним, без соблюдения правил личной гигиены, может стать причиной заболевания.
Кто находится в группе риска?
Как у ребенка, так и у взрослого человека наличие определенных заболеваний повышает риск развитие пневмонии.
Чаще всего она осложняет течение следующих патологий:
- Заболевание дыхательных органов с обструкцией легких.
- Если у ребёнка или взрослого имеется диагноз СПИД (приобретенный иммунодефицит).
- Когда диагностируется заболевания сердечной мышцы с выраженными сбоями в работе сердца.
- Если дыхательные органы имеют патологическое расширение бронхиол, что характерно для эмфиземы.
- Любая форма запущенного диабета.
Кроме этого существует ряд патологических состояний, которые в разы повышают вероятность развития пневмонии у ребёнка и взрослых.
К ним относят:
- Нарушение иммунного статуса, приводит к проникновению патогенной микрофлоры не вызывая сопротивления организма.
- В подростковом возрасте дети пытаются быть похожими на взрослых из-за чего пытаются курить. В этом случаи повреждаются легочные волоски, которые предупреждают проникновение микробной и бактериальной инфекции в ткани легких. Патологическое пристрастие к алкоголю связано с развитием аспирационной пневмонии, когда человек не может откашляться от проникших в легких микрочастиц.
- Кроме этого алкогольная продукция подавляет синтез лейкоцитов, которые препятствуют размножению инфекционных патогенов.
- Если больной госпитализирован и находится в лежачем положении длительное время, то развитие внутрибольничной пневмонии повышается в разы, по причине застоя жидкости и невозможности очистить верхние дыхательные пути естественным способом (откашляться).
- Последствия серьёзных травм или операбельной терапии. Длительное горизонтальное положение вызывает застойные процессы в легочной ткани с последующим накоплением жидкости. Эта среда является питательной основой для любого вида патогенной микрофлоры. И поэтому в конечном итоге может развиваться пневмония.
- У взрослых пациентов после 65 лет пневмония регистрируются чаще, и протекает значительно тяжелее (из-за угасания иммунной функции), чем у пациентов среднего возраста. Пневмония у ребенка также может протекать в тяжёлой форме из-за того что иммунная система недостаточно сформирована.
- Вредные условия труда, которые сопряжены с постоянным вдыханием пыли или химических соединений (строители, шахтеры, рабочие горячих цехов на металлургических комбинатах).
Пневмония у ребенка
Её классификация с учетом вида и площади поражения
В зависимости от площади поражение легочной ткани данная патология имеет следующую классификацию:
- Очаговая. Процесс воспаления имеет локализованный характер, из-за чего поражается небольшая часть легких.
- Сегментарная. В процесс воспаления вовлекается одновременно несколько сегментов легких.
- Долевая. Патологический процесс распространяется на всю долю легочной ткани.
- Сливная. Мелкие очаговые воспаления имеют тенденцию сливаться между собой, и со временем формируют крупные патологические разрастания.
- Тотальная. Является самым тяжёлым проявлением пневмонии, так как патологический процесс поражает целое лёгкое.
Также воспаление легких может быть:
- двухсторонним
- правосторонним
- левосторонним
Кроме этого существует четыре типа пневмонии.
Ими являются:
- Внебольничная. Данная патология возникает у ребенка вследствие посещения общественных мест (школа, магазин, общественный автотранспорт). В патогенезе заболевания основная роль отводится проникновению бактериальной инфекции (чаще всего пневмококки). Реже отмечаются случаи вирусного или грибкового происхождения болезни. Данный вид пневмонии может стать последствием перенесенной простуды или гриппа.
- Внутрибольничная. В этом случае инфицирование происходит в медицинском учреждении, чаще всего у постельных больных, когда применяется аппаратура для искусственной вентиляции легких. Нередкими случаями могут быть последствия операбельной терапии (когда производится полостная операция на грудной клетке). Для ребёнка, и пациентов преклонного возраста эта патология представляет большую опасность, так как у них нарушен иммунный статус организма.
- Аспирационная. Развивается как следствие вдыхания микрочастиц, которые могут появляться в результате рвотного рефлекса. У человека, ослабленного от длительного течения болезни, не хватает сил хорошо откашляться, чтобы они вышли из просвета дыхательных путей.
- Оппортунистическая. Вызывается патогенной микрофлорой, которая не представляет опасности для здорового человека.
Но снижение иммунитета при развитии СПИДа, патологий с выраженной обструкцией легких или состояния после трансплантации органов способствует развитию данного вида пневмонии. Кроме этого, проведение химиотерапии может стать толчком этой формы болезни.
Когда происходит развитие пневмонии у ребенка?
Развитие пневмонии может происходить по причине проникновения патогенной микрофлоры.
В этом случае возбудителями болезней являются:
- Микробы граммположительного ряда. От 70 до 90% всех случаев в генезе заболевания главенствующую роль занимает пневмококковая инфекция. Стафилококки и стрептококки вызывают патологический процесс в 5% случаях.
- Клебсиелла, синегнойная палочка, легионелла или кишечные бактерии (грамотрицательная микрофлора) вызывают патологический процесс в 3% от всех фиксируемых случаях.
- Микоплазма, аденовирусы, простейшие грибы рода candida становится причиной пневмонии у ребёнка в редких случаях.
Иногда пневмония имеет неинфекционный характер.
Такая ситуация возможна из-за воздействия следующих негативных факторов:
- Длительный контакт с пылью или парами вредных химических соединений. У взрослых пациентов это может быть вредные условия труда, у ребёнка контакт с бытовой химией.
- Механические травмы, при которых повреждаются грудная клетка (удары или ушибы).
- Как следствие проникновения аллергенов (растительная пыльца, частицы домашней пыли или шерсти животных, лекарственные средства).
- При ожогах дыхательных путей.
- Если у пациента производилась лучевая терапия во время лечебного процесса онкологического заболевания.
Кроме этого, существует группа провоцирующих факторов, из-за которых у ребёнка повышается шанс развития пневмонии.
Ими являются:
- Пониженный иммунный статус организма, имеющий наследственный характер.
- Аномалии после рождения имеющие локализацию в легочной ткани или в сердце.
- Наличие гипотрофии или диагноз муковисцидоз.
- Последствия травм полученных из-за тяжёлых родов.
- Частые заболевания с формированием очага воспалительного процесса в придаточных пазухах носа или носоглотке.
- Нарушение функциональности сердечного ритма, как следствие приобретенного порока сердца.
- Когда ребёнок избегает своевременной санации полости рта.
- Если подросток рано пристрастился к привычке табакокурения.
Особенности пневмонии у ребёнка
Очаг воспалительного процесса при возникновении пневмонии у ребёнка чаще всего возникает с левой стороны.
Это объясняется тем, что дыхательные пути имеют анатомическую особенность асимметричного строения. Их просвет уже, чем с правой стороны, в связи, с чем ухудшается отток слизи.
Застойные процессы становится толчком в развитие пневмонии.
Также развитию патологического процесса способствует недостаточная функциональность иммунной системы, из-за того что ее окончательное формирование заканчивается в подростковом периоде.
Диафрагмальное дыхание у ребенка напрямую зависит от состояния кишечника. Если происходит его вздутие (повышенное газообразование), то это влечёт к появлению застоя в легких. В этом случае задержка жидкости в альвеолах является благоприятной средой для размножения патогенных микроорганизмов.
Слабая мускулатура дыхательных путей у грудного ребенка не позволяет полноценно откашливаться, что приводит к застою мокроты провоцирующего развитие пневмонии.
Особенности симптоматики пневмонии у ребёнка до и после года
Клиническая картина при пневмонии может существенно разница в зависимости от возраста ребёнка.
У новорождённых детей она протекает тяжелей, и имеет следующие проявления:
- Малыш становится вялым, из-за чего много спит.
- Ухудшается аппетит, и как следствие он отказывается от груди или происходит частое срыгивание пищи.
- Нарушается акт дефекации, что приводит к развитию диареи, с возрастающей угрозой обезвоживания.
- Признаки интоксикации увеличиваются на фоне приступообразного кашля с развитием одышки.
Родителям необходимо знать, что отсутствие адекватной терапии вызывает функциональную недостаточность дыхания, и приводит к сбою в работе ритма сердца. Это может стать причиной летального исхода.
Признаки пневмонии у ребенка, которому больше года:
- В большинстве случаев началу патологического процесса предшествует скачкообразное повышение температуры тела до 39 градусов. В связи с этим у ребёнка появляется озноб и лихорадка.
- Слизистые выделения из носа изменяют свой характер, с прозрачных на жёлтые с зеленоватым оттенком.
- Приступообразный кашель сопровождается выделением скудной мокроты, которая имеет ржавый цвет (характерный признак пневмонии). Слизисто-гнойная мокрота отходит при влажном кашле.
- Плач и капризы ребенка усиливают проявления одышки.
- Нарушается ночной сон из-за того что ребёнок становится капризным, и у него обостряется чувство беспокойства. Если ребёнок становится апатичным и вялым, то возникновение сонливости вызывает трудность пробуждения в утренние часы.
Почему процесс развития пневмонии у ребёнка не сопровождается увеличением температуры?
Ошибочное мнение некоторых родителей, которые считают, что воспаление легких у ребёнка всегда происходит на фоне жара и лихорадочных проявлений может стать причиной перехода заболевания в сложную форму. Это обуславливается тем, что длительное время отсутствовала должная терапия.
Повышение температуры, это реакция организма на внедрение болезнетворных патогенов. Таким образом, она препятствует их размножению, и вызывает их гибель.
Если температурный показатель находится в пределах нормы, а патологический процесс прогрессирует, то этому причиной могут быть следующие ситуации:
- Если патология развивается у грудного малыша в первый год жизни (по причине низкого уровня терморегуляции).
- Ослабленная иммунная защита в комбинации с недолеченной простудой становится последствием развития воспалительного процесса в легочной ткани, приобретая хроническую форму.
Как пневмония у ребенка отражается на дыхании?
Данная патология в зависимости от течения, и индивидуальных особенностей организма ребенка может вызывать незначительное затруднение дыхательной функции, или наоборот вызывать дыхательную недостаточность.
Дыхательный дискомфорт наблюдается если:
- У новорождённых до 2 месяцев количество вдохов за одну минуту превышает 60 раз.
- У ребёнка от 2 месяцев до года трудность дыхания сопровождается увеличением вдохов до 50 раз в минуту.
- Патологией считается количество 40 вдохов в детском возрасте после года.
Дыхательная недостаточность, это серьезное последствие пневмонии, из-за чего ребенка необходимо госпитализировать. Главное что должно насторожить родителей это признак появления акроцианоза. В этом случае носогубной треугольник и ногтевые фаланги пальцев рук приобретают синий цвет. У грудных детей этот симптом особо выражен во время грудного кормления, или сосания бутылочки.
Патология имеет 4 степени:
- Характеризуется одышкой на фоне частого сердечного ритма.
- Кожные покровы становятся бледными с синеватым оттенком. У ребёнка могут появляться судороги.
- Частые приступы удушья могут спровоцировать остановку дыхания.
- Отсутствие адекватной терапии становится причиной развития гипоксической комы с полным прекращением дыхательной функции.
Одышка у ребенка – это ответная реакция организма в попытке устранить недостаток кислорода, который необходим для нормальной сердечной и мозговой деятельности.
Она может быть 2 видов:
- Нехватка воздуха при вдохе называется инспираторной одышкой.
- Затрудненный выдох это проявление экспираторной одышки.
Появление любого типа расстройства дыхания с признаками нехватки воздуха или удушья вызывают необходимость срочной госпитализации ребенка в стационар.
Шумы в грудной клетке
Возникновение шумов в грудной клетке (хрипов), это отличительный признак воспалительного процесса в легочной ткани.
В зависимости от исходящего шума они имеют несколько разновидностей:
- Крепитация. Тихий шум, возникающий при вдохе вначале развития пневмонии.
- Влажные хрипы. Причины их появления является скопление экссудативной жидкости в альвеолах.
- Сухие. Прослушиваются при отечности слизистого эпителия в бронхах.
- Шум трения лепестков плевры. Наличие такого звука свидетельствует об осложнении пневмонии возникшим плевритом.
Диагностические процедуры
Диагностика осуществляется на основе жалоб от пациента, если ребёнок маленький, то симптоматику описывают родители. После этого доктор производит аускультацию и перкуссию легких (выслушивание с помощью фонендоскопа, и простукивание легких для определения характерного звука).
В качестве дополнительных диагностических процедур происходит назначение:
- Клиническое и биохимическое исследование крови и мочи. В этом случае, внимание обращается на количество лейкоцитов, СОЭ и состояние нейтрофильной формулы крови.
- Фронтальная и боковая проекция рентгенографии позволяет распознать диффузное или очаговое поражение легких.
- Бактериальный посев дает возможность определить вид возбудителя, и установить его толерантность к антибактериальным препаратам.
- Микроскопическое исследование позволяет распознать грамположительную или грамотрицательную микрофлору (производится окраска по Грамму).
- Для дифференциации с туберкулезом под микроскопом исследуют мазок окрашенный по Цилю-Нильсену.
Если проведенные диагностические мероприятия оказались малоинформативными, то происходит назначение:
- Бронхоскопическое исследование с возможным проведением биопсии.
- Осуществляется парацентез плевральной полости с последующим проведением биопсии плевры.
- Использование методики МРТ или КТ.
- Посев крови на стерильность и гемокультуру.
- Диагностика с применением метода ПЦР.
Показания для госпитализации ребенка
Избежать ухудшения состояния, и возможности развития негативных последствий объясняет проведения терапии в условиях стационара.
Это происходит в следующих случаях:
- При скачкообразном повышении температуры до критических отметок.
- Если отделяемая мокрота стала выделяться в большом количестве с примесями гнойного содержимого.
- Выраженные приступы удушья с формированием хрипов в легочной ткани.
- Обезвоживание.
- Если на фоне развития пневмонии произошло обострение хронических патологий.
Прогноз и возможные развитие осложнений пневмонии у ребенка
Своевременное обращение в медицинское учреждение, и адекватная терапия обеспечит полное выздоровление ребенка.
В этом случае благоприятный исход не будет вызывать осложнений, и представлять угрозу для здоровья ребенка.
По-другому обстоит дело, если происходит заражение в грудном возрасте или у недоношенных детей.
Промедление или неправильный выбор лечебных мероприятий могут вызвать ряд осложнений, при которых процесс воспаления может перенестись на другие органы.
В этом случае повышается вероятность следующих патологических процессов:
- Скопившийся экссудат может возникать в плевральной полости (плеврит).
- Большое скопление гноя становится причиной легочного абсцесса.
- Нарушение продолжительности свертываемости крови являются последствием развития анемии.
- Процесс воспаления при отсутствии терапии переходит на менингильную оболочку головного мозга.
- Возможно поражение миокарда, эндокарда или перикарда (оболочки сердца).
- В тяжёлых случаях возрастает шанс развития сепсиса (общее заражение крови), с возможным летальным исходом.
- На фоне болезненных проявлений и частых капризов ребенка нарушается психоэмоциональное состояние, что может быть причиной развития психоза.
Пневмония в атипичной форме
Развитие атипичной пневмонии происходит посредством проникновения в организм не характерных для этой патологии возбудителей. Ими являются вирус микоплазмы или хламидии, в редких случаях болезнь провоцируют легионеллы или коронаровирусы.
Атипичная форма возникает как самостоятельное заболевание, или как осложнение перенесённого гриппа или парагриппа.
Опасность этой ситуации заключается в сложном диагностировании на раннем этапе развития. Из-за чего запоздалый диагноз и неполная терапия может вызвать летальный исход.
Развитие патологии при проникновении вируса микоплазмы происходит с наличием следующей симптоматики:
- У ребёнка появляются симптомы лихорадки, с возрастанием цифр температуры тела до критических отметок (39-40 градусов).
- Загрудинная боль имеет разлитой характер и усиливается при вдохе.
- Кашель имеет приступообразный характер с малым отхождением мокроты.
- Появляются спастические боли внизу живота, в мышцах и суставах. Это основное отличие от других видов пневмонии.
- Редким симптомом являются кожные высыпания в виде папул и небольших волдырей (10-15% от всех зараженных).
Необходимо знать! Распознать заболевание можно по характеру выделяемой мокроты. Она может быть пенистой и включать в себя прожилки крови.
Развитие атипичной пневмонии у ребёнка после проникновения хламидийной инфекции, имеет свойство затяжного течения. Изначально она может проявляться в виде заложенного носа или как небольшой насморк. Температурный показатель тела находится в пределах субфебрильных цифр (37,1- 37,5).
В интервале от 1 до 4 недель начинают проявляться следующие признаки:
- Возникает сухой кашель, приступы которого нарушают ночной отдых.
- Симптоматика лихорадки усиливается с поднятием температуры до 39 градусов.
- Ребёнок начинает испытывать чувство боли, которая возникает за грудиной, в области живота, или проявляться как миалгия.
- Отмечается болезненность шейных лимфатических узлов.
- Сухой надсадный кашель с малым отхождением мокроты может не проходить в течение нескольких месяцев. Это становится возможным, если произошла ошибка в диагностике, и курс лечебных мероприятий не оказывает позитивной динамики в терапии этого заболевания.
Лечение
Для обеспечения позитивной динамики лечебного процесса пневмонии у ребенка производят комплексную терапию с использованием лекарственных форм разных фармакологических групп.
Для этого используют следующую схему лечебной терапии:
- Антибиотики являются препаратами основного выбора. Если в результате лабораторного исследования удалось установить тип возбудителя, то применяется один вид антибактериального средства. Два препарата антибиотиков разных фармакологических групп назначается при отсутствии таких данных. Пневмония в легкой форме предполагает назначение антибактериального курса семидневным сроком, тяжёлые формы подлежат терапией на протяжении не меньше 14 дней.
Для подавления бактериальных возбудителей используют медикаменты:- Флемоксин Солютаб.
- Амоксиклав или Амоксициллин.
- Цефтриаксон.
- Азитромицин.
- Суммамед.
- Бронхолитики и отхаркивающие средства позволяют справиться с приступообразным кашлем и облегчить отхождение вязкой мокроты, которая скапливается в дыхательных путях в результате застоя.
С этой целью происходит назначение:- Сироп Лазолвана.
- Сироп Гербиона.
- Препарат Проспана.
- Флюдитека.
Лазолван
Гербион с первоцветом
Проспан
Флюдитек
- Жаропонижающие медикаментозные средства назначают, когда температурный показатель превысил отметку 38 градусов. Если у ребенка имеется склонность к эпилептическим припадкам, то понижать температуру нужно начиная с отметки 37,5 градуса. В этом случае будет оправдано назначение следующих лекарственных форм:
- Панадол или Эффералган.
- Ректальные суппозитории Цефекон Д
- Ибупрофен.
- Нурофен.
- Иммуномодуляторы. Данная разновидность препаратов на основе Интерферона позволит увеличить защитную функцию организма.
Чтобы минимизировать токсическое воздействие на организм ребёнка назначают следующие виды ректальных суппозиториев:- Виферон.
- Лаферобион.
Виферон
Лаферобион
- Для устранения симптоматики ринита применяют:
- Нафтизин.
- Пиносол.
- Ксилен.
- Отривин.
Нафтизин
Ксилен
Пиносол
Отривин
- Даже в том случае, когда ребёнка не госпитализировали в стационар, в первые дни болезни необходимо соблюдать постельный режим. Показаниями для его прекращения служит нормализация температуры.
- В этот период особенно важно употреблять большое количество горячих напитков. Это может быть некрепкий чай с добавлением мёда или лимона, компот из натуральных или сухих фруктов, отвар из плодов шиповника. Так ускорится отхождение мокроты и обеспечится вывод токсинов из организма.
- Также необходимо акцентировать внимание на рационе питания ребенка. Из-за проявления слабости в результате интоксикации организма у ребёнка может полностью пропасть аппетит (анорексия). Поэтому необходимо давать еду в жидком виде (мясные бульоны с протертым мясом, редкие слизистые каши).
- Назначения антибактериальных средств может привести к сбою в работе кишечника (дисбактериоз).
Поэтому параллельно с назначением антибактериальных средств рекомендуется употребление пробиотиков:- Линекс.
- Аципол.
- Бифиформ.
Бифиформ
Линекс
Аципол
Рецепы народного врачевания
Приверженцам методик с использованием рецептов народного врачевания необходимо знать, что приоритетом в терапии данного патологического процесса являются лекарственные средства.
Народные рецепты могут использоваться в качестве дополнительного лечения, и это происходит путем согласования их применение с доктором. Такая позиция объясняется невозможностью добиться полного выздоровления, используя только настои и отвары из лечебных трав.
К тому же домашнее приготовление лечебных средств может происходить с повышенной концентрацией природных составляющих. В этом случае возникает вероятность развития аллергических реакций, что существенно осложняет состояние ребёнка.
В качестве дополнения рекомендуется применение следующих составов:
- Отвар на основе меда с добавлением алоэ. В 300 грамм меда добавляют полстакана воды с измельченными листьями алоэ. Этот состав необходимо проварить на медленном огне в течение 2 часов. Применяется после остывания трижды в день по одной большой ложке.
- Масло с добавлением чеснока. Чеснок в количестве 2 зубков пропускают через мясорубку или блендер. После этого полученную кашицу перемешивают со сливочным маслом мягким по консистенции (100 г). Употреблять нужно два или три раза в день, во время еды, намазывая на кусочек хлеба.
- Отвар из плодов шиповника. Два десятка сухих плодов помещают в термос и заливают литром крутого кипятка. После настоя в течение 20 минут, отвар считается готовым. Его можно выпивать вместо чая несколько раз в течение суток. Для улучшения вкуса и потогонного эффекта можно добавлять кусочек лимона или небольшое количество меда.
- Вместо чая в качестве горячего питья рекомендуется горячий напиток с добавлением меда и малины.
Для проведения ингаляций назначают следующие лечебные составы:
- Мед, разведенный с прополисом.
- Настой шалфея.
- Отвар из соцветий ромашки или календулы.
- Вдыхание паров масла мяты или эвкалипта.
Массаж
Начиная с шестимесячного возраста ребёнку можно делать массаж с использованием меда. Это улучшает отхождение мокроты.
При этом важно чтобы проведение массажа сопровождалось вибрационными (ударными) приемами.
Они наносятся на область лопаток и межреберные промежутки.
Их чередует с приемами поглаживания и растирания (все приёмы выполняются только по току лимфы).
После сеанса массажа ребенку необходимо оставаться под тёплым одеялом.
Период восстановления
При адекватной терапии выздоровление происходит на 10 или 14 день с момента начала болезни.
Ребенку необходимо выполнять следующие рекомендации:
- Дети, посещающие школу, должны быть освобождены от занятий физкультуры. Это может продлиться до 3 месяцев.
- Возникает необходимость ограничение умственной и физической нагрузки.
- Нужно следить за эмоциональным состоянием ребенка.
- Постановка на диспансерный учет (на полтора года) предполагает проведение анализов или рентгенологического исследования по мере необходимости.
- Для устранения остаточных явлений (чаще всего это сухой кашель) рекомендуется посещение физиотерапевтического кабинета с целью проведения электрофореза, магнитотерапии, тепловых процедур и ингаляций.
Статистика
Согласно медицинской статистике воспаление легочной ткани это частая патология, которая регистрируется у 14 человек из 1000 обследованных пациентов (детей и взрослых среднего возраста). В возрастной группе после 55 лет это соотношение увеличивается до 17 человек из 1000.
Случаи летального исхода в детском возрасте (до 5 лет) достигает 15%. Из-за этого заболевание находится на четвертом месте по развитию смертности.
Профилактика
Чтобы не допустить развитие патологии необходимо придерживаться следующих рекомендаций:
- В холодное время года при выходе на улицу ребёнку необходимо одевать теплую одежду, а в сильный мороз лучше остаться дома.
- В пик простудных заболеваний не следует посещать общественные места, так как возрастает шанс инфицирования.
- В зимнее время года не следует забывать о фруктах и овощах. Они обеспечат поступление витаминов, микроэлементов и грубой клетчатки которые необходимы для детского организма.
- Ребёнку нельзя контактировать с заболевшим человеком, поэтому необходимо соблюдать правила карантина, которые вводятся в дошкольных учреждениях на период обострения детских или простудных заболеваний.
- Дозированная физическая нагрузка предполагает использование каждое утро гимнастических упражнений с последующим проведением водных процедур по закаливанию организма (обтирание полотенцем, в подростковом периоде рекомендуется постепенное применение контрастного душа).
Пневмония у детей не должна сопровождаться бездумным применением лекарственных средств, которые превосходно справляются с симптоматикой заболевания в рекламных роликах.
Также покупка аптечных средств по совету родственников или знакомых может произвести обратный эффект. Это касается и родителей, которые возводят в ранг панацеи народную медицину, и применяют тепловые процедуры, несмотря на повышенную температуру у ребёнка.
Единственным верным решением при подозрении на пневмонию будет немедленное обращение к врачу в медицинское учреждение, чтобы вовремя начать лечить пациента.
Отзывы
Отзывы о лечении пневмонии у ребенка:
Врач-отоларинголог высшей категории и автор сайта vdohvidoh.com. Много лет успешно помогает взрослым и детям избавиться от ЛОР-заболеваний.
Температура при пневмонии у детей: высокая и сухой лающий кашель
Одним из наиболее опасных заболеваний, которое может появиться у ребенка, является пневмония. Этот недуг способен провоцировать различные осложнения у детей и нередко даже приводит к летальному исходу, если организм человека оказался слишком слабым, либо лечение не было начато своевременно. Чтобы вы могли справиться с этой болезнью и предотвратить ее тяжёлые последствия для здоровья вашего ребенка, давайте разберемся, что это за недуг, каковы его симптомы, и какое лечение требуется больным, с ним столкнувшимся.
Определение заболевания
Пневмония – опасное инфекционное заболевание легких, при которых происходит воспаление легочной ткани. Этот недуг чаще всего является осложнением другого заболевания у ребенка. Несмотря на то, что в настоящее время существует немало эффективных методов не только диагностики, но и лечения этого недуга, он до сих пор входит в десятку заболеваний, которые чаще всего провоцируют летальный исход в этой возрастной группе.
Постановка диагноза при таком заболевании проводится на основе рентгена, анализа крови, а также общего осмотра ребенка, реже – анализа слизи, выделяемой при отхаркивании. Эти методы диагностики дают возможность установить тип возбудителя, а также особенности течения недуга, необходимые для определения правильного лечения болезни.
Причины возникновения
Пневмония у детей может иметь вирусную, бактериальную или же грибковую природу. Аналогичная картина с и развитием воспаления легких у взрослых. Факторами, сопутствующими возникновению такого заболевания, следует считать:
- тяжелое течение ОРВИ или же гриппа, при котором пневмония может появиться в качестве осложнения;
- переохлаждение;
- низкий иммунитет, при котором повышается риск инфицирования ребенка возбудителями пневмонии;
- химические ожоги легких, нарушение работы сосудов дыхательной системы;
- неблагоприятные условия проживания.
Крайне редки случаи заражения детей пневмонией от других людей. Медики практически исключают такой вариант инфицирования, отмечая, что гораздо чаще причиной заболевания являются непролеченные инфекции органов дыхания. Именно на этот фактор, по их мнению, в первую очередь должны быть направлены все меры профилактики.
Симптомы
Пневмония у детей имеет ярко выраженную симптоматику. К ней нужно отнести такие проявления болезни:
- резкое повышение температуры до 38 градусов и выше, которая может удерживаться несколько дней подряд;
- кашель при пневмонии у детей, как правило, вначале бывает сухим, а затем переходит во влажный, сопровождаемый отделением большого количества вязкой мокроты;
- поверхностное дыхание, попытки глубоко вдохнуть при котором у ребенка обычно сопровождаются надрывным кашлем;
- общая слабость, повышенная утомляемость, сонливость, во многих случаях – потеря аппетита;
- появление отдышки.
Также у ребенка при таком заболевании может наблюдаться насморк, иногда – рвота. Иметь место может и сильная бледность лица, которая обычно наблюдается при бактериальной форме пневмонии. При вирусной природе заболевания ребенок наоборот может быть слишком румяным.
Даже появление двух-трех описанных симптомов является весомой предпосылкой для немедленного обращения родителей ребёнка к врачу, не говоря уже о тех клинических случаях, при которых присутствуют все симптомы пневмонии. При них нужно вызывать скорую и настаивать на госпитализации больного.
Возможные осложнения
Пневмония для ребенка является весьма опасным заболеванием, способным провоцировать всевозможные осложнения, опасные для жизни. При длительном течении этого заболевания, а также при сниженном иммунитете ребенка она может провоцировать развитие плеврита, сепсиса, гангрены легкого, что может закончиться летальным исходом. Также заболевание, при котором ребенку не было предоставлено эффективное лечение, может вызвать легочную или сердечную недостаточность, требующую особого лечения.
Также следует помнить, что даже после удачного лечения такого заболевания у ребенка остается след на легких от этого недуга. В дальнейшем это сделает его более склонным к подобным болезням. Чем раньше ребенок получит адекватное лечение этого недуга, тем менее значительными будут такие последствия для его здоровья в будущем.
Лечение
Пневмония предусматривает стационарное лечение с обязательным соблюдением постельного режима, а также специальной диеты. В редких случаях больному может быть показана операция. Как правило же, лечение проводится за счет медикаментозной терапии, иногда его может сопровождать применение народных средств для облегчения состояния больного. При своевременном начале такого лечения прогноз обычно благоприятен.
Медикаментозным способом
Медикаментозная терапия при пневмонии всегда комплексная и предусматривает применение целого ряда средств. В числе таких могут быть:
- Антибиотики. Эти препараты позволяют избавиться от возбудителя заболевания. В качестве таких средств обычно используют препараты ряда пенициллиновых или же макролидов. Эффективны только при бактериальном типе возбудителя. В том случае, если болезнь была вызвана вирусами или грибками, применяют другие сильные специфические препараты.
- Иммуномодуляторы. Эти препараты позволяют организму быстрее справиться с заболеванием. Нередко в рамках лечения этого недуга используют препараты на основе интерферона.
- Жаропонижающие средства. Снимают симптомы лихорадки, облегчают общее состояние больного.
- Пробиотики. Позволяют восстановить нормальную флору кишечника и других органов, поврежденную в результате приема антибиотиков.
- Отхаркивающие средства в виде сиропов. Обеспечивают быстрый отход мокроты из организма.
Также ребенку могут быть назначены другие препараты для купирования отдельных симптомов заболевания. Схему приема всех этих медикаментов родителям нужно очень строго соблюдать. Малейшее отклонение от нее может повлечь непоправимые последствия для здоровья ребенка.
Сроки медикаментозной терапии могут варьироваться в зависимости от общего состояния больного и типа возбудителя, повлекшего возникновение такого заболевания. В среднем они составляют три недели. Прием антибиотиков при таком лечении обычно занимает от 5 до 7 суток, но по показаниям может быть продлен.
Скрытая пневмония у взрослых
Називин детский: инструкция по применению описана тут.
Эффективность Супракса при пневмонии //drlor.online/zabolevaniya/legkix/pnevmoniya/effektivnost-supraksa-u-detej.html
Народными средствами
Народные средства не могут быть основой лечения пневмонии у детей, в особенности, если речь идет о болезни бактериальной природы. Однако они могут использоваться одновременно с медикаментозной терапией для улучшения состояния ребенка. Для этого могут применяться такие группы средств:
- Ингаляции. Они способствуют отходу слизи из бронхов и восстановлению слизистой дыхательных путей. В домашних условиях можно использовать ингаляции на основе отваренного картофеля, эфирных масле, отваров трав. Также, если в доме есть небулайзер, можно использовать для ингаляций минеральную воду, к примеру, боржоми.
- Массажи грудной клетки. Они способствуют прогреванию легких и также стимулируют отход слизи. Чтобы такие массажи были более эффективными, для них применяют барсучий жир, эфирные масла или же скипидарную мазь.
- Компрессы на основе творога или картошки. Эти средства являются аналогом горчичников. Применять их разрешается только в том случае, если у больного нет высокой температуры.
- Домашние чаи и отвары. Эффективными в данном случае будут отвары грудных сборов, которые можно приобрести в аптеке, отвар изюма. Также можно давать ребенку малиновый чай, компоты из сухофруктов и морсы, которые позволят ему быстрее восстановить иммунную систему. Обратите внимание: именно эти средства можно использовать одновременно с медикаментозной терапией в качестве необходимого ребенку обильного питья.
Перед тем, как давать малышу тот или иной продукт, обязательно проконсультируйтесь по данному вопросу с врачом и выясните, нет ли у ребенка аллергии на такое лекарство. Так вы сможете избежать побочных эффектов, способных усложнить состояние больного.
Профилактика
Современные профилактические методы позволяют значительно снизить риск появления такого заболевания. Они предусматривают:
- Своевременное лечение гриппа или же ОРВИ. Эти заболевания чаще всего дают осложнение в виде воспаления легких, потому им нужно уделять особое внимание в первую очередь.
- Отказ от постельного режима при простудных заболеваниях. Постельный режим способствует скоплению слизи в бронхах.
- Выполнение лечебной дыхательной гимнастики. Эта мера особенно важна для тех детей, которые ранее перенесли аналогичное заболевание.
- Витаминизацию организма. Особенно важно проводить ее в весенний и осенний период, когда организм ребенка чаще всего ослаблен.
- Регулярное прохождение осмотра у врача. Этот шаг позволит вам выявить предпосылки к заболеванию.
- Закаливание и занятие спортом. Эти меры также укрепляют иммунитет и способствуют развитию дыхательной системы.
- Подбор для ребёнка одежды по погоде. Помните о том, что в норме он не должен ни перегреваться, ни промерзать – и то, и другое может привести к появлению заболевания.
Если у ребенка очень низкий иммунитет, можно говорить о необходимости его иммунизации. Если вы хотите пойти на этот шаг, обязательно проконсультируйтесь с педиатром. Именно он должен определить, есть ли насущная необходимость для такой меры, и назначить необходимые для подобной профилактики препараты.
Видео
Выводы
Как видим, пневмония является довольно опасным заболеванием для ребенка, способным приводить к тяжелым осложнениям. Однако при правильно подходе к лечению этого недуга справиться с ним можно. Следует лишь своевременно обратить внимание на проявления этой болезни, сразу обратиться к врачу и соблюдать все рекомендации по лечению такого недуга, и тогда вы сможете быстро и с наименьшими последствиями для организма ребенка избавиться от этой проблемы. Тем более, что высокая температура не даст покоя до тех пор, пока не будет установлен диагноз и не будет назначено лечение.
Пневмония: симптомы у детей с температурой и кашлем, какие они бывают и может ли пневмония быть без внешних проявлений
У детей пневмония чаще всего проявляется сильным кашлем, температурой, одышкой, слабостью, недомоганием и прочими характерными симптомами.
В статье мы подробно разберем вопросы температуры и кашля при пневмонии у детей, а также остановимся на частных случаях: бывает ли пневмония без температуры и без кашля и в других модификациях. Такие вопросы часто интересуют читателей. Если ваш случай не разобран, обращайтесь к нам в комментариях.
Общие признаки
Основные признаки пневмонии у детей:
- Кашель. Он становится главным симптомом болезни. Ребенок не может глубоко вдохнуть, не закашлявшись.
- Простуда продолжается более недели.
- Бледность кожи из-за спазма сосудов, вызванного реакцией организма на действие токсинов.
- Одышка на фоне невысокой температуры. Для маленьких детей учащение дыхания свыше 40 вдохов в минуту – аномалия.
- Жаропонижающие средства не приносят эффекта.
- Слабость, головокружение, отсутствие аппетита, усиленная потливость.
Если своевременно не обратить на это внимание и не начать лечение, то течение болезни будет тяжелым, а это чревато опасными осложнениями.
Подробно признаки пневмонии описаны в статье про симптомы >,>,
Температура
Какая бывает?
Температура не обязательный симптом пневмонии. При очаговой форме заболевание может протекать без температуры. Но такое случается далеко не всегда.
В начале заболевания температурный показатель не высокий, чаще его повышение приходится на вечер. К утру температура нормализуется, общее самочувствие малыша остается хорошим. При сильном иммунитете такая картина может сохраняться до двух недель.
У грудничков же пневмония часто начинается остро – с сильного жара. Если вовремя не вызвать «Скорую», то это опасно для младенца. Так же остро протекает пневмония у ослабленных детей. Лихорадка же при пневмонии средней тяжести достигает цифры 38 и чуть выше.
Важно! Необоснованный прием антибиотиков и привыкание к ним организма часто бывает причиной проявлений атипичной пневмонии, когда воспалительный процесс идет почти без симптомов, лихорадка в этом случае проявляется редко. Это опасно поздней диагностикой заболевания.
Сколько дней держится и нужно ли сбивать?
Чтобы не запустить болезнь, нужно как можно раньше обращаться к врачу, если температура держится более 3 дней после лечения ОРВИ. Болезнь с невысокой температурой часто протекает бессимптомно.
При высокой температуре вырабатывается особый белок интерферон, уничтожающий вирусы. Поэтому сбивать жар не следует.
Повышение же до 38,5-39 градусов свидетельствует о том, что организм не может преодолеть инфекцию самостоятельно и нуждается в помощи. Она, как и пониженная, является фактором, осложняющим протекание болезни. Поэтому такую температуру уже нужно снижать до нормальных значений.
Высокая лихорадка держится до начала действия назначенных врачом препаратов, обычно температура нормализуется через три дня. При двусторонней пневмонии снижения температуры до нормы можно ждать и две недели.
Трудно сказать, сколько дней может держаться температура при воспалении легких. Этот индивидуальный процесс связан с состоянием организма, возрастом, причиной возникновения, течением болезни и прочими факторами. Иногда и во время лечения она может оставаться высокой, тогда необходимо продолжать лечиться в стационаре.
Снижать температуру нужно только после осмотра больного врачом. Для недоношенных и новорожденных малышей в этом случае счет может идти на минуты. Они нуждаются в срочной помощи, так как их иммунитет очень слабый, сильная интоксикация опасна для жизни младенцев, и они должны находиться под постоянным наблюдением специалистов. А до этого их нужно любым способом поить и не перекутывать, чтобы увеличить теплоотдачу.
Способы сбить жар
Помимо всем известного жаропонижающего средства — парацетамола, детям постарше можно оказать помощь домашними методами, но тоже обратиться к педиатру. Аспирин — только по назначению врача. Больных обтирают полотенцем, смоченным в разведенном пополам с водой уксусе или спирте. Они нуждаются в теплой жидкости, ее объем должен на 0,5-1л превосходить возраст ребенка. При температуре свыше 38 градусов можно делать микроклизмы из отвара ромашки.
Дошкольникам и младшим школьникам кроме обтираний дают травяные чаи с медом и лимоном, ягодные морсы. Их нельзя тепло одевать и накрывать слишком теплым одеялом.
Для снижения температуры существуют специальные препараты: грудничкам ставят специальные свечи с жаропонижающими, а детям постарше дают сиропы. К ним приложена инструкция с описанием дозировки и условий применения.
Остаточные явление после болезни
После выздоровления температура должна нормализоваться, иначе это повод для беспокойства. Такое явление говорит о прекращении лечения досрочно или о развитии осложнений.
Незначительное повышение температуры в вечерние часы в течение нескольких дней после болезни не опасно. Постепенно пирогены придут в норму и температурный показатель тоже нормализуется.
Важно! Температура ниже 36 градусов после пневмонии говорит о низком иммунитете и упадке сил. Чтобы избежать рецидива заболевания, ребенку нужно профилактически давать витаминные комплексы.
Кашель
Какой бывает?
При пневмонии у детей различают такие виды кашля:
- Сухой. Он присутствует в начале заболевания, когда микробы только проникли в слизистую, а организм еще не начал бороться и мокрота еще не выделяется.
- Влажный. Для него характерно скопление в альвеолах экссудата, с помощью продуктивного кашля организм пытается избавиться от него.
- Лающий. Он характерен при воспалениях гортани и трахеи и в основном сухой, приступообразный, напоминает кашель при коклюше. Он сопровождается рвотой, судорожным вдохом. Этот симптом вирусного характера.
- Сиплый – при воспалении голосовых связок, при этом выделяется мокрота с кровью.
- Битональный – свистящий, встречается при осложнениях пневмонии с нарушением структуры и поверхности альвеол с образованием свищевых ходов.
- Атипичный. Возникает при пневмониях хламидийного происхождения, отрывистый и звонкий, сопровождается одышкой.
- С синкопами. Характеризуется кратковременной потерей сознания из-за усиления венозного притока и повышения внутригрудного давления.
Важно! Атипичный кашель никогда не сопровождается лихорадкой.
Как долго продолжается и как от него избавиться?
Кашель при пневмонии продолжается до окончательного удаления слизи из альвеол и конечных отделов бронхиального дерева. Это единственный способ очистки дыхательных путей от мокроты. Его характер в течение дня может меняться. Длится этот симптом не менее двух недель, пока заболевание не пройдет полностью.
Для ускорения разжижения и выделения мокроты применяются сиропы: Бронхомунал, Доктор Мом и подобные. Помогают также ингаляции с лекарственными растениями: багульник, первоцвет, мать-и-мачеха. Отхаркивающими свойствами обладают ингаляции физраствора.
Кашляющему ребенку важно большое количество теплого питья. Облегчают состояние горячие ножные ванночки с горчицей на ночь. Не утратило актуальности старое противокашлевое средство – теплое молоко с «Боржоми» (по полстакана каждого).
Важно! Ножные ванночки не применяются при высокой температуре.
Остаточные явления
Симптом подкашливания может продолжаться после пневмонии несколько недель. При отсутствии других симптомов это не опасно. Ребенку нужно часто пить соки, компоты, морсы.
Смягчить кашель помогают физпроцедуры: электрофорез, щелочные ингаляции, УВЧ, массаж грудной клетки и ЛФК. Полезны паровые ингаляции с пихтовым маслом: пару капель препарата добавляют в горячую воду и дышат парами, накрывшись полотенцем.
В последнее время практикуют для лечебных процедур небулайзеры – аэрозольные ингаляторы, они очень эффективны для детей младшего возраста.
Будьте внимательны! Необоснованное использование противокашлевых средств приводит к появлению непродуктивного кашля, когда замедляется отделение мокроты, ребенок в этом случае долго подкашливает.Читайте подробнее о температуре и кашле после пневмонии >,>,
Опасность перехода в хроническую форму
Длительное ежедневное повышение температуры до 37 градусов свидетельствует о вероятном наличии в организме хронической инфекции. Если не обращать внимания на такую вялотекущую пневмонию, то ее рецидивы могут вызывать патологии легочной ткани (например, абсцессы). Выявить их можно при помощи рентгенологических методов.
Недолеченная пневмония, когда кроме других признаков не полностью отошла мокрота из легких, чревата опасностью рецидива из-за бактериальной инфекции. В некоторых случаях при неблагоприятных внешних условиях это вызывает хронический бронхит или даже приводит к бронхиальной астме.
Упорный кашель в сочетании с температурой может быть признаком затяжной пневмонии, туберкулеза или другого хронического воспалительного процесса в бронхолегочной системе. Чтобы избежать опасных последствий пневмонии, нужно закаливать ребенка с младенчества. Полезны водные и воздушные ванны, хорошо летом ходить босиком по траве, а зимой проводить массаж ступней и их протирание соленой водой.
Не обойтись и без регулярных прогулок, проветривания помещений, полноценного и сбалансированного питания, витаминотерапии. Нельзя курить в присутствии малыша!
Может ли быть без лихорадки и почти незаметной?
Пневмония может протекать с минимальными симптомами, что может быть практически не заметно для родителей. Может сопровождаться кашлем, но без температуры, либо наоборот. Температура может незначительно подниматься до 37 градусов и не замечаться ребенком, тем не менее можно заметить, что ребенок стал более раздражительным, быстро стал уставать.
Следующий перечень признаков может свидетельствовать о том, что в организме ребенка развивается бессимптомная (скрытая) или вялотекущая пневмония:
- общая слабость организма, без кашля,
- отсутствие аппетита,
- ребенку сложно сделать вдох,
- присутствует некоторое количество мокроты, которая сложно отхаркивается или наоборот выходит из организма очень легко,
- присутствует болевой синдром в области нижних ребер,
- если ребёнок делает глубокий вдох, то расширение грудной клетки происходит несимметрично,
- когда малыш занимается физически активной деятельностью, то испытывает жар и повышенное потоотделение,
- беспричинно повышается частота дыхания и сердечных сокращений.
Важно! Если хотя бы некоторые вышеуказанные признаки наблюдаются на протяжении двух недель и более, то есть вероятность того, что пневмония протекает бессимптомно. Без лечения ребенка оставлять нельзя, даже если нет температуры
Заключение
Пневмония все еще остается одной из самых распространенных детских болезней, ей ежегодно заболевают более пяти миллионов малышей до пяти лет. Приглашаем вас в комментарии поделиться своим опытом борьбы с ней: возможно, у кого-то из ваших детей была пневмония с кашлем, но без температуры.
Загрузка…
Температура при пневмонии у детей: виды, причины возникновения
Болезнь легких является достаточно непредсказуемым недугом, при развитии которого можно наблюдать разнообразную клиническую картину. Недуг, чаще инфекционного характера с тяжелым течением. Температура при пневмонии у детей поднимается резко и до высоких показателей, но она не выступает основным симптомом при болезни, как полагают многие родители. Это и ведет к неправильному лечению.
Основные моменты заболевания
Для пневмонии характерно как самостоятельное проявление, так и в виде осложнения после простудных болезней либо гриппа. Когда стоит диагноз болезнь органов дыхания у новорожденного, причины могут различными. Изначально, это может быть инфекция, которую передала ребенку мать либо же она была получена из-за неокрепшего организма на первых днях жизни.
Для такого ребенка спектр опасностей для жизни намного шире, чем для старшего по возрасту. Потому самостоятельно проводить лечение запрещается, есть большая вероятность развития осложнений.
Симптомы болезни у малыша имеют свои особенности. Развитие болезни можно предугадать при ряде изменений самочувствия.
Лихорадка
Наблюдается увеличение температуры больше 38 градусов. Она не сбивается, при использовании жаропонижающих средств.
Нередко она может составлять 37,5 градусов, больше это касается маленьких деток. Однако у ребенка возникают все симптомы отравления.
- Слабость в теле.
- Повышена потливость.
- Нет аппетита.
У маленького ребенка скачков лихорадки при воспалении легких может не быть, у него слабая терморегуляция и незрелый иммунитет.
Дыхание
Поверхностное дыхание с учащением.
- Грудные дети до 2 месяцев – 60 вдохов на минуту.
- Малыши до 1 года – 50 вдохов.
- Малыши более годика – 40 вдохов на минуту.
Нередко можно увидеть, что ребенок непроизвольно ложится на больную сторону. Если его раздеть, то во время дыхания со стороны пораженного органа можно заметить, что кожа втягивается в промежутках между ребрами, а одна сторона грудной клетки отстает в дыхании. Дыхательный ритм у малыша способен нарушиться, возможна периодическая остановка дыхания, изменение глубины, частоты дыхания.
У грудных деток при одышке наблюдаются кивки головой в такт дыхания. Малышу трудно втянуть губы, раздуть щеки. Бывает, выделяется пена из ротовой полости, носового хода.
Атипичные пневмонии
Заболевание, которое вызвано микоплазмой, хламидиями имеют отличие в том, что сначала недуг возникает как простудный недуг с появлением сухого кашля, насморка, першения в горле. Присутствие одышки и большой температуры указывает на проявление заболевания.
Кашель
Так как горло сначала першит, возникает рефлекс покашливания. Затем он переходит в сухой и мучительный, усиливающийся во время плача ребенка, при кормлении. Через время образовывается влажный кашель.
Поведение больного
При данном заболевании дети капризные, плаксивые, вялые. У них происходит нарушение сна, нет аппетита, может появиться рвота, понос. Для грудных детей свойственно срыгивание и отказ от грудного молока.
Какая лихорадка при недуге?
Столкнувшись с воспалением органов дыхания у малыша, каждого родителя интересует, какая температура при пневмонии является нормальной. Однозначного ответа не существует, по причине индивидуальных особенностей каждого организма. Конечно, существуют показатели, которые встречаются чаще, но ситуации все равно различные.
Нормальной температура считается, если ее показатель составляет 37,7-38 градусов. Она держится на протяжении 2 недель. Повышение можно увидеть на вечер. Утром температура стабилизируется.
Возможно поднятие показателя до 39-40 градусов. Это указывает на слабую оборонительную функцию организма ребенка, процесс воспаления достаточно сложный. Жар бывает как 2 дня, так и 2 недели. Все зависит от иммунитета, как долго организм будет бороться с вирусом.
За температурой необходимо постоянно следить, так как от нее зависит процесс выздоровления.
Типы температуры
При воспалении лихорадку разделяют на 2 вида:
- белая;
- красная.
Лихорадка белая
При белой лихорадке проявляются следующие симптомы:
- кожные покровы холодные;
- кожа сухая;
- значительное снижение тургора.
Эти признаки проявляются при спазме сосудов кожи, они сужаются, кровообращение и теплообмен ухудшаются.
Красная лихорадка
При лихорадке красного типа у ребенка возникают такие симптомы:
- кожные покровы горячие;
- некоторые участки кожи краснеют.
Признаки указывают на сосудистое расширение, усиление движения крови.
Также лихорадку классифицируют на виды исходя из поднятия температуры.
Субфебральная (37-38 градусов)
Такая температура возникает на фоне воспаления, при воздействии на организм токсических веществ. Если после лечения показатель не улучшился, необходима дополнительная диагностика. Многие случаи показывают на наличие воспаления хронической формы. На фоне плохого лечения не исключено повторение болезни.
Свивать ее не рекомендуют, если у малыша нет одышки. При таком показателе идет борьба организма с инфекцией. При увеличении показателя потребуется принимать лекарства, которые понижают жар.
Фебрильная (38-39 градусов)
Такое повышение свидетельствует о сильном воспалительном процессе и истощении резервов организма. Температура сбивается с помощью жаропонижающих препаратов.
Критичная температура (39-41 градус)
При этом этапе организм истощается. Потребуется незамедлительная помощь. У малышей на грудном кормлении могут возникать судороги, что несет серьезную опасность и чревато возникновением эпилепсии.
Бывает, что полностью сбить температуру не получается, она все время возвращается. Тогда применяют сильного действия антибактериальные препараты.
Зачастую температура при болезни легких сильно поднимается к вечеру, по утрам она нормальная.
Излечение лихорадки каждого вида назначается педиатром в индивидуальном порядке.
Сколько присутствует лихорадка?
Развитие недуга легких, клиническая картина, насколько быстро больной поправиться зависят от индивидуальных характеристик организма малыша.
На стадии возникновения недуга температура у детей поднимается несущественно, только по вечерам до 38 градусов. В утреннее время показатель находится в норме, без отражения на общее состояние здоровья. При сильной иммунной системе организма данную ситуацию можно наблюдать на протяжении 14 дней. Признаки не будут проявляться.
Когда болезнь проявилась из-за попадания в органы бактерий, лихорадка может не уходить 3 суток при терапии антибиотиками.
В случае перехода инфекции на оба органа дыхания жар может держаться до 14 дней с показателем 37-38 градусов. Требуется тщательная и подробная диагностика, так как инфекция способна распространиться на соседние органы.
Бывают моменты, когда лихорадка может быть на высоком уровне, не сбиваясь при помощи жаропонижающих лекарств. Больному требуется госпитализация. В стационаре воспаление легких легче поддается лечению, так как больной находится под контролем специалистов.
Иногда лихорадки при заболевании может и не быть, что несет опасность ребенку. Родитель может не подозревать о том, что инфекция постепенно распространяется и поражает органы.
Если говорить о том, с какой продолжительностью может держаться лихорадка, следует учитывать индивидуальность каждого организма. Когда болезнь возбуждена не одной причиной и очаги воспаления разошлись за границы легких, температура способна держаться 2-3 месяца.
Как избавится от температуры?
Снижать температуру разрешается после консультации с педиатром. Он назначит необходимые эффективные препараты. Можно попробовать сбить жар при помощи народных методов.
Существуют хорошие способы, которые помогут снизить температуру, но их следует использовать с особой осторожностью. Больного обтирают полотенцем, смоченного в воде комнатной температуры. Также применяют для обтирания водку и уксус.
Если у малыша жар, ему необходимо хорошо пропотеть. Для этого можно выпить самостоятельно приготовленные чаи из малины, цветков липы, тимьяна, ромашки. Поможет и клюквенный морс, соки из красной смородины и брусники.
Можно предложить больному съесть грейпфрут, 2 апельсина, пол-лимона и температура снизится. Благодаря витамину C можно стабилизировать состояние.
Лихорадка после выздоровления
Когда болезнь вылечена, температура появляться не должна. При ее увеличении на протяжении дня может указывать на не вылеченную до конца пневмонию либо развивается воспаление хронического характера в тканях легкого.
Когда болезнь была вызвана несколькими возбудителями, то необходимо устранять все микробы, вирусы.
Часто родители отказываются давать ребенку назначенные препараты, особенно если это антибиотики, мотивируя тем, что такие лекарства нанесут вред организму. Но в данном случае, без антибиотиков не обойтись. Пневмония способна перейти в хроническую форму, и тогда будет сложнее ее победить.
Незначительные повышения показателя, отмечающиеся непродолжительное время, не несут опасности. Температура уйдет совсем, когда в организме количество пирогенов придет в норму.
Пневмония сложное и непредсказуемое заболевание, потому следует соблюдать все предписания специалиста и не заниматься самостоятельным лечением, используя лишь народные средства. Болезнь может резко усугубиться, а ребенку станет хуже.
Пневмония при ходьбе (для родителей) — Nemours KidsHealth
[Перейти к содержанию]
Открыть поиск
- для родителей
- Родительский сайт
- Sitio para padres
- Общее здоровье
- Рост и развитие
- Инфекции
- Заболевания и состояния
- Беременность и младенец
- Питание и фитнес
- Эмоции и поведение
- Школа и семейная жизнь
- Первая помощь и безопасность
- Доктора и больницы
- Видео
- Рецепты
- Закрыть для родителей nav
- для детей
- Детский сайт
- Sitio para niños
- Как устроен организм
- Половое созревание и взросление
- Сохранение здоровья
- Остаться в безопасности
- Рецепты и кулинария
- Проблемы со здоровьем
- Болезни и травмы
- Расслабься и расслабься
- Люди, места и вещи, которые помогают
- Чувства
- Ответы экспертов, вопросы и ответы
- Фильмы и другое
- Закрыть детское навигатор
- для подростков
- Подростковый сайт
- Место для подростков
- Кузов
- Разум
- Сексуальное здоровье
- Еда и фитнес
- Заболевания и состояния
- Инфекции
- Наркотики и алкоголь
- Школа и работа
- Спорт
- Ответы экспертов (вопросы и ответы)
- Остаться в безопасности
- Видео
Причины, методы лечения и время обращения к врачу
Лихорадка у младенцев — обычное дело для воспитателей, хотя сама по себе лихорадка не опасна.
Температура означает, что организм ребенка борется с инфекцией. Когда лихорадка вызывает беспокойство и как вы можете утешить ребенка с лихорадкой?
Воспитатели могут беспокоиться, когда заметят, что у ребенка жар, хотя температура является признаком здоровой иммунной системы. У новорожденных, однако, более уязвимые тела, и высокая температура может сигнализировать о серьезной инфекции.
В этой статье мы рассмотрим причины повышения температуры тела у младенцев, что это означает и когда обратиться к врачу. Также мы обсуждаем, как ухаживать за малышом с высокой температурой.
Поделиться на PinterestМладенец с лихорадкой может и не болеть, так как младенцы менее способны регулировать температуру своего тела.
При измерении температуры ребенка люди могут использовать ректальный термометр для получения наиболее точных результатов.
Температура у ребенка зависит от метода измерения температуры:
- выше 100,4 ° F с использованием ректального термометра
- выше 100 ° F с использованием орального термометра (неточно у младенцев)
- выше 99 ° F с использованием термометр для подмышек
Сам по себе жар не обязательно свидетельствует о серьезном заболевании.Если поведение ребенка нормальное, скорее всего, с ним все будет в порядке. Однако, если у ребенка в возрасте до 3 месяцев при ректальном приеме температура поднимается выше 100,4 ° F, лицо, осуществляющее уход, должно вызвать врача.
Степень лихорадки не всегда коррелирует с тем, насколько болен ребенок.
Температура тела младенцев может повышаться по многим причинам, кроме болезней, включая продолжительный плач, сидение на палящем солнце или время за игрой. Их температура также может немного повыситься во время прорезывания зубов.Ни один из этих факторов не вызывает лихорадку.
Нормальная температура для младенцев зависит от их возраста:
- для младенцев в возрасте 0–2 лет, нормальный диапазон составляет 97,9–100,4 ° F при ректальном приеме
- для новорожденных, средняя температура тела составляет 99,5 ° F
Нормальные диапазоны температуры тела у взрослых, детей и младенцев различаются.
Тело ребенка менее способно регулировать температуру, чем тело взрослого, а это означает, что ему может быть труднее остыть во время лихорадки.Их тела от природы теплее, чем у взрослых, потому что они более метаболически активны, что генерирует тепло.
Температура — это симптом болезни, а не сама болезнь. У детей повышается температура, когда их иммунная система борется с инфекцией.
Общие причины лихорадки у младенцев включают:
У младенцев также может развиться температура после травмы кожи. Обычно это означает наличие инфекции.
В редких случаях тепловые заболевания могут вызывать повышение температуры у младенцев.Младенцы менее эффективно контролируют температуру тела, чем взрослые, поэтому они более уязвимы к очень жаркой погоде.
Одевать младенцев в подходящую по погоде одежду, защищать их от жаркого солнца и держать их в помещении в очень жаркую погоду поможет регулировать температуру их тела.
Поделиться на PinterestВрач может порекомендовать антибиотики для лечения причины повышения температуры тела у ребенка.
Некоторых родителей беспокоит, что лихорадка опасна, но почти никогда.
Лихорадка до 105 ° F является обычным явлением у младенцев и детей, температура которых часто бывает намного выше температуры взрослого человека.
Температура — это просто признак того, что ребенок борется с инфекцией. Основная инфекция может быть опасной, и многие инфекции требуют антибиотиков или другого лечения, но сама лихорадка является лишь симптомом.
Лечение лихорадки не избавит от инфекции. Вместо этого лица, осуществляющие уход, должны рассматривать лихорадку как признак того, что иммунная система ребенка борется с инфекцией. По этой причине им следует внимательно следить за своим ребенком на предмет признаков осложнений.
Инфекции могут быть более опасными для новорожденных, поэтому важно обратиться к врачу при повышении температуры или других признаках инфекции у очень маленьких детей, таких как затрудненное дыхание или сильная заложенность носа.
Некоторые родители могли слышать истории о лихорадке, вызывающей повреждение мозга. Это может произойти, только если температура поднимется выше 107 ° F, что бывает очень редко. Когда температура ниже этого числа, нет необходимости принимать радикальные меры, такие как ледяные ванны, чтобы снизить температуру у ребенка.
У 2–5 процентов детей в возрасте от 6 месяцев до 5 лет жар может вызвать приступ. Эти припадки могут вызывать беспокойство, но обычно они не опасны. Врачи называют их фебрильными припадками.
Лихорадочные припадки не вызывают повреждения головного мозга и не повышают риск эпилепсии у ребенка. Даже длительные приступы или те, которые длятся более 15 минут, обычно имеют хороший результат. Однако длительные судороги могут означать, что у ребенка выше вероятность развития эпилепсии.
Самый большой риск фебрильных судорог заключается в том, что ребенок может упасть, удариться головой или получить аналогичную травму. Воспитатели должны следить за детьми во время припадка, чтобы предотвратить травму, и сообщать о любых припадках врачу.
Американская академия педиатрии рекомендует, чтобы лица, осуществляющие уход, наблюдали за детьми на предмет признаков болезни и устраивали их младенцам, а не лечить саму лихорадку.
Для ухода за ребенком с лихорадкой:
- Следите за уровнем активности ребенка и общим комфортом. Младенцы, которые кажутся счастливыми, внимательными и комфортными, могут не нуждаться в лечении.
- Убедитесь, что ребенок хорошо гидратирован. Повышенная температура увеличивает риск обезвоживания. Кормите грудью или давайте смесь по требованию. Детям постарше следует пить много воды. В некоторых случаях медицинский работник может порекомендовать пить с электролитом, чтобы предотвратить обезвоживание.
- Следите за ребенком на предмет признаков обезвоживания, которые могут включать частое мочеиспускание, запавшие глаза, потрескавшиеся губы или очень сухую или бледную кожу.
- Не будите спящего ребенка, чтобы дать ему лекарство от лихорадки.
- Под наблюдением врача люди могут дать ребенку лекарство от лихорадки, если он испытывает боль или дискомфорт от жара. Доза зависит от веса ребенка, поэтому внимательно следуйте инструкциям на этикетке. Перед тем, как давать новое лекарство ребенку, особенно больному, позвоните врачу.
- Не отправляйте больного ребенка в детский сад и не отвозите его в места, где могут находиться младенцы или другие уязвимые люди, так как это может распространить инфекцию.
Позвоните врачу или обратитесь за медицинской помощью, если у ребенка высокая температура и одно из следующих событий:
- Ребенок безутешен, вялый или кажется очень больным
- Температура держится дольше 24 часов у ребенка младше 2 года без других симптомов.
- Температура поднимается выше 104 ° F.
- Температура не снижается с помощью лекарств, или ребенок все еще кажется больным после приема лекарств.
- Ребенок принимает антибиотики, но через день или два ему не станет лучше.
- У ребенка есть признаки обезвоживания, в том числе сухость губ или впалое мягкое пятно на макушке.
- У ребенка слабая иммунная система по другой причине.
- Ребенку меньше 3 месяцев.
Обратитесь в отделение неотложной помощи при высокой температуре, если:
- Ребенок новорожденный.
- У ребенка впервые припадок.
- У ребенка припадок продолжительностью более 15 минут.
- Температура ребенка повышается до 107 ° F или выше.
Повышение температуры тела у новорожденного может быть признаком серьезного заболевания. Новорожденные более уязвимы для инфекций, поэтому важно серьезно относиться к любым признакам того, что у новорожденного есть инфекция. Позвоните врачу, если у новорожденного поднялась температура или появились другие признаки болезни.
Одной из самых серьезных проблем с новорожденными являются респираторные заболевания. Новорожденные дышат через нос больше, чем младенцы и дети старшего возраста, поэтому заложенность носа может затруднить дыхание. У них также есть более мелкие дыхательные пути.
Недостаток кислорода может серьезно повредить новорожденному. Если у ребенка проблемы с дыханием, обратитесь к врачу, даже если у него снизится температура.
Признаки того, что у новорожденного проблемы с дыханием, включают:
- хрипы или хрипы
- раздувание ноздрей при дыхании
- белая или синяя кожа, особенно вокруг ногтевого ложа, на рту или языке
- втягивание мышц вокруг ребер при дыхании
Если у ребенка проблемы с дыханием и жар, его следует немедленно доставить в отделение неотложной помощи.
Маленькие дети и младенцы иногда сильно нагреваются, но в остальном ведут себя нормально.
Опекуны могут использовать поведение ребенка как сигнал. Если ребенок выглядит здоровым, но у него высокая температура, скорее всего, болезнь легкая и скоро пройдет.
Летаргия, чрезмерный плач и другие признаки серьезного заболевания важно решать, даже если температура у ребенка довольно низкая. Лихорадка означает, что иммунная система усиленно борется с инфекцией.
Лицам, осуществляющим уход, не нужно лечить саму лихорадку, но они могут утешить ребенка и вместо этого лечить симптомы.Лица, осуществляющие уход, не уверены, серьезны ли симптомы у ребенка, должны позвонить своему врачу.
Лихорадка у новорожденных
Нажмите для pdf: Лихорадка в период новорожденности
Определения
Лихорадка определяется как внутренняя температура тела выше 38 ° C (100,4 ° F) у детей младше 28 дней и выше 38,2 ° C у детей старше 1 месяца. Внутреннюю температуру тела лучше всего оценить по ректальной температуре.
Лихорадка — чрезвычайно распространенное заболевание у детей, вызывающее множество различных причин.Лихорадка — это не болезнь, а скорее знак. Работа врача заключается в том, чтобы попытаться диагностировать причину лихорадки и определить, требует ли эта причина лечения или нет.
Важно отметить, что характер лихорадки зависит как от возраста ребенка, так и от характера заболевания. Новорожденные, например, могут иметь гипотермическую реакцию на инфекцию, тогда как дети чуть более старшего возраста могут реагировать на инфекцию чрезвычайно высокой температурой (температура> 40 ° C).
Лихорадочные болезни у детей чаще всего классифицируют следующим образом:
- Кратковременная лихорадка: лихорадка, сопровождающаяся локализованными признаками и симптомами, позволяющими установить диагноз на основании соответствующего анамнеза и физического состояния.Например. Повышенная температура из-за инфекции верхних дыхательных путей у ребенка с насморком и кашлем.
- Лихорадка без фокуса: это составляет примерно 20% детей с лихорадкой, у которых лихорадка проявляется без локализованных признаков. Анамнез и физическое состояние не позволяют установить диагноз.
- Лихорадка неизвестного происхождения: лихорадка, сохраняющаяся более 14 дней без установленной этиологии, несмотря на соответствующий анамнез, физикальные и лабораторные исследования или после 1 недели госпитализации и обследования.
Обзор
Тщательный анамнез и клиническое обследование имеют важное значение при оценке младенцев с лихорадкой. Наиболее распространенной этиологией лихорадки у младенцев является вирусная инфекция, которая включает вирус простого герпеса, ветряную оспу, энтеровирусы, вирус гриппа, респираторно-синцитиальный вирус и некоторые аденовирусы. Бактерии, которые инфицируют младенцев и вызывают серьезную инфекцию, включают стрептококки группы B, Escherichia coli и Listeria monocytogenes. Обычными источниками серьезных бактериальных инфекций являются инфекции мочевыводящих путей, бактериемия, остеомиелит, целлюлит, бактериальный гастроэнтерит, менингит и пневмония.
Несмотря на то, что большинство лихорадок у младенцев возникает из-за доброкачественных вирусных инфекций, вы должны уметь идентифицировать этих младенцев с высоким риском серьезного заболевания. После выявления этих детей следует начать эмпирическую терапию антибиотиками, чтобы снизить вероятность серьезных неблагоприятных последствий. Новорожденных и младенцев лечат в соответствии с их возрастом и оценкой риска. Они делятся на 2 основные категории:
Лихорадка у детей младше 3 месяцев:
- Новорожденные (от рождения до 28 дней)
- Младенцы (от 29 до 90 дней)
Лихорадка у младенцев старшего и младшего возраста (от 3 до 36 месяцев):
Отсутствуют окончательные данные для оценки риска для пациентов, и поэтому к каждому пациенту необходимо лечить индивидуально.Однако оценка риска должна основываться на нескольких факторах, таких как гестационный возраст при рождении, предыдущие госпитализации, ректальная температура и лабораторная оценка. Критерии низкого риска Рочестера для младенцев в возрасте до 3 месяцев описаны ниже.
Анамнез и физический осмотр
Важный принцип, о котором следует помнить, заключается в том, что чем младше ребенок, тем сложнее клинически оценить степень его заболевания. Таким образом, подробный анамнез очень важен и может помочь понять конкретную этиологию лихорадки.Следует задавать вопросы о сопутствующих респираторных и желудочно-кишечных симптомах, изменениях в режиме питания, раздражительности, уровне активности и других изменениях в поведении. Всегда уточняйте использование слова вялый; родители и врачи часто имеют разные значения этого слова. Родители склонны использовать слово летаргия для описания усталости, в отличие от врачей, которые используют летаргию для описания более серьезного состояния, при котором пациент не может полностью проснуться. История рождения также очень важна для младенца с лихорадкой.Повышенный риск вертикально передающейся инфекции связан с перинатальной лихорадкой у матери, положительным статусом стрептококка группы B без соответствующей профилактики, инфекциями, передаваемыми половым путем, и длительным разрывом плодных оболочек. Наконец, также очень важно знать, имел ли ребенок в последнее время контакт с больными, какие-либо предыдущие заболевания или употребление антибиотиков.
Физический осмотр должен включать в себя жизненно важные признаки, цвет кожи, уровень активности, экзантемы и статус гидратации.Вы должны быстро определить токсичного младенца, которому требуется немедленное лечение от нетоксичного младенца. Токсичный новорожденный или младенец может проявлять раздражительность, безутешность, плохой тонус, снижение активности, летаргию, плохую перфузию и аномальные жизненно важные функции. Признаки и симптомы конкретных инфекций здесь обсуждаться не будут, но врачи обязательно должны уметь распознавать признаки локализованных инфекций.
Лихорадка у детей младше 3 месяцев
Когда лихорадка проявляется у детей младше 3 месяцев, лечение осуществляется путем повторного деления их по возрасту на новорожденных (возраст 0–28 дней) и младенцев (от 29 до 90 дней).Рекомендуется, чтобы ВСЕ новорожденные с ректальной температурой ≥ 38 ° C были госпитализированы и прошли полное септическое обследование НЕЗАВИСИМО от клинической внешности новорожденного. Он состоит из полного и дифференциального анализа крови (CBC), посевов крови, анализа мочи на посев мочи и люмбальной пункции для посева спинномозговой жидкости (CSF). Если у новорожденного появляются какие-либо респираторные признаки или симптомы (например, расширение носа, хрюканье, учащение дыхания, втягивание, стридор), следует выполнить рентгенографию грудной клетки.Точно так же, если есть какие-либо желудочно-кишечные признаки или симптомы, такие как диарея, следует провести посев кала и определить чувствительность. Следует начать эмпирическое лечение антибиотиками ампициллином и гентамицином. Заподозрить инфекцию ЦНС или диссеминированного вируса простого герпеса, если новорожденный вялый, имеет слизисто-кожные пузырьки, судороги, повышенные ферменты печеночных трансаминаз, отрицательное окрашивание по граммам ЦСЖ и / или активная герпетическая инфекция у матери. В этих случаях следует начать эмпирический прием ацикловира.
Младенцы в возрасте от 29 до 90 дней проходят обследование и лечение в зависимости от того, выглядят они больными или нет. Они классифицируются как высокий или низкий риск серьезной бактериальной инфекции в соответствии с критериями Рочестера:
Низкий риск | Высокий риск |
Внешний вид скважины | Токсичный клинический вид |
Ранее здоровый, доношенный ребенок, госпитализированный не дольше матери | Ненормальный крик |
Отсутствие явной очаговой инфекции | Температура ≥ 38.5 ° С |
WBC 5000-15000 / мм 3 | Не соответствуют критериям Рочестера низкого риска |
Количество лент <1500 / мм 3 | CRP> 5 |
Общий анализ мочи в норме (<10 лейкоцитов / поле с высоким увеличением, бактерии отсутствуют) | |
Стул <5 лейкоцитов / поле с высоким увеличением (при диарее) | |
CRP <5 |
Таблица 1 : Рочестерские критерии для младенцев с низким риском.По материалам Kourtis et al, Clinical Pediatrics 2004. WBC = лейкоциты; CRP = C-реактивный белок
В этой возрастной группе младенцы с высоким риском — это дети, которые кажутся токсичными, а также дети с ненормальным криком и температурой ≥ 38,5 ° C. Все они должны быть госпитализированы и пройти полное обследование. Этим младенцам следует эмпирически лечить цефалоспоринами третьего поколения, такими как цефтриаксон.
Младенцы в возрасте от 29 до 90 дней (1-3 месяца) с температурой ≥ 38 ° C, которые выглядят хорошо и относятся к группе низкого риска, должны пройти полный анамнез и физическое обследование в дополнение к септическому обследованию.Люмбальная пункция может не понадобиться некоторым хорошо выглядящим младенцам; однако, если начаты эмпирические антибиотики, рекомендуется выполнить люмбальную пункцию. Младенцы с аномальным снимком грудной клетки должны быть госпитализированы. Младенцы с ненормальным анализом мочи, совместимым с инфекцией мочевыводящих путей, также должны быть госпитализированы и начаты предполагаемое лечение антибиотиками. Хорошо выглядящие младенцы этой возрастной группы с нормальной лабораторной оценкой и нормальным рентгенологическим исследованием грудной клетки могут рассматриваться для амбулаторного лечения, если можно организовать надежное последующее наблюдение в течение 24 часов.Этим пациентам рекомендуется лечение цефтриаксоном. Если адекватное последующее наблюдение не обеспечено, может быть показано более агрессивное обследование и эмпирическая терапия.
Лихорадка у младенцев в возрасте от 3 до 36 месяцев:
У большинства детей этой возрастной категории с лихорадкой имеется самоограничивающаяся вирусная инфекция или бактериальная инфекция с узнаваемым источником. К сожалению, анамнез и физикальное обследование не всегда позволяют определить источник лихорадки, и она классифицируется как лихорадка без источника.Лихорадка ≥ 39 ° C — это общий порог, для которого рассматривается оценка источника скрытой инфекции у нетоксичного ребенка, хотя в некоторых литературных источниках указана температура ≥ 39,5 ° C в качестве порогового значения. Важно выяснить, есть ли у этих детей какие-либо сопутствующие заболевания, которые могут увеличить риск серьезной инфекции, например, серповидно-клеточная анемия или рефлюкс мочевыводящих путей. История иммунизации также важна для этой возрастной группы в связи с тем, что дети, не получившие 3 дозы вакцины против Haemophlius influenza типа b и пневмококковой вакцины, подвергаются повышенному риску бактериемии по сравнению с детьми, которые получили все прививки.Другие факторы риска скрытой бактериемии включают лихорадку ≥ 39 ° C и лейкоциты (WBC)> 15 000 / мкл.
Серьезные бактериальные инфекции, встречающиеся в этой возрастной группе, включают менингит, пневмонию, очаговые инфекции кожи и остеомиелит. Пневмония и инфекции мочевыводящих путей — частые причины скрытых бактериальных инфекций. Интересно, что продолжительность лихорадки, по-видимому, является плохим предиктором бактериемии.
Дети в возрасте от 3 до 36 месяцев, которые выглядят больными или имеют нестабильные жизненно важные функции, должны пройти септическое обследование, включая общий анализ крови с дифференцировкой, посев крови, посев мочи и посев спинномозговой жидкости при подозрении на менингит.Детям с респираторной недостаточностью, тахипноэ, сатурацией кислорода <97% или лейкоцитами> 20 000 необходимо назначить рентгенографию грудной клетки. В этих случаях следует начать эмпирическое лечение антибиотиками.
Хорошо выглядящие дети в возрасте от 3 до 36 месяцев, у которых после анамнеза и полного физикального обследования, включая обследование кожи, пальпацию костей и амплитуду движений суставов, не было выявленного источника инфекции, необходимо дополнительно обследовать. Любой ребенок младше 36 месяцев, который не был полностью иммунизирован, и младенцы в возрасте 6 месяцев или младше, по всей видимости, подвергаются большему риску бактериемии.Таким образом, эти дети должны получить общий анализ крови с дифференциальным анализом и анализ мочи с завершенным посевом мочи:
- Детям с лейкоцитами ≥15 000 / мкл следует сделать посев крови и уделить особое внимание парентеральным антибиотикам.
- Детям с лейкоцитом ≥ 20 000 / мкл необходимо сделать рентгенограмму грудной клетки (высокая вероятность скрытой пневмонии)
- Детей следует лечить от инфекции мочевыводящих путей, если у них аномальный анализ мочи
Детям в возрасте старше 6 месяцев, у которых наблюдается повышенная температура, которые хорошо выглядят и которые получили прививки от Hib и пневмококка, необходимо пройти обследование.Рекомендуется, чтобы девочки моложе 24 месяцев и необрезанные мальчики младше 12 месяцев прошли общий анализ мочи с чистого улова или катетера и посев мочи и прошли курс лечения, если результаты отклоняются от нормы. Для девочек от 24 месяцев и старше, необрезанных мальчиков старше 12 месяцев и обрезанных мальчиков старше 6 месяцев не рекомендуются плановые лабораторные исследования и эмпирические антибиотики.
Очень важно организовать последующее наблюдение в течение 24 часов для детей в возрасте 3–36 месяцев, получавших антибиотики, и в течение 48 часов для всех детей с постоянной лихорадкой.Дети также должны вернуться, если их состояние еще больше ухудшится или если будет обнаружена положительная культура. Рекомендуется лечить положительные посевы мочи пероральными антибиотиками, а положительные посевы крови — парентеральными антибиотиками и госпитализировать.
Заключение
Единственным признаком болезни у детей может быть лихорадка. Ваша задача — определить, вызвана ли эта лихорадка серьезной инфекцией и требует ли дальнейшего обследования.В литературе содержатся некоторые рекомендации для младенцев с лихорадкой, но для определения источника инфекции всегда необходимы тщательный сбор анамнеза и физический осмотр. Наконец, вы всегда должны обеспечивать адекватное наблюдение за своими пациентами.
Приложение
Рисунок 1: Подход к лечению лихорадки у младенцев <3 месяцев. По материалам Kourtis et al, Clinical Pediatrics 2004.
Примечания: Полное обследование на сепсис = посев крови и чувствительность, общий анализ крови с дифференциалом, обычный анализ мочи и микроскопия, посев мочи и чувствительность, люмбальная пункция, рентгенограмма грудной клетки при наличии респираторных признаков и симптомов, а также посев кала и чувствительность при наличии желудочно-кишечных признаков и симптомов.
Рисунок 2: Подход к лечению лихорадки у ранее здорового ребенка в возрасте от 3 до 36 месяцев. По материалам Baraff LJ, Annals of Emergency Medicine 2000.
Примечания: C&S мочи = посев мочи и чувствительность
Список литературы
- Allen, CH. Лихорадка без источника у детей 3–36 месяцев. до настоящего времени 2007.
- Барафф, LJ. Управление лихорадкой без источника у младенцев и детей. Анналы неотложной медицины 2000; 36 (6): 602-614.
- Клейгман RM, Маркданте KJ, Йенсен HB, Behrman RE. Нельсон Основы педиатрии 5 -е издание . Эльзельвьер Сондерс, 2006.
- Куртис А.П., Салливан Д.Т. и Сатиан У. Практические рекомендации по ведению лихорадочных младенцев в возрасте до 90 дней в амбулаторной сети крупной педиатрической системы здравоохранения в США: Резюме новых данных. Clinical Pediatrics 2004; 43: 11-16
- Palazzi DL, Feigin RD. Подходите к ребенку с лихорадкой неустановленного происхождения. до настоящего времени 2007.
- Smitherman HF, Macias CG. Определение и этиология лихорадки у новорожденных и младенцев (младше 3 месяцев). до настоящего времени 2007.
- Smitherman HF, Macias CG. Оценка и лечение лихорадки у новорожденных и младенцев (младше 3 месяцев). до настоящего времени 2007.
- Smitherman HF, Macias CG. Стратегии оценки лихорадки у новорожденных и младенцев (младше 3 месяцев) до даты 2007.
Благодарности
По сценарию Анны Мари Джекилл
Отредактировал Джефф Бишоп
К какой из категорий в тексте относятся эти бытовые несчастные случаи?
Письмо недели
Уважаемый редактор
В моей больнице среднее время приема амбулаторных пациентов составляет полчаса, и если кто-то не приходит на прием и не сообщает нам заранее, мы обычно не можем заполнить это время.Примерно один из каждых десяти посещений пропускается, и пациенты, которые не появляются (ДНК), тратят много времени и денег.
На мой взгляд, стойкие ДНК — это люди с проблемами поведения. Они чрезмерно эгоцентричны, полностью игнорируют других, требуют особого внимания при незначительных заболеваниях и часто грубы с администратором, но мило улыбаются врачу. Они пренебрежительно относятся к медицинским услугам и не думают дважды, чтобы позвонить в службу экстренной помощи или воспользоваться услугами в нерабочее время.Они довольно часто пропускают приемы, а затем громко жалуются, что не могут попасть к врачу. О да, они много знают о своих правах, но не имеют представления о своих обязанностях.
2: ,.
| 7 ___ ____ 2016 г. | _ 2 _ : : | .. () |
1:
Письмо недели
Уважаемый редактор
Надо сказать, что 95% наших пациентов — вполне разумные, порядочные люди, которые иногда могут просто забыть о встрече, которую мы все делаем время от времени, а иногда, по общему признанию, это вина системы.Я могу понять, почему кто-то может забыть о встрече, если это будет на несколько недель или месяцев в будущем или если существует сложная процедура подтверждения. Постоянные ДНК на самом деле крадут время у других людей, и иногда мне хочется отказать им в лечении, но я знаю, что это непрактично, потому что это просто передает проблему кому-то другому. Так что мы должны заставить их заплатить. Мое решение таково: мы предоставляем пациентам автоответчик, чтобы они могли оставлять сообщения, и, кроме того, мы отправляем текстовое сообщение, напоминающее им о времени их приема.Хотя после этого. Любой, кто пропускает две встречи, должен внести денежную сумму до того, как записаться на следующую встречу. Деньги им вернут, если они появятся. Если они не появятся, деньги пойдут в местный хоспис.
2: .
| 7 ___ ____ 2016 г. | _ 3_ : : | . __ .. () |
1:
Пневмония
Пневмония — это острое воспаление легких. Это может быть вызвано бактериями или вирусами. Это может последовать за простудой и бронхитом или может возникнуть внезапно. Также это может быть осложнение кори или коклюша. Ребенок выглядит больным, у него жар, кашель, очень учащенное дыхание.Также он может жаловаться на пневмонию. Следует проконсультироваться с врачом, и в зависимости от степени тяжести ребенка можно лечить дома или поместить в больницу. Если его дыхание очень частое, ему может потребоваться кислород. Большинство пневмоний можно лечить антибиотиками. Пневмония может быть опасна для недоедающего ребенка или у очень маленьких детей, особенно если она вызвана стафилококком. Вирусная пневмония излечивается постепенно. Ребенка следует держать в постели, давая ему много и питательную диету.
2: .
| 7 ___ ____ 2016 г. | _ 4_ : : | . __. () |
1:
Дифтерия
Дифтерия — очень заразное заболевание, поражающее в основном горло.Симптомы — боль в горле, жар и головная боль. Глотание затруднено. В горле появляется беловатое пятно, и если оно распространяется на трахею, возникает затруднение дыхания. Ребенок выглядит больным и токсичным. Заболевание может привести к множеству осложнений со стороны нервов, сердца и почек. Ребенка предстоит госпитализировать в инфекционный стационар на 3-4 недели, а затем еще несколько недель будет проходить выздоровление дома. Это заболевание можно предотвратить, сделав прививку ребенку.
2: ,.
1.
| 7 ___ ____ 2016 г. | _ 5_ : : | . .. () _______ |
1:
Чума
A) За всю историю человечества бубонная чума унесла жизни 200 миллионов человек.Во время одной пандемии около 1347 года более половины населения Европы умерло, и вместе с этой смертью последовал экономический коллапс, нехватка продовольствия и нарушение закона и порядка.
B) Первым признаком того, что пришла чума, были крысы, которые вышли на улицы умирать в огромных количествах. Люди покинули свои дома, изолировались от других людей или приготовились к вероятной смерти. Когда они умерли, это было особенно ужасно. Первоначальными симптомами были озноб, затем лихорадка.Через несколько часов жертвы сгибаются вдвое от болей в животе и не могут лечь из-за ужасных головных болей. Затем появились большие красные опухоли, твердые болезненные образования на шее, руках и внутренней поверхности бедер, некоторые размером с апельсин. Было кровотечение и ужасная опухоль.
Медицина того времени не могла этого объяснить. Врачи попробовали пролить кровь, чтобы истощить болезнь, перерезав вену и пустив кровотечение. Это не сработало. Поскольку было очевидно, что вы можете заразиться болезнью при контакте с жертвами и их одеждой, в ответ большинство людей бросали всех, кто заразился.Квалифицированных врачей было очень мало, но было много врачей-шарлатанов. За очень высокую цену ухаживайте за больными. На них были длинные платья и маски, похожие на птиц, наполненные травами и маслами, и для защиты они промывались в уксусе. Как ни странно, но на самом деле эти меры оказались достаточно эффективными
2: ,
| 7 ___ ____ 2016 г. | _ 6_ : : | . __ .. () _______ |
1:
Чума
C) Хотя было известно, что выжившие после инфекции не заразились во второй раз, случайный способ, которым один человек мог быть поражен болезнью, а другой выжил, объяснялся в терминах воли Бога, а не иммунитета.Люди верили, что любящий бог не сотворит ничего плохого, если только он не накажет тех, кто сделал что-то плохое. Итальянский писатель Джованни Боккаччо пережил эпидемию и описал реакцию людей на смерть вокруг них. Он описал, например, флагеллантов, которые считали, что если они будут ходить из города в город и публично бить себя, то смогут избежать болезни.
D) Согласно Боккаччо, многие люди заняли фаталистическую позицию, оставив ее в руках Бога.По его словам, гедонисты посвятили свою жизнь удовольствию от еды, питья и случайного секса, пока у них была возможность. Они все равно умрут. Другие, например монахини, доводили фатализм до крайности и игнорировали риски, связанные с близким контактом с умирающими. Они фактически ухаживали за больными. Монахини (женщины, живущие в религиозных общинах) занимают важное место в истории профессионального ухода за больными, и хотя во время эпидемии чумы они говорили, что только исполняли волю Бога и не имели выбора в этом вопросе, они вызывали большое восхищение за их милосердие и мужество
2: .
| 7 ___ ____ 2016 г. | _ 7_ : : | . .. () |
1:
Спросите медсестру
Медсестра Антея отвечает на ваши вопросы
Q.Я беспокоюсь о своем ребенке. Она ползает по полу и засовывает в рот разные вещи.
Не волнуйтесь. Дети, живущие в безупречно чистых домах, мало подвержены воздействию бактерий, поэтому их иммунная система не имеет практики борьбы с бактериями. Исследования показывают, что дети, живущие в не безупречно чистых домах, контактирующие с животными и фекалиями, болеют реже, чем дети, живущие в безупречно чистых домах. И есть свидетельство того, что дети, которые живут с домашними животными, получают меньше аллергии.
В. Я слышал, что не следует использовать слишком много антибиотиков. Почему это?
Антибиотики убивают слабые бактерии, но позволяют сильным выжить и стать сильнее. Это означает, что вокруг становится все больше и больше бактерий, устойчивых к антибиотикам.
В. Есть ли лекарство от MRSA?
Есть антибиотик Ванкомицин. Это наше последнее оружие против MRSA, но со временем оно тоже станет бесполезным. Один из видов золотистого стафилококка теперь устойчив к ванкомицину, поэтому он устойчив к ванкомицину VRSA.Существует вероятность того, что бактерии будут устойчивы ко всем антибиотикам.
Мы выигрываем войну против бактерий около пятидесяти лет, но скоро бактерии вернутся, и мы будем там, где были в девятнадцатом веке, без защиты от бактерий.
2: .
| 7 ___ ____ 2016 г. | _ 8_ : : | . .. () _______ |
1:
В расследовании говорится об ошибке больницы. Текст 1
Из-за ошибки в больнице умирающий на два дня оказался не в той палате, поскольку тромбоз глубоких вен (ТГВ) разрушил его тело, сообщили в расследовании.Стивен Мелвин Ньюболд получил серьезное повреждение мозга, когда в его венах образовался сгусток крови. Теперь его семья рассматривает судебный иск против Йоркской больницы, заявив, что его смерть была преждевременной и ненужной.
Мистер Ньюболд, 52-летний обслуживающий персонал, обратился в Йоркскую больницу 3 ноября с жалобой на опухание правой ступни. Его должны были отправить в хирургическое отделение, где его лечили бы Fragmin, лекарством, которое противодействует эффектам DVT. Однако персонал больницы по ошибке поместил его в ортопедическое отделение, где он пробыл два дня, прежде чем, наконец, был переведен на попечение сосудистого хирурга-консультанта.Двадцать четыре часа спустя, 6 ноября, врачи решили, что им придется сделать операцию по удалению ноги ниже колена.
Операция была проведена 10 ноября, но через два дня у Ньюболда случилась остановка сердца. Сканирование показало, что у него была тромбоэмболия легочной артерии, состояние, связанное с ТГВ. Г-н Ньюболд получил повреждение головного мозга и скончался в больнице 16 ноября.
2: ,
| 7 ___ ____ 2016 г. | _ 9_ : : | . __ .. () _______ |
1:
Детский хоспис «Надежда»
Дом вдали от дома
Детский хоспис «Надежда» предоставляет бесплатную специализированную помощь детям с ограничивающими жизнь условиями, которые, как ожидается, не доживут до взрослого возраста.Он заботится о восьми неизлечимо больных детях одновременно и стремится заботиться о них так же, как их семьи заботятся о них дома. Когда семьи предпочитают заботиться о себе сами, к ним домой приедет работник хосписа и поможет им.
Помогаем семье
Условия, ограничивающие жизнь, создают множество долгосрочных медицинских и эмоциональных проблем не только для детей, но и для родителей, братьев и сестер. Таким образом, хоспис предлагает краткосрочное краткосрочное пребывание для детей в одиночку или для всей семьи вместе.В это время родители передают обязанности персоналу и устраивают выходные. Кратковременное пребывание дает неизлечимо больным детям возможность познакомиться с другими людьми в аналогичных условиях.
Личная гигиена
У каждого ребенка в хосписе есть свой опекун и свой план ухода. Обычный день можно начать с джакузи, за которым следует массаж от дополнительного терапевта. Некоторые дети ходят в школу, а другие играют со специалистами по играм в хосписе.
2: , (?)
| 7 ___ ____ 2016 г. | _ 10_ : : | . __ .. __ () |
1:
В расследовании говорится об ошибке больницы? Текст 2
Давая показания, хирург сказал, что не может объяснить, почему г-на Ньюболда поместили в ортопедическое отделение, где не было правилом вводить Фрагмина.Он не знал, почему его медицинская бригада не дала мистеру Ньюболду препарат позже.
Йоркский коронер Дональд Ковердейл заявил: «С 3 ноября до дня операции Фрагмин не передавался Ньюболду. Если бы его с первого дня поместили на прием к консультанту по лечению сосудистых хирургов, очевидно, что Фрагмин был бы прописан. Фрагмин снижает риск ТГВ, но не устраняет его. Невозможно сказать, пострадал бы г-н Ньюболд от этого тромбоза, если бы он получил Fragmin.Он записал приговор о смерти в результате несчастного случая.
Ким Дэниэлс, семейный адвокат мистера Ньюболдса, сказал: «Семья надеется, что больница извлечет уроки из ошибок и что никакие другие семьи не пострадают в будущем».
Представитель Йоркской больницы NHS Trust заявила: «Мы хотели бы выразить наши искренние соболезнования семье Стивена Ньюболда в это трудное время.
2: .
| 7 ___ ____ 2016 г. | _ 11_ : : | . __ .. () |
1:
ГИППОКРАТ
«ОТЕЦ МЕДИЦИНЫ»
Гиппократ родился в 460 году.на острове Кос. Он был сыном врача. Гиппократ изучал медицину, а затем он ездил из города в город, где практиковал искусство медицины. Гиппократ слыл прекрасным врачом и учителем медицины. Он основал медицинские школы в Афинах и других городах. Он написал несколько книг и много историй болезни (). Он создал медицину на основе опыта. Гиппократ лечил болезни упражнениями, массажем, ваннами с соленой водой, диетой и подходящими лекарствами.
Гиппократ сделал медицину искусством, наукой и профессией.Гиппократ — самый известный из всех греческих врачей. Его часто называют «отцом Медуцина», и некоторые из его идей до сих пор важны.
2: ,.
.
| 7 ___ ____ 2016 г. | _ 12 : : | … () |
1:
Детский хоспис «Надежда»
Личная гигиена
У каждого ребенка в хосписе есть свой опекун и свой план ухода. Некоторые дети ходят в школу, а другие играют со специалистами по играм в хосписе.
Используя чувства
В хосписе есть мультисенсорная комната.Это особая комната, которая стимулирует чувства детей светом, музыкой, прикосновением и запахом. Здесь есть компьютеры с сенсорным экраном, видеоигры, детские бассейны и место для танцев на инвалидных колясках. Дети проходят музыкальную терапию и могут записывать свою собственную музыку не только как способ выразить свои чувства, но и чтобы оставить что-то своей семье и друзьям, чтобы послушать их в будущем.
Прощание
В хосписе есть несколько комнат ожидания, где мы заботимся о детях во время и после смерти.Это места, где можно попрощаться с семьей и друзьями. Наша поддержка не заканчивается смертью. Мы помогаем не только скорбящим родителям, но и братьям и сестрам, которые переживают тяжелую утрату. Мы даем каждому возможность обсудить свои страхи перед смертью и умиранием.
2: . ,. ,.
| 7 ___ ____ 2016 г. | _ 13_ : : | . __ .. () |
1:
Дикие обработки
Много знаний, которые мы называем альтернативной медициной, мы получили благодаря наблюдению за животными, потому что не каждый фармацевт — человек, животные тоже лечат себя лекарствами. Например, вы могли видеть, как собака или кошка ели траву. Они делают это, потому что это вызывает у них тошноту и очищает желудки от глистов.
Когда африканские слоны собираются рожать, они пройдут много километров, чтобы съесть листья определенного дерева, которое поможет в родах. Листья используются кенийскими женщинами для тех же целей.
Глину едят многие животные, от коров до носорогов, потому что она расщепляет яды в желудке. Это также главный ингредиент каолина, который используется при лечении заболеваний желудка у людей.
Когда некоторые птицы вьют гнезда, они выбирают ароматические растения, которые сохранят здоровье их детенышей.Выбранные птицами растения также используются травниками при кожных проблемах, таких как язвы, язвы и экзема.
Поскольку бактерии становятся устойчивыми к антибиотикам, становится все более и более важным искать альтернативы, и зоофармакогнозия — слово из греческого языка, означающее «животные», знание медицины может дать нам важную новую информацию об очень старых способах борьбы с болезнями.
2: . ,. , .
| 7 ___ ____ 2016 г. | _ 14_ : : | . __ ..__ () ._______ |
1:
Несчастные случаи в доме
В Великобритании около 2,8 миллиона человек ежегодно обращаются за помощью в отделения неотложной помощи после несчастного случая в доме.Ежегодно более 3000 человек умирают в результате несчастных случаев на дому, а общая стоимость травм в результате несчастных случаев на дому оценивается в 25 миллиардов фунтов стерлингов в год.
Исследования показывают, что большинство бытовых несчастных случаев происходит в следующих категориях:
падений, отравлений, пожаров, несчастных случаев, сделанных своими руками, удушья, несчастных случаев с упаковкой, ожогов и ожогов, несчастных случаев в саду, утопления.
Многие из этих аварий можно предотвратить, следуя простым рекомендациям. Имея это в виду, правительство выпускает ряд кампаний по безопасности и листовок с рекомендациями, чтобы предупредить людей об опасностях вокруг дома.Это явно снизило бы нагрузку на отделы аварийной и неотложной помощи и службы экстренной помощи, такие как полиция, пожарная охрана и скорая помощь, что позволило бы им использовать свои ограниченные ресурсы для другой работы.
2: К какой из категорий в тексте относятся эти бытовые несчастные случаи?
1. Люси Манн оставила горящую свечу, когда ложилась спать.
2. Двухлетний мальчик Тоби Смит упал в бассейн соседа.
3. 76-летний Эрик Бейкер поскользнулся на мокром полу в ванной.
4. Годовалый Бен Браун сунул в рот маленькую игрушку, и она застряла в его горле.
5. Джасвиндер Сингх сильно порезал руку, открывая банку с персиками.
6. Десятилетний Джейсен Голд проглотил лекарство своего отца
7. 82-летняя Айрис Уоттс уронила себе на ногу кастрюлю с кипятком.
8. Ник Янг получил порезы, ссадины и сломал руку, когда раскладывал полки в своем доме.
| 7 ___ ____ 2016 г. | _ 15_ : : | . .. () |
1:
Спасение с воздуха.
Если вы не можете быстро передать лечение больным людям, вы должны быстро доставить больных на лечение.Проблема в том, что когда кто-то серьезно ранен, движение может убить, и поэтому все, что может ускорить путешествие и минимизировать шок, спасает жизнь. Вот почему более ста лет назад, задолго до развития авиации, кто-то придумал дизайн санитарной авиации. Идея заключалась в том, чтобы положить раненых на носилки, которые держали в воздухе воздушные шары и тащили за собой лошади.
Warfare способствовала развитию технологий скорой помощи. Дать солдатам умирать на поле боя дорого и расточительно, а спасение их жизней оправдывает расходы на использование самолетов (особенно вертолетов) для доставки раненых в больницу.Фактически, впервые вертолет был использован для медицинской помощи в Бирме в 1945 году американскими военными. Солдат на горе, покрытой джунглями, случайно застрелился из автомата. Медиков не было, а местность была настолько дикой, что спасательной группе потребовалось бы десять дней, чтобы добраться до раненого. Был отправлен очень простой по современным меркам вертолет Sikorsky YR-4. У него не было радио, и он летел низко над верхушками деревьев, но пилот выполнил свою миссию, и жизнь солдат была спасена.
Даже сегодня вертолеты ограничены погодой и темнотой. В отличие от самолетов, у которых есть радар и компьютеры, многие вертолеты имеют только необходимое летное оборудование, и пилоты должны летать по правилам визуального полета (VFR), что означает, что они могут летать только тогда, когда могут видеть. Однако большая ценность вертолета заключается в том, что он может приземляться и взлетать вертикально, а также обеспечивать скорость и комфорт, которые не являются роскошью, когда дело доходит до спасения жизней, и вертолет может иметь огромное значение в сельской местности, где время реакции обычно составляет медленный.Авиационная скорая помощь может повысить шансы на выживание пациентов с тяжелыми травмами, которые можно выжить: важный фактор, который следует учитывать при отправке одного из пациентов.
2: ,.
1
| 7 ___ ____ 2016 г. | _ 16_ : : | . __ ..__ () ._______ |
1:
Менее инвазивная хирургия
Хирургия ремонт тела ножами и швами тысячелетней давности, и в прошлом ее выполняли неквалифицированные люди, другой работой которых была стрижка волос. Долгое время операции ограничивались ампутациями, которые выполнялись невероятно быстро, без анестезии и без знания микробов.Показатели успеха были низкими, и многие пациенты умерли от шока или послеоперационных инфекций.
Несмотря на то, что — это множество инноваций, которые сделали операцию более безопасной, открытая хирургия остается кровавым делом: включает разрезание тела, удерживание его металлическими ретракторами и просовывание обеих рук в отверстие. Однако, , изобретение лапароскопа с трубкой для заглядывания внутрь тела привело к развитию совершенно нового способа работы , обычно известного как хирургия замочной скважины .Теперь сложные операции выполняются через маленькие разрезы с помощью инструментов на концах длинных трубок. Это точная и тонкая работа, предполагающая минимум вторжения.
Усовершенствования в технологии означают, что теперь хирурги не должны держать трубку в одной руке и смотреть вниз, они видят изображения на экранах, сделанные крошечной видеокамерой на конце лапароскопа. Хирург перемещает точные инструменты с помощью двух наборов элементов управления, таких как ручка и ножницы .Это сравнивают с покраской прихожей вашего дома, используя кисть на длинной палке, проталкиваемой через почтовый ящик. Это требует большой практики как в зрительно-моторной координации, так и в восприятии глубины (большинство видеоэкранов двухмерное), чтобы точно перемещался по внутренним органам. Хирурги, выросшие на компьютерных играх, вполне естественно принимают .
2: ,.
| 7 ___ ____ 2016 г. | _ 17_ : : | . _ …__ () |
1:
Менее инвазивная хирургия
Усовершенствования в технологии означают, что теперь хирурги не должны держать трубку в одной руке и смотреть вниз, они видят изображения на экранах, сделанные крошечной видеокамерой на конце лапароскопа.Хирург перемещает точные инструменты с помощью двух наборов элементов управления, таких как ручка и ножницы . Это сравнивают с покраской прихожей вашего дома, используя кисть на длинной палке, проталкиваемой через почтовый ящик. Это требует большой практики как в зрительно-моторной координации, так и в восприятии глубины (большинство видеоэкранов двухмерное), чтобы точно перемещался по внутренним органам. Хирурги, выросшие на компьютерных играх, вполне естественно принимают .
Хирургия «замочной скважины» означает на уменьшение боли и рубцов на . Например, при обычном шунтировании сердца хирург должен вскрыть грудную клетку пациента разрезом длиной 30 см, тогда как операция «замочная скважина» включает всего три разреза в один сантиметр. Время восстановления намного быстрее при хирургии замочной скважины, которая освобождает больничных коек и меньше разрушает жизнь пациентов. Меньше раневых осложнений, таких как инфекции, гематомы и грыжи, и поскольку пациент активен вскоре после операции, меньше риск потенциально смертельного сгустка крови в венах.
Роботы продолжают совершенствоваться в хирургии замочной скважины. Руки роботов имеют больший диапазон движений и не дрожат. В недавнем испытании их точность составила при оценке хирургов . В тесте на введение иглы в точное место в почке пациента манекена (первый этап удаления камней из почек) человеческая рука находила точное место в 79% случаев. Оценка роботов составила 88%.
2: .,
. ,.
| 7 ___ ____ 2016 г. | _ 18_ : : | . __ .. () _______ |
1:
Пример использования
Кэти Мартин, девятилетняя девочка, попала в автомобильную аварию.На месте ее кома по шкале Глазго составила 3. Ей интубировали и доставили на вертолете в больницу. Она была доставлена в отделение интенсивной терапии из-за внутричерепного кровоизлияния, которое через 24 часа привело к эвакуации. Ей поместили аппарат искусственной вентиляции легких и сделали трахеостомию. Перед операцией Кэти поставили диагноз: геморрагический ушиб левой лобной части и множественный перелом черепа. Ей сделали левую лобную трепанацию черепа с удалением внутримозговой гематомы. В результате разрыва твердой мозговой оболочки были нанесены разрывы печени, лица, левого века и перелом правой бедренной кости.Через четыре месяца после аварии ее психическое и физическое состояние улучшилось, как указано ниже .
A) Кэти может изменить положение в постели. Она может передвигаться на 10-15 футов с максимальной поддержкой, но локомотирует в инвалидной коляске . Ей понадобится физиотерапия, чтобы улучшить координацию и равновесие . Ей требуется умеренная помощь при перемещении в кровать, кресло и машину и из них. У нее нормальный слух, но она потеряла зрение левым глазом.Она не может писать, но может держать ручку, поэтому ей потребуется физиотерапия, чтобы восстановить ее мелкую координацию движений и силу.
B) Ей нужна помощь для ухода за и гигиены. Ей потребуется трудотерапия, чтобы восстановить свои навыки одежды, ухода и гигиены. Ей нужна помощь в пользовании туалетом. Кэти мало интересуется едой, но сама кормит маленькими кусочками и имеет G-трубку для дополнительного питания.У нее умеренные проблемы с мочевым пузырем , и кишечником.
C) Синдром лобной доли Кэти лишил ее способности производить абстрактные рассуждения, формировать логические концепции и планировать. Она больше не спонтанная и творческая. Она не обладает суждением и знаниями, необходимыми для принятия безопасных или разумных социальных и личных решений. Ее память была нарушена как для слуховой, так и для визуальной обработки стимулов и поиска информации. Хотя она бдительна, она не может поддерживать концентрацию достаточно в порядка , чтобы учиться. Она умеет считать, но с трудом распознает предметы. Она может выполнять простые команды.
2: ,.
| 7 ___ ____ 2016 г. | _ 19_ : : | . __ ..__ () ._______ |
1:
Что обнаруживают фекалии
A) Удаление отходов метаболизма — важный процесс для всех форм жизни. Опорожнение так же естественно, как дыхание, и это одна из первых вещей, которые мы делаем при рождении. Однако мы перестаем любить собственные экскременты и смываем их, как только производим их.Другие животные не так сильно волнуются. То, как кошки, бегемоты и медведи, например, используют фекалии и мочу, сравнивают с письмом — предоставлением информации без фактического присутствия и ее чтением по запаху и вкусу.
B) В отличие от , люди обычно оставляют работу по исследованию фекалий медицинским специалистам, которые анализируют его содержимое, а также его внешний вид, запах, частоту и количество для получения информации о болезни.Кал здоровых младенцев имеет желто-зеленый цвет, и многим людям , скорее, нравится их запах. Однако по мере отлучения от груди у младенцев фекалии становятся коричневыми, и приобретает этот неприятный запах желчи и бактерий. Здоровые фекалии взрослых на 75 процентов состоят из воды. Остальное — это бактерии, неперевариваемые продукты питания , жиры, неорганические вещества и белок. Они должны быть полутвердыми и покрыты слизью .
2: .,. ,.
| 7 ___ ____ 2016 г. | _ 20 : : | . __ .. () |
1:
Что обнаруживают фекалии
C) Аномальные фекалии оценены с использованием Бристольской шкалы стула, которая разделяет их на семь групп, начиная от семи запоров (отдельные твердые комки) до диареи (водянистые, без твердых частиц). Анализ крови (FOBT).В этом тесте химические вещества добавляют к небольшому образцу стула , чтобы идентифицировать наличие микроскопических количеств крови, которые указывают на рак где-то в кишечнике . Фики с высоким содержанием жира имеют тенденцию к float и обычно указывают на заболевание поджелудочной железы или тонкой кишки.
D) Он идеально подходит для производства большого количества газов, и нервозность, которая заставляет нас глотать больше воздуха, создает больше метеоризма .Характерный запах метеоризма — это сероводород, и чем больше серы в нашем рационе, тем сильнее запах метеоризма. Однако очень вонючие фекалии и газы указывают на то, что жир не переваривается , потому что ферменты заблокированы от попадания в кишечник, и что-то не так.
2: ,,.
: 2017-02-11; : 3943 | |
:
:
:
© 2015-2020 лекции.


