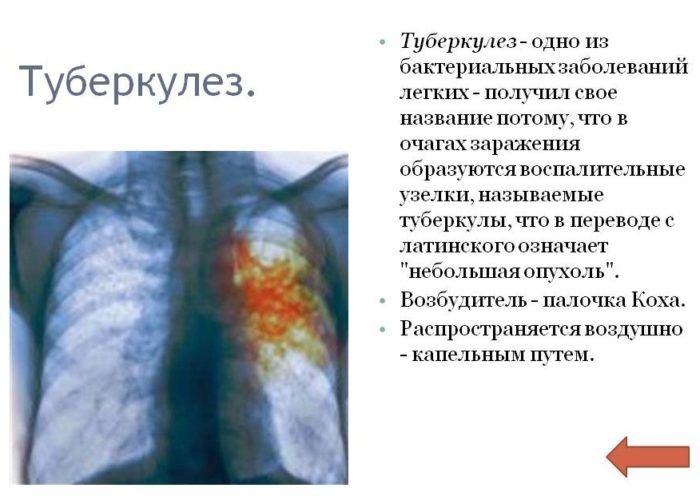
Туберкулез — Что такое туберкулез, признаки и симптомы болезни, методы лечения
По данным статистики, которую ежегодно предоставляет Всемирная организация здравоохранения, заболеваемость туберкулезом достигает показателя 10, 4 млн. человек. Около 500 тыс. — это больные туберкулезом, возбудителем которого является устойчивый к большинству лекарственных препаратов штамм микобактерии. А это означает, что надежды на выздоровление у таких пациентов просто нет. Распространение туберкулеза среди людей с диагнозом ВИЧ и СПИД ежегодно уносит жизни около 2 млн., мировой показатель детской смертности — 1,8 млн. человек. Какими бы причинами не был вызван туберкулез, вылечить это инфекционное заболевание можно, но только при своевременной диагностике и интенсивном лечении.
История открытия
Первые упоминания о «заразной» болезни появляются в литературных источниках государства древней Персии и Рима. А уже в XVIII веке туберкулезная инфекция распространяется по Италии, Португалии и Испании. Но, не имея достаточных представлений и возможности для проведения медицинской практики и научных исследований, раньше туберкулёз вплоть до XX века называли сухоты или чахотка. Долгое время был известен, как болезнь бедняков, рабочих и ремесленников. Рассмотрим коротко историю изучения заболевания туберкулез, определим: это что же такое за инфекция и чем она так опасна.
Но, не имея достаточных представлений и возможности для проведения медицинской практики и научных исследований, раньше туберкулёз вплоть до XX века называли сухоты или чахотка. Долгое время был известен, как болезнь бедняков, рабочих и ремесленников. Рассмотрим коротко историю изучения заболевания туберкулез, определим: это что же такое за инфекция и чем она так опасна.
Ученый древнего Востока Авиценна определил причину заразности вируса в мокроте и кашле. Позже эту теорию поддержал венецианец Джироламо Фракасторо в 1540 году. Врач из Голландии Франциск Сильвий впервые связал заболевание органов дыхания с образованием пораженных участков, гранулем в XVII веке. Важным было и убеждение Бенджамина Мертена о том, что туберкулез могут вызвать микробы. Большой вклад в диагностику легочной формы внес француз Рене Лаэннек, который начал прослушивать с помощью стетоскопа работу органов.
И уже в 1839 году вместо названия «чахотка» в мире появляется медицинский термин «туберкулез». Доказательства, что болезнь туберкулез — это инфекционное заболевание, предоставили Жан-Антуан Вильмен в 1865 году и в 1879 году Юлиус Конгейм. Наличие в очагах большого размера клеток описал в 1852 году русский хирург Николай Пирогов и в 1868 году немецкий ученый Теодор Лангганс.
Наличие в очагах большого размера клеток описал в 1852 году русский хирург Николай Пирогов и в 1868 году немецкий ученый Теодор Лангганс.
И только в 1882 году путем микроскопического исследования мокроты больного был открыт истинный возбудитель туберкулеза, который назвали бацилла или палочка Коха. А в 1890 году был разработан и новый вид диагностики заболевания в виде туберкулиновой пробы. И, опять-таки, это было заслугой немецкого ученого Роберта Коха, ранее открывшего род патогенных микобактерий, вызывающих туберкулез.
Именно с этого момента и начинается развитие новой области клинической медицины — фтизиатрии, которая знает все о туберкулезе: чем вызывается, заразен или нет, как проявляются симптомы. Огромное значение имеет во фтизиатрии диагностика, лечение и профилактика заболевания, реабилитация пациентов после выздоровления.
Возбудитель туберкулеза
О том, что туберкулез — опасное инфекционное заболевание, известно во всем мире.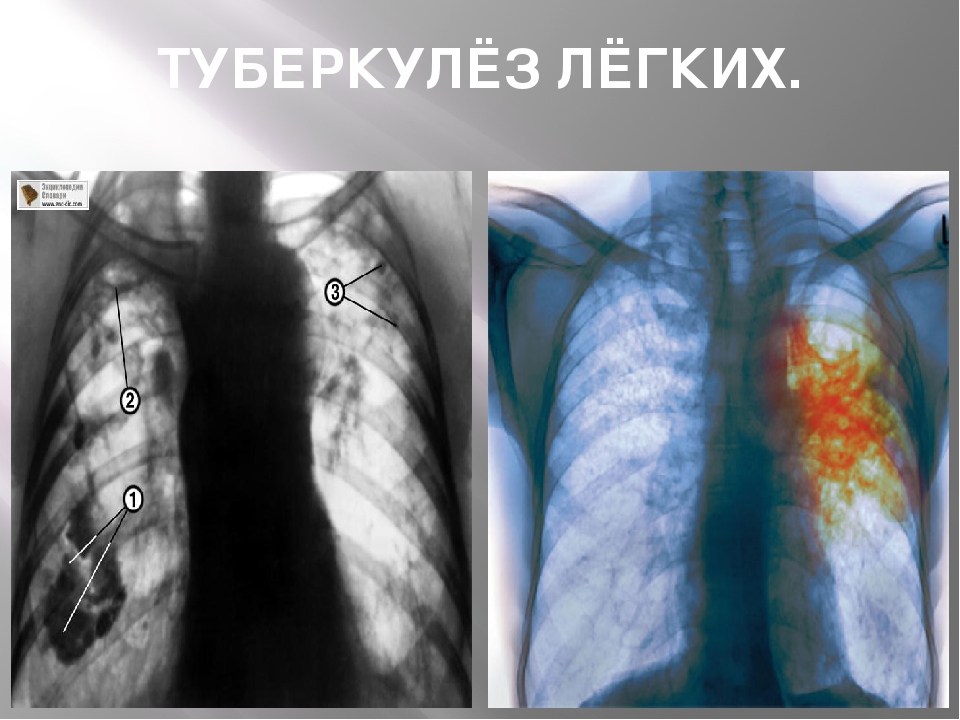 А как можно заразиться этой болезнью, знают лишь немногие. Уникальные бациллы Коха или туберкулезные палочки очень жизнеспособны. Человек даже не подозревает, что сталкивается с ними ежедневно.
А как можно заразиться этой болезнью, знают лишь немногие. Уникальные бациллы Коха или туберкулезные палочки очень жизнеспособны. Человек даже не подозревает, что сталкивается с ними ежедневно.
Вирус Коха или туберкулеза в жидкости способен существовать более 5 месяцев, под действием солнечных лучей — около 1,5-2 часов. В темном и сухом помещении палочка Коха живет до года, а при температуре 23°C сохраняется до 7 лет. С уличной пылью разносится туберкулезная инфекция 2 месяца, на страницах книг обитает до 120 суток. Дезинфицирующие средства, кипячение и ультрафиолетовые лампы убивают бациллу только через 5 минут.
Приспособилась туберкулезная палочка и существовать в организме. Инфицированная микобактерией защитная клетка, макрофаг, помогает бацилле исключить взаимодействие с антителами. Больной туберкулезом человек длительное время не знает об инфицировании до момента ослабления иммунной системы.
Что такое туберкулез
Палочка Коха находится в организме 3 части всего населения земного шара и является причиной, по которой туберкулез наблюдается у более, чем 11 млн. человек, среди них 1 млн. — это дети до 14 лет и более 5 млн. — ВИЧ-позитивные люди, смертность которых при этом наступает у 1,5%. Значит, туберкулез — это не только опасное инфекционное заболевание, но и глобальная проблема, на что указывают данные статистики, конечно же, Всемирной организации здравоохранения.
человек, среди них 1 млн. — это дети до 14 лет и более 5 млн. — ВИЧ-позитивные люди, смертность которых при этом наступает у 1,5%. Значит, туберкулез — это не только опасное инфекционное заболевание, но и глобальная проблема, на что указывают данные статистики, конечно же, Всемирной организации здравоохранения.
Инфицирование организма микобактериями Mycobacterium tuberculosis или палочкой Коха — вот что такое туберкулез. Клинические формы туберкулеза зависят от места локализации. В 95% случаев — это легочные формы, остальные 5% — внелегочные проявления. Встречается туберкулез в органах зрения, лимфатических узлах и молочных железах, органах пищеварения и выделительной системы, кожных покровах.
Также различают первичную и вторичную формы, которые соответствуют первому и повторному инфицированию. Вторичное заражение может появляться и как результат развития уже имеющихся первичных очагов. Туберкулёз лёгких имеет открытую и закрытую форму легочного поражения.
Но даже условно выделенный комплекс из различных видов микобактерий, которыми вызывается туберкулез, не дает гарантии своевременной диагностики. Патогенные микобактерии имеют высокую степень вирулентности, присоединяются к антителам, от чего иммунная система не способна их определить. Через время развивается серьезное воспалительное заболевание, которое носит гранулематозный характер, и называется туберкулез. Зависит от штамма возбудителя и его бактериальной агрессивности.
Патогенные микобактерии имеют высокую степень вирулентности, присоединяются к антителам, от чего иммунная система не способна их определить. Через время развивается серьезное воспалительное заболевание, которое носит гранулематозный характер, и называется туберкулез. Зависит от штамма возбудителя и его бактериальной агрессивности.
Как передается туберкулез
Большую роль в процессе заражения играет контакт с источником. Из 10 человек 1 заболевает, а каждый третий становится потенциальным носителем бессимптомной формы, известной, как латентное течение туберкулеза. Есть и другие пути передачи:
- бытовой. Туберкулезная палочка способна находиться на предметах мебели, бумаге и необработанной посуде более 2 часов;
- воздушной-капельный. Микобактерии проникают в легкие из окружающей среды и пыли;
- контактный. Попадание на слизистые оболочки глаз, кожу;
- алиментарный.
 Мясо зараженных животных. Встречается туберкулез в молочных продуктах и сыре;
Мясо зараженных животных. Встречается туберкулез в молочных продуктах и сыре; - внутриутробный способ. Наблюдается при поражении плаценты во время родовой деятельности.
Существуют и так называемые группы риска, где вызывает туберкулез недостаток иммунной системы и неправильный образ жизни. Это люди с заболеваниями ВИЧ и СПИД, сахарный диабет, дети до 14 лет и подростки от 18 до 26 лет, пенсионеры.
Первые признаки туберкулеза
Отсутствие ответной реакции на проведение тестов и пробы Манту уже означает возможное заражение и наличие в организме палочки Коха. Определить болезнь можно по анализу крови и низким показателям эритроцитов, лейкоцитов и гемоглобина. У пациентов наблюдается анемия и другие характерные симптомы:
- продолжительная температура 37-38°C;
- снижение веса;
- потливость;
- увеличение лимфатических узлов;
- мокрота, кашель и хрипы;
- дефекация с примесями крови.

На раннем этапе может туберкулез и не проявлять себя. Латентная, бессимптомная форма практически не поддается определению. Но это вовсе не означает, что заболевания нет.
Формы и симптомы туберкулеза легких
Латентное течение. Не проявляет себя. Каждый человек со скрытой формой может стать причиной распространения и результатом инфицирования 10-15 окружающих его людей.
Диссеминированный процесс в легких происходит на фоне первичного поражения и рассеивания микобактерий по организму с током крови. Часто туберкулез легких в острой диссеминированной форме напоминает вирусные инфекции, что не позволяет диагностировать это заболевание и начинать такое необходимое лечение. У больного туберкулезом есть одышка, сухой кашель и температура до 38°C, гнойные выделения в мокроте и клетки крови. Тифоидная стадия предусматривает токсическое отравление организма. Хронический процесс аналогичен латентному типу.
Милиарная форма. Туберкулезная инфекция вызывает тяжелое отравление организма очагами в подключичных зонах легких, выражается в посинении кожного покрова, слабом дыхании, тахикардии. Температура может достигать 39-40°C. Медикаментозное лечение сочетают с химиотерапией и операцией.
Температура может достигать 39-40°C. Медикаментозное лечение сочетают с химиотерапией и операцией.
Очаговый. Сопровождается слабо протекающими симптомами, как боль в боку и кашель, а в запущенной форме провоцирует увеличение щитовидной железы, боли в мышцах и между лопаток. Размеры поражения легкого обычно не превышают 10 мм.
Инфильтративный вторичный туберкулез характеризуется образованием очагов пневматического типа с характерным для заболевания признаком некротического казиозного распада в центре. Температуры тела достигает 38-38,5°C, выделение пота и мокроты становится обильным, учащается сердцебиение. Встречается у людей, страдающих алкоголизмом, никотиновой и наркотической зависимостью, хроническими заболеваниями.
Туберкулёма. Представляет собой наполненную творожистым содержимым из некротической ткани капсулу или гранулему. Величина колеблется от менее 2 см и более 6 см. Сопровождается незначительным кашлем и мокротой, хрипами. В 95% случаев наступает полное выздоровление.
В 95% случаев наступает полное выздоровление.
Прогрессирующая стадия или кавернозная и фиброзно-кавернозная формы. Появляются новообразования, которые называются каверны, с жидким содержанием из некротической ткани. Могут стать причиной легочного кровотечения. Лечение кавернозной и фиброзно-кавернозной формы осуществляется, в большинстве случаев, хирургическим путем.
Цирротический туберкулез легких развивается на фоне более ранних, плохо поддающихся лечению форм. Представляет собой последнюю стадию развития болезни и сопровождается кашлем с остатками крови, дыхательной и сердечной недостаточностью, интоксикацией организма. Часто неизлечимая форма заканчивается летальным исходом.
Туберкулез кожи
Патология, которая вызывает кожный туберкулез, является типичной для всех заболеваний этой группы. Mycobacterium tuberculosis или палочка Коха проникает в подкожную клетчатку через поврежденные участки кожного покрова или уже имеющегося в организме источника инфекции. Формы туберкулеза кожи и их признаки разнообразны.
Формы туберкулеза кожи и их признаки разнообразны.
Первичное заражение или туберкулезный шанкр. Безболезненное образование красной или коричневой папулы, которая через 3-5 недель формирует очаговую язву. Через месяц происходит заживление раны.
Острая милиарная стадия — тяжелая форма заболевания. Туловище и конечности покрываются симметричными высыпаниями по типу пузырьков или папул.
Туберкулезная волчанка. Представляет собой бугорки до 3 мм в диаметре на лице, ушных раковинах, шее. После выздоровления оставляет на коже рубцы.
Скрофулодерма или колликвативный туберкулез. Поражает детей с инфицированием лимфатических узлов. Подмышки, нижняя челюсть и шея приобретают синий оттенок, образуются язвенный очаги.
Бородавчатая форма. Туберкулезная инфекция поражает людей, которые участвуют в производстве и обработке мясной продукции. Обширное поражение рук и кистей длится несколько месяцев до момента заживления;
Папулонекротическая степень. Сопровождается аллергическими реакциями, васкулитом. Оформленные язвы встречаются на линии сгибов конечностей, ягодицах.
Сопровождается аллергическими реакциями, васкулитом. Оформленные язвы встречаются на линии сгибов конечностей, ягодицах.
Причинами возникновения кожного туберкулеза является недостаток солнечного света и низкий иммунитет. Для проведения лечения назначают физиотерапевтические процедуры, ультрафиолетовые лампы и препараты, повышающие защитные функции организма.
Туберкулез почек
Внелегочный нефротуберкулез характеризуется болями в поясничном отделе, почечными коликами, циститом и ложными позывами к мочеиспусканию. Генитальный туберкулез у мужчин часто приводит к поражению простаты и яичек, у женщин нарушается структура эндометрия и яичников.
Причиной заражения органов мочеполовой системы туберкулезной палочкой являются запущенная легочная или костная форма заболевания, мочекаменная болезнь или почечная недостаточность. Возможны кровотечения при мочеиспускании, пиелонефрите и небольшая температура, образование в корковом и медуллярном слое почки очагов с гнойным содержимым.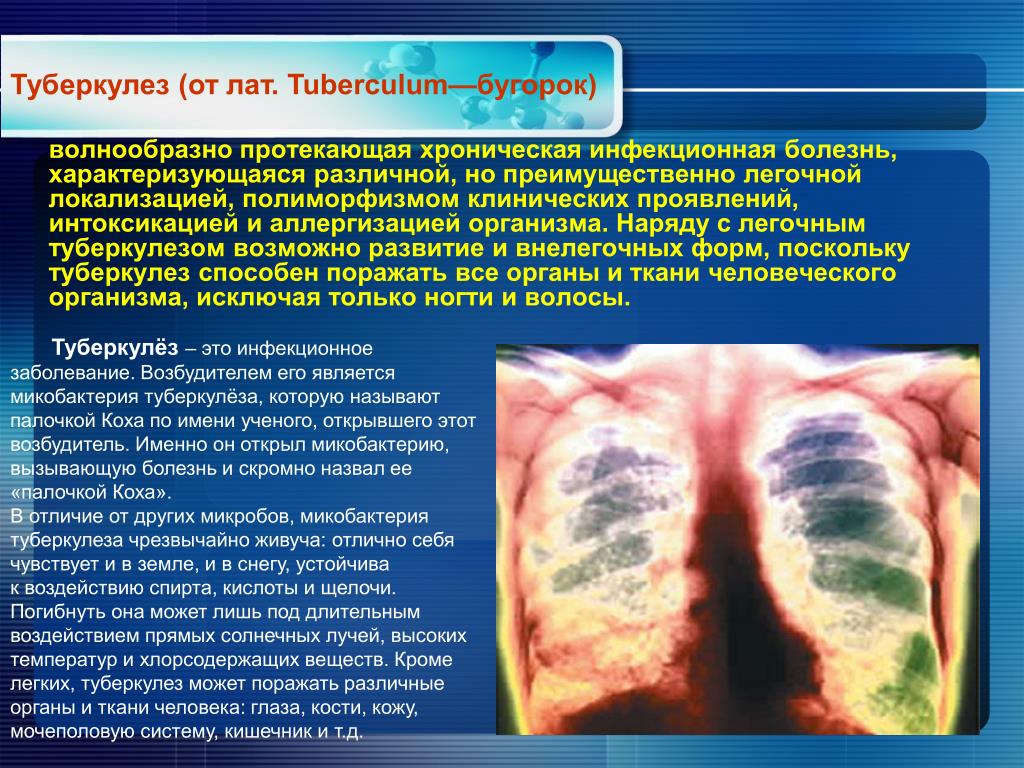
Для лечения туберкулеза почек часто используют комбинированные методы, которые включают в себя хирургическое вмешательство с установкой дренажной системы для выведения мочи из лоханки, и медикаментозные средства. Возможно удаление пораженных участков почки и проведение открытой операции.
Туберкулез костей, суставов и позвоночника
Второе место среди заболеваний, возбудителями которых является палочка Коха, занимает туберкулез костей, потому что это одновременно вызывает поражение позвоночника, коленного, тазобедренного, локтевого, голеностопного, лучезапястного, плечевого суставов и трубчатой кости. Причины возникновения связаны с переохлаждением, тяжелыми условиями труда, низким уровнем жизни.
Характерные признаки туберкулеза костей — деформация и укорочение конечностей, образование свищей и абсцессов, ярко выраженное искривление позвоночника и паралич. В детском возрасте — сутулость, косолапость, хромота. У пациентов повышается температура до 39-40°C и возникает болевой синдром.
Медикаментозное лечение проводится в стационарных условиях противотуберкулезного диспансера с назначением лечебной физкультуры и массажа. В случае обширного разрушения кости проводится удаление пораженного сегмента с последующей реабилитацией.
Туберкулез головного мозга
Фтизиатры и невропатологи, к которым обычно направляются люди с выраженными нарушениями работы центральной нервной системы, прежде всего, обращают свое внимание на температурные показатели выше 37°C, частоту головных болей, утомляемость и нарушение сознания. В запущенных случаях наблюдается воспаление мозговых оболочек, туберкулезный менингит, и появление новообразований, эпилепсия, паралич и судороги. Температура достигает 40-41°C, наступает летальный исход.
Лечение проводится строго в условиях стационара медикаментозно с назначением обязательной химиотерапии, лечебного массажа и постельного режима. Оперативное вмешательство применяется при невозможности воздействия на очаг инфекции.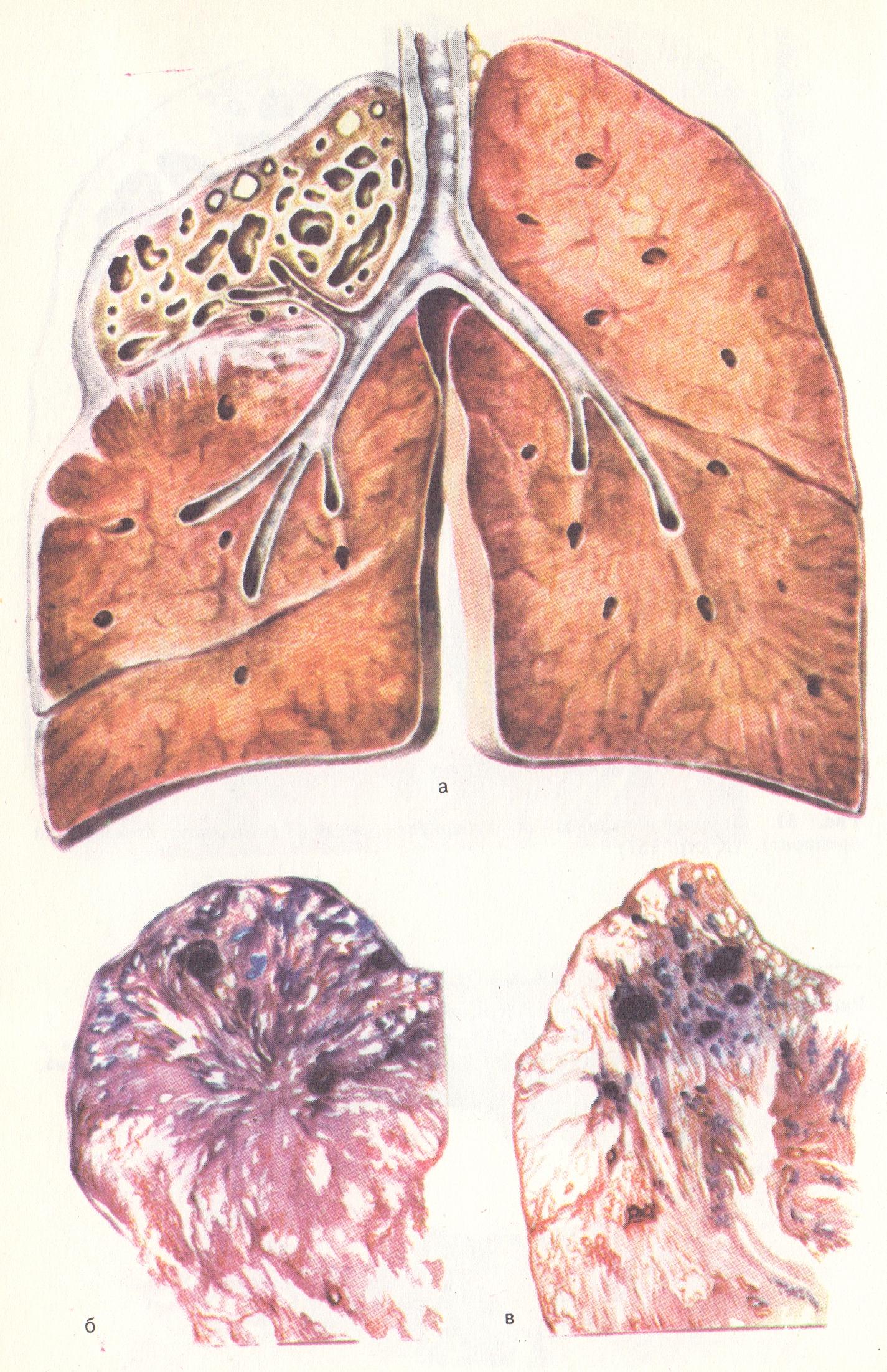
Туберкулез брюшной полости
Поражение пищеварительного тракта и кишечника является отдельной внелегочной формой туберкулеза. Причиной первичного инфицирования могут послужить некачественные молочные продукты, а вторичная форма заключается в самозаражении при заглатывании мокроты. Основные симптомы проявляются в виде диспепсических расстройств, как рвота, беспричинная тошнота, диарея или запоры, наличие крови в дефекации, схваткообразные боли.
Осложнения туберкулеза брюшной полости провоцируют кишечную непроходимость, образование свищей, приступ острого аппендицита. Для лечения применяется медикаментозная терапия, а в тяжелой степени поражения брюшной полости — оперативное вмешательство и проведение лапаротомии.
ТУБЕРКУЛЕЗ — Большая Медицинская Энциклопедия
ТУБЕРКУЛЁЗ (tuberculosis; лат. tuberculum бугорок + -osis) — хроническая инфекционная болезнь, вызываемая микобактериями туберкулеза.
В зависимости от локализации поражения выделяют туберкулез органов дыхания (см. ), туберкулез кожи, периферических лимф, узлов, костей и суставов, мочеполовой системы, абдоминальный туберкулез и др. (см. Туберкулез внелегочный).
), туберкулез кожи, периферических лимф, узлов, костей и суставов, мочеполовой системы, абдоминальный туберкулез и др. (см. Туберкулез внелегочный).
ИСТОРИЯ
Туберкулез известен с глубокой древности. Туберкулезные поражения позвоночника обнаружены при исследовании останков человека периода неолита (ок. 5000 лет до н. э.), египетских мумий (ок. 2700 лет до н. э.), мумии молодого жреца в Фивах (ок. 1000 лет до н. э.). На стенах египетских гробниц (2160—1335 лет до н. э.) изображены фигурки людей с изменениями, характерными для Т. позвоночника и тазобедренного сустава*
Наибольшее внимание врачей прошлого привлекал Т. легких, к-рый, по-видимому, был широко распространен, напр, в Древней Индии и Китае. Классическую клин, картину Т. легких описал во 2 в. Аретей (Aretaios) из Каппадокии. Однако Т. органов дыхания не выделяли из числа других заболеваний легких. Об этом, в частности, можно судить по описанным Гиппократом четырем формам «фтизы». К. Гален относил Т. легких, как и другие легочные заболевания, кроме лобарной пневмонии, к «изъязвлениям» легких. Т. не считали заразной болезнью. Напр., Ибн-Сина в «Каноне врачебной науки» относил его к болезням, передаваемым по наследству. Однако он признавал влияние на течение заболевания окружающей среды и рекомендовал, в частности, правильное питание. Впервые вопрос о внешней причине заболевания и его заразности отчетливо поставил Дж. Фракасторо.
Т. не считали заразной болезнью. Напр., Ибн-Сина в «Каноне врачебной науки» относил его к болезням, передаваемым по наследству. Однако он признавал влияние на течение заболевания окружающей среды и рекомендовал, в частности, правильное питание. Впервые вопрос о внешней причине заболевания и его заразности отчетливо поставил Дж. Фракасторо.
Т. был широко распространен в России. В летописях и рукописных лечебниках имеются указания на Т. лимф, узлов и его лечение. В летописях 16 в. туберкулез упоминается как тяжелая неизлечимая болезнь — «злая сухота»; в исторических документах второй половины 17 в. говорится о «болезни су хотения» и «скорби чахотной». В 18 в. особенно часты сообщения о легочной чахотке. Тогда же были известны «гербовая болезнь», «немочь в вертлюге» (тазобедренном суставе), «волосатик» (свищевые формы Т. костей и суставов).
Сильвий [F. Silvius (de le Boe)] впервые отметил связь легочных бугорков (туберкулезных гранулем) с легочной чахоткой, считая последнюю идентичной скрофулезу. В 1689 г. Мортон (R. Morton) описал 14 форм легочной чахотки и выделил 3 стадии процесса (воспаление, образование бугорков, изъязвление). Бейлли (М. Baillie) отличал конгломераты туберкулезных бугорков от казеозной пневмонии. Бейль (G. L. Bayle) выделял милиар-ный бугорок, относя его к опухолям, и различал 6 форм «фтизы». Р. Лаэннек создал унитарную теорию Т., считая бугорковый и гранулематозный процессы различными фазами одной болезни. Он был склонен относить туберкулезные бугорки к злокачественным новообразованиям и считал Т. неизлечимым эндогенно обусловленным, но незаразным заболеванием. Р. Вирхов выдвинул триалистическую теорию, различая туберкулез, фтизу и скрофулез; он не связывал казеозный некроз с туберкулезным процессом.
В 1689 г. Мортон (R. Morton) описал 14 форм легочной чахотки и выделил 3 стадии процесса (воспаление, образование бугорков, изъязвление). Бейлли (М. Baillie) отличал конгломераты туберкулезных бугорков от казеозной пневмонии. Бейль (G. L. Bayle) выделял милиар-ный бугорок, относя его к опухолям, и различал 6 форм «фтизы». Р. Лаэннек создал унитарную теорию Т., считая бугорковый и гранулематозный процессы различными фазами одной болезни. Он был склонен относить туберкулезные бугорки к злокачественным новообразованиям и считал Т. неизлечимым эндогенно обусловленным, но незаразным заболеванием. Р. Вирхов выдвинул триалистическую теорию, различая туберкулез, фтизу и скрофулез; он не связывал казеозный некроз с туберкулезным процессом.
Важную роль в развитии учения о Т. сыграло открытие в 1882 г. Р. Кохом возбудителя Т. (бациллы Коха). Однако Р. Кох не придавал должного значения социальным факторам в развитии заболевания Т. Русские клиницисты, патологи и микробиологи (С. П. Боткин, А. А. Остроумов, И. И. Мечников, В. К. Высокович и др.) сразу признали значение открытия Р. Коха, и в тоже время подчеркивали значение условий окружающей среды, в т. ч. социальных условий жизни, в этиологии Т. Высокую заболеваемость Т. рабочих, профессия к-рых связана с вдыханием пыли и «плохого» воздуха, отмечал Г. И. Сокольский (1837), В. А. Манассеин считал, что важное значение в развитии Т. имеет состояние организма. По мнению А. А. Остроумова, от состояния организма больного и его питания зависит прогноз при Т.
А. Остроумов, И. И. Мечников, В. К. Высокович и др.) сразу признали значение открытия Р. Коха, и в тоже время подчеркивали значение условий окружающей среды, в т. ч. социальных условий жизни, в этиологии Т. Высокую заболеваемость Т. рабочих, профессия к-рых связана с вдыханием пыли и «плохого» воздуха, отмечал Г. И. Сокольский (1837), В. А. Манассеин считал, что важное значение в развитии Т. имеет состояние организма. По мнению А. А. Остроумова, от состояния организма больного и его питания зависит прогноз при Т.
В конце 19 в. туберкулез был широко распространен среди беднейших слоев населения. Крайне неблагоприятные условия труда и жизни промышленных рабочих, скученность населения в городах, особенно там, где развивалась промышленность, создали предпосылки для заражения туберкулезом больших контингентов населения. Значение неудовлетворительных условий жизни и труда в распространении Т. преимущественно среди рабочего класса и неимущих слоев населения нашло отражение в трудах классиков марксизма-ленинизма.
В 1891 г. при Русском обществе охранения народного здравия (см.) была организована комиссия по изучению мер борьбы с Т. В связи с тем, что выявление и учет больных Т. в дореволюционной России отсутствовали, было проведено выборочное обследование различных групп населения, вт. ч. в сельской местности силами земских врачей. Только в 1910 г. была создана Всероссийская лига борьбы с туберкулезом, к-рая существовала на средства от пожертвований. Ей удалось организовать лишь 67 амбулаторий для лечения больных туберкулезом. С началом первой мировой войны в 1914 г. деятельность лиги прекратилась.
Создание государственной системы организации борьбы с Т. стало возможным только после Великой Октябрьской социалистической революции. Уже 2 декабря 1917 г. было опубликовано совместное обращение врачебных коллегий народных комиссариатов «О борьбе с заболеваемостью, смертностью и антисанитарными условиями жизни широких масс населения», в к-ром в качестве первоочередной задачи выдвигалась государственная организация борьбы с Т. Декретом Совета Народных Комиссаров от 24 января 1918 г., подписанным В. И. Лениным, был учрежден Совет врачебных коллегий, туберкулезной комиссией к-рого руководил 3. П. Соловьев. «Нельзя отделить вопрос о борьбе с туберкулезом,— писал 3. П. Соловьев,— от вопроса о государственной власти пролетариата. Оба эти вопроса неразделимо спаяны… Только государство трудящихся — плод диктатуры пролетариата — получает возможность подойти вплотную к борьбе с туберкулезом». В 1918 г. в Наркомздраве РСФСР была учреждена секция по борьбе с туберкулезом. На нее возлагалась организация, планомерное развитие и централизация социальных мероприятий по борьбе с Т., разработка и подготовка законодательных норм и постановлений, организация противотуберкулезной работы на местах и др. В основу организации борьбы с Т. были положены общие для советского здравоохранения принципы: профилактическая направленность, государственный характер, бесплатность и общедоступность медпомощи (см. Здравоохранение).
Декретом Совета Народных Комиссаров от 24 января 1918 г., подписанным В. И. Лениным, был учрежден Совет врачебных коллегий, туберкулезной комиссией к-рого руководил 3. П. Соловьев. «Нельзя отделить вопрос о борьбе с туберкулезом,— писал 3. П. Соловьев,— от вопроса о государственной власти пролетариата. Оба эти вопроса неразделимо спаяны… Только государство трудящихся — плод диктатуры пролетариата — получает возможность подойти вплотную к борьбе с туберкулезом». В 1918 г. в Наркомздраве РСФСР была учреждена секция по борьбе с туберкулезом. На нее возлагалась организация, планомерное развитие и централизация социальных мероприятий по борьбе с Т., разработка и подготовка законодательных норм и постановлений, организация противотуберкулезной работы на местах и др. В основу организации борьбы с Т. были положены общие для советского здравоохранения принципы: профилактическая направленность, государственный характер, бесплатность и общедоступность медпомощи (см. Здравоохранение).
Начиная с 1918 г. в Москве, а затем и в других городах были организованы первые противотуберкулезные диспансеры, лесные школы, больницы, санатории, ночные профилактории. В 1918 г. был создан первый Научно-исследовательский ин-т туберкулеза (ныне Московский НИИ туберкулеза М3 РСФСР), а в 1921 г. открыт Центральный НИИ туберкулеза. Первые мероприятия молодой Советской власти по организации фтизиатрической службы проводились в тяжелейших условиях гражданской войны и начала восстановления народного хозяйства. После освобождения Крыма от белогвардейских полчищ и иностранных интервентов В. И. Ленин 21 декабря 1920 г. подписал декрет СНК «Об использовании Крыма для лечения трудящихся». И июля 1921 г. за подписью В. И. Ленина было издано постановление СНК «Об освобождении и передаче в ведение курортных управлений помещений и зданий, пригодных для устройства санаториев в курортных местностях». Эти документы имели важное значение для развертывания сети противотуберкулезных санаториев.
в Москве, а затем и в других городах были организованы первые противотуберкулезные диспансеры, лесные школы, больницы, санатории, ночные профилактории. В 1918 г. был создан первый Научно-исследовательский ин-т туберкулеза (ныне Московский НИИ туберкулеза М3 РСФСР), а в 1921 г. открыт Центральный НИИ туберкулеза. Первые мероприятия молодой Советской власти по организации фтизиатрической службы проводились в тяжелейших условиях гражданской войны и начала восстановления народного хозяйства. После освобождения Крыма от белогвардейских полчищ и иностранных интервентов В. И. Ленин 21 декабря 1920 г. подписал декрет СНК «Об использовании Крыма для лечения трудящихся». И июля 1921 г. за подписью В. И. Ленина было издано постановление СНК «Об освобождении и передаче в ведение курортных управлений помещений и зданий, пригодных для устройства санаториев в курортных местностях». Эти документы имели важное значение для развертывания сети противотуберкулезных санаториев.
Существенную роль в организации борьбы с туберкулезом сыграло создание нового типа противотуберкулезного диспансера, к-рый отличался от диспансеров в капиталистических странах тем, что осуществлял не только регистрацию больных и санитарно-профилактическую работу, но и проводил диагностические, лечебные мероприятия, отбор и направление больных в санатории, экспертизу трудоспособности, трудоустройство больных и др.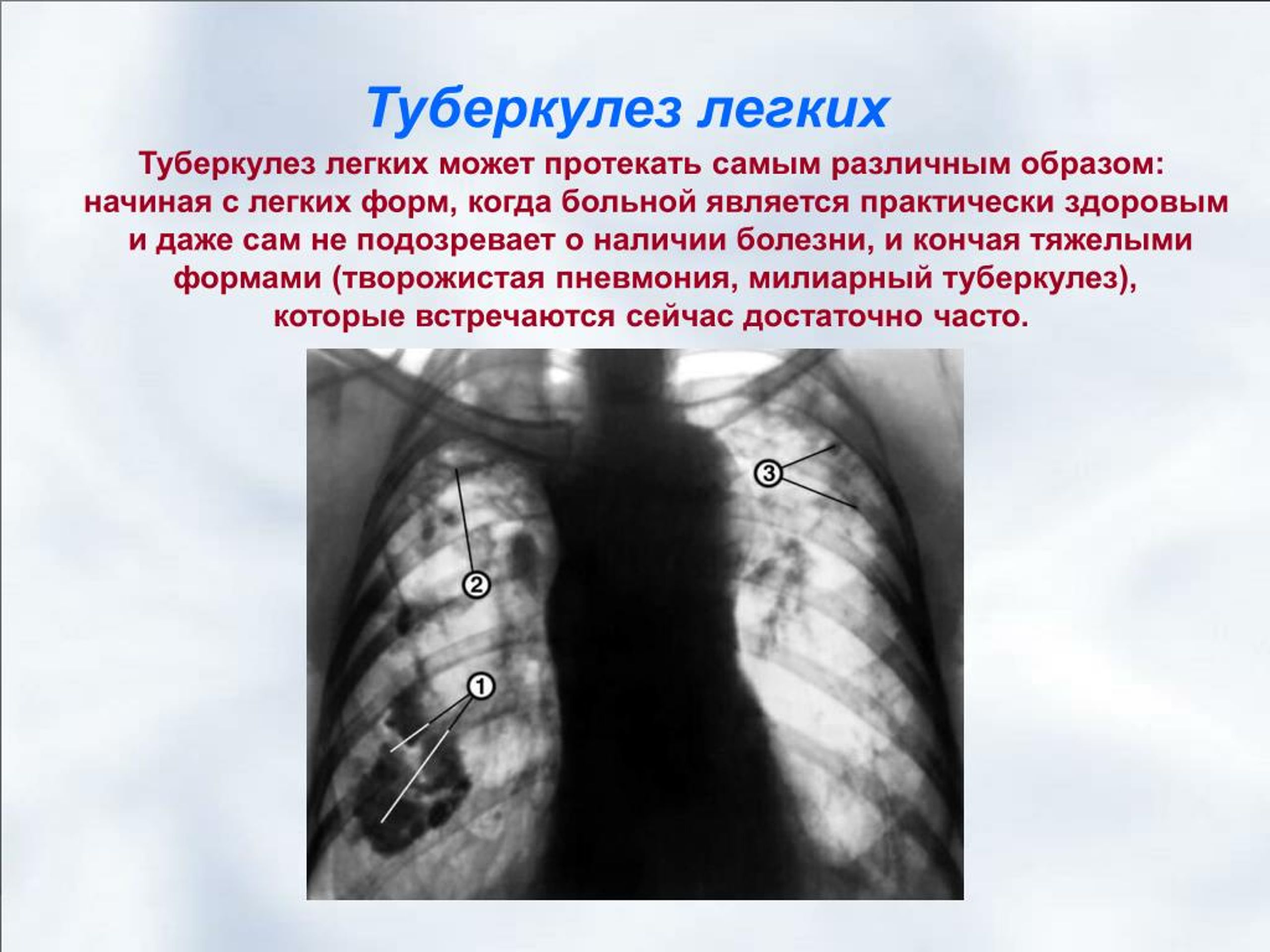
С образованием СССР открылись широкие возможности для развития фтизиатрической помощи в союзных республиках» В этот период были разработаны и внедрены в практику различные методы лечения — коллапсотерапия, гигиенодиетический режим, санаторно-курортное лечение, а также противотуберкулезная вакцинация. В 1934 г. по решению Наркомздрава РСФСР, после тщательного изучения вакцины, созданной А. Кальметтом и Гереном (С. Guerin), в СССР стала обязательной вакцинация ею новорожденных. К 1940 г. в СССР функционировало 554 противотуберкулезных диспансера и 18 НИИ туберкулеза.
В годы Великой Отечественной войны Советским правительством были приняты специальные меры, направленные на борьбу с туберкулезом. В соответствии с постановлениями Совнаркома СССР от 5 января 1943 г. и Совнаркома РСФСР от 31 января 1943 г. введено дополнительное питание и облегчены условия труда больных туберкулезом, создана широкая сеть оздоровительных детских учреждений, в восточных р-нах расширилась сеть противотуберкулезных учреждений.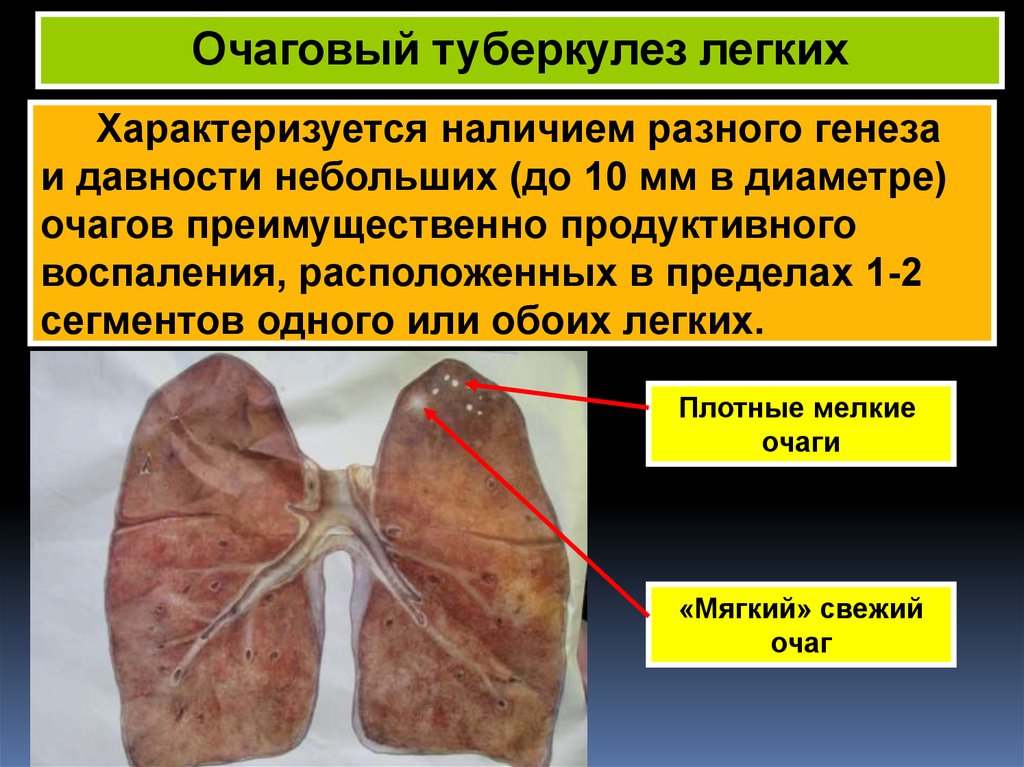
В первое послевоенное пятилетие сеть противотуберкулезных учреждений на освобожденной территории была восстановлена. В период с 1945 по 1950 г. число коек для больных туберкулезом увеличилось в больницах с 40,6 до 85,5 тыс., в санаториях с 58 до 124,4 тыс.; число врачей-фтизиатров возросло за этот же период почти в 3 раза и достигло 9402. Значительно улучшилось и техническое оснащение противотуберкулезных учреждений. Создание отечественного флюорографа позволило широко обследовать население. Массовыми флюорографическими обследованиями в годы второй и третьей послевоенных пятилеток (1951 —1960) ежегодно было охвачено 40—50 млн. человек, что сыграло большую роль в раннем выявлении туберкулеза. Создание советскими учеными сухой вакцины БЦЖ с длительным сроком годности способствовало проведению массовой вакцинации и ревакцинации. Благодаря разработке и внедрению в клин, практику высокоэффективных противотуберкулезных средств (см.), химиопрофилактике (см. ниже), усовершенствованию методов хирургического лечения Т.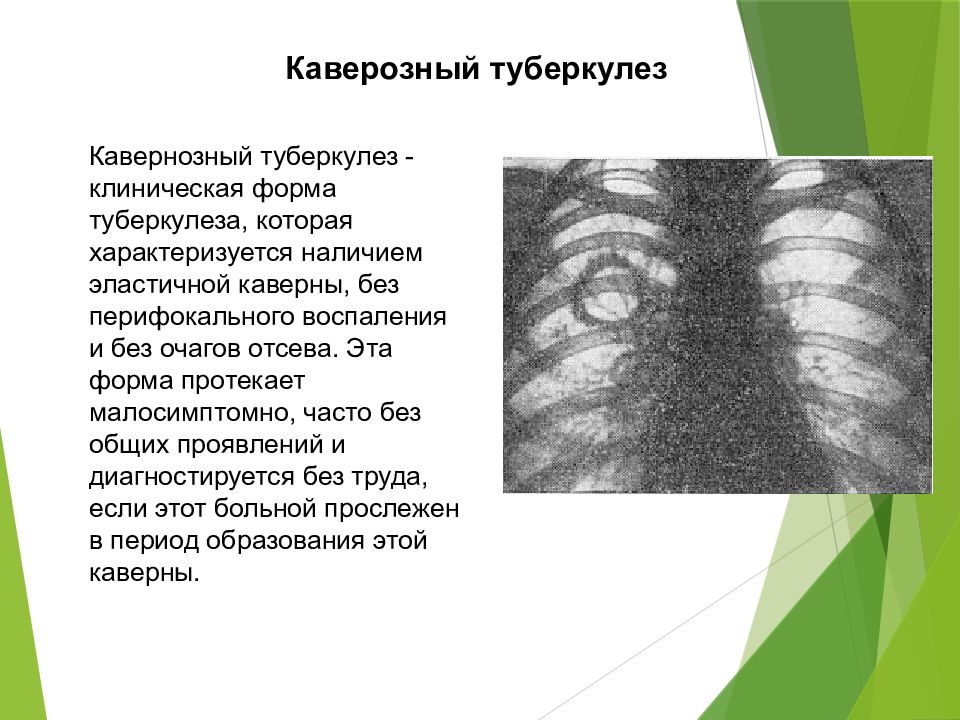 , внедрению новых организационных форм и методов комплексного лечения Т. стала реальной задача клин., излечения больных туберкулезом и ликвидации Т. как распространенного заболевания.
, внедрению новых организационных форм и методов комплексного лечения Т. стала реальной задача клин., излечения больных туберкулезом и ликвидации Т. как распространенного заболевания.
В соответствии с постановлением ЦК КПСС и Совета Министров СССР «О мерах по дальнейшему улучшению медицинского обслуживания и охраны здоровья населения СССР» (1960) была разработана программа мероприятий, направленных на снижение заболеваемости туберкулезом. Она включала дальнейшее совершенствование методов диагностики и лечения, значительное увеличение числа коек в б-цах и санаториях, создание специальной сети учреждений санаторного типа для детей с ранними проявлениями туберкулезной инфекции, организацию школ во всех туберкулезных детских санаториях. Также были приняты меры по дальнейшему расширению и укреплению сети противотуберкулезных учреждений, в т. ч. созданию в сельской местности районных противотуберкулезных диспансеров и диспансерных отделений в районных б-цах. К концу 1961 г. число противотуберкулезных диспансеров составило 1448. Были разработаны и внедрены в практику методы сплошных профилактических обследований населения по территориальному и территориально-производственному принципу, внедрен единый внутрикожный метод вакцинации БЦЖ (см.), разработан отечественный стандартный туберкулин (см.). Вопросы охраны здоровья трудящихся нашли яркое выражение в постановлении ЦК КПСС и Совета Министров СССР «О мерах по дальнейшему улучшению здравоохранения и развитию медицинской науки в стране» (1968) и принятых Верховным Советом СССР в 1969 г. «Основах законодательства Союза ССР и союзных республик о здравоохранении» (см. Законодательство о здравоохранении).
Были разработаны и внедрены в практику методы сплошных профилактических обследований населения по территориальному и территориально-производственному принципу, внедрен единый внутрикожный метод вакцинации БЦЖ (см.), разработан отечественный стандартный туберкулин (см.). Вопросы охраны здоровья трудящихся нашли яркое выражение в постановлении ЦК КПСС и Совета Министров СССР «О мерах по дальнейшему улучшению здравоохранения и развитию медицинской науки в стране» (1968) и принятых Верховным Советом СССР в 1969 г. «Основах законодательства Союза ССР и союзных республик о здравоохранении» (см. Законодательство о здравоохранении).
В девятой и десятой пятилетках (1971 —-1980) начато укрупнение противотуберкулезных учреждений, профилизация и специализация их коечного фонда. В союзных республиках построены туберкулезные б-цы на 400—500 коек (см. Туберкулезная больница). Расширение арсенала противотуберкулезных средств способствовало повышению эффективности лечения больных Т., более широкому амбулаторному применению химиотерапии. Прогресс торакальной хирургии (см.) позволил более активно использовать при Т. методы оперативного лечения. Необходимость совершенствования организационных форм борьбы с Т. привела к созданию в 1973 г. в ряде союзных республик экспериментальных баз для научного обоснования действующих и разрабатываемых новых форм и методов флюорографического обследования населения, централизованного контроля за диагностикой и лечением, централизации бактериол. службы. В ряде республик разработаны и внедрены организационные формы работы в соответствии с местными особенностями, напр, бригадный метод обследования населения, комплексное обследование работающих на молочно-товарных фермах и др. Высокоэффективным оказался централизованный контроль за правильностью диагностики у впервые выявленных больных Т., а также периодический пересмотр контингентов больных, состоящих на учете в противотуберкулезных учреждениях, проводимый областными противотуберкулезными диспансерами. Значительно улучшилось качество обследования больных Т.
Прогресс торакальной хирургии (см.) позволил более активно использовать при Т. методы оперативного лечения. Необходимость совершенствования организационных форм борьбы с Т. привела к созданию в 1973 г. в ряде союзных республик экспериментальных баз для научного обоснования действующих и разрабатываемых новых форм и методов флюорографического обследования населения, централизованного контроля за диагностикой и лечением, централизации бактериол. службы. В ряде республик разработаны и внедрены организационные формы работы в соответствии с местными особенностями, напр, бригадный метод обследования населения, комплексное обследование работающих на молочно-товарных фермах и др. Высокоэффективным оказался централизованный контроль за правильностью диагностики у впервые выявленных больных Т., а также периодический пересмотр контингентов больных, состоящих на учете в противотуберкулезных учреждениях, проводимый областными противотуберкулезными диспансерами. Значительно улучшилось качество обследования больных Т.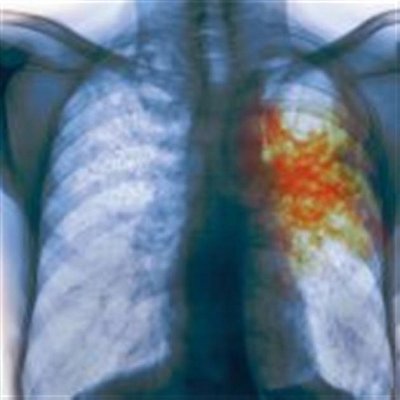 Вследствие усовершенствования специфических диагностических методов, централизации противотуберкулезной службы и организации специализированных отделений улучшилось обслуживание больных внелеточными формами Т.
Вследствие усовершенствования специфических диагностических методов, централизации противотуберкулезной службы и организации специализированных отделений улучшилось обслуживание больных внелеточными формами Т.
Уменьшение числа больных Т. и большой опыт работы противотуберкулезной службы позволили резко расширить объем работы по дифференциальной диагностике Т. и других легочных заболеваний, были организованы дифференциально-диагностические отделения в крупных туберкулезных б-цах; в городах и областях с низкими показателями заболеваемости Т. противотуберкулезная служба расширила объем помощи больным неспецифическими заболеваниями легких. Это потребовало расширения научных исследований и повышения квалификации врачей-фтизиатров в области пульмонологии.
Основным направлением противотуберкулезной работы в наст, время остается дальнейшее снижение заболеваемости Т. В области терапии Т. выдвинулась основная задача — клин, излечение всех впервые заболевших, их медицинская, социальная и профессиональная реабилитация и повышение эффективности лечения больных хрон. формами Т.
формами Т.
Непрерывный рост экономики нашей страны, улучшение условий труда и быта, широкое жилищное строительство, коренное улучшение материального благосостояния и культурного уровня жизни населения, прогресс медицины, и в частности фтизиатрии (см.), проведение широких оздоровительных и специальных противотуберкулезных мероприятий позволили добиться значительного снижения заболеваемости, болезненности и смертности от Т, Принятые XXVI съездом КПСС «Основные направления экономического и социального развития СССР на 1981 —1985 годы и на период до 1990 года», решения последующих пленумов ЦК КПСС, постановления ЦК КПСС и Совета Министров СССР «О мерах по дальнейшему улучшению жилищных, коммунально-бытовых и социально-культурных условий жизни сельского населения» (1982) и «О дополнительных мерах по улучшению охраны здоровья населения» (1982) создают благоприятные условия для дальнейшего повышения качества профилактики и лечения больных туберкулезом.
СТАТИСТИКА
В СССР учет всех контингентов больных Т. п лиц, находящихся под диспансерным наблюдением, ведется в противотуберкулезных диспансерах. В специальных учетных формах отражаются данные о состоянии здоровья и изменении диагноза, группа диспансерного учета, результаты лечения и др. Анализ этих сведений позволяет получить показатели как динамики заболеваемости Т. среди населения, так и эффективности проведенных противотуберкулезных мероприятий. При этом лиц, заразившихся Т. и перенесших первичный Т., завершившийся выздоровлением, называют инфицированными (кожная туберкулиновая проба положительна). Число инфицированных лиц, выраженное в процентах по отношению к численности населения той или иной территории, является показателем инфицированности. Число заболевших Т. в течение календарного года (на 10 или 100 ты с. населения), выявленное при обращении за медпомощью или при проведении массовых профилактических исследований, называют показателем заболеваемости Т. Число больных Т., впервые зарегистрированных в истекшем году и за предыдущие годы (на 10 или 100 тыс.
п лиц, находящихся под диспансерным наблюдением, ведется в противотуберкулезных диспансерах. В специальных учетных формах отражаются данные о состоянии здоровья и изменении диагноза, группа диспансерного учета, результаты лечения и др. Анализ этих сведений позволяет получить показатели как динамики заболеваемости Т. среди населения, так и эффективности проведенных противотуберкулезных мероприятий. При этом лиц, заразившихся Т. и перенесших первичный Т., завершившийся выздоровлением, называют инфицированными (кожная туберкулиновая проба положительна). Число инфицированных лиц, выраженное в процентах по отношению к численности населения той или иной территории, является показателем инфицированности. Число заболевших Т. в течение календарного года (на 10 или 100 ты с. населения), выявленное при обращении за медпомощью или при проведении массовых профилактических исследований, называют показателем заболеваемости Т. Число больных Т., впервые зарегистрированных в истекшем году и за предыдущие годы (на 10 или 100 тыс. населения), находящихся под диспансерным наблюдением, называют показателем болезненности. Число умерших от Т. больных за каждый истекший год (на 10 или 100 тыс. населения) называют показателем смертности (см. Смертность).
населения), находящихся под диспансерным наблюдением, называют показателем болезненности. Число умерших от Т. больных за каждый истекший год (на 10 или 100 тыс. населения) называют показателем смертности (см. Смертность).
Количественная характеристика резервуара инфекции основывается на показателях заболеваемости (см. Заболеваемость) и болезненности, получаемых путем регистрации впервые выявленных больных Т. (заболеваемость) и всех имеющихся в данной местности больных Т., известных органам здравоохранения (болезненность). По величине этих показателей можно судить о качестве диагностики и профилактики Т.
Несмотря на успехи в борьбе с Т., он сохраняет свою актуальность как международная проблема здравоохранения. По ориентировочным подсчетам, из числа больных Т. 2/3 составляют жители Азии, Африки и Латинской Америки; на эти регионы земного шара приходится и подавляющее большинство умирающих от этого заболевания. Всего ежегодно на нашей планете 3—4 млн. человек умирают от туберкулеза. По произведенным подсчетам 4—5 млн. человек в мире ежегодно заболевают эпидемиологически опасными формами Т. легких, еще 4—5 млн. вновь заболевших составляют больные с различными формами Т., в частности внелегочными, не сопровождающимися выделением микобактерий. В 1977 г. число бактериовыделителей на 100 тыс. населения в Африке составляло 165, в Азии — 110, в Латинской Америке — 80. Такое количество источников возоудителей инфекции представляет опасность и для жителей экономически развитых стран, особенно в условиях высокого уровня миграции населения.
По произведенным подсчетам 4—5 млн. человек в мире ежегодно заболевают эпидемиологически опасными формами Т. легких, еще 4—5 млн. вновь заболевших составляют больные с различными формами Т., в частности внелегочными, не сопровождающимися выделением микобактерий. В 1977 г. число бактериовыделителей на 100 тыс. населения в Африке составляло 165, в Азии — 110, в Латинской Америке — 80. Такое количество источников возоудителей инфекции представляет опасность и для жителей экономически развитых стран, особенно в условиях высокого уровня миграции населения.
В большинстве стран Европы сохраняется высокий уровень инфицированности населения, особенно старших возрастов, что поддерживает сравнительно высокую заболеваемость за счет эндогенной реактивации остаточных изменений туберкулезного характера. Высказанная в конце 50-х гг. рядом западноевропейских эпидемиологов концепция о возможности ликвидации Т. как массового заболевания не оправдалась. Ликвидации Т. пока не удалось добиться ни в одной стране. В странах Азии, Африки и Латинской Америки уменьшения распространенности Т. не отмечается. В США и странах Западной Европы в условиях уменьшения в целом распространенности Т. имеет место высокая заболеваемость среди беднейших слоев населения, в т. ч. негритянского населения и иностранных рабочих. Периодически Т. наблюдается у лиц, находящихся в тесном контакте друг с другом (в учебных заведениях, на судах среди членов экипажа и др.).
В странах Азии, Африки и Латинской Америки уменьшения распространенности Т. не отмечается. В США и странах Западной Европы в условиях уменьшения в целом распространенности Т. имеет место высокая заболеваемость среди беднейших слоев населения, в т. ч. негритянского населения и иностранных рабочих. Периодически Т. наблюдается у лиц, находящихся в тесном контакте друг с другом (в учебных заведениях, на судах среди членов экипажа и др.).
ЭТИОЛОГИЯ
Возбудители туберкулеза — Mycobacterium tuberculosis (человеческий вид), Mycobacterium afri-canum (промежуточный вид) и Mycobacterium bovis (бычий вид) относятся к роду Mycobacterium, семейству Mycobacteriaceae, порядку Actinomycetales (см. Микобактерии). Микобактерии туберкулеза человеческого вида наиболее часто (в 92% случаев) являются возбудителями Т. у человека, микобактерии туберкулеза бычьего вида и промежуточного вида вызывают развитие Т. у человека соответственно в 5 и 3% случаев. В современной микробиол. классификации микобактерии птичьего вида (avium) относят к нетуберкулезным микобактериям комплекса avium-intracellulare, к-рые могут быть возбудителями микобактериоза у человека и животных.
Рис. 1. Микропрепараты мокроты больного туберкулезом легких (а) и культуры микобактерий туберкулеза (б): а — микобактерии туберкулеза, имеющие вид тонких прямых или слегка изогнутых палочек; б — гигантские формы микобактерий туберкулеза, выращенные на жидкой питательной среде; окраска по Цилю—Нельсену; Х 1350.
Микобактерии Т.— тонкие, прямые или слегка изогнутые палочки длиной 1 — 10 (чаще 1—4) мкм, шириной 0,2—0,6 мкм, гомогенные пли зернистые со слегка закругленными концами (рис. 1, а). Они неподвижны, не образуют эндоспор, конидий и капсул. Морфология и размеры бактериальных клеток подвержены значительным колебаниям, что зависит от их возраста и особенно от условий существования и состава питательной среды.
Микобактерии Т. весьма устойчивы к воздействию факторов окружающей среды, характеризуются выраженным многообразием форм существования, большим полиморфизмом и широким диапазоном изменчивости биол. свойств (плеоморфизм). Описаны многочисленные морфол. варианты микобактерий: гигантские формы с колбовидно утолщенными разветвлениями, нитевидные, мицелиеподобные и булавовидные, дифтероидные и актиномикотические формы (рис. 1, б). Микобактерии Т. могут быть длиннее или короче обычных, толще или тоньше, гомогенными или зернистыми. Иногда они представляют собой цепочки или отдельные скопления кокковидных зерен. Микобактерии Т. способны образовывать фильтрующиеся формы, биологическая и патогенетическая роль к-рых окончательно не выяснена. Описаны биол. свойства и изучена патогенетическая роль L-форм микобактерий Т. (см. L-формы бактерий), обусловливающих различные клин, проявления процесса.
1, б). Микобактерии Т. могут быть длиннее или короче обычных, толще или тоньше, гомогенными или зернистыми. Иногда они представляют собой цепочки или отдельные скопления кокковидных зерен. Микобактерии Т. способны образовывать фильтрующиеся формы, биологическая и патогенетическая роль к-рых окончательно не выяснена. Описаны биол. свойства и изучена патогенетическая роль L-форм микобактерий Т. (см. L-формы бактерий), обусловливающих различные клин, проявления процесса.
Наряду с морфол. изменчивостью микобактериям Т. свойственна широкая изменчивость и других признаков, в частности кислотоустойчивости. Последняя проявляется способностью сохранять окраску даже при интенсивном обесцвечивании к-той или кислым спиртом и является характерной особенностью всех видов микобактерий, обусловленной высоким содержанием в них миколовой к-ты и липидов (см. Кислотоустойчивые бактерии). Частичная или полная утрата кислотоустойчивости ведет к образованию смешанной, состоящей из кислотоустойчивых и некислотоустойчивых особей или полностью из некислотоустойчивой популяции.
При микроскопическом исследовании в теле микобактерии Т. легко выявляются зернистые образования, число к-рых колеблется от 2 до 10. Микобактерии Т. могут существовать в виде некислотоустойчивых гранул (зерен Муха), состоящих гл. обр. из метафосфата.
Электронно-микроскопически выявляется микрокапсула микобактерии, к-рая отделена от гомогенной клеточной стенки осмиофобной зоной. К клеточной стенке плотно прилегает трехслойная цитоплазматическая мембрана. В цитоплазме дифференцируются отдельные органеллы: гранулы, вакуоли, рибосомы, полисомы и ядерная субстанция.
Микобактерии Т. считаются аэробами, хотя имеются сведения, что нек-рые их виды можно рассматривать как факультативные анаэробы. Размножаются микобактерии Т. очень медленно (одно деление клетки происходит за 14—18 час.). Микроскопически видимый рост микроколоний, культивируемых на жидких средах при t° 37°, выявляется на 5—7-е сутки, видимый рост колоний на плотных средах, культивируемых при той же температуре,— на 14— 20-е сутки.
Для нормального развития микобактерий Т. требуются специальные питательные среды (см.), содержащие углерод, азот, кислород, водород, фосфор, магний, калий, натрий, железо, хлор, серу. Микобактерии Т. нуждаются и в ряде факторов роста, к числу к-рых относятся соединения, родственные витаминам группы В, биотин, никотин, рибофлавин и др. Все эти факторы входят в состав применяемых для культивирования микобактерий Т. специальных питательных сред; из их числа выделяют среды, содержащие глицерин, белковые (яичные, сывороточные, картофельные) и безбелковые (синтетические) среды, в состав к-рых входят минеральные соли. По консистенции различают плотные, полужидкие и жидкие среды. Наиболее широко применяются плотные яичные среды Левенштейна —- Йенсена, Огавы, Петраньяни (см. Петраньяни среда), Гельбера, разнообразные агаровые среды Миддлбрука, синтетические и полусинтетические среды Сотона (см. Сотона среда), Дюбо, Проскауэра—Бека, Шулы, Школьниковой и др.
На жидких питательных средах микобактерии Т. растут в виде сухой морщинистой пленки (R-форма) кремового цвета, поднимающейся на стенки сосуда; среда при этом остается прозрачной. При внутриклеточном развитии микобактерий Т., а также культивировании их на жидких средах хорошо выявляется характерный корд-фактор (трегалоза-6,6-димиколат). Он обнаруживается на поверхности клеток многих микобактерий и, по мнению нек-рых исследователей, имеет отношение к их вирулентности, способствуя сближению микробных клеток и росту их в виде серпантинообразных кос.
растут в виде сухой морщинистой пленки (R-форма) кремового цвета, поднимающейся на стенки сосуда; среда при этом остается прозрачной. При внутриклеточном развитии микобактерий Т., а также культивировании их на жидких средах хорошо выявляется характерный корд-фактор (трегалоза-6,6-димиколат). Он обнаруживается на поверхности клеток многих микобактерий и, по мнению нек-рых исследователей, имеет отношение к их вирулентности, способствуя сближению микробных клеток и росту их в виде серпантинообразных кос.
На плотных средах микобактерии Т. растут в виде светло-кремового морщинистого или суховатого чешуйчатого налета, колонии с неровными краями, приподнятые в центре; по мере роста они приобретают бородавчатым вид, напоминающий цветную капусту.
Под влиянием антибактериальных средств микобактерии Т. могут приобретать лекарственную устойчивость. Культуры таких микобактерий не всегда бывают типичными, они могут быть влажными, мягкими (S-вариант), иногда содержать отдельные гладкие или пигментированные колонии.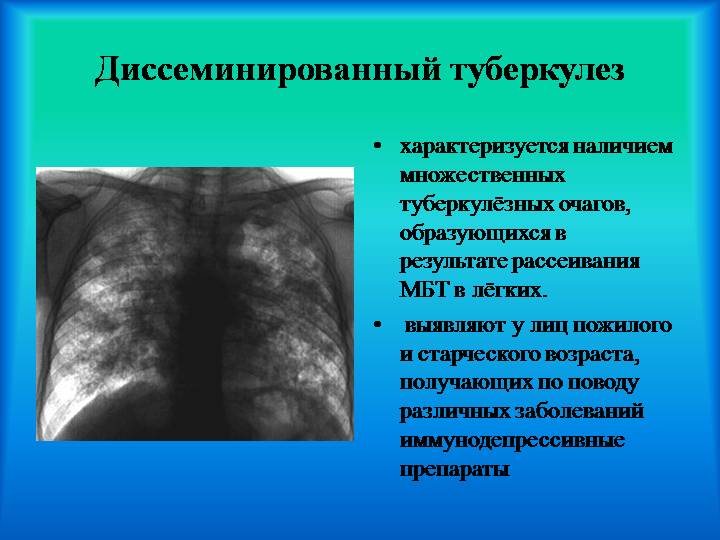
ЭПИДЕМИОЛОГИЯ
Источниками возбудителей инфекции являются больной туберкулезом человек, а также больные туберкулезом животные. В наст, время Т. встречается у млекопитающих 55 видов и у птиц более чем 80 видов. Однако эпидемиол. опасность для человека представляют лишь немногие из них. Это гл. обр. крупный рогатый скот, верблюды, козы, овцы, свиньи, собаки, кошки, куры. Особое значение как источник возбудителей инфекции имеет крупный рогатый скот, больной туберкулезом.
Микобактерии Т. могут попадать в организм через верхние дыхательные пути, иногда через слизистые оболочки и поврежденную кожу. Описаны редкие наблюдения заражения плода через плаценту. Наиболее распространен аэрогенный путь заражения.
Инфицирование микобактериями Т. далеко не всегда вызывает развитие туберкулезного процесса. Многочисленными исследованиями доказана ведущая роль в распространении Т., особенно его тяжелых форм, неблагоприятных условий жизни (изнурительный труд, недостаточное питание, неудовлетворительные жилищные условия и т. п.). По мере осуществления социальной политики, направленной на рост благосостояния народа, его материальной обеспеченности, улучшение жилищных условий, питания, условий труда, проведения профилактических мероприятий, развития здравоохранения, как это имеет место в СССР и других социалистических странах, на первый план выступают эндогенные факторы реактивации туберкулезной инфекции, изменяющие реактивность организма (см.). Как показывает опыт нашей страны, такие социальные преобразования сопровождаются значительным снижением распространенности тяжелых деструктивных форм Т. Вместе с тем отдельные эндогенные факторы, связанные с нерациональным образом жизни, продолжают играть известную роль в возникновении и развитии Т. (см. Профилактика первичная). К факторам, способствующим развитию Т., относятся сахарный диабет, заболевания, по поводу к-рых требуется длительное назначение кортикостероидов, язвенная болезнь желудка ii двенадцатиперстной кишки, и особенно состояние после резекции желудка, психические болезни, сопровождающиеся депрессивным состоянием.
п.). По мере осуществления социальной политики, направленной на рост благосостояния народа, его материальной обеспеченности, улучшение жилищных условий, питания, условий труда, проведения профилактических мероприятий, развития здравоохранения, как это имеет место в СССР и других социалистических странах, на первый план выступают эндогенные факторы реактивации туберкулезной инфекции, изменяющие реактивность организма (см.). Как показывает опыт нашей страны, такие социальные преобразования сопровождаются значительным снижением распространенности тяжелых деструктивных форм Т. Вместе с тем отдельные эндогенные факторы, связанные с нерациональным образом жизни, продолжают играть известную роль в возникновении и развитии Т. (см. Профилактика первичная). К факторам, способствующим развитию Т., относятся сахарный диабет, заболевания, по поводу к-рых требуется длительное назначение кортикостероидов, язвенная болезнь желудка ii двенадцатиперстной кишки, и особенно состояние после резекции желудка, психические болезни, сопровождающиеся депрессивным состоянием.
Основным источником экзогенного инфицирования являются больные активным туберкулезом с наличием воспалительных и деструктивных изменений, выделяющие микобактерии Т. (резервуар инфекции). Заболеваемость первичными формами Т. и инфицированность населения зависят от величины резервуара инфекции. При выздоровлении больных и прекращении бактериовыделения уменьшаются инфицированность и заболеваемость туберкулезом. Подтверждением этого служит резкое снижение заболеваемости туберкулезом детского населения (наиболее восприимчивого к этой инфекции). инфицированность к-рого в течение последних лет значительно снизилась. При сохраняющемся резервуаре инфекции риск заболевания первичным Т. уменьшается при осуществлении профилактических прививок вакциной БЦЖ новорожденным, детям и подросткам, неинфицированным Т. (см. БЦЖ).
Определенное влияние на заболеваемость туберкулезом сельского населения, особенно животноводов, оказывает уровень пораженности Т. крупного рогатого скота. Наиболее убедительным критерием эпидемиол. опасности туберкулеза с.-х. животных является выделение от лиц, больных Т., микобактерий туберкулеза бычьего вида.
опасности туберкулеза с.-х. животных является выделение от лиц, больных Т., микобактерий туберкулеза бычьего вида.
Больные животные выделяют микобактерии Т. с молоком, мокротой, калом, мочой. В местах содержания больного скота микобактерии Т. обнаруживают в смывах со стен, полов, бидонов, халатов доярок, полотенец. Нек-рое значение в передаче возбудителей инфекции может иметь и мясо больных животных. О возможности заражения Т. через молоко было известно еще в конце 19 в. Исследования, проведенные в 20— 30-х гг. 20 в. в ряде европейских стран, показали, что число проб рыночного молока, содержащих микобактерии туберкулеза, колеблется от 4,8 до 36,6%. В наст, время микобактерии Т. в пробах рыночного молока выявляются крайне редко. Микобактерии Т. могут длительное время сохраняться в молочных продуктах (в масле — до 240 дней, в сыре — до 200 дней). Пастеризация молока при f 85° в течение 30 мин. гарантирует его обеззараживание.
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
Патоморфологические изменения при туберкулезе многообразны и зависят гл. обр. от формы, стадии, локализации и распространенности патол. процесса. Морфол. картину различных форм туберкулеза — см. при описании этих форм в статьях Туберкулез органов дыхания и Туберкулез внелегочный.
обр. от формы, стадии, локализации и распространенности патол. процесса. Морфол. картину различных форм туберкулеза — см. при описании этих форм в статьях Туберкулез органов дыхания и Туберкулез внелегочный.
Общими для большинства форм туберкулеза являются вызываемые микобактериями специфические изменения в сочетании с неспецифическими (параспецифическими) реакциями. К специфическим изменениям относится туберкулезное воспаление, к-рое может проявляться формированием туберкулезного очага различного размера и образованием туберкулезного бугорка, или гранулемы (см.). Неспецифическими изменениями являются различные реакции, обусловливающие так наз. маски туберкулеза.
Рис. 2. Микропрепарат туберкулезного очага легкого: край очага казеозного некроза, окружен разрастаниями специфической грануляционной ткани с эпителиоидными и гигантскими клетками Пирогова — Лангханса, а также многочисленными лимфоидными клетками; 1 — казеозные некротические массы, 2 — гигантские клетки Пирогова — Лангханса; окраска гематоксилин-эозином; х 200.
Морфология туберкулезного воспаления отличается большим разнообразием. В зависимости от реактивности организма (см.) и вирулентности возбудителя в туберкулезном очаге могут преобладать явления экссудации (см.), некроза (см.) или пролиферации (см.), и очаг в соответствии с этим может быть преимущественно экссудативным, некротическим или продуктивным. По данным В. И. Пузик (1966) и А. И. Струкова (1981), в развитии туберкулезного воспаления большая роль принадлежит иммунным процессам. Поэтому оно является классическим примером воспаления (см.), протекающего на иммунной основе. В участке воспаления вначале развивается банальная реакция, не имеющая признаков, типичных для Т. В ней в разной степени выражены явления альтерации и экссудации. В следующей фазе воспалительной реакции — пролиферативной — появляются специфические для Т. элементы (эпителиоидные и гигантские клетки Пирогова — Лангханса), формируются участки своеобразного гомогенного казеозного (творожистого) некроза в центре туберкулезного очага (рис.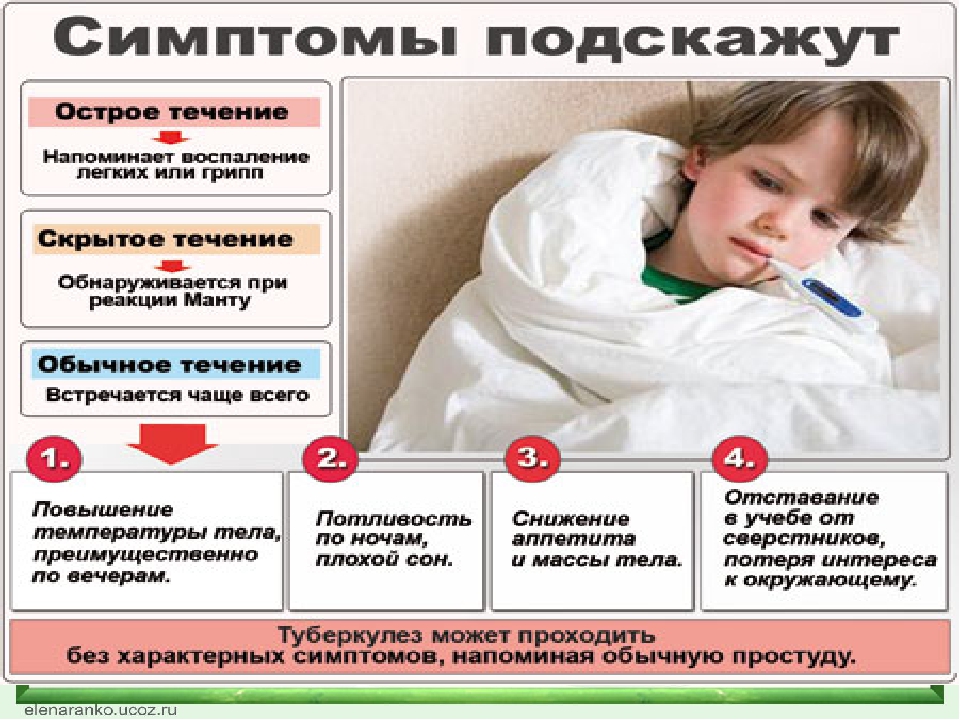 2). Эпителиоидные клетки образуются из гистиоцитов и макрофагов, скапливающихся в очаге туберкулезного воспаления в первые фазы воспалительной реакции. Они имеют крупное светлое овальной формы ядро, обычно с одним — двумя крупными ядрышками. Цитоплазма этих клеток содержит РНК в виде мелких зерен, что свидетельствует о их функциональной активности, а также хорошо развитую систему канальцев и цистерн зернистой и незернистой эндоплазматической сети, везикул комплекса Гольджи (см. Гольджи комплекс), в тесной связи с к-рым находятся лизосомы (см.). Количество митохондрий, лизосомальных включений и фагосом варьирует.
2). Эпителиоидные клетки образуются из гистиоцитов и макрофагов, скапливающихся в очаге туберкулезного воспаления в первые фазы воспалительной реакции. Они имеют крупное светлое овальной формы ядро, обычно с одним — двумя крупными ядрышками. Цитоплазма этих клеток содержит РНК в виде мелких зерен, что свидетельствует о их функциональной активности, а также хорошо развитую систему канальцев и цистерн зернистой и незернистой эндоплазматической сети, везикул комплекса Гольджи (см. Гольджи комплекс), в тесной связи с к-рым находятся лизосомы (см.). Количество митохондрий, лизосомальных включений и фагосом варьирует.
Гигантские клетки Пирогова — Лангханса (см. Гигантские клетки) могут образовываться из эпителиоидных клеток или макрофагов при их пролиферации, а также в результате слияния эпителиоидных клеток. Цитоплазма гигантских клеток содержит большое количество ядер, обычно располагающихся в виде кольца или подковы по периферии клетки, РНК и дыхательные ферменты (см.). Гигантские клетки способны к фагоцитозу (см. ) и нередко в их цитоплазме обнаруживаются различные включения. Цитоплазма центральной части гигантской клетки богата митохондриями, лизосомами и лизосомоподобными включениями, элементами зернистой эндоплазматической сети, хорошо развитыми вакуолями.
) и нередко в их цитоплазме обнаруживаются различные включения. Цитоплазма центральной части гигантской клетки богата митохондриями, лизосомами и лизосомоподобными включениями, элементами зернистой эндоплазматической сети, хорошо развитыми вакуолями.
Помимо эпителиоидных и гигантских клеток, туберкулезная грануляционная ткань содержит обычно значительное количество лимфоцитов (см.) разной степени зрелости, плазматических клеток (см.), сегментоядерных лейкоцитов (см.). В периферических отделах грануляционного слоя между эпителноидными и лимфоидными клетками выявляются фибробласты (см. Соединительная ткань). Вокруг очага воспаления обычно имеется перифокальная зона неспецифической воспалительной реакции. При прогрессировании процесса наблюдается увеличение зоны казеозного некроза, усиление инфильтрации грануляционной ткани лимфоидными клетками и сегментоядерными лейкоцитами, расширение зоны перифокального воспаления.
При заживлении туберкулезного очага массы казеозного некроза уплотняются и обезвоживаются, отмечается отложение в них солей кальция в виде мелких зерен. В грануляционной ткани увеличивается количество фибробластов, появляются фиброциты и начинают выявляться коллагеновые волокна, к-рые формируют вокруг туберкулезного очага соединительнотканную капсулу. В последующем специфическая грануляционная ткань все больше замещается фиброзной тканью. Количество клеточных элементов между коллагеновыми волокнами уменьшается, иногда коллагеновые волокна подвергаются гиалинозу (см.).
В грануляционной ткани увеличивается количество фибробластов, появляются фиброциты и начинают выявляться коллагеновые волокна, к-рые формируют вокруг туберкулезного очага соединительнотканную капсулу. В последующем специфическая грануляционная ткань все больше замещается фиброзной тканью. Количество клеточных элементов между коллагеновыми волокнами уменьшается, иногда коллагеновые волокна подвергаются гиалинозу (см.).
Другой специфичной для Т. формой воспалительной реакции является образование туберкулезного бугорка, или гранулемы (с
Какие бывают формы туберкулеза легких: симптомы и различия
Туберкулез — это тяжелое инфекционное заболевание, возникающее после инфицирования микобактерией Коха. Это заболевание поражает различные органы и системы организма. Более половины случаев туберкулеза — это поражение легких. В зависимости от патологических проявлений заболевания, различают несколько форм легочного туберкулеза.
Первичный туберкулез
Первичный комплекс туберкулезных симптомов развивается непосредственно после попадания микобактерии в организм человека. Чаще всего заражение происходит воздушно – капельным путем. Микрочастицы мокроты вместе с активными микобактериями попадают в воздух в процессе чихания или кашля больного человека. Здоровый человек это вдыхает, и палочка Коха оседает на слизистых оболочках.
Чаще всего заражение происходит воздушно – капельным путем. Микрочастицы мокроты вместе с активными микобактериями попадают в воздух в процессе чихания или кашля больного человека. Здоровый человек это вдыхает, и палочка Коха оседает на слизистых оболочках.
При слабом иммунитете болезнь начинает развиваться. Возможны также другие пути передачи инфекции: при тесных контактах, через еду, от матери к ребенку. От животных первичный туберкулез можно получить, если употреблять в пищу сырое молоко и плохо обработанное термически мясо. Но эти способы передачи инфекции встречаются намного реже.
На начальной стадии заболевания симптоматика стерта, характерные признаки заболевания начинают проявляться позже.
Симптомы первичного туберкулеза
- Не проходящая температура.
- Периодический гипергидроз.
- Потеря аппетита и, соответственно, веса.
- Кашель.
- Слабость.
Нужно отметить, что у детей заболевание, как правило, начинается остро.
Диагностика первичного туберкулеза проводится несколькими способами:
- Проба Манту и Диаскинтест. Это исследование проводится у детей.
- Взрослым назначают рентгеновское исследование и компьютерную томографию.
- Для точного подтверждения диагноза проводят лабораторные исследования. На анализ берется кровь и мокрота пациента.
Лечение первичного туберкулеза проводится с помощью лекарственной терапии. Фтизиатр назначает сразу комплекс из противотуберкулезных препаратов и антибиотиков.
Во время лечения периодически показано делать лабораторные исследования на чувствительность микобактерии к антибиотикам. Это делается для того, чтобы понять, эффективное назначено лечение или нет.
Все следующие виды туберкулеза легких, как правило, являются осложнениями первичного туберкулеза.
Очаговый туберкулез легких
Это вторичный туберкулез, развивающийся на фоне повторного инфицирования человека. Инфекция может сохраняться в старых очагах (кальцинатах) или снова попасть в организм из внешней среды.
Повторное инфицирование может произойти в стенах противотуберкулезного диспансера или если в семье, где присутствует родственник с активной формой туберкулеза. Повторное инфицирование может произойти эндогенным путем, если микобактерии в ослабленном виде сохранились в лимфоузлах или старых, обызвествленных очагах.
Заболевание отличает наличие в легких воспалительных очагов небольшого размера. Количеств очагов небольшое и они, как правило, не оказывают перифокального воздействия на окружающие ткани. Это заболевание отличается латентным характером течения и слабовыраженной симптоматикой. Среди симптомов могут быть: температура, озноб, возможен кашель.
Диагностируется заболевание чаще всего у взрослых пациентов при проведении плановой флюорографии.
Далее фтизиатр назначает рентгенологическое исследование и лабораторные анализы. Очаговый туберкулез следует дифференцировать от других заболеваний легких (например, от рака легкого). Если установить точный диагноз не получается, назначают противотуберкулезное лечение на два месяца.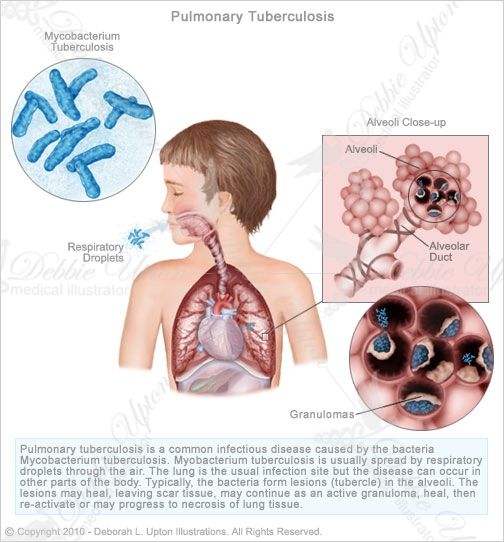 В период проведения терапии проводят рентгенограммы. Если исследование показывает уменьшение очага и самочувствие пациента улучшается, значит у больного действительно туберкулез.
В период проведения терапии проводят рентгенограммы. Если исследование показывает уменьшение очага и самочувствие пациента улучшается, значит у больного действительно туберкулез.
Лечение активной фазы очагового туберкулеза проводится в стационаре, а неактивной в амбулаторных условиях под присмотром врача. Прогноз на лечение чаще благоприятный. Первые три месяца в качестве лекарственной терапии назначается комбинация из нескольких препаратов. Через три месяца при положительной динамике в лечении оставляют 1-2 препарата еще на три месяца. Длительность лечение составляет около года. Затем пациент еще некоторое время наблюдается у фтизиатра.
Инфильтративный туберкулез
Самая распространенная форма легочного туберкулеза. Инфильтративный туберкулез – это вторичная форма заболевания, характеризующаяся наличием воспалительных очагов инфекции с содержанием внутри казеозных или некротических масс.
Причинами могут быть экзогенные и эндогенные вторичные инфицирования. Экзогенное инфицирование может произойти при контакте с пациентами с открытой формой туберкулеза. Эндогенно инфекция может возобновиться из старых очагов или лимфатической системы.
Вторичное инфицирование происходит при способствующих факторах:
- Уменьшение защитных сил иммунитета.
- Наличие сопутствующих заболеваний.
- Нечувствительность микобактерий к антибиотикам при лечении первичного туберкулеза.
Симптоматика инфильтративного туберкулеза более выражена, чем в двух предыдущих формах.
Характерные симптомы
- Температура не опускается ниже 37 °. А иногда поднимается до 40°. Такая температура плохо поддается корректировке жаропонижающими средствами.
- Гипергидроз, усиливающийся во время сна.
- Частый кашель, который сопровождается отделением мокроты. Иногда в мокроте можно увидеть некротические ткани и кровь.
- Чувство сдавленности в груди и постоянная одышка.
- Потеря аппетита и резкое уменьшение веса.
Пациенты с инфильтративным туберкулезом часто становятся источником заражения для здоровых людей.
Течение заболевания делится на три фазы в зависимости от тяжести симптомов:
- Легкая фаза. Характеризуется образование инфильтрата размером 3-4 см. Симптоматика умеренная, выражается в невысокой температуре и кашле. На этом этапе заболевания симптомы можно перепутать с проявлениями вирусных инфекций. Начальная фаза может длиться до полутора месяцев.
- Острая фаза. Воспалительная зона увеличивается, становится более 5 см по площади. Симптоматика нарастает: усиливается кашель, температура может подниматься до высоких значений или отсутствовать. На рентгенограмме будет виден очаг воспаления с четкими контурами.
- Фаза распада. Симптомы заболевания ярко – выражены, поэтому человек попадает в больнице чаще на этой стадии заболевания. Ткани в очаге расплавляются и токсины попадают в кровь. У пациента наблюдается дыхательная недостаточность.
Инфильтративный туберкулез является самой опасной формой легочного туберкулеза. При неэффективном лечении инфильтративный туберкулез осложняется другими формами заболевания.
Лечение инфильтративного туберкулеза длительное и проводится в условиях стационара. Фтизиатр разрабатывает план лечения в зависимости от стадии заболевания, наличия осложнений и состояния иммунной системы организма.
Комплексное лечение включает:
- Химиотерапия и лечение антибиотиками.
- Поддерживание иммунитета
- Лечение сопутствующих заболеваний или осложнений, если они имеются.
Успех лечения этой формы туберкулеза заключается в неукоснительном соблюдении плана лечения. Если лечиться неправильно, микобактерии могут приобрести устойчивость к препаратам, и тогда лечение нужно будет начинать сначала.
Диссеминированный туберкулез
Диссеминированный туберкулез является вторичной формой легочного туберкулеза. Заболевание характеризуется наличием большого количества очагов инфекции в легких и рассеиванием микобактерий по всему организму.
Различают три пути распространения микобактерий туберкулеза по организму:
- Гематогенный. Инфекция попадает в кровь и распространяется по кровеносным сосудам.
- Лимфогенный. Бактерии рассеиваются с помощью лимфатической системы.
- Бронхогенный. Распространение инфекции по бронхиальному дереву.
В кровь микобактерии попадают, когда очаг воспаления находится в непосредственной близости от стенки кровеносного сосуда. А лимфогенный путь распространения инфекции проявляется, когда микобактерии из грудных лимфатических узлов попадают в легочные вены.
Но попадание в кровь и лимфу микобактерий туберкулеза еще не достаточно для развития диссеминированного туберкулеза.
Способствующими факторами являются:
- Иммунодефицит.
- Отсутствие вакцинации против туберкулеза.
- Прием иммунодепрессантов.
- Голодание.
- Наличие инфекционных процессов в организме.
Стремительно развитие диссеминированного туберкулеза может вызвать одномоментное поступление в кровоток большого количества микобактерий (например, при прорыве казеозного лимфоузла).
Диссеминированный туберкулез имеет 4 стадии развития заболевания:
- Острый. На этой стадии заболевания в легких обнаруживается множество мелких очагов инфекции(1-2 мм), которые располагаются в обоих легких равномерно. Эта стадия называется милиарным туберкулезом и может быть трех типов: тифоидный, легочный, менингеальный. тифоидный вариант протекает с лихорадкой и интоксикацией, при легочном варианте появляется дыхательная недостаточность, менингеальный тип сопровождается менингитом. Характеризуется высокой температурой и ознобом. Если не проводить лечение, легочные ткани могут расплавляться и отмирать.
- Подострая стадия. Для подострой формы характерно образование каверн одинакового размера. Симптоматика более разнообразна. Температура держится постоянно, кашель сопровождается кровянистыми выделениями. На рентгенограмме видны достаточно крупные очаги инфекции. Лечение должно быть незамедлительным.
- Хроническая стадия. Заболевание переходит в хроническую стадию при несвоевременном или неэффективном лечении острой или подострой форм заболевания. Симптомы ярко выражены: одышка, температура, озноб, кровохарканье, кашель, истощение организма. Если воспалительный процесс распространяется на стенку кровеносного сосуда в легком, она может лопнуть и возникнет легочное кровотечение.
- Генерализованная стадия. Возникает при распространении микобактерий по всему организму. Палочка Коха поражает сразу несколько органов или систем. Ослабление иммунитета способствует распространению инфекции по организму.
Диссеминированный туберкулез в генерализованном течении достаточно плохо поддается лечению.
Если лечение диссеминированного туберкулеза несвоевременное, это может привести к развитию осложнений или к летальному исходу.
Кавернозный туберкулез
Также является вторичным заболеванием. Характеризуется образованием в легких полостей с распадающимися тканями. Такие полости называются каверны.
Симптоматика заболевания на начальных стадиях стерта. При развитии заболевания симптомы похожи на другие формы легочного туберкулеза:
- Температура.
- Слабость и упадок сил.
- Одышка и чувство сдавленности в груди.
- Потливость.
- Потеря веса и аппетита.
Диагностируется такая форма заболевания обычно у тех людей, кто уже состоит на учете у фтизиатра. Гораздо реже обнаруживают кавернозный туберкулез при плановой флюорографии.
При диагностике необходимо дифференцировать кавернозный туберкулез от других заболеваний легких. Например, рака легкого, абсцесса легкого или эмфиземы. Для того, чтобы точно установить диагноз, необходимо сдать лабораторные анализы: общие анализы крови и мочи, биохимия крови, бактериальный анализ мокроты.
Образование каверны происходит в несколько этапов. В том месте, где ткани легкого подвергаются распаду, начинает формироваться полость. Сначала она имеет нечеткие края. Затем образуется оболочка, отделяющая каверну от окружающих тканей легкого. Внутри находятся казеозные массы и некротические ткани. После проведенного лечения остается санированная полость. Это четко сформированная каверна, без содержимого.
Кавернозный туберкулез при неэффективном или несвоевременном лечении может спровоцировать осложнения:
- Легочное кровотечение. Возникает, если в распадающиеся ткани вовлекается стенка кровеносного сосуда.
- Эмпиема плевры. Образуется, если каверна располагается у края легкого. В таком случае прорыв каверны может произойти в плевральную полость.
- Распространение микобактерий через бронхи. Возникает, когда каверна открывается в бронх.
Лечение кавернозного туберкулеза начинается с медикаментозной терапии. Для большего лечебного эффекта лекарства могут вводить внутривенно или внутрибронхиально. Если консервативное лечение не помогло, применяется оперативное вмешательство.
Прогноз излечения кавернозного туберкулеза зависит от того, на какой стадии заболевания было начато лечение и от иммунной защиты пациента.
Цирротический туберкулез
Это последняя стадия развития туберкулезного процесса в легком. Прогрессирует на фоне неэффективного лечения туберкулеза других форм. Особенностью этой формы туберкулеза является превращение легочной ткани в соединительную. Грубая соединительная ткань разрастается, и легкое или часть его перестает выполнять свою функцию. Симптомы туберкулезного процесса сохраняются в виде интоксикации организма.
Симптомы при цирротическом туберкулезе зависят от локализации соединительной ткани:
- Одышка.
- Интоксикация организма.
- Температура.
- Кровохарканье.
- Цианоз (при обширном участке поражения).
Причинами смерти при цирротическом туберкулезе являются легочные кровотечения, сердечная и дыхательная недостаточность.
При диагностике заболевания используют рентгенографию грудной клетки и компьютерную томографию. Исследования покажут затемнение и уменьшение в размерах пораженного участка легкого. На темном участке могут наблюдаться светлые пятна. Это каверны.
Бронхоскопия помогает выявить рубцовые и спаечные изменения в бронхах. А также определит наличие или отсутствие воспалительного процесса. Спирометрия покажет резкое уменьшение объема легких и потерю функциональности. Цирротический туберкулез необходимо дифференцировать от других заболеваний (например, саркоидоз легких).
Лечение этого заболевания может быть консервативным и оперативным.
Лекарственная терапия преследует несколько целей:
- Купирование воспалительного процесса в легком.
- Противотуберкулезная терапия.
- Улучшение дыхательной функции легкого.
- Улучшение работы иммунной системы организма.
Если в легком имеется ограниченный цирротический участок, это является показанием к проведению операции. Пораженный участок удаляется, что позволяет предупредить распространение заболевания на окружающие ткани легкого.
Профилактические мероприятия сводятся к лечению предшествующих форм туберкулеза.
Открытая и закрытая форма
Любой тип лёгочного туберкулеза может протекать в двух вариантах: закрытый и открытый.
Открытый туберкулез характеризуется большим количеством микобактерий, содержащихся в мокроте. Человек является источником заражения, поэтому пациент должен проходить лечение в стационаре.
При закрытой форме туберкулеза человек не является источником заражения, так как не выделяет во внешнюю среду микобактерий туберкулеза. Определить, является человек источником заражения или нет, поможет анализ мазка мокроты.
Формы легочного туберкулеза разнообразны. В некоторых случаях встречается сочетание форм или перерастание одной формы в другую.
симптомы, первые признаки на ранних стадиях
Сегодня все больше людей страдают таким страшным заболеванием, как туберкулез. Его возбудителем считается палочка Коха (Mycobacterium tuberculosis). Этой болезни подвержены как взрослые, так и дети. Ее коварство заключается в том, что на начальных стадиях люди часто путают туберкулёз с простудой. В больницу обращаются уже на поздних стадиях, лечение в таком случае значительно усложняется. Темой данной статьи будет туберкулез: симптомы, первые признаки.
Описание заболевания
Ещё с древних времен люди болели туберкулезом, ранее он носил название «чахотка». Тогда медики еще не знали, как с ним бороться, и больные в большинстве случаев умирали. Сегодня существует много способов борьбы с этим страшным недугом. Очень важно распознать признаки туберкулеза на ранних стадиях, это значительно облегчит лечение и ускорит процесс выздоровления.
Возбудителем заболевания является бактерия Mycobacterium tuberculosis, передается он воздушно-капельным путем. Заражение происходит на фоне слабого иммунитета человека. Чаще всего поражаются органы дыхательной системы (бронхи и легкие). Однако есть случаи, когда инфекция поражает другие органы и системы.
Коварство данного заболевания заключается в следующем:
- очень долго болезнь пребывает в латентной фазе и больной даже не подозревает о ней;
- признаки туберкулеза легких у взрослых часто похожи на простуду или переутомление;
- палочка Коха устойчива к негативному воздействию факторов окружающей среды, именно поэтому может передаваться даже в самых «жестких» условиях;
- данный микроорганизм подвергается частым мутациям, поэтому вырабатывает резистентность ко многим антибиотикам. Стоит отметить, что мутационные процессы происходят внутри человеческого организма и передача другому человеку происходит уже другой формой бактерии.
Как определить туберкулез
Данному заболеванию в большей степени подвержены женщины и дети, реже встречается среди мужчин. Раньше принято было считать, что туберкулёз — это заболевания несостоятельных слоев населения. Однако согласно современной статистике положение в обществе совершенно не зависит от этого. Сегодня даже богатые люди могут заболевать этим неприятным недугом.
В начале 19 века от чахотки гибло очень много людей, ее возбудителя открыл известный ученый Роберт Кох. Стоит отметить, что женщины поддаются этой болезни чаще из-за родов или постоянных стрессов.
Для того чтобы выявить у себя первые симптомы заболевания необходимо сначала определить локацию развития инфекционного процесса. В случае поражения легких или бронхов, то больные часто могут спутать с банальной простудой или гриппом. На ранних стадиях туберкулеза, симптомы у взрослых следующие:
- слабость;
- нарушение сна и аппетита;
- состояние озноба;
- повышение температуры тела.
Стоит отметить, что на ранних стадиях заболевания температура не поднимается выше 37.5 градусов. Больного мучает сухой удушающий кашель, который активизируется в ночное и утреннее время.
Латентная стадия может продолжаться до 1 года. Все это время человек является носителем и передатчиком инфекции. Иногда врачи могут спутать туберкулез в инкубационном периоде с вирусом иммунодефицита человека. Для того чтобы вовремя выявить заболевание рекомендуется регулярно сдавать анализы крови.
Туберкулёз легких: симптомы, первые признаки
На ранних стадиях (в инкубационном периоде) больной может выявить у себя такие симптомы:
- общее ухудшение состояния;
- незначительное повышение температуры тела;
- повышение потоотделения;
- сухой удушающий кашель;
- боли в голове;
- головокружения;
- потеря аппетита;
- неестественная худоба.
По мере прогрессирования заболевания у пациента начинает отходить мокрота, в которой имеются следы крови. Стоит отметить, что приступы кашля мучают больного в основном во время сна или при горизонтальном положении. Также температура тела начинает повышаться до высоких значений (38–39,5°C).
Проявление болезни у детей
Призна
Как исследовали и лечили туберкулёз. История борьбы | Всё, что нужно знать о | Вопрос-Ответ
Сегодня новые методы диагностики и лечения помогают врачам своевременно ставить диагноз и предпринимать эффективные ответные меры против этой болезни. Однако так было не всегда, и многие известные люди в своё время погибли из-за несвоевременного и неправильного лечения.
Что такое туберкулёз
Туберкулёз – это широко распространённое в мире заболевание, вызываемое бактерией типа Mycobacterium tuberculosis, которая чаще всего поражает лёгкие человека.
Если человек здоров, то его иммунная система «отгораживается» от бактерий – в таком случае туберкулёз находится в пассивной форме. Если у человека иммунитет ослаблен, то инфекция активизируется и начинают появляться такие симптомы болезни, как кашель (бывает с выделением мокроты и крови), боли в грудной части, слабость, повышенная температура и потеря веса.
Передаётся заболевание воздушно-капельным путём, заразиться можно от инфицированного даже при разговоре, а также при кашле, чихании или использовании бытовых предметов, бывших в употреблении больного.
Из истории болезни
До XX века туберкулёз часто назывался «чахоткой» и был практически неизлечим.
О заразности туберкулёза знали ещё наши давние предки – упоминания о болезни встречаются в законодательных документах древних вавилонян. В начале XIX века врачи, изучающие причины и развитие чахотки, начали предпринимать первые попытки лечения инфекции.
Так, в 1822 году англичанин Джеймс Карсон попытался вылечить больного с помощью искусственного введения воздуха в плевральную полость (т. н. искусственный пневмоторакс).
За распространением болезни вёл наблюдения французский врач Жан-Антуан Вильмен в 1865 году. Он заметил, что туберкулёз передаётся от одного матроса к другому во время морского плавания на корабле. Чтобы доказать заразность инфекции, он собрал мокроту заражённых людей и поместил её в контейнер с морскими свинками. Животные заразились – это послужило доказательством, что болезнь весьма «летуча» и заразна.
В 1882 году итальянский медик Карло Форланини начал на практике применять искусственный пневмоторакс. В России же он был впервые применён в 1910 году.
Открытие возбудителя туберкулёза принадлежит немецкому микробиологу Роберту Коху, который объявил об обнаружении микобактерии Mycobacterium tuberculosis (названной в его честь бациллой Коха) в 1882 году. Наука признала значимость его открытия, и в 1905 году учёный был удостоен Нобелевской премии в области физиологии и медицины.
Позднее учёный смог выделить чистую культуру т. н. бациллы Коха и вызвать с её помощью туберкулёз у подопытных животных. В начале 1890-х Коху удалось получить туберкулин – экстракт туберкулёзных культур, который он представил научному сообществу, как эффективное диагностическое средство при выявлении туберкулёза.
Занимались исследованием туберкулёза и в России. В 1904 году российский учёный Алексей Абрикосов обнародовал исследования, в которых описал картину состояния лёгких на рентгенограмме при начальных стадиях заболевания туберкулёзом.
В 1919 году французские учёные Кальметт и Герен создали вакцинный штамм микобактерии туберкулёза для проведения вакцинации. Применили его впервые в 1921 году.
| ДЛЯ СПРАВКИ | |
|---|---|
| Штаммом в медицине называют специально изолированную в определённом месте культуру вирусов или бактерий с определёнными, обычно изученными, свойствами. Штаммам обычно присваивают код, состоящий из букв и цифр. | |
Клинические и экспериментальные исследования свойств вакцины доказали, что она относительно безвредна, а смертность от туберкулёза среди вакцинированных с рождения детей ниже, чем среди невакцинированных. Широко применяться вакцина стала с середины 1930-х годов, а с середины 1950-х годов вакцинация новорождённых детей стала обязательной процедурой.
Вакцинация как профилактическое средство прошла испытание временем.
Что же касается лечения инфекции, то с 1930-х годов при тяжёлых формах заболевания стали применять эктомию части лёгкого – частичное удаление поражённого участка лёгкого пациента.
Кроме того, в 1943 году американскому микробиологу Зельману Васкману удалось получить первый противомикробный антибиотик стрептомицин, за что учёный был удостоен Нобелевской премии в 1952 году. Первое время после начала применения препарата он был очень эффективен против микобактерий, однако спустя десятилетие он утратил свой клинический эффект и в настоящее время применяется редко.
Тем не менее открытие стрептомицина начало антибактериальную эру в лечении заболевания. С 1954 года начинают использоваться такие препараты, как изониазид и тибон, с 1967 года – одного из самых эффективных противотуберкулёзных средств – рифампицина.
Совершенно новый подход к контролю туберкулёза был создан, во многом благодаря голландскому доктору Карелу Стибло, который в 1974 году предложил принципы т. н. стратегии ДОТС (DOTS) – по сути, противотуберкулёзной химиотерапии с применением специальных препаратов. Так, в 1994 году эта стратегия была рекомендована ВОЗ для применения в странах, для которых проблема заболеваемости туберкулёзом является весьма актуальной.
DOTS до сих пор является основополагающей схемой лечения, хотя современные учёные и медики отчасти модифицировали её, включив препараты нового поколения для более эффективной борьбы с заболеванием.
Знаменитые люди – жертвы туберкулёза
Чахотка описана не в одном литературном произведении, где сюжетная линия часто переплетается с болезнью героев, причём самой болезни авторы порой придавали поэтический и благородный оттенок. Примером таких произведений могут послужить романы Достоевского и Толстого, Чехова и Короленко, Дюма-сына, Манна, Ремарка и многих других.
Не щадила болезнь и самих талантливых авторов. В самом расцвете творческих сил ушли от нас известный русский критик Виссарион Григорьевич Белинский (скончался в возрасте 37 лет), публицист и критик Николай Добролюбов (совсем юным, в возрасте 25 лет), поэт Алексей Кольцов (скончался в возрасте 33-х лет), поэты Иван Никитин и Семён Надсон, живописцы Фёдор Васильев и Мария Башкирцева.
Николай Чехов, брат знаменитого русского писателя, скончался от чахотки в возрасте 31 года. Сам Антон Павлович не смог перебороть внезапно обострившуюся болезнь и умер в возрасте 44 лет. Один из создателей «Двенадцати стульев» Илья Ильф также умер от обострения туберкулёза, ему было всего 39 лет.
Среди зарубежных деятелей культуры и искусства жертвами туберкулёза пали такие известные личности, как английские писательницы и поэтессы сёстры Бронте, их соотечественница писательница Джейн Остин, выдающийся немецкий писатель Франц Кафка, немецкий композитор Карл Мария фон Вебер, знаменитый польский композитор Фредерик Шопен, американский писатель Томас Вульф, французский режиссёр, создатель серии кинофильмов «Жандарм из Сен-Тропе» Жан Жиро, английская актриса, исполнительница роли Скарлетт О’Хара, Вивьен Ли, художник-экспрессионист Амедео Модильяни, английский писатель и публицист Джордж Оруэлл (настоящее имя – Эрик Артур Блэр) и многие другие.
Эти и многие другие известные личности ушли из жизни до того, как были изобретены прогрессивные и более эффективные методы лечения, такие как DOTS, хирургические способы удаления поражённых участков внутренних органов, госпитализация в специальные противотуберкулёзные диспансеры.
Цифры и факты
На 41 % снизились показатели смертности от туберкулёза по сравнению с уровнем 1990 года.
Более 50 млн пациентов успешно излечились от туберкулёза начиная с 1995 года.
Туберкулёз является второй самой распространённой причиной смертности от инфекционного заболевания на Земле, уступая только ВИЧ/СПИДу.
Примерно каждый четвёртый случай смерти ВИЧ-инфицированных людей происходит из-за туберкулёза.
Случаи заболевания туберкулёзом есть в каждой стране мира, однако больше половины из них приходится на азиатские и африканские страны.
Из-за неправильного или ненадлежащего использования противотуберкулёзных препаратов развивается форма туберкулёза, устойчивая к лекарствам. Она называется МЛУ-ТБ. Лечение в таких случаях будет сложное и дорогое.
Риск возникновения туберкулёза у курильщиков в 2,5 раза выше, чем у некурящих людей. Более того, до 20 % глобальной заболеваемости туберкулёзом связывается с курением табака.
Треть населения мира имеет в организме латентный (неактивный) туберкулёз. Это означает, что пока он не перейдёт в активную фазу (если вообще перейдёт), он не является заразным.
Смотрите также:
Латентная форма туберкулеза легких (скрытый): симптомы, лечение и что это такое?
Туберкулез является одним из самых распространенных заболеваний в мире. В 19-м веке туберкулез был лидером среди причин смертности людей в большинстве стран с развитой промышленностью. В то время данная болезнь называлась «чахоткой». Но так как в 40-х годах 20 века был изобретен Стрептомицин, количество вспышек туберкулеза резко сократилось.
На сегодняшний день большинство эпидемических вспышек наблюдается в Африканских и Азиатских странах, а также в районе западной части Тихоокеанской территории.
Согласно статистике:
- каждый третий человек на Земле заражен микобактериями туберкулеза,
- каждый год от данного заболевания умирает около полутора миллиона людей в мире,
- туберкулез является лидером смертности людей с ВИЧ,
- чаще всего болезнь одолевает людей со слабым иммунитетом, детей, людей преклонного возраста, а также лиц из группы риска.
Заражение происходит при попадании в организм палочки Коха. Инфицированный больной может с легкостью заразить здорового человека. Заболевание может протекать в разных формах, что способствует появлению различных симптомов болезни, от этого зависит выбор адекватного лечения и возможные последствия для здоровья человека.
Что означает «латентная форма туберкулеза»?
Для латентной формы туберкулеза характерным является то, что инфекция находится в организме, медленно разрушая его, а болезнь в этот период переходит в хроническую форму.
Несмотря на то, что больной с закрытой формой болезни не заразен для окружающих его людей, существует опасность того, что заболевание перейдет в открытую форму. Это может произойти с теми, кто много курит и долго находится в сыром помещении, а также имеет ослабленный иммунитет.
Одним из видов закрытой формы болезни является латентная туберкулезная инфекция. Она характерна для инфицированных людей, имеющих крепкий иммунитет, который способен сдержать развитие туберкулеза, но устранить инфекцию ему не под силу.
Важно! Симптомы заболевания могут отсутствовать в течение нескольких месяцев, а то и лет.
Человек становится носителем палочки Коха. При этом он может ни разу не болеть туберкулезом. Однако это случается не часто, так как рано или поздно защитные силы человека могут ослабеть и дремлющая инфекция активизируется. Это может произойти в результате сочетания нескольких неблагоприятных обстоятельств:
- ослабленный иммунитет,
- нерациональное и несбалансированное питание,
- работа в помещениях с грязным и пыльным воздухом,
- длительное пребывание в помещениях с повышенной влажностью,
- сильное нервное потрясение,
- частые ОРВИ.
Скрытый туберкулез имеет первичную и вторичную стадию. Это имеет большое значение в диагностике и лечении болезни.
Первичная стадия характеризуется тем, что инфекция поражает только одну какую-то систему, в основном это дыхательная или лимфатическая системы.
При вторичной стадии заболевания происходит распространение инфекции по всей кровеносной системе. При этом образуются множественные очаги поражения. Скорость перехода первичной во вторичную стадию является индивидуальной. Она зависит от состояния иммунитета больного.
Скрытая форма туберкулеза в первичной стадии протекает бессимптомно, кашель и лихорадка отсутствуют. В единичных случаях могут наблюдаться симптомы, сходные с:
- простудой,
- синдромом хронической усталости,
- гиповитаминозом.
Больной не предполагает о заражении на протяжении длительного времени.
Затем эта форма туберкулеза обретает более явные симптомы:
- болезненное дыхание,
- кровохарканье,
- накопление жидкости в легких, туберкулезный плеврит,
- в течение продолжительного времени вечером температура достигает субфебрильных цифр,
- больной ощущает слабость, упадок сил,
- уровень работоспособности резко снижается,
- ухудшение аппетита,
- больной сильно потеет ночью.
Отличить латентный туберкулез от других схожих заболеваний может только врач-фтизиатр, на основе внешних признаков заболевания, а также результатов флюорографии и рентгенографии.
Причины развития и пути передачи туберкулеза у взрослых и детей
Стоит помнить, что неизвестно в какой момент латентная форма может перейти в открытую. Больной с открытой формой туберкулеза является основным источником заражения. За один день человек заражает до 20 здоровых людей. Заражение происходит как при личном общении с ним, так и при использовании посуды или предметов, которыми пользуется больной.
Особую опасность, представляют, места общественного питания и транспорта. Заражение возможно от больных животных или от продуктов, произведенных из них. Тараканы и мухи также являются переносчиками туберкулеза. Проникновение инфекции происходить через легкие, гораздо реже через ЖКТ, слизистые или участки кожи с повреждениями.
Необходимо учитывать тот факт, что палочка Коха очень устойчива к внешним условиям: она не боится холода, тепла, повышенной влажности и света.
Главной причиной, которая может способствовать переходу закрытого туберкулеза в открытый – это ослабленный иммунитет. При нормальной работе иммунной системы человек является носителем, но не заболевает. Болезнь может быть спровоцирована:
- сильными стрессами,
- вредными привычками,
- нерациональным режимом питания.
Для туберкулеза характерна сезонность с обострениями весной и осенью. Для детей чаще всего характерна латентность туберкулеза. Протекает он практически бессимптомно, и лишь при наличии соответствующих условий переходит в активную фазу.
Причины заражения у детей следующие:
- контакта с инфицированным человеком,
- пылевая инфекция, которая распространяется в результате несоблюдения правил гигиены, ненадлежащих бытовых условий, загрязненности,
- возможно инфицирование в период беременности или родов,
- инфицирование через молоко.
Латентная форма туберкулеза — это такое состояние, при котором больным человек не выделяются микобактерии туберкулеза, а соответственно, эта форма болезни не заразна. При латентном туберкулезе микобактерии в мокроте не обнаруживаются, симптомы практически отсутствуют.
Однако, общаясь с больным, стоит придерживаться некоторых мер предосторожности. В помещении, где находится больной, надо ежедневно делать тщательную уборку с хлором.
При наличии неблагоприятных условий латентная форма может перейти в активную стадию, и при несвоевременной или неадекватной терапии возможны серьезные осложнения:
- харканье кровью,
- кровотечение из легких,
- легочное сердце,
- внезапный пневмоторакс,
- сердечно-легочная и почечная недостаточность,
- свищи.
Диагностика, лечение и профилактика недуга
Заражение туберкулезом может произойти абсолютно с каждым человеком, но существуют определенные категории населения, которым следует особенно быть осторожным по отношению к своему здоровью.
Это:
- люди, чья работа предусматривает постоянный контакт с инфицированными больными,
- лица, злоупотребляющие наркотиками, оказывающими подавляющее действие на иммунитет человека,
- больные сахарным диабетом, почечной недостаточностью, с наличием ВИЧ-инфекции.
Необходимо всегда помнить – туберкулез излечим полностью только при ранней его диагностике.
Стандартная диагностика латентного туберкулеза обязательно включает в себя кожные тесты с туберкулином, рентгенографию и анализ крови для проверки иммунного ответа организма на антиген.
Но для того чтобы диагностика была еще более точной, используются дополнительные исследования:
- для обнаружения микобактерий необходимо взять образец мокроты,
- молекулярные тесты выявляют генетический материал бактерий,
- для проведения микроскопического исследования проводится культивирование бактерий. Для этого используют мокроту, другие биологические жидкости тела человека, образцы биопсии легких, лимфатических узлов. Процедура длится до семи недель.
Перед проведением терапии латентного туберкулеза необходимо исключить вероятность активного туберкулезного процесса.
Для медикаментозного лечения применяются такие препараты как Изониазид и Рифампицин, которые принимаются в течение полугода дважды в неделю от 15 мг/кг/сутки до 900 мг/сутки. Существуют также двух- или трех месячные курсы применения данных препаратов.
Самые первые шаги по профилактике заболеваемости туберкулезом делаются еще в родильном доме. Каждому новорожденному в обязательном порядке делается прививка БЦЖ. Это не даст стопроцентного иммунитета к болезни, но снизит риск инфицирования до семи раз.
Для того чтобы предупредить заражение туберкулезом у взрослых, надо каждый год обязательно проходить флюорографическое обследование.
Лучшим профилактическим средством является укрепление иммунитета. Для этого надо полноценно и правильно питаться, употреблять пищу, содержащую много белков, животных жиров и витаминов. Также необходимо бросить курить и часто гулять на свежем воздухе.
Существуют народные способы, которые помогут избежать заболевания, для этого надо регулярно употреблять в пищу чеснок, лук, зеленый чай, киви и цитрусовые, кисломолочные продукты, рыбу, зелень, злаковые.
Загрузка…
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 6 декабря 2019 г.
Что такое тест?
Туберкулез — это бактериальная инфекция, которая чаще всего поражает легкие, но может поражать многие другие органы. Хотя антибиотики могут лечить большинство случаев, туберкулез остается одной из наиболее частых причин смерти во всем мире. Кожная проба на туберкулез, также называемая тестом на очищенное производное белка (PPD) или пробой Манту, показывает, были ли вы когда-либо инфицированы бактериями, вызывающими туберкулез.
Инфекции, вызываемые этими бактериями, могут быть активными или неактивными. При активных инфекциях бактерии быстро размножаются, и человек заразен, когда кашляет. У людей с неактивными инфекциями бактерии живут глубоко в легких, но «спят». Поскольку неактивные инфекции могут позже «проснуться» и стать активными, важно распознавать и лечить оба типа инфекций ТБ.
Как подготовиться к тесту?
Вакцинация, кортикостероиды, такие как преднизон, и другие препараты, подавляющие иммунную систему, такие как биологические агенты, могут повлиять на результаты теста.Итак, сообщите своему врачу, если вы недавно были вакцинированы от инфекционного заболевания или принимаете кортикостероиды или другие иммунодепрессанты.
Что происходит при выполнении теста?
Врач через крошечную иглу вводит небольшое количество жидкости, содержащей белок, извлеченный из убитых бактерий туберкулеза, прямо под поверхность кожи вашего предплечья. Вы можете почувствовать легкое ущемление от инъекции и увидеть небольшую опухшую область в том месте, где была введена жидкость.Врач часто обводит место укола кружком и просит не смывать его.
Затем, через 48-72 часа, вы возвращаетесь на осмотр места инъекции. Если в месте укола кожа плотная и приподнятая, врач измеряет размер пораженного участка. Чем он больше, тем выше вероятность того, что вы были инфицированы бактериями ТБ в какой-то момент в прошлом и что у вас есть текущая инфекция. Тест не может отличить неактивную инфекцию от активной.
Какие риски связаны с тестом?
Рисков нет.
Должен ли я делать что-нибудь особенное после окончания теста?
Не забудьте вернуться, чтобы осмотреть место укола.
Сколько времени осталось до того, как станет известен результат теста?
Результат известен через два-три дня при осмотре кожи. Если тест окажется положительным, ваш врач спросит, были ли у вас положительные кожные пробы на ТБ в прошлом и есть ли у вас какие-либо симптомы, которые могут указывать на активный ТБ.Ваш врач, скорее всего, назначит рентген грудной клетки, даже если вы чувствуете себя хорошо.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Подробнее о кожном тесте на туберкулез
Сопутствующие препараты
IBM Watson Micromedex
Mayo Clinic Reference
10 Симптомы туберкулеза у младенцев / младенцев
Туберкулез (ТБ) — это очень заразная воздушно-капельная инфекция, вызываемая бактериями Mycobacterium tuberculosis (1).Туберкулез в основном поражает легкие. Туберкулез у детей в возрасте до 15 лет называется детский туберкулез .
В этом посте Momjunction мы представляем различные причины, симптомы, диагностику, лечение и профилактику туберкулеза у младенцев.
Каковы причины туберкулеза у младенцев?
Основной причиной туберкулеза является вдыхание воздуха, зараженного бактериями Mycobacterium tuberculosis . Зараженный человек распространяет бактерии в воздухе, чихая, кашляя, даже говоря и пение (2).Когда неинфицированный человек вдыхает зараженный воздух, бактерии оседают в легких и через кровоток распространяются на другие части тела.
Важно знать, что ТБ не распространяется на следующим образом (2).
- Физический контакт, например, рукопожатие
- Обмен едой или напитками
- Поцелуи
- Совместное использование постельного белья, унитаза и т. Д.
Инфекция туберкулеза часто распространяется на людей, с которыми больной ТБ проводит больше времени.Сюда входят члены семьи, друзья и одноклассники. Повторный контакт с пациентом и бактериями приводит к развитию туберкулеза у младенцев (3).
Насколько распространен туберкулез у младенцев?
Заболеваемость туберкулезом в развитых странах снизилась за последние несколько лет.
По оценкам, ежегодно во всем мире регистрируется около миллиона случаев детского туберкулеза (1). Эксклюзивных данных о распространенности туберкулеза у младенцев нет. Для получения статистических данных о туберкулезе у младенцев необходимо провести дополнительные исследования.
Туберкулез — инфекционная причина смерти номер один во всем мире, но остается недооцененной причиной заболеваемости и смертности среди детей (4). Однако при своевременном диагностировании и лечении туберкулеза прогноз благоприятен.
Какие типы туберкулеза?
Не всегда необходимо, чтобы ребенок заболел туберкулезом, если он инфицирован бактериями ТБ. Исходя из этого важного признака, туберкулезная инфекция подразделяется на следующие типы (5).
1. Скрытая инфекция ТБ
При этом типе инфекции бактерии ТБ живут в вашем организме, не вызывая у вас заболевания, поскольку иммунная система подавляет рост этих бактерий.
Ниже приведены характеристики латентной ТБ-инфекции:
- Нет симптомов болезни
- Нет ощущения болезни
- Невозможно передать инфекцию
- Положительный результат кожного теста на ТБ и анализа крови
- Туберкулез может развиться позже при отсутствии медицинского вмешательства при снижении иммунитета
2.Заболевание ТБ
Когда бактерии активны и размножаются в организме, это состояние известно как заболевание ТБ или активный ТБ. Это заболевание развивается, когда иммунитет вашего тела больше не может останавливать рост латентных бактерий.
Ниже приведены характеристики туберкулезного заболевания:
- Болезнь
- Способность передавать инфекцию
- Анализы крови и кожи положительны на ТБ
У носителей латентной инфекции не обязательно всегда развиваться болезнь .У некоторых людей симптомы проявляются через несколько дней после заражения бактериями. Иногда бактерии могут вызывать симптомы спустя годы.
Младенцы и дети ясельного возраста более подвержены развитию тяжелых форм туберкулеза, чем дети старшего возраста и взрослые, поскольку их иммунная система еще не полностью развита (6).
Симптомы туберкулеза у младенцев
У младенцев с латентной туберкулезной инфекцией симптомы отсутствуют.
Симптомы активной туберкулезной инфекции могут быть разными для каждого ребенка.Обычно наблюдаемые симптомы: (3) (7):
- Лихорадка
- Потеря аппетита
- Внезапная потеря веса
- Плохой рост ребенка
- Продолжительный кашель
- Распухшие железы
- Озноб и дрожь
- Потливость по ночам
- Пониженная игривость
- Летаргия
Когда следует позвонить доктору?
Вам следует позвонить врачу, если вы заметили у своего ребенка какие-либо из следующих симптомов (8).
- Длительный кашель более двух недель (14 дней)
- Необъяснимая длительная лихорадка
- Летаргия
- Любой подозреваемый контакт с инфицированным пациентом
- Любые поездки в страны с высоким уровнем заболеваемости туберкулезом
Диагностика О туберкулезе у младенцев
Клинические и радиологические особенности туберкулеза у детей младше четырех лет часто различны и неспецифичны. В таких случаях диагностика туберкулеза только на основании рентгенологических данных затруднена и может быть неточной (6).
Врач начнет с выяснения семейного анамнеза и симптомов ребенка. Они могут использовать один или несколько из следующих тестов.
- Анализы крови : Анализ высвобождения гамма-интерферона (IGRA) — это обычно применяемый анализ крови для подтверждения туберкулезной инфекции.
- Кожные пробы : исследуемый материал вводится в верхний слой кожи. Если через два-три дня после введения препарата наблюдается выпуклая шишка, то можно подтвердить туберкулезную инфекцию.
- Тесты мокроты : Тесты мокроты — лучший способ изолировать бактерии, вызывающие туберкулез. Но поскольку младенцы не могут производить достаточное количество мокроты, ее сбор может быть затруднен. Бактерии туберкулеза можно увидеть под микроскопом с помощью специального окрашивания или путем выявления их генетического материала.
- Рентген грудной клетки : Рентген грудной клетки делается для выявления типичных туберкулезных изменений в легких.
- Компьютерная томография : Компьютерная томография грудной клетки может быть проведена, чтобы лучше понять распространение инфекции.
- Промывание желудка : Содержимое желудка извлекается для проверки наличия бактерий ТБ. Его можно проводить два-три дня подряд натощак для диагностики детского туберкулеза.
ТБ у младенцев — это малобациллярная , что означает, что она вызвана меньшим количеством бактерий, и ее может быть трудно идентифицировать в бактериальной культуре или под микроскопом (6).
Врач определит наиболее подходящий метод диагностики для вашего ребенка после изучения тяжести симптомов и общего состояния здоровья ребенка.
Лечение туберкулеза у младенцев
Излечение пациента и ограничение распространения инфекции в обществе являются основными целями лечения туберкулеза.
Врач может прописать вашему ребенку комбинацию следующих препаратов (6).
- Изониазид (INH)
- Рифампицин (RIF)
- Пиразинамид (PZA)
- Рифабутин
- Этамбутол
Изониазид и рифампицин обычно являются препаратами первого выбора.
Все эти лекарства уменьшают бактериальную нагрузку, убивая бактерии, тем самым останавливая прогрессирование болезни и ее передачу другим людям.
Врачи обычно прописывают эти лекарства на шесть-девять месяцев для эффективного уничтожения бактерий. Во избежание рецидива болезни необходимо пройти весь курс лечения. Врач может назначить лекарства от скрытых инфекций, чтобы предотвратить дальнейшие проблемы со здоровьем.
Как предотвратить туберкулез у младенцев?
Туберкулез можно предотвратить, приняв некоторые меры предосторожности и профилактические меры.
- Избегать тесного контакта с инфицированными людьми или людьми с подозрением на инфекцию.
- Все члены семьи должны выработать привычку кашлять или чихать в салфетке или носовом платке, а не в ладонях или на открытом воздухе.
- Регулярный скрининг и тестирование на туберкулез в регионах с высоким уровнем инфицирования.
В некоторых случаях туберкулез у младенцев можно предотвратить, сделав им прививку в соответствии с рекомендациями врача. Вакцина BCG ( Bacilli Calmette-Guerin ) часто используется для профилактики детского туберкулеза.
Несмотря на то, что эффективность вакцины БЦЖ непредсказуема, ежегодные оценочные данные показывают, что она эффективна в предотвращении тяжелых форм болезни. Вакцина БЦЖ вводится только младенцам, отвечающим установленным требованиям, и только после консультации и получения одобрения врача-фтизиатра (1).
Часто задаваемые вопросы
1. Может ли ТБ быть генетическим?
Некоторые исследования показали, что гены человека могут играть роль в повышении его восприимчивости к туберкулезу.Однако типы генов только увеличивают риск, и это не обязательно, что у человека обязательно будет туберкулез. Необходимы дополнительные исследования, чтобы установить, является ли туберкулез генетически приобретенным (9).
2. Кто подвержен более высокому риску заражения туберкулезом?
У младенцев развивается иммунная система, и они подвергаются высокому риску заражения инфекцией, если они вступают в контакт с инфицированными людьми. Лица со следующими заболеваниями подвержены повышенному риску развития туберкулеза (10).
- ВИЧ-инфекция
- Заболевания почек
- Проживание с людьми, которые регулярно работают или взаимодействуют с больными ТБ, в таких местах, как больницы, приюты для бездомных, исправительные учреждения, дома престарелых и т. Д.
- Младенцы, которым была сделана пересадка органов
- Младенцы, получившие иммуносупрессивные препараты
- Младенцы с иммунодефицитом
Туберкулез — это инфекционное бактериальное заболевание. В странах по всему миру ежегодно наблюдается быстрое снижение числа случаев заболевания.Туберкулез излечим, если поставлены своевременный диагноз и лечение. Не стесняйтесь обращаться к врачу, если вы подозреваете туберкулез у вашего ребенка.
Есть ли у вас что-нибудь о туберкулезе у младенцев? Дайте нам знать в разделе комментариев ниже.
Литература:
Рекомендуемые статьи:
ТУБЕРКУЛЕЗ заболевание, его лечение и профилактика. mmunisation
Вы можете получить дополнительную информацию о туберкулезе в следующих источниках: Местная медсестра общественного здравоохранения Общинная клиника Медсестра по борьбе с инфекционными заболеваниями Медсестра Ваша семья или общественный врач Ваш практикующий специалист по инфекционному контролю
Подробнее
Думаете о беременности?
Думаете о беременности? Убедитесь, что вы защищены от кори, это самый безопасный способ защитить ваше здоровье и здоровье вашего ребенка. Заболевание краснухой может быть очень серьезным для вашего
.
Дополнительная информация
Коклюш и беременность
Коклюш и беременность Ответы на ваши вопросы о том, как защитить своего ребенка Издание 2014 года — самый безопасный способ защитить себя и своего ребенка 1 В настоящее время коклюш широко распространен
Дополнительная информация
Вирус гепатита В (HBV)
Вирус гепатита B (HBV) В мире 400 миллионов человек, включая Францию, живут с хроническим гепатитом B.Большинство людей даже не подозревают, что они инфицированы. Но есть несколько важных
Дополнительная информация
Коклюш и беременность
Коклюш и беременность Ответы на ваши вопросы о том, как защитить вашего ребенка, как защитить себя и своего ребенка Самый безопасный способ защитить себя и своего ребенка В настоящее время коклюш очень распространен, и дети, которых
Дополнительная информация
вакцинация против свиного гриппа:
Вакцинация от свиного гриппа: что нужно знать Грипп.Защитите себя и других. Содержание Что такое свиной грипп? …………… 3 О вакцине против свиного гриппа ……. 4 Что еще мне нужно знать? …… 8 Что
Дополнительная информация
Получите факты о. Болезнь
Узнайте факты о туберкулезе ТУБЕРКУЛЕЗ Что внутри: 3 СТРАНИЦА Получите факты, а затем получите лекарство 4 СТРАНИЦА 9 СТРАНИЦА 12 СТРАНИЦА Узнайте, как распространяется туберкулез Лечение от туберкулеза Разговор с семьей и друзьями о
Дополнительная информация
Болезни без границ, автор Sunny Thai
Заболевания без границ Автор солнечной Тайской цели развития тысячелетия №6 6.Боритесь с ВИЧ / СПИДом, малярией и другими болезнями без границ. A. Остановить и обратить вспять распространение ВИЧ к 2015 году. B. Обеспечить всеобщий доступ
Дополнительная информация
Глава 21. Что такое ВИЧ и СПИД?
Раздел 1 ВИЧ и СПИД сегодня Что такое ВИЧ и СПИД? Вирус иммунодефицита человека (ВИЧ) — это вирус, который в первую очередь поражает клетки иммунной системы и вызывает СПИД. Синдром приобретенного иммунодефицита
Дополнительная информация
Коклюш или коклюш
Центр Эмили Диагностика / Болезнь / Болезнь Este folleto se encuentra traducido al español.Solicitelo al enfermero o médico. # 1336 Имя ребенка: Дата: Что такое коклюш? Коклюш, также называемый коклюшем
Дополнительная информация
Как защитить ребенка от гриппа
Защита вашего ребенка от гриппа Информация для родителей Ммунизация от гриппа 2015/16 Помогая защитить всех каждую зиму В этом году вакцинация от гриппа предлагается: детям двух, трех и 9000 лет.
Дополнительная информация
Краснуха.Вопросы и ответы
Краснуха Вопросы и ответы Что такое краснуха? Краснуха, или немецкая корь, — это легкое заболевание, вызываемое вирусом. До использования вакцины MMR (кори, эпидемического паротита и краснухи) краснуха была обычным явлением в
.
Дополнительная информация
Грипп (грипп) Грипп и вы
Грипп (грипп) Что такое грипп? Грипп — это болезнь, вызываемая вирусами гриппа. Грипп может вызвать у людей кашель, боль в горле и жар.У них также может быть насморк или заложенный нос, они могут чувствовать усталость, иметь
Дополнительная информация
Туберкулез с лекарственной устойчивостью
страница 1/6 Научные факты о лекарственно-устойчивом туберкулезе Исходный документ: ВОЗ (2008) Резюме и подробности: Контекст GreenFacts — Туберкулез (ТБ) — это инфекционное заболевание, которое поражает все большее число из
Дополнительная информация
.

 Мясо зараженных животных. Встречается туберкулез в молочных продуктах и сыре;
Мясо зараженных животных. Встречается туберкулез в молочных продуктах и сыре;