Долихосигма: симптомы, диагностика, лечение
Долихосигма – это врожденное патологическое удлинение особого отдела толстой кишки – сигмовидной кишки.
Это состояние обычно приводит к нарушению пассажа каловых масс по кишечнику, их длительной задержке в просвете кишки и как результат, к нарушению дефекации и хроническим запорам.
В редких случаях состояние долихосигмы никак себя не проявляет, и является случайной находкой при обследовании пищеварительной системы.
Причины
Долихосигму рассматривают как вариант развития кишечника, который у части детей и взрослых приводит к формированию проблемы запоров.
Не все ученые склоняются к варианту долихосигмы как откровенной патологии, скорее долихосигму считают вариантом строения кишки, который при особых условиях приводит к проблемам со стулом.Только у 25% детей с наличием долихосигмы выявляются проблемы со стулом, остальные дети вполне нормально растут и развиваются.
Аномалии строения кишечника сами по себе возникают как результат неблагоприятного течения беременности матери в первый триместр, когда происходит закладка основных структур кишки и ее отделов.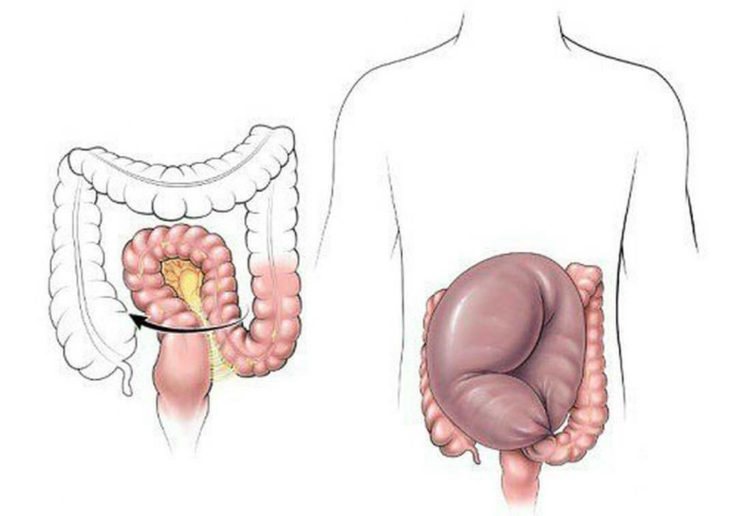 В большинстве своем наличие долихосигмы сегодня расценивают как вариант «пред-заболевания».
В большинстве своем наличие долихосигмы сегодня расценивают как вариант «пред-заболевания».
Изменения кишечника
Ученые пристально изучают строение кишки при долихосигме, и пришли к выводу, что оно нарушается – в основном преобладают явления фиброза, замещения нормальных тканей на соединительную ткань, отечность, чрезмерное разрастание оставшихся мышечных волокон и пропитывание стенок кишки тканевой жидкостью. Все это нарушает нормальное функционирование кишки и ее сокращения, помогающие прохождению по ней пищевых масс. Также нарушается и полноценная иннервация кишки, что все вместе дает предрасположение к запорам и спастическим болям в животе.
Симптомы долихосигмы
Обычно заболевание проявляется еще в раннем детстве, родители отмечают упорные проблемы со стулом в виде запоров, очень плотного стула или фрагментированного сухого стула.
Кроме того, второй основной жалобой при долихосигме становятся периодически возникающие приступы боли спастического характера в животе, особенно нижней его части по ходу кишечника.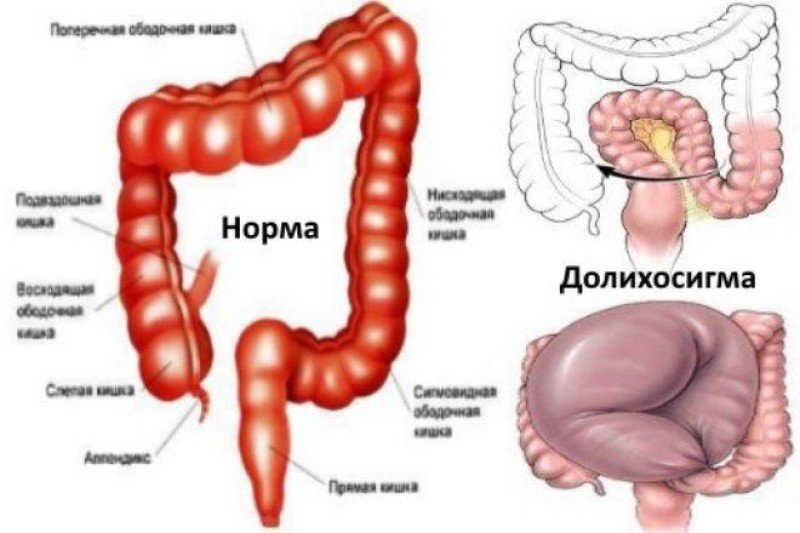
Обычно запоры начинают возникать с момента перевода ребенка на искусственные смеси или с момента введения прикорма, часть детей формирует хронические запоры к моменту переходя на общий стол семьи с 2-3 лет.
Помимо нарушений опорожнения кишечника, типичными проявлениями долихосигмы становятся:
- боли в животе спастического или распирающего характера,
- метеоризм, вздутие живота,
- тошнота и рвота при длительном запоре,
- нарушение усвоения витаминов, признаки самоотравления продуктами метаболизма.
Ребенок бледный, с увеличенным размером живота на фоне общей астении и худобы, язык сухой и обложенный густым налетом, может быть неприятный запах изо рта. Отмечаются ломкость ногтей и волос, заеды в углах рта, круги под глазами.
Стадии развития
Течение долихосигмы протекает в три клинических стадии:
- компенсированная,
- субкомпенсированная,
- декомпенсированная.
При компенсированной стадии возникают эпизодические проблемы со стулом у практически здорового ребенка, но на рентгене выявляется удлинение кишки. Могут быть приступы болей внизу живота, но они редкие. Боли облегчаются или исчезают после клизм и отхождения стула. Физическое развитие детей не страдает, живот не болезненный, обычной формы.
Могут быть приступы болей внизу живота, но они редкие. Боли облегчаются или исчезают после клизм и отхождения стула. Физическое развитие детей не страдает, живот не болезненный, обычной формы.
В субкомпенсированной форме долихосигмы могут возникать запоры по двое-трое суток, потом стул возникает самостоятельно. Запоры сильнее и выраженее в периоды малого потребления клетчатки фруктов и овощей. Проблемы со стулом и боли в животе возникают практически еженедельно, появляется метеоризм, часто стул не отходит самостоятельно, что побуждает родителей к клизмам. Живот может быть вздут в нижней половине, увеличен в размерах.
При декомпенсации проблемы возникают ежедневно, стул задерживается до пяти дней, отходит только после клизм, боли в животе и метеоризм сильные, живот раздут, сильно увеличен в размерах, физическое развитие серьезно страдает.
Отличать долихосигму надо от подобно протекающей болезни Гиршпрунга, которая более тяжела в плане лечения.
Диагностика
Основа диагностики – это жалобы на упорные запоры и боли в животе у детей с момента введения более плотного питания. Основа постановки диагноза долихосигмы – прощупывание живота с определением кишки как плотного, наполненного каловыми массами тяжа, который расширен и удлинен. Но точный диагноз установит только рентгенологическое исследование с контрастным веществом. На рентгене будет отчетливо видно форму и размеры кишки, ее относительное расположение в брюшной полости.
Основа постановки диагноза долихосигмы – прощупывание живота с определением кишки как плотного, наполненного каловыми массами тяжа, который расширен и удлинен. Но точный диагноз установит только рентгенологическое исследование с контрастным веществом. На рентгене будет отчетливо видно форму и размеры кишки, ее относительное расположение в брюшной полости.
Дополнительным исследованием кроме вышеописанных может являться:
При необходимости дополнительных исследований проводят гастроскопию, колоноскопию или ректороманоскопию, с визуальным осмотром стенки кишки.
Лечение долихосигмы
Основа лечения – наблюдение хирурга и педиатра, консервативная терапия с применением рационального питания и послабляющих продуктов. Также важен режим дня и режим питания, которые необходимо строго соблюдать без каких-либо послаблений.
Детям назначают мягкие послабляющие средства – дюфалак или лактулозу. Дозы препарата побираются индивидуально, исходя из степени нарушений до появления регулярного мягкого стула.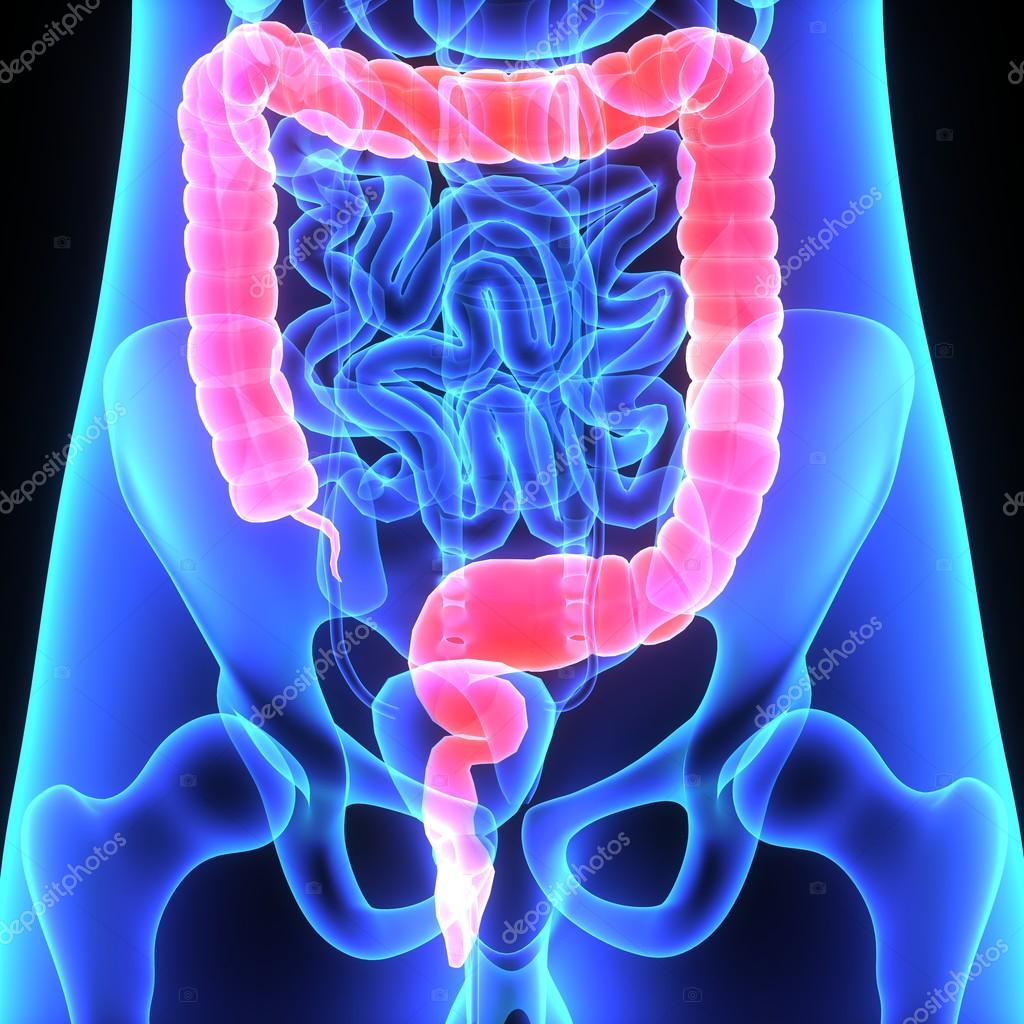
В стационаре при запущенных случаях применяют:
- дибазол и прозерин курсами по 15 дней,
- витамины группы В,
- метод электростимуляции кишки,
- для закрепления результата показано долечивание в условиях специализированного санатория.
Хирургическое лечение долихосигмы назначается нечасто, в особых случаях, когда возникают стойкие, упорные и длительные запоры, прогрессирует расширение кишки и выявляется стойкое поражение ее нервно-мышечного аппарата.
В этих случаях производят резекцию избыточных петель кишки, в самых редких случаях кишку полностью иссекают.
Прогноз
В большинстве случаев прогноз долихосигмы для жизни вполне благоприятен, по мере роста и развития многие нарушения компенсируются, и стул становится самостоятельным и полноценным.
Оперативное лечение сегодня используется в исключительных случаях.
Долихосигма кишечника: симптомы, лечение, питание
Долихосигма кишечника встречается у почти четверти всего населения земли. Однако врачи предполагают, что патология встречается гораздо чаще, просто она не всегда диагностируется, так как в некоторых случаях протекает с неявно выраженными симптомами.
Однако врачи предполагают, что патология встречается гораздо чаще, просто она не всегда диагностируется, так как в некоторых случаях протекает с неявно выраженными симптомами.
При долихосигме сигмовидная кишка удлиняется, не сужаясь и не меняя толщины стенок. То есть она не вытягивается, а именно увеличивается. После удлинения сигмовидная кишка становится подвижной и мешает правильной работе толстого кишечника. Нарушается формирование и вывод из организма кала.
В медицине различают несколько видов аномальной сигмовидной кишки:
- Нормосигмой называют кишку длинной 25-45 см.
- Брахисигмой называется аномально короткая кишка, менее 25 см.
- Долихосигмой называют сигмовидную кишку длиннее 45 см.
- Магадолилихосигмой называется удлиненная сигмовидная кишка с утолщенными стенками.
Причины возникновения и развития долихосигмы
Долихосигма бывает как врожденной, так и приобретенной. Что конкретно влияет на увеличение сигмовидной кишки, пока неизвестно. Есть предположение, что долихосигма передается от родителей к детям на генетическом уровне. Также существует теория, что долихосигма у детей развивается еще в утробе матери под воздействием инфекционных заболеваний, которыми больна беременная женщина, или под воздействием препаратов, которые она принимала. Долихосигма у детей, как правило, врожденная.
Есть предположение, что долихосигма передается от родителей к детям на генетическом уровне. Также существует теория, что долихосигма у детей развивается еще в утробе матери под воздействием инфекционных заболеваний, которыми больна беременная женщина, или под воздействием препаратов, которые она принимала. Долихосигма у детей, как правило, врожденная.
Приобретенная долихосигма встречается у людей среднего возраста — от 45 до 55 лет. Это связано с тем, что к этому возрасту люди начинают вести малоподвижный образ жизни и часто злоупотребляют мясной продукцией и пищей, богатой быстрыми углеводами. Эти факторы способствуют брожению и гниению в толстой кишке, что приводит к увеличению сигмовидного сегмента. Хотя есть специалисты, которые считают, что в этих случаях долихосигма была у больного врожденной, но проявила себя только под воздействием возраста и указанных факторов.
В настоящее время нет однозначного ответа на вопрос происхождения долихосигмы или следует ли ее признавать аномалией вообще.
Известно что более 15% детей с долихосигмой живут, не испытывая никаких проблем с толстой кишкой и ее функционалом. С другой стороны, длительное протекание долихосигмы вызывает на внутренней стороне кишечника воспаление, которое отражается на всей работе пищеварительной системы.
Виды долихосигмы
Сигмовидная кишка имеет s-образную однопетлистую форму. При возникновении дополнительных петель сигмовидная кишка получает название двупетлистой или многопетлистой. Подобное явление и называется долихосигмой. Эта кишка излишне активна и не изменяет своего размера или длины после дефекации кишечника.
Существует несколько вариантов или стадий протекания долихосигмы:
- На стадии компенсации запоры длятся не более 3-х дней. Имеет место сильная боль в животе. Запор преодолевается слабительными средствами и диетой. Общее состояние человека нормальное.
- Стадией субкомпенсацией называется состояние, когда запоры и метеоризм продолжаются непрерывно. Боль в животе присутствует постоянно.
 Слабительные препараты не приносят облегчения, для дефекации приходится использовать клизму.
Слабительные препараты не приносят облегчения, для дефекации приходится использовать клизму. - Стадией декомпенсации называется самая тяжелая форма долихосигмы. На этой стадии запоры постоянные. Боли в животе не утихает. Толстый кишечник раздут от накопившегося кала и газов. Имеет место ярко выраженная интоксикация организма — у человека отсутствует аппетит, его мучает тошнота, на коже появляются прыщи. В этом случае помогает только сифонная клизма.
Симптомы долихосигмы
Симптомы долихосигмы проявляются на фоне интоксикации организма в виде нарушений функционального характера в толстом кишечнике. При долихосигме кишечника симптомы прямо пропорциональны длине сигмовидной кишки, способности организма бороться с интоксикацией.
Долихосигма у ребенка проявляется от полугода до года. Вызвана она сменой питания с грудного на искусственное. При этом состав, консистенция и количество кала изменяется. У детей старше 3-х лет долихосигма вызывает запоры, которые длятся по нескольку дней. С возрастом запоры становятся чаще и продолжительнее, что, соответственно, сказывается на морфологии кишечника, а также вызывает снижение дефекационного рефлекса.
С возрастом запоры становятся чаще и продолжительнее, что, соответственно, сказывается на морфологии кишечника, а также вызывает снижение дефекационного рефлекса.
Кал при долихосигме имеет форму еловой шишки. Он аномально твердый и способен при прохождении через прямую кишку повредить слизистую оболочку и вызвать кровотечение. Запах такой кал имеет сильный и неприятный, так как из-за застоя успевает забродить или начать гнить.
Воспаление внутренней стенки толстой кишки может вызвать боль в области пупка. Этот симптом появляется после физической нагрузки и исчезает после дефекации. Часто боль сопровождается метеоризмом.
Долихосигма часто становится провокатором сопутствующих болезней. Дети начинают страдать от панкреатита, колита или дисбактериоза. Возможно развитие дивертикулярной болезни. Долихосигма у взрослых вызывает геморрой от постоянных усилий и варикозное расширение вен. Долихосигма у детей вызывает появление каловых камней, а также каловую аутоинтоксикацию, возможно развитие анемии.
Самым тяжелым осложнением считается заворот или перегиб сигмовидной кишки. При этом возникает полная непроходимость кишечника, которая характеризуется острой болью.
Диагностические мероприятия
Осмотр пациента и пальпация живота — один из первых способов диагностики. У детей при пальпации явно чувствуется пустая прямая кишка при напряженном переполненном животе. Основным же инструментом, позволяющим определить форму и количество петель сигмовидной кишки, является ирригография.
Толстая кишка изучается с помощью МСКТ. Этот метод позволяет определить ее длину, контур и форму, измеряется внутренний просвет кишки. Детям проводится колоноскопия.
У взрослых пациентов долихосигму можно диагностировать с помощью ультразвукового исследования кишечника или применить ультрасонографию толстой кишки. В лабораториях долихосигма диагностируется по анализам на дисбактериоз. Кал проверяется на наличие крови и яиц гельминтов. Проводится биохимия крови.
Для правильного лечения важно дифференцировать патологию от других заболеваний — колита, болезни Крона, энтеробиоза, аппендицита хронического характера. Для этого ребенок проходит консультацию у детского гастроэнтеролога и специалиста детской хирургии.
Для этого ребенок проходит консультацию у детского гастроэнтеролога и специалиста детской хирургии.
Лечение долихосигмы
При долихосигме кишечника лечение требуется комплексное. В первую очередь, пациенту прописывается определенная диета. В нее должны входить овощи, хлеб из муки грубого помола или отрубей, фрукты, ягоды, различная зелень, растительное масло и кисломолочные продукты. Питание должно быть дробным — состоять из нескольких приемов пищи в день малыми порциями. Это необходимо, чтобы в кишечнике сформировалось здоровая микрофлора и возникли рефлексы к спонтанной дефекации.
В некоторых случаях в терапию входит клизма и слабительные препараты. При сильной боли назначается спазмолитик Дротаверин или Платифилин. Если возникает гипотония кишечника, назначается Прозерин. Можно делать массаж живота. Широко используется гидроколонотерапия. Часто прописывается курс витаминов группы В, С и Е.
Только врач может распознать симптомы, и лечение должен назначать тоже только специалист.
Долихосигма — довольно опасное явление, которое может иметь тяжелые последствия, особенно у детей. Поэтому при первых признаках болезни следует немедленно обратится к врачу. Никакое лечение народными средствами не сможет укоротить сигмовидную кишку до приемлемых размеров, поэтому самолечение должно быть исключено.
К хирургическому методу лечения врачи прибегают в случае перегиба сигмовидной кишки или образования на ней узла. Это приводит к острой кишечной непроходимости и, как следствие, хронической интоксикации организма.
Каковы прогнозы
При правильном и своевременном лечении долихосигма протекает бессимптомно. Запоры становятся реже и кишечник опорожняется регулярно. В большинстве случаев детская долихосигма с возрастом проходит. Но если сигмовидная кишка осталась длинной и после взросления ребенка, то он уже, будучи взрослым, должен будет всю жизнь соблюдать диету.
Маленькие пациенты с диагностированной долихосигмой должны регулярно проверяться врачом-гастроэнтерологом. Врач при малейшем отклонении от нормы дефекации сможет правильно подобрать легкое средство от запора и не допустит возникновения интоксикации и сильной боли в животе.
Врач при малейшем отклонении от нормы дефекации сможет правильно подобрать легкое средство от запора и не допустит возникновения интоксикации и сильной боли в животе.
Профилактические мероприятия
Так как долихосигма — явление врожденного характера, которое появляется еще в утробе матери, то специальных профилактических мероприятий не проводится. Однако если долихосигма диагностирована, следует соблюдать диету, пить больше воды, принимать в пищу целлюлозу, которая облегчает движение каловых масс по кишечнику, регулярно делать массаж живота. Эти меры помогут избежать запоров и связанных с ними неприятностей. Будьте здоровы!
Долихосигма кишечника — симптомы и лечение у взрослых и ребенка
Долихосигма
Долихосигма — это врожденное заболевание, связанное с удлинением конечной части толстого кишечника. Толстая кишка состоит из ободочной кишки и сигмовидной кишки. Сигмовидная кишка является переходом между нисходящей ободочной кишкой и прямой кишкой. Патологическое удлинение этой переходной зоны и называется долихосигма (Фото).
Долихосигма кишечника может не вызывать никаких симптомов у человека в течение всей жизни, а может проявиться сразу после рождения ребенка, или в течение первых лет. Все зависит от формы и выраженности данного заболевания. Незначительное удлинение сигмовидной кишки редко отличается выраженностью симптомов. В этом случае кишка просто имеет более резкие изгибы. При значительном удлинении образуются петли — одна или несколько. Вкупе с нарушением кровоснабжения и иннервации происходит нарушение проводимости, перистальтики. Ребенок с крайне тяжелым случаем долихосигмы подлежит оперативному лечению в течение первых недель жизни. Однако в большинстве случаев это заболевание обнаруживается уже у взрослых людей.
Причины заболевания точно не установлены. Значительную роль в развитии играет наследственность.
Долихосигма код по МКБ 10. Q 43.8
Долихосигма не имеет своего собственного кода по МКБ 10. В МКБ 10 она относится к группе «Другие врожденные аномалии кишечника», подпункт «Другие врожденные уточненные аномалии кишечника». То есть в МКБ 10 у неё один код с такими заболеваниями, как синдром слепой кишки, дивертикул ободочной кишки, дивертикул кишечника, долихоколон, мегалоаппендикс, мегалодуоденум, микроколон, транспозиция аппендикса, ободочной кишки, кишечника. В МКБ 10 у них общий код Q 43.8.
То есть в МКБ 10 у неё один код с такими заболеваниями, как синдром слепой кишки, дивертикул ободочной кишки, дивертикул кишечника, долихоколон, мегалоаппендикс, мегалодуоденум, микроколон, транспозиция аппендикса, ободочной кишки, кишечника. В МКБ 10 у них общий код Q 43.8.
Симптомы долихосигмы
- Основным и самым часто встречающимся симптомом у взрослого и ребенка является хронический запор. Собственно, и поиск причины повторяющихся запоров приводит к установке данного диагноза в большинстве случаев. Характер такого симптома, как запор зависит от множества факторов: сопутствующая патология, питание, возраст. Но больше всего влияет длина кишки, иннервация, длина петель и характер изгибов. Ухудшение общего состояния организма, моторики кишечника с возрастом у взрослых приводит к появлению симптомов долихосигмы. У ребенка же чаще первые симптомы появляются при добавлении прикорма, смене характера питания. Запоры могут быть как по несколько дней, так и по несколько недель в тяжелых случаях.

- Интоксикационные поражения вследствие нарушения эвакуации кишечника, длительного застоя кала и размножение патогенной микрофлоры на этом фоне. Выражается в слабости, системной воспалительной реакции, неврологических расстройствах, поражениях кожи. У ребенка явления интоксикации выражены отчетливее и более остро. У взрослых процесс происходит более стерто.
- Абдоминальный болевой синдром. Вследствие накопления каловых масс растягивается стенка кишечника, возникает давление на соседние органы, которые от этого смещаются и нарушается их функция.
- Метеоризм. Также часто встречающийся симптом. В норме накапливающиеся газы в кишечнике отходят через прямую кишку. При долихосигме этот процесс затруднен ввиду наличия изгибов и петель. Кроме того, застой каловых масс приводит к размножению микрофлоры, что увеличивает газообразование. Метеоризм как симптом также оказывает значительное влияние на возникновение болевых ощущений в животе.
- Снижение аппетита. Данный симптом может быть резко выражен у ребенка вследствие более высокой реактивности организма, влияния интоксикации.
 При долихосигме на фоне запора маленькие дети часто ведут себя тревожно или пассивно, отказываются принимать пищу, срыгивают.
При долихосигме на фоне запора маленькие дети часто ведут себя тревожно или пассивно, отказываются принимать пищу, срыгивают.
Классификация
В зависимости от выраженности заболевания, длины сигмовидной кишки, проявлении сопутствующих симптомов можно выделить несколько форм долихосигмы. Распределение основано на клинической картине болезни, оказывает влияние тактику ведения и лечение.
- Компенсированная форма. Долихосигма сопровождается запорами по нескольку дней, в большинстве случаев диета и/или употребление слабительных средств позволяет добиться регулярного акта дефекации. Общее самочувствие пациента остается нормальным. На качество жизни значительно заболевание не влияет.
- Субкомпенсированная форма. Запоры становятся хроническими, практически не бывает так называемых светлых промежутков. Для нормального опорожнения человеку приходится прибегать к более сильным слабительным средством, но и они часто не приносят выраженного эффекта. Нормализацией диеты благополучного состояния добиться не удается.
 Появляются такие симптомы как метеоризм, легкая интоксикация, апатия, раздражительность. Все чаще беспокоит боль в животе.
Появляются такие симптомы как метеоризм, легкая интоксикация, апатия, раздражительность. Все чаще беспокоит боль в животе. - Декомпенсированная форма. Конечный этап развития заболевания. При этой форме долихосигмы запоры могут продолжаться по нескольку недель, разрешаются только при помощи сильных слабительных или не разрешаются вовсе. Нередко такие пациенты поступают в стационар в экстренном порядке по поводу кишечной непроходимости. Симптомы на высоте запора сильно выражены. Кишечник раздувается газами, пациента беспокоят сильные боли в животе. У ребенка и взрослого на этом фоне могут возникать гнойные заболевания кожи. Нарастают явления интоксикации вплоть до комы. Могут развиваться перфорации кишечника, параколит, перитонит.
Диагностика кишечника
Значительную роль играет сбор анамнеза. У взрослых стоит обратить внимание на наличие хронических запоров. Для постановки диагноза у ребенка необходимо собрать наследственный анамнез, присутствие заболеваний кишечника у родителей и ближайших родственников. Уточняется выраженность симптомов, периодичность запоров, какие действия предпринимает пациент при задержке стула.
Уточняется выраженность симптомов, периодичность запоров, какие действия предпринимает пациент при задержке стула.
Осмотр заключается в пальпации живота и пальцевом ректальном исследовании. При пальпации отмечается болезненность в левой подвздошной области, ребенок будет рефлекторно напрягать живот. Пальцевое исследование позволяет выявить отсутствие стула в прямой кишке, несмотря на значительную по времени его задержку.
Лабораторные показатели не специфичны.
Рентгенологическое исследование
Обзорная рентгенография брюшной полости позволяет выявить раздутые петли кишечника. При ирригоскопии, то есть введении контрастного вещества через прямую кишку с последующим рентгенологическим исследованием можно визуализировать удлиненные раздутые петли кишки. Иногда также выполняют рентгенографическое исследование по протяжению через определенные промежутки времени после употребления бария через рот. У взрослых использование рентгена является основным методом диагностики и является достаточно информативным. У маленького ребенка, тем не менее, эти исследования менее информативны и трудны в выполнении.
У маленького ребенка, тем не менее, эти исследования менее информативны и трудны в выполнении.
Современные компьютерные технологии позволяют превратить рентгенологическое исследование в 3D проекцию. Метод виртуальной колоноскопии при КТ довольно точно может описать состояние всего кишечника, долихосигма при этом выявляется достоверно.
Эндоскопические методы исследования.
Колоноскопия и ректосигмоидоскопия также позволяют заподозрить долихосигму по характерной извитости и расширению сигмовидной кишки.
Лечение долихосигмы кишечника
Тактика ведения и лечения напрямую зависит от выраженности симптомов, клинической ситуации.
- Соблюдение диеты. Для размягчения каловых масс рекомендуется употребление в пищу большого количества растительной клетчатки, достаточного количества жидкости. И, напротив, продукты с закрепляющим эффектом к употреблению не рекомендуется. При компенсированной форме долихосигмы диета является основным методом лечения.

- Применение слабительных препаратов при возникновении запоров и для их профилактики. Лечение слабительными препаратами должно быть под постоянным контролем врача.
- Ведение активного образа жизни, избавление от лишнего веса, витаминотерапия. Это позволит улучшить моторику кишечника, наладить эвакуацию содержимого.
- При упорных запорах, развившейся кишечной непроходимости единственным выходом остается хирургическое лечение. Применяется только при неэффективности консервативных методов. Оперативное лечение заключается в резекции кишки — удалении удлиненной части. Современные медицинские технологии позволяют выполнить данную операцию эндоскопически. Этот метод является менее травматичным, эстетически выгодным (не остается большого шрама). Разумеется, к эндоскопическим операциям есть определенные противопоказания.
Заключение
Ведущую роль в лечении данного заболевания занимает профилактика осложнений. При должном внимании к своему здоровью, тщательном выполнении всех рекомендаций подавляющее большинство больных долихосигмой не испытывают значительного снижения уровня жизни. Как правило, тяжелая ситуация, требующая неотложного вмешательства, возникает только при грубой форме болезни у ребенка раннего возраста и у взрослых с наплевательским отношением к собственному организму. Не стоит терпеть длительные запоры и другие симптомы, лучше вовремя обратиться к врачу. Если оставлять проблему без внимания (в особенности длительный запор), развивается острая кишечная непроходимость, что, в свою очередь, приводит к перерастяжению толстой кишки и вероятному ее разрыву. На этом фоне возникает каловый перитонит с очень высокой степенью летальности. Пожилые люди также могут погибнуть от каловой интоксикации. К счастью, происходит это довольно редко.
Как правило, тяжелая ситуация, требующая неотложного вмешательства, возникает только при грубой форме болезни у ребенка раннего возраста и у взрослых с наплевательским отношением к собственному организму. Не стоит терпеть длительные запоры и другие симптомы, лучше вовремя обратиться к врачу. Если оставлять проблему без внимания (в особенности длительный запор), развивается острая кишечная непроходимость, что, в свою очередь, приводит к перерастяжению толстой кишки и вероятному ее разрыву. На этом фоне возникает каловый перитонит с очень высокой степенью летальности. Пожилые люди также могут погибнуть от каловой интоксикации. К счастью, происходит это довольно редко.
Важно!
КАК ЗНАЧИТЕЛЬНО СНИЗИТЬ РИСК ЗАБОЛЕТЬ РАКОМ?
Лимит времени: 0
ПРОЙДИТЕ БЕСПЛАТНЫЙ ТЕСТ! Благодаря развернутым ответам на все вопросы в конце теста, вы сможете в РАЗЫ СОКРАТИТЬ вероятность заболевания!
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Время вышло
1.Можно ли предотвратить рак?
Возникновение такого заболевания, как рак, зависит от многих факторов. Обеспечить себе полную безопасность не может ни один человек. Но существенно снизить шансы появления злокачественной опухоли может каждый.2.Как влияет курение на развитие рака?
Абсолютно, категорически запретите себе курить. Эта истина уже всем надоела. Но отказ от курения снижает риск развития всех видов рака. С курением связывают 30% смертей от онкологических заболеваний. В России опухоли лёгких убивают больше людей, чем опухоли всех других органов.
Исключение табака из своей жизни — лучшая профилактика. Даже если курить не пачку в день, а только половину, риск рака лёгких уже снижается на 27%, как выяснила Американская медицинская ассоциация.
3.Влияет ли лишний вес на развитие рака?
Почаще смотрите на весы! Лишние килограммы скажутся не только на талии. Американский институт исследований рака обнаружил, что ожирение провоцирует развитие опухолей пищевода, почек и желчного пузыря. Дело в том, что жировая ткань служит не только для сохранения запасов энергии, у неё есть ещё и секреторная функция: жир вырабатывает белки, которые влияют на развитие хронического воспалительного процесса в организме. А онкологические заболевания как раз появляются на фоне воспалений. В России 26% всех случаев онкологических заболеваний ВОЗ связывает с ожирением.4.Способствуют ли занятия спортом снижению риска рака?
Уделите тренировкам хотя бы полчаса в неделю. Спорт стоит на одной ступени с правильным питанием, когда речь идёт о профилактике онкологии. В США треть всех смертельных случаев связывают с тем, что больные не соблюдали никакой диеты и не уделяли внимания физкультуре. Американское онкологическое общество рекомендует тренироваться 150 минут в неделю в умеренном темпе или в два раза меньше, но активнее. Однако исследование, опубликованное в журнале Nutrition and Cancer в 2010 году, доказывает, что даже 30 минут хватит, чтобы сократить риск рака молочной железы (которому подвержена каждая восьмая женщина в мире) на 35%.
Американское онкологическое общество рекомендует тренироваться 150 минут в неделю в умеренном темпе или в два раза меньше, но активнее. Однако исследование, опубликованное в журнале Nutrition and Cancer в 2010 году, доказывает, что даже 30 минут хватит, чтобы сократить риск рака молочной железы (которому подвержена каждая восьмая женщина в мире) на 35%.5.Как влияет алкоголь на клетки рака?
Поменьше алкоголя! Алкоголь обвиняют в возникновении опухолей полости рта, гортани, печени, прямой кишки и молочных желёз. Этиловый спирт распадается в организме до уксусного альдегида, который затем под действием ферментов переходит в уксусную кислоту. Ацетальдегид же является сильнейшим канцерогеном. Особенно же вреден алкоголь женщинам, так как он стимулирует выработку эстрогенов — гормонов, влияющих на рост тканей молочной железы. Избыток эстрогенов ведёт к образованию опухолей груди, а значит, каждый лишний глоток спиртного увеличивает риск заболеть.6.Какая капуста помогает бороться с раком?
Полюбите капусту брокколи. Овощи не только входят в здоровую диету, они ещё и помогают бороться с раком. В том числе поэтому рекомендации по здоровому питанию содержат правило: половину дневного рациона должны составлять овощи и фрукты. Особенно полезны овощи, относящиеся к крестоцветным, в которых содержатся глюкозинолаты — вещества, которые при переработке обретают противораковые свойства. К этим овощам относится капуста: обычная белокочанная, брюссельская и брокколи.
Овощи не только входят в здоровую диету, они ещё и помогают бороться с раком. В том числе поэтому рекомендации по здоровому питанию содержат правило: половину дневного рациона должны составлять овощи и фрукты. Особенно полезны овощи, относящиеся к крестоцветным, в которых содержатся глюкозинолаты — вещества, которые при переработке обретают противораковые свойства. К этим овощам относится капуста: обычная белокочанная, брюссельская и брокколи.7.На заболевание раком какого органа влияет красное мясо?
Чем больше едите овощей, тем меньше кладите в тарелку красного мяса. Исследования подтвердили, что у людей, съедающих больше 500 г красного мяса в неделю, выше риск заболеть раком прямой кишки.8.Какие средства из предложенных защищают от рака кожи?
Запаситесь солнцезащитными средствами! Женщины в возрасте 18–36 лет особенно подвержены меланоме, самой опасной из форм рака кожи. В России только за 10 лет заболеваемость меланомой выросла на 26%, мировая статистика показывает ещё больший прирост. В этом обвиняют и оборудование для искусственного загара, и солнечные лучи. Опасность можно свести к минимуму с помощью простого тюбика солнцезащитного средства. Исследование издания Journal of Clinical Oncology 2010 года подтвердило, что люди, регулярно наносящие специальный крем, болеют меланомой в два раза меньше, чем те, кто пренебрегает такой косметикой.
В этом обвиняют и оборудование для искусственного загара, и солнечные лучи. Опасность можно свести к минимуму с помощью простого тюбика солнцезащитного средства. Исследование издания Journal of Clinical Oncology 2010 года подтвердило, что люди, регулярно наносящие специальный крем, болеют меланомой в два раза меньше, чем те, кто пренебрегает такой косметикой.
Крем нужно выбирать с фактором защиты SPF 15, наносить его даже зимой и даже в пасмурную погоду (процедура должна превратиться в такую же привычку, как чистка зубов), а также не подставляться под солнечные лучи с 10 до 16 часов.9.Как вы думаете, влияют ли стрессы на развитие рака?
Сам по себе стресс рака не вызывает, но он ослабляет весь организм и создаёт условия для развития этой болезни. Исследования показали, что постоянное беспокойство изменяет активность иммунных клеток, отвечающих за включение механизма «бей и беги». В результате в крови постоянно циркулирует большое количество кортизола, моноцитов и нейтрофилов, которые отвечают за воспалительные процессы. А как уже упоминалось, хронические воспалительные процессы могут привести к образованию раковых клеток.
А как уже упоминалось, хронические воспалительные процессы могут привести к образованию раковых клеток.СПАСИБО ЗА УДЕЛЕННОЕ ВРЕМЯ! ЕСЛИ ИНФОРМАЦИЯ БЫЛА НУЖНОЙ, ВЫ МОЖЕТЕ ОСТАВИТЬ ОТЗЫВ В КОММЕНТАРИЯХ В КОНЦЕ СТАТЬИ! БУДЕМ ВАМ БЛАГОДАРНЫ!
- С ответом
- С отметкой о просмотре
Загрузка…
Поделитесь с друзьями:
Профилактика долихосигмы — MedCenter.Online
Долихосигма – что это такое?
Долихосигма — это патологическое удлинение сигмовидной кишки, являющейся частью толстого кишечника. Существует мнение, что долихосигма не всегда бывает патологией, в ряде случаев она может быть особенностью, не вызывающей каких-либо болезненных ощущений и вредных для организма последствий. В подтверждение этого мнения приводят тот факт, что долихосигма у детей встречается довольно часто — она наблюдается примерно у 15% здоровых детей и не приводит ни к каким расстройствам пищеварения.
Однако на практике удлиненная сигмовидная кишка часто становится причиной запоров, поэтому ее имеет смысл рассматривать в качестве аномалии, подлежащей лечению. Такая патология может встречаться как у взрослых, так и у детей, причем симптомы будут одинаковы. По статистике, удлинение сигмовидной кишки наблюдается примерно у 25% людей, подвергшихся обследованиям. По мнению педиатров, долихосигму диагностируют примерно у 40% детей, страдающих от запоров.
Такая патология может встречаться как у взрослых, так и у детей, причем симптомы будут одинаковы. По статистике, удлинение сигмовидной кишки наблюдается примерно у 25% людей, подвергшихся обследованиям. По мнению педиатров, долихосигму диагностируют примерно у 40% детей, страдающих от запоров.
Долихосигма может быть как врожденной, так и приобретенной. Известны случаи, когда это заболевание протекает бессимптомно.
В норме длина сигмовидной кишки достигает 24-46 см, соответственно, при долихосигме ее длина превышает 46 см. Известны случаи, когда сигмовидная кишка не просто удлиняется: также она расширяется, а стенки утолщаются. В этом случае специалисты говорят о мегадолихосигме.
Как показали исследования, кишечный стаз и хроническое воспаление, вызванные долихосигмой и связанными с ней запорами, приводят к склеротическим изменениям брыжейки, миофиброзу, гипертрофии мышечных волокон, поражению интрамуральных нервных ганглиев, дистрофии слизистой оболочки. Эти изменения, протекающие в стенках кишечника, приводят к нарушению моторной функции кишки.
Причины долихосигмы
Причины возникновения врожденной долихосигмы специалистам не вполне ясны. Большинство полагает, что удлинение сигмовидного отдела толстой кишки вызывано следующими причинами:
- наследственностью;
- инфекционными заболеваниями, от которых страдала женщина, ждущая ребенка;
- приемом ряда лекарств на стадии беременности;
- воздействием на плод неблагоприятных химических, физических, экологических факторов.
Что касается приобретенной долихосигмы, здесь ситуация более понятна. Принято считать, что развитие этого заболевания связано с процессами длительного брожения и гниения в кишечнике, которые ведут к серьезным нарушениям пищеварения. Чаще всего с такими проблемами сталкиваются люди в возрасте 45-50 лет и старше, которые:
- ведут малоподвижный образ жизни;
- занимаются сидячей работой;
- часто испытывают стрессы;
- злоупотребляют мясной пищей, а также пищей, богатой углеводами.
Однако есть мнение, согласно которому долихосигма всегда является врожденной, а проблемы с пищеварением — это лишь усиление клинических проявлений, спровоцированное уже имеющимися анатомическими предпосылками.
Классификация долихосигмы
По мнению специалистов, можно выделить три формы долихосигмы. Их также рассматривают как три стадии заболевания, которые могут переходить одна в другую:
- компенсированная форма — на этой стадии общее самочувствие пациента в целом остается нормальным, могут возникать запоры, которые длятся от 3 до 5 дней, отмечается боль в животе. Больные часто вынуждены прибегать к помощи слабительных препаратов и клизм, так как иначе им не удается опорожнить кишечник.
- субкомпенсированная форма — на этой стадии больного беспокоят боли в животе, вздутие живота, запоры становятся постоянными, а слабительные препараты оказываются малоэффективными;
- декомпенсированная форма — представляет собой финальную стадию долихосигмы. На этой стадии запоры могут длиться неделю и даже дольше, пациента постоянно беспокоят боли в животе, кишка раздувается, увеличивается в размерах, так как в ней скапливаются газы и каловые массы. Также могут появляться симптомы кишечной непроходимости.
 При этом развивается интоксикация, наблюдается отсутствие аппетита. Пациент страдает от тошноты и рвоты, на коже появляются гнойные высыпания.
При этом развивается интоксикация, наблюдается отсутствие аппетита. Пациент страдает от тошноты и рвоты, на коже появляются гнойные высыпания.
Симптомы долихосигмы
Симптомы долихосигмы в целом одинаковы у взрослых и детей. Однако, как говорилось выше, заболевание может развиваться и для каждой стадии характерна своя симптоматика, причем скорость развития патологии зависит от того, насколько удлинена сигмовидная кишка, в какой степени изменились ее тонус и моторика, а также от того, насколько организм способен компенсировать данное расстройство.
Долихосигма кишечника всегда проявляется посредством запоров, которые у ребенка могут развиться уже в возрасте от 6 месяцев до 1 года. Чаще всего долихосигма у ребенка проявляется в возрасте от 3 до 6 лет.
Среди симптомов необходимо отметить появление примеси алой крови в стуле: это может быть связано с повреждением слизистой прямой кишки при прохождении твердых каловых масс.
К характерным клиническим признакам долихосигмы как у взрослых, так и у детей необходимо отнести метеоризм, а также боли в левой подвздошной или околопупочной области. Они могут усиливаться после физических нагрузок и обильного приема пищи, но, как правило, уменьшаются или полностью исчезают после опорожнения кишечника.
Они могут усиливаться после физических нагрузок и обильного приема пищи, но, как правило, уменьшаются или полностью исчезают после опорожнения кишечника.
У большинства детей, страдающих от долихосигмы и вызванных ей последствий, могут наблюдаться нарушения работы других отделов желудочно-кишечного тракта. Среди них особенно важно отметить следующие:
Долихосигма у взрослых может привести к геморрою или варикозной болезни.
Долихосигма и вызванное ей длительное отсутствие опорожнения кишечника может привести к формированию каловых камней, развитию каловой аутоинтоксикации, анемии, синдрому раздраженного кишечника. Что касается наиболее серьезных осложнений, необходимо обратить внимание на то, что может возникнуть непроходимость кишечника.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу.
Легче предупредить болезнь, чем бороться с последствиями.
Диагностика долихосигмы
Многие симптомы долихосигмы диагностируются при обычном осмотре. У детей — это дефицит массы тела, отставание в физическом развитии, бледность кожи. Большую роль в предварительной диагностике играет пальпация брюшной полости: при прощупывании специалист легко может определить петли кишечника, переполненные каловыми массами. Также проводится пальцевое ректальное исследование: при долихосигме в этом случае обнаруживается пустая прямая кишка даже тогда, когда у ребенка давно не было стула.
У детей — это дефицит массы тела, отставание в физическом развитии, бледность кожи. Большую роль в предварительной диагностике играет пальпация брюшной полости: при прощупывании специалист легко может определить петли кишечника, переполненные каловыми массами. Также проводится пальцевое ректальное исследование: при долихосигме в этом случае обнаруживается пустая прямая кишка даже тогда, когда у ребенка давно не было стула.
- Основная методика, позволяющая четко диагностировать долихосигму — ирригография. При ней можно не только заметить удлинение сигмовидной кишки, но и выявить дополнительные петли кишечника. Для того чтобы определить расположение толстой кишки и детально исследовать ее форму, контуры, длину, наличие добавочных петель и другие параметры, проводится МСКТ.
- Помимо вышеперечисленных методик, применяются различные лабораторные методы: копрограмма, анализ кала на дисбактериоз, скрытую кровь, яйца гельминтов, а также клинический и биохимический анализы крови.

- В качестве вспомогательных способов диагностики могут использоваться эндоскопия, рентгенография, УЗИ брюшной полости и так далее.
Долихосигма у ребенка должна дифференцироваться от других заболеваний, имеющих сходные симптомы: язвенного колита, хронического аппендицита и так далее. Поэтому при подозрении на развитие этой патологи необходимо проконсультироваться со специалистами — гастроэнтерологом, хирургом, колопроктологом.
Лечение долихосигмы
Вне зависимости от стадии заболевания большую роль в лечении долихосигмы играет комплексная консервативная терапия. Основная цель, которую преследуют специалисты, — нормализация работы пищеварительного тракта.
В ряде случаев при лечении долихосигмы у взрослых и детей применяют слабительные и микроклизмы.
Если пациент испытывает спастические боли, ему могут быть назначены спазмолитики (например, «Дротаверин» или «Платифиллин»). В случае гипотонии кишечника рекомендуется «Прозерин», могут помочь массаж передней брюшной стенки, лечебная физкультура, гидроколонотерапия, электростимуляция толстой кишки, иглорефлексотерапия.
При долихосигме полезно лечиться в санаториях, где есть источники минеральной воды. Также поможет витаминотерапия, употребление бактериальных препаратов. Однако не стоит забывать, что лечение назначает врач, и его рекомендаций необходимо придерживаться.
В некоторых случаях может потребоваться хирургическое вмешательство, но такая необходимость возникает редко. Оперативное удаление долихосигмы требуется в следующих случаях:
- кишечная непроходимость;
- острые запоры;
- наличие нерасправляемых петель и перегибов кишечника;
- прогрессирующая каловая интоксикация.
Также операция может потребоваться, если консервативная терапия оказалась безрезультатной.
При лечении в 90% случаев наблюдается стойкий положительный эффект, при этом долихосигма не приводит к летальному исходу, даже если лечение началось на финальной стадии заболевания.
Диета при долихосигме
Диета при долихосигме особенно важна. Рекомендуется употреблять продукты, богатые клетчаткой: овощи, цельнозерновой хлеб, отруби, ягоды, зелень, фрукты. Также необходимо добавить в рацион кисломолочные продукты, растительное масло, сырые овощи, мед, заменить мучные изделия блюдами из картофеля. Полезно принимать минеральную воду, назначенную врачом.
Также необходимо добавить в рацион кисломолочные продукты, растительное масло, сырые овощи, мед, заменить мучные изделия блюдами из картофеля. Полезно принимать минеральную воду, назначенную врачом.
Долихосигма кишечника. Лечение взрослых и детей. Что это такое, симптомы, питание, диета, народные средства, удаление
Аномальное развитие по простейшему способу диагностировано в детском кишечнике. Заболеваемость долихосигмой колеблется от 1: 40 000 до 1: 4. Лечение взрослых пациентов происходит в случае обращения пациента за помощью при появлении симптомов заболевания.
Содержание статьи:
- Долихосигма 1 кишечника: что это такое, ее виды
- 2 Причины долихосигмой кишечника
- 3 симптома
- 4 Диагностика
- 5 Методы лечения долихосигмой кишечника
- 5.1 диета
- 5.2 Витамины B6, B12, E, C
- 5,3 массаж живота
- 5,4 слабительные
- 5,5 клизма
- 5,6 отруби пшеничные
- 5,7 дезинтоксикационная терапия
- 5.
 8 Хирургия
8 Хирургия
- 6 Побочные эффекты
- 7 Видео долихосигмой кишечника
Долихосигма кишечника: что это такое, ее виды
долихосигма кишечника (лечение взрослых не отличается от лечения детей) — врожденная аномалия, для которой характерна удлиненная форма сигмовидной кишки.Она попадает в толстую кишку, которая затем попадает в прямую кишку. Удлиненное тело может принимать S-образную форму и образовывать петли (от 1-й до нескольких).
Толщина стенок и диаметр просвета могут изменяться.
Эта особенность организма считается нормальной, если не проявляется на протяжении всей жизни человека. Но чаще всего аномалия напоминает о себе появлением неприятных симптомов.
Его сигмовидная кишка с высокой подвижностью препятствует нормальному движению фекалий по кишечнику и правильному усвоению питательных веществ.
Долихосигма различают следующие виды (которые могут трансформироваться друг в друга):
- С компенсацией.
 Не влияет на общее состояние здоровья. Больной должен использовать слабительные и делать клизмы из-за запора.
Не влияет на общее состояние здоровья. Больной должен использовать слабительные и делать клизмы из-за запора. - Субкомпенсация. Средство слабительного характера не помогает.
- Декомпенсированный. Заключительный этап, требующий немедленной медицинской помощи.
Причины долихосигмой кишечника
долихосигма кишечника (лечение взрослых и детей проходит только при отрицательных проявлениях аномалий) закладывается внутриутробно.Точная причина его появления не установлена.
При пороке развития сигмовидной кишки следующие факторы:
- наследственность;
- неблагоприятного воздействия на плод физических, химических и экологических проблем;
- перенос будущей мамы-инфекциониста;
- последствий приема некоторых лекарств во время беременности.
Приобретенная долихосигма возникла по следующим причинам:
- малоподвижный образ жизни;
- нарушение обмена веществ;
- частое использование клизм;
- злоупотребление мясными продуктами и быстрыми углеводами;
- стресса;
- сидячая работа; долихосигма кишечника может возникнуть из-за малоподвижной работы.

- потребление пищи, плохое питание и клетчатка;
симптомы
долихосигма кишечника (лечение взрослых и детей зависит от симптомов заболевания) имеет следующие симптомы:
- компенсированная форма : периодические запоры продолжительностью не более 5 дней; эпизодические боли в животе.
- субкомпенсированный : запор приобретает постоянный характер; пациент страдает вздутием живота и болями в животе.
- декомпенсированный : Запор усилился в течение недели и продолжался; боли в животе не прекращаются; может возникнуть кишечная непроходимость; вздутие кишечника из-за больших скоплений кала и газов; в организме начинается процесс отравления — отравления.
Кроме того, наличие аномалий обозначается следующими знаками:
- Кал больного долихосигмой плотный и имеет большой диаметр. В некоторых случаях она имеет форму еловой шишки, и
Дисфагия: симптомы, диагностика и лечение
Дисфагия означает затруднение глотания — перемещение пищи изо рта в желудок требует больше усилий, чем обычно.
Обычно вызванная проблемами нервов или мышц, дисфагия может быть болезненной и чаще встречается у пожилых людей и младенцев.
Хотя медицинский термин «дисфагия» часто рассматривается как симптом или признак, иногда он используется для описания состояния как такового. Существует широкий спектр потенциальных причин дисфагии; если это происходит только один или два раза, вероятно, нет серьезной основной проблемы, но если это происходит регулярно, это должно быть проверено врачом.
Поскольку дисфагия может возникать по многим причинам, лечение зависит от основной причины.
В этой статье мы обсудим различные причины дисфагии, а также симптомы, диагноз и возможные методы лечения.
Типичная «ласточка» задействует несколько различных мышц и нервов; это удивительно сложный процесс. Дисфагия может быть вызвана затруднением в любом месте процесса глотания.
Существует три основных типа дисфагии:
Оральная дисфагия (высокая дисфагия) — проблема во рту, иногда вызванная слабостью языка после инсульта, затрудненным пережевыванием пищи или проблемами с транспортировкой пищи изо рта.
Глоточная дисфагия — проблема в горле. Проблемы в горле часто вызваны неврологическими проблемами, поражающими нервы (такими как болезнь Паркинсона, инсульт или боковой амиотрофический склероз).
Дисфагия пищевода (низкая дисфагия) — проблема в пищеводе. Обычно это происходит из-за закупорки или раздражения. Часто требуется хирургическое вмешательство.
Стоит отметить, что боль при глотании (одинофагия) отличается от дисфагии, но возможно и то, и другое одновременно.А глобус — это ощущение, что что-то застревает в горле.
Возможные причины дисфагии включают:
Боковой амиотрофический склероз — неизлечимая форма прогрессирующей нейродегенерации; со временем нервы в позвоночнике и головном мозге постепенно теряют функцию.
Ахалазия — нижняя мышца пищевода не расслабляется настолько, чтобы позволить пище попасть в желудок.
Диффузный спазм — мышцы пищевода сокращаются несогласованно.
Инсульт — клетки мозга умирают из-за нехватки кислорода, потому что кровоток снижается. Если поражены клетки мозга, контролирующие глотание, это может вызвать дисфагию.
Пищеводное кольцо — небольшая часть пищевода сужается, что иногда препятствует прохождению твердой пищи.
Эозинофильный эзофагит — сильно повышенный уровень эозинофилов (типа лейкоцитов) в пищеводе. Эти эозинофилы бесконтрольно растут и атакуют желудочно-кишечный тракт, вызывая рвоту и трудности с глотанием пищи.
Рассеянный склероз — иммунная система атакует центральную нервную систему, разрушая миелин, который обычно защищает нервы.
Myasthenia gravis (болезнь Гольдфлама) — мышцы, находящиеся под произвольным контролем, быстро устают и слабеют, потому что существует проблема с тем, как нервы стимулируют сокращение мышц. Это аутоиммунное заболевание.
Болезнь Паркинсона и синдромы паркинсонизма — Болезнь Паркинсона представляет собой постепенно прогрессирующее дегенеративное неврологическое заболевание, которое нарушает двигательные навыки пациента.
Радиация — некоторые пациенты, получившие лучевую терапию (лучевую терапию) в области шеи и головы, могут испытывать затруднения при глотании.
Расщелина губы и неба — типы аномалий лица, вызванные неполным сращением костей головы, приводящие к образованию щелей (расщелин) неба и области губы к носу.
Склеродермия — группа редких аутоиммунных заболеваний, при которых кожа и соединительные ткани становятся более плотными и жесткими.
Рак пищевода — тип рака пищевода, обычно связанный либо с алкоголем и курением, либо с гастроэзофагеальной рефлюксной болезнью (ГЭРБ).
Стриктура пищевода — сужение пищевода, часто связано с ГЭРБ.
Ксеростомия (сухость во рту) — недостаточно слюны для увлажнения рта.
Некоторые пациенты страдают дисфагией и не подозревают о ней — в этих случаях она может не диагностироваться и не лечиться, что повышает риск аспирационной пневмонии (легочной инфекции, которая может развиться после случайного вдыхания слюны или частиц пищи).
Недиагностированная дисфагия также может привести к обезвоживанию и недоеданию.
Симптомы, связанные с дисфагией, включают:
- Удушье во время еды.
- Кашель или рвота при глотании.
- Слюни.
- Пища или желудочная кислота попадают в горло.
- Рецидивирующая изжога.
- Охриплость.
- Ощущение застревания еды в горле, груди или за грудиной.
- Необъяснимая потеря веса.
- Возвращение еды (срыгивание).
- Затруднение при контроле еды во рту.
- Затруднение при запуске процесса глотания.
- Рецидивирующая пневмония.
- Неспособность контролировать слюноотделение во рту.
Пациентам может казаться, что «еда застряла».
Факторы риска дисфагии включают:
Старение — пожилые люди более подвержены риску. Это связано с общим износом тела с течением времени. Также некоторые болезни пожилого возраста могут вызывать дисфагию, например, болезнь Паркинсона.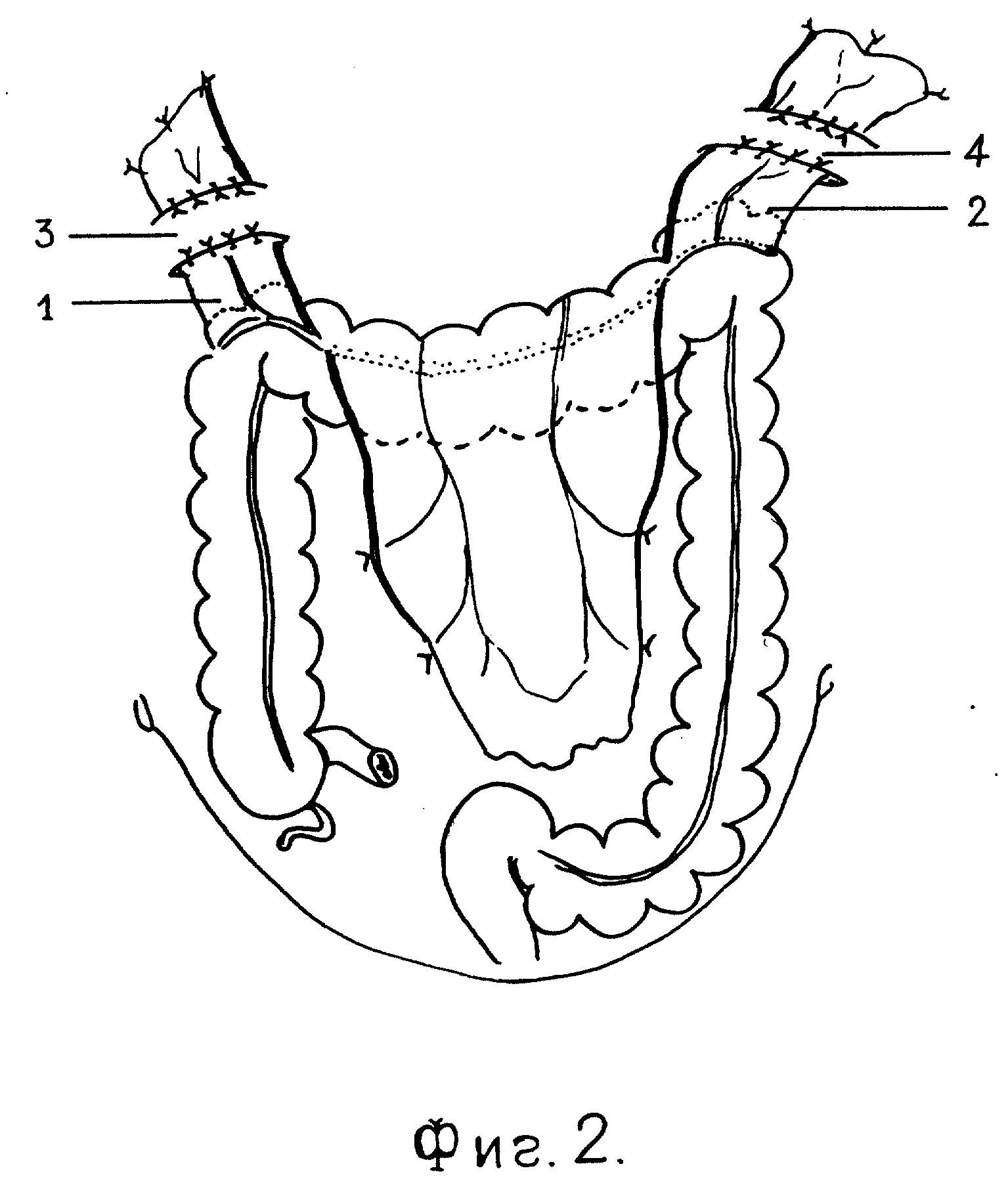
Неврологические состояния — определенные расстройства нервной системы повышают вероятность дисфагии.
Пневмония и инфекции верхних дыхательных путей — особенно аспирационная пневмония, которая может возникнуть, если что-то проглочено «неправильным путем» и попадает в легкие.
Недоедание — это особенно характерно для людей, которые не знают о своей дисфагии и не проходят лечение от нее. Они могут просто не получать достаточно жизненно важных питательных веществ для хорошего здоровья.
Обезвоживание — если человек не может правильно пить, его потребление жидкости может быть недостаточным, что приводит к обезвоживанию (нехватке воды в организме).
Поделиться на PinterestПроверка с глотанием бария может быть полезна для понимания причины дисфагии.
Специалист по речевой речи попытается определить, в чем проблема — какая часть процесса глотания вызывает затруднения.
Пациента спросят о симптомах, как долго они присутствуют, связана ли проблема с жидкостями, твердыми веществами или с обоими.
Исследование глотания — обычно проводится логопедом. Они проверяют пищу и жидкость разной консистенции, чтобы понять, что вызывает затруднения. Они также могут провести видео-тест на глотание, чтобы узнать, в чем проблема.
Проба проглатывания бария — пациент проглатывает жидкость, содержащую барий. Барий обнаруживается на рентгеновских снимках и помогает врачу более подробно определить, что происходит в пищеводе, особенно активность мышц.
Эндоскопия — врач смотрит в пищевод с помощью камеры.Они возьмут биопсию, если обнаружат то, что, по их мнению, может быть раком.
Манометрия — это исследование измеряет изменения давления, возникающие при работе мышц пищевода. Это можно использовать, если во время эндоскопии ничего не обнаружено.
Лечение зависит от типа дисфагии:
Лечение ротоглоточной дисфагии (выраженная дисфагия)
Поскольку ротоглоточная дисфагия часто является неврологической проблемой, обеспечение эффективного лечения является сложной задачей.Пациенты с болезнью Паркинсона могут хорошо реагировать на лекарства от болезни Паркинсона.
Глотание — это будет проводиться логопедом. Человек узнает новые способы правильного глотания. Упражнения помогут улучшить мышцы и их реакцию.
Диета — Некоторые продукты и жидкости или их комбинации легче глотать. При употреблении в пищу продуктов, которые легче всего проглотить, также важно, чтобы у пациента была хорошо сбалансированная диета.
Питание через зонд — если у пациента есть риск пневмонии, недоедания или обезвоживания, ему может потребоваться кормление через носовой зонд (назогастральный зонд) или ПЭГ (чрескожная эндоскопическая гастростомия). Трубки PEG хирургическим путем имплантируются непосредственно в желудок и проходят через небольшой разрез в брюшной полости.
Лечение дисфагии пищевода (слабая дисфагия)
При дисфагии пищевода обычно требуется хирургическое вмешательство.
Расширение — если пищевод необходимо расширить (например, из-за стриктуры), можно ввести небольшой баллон, а затем надуть его (затем его удаляют).
Ботулотоксин (ботокс) — обычно используется, если мышцы пищевода стали жесткими (ахалазия). Ботулинический токсин — это сильный токсин, который может парализовать жесткие мышцы, уменьшая сужение.
Если дисфагия вызвана раком, пациента направят к онкологу для лечения, и ему может потребоваться хирургическое удаление опухоли.
Причины, симптомы и варианты лечения
Элин Джейкобс
9 марта 2017 г.
5,722 Facebook Shares
Лимфедема — это скопление лимфатической жидкости в жировых тканях под кожей.Чаще всего лимфедема поражает руки и ноги, особенно у тех, кто лечился традиционной медициной от рака молочной железы, а также от рака мочевого пузыря, почек и других видов рака нижних конечностей.
В этой статье мы рассмотрим причины лимфедемы, симптомы лимфедемы и варианты лечения лимфедемы, доступные тем, кто страдает этим заболеванием.
Причины лимфедемы
Лимфедема — частое осложнение некоторых традиционных методов лечения рака, о которых ваш врач мог вас не предупреждать.
Тесты на рак и методы лечения, которые могут привести к лимфедему:
Хотя медицинское сообщество отвергает лимфедему как «нежелательный побочный эффект», возникающее в результате состояние ухудшает качество жизни и увеличивает риск серьезных инфекций, таких как целлюлит и др. рожа.
Многие люди не знают, что лимфедема может возникнуть в любое время, даже через 30 лет, хотя обычно она возникает в период от одного до трех лет после операции и / или облучения.Инфекции, химиотерапия и лекарства, такие как тамоксифен, также могут быть причиной лимфедемы. Биопсия повышает риск лимфедемы, поскольку она повреждает узлы и лимфатические пути и увеличивает риск инфекции.
Кто подвержен риску развития лимфедемы?
- Женщины и мужчины с раком груди и удаленными лимфатическими узлами и / или прошедшие лучевую терапию подвержены риску лимфедемы. Заболевание поражает примерно одну из пяти женщин (20%), перенесших операцию на груди и / или лучевую терапию. Еще выше риск для тех, кто перенес операцию по удалению лимфатических узлов и лучевую терапию.
- Лимфедема также может возникать у женщин с раком яичников и / или шейки матки, если их лечить лучевой терапией, которая повреждает паховые узлы (те, что в паху).
- Лимфедема также может быть осложнением обычного лечения рака головы и шеи, вызывая такие проблемы, как затруднение глотания, отек голосовых связок и отек лица, челюсти и шеи.
Общие симптомы лимфедемы
Что касается всех видов рака, отек лимфы обычно постепенный и может возникать только в одной части ноги, руки или кисти или повсюду. Отек может варьироваться от легкого до сильного. Риск лимфедемы обычно ограничивается той стороной или областью тела, где рак присутствует и / или где лечился.
Возможные симптомы лимфедемы включают:
- Отек на пораженной стороне / области тела
- Одежда или украшения могут казаться стесненными
- Стеснение / полнота в руке или ноге
- Слабость или снижение гибкости руки, рука или нога
- Боль от напряжения или дискомфортное ощущение
- Кожа, которая остается вдавленной после нажатия пальцем, ИЛИ кожа, которая совсем не вмятин при нажатии
- Твердая, красная или блестящая кожа
- Ощущение тяжести в руке или ноге
- Инфекции, которые не заживают или которые повторяются в той же области
- Отек век, губ или лица (рак головы и шеи)
- Затруднения при глотании, дыхании или разговоре (рак головы и шеи)
- Другие необычные явления в пораженная область
Как и рак, лимфедема является стадийной, и чем раньше диагностируется лимфедема, тем легче ее лечить, контролировать и избегать прогрессирования 9 0046.Лимфедема поздней стадии может привести к фиброзу, который проявляется в виде твердой и плотной кожи. Фиброз может в конечном итоге привести к сосудистым проблемам и повышению риска серьезной инфекции.
6 Базовых методов лечения лимфедемы
Не существует таблеток, которые предотвратят или исправят лимфедему, но есть шаги, которые вы можете предпринять, чтобы снизить риск лимфедемы и управлять этим заболеванием.
Ниже приведены некоторые способы предотвращения обострений, управления симптомами и снижения риска развития лимфедемы:
- Ручной лимфодренаж (MLD) — тип мягкого массажа кожи, который помогает перемещать лимфатическую жидкость.Это делает специалист по лимфедеме и обычно покрывается страховкой.
- Полная противоотечная терапия (CDT) — часто считается основным методом лечения лимфедемы медицинским сообществом. CDT — это многоэтапное лечение, которое включает MLD, упражнения, компрессию и уход за кожей, и должно выполняться терапевтом, который специализируется на лимфедеме.
- Иглоукалывание — исследования показали, что иглоукалывание снимает боль и отек при лимфедеме. Также могут помочь EFT (техника эмоциональной свободы) и другие энергетические подходы.
- Самомассаж — Есть способы массировать или «доить» лимфатические сосуды. Обратитесь за советом к квалифицированному специалисту по лимфатическим заболеваниям. В Интернете также есть много ресурсов.
- Лазерная терапия низкого уровня (LLLT) — увеличивает движение лимфы, разрушает рубцовую ткань и облегчает симптомы. Лазерная терапия была одобрена продуктами и лекарствами США в 2006 году для лечения и управления лимфедема, но до сих пор считается спорным многими как исследования были неубедительными.Лучше всего это лечение проводит врач, специализирующийся на лимфедеме. Медицинская страховка обычно оплачивает часть стоимости лечения.
- Гидротерапия — терапевтическое использование воды помогает улучшить кровообращение и может уменьшить симптомы лимфедемы. Выполняйте упражнения в воде с комфортной температурой (не горячей) примерно от 20 до 60 минут. Сеанс гидротерапии с физиотерапевтом по лимфедеме может быть полезным для разработки плана упражнений.
- Эфирные масла — концентрированные масла из таких растений, как ладан, мирра и имбирь, способствуют лимфатическому движению.Эфирные масла лимона, ладана и лаванды растворяют нефтехимические вещества и удаляют тяжелые металлы, чтобы организм мог их вывести. Наносите масла на пораженный участок дважды в день, а также на ступни перед сном. (Будьте осторожны, масло может быть скользким, поэтому делайте это у постели больного и прямо перед сном.) Используйте только органические масла высочайшего качества из проверенных источников.
- Конский каштан — эта трава может быть полезна при лимфедеме, наряду с другими травами, такими как корень лопуха, красный клевер и эхинацея с желтокореньем или без него.
- Селен был полезен при раке головы и шеи.
- Масло орегано поддерживает иммунную систему и помогает пищеварению. Терпены в масле орегано помогают растворять жировые отложения в лимфатической системе.
- Бромелайн — протеолитический (переваривающий белок) фермент, обнаруженный в стеблях ананаса, обладающий противовоспалительным, антикоагулянтным и мочегонным действием.
- Добавление продуктов, богатых ферментами, в приемы пищи , таких как ананас, папайя, киви, авокадо, сырой мед, пчелиная пыльца, оливковое масло первого отжима и кокосовое масло, полезно для здоровья и может быть полезно.
- Протеолитические ферменты — Они способствуют химическому расщеплению белков и обрабатывают материалы в кровеносной и лимфатической системах, по существу очищая кровь.
- Касторовое масло — способствует улучшению лимфотока; он увеличивает циркуляцию лимфатической жидкости, уменьшает воспаление и улучшает пищеварение. Нанесите масло на разные участки кожи; особенно в нижней части живота. Касторовое масло — густое масло, и его лучше всего наносить перед сном.Накройте простыни полотенцем или наденьте старую пижаму.
- Пакеты из капустных листьев — Использование компрессов из капустных листьев для нагрубания груди после родов насчитывает сотни лет. Многие считают, что это старое натуральное средство также помогает при лимфедемном отеке. Обязательно используйте чистые органические листья капусты и не используйте их на сломанной или раздраженной коже.
- Детоксикация и поддержка печени — Эффективная функция печени важна для лимфатической системы.
- Визуализация — форма медитации, визуализация была полезна для многих. Сядьте поудобнее, дышите и визуализируйте, как из тела вытекают лишние жидкости. Это займет всего пять минут.
Следует ли носить компрессионное белье при лимфедеме?
На рынке представлен широкий выбор компрессионной одежды, включая перчатки, чулки, жилеты и шорты. Хотя это давно рекомендуется, это все еще открытый вопрос, действительно ли это помогает.
Однако один раз, когда компрессионное белье может быть особенно полезным, это во время авиаперелета. Пониженное давление в кабине может увеличить отек, поскольку пониженное давление в кабине будет препятствовать движению жидкости в лимфатической системе. В то время как компрессионная одежда все еще вызывает споры, многие люди находят ее полезной во время путешествий. .
Последнее средство, если другие вмешательства при лимфедеме не принесут облегчения
- Микрохирургия — для трансплантации лимфатических узлов, сосудов и создания искусственных лимфатических узлов.Тематические исследования показали, что для тех, у кого нет ответа на более консервативные методы лечения, хирургические методы лечения предлагают многообещающие результаты.
- Трансплантация лимфатических узлов
- Компрессионные насосы
- Гипербарическая оксигенотерапия (HBOT) — исследования показали, что HBOT эффективен для некоторых людей с лимфедемой, поскольку он поддерживает лимфангиогенез, формирование лимфатических сосудов из уже существующих лимфатических сосудов . HBOT требует доступа к специализированным барокамерам и способности справляться со временем, проведенным в герметичной камере.
Изменение образа жизни для снижения риска лимфедемы
В дополнение к образцу жизни, поддерживающему хорошую лимфатическую функцию, также рекомендуется принять некоторые простые меры предосторожности, чтобы минимизировать риск травмы, инфекции или чего-либо, что способствует развитию лимфедемы.
Способы минимизировать риск лимфедемы во время занятий:
- Садоводство — используйте садовые перчатки, чтобы не травмировать кожу.
- Загорать — избегайте солнечных ожогов, так как это создает дополнительную нагрузку на лимфатическую систему.На солнце используйте нетоксичные солнцезащитные кремы.
- Маникюр — принесите свои инструменты, не стригите кутикулу и сохраняйте кожу хорошо увлажненной. Бактерии и грибки могут попасть на кожу через трещины и сухие участки, что может привести к инфицированию. Кожные инфекции, такие как целлюлит, например, могут быть серьезными для людей с лимфедемой.
- Джакузи — болтаются только ногами; горячая вода вызывает вазодилатацию, то есть расширение кровеносных сосудов. Это расширение увеличивает поток жидкости из кровеносных сосудов в ткани, увеличивая отек.В гидромассажных ваннах содержатся бактерии, поэтому полностью избегайте их, если у вас есть даже небольшой порез или потрескавшаяся кожа (также см. Примечание ниже о том, как избегать повышения температуры тела).
- Избегайте саун и горячих ванн — они повышают температуру вашего тела, что может увеличить отек и фактически вызвать развитие лимфедемы. Теплые ванны считаются хорошими, но ограничьтесь 15 минутами и поддерживайте температуру воды ниже 102 градусов по Фаренгейту.
- Делайте все возможное, чтобы избежать укусов комаров и других насекомых. — используйте нетоксичные репелленты от насекомых, носите защитное покрытие и / или не выходите на улицу на рассвете и после сумерек.
- Напомните медицинским работникам брать кровь и накладывать манжеты для измерения давления только на непораженную руку или наименее пораженную руку или использовать бедро.
Лимфедема — это не просто неприятный побочный эффект. Это может быть серьезное заболевание, которое может иметь пожизненные последствия — значительно снижая качество вашей жизни и, в некоторых случаях, увеличивая смертность. Используйте эту информацию, чтобы снизить свой личный риск, и, если у вас уже есть лимфедема, используйте передовые методы борьбы с ней до ее прогрессирования.
Хотите быть в курсе новых способов оставаться здоровым? Получайте уведомления каждую неделю о добавлении новейших статей, щелкая здесь. Вы будете рады, что сделали.
Краткое содержание статьи
Лимфедема — это скопление лимфатической жидкости в жировых тканях непосредственно под кожей.
Исследования рака и методы лечения, которые могут привести к лимфедему:
- Мастэктомия
- Лампэктомия
- Удаление лимфатических узлов или биопсия
- Лучевая терапия
- Использование препарата Тамоксифен
9000 К развивающимся лимфедема относятся:
- Те, у кого удалены лимфатические узлы и / или проходят лучевую терапию
- Женщины, получающие лучевую терапию по поводу рака яичников или шейки матки
- Все, кто получает традиционное лечение рака головы и шеи
Возможные симптомы лимфедема включает:
- Отек на пораженной стороне тела / области
- Одежда или украшения могут казаться стесненными
- Стеснение / полнота в руке или ноге
- Слабость или снижение гибкости в руке, кисти или ноге
- Напряжение боль или неприятные ощущения
- Кожа, остающаяся после давление пальца или кожа, которая совсем не вмятина при нажатии
- Затвердевшая, красная или блестящая кожа
- Ощущение тяжести в руке или ноге
- Инфекции, которые не заживают или повторяются в той же области
- Отек век , губы или лицо (рак головы и шеи)
- Затруднения при глотании, дыхании или разговоре (рак головы и шеи)
- Другие необычные явления в пораженной области
6 основных методов лечения лимфедемы:
- Ручная лимфатическая Дренаж (MLD)
- Полная противоотечная терапия (CDT)
- Иглоукалывание
- Самомассаж
- Низкоуровневая лазерная терапия (LLLT)
- Гидротерапия
Лечение лимфатических узлов
- трансплантаты
- Компрессионные насосы
- Гипербарическая оксигенотерапия (ГБО)
Способы минимизации Риск лимфедемы:
- Надевайте перчатки во время работы в саду
- Избегайте солнечных ожогов и используйте нетоксичный солнцезащитный крем
- Если вы делаете маникюр, принесите свои инструменты, не стригите кутикулу и держите кожу хорошо увлажненной
- Избегайте джакузи, саун и т.

 Известно что более 15% детей с долихосигмой живут, не испытывая никаких проблем с толстой кишкой и ее функционалом. С другой стороны, длительное протекание долихосигмы вызывает на внутренней стороне кишечника воспаление, которое отражается на всей работе пищеварительной системы.
Известно что более 15% детей с долихосигмой живут, не испытывая никаких проблем с толстой кишкой и ее функционалом. С другой стороны, длительное протекание долихосигмы вызывает на внутренней стороне кишечника воспаление, которое отражается на всей работе пищеварительной системы. Слабительные препараты не приносят облегчения, для дефекации приходится использовать клизму.
Слабительные препараты не приносят облегчения, для дефекации приходится использовать клизму.
 Долихосигма — довольно опасное явление, которое может иметь тяжелые последствия, особенно у детей. Поэтому при первых признаках болезни следует немедленно обратится к врачу. Никакое лечение народными средствами не сможет укоротить сигмовидную кишку до приемлемых размеров, поэтому самолечение должно быть исключено.
Долихосигма — довольно опасное явление, которое может иметь тяжелые последствия, особенно у детей. Поэтому при первых признаках болезни следует немедленно обратится к врачу. Никакое лечение народными средствами не сможет укоротить сигмовидную кишку до приемлемых размеров, поэтому самолечение должно быть исключено.
 При долихосигме на фоне запора маленькие дети часто ведут себя тревожно или пассивно, отказываются принимать пищу, срыгивают.
При долихосигме на фоне запора маленькие дети часто ведут себя тревожно или пассивно, отказываются принимать пищу, срыгивают. Появляются такие симптомы как метеоризм, легкая интоксикация, апатия, раздражительность. Все чаще беспокоит боль в животе.
Появляются такие симптомы как метеоризм, легкая интоксикация, апатия, раздражительность. Все чаще беспокоит боль в животе.

 Американское онкологическое общество рекомендует тренироваться 150 минут в неделю в умеренном темпе или в два раза меньше, но активнее. Однако исследование, опубликованное в журнале Nutrition and Cancer в 2010 году, доказывает, что даже 30 минут хватит, чтобы сократить риск рака молочной железы (которому подвержена каждая восьмая женщина в мире) на 35%.
Американское онкологическое общество рекомендует тренироваться 150 минут в неделю в умеренном темпе или в два раза меньше, но активнее. Однако исследование, опубликованное в журнале Nutrition and Cancer в 2010 году, доказывает, что даже 30 минут хватит, чтобы сократить риск рака молочной железы (которому подвержена каждая восьмая женщина в мире) на 35%.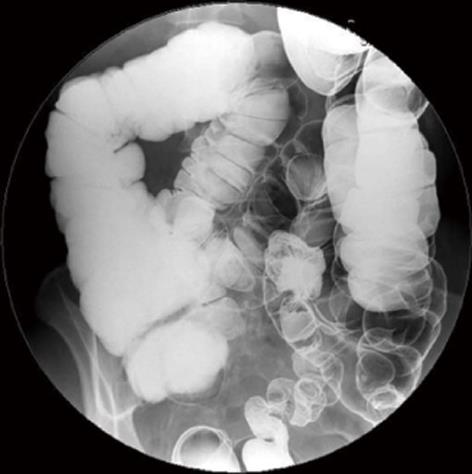 Овощи не только входят в здоровую диету, они ещё и помогают бороться с раком. В том числе поэтому рекомендации по здоровому питанию содержат правило: половину дневного рациона должны составлять овощи и фрукты. Особенно полезны овощи, относящиеся к крестоцветным, в которых содержатся глюкозинолаты — вещества, которые при переработке обретают противораковые свойства. К этим овощам относится капуста: обычная белокочанная, брюссельская и брокколи.
Овощи не только входят в здоровую диету, они ещё и помогают бороться с раком. В том числе поэтому рекомендации по здоровому питанию содержат правило: половину дневного рациона должны составлять овощи и фрукты. Особенно полезны овощи, относящиеся к крестоцветным, в которых содержатся глюкозинолаты — вещества, которые при переработке обретают противораковые свойства. К этим овощам относится капуста: обычная белокочанная, брюссельская и брокколи. В этом обвиняют и оборудование для искусственного загара, и солнечные лучи. Опасность можно свести к минимуму с помощью простого тюбика солнцезащитного средства. Исследование издания Journal of Clinical Oncology 2010 года подтвердило, что люди, регулярно наносящие специальный крем, болеют меланомой в два раза меньше, чем те, кто пренебрегает такой косметикой.
В этом обвиняют и оборудование для искусственного загара, и солнечные лучи. Опасность можно свести к минимуму с помощью простого тюбика солнцезащитного средства. Исследование издания Journal of Clinical Oncology 2010 года подтвердило, что люди, регулярно наносящие специальный крем, болеют меланомой в два раза меньше, чем те, кто пренебрегает такой косметикой. А как уже упоминалось, хронические воспалительные процессы могут привести к образованию раковых клеток.
А как уже упоминалось, хронические воспалительные процессы могут привести к образованию раковых клеток. При этом развивается интоксикация, наблюдается отсутствие аппетита. Пациент страдает от тошноты и рвоты, на коже появляются гнойные высыпания.
При этом развивается интоксикация, наблюдается отсутствие аппетита. Пациент страдает от тошноты и рвоты, на коже появляются гнойные высыпания.
 8 Хирургия
8 Хирургия Не влияет на общее состояние здоровья. Больной должен использовать слабительные и делать клизмы из-за запора.
Не влияет на общее состояние здоровья. Больной должен использовать слабительные и делать клизмы из-за запора.