Диета при гепатите А: правила питания, меню
Фунцкий печени около 200, одна из них — это нормализация всего процесса пищеварения. Заражение гепатитом А нарушает функцию печени и не позволяет этому органу эффективно выполнять свою работу.
Специальная лечебная диета может оказать помощь при гепатите А. Она позволяет улучшить процесс желчеотделения, дает возможность отрегулировать холестерин, жировой обмен и процесс накопления гликогена, снизить проявление симптомов.
Диета при гепатите А включает в себя легкоусвояемую пищу, в которой имеется много микроэлементов и витаминов. Кроме того, она предполагает ограничение употребления жиров и преимущественное употребление продуктов, в которых содержится много клетчатки, пектина и липотропных веществ.
Не желательно употреблять в пищу при этом заболевании продукты, которые стимулируют секрецию поджелудочной железы и желудка. Запрещены жареные продукты и еда с повышенным содержанием холестерина, щавелевая кислота.
Более подробно о схеме и правилах питания при гепатите А, примеры блюд и меню мы расскажем в нашей статье.
Для чего нужна диета
Чтобы не допустить осложнений при гепатите А, необходимо соблюдать специальную диету. Она является важным лечебным мероприятием, которое играет большую роль в его лечении.
Главное назначение диеты заключается в обеспечении благоприятных условий для печени и стабилизации работы других органов пищеварительного тракта.
Если соблюдать диету, симптомы заболевания становятся менее выраженными и процесс выздоровления значительно ускоряется. Благодаря большому содержанию витаминов в пище жизненный тонус, иммунитет повышается и улучшается настроение больного.
Несоблюдение диеты может привести к следующим осложнениям:
- быстрое развитие заболевания и поражение печени;
- увеличение печени или гепатомегалия;
- развитие печеночной недостаточности.
Диета при гепатите А соответствует столу №5. Питание нужно организовать таким образом, чтобы принимать пищу не менее 6 раз в день. Дробное питание объясняется снижением аппетита у больного и предназначено для его быстрого повышения. Благодаря частым порциям пищи также не создается повышенная нагрузка на печень, поэтому она успешнее сопротивляется инфекционной болезни.
Благодаря частым порциям пищи также не создается повышенная нагрузка на печень, поэтому она успешнее сопротивляется инфекционной болезни.
При гепатите А важно существенно ограничить количество потребляемой соли в сутки. Она приводит к задержке жидкости в организме и отекам, а также мешает процессу детоксикации.
Температура пищи должна быть не холодной и не горячей. Таким образом создается щадящий температурный режим для печени, поджелудочной железы и желудка.
Для усиления дезинтоксикации организма и возбуждения аппетита при гепатите А нужно пить много жидкости. Преимущественно это должны быть морсы, некрепкий чай, отвары лечебных трав. В течение полугода нельзя употреблять алкоголь, так как он ухудшает состояние больного.
При этом заболевании запрещены продукты, которые вызывают повышенное образование желчи, а также усиливают секрецию поджелудочной железы. Они приводят к тому, что печень работает в усиленном режиме. Также нельзя употреблять продукты с раздражающим действием на желудок. Они приводят к повышенному газообразованию и вызывают сильное брожение в кишечнике.
Они приводят к повышенному газообразованию и вызывают сильное брожение в кишечнике.
Запрещенные продукты
Нельзя употреблять следующие продукты:
- колбаса и консервы;
- жирное мясо и субпродукты;
- продукция, изготовленная из сдобного теста;
- рыбные консервы;
- очень жирная, копчёная, солёная рыба;
- жареные пирожки;
- молочные продукты с высоким содержанием жира;
- яйца;
- острые приправы, например, перец;
- щавель, зелёный лук, чеснок, редиска, грибы и бобовые;
- сало и кулинарный жир;
- жирный сладкий крем;
- шоколад;
- мороженое;
- икра;
- алкогольные напитки.
Какие продукты разрешены
Диета при гепатите А разрешает употреблять продукты, которые мягко воздействуют на печень и пищеварительный тракт и не перегружают ее. В пище должно содержаться большое количество липотропных веществ, витаминов и пектина. После еды не должно возникать чувство переполненного желудка. Пищу нужно варить, готовить на пару или запекать.
В пище должно содержаться большое количество липотропных веществ, витаминов и пектина. После еды не должно возникать чувство переполненного желудка. Пищу нужно варить, готовить на пару или запекать.
Что разрешено:
- несдобное печенье;
- нежирная рыба;
- сухофрукты;
- супы с овощами, крупами, макаронами, вермишелью и лапшой, рисом;
- нежирная свинина и говядина, мясо кролика;
- молочные продукты;
- каши на молоке, разбавленном водой;
- вареный яйца и омлет;
- фрукты;
- ягоды;
- мёд, варенье, пастила;
- ванилин, укроп, петрушка, корица;
- сок из ягод, сок из фруктов и овощей, кофе с молоком, некрепкий чай, отвар шиповника;
- колбаса и сосиски не высокой жирности;
- рыба в виде заливного, вымоченная в воде селедка;
- рафинированное растительное масло. Его можно добавлять в блюда.
Примерный рацион
На завтрак можно приготовить манную кашу, мясные тефтели на пару и чай. Как вариант – каша на молоке, нежирный творог, смешанный со сметаной, чай и мед. На второй завтрак можно съесть сухофрукты или яблоко.
Как вариант – каша на молоке, нежирный творог, смешанный со сметаной, чай и мед. На второй завтрак можно съесть сухофрукты или яблоко.
На обед разрешается овощной суп и блюдо из нежирных сортов мяса, например, мясной рулет, а также компот. На полдник идеальным вариантом при данном заболевании будут домашние сухарики и отвар шиповника.
На ужин можно приготовить овощные котлеты или отварную рыбу, печенье и чай. Также в качестве варианта можно предложить больному картофельное пюре, чай и ватрушку с творогом. Перед отходом ко сну можно выпить стакан кефира.
Рецепты
Котлеты из говядины. В готовый фарш нужно добавить вымоченный хлеб, соль и натертый сырой кабачок. Затем в фарш нужно ввести яичный белок. Котлеты запекаются в разогретой духовке на противне, на дно которого наливают кипящей воды. После испарения воды котлеты можно есть.
Клецки из творога. Для приготовления блюда понадобится полкилограмма творога, 2 яйца, 2 десертные ложки сахара, 1 стакан муки, которую нужно просеять. Тесто замешивают и нарезают ромбиками. Клецки опускают в кипящую подсоленную воду и после всплытия вынимают с помощью шумовки. Поливают перед употреблением нежирной сметаной
Тесто замешивают и нарезают ромбиками. Клецки опускают в кипящую подсоленную воду и после всплытия вынимают с помощью шумовки. Поливают перед употреблением нежирной сметаной
Отношение к алкоголю и застольям
Поврежденные клетки печени отличаются высокой чувствительностью к раздражающему действию алкоголя. Возможность печени расщеплять алкоголь во время заболевания гепатитом А уменьшается. Побочные эффекты от употребления алкогольных напитков протекают более длительно и интенсивно.
Алкоголь может усилить повреждение печени и негативно отразиться на ее функционировании. Все алкогольные напитки нужно полностью исключить в течение полугода после инфекционного гепатита, поэтому застолья и праздники со спиртным также необходимо отменить.
Как долго соблюдать диету
Современные представления о гепатите А отличаются от тех, которые были раньше. Этот тип гепатита считается доброкачественным заболеванием и не приводит к формированию хронической формы болезни.
Поэтому рекомендации о необходимости соблюдения ограничений в диете в течение полугода от начала болезни являются устаревшими.
У многих пациентов структура и функции печени полностью восстанавливаются за 3 месяца после начала заболевания.
Но снимать ограничения в диете должен врач с учетом функционального состояния печени. При затяжном течении заболевания диета при гепатите А должна сохраняться во время всего процесса лечения.
Заключение
- Лечебная диета помогает восстановить функции печени и ускорить выздоровление больного при гепатите А.
- Она обеспечивает благоприятные условия для всей системы пищеварения.
- Срок соблюдения диеты зависит от самочувствия больного и исчезновения основных симптомов болезни.
- Несоблюдение правил питания будет стимулировать более сильное поражение печени и негативное влияние на организм вируса гепатита А.
Стоит прочесть следующий материал:
Гепатолог, Гастроэнтеролог, Проктолог
Алексей занимается врачебной деятельностью с 1996 года. Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.Другие авторы
Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.Другие авторы
Комментарии для сайта Cackle
Диета при гепатите А: рецепты, что нельзя есть
Лечебное питание при гепатите А назначается всем пациентам. Чтобы наступило быстрое выздоровление, человеку потребуется не только употреблять все назначенные медикаменты, но и соблюдать диету. С помощью правильно подобранного рациона удается улучшить защитные силы организма, снизить нагрузку на пораженную печень и другие внутренние органы.
Важность соблюдения диетического рациона
Диета, которую назначают при гепатите А, предполагает включение пищи, которая богата микроэлементами и витаминами, способствующими нормализации работы печени. Здоровый рацион позволяет купировать возникшие симптомы, ускоряет процесс выздоровления. Кроме этого, правильно подобранное диетическое питание улучшает аппетит, который часто отсутствует при гепатите.
Правильный рацион нормализует функционирование не только фильтрационного органа, но и всего желудочно-кишечного тракта, а также иммунной системы.
Вернуться к оглавлению
Принципы питания
Общие правила
Употребление соли рекомендовано снизить до минимума.
Диета при гепатите А у взрослых предполагает соблюдение следующих принципов:
- Принимать пищу небольшими порциями как минимум 5 раз в день.
- Ограничить употребление соли. В день допустимо применять не более 4 грамм продукта.
- Отказаться от приема алкогольных напитков.
- Употреблять в сутки не более 3 тыс. килокалорий.
- Включить в меню сложные углеводы.
- Сократить употребление жиров животного происхождения.
- Отказаться от жареных продуктов. Приготовить пищу можно при помощи пароварки, запекания в духовке, отваривания и тушения.
- Следить за температурным режимом блюд, который не должен превышать 16 градусов.
- Употреблять в день не менее 2,5 л жидкости, если для этого нет противопоказаний.

Вернуться к оглавлению
При обострении
На начальных этапах развития гепатита А организм требует поддержки работы пораженного органа, поэтому из рациона пациента исключают всю тяжелую пищу, а также спиртосодержащие напитки. Некоторые доктора рекомендуют полностью отказаться от еды на несколько дней, употребляя только воду и разнообразные жидкости. Если это слишком сложно для пациента, то следует есть нежирную кисломолочную продукцию, пить свежевыжатые некислые соки, некрепкий чай. Лучше, если человек будет перетирать блюда, что снизит нагрузку на пораженный орган. Диета после гепатита А предполагает ее соблюдение около полугода после излечения заболевания.
Вернуться к оглавлению
Хроническая стадия
Слишком большие порции пищи создают большую нагрузку на органы пищеварения.
Диетическое питание больного в этот момент базируется на недопущении обострения патологии. Преимущественно к употреблению разрешены все продукты, однако с аккуратностью не переедая. По-прежнему человеку важно отказаться от острой, соленой, жареной и сладкой еды. Отказу подлежат также алкогольные напитки. Рецепты допустимо готовить из фруктов, овощей, различных круп. Можно употреблять ржаной хлеб, нежирное мясо, кисломолочную продукцию.
Отказу подлежат также алкогольные напитки. Рецепты допустимо готовить из фруктов, овощей, различных круп. Можно употреблять ржаной хлеб, нежирное мясо, кисломолочную продукцию.
Вернуться к оглавлению
Что разрешено включать в рацион?
Пациенту, который страдает гепатитом А, можно употреблять такие продукты, как:
- вчерашние хлебные изделия;
- первые блюда, приготовленные на бульонах;
- нежирные виды рыбы и мяса;
- морепродукты;
- крупы, приготовленные на воде;
- макароны;
- яйца;
- некислые ягоды и фрукты;
- мед;
- овощи;
- желе;
- зефир;
- кисломолочные продукты;
- растительное и оливковое масло;
- некрепкий кофе и чай;
- свежевыжатые соки из некислых фруктов;
- морс;
- компот;
- кисель.
Вернуться к оглавлению
Что нельзя есть?
Исключению из рациона подлежит такая пища: как:
Острая жирная пища осложняет болезнь.
- крепкие бульоны;
- жирные сорта рыбы мяса;
- острое, жирное, жареное, соленое;
- копчености;
- маринады и соленья;
- различные соусы;
- специи и пряности;
- кислые фрукты;
- сладости, в составе которых находится жирный крем;
- мороженое;
- шоколад;
- кисломолочная продукция повышенной жирности;
- бобовые культуры;
- газированные, энергетические и спиртные напитки.

Вернуться к оглавлению
Примерное меню
Невзирая на то, что диетическое питание при гепатите устанавливает доктор, каждому пациенту следует знать рецепты, а также какие продукты можно и нельзя есть. Примерное меню на 1 день выглядит следующим образом:
- Завтрак:
- гречневая каша, приготовленная на молоке;
- вчерашний хлеб с нежирным сыром;
- некрепкий чай.
- Второй завтрак:
- фруктовый салат, заправленный нежирным йогуртом;
- зеленый чай.
- Обед:
- суп-пюре из цветной капусты;
- куриное филе, запеченное в духовом шкафу с картофелем;
- нарезка из овощей;
- отвар шиповника.
- Полдник:
- творожный пудинг;
- смузи с бананом.
- Ужин:
- запеченное в духовке филе хека;
- паровой омлет;
- салат из помидоров и огурцов, заправленный растительным маслом;
- стакан кефира.
Вернуться к оглавлению
Последствия несоблюдения здорового питания
На фоне вредного питания патологические процессы прогрессируют быстрее.
Поскольку вирусы гепатита практически не поддаются излечению и становятся причиной серьезного нарушения функционирования печени, важно максимально помочь организму восстановиться. Если человек не будет придерживаться назначенного доктором рациона, не исключена вероятность развития гепатомегалии, которая представляет собой патологическое увеличение размеров печени. У некоторых больных, которые пренебрегают лечебной диетой, наблюдается печеночная недостаточность. Эта патология нередко становится причиной комы, которая может привести даже к летальному исходу.
Вернуться к оглавлению
Полезные рецепты
Пудинг из творога
Для приготовления потребуется взять 500 грамм обезжиренного творога, 5 яиц, 100 г нежирной сметаны, 2 столовые ложки крахмала. В первую очередь нужно отделить белки от желтков и смешать все ингредиенты в глубокой миске. Компоненты измельчить при помощи блендера до однородной консистенции. Оставшиеся белки взбить до появления густой пены и ввести в них маленькими порциями несколько ложек сахара. Полученную массу постепенно добавить к творогу и аккуратно перемешать. Формочки для запекания смазать сливочным маслом и выложить в них смесь. Духовой шкаф разогреть до 180 градусов и готовить пудинг до появления золотистой корочки. Допустимо подавать к столу с вареньем, если для его употребления нет противопоказаний.
Полученную массу постепенно добавить к творогу и аккуратно перемешать. Формочки для запекания смазать сливочным маслом и выложить в них смесь. Духовой шкаф разогреть до 180 градусов и готовить пудинг до появления золотистой корочки. Допустимо подавать к столу с вареньем, если для его употребления нет противопоказаний.
Вернуться к оглавлению
Лодочки из кабачков
Изобилие диетических блюд удовлетворит самые разные вкусы.
Понадобится 2 овоща, 1 куриное филе, 100 г риса. Крупу ставят вариться до готовности, в это время курицу пропускают через мясорубку. Кабачки нарезают пополам и вынимают из них середину. Готовый рис смешивают с фаршем и укладывают полученную смесь в лодочки. Сверху допустимо натереть небольшое количество нежирного и несоленого сыра. Разогревают духовку до 180—200 градусов и запекают кабачки около 20 минут. Подают с нежирной сметаной и мелко нарезанной зеленью.
Вернуться к оглавлению
Суп-пюре из цветной капусты
Берут среднюю головку овоща, 2 яйца, 3 чайные ложки муки, 2 ст. л. масла. Капусту разделяют на соцветия и отправляют вариться до готовности. Полученный отвар сливают и измельчают овощ при помощи блендера. В полученную смесь добавляют небольшое количество отвара. В это время на сковороде растапливают масло, после чего насыпают муку. Массу нагревают, перемешивают и добавляют приготовленный ранее отвар. Белки отделяют от желтков, затем последние помещают на сковородку. Капустное пюре смешивают с полученным соусом и немного нагревают, не доводя до кипения. Употребляются с сухариками.
Диета при гепатите А у взрослых: что можно кушать
Гепатит А передаётся фекально-оральным путём. Главная особенность такой патологии заключается в том, что страдает в этом случае печень, нарушается её функциональность. Диета при гепатите А является одним из составляющих элементов лечения. Если все рекомендации врача соблюдаются, то можно добиться скорейшего выздоровления.
Главные принципы диеты
Диета после гепатита направлена на решение следующих задач:
- Создание благоприятных условий для работоспособности печени.
- Нормализацию желчевыделения.
- Стабилизацию функционирования пищеварительных органов, которые также сильно страдают при гепатите.
Именно соблюдение определённого питания позволяет урегулировать метаболизм и холестериновый обмен.Также при помощи диеты после гепатита А у взрослых можно урегулировать накопительный процесс гликогена.
При гепатите А специалисты советуют соблюдать и следующие условия:
- Во время диеты важно, чтобы количество употребляемых жиров было сокращено, так как они нагружают желчевыводящие пути и печень.Суточная норма для больного гепатитом А составляет: жиры и белки – максимум сто грамм, углеводы не более четырёхсот грамм. При этом важно учитывать и энергетическую ценность стола, для человека она должна составлять максимум три тысячи килокалорий.
- Диета при наличии гепатита А подразумевает дробное питание, то есть человеку следует употреблять пищу пять-шесть раз в сутки и только маленькими порциями. Этот принцип заставит организм снова чувствовать потребность в еде и разгрузить печень, чтобы она снова могла бороться с инфекцией.
- Важно ограничить употребление соли до четырёх грамм в день, так как именно этот элемент способствует задержке жидкости, вследствие чего возникают отёки. Эта ситуация очень опасна, так как жидкость вместе с токсинами и продуктами распада гепатита задерживается в организме, что приводит к дополнительной интоксикации.
- Важно соблюдать и температурный режим употребляемой пищи – она должна составлять от пятнадцати до шестидесяти градусов. Так еда не будет раздражать желудочно-кишечный тракт.
- Следует пить жидкость в среднем два с половиной литра в сутки. Причём это может быть не только чистая вода, но и морсы, слабозаваренный чай, отвар шиповника и трав. Это способствует скорейшему выведению токсинов из заражённого организма, за счёт чего печёночная функция начинает восстанавливаться.
Категорически запрещено употреблять алкогольную продукцию при гепатите, причём это условие распространяется не только на период лечения.Даже после выздоровления алкоголь нельзя употреблять на протяжении полугода, так как это только усугубит ситуацию с поражённым органом.
Запрещённые продукты питания
Если человеку поставлен опасный диагноз, то ему необходимо в обязательном порядке придерживаться диеты, которая заключается не только в ограничении некоторых продуктов питания при гепатите А, но порой и в полном исключении таковых.
К числу запрещённых продуктов к питанию при гепатите А относятся следующие:
- жирная, копчёная, консервированная и солёная рыба, а также морепродукты;
- супы на жирном или насыщенном бульоне;
- консерванты;
- жирные сорта мяса;
- копчения;
- сдоба;
- почки, печень и мозги;
- продукты из цельного молока;
- колбасы;
- пироги;
- лук и чеснок;
- соленья;
- бобовые;
- глазунья и круто сваренные яйца;
- свежий хлеб;
- маргарин и масло;
- рыбная и баклажанная икра;
- маринады;
- острые приправы;
- мороженое;
- кислые фрукты;
- кетчуп и майонез;
- чёрный кофе;
- аджика.
Все перечисленные выше продукты питания сильно напрягают желудочно-кишечный тракт и печень, которые и без того страдают при гепатите А.
Разрешённые продукты
Судя по списку запрещённых продуктов, может сложиться впечатление, что больному гепатитом А практически ничего нельзя есть. Но это мнение ошибочно, так как голодать при этом заболевании категорически нельзя. Кушать надо часто, но понемногу. Чаще всего у пациентов сразу возникает вопрос – что можно естьпри этой патологии?
Пациенту следует чётко понимать, что именно разрешается употреблять исходя из диеты при гепатите А в пищу, а от чего в своём рационе требуется отказаться полностью.
К числу разрешённых продуктов относятся следующие:
- рис;
- диетические сорта мяса барана или кролика;
- постные супы, но при приготовлении таковых не следует зажаривать овощи для поджарки, вместо этого их надо подсушить в духовке;
- мясо птицы, но без кожицы;
- овсянка;
- отварная рыба нежирных сортов;
- гречка;
- салаты из овощей и фруктов;
- галетное печенье;
- корица;
- яйца, но только сваренные всмятку или приготовленные как омлет;
- обезжиренное молоко и блюда, приготовленные на его основе;
- подсушенный хлеб, но следует учитывать, что он должен быть приготовлен из второго сорта муки;
- рафинированное подсолнечное масло;
- овощи в свежем виде, запечённые или отварные;
- соки;
- пастила;
- зелень;
- чай;
- отвары из ягод или фруктов.
На самом деле человек с гепатитом А может полноценно питаться, используя разнообразные блюда. Диета не запрещает смешивать указанные выше продукты для того, чтобы приготовить что-нибудь на свой вкус.
Рецепты
Конечно, для любителей изысканной кухни будет сложно привыкнуть к простым продуктам и блюдам из них. Но даже натуральные продукты без добавления ярко выраженных усилителей вкуса можно приготовить очень вкусно:
- Котлеты из говяжьего мяса. Для их приготовления требуется несколько раз пропустить мясо через мясорубку, чтобы оно легче усваивалось ослабленным организмом. К нему добавить кабачок через тёрку, хлеб, размягчённый предварительно в воде и соль. Но можно сделать несколько иначе – после того как фарш будет несколько раз перекручен, также через мясорубку пропустить хлеб и можно добавить туда вместо кабачка, например, зелёный болгарский перец, только не острый.Взять вторую ёмкость и взбить там яичный белок, который добавляется к мясу.На противень налить немного масла и тщательно размазать его. Сформировать биточки и выложить их на посуду, которую поместят в духовой шкаф, но предварительно налить туда немного воды.Готовность блюда проверяется по жидкости на дне противня, то есть когда она испарится, котлеты готовы.
- Омлет на пару. Для того чтобы приготовить это необычное и сытное блюдо, потребуется отделить желтки от белков и в последние влить молоко и хорошенько всёвзбить. Туда же добавить мелко порезанную зелень, после чего вылить эту массу в смазанную маслом посуду, которую затем помещают в духовой шкаф.
- Тыква с черносливом. Для любителей овощей и фруктов это блюдо станет по-настоящему любимым. Тыкву необходимо мелко порезать и потушить в молоке, когда она будет практически готова, туда всыпают тонкой струйкой манку. К тыкве добавляется чернослив и белки. Чернослив должен быть без косточек, предварительно сварен и измельчён. Сахар больным гепатитом А лучше не использовать, вместо него можно попробовать немного мёда.Выпекается это необычное блюдо в форме, но её следует предварительно смазать нежирной сметаной.
Диета после гепатита А у взрослых должна соблюдаться тщательно, чтобы организм мог получать все микроэлементы и усваивать их. Если больной относится к этому вопросу халатно, считая, что применение лекарственных средств будет достаточно и продолжает питаться вредной пищей, его ждут опасные последствия.
что можно и чего нельзя есть
Гепатит С имеет вирусное происхождение, развитие болезни происходит с момента попадания вируса в кровь человека. Заражение гепатитом С возможно через слизистые оболочки или при инвазивных манипуляциях: инъекции, татуировки, маникюр, половой контакт. Высокий уровень распространения инфекции среди людей, которые употребляют инъекционные наркотические препараты или ведут беспорядочную половую жизнь. Вакцины против данного типа гепатита не существует, поэтому большую роль играет профилактика. Щадящая диета при гепатите С направлена на разгрузку повреждённых гепатоцитов, что способствует скорейшей регенерации паренхимы печени.
Что такое гепатит С
Этот тип гепатита считается самым тяжёлым. Смертность пациентов на порядок выше, в сравнении с гепатитом А: в 3⁄4 случаев недуг переходит в хроническую форму, до 40% пациентов имеют осложнения в виде цирроза печени, у 4% обнаруживают карциному.
Инкубационный период может протекать до 26 недель, при сохранении РНК вируса в крови пациента более полугода можно говорить о хронической форме заболевания. Гепатит С считается потенциально опасным для жизни недугом. Коварством болезни является её бессимптомность, что приводит к позднему выявлению патологии на стадии замещения нормальных клеток соединительной тканью. Терапия на этой стадии малоэффективна.
Главный способ заражения – через кровь, зачастую распространение болезни фиксируется среди инъекционных наркоманов. Но также возможны иные способы заражения: гемодиализ, половой контакт, повреждение кожи нестерильными инструментами, переливание крови.
Как только вирус оказался в крови, возможно развитие двух сценариев болезни:
- Острая форма гепатита С. Характеризуется выраженной интоксикацией, увеличением печени, астеническим или диспепсическим синдромом. Возможно появление желтухи.
- Хроническая форма гепатита С. Клинические симптомы не наблюдаются либо являются неспецифическими – слабость, депрессия, отсутствие аппетита, утомляемость. Зачастую эта форма определяется случайно при прохождении лабораторного обследования по другому поводу.
Полное выздоровление возможно у четверти пациентов, для остальных случаев характерен переход из острой формы в хроническую. Выделяют активный хронический вид гепатита – в этом случае симптомы проявляются волнообразно. Из-за многократности периодов обострений развивается вирусный цирроз печени и печёночная недостаточность, что ведёт к инвалидности.
Лечебная терапия проводится с использованием противовирусных (интерфероны) и гепатопротекторных (на основе травы расторопши) препаратов, но также особое внимание уделяют коррекции питания больного. Это позволяет существенно уменьшить нагрузку на печень, ослабляет интенсивность болей и позитивно отражается на общем самочувствии пациента.
Главная цель диеты заключается в доставке в организм необходимых микроэлементов и витаминов, которые помогают печени восстанавливаться.
Принципы питания при гепатите С
Излечение гепатита занимает длительное время, возможна терапия до года. Человек с таким заболеванием должен максимально разгрузить свою печень, снизив поступление вредных веществ до минимума, но при этом питаться вкусно и полноценно, так как диета будет длиться очень продолжительное время.
Это позволит обогащать организм всеми необходимыми веществами для восстановления клеток печени, но не повреждать орган дополнительными токсинами из еды. Несоблюдение необходимого рациона питания повышает риск возникновения обострений заболевания.
Для инфицированных беременных очень важно правильное питание. Гепатит С оказывает определённое влияние на течение беременности, но не формирует пороки или врождённые заболевания плода. Соблюдая все рекомендации врача, женщина минимизирует вредные влияния, поэтому сохраняются шансы на то, что ребёнок родится здоровым.
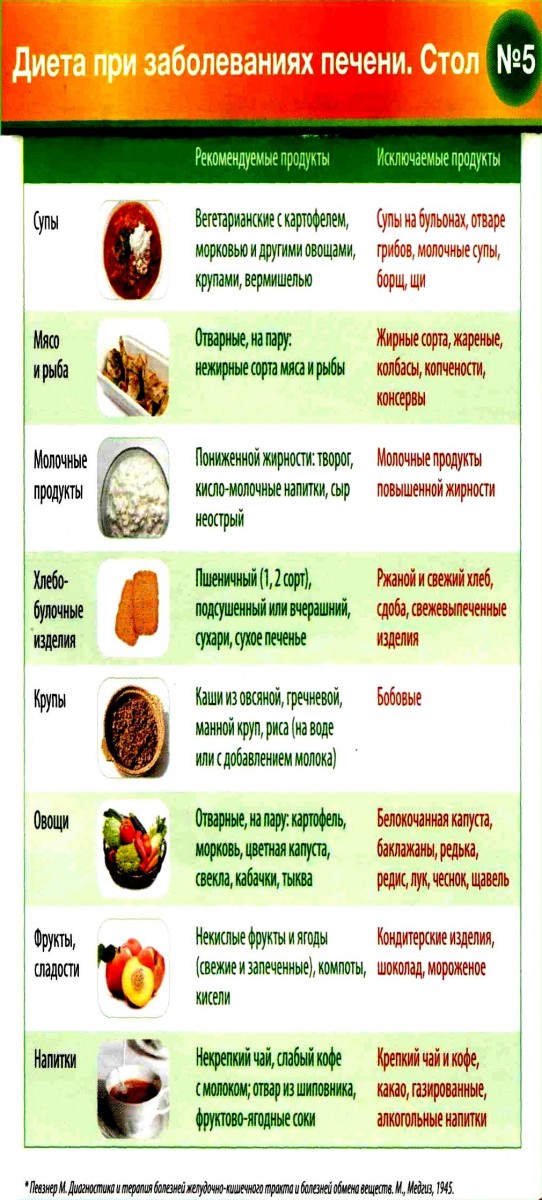
Лечебная диета пациенту назначается на основе стола N 5, который был разработан врачом М. И. Певзнером. Эти диета рекомендована больным, которые страдают заболеваниями жёлчного пузыря, печени и жёлчевыводящих путей. В основе лежит принцип полноценного питания, но в щадящей форме приготовления.
При полном выздоровлении (или переходе болезни в неактивную форму)это меню вполне подходит для дальнейшего полноценного питания взрослого человека. Также оно показано при похудении, беременности, перед родами, в период кормления грудью ребёнка.
Основными аспектами диетического питания при заболеваниях печени являются:
- полноценный состав по белкам и углеводам;
- сниженный процент жира;
- способы приготовления пищи: варка, запекание, иногда допустимо тушение;
- желательно полностью убрать употребление холодных блюд;
- исключение мясных бульонов, кофе, крепкого чая и какао, шоколада;
- запрет на продукты, которые провоцируют брожение кишечника;
- ограничение употребления соли до 10 грамм в сутки.
По химическому составу суточный рацион разделяется на такие части:
- белков – до 80 грамм, при этом 2/3 должны быть животного происхождения;
- жиров – до 90 грамм, при этом 1/3 должны быть растительные;
- углеводов – до 400 грамм;
- чистая вода 1,5-2 литра;
- ограничение соли до 10 грамм;
- совокупный калорийность должна составлять 2400-2800 калорий.
Режим питания предусмотрен 4-5 раз в сутки в умеренных порциях.
Что нельзя есть и пить при гепатите С? Полностью исключаются продукты с синтетическими ароматическими добавками. А также любые кондитерские изделия, копчёности, консервированные продукты, абсолютно любые жареные или жирные блюда (даже бульоны).
Разрешённые и запрещённые продукты
Для облегчения работы печени пациент должен составить своё меню так, чтобы не употреблять вредные продукты. К главным запретам относят алкоголь, любые острые блюда. Диета прекрасно сочетается с лекарственной терапией (инъекции Гептрала, Даклатасвира). Она снижает токсическую нагрузку на печень, подходит для всех генотипов заболевания.
Все разрешённые продукты в перечне разделяются на несколько групп, в каждой есть ограничения и запреты.
Напитки
Употребление слабого чая, компота на основе свежих или сухих фруктов и ягод, отвары ромашки или шиповника очень благоприятно скажутся на общем самочувствии больного. Допустимы кисели (без кислоты), морсы, домашние соки, предварительно разбавленные водой. Обязательно пить 1,5-2 литра чистой воды в день.
Категорически воспрещается употреблять алкоголь и алкогольные напитки, кофе, какао, любые газированные напитки или магазинные соки. Также не следует пить крепкий чай, зелёный чай, цикорий, каркаде.
Супы
Считаются основой питания больного гепатитом С. Можно готовить разнообразные овощные варианты (можно в виде пюре), молочные супы с вермишелью, постные борщи или щи, свекольник, а также суп на основе перловки.
Любые супы на основе мясного или рыбного бульона запрещаются. Это касается и добавок в виде шпината или щавеля, бобовых. Нельзя употреблять окрошку (без разницы, на какой основе приготовлено).
Крупы
В рацион питания пациента можно спокойно включать большую разновидность круп, но употреблять их следует в полужидком состоянии. Готовить каши можно на воде или брать пополам воду и молоко. Чудесно разнообразят рецепты блюд на основе круп, будь то пудинги или разнообразные суфле.
Запрещённые к рациону каши из бобовых и чечевицы. Ячневую, перловую и кукурузную каши следует употреблять в ограниченном количестве.
Макароны
Для питания допускаются любые виды вермишели или макарон. Но добавки к ним должны состоять только из разрешённого списка, будь то мясо или овощи.
Запрещаются жирные, сливочные, острые или помидорные соусы.
Мясные продукты
Пациенту необходимо достаточное количество белка в рационе, поэтому употребление мяса очень важно. Но следует выбирать маложирные сорта, например, телятина, птица (кроме гуся), кролик, птицу готовить без кожуры. Рыба выбирается по такому же принципу – маложирная. Допустимо ограниченное количество мидий, креветок и кальмаров, лосось только в виде закуски. Эта рыба имеет высокую пищевую ценность, но её чрезмерная жирность может навредить печени.
Запрещается употреблять субпродукты, а также все колбасы, копчёности и консервы. Весь тяжёлый жир, жирные сорта мяса и рыбы, икра.
Хлеб
Предпочтительно выбирать ржаной или белый подсушенный хлеб, очень полезен вид с отрубями. Из выпечки можно кушать высушенный бисквит, слоёные пироги (без маргарина), галетные виды печенья, а также отруби и магазинные хлебцы.
Запрещено кушать любую сдобу, жареные пирожки, беляши, свежий хлеб и сдобные сухарики, блины.
Молочная продукция
Любая молочная продукция должна быть минимальной жирности, будь то творог или кефир. Из них можно готовить любые запеканки, суфле. Йогурт следует выбирать без всяческих добавок. Употребление сыра фета и сметаны– только в жёстко предписанном количестве.
Не разрешаются продукты высокой жирности, солёный сыр, а также кислая сыворотка.
Овощи
Рацион больного отлично дополняют любые крахмалосодержащие овощи: клубни картофеля, морковь, цветная и пекинская капуста, кабачки, свёкла и тыква. Эти овощи отвариваются, запекаются, можно готовить пюре. Салатные листья с нейтральным вкусом, паприку – в лимитированном количестве. Также употребляются огурцы, авокадо, сельдерей, стручковая фасоль, морские водоросли, брокколи.
Запрещается употреблять кукурузу, шпинат и щавель, баклажан, лук и чеснок. Сюда же относятся любые консервированные овощи, горькие травы и пряности, капуста в сыром виде.
Фрукты и ягоды
Остановите свой выбор на мягких и спелых яблоках, желательно их протирать через сито, можно запечь с творогом. Допускается один банан в день. Также можно употреблять гранат, чернослив, сухофрукты, арбуз. В виде добавки допускается употребление дыни, ананасов. Но фрукты следует кушать понемногу, в протёртом виде. Из них можно готовить желе или муссы, для сладости добавлять ксилит.
Запрещено употреблять все сладкие сырые фрукты и ягоды, включая виноград, апельсин, киви, малину и т.д. Вредно употреблять орехи, имбирь и лимоны.
Яйца
Белок куриного и перепелиного яйца свободно применяется в омлете и варёном виде, а вот желток очень лимитировано – максимум половинки в разнообразных блюдах.
Запрещено жарить цельные яйца.
Масло
Разрешено до 30 грамм в сутки сливочного масла, растительное масло допускается только в рафинированном виде до 15 грамм, а также очень дозировано оливковое масло.
Противопоказаны нерафинированные масла, а также любой тяжёлый и токсичный жир.
Закуски
Хорошо принимать в пищу в виде закусок овощные салаты, но малыми порциями. Также подойдёт кабачковая икра, заливная рыба (отварная), можно вымочить маложирную сельдь, винегрет на основе допустимых продуктов, квашеную капусту надо промывать чистой водой (убрать кислоту).
Запрещается употреблять любые закуски высокой жирности, острые или копчёные виды продукции, а также все консервированные продукты.
Соусы и приправы
Можно готовить к гарнирам любые соусы на основе овощей или молочных продуктов, но без остроты. Подойдут и фруктовые соусы, с большой осторожностью допускается соевый соус. Из трав хорошо подойдёт укроп и петрушка, к выпечке добавлять ванилин.
Запрещаются все жирные и острые соусы и приправы: все магазинные баночки и бутылочки. Любые пряности также запрещены.
Сладости
Допускается сахар в лимитированном количестве. Фрукты и овощи без природной кислоты, в перетёртом виде. Разрешаются сухофрукты, можно готовить желе, кисели или муссы. Белковые меренги или зефир – совсем немного, это касается и мармелада. Варенье лучше всего растворять в чашке чая или тёплой воде, не злоупотреблять. Допускается приготовление ягодных вареников (тесто должно состоять только из воды, муки и соли), пряничные изделия без маргарина, подсушенный бисквит.
Запрещается употреблять шоколадные изделия, халву и мороженое, выпечку с кремом. Требуется исключить вообще все жирные десерты, изделия с кремом, жвачки. Нельзя кушать попкорн, аптечные гематогены, вафли, сгущёнку, сладости на основе семечек или орехов.
Такой вариант питания помогает восстановить пищеварение при любых недугах печени, жёлчного пузыря и его протоков: при гепатите, холецистите, циррозе и его осложнениях в виде асцита, варикозного расширения вен пищевода.
Такое меню создаст правильный энергетический баланс больным с ВИЧ. Человеку, болеющему сахарным диабетом, из рациона следует исключить все сладости, тогда стол N 5 хорошо подойдёт больному.
Категорически запрещено употреблять алкогольную продукцию при гепатите, причём это условие распространяется не только на период лечения.Даже после выздоровления алкоголь нельзя употреблять на протяжении полугода, так как это только усугубит ситуацию с поражённым органом.
Запрещённые продукты питания
Если человеку поставлен опасный диагноз, то ему необходимо в обязательном порядке придерживаться диеты, которая заключается не только в ограничении некоторых продуктов питания при гепатите А, но порой и в полном исключении таковых.
К числу запрещённых продуктов к питанию при гепатите А относятся следующие:
- жирная, копчёная, консервированная и солёная рыба, а также морепродукты;
- супы на жирном или насыщенном бульоне;
- консерванты;
- жирные сорта мяса;
- копчения;
- сдоба;
- почки, печень и мозги;
- продукты из цельного молока;
- колбасы;
- пироги;
- лук и чеснок;
- соленья;
- бобовые;
- глазунья и круто сваренные яйца;
- свежий хлеб;
- маргарин и масло;
- рыбная и баклажанная икра;
- маринады;
- острые приправы;
- мороженое;
- кислые фрукты;
- кетчуп и майонез;
- чёрный кофе;
- аджика.
Все перечисленные выше продукты питания сильно напрягают желудочно-кишечный тракт и печень, которые и без того страдают при гепатите А.
Разрешённые продукты
Судя по списку запрещённых продуктов, может сложиться впечатление, что больному гепатитом А практически ничего нельзя есть. Но это мнение ошибочно, так как голодать при этом заболевании категорически нельзя. Кушать надо часто, но понемногу. Чаще всего у пациентов сразу возникает вопрос – что можно естьпри этой патологии?
Пациенту следует чётко понимать, что именно разрешается употреблять исходя из диеты при гепатите А в пищу, а от чего в своём рационе требуется отказаться полностью.
К числу разрешённых продуктов относятся следующие:
- рис;
- диетические сорта мяса барана или кролика;
- постные супы, но при приготовлении таковых не следует зажаривать овощи для поджарки, вместо этого их надо подсушить в духовке;
- мясо птицы, но без кожицы;
- овсянка;
- отварная рыба нежирных сортов;
- гречка;
- салаты из овощей и фруктов;
- галетное печенье;
- корица;
- яйца, но только сваренные всмятку или приготовленные как омлет;
- обезжиренное молоко и блюда, приготовленные на его основе;
- подсушенный хлеб, но следует учитывать, что он должен быть приготовлен из второго сорта муки;
- рафинированное подсолнечное масло;
- овощи в свежем виде, запечённые или отварные;
- соки;
- пастила;
- зелень;
- чай;
- отвары из ягод или фруктов.
На самом деле человек с гепатитом А может полноценно питаться, используя разнообразные блюда. Диета не запрещает смешивать указанные выше продукты для того, чтобы приготовить что-нибудь на свой вкус.
Рецепты
Конечно, для любителей изысканной кухни будет сложно привыкнуть к простым продуктам и блюдам из них. Но даже натуральные продукты без добавления ярко выраженных усилителей вкуса можно приготовить очень вкусно:
- Котлеты из говяжьего мяса. Для их приготовления требуется несколько раз пропустить мясо через мясорубку, чтобы оно легче усваивалось ослабленным организмом. К нему добавить кабачок через тёрку, хлеб, размягчённый предварительно в воде и соль. Но можно сделать несколько иначе – после того как фарш будет несколько раз перекручен, также через мясорубку пропустить хлеб и можно добавить туда вместо кабачка, например, зелёный болгарский перец, только не острый.Взять вторую ёмкость и взбить там яичный белок, который добавляется к мясу.На противень налить немного масла и тщательно размазать его. Сформировать биточки и выложить их на посуду, которую поместят в духовой шкаф, но предварительно налить туда немного воды.Готовность блюда проверяется по жидкости на дне противня, то есть когда она испарится, котлеты готовы.
- Омлет на пару. Для того чтобы приготовить это необычное и сытное блюдо, потребуется отделить желтки от белков и в последние влить молоко и хорошенько всёвзбить. Туда же добавить мелко порезанную зелень, после чего вылить эту массу в смазанную маслом посуду, которую затем помещают в духовой шкаф.
- Тыква с черносливом. Для любителей овощей и фруктов это блюдо станет по-настоящему любимым. Тыкву необходимо мелко порезать и потушить в молоке, когда она будет практически готова, туда всыпают тонкой струйкой манку. К тыкве добавляется чернослив и белки. Чернослив должен быть без косточек, предварительно сварен и измельчён. Сахар больным гепатитом А лучше не использовать, вместо него можно попробовать немного мёда.Выпекается это необычное блюдо в форме, но её следует предварительно смазать нежирной сметаной.
Диета после гепатита А у взрослых должна соблюдаться тщательно, чтобы организм мог получать все микроэлементы и усваивать их. Если больной относится к этому вопросу халатно, считая, что применение лекарственных средств будет достаточно и продолжает питаться вредной пищей, его ждут опасные последствия.
что можно и чего нельзя есть
Гепатит С имеет вирусное происхождение, развитие болезни происходит с момента попадания вируса в кровь человека. Заражение гепатитом С возможно через слизистые оболочки или при инвазивных манипуляциях: инъекции, татуировки, маникюр, половой контакт. Высокий уровень распространения инфекции среди людей, которые употребляют инъекционные наркотические препараты или ведут беспорядочную половую жизнь. Вакцины против данного типа гепатита не существует, поэтому большую роль играет профилактика. Щадящая диета при гепатите С направлена на разгрузку повреждённых гепатоцитов, что способствует скорейшей регенерации паренхимы печени.
Что такое гепатит С
Этот тип гепатита считается самым тяжёлым. Смертность пациентов на порядок выше, в сравнении с гепатитом А: в 3⁄4 случаев недуг переходит в хроническую форму, до 40% пациентов имеют осложнения в виде цирроза печени, у 4% обнаруживают карциному.
Инкубационный период может протекать до 26 недель, при сохранении РНК вируса в крови пациента более полугода можно говорить о хронической форме заболевания. Гепатит С считается потенциально опасным для жизни недугом. Коварством болезни является её бессимптомность, что приводит к позднему выявлению патологии на стадии замещения нормальных клеток соединительной тканью. Терапия на этой стадии малоэффективна.
Главный способ заражения – через кровь, зачастую распространение болезни фиксируется среди инъекционных наркоманов. Но также возможны иные способы заражения: гемодиализ, половой контакт, повреждение кожи нестерильными инструментами, переливание крови.
Как только вирус оказался в крови, возможно развитие двух сценариев болезни:
- Острая форма гепатита С. Характеризуется выраженной интоксикацией, увеличением печени, астеническим или диспепсическим синдромом. Возможно появление желтухи.
- Хроническая форма гепатита С. Клинические симптомы не наблюдаются либо являются неспецифическими – слабость, депрессия, отсутствие аппетита, утомляемость. Зачастую эта форма определяется случайно при прохождении лабораторного обследования по другому поводу.
Полное выздоровление возможно у четверти пациентов, для остальных случаев характерен переход из острой формы в хроническую. Выделяют активный хронический вид гепатита – в этом случае симптомы проявляются волнообразно. Из-за многократности периодов обострений развивается вирусный цирроз печени и печёночная недостаточность, что ведёт к инвалидности.
Лечебная терапия проводится с использованием противовирусных (интерфероны) и гепатопротекторных (на основе травы расторопши) препаратов, но также особое внимание уделяют коррекции питания больного. Это позволяет существенно уменьшить нагрузку на печень, ослабляет интенсивность болей и позитивно отражается на общем самочувствии пациента.
Главная цель диеты заключается в доставке в организм необходимых микроэлементов и витаминов, которые помогают печени восстанавливаться.
Принципы питания при гепатите С
Излечение гепатита занимает длительное время, возможна терапия до года. Человек с таким заболеванием должен максимально разгрузить свою печень, снизив поступление вредных веществ до минимума, но при этом питаться вкусно и полноценно, так как диета будет длиться очень продолжительное время.
Это позволит обогащать организм всеми необходимыми веществами для восстановления клеток печени, но не повреждать орган дополнительными токсинами из еды. Несоблюдение необходимого рациона питания повышает риск возникновения обострений заболевания.
Для инфицированных беременных очень важно правильное питание. Гепатит С оказывает определённое влияние на течение беременности, но не формирует пороки или врождённые заболевания плода. Соблюдая все рекомендации врача, женщина минимизирует вредные влияния, поэтому сохраняются шансы на то, что ребёнок родится здоровым.
Лечебная диета пациенту назначается на основе стола N 5, который был разработан врачом М. И. Певзнером. Эти диета рекомендована больным, которые страдают заболеваниями жёлчного пузыря, печени и жёлчевыводящих путей. В основе лежит принцип полноценного питания, но в щадящей форме приготовления.
При полном выздоровлении (или переходе болезни в неактивную форму)это меню вполне подходит для дальнейшего полноценного питания взрослого человека. Также оно показано при похудении, беременности, перед родами, в период кормления грудью ребёнка.
Основными аспектами диетического питания при заболеваниях печени являются:
- полноценный состав по белкам и углеводам;
- сниженный процент жира;
- способы приготовления пищи: варка, запекание, иногда допустимо тушение;
- желательно полностью убрать употребление холодных блюд;
- исключение мясных бульонов, кофе, крепкого чая и какао, шоколада;
- запрет на продукты, которые провоцируют брожение кишечника;
- ограничение употребления соли до 10 грамм в сутки.
По химическому составу суточный рацион разделяется на такие части:
- белков – до 80 грамм, при этом 2/3 должны быть животного происхождения;
- жиров – до 90 грамм, при этом 1/3 должны быть растительные;
- углеводов – до 400 грамм;
- чистая вода 1,5-2 литра;
- ограничение соли до 10 грамм;
- совокупный калорийность должна составлять 2400-2800 калорий.
Режим питания предусмотрен 4-5 раз в сутки в умеренных порциях.
Что нельзя есть и пить при гепатите С? Полностью исключаются продукты с синтетическими ароматическими добавками. А также любые кондитерские изделия, копчёности, консервированные продукты, абсолютно любые жареные или жирные блюда (даже бульоны).
Разрешённые и запрещённые продукты
Для облегчения работы печени пациент должен составить своё меню так, чтобы не употреблять вредные продукты. К главным запретам относят алкоголь, любые острые блюда. Диета прекрасно сочетается с лекарственной терапией (инъекции Гептрала, Даклатасвира). Она снижает токсическую нагрузку на печень, подходит для всех генотипов заболевания.
Все разрешённые продукты в перечне разделяются на несколько групп, в каждой есть ограничения и запреты.
Напитки
Употребление слабого чая, компота на основе свежих или сухих фруктов и ягод, отвары ромашки или шиповника очень благоприятно скажутся на общем самочувствии больного. Допустимы кисели (без кислоты), морсы, домашние соки, предварительно разбавленные водой. Обязательно пить 1,5-2 литра чистой воды в день.
Категорически воспрещается употреблять алкоголь и алкогольные напитки, кофе, какао, любые газированные напитки или магазинные соки. Также не следует пить крепкий чай, зелёный чай, цикорий, каркаде.
Супы
Считаются основой питания больного гепатитом С. Можно готовить разнообразные овощные варианты (можно в виде пюре), молочные супы с вермишелью, постные борщи или щи, свекольник, а также суп на основе перловки.
Любые супы на основе мясного или рыбного бульона запрещаются. Это касается и добавок в виде шпината или щавеля, бобовых. Нельзя употреблять окрошку (без разницы, на какой основе приготовлено).
Крупы
В рацион питания пациента можно спокойно включать большую разновидность круп, но употреблять их следует в полужидком состоянии. Готовить каши можно на воде или брать пополам воду и молоко. Чудесно разнообразят рецепты блюд на основе круп, будь то пудинги или разнообразные суфле.
Запрещённые к рациону каши из бобовых и чечевицы. Ячневую, перловую и кукурузную каши следует употреблять в ограниченном количестве.
Макароны
Для питания допускаются любые виды вермишели или макарон. Но добавки к ним должны состоять только из разрешённого списка, будь то мясо или овощи.
Запрещаются жирные, сливочные, острые или помидорные соусы.
Мясные продукты
Пациенту необходимо достаточное количество белка в рационе, поэтому употребление мяса очень важно. Но следует выбирать маложирные сорта, например, телятина, птица (кроме гуся), кролик, птицу готовить без кожуры. Рыба выбирается по такому же принципу – маложирная. Допустимо ограниченное количество мидий, креветок и кальмаров, лосось только в виде закуски. Эта рыба имеет высокую пищевую ценность, но её чрезмерная жирность может навредить печени.
Запрещается употреблять субпродукты, а также все колбасы, копчёности и консервы. Весь тяжёлый жир, жирные сорта мяса и рыбы, икра.
Хлеб
Предпочтительно выбирать ржаной или белый подсушенный хлеб, очень полезен вид с отрубями. Из выпечки можно кушать высушенный бисквит, слоёные пироги (без маргарина), галетные виды печенья, а также отруби и магазинные хлебцы.
Запрещено кушать любую сдобу, жареные пирожки, беляши, свежий хлеб и сдобные сухарики, блины.
Молочная продукция
Любая молочная продукция должна быть минимальной жирности, будь то творог или кефир. Из них можно готовить любые запеканки, суфле. Йогурт следует выбирать без всяческих добавок. Употребление сыра фета и сметаны– только в жёстко предписанном количестве.
Не разрешаются продукты высокой жирности, солёный сыр, а также кислая сыворотка.
Овощи
Рацион больного отлично дополняют любые крахмалосодержащие овощи: клубни картофеля, морковь, цветная и пекинская капуста, кабачки, свёкла и тыква. Эти овощи отвариваются, запекаются, можно готовить пюре. Салатные листья с нейтральным вкусом, паприку – в лимитированном количестве. Также употребляются огурцы, авокадо, сельдерей, стручковая фасоль, морские водоросли, брокколи.
Запрещается употреблять кукурузу, шпинат и щавель, баклажан, лук и чеснок. Сюда же относятся любые консервированные овощи, горькие травы и пряности, капуста в сыром виде.
Фрукты и ягоды
Остановите свой выбор на мягких и спелых яблоках, желательно их протирать через сито, можно запечь с творогом. Допускается один банан в день. Также можно употреблять гранат, чернослив, сухофрукты, арбуз. В виде добавки допускается употребление дыни, ананасов. Но фрукты следует кушать понемногу, в протёртом виде. Из них можно готовить желе или муссы, для сладости добавлять ксилит.
Запрещено употреблять все сладкие сырые фрукты и ягоды, включая виноград, апельсин, киви, малину и т.д. Вредно употреблять орехи, имбирь и лимоны.
Яйца
Белок куриного и перепелиного яйца свободно применяется в омлете и варёном виде, а вот желток очень лимитировано – максимум половинки в разнообразных блюдах.
Запрещено жарить цельные яйца.
Масло
Разрешено до 30 грамм в сутки сливочного масла, растительное масло допускается только в рафинированном виде до 15 грамм, а также очень дозировано оливковое масло.
Противопоказаны нерафинированные масла, а также любой тяжёлый и токсичный жир.
Закуски
Хорошо принимать в пищу в виде закусок овощные салаты, но малыми порциями. Также подойдёт кабачковая икра, заливная рыба (отварная), можно вымочить маложирную сельдь, винегрет на основе допустимых продуктов, квашеную капусту надо промывать чистой водой (убрать кислоту).
Запрещается употреблять любые закуски высокой жирности, острые или копчёные виды продукции, а также все консервированные продукты.
Соусы и приправы
Можно готовить к гарнирам любые соусы на основе овощей или молочных продуктов, но без остроты. Подойдут и фруктовые соусы, с большой осторожностью допускается соевый соус. Из трав хорошо подойдёт укроп и петрушка, к выпечке добавлять ванилин.
Запрещаются все жирные и острые соусы и приправы: все магазинные баночки и бутылочки. Любые пряности также запрещены.
Сладости
Допускается сахар в лимитированном количестве. Фрукты и овощи без природной кислоты, в перетёртом виде. Разрешаются сухофрукты, можно готовить желе, кисели или муссы. Белковые меренги или зефир – совсем немного, это касается и мармелада. Варенье лучше всего растворять в чашке чая или тёплой воде, не злоупотреблять. Допускается приготовление ягодных вареников (тесто должно состоять только из воды, муки и соли), пряничные изделия без маргарина, подсушенный бисквит.
Запрещается употреблять шоколадные изделия, халву и мороженое, выпечку с кремом. Требуется исключить вообще все жирные десерты, изделия с кремом, жвачки. Нельзя кушать попкорн, аптечные гематогены, вафли, сгущёнку, сладости на основе семечек или орехов.
Такой вариант питания помогает восстановить пищеварение при любых недугах печени, жёлчного пузыря и его протоков: при гепатите, холецистите, циррозе и его осложнениях в виде асцита, варикозного расширения вен пищевода.
Такое меню создаст правильный энергетический баланс больным с ВИЧ. Человеку, болеющему сахарным диабетом, из рациона следует исключить все сладости, тогда стол N 5 хорошо подойдёт больному.
Результат диеты
Такое питание положительно влияет на уровень билирубина и холестерина в крови, способствует купированию симптомов воспаления за счёт снижения нагрузки токсинами, жирами и иными веществами, негативно влияющими на состояние органа. Рацион повышает тонус и физическую активность больного, поскольку наполняет организм необходимым набором полезных ингредиентов.
Диета позволяет восстанавливаться паренхиме печени, нормализует жёлчный отток, а это влияет на улучшение перистальтики кишечника. Рацион содержит оптимальный баланс витаминов и микроэлементов, что положительно сказывается на состоянии иммунитета. Приятным бонусом будет естественная нормализация веса, так как правильное питание ускоряет процессы метаболизма и насыщения тканей кислородом.
На различных форумах существуют отзывы о народном методе лечения гепатита с помощью верблюжьего молока. Перед приёмом любых нетрадиционных методик следует проконсультироваться с лечащим врачом. Больной можно распечатать рекомендации, составить перечень или таблицу и повесить на видное место. Если чётко придерживаться указанного рациона, можно добиться полной ремиссии болезни.
Диета при Гепатите А, особенности питания
Автор Чураева Екатерина Сергеевна На чтение 6 мин.
Гепатит A — заболевание печени инфекционного генеза, более известное под названием «болезнь Боткина». Возбудителем печеночной инфекции при гепатите A является вирус Hepatitis A virus (HAV) из рода энтеровирусов семейства пикорнавирусов (от итальянского «пико» — «маленький»).
Вызываемая им болезнь называется также эпидемическим или инфекционным гепатитом, заболеваемость им составляет почти 70% от всех случаев вирусных гепатитов в нашей стране. Вирус не вызывает хронического течения, но пациенту, перенесшему гепатит A, рекомендуется специализированное питание согласно столу № 5, то есть диета при гепатите A.
Принципы питания при гепатите
На чем основывается питание при гепатите A? Диета № 5 преследует цель обеспечить щадящий пищевой режим для печени ради разгрузки метаболизма холестерина и жиров, и в то же время — способствовать нормальному функционированию кишечника.
Поэтому необходима организация сбалансированного питания, чтобы все жизненно важные вещества поступали соответственно физиологической потребности организма. Разумеется, в нем не должны присутствовать продукты, создающие излишнюю нагрузку на печень и остальные пищеварительные органы:
- сильные стимуляторы функции поджелудочной железы и желудочной секреции;
- жареная или копченая пища;
- тугоплавкие жиры.
Лечебный стол должен быть богат фруктами и овощами, не противопоказанными пациентам с диагнозом гепатит A.
Диета, соблюдаемая по таким принципам, обеспечит нормальную, без перегрузок, работоспособность печени и приведет к быстрому восстановлению органа.
Диета при гепатите A
Итак, что предлагает диета при гепатите A? Прежде всего, следует внести ограничения в суточном меню относительно количества поступающих с пищей веществ и ее калорийности.
Ключевые рекомендации по диете № 5
- Энергетическая ценность пищи, потребляемой при диете при гепатите A,— не выше 2200–2500 кКал в сутки.
- Ежесуточно — примерно 70 г белков, 65–70 г жиров (треть из этого количества — растительные), 350–400 г углеводов (сахар — до 80 г), при гепатите A допустимо включение сахарозаменителей (до 40 г).
- Следует питаться дробно — от 5 раз в сутки маленькими порциями.
- Рекомендуемый метод готовки — варка, реже — тушение.
- Оптимальная температура блюд — теплая, слишком охлажденная пища противопоказана.
Продуктовая таблица
| Воспрещенные при гепатите A | Рекомендуемые при гепатите A |
|---|---|
| Супы на насыщенных бульонах (из мяса, рыбы или грибов) рассольники, окрошки, солянки, борщ со щавелем | Постные борщи и супы крупяные или вермишелевые, без пассировки (овощи должны не прожариваться, а подсушиваться в духовке), ненасыщенные бульоны |
| Любое жирное мясо, зрелая говядина, блюда из мозгов, почек, печени, почти все виды колбасных изделий, консервы (тушенка) и копчености | Курятина, индюшатина без кожицы, молодая баранина и телятина, нежная свинина, кролик. Разрешены сосиски — «молочные» |
| Жирная, копченая, соленая, консервированная рыба | Нежирная отваренная, тушеная или печеная кусочками, можно в виде фрикаделей или кнели. |
| Крупа: гороховая сечка и все бобовые | «Геркулес», гречиха, рис и другие, каши, крупеники, крупяные пудинги |
| Яйца: круто проваренные, зажаренные «глазуньей» | Отваренные «в мешочек», омлеты |
| Цельное молоко и все производимое из него, острые сорта сыра | Только обезжиренное молоко и производимые из него продукты |
| Мучное: свежеиспеченный хлеб, жареные на масле сырники, пирожки, слойки и сдоба | Суточный или подсохший хлеб из I-II-сортной муки, постные пироги с начинкой, нежирные бисквиты, галетное печенье |
| Маргарины, спреды, смальцы, сало, шпики и т. д. | Растительное масло — только рафинированное, сливочное — только натуральное |
| Острые, копченые, жирные или насыщенные и слишком холодные закуски (например, студни), консервированные продукты, икра (рыбная и баклажанная) | Сборные фруктово-овощные или раздельные салаты, заправленные нежирной сметаной или рафинированным маслом, кабачковая икра, колбасы или сосиски только диетические, вымоченная от соли сельдь |
| Овощи: консервированные, в маринаде или соленые; сырой лук, чеснок и другие острые или кислые виды; нельзя грибы | Непротивопоказанные овощи — свежие, печеные, отваренные, в рагу, салатах, гарнирах, разрешается неперекисшая квашеная капуста |
| Десерты: любые разновидности мороженого, десерты с кремом и какао, ягоды и фрукты с повышенным содержанием кислоты | Джемы, конфеты без какао, мед, мармелад, пастила, сладкие фрукты |
| Аджика, горчица, хрен, жирные майонезы, кетчуп и другие острые приправы | Корица, ванилин — для выпечки, некислая и не слишком пряная и неострая зелень, фруктовые или смешанные подливки и соусы без пассировки |
| Охлажденные напитки, черный кофе, горячий шоколад | Чаи, кофе с обезжиренным молоком, отвары и соки из нейтральных овощей, ягод и фруктов |
Помимо этого диета после гепатита A и в период его лечения предполагает полное исключение алкоголя, сокращение количества соли в блюдах (максимум 4 г в сутки).
Также рекомендуется достаточное употребление свободных жидкостей, например, некрепкого чая, морсов, травяных настоев и отваров из ягод (например, шиповника), негазированной минеральной воды и остальных не противопоказанных при диете при гепатите A — в общем объеме до 2,5 л.
Примерное меню и рецепты
Диета при гепатите A рекомендует питание дробное, значит, дневное меню должно включать 5–6 приемов пищи: 2 завтрака, обед, полдник и ужин. Еще один перекус можно вклинить после ужина, по возможности и желанию, например, выпить 200 мл кефира.
Как распределить продукты, чтобы дневной рацион был полноценным? Вот вариации меню на 5-разовое питание при диете при гепатите A.
I завтрак может состоять из:
- каши с молоком и чая;
- омлета и кофе с молоком;
- винегрета и чая;
- рассыпчатой каши и ягодно-фруктового киселя;
- гречнево-рисового пудинга и отвара из сухофруктов;
- творожного пудинга и чая.
На II завтрак можно съесть:
- кусочек отваренной курицы с кашей и сок;
- творожную запеканку и чай;
- кашу-овсянку и компот;
- тыквенную кашу и чай;
- творог, политый молоком, и кисель;
- рассыпчатый рис с изюмом и компот.
В обед можно подкрепиться:
- овощным супом, картофельным пюре с тушеной рыбой и компотом;
- рисово-тыквенным супом-пюре, отварной куриной грудкой с салатом и киселем;
- картофельным супом, паровыми телячьими котлетами с гречневой кашей и чаем;
- рисово-картофельным супчиком, салатом, паровой рыбой и киселем;
- вермишелевым супом с овощами, тушеным кроликом, чаем;
- сборным супом-пюре, тефтелями из телятины, салатом, чаем.
Легкий полдник может состоять из:
- кефира с галетным печеньем;
- чая с сырниками;
- гречнево-рисовых оладьев и сока;
- морковного пудинга и киселя;
- бисквита из белков и чая;
- кефира и овсяного печенья.
На ужин можно съесть:
- кашу-овсянку и компот;
- запеченную рыбу с салатом и чай;
- куриную грудку, печеную с яблоком, салат и чай;
- плов на говядине и компот;
- паровые котлеты из рыбного фарша с картофелем и ягодный чай;
- курицу, отваренную в молоке, с гарниром и кисель.
Встречающиеся в меню блюда, которые требуют прожарки — котлеты, сырники, оладьи — для диеты при гепатите A нужно готовить в мультиварке, пароварке или микроволновой печи. Можно воспользоваться обычной духовкой. Как это сделать, чтобы диета при гепатите A не нарушалась?
Факторы, повреждающие клетки печени
Простые рецепты для диеты при гепатите A
Котлеты из говядины
В пропущенный через мясорубку 2 раза фарш добавьте натертый на терке сырой кабачок, вымоченный хлеб, соль. Отдельно взбейте 1 яичный белок и аккуратно введите его в фарш, плавно обволакивая мясо. Смажьте противень кусочком масла, сформируйте котлеты и расположите на противне. Поставьте котлеты в предварительно разогретую духовку, налив кипящей воды на дно противня. Когда вода выпарится, котлеты будут готовы.
Суп-пюре тыквенный
Очищенную тыкву нарежьте кусочками, залейте водой и проварите до полуготовности. Затем освободите место в кастрюльке в середине тыквенной массы, ложкой отодвинув кусочки тыквы к стенкам посуды. В полученный «водоем» положите рис и, слегка перемешав его внутри отвара, проварите до готовности, подсолите, добавьте кусочек сливочного масла и перебейте суп в блендере.
Творожные клецки
Взбейте миксером 500 г творога, 2 десертные ложки сахара, 2 яйца, 2 десертные ложки сливочного масла, добавьте 1 стакан просеянной муки, замесите тесто, раскатайте «колбаской» и нарежьте ромбиками. В кипящую подсоленную воду быстро опустите одну за другой клецки, перемешайте и, как только начнут всплывать, выбирайте их шумовкой. Готовые клецки полейте нежирной сметаной.
Полезное видео
Подробнее о лечебном питании для печени Стол №5 смотрите в этом видео:
Заключение
- Лечебное питание при диете при гепатите A должно включать все необходимые для организма вещества.
- Диета при гепатите A должна состоять из полноценного рациона, а потребление пищи должно быть дробным.
- Диета при гепатите A приравнивается по важности к серьезным терапевтическим процедурам, поэтому ее соблюдение является залогом успешного лечения и быстрого восстановления нормальной деятельности печени.
Диета при гепатите В: питание, рецепты, полезные продукты
Автор Чураева Екатерина Сергеевна На чтение 5 мин.
Если вовремя не приступить к лечению, велик риск возникновения рака и цирроза печени. Помимо употребления препаратов и курсов лечения должна соблюдаться строгая диета при гепатите В.
Питание зависит от степени тяжести болезни. При хроническом гепатите В диета может основываться на общих правилах употребления пищи. Правильное питание при гепатите в острых формах особенно необходимо, важно строгое соблюдение всех рекомендаций. Диета составляется для каждого человека индивидуально.
Принципы питания при гепатите В
- Есть как можно чаще, например 6 раз в день.
- Принимать пищу небольшими порциями.
- Измельчать содержимое тарелки.
- Снизить употребление соли.
- Придерживаться графика приема пищи.
- Перед завтраком выпить стакан чистой воды.
- Отказаться от походов к холодильнику в позднее время.
Диета при гепатите В у взрослых должна быть достаточно обогащена витаминами и полезными веществами.
Гепатит В острой формы. От чего необходимо отказаться:
- жирная и жареная пища;
- замороженные продукты;
- острая пища;
- колбасные изделия, копчености;
- вареные и жареные яйца;
- кондитерские изделия, сладости;
- мучная продукция, слоеное тесто, свежий хлеб;
- категорически запрещено употреблять алкоголь.
Для облегчения симптомов болезни важно не только отказаться от употребления одних продуктов, но и употреблять в пищу другие, благоприятно влияющие на состояние здоровья. Питание при гепатите В должно быть достаточно сбалансированным и полезным. Благоприятно влияют углеводы и растительная клетчатка, из которых должна состоять диета при гепатите В.
Какие продукты полезны при гепатите В?
- Мясной нежирный бульон.
- Нежирное мясо.
- Овощные блюда на пару или отварные овощи.
- Молочные продукты.
- Каши на молоке.
- Соки, морсы, компоты из фруктов.
- Вчерашний хлеб и сухарики.
- Зелень.
- Мед, варенье, джемы.
Список рекомендуемых и запрещенных продуктов при гепатите В
Гепатит В. Диета, питание, рецепты
Во время хронической болезни, диета и питание при гепатите Б должно основываться на поддержании основного меню. Но если вы можете позволить скушать нежелательное блюдо в небольшом объеме, то пить спиртное запрещено в любых количествах.
Основная диета при гепатите В должна состоять из круп, каш, овощей и фруктов.
Полезно есть рыбу и мясо, испеченные в духовке или приготовленные на пару.
Приемы пищи должны быть как можно чаще и регулярнее. Еще можно кушать при гепатите В во время диеты — это кисломолочные продукты, вегетарианские супы и овощные салаты.
Читая длинный ряд запретов, порой неясно, что можно есть при гепатите В, ведь вся основная еда человека теперь нежелательна к употреблению. Список того, что можно кушать во время диеты при гепатите В тоже велик. Если правильно готовить все продукты, можно питаться не только полезно, но и вкусно.
Что можно кушать при гепатите В. Рецепты:
Рис с яблоками
- яблоко;
- 40 г риса;
- 1 ч л изюма;
- 0,5 ч л масла;
- 1 ч л сахара.
Помыть и сварить рис. Яблоко нарезать кусочками, довести до кипения в небольшом количестве воды, добавить все остальные ингредиенты и тушить на маленьком огне 12 минут. Полить рис соусом.
Фаршированные огурцы
- 120 г свежих огурцов;
- 4 ст л сметаны;
- 50 г свежих помидоров;
- 40 г свежей капусты;
- белок;
- укроп.
Огурцы порезать вдоль, выбрать серединку. Все овощи, сердцевину огурца, белок порубить, смешать с половиной сметаны. Поместить в огурцы, залить сметаной и присыпать укропом.
Салат
- 120 г курицы;
- 50 г апельсина;
- 50 г сметаны;
- 45 г картошки;
- 45 г яблок;
- 45 г огурцов;
- 40 г ветчины;
- 40 г сыра;
- соль, перец.
Сварить курицу. Все ингредиенты порезать ломтиками, залить сметаной, добавить соль и перец. Сверху украсить тертым сыром.
Закусочный торт
- 350 г вареной телятины;
- 200 г чернослива;
- 300 г творога;
- 200 г майонеза;
- петрушка.
Чернослив с мясом мелко порезать. Смешать творог с майонезом. Выкладывать на блюдо слоями: по половине чернослива, творога, мяса, опять творог, чернослив, творог и последнее мясо. Все опять обмазать творогом, смешанным с майонезом, посыпать зеленью и поставить настояться в холодильник на 3 часа.
Гречка с яблоками
- 4 яблока;
- стакан гречки;
- соль;
- оливковое масло.
Гречку сварить в кастрюле. Воды в 2 раза больше, чем крупы. Яблоки запечь в духовом шкафу. В тарелку с гречкой добавить мякоть из горячих яблок, посолить и полить оливковым маслом. Перемешать.
Карп с овощами
- 2 больших карпа;
- 2 свеклы;
- лук;
- 2 моркови;
- 1 ст л подсолнечного масла;
- 1 ч л сахара;
- соль, перец.
Карпа разделать и порезать на крупные куски. Овощи нарезать кружочками. Выкладывать в чугунную сковороду слоями:
- свёкла;
- карп;
- морковь;
- карп;
- лук;
- карп;
- свёкла;
- карп;
- морковь;
- карп.
Все залить водой, посолить, поперчить, посахарить, добавить масло и поставить на огонь. После закипания тушить на слабом огне 25 минут. Это блюдо желательно подавать холодным.
Существует еще много полезных и интересных рецептов, которые сделают питание при гепатите В настоящим удовольствием.
Можно пить при гепатите В чайные отвары и медовые настойки.
Мед лучше употреблять ежедневно, вечером, перед сном. Он поможет за ночь дополнительно очистить организм от вредных шлаков и благоприятно подействует на печень. Весь курс лечения желательно употреблять как можно больше жидкости и воды, которая поможет в дополнительном очищении организма.
Полезное видео
Какая диета помогает восстановить печень – смотрите в следующем видео:
Заключение
- При такой болезни, как гепатит В, диета является необходимой весь курс лечения.
- Если пренебречь ей, употребление всех медикаментов, прописанных доктором, не будет иметь смысла.
- Наша задача — максимально создать условия для органов пищеварения, удовлетворяющие лечению.
20 лучших продуктов для людей с заболеваниями почек
Заболевания почек — распространенная проблема, от которой страдает около 10% населения мира (1).
Почки — маленькие, но мощные бобовидные органы, выполняющие множество важных функций.
Они отвечают за фильтрацию отходов, высвобождение гормонов, регулирующих артериальное давление, баланс жидкости в организме, выработку мочи и многие другие важные задачи (2).
Эти жизненно важные органы могут быть повреждены различными способами.
Диабет и высокое кровяное давление являются наиболее частыми факторами риска заболевания почек. Однако ожирение, курение, генетика, пол и возраст также могут увеличить риск (3).
Неконтролируемый уровень сахара в крови и высокое кровяное давление вызывают повреждение кровеносных сосудов в почках, снижая их способность оптимально функционировать (4).
Когда почки не работают должным образом, в крови накапливаются отходы, в том числе продукты жизнедеятельности пищи (5).
Следовательно, людям с заболеваниями почек необходимо соблюдать особую диету.
Диетические ограничения зависят от степени поражения почек.
Например, люди на ранних стадиях заболевания почек имеют другие ограничения, чем люди с почечной недостаточностью, также известной как терминальная стадия почечной недостаточности (ТПН) (6, 7).
Если у вас заболевание почек, ваш лечащий врач подберет оптимальную диету для ваших нужд.
Для большинства людей с запущенным заболеванием почек важно соблюдать безопасную для почек диету, которая помогает уменьшить количество отходов в крови.
Эту диету часто называют почечной.
Он помогает улучшить функцию почек, предотвращая дальнейшее повреждение (8).
Хотя диетические ограничения различаются, обычно всем людям с заболеваниями почек рекомендуется ограничивать следующие питательные вещества:
- Натрий. Натрий содержится во многих продуктах питания и является основным компонентом поваренной соли. Поврежденные почки не могут отфильтровать избыток натрия, в результате чего его уровень в крови повышается. Часто рекомендуется ограничить потребление натрия до менее 2000 мг в день (9, 10).
- Калий. Калий играет важную роль в организме, но людям с заболеванием почек необходимо ограничивать калий, чтобы избежать опасно высокого уровня в крови. Обычно рекомендуется ограничивать калий до менее 2000 мг в день (11, 12).
- Фосфор. Поврежденные почки не могут удалить лишний фосфор, минерал, содержащийся во многих продуктах питания. Высокие уровни могут нанести вред организму, поэтому для большинства пациентов диетический фосфор ограничен до менее 800–1000 мг в день (13, 14).
Белок — еще одно питательное вещество, которое людям с заболеванием почек может потребоваться ограничить, поскольку поврежденные почки не могут выводить продукты жизнедеятельности из белкового метаболизма.
Однако пациенты с терминальной стадией почечной недостаточности, которым проводят диализ, лечение, которое фильтрует и очищает кровь, имеют большую потребность в белке (15, 16).
Каждый человек с заболеванием почек индивидуален, поэтому важно обсудить с вашим лечащим врачом свои индивидуальные диетические потребности.
К счастью, многие вкусные и полезные блюда содержат мало фосфора, калия и натрия.
Вот 20 лучших продуктов для людей с заболеваниями почек.
Цветная капуста — это питательный овощ, который является хорошим источником многих питательных веществ, в том числе витамина С, витамина К и фолиевой кислоты.
Он также полон противовоспалительных соединений, таких как индолы, и является отличным источником клетчатки (17).
Plus, пюре из цветной капусты можно использовать вместо картофеля в качестве гарнира с низким содержанием калия.
Одна чашка (124 грамма) вареной цветной капусты содержит (18):
- натрий: 19 мг
- калий: 176 мг
- фосфор : 40 мг
Черника богата питательными веществами и один из лучших источников антиоксидантов, которые вы можете съесть (19).
В частности, эти сладкие ягоды содержат антиоксиданты, называемые антоцианами, которые могут защитить от болезней сердца, некоторых видов рака, снижения когнитивных функций и диабета (20).
Они также m
Готовим для кого-то с гепатитом — Центр гепатита
Инфекции гепатита могут привести к повреждению клеток печени и даже к разрушению клеток печени. Печень играет ключевую роль в нашем здоровье, потому что она превращает пищу, которую мы едим, в энергию, необходимую для выживания. К счастью, печень обладает замечательной способностью к самовосстановлению.
Если вы ухаживаете за больным гепатитом, вы можете помочь защитить здоровье печени пациента, обеспечив его правильными продуктами.
«Помимо умеренных физических упражнений и восьми часов сна в сутки, люди с гепатитом должны придерживаться здоровой, хорошо сбалансированной диеты и пить много воды, — сказала Тара Харвуд, диетолог клиники Кливленда в Огайо. Здоровая диета — это диета с низким содержанием жиров, холестерина и натрия. Сложные углеводы и нежирный белок должны составлять основу каждого приема пищи.»
Как лекарства могут влиять на аппетит
Не существует специальной диеты для лечения гепатита. Вам необходимо обеспечить здоровую пищу, поддерживать здоровый вес и принимать некоторые меры предосторожности.
Имейте в виду, что общие симптомы гепатита могут включают тошноту и потерю аппетита. Людям с вирусным гепатитом может потребоваться лечение препаратами, называемыми интерферонами, которые могут вызывать:
- Тошнота
- Рвота
- Металлический привкус
- Язвы во рту или горле
По этим причинам , люди с гепатитом могут оказаться в опасности, если не получат адекватного питания.
СВЯЗАННЫЕ: 8 советов по профилактике инфекции гепатита С
Советы по правильному питанию при гепатите
«Распространенным явлением у людей с хроническим гепатитом является недоедание — это следует распознать на ранней стадии, чтобы его можно было вылечить», — посоветовал Рэнд Г. Макмиллан, главный клинический диетолог Медицинского центра Окснера в Новом Орлеане: «Зарегистрированный диетолог или диетолог может помочь вам составить конкретный план диеты, который поможет вам обратить вспять недоедание».
Вот несколько советов, которые следует учитывать при питании больного гепатитом:
- Баланс. Предлагайте продукты всех четырех групп и обратите внимание на основные принципы правильного питания. Это крупы и зерновые, овощи и фрукты, молочные продукты и белок из рыбы, мяса, орехов, сои и яиц.
- Аппетит. Люди с гепатитом могут наедаться слишком быстро или не иметь аппетита. «Стремитесь к частым (маленьким) приемам пищи и закускам, а не к трехразовым обильным приемам пищи, — сказал Харвуд. — Легче всего переносить мягкую или жидкую пищу, не слишком горячую или холодную.Если кто-то плохо себя чувствует, избегайте острой или жирной пищи ». Макмиллан предложил подумать о пищевой добавке, такой как Ensure или Boost между приемами пищи, или увеличить потребление компактных высококалорийных продуктов, таких как цельное молоко или консервированные фрукты в густом сиропе.
- Соль Макмиллан сказал, что ограничение соли до менее 2 000 миллиграммов в день поможет уменьшить количество жидкости, удерживаемой пациентом. «Такие продукты, как консервированные супы, маринованное мясо, сыр и многие другие обработанные пищевые продукты, содержат большое количество соли.Прочтите этикетку продукта на предмет содержания натрия. Если в одной порции продукта содержится более 300 мг натрия, то он считается с высоким содержанием соли », — сказала она.
- Белок. Белок необходим для заживления клеток печени, поврежденных гепатитом, но слишком большое количество белка может перегрузить ослабленных. печень. При тяжелом заболевании печени избыток белка может усугубить состояние, называемое энцефалопатией, которое влияет на функционирование мозга. Спросите у врача, следует ли вам ограничить потребление белка. Пациенты без энцефалопатии или с неосложненным гепатитом должны есть достаточно белка, чтобы предотвратить дальнейшую потерю белка из-за тел, — посоветовал Макмиллан.
- Жиры. Жиры важны для хранения энергии в рационе, но есть хорошие и плохие жиры. Обеспечьте организм полезными жирами в виде орехов, оливкового масла и рыбьего жира. Избегайте жиров из мяса, птицы и масла. И следите за трансжирами, которые могут быть найдены в жареной пище, печенье и крекерах.
- Фрукты и овощи. Вы должны подавать минимум пять порций каждый день. Фрукты и овощи богаты антиоксидантами, которые способствуют регенерации поврежденных гепатитом клеток печени.
- Углеводы. Эти продукты должны составлять большую часть рациона. Подавайте много злаков, хлеба и макарон, но старайтесь использовать цельнозерновые продукты, содержащие зародыши и отруби, а не очищенные зерна, такие как белый рис или белый хлеб.
Особые меры предосторожности, связанные с пищевыми продуктами
Если печень уже ослабла из-за гепатита, важно избегать любых дальнейших повреждений, которые могут помешать ее улучшению. Гепатит типа А может передаваться через зараженную пищу.Некоторые лекарства, в том числе алкоголь и лекарства, отпускаемые без рецепта, также могут повредить печень. Поэтому при уходе за больным гепатитом важно помнить о следующем:
- Безопасность пищевых продуктов. «Людям с гепатитом следует избегать сырых или недоваренных моллюсков. Все мясо, фрукты и овощи следует мыть, чтобы удалить вредные остатки. Мытье рук очень важно, и руки следует мыть до и после работы с продуктами», — предупредил Харвуд.
- Витаминные меры предосторожности. Лучший способ получить достаточное количество витаминов — это сбалансированная диета. Слишком много витаминов A или D может усилить стресс для печени, поврежденной гепатитом. «Будьте осторожны с использованием любых мега-витаминных добавок», — сказал Макмиллан. «Спросите своего врача или диетолога, следует ли вам добавить витаминные добавки».
- Алкоголь и парацетамол. Людям с гепатитом нельзя употреблять алкоголь. Алкоголь в любой форме препятствует восстановлению поврежденных клеток печени. А когда алкоголь сочетается с парацетамолом, популярным обезболивающим ингредиентом в безрецептурных лекарствах, таких как Тайленол и другие могут привести к внезапной и тяжелой печеночной недостаточности.
- Лечебные травы. Некоторые натуральные лечебные травы могут быть опасны для человека с гепатитом. Прежде чем пробовать их, спросите у врача пациента. Лечебные травы, которые могут нанести вред печени, включают: кава-кава, пеннироял, цзинь блу хуан, травяной чай Гордолобо, тюбетейка, омела и лист чапараля.
Если вы ухаживаете за больным гепатитом, эти советы помогут вам обеспечить своего близкого сбалансированной диетой. Обязательно избегайте продуктов и лекарств, которые могут быть вредными для выздоравливающей печени, и тесно сотрудничайте с диетологом и врачом.
Диета при гепатите А | Грамотно о здоровье на iLive
Что нельзя есть при гепатите А?
В течение 6 месяцев после выписки особое внимание следует уделять питанию, которое должно быть достаточно полноценным с полным исключением вредных для печени веществ. Кушать в течение дня нужно регулярно каждые 3-4 часа, не допуская переедания. Алкогольные напитки (в том числе пиво) строго запрещены.
Из рациона при гепатите А исключаются экстрактивные вещества, тугоплавкие жиры (сало, маргарин, комбикорм), жирные колбасы, свинина, овсяные корки и мясные консервы, сырые яйца, жирная птица, жирная рыба, острые настои, маринады, бобовые (горох, фасоль, острые сыры, чеснок, редис, редис, шоколад, пирожные, торты, сладости, острые приправы (горчица, перец, майонез), копчености, грибы, орехи, миндаль, хрен и др.
Что можно есть при гепатите А?
Белки вводятся в рацион в виде творога, молока, кефира, нежирных сортов мяса (говядина, телятина, курица), нежирной рыбы (треска, судак, навага, щука и др.) , омлет, нежирные сыры. Выдаются жиры и виза сливочное и растительное масло (кукурузное, оливковое, подсолнечное).
Углеводы — в виде риса, манной крупы, овса, гречневой каши, хлеба, макарон, сахара, картофеля и др.
В ежедневном рационе необходимо обеспечить достаточное количество сырых и вареных овощей (морковь, капуста, огурцы, свекла, помидоры, зеленый горошек, кабачки), зелени, фруктов, соков.
При этом разрешены мед, варенье, пастила, печенье из неудобного теста, курага, чертополох, изюм, муссы, кисели, салаты, винегреты, вымоченная сельдь, студенистая рыба.
При наличии симптомов интоксикации рекомендуется обильное питье нетварного чая, чая с молоком, лимона, мела, варенья, отвара шиповника, фруктовых и ягодных соков, компотов, очищенных минеральных вод, 5% раствора глюкозы. особенно показано.
Приведенные выше рекомендации можно считать только ориентировочными, так как при назначении диеты в каждом конкретном случае необходимо учитывать множество факторов, среди которых возраст пациента, тяжесть состояния, стадия патологического процесс имеют большое значение.Мы также должны учитывать индивидуальную переносимость пищи, национальные и личные привычки. Очевидно, что в острой фазе заболевания, особенно в первые дни, когда симптомы интоксикации максимально выражены, и у пациента может быть полная анорексия в сочетании с тошнотой, рвотой, диета при гепатите А должна быть максимально щадящей. возможно, за исключением жиров и ограничения животных белков. Больные в этот период получают в основном фруктовые соки, фрукты, кефир, творог, сладкий чай, кисель, молочные каши и другие продукты по желанию.Не кормить насильно, так как это приводит к усилению диспепсических проявлений. Такие ограничения в питании оправданы только при средней и тяжелой формах болезни на несколько дней; в легких и тем более при атипичных формах они не проявляются. Вводить их нецелесообразно даже в тех случаях, когда больной попадает в стационар при снижении клинических проявлений, вне зависимости от степени тяжести патологического процесса.
В соответствии с современными представлениями о гепатите А как о доброкачественном заболевании, не приводящем к формированию хронического гепатита, рекомендации прошлых лет о необходимости соблюдения диетических ограничений в течение 6 месяцев от начала заболевания следует считать устаревшими. .У подавляющего большинства пациентов полное восстановление структуры и функции печени происходит только через 2-3 месяца после начала заболевания, а более длительная коррекция диеты патогенетически неоправданна. Понятно, что ограничения в диете нужно снимать индивидуально, учитывая не только функциональное состояние печени, но и наличие возможных нарушений со стороны желчевыводящих путей и гастродуоденальной патологии.
Также очевидно, что при длительном течении болезни диета при гепатите А должна сохраняться на протяжении всего патологического процесса в печени.
Причины, симптомы, лечение и профилактика
Гепатит А — это вирус, вызывающий инфекцию и воспаление печени. Это редко приводит к серьезным повреждениям печени или смерти и не вызывает хронических заболеваний печени.
В отличие от гепатита B или C, он не приводит к хроническому заболеванию печени, но может привести к значительной потере дохода и пропуску работы или учебы. Как только человек переболел, у него появится иммунитет. Они никогда больше не заразятся.
Вирус гепатита А (ВГА) чаще встречается в районах с низким социально-экономическим статусом и отсутствием надлежащей санитарии.Он распространяется через зараженную пищу и воду или при личном контакте. Дети его часто передают.
Улучшения в области гигиены, политики общественного здравоохранения, водоснабжения и, в 1995 году, внедрение вакцины снизили количество случаев заболевания во всем мире.
Однако вспышки болезни все же происходят. В декабре 2016 года вспышка в США (США), охватившая 143 человека, была связана с партией замороженной клубники. Погибших нет.
Центры по контролю и профилактике заболеваний (CDC) поощряют вакцинацию для предотвращения инфекции и распространения болезни.
Краткие сведения о вирусе гепатита A:
- Вирус гепатита A (HAV) был впервые идентифицирован в 1973 году.
- HAV может передаваться от человека к человеку или через зараженную пищу или воду.
- Человек может заразиться ВГА без симптомов.
- Уровень инфицирования в Соединенных Штатах (США) снизился более чем на 95 процентов с тех пор, как вакцина против HAV стала доступна в 1995 году.
- В 2006 году вакцинация против HAV была добавлена к расписанию плановой вакцинации детей в США.S.
- Вспышки ВГА, передаваемого через пищевые продукты или воду, относительно редко встречаются в США.
У многих людей нет симптомов ВГА, но если симптомы появляются, то обычно через 15-50 дней после заражения. Большинство взрослых испытывают симптомы, похожие на грипп.
К ним относятся:
- тошнота, потеря аппетита и рвота
- боль в животе и диарея
- лихорадка
- недомогание и усталость
- боль в суставах
- желтуха, пожелтение кожи и белков глаз
- темная моча и бледный стул
У детей в возрасте до 6 лет симптомы обычно не проявляются.
Желтуха затронет:
- менее 10 процентов детей в возрасте до 6 лет
- от 40 до 50 процентов детей в возрасте от 6 до 14 лет
- от 70 до 80 процентов людей в возрасте старше 14 лет
Симптомы часто проходят в течение 3–6 месяцев после первого заражения, но около 15 процентов людей с ВГА будут иметь постоянные или повторяющиеся симптомы в течение 6–9 месяцев.
ВГА может быть смертельным для пожилых пациентов и тех, кто уже имеет хроническое заболевание печени.
Человек с ВГА выделяет вирус с калом или фекалиями. Он может передаваться, когда неинфицированный человек употребляет пищу или воду, загрязненную фекалиями инфицированного человека.
Вирус может выжить в течение месяца или более в морской воде, пресной воде, сточных водах и почве.
Большинство инфекций передается при тесном личном контакте с инфицированным членом семьи или половым партнером, а не при случайном контакте.
Вспышки ВГА пищевого происхождения иногда происходят в США.S., например, через обработчиков еды, у которых есть вирус. В 2016 году вспышка заболевания была связана с партией замороженной клубники.
Наиболее распространенным фактором риска ВГА в США являются поездки за границу. Даже среди людей, проживающих в роскошных отелях, 3 из 1000 приобретают HAV каждый месяц.
Восприимчивы все, кто не был вакцинирован или ранее не инфицирован.
К другим факторам, повышающим риск, относятся:
- сексуальный или домашний контакт с инфицированным человеком
- проживание или работа в общежитии
- посещение или работа в детском саду
- гомосексуальная активность
- инъекционные наркотики, особенно если совместное использование игл
- употребление других наркотиков
- обработка пищевых продуктов
- работа с HAV-инфицированными приматами или с HAV в исследовательской лаборатории
- контакт с пищевыми продуктами или водными вспышками
- людей с нарушениями фактора свертывания крови
В СШАS., плановая вакцинация всех младенцев началась в 1999 г. В 2006 г. CDC рекомендовал расширить вакцинацию всех детей в США в возрасте от 12 до 23 месяцев.
Это привело к уменьшению числа инфекций на 95 процентов.
Однако инфекция может затронуть тех, кто относится к группе повышенного риска, и подростков, которые пропустили вакцинацию.
В местах, где нет иммунизации, вспышка может иметь взрывной характер. В 1988 году от одной вспышки в Шанхае пострадало 300 000 человек.
Анализ крови может подтвердить инфекцию HAV. Антитела могут обнаружить как острую инфекцию, так и перенесенную инфекцию.
Об острых инфекциях, вызванных HAV, следует сообщать в местные органы здравоохранения, чтобы предотвратить дальнейшее распространение болезни.
Специфического лечения не существует, но поддерживающая терапия может улучшить уровень комфорта и предотвратить такие осложнения, как обезвоживание и истощение.
Сюда входят:
- восполнение запасов пищи и жидкости
- отказ от алкоголя
- отдых с перерывом на работу
- прием безрецептурных обезболивающих при необходимости
Пациенты со значительной тошнотой и рвотой могут госпитализирован для внутривенного (в / в) введения жидкости.
Осложнения возникают редко, и большинство людей полностью выздоравливает. Около 85 процентов людей, инфицированных ВГА, полностью выздоравливают в течение 3 месяцев, а у большинства людей полное выздоровление наступает через 6 месяцев.
Меры предосторожности после контакта
Если человек не был вакцинирован и знает, что подвергся воздействию HAV, он все равно может получить вакцину или иммуноглобулин в течение 2 недель после контакта.
Сюда могут входить:
- коллеги обработчика пищевых продуктов, у которых был положительный результат теста на HAV
- сотрудников и детей в детском саду, где кто-то получил диагноз HAV
- , любой, кто находится в тесном личном контакте с человеком, имеющим HAV , включая медсестер или лиц, осуществляющих уход
Какое лечение они должны получить, будет зависеть от возраста и состояния здоровья человека.
Профилактика зависит от иммунизации и соблюдения правил гигиены.
Иммунизация
CDC рекомендует плановую иммунизацию против HAV:
- всех детей в возрасте 1 года
- взрослых, которые подвержены риску заражения или имеют хроническое заболевание печени
Две дозы вакцины вводятся в качестве вакцины. инъекция с интервалом от 6 до 12 месяцев. У большинства людей защитный уровень антител достигается в течение 1 месяца после приема однократной дозы. Вторая доза действует как бустер.
Мытье рук
ВГА может сохраняться до 4 часов на кончиках пальцев, поэтому мытье рук и безопасные методы питания могут помочь предотвратить передачу.
Мыть руки следует после посещения туалета, смены подгузников, а также перед приготовлением или приемом пищи.
Окружающие поверхности можно чистить свежеприготовленным раствором бытового отбеливателя 1: 100.
Еда и напитки
Путешественникам следует избегать сырых моллюсков, сырой пищи и продуктов, которые могли быть вымыты в зараженной воде.
Питьевая вода должна быть разлита в бутылки или кипячена до температуры не менее 185 ° по Фаренгейту (F) или 85 ° по Цельсию (C) не менее 1 минуты. Добавление йода в воду или обработка ее хлором также убивает вирус.
ВГА — острая инфекция, которая может поражать печень. Это может длиться несколько недель или месяцев.
Риск заражения резко снизился после введения вакцинации.
Людям, которые едут в страны с низким социально-экономическим статусом, рекомендуется перед отъездом пройти вакцинацию.
Лучшая еда, которой следует избегать
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Панкреатит — это серьезное заболевание, которое возникает при воспалении поджелудочной железы. Поджелудочная железа — это орган, вырабатывающий инсулин и пищеварительные ферменты. Те же ферменты, которые помогают пищеварению, иногда могут повредить поджелудочную железу и вызвать раздражение. Это раздражение может быть кратковременным или длительным.
Некоторые продукты могут усиливать боль в животе, вызванную панкреатитом. При выздоровлении от панкреатита важно выбирать продукты, которые не усугубят симптомы и не будут вызывать дискомфорт.
Прочтите, чтобы узнать больше о лучших продуктах питания и о тех, которых следует избегать во время эпизодов панкреатита.
Поделиться на Pinterest Фасоль и чечевица могут быть рекомендованы для диеты при панкреатите из-за высокого содержания клетчатки.
Первое лечение панкреатита иногда требует от человека воздерживаться от употребления всей пищи и жидкости в течение нескольких часов или даже дней.
Некоторым людям может потребоваться альтернативный способ получения питания, если они не могут потреблять необходимое количество для нормальной работы своего организма.
Когда врач разрешает человеку есть снова, он, вероятно, порекомендует ему часто есть небольшими порциями в течение дня и избегать фаст-фуда, жареной пищи и продуктов с высокой степенью обработки.
Вот список продуктов, которые можно рекомендовать и почему:
- овощи
- фасоль и чечевица
- фрукты
- цельнозерновые
- другие растительные продукты, которые не являются жареный
Эти продукты рекомендуются людям с панкреатитом, потому что они, как правило, содержат мало жира, что облегчает работу поджелудочной железы для улучшения пищеварения.
Фрукты, овощи, бобы, чечевица и цельнозерновые продукты также полезны из-за содержания в них клетчатки. Употребление большего количества клетчатки может снизить вероятность образования камней в желчном пузыре или повышенного уровня жиров в крови, называемых триглицеридами. Оба эти состояния являются частыми причинами острого панкреатита.
Помимо клетчатки, перечисленные выше продукты также содержат антиоксиданты. Панкреатит — это воспалительное заболевание, и антиоксиданты могут помочь уменьшить воспаление.
Постное мясо
Постное мясо может помочь людям с панкреатитом удовлетворить свои потребности в белке.
Среднецепочечные триглицериды (МСТ)
У людей с хроническим панкреатитом добавление МСТ в рацион может улучшить усвоение питательных веществ. Люди часто употребляют MCT в виде добавок в виде масла MCT. Эта добавка доступна в Интернете без рецепта.
Поделиться на Pinterest. Алкоголь может увеличить риск хронического панкреатита, и его следует избегать.
Алкоголь
Употребление алкоголя во время приступа острого панкреатита может ухудшить состояние или способствовать развитию хронического панкреатита.
Хроническое употребление алкоголя также может вызывать высокий уровень триглицеридов, что является основным фактором риска панкреатита.
Для людей, хронический панкреатит которых вызван злоупотреблением алкоголем, употребление алкоголя может привести к серьезным проблемам со здоровьем и даже к смерти.
Жареные продукты и продукты с высоким содержанием жиров
Жареные продукты и продукты с высоким содержанием жира, такие как гамбургеры и картофель фри, могут быть проблематичными для людей с панкреатитом. Поджелудочная железа помогает переваривать жир, поэтому продукты с большим содержанием жира заставляют поджелудочную железу работать тяжелее.
Другие примеры продуктов с высоким содержанием жиров, которых следует избегать, включают:
- молочные продукты
- мясные полуфабрикаты, такие как хот-доги и колбасы
- майонез
- картофельные чипсы
Употребление этих типов обработанных продуктов с высоким содержанием жира также может привести к сердечным заболеваниям.
Рафинированные углеводы
Зарегистрированный диетолог Дебора Герсберг рекомендует людям с хроническим панкреатитом ограничивать потребление рафинированных углеводов, таких как белый хлеб и продукты с высоким содержанием сахара.Рафинированные углеводы могут привести к тому, что поджелудочная железа вырабатывает большее количество инсулина.
Продукты с высоким содержанием сахара также могут повышать уровень триглицеридов. Высокий уровень триглицеридов является фактором риска острого панкреатита.
Люди, выздоравливающие от панкреатита, могут обнаружить, что они переносят более частый и меньший прием пищи. Шесть раз в день может работать лучше, чем трехразовое питание.
Диета с умеренным содержанием жиров, обеспечивающая около 25 процентов калорий из жиров, может переноситься многими людьми с хроническим панкреатитом.
Клиника Кливленда рекомендует людям, выздоравливающим от острого панкреатита, есть менее 30 граммов жира в день.
Некоторые факторы риска панкреатита, такие как семейный анамнез, изменить нельзя. Однако люди могут изменить некоторые факторы образа жизни, влияющие на риск.
Ожирение увеличивает риск панкреатита, поэтому достижение и поддержание здорового веса может помочь снизить риск развития панкреатита. Здоровый вес также снижает риск образования камней в желчном пузыре, которые являются частой причиной панкреатита.
Употребление большого количества алкоголя и курение также повышают индивидуальный риск панкреатита, поэтому сокращение или отказ от них может помочь предотвратить заболевание.
Поделиться на PinterestВитаминные добавки могут быть рекомендованы, и тип витамина будет зависеть от человека.
Лечение панкреатита может включать госпитализацию, внутривенные вливания, обезболивающие и антибиотики. Врач может назначить диету с низким содержанием жиров, но людям, которые не могут есть через рот, может потребоваться альтернативный способ питания.
В некоторых случаях панкреатита может быть рекомендовано хирургическое вмешательство или другие медицинские процедуры.
Люди с хроническим панкреатитом могут испытывать трудности с перевариванием и усвоением некоторых питательных веществ. Эти проблемы повышают риск недоедания. Людям с хроническим панкреатитом, возможно, потребуется принимать таблетки с пищеварительными ферментами, чтобы улучшить пищеварение и усвоить питательные вещества.
В зависимости от человека могут быть рекомендованы определенные витаминные добавки. Добавки могут включать следующее:
Люди должны спросить своего лечащего врача, следует ли им принимать поливитамины.Также важно употреблять достаточное количество жидкости.
Также важно поговорить с врачом, прежде чем начинать принимать какие-либо добавки, такие как масло MCT.
По данным Национального института диабета, болезней органов пищеварения и почек, острый панкреатит обычно проходит через несколько дней лечения. Однако в некоторых случаях острый панкреатит может быть более серьезным и требует длительного госпитализации.
Хронический панкреатит — это хроническое заболевание, которое может необратимо повредить поджелудочную железу.
При панкреатите необходимо обращаться за медицинской помощью, поскольку как острая, так и хроническая формы могут иметь серьезные осложнения.
Следование диетическим рекомендациям может помочь людям облегчить симптомы панкреатита и в некоторых случаях ускорить выздоровление.
План диеты для пациентов с гепатитом A, B, C, D и E
Печень является важным органом, и ее инфекция приводит к различным проблемам, таким как гепатит. Это вирусная инфекция, вызываемая вирусами A, B, C, D и E, которые повреждают клетки печени.В рацион пациента должны входить продукты, которые оказывают охлаждающее действие на печень, а также поддерживают пищеварение. Поэтому диета при гепатите направлена на как можно более быструю регенерацию клеток печени с помощью здорового образа жизни. Диета при гепатите должна включать антиоксиданты, различные витамины, минералы и фотохимические вещества, которые помогают печени выводить токсины.
ДИЕТИЧЕСКАЯ ТАБЛИЦА ПРИ ГЕПАТИТЕ
РАННЕЕ УТРО
Сок Амлы (20 мл) / Травяной чай / Ячменная вода / Кориандровая вода
ЗАВТРАК
Пшеничная каша (Veg / Sweet Dalia) / Veg oats (veg upma) / Veg poha (рисовые хлопья) / Veg Idli / Vermicelli (veg / sweet sewian) / Chapatti with veg or Dal
MID-MORNING
Fruit / Coconut water / Herbal tea / Green tea / Salad
LUNCH
Мисси Чапати / Вареный рис / Саго Кичри / Овощи + Дал / Салат
ВЕЧЕР
Жареная хана / Ростки / Саго / Зеленый чай / Суп (домашний) / Травяной чай
УЖИН
Чапатти / Вареный рис Овощи + Dal
ИНСТРУКЦИИ ПО ДИЕТЕ
ЗЕРНОВЫЕ
Зерновые, которые необходимо употреблять
Цельнозерновая пшеница, коричневый рис, просо, овес, манная крупа, вермишель
Зерновые культуры, которых следует избегать
Белый рафинированный рис 0 ФРУКТЫ
Фрукты для употребления
Можно употреблять все свежие фрукты, кроме цитрусовых.
Фрукты, которых следует избегать
Избегайте консервированных и замороженных фруктов.
ОВОЩИ
Овощи для употребления
Бутылочная тыква, горькая тыква, хребтовая тыква, тыква, морковь, листья кориандра, листья шпината, листья пажитника, репа, картофель, лук, свекла, зелень горчицы, цикорий, сладкая капуста , Капуста, озимая тыква, брокколи, грибы, зелень капусты, зелень одуванчика, салат
Овощи, которых следует избегать
Консервированные и замороженные овощи, лук, чеснок
ПУЛЬСЫ
Потребление бобовых
Все бобовые и бобовые
Бобовые, которых следует избегать
Сушеные и замороженные бобовые
МОЛОЧНЫЕ ПРОДУКТЫ
Потребляемые молочные продукты
Пахта
Молочные продукты, которых следует избегать
Молоко, цельное молоко и сливки, жирный йогурт, сыр, сливки , Сгущенное молоко
СПЕЦИИ
Приправы для употребления
Тмин, фенхель, кориандр, соль, тимьян, куркума, имбирь, черный перец, фенугре ek seed
Приправы, которых следует избегать
Красный порошок чили, поваренная соль (избыток)
НАПИТКИ
Напитки, которые необходимо употреблять
Кокосовая вода, обезжиренные домашние супы, зеленый сок, травяной чай, свекольный сок, алоэ вера сок, сок горькой тыквы, сок крыжовника, сок тыквы, сок граната
Напитки, которых следует избегать
Напитки из цельного молока, ликеры на основе сливок, консервированный суп и пакетированный суп, алкоголь, сладкие напитки, кабачки, напитки из горячего шоколада, кофе, чай
МЯСО
Потребление мясных продуктов
Только яичный белок, куриный суп
Мясные продукты, которых следует избегать
Красное мясо, копченая и консервированная рыба, креветки, омары, крабы, постная говядина, свинина, баранина, ветчина , Индейка, кролик, яичный желток, баранина, утка, гусь, субпродукты, такие как печень, почки и грудь.
СЕМЕНА И СУХИЕ ФРУКТЫ
Сухие фрукты для употребления
5-7 Миндаль (замочить в воде на ночь), семена льна, семена тыквы, изюм
Сухие фрукты, которых следует избегать
Фисташки, орехи кешью, арахис
МАСЛА
Масла, которые необходимо употреблять
Коровье топленое масло, оливковое масло и льняное масло
Масла, которых следует избегать
Горчичное масло, гидрогенизированное масло, масло, пальмовое масло, кокосовое масло
СЛАСТИТЕЛИ
Потребляемые подсластители
Jaggery, Honey
Подсластители, которых следует избегать
Рафинированный сахар
ПРОЧИЕ ПРОДУКТЫ
Другие продукты питания
Только домашнее производство
Другие продукты, которых следует избегать
Все хлебобулочные изделия или полуфабрикаты, соусы, мармеладки , Майонез, белый сахар, мороженое, крем-супы, темный шоколад, масляный скотч, кокосовый батончик, чатни, соленые огурцы, нездоровая пища, жареные во фритюре продукты, все острые и соленые продукты, рафинированный сахар.