Синдром гипервентиляции легких — симптомы и лечение
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., [email protected]
Общие сведения
Гипервентиляция – это явление, которое происходит при частом поверхностном дыхании, когда вдох производится в верхней части грудной клетки. Это приводит к тому, что уровень углекислого газа в крови снижается. Именно снижение содержания углекислоты приводит к тому, что гемоглобин не отдает кислород и организм страдает от гипоксии. Артерии сокращаются, это уменьшает объем крови, перегоняемой по телу. В этом случае наш мозг и тело испытывают нехватку килорода.
Причины гипервентиляции
Подобное состояние может возникать при очень сильном беспокойстве, страхе или беспричинных всплесках эмоций. Многие другие состояния также могут спровоцировать синдром гипервентиляции — приступ панического расстройства, стресс, истерия, сердечные заболевания, например, застойная сердечная недостаточность или сердечные приступы, острая боль, препараты, вызывающие кровотечения (например, передозировка ацетилсалициловой кислоты), кетоацидоз беременных и подобные медицинские состояния, употребление возбуждающих средств, заболевания легких (астма, хроническое обструктивное заболевание легких или эмболия легочных артерий /кровяные сгустки в сосудах легких/), инфекционные заболевания (например, пневмония или сепсис).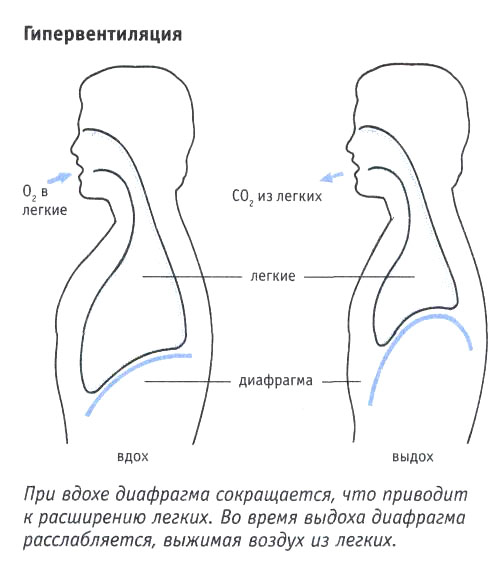
Cимптомы гипервентиляции
При возникновении подобных симптомов следует срочно обратиться к врачу: учащенное дыхание, затрудненное дыхание, давящее чувство, стесненность, боль в области груди, беспокойство, сухость во рту, ухудшение зрения, покалывание в пальцах рук и ног, боль и судороги в руках и пальцах, потеря сознания.
Что можете сделать Вы
Во время приступа необходимо замедлить частоту дыхания. Делайте 1 вдох в 10 секунд. Не дышите в бумажный пакет. Это опасно, поскольку вам может не хватить кислорода.
Возможно, вам потребуется помощь посторонних, чтобы справиться со стрессом и беспокойством, ставшими причиной гипервентиляции. Обратитесь за помощью к родственникам, друзьям, духовному наставнику, врачу или специалисту центра психического здоровья. Вам обязательно следует обратиться к врачу.
Что может сделать врач
Ваш врач произведет тщательный медицинский осмотр.
Во время посещения врач сможет оценить, насколько часто вы дышите. Если частота вашего дыхания не слишком высока, врач может специально вызвать гипервентиляцию, показав вам, как надо дышать.
Если частота вашего дыхания не слишком высока, врач может специально вызвать гипервентиляцию, показав вам, как надо дышать.
Когда у вас возникнет гипервентиляция, врач сможет узнать, как вы себя чувствуете и понаблюдать за вашим дыханием, определив, какие мышцы грудной клетки и прилегающих областей работают у вас в процессе дыхания.
Среди прочего врач может провести следующие исследования: ЭКГ / рентгенограмма грудной клетки, анализ крови на содержание кислорода, углекислого газа, компьютерная томография грудной клетки, исследование вентиляции / кровоснабжения легких.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой патологическое состояние, возникающее при частом поверхностном дыхании в том случае, если вдох осуществляется в верхней части грудной клетки, что вызывает снижение в крови уровня углекислого газа.
Причины
Гипервентиляция возникает при сильном эмоциональном потрясении, беспричинных всплесках беспокойства и страха. Иногда подобное состояние может возникать при приступах панического расстройства, истерии, стрессе, сердечнососудистых заболеваниях, застойной форме сердечной недостаточности либо сердечных приступах, острой боли, обусловленной развитием кровотечения, кетоацидозе беременных и подобных медицинских состояниях, приеме возбуждающих средств, заболеваниях легких и инфекционных заболеваниях.
Иногда подобное состояние может возникать при приступах панического расстройства, истерии, стрессе, сердечнососудистых заболеваниях, застойной форме сердечной недостаточности либо сердечных приступах, острой боли, обусловленной развитием кровотечения, кетоацидозе беременных и подобных медицинских состояниях, приеме возбуждающих средств, заболеваниях легких и инфекционных заболеваниях.
Симптомы
При гипервентиляции легких наблюдается возникновение учащенного дыхания, развитие одышки и чувства удушья. Человеку тяжело сделать вдох, при этом во время вдоха его грудная клетка сильно поднимается, могут быть слышны свист и хрипы, больного мучает удушающий кашель. Также могут наблюдаться и другие симптомы нарушения газового обмена, такие как выраженное головокружение, нарушение зрения и слуха, мелькание мушек перед глазами и потемнение в глазах, потеря сознания, тахикардия, боль в области сердца, бледность кожных покровов, возникновение покалывания или тянущие боли в конечностях, мышечная слабость, нарушения походки, появление судорог, отрыжки, вздутия живота, диареи и других диспепсических расстройств. Одним из типичных признаков гипервентиляции легких является выраженный испуг и сильный страх смерти, что может способствовать ухудшению состояния больного и препятствовать адекватному контролю дыхания.
Одним из типичных признаков гипервентиляции легких является выраженный испуг и сильный страх смерти, что может способствовать ухудшению состояния больного и препятствовать адекватному контролю дыхания.
Диагностика
Установить причину развития гипервентиляции легких несложно. Для этого проводится физикальный осмотр больного, измерение уровня газов в артериальной крови, измерение рН артериальной крови.
Также может потребоваться назначение пневмографии, измерение РаСО2 или чрескожное определение РСО2 во время сна могут быть достаточно информативны и позволяют выявить у таких больных заболевание при подозрении на психогенную причину недуга, поскольку во время сна патология у таких больных исчезает.
Заподозрить повреждение легочной ткани позволяет патология неясного генеза. При поражении легочных сосудов наблюдается появление одышки при физической нагрузке, увеличение Р(A-а)О2 и сохранение гипервентиляции при физической нагрузке.
Лечение
При обнаружении гипервентиляции легких лечение направлено на устранение основного заболевания. В тех случаях, когда заболевание возникает на фоне алкалоза и у пациента наблюдается сужение мозговых сосудов, парестезии, тетания или аритмия, пациенту дают газовую смесь, повышающую РаСО2 .
В тех случаях, когда заболевание возникает на фоне алкалоза и у пациента наблюдается сужение мозговых сосудов, парестезии, тетания или аритмия, пациенту дают газовую смесь, повышающую РаСО2 .
При тяжелых психогенных формах недуга и нарушении трудоспособности, как правило, достаточно успокоить больного и объяснить ему причину нарушений. В остальных случаях отличные результаты дает применение бета-адреноблокаторов и умеренные физические нагрузки.
Профилактика
При своевременном выявлении негативной симптоматики в большинстве случаев достаточно просто задержать дыхание на вдохе, пока не произойдет накопление углекислоты в крови и тканях мозга.
Синдром гипервентиляции — Hyperventilation syndrome
Состояние здоровья, связанное с гипервентиляцией
Гипервентиляция синдром ( HVS ), также известный как синдром хронической гипервентиляции ( CHVS ), синдром дисфункционального дыхания гипервентиляционного , cryptotetany , судороги , скрытая тетания , и синдром центрального нейрональная гипер возбудимости ( NHS ), это респираторное заболевание, психологически или физиологически основы, включая дыхание слишком глубоко или слишком быстро ( гипервентиляция ). HVS может проявляться болью в груди и покалыванием в кончиках пальцев и вокруг рта ( парестезия ) и может сопровождать приступ паники .
HVS может проявляться болью в груди и покалыванием в кончиках пальцев и вокруг рта ( парестезия ) и может сопровождать приступ паники .
Люди с HVS могут чувствовать, что им не хватает воздуха. На самом деле у них примерно одинаковая оксигенация в артериальной крови (нормальные значения для насыщения гемоглобином около 98%) и слишком мало углекислого газа ( гипокапния ) в их крови и других тканях. В то время как кислород в большом количестве в кровотоке, HVS снижает эффективную доставку этого кислорода к жизненно важным органам из-за низкого содержания CO.
2 -индуцированное сужение сосудов и подавленный эффект Бора .
Гипервентиляция самовоспроизводится, так как быстрое дыхание приводит к падению уровня углекислого газа ниже нормального уровня и развитию респираторного алкалоза (высокого pH крови ). Это усугубляет симптомы, из-за чего человек начинает дышать еще быстрее, что еще больше усугубляет проблему.
Респираторный алкалоз приводит к изменениям в работе нервной системы и приводит к парестезии , головокружению и изменениям восприятия, которые часто сопровождают это состояние. Могут действовать и другие механизмы, и некоторые люди физиологически более восприимчивы к этому явлению, чем другие.
Могут действовать и другие механизмы, и некоторые люди физиологически более восприимчивы к этому явлению, чем другие.
Механизм гипервентиляции вызывая парестезии , головокружение и обморок: гипервентиляция приводит к увеличению рН крови (см респираторный алкалоз для этого механизма), который вызывает уменьшение свободного ионизированного кальция ( гипокальциемии ), что вызывает парестезии и симптомы , связанные с гипокальциемии.
Причины
Считается, что синдром гипервентиляции вызван психологическими факторами и по определению не имеет органической причины. Это одна из причин гипервентиляции, в том числе инфекции, кровопотери, сердечного приступа , гипокапнии или алкалоза из-за химического дисбаланса, снижения мозгового кровотока и повышенной чувствительности нервов.
В одном исследовании одна треть пациентов с HVS страдала «тонким, но определенным заболеванием легких», которое заставляло их дышать слишком часто или слишком глубоко.
Исследование показало, что 77% пациентов с синдромом пустого носа страдают синдромом гипервентиляции. Синдром пустого носа может появиться у людей, перенесших операции на носу, такие как прижигание, турбинэктомия, турбинопластика и т. Д.
Многие люди с паническим расстройством или агорафобией испытают HVS. Однако у большинства людей с HVS эти расстройства отсутствуют.
Диагностика
Синдром гипервентиляции — очень частая причина жалоб на головокружение. Около 25% пациентов, жалующихся на головокружение, имеют диагноз HVS.
Диагностический опросник Неймегена обеспечивает точный диагноз гипервентиляции.
лечение
Доказательств за или против дыхательных упражнений недостаточно.
В то время как традиционное вмешательство при остром приступе заключалось в том, чтобы пациент вдохнул бумажный пакет, вызывая повторное дыхание и восстановление уровней CO₂, это не рекомендуется. Те же преимущества можно получить более безопасно, если намеренно замедлите частоту дыхания, считая или глядя на секундную стрелку на часах . Это иногда называют «дыханием 7-11», потому что легкий вдох растягивается на 7 секунд (или считается), а выдох замедляется до 11 секунд. Это соотношение вдох / выдох можно безопасно уменьшить до 4-12 или даже 4-20 и более, поскольку содержание O₂ в крови будет легко поддерживать нормальную функцию клеток в течение нескольких минут в состоянии покоя, когда нормальная кислотность крови будет восстановлена.
Это иногда называют «дыханием 7-11», потому что легкий вдох растягивается на 7 секунд (или считается), а выдох замедляется до 11 секунд. Это соотношение вдох / выдох можно безопасно уменьшить до 4-12 или даже 4-20 и более, поскольку содержание O₂ в крови будет легко поддерживать нормальную функцию клеток в течение нескольких минут в состоянии покоя, когда нормальная кислотность крови будет восстановлена.
Также было высказано предположение, что дыхательная терапия, такая как метод дыхания Бутейко, может быть эффективной для уменьшения симптомов и рецидивов синдрома.
Бензодиазепины могут быть назначены для снятия стресса, провоцирующего синдром гипервентиляции. Селективные ингибиторы обратного захвата серотонина (СИОЗС) могут снизить тяжесть и частоту эпизодов гипервентиляции.
История
Оригинальное традиционное лечение дыхания в бумажный пакет для управления психологически обоснованным синдромом гипервентиляции (который сейчас почти повсеместно известен и часто показан в фильмах и телесериалах) был изобретен врачом из Нью-Йорка (позже радиологом ) Александром Винтером, доктором медицины [1908 г. -1978], основанный на его опыте работы в Медицинском корпусе армии США во время Второй мировой войны и опубликованный в журнале Американской медицинской ассоциации в 1951 году. Поскольку другие медицинские условия можно спутать с гипервентиляцией, а именно астму и сердечные приступы , большинство медицинских исследований не рекомендуется использовать бумажный пакет, так как эти условия ухудшаются при повышении уровня CO 2 .
-1978], основанный на его опыте работы в Медицинском корпусе армии США во время Второй мировой войны и опубликованный в журнале Американской медицинской ассоциации в 1951 году. Поскольку другие медицинские условия можно спутать с гипервентиляцией, а именно астму и сердечные приступы , большинство медицинских исследований не рекомендуется использовать бумажный пакет, так как эти условия ухудшаются при повышении уровня CO 2 .
Рекомендации
внешние ссылки
Как привиться от пневмонии и чем опасна гипервентиляция легких? На вопросы отвечают врачи-пульмонологии
Болезни легких — одни из самых распространенных в мире. Причины большинства из них — курение, инфекции и наследственность. Как избежать заболеваний легких? Как не пропустить пневмонию? Всегда ли нужно лечить кашель? Когда кашель превращается в бронхит? Можно ли восстановить легкие, если бросить курить? Онлайн-конференция «Заболевания легких у взрослых и детей» прошла на информационных порталах «Здоровые люди» (24health. by) и TUT.BY.
by) и TUT.BY.
На вопросы отвечали:
Елена Игнатьевна Давидовская, главный внештатный пульмонолог Минздрава, кандидат медицинских наук, заведующая отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии;
Владимир Иванович Бобровничий, главный внештатный детский пульмонолог Минздрава, кандидат медицинских наук, декан педиатрического факультета Белорусского государственного медицинского университета.
— Насколько эффективно сделать прививку от пневмонии для взрослых? Если да, когда вы рекомендуете сделать ревакцинацию взрослым?
Елена Давидовская: Очень важный вопрос. Прививка от пневмонии, а точнее от пневмококковой инфекции (одной из разновидностей которой и является пневмония, вызванная этим микроорганизмом), — это высокоэффективный специфический способ защиты. Следует понимать, что причиной пневмонии могут быть и другие возбудители, но самым распространенным и значимым из них во всех возрастных группах остается именно особый вид стрептококка — пневмококк.
Это микроорганизм может вызывать синуситы, отиты, обострения хронических заболеваний дыхательных путей. Для взрослых риск заболеть пневмококковой пневмонией повышается при наличии у человека хронических заболеваний — сердечно-сосудистых, бронхолегочных, онкологических, болезней печени, почек, крови, сахарном диабете и иммунодефицитных состояний. Кроме того, из-за физиологических изменений такому риску особенно подвержены люди старше 65 лет. Прививаясь пневмококковой вакциной, мы надежно защищаем себя именно от этого вида инфекции, в том числе пневмококковой инфекции номер 1 — пневмонии.
Сегодня существует несколько разновидностей пневмококковых вакцин, в том числе зарегистрированных и применяющихся в нашей стране. Если вы ранее уже прививались, ревакцинация проводится не ранее чем через три года. Кроме того, для ревакцинации вы можете вызвать и другой вид пневмококковой вакцины — конъюгированную, ревакцинация после которой в последующем не потребуется. Подробную информацию о видах пневмококковых вакцина и схема вакцинации/ревакцинации вы можете получить в каждом учреждении, где она проводится.
— Мне 33 года, не курю, три раза болела воспалением лёгких (в детском возрасте, в 2014 году и в 2017 году). Какие профилактические меры посоветуете? Стоит ли делать прививку от пневмококка?
Елена Давидовская, Владимир Бобровничий: Пневмония — это острое инфекционное заболевание, которое, как правило, заканчивается полным выздоровлением. Если у вас не было других инфекций, которые вызывает пневмококк, в настоящее время в вакцинации нет необходимости. Для профилактики респираторных инфекций в будущем советуем вам вести здоровый образ жизни. Внимательно относитесь к себе, ежегодно прививайтесь от гриппа и будьте здоровы!
— Хотелось бы узнать, связано ли посинение губ во время тренировок с легкими? Год назад я поносила тяжести и у меня посинели губы. Теперь каждую тренировку (занимаюсь Даосскими практиками, которые не предполагают больших нагрузок) у меня синеют губы. Я полностью проверила сердце: УЗИ, снимали показания, когда крутила велосипед, консультация у кардиолога — все в норме. Кровь на биохимию — тоже все в норме, немного повышен холестерин. Мне сказали, что это может быть гипервентиляция легких, так как упражнения на дыхание и энергетику. Подскажите, нужно ли мне обращаться к пульмонологу? Флюорографию я делала, патологий не выявлено.
Кровь на биохимию — тоже все в норме, немного повышен холестерин. Мне сказали, что это может быть гипервентиляция легких, так как упражнения на дыхание и энергетику. Подскажите, нужно ли мне обращаться к пульмонологу? Флюорографию я делала, патологий не выявлено.
Елена Давидовская: Не совсем обычный вопрос. Посинение губ, в том числе во время физической нагрузки, может являться симптомом целого ряда заболеваний. Поэтому необходимо детальное обследование. Часть исследований вы уже выполнили. В случае, если не обнаружено значимой сердечно-сосудистой патологии, анемии, рентгенологических признаков заболевания легких, посинение губ может быть связано с гипервентиляцией. Гипервентиляция — это избыточное по частоте и глубине дыхание, которое не соответствует в данный момент физиологической потребности (отсутствие интенсивной физической нагрузки). Чтобы разобраться в ситуации и подобрать в последующем оптимальный вид физических упражнений можно дополнительно обратиться к пульмонологу для проведения диагностических функциональных тестов, а также к неврологу.
— Как и где в Беларуси лечится легочная гипертензия?
Елена Давидовская, Владимир Бобровничий: Понятие «легочная гипертензия» включает как самостоятельное заболевание — первичную легочную гипертензию (ЛАГ), так и встречается при целом ряде других патологических состояний — вторичная легочная гипертензия при пороках сердца, нарушениях развития и роста легких, заболеваниях легких, системных заболеваниях соединительной ткани, тромбоэмболии легочной артерии, а также при приеме некоторых лекарственных препаратов. В этой связи важно разобраться в причинах легочной гипертензии, для этого проводится комплексное обследование.
При вторичной легочной гипертензии основу терапии составляет лечение основного заболевания. Первичная легочная гипертензия требует ЛАГ-специфичной терапии. Несмотря на название, «легочное» заболевание в большей степени касается сосудов легких, поэтому обследование, лечение и наблюдение проводится преимущественно у кардиолога. В Беларуси зарегистрированы несколько ЛАГ-специфичных препаратов. Специалист выбирает лечение, исходя из уровня (степени тяжести) легочной гипертензии, а также развития, выраженности и признаков хронической сердечной недостаточности. Лечение осуществляется в профильных отделениях учреждений здравоохранения страны. Например, в Минском регионе квалифицированную помощь при лечении легочной гипертензии можно получить в РНПЦ «Кардиология» и Минской областной больнице.
Специалист выбирает лечение, исходя из уровня (степени тяжести) легочной гипертензии, а также развития, выраженности и признаков хронической сердечной недостаточности. Лечение осуществляется в профильных отделениях учреждений здравоохранения страны. Например, в Минском регионе квалифицированную помощь при лечении легочной гипертензии можно получить в РНПЦ «Кардиология» и Минской областной больнице.
Меня зовут Евгений, 31 год. Не курю, выпиваю умеренно по праздникам, играю в баскетбол и хожу в бассейн — в целом, назвал бы свой образ жизни здоровым. После перенесенной пневмонии сохраняются периодические ночные подъемы температуры с ознобами на протяжении трех месяцев, повышенный уровень СРБ (С-реактивный белок — Прим. TUT.BY) в анализах, болят мышцы спины. Нормальное ли это состояние для организма после перенесенной пневмонии? Как долго оно может затянуться? Какие анализы, обследования, процедуры можете посоветовать для скорейшего выздоровления и устранения вируса из организма?
Елена Давидовская: Ваше состояние может иметь различные причины. В этой связи со всеми документами вам необходимо получить консультацию специалиста в РНПЦ пульмонологии и фтизиатрии.
В этой связи со всеми документами вам необходимо получить консультацию специалиста в РНПЦ пульмонологии и фтизиатрии.
— В январе этого года сделала флюорографию в связи с тем, что очень сильно кашляла. На флюорографии были затемнения, и меня направили на рентген легких. Рентген показал наличие двух пятен в правом легком. Терапевт назначила мне курс антибиотиков, направила на анализы и сказала прийти после окончания курса приема лекарств (больничный лист не дала). Повторный снимок снова показал затемнения. В результате терапевт направила меня фтизиатру, которая назначила мне очередной курс антибиотиков. В итоге я за две недели сделала одну флюорографию, 4 рентгена, пропила два курса антибиотика и на ногах перенесла легочное заболевание. Меня интересует вопрос: должны ли мне были хотя бы предложить больничный лист? Возможны ли осложнения после перенесенного на ногах заболевания? Как мне восстанавливаться, кого и как привлекать к ответственности в случае осложнений?
Елена Давидовская, Владимир Бобровничий: Решение о выдаче больничного листа принимается с учетом клинического состояния на момент обращения. В настоящее время по представленной вами информации оценить возможность выдачи листа нетрудоспособности не представляется возможным. Проведенное вам обследование у терапевта и фтизиатра позволяет исключить наличие осложнений в данный момент. Положительная рентгенологическая динамика указывает на эффективность проведенной терапии, а количество выполненных исследований соответствует течению заболевания. Такая ситуация не требует каких-либо специфических восстановительных мероприятий. Важно соблюдать общие рекомендации: здоровый образ жизни, полноценное питание, рациональный режим труда и отдыха, поддержание физической активности. В будущем не забывайте о ежегодной противогриппозной вакцинации.
В настоящее время по представленной вами информации оценить возможность выдачи листа нетрудоспособности не представляется возможным. Проведенное вам обследование у терапевта и фтизиатра позволяет исключить наличие осложнений в данный момент. Положительная рентгенологическая динамика указывает на эффективность проведенной терапии, а количество выполненных исследований соответствует течению заболевания. Такая ситуация не требует каких-либо специфических восстановительных мероприятий. Важно соблюдать общие рекомендации: здоровый образ жизни, полноценное питание, рациональный режим труда и отдыха, поддержание физической активности. В будущем не забывайте о ежегодной противогриппозной вакцинации.
Ребенку 7 лет, было 2 пневмонии. Первая — в возрасте 3-х лет (2015), вторая — в возрасте 5 лет (спустя два года, в 2017). Ребенок при этом часто болел до 5−6 лет сам по себе. Первый раз, в 2015, лечились в больнице, спустя 2 года пневмонию лечили просто антибиотиком (по назначению врача). После этого ребенок в целом болел ОРВИ всего один раз. Могут ли эти оба случая каким-то образом быть связаны и как-то сказываться в дальнейшем на здоровье ребенка? Какую профилактику можете посоветовать?
Могут ли эти оба случая каким-то образом быть связаны и как-то сказываться в дальнейшем на здоровье ребенка? Какую профилактику можете посоветовать?
Владимир Бобровничий: Вероятность того, что эти случаи связаны не высока. Профилактика заболеваний включает комплекс специфических и неспецифических мероприятий. Специфическая профилактика — вакцинация согласно Национальному календарю прививок, а также против гриппа. К неспецифическим относятся полноценное питание, занятия физкультурой, закаливание, здоровый микроклимат, в том числе психологический.
— Всегда ли при пневмонии необходимо ложиться в больницу? Возможно ли амбулаторное лечение данного заболевания и какие симптомы являются показаниями для обязательной госпитализации?
Елена Давидовская, Владимир Бобровничий: Нетяжелая пневмония может успешно лечиться в амбулаторных условиях. Показания для госпитализации четко определены действующими в стране клиническим протоколами и оцениваются врачом в каждом конкретном случае.
Читать полностью: https://news.tut.by/society/669965.html
Фото: Виталий Гиль
TUT.BY, портал «Здоровые люди», 24 января 2020
Поделитесь
ЭкспертЗдравСервис. Ресурс для организаторов здравоохранения
Гипервентиляция – дисфункциональное состояние проявляется в суммарном увеличении объёма вентиляции лёгких за единицу времени свыше фактических функциональных и физиологических потребностей организма. Является очень серьёзной дисфункцией дыхательной системы, приводящей к проявлению в дальнейшем патогенной цепи дисфункций и нозогении. Гипервентиляция приводит к снижению концентрации углекислого газа в крови, что, в свою очередь, отрицательно сказывается на качестве тканевого дыхания. Данный аффект обусловлен усилением связи кислорода и гемоглобина при дефиците углекислого газа и ограничением поступления кислорода из крови в ткани. Различают острую и хроническую гипервентиляцию. Острая гипервентиляция, во-первых, может быть связана с осознанными, волевыми действиями, когда человек намеренно увеличивает частоту и глубину дыхательных движений. Во-вторых, острая гипервентиляция может быть, так называемой «инструментальной», обусловленной чрезмерной вентиляцией лёгких анестезиологом человеку, находящемуся в наркозе, при осуществлении анестезиологического пособия. Хроническая гипервентиляция – это приобретённая гипервентиляция под влиянием различных факторов дисфункция, когда увеличение объёма вентиляции лёгких становится устойчивой характеристикой дыхательной функции человека. Формирование данной дисфункции связано с постепенной утратой способности дыхательного центра переносить необходимую организму концентрацию СО2., а стремление сохранить переносимый детренированным дыхательным центром уровень углекислоты приводит к гипервентиляции. Без необходимых тренировочных и корригирующих мероприятий хроническая гипервентиляция становится устойчиво прогрессирующей дисфункцией и одним из ведущих факторов риска ОНЗ.
Острая гипервентиляция, во-первых, может быть связана с осознанными, волевыми действиями, когда человек намеренно увеличивает частоту и глубину дыхательных движений. Во-вторых, острая гипервентиляция может быть, так называемой «инструментальной», обусловленной чрезмерной вентиляцией лёгких анестезиологом человеку, находящемуся в наркозе, при осуществлении анестезиологического пособия. Хроническая гипервентиляция – это приобретённая гипервентиляция под влиянием различных факторов дисфункция, когда увеличение объёма вентиляции лёгких становится устойчивой характеристикой дыхательной функции человека. Формирование данной дисфункции связано с постепенной утратой способности дыхательного центра переносить необходимую организму концентрацию СО2., а стремление сохранить переносимый детренированным дыхательным центром уровень углекислоты приводит к гипервентиляции. Без необходимых тренировочных и корригирующих мероприятий хроническая гипервентиляция становится устойчиво прогрессирующей дисфункцией и одним из ведущих факторов риска ОНЗ. Тренировочные мероприятия основаны либо на принципах ВЛГД, либо на принципе тренировочного дыхания с применением специального оборудования, которое регулируемо увеличивает объём вредного пространства. Это приводит к тому, что концентрация углекислого газа во вдыхаемом воздухе постепенной возрастает, что вызывает постепенное повышение тренированности дыхательного центра и способности переносить всё большее количество углекислого газа в крови. Известными приборами для коррекции хронической гипервентиляции являются ингалятор Фролова (Фролов В.Ф., 1992) и прибор «Самоздрав», предложенный Ю.Н. Мишустиным.
Тренировочные мероприятия основаны либо на принципах ВЛГД, либо на принципе тренировочного дыхания с применением специального оборудования, которое регулируемо увеличивает объём вредного пространства. Это приводит к тому, что концентрация углекислого газа во вдыхаемом воздухе постепенной возрастает, что вызывает постепенное повышение тренированности дыхательного центра и способности переносить всё большее количество углекислого газа в крови. Известными приборами для коррекции хронической гипервентиляции являются ингалятор Фролова (Фролов В.Ф., 1992) и прибор «Самоздрав», предложенный Ю.Н. Мишустиным.
Гипокапния – снижение под влиянием различных причин концентрации углекислого газа (двуокиси углерода) в крови и интерстициальной ткани. Различают острую и хроническую гипокапнию. Гипокапния острая– быстро развившееся, но легко компенсируемое пониженное напряжение углекислого газа в крови и тканях организма. Как правило, является следствием неадекватно усиленной искусственной (приборной) гипервентиляции, например в условиях оказания анестезиологического пособия. Гипокапния хроническая – этоустойчивое, поддерживаемое хронической гипервентиляцией, снижение количества углекислого газа в крови и в интерстициальном пространстве.Важно, что показатель гипокапнии является постоянно действующим диагностическим критерием уровня патогенности самого процесса хронической гипервентиляции. При этом снижение количества углекислого газа– мощный нозогенный фактор в условиях, когда концентрация углекислого газа прогрессивно снижается ниже уровня существующих, весьма жёстких, физиологических требований. Развивается вначале относительный, а затем абсолютный дефицит углекислоты в тканях – относительная и абсолютная гипокапния. На первом этапе хроническая гипокапния имеет компенсированный, преходящий характер. Когда процесс гиперентиляционной дисфункции дыхания углубляется и становится хроническим, гипокапния становится устойчивой, оказывая непосредственное патогенное влияние на организм. Со временем гипервентиляция, как причина хронического дефицита СО2, прямо влияет на прогрессирующее нарушение газообмена на тканевом и клеточном уровнях, что приводит, в конечном счёте, к ишемизации тканей и развитию склерозирующих процессов.
Гипокапния хроническая – этоустойчивое, поддерживаемое хронической гипервентиляцией, снижение количества углекислого газа в крови и в интерстициальном пространстве.Важно, что показатель гипокапнии является постоянно действующим диагностическим критерием уровня патогенности самого процесса хронической гипервентиляции. При этом снижение количества углекислого газа– мощный нозогенный фактор в условиях, когда концентрация углекислого газа прогрессивно снижается ниже уровня существующих, весьма жёстких, физиологических требований. Развивается вначале относительный, а затем абсолютный дефицит углекислоты в тканях – относительная и абсолютная гипокапния. На первом этапе хроническая гипокапния имеет компенсированный, преходящий характер. Когда процесс гиперентиляционной дисфункции дыхания углубляется и становится хроническим, гипокапния становится устойчивой, оказывая непосредственное патогенное влияние на организм. Со временем гипервентиляция, как причина хронического дефицита СО2, прямо влияет на прогрессирующее нарушение газообмена на тканевом и клеточном уровнях, что приводит, в конечном счёте, к ишемизации тканей и развитию склерозирующих процессов.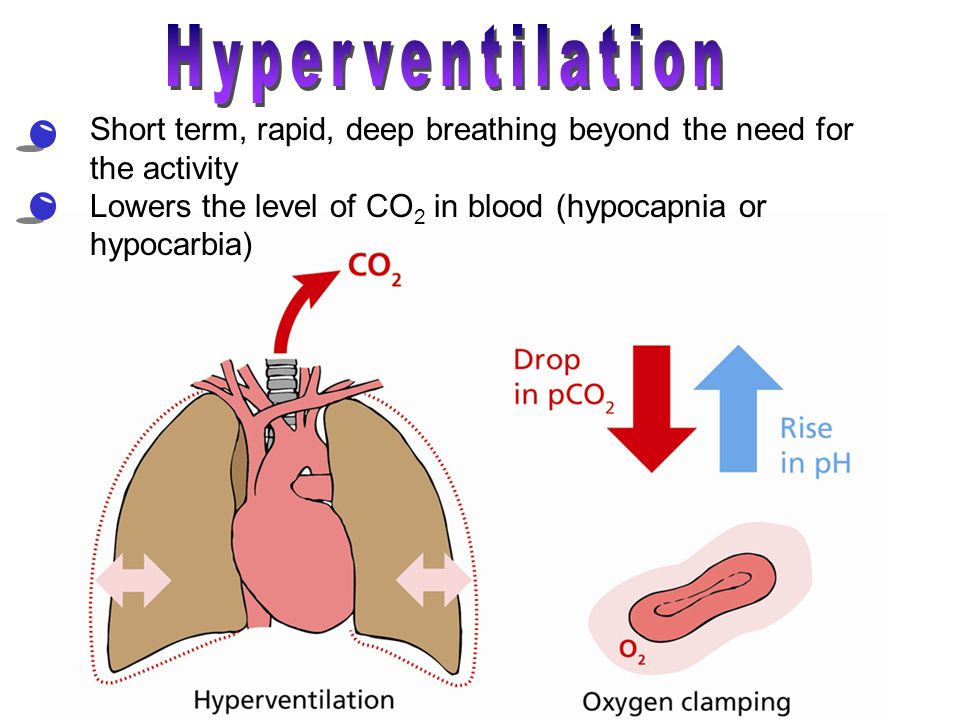
Гипоксия – термин, семантически и непосредственно точно определяющий дисфункцию, связанную с недостаточностью обеспечения органов и тканей кислородом, кислородное голодание. Известны следующие наиболее часто встречающиеся формы и варианты генеза тканевой и органной гипоксии: гипервентиляционная, анемическая, респираторная (нарушение вентиляционных процессов в альвеолах), циркуляторная, гемическая (уменьшение кислородной ёмкости крови), физиологическая (неадекватная физическая, в том числе, спортивная нагрузка), тканевая (отравление ингибиторами окислительных ферментов; снижение синтеза дыхательных ферментов при дефиците витаминов).
—
Совет: добавьте в закладки, чтобы не потерять эту страницу.
Пожалуйста, расскажите коллегам об этом материале. Возможно, это именно то, что им необходимо в работе:
Нравится
—
Опубликовано в составе монографии:
УДК 616-084
ББК 51.1(2)5
А23
Терминология профилактической медицины: моногр. / А.Е. Агапитов, Д.В. Пивень. – 2-е изд., перераб. и доп. – Иркутск: РИО ГБОУ ДПО ИГМАПО, 2013. – 172 с.
/ А.Е. Агапитов, Д.В. Пивень. – 2-е изд., перераб. и доп. – Иркутск: РИО ГБОУ ДПО ИГМАПО, 2013. – 172 с.
© Агапитов А.Е., Пивень Д.В., кафедра общественного здоровья и здравоохранения ГБОУ ДПО «ИГМАПО Минздрава России, 2013
Веб-публикация: Андрей Таевский в составе проектов:
ЭкспертЗдравСервис
Миссия профилактической медицины
Все права защищены. При копировании материала ссылка на источник обязательна.
Ученые сообщили о способе быстро очистить кровь от алкоголя
К такому выводу пришли ученые из Университетской сети здравоохранения (UHN) в Торонто.
Ученые напомнили, что 90% алкоголя выводится печенью. В ходе эксперимента выяснилось, что при гипервентиляции — глубоком и быстром дыхании — алкоголь выводится в три раза быстрее, чем через печень, и чем сильнее дыхание, тем больше алкоголя можно вывести из организма.
— Нельзя просто проводить гипервентиляцию, потому что через пару минут у вас закружится голова и вы потеряете сознание, — отметили специалисты.
Прием был известен и раньше, но применялся ограниченно, поскольку при форсированном выдохе человек теряет много углекислого газа, вместе с которым выводится алкоголь. Быстрое уменьшение этого газа в крови вызывает головокружение, обмороки, онемение рук и ног.
Чтобы провести гипервентиляцию без ухудшения состояния человека, исследователи разработали устройство размером с портфель, которое позволяет это сделать. Оборудование состоит из небольшого резервуара со сжатым углекислым газом, нескольких соединительных трубок, маски и системы клапанов.
Устройство в ходе исследования было успешно опробовали добровольцы — пять физически здоровых мужчин. Концентрацию этанола в их крови довели до умеренно повышенной — примерно до 0,1%. Процесс выведения этанола контролировали в разные дни во время нормальной вентиляции легких и гипервентиляции. Выяснилось, что изокапническое гиперпноэ (IH) повышало скорость выведения алкоголя пропорционально его уровню в крови, увеличивая скорость выведения более чем в три раза.
Выяснилось, что изокапническое гиперпноэ (IH) повышало скорость выведения алкоголя пропорционально его уровню в крови, увеличивая скорость выведения более чем в три раза.
Это исследование — первое практическое доказательство того, что скорость выведения алкоголя из организма может быть значительно повышена при использовании гипервентиляции.
Ученые считают, что выработанная ими концепция позволит не только создать новые методики лечения тяжелой алкогольной интоксикации, но и поможет тем, кому нужно быстро протрезветь, пишут «Известия».
Ранее главный внештатный психиатр-нарколог Минздрава Евгений Брюн предупредил, что попытки избавиться от похмелья с помощью алкоголя смертельно опасны для человека.
Так, по словам специалиста, необходимо понимать, что так называемое похмелье — это остаточная алкоголизация.
— Это смертельно опасная штука, нельзя наслаивать новый алкоголь, пока не переработан старый. И нужно помнить, что алкоголь в организме человека перерабатывается от трех дней до трех недель, — сказал Евгений Брюн.
И нужно помнить, что алкоголь в организме человека перерабатывается от трех дней до трех недель, — сказал Евгений Брюн.
По его словам, привести организм в порядок после употребления большого количества спиртного помогут кефир, крепкие бульоны, а также капустный рассол.
Как сообщали «Кубанские новости», ученый из Брайтонского университета в Великобритании рассказал об алкогольных напитках, которые приводят к быстрому опьянению и вызывают наибольшее похмелье.
Как правильно дышать | Overtime.life
Сегодня дыхание приобретает почти сакральный смысл. С одной стороны, вроде бы естественный процесс, доступный каждому живому существу, однако как показывает практика, полноценно дышат лишь дети и адепты йоги. И животные. Человек, проходя стадии социализации, теряет навык полноценного дыхания. Примерно годам к пяти ребёнок переходит с диафрагмального на грудное дыхание. А замученный стрессами взрослый в современном мегаполисе дышит как хомяк – часто и глубоко. Это приводит к хронической гипоксии и впоследствии к оксидативному стрессу (ОС).
Это приводит к хронической гипоксии и впоследствии к оксидативному стрессу (ОС).
Гипоксия в первом своём проявлении – это головная боль, слабость, сонливость, быстрая утомляемость и тяга к сладкому. ОС, по последним исследованиям, лежит в основе всех системных заболеваний, включая диабет и онкологию.
Именно люди, находящиеся в хроническом оксидативном стрессе, наиболее уязвимы перед лицом всех инфекций, включая ту, о которой сейчас говорят все.
Проверить свой статус ОС можно, либо сдав анализ на лактат, либо сделав в домашних условиях простейшую пробу Генчи: делаем рабочий вдох-выдох (без излишней старательности) затем ещё один вдох-выдох и на выдохе задерживаем дыхание и засекаем время. Здоровый человек спокойно держит паузу 60 секунд, 45 секунд – это условно здоровый человек, а вот всё, что меньше – это состояние глубокой хронической гипоксии.
Ситуацию легко исправить, хотя придётся потрудиться. Важны прогулки на свежем воздухе (это примерно 10 000 – 15 000 шагов, то есть около полутора часов).
Но самое главное – это научиться правильно дышать.
И вот тут возникает парадокс – мы все считаем, что правильное дыхание это глубокое дыхание. Но это как раз большое заблуждение. Подобное глубокое дыхание ведёт к гипервентиляции лёгких и снижению усвоения кислорода.
Коротко механизм выглядит так – как ни странно наше здоровье завязано не просто на кислороде, а на балансе О2 и СО2 при частом и углубленном дыхании, кислород (O2) начинает вытеснять из организма углекислый газ (это Эффект Холдейна).
Уменьшение CO2 в крови (это гипокапния), снижает поступление кислорода в клетки и начинает вызывать кислородное голодание тканей (это уже гипоксия). Если кислородное голодание достигает жизненно важных органов, то достигнув предельной степени, это ещё активнее возбуждает дыхательный центр, что выражается в ещё большем усилении дыхания (а это гипервентиляция). Создается ощущение одышки, или недостатка воздуха, что еще больше нагнетает дыхание и замыкает порочный круг. Происходит прогрессирование всех имеющихся нарушений дыхательной системы.
Происходит прогрессирование всех имеющихся нарушений дыхательной системы.
При хроническом кислородном голодании, уменьшается содержание кислорода в венозной крови, что ведёт к расширению венозных сосудов (в тех местах, где крови сложней всего протискиваться) и через какое-то время проявляется уже в виде варикоза.
Каким образом мы можем отрегулировать своё дыхание?
За основу можно взять различные дыхательные практики, вариантов масса:
- У йогов есть Пранаямы с капалапхати – гипервентиляция лёгких с последующей задержкой
- Дыхание по Бутейко
Ещё в середине прошлого века Константин Павлович Бутейко отметил: неправильное дыхание приводит к тому, что ухудшается снабжение тканей кислородом, и это порождает развитие хронической гипервентиляции (перенасыщение кислородом), которую он назвал болезнью глубокого дыхания.
Затем он предложил систему упражнений, которыми можно снизить частоту и глубину дыхания. Согласно его рекомендациям, здоровый человек должен делать 6-8 вдохов/выдохов в минуту, и дыхание со стороны должно быть почти незаметным, без усилий. Тренируется это через волевую задержку дыхания на выдохе.
Согласно его рекомендациям, здоровый человек должен делать 6-8 вдохов/выдохов в минуту, и дыхание со стороны должно быть почти незаметным, без усилий. Тренируется это через волевую задержку дыхания на выдохе.
- Дыхание по Cтрельниковой
Надежда Стрельникова, ещё один врач советской медицины, разработала методику парадоксального дыхания. Суть как раз в увеличении количества вдохов, в сопровождении активных физических движениях, сжимающим грудную клетку. Однако резкий и частый вдох носом и движения запускают активную работу диафрагмы, таким образом приучая правильно дышать в обычной жизни, носом и задействовать грудо-брюшинную диафрагму. По итогу также налаживается газообмен в организме и многие заболевания проходят как бы сами собой. На мой взгляд, это самая замороченная техника для самостоятельного изучения, но каждый выбирает сам.
- Практики от Вима Хофа
«Ледяной человек» Вим Хоф использует немного видоизменённую дыхательную практику, начинающуюся с 30 глубоких вдохов-выдохов, после чего идёт максимальная задержка дыхания (техника называется «циклическая гипервентиляция с последующей задержкой дыхания») в результате которой (при регулярных занятиях) происходят положительные эффекты для восстановления и профилактики здоровья человека.
- Интервально гипоксические тренировки
Это для самых ленивых и располагающих бюджетом и временем. Тренировка производится на специальном аппарате (длится примерно 40 минут). В маску подают воздух, то разреженный как в высокогорной местности, то насыщенный кислородом. Суть процедуры заключается в создании кратковременной гипоксии, благодаря которой организм «учится» наиболее эффективно распределять кислород, уничтожает в клетках «старые» и изношенные митохондрии, а также ускоряет формирование «молодых», физиологически здоровых митохондрий.
Подобные практики выравнивают работу вегетативной нервной системы. Это в итоге и позволяет справиться с кучей неприятных заболеваний. Выбор за вами, понаблюдайте за своим дыханием и оцените, какая техника вам отзывается. И практикуйте.
Подписывайтесь на email-рассылку Overtime.life — все главные тексты недели и месяца на почте! Подписывайтесь на нас в Facebook и «ВКонтакте».
Гипервентиляция: симптомы, причины, лечение, чрезвычайные ситуации
Вы дышите, не задумываясь, потому что ваше тело делает это за вас автоматически. Но что-то может изменить ваш характер дыхания и вызвать одышку, беспокойство или готовность упасть в обморок. Когда это происходит, это называется гипервентиляцией или избыточным дыханием.
Но что-то может изменить ваш характер дыхания и вызвать одышку, беспокойство или готовность упасть в обморок. Когда это происходит, это называется гипервентиляцией или избыточным дыханием.
Это когда вы вдыхаете намного глубже и делаете вдох гораздо быстрее, чем обычно. Это глубокое, быстрое дыхание может изменить то, что у вас в крови. Обычно вы вдыхаете кислород и выдыхаете углекислый газ.Но при гипервентиляции уровень углекислого газа в крови падает слишком низко. Вы заметите это сразу, потому что почувствуете себя плохо.
Гипервентиляция чаще всего возникает у людей от 15 до 55 лет. Это может произойти, когда вы нервничаете, беспокоитесь или испытываете стресс. Если у вас частая гипервентиляция, врач может сказать вам, что у вас синдром гипервентиляции.
У женщин гипервентиляция чаще, чем у мужчин. Это может происходить чаще, когда женщина беременна, но проблема обычно проходит сама по себе после рождения ребенка.
Причины
Многие состояния и ситуации могут вызвать гипервентиляцию, в том числе:
Симптомы
Вы не всегда можете осознавать, что дышите с избытком. Но признаки могут включать:
Но признаки могут включать:
- Одышка или ощущение, что вам не хватает воздуха
- Сердцебиение быстрее, чем обычно
- Чувство слабости, головокружения или головокружения
- Боль или стеснение в груди
- Частое зевание или вздыхает
- Ощущение онемения и покалывания в руках или ногах
Лечение
Вы можете избежать гипервентиляции, если сосредоточитесь на контролируемых вдохах.
Эти шаги могут показаться неестественными, но не позволяйте им останавливать вас. Контролируемое дыхание может помочь вам снова начать нормально дышать. Если это сработает, вы должны почувствовать себя лучше в течение получаса.
Вы можете сделать это двумя способами:
Подожмите губы. Расположите губы в том же положении, в котором вы задували бы свечи на день рождения. Медленно вдыхайте через нос, а не через рот. Затем медленно выдохните через небольшое отверстие между губами.Выдохните и не выдыхайте с силой. Повторяйте эти шаги, пока не почувствуете себя нормально.
Повторяйте эти шаги, пока не почувствуете себя нормально.
Продолжение
Ограничьте воздушный поток. Держите рот закрытым и прижмите одну ноздрю пальцем. Вдохните и выдохните через открытую ноздрю. Не вдыхайте и не выдыхайте слишком быстро и не выдыхайте слишком сильно. Повторить несколько раз. Если хотите, можете поменять ноздри. Просто дышите через нос, а не через рот.
Если вы встречаетесь с человеком, который страдает гипервентиляцией, посоветуйте ему попробовать эти движения.Убедитесь, что они вдыхают и выдыхают медленно, и научите их повторять столько, сколько необходимо, так как вы не увидите мгновенных изменений.
Когда обращаться к врачу
Если вы не можете контролировать свое дыхание в течение нескольких минут, или если вы пытаетесь изменить характер своего дыхания, но оно не работает, обратитесь к врачу или обратитесь в немедленно обратитесь в отделение неотложной помощи, особенно если у вас есть боль. Сделайте то же самое со всеми, кто страдает гипервентиляцией.
Если гипервентиляция у вас не в первый раз и проблема мешает вашей обычной деятельности, возможно, у вас синдром гипервентиляции или проблема с тревогой.Ваш врач или терапевт может установить диагноз и помочь вам справиться с проблемой. Некоторым людям могут помочь лекарства.
Гипервентиляция | Johns Hopkins Medicine
Что такое гипервентиляция?
Гипервентиляция — это быстрое или глубокое дыхание, обычно вызванное тревогой или паникой. Это чрезмерное дыхание, как его иногда называют, может вызвать у вас одышку.
Когда вы дышите, вы вдыхаете кислород и выдыхаете углекислый газ. Чрезмерное дыхание может привести к снижению уровня углекислого газа в крови, что вызывает многие симптомы, которые вы можете почувствовать при гипервентиляции.
Симптомы и диагностика
Сопутствующие симптомы включают:
Головокружение
Одышка
Отрыжка, вздутие живота, сухость во рту
Слабость, спутанность сознания
Нарушения сна
Онемение и покалывание в руках или вокруг рта
Мышечные спазмы в руках и ногах, боль в груди и учащенное сердцебиение
Лечение
Целью лечения гипервентиляции является повышение уровня углекислого газа в крови. Есть несколько способов сделать это:
Есть несколько способов сделать это:
Успокоение друга или члена семьи может помочь расслабить дыхание. Такие слова, как «у вас все хорошо», «у вас нет сердечного приступа» и «вы не собираетесь умереть», очень полезны. Чрезвычайно важно, чтобы человек, помогающий вам, сохранял спокойствие и передавал эти сообщения мягким, расслабленным тоном.
Чтобы увеличить уровень углекислого газа, вам нужно потреблять меньше кислорода. Для этого вы можете дышать сжатыми губами (как если бы вы задували свечу) или можете прикрыть рот и одну ноздрю, дыша через другую ноздрю.
Если был диагностирован тревога или паника, обратитесь к психологу или психиатру, который поможет вам понять свое состояние и вылечить его.
Изучите дыхательные упражнения, которые помогут вам расслабиться и дышать через диафрагму и живот, а не через грудную клетку.
Регулярно практикуйте техники релаксации, такие как постепенное расслабление мышц или медитация.

Регулярно тренируйтесь.
Гипервентиляция: симптомы, причины и чрезвычайные ситуации
Гипервентиляция — это учащенное дыхание.В некоторых случаях люди с гипервентиляцией могут дышать глубже, чем обычно.
Тело обычно дышит автоматически, и человеку не нужно об этом думать. В среднем люди делают от 12 до 15 вдохов в минуту.
При нормальной частоте дыхания кислород попадает в легкие, а углекислый газ выходит. Если человек гипервентилирует, это нарушает баланс этих газов, удаляя слишком много углекислого газа из организма.
Когда уровень углекислого газа становится низким, это может изменить pH крови и привести к состоянию, называемому алкалозом, которое может вызвать у человека слабость или обморок.
Из этой статьи вы узнаете больше о гипервентиляции, возможных причинах и времени обращения к врачу.
Основной симптом гипервентиляции — учащенное дыхание. Учащенное дыхание может вызвать низкий уровень углекислого газа в организме, что может привести к дополнительным симптомам.
Симптомы, которые могут возникать вместе с гипервентиляцией, включают:
- головокружение
- онемение или покалывание в пальцах
- стук сердца
- чувство, что воздух не попадает в легкие
- головная боль
- беспокойство
Гипервентиляция — это не болезнь.Напротив, это симптом другого состояния или результат эмоционального расстройства.
Возможные причины гипервентиляции:
Страх, паника или стресс
Одной из наиболее частых причин гипервентиляции является эмоциональное расстройство, включая панику, страх или беспокойство. Одно исследование людей, страдающих гипервентиляцией, показало, что наиболее частым дополнительным симптомом был страх.
Около половины людей, участвовавших в исследовании, также имели психические заболевания. Некоторые врачи называют гипервентиляцию из-за эмоций «синдромом гипервентиляции».”
Инфекция
Некоторые виды инфекций в организме могут привести к гипервентиляции. Такие инфекции, как пневмония, могут вызвать отек и скопление жидкости в легких, что может привести к учащенному дыханию.
Такие инфекции, как пневмония, могут вызвать отек и скопление жидкости в легких, что может привести к учащенному дыханию.
Травма головы
Мозг играет важную роль в контроле дыхания. Если у человека травма головы, это может привести к изменению частоты дыхания, в том числе к гипервентиляции.
Дополнительные симптомы травмы головы включают головную боль, тошноту и спутанность сознания.Любому, кто получил серьезную травму головы, следует немедленно обратиться к врачу.
Заболевания легких
Некоторые заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ) и астма, могут затруднять дыхание. Дыхательные пути могут сужаться, что заставляет кого-то усерднее работать, чтобы получить воздух в легкие, что может привести к учащенному дыханию.
Если заболевание легких вызывает гипервентиляцию, симптомы могут также включать свистящее дыхание, боль в груди и кашель.
Диабетический кетоацидоз
Диабетический кетоацидоз является осложнением диабета. Это может произойти, если организму не хватает инсулина для получения энергии и вместо этого он сжигает жир.
Это может произойти, если организму не хватает инсулина для получения энергии и вместо этого он сжигает жир.
Если организм слишком долго полагается на жиры, в организме могут накапливаться побочные продукты, называемые кетонами. Гипервентиляция — один из симптомов диабетического кетоацидоза. Другие симптомы включают тошноту, чрезмерную жажду и частое мочеиспускание.
Большая высота
Когда человек находится на большой высоте, давление воздуха и уровень кислорода снижаются, что может затруднить дыхание.
На большой высоте легким приходится усерднее работать, чтобы получить кислород в организм.На высоте около 8000 футов низкий уровень кислорода может привести к проблемам с дыханием, включая гипервентиляцию.
У некоторых людей гипервентиляция может начаться на высоте ниже 8000 футов. Например, у людей с астмой могут возникнуть проблемы с дыханием на более низких высотах.
Поделиться на PinterestВрач может порекомендовать рентген, чтобы диагностировать причину гипервентиляции.
У гипервентиляции есть много возможных причин, поэтому врачу необходимо изучить все симптомы человека.Они могут провести медицинский осмотр и спросить человека об его истории болезни.
Рентген грудной клетки и анализы крови могут помочь диагностировать некоторые причины гипервентиляции, например инфекции.
Анализ газов артериальной крови определяет количество кислорода и углекислого газа в крови. Этот тест может определить, снизила ли гипервентиляция уровень углекислого газа в крови.
Лечение гипервентиляции предназначено для замедления учащенного дыхания и возвращения его к норме.
Врач постарается вылечить основную причину гипервентиляции, чтобы предотвратить ее появление в будущем. Например, лечение физических состояний, вызывающих гипервентиляцию, таких как диабетический кетоацидоз, вернет частоту дыхания в норму.
В случаях, когда гипервентиляция вызвана физиологическими проблемами, такими как страх, беспокойство или панические атаки, лечение может включать:
- лекарственные средства против тревожности
- когнитивно-поведенческую терапию (КПТ)
- разговорная терапия или консультирование
Если гипервентиляция легкая и возникает из-за беспокойства или стресса, домашнего лечения может быть достаточно, чтобы нормализовать частоту дыхания человека.
Домашние средства, которые могут помочь при гипервентиляции, включают:
- Животное дыхание, когда человек сосредотачивается на дыхании диафрагмой, а не грудью.
- Дыхание через ноздрю, при котором человек попеременно закрывает одну ноздрю и дышит через другую.
- Лежа, снимите стесняющую одежду, например ремни, галстуки или узкие бюстгальтеры, и сосредоточьтесь на расслаблении.
- Медитация, направленная на замедление дыхания.
Поделиться на Pinterest Человеку следует обратиться за неотложной помощью при первом приступе гипервентиляции.
В некоторых случаях трудно определить, вызвана ли гипервентиляция состоянием здоровья или эмоциональным стрессом.
Если гипервентиляция сильная или человек испытывает ее впервые, лучше всего обратиться за неотложной медицинской помощью.
Если гипервентиляция сопровождается следующими симптомами, обратитесь за неотложной помощью:
- боль в груди
- спутанность сознания
- лихорадка
- голубоватые или сероватые губы, кожа или пальцы
- обморок
широкий спектр эмоциональных и физических проблем может вызвать гипервентиляцию. Некоторые состояния, приводящие к гипервентиляции, такие как диабетический кетоацидоз, требуют неотложной медицинской помощи.
Некоторые состояния, приводящие к гипервентиляции, такие как диабетический кетоацидоз, требуют неотложной медицинской помощи.
Однако тяжелые или опасные для жизни причины гипервентиляции обычно возникают с дополнительными симптомами.
Если человек страдает гипервентиляцией, очень важно, чтобы он старался сохранять спокойствие и использовать домашние методы ухода, такие как дыхание через нос или живот, чтобы замедлить частоту дыхания и вернуть ее к норме.
В случаях, когда гипервентиляция вызвана заболеванием, лечение основной проблемы обычно стабилизирует дыхание человека.
В случаях, когда гипервентиляция имеет эмоциональную причину, могут быть полезны методы обучения для снижения и управления стрессом.
Какой бы ни была причина гипервентиляции, необходимо обратиться к врачу, чтобы найти эффективное лечение.
Гипервентиляция — симптомы, причины, лечение
Гипервентиляция или избыточное дыхание — это состояние, при котором вы дышите слишком быстро или глубоко. Обычно гипервентиляция возникает при тревоге. Чрезмерное дыхание может вызвать дисбаланс в уровнях кислорода и углекислого газа в крови.Этот дисбаланс может вызвать у вас одышку, головокружение, головокружение, растерянность или слабость.
Обычно гипервентиляция возникает при тревоге. Чрезмерное дыхание может вызвать дисбаланс в уровнях кислорода и углекислого газа в крови.Этот дисбаланс может вызвать у вас одышку, головокружение, головокружение, растерянность или слабость.
Наряду с учащенным дыханием другие симптомы гипервентиляции могут включать вздутие живота, боль в груди, трудности со сном, сухость во рту, мышечные спазмы, онемение или покалывание.
Гипервентиляция чаще всего вызывается стрессом, тревогой или паникой. Это также может быть следствием заболеваний, таких как астма, кровотечение, легочное (легкое) состояние, сердечное (сердечное) заболевание, диабетический кетоацидоз (опасное для жизни осложнение диабета) или инфекция.Побочные эффекты некоторых лекарств или медикаментов также могут вызывать гипервентиляцию. Наряду с учащенным дыханием другие симптомы гипервентиляции могут включать вздутие живота, боль в груди, трудности со сном, сухость во рту, мышечные спазмы, онемение или покалывание.
Гипервентиляция может случиться с каждым. Обычно взрослые дышат со скоростью от восьми до 16 вдохов в минуту. Частота дыхания, превышающая 16 вдохов в минуту, характерна либо для гипервентиляции, либо для тахипноэ (учащенное поверхностное дыхание).Хотя тахипноэ и гипервентиляцию иногда считают одним и тем же, гипервентиляция обычно связана со стрессом или тревогой.
Лечение гипервентиляции направлено на повышение уровня углекислого газа в крови, обычно путем корректировки частоты дыхания. Ободрение окружающих или снижение стресса могут помочь вам справиться с тревогой или паникой. Вы также можете повысить уровень углекислого газа и снизить уровень кислорода, поджав губы или дыша через единственную ноздрю.Долгосрочное лечение гипервентиляции включает психиатрическую помощь, дыхательные упражнения, техники релаксации и физические упражнения. В серьезных случаях могут быть назначены лекарства для лечения гипервентиляции.
Немедленно обратитесь за медицинской помощью (позвоните 911), если это ваш первый опыт гипервентиляции, или если у вас жар, кровотечение, сильная боль, боль в груди или одышка при гипервентиляции.
Немедленно обратитесь за медицинской помощью , если у вас постоянная гипервентиляция или вызывает у вас беспокойство.
Как лечить синдром гипервентиляции
При лечении синдрома гипервентиляции наиболее важным компонентом плана является спокойствие. В то время как более интенсивное дыхание (более быстрое и глубокое) может быть вызвано несколькими заболеваниями, истинный синдром гипервентиляции является результатом тревоги или панической атаки.
Поллиана Вентура / Getty Images
Чрезмерное дыхание вызывает снижение уровня углекислого газа в крови, поэтому человек может также чувствовать головокружение или головокружение, покалывание или онемение в руках или вокруг рта.По этим и другим причинам гипервентиляция может быть страшной для человека, которого она затрагивает, а также для человека, пытающегося помочь с ней лечить, только усиливая чувство паники и ухудшая ситуацию.
Если вы считаете, что гипервентиляция у кого-то вызвана стрессом или подобной реакцией, вам могут помочь следующие шаги. Тем не менее, если пациент жалуется на боль в груди, которая не проходит, особенно при наличии в анамнезе сердечных заболеваний, позвоните в службу 911.
Тем не менее, если пациент жалуется на боль в груди, которая не проходит, особенно при наличии в анамнезе сердечных заболеваний, позвоните в службу 911.
Установить тон
Пациенты с синдромом гипервентиляции могут иметь тревожные расстройства, вызывающие неустойчивое или опасное поведение.В основном они просто напуганы.
Обращайтесь к пациенту ровным голосом и манерой поведения. Если вы будете спокойны, человеку, испытывающему переедание, тоже будет легче успокоиться.
Ищите определенные симптомы
Постарайтесь определить, действительно ли человек страдает синдромом гипервентиляции. Есть много причин одышки, которые могут привести к схожему типу дыхания. Некоторые общие симптомы синдрома гипервентиляции включают:
- Онемение и покалывание в пальцах и губах
- Спазмы в руках и ногах
- Учащение пульса
- Сухость во рту
Если вы сомневаетесь в том, нуждается ли кто-либо в неотложной медицинской помощи, проявите осторожность и обратитесь за медицинской помощью.
Направляйте их дыхание
Если у пациента ранее был синдром гипервентиляции, он может знать несколько стратегий релаксации, которые помогут достичь спокойствия и восстановить нормальный режим дыхания, например, управляемые образы и упражнения на глубокое дыхание.
Со своей стороны, вы можете побудить человека дышать медленно и глубоко. Один прием: попросите человека задержать дыхание как можно дольше, затем выдохните и задержите дыхание. Повторяйте это упражнение вместе, пока пациент не перестанет беспокоиться.
Вот еще несколько легких дыхательных упражнений, которые помогут снизить стресс и восстановить надлежащий контроль дыхания:
- Альтернативное дыхание через ноздрю
- Счетное дыхание
- Осознанное диафрагмальное дыхание
- Визуализация дыхания
Избегайте уловки с бумажным пакетом
Никогда не призывайте кого-нибудь дышать в бумажный пакет. Хотя когда-то считалось, что повторное вдыхание выдыхаемого воздуха может помочь восстановить потерянный углекислый газ, нет никаких доказательств того, что это действительно работает в случае синдрома гипервентиляции. Фактически, это может вызвать опасно низкий уровень кислорода.
Фактически, это может вызвать опасно низкий уровень кислорода.
Знайте, когда следует обратиться к врачу
Если пациенту трудно справиться со своими симптомами, вы можете предложить ему посетить своего лечащего врача, который может пересмотреть свой общий план лечения, который может включать комбинацию когнитивной терапии, методов снижения стресса и лекарств (анксиолитики, антидепрессанты, литий). Взаимодействие с другими людьми
Гипервентиляция — Новости здоровья потребителей
Что такое гипервентиляция?
Гипервентиляция возникает, когда люди дышат слишком быстро.Большинству людей на вдох и выдох требуется не менее пары секунд. Если человек звучит так, будто он пробежал милю и тяжело дышит, это признак гипервентиляции.
Что вызывает гипервентиляцию?
Учащенное или затрудненное дыхание может быть результатом сильного беспокойства или паники. Это также связано с лихорадкой, травмами головы и астмой. Некоторые лекарства также могут вызывать гипервентиляцию. Учащенное дыхание — частый признак болезни у младенцев, детей и пожилых людей.Сама по себе гипервентиляция не опасна, но может привести к снижению уровня углекислого газа в крови ниже нормального. Как только это произойдет, у человека могут появиться следующие симптомы:
Учащенное дыхание — частый признак болезни у младенцев, детей и пожилых людей.Сама по себе гипервентиляция не опасна, но может привести к снижению уровня углекислого газа в крови ниже нормального. Как только это произойдет, у человека могут появиться следующие симптомы:
- Стеснение в горле
- Затруднение при получении глубокого, «удовлетворительного» вдоха
- Боли в груди
- Головокружение
- Обморок
- Дрожащие руки
- Судороги, онемение или покалывание в руках и ногах
- Онемение или покалывание вокруг рта
- Судороги
На что обращать внимание
Если человек с гипервентиляцией также кашляет и хрипит при выдохе, у него может быть приступ астмы.Помогите ей принять все соответствующие назначенные лекарства. Если это ее первый приступ астмы, если он более серьезен, чем предыдущие, или если она испытывает сильную боль в груди, распространяющуюся на одну или обе руки, немедленно позвоните в службу 911 или обратитесь в отделение неотложной помощи. Возможно, виноват сердечный приступ или другая проблема.
Возможно, виноват сердечный приступ или другая проблема.
Что делать при гипервентиляции воздуха
Убедитесь, что человек находится в удобном положении — желательно сидя. Это облегчит дыхание.Говорите спокойно и ободряюще, поощряя его или ее дышать медленнее. Иногда людям помогает задерживать дыхание на счет до трех после каждого вдоха. Если этот метод не сработает, попробуйте дать человеку вдохнуть бумажный пакет. Это помогает повысить уровень углекислого газа в крови и способствует замедлению дыхания.
Важно успокоить человека, у которого проблемы с дыханием. Человек может стать еще более тревожным, если ему кажется, что он не может отдышаться, а тревога только увеличивает затруднения с дыханием.Спокойно скажите человеку, что с ним все будет в порядке. Если он может продолжить разговор, иногда это помогает побудить его рассказать о том, что он чувствует.
После нормализации дыхания симптомы гипервентиляции обычно проходят без дальнейшего лечения.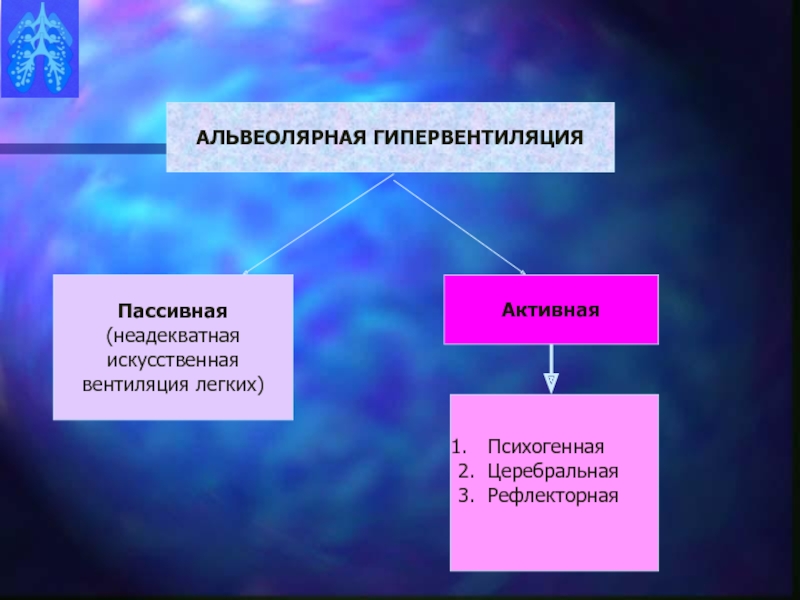 Если это не так или если вы подозреваете, что причиной является заболевание, а не беспокойство, немедленно обратитесь за медицинской помощью.
Если это не так или если вы подозреваете, что причиной является заболевание, а не беспокойство, немедленно обратитесь за медицинской помощью.
Список литературы
Справочник по оказанию первой и неотложной помощи.Американская медицинская ассоциация.
Американский колледж врачей скорой помощи. Пособие по оказанию первой помощи.
MedlinePlus. Национальная медицинская библиотека США и Национальные институты здравоохранения. Учащенное глубокое дыхание (гипервентиляция). http://www.nlm.nih.gov/medlineplus/ency/article/003071.htm
Гипервентиляция. Что вызывает гипервентиляцию? Информация
Термин гипервентиляция описывает чрезмерную вентиляцию легких, превышающую то, что требуется для достижения нормальных газов артериальной крови.
Когда гипервентиляция возникает хронически или периодически и связана с соматическими (респираторными, неврологическими, кишечными) или психологическими (тревожными) симптомами, это известно как синдром гипервентиляции. [1]
[1]
Считается, что около 5-10% амбулаторных пациентов общего профиля страдают этим синдромом, и из-за ряда соматических симптомов высок риск постановки неверного диагноза.
Патогенез
Гипервентиляция мало влияет на артериальный pO 2 и почти не влияет на сатурацию кислорода, которая в нормальных условиях составляет почти 100%.Его основной эффект заключается в понижении pCO 2 и возникновении респираторного алкалоза. Вторичная гипокальциемия также возникает, когда диссоциация кальция смещается в сторону неионизированной связанной формы.
Есть много факторов, которые влияют на дыхательный драйв, включая эластичность легких и сопротивление дыхательных путей, но наиболее важными факторами являются артериальный pH, pCO 2 и pO 2 .
Из них наиболее важным является pCO 2 , хотя некоторые люди с хронической обструктивной болезнью легких (ХОБЛ) могут зависеть от гипоксического влечения.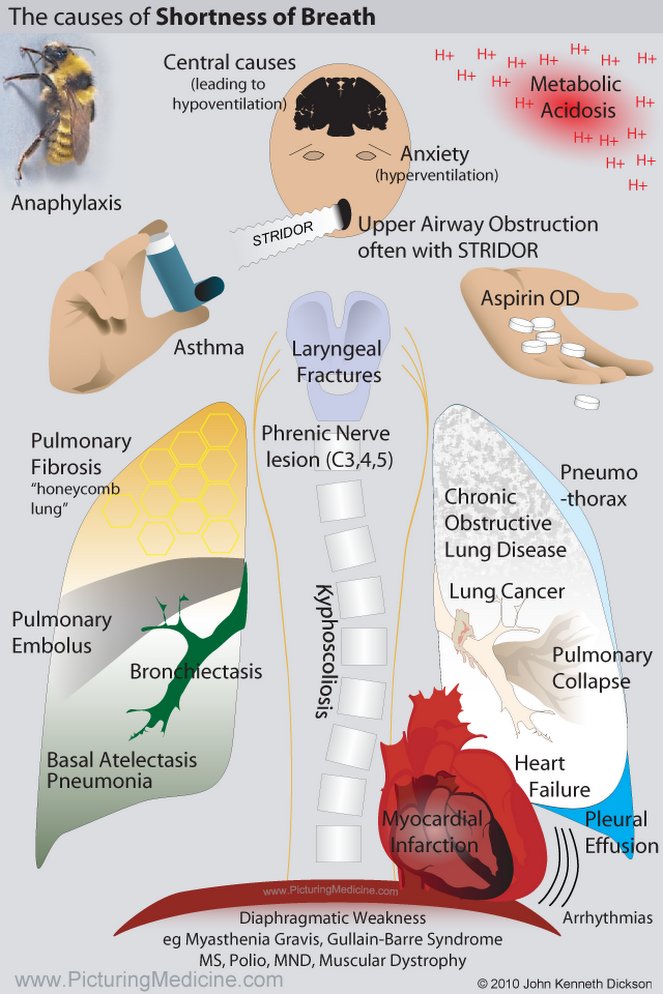
Эпидемиология
- Это довольно часто, но точная распространенность неизвестна. Почтовый опрос показал, что 8% взрослых без астмы имеют функциональные проблемы с дыханием (из которых симптоматическая гипервентиляция является наиболее распространенной). [2]
- Синдром гипервентиляции чаще встречается у людей, страдающих астмой, а также у женщин. [3]
- Чаще встречается у пациентов с астмой, по данным одного исследования, у 29%. [4]
Этиология
Наиболее частой причиной увеличения частоты и глубины дыхания является физическая нагрузка, степень которой зависит от уровня физической нагрузки.Однако, поскольку это нормальный физиологический ответ, неуместно называть его гипервентиляцией.
Другие причины включают:
- Метаболический ацидоз, который вызывает компенсаторную гипервентиляцию. Это может произойти при диабетическом кетоацидозе или при остром повреждении почек. Углекислый газ — очень слабая кислота, но объем обмена за день делает ее наиболее важным фактором в кислотно-щелочном балансе.

- Могут существовать проблемы с дыхательным обменом, включая дисбаланс V / Q из-за, например, тромбоэмболии легочной артерии или плохого газообмена с отеком легких.
- Гипоксия, которая может быть результатом высоты, особенно если подъем был слишком быстрым и не произошло акклиматизации. Гипервентиляция может вызвать горную болезнь с отеком мозга. Быстрый спуск обязателен, так как это может быть фатальным.
- Лихорадка, токсины и лекарства — все это может увеличить частоту дыхания, возможно, за счет центрального воздействия на мозг.
- Передозировка аспирина, которая приводит сначала к первичной гипервентиляции и респираторному алкалозу за счет центральной стимуляции, а затем к вторичной гипервентиляции при метаболическом ацидозе, вызванном кислотной природой препарата.
- Ятрогенная гипервентиляция у пациентов с чрезмерной вентиляцией легких с травмами головы, которая когда-то была распространенной техникой, но теперь не пользуется популярностью, поскольку, как было показано, дает худший результат.
 [5]
[5] - Гипервентиляция в ответ на тревогу, что является обычным явлением. Это чаще встречается у женщин и может быть связано с паническим расстройством.
- Гипервентиляция, которая также может возникать как часть дисфункционального дыхания у людей с астмой. [4]
Остальная часть этой статьи будет посвящена гипервентиляции, которая может присутствовать в обществе.
Презентация
Симптомы
- Жалобы обычно носят приступообразный, а не постоянный характер, хотя может иметь место хроническая гипервентиляция.
- Пациент может жаловаться на одышку при возникновении приступа.
- Боль или дискомфорт в груди — это обычное явление.
- Парестезии обычно поражают обе руки. Жалоба часто заключается в онемении или покалывании пальцев рук, а иногда и пальцев ног.
- Другие симптомы включают:
- Головокружение.
- Покалывание в периоральной области.
- Слабость.
- Тиннитус.

- Сердцебиение.
- Чувство удушья или удушья.
- Свистящее дыхание.
- Потоотделение.
- Потеря сознания (нечасто).
Признаки
Маловероятно, что будут какие-либо признаки, если только пациент не будет осмотрен во время острого приступа, когда:
- Пациент будет выглядеть очень тревожно и с трудом дышать.
- Речь затруднена, задействуются вспомогательные мышцы вентиляции.
- Обратите внимание на соотношение продолжительности вдоха к продолжительности выдоха:
- При спокойном дыхании это примерно 1: 2.
- При астме фаза выдоха удлиняется (особенно в тяжелых случаях), и пациент может выдыхать через сжатые губы.
- При гипервентиляции фаза вдоха может быть более энергичной, а фаза выдоха не удлиняться.
- Признак Труссо (также называемый «main d’accoucheur» или карпопедальный спазм) — мышечный спазм в руках с соединенными кончиками пальцев и большим пальцем, при этом пальцы прямые.
 Это результат гипокальциемии.
Это результат гипокальциемии. - Признак Хвостека также связан с гипокальциемией. Проведите за ухом, прямо перед сосцевидным отростком, где выходит лицевой нерв. Сверхчувствительный лицевой нерв заставляет мышцы лица подергиваться.
Хроническая гипервентиляция
Хроническую гипервентиляцию бывает сложнее диагностировать. Пациент редко гипервентилирует клинически очевидным образом и, возможно, уже прошел несколько обследований.
- Может быть устойчиво низкий артериальный pCO 2 с высокой почечной экскрецией бикарбоната, так что pH в норме.
- Могут отмечаться редкие глубокие вздохи. Они удерживают pCO 2 в пониженном состоянии.
- Они могут сильнее дышать при стрессе и легко вызывать симптомы в этих условиях.
Дифференциальный диагноз
Диагноз может быть очевиден из истории болезни.
Если история пациента сбивает с толку, рассмотрите синдром гипервентиляции и узнайте, является ли одышка:
- Возникает в состоянии покоя во время чтения или просмотра телевизора.

- Связано с головокружением и парестезиями.
- Слабо связано с тяжестью нагрузки.
- Связано со страхом смерти во время нападения.
Хроническая гипервентиляция может имитировать многие серьезные органические заболевания, но часто нетипичны. Пациенты с гипервентиляцией, вызванной физической нагрузкой, чаще страдают психическим, чем сердечным расстройством. Раннее выявление и лечение этих пациентов может снизить потенциальную заболеваемость, связанную с ненужными инвазивными исследованиями.
Исследование
Диагноз по существу является клиническим, но может потребоваться выполнение различных тестов для исключения других состояний:
- Газы артериальной крови могут быть полезны при приступе, но pCO 2 также можно измерить в конце выдоха воздуха. Последний тест используется чаще, поскольку он менее инвазивный, менее болезненный и, следовательно, с меньшей вероятностью вызывает гипервентиляцию.
- ЭКГ может исключить ишемическую болезнь сердца или аритмию, а также исследование D-димера, а рентгенография может потребоваться в случае тромбоэмболии легочной артерии или пневмоторакса.
 Он также может выявить удлинение интервала QT из-за гипокальциемии во время острого приступа.
Он также может выявить удлинение интервала QT из-за гипокальциемии во время острого приступа. - Тесты функции легких и перенос легочного газа помогают исключить другие основные заболевания легких, такие как астма или тромбоэмболия легочной артерии.
- Экран токсикологии.
- Синдром острой гипервентиляции может быть ошибочно диагностирован как эпилептический припадок. Поэтому может потребоваться электроэнцефалограмма (ЭЭГ). [8]
Управление
Беспокойство может вызвать гипервентиляцию, вызывая симптомы, которые интерпретируются как указывающие на серьезное физическое заболевание.Это вызывает усиление гипервентиляции, ухудшение симптомов и порочный круг. Требуется тщательное объяснение природы состояния. Пациентам может быть трудно принять этиологию. Воспроизведение симптомов с помощью произвольной гипервентиляции может быть полезным.
- Повторное дыхание в бумажный пакет можно использовать для увеличения pCO 2 , но это следует использовать только при достоверном диагнозе, так как это может быть опасно при наличии физического заболевания.

- Могут быть полезны техники релаксации.
- Дыхательные упражнения часто используются для лечения дисфункционального дыхания и синдрома гипервентиляции. Однако в настоящее время нет убедительных доказательств пользы ни у детей, ни у взрослых. [9, 10]
- Лечение астматиков с нарушенным дыханием с помощью кратковременного физиотерапевтического вмешательства (обучение упражнениям на переподготовку дыхания) улучшает качество жизни, но сохраняется только у четверти пациентов через шесть месяцев. [11]
Фармакологический
Основой лечения должна быть поведенческая терапия, а не лекарства, но могут быть и лекарства.
- Бензодиазепины можно использовать в острой ситуации, если она тяжелая. Используйте только время от времени, так как есть потенциал для седативного эффекта и зависимости.
- Пропранолол может оказаться полезным, если астма исключена.
- Трициклические антидепрессанты и селективные ингибиторы обратного захвата серотонина (СИОЗС) также могут иметь значение.

Сопутствующие заболевания
Лечить любые сопутствующие сопутствующие состояния:
- Примерно 50% пациентов с паническим расстройством и 60% пациентов с агорафобией вызывают гипервентиляцию как часть своего расстройства, но только 25% пациентов с синдромом гипервентиляции также страдают паническим расстройством .
- Другие психические расстройства — например, обсессивно-компульсивные расстройства; однако не у всех пациентов имеется явная психологическая патология.
Осложнения
- Смертность, связанная с синдромом гипервентиляции, крайне редка, но о ней сообщалось. [12]
- Синдром гипервентиляции, однако, может иметь серьезное неблагоприятное влияние на качество жизни. [13]
- С синдромом связана значительная психическая заболеваемость.
- Люди подвержены риску ятрогенных осложнений в результате обследования или лечения неправильного диагноза.
Прогноз
- Прогноз в целом хороший, но будет зависеть от основной причины и сопутствующей патологии.




 [5]
[5] 
 Это результат гипокальциемии.
Это результат гипокальциемии.
 Он также может выявить удлинение интервала QT из-за гипокальциемии во время острого приступа.
Он также может выявить удлинение интервала QT из-за гипокальциемии во время острого приступа.