Идиопатические интерстициальные пневмонии: клиника, диагностика, лечение | #09/05
Достижения молекулярной биологии и внедрение в медицину новых методов обследования, в значительной степени коснувшееся респираторной медицины, во многом изменили представления о сути болезней, связанных с поражением легочного интерстиция. На современном этапе в группу интерстициальных болезней легких объединены более 200 острых и хронических заболеваний, характеризующихся повреждением, воспалительными и фибропролиферативными реакциями, затрагивающими аэрогематический барьер. Эти заболевания представляют большие трудности для диагностики, так как нередко их трудно отличить на основании рентгенологических проявлений от болезней легких бактериальной природы, и в особенности от пневмоний или туберкулеза. Ошибочное назначение антибиотиков может становиться причиной побочных реакций, являющихся, по сути, ятрогенными, и тем самым ухудшает прогноз.
Особое внимание специалистов, занимающихся проблемами пульмонологии, привлекают те формы интерстициальных болезней легких, этиология которых остается неустановленной. К ним относятся идиопатические интерстициальные пневмонии (ИИП), отличающиеся тяжестью течения и неблагоприятным прогнозом вследствие необратимо прогрессирующих процессов фиброзной перестройки легкого. Значительные успехи отечественной и зарубежной пульмонологии не привели к снижению частоты заболевших ИИП, при большинстве из которых пациент на поздней стадии болезни нуждается в постоянной респираторной поддержке вследствие необратимой потери легочных функций. Напротив, согласно данным исследований, проводившихся в Европе, Англии и США, за период с 1995 по 2003 г. показатели заболеваемости ИИП многократно выросли: в среднем, в зависимости от страны, от 7 до 50 случаев на 100 000 человек. Так как у большинства больных ИИП приводят к снижению качества жизни и инвалидизации, а стационарно-диспансерное ведение пациентов обязательно предусматривает использование дорогостоящих лечебно-диагностических мероприятий, то прямые и непрямые медицинские расходы, обусловленные преждевременной смертностью от ИИП, уже сегодня могут представлять значительный экономический и социальный ущерб.
Существующий разрыв между интенсивно обогащающимися знаниями о механизмах развития ИИП и неудачами в их диагностике и лечении определяется отсутствием единого представления о нозологической принадлежности заболеваний. Хотя к группе ИИП отнесены семь типов морфологических изменений, нозологическую принадлежность получила только обычная интерстициальная пневмония. Это заболевание именуется идиопатическим легочным фиброзом (ИЛФ) и отличается от других тяжелым течением и очаговой фибропролиферацией в легких с быстрым прогрессированием пневмосклероза в виде формирования на поздней стадии «сотового легкого». Замечено, что идиопатический легочный фиброз чаще развивается у мужчин пожилого возраста, тогда как остальные формы ИИП диагностируются в основном у женщин. Кроме того, среди больных ИИП нередко встречаются курящие или курившие ранее лица. Однако необходимо признать, что особенности клиники ИИП по-прежнему недостаточно хорошо изучены и выделение их производится главным образом на основе «патогенетического своеобразия форм» (И. В. Давыдовский).
В. Давыдовский).
Таким образом, на сегодняшний день к группе ИИП можно отнести:
- ИЛФ как отдельную нозологическую форму, соответствующую по морфологии обычной интерстициальной пневмонии;
- другие типы ИИП (десквамативную интерстициальную пневмонию, неспецифическую интерстициальную пневмонию, облитерирующий бронхиолит, криптогенную интерстициальную пневмонию, острую интерстициальную пневмонию) (табл. 1).
Какие бы мнения ни существовали относительно классификации ИИП, данный вопрос не столь уж важен с практической точки зрения, поскольку эти тяжелые, характеризующиеся неблагоприятным прогнозом болезни, мало изучены. Диагностические и терапевтические подходы к ведению таких больных до сих пор во многом неясны. Большинство работ, посвященных проблеме идиопатического фиброзирующего альвеолита, являются преимущественно морфологическими и основаны лишь на небольшом клиническом материале.
Наиболее действенным подходом к диагностике ИИП становится клиническая интерпретация фактов, полученных в результате обследования больного, начиная с тщательного сбора анамнеза, выявления возможных факторов риска поражения легких, физического обследования и вплоть до применения таких высокотехнологичных современных методов исследования, как компьютерная томография легких высокого разрешения (КТВР) и биопсия легкого.
Клинически ИИП, как и другие формы интерстициальных заболеваний, характеризуется малопродуктивным кашлем, прогрессирующей одышкой, которую большинство больных описывают как чувство «неполного вдоха» и даже рукой могут указывать на область «преграды» — на уровне диафрагмы. Нередко пациенты просыпаются ночью от внезапного чувства нехватки воздуха или ощущения «плиты на груди». Последние симптомы, по-видимому, обусловлены срывом адаптации хеморецепторов респираторного центра к нарастающей гипоксии в условиях нарушения диффузионной способности легких и появлением эпизодов апноэ. Именно одышка, ограничивающая повседневную активность больных и снижающая качество жизни при ИИП, становится главной причиной обращения к врачу. При осмотре у таких больных отмечаются цианоз, постепенно распространяющийся на кожных покровах по мере усугубления гипоксии и гипоксемии, изменение концевых фаланг пальцев и ногтей в виде «барабанных палочек» и «часовых стекол» («пальцы Гиппократа»).
Потеря респираторных функций, наблюдаемая у большинства пациентов с ИИП, сопровождается появлением типичного аускультативного феномена — нежной крепитации. Именно крепитацию можно расценивать как наиболее достоверный клинический ориентир, указывающий на вовлечение легочного интерстиция. При ИИП крепитация имеет свои особенности: на ранней стадии выслушивается симметрично преимущественно над базальными отделами легких и по мере прогрессирования болезни распространяется постепенно на все легочные поля вплоть до верхушек легких. Грубая крепитация, выслушиваемая над ограниченными участками легких, исчезающая при глубоком дыхании и особенно сопровождающаяся хрипами, в большей степени относится к дыхательным шумам, возникающим в старческом легком, при пневмосклерозе в исходе хронической обструктивной болезни легких либо при инфекционных поражениях легких, в том числе и банальной пневмонии.
Именно крепитацию можно расценивать как наиболее достоверный клинический ориентир, указывающий на вовлечение легочного интерстиция. При ИИП крепитация имеет свои особенности: на ранней стадии выслушивается симметрично преимущественно над базальными отделами легких и по мере прогрессирования болезни распространяется постепенно на все легочные поля вплоть до верхушек легких. Грубая крепитация, выслушиваемая над ограниченными участками легких, исчезающая при глубоком дыхании и особенно сопровождающаяся хрипами, в большей степени относится к дыхательным шумам, возникающим в старческом легком, при пневмосклерозе в исходе хронической обструктивной болезни легких либо при инфекционных поражениях легких, в том числе и банальной пневмонии.
В лабораторных показателях у больных ИИП, в особенности когда речь идет о варианте, морфологически представленном обычной интерстициальной пневмонией — ИЛФ, нередко отсутствуют выраженные сдвиги показателей иммунитета. Хотя и обнаруживается некоторое повышение уровня иммуноглобулинов, циркулирующих иммунных комплексов, СОЭ нередко сохраняется на уровне, близком к норме, что можно объяснить полицитемией у больных на стадии «сотового легкого» в условиях формирования легочного сердца. При этом низкая активность таких маркеров иммунного воспаления, как γ-глобулины, IgG, при ИЛФ позволяет предполагать патогенетические особенности последнего, заключающиеся в преобладании процессов фиброзирования над воспалением. Полученные данные согласуются с современными представлениями об обычной интерстициальной пневмонии как о заболевании с генетически детерминированным нарушением экспрессии профиброгенных факторов, определяющих изначально высокую активность субпопуляций клеток с профиброгенным фенотипом, интенсивно синтезирующих факторы роста, что приводит к быстрому накоплению экстрацеллюлярного матрикса на стадии «сотового легкого». При других формах ИИП, например десквамативной интерстициальной пневмонии, наоборот, гуморальные сдвиги имеют циклический характер, обнаруживаются при обострении заболевания и сопровождаются повышением активности интерстициального воспаления — альвеолита.
При этом низкая активность таких маркеров иммунного воспаления, как γ-глобулины, IgG, при ИЛФ позволяет предполагать патогенетические особенности последнего, заключающиеся в преобладании процессов фиброзирования над воспалением. Полученные данные согласуются с современными представлениями об обычной интерстициальной пневмонии как о заболевании с генетически детерминированным нарушением экспрессии профиброгенных факторов, определяющих изначально высокую активность субпопуляций клеток с профиброгенным фенотипом, интенсивно синтезирующих факторы роста, что приводит к быстрому накоплению экстрацеллюлярного матрикса на стадии «сотового легкого». При других формах ИИП, например десквамативной интерстициальной пневмонии, наоборот, гуморальные сдвиги имеют циклический характер, обнаруживаются при обострении заболевания и сопровождаются повышением активности интерстициального воспаления — альвеолита.
При ИИП в целом наблюдается значительное снижение показателей жизненной емкости легких (ЖЕЛ), фиксированной жизненной емкости легких (ФЖЕЛ) и диффузионной способности легких (DLCO), тогда как объем форсированного выдоха за 1 с (ОФВ1) и индекс Тиффно могут и не меняться.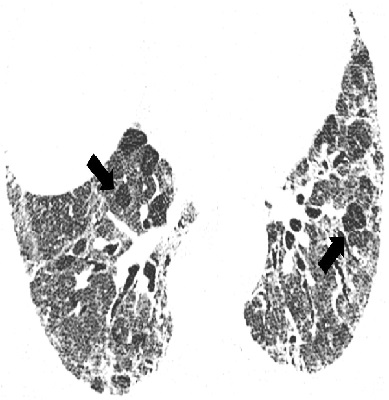 Такое распределение параметров функции внешнего дыхания (ФВД) соответствует нарушениям преимущественно рестриктивного типа. При обычной интерстициальной пневмонии (ИЛФ) тяжесть дыхательных расстройств отличается от других форм ИИП резким и крайне резким снижением ЖЕЛ, ФЖЕЛ. Причем степень снижения показателей ФВД и диффузионной способности легких, как подтверждают наши работы и наблюдения других авторов, не зависят от длительности болезни. Тяжелая дыхательная недостаточность с признаками легочного сердца может развиться за период от 2 мес до 2 лет. При десквамативной ИИП наблюдается более благоприятное хроническое течение — до 10–13 лет.
Такое распределение параметров функции внешнего дыхания (ФВД) соответствует нарушениям преимущественно рестриктивного типа. При обычной интерстициальной пневмонии (ИЛФ) тяжесть дыхательных расстройств отличается от других форм ИИП резким и крайне резким снижением ЖЕЛ, ФЖЕЛ. Причем степень снижения показателей ФВД и диффузионной способности легких, как подтверждают наши работы и наблюдения других авторов, не зависят от длительности болезни. Тяжелая дыхательная недостаточность с признаками легочного сердца может развиться за период от 2 мес до 2 лет. При десквамативной ИИП наблюдается более благоприятное хроническое течение — до 10–13 лет.
Высокой прогностической ценностью обладает ФЖЕЛ, снижение которой более чем на 67% от нормы было связано с более низкими показателями выживаемости. Быстрое снижение показателей ФВД в течение 6-месячного периода коррелирует при различных вариантах ИИП с неблагоприятным прогнозом (r = 21,43; p = 0,03). DLCO также рассматривается как эквивалент адекватного функционирования аэрогематического барьера, с одной стороны, и как показатель морфологической активности альвеолита — с другой. Выраженное снижение DLCO — до 30% от нормы, даже при удовлетворительном уровне ЖЕЛ, а также динамическое снижение DLCO в течение года на 20% по сравнению с первоначальным уровнем сопровождается значительной потерей ФЖЕЛ и увеличением смертности больных.
Выраженное снижение DLCO — до 30% от нормы, даже при удовлетворительном уровне ЖЕЛ, а также динамическое снижение DLCO в течение года на 20% по сравнению с первоначальным уровнем сопровождается значительной потерей ФЖЕЛ и увеличением смертности больных.
Особо следует отметить значение бронхиальной обструкции, клинические признаки которой отмечаются практически у 30% больных ИИП. Чаще бронхиальная обструкция наблюдается при десквамативной интерстициальной пневмонии в период обострения заболевания, тогда как при обычной интерстициальной пневмонии она встречается значительно реже — только у 4 % пациентов.
| Рисунок 1. Больной П., 54 года, диагноз — ИЛФ; для подтверждения диагноза проведена торакоскопическая биопсия легкого (результаты морфологического исследования — обычная интерстициальная пневмония). На КТ — участки кистозно-фиброзной трансформации («сотовое легкое») |
Наиболее информативным методом диагностики и мониторирования течения ИИП является компьютерная томография легких.%202006/st24/Untitled-1.gif) Использование КТ-методов, в том числе с программами высокого разрешения, позволяет не только подтвердить, что изменения в легких обусловлены ИИП, но и ориентировочно предположить, что речь идет о морфологическом варианте заболевания. Типичным признаком для ИИП являются симптомы «матового стекла» и кистозно-фиброзные структуры («сотовые легкие») (рис. 1, 2).
Использование КТ-методов, в том числе с программами высокого разрешения, позволяет не только подтвердить, что изменения в легких обусловлены ИИП, но и ориентировочно предположить, что речь идет о морфологическом варианте заболевания. Типичным признаком для ИИП являются симптомы «матового стекла» и кистозно-фиброзные структуры («сотовые легкие») (рис. 1, 2).
При прогнозировании течения ИИП особое значение придают легочной гипертензии, присоединение которой повышает риск формирования легочного сердца и связанных с ним осложнений. Следует подчеркнуть, что поражение сердца и сосудов малого круга кровообращения при ИИП по клиническим и молекулярно-биологическим проявлениям во многом напоминает первичную легочную гипертензию. Вовлечение сердца при ИИП можно заподозрить уже при обычном физическом обследовании — акцент и расщепление II тона на легочной артерии, расширение сердечной тупости и смещение границ сердца вправо. Показано, что при ИИП КТВР-критерии, свидетельствующие о легочной гипертензии, опережают ЭхоКГ-признаки гемодинамических нарушений в малом круге кровообращения, так как последние появляются только при относительно высоких показателях площади кистозно-буллезной трансформации в легких (более 32,1 ± 5,1%). Установление компьютерно-томографических эквивалентов активности интерстициальной воспалительной реакции (альвеолита) и фиброза необходимо для определения стадии, прогноза и лечения идиопатического фиброзирующего альвеолита.
Установление компьютерно-томографических эквивалентов активности интерстициальной воспалительной реакции (альвеолита) и фиброза необходимо для определения стадии, прогноза и лечения идиопатического фиброзирующего альвеолита.
| Рисунок 2. Больной М., 45 лет, идиопатическая интерстициальная пневмония (морфологический вариант — десквамативная интерстициальная пневмония). На КТ — «матовое стекло», фиброз |
Вне зависимости от варианта течения ИИП, развернутая картина болезни с тяжелой легочно-сердечной недостаточностью появляется только на стадии «сотового легкого». Учитывая известные представления о «сотовом легком» как о результате нарушений сложных процессов репарации ткани (wound-healing), влекущих за собой смену функциональной активности клеток с появлением клеточных субпопуляций, которые несут опухолевый генотип, развитие «сотового легкого» может расцениваться как стадия, неблагоприятная по прогнозу в первую очередь из-за риска возникновения рака легкого. Кроме того, «сотовое легкое» как рентгено-морфологический эквивалент необратимой потери респираторной функции легких, когда достижение удовлетворительной коррекции дыхательной недостаточности даже при использовании новейших методик респираторной поддержки остается практически невозможным, определяет отношение в поздней стадии ИИП как к неблагоприятному исходу, тем более что трансплантация легких остается для больных ИИП единственным кардинальным методом лечения, сложность исполнения которого не позволяет пока оправдать возложенные на него надежды.
Кроме того, «сотовое легкое» как рентгено-морфологический эквивалент необратимой потери респираторной функции легких, когда достижение удовлетворительной коррекции дыхательной недостаточности даже при использовании новейших методик респираторной поддержки остается практически невозможным, определяет отношение в поздней стадии ИИП как к неблагоприятному исходу, тем более что трансплантация легких остается для больных ИИП единственным кардинальным методом лечения, сложность исполнения которого не позволяет пока оправдать возложенные на него надежды.
Для определения степени риска неблагоприятного прогноза у больных идиопатическим фиброзирующим альвеолитом нами был проведен факторный анализ взаимосвязи клинических, функциональных, морфологических изменений, влияющих на развитие «сотового легкого» (табл. 2). В целом по группе обследованных больных пол и возраст значимого влияния на прогноз не оказывали. Наиболее высокой прогностической ценностью характеризовались рентгено-морфологические критерии активности ИИП. Основными, связанными с формированием «сотового легкого», были КТВР-показатели площади фиброза на ранней стадии болезни (χ2 = 7,73; р < 0,009) и показатели гистологической активности фиброза (χ2 = 28,4; р = 0,00001).
Основными, связанными с формированием «сотового легкого», были КТВР-показатели площади фиброза на ранней стадии болезни (χ2 = 7,73; р < 0,009) и показатели гистологической активности фиброза (χ2 = 28,4; р = 0,00001).
У больных с обширными полями «матового стекла» риск неблагоприятного прогноза невысок. Достоверная взаимосвязь между риском формирования «сотового легкого» и индексом гистологической активности интерстициального воспаления отсутствует (χ2 = 0,20; р = 0,88). Действительно, симптом «матового стекла» как эквивалент гистологической активности воспаления в легочном интерстиции наиболее часто выявляется при относительно благоприятных формах ИИП, например десквамативной интерстициальной пневмонии. При этом длительно сохраняющийся, несмотря на проводимое лечение, симптом «матового стекла» (даже при небольшой его площади) в сочетании с приростом площади интерстициального фиброза и — как выражение крайней его степени — кистозно-буллезной трансформацией достоверно связан с неблагоприятным прогнозом (χ2 = 4,81; р = 0,049). Наиболее часто такая зависимость отмечается при обычной интерстициальной пневмонии. У больных с хорошим ответом на терапию, т. е. с уменьшением в результате лечения на КТВР площади «матового стекла» и отсутствием прироста площади фиброза, развернутая картина «сотового легкого» формируется существенно реже.
Наиболее часто такая зависимость отмечается при обычной интерстициальной пневмонии. У больных с хорошим ответом на терапию, т. е. с уменьшением в результате лечения на КТВР площади «матового стекла» и отсутствием прироста площади фиброза, развернутая картина «сотового легкого» формируется существенно реже.
Успех диагностики и лечения ИИП зависит от правильной организации лечебно-диагностического процесса. Рекомендации ERS/ATS по ведению больных ИИП предусматривают тесное сотрудничество пульмонолога, рентгенолога, морфолога и торакального хирурга. Эффективность терапии определяется через 3 мес от начала лечения на основании стационарного обследования больного и сравнения результатов КТ, оценкой функциональной способности легких. Критерием эффективности терапии считается снижение площади «матового стекла» и отсутствие новых участков образования «сотовых структур». Обязательная программа обучения пациентов включает разъяснение причин заболевания, правил профилактики вредных воздействий (профессиональные факторы, воздействия внешней среды, пассивное курение).
Несмотря на существующие сегодня представления об ИИП как об изначально тяжелом заболевании с неблагоприятным прогнозом, клиницисты воздерживаются от назначения лечения, в особенности при малосимптомном течении болезни. По данным Британского торакального общества, в 64% случаев врачи не начинают лечение ИИП у больных со стертой клинической картиной, при стабильном течении ИИП, реже причинами отказа от назначения терапии являются угроза побочных эффектов, коморбидные состояния, пожилой возраст, а также развернутая стадия болезни («сотовое легкое»). С нашей точки зрения, такую позицию нельзя считать оправданной, хотя последствия иммуносупрессивного лечения действительно в ряде случаев по тяжести вызываемых им расстройств оказываются сопоставимы с нарушениями, связанными с основным заболеванием. Как показывает опыт, даже при медленно прогрессирующих формах ИИП в легких развиваются необратимые склеротические изменения, и на этой стадии запоздалая терапия уже малоэффективна.
ИИП относится к заболеваниям, при котором ни одно из известных лекарственных средств не позволяет предупредить снижение функции легких в долговременной перспективе. Во многом это определяется гетерогенностью морфологических изменений при ИИП. Вот почему, назначая терапию идиопатического фиброзирующего альвеолита, необходимо учитывать прежде всего патоморфологический вариант болезни. Известно, что при таких вариантах ИИП, как десквамативная интерстициальная пневмония, неспецифическая интерстициальная пневмония, наблюдается хороший или удовлетворительный ответ на кортикостероидную терапию. При этом кортикостероиды назначаются на длительные сроки, в том числе и в режиме высоких доз. В то же время при ИЛФ, представляющем собой заболевание с интенсивной фибропролиферацией, традиционно используемые иммуносупрессивные препараты, как удалось показать в ходе большинства проведенных сравнительных рандомизированных исследований, практически не влияют на выживаемость больных. Рекомендуемая первоначальная доза кортикостероидных препаратов у больных с различными вариантами ИИП колеблется от 0,5 до 1,0 мг/кг, максимальная — 60 мг для ежедневного перорального приема. Назначение кортикостероидов по альтернативным схемам (через день) не оправдано и по сравнению с другими программами лечения не имеет преимуществ по критериям выживаемости или терапевтической эффективности.
Опираясь на собственный опыт лечения больных ИИП, мы применяем методику сочетания высоких доз метилпреднизолона в течение 2 первых недель лечения (до 3 г в неделю, т. е. 800 или 1000 мг на одно введение) с умеренными или даже низкими пероральными дозами (не более 0,25 мг/кг). В дальнейшем такие «пульсовые» введения следует проводить в режиме 1000 мг в неделю в сочетании с прежней пероральной дозой.
У больных с идиопатическим фиброзирующим альвеолитом, получающих преднизолон, необходим контроль туберкулиновых проб для своевременного выявления возможных вторичных инфекций. Назначения фторхинолонов или триметоприма до 3 г в неделю достаточно для достижения необходимого туберкулостатического эффекта и профилактики Pneumocystis carinii. Прекращение приема кортикостероидов необходимо при выраженных побочных эффектах.
При прогрессировании фибропластических изменений в легких целесообразно ограничиться низкими дозами кортикостероидов и сделать выбор в пользу препаратов, препятствующих избыточному накоплению экстрацеллюлярного матрикса (колхицин, азатиоприн, метатрексат, циклофосфан, циклоспорин). Однако даже агрессивная цитостатическая терапия также не всегда позволяет замедлить темпы прогрессирования легочного фиброза. Следует учитывать и высокий риск нежелательных реакций, вызываемых иммуносупрессивными препаратами. Другой возможной мишенью для лечения ИИП является легочное сосудистое русло. Представление об ИИП как о заболевании, связанном с тяжелыми изменениями функциональной активности эндотелия, обосновывает применение препаратов, напрямую или опосредованно контролирующих вазоактивные факторы. Среди них особо следует указать ингибиторы эндотелина 1, антифиброгенные влиян
Интерстициальная пневмония: лечение
Термин «идиопатическая интерстициальная пневмония» объединяет целую группу заболеваний легких. Общими для них являются невыясненная этиология и прогрессирование патологических изменений в межуточной ткани легких.
Изначально при данной патологии поражается интерстиций. Он находится в перегородках между эндотелием альвеол и сосудами. Представляет собой легочную паренхиму. Воспаление и отек интерстициальной ткани возникают как следствие воздействия инфекционных, аллергических либо других неспецифических факторов.
Содержание статьи
Классификация интерстициальных пневмоний
Воспаление и отечность приводят к тому, что процесс передачи кислорода с альвеол в капилляры нарушается. Длительный процесс приводит к фиброзированию легочных элементов, то есть необратимому склеиванию. Выделяют следующие разновидности идиопатических патологий легких:
- неспецифическая интерстициальная пневмония;
- криптогенная организующая пневмония;
- острая интерстициальная пневмония
- лимфоидная интерстициальная пневмония;
- десквамативная интерстициальная пневмония;
- идиопатический легочный фиброз;
- респираторный бронхиолит.
Признаки интерстициальной пневмонии
Любые поражение интерстиция сопровождаются одышкой. На степень ее выраженности влияют такие факторы, как стадия болезни и острота течения.
Пациентов беспокоит кашель (обычно сухой). Мокрота если и выделяется, то в достаточно малом количестве. Характер она имеет слизистый либо слизисто-гнойный.
Криптогенное организующееся воспаление
Начало болезни похоже на гриппозную инфекцию. Больного беспокоят высокая температура, миалгия, кашель, чувство разбитости. В процесс вовлечены не только интерстиции, но и альвеолы.
Из-за того, что клиника напоминает обычное воспаление легких, врачи нередко ошибочно назначают бесполезную антибиотикотерапию. Когда поставлен верный диагноз и проведено специфическое лечение, полного выздоровления следует ждать до 6 месяцев.
Неспецифическая интерстициальная пневмония
Для данной болезни характерно постепенное развитие. От появления изначальных признаков заболевания до постановки правильного диагноза может пройти 2-3 года.
Данная патология чаще поражает людей в возрастном интервале от сорока до пятидесяти лет. С курением она не ассоциирована. Кашель и одышка нарастают медленно.
В числе первых признаков болезни – одышка и сухой кашель. Интенсивность указанных признаков нарастает в течение длительного времени. В основном пациенты жалуются на плохую переносимость физических нагрузок и снижение веса. В 50% случаев вес пациентов уменьшается примерно на шесть килограмм.
Поднятие температуры отмечается в редких случаях. У 35% больных изменяются ногтевые фаланги. Нарушения легочной вентиляции незначительны, при нагрузке возникает гипоксемия.
Из-за того что симптомы неспецифичны и нарастают в течение долгого времени, диагностика болезни сопряжена с трудностями. Особенность данного варианта пневмонии в том, что воспаление и фиброз развиваются сразу.
На рентгене можно увидеть симметричное поражение, обычно в периферических отделах. Присутствуют очаги типа «матового стекла». То касается прогноза, то он благоприятный в большинстве случаев.
Изменения затрагивают обычно интерстиции альвеол. В микрососудах происходят изменения, есть вероятность фибриноидного некроза. Зафиксированы случаи деструктивно-продуктивных васкулитов. Для пораженных областей легких характерно мозаично расположение, то есть поврежденные зоны чередуются со здоровыми.
Результаты микроскопических исследований определяются стадией НИП. На ранней стадии образуются воспаленные участки с интерстициальными макрофагами, также заметен отек стромы. Для поздней стадии заболевания характерна грубоволокнистая соединительная ткань.
Детальную картину легких, а также близлежащих структур получают при помощи КТ. При использовании КТ высокого разрешения качество изображения улучшается, что облегчает врачу постановку диагноза. Для оценки дыхательной функции проводят специальные тесты, в числе которых – бодиплетизмография, спирометрия.
Причины НИП
Распространение данной болезни достаточно сложно установить. Тем не менее, считается, что среди ИИП она занимает 2-е место по степени распространенности.
Чаще всего она развивается у людей, страдающих системными заболеваниями, связанными с соединительной тканью. Нередко НИП связывают с аутоиммунными заболеваниями, в числе которых склеродермия и ревматоидный артрит. Чаще всего причина патологии остается невыясненной.
Лечение НИП в каждом случае подбирается врачом индивидуально. Если болезнь диагностирована вовремя, то лечится довольно легко.
Острая интерстициальная пневмония
Данным термином обозначают редкое быстро прогрессирующее явление организующихся диффузных поражений легких. Есть общие черты с респираторным дистресс-синдромом (он развивается во время шока и сепсиса).
Больного беспокоят такие явления, как озноб, мышечные боли, повышение температуры, чувство разбитости. При крайне стремительном прогрессировании легочной недостаточности нередко возникает потребность в ИВЛ. Необходимо учитывать, что если развивается острая интерстициальная пневмония, лечение, даже своевременное, не всегда успешно. Летальный исход наступает в 50% случаев.
Лимфоидная межуточная пневмония
Данное заболевание относится к редким, поражает в основном женщин старше сорока лет. В течение нескольких лет кашель и одышка нарастают, возможны боли в груди и в суставах, лихорадка, анемия, потеря веса.
При правильном лечении исход воспаления благоприятный. У трети пациентов формируется диффузный фиброз. КТ покажет альвеолярно-интерстициальные инфильтраты и «сотовое легкое».
Десквамативная интерстициальная пневмония
Это достаточно редкая патология, в основном она возникает у мужчин-курильщиков в возрасте от сорока до пятидесяти лет. В течение нескольких недель либо месяцев нарастает одышка, держится сухой кашель. Часто больные просто не обращают внимания на перечисленные явления. Болезнь выявляется при прохождении диспансеризации. На рентгене обнаруживаются участки «матового стекла».
Прогноз в данном случае достаточно благоприятный, вплоть до полного излечения. В первую очередь необходимо отказаться от курения. Этот шаг вызывает клиническое улучшение у 75% больных.
Идиопатический легочный фиброз
Поражает в основном людей, чей возраст превышает 50 лет. Одышка и кашель прогрессируют медленно. Температура и кровохарканье отсутствуют.
В течение нескольких лет человека могут беспокоить такие явления, как аритмия, слабость, миалгия. Возможно развитие кахексии, легочного сердца.
Респираторный бронхиолит
В данном случае сочетаются поражения паренхимы легких и бронхиол. Эта болезнь более всего характерна для курильщиков со стажем.
Иногда проявления болезни полностью нивелируются после отказа от курения. Своевременное лечение обеспечивает благоприятный прогноз, но есть риск рецидивов.
Лечение интерстициальной пневмонии
Идиопатические заболевания легких лечатся гормональными средствами, глюкокортикоидами, цитостатиками. Принимать их нужно от 3 месяцев до нескольких лет. Улучшения отмечаются у трети пациентов. Эффективность терапии оценивают с учетом наличия сочетания двух и более критериев с временным интервалом 3-6 месяцев:
- уменьшение выраженности одышки и кашля;
- улучшение показателей газообмена в крови;
- уменьшение рентгенологических проявлений.
При отсутствии динамики в какую-либо сторону, делается вывод, что процесс стабилизировался. Если картина в течение полугода ухудшается, то выбранная противовоспалительная терапия неэффективна.
Глава 6. Идиопатические интерстициальные пневмонии
Идиопатические
интерстициальные пневмонии (ИИП)
объединяют несколько заболеваний из
группы интерстициальных заболеваний
легких (ИЗЛ), характеризующихся многими
сходными признаками:
—
неизвестная природа заболеваний;
—
прогрессирующая одышка при физических
нагрузках;
—
кашель, чаще непродуктивный;
—
крепитация при аускультации легких;
—
диффузные изменения на рентгенографии
и компьютерной томографии легких;
—
рестиктивные вентиляционные изменения
(снижение легочных объемов), снижение
диффузионной способности легких,
расширение альвеолоартериального
градиента (АаРО2).
Классификация
ИЗЛ
представлена на рисунке 36-1.
Рис.
36-1. Классификация
диффузных паренхиматозных заболеваний
легких (Пульмонология.
Национальные рекомендации, 2009).
Для
русскоязычных врачей понятие
«интерстициальная пневмония» традиционно
связано с воспалительным заболеванием
паренхимы легких вирусной или бактериальной
природы (атипичные микроорганизмы), что
может вносить определенную путаницу
при обсуждении проблемы ИИП, поэтому в
некоторых согласительных документах
подчеркивается, что эквивалентом термина
«пневмония» является «пневмонит» –
термин, более привычный для употребления
в контексте ИЗЛ. В таблице 36-1 представлена
классификация ИИП.
Таблица 36-1.
Классификации идиопатических интерстициальных пневмоний
Гистологический | Клинический |
Обычная | Идиопатический |
Неспецифическая | Неспецифическая |
Организующаяся | Криптогенная |
Диффузное | Острая |
Респираторный | Респираторный |
Макрофагальная | Десквамативная |
Лимфоцитарная | Лимфоцитарная |
Примечание.
Пульмонология.
Национальные рекомендации, 2009.
Особенности
морфологической картины больных с ИИП
представлены в таблице 36-2.
Таблица
36-2.
Морфологические особенности больных с идиопатическими интерстициальными пневмониями
Морфологический | Гистологическая |
ОбИП | Нарушение |
НИП | Вариабельное |
ЛИП | Выраженная |
ДА | Диффузный |
ОП | Легочная |
ДИП | Равномерное |
РБ-ИЗЛ | Бронхоцентричная |
ОбИП
– обычная интерстициальная пневмония;
НИП – неспецифическая интерстициальная
пневмония; ЛИП – лимфоидная
интерстициальная пневмония; ДА –
диффузное альвеолярное повреждение;
ОП– организующаяся пневмония; ДИП –
десквамативная интерстициальная
пневмония; РБ-ИЗЛ – респираторный
бронхиолит, ассоциированный с
интерстициальным заболеванием легких.
Примечание.Пульмонология.
Национальные рекомендации, 2009.
Интерстициальная пневмония у детей и взрослых: симптомы, причины, лечение
Идиопатическая интерстициальная пневмония обозначает целую группу диффузных заболеваний легких. Объединяет их неясная, неустановленная этиология и неуклонное прогрессирование изменений в межуточной ткани легкого.
Интерстиций, который первично поражается при данных формах, располагается в перегородках между эндотелием альвеол и сосудами, и представляет собой паренхиму легкого. В результате воздействия ряда инфекционных, аллергических или других неспецифических факторов происходит воспаление соединительной интерстициальной ткани, ее отек. Это нарушает передачу кислорода с поверхности альвеол в кровеносные капилляры. В результате длительных изменений происходит необратимое склеивание – фиброзирование легочных элементов.
Классификация идиопатических заболеваний легких:
- Неспецифическая интерстициальная пневмония.
- Острая интерстициальная пневмония.
- Криптогенная организующаяся пневмония.
- Десквамативная интерстициальная пневмония.
- Лимфоидная интерстициальная пневмония.
- Респираторный бронхиолит.
- Идиопатический легочный фиброз.
Клинические признаки и характеристики
Общими симптомами поражения интерстиция является одышкаа. Степень ее выражености и нарастания зависят от фазы заболевания и остроты течения. Кашель чаще сухой, может быть с выделением незначительного количества мокроты слизистого или слизисто-гнойного характера. От вида патоморфологических изменений зависят тяжесть проявлений и исходы заболевания.
Неспецифическая интерстициальная пневмония
Болезнь развивается постепенно, от начала первых симптомов до точной установки диагноза иногда проходит 2-3 года. Неспецифическая интерстициальная пневмония чаще встречается у женщин и мужчин в возрасте 40-50 лет и не ассоциирована с курением. Постепенное нарастание одышкаи и кашля происходит достаточно медленно.
Основными жалобами при неспецифической интерстициальной пневмонии являются снижение веса, низкая толерантность к физическим нагрузкам. На рентгене видно симметричное поражение, чаще в периферических отделах, очаги по типу «матового стекла». У большинства больных заболевание имеет благоприятный прогноз.
Острая форма
Быстропрогрессирующее редкое проявление организующихся диффузных поражений легочной ткани. По характеристикам похожа на респираторный дистресс-синдром, который может развиваться во время сепсиса или шока. Синдромы связаны с проявлениями дыхательной недостаточности, в виде тяжелой одышкаи.
Манифестация заболевания начинается с неспецифических болей в мышцах, озноба, температуры, “разбитости”. Быстрое прогрессирование легочной недостаточности часто требует ИВЛ. Даже при своевременном лечении летальность достигает 50%.
Криптогенное организующееся воспаление легких
Начинается с явлений гриппозной инфекции – кашля, температуры, миалгии, “разбитости”. В патологический процесс вовлекаются помимо интерстиция сами альвеолы. При аускультации возможно выслушивание сухих хрипов, крепитации – основной признак.
Симптомы похожи на обычное воспаление легких, поэтому часто проводят безуспешную антибиотикотерапию. Рентгенологически выявляются интерстициальные затемнения в нижних отделах в сочетании с узелковыми тенями вдоль сосудов. После установки диагноза и проведения специфического лечения, через 3-6 месяцев наступает полное выздоровление.
Десквамативная форма
В патоморфологической картине сочетаются поражения интерстиция с альвеолами и бронхиолами. Десквамативная интерстициальная пневмония встречается достаточно редко, страдают чаще всего мужчины-курильщики 40-50 лет.
В течение нескольких месяцев или недель отмечается сухой кашель, нарастает одышкаа. Однако, самих больных эти симптомы иногда никак не настораживают, а проявления болезни замечают при прохождении диспансеризации. Тогда на рентгене десквамативная пневмония выглядит в виде характерных участков «матового стекла».
Прогноз достаточно благоприятный, с вероятным полным выздоровлением. Десквамативные изменения лечатся в первую очередь отказом от курения, что в 75% наблюдений вызывает клиническое улучшение.
Лимфоидная межуточная пневмония
Встречается редко, преимущественно у женщин после 40 лет. Постепенно в течение нескольких лет отмечается нарастание кашля и одышкаи, иногда возможна лихорадка, боли в суставах и груди, снижение веса, анемия. При аускультации выслушивается крепитация.
Исход воспаления благоприятный при правильном лечении, однако, возможно формирование диффузного фиброза у трети пациентов. При компьютерно-томографическом исследовании выявляют сочетание альвеолярно-интерстициальных инфильтратов и «сотовое легкое».
Респираторный бронхиолит
Развивается в сочетании проявлений поражения легочной паренхимы и бронхиол. Наиболее часто встречается у курильщиков с большим стажем. При этом отказ от пагубной привычки иногда полностью нивелирует проявления болезни. Прогноз при своевременном и корректном лечении благоприятный, но не исключаются рецидивы и повторные прогрессии.
Идиопатический легочный фиброз
Наиболее часто встречающийся вариант, поражает в основном людей старше 50 лет. Прогрессирование симптомов одышкаи и кашля медленное, без температуры и кровохарканья. На протяжении нескольких лет отмечается слабость, аритмии, артралгии, миалгии. При аускультации наиболее часто выслушивается крепитация по типу «треска целлофана». Возможно развитие легочного сердца, кахексии.
Методы диагностики патологии
В связи со стертостью клинической симптоматики и частой маскировкой диффузных заболеваний под острые инфекционные пневмонии, дифференциальная диагностика крайне затруднена.
Функция внешнего дыхания показывает нарушения легочной вентиляции рестриктивного типа в виде уменьшения объема легких. Нарушения кислотно-щелочного равновесия в газовом составе крови характеризуются гипокапнией, гипоксемией, алкалозом.
Компьютерная томография – наиболее информативный метод, который позволяет наглядно увидеть характерные рентгенологические признаки в легких:
- двустороннее диффузное поражение;
- изменения в нижних отелах;
- инфильтраты, субплевральные тени;
- участки «матового стекла»;
- в исходе склеротические изменения по типу «сотового легкого».
Инвазивным методом является биопсия легких, позволяющая установить точный гистологический диагноз. Для проведения исследования необходим большой объем легочной ткани, поэтому кусочек легкого берут или при торакоскопии, или при открытой операции. Показания для проведения биопсии:
- невозможность постановки клинического диагноза;
- необходимость выбора наиболее подходящего лечения;
- отсутствие рентгенологических признаков «сотового легкого»;
- дифференциальный диагноз с саркоидозом, асбестозом, эозинофильной пневмонией, лимфомой.
Лечение идиопатических заболеваний легкого
Основой лечения интерстициального поражения является массивная противовоспалительная терапия гормональными препаратами, глюкокортикоидами и цитостатиками. Длительность приема препаратов составляет от трех месяцев до нескольких лет. Клинически и рентгенологически отмечается улучшение у трети пациентов.
Оценка эффективности лечения основана на сочетании двух или более критериев с интервалом в 3-6 месяцев:
- уменьшение тяжести кашля и одышкаи;
- уменьшение рентгенологических проявлений;
- улучшение показателей газообмена крови.
Если нет существенной динамики ни в одну сторону, говорят о стабилизации процесса. Ухудшение клинической картины и данных рентгена в течение 6 месяцев свидетельствуют о неэффективности противовоспалительной терапии.
На стадии образования склероза ткани легкого обязательно применяют кислородотерапию, это единственная методика, позволяющая продлить жизнь больному.
Особенности болезни у детей
У детей интерстициальным воспалением легких называют вариант инфекционных пневмоний с поражением соединительнотканных элементов легкого и возможным последующем вовлечением в процесс альвеол и бронхиол. Возбудителями чаще бывают вирусы, микоплазмы. Начало заболевания связано именно с появлением одышкаи, а не с катаральными явлениями.
Заболевание у детей протекает крайне тяжело, с высокой температурой, которая держится до 10 дней. На этом фоне отмечается падение давления, аритмия, проявления дыхательной недостаточности – цианоз и одышкаа, которые быстро прогрессируют. Кашель слабо выражен, мокрота скудная серозно-геморрагическая. Часто у детей присоединяются миокардиты, может возникнуть эмфизема и отек легкого, что значительно ухудшает прогноз.
Перкуторно и аускультативно при межуточной пневмонии не всегда выслушиваются характерные изменения. На рентгенограмме у детей типичные для пневмонии очаги отсутствуют, наблюдается увеличение прозрачности легочной ткани, а также подчеркнутый бронхо-сосудистый рисунок. Симптомы поражения чаще двусторонние.
Лечение межуточной пневмонии проводят обязательно в стационаре с применением кислородной поддержки. У маленьких детей чаще применяют ингаляционный метод введения газа. В зависимости от выделяемого возбудителя назначают специфические антибиотики. Комплексная терапия у детей включает симптоматическое лечение, физиопроцедуры, общеукрепляющие методики.
Неспецифическая интерстициальная пневмония (НСИП)
Неспецефическая инетрстициальная пневмония (НСИП, англ. NSIP) является вторым наиболее частым морфологическим и патологическим паттерном интерстициального поражения легких и характеризуется гистологической картиной равномерного интерстициального хронического воспаления разной степени выраженности или фиброза. НСИП бывает двух подтипов:
- фиброзный (фибротический) тип: более частый, имеет более плохой исход
- клеточный (целлюлярный) тип: менее частый, но характеризующийся более положительным прогнозом за счет лучшего ответа на терапию
При визуализации наиболее частыми чертами являются относительно симметричные и двусторонние зоны матового стекла в сочетании с нежными/тонкими ретикулярными изменениями и уменьшением объема легких, ведущего к формированию тракционных бронхоэктазов. Щажение непосредственно субплевральных отделов, если встречается, считается очень специфичным для НСИП.
Эпидемиология
Патология как правило встречается у мужчин среднего возраста, 40-50 лет [1]. Распространена в европейской популяции [9].
Клиническая картина
Симптомы не специфичны и включают незаметно прогрессирующее диспноэ и сухой кашель с рестриктивным паттерном снижения легочной функции и уменьшением функции газообмена.
Патология
Пространственная и временная гомогеность в материале является основной чертой НСИП. Гистологически НСИП разделяется на три группы; однако за счет схожего исхода II и III группы (смешанная клеточная и фиброзная и, соответственно, преимущественно фиброзная) сейчас классифицируются как фиброзный тип:
- фиброзная (фибротическая, от англ fibrotic ) неспецифическая интерстициальная пневмония: более частая, утолщение интерстиция больше за счет однородного фиброза с средней выраженностью хронического воспаления, несмотря на фиброзные изменения архитектоника легочной ткани сохранена
- клеточная (целлюлярная, от англ cellular) неспецифическая интерстициальная пневмония: менее частая; утолщение интерстиция в большинстве вторично к инфильтрации воспалительными клетками и гиперплазии пневмоцитов II типа. Архитектоника легких сохранена [8].
Отсутствие таких важных гистологичских признаков: гиалиновых мембран, гранулем, инвазии микроорганизмами, признаков первичного поражения дыхательных путей или организующей пневмонии, а так же эозинофилов и грубого фиброза — указывает на отсутствие острого повреждения легких.
Сочетанная патология
НСИП — преимущественно идиопатическое заболевание, но морфологический паттерн может сочетаться с многочисленными заболеваниями:
- заболевания соединительной ткани
- системная красная волчанка
- склеродермия
- Шегрена синдром
- полимиозит [5]
- дерматомиозит [5]
- прочие аутоиммунные заболевания
- лекарственное поражение легких: особенно препаратами используемыми при химиотерапии [4]
- медленное восстановление при диффузном альвеолярном повреждении
- рецидивирующая организующая пневмония
- иммунодефицит (в основном при ВИЧ) [13]
- реакция “хозяин против трансплантата” [13]
- болезнь Кастлемана [13]
- миелодиспластический синдром [13]
Диагностика
Компьютерная томография
Характерные признаки при визуализации схожи при клеточной, фиброзной НСИП, а так же ОИП, в плоть до 30% случаев. Временная прогрессия изменений при повторном ВРКТ исследовании в 28% случаев позволиляет изменить предварительный диагноз с ОИП на НСИП. Изменения затрагивают как правило периферические отделы (с жащением непосредственно субпелвральных), в целом симметричные с кранио-каудальным градиетном выраженности. Изолированное или преимущественное вовлечение верхних долей, или редкое одностороннее вовлечение — делают диагноз НСИП менее вероятным.
Общие проявления включают:
- снижение воздушности по типу матового стекла
- как правило доминирующий признак: может быть симметричным или диффузно распределенным по всем отделам или локализоваться преимущественно в базальных отделах
- щажение непосредственно субпелвральных отделов [11] — относительно специфичный признак НСИП
- в большинстве случаев двустороннее и симметричное (~86% [14]), но может быть двусторонним асимметричным (в 10% случаев), и, редко, односторонним (3%)
- в большинстве случаев в периферических областях (~68%) но может быть хаотичным (21%), диффузным (8%), и, редко, в центральных отделах легких (3%) [14]
- ретикулярные плотности и нерегулярные линейные плотности (иногда — минимальные субплевральные ретикулярные изменения) в основном при фиброзной НСИП [6-7]
- утолщение аксиального интерстиция / бронховаскулярных пучков: при фиброзной НСИП [6]
- тракционные бронхоэктазы: встречаются при фиброзной НСИП
- уменьшение объема легких: в основном нижних долей
- при выраженном течении
Наличие следующих признаков, хотя и встречается при НИСП, должно натолкнуть на мысль о других заболеваниях:
История и этимология
Считается что впервые был описан Katzenstein и Fiorelli в 1994 [14].
Дифференциальный диагноз
Ключевой момент в дифференциальной диагностике — паттерн обычной интерстициальной пневмонии, который иногда может иметь схожие черты [3]. Признаки позволяющие сделать выбор в пользу НСИП — симметричные двусторонние зоны матового стекла с нежными ретикулярными плотностями щадящими непосредственно субплевральную зону. Наличие крупнокистозного сотового легкого почти всегда указывает на ОИП.
Идиопатическая интерстициальная пневмония — Скачать PDF бесплатно
Радиологические находки в BO
Результаты радиологического исследования в BO BO-Meeting 2016 Schloss Johannisberg Geisenheim — Rheingau Germany Dr.Саймон Мартин Отделение диагностической и интервенционной радиологии Университетская клиника Франкфуртский бронхиолит
Дополнительная информация
Интерстициальное заболевание легких
Интерстициальное заболевание легких Уильям Д. Трэвис Резюме Идиопатические интерстициальные пневмонии представляют собой важную группу интерстициальных заболеваний легких, включающую семь форм: (1) обычная интерстициальная пневмония
Дополнительная информация
Рестриктивные заболевания легких
Рестриктивные заболевания легких. Характеризуется пониженной эластичностью легких.Выраженные изменения интерстиция (интерстициальное заболевание легких). Важные признаки и симптомы: — Одышка. — Гипоксия. — С
Дополнительная информация
Корпус 1 (ТВ13-74) ТВ Colby MD
Случай 1 (TV13-74) TV Colby MD Мезотелиома ?? Почему это не мезотелиома ?? Дифференциальный диагноз: мезотелиома, метастатическая карцинома легких, щитовидной железы и др. Случай 1 История болезни 61F Кардиомиопатия в анамнезе
Дополнительная информация
Идиопатический фиброз легких
Идиопатический фиброз легких Что такое идиопатический фиброз легких? Идиопатический фиброз легких (ИЛФ) — это состояние, которое вызывает стойкое и прогрессирующее рубцевание крошечных воздушных мешочков (альвеол) в
Дополнительная информация
Рецидивирующая или постоянная пневмония
Рецидивирующая или персистирующая пневмония Нижних дыхательных путей Доктор Т. Авенант Рецидивирующая или персистирующая пневмония Определения Рецидивирующая пневмония более двух эпизодов пневмонии за 18 месяцев Персистирующая пневмония
Дополнительная информация
РАЗМЕР ЧАСТИЦ И ХИМИЯ:
Пневмокониозы LW / Обратите внимание: эта информация является дополнительной к Принципам и практике медицины Дэвидсона./ Hierdie inligting является дополнением к Принципам и практике медицины Дэвидсона. Пневмокониозы
Дополнительная информация
Заболевания легких, связанные с ревматоидным артритом: результаты КТ 1
Нобуюки Танака, доктор медицины Джунг Сук Ким, доктор медицины Джон Д. Ньюэлл, доктор медицины Кевин К. Браун, доктор медицины Карлайн Д. Кул, доктор медицины Ричард Михан, доктор медицины Такуя Эмото, доктор Цунео Мацумото, доктор медицины Дэвид А. Линч, MB Условия индекса: артрит ревматоидный,
Дополнительная информация
Легочные осложнения от лечения рака легкого, Часть 1: Пневмонит, вызванный химиотерапией.Джерард Сильвестри, Медицинский университет Южной Каролины Д-р Уэст: Здравствуйте, и добро пожаловать на наш веб-семинар с
.
Дополнительная информация
Интерстициальное заболевание легких
10 Интерстициальное заболевание легких — это термин, который широко описывает разнообразную коллекцию из более чем 200 заболеваний легких. Эти болезни классифицируются вместе, потому что все они поражают ткани и пространство около
.
Дополнительная информация
Легочные паттерны VMA 976
Легочные паттерны VMA 976 Легочные паттерны Какие легочные паттерны обычно описываются в ветеринарии? ЛЕГКИЕ ИЗОБРАЖЕНИЯ Нормальный альвеолярный интерстициальный структурированный / узловой неструктурированный бронхиальный
Дополнительная информация
Последняя информация о диагностике рака легких
Обновленная информация о диагностике рака легких Д-р Майкл Фаннинг MBBS FRACGP FRACP ВРАЧ ДЫХАТЕЛЬНОЙ И СНА Медицинский центр Mater Краткое описание факторов риска рака легких Скрининг на рак легких Последующее радиологическое наблюдение
Дополнительная информация
Сентябрь 2008 г. [KT 168] Sub.Код: 2063 ОБСЛЕДОВАНИЕ НА СТЕПЕНЬ Доктора медицины Отделение XVII Туберкулез и респираторные заболевания. НЕТУБЕРКУЛЕЗНЫЕ ЗАБОЛЕВАНИЯ ГРУДИ, общие для Части II Документа II — (старые / новые / пересмотренные правила)
Дополнительная информация
Отделение хирургии
Что такое эмфизема? 2004 Регенты Мичиганского университета Эмфизема — хроническое заболевание легких, характеризующееся истончением и чрезмерным расширением легкоподобных пузырей (булл) в легочной ткани.
Дополнительная информация
ВОЗДЕЙСТВИЕ ФИБРОГЕННОЙ ПЫЛИ
ВОЗДЕЙСТВИЕ ФИБРОГЕННОЙ ПЫЛИ (АСБЕСТ И КРЕМНИН) РУКОВОДСТВО ПО МЕДИЦИНСКОМУ ОБСЛУЖИВАНИЮ ДЛЯ РАБОТНИКОВ Подготовлено доктором Т. Д. Редекопом, главным врачом по производственным вопросам, Отделом безопасности и гигиены труда Отдела труда и иммиграции Манитобы
Дополнительная информация
ЛЕКЦИИ ПО ПРОФЕССИОНАЛЬНЫМ ЗАБОЛЕВАНИЯМ
ЛЕКЦИИ ПО ПРОФЕССИОНАЛЬНЫМ ЗАБОЛЕВАНИЯМ الدكتورة سجال فاضل فرھود الجبوري M.Бакалавр гуманитарных наук (Вавилонский университет) Магистр наук (Общинная медицина, Аль-Нахрейн) Асбестоз Асбестоз — хроническое воспалительное заболевание, поражающее
человек.
Дополнительная информация
Стивен Р. Вич, доктор медицины
Стивен Р. Вич, доктор медицинских наук, Международные онкологические программы Мемориального онкологического центра Слоуна-Кеттеринга, 160 E. 53 rd Street New York, NY 10022 212-610 610-08780878 — тел. 212-308 308-7063 — факс [email protected] ПРОВЕРКА
Дополнительная информация
Немелкоклеточный рак легкого
Немелкоклеточный рак легкого О ваших легких и рак легких Как работают ваши легкие? Чтобы понять рак легких, полезно понять свои легкие.Ваши легкие поставляют кислород в кровь, а сердце
Дополнительная информация
Дело о. Месяц Октябрь, 2012
Случай месяца Октябрь 2012 г. Случай Пациент, мужчина 47 лет, в течение 3 недель страдал от болей в животе. КТ брюшной полости выявила предположение об утолщении стенки на кончике аппендикса
Дополнительная информация
Асбест и ваши легкие
Эта информация описывает, что такое асбест, и состояния легких, вызванные его воздействием.Он также включает информацию о том, что делать, если вы подверглись воздействию асбеста, и о преимуществах
Дополнительная информация
ОБЗОР Рака почки
Рак почки ОБЗОР Рак почки — третий по распространенности рак мочеполовой системы у взрослых. Ежегодно в США регистрируется около 54000 новых случаев рака, а заболеваемость почек —
.
Дополнительная информация
Обновленная информация о мезотелиоме
8 ноября 2012 г. Обновленная информация о заболеваемости мезотелиомой и обновленная номенклатура Классификация Диагностические образцы Морфологические особенности Эпителиоидная гистология Двухфазная гистология Иммуногистохимическая
Дополнительная информация
Джеймс Ф.Кравец, доктор медицины, F.A.C.P
Джеймс Ф. Кравек, доктор медицины, председатель F.A.C.P, отделение внутренней медицины, председатель медицинского центра Святой Елизаветы, общая терапия, Медицинский университет Северо-Восточного Огайо, заместитель медицинского директора, хоспис
Дополнительная информация
Диагностика и лечение кашля
Диагностика и лечение кашля а. Диагностика: — Подробная история — Физикальное обследование — Обследование б.Лечение кашля Подробный анамнез дает ценные ключи к разгадке этиологии кашля — острый или
Дополнительная информация
Интерстициальное заболевание легких: причины, перспективы и диагностика
Интерстициальное заболевание легких — это название, данное группе состояний, которые вызывают воспаление и рубцевание ткани в легких, что затрудняет их работу. Также могут быть затронуты дыхательные пути, воздушные мешочки, внешняя часть легких и кровеносные сосуды.
Заболевание вызывает у людей одышку и часто сопровождается сухим кашлем.Диагностика может быть сложной задачей, и в настоящее время лекарства от этого заболевания нет.
Однако существуют варианты лечения, которые могут помочь справиться с симптомами. Лечение также включает изменение образа жизни для замедления прогрессирования, насколько это возможно.
Краткие сведения об интерстициальном заболевании легких:
- Причины варьируются от воздействия окружающей среды до долгосрочных заболеваний и генетических факторов.
- Точная причина большинства интерстициальных заболеваний легких неизвестна.
- По мере прогрессирования болезни это может привести к серьезным, потенциально опасным для жизни осложнениям.
Поделиться на Pinterest Интерстициальные заболевания легких включают такие типы, как интерстициальная пневмония, идиопатический фиброз легких и саркоидоз.
Существует много типов интерстициального заболевания легких, все они поражают интерстиций, представляющий собой сеть тканей, проходящую через оба легких.
Интерстиций поддерживает альвеолы или крошечные воздушные мешочки в легких. Кровеносные сосуды проходят через интерстиций, позволяя крови получать кислород и избавляться от избытка углекислого газа.
Заболевания, поражающие интерстиций, приводят к утолщению его тканей за счет рубцевания, воспаления и задержки жидкости. Это уплотнение затрудняет поглощение кислорода кровью, что может привести к появлению симптомов интерстициального заболевания легких, таких как одышка.
По данным Американского торакального общества, существует более 200 различных заболеваний легких, поражающих интерстиций. Некоторые из этих заболеваний включают:
- Хронический силикоз : заболевание легких, обычно связанное с работой человека и вызванное вдыханием слишком большого количества кремнеземной пыли.
- Интерстициальная пневмония : инфекция легких, возникающая в интерстиции.
- Пневмокониоз угольных рабочих : также называемое черным легким, это заболевание легких, вызванное вдыханием угольной пыли.
- Идиопатический фиброз легких : Хронические рубцы в интерстиции без известной причины.
- Сидероз : Воспаление или рубцевание ткани в результате вдыхания железа при сварке или добыче.
- Неспецифический интерстициальный пневмонит : повреждение интерстиция, которое часто возникает при аутоиммунных заболеваниях, таких как склеродермия или ревматоидный артрит.
- Гиперчувствительный пневмонит : Воспаление из-за вдыхания аллергенов или раздражающих веществ, таких как плесень, детрит растений и животных или химические вещества.
- Легочный фиброз, связанный с соединительной тканью : заболевание, которое поражает некоторых людей с другими заболеваниями соединительной ткани, такими как склеродермия или ревматоидный артрит.
- Криптогенная организующая пневмония : интерстициальное заболевание легких, которое может напоминать пневмонию без наличия инфекции.
- Острый интерстициальный пневмонит : Внезапное повреждение интерстициальной ткани, которое является серьезным и часто требует неотложной медицинской помощи и жизнеобеспечения.
- Десквамативный интерстициальный пневмонит : значительное воспаление легких, часто связанное с тяжелым курением.
- Саркоидоз : Воспалительное состояние, которое влияет на интерстиций, саркоидоз также может вызывать увеличение лимфатических узлов и проблемы с сердцем, глазами, суставами, кожей и нервами.
- Семейный фиброз легких : скопление рубцовой ткани в легких, которое поражает двух или более человек в одной семье.
- Асбестоз : Рубцовая ткань или воспаление в легких, вызванные вдыханием волокон асбеста.
Симптомы интерстициальной болезни легких различаются и зависят от основной причины. Однако некоторые симптомы обычно являются общими для всех различных форм болезни. Наиболее частый симптом — это чувство одышки или невозможность отдышаться.
Большинство людей с интерстициальным заболеванием легких испытывают этот симптом, и со временем он может ухудшиться. В конце концов, человек с интерстициальным заболеванием легких может почувствовать одышку даже в состоянии покоя.
Эта характерная одышка часто сопровождается сухим непродуктивным кашлем. Некоторые люди также могут испытывать необъяснимую потерю веса.
Всем, у кого проблемы с дыханием, следует обратиться к врачу для постановки диагноза.
У любого человека может развиться интерстициальное заболевание легких, хотя оно может чаще встречаться у людей с определенными заболеваниями, употреблением определенных наркотиков или опасностями окружающей среды.Эти факторы риска могут включать:
Аутоиммунные заболевания
Некоторые аутоиммунные заболевания вызывают атаку и повреждение легких и других органов.
Аутоиммунные заболевания, которые могут поражать легкие, включают:
- склеродермию
- ревматоидный артрит
- волчанку
- дерматомиозит
- полимиозит
- 9134
- смешанный синдром 9134 9134
- соединительной ткани 9134
- смешанный синдром Шегрена
- пыль, например зерновую пыль
- кремнеземную пыль
- асбест
- уголь
- железо сварку
- плесень
- некоторые животные белки, такие как птичий помет
- глинистые минералы, например , тальк
- лучевые процедуры
- сердечные лекарства, используемые для лечения нерегулярного сердечного ритма
- некоторые антибиотики
- противовоспалительные препараты
- химиотерапевтические препараты
работы также может подвергнуть человека риску повреждения интерстициальной ткани.Воздействие различных токсинов или загрязняющих веществ может со временем повредить легкие. Эти вещества могут включать:
Лекарства
Некоторые лекарства могут также повредить легкие, в том числе:
наркотики, включая героин и лечебный метадон
Осложнения могут включать:
Дыхательная недостаточность
Дыхательная недостаточность возникает при поздней стадии интерстициального заболевания легких, когда чрезвычайно низкий уровень кислорода в крови может способствовать отказу других органов.
Легочная гипертензия
Рубцовая ткань, воспаление или низкий уровень кислорода, ограничивающие кровоток, являются причинами высокого кровяного давления в артериях легких.
Правожелудочковая сердечная недостаточность
Интерстициальное заболевание легких может привести к легочному сердцу , когда правому желудочку приходится сильнее перекачивать кровь для перемещения крови через легкие. Эта дополнительная работа может привести к отказу сердца из-за напряжения.
Поделиться на PinterestВрач может порекомендовать компьютерную томографию для диагностики интерстициального заболевания легких.
Если врачи считают, что у человека интерстициальное заболевание легких, простой визуализирующий тест, такой как рентген или компьютерная томография, может помочь им оценить степень повреждения. Они также могут попросить другие тесты, чтобы подтвердить свой диагноз.
Стресс-тест может помочь врачам определить, связаны ли симптомы дыхания человека с проблемами с сердцем или с легкими.
Стресс-тесты увеличивают работу сердца, заставляя человека тренироваться на беговой дорожке или принимать лекарства, которые заставляют сердце биться быстрее.
Легочные функциональные пробы проверяют снижение емкости легких, когда кто-то подует в аппарат, называемый спирометром. Тесты помогают определить, какой тип проблемы с легкими они могут испытывать. Они также дают информацию о том, как легкие перемещают воздух внутрь и наружу и насколько хорошо они используют кислород.
Бронхоскопия — это еще один тест, который помогает врачам проверять ткань легких. Врач вводит пациенту легкое успокоительное и вводит трубку в горло и в легкие. Затем они удаляют небольшой кусочек легочной ткани для тестирования.
Тест бронхоальвеолярного лаважа может дать дополнительную информацию с помощью промывания физиологическим раствором для сбора клеток для тестирования.
Однако в некоторых случаях может потребоваться хирургическая биопсия.
В настоящее время не существует лечения, которое могло бы полностью обратить вспять повреждение легких. Но некоторые методы лечения, которые доступны в настоящее время, могут замедлить развитие рубцов и позволить человеку дышать более свободно.
Врачи могут назначить несколько различных методов лечения чьих-либо симптомов.
Многие врачи рекомендуют пройти легочную реабилитацию, так как это поможет укрепить легкие. В легочной реабилитации используются различные упражнения, которые помогают человеку увеличить объем легких и лучше дышать.
В недавнем небольшом исследовании изучалась полезность легочной реабилитации у людей с интерстициальным заболеванием легких по разным причинам. Исследование показало, что легочная реабилитация благоприятна для толерантности к физической нагрузке, симптомов интерстициального заболевания легких и повышения качества жизни.
Кислородная терапия может быть назначена, чтобы помочь уменьшить одышку у человека и улучшить его способность быть активным. Однако недавний обзор исследования ставит под сомнение полезность кислородной терапии в долгосрочной перспективе у пациентов с интерстициальным заболеванием легких.
Противовоспалительные препараты
Хотя некоторые противовоспалительные препараты могут повредить легкие, другие могут помочь облегчить симптомы. Примером может служить кортикостероид преднизон.
Лечение кортикостероидами может быть полезно при различных интерстициальных заболеваниях легких, но оно не лишено побочных эффектов.
Иммуноподавляющие препараты
Если аутоиммунное заболевание вызывает симптомы, врачи могут порекомендовать иммунодепрессанты, чтобы уменьшить повреждение легких.
Антифиброзные препараты
Более новый класс лекарств, известных как антифиброзные или препараты против рубцевания, похоже, работает, блокируя пути в организме, необходимые для образования рубцовой ткани.
Эти препараты были одобрены для лечения идиопатического легочного фиброза, типа интерстициального заболевания легких без известной причины.
Примеры этих препаратов включают Офев (нинтеданиб) и Эсбриет (пирфенидон), которые в настоящее время изучаются на предмет их эффективности при других типах интерстициальных заболеваний легких.
Трансплантация
При тяжелых или быстро прогрессирующих состояниях может потребоваться пересадка легкого. Прежде чем рекомендовать пересадку легких, врачи захотят убедиться, что человек достаточно здоров и не имеет других проблем со здоровьем.
Перспективы интерстициальной болезни легких у всех разные.Это прогрессирующее заболевание, и в настоящее время нет лекарства от повреждений, вызванных рубцами и воспалением. Симптомы могут непредсказуемо прогрессировать и усложнять чью-то жизнь.
Люди с интерстициальным заболеванием легких могут хорошо реагировать на изменения образа жизни, такие как кислородная терапия, легочная реабилитация и здоровое и разнообразное питание. Медицинское лечение может помочь замедлить повреждение легких и помочь кому-то дышать, а в некоторых случаях потребуется пересадка легких.
Посещение врача для диагностики интерстициального заболевания легких и обсуждения идеального варианта лечения — лучший способ действий для любого, кто подозревает, что у него может быть интерстициальное заболевание легких.
Идиопатическая интерстициальная пневмония
Идиопатическая интерстициальная пневмония ( IIP ) или неинфекционная пневмония [1] — это класс диффузных заболеваний легких. Этот термин используется для обозначения типа диффузного паренхиматозного заболевания легких (DPLD), также называемого интерстициальным заболеванием легких (ILD).
Существует семь различных подтипов МИП.
Гистологическая классификация
Классификация может быть сложной, [2] , и объединенные усилия клиницистов, радиологов и патологов могут помочь в постановке более точного диагноза. [3] [4]
Идиопатическая интерстициальная пневмония может быть подразделена на подклассы по гистологическому признаку по следующим образцам: [5] [6]
Обычная интерстициальная пневмония — самый распространенный тип. [7]
Развитие
Таблица 1: Развитие (гистологической) идиопатической классификации интерстициальной пневмонии
| Leibow et al.(1969) | Каценштейн (1998) [8] | ATS / ERS (2002) [6] | |||||||||||||||||||||||||||
| UIP | UIP | ||||||||||||||||||||||||||||
| UIP | |||||||||||||||||||||||||||||
.
