как правильно делать, пропорции, как разводить, через сколько какой препарат
Комбинированное лечение ингаляциями с Беродуалом и Лазолваном назначается при кашле с затрудненным выделением мокроты, свистящими хрипами, приступами удушья. Они показаны при бронхоспазме из-за астмы, хронического бронхита, пневмонии.
Проводятся через небулайзер. Вначале дышат Беродуалом для расширения бронхов. На 1 процедуру нужно 10-20 капель детям и 40 капель взрослым с 2-3 мл физраствора. Через 20 минут делают ингаляцию с 2-4 мл Лазолвана и физиологического раствора в пропорции 1:1. Он стимулирует откашливание и разжижает мокроту, помогает очищению дыхательных путей. Схема лечения подбирается индивидуально пульмонологом или педиатром, терапевтом.
📌 Содержание статьи
Когда назначают, ингаляции с Беродуалом и Лазолваном
Ингаляции с Беродуалом и Лазолваном назначают детям и взрослым при нарушении проходимости бронхов – спазме или закупорке вязкой мокротой, которая с трудом выделяется. Это состояние называется бронхообструктивным синдромом. Его вызывают несколько групп причин (см. таблицу).
Это состояние называется бронхообструктивным синдромом. Его вызывают несколько групп причин (см. таблицу).
| Группа болезней | Диагнозы |
| Аллергические | Бронхиальная астма, бронхит из-за аллергии, поражение легких при глистной инвазии (синдром Леффлера) |
| Инфекционные | Грипп, парагрипп, вирусный и бактериальный бронхит, пневмония, ОРВИ, бронхиолит (воспаление мелких бронхов), бронхоэктазы (стойкие бронхиальные расширения) |
| Врожденные | Муковисцидоз, ферментные нарушения, иммунодефицит, аномалии развития |
| Опухолевые | Новообразования в бронхах |
| Внелегочные | Попадание инородного тела, увеличенная щитовидная, вилочковая железа, лимфоузлы, опухоль в грудной клетке, пороки сердца |
Бронхообструкция встречается в 35-55% болезней дыхательных путей. Ее характеризуют:
Ее характеризуют:
- приступы удушья;
- удлиненный свистящий выдох;
- надсадный кашель сухой или с небольшим количеством густой мокроты;
- хрипы, слышимые при дыхании.
При раннем выявлении и правильном лечении наступает частичное или полное выздоровление. Комбинация Беродуала и Лазолвана считается одной из наиболее эффективных. При недостаточной терапии болезнь перетекает в хроническую форму, со временем становится причиной инвалидности и даже смертельного исхода.
Рекомендуем прочитать статью о Диоксидине для ингаляций. Из нее вы узнаете об основных характеристиках препарата Диоксидин для ингаляций небулайзером и насколько эффективен препарат при различных заболеваниях дыхательных путей.
А здесь подробнее о физрастворе для ингаляций.
Как правильно применять Беродуал и Лазолван вместе
Применение Беродуала и Лазолвана вместе означает вначале вдыхание первого препарата для расширения легких, а через 15-20 минут второго, облегчающего отхождение мокроты.
Чем сначала дышать
Сначала нужно дышать раствором Беродуала. Он расширяет просвет бронхов, улучшает дыхание, легочную вентиляцию, устраняет одышку и приступы удушья, уменьшает количество хрипов.
После вдыхания второго препарата:
- облегчается отхождение мокроты и очищение бронхов;
- разжижается и быстрее выводится слизь;
- уменьшается активность воспалительного процесса;
- за счет местного анестезирующего (обезболивающего) эффекта исчезает раздражение в носоглотке и рефлекторный кашель;
- повышается эффективность вводимых антибиотиков и антисептиков (нередко назначают с ними третью ингаляцию после хорошего откашливания мокроты).
Для детей: пропорции с физраствором
Лазолван и Беродуал разводят только стерильным физраствором, все остальные жидкости для этого не подходят (пропорции для детей см. в таблице). Процедуры проводят не более 2-3 раз в день.
| Возраст ребенка | Ингаляция Беродуалом | Ингаляция Лазолваном | ||
| Беродуал | Физраствор | Лазолван | Физраствор | |
| До 6 лет | 2 капли на 1 кг веса, но не более 10 на 1 раз | 3 мл | 2 мл | 2 мл |
| 6-12 лет | 10-20 капель | 3 мл | 2,5-3 мл | 2,5-3 мл |
| От 12 лет | 20 капель | 3 мл | 2,5-3 мл | 2,5-3 мл |
Максимальной суточной дозой для Беродуала считается 1,5 мл для детей до 6 лет, в возрасте с 6 до 12 она возрастает до 3 мл, а для подростков – до 4 мл. Ее категорически запрещается увеличивать без назначения врача. Это приводит к тому, что спазм бронхов усиливается, а приступы удушья становятся более частыми. Лазолван менее опасен, но и для него есть ограничения – до 4 мл детям до 6 лет и не больше 6 мл до 12-летнего возраста.
Ее категорически запрещается увеличивать без назначения врача. Это приводит к тому, что спазм бронхов усиливается, а приступы удушья становятся более частыми. Лазолван менее опасен, но и для него есть ограничения – до 4 мл детям до 6 лет и не больше 6 мл до 12-летнего возраста.
Пропорции в одной ингаляции взрослому, дозировка
Стандартная дозировка Беродуала для взрослых составляет 2 мл (40 капель) на одну ингаляцию, он разводится физраствором в пропорции 1:1. Если есть необходимость быстро снять приступ удушья, то можно дышать неразведенным препаратом. В день допускается до 4 сеансов. Максимальная разовая доза составляет 4 мл, ее используют только при тяжелом состоянии.
Лазолван применяется в количестве 2-3 мл раствора для ингаляций, смешанного с равным количеством физраствора. Чтобы хорошо увлажнить дыхательные пути и вывести мокроту, объем растворителя можно увеличить. В этом случае в емкость небулайзера заливают медикамент, а потом до максимума доводят физиологическим раствором.
Сколько делают ингаляции
Ингаляции делают по времени 2-3 минуты детям и 3-5 минут взрослым. Их продолжительность определяется мощностью небулайзера. В день назначается от 2 до 4 комбинированных процедур Беродуала и Лазолвана. То есть всего будет проведено от 4 до 8 сеансов.
Обычно такое интенсивное лечение рекомендуется при обострении болезни на 2-3 дня. После того, как состояние улучшилось, исчез приступообразный кашель, переходят на уменьшенные дозы и сокращают количество ингаляций. Для каждого пациента схема терапии подбирается индивидуально.
Как делать ингаляцию
В емкость небулайзера заливается нужная доза медикамента (Беродуала и Лазолвана) с физиологическим раствором. Их рекомендуется предварительно подогреть до температуры тела. Это удобно сделать в шприце. В него последовательно набирают препарат и растворитель, опускают в воду температурой 39-40 градусов и оставляют на 2-3 минуты.
Перед сеансом подключают соединительные трубки к аппарату, заливают теплый раствор для ингаляций, надевают маску или используют загубник. После этого нажимают на кнопку распыления и дышат аэрозолью до полного прекращения ее поступления.
После этого нажимают на кнопку распыления и дышат аэрозолью до полного прекращения ее поступления.
Рекомендуется не стараться дышать глубоко или часто, так как поток препарата может вызвать рефлекторный спазм бронхов. Это особенно часто бывает при выраженном воспалительном или аллергическом процессе. Поэтому дыхательные движения должны быть обычными, после вдоха следует на 2-3 секунды попытаться задержать дыхание.
По окончании сеанса необходимо все сменные части промыть в теплой мыльной воде и хорошо ополоснуть, оставить для высыхания в разобранном виде. При инфекционном процессе перед каждой 4 процедурой необходимо их погрузить в раствор Хлоргексидина на 10-15 минут, а потом промыть водой. При отсутствии инфекций такая обработка нужна раз в неделю.
Почему лучше дышать через небулайзер
Для введения Беродуала и Лазолвана в легкие подходит только небулайзер. Он помогает превратить жидкость в аэрозоль, измельчая ее до мельчайших капель. Эти препараты можно распылять во всех типах приборов – компрессорном (при помощи воздушной струи), ультразвуковом, МЕШ-типа (комбинация мелкоячеистой мембраны и ультразвука).
Важной особенностью небулайзера является возможность получения аэрозольных частиц с заранее известным размером. Он указан в технической характеристике прибора. Для того чтобы капли осели в бронхах, их размер должен быть 3-5 мкм, а для лечения болезней легких – до 3 мкм.
При хронических заболеваниях – бронхиальной астме, обструктивном бронхите – ингаляционная терапия проводится длительно. У пациентов бывает необходимость быстро снять приступ. Потому им лучше пользоваться карманными ингаляторами МЕШ типа.
Наиболее универсальными для применения в домашних условиях являются компрессорные, в которых есть функция изменения размера частиц. Они подойдут для лечения всей семьи, так как помогают терапии при простуде, первых симптомах насморка или боли в горле.
Беродуал или Лазолван для ингаляций – что лучше
Для ингаляций при бронхообструктивном синдроме и аллергии лучше Беродуал, так как он быстро снимает спазм бронхов. При воспалении, инфекции, кашле с вязкой мокротой необходим Лазолван как самостоятельный препарат или в комбинации с Беродуалом для более глубокого проникновения в бронхи.
Совместимость препаратов, в чем разница
Беродуал и Лазолван хорошо совместимы для лечения болезней дыхательных путей, разница между ними состоит в особенностях влияния на бронхи. Применение первого препарата направлено на стенку бронхиальных ветвей. Он помогает расслаблению мышечных волокон и расширению просвета нижних дыхательных путей. Это облегчает дыхание, избавляет от тяжелой одышки.
Улучшение показателей бронхофонографии после ингаляции растворами Беродуал и Лазолван у детей от 1 года до 5 лет
Лазолван действует на реснитчатый эпителий и образование мокроты. Она становится более жидкой, а реснички активными движениями стимулируют ее выведение. Препарат очищает бронхиальные ветви, избавляет от закупорки их слизью, уменьшает воспаление и помогает восстановлению защитного слоя бронхов.
Всегда ли можно принимать вместе
Растворы Беродуала и Лазолвана можно принимать вместе, но при обострении в первые дни лечения рекомендуется их вводить в дыхательные пути по отдельности. Это вызвано тем, что одновременное поступление не даст полного очищения – Лазолван начнет действовать еще на спазмированные бронхи, эффективность процедуры снизится.
Это вызвано тем, что одновременное поступление не даст полного очищения – Лазолван начнет действовать еще на спазмированные бронхи, эффективность процедуры снизится.
Для длительного применения Беродуала в поддерживающей дозе возможна комбинация с Лазолваном в одной ингаляции. Тогда его роль будет профилактической – он не даст развиться бронхоспазму.
По показаниям один из этих препаратов может быть полностью отменен. Для продолжения лечения обычно оставляют Лазолван, а Беродуал рекомендуют использовать только при приступах удушья.
Как лучше чередовать
Лучше чередовать ингаляции так – первая проводится Беродуалом, а потом вторая с Лазолваном. Эффективность комбинированного лечения этими препаратами снизится, если нарушить очередность. Введение первым Лазолвана запустит процесс очищения бронхов. Это усиливает кашель, а на фоне имеющегося спама дыхательных путей состояние больного может ухудшиться.
Через сколько после Беродуала дышать Лазолваном
После ингаляции с Беродуалом дышать Лазолваном нужно через 15-20 минут. Облегчение состояния отмечается почти сразу после первой процедуры, но только через 15 минут наступает устойчивый эффект, он достигает максимума к 45-50 минуте. Поэтому вторая процедура с Лазолваном не проводится ранее, чем через четверть часа, ее можно отложить и на 20-30 минут.
Облегчение состояния отмечается почти сразу после первой процедуры, но только через 15 минут наступает устойчивый эффект, он достигает максимума к 45-50 минуте. Поэтому вторая процедура с Лазолваном не проводится ранее, чем через четверть часа, ее можно отложить и на 20-30 минут.
Смотрите на видео о том, как проводить ингаляциях с Беродуалом:
Важные моменты, чтобы ингаляции с Беродуалом и Лазолваном одновременно прошли хорошо
Одновременное лечение Беродуалом и Лазолваном будет эффективнее при соблюдении ряда условий:
- перед первой процедурой прием пищи должен быть не позже, чем за 1,5 часа;
- ингаляцию проводят в спокойной обстановке, не отвлекаясь на чтение, разговор;
- при лечении детей обязательно рядом находится взрослый;
- схема лечения назначается только врачом, нельзя самостоятельно менять его рекомендации;
- перед сеансом необходимо измерить температуру (допускается не более 37,5С), давление (не выше 140/90 мм рт.
 ст.), пульс (до 90 ударов в минуту), если они выше, то процедуру нужно отложить до нормализации;
ст.), пульс (до 90 ударов в минуту), если они выше, то процедуру нужно отложить до нормализации; - после введения Лазолвана необходимо на протяжении часа сохранять молчание, исключить курение, активные движения, прием пищи, жидкости, вдыхание холодного воздуха;
- последняя ингаляция не должна быть перед самым сном, так как необходимо 2-3 часа для откашливания мокроты.
Рекомендуем прочитать статью о разрешенных и запрещенных ингаляциях при ангине. Из нее вы узнаете о том, когда и какие можно делать ингаляции при ангине, противопоказаниях, препаратах для проведения процедуры.
А здесь подробнее о разрешенных и запрещенных ингаляциях при бронхите.
Ингаляции Беродуалом и Лазолваном назначаются при астме, хронических обструктивных болезнях бронхов и легких. Первая процедура с Беродуалом расширяет бронхи, а вторая через 15-20 минут стимулирует их очищение.
Похожие статьи
Физраствор для ингаляций: как правильно применять для…
Кому и зачем назначают физраствор для ингаляций.
 Польза и вред от его применения для детей и взрослых. Как правильно разводить, заливать в небулайзер и дышать. Сколько капель нужно. Можно ли использовать при беременности солевой раствор. Дозировка натрия хлорида для ингаляций.
Польза и вред от его применения для детей и взрослых. Как правильно разводить, заливать в небулайзер и дышать. Сколько капель нужно. Можно ли использовать при беременности солевой раствор. Дозировка натрия хлорида для ингаляций.Диоксидин для ингаляций: когда применять, как дышать…
Когда и кому можно использовать Диоксидин для ингаляций. Как разводить препарат с физраствором, Дексаметазоном, Гидрокортизоном. Как правильно дышать через небулайзер при насморке, кашле, фарингите, ларингите, гайморит, бронхите. Сколько стоят ампулы. Аналоги Диоксидина для лечения.
Ингаляции при бронхите: чем можно дышать, как часто…
Зачем проводятся ингаляции при бронхите, какие именно можно делать — через небулайзер, дышать паром. Чем можно дышать — маслами, физраствором, содой. Что поможет при остром, хроническом, аллергическом, обтруктивном, асматическом бронхите.
Лазолван для ингаляций разрешен для использования…
Что думают врачи о том, можно ли делать ингаляции при температуре и какой именно — 37, 37,5, 38, почему нельзя.
 Какими препаратами можно проводить ингаляции взрослым и детям — Пульмикорт, физраствор, Лазолван. Чем можно делать ингаляции — небулайзером, ультразвуковым ингалятор, МЕШ.
Какими препаратами можно проводить ингаляции взрослым и детям — Пульмикорт, физраствор, Лазолван. Чем можно делать ингаляции — небулайзером, ультразвуковым ингалятор, МЕШ.Ингаляции при ангине: какие можно и нельзя, препараты…
Какие можно делать ингаляции при ангине, какие препараты допустимы (Беродуал, Пульмикорт), чем поможет физраствор. Какие препараты категорически нельзя применять. Можно ли пользоваться небулайзером при гнойной ангине. Как проходит лечение тонзилита народными средствами. Как дышать детям.
Виды ингаляторов: когда выбирают паровой…
Основные виды ингаляторов и их основные характеристики. Что лучше купить — ингалятор или небулайзер, какой взять ребенку. Чем отличается советский ингалятор, как разобраться в мелкодисперсных, паровых. Что такое МЕШ ингалятор.
пропорции физраствора для детей, последовательности дозы развередия, дозировка взрослым и ребенку
Лазолван и Беродуал – сильные средства в борьбе с заболеваниями дыхательных путей. Ингаляция с использованием этих лекарств быстро облегчает состояние больного и значительно ускоряет процесс выздоровления. Главное – точно следовать инструкциям, соблюдать схему лечения и дозировку препаратов.
Ингаляции Лазолвана и Беродуала – вместе или отдельно
Сочетание лазолвана и беродуала – мощнейшее средство в борьбе с обструктивными бронхолегочными заболеваниями. Такой «коктейль» обладает комплексным действием. Лазолван является эффективным муколитиком: он разжижает мокроту и ускоряет ее выведение. Беродуал используется для снятия бронхоспазма: воздействуя на гладкую мускулатуру, расширяет дыхательные пути, нормализует дыхание и облегчает кашель. Оба препарата действуют очень быстро и имеют продолжительное действие.
Лазолван является муколитиком
Обычно врачи не рекомендуют использовать совместную ингаляцию Лазолвана и Беродуала и назначают две процедуры. Сначала в небулайзер заливают раствор Беродуала и хлорида натрия – процедура снимает спазм бронхов, благодаря чему больному становится легче дышать и откашливаться. Примерно через 15-20 минут, когда подействует Беродуал, проводят ингаляции с раствором Лазолвана (также смешивается с физраствором).
Что собой представляет пристеночный гайморит изложено здесь.
Иногда назначают одновременное применение этих препаратов. Такая схема лечения несет несомненное удобство для пациента, но может быть менее эффективной по сравнению с раздельной ингаляцией из-за разной направленности лекарств. Совместная ингаляция может быть показана пациентам с чувствительностью к компонентам Лазолвана: Беродуал быстро снимает спазм, вызванный муколитиком. В качестве терапевтического средства также можно применять ромашку.
Беродуал снимает бронхоспазм
Применять Лазолван и Беродуал в одной ингаляции вместе или раздельно – лучшие рекомендации по этому вопросу дает врач. Но есть общие принципы для приготовления раствора и проведению ингаляций:
- Соблюдение дозировки лекарственных средств, которые указаны в инструкции или назначены лечащим врачом. Препараты вне зависимости от того, проводится совместная или раздельная ингаляция, разводятся 0,9% раствором хлорида натрия. Не допускается заменять физраствор, к примеру, дистилированной водой.
- Ингаляции можно проводить только в случае, если температура тела не превышает 37,5 градусов. При сильном жаре ингаляции с Беродуалом возможны при сильном бронхоспазме, для исключения удушья. В остальных случаях лучше снизить температуру, и только потом проводить ингаляции.
- Соблюдение стерильности и условий приготовления раствора. Мерную емкость небулайзера следует тщательно промывать, время от времени используя дезинфицирующие средства.
- Раствор для ингаляции готовится непосредственно перед применением, желательно его подогреть до температуры 36 градусов. Остатки неизрасходованного раствора уничтожаются, а не используются повторно.
- Примерно за час до процедуры лучше воздержаться от пищи. Нельзя есть и пить в течение 20 минут после ингаляции, по возможности нужно отказаться от разговоров.
- Дышать во время процедуры нужно спокойно, вдохи не должны быть прерывистыми и глубокими для исключения риска спазмирования.
- Входящие в состав беродуала действующие вещества могут вызвать повышение глазного давления, а при длительном применении – вызывать болезни глаз, поэтому во время ингаляции нельзя допускать попадание аэрозоли в глаза. После процедуры умыть лицо и промыть глаза водой.
О том, как остановить кровотечение из носа, узнаете тут.
Последнюю ингаляцию любого из этих препаратов проводят не позже чем за 2 часа до сна. Лазолван может спровоцировать обилие мокроты, и сильные приступы влажного кашля не дадут спокойно спать. Нарушение сна после приема беродуала также возможно, и это указано в списке побочных действий препарата.
Что лучше
При некоторых видах кашля можно обойтись ингаляциями с одним из препаратов.
Беродуал можно применять как при сухом, так и влажном кашле. Средство оказывает комбинированное действие – снимает спазм при сухом кашле, уменьшает отечность дыхательных путей и разжижает мокроту. Лекарство в течение короткого времени помогает перевести сухой мучительный кашель во влажный, продуктивный. Для лечения хронических заболеваний легких врачи назначают средство Сальбутамол.
При сухом кашле можно дополнительно проводить ингаляции с физраствором: они смягчают и увлажняют слизистую и ускоряют отделение мокроты.
Когда кашель становится продуктивным или слабопродуктивным, можно подключать Лазолван. Он снижает вязкость мокроты и облегчает откашливание. При сухом лающем кашле препарат применять не рекомендуется, иначе приступы кашля могут усилиться.
Муколитические средства, и Лазолван в их числе, не рекомендуются к применению у детей младше двух лет, т.к. побочные эффекты от лечения превышают ожидаемую пользу. Этот вывод сделали во Франции, где проводились исследования, и в 2010 году в этой стране был наложен запрет на лечения муколитиками малышей до 2 лет. В этом возрасте рекомендуются традиционные немедикаментозные способы лечения влажного кашля: теплое обильное питье, увлажнение слизистой щелочными средствами (сода и минеральная вода), прохладный влажный воздух.
При выборе между ними нужно учитывать наличие чувствительности к компонентам препарата и противопоказания. Например, Беродуал нельзя применять лицам с тахиаритмией и с осторожностью он назначается при некоторых болезнях сердца, сосудов, глаз и людям с сахарным диабетом. У лазолвана таких противопоказаний нет.
Дозировка и пропорции – как правильно применять препараты детям и взрослым
Для одной или раздельных ингаляций препаратов существуют свои особенности. Дозировка определяется по инструкции, либо назначается врачом. Протяженность лечения также определяет врач, но в среднем она составляет не менее 5 дней.
При насморке, как дышать над картошкой подскажет данная статья.
Дозировка Беродуала – ингаляции с физраствором
Количество препарата варьируется в зависимости от тяжести приступа. Беродуал нельзя применять перорально. Для проведения ингаляций указанное количество капель препарата разводится физраствором до объема 3-4 мл. Лечение начинают с минимально допустимых доз, постепенно их увеличивая.
У взрослых, включая пожилых людей, и детей старше 12 лет доза составляет от 1 до 2,5 мл (20-50 капель).
Детям от 6 до 12 лет препарат назначается в дозировке 0,5 мл (10 капель препарата) до 2 мл (40 капель). Обычно при умеренном бронхоспазме или длительной терапии назначают минимальную дозировку, для купирования тяжелого приступа необходимо 20-40 капель на прием.
Беродуал при ингаляциях
У детей в возрасте до 6 лет и с массой тела менее 22 кг лечение Беродуалом проводится под контролем врача, дозировка для ингаляций подбирается из расчета 1 капля на 2 кг веса, но не более 10 капель (0,5 мл) на одну процедуру. Суточная доза для маленьких детей не должна превышать 30 капель, т.е. проводится обычно 3 ингаляции с перерывом между ними не менее 4 часов.
Что собой представляет аллергический гайморит расскажет этот материал.
В каких дозах использовать Лазолван
Раствор Лазолвана содержит 7,5 мг действующего вещества – амброксола гидрохлода – в 1 мл. Для проведения ингаляций раствор разводят с хлоридом натрия в пропорции 1:1.
Для детей до 6 лет рекомендуемая доза составляет лазолвана 2 мл, для более старшего возраста и взрослых людей – 2-3 мл на одну ингаляцию.
Лазолван для ингаляций
СОВЕТ: для лучшего отхождения мокроты у детей после приема муколитических и отхаркивающих средств прием препаратов сочетают с дренажным массажем: уложив ребенка в слегка наклонное положение (голова ниже уровня тела), постукивают подушечками пальцев или ребром ладони по спине, двигаясь по направлению к шее. У более старших детей хороший эффект для откашливания мокроты дает специальная дыхательная гимнастика.
Одновременная ингаляция – как дышать через небулайзером
Для совместного применения нужно накапать в мерную емкость небулайзера необходимое количество Беродуала, добавить 2 мл Лазолвана (детям младшего возраста дозировку можно уменьшить до 1 мл) и развести 2,5-3 мл физраствора. При возникновении аллергических реакций на компоненты препаратов специалисты рекомендуют использовать антигистаминное средство Супрастин.
Применение при беременности, если усилился кашель
Беременным женщинам со сроком беременности до 13 недель Лазолван к применению противопоказан. Во II и III триместрах делать ингаляции с Лазолванам можно только по назначению врача, который сможет правильно сопоставить лечебный эффект препарата для матери со степенью риска для плода.
В I и III триместрах противопоказано также применение Беродуала. Входящие в его состав компоненты могут повлиять на родовую деятельность. Во II триместре препарат назначают с осторожностью. В данном случаем, по согласованию с врачом, используют эвкалипт.
Лазолван и Беродуал при лактации применяется только при согласовании с лечащим врачом, т.к. действующие вещества этих лекарств проникают в грудное молоко.
Читайте также о применении при насморке аминокапроновой кислоты по данной ссылке.
Видео
В данном видео вам расскажет подробно про ингаляции Беродуалом.
Выводы
Такие препараты, как Лазолван и Беродуал, лучше всегда иметь в домашней аптечке, особенно если в анамнезе у членов семьи имеются заболевания дыхательной системы или частые приступы кашля на фоне различных инфекционных болезней. Для дополнительного терапевтического эффекта необходимо знать чем можно дышать через небулайзер. Не стоит, однако забывать, о побочных эффектах и возможной аллергии, обязательно соблюдать инструкцию и при первой же возможности показаться врачу.
ингаляции для взрослых и детей, пропорции и применение с физраствором и небулайзером
На сегодняшний день Беродуал и Лазолван наиболее широко применяются при лечении многих заболеваний дыхательных путей, однако, при применении в домашних условиях важно знать как правильно их разводить и точно соблюдать дозировку. В противном случае можно столкнуться с рядом серьёзных осложнений.
Ни в коем случае препараты нельзя принимать внутрь, это может спровоцировать различные нарушения функций желудочно-кишечного тракта, даже язвенную болезнь. Запрещается использовать при ингаляциях бытовые приспособления. Также не стоит делать эту процедуру используя домашние паровые ингаляторы. Это не только неэффективно, но ещё и вредно. Например, попадая на слизистую глаза, пары Беродуала могут привести к повышению внутриглазного давления, а в тяжелых случаях даже к глаукоме.
Проводить ингаляции с Беродуалом и Лазолваном можно только используя небулайзер и точно соблюдая соотношение разводимых препаратов с физраствором. Во избежание развития кандидоза полости рта, каждый раз после ингаляции рекомендуется прополоскать рот обычной водой. Этого бывает достаточно, чтоб удалить мельчайшие частицы раствора и тем самым снизить риск развития побочных явлений.
Почему небулайзер?
Небулайзеры существуют двух типов. Компрессионные и ультразвуковые. Здесь мы не будем подробно останавливться на их описании, отметим лишь, что оба этих типа одинаково хорошо подходят для применения растворов Беродуала и Лазолвана по тому, что именно с их помощью можно достичь мелкодисперстного распыления лекарственного раствора в виде аэрозоля, таким образом обеспечив прямое попадание препаратов сразу в дыхательные пути, что значительно повышает эффективность процедуры и снижает риски развития осложнений.
Также важно, что при его использовании обеспечивается непрерывное поступление лекарства в мундштук или специальную маску, наличие которой — незаменимый аспект при лечении ребёнка, так как детям сложно длительное время дышать через мундштук, а с применением масок ингаляцию можно проводить даже лёжа. Её нужно просто плотно прижать к лицу малыша и попросить его дышать как обычно.
Заболевания, при которых назначаются ингаляции
- бронхиальная астма
- острый, хронический и обструктивный бронхит
- ларингит
- бронхоэктатическая болезнь
- бронхоспазм различной этиологии
Беродуал обладает бронхолитическим и бронходилятирующим действием, Лазолван же стимулирует отхождение мокроты. Их совместное применение значительно облегчает состояние, уменьшает кашель и способствует очищению бронхов от трудновыводимой слизи.
Важно помнить, что нельзя заниматься самолечением. Особенно, это важно если вы собрались делать ингаляции ребёнку. Несмотря на общие рекомендации, дозировка может корректироваться врачом индивидуально для каждого пациента. Также не стоит забывать о противопоказаниях. Так например, Беродуалом нельзя дышать лицам, страдающим сахарным диабетом, артериальной гипертензией, нарушениями сердечного ритма, и коронарной недостаточностью, перенесшим инфаркт миокарда, беременным особенно на поздних сроках. Лазолван же не стоит принимать на ранних сроках беременности, а также лицам с патологией желудочно-кишечного тракта, язвенной болезнью и судорожным синдромом.
Применение Беродуала
Для взрослых:
- Продезинфицировать маску / мундштук прибора, промыть емкость для лекарственного препарата.
- Накапать необходимое количество Беродуала в специальную мерную ёмкость (обычно при бронхите назначается 10-20 капель, для устранения бронхоспазма дозировка может быть увеличена до 1-4х мл. )
- Добавить физраствор, в количестве от 1-4х мл. ( в соотношении 1:1 в зависимости от дозировки Беродуала)
- Проверить герметичность всех составных частей небулайзера и целостность изоляции шнура.
- Надеть маску / плотно обхватить губами мундштук
- Начать процедуру
- Дышать как обычно в течение отведенного времени. (от 1 до 6 минут)
Для детей:
Алгоритм проведения процедуры тот же, разница лишь в дозировке. Маленьким пациентам от трех до шести лет, при бронхите назначают по 8 капель препарата, разведённых в 2х мл. физраствора. При необходимости процедуру можно повторять в течение дня, но общее количество Беродуала не должно превышать 30 капель. Ребёнку старше шести лет однократную дозировку можно увеличить до 10 капель на 2мл. физраствора. В среднем ингаляция делается два раза в день.
По завершении ингаляций нужно вылить остатки использованных лекарств. Повторно их применять нельзя, сколько бы миллилитров ни оставалось в ёмкости. Так же как и нельзя хранить приготовленный заранее раствор, его нужно использовать сразу. Физраствор запрещается заменять чем-либо другим, особенно дистиллированной водой.
О том, на протяжении скольких дней можно дышать Беродуалом, лучше говорить с врачом, так как длительность лечения напрямую зависит от диагноза и степени его тяжести. Однако в среднем как ребёнку, так и взрослому, ингаляции нужно делать не менее 5 дней.
Рекомендации по применению Лазолвана
Лазолван в отличие от Беродуала имеет гораздо большее разнообразие лекарственных форм. Сиропы, таблетки и так далее, но так как нас интересует только ингаляция с ним, здесь мы рассмотрим только раствор.
Лазолван можно применять взрослым и детям старше шести лет при бронхитах по 2-3 мл. раствора. Его также необходимо смешать с физраствором в соотношении 1:1. Перед ингаляцией обычно рекомендуется подогреть раствор до температуры тела и дышать в обычном режиме, избегая глубоких вдохов, так как это может вызвать резкий спазм бронхов и светси на нет эффект от терапии. Делать ингаляции нужно 1-2 раза в день.
Нередко назначают совместное применение Лазолвана и Беродуала за раз в одном ингаляторе. Но делать это нужно только по назначению врача и в строгом соответствии с его предписаниями.
Передозировка
Как уже было сказано ранее, следует соблюдать меры осторожности при ингаляционном лечении Беродуалом. Стоит внимательно относиться к своему состоянию и особенно состоянию своего ребёнка, так как дети далеко не всегда могут точно выразить свои новые ощущения. Чаще всего отмечаются местные реакции, такие как покраснение лица, раздражение гортани и прочие, но также нередки и другие проявления передозировки. Чаще всего они связаны с действием фенотерола, входящего в его состав.
Наиболее вероятно появление тахикардии и тремора конечностей, повышения или понижения артериального давления, ощущения сжатия за грудиной или боли как при стенокардии, аритмии, чувства приливов крови к лицу, чувство тяжести за грудиной, усиления бронхоспазма. При появлении первых признаков передозировки,и симптомов побочных эффектов следует прекратить терапию. Если же облегчение не наступает, необходимо обратиться к врачу.
Специфических симптомов передозировки раствором Лазолвана для ингаляций не описано. Однако редко, чаще в составе комплексной терапии могут появляться такие состояния как: тошнота, диспепсия, диарея, рвота, различные боли в животе. Устранить их возможно с помощью симптоматической терапии.
Для пожилых людей дозировки обычно снижают. Часто им назначают для ингаляций столько же капель, сколько и детям.
Если вы собираетесь делать ингаляции в домашних условиях, сообщите о перенесенных ранее заболеваниях, в том числе хронических, своему лечащему врачу. Перед применением обязательно ознакомьтесь с инструкцией.
Беродуал для взрослых. Раствор беродуал для ингаляций небулайзером. Инструкция по применению раствора для ингаляции
Развитие спастических приступов при кашле характерно для многих заболеваний бронхиального дерева. Для их купирования могут применяться специальные лекарственные препараты. Инструкция по применению «Беродуала» для ингаляций, представленная на этой странице включает в себя показания детям и взрослым, пропорции и дозировки для разведения раствора. Фармакологический препарат расширяет мелкие бронхи, способствует улучшению процесса отхождения мокроты, облегчает приступы сухого кашля.
Эффект сохраняется примерно в течение 6-ти часов. «Беродуал» для ингаляций может использоваться только по назначению врача, поскольку основное действующее вещество имеет ряд противопоказаний для использования. Поэтому не стоит заниматься самостоятельным лечением. При развитии приступов кашля и удушья срочно обратитесь к врачу. Если специалист назначил ингаляции с «Беродуалом», то также целесообразно приобрести для этих целей специальный медицинский прибор небулайзер. С его помощью можно точно дозировать препарат для вдыхания.
Состав и действие Беродуала
Если вы разрабатываете новый ингалятор для лечения болезней легких, вы вкладываете свои деньги в сухой порошок или дозированные ингаляторы, более точное дозирование или более эффективное осаждение, инновационный механизм или проверенную надежность, удобство для пациента или просто старую цену? Если вы считаете, что рынок ингаляторов уже слишком переполнен, чтобы задавать такие вопросы, подумайте еще раз. На рынке, стоимостью около 3 млрд фунтов стерлингов, по меньшей мере десяток крупных и мелких фармацевтических компаний называют развивающиеся системы доставки лекарств для лечения астмы и хронической обструктивной болезни легких, которые вскоре могут прийти в вашу аптеку.
Эффективность применения «Беродуала» для ингаляций: лечебные свойства
Основное свойство этого препарата — способность быстро и эффективно купировать спазм бронхиального дерева и трахеи. Улучшается снабжение тканей кислородом, снижается риск накопления углекислого газа. Эффективность доказана практическими и клиническими испытаниями. Правильное применение «Беродуала» для ингаляций позволяет сократить количество и продолжительность кашлевых приступов. О том, какие лечебные свойства позволяют достигнуть подобного эффекта, расскажем далее.
Тем не менее, он видит, что стоимость является продолжающимся и серьезным препятствием для компаний, которые намерены разработать что-то по-настоящему новое. Регулирующие органы видят устройства и лекарства в разных бюджетах, и они принимают узкий взгляд на то, за какие устройства они будут платить.
Какие противопоказания у Беродуала?
Тем не менее, в определенных ситуациях, таких как лечение легочных инфекций антибиотиками или, в будущем, кистозный фиброз с генной терапией, может потребоваться высокая доза. В Университете Бата Пол Янг и его коллеги из Исследовательской группы по фармацевтическим технологиям в Департаменте фармации и фармакологии недавно показали, что можно достичь 70-процентной эффективности в лечении высокой дозы, такой как поверхностно-активное вещество, в легкое, используя сжатый газ для аэрозолизации сухого порошка в ручном ингаляторе.
Но для начала стоит уточнить, что фармакологической промышленностью выпускается две лекарственные формы: готовый спрей во флаконе с распылителем и раствор для дозирования в домашних условиях. Для детей желательно использовать раствор с добавлением физраствора. Взрослый человек может применять готовый ингалятор. Препарат относится к группе бронхолитиков, в его состав входит два активных компонента: ипратропия бромид и Fenoterolum. Первый компонент отвечает за блокировку раздражающего действия на холинорецепторы. Уменьшается степень раздражения блуждающего нерва. Блокируется кашлевой рефлекс. Снижается продукция слизистого секрета в бронхиальном дереве. Действие ипатропия исключительно местное, оно не влияет на процесс эвакуации выделявшейся мокроты, но стимулирует работу реснитчатого эпителия.
Он использует стеарат магния для защиты сухих порошковых лекарств от влаги, а в случае формотерола — для увеличения объема требуемых низких доз, так что поток и осаждение могут быть улучшены. Мы рассмотрели множество разных лекарств и эксципиентов, и оказалось, что кромогликат натрия был самым гигроскопичным соединением, которое мы тестировали.
Как и многие новые ингаляторы нового поколения, устройство «Нектар» содержит индикатор, показывающий, когда была сделана доза. Лучшая обратная связь с пациентами о том, насколько хорошо они используют свой ингалятор, является еще одной областью, представляющей интерес для разработчиков новых ингаляторов.
Фенотерол оказывает положительное действие на стимулирование работоспособности b2-адренорецепторов при одновременной работе b1-адренорецепторов. В результате снижает порог чувствительности рецепторов, снижается уровень гимстамина и различных форм метахолинов.
Фармакологическое действие местное, начинается сразу же после попадания активных компонентов на слизистые оболочки дыхательных путей. Происходят химические реакции в очагах воспаления и устраняется бронхоспастический эффект. После блокировки тучных клеток снижается отечность слизистой оболочки, просвет бронхов увеличивается. Очень осторожно следует подходить к расчету пропорций и дозировки, поскольку при высоких концентрациях наблюдается высокий клиренс муколициарного процесса. Увеличивается количество отхаркиваемой мокроты, что провоцирует усиление кашлевых приступов.
Как часто делать ингаляции
Он также измеряет функцию легких с загружаемой записью результатов. Но одних инноваций недостаточно, чтобы фармацевтическая промышленность могла заплатить серьезные деньги, чтобы выпустить новый ингалятор на рынок. Для тех, кто производит и продает миллионы ингаляторов каждый год для обслуживания мирового рынка, надежность устройства еще важнее инноваций. Показатель неудачи всего в 1% может означать сотни тысяч неудач лечения — и жалобы — и неприемлем для большой лиги. Но надежность устройства трудно доказать, когда у вас есть прототип.
Препарат «Беродуал» даже в ингаляциях имеет свойство влиять на работоспособность сердечно-сосудистой системы. В качестве побочного эффекта часто возникает учащение пульса. Второе по распространенности побочное действие — тремор верхних конечностей.
Инструкция по применению «Беродуала» для ингаляций в аэрозольной упаковке
В аптечной сети в продаже присутствует препарат в аэрозольной упаковке. Инструкция по применению аэрозольного «Беродуала» для ингаляций категорически запрещает его назначение детям в возрасте до 6-ти лет.
Он может похвастаться простотой своего нового устройства, которое имеет менее 10 простых молдингов, и, по его словам, меньше, легче и, вероятно, будет дешевле, чем другие сухие порошковые устройства. Малые фармацевтические компании, несомненно, знают, что еще деньги должны быть сделаны из новых ингаляторов — пока они могут балансировать инновации против цены. Новые альтернативные методы доставки лекарств для лечения астмы. Системы доставки ингаляции с соблюдением требований и управления болезнями.
Аэрозольное осаждение в легком человека после введения из ингалятора с дозированной дозой с контролируемым микропроцессором. Лекарственная форма, состав и упаковка. Измерительный аэрозоль для ингаляции в виде прозрачной, бесцветной или слегка желтоватой или слегка коричневатой жидкости, свободной от взвешенных частиц.
Спрей предлагается в баллончиках, в которых в сжатом состоянии находится 20 разовых доз. Это примерно 10 мл готового для ингаляций раствора. Для простоты использования баллончик оснащен дозатором и мундштуком, через который проходит струя.
Предусмотрен только один способ использования спрея «Беродуал Н» — это вспрыскивание рекомендованного количества доз непосредственно в ротовую полость. Вскрывать баллончик и пытаться разводить его содержимое — категорически запрещается. Стандартная дозировка для взрослого человека и ребенка с 12-ти лет — 2 разовые дозы, для детей от 6-ти до 12-ти лет — 1 разовая доза. Если не наблюдается выраженного терапевтического эффекта спустя 10 минут, то ингаляция повторяется. Более 4 доз для взрослого и 2 доз для ребенка принимать в течение 3 часов нельзя. Если приступ бронхоспазма не снимается, то необходимо обратиться за квалифицированной медицинской помощью. Максимально в сутки допускается употребление 8 разовых доз для взрослого и 4 разовых доз для ребенка в возрасте до 12 лет.
В случае ингаляционного применения ипратропиумбромида бронходилатация в основном обусловлена локальными, а не системными антихолинергическими эффектами. Он обладает антихолинергическими свойствами. Антихолинергические средства предотвращают увеличение внутриклеточной концентрации циклического гуанозинмонофосфата в гладких мышцах бронхов, вызванных взаимодействием ацетилхолина с М-холинорецепторами. В случае одновременного использования других бета-адренергических агонистов, антихолинергики, входящие в системную циркуляцию или побочные эффекты производных ксантина, могут быть увеличены.
Правила использования:
- сделать 2-3 глубоких вдоха;
- баллончик встряхнуть и снять защитный колпачок;
- на глубоком входе сделать 1 впрыск аэрозоли;
- задержать дыхание после вдоха лекарственного препарата на 1 секунду.
Хранить вскрытый баллончик следует в холодильнике не дольше 1 месяца. По мере хранения происходит испарение жидкости и увеличивается концентрация действующего вещества. Это может стать причиной передозировки.
Гипокалиемия увеличивает риск возникновения аритмий у пациентов, получающих дигоксин. Кроме того, в случае гипоксии увеличивается отрицательное влияние гипокалиемии на сердечный ритм. В таких случаях рекомендуется контролировать уровень калия в сыворотке крови.
Существующий опыт показал, что ипратропийбромид и гидробромид фентерола не оказывают неблагоприятного воздействия на беременность. Гидробромид фентерола выводится из организма в грудном молоке. Данные, подтверждающие экскрецию ипратропиумбромида в грудном молоке, не получены. Значительное влияние ипратропия на новорожденного маловероятно, особенно когда препарат используется в аэрозольной форме.
Раствор «Беродуал» для ингаляций: как разводить, сколько капель (пропорции, дозировки и инструкция)
Для использования этой лекарственной формы требуется небулайзер, применение импровизированных самодельных устройств не допускается, поскольку высока вероятность передозировки. Раствор «Беродуал» для ингаляций инструкция, предложенная производителем, допускает использовать только по назначению врача. Возможно применение у детей в возрасте до 6-ти лет.
Сердечно-сосудистая система: иногда — тахикардия, учащенное сердцебиение; редко — снижение диастолического артериального давления, увеличение систолического артериального давления, аритмия, фибрилляция предсердий, суправентрикулярная тахикардия. Водно-электролитный баланс: иногда — тяжелая гипокалиемия.
Противопоказания к препарату
Респираторная система: иногда — кашель, местное раздражение; редко — парадоксальный бронхоспазм. Пищеварительная система: часто — сухость во рту; иногда — тошнота, рвота; редко — обратимая желудочно-кишечная дисмотильность. Органы зрения: редко — обратимое нарушение живости, мидриаз, повышенное внутриглазное давление, углозависимая глаукома, боль в глазном яблоке.
Выпускается препарат в стеклянных флаконах, оснащенных капельницами для точной дозировки. Перед тем как разводить «Беродуал» для ингаляций, необходимо точно рассчитать его дозировку в соответствии с рекомендациями лечащего врача. В стандартной упаковке содержится 20 мл раствора. Важно знать — сколько капель брать и какие пропорции для разведения соблюдать.
Условия хранения и срок годности
Аллергические реакции: редко — кожная сыпь, ангиодистрофия языка, губ, лица, крапивница, ларингоспазм, отек гортани, анафилактический шок. Разное: возможны повышенное потоотделение, слабость, миалгия, мышечные судороги; редко — обратимое удержание мочи.
Содержимое контейнера находится под давлением. Профилактика и симптоматическое лечение обструктивных заболеваний дыхательных путей с обратимым бронхоспазмом. Гиперчувствительность к атропинподобным веществам. Препарат применяют с осторожностью у пациентов с углозависимой глаукомой, коронарной недостаточностью, артериальной гипертензией, неадекватно контролируемым сахарным диабетом, недавним инфарктом миокарда, тяжелыми органическими заболеваниями сердечно-сосудистой системы, гипертиреозом, феохромоцитомой, гипертрофией предстательной железы, обструкцией выходного отверстия мочевого пузыря, кистозным фиброзом, у детей старше 6 лет.
Примерная дозировка «Беродуала» и физраствора для ингаляций детям и взрослым приведена в таблице далее. Однако это лишь ориентировочные данные. Индивидуальный расчет пропорции требуется пожилым и ослабленным лицам с низкой массой тела, с хроническими заболеваниями сердечно-сосудистой системы, младенцам и детям ясельного возраста.
Видео: ингаляции с Беродуалом ребенку
Чтобы предотвратить опасное для жизни обострение заболевания, следует рассмотреть возможность рассмотрения плана лечения пациента и соответствующей противовоспалительной терапии с ингаляционными кортикоморнами. Пациент должен быть проинформирован о том, что в случае внезапного начала и быстрого прогрессирования одышки они должны обратиться за медицинской помощью.
Пациент должен быть проинформирован о правилах использования ингалятора. Глазная боль, помутнение зрения, появление ореолов или цветных пятен перед глазами, в сочетании с покраснением глаз в виде конъюнктивы или инъекции роговицы могут быть признаками острого приступа закрытой глаукомы. В случае появления вышеуказанных симптомов в любой комбинации пациент должен начать лечение глазными каплями, вызывая сужение зрачка и немедленно обратиться за специализированной медицинской помощью.
Терапия всегда начинается с минимально рекомендованной дозировки. При отсутствии положительного эффекта добавляется по 2-3 капли до момента достижения видимого эффекта. Однако следует знать, что максимальная суточная доза для взрослого человека составляет 80 капель, а для ребенка — 40 капель. Для младенцев в возрасте до 1 года суточная дозировка не должна превышать 10 капель.
Препарат следует использовать с осторожностью у пациентов с обструкцией выходного отверстия мочевого пузыря. Это противопоказано детям в возрасте до 6 лет. Препарат следует использовать с осторожностью у детей старше 6 лет. Сразу после введения фенотерол блокирует высвобождение дураболина медиаторов воспаления и бронхиальных тучных клеток.
Кроме того, при использовании более высоких доз фенотерола отмечается увеличение мукоцилиарного клиренса. Бета-адренергический эффект препарата на сердечную деятельность, такой как повышенная частота и тяжесть сердечного ритма, вызванная сосудистым эффектом фенотерола, бета2-адренергическая стимуляция сердца и при дозах, превышающих терапевтическую, бета-адренорецепторную стимуляцию. Тремор является наиболее частым нежелательным эффектом использования бета-агонистов.
Приготовленный и залитый в небулоайзер раствор можно применять только однократно. Для последующих применений готовится новая доза.
Противопоказания и побочные действия
Перед тем как использовать «Беродуал» для ингаляций как детям, так и взрослым, важно прочитать про возможные противопоказания и побочные эффекты. К противопоказаниям относятся:
При совместном применении двух активных веществ эффект бронходилатации достигается путем воздействия на различные фармакологические мишени. Эти вещества дополняют друг друга, что приводит к усиленному спазмолитическому воздействию на бронхиальные мышцы и обеспечивает большую широту терапевтического действия при бронхолегочных заболеваниях, связанных с сужением дыхательных путей.
Показания к профилактике и симптоматическому лечению хронических обструктивных заболеваний дыхательных путей с обратимым бронхоспазмом, таким как бронхиальная астма и, особенно, хроническая обструктивная болезнь легких. Противопоказания Гипертрофическая обструктивная кардиомиопатия, тахиаритмия. Гиперчувствительность к фенотеролу гидробромиду или атропиновым препаратам или другим компонентам препарата.
- период беременности грудного вскармливания;
- выраженная гипертрофия сердечной мышцы с тахиаритмией;
- злокачественная форма артериальной гипертонии;
- глаукомы и катаракта;
- повышенная индивидуальная чувствительность к компонентам препарата;
- патологии эндокринной системы, в том числе и сахарный диабет.
Побочные действия проявляются достаточно редко. Это может быть фарингит и ларингит с понижением тембра голоса, учащение сердцебиения, головная боль, головокружение, сонливость и мышечная слабость. Гораздо реже развивается выраженный кожный худ, повышение внутричерепного и внутриглазного давления, развитие ишемии сердца.
Меры предосторожности: углонепроницаемая глаукома, коронарная недостаточность, артериальная гипертензия, сахарный диабет, недавний инфаркт миокарда, тяжелая органическая болезнь сердца и кровеносные сосуды, гипертиреоз, феохромоцитома, гипертрофия предстательной железы, обструкция шейки мочевого пузыря, кистозный фиброз, беременность, грудное вскармливание, дети до 6 лет.
Беременность и лактация должны учитывать возможность ингибирующего действия на активность марихуаны. Гидробромид фенесторола переходит в грудное молоко. Данные, показывающие, что ипратропий-бромид переходит в грудное молоко, не были получены. Дозировка и введение Дозировка должна быть индивидуальной. Во время терапии требуется медицинский надзор.
Ни одному ребенку не удается избежать всякого рода болезни. Наиболее частые заболевания связаны с дыхательной системой. Кашель — основной признак недомоганий, способный спровоцировать серьезные осложнения, по причине чего его необходимо лечить. В современное время лекарственные препараты, направленные на лечение дыхательных заболеваний, изобилуют разнообразием. Однако один из новейших препаратов «Беродуал» произвел настоящий фурор, связанный с положительными и отрицательными отзывами. Что же из себя представляет этот препарат и как посредством него происходит лечение детей?
Взрослые и подростки старше 12 лет: Острые приступы астмы при легкой и умеренной атаке, во многих случаях рекомендуется 1 мл. В особо тяжелых случаях, таких как пациенты, которые находятся в отделениях интенсивной терапии, дозы неэффективности, указанные выше, могут потребовать более высокие дозы и 5 мл. В тяжелых случаях может использоваться под медицинским наблюдением максимальная доза, достигающая 0 мл.
Состав и форма для небулайзерной терапии
При необходимости повторное применение для каждой администрации, от 1 до 2 мл до 4 раз в день. Максимальная суточная доза — 8 мл. В случае умеренного бронхоспазма или в качестве помощи при применении рекомендуемой дозы вентиляции, нижний уровень которого составляет 5 мл.
Достоинства
Беродуал — лекарственный препарат нового поколения, имеющий свои неоспоримые преимущества:
- Выпускается в двух удобных формах:
- аэрозольного спрея, который является незаменимым для астматиков;
- раствора для ингаляций, который максимально удобен детям и оптимально подойдет людям в возрасте.
- Оказывает быстрый эффект, который достигается по истечению 15 минут. Максимальный эффект наступает через пару часов и остается активным в течении 6 часов.
- Ценность действия Беродуала характеризуется следующими плюсами:
- провоцирует стимуляцию дыхания;
- снимает бронхоспазм;
- способствует расслаблению сосудной мускулатуры;
- провоцирует сокращение железных секреций.
Более того, лекарство не воздействует негативно на все процессы, происходящие в дыхательной системе.
- Применяется в качестве препарата для комплексной терапии заболеваний легких и бронхов. А также используется при монотерапии заболеваний, связанных с дыхательными путями.
- Используется с целью снятия кашля при обструктивных бронхитах, а также снимает приступы в случае бронхиальной астмы.
Применение Беродуала очень распространено в педиатрической практике, несмотря на то, что он детям до 6 лет противопоказан. Он является эффективным и быстродействующим лекарством. Но назначать его ребенку самостоятельно строго запрещается.
Ингаляции для детей
Показания и противопоказания
Беродуал оказывает свое действие за счет компонентов, которые находятся в его составе. Это лекарство способствует выработке у детей слизи в дыхательных путях и расслаблению гладких мышц бронхов.
Педиатр может назначить ингаляции с данным бронхолитическим препаратом в случае следующих болезней:
- бронхит, ларинготрахеит, ларингит, трахеит, пневмония, сопровождающиеся постоянным лающим кашлем;
- бронхиальная астма;
- бронхоспазм;
- обструктивный синдром, его профилактика при туберкулезе, бронхите и т. д.;
- эмфизема легких.
В инструкции по применению лекарства содержится целый ряд противопоказаний. Категорически запрещается применять препарат без рекомендации врача.
Лекарство нельзя применять при наличии этих болезней:
- сахарный диабет;
- артериальная гипертония;
- заболевания сердца;
- чувствительность к составляющим препарата;
- поражение шейки мочевого пузыря;
- закрытоугольная глаукома;
- тахиаритмия или же быстрое сердцебиение;
- инфаркт миокарда;
- нарушения работы щитовидки.
При применении препарата повышается риск появления аллергии у детей до трех лет. Если вдруг у ребенка появилась отдышка стоит немедленно вызвать скорую помощь.
Особенности
Довольно часто данный лекарственный препарат используют для ингаляций в комплексной терапии с Лазолваном, способствующим разжижению мокроты и ее выведению.
Для совершения ингаляций необходимо иметь небулайзер и учитывать определенные особенности:
- Дозировка зависит от метода ингаляции и способа распыления.
- Между ингаляциями следует делать паузу в 4 часа.
- Все остатки раствора должны уничтожаться.
- Беродуал нельзя разводить дистиллированной водой, только физраствором.
Как разводить
Лучше всего проведение ингаляций начинать с самой маленькой дозировки, которую в процессе лечения можно будет увеличить.
Разведенный раствор должен использоваться сразу после его приготовления.
Рекомендуемая доза должна разводиться 0,9% физраствором до достижения конечного объема, который должен составлять 3-4 мл. Данный раствор должен применяться полностью.
Дозировка для детей:
- Детям, младше 6 лет, назначают 2-10 капель в качестве разовой дозы 3 раза в сутки. На количество капель влияет масса тела.
- Детям в возрастном диапазоне 6-12 лет рекомендуют капли в количестве 10-20 штук, которые должны даваться максимум 4 раза в сутки.
- Детям, возраст которых превышает 12 лет, назначаются 20 капель, применяемые 4 раза в сутки.
Беродуал и физраствор:
Физраствор представляет собой стерильный 0,9% раствор поваренной соли. Нашел свое широкое применение в области растворения лекарств, которые назначаются для ингаляций. Посредством физраствора увлажняются дыхательные пути, а также быстро и качественно выводится слизь и мокрота.
Данный раствор не рекомендуется применять без небулайзера. Лечение должно проводится по истечению двух часов после приема пищи. Дозировка зависит от метода ингаляции. Максимальное время проведения ингаляций с физраствором для детей не должно превышать двух минут.
Беродуал и физраствор необходимо разводить в соотношении 1:1. Дозировка беродуала в данном случае должна составлять:
- Детям возрастом младше 2 лет — 1 мл;
- Детям от 2-6 лет — 2 мл;
- Детям, старше 6 лет — 3 мл.
Соблюдение пропорций в приготовлении раствора для ингаляций позволит избежать передозировку лекарством, а также уменьшит побочные действия. Приготовленный раствор необходимо применить полностью.
Особенности применения Беродуала детям
Также стоит учитывать следующие особенности:
- Ребенку в возрастном диапазоне 6-12 лет Беродуал дается в объеме 0,5-1 мл в случае приступа бронхиальной астмы острого характера с целью срочного предотвращения симптомов. При наличии тяжелых случаев увеличение дозы должно достигать 2 мл, не превышая 3 мл.
- Ребенку в возрасте от 12 лет рекомендуется принимать Беродуал по 1-2 мл 4 раза в день.
- В случае бронхоспазмов или искусственной вентиляции легких назначается 0,5 мл препарата детям от 6 лет.
- Ребенку, имеющему массу тела меньше 22 кг при возрасте младше 6 лет, назначают ипратропию метила в дозировке 25 мкг и фенотерол гидробромид в дозировке 1,5 мл на 1 кг тела. Необходимая дозировка дается 3 раза в течение дня. Максимальная должна составлять 1,5 мл.
Побочные действия
Как и любой лекарственный препарат, имеющий высокую эффективность и повышенную активность компонентов, Беродуал может оказывать побочные воздействия на ребенка. Наиболее часто встречаются:
- сухость во рту;
- учащенное сердцебиение;
- головокружение;
- головные боли;
- рвота;
- тошнота;
- аллергические реакции в виде сыпи.
Кто сказал, что вылечить бронхит тяжело?
- Вас систематически мучает кашель с мокротой?
- А еще эта одышка, недомогание и усталость…
- Поэтому Вы со страхом ждете приближения осенне-зимнего периода с его эпидемиями…
- С его холодами, сквозняками и сыростью…
- Потому что ингаляции, горчичники и лекарства не сильно эффективны в Вашем случае…
- И сейчас Вы готовы воспользоваться любой возможностью…
Эффективно средство от бронхита существует.
Перейдите по ссылке и узнайте, как рекомендует лечить бронхит врач-пульмонолог Екатерина Толбузина…
Можно ли делать ингаляции с Диоксидином небулайзером ребенку и взрослому
Можно ли делать ингаляции с Диоксидином, зависит от тяжести заболевания. Лекарственное средство оказывает мощное воздействие на болезнетворные микроорганизмы, останавливает воспаление, образование гноя. Лечение осуществляется по назначению врача, под его контролем. Длительность курса подбирается индивидуально.
Что такое Диоксидин
Противомикробное, антибактериальное средство с широким спектром действия. Выпускается в форме мази, раствора для инъекций, наружного применения. Активным компонентом является гидроксиметилхиноксалиндиоксид (Hydroxymethylquinoxalindioxide). Продается в ампулах. В 1 мл средства 5 либо 10 г действующего вещества. Однопроцентный раствор используется для лечения гнойных воспалительных процессов разной локализации:
- эмпиема плевры;
- флегмоны;
- перитонит;
- цистит;
- труднозаживающие повреждения кожи;
- абсцесс легкого, мягких тканей;
- плеврит;
- раны мочевых, желчевыводящих путей после операций;
- сепсис.
Раствор Диоксидина используют для промывания ран, введения внутрь через капельницы, уколы.
Противопоказания
- беременность;
- детский возраст до 12 лет;
- индивидуальная непереносимость компонентов препарата;
- тяжелая почечная недостаточность;
- кормление грудью.
Из побочных действий может наблюдаться головная боль, судороги, озноб, диспепсия, гиперемия.
Препарат назначают врачи для лечения сложных форм заболеваний гнойно-воспалительного процесса. Терапия осуществляется под строгим контролем. Длительность курса определяется индивидуально.
Применение в небулайзере
Можно ли делать ингаляции Диоксидином, сказать однозначно нельзя. Зависит от сложности заболевания, тяжести клинической картины. В инструкции относительно применения в небулайзере информации нет. Однако врачи назначают препарат для лечения болезней верхних, нижних дыхательных путей, если иные медикаменты не дают желаемого эффекта. Ингаляции рекомендуют при гнойных, тяжелых болезнях легких, гайморовых пазух. Самостоятельно делать процедуры без консультации со специалистом запрещается.
Диоксидин является мощным антибиотиком широкого спектра действия. При введении раствора внутрь могут появляться побочные эффекты. Что же касается ингаляций, вероятность развития нежелательных явлений снижается, поскольку активные вещества практически не попадают в системный кровоток. После распыления ингалятором оседают на поверхности верхних дыхательных путей, проникают непосредственно в легкие. Терапевтический эффект начинается через 20 минут после окончания дыхательной процедуры.
Можно ли делать ингаляции детям Диоксидином
Согласно инструкции использовать препарат в детском возрасте нельзя, но делать ингаляции разрешается с 2-х лет. Дозировка, длительность лечения подбирается индивидуально. Препарат назначают при болезнях носа, легких, вызванных болезнетворными микроорганизмами. В большинстве случаев осложнения наблюдаются после перенесенного вирусного заболевания.
Поскольку во время дыхания медикаментом активные компоненты в системный кровоток попадают в малой дозе, снижается вероятность развития побочных эффектов. В связи с этим препарат разрешается использовать детям в случае острой необходимости. Делать процедуры нужно после консультации с врачом. Антибактериальный препарат включают в состав комплексной терапии. Исключительное проведение ингаляций антибиотиком может не дать желаемого результата.
Приготовление раствора
В ампулах продается препарат с концентрацией 0,5%, 1%. В процессе приготовления лекарства для небулайзера используются разные пропорции. При этом не играет роли, готовится медикамент для ребенка либо взрослого. 1%-й Диоксидин разводят в соотношении 1:4 с физраствором, 0,5%-й – 1:2.
За одну ингаляцию используется не более 3 мл для детей, 4 мл для взрослых. Процедуру делают дважды в сутки. Дышать следует 3 минуты. Оставшийся раствор разрешается хранить в холодильнике 12 часов, но лучше разводить антибиотик перед каждой ингаляцией. После дыхательной процедуры нельзя пить, кушать минимум полчаса. Окончательно всасывается тканями лекарственное средство в течение 20 минут.
Можно ли дышать Диоксидином через небулайзер для профилактики – нет. Антибиотик вводят в состав комплексной терапии при развитии гнойно-воспалительных процессов, когда иные методы лечения не приносят должного терапевтического эффекта. Запрещается применять лекарство при легких формах гайморита, бронхита, трахеита, других болезней верхних дыхательных путей, не осложненных бактериальной инфекцией. Не делают дыхательные процедуры Диоксидином на острой фазе вирусных, респираторных заболеваний.
Обзор ипратропия бромида / фенотерола гидробромида (Беродуала), вводимого с помощью респимат-ингалятора мягкого тумана пациентам с астмой и хронической обструктивной болезнью легких.
Астму и хроническую обструктивную болезнь легких (ХОБЛ) можно эффективно лечить с помощью ингаляционной терапии с использованием бронходилататоров. Беродуал представляет собой фиксированную комбинацию антихолинергического средства ипратропия бромида (IB) и бета2-адренергического агониста фенотерола гидробромида (FEN). IB / FEN был доступен для лечения астмы и ХОБЛ в составе ингалятора с отмеренной дозой под давлением (MDI) [pMDI] в течение многих лет.PMDI — это наиболее широко используемое устройство для доставки ингаляционных лекарств, таких как IB / FEN. Однако большинство обычных pMDI содержат пропелленты на основе хлорфторуглеродов (CFC), которые в настоящее время удаляются из-за их пагубного воздействия на окружающую среду. Это привело к разработке альтернативных методов доставки лекарств. Respimat Soft Mist Inhaler (SMI) — это ингалятор нового поколения без пропеллента, который образует мелкое, медленно движущееся облако (мягкий туман), которое можно легко вдохнуть.Сцинтиграфические исследования показали, что это улучшает отложение лекарств в легких и приводит к меньшему отложению в ротоглотке, чем CFC-MDI. Была проведена программа клинических разработок для сравнения эффективности и безопасности IB / FEN, вводимого через Respimat SMI, с IB / FEN через CFC-MDI при лечении пациентов с астмой или ХОБЛ. В пяти клинических исследованиях (две фазы II и три фазы III) изучались дозировки IB / FEN от 5 / 12,5 мкг до 320/800 мкг через Respimat SMI в режимах однократного и многократного введения.Четыре испытания были проведены у пациентов с астмой (три у взрослых и одно у детей), а одно испытание фазы III было проведено у пациентов с ХОБЛ. В фазе III участвовало 2058 пациентов, из них 1112 пациентов получали ИБ / ФЕН через Респимат SMI. В исследованиях фазы III каждая доза Респимата SMI вводилась за одно действие по сравнению с двумя введениями при использовании CFC-MDI. В исследовании III фазы детской астмы все дозы CFC-MDI доставлялись через спейсер. Результаты испытаний показали, что IB / FEN через Respimat SMI позволяет снизить номинальную дозу IB / FEN, предлагая при этом терапевтическую эффективность и безопасность, аналогичную CFC-MDI.У детей Respimat SMI устраняет необходимость в прокладке.
% PDF-1.3
%
176 0 объект
>
эндобдж
xref
176 92
0000000016 00000 н.
0000002191 00000 п.
0000002363 00000 н.
0000003359 00000 п.
0000003621 00000 н.
0000003688 00000 н.
0000003908 00000 н.
0000003998 00000 н.
0000004087 00000 н.
0000004197 00000 н.
0000004300 00000 н.
0000004449 00000 н.
0000004611 00000 н.
0000004697 00000 н.
0000004798 00000 н.
0000004956 00000 н.
0000005050 00000 н.
0000005147 00000 н.
0000005233 00000 п.
0000005331 00000 п.
0000005499 00000 н.
0000005604 00000 п.
0000005705 00000 н.
0000005789 00000 н.
0000005901 00000 п.
0000006014 00000 н.
0000006127 00000 н.
0000006438 00000 н.
0000006479 00000 н.
0000006503 00000 н.
0000017383 00000 п.
0000017407 00000 п.
0000028899 00000 н.
0000028923 00000 п.
0000039751 00000 п.
0000039775 00000 п.
0000051412 00000 п.
0000051436 00000 п.
0000063628 00000 п.
0000063652 00000 п.
0000063889 00000 п.
0000064082 00000 п.
0000064302 00000 п.
0000064592 00000 п.
0000065146 00000 п.
0000065464 00000 п.
0000065674 00000 п.
0000065771 00000 п.
0000066210 00000 п.
0000066472 00000 н.
0000067127 00000 п.
0000067368 00000 п.
0000067778 00000 п.
0000068549 00000 п.
0000069091 00000 п.
0000069161 00000 п.
0000069838 00000 п.
0000070616 00000 п.
0000070977 00000 п.
0000071243 00000 п.
0000071313 00000 п.
0000071540 00000 п.
0000071895 00000 п.
0000072150 00000 п.
0000072208 00000 п.
0000072399 00000 п.
0000072642 00000 п.
0000072929 00000 п.
0000073131 00000 п.
0000073375 00000 п.
0000073674 00000 п.
0000073750 00000 п.
0000074318 00000 п.
0000075087 00000 п.
0000075179 00000 п.
0000075373 00000 п.
0000086323 00000 п.
0000086347 00000 п.
0000097413 00000 п.
0000097437 00000 п.
0000097970 00000 п.
0000098223 00000 п.
0000098302 00000 п.
0000102529 00000 н.
0000105204 00000 н.
0000109176 00000 п.
0000109694 00000 п.
0000115514 00000 н.
0000128208 00000 н.
0000133099 00000 н.
0000002404 00000 н.
0000003337 00000 н.
трейлер
]
>>
startxref
0
%% EOF
177 0 объект
>
эндобдж
178 0 объект
>
эндобдж
266 0 объект
>
ручей
Hb«f`La`g`? Ȁ
Проблема доставки терапевтических аэрозолей пациентам с астмой
Число людей, страдающих астмой, продолжает расти во всем мире, и астма остается плохо контролируемым заболеванием, несмотря на наличие руководств по лечению и высокоэффективных лекарств.Несоблюдение пациентом терапии является основной причиной плохого контроля астмы. Пациенты не соблюдают режим лечения астмы по целому ряду причин, но неправильное использование ингаляторов является одной из самых распространенных. Ингалятор с отмеренными дозами под давлением (pMDI) по-прежнему является наиболее часто используемым устройством во всем мире, но многие пациенты не могут использовать его правильно даже после многократного обучения. Ингаляторы, активируемые дыханием, проще в использовании, чем pMDI. Обоснование выбора ингалятора должно быть основано на фактических данных, а не на эмпирическом опыте.При выборе ингаляционного устройства важно, чтобы его было легко правильно использовать, дозирование было согласованным, адекватное лекарство откладывалось как в центральных, так и в периферических дыхательных путях и чтобы отложение лекарства не зависело от потока воздуха. Регулярная проверка техники ингаляции имеет решающее значение, поскольку правильная ингаляция является одним из краеугольных камней успешного лечения астмы.
1. Введение
Заболеваемость астмой продолжает расти во всем мире, удвоившись за последние 10 лет [1–4], и, следовательно, астма ложится огромным экономическим бременем на ресурсы здравоохранения [5].Руководства по ведению астмы [1, 2] теперь доступны практически в каждой стране; их цель — добиться контроля над заболеванием с помощью минимально возможных назначенных доз лекарств [1, 2]. С этой целью в рекомендациях по лечению астмы предлагается поэтапный фармакологический подход, который заключается в увеличении («увеличении») количества лекарств по мере обострения астмы и уменьшении («уменьшении») количества лекарств, когда астма находится под контролем [1, 2]. После того, как контроль астмы достигнут и сохраняется в течение как минимум трех месяцев, рекомендуется постепенное сокращение поддерживающей терапии, чтобы определить минимальную терапию, необходимую для поддержания контроля [1, 2].К сожалению, текущий уровень контроля астмы далек от целей долгосрочного лечения астмы [2, 6, 7], при этом многие пациенты сообщают о дневных и ночных симптомах не реже одного раза в неделю и продолжают нуждаться в внеплановой терапии. посещения и госпитализации [2, 6, 7]. Одна из причин, по которой астма остается плохо контролируемой, заключается в том, что пациенты не получают полной пользы от своих ингаляционных препаратов, прежде всего из-за того, что они не могут правильно использовать свои ингаляторы [8–11].
Преимущества ингаляционной терапии для лечения обструктивных заболеваний дыхательных путей, таких как астма, были признаны в течение многих лет.По сравнению с пероральными или парентеральными препаратами, небольшие, но терапевтические дозы лекарственного средства доставляются местно в дыхательные пути, вызывая местные эффекты в легких [12–14]. Нежелательные системные эффекты сведены к минимуму, поскольку лекарство действует с максимальной легочной специфичностью вместе с быстрым началом и продолжительностью действия [12–14]. Следовательно, аэрозольные препараты бронходилататоров и кортикостероидов являются основой современного лечения астмы в любом возрасте [1, 2]. Аэрозоли — это либо растворы, содержащие лекарства, либо суспензии твердых частиц в газе, генерируемые такими устройствами, как ингаляторы с отмеренными дозами под давлением (pMDI), ингаляторы сухого порошка (DPI) или небулайзеры [12–16].В последнее десятилетие было разработано несколько новых систем доставки, которые обладают высокой эффективностью доставки; примечательными среди них являются ингаляторы мягкого тумана (SMI). Каждый тип ингаляционного устройства имеет плюсов и минусов (Таблица 1). Ингаляторы различаются по эффективности доставки лекарства в нижние дыхательные пути, в зависимости от формы устройства, его внутреннего сопротивления, состава лекарства, размера частиц, скорости образовавшегося аэрозольного шлейфа и легкости, с которой пациенты могут использовать устройство [ 12–16].На эффективность доставки лекарств также могут влиять предпочтения пациентов, что, в свою очередь, влияет на приверженность пациентов лечению и, действительно, на долгосрочное лечение болезни [17]. Кажется, нет смысла прописывать эффективное лекарство в ингаляторе, который пациенты не могут правильно использовать. Таким образом, выбор правильного ингалятора для пациента так же важен, как и выбор наиболее эффективного лекарства.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| pMDI: дозированные ингаляторы под давлением; BA-MDI: дозирующий ингалятор, приводимый в действие дыханием; DPI: ингалятор сухого порошка; СМИ: ингалятор мягкого тумана. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
В этой статье рассматриваются ручные ингаляторы вместе с текущим пониманием правильных методов ингаляции для каждого устройства. Также дается описание небулайзеров, которые часто используются для доставки лекарств от астмы [18]. Однако, поскольку большинство современных небулайзеров громоздки и неудобны, а введение лекарств длительное, их лучше отнести к категории устройств второй линии для большинства пациентов с астмой. Наконец, мы представляем рекомендации группы по улучшению управления лекарственными средствами в виде аэрозолей (ADMIT) по выбору ингалятора, а также алгоритм корректировки терапии астмы [8].
2. Опции аэрозольного устройства
2.1. Ингаляторы с отмеренными дозами под давлением
Разработка первых коммерческих pMDI была проведена Riker Laboratories в 1955 году, а в 1956 году они были проданы как первая портативная многодозовая система доставки бронходилататоров. С тех пор pMDI стал наиболее широко применяемым ингаляционным устройством для доставки лекарств в дыхательные пути для лечения обструктивных заболеваний дыхательных путей, таких как астма и хроническая обструктивная болезнь легких [18]; общие мировые продажи всех компаний продуктов pMDI превышают 2 миллиарда долларов в год.PMDI (рис. 1) представляет собой портативное многодозовое устройство, которое состоит из алюминиевого баллона, помещенного в пластиковую опору, содержащего суспензию под давлением или раствор микронизированных частиц лекарственного средства, диспергированных в пропеллентах. Поверхностно-активное вещество (обычно триолеат сорбита или лецитин) также добавляется в состав для уменьшения агломерации частиц и отвечает за характерный вкус ингаляторов конкретных марок. Ключевым компонентом pMDI является дозирующий клапан, который подает точно известный объем пропеллента, содержащего микронизированное лекарство, при каждом срабатывании клапана.Вдавливание дна канистры в гнездо привода вызывает снижение давления состава в дозирующем клапане, что приводит к взрывному образованию гетеродисперсного аэрозоля капель, которые состоят из крошечных частиц лекарства, содержащихся в оболочке пропеллента. Последний испаряется со временем и на расстоянии, что уменьшает размер частиц, которые используют пропеллент под давлением для создания отмеренной дозы аэрозоля через распылительное сопло (рис. 1). Технология pMDI неуклонно развивалась с середины 1950-х до середины 1980-х годов.До недавнего времени pMDI использовала хлорфторуглероды (CFC) в качестве пропеллентов для доставки лекарств; однако, в соответствии с Монреальским протоколом 1987 г., пропелленты с ХФУ заменяются пропеллентами на основе гидрофторалкана (HFA), которые не обладают озоноразрушающими свойствами [19]. Гидрофторалкан 134a и 227ca представляют собой пропелленты, которые не содержат хлора и находятся в стратосфере ниже, чем CFC, поэтому они имеют значительно меньший потенциал глобального потепления, чем CFC. Альбутерол HFA-134a был первым pMDI, управляемым HFA, получившим одобрение как в Европе, так и в США.Этот препарат состоит из альбутерола, суспендированного в HFA-134a, олеиновой кислоте и этаноле; клинические испытания показали, что этот препарат биоэквивалентен ХФУ альбутеролу как по бронхолитической эффективности, так и по побочным эффектам [20]. В настоящее время в большинстве европейских стран pMDI, управляемые CFC, полностью заменены ингаляторами HFA. Компоненты pMDI, управляемых CFC (т. При переформулировке pMDI, управляемых HFA, использовались два подхода.Первый подход заключался в том, чтобы показать эквивалентность pMDI, управляемой ХФУ, что помогло разрешить регулирующие органы, поставляя сальбутамол и некоторые кортикостероиды. Некоторые составы HFA были сопоставлены с их аналогами CFC в соотношении микрограмм на микрограмм; следовательно, при переходе с CFC на HFA модификация дозировки не требовалась. Второй подход включал обширные изменения, особенно для ингаляторов кортикостероидов, содержащих дипропионат беклометазона, и привел к получению аэрозолей в растворах с очень мелким гранулометрическим составом и высоким отложением в легких [21, 22].Точная эквивалентность доз сверхтонкого беклометазона дипропионата HFA и CFC беклометазона дипропионата не установлена, но данные большинства исследований показали соотношение доз 2: 1 в пользу pMDI, управляемого HFA [21, 22]. Пациенты, регулярно получающие длительное лечение с помощью pMDI с CFC, могут безопасно перейти на pMDI с HFA без какого-либо ухудшения легочной функции, потери контроля над заболеванием, увеличения частоты госпитализаций или других побочных эффектов [19]. Однако, когда врачи впервые прописывают препараты HFA вместо версий CFC, они должны проинформировать своих пациентов о различиях между этими продуктами.По сравнению с pMDI, управляемыми CFC, многие pMDI, управляемые HFA, имеют меньшую (25,5 мН против 95,4 мН) силу удара и более высокую (8 ° C против -29 ° C) температуру [12, 14]. Эти свойства частично преодолевают «эффект холодного фреона» [12, 14], из-за которого некоторые пациенты перестают вдыхать свои pMDI CFC. Кроме того, большинство pMDI HFA имеют меньшее отверстие для доставки, что может приводить к более медленной доставке аэрозольного шлейфа, таким образом облегчая ингаляцию и вызывая меньшее раздражение ротовой полости [23]. Другое отличие состоит в том, что многие pMDI, управляемые HFA, содержат небольшое количество этанола.Это влияет на вкус, а также на дальнейшее повышение температуры и уменьшение скорости аэрозоля. Были разработаны ДИ под давлением, содержащие фиксированную комбинацию дипропионата беклометазона и бронходилататора длительного действия формотерола в составе раствора с HFA-134a и этанолом с сорастворителем [21, 24, 25] (технология Modulite, Кьези, Италия). Интересно, что этот состав позволяет распределять аэрозоль с особенно малым размером частиц (массовый средний аэродинамический диаметр ~ 1 мкм ), более низкой скоростью струи аэрозоля и не так сильно понижает температуру, как при использовании CFC в качестве носителей.Эти три фактора, а именно меньший размер частиц, более низкая скорость струи и меньшее падение температуры, могут уменьшить поражение верхних дыхательных путей и увеличить отложение частиц в дыхательных путях, особенно в меньших дыхательных путях, по сравнению с той же дозой лекарства, вводимой из CFC pMDI. [24, 25].
ДИ под давлением имеют ряд преимуществ (таблица 1): они компактны, портативны, относительно недороги и содержат не менее 200 дозированных доз на контейнер, которые сразу же готовы к использованию.Кроме того, большая часть (примерно 40%) аэрозольных частиц находится в пригодном для вдыхания диапазоне (массовый средний аэродинамический диаметр менее 5 мкм ), и дозирование, как правило, хорошо воспроизводимо от затяжки к затяжке [12–16]. Несмотря на эти преимущества, большинство пациентов не могут правильно использовать pMDI даже после многократного обучения [8–11]. Это связано с тем, что pMDI требуют хорошей координации вдоха пациента и срабатывания ингалятора, чтобы гарантировать правильное вдыхание и осаждение лекарства в легких. Правильная техника ингаляции при использовании pMDI включает запуск pMDI при глубоком и медленном вдохе, продолжении вдоха после выстрела, а затем после вдоха с задержкой дыхания, чтобы частицы оседали в дыхательных путях [12, 26].Пациенты также должны быть проинструктированы о том, что при первом использовании и после нескольких дней неиспользования pMDI следует заправить. Однако пациенты часто не могут непрерывно медленно вдыхать после включения ингалятора и полностью выдыхать перед вдохом [8]. Кроме того, пациенты часто активируют ингалятор перед вдохом или в конце вдоха, инициируя срабатывание ингалятора во время задержки дыхания [8]. Кромптон и его коллеги [8, 27, 28] показали, что доля пациентов, способных правильно использовать свои pMDI после прочтения вкладыша в упаковку, упала с 46% в 1982 году до 21% в 2000 году, в то время как только чуть более половины пациентов (52%) правильно использовал pMDI даже после получения инструкции.В большом () исследовании у 71% пациентов были обнаружены трудности с использованием pMDI, и почти половина из них имела плохую координацию [29]. Неправильная техника ингаляции была связана с плохим контролем астмы и с плохими пользователями pMDI, имеющими менее стабильный контроль астмы, чем у хороших пользователей pMDI [29].
Даже при правильной технике ингаляции pMDI неэффективны, так как не более 20% pMDI CFC или 40% –50% pMDI HFA, производящих сверхмелкозернистые частицы [12, 14–16] испускаемой дозы, достигают легких с высокая доля лекарства, откладываемого во рту и ротоглотке, может вызывать как местные, так и системные побочные эффекты из-за быстрого всасывания [12, 14–16].Еще одним недостатком некоторых pMDI является отсутствие встроенных счетчиков, которые предупреждали бы пациента о том, что ингалятор приближается к «пустому» и его необходимо пополнить. Хотя многие pMDI содержат больше, чем указано количество доз, доставка лекарства за один срабатывание может быть очень непостоянной и непредсказуемой после указанного количества срабатываний. Помимо указанного числа срабатываний, пропелленты могут выделять шлейф аэрозоля, который содержит мало или совсем не содержит лекарственного средства, явление, называемое «затухание» [30].
2.2. Вспомогательные устройства pMDI: распорки и удерживающие камеры с клапанами
Хотя термин «распорки» часто используется для всех типов дополнительных устройств расширения, эти устройства правильно классифицируются как «распорки» или «удерживающие камеры с клапанами». Прокладка (рис. 2) представляет собой простую трубку или удлинитель, прикрепленную к мундштуку pMDI без клапанов, чтобы удерживать шлейф аэрозоля после срабатывания pMDI [31]. Камера удержания с клапаном (рис. 2) представляет собой удлинительное устройство, добавляемое к мундштуку или баллону pMDI, которое содержит односторонний клапан для предотвращения удерживания аэрозоля до момента вдоха [31].Направление струи может быть вперед, то есть ко рту, или наоборот, то есть ото рта (рис. 2). Как спейсеры, так и удерживающие камеры составляют объем, в котором пациент приводит в действие pMDI и из которого пациент делает вдох, что снижает необходимость координировать два маневра [31]. Действуя как резервуар для аэрозоля, эти устройства замедляют скорость аэрозоля и увеличивают время прохождения и расстояние между приводом pMDI и ртом пациента, позволяя уменьшить размер частиц и, как следствие, увеличивая осаждение аэрозольных частиц в легких [31].Более того, поскольку спейсеры улавливают крупные частицы, составляющие до 80% аэрозольной дозы, только небольшая часть дозы откладывается в ротоглотке, тем самым уменьшая побочные эффекты, такие как раздражение горла, дисфония и кандидоз полости рта, связанные с введенными лекарствами. только с помощью pMDI [31]. Приемные камеры большого объема увеличивают отложение в легких в большей степени, чем спейсер для трубки или небольшая удерживающая камера [32–34]. Однако устройства объемом более 1 л непрактичны, и пациенты будут испытывать затруднения при вдыхании конкурирующего содержимого [35].Камера содержания с клапанами, снабженная соответствующей лицевой маской, используется для введения препаратов pMDI новорожденным, маленьким детям и пожилым пациентам. Двумя ключевыми факторами для оптимальной доставки аэрозоля являются плотная, но удобная посадка маски для лица и уменьшенное мертвое пространство маски [31, 36]. Поскольку у детей низкий дыхательный объем и скорость вдоха, для комфортного дыхания через лицевую маску требуются клапаны вдоха или выдоха с низким сопротивлением. Следует отметить, что в некоторых камерах для хранения есть свисток, который издает звук, если вдохновение происходит слишком быстро [36].Обучение пациентов тому, чтобы свисток не звучал, помогает разработать оптимальную технику ингаляции. Пластиковые бутылки и чашки также можно использовать в качестве рудиментарных самодельных прокладок для введения аэрозольных препаратов [37–39]. В рандомизированном контролируемом исследовании клинические эффекты сальбутамола, вдыхаемого через pMDI с использованием самодельного спейсера без клапана (пластиковая бутылка с минеральной водой объемом 500 мл), сравнивались с таковыми, когда тот же препарат вводился с помощью кислородного небулайзера у детей с астмой [39 ].Количество детей, госпитализированных после лечения, изменения клинической оценки и сатурации кислорода были одинаковыми в группах с обычным лечением и спейсерными бутылками [39]. Камеры с клапанами могут улучшить клинический эффект от ингаляционных препаратов, особенно у пациентов, которые не могут правильно использовать pMDI [31]. Действительно, по сравнению как с одними pMDI, так и с DPI, эти устройства могут увеличивать ответ на β -адренергические бронходилататоры короткого действия даже у пациентов с правильной техникой ингаляции [40–43].Хотя прокладки и удерживающие камеры с клапанами являются хорошими устройствами для доставки лекарств, они страдают очевидным недостатком, заключающимся в том, что вся система доставки становится менее портативной и компактной, чем только pMDI. Размер и внешний вид некоторых спейсеров могут снизить привлекательность pMDI для пациентов, особенно среди педиатрической популяции, и отрицательно повлиять на соблюдение пациентом режима лечения [31]. Более того, спейсеры не защищены от непоследовательной доставки лекарств, вызванной электростатическим зарядом аэрозоля [44–47].Отложения лекарств могут накапливаться на стенках пластиковых прокладок и удерживающих камер в основном из-за электростатического заряда. Аэрозоли остаются взвешенными в течение более длительных периодов времени в камерах выдерживания, которые изготовлены из неэлектростатических материалов, чем другие материалы. Таким образом, ингаляцию можно отложить на 2–5 с без существенной потери лекарства на стенках металлических или нестатических спейсеров [45–47]. Электростатический заряд в пластиковых прокладках можно существенно уменьшить, промыв прокладку разбавленным (1: 5000) бытовым моющим средством и дав ей высохнуть каплями [14, 48].Нет единого мнения о том, как часто следует чистить спейсер, но в целом рекомендации варьируются от одного раза в неделю до одного раза в месяц [12]. Многократное введение pMDI в спейсер перед ингаляцией также снижает долю вдыхаемого лекарства [46–50]. Пять запусков ингалятора кортикостероидов в спейсер большого объема перед ингаляцией доставят дозу, аналогичную однократному срабатыванию в тот же спейсер, при немедленной ингаляции [49].
2.3. Ингалятор с отмеренной дозой, активируемый дыханием
Управляемые дыханием (BA) pMDI являются альтернативой обычным pMDI с функцией нажатия и выдыхания, разработанной для решения проблемы плохой координации между срабатыванием pMDI и вдохом [12, 51].Примеры устройств этого типа включают Autohaler (3M, Сент-Пол, Мичиган) и Easi-Breathe (Teva Pharmaceutical Industries Ltd). Управляемые дыханием pMDI содержат обычный баллон под давлением и систему, запускаемую потоком, приводимую в действие пружиной, которая высвобождает дозу во время ингаляции, так что возбуждение и вдох автоматически координируются [12, 51]. Эти ингаляционные устройства (таблица 1) могут обеспечить хорошее отложение в легких и клиническую эффективность у пациентов, которые не могут правильно использовать pMDI из-за проблем с координацией [52].Ошибки при использовании BApMDI встречаются реже, чем при использовании стандартного pMDI [17]. Более широкое использование BApMDI может улучшить контроль астмы и снизить общую стоимость лечения астмы по сравнению с традиционными pMDI [53]. С другой стороны (таблица 1), BApMDI не решают эффект холодного фреона и не подходят для пациентов, испытывающих подобные трудности при использовании pMDI. Кроме того, эти устройства требуют относительно более высокого инспираторного потока, чем pMDI для запуска. Кроме того, отложение в ротоглотке у возбуждаемых дыханием pMDI так же высоко, как и у CFC-pMDI [54].
Autohaler — это BApMDI, который доступен с альбутеролом и белометазоном в пропелленте HFA. Он имеет рычаг с ручным управлением, который при подъеме запускает ингалятор с помощью подпружиненного механизма, позволяя распылять аэрозоль с инспираторным потоком около 30 л / мин. Клинические исследования продемонстрировали, что отложение в легких β -адренергического бронходилататора, вводимого через Autohaler, аналогично тому, которое происходит при правильной ингаляции через pMDI, и больше, чем при использовании обычных pMDI у пациентов с плохой техникой ингаляции [54] .Более того, он может эффективно использоваться пациентами с плохой функцией легких, пациентами с ограниченной подвижностью рук и пожилыми пациентами [54]. Easi-Breathe — это управляемый пациентом ингалятор, который дозирует альбутерол и беклометазон. Этот ингалятор заполняется при открытии мундштука. Когда пациент вдыхает, срабатывает механизм, и доза автоматически попадает в воздушный поток. Ингалятор может приводиться в действие при очень низкой скорости потока воздуха около 20 л / мин, что легко достижимо для большинства пациентов [55].Неудивительно, что практикующим медсестрам легче обучать, а пациентов использовать, чем обычным pMDI [55]. Исследования in vitro показали, что гранулометрический состав и процент вдыхаемых мелких частиц, полученных с помощью устройства Easi-Breathe, были аналогичны тем, которые были получены с использованием обычного pMDI [56], хотя сравнительные данные по клинической эффективности еще не доступны.
2.4. Ингаляторы для сухого порошка
Современные ингаляторы для сухого порошка были впервые представлены в 1970 году, и самые ранние модели представляли собой устройства для однократной дозы, содержащие порошковый состав в желатиновой капсуле, которую пациент загружал в устройство перед использованием.С конца 1980-х годов стали доступны многодозовые DPI, обеспечивающие такую же степень удобства, как и pMDI [58]. Ингаляторы для сухого порошка (рис. 3) представляют собой устройства для доставки, содержащие лекарственные средства в порошкообразной рецептуре, которые были измельчены для получения микронизированных частиц в пригодном для вдыхания диапазоне. Эти устройства доставки позволяют деагломерировать частицы за счет энергии, создаваемой собственным вдохом пациента [58–60]. Порошкообразное лекарственное средство может быть либо чистым, либо смешанным с наполнителем с крупными частицами (обычно лактозой) в качестве порошка-носителя [58–60].Пустое состояние обычно очевидно, предупреждая пациента о необходимости замены. Некоторые DPI, такие как HandiHaler (Boehringer Ingelheim, D) и Aerolizer (Novartis Pharma, CH), представляют собой однодозовые устройства, в которых капсула порошка перфорирована в устройстве с иглами, прикрепленными к кнопкам нажатия. Другие типы DPI, такие как Diskus (GlaxoSmithKline, Великобритания) или Turbuhaler (AstraZeneca, Швеция), могут принимать несколько доз. Эти многодозовые ИПИ делятся на две основные категории (рис. 3): они либо сами измеряют дозу (из емкости для порошка), либо распределяют индивидуальные дозы, которые производитель предварительно отмеряет в блистеры [58–60].Турбухалер и Дискус, соответственно, являются представителями первой и второй категорий, хотя в настоящее время в разработке находится множество других различных конструкций. На сегодняшний день доступны новые инновационные DPI для лечения астмы и для доставки ряда лекарств, обычно вводимых путем инъекций, таких как пептиды, белки и вакцины. Ожидается, что использование DPI будет расти с постепенным прекращением производства CFC вместе с увеличением доступности лекарственных порошков и разработкой новых порошковых устройств [59].
Как правило, DPI имеют много преимуществ (Таблица 1). Ингаляторы сухого порошка приводятся в действие потоком вдоха пациента; следовательно, DPI не требуют пропеллентов для образования аэрозоля, а также координации срабатывания ингалятора с ингаляцией [60]. Однако необходима сильная и глубокая ингаляция через DPI, чтобы максимально эффективно дезагрегировать порошкообразный состав на мелкие вдыхаемые частицы и, следовательно, обеспечить доставку лекарства в легкие [60–62].Хотя большинство пациентов способны генерировать достаточный поток для эффективной работы DPI [60], необходимость интенсивно вдыхать и, следовательно, генерировать достаточный инспираторный поток может быть проблемой для очень маленьких детей или пациентов с серьезным ограничением воздушного потока [63]. По этой причине ИПИ не рекомендуются детям в возрасте до 5 лет [60]. Новые активные или вспомогательные DPI включают рабочие колеса с батарейным питанием и вибрирующие пьезоэлектрические кристаллы, которые уменьшают потребность пациента в создании высокой скорости вдоха на вдохе, что является преимуществом для многих пациентов [59, 62].Доставка лекарства в легкие колеблется от 10% до 40% испускаемой дозы для некоторых продаваемых DPI [60]. Физическая конструкция DPI определяет его удельное сопротивление воздушному потоку (измеряется как квадратный корень из падения давления в устройстве, деленного на скорость потока через устройство), при этом текущие конструкции имеют значения удельного сопротивления в диапазоне от 0,02 до 0,2 см H 2 об / л / мин) [61]. Для производства тонкодисперсного порошкового аэрозоля с увеличенной доставкой в легкие, DPI, который характеризуется низким сопротивлением, требует инспираторного потока> 90 л / мин, DPI среднего сопротивления требует 50-60 л / мин, а высокий -устойчивость DPI требует <50 л / мин [61].Следует отметить, что DPI с высоким сопротивлением, как правило, вызывают большее отложение в легких, чем DPI с более низким сопротивлением [61], но клиническое значение этого не известно. Исходя из вышеизложенных соображений, рекомендуется проинструктировать пациентов с силой вдохнуть с самого начала вдоха как можно глубже и продолжать вдыхать как можно дольше [12]. Обоснование этих рекомендаций заключается в том, что при использовании DPI ингаляция должна быть достаточно сильной, чтобы микронизированное лекарство из носителя на основе лактозы превратилось в дозу мелких частиц.Однако не абсолютный поток вдоха определяет дозу мелких частиц от ингалятора, а результирующая энергия, которая также зависит от сопротивления ингалятора. Для эффективного диспергирования требуются высокие скорости воздуха в ингаляторе , а не высокий поток воздуха через ингалятор . Сильный поток воздуха через ингалятор приведет к усилению защемления верхних дыхательных путей; таким образом, следует избегать быстрого вдыхания, если более крупная фракция мелких частиц не компенсирует повышенное воздействие.Кроме того, при использовании однодозного DPI также рекомендуется проинструктировать пациентов о выполнении двух отдельных ингаляций для каждой дозы [12].
Хотя DPI имеют преимущества перед pMDI, у них есть некоторые ограничения (таблица 1) в плане дизайна, экономической эффективности и удобства использования [60]. Например, DPI на основе капсул, такие как HandiHaler и Aerolizer, требуют, чтобы разовые дозы индивидуально загружались в ингалятор непосредственно перед использованием. Это неудобно для некоторых пациентов и не позволяет напрямую подсчитывать дозу.Кроме того, ингаляционный маневр необходимо повторять до тех пор, пока капсула не опустеет, что может привести к недостаточной дозировке и высокой вариабельности дозы. Другие DPI представляют собой устройства с несколькими стандартными дозами, такие как Diskhaler, или устройства с несколькими дозами, такие как Diskus и Turbuhaler. Эти устройства не имеют никакого механизма запуска, который делает оптимальную доставку лекарства полностью зависимой от неконтролируемого вдоха пациента. Из-за различий в конструкции и характеристиках DPI пациенты могут не использовать все DPI одинаково хорошо.Следовательно, DPI, которые распределяют одно и то же лекарство, не могут быть легко взаимозаменяемыми [61]. Исследования [59, 60] также показали, что излучение дозы уменьшается, когда DPI подвергается воздействию чрезвычайно низкой и высокой температуры и влажности; поэтому DPI следует хранить в сухом прохладном месте.
Недавний систематический обзор литературы показал, что до 90% пациентов неправильно использовали свой DPI [64]. Распространенными ошибками, совершаемыми пациентами, были отсутствие выдоха перед вдохом, неправильное положение и загрузка ингалятора, невозможность сделать сильный и глубокий вдох через устройство и неспособность пациента задержать дыхание после вдоха [64].Все эти ошибки могут привести к недостаточной доставке лекарств, что отрицательно влияет на эффективность лекарств и может способствовать неадекватному контролю над заболеванием [64]. Неудивительно, что такая большая часть пациентов не могла правильно использовать DPI, поскольку устройства имеют множество конструктивных ограничений. Diskhaler, например, представляет собой устройство для многократной разовой дозы, поскольку оно содержит серию блистеров из фольги на диске. Его сложно использовать, требуется восемь шагов, чтобы произвести один правильный вдох; было показано, что примерно 70% пациентов не могут использовать его правильно [64].Диски необходимо часто менять, а устройство очищать перед заправкой. Кроме того, он не сообщает пациенту об успешной ингаляции, за исключением сладкого вкуса во рту, который может просто указывать на отложение лекарственного средства при пероральном приеме. Turbuhaler, многодозовое резервуарное устройство, является наиболее часто назначаемым DPI, поскольку он обеспечивает хорошее осаждение лекарственного средства в легких при условии, что пациенты достигли достаточного (около 60 л / мин) инспираторного потока. Однако примерно 80% пациентов не могут использовать его правильно [64]; Типичными ошибками, допускаемыми пациентами, использующими этот ингалятор, являются неспособность полностью повернуть основание в обоих направлениях и неспособность удерживать устройство в вертикальном положении до загрузки.Кроме того, из-за его высокого внутреннего сопротивления пациенты с ограниченным потоком вдоха могут столкнуться с проблемами при использовании этого устройства. Diskus — еще один пример многодозового устройства, в котором используется полоска лекарственного препарата из фольги, содержащая пузыри. До 50% пациентов используют этот DPI неправильно, и распространенные ошибки включают отказ или трудности с загрузкой устройства перед вдохом и выдохом в устройство [64]. Дискус имеет низкое внутреннее сопротивление, но, как и Турбухалер, не имеет пускового механизма, который делает оптимальную доставку лекарства полностью зависимой от неконтролируемого вдоха пациента [64].Кроме того, как и в случае с другими устройствами DPI, в которых используются блистеры с лекарствами, может произойти неполное опорожнение отмеренной дозы, что может снизить количество лекарства, доставляемого в легкие, и, следовательно, снизить клиническую эффективность [64].
2,5. Небулайзеры
На рынке доступны различные типы небулайзеров, и несколько исследований показали, что характеристики различаются между производителями, а также между небулайзерами от одних и тех же производителей [65–67]. Существует два основных типа небулайзеров (рис. 4): пневматические или струйные небулайзеры и ультразвуковые небулайзеры [65–67].Струйные небулайзеры генерируют аэрозольные частицы в результате столкновения жидкости со струей высокоскоростного газа (обычно воздуха или кислорода) в камере небулайзера. В струйном небулайзере движущий газ проходит через очень узкое отверстие из системы высокого давления. В узком отверстии давление падает, а скорость газа сильно увеличивается, образуя конусообразный фронт. Он проходит с высокой скоростью через конец узкой трубки подачи жидкости или концентрической системы подачи, создавая в этой точке отрицательное давление.В результате этого падения давления жидкость всасывается эффектом Бернулли и вытягивается в тонкие связки. Затем связки разрушаются на капли под действием поверхностного натяжения. Большая часть жидкой массы, образующейся в ходе этого процесса, находится в форме больших (15–500 микрон) невдыхаемых капель. Крупные капли ударяются о перегородки, в то время как более мелкие капли могут вдыхаться или приземляться на внутренние стенки, возвращаясь в резервуар для повторного распыления [65–67]. Образующиеся в результате крупные частицы затем ударяются о перегородки с образованием мелких вдыхаемых частиц.Таким образом, конструкция перегородки имеет решающее влияние на размер капель. Концентрические жидкие корма сводят к минимуму закупорку из-за накопления остаточного лекарства при повторном распылении. Плоская приемная пластина может позволить наклонять некоторые небулайзеры во время лечения, сохраняя при этом поток жидкости из резервуара. Обычно рекомендуются поток 6–8 л / мин и объем заполнения 4–5 мл, если только некоторые небулайзеры специально предназначены для другого потока и меньшего или большего объема заполнения [68]. Объем некоторых разовых лекарств неоптимален; в идеале следует добавить физиологический раствор, чтобы довести объем заполнения до 4-5 мл, но это может оказаться непрактичным.Более продолжительное время распыления с большим объемом заполнения может быть уменьшено за счет увеличения потока, используемого для питания распылителя; однако увеличение потока уменьшает размер капель, производимых распылителем. Мертвый объем — это объем, заключенный внутри небулайзера, обычно он составляет 0,5–1 мл. Чтобы уменьшить мертвый объем, клиницисты и пациенты обычно периодически постукивают по небулайзеру во время терапии, чтобы увеличить мощность небулайзера [69]. Терапия также может быть продолжена после точки распыления в попытке уменьшить мертвый объем, но это непродуктивно и не рекомендуется [70].Из-за потерь на испарение внутри небулайзера раствор становится все более концентрированным и остывает во время распыления.
Существует четыре различных конструкции струйных небулайзеров: струйный небулайзер с резервуаром, струйный небулайзер с сборным мешком и струйные небулайзеры с усилением дыхания и с приводом от дыхания [65–67]. И струйные небулайзеры с усилением дыхания и с приводом от дыхания являются модификациями «обычных» струйных небулайзеров, специально разработанными для повышения их эффективности за счет увеличения количества аэрозоля, доставляемого пациенту, с меньшими потерями аэрозоля во время выдоха.Различные типы струйных небулайзеров имеют разные выходные характеристики, определяемые конструкцией отверстий воздушной струи и капиллярной трубки, их геометрическим соотношением друг с другом и внутренними перегородками; для данной конструкции основным определяющим фактором производительности является давление движения [65–67]. Струйный небулайзер с трубкой-резервуаром обеспечивает непрерывное поступление аэрозоля в течение всего цикла дыхания, вызывая выброс аэрозоля в окружающий воздух во время выдоха и в любое время, когда пациент не дышит.Следовательно, вдыхается не более 20% выпущенного аэрозоля [65–67]. Струйный небулайзер с мешком для сбора создает аэрозоль, непрерывно наполняя мешок для сбора, который действует как резервуар. Пациент вдыхает аэрозоль из резервуара через односторонний клапан вдоха и выдыхает в окружающую среду через порт выдоха между односторонним клапаном вдоха и мундштуком. В струйном небулайзере с улучшенным дыханием (например, PARI LC Plus, PARI gmbH) используются два односторонних клапана для предотвращения утечки аэрозоля в окружающую среду.Когда пациент вдыхает, клапан вдоха открывается, и аэрозоль выходит через небулайзер; выдыхаемый аэрозоль проходит через клапан выдоха в мундштуке. Струйные небулайзеры с приводом от дыхания предназначены для увеличения доставки аэрозоля к пациенту с помощью клапана с приводом от дыхания, который запускает образование аэрозоля только во время вдоха. И распылители с усилением дыхания, и распылители, приводимые в действие дыханием, увеличивают количество вдыхаемого аэрозоля с более коротким временем распыления, чем «обычные» струйные распылители [65].Недавно были разработаны адаптивные небулайзеры для доставки аэрозолей (HaloLite и Prodose) для уменьшения вариабельности доставляемой дозы и потерь аэрозоля в окружающую среду, а также для облегчения мониторинга соблюдения пациентом режима терапии [71–73]. Контролируя изменения давления относительно потока в течение первых трех вдохов, эти системы доставки определяют форму модели дыхания, а затем используют ее для обеспечения синхронизированного импульса аэрозоля в течение первых 50% каждого приливного вдоха.Мониторинг модели дыхания продолжается в течение всего периода доставки, и любые изменения в модели дыхания учитываются в течение оставшейся части периода доставки. Кроме того, если ингаляция не зарегистрирована, система прекратит доставку до тех пор, пока пациент не возобновит дыхание через систему [71–73]. Поскольку импульсная доза предоставляется только в первые 50% каждого вдоха, а программное обеспечение может рассчитать количество лекарства, вводимого за один импульс, точная доза лекарства может быть введена до того, как система остановится [71–73].
Ультразвуковые распылители используют быстро (> 1 МГц) пьезоэлектрический кристалл, колеблющийся, для образования аэрозольных частиц [65–67]. Ультразвуковые колебания от кристалла передаются на поверхность раствора лекарства, где образуются стоячие волны. Капли вырываются из гребня этих волн и выбрасываются в виде аэрозоля. Размер капель, производимых ультразвуковым распылителем, зависит от частоты колебаний [65–67]. Хотя ультразвуковые небулайзеры могут распылять растворы быстрее, чем струйные небулайзеры, они не подходят для суспензий, и пьезоэлектрический кристалл может нагревать лекарство для аэрозольного распыления.Относительно новой технологией ультразвуковых небулайзеров являются небулайзеры с вибрирующей сеткой [12, 74, 75]. Эти небулайзеры нового поколения представляют собой активные или пассивные системы. В активных устройствах (например, eFlow, PARI gmbH) апертурная пластина вибрирует с высокой частотой и втягивает раствор через отверстия в пластине. В устройствах с пассивной вибрацией сеток (например, MicroAir, Omron Healthcare) сетка прикреплена к рупору преобразователя, и колебания пьезоэлектрического кристалла, которые передаются через рупор преобразователя, заставляют раствор через сетку образовывать аэрозоль.EFlow разработан для использования либо с очень низким остаточным объемом, чтобы уменьшить отходы лекарств, либо с относительно большим остаточным объемом, так что его можно использовать вместо обычных струйных распылителей с тем же объемом заполнения [76]. Устройства с вибрирующей сеткой имеют ряд преимуществ по сравнению с другими системами небулайзеров: они обладают большей эффективностью, точностью и постоянством доставки лекарств, а также бесшумны и, как правило, портативны [74, 75]. Однако они также значительно дороже, чем другие типы небулайзеров, и требуют значительного обслуживания и очистки после каждого использования, чтобы предотвратить накопление отложений и закупорку отверстий, особенно когда суспензии распыляются, и предотвратить колонизацию патогенами [ 75].В настоящее время они наиболее широко используются для лечения пациентов с муковисцидозом [77].
Обычно при доставке через небулайзер используются мундштуки. Однако лицевые маски могут быть необходимы для лечения пациентов с острой одышкой или пациентов, отказывающихся сотрудничать, таких как младенцы и дети ясельного возраста [78]. Лицевая маска — это не просто соединитель между устройством и пациентом. Принципы построения маски различаются в зависимости от устройства [78]. Например, удерживающая камера с клапаном и лицевой маской должна иметь плотное уплотнение для достижения оптимального отложения в легких [78].Напротив, лицевая маска для небулайзера не должна иметь плотного уплотнения, но должна иметь вентиляционные отверстия для уменьшения отложений на лице и в глазах [79, 80]. Усовершенствования в конструкции лицевой маски обеспечивают большую вдыхаемую массу при одновременном уменьшении отложения на лице и глазах [78]. Часто, когда пациент не переносит лицевую маску, врачи используют технику «обдува», которая просто направляет аэрозоль через мундштук в нос и рот. Однако нет данных, указывающих на то, что это эффективный метод доставки аэрозоля в легкие, и поэтому использование этого метода не рекомендуется [12].
В отличие от pMDI и DPI, никаких специальных методов ингаляции не требуется для оптимальной доставки с помощью обычных небулайзеров; достаточно приливного дыхания с редкими глубокими вдохами (Таблица 1). Таким образом, для пациентов, которые не могут освоить надлежащую технику pMDI, несмотря на неоднократные инструкции, правильное использование небулайзера, вероятно, улучшает доставку лекарства. Однако у небулайзеров есть ряд явных недостатков. Пациенты должны загружать устройство лекарственным раствором для каждого лечения, а бактериальное заражение резервуара может вызвать респираторную инфекцию [65–67], поэтому регулярная очистка важна.Кроме того, лечение небулайзером занимает больше времени, чем pMDI и DPI для введения лекарства (10–15 минут для струйного небулайзера, 5 минут для ультразвукового или сетчатого небулайзера). Несмотря на то, что они относительно портативны, типичный струйный небулайзер должен быть подключен к розетке или адаптеру питания, и поэтому его нельзя легко использовать при транспортировке.
2.6. Ингаляторы мягкого тумана
Разработка ингаляторов мягкого тумана (SMI) открыла новые возможности для ингаляционной доставки лекарств. Технически эти ингаляционные устройства подпадают под определение небулайзера, поскольку они преобразуют водный жидкий раствор в капли жидкого аэрозоля, подходящие для ингаляции.Однако, в отличие от традиционных небулайзеров, SMI представляют собой портативные многодозовые устройства, которые могут конкурировать как с pMDI, так и с DPI на рынке портативных ингаляторов. В настоящее время в некоторых европейских странах продается только ингалятор Респимат (Boehringer Ingelheim, рис. 5). Это устройство не требует пропеллентов, поскольку оно приводится в действие энергией сжатой пружины внутри ингалятора. Индивидуальные дозы доставляются через точно спроектированную систему сопел в виде медленно движущегося аэрозольного облака (отсюда и термин «мягкий туман») [81].Сцинтиграфические исследования показали, что по сравнению с pMDI на основе CFC, отложение в легких выше (до 50%), а отложение в ротоглотке ниже [81]. Respimat — это устройство «нажми и дыши», и правильная техника ингаляции очень похожа на ту, что используется с pMDI. Однако, хотя требуется координация между запуском и вдыханием, аэрозоль, испускаемый Респиматом, высвобождается очень медленно, со скоростью примерно в четыре раза меньшей, чем наблюдаемая с управляемым ХФУ pMDI [81]. Это значительно снижает вероятность попадания лекарства в ротоглотку.Кроме того, можно ожидать, что относительно большая продолжительность, в течение которой доза удаляется из Респимата (около 1,2 с по сравнению с 0,1 с из pMDI), значительно снизит потребность в координации приведения в действие и вдоха, что повысит вероятность большего отложения в легких. Хотя Респимат на сегодняшний день относительно мало используется в клинической практике, клинические испытания, похоже, подтверждают, что препараты, доставляемые Респиматом, эффективны в соответственно меньших дозах у пациентов с обструктивным заболеванием дыхательных путей [82].
3. Выбор ингалятора для лечения астмы
Выбор лекарства обычно является первым шагом при назначении ингаляционной терапии астмы и, вместе с критериями доступности и возмещения затрат, определяет варианты доставки ингалятора. Следующие два шага, выбор типа ингаляторного устройства и обучение пациентов использованию ингалятора, затруднены из-за отсутствия надежных доказательств или эффективных инструментов для оказания помощи медицинским работникам [9, 10, 83]. Мета-анализ, касающийся выбора систем доставки аэрозолей при острой астме, пришел к выводу, что бета-агонисты короткого действия, доставляемые либо через небулайзер, либо через pMDI с манипуляционной камерой, по существу эквивалентны [84–88].В настоящее время доступно более 100 комбинаций ингаляционных устройств и лекарств для лечения пациентов с астмой [57]. Это число, вероятно, увеличится с разработкой аналоговых ингаляционных препаратов, доставляемых с помощью относительно недорогих pMDI и DPI. Следовательно, увеличивается степень замешательства врачей, медсестер и фармацевтов при выборе наиболее подходящего устройства для каждого пациента. Таким образом, опыт врачей является одним из наиболее важных факторов, влияющих на принятие решения о выборе ингалятора для лечения астмы.Фактически, ингаляторы часто назначают на эмпирической основе, а не на основе научно обоснованного подхода. Следуя собственному опыту, врачи с гораздо большей вероятностью будут прописывать тот же старый ингалятор, который они всегда прописывали, а не новые, улучшенные ингаляторы, поступающие на рынок.
Текущие руководства по лечению астмы дают некоторые рекомендации по классу ингаляторов, назначаемых детям, но они предлагают неспецифические советы относительно выбора ингаляторов для взрослых пациентов. Рекомендации GINA [1] рекомендуют pMDI со спейсером и лицевой маской для детей младше 4 лет (или pMDI со спейсером и мундштуком для детей в возрасте от 4 до 6 лет) и, в дополнение к только pMDI, DPI или BAMDI для детей старше 6 лет. годы.Однако для взрослых в тех же рекомендациях говорится, что ингаляторы должны быть портативными и простыми в использовании, не должны требовать внешнего источника питания, требовать минимального взаимодействия и координации и иметь минимальные требования к обслуживанию [1]. В рекомендациях Британского торакального общества [2] также указаны предпочтения пациента и его способности правильно использовать устройство. Однако этот совет, касающийся предпочтений пациентов, не подтверждается никакими доказательствами того, что пациенты будут правильно использовать ингалятор, который им нравится.
Критерии, которые следует учитывать при выборе ингаляционного устройства, различаются в зависимости от целевой аудитории [89]. С точки зрения специалиста по ингаляции, выбор ингалятора определяется последовательным и безопасным дозированием, достаточным отложением лекарства и клиническим эффектом. Способность пациента вдыхать через устройство, внутреннее сопротивление воздушному потоку устройства и степень зависимости высвобождения лекарства от вариабельности потока вдыхаемого воздуха — все это важные определяющие факторы при рассмотрении постоянства дозирования [89].С точки зрения клинициста, клиническая эффективность и безопасность должны быть наиболее важными детерминантами, которые следует учитывать при выборе ингалятора [89]. Однако на самом деле клиническая эффективность должна быть сбалансирована с экономической эффективностью, и ингаляторы с недостаточной эффективностью могут быть прописаны просто потому, что они дешевы. При выборе конкретного ингалятора также следует учитывать предпочтения пациентов и принятие ингалятора, поскольку это будет иметь серьезные последствия для соблюдения режима лечения.
Несколько общих принципов выбора и использования ингаляторов недавно были рассмотрены в систематическом обзоре, основанном на фактических данных, совместном комитете Американского колледжа грудных врачей и Американского колледжа астмы, аллергии и иммунологии [13]. Суть этого документа заключалась в том, что каждое из аэрозольных устройств может одинаково хорошо работать в различных клинических условиях с пациентами, которые могут использовать эти устройства должным образом [13]. Кроме того, pMDI удобны для доставки широкого спектра лекарств широкому кругу пациентов.Для пациентов, у которых возникают проблемы с согласованием ингаляции с включением ингалятора, использование спейсера может устранить эту трудность, хотя большинство этих устройств громоздко хранить и транспортировать [13]. Однако использование спейсера обязательно для младенцев и детей младшего возраста. Пациентам обычно легче обращаться с ингаляторами сухого порошка, чем с pMDI, и все большее количество типов лекарств доступно в нескольких форматах DPI [13]. Ключевой проблемой для ингаляции сухого порошка является минимальная скорость вдоха, ниже которой деагломерация неэффективна, что приводит к уменьшению доставляемой дозы лекарственного средства.Самые больные пациенты и совсем молодые не могут быть кандидатами на ДПИ. Небулайзер может быть использован в качестве адекватной альтернативы pMDI со спейсером практически любым пациентом в различных клинических условиях от дома до отделения интенсивной терапии [13]. Однако небулайзеры более дорогие, громоздкие и относительно трудоемкие в использовании по сравнению с ручными ингаляторами. Эти характеристики должны ограничивать использование небулайзеров, эффект которых может быть сопоставим с портативными устройствами почти во всех клинических условиях.Выводы этого документа не следует интерпретировать как то, что выбор устройства для конкретного пациента не имеет значения. Скорее, в исследовании просто говорится, что каждое из изученных устройств может одинаково хорошо работать у пациентов, которые могут их правильно использовать. Однако этот систематический обзор, основанный на фактических данных, не дает много информации о том, кто, вероятно, будет использовать то или иное устройство должным образом, и не рассматривает многие другие соображения, которые важны для выбора устройства доставки для конкретного пациента в конкретной клинической ситуации.К ним относятся способность пациента использовать устройство, предпочтения пациента, а также доступность оборудования и его стоимость.
Совсем недавно Chapman и соавторы [90] предложили алгоритм выбора ингалятора, который учитывает способность пациента создавать скорость инспираторного потока> 30 л / мин для координации срабатывания ингалятора и вдоха, а также для подготовки и приведения в действие устройства (таблица 2). .
При выборе ингалятора для детей важно, чтобы каждый ребенок получил соответствующие инструкции и обучение, необходимые для ведения болезни [91]. Кроме того, ребенку должны быть назначены правильные лекарства, соответствующие тяжести заболевания, и, что наиболее важно, прописанный ингалятор должен соответствовать индивидуальным потребностям и предпочтениям ребенка [91]. Вопреки общепринятому мнению, использование ингалятора может быть затруднено для детей [91]; многие дети, страдающие астмой, неправильно используют ингалятор, что может привести к ненадежной доставке лекарств даже после инструктажа и обучения правильной ингаляции.Кроме того, предыдущие инструкции по ингаляции могут быть забыты, и поэтому тренировки следует регулярно повторять, чтобы поддерживать правильную технику ингаляции у детей, страдающих астмой [91]. 4. Образование и обучениеУспешное лечение астмы — это 10% лекарств и 90% образование [92]. Обучение астме дает пациентам возможность управлять своим заболеванием и повышает их осведомленность об опасных признаках [93]. Пациенты с позитивным отношением к контролю своей астмы с большей вероятностью будут придерживаться терапии [94].Регулярный медицинский осмотр дает возможность повысить ожидания пациентов, помогает им понять, как контролировать свою астму, и повышает осведомленность о возможных факторах, таких как неправильная техника ингаляции, которые могут помешать им достичь контроля [93]. Ключевой проблемой во многих практических ситуациях является выделение персонала и времени для обучения пациентов технике ингаляции, хотя предварительные затраты времени на правильное обучение могут впоследствии сэкономить время, ресурсы и неблагоприятное воздействие на пациента за счет предотвращения неконтролируемой астмы из-за плохой техники использования ингаляторов. .Принято считать, что обучение пациентов использованию ингаляторов требует много времени. Однако в одном исследовании учебные занятия, проводимые фармацевтами, занимали в среднем всего 2,5 минуты и показали, что они улучшают исходы астмы [95]. «Тренер» должен знать правильную технику, включая уточнения для оптимизации ингаляционной терапии для каждого прописанного типа устройства. Однако задействованные медицинские работники часто не владеют техникой ингаляции сами [96, 97] и недостаточно осведомлены о трудностях обращения с устройствами, отличными от pMDI [98].Более того, только 2 из 40 медицинских учебников включают простой список шагов по правильному использованию pMDI [11]. По этой причине в исследованиях изучались образовательные мероприятия, направленные на «обучение инструктора» и повышение компетентности медицинских специалистов в области ингаляторов. Было продемонстрировано, что одно учебное занятие улучшает знания и навыки медицинских ординаторов по ингаляции [99]. Другое исследование показало, что фармацевты, участвующие в одноразовом учебном семинаре, продемонстрировали значительно лучшие знания и навыки, чем контрольная группа, и что эти знания были сохранены на высоком уровне [100].Лучший специалист для обучения работе с ингаляторами (врач, медсестра или фармацевт) будет зависеть от практической ситуации. Другой вариант — заручиться помощью непрофессиональных преподавателей (например, других пациентов) для оказания поддержки и обучения. В любом случае для тренировок необходимо выделить достаточное время и ресурсы. Успешное обучение технике ингаляции зависит от эффективного информирования о правильной технике и ее назначении, а также от мониторинга, чтобы гарантировать, что навыки усвоены и сохранены [101]. Из всех возможных подходов к обучению личная демонстрация или демонстрация в малых группах на сегодняшний день оказались наиболее эффективными [102, 103].Другие методы обучения использованию ингаляторов включают письменные показания, иллюстрации, аудиовизуальные демонстрации и интерактивные мультимедийные учебные материалы в Интернете, причем последние представляют собой многообещающий новый недорогой и экономящий время механизм обучения как пациентов, так и специалистов здравоохранения [ 104]. Однако их ценность не следует переоценивать, поскольку значительная часть пациентов все еще имеет неправильную технику ингаляции, несмотря на несколько тренировок [105]. Необходима периодическая переподготовка, поскольку техника ингаляции со временем ухудшается [104, 106].Особое внимание следует уделить пожилым людям, которым может быть труднее освоить хорошую технику использования ингаляторов и у них будет больше склонности забывать об этом, в то время как маленьким детям может потребоваться особая учебная среда, чтобы удерживать их внимание [107, 108]. Интуитивно понятно, что терапевтический успех будет более вероятным, если пациентам будет назначено устройство, которое они выбрали, довольны им и могут хорошо использовать. Хотя использование одного типа устройства для доставки всех лекарств не всегда практически осуществимо, это предпочтительнее, поскольку использование различных устройств увеличивает вероятность ошибки [109]. Визуальная оценка медицинскими работниками субъективна, но важна для оценки подготовки ингалятора и механики обращения с ингалятором пациентом. Действительно, в реальной жизни пациенты совершают много ошибок с обычным ингаляционным устройством, что может свести на нет преимущества, наблюдаемые в клинических испытаниях. Здесь можно применить контрольный список для выявления критических ошибок, которые определяют эффективность лечения, как указано Молимаром и Ле Гро [110]. Примеры доступных в настоящее время инструментов для объективной проверки и поддержания правильной схемы вдыхания включают монитор аэрозольных ингаляций (Vitalograph Ltd., Buckingham, UK) и 2Tone Trainer (Canday Medical Ltd., Newmarket, UK) для ДИ и In-Check Dial (Clement Clarke International, Харлоу, Великобритания) для DPI [111, 112]. Эти инструменты могут обеспечить объективную оценку профиля ингаляции, но не могут оценить подготовку пациента и обращение с устройством. 5. Рекомендации ADMITМногие врачи в Европе полностью осведомлены о трудностях, с которыми пациенты сталкиваются при правильном использовании прописанных ингаляторов, и о негативном влиянии, которое это может иметь на контроль астмы.Группа по улучшению управления лекарственными средствами аэрозолей (ADMIT), консорциум европейских респираторных врачей (респираторных специалистов, терапевтов и педиатров) с общим интересом в продвижении отличной доставки ингаляционных лекарств, была сформирована с целью изучения способов улучшения лечение обструктивной болезни дыхательных путей в Европе [57]. ADMIT рекомендует, чтобы инструкции по правильной технике ингаляции для каждого ингалятора, представленного в настоящее время на рынке, были составлены официальным советом с инструкциями, доступными в Интернете.Местные ассоциации астмы и группы пациентов также могут быть привлечены к пропаганде важности, обучению и укреплению правильной техники ингаляции. Информацию можно распространять с помощью специальной литературы, посещения школ медицинскими работниками, фармацевтами и через группы защиты интересов пациентов. Другие рекомендации ADMIT резюмируются следующим образом. Рекомендации группы по совершенствованию управления аэрозольными препаратами (ADMIT) по выбору и правильному использованию ингаляторов.(DPI, ингалятор с сухим порошком; PIF, пиковый поток на вдохе; pMDI, ингалятор с отмеренными дозами под давлением. Изменено из Crompton et al. [8].) (I) Ингаляторы должны быть максимально адаптированы к пациенту. (ii) У маленьких детей pMDI всегда следует использовать со спейсером. (iii) Альтернативу pMDI следует рассматривать у пожилых пациентов с минимальным баллом теста <23/30 или баллом идеомоторной диспраксии <14/20, как у них вряд ли будет правильная техника ингаляции с помощью pMDI. (iv) Перед назначением DPI следует учитывать значения PIF пациента.Пациентам с серьезной обструкцией воздушного потока, детям и пожилым людям будет полезен ингалятор с низким сопротивлением воздушному потоку. (V) Перед назначением DPI убедитесь, что пациент может глубоко и с силой вдохнуть в начале вдоха в качестве профиля воздушного потока. влияет на размер производимых частиц и, следовательно, на отложение и эффективность лекарственного средства. (vi) По возможности, один пациент должен иметь один тип ингалятора. (vii) Создать официальный совет для составления инструкций по правильной технике ингаляции для каждого ингалятора, представленного в настоящее время на рынке.(viii) Инструкции по правильному использованию ингалятора должны быть легко доступны на специальном веб-сайте. (x) Обучение правильной технике ингаляции необходимо для пациентов и медицинских работников. (xi) Технику ингаляции следует регулярно проверять и укреплять. xii) Обучение правильным техникам ингаляции должно быть адаптировано к потребностям и предпочтениям пациента: групповое обучение правильной технике ингаляции оказывается более эффективным, чем индивидуальные индивидуальные инструкции, и столь же эффективным, как видеоинструкция; более молодые пациенты могут получить больше пользы от мультимедийных методов обучения; пациенты пожилого возраста хорошо реагируют на индивидуальные занятия. ADMIT также предложил практический алгоритм (рис. 6), чтобы улучшить инструкции, даваемые пациенту относительно оптимального использования их ингаляторов. На каждой консультации с пациентом врач должен установить уровень симптомов и контроля пациента, в идеале с использованием комплексной меры, такой как контрольная оценка GINA [1], и при хорошем контроле в течение не менее 3 месяцев терапию следует постепенно снижать. согласно лечебным рекомендациям. И наоборот, если пациент отвечает «нет» на любой из вопросов контрольного списка, следует оценить комплаентность и отягчающие (триггерные) факторы.Самое главное, следует оценить технику ингаляции. Если пациент не может правильно использовать конкретный ингалятор, несмотря на неоднократные попытки, следует рассмотреть возможность замены ингалятора. В случаях, когда продолжающаяся неконтролируемая астма сохраняется на фоне правильной техники ингаляции, следует усилить терапию астмы в соответствии с рекомендациями по лечению и назначить еще один прием для проверки симптомов.
6. ВыводыРаспространенность астмы продолжает расти во всем мире, особенно среди детей.Несмотря на соблюдение как национальных, так и международных руководств и широкую доступность эффективной фармакологической терапии, астма часто бывает неконтролируемой и по-прежнему может привести к смерти. Причин этой аномалии много. Во-первых, сами инструкции сложны и слишком длинные, чтобы большинство врачей могло их усвоить и использовать. Во-вторых, пациенты часто не соблюдают режим лечения по разным причинам, включая неправильное использование ингалятора и недооценку тяжести заболевания.Действительно, тяжесть астмы часто неправильно классифицируется в первую очередь и назначается несоответствующая или недостаточная терапия. Наконец, хотя в руководствах согласован наиболее подходящий метод лечения астмы, метод, с помощью которого эта терапия доставляется в легкие, часто отсутствует в деталях. На сегодняшний день успехи в лечении астмы были обусловлены фармакологическими факторами, а не устройствами. Поскольку вполне вероятно, что в будущем ингаляционные бронходилататоры и кортикостероиды останутся краеугольным камнем терапии астмы, разработка ингаляционных устройств может стать более важной, чем разработка новых лекарств.За последние 10–15 лет несколько инновационных разработок продвинули область дизайна ингаляторов. Хотя многие ингаляторы включают в себя функции, обеспечивающие эффективную доставку аэрозолей для лечения астмы, идеальных ингаляторов не существует, и каждый из них имеет свои преимущества и недостатки, но растет признание того, что успешный клинический результат во многом определяется выбором подходящего устройства ингалятора, как и лекарствами. которые входят в них. Доставка лекарства из всех ингаляторов зависит от того, как пациент готовит устройство, а затем делает из него вдох.Были выявлены проблемы с доставкой лекарств из-за неправильного использования ингаляционных устройств, особенно pMDI, когда пациентам необходимо координировать активацию ингалятора с вдохом. Однако, поскольку ингаляция, вероятно, останется предпочтительным путем доставки в обозримом будущем, существует необходимость в разработке ингаляционных устройств, которые просты в использовании и доставляют постоянную дозу лекарства в легкие, что может улучшить приверженность пациента лечению, что приведет к лучший контроль астмы. Есть свидетельства того, что пациент, скорее всего, будет правильно использовать ингалятор, который он или она предпочитает, и выбор устройства каждым пациентом будет определяться индивидуальным восприятием того, как уравновешиваются его преимущества и недостатки.Это решение может сильно отличаться от мнения врача, выписывающего рецепт, или разработчика рецептур, которые могут придавать большее значение техническим моментам. Поэтому при выборе ингаляционного устройства следует принимать во внимание вероятность того, что пациенты смогут правильно использовать конкретное устройство, рентабельность, предпочтения и вероятное соблюдение режима лечения. Важное значение имеет непрерывное и многократное обучение как медицинских работников, так и пациентов правильной технике ингаляции, а результаты регулярно проверяются медицинским персоналом.Совершенно очевидно, что необходимы существенные изменения в образовательной деятельности, и они должны быть адресованы, в частности, терапевту и медсестре по лечению астмы, которые, в свою очередь, учат пациентов, как правильно пользоваться своим ингалятором. Наконец, важно помнить, что постоянная смена ингаляторов, которые доставляют одно и то же лекарство, не является ответом, поскольку пациенты теряют доверие как к устройству, так и к лекарству, и соблюдение режима терапии падает. Ингалятор следует назначать только с абсолютной уверенностью, что пациент сможет его правильно использовать.Следует подчеркнуть, что после того, как пациент освоил и стабилизировал работу с одним типом ингалятора, его нельзя переключать на новые устройства без их участия и без последующего обучения тому, как правильно использовать устройство. Недавнее исследование показало, что контроль астмы ухудшается, если ингалятор заменяется другим устройством на стадии назначения или выдачи без участия пациента [113]. Лица, выписывающие рецепты, должны проявлять особую бдительность в этом вопросе, чтобы избежать изменения типа устройства, которое пациенты получают в аптеке. Конфликт интересовФедерико Лаворини получил за последние 5 лет гонорары за лекции или компенсацию за посещение встреч от компаний AstraZeneca, Chiesi, MedaPharma, Mundipharma, Menarini и TEVA. Федерико Лаворини является членом группы по улучшению управления лекарственными средствами в виде аэрозолей (ADMIT), некоммерческого консорциума европейских врачей, которые особенно заинтересованы в изучении и продвижении правильного использования терапевтических аэрозолей. ЕзидриЕзидри перейти к содержанию
Роутер % PDF-1.7 352 0 объект ] / Корень 353 0 R 477 0 объект ᐅ Купить ингалятор Atrovent онлайн | АстмаЧто такое Атровент?Атровент — это профилактическое средство от астмы в виде ингалятора HFA (гидрофторалкана), который также рекомендуется для лечения ХОБЛ, также известного как хронический бронхит.Он работает с активным ингредиентом ипратропия бромидом, который известен как антимускариновое бронходилататор, что означает, что он особенно эффективен для предотвращения сужения дыхательных путей, что часто встречается у людей с респираторными заболеваниями и делает их более склонными к затруднениям дыхания. Атровент действует непосредственно в легкие, но его нельзя принимать для облегчения симптомов в случае приступа. Что такое ингалятор HFA (гидрофторалкан)?Поскольку правительство ввело ограничение на использование газов CFC, большинство ингаляторов теперь работают на HFA.Поэтому мы предоставляем только ингаляторы Atrovent без CFC, которые большинство пользователей сочли полезными, так как спрей легче и, следовательно, снижает вероятность боли в горле и т. Д. Для получения дополнительной информации о различиях между ингаляторами CFC и HFA вы можете прочитать об этом на WebMD. Как работает ингалятор Атровент?Атровент содержит ипратропий и действует в легких, предотвращая реакцию рецепторов, известных как мускариновые рецепторы, которые вызывают сужение и сужение дыхательных путей.Мускариновые рецепторы реагируют на химическое вещество, известное как ацетилхолин, и вызывают сужение дыхательных путей. Атровент предотвращает возникновение этой реакции. Каковы преимущества Атровента?Ингалятор Атровент предотвращает сужение дыхательных путей в результате астмы или других респираторных заболеваний, обеспечивая лечение непосредственно там, где это необходимо. Его легко использовать ежедневно, и его не нужно много времени применять. Вдыхание активного ингредиента также снижает вероятность возникновения побочных эффектов, поскольку количество, которое фактически всасывается в кровоток через легкие, намного ниже, чем в случае перорального лечения.Атровент также совместим со спейсерами, если вам сложно использовать ингалятор самостоятельно. Что делать, если я страдаю ХОБЛ?Атровент также может применяться при лечении хронической обструктивной болезни легких (ХОБЛ). Ваш ингалятор HFA Atrovent содержит активный ингредиент ипратропий, который расслабляет мышцы дыхательных путей, уменьшает сужение дыхательных путей, известное как бронхоспазм, и увеличивает поток воздуха в легкие. Хотя ХОБЛ является прогрессирующим заболеванием дыхательных путей, которое обычно со временем ухудшается, регулярное использование ингалятора Атровент облегчает симптомы обратимого бронхоспазма. Как использовать ингалятор Atrovent?Одной или двух затяжек ингалятора Атровент, не содержащего ХФУ, три-четыре раза в день должно быть достаточно для лечения астмы у взрослых, однако врач может назначить вам более высокую дозу. Всегда используйте Атровент в точном соответствии с указаниями врача, и если вы не заметили улучшения, лучше сообщить об этом своему врачу. Ниже приведены некоторые дополнительные примечания, которые следует учитывать при использовании ингалятора Атровент:
Атровент — это ингалятор, который означает, что вы нажимаете на баллон с активным ингредиентом при вдохе.Если вам сложно это сделать, поговорите со своим врачом об использовании спейсера. Если вы впервые используете ингалятор или не использовали его в течение трех дней, рекомендуется сделать две затяжки, прежде чем положить мундштук в рот и сделать вдох. Чтобы он продолжал работать эффективно, мы рекомендуем чистить его раз в неделю. Для этого нужно снять баллончик и отдельно промыть корпус ингалятора теплой мыльной водой. Какие дозировки доступны для Атровента?Единственная доступная дозировка Атровента составляет 20 мкг (микрограмм), что соответствует 200 измеренным дозам. Это количество было специально установлено, так как оно очень эффективно и снижает вероятность побочных эффектов. Есть ли побочные эффекты при использовании Атровента?Побочные эффекты от ингаляционных препаратов редки, но они могут повлиять на людей, чувствительных к активным ингредиентам препарата. Наиболее частые побочные эффекты включают головные боли, диарею, сухость во рту и расстройство желудка или раздражение горла. Общие побочные эффекты:
Редкие побочные эффекты:
Хотя это случается редко, если вы действительно испытываете что-либо более серьезное, например, аллергическую реакцию или любые другие тревожные симптомы, вам следует немедленно обратиться за медицинской помощью. Какие меры предосторожности / взаимодействия с Атровент?Атровент безопасен для большинства людей с астмой или ХОБЛ, хотя он может не подходить для всех с этими состояниями, в том числе:
Обязательно сообщите своим врачам, если у вас проблемы с простатой, проблемы с мочеиспусканием, муковисцидоз или глаукома, или если вы используете какие-либо другие методы лечения, особенно те, которые регулируют дыхание. Если вам требуется дополнительная информация о побочных эффектах Атровента, его взаимодействии и мерах предосторожности, обратитесь к нашей брошюре для пациентов. Как безопасно покупать ингаляторы Атровент в Интернете?Ингаляторы Atrovent CFC Free можно безопасно заказать онлайн в HealthExpress. Просто начните процесс заказа, заполнив одну из наших полностью конфиденциальных форм онлайн-консультации. Наш врач сначала проверит эту форму, и, если вы имеете право на рецепт, вы получите уведомление о завершении заказа.Как только это будет сделано, ваш рецепт будет передан в нашу аптеку. После этого аптека выдаст вам лекарство и отправит его прямо вам. Альбутерол: дозировка и побочные эффектыАльбутерол — это тип адренергического бронходилататора, назначаемый людям с астмой, эмфиземой, бронхитом и другими заболеваниями легких, по данным клиники Майо. Он работает, расслабляя и открывая дыхательные пути к легким, чтобы облегчить дыхание, что может предотвратить и лечить так называемые бронхоспазмы — свистящее дыхание, кашель, одышку и сжатие груди. Однако люди должны относиться к нему как к спасательному ингалятору, а не как к ежедневному лекарству, — сказал доктор Лен Горовиц, специалист по легочным заболеваниям в больнице Ленокс Хилл в Нью-Йорке. «Это то, к чему вы стремитесь, когда вам действительно что-то нужно», — сказал Хоровиц Live Science. «Это препарат« Мне это нужно сейчас »». Ингалятор и дозировка таблетокВзрослые и дети старше 4 лет, нуждающиеся в альбутероле для профилактики или лечения бронхоспазмов, могут делать две затяжки каждые четыре-шесть часов, сказал Горовиц. Клиника Мэйо утверждает, что для предотвращения бронхоспазма, вызванного физической нагрузкой, взрослые и дети старше 4 лет могут сделать две затяжки ингалятором примерно за 15–30 минут до тренировки. Но «если вы принимаете альбутерол более двух раз в неделю, значит, что-то не так с вашим режимом, и вам нужно проконсультироваться с врачом», — сказал он. Альбутерол можно принимать в виде распыляемого раствора (жидкость, которая превратилась в вдыхаемый туман с помощью распылителя) или в виде аэрозоля, который можно вдыхать через рот через ингалятор. Аэрозольный ингалятор альбутерол выпускается в баллончиках, рассчитанных примерно на 200 ингаляций. После использования точного количества ингаляций важно выбросить баллончик, даже если он все еще содержит немного жидкости и продолжает распылять.После того, как указанное количество затяжек будет превышено, ингалятор может не подать нужное количество лекарства. Некоторые ингаляторы поставляются со счетчиком, который отслеживает количество использованных спреев. Когда число достигает 020, пора вызывать врача для пополнения запасов. Если счетчика нет, пациенты должны самостоятельно следить за ингаляциями. Национальный институт здоровья (NIH) имеет пошаговые инструкции по использованию ингалятора и небулайзера. Пациенты, принимающие альбутерол в виде таблеток, таблеток с пролонгированным высвобождением или жидкости, должны точно следовать инструкциям своего врача.Важно проглотить таблетку с расширенным высвобождением целиком, а не жевать, раздавливать или ломать ее. Часть таблетки с расширенным высвобождением может появиться в стуле пациентов при использовании лекарства. Это не проблема и не повод для беспокойства. Побочные эффектыАльбутерол может вызывать побочные эффекты. NIH считает следующие менее серьезными, хотя, если они не исчезнут, следует обратиться к врачу:
Ниже перечислены более серьезные побочные эффекты, и в случае их возникновения следует немедленно обратиться к врачу:
передозировка альбутеролом.Симптомы передозировки:
тошнота Перед приемом альбутерола пациенты должны сообщить своему врачу, если они страдают от любого из следующих симптомов:
Пациенты должны сообщить своему врачу, если они беременны или планируют забеременеть.Однако «самое вредное для эмбриона или плода — это недостаток кислорода», и женщины должны принимать альбутерол, если он им нужен и если их врач одобряет, сказал Горовиц. От 4 до 12 процентов беременных женщин в США страдают астмой; и 3 процента беременных женщин принимают лекарства от астмы, включая бронходилататоры, такие как альбутерол, по данным CDC. Исследование, опубликованное в выпуске журнала Pediatrics за январь 2012 года, показало, что использование лекарств от астмы во время беременности — альбутерол был наиболее распространенным лекарством, используемым в исследовании, — не увеличивает риск большинства изученных врожденных дефектов.Однако исследование показало, что лекарство может увеличить риск некоторых врожденных дефектов, таких как врожденные дефекты пищевода, заднего прохода и брюшной стенки. FDA классифицирует альбутерол как препарат категории C, что означает, что неизвестно, может ли он нанести вред плоду. Также неизвестно о его влиянии на грудное вскармливание, поэтому женщины должны проявлять осторожность, прежде чем принимать его, согласно клинике Майо. Дополнительные ресурсы: Эта статья предназначена только для информационных целей и не предназначена для предоставления медицинских консультаций. | |||||||||||||||||||||||||||||||||||||||

 ст.), пульс (до 90 ударов в минуту), если они выше, то процедуру нужно отложить до нормализации;
ст.), пульс (до 90 ударов в минуту), если они выше, то процедуру нужно отложить до нормализации; Польза и вред от его применения для детей и взрослых. Как правильно разводить, заливать в небулайзер и дышать. Сколько капель нужно. Можно ли использовать при беременности солевой раствор. Дозировка натрия хлорида для ингаляций.
Польза и вред от его применения для детей и взрослых. Как правильно разводить, заливать в небулайзер и дышать. Сколько капель нужно. Можно ли использовать при беременности солевой раствор. Дозировка натрия хлорида для ингаляций.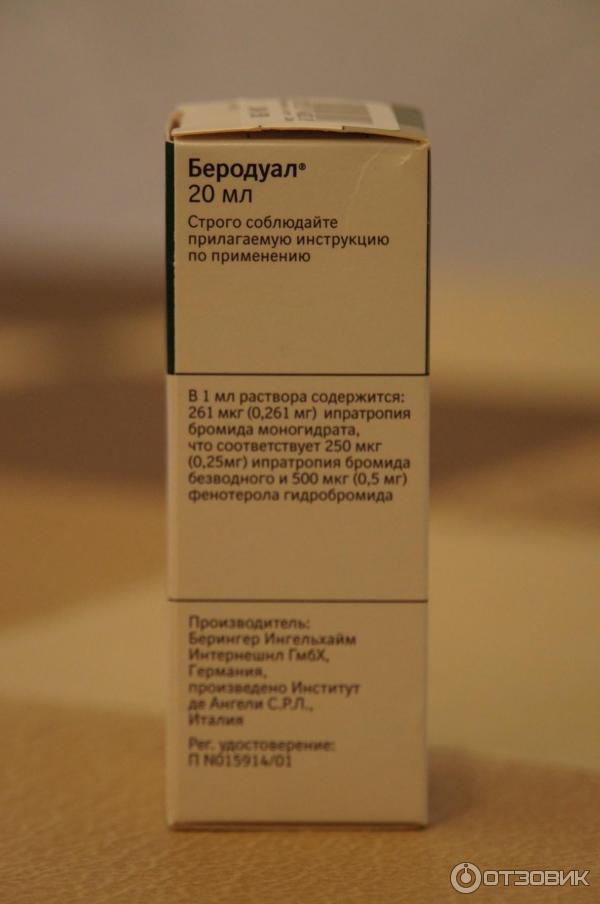 Какими препаратами можно проводить ингаляции взрослым и детям — Пульмикорт, физраствор, Лазолван. Чем можно делать ингаляции — небулайзером, ультразвуковым ингалятор, МЕШ.
Какими препаратами можно проводить ингаляции взрослым и детям — Пульмикорт, физраствор, Лазолван. Чем можно делать ингаляции — небулайзером, ультразвуковым ингалятор, МЕШ.