10 причин самой деликатной проблемы с пищеварением
Фото: GLOBAL LOOK PRESS
Пока Всемирная организация здравоохранения и Международная организация гастроэнтерологов никак не определятся: заболевание все-таки это, за что ратует ВОЗ, или просто симптом (гастроэнтерологические организации), человечество продолжает страдать от столь деликатной проблемы.
В развитых странах таких «мучеников» почти 50 процентов. И 15 процентов детей. Причин этому множество, ниже мы рассказываем про самые распространенные.
НЕДОСТАТОК ЖИДКОСТИ В ОРГАНИЗМЕ
Это одна из самых частых причин. Если вы не выпиваете как минимум 1,5-2 литра воды в сутки (конечно, если нет противопоказаний со стороны почек, внутричерепного давления, сердца), стул становится сухим и жестким, и эвакуация затрудняется. И кстати, многие люди, использовавшие слабительные препараты, жалуются, что средство не помогает. Чаще всего причина в том, что люди не запивают лекарство достаточным количеством воды (один-два стакана воды), без которой препарат в желудке превращается в жесткий комок и лежит камнем, только ухудшая ситуацию.
Фото: GLOBAL LOOK PRESS
НЕПРАВИЛЬНОЕ ПИТАНИЕ
Диета с низким содержанием клетчатки неизбежно приводит к запорам. Как и белковая пища, которая также затрудняет дефекацию. Поэтому ваше питание должно быть богато клетчаткой и волкнами (например, шпинат, чернослив, груша, перловка, фасоль, цветная капуста, кабачок, тыква, свекла, яблоки, киви, сухофрукты, ржаной хлеб).
Не экономьте на маслах. Только это должно быть не сливочное или, упаси вас бог, маргарин, а растительное нерафинированное оливковое, подсолнечное, тыквенное, льняное. Плюс нежирные кисломолочные продукты (ряженка, кефир, простокваша, ацидофилины и т.д.).
А вот легкоусвояемых углеводов (булка, сладости, макароны, картошка) и тяжелых продуктов (жирный творог, сметана, грибы, сало, копчености, пирожные) должно быть как можно меньше.
Фото: GLOBAL LOOK PRESS
ЛЕКАРСТВА
Некоторые из них могут стать причиной серьезного запора. Например, опиоидные обезболивающие или диуретики. Последние, например, вызывают увеличение мочеиспускания, которое приводит к обезвоживанию.
Витамины и препараты с железом. Их чаще всего назначают при пониженном гемоглобине и железодефицитной анемии. Однако иногда такие таблетки приводят к значительному обезвоживанию и нарушают нормальную работу пищеварительной системы.
Отдельное слово о слабительных средствах. С одной стороны, они облегчают проблему. Но с другой, затягивают ее. Дело в том, что при них сам кишечник начинает лениться, так что не удивляйтесь, что с каждым разом вам нужно дозы все больше и больше.
В этот же список входят и препараты для анестезии во время операции. Кстати о ней…
Фото: GLOBAL LOOK PRESS
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
Запор после операции – явление довольно частое. Это последствия наркоза или обезболивающих препаратов. Обычно проблема решается с помощью обильного питья и легких слабительных препаратов, однако прежде все эти процедуры следует обязательно обсудить с врачом, который наблюдает вас в послеоперационный период. Потому что у запора может быть и иная причина, например, нарушения работы пищеварительной системы в результате резекции желудка, кишечника или желчного пузыря.
Фото: Анатолий ЖДАНОВ
НЕДОСТАТОК АКТИВНОСТИ
Прогулки и физическая активность стимулируют дефекацию. И наоборот, отсутствие физической активности – прямая дорога к запорам. Попробуйте только один раз заменить таблетку слабительного на пробежку, предварительно выпив кефир, и вы узнаете самое действенное и безвредное средство от этой деликатной проблемы!
КОФЕИН
Этот напиток наряду с крепким чаем, какао и шоколадом оказывает прямое закрепляющеедействие, снижая активность работы кишечника. И это довольно сильный диуретик, который удаляет жидкость из организма в целом, и из кала в частности, тем самым только способствуя запору.
Если вы относитесь к тем кофеманам, кто выпивает более 3-4 чашек кофе в день или даже больше, будьте готовы к неприятным последствиям. И всякий раз после кофе выпивайте сразу стакан воды, это должно хотя бы восстановить водный баланс в организме.
Фото: Оксана БРОВАЧ
АЛКОГОЛЬ
Алкоголь, как и кофеин, вызывает обезвоживание. В итоге – запор.
СТРЕСС
Как говорил один известный герой: «Спокойствие! Только спокойствие!». Стресс может не только вызвать запор, но и усугубить его. Если вы нервничаете, попробуйте массаж живота — он поможет расслабить мышцы, которые поддерживают кишечник, и поспособствует его активности.
НЕКОТОРЫЕ ЗАБОЛЕВАНИЯ
Про связь проблем со стулом и заболеваний кишечного тракта обсудили выше. Но иногда запор могут спровоциовать заболевания, казалось бы, никак не связанные с кишечником. Например, печеночная недостаточность, когда из-за увеличенной печени, происходит механическое сдавливание петель кишечника. Или эндокринные заболевания (гипотиреоз, дисфункция яичников, сахарный диабет, акромегалия). При заболеваниях внутренних органов. И даже некоторые заболевания центральной нервной системы.
Фото: GLOBAL LOOK PRESS
СДЕРЖИВАНИЕ ПОЗЫВОВ
Отсрочка дефекации, когда вы заняты и в буквальном смысле слова не хватает времени, чтобы сходить в туалет, приводит к тому, что стул в пищеварительном тракте все сильнее «утрамбовывается» и уплотняется, и потом становится сложно от него избавиться. Вы можете быть слишком заняты на работе, чтобы посещать туалет, или предпочитаете ждать, пока доберётесь до дома, но игнорирование позывов не только чревато дискомфортом, но может усугубить только наметившуюся проблему.
ТАКЖЕ ПО ТЕМЕ:
Офисные будни — осторожно, запор!
Для многих нарушение перистальтики давно стало вариантом нормы. Причины возникновения деликатной проблемы разнообразны: длительная неподвижность, недостаточное потребление жидкости, неправильное питание, основанное на бутербродах или снеках, постоянные стрессы и даже невозможность покинуть рабочее место по физиологической потребности. В результате появляется тяжесть и вздутие в животе, нарушается пищеварение. Распространенное мнение, что запор рано или поздно проходит сам собой, в корне неверно. Невозможность своевременно опорожнить кишечник провоцирует развитие болезней желудочно-кишечного тракта, поэтому специалисты рекомендуют (читать дальше)
В результате появляется тяжесть и вздутие в животе, нарушается пищеварение. Распространенное мнение, что запор рано или поздно проходит сам собой, в корне неверно. Невозможность своевременно опорожнить кишечник провоцирует развитие болезней желудочно-кишечного тракта, поэтому специалисты рекомендуют (читать дальше)
Как сходить в туалет после операции на геморрой
Операция геморроидэктомия проводится пациентам, которым не удается помочь лекарственными средствами. Решение принимается с учетом риска осложнений, общего состояния больного. Хирургическое вмешательство безболезненно, поскольку осуществляется под общим наркозом. Но врачи предупреждают о предстоящем трудном периоде реабилитации. Наиболее тяжело переносится проблема, как сходить в туалет после операции на геморрой.
Общий дискомфорт, боли в заднем проходе снимаются лечебными процедурами. А о таком деликатном симптоме, как освобождение кишечника, пациенты умалчивают и терпят отсутствие стула.
Проктологи обращают внимание, что для полного заживления раневой послеоперационной поверхности потребуется около месяца, но процесс дефекации необходимо наладить в течение двух недель. В противном случае создается угроза травматизации швов и раны сухими каловыми массами, кровотечения, инфицирования. Поэтому важна регуляция опорожнения.
Организация дефекации после операции на геморрой
Вывод шлаков является одной из главных функций кишечника. Техника любой операции по поводу геморроя предусматривает минимальное повреждение слизистой оболочки, нервного сплетения, мышечной ткани. В тяжелых случаях, когда, кроме удаления геморроидальных узлов, требуется пластика прямокишечного канала, ушивание трещин, восстановление герметичности закрытия сфинктера, перистальтика становится слабой. Но деятельность кишечника не прекращается.
Пациенты ощущают позывы, однако любые потуги настолько болезненны, что походы в туалет превращаются в пытку. Стула не должно быть при нормальном течении восстановительного периода 2-3 дня.
Это вызвано очисткой кишечника до вмешательства, голодом в первые сутки.
Затем предстоит добиться самостоятельного стула. Для этого не следует голодать, терпеть боли. Врачи советуют:
- специальную диету для разжижения и размягчения каловых масс, увеличение употребления клетчатки позволяет стимулировать перистальтику естественным образом;
- проводить обезболивание лекарственными средствами при появлении позывов в туалет;
- некоторым пациентам помогают успокаивающие и расслабляющие препараты, поскольку боли способствуют спастическому сокращению прямой кишки;
- перевязки и противовоспалительные суппозитории устраняют отечность тканей, заживляют рану;
- сидячие ванночки с теплым отваром ромашки действуют как спазмолитическое и противомикробное средство;
- самомассаж живота, пояснично-крестцового отдела позвоночника активирует акупунктурные точки нервных окончаний в кишечнике, стимулирует двигательные волны;
- употребление легких растительных слабительных (чернослив, отвар листьев сенны) оказывает помощь при невозможности сходить в туалет самостоятельно;
- вставать с постели и ходить понемногу разрешается через неделю, спустя 2 недели, можно передвигаться пешком на более значительное расстояние, стимуляция мышечного каркаса брюшной стенки при движении обеспечивает естественный массаж кишечника, отток крови из малого таза;
- добиться регулярного очищения помогает установленный рефлекс на дефекацию в одно и то же время, нужно усаживаться на унитаз утром через полчаса после завтрака.
При отсутствии опорожнения на третий день появляется постоянное вздутие живота, боли и давление на низ, позывы. Симптомы запора требуют дополнительных мер, если не удается справиться самостоятельно. Понос не менее опасен, поскольку раздражает незажившую ткань рубца, указывает на возможное инфицирование кишечника, сопутствующую патологию. Об этих сложностях нужно рассказать врачу при очередном осмотре.
Послеоперационный режим
В течение недели после операции человек должен находиться под наблюдением врачей в стационаре. Это необходимо для регулярных перевязок, контроля за состоянием раны, выявления ранних признаков осложнений (повышение температуры, кровотечение из кишечника).
Пациенту запрещается сидеть в кровати, можно лежать (на спине, животе) или стоять рядом. Ходить в первое время больно, движения раздражают раневую поверхность. Поэтому режим расширяется постепенно: на второй неделе рекомендуется «гулять» по коридору до уборной и обратно.
Подъем тяжестей запрещен на 2-3 месяца. Если профессия пациента связана с постоянными физическими нагрузками, то ему выдается справка-освобождение или рекомендуется взять отпуск.
Для предупреждения спастического сокращения кишечника пациент должен быть избавлен от стрессовых ситуаций, находиться в максимально спокойной обстановке. Санаторное лечение возможно не ранее, чем через полгода после операции. Постепенно разрешено в медленном темпе делать регулярные упражнения для поддержки кровообращения в малом тазу.
Щадящая диета
С помощью диеты удается предупредить признаки запора после операции по удалению геморроя, сократить сроки восстановления функций кишечника. От питания требуется особое щажение прямой кишки. Это предполагает:
- жидкую консистенцию блюд;
- отсутствие в них раздражающих веществ, факторов, провоцирующих газообразование и брожение;
- достаточное содержание белка, полиненасыщенных жирных кислот, витаминов и микроэлементов для обеспечения рубцевания раны, местного иммунитета.
Пациенту необходимо выпивать до 2 л жидкости в день. Для активации кишечной перистальтики рекомендуется натощак выпить стакан воды с чайной ложкой меда или долькой лимона.
В первые сутки есть запрещается. Жидкость выводится преимущественно почками, поэтому в месте операции создается максимальный покой. Со второго дня питание состоит из жидкой овсянки на воде, нежирного бульона. На третий день диета расширяется постепенно, но требует соблюдения правил:
На третий день диета расширяется постепенно, но требует соблюдения правил:
- приемы пищи нужно рассчитать частыми и малым количеством (дробно), обычно достаточно шестиразового питания, категорически запрещено однократное переедание или длительные интервалы;
- 2 недели в меню включаются жидкие супы из нежирной курицы, рыбы, отвара овощей, состав продуктов протирается или измельчается;
- запрещены острые приправы, соль, соусы, майонез;
- каши готовят на воде, полужидкими, разваристыми, наиболее полезны крупы гречка, овсянка, пшено;
- для питья подходят кисели, компот из сухофруктов, отвар шиповника, ромашки, зеленый чай.
Чтобы правильно питаться, нужно отказаться от жареных и копченых блюд, кулинарная обработка заключается в отваривании, тушении, готовке на пару. Противопоказаны все соленья, маринады, ржаной хлеб, бобовые культуры, капуста, чеснок и лук, редиска, редька, жирное мясо, соленая рыба, сладости, выпечка.
Категорически запрещается алкоголь, квас, газированная вода, кофе, крепкий чай.
Образ жизни
Через 2 месяца после операции разрешается заниматься целенаправленными физическими упражнениями. В ежедневную зарядку нужно включить «велосипед», «ножницы» в лежачем положении, планку на выпрямленных руках или локтях. В перерывах на рабочем месте рекомендуются упражнения по напряжению ягодиц, втягиванию прямой кишки.
Для людей «сидячих» профессий можно приобрести специальный надувной круг, который кладется на сидение. Он снижает застойные явления в кишечнике. Автолюбителям лучше сократить поездки и больше ходить пешком.
При лишнем весе необходимы разгрузочные дни. Не допускаются периоды голодания, еда должна быть низкокалорийной, но содержать достаточно белка и витаминов.
Придется навсегда отказаться от занятий силовыми видами и конным спортом, катания на велосипеде, лучше заняться плаванием.
Не стоит забывать, что операция не устраняет причину геморроя, риск рецидива зависит от соблюдения режима и врачебных советов.
Как сходить в туалет без боли?
Если пациент после операции по удалению геморроя ощущает, что больно сходить в туалет, то необходимо обратить внимание на следующие моменты:
- Соблюдение постельного режима нельзя прерывать или ускорять, в ранние сроки заживление обеспечивается покоем. Боли провоцируются ходьбой и нагрузкой.
- Правильный рацион — употребление запрещенных продуктов раздражает кишку, препятствует рубцеванию, способствует запорам. Пища должна превратиться в каловые массы мягкой консистенции, чтобы не повредить швы.
- Из-за психологической защиты от болей нарушается рефлекторное управление перистальтикой, своевременное обезболивание помогает предупредить спастический и атонический запор.
- У врача имеется достаточно способов для назначения препаратов, обезболивающих раневую поверхность, в виде мази, ректальных суппозиториев, при необходимости можно сделать укол. Они не формируют привыкания, безопасны при использовании.
- Нельзя уклоняться от перевязок, отказываться от регулярной влажной обработки заднепроходного отверстия. Без этих процедур в прооперированной зоне поддерживается воспаление, которое и дает боли.
- Применение слабительных препаратов значительно полезнее, чем просиживание на унитазе длительное время и натуживание. Правильно подобрать нужное лекарство способен только врач.
Способы борьбы с запором после операции
Временная задержка стула после геморроидэктомии на 2-3 дня не является запором. Это плановое последствие предоперационного очищения кишечника и голода в первые сутки. К третьему дню должны сформироваться каловые массы и выйти из анального прохода. Испытываемые болевые ощущения — главная причина запора. Редко в ходе операции происходит повреждение нервного аппарата регуляции перистальтики.
В первые дни на пациента действует невозможность опорожнения на судно в лежачем положении. Значительно чаще больной страдает запором много лет, устранить его сразу не удается.
Поэтому применяются средства разного направления.
Послабляющие продукты
Начиная с третьего дня, рацион расширяется. При склонности к запорам необходимо добавить к меню отварные овощи и фрукты. Они содержат растительные волокна, стимулируют выведение каловых масс. Рекомендуются:
- тушеная свекла, морковь;
- капуста брокколи;
- компот из чернослива;
- кефир, ряженка;
- кисломолочные напитки с бифидобактериями.
Ежедневно натощак следует выпивать стакан воды. Можно добавлять предварительный прием ложки растительного масла или меда.
Кефиром полезно залить на 2 часа хлопья «Геркулес», добавить чернослив, съесть вместо каши.
Послабляющие препараты
Принимать слабительное после операции геморроя лучше, посоветовавшись с врачом. Препараты имеют противопоказания. Рекомендуются только безопасные средства, не вызывающие раздражения прямой кишки:
- Регулакс и Гутталакс в каплях — разжижают каловые массы, стимулируют перистальтику.
- Дюфалак — содержит лактулозу и полезные лактобактерии. Изменяет микрофлору толстого кишечника, поглощает и устраняет токсические вещества, подавляет рост сальмонелл и инфицирование. Из кишечника не всасывается, действует только местно.
- Гели Норгалакс, Микролакс в виде микроклизмы задерживают воду в кале, обеспечивают разжижение, увеличение в объеме, и стул появляется через 20 минут после введения.
Очистительные клизмы делают с помощью воды и растительных масел (облепихового, подсолнечного, оливкового). При индивидуальной непереносимости препаратов возможно развитие диареи.
Важно! Полностью полагаться на слабительные средства в преодолении послеоперационного запора не рекомендуется. Препараты показаны на короткий срок, поскольку кишечник перестает работать самостоятельно.
Обезболивающие и расслабляющие мускулатуру препараты
Для снятия болей в плановом порядке после операции назначают средства, обладающие противовоспалительным и анестезирующим эффектом. Внутрь применяют нестероидные анальгетики Найс, Кетонал. В мазевом варианте используется Катеджель (в составе лидокаин).
Внутрь применяют нестероидные анальгетики Найс, Кетонал. В мазевом варианте используется Катеджель (в составе лидокаин).
Хорошим результатом обладают ректальные суппозитории Анузол, Неоанузол с анестезином, Релиф Адванс.
В схему противовоспалительного лечения для снятия отека включают:
- гель Левомеколь;
- мази Солкосерил и Метилурацил;
- свечи Проктозан.
При явных признаках спастического сокращения показаны свечки с красавкой, нитроглицериновая мазь.
Проведение регулярного подмывания и использования влажных салфеток после очередного опорожнения снимает воспаление в зоне узлов.
Эффективные народные средства
Народные рецепты включают пищевые добавки и клизмы.
В рацион рекомендуется включить:
- пропущенные через мясорубку распаренные сухофрукты (инжир, курагу, чернослив), есть по столовой ложке в день натощак;
- принимать растительное масло перед едой.
Можно приготовить отвар из листьев сенны, корня солодки, крушины и пить на ночь.
Маленькой спринцовкой вводят в анальное отверстие микроклизмы с маслом облепихи.
Как расслабляющая и дезинфицирующая процедура назначается сидячая теплая ванна с отваром ромашки, календулы, чистотела, подорожника.
Проктологи заметили, что значительно лучше протекает послеоперационный период у лиц, подготовленных к плановой операции диетой, очищением кишечника. Если хирургическое вмешательство использовано по экстренным показаниям (ущемление, тромбоз, кровотечение) и пациента не успели подготовить, то течение сопровождается болезненными симптомами 2-4 недели. Облегчить состояние можно с помощью коррекции терапии, диеты. Важно не терпеть, а обращаться к врачу.
youtube.com/embed/SATU_kaA0RA?feature=oembed» frameborder=»0″ allow=»autoplay; encrypted-media» allowfullscreen=»»/>
Слабительные средства РектАктив — «Как я теперь живу без аппендикса))) Все о том, как сходить в туалет после операции и не попасть в больницу со швами…»
Короче на 27 году жизни у меня вырезали аппендицит. На старуху проруха))) Хотя с нами в палате бабушка лежала, ей 62, ей тоже аппендицит вырезали)))
У меня большой шов, потому что аппендицит был осложненный. У некоторых везунчиков из нашей палаты швы совсем крохотные, и из-за косметических стежков скоро совсем зарастут и почти не будут видны. У меня все хуже, шов примерно 6 см…
Больно, на 3-й день отпустили домой. Рассказали, как ухаживать за вавакой, сказали не напрягаться — не тужиться, а как это сделать – не сказали)))
Потом звонила уже врачу, потому что в туалет нормально я сходить не могла без тужения. Было и больно, и страшно, боялась, что напрягу живот и все… швы разойдутся.. А там и до больницы недалеко, обратно зашиваться.
Я звонила врачу, он оставил телефон, и уже так он сказал, что вопрос странный, решается без врача, а банальной железной логикой. Нет стула, больно в туалет сходить – посылаешь в магазин маму, и она приносит слабительное. Только лучше всего свечи, чтобы не распирало кишечник, потому что у многих слабительных, которые надо глотать, есть такой эффект.
Короче, он меня очень пристыдил, так что я сделала, как он и сказал – отправила маму в аптеку, та принесла свечи. Я думала, все гораздо хуже и сложнее, никогда раньше свечи не ставила. Но оказалось, что очень все легко и просто – свечку ставишь, ждешь 10 минут, ползешь согнувшись как 90-летня старушка в туалет)
Пользовалась этими свечами 7 дней, как врач сказал, дальше все само пошло по-накатанной. Шов заживал 3 недели полностью. Ходить на улицу начала на 6-й день, посидеть на лавочке и подышать воздухом. Иначе бы просто с ума сошла бы дома…
Хорошие свечки, помогли пережить этот непростой опыт. Прошу прощения, что нет фото, они свечи банально кончились. Упаковку с инструкцией выбросила еще в первый день, а сами свечки так и не сфотографировала — они в таком блистере, который нужно ломать, свечку вынимать, а блистер выкидывать в мусор.
Прошу прощения, что нет фото, они свечи банально кончились. Упаковку с инструкцией выбросила еще в первый день, а сами свечки так и не сфотографировала — они в таком блистере, который нужно ломать, свечку вынимать, а блистер выкидывать в мусор.
После операции геморроя больно ходить в туалет что делать
Особенности процедуры
Оперативное вмешательство по иссечению геморроидальных узлов (геморроидэктомия) чаще всего проводится при четвёртой стадии геморроя. Выбор тактики и метода лечения во многом зависит от:
- Степени патологического процесса. Хирургическую манипуляцию можно провести на любой стадии болезни, но наибольшая эффективность терапии наблюдается при выраженном выпадении шишек из заднепроходного канала.
- Возраста больного. Если пациенту меньше 35 лет, то после проведения операции вероятность рецидива существенно возрастает. Учитывая этот факт, иссечение узлов рекомендуют проводить после 40 лет.
- Сопутствующих заболеваний. Если человек находится в тяжёлом состоянии, то оперативное вмешательство ему противопоказано до улучшения и стабилизации самочувствия.
- Наличия воспалительных заболеваний кишечника в обострённой стадии. Они являются противопоказаниями к процедуре, так как вероятность усугубления патологии значительно повышается.
- Геморроидэктомия не проводится беременным женщинам, онкобольным, людям с иммунодефицитом.
- Наличия тромбоза геморроидальных вен, длительных кровотечений, постоянного выпадения и защемления шишек, склонности к воспалительным процессам в прямой кишке. Все эти факторы являются прямыми показаниями к операции.
Лечение варикозного расширения и выпадения геморроидальных узлов хирургическим путём зарекомендовало себя как довольно эффективный метод, но от риска послеоперационных осложнений (например, запор, расхождение швов, воспаление) и развития рецидива не застрахован никто. Поэтому важно соблюдать рекомендации специалиста и подробно узнать, как ходить в туалет после удаления геморроя.
Важные правила
Для быстрого восстановления после геморроидэктомии следует выполнять все предписания врача. Иначе можно столкнуться с весьма неприятными осложнениями.
- В период нахождения в больнице следует минимизировать активность. При чрезмерном напряжении могут открыться кровотечения, а процесс заживления тканей будет нарушен. Медики советуют соблюдать постельный режим.
- Необходимо соблюдать строгую диету. Ограничения устанавливаются лишь на первый послеоперационный день. Начиная со вторых суток кушать следует понемногу, но часто (каждые 3 часа) для нормализации работы ЖКТ.
- Следует использовать медикаментозные средства, назначаемые врачом. Не стоит забывать и о необходимости регулярной обработки проблемной области.
 Чаще всего для ускорения процесса ранозаживления назначают Левомеколь, но можно использовать масло Озонид, мазь Солкосерил, Метилурацил.
Чаще всего для ускорения процесса ранозаживления назначают Левомеколь, но можно использовать масло Озонид, мазь Солкосерил, Метилурацил. - После каждого акта дефекации важно обмывать аноректальную область. Это обезопасит от возможного появления воспалительных либо инфекционных поражений прооперированной области.
Если соблюдать все правила, то больно ходить в туалет после удаления геморроя будет на протяжении 1-2 недель. В случаях, когда избежать запоров не удается, боли могут беспокоить дольше. Ведь при прохождении твердых каловых масс по оперированной области ткани травмируются и отекают, процесс заживления наложенных замедляется. Это может спровоцировать начало воспаления. Кроме того, из-за сильных болей пациенты боятся ходить в туалет и своим поведением провоцируют новые запоры – в результате образуется замкнутый круг.
При запорах люди могут длительное время сидеть на унитазе, пытаясь опорожниться. Прооперированным людям делать это категорически не рекомендуется. Ведь в процесс увеличивается приток крови к области прямой кишки. Это может привести даже к началу кровотечения.
Послеоперационный режим
Минимизировать развитие осложнений позволит правильная подготовка к манипуляции. Перед вмешательством в обязательном порядке очищают кишечник при помощи клизмы либо слабительных медикаментов. Также накануне операции избегают употребления продуктов, раздражающих кишечник.
После проведения процедуры на прямой кишке пациент находится под наблюдением врачей. Серьёзные нагрузки ему противопоказаны, так как они могут вызвать кровотечение и помешать дальнейшему заживлению тканей. Болезненные ощущения значительно усиливаются при попытке сходить в туалет. Поэтому в первые две недели необходимо постараться облегчить этот процесс:
- соблюдать постельный режим, особенно в ранний период, ведь острый болевой синдром возникает даже при ходьбе. Чрезмерная активность чревата открытию кровотечения и нарушению процесса заживления тканей;
- придерживаться особого рациона, исключающего появление запора. Только в первый день устанавливаются строгие ограничения по употреблению пищи, а со вторых суток нужно начинать есть;
- нормализовать частоту стула. После операции по удалению геморроя постоянные позывы в туалет приводят к перенапряжению и раздражению воспалившихся тканей. Это усиливает приток крови к органам расположенным в области малого таза и тормозит процесс восстановления;
- использовать медикаментозные средства, облегчающие дефекацию.
Проктологи утверждают, что особенно сильные болевые ощущения мучают пациентов на протяжении 2-4 недель после геморроидэктомии. Постепенно боль уменьшается, но если заметных улучшений не отмечается дольше 2 недель, больному необходимо показаться специалисту.
Дефекация в послеоперационный период при геморрое
Операция по иссечению геморроя или геморроидэктомия относится к радикальным методам борьбы с этим неприятным заболеванием.
Удаление геморроидальных узлов путём хирургического вмешательства рекомендуется пациентам, для которых консервативное лечение оказалось малоэффективным, и беспокоящие больного симптомы после медикаментозной терапии не исчезли.
Как и любое оперативное вмешательство, геморроидэктомия характеризуется болезненными ощущениями и дискомфортом в первое время после операции. Особенно сложно ходить в туалет.
Боли при дефикации после операции по удалению геморроя
Правила дефекации
Основным правилом, касающимся походов в туалет после геморроидэктомии, является наличие регулярного стула и мягких каловых масс.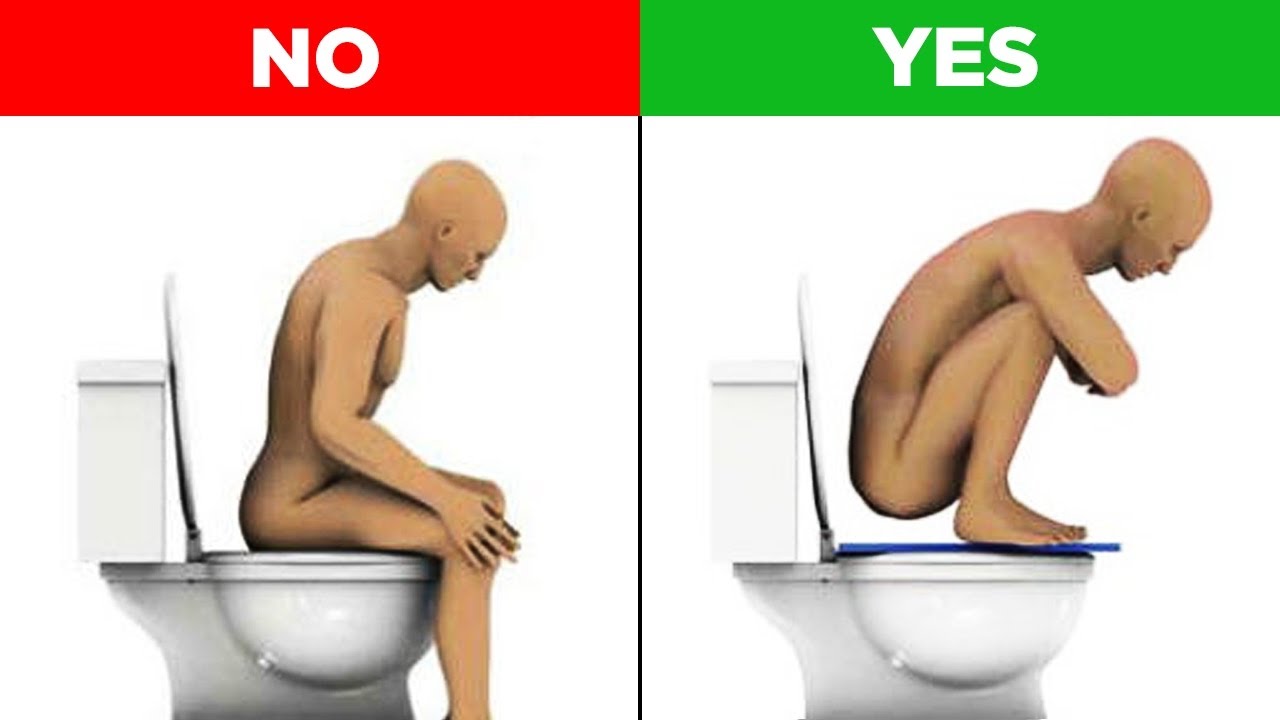 В противном случае ходить по нужде будет больно из-за травмирования тканей прямой кишки и возможного отёка в области заднего прохода, а также ряда других факторов.
В противном случае ходить по нужде будет больно из-за травмирования тканей прямой кишки и возможного отёка в области заднего прохода, а также ряда других факторов.
Поход в туалет после операции
Чтобы избежать болевого синдрома и ускорить процесс заживления прооперированных тканей, следует ходить в туалет правильно:
- не допускать твёрдого кала. Твёрдые массы способствуют раздражению травмированных стенок кишки, в результате швы не заживают, и может начаться воспалительный процесс;
- ходить в туалет регулярно, предотвращая запор.Такое нарушение нормальной работы кишечника, как запор, может вызвать серьёзные осложнения после операции. При посещении туалета прооперированный пациент может долго сидеть на унитазе, испытывая позывы к дефекации. Процесс сопровождается потугами и перенапряжением мышц живота. В результате увеличивается приток крови к прямой кишке, пациент испытывает боль, и может даже открыться кровотечение;
- следить за чистотой. Несоблюдение простых правил гигиены способствует развитию воспалительных или инфекционных процессов в области анального отверстия. Это приводит к тому, что опорожнять кишечник будет больно, независимо от того, есть у пациента запор или нет.
Устранения запора микроклизмой
Запор, возникающий непосредственно после операции, рекомендуется устранять с помощью микроклизмы — препарата слабительного действия, который вводится через задний проход для облегчения процесса дефекации.
О том, что у пациента запор, свидетельствуют такие симптомы: болит низ живота, ощущаются позывы к посещению туалета, однако сходить по нужде не получается.
Чтобы облегчить состояние больного и уменьшить боль от удалённого геморроя, проктологи назначают болеутоляющие средства в виде ректальных свечей.
Период реабилитации после операции на геморрой
Купировать болезненность и ускорить процесс заживления помогают лекарства местного действия в виде мазевых и гелевых составов. В первое время пациент нуждается в регулярных осмотрах врача и перевязках. Важно соблюдать личную гигиену и ополаскивать аноректальную область после каждого испражнения.
Через две недели щадящего режима можно приступать к незначительным физическим нагрузкам: ходить, делать гимнастические упражнения. По возвращении к повседневной жизни применять специальную подушку для сидения в виде кольца. Особенно это важно при сидячей работе.
Период реабилитации
Операция по удалению геморроя, как и любая другая операция – радикальная, но иногда необходимая процедура, если методы консервативного лечения не оказались действенными. Боль, дискомфорт и трудности при походе в туалет – обычные явления после операции, однако их можно смягчить. Во многом от пациента зависит, как он будет чувствовать себя после операции и насколько быстро он сможет вернуться к нормальной жизни.
Для полного заживления требуется
около 4 недель, но функции прямой кишки частично восстанавливаются уже через две недели. Общее улучшение состояния наблюдается спустя несколько дней после операции. Чтобы избежать осложнений и сократить время восстановления, необходимо придерживаться некоторым правилам.
Организация дефекации после операции на геморрой
Основной проблемой во время реабилитации является боль, из-за которой либо совсем пропадает желание сходить в туалет, либо человек начинает сильно напрягаться, тем самым усиливая неприятный симптом. Чтобы подобного не происходило, стул должен быть мягким и регулярным.
В первые сутки после геморроидэктомии в туалет ходить нельзя. Да и вопрос как после операции по удалению геморроя сходить в туалет отпадает сам собой. Ведь перед процедурой кишечник полностью очищают, из-за чего первые день-два стула быть не может. Для выздоравливающего главная задача – нормализовать работу кишечника как можно раньше, поэтому голодать ему нельзя. Стабилизировать дефекацию можно употребляя биоактивные добавки, содержащие клетчатку, например, Мукофальк.
Перед первой дефекацией можно поставить анальгезирующий укол, который облегчит состояние. Если человек не знает, как сходить в туалет после операции геморроя самостоятельно, у него возникают трудности с дефекацией, доктор порекомендует:
- расслаблять мышцы аноректальной области, что позволит облегчить выход каловых масс. Для этого в задний проход вводят Нитроглицериновую мазь;
- пользоваться ректальными суппозиториями с анестезирующим эффектом, например, Релиф Адванс либо Проктозан, устраняющие отёчность;
- принимать системные анальгетики, например, Кетанов;
- делать сидячие ванночки с отварами лекарственных трав.
Щадящая диета после оперативного лечения геморроя
Во многом решить проблему, как сходить в туалет по большому после операции на геморрой, помогает диета. К основным её правилам относятся:
- Дробное питание. Есть нужно маленькими порциями по 5-6 раз/день. Переедание способствует возникновению запора;
- Пища должна быть лёгкой и быстроусваиваемой;
- Нормальный питьевой режим поможет избежать затвердения каловых масс.
В первые дни разрешается питаться нежирными бульонами и супами, перемолотыми на блендере. Блюда не должны быть солёными, острыми либо пряными, иначе возможно раздражение кишечника. Категорически запрещено есть продукты, усиливающие метеоризм. К ним относятся горох, фасоль, капуста белокочанная, бананы, газированные напитки. Также не рекомендуется употреблять консервы, жареные, копчёные продукты, сладости, сдобную выпечку, хлеб. Предпочтение следует отдавать варёным, приготовленным на пару продуктам.
Предпочтение следует отдавать варёным, приготовленным на пару продуктам.
Улучшают процесс переваривания овощи, зелень, фрукты, ягоды. В ежедневном рационе обязательны каши, кисломолочные продукты, нежирные сорта мяса. Меню нужно составлять так, чтобы организм получал достаточное количество витаминов и растительной клетчатки. Так как сходить в туалет после удаления геморроя без боли помогают не только аптечные препараты, но и соки, можно ими воспользоваться. Особенно эффективен свежий свекольный сок, нормализующий перистальтику.
Важно! Нормальный регулярный стул ускоряет процесс реабилитации после иссечения геморройных узлов. Частые позывы в туалет, твёрдые каловые массы, сильное натуживание, травмируют прямокишечную область, провоцируют развитие кровотечения и усиливают воспаление.
Если пациенту удалили геморрой, как сходить в туалет обязательно расскажет врач. Риск появления рецидива значительно возрастает у тех, кто не слушает специалистов и не придерживается обязательных рекомендаций проктолога.
источник
После удаления геморроя больно ходить в туалет
Никто и не знал, а геморрой лечится раз плюнуть, возьмите обычный…
Геморрой уходит за неделю, а «шишки» высыхают уже на утро! Перед сном в таз с холодной водой добавьте 50 грамм…
Многие годы пытаетесь вылечить ГЕМОРРОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить геморрой просто принимая каждый день…
Читать далее »
Василий. Возраст: 40 лет, город: Н.Новгород
Доброго Вам дня! Помогите! От врачей не могу ни чего добиться. Сегодня третьи сутки как перенес операцию по удалению геморроя смешанного типа 4 степени. Простите, если путаю термины. Первый день болело на второй почти ничего не чувствовал сейчас снова боли в области операции. Не могу добиться четкого ответа про стул. Говорят, с одной стороны — голодать, что я и делаю.
С другой стороны на сайтах пишут, что бы важно наладить мягкий стул и поддерживать диету. Вопрос: на какие сутки после операции должен больной сходить в туалет. В идеале. ведь психологически можно бояться и голодать долго — но это опасно твердым стулом. И второе, при первом походе, сказали что нужно поставить масляную клизму. Так ли это, если да — масло подсолнечное? Сколько вводить? и нет ли каких то препарат по своим свойствам заменяющих масляную клизму. Помогите пожалуйста советом! Не отсылайте к лечащим врачам! Все люди разные — я ни разу не смог поговорить с врачем после операции… А мед. сестры говорят противоположные вещи. Благодарю Вас!
Уважаемый Василий!
Обычно сразу после операции пациентам разрешается есть все, кроме алкоголя. Голодать не нужно, поскольку это способствует длительной задержке стула, формированию каловой пробке и чрезвычайно болезненному первому акту дефекации. Кроме того нормальный стул способствует профилактике послеоперационных осложнений. Своим пациентам мы обычно сразу назначаем добавки к пище, содержащие клетчатку, такие как Мукофальк. В вашей ситуации лучше сначала очистить конечный отдел кишки от плотных каловых масс. Это можно сделать посредством небольшой очистительной клизмы, которую делают после установки свечи с Облепиховым маслом.
С уважением, Лапина Т. В.
Как сходить в туалет при геморрое? Этот вопрос кажется несколько странным людям, не сталкивавшимся с данной проблемой. “Не могу сходить в туалет по большому!” — это иногда звучит, как вопль страдающего человека. Болезненная дефекация с кровью часто сопровождает геморрой, но с этим можно и нужно эффективно бороться. Задача обостряется после операции по удалению геморроя, а также у женщин после родов, но и она разрешается при использовании современных подходов.
Болезненная дефекация с кровью часто сопровождает геморрой, но с этим можно и нужно эффективно бороться. Задача обостряется после операции по удалению геморроя, а также у женщин после родов, но и она разрешается при использовании современных подходов.
Сущность проблемы
По своей сути, геморрой — это заболевание прямой кишки воспалительного типа, которое характеризуется образованием геморроидальных узлов (вздутий венозных стенок) в области анального отверстия. Болезнь имеет хроническое течение с периодами ремиссии и обострения, причем острая фаза обусловлена наполнением узлов кровяной массой, что вызывает болевой синдром, кровотечения, перекрытие канала прямой кишки, а в запущенных стадиях — пролапс узлов наружу через анальное отверстие.
Дефекация при геморрое становится проблемой, так как все проявления геморроя в это время существенно усиливаются, и этому есть вполне объективные причины. Набухшие геморроидальные узлы перекрывают просвет прямой кишки, что затрудняет процесс.
В результате возникает болевой синдром. Механическое повреждение вызывает кровотечение, порой достаточно интенсивное. Наконец, на поздних стадиях патологии происходит выпадение узла наружу, что чревато его защемлением в сфинктере.
Таким образом, процесс дефекации становится важным фактором обострения проявления геморроя. В таких условиях важно мочь минимизировать проблему и сделать поход в туалет приемлемой процедурой.
Причины появления аномалии
На вопрос, как сходить в туалет “по большому” при геморрое и при этом не страдать, можно ответить, поняв причины самой проблемы. Они могут быть следующими:
- Длительность процесса дефекации. При сидении на унитазе более 12–14 минут нарушается венозный отток крови, что способно привести к обострению болезни.
- Натужение при дефекации. Если человек начинает чрезмерно тужиться при наличии кишечных проблем, то эти нагрузки могут отозваться выпадением геморроидального узла. На начальной стадии геморроя такой пролапс легко вправляется, но в запущенном состоянии может потребоваться медицинская помощь.

- Твердая консистенция каловой массы. Запор при геморрое считается наиболее распространенной причиной обострения болезни. Чрезмерно твердая масса способна механически повредить геморроидальный узел, вызвать анальные трещины. Наиболее характерные проявления: болевой синдром и достаточно обильное кровотечение.
- Нарушение гигиенических норм. Неправильный уход за анальной зоной и использование некачественной туалетной бумаги способны вызвать болевые ощущение, жжение, зуд из-за раздражения и воспалительной реакции на ректальном участке. В принципе, рекомендуется подмывать эту зону после каждой дефекации.
- Нарушение режима дефекации. Достаточно часто реальные обстоятельства заставляют искусственно сдерживать позывы к дефекации. Следствие этого — появление застоя кала в прямой кишке и провоцирование запора. Все вместе приводит к зарождению выраженных симптомов обострения патологии.
Подробный анализ причин проведен для того, чтобы путем их устранения облегчить поход в туалет. Потому что в период ремиссии хронического течения болезни достаточно не допускать воздействия провоцирующих факторов.
Влияние питания
Качество питания и возможность безболезненно опорожнить кишечник при наличии геморроя — это взаимосвязанные процессы. Оптимальное питание обеспечивает нормальную перистальтику прямой кишки и достаточно мягкую консистенцию каловой массы, чтобы не травмировать геморроидальные узлы. Помимо этих факторов следует учитывать агрессивное, химическое воздействие некоторых продуктов, способное повысить кислотность фекалий и вызвать даже химический ожог в кишечнике. Результатом агрессивного влияния становятся кишечные спазмы, ведущие к застою кала и запору.
Для того чтобы питание при геморрое не усложняло проблему дефекации, следует отказаться от острой, соленой и жирной пищи. Облегчить процесс можно увеличением потребления свежих фруктов, овощей, зелени. Важную роль играет правильный питьевой режим: в течение суток необходимо выпивать не менее 2 л жидкости, при этом газированные напитки следует полностью исключить.
Соблюдение общих правил
Для того чтобы человек с геморроем мог пойти в туалет и завершить все дела без боли и других неприятных проявлений, ему необходимо соблюдать определенные правила. Прежде всего, очищение кишечника должно проводиться регулярно, без задержек. Считается нормой такой режим дефекации: у вегетарианцев — 1–2 раза в сутки, у любителей мясных блюд — 1 раз в 1–2 дня. Важный показатель — мягкая консистенция каловой массы.
Если большинство посещений туалета сопровождается кровотечением и болевыми ощущениями, то появляется страх и нервное перенапряжение. Все это приводит к психологическому и физическому утомлению человека. Это, в свою очередь, ухудшает сахарное усвоение и порождает дефицит глюкозы в крови. Для улучшения общего состояния следует пополнять организм глюкозой.
Гигиена анальной зоны — необходимое условие снижения риска обострения болезни. К выбору туалетной бумаги следует подходить ответственно — она должна быть повышенной мягкости и без какой-либо пропитки или красителей. После каждого акта дефекации рекомендуется осуществить подмывание теплой водой.
Какие меры можно принять
Когда в процессе дефекации постоянно больно, ходить в туалет лучше всего после принятия облегчающих мер. Что делать для того, чтобы опорожнение желудка не было кошмаром? Наиболее эффективным способом считается прием медикаментозных препаратов.
Чаще всего выбираются такие направления воздействия: повышение перистальтики кишечника (антрохиноны), увеличение объема каловой массы (лактулоза), размягчение кала (слабительных средства). Следует помнить, что при использовании слабительных препаратов излишне часто, возникает риск проявления синдрома «ленивого кишечника», когда вырабатывается привыкание организма и позывы к дефекации возникают только после приема таких средств.
Популярностью пользуются такие препараты:
- размягчение кала: Регулакс, Мукофальк, касторовое и облепиховое масло, глицериновые свечи;
- лекарства с лактулозой: Дюфалак, сироп Нормазе;
- для усиления перистальтики: Гутталакс;
- препараты для облегчения дефекации, вводимые перед посещением туалета: гель Норгалакс, Пиколакс, Экспортал, Лактувит, Диофлан.

С давних времен проблемы с опорожнением кишечника решались с помощью клизмы. В воду необходимо добавить небольшое количество масла. Обычно используется подсолнечное, облепиховое, оливковое или вазелиновое. В аптеках реализуются уже готовые мини-клизмы с готовым составом.
Реальным помощником, с которым намного легче сходить в туалет, становятся народные средства. Так, нужный результат достигается при употреблении до 100 г смеси сухофруктов (чернослив, курага, инжир) в сутки. Они принимаются в перемолотом состоянии по 1 ст. л. перед каждым приемом пищи. Очень полезен свежеприготовленный свекольный сок. Можно принимать любое растительное масло (55–70 мл в сутки).
Широкой популярностью пользуются средства на основе листьев сенны. Такие препараты можно использовать в готовом аптечном виде в форме таблеток. Можно приготовить состав и в домашних условиях. Для этого делается отвар: 40 г измельченной травы заливается водой (0,5 л) и кипятится в течение 18–25 минут. Принимается такое средство по 100 мл по мере необходимости. Отмечается также положительное воздействие настоев крушины, алоэ, крапивы, брусники и корня солодки. Нормализация работы кишечника достигается увеличением потребления сливы, тыквы, огурцов, томатов, яблок.
Никто и не знал, а геморрой лечится раз плюнуть, возьмите обычный…
Геморрой уходит за неделю, а «шишки» высыхают уже на утро! Перед сном в таз с холодной водой добавьте 50 грамм…
Проблемы после оперативного лечения
Сложности с дефекацией возникают после операции геморроя, а также у женщин после родов. При любом хирургическом воздействии осуществляется иссечение тканей, а образующиеся рубцы создают дополнительные препятствия. Для того чтобы пациент смог полностью восстановиться после удаления геморроя или разрывов при родах, необходимо время. Процесс реабилитации может занять 3–5 недель, и человек обычно не может нормально сходить в туалет после операции, особенно первые 15–20 дней.
Почему возникают послеоперационные проблемы с дефекацией? Прежде всего, это образование рубцов в просвете прямой кишки в ректальной зоне, которые несколько сужают канал, затрудняя движение каловой массы. Эти трудности вызывают необходимость тужиться для освобождения кала, что может вызвать кровотечения и замедлить процесс заживления поврежденных тканей. Постельный режим и изменение питания, как правило, вызывают запор после операции, усиливающий осложняющий фактор.
Эти трудности вызывают необходимость тужиться для освобождения кала, что может вызвать кровотечения и замедлить процесс заживления поврежденных тканей. Постельный режим и изменение питания, как правило, вызывают запор после операции, усиливающий осложняющий фактор.
Для того чтобы не вызвать рецидив геморроя после его операционного удаления, следует выполнять такие рекомендации:
- Соблюдать постельный режим, т.к. любые перемещения могут нарушить швы.
- Рацион должен полностью исключать риск образования запоров и агрессивное воздействие на ректальную зону.
- Необходимо употреблять медикаментозные средства (по назначению врача-проктолога), позволяющие нормально сходить в туалет после удаления геморроя.
В качестве медикаментозного воздействия чаще всего рекомендуется применять наружные средства в виде мазей, гелей и ректальных свечей. Расслабляющий эффект и снижение болевой чувствительности при дефекации обеспечивает нитроглицериновая мазь (0,2%). При значительных болях назначаются анальгетики.
В послеоперационный период важно проводить постоянный осмотр и контроль процесса заживления. Одним из самых опасных осложнений может стать формирование свищей в месте иссечения геморроидального узла. Если его не выявить своевременно, то присоединяется инфекция, развивается воспалительная реакция и возникает нагноение. При раннем обнаружении такое осложнение лечится достаточно легко.
Для обеспечения нормальной дефекации в реабилитационный период важно соблюдать гигиену анальной области и щадящую диету. Оптимальным считается частый, но дробный режим питания: 5–6 раз в день небольшими порциями. Нельзя употреблять жирную, жаренную, острую пищу и трудно перевариваемые продукты. Обеспечивается усиленный питьевой режим. В первые дни после операции предпочтение отдается бульонам и протертым супам. Еду следует готовить путем отваривания или на пару. Не следует употреблять продукты, способствующие газообразованию (капуста, бобовые, свежий хлеб, сладкая выпечка и т. п.).
п.).
Проблема посещения туалета при геморрое может стать очень серьезной, если своевременно не принимать необходимые меры. Неправильный подход к ней провоцирует обострение патологии, боли и может вызвать пролапс геморроидальных узлов. Для того чтобы дефекация не стала стрессом, следует учитывать рекомендации специалистов.
Как сходить в туалет по большому после операции на геморрой?
Операция геморроидэктомия проводится пациентам, которым не удается помочь лекарственными средствами. Решение принимается с учетом риска осложнений, общего состояния больного. Хирургическое вмешательство безболезненно, поскольку осуществляется под общим наркозом. Но врачи предупреждают о предстоящем трудном периоде реабилитации. Наиболее тяжело переносится проблема, как сходить в туалет после операции на геморрой.
Общий дискомфорт, боли в заднем проходе снимаются лечебными процедурами. А о таком деликатном симптоме, как освобождение кишечника, пациенты умалчивают и терпят отсутствие стула.
Проктологи обращают внимание, что для полного заживления раневой послеоперационной поверхности потребуется около месяца, но процесс дефекации необходимо наладить в течение двух недель. В противном случае создается угроза травматизации швов и раны сухими каловыми массами, кровотечения, инфицирования. Поэтому важна регуляция опорожнения.
Главные правила реабилитации
Методика восстановления в послеоперационном периоде подбирается индивидуально для каждого пациента и направлены на восстановление полноценной работы сосудов. Лечение после геморроидэктомии должно быть комплексным и включает в себя следующее:
Лечение после геморроидэктомии должно быть комплексным и включает в себя следующее:
- Использование медикаментов. Для ускорения заживления послеоперационных швов местно применяются мази или свечи после операции с обезболивающим, ранозаживляющим, противовоспалительным или кровоостанавливающим действием (лекарства подбираются с учетом возникшей у пациента проблемы после резекции геморроидальных шишек). При успешно проведенной операции лечение медикаментозными средствами может не потребоваться.
- Диетическое питание. Пока происходит заживление рубцов после иссечения геморроидальных узлов, необходимо максимально снизить риск травмирования слизистой прямой кишки или ануса кишечными газами и плотными каловыми массами. Пища во время восстановительного периода должна легко усваиваться организмом и не задерживаться в кишечнике.
- Соблюдение гигиены. Необходимо обмывать задний проход прохладной водой с использованием детского мыла. Несоблюдение гигиены в послеоперационный период после удаления геморроя часто служит причиной инфицирования швов патогенной микрофлорой.
- Адекватная двигательная активность. Несмотря на то, что, примерно, на 4 деь после операции на геморрой многие пациенты по сравнению с дооперационным состоянием, чувствуют себя значительно лучше, заживления рубцов еще не произошло и необходимо для предотвращения возможных осложнений максимально снизить физическую нагрузку на область малого таза.
Чтобы восстановление после удаления геморроя прошло без осложнений, нужно соблюдать все пункты врачебных рекомендаций. Несоблюдение правил реабилитации может стать причиной повторного появления геморроидальных шишек или развития других проблем у пациента.
Организация дефекации после операции на геморрой
Вывод шлаков является одной из главных функций кишечника. Техника любой операции по поводу геморроя предусматривает минимальное повреждение слизистой оболочки, нервного сплетения, мышечной ткани. В тяжелых случаях, когда, кроме удаления геморроидальных узлов, требуется пластика прямокишечного канала, ушивание трещин, восстановление герметичности закрытия сфинктера, перистальтика становится слабой. Но деятельность кишечника не прекращается.
Но деятельность кишечника не прекращается.
Пациенты ощущают позывы, однако любые потуги настолько болезненны, что походы в туалет превращаются в пытку. Стула не должно быть при нормальном течении восстановительного периода 2-3 дня. Это вызвано очисткой кишечника до вмешательства, голодом в первые сутки.
Затем предстоит добиться самостоятельного стула. Для этого не следует голодать, терпеть боли. Врачи советуют:
- специальную диету для разжижения и размягчения каловых масс, увеличение употребления клетчатки позволяет стимулировать перистальтику естественным образом;
- проводить обезболивание лекарственными средствами при появлении позывов в туалет;
- некоторым пациентам помогают успокаивающие и расслабляющие препараты, поскольку боли способствуют спастическому сокращению прямой кишки;
- перевязки и противовоспалительные суппозитории устраняют отечность тканей, заживляют рану;
- сидячие ванночки с теплым отваром ромашки действуют как спазмолитическое и противомикробное средство;
- самомассаж живота, пояснично-крестцового отдела позвоночника активирует акупунктурные точки нервных окончаний в кишечнике, стимулирует двигательные волны;
- употребление легких растительных слабительных (чернослив, отвар листьев сенны) оказывает помощь при невозможности сходить в туалет самостоятельно;
- вставать с постели и ходить понемногу разрешается через неделю, спустя 2 недели, можно передвигаться пешком на более значительное расстояние, стимуляция мышечного каркаса брюшной стенки при движении обеспечивает естественный массаж кишечника, отток крови из малого таза;
- добиться регулярного очищения помогает установленный рефлекс на дефекацию в одно и то же время, нужно усаживаться на унитаз утром через полчаса после завтрака.
Особенности реабилитации и режима
Режим играет важную роль в восстановлении. Любые большие нагрузки после операции запрещены, первые две недели необходимо соблюдать постельный режим. Чрезмерное напряжение может вызвать рецидив или боль. Во время восстановления пациент находится под наблюдением врача-проктолога, который дает индивидуальные рекомендации в зависимости от того, как протекает реабилитация. К общим рекомендациям врача относятся:
Чрезмерное напряжение может вызвать рецидив или боль. Во время восстановления пациент находится под наблюдением врача-проктолога, который дает индивидуальные рекомендации в зависимости от того, как протекает реабилитация. К общим рекомендациям врача относятся:
- Постельный режим. После двух недель режима без нагрузок можно приступать к легким физическим упражнениям: ходить, заниматься гимнастикой.
- Соблюдение особой диеты: употребление продуктов, богатых клетчаткой, для смягчения стула. К таким продуктам относятся овощи (морковь, капуста, огурцы, помидоры), фрукты (дыни, апельсины, виноград, ягоды) и бобовые. Для поддержания мягкости стула необходимо принимать два или более литров воды ежедневно. Запрещено есть: мясные продукты, специи, приправы и продукты с ними, острые соусы, кислые продукты, плоды с семенами, сладости, крепкий чай и кофе, газированные напитки и алкоголь. Питание должно быть дробным, 5-6 раз в день, пища должна хорошо усваиваться.
- При возвращении к нормальной деятельности, в том числе к работе, следить за рабочим местом и использовать подушку для сидения в форме кольца.
- Обрабатывать швы повязками с ранозаживляющими мазями, соблюдать правила гигиены.
- По назначению врача — лекарства для облегчения дефекации и обезбаливающие.
При походе в туалет прооперированная зона оказывается прямо задействованной, поэтому данному процессу нужно уделить повышенное внимание.
Как сходить в туалет без боли?
Если пациент после операции по удалению геморроя ощущает, что больно сходить в туалет, то необходимо обратить внимание на следующие моменты:
- Соблюдение постельного режима нельзя прерывать или ускорять, в ранние сроки заживление обеспечивается покоем. Боли провоцируются ходьбой и нагрузкой.
- Правильный рацион — употребление запрещенных продуктов раздражает кишку, препятствует рубцеванию, способствует запорам. Пища должна превратиться в каловые массы мягкой консистенции, чтобы не повредить швы.

- Из-за психологической защиты от болей нарушается рефлекторное управление перистальтикой, своевременное обезболивание помогает предупредить спастический и атонический запор.
- У врача имеется достаточно способов для назначения препаратов, обезболивающих раневую поверхность, в виде мази, ректальных суппозиториев, при необходимости можно сделать укол. Они не формируют привыкания, безопасны при использовании.
- Нельзя уклоняться от перевязок, отказываться от регулярной влажной обработки заднепроходного отверстия. Без этих процедур в прооперированной зоне поддерживается воспаление, которое и дает боли.
- Применение слабительных препаратов значительно полезнее, чем просиживание на унитазе длительное время и натуживание. Правильно подобрать нужное лекарство способен только врач.
Щадящая диета
После оперативного вмешательства по иссечению геморроя следует придерживаться определённого режима и рациона. Диета необходима для нормальной работы пищеварительной системы, которая поможет избежать болезненных ощущений при попытке сходить в туалет и предотвратить запор. К принципам приема еды после удаления узлов геморроя относятся следующие:
Дробное питание после операции
- дробное питание. Кушать следует небольшими порциями, но часто (до 6 раз в день). Переедание может спровоцировать запор;
- диетическая еда. Пища должна быть нежирной и легко усваиваться;
- употребление жидкости. Необходимо много пить, чтобы предотвратить запор.
В ранний послеоперационный период есть рекомендуется как можно меньше. В первые дни лучше всего усваиваются нежирные бульоны или протёртые супы, во время приготовления которых не стоит увлекаться приправами и солью. Диетическая пища не должна быть острой и чрезмерно солёной, чтобы не раздражать слизистую кишечника. Также рекомендуется избегать жареного. Все блюда должны быть отварными или же приготовленными на пару.
Продукты, стимулирующие чрезмерное газообразование, запрещены к употреблению на этапе реабилитации после устранения геморроя. К ним относятся бобовые, капуста, а также газированные напитки. Консервы также запрещаются, как и при геморрое, из-за их способности увеличивать кровяной приток к органам малого таза. Сладкая выпечка, свежий хлеб, торты и пирожные также противопоказаны выздоравливающему пациенту.
Для улучшения пищеварения врачи советуют включать в рацион пациента овощи, зелень, ягоды и фрукты. Больной должен получать максимум витаминов и полезных веществ. Приветствуются в этот период и кисломолочные продукты — они помогают регулярно ходить в туалет. Каши и нежирное мясо также должны быть в ежедневном рационе при геморрое и после его удаления.
Послеоперационная диета обязательна для скорейшего восстановления организма и возвращения к нормальной жизни. Придерживаясь правильного питания, пациенту будет не так больно ходить по нужде, и запор не приведёт к осложнениям.
vseprogemorroy.ru
Добрый день уважаемый доктор!
У меня вот какая необычная проблема.
Полтора месяца назад сделал операцию по удалению внутреннего геморроя по методу ЛОНГО. Была 3+4 стадия. Делал операцию в клинике №18 г. Киев.
Причиной обращения в клинику было обильное кровотечение во время дефекации с выпадением узлов. Приходилось по 10 минут стоять в ванной и ждать когда прекратится кровотечение, наблюдая жуткую картину капающей крови из заднего прохода. Узлы самопроизвольно входили внутрь после принятия лежачего положения. Когда систематическая потеря крови привела к понижению уровня гемоглобина, начал чувствовать головокружение и небольшое онемение кожных покровов на макушке головы и в области левого уха. Когда все это изрядно истощило мой образ жизни (боязнь туалета, редкие выходы из дома, депрессия и пр.) решился на операцию.
В частной клинике прошел восстановительные процедуры (уколы, капельницы, таблетки) по подготовке к операции. Операция прошла нормально, были обильные выделения крови (слышал как несколько раз включали вакуумный насос). В клинике провел двое суток.
Операция прошла нормально, были обильные выделения крови (слышал как несколько раз включали вакуумный насос). В клинике провел двое суток.
МОЯ ПРОБЛЕМА Через дней пять после операции при походе в туалет, заметил несколько маленьких капель крови на стенке унитаза. Немного взволновался но значения не придал, вспомнив напутствие врача о том что могут наблюдаться небольшие кровотечения. Еще через неделю кровь появилась снова, но уже в больших количествах. Затем еще наблюдалось кровотечение через пару тройку дней. Но характер кровотечений был увеличивающийся. Т.е. каждый поход в туалет сопровождался более обильными кровяными выделениями чем предыдущий раз. И вот пару дней назад, сходил в туалет только кровью. Сегодня был у проктолога. Сделал осмотр, сказал что ничего не видно, внутри кровяной сгусток. Я в шоке. Что это может быть. Узлов нет, но кровотечение становится таки же как и было до операции. Прошу Вас что мне делать и с чем это может быть связано?
Неужели расходится послеоперационный шов, или это повторное растяжение кровеносной сетки и новое формирование узлов?
С уважением.
www.health-ua.org
Способы борьбы с запором после операции
Временная задержка стула после геморроидэктомии на 2-3 дня не является запором. Это плановое последствие предоперационного очищения кишечника и голода в первые сутки. К третьему дню должны сформироваться каловые массы и выйти из анального прохода. Испытываемые болевые ощущения — главная причина запора. Редко в ходе операции происходит повреждение нервного аппарата регуляции перистальтики.
В первые дни на пациента действует невозможность опорожнения на судно в лежачем положении. Значительно чаще больной страдает запором много лет, устранить его сразу не удается. Поэтому применяются средства разного направления.
Послабляющие продукты
Начиная с третьего дня, рацион расширяется. При склонности к запорам необходимо добавить к меню отварные овощи и фрукты. Они содержат растительные волокна, стимулируют выведение каловых масс. Рекомендуются:
Они содержат растительные волокна, стимулируют выведение каловых масс. Рекомендуются:
- тушеная свекла, морковь;
- капуста брокколи;
- компот из чернослива;
- кефир, ряженка;
- кисломолочные напитки с бифидобактериями.
Ежедневно натощак следует выпивать стакан воды. Можно добавлять предварительный прием ложки растительного масла или меда.
Кефиром полезно залить на 2 часа хлопья «Геркулес», добавить чернослив, съесть вместо каши.
Послабляющие препараты
Принимать слабительное после операции геморроя лучше, посоветовавшись с врачом. Препараты имеют противопоказания. Рекомендуются только безопасные средства, не вызывающие раздражения прямой кишки:
- Регулакс и Гутталакс в каплях — разжижают каловые массы, стимулируют перистальтику.
- Дюфалак — содержит лактулозу и полезные лактобактерии. Изменяет микрофлору толстого кишечника, поглощает и устраняет токсические вещества, подавляет рост сальмонелл и инфицирование. Из кишечника не всасывается, действует только местно.
- Гели Норгалакс, Микролакс в виде микроклизмы задерживают воду в кале, обеспечивают разжижение, увеличение в объеме, и стул появляется через 20 минут после введения.
Очистительные клизмы делают с помощью воды и растительных масел (облепихового, подсолнечного, оливкового). При индивидуальной непереносимости препаратов возможно развитие диареи.
Важно! Полностью полагаться на слабительные средства в преодолении послеоперационного запора не рекомендуется. Препараты показаны на короткий срок, поскольку кишечник перестает работать самостоятельно.
Способы лечения запора после аппендицита
Что делать для восстановления нормального стула после аппендицита? В этой ситуации необходима комплексная программа послеоперационной терапии.
Медикаментозное лечение
Если у вас нет стула после какой-либо операции, самый очевидный выход – слабительные препараты (сенна, регулакс и др. ). Также врачи рекомендуют после аппендицита глицериновые ректальные свечки.
). Также врачи рекомендуют после аппендицита глицериновые ректальные свечки.
Народные средства избавления от запоров.
Домашняя медицина накопила множество рецептов, помогающих отрегулировать стул и устранить запор, — успокаивающие травяные сборы, клизмы с прохладной водичкой, масла (миндальное, вазелин и касторка), растительные сборы с сенной, корнем крушины и ревеня, укропом и т.д.
Гимнастика
Двигательная активность – это гарантия стабильной работы кишечника и быстрого восстановления после операции. В первый месяц после вырезания аппендикса запрещено бегать и прыгать, зато можно подобрать вместе с лечащим врачом индивидуальный комплекс упражнений лечебной физкультуры.
Диета
Специальная диета в первые 3-4 недели после удаления аппендицита и особый питьевой режим помогут справиться с задержкой стула.
Обезболивающие и расслабляющие мускулатуру препараты
Для снятия болей в плановом порядке после операции назначают средства, обладающие противовоспалительным и анестезирующим эффектом. Внутрь применяют нестероидные анальгетики Найс, Кетонал. В мазевом варианте используется Катеджель (в составе лидокаин).
Хорошим результатом обладают ректальные суппозитории Анузол, Неоанузол с анестезином, Релиф Адванс.
В схему противовоспалительного лечения для снятия отека включают:
- гель Левомеколь;
- мази Солкосерил и Метилурацил;
- свечи Проктозан.
При явных признаках спастического сокращения показаны свечки с красавкой, нитроглицериновая мазь.
Проведение регулярного подмывания и использования влажных салфеток после очередного опорожнения снимает воспаление в зоне узлов.
Брошюра для пациентов с эндопротезированием тазобедренного сустава
Данная брошюра посвящена людям, которым предстоит операция по эндопротезированию тазобедренного сустава. Вам установлен диагноз, который указывает на поражение тазобедренного сустава. Вы длительное время проходили консервативное лечение, использовали все возможные препараты для обезболивания. Вы надеялись, что сможете вернуться к привычному образу жизни.
Вы надеялись, что сможете вернуться к привычному образу жизни.
На самом деле чудес не бывает. Наступает момент, когда жизнь становится невыносимой и Вы не можете жить без боли, ходить без боли, движения в суставе ограничиваются. Вы уже не можете выполнять повседневные дела, чувствуете собственную ограниченность в обыденной жизни. Это, как правило, сопровождается сильными болями и ограничением подвижности в тазобедренном суставе. Основываясь на этих симптомах, а также на данных медицинского обследования, врачи рекомендуют Вам имплантацию искусственного сустава. Целью нашей брошюры является ознакомление Вас с возможностями, особенностями и преимуществами операции по тотальномуэндопротезированию тазобедренного сустава. Мы постараемся помочь Вам подготовиться к операции и избежать лишнего беспокойства во время пребывания в стационаре.
Конечно, эта информация не заменит консультации с Вашим врачом, хирургом-ортопедом, реабилитологом и другим медицинским персоналом. Если у Вас имеются какие-либо вопросы или неуверенность в чем-либо, следует обсудить это со специалистами. Помните! Результат лечения будет зависеть от четкого выполнения всех рекомендаций лечащего врача и Вашей настроенности на выздоровление.
Чтобы лучше разобраться в возможных операциях, попробуем представить себе анатомию тазобедренного сустава.
Итак, тазобедренный сустав — это шаровой шарнирный сустав. Он окружен мышцами и связками и позволяет выполнять движения бедра и всей нижней конечности во всех плоскостях. В здоровом суставе гладкий хрящ покрывает головку бедренной кости и вертлужную впадину тазового отдела сустава. С помощью окружающих мышц Вы не только можете удерживать свой вес при опоре на ногу, но и двигаться. При этом головка легко скользит внутри вертлужной впадины. В больном суставе пораженный хрящ истончен, имеет дефекты и больше не выполняет функццию своеобразной «прокладки». Измененные болезнью суставные поверхности трутся друг о друга при движениях, перестают скользить и приобретают поверхность как у наждачной бумаги. Измененная головка бедра с большим трудом вращается в вертлужной впадине, при этом возникает боль. Вскоре, стремясь избавиться от боли, человек начинает ограничивать движения в суставе. Это в свою очередь ведет к укорочению мышц, связок и еще большей контрактуре. Увеличивается давление, производимое мышцами на головку бедра, за длительное время происходит «сминание» ослабленной кости, изменение её формы, уплощение. В результате нога становится короче. Вокруг сустава образуются костные разрастания (так называемые оссификаты или остеофиты). Измененный сустав больше не может полноценно выполнять свою функцию.
Измененная головка бедра с большим трудом вращается в вертлужной впадине, при этом возникает боль. Вскоре, стремясь избавиться от боли, человек начинает ограничивать движения в суставе. Это в свою очередь ведет к укорочению мышц, связок и еще большей контрактуре. Увеличивается давление, производимое мышцами на головку бедра, за длительное время происходит «сминание» ослабленной кости, изменение её формы, уплощение. В результате нога становится короче. Вокруг сустава образуются костные разрастания (так называемые оссификаты или остеофиты). Измененный сустав больше не может полноценно выполнять свою функцию.
Что такое тотальное эндопротезирование тазобедренного сустава
Радикально прервать всю эту цепь болезненных процессов может лишь операция по полной замене больного сустава или тотальное эндопротезирование тазобедренного сустава.
В принципе, тотальное эндопротезирование – это замена поврежденного сустава на искусственный эндопротез. Тотальное эндопротезирование – одно из главных достижений этого столетия. Много десятилетий тому назад сравнительно простая конструкция тазобедренного сустава вдохновила врачей и медицинских техников на создание искусственной копии. Со временем исследования и совершенствование техники операции и используемых материалов привели к огромным достижениям в области тотального эндопротезирования тазобедренного сустава. Конструкция эндопротезов идеально повторяет человеческую анатомию. Эндопротез состоит из двух основных частей: чашки и ножки. Шаровидная головка располагается на ножке и вставляется в чашку эндопротеза. Материалы, используемые для искусственного сустава — это специальные сплавы металлов, сверхпрочный полиэтилен и керамика, разработанные специально для эндопротезирования. Они обеспечивают отличную тканевую совместимость, абсолютно безболезненное движение, максимальную прочность и долговечность эндопротеза. Обычно поверхности эндопротеза, контактирующие друг с другом, включают керамическую или металлическую головку, установленную в полиэтиленовую чашку. Они могут быть также полностью металлическими или полностью керамическими.
Они могут быть также полностью металлическими или полностью керамическими.
Выделяют в основном три типа фиксации эндопротезов:
Эндопротез с бесцементной фиксацией, в котором и чашка, и ножка эндопротеза закрепляются в кости без использования костного цемента. Длительная фиксация достигается путем прорастания окружающей костной ткани в поверхность эндопротеза.
Эндопротез с цементной фиксацией, при которой и чашка, и ножка фиксируются при помощи специального костного цемента.
Гибридный (комбинированный) эндопротез, в котором чашка с бесцементной фиксацией, а ножка с цементной фиксацией (т.е. фиксируется в кости при помощи специального костного цемента.) Существует очень широкий диапазон моделей для всех типов эндопротезов, производящихся в необходимой гамме размеров. Выбор необходимого типа эндопротеза определяется физиологическими особенностями, медицинскими показаниями, а также возрастом, весом и степенью физической активности пациента. Правильность выбора в большой степени способствует успеху операции. Травматолог-ортопед проведет предоперационное планирование, при котором будет определен необходимый размер, модель эндопротеза и расположение его частей. Однако в ходе операции он должен иметь возможность установки эндопротеза другого размера, внося изменения в первоначальный план. (Это зависит от индивидуальных особенностей пациента, структуры и плотности костного вещества, конкретных условий и задач производимой операции.)
До операции
Решение в пользу операции в основном лежит на пациенте. Во многих случаях сильные боли и прием огромного количества анальгетиков (обезболивающих препаратов) делают жизнь человека настолько невыносимой, что операция становится жизненно необходимой. Точное время операции необходимо обсудить с учетом всех необходимых факторов и особенностей. Необходимо правильно подготовиться к имплантации эндопротеза. До операции Вы можете способствовать благоприятному течению послеоперационного периода , а именно:
- Отказаться от курения.

- Нормализовать собственный вес. Если у Вас выраженное ожирение, лечащий врач может отсрочить операцию, чтобы дать Вам время для уменьшения веса (индекс массы тела больше 35 является относительным противопоказанием для эндопротезирования из-за высокого риска послеоперационных осложнений).
- Необходима санация полости рта и других возможных очагов хронической инфекции. Такая предварительная подготовка уменьшит риск инфицирования раны, который сопровождает любое оперативное вмешательство.
- Если у Вас есть какие-либо хронические заболевания, обязательно пройдите все необходимые дообследования, чтобы было время корригировать их лечение.
- Во время операции по тотальному эндопротезированию тазобедренного сустава всегда имеется определенная потеря некоторого количества крови. Это может вызвать необходимость ее переливания. Для того, чтобы предотвратить иммунологический конфликт или инфицирование, целесообразно заготовить свою собственную кровь для переливания во время операции. Вам следует обсудить эту возможность со своим врачом, и он даст Вам необходимые рекомендации.
Цель операции — наилучшим образом установить эндопротез, получить свободу от боли и восстановить трудоспособность. Тем не менее, свобода от боли и движение без ограничений могут быть гарантированы не всегда. Во некоторых случаях разница в длине конечности может быть частично компенсирована путем подбора оптимального размера эндопротеза. Но иногда это может оказаться невозможным, если, к примеру, общее состояние больного очень тяжелое. Различие в длине конечности может быть скорректировано позднее, например, путем использования специальной ортопедической обуви или удлинением сегмента бедра.
В настоящее время качество искусственных суставов, техника операции достигли очень высокого уровня и позволили значительно снизить риск различных послеоперационных осложнений. Но, несмотря на это, всегда возможны те или иные осложнения, связанные с воспалением тканей вокруг сустава или с ранним расшатыванием элементов эндопротеза. Точное соблюдение рекомендаций врача позволит снизить риск развития осложнений.
Точное соблюдение рекомендаций врача позволит снизить риск развития осложнений.
День операции
Операция может проходить под общей, комбинированной или регионарной анестезией (обезболиванием). Регионарная анестезия нижней конечности влияет на общее состояние в меньшей степени и тем самым является предпочтительной. В добавление к анестезии Вам будет введено седативное (успокаивающее) средство. Во время операции Вы не будете испытывать никаких болевых ощущений.
За день до операции врач посетит Вас, чтобы обсудить анестезию и ход операции. Затем он подберет медикаменты, которые вы переносите лучше всего, и наиболее подходящий метод проведения операции. В течение операции пораженный сустав будет удален и заменен искусственным. Имплантация потребует проведения разреза на коже около 15 см в длину. Таким образом, хирург сможет подойти к тазобедренному суставу, убрать пораженную головку бедра и поврежденную вертлужную впадину и заменить их на искусственную чашку и ножку с шаровидной головкой. После установки чашки и ножки искусственный сустав проверяется на подвижность, а затем производится зашивание операционной раны. Дренаж, введенный в рану, предотвращает накопление просачивающейся крови. После операции накладывается давящая повязка (бандаж) и производится первая контрольная рентгенография.
Вся операция обычно занимает 1,0-1,5 часа.
Процедура имплантации искусственного сустава является обычной операцией. По этой причине следующая информация о возможных осложнениях не должна быть причиной для беспокойства, и ее следует рассматривать лишь как общую информацию для пациентов. Описанные ниже возможные осложнения относятся непосредственно к процедуре имплантации искусственного сустава. Общий риск, который существует при проведении любой операции, здесь не упоминается.
Гематомы (синяки)
Они могут проявляться после операции и, как правило, проходят через несколько дней. Ранее упоминаемые дренажи устанавливаются для предупреждения больших кровоизлияний, т. е. для эвакуации крови.
е. для эвакуации крови.
Тромбозы
К тромбозу (образованию кровяных сгустков) может привести повышенная свертываемость крови (кровяные сгустки могут воспрепятствовать току крови в венах конечностей), что может привести к легочной эмболии (когда кровяной сгусток достигает легких). Для уменьшения риска тромбоза назначаются специальные препараты, в виде таблеток или инъекций, до и после операции, а также эластичные чулки или тугое бинтование голени и стопы и лечебная физкультура.
Инфекция
Инфекция в области операционной раны — довольно редкое осложнение, и обычно успешно лечится с помощью антибиотиков. Тем не менее, глубокая инфекция может привести к потере эндопротеза и необходимости повторной операции. По этой причине особое внимание уделяется стерильности и защите от бактерий. В добавление к этому до и после операции назначаются антибиотики.
Дислокация (смещение), вывих
Они возникают довольно редко (в основном в раннем послеоперационном периоде, пока не зажили мягкие ткани) и обычно встречаются только в случаях чрезвычайной двигательной активности или падений. Как правило, в этом случае врач проводит вправление смещенного эндопротеза под анестезией. Врач должен точно информировать Вас об объеме движений, которые допустимы в различное время в ходе реабилитации.
Аллергия
В очень редких случаях возможно развитие тканевых реакций при контакте с искусственным суставом. Эта реакция может быть вызвана хромо — никелевой аллергией. При использовании современных сплавов, доступных сегодня, риск аллергии сведен до минимума.
После операции
Когда Вы проснетесь, необходимо выполнять несколько упражнений, которые снижают отек конечности и предотвращают образование тромбов в сосудах. Выполнять их нужно, лежа в постели.
1. Дыхательные упражнения. Поднять руки вверх, сделать глубокий вдох. Опустить руки через стороны вниз, сделать глубокий энергичный выдох. Это упражнение необходимо повторять 5-6 раз в день
Это упражнение необходимо повторять 5-6 раз в день
2. Ножной насос. Когда вы лежите в постели (или, позднее, когда вы будете сидеть в кресле) медленно двигайте стопами вверх и вниз. Делайте это упражнение несколько раз каждые 5 или 10 минут.
Первые дни после операции самые ответственные. Ваш организм ослаблен операцией, Вы еще не полностью восстановились после наркоза, но уже в первые часы после пробуждения постарайтесь чаще вспоминать об оперированной ноге, следить за ее положением. Как правило, сразу после операции оперированная нога укладывается в отведенном положении. Между ног пациента помещается подушка, обеспечивающая их умеренное разведение. Первые сутки Вы будете лежать в постели. Если потребуются какие-либо медицинские манипуляции или обследования, Вас будут возить на каталке. В течение 6-8 недель после операции Вам придется носить компрессионный трикотаж (бинтовать ноги эластичными бинтами или надевать компрессионные чулки). Также Вам необходимо запомнить, что:
- Спать в первые дни после операции необходимо только на спине, желательно с подушкой или валиком между ног
- Поворачиваться можно только на оперированный бок, но не ранее чем через 7 дней после операции
- При повороте в постели необходимо подкладывать подушку между ног
Чтобы уменьшить риск вывиха эндопротеза, нельзя сгибать оперированную ногу в тазобедренном суставе больше 90 градусов, вращать ногу в оперированном суставе, поворачивая ее носком внутрь и наружу. Т. е., Вам ЗАПРЕЩЕНО:
- Сидеть на низких стульях, креслах или кроватях
- Садиться на корточки
- Наклоняться ниже уровня талии, поднимать с пола предметы
- Натягивать на себя одеяло в кровати с ног
- Надевать одежду (носки, чулки, обувь), наклоняясь к ногам
- Спать на здоровом боку без подушки между ног
- Сидеть со скрещенными ногами, забрасывать ногу на ногу
- Поворачиваться в сторону корпусом без одновременного поворота ног
Воспользуйтесь рекомендациями для облегчения повседневной жизни:
- Сидя в постели или посещая туалет после операции, нужно строго следить, чтобы в оперированном суставе не было чрезмерного сгибания.
 Когда вы садитесь на стул, он должен быть высоким. На обычный стул следует подкладывать подушку для увеличения его высоты. Следует избегать низких, мягких сидений (кресел).
Когда вы садитесь на стул, он должен быть высоким. На обычный стул следует подкладывать подушку для увеличения его высоты. Следует избегать низких, мягких сидений (кресел). - У некоторых пациентов с запущенным процессом определенные трудности сохраняются при одевании носков. Мы рекомендуем при этом применить простое устройство в виде палки с прищепкой на конце, либо специальный зажим, продающийся в протезно-ортопедических предприятиях.
- Обувь надевайте при помощи рожка с длинной ручкой, старайтесь приобретать обувь без шнурков
- Кладите одеяло рядом с собой или пользуйтесь специальным устройством для натягивания одеял.
- Мойтесь в душе на нескользящем коврике с использованием мочалки с длинной ручкой и гибкого душа.
- Посвящайте большую часть свободного времени занятиям лечебной физкультурой.
Первая цель лечебной физкультуры — улучшение циркуляции крови в оперированной ноге. Это очень важно, чтобы предупредить застой крови, уменьшить отеки, ускорить заживление послеоперационной раны. Следующая важная задача лечебной физкультуры — восстановление силы мышц оперированной конечности и восстановление нормального объема движений в суставах, опорности всей ноги. Помните, что в оперированном суставе сила трения минимальна. Он представляет собой шарнирное соединение с идеальным скольжением, поэтому все проблемы с ограничением объема движения в суставе решаются не с помощью его пассивной разработки по типу раскачивания, а за счет активной тренировки окружающих сустав мышц.
В первые дни после операции лечебная физкультура проводится лежа в постели. Все упражнения надо выполнять плавно, медленно, избегая резких движений и чрезмерных напряжений мышц. Во время занятий лечебной физкультурой важное значение имеет правильное дыхание — вдох обычно совпадает с напряжением мышц, выдох — с их расслаблением.
Первое упражнение — для икроножных мышц. Это упражнение Вы уже использовали в день операции. Отклоняйте с легким напряжением Ваши стопы на себя и от себя. Упражнение надо выполнять обеими ногами по несколько минут до 4-5 раз в течение часа.
Упражнение надо выполнять обеими ногами по несколько минут до 4-5 раз в течение часа.
Вращение в голеностопном суставе: Вращайте стопой прооперированной ноги сначала по часовой стрелке, потом в противоположном направлении. Вращение осуществляется только за счет голеностопного сустава, а не коленного! Повторите упражнение по 5 раз в каждом направлении.
Упражнение для четырехглавой мышцы бедра: Напрягите мышцу на передней поверхности бедра, попытайтесь выпрямить колено, прижав заднюю поверхность ноги к кровати. Удерживайте в напряжении в течение 5 — 10 секунд.
Повторите это упражнение 10 раз для каждой ноги (не только для прооперированной)
Сгибание колена с поддержкой пятки: Двигайте пятку по направлению к ягодицам, сгибая колено и касаясь пяткой поверхности кровати. Не позволяйте Вашему колену поворачиваться по направлению к другой ноге и не сгибайте тазобедренный сустав более 90 градусов. Повторите это упражнение 10 раз.
Если сначала Вам трудно выполнить описанное выше упражнение в первые сутки после операции, то вы можете повременить с ним. Если трудности будут возникать и позже, то Вы можете использовать ленту или свернутую простыню, чтобы помочь подтянуть Вашу стопу.
Сокращения ягодиц: Сожмите мышцы ягодиц и удерживайте их напряженными в течение 5 секунд. Повторите упражнение не менее 10 раз.
Упражнение отведения: Максимально отведите прооперированную ногу в сторону и верните ее назад. Повторите это упражнение 10 раз. Если сначала Вам трудно выполнить это упражнение в первые сутки после операции, то вы можете повременить с ним. Очень часто это упражнение в первые дни после операции не получается.
Поднимание выпрямленной ноги: Напрягите мышцы бедра так, чтобы колено лежащей на кровати ноги было полностью выпрямлено. После этого поднимите ногу на несколько сантиметров от поверхности кровати. Повторите это упражнение 10 раз для каждой ноги. Если сначала Вам трудно выполнить это упражнение в первые сутки после операции, то вы можете повременить с ним. Как и предыдущее, очень часто это упражнение в первые дни после операции не получается.
Повторите это упражнение 10 раз для каждой ноги. Если сначала Вам трудно выполнить это упражнение в первые сутки после операции, то вы можете повременить с ним. Как и предыдущее, очень часто это упражнение в первые дни после операции не получается.
Продолжайте все эти упражнения и позже, в последующие вторые, третьи и так далее сутки после операции эндопротезирования тазобедренного сустава.
Первые шаги
В первые дни после операции Вы должны научиться вставать с кровати, стоять, сидеть и ходить так, чтобы Вы смогли проделывать это безопасно сами. Надеемся, что наши простые советы помогут Вам в этом.
Сразу необходимо запомнить, что перед тем как садиться или вставать, Вы должны забинтовать ноги эластическими бинтами или одеть специальные эластические чулки для профилактики тромбоза вен нижних конечностей!!!
Как встать с кровати
Как правило, вставать разрешают на третий день после операции. Первый раз встать на ноги Вам поможет инструктор по лечебной физкультуре или лечащий врач. В это время Вы еще чувствуете слабость, поэтому первые дни кто-то обязательно должен помогать Вам, поддерживая Вас. Вы можете ощущать легкое головокружение, однако постарайтесь опираться на свои силы настолько, насколько это возможно. Помните, чем быстрее Вы встанете, тем быстрее начнете сами ходить. Медперсонал может лишь помочь Вам, но не более. Прогресс полностью зависит от Вас.
Итак, вставать с постели следует в сторону оперированной ноги. Сядьте на край постели, держа оперированную ногу прямо и впереди. Перед тем как встать, проверьте, не скользкий ли пол. Поставьте обе ноги на пол. Вы можете вставать и в сторону здоровой ноги при условии, что не будете сгибать оперированное бедро больше 90 градусов и не приводить его к средней линии тела. Опираясь на костыли и на неоперированную ногу, постарайтесь встать.
Если Вы хотите лечь в кровать, все действия совершаются в обратном порядке: сначала необходимо класть на кровать здоровую ногу, затем оперированную.
Как правильно пользоваться костылями
Необходимо вставать и выставлять костыли вперед на длину шага и в сторону пальцев ноги. Слегка согнув локоть, прямо удерживайте бедра насколько это возможно. При ходьбе крепко держитесь за ручки костылей. При ходьбе нужно касаться оперированной ногой пола. Затем увеличьте нагрузку на ногу, пытаясь наступать на нее с силой, равной весу вашей ноги или 20 % веса Вашего тела. Определить нагрузку можно с помощью обыкновенных весов, на которые нужно встать оперированной ногой с необходимой нагрузкой. Запомните ощущение и постарайтесь при ходьбе наступать на ногу с этой нагрузкой.
Внимание: основной вес должен удерживаться ладонями, а не подмышками!
Если Вам разрешили пользоваться только одним костылем, то костыль должен быть со стороны здоровой ноги.
Как правильно садиться и вставать
Чтобы присесть идите к стулу повернувшись спиной пока не почувствуете его край. Переставьте оба костыля в сторону здоровой ноги. Сядьте на стул опираясь на подлокотники и вытянув оперированную ногу.
Сгибайте ноги под маленьким углом и сидите прямо. Чтобы встать со стула, скользите вперед. Ухватитесь руками за подлокотники стула, чтобы встать на здоровую ногу, слегка вытянув еще оперированную ногу. Затем берите костыли обеими руками, чтобы встать на оперированную ног.
1-4 день после операции
Цели
- Научиться самостоятельно вставать с постели и ложиться в нее.
- Научиться самостоятельно ходить с костылями или с ходунками.
- Научиться самостоятельно садиться на стул и вставать с него.
- Научиться самостоятельно пользоваться туалетом.
- Научиться выполнять упражнения.
Опасности
- Выполнять правила, предотвращающие вывих эндопротеза: соблюдать правило прямого угла, спать с подушкой между колен.
- Не лежите на прооперированном боку. Если вы хотите лечь на бок, то ложитесь только на здоровый бок, при этом обязательно положите между колен подушку или валик.

- Когда вы лежите на спине, не подкладывайте постоянно под колено подушку или валик – часто так хочется сделать и небольшое сгибание в колене уменьшает боль, но если держать колено все время согнутым, то потом очень трудно восстановить разгибание в тазобедренном суставе, будет трудно начать ходить.
Реабилитация
- Тренировка передних мышц бедра (подъем прямой ноги)
- Тренировка других мышц бедра (сжимание подушки между ног)
- Тренировка ягодичных мышц (сжимание ягодиц)
- Работа мышцами голени (движения стопой)
- Когда стоите – полностью выпрямляйте ногу
- Длительность и частоту ходьбы с костылями постепенно увеличивают. К 4-5 дню после операции хорошим результатом считаются прогулки по 100-150 метров 4-5 раз в день.
- Нужно стремиться к симметричной нагрузке на левую и правую ногу (если такую нагрузку на ногу вам разрешит врач)
- Старайтесь не хромать – пусть шаги будут короче и медленнее, но это будут нехромающие шаги.
- К 4-5 дню перейдите от «догоняющей» походки к нормальной (т.е. при ходьбе ставьте прооперированную ногу дальше вперед неоперированной)
КАК ПОДНИМАТЬСЯ И СПУСКАТЬСЯ ПО ЛЕСТНИЦЕ
Внимание: не делайте свои первые шаги по лестнице самостоятельно!
Через 4-5 дней после операции нужно научиться ходить по лестнице. Передвижение по лестнице требует и подвижности сустава, и силы мышц, так что, по возможности, его стоит избегать до полного выздоровления. Но для многих из нас это не возможно, ведь даже к лифту во многих домах нужно подняться по лестнице. Если Вам приходится пользоваться лестницей, возможно, Вам понадобится посторонняя помощь. Всегда при передвижении по лестнице опирайтесь на перила рукой, противоположной прооперированному суставу, и делайте по одному шагу.
Подъем по лестнице:
1. Сделайте шаг вверх здоровой ногой.
2. Затем переставьте прооперированную ногу на одну ступеньку выше.
3. Наконец переставьте на эту же ступеньку свой костыль и/или трость.
Спуск по лестнице, все в обратном порядке:
1. Поставьте свой костыль и/или трость на нижележащую ступеньку.
2. Сделайте шаг вниз прооперированной ногой.
3. Наконец, переставьте вниз здоровую ногу.
Запомните основное правило: ЗДОРОВАЯ НОГА ВСЕГДА НАХОДИТСЯ ВЫШЕ БОЛЬНОЙ!
Когда Вы научитесь вставать и устойчиво стоять, можно расширить комплекс лечебной физкультуры. Выполняя эти упражнения в положении стоя, держитесь за надежную опору (спинка кровати, стол, стена или прочный стул). Повторяйте каждое упражнение по 10 раз во время каждого занятия 3 раза в день.
Поднимание колена в положении стоя: Поднимите колено прооперированной ноги. Не поднимайте колено выше уровня талии. Удерживайте ногу в течение двух секунд, на счет «три» опустите ее.
Выпрямление в тазобедренном суставе в положении стоя: Медленно отведите прооперированную ногу назад. Старайтесь удерживать спину прямой. Удерживайте ногу в течение 2 или 3 секунд, затем верните ее обратно на пол.
Отведение ноги в положении стоя: Убедитесь, что бедро, колено, и стопа направлены строго вперед. Держите корпус прямо. Следя за тем, чтобы колено было направлено все время вперед, отведите ногу в сторону. После медленно опустите ногу обратно, чтобы стопа встала обратно на пол.
ПОСЛЕ ВЫПИСКИ
- Выполнение Вами указаний лечащего врача имеет очень большое значение для скорейшего выздоровления:
- Если при ходьбе Вы будете пользоваться ходунками или костылями, спросите своего врача, какой весом можно нагружать прооперированную ногу. Не следует забывать, что, скорее всего, Вы будете уставать быстрее, чем ранее. Вам следует предусмотреть 30 – 60 минутные периоды отдыха в течение дня.
- Легче и безопаснее садиться и вставать со стула, прикладывая основной вес на руки.
 Недопустимо садиться на низкие и мягкие кресла или кровати. Чтобы сидеть на достаточной высоте можно подложить диванные или спальные подушки.
Недопустимо садиться на низкие и мягкие кресла или кровати. Чтобы сидеть на достаточной высоте можно подложить диванные или спальные подушки. - Достаточной высоты сиденье унитаза поможет снизить нагрузку на тазобедренный и коленный сустав при вставании и усаживании на унитаз.
- Полочка, привинченная в душе на уровне груди, поможет избежать необходимости наклонов для доставания туалетных принадлежностей при приеме душа.
- Сиденье (лавка) в ванной позволит Вам безопасно и удобно принимать ванну в сидячем положении.
- Для мытья нижних частей ног следует пользоваться мочалкой с длинной ручкой. Женщинам для бритья ног применять специальный удлинитель для бритвы.
- Нельзя подметать, мыть и пылесосить пол. Чтобы мыть высоко или низкорасположенные предметы можно воспользоваться шваброй с длинной ручкой.
- Поездки в автомобиле не возбраняются, но при посадке и высадке из транспортного средства следует соблюдать инструкции. Чтобы увеличить высоту сиденья, можно положить на него подушку. При поездке старайтесь максимально отодвинуть сиденье назад, приняв полуоткинутую позицию.
- Скорее всего, врач пропишет Вам болеутоляющие таблетки. Обязательно следует соблюдать предписания врача о приеме этих медикаментов.
- Небольшой отек тканей вокруг послеоперационной раны отклонением не является. Поэтому, чтобы не допустить давления на рану, следует носить удобную и свободную одежду. Расспросите врача или другого квалифицированного медицинского работника о том, как следует обрабатывать операционную рану.
К 4-5 неделе после операции мышцы и связки срастаются уже достаточно крепко, и это именно тот срок, когда пора увеличить нагрузку на мышцы, восстановить их силу, способность балансировки, которая невозможна без согласованной работы всех мышц, окружающих тазобедренный сустава.
Все это нужно для того, чтобы перейти от костылей к трости и затем начать ходить полностью самостоятельно. Отказаться от костылей раньше, когда мышцы еще не способны полноценно удерживать сустав и тем более реагировать на возможные нестандартные ситуации (например, резкий поворот), нельзя.
Упражнения с эластичной лентой (с сопротивлением). Эти упражнения должны выполняться утром, днем и вечером по 10 раз. Один конец эластичной ленты закрепляется вокруг лодыжки прооперированной ноги, другой конец — к запертой двери, тяжелой мебели или шведской стенке. Для удержания равновесия стоит держаться за стул или спинку кровати.
Сгибание в тазобедренном суставе с сопротивлением: встаньте спиной к стене или тяжелому предмету, к которому прикреплена эластичная лента, слегка отставив прооперированную ногу в сторону. Поднимайте ногу вперед, держа колено выпрямленным. После медленно верните ногу в исходное положение.
Разгибание в тазобедренном суставе с сопротивлением: встаньте лицом к стене или тяжелому предмету, к которому прикреплена эластичная лента, слегка отставив прооперированную ногу в сторону. Разгибайте ногу в тазобедренном суставе, держа колено выпрямленным. После медленно верните ногу в исходное положение.
Отведение ноги с сопротивлением в положении стоя: встаньте здоровым боком к двери или тяжелому предмету, к которому присоединяется резиновая трубка, и отводите прооперированную ногу в сторону. Медленно верните ногу в исходное положение.
Ходьба: Пользуйтесь тростью, пока Вы не будете уверены в своем равновесии. Вначале ходите по 5-10 минут 3-4 раза в день. Когда Ваша сила и выносливость увеличатся, Вы сможете ходить по 20-30 минут 2-3 раза в день. Как только Вы полностью поправитесь, продолжайте регулярные прогулки по 20-30 минут 3-4 раза в неделю, чтобы поддержать достигнутую мышечную силу. Трость используйте только со стороны здоровой ноги.
СОВЕТЫ НА БУДУЩЕЕ
- Примерно через 6-8 недель после операции врач может разрешить Вам водить машину и расскажет об особенностях вождения. Если Ваш автомобиль не оборудован автоматической коробкой передач, то обсудите с врачом вызванные этим ограничения вождения машины. Перед тем, как выехать на дорогу, следует убедиться, что торможение автомобиля не вызывает у Вас дискомфорта.
- У пациентов после оперативного вмешательства часто возникают запоры. Это вызвано низкой подвижностью и приемом обезболивающих препаратов. Обсудите с врачом рацион питания. Если у доктора нет возражений, то в меню следует включить свежие фрукты и овощи, а также каждый день выпивать восемь полных стаканов жидкости.
- Следите за своим весом — каждый лишний килограмм ускорит износ Вашего сустава. Помните, что нет специальных диет для больных с замененным тазобедренным суставом. Ваша пища должна быть богата витаминами, всеми необходимыми белками, минеральными солями. Ни одна из пищевых групп не имеет приоритета по сравнению с другими, и только все вместе они могут обеспечить организм полноценной здоровой пищей.
- Ваш искусственный сустав — сложная конструкция из металла, пластмассы, керамики, поэтому если Вы собираетесь путешествовать самолетом — позаботьтесь о получении справки о произведенной операции, т.к. это может пригодиться при прохождении контроля в аэропорту. В дальние поездки берите с собой паспорт эндпротеза.
- Помните, что Ваш сустав содержит металл, поэтому нежелательны глубокие прогревания, проведение УВЧ -терапии на область оперированного сустава по поперечной методике.
- Обычно при полном восстановлении функции конечности у пациентов возникает желание продолжить занятия любимым спортом. Но, учитывая особенности биомеханики искусственного сустава, желательно избегать тех видов спортивной активности, которые связаны с подъемом или ношением тяжестей, резкими ударами по оперированной конечности. Поэтому мы не рекомендуем верховую езду, бег, прыжки, тяжелую атлетику и т.п. Рекомендуется ходьба (обычная и скандинавская), плавание, спокойная езда на велосипеде и ходьба на лыжах.
- Избегайте простудных заболеваний, хронических инфекций, переохлаждений — Ваш искусственный сустав может стать тем самым «слабым местом», которое подвергнется воспалению.
Реабилитация на амбулаторно-поликлиническом этапе
Каждому пациенту требуется индивидуальная программа с учетом сопутствующей патологии. Цель реабилитации – формирование правильной походки и устранение мышечного дисбаланса.
В этот период может быть рекомендовано:
- Физиолечение:
- Магнитотерапия области тазобедренного сустава и нижней конечности
- Электрофорез кальция на область тазобедренного сустава
- Электростимуляция ягодичных, четырехглавой мышц бедра (ДДТ, СМТ, Миоритм, ИФТ)
- Фонофорез гепарина на область гематом (при их наличии)
- Водолечение, плавание (после полного заживления послеоперационной раны)
- Теплолечение (после 6 недель)
- Массаж оперированной конечности (разрешается с 12-14 дня после снятия послеоперационных швов).
- Лечебная физкультура
- Продолжать упражнения, которые Вы делали до этого.
- Специальная гимнастика лежа на боку (неоперированном), на животе, стоя с опорой.
- Велотренировки
- Дозированная ходьба
Срок «безотказной» службы Вашего нового сустава во многом зависит от прочности его фиксации в кости. А она, в свою очередь, определяется качеством костной ткани, окружающей сустав. К сожалению, у многих больных, подвергшихся эндопротезированию, качество костной ткани оставляет желать лучшего из-за имеющегося остеопороза. Под остеопорозом понимают потерю кости своей механической прочности. Во многом развитие остеопороза зависит от возраста, пола больного, режима питания и образа жизни. Особенно подвержены этому недугу женщины после 50 лет. Но независимо от пола и возраста целесообразно избегать так называемых факторов риска развития остеопороза. К ним относятся малоподвижный образ жизни, применение стероидных гормонов, курение, злоупотребление алкоголем. Для профилактики развития остеопороза мы рекомендуем пациентам отказаться от высоко газированных напитков типа пепси-колы, фанты и т.п., обязательно включить в свой пищевой рацион продукты, богатые кальцием, например: молочные продукты, рыбу, овощи. Если же у Вас появились симптомы остеопороза, то необходимо срочно обсудить с Вашим лечащим врачом оптимальные пути его лечения.
Помните, что Ваш искусственный сустав не вечен. Средний срок службы нормального эндопротеза составляет 15-20 лет, в лучших случаях он достигает 25 лет. Безусловно, не следует постоянно думать о неизбежности повторной операции (тем более что большинству пациентов удается ее избежать). Ваш новый сустав «любит» внимательное, аккуратное отношение. Очень важно, чтобы Вы помнили об этом, все время оставались в хорошей физической форме и на ногах. Учитывая некоторые предостережения, о которых мы говорили выше, Вы сможете полностью восстановиться и вернуться к нормальной активной жизни, к любимой работе или хобби.
Как происходит кесарево сечение — Беременность — Ваш этап
Подготовка
Желудок роженицы должен быть пустым. Непосредственно перед началом операции в мочевой пузырь вводится катетер, чтобы впоследствии избежать проблем с почками. Также оперируемой бреют область бикини и просят надеть варикозные чулки – это помогает предотвратить образование тромбов в сосудах ног. Чулки оставляют еще на сутки после конца операции.
Анестезия
На кесаревом сечении обязательно должен присутствовать анестезиолог. В большинстве случаев (даже если это экстренная операция) кесарево сечение проводится под локальным наркозом. Как правило, выбирается эпидуральная анестезия, при которой катетер вводят в позвоночник. Эта форма наркоза обезболивает область от грудной клетки до бедер. Как только анестезия начинает действовать, хирурги приступают к операции. Во время операции женщина остается в сознании.
Появление малыша на свет
Малыш довольно быстро покидает материнскую утробу. Обыкновенно операция длится от 20 минут до двух часов. После извлечения ребенка из живота его осматривает педиатр, а затем его тут же отдают маме. Теперь настало время для наложения швов.
После кесарева сечения
Катетер извлекают из мочевого пузыря в течение дня после операции, после чего женщина обязательно должна сходить в туалет. Область вокруг шва будет воспалена несколько дней.
Перенесшим кесарево сечение очень важно как можно скорее встать на ноги и начать двигаться. Ходьба способна ослабить боль. Но слишком энергичные перемещения недопустимы в период ремиссии.
Как правило, молодую маму выписывают из роддома через три-четыре дня после операции. Но помощь с ребенком после кесарева сечения будет нужна еще как минимум месяц. Поэтому заранее позаботьтесь о том, чтобы поначалу рядом была няня или кто-то из близких.
Подготовка
Желудок роженицы должен быть пустым. Непосредственно перед началом операции в мочевой пузырь вводится катетер, чтобы впоследствии избежать проблем с почками. Также оперируемой бреют область бикини и просят надеть варикозные чулки – это помогает предотвратить образование тромбов в сосудах ног. Чулки оставляют еще на сутки после конца операции.
Анестезия
На кесаревом сечении обязательно должен присутствовать анестезиолог. В большинстве случаев (даже если это экстренная операция) кесарево сечение проводится под локальным наркозом. Как правило, выбирается эпидуральная анестезия, при которой катетер вводят в позвоночник. Эта форма наркоза обезболивает область от грудной клетки до бедер. Как только анестезия начинает действовать, хирурги приступают к операции. Во время операции женщина остается в сознании.
Появление малыша на свет
Малыш довольно быстро покидает материнскую утробу. Обыкновенно операция длится от 20 минут до двух часов. После извлечения ребенка из живота его осматривает педиатр, а затем его тут же отдают маме. Теперь настало время для наложения швов.
После кесарева сечения
Катетер извлекают из мочевого пузыря в течение дня после операции, после чего женщина обязательно должна сходить в туалет. Область вокруг шва будет воспалена несколько дней.
Перенесшим кесарево сечение очень важно как можно скорее встать на ноги и начать двигаться. Ходьба способна ослабить боль. Но слишком энергичные перемещения недопустимы в период ремиссии.
Как правило, молодую маму выписывают из роддома через три-четыре дня после операции. Но помощь с ребенком после кесарева сечения будет нужна еще как минимум месяц. Поэтому заранее позаботьтесь о том, чтобы поначалу рядом была няня или кто-то из близких.
Реабилитация после лапароскопии кисты яичника
Главная » Информация пациентам » Реабилитация после лапароскопии кисты яичника
Реабилитационный период после операции лапароскопия кисты яичника проходит довольно легко, в сравнении с полосной операцией. Через несколько часов после процедуры пациентка дремлет, иногда возникает озноб, еще реже – тошно или рвота. Все эти симптомы — обычная реакция на препараты, применяющиеся для наркоза.
Небольшие боли после лапароскопии кисты яичника могут тревожить лишь впервые дни, они легко купируются обезболивающими средствами по назначению врача. Также иногда пациентки отмечают неприятные ощущения в горле от наркозной трубки, которые вскоре пройдут.
Уже через несколько часов пациентка сама сможет подниматься с постели, хотя лучше поменьше двигаться первые сутки, ведь организм еще ослаблен, также лучше не принимать пищу, ограничиться приемом питьевой воды. Могут начаться выделения после лапароскопии кисты яичника, внеочередная менструация — обычное явление после операции, поэтому не стоит тревожиться.
Если лапароскопию провели профессиональные специалисты, как в клинике доктора Титова, реабилитация будет совсем недолгой и довольно легкой. Исключены неприятные последствия после лапароскопии кисты яичника благодаря полной и тщательной диагностике, что дает возможность выявить все возможные противопоказания. После операции важно находиться под наблюдением врача, чтобы не упустить симптомы возможных осложнений.
Нужно придерживаться всех рекомендаций врача, это поможет предотвратить неприятные последствия после лапароскопии кисты яичника. После операции стоит удержаться от интимной жизни на протяжении 2-3 недель, а физические нагрузки рекомендованы лишь через 3-4 недели, начиная с минимальных. Только таким образом можно уберечься от возможных усложнений, реабилитация после лапароскопии кисты яичника пройдет легко и быстро.
Если после лапароскопии вас беспокоят ноющие боли, следует обратиться к врачу, чтобы убедиться, что не начали образовываться спайки после лапароскопии кисты яичника. Также тревожными симптомами после лапароскопии является повышение температуры, тошнота, рвота, покраснение швов, слабость, спутанность сознания. Если замечены эти или другие отклонения в самочувствии – немедленно обращайтесь к лечащему врачу.
Почему это распространено и как лечить
Соавторами этого поста являются Грейс МакКлюр и доктор Николас Фриш, доктор медицины, операционная система, магистр делового администрирования.
Запор после операции — не повод для смеха. Хотя «туалетные разговоры», возможно, не самая любимая тема за обеденным столом, это часто задаваемый вопрос между пациентами и хирургами, а также в сообществах поддержки и на форумах. Чтобы разобраться в сути (без каламбура) того, почему запор после операции беспокоит так много пациентов, мы поговорили с хирургом-ортопедом и консультантом PeerWell, доктором.Николас Фриш.
Доктор Фриш объясняет запор как «отход на несколько дней от обычного режима, который у всех разный. Если ваш обычный распорядок истек более чем на несколько дней, это может указывать на то, что происходит что-то более серьезное, и требует дальнейшего медицинского обслуживания ».
Читайте дальше, пока мы объясним: Симптомы запора, почему послеоперационный запор является обычным явлением, как предотвратить запор до того, как он случится, и что делать, если испражнение сильно испорчено.
Симптомы запора:
Запор в общих чертах определяется как «менее трех испражнений за одну неделю» или, как выразился доктор Фриш, «выход на несколько дней по обычному графику». Вот симптомы запора:
- Заметно меньшее количество испражнений, чем обычно (например, если вы обычно опорожняетесь дважды в день, перерыв в течение 2 дней может быть вашей версией запора)
- Чувство вздутия
- Боль в животе, животе или прямой кишке
- Стул твердый, мелкий или камешковый
- Затруднение при опорожнении кишечника
- Ощущение, будто «тебе все равно нужно идти» после перерыва в ванной
- Чувство медлительности или вялости
Почему запор после операции является обычным явлением?
После операции (например, замены бедра или колена, реконструкции ACL, операции на спине и т. Д.)) вы, по сути, создали «идеальный шторм» от запора. Обезболивающие, отсутствие упражнений / активности, изменение диеты и анестезия — все это доказано, что способствуют запору. Фактически, одни только опиоидные обезболивающие (даже в сочетании с любыми другими факторами) вызывают запор у 40% пациентов. Другими словами, послеоперационный запор в некоторой степени является очень распространенным явлением.
Доктор Фриш объясняет запор после операции «многофакторным». Он объясняет, что запор может быть «спровоцирован стрессом, а операция — это стресс».Изменение диеты и типа пищи, которую вы едите, также может вызвать запор. Добавьте к этому уменьшенное потребление жидкости и обезвоживание, сами лекарства, а также анестезию, и вы получите эффект ».
Запор может быть вызван / усугублен:
- Наркотические обезболивающие (обычно из рецептурных опиоидных препаратов)
- Общая анестезия (не местная или региональная)
- Воспаление (вызванное хирургической травмой или такими осложнениями, как инфекция)
- Отсутствие физических упражнений, движения или бездействия
- Диетические изменения (например, меньше овощей, меньше клетчатки и т. Д.)
- Стресс, беспокойство и депрессия (например, чувство подавленности после операции может вызвать стресс, а ощущение запора может усугубить этот стресс, создавая порочный круг)
- Обезвоживание (недостаточное употребление воды)
- Основные состояния (например, болезнь Паркинсона, заболевания щитовидной железы, синдром раздраженного кишечника и т. Д.)
5 способов лечения запора после операции
После операции ты будешь не в лучшем виде. Добавление запора в смесь может показаться вишенкой на торте.Однако существует множество проверенных способов восстановить работу кишечника, чтобы вы могли сосредоточиться на восстановлении.
1. Добавьте клетчатку в свой рацион
Перед операцией вы могли внести некоторые изменения в диету, чтобы ускорить заживление. Продукты, богатые белком, кальцием, витамином D, витамином С и т. Д., Являются отличным способом стимулировать восстановление тканей, костей, мышц и т. Д. Однако ваша предоперационная и послеоперационная диета может выглядеть немного иначе.
После операции вам нужно будет включить в свой рацион дополнительную клетчатку.Клетчатка добавляет «субстанции» к вашему стулу, вытягивая воду и облегчая отхождение стула. Клетчатку можно рассматривать как «трубочист» вашего пищеварительного тракта, очищающий вас.
Женщины должны потреблять не менее 25 мг клетчатки в день, а мужчины — не менее 38 мг.
Продукты с высоким содержанием клетчатки:
- Груши (5,5 г на грушу)
- Малина (6,5 г / 100 г)
- Авокадо (6,7 г / 100 г)
- Артишоки (10.3 грамма / 100 грамм)
- Темный шоколад (10,9 г / 100 г)
- Фасоль, нут, чечевица (11-15 г / 1 чашка)
- Попкорн (14,5 г / 100 г сухих ядер)
- Чечевица (15,6 г / 1 чашка)
Овес / овсянка (16,5 г / 1 стакан сырого овса)
И лидер: Семена чиа / батончики из семян чиа (100 граммов сушеных семян чиа содержат 34 грамма клетчатки!)
2.Наслаждайтесь магией чернослива
Вы слышали это раньше, но слухи верны: чернослив — волшебство при запоре. Чернослив (он же сушеные сливы), сливовый сок (который часто подают теплым) и порошок сушеной сливы — это естественные средства, регулирующие дефекацию. Медицинское сообщество поддержало использование чернослива при запорах, сославшись на то, что они могут быть очень эффективными при облегчении запоров и симптомов.
Фактически, в исследовании, опубликованном в журнале «Пищевая фармакология и терапия», было проведено испытание с участием двух групп пациентов, страдающих запорами.Одна группа принимала 100 граммов сушеного чернослива, а другая группа принимала 22 грамма псиллиума (растворимого волокна) каждый день. Через 3 недели у группы, употреблявшей чернослив, «улучшилась частота стула и его консистенция по сравнению с псиллиумом». Другими словами, чернослив (который содержит натуральное слабительное средство, называемое «слабительным сорбитолом» и клетчаткой), доказал свою эффективность при лечении запоров.
Совет: Чернослив является одновременно профилактическим и реактивным. Начните употреблять 100 граммов чернослива (около 10 чернослива без косточки) в дни, предшествующие операции, и во время выздоровления, особенно если вы принимаете опиоидные обезболивающие.
3. Попробуйте слабительные
Существует множество различных видов слабительных, отпускаемых без рецепта и по рецепту. Слабительные средства выпускаются в виде питьевых соков, таблеток, капсул, жевательных конфет, порошков, клизм и т. Д. Выбор лучшего слабительного может оказаться непосильной задачей, поэтому проконсультируйтесь с врачом или попросите фармацевта выбрать для вас лучшее слабительное.
Знаете ли вы: Смягчитель стула является слабительным. Размягчители стула (так называемое смягчающее слабительное средство) — лишь один из многих типов слабительных средств.
Вот различные виды слабительных (чтобы вам не пришлось бороться с аптечным островом):
- Размягчитель стула (смягчающее слабительное): Это слабительное средство смягчает стул и является слабительным «начального уровня». Его лучше всего использовать при легком запоре, так как он обычно наименее эффективен. Вот список различных брендов смягчителей стула.
- Слабительное, формирующее объемы: Это распространенное слабительное средство, которое помогает удерживать воду в стуле.Это не быстрое действие, поэтому потребуется больше времени, чтобы почувствовать облегчение. Популярные бренды: Metamucil, Citrucel, FiberCon.
- Гиперосмотическое слабительное: Поглощая воду в кишечнике, этот тип слабительного также помогает удерживать воду в стуле. * Гиперосмотические слабительные часто используются при хронических запорах.
- Минеральное масло / лубрикант слабительное: Это слабительное, изготовленное на основе минерального масла, покрывает стул. Смазка облегчает посещение туалета, а также сохраняет стул гидратированным…и скользко. Этот тип может предложить немедленное облегчение и лучше всего подходит для краткосрочного использования. Его принимают внутрь, и в крупных аптеках будет собственный бренд.
- Солевое слабительное: Подобно гиперосмотическому слабительному, этот тип также втягивает больше воды в кишечник. Это слабительное средство, также называемое «цитратом магния», обычно выпускается в виде напитков и действует в течение 6 часов.
- Стимулирующее слабительное: Увеличивает подвижность кишечника, быстро действует. Этот тип можно принимать в виде таблеток, суппозиториев или жидкости.Лекарственные ингредиенты различаются, но популярные бренды включают: Dulcolax, Senexon, Senokot, Correctol, Ceo-Two Evacuant.
Примечание: Слабительные не следует использовать на регулярной основе. Если вы используете их дольше, чем указано в инструкции (обычно более пары дней), обратитесь к врачу.
4. Сохраняйте водный баланс: пейте и пейте еще!
После операции очень важно поддерживать водный баланс. Для правильной работы кишечника и облегчения дефекации вам необходимо пить воду.Если у вас недостаточно воды в кишечнике или толстой кишке, ваше тело будет впитывать воду, которая в противном случае составляла бы здоровый стул.
После операции вы более подвержены обезвоживанию. Опиоидные обезболивающие (которые могут быть прописаны после ортопедической операции) могут обезвоживать вас. Кроме того, некоторые слабительные средства также могут способствовать обезвоживанию. Если у вас запор, добавьте больше питьевой воды в свой распорядок дня. Старайтесь выпивать не менее 8 чашек воды в день. Травяной чай также учитывается при потреблении воды.
Совет: Если ваш напиток содержит алкоголь, сахар или кофеин, он не будет таким увлажняющим. Старайтесь выпивать 8 чашек воды (газированной, газированной или теплой) в день.
5. Двигайтесь!
Если вы восстанавливаетесь после замены бедра или колена, операции на спине, ACL или многих других инвазивных операций, ваша подвижность будет ограничена. Доктор Фриш объясняет, что «каждый раз, когда вам делают операцию, вы будете проходить через периоды, когда вы будете менее активны. Малоподвижный образ жизни может спровоцировать запор.”
Исследование, опубликованное на PubMed, предлагает следующее резюме: «Наиболее важные факторы, которые, как известно, способствуют запору, — это снижение физической активности и недостаточное потребление клетчатки, углеводов и жидкости с пищей».
Когда дело доходит до борьбы с запором, необходимо двигаться. Поговорка «движение — это лосьон» приобретает совершенно новый смысл по отношению к вашему кишечнику. Увеличение количества движений, упражнений, ходьбы, лестницы и т. Д. В соответствии с предписаниями вашего хирурга имеет решающее значение для «регулярного».
Совет: В пределах вашего уровня боли ходите, выполняйте ежедневные упражнения, поднимайтесь и спускайтесь по лестнице и т. Д. Всегда сочетайте движение с гидратацией, чтобы перейти на следующую передачу.
Когда у вас запор проблема?
Запор после операции является обычным явлением, но когда это проблематично? В какой момент вам следует обратиться к врачу? Доктор Фриш объясняет, что он рекомендует пациентам привлекать свою медицинскую бригаду, «когда вы отклонились от нормального поведения кишечника и замечаете дискомфорт».После операции, особенно в первые несколько дней после выписки, запор может сигнализировать о других серьезных проблемах.
Доктор Фриш объясняет: «Если у вас нет газов или дефекации, это может указывать на то, что кишечник не функционирует».
Будьте осторожны и обратитесь к врачу, если у вас запор. Ваш врач разработает прогрессивные протоколы, которые помогут устранить распространенные причины запора. Обычно это означает прием смягчителя стула, добавление дополнительных 2-3 стаканов воды, употребление черносливового сока, добавление продуктов, богатых клетчаткой, пищевых добавок и т. Д.Следующим постепенным шагом может стать прием слабительных и прекращение приема опиоидных обезболивающих.
«В конце концов, если у вас в анамнезе был запор, вернитесь к тому, что сработало в прошлом», — добавляет д-р Фриш.
Независимо от того, насколько вы страдаете запором, вы и ваш врач выполните определенные действия, чтобы вернуть вас к нормальной жизни.
Доктор Николас Фриш, доктор медицины, OS, MBA — отмеченный наградами хирург-ортопед из Рочестера, штат Мичиган.Он специализируется на малоинвазивных операциях по замене суставов и сложных ревизиях. Доктор Фриш закончил ординатуру в больнице Генри Форда в Детройте и стипендию по восстановлению взрослых в Медицинском центре Университета Раша в Чикаго. Доктор Фриш получил награду «Ортопедия за лучшую клиническую статью», стипендию AAHKS Healthcare Policy Fellowship, награду «Выдающийся резидент» больницы Генри Форда, Connected Health Challenge компании Ford Motor Co.
Как пользоваться ванной после операции по замене коленного сустава
(Я могу получить небольшую комиссию от продуктов, упомянутых в этом посте.)
Я никогда не ожидал, что пользование туалетом станет такой проблемой после полной замены коленного сустава. Я был больше озабочен своим выздоровлением и, похоже, упустил из виду логистику использования комода.
Нужно ли мне заново учиться пользоваться ванной после замены коленного сустава?
Через четыре часа после выхода из палаты выздоровления у меня появилась первая возможность воспользоваться ванной. Медсестра дала мне несколько указаний о том, как мочиться с помощью ходунков.
Под сильным снотворным, я сдул эти указания, когда проковылял до туалета.
Мне потребовалось много времени, чтобы помочиться стоя, и я устроил немалый беспорядок. Моча была в туалете, на ходунках и на полу поблизости.
Я подумал о шансах, что я поскользнусь на собственной моче, и подумал, что это будет иронично.
На следующее утро мое мочеиспускание не сильно улучшилось — думаю, я не усвоил урок. Мой опыт использования туалета дома 3 rd был таким же плохим.
Меня беспокоит дефекация, и она появилась на 3-й день после операции.Это был еще один обучающий опыт, и я внес несколько изменений в ванную комнату, о которых расскажу в этой статье.
Я бы хотел, чтобы мне дали совет по поводу туалета во время моего предоперационного визита в больницу, прежде чем я получу успокоительное и более осведомлен. Задайте вопросы перед операцией, и, возможно, вы почувствуете себя в ванной лучше, чем я после операции.
Мой предыдущий опыт использования ванной после операции на ноге
45 лет назад я сломал ногу. У меня была гипсовая повязка до бедра со шпилькой ниже колена и булавкой через лодыжку.
Я не мог согнуть ногу, и мне было трудно попасть в туалет. Поднятие сиденья унитаза не было для меня решением, так как мне все равно приходилось поднимать всю ногу. Это было похоже на пользование ванной при выполнении акробатических упражнений.
В конце концов, я поставил автомобильный домкрат в ванной, чтобы приподнять ногу во время работы. Мой ранний опыт какать был неплохим по сравнению с заменой коленного сустава.
После ТКР хоть немного согнешь ногу. Со временем сгибание увеличивается, и это помогает в ванной.
Посещение ванной после замены коленного сустава (какание после TKR)
Шаг 1: Подготовка ванной комнаты
Подготовьте зону ванной и туалета. Удалите коврики, весы, чистящие средства и украшения, которые забивают пространство.
Как я уже упоминал в предыдущих статьях, выбирайте ванную комнату, которая находится рядом с вашей кроватью и стулом, в котором вы будете проводить большую часть своего времени. Если у вас несколько ванных комнат, выберите самую широкую ванную комнату.
У меня две ванные комнаты.Туалет возле моей спальни маленький и узкий, в нем есть только туалет. Было сложно садиться и выходить с ходунками, и они были слишком узкими, чтобы мне было удобно сидеть на унитазе.
- Рассмотрите возможность установки поручней перед TKR. Еще стоит подумать о приподнятом сиденье унитаза. У меня очень низкие туалеты, и в них было трудно входить и выходить. Если бы у меня был TKR на другом колене, я бы купил приподнятое переносное сиденье для унитаза. Если вы пожилой человек, перила и приподнятое сиденье для унитаза могут стать хорошей долгосрочной инвестицией, поскольку вы станете старше (также прочитайте о приподнятых сиденьях для унитаза и других вещах, которые вам понадобятся после TKR).
- Установите рядом с сиденьем унитаза палку для ходьбы или трость. Я использовал трость и стойку для раковины для устойчивости, чтобы вставать и снимать сиденье унитаза в течение первых нескольких недель после операции.
- Излишне говорить, что запасной рулон туалетной бумаги всегда под рукой.
Шаг 2. Личная подготовка (предвидение использования туалета)
Если вы похожи на меня, вы будете часто мочиться после TKR. Гидратация важна для кровообращения и помогает уменьшить отек.
Особенно важно прислушаться к «первому зову природы» и начать свой путь в туалет (прочтите мою статью о 16 способах подготовить свой дом к замене коленного сустава).
Еще более важно, как только у вас начнется опорожнение кишечника (какает). Вам понадобится время, чтобы выбраться из кресла. Держите под рукой ваши ходунки или палки для ходьбы.
Пройдите в ванную комнату и ожидайте, что вам понадобится немного больше времени, чтобы спустить одежду и занять сиденье унитаза.Если вы будете ждать слишком долго, это может привести к катастрофе.
Носите удобную одежду в дни и недели после замены коленного сустава. Вы же не хотите расстегивать ремни после операции по замене коленного сустава.
Шаг 3. Как подойти к туалету с ходунками
Мужчинам будет легче мочиться. Ходунки можно перекатывать по всему унитазу. На начальном этапе хитрость заключается в том, чтобы хорошо прицелиться и удерживать равновесие, держась за ходунка.
Вы поправляетесь с практикой.Я держал около туалета пустую бутылку Gatorade на 64 унции. Было легче пописать в пластиковую бутылку и опорожнить ее в туалете. Не было беспорядка, который нужно было убирать.
Женщины могут стоять и писать или лежать в постели и писать, используя «женский пластиковый писсуар» (на фото справа). Женский пластиковый писсуар является портативным и продается на Amazon по цене менее 10 долларов.
Возможно, стоит не садиться на унитаз.
Шаг 4: Как сесть на унитаз после замены коленного сустава
Сесть на унитаз было гораздо сложнее.Вы можете использовать технику свободного падения.
Техника свободного падения начинается со стояния над унитазом. Когда вы начинаете опускаться, вы понимаете, что сидеть на корточках — это болезненно, и начинаете думать о физике и законах гравитации.
Вы спросите… «А что, если я просто упаду?» Или «Достаточно ли у меня подушки, чтобы выдержать падение с высоты 2 фута». Техника свободного падения возможна, но определенно болезненна.
В идеале вам нужно осторожно опуститься на сиденье, позволяя хирургическому колену скользить вперед.Вам нужно что-то стабильное, чтобы подниматься и опускаться.
Не отрывайте вешалку для рулонов туалетной бумаги и штанги для полотенец от стены. Старайтесь не пользоваться унитазом (хотя прочная крышка может иногда треснуть). Для устойчивости используйте ходунки, палки для ходьбы или край раковины.
Шаг 4: Делаем дело (отсутствие дефекации после операции TKR)!
Перед тем, как выписаться из больницы, меня спросили, есть ли у меня дефекация. Ответ был: «Нет, но я весь ваш пол покрыл мочой».
Моя медицинская бригада сказала мне, что часто бывает запор после операции на смягчителе стула, когда я был в больнице. Мне посоветовали иметь под рукой и дома (читайте мою статью о необходимых лекарствах после операции).
Вернувшись домой, я взял их, как указано на контейнере. Когда домашний физиотерапевт впервые приехала на второй день после операции, она также спросила, не было ли у меня дефекации.
И снова ответ был «нет». Она посоветовала мне принять смягчители стула и как можно скорее попытаться избавиться от дефекации.
Мои первые два приема пищи были жидкими, и после операции я не ел очень много твердой пищи. Обезболивающее (для меня Percocet) тоже вызвало у меня запор.
На 3 -й день после операции после нескольких попыток и некоторых трудностей у меня было первое опорожнение кишечника. Я пробовал поднять ногу, двигая ее как можно дальше в стороны, а также в различных положениях сидя, пока не добился успеха.
Я продолжил принимать смягчитель стула, и какание стало регулярным.По прошествии первых 7 дней я перестал пользоваться смягчителем стула. Оглядываясь назад, можно сказать, что приподнятый портативный стул значительно упростил бы весь процесс.
Я разговаривал с друзьями, которые сказали, что приподнятое сиденье для унитаза было спасением (жаль, что они не сказали мне об этом до операции).
Первая дефекация после ТКР — большое облегчение. Моя медицинская бригада и физиотерапевт были обеспокоены, так что это было похоже на еще одну веху в моем выздоровлении.
Шаг 5: Встать после унитаза (после замены колена)
Встать из унитаза так же сложно, как сесть на сиденье унитаза.Вначале мне нужно было что-то стабильное, например, ходунки или палки для ходьбы, чтобы снова встать (также прочтите мою статью о ходунках, палках или трости после замены колена)
Очистить себя после первого опорожнения кишечника — еще одна проблема. При использовании туалетной бумаги необходимо держать одной рукой ходунки или палку для ходьбы.
Это очень неудобно и занимает гораздо больше времени, чем вы ожидали. Это довольно сложный процесс, и я с радостью выполняю его только раз в день.
Поручни и приподнятый унитаз сделали бы все намного проще.Я бы определенно рассмотрел оба, если бы еще один TKR был в моем будущем.
Худшее и самое лучшее при посещении туалета после операции по замене коленного сустава
Первые несколько дней после операции вставать и опускаться и двигаться — это утомительно. Это включает подъем в ванную.
В первые несколько недель моя нога чувствовала себя намного лучше, приподнятая, и каждый раз, когда я ставил ее, чтобы ходить, боль немного усиливалась.
- Быть мужчиной и мочиться стоя было лучшей частью в использовании туалета после замены колена, но даже это было нелегкой задачей
- Вставать и опускаться в унитаз было большой проблемой, и худшей частью использования ванная комната после замены коленного сустава
Туалетное оборудование, необходимое после операции TKR
Перед операцией убедитесь, что ваш туалет находится в хорошем рабочем состоянии.Если унитаз выйдет из строя, вам не захочется ремонтировать его самостоятельно, и неизвестно, сколько времени займет приезд сантехника.
Подумайте об установке перил рядом с туалетом. Также рассмотрите возможность аренды или покупки сиденья для унитаза с возвышением (на фото справа). Если нет, возьмите рядом трость, палки для ходьбы или ходунки.
Ищите устойчивые вещи, например, стойку для раковины, которую вы можете использовать, чтобы подниматься и опускаться. Не используйте вешалку для рулонов туалетной бумаги или держатели для полотенец.
О да, держите под рукой побольше туалетной бумаги!
Заключительные мысли — Flush
Современная сантехника позволяет легко пользоваться ванной.Вы не задумываетесь об этом, пока не получите травму, и это станет сложной задачей.
После TKR первые несколько недель это будет проблемой. У вас будет запор. Подготовьте ванную комнату и удалите все потенциально опасные предметы.
По возможности установите поручни, но ищите устойчивые стойки для раковины возле унитаза, которые помогут вам подниматься и опускаться. Используйте ходунки, палки для ходьбы или трость, чтобы придать устойчивость при вставании и сидении.
Используйте смягчители стула с самого начала, а затем, несмотря на любую боль или дискомфорт, постарайтесь изо всех сил сделать это первое испражнение.Опорожнение кишечника и весь процесс уборки становится легче с каждым днем.
Через 4 недели после операции я смогла пользоваться ванной без каких-либо средств стабилизации. Мое сгибание превышало 115 градусов, и я мог легко сгибать колено, чтобы выполнять свои обязанности в ванной.
Какать и писать — это не повседневные темы. Поверьте мне, и писание, и какание — важные шаги в вашем процессе восстановления от TKR. Подготовьтесь заранее и сделайте вашу ванную комнату после TKR немного менее сложной.
Я слишком часто хожу в ванную?
Частые испражнения могут вас беспокоить, но нет «нормальной» скорости, когда дело доходит до того, как часто вы опорожняетесь.
Вот неудобный, но важный вопрос, который вы, возможно, захотите задать: «Я слишком много какаю?» К сожалению, ответ непростой.
Некоторые люди испражняются несколько раз в день, другие — несколько раз в неделю. Хорошая новость в том, что частота сама по себе не показатель проблемы.
«Не существует« нормального », — сказал Кайл Дж.Кельн, доктор медицины, доцент кафедры клинической хирургии в Медицинской школе Кека при Университете Южной Калифорнии и хирург толстой и прямой кишки в Центре здоровья пищеварительного тракта Университета Южной Калифорнии при Университете Южной Калифорнии. Доктор Кёльн объяснил, что частота дефекации «может зависеть от того, что вы едите, уровня активности, использования слабительных и многих других факторов».
Те, кто ест много овощей и занимается физическими упражнениями, чаще испражняются. Внезапное изменение частоты посещения туалета вызывает большее беспокойство.
«Если вы заметили изменения в вашем обычном распорядке кишечника, это может быть чем-то, что необходимо оценить», — сказал д-р Кельн. «Обязательно обратитесь к своему врачу, если вы заметите увеличение или уменьшение обычной частоты или если вы заметили изменение формы или консистенции стула».
Например, если вы ходите всего несколько раз в неделю, а стул у вас мягкий и легко выводится, скорее всего, у вас здоровый стул. Но если вы чаще ходите в ванную комнату, а затем внезапно останавливаетесь, а стул становится твердым и трудным, у вас может быть запор.
Запор сам по себе можно контролировать, употребляя в пищу клетчатку и пить воду, но он также может быть признаком более серьезных проблем, таких как проблемы с щитовидной железой, диабет или рак. Это также может быть вызвано новым лекарством или изменением распорядка.
Если вы начнете ходить в туалет несколько раз в день и у вас жидкий и водянистый стул, у вас может быть диарея. Как и в случае запора, диарея может быть вызвана чем-то несерьезным, например, вирусом или употреблением чего-то, что вам не нравится.Но это также может быть признаком более серьезных проблем, включая болезнь Крона, синдром раздраженного кишечника или даже рак.
Если у вас наблюдается изменение частоты опорожнения кишечника, которое длится дольше нескольких дней, особенно если у вас есть другие симптомы, такие как боль в животе, обратитесь к врачу.
«Хотя это может происходить по множеству безобидных причин, может быть что-то еще, что требует лечения», — сказал д-р Кельн. «Только ваш лечащий врач может принять эти решения.Любое кровотечение при дефекации также является ненормальным и требует дальнейшего обследования ».
Если вы хотите увеличить частоту опорожнения кишечника, попробуйте есть продукты с большим содержанием клетчатки, например фрукты, овощи и цельнозерновые. Убедитесь, что вы остаетесь гидратированным и физически активным, чтобы все было в порядке. Если вы делаете эти вещи, и они приводят к регулярным движениям, мягким и легким для прохождения, вероятно, ваша пищеварительная система работает хорошо.
Тина Донвито
Если вас беспокоит здоровье пищеварительной системы, запишитесь на прием к одному из наших колоректальных специалистов в Keck Medicine of USC.Если вы находитесь в районе Лос-Анджелеса, запишитесь на прием, позвонив по телефону (800) USC-CARE (800-872-2273) или посетив.
4 совета по опорожнению кишечника после операции на позвоночнике
Хотя большинство операций на позвоночнике имеют успешный результат, процесс восстановления может занять некоторое время и сильно варьируется от пациента к пациенту. Одной из наиболее распространенных проблем, возникающих при восстановлении после операции на шее или спине, является запор из-за типа используемых обезболивающих и / или изменений в диете и уровнях активности.Вот несколько советов, которые помогут предотвратить или хотя бы минимизировать проблему на пути к полному выздоровлению.
Профилактика запоров после операции на спине
Сохранить
Стратегии, которые могут помочь предотвратить запор после операции на позвоночнике, включают увеличение физической активности и потребления воды, а также получение нужного количества пищевых волокон. Читать Предотвращение запоров после операции на спине
1. Продолжайте движение, когда это возможно
При восстановлении после операции на позвоночнике, особенно в первые несколько дней, вы, вероятно, почувствуете вялость и вам понадобится много отдыха.Однако не забудьте спросить своего врача, сколько ходьбы разрешено или рекомендовано, когда вы восстанавливаетесь дома. Если ваш врач разрешил вам начать ходить и заниматься другой легкой деятельностью, попробуйте. Обычно рекомендуется ходить каждый день, чтобы улучшить кровоток, заживление и регулярное опорожнение кишечника в процессе выздоровления.
См. Спортивную ходьбу для улучшения здоровья спины
объявление
2. Используйте обезболивающие в соответствии с указаниями.
Опиоидные обезболивающие, которые являются одними из сильнейших обезболивающих, обычно назначаемых после операций на позвоночнике, могут значительно повысить риск развития запора.Обычно рекомендуется отказаться от опиоидов, как только более слабое обезболивающее, такое как парацетамол (тайленол), сможет эффективно справиться с болью. Оставайтесь на связи со своим врачом о том, как проходит ваше обезболивание и когда может быть целесообразно начать принимать меньше опиоидов. Если ваш запор связан с приемом обезболивающих, врач может попробовать другое лекарство, чтобы узнать, помогает ли это.
См. Потенциальные риски и осложнения опиоидных препаратов
3. Ешьте необходимое количество клетчатки
USDA рекомендует около 25 г пищевых волокон в день для женщин и 38 г для мужчин. 1 Старайтесь есть фрукты, овощи, цельнозерновые и / или другие продукты с высоким содержанием клетчатки при каждом приеме пищи. Если у вас болит горло из-за операции на позвоночнике на шее, воспользуйтесь блендером, чтобы облегчить употребление пищи. И помните, не переусердствуйте с большим количеством клетчатки — это тоже может вызвать запор.
См. После ACDF: Проблемы с глотанием
4. Примите слабительное с клетчаткой
Во время восстановления после операции на позвоночнике некоторым людям может потребоваться слабительное с клетчаткой, чтобы способствовать опорожнению кишечника за счет увеличения объема стула и удержания большего количества воды в толстой кишке.Некоторые примеры безрецептурных вариантов включают Citrucel и Metamucil, которые обычно принимаются по мере необходимости. Посоветуйтесь со своим врачом, чтобы узнать, подходит ли вам прием слабительного, содержащего клетчатку, вскоре после операции в качестве защитной меры.
См. После ACDF: как предотвратить или справиться с запорами
Также не забывайте пить много жидкости. Если запор не проходит, могут потребоваться другие методы лечения, такие как размягчители стула, свечи или клизмы.
Посмотреть видео: Сколько воды мне нужно пить?
Следуя этим советам, у вас будет больше шансов сохранить здоровье пищеварительной системы и более плавно выздороветь после операции на позвоночнике.
Подробнее:
Получение адекватного обезболивания после операции на спине
Как подготовить дом к операции на позвоночнике Видео о восстановлении
Список литературы
выздоравливает после анальной хирургии | Информация о раке анального канала
Как справиться или выздороветь после анальной хирургии
Анальная хирургия может быть очень обширной, но часто необходима для установления диагноза анального рака или для того, чтобы убедиться, что анального рака нет.Иногда единственный способ получить адекватный образец — это в операционной. Наша цель — попытаться вылечить пациентов на ранней стадии, когда у них нет большого количества заболеваний, чтобы их можно было лечить в офисе. Это намного проще. (См. Раздел, посвященный лечению в офисе). Обычно мы советуем пациентам, что нам потребуется 2–3 недели на восстановление после анальной операции, прежде чем мы сможем вернуться к работе. Это период восстановления, аналогичный геморроидэктомии. Основываясь на нашем опыте, мы рекомендуем следующие способы восстановления после анальной хирургии.
- Самое важное, что вы можете сделать для ускорения выздоровления, — это поддерживать работу кишечника в мягком состоянии и избегать запора любой ценой . Большая часть боли и дискомфорта, которые испытывают люди после такого рода операций, связаны с дефекацией.
- За неделю до операции начните принимать смягчители стула, такие как Colace или Docusate, и добавлять в свой распорядок пищевые добавки, такие как Benefiber, Citrucel, Metamucil или аналогичные продукты. Цель состоит в том, чтобы стул был мягким, но сформированным.
- Следите за обезвоживанием и пейте много жидкости, включая соки и Gatorade. Ободочная кишка помогает поддерживать водный баланс в организме, а обезвоживание может вызвать запор и твердый стул.
- Вы должны продолжать есть. Пост во избежание дефекации неэффективен, поскольку через несколько дней люди обнаруживают, что у них возникает запор, а затем они напрягаются, чтобы сходить в ванную, что болезненно и может привести к трещинам.
- Соблюдайте обычную диету и избегайте продуктов, вызывающих запор; только вы как личность знаете, что это за продукты.Ешьте много свежих фруктов и овощей. Избегайте слишком горячей и острой пищи, которая может пригореть на выходе.
- Как уже упоминалось, большая часть дискомфорта и боли, которые испытывают люди, связаны с дефекацией и непосредственно связаны со спазмом или спазмом мышцы сфинктера, которая раздражается из-за ожоговых участков. Лучший способ получить немедленное облегчение боли — это ЗАМАЧИТЬСЯ В ГОРЯЧЕЙ ВОДЕ , погрузив таз в воду, а не просто принять сидячую ванну, сидя на унитазе.Мы рекомендуем замачивать от 6 до 8 РАЗ В ДЕНЬ . Сразу после дефекации следует замочить. Замачивание помогает людям выздоравливать быстрее и лучше, часто обеспечивает немедленное облегчение анальной боли, даже если обезболивающие не помогают, улучшает кровоснабжение этой области и сохраняет ее в чистоте.
- ЗАМАЧИВАТЬСЯ В ГОРЯЧЕЙ ВОДЕ 6-8 РАЗ В ДЕНЬ!
- Обезболивание очень важно. Обязательно обсудите это со своим врачом и сообщите ему, какие лекарства лучше всего подходят для вас.Если вы можете принимать такие лекарства, как ибупрофен, или адвил, или напросин, или алев, они могут быть очень полезны для уменьшения боли и воспаления, и вам следует принимать их круглосуточно, когда вы не принимаете другие обезболивающие. Они также не вызывают запоров.
- Обычно мы назначаем дополнительную дозу викодина или гидрокодона, также известного как лортаб, но некоторым людям требуется перкоцет или оксикодон. Важно понимать, что все эти обезболивающие содержат ацетаминофен или тайленол и что пациенты не должны принимать более 4 граммов в день, в противном случае может возникнуть токсичность для печени.Это означает не более восьми (8) таблеток по 500 мг в день. Пациентам с основным заболеванием печени, таким как хронический гепатит, вероятно, следует оставаться ниже этой дозы. Не принимайте дополнительно Тайленол с этими обезболивающими, но вы можете принимать Адвил или Алев.
- Все обезболивающие, содержащие наркотики, вызывают запор, поэтому, если вы обнаружите, что вам требуется много болеутоляющих, вам может потребоваться больше клетчатки или смягчителей стула. Опять же, цель — любой ценой избежать запора.Если у вас не было дефекации в течение 2 или 3 дней, подумайте о приеме слабительного, например, магнезиального молока.
- Мы также рекомендуем наносить обезболивающий гель для местного применения, чтобы облегчить боль и уменьшить потребность в наркотиках, что можно делать каждые 2 часа по мере необходимости. Самый действенный из них — это крем с 5% аноректальным лидокаином или L.M.X.5, который можно купить без рецепта. К сожалению, это довольно дорогое удовольствие в розничных аптеках, таких как Walgreens и аналогичных магазинах, по цене от 80 до 100 долларов за тюбик на 35 грамм.Lidosense 5 имеет аналогичную эффективность и может быть дешевле. Мазь с 5% лидокаином — еще один вариант, который продается по цене около 20 долларов за тюбик на 35 грамм и работает достаточно хорошо, хотя LMX5 кажется более сильным и долговечным. Его можно приобрести в Интернете примерно за 50 долларов или меньше в магазине Texas Electrolysis. Страховка часто не покрывает стоимость обезболивающего желе.
- Если пациенты не страдают аллергией на сульфамидные препараты, их отправляют домой с тюбиком крема сильваден.Его можно применять после купания и использовать для уменьшения симптомов, так как он используется для ожоговых пациентов. Если вы обнаружите, что предпочли бы нанести обезболивающее желе и не получаете никакого облегчения от Сильвадена, то можно не использовать его. Некоторые люди обнаруживают, что со временем после операции они начинают заживать, но у них все еще остаются внешние раны, которые заживают медленно. В этом случае иногда может быть полезно нанесение дезитина, оксида цинка или мази для ягодиц доктора Смита.
- Кровотечение и мокнутие после операции — это нормально, и часто это происходит при дефекации.Не пугайтесь этого и знайте, что всего несколько капель крови покраснеют унитаз. Если у вас постоянно появляются сгустки крови или капает большое количество крови, которая не останавливается при отдыхе и простом давлении, обратитесь к врачу. В редких случаях после операции у пациентов будет кровотечение, настолько сильное, что потребуется экстренная поездка в операционную, но это очень редко.
- Если вы лечили много внешних заболеваний, у вас больше шансов на мокроту и кровотечение.Некоторые люди считают, что ношение женских прокладок в нижнем белье может быть полезным и сократить количество стирки, которое необходимо стирать.
- Инфекция встречается очень редко, но если у вас поднимется температура выше 101,5 градусов по Фаренгейту, обратитесь к врачу. Иногда у людей, которые предрасположены к вспышкам герпеса и не получают супрессивных препаратов, таких как ацикловир или валтрекс, вспышка герпеса может быть спровоцирована хирургическим вмешательством. Если это происходит, это часто происходит через 5-7 дней после операции и подтверждается тем фактом, что как только все начинает улучшаться, они внезапно начинают чувствовать себя хуже.
- Активность должна быть допустимой, но мы рекомендуем вам расслабиться в течение первой недели или около того, в зависимости от того, как вы себя чувствуете. Вам нужно время, чтобы ваше тело зажило. Вам также необходимо находиться рядом с ванной, чтобы можно было принять ванну. Вероятно, стоит избегать ситуаций, когда вам придется стоять, ходить или сидеть в течение длительного времени. Когда вы начнете заживать и боль утихнет, вы можете вернуться к своей обычной деятельности. Тяжелых упражнений, при которых вы увеличиваете внутрибрюшное давление, таких как тяжелые приседания, приседания и подъемы ног, вероятно, следует избегать в течение нескольких недель из-за возможности спонтанного кровотечения из-за обострения геморроя.
- Хорошая новость в том, что всем становится лучше; это просто требует времени. Где-то между 7 и 14 днями ситуация начинает меняться и улучшаться. Это хороший знак того, что вы будете продолжать поправляться каждый день, но не торопитесь и не торопитесь. Некоторые люди прекрасно себя чувствуют и почти не испытывают боли и дискомфорта. Некоторые люди практически не принимают обезболивающих. Восстановление — это очень индивидуальный опыт, и, кажется, у всех разные.
- Обычно мы рекомендуем пациентам вернуться на обследование через 2–3 месяца после операции.Это достаточно времени, чтобы дать возможность заживить и обследовать людей, не вызывая при этом значительной боли или дискомфорта. Постоянное наблюдение очень важно, и вы должны продолжать наблюдение на регулярной основе, потому что HSIL может повторяться и часто повторяется. Частое наблюдение может выявить его в то время, когда его можно лечить в офисе, избегая повторной операции.
- Если вы занимаетесь анальным сексом, мы также рекомендуем вам подождать 2–3 месяца, прежде чем возобновить восприимчивый анальный половой акт. Важно начинать медленно, потому что рубцовая ткань не растягивается так же быстро и так же быстро, как нормальная кожа, и более склонна к разрыву, создавая трещины.
Steel Valley Spay Neuter Clinic :: Часто задаваемые вопросы по послеоперационному лечению
Часто задаваемые вопросы о послеоперационном периоде
Может ли мой питомец лизать разрез? НЕТ!!!!!!!!!!!!!!
- Если собака облизывает разрез, процесс заживления может затянуться.
- При лизании швы снимаются и разрез открывается
- Облизывание может стать серьезной привычкой, от которой трудно избавиться
- Облизывание может вызвать инфекцию, так как во рту много бактерий
- Собаки часто облизывают разрез, когда хозяин не смотрит, например, в ночное время; если кожа выглядит красной или раздраженной, наиболее частой причиной является лизание.
Чтобы ваш питомец не вылизывал, можно попробовать следующее:
- Елизаветинский воротник можно надевать на шею; это не поможет остановить вашего питомца от царапин в районе
- Шейный ошейник (прикус, а не ошейник) — менее неудобное приспособление, которое может быть эффективным для того, чтобы помешать домашнему животному лизать место операции
- Футболка может использоваться для закрытия разреза на груди или передней части живота; соберите талию рубашки над спиной собаки и обмотайте эту часть рубашки резинкой.
- Если животное чешется в разрезах, можно надеть носки; Закрепите верх носка на конечности собаки лентой.
- Горькое яблоко можно приложить вокруг разреза; многие собаки будут продолжать лизать после нанесения этого актуального
- В некоторых случаях необходимы седативные или антипсихотические препараты
Когда у моей собаки должна быть первая дефекация после операции?
Многие собаки не испражняются в течение первых 2–3 дней после операции.Причины, по которым у собаки не будет регулярного испражнения после операции, включают:
- Собака была голодна перед операцией
- Они часто плохо едят, когда идут домой
- Их кормят легкоусвояемой пищей, выделяющей небольшой стул
- Домашнее животное испытывает боль и не принимает позы, чтобы испражняться
Если у питомца нет дефекации на 5-й день пребывания дома, можно дать ему смягчитель стула, такой как Метамуцил. Добавьте метамуцил в рацион собаки, желательно смешивая его с влажным кормом.Давайте половину чайной ложки два раза в день маленьким собакам и две чайные ложки два раза в день более крупным собакам. Обязательно давайте собаке много воды. Для того, чтобы Metamucil стал эффективным, может потребоваться от 12 до 72 часов.
- Смешайте с консервированными продуктами и скармливайте их как можно скорее, так как Metamucil загустеет пищу и сделает ее менее вкусной
- Начинка для тыквенного пирога — отличное слабительное
Мой питомец перенес операцию и не будет есть. Что может быть сделано?
Собаки:
- Большинство домашних животных не будут есть свой обычный корм для собак после операции, особенно если это крупа.
- Просто добавьте теплую воду и размягчите корм для собаки. Также может помочь нагревание в микроволновой печи на несколько секунд, чтобы оно нагрелось и придало ему аромат.
- Слегка подогрейте пищу в микроволновой печи, так как она будет более ароматной; перемешайте пищу перед кормлением и проверьте температуру на нижней стороне запястья; она должна быть только теплой.
- Предложите приготовленную диету с соотношением источника белка и источника углеводов 1: 1. Источником белка может быть любое мясо (например, куриная грудка, грудка индейки, нежирный гамбургер) с низким содержанием жира, которое следует готовить (слейте весь жир после того, как мясо будет приготовлено).Углеводом могут быть макаронные изделия, картофель или белый рис.
- Попробуйте консервы для собак; для усиления вкуса посыпьте очень небольшим количеством чесночного порошка или куриного или говяжьего бульона.
- Попробуйте диету Hill’s A / D, доступную в большинстве ветеринарных больниц
- Ручное кормление: поместите небольшое количество еды в рот, чтобы ваша собака почувствовала вкус
Помните, что большинство домашних животных не будут есть первые день или два после возвращения домой после операции из-за анестезии, которая может вызвать у некоторых домашних животных тошноту в течение дня или около того после операции.
Кошек:
- Просто добавьте теплую воду и размягчите корм для собаки. Также может помочь нагревание в микроволновой печи на несколько секунд, чтобы оно нагрелось и придало ему аромат.
- Слегка подогрейте пищу в микроволновой печи, так как она будет более ароматной; перемешайте пищу перед кормлением и проверьте температуру на нижней стороне запястья; она должна быть только теплой.
- Предлагайте вонючие продукты, содержащие рыбу, например тунец, или корма для кошек
- Ручное кормление: пальцем поместите небольшое количество пищи на верхнюю часть рта кошки; использовать шприц, чтобы набрать мягкую пищу в рот
- Некоторые кошки едят только сухой корм, попробуйте сухие корма, если ваша кошка обычно ела этот корм
- Частые ласки и поглаживания вашей кошки помогут стимулировать аппетит
Помните, что большинство домашних животных не будут есть первые день или два после того, как они вернутся домой после операции на анестезию, что может вызвать у некоторых домашних животных тошноту в течение дня или около того после операции.
Как я узнаю, что моя собака испытывает боль после операции?
Признаки боли включают:
- Плач
- Укус при приближении к месту операции
- Гримасничает (губы отведены назад, собака выглядит встревоженной)
- Трагическое выражение лица
- Задыхается
- Беспокойство и бессонница; шаг
- Если была сделана операция на брюшной полости, животное не ляжет на разрез или будет постоянно сидеть, несмотря на то, что выглядит очень уставшим
- Самая сильная боль будет в первые 2-3 дня после операции
Что я могу сделать, чтобы справиться с болью моей собаки?
- Предлагаем обезболивающий на время операции
- У нас также есть рецептурные лекарства от боли, которые можно взять домой
- Противовоспалительные средства, используемые для снятия боли, попросите нас обойтись
- НЕ ДАЙТЕ собаке безрецептурные обезболивающие
- Холодный компресс может помочь некоторым домашним животным, особенно кобелям
Холодный пакет может быть пакетом с замороженным горошком, колотым льдом в пакете Ziploc или пакетом с холодным гелем; поместите тонкий барьер между кожей и холодным компрессом.Альтернативой холодному компрессу является замораживание воды в стакане из пенополистирола; после замораживания вырежьте дно стакана из пенополистирола. Охладите место операции вокруг разреза, потирая оголенным льдом кожу круговыми движениями. Охлаждение операционного поля помогает обезболить его.
Как я узнаю, что моя кошка испытывает боль после операции?
У кошек оценить боль труднее, чем у собак, так как признаки могут быть более тонкими, и они обычно не издают звуков, когда испытывают боль.
Признаки боли у кошки включают следующее:
- Укус при приближении к месту операции
- Рычание или глубокий крик
- Отказ от еды
- Не использовать туалетный лоток
- Скрытие и нежелание быть рядом с хозяином (помните, что это также может быть вызвано тем, что кошка просто расстраивается из-за того, что уходит из дома и возвращается)
Что можно сделать для моей кошки от боли дома?
- Имеется в наличии обезболивающее, состоящее из рецептурных ветеринарных препаратов
- Мы делаем уколы обезболивающих во время операции и принимаем обезболивающие домой для отпуска
- НЕ ДАЙТЕ без рецепта кошке, обезболивающее для людей или собак!
- Тайленол убьет кошку, так как у нее не хватает фермента глутатиона в печени
Моего питомца рвет.Что может быть сделано?
Первое, что вам нужно понять, это то, рвёт ваш питомец или срыгивает. И то, и другое приведет к выделению жидкости или пищи. Рвота всегда сопровождается вздутием живота или рвотой в животе до изгнания рвотных масс. Срыгивание не связано с вздутием живота, и животное обычно просто открывает рот, и из него выходит жидкость или еда. Обычно отрыгиваемый материал представляет собой прозрачную жидкость или жидкость коричневого цвета. Далее следует определить причину рвоты или срыгивания.
Причины и лечение рвоты после операции:
- Когда некоторые домашние животные возвращаются домой после пребывания в больнице, они могут выпить чрезмерное количество воды за один раз, а затем их вырвет; если это так, воду следует ограничивать частыми меньшими количествами.
- Лекарства, такие как антибиотики, наркотики или нестероидные противовоспалительные препараты, обычно вызывают рвоту после операции. Чтобы увидеть, какое лекарство вызывает проблему, прием каждого препарата следует разделять на 2 часа.Обычно у питомца рвота или тошнота (слюнотечение и тошнота) в течение 1 часа после приема лекарства, к которому они чувствительны. Антибиотик в некоторых случаях может быть заменен на другой или может быть прекращено.
- Расстройство желудка из-за анестезии является потенциальной причиной рвоты и пройдет в течение нескольких дней.
- Необычной причиной рвоты после операции является недостаточность внутренних органов. Анализ крови подтвердит эту проблему. По этой причине не следует игнорировать рвоту, если она продолжается более 24 часов.
- Симптоматическое лечение рвоты включает отказ от еды на 12-24 часа, затем введение небольшого количества мягкой пищи, такой как рис и нежирный приготовленный гамбургер, если у вашего питомца не рвота после этого, постепенно отучите его / ее вернуться к обычной диете через 3 часа. дней.
Причины и лечение срыгивания после операции:
- Наиболее частой причиной срыгивания является отток кислоты из желудка в пищевод, когда ваш питомец находится под наркозом.Кислая жидкость из желудка может вызвать химический ожог пищевода и привести к тяжелому случаю изжога, который называется эзофагитом. Это приводит к плохой моторике пищевода, поэтому вода и пища будут накапливаться в этой структуре. В большинстве случаев эсфагит проходит самостоятельно и проходит в течение двух-трех дней.
- Симптоматическое лечение срыгивания, вызванного эзофагитом, включает кормление мягкой пищей и консультирование ветеринарного врача, если срыгивание продолжается более пары дней.
Как избежать запора после гистерэктомии · NVSCC
Женщины, выздоравливающие после гистерэктомии, часто испытывают запор. Если после гистерэктомии у вас возник запор, у нас есть разные способы и методы, чтобы избежать неудобного связывания. Поскольку вы находитесь в процессе выздоровления, ваше тело не получает такой же активности, как раньше, поэтому поддержание его максимальной активности предотвратит запор.
Ваш врач также может порекомендовать некоторые способы облегчения запора, пока вы восстанавливаетесь после процедуры.
Почему у меня запор после гистерэктомии?
Какова причина запора после гистерэктомии? Запор может возникать по многим причинам, таким как симптом обезболивающего, снижение потребления жидкости и меньшая подвижность, поскольку пациенты отдыхают большую часть дней после операции. Анестезия, используемая во время гистерэктомии, также парализует дефекацию.Ваш кишечник становится нерегулярным из-за восстановления после анестезии.
Спазмы, запоры и нерегулярное опорожнение кишечника — обычное явление для женщин после процедуры. Эти проблемы с кишечником проходят через несколько дней и недель после гистерэктомии. Больничная диета также влияет на вашу систему, поскольку она может задерживать нормальное опорожнение кишечника из-за минимального количества еды и напитков, которые вы можете есть.
Как избавиться от запора после гистерэктомии?
В соответствии с инструкциями вашего врача вы можете соблюдать постельный режим или ограничить физическую активность, что не поможет вам вернуться к обычному опорожнению кишечника.Воспользуйтесь этими советами, чтобы получить необходимое облегчение от запора.
Жидкая диета
Гидратация помогает восстановить работу кишечника после процедуры. Во время выздоровления пейте много жидкости. Даже бульоны, супы и смузи помогут разбудить пищеварение, чтобы все снова заработало. Они легче перевариваются желудком и помогают избежать запоров.
Прогулка
Вставайте, чтобы совершить короткие прогулки в ванную комнату и кухню в течение первых нескольких дней выздоровления.Чем раньше вы начнете двигаться, тем меньше риск образования тромбов, а также вы поможете своему организму адаптироваться после анестезии, использованной во время операции.

 Это вызвано очисткой кишечника до вмешательства, голодом в первые сутки.
Это вызвано очисткой кишечника до вмешательства, голодом в первые сутки.
 Поэтому применяются средства разного направления.
Поэтому применяются средства разного направления. Чаще всего для ускорения процесса ранозаживления назначают Левомеколь, но можно использовать масло Озонид, мазь Солкосерил, Метилурацил.
Чаще всего для ускорения процесса ранозаживления назначают Левомеколь, но можно использовать масло Озонид, мазь Солкосерил, Метилурацил./sad-young-woman-in-bathroom-518729538-573a396d5f9b58723d1d306c.jpg) С другой стороны на сайтах пишут, что бы важно наладить мягкий стул и поддерживать диету. Вопрос: на какие сутки после операции должен больной сходить в туалет. В идеале. ведь психологически можно бояться и голодать долго — но это опасно твердым стулом. И второе, при первом походе, сказали что нужно поставить масляную клизму. Так ли это, если да — масло подсолнечное? Сколько вводить? и нет ли каких то препарат по своим свойствам заменяющих масляную клизму. Помогите пожалуйста советом! Не отсылайте к лечащим врачам! Все люди разные — я ни разу не смог поговорить с врачем после операции… А мед. сестры говорят противоположные вещи. Благодарю Вас!
С другой стороны на сайтах пишут, что бы важно наладить мягкий стул и поддерживать диету. Вопрос: на какие сутки после операции должен больной сходить в туалет. В идеале. ведь психологически можно бояться и голодать долго — но это опасно твердым стулом. И второе, при первом походе, сказали что нужно поставить масляную клизму. Так ли это, если да — масло подсолнечное? Сколько вводить? и нет ли каких то препарат по своим свойствам заменяющих масляную клизму. Помогите пожалуйста советом! Не отсылайте к лечащим врачам! Все люди разные — я ни разу не смог поговорить с врачем после операции… А мед. сестры говорят противоположные вещи. Благодарю Вас!



 Когда вы садитесь на стул, он должен быть высоким. На обычный стул следует подкладывать подушку для увеличения его высоты. Следует избегать низких, мягких сидений (кресел).
Когда вы садитесь на стул, он должен быть высоким. На обычный стул следует подкладывать подушку для увеличения его высоты. Следует избегать низких, мягких сидений (кресел).
 Недопустимо садиться на низкие и мягкие кресла или кровати. Чтобы сидеть на достаточной высоте можно подложить диванные или спальные подушки.
Недопустимо садиться на низкие и мягкие кресла или кровати. Чтобы сидеть на достаточной высоте можно подложить диванные или спальные подушки.