Антибиотики при ожогах: какие, названия, инструкция по применению
Если легкие ожоги 1 степени характеризуются лишь поверхностными повреждениями эпидермального слоя, сопровождающимися болевыми ощущениями, покраснением и незначительным отеком тканей, то при 2 (средней) степени тяжести ожогов имеют место повреждения эпидермиса вплоть до базального слоя с образование волдырей, наполненных жидкостью.
[9], [10], [11], [12], [13], [14]
Антибиотики при ожогах 2 и 3 степени
Если такой ожог занимает площадь менее 10% от всей поверхности тела, его лечение можно проводить дома, соблюдая стерильность, чтобы предотвратить попадание в рану инфекции. Антибиотики при ожогах 2 степени в большинстве случаев не применяются, поскольку наш организм и сам в состоянии противостоять инфекции.
Самыми распространенными в быту считаются термические ожоги, в частности ожог кипятком, которому подвержены и взрослые, и дети. Чаще всего после кратковременного воздействия кипящей воды остаются легкие ожоги 1 степени. Но если действие кипятка было довольно продолжительным, и мы имеем дело с нежной детской кожей, не исключены даже ожоги 2 и 3 степени тяжести.
Но если действие кипятка было довольно продолжительным, и мы имеем дело с нежной детской кожей, не исключены даже ожоги 2 и 3 степени тяжести.
При ожогах кипятком антибиотики применяются лишь в случае инфицирования раны, что возможно при 3, а иногда и при второй степени тяжести, если не соблюдается условие стерильности места поражения.
При обширных термических и химических ожогах 2 и 3 А степени, а также, если ожог локализуется на ногах, лице, в паху или на кистях рук и сопровождается образованием большого количества пузырьков с жидкостью, лечение целесообразно проводить в медицинском учреждении и зачастую с применением антибиотиков. Большие раны ослабляют иммунную систему организма, и она уже с трудом справляется со своими обязанностями. А вот антибиотики как раз и призваны ей помочь в борьбе с патогенными микроорганизмами, которые в тяжелых случаях могут спровоцировать опасные осложнения в виде сепсиса, пневмонии, миокардита, инфекций выводящих путей, лимфаденита и т.п.
Если ожог занимает небольшую площадь, предпочтение отдают наружным антибактериальным средствам, которые выпускаются в виде растворов (чаще всего их используют для подготовки раны к лечебным процедурам) и ранозаживляющих мазей.
При ожогах значительной глубины и площади с большой вероятностью инфицирования ран может быть назначена системная терапия с применением антибактериальных препаратов широкого спектра действия (полусинтетические лекарства пенициллинового ряда, цефалоспорины 3 поколения, фторхинолоны и др. противомикробные средства, эффективные по отношению к большинству известных и неизвестных медицине болезнетворных микроорганизмов).
Антибиотики при ожогах 3 Б степени, когда поражаются все слои кожи до самой подкожно-жировой клетчатки, назначают вне зависимости от величины зоны поражения, поскольку некроз тканей просто таки притягивает инфекцию, являясь идеальной средой для жизни и размножения бактерий, вызывающих серьезные нарушения здоровья.
Антибиотики широкого спектра действия при ожогах считаются наиболее эффективными, поскольку чаще всего имеет место смешанная инфекция. Этот момент учитывается как при назначении местных средств (взять, к примеру, хлорамфеникол и сульфадиазин серебра, являющиеся антибиотиками широко спектра действия), так и в системной антибиотикотерапии, которая назначается строго индивидуально.
Этот момент учитывается как при назначении местных средств (взять, к примеру, хлорамфеникол и сульфадиазин серебра, являющиеся антибиотиками широко спектра действия), так и в системной антибиотикотерапии, которая назначается строго индивидуально.
[15], [16], [17], [18], [19], [20], [21]
Антибиотики для наружного применения при ожогах
Чаще всего при обширных ожогах средней степени тяжести (2 и 3А) ограничиваются лишь противомикробными средствами для местного применения, к которым относятся:
- 1%-ные растворы йодопирона или йодовидона, которые используют для обработки раны после промывания антисептиками (растворы хлоргексидина, мирамистина, фурацилина, перекиси водорода и т.д.) или наложения лечебных повязок,
- мази на основе хлорамфеникола («Левомеколь», «Клоромикол», «Левомицетин», «Хлорамфеникол», «Левосин» и др.),
- противомикробные средства в виде мазей с сулфадиазином серебра («Сульфадиазин», «Дермазин», «Сильведерм», «Аргосулфан» и др.
 ),
), - сульфаниламидная мазь от ожогов с антибиотиком нитазолом «Стрептонитол»,
- антибактериальные препараты для местного применения «Гентамициновая мазь», «Диоксидин» и др.
- искусственные покрытия для ожоговых ран с бактерицидными средствами.
Антибиотики при ожогах, сопровождающихся появлением пузырьков, заполненных жидкостью, назначают лишь после вскрытия пузырей, чтобы предотвратить инфицирование ранки под пленочкой. До этого времени потребности в антибактериальных препаратах нет.
Борьба с возможной инфекцией при обширных ожоговых поражениях кожи может проводиться с использованием специальных изоляторов или кроватей «Клинитрон», уменьшающих давление на поврежденные ткани.
[22], [23], [24], [25], [26], [27]
Антибиотики для системного применения при ожогах
Как уже упоминалось, при тяжелых ожогах, занимающих большую площадь, а также ожогах большой глубины, подверженных инфицированию, при которых велика вероятность развития ожоговой болезни, лечащим врачом могут быть назначены антибиотики не только для местного применения, но и препараты для внутреннего приема с широким спектром действия.
Поскольку список таких препаратов достаточно велик, выбор эффективного лекарства остается целиком в компетенции врача. Несмотря на то, что критерии выбора, перечисленные выше, достаточно прозрачны, подобрать подходящий препарат может только специалист с учетом групповой принадлежности лекарственного средства, его действия и особенностей применения.
При легком течении инфекционного процесса антибиотикотерапия проводится посредством перрорального приема лекарств или внутримышечного введения антибактериальных растворов, а к внутривенным инфузиям врачи прибегают лишь в очень тяжелых случаях.
Среди антибиотиков широкого спектра действия наиболее эффективными в терапии ожогов средней и большой степени тяжести считаются:
- Антибиотики из ряда цефалоспоринов 1 или 2 поколения, обладающие минимальной нефротоксичностью и активностью в отношении грамположительных бактерий («Цефалексин», «Цефазолин», «Цефуроксим», «Цеклор» и т.д.). Они применяются в первом и втором периоде ожоговой болезни – при ожоговом шоке и токсикемии.

- Природные и полусинтетические препараты пенициллинового ряда. Их применение показательно при обширных ожогах (20 и более процентов кожи) в первом, втором и третьем периоде ожоговой болезни – при ожоговом шоке (природные пенициллины), острой токсикемии и септикотоксикемии (полусинтетические препараты).
- и применение пенициллинов:
- в качестве профилактики инфекционных осложнений используют природный пенициллин под названием «Бициллин»,
- при инфицировании ожоговой раны – «Амоксициллин», «Карбенициллина динатриевая соль»,
- при развитии сепсиса – «Ампициллин»,
- для внутривенных инфузий – «Метициллина натриевая соль» и т.д.
- Аминогликозиды 2 поколения – комбинированные антибиотики, содержащие бета-лактамный антибиотик плюс препарат-защитник, который не позволяет бактериям, вырабатывающим бета-лактамазу, снижать эффективность антибиотика. Сюда относятся: «Уназин», «Сулациллин», «Гентамицин», «Бруламицин», «Тобрамицин», «Сизомицин» и др.
 Они эффективны в третьем (при синегнойной палочке) и четвертом периоде ожоговой болезни – при острой токсикемии и септикотоксикемии.
Они эффективны в третьем (при синегнойной палочке) и четвертом периоде ожоговой болезни – при острой токсикемии и септикотоксикемии. - Цефалоспорины 3 поколения («Цефиксим», «Цефтриаксон», «Цефотаксим» и др.) применяют в третьем периоде ожоговой болезни после определения возбудителя инфекционного процесса.
- Фторхинолоны 2 и 3 поколения («Ципрофлоксацин», «Левофлоксацин», «Офлоксацин», «Пефлоксацин» и др.) борются с грамотрицателными бактериями, а также с инфекциями, устойчивыми к пенициллинам.
- Линкозамиды.
- «Линкомицин» — препарат из группы линкозамидов. Его назначают, если инфекционный процесс при ожоговой травме распространился на костные структуры.
- «Клиндамицин» — линкозамид, показанный при присоединении анаэробной инфекции, склонной к быстрому распространению по всему организму.
- Прочие антибиотики:
- «Метронидазол» — по тем же показаниям, что и «Клиндамицин».
- «Нистатин», «Флуконазол» — при грибковой инфекции, в последнее время часто обнаруживаемой в ожоговых центрах.

Назначения врача могут изменяться в зависимости от показателей микробиологических исследований, позволяющих контролировать актуальность антибиотикотерапии. При генерализованной или смешанной инфекции врач может назначить не один, а несколько препаратов. Среди них будут антибиотики как для местного применения, так и для внутреннего приема (системные препараты).
[28], [29], [30], [31], [32]
Антибиотики цефалоспоринового ряда
Фармакодинамика. Многие препараты данной группы обычно имеют приставку «цеф-», поэтому их достаточно легко выделить среди других. Применение этих антибиотиков при ожогах обусловлено их бактерицидным действием. Цефалоспорины считаются антибиотиками широкого спектра действия, их влиянию не поддаются лишь хламидии, микоплазма и некоторые энтерококки.
Во время роста и развития бактериальной клетки среди множества процессов можно выделить образование ригидной (жесткой) оболочки с участием пенициллинсвязывающего белка. Цефалоспорины способны связываться с этим белком и препятствовать синтезу клеточной оболочки микроорганизмов. Они же активизируют протеолетические ферменты в клетках бактерии, которые разрушают ткани бактерии и убивают сам микроорганизм.
Цефалоспорины способны связываться с этим белком и препятствовать синтезу клеточной оболочки микроорганизмов. Они же активизируют протеолетические ферменты в клетках бактерии, которые разрушают ткани бактерии и убивают сам микроорганизм.
Бактерии в целях самозащиты в свою очередь продуцируют специальный фермент бета-лактамазу, действие которой направлено на борьбу с антибиотиками. Каждый вид бактерий выделяет свой специфический фермент.1 поколение цефалоспоринов устойчиво к действию бета-лактамазы грамположительных бактерий, к которым относятся стафилококки и стрептококки, с которыми связывают процессы, происходящие в ране на первых этапах ожоговой болезни, 2 поколение – грамположительных и некоторых грамотрицательных бактерий, 3 и 4 поколение – грамотрицательных бактерий.
Фармакокинетика. Биодоступность цефалоспоринов в зависимости от поколения составляет от 50 до 95%. Максимальная концентрация в плазме крови наблюдается спустя 1-3 часа (при пероральном приеме) или в промежутке от 15 минут до 3 часов (при внутримышечном введении). Время действия колеблется от 4 до 12 часов.
Время действия колеблется от 4 до 12 часов.
Основная масса цефалоспоринов хорошо проникает в различные ткани и жидкости организма и выводятся с мочой («Цефтриаксон» выводится еще и с желчью).
Цефалоспориновые антибиотики при ожогах переносятся хорошо большинством пациентов. Они имеют сравнительно немного противопоказаний к применению и побочных эффектов. Наименее токсичным считается 1 поколение цефалоспоринов.
Форма выпуска. Самыми распространенными формами препаратов цефалоспоринового ряда, применяемыми при ожогах, являются таблетки (капсулы) для взрослых и сиропы для детей. Большинство антибиотиков выпускаются также в виде порошка, из которого впоследствии готовят раствор, применяемый для внутримышечных инъекций (реже для внутривенного введения).
Ряд препаратов выпускается также в виде гранул или порошка для приготовления суспензии для перорального приема.
Противопоказания к применению. Преимущественно индивидуальная непереносимость препаратов данной группы.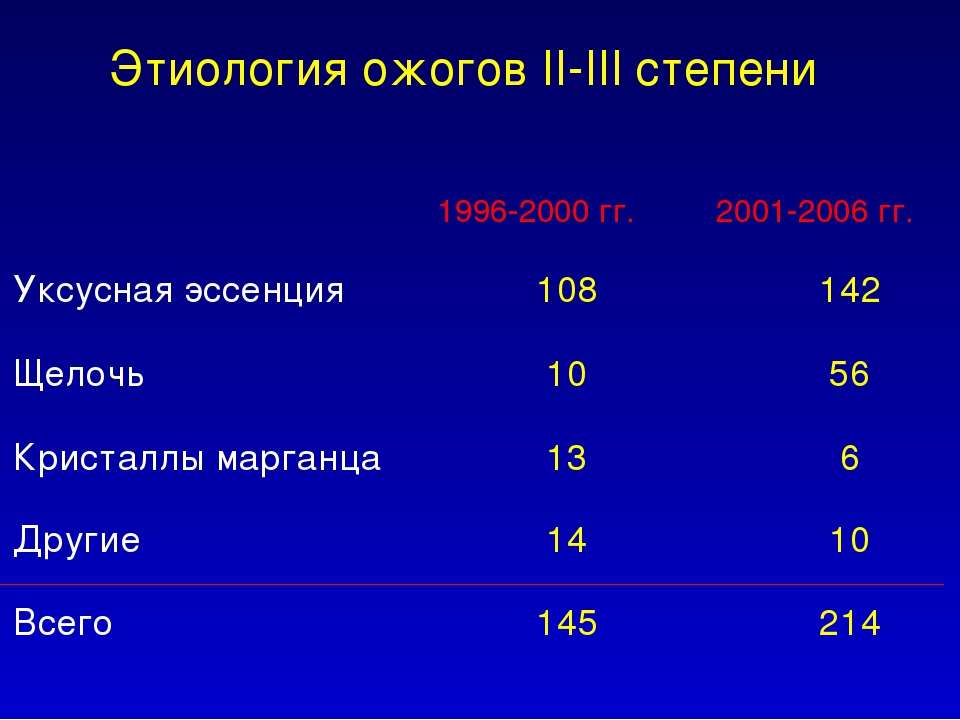
Использование цефалоспоринов считается допустимым во время беременности, в терапии новорожденных и даже при грудном вскармливании, хотя некоторая концентрация препарата наблюдается и в грудном молоке. При почечной недостаточности требуется коррекция дозы.
Побочные действия. Нежелательные реакции во время приема цефалоспоринов наблюдаются редко, и обычно они связаны с индивидуальными особенностями организма.
Чаще всего можно видеть аллергические реакции (высыпания на коже, лихорадка, бронхоспазмы, отечный синдром, анафилактический шок) на фоне индивидуальной непереносимости компонентов препарата.
Иногда могут наблюдаться изменения в составе крови, судорожный синдром (при нарушениях функции почек), нарушения микрофлоры, проявляющиеся в виде кандидоза, охватывающего слизистую рта и влагалище у женщин.
Пероральный прием может сопровождаться тошнотой и болями в животе, поносом, иногда с примесью крови.
Способ применения и дозы. Режим дозирования препаратов всегда можно найти в инструкции к ним. Приведем лишь некоторые из вышеуказанных препаратов.
Приведем лишь некоторые из вышеуказанных препаратов.
- «Цефалексин» (1 поколение).
Пероральный прием: от 0,5 до 1 г с промежутком в 6 часов (суточная дозировка для детей составляет 45 мг на каждый килограмм веса пациента, кратность приема – 3 раза в день).
- «Цефуроксим» (2 поколение).
Пероральный прием: от 0,25 до 0,5 г с промежутком в 12 часов (суточная доза для детей составляет 30 мг на 1 кг веса, кратность приема – 2 раза в день). Принимается во время еды.
Внутривенное и внутримышечное введение: от 2,25 до 4,5 г в сутки с кратностью в 3 введения (дети – от 50 до 100 мг на 1 кг веса, кратность – 3 или 4 раза в день).
- «Цефиксим» (3 поколение).
Пероральный прием: суточная доза — 0,4 г. Кратность приема – 1 или 2 раза в день. Дети, начиная с полугода: 8 мг на 1 кг веса.
- «Цефтриаксон» (3 поколение).
Внутривенное и внутримышечное введение: от 1 до 2 г 1 раз в день. Дети старше 1 месяца: от 20 до 75 мг на 1 кг веса (двукратное введение).
Передозировка. Несоблюдение режима дозирования и длительный прием препаратов может вызвать такое явление, как передозировка лекарственными средствами. В случае цефалоспоринов она сопровождается тошнотой, зачастую сопровождаемой рвотой, и диареей.
Меры первой помощи: промывание желудка при пероральном приеме, прием большого количества жидкости и активированного угля или других энтеросорбентов.
Взаимодействие с другими препаратами. Нежелательно осуществлять пероральный прием цефалоспоринов одновременно с приемом антацидов, снижающих кислотность желудка. Промежуток между приемом лекарств должен быть не менее 2 часов.
Нефротоксичность цефалоспоринов повышается, если их принимать вместе с аминогликозидами. Это нужно учитывать в терапии пациентов с нарушениями работы почек.
[33], [34], [35], [36], [37], [38]
Антибиотики пенициллинового ряда
Фармакодинамика. Природные и полусинтетические пенициллины считаются активными по отношению к грамположительным и грамотрицательным микроорганизмам.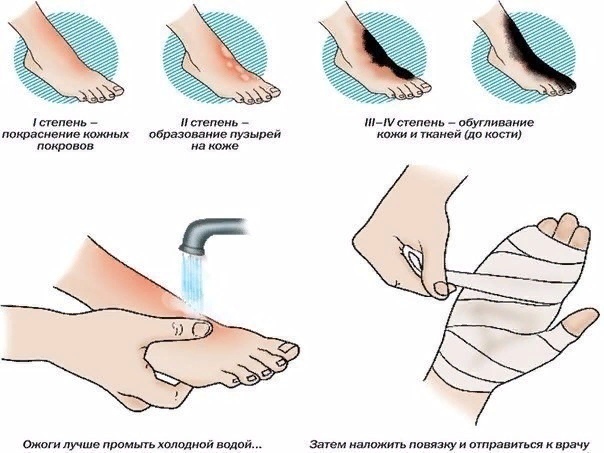 По отношению к клеткам бактерий обладают бактерицидным эффектом в фазе их роста.
По отношению к клеткам бактерий обладают бактерицидным эффектом в фазе их роста.
Недостатком пенициллинов является то, что некоторые из них не обладают устойчивостью к воздействию бета-лактамазы, вырабатываемой многими бактериями.
Фармакокинетика. Антибиотики пенициллинового ряда, применяемые при ожогах, легко приникают в большинство тканей и жидкостей организма. Выводятся преимущественно почками. Период полувыведения колеблется в пределах от получаса до часа.
Форма выпуска. Пенициллиновые антибиотики выпускаются тех же формах, что и цефалоспорины.
Противопоказания к применению. В зависимости от препарата противопоказаниями могут выступать индивидуальная непереносимость пенициллинов и цефалоспоринов, инфекционный мононуклеоз, язвенный колит, повышенная кровоточивость, лимфолейкоз, тяжелые патологии печени и почек, беременность, грудное вскармливание. Некоторые пенициллины не используются в педиатрии, а другие могут потребовать коррекции доз и внимательного наблюдения за маленьким пациентом.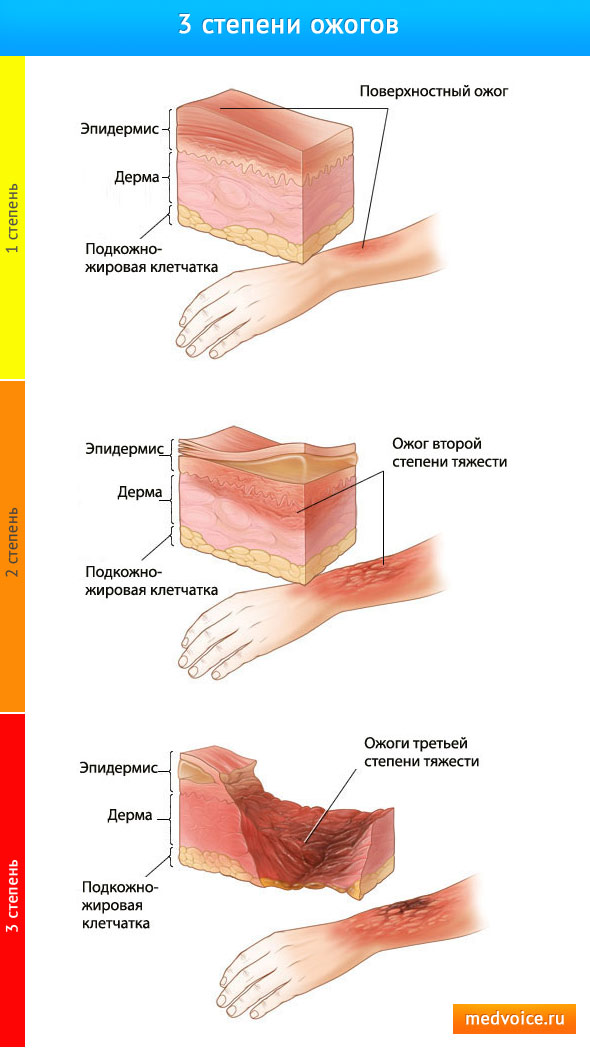
Пенициллины имеют свойство проходить сквозь плацентарный барьер, поэтому во время беременности их назначают с большой осторожностью.
Способ применения и дозы. Применяются строго по назначению врача с кратностью приема от 2 до 4 раз в сутки.
Побочное действие. Пенициллины среди антибиотиков считаются наименее токсичными препаратами. Тем не менее, их прием является частой причиной появления аллергических реакций независимо от дозы и формы выпуска.
Помимо проявлений аллергии пенициллиновые антибиотики могут вызывать повышение чувствительности к солнечному свету, нейротоксические эффекты в виде галлюцинаций, судорог, колебаний АД, нарушение микрофлоры организма. Природные пенициллины могут вызывать сосудистые осложнения.
Взаимодействие с другими препаратами. Запрещено смешивать пенициллины и аминогликозиды в одном шприце, поскольку данные группы считаются несовместимыми.
«Бициллин» и «Ампициллин» в сочетании с «Аллопуринолом» вызывают появление специфической сыпи.
Применение пенициллинов с антиагрегантами и антикоагулянтами повышает риск кровотечений. А параллельный прием с сульфаниламидами снижает бактерицидный эффект препаратов.
«Колестирамин» снижает биодоступность пенициллинов при пероральном приеме. В то же время пероральные пенициллины и сами способны снижать эффективность некоторых лекарств, в частности пероральных контрацептивов.
Пенициллины замедляют метаболизм и выведение метатрексата.
Если пеницилины, обладающие бактерицидным действием, употреблять совместно с другими препаратами с тем же действием, эффект от приема лекарств усиливается. Если же параллельно с бактерицидными средствами применять бактериостатические препараты, можно свести лечение на «нет».
[39], [40], [41], [42], [43], [44]
Аминогликозиды
Фармакодинамика. Аминогликозиды, как и вышеописанные группы антибиотиков, обладают выраженным бактерицидным действием. Они являюся комбинированными препаратами, поскольку содержат антибиотик, подверженный разрушению бета-лактамазами, и защитный компонент к нему, также обладающий незначительной противомикробной активностью. К таким компонентам относятся сульбактам, тазобактам, клавулановая кислота.
К таким компонентам относятся сульбактам, тазобактам, клавулановая кислота.
Препараты эффективны в отношении грамположительных и грамотрицательных бактерий, исключение составляют неспорообразующие грамотрицательные анаэробы. 2 поколение вышеуказанных антибиотиков эффективно в отношении синегнойной палочки, что делает их особо полезными при ожогах.
Аминогликозиды оказывают бактерицидное действие не только в отношении растущих клеток, но и касательно зрелых бактерий.
Фармакокинетика. При пероральном приеме аминогликозиды обладают очень низкой биодоступностью, поэтому эффективными путями приема препарата считаются: внутривенное и внутримышечное введение и наружное нанесение (препараты в виде мазей).
При внутримышечном введении максимальная концентрация в плазме крови достигается спустя полчаса, но иногда это время может затянуться и до 1,5 часов. Продолжительность действия при этом будет колебаться от 8 до 12 часов.
Выводятся аминогликозиды в практически неизмененном виде посредством почек. Период полувыведения составляет 2 – 3,5 ч (у новорожденных – от 5 до 8 часов).
Период полувыведения составляет 2 – 3,5 ч (у новорожденных – от 5 до 8 часов).
Недостатком аминогликозидов является то, что спустя 5-7 дней терапии может возникнуть привыкание к препарату, и его эффективность заметно снизится. Преимущество – безболезненное введение и большая эффективность в отношении большинства бактерий.
Форма выпуска. Поскольку перорально введение препаратов данной группы считается неэффективным, то антибиотики выпускают в виде растворов, помещенных в ампулы с определенной дозировкой, либо в виде порошка для приготовления инъекционного раствора. Некоторые антибиотики аминогликозиды (например, «Гентамицин») выпускаются также и в виде мази для наружного применения, что особенно актуально при ожогах, когда борьба с инфекцией проводится и снаружи, и изнутри.
Противопоказания к применению. Антигликозиды не столь безопасные препараты, как пенициллины или цефалоспорины. Они могут негативно сказываться на работе почек и вестибулярного аппарата. Понятно, что у таких лекарств и противопоказаний к применению будет побольше.
Понятно, что у таких лекарств и противопоказаний к применению будет побольше.
Итак, аминогликозиды не применяют при повышенной чувствительности к компонентам лекарства, тяжелых нарушениях работы почек, затрудненном дыхании, нарушениях функционирования вестибулярного аппарата и слуха, при нейтропении, миастении, паркинсонизме. Не используют данные препараты и при ботулизме.
Побочные действия. Прием аминогликозидов может вызвать следующие нарушения: проблемы со слухом (шум и звон в ушах, заложенность ушей и ухудшение слуха), жажда, изменения объема выделяемой мочи, ухудшается клубочковая фильтрация (при патологиях почек), затрудненное дыхание вплоть до паралича дыхательных мышц, проблемы с координацией движений, головокружения. Аллергические реакции при использовании аминогликозидов очень редки, и проявляются в виде высыпаний на коже.
Способ применения и дозы. При лечении ожогов применяют аминогликозиды 2 поколения в суточной дозировке от 3 до 5 мг на 1 кг веса при кратности приема 1 или 2 раза (у новорожденных – от 5 до 7,5 мг 2 или 3 раза в день). Вводятся препараты парентерально. При однократном приеме препараты желательно вводить при помощи капельницы.
Вводятся препараты парентерально. При однократном приеме препараты желательно вводить при помощи капельницы.
Передозировка. Побочные эффекты препаратов данной группы возникают либо на фоне имеющихся патологий, либо вследствие приема больших доз препарата, что приводит к передозировке. Если появились нежелательные реакции, нужно препарат отменить и принять меры к устранению неприятных симптомов. Нужно отметить, что нарушения слуха после приема аминогликозидов являются необратимыми, а вот почки нужно будет пролечить.
Пациентам с нервно-мышечной блокадой, при которой наблюдаются проблемы с дыханием и паралич дыхательных мышц, антидотом будет хлорид кальция, который вводят внутривенно.
Лекарственное взаимодействие с другими препаратами. При терапии аминогликозидами в сочетании с пенициллинами или цефалоспоринами наблюдается усиление действия всех препаратов. Но это не значит, что их нужно вводить в одном шприце. Ведь смешивание в шприце аминогликозидов и бета-лактамных антибиотиков приводит к заметному снижению эффективности антибиотиков. То же самое касается и гепарина.
То же самое касается и гепарина.
Негативное влияние на почки и вестибулярный аппарат усиливается, если аминогликозиды применять совместно с другими препаратами с повышенной нефро- и ототоксичностью.
[45], [46], [47], [48], [49]
Фторхинолоны
Фармакодинамика. Это синтетические антибиотики, обладающие прекрасным бактерицидным действием, которое к тому же является довольно продолжительным. К ним чувствительно большинство бактерий. Неоднократно доказана высокая эффективность антибиотиков фторхинолонов при лечении тяжелых инфекционных патологий, в том числе при глубоких и обширных ожогах.
Препараты обладают уникальным фармакологическим действием, подавляя выработку жизненно необходимых для микроорганизмов ферментов, что приводит к купированию синтеза ДНК. Негативно влияют препараты и на рибосомы клеток. Все это приводит к гибели микроорганизмов.
Некоторые из них эффективны в отношении пневмококков, неспорообразующих анаэробов и стафилококков, не чувствительных к пенициллину.
Фармакокинетика. Фторхинолоны хорошо всасываются слизистой ЖКТ, обеспечивая высокие концентрации действующего вещества в тканях и жидкостях организма. Большой период полувыведения препаратов обеспечивает им пролонгированное действие.
Недостатком препаратов данной группы является способность проникать через плацентарный барьер и в грудное молоко, в связи с чем использование их во время беременности и грудного вскармливания ограничено.
Форма выпуска. Фторхинолоны 2 поколения, которые применяются при ожогах, выпускаются в виде таблеток и инъекционного раствора в ампулах или флаконах.
Противопоказания к применению. Помимо индивидуальной непереносимости, беременности, лактации и детского возраста (для некоторых препаратов) фторхинолоны имеют еще несколько противопоказаний. К ним относятся: атеросклероз сосудов и недостаток в организме пациента глюкозо-6-фосфатдегидрогеназы.
Побочные действия. Нежелательные реакции, возникающие вследствие приема фторхинолонов, обычно не связаны с серьезными поражениями органов. Это могут быть как реакции со стороны ЖКТ ( диспепсические явления, изжога и боль в животе), так и обратимые нарушения слуха и зрения, ухудшение качества сна, головные боли и головокружения, парестезии, судороги, тремор, повышение частоты сокращений сердца, нарушение микрофлоры в организме, повышение фоточувствительности.
Это могут быть как реакции со стороны ЖКТ ( диспепсические явления, изжога и боль в животе), так и обратимые нарушения слуха и зрения, ухудшение качества сна, головные боли и головокружения, парестезии, судороги, тремор, повышение частоты сокращений сердца, нарушение микрофлоры в организме, повышение фоточувствительности.
В редких случаях наблюдаются воспаление сухожилий и суставов, нарушения работы почек и печени, тромбоз сосудов.
Способ применения и дозы. Рассмотрим несколько популярных препаратов.
- «Ципрофолоксацин». Пероральный прием: взрослые — от 0,5 до 0,75 г с промежутком в 12 часов (дети – от 10 до 15 мг на 1 кг веса в 2 приема).
Внутривенное введение. Капельно от 0,4 до 0,6 г с промежутком в 12 часов (дети – от 7,5 до 10 мг на 1 кг веса разделить на 2 приема).
- «Офлоксацин». Пероральный прием: 0,4 г каждые 12 часов (дети – 7,5 мг на 1 кг веса, разделить на 2 приема).
Внутривенное введение. Капельно по 0,4 г с интервалом в 12 часов (дети – 5 мг на 1 кг веса разделить на 2 приема).
- «Левофлоксацин». Пероральный прием и внутривенное капельное введение: 0,5 г с интервалом в 12 часов. Не применяется в педиатрии.
- «Пефлоксацин». Пероральный прием и внутривенное введение в виде капельниц с 5% глюкозой: начальная доза – 0,8 г, последующие – 0,4 г с интервалом в 12 часов. Не применяется для лечения детей.
Все препараты можно принимать в любое время суток, придерживаясь 12-часового интервала. Прием пищи не влияет на эффективность антибиотика.
Взаимодействие с другими препаратами. Прием пищи не влияет на усвоение фторхинолонов, зато антациды, сукральфат и лекарства, содержащие соединения алюминия, цинка, магния, кальция и железа снижают всасывание антибиотиков в ЖКТ.
Некоторые фторхинолоны повышают концентрацию в крови теофиллина.
Параллельный прием фторхинолонов и нестероидных противовоспалительных препаратов повышают риск нейротоксичности, что приводит к появлению судорожного синдрома.
[50], [51], [52], [53]
«Детские» антибиотики
Ожоги у детей не менее редкое явление, чем у взрослых.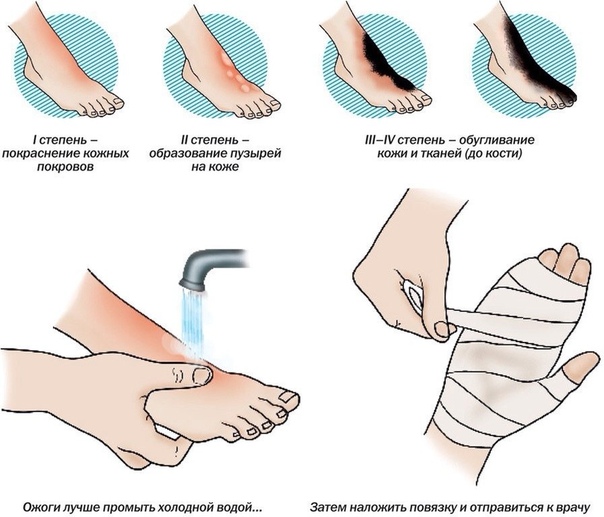 А ведь даже тот же самый «популярный» среди малышей ожог кипятком может оказаться серьезным заболеванием, требующим применения антибиотиков. Иммунная система у ребенка еще недостаточно сформирована, поэтому даже ожог небольшой площади (2-5%) протекает тяжелее, чем у взрослых, чаще вызывая осложнения. Чтобы предотвратить осложнения после ожогов, вызванные попавшей в рану инфекцией, как раз и применяют антибиотики.
А ведь даже тот же самый «популярный» среди малышей ожог кипятком может оказаться серьезным заболеванием, требующим применения антибиотиков. Иммунная система у ребенка еще недостаточно сформирована, поэтому даже ожог небольшой площади (2-5%) протекает тяжелее, чем у взрослых, чаще вызывая осложнения. Чтобы предотвратить осложнения после ожогов, вызванные попавшей в рану инфекцией, как раз и применяют антибиотики.
Многие скажут, но как же так, ведь бытует мнение, что эти препараты опасны для детей и нужно любыми способами постараться обойтись без них. Это в корне неверно. Существует множество препаратов, помогающих маленькому организму справиться с инфекцией, и при правильном их применении не наносящих ощутимого вреда детскому организму. Причем, это не специальные, детские препараты, а общие противомикробные лекарства.
На вопрос, какие антибиотики назначают детям при ожогах, можно ответить, что почти во всех группах противомикробных средств найдутся препараты, дозволенные к применению в педиатрии («Ампициллин» «Цефуроксим», «Цефтриаксон», «Офлоксацин», «Гентамицин» и др.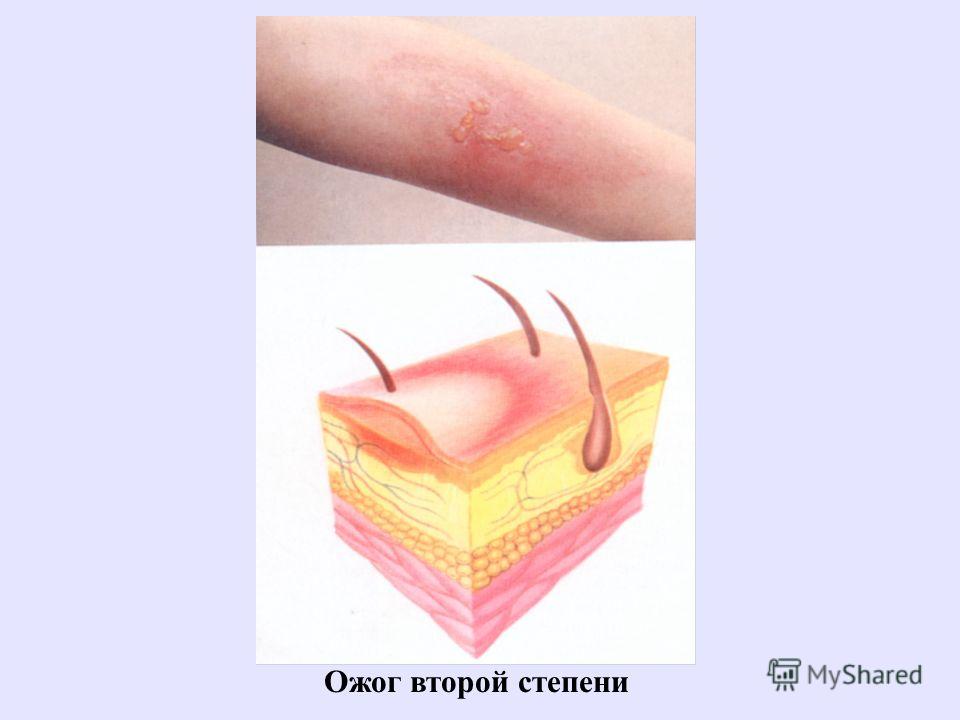 ).
).
Назначение антибиотиков детям требует от врача особой внимательности и знания препаратов. Ведь не все препараты можно использовать для лечения новорожденных и грудных детей. Некоторые антибиотики детям назначают лишь с 12 или 14-летнего возраста. Немаловажным аспектом является и учет массы тела ребенка, ведь от этого зависит эффективная и безопасная доза препарата. Все это нужно учитывать при назначении антибиотиков.
При лечении маленьких детей предпочтение, конечно, отдается препаратам в виде мазей, суспензии для перрорального приема или сиропа. Деткам постарше при ожогах можно давать антибиотики в виде таблеток.
Внутримышечное и внутривенное введение препаратов допускается лишь в тяжелых случаях. Но в последующем маленьких пациентов переводят на терапию другими формами препаратов.
[54], [55], [56], [57], [58]
Термические ожоги > Клинические протоколы МЗ РК
Клиническая классификация ожогов.
В зависимости от вида энергии, которая вызывает поражение, различают:
1) термические
2) электрические
3) химические ожоги
Общим для всех этих травм является более или менее распространенная по площади и глубине гибель тканей. Механизм их поражения различен и определяется действующим агентом и обстоятельствами травмы.
Нагревание кожи и развитие термических ожогов происходит по-разному, в зависимости от источника тепла.
Возможны 3 способа переноса тепла:
1) конвекция — при воздействии горячего пара или газа;
2) проведение — при прямом контакте с нагретым предметом или горячей жидкостью;
3) радиация — при воздействии теплового излучения, в основном инфракрасной части спектра.
В целом интенсивность термического воздействия зависит от глубины расположения различных тканей, от природы термического агента, его температуры, времени действия и длительности наступающей тканевой гипертермии. При мгновенном воздействии даже очень высоких температур глубина поражений может быть небольшой. В то же время длительный контакт с относительно низкотемпературными агентами (горячая вода, пар) нередко сопровождается гибелью не только кожи, но и более глубоких анатомических структур. Инфракрасные лучи обладают способностью проникать в ткани на глубину до 5 мм, прогревая их до 50-60°С.
При мгновенном воздействии даже очень высоких температур глубина поражений может быть небольшой. В то же время длительный контакт с относительно низкотемпературными агентами (горячая вода, пар) нередко сопровождается гибелью не только кожи, но и более глубоких анатомических структур. Инфракрасные лучи обладают способностью проникать в ткани на глубину до 5 мм, прогревая их до 50-60°С.
Особое значение имеет продолжительность тканевой гипертермии. Денатурация белка наступает при температуре 60-70°С, но клетки
теплокровных животных могут погибать и при менее высокой температуре. Изменения, происходящие в клетках при нагревании, определяются соотношением между уровнем повышения температуры и продолжительностью гипертермии. Изменения в тканях зависят от уровня их нагревания. Если температура не превышает 60°С, наступает влажный (колликвационный) некроз. При более интенсивном прогревании высокотемпературными агентами ткани высыхают и развивается сухой (коагуляционный) некроз. Поскольку интенсивность прогревания тканей ожоговой раны на разных ее участках неодинакова, эти разновидности некроза комбинируются в различных сочетаниях с наличием переходных форм.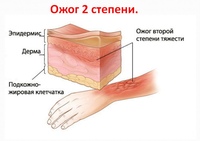
Повреждающее действие электрического тока при его прохождении через ткани проявляется в тепловом, электрохимическом и механическим эффектах. В результате сопротивления тканей электрическая энергия
превращается в тепловую, что сопровождается перегреванием и гибелью клеток. Эти изменения наиболее выражены по кратчайшему пути электрического тока, в том числе и на коже соприкасающихся частей тела, сгибательных поверхностей суставов, между которыми возникает дуговой разряд вследствие их сближения при судорожном сокращении мышц.
Поражения кожи в местах входа и выхода тока различны по форме и размеру в зависимости от характера контакта с токонесущими проводниками: от точечных «меток» тока до полного обугливания целой конечности. Распространенность поражения кожи при электроожогах обычно меньше, чем глубже лежащих тканей.
Поскольку в момент электротравмы нередко образуется вольтовая дуга или происходит нагревание металлических проводников, электрические ожоги могут сочетаться с термическими, причем последние иногда бывают более тяжелыми.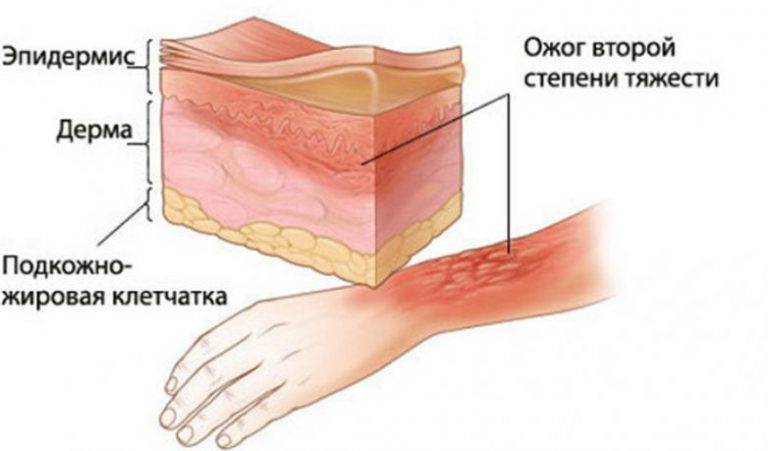 При прохождении электрического тока через ткани происходит перемещение ионов в клетках, наступает коагуляция белков, образуются газы и пар. Наблюдаемые иногда при электроожогах расслоения тканей, отрывы частей тела объясняются совместным тепловым и механическим действием тока высокого напряжения.
При прохождении электрического тока через ткани происходит перемещение ионов в клетках, наступает коагуляция белков, образуются газы и пар. Наблюдаемые иногда при электроожогах расслоения тканей, отрывы частей тела объясняются совместным тепловым и механическим действием тока высокого напряжения.
Механизм поражения тканей агрессивными химическими веществами детально не изучен, и само понятие «химический ожог» не является достаточно четким. Местные изменения тканей могут наступать от действия целого ряда химических веществ. Их многообразие, различная концентрация и особенности условий воздействия определяют полиморфизм местных изменений.
Истинными химическими ожогами следует считать только поражения веществами, способными в течении относительно короткого времени вызывать омертвение тканей.
При воздействии кислот наступает коагуляция белков вследствие ионизации карбоксильных групп, нарушения пептидных связей белковых молекул и разрыва пептидной цепочки. Изменяется дисперсная фаза тканевых коллоидов, белки тканевой жидкости переходят в плотный осадок.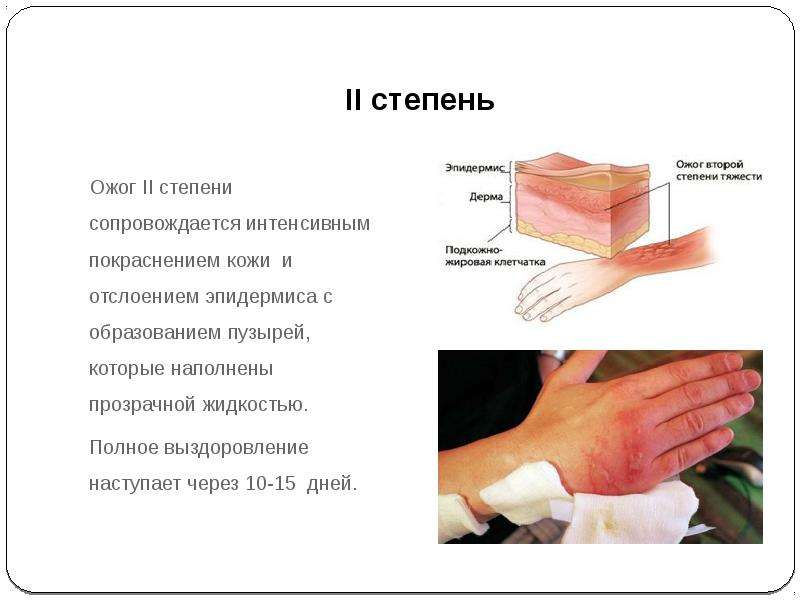 Поскольку растворение некоторых кислот в тканевой жидкости сопровождается выделением тепла, перегревание тканей также может быть причиной их гибели.
Поскольку растворение некоторых кислот в тканевой жидкости сопровождается выделением тепла, перегревание тканей также может быть причиной их гибели.
Щелочи и обладающие их свойствами вещества взаимодействуют с жирами и, омыляя их, подавляют ионизацию аммонийных групп белков с образованием щелочных альбуминатов. Поражающее действие агрессивных веществ начинается с момента соприкосновения их с тканями и продолжается до завершения химических реакций, после чего в ожоговой ране остаются вновь образованные органические и неорганические соединения. Они могут оказывать неблагоприятное влияние на процессы регенерации.
Классификация ожогов по 4 степеням (принята на XXXVII Всесоюзном съезде хирургов в 1960 году) [4j
Ожоги I степени проявляются покраснением и отеком кожи (стойкая артериальная гиперемия и воспалительная экссудация).
Ожоги II степени характеризуются появлением пузырей, наполненных прозрачной мутноватой жидкостью. 11од отслоившимися пластами эпидермиса остается обнаженный базальный слой его.
11од отслоившимися пластами эпидермиса остается обнаженный базальный слой его.
Ожоги III степени подразделяются на 2 вида. Ожоги III А степени (дермальные) — поражения собственно кожи, но не на всю ее глубину. Часто поражение ограничивается ростковым слоем эпидермиса лишь на верхушках сосочков. В других случаях наступает омертвение эпителия и поверхности дермы при сохранении более глубоких слоев и кожных придатков. При ожоге III Б степени омертвевает вся толгца кожи и образуется некротический струп.
Ожоги IV степени сопровождаются омертвением не только кожи, но и образований, расположенных глубже собственной фасции — мышц, костей, сухожилий, суставов.
Помимо определения глубины ожога для суждения о его тяжести необходима объективная оценка площади поражения. Имеет значение не столько абсолютная величина площади ожога, сколько относительная, выраженная в процентах ко всей поверхности туловища.
Способы определения величины обожженной поверхности методом, предложенной A. Wallace (1951):
Wallace (1951):
— правило девяток
— правило ладони, площадь которой равна 1-1,1% поверхности тела.
«Правило девяток» (метод предложен A.Wallace, 1951 г.) основано на том, что площадь каждой анатомической области в процентах составляет число, кратное 9:
— голова и шея — 9%
— передняя и задняя поверхности туловища — по 18%
— каждая верхняя конечность — по 9%
— каждая нижняя конечность — по 18%
— промежность и половые органы — 1 %.
«Правило ладони» (J. Yrazer, 1997 г.)
В результате проведения антропометрических исследований J. Yrazer с соавторами пришли к выводу, что площадь ладони взрослого человека составляет 0,78% от общей площади поверхности тела. Количество ладоней, укладывающихся на поверхности ожога, определяет количество процентов пораженной площади, что особенно удобно при ограниченных ожогах нескольких участков тела. Эти способы просты для запоминания и могут применяться в любой обстановке.
Для измерения площади ожогов у детей предложена специальная таблица (C.Lund et N.Browder, 1944 г.), в которой учитываются соотношения частей тела, различные в зависимости от возраста ребенка (Таблица 1).
Таблица 1
При формулировании диагноза необходимо отразить ряд особенностей травмы:
— вид ожога (термический, химический, электрический)
— локализацию
— степень
— общую площадь
— площадь глубокого поражения
Площадь и глубина поражения записываются в виде дроби, в числителе которой указана общая площадь ожога и рядом в скобках — площадь глубокого поражения (в процентах), а в знаменателе — степень ожога. Пример такого диагноза: Термический ожог (кипятком, паром, пламенем, контактный) 28% ПТ (ШБ — IV=12%) / 1- П-ШАБ-IV степени спины, ягодиц, левой нижней конечности. Ожоговый шок тяжелой степени.
Для большей наглядности в историю болезни вкладывают схему, на которой графически с помощью условных обозначений регистрируют площадь, глубину и локализацию ожога.
Патологический процесс, в котором ожоговая рапа и обусловленные ею висцеральные изменения находятся во взаимосвязи и взаимодействии, и представляют собой нозологическую форму, которую принято называть ожоговой болезнью. Она развивается в выраженной форме при поверхностных ожогах более 25-30% площади тела или глубоких более 5%. Для характеристики периодов ожоговой болезни приходится в основном ориентироваться на сроки, прошедшие с момента травмы, и частично на динамику изменений, происходящих в ожоговой ране.
Периоды ожоговой болезни:
1. Ожоговый шок
2. Ожоговая токсемия
3. Септикотоксемия
4. Реконвелесценсия
Ожоговый шок продолжается от 1 до 3 суток и сменяется периодом ожоговой токсемии, длящимся до 10-15 дня после травмы. Далее наступает период септнкотоксемии, начало которого совпадает по времени и патогенетически связано с началом отторжения омертвевших тканей. Продолжительность этого периода различна и определяется сроком существования ожоговых ран. После их спонтанного заживления или оперативного восстановления кожного покрова начинается 4-й период — реконвелесненсии, характеризующийся обратным развитием типичных для ожоговой болезни нарушений.
После их спонтанного заживления или оперативного восстановления кожного покрова начинается 4-й период — реконвелесненсии, характеризующийся обратным развитием типичных для ожоговой болезни нарушений.
Выделяют три степени ожогового шока:
1. легкую
2. тяжелую
3. крайне тяжелую
X.Франк предложил прогностический показатель тяжести ожога, основанный на оценке глубины и обширности поражения и выражающийся в условных единицах. При этом каждый процент поверхностного ожога эквивалентен 1 ед. индекса, а глубокого — 3 ед. Например, у пострадавшего с ожогом 20% (10%)/ II-III АБ вычисление индекса Франка производится следующим образом: (20-10) + (10×3) = 40.
Индекс Франка до 70 — легкий ожоговый шок
Индекс Франка 71-130— тяжелый ожоговый шок
Индекс Франка 130 и выше- крайне тяжелый ожоговый шок
Лечение ожога 2 степени в домашних условиях
Многие сталкивались с появлением бытовых ожогов? При приготовлении пищи или при глажке, невнимательность или неосторожное движение могут вызвать на коже покраснение или, того хуже – пузыри. Крайне неприятно, болезненно, и, кроме того, ожог может помешать заниматься повседневными делами и даже оставить после себя шрамы, что не нужно никому. Поэтому, если у вас периодически появляются ожоги 2 степени, то стоит знать, как осуществить лечение в домашних условиях.
Крайне неприятно, болезненно, и, кроме того, ожог может помешать заниматься повседневными делами и даже оставить после себя шрамы, что не нужно никому. Поэтому, если у вас периодически появляются ожоги 2 степени, то стоит знать, как осуществить лечение в домашних условиях.
Виды бытовых ожогов
Вообще, в медицине выделяют четыре степени ожогов. Но в быту, в основном, возникают первой и второй. При первой степени присутствует только покраснение кожи. Это, конечно, болезненно, но довольно быстро проходит и неприятными последствиями не грозит. Гораздо хуже, если у вас образовались, помимо красноты, отек и волдыри с желтоватой жидкостью. Это уже ожег второй степени, который сопровождается сильными болями, очень долго происходит заживление и при неправильном лечении может приводит к тому, что на коже могут образоваться шрамы и некрасивые рубцы. Стоит пойти к специалисту, чтобы получить квалифицированное лечение. Но в тот момент, когда все произошло, необходимо действовать быстро, а затем отправиться в поликлинику и ожидать приема. Да и сильные боли требуют немедленной помощи. И справиться в данной ситуации по силам каждому. Лечение ожога 2 степени достаточно несложная процедура, даже в домашних условиях. Многие средства есть в каждом доме, и при рациональном подходе можно достаточно быстро снять неприятные ощущения, сократить время выздоровления и предотвратить рубцевание кожи.
Да и сильные боли требуют немедленной помощи. И справиться в данной ситуации по силам каждому. Лечение ожога 2 степени достаточно несложная процедура, даже в домашних условиях. Многие средства есть в каждом доме, и при рациональном подходе можно достаточно быстро снять неприятные ощущения, сократить время выздоровления и предотвратить рубцевание кожи.
Действия при ожоге
Стоит заучить действия при возникновении ожогов, чтобы потом, в подобной ситуации, осуществить лечение быстро и грамотно. А еще лучше сделайте памятку на видном месте. Так вы точно не растеряетесь, и сделаете все, как следует.
- Сначала нужно освободить место ожога, если он появился под одеждой. Ткань необходимо убирать предельно осторожно. Во-первых, если вы заденете обожженное место, будет очень больно. Но, самое главное, не должны быть повреждены пузыри, которые защищают поврежденную кожу от проникновения бактерий. Но если вы видите, что ткань прилипла к коже и отделить аккуратно ее не получится, лучше воздержитесь и обратитесь к врачу.

- Необходимо охладить место ожога. Для этого можно воспользоваться струей из-под крана или чашкой с холодной водой. Если же обожженное место не позволяет провести эти манипуляции, ввиду его расположения, можно применить холодную ткань. Ото льда в этом случае следует отказаться, поскольку под его воздействием сосуды сужаются и кожа повреждается еще больше.
Все мы знаем, насколько сильная боль при появлении ожогов. Для того чтобы снизить подобные ощущения, можно на некоторое время приложить к ране ткань, смоченную новокаином. После того, как боль утихнет, можно приступать к дальнейшим манипуляциям. И небольшая рекомендация: при обработке ожога стоит пользоваться марлей, а не ватой.
Далее, ожог второй степени необходимо смазать специальной мазью, которую можно купить в любой аптеке. Не применяйте масло, сметану, кремы и другие подобные средства, которые могли советовать нам наши бабушки для лечения ожогов. Это не менее опасно, чем лед. Вещества, содержащие жир, создают на коже некую пленку, которая задерживает выход тепла. Тем самым усугубляется ситуация, боль становится сильнее, а лечение ожога может затянуться на длительное время. Кроме того, подобные вещества еще и нестерильны и их применение может способствовать проникновению в рану бактерий. Поэтому, всегда держите дома специальную мазь для того, чтобы эффективно начать лечить рану. Стоит она копейки, а, учитывая, как часто мы получаем ожоги в быту, она обязательно пригодится.
Тем самым усугубляется ситуация, боль становится сильнее, а лечение ожога может затянуться на длительное время. Кроме того, подобные вещества еще и нестерильны и их применение может способствовать проникновению в рану бактерий. Поэтому, всегда держите дома специальную мазь для того, чтобы эффективно начать лечить рану. Стоит она копейки, а, учитывая, как часто мы получаем ожоги в быту, она обязательно пригодится.
В сети можно наткнуться на некий странный совет: «При отсутствии рядом источника воды, можно помочиться на ожог. Таким способом можно охладит поврежденное место». Не пользуйтесь данным советом. Моча может содержать токсины, попадание которых на рану опять же затянет лечение.
Пузыри стоит обработать слабым раствором марганцовки. Во-первых, это позволит стерилизовать поверхность ожога и предотвратить проникновение бактерий. А, во-вторых, тонкая кожицы под воздействием подобного раствора подсыхает и становится немного грубее, что предотвратит случайное повреждение.
В сети можно встретить следующий совет: «Намажьте место ожога зубной пастой. Это снизит боль и ускорит лечение». Особенно, если зубная паста содержит прополис, который особенно эффективен при заживлении любых ран. Но помните, что пользоваться подобным средством стоит только если рана закрыта.
Можно лечить ожог в условиях домашних тем, что всегда можно найти. Например, чай, особенно зеленый. Используйте свежий настой для промывания раны. Или же можно перемолоть листья в порошок и посыпать поврежденное место. Вещества, содержащиеся в зеленом чае, обладают отличными противовоспалительными свойствами.
К обожженной коже можно приложить лист капусты, картофель, морковь, тыкву. Хорошо помогают отвары липового цвета или цветов календулы, которые отлично снимают боль и воспаление, а также ускоряют заживление раны. Стоит позаботиться об их сборе летом, чтобы в нужный момент столь действенные средства были под рукой. Или же можно приобрести все это в аптеке. Продающиеся там, травы собраны в чистых районах и хранятся при специальных условиях, что гарантирует их лечебные свойства.
Совет:»После того, как вы обработали рану и снизили боль, необходимо закрыть ожог стерильной тканью. Периодически снимайте повязку и обрабатывайте кожу специальной мазью или другими средствами, которыми можно лечить подобные раны».
Хорошо показал себя алоэ при лечении в домашних условиях. В доме если нет промышленных средств, но есть это чудесное растение, то можете смело использовать, если вы собрались лечить ожог 2 степени. В момент получения раны, достаточно обложить поврежденное место листьями растения или аккуратно нанести кашицу. Алоэ обладает отличной способностью снимать воспаление и ускорять восстановление поврежденной кожи. Поэтому, если вы хотите, чтобы в доме было простое и доступное средство от ожогов, посадите алоэ.
Если кожа на месте ожогов начала восстанавливаться, для ускорения регенерации, можно смазывать рану витамином E. В идеале, он должен храниться во всех домашних аптечках, поскольку применять его можно при любых ранах. Если же у вас такого витамина нет, обязательно загляните в аптеку. Он всегда есть в ассортименте, стоит недорого, а для ускорения заживления ран нет лучше средства.
Он всегда есть в ассортименте, стоит недорого, а для ускорения заживления ран нет лучше средства.
Конечно, много проще не допускать появления ожогов. Но никто не даст гарантии, что работа по дому не приведет к подобным неприятностям. Поэтому, хорошо, если вы будете знать, что можно предпринять в домашних условиях, чтобы эффективно лечить ожог второй степени. Теперь, зная, какие средства особенно действенны, вы сможете заранее подготовиться и в случае необходимости окажете первую помощь.
Ожог 2 Степени — Причины, Диагностика, Лечение
Насколько опасен ожог? Для того чтобы ответить на этот вопрос, рассмотрим само понятие и его значение. Ожог предполагает, так или иначе, деформацию кожных покровов, обусловленного воздействием какой — либо структуры с повышенной температуры или же влиянием химико — технологических консистенций. Например щелочь, кислота или соль. Ожоги подразумевают наличие нескольких степеней, базирующихся на различии уровня воздействия температуры или химических составляющих. Вторая степень классифицируется как поверхностная травма и требует немедленного оказания помощи.
Вторая степень классифицируется как поверхностная травма и требует немедленного оказания помощи.
Что это такое?
Основное отличие второй степени от первой состоит в более глубоком очаге поражения, а именно в затрагивании не только эпидермиса, но и внешнего слоя дермы, в результате чего происходит нарушение микроциркуляции. Если говорить о том, сколько заживает ожог 2 степени, то надо понимать, что это более глубокая степень повреждения ткани, вследствие чего срок полного излечения доходит 14 дней.
Внимание! При ожоге данной категории, обращайте внимания на площадь поражения. Если она составляет более 1% процента, а это примерно ладонь руки, то домашнее лечение не поможет в полной мере, и необходимо обратиться к врачу.
Чтобы избежать ожога, нужно знать причины его возникновения. Вопреки распространенному стереотипу, что ожог можно получить только если чем — то обжечься, причины, на самом деле, более обширны.
Причины возникновения ожога 2 степени
- Термический ожог 2 степени.
 Как правило, возникает по причине ожога в его стандартном понимании: воздействие кипятка, огня или прикосновение к очень горячим предметам.
Как правило, возникает по причине ожога в его стандартном понимании: воздействие кипятка, огня или прикосновение к очень горячим предметам. - Химический. Ранее упомянутое воздействие одноименных кислот.
- Электрический. Достаточно редкий случай, но тем не менее его нужно иметь в виду. Изначальной точкой образования является точка входа или выхода электрического заряда.
- Лучевой. Причиной возникновения является воздействие ультрафиолета или радиации ионизирующего характера.
Заживление ожогов 2 степени — процесс не слишком длительный, как мы упоминали ранее, но необходимо иметь в виду степень поражения каждого из вышеперечисленных причин возникновения. Так или иначе, необходимо знать правила первой помощи.
Первая помощь
В первую очередь, конечно, нужно вызвать врачей, но до того как они приедут, необходимо оказать некоторую помощь. Она будет заключаться в следующих действиях:
- Смочить очаг поражения прохладной водой. Вода поможет остановить продолжительный нагрев болезненного участка и его разрушение.
 Рекомендуемое время для обработки холодной воды от 20 до 60 минут.
Рекомендуемое время для обработки холодной воды от 20 до 60 минут. - Если у вас химический ожог, то нужно немедленно удалить остатки вещества с помощью специализированного полотенца, обязательно сухого. Далее промойте рану холодной водой, в течении полу часа.
- По реализации вышеуказанных действий, перевяжите болезненное место стерильной марлевой повязкой. Дожидайтесь врачей.
- Если боль слишком ощутима, то можно принять любое обезболивающее. Особенно эффективно это будет в сочетании с инъекциями.
- Завершающим самостоятельным действием будет принятие подсоленной воды. Цель этого действия — избежать обезвоживания, и совершается оно только в случае отсутствия рвотных позывов.
Важно! Ни в коем случае нельзя при ожоге сдирать или как — то пытаться устранить пострадавшие части ткани, также прикладывать к ожогу лёд или вату и, наконец, ни в коем случае нельзя пытаться обработать очаг поражения йодом или зелёнкой.
После лечения
Процесс восстановления хоть и занимает какой — то определённый период времени, всё же не такой сложный, как это может показаться изначально. Если следовать указанным выше правилам, то в итоге от ожога не останется и следа. И даже не нужно вбивать в поисковике “ожог 2 степени лечение”, чтобы успокоить себя и полностью излечиться.
Если следовать указанным выше правилам, то в итоге от ожога не останется и следа. И даже не нужно вбивать в поисковике “ожог 2 степени лечение”, чтобы успокоить себя и полностью излечиться.
Все две недели, которые будет лечиться пораженное место, необходимо ухаживать за ним и стараться создавать комфортные условия для абсолютного выздоровления. Главное, не допускать инфицирования, поскольку это может привести к весьма плачевным результатам.
Стадии выздоровления
Существует несколько стадий выздоровления при ожоге, обсуждаемой нами категории:
- Гнойно — некротическая. В этом случае перед вами будет небольшой волдырь, под которым образуется гной. Волдырь, с течением определенного времени, может раздуваться, и тогда потребуется его вскрытие. Самостоятельно это делать ни в коем случае нельзя. Необходимо обратиться к врачу.
- Грануляция. Эта стадия характеризуется полным восстановлением пораженных мест. Желательно обрабатывать участки мазью, чтобы процесс принял более ускоренный этап, а также это поможет уменьшить болевые ощущения.

- Эпителизация. Последний этап: кожа выравнивается, приобретает свой естественный цвет, полностью уходят болевые ощущения.
Медикаментозное лечение
Ранее мы упоминали, что необходимо использовать мази для ускоренного выздоровления. Стоит полагаться на рекомендации врачей, чтобы не навредить себе ещё больше.
Как правило, существует несколько препаратов, которые выписывают врачи. Это следующие категории:
- Противоспалительные. Их назначение понятно и, надо сказать, очень результативно. Основное действие, которое они оказывают: противобактериальное.
- Антисептики. Не многие знают, что антисептики являются достаточно мощным средством. Одним из самых популярных видов является Миромистин.
- Мази, в состав которых входит Пантенол. Сегодня это наиболее популярное средство, рекомендуемое на последнем этапе выздоровления кожи.
- Спреи. Отсутствует непосредственный контакт с кожей, что обезопасивает последнюю от негативных последствий.
 Наносится путем распыления.
Наносится путем распыления. - Антигистаминные средства лечения. Помогают снять некоторую отечность или возникший зуд. Принимать только по предписанию врача, так как могут вызвать повышенную сонливость или слабость.
- Анальгетики. В сочетании с инъекциями дают очень хороший результат. Это средство очень распространено в силу его высокой многофункциональности.
- Витамины. Это дополнительный путь лечения, влияющий всецело на организм и, следственно, на саму регенерацию кожных тканей.
Что делать с пузырями?
В зависимости от размера пузыря, нужно правильно выстроить линию своих действий. Так если размер не очень большой, то следует просто ожидать и пузырь сам исчезнет. Если пузырь содержит гной, то требуется вскрыть и удалить содержимое. Это должен делать врач и только он!
Стоит отметить, что ожог 2 степени у ребенка проходит чуть тяжелее, поскольку кожа у детей более нежная и требует максимально аккуратного обращения. Вот почему рекомендуется обрабатывать ожог ребёнка менее вредными средствами. Но этапы и причины носят тот же самый характер. К лечению в принципе нужно относиться с большой внимательностью, вне зависимости взрослый ли это человек или же ребёнок. В случае с ожогом второй степени, не нужно впадать в панику. Четкое понимание: что нужно делать и вслед зачем, предоставит вам полное выздоровление буквально через две недели. Главное не пытаться самостоятельно удалить образовавшиеся пузыри или делать те пункты, которые относятся к строгому “нельзя”.
Но этапы и причины носят тот же самый характер. К лечению в принципе нужно относиться с большой внимательностью, вне зависимости взрослый ли это человек или же ребёнок. В случае с ожогом второй степени, не нужно впадать в панику. Четкое понимание: что нужно делать и вслед зачем, предоставит вам полное выздоровление буквально через две недели. Главное не пытаться самостоятельно удалить образовавшиеся пузыри или делать те пункты, которые относятся к строгому “нельзя”.
https://www.youtube.com/watch?v=SyO8Ab1NEe8
Похожие статьи
Помогла статья? Оцените её
Загрузка…
Лечение ожогов 1 и 2 степени
Кожа – это уникальный природный барьер, защищающий наш организм от окружающей среды.
Особенности строения кожи:
- Эпидермис – это самый поверхностный слой кожи, который регулярно обновляется.
- Дерма – следующий, более глубокий слой кожи, который содержит нервные волокна, кровеносные сосуды, фолликулы волос.

- Подкожная жировая клетчатка – самый глубокий слой, выполняющий питательную и защитную функцию. Этот слой представляет из себя элементы соединительной ткани и жировые клетки.
Ожог – одна из распространенных причин повреждения кожи. Человек на протяжении жизни часто контактирует с горячими жидкостями, паром, раскаленными металлическими элементами, химическими веществами. Следует помнить, что чем больше площадь поражения, тем тяжелее общее состояние пострадавшего.
Классификация ожогов в зависимости от того, что ожог спровоцировало:
— термический ожог, полученный в результате контакта с огнем, горячим паром, электроприборами, кипятком;
— электрический ожог – получается в результате повреждения тканей электромагнитным полем в следствии удара током, молнией;
— химический ожог, полученный в результате взаимодействия с кислотами, щелочью. Очень тяжёлый и опасный вид ожога.
— лучевой ожог – достаточно редкий, но все же встречающийся, в результате длительного контакта кожи с солнечными лучами.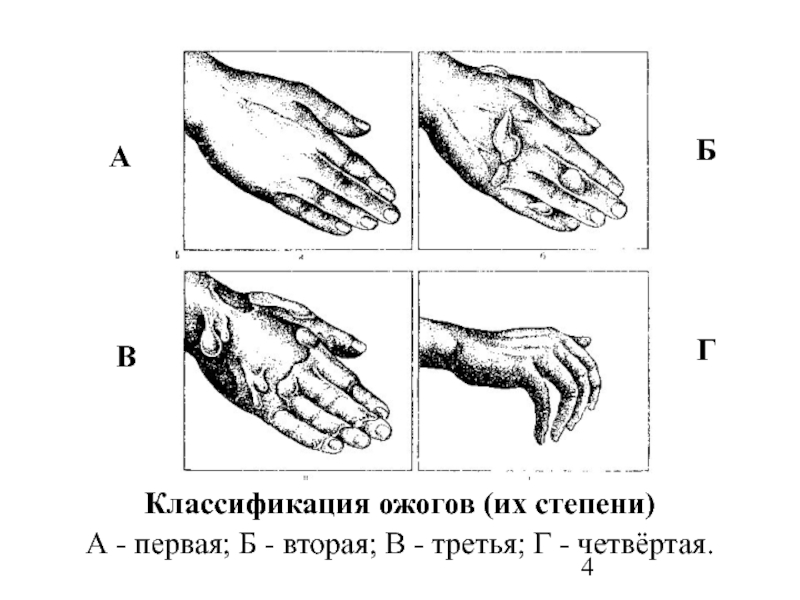
Общая классификация ожогов делит их виды на 4 степени, которые имеют свои симптомы проявления и требуют разного подхода в лечении ожогов.
Ожог 1 степени.
При данном ожоге страдает слой эпидермиса, не задевая глубинные кожные слои.
Ожог 1 степени проявляется покраснением, отеком, волдырей нет. В месте ожога пострадавший чувствует жжение, боль, которая облегчается при контакте с холодной водой.
Лечение ожога 1 степени.
В случае получения ожога лечение в стационаре клиники Новороссийска не требуется, лечение ожога проводится в домашних условиях.
Необходимо произвести следующие действия:
— немедленно прекратить контакт с горячим предметом, паром, жидкостью
— промыть участок ожога холодной водой
— наложить на место ожога стерильную повязку во избежание попадания инфекции
Ожог 2 степени.
В случае ожога 2 степени повреждается слой эпидермиса и верхний слой дермы. В месте ожога сильная боль, покраснение, происходит резкое образование волдырей, заполненных жидкостью.
В случае получения ожога 2 степени лечение в стационаре также не требуется, если пострадавший чувствует себя в целом удовлетворительно.
Необходимые действия по лечению ожога в домашних условиях:
— немедленно прекратить контакт с повреждающим фактором
— поместить место ожога под холодную воду
— на чистое и сухое место ожога нанести крем от ожогов, наложить стерильную повязку
В случае получения ожога 2 степени нельзя прокалывать образовавшиеся волдыри, это может привести к инфицированию раны и в последствии привести к рубцу.
В случае поражения большой поверхности кожи ожогом, нужно обратиться в Медицинский Центр «Медичи», где Вам окажут необходимую помощь»Также обратитесь за помощью специалистов «Медичи», если ожог произошел на лице.
лечение и оказание первой помощи
Для увеличения кликните по картинке
Когда у человека определен термический ожог 2 степени, при котором поражено более 10% всей площади тела после оказания неотложной первой помощи необходимо обязательное медицинское обслуживание с непременной госпитализацией.
Подобные ожоги вызывают нарушение состояния здоровья, они угрожают человеческой жизни и могут нуждаться в оперативном вмешательстве.
Первая помощь
Существует определенный алгоритм, согласно которому оказывается первая доврачебная помощь в случае любого вида термического ожога:
- Немедленно прекратить воздействие высокой температуры на кожу пострадавшего. С этой целью его требуется накрыть тканью, сбросить с человека горящую одежду. Облить водой или переместить в прохладное место.
- Успокоить пострадавшего, это важная доврачебная помощь.
- Бережно снять те предметы, которые нанесли пострадавшему термический ожог. Нельзя прикасаться руками к обожженной поверхности.
- В случае солнечных ожогов достаточно переместить в тень пострадавшего.
- Если окружающим неизвестны причины возникновения ожога, необходимо быстро уточнить предшествующие обстоятельства у потерпевшего.
- Желательно поливать пораженную поверхность минут 10–20 под струей холодной проточной воды (допускается помещение человека в емкость, наполненную прохладной, обязательно чистой водой).
 Такие действия смогут предупредить возможность дальнейшего углубления зоны поражения из-за ее нагрева. Также такая водная процедура улучшит кровообращение внутри обожженной поверхности. Однако нельзя применять для этой цели лед, поскольку кроме ожога можно вызвать дополнительную травму, связанную с обморожением. Если ситуация экстремальная (поблизости совершенно отсутствует вода) допускается охлаждать рану мочой, хотя в реальности достаточно редко возникают поводы, чтобы использовать этот способ.
Такие действия смогут предупредить возможность дальнейшего углубления зоны поражения из-за ее нагрева. Также такая водная процедура улучшит кровообращение внутри обожженной поверхности. Однако нельзя применять для этой цели лед, поскольку кроме ожога можно вызвать дополнительную травму, связанную с обморожением. Если ситуация экстремальная (поблизости совершенно отсутствует вода) допускается охлаждать рану мочой, хотя в реальности достаточно редко возникают поводы, чтобы использовать этот способ. - Далее необходимо нанести на поверхность ожога специальное средство, а затем наложить поверх него стерильную сухую повязку. Запрещается применение ваты: допустимы только марля или бинт, в крайнем случае, иные тканевые материалы. Когда поблизости отсутствуют средства экстренной помощи, нет стерильных бинтов, необходимо наложить сухую чистую повязку. Также запрещается наносить на ожог мази, растительное масло, кремы, взбитое яйцо, кефир, сметану, спиртовые растворы, прикладывать к этому месту сок каланхоэ, листья алоэ, золотой ус.

- Если ожоги 2 степени обширны и затрагивают конечности, необходимо их зафиксировать шиной или иными подручными средствами, обеспечив возвышенное положение.
- Когда при обширном термическом ожоге появляются симптомы ожогового шока (беспокойство, бледность, холодный пот, слабость, тахикардия, сбои сердечной деятельности, падение давления, нарушение дыхания), требуется дать пострадавшему попить любую жидкость. Она уменьшает интоксикацию, возникающую вследствие всасывания продуктов распада кожи, мышц и подкожной клетчатки в кровь.
- В случае сильных болей необходимо дать пострадавшему любое обезболивающее, чтобы предупредить наступление болевого шока (парацетамол, анальгин).
- Немедленно выполнять сердечно-легочную реанимацию при отсутствии сердечной и дыхательной деятельности у пострадавшего.
- Если необходима госпитализация моментально вызывайте карету «Скорой помощи». Если ее прибытия ждать долго, доставляйте сами пострадавшего на любом транспорте в медицинское учреждение.
 Желательно, что оно имело специализированное ожоговое отделение.
Желательно, что оно имело специализированное ожоговое отделение.
Лечение термических ожогов 2 степени дома
Совсем не каждый термический ожог, классифицированный, как вторая степень, требует стационарное лечение. Даже не всегда необходимо обращаться в поликлинику. Можно в домашних условиях лечить многие поверхностные ожоги, не имеющие инфицирования.
Взрослым стоит иногда выполнять лечение ожогов дома:
- если их площадь не превышает размер ладони;
- если отсутствуют обширные ожоги половых органов, лица, стопы и кисти.
Это важно, поскольку при заживлении часто образуются рубцы, способные нарушить функциональность этих органов. Дома допускается лечить лишь неинфицированные кистевые или лицевые ожоги.
При длительно незаживающем термическом ожоге нижних конечностей, углублении раны, выделении гноя, неприятного запаха, когда боль усиливается и нарушается общее самочувствие, следует непременно посетить хирурга в поликлинике.
Если попала земля в рану или ожог возник на природе, необходимо обратиться в травмпункт, чтобы там сделали противостолбнячную прививку.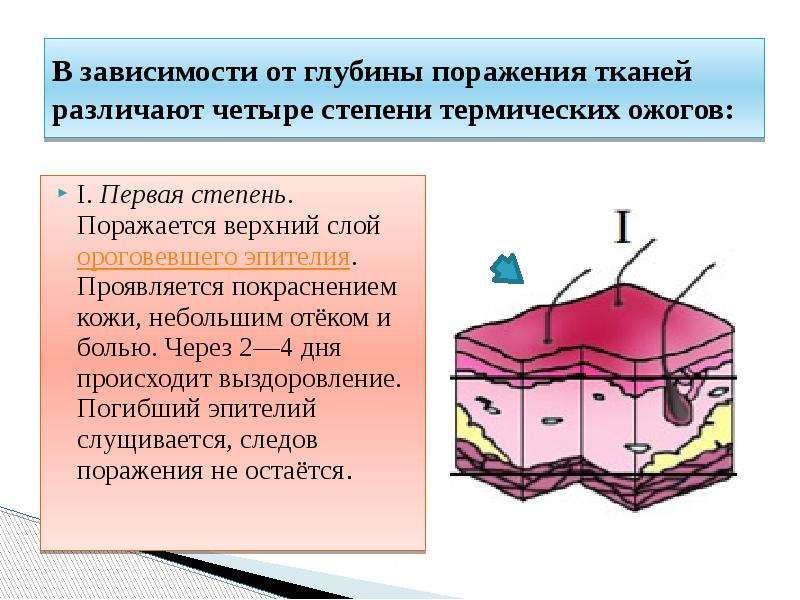 Дальше можно уже продолжать лечение дома, когда оказана первая доврачебная помощь.
Дальше можно уже продолжать лечение дома, когда оказана первая доврачебная помощь.
Что необходимо для домашнего лечения ожогов
В домашней аптечке необходимо наличие таких предметов:
- стерильный бинт;
- антисептик;
- медицинские перчатки;
- перекись водорода;
- йод и зеленка;
- гель и мазь Солкосерил;
- ватные палочки;
- марлевые тампоны;
- ножницы;
- пластырь.
Нельзя вскрывать самостоятельно ожоговые пузыри, применять для обработки поверхностей ран пластырь и вату. Максимум, что можно позволить – осторожно надрезать плотный, наполненный содержимым пузырь по одному краю, используя стерильное лезвие.
Перевязки термического ожога 2 степени выполнять нужно ежедневно, можно дважды в день. Предварительно следует приготовить все необходимые материалы, тщательно обработать антисептиком руки, перед тем, как что-то делать. Сначала требуется снять ранее наложенную повязку. Если ее внутренняя часть на ране зафиксировалась, требуется ее смочить перекисью водорода, после чего дождаться, пока она легко отделится от раны.
Вокруг раны всю неповрежденную кожу требуется обработать зеленкой или раствором йода, а на саму рану нанести такой препарат, который способствует активизации заживления и улучшит тканевое питание.
Для местного лечения термических ожогов 2 степени оптимальными считаются швейцарские препараты бренда Солкосерил. В них имеется депротеинизированный гемодериват, полученный из крови новорожденных телят. Это вещество безопасно и эффективно активирует восстановительные процессы, обеспечивая благодаря стимуляции клеток быстрое заживление ран.
Помимо этого препараты бренда имеют две формы выпуска для лечения – мазь и гель. Первоначально необходимо использовать только гель, который помогает образовываться новой ткани, а также позволяет легко удалять из раны все отделяемые ткани. В средстве отсутствует жир, поэтому рана может «дышать». Впоследствии, при высыхании раны становится более предпочтительным использование мази. Она выполняет такие функции: обеспечивает наличие защитной пленки и помогает быстро заживать ране от ожога.
Вывод
Подводя итоги, можно подчеркнуть, что квалифицированная доврачебная помощь во многих ситуациях позволяет обеспечить пострадавшему возможность проводить последующее лечение термического ожога дома. Это очень важно, поскольку далеко не всем доступны дорогостоящие лекарственные препараты, используемые при стационарном лечении.
процедур лечения ожогов второй степени | Предотвращение ожогов 2 степени
Ожоги второй степени
Ожоги второй степени вызваны многими факторами.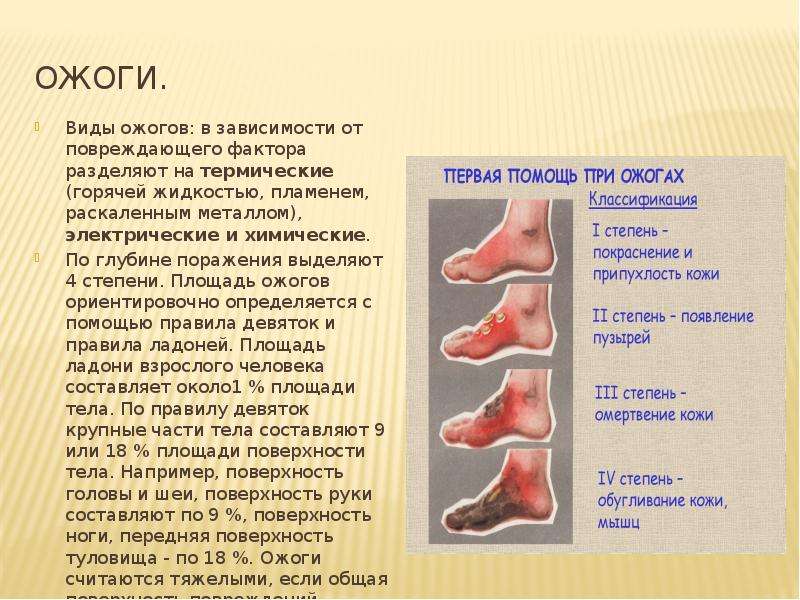 Это может быть химический ожог или органический ожог. Этот тип состояния может быть очень болезненным и подвергает человека большему риску заражения. Другие причины могут включать следующее:
Это может быть химический ожог или органический ожог. Этот тип состояния может быть очень болезненным и подвергает человека большему риску заражения. Другие причины могут включать следующее:
- Тепло
- Холодная
- Лучевая терапия
- Электричество
- Химическая промышленность
- Трение
Информация о ожогах 2-й степени
- Ожоги второй степени похожи на эритему, то есть покраснение кожи.
- Ожоги второй степени также называют частичными (поверхностными и глубокими) ожогами.
- Ожоги второй степени поражают поверхностный слой дермы, а также могут поражать глубокий слой дермы.
- Это может быть более или менее болезненным. Это зависит от того, какая часть нервов поражена.
- Имеет поверхностные волдыри на коже.
Лечение ожогов второй степени
Основной компонент и основная цель управления ожогами — остановить процесс горения в источнике.Иногда, даже если одежда или горячий материал были сняты, тепло, передаваемое коже, все еще может излучать и продолжать сжигать другие более глубокие клетки кожи.
Это следующие средства от ожогов второй степени и меры, которые необходимо предпринять, чтобы остановить процесс ожога и в то же время уменьшить дискомфорт, который сопровождает термические ожоги:
- Промойте пораженный участок проточной холодной водой в течение нескольких минут, чтобы охладить кожу и прилегающие участки.
- Известно, что использование алоэ вера имеет терапевтический эффект на процесс заживления ожогов второй степени.
- Местные анестетики также могут использоваться для уменьшения боли, которую будет чувствовать человек.
- Также могут быть назначены антибиотики, которые могут применяться местно, чтобы снизить риск заражения.
Один из способов лечения ожогов второй степени — это использование кожного трансплантата. Это только тогда, когда домашние процедуры не улучшают состояние.
Эффекты ожога второй степени
- Самое важное при лечении ожогов второй степени — свести к минимуму риск инфекции и шока.

- Существует также риск сепсиса из-за обнажения слоев кожи. А учитывая, что первая линия защиты была достигнута, это позволяет бактериям и другим микроорганизмам проникать в организм и вторгаться в него.
- Дисбаланс переключения передач также является одним из факторов, которые следует учитывать. Хотя ожоги второй степени не влияют напрямую на гомеостаз жидкости и электролитов в организме, может потребоваться жидкостная заместительная терапия, когда область ожога охватывает широкий диапазон.
Профилактика ожогов 2 степени
Лучший и идеальный способ справиться с этим — предотвратить события или несчастные случаи, которые могут привести к ожогам второй степени:
- Будьте внимательны и осторожны при работе с горячими жидкостями.
- Помните об опасности играть с огнем и иметь дело с горячими предметами.
- Знайте наизусть, где находится огнетушитель.
- Знать основные методы борьбы с огнем.
Лечение поверхностных ожогов 2 степени (ожоги 2 степени)
Уважаемый ожоговый хирург,
У моей дочери ожог с горячим супом на руке с множеством некрасивых волдырей. Беспокоюсь, это довольно болезненно. Как он заживет и оставит ли шрам ?
Беспокоюсь, это довольно болезненно. Как он заживет и оставит ли шрам ?
Magaret p
Онтарио
+ Канада
Большое спасибо за ваш вопрос. Вы не прислали мне фотографию, поэтому я поставлю репрезентативную, чтобы лучше объяснить. Для лучшего понимания этой темы также прочтите тему блога: степень ожога .
На фотографии виден ожог правой руки горячей водой (так называемый ожог ожог ). Есть участки покраснения, которые представляют ожог 1-й степени .На тыльной стороне кисти большой волдырь. Он напряженный и наполнен серозной жидкостью. Это хороший знак, так как он подразумевает поверхностный ожог второй степени и неглубокий ожог . На этой руке нет участков глубоких ожогов, и она, вероятно, похожа на ожог вашей дочери.
Ну, не паникуйте!
Волдыри — хороший признак, так как подразумевают неглубокий ожог. Эпидермис просто отделяется от дермы, и только самая верхняя часть дермы сгорает. Так что это должно легко исцеляться по Божьей благодати.
Так что это должно легко исцеляться по Божьей благодати.
Боль — тоже хороший знак в начале ожогов . Почему? Восприятие боли происходит потому, что у нас есть нервные окончания в дерме, которые воспринимают болевые ощущения от медиаторов, высвобождаемых из-за ожога . Если эти нервные окончания также обожжены, как это происходит при глубоком ожоге , тогда боль будет меньше или даже отсутствовать, и хотя нам это может понравиться, это подразумевает глубокий ожог и что нам может потребоваться операция для заживления раны! !
Следует сломать или проколоть волдырь ?
Хороший вопрос.Жидкость на волдырях делает кожу напряженной и механически вызывает боль. Когда вы прокалываете волдырь и выпускаете жидкость, этот механизм боли устраняется.
Опять же, жидкость на волдырях содержит много химических веществ, которые вредны для процесса заживления ран и вызывают боль. В небольшом пузыре я бы посоветовал проколоть пузырек и слить жидкость. Нет необходимости снимать крышу с волдыря, поскольку омертвевшая кожа служит биологической повязкой. Однако на больших участках омертвевшая кожа будет служить источником инфекции и должна быть полностью удалена в процессе перевязки.
Нет необходимости снимать крышу с волдыря, поскольку омертвевшая кожа служит биологической повязкой. Однако на больших участках омертвевшая кожа будет служить источником инфекции и должна быть полностью удалена в процессе перевязки.
Что произойдет, если удалить кожицу волдыря?
Многие пациенты, а также их родители очень обеспокоены и обеспокоены, когда вы говорите им, что волдырь будет удален, поскольку они чувствуют, что это обнажит мышцу или кость ниже.
Не волнуйтесь; единственное, что он обнажает, — это дерма внизу. На картинке справа показан ожог руки с большим волдырем, который был удален и обнажена дерма или более глубокий слой кожи. Рана чистая и явно представляет собой поверхностный ожог второй степени , который затем перевязывают, как описано ниже.
Нужен ли для этого профессионал burn для ухода за раной?
Однозначно! Эта рана требует ежедневной или иногда альтернативной повязки в зависимости от состояния раны, которое необходимо регулярно осматривать. Все процедуры должны выполняться профессионалом по ожогам в стерильных условиях, чтобы предотвратить заражение. Дальнейшие признаки инфицирования раны ожогов профессионалов легко уловят.
Все процедуры должны выполняться профессионалом по ожогам в стерильных условиях, чтобы предотвратить заражение. Дальнейшие признаки инфицирования раны ожогов профессионалов легко уловят.
Какая повязка?
Медсестра сначала очистит рану стерильным физиологическим раствором и удалит все незакрепленные частицы.Затем можно наложить слой стерильной вазелиновой марли или софтракул, чтобы повязка не прилипала к ране при следующем открытии. Подойдет антибактериальная мазь, сульфадиазин серебра или другие кремы от ожогов, доступные в вашем доме. Их можно нанести поверх них, а затем накрыть марлевой прокладкой и креповой повязкой. Нет необходимости прибегать к дорогостоящим перевязочным материалам или мазям от такого ожога.
Если боль слишком сильная, перед наложением повязки можно нанести местный обезболивающий крем, например гель с лигнокаином.
Как часто нужно менять повязку?
Ну, при поверхностном ожоге такого типа повязки на рану можно менять каждые 2 или 3 дня в зависимости от последующего наблюдения. Если рана выглядит мокрой или выделяется слишком много выделений, чаще меняйте повязку.
Если рана выглядит мокрой или выделяется слишком много выделений, чаще меняйте повязку.
Следует ли назначать антибиотики в этом случае?
Антибиотики обычно не назначаются в плановом порядке ожоговым пациентам при первом обращении. В этом случае я бы не советовал использовать какие-либо антибиотики.Однако в случае, если у пациента диабет или рана начинает проявлять признаки инфекции при последующем наблюдении или если у пациента ослаблен иммунитет , , может потребоваться начать прием антибиотиков в зависимости от достоинств каждого случая. Вот почему вам нужен профессионал burn , чтобы следить за этими случаями.
Когда мы ожидаем заживления этой раны?
Ну, исцеление должно произойти примерно через две недели. Ожоги не торопятся, и нам нужно набраться терпения !! Пациент должен запастись терпением !!!
Как мы можем провести это время вне работы?
На более легкой ноте:
Вы можете взять отпуск с работы и сделать следующее;
Расслабьтесь, забудьте об ожоге 🙂
Подумайте о прошлом и прошедших годах — принесла ли ваша жизнь пользу кому-то из окружающих?
Планируйте будущее
Проводите время со своими детьми — хотя бы один раз они будут казаться счастливыми
Проведите время с женой
Сделайте дом домом — хотя вы проводите одну треть своей жизни во сне, а половину на работе
Позвоните своему друзья, родственники, мама и папа — скажите им хоть раз, что вы скучаете по ним и как сильно вы их любите. Последнее и самое важное — приблизиться к Богу (включая атеиста).
Последнее и самое важное — приблизиться к Богу (включая атеиста).
Что еще нужно сделать?
Помимо перевязки раны, необходимы обезболивающие:
Любой из обычных анальгетиков, таких как ибупрофен, парацетамол, диклофенак натрия и т. Д., Может быть полезным в зависимости от вашей переносимости боли.
Вы должны поднять руку как можно выше — это поможет уменьшить отек (отек, возникающий при всех ожогах и ранах). Вы можете использовать подушку во время сна — под рукой 🙂 или использовать повязку, чтобы держать руку поднятой во время бодрствования.
Поощряйте свою дочь пользоваться рукой и дайте ей поиграться — это поможет предотвратить любую скованность и будет работать как своего рода физиотерапия !!
Так что расслабься, желаю твоей дочери скорейшего выздоровления. Я пришлю тебе цветы из маминого сада.
ожогов кожи: типы / степени и протокол неотложной помощи
Нажмите, чтобы оценить этот пост!
[Всего: 1 Среднее: 4]
Ожоги кожи часто возникают у людей, которые регулярно готовят, работают поварами, механиками и в других профессиях, требующих от них работы с огнем. К сожалению, ожоги кожи часто игнорируются и не рассматриваются как обычные домашние травмы. Но если их не лечить, они могут вызвать серьезные проблемы со здоровьем.
К сожалению, ожоги кожи часто игнорируются и не рассматриваются как обычные домашние травмы. Но если их не лечить, они могут вызвать серьезные проблемы со здоровьем.
Наша кожа является самым большим органом человеческого тела, и она также действует как 1 st уровень защиты от внешних элементов. Но если за кожей не ухаживать или не лечить травму или ожог, это может привести к инфекциям и заболеваниям.
Что такое ожог кожи?
Когда кожа встречается с чем-то очень горячим, например, с предметом, жидкостью, химическим веществом или даже излучением, это вызывает ожог кожи.Ожоги кожи можно разделить на три категории в зависимости от интенсивности травмы и причиненной травмы.
Какие бывают ожоги?
Ожог I степени
Этот ожог кожи является поверхностным, так как поражает только 1 st или самый верхний слой кожи или эпидермиса. Продолжительное пребывание на солнце вызывает солнечные ожоги, тип ожога 1-й степени.
Ожог 2 степени
Ожог кожи 2-й степени требует внимания, и его нельзя игнорировать или игнорировать.Этот тип ожога поражает более глубокие слои кожи, эпидермис и дерму, полностью или частично.
Ожог 3 степени
Ожог третьей степени опасен и требует немедленного вмешательства, поскольку он проникает глубже эпидермиса и дермы, то есть вызывает повреждение тканей кожи. Это может привести к побелению, почернению или обугливанию кожи.
Протокол ожога кожи
В случае ожога 1 -й степени лучше всего обработать его, очистив место ожога холодным компрессом или антисептическим кремом.Не тереть лед. В случае появления волдырей или раздражения кожи обратитесь к врачу.
Важный протокол
- Отодвиньте пациента от источника ожога или тепла
- В случае повреждения горячей жидкостью или химикатом, одежду следует немедленно выбросить.

- Все аксессуары, украшения, кольца или обтягивающую одежду следует снять, так как поврежденная область может опухнуть.
- Если пострадавший чувствует слабость или теряет сознание, ему следует лечь.Но их травмированный участок следует замочить в холодной воде
- Подержать раненую область под холодной водой не менее 20 минут
- Область ожога следует осторожно промокнуть насухо мягким чистым полотенцем.
- Надеть свежую стерильную повязку
- Не пытайтесь тянуть за одежду, прилипшую к области ожога. Лучше всего, если врач сделает то же самое
- Нанесите алоэ вера, антисептические кремы и мази
Ожоги должны лечить только врачи.Если в неудачной ситуации одежда человека загорелась, лучше всего накрыть ее одеялом и выполнить ритуал стоп-бросок. Никогда не обливайте человека водой. Правильная первая помощь должна быть оказана только врачом.
Также читайте: Кожное заболевание псориаз: симптомы, типы и лечение
.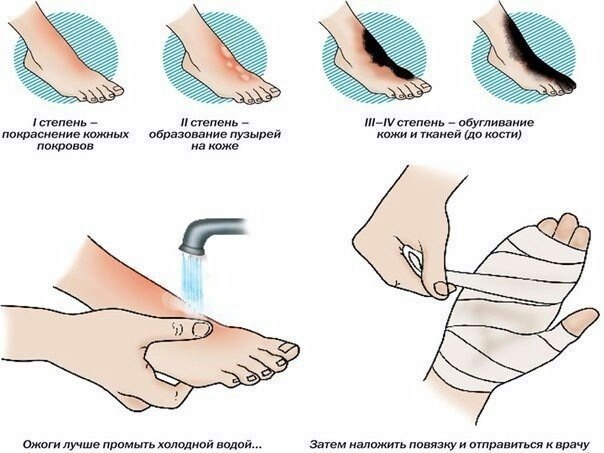

 ),
),
 Они эффективны в третьем (при синегнойной палочке) и четвертом периоде ожоговой болезни – при острой токсикемии и септикотоксикемии.
Они эффективны в третьем (при синегнойной палочке) и четвертом периоде ожоговой болезни – при острой токсикемии и септикотоксикемии.
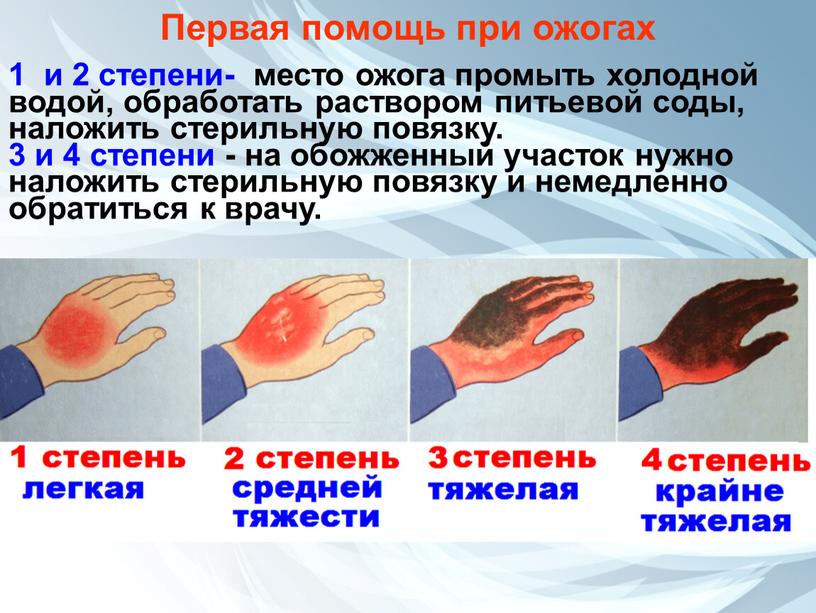
 Как правило, возникает по причине ожога в его стандартном понимании: воздействие кипятка, огня или прикосновение к очень горячим предметам.
Как правило, возникает по причине ожога в его стандартном понимании: воздействие кипятка, огня или прикосновение к очень горячим предметам. Рекомендуемое время для обработки холодной воды от 20 до 60 минут.
Рекомендуемое время для обработки холодной воды от 20 до 60 минут.
 Наносится путем распыления.
Наносится путем распыления.
 Такие действия смогут предупредить возможность дальнейшего углубления зоны поражения из-за ее нагрева. Также такая водная процедура улучшит кровообращение внутри обожженной поверхности. Однако нельзя применять для этой цели лед, поскольку кроме ожога можно вызвать дополнительную травму, связанную с обморожением. Если ситуация экстремальная (поблизости совершенно отсутствует вода) допускается охлаждать рану мочой, хотя в реальности достаточно редко возникают поводы, чтобы использовать этот способ.
Такие действия смогут предупредить возможность дальнейшего углубления зоны поражения из-за ее нагрева. Также такая водная процедура улучшит кровообращение внутри обожженной поверхности. Однако нельзя применять для этой цели лед, поскольку кроме ожога можно вызвать дополнительную травму, связанную с обморожением. Если ситуация экстремальная (поблизости совершенно отсутствует вода) допускается охлаждать рану мочой, хотя в реальности достаточно редко возникают поводы, чтобы использовать этот способ.
 Желательно, что оно имело специализированное ожоговое отделение.
Желательно, что оно имело специализированное ожоговое отделение.
