на какой день снимают, чем обрабатывают, сколько мазать зеленкой
Лапароскопия относится к малотравматичному методу, который используется для диагностических и хирургических целей органов, которые располагаются в области малого таза и брюшной полости. Несмотря на все преимущества, данный метод, если пренебречь рекомендациями врача, может вызвать определенные проблемы в послеоперационный период. Одним из вопросов, который требует повышенного внимания – это швы после лапароскопии. В нашей статье рассказывается, на какой день снимают швы, как производится их обработка, через сколько они заживают.
Когда показана лапароскопия
Лапароскопия используется для проведения малотравматичной операции для удаления или восстановления пораженного органа. С ее помощью проводят:
- удаление желчного пузыря;
- аппендицита;
- почек;
- мочевого пузыря;
- мочеточника;
- маточных труб;
- кистоза матки;
- внематочной беременности;
- лечат эндометриоз;
- лечат синдром поликистоза яичника;
- грыжи;
- миому;
- спаечные процессы;
- останавливают внутреннее кровотечение.
Кроме того, проводится перитонеоскопия для выявления множественных патологий брюшной полости органов малого таза.
Когда заживают швы
Многих людей интересует, когда снимают швы после лапароскопии. Обычно они снимаются спустя 7 дней после проведения операции. Однако бывают ситуации, когда снятие швов проводится через 2 недели. Чаще всего это бывает у лиц, страдающих от избыточного веса.
На сегодняшний день часто используют саморассасывающиеся нити. Они самостоятельно отпадают через неделю после того, как рассосутся полостные нити. Если все пройдет без осложнений, то рубцы стают незаметными спустя 2–3 месяца. Во время беременности рубцы после перенесенного лапароскопического вмешательства стают более яркими, образуют растяжки.

Необходимые для обработки материалы
Чем обрабатывают
Обрабатывать швы нужно антисептическими растворами, которые продаются в аптеке: перекисью водорода, зеленкой, жидкостью, основанной на спирте. Во время обработки лучше не пользоваться ватой, так как она может оставить кусочки по краям шва, что способно вызвать воспалительный процесс. Для этих целей лучше подойдет марлевый тампон. Опасение должна вызывать сукровица, сочащаяся из раны.
Процедура обработки послеоперационных швов проходит следующим образом:
- Небольшую часть стерильного бинта свернуть, затем обмакнуть в раствор для обработки, протереть шов. Причем необходимо следить за тем, чтобы были смочены все ямочки. Далее дать подсохнуть кожному покрову.
- Если возникло ощущение жжения, боли, необходимо наложить стерильную марлевую повязку.
- Если нет боли, то ватной палочкой, смоченной в зеленке, следует мазать шов. После чего производится накладывание стерильной повязки.
С разрешения врача, для лучшего заживления, можно ранку оставить незаклеенной. В этом случае важно одевать свободное натуральное белье, которое не зацепит и не повредит рубец. После снятия швов подобным образом необходимо проводить обработки в течение недели. Многие переживают, больно ли снимаются швы. Обычно их не больно снимать. Чаще всего боль присутствует при наличии воспаления.
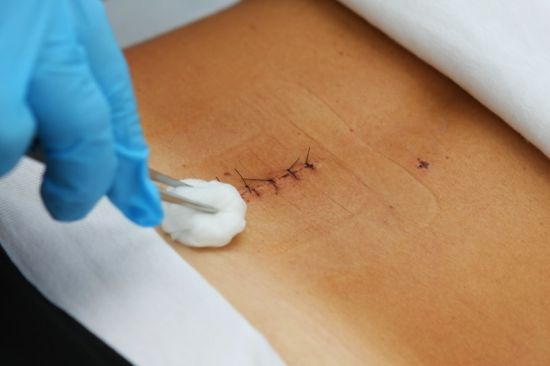
Производить обработку лучше при помощи пинцета
Во время обработки швов нельзя принимать ванну, баню. Для гигиенических процедур разрешается пользоваться душем, при принятии которого места рубцов лучше заклеить целлофаном, чтобы не допустить их намокания. Далее произвести обработку привычным способом. Необходимо внимательно подойти к обработке швов после лапароскопии. Так как даже незначительные рубцы могут воспалиться и вызвать серьезное осложнение. Чаще это происходит в пупке.
Признаки нормального течения процесса
Процесс заживления швов может сопровождаться следующей клинической картиной, которая нередко стает причиной беспокойства пациента:
- ранки болят ноющим характером;
- влажность в раневой поверхности;
- вздутие брюшной полости;
- уплотнение, образовавшееся под швом;
- зуд.
Перечисленные признаки являются нормальной реакцией на заживление рубцов, восстановление кожного покрова. Таким образом, происходит наращивание новой плоти.
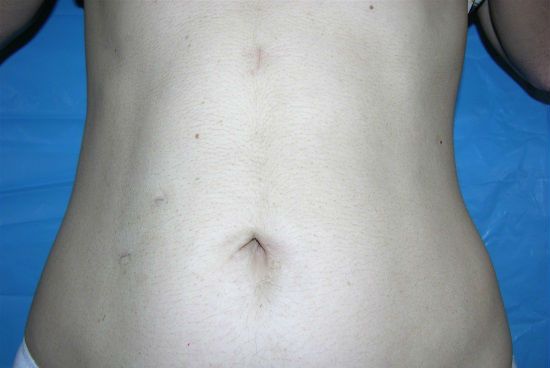
В дальнейшем рубцы после лапароскопии стают почти незаметны
Возможные осложнения
Если обрабатывание производилось не должным образом, то возможно развитие нагноения. О начале данного процесса говорит появление опухоли, твердого узелка, шишки. Обычно он сопровождается болью. Если во время сдачи крови выявляется лейкоцитоз, то у пациента, скорей всего, развилось гнойное осложнение. Чтобы не пропустить его начала, необходимо каждый день во время обработки осматривать рану на наличие припухлости, болезненности.
Кроме того, возможно осложнение в виде расхождения швов. Обычно оно развивается при несоблюдении двигательного режима, при поднятии тяжестей в первый месяц после оперативного вмешательства. Чтобы избежать данного развития событий, нужно выполнять рекомендации врача, следует для профилактики носить специальный бандаж. Внутренний шов может разойтись в результате метеоризма. Для его недопущения важно исключить на время заживления швов твердую, жирную пищу, богатую клетчаткой, углеводами, соблюдать питьевой режим.
Если соблюдать рекомендации, то возможность расхождения швов сводится к минимуму. К особой группе относятся диабетики, у которых снижаются регенеративные способности тканей. Исходя из чего плохо заживают любые раны. За ними ведется тщательное наблюдение с подключением инсулинотерапии. Если у пациента произошло инфицирование раны, тогда ему выписывают антибиотики широкого спектра действия, проводится обрабатывание антисептическими растворами. При расхождении швов прежде производится повторное их накладывание и назначается перечисленное лечение.
Когда необходимо обратиться к врачу
Пациенту необходимо незамедлительно обратиться к врачу при наличии следующей клинической картины:
- при долгонезаживающих швах, что может быть вызвано сниженной регенерацией, отражением нитей организмом;
- если сильно чешутся раны в результате раздражения на нити, попадания бактерий, грязи, аллергической реакции на пластырь;
- опухшие раны возникают при нарушении техники при зашивании;
- появления уплотнения, что возникает при скоплении гноя, жидкости, расхождении швов;
- мокнет шов из-за травмирования подкожно-жирового слоя, проникновения в ходе оперативного вмешательства инфекции;
- болевые ощущения могут возникать из-за расхождения швов;
- выделение сукровицы, жидкости может быть из-за расхождения, если ранка гноится;
- не затягивание раны в течение недели после снятия швов говорит о сильном воспалении.
Иногда бывают случаи, когда пациенту требуется проведение лапароскопического вмешательства. Чаще всего наиболее долго заживает пупочный шов.
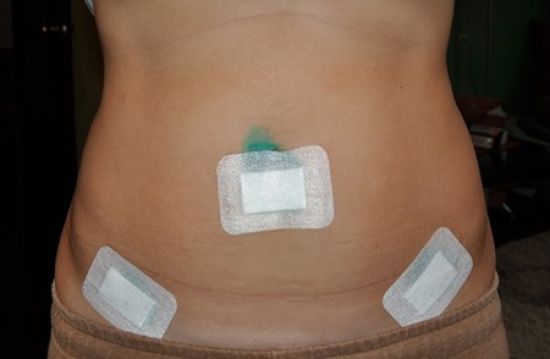
Фото как выглядит шов после удаления кисты яичника
Причины плохого заживления швов
Плохая заживляемость лапараскопических швов возможна по следующим причинам:
- пониженного иммунитета;
- снижения функций регенерации организма;
- хронических заболеваний эндокринной системы;
- гормонального сбоя;
- лишнего веса;
- несоблюдения рекомендация врача;
- дисфункции мышечной ткани вследствие пожилого возраста.
Перечисленные причины ухудшают заживляемость послеоперационных швов, в результате восстановительный период сопровождается усилением болей.
Профилактика осложнений
Чтобы избежать развития осложнений, следует соблюдать следующие профилактические методы. В течение 1,5 месяцев необходимо убрать физические нагрузки. Для избегания попадания бактерий, инфекций, запрещается в течение 2 недель принимать душ. Бассейн, ванну разрешено посещать через месяц. Пребывание на солнце, посещение бани, сауны разрешено через 3 месяца.
Запрещены половые акты на протяжении 4 недель. Не следует употреблять тяжелоусваиваемую пищу, чтобы не допустить растягивание, напряженность брюшной полости. Для того чтобы лапароскопические швы заживали без проблем, следует соблюдать все рекомендации врача. Таким образом, процесс заживления протекает без каких-либо осложнений.
Период после лапароскопии — что происходит с вами в клинике
Камни в желчных протоках мешают полноценному оттоку желчи, а иногда и полностью блокируют его работу. В результате в органе происходят патологические трансформации, которые приводят к возникновению болевых ощущений, инфекций, нарушению функционирования поджелудочной железы. Если медикаментозная терапия в этом случае бессильна, то прибегают к лапароскопической холецистэктомии – удалению желчного пузыря. Подобная процедура сегодня считается более щадящей и безопасной, так как, в отличие от обычного хирургического вмешательства, не оставляет на теле пациента значительных рубцов – практически незаметный шрам после использования лапароскопа имеет длину всего 1,5-2 см.
Сколько длится больничный после лапароскопии?
Длительность больничного после операции четко регулируется на законодательном уровне. Открывается лист датой поступления в стационар, а закрывается – датой выписки. После этого пациент наблюдается в поликлинике по месту жительства, где врач может продлить ему восстановительный период еще на 2-3 недели. Больничный период после вмешательства длится не менее 10 дней, а иногда и больше. Все зависит от индивидуальных особенностей организма пациента и уровня его регенеративных возможностей. Если десяти дней будет мало на восстановление, тогда больничный продлевают на необходимый срок. При этом решение принимается уже врачебной комиссией.
Когда можно вставать после операции?
Начинать полноценное движение можно на следующий день после операции. Если лапароскопия выполнялась в первой половине дня, то пациент уже вечером может передвигаться по палате при поддержке родных или медперсонала.
Когда можно принимать пищу после лапароскопической холецистэктомии?
В течение первых суток после оперативного вмешательства пациенту нельзя ни есть, ни пить. Блокирование оттока желчи из-за холецистита, а также хирургическое вмешательство (хоть и облегченного типа) негативно влияет на пищеварительный тракт. Только на вторые сутки разрешается умеренное употребление пищи и жидкости.
Сколько необходимо лежать в больнице после операции?
Некоторые пациенты лежат в больнице после лапароскопии всего 3-4 дня – это минимальный срок пребывания в стационаре после подобной процедуры.
1-й день. Сдача анализов, уточнение всех медицинских нюансов у пациента.
2-й день. Проведение операции. Время процедуры – от 20 до 60 минут. Тучные пациенты со спаечными процессами и объемным желчным пузырем, а также пациенты с другими анатомическими особенностями требуют повышенного внимания со стороны врача.
3-й день. Стационарное наблюдение пациента, перевязки, прохождение ультразвукового обследования. Корригирование (корректировка) медикаментозной терапии при необходимости.
4-й день. Врач осматривает пациента – если результат удовлетворительный, тогда его выписывают из больницы. На руки выдается выписной эпикриз.
В нашей клинике пациент обследуется амбулаторно. Ложится в стационар в день операции. Выписывается на следующий день или через день.
Лапароскопия: на какой день выписывают при осложнениях?
Если на месте разреза возникает гнойник, подкожная эмфизема (скопление воздуха) или другие осложнения, тогда пребывание пациента в стационаре продлевается до тех пор, пока не будут устранены нежелательные послеоперационные проявления. В этом случае придется дольше лежать в больнице в послеоперационный период. Стоит заметить, что подобные прецеденты после лапароскопии возникают очень редко, так как сама манипуляция подразумевает минимальное воздействие на ткани и максимальную стерильность.
Когда снимают швы после лапароскопии желчного пузыря?
Послеоперационные швы выполняются из саморассасывающихся нитей, которые рассасываются на шестой день после операции, или из съемных нитей. Когда удаляется съемный шовный материал? Снимают швы после операционного вмешательства на 6-й или 10-й день. Обычно пациент в это время уже выписан из стационара.
Чем обрабатывать швы после операции?
Тщательный уход за послеоперационной раной включает в себя обработку кожи антисептиком, наложение и фиксацию стерильной марлевой повязки. В период пребывания в стационаре врач ежедневно осматривает рану на предмет возникновения отека, выделений или покраснений.
Швы после лапароскопии обрабатывают антисептическими растворами: марганцовкой, перекисью водорода, медицинским спиртом, зеленкой. Перед выпиской врач проводит обязательный инструктаж по правильному уходу за раной в домашних условиях. Обрабатывать швы можно и в поликлинике по месту жительства.
Если удаление швов не происходит вовремя?
Если по каким-то причинам снятие швов после лапароскопии не происходит, то может возникнуть нагноение, и в этом случае швы проявятся сами сквозь края раны. Нити также могут врасти в кожу, однако со временем они будут отторгнуты путем нагноения и инфекций.
Кто снимает швы после лапароскопии?
Категорически не рекомендуется избавляться от шовного материала самостоятельно! В этом случае велик риск инфицирования. Определять готовность послеоперационной раны к подобным манипуляциям должен только врач. Он оценивает динамику процесса заживления, визуально оценивает состояние раны.
Удаление швов происходит в амбулаторных условиях. В некоторых случаях с этой целью посещается клиника или медицинский центр, где была осуществлена операция. Процедуру может проводить как сам доктор, так и медицинская сестра.
В каких случаях необходимо срочно отправиться к врачу? Если у вас есть один или несколько следующих симптомов:
- общая слабость, озноб, ломота в теле;
- повышение температуры тела до 38⁰C и более;
- проблемы с кишечником – диареи, запоры;
- боли в области плеча или живота, которые не проходят;
- место проведения лапароскопии покраснело, опухло, зудит;
- периодические рвотные позывы.
Если разрезы начали кровоточить и разошлись, возникли проблемы с дыханием, началось учащенное сердцебиение, то необходимо вызвать неотложную помощь. Подобные осложнения после лапароскопии являются редким исключением и могут быть вызваны недостаточным или неправильным уходом за ранами.
Лапароскопия желчного пузыря: послеоперационный период вне стационара
После выписки пациента из больницы ему необходимо соблюдать такие правила: специальная диета, ограничивающая продукты, способные вызвать метеоризмы; ограничение на физические нагрузки; запрет на посещение бани, сауны, солярия; ношение специального бандажа в течение трех недель после операции.
Для предотвращения запоров доктор может прописать специальные препараты. Человеку, пережившему лапароскопию желчного пузыря, придется навсегда отказаться от употребления животных жиров, копченых и жареных блюд. Со временем жизнь входит в привычное русло, и прооперированный совсем не ощущает отсутствия удаленного органа.
на какой день снимают, как и чем обрабатывать
Лапароскопическая хирургия является инновационным методом и имеет ряд преимуществ по сравнению с полостными операциями. Она помогает избежать больших разрезов, шрамов и тяжелого послеоперационного периода. Швы после лапароскопии оставляют после себя лишь малозаметные точки. Однако благополучный процесс заживления швов во многом зависит от правильных действий пациента.
На какой день снимают швы после лапароскопии

Шовный материал, применяемый после лапароскопии, может представлять собой саморассасывающиеся нити, которые обычно растворяются на шестые сутки после проведения манипуляции. А также существует съемный шовный материал, который удаляется после заживления раны.
Когда снимают швы после лапароскопии врач решает индивидуально по каждому пациенту. Все зависит от того, через сколько заживают у него послеоперационные раны. Стандартно этот период составляет 5-7 дней. Но если заживление происходит медленно, то может понадобиться 2-3 недели.
Кроме того, швы после операции удаляются в разное время в зависимости от сложности патологии, по поводу которой проводилось лапароскопия. Процесс может затянуться, если во время лапароскопического вмешательства устанавливают дренаж. В таком случае, пациенту прежде предстоит удаление дренажа, когда он выполнит свои функции, а уже потом через какое-то время и самого шовного материала.
Признаки нормального процесса заживления

Когда лапароскопия уже позади и больных отпускают домой, то они хотели бы знать, когда можно мочить шов, каким должен быть правильный уход за швами и как понять, что процесс заживления идет как надо. Определенная клиническая картина, которая будет сопровождать пациента во время восстановительного периода, может его в какой-то мере насторожить. Это могут быть такие симптомы:
- ноющая боль в области проколов;
- легкое нагноение или гиперемия;
- влажность в раневой поверхности;
- шов чешется;
- под швом образуется небольшое уплотнение.
При заживлении кожных покровов это вполне нормальные явления. В частности зуд свидетельствует о том, что в области прокола наращиваются новые ткани. Извлечение дренажа при лапароскопии, как правило, не сказывается на нормальном процессе заживления раневого участка.
При проведении лапароскопии пациенту всегда делают 3-4 прокола в брюшине. Причем локализация одного из них неизменна независимо от области применения этой манипуляции, и находится чуть ниже пупка. Это достаточно проблемная область для заживления хирургических ран.
Какие могут быть осложнения заживления и их причины
Швы после хирургического вмешательства бывают внутренние и наружные. Мягкая опухоль в месте хирургической раны может указывать на то, что разошелся внутренний шовный материал. Ну а то, что после лапароскопии разошелся наружный шов, не заметить просто невозможно. Однако это крайне редкое осложнение в клинической практике. Гораздо чаще наблюдаются такие патологические процессы:
- рана долго не заживает;
- появляется лигатурный свищ послеоперационного рубца;
- в области рубца появляется синяк или шишка;
- развивается раздражение на хирургические нити в виде сильного зуда;
- возникает под швом уплотнение или он становится твердый;
- мокнет пупок;
- развилось сильнейшее воспаление и загноился шов.
Даже косметический рубец может беспокоить еще какое-то время после снятия швов, особенно, если местом его локализации является пупок.
Раневая поверхность плохо заживает после лапароскопии по таким причинам:
- сниженный иммунный статус;
- нарушение функций регенерации организма;
- хронические эндокринные заболевания;
- гормональные нарушения;
- избыточный вес;
- врачебные ошибки;
- несоблюдение пациентом врачебных рекомендаций;
- гериатрический возраст пациента.
Несмотря на то, что в последнее время у врачей все большей популярностью пользуются кетгуты и синтетический рассасывающийся хирургический материал, не исключено его лишь частичное рассасывание, что приводит к появлению инфицированного очага и нагноения. В таком случае пациенту не обойтись без медицинской помощи.
Необходимые материалы и рекомендации по уходу за швами дома

При обработке швов в домашних условиях необходимо запастись такими перевязочными средствами и тем, чем мазать рану:
- бриллиантовый зеленый;
- пероксид водорода;
- медицинский спирт;
- гипертонический раствор;
- стерильная марля или другой перевязочный материал;
- пинцет;
- ватные палочки;
- хирургические пластыри.
Тщательно вымыв руки и обработав их антисептическим средством (лучше надеть стерильные перчатки), нужно аккуратно вскрыть рану. Если раневая поверхность влажная и из нее выделяется сукровица, то обязательно следует проконсультироваться со своим лечащим врачом.
К самостоятельной обработке можно смело приступать, если раневая поверхность сухая. Ухаживать за раной необходимо следующим образом:
- Сделанный из стерильного перевязочного материала, валик смачивают в спирте и аккуратно им протирают рубец, после чего дают коже подсохнуть.
- Если в процессе вышеописанной манипуляции появилась боль, то на рану накладывают марлевую повязку, смоченную в гипертонический раствор, и наклеивают пластырь.
- Если болевые ощущения или жжение отсутствует, то дальше обрабатывать швы можно с помощью ватной палочки, которую смачивают в раствор бриллиантового зеленого. В конце процедуры на раневую поверхность накладывают стерильную повязку, которую фиксируют пластырем.
Если лечащий врач не против, то рану можно не заклеивать, но при этом следует быть предельно осторожным, чтобы случайно не повредить рубец, зацепив его.
Процесс снятия швов и можно ли их снять самостоятельно
Снятие швов после лапароскопии должно проводиться в перевязочном кабинете хирургического отделения. Некоторые пытаются снять их самостоятельно, но делать это не рекомендуется, поскольку имеется высокий риск присоединения вторичной инфекции. В манипуляционном кабинете с помощью специального инструмента процесс снятия шовного материала выглядит следующим образом:
- Снимается повязка, кожные покровы тщательно обрабатываются антисептиком.
- С помощью пинцета подтягивается вверх край шва. После этого его надрезают ножницами у самого кожного покрова так, чтобы не пришлось протягивать под кожей наружный участок нити.
- После извлечения всего шовного материала рубец вторично обрабатывается антисептическим средством с последующим накладыванием стерильной повязки, которую рекомендуется менять каждый день.
Если же в рану будет занесена инфекция и начнется нагноение, то может понадобиться хирургическое вскрытие рубца с целью очистки его от скопившегося экссудата. Как правило, такая процедура требует установки временной дренажной системы, а также курса антибактериальной терапии.
Уход за рубцом после снятия швов
Даже после удаления шовного материала, еще на протяжении какого-то времени шрам после лапароскопии требует специального ухода. Как минимум это может занять неделю, но лечащий врач подскажет точнее.
После каждых водных процедур ранку обязательно следует хорошо обрабатывать перекисью водорода, просушивать стерильным тампоном, а также тщательно наносить на свежий рубец бриллиантовый зеленый. Это крайне важно, поскольку даже маленькие рубцы, образовавшиеся после лапароскопии, могут инфицироваться, что приведет к серьезным осложнениям
Как выглядят шрамы после заживления

Шрамы после лапароскопии практически незаметны. Это происходит, поскольку во время лапароскопии практически не нарушается целостность брюшной стенки. И все же, каким после лапароскопии будет шрам во многом зависит от правильного ухода за ним.
Для предотвращения рубцевания на место прокола накладывают повязки с гелем Куриозин, который содержит гиалуронат цинка. Он хорошо снимает воспаление, а также обладает бактерицидными свойствами. При недостатке этого вещества могут появляться келоидные или гипертрофические рубцы. А когда раны на коже затянутся, то для смягчения рубцов назначается мазь Контрактубекс.
Если лапароскопическая операция была выполнена опытным специалистом, а в дальнейшем пациент четко следовал его рекомендациям по уходу за швами, то несколько малозаметных рубцов в местах проколов не доставят никаких физических или эстетических проблем в будущем.
послеоперационный период, описание, осложнения и боли
Операция по удалению желчного пузыря считается сегодня самой распространенной. Она часто выполняется с помощью эндоскопического метода. Данный способ лечения характеризуется невысокой травматичностью, что является его несомненным достоинством.
Также применение этой методики позволяет уменьшить вероятность образования послеоперационных грыж. Преимуществом лапароскопии является также ранняя реабилитация больных.
К назначению данной операции могут приводить камни в желчном пузыре или холецистит. В некоторых случаях единственным методом лечения болезней желчного пузыря остается только оперативное вмешательство.
После этой процедуры важно помочь желчным протокам справиться с функциями удаленного органа. Для этого нужно соблюдать лекарственную терапию, режим питания, диету, а также делать гимнастику.
Обычно восстановительный период после лапароскопии равен одному году. Именно этот срок необходим организму для того, чтобы приспособиться жить нормально без желчного пузыря. Благодаря строгому соблюдению рекомендаций лечащего врача можно избежать многих неприятных последствий и полностью восстановить свое здоровье.
Краткое описание операции
Лапароскопией называется оперативное вмешательство с использованием специального оборудования — эндоскопа, в результате которого происходит удаление желчного пузыря. Большинство видов холецистэктомии выполняется именно с помощью данной методики.
Преимущества лапароскопии заключаются в следующем:
- низкий риск развития бактериальной инфекции;
- небольшая степень травматизации пациента;
- невысокий риск повреждения крупных сосудов;
- короткий срок пребывания в стационаре;
- практически отсутствие послеоперационного шрама;
- сокращение времени на операцию;
- короткий срок на восстановление организма после операции;
Реабилитация после лапароскопии
Как проходит и сколько длится?
После удаления этого органа и окончания действия наркоза пациент может испытывать боль в области хирургического вмешательства. Поэтому в первые дни после операции больному вводятся назначенные врачом анальгетики, что позволяет уменьшить болевые ощущения. Заживание операционных ран сопровождается снижением болевого синдрома. При появлении наряду с болью тошноты, рвоты и высокой температуры нужно срочно обратиться к врачу. Это может свидетельствовать о болезнях и воспалениях других органов.
Иногда после удаления желчного пузыря развивается рубцовая грыжа. Это сопровождается болью, рвотой, тошнотой, отсутствием стула. Развитие грыжи может быть связано с некачественными материалами при проведении лапароскопии или с осложнениями. Часто в этом виноват сам пациент, который не соблюдает диету и пренебрегает бандажом.
При появлении кровотечения или выделений из операционной раны, высокой температуре, отсутствии эффекта от обезболивающих лекарств может быть назначена срочная госпитализация пациента.
После операции на раны накладываются специальные наклейки «Тегадерм». Но принимать душ можно будет только через 2 суток. При этом мыть раны мылом или гелем для душа нельзя. Раны обрабатываются самостоятельно раствором йода без перевязок. Принимать ванну можно через 5 дней после снятия швов.
После операции с применением наркоза происходит травматизация тканей, что требует времени на восстановление организма и его функций. Обычно период реабилитации занимает от 7 до 28 дней. На второй день пациент может свободно передвигаться и гулять. Но неделю он должен находиться в домашних условиях, так как может ощущаться упадок сил и утомляемость.
Около года противопоказана тяжелая физическая нагрузка. Она может привести к образованию грыжи и расхождению швов. Нередко появляются и другие неприятные последствия.
Физические упражнения можно заменить на легкие пробежки и утреннюю гимнастику. Это улучшит работу органов пищеварительной системы и облегчит отхождение желчи. Но их можно выполнять только через 2 месяца после операции и при хорошем самочувствии. Пешие прогулки помогают справиться с желчным застоем в течение всего периода восстановления после лапароскопии.
Рацион питания
Отвар шиповника или негазированную минеральную воду можно пить только через сутки после операции. До этого времени смачивают рот больного водой или полоскают горло травяным раствором. На второй день после операции разрешается выпить кисель, чай или кефир.
В течение всего восстановительного периода нужно придерживаться специальной диеты. В первые дни после операции рекомендуется питание в виде супов-пюре, которые готовятся на воде или бульоне.
В качестве второго блюда подойдет белковый паровой омлет, картофельное пюре, нежирная отварная рыба. Для десерта можно использовать фруктовое желе или яблочный фреш.
Через неделю разрешается есть нежирные кисломолочные продукты, каши-размазни, телятину, индейку, курятину, морковное и кабачковое пюре, пудинг, творожник, запеканку, желе, кисель. Пища должна быть отварной, запеченной и приготовленной на пару. Но от жареной картошки, маринадов и копченостей, солений, консерв нужно навсегда отказаться.
Потребление специй запрещается. Важно много пить и отказаться от очень горячей или холодной пищи. Запрещены жирные бульоны, красный перец, сладости, газированные напитки, хлеб и выпечка из муки грубого помола.
Правила поведения в постоперационном периоде следует знать каждому, кто столкнулся с данной проблемой. Сейчас таких людей становится все больше. Сейчас лапароскопия превращается в обыденную операцию, напоминающую удаление аппендицита.
Последствия удаления желчного пузыря
Удаление желчного пузыря приводит к различным биохимическим изменениям и сбиванию системы регуляции тока. Также нарушается моторика мышц 12-перстной кишки и происходит разжижение желчи.
В результате быстро размножаются микробы, что приводит к нарушению баланса микрофлоры. Желчь становится в этом случае сильным раздражителем слизистой оболочки, что вызывает воспаление 12-перстной кишки и нарушает ее двигательную активность.
Пища может забрасываться обратно в желудок и пищевод, что вызывает гастрит, энтерит, колит или эзофагит. Отсутствие желчного пузыря приводит к нарушению вторичного всасывания желчи и ухудшает переваривание пищи. Все эти нарушения требуют соответствующего лечения у гастроэнтеролога.
Заключение
- Лапароскопия является самой распространенной операцией по удалению желчного пузыря.
- Эта операция имеет много преимуществ по сравнению с обычной. Она менее травматична и не требует длительного периода для восстановления больного.
- После лапараскопии важно соблюдать все рекомендации врача. Это касается также диеты и физических нагрузок.
С этой статьей также читают:
Гепатолог, Гастроэнтеролог, Проктолог
Алексей занимается врачебной деятельностью с 1996 года. Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.Другие авторы
Комментарии для сайта Cackle
Как проходит восстановление после удаления желчного пузыря?
Желчный пузырь считается важным органом, принимающим непосредственное участие в процессе пищеварения. Этот орган, в виде пустого внутри мешочка, служит временным хранилищем вырабатываемой в печени желчи.
Как только в желудок поступает пища, желчный пузырь выделяет небольшую порцию желчи, которая проходит в кишечник и расщепляет жиры.
Она проходит по специальным протокам, связывающим орган непосредственно с кишечником, но в некоторых случаях, проходимость таких протоков нарушается. Причиной может послужить как холецистит (воспаление стенок органа), так и образование желчных камней.
Если камни небольшие, и их немного, то помочь может ультразвуковое дробление конкрементов, диета, специальные лекарственные препараты, физиопроцедуры.
Однако известны случаи, когда каменистые образования продолжают расти, приводя к полной закупорке протоков, обструкции желчного пузыря. Здесь потребуется полное удаление органа – холецистэктомия, которая проводится при помощи лапароскопии или полостной операции.
Изменения в организме без желчного пузыря
Любое хирургическое вмешательство не проходит для организма бесследно, будь то щадящая лапароскопия или серьезная полостная операция. В 20-30% случаев, у прооперированных больных развивается целый комплекс симптомов, получивший название постхолецистэктомического синдрома.
У пациентов наблюдаются:
- сильные болевые спазмы в правом боку;
- диарея;
- субфебрильная температура;
- пожелтение кожи;
- метеоризм;
- слабость и потливость;
- тошнота.
Интересно, что такие признаки необязательно проявляются сразу, но при первых же неприятных ощущениях, необходимо срочно сообщить врачу. Подобная операция требует длительного восстановительного периода, изменения привычного образа жизни и питания.
Важно помнить, что строгое соблюдение предписаний врача, пожизненное соблюдение диеты и щадящие физические нагрузки позволяют пациенту прожить долгую, полноценную жизнь. Уже спустя год после удаления пузыря, нормализуется выработка желчи, нормализуется пищеварительный процесс.
Однако и здесь есть свои особенности, например, отсутствие хранилища для желчи приводит к тому, что она из печени, напрямую поступает в кишечник. Ее консистенция не достаточно плотная, для переваривания большого объема пищи. В связи с этим, пищеварение замедляется и значительно ухудшается.
Основная же нагрузка при этом, ложится на печень, в которой часто происходит длительный застой желчи. Именно поэтому, после удаления ЖП назначают желчегонные растительные препараты.
Смотрите видео о том, к чему приводит удаление желчного пузыря:
Виды холецистэктомии
Удаление органа может проводиться двумя способами: с помощью лапароскопии или при серьезной полостной операции. Как правило, врачи стараются использовать менее травматичную операцию (лапароскопию), но бывают ситуации, когда ее применение недопустимо.
Полостная
Такая холецистэктомия проводится при развитии перитонита, острого воспаления стенок органа, тяжелых поражениях протоков. Проводится она под общим наркозом, путем длинного разреза в средней части брюшины, либо бокового разреза с правой подреберной стороны.
В ходе операции, врач находит и перевязывает все кровеносные сосуды, артерии и протоки, ведущие к органу, после чего удаляет и извлекает пузырь. При необходимости, устанавливают дренаж и зашивают надрез. Такое вмешательство не проходит бесследно, вызывая частые послеоперационные осложнения.
Лапароскопия
Этот метод считается самым безопасным, безболезненным, не требующим длительной реабилитации. Операция проводится с помощью небольших проколов в передней части брюшины, в которые вводят все необходимые инструменты. В одно из отверстий вводят достаточное количество углекислого газа, для улучшения обзора и улучшения доступа к органу.
Специальными манипуляторами, врач отщипывает желчный пузырь и удаляет его через один из проколов. Как правило, вся процедура занимает около часа, а при наличии в ЖП камней, их надо предварительно измельчить. После извлечения органа, необходим временный дренаж для оттока жидкости.
Смотрите видео о лапароскопии:
Реабилитация в стационаре
Восстановление после лапароскопии занимает совсем немного времени, а выписывают больного из стационара уже спустя 4-5 дней, но только при отсутствии осложнений. Полостная операция требует длительного реабилитационного периода, составляющего до 2-3 недель.
После полостной
Прооперированного пациента на 2 суток помещают в реанимацию, где происходит круглосуточное наблюдение за его состоянием. Потом больного переводят в обычную палату, а ранний восстановительный период в этом случае, составит не менее 2 недель.
Вставать разрешено через 12-14 часов после операции, а еще через сутки – предлагают выпить нежирного бульона. На 4 сутки, больной должен не просто вставать, а самостоятельно передвигаться на небольшие расстояния.
Главное условие – использование специального послеоперационного бандажа., поддерживающего переднюю стенку брюшины. Если не возникло осложнений, спустя 10-12 дней снимают швы, а еще через несколько дней, больного выписывают на амбулаторное лечение.
После лапароскопии
Спустя 5 часов, пациенту рекомендуют переворачиваться и садиться, а еще через пару часов – вставать и передвигаться. В первые сутки, больному строго запрещено пить и есть, и лишь через 24 часа разрешается выпить немного постного бульона или нежирного питьевого йогурта.
Еще спустя день, назначается диетический стол № 5, а порции должны составляет не более 200 г. В этот период, человек испытывает довольно сильные болевые ощущения, поэтому могут применяться обезболивающие инъекции. Обязательно используют антибиотики, ферментные препараты, витамины.
В последнее время, врачи стараются максимально сократить период стационарного лечения, и выписывают прооперированного больного уже спустя 5 дней. Такой подход опасен развитием осложнений, возникновением сопутствующих заболеваний, требующих дополнительного лечения.
Реабилитация после выписки
После выписки из стационара, человек становится на учет в медицинском учреждении, где лечащий врач определит дальнейшую восстановительную терапию.
После полостной
В этом случае, рекомендовано обязательное ношение бандажа, чтобы минимизировать развитие грыжи и воспаление шва. Специалист подробно проинструктирует больного по лечебному питанию, назначит гепатопротекторы, спазмолитики, ферменты и желчегонные средства.
Домашняя реабилитация исключает поднятие тяжестей, занятия спортом и другие физические нагрузки. Достаточно одной получасовой неспешной прогулки в день, а позднее, к ней можно добавить плавание в бассейне, санаторно-курортное лечение.
После лапароскопии
Такая операция не требует ношения бандажа и строгих физических ограничений. Реабилитационный период ничем не отличается от восстановления после полостной операции. Отличается лишь срок реабилитации, ведь лапароскопия намного легче переносится организмом и реже провоцирует осложнения.
Неизменным остается соблюдение строгой диеты, частый прием пищи маленькими порциями. Многим больным требуется периодические курсы дренажа, для откачивания излишков желчи. Важно наблюдать за самочувствием в течение месяца, ведь в этот период возможно развитие таких осложнений, как желчные свищи, желтуха, гастрит и колит.
Питание без желчного пузыря
Особое внимание после холецистэктомии следует уделить питанию и легким физическим упражнениям. Эти меры позволят ускорить вывод желчи из печени в кишечник, предупредят ее застой.
Самым частым осложнением после удаления ЖП считается образование камней в желчных путях, что представляет серьезную опасность для жизни больного. Несколько реже, пациенты сталкиваются с тяжелыми запорами, избавиться от которых поможет употребление кисломолочных напитков, легких слабительных препаратов.
Из рациона полностью исключают все жареные, жирные и острые блюда. Кушать надо не реже 5-6 раз в день, в строго определенное время, по 200 г пищи за один прием. Придется отказаться от алкоголя, газировки и сладостей, копченостей, солений и маринадов, специй и приправ.
Блюда не должны быть слишком холодными или горячими, любая пища и напитки употребляют в теплом виде. В меню включают подсолнечное и сливочное масло, кефир, творог и йогурт, постное мясо, нежирную сметану. Разрешается хорошо подсушенный белый хлеб, рис, овсянка или гречка на воде, отвар шиповника, некислые овощные соки.
Изменения в жизни после операции
Удаление ЖП требует внести коррективы не только в питание, но и в привычный образ жизни. Окончательно организм адаптируется к жизни без этого органа лишь спустя год.
Физические нагрузки
На начальном этапе реабилитации, занятия спортом противопоказаны, но спустя месяц после операции, необходимо выполнять специальную лечебную гимнастику, совершать длительные пешие прогулки, кататься на велосипеде и посещать бассейн.
Такие меры позволят укрепить ослабленный организм, восстановить работоспособность. При отсутствии осложнений, уже через год подобных занятий, можно полностью восстановить первоначальную физическую форму.
Рождение ребенка
Многих женщин волнует вопрос: можно ли рожать после холецистэктомии? Никаких противопоказаний к вынашиванию и рождению ребенка в этом случае не существует. Единственным условием является строгое соблюдение врачебных указаний, регулярное обследование и сдача анализов.
Беременность может сопровождаться постоянной болью в правом подреберье, кожным зудом, образованием камней в протоках, расстройством пищеварения. В этот период придется соблюдать строжайшую диету, принимать антигистаминные и желчегонные средства.
Заключение
- Удаление желчного пузыря – это серьезная операция, но отсутствие органа никак не влияет на продолжительность и качество жизни.
- Процедура проводится как с помощью лапароскопии, так и проведением полостной операции.
- Требуется длительный восстановительный период, по истечении которого, человек может жить вполне полноценной жизнью.
- Придется пожизненно соблюдать диету, отказаться от жирной и жареной пищи, алкоголя и курения.
Похожие статьи:
Гепатолог, Гастроэнтеролог, Диетолог
Светлана Владимировна принимает пациентов с заболеваниями печени и ЖКТ различной степени тяжести. Благодаря ее знаниями в диетологии, на основании диагностики проводит полный комплекс терапии внутрибрюшных органов.Другие авторы
Комментарии для сайта Cackle
Беспокоит шов после удаления желчного пузыря — Хирургия
анонимно (Женщина, 33 года)
Удаление желчного лапароскопически
Здравствуйте. Меня очень беспокоит мое состояние. 22ноября этого года у меня удалили желчный пузырь лапароскопически. вот уже восьмой день чувствую себя очень плохо. После аперации у меня была температура 39…
анонимно (Женщина, 27 лет)
Шов после лапароскопии
Здравствуйте. Сегодня ровно 5 дней как я сделала операцию по удалению желчного пузыря. Выписали домоц на 2 день после операции. Хирург сказал что операция прошла хорошо, дренаж не ставили. Швы…
анонимно (Женщина, 15 лет)
После удалённого аппендикса спустя месяц суб темп уплотнения шва и запор
Здравствуйте,мне 15 лет,месяц назад вырезали аппендикс(лапароскопия).Неделю лежала в больнице,при снятие швов немножко вышла кровь,сказали что ничего страшного.Выписали с температурой 37,3,дали консультацию инфекциониста,инфекционист по анализам сказал ничего тревожного не увидел. Уже…
анонимно (Женщина, 76 лет)
Шов после лапароскопии
1 Марта была операция лапароскопия по удалению желчного пузыря. Сейчас идет 12-ый день. Швы сняли на 9-ый день, но беспокоит (тянет) шов над пупком. Он словно втянут внутрь и кверху….
Виктория Быкова (Мужчина, 26 лет)
Шов после лапароскопии
Здравствуйте. Проблема такая 8 декабря была проведена лапароскопическая операция по удалению желчного пузыря. Операция прошла хорошо, послеоперационный период тоже, анализы при выписке в норме, швы чистые, без признаков воспаления, зажили…
Наташа Чернобровенко
Не заживает шов после операции
Здравствуйте! Помогите пожалуйста! Маме пол года назад сделали операцию по удалению желчного пузыря полосную. Сначала шов зажил, но примерно через три недели когда маму уже выписали шов начал гноится, врач…
Надия Айтейбаева
Удаление желчного пузыря?
Здраствуйте Доктор!!! Меня зовут Надия год назад моей маме удалили желчный пузырь (Маме 61 год). Достаточно удачно, вот только шов цветом темно бордового, выпуклый и периодически беспокоит т.е. болит. Что…
больно ли, на какой день?
Лапароскопические операции имеют множество преимуществ над открытыми операциями. Это, прежде всего:
- Меньшая травматичность и, соответственно, более короткие сроки восстановления.
- Менее выраженный спаечный процесс.
Именно поэтому лапароскопию врачи используют все чаще, особенно при вмешательствах на матке, яичниках, маточных трубах, желчном пузыре и т.д. Спектр проводимых операций постоянно расширяется.
Лапароскопия – операция без уродливых шрамов и боли
Постельный режим после такой операции пациент обычно соблюдает всего несколько часов, в течение первых суток ему уже разрешено и даже рекомендовано ходить (степень активизации зависит от типа и тяжести хирургического вмешательства).
После лапароскопической операции на передней брюшной стенке остается несколько небольших швов, закрывающих разрезы, используемые для введения инструментов.
В этой статье речь пойдет о том, когда снимают швы, больно ли или нет снимать швы после лапароскопии, как это делается и каковы признаки того, что заживление пошло не так.
После операции
Скорейшее заживление послеоперационной раны обеспечивается тщательностью ухода за ней. Послеоперационный уход включает в себя обработку кожи антисептическими растворами, наложение чистой марлевой салфетки и фиксацию повязки пластырем. Повязку необходимо менять регулярно, вместе с этим осматривая послеоперационную рану на предмет возникновения малейших признаков осложнений (отека, покраснения, выделений).
Швы после лапароскопии заживают быстро
Доктора могут использовать несколько видов швов.
Они могут быть выполнены саморассасывающимися нитями (для соединения краев раны используются как натуральные, так и синтетические материалы). Эти швы на коже рассасываются обычно уже на 6-е сутки после вмешательства.
Существуют также съемные швы, при их использовании, шовный материал удаляется после сращения раны.
На какие сутки снимают швы после операции? Нет четко установленных сроков, на какой день снимать швы, в каждом случае этот вопрос врач решает индивидуально. Обычно этот период варьирует от 6 дней до двух недель. При этом пациент, чаще всего, уже давно выписан из стационара (если операция не была проведена в амбулаторных условиях). При выписке лечащий врач рассказывает, как правильно ухаживать за послеоперационной раной и сообщает пациенту день, когда ему нужно явиться снимать швы.
Если швы снимаются вовремя, они не врастают в кожу и, если заживление проходит без осложнений, болезненных ощущений быть не должно, может быть небольшой дискомфорт. Правильное наложение шовного материала, своевременное снятие и правильная техника удаления швов помогают минимизировать эти неприятные ощущения.
Самостоятельное снятие
Самостоятельно заниматься снятием шовного материала не рекомендуется, так как высок риск занесения инфекции. Требуются условия перевязочного кабинета. Проведение такой процедуры во внебольничных условиях оправдано только при невозможности или, по каким-либо причинам, недоступности помощи врача. Кроме того, необходима полная уверенность в заживлении раны. Для того, чтобы снять швы нужно соблюсти стерильность. Чтобы снять швы после лапароскопии потребуется антисептик, стерильная салфетка, пинцет, ножницы.
Также следует позаботиться о том, чтобы весь инструмент был стерильным!
Примерный алгоритм действий таков:
- Перед проведением процедуры необходимо вымыть руки, надеть перчатки.
- Снимается повязка, кожа обильно обрабатывается антисептическим раствором.
- Пинцетом поддевается край шва, подтягивается вверх, надрезается ножницами у самой кожи и вынимается таким образом, чтобы участок нити, который был снаружи не проходил под кожей (таким образом рубец остается «чистым», минимален риск попадания инфекции).
- Рубец вновь обрабатывается антисептиком и накладывается стерильная повязка. Стерильную повязку меняют ежедневно.
Рубцы после лапароскопии
Как понять, что что-то пошло не так?
Если в рану попадает инфекция, это проявляется следующим образом:
- Дискомфорт в области шва не утихает, с течением времени эта область становится все более болезненной.
- Визуально кожа припухлая, красная.
- Повязка мокнет, могут появляться различные выделения (слизь, гной, кровь).
- Общее состояние пациента также ухудшается, может нарастать температура тела, слабость, боли в голове и мышцах.
При появлении вышеперечисленных признаков необходимо как можно скорее обратиться к врачу. В зависимости от тяжести состояния он сможет подобрать адекватное сложившейся ситуации лечение.
Иногда можно справиться с воспалением при помощи физиотерапии (УФО). Когда процесс уже запущен может даже потребоваться снятие швов, повторная обработка раны, установка дренажа, назначение антибиотикотерапии.
В любом случае, решение о дальнейшей тактике ведения такого пациента принимает лечащий врач.
Какие плюсы и минусы лапароскопического удаления желчного пузыря?
Лапароскопическое удаление желчного пузыря — это малоинвазивная хирургическая процедура по удалению желчного пузыря. Желчь из печени перед попаданием в кишечник накапливается в желчном пузыре. Когда желчный пузырь воспаляется или накапливаются желчные камни, его может потребоваться удаление. Самый распространенный способ удаления желчного пузыря — лапароскопическая операция. Небольшие сведения о процедуре и ее анатомии могут помочь понять плюсы и минусы лапароскопической процедуры.
Здоровый желчный пузырь и желчные камни.
Одним из преимуществ лапароскопического удаления желчного пузыря является то, что оно включает несколько небольших разрезов в брюшной полости вместо одного большого. В брюшную полость вставляются маленькие инструменты и крошечная камера.Хирург использует эти инструменты для удаления желчного пузыря через один из разрезов. В редких случаях желчный пузырь удаляется открытым хирургическим путем, при котором брюшная полость вскрывается и желчный пузырь удаляется.
Иногда желчный пузырь необходимо удалить, если в нем накапливаются желчные камни.
Восстановление после лапароскопического удаления желчного пузыря происходит значительно быстрее, чем после открытой операции. Многие пациенты отправляются домой в тот же день после лапароскопического удаления желчного пузыря. Большинство пациентов могут вернуться к нормальной деятельности, включая работу, в течение недели или двух. Пациенты также сообщают о меньшей боли при лапароскопической процедуре по сравнению с открытой операцией.
Восстановление после лапароскопического удаления желчного пузыря происходит значительно быстрее, чем после открытой операции.
Существуют риски, связанные с любой медицинской процедурой, включая лапароскопическое удаление желчного пузыря.Некоторые риски, связанные с любой операцией, включают инфекцию, кровотечение или проблемы, связанные с анестезией. При лапароскопическом удалении желчного пузыря хирург может быть вынужден перейти на открытую операцию во время процедуры. Лапароскопическая процедура также может не подходить, если у пациента есть рубцы от предыдущей операции или он страдает ожирением.
Ультразвук можно использовать для исследования проблем с желчным пузырем.
Другой риск, связанный с лапароскопией, — это повреждение желчного протока. Общий желчный проток перекачивает желчь из желчного пузыря в кишечник. Если желчный проток поврежден или разрезан, это вызовет у пациента долгосрочные проблемы. Это может даже потребовать пересадки печени.
Повреждение общего желчного протока, по которому желчь поступает из желчного пузыря в кишечник, является одним из рисков при лапароскопическом удалении желчного пузыря.
Пациенты сталкиваются с еще одним риском от камней в желчном пузыре. Во время операции можно обнаружить, что желчный камень застрял в желчном протоке, прикрепленном к желчному пузырю. Иногда эти камни в желчном пузыре можно удалить во время лапароскопии, или может потребоваться другая процедура. Кроме того, желчные камни могут непреднамеренно выходить из желчного пузыря и падать в брюшную полость, когда желчный пузырь удаляется. Все камни в желчном пузыре должны быть удалены во время операции, и это удаление увеличивает время операции, увеличивая риск осложнений.
Есть несколько альтернатив хирургическому вмешательству при наличии камней в желчном пузыре. Лекарства неэффективны для предотвращения образования новых желчных камней. Камни в желчном пузыре не могут быть устранены путем изменения диеты. В конечном счете, без лечения камни в желчном пузыре могут привести к опасной для жизни ситуации, если желчные протоки заблокируются камнем.
Регулярное употребление арахиса может помочь предотвратить образование камней в желчном пузыре.
.
Госпиталь для лапароскопии — Часто задаваемые вопросы о лапароскопической хирургии желчного пузыря
Удаление желчного пузыря — одна из наиболее часто выполняемых хирургических процедур в США. Сегодня операция на желчном пузыре проводится лапароскопически. Медицинское название этой процедуры — лапароскопическая холецистэктомия.
ЧТО ТАКОЕ ЖЕЛЧНЫЙ ПУЗЫРЬ?
- Желчный пузырь — это орган грушевидной формы, расположенный под правой стороной печени.
- Его основное предназначение — собирать и концентрировать пищеварительную жидкость (желчь), вырабатываемую печенью. Желчь выделяется из желчного пузыря после еды, помогая пищеварению. Желчь проходит через узкие трубчатые каналы (желчные протоки) в тонкий кишечник.
- Удаление желчного пузыря у большинства людей не вызывает каких-либо нарушений пищеварения.
КАКИЕ СИМПТОМЫ ПРОБЛЕМЫ ЖЕЛЧНОГО ПУЗЫРЯ?
- Проблемы с желчным пузырем обычно возникают из-за наличия камней в желчном пузыре: небольших твердых образований, состоящих в основном из холестерина и солей желчных кислот, которые образуются в желчном пузыре или желчном протоке.
- Неясно, почему у некоторых людей образуются камни в желчном пузыре.
- Не существует известных средств предотвращения образования камней в желчном пузыре.
- Эти камни могут блокировать отток желчи из желчного пузыря, вызывая его набухание и вызывая резкую боль в животе, рвоту, расстройство желудка и, иногда, лихорадку.
- Если желчный камень блокирует общий желчный проток, может возникнуть желтуха (пожелтение кожи).
ПРЕИМУЩЕСТВА ПРОВЕДЕНИЯ ПРОЦЕДУРЫ ЛАПАРОСКОПИЧЕСКИ?
- Вместо разреза от пяти до семи дюймов для операции требуется всего четыре небольших отверстия в брюшной полости.
- Пациенты обычно испытывают минимальную послеоперационную боль.
- Пациенты обычно выздоравливают быстрее, чем пациенты, перенесшие операцию на открытом желчном пузыре.
- Большинство пациентов отправляются домой в течение одного дня и быстрее возвращаются к нормальной деятельности.
МЕТОДЫ ОБНАРУЖЕНИЯ И ЛЕЧЕНИЯ?
Ультразвук чаще всего используется для поиска камней в желчном пузыре.
- В некоторых более сложных случаях для оценки заболевания желчного пузыря могут использоваться другие рентгеновские исследования.
- Камни в желчном пузыре не проходят сами по себе.С некоторыми из них можно временно справиться с помощью лекарств или путем корректировки диеты, например, уменьшения потребления жиров. Это лечение имеет низкую краткосрочную эффективность. Симптомы в конечном итоге сохранятся, если желчный пузырь не будет удален.
- Хирургическое удаление желчного пузыря — проверенный временем и самый безопасный метод лечения заболеваний желчного пузыря.
КТО МОЖЕТ БЫТЬ КАНДИДАТОМ НА ЛАПАРОСКОПИЧЕСКОЕ УДАЛЕНИЕ ЖЕЛЧНОГО ПУЗЫРЯ?
Хотя лапароскопия имеет много преимуществ, процедура может не подходить для некоторых пациентов, которые ранее перенесли операцию на верхних отделах брюшной полости или у которых уже есть какие-либо заболевания.Тщательное медицинское обследование, проведенное вашим личным врачом, после консультации с хирургом, имеющим опыт лапароскопии, может определить, подходит ли вам лапароскопическое удаление желчного пузыря.
КАКИЕ ПРОЦЕДУРЫ ВЫПОЛНЯЮТСЯ ДЛЯ УДАЛЕНИЯ ЖЕЛЧНОГО ПУЗЫРЯ?
- Под общей анестезией, поэтому пациент спит на протяжении всей процедуры.
- Используя канюлю (узкий трубчатый инструмент), хирург вводит брюшную полость в область пупка.
- Лапароскоп (крошечный телескоп), подключенный к специальной камере, вводится через канюлю, давая хирургу увеличенное изображение внутренних органов пациента на экране телевизора.
- Вставляются другие канюли, которые позволяют хирургу аккуратно отделить желчный пузырь от его прикреплений, а затем удалить его через одно из отверстий.
- Многие хирурги проводят рентгеновский снимок, называемый холангиограммой, для выявления камней, которые могут быть расположены в желчных каналах, или для определения структур.
- Если хирург обнаруживает один или несколько камней в общем желчном протоке, он может удалить их с помощью специального прицела, может выбрать их удаление позже с помощью второй минимально инвазивной процедуры или может перейти на открытую операцию в чтобы удалить все камни во время операции.
- После того, как хирург удаляет желчный пузырь, небольшие разрезы закрываются одним или двумя швами или хирургической лентой.
КАКАЯ ПОДГОТОВКА НЕОБХОДИМА?
Ниже перечислены типичные события, которые могут произойти до лапароскопической операции; однако, поскольку каждый пациент и хирург уникальны, то, что произойдет на самом деле, может отличаться:
- Предоперационная подготовка включает анализ крови, медицинское обследование, рентген грудной клетки и ЭКГ в зависимости от вашего возраста и состояния здоровья.
- После того, как ваш хирург обсудит с вами потенциальные риски и преимущества операции, вам необходимо будет предоставить письменное согласие на операцию.
- Ваш хирург может попросить вас полностью опорожнить толстую кишку и очистить кишечник перед операцией. Вас могут попросить пить прозрачные жидкости только за один или несколько дней до операции.
- Рекомендуется принять душ накануне или утром перед операцией.
- После полуночи накануне операции нельзя есть и пить ничего, кроме лекарств, которые хирург разрешил вам запивать глотком воды утром в день операции.
- Прием таких лекарств, как аспирин, антикоагулянты, противовоспалительные препараты (лекарства от артрита) и витамин Е необходимо временно прекратить на несколько дней или неделю до операции.
- Диетические лекарства или зверобой нельзя использовать в течение двух недель до операции.
- Бросьте курить и займитесь любой помощью по дому.
ЧТО ПРОИСХОДИТ, ЕСЛИ ОПЕРАЦИЯ НЕ МОЖЕТ БЫТЬ ВЫПОЛНЕНА ИЛИ ЗАВЕРШЕНА ЛАПАРОСКОПИЧЕСКИМ МЕТОДОМ?
У небольшого числа пациентов лапароскопический метод невозможен.Факторы, которые могут увеличить вероятность выбора или перехода на «открытую» процедуру, могут включать ожирение, предшествующие операции на брюшной полости, вызвавшие плотную рубцовую ткань, неспособность визуализировать органы или проблемы с кровотечением во время операции. Решение о проведении открытой процедуры — это суждение, принимаемое вашим хирургом до или во время самой операции. Когда хирург считает, что безопаснее всего преобразовать лапароскопическую процедуру в открытую, это не осложнение, а скорее здравое хирургическое решение.Решение перейти на открытую процедуру строго основано на безопасности пациента.
КАКИЕ ОСЛОЖНЕНИЯ МОГУТ ПРОИЗОЙТИ?
Несмотря на то, что любой вид операции сопряжен с риском, у подавляющего большинства пациентов с лапароскопическим желчным пузырем осложнений практически нет, и они быстро возвращаются к нормальной деятельности. Важно помнить, что перед проведением любого типа операции — лапароскопической или открытой — вы должны спросить своего хирурга о его / ее обучении и опыте. Осложнения лапароскопической холецистэктомии возникают нечасто, но включают кровотечение, инфекцию, пневмонию, тромбы или проблемы с сердцем.Может произойти непреднамеренное повреждение соседних структур, таких как общий желчный проток или тонкий кишечник, и для их восстановления может потребоваться другая хирургическая процедура. Утечка желчи в брюшную полость из трубчатых каналов, ведущих от печени к кишечнику, может происходить редко. Многочисленные медицинские исследования показывают, что частота осложнений при лапароскопической операции на желчном пузыре сопоставима с частотой осложнений при открытой операции на желчном пузыре, если ее выполняет хорошо обученный хирург.
ЧТО ДЕЛАТЬ ПАЦИЕНТУ ПОСЛЕ ОПЕРАЦИИ ЖЕЛЧНОГО ПУЗЫРЯ?
- Удаление желчного пузыря — это серьезная операция на брюшной полости, при которой возникает определенная послеоперационная боль.Нередки тошнота и рвота.
- После переноса жидкости или диеты пациенты покидают больницу в тот же день или день после лапароскопической операции на желчном пузыре.
- Активность зависит от того, как себя чувствует пациент. Приветствуется ходьба. Пациенты могут снять повязки и принять душ на следующий день после операции.
- Пациенты, вероятно, смогут вернуться к нормальной деятельности в течение недели, включая вождение, ходьбу по лестнице, легкий подъем и работу.
- Как правило, выздоровление должно быть постепенным, когда пациент находится дома.
- Начало лихорадки, пожелтение кожи или глаз, нарастание боли в животе, вздутие живота, постоянная тошнота или рвота или дренаж из разреза — признаки того, что могло произойти осложнение. В таких случаях следует связаться с вашим хирургом.
- Большинство пациентов, перенесших лапароскопическое удаление желчного пузыря, уходят домой из больницы на следующий день после операции. Некоторые могут даже пойти домой в день операции.
- Большинство пациентов могут вернуться к работе в течение семи дней после лапароскопической процедуры в зависимости от характера вашей работы. Пациенты с административной или офисной работой обычно возвращаются через несколько дней, в то время как тем, кто занимается ручным трудом или поднимает тяжести, может потребоваться немного больше времени. Пациенты, перенесшие открытую процедуру, обычно возвращаются к нормальной деятельности через четыре-шесть недель.
- Запишитесь на прием к хирургу в течение 2 недель после операции.
КОГДА НАЗВАТЬ ВАШЕГО ВРАЧА
Обязательно позвоните своему врачу или хирургу, если
.
Лапароскопия (хирургия замочной скважины) — Как это выполняется
Лапароскопия проводится под общим наркозом, поэтому во время процедуры вы будете без сознания и не помните об этом. Часто вы можете пойти домой в тот же день.
Препарат
В зависимости от типа выполняемой лапароскопической процедуры вас обычно просят ничего не есть и не пить в течение 6–12 часов.
Если вы принимаете разжижающие кровь препараты (антикоагулянты), такие как аспирин или варфарин, вас могут попросить прекратить их прием за несколько дней до этого. Это необходимо для предотвращения чрезмерного кровотечения во время операции.
Если вы курите, вам могут посоветовать бросить курить во время подготовки к операции. Это связано с тем, что курение может замедлить выздоровление после операции и увеличить риск таких осложнений, как инфекция.
Большинство людей могут покинуть больницу либо в день процедуры, либо на следующий день.Перед процедурой вам необходимо попросить кого-нибудь отвезти вас домой, потому что вам посоветуют не садиться за руль в течение как минимум 24 часов после этого.
Порядок действий
Во время лапароскопии хирург делает небольшой разрез (разрез) примерно от 1 до 1,5 см (от 0,4 до 0,6 дюйма), обычно около пупка.
Через разрез вводится трубка, и через трубку нагнетается углекислый газ, чтобы надуть ваш животик.Надувание живота позволяет хирургу более четко видеть ваши органы и дает им больше места для работы. Затем через эту трубку вводится лапароскоп. Лапароскоп передает изображение на телеэкран в операционной, давая хирургу четкое представление обо всей области.
Если лапароскопия используется для проведения хирургического лечения, такого как удаление аппендикса, в брюшной полости будут сделаны дополнительные разрезы. Через эти разрезы можно вставить небольшие хирургические инструменты, и хирург может направить их в нужное место, используя обзор из лапароскопа.После установки инструменты можно использовать для проведения необходимого лечения.
После процедуры углекислый газ выводится из живота, разрезы закрываются швами или зажимами и накладывается повязка.
Когда лапароскопия используется для диагностики состояния, процедура обычно занимает 30-60 минут. Если хирург лечит какое-либо заболевание, это займет больше времени, в зависимости от типа выполняемой операции.
Восстановление
После лапароскопии вы можете почувствовать сонливость и дезориентацию, когда оправитесь от действия анестетика.Некоторых людей тошнит или их рвет. Это общие побочные эффекты анестетика, которые должны быстро пройти.
Медсестра будет наблюдать за вами в течение нескольких часов, пока вы полностью не проснетесь и не сможете есть, пить и мочиться.
Перед выпиской из больницы вам расскажут, как содержать раны в чистоте и когда возвращаться на контрольный прием или снимать швы (хотя часто используются рассасывающиеся швы).
В течение нескольких дней после процедуры вы, вероятно, почувствуете некоторую боль и дискомфорт в месте разреза, а также у вас может появиться боль в горле, если использовалась дыхательная трубка.Вам дадут обезболивающее, чтобы облегчить боль.
Часть газа, используемого для наполнения вашего живота, может оставаться внутри вашего живота после процедуры, что может вызвать:
- вздутие живота
- судороги
- Боль в плече, поскольку газ может раздражать вашу диафрагму (мышцу, которую вы используете для дыхания), что, в свою очередь, может раздражать нервные окончания в вашем плече
Эти симптомы не о чем беспокоиться и должны пройти через день или около того, как только ваше тело поглотит оставшийся газ.
Через несколько дней или недель после процедуры вы, вероятно, почувствуете большую усталость, чем обычно, так как ваше тело тратит много энергии на самоисцеление. Может помочь регулярный сон.
Время восстановления
Время восстановления после лапароскопии у всех разное. Это зависит от таких факторов, как причина проведения процедуры (использовалась ли она для диагностики или лечения заболевания), ваше общее состояние здоровья и развитие каких-либо осложнений.
Если вам сделали лапароскопию для диагностики заболевания, вы, вероятно, сможете вернуться к своей обычной деятельности в течение 5 дней.
Период восстановления после лапароскопии для лечения заболевания зависит от типа лечения. После небольшой операции, такой как удаление аппендикса, вы сможете вернуться к нормальной деятельности в течение 3 недель. После серьезной операции, такой как удаление яичников или почки из-за рака, время восстановления может достигать 12 недель.
Ваша хирургическая бригада может предоставить вам дополнительную информацию о том, когда вы сможете вернуться к нормальной деятельности.
Когда обращаться за медицинской помощью
Обычно рекомендуется, чтобы кто-нибудь оставался с вами в течение первых 24 часов после операции.Это на тот случай, если у вас возникнут какие-либо симптомы, указывающие на проблему, например:
- высокая температура 38 ° C или выше
- озноб
- сильная или непрерывная рвота
- усиливающаяся боль в животе
- покраснение, боль, отек, кровотечение или выделения вокруг ваших ран
- Аномальные выделения из влагалища или вагинальное кровотечение
- боль и припухлость в одной ноге
- ощущение жжения или покалывания при мочеиспускании
Если у вас возникнут какие-либо из этих симптомов во время выздоровления, вам следует обратиться за консультацией в больницу, где проводилась процедура, к вашему терапевту или в NHS 111.
Роботизированная лапароскопия
Относительно недавним достижением в лапароскопии является использование роботов для помощи при выполнении процедур. Это известно как «роботизированная лапароскопия».
Во время роботизированной лапароскопии ваш хирург использует консоль, расположенную в операционной, для выполнения процедуры, управляя роботизированными руками. Роботизированные руки содержат специальную камеру и хирургическое оборудование.
Роботизированная система обеспечивает увеличенное трехмерное зрение и увеличенный диапазон движения инструментов, работающих внутри тела.
Роботизированная лапароскопия позволяет хирургам выполнять сложные процедуры с повышенной точностью и меньшими разрезами. В последние годы количество роботизированных лапароскопий, используемых в Великобритании, быстро увеличилось. В частности, роботизированная хирургия рака простаты.
Есть данные, свидетельствующие о том, что роботизированная лапароскопия может иметь более низкий риск осложнений, чем обычная лапароскопия или открытая операция, а также более короткое время восстановления.
Последняя проверка страницы: 1 августа 2018 г.
Срок следующего рассмотрения: 1 августа 2021 г.
.
Удаление желчного пузыря — Восстановление — NHS
Сколько времени потребуется на восстановление после операции по удалению желчного пузыря (холецистэктомии), зависит от того, была ли у вас лапароскопическая (замочная скважина) или открытая процедура.
Большинство людей, перенесших операцию по замочной скважине, могут выписаться из больницы в тот же день, что и операция. Обычно на то, чтобы вернуться к обычным занятиям, требуется около 2 недель.
После открытой операции вам обычно придется оставаться в больнице от 3 до 5 дней, и ваше время восстановления будет дольше.Чтобы вернуться к обычным занятиям, может потребоваться от 6 до 8 недель.
В любом случае вам нужно будет попросить кого-нибудь отвезти вас домой из больницы.
Кто-то также должен оставаться с вами не менее 24 часов, если вы пойдете домой в тот же день, что и операция, поскольку вы все еще можете ощущать действие анестетика.
Возможные побочные эффекты операции
Без желчного пузыря можно жить совершенно нормально, поэтому операция по удалению желчного пузыря обычно не дает никаких долгосрочных эффектов.
К временным побочным эффектам могут относиться:
- опухшие, ушибленные и болезненные раны — через несколько дней они начнут улучшаться; обычные болеутоляющие, такие как парацетамол, могут помочь уменьшить дискомфорт
- плохое самочувствие — вы можете почувствовать себя плохо из-за введенных вам обезболивающих или обезболивающих, но это должно пройти быстро
- Боль в животе и плечах — это результат действия газа, который используется для надувания живота, и должна пройти через пару дней; можно принимать обезболивающие, чтобы уменьшить дискомфорт
- вздутие живота, метеоризм и диарея — это может длиться несколько недель; Употребление в пищу продуктов с высоким содержанием клетчатки, таких как фрукты, овощи, коричневый рис и хлеб из непросеянной муки, может помочь укрепить стул, и ваш терапевт также может прописать лекарства, чтобы помочь
- Усталость, перепады настроения и раздражительность — эти чувства должны улучшиться по мере выздоровления
Эти побочные эффекты совершенно нормальны и обычно не вызывают беспокойства.
Вам нужно только обратиться к своему терапевту, в больницу или в NHS 111 за советом, если они являются особенно серьезными или стойкими.
Уход за ранами
Во многих случаях раны закрываются рассасывающимися швами. Они должны начать исчезать сами по себе в течение недели или двух.
Если использовались нерассасывающиеся швы, вам обычно потребуется, чтобы медсестра удалила их в приемном отделении терапевта через 7–10 дней.Перед выпиской из больницы вам назначат встречу.
Вам расскажут, как ухаживать за раной и швами, в том числе, как долго нужно носить повязки, когда их следует менять и когда можно начинать принимать душ или ванну.
Узнайте, как правильно ухаживать за швами
На вашем животе будут шрамы от порезов. Сначала они, вероятно, будут красными и очевидными, но со временем исчезнут.
Возвращение к норме
Ваш хирург может дать вам конкретный совет о том, когда вы можете вернуться к своей обычной деятельности.
Как правило, после операции по замочной скважине вы можете:
- сразу же переходите к нормальной диете — вы можете вернуться к нормальной диете, даже если вам посоветовали избегать определенных продуктов до операции, хотя вам следует стараться придерживаться в целом здоровой и сбалансированной диеты (подробнее о диете после операции на желчном пузыре)
- выполняйте легкие упражнения, такие как ходьба, но будьте осторожны, чтобы не заставлять себя слишком сильно, слишком рано и попросите совета у хирурга или терапевта, как вернуться к более интенсивным упражнениям.
- снова садитесь за руль примерно через неделю — но сначала убедитесь, что вы можете пристегнуть ремень безопасности и потренироваться в аварийной остановке, не испытывая дискомфорта
- займитесь сексом, как только почувствуете это, но постарайтесь не давить на свои раны, пока они не заживут
- вернуться к работе через 10–14 дней, в зависимости от того, что ваша работа включает
После открытой операции по удалению желчного пузыря может потребоваться немного больше времени, чтобы вернуться к этим занятиям.
Например, вы не сможете водить машину или вернуться на работу в течение примерно 4-8 недель.
Когда обращаться за медицинской помощью
Обратитесь к своему терапевту, в больницу или в NHS 111, если у вас есть:
- возвращение ваших первоначальных симптомов
- сильная, чрезмерная или усиливающаяся боль
- высокая температура (лихорадка) 38 ° C или выше
- Постоянное недомогание или рвота
- нарастающий отек, покраснение или выделения из раны
- пожелтение кожи и белков глаз (желтуха)
- Темная моча и бледный стул
Эти проблемы могут быть признаком осложнения операции по удалению желчного пузыря.
Последняя проверка страницы: 3 декабря 2018 г.
Срок следующей проверки: 3 декабря 2021 г.
.
