Таблица норм лейкоцитов в крови у детей и причины их низких и повышенных значений
Белые кровяные клетки или лейкоциты – это группа объединяет различные по морфологии, но сходные по функциональной активности клетки. Лейкоциты в крови у ребенка выполняют важную защитную функцию от негативного воздействия патогенных микроорганизмов, провоцирующих развитие инфекционного процесса.
Общие сведения
Отвечая на вопрос — зачем нужны лейкоциты в крови у ребёнка, следует обратиться к основной их роли. Механизм защитной функции реализуется по средствам их проникновения в межклеточное пространство ткани, в которой развивается патологический процесс или воспалительная реакция в результате проникновения инфекционного агента. После чего запускается процесс фагоцитоза – поглощение с последующим разрушением чужеродных тел. Продуктами фагоцитоза являются вещества, избыточное высвобождение которых приводит к развитию воспаления, повышению температуры тела, покраснению очага поражения и, иногда, появлению гноя.
Следует отметить, что защитная функция лейкоцитов в организме ребенка реализуется по тем же механизмам, что и взрослых. Стабильное отклонение показателя от нормы, как в большую, так и в меньшую сторону, является сигналом о необходимости дополнительного обследования.
Часто у родителей возникает вопрос — что влияет на количество лейкоцитов? В первую очередь на показатель оказывает влияние активно прогрессирующее инфекционное заражение организма ребёнка, аутоиммунные заболевания, а также онкологические патологии.
Виды лейкоцитов
В настоящее время принято различать 5 основных групп:
- нейтрофилы – реализуют фагоцитоз и нетоз небольших чужеродных тел, а также вырабатывают антимикробные пептиды;
- лимфоциты – способны активно синтезировать антитела, за счёт чего обеспечивается гуморальный иммунитет у человека;
- моноциты – крупнейшие клетки, способные уничтожать большие по размеру патогенные микроорганизмы и вирусы;
- эозинофилы – проникают из кровеносного русла непосредственно в место воспаления, где нейтрализуют по средствам фагоцитоза мелкие частицы. Кроме того, они принимают участие в аллергической реакции;
- базофилы – запускают механизм немедленной аллергической реакции в организме человека.
При проведении общего анализа крови без лейкоцитарной формулы определяется лишь общий уровень лейкоцитов, не позволяющий оценить количество всех видов клеток по отдельности. Для наиболее точного лабораторного исследования дополнительно анализируется лейкоцитарная формула. Результат анализа позволяет дифференцировать аллергическую реакцию от воспалительной, установить этиологию воспаления (бактериальное, вирусное), а также определять тяжесть заболевания.
Норма лейкоцитов в крови у детей в таблице
Важно: интерпретацию любого анализа проводит только лечащий врач.
Референсные (нормальные) значения подбираются индивидуально для каждого пациента с учётом возраста, поскольку норма лейкоцитов у новорождённых отличается от детей постарше. Пренебрежение правилом подбора нормальных значений может привести к ложному диагнозу, неправильному подбору лечения и осложнению состояния пациента.
Расшифровка лейкоцитарной формулы осуществляется на основании общего уровня лейкоцитов. В случае отклонения от референсных значений общего числа белых клеток, проводится детальный анализ количества каждого вида в отдельности.
В таблице обобщены нормальные значения лейкоцитов в крови у ребёнка с учётом возраста.
| Возраст ребёнка | Норма |
Лейкоциты, 109/л | |
| До года | 6-18 |
| От 1 до 2 | 6-17 |
| От 2 до 4 | 5,4-15,7 |
| От 4 до 6 | 4,9-14,6 |
| От 6 до 10 | 4,3-14 |
| От 10 до 16 | 4,5-13,5 |
| Старше 16 | 4-11 |
Нейтрофилы, 109/л | |
| До года | 1,4-8,7 |
| От 1 до 2 | 1,5-8,5 |
| От 2 до 4 | 1,6-8,7 |
| От 4 до 6 | 1,5-8,2 |
| От 6 до 10 | 1,7-8,5 |
| От 10 до 16 | 1,5-8,3 |
| Старше 16 | 1,5-7,5 |
Лимфоциты, 109/л | |
| До года | 2-10 |
| От 1 до 2 | 2,5-10 |
| От 2 до 4 | 2,3-7,5 |
| От 4 до 6 | 1,3-7,5 |
| От 6 до 10 | 1,5-6,5 |
| От 10 до 16 | 1,3-5,5 |
| Старше 16 | 1-5 |
Моноциты, 109/л | |
| До года | 0,05-1,3 |
| От 1 до 2 | 0,05-0,5 |
| От 2 до 4 | 0,05-0,7 |
| От 4 до 16 | 0,05-0,45 |
| Старше 16 | 0,05-0,8 |
Эозинофилы, 109/л | |
| До года | 0,05-0,45 |
| От 1 до 5 | 0,02-0,35 |
| Старше 5 | 0,02-0,6 |
Базофилы, 109/л | |
| Любой | 0-0,2 |
Что это значит, если у ребенка повышены лейкоциты в крови?
Лейкоцитоз – это высокий уровень белых клеток в крови в у ребёнка или взрослого человека.
Важно: незначительное отклонение от нормальных значений может быть результатом суточных колебаний показателей или неправильной подготовки пациента к сдаче биоматериала.
В случае если у ребёнка отмечаются стабильно высокий уровень лейкоцитов (до 11-13*109/л) следует немедленно провести дополнительную диагностику для выявления причины.
Повышенные лейкоциты в крови у ребёнка могут наблюдаться при:
- проникновении инфекционного агента и развитии заболевания вирусной или бактериальной природы;
- аутоиммунных патологиях;
- развитии злокачественного новообразования с распространением метастаз.
Следует отметить, что особого внимания медиков требует состояние повышенных лейкоцитов в крови у новорождённых детей. Данный факт обусловлен несформированным иммунитетом, и невозможностью младенца самостоятельно справиться даже с небольшим количеством условно-патогенных микроорганизмов.
Расшифровка лейкоцитарной формулы
Изменение числа нейтрофилов в большую сторону свидетельствует о проникновении патогенных бактерий или микроскопических грибов. При сильном заражении происходит активная выработка сегментоядерных нейтрофилов, при этом они не успевают созревать и поступают в кровеносное русло в незрелой форме. Подобное состояние – это сигнал об активной работе защитных сил организма по борьбе с инфекцией.
Кроме того, количество нейтрофилов повышается при обширных ожогах, на острой стадии панкреатита, а также при онкопатологии, затрагивающей красный костный мозг.
Лимфоциты реагируют в большей степени на развитие болезни вирусной этиологии. Так, при поражении пациента цитомегаловирусом, вирусом краснухи (Rubella virus) или ветряной оспы (Varicella Zoster Virus) отмечается усиленный гуморальный ответ иммунитета человека. Онкология – ещё одно обоснование аномальных показателей количества лимфоцитов в результате анализа. В случае хронического злокачественного поражения лимфоидной ткани наблюдается активация защитных сил иммунитета, направленных на уничтожение мутантных клеток.
Моноциты повышаются при:
- остром инфекционном процессе вирусной этиологии;
- онкопатологии, которая затрагивает костный мозг и лимфатические узлы, а также желудок и яичники;
- патологиях соединительной ткани различной этиологии;
- болезни Бенье — Бёка — Шаумана – поражает преимущественно лёгочную ткань. Особенность заболевания – длительное бессимптомное течение и невозможность передачи другим людям.
В свою очередь эозинофилы наиболее чувствительны к проникновению аллергенов, которые могут стать причиной развития аллергического шока. Известно более 1 тысячи аллергенов, они могут относиться к ингаляционным, животным, растительным, лекарственным, плесневым или пищевым. Кроме того, сегментоядерные эозинофилы реагируют также и на паразитарную инвазию гельминтами.
Согласно статистике, базофилы сравнительно редко повышаются до критических значений. Возможные обоснования: тяжёлые онкологические поражения пациента с развитием сопутствующих заболеваний, а также аллергический шок.
Читайте далее: Лейкоцитарная формула крови — расшифровка у взрослых и детей, нормы показателей
Симптомы лейкоцитоза
Лейкоцитоз – это проявление заболевания. При выявлении первым признаков лейкоцитоза необходимо провести расширенную лабораторную и инструментальную диагностику пациента с целью установления основного диагноза. Следует обращать внимание на основные симптомы лейкоцитоза у ребенка:
- слабость и быстрая утомляемость, которая не является следствием избыточной физической или эмоциональной перегрузки;
- высокая температура тела;
- потливость;
- синяки и кровоподтёки неясной этиологии;
- жалобы на болевые ощущения отдельных участков и органов тела;
- резкое снижение аппетита и потеря веса.
Низкие лейкоциты в крови у ребенка
Родителей часто интересует ответ на вопрос – о чём это может говорить результат анализа крови, в котором у ребёнка понижены лейкоциты (состояние лейкопении). К факторам, обуславливающим состояние лейкопении, относят:
- патологии в работе костного мозга, в результате чего не образуется достаточное количество клеток крови. К подобным сбоям в работе могут привести злокачественные поражения тканей или недостаток витаминов, а также макро- и микроэлементов. Кроме того, разрушение костного мозга возможно при химическом (лекарственные препараты) или ионизирующем воздействии на человека;
- хроническом вирусном гепатите;
- лейкоз – злокачественное поражение клеток крови;
- болезнь Рустицкого-Калера – злокачественные опухоли В-лимфоцитов;
- мегалобластная анемия – развивается при недостаточно содержании в организме витамина В12, следствием чего происходят сбои в работе костного мозга и нервной системы;
- анафилаксия – аллергическая реакция немедленного типа в ответ на поступление аллергического агента;
- миелодиспластический синдром, несмотря на то, что он встречается крайне редко у детей, тем не менее, исключать его из списка возможных причин недопустимо. Характерное отличие – отсутствие типичной клинической картины. Состояние характеризуется дефицитом одного или сразу нескольких видов кровяных клеток.
Подготовка к анализу
Клеточный состав крови наиболее чувствителен ко всем внешним факторам, поэтому для получения максимально достоверных результатов необходимо правильно подготовить ребёнка к сдаче биоматериала. Правила подготовки:
- биоматериал сдаётся строго натощак, между последним приёмом пищи и процедурой сдачи должно пройти не менее 6 часов;
- необходимо поить малыша чистой негазированной водой. Это позволит снизить риск гемолиза в пробирке, а также значительно облегчит взятие биоматериала;
- ограничить физическое и эмоциональное перенапряжение, которое изменяет работу нервной и эндокринной системы.
Родители часто спрашивают — как берут кровь для общего анализа у детей? Для общего анализа крови и для подсчёта лейкоцитарной формулы подойдёт венозная (собирается из кубитальной вены на сгибе локтя, у новорождённых – из вены головы) или капиллярная кровь (берётся из безымянного пальца). Число белых кровяных клеток определяют методом проточной цитофлуориметрии. Срок исполнения для частных и государственных лабораторий не превышает 1 суток.
Подводим итоги
Следует подчеркнуть, что:
- норма лейкоцитов у детей подбирается с учётом возраста;
- незначительные отклонения от референсных значений могут наблюдаться при неправильной подготовке к сдаче биоматериала для анализа;
- выявление стойкого лейкоцитоза или лейкопении требует немедленного дообследования ребёнка для установления основного заболевания, которое является основанием для развития подобного состояния.
Читайте далее: Лейкоциты в кале у ребенка – норма и причины повышения
![]() Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности «микробиолог». Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.
Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности «микробиолог». Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.
В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе «Бактериология».
Лауреат всероссийского конкурса на лучшую научную работу в номинации «Биологические науки» 2017 года.
Автор многих научных публикаций. Подробнее
![]()
Нормы лейкоцитов в крови у детей по возрасту в таблице
Вы здесь: Нормы лейкоцитов у детей
Нормы лейкоцитов у детей – это показатели содержания белых кровяных телец в одном литре главной биологической жидкости. В разном возрасте подобные значения будут отличаться от аналогичного параметра у взрослого человека. В крови у новорожденного зачастую уровень таких веществ выше, нежели у лиц старшего возраста.
Подобные составляющие крови могут быть как выше, так и ниже допустимых цифр, что, как правило, указывает на протекание какого-либо недуга. Это обуславливается тем, что лейкоциты отвечают за состояние иммунной системы.
Если норма у детей нарушена, то это обязательно отразится на состоянии здоровья. Наиболее часто появляются такие признаки, как повышение температуры тела, общее недомогание, слабость и разбитость, а также частая смена настроения.
Лейкоциты в крови у ребенка подсчитываются во время расшифровки общеклинического анализа крови. Однако для поиска причины потребуется комплексное обследование организма.
Скорректировать уровень белых кровяных телец у детей можно консервативными способами, но этого будет недостаточно для устранения первопричины какого-либо отклонения от нормы.
Содержание лейкоцитов в крови ребенка показывает лейкоцитарная формула, которая учитывает содержание всех подтипов белых кровяных телец, таких как нейтрофилы и базофилы, эозинофилы и лимфоциты, а также моноциты.
Для детей установлена следующая таблица нормальных значений по возрасту:
|
Возрастная категория
|
Норма (х 10^9/л)
|
|
У новорожденного ребенка
|
8-32
|
|
Первая неделя жизни
|
7-18
|
|
Первый месяц после появления на свет
|
6.5-14
|
|
Полгода
|
5.5-12
|
|
До года
|
6-12
|
|
1-2 года
|
6-17
|
|
3-4 года
|
6-15
|
|
5-10 лет
|
6-11.5
|
|
10-13 лет
|
4.5-10
|
|
13-17 лет
|
4.3-9.5
|
Относительно концентрации различных типов лейкоцитов, в норме они должны иметь следующие показатели:
- сегментоядерные нейтрофилы – 59%;
- палочкоядерные нейтрофилы – 2%;
- базофилы – 0-4%;
- эозинофилы – 1-4%;
- лимфоциты – 46%;
- моноциты – 8%.
Во время расшифровки результатов, гематологом принимается во внимание как общее число белых кровяных телец, так и их относительный уровень.
Отдельно стоит отметить про такой показатель, как норма лейкоцитов в крови у новорожденных – их повышенное значение является вполне нормальным для такой возрастной категории.
Как было сказано выше, норма лейкоцитов у детей может отклоняться как в большую, так и в меньшую сторону, причем каждое такое нарушение имеет свои собственные предрасполагающие факторы.
Например, когда белых кровяных телец много, то это называется лейкоцитоз, который может возникать на фоне:
- широкого спектра инфекционных и вирусных недугов;
- различных аллергических реакций;
- онкологических процессов;
- поражений костного мозга;
- гнойных и грибковых инфекций;
- воспалительных процессов – наиболее часто повышаются лейкоциты при аппендиците;
- заболеваний системы кроветворения;
- аутоиммунных и эндокринных недугов;
- аллергических реакций;
- паразитарной и гельминтной инвазии;
- обширных ожогов;
- хирургического удаления селезенки.
Несмотря на то что норма лейкоцитов у новорожденных повышена и это считается естественным состоянием, такое нарушение также может быть вызвано:
- широким спектром травм;
- различными инфекциями;
- высокой вязкостью крови;
- поражением костного мозга, на фоне чего выделяется большое количество белых кровяных телец.
Среди безобидных источников стоит выделить:
- нерациональное питание;
- физическую активность;
- длительный плач;
- сильные эмоции;
- влияние стресса;
- прием горячей ванны.
Когда лейкоциты у ребенка понижены – это лейкопения, которая в подавляющем большинстве случаев является следствием:
- иммунодефицитных состояний;
- сахарного диабета;
- аллергических реакций;
- инфекционных и вирусных патологий;
- продолжительной химиотерапии и радиотерапии;
- гиповитаминоза;
- гиперфункции селезенки;
- почечной недостаточности;
- сепсиса и лейкоза;
- малокровия;
- анафилактического шока;
- передозировки лекарственными веществами;
- перенесенным ранее хирургическим вмешательством;
- неправильного питания;
- проникновения в организм химических и токсических веществ.
Степени лейкопении
В любом случае очень важно вовремя обнаружить первопричину, чтобы предупредить развитие опасных осложнений.
Когда норма лейкоцитов в крови у детей повышена или понижена, то это отражается на самочувствии ребенка. Родителям необходимо быть очень внимательными, поскольку любое отклонение имеет неспецифические и слабовыраженные внешние проявления. Специфика также заключается в том, что симптомы могут остаться незамеченными из-за того, что на первый план выходят признаки базового заболевания.
Тем не менее лейкоцитоз можно заподозрить при появлении следующих состояний:
- постоянная усталость и слабость;
- потеря аппетита;
- повышение температурных показателей;
- головокружения и головные боли;
- обильные потоотделения;
- проблемы со сном;
- мышечные и суставные боли;
- снижение массы тела;
- частая смена настроения;
- повышенная капризность и плаксивость у грудничка;
- проблемы с концентрацией внимания;
- снижение физической активности.
Симптоматика лейкопении, в свою очередь, представлена:
- возрастанием температуры;
- учащением пульса;
- сильнейшим ознобом;
- мигренью;
- ломотой в теле;
- беспричинным беспокойством;
- слабостью и разбитостью;
- увеличением объемов лимфоузлов и селезенки;
- осиплостью голоса;
- отвращением к пище;
- истощением;
- кровоточивостью десен.
Следует помнить, что выше указаны лишь общие симптомы, которые в обязательном порядке будут дополняться специфическими признаками того или иного базового недуга.
Лейкоциты у новорожденного или детей старшего возраста подсчитываются в ходе общеклинического анализа крови, который требует изучения биологического материала, взятого из пальца.
Взятие крови из пальца для общего анализа
Для получения врачом наиболее достоверной информации, пациентам необходимо подготовиться. У детей подготовительные мероприятия ограничиваются отказом от еды минимум за 8 часов до выполнения такого диагностического теста.
Тем не менее полученной информации будет недостаточно для выяснения причинного фактора: для этого необходимо комплексное обследование организма, схема которого подбирается индивидуально для каждого ребенка.
В то же время есть несколько общих мероприятий, которые выполняет непосредственно клиницист:
- изучение истории болезни для поиска базовой острой или хронической патологии;
- сбор и анализ жизненного анамнеза для выявления факта влияния источников, не связанных с протеканием какого-либо патологического процесса или заболевания;
- измерение температурных показателей и частоты сердечного ритма;
- глубокая пальпация передней стенки брюшной полости – это поможет оценить размеры селезенки;
- детальный опрос пациента или его родителей – для составления полной картины симптоматики.
Среди дополнительных методов диагностирования стоит выделить специфические лабораторные тесты, инструментальные процедуры, а также консультации детских специалистов из различных направлений медицины.
Нормализация уровня лейкоцитов в крови у новорожденного или детей старшего возраста проводится при помощи консервативных методик, а именно:
- прием лекарственных препаратов, выписанных клиницистом;
- соблюдение специального рациона – необходимо вводить в меню продукты, которые повышают или понижают уровень белых кровяных телец;
- применение рецептов народной медицины – это можно делать только после одобрения лечащего врача.
Однако стоит отметить, что такие мероприятия будут неэффективными, если не заняться лечением базового недуга.
Терапия сугубо индивидуальна, но может быть:
- консервативной;
- операбельной;
- комплексной.
В любом случае лечение должно строго контролироваться лечащим врачом.
Во избежание развития того, что лейкоциты в крови у грудничка не повышались и не понижались, родителям необходимо постоянно контролировать выполнение простых профилактических рекомендаций.
Главные правила в данном случае представлены:
- ведением активного образа жизни;
- здоровым и сбалансированным питанием;
- постоянным укреплением иммунной системы;
- приемом медикаментов только по предписанию лечащего врача;
- избеганием влияния стрессовых ситуаций;
- недопущением попадания в детский организм ядовитых веществ.
- регулярным посещением педиатра, а при необходимости и других детских специалистов.
Прогноз повышенных или пониженных лейкоцитов напрямую диктуется основным провоцирующим фактором. Отклонение от нормы – тревожный сигнал, на который необходимо моментально отреагировать. Родителям надо помнить, что полный отказ от врачебной помощи и самостоятельные попытки устранить проблему могут привести к формированию осложнений заболевания-провокатора.
Общий анализ крови ребенка. Расшифровка результатов, норма, причины отклонений
Общий анализ крови (сокращенно ОАК), пожалуй, самый распространенный вид лабораторной диагностики, который дает возможность сделать первые выводы о состоянии больного. В педиатрии это исследование играет особую роль, ведь маленькие пациенты часто попросту не могут подробно рассказать о своих жалобах. Несколько миллилитров крови, взятой из пальца, позволяют подтвердить подозрение на инфекцию или, напротив, исключить некоторые предположения о возможных причинах болезни ребенка. А повторный анализ крови является надежным способом оценить эффективность лечения малыша.
Особенности анализа крови детей
Важно и то, что сложной подготовки к процедуре не требуется: общий анализ крови назначается даже при экстренном поступлении в больницу. Однако если спешки нет, то для получения объективных результатов лучше соблюдать некоторые правила. Главное — не кормить и не поить детей перед посещением лаборатории, это искажает некоторые показатели. Оптимально сдавать кровь рано утром, чтобы малыш не успел проголодаться. Также важно настроить ребенка на процедуру, чтобы он не нервничал перед уколом, поскольку сильный стресс влияет на свойства крови. Кровь для общего анализа у детей берут из пальца.
Важно знать!
Показатели общего анализа крови у детей отличаются от «взрослых» значений, ведь в растущем организме иначе функционируют иммунитет и кроветворные органы. Кроме того, не стоит забывать, что у каждого медицинского учреждения бывают свои диагностические особенности (связанные с настройкой оборудования и чувствительностью реактивов), поэтому врачи рекомендуют в первую очередь обращать внимание на те значения нормы, которые указаны в бланке анализа.
Показатели общего анализа крови ребенка
Кровь — сложная по составу жидкость, которая состоит из жидкой части и форменных элементов — клеток, отвечающих за транспорт кислорода и выполняющих защитные функции. Именно эти клетки — эритроциты, тромбоциты и лейкоциты — являются основным предметом исследования при выполнении общего анализа крови, ведь их количество и внешний вид могут многое рассказать о вероятных причинах болезни маленького пациента.
Оформление и содержание бланка с результатами ОАК, который вы получите из лаборатории, имеют свои особенности. Это определяется прежде всего тем, был ли проведен краткий или развернутый вариант такого исследования. Решение об этом принимает доктор.
В профилактических целях, когда причин для беспокойства нет, детям назначают «тройчатку» — анализ, включающий в себя определение только уровня гемоглобина, скорости оседания эритроцитов (СОЭ) и количества лейкоцитов. Эта процедура позволяет составить общее представление о состоянии здоровья ребенка.
Однако гораздо более полную картину можно увидеть при развернутом анализе крови, включающем в себя подсчет количества всех разновидностей форменных элементов, а также некоторые дополнительные показатели.
-
Гемоглобин (Hb)
. Это вещество содержится в эритроцитах и отвечает за газообмен в организме. -
Эритроциты (RBC)
. Самые многочисленные клетки крови, благодаря которым она приобретает красный цвет. Помимо переноса кислорода и углекислого газа, к функциям эритроцитов относится перенос питательных веществ, лекарств и токсинов. -
Цветовой показатель (МСНС)
. Как узнать, достаточно ли гемоглобина содержится в каждом эритроците? Измерить цветовой показатель или, говоря простым языком, понять, насколько «окрашены» эритроциты (ведь их цвет определяется именно гемоглобином). Если красные кровяные тельца слишком бледные или слишком яркие, стоит задуматься о возможных проблемах со здоровьем у ребенка. -
Ретикулоциты (RTC)
. Это важный показатель в общем анализе крови у детей. Ретикулоциты — это молодые незрелые эритроциты, количество которых определяет, с какой скоростью происходит обновление состава крови в организме у ребенка. -
Тромбоциты (PLT)
.
Кровяные пластинки, ответственные за способность крови свертываться и образовывать тромбы. -
Тромбокрит (PST)
. Этот показатель определяет долю, которую занимают тромбоциты во всем объеме циркулирующей крови. Тромбокрит позволяет сделать вывод о работе свертывающей системы крови. Проблемы в работе тромбоцитов имеют в большинстве случаев наследственное происхождение, поэтому важно удостовериться в отсутствии таких нарушений с самых первых месяцев жизни малыша. -
СОЭ (ESR)
. Если в организме наблюдается воспалительный процесс, эритроциты меняют свои свойства — они слипаются и становятся «тяжелыми», из-за чего скорость их оседания в пробирке повышается. Поэтому СОЭ является одним из наиболее важных показателей общего анализа крови, дающим возможность быстро подтвердить или исключить наличие инфекции у ребенка. -
Лейкоциты (WBC)
. Белые кровяные тельца — главное «оружие» иммунитета. Эти клетки имеют много разновидностей, у каждой из которых есть своя специальная функция. Но даже оценка общего количества лейкоцитов может косвенно подсказать врачу, присутствует ли в организме ребенка воспаление или нет.-
Лейкоцитарная формула
говорит об относительном процентном содержании разных типов лейкоцитов в анализе крови. -
Нейтрофилы
— самая многочисленная группа белых кровяных телец. Их главная задача — окружать бактерии в очаге инфекции и уничтожать последнюю. Эти клетки делятся на несколько групп в зависимости от степени зрелости клеток — палочкоядерные, сегментоядерные, миелоциты, метамиелоциты. Часто врачи используют такое понятия, как сдвиг лейкоцитарной формулы: речь идет о преобладании среди лейкоцитов юных (сдвиг формулы влево) или зрелых (сдвиг формулы вправо) нейтрофилов. Такие ситуации косвенно указывают на то, сколько клеток иммунной системы организм вырабатывал в последние дни. -
Эозинофилы (EOS)
. Эти клетки отвечают за аллергические реакции в организме и за выработку иммуноглобулинов группы Е. Количество таких лейкоцитов важно при подозрении на паразитарные заболевания, которыми часто страдают дети. -
Базофилы (BAS)
. Группа клеток с близкими к эозинофилам функциями. Их уровень позволяет делать выводы о наличии в организме воспаления или проявлениях аллергии. -
Лимфоциты (LYM)
. Эти клетки уничтожают вирусы, а также борются с хроническими инфекциями. Существует нескольких видов — Т-клетки, В-клетки и натуральные киллеры (NK-клетки). -
Плазматические клетки
. Так называют созревшие В-лимфоциты, которые продуцируют антитела для борьбы с инфекциями. Повышение количества плазматических клеток в крови у ребенка говорит об активном сопротивлении иммунитета вирусной инфекции. -
Моноциты (MON)
. Немногочисленные моноциты в процессе циркуляции по сосудам специализируются на борьбе с чужеродными агентами, а также, подобно мусорщикам, убирают следы борьбы с «поля боя» — ненужные белки и фрагменты разрушенных клеток.
-
Результаты общего анализа крови у детей: норма и отклонения
Вслед за потребностями растущего организма состав крови ребенка претерпевает изменения. Исходя из этого факта, для оценки результатов анализа крови выделяют 7 возрастных групп, на которые нужно ориентироваться при интерпретации полученных показателей. Обычно нормы приводятся для следующих детских возрастов: 1 день, 1 месяц, 6 месяцев, 1 год, 1–6 лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице:
Снижение гемоглобина в общем анализе крови у ребенка заставляет заподозрить анемию, внутреннее кровотечение или наличие злокачественной опухоли. Выраженное повышение этого показателя также является признаком заболеваний, обезвоживания или интенсивных физических нагрузок.
Снижение эритроцитов (эритропения) — признак анемии, кровопотери и хронического воспаления. Повышение количества красных кровяных телец (эритроцитоз) отмечается при обезвоживании, врожденных проблемах с кроветворением и при некоторых опухолях.
Вслед за потребностями растущего организма состав крови ребенка претерпевает изменения. Исходя из этого факта, для оценки результатов анализа крови выделяют 7 возрастных групп, на которые нужно ориентироваться при интерпретации полученных показателей. Обычно нормы приводятся для следующих детских возрастов: 1 день, 1 месяц, 6 месяцев, 1 год, 1–6 лет, 7–12 лет, 13–15 лет. Соответствующие нормативы анализа крови представлены в таблице (см. таблицу ниже).
Это интересно!
На основе развернутого анализа крови педиатры делают вывод о созревании иммунной системы малыша: дважды за период взросления у каждого здорового ребенка отмечаются резкие изменения в соотношении количества клеток, которые получили название лейкоцитарного перекреста.
Первый лейкоцитарный перекрест происходит в младенчестве: примерно в недельном возрасте процентное соотношение лимфоцитов и нейтрофилов в крови у детей уравнивается, после чего первых становится больше, а вторых — меньше. Второй перекрест наблюдается примерно в 5–6-летнем возрасте, когда содержание этих видов клеток вновь приходит в равновесие, а в последующие годы лейкоцитарная формула постепенно приближается к «взрослым» значениям: около 45–70% нейтрофилов и 20–40% лимфоцитов.
Важно обратить внимание и на значения СОЭ: у детей беспричинное повышение этого показателя всегда является поводом для повторного анализа. В ситуации же, когда рост СОЭ связан с инфекцией, изменение скорости оседания эритроцитов происходит, как правило, на следующие сутки после подъема температуры. А вот снижение СОЭ у новорожденных почти всегда — физиологичное явление.
Недостаток тромбоцитов (тромбоцитопения) говорит о нарушениях в свертывающей системе крови при гемофилии и других наследственных заболеваниях или о недавнем кровотечении. Иногда дефицит кровяных пластинок наблюдается при инфекциях, некоторых видах анемий и при злокачественных заболеваниях, а также при приеме определенных лекарств. Если тромбоцитов больше нормы (тромбоцитоз), то педиатр заподозрит у ребенка хроническое воспалительное заболевание (например, туберкулез).
Изменение содержания лейкоцитов в общем анализе крови у детей (лейкоцитоз или лейкопения) почти всегда говорит об инфекции в организме или о нарушении кроветворной функции. Более точное заключение врач сделает на основе анализа показателей лейкоцитарной формулы — преобладание тех или иных видов клеток и сдвиг формулы влево или вправо являются важным диагностическим признаком вирусных, бактериальных и паразитарных заболеваний.
| | ||||||
1 день
|
1 месяц
|
6 месяцев
|
1 год
|
1–6 лет
|
7–12 лет
|
13–15 лет
| |
Гемоглобин (Hb), г/л | 180–240 | 115–175 | 110–140 | 110–135 | 110–140 | 110–145 | 115–150 |
Эритроциты (RBC), ×10 | 4,3–7,6 | 3,8–5,6 | 3,5–4,8 | 3,6–4,9 | 3,5–4,5 | 3,5–4,7 | 3,6–5,1 |
Цветовой показатель (МСНС), % | 0,85–1,15 | 0,85–1,15 | 0,85–1,15 | 0,85–1,15 | 0,8–1,1 | 0,8–1,1 | 0,8–1,1 |
Ретикулоциты (RTC), промилле | 30–51 | 3–15 | 3–15 | 3–15 | 3–12 | 3–12 | 3–12 |
Тромбоциты (PLT), 109 клеток/л | 180–490 | 180–400 | 180–400 | 180–400 | 160–390 | 160–380 | 160–360 |
Тромбокрит (PST), % | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 | 0,15–0,35 |
СОЭ (ESR), мм/час | 2–4 | 4–8 | 4–10 | 4–12 | 4–12 | 4–12 | 4–15 |
Лейкоциты (WBC), 109 клеток/л | 8,5–24,5 | 6,5–13,5 | 5,5–12,5 | 6,0–12,0 | 5–12 | 4,5–10 | 4,3–9,5 |
Нейтрофилы палочкоядерные, % | 1–17 | 0,5–4 | 0,5–4 | 0,5–4 | 0,5–5 | 0,5–5 | 0,5–6 |
Нейтрофилы сегментоядерные, % | 45–80 | 15–45 | 15–45 | 15–45 | 25–60 | 35–65 | 40–65 |
Эозинофилы (EOS), % | 0,5–6 | 0,5–7 | 0,5–7 | 0,5–7 | 0,5–7 | 0,5–7 | 0,5–6 |
Базофилы (BAS), % | 0–1 | 0–1 | 0–1 | 0–1 | 0–1 | 0–1 | 0–1 |
Лимфоциты (LYM),% | 12–36 | 40–76 | 42–74 | 38–72 | 26–60 | 24–54 | 22–50 |
Моноциты (MON),% | 2–12 | 2–12 | 2–12 | 2–12 | 2–10 | 2–10 | 2–10 |
Сегодня, когда общий анализ крови в большинстве случаев производится при помощи автоматизированных лабораторных систем, а не за счет кропотливой работы лаборантов у микроскопа, доктора без раздумий назначают его в любой ситуации, если есть подозрение на детскую инфекцию или иные проблемы со здоровьем у ребенка. И это правильно — при условии качественного выполнения процедуры, ее результаты помогут быстро сориентироваться в сложившейся ситуации и врачу, и взволнованным родителям. А профилактический анализ крови, который и детям, и взрослым рекомендуется сдавать как минимум один раз в год, позволяет избежать лишних волнений по поводу легких недомоганий и других незначительных изменений в самочувствии.
таблица по возрасту, у новорожденных
Число белых клеток крови имеет большое значение для выявления у ребенка разных заболеваний. Поэтому родителям стоит знать, сколько лейкоцитов должно быть у малышей в норме, что такое лейкоцитоз в крови у ребенка и почему число таких клеток может понижаться.
Роль лейкоцитов и их виды
Лейкоцитами или белыми тельцами называется группа клеток крови, обеспечивающая защиту детского организма от разных внешних воздействий. В отличие от других кровяных клеток лейкоциты неоднородны и представлены разными видами:
- Нейтрофилы – самая многочисленная группа лейкоцитов с гранулами, особенностью которой является наличие форм на разной стадии созревания (юные, молодые, зрелые). Главной задачей таких клеток является борьба с бактериями, а на основе оценки соотношения форм нейтрофилов можно судить о наличии разных патологий.
- Эозинофилы представлены клетками, в которых тоже имеются гранулы. Такие лейкоциты призваны защищать детский организм от аллергенов, а также от паразитов и простейших.
- Базофилы менее многочисленны, чем другие лейкоциты с гранулами. Основной задачей таких клеток является выделение в кровь биогенных аминов, чтобы обеспечить определенные иммунные реакции.
- Лимфоциты – крупная группа лейкоцитов без гранул, необходимая для иммунных реакций. Такие клетки защищают ребенка от вирусных инфекций.
- Моноцитами называют вид лейкоцитов без гранул, способный поглощать бактерии, отмершие клетки и прочие вещества с целью их удаления из детского организма (они становятся макрофагами).
- Плазматические клетки – наименее многочисленная группа лейкоцитов, задачей которой является образование антител. Такие белые тельца в норме встречаются лишь у детей.
Что влияет на количество лейкоцитов
Число белых клеток крови может меняться в зависимости от:
- Возраста. Максимальное количество лейкоцитов в кровотоке наблюдается у новорожденного, а по мере роста малыша их число постепенно понижается. Именно поэтому для правильной интерпретации анализа крови важно знать возраст ребенка, ведь, скажем, результаты в 5 месяцев, в 2 года или в 3 года будут отличаться.
- Физической активности ребенка. После нагрузки, например, активной игры или бега, число лейкоцитов будет ненадолго возрастать. Также их повышение может быть условлено эмоциональным напряжением.
- Приема пищи. В течение несколько часов после него у ребенка будет диагностироваться лейкоцитоз.
- Наличия разных заболеваний. При одних патологиях число лейкоцитов возрастает (иногда в несколько раз), а при других – понижается.
Как определяют число лейкоцитов
Определение количества белых кровяных клеток происходит во время клинического анализа крови одновременно с подсчетом числа эритроцитов, тромбоцитов, определением уровня гемоглобина, СОЭ, гематокрита и других показателей. Кровь для такого анализа зачастую берут из пальца, но в некоторых случаях оценивается венозная кровь, а у новорожденного младенца забор крови может проводиться из пятки.
Отдельно определяется число разных видов лейкоцитов и отображается в процентном соотношении, которое называют лейкоцитарной формулой. Ее оценка помогает в диагностике конкретных заболеваний, ведь при одних болезнях будет увеличение нейтрофилов, при других появится больше эозинофилов, а некоторые заболевания характеризуются повышенным числом лимфоцитов. Однако в первую очередь врач будет оценивать общее число лейкоцитов, поэтому именно на его изменениях мы и остановимся.
Как сдавать анализ
Чтобы число лейкоцитов в результате анализа отвечало реальной картине, важно учитывать следующие моменты:
- Ребенок перед сдачей крови не должен есть минимум 8 часов, а если это грудничок, то перерыв от кормления до забора крови должен составлять минимум 2 часа.
- Нельзя разрешать ребенку перед сдачей анализа бегать. Лучше всего прийти в поликлинику заблаговременно и в течение 10-15 минут до забора крови посидеть спокойно в коридоре.
- Постарайтесь успокоить ребенка, чтобы он не переживал перед сдачей крови и не плакал, поскольку эмоциональные нагрузки сказываются на результатах.
- Не допускайте перепада температур, поэтому не стоит заходить в кабинет сдавать кровь сразу же после того, как вы пришли в поликлинику с улицы.
Таблица по возрасту
Число белых кровяных клеток в норме у детей разного возраста представлено такими показателями:
Лейкоциты выше нормы
Если в анализе крове определили много лейкоцитов и показатель превышает нормальный, такое состояние называют лейкоцитозом. Он бывает и при заболеваниях, и при воздействии некоторых внешних факторов, не представляющих опасности для детей. Также немаловажным для оценки лейкоцитоза является определение его выраженности, поскольку она напрямую связана с активностью патологического процесса.
В следующем видеоролике доктор Комаровский попытается дать ответ на вопрос, что означает повышение лейкоцитов в анализе крови.
Причины лейкоцитоза
Как уже отмечалось выше, большое количество лейкоцитов может наблюдаться при неопасных состояниях, например, после физической нагрузки, стресса, плача, испуга, горячей ванны или приема пищи. Патологический лейкоцитоз у детей диагностируют:
- При бактериальных инфекциях, например, при ангине или при пневмонии.
- После операций, к примеру, при аппендиците.
- При хроническом воспалительном процессе в организме ребенка, например, при артрите или воспалении кишечника.
- При вирусных инфекциях, к примеру, при гепатите, ОРВИ, краснухе, ВИЧ-инфекции и других.
- При аллергии.
- При грибковой инфекции, а также паразитарных инвазиях.
- При аутоиммунных заболеваниях.
- После травм либо при обширных ожогах.
- При онкологических патологиях.
- При гемолитической анемии или сильной кровопотере.
- После удаления селезенки.
- При поражении костного мозга разными факторами.
- После применения некоторых медикаментозных средств, например, гормональных или иммуностимулирующих.
Симптомы лейкоцитоза
У многих детей лейкоцитоз проявляется лихорадкой, сниженным аппетитом, слабостью, головокружениями, потливостью, усталостью, плохим сном, болезненностью в суставах и мышцах, уменьшением массы тела и другими симптомами, характерными для инфекционных болезней, отравлений, рака, хронических воспалительных заболеваний и прочих патологий, сопровождающихся высокими лейкоцитами.
Как уменьшить уровень лейкоцитов
При выявлении лейкоцитоза в анализе крови врач направит ребенка на дополнительные обследования, ведь такое состояние является признаком наличия в детском организме воспалительного процесса. Как только причина высоких лейкоцитов будет обнаружена, ребенку предпишут нужное лечение, а когда малыш поправится, уровень белых кровяных клеток нормализуется.
Лейкоциты ниже нормы
Если в бланке анализа крови отмечено, что лейкоцитов меньше, чем должно быть в этом возрасте, это называют лейкопенией. Данное состояние редко бывает у здоровых детей и зачастую свидетельствует о присутствии какого-то заболевания. Главной опасностью лейкопении является ослабление защитных сил детского организма, ведь лейкоцитов, способных бороться с вирусами, паразитами, аллергенами, бактериями и прочими вредоносными факторами, становится недостаточно.
Причины лейкопении
Уменьшение количества белых кровяных телец наблюдают:
- При гиповитаминозе, истощении либо голодании.
- При бактериальных инфекциях.
- После отравления.
- Из-за приема некоторых лекарств, например, цитостатиков, антибиотиков, противосудорожных, стероидных гормонов и других препаратов.
- При вирусных инфекциях, например, при краснухе или ветряной оспе, особенно в период выздоровления.
- Вследствие поражений костного мозга облучением, медикаментами, генетической болезнью, опухолью, аутоиммунным заболеванием и другими факторами.
- При снижении давления крови.
- При опухолях, например, лейкозе.
- При системных болезнях, среди которых красная волчанка.
- При анафилактическом шоке.
- При гипотиреозе и сахарном диабете.
- При повышенной активности селезенки.
Симптомы лейкопении
Никаких характерных признаков лейкопении нет, однако такое состояние грозит ребенку «присоединением» инфекции, которая будет проявляться лихорадкой, тахикардией, слабостью, увеличением лимфоузлов, головными болями и прочими симптомами.
Что делать
При случайном выявлении лейкопении следует дополнительно обследовать ребенка. Если показатель уменьшен незначительно и это связано с гиповитаминозом, терапия ограничивается применением витаминных препаратов и коррекцией рациона. При обнаружении какого-то серьезного заболевания ребенку назначают подходящее лечение. В течение некоторого времени после выздоровления число лейкоцитов восстанавливается до возрастной нормы.
Посмотрев следующий видеоролик можно узнать больше о том, насколько важны лейкоциты в крови и чем чреваты отклонения от нормы.
до года, 2, 3, 4, 5, 6, 7 лет, что делать
Лейкоциты имеют важное значение в организме ребенка. Норма лейкоцитов у детей в крови обязательно должна соответствовать должному уровню, потому что они отвечают за иммунитет, участвуют в восстановлении организма после воспалений, отражают атаку бактерий и не позволяют аллергену проникнуть в кроветворную систему. И так, какая должна быть норма лейкоцитов у ребенка?
Назначение анализа
Врачи постоянно назначают общий анализ крови на лейкоциты, норма лейкоцитов у детей должна соответствовать их возрасту. Если выявлено несоответствие, то это позволяет выявить патологию, которую можно вылечить на ранней стадии развития заболевания. Но, прежде чем искать причины аномалии, необходимо провести исследование повторно, чтобы убедиться, что результаты не были ложными.
При понижении лейкоцитов в крови у ребенка может обнаружится снижение иммунитета, истощение и нарушении функций кровеносной системы. При повышенном их уровне в организме может развиваться воспалительный процесс, инфекционное заболевание или лейкемия, приобретшая хроническую форму.
Норма
Обычно уровень лейкоцитов у ребенка отличается от аналогичного компонента крови у взрослого человека. У детей содержание белых телец намного выше.
Количество лейкоцитов в крови рассчитывают с помощью специальной формулы, зависящей от возраста маленького пациента. Смотрят не только на абсолютное количество данного состава крови, но и на относительное его количество, которое выражается в процентах.
Норма лейкоцитов у детей в крови до года показывает высокий уровень лимфоцитов около шестидесяти процентов. Но к двенадцати месяцам происходит понижение уровня лимфоцитов и рост количества нейтрофилов.
Существует специальная таблица нормы лейкоцитов у детей по возрасту, где в зависимости от возраста установлен необходимый показатель, характеризующий кровь.
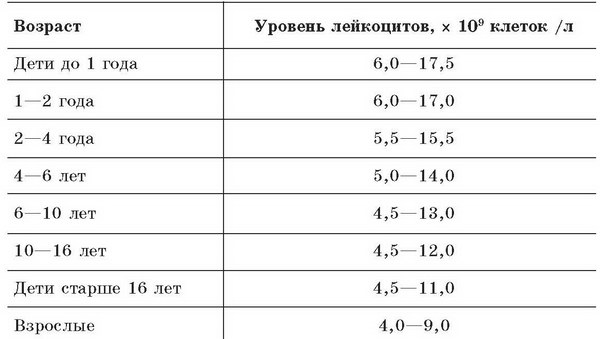 Показатели нормального уровня лейкоцитов у детей
Показатели нормального уровня лейкоцитов у детей
Норма лейкоцитов у детей в крови 2, 3, 4, 5 лет зависит от того, какие именно их виды исследует врач. Также как и норма лейкоцитов в крови у детей 6, 7 лет зависит от того же и по специальной таблице можно посмотреть результат, если это необходимо. Это касается абсолютных показателей.
Если говорить об относительном уровне белых телец, то можно привести следующие нормы:
- Сегментоядерные нейтрофилы составляют около пятидесяти девяти процентов в организме ребенка.
- Базофилы могут вообще не содержаться в кроветворной системе или быть всего лишь в составе одного процента.
- Норма эозинофилов составляет от одного до четырех процентов.
- Палочкоядерные нейтрофилы составляют лишь два процента от общего состава крови.
- Лимфоцитов в составе крови почти половина – сорок шесть процентов.
- Моноцитов всего лишь восемь.
При анализе лабораторного исследования следует учитывать не только абсолютный уровень белых телец в крови, но и относительный, так как на абсолютном уровне все будет в пределах нормы, а на относительном могут быть значительные отклонения, которые говорят о развитии патологии.
Если уровень нейтрофилов высок, то возможно развитие бактериальной инфекции, а если повышены эозинофилы, то у ребенка могут быть обнаружены паразиты. Каждый из типов белых телец выполняет в организме человека свою работу, поэтому отклонения и аномалии говорят о совершенно различных заболеваниях.
Лейкоциты выше нормы
Повышенные лейкоциты в крови могут быть выявлены у детей, если их состояние аномально и в организме имеется в наличии какое-либо заболевание.
Причины высокого уровня лейкоцитов в составе крови ребенка:
- При наличии у ребенка аллергии.
- В организме малыша может развиваться бактериальная инфекция.
- Хронический лимфолейкоз.
- Если ребенок получил ожоги или травму.
- Если малыш находится в шоковом состоянии.
- При воспалительном процессе, который наблюдается в организме.
- Может возникнуть в результате диабетической комы.
- Почечный клик.
- Внутреннее кровотечение может стать причиной патологического состояния.
- Ревматизм, который находится в стадии обострения.
- Различные злокачественные опухоли.
- После прививок, которые сделаны незадолго до анализа.
- Есть лекарства, прием которых вызывает ответную реакцию организма.
- В период реабилитации после хирургического вмешательства.
 При аллергии, лейкоциты могут повышаться
При аллергии, лейкоциты могут повышаться
Бывают случаи, когда лейкоциты у детей могут вырасти в зависимости от факторов внешней среды, таких как активный образ жизни, стресс, прием в пищу некоторых продуктов или переохлаждение. Ребенок может переволноваться во время процедуры или перед этим съесть что-то, повышающее уровень лейкоцитов.
Пониженный уровень
Если в крови у ребенка наблюдаются пониженные лейкоциты, то такое состояние принято называть лейкопенией.
Обычно симптомы опасности лейкопении у детей указывают на следующие аномалии:
- Ребенок может быть истощен как физически, так и психически.
- Тонус самого организма может быть низким, также является симптомом низкого артериального давления.
- Аллергия.
- Указывает на наличие таких заболеваний как гепатит, ветрянка, тиф или инфекционный мононуклеоз.
- Шок анафилактический.
- Может быть поражен костный мозг.
- Это – один из симптомов лучевой болезни.
- Ребенок мог оставаться без пищи длительное время в результате чего появилось такое состояние.
- Лейкемия крови в острой ее форме.
- Может быть последствием приема некоторых лекарственных средств.
Что делать при отклонении
Многие родители задают вопрос, что делать, если анализ крови у ребенка не соответствует норме? Прежде всего, необходимо провести исследование еще раз. Если процедура выявит тоже самое, то необходимо будет пройти обследование, которое назначит врач. Лечение будет в соответствии с тем, какой диагноз будет поставлен.
Если причиной патологи является образ жизни ребенка, а истощение и моральное и физическое, то, прежде всего, нужно будет вести непривычный образ жизни, чтобы вылечить патологию. В лечение могут входить и некоторые препараты, которые необходимо будет принимать.
Если причиной аномалии послужило какое-либо заболевание из вышеперечисленных, то необходимо его лечить в соответствии с поставленным диагнозом. В любом случае специалист применяет индивидуальный подход.
Норма лейкоцитов в крови у детей (таблица), причины повышенного и пониженного содержания
 Одним из важнейших показателей здоровья ребенка является норма лейкоцитов в крови у детей. Лейкоциты представляют собой клетки, не имеющие окраса.
Одним из важнейших показателей здоровья ребенка является норма лейкоцитов в крови у детей. Лейкоциты представляют собой клетки, не имеющие окраса.
Они эффективно защищают организм от вирусных и бактериальных болезней, а также помогают реабилитировать поврежденные ткани. Как и тромбоциты, клетки лейкоцитов образуются в костном мозге.
Родителям очень важно следить за их уровнем в крови, дабы выявить заболевание на ранней стадии развития, что облегчит лечение, и обеспечит скорейшее выздоровление.
Для определения их уровня, сдается общий анализ крови. В случае подтверждения отклонения от нормальных показателей, назначают анализ еще раз.
Если подтверждается, что норма отклонена, то врач должен искать причину этому, которая может крыться в физиологических факторах, патологиях, либо некоторых заболеваниях.
Смещения от нормальных показателей у детей, проявляется не совсем явными симптомами, следует помнить, что регулярная сдача анализа крови (здоровым детям 1 раз в год, хронически болеющим от 2-х раз, по назначениям педиатра), убережет Вас от затратного и долгого лечения.
Какие существуют виды лейкоцитов в крови?
В процессе выработки лейкоцитов костным мозгом, образуется несколько их видов:
- Нейтрофилы – преимущественное количество лейкоцитов с вакуолями (гранулами). От остальных отличаются тем, что нейтрофилы имеют клетки разного «возраста» вновь рожденные, молодые и зрелые. По количеству нейтрофилов в крови, можно обозначить присутствие разнообразных патологий,
- Эозинофилы – такие клетки содержат вакуоли. Они отвечают за блокировку аллергенов и паразитирующих микроорганизмов, путем простого их уничтожения,
- Базофилы – являются наименьшими количественными представителями лейкоцитов с вакуолями. Эти клетки отвечают за выработку в кровь серотонина и гистамина, для обеспечения отдельных иммунных реакций,
- Лимфоциты – крупнейшее подразделение, не содержащих вакуоли. Основной функцией является обеспечение защищенности организмов детей от вирусных заболеваний,
- Моноциты – не содержат гранул, целью их деятельности является поглощение умерших клеток и бактерий, а также вредоносных микроорганизмов для их последующего вывода из крови ребенка, и в дальнейшем становятся макрофагами.
- Плазматические клетки – представляют собой большое образование. Основной деятельностью выступает формирование антител. Такие клетки существуют только в крови у детей.

Виды лейкоцитов в крови
Какие факторы могу повлиять на количественный показатель лейкоцитов у детей?
Белые клетки в крови могут варьироваться в ту или иную сторону от нормы, в зависимости от нескольких показателей:
- Возрастная категория. У новорожденных отмечается максимальное содержание лейкоцитов в организме, и в процессе развития организма, и роста ребенка число их снижается,
- Физические нагрузки у детей. После активности детского организма (активного времяпровождения, двигательных игр, беговых упражнений), количественный показатель лейкоцитов возрастает. Также повышенная концентрация лейкоцитов в крови может быть вызвана эмоциональными напряжениями,
- Прием пищи так же непосредственно влияет на количество лейкоцитов, и на протяжении нескольких часов, после трапезы, можно диагностировать лейкоцитоз (повышение количества клеток),
- Заболевания также влияют на планку нормальных показателей лейкоцитов в крови детей, и возрастают или понижаются в зависимости от болезни.
Уровень нормы белых клеток для детей

У детей до года кровь содержит предельное количество белых клеток, после чего, с ростом, постепенно падает.
Организмы детей содержат намного больше лейкоцитов, нежели у взрослой возрастной категории.
Объяснить это просто, в малом возрасте, иммунитет еще недостаточно крепок, и повышая защиту от всевозможных инфекций, организм вырабатывает большее число лейкоцитов.
Нормальная планка колеблется в соответствии с возрастом Вашего ребенка.
Взаимодействие между клетками показывает лейкоцитарная формула – соотношение между лейкоцитами разных видов. Для нормального состояния здоровья важны так же количественные показатели каждого из видов.
Лейкоцитарная формула приведена в Табл.1:
Таблица норм по возрасту лейкоцитов у детей
| Возраст | Лейкоциты | х 〖10〗^9/л | Лейкоцитарная формула |
| Нейтрофилы | Лимфоциты | Моноциты | Эозинофилы | Базофилы | |||
| Палочкоядерные | Сегментно-ядерные | ||||||
| 1 сутки | 20 (10-30) | 5-12 | 50 — 70 | 16 — 32 | 4 -10 | 1 — 4 | 0-1 |
| 5 суток | 12 (9-15) | 1-5 | 35-55 | 30-50 | 6-14 | 1 — 4 | 0-1 |
| 10 суток | 11 (8,5-14) | 1-4 | 27-47 | 40-60 | 6-14 | 1-5 | 0-1 |
| 1 месяц | 10 (8-12) | 1-5 | 17-30 | 45-60 | 5-12 | 1-5 | 0-1 |
| 1 год | 9 (7-11) | 1-5 | 20-35 | 45-65 | 4-10 | 1 — 4 | 0-1 |
| 4 -5 лет | 8 (6-10) | 1-4 | 35-55 | 35-55 | 4-6 | 1 — 4 | 0-1 |
| 10 лет | 7,5 (6-10) | 1-4 | 40-60 | 30-45 | 4-6 | 1 — 4 | 0-1 |
| 15 лет | 7 (5-9) | 1-4 | 40-60 | 30-45 | 3-7 | 1 — 4 | 0-1 |
Причины повышенного содержания лейкоцитов в крови в детском возрасте?
Состояние организма, в котором вырабатывается лейкоцитов больше положенной нормы называется лейкоцитозом. Случается, он и от внешних влияний, не страшных для детей, и от заболеваний организма.
К физиологическим факторам, повышающим норму лейкоцитов в крови детей относят:
- Чрезмерное употребление пищи,
- Активные физические нагрузки (игры, бег и прочее),
- Плач,
- Стрессовые ситуации,
- Прививки,
- Чрезмерное охлаждение организма,
- Чрезмерное нагревание организма (горячий душ и т.п.).
Выделяя патологии можно отметить следующие:
- Имея ожоги большой площади,
- Травмах тканей,
- Заболеваниях от инфекций,
- Гайморит, флегмон,
- Лейкоз,
- Онкология,
- При отклонениях работы костного мозга,
- Аллергии,
- После операционное состояние,
- И другие.
Заболевания тоже повышают концентрацию лейкоцитов в крови у детей:
- Аппендицит,
- Ветрянка,
- Бронхит
- Сепсис,
- Малярия,
- Дифтерия,
- Ангина,
- И другие.
Как выявить симптомы лейкоцитоза?

Если Вы заподозрили у ребенка симптомы заболевания, срочно обращайтесь в больницу.
У большинства детей это заболевание проваляется в виде:
- Лихорадки,
- Понижением аппетита,
- Постоянной слабость,
- Повышенным выделением пота,
- Плохим сном,
- Болью в суставах и мышечных тканях,
- Увеличение массы тела.
Такие симптомы могу соответствовать заболеваниям серьезного уровня, которые провоцируют повышение лейкоцитов.
После клинического анализа крови врач сможет выявить первопричину заболевания и назначить правильную терапию. Чем быстрее – тем лучше!
Как понизить уровень лейкоцитов в крови детей?
Если врачи в клиническом анализе крови обнаружили лейкоцитоз, то Вас отправят на дополнительные обследования (возможно даже УЗИ или рентген).
Выявив первопричину, врач поставит правильную и эффективную терапию, для скорейшего выздоровления.
Какие причины падения уровня лейкоцитов у детей?
Наблюдая в показаниях анализов низкий уровень лейкоцитов диагностируется лейкопения. Здоровых детей, обычно, не беспокоит понижение лейкоцитов, что свидетельствует о каком-то заболевании у ребенка.
Так как лейкоцитов вырабатывается меньше, то и защитные функции организма значительно ослабляются, что при неокрепшем иммунитете у детей, приводит к легкому приобретению болезней.

В отличии от лейкоцитоза, лейкопения не подает никаких симптомов, что усложняет её обнаружение. Будьте ответственно, и сдавать анализ на кровь регулярно как в детском, так и во взрослом возрасте.
Лейкопению наблюдают в случае некоторых заболеваниях:
- Грипп,
- Ветрянка,
- Низкое давление,
- Лейкоз,
- Опухоли,
- Сахарный диабет
- Из-за приема некоторых лекарств,
- В следствии отравления,
- При гепатите,
- Лучевой болезни,
- И других.
В самых частых случаях лейкопению наблюдается при ветрянке, краснухе и гепатите. Правильная терапия позволяет прийти к выздоровлению достаточно быстро.
Иногда встречается понижения уровня белых клеток при факторах:
- Психическом расстройстве. Длительные стрессы, психологическое давление на неокрепшую нервную систему влияют явно негативно,
- Физическом истощении. Длительные нагрузки, также негативно сказываются в раннем возрасте, на еще н стабильный организм,
- Длительном употреблении антибиотиков. Долговременный прием лекарств, дает сбои функционирования элементов в крови детей, иногда не только количественным отклонением, но и нарушение качества лейкоцитов.
- Гипотрофия. Мизерный вес гласит о сбоях в работе пищеварительной системы, либо продолжительного не здорового питания, что не желательно детям раннего возраста,
- Гипотония. За счет низкого давления, снижается поступление крови к органам, и питанию тканевых структур,
- Гиповитаминозы. Поступление полезных витаминов детям в малом количестве, негативно сказывается на их обмене веществ. Ведь иммунная система, да и организм в общем, требует витаминов гораздо больше, чем взрослый. Без витамина В9 не могут вырабатываться ДНК И РНК, без которых функционирование всех клеток организма просто невозможна. Если организм слабо вырабатывает полезные витамины, то это приводит к плохому обмену веществ.
Устранение этих факторов выводит лейкоциты в показание нормы.
В связи с тем, что в раннем возрасте организм требует много витаминов, детям в период зема-весна, для укрепления иммунитета нужно принимать витамины: В1, В2, В9, В12, С, А, Е) и такие полезные микроэлементы как медь, магний, цинк. Согласно исследованиям ученых, дети принимающие такие витамины болеют реже.
Каковы симптомы лейкопении?
Явно выраженные симптому лейкопении отсутствуют, но в состоянии понижения лейкоцитов к ребенку может попасть инфекция, которая проявится в слабости, головной боли, лихорадкой и прочими симптомами.
Что делать, при лейкоцитах ниже нормы?

Если отклонение мизерно, и относится к гиповитаминозу, то лечение ограничивается приемом витаминов, и коррекцией питания.
Выявив случайные симптомы, следует обратиться в больницу к педиатру.
В свою очередь, он после того как Вы сдадите клинический анализ крови сможет поставить диагноз, либо назначить дополнительные обследования, для более точного решения.
При других заболеваниях, Вам назначат подходящую терапию.
Подготовка к сдаче анализа
Для того, чтобы получить правильные показатели результатов анализов, следует придерживаться определенных правил:
- Перед сдачей анализа крови, прекратить прием пищи минимум за 8 часов. В случае грудного ребенка, кровь сдавать не раньше, чем через 2 часа после приема пищи,
- Не разрешайте детям бегать перед сдачей анализов, это возвысит уровень лейкоцитов в крови,
- Займите ребенка чем-то, что бы он не переживал и не плакал перед анализом, такие нагрузки тоже влияют на показатели,
- Проконтролируйте перепад температур, не сдавайте кровь, только зайдя из холодной улицы в теплое помещение.
Расшифровывая анализ крови стоит оценивать, как общее число белых клеток, так и их относительный уровень. При количественном показателе нормы, развитие отдельных видов лейкоцитом может отклонятся, что приведет к заболеваниям, и не нужным лечениям.
Никто не проконсультирует Вас и не поставит диагноз правильнее квалифицированного врача! Не пытайтесь разбираться сами, дабы это не привело к отягощению болезней!
Заключение
Мизерные отклонения от показателей нормы лейкоцитов в крови у детей, вряд ли означает, что ребенок болеет. Для точности результатов стоит сдавать анализ утром, когда организм ребенка еще спокоен, ведь после активности лейкоциты повышаются.
Для грудных детей рекомендуется, не раньше, чем через 2 часа после приема пищи. Так как после еды повышается уровень содержания белых клеток в крови.
В случае болезни, терапия подбирается в индивидуально порядке, не медлите, и обратитесь к квалифицированным специалистам.
 Загрузка…
Загрузка…
Расшифровка общего анализа крови у детей: норма результатов, таблица
У Вашего малыша брали кровь, результаты анализов на руках и Вы хотите знать, в норме ли они?
Полезная таблица поможет Вам в этом разобраться.
Состояние и состав крови является индикатором множества заболеваний. При профилактических осмотрах у детей обязательным является общий анализ крови. Это необходимо для предотвращения развития серьезных заболеваний, ранними признаками которых могут быть только изменения состава крови. Расшифровку анализа крови у детей должен сделать опытный специалист, делать выводы самостоятельно, опираясь на среднестатистические данные нельзя. При переломах, оперативном вмешательстве, лечении медикаментами и других факторах результаты анализа крови у детей могут быть неточными, поэтому лучше всего, чтобы расшифровкой занимался лечащий врач, с учетом конкретной ситуации. Нормальный анализ крови у детей не является показателем полного отсутствия каких-либо заболеваний, но при этом помогает поставить более точный диагноз и определить метод лечения. Показателями анализа крови у детей является соотношение и количество различных элементов, входящих в ее состав, таких как гемоглобин, эритроциты, тромбоциты, лейкоциты и другие.
Клинический (общий) анализ крови у детей:
► Расшифровка общего анализа крови у детей позволяет выявить воспалительные процессы, анемию, глистные инвазии. Клинический анализ делают в профилактических целях, а так же во время лечения, что бы контролировать и корректировать процесс. Если необходимо видеть состояние всех элементов крови у детей назначается развернутый анализ крови.
► Анализ крови СОЭ у детей показывает скорость оседания эритроцитов, и помогает выявить эндокринные нарушения, поражения печени и почек, инфекционные заболевания. Биохимический анализ крови у детей.
► Кровь для анализа берут из вены. Перед забором крови нельзя принимать пищу и жидкость (кроме воды) минимум 6 часов, так как это может повлиять на результаты.
► Расшифровка биохимического анализа крови у детей позволяет определить состояние органов и систем организма, выявить воспалительные или ревматические процессы, нарушения в обмене веществ. Так же этот анализ помогает определить стадию заболевания и метод лечения. Анализ крови на аллергены у детей.
► При склонности к аллергическим реакциям необходимо провести исследование, которое поможет определить аллергены. Аллергия может быть вызвана множеством факторов, поэтому пытаться установить причины самостоятельно нельзя. Тактика лечения так же будет зависеть от результатов анализа.
Распространена ситуация, когда врачи пытаются исключить воздействие наиболее распространенных факторов без анализов. Родители должны понимать, что такие действия недопустимы и негативно влияют на качество и сроки лечения. Анализ крови у новорожденных Общий анализ крови у детей делают с 3 месяцев, чтобы предотвратить развитие железодефицитной анемии, и проверить состояние здоровья перед плановыми прививками. При неудовлетворительных результатах анализа прививки делать нельзя, так как на момент вакцинации ребенок должен быть абсолютно здоров. В случаях, когда имеются подозрения на заболевания, анализы делают и раньше трех месяцев, по мере надобности. Если в анамнезе семьи имеются заболевания, которые передаются генетически, то потребуется генетический анализ крови грудничка. Считается, что забор крови для анализа вызывает у маленького ребенка стресс, опасный для состояния здоровья, поэтому врачи рекомендуют родителям отвлекать малыша и способствовать созданию спокойной обстановки во время процедуры. Часто происходит так, что получив бланк с результатами анализов крови малыша, родители в растерянности смотрят на него и не могут понять, что же означают те или иные цифры на листочке. Как уже было сказано, расшифровкой анализа сможет заняться только врач, который учтёт не один показатель, а все, что есть на бланке. Конечно же, самым любознательным родителям не терпится узнать, нормальный ли анализ крови у ребёнка, но сравнивать стандартные цифры, которые указаны на бланке с результатами анализов не стоит, так как они чаще всего касаются показателей взрослых пациентов, а для малышей существуют свои нормы, которые меняются буквально по дням.
Предлагаем вам ознакомится с таблицей норм состава крови детей разных возрастов. Перед сдачей анализа родители должны проконсультироваться с педиатром, подробно узнать, как подготовиться к процедуре, сколько стоит анализ крови, что необходимо иметь при себе для проведения процедуры и в какие дни лучше всего приводить ребенка. Нужно серьезно относиться к профилактическим анализам крови, так как они могут своевременно выявить и позволить вылечить многие заболевания на самых ранних стадиях.
=================================
Гемоглобин (Hb) — белок, осущесвляющий транспорт кислорода к тканям и углекислого газа в легкие.
Эритроциты (RBC — Red Blood Cells) — основные клетки крови, «контейнеры» гемоглобина. Размер контейнеров определяется параметром «Среднее количество гемоглобина в одном эритроците». Цветовой показатель — отношение полученных значений количества гемоглобина и эритроцитов к нормальным.
Гематокрит (Hct, PCV — Packed Cell Volume) — характеризует отношение объемов плазмы и форменных элементов (густоту крови).
Ретикулоциты — молодые эритроциты, присутствуют в крови всегда, количество зависит от потребности организма в новых эритроцитах.
Тромбоциты — главные клетки свертывания крови, при лечении ОРЗ интереса не представляют!
— Сгущение крови (недостаток жидкости) проявляется повышением гематокрита и количества гемоглобина в крови.
Лейкоциты (WBC — White Blood Cells) — форменные клетки крови, представляющие систему иммунитета. Исследование лейкоцитов позволяет понять причину болезни (бактериальная, вирусная или аллергическая)!
— Важная особенность детского организма — кол-во лейкоцитов у ребенка в среднем намного больше, чем у взрослого (т.к. система иммунитета только формируется).
Лейкоцитоз — повышение уровня лейкоцитов выше нормы. Возникает при острых (особенно бактериальных) инфекциях, гнойных воспалительных процессах, кислородной недостаточности и т. д.
Лейкопения — снижение уровня лейкоцитов ниже нормы. Возникает при вирусных инфекциях, при тяжелых токсических и инфекционных состояниях, сопровождающихся угнетением костного мозга, при некоторых бактериальных болезнях, лучевой болезни и т. д.
Лейкоциты делятся на следующие9 видов:
— Нейтрофилы (Миелоциты, Метамиелоциты, Палочкоядерные, Сегментоядерные), их 4 вида;
— Эозинофилы;
— Базофилы;
— Лимфоциты;
— Моноциты;
— Плазматические клетки.
Соотношение различных видов лейкоцитов (в %) образует лейкоцитарную формулу.
Нейтрофилы — проявляют особую активность в отношении бактерий. Чем более выражен бактериальный воспалительный процесс, тем больше их соотношение в формуле.
Созревшие нейтрофилы называются сегментоядерными (своего рода спецназ):
— недозрелые — палочкоядерные,
— юные — метамиелоциты,
— самые маленькие — миелоциты.
Чем активнее борьба в бактериями, тем больше в крови палочкоядерных нейтрофилов («все на фронт»).
Метамиелоциты и миелоциты — появляются только в самых критических случаях, когда организм борется из последних сил.
Эозинофилы — обезвреживают комплекс «антиген-антитело» (в норме у ребенка не более 1-4%), т. е. в активной стадии болезни — лейкоцитоз и нейтрофилез, а с наступлением выздоровления уменьшается количество лейкоцитов и нейтрофилов, а эозинофилов увеличивается.
Также их количество увеличивается при аллергических реакциях, паразитарных болезнях, некоторых заболеваниях кожи и кишечника.
Базофилы — к теме ОРЗ отношения не имеют (в норме не более 1%).
Лимфоциты — участвуют в иммунных, отвечают за общий и местный иммунитет (обнаружение, распознавание и уничтожение антигенов, синтез антител и т. д.). Главный и чаще всего встречающийся вид лейкоцита в крови. Лимфоцитоз является признаком прежде всего вирусной инфекции.
Моноциты — занимаются фагоцитозом (поглощение и переваривание бактерий, погибших клеток и т. д.). Живет в крови около 30 часов, после чего переходит в ткани, где дозревает до макрофага (с др.-греч. — большой пожиратель).
Плазматические клетки — отвечают за образование антител (в норме 1 на 200-400 лейкоцитов у детей, у взрослых отсутствуют).
Количество увеличивается прежде всего при вирусных инфекциях с повреждением лимфоидной ткани (инфекционный мононуклеоз, корь, краснуха, ветрянка и т. п.).
Скорость оседания эриктроцитов (СОЭ) — величина столбика осевших эритроцитов за час (мм/ч). Повышение СОЭ указывает на воспалительный процесс в организме (у детей в норме от 2 до 10 мм/ч) P/S.
Таблица и расшифровка, даны для общего понятия:
Но лучше идите к специалисту и он Вам все грамотно объяснит!!!


Читайте также: что такое GRA в анализе крови
Нормальные лейкоциты | eClinpath
Пять основных категорий лейкоцитов у млекопитающих — это нейтрофилы, эозинофилы, базофилы, лимфоциты и моноциты. Первые три вместе называются гранулоцитами , потому что они содержат гранулы в своей цитоплазме, а последние два вместе называются мононуклеарными клетками по отношению к их круглым ядрам. Эти собирательные термины несколько вводят в заблуждение, поскольку некоторые гранулоциты имеют едва различимые гранулы, а большинство моноцитов не имеют круглых ядер.Гранулоциты большинства млекопитающих классифицируются как нейтрофилы, эозинофилы и базофилы на основании реакции их конкретных гранул с красителями в полихромных пятнах крови, называемых пятнами Романовского.
Прототипы видов для классификации гранулоцитов — это люди, у которых нейтрофильные гранулы маленькие и розовые со слабым сродством к лазурным комплексам, базофильные гранулы темно-фиолетовые из-за сильного сродства к лазурным комплексам, а эозинофилы ярко-оранжевые из-за сильного связывания. эозина.Классификация гранулоцитов у видов животных основана частично на гомологии внешнего вида с гранулоцитами человека и частично на демонстрации гомологии содержания и функции ферментов.
Есть много различий, некоторые тонкие и некоторые очевидные, между видами и внутри видов.
Зрелые нейтрофилы
Синонимы : Полиморфноядерные клетки (PMN), сегментированные нейтрофилы
Нейтрофилы и эозинофилы верблюдовых
Сегментированный нейтрофил или гетерофил у птиц, рептилий и некоторых млекопитающих является преобладающим гранулоцитом.У многих видов это преобладающий лейкоцит в здоровье. В здоровом организме обычно только зрелые нейтрофилы выделяются из костного мозга и циркулируют в крови. Поскольку зрелые нейтрофилы в прототипной крови человека имеют ядра, которые сегментированы на доли конденсированного хроматина, соединенные нитями, зрелые нейтрофилы называются сегментированных нейтрофилов («сегменты» или «нейтрофилы»). Зрелые нейтрофилы многих видов животных не имеют четкого расположения долей и нитей (у них действительно есть суженные ядра или нерегулярные / узловатые ядерные очертания), тем не менее, их также называют сегментированными нейтрофилами.Нейтрофилы являются частью врожденной иммунной системы и являются первой линией (и важны для) защиты от бактериальных патогенов. Нейтрофилы имеют короткий период полувыведения — они сохраняются только 10-15 часов после того, как попали в периферическую кровь (Carakostas et al 1981). При анализе крови мы отбираем пробы только из циркулирующего пула нейтрофилов, а не из пограничного или резервного пула в костном мозге. У большинства видов, за исключением кошек, соотношение циркулирующих и граничных пулов составляет 1: 1 (Carakostas et al 1981) (по оценкам, у лошадей оно составляет 3: 1).Высвобождение нейтрофилов из маргинального пула происходит в ответ на кортикостероиды (эндогенные или экзогенные), которые подавляют молекулы адгезии, ответственные за маргинацию (или патрулирование эндотелия посредством опосредованного селектином сворачивания), и могут удвоить количество зрелых нейтрофилов (так что- называется «стресс-лейкограмма»).
Незрелые нейтрофилы
Нормальные нейтрофилы разных видов
У некоторых животных незрелые нейтрофилы можно увидеть в периферической крови, и их присутствие называется сдвигом влево влево .Присутствие повышенного количества незрелых нейтрофилов (т.е.выше установленного референтного интервала для этого вида) обычно указывает на реакцию на воспалительные цитокины и воспалительную лейкограмму. Наиболее распространенным типом незрелых нейтрофилов, обнаруживаемых в крови, является группа нейтрофилов , которая на одну стадию менее зрелая, чем сегментированный нейтрофил. Полосчатые нейтрофилы отличаются от зрелых нейтрофилов формой ядра, в котором отсутствует четкая сегментация (сегмент определяется как сужение ядра более чем на 50% по ширине) и нерегулярные очертания зрелого нейтрофила.В некоторых ситуациях высвобождаются стадии раньше, чем полосы (например, метамиелоциты; см. Ниже). Сдвиг влево обычно (но не всегда) сопровождается токсическим изменением (токсическое изменение может не наблюдаться, если есть легкий сдвиг влево или если есть только высвобождение незрелых клеток из костного мозга без ускоренного созревания). Однако незрелые нейтрофилы также могут преждевременно высвобождаться при заболеваниях костного мозга, таких как лейкемия или тяжелое повреждение костного мозга (незрелые нейтрофилы также обычно не токсичны в этих условиях).
Сравнение незрелых нейтрофилов и моноцитов у собаки с дегенеративным сдвигом влево
Предшественники нейтрофилов из мазка крови коровы с тяжелым воспалением.
Незрелые нейтрофилы классифицируются в зависимости от стадии их созревания. Самый ранний идентифицируемый специфический предшественник нейтрофилов — это миелоцит , который дифференцируется в метамиелоцит , затем в полосовой нейтрофил и, наконец, в зрелый сегментированный нейтрофил.Только миелоцит способен к делению — все более зрелые стадии (метамиелоцит, полоса, сегментированный нейтрофил) неспособны к делению (постмитотический). Основным критерием дифференциации незрелых нейтрофилов друг от друга является форма их ядра, которое по мере созревания клетки начинает вмятин или сужаться. Миелоцит имеет круглое ядро, метамиелоцит имеет углубленное ядро или ядро в форме фасоли, а полоса имеет подковообразное ядро или ядро параллельной формы (для скомпилированного изображения незрелых нейтрофилов см. Сдвиг влево или токсическое изменение страниц).Важно различать незрелые нейтрофилы и моноциты, особенно у собак, где эти клетки могут напоминать друг друга (см. Моноциты ниже). Это достигается путем одновременного изучения всех характеристик клетки (хроматина ядра, формы ядра, расположения ядра в клетке, цвета цитоплазмы, границ цитоплазмы, наличия или отсутствия вакуолей и гранул) (см. Изображение справа).
При проведении дифференциального подсчета клеток мы классифицируем нейтрофилы в категорию «сегментированных», если ядро имеет области, которые явно сужены (более 50% ширины ядра) или имеют боковые выступы, приводящие к нерегулярным краям ядер.Клетка с гладкими и параллельными (или почти параллельными) краями ядер является «полосовым» нейтрофилом и должна считаться таковой. Более незрелые стадии классифицируются по форме ядра, как описано выше. Обратите внимание, что клетки между этими четко определенными стадиями всегда будут видны в крови. В этих обстоятельствах рассматриваемая клетка будет помещена в более зрелую категорию, то есть клетка с ядерными характеристиками на полпути между полосой и сегментированным нейтрофилом будет называться сегментированным нейтрофилом.Более незрелые нейтрофилы можно считать отдельно как их особые категории или сгруппировать вместе как «полосовые» нейтрофилы. В Корнельском университете все незрелые нейтрофилы (полосовые нейтрофилы, метамиелоциты и миелоциты) сгруппированы в категорию «полос» нашего дифференциального подсчета клеток. Используя изображение выше в качестве примера, клетки от B до D будут считаться «полосами», и только клетка A будет считаться «сегментированным» нейтрофилом. Однако, если мы наблюдаем стадии, которые менее зрелы, чем у полосового нейтрофила (метамиелоцита или миелоцита), мы предоставляем эту информацию в результатах (например,г. левый сдвиг распространяется на миелоциты). Наличие этих более незрелых стадий обычно указывает на более серьезное воспаление, чем присутствие одних только полосовых нейтрофилов.
Эозинофилы
Видовая изменчивость эозинофилов
Гранулы эозинофилов у большинства животных оранжевого цвета, но всегда есть исключения, особенно у экзотических животных. Гранулы в эозинофилах игуан и некоторых птиц на самом деле бледно-голубые. В целом ядра зрелых эозинофилов короче и менее сегментированы, чем ядра нейтрофилов, а цитоплазма, если она видна, имеет бледно-голубой цвет.Заметные разновидности существуют в отношении количества, размера и формы гранул эозинофилов.
Наибольшая внутривидовая изменчивость обнаружена в эозинофилах собак. Заметные различия в размере, количестве и форме гранул наблюдаются внутри и между особями любой породы. Специфический и предсказуемый морфологический вариант эозинофила наблюдается у борзых, других борзых (например, уиппетов, дирхаундов) и некоторых золотистых ретриверов. У эозинофилов этих пород отсутствуют видимые гранулы, они выглядят как клетки со слегка сегментированными ядрами, серой цитоплазмой и вакуолями.Иногда их принимают за токсичные нейтрофилы или моноциты и называют «вакуолизированными» или «серыми» эозинофилами (см. Репрезентативные изображения этих эозинофилов в галерее крови собак под гематологическим альбомом). На гематологическом анализаторе ADVIA они попадают в ворота моноцитов (содержат меньше пероксидазы, чем нейтрофилы или нормальные гранулированные эозинофилы).
Базофилы
Базофилы разных видов
Прототипные базофилы крови человека заполнены маленькими круглыми гранулами темно-фиолетового цвета.Подобные базофилы обнаружены у лошадей, верблюдов и жвачных животных. Эти клетки содержат множество маленьких темно-фиолетовых гранул, которые скрывают ядра многих клеток. Некоторые базофилы имеют небольшое количество гранул, что, вероятно, является результатом дегрануляции в образце. Низкое количество базофилов обычно обнаруживается в крови здорового крупного рогатого скота и лошадей, но в меньшей степени верблюдовых.
Базофилы собак трудно распознать, так как многие из них не имеют четко видимых гранул. Это потому, что гранулы имеют бледно-лиловый цвет по сравнению с фиолетовым.Основными отличительными чертами базофилов собак являются длинное складчатое ядро, описываемое как «лентообразное», и необычный оттенок цитоплазмы от серого до бледно-лилового. Некоторые базофилы содержат несколько очевидных светло-фиолетовых гранул (гранулы легче увидеть в разорванных клетках). Базофилы в крови здоровых собак встречаются редко. Базофилы кошек упакованы небольшими, слегка овальными гранулами бледно-лилового, а не темно-фиолетового цвета. Во многих ядрах, по-видимому, есть вакуоли, которые на самом деле представляют собой гранулы, лежащие на поверхности хроматина.Базофилы в крови здоровых кошек встречаются редко.
Лимфоциты
Вариабельность лимфоцитов крупного рогатого скота
Лимфоциты разных видов
Большинство из лимфоцитов , которые циркулируют у здоровых собак, кошек, верблюдов и лошадей, представляют собой маленькие (зрелые) клетки, которые имеют круглые ядра с гладким плотным хроматином и небольшой ободок из голубой цитоплазмы. Хроматин такой плотный, потому что он в основном гетерохроматин (клетка не транскрибирует ДНК активно).Лимфоциты необходимо отличать от ядерных эритроцитов (см. Ниже). Некоторые лимфоциты всех видов могут иметь повышенное количество от очень светло-голубой до бесцветной цитоплазмы. Их не называют реактивными, они просто считаются обычными «вариантами». Некоторые лимфоциты немного больше и имеют более тонкий и рыхлый хроматин. Лимфоциты, обнаруженные в крови нормальных жвачных животных, весьма разнообразны по внешнему виду. Многие из них представляют собой промежуточные лимфоциты с рыхлым сгустком хроматина и довольно обильной цитоплазмой.Не все лимфоциты в мазках крови круглые. Некоторые из них искажаются в другую форму под действием механических сил, приложенных к ним во время размазывания, а некоторые формируются при контакте с эритроцитами. Обычно мы определяем размер лимфоцитов по размеру ядра по отношению к нейтрофилам (которые имеют одинаковый размер у разных видов), как показано в таблице ниже. Кроме того, нормальные лимфоциты необходимо дифференцировать от ядерных эритроцитов, реактивных лимфоцитов и опухолевых клеток (которые могут быть миелоидными или лимфоидными). Более подробная информация об этом представлена ниже.
| Размер лимфоцитов | Размер ядра по отношению к нейтрофилу |
| Малый | Ядро лимфоцита может поместиться внутри нейтрофила |
| Промежуточный | Ядро лимфоцита такого же размера, как и нейтрофил |
| Большой | Нейтрофил может поместиться внутри ядра. |
Другие лимфоциты, которые можно увидеть в крови:
- «Реактивные» лимфоциты связаны с иммунным ответом. Они могут различаться по размеру (от малого до большого), но имеют сгруппированный (гетерохроматиновый) хроматин и обычно увеличенное количество более глубокой синей цитоплазмы, которая довольно гладкая. У некоторых могут быть чистые цитоплазматические вакуоли. Важно отличать реактивные большие лимфоциты от «бластов», связанных с лейкемией (см. Ниже). Мы используем различные методы, чтобы различать их, включая цитологические особенности, клинические данные и остальные результаты гемограммы.Реактивные лимфоциты можно увидеть у любого животного, но они довольно часто встречаются в крови молодых животных, особенно недавно вакцинированных.
- Гранулярные лимфоциты : Они также обнаруживаются в небольшом количестве у здоровых животных (составляют от 1 до 10% всех лимфоцитов). Гранулярные лимфоциты отличаются наличием маленьких красных гранул, собранных в одной области цитоплазмы, обычно в углублении ядра. Гранулярные лимфоциты представляют собой цитотоксические Т-клетки или естественные клетки-киллеры.Повышенное количество гранулярных лимфоцитов можно увидеть при реактивных состояниях (например, инфекция Ehrlichia canis у собак, хроническая болезнь почек у собак) или как часть первичного лейкоза (лейкоз гранулярных лимфоцитов).
nRBC против лимфоцитов
Лимфоциты в сравнении с ядросодержащими эритроцитами
ЯРБК очень поздней стадии, такие как метарубрицит , отличаются от лимфоцитов по их полихроматофильной цитоплазме и пикнотическим ядрам.Более ранние стадии, такие как базофильный рубрицит , , хотя и представляют большую проблему, имеют более глубокую синюю цитоплазму и более грубый образец хроматина по сравнению с лимфоцитом.
Также можно учитывать общий контекст мазка; например, nRBCs будут , ожидаемые , чтобы сопровождать выраженную полихромазию (регенеративный ответ). Это не относится к верблюдам и кошкам, у которых якорные эритроциты часто обнаруживаются в крови в различных ситуациях, не только при регенеративных анемиях.
Реактивные лимфоциты против бластов
Важно отличать крупные реактивные кроветворные клетки от неопластических («бластов»). Последние не наблюдаются у нормальных животных, а только у животных с неоплазией кроветворения (острый лейкоз, лимфома с лейкемической фазой или редко при миелодиспластическом синдроме). Обратите внимание, что дифференциация реактивных лимфоцитов от лейкозных «бластов» может быть очень сложной у животных с низким количеством проблемных клеток, так называемых « big blue» клеток.Присутствие неопластических клеток указывает на лейкоз, тогда как реактивные лимфоциты указывают на антигенную стимуляцию ( очень разных значений ). Причина, по которой мы называем клетки «бластами», состоит в том, что мы не можем окончательно определить их происхождение по их морфологическим особенностям; необходимы другие инструменты, такие как иммунофенотипирование и цитохимическое окрашивание. Для получения дополнительной информации о том, как мы различаем эти два очень разных типа лейкоцитов в крови (реактивные или неопластические), обратитесь к странице с «большими синими» клетками.
Моноциты
Варианты моноцитов
Моноциты — это лейкоциты, которые наиболее проблематичны для идентификации, поскольку они могут быть довольно разными по размеру и внешнему виду. Они часто больше, чем нейтрофилы, и обычно представляют собой самые крупные лейкоциты, но устойчивых видовых различий нет. Ядро может быть круглым, почковидным или псевдодольчатым (может имитировать нейтрофил). Иногда он даже может иметь форму ленты, особенно у собак, и ее можно принять за полосатые нейтрофилы.Однако хроматин моноцитов менее плотный, чем у нейтрофилов, и описывается как липкий или слегка слипшийся. Цитоплазма обычно гладкая, сине-серого цвета и может содержать несколько вакуолей разного размера, а иногда и несколько очень мелких гранул розово-красного цвета. Некоторые, например моноциты лошади, напоминают лимфоциты. Текстура цитоплазмы в моноците слегка зернистая или грубая по сравнению с цитоплазмой лимфоцитов, которая очень гладкая и стекловидная.
Ссылки по теме
.
Признаки, причины, лечение и средства правовой защиты
Наличие крови в стуле ребенка может беспокоить родителей. Однако это не всегда может быть поводом для беспокойства. Фактически, это довольно часто наблюдается у практикующих врачей (1).
У детей и подростков есть множество причин с прожилками крови в стуле. Некоторые из них не такие сложные и требуют небольшого лечения или вообще не требуют его. Однако некоторые причины могут быть более серьезными и требуют немедленной медицинской помощи.
Продолжайте читать этот пост MomJunction, чтобы узнать о возможных причинах кровавого стула у детей, диагностике и домашних средствах, которые могут помочь.
Действительно ли это кровь в стуле вашего ребенка?
Часто употребление определенных продуктов питания или лекарств может вызвать кровянистый стул у ребенка или дать положительный результат теста на наличие крови (1). К таким продуктам относятся:
- Шоколад
- Желатин со вкусом
- Kool-Aid или аналогичные напитки
- Свекла
- Красная солодка
- Железные добавки
- Антибиотики (ампициллин)
- Препараты висмута (Пепто-Бисмол)
[ Читайте: Сепсис у детей]
Признаки кровавого стула у детей
В зависимости от причины и источника внешний вид крови (цвет и интенсивность) в стуле может различаться.Он может варьироваться от ярко-красного до дегтеобразно-черного (1).
- Ярко-красная кровь в стуле называется гематохезией. Это может быть из-за кровотечения в толстой или прямой кишке (нижних отделах желудочно-кишечного тракта) (1).
- Стул бордового цвета может указывать на кровотечение в тонкой кишке (2).
- Появление темного дегтеобразного стула, также известного как мелена, может указывать на кровотечение в верхних отделах желудочно-кишечного тракта или пищевода, желудка и двенадцатиперстной кишки (1, 2).
[Читать: Диарея у детей]
Причины кровянистого стула у детей
Возраст является важным фактором в определении причины ректального кровотечения у детей и подростков (1). Некоторые из распространенных причин у детей (2-12 лет) и подростков (12-18 лет) включают следующие (3).
1. Анальная трещина:
Это разрыв или разрыв кожи заднего прохода. Одна из наиболее частых причин ректального кровотечения у детей, обычно возникает из-за твердого стула или запоров (4).Иногда к таким слезам могут приводить случаи взрывной диареи (5).
Вы можете заметить полосы крови на стуле вашего ребенка или на туалетной бумаге. Эти трещины также могут вызывать боль и дискомфорт во время дефекации (4).
2. Ювенильный полип:
Ювенильный полип — это наиболее распространенный тип кишечных полипов, встречающихся у детей в возрасте от трех до десяти лет. Для них характерны кровотечение и боли в животе (6).
3. Инфекционный колит (инфекция):
Бактериальная, вирусная или паразитарная инфекция может вызвать кровянистый стул (обычно с диареей) в любой возрастной группе.Общие патогены включают Salmonella, Shigella, Campylobacter, Yersinia enterocolitica, Clostridium difficile и Escherichia coli (3). Entamoeba histolytica — распространенный водный паразит, который может вызывать кровавую диарею.
4. Воспалительное заболевание кишечника (ВЗК):
Воспалительное заболевание кишечника состоит из двух состояний.
- Болезнь Крона : может возникнуть в любом отделе желудочно-кишечного тракта — от рта до заднего прохода.
- Язвенный колит : Возникает в толстой (ободочной) или прямой кишке.
Характеризуется хроническим воспалением желудочно-кишечного тракта. Некоторые из общих симптомов могут включать боль в животе, ректальное кровотечение, потерю веса, усталость и диарею (7).
Большинство случаев диагностируется после 15 лет (7).
5 . Солитарная язва прямой кишки:
Хотя редко у детей, она характеризуется кровавым стулом, запорами, выделением слизи, болями в животе и продолжительным натуживанием. Это часто неправильно диагностируется или может остаться недиагностированным (8).
6. Кишечная непроходимость (инвагинация):
Инвагинация — частая причина кишечной непроходимости у детей в возрасте до трех лет. Это также может произойти у детей старшего возраста и подростков. Состояние характеризуется сильной болью в животе, кровавым стулом, желеобразным стулом из красной смородины, лихорадкой, крайней усталостью, рвотой, диареей и вздутием живота (9).
7. Пурпура Геноха-Шонлейна:
Этот синдром, также известный как васкулит IgA, поражает детей в возрастной группе от 3 до 15 лет.Он характеризуется пурпурными пятнами на коже, болью в суставах, желудочно-кишечными проблемами (иногда с кровью в стуле) и заболеванием почек (10).
8. Гемолитико-уремический синдром:
Чаще всего встречается у детей, это состояние обычно возникает после инфекции кишечной палочки в желудочно-кишечном тракте. Дети могут испытывать рвоту, диарею, лихорадку, вялость, кровавый стул и утомляемость (11).
9. Геморрой (груды):
Геморрой — это вены вокруг ануса, которые опухают из-за сильного растяжения под давлением.Груды могут образоваться из-за длительного натуживания во время дефекации, хронического запора или диареи. Симптомы у детей могут включать боль и отек вокруг заднего прохода, зуд или ярко-красную кровь в стуле (12).
10. Кровоизлияние из верхних отделов желудочно-кишечного тракта:
У детей младшего возраста кровотечение из верхних отделов желудочно-кишечного тракта может иногда приводить к выделению ярко-красной крови в стуле (гематохезия). Это может быть связано с относительно более быстрым прохождением через кишечник по сравнению со взрослыми (3).
Диарея и кровь в детском стуле
Кровавая диарея или кровь в стуле вашего ребенка с последующим поносом — это не обычное явление. Это может произойти из-за основного заболевания, например (1, 3):
- Воспалительное заболевание кишечника (язвенный колит и болезнь Крона)
- Кишечная инфекция, вызванная бактериями, вирусом или паразитом
- Ювенильный полип (не так часто встречается )
- Инвагинация (не так часто)
Слизь и кровь в детском стуле
Наличие слизи и крови в стуле ребенка может быть вызвано следующими причинами (1, 3, 8, 13).
- Воспалительное заболевание кишечника (язвенный колит и болезнь Крона)
- Одиночная язва прямой кишки
- Инфекция (Clostridium difficile или амебная инфекция)
Диагностика причины крови в стуле
Медицинские работники могут учитывать анамнез, возраст ребенка, а также физикальное обследование для выявления причин ректального кровотечения. Физическое обследование заднего прохода и промежности может быть выполнено для выявления любых признаков трещин или свищей (3).
Врач также может порекомендовать вашему ребенку дополнительные анализы (3, 14).
- Колоноскопия — наиболее предпочтительный метод диагностики ректального кровотечения.
- Оценка кала и посев (например, окраска по Райту)
- Общий анализ крови
- УЗИ брюшной полости
- Ультразвуковое исследование
- Компьютерная томография или МРТ
- Рентгенография брюшной полости или рентгенография
При необходимости врач предложит план лечения, основанный на основной причине.Наряду с этим вы можете попробовать несколько домашних средств, чтобы свести к минимуму риск появления крови в стуле. Вы можете использовать их при легких случаях кровавого стула.
Домашние средства для облегчения симптомов
Эти простые советы и изменения в питании могут помочь вашему ребенку избавиться от болезненной или кровоточащей прямой кишки (1, 15).
- Теплые сидячие ванны : Эти ванны предполагают сидение в теплой неглубокой воде для облегчения симптомов трещин, геморроя и других состояний. Замачивание нижней части или области промежности (вокруг ануса) может облегчить боль, зуд, раздражение и т. Д.Иногда врачи могут порекомендовать добавить лекарства или успокаивающие средства, такие как соль, пищевая сода или уксус, для лучшего облегчения.
- Диета с высоким содержанием клетчатки : Чтобы облегчить симптомы запора у вашего ребенка, врачи могут порекомендовать перейти на диету с высоким содержанием клетчатки. Включите цельные фрукты (бананы, груши, ягоды и т. Д.), Овощи (брокколи, зеленый горошек и т. Д.) И цельнозерновые продукты (овсянку, цельнозерновой хлеб или макаронные изделия).
- Много воды : Поощряйте ребенка регулярно пить воду, особенно если у него запор.Обезвоживание помогает разжижить стул.
- Личная гигиена : Научите ребенка соблюдать гигиену в области промежности (вокруг ануса) и помогите ему соблюдать правила гигиены. Убедитесь, что они аккуратно промывают, очищают и высушивают область после дефекации.
- Физическая активность : Физическая активность, включая игры и соответствующие возрасту упражнения, важна для поддержания здоровой функции кишечника у вашего ребенка.
Когда вам следует обратиться к педиатру?
Вам следует посетить педиатра, чтобы определить причину появления крови в стуле вашего ребенка.Правильный диагноз может помочь справиться с основными заболеваниями или исключить любую серьезную проблему. Обратитесь к врачу, если ваш ребенок испытывает следующее.
- Сильная усталость или слабость
- Кровавый понос
- Темный дегтеобразный стул
- Боль в животе
- Вздутие или вздутие живота
[Читать: Запор у детей]
Лечение кровавого стула у детей
Линия лечения ректальное кровотечение может зависеть от основной причины (1, 3, 14).
1. Размягчители стула или слабительные : В большинстве случаев трещины возникают из-за твердого стула или хронических запоров. Поэтому врачи часто рекомендуют размягчители стула или слабительные.
2. Мази для местного применения: В тяжелых случаях трещин или разрывов из-за запоров, задержки стула или болезненного опорожнения кишечника врачи могут порекомендовать местные обезболивающие мази для уменьшения боли. Не используйте у детей кремы или мази, отпускаемые без рецепта, без консультации с лечащим врачом.
3. Антибиотики : Противомикробные или противопаразитарные препараты могут быть назначены в случае инфекционного колита или кишечных инфекций. Лечение основано на выявленных бактериях, вирусах или паразитах.
4. Иммунодепрессивные и противовоспалительные средства : Такие лекарства могут быть рекомендованы вашим врачом для лечения воспалительного заболевания кишечника (язвенного колита). Кортикостероиды, аминосалицилаты, иммуномодуляторы и др. Эффективно используются у детей для устранения симптомов и улучшения качества жизни.
5. Эндоскопическое лечение / терапия : Полная колоноскопия с эндоскопической полипэктомией может использоваться для лечения полипов. Ювенильные полипы обычно имеют небольшие размеры (около 5-15 мм в диаметре), поэтому врачи могут использовать петлевую полипэктомию, при которой для разрезания полипов используется тепло.
6. Операция: Операция может быть вариантом у детей с кровотечением из-за непроходимости кишечника (инвагинация), полипа прямой кишки или любой сосудистой аномалии.
[Читать: Аутоиммунные заболевания у детей]
Наличие крови в стуле у детей не является редкостью.Причины ректального кровотечения могут быть разными и обычно поддаются лечению — некоторые с помощью домашних средств, а другие — с помощью лечения. Тем не менее, визит к педиатру или практикующему врачу не следует откладывать, если кровянистый стул постоянный или частый.
Есть ли у вас опыт лечения ректального кровотечения у детей? Расскажите им в разделе комментариев ниже.
Ссылки:
1. Кровь, I. I. R. Нижнее желудочно-кишечное кровотечение: Pediatrician, 90, 91. (1990).
2. Бусварос А. Клиническая консультация: Ректальное кровотечение у педиатрических пациентов: Бостонская детская больница. (2015).
3. Фокс, В. Л. Желудочно-кишечные кровотечения в младенчестве и детстве: Гастроэнтерологические клиники Северной Америки, 29 (1), 37-66 (2000).
4. Ланге, П. Анальная трещина: Американская педиатрическая хирургическая ассоциация. (2016)
5. Миллер, Гейл В., Причины массивного ректального кровотечения у детей: (Обзор шестидесяти восьми случаев) Md Theses. Документ 35. (1964).
6. Адольф В. Р., Бернабе К.Полипы у детей: клиники хирургии толстой кишки и прямой кишки, 21 (4), 280–285. (2008).
7. Факты о воспалительном заболевании кишечника: Американский фонд Крона и колита. (2014).
8. Урганчи, Н., Калёнку, Д., и Экен, К. Г. Синдром солитарной язвы прямой кишки у детей: отчет о шести случаях: кишечник и печень, 7 (6), 752–755. (2013).
9. Инвагинация у детей: здоровье детей Стэнфорда. (Н.Д.).
10. Ига-васкулит — Пурпура Геноха-Шенлейна: Национальная медицинская библиотека США.(Н.Д.).
11. Гемолитико-уремический синдром: Национальная медицинская библиотека США. (Н.Д.).
12. Геморрой: Детская больница Чок округа Ориндж (Медицинская школа Калифорнийского университета в Ирвине). (Н.Д.).
13. Рейн, П. А. Исследование ректального кровотечения: архивы болезней детства, 66 (3), 279. (1991).
14. Хизал Г., Озен Х. Желудочно-кишечное кровотечение у детей: журнал педиатрических наук; 3 (4): E100. (2011).
15. Лечение анальных трещин: Национальная служба здравоохранения, Великобритания. (2018).
Рекомендуемые статьи:
.
Высокое кровяное давление у детей — Симптомы и причины
Обзор
Высокое кровяное давление (гипертония) у детей — это кровяное давление, такое же или выше, чем у 95 процентов детей того же пола, возраста и роста, что и ваш ребенок. Не существует простого целевого значения артериального давления, которое указывало бы на высокое артериальное давление у всех детей, потому что это считается нормальным изменением по мере роста детей.
Высокое кровяное давление у детей младше 6 лет обычно вызвано другим заболеванием.У детей старшего возраста высокое кровяное давление может развиваться по тем же причинам, что и у взрослых — избыточный вес, плохое питание и недостаток физических упражнений.
Изменения в образе жизни, такие как здоровое питание сердца и больше физических упражнений, могут помочь снизить высокое кровяное давление у детей. Но некоторым детям могут потребоваться лекарства.
Симптомы
Высокое кровяное давление обычно не вызывает симптомов. Тем не менее, признаки и симптомы, которые могут указывать на неотложную ситуацию с высоким кровяным давлением (гипертонический криз), включают:
- Головные боли
- Изъятия
- Рвота
- Боли в груди
- Быстрое, учащенное или учащенное сердцебиение (учащенное сердцебиение)
- Одышка
Если у вашего ребенка есть какие-либо из этих симптомов, обратитесь за неотложной медицинской помощью.
Когда обращаться к врачу
Артериальное давление вашего ребенка следует проверять во время плановых осмотров, начиная с трехлетнего возраста, а также при каждом посещении, если у вашего ребенка обнаруживается высокое кровяное давление.
Если у вашего ребенка есть заболевание, которое может повысить риск высокого кровяного давления, включая преждевременные роды, низкий вес при рождении, врожденные пороки сердца и определенные проблемы с почками, проверку кровяного давления можно начинать в младенчестве.
Если вы обеспокоены тем, что у вашего ребенка есть фактор риска высокого кровяного давления, например, избыточный вес или ожирение, поговорите с врачом вашего ребенка.
Причины
Высокое кровяное давление у детей младшего возраста часто связано с другими состояниями здоровья, такими как пороки сердца, болезни почек, генетические состояния или гормональные нарушения. Дети старшего возраста, особенно те, у кого избыточный вес, чаще страдают первичной гипертонией.Этот тип возникает сам по себе, без основного заболевания.
Факторы риска
Факторы риска высокого кровяного давления у вашего ребенка зависят от состояния здоровья, генетики и факторов образа жизни.
Первичная (эссенциальная) гипертензия
Первичная гипертензия возникает сама по себе без установления причины. Этот тип высокого кровяного давления чаще встречается у детей старшего возраста, обычно в возрасте от 6 лет и старше.Факторы риска развития первичной гипертонии включают:
- Избыточный вес или ожирение
- Имеют семейный анамнез высокого кровяного давления
- Болеет диабетом 2 типа или высоким уровнем сахара в крови натощак
- Имеющий повышенный холестерин
- Слишком много соли
- Чернокожий или латиноамериканец
- Быть мужчиной
- Курение или пассивное курение
- Сидячий образ жизни
Вторичная гипертензия
Вторичная гипертензия вызвана другим заболеванием.Это чаще встречается у маленьких детей. К другим причинам высокого кровяного давления относятся:
- Хроническая болезнь почек
- Поликистоз почек
- Проблемы с сердцем, такие как сильное сужение (коарктация) аорты
- Заболевания надпочечников
- Гипертиреоз
- Феохромоцитома, редкая опухоль надпочечника
- Сужение артерии до почки (стеноз почечной артерии)
- Нарушения сна, особенно обструктивное апноэ сна
- Некоторые лекарства, такие как противозастойные средства, оральные контрацептивы и стероиды
- Наркотики, например кокаин
Осложнения
Дети с высоким кровяным давлением, скорее всего, сохранят высокое кровяное давление во взрослом возрасте, если они не начнут лечение.
Если высокое кровяное давление у вашего ребенка сохранится и во взрослой жизни, ваш ребенок может подвергаться риску:
- Ход
- Сердечный приступ
- Сердечная недостаточность
- Болезнь почек
Профилактика
Повышенное артериальное давление у детей можно предотвратить, изменив образ жизни, который поможет его лечить, — контролируя вес вашего ребенка, обеспечив здоровое питание и побуждая вашего ребенка заниматься спортом.
Высокое кровяное давление, вызванное другим заболеванием, иногда можно контролировать или даже предотвратить, управляя состоянием, которое его вызывает.
05 декабря 2018 г.
.
Сообщало ли CBS, что «элиты выстраиваются в очередь, чтобы проглотить кровь детей»?
26 декабря 2018 года сайт мусорных новостей News Punch (ранее столь же пользующийся дурной репутацией сайт нежелательных новостей Your News Wire) опубликовал статью, в которой утверждалось, что CBS сообщала о «мировых лидерах и элитных бизнесменах», которые якобы «глотают кровь маленьких детей. для достижения «вечной молодости» »:
CBS: Элиты выстраиваются в очередь, чтобы проглотить кровь детей
Мировые лидеры и элитные бизнесмены принимают кровь маленьких детей, чтобы обрести «вечную молодость», предупреждает сообщение CBS.
То, что когда-то считалось «теорией заговора», теперь публично признается миллиардерами и основными СМИ.
Этот репортаж News Punch обычно был искажен и намеренно вводил в заблуждение, чтобы создать ложное представление о вампирах-покровителях, питающихся кровью детей, чтобы поддерживать себя в состоянии юношеского бессмертия.
Основная информация, которая легла в основу статьи News Punch, пришла не из CBS News, а из двухминутного спекулятивного сегмента о здоровье, подготовленного филадельфийской телекомпанией KYW.И в этом отрывке не говорилось или даже отдаленно не предполагалось, что кто-то «глотал» кровь «маленьких детей», чтобы «достичь вечной молодости».
Этот сегмент KYW сам по себе был в основном кратким повторением некоторых недавних исследований, которые показали, что введение старшим мышам плазмы крови более молодых мышей, по-видимому, улучшило производительность первых в тестах на обучение и память. Другие исследования продолжаются, чтобы определить, может ли этот процесс иметь какое-либо применение на людях:
Сегмента также ссылаются усилиями компании под названием амброзия, которая как сообщает Wired , совершил спорное испытание человека на небольшую группу испытуемых старше 35 лет, которых они заряженных $ 8000 каждый, чтобы получить несколько литров плазмы, подаренных молодыми взрослые:
В 2016 году компания под названием Ambrosia запустила первое испытание на людях переливания плазмы молодым людям, взимая с пациентов по 8000 долларов за участие.Любой человек старше 35 лет с необходимыми деньгами имел право на получение двух литров плазмы, сданной молодыми людьми, которые Амброзия покупает в банках крови. Учитывая плату и отсутствие лечения плацебо, с которым можно было бы сравнить его, ученые и специалисты по биоэтике подвергли сомнению строгость исследования. Но эти колкости не помешали основателю Ambrosia, Джесси Кармазину, отнестись оптимистично к (неопубликованным) результатам испытания, о котором он впервые объявил на технологической конференции Recode в мае прошлого года.
«Мы измерили 113 биомаркеров через 30 дней после переливания и увидели стойкий, но не постоянный эффект», — говорит Кармазин, имеющий докторскую степень в Стэнфорде, но не имеющий лицензии на медицинскую практику. (Первоначально он проводил испытание с врачом, который руководит частным центром внутривенной терапии в Монтерее, штат Калифорния, но позже переехал в Сан-Франциско и Тампа после ссоры между ними.) Кармазин говорит, что участники исследования описали ощущение себя сильнее, бодрствовавшим. , и как будто их память улучшилась.«Мы увидели результаты, которые соответствовали доклинической работе на мышах».
Первоначально в исследование
Ambrosia входило 600 пациентов, но в итоге в него вошел только 81 человек.
Эффективность — и целесообразность — даже этого небольшого испытания амброзии подвергается сомнению теми, кто считает, что оно потенциально может принести больше вреда, чем пользы:
Ирина и Майкл Конбой, два исследователя из Калифорнийского университета в Беркли, которые опубликовали исследование о переливании крови молодым мышам, назвали планы Амброзии «опасными».”
«Вполне вероятно, что они могли нанести телесные повреждения», — сказала Ирина Конбой [].
Майкл Конбой сказал, что отчасти проблема заключается просто в том, что старой крови слишком много, чтобы молодая кровь могла оказать существенное влияние сама по себе.
«Неужели в молодой крови есть что-то, что могло бы преодолеть все негативные эффекты старой крови?» — сказал Конбой. «Пока кто-то не повторит это, я не уверен, что верю этому. Даже ученые с самыми лучшими намерениями могут наблюдать нечто случайное.”
Между тем, Конбои заявили, что предоставление пожилым людям молодой донорской крови сопряжено с серьезными рисками. К ним относятся усиленный иммунный ответ, который срабатывает с возрастающей силой каждый раз, когда процедура завершается.
Здесь важны следующие моменты: 1) Никто, участвующий в каких-либо подобных исследованиях (которые все еще в основном ограничиваются грызунами), не «глотает» кровь детей — немногие исследования с участием людей на сегодняшний день включали в себя вливания / переливания крови субъектами. плазмы, не пить кровь, и 2) даже спорный Ambrosia пробное использовали плазму крови, пожертвованные молодых взрослых, а не «дети младшего возраста.«Ни в коем случае не« мировые лидеры и элитные бизнесмены… выстраиваются в очередь, чтобы пить кровь маленьких детей », как ложно утверждает News Punch.
.
