2. осложнения острых пневмоний
Пневмония
(воспаление легких) является серьезным
заболеванием, при котором происходит
поражение легочной ткани. Пневмония
очень часто дает осложнения.
Различают
легочные и внелегочные осложнения
пневмонии.
К
первым относят плеврит
легких,
бронхообструктивный синдром, деструкцию
легких, дыхательную недостаточность,
абсцесс легкого, гангрену легкого,
эмпиему плевры, отек легких.
Пневмонии
осложнения внелегочного характера это:
воспаление сердечных оболочек (перикардит,
эндокардит), сепсис, менингит, острая
сердечная недостаточность, шок. Иногда
пневмония может привести к поражениям
органов желудочно-кишечного тракта
(панкреатит, холецистит, желудочное
кровотечение и др.).
Наиболее
опасными считаются легочные
осложнения пневмонии
Плевритом
называется воспаление плевры. Чаще
Чаще
всего при пневмонии возникает экссудативный
плеврит, при котором в плевральной
полости скапливается экссудат.
Разновидностью плеврита является
эмпиема плевры (гнойный
плеврит).
Бронхообструктивный синдром
— это симптомокомплекс, связанный с
сужением дыхательных путей и нарушением
проходимости по ним воздуха. Синдром
проявляется одышкой, удушьем.
Деструкция
легких относится к гнойно-воспалительным
легочным заболеваниям, при котором в
ткани легких образуются полости, возможен
сепсис.
Абсцесс легкого – формирование
в легочной ткани полости, внутри которой
содержится гной.
Гангрена легкого –
является гнилостным распадом ткани
легкого. Гангрена легкого является
последствием крайне запущенной пневмонии
в организме человека, страдающего
сниженным иммунитетом.
Отек легких –
это патологический симптом, обусловленный
скоплением жидкости в легочной ткани.
Внелегочные
осложнения пневмонии
Дыхательная
недостаточность – это нарушение системы
внешнего дыхания организма человека.
Сепсис
— генерализированное распространение
инфекции по организму человека. Сепсис
очень опасен для жизни человека.
Менингит
является воспалением оболочек головного
и спинного мозга.
Острая
сердечная недостаточность проявляется
резкими гемодинамическими нарушениями
в работе сердца человека.
Шок — это
комплекс симптомов, обусловленный
нарушением работы нервной, дыхательной
систем, системы кровообращения, обмена
веществ и др. Возникает в качестве
ответной реакции на внешние воздействия.
Прогноз
при пневмонии
Прогноз
при пневмонии в большинстве случаев
благоприятный при условии своевременного
и адекватного лечения. Очень важно
вовремя диагностировать пневмонию пока
не появились осложнения.
Лечение при
осложнениях пневмонии
Наряду с
антибактериальной терапией для успешного
лечения пневмонии необходимы коррекция
осложняющих её состояний и симптоматическое
лечение.
Дыхательная
недостаточность может быть связана с
расстройствами микроциркуляции,
обширностью поражения лёгочной или
интерстициальной ткани, нарушением
бронхиальной проводимости, развитием
массивного экссудативного плеврита.
Следует восстановить бронхиальную
проводимость (бронхолитические,
муколитические и отхаркивающие
средства), уменьшить рестриктивные
изменения (например, назначить
очистительную клизму при выраженном
метеоризме и высоком стоянии диафрагмы).
Необходима постоянная оксигено- или
аэроионотерапия с помощью кислородной
палатки, редко ИВЛ.При
сердечно-сосудистых нарушениях применяют
кардиотропные препараты (строфантин-К,
коргликон, дигоксин) и средства,
восстанавливающие микроциркуляцию
(внутривенное введение среднемолекулярных
коллоидных растворов, средства,
улучшающие реологические свойства
крови, и сосудорасширяющие препараты).При токсическом
синдроме необходимо проведение
дозированной инфузионной терапии
наряду с адекватным форсированным
диурезом. В тяжёлых случаях показано
парентеральное введение глюкокортикоидов
в дозе 4-5 мг/кг/сут. При инфекционно-токсическом
шоке эффективным может быть проведение
плазмафереза.
При изменениях
кислотно-основного состояния необходима
соответствующая коррекция.
Пневмания
Дата публикации: . Категория: Информация для пациентов.
Всемирный день борьбы с пневмонией 12 ноября
Пневмония — инфекционное заболевание легких, чаще всего оно поражает детей, пожилых людей и людей с ослабленной иммунной системой. Пневмонии могут вызывать различные виды микроорганизмов.
12 ноября объявлен Всемирным днем борьбы с пневмонией — World Pneumonia Day, который отмечается ежегодно по инициативе Глобальной коалиции против детской пневмонии (объединение международных, правительственных, неправительственных и местных организаций, научно-исследовательских и учебных институтов, фондов и граждан-активистов).
В этот день по всему миру в медицинских организациях проходят профилактические мероприятия и проводятся медицинские осмотры. Кроме того, множество волонтеров рассказывают людям о пневмонии и сопряженных с ней рисками, раздают информационные листовки и буклеты.
Кроме того, множество волонтеров рассказывают людям о пневмонии и сопряженных с ней рисками, раздают информационные листовки и буклеты.
В 2009 году Всемирная организация здравоохранения совместно с ЮНИСЕФ объявили «Глобальный план действий по профилактике пневмонии и борьбе с ней». Цель этого плана — активизация борьбы с пневмонией с помощью комбинированных мероприятий по защите детей, профилактике и лечению болезни. Именно дети страдают от пневмонии в первую очередь. Это заболевание является главной причиной смертности несовершеннолетних во всем мире. Ежегодно оно уносит жизни 1,4 миллиона детей в возрасте до пяти лет. Это больше, чем СПИД, малярия и корь вместе взятые.
По данным ЮНИСЕФ, в 2015 году более 900 000 детей умерли от этого заболевания, поддающегося профилактике и лечению. На пневмонию во всем мире приходится 16% детской смертности в возрасте до пяти лет, 3% из которых являются новорожденными. По некоторым оценкам, в 2008 году насчитывалось 203 000 смертей из-за гемофильной инфекции типа В (Hib) и 541 000 смертей в результате пневмококковой инфекции у детей в возрасте до пяти лет.
Пневмония распространена повсеместно, но больше всего от нее страдают дети в Южной Азии и в Африке.
В настоящее время выделяют несколько разновидностей пневмоний:
1) Внебольничная пневмония — самый распространенный вид заболевания.
2) Нозокомиальная или госпитальная пневмония. К данной форме относят заболевание, развившееся при нахождении больного в стационаре более 72 часов. При этом при поступлении пациент не имел клинических проявлений пневмонии.
3) Аспирационная пневмония — возникает в результате попадания в дыхательные пути пищи, воды, инородных предметов.
4) Атипичная пневмония. Разновидность заболевания, вызываемая атипичной микрофлорой (хламидиями, микоплазмами, легионеллами и т. д.).
Причины развития пневмонии
Пневмония это, прежде всего, бактериальное заболевание. Основные возбудители пневмонии: пневмококк (Streptococcus pneumoniae), стафилококк (Staphylococcus aureus), гемофильная палочка (Haemophilus influenzae) а также «атипичные» инфекции (Chlamydya pneumoniae, Mycoplasma pneumoniae, Legionella pneumoniae).
Реже причиной острой пневмонии могут быть (Klebsiella pneumoniae, Escherichia coli, Pseudomonas aeruginosa, Acinetobacter и т. д.). Они чаще встречаются у пациентов с тяжелыми сопутствующими заболеваниями, у больных с ослабленной иммунной системой.
Пусковым фактором развития пневмонии могут быть различные вирусные инфекции. Они вызывают воспаление верхних дыхательных путей и обеспечивают «комфортные условия» для развития бактериальных возбудителей.
Факторы риска, повышающие вероятность развития пневмонии:
1) Заболевания внутренних органов, в первую очередь, почек, сердца, легких, в стадии декомпенсации.
2) Иммунодефицит.
3) Онкологические заболевания.
4) Проведение искусственной вентиляции легких.
5) Заболевания центральной нервной системы, в том числе эпилепсия.
6) Возраст старше 60 лет.
7) Проведение общего наркоза.
Симптомы пневмонии
Основные симптомы пневмонии — лихорадка с подъемом температуры до 38–39.5 С, кашель чаще с отхождением обильной мокроты, одышка при физической нагрузке и в покое. Иногда больные могут ощущать неприятные ощущения или боль в груди.
Все больные пневмонией отмечают общую слабость, снижение работоспособности, быструю утомляемость, потливость, нарушение сна, снижение аппетита. У больных пожилого возраста симптомы общей интоксикации могут доминировать.
При аускультации больного пневмонией над очагом воспаления выслушиваются хрипы различного характера (чаще мелкопузырчатые). При перкуссии грудной клетки наблюдается притупление звука над областью воспаления. Но у части больных (примерно у каждого пятого) локальных симптомов пневмонии может и не быть.
Какие анализы надо сдавать при подозрении на пневмонию
При подозрению на пневмонию и появлении соответствующих симптомов обязательно надо будет сделать анализ крови клинический. Резкое увеличение лейкоцитов, повышение количества палочкоядерных нейтрофилов, и СОЭ — могут указать на острое бактериальное воспаление. При этом, повышение концентрации лейкоцитов более 10*109 с высокой степенью вероятности указывает на развитие пневмонии. Снижение лейкоцитов менее 3*109 или повышение более 25*109 являются неблагоприятными прогностическими факторами, указывающими на тяжелое течение заболевания и высокий риск развития осложнений.
Резкое увеличение лейкоцитов, повышение количества палочкоядерных нейтрофилов, и СОЭ — могут указать на острое бактериальное воспаление. При этом, повышение концентрации лейкоцитов более 10*109 с высокой степенью вероятности указывает на развитие пневмонии. Снижение лейкоцитов менее 3*109 или повышение более 25*109 являются неблагоприятными прогностическими факторами, указывающими на тяжелое течение заболевания и высокий риск развития осложнений.
Незаменимым для постановки точного диагноза пневмонии является рентгенография грудной клетки. Она проводится в прямой, а при необходимости и в боковой проекции и позволяет не только установить диагноз острой пневмонии и выявить возможные осложнения, но и оценить эффективность лечения.
К сожалению, в ряде случаев рентгенография не информативна. В таких ситуациях прибегают к более точному методу исследования — компьютерной томографии легких. Когда есть смысл прибегнуть к этому варианту диагностики?
1) если у больного присутствуют все признаки острой пневмонии, но рентгенологическое исследование не позволяет выявить очаг воспаления.
2) при рецидивирующей пневмонии (более 3-х эпизодов), при условии, что очаг воспаления располагается в одной и той же доле легких.
3) если рентгенологическая картина не соответствует клиническим проявлениям болезни. Например, у пациента признаки острой пневмонии, а на рентгенограмме картина ателектаза и т. д.
Анализ крови биохимический не помогает в постановке диагноза пневмонии, но позволяет выявить сопутствующие нарушения в работе внутренних органов. Обычно определяют следующие показатели: глюкоза, АСТ, АЛТ, билирубин общий, билирубин прямой, креатинин, мочевина, СРБ.
Развитие дыхательной недостаточности является прямым показанием к определению насыщения крови кислородом и углекислым газом. Более доступным является проведение пульсоксиметрии. Для этого пациенту на палец надевают специальный датчик, оценивающие насыщение кислородом крови в мелких капиллярах.
Обязательным является исследование мокроты. Проводят её микроскопическое и бактериологическое обследование.
Проводят её микроскопическое и бактериологическое обследование.
При подозрении на наличие у больного пневмонией атипичной инфекции сдают анализ крови на антитела (IgM и IgG) к возбудителям Chlamydya pneumoniae, Mycoplasma pneumoniae, Legionella pneumonia.
Впрочем, эту болезнь можно предупредить с помощью довольно простых мер, например иммунизации.
ОСНОВНЫЕ УСИЛИЯ НЕОБХОДИМО НАПРАВИТЬ НА ПРОФИЛАКТИКУ ЭТОГО ЗАБОЛЕВАНИЯ.ЧТО НУЖНО ДЕЛАТЬ, ЧТОБЫ НЕ ДОПУСТИТЬ БОЛЕЗНЬ:
-
ЗАКАЛИВАНИЕ -
ДЫХАТЕЛЬНАЯ ГИМНАСТИКА -
ЛЕЧЕНИЕ ХРОНИЧЕСКИХ ОЧАГОВ ИНФЕКЦИИ -
УКРЕПЛЕНИЕ ИММУНИТЕТА -
ИСКЛЮЧЕНИЕ ПЕРЕОХЛАЖДЕНИЙ И ДРУГИХ -
СТРЕССОВЫХ ФАКТОРОВ(ВДЫХАНИЕ ПЫЛИ, ПАРОВ СИЛЬНОДЕЙСТВУЮЩИХ ХИМИЧЕСКИХ СОЕДИНЕНИЙ)
ВОП — Н. А. Литвинова
Профилактика внебольничной пневмонии
30-00-34 телефон коллцентра поликлиники, 72-80-88, 72-81-99 телефоны «горячей линии» по вопросам оказания бесплатной медицинской помощи: c понедельника по пятницу с 8:00 до 16:00.
По техническим проблемам работы сервиса электронная запись к врачу https://www.gosuslugi.ru обращаться по телефону 672756
По вопросам качества оказания медицинской помощи в учреждениях здравоохранения Сахалинской области обращайтесь на единый номер министерства здравоохранения Сахалинской области «1300». Звонок бесплатный для абонента
Профилактика внебольничной пневмонии
Внебольничные пневмонии являются одним из наиболее распространенных инфекционных заболеваний в мире и РФ и занимают ведущее место среди причин смерти от инфекционных заболеваний. Внебольничные пневмонии наиболее тяжело протекают у лиц пожилого возраста, на фоне сопутствующих заболеваний (онкологические и гематологические заболевания, сахарный диабет, сердечно-сосудистые заболевания, заболевание почек и печени, хроническая обструктивная болезнь легких, алкоголизм, вирусные инфекции и другие). Летальность при этом составляет 15 – 30%.
Летальность при этом составляет 15 – 30%.
Внебольничная пневмония острое заболевание, возникшее во внебольничных условиях (вне стационара) или диагностированное в первые 48 часов с момента госпитализации, или развившееся у пациента, не находившегося в домах сестринского ухода длительного медицинского наблюдения более 14 суток, сопровождающееся симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, боль в грудной клетке, одышка) и рентгенологическими признаками не обнаруживаемых ранее очагово-инфильтративных изменений в легких.
Внебольничная пневмония является полиэтиологическим заболеванием, преимущественно бактериальной, бактериально-вирусной или вирусной этиологии.
Наиболее частым возбудителем внебольничной пневмонии бактериальной этиологии являются пневмококки, микоплазмы, гемофильная палочка, легионеллы, стафилококк.
Основными возбудителями вирусных и вирусно-бактериальных пневмоний у иммунокомпетентных взрослых являются вирусы гриппа A и B, аденовирусы, PC-вирус, вирусы парагриппа, реже обнаруживается метапневмовирус. У взрослых больных гриппом в 10 — 15% случаев развиваются осложнения, причем 80% из них приходится на пневмонию. В последние годы отмечено появление ряда новых возбудителей, вызывающих тяжелые клинические формы внебольничных пневмоний, например, коронавирус, вызывающий тяжелый острый респираторный синдром (ТОРС) и новый коронавирус, вызывающий Ближневосточный респираторный синдром.
У взрослых больных гриппом в 10 — 15% случаев развиваются осложнения, причем 80% из них приходится на пневмонию. В последние годы отмечено появление ряда новых возбудителей, вызывающих тяжелые клинические формы внебольничных пневмоний, например, коронавирус, вызывающий тяжелый острый респираторный синдром (ТОРС) и новый коронавирус, вызывающий Ближневосточный респираторный синдром.
При смешанной бактериально-вирусной инфекции у детей этиологическое значение имеют хорошо известные и недавно открытые респираторные вирусы: респираторно-синцитиальный, метапневмовирус, бокавирус и риновирус.
Основным механизмом передачи внебольничной пневмонии является аэрозольный, который реализуется воздушно-капельным и воздушно-пылевыми путями.
Источником инфекции при внебольничной пневмонии является больной человек или носитель возбудителя.
При легионеллезе инфекция распространяется с помощью инфицированного водного аэрозоля и от человека к человеку не передается.
При заболеваниях, вызванных высокопатогенными вирусами гриппа (AH5N1, AH7N9 и другими), некоторыми коронавирусами, зоонозных инфекциях (орнитоз, коксиелез и другие) источником возбудителя инфекции могут явиться птицы и различные теплокровные животные.
Внебольничная пневмония среди людей распространена повсеместно, проявляется в виде спорадической заболеваемости и эпидемических очагов (преимущественно, в организованных коллективах или в семьях).
В годовой динамике заболеваемость внебольничной пневмонией ниже в летние месяцы, но при этом удельный вес смертельных исходов остается практически неизменным в различные периоды.
Основные рекомендации по профилактике пневмонии:
1. Необходимо вести здоровый образ жизни: заниматься физкультурой и спортом, совершать частые прогулки на свежем воздухе. Очень важно не курить в помещении, где может находиться ребенок, пассивное курение пагубно сказывается на функции бронхов и иммунитете.
2. Необходимо здоровое полноценное питание с достаточным содержанием белков, микроэлементов и витаминов (ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты).
Необходимо здоровое полноценное питание с достаточным содержанием белков, микроэлементов и витаминов (ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты).
3. До наступления холодов и подъема заболеваемости респираторными инфекциями следует сделать прививку против гриппа, поскольку пневмония часто является осложнением гриппа. Несмотря на то, что привитые люди тоже могут болеть пневмонией, заболевание у них протекает легче, чем у не привитых. Для профилактики пневмонии существуют вакцины против гемофильной и пневмококковой инфекций.
4. В холодное время года нужно одеваться по погоде, избегать переохлаждений и сквозняков.
5. Следует соблюдать режимы проветривания и влажной уборки в помещениях.
6. Как можно чаще мыть руки.
7. В период подъема заболеваемости гриппом рекомендуется избегать контакта с больными людьми, использовать маску для защиты органов дыхания, воздержаться от посещения мест с большим скоплением людей.
8. Избегать переохлаждений и других стрессорных факторов. К примеру, очень вредно для легочной ткани вдыхание пыли, паров бензола или других сильнодействующих химических соединений
9. Возможен прием иммуномодулирующих, противовирусных и противомикробных препаратов, поливитамины, адаптогены.
10. Важно помнить, что если вы хотите оградить от болезни своего ребенка, следите за своим здоровьем, ведь зачастую родители являются источником инфекции для ребенка, особенно при тех заболеваниях, которые передаются при тесном контакте (микоплазменная инфекция, стафилококк, многие вирусные инфекции).
11. Если у вас дома или в учреждении, где Вы или Ваш ребенок пребываете длительное время, есть кондиционер, следите за его чистотой.
Необходимо помнить: если заболели Вы или ваш ребенок, то не стоит идти на работу или вести ребенка в сад, школу, так как можете заразить людей находящихся с вами или вашим ребенком в контакте. Не занимайтесь самолечением. Вызовите врача на дом или обратитесь за медицинской помощью в медицинское учреждение. Поставить диагноз, определить степень тяжести заболевания и прогноз может только врач. Вам и вашему ребенку будет назначено своевременное лечение пневмонии, индивидуальное для каждого, с учетом тяжести заболевания, возраста, сопутствующих заболеваний.
Вызовите врача на дом или обратитесь за медицинской помощью в медицинское учреждение. Поставить диагноз, определить степень тяжести заболевания и прогноз может только врач. Вам и вашему ребенку будет назначено своевременное лечение пневмонии, индивидуальное для каждого, с учетом тяжести заболевания, возраста, сопутствующих заболеваний.
Врач-терапевт и врач-педиатр поможет Вам и вашему ребенку снова стать здоровыми.
ГБУЗ «Городская поликлиника»| Чем опасна вирусная пневмония для населения. |
Для понимания проблемы вопроса следует начать с того, что вирусы являются одним из ведущих факторов развития пневмонии.
Симптомы вирусной пневмонии могут напоминать клинику острой респираторной вирусной инфекции или гриппа и включает в себя: повышение температуры, кашель (иногда с одышкой), возможно насморк, а также общие проявления в виде головной и мышечной болей и озноба.
На этом развитие событий в организме не всегда прекращается. Далее идет повреждение легких на фоне иммунного ответа организма на вторжение инфекции. Но, и на этом процесс не останавливается. Многие вирусы воздействуют на другие органы и могут привести к тяжелым последствиям. Параллельно идет ослабление иммунных защит организма, из-за чего организм может быть атакован еще и бактериальной или грибковой инфекции.
Далее идет повреждение легких на фоне иммунного ответа организма на вторжение инфекции. Но, и на этом процесс не останавливается. Многие вирусы воздействуют на другие органы и могут привести к тяжелым последствиям. Параллельно идет ослабление иммунных защит организма, из-за чего организм может быть атакован еще и бактериальной или грибковой инфекции.
Как осложнения рассматриваются: плеврит, бронхообструктивный синдром, отек легких и другие. Именно поэтому, мы так обеспокоены заражением новым коронавирусом больных, имеющих хронические заболевания легких.
Каковы же причины вирусной пневмонии? Это могут быть вирус гриппа типов А или В, парагрипп, аденовирусы, коронавирусы и многие другие, в том числе новый коронавирус SARS-CoV-2.
Для диагностики вирусной пневмонии используется рентгенологическое исследование и компьютерная томография, благодаря которым обнаруживаются признаки инфильтрации легких. Что такое инфильтрация легких? Это процесс замещения легочной ткани нормальной воздушности участком с повышенной плотностью, что увеличивает объем не функционирующей части легкого. Жалобы зависят от площади поражения и общего состояния организма. Но, чаще всего, пациенты жалуются на затрудненное дыхание, непродуктивный кашель, одышку, боль в груди, лихорадку. А доктор, при выслушивании легких отмечает отставание половины грудной клетки в акте дыхания (на «больной» стороне), притупление звука над очагом поражения, усиление голосового дрожания, ослабление дыхания, сухие или/и влажные хрипы.
Жалобы зависят от площади поражения и общего состояния организма. Но, чаще всего, пациенты жалуются на затрудненное дыхание, непродуктивный кашель, одышку, боль в груди, лихорадку. А доктор, при выслушивании легких отмечает отставание половины грудной клетки в акте дыхания (на «больной» стороне), притупление звука над очагом поражения, усиление голосового дрожания, ослабление дыхания, сухие или/и влажные хрипы.
Развитию пневмонии также способствуют некоторые факторы риска. Это не только экологическая обстановка в мире, в виде загрязнения воздуха при работе наших производств и использования транспортных средств, но и факторы из образа жизни человека, которые бездумно использует население планеты. Я говорю об одном из них — о курении.
Курение вот уже много столетий вошло в жизнь человека. Но такое активное и повальное курение населения стало отмечаться последние несколько десятков лет. И, конечно, это не могло не сказаться на функциях наших легких. Они ослаблены и подвержены любому негативному влиянию, в том числе и воздействию вирусов. Вот уже несколько поколений курящих родителей обеспечивают население планеты детьми с ослабленными органами и системами организма. И легкие на первом месте.
Вот уже несколько поколений курящих родителей обеспечивают население планеты детьми с ослабленными органами и системами организма. И легкие на первом месте.
И хотя государство старается предупредить развитие пневмонии у детей через иммунизацию (пневмококк, корь, коклюш), следует не забывать о таких простых способах повышения защитных сил организма ребенка как, адекватное питание, активная физическая нагрузка (утренняя гимнастика), соблюдение личной гигиены (мытье рук с мылом), соблюдение чистоты воздуха дома (соблюдение режима проветривания и ежедневная влажная уборка помещения) и другие простые правила профилактики. Если мы с Вами хотим хоть что-то сделать для того, чтобы оградить от столь опасной болезни наших детей, следует уже сейчас задуматься об образе жизни. Ведь зачастую именно родители, которые не следят за своим здоровьем и являются источником инфекции для своего ребенка, особенно при тех заболеваниях, которые передаются при тесном контакте.
Соблюдение простых правил поможет Вам и всем вашим близким избежать заболевания, которое может стать причиной развития вирусной пневмонии. И помните, любые способы борьбы следует начинать с себя! Будьте примером для окружающих.
И помните, любые способы борьбы следует начинать с себя! Будьте примером для окружающих.
Берегите себя и своих близких!
Осложнения коронавируса: страдают легкие, сердце, почки и мозг. Это надолго или навсегда?
Автор фото, Getty Images
Вот уже полгода ученые и медики пытаются оценить вред, который наносит человеческому организму Covid-19, однако, несмотря на более чем 400 тыс. летальных исходов, миллионы переболевших и тысячи исследований и отчетов, картина так до конца и не прояснилась.
Данные, полученные британскими исследователями, свидетельствуют, что первичные симптомы заболевания могут проявляться, исчезать и вновь проявляться в течение 30 и более дней, что заметно дольше официального двухнедельного периода, обозначенного экспертами ВОЗ.
А для кого-то болезнь может означать лишь начало долгой и мучительной борьбы с вирусом, которая может обернуться новым «посткоронавирусным синдромом».
По данным авторитетного журнала Science, этот коронавирус «творит такие вещи, какие не творила ни одна болезнь, известная человечеству».
Пока власти принимали одну меру за другой в попытке остановить распространение инфекции, а медики (тщетно) искали лекарство или вакцину, способные побороть болезнь, мы узнавали о коронавирусе все новые подробности, и наше представление о нем менялось, причем в некоторых аспектах — в корне.
Поначалу казалось, что это обычное респираторное заболевание вроде SARS или птичьего гриппа, однако позже выяснилось, что коронавирус (его официальное название SARS-CoV-2) может затронуть легкие, мозг, носоглотку, глаза, сердце, кровеносные сосуды, печень, почки и кишечник, то есть буквально все жизненно важные органы.
По результатам уже проведенных исследований, Covid-19 сопровождается целым набором самых разнообразных симптомов, и для тех, кто переболел в тяжелой форме, долговременные последствия могут быть самыми серьезными: от рубцевания легочной ткани и отказа почек до воспаления сердечной мышцы, аритмии, повреждения печени, когнитивных нарушений, психозов, сопровождающихся резкой сменой настроения, и многого другого.
То, как заболевание отразится на людях в долгосрочной перспективе, еще предстоит выяснить в полной мере, однако уже сейчас есть много указаний на то, что последствия этого заболевания продолжают испытывать даже те, кто переболел коронавирусом в достаточно легкой форме.
Есть и еще один важный вопрос: может ли вирус SARS-CoV-2 сохраняться в человеческом организме в дормантном состоянии, и не проявит ли он себя через несколько лет в том или ином виде?
Ничего удивительного в этом не будет, говорят медики, ведь известны вирусы, которые ведут себя именно так. К примеру, после того, как человек переболел ветрянкой, вирус герпеса, который ее вызвал, никуда не исчезает, он может тихо прятаться десятилетиями, а потом при удобном случае вылиться в болезненный опоясывающий лишай.
А вирус, вызывающий гепатит B, через много лет может привести к раку печени.
Даже вирус Эбола, обнаруженный спустя много месяцев у выживших пациентов в глазной жидкости, впоследствии вызывает слепоту у 40% инфицированных.
Поэтому, учитывая тот факт, что SARS-CoV-2 предпочитает легкие, врачи заподозрили, что именно там в первую очередь вирус способен вызывать необратимые изменения.
Легкие
Еще в марте специалисты Уханьского технологического университета сообщали, что у 66 из 70 пациентов, переживших пневмонию на фоне Covid-19, компьютерная томография обнаружила видимые повреждения в легких.
Автор фото, Getty Images
Подпись к фото,
У некоторых пациентов функции легких могут не восстановиться полностью
Эти повреждения варьировались от закупорки кровеносных сосудов в альвеолах до рубцевания легочной ткани. Такое рубцевание, или утолщение ткани, называется легочным фиброзом и может привести к одышке. В настоящее время не существует способов остановить или повернуть вспять этот процесс.
«Фиброз может стабилизироваться и не меняться со временем, это верно. У некоторых пациентов функции легких могут не восстановиться полностью, однако последствия этого не будут столь уж существенными, — поясняет профессор Лестерского университета Луиза Уэйн. — Но бывают и случаи прогрессирующего фиброза, а это по-настоящему опасно, потому что рано или поздно он убивает».
— Но бывают и случаи прогрессирующего фиброза, а это по-настоящему опасно, потому что рано или поздно он убивает».
Кроме того, еще до введения в Британии жесткого карантина Факультет медицины интенсивной терапии (FICM) — профессиональная медицинская организация, отвечающая за подготовку британских врачей-реаниматологов, предупреждал, что пациенты с тяжелой формой Covid-19 могут получить столь сильные повреждения легких, что на восстановление им понадобится до 15 лет.
FICM подчеркивал, что у многих пациентов, поступивших в отделения реанимации, развивался острый респираторный дистресс-синдром (ОРДС) — сильнейшее воспаление легких, при котором жидкость из крови попадает в альвеолы, что делает дыхание невозможным без специального аппарата.
Учитывая историю повреждения легочной ткани у пациентов, переболевших SARS и MERS, группа медиков под руководством радиолога Мелины Хоссейни из Калифорнийского университета в Лос-Анджелесе настоятельно рекомендует вести мониторинг пациентов, переболевших Covid-19, и проверять их легкие «на предмет оценки долгосрочного или перманентного повреждения, включая фиброз».
Сердце и кровеносные сосуды
По мере того, как врачи пытаются оценить ущерб, нанесенный различным органам пациентов, переболевших Covid-19, они сталкиваются с вполне ожидаемой проблемой: люди, страдающие заболеваниями легких, сердца, почек или крови, как правило, и становились первыми жертвами коронавируса, и в их случае болезнь чаще всего протекала тяжело. Поэтому не всегда можно определить, к чему привел вирус, а что уже было повреждено до него.
Однако ясно одно: когда симптомы инфекции начинают проявляться, функции многих органов нарушаются, и отказ одного ведет за собой отказ других.
Свою роль играет и острый воспалительный процесс, который приводит к инсультам и инфарктам.
Автор фото, Getty Images
Подпись к фото,
Коронавирус может вызывать повреждение сердечной мышцы и образование тромбов в крови
Как говорится в отчете за март, опубликованном в специализированном медицинском журнале JAMA Cardiology, повреждения сердечной мышцы были отмечены почти у 20% из 416 обследованных пациентов в уханьских больницах.
Там же, но уже в реанимационных отделениях, аритмия была отмечена у 44% из 36 пациентов.
Медики связывают это с гиперцитокинемией, или цитокиновым штормом, потенциально смертельной реакцией организма, который запускает неконтролируемую активацию иммунных клеток, что ведет к разрушению тканей очага воспаления. Такая реакция наблюдалась у некоторых больных коронавирусом.
В частности, возникает воспаление сердечной мышцы (миокардит), что сбивает электрические импульсы, ведет к артимии и нарушает циркуляцию крови, вызывая одышку.
Осложнения на сердечно-сосудистую систему характерны не только для Covid-19: миокардит могут вызывать многие вирусные заболевания. И хотя большинство пациентов выздоравливает, у некоторых повреждения сердечной мышцы носят необратимый характер.
Более того, Covid-19 негативно влияет и на саму кровь. У 38% из 184 пациентов с коронавирусом, попавших в реанимацию в Голландии, была выявлена повышенная свертываемость крови, и почти у трети из них обнаружились тромбы.
Почки
Хотя коронавирус поражает в первую очередь легкие, у некоторых пациентов инфекция переходила и на почки.
Согласно проведенным в Китае выборочным исследованиям, у 27% из 85 пациентов, попавших в уханьские больницы с коронавирусом, были отмечены проблемы с почками.
По результатам другого исследования, у 59% из почти 200 пациентов, госпитализированных в провинциях Хубэй и Сычуань, в моче наблюдался белок, свидетельствующий об инфекции, а у 44% присутствовала и кровь, что говорит о серьезном поражении почек.
Причем у пациентов с острой почечной недостаточностью (ОПН) риск летального исхода был в 5 раз выше, чем у обычных больных коронавирусом.
Мозг
Автор фото, Getty Images
Подпись к фото,
Ученые еще не установили, как именно коронавирус воздействует на мозг
Из 214 исследованных пациентов с Covid-19 треть продемонстрировала неврологические симптомы, включая головокружение, головную боль и когнитивные расстройства.
Пока что ученые лишь гадают, что именно вызвало эти симптомы. Однако существующие теории сфокусированы на том, как вирус воздействует на нейроны — нервные клетки. Упоминается и потеря вкуса и запаха, и воспалительные процессы (таким образом на вирус реагирует наша иммунная система), и нехватка кислорода, которую ощущали некоторые больные.
Когнитивные расстройства могут быть связаны с пребыванием пациентов в реанимации, это еще называют временным помутнением рассудка, или делирием, когда у человека возникают галлюцинации, впрочем, чаще это наблюдается у пожилых людей.
И хотя симптомы, как правило, со временем пропадают, некоторые из них могут сохраняться. По словам врачей, восстановление когнитивных функций у переболевших коронавирусом сильно зависит от возраста, коморбидности (то есть сосуществования у пациента двух или более заболеваний или расстройств) и тяжести течения самой болезни.
Как указывает профессор реабилитационной медицины Королевского колледжа Лондона Линн Тернер-Стокс, вирус может затрагивать мозг даже тех пациентов, которые переболели в достаточно легкой форме.
А по словам профессора Кембриджского университета Эда Буллмора, у нас уже есть достаточно оснований полагать, что SARS-CoV-2 вызывает «нейротоксическое заболевание», которое приводит к «своего рода изменению ментального состояния пациента».
«Мы точно не знаем, что именно вызывает эту нейротоксичность, — признается профессор Буллмор. — Может быть, вирус заражает мозг, может быть, реакция нашей иммунной системы на вирус ведет к повреждению нейронов, или все дело в крови, которая поступает в мозг. На данный момент возможны все эти варианты».
В статье использованы материалы Independent, Los Angeles Times и Mail Online.
Микоплазменная пневмония — mon-crb
– атипичная легочная инфекция, возбудителем которой является Мycoplasma pneumoniae. Заболевание сопровождается катаральными и респираторными проявлениями (заложенностью носа, першением в горле, приступами навязчивого малопродуктивного кашля), интоксикационным синдромом (субфебрилитетом, слабостью, головной болью, миалгией), явлениями диспепсии (дискомфортом в ЖКТ). Микоплазменная этиология пневмонии подтверждается данными рентгенографии и КТ легких, серологического и ПЦР исследований. При микоплазменной пневмонии показаны макролиды, фторхинолоны, бронходилататоры, отхаркивающие средства, иммуномодуляторы, физиолечение, массаж.
Микоплазменная этиология пневмонии подтверждается данными рентгенографии и КТ легких, серологического и ПЦР исследований. При микоплазменной пневмонии показаны макролиды, фторхинолоны, бронходилататоры, отхаркивающие средства, иммуномодуляторы, физиолечение, массаж.
Причины микоплазменной пневмонии
Микоплазменную пневмонию вызывают высоковирулентные штаммы анаэробных микроорганизмов рода Мycoplasma – M. pneumoniae. Возбудитель представлен мелкими (по размеру сравнимыми с вирусными частицами), не имеющими клеточной стенки (аналогично L-формам бактерий), прокариотическими организмами. Микоплазмы легко адсорбируются на поверхностных рецепторах клеток-мишеней (эпителиоцитов трахеи и бронхов, альвеолоцитов, эритроцитов и др.) и паразитируют на мембране или внутри клетки-хозяина. Интеграция микоплазмы в клеточную мембрану или ее проникновение внутрь клетки превращает последнюю в иммунологически инородную, что провоцирует развитие аутоиммунных реакций. Именно аутоантителообразование служит причиной нереспираторных проявлений микоплазменной инфекции.
Микоплазмы способны длительно персистировать в эпителиальных клетках и лимфоглоточном кольце; легко передаются воздушно-капельным путем от больных и бессимптомных носителей со слизью из носоглотки и респираторного тракта. Микоплазмы малоустойчивы во внешних условиях: чувствительны к перепаду pH, нагреванию и высушиванию, ультразвуку и УФО, не растут на недостаточно влажных питательных средах.
Кроме микоплазменной пневмонии, микроорганизмы также могут стать причиной острого воспаления верхних дыхательных путей (фарингита), бронхиальной астмы, обострений хронического обструктивного бронхита и развития нераспираторной патологии (перикардита, отита, энцефалита, менингита, гемолитической анемии) у практически здоровых людей.
Отсутствие клеточной оболочки обеспечивает микоплазмам резистентность к β-лактамным антибиотикам – пенициллинам, цефалоспоринам. При микоплазменной инфекции отмечается развитие локального воспаления с выраженной иммуноморфологической реакцией, местным антителогенезом (всех классов иммуноглобулинов — IgM, IgA, IgG), активацией клеточного иммунитета. Симптомы микоплазменной пневмонии обусловлены преимущественно агрессивной ответной воспалительной реакцией макроорганизма (постинфекционной гиперсенситивностью, опосредованной Т-лимфоцитами).
Симптомы микоплазменной пневмонии обусловлены преимущественно агрессивной ответной воспалительной реакцией макроорганизма (постинфекционной гиперсенситивностью, опосредованной Т-лимфоцитами).
Симптомы микоплазменной пневмонии
Инкубационный период при микоплазменной пневмонии может длиться 1-4 недели (обычно 12-14 дней). Начало заболевания, как правило, постепенное, но может быть подострым или острым. Выделяют респираторные, нереспираторные и генерализованные проявления микоплазменной пневмонии.
В начальном периоде возникает поражение верхних дыхательных путей, которое протекает в виде катарального назофарингита, ларингита, реже острого трахеобронхита. Отмечается заложенность носа, сухость в носоглотке, першение в горле, осиплость голоса. Ухудшается общее состояние, постепенно нарастает температура до субфебрильных значений, появляется слабость, потливость. В острых случаях симптомы интоксикации возникают в первые сутки заболевания, при постепенном развитии — только на 7-12 день.
Характерен продолжительный (не менее 10-15 дней) малопродуктивный пароксизмальный кашель. Во время приступа кашель очень сильный, изнурительный с выделением незначительного количества вязкой слизистой мокроты. Кашель может приобретать хронический характер, сохраняясь на протяжении 4-6 недель из-за обструкции дыхательных путей и гиперреактивности бронхов. Спектр проявлений микоплазменной пневмонии может включать признаки острой интерстициальной пневмонии.
Из внелегочной симптоматики для микоплазменной пневмонии наиболее характерны высыпания на коже и барабанных перепонках (по типу острого мирингита), миалгия, дискомфорт в ЖКТ, нарушение сна, умеренная головная боль, парестезии. Присоединение нереспираторных проявлений утяжеляет течение микоплазменной пневмонии.
Может возникать умеренный фибринозный или экссудативный плеврит, иногда — плевритическая боль. При наличии сопутствующей хронической обструкции микоплазменная пневмония способствует обострению обструктивного синдрома. Для детей младше 3-летнего возраста характерно малосимптомное течение.
Для детей младше 3-летнего возраста характерно малосимптомное течение.
В неосложненных случаях симптомы микоплазменной пневмонии в течение 7-10 дней постепенно исчезают, заболевание разрешается самостоятельно. Имеется риск перехода в смешанную (микоплазменно-бактериальную) форму пневмонии вследствие присоединения вторичной инфекции (обычно, пневмококка). Осложнениями микоплазменной пневмонии выступают синдром Стивенса-Джонсона, синдром Гийена-Барре, миелит, энцефалит, менингит.
Диагностика и лечение легочно-плевральных осложнений острой деструктивной пневмонии с применением видеоторакоскопии у детей раннего возраста
1. Абаев, Ю.К. Возбудители хирургической инфекции у детей: структура и эволюция / Ю.К. Абаев, A.A. Адарченко, Е.И. Гудеова, И.Н. Слабко // Детская хирургия. 2007. — № 4. — С. 29-33.
2. Абаев, Ю.К. Госпитальная инфекция у новорожденных / Ю.К. Абаев // Детская хирургия. 2006. — № 5. — С. 36-41.
3. Акинфиев, A.B. Бактериальные деструкции легких и их осложнения у детей: автореф. дис. . д-ра мед. наук. М., 1982. — 32 с.
дис. . д-ра мед. наук. М., 1982. — 32 с.
4. Алексеева, В.М. Экономичсеский анализ эффективности альтернативных методов медицинской помощи / В.М. Алексеева, О.Р. Орлова, Н.Г. Шамшурина // Здравоохранение. 2001. — № 3. — С. 19-30.
5. Аллаберганов, К.О. Особенности течения и лечения фибриноторакса у детей / К.О. Аллаберганов // Педиатрия. 2006. — № 1. — С. 59-61.
6. Аманов, С.А. Оперативная торакоскопия в диагностике и лечении экс-судативных плевритов различного генеза / С.А. Аманов // Межрегиональная конференция по актуальным вопросам хирургии. Алма-аты, 1989. — С. 87-89.
7. Ашкрафт, К.У. Детская хирургия: пер. с англ. / К.У. Ашкрафт, Т.М. Холдер. СПб.: Хордфорд, 1996. — 384 с.
8. Баиров, Г.А. Гнойная хирургия детей / Г.А. Баиров, JIM. Рошаль. М.: Медицина, 1991.-С. 115-135.
9. Баиров, Г.А. Срочная хирургия: рук-во для врачей / Г.А. Баиров. -СПб., 1997.-С. 39-54.
10. Бакланова, В.Ф. Стафилококковые пневмонии у детей / В.Ф. Бакланова.-М., 1973.-167 с.
11. Банников, М.Ю. Опыт лечения гнойно-деструктивных пневмоний у детей / М.Ю. Банников, Ю.М. Вереютин, В.Ф. Доронин, Е.А. Жуков // Вестник хирургии. 1990. — № 11. — С. 83-84.
12. Барков, В.А. Гнойно-деструктивные осложнения острых пневмоний и принципы их лечения / В. А. Барков // Терапевтический архив,- 1986. — №4.-С. 123-127.
13. Барков, В.А. Дифференциальная диагностика затяжной пневмонии, осложненной гнойной деструкцией, у больных с факторами риска / В.Е. Барков, В.И. Нечаев, А.В. Хованов // Пробл. туберкулеза и болезней легких. -2007. -№ 1.-С. 30-36.
14. Бартлетт, Д.Д. Инфекция дыхательных путей: пер. с англ. / Д.Д. Барт-лет. СПб.: «Издательство Бином» — «Невский диалект», 2000. — 192 с.
15. Блашенцева, С.А. Эндоскопический метод лечения острых гнойных абсцессов легких / С.А. Блашенцева // Хирургия. 2001. — № 7. — С. 49-51.
16. Бодня, В.Н. Видеоторакоскопическое лечение хронической эмпиемы плевры: автореф. дис. . канд. мед. наук. Краснодар, 2000. — 20 с.
— 20 с.
17. Бойков, Г.А. Бронхоэктазии, возникшие на почве острой деструктивной пневмонии у детей и их хирургическое лечение / Г.А. Бойков, О.И. Ша-цилло // Грудная хирургия. 1981. — № 2. — С. 50-53.
18. Бойков, Г.А. Бронхоэктазы, возникшие на почве острой гнойной деструктивной пневмонии у детей и их хирургическое лечение / Г.А. Бойков, О.И. Щацило // Грудная хирургия. 1989. — № 3. — С. 50-58.
19. Бойков, Г.А. Острые деструктивные пневмонии у детей / Г.А. Бойков, В.С. Иевлев, Г.И. Миляева // Гнойная хирургия у детей: сб. науч. трудов каф. дет. хирургии. Л., 1985. — С. 35-41.
20. Бронская, Л.К. Некоторые вопросы клиники и диагностики послеоперационной эмпиемы плевры в легочной хирургии / Л.К. Бронская, А.Л. Юдин, О.Н. Отс // Актуальные вопросы хирургической инфекции: матер, науч.-практич. конф. Семипалатинск, 1991. — С. 27-28.
21. Васильева, Н.П. Возможности эхографии при острой деструктивной пневмонии, и ее осложнениях у детей. Неотложные состояния у детей.
22. Н.П. Васильева, Р.Ш. Хасанов, P.A. Гумеров // Материалы VI Конгресса, 6-9 февраля 2000 г., Москва. М., 2000. — С. 73-74.
23. Вишневский, A.A. Современные возможности диагностики в торакальной хирургии / A.A. Вишневский, Г.Г. Кармазановский, JI.C. Коков, Г.А. Быков, В.В. Борисов, А.И. Щеголев // Хирургия. 2002. — № 3. — С. 92-95.
24. Вронская, JI.K. Некоторые вопросы клиники и диагностики послеоперационной эмпиемы плевры в легочной хирургии / JI.K. Вронская, A.JL Юдин // Актуальные вопросы хирургических инфекций: материалы науч.-практич. конф. Семипалатинск, 1991. — С. 27-28.
25. Габуния, Р.И. Компьютерная томография в клинической диагностике / Р.И. Габуния, Е.К. Колесникова. М.: Медицина, 1995. — 350 с.
26. Галлингер, Ю.И. Первый опыт видеоторакоскопических вмешательств / Ю.И. Галлингер, Л.М. Гудовский, М.А. Русаков // Современные технологии в торакоскопической хирургии: тезисы науч. конф. Омск, 1995. -С. 37-38.
27. Гамиров, О.Ф. Видеоторакоскопическое лечение хронических неспецифических заболеваний легких у детей: автореф. дис. . канд. мед. наук.-Уфа, 2000. 25 с.
дис. . канд. мед. наук.-Уфа, 2000. 25 с.
28. Гауен, Я.К. Хирургическое лечение гнойных заболеваний легких и плевры у детей раннего возраста: автореф. дис. . д-ра мед. наук. Рига, 1969.-30 с.
29. Гераськин, В.И. Диагностика и хирургическая тактика при стафилококковых деструкциях легких у детей: метод, рекомендации / В.И. Гераськин.-М., 1979.-27 с.
30. Гетьман, В.Г. Клиническая торакоскопия / В.Г. Гетьман. Киев: Здоровье, 1995.- 107 с.
31. Гисак, С.Н. Характеристика гнойной хирургической инфекции у детей центрального Черноземья / С.Н. Гисак, Т.В. Головачева, Г.С. Болышева, А.И. Тулинов и др. // Детская хирургия. 2010. — N 3. — С. 26-28.
32. Гребнев, П.Н. Видеоторакоскопические операции у детей: / П.Н. Греб-нев, Е.И. Сигал, JIM. Миролюбов // Материалы межрегиональной научно-практической конференции, посвящ. 40-летию детской хирургиеской службы Удмуртии. Ижевск, 1998. — С. 51-52.
33. Гребнев, П.Н. Сравнительный анализ торакоскопии у детей / П.Н. Гребнев, Е. И. Сигал // Эндоскопическая хирургия. 1997. — Т. 3, № 1. -С. 34-38.
И. Сигал // Эндоскопическая хирургия. 1997. — Т. 3, № 1. -С. 34-38.
34. Григорьев, Е.Г. Острая анаэробная деструкция легких / Е.Г. Григорьев, В.Е. Пак, Э.Э. Кузнецова и др. // Клиническая хирургия. 1989. — № 10. -С. 3-5.
35. Гумеров, М.И. Хирургическое лечение эхинококкоза легких у детей: автореф дис. . канд. мед. наук. Уфа, 2003. — 20 с.
36. Гумеров, P.A. Современная лучевая диагностика и видеоторакоскопи-ческое лечение гнойно-фибринозного плеврита у детей: автореф. дис. . канд. мед. наук. Уфа, 2000. — 21 с.
37. Давыдова, С.Н. Опыт применения ультразвуковой диагностики при воспалительных заболеваниях легких и плевры / С.Н. Давыдова, С.И. Федо-ренко // Вестник новых мед. технологий. 1999. — № 2. — С. 59-62.
38. Даниленко, М.В. Хирургическое лечение хронических абсцессов легких, осложненных эмпиемой плевральной полости и свищами / М.В. Даниленко, Н.И. Коваль // Гнойные заболевания легких. М., 1987. — С. 58-61.
39. Дворецкий, Л.И. Стафилококковые пневмонии / Л. И. Дворецкий, C.B. Яковлев, В.В. Каминский, М.П. Суворова // Пробл. туберкулеза и болезней легких. 2004. — № 6. — С. 11-17.
И. Дворецкий, C.B. Яковлев, В.В. Каминский, М.П. Суворова // Пробл. туберкулеза и болезней легких. 2004. — № 6. — С. 11-17.
40. Добровольский, С.Р. Диагностика и лечение экссудативного плеврита / С.Р. Добровольский, A.B. Белостоцкий // Хирургия. 2002. — № 3. — С. 52-57.
41. Долецкий, С.Я. Гнойно-воспалительные заболевания новорожденных / С.Я. Долецкий, А.И. Ленюшкин // М.: Медицина, 1965. 284 с.
42. Дронов, А.Ф. Эндоскопическая хирургия у детей / А.Ф. Дронов, И.В. Поддубный, В.И. Котлобовский; под ред. Ю.Ф. Исакова, А.Ф. Дронова. -М.: ГЭОТАР-МЕД, 2002. 440 с.
43. Золотовский, Б.Б. Острые гнойные деструктивные пневмонии у детей (клинико-экспериментальное исследование): автореф. дис. . д-ра мед. наук. -М., 1982.-32 с.
44. Изменения микрофлоры гнойных полостей в результате лечения острой бактериальной деструкции легких / Н.Ф. Кротов, З.Ф. Шаумаров, М.С. Исламов и др. // Клиническая хирургия. 1992. — № 9-10. — С. 47-49.
45. Исаков, Ю.Ф. Детская хирургия / Ю. Ф. Исаков, С.Я. Долецкий. М.: Медицина, 1971. — 432 с.
Ф. Исаков, С.Я. Долецкий. М.: Медицина, 1971. — 432 с.
46. Исаков, Ю.Ф. Руководство по торакальной хирургии у детей / Ю.Ф. Исаков, Э.А. Степанов, В.И. Гераськин. М.: Медицина, 1978. — 550 с.
47. Исаков, Ю.Ф. Торакоскопические и видеоассистированные операции на органах грудной клетки у детей / Ю.Ф. Исаков, Э.А. Степанов, А.Ю. Разумовский и др. // Хирургия. 2003. — № 3. — С. 22-25.
48. Кайгородова, И.Н. Видеоторакоскопия в лечении пиофибриноторакса у детей при бактериальной деструкции легких / И.Н. Кайгородова, В.Н. Стальмахович, A.A. Велик, В.П. Ильин // Детская хирургия. 2007, -№4.-С. 19-21.
49. Кайзер, Д. Видеоторакоскопическая хирургия показания, результаты, осложнения и противопоказания / Д. Кайзер, С. Эннкер, С. Хартс // Торакальная и сердечно-сосудистая хирургия. — 1994. — Т. 41, № 6. — С. 86-89.
50. Каримов, Ш.И. Диагностика и хирургическое лечение острого пневмоторакса и эмпиемы плевры / Ш.И. Каримов, Н.Ф. Кротов, А.И. Гладков и др. // Мед. журн. Узбекистана. 1991. — № 8. — С. 11-13.
1991. — № 8. — С. 11-13.
51. Климанов, В.В. (мл.) Эндоскопическая диагностика и лечение хронических легочных нагноеноений у детей: автореф. дис. . канд. мед. наук -Уфа, 2003.-22 с.
52. Климанов, В.В. Возможность плеврогенного пути формирования бронхоэктазов у детей /В.В. Климанов, И.Н. Огородникова, Д.М. Рудаков // Грудная и сердечно-сосудистая хирургия. 1990. — № 5. — С. 44-47.
53. Климанов, В.В. Профилактика хронической патологии у детей: метод, пособие для врачей / В.В. Климанов, В.В. Климанов (мл.). Уфа, 2006. — 16 с.
54. Климанов, В.В. Характеристики функционального состояния бронхо-легочной системы и моторной функции бронхов при хронической пневмонии у детей в обосновании хирургического лечения детей: автореф. дис. . д-ра мед. наук. М., 1990. — 36 с.
55. Климанский, В.А. Хирургическая патология легких у детей / В.А. Кли-манский. -М.: Медицина, 1975. 263 с.
56. Клинико-экономические матрицы планов ведения больных как основа расчета затрат на обеспечение медицинской помощи / P. A. Хальфин, Е.П. Ка-корина, П.А. Воробьев и др. // Главный врач. 2006. — № 11. — С. 65-72.
A. Хальфин, Е.П. Ка-корина, П.А. Воробьев и др. // Главный врач. 2006. — № 11. — С. 65-72.
57. Ковальчук, JI.B. Действие цитокинов на генерацию активных форм кислорода фагоцитами легких и периферической крови / JI.B. Ковальчук, JI.B. Ганковская, A.M. Борисова и др. // Бюл. Эксперим. Биологии и медицины. 1998. — Т. 126, № 10. — С. 440-443.
58. Комаров, И. Видеоторакоскопия и видеоторакоэндохирургия / И. Комаров, Т. Отто // Эндоскопическая хирургия. 1996. — № 1. — С. 20-24.
59. Королева, И.М. Компьютерная томография плевры: автореф. дис. . канд. мед. наук. -М., 1995. -25 с.
60. Котляров, П.М. Компьютерно-томографические признаки диффузных заболеваний легких / П.М. Котляров, С.Г. Георгиади // Пульмонология. -2004. -№3.- С. 103-107.
61. Котов, И.И. Алгоритмы хирургического лечения эмпиемы плевры / И.И. Котов / VII Национальный конгресс по болезням органов дыхания. М., 1997.-С. 41-42.
62. Котович, JI.E. Острые гнойные заболевания органов грудной полости у детей раннего возраста / JI. E. Котович. Минск: Беларусь, 1979. — 142 с.
E. Котович. Минск: Беларусь, 1979. — 142 с.
63. Кочетков, A.B. Анаэробные абсцессы и плевриты: клиника и диагностика: автореф. дис. . канд. мед. наук. JL, 1983. — 19 с.
64. Кущ, H.JI. Острые гнойные заболевания легких и плевры у детей / H.JI. Кущ, A.M. Шамсиев, Г.А. Сопов. Ташкент: Медицина, 1981. — 127 с.
65. Лайт, Р.У. Болезни плевры: пер. с англ. / Р.У. Лайт. М.: Медицина, 1986.-376 с.
66. Лукомский, Г.И. Общие принципы лечения неспецифических гнойных деструктивных процессов легких и плевры / Г.И. Лукомский // Острые деструктивные заболевания легких. -М., 1983. С. 69-75.
67. Любименко, В.А. Высокочастотная искусственная вентиляция легких в неонатологии / В.А. Любименко, A.B. Мостовой, С.Л. Иванов. М., 2002. — 125 с.
68. Макушкин, В.В. Видеоторакоскопические операции у детей (особенности обезболивания и послеоперационного периода): автореф. дис. . канд. мед. наук. Уфа, 1999. — 24 с.
69. Мамлеев, И.А. Видеоторакоскопические операции в хирургическом лечении заболеваний органов грудной клетки у детей: автореф. дис. д-ра мед. наук. Уфа, 2004. — 45 с.
дис. д-ра мед. наук. Уфа, 2004. — 45 с.
70. Мамлеев, И.А. Видеоторакоскопическое лечение эмпиемы плевры у детей / И.А. Мамлеев, P.A. Гумеров, В.У. Сатаев, Р.Ш. Хасанов // Эндоскопическая хирургия. 2000. — № 2. — С. 42.
71. Медвенский, Б.В. Острые инфекционные деструкции легких: автореф. дис. .д-ра мед. наук. СПб., 1993. — 36 с.
72. Митупов, З.Б. Эндохтрургические операции при диафрагмальных грыжах у детей /З.Б. Мутупов, А.Ю. Разумовский // Детская хирургия. -2009.-№3.-С. 46-50.
73. Мустафин, Д.Г. Клинико-рентгенологическая картина легочно-плевральных осложнений при сепсисе / Д.Г. Мустафин // Вестник рентгенологии и радиологии. 1991. -№3. — С. 11-17, 65.
74. Нодиров, Н.Х. Результаты лечения детей с острой бактериальной деструктивной пневмонией: автореф. дис. канд. мед. наук. Душанбе, 2001. — 20 с.
75. Овчинников, A.A. Гнойный плеврит / A.A. Овчинников // Рус. мед. журнал. 1999. — № 17. — С. 816-824.
76. Павлов, Ю.В. Сочетанное применение низкочастотного ультразвука и фотодинамической терапии для профилактики острых послеоперационных эмпием плевры / Ю. В. Павлов, Ю.А. Аблицов, JI.B. Успенский // Хирургия. -2001.-№4. -С. 14-16.
В. Павлов, Ю.А. Аблицов, JI.B. Успенский // Хирургия. -2001.-№4. -С. 14-16.
77. Перепелицин, В.Н. Малоинвазивные способы хирургического лечения неспецифической эмпиемы плевры: автореф. дис. . д-ра мед. наук. Пермь, 1996.-40 с.
78. Пилькевич, Д.Н. Торакоскопия с биопсией легкого в выявлении этиологии экссудативного плеврита и спонтанного пневмоторакса / Д.Н. Пилькевич. Екатеринбург, 2003. — 22 с.
79. Плановский, В.А. Видеоторакоскопические операции / В.А. Планов-ский, С.Н. Шнитко // Хирургия. 1998. — № 11. — С. 25-28.
80. Плеханов, А.Н. Современные методы лечения острой эмпиемы плевры / А.Н. Плеханов, E.H. Цыбиков, JI. Амгалан // Хирургия. 2008. — № 3. -С. 70-73.
81. Плечев, В.В. Грудная хирургия (Проблемы. Решения.) / В.В. Плечев, Р.Г. Фатихов. Уфа, 2003. — 240 с.
82. Порханов, В.А. Видеотораскопия в лечении эмпиемы плевры / В.А. Пор-ханов, В.Н. Бодая, В.Б. Кононенко, И.С. Поляков и др. // Хирургия. 1999. -№11.-С. 40-43.
83. Прокопова, J1.B. Применение низкоэнергетических лазеров в лечении деструктивной пневмонии у детей / JI. B. Прокопова, A.A. Лосев, В.М. Грибла-тов // Вестник хирургии им. И.И. Грекова. 1988. — № 11. — С. 84-85.
B. Прокопова, A.A. Лосев, В.М. Грибла-тов // Вестник хирургии им. И.И. Грекова. 1988. — № 11. — С. 84-85.
84. Пугачев, А.Г. Актуальные вопросы деструктивных пневмоний у детей / А.Г. Пугачев, Э.А. Гайдашев, Г.Д. Сотникова // Грудная хирургия. 1980. -№2.-С. 70-75.
85. Разумовский, А.Ю. Атрезия пищевода: малоинвазивные технологии / А.Ю. Разумовский, P.A. Ханвердиев // Детская хирургия. 2009. — № 6. -С. 41-44.
86. Разумовский, А.Ю. Видеоторакоскопия как диагностический и лечебный метод в педиатрической практике / А.Ю. Разумовский, Е.М. Хаматханова, Б.В. Кулешов // Эндоскопическая хирургия у детей: материалы симпозиума. -Уфа, 2002.-С. 169-170.
87. Разумовский, А.Ю. Выбор диагностических методов при деструктивных пневмониях у детей / А.Ю. Разумовский, К.А. Аллаберганов, В.Е. Рачков, М.Б. Алхасов // Детская хирургия. 2006. — № 4. — С. 4-5.
88. Разумовский, А.Ю. Лечение ребенка с двусторонней бронхоэктазией, осложненной легочным кровотечением / А.Ю. Разумовский, A. B. Романов, Ю.А. Поляев // Детская хирургия. 2000. — № 2. — С. 51-53.
B. Романов, Ю.А. Поляев // Детская хирургия. 2000. — № 2. — С. 51-53.
89. Разумовский, А.Ю. Оперативная видеоторакоскопия у детей / А.Ю. Разумовский, Е.М. Хаматханова // Хирургия. 2003. — № 9. — С. 52-56.
90. Разумовский, А.Ю. Оценка эффективности различных методов диагностики острых гнойно-воспалительных заболеваний легких и плевры у детей / А.Ю. Разумовский, К.О. Аллаберганов, В.Е. Рачков, М.Б. Алхасов // Педиатрия. 2006. — № 1. — С. 57-59.
91. Разумовский, А.Ю. Применение видеоторакоскопии при буллезной форме гнойно-воспалительных заболеваний легких у детей / А.Ю. Разумовский, К.А. Аллаберганов, М.Б. Алхасов и др. // Анналы хирургии. 2005. -№ 6. — С. 43-45.
92. Разумовский, А.Ю. Торакоскопическая коррекция атрезии пищевода: первый опыт / А.Ю. Разумовский, A.B. Гераскин, О.Г. Мокрушина, И.Д. Беляева и др. // Детская хирургия. 2010. — № 3. — С. 4-8.
93. Разумовский, А.Ю. Эндохирургические операции при диафрагмаль-ных грыжах у детей / А.Ю. Разумовский, З.Б. Митупов, O.A. Михайлова, А.Б. Алхасов и др. // Детская хирургия. 2008. — № 6. — С. 4-8.
Митупов, O.A. Михайлова, А.Б. Алхасов и др. // Детская хирургия. 2008. — № 6. — С. 4-8.
94. Редысин, А.Н. Видеоторакоскопические резекции при периферических заболеваниях легких / А.Н. Редысин, В.Е. Левтеев // Тезисы докладов 2-го Съезда Ассоциации Эндоскопической Хирургии. М., 1999. — С. 25-28.
95. Репик, В.И. Ультразвуковое исследование в комплексной диагностике заболеваний плевры и легких / В.И. Репик // Пульмонология. 2001. -№ 1. — С. 37-46.
96. Рофиев, Р. Непосредственные и отдаленные результаты лечения детей раннего возраста с острой бактериальной деструктивной пневмонией: ав-тореф. дис. . канд. мед. наук. -М., 1987. 20 с.
97. Руководство по пульмонологии детского возраста / под редакцией академика АМН СССР Ю.Ф. Домбровской // М.: Медицина, 1978. 524 с.
98. Садовников, A.A. Методы диагностики плевритов / A.A. Садовников, К.И. Панченко // Грудная и сердечно-сосудистая хирургия.- 1996.-№ 3. С. 60-62.
99. Садыков, Ф.Г. Опыт торакоскопического лечения эмпиемы плевры у детей / Ф. Г. Садыков, Т.Т. Сабиров, Э.С. Гаделыпин и др. // Материалы 5-го международного конгресса педиатров России. М., 2005. — С. 67-68.
Г. Садыков, Т.Т. Сабиров, Э.С. Гаделыпин и др. // Материалы 5-го международного конгресса педиатров России. М., 2005. — С. 67-68.
100. Сафонов, Д.В. Ультразвуковая диагностика пристеночных образований грудной полости и плевральных выпотов: автореф дис. . канд. мед. наук. Н. Новгород, 1999. — 24 с.
101. Селезнев, Ю.П. Комплексное лечение нагноительных заболеваний легких и ограниченных плевролегочных полостей: автореф. дис. . д-ра мед. наук. Воронеж, 2000. — 20 с.
102. Сергеев, В.М. Патология и хирургия плевры / В.М. Сергеев. М.: Медицина, 1967.-221 с.
103. Сергеев, В.М. Хирургическое лечение эмпиемы плевры у детей / В.М. Сергеев // Грудная хирургия. 1983. — № 3. — С. 42-47.
104. Сигал, Е.И. Ближайшие и отдаленные результаты десятилетнего опыта видеоторакоскопии в торакальной хирургии / Е.И. Сигал, Р.Г. Хамидул-лин, М.В. Бурмистров и др. // Эндоскопическая торакальная хирургия: материалы науч.-практич. конф. -М., 2006.
105. Сигал, Е.И. Видеоторакоскопические операции у детей / Е.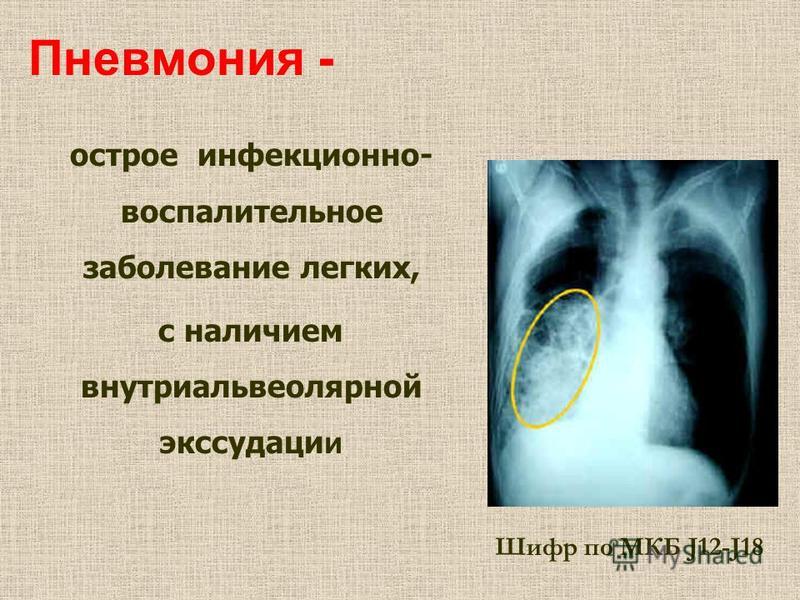 И. Сигал, П.Н. Гребнев // Эндоскопическая хирургия. 1997. — Т. 3, № 1. — С. 49.
И. Сигал, П.Н. Гребнев // Эндоскопическая хирургия. 1997. — Т. 3, № 1. — С. 49.
106. Сигал, Е.И. Первый опыт торакоскопических операций / Е.И. Сигал // Казанский медицинский журнал. 1994. — № 6. — С. 462-478.
107. Сильвестров, В.П. Об эволюционном развитии учения о пневмонии / В.П. Сильвестров // Российский медицинский журнал. 2000. -№ 4. — С. 37-40.
108. Старков, Ю.Г. Ультразвуковая диагностика очаговых поражений легкого при торакоскопических операциях / Ю.Г. Старков, В.П. Стрекалов-ский, A.A. Вишневский, М.Ю. Пикунов // Хирургия. 2002. — № 1. — С. 58-62.
109. Стручков, В.И. Руководство по гнойной хирургии / В.И. Стручков, В.К. Гостищев, Ю.В. Стручков. -М.: Медицина, 1984. 512 с.
110. Терехина, М.И. Совершенствование подходов в диагностике и лечении фибриноторакса у детей с острой гнойной деструктивной пневмонией: ав-тореф. дис. . канд. мед. наук / М.И. Терехина. Уфа, 2010. — 23 с.
111. Тихонов, A.B. Прогнозирование развития и профилактика деструкции легких у детей раннего возраста с острой пневмонией: автореф. дис. . канд. мед. наук / A.B. Тихонов. Уфа, 2006. — 25 с.
дис. . канд. мед. наук / A.B. Тихонов. Уфа, 2006. — 25 с.
112. Торакоскопическое лечение эмпиемы плевры у детей / A.M. Davidoff, A. Hebra, J. Kerr, P.W. Stafford // Эндохирургия сегодня. 1996 — № 4. -С. 35-38.
113. Тюрин, H.A. Результаты эндоскопического обследования детей с синдромом рецидивирующей бронхиальной обструкцией / H.A. Тюрин,
114. B.А. Бычков, Л.Г. Кузьменко, В.В. Бирюков // Педиатрия. 2003. — № 4.1. C. 28-32.
115. Федоров, И.В. Эндоскопическая хирургия / И.В. Федоров, Е.И. Сигал. М.: ГЭОТАР-Медицина, 2001. — 352 с.
116. Федосеева, Г.Б. Механизмы воспаления бронхов и легких и противовоспалительная терапия / под ред. Г.Б. Федосеева. СПб., 1998. — 687 с.
117. Цуман, В.Г. Новые технологии в лечении осложненных форм гнойно-септических заболеваний у детей / В.Г. Цуман, А.Е. Машков, В.И. Щербина, А.Е. Наливкин и др. // Детская хирургия. 2001. — № 1. — С. 7-11.
118. Цуман, В.Г. Резекция легких у детей с хроническими неспецифическими заболеваниями / В. Г. Цуман, Э.А. Семилов, В.И. Щербинина // Грудная хирургия. 1989. — № 4. — С. 11-16.
Г. Цуман, Э.А. Семилов, В.И. Щербинина // Грудная хирургия. 1989. — № 4. — С. 11-16.
119. Черняев, А.Л. Хроническая пневмония с позиции патологоанатома / А.Л. Черняев // Российский медицинский журнал. 2000. — № 4. — С. 34-36.
120. Чучалин, А.Г. Актуальные вопросы диагноза в пульмонологии / А.Г. Чучалин // Пульмонология. 2001. — № 1. — С. 6-11.
121. Чучалин, А.Г. Пневмония / А.Г. Чучалин, А.И. Синопальников, Н.Е. Чернеховская. М.: Экономика и информатика, 2002. — 480 с.
122. Шамсиев A.M. Острые деструктивные пневмонии у детей / A.M. Шам-сиев. Ташкент, 1996. — 213 с.
123. Шамсиев, A.M. Диагностика и лечение нагноившегося эхинококкоза легких у детей / A.M. Шамсиев, А.Х. Одилов, Д.О. Атакулов // Республиканская конференция, посвящ. 30-летию детской хирургии МГМИ. Минск, 1999.-С. 98-99.
124. Шамсиев, A.M. Усовершенствованный способ дренирования плевральной полости при гнойных плевритах у детей / A.M. Шамсиев // Хирургия. 1980. -№ 3. — С. 38-40.
125. Шамсиев, A. M. Патоморфологические изменения бронхов и легких при инородных телах у детей / A.M. Шамсиев, Б.Б. Базаров, И.М. Байбеков // Детская хирургия. 2009. — № 6. — С. 35-37.
M. Патоморфологические изменения бронхов и легких при инородных телах у детей / A.M. Шамсиев, Б.Б. Базаров, И.М. Байбеков // Детская хирургия. 2009. — № 6. — С. 35-37.
126. Шамшурина, Н.Г. Показатели социально-экономической эффективности в здравоохранении / Н.Г. Шамшурина. М.: МЦФЭР, 2005. — 320 с.
127. Шахмаева, Т.М. Ультразвуковая диагностика абсцесса легкого у новорожденного / Т.М. Шахмаева, Н.П. Васильева, А.Е. Неудачин, A.A. Гумеров, Р.Ш. Хасанов // Детская хирургия. 2005. — № 3. — С. 55-56.
128. Юлдашев, М.Т. Клинико-экспериментальное патогенетическое обоснование щадящих хирургических методов лечения и интенсивной терапии острой гнойной деструктивной пневмонии у детей: автореф. дис. д-ра мед. наук. М., 1989.-35 с.
129. Юлдашев, М.Т. Острая гнойная деструктивная пневмония у детей, как причина ХПЗЛ / М.Т. Юлдашев, H.H. Шарипов / Актуальные вопросы детской хирургии и педиатрии: тез. докладов науч.-практич. конференции детских хирургов БССР. Уфа, 1991. — С. 75-76.
130. Albanese, С.Т. Experience with 144 consecutive pediatric thoracoscopic lobectomies / C.T. Albanese, S.S. Rothenberg // J. Laparoendosc. Adv. Surg. Tech. A.-2007.-Vol. 17, N3.- P. 339-341.
131. Allen, M. Equipment for Thoracoscopy / M. Allen, V. Trastec, R. Dali //Ann. Thorac. Surg. 1993. — Vol. 56. — P. 620-623.
132. An aggressive childhood tumor mimicking pleural empyema: pleuropul-monary blastoma / M. Biiyiikavci, S. Altas, B. Salman, S. Eren // J. Pediatr. Hema-tol. Oncol. 2006. — Vol. 28, N 4. — P. 257-259.
133. An Early Thoracoscopic Approach in Necrotizing Pneumonia in Children: A Report of Three Cases / N. Kalfa, H. Allal, M. Lopez et al. // J. Laparoendo-scopic.-2005.-Vol. 15, N 1.- P. 20-22.
134. An urgent problem of aerobic gram-negative pathogen infection in complicated parapneumonic effusions or empyemas / Y.C. Lin, C.Y. Tu, W. Chen et al. // Intern. Med. 2007. — Vol. 46, N 15. — P. 1173-1178.
135. Ashaugh, D.G. Empyema thoracis: factors influencing mortality / D. G. Ashaugh // Chest. 1991. — Vol. 99. — P. 1162-1165.
G. Ashaugh // Chest. 1991. — Vol. 99. — P. 1162-1165.
136. Audit of epidural analgesia in children undergoing thoracotomy for decortication of empyema / A. Kotze, W. Hinton, D.C. Crabbe, B.J. Carrigan // Br. J. An-aesth. 2007. — Vol. 98, N 5. — P. 662-666.
137. Cheng, G. A retrospective analysis of the management of parapneumonic empyemas in a county teaching facility from 1992 to 2004 / G. Cheng, J.R. Vintch //Chest. -2006. -Vol. 129, N 1.-P. 216.
138. Childhood empyema: limited potential impact of 7-valent pneumococcal conjugate vaccine / M. Fletcher, J. Leeming, K. Cartwright, A. Finn // Pediatr. Infect. Dis. J. 2006. — Vol. 25, N 6. — P. 559-560.
139. Clinical characteristics and outcomes of empyema thoracis in 117 patients: a comparative analysis of tuberculous vs. non-tuberculous aetiologies / P. Malhotra, A.N. Aggarwal, R. Agarwal t al. // Respir. Med. 2007. — Vol. 101, N3.-P. 423-30.
140. Comparison of thoracoscopic drainage with open thoracotomy for treatment of paediatric parapneumonic empyema / T. Goldschlager, G. Frawley, J. Crameri et al. // Pediatr. Surg. Int. 2005. — Vol. 21, N 8. — P. 599-603.
Goldschlager, G. Frawley, J. Crameri et al. // Pediatr. Surg. Int. 2005. — Vol. 21, N 8. — P. 599-603.
141. Comparison of urokinase and video-assisted thoracoscopic surgery for treatment of childhood empyema / S. Sonnappa, G. Cohen, C.M. Owens et al. // Am. J. Respir. Crit. Care Med. 2006. — Vol. 174, N 2. — P. 221-227.
142. Conservative use of chest-tube insertion in children with pleural effusion / R. Epaud, G. Aubertin, M. Larroquet et al. // Pediatr. Surg. Int. 2006. — Vol. 22, N4.-P. 357-362.
143. Davidson, K.L. Airway clearance strategies for the pediatric patient / K.L. Davidson // Respir. Care. 2002. — Vol. 47, N 7. — P. 823-828.
144. Dikensoy, O. Diagnosing empyema in children / O. Dikensoy, R.W. Light // Am. J. Respir. Crit. Care Med. 2007. — Vol. 175, N 1. — P. 94-95.
145. Does VATS provide optimal treatment of empyema in children? A systematic review. / R.L. Gates, D.A. Caniano, J.R. Hayes, M.J. Area // J. Pediatr. Surg. 2004. — Vol. 39, N 3. — P. 381-386.
381-386.
146. Dzielicki, J. The role of thoracoscopy in the treatment of pleural empyema in children / J. Dzielicki, W. Korlacki // Surg. Endosc. 2006. — Vol. 20, N9.-P. 1402-5.
147. Empyema in adults and children: difference in surgical approaches, report of 139 cases / A. Nadir, M. Kaptanoglu, U. Gonlugur et al. // Acta Chir. Belg. -2007.-Vol. 107, N2.-P. 187-191.
148. Empyema in childer: clinical course and long-term, follow-up / FJ. McLaughilin, D.A. Goldmann, D.M. Rosenbaum et al. // Pediatrics. -1984. Vol. 73. — P. 587-593.
149. Empyema thoracis caused by Serratia marcescens in a 2-year-old child /R. Sharma, B. Sharma, P. Sinha, S. Rishi // Indian J. Med. Sci. 2006. — Vol. 60, N9.-P. 387-388.
150. Empyema thoracis is still increasing in UK children / D.A. Spencer, S.M. Iqbal, A. Hasan, L. Hamilton // Br. Med. J. 2006. — Vol. 332, N 7553. — P. 1333.
151. Engum, S.A. Minimal access thoracic surgery in the pediatric population / S.A. Engum // Semin. Pediatr. Surg. 2007. — Vol. 16, N 1. — P. 14-26.
Pediatr. Surg. 2007. — Vol. 16, N 1. — P. 14-26.
152. Evaluation of polymerase chain reaction and adenosine deaminase assay for the diagnosis of tuberculous effusions in children / O.P. Mishra, R. Kumar, Z. Ali et al. // Arch. Dis. Child. 2006. — Vol. 91, N 12. — P. 985-989.
153. Experiences in stage-adapted therapy of pleural empyema / H. Lauschke, P. Decker, A. Baldacci et al. // Zentralbl. Chir. 2001. — Bd. 126, N 9. — P. 696-701.
154. Fuller, M.K. Thoracic empyema, application of video-assisted thoracic surgery and its current management / M.K. Fuller, M.A. Helmrath // Curr. Opin. Pe-diatr. 2007. — Vol. 19, N 3. — P. 328-332.
155. Gastropleural fistula.as a complication of empyema thoracis / S. Arun, R. Lodha, R. Sharma et al. // Indian J. Pediatr. 2007. — Vol. 74, N 3. — P. 301-303.
156. Griffiths, A.L. Pleural empyema in a 14-year-old adolescent with cystic fibrosis / A.L. Griffiths, J. Massie // J. Paediatr. Child Health. 2006. — Vol. 42, N6.-P. 396-397.
157. Hemolytic uremic syndrome associated with pneumococcal pneumonia in Taiwan / Y.H. Huang, T.Y. Lin, K.S. Wong et al. // Eur. J. Pediatr. 2006. -Vol. 165, N5.-P. 332-335.
158. Ideal timing of thoracoscopic decortication and drainage for empyema in children / N. Kalfa, H. Allal, F. Montes-Tapia et al. // Surg. Endose. 2004. -Vol. 18, N3. -P. 472-477.
159. Impact of the pneumococcal conjugate vaccine on pneumococcal parapneumonic empyema / C.L. Byington, K. Korgenski, J. Daly et al. // Pediatr. Infect. Dis. J. 2006. — Vol. 25, N 3. — P. 250-254.
160. Intrapleural streptokinase in the treatment of complicated parapneumonic empyema / A. Fernández Fernández, G. Giachetto Larraz, G. Giannini Fernández et al. // An. Pediatr. (Bare). 2007. — Vol. 66, N 6. — P. 585-590.
161. Kern, J.A. Thoracoscopy in the management of empyema in children / J.A. Kern, B.M. Rodges // J. Pediatr. Surg. 1993. — Vol. 28. — P. 1128-1132.
162. Leung, C. Video-assisted thoracoscopic surgery in a 1-month-old infant with pleural empyema / C. Leung, Y.C. Chang // J. Formos. Med. Assoc. 2006. -Vol. 105, N 11.-P. 936-940.
Leung, Y.C. Chang // J. Formos. Med. Assoc. 2006. -Vol. 105, N 11.-P. 936-940.
163. Mattei, P. Treatment of empyema in children: from Hippocrates’ time to the present, and back again / P. Mattei, JL Allen // Am. J. Respir. Crit. Care Med.-2006.-Vol. 174, N2.-P. 110-111.
164. Necrotizing pneumonia in children / M. Hacimustafaoglu, S. Cclcbi, H. Sarimehmel, A. Gurpinar, I. Ercan // Acta Peediatr. 2004. — Vol. 93. -P. 1172-1177.
165. Nwofor, A.M. Tube thoracostomy in the management of pleural fluid collections / A.M. Nwofor, C.N. Ekwunife // Niger J. Clin. Pract. 2006. — Vol. 9, N l.-P. 77-80.
166. Pathogenesis and management of hydrothorax complicating peritoneal dialysis//Curr. Opin. Pulm. Med.-2004.-Vol. 10, N 4.-P. 315-319.
167. Persistent abnormal lung function after childhood empyema / G.L. Kohn, C. Walston, J. Feldstein et al. // Am. J. Respir. Med. 2002. — Vol. 1, N 6. -P. 441-445.
168. Pinotti, K.F. Thorax ultrasound in the management of pediatric pneumonias complicated with empyema / K. F. Pinotti, S.M. Ribeiro, A .J. Cataneo // Pediatr. Surg. Int. 2006. — Vol. 22, N 10. — P. 775-778.
F. Pinotti, S.M. Ribeiro, A .J. Cataneo // Pediatr. Surg. Int. 2006. — Vol. 22, N 10. — P. 775-778.
169. Pleural empyema. Thoracoscoopic treatment / M. López Díaz, J.L. Sanchez, A.G. Vázquez et al. // Cir. Pediatr. -2006. Vol. 19, N 3. — P. 160-162.
170. Pleural empyema: considerations about experience of the Thoracic Surgery Sciuchetti, J.F. Division in Monza and proposal of therapeutic protocol / J.F. Sciuchetti, F. Corti, D. Ballabio // Minerva Chir. 2006. — Vol. 61, N 2. -P. 103-112.
171. Pleurocutaneous flap: how useful it is in management of chronic empyema / A. Kohli, G. Singh, A. Vig et al. // Indian J. Chest. Dis. Allied Sci. -2006. Vol. 48, N 4. — P. 257-259.
172. Pneumolysin polymerase chain reaction for diagnosis of pneumococcal pneumonia and empyema in children / E. Lahti, J. Mertsola, T. Kontiokari et al. // Eur. J. Clin. Microbiol. Infect. Dis. 2006. — Vol. 25, N 12. — P. 783-789.
173. Pneumonia and empyema caused by penicillin-resistant Neisseria meningitidis: a case report and literature review / D. Glikman, S.M. Matushek, M.D. Ka-hana, R.S. Daum // Pediatrics. 2006. — Vol. 117, N 5. — P. el061-1066.
Glikman, S.M. Matushek, M.D. Ka-hana, R.S. Daum // Pediatrics. 2006. — Vol. 117, N 5. — P. el061-1066.
174. Primary Operative Versus Nonoperative Therapy for Pediatric Empyema: Meta-analysis / R. Jeffrey, M.D. Avansino, M.S. Bryan Goldman et al. // Pediatrics. 2005. — Vol. 115, N 6. — P. 652-1659.
175. Raffensberger, J.G. Ricketts: Minithoracotomy and chest tube insertion for children with empyema / J.G. Raffensberger, S.R. Luck, A. Shkolnik // J. Tho-rac. Cardiovasc. Surg. 1982. — Vol. 84. — P. 497-504.
176. Ready for the Frontline: Is Early ThoracoseopieDecortication the New Standard of Care forAdvanced Pneumonia with Empyema? / M. Adam, B.S. Suchar, H. Amer et al. // Am. Surg. 2006. — Vol. 72, N 8. — P. 688-692.
177. Ridley, P.D. Thoracoscopic debridement and pleural irrigation in the management of empyema thoraces / P.D. Ridley, M.V. Braimbridge // Ann. Thorac. Surg. 1991. — Vol. 51. — P. 461-464.
178. Roseby, R Primary operative versus nonoperative therapy for pediatric empyema / R. Roseby // Pediatrics. 2006. — Vol. 117, N 4. — P. 1462-1463.
Roseby // Pediatrics. 2006. — Vol. 117, N 4. — P. 1462-1463.
179. Rothenberg, S.S. Thoracoscopic lung resection in children / S.S. Rothenberg / J. Pediatr. Surg. 2000. — Vol. 35, N 2. — P. 271-275.
180. Shen, Y.H. Complicated parapneumonic effusion and empyema in children / Y.H. Shen, K.P. Hwang, C.K. Niu // J. Microbiol. Immunol. Infect. 2006. -Vol. 39, N6.-P. 483-488.
181. The «forbidden» chest x-ray: tension pyopneumothorax / N.K. Chinnan, A. Rathore, A.I. Shabaan, W. Al Samman // Am. J. Emerg. Med. 2007. — Vol. 25, N2.-P. 200-201.
182. The role of video-assisted thoracoscopic surgery in the treatment of pleural empyema / H. Eryigit, A. Orki, A. Ko§ar et al. // Tuberk. Toraks. 2007. -Vol. 55, N 1.-P. 71-76.
183. Thoracoscopic palliative treatment of malignant pleural effusions: results in 273 patients / K. Arapis, R. Caliandro, J.B. Stern et al. // Surg. Endosc. -2006. Vol. 20, N 6. — P. 919-23.
184. Thoracoscopy for empyema in children / M. Stovroff, G. 39.
39.
189. Video-Assisted Thoracic Surgery for Pleural Empyema / P.N. Wurnig, V. Wittmer, N.S. Pridun, P.H. Hollaus // Ann. Thorac. Surg. 2006. — Vol. 81. -P. 309-313.
190. Video-assisted thoracic surgery in the treatment of pleural empyema / L. Solaini, F. Prusciano, P. Bagioni // Surg. Endosc. 2007.- Vol. 21. -P. 280-284.
191. Video-Assisted Thoracoscopic Surgery for Children with Stage II Empyema / J. Rodriguez, A. Hill, C.B. Loe Jr. et al. // Am. Surg. 2000. — Vol. 66. — P. 569.
192. Video-assisted thoracoscopy in the treatment of pleural empyema: stage-based management and outcome / P.C. Cassina, M. Hauser, L. Hillejan et al. // J. Thorac. Cardiovasc. Surg. 1999. — Vol. 117. — P. 234-238.
193. Wong, K. Fever following appendicectomy: think about thoracic empyema / K. Wong, R. Kumar // N. Z. Med. J. 2007. — Vol. 120, N 1255. — P. 2561.
Пневмококковая инфекция | Симптомы и осложнения
Пневмококковая инфекция может включать множество различных типов инфекций. Симптомы зависят от инфицированной части тела. Большинство пневмококковых инфекций протекают в легкой форме. Однако некоторые из них могут быть смертельными или привести к долгосрочным проблемам.
Симптомы зависят от инфицированной части тела. Большинство пневмококковых инфекций протекают в легкой форме. Однако некоторые из них могут быть смертельными или привести к долгосрочным проблемам.
Пневмония
Симптомы пневмококковой пневмонии , легочная инфекция, включая:
- Лихорадка и озноб
- Кашель
- Учащенное или затрудненное дыхание
- Боль в груди
Пожилые люди с пневмококковой пневмонией могут испытывать спутанность сознания или снижение активности, а не более общие симптомы, перечисленные выше.
Осложнения пневмококковой пневмонии включают:
- Инфекция пространства между оболочками, окружающими легкие и грудную полость (эмпиема)
- Воспаление мешка, окружающего сердце (перикардит)
- Закупорка дыхательных путей, через которые воздух попадает в легкие (эндобронхиальная обструкция), с коллапсом в легких (ателектаз) и скоплением гноя (абсцесс) в легких
Пневмококковая пневмония убивает примерно 1 из 20 заболевших.
Менингит
Симптомы пневмококкового менингита , инфекции слизистой оболочки головного и спинного мозга, включают:
- Жесткая шея
- Лихорадка
- Головная боль
- Светобоязнь (глаза более чувствительны к свету)
- Путаница
У младенцев менингит может вызывать плохое питание и питье, снижение активности и рвоту.
Около 1 из 12 детей и 1 из 7 пожилых людей, заболевших пневмококковым менингитом, умирает от этой инфекции.Те, кто выживает, могут иметь долгосрочные проблемы, такие как потеря слуха или задержка в развитии.
Инфекция крови
Симптомы пневмококковой инфекции , инфекции крови, включают:
- Лихорадка
- Озноб
- Низкая настороженность
Примерно 1 из 30 детей с пневмококковой бактериемией умирает от нее. Пневмококковая бактериемия убивает около 1 из 7 инфицированных ею взрослых. У выживших пневмококковая бактериемия может привести к потере конечности (ей).
У выживших пневмококковая бактериемия может привести к потере конечности (ей).
Сепсис
Симптомы сепсиса , крайняя реакция организма на инфекцию, включают:
- Замешательство или дезориентация
- Одышка
- Высокая частота пульса
- Лихорадка, дрожь или ощущение сильного холода
- Сильная боль или дискомфорт
- Липкая или потная кожа
Осложнения сепсиса включают почечную недостаточность и повреждение мозга, легких или сердца.
значок предупреждения
Немедленно позвоните своему врачу, если вы считаете, что у вас или вашего ребенка может быть серьезная пневмококковая инфекция
Инфекция среднего уха
Симптомы инфекций среднего уха (среднего отита), которые обычно вызывают пневмококковые бактерии, включают:
- Боль в ухе
- Красная опухшая барабанная перепонка
- Лихорадка
- Сонливость
Ушные инфекции обычно легкие и встречаются чаще, чем более тяжелые формы пневмококковой инфекции. Однако у некоторых детей развиваются повторные ушные инфекции, и им могут потребоваться ушные трубки.
Однако у некоторых детей развиваются повторные ушные инфекции, и им могут потребоваться ушные трубки.
Инфекция носовых пазух
Симптомы инфекций носовых пазух включают:
- Головная боль
- Душный или насморк
- Потеря обоняния
- Боль или давление на лице
- Постназальное выделение (скопление слизи в задней части глотки или носа)
Осложнения возникают редко, но включают инфицирование тканей, окружающих глаза, инфекцию костей и болезненное скопление гноя (абсцесс).
Каковы возможные осложнения бактериальной пневмонии?
Клавдий I, Бараф LJ. Неотложные состояния педиатрии, связанные с лихорадкой. Emerg Med Clin North Am . 2010 г., 28 (1): 67-84, vii-viii. [Медлайн].
Хуссейн А.Н., Кумар В. Легкое. В: Кумар В., Аббас А.К., Фаусто Н., ред. Роббинс и Котран: патологические основы болезни . 7-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2005. 711-72.
7-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2005. 711-72.
[Рекомендации] Манделл Л.А., Вундеринк Р.Г., Анзуето А., Бартлетт Дж. Г., Кэмпбелл Г. Д., Дин Н. К. и др.Общество инфекционных болезней Америки / Американское торакальное общество согласовали руководящие принципы ведения внебольничной пневмонии у взрослых. Clin Infect Dis . 2007 г. 1. 44 Приложение 2: S27-72. [Медлайн].
Медицинский словарь Стедмана . 27 изд. Балтимор, Мэриленд: Липпинкотт, Уильямс и Уилкинс; 2003.
Brundage JF, Хвостовик GD. Смертность от бактериальной пневмонии во время пандемии гриппа 1918-19 гг. Emerg Infect Dis .2008 14 августа (8): 1193-9. [Медлайн]. [Полный текст].
Anand N, Kollef MH. Алфавитный указатель пневмонии: CAP, HAP, HCAP, NHAP и VAP. Semin Respir Crit Care Med . 2009 30 февраля (1): 3-9. [Медлайн].
Semin Respir Crit Care Med . 2009 30 февраля (1): 3-9. [Медлайн].
El Solh AA. Пневмония, перенесенная в домах престарелых. Semin Respir Crit Care Med . 2009 30 февраля (1): 16-25. [Медлайн].
Kuti JL, Shore E, Palter M, Nicolau DP. Проведение эмпирической антибактериальной терапии респираторно-ассоциированной пневмонии в отделении интенсивной терапии: руководство по применению рекомендаций. Semin Respir Crit Care Med . 2009 30 февраля (1): 102-15. [Медлайн].
Чако Р., Раджан А., Лайонел П., Тилагавати М., Ядав Б., Премкумар Дж. Методы обеззараживания полости рта и пневмония, связанная с вентилятором. Br J Nurs . 2017 июн 8. 26 (11): 594-599. [Медлайн].
Bouglé A, Foucrier A, Dupont H, Montravers P, Ouattara A, Kalfon P, et al. Влияние продолжительности приема антибиотиков на клинические события у пациентов с вентилятор-ассоциированной пневмонией Pseudomonas aeruginosa: протокол исследования для рандомизированного контролируемого исследования. Испытания . 2017 23 января. 18 (1): 37. [Медлайн]. [Полный текст].
Влияние продолжительности приема антибиотиков на клинические события у пациентов с вентилятор-ассоциированной пневмонией Pseudomonas aeruginosa: протокол исследования для рандомизированного контролируемого исследования. Испытания . 2017 23 января. 18 (1): 37. [Медлайн]. [Полный текст].
Kollef MH, Ricard JD, Roux D и др. Рандомизированное испытание системы ингаляции амикацина фосфомицина для дополнительной терапии грамотрицательной пневмонии, связанной с вентилятором: испытание IASIS. Сундук . 2017 июн 151 (6): 1239-1246. [Медлайн].
Kalil AC, Metersky ML, Klompas M, Muscedere J, Sweeney DA, Palmer LB и др. Краткое резюме: Ведение взрослых с внутрибольничной пневмонией и пневмонией, связанной с искусственной вентиляцией легких: Руководство по клинической практике, 2016 г., Американское общество инфекционных болезней и Американское торакальное общество. Clin Infect Dis . 2016 Сентябрь 1. 63 (5): 575-82. [Медлайн].
Clin Infect Dis . 2016 Сентябрь 1. 63 (5): 575-82. [Медлайн].
Chalmers JD, Rother C, Salih W., Ewig S. Пневмония, связанная со здравоохранением, не позволяет точно идентифицировать потенциально устойчивые патогены: систематический обзор и метаанализ. Clin Infect Dis . 2014 Февраль 58 (3): 330-9. [Медлайн].
Eggimann P, Pittet D. Инфекционный контроль в отделении интенсивной терапии. Сундук . 2001 декабрь 120 (6): 2059-93. [Медлайн].
Гейнес Р., Эдвардс-младший.Обзор нозокомиальных инфекций, вызванных грамотрицательными палочками. Clin Infect Dis . 2005 15 сентября. 41 (6): 848-54. [Медлайн].
Пелег А.Ю., Хупер округ Колумбия. Внутрибольничные инфекции, вызванные грамотрицательными бактериями. N Engl J Med . 2010 13 мая. 362 (19): 1804-13. [Медлайн].
2010 13 мая. 362 (19): 1804-13. [Медлайн].
Марик ЧП. Аспирационная пневмония и аспирационная пневмония. N Engl J Med . 2001 г., 1. 344 (9): 665-71. [Медлайн].
Mizgerd JP.Острая инфекция нижних дыхательных путей. N Engl J Med . 2008 14 февраля. 358 (7): 716-27. [Медлайн]. [Полный текст].
Рубин Ю.Б., Янофф EN. Пневмолизин: многофункциональный фактор вирулентности пневмококков. Дж. Лаборатория Клин Мед. . 1998, январь, 131 (1): 21-7. [Медлайн].
Садикот Р.Т., Блэквелл Т.С., Кристман Дж. В., Принц А.С. Взаимодействие патоген-хозяин при пневмонии, вызванной Pseudomonas aeruginosa. Am J Respir Crit Care Med . 2005 1 июн.171 (11): 1209-23. [Медлайн]. [Полный текст].
Morens DM, Taubenberger JK, Fauci AS. Преобладающая роль бактериальной пневмонии как причины смерти при пандемическом гриппе: последствия для готовности к пандемическому гриппу. J Заразить Dis . 2008, 1 октября 198 (7): 962-70.[Медлайн]. [Полный текст].
Forgie S, Marrie TJ. Атипичная пневмония, связанная со здоровьем. Semin Respir Crit Care Med . 2009 30 февраля (1): 67-85. [Медлайн].
Центры по контролю и профилактике заболеваний. Пневмония. Доступно на http://www.cdc.gov/Features/Pneumonia/. Доступ: 13 января 2011 г.
Restrepo MI, Anzueto A. Роль грамотрицательных бактерий при пневмонии, связанной со здоровьем. Semin Respir Crit Care Med .2009 Февраль 30 (1): 61-6. [Медлайн].
Semin Respir Crit Care Med .2009 Февраль 30 (1): 61-6. [Медлайн].
Бактериальные коинфекции в образцах легочной ткани от смертельных случаев пандемического гриппа A (h2N1) 2009 г. — США, май-август 2009 г. MMWR Morb Mortal Wkly Rep . 2009 окт. 2. 58 (38): 1071-4. [Медлайн].
Пандемия гриппа A (h2N1) 2009 у беременных, нуждающихся в интенсивной терапии — Нью-Йорк, 2009. MMWR Morb Mortal Wkly Rep . 2010 26 марта. 59 (11): 321-6. [Медлайн].
Деннис Д.Т., Инглсби Т.В., Хендерсон Д.А., Бартлетт Дж.Г., Ашер М.С., Эйцен Э. и др.Туляремия как биологическое оружие: управление медициной и общественным здравоохранением. ЯМА . 6 июня 2001 г. 285 (21): 2763-73. [Медлайн].
Rello J, Ollendorf DA, Oster G, Vera-Llonch M, Bellm L, Redman R и др. Эпидемиология и исходы вентилятор-ассоциированной пневмонии в большой базе данных США. Сундук . 2002 Декабрь 122 (6): 2115-21. [Медлайн].
Эпидемиология и исходы вентилятор-ассоциированной пневмонии в большой базе данных США. Сундук . 2002 Декабрь 122 (6): 2115-21. [Медлайн].
Американская ассоциация легких. Тенденции заболеваемости и смертности от пневмонии и гриппа.Сентябрь 2008 г. Американская ассоциация легких. Доступно на http://bit.ly/gwYJAE. Доступ: 13 января 2011 г.
Kung HC, Hoyert DL, Xu JQ, Murphy SL, и Отдел статистики естественного движения населения. Смертность: окончательные данные за 2005 г. Национальные отчеты о статистике естественного движения населения. Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения, апрель 2008 г .: 56 (10). http://www.cdc.gov. Доступно на http://bit.ly/i3ATH5. Доступ: 13 января 2011 г.
Mufson MA, Stanek RJ. Бактериемическая пневмококковая пневмония в одном американском городе: 20-летнее продольное исследование, 1978–1997. Am J Med . 1999 26 июля. 107 (1А): 34С-43С. [Медлайн].
Am J Med . 1999 26 июля. 107 (1А): 34С-43С. [Медлайн].
Cillóniz C, Ewig S, Polverino E, Marcos MA, Esquinas C, Gabarrús A, et al. Микробная этиология внебольничной пневмонии и ее отношение к степени тяжести. Грудь . 2011 Апрель 66 (4): 340-6. [Медлайн].
van der Poll T, Opal SM. Патогенез, лечение и профилактика пневмококковой пневмонии. Ланцет . 2009 31 октября. 374 (9700): 1543-56. [Медлайн].
Slovis BS, Brigham KL. Сесил Основы медицины. : Андреоли Т., Карпентер К.К., Григгс Р.К., Лоскальцо Дж. Подход к пациенту с респираторным заболеванием . 6-е изд. WB Saunders Co: Филадельфия, Пенсильвания; 2004. 177-80.
Brown SM, Jones BE, Jephson AR, Dean NC. Подтверждение рекомендаций Американского общества по инфекционным заболеваниям / Американского торакального общества 2007 г. по тяжелой внебольничной пневмонии. Crit Care Med .2009 Декабрь 37 (12): 3010-6. [Медлайн]. [Полный текст].
по тяжелой внебольничной пневмонии. Crit Care Med .2009 Декабрь 37 (12): 3010-6. [Медлайн]. [Полный текст].
Fang WF, Yang KY, Wu CL, Yu CJ, Chen CW, Tu CY и др. Применение и сравнение показателей оценки для прогнозирования результатов у пациентов с пневмонией, связанной с оказанием медицинской помощи. Crit Care . 2011 19 января 15 (1): R32. [Медлайн].
Lim WS, van der Eerden MM, Laing R, Boersma WG, Karalus N, Town GI, et al. Определение степени тяжести внебольничной пневмонии при поступлении в больницу: международное исследование и валидация. Грудь . 2003 май. 58 (5): 377-82. [Медлайн]. [Полный текст].
Fine MJ, Auble TE, Yealy DM, Hanusa BH, Weissfeld LA, Singer DE, et al. Правило прогноза для выявления пациентов с внебольничной пневмонией из группы низкого риска. N Engl J Med . 1997 23 января. 336 (4): 243-50. [Медлайн].
1997 23 января. 336 (4): 243-50. [Медлайн].
Агентство медицинских исследований и качества. Калькулятор индекса тяжести пневмонии. Доступно на http://pda.ahrq.gov/clinic/psi/psicalc.asp.Доступ: 13 января 2011 г.
Sligl WI, Majumdar SR, Marrie TJ. Сортировка тяжелой пневмонии: какова «оценка» по правилам предсказания ?. Crit Care Med . 2009 Декабрь 37 (12): 3166-8. [Медлайн].
Phua J, см. KC, Chan YH, Widjaja LS, Aung NW, Ngerng WJ, et al. Подтверждение и клиническое значение малых критериев IDSA / ATS для тяжелой внебольничной пневмонии. Грудь . 2009 Июль 64 (7): 598-603. [Медлайн].
Bloos F, Marshall JC, Dellinger RP и др.Многонациональное обсервационное исследование прокальцитонина у пациентов интенсивной терапии с пневмонией, требующих искусственной вентиляции легких: многоцентровое обсервационное исследование. Crit Care . 2011 7 марта. 15 (2): R88. [Медлайн].
Crit Care . 2011 7 марта. 15 (2): R88. [Медлайн].
Кнаус В.А., Дрейпер Е.А., Вагнер Д.П., Циммерман Дж. Э. APACHE II: система классификации степени тяжести заболевания. Crit Care Med . 1985, 13 октября (10): 818-29. [Медлайн].
Le Gall JR, Lemeshow S, Saulnier F. Новая упрощенная оценка острой физиологии (SAPS II) на основе многоцентрового исследования в Европе / Северной Америке. ЯМА . 1993 22-29 декабря. 270 (24): 2957-63. [Медлайн].
Винсент Дж. Л., Морено Р., Такала Дж., Уиллаттс С., Де Мендонса А., Брюнинг Х. и др. Шкала SOFA (оценка отказа органов, связанных с сепсисом) для описания дисфункции / отказа органа. От имени Рабочей группы по проблемам, связанным с сепсисом Европейского общества интенсивной терапии. Intensive Care Med . 1996 22 июля (7): 707-10. [Медлайн].
El-Solh AA, Alhajhusain A, Abou Jaoude P, Drinka P.Достоверность оценок степени тяжести у госпитализированных пациентов с пневмонией, приобретенной на дому. Сундук . 2010 декабрь 138 (6): 1371-6. [Медлайн].
España PP, Capelastegui A, Gorordo I, Esteban C, Oribe M, Ortega M, et al. Разработка и проверка правила клинического прогноза тяжелой внебольничной пневмонии. Am J Respir Crit Care Med . 2006 декабрь 1. 174 (11): 1249-56. [Медлайн].
Rello J, Rodriguez A, Lisboa T, Gallego M, Lujan M, Wunderink R.Шкала PIRO для внебольничной пневмонии: новое правило прогнозирования для оценки степени тяжести внебольничной пневмонии у пациентов отделения интенсивной терапии. Crit Care Med . 2009 Февраль 37 (2): 456-62. [Медлайн].
Light RW. Клиническая практика. Плевральный выпот. N Engl J Med . 2002, 20 июня. 346 (25): 1971-7. [Медлайн].
Bafadhel M, Clark TW, Reid C, Medina MJ, Batham S, Barer MR, et al. Прокальцитонин и С-реактивный белок у госпитализированных взрослых пациентов с внебольничной пневмонией, обострением астмы и хронической обструктивной болезнью легких. Сундук . 28 октября 2010 г. [Medline].
Skerrett SJ.Диагностическое тестирование внебольничной пневмонии. Clin Chest Med . 1999 Сентябрь 20 (3): 531-48. [Медлайн].
Смит ПР. Какие диагностические тесты необходимы при внебольничной пневмонии ?. Мед Клин Норт Ам . 2001 ноябрь 85 (6): 1381-96. [Медлайн].
Кетаи Л., Джордан К., Маром Э.М. Визуализирующая инфекция. Clin Chest Med . 2008 29 марта (1): 77-105, vi. [Медлайн].
Купер М.С., Стюарт П.М.Кортикостероидная недостаточность у тяжелобольных. N Engl J Med . 2003 20 февраля. 348 (8): 727-34. [Медлайн].
Rivers E, Nguyen B, Havstad S, Ressler J, Muzzin A, Knoblich B и др. Ранняя целенаправленная терапия в лечении тяжелого сепсиса и септического шока. N Engl J Med . 2001, 8 ноября. 345 (19): 1368-77. [Медлайн].
Кан Я., Квон С.И., Юн Х.И., Ли Дж.Х., Ли CT. Роль С-реактивного белка и прокальцитонина в дифференциации туберкулеза от бактериальной внебольничной пневмонии. Korean J Intern Med . 2009 24 декабря (4): 337-42. [Медлайн]. [Полный текст].
Pirracchio R, Mateo J, Raskine L, Rigon MR, Lukaszewicz AC, Mebazaa A, et al. Могут ли бактериологические образцы верхних дыхательных путей, полученные в отделении интенсивной терапии, служить ориентиром для эмпирической антибиотикотерапии при ИВЛ-ассоциированной пневмонии? Crit Care Med . 2009 Сентябрь 37 (9): 2559-63. [Медлайн].
Gharib AM, Stern EJ. Радиология пневмонии. Мед Клин Норт Ам .2001 ноябрь 85 (6): 1461-91, x. [Медлайн].
Tarver RD, Teague SD, Heitkamp DE, Conces DJ Jr. Радиология внебольничной пневмонии. Радиол Клин Норт Ам . 2005 Май. 43 (3): 497-512, viii. [Медлайн].
Gotway MB, Reddy GP, Webb WR, Elicker BM, Leung JW. КТ легкого высокого разрешения: паттерны болезней и дифференциальные диагнозы. Радиол Клин Норт Ам . 2005 Май. 43 (3): 513-42, viii. [Медлайн].
[Рекомендации] Деллинджер Р.П., Леви М.М., Карлет Дж. М. и др.Кампания по выживанию при сепсисе: международные рекомендации по ведению тяжелого сепсиса и септического шока: 2008 г. Intensive Care Med . 2008, январь, 34 (1): 17-60. [Медлайн]. [Полный текст].
Семенюк Р.А., Мид М.О., Алонсо-Коэльо П., Бриэль М., Эванев Н., Прасад М. и др. Кортикостероидная терапия для пациентов, госпитализированных с внебольничной пневмонией: систематический обзор и метаанализ. Энн Интерн Мед. . 2015 Октябрь 6. 163 (7): 519-28. [Медлайн].
Арнольд Ф.В., ЛаДжой А.С., Брок Г.Н., Пейрани П., Релло Дж., Менендес Р. и др.Улучшение результатов у пожилых пациентов с внебольничной пневмонией за счет соблюдения национальных рекомендаций: результаты когортного исследования Международной организации внебольничной пневмонии. Arch Intern Med . 2009 14 сентября. 169 (16): 1515-24. [Медлайн].
МакКейб С., Киршнер С., Чжан Х., Дейли Дж., Фисман Д.Н. Согласованная с рекомендациями терапия и снижение смертности и продолжительности пребывания взрослых с внебольничной пневмонией: игра по правилам. Arch Intern Med .2009 14 сентября. 169 (16): 1525-31. [Медлайн].
[Рекомендации] Центры услуг Medicare и Medicaid, Объединенная комиссия. Руководство по техническим условиям для национальных больничных мер качества стационарных пациентов. V. 2.6b. Ручная загрузка получена в апреле 2009 г.
Калил А.С., Мурти М.Х., Хермсен Э.Д., Нето Ф.К., Сан Дж., Рупп МЭ. Линезолид по сравнению с ванкомицином или тейкопланином при нозокомиальной пневмонии: систематический обзор и метаанализ. Crit Care Med .2010 Сентябрь 38 (9): 1802-8. [Медлайн].
Лам А.П., Вундеринк РГ. Роль MRSA при пневмонии, связанной с оказанием медицинской помощи. Semin Respir Crit Care Med . 2009 30 февраля (1): 52-60. [Медлайн].
Центры по контролю и профилактике заболеваний. Грипп h2N1: обновленные оценки CDC случаев гриппа h2N1 в 2009 г., госпитализаций и смертей в США с апреля 2009 г. по 10 апреля 2010 г. Доступно по адресу http://www.cdc.gov/h2n1flu/estimates_2009_h2n1.htm. Доступ: 1 июня 2010 г.
Sullivan SJ, Jacobson RM, Dowdle WR, Poland GA. Грипп h2N1 2009 г. Mayo Clin Proc . 2010 январь 85 (1): 64-76. [Медлайн]. [Полный текст].
1. Филлипс Д. ACIP изменяет интервал вакцинации от пневмококка у пожилых людей из группы низкого риска. Medscape Medical News. WebMD Inc . 4 сентября 2015 г. Доступно по адресу http://www.medscape.com/viewarticle/850564.
Kobayashi M, Bennett NM, Gierke R, Almendares O, Moore MR, Whitney CG, et al.Интервалы между вакцинами против PCV13 и PPSV23: Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2015 4 сентября. 64 (34): 944-7. [Медлайн].
Центры по контролю и профилактике заболеваний. Использование пневмококковой конъюгированной вакцины 13-Valent и пневмококковой полисахаридной вакцины 23-Valent для взрослых с иммунодефицитными состояниями: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2012 Октябрь 12, 61: 816-9. [Медлайн].
Tomczyk S, Bennett NM, Stoecker C, Gierke R, Moore MR, Whitney CG, et al. Использование пневмококковой конъюгированной вакцины 13-Valent и пневмококковой полисахаридной вакцины 23-Valent среди взрослых в возрасте 65 лет: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2014 сентябрь 19, 63 (37): 822-5. [Медлайн]. [Полный текст].
Bonten M, Bolkenbaas M, Huijts S, et al.Испытание иммунизации взрослых от внебольничной пневмонии (CAPiTA). № аннотации 0541. Пневмония 2014; 3: 95. Доступно по адресу https://pneumonia.org.au/public/journals/22/PublicFolder/ABSTRACTBOOKMASTERforwebupdated20-3-14.pdf.
Tang KL, Eurich DT, Minhas-Sandhu JK, Marrie TJ, Majumdar SR. Частота, корреляты и результаты рентгенографии грудной клетки нового диагноза рака легкого у 3398 пациентов с пневмонией. Arch Intern Med . 11 июля 2011 г. 171 (13): 1193-8. [Медлайн].
FDA запрашивает упакованные в рамку предупреждения о фторхинолоновых противомикробных препаратах: стремится усилить предупреждения, касающиеся повышенного риска тендинита и разрыва сухожилия [пресс-релиз]. Сильвер-Спринг, Мэриленд: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США; 8 июля 2008 г. FDA. Доступно на http://bit.ly/fkBFeA. Доступ: 14 января 2011 г.
Kollef M, et al. ASPECT-NP: рандомизированное двойное слепое исследование III фазы, в котором сравнивали эффективность и безопасность цефтолозана / тазобактама и меропенема у пациентов с вентилируемой нозокомиальной пневмонией (ВНП).Представлен на Европейском конгрессе клинической микробиологии и инфекционных заболеваний (ECCMID) 2019 г. (P1917). Амстердам, Нидерланды. 13-16 апреля 2019 г.
Пневмония | Университет здравоохранения штата Юта
Иногда пневмонию трудно диагностировать, потому что она может вызывать симптомы, обычно наблюдаемые у людей, больных простудой или гриппом. Вы можете не осознавать, что это более серьезно, пока оно не продлится дольше, чем эти другие состояния. Ваш врач диагностирует пневмонию на основе вашей истории болезни, медицинского осмотра и результатов анализов.Ваш врач может диагностировать у вас определенный тип пневмонии в зависимости от того, как вы заразились и от типа микроба, вызывающего вашу инфекцию.
История болезни
Ваш врач спросит о ваших признаках и симптомах, а также о том, как и когда они появились. Чтобы узнать, есть ли у вас бактериальная, вирусная или грибковая пневмония, ваш врач также может спросить:
- Все недавние поездки, которые вы совершили
- Ваши увлечения
- Ваше общение с животными
- Ваш контакт с больными дома, в школе или на работе
- Ваше прошлое и настоящее заболевание, а также ухудшение состояния в последнее время
- Любые лекарства, которые вы принимаете
- Курите ли вы
- Были ли у вас прививки от гриппа или пневмонии
Физический осмотр
Ваш врач послушает ваши легкие с помощью стетоскопа.Если у вас пневмония, ваши легкие могут издавать треск, пузыри и урчание при вдохе. Ваш врач также может услышать хрипы. Вашему врачу может быть трудно слышать звуки дыхания в некоторых областях груди.
Диагностические тесты
Если ваш врач считает, что у вас пневмония, он или она может порекомендовать один или несколько из следующих тестов:
Рентген грудной клетки
Рентген грудной клетки для выявления воспаления в легких. Рентген грудной клетки — лучший тест для диагностики пневмонии.Однако этот тест не скажет вашему врачу, какой вид микробов вызывает пневмонию.
Анализы крови
Анализы, такие как общий анализ крови (CBC), чтобы узнать, активно ли ваша иммунная система борется с инфекцией.
Культура крови
Чтобы узнать, есть ли у вас бактериальная инфекция, распространившаяся в кровоток. Если да, то ваш врач может решить, как лечить инфекцию.
Ваш врач может порекомендовать другие тесты, если вы находитесь в больнице, у вас серьезные симптомы, вы старше или имеете другие проблемы со здоровьем.
Анализ мокроты
Ваш врач может взять образец мокроты (слюны) или мокроты (слизистого вещества из глубины ваших легких), образовавшейся при одном из ваших глубоких кашлей, и отправить образец в лабораторию для анализа. Это может помочь вашему врачу выяснить, вызывают ли бактерии вашу пневмонию. Затем он или она может спланировать ваше лечение.
Компьютерная томография (КТ) грудной клетки
Чтобы узнать, какая часть ваших легких затронута вашим состоянием, или чтобы узнать, есть ли у вас такие осложнения, как абсцессы легких или плевральный выпот.КТ показывает больше деталей, чем рентген грудной клетки.
Посев плевральной жидкости
Для этого теста образец жидкости берется из плевральной полости (тонкое пространство между двумя слоями ткани, выстилающими легкие и грудную полость). Для взятия образца жидкости врачи используют процедуру, называемую торакоцентез. Жидкость исследуется на наличие бактерий, которые могут вызвать пневмонию.
Пульсоксиметрия
Для этого теста к пальцу или уху прикрепляется небольшой датчик. Датчик использует свет, чтобы оценить количество кислорода в крови.Пневмония может мешать легким перемещать достаточное количество кислорода в кровоток. Если вы сильно заболели, вашему врачу может потребоваться измерить уровень кислорода в вашей крови с помощью образца крови. Образец берется из артерии, обычно на запястье. Этот тест называется анализом газов артериальной крови.
Бронхоскопия
Это процедура, используемая для осмотра дыхательных путей легких. Если вы находитесь в больнице и лечение антибиотиками не помогает, ваш врач может использовать эту процедуру.Ваш врач проводит тонкую гибкую трубку через нос или рот, вниз по горлу и в дыхательные пути. Трубка имеет свет и небольшую камеру, которая позволяет врачу видеть ваше дыхательное горло и дыхательные пути и делать снимки. Ваш врач может увидеть, не блокирует ли что-то ваши дыхательные пути или другой фактор способствует развитию пневмонии. Ваш врач может использовать эту процедуру для сбора образцов жидкости из места пневмонии (так называемого бронхоальвеолярного лаважа или БАЛ) или для взятия небольших биопсий легочной ткани, чтобы помочь найти причину пневмонии.
Пневмония — Бригам и женская больница
Пневмония — это инфекция одного или обоих легких, вызываемая бактериями, вирусами, грибками, аллергической реакцией или химическими раздражителями. Когда эти микробы достигают ваших легких, ваша иммунная система посылает клетки, чтобы атаковать микробы. Эти клетки вызывают воспаление альвеол (воздушных мешочков) и их заполнение слизью и другими жидкостями. Это приводит к затрудненному дыханию, лихорадке, кашлю и утомляемости.
Пневмония распространена в Соединенных Штатах, и во многих случаях можно лечить дома антибиотиками.Более серьезные случаи, такие как криптогенная организующая пневмония (КС), требуют внимания специалистов. Пневмония может вызвать серьезные осложнения, такие как дыхательная недостаточность, острый респираторный дистресс-синдром, сепсис и абсцессы легких, и даже может быть смертельной.
Пульмонологи и торакальные хирурги, специализирующиеся на пневмонии в Центре легких больницы Бригама и женщин (BWH), оказывают комплексную специализированную помощь пациентам, страдающим пневмонией. Их опыт и сотрудничество с другими специалистами на всей территории BWH позволяют пациентам поставить хорошо информированный диагноз и разработать согласованный план лечения.
Каковы факторы риска пневмонии?
В то время как пневмония может поражать людей любого возраста, следующие возрастные группы подвержены большему риску:
- Младенцы в возрасте двух лет и младше
- Взрослые от 65 лет и старше
Некоторые состояния подвергают людей риску пневмонии, поскольку они часто приводят к ослаблению или подавлению иммунной системы. К ним относятся:
Другие факторы риска пневмонии включают:
- Злоупотребление алкоголем
- Недоедание
- Воздействие некоторых химических веществ, токсичных паров или загрязняющих веществ
- Курение сигарет
- Пребывание в отделении интенсивной терапии больницы, особенно при использовании аппарата ИВЛ
Какие типы пневмонии бывают и что их вызывает?
Организм обычно защищает легкие от инфекции, отфильтровывая микробы из воздуха, которым мы дышим.Пневмония возникает, когда микробы, такие как бактерии, вирусы или грибки, попадают в легкие, и ваша иммунная система пытается бороться с инфекцией. Основные виды пневмонии:
- Бактериальная пневмония , такая как Streptococcus pneumoniae , которая обычно возникает, когда организм каким-либо образом ослаблен
- Вирусная пневмония , вызванная вирусами, такими как грипп (грипп)
- Mycoplasma pneumonia , вызванная бактерией Mycoplasma pneumoniae
- Грибковая пневмония , вызванная вдыханием спор грибов
- Другие пневмонии могут быть вызваны инфекциями, вызванными вдыханием пищи, жидкости, газов или аллергическими реакциями
Каковы симптомы пневмонии?
Симптомы пневмонии различаются в зависимости от тяжести вашего состояния.Немедленная медицинская помощь необходима при появлении любого из следующих симптомов:
- Кашель с кровянистой или обесцвеченной слизью
- Боль в груди
- Высокая температура
- Дрожь и озноб
- Одышка, усиливающаяся при физической активности
- Потеря энергии и истощение
- Потеря аппетита
- Учащенный пульс
- Тошнота
- Рвота
- Диарея
- спутанное психическое состояние или делирий
- Боль или слабость в мышцах
Как диагностируется пневмония?
Пневмонию часто бывает сложно диагностировать, поскольку ее симптомы напоминают симптомы простуды или гриппа.Чтобы диагностировать пневмонию, ваш врач внимательно изучит вашу историю болезни, задаст вопросы о ваших симптомах и проведет полное медицинское обследование. Он также может заказать дополнительные тесты, в том числе:
Как лечат пневмонию в Бригаме и женской больнице?
Для лечения пневмонии необходимо вылечить инфекцию и предотвратить дальнейшие осложнения. Ваш врач составит индивидуальный план лечения в зависимости от типа и тяжести пневмонии, вашего общего состояния здоровья и вашего возраста.Планы лечения обычно включают рекомендации по образу жизни и прием лекарств, хотя может потребоваться госпитализация и / или операция.
Изменения образа жизни
- Бросить курить
- Увеличить потребление жидкости
- Отдыхайте больше
Лекарства
- Антибиотики обычно используются для лечения бактериальной пневмонии
- Средства для снижения температуры , такие как аспирин, ибупрофен и ацетаминофен
- Лекарство от кашля успокаивает кашель и дает вам возможность отдохнуть
Госпитализация
Госпитализация может потребоваться по нескольким причинам.Это включает в себя тошноту и рвоту, которые мешают вам держать пероральные антибиотики в вашем организме, ваша температура ниже нормы, ваше кровяное давление падает или ваша частота сердечных сокращений нерегулярна. Ваш врач может принять решение о госпитализации вас в отделение интенсивной терапии, если ваши симптомы особенно серьезны или если вас нужно поместить на дыхательный аппарат (вентилятор).
Хирургия
Хотя большинству пациентов с пневмонией не требуется хирургического вмешательства, оно может быть необходимо при возникновении таких осложнений, как абсцессы легких или эмпиема.Хирургические вмешательства могут включать:
- Грудные трубки для отвода инфицированной множественной жидкости.
- Торакотомия , которая включает разрез для открытия грудной клетки и осмотра легких, чтобы можно было удалить мертвую и поврежденную ткань легкого.
- Лобэктомия с удалением части легкого, пораженной пневмонией.
Чего мне ожидать?
Многопрофильная команда будет работать с вами на каждом этапе пути, от постановки диагноза до оценки, чтобы создать согласованный и всеобъемлющий план лечения.Наш уникальный подход включает в себя консультации в тот же день с несколькими специалистами и способствует беспрепятственному и квалифицированному уходу. Ваше состояние здоровья будет тщательно контролироваться и контролироваться, чтобы способствовать оптимальному функционированию легких и улучшению качества жизни.
Если вам требуется операция, вы сначала встретитесь со своей медицинской бригадой для получения предоперационной информации и тестов. В день операции вы получите помощь от хирургов, анестезиологов и медсестер, специализирующихся на торакальной хирургии и интервенционных легочных процедурах.После операции вы выздоровеете в нашем специализированном отделении послеоперационной торакальной помощи, где вам окажут комплексную помощь опытный хирургический и медперсонал.
Групповой уход
Пациентам с пневмонией предоставляется помощь широкого круга специалистов Центра легких, включая торакальных хирургов, пульмонологов и специалистов по визуализации. Это сотрудничество гарантирует пациентам комплексную диагностику и целенаправленное лечение.
Любая рекомендованная операция или процедура будет выполняться опытным сертифицированным хирургом в сотрудничестве с терапевтической командой, включая медсестер и ассистентов врача, каждый из которых специализируется на лечении пациентов с пневмонией.
Где вы находитесь и как мне записаться на прием?
У вас есть дополнительные ресурсы?
Узнайте больше о пневмонии в нашей библиотеке здоровья.
Посетите библиотеку медицинского просвещения Kessler в Центре для пациентов и семей Бретольца, чтобы получить доступ к компьютерам и квалифицированному персоналу.
Доступ к полному каталогу услуг для пациентов и их семей.
5 серьезных осложнений пневмонии у пожилых людей
Пневмония — это легочная инфекция, при которой воспаляются воздушные мешочки в одном или обоих легких, вызывая затрудненное дыхание, жар, кашель, боль в груди и другие неприятные симптомы.Хотя большинство людей знают об этой инфекции, многие не осознают, что пневмония — довольно распространенное явление и одна из основных причин госпитализаций в Америке, особенно для пожилых людей. Ранняя диагностика и быстрое лечение могут означать разницу между выздоровлением в госпитале или выздоровлением на дому. В любом случае могут возникнуть легкие или тяжелые осложнения пневмонии, которые нельзя сбрасывать со счетов. У пожилых людей риск серьезных осложнений пневмонии намного выше. Имея это в виду, вот несколько опасных осложнений пневмонии, о которых следует знать пожилым людям:
1.Плевральный выпот и респираторная недостаточность
У пожилых людей с хроническими заболеваниями легких, такими как ХОБЛ, из-за пневмонии затрудняется дыхание. Это особенно верно, если жидкость накапливается вокруг легких, накапливаясь в слоях окружающей ткани и грудной полости — осложнение, называемое плевральным выпотом. В тяжелых случаях это серьезное осложнение может подвергнуть вас риску острой респираторной недостаточности (ОРДС), дыхательной недостаточности и госпитализации.
2. Абсцесс легкого
При образовании гноя в полости легкого может образоваться абсцесс. Это частое и серьезное осложнение пневмонии, которое может значительно повлиять на пожилых людей, если его не лечить. Абсцесс легкого также может привести к более редкому осложнению пневмонии — некрозу легких (некротическая пневмония), который является следствием тяжелого воспаления легких, которое приводит к критическому повреждению легочной ткани.
3. Поражение почек, печени и сердца
Вашему организму для функционирования необходим кислород.У пожилых людей, чаще у людей с хроническими заболеваниями, пневмония может вызвать сильную одышку и другие респираторные осложнения, ограничивающие доступ кислорода к легким. Это осложнение может вызвать повреждение органов почек, печени и сердца, поэтому пожилым людям так важно как можно скорее получить правильный диагноз и лечить пневмонию.
4. Инфекции мочевыводящих путей (ИМП)
ИМП обычно возникает, когда вредные бактерии проникают в почки, мочеточник, мочевой пузырь или уретру.Поскольку наша иммунная система с возрастом ослабевает, большинство пожилых людей уже подвергаются повышенному риску инфекций мочевыводящих путей. ИМП также может быть осложнением пневмонии, поскольку некоторые типы бактерий, вызывающие инфекцию легких, могут распространяться на другие части тела, например, на мочевыводящие пути. Любой может столкнуться с серьезными осложнениями от ИМП, особенно если ее не лечить, но пожилые люди, как правило, испытывают обострение осложнений, включая повышенный риск сепсиса.
5. Сепсис
Сепсис — особенно опасное осложнение пневмонии.Состояние, опасное для жизни, при отсутствии лечения может привести к повреждению тканей, отказу органов и смерти. Люди с хроническими проблемами со здоровьем или ослабленной иммунной системой подвергаются более высокому риску развития сепсиса от такой инфекции, как пневмония. Однако у взрослых старше 65 лет вероятность госпитализации с сепсисом в 13 раз выше, чем у любой другой группы.
Неотложная помощь при осложнениях пневмонии у пожилых людей
Дети, взрослые и пожилые люди по-разному испытывают симптомы пневмонии.Во многих случаях пожилые люди будут испытывать более незаметные симптомы, такие как ухудшение состояния здоровья, спутанность сознания, головокружение и внезапные изменения в сознании. При первых признаках осложнений следует обратиться к врачу. Внезапная длительная боль в груди и новые респираторные проблемы являются особенно тревожными симптомами, особенно при диагнозе коронавирус (COVID-19). В некоторых ситуациях COVID-19 может привести к пневмонии, которая может стать серьезной у пожилых людей.
Если вы испытываете неотложные симптомы COVID-19 или пневмонии, такие как затрудненное дыхание, постоянная боль / давление в груди и новая спутанность сознания, немедленно обратитесь за медицинской помощью. В таких случаях неотложной помощи DispatchHealth может помочь пожилым людям с риском развития серьезных осложнений пневмонии, предоставив им своевременную медицинскую помощь, не выходя из дома. Мы обеспечиваем тестирование, лечение и поддержку пациентов на дому при широком спектре заболеваний, в том числе:
Чтобы узнать больше о том, как наши команды реагируют на пандемию, щелкните здесь.Чтобы запросить обслуживание у DispatchHealth, просто свяжитесь с нами по телефону, через мобильное приложение или через веб-сайт.
Источники
DispatchHealth полагается только на авторитетные источники, включая медицинские ассоциации, исследовательские институты и рецензируемые медицинские исследования.
Источники, на которые ссылается эта статья:
- https://www.mayoclinic.org/diseases-conditions/pneumonia/symptoms-causes/syc-20354204
- https://www.healthline.com/health/elderly-pneumonia
- https: // www.cdc.gov/pneumococcal/about/symptoms-complications.html
- https://www.nhlbi.nih.gov/health-topics/pneumonia
- https://www.lung.org/lung-health-diseases/lung-disease-lookup/pneumonia/learn-about-pneumonia
- https://www.hopkinsmedicine.org/health/conditions-and-diseases/pneumonia
- https://www.healthline.com/health/pneumonia/effects-on-body
- https://www.reidhealth.org/blog/what-are-the-symptoms-of-pneumonia
Бактериальная пневмония после острого ишемического инсульта
Резюме
Предпосылки
Наиболее частым серьезным осложнением после острого ишемического инсульта является пневмония, которая может увеличить смертность и ухудшить клинические исходы.Целью этого исследования было изучить предикторы 30-дневной смертности у пациентов с пневмонией после острого ишемического инсульта.
Методы
С июня 2006 г. по май 2011 г. мы ретроспективно включили 51 пациента с пневмонией после острого ишемического инсульта. Мы проанализировали клинические особенности, микробиологические данные и результаты. Предикторы 30-дневной смертности были исследованы с помощью одномерного и многомерного анализа.
Результаты
Острый ишемический инсульт был вызван атеросклерозом крупных артерий у 37 (72.5%) из 51 пациента. Мы обнаружили, что наиболее частым патогеном, вызывающим постинсультную пневмонию, был Klebsiella pneumoniae , за которым следовали Pseudomonas aeruginosa и Escherichia coli . В конечном итоге 12 пациентов умерли от прогрессирующего сепсиса из-за пневмонии после острого ишемического инсульта. 30-дневная летальность составила 23,5%. В однофакторном анализе пациенты, умершие в течение 30 дней, имели более высокие баллы по шкале инсульта Национального института здоровья, более высокие баллы по шкале CURB-65, повышенную нестабильность гемодинамического статуса и более низкие баллы по шкале комы Глазго (GCS).В регрессионном анализе Кокса оценка по шкале GCS <9 в день начала пневмонии была единственным значимым показателем 30-дневной смертности (отношение рисков 6,72; 95% доверительный интервал 2,12–21,30, p = 0,001).
Заключение
Пневмония после острого ишемического инсульта — тяжелое осложнение. При развитии пневмонии, связанной с инсультом, для прогнозирования окончательного прогноза можно использовать неврологическое обследование, оценку CURB-65 и шок.
Ключевые слова
острый ишемический инсульт
пневмония
прогноз
Рекомендуемые статьи Цитирующие статьи (0)
Просмотреть аннотацию
Copyright © 2012 Опубликовано Elsevier B.V.
Рекомендуемые статьи
Цитирующие статьи
Хроническая пневмония (не туберкулез) — советник по инфекционным заболеваниям
ОБЗОР: Что необходимо знать каждому практикующему врачу
Вы уверены, что у вашего пациента хроническая пневмония? Что вы должны ожидать найти?
Хроническая пневмония — это легочный паренхиматозный процесс, который может быть инфекционным или неинфекционным и длится в течение нескольких недель или месяцев, а не дней. Хроническая пневмония проявляется аномальными рентгенографическими данными грудной клетки и хроническими или прогрессирующими легочными симптомами.Как и в случае многих причин пневмонии, нет единого симптома, общего для всех этиологий. Неспецифические и конституциональные симптомы, такие как лихорадка, озноб и недомогание, могут проявляться рано и сопровождаются прогрессирующей анорексией и потерей веса, указывающими на хроническое заболевание. Легочные симптомы могут появиться на ранней стадии, но часто появляются позже в ходе болезни. У любого пациента с хроническим заболеванием и неспецифическими конституциональными жалобами, у которого развиваются легочные симптомы, включая любой новый или постоянный кашель, выделение мокроты, кровохарканье, боль в груди (особенно плевритную боль) или одышку, следует рассматривать возможность хронической пневмонии.
Поскольку респираторные симптомы хронической пневмонии неспецифичны, важным ключом к этиологическому диагнозу хронической пневмонии является наличие внелегочных данных. Например, характерные поражения кожи распространены среди пациентов с кокцидиоидомикозом, бластомикозом или паракокцидиоидомикозом. Наличие в анамнезе хронической пневмонии с постоянной головной болью и обнаружениями очаговых черепно-мозговых нервов должно вызывать подозрение на туберкулез, криптококкоз или кокцидиоидомикоз. Точно так же поиск других результатов, включая моноартикулярный или полиартикулярный артрит, полиартралгию или локализованную болезненность костей, может указывать на системный васкулит или саркоидоз.Присутствие очаговых неврологических признаков и симптомов, указывающих на объемное поражение, должно привести к рассмотрению хронического гнойного заболевания легких, вызванного видами Nocardia, или смешанной аэробной и анаэробной бактериальной пневмонии.
Физические данные обычно не помогают дифференцировать конкретные причины хронической пневмонии. Результаты обследования грудной клетки могут быть нормальными или указывать на признаки местной консолидации. Свистящее дыхание может наблюдаться у пациентов с этиологией, вызывающей как пневмонию, так и астму, такими как внешний аллергический альвеолит, аллергический бронхолегочный аспергиллез или аллергический ангиит и гранулематоз (синдром Черга-Стросса).Наличие кожных поражений может указывать на диссеминированное грибковое заболевание и может быть особенно полезным, если принимать его вместе с точным клиническим и эпидемиологическим анамнезом. Клубнище и / или цианоз могут наблюдаться у пациентов с хроническими симптомами, у которых имеется значительное основное заболевание легких. Аденопатия с гепатоспленомегалией или без нее может указывать на диссеминированный инфекционный или воспалительный процесс, такой как гистоплазмоз, туберкулез или саркоидоз.
Как у пациента развилась хроническая пневмония? Каков был основной источник распространения инфекции?
Большинство случаев хронической пневмонии инфекционной этиологии возникает в результате вдыхания организмов в аэрозольной форме или аспирации перорального содержимого.Поскольку это относится к неинфекционным причинам синдрома хронической пневмонии, легкие могут быть основной целью заболевания (например, саркоидоза, гиперчувствительного пневмонита), или легкие могут быть просто «невинными свидетелями» системного заболевания (например, ревматоидного артрита, системная красная волчанка, смешанное заболевание соединительной ткани).
Знание демографии и соответствующей эпидемиологии является ключом к попытке сузить фокус внимания на потенциальных этиологических агентах при определении конкретной причины хронической пневмонии.Возраст, пол и раса могут играть важную роль в развитии хронической пневмонии.
Возраст важен тем, что он может предрасполагать к аспирации, связанной с хроническими основными заболеваниями, такими как инсульт, недоедание и хроническая неподвижность.
Пол играет важную роль при некоторых хронических пневмониях. Например, легочный лимфангиолейомиоматоз — это редкое неопластическое заболевание, которое встречается почти исключительно у подростков и молодых взрослых женщин.Напротив, легочный паракокцидиоидомикоз чаще всего встречается у взрослых мужчин.
Расовые и генетические факторы все чаще признаются важными предрасполагающими факторами, связанными с тяжелыми проявлениями заболеваний, вызванными различными патогенами. Например, хронический полостной туберкулез легких чаще встречается среди афроамериканцев; диссеминированный кокцидиоидомикоз гораздо чаще встречается у афроамериканцев и представителей других темнокожих рас. И наоборот, хронический полостной гистоплазмоз гораздо более вероятен у пожилых мужчин европеоидной расы с хроническими заболеваниями легких в анамнезе.
Род занятий и увлечения также важны при оценке этих пациентов. Например, туберкулез — важное соображение среди медицинских работников, заключенных и недавних иммигрантов из регионов с высокой заболеваемостью. Кокцидиоидомикоз — важное соображение среди собирателей горных пород, лаборантов, археологов, проводящих раскопки, и строительных рабочих, подвергающихся воздействию пыли пустыни в эндемичных районах; гистоплазмоз — важное обстоятельство у людей, подвергшихся воздействию насестов голубей, скворцов или летучих мышей, или у тех, кто убирает старые курятники с грязными полами; а бластомикоз — важная проблема для работников лесного хозяйства, операторов тяжелого оборудования, туристов и охотников из эндемичных районов.
Путешествие также является важным фактором, и подробная история путешествий может пролить свет на потенциальную этиологию хронической пневмонии. Очевидно воздействие на районы, эндемичные для определенных грибковых патогенов, таких как Coccidioides spp, Histoplasma capsulatum, Blastomyces dermatitidis и Cryptococcus gattii. Паракокцидиоидомикоз (вызванный Paracoccidioides brasiliensis) следует рассматривать только у лиц, которые жили в Мексике, а также в Центральной и Южной Америке. Для пациентов, которые жили или посещали сельские районы Юго-Восточной Азии, особенно тех, кто был подвержен воздействию районов выращивания риса, следует учитывать хроническую пневмонию, вызванную Penicillium marneffei или Burkholderia pseudomallei.Среди тех, кто посещает Юго-Восточную Азию или Филиппины с историей употребления сырых или частично приготовленных моллюсков и хроническими легочными симптомами, следует учитывать парагонимоз, вызываемый Paragonimus westermani.
Туберкулез легких все чаще ассоциируется с бездомностью, алкоголизмом, ВИЧ-инфекцией и группами иммигрантов. Алкоголизм может быть связан с аспирационной пневмонией и хронической грамотрицательной бактериальной пневмонией или смешанной аэробной / анаэробной хронической некротической пневмонией.Внутривенное (в / в) употребление наркотиков может быть связано с эндокардитом трикуспидального клапана и связанной с ним септической тромбоэмболией легочной артерии, которая может быть начальным проявлением синдрома хронической пневмонии. Кроме того, употребление крэк-кокаина было связано с облитерирующим бронхиолитом и пневмонией, эозинофильным заболеванием легких и интерстициальным пневмонитом.
Хроническая пневмония также может быть связана с воздействием назначенных фармацевтических агентов. Существует более 100 фармацевтических агентов, связанных с острыми и хроническими легочными симптомами.К числу наиболее вероятных причин хронического заболевания легких относятся цитотоксические агенты, такие как блеомицин, бусульфан, циклофосфамид и метотрексат. Подробный анамнез недавнего воздействия лекарств имеет важное значение для определения вероятного возбудителя синдрома хронической пневмонии, связанной с лекарственными средствами.
Какие люди подвержены большему риску развития хронической пневмонии?
Хроническая и / или рефрактерная пневмония особенно распространена среди пациентов с продвинутой стадией ВИЧ и другими состояниями, связанными с нарушением иммунитета хозяина, например, у пациентов, получающих терапию высокими дозами глюкокортикоидов, цитотоксическую терапию, трансплантацию гемопоэтических стволовых клеток и органов, хронические гранулематозные заболевания и другие наследственные нарушения иммунной функции.
Пациенты с хронической обструктивной болезнью легких и диабетом имеют более высокий риск развития осложнений хронической пневмонии, включая хроническую пневмонию и хроническую полостную болезнь.
Пациенты с хронической обструктивной болезнью легких (ХОБЛ) предрасположены к хроническому фиброзно-полостному гистоплазмозу и комплексному заболеванию легких Mycobacterium avium. Структурные заболевания легких, такие как бронхоэктазы, эндобронхиальные поражения и эндобронхиальные поражения, могут предрасполагать к хронической пневмонии.
Другие соображения включают недавние проблемы с зубами, манипуляции с ротовой полостью, нарушения глотания, связанные с неврологическими и пищеводными расстройствами, судорожные расстройства, недавнюю анестезию, чрезмерное употребление алкоголя и любые расстройства, приводящие к бессознательному состоянию.
Когда эти условия и обстоятельства принимаются во внимание для определения предрасполагающих факторов среди пациентов с синдромом хронической пневмонии, возможен вдумчивый подход к оценке этих пациентов.Однако на сегодняшний день наиболее важными предрасполагающими состояниями являются лежащие в основе заболевания легкие (включая, в частности, хроническое обструктивное заболевание легких и хроническое интерстициальное заболевание легких, с фиброзом или без него) и ятрогенная иммуносупрессия.
Осторожно: есть и другие заболевания, которые могут имитировать хроническую пневмонию:
Строго говоря, многие случаи хронической пневмонии не вызваны инфекционным агентом. Соответственно, когда кто-то встречает пациента, у которого кажется вероятным хроническая пневмония, дифференциальный диагноз обязательно будет широким и должен включать как инфекционную, так и неинфекционную этиологию.Заболевания, которые могут имитировать инфекционные причины хронической пневмонии, разнообразны. Среди наиболее распространенных состояний — первичная или метастатическая карцинома, лимфома, саркоидоз, амилоидоз, синдромы системного васкулита, химические вещества, фармацевтические препараты, радиация, рецидивирующая легочная эмболия, бронхиальная обструкция с ателектазом и гиперчувствительный пневмонит. Другие причины включают идиопатическую хроническую организующую пневмонию / облитерирующий бронхиолит с организующейся пневмонией (COP / BOOP), хроническую интерстициальную пневмонию, в том числе фиброзирующий альвеолит и различные формы диффузной интерстициальной пневмонии, альвеолярный протеиноз, синдром Гудпастура и лимфангиолейомиоматоз.
Какие лабораторные исследования следует заказать и что ожидать?
Результаты соответствуют диагнозу
Регулярные лабораторные исследования дают важные ключи к диагностике хронической пневмонии. Панцитопения может указывать на диссеминированный гистоплазмоз, метастатическую опухоль или милиарный туберкулез. Изолированная анемия обычно связана с хронической пневмонией и не очень помогает в установлении причины. Нормальное количество лейкоцитов не исключает инфекции, и, в частности, хроническая грибковая пневмония может быть связана с нормальным или минимально повышенным количеством лейкоцитов.Лейкопения или лимфопения должны вызывать подозрение на сопутствующую ВИЧ-инфекцию, а также согласуются с диагнозом саркоидоз, системная красная волчанка и гистоплазмоз. Лейкоцитоз с преобладанием полиморфно-ядерных клеток указывает на бактериальную инфекцию, но не является диагностической.
Обычные лабораторные тесты, измеряющие функцию органов, могут предоставить более полезную информацию. Необходимо выполнить тесты печени, включая билирубин, щелочную фосфатазу и анализ гепатоцеллюлярных ферментов, и они могут предоставить доказательства гранулематозного гепатита (особенно наблюдаемого при микобактериальных и грибковых инфекциях).Повышение уровня этих ферментов может указывать на системное заболевание, затрагивающее несколько органов. Неинфекционные состояния, которые приводят к результатам, совместимым с гранулематозным гепатитом, включают саркоидоз, васкулиты, опухоли и некоторые лимфопролиферативные заболевания. Тесты с повышенной функцией почек могут быть полезны при диагностике состояний, связанных с полиорганной дисфункцией. Следует проводить анализ мочи с особым вниманием к мочевому осадку, так как он может предоставить информацию о повреждении почек и повреждении клубочков или канальцев.Другие рутинные исследования, которые могут быть полезны для подтверждения диагноза хронической пневмонии, включают определение общего сывороточного белка и количественных уровней сывороточного иммуноглобулина. Они особенно полезны для точной диагностики общего вариабельного иммунодефицитного расстройства, связанного с гипогаммаглобулинемией.
C-реактивный белок и скорость оседания эритроцитов (СОЭ) также могут быть полезными исследованиями. Оба этих анализа обычно чаще встречаются у пациентов с хронической пневмонией, но они являются неспецифическими отклонениями.В этой ситуации также могут быть полезны серологические тесты на заболевания соединительной ткани, включая антиядерные антитела (ANA), ревматоидный фактор и цитоплазматические аутоантитела против нейтрофилов (C-ANCA и P-ANCA). Наконец, ангиотензин-превращающий фермент (АПФ) — полезный, но неспецифический анализ с повышенными уровнями при некоторых гранулематозных заболеваниях, включая саркоидоз.
Результаты, подтверждающие диагноз
Выделение путем культивирования характерного микроорганизма в соответствующих клинических условиях обычно служит диагностикой этиологии хронической пневмонии.Посевы мокроты, образцы, полученные с помощью бронхоскопии (БАЛ и / или трансбронхиальная биопсия), и образцы биопсии открытого легкого на обычные, грибковые, микобактериальные и атипичные патогены (легионелла и др.), Как правило, наиболее полезны. Анаэробные посевы из отхаркиваемой мокроты и образцов, полученных с помощью бронхоскопии, менее надежны и часто вводят в заблуждение. Другие культуры, которые могут предоставить полезную информацию, включают обычные, анаэробные, грибковые и кислотоустойчивые культуры из плевральной жидкости, если они есть.Посев крови обычно отрицательный у пациентов с синдромом хронической пневмонии, за исключением пациентов с правосторонним эндокардитом и септической тромбоэмболией легочной артерии. Иногда посев ткани костного мозга, печени или лимфатических узлов может привести или подтвердить диагноз хронической пневмонии у пациентов с гистоплазмозом, криптококкозом и другими грибковыми инфекциями, такими как бластомикоз и кокцидиоидомикоз.
Окрашивание по Граму, специальные препараты против грибков и микобактерий и специальные гистологические окрашивания важны для установления предположительного диагноза до получения данных о культуре.Например, надлежащим образом полученная отхаркивающая мокрота выявляет обильные нейтрофилы и плеоморфные, грамположительные, грамотрицательные и / или грамположительные бактериальные организмы, соответствующие смешанной аэробно-анаэробной инфекции легких в сочетании с полостным поражением на простом рентгеновском снимке грудной клетки или КТ грудной клетки явно указывает на смешанный аэробно-анаэробный абсцесс легкого. Точно так же нитчатые палочки с грамм-переменной на респираторном образце предполагают инфекцию, вызванную видами Nocardia. Обнаружение широких почкующихся дрожжей на препарате гидроксида калия в образце отхаркиваемой мокроты является убедительным доказательством бластомикоза в соответствующих клинических условиях.
Диагностика, не основанная на культуре, может быть очень полезной в этой настройке. В частности, анализ галактоманнана (GM) на Aspergillus может проводиться с сывороткой или бронхоальвеолярным лаважом (BAL), и положительный тест убедительно свидетельствует о диагнозе инвазивного аспергиллеза у соответствующего хозяина, особенно у пациентов с гематологическими злокачественными новообразованиями и / или трансплантатом стволовых клеток. реципиенты, другие пациенты с ослабленным иммунитетом, включая реципиентов трансплантата легких, и другие пациенты, получающие ятрогенную иммуносупрессию.
Среди пациентов с хронической обструктивной болезнью легких, неоплазией легких, бронхоэктазами и интерстициальными заболеваниями легких чувствительность теста относительно низкая. Тем не менее, положительный результат анализа на аспергилл-галактоманнан (GM) обычно рассматривается как свидетельство предполагаемого инвазивного легочного аспергиллеза в сочетании с достоверными рентгенографическими данными, полученными на рентгенограмме грудной клетки или КТ грудной клетки. Другие ценные серологические тесты для этих пациентов включают антиген Histoplasma в моче и сыворотке, антиген Blastomyces в моче и сыворотке и серологию Coccidioides (множественные тесты).Для каждого из состояний положительный результат анализа указывает на инвазивное грибковое заболевание, хотя существует значительная перекрестная реактивность между анализами на антигены Histoplasma и Blastomyces, и эти тесты следует интерпретировать в свете существующих клинических, эпидемиологических и рентгенологических данных.
Какие визуализационные исследования помогут поставить или исключить диагноз хронической пневмонии?
Обычные рентгенограммы грудной клетки у пациентов с хронической пневмонией почти всегда показывают отклонения от нормы.При отсутствии типичных рентгенографических результатов на рентгенограмме грудной клетки, КТ или МРТ грудной клетки сложно поставить диагноз этого заболевания. Рентгенологические отклонения, обнаруженные у пациентов с хронической пневмонией, очень разнообразны. Как уже отмечалось, инфильтрат того или иного типа присутствует практически всегда, но может варьироваться от очаговых инфильтратов с бронхопневмонией, дольчатой консолидации, инфильтратов с легочной кавитацией, инфильтратов с легочной кавитацией, инфильтратов, связанных с одним или несколькими плотными, четко очерченными легочными узлами, и инфильтратов, связанных с хроническая диффузная легочная инфильтрация с фиброзом или без него.
Пациенты с хронической пневмонией и пятнистыми инфильтратами или долевыми уплотнениями могут быть проявлением смешанной аэробной и анаэробной инфекции. Типичными примерами являются некротическая пневмония, вызванная Pseudomonas aeruginosa, Staphylococcus aureus, Nocardia spp, Actinomyces spp, бластомикоз, криптококкоз и паракокцидиоидомикоз. Некротическая пневмония, связанная с легочной кавитацией, часто является проявлением абсцесса легкого, осложняющей аспирационную пневмонию, вызванную смешанными аэробными и анаэробными бактериями, туберкулезом, другими нетуберкулезными микобактериальными инфекциями, хроническим полостным гистоплазмозом, бластомикозом, нокардиозом, кокцидиоидомикозом и некоторыми другими неинфекционными состояниями. как ANCA-положительный микрососудистый ангиит, бронхогенная карцинома и лимфома.
Узловая болезнь легких часто является проявлением грибковой или микобактериальной инфекции и является типичным проявлением криптококкоза, гистоплазмоза, кокцидиоидомикоза, туберкулеза и некоторых нетуберкулезных микобактерий.
Диффузные легочные инфильтраты с фиброзом или без него часто связаны со следующими неинфекционными состояниями: саркоидоз, гиперчувствительный пневмонит, аллергический ангиит и гранулематоз, альвеолярный протеиноз, идиопатический фиброз легких и лучевой пневмонит
Среди инфекционных заболеваний, вызывающих хроническое интерстициальное заболевание, большинство связано с гранулематозной инфекцией из-за диссеминированного гистоплазмоза, бластомикоза, кокцидиоидомикоза и диссеминированной микобактериальной инфекции.
Стоимость визуализационных исследований значительно различается, но в целом стоимость рутинной PA и боковой рентгенографии грудной клетки является наименее дорогостоящей, около 370 долларов. Средняя стоимость рутинной компьютерной томографии грудной клетки с контрастом или без него составляет от 1500 до 2500 долларов. КТ высокого разрешения, которое обычно не требуется при обследовании пациента с хронической пневмонией, стоит дороже. МРТ, которая, как правило, мало что улучшает обследование пациента с хронической пневмонией, имеет среднюю стоимость от 2700 до 3000 долларов для исследований, ограниченных грудной клеткой.
Какие консультационные услуги или услуги были бы полезны для постановки диагноза и оказания помощи в лечении?
Если вы решите, что у пациента хроническая пневмония, какие методы лечения вам следует начать немедленно?
Если у пациента с хронической пневмонией нет возможности получить адекватные образцы мокроты, то для получения глубокого (бронхоскопического) образца наиболее полезен пульмонолог. Реже для получения ткани из открытой биопсии легкого требуется торакальный хирург, часто с использованием процедуры тораскопической хирургии с использованием видео (VATS).Специалист по инфекционным заболеваниям может быть очень полезен при рассмотрении менее распространенных диагнозов, особенно тех, которые не выявляются после обычных диагностических исследований.
Для большинства пациентов с хронической пневмонией это состояние не требует неотложной медицинской помощи. Соответственно, до начала противомикробной терапии обычно есть время для установления предполагаемого диагноза. Таким образом, пациенту с клиническим диагнозом хронической пневмонии, основанным на симптомах и аномальных исследованиях изображений, следует, если возможно, немедленно пройти исследование откашливаемой мокроты.Обычные, кислотоустойчивые мазки и мазки на грибок должны быть получены на имеющихся образцах.
Если пациенты не могут получить достоверный образец мокроты, то бронхоскопия обычно необходима как наиболее эффективное средство установления диагноза. Респираторная изоляция требуется пациентам с инфильтратом и кавитацией верхних долей или пациентам с заболеванием, совместимым с туберкулезом легких. Для других условий изоляция не требуется. У пациентов из эндемичных районов требуется проведение анализов на антиген Histoplasma в моче, антиген Blastomyces и сыворотку на антитела к Coccidioides до получения результатов откашливания мокроты и / или результатов бронхоскопии.
Преследуя конкретный диагноз, многие врачи предпочитают начать эмпирическую терапию более распространенных бактериальных патогенов. Разумны антибактериальные агенты с активностью против широкого спектра распространенных аэробных и анаэробных бактерий, связанных с хронической пневмонией. Таким образом, выбор агентов, таких как ампициллин / сульбактам или пиперациллин / тазобактам, совместно вводимых с ванкомицином или нафциллином, является обычным начальным подходом. Некоторые рекомендуют добавлять метронидазол, когда есть сильные подозрения на анаэробную пневмонию, но использование пенициллина расширенного спектра действия в сочетании с ингибитором бета-лактамазы обеспечивает превосходное анаэробное покрытие в большинстве случаев.Цефтриаксон плюс метронидазол или клиндамицин — альтернатива для пациентов, которым не подходит пенициллин. Если вероятен грибковый патоген, исходя из эпидемиологии пациента и статуса риска, при подозрении на аспергиллез, бластомикоз, кокцидиоидомикоз или гистоплазмоз можно рассмотреть возможность эмпирической противогрибковой терапии вориконазолом, итраконазолом или позаконазолом.
При подозрении на нетуберкулезное микобактериальное заболевание эмпирическая терапия нетуберкулезной инфекции требует значительных знаний истории болезни пациента; например, наличие в анамнезе инфекции Mycobacterium avium у пациента с продолжающейся иммуносупрессией может потребовать повторного начала терапии, направленной на этот организм.
1. Противоинфекционные средства
Если я не уверен, какой патоген вызывает инфекцию, какое противоинфекционное средство мне следует заказать?
Хроническая пневмония, как правило, не требует неотложной медицинской помощи, и у клинициста есть достаточно времени, чтобы провести разумную оценку, прежде чем принимать решение о конкретном лечении. В большинстве случаев эмпирическая терапия начинается после получения адекватных диагностических исследований. При подозрении на аспирационную пневмонию, вызванную смешанными аэробными и анаэробными бактериями, часто используется комбинация пиперциллин / тазобактам или ампициллин / сульфабактам плюс ванкомицин или нафциллин.К этому режиму можно добавить метронидазол, если желательно более широкое анаэробное действие.
Для пациентов с другими подозреваемыми бактериальными патогенами терапию следует проводить на основании результатов окрашивания по Граму или других данных, позволяющих понять этиологический агент. Например, образец мокроты, выявляющий скопления большого количества грамположительных кокков, должен привести к назначению ванкомицина. И наоборот, если грамотрицательные бациллы являются доминирующими организмами, тогда будет разумным использование пиперциллина / тазобактама, цефепима или цефтазодина.Если есть подозрение на инфекцию, вызванную бактериями более высокого порядка, такими как Nocardia, на основании клинических обстоятельств или результатов респираторного анализа ветвящихся нитевидных палочек с грамм-переменными величинами, тогда начальная терапия сульфаметоксазолом плюс другой агент, такой как линезолид, моксифлоксацин или цефтриаксон. разумно. Если в респираторных образцах обнаруживаются формы дрожжей, совместимые с Cryptococcus, Histoplasma, Blastomyces или Coccidioides, то лучшим эмпирическим выбором, вероятно, будет азол, такой как флуконазол или итраконазол.
Для пациентов с образцами из дыхательных путей, выявляющими кислотоустойчивые микроорганизмы, пациента следует поместить в респираторную изоляцию и начать терапию с использованием четырех препаратов рифампицином, изониазидом, пьярзинамидом и этамбутолом до подтверждения наличия микобактерий M. tuberculosis или нетуберкулезных микобактерий. В таблице I перечислены агенты, которые обычно вызывают хроническую пневмонию.
Таблица I.
| Организм | Первичная терапия | Альтернативная терапия |
|---|---|---|
| Бактериальный | ||
| Смешанные аэробные / анаэробные бактерии | Пиперациллин / тазобактам 3.375 г в / в каждые 6 часов или ампициллин / сульбактам 1,5–3 г в / в каждые 6 часов. При подозрении на S aureus можно добавить ванкомицин или нафциллин | Цефтриаксон 1-2 г / сут плюс метронидазол 500 мг три раза в день. При подозрении на S aureus можно добавить ванкомицин или нафциллин |
| Actinomyces spp | Ампициллин 4-8 г в день или пенциллин G 10-20 миллионов единиц в день внутривенно в течение 4 недель, затем перорально Pen VK 2-4 г в день 3-6 недель | Цефтриаксон, доксициклин, клиндамицин или эритромицин |
| Nocardia spp | Триметоприм / сульфаметоксазол плюс имипенем | Имипенем плюс амикацин; линезолид плюс фторхинолон |
| Rhodococcus equi | Азитромицин, левофлоксацин или рифампицин (используйте 2 препарата) | Ванкомицин или имипенем плюс левофлоксацин, азитромицин или рифампицин |
| Burkholderia pseudomallei | Цефтазидим или имипенем в течение 10-14 дней, затем перорально TMP / SMX 5 мг / кг 2 раза в день плюс доксициклин 100 мг 2 раза в день в течение 3 месяцев | |
| Микобактерии | ||
| Mycobacteria tuberculosis | Изониазид 300 мг / день, рифампин 600 мг / день, этамбутол 15 мг / кг / день и пиразинамид 2 г / день в течение 8 недель, затем изониазид и рифампин в течение 18 недель | (M tb, устойчивый к изониазиду): рифампицин, этамбутол, пиразинамид и фторхинолон в течение 6 месяцев |
| M kansasii | Изониазид 300 мг / день, рифампицин 600 мг / день и этамбутол 15 мг / кг / день в течение 18 месяцев | Кларитромицин 500 мг 2 раза в день плюс рифампин плюс этамбутол в течение 18 месяцев |
| Мавий комплекс | Кларитромицин 500 мг 2 раза в день или азитромицин 250 мг / день плюс этамбутол 15 мг / кг / день плюс рифампицин 600 мг / день.Можно ежедневно добавлять стрептомицин или амикацин к комбинированной схеме | Моксифлоксацин 400 мг / день можно назначать вместо азитромицина или кларитромицина при плохой переносимости |
| Грибы | ||
| Aspergillus spp | Вориконазол 6 мг / кг каждые 12 часов X 2 нагрузки, затем 4 мг / кг каждые 12 часов или вориконазол 200 мг перорально 2 раза в день. Эхинокандин может быть добавлен в качестве дополнительной терапии в более тяжелых случаях | Позаконазол 400 мг перорально 2 раза в день, липид AmB 3-5 мг / кг / день или эхинокандин (каспофунгин 70 мг / день, микафунгин 150 мг / день или анидулафунгин 200 мг / день) |
| Blastomyces dermatitdis | Итраконазол 200 мг перорально 2 раза в день; липид AmB 3-5 мг / кг в день для более тяжелых случаев | Флуконазол 800 мг / сут, вориконазол 200 мг перорально 2 раза в день, кетоконазол 400 мг перорально 2 раза в день или позаконазол 400 мг перорально 2 раза в день |
| Coccidioides spp | Флуконазол 400 мг / сут, итраконазол 200 мг два раза в день, или АМВ на основе липидов 3-5 мг / кг ежедневно | Позаконазол 400 мг перорально 2 раза в день |
| Cryptococcus spp | Флуконазол 400 мг / день или АМВ на основе липидов 3-5 мг / кг / день x 2 недели для тяжелых случаев, затем переходите к флуконазолу | Вориконазол 200 мг перорально 2 раза в день или позаконазол 400 мг перорально 2 раза в день |
| Гистоплазмоз капсульный | Итраконазол 200 мг перорально 2 раза в день или АМВ на основе липидов, 3-5 мг / кг / день x 2 недели для тяжелых случаев, затем переход на итраконазол | Позаконазол 400 мг перорально 2 раза в день или флуконазол 800 мг / день |
| Paracoccidioides brasiliensis | TMP / SMX 800 мг / 160 мг 2-3 раза в день в течение 30 дней, в течение 18-24 месяцев ИЛИ итраконазол 200 два раза в день перорально в течение 6-18 месяцев ИЛИ AmB 1.Общая доза 5-2 г, затем итраконазол перорально | Кетоконазол 200-400 мг в день ИЛИ вориконазол 200 мг перорально 2 раза в день ИЛИ позаконазол 400 мг перорально 2 раза в день в течение 6-18 месяцев |
| Споротрикс комплекс | АМБ на основе липидов 3-5 мг / кг / день или обычный АМБ 0,6-1,0 мг / кг в день (до 6 недель), затем итраконазол 200 мг два раза в день в течение 12 месяцев | Итраконазол 200 мг перорально 2 раза в месяц в течение 12 месяцев для менее тяжелых случаев |
| Scedosporium spp | Вориконазол 4 мг / кг каждые 12 часов в / в или 200 мг перорально 2 раза в день | Позаконазол 400 мг перорально 2 раза в день или итраконазол 200 мг перорально 2 раза в день |
| Формы для разрушения | Вориконазол 4 мг / кг каждые 12 часов в / в или 200 мг перорально 2 раза в день | Позаконазол 400 мг перорально 2 раза в день или итраконазол 200 мг перорально 2 раза в день |
| Паразиты | ||
| Dirofilaria immitis | Хирургическое иссечение, без эффективных препаратов | |
| Echinococcus granulosus | Альбендазол 400 мг перорально 2 раза в день в течение 28 дней | |
| M bancrofti, B malayi | Диэтилкарбамазин (DEC) 6 мг / кг d X 14d плюс доксициклин 100-200 мг / день x 6-8 недель | Альбендазол плюс ДЭК плюс доксициклин в течение 6 недель |
| Paragonimus westermani | Празиквантел 25 мг / кг в банке, внутр. Х 2 дня | Триклабендазол 10 мг / кг перорально, 2 дозы в течение 24 часов |
| Простейшие | ||
| Entameoba histolytica | Метронидазол 750 мг внутривенно 3 раза в день или тинидазол 2 г / день х 5 дней, затем перорально парамомицин 25-35 мг / кг / день перорально в течение 7 дней или йодохинол перорально 650 мг три раза в день в течение 20 дней |
2.Далее перечислите другие ключевые терапевтические методы.
В дополнение к антимикробной терапии существует несколько других возможных вмешательств, которые могут быть полезными для пациентов с хронической пневмонией. Главным среди этих вариантов является использование терапевтической бронхоскопии и хирургии. Терапевтическая бронхоскопия может иметь значение у пациентов с обильными выделениями, у которых легочный туалет может быть облегчен бронхоскопией в сочетании с физиотерапией грудной клетки. Хирургия играет ограниченную роль в лечении хронической пневмонии.Лобэктомия или пневмонэктомия могут рассматриваться у пациентов с хронической обструктивной пневмонией, множественными абсцессами или обширным абсцессом, охватывающим всю долю или легкое, а также среди пациентов с нефункцией доли или легкого из-за обширной инфекции. Хирургическое вмешательство также может иметь значение у пациентов с реактивной плеврой или большим плевральным выпотом, приводящим к рестриктивному заболеванию легких. В этих ситуациях удаление плеврального выпота и / или декортикация реактивной ткани плевры может привести к значительному улучшению легочной функции.
Использование кортикостероидов для лечения хронической пневмонии вызывает споры. Если причиной заболевания является инфекционный агент, особенно бактерия или грибок, глюкокортикоиды обычно не назначаются. Однако некоторые эксперты рекомендуют короткий курс глюкокортикоидов для пациентов с запущенным гистоплазмозом легких, туберкулезом и криптококкозом с тяжелым респираторным заболеванием. Стероиды обычно являются частью рутинного лечения выбранных пациентов с неинфекционными причинами хронической пневмонии, такими как саркоидоз, хроническое интерстициальное заболевание легких, ANCA-положительный микрососудистый ангиит и хроническая организующаяся пневмония.Другие нестероидные иммунодепрессанты, такие как азатиоприн и циклофосфамид, могут играть роль в лечении пациентов с легочным васкулитом и паренхиматозным заболеванием легких.
Какие осложнения могут возникнуть в результате хронической пневмонии?
Что вы должны рассказать семье о прогнозе пациента?
Смерть в результате нелеченой хронической пневмонии наблюдается среди пациентов с ограниченным доступом к медицинской помощи и на поздних стадиях заболевания, а также среди тех, у кого развивается массивное кровохарканье.Чаще может развиваться истощение с истощением, обострение хронической болезни легких, пневмоторакс, эмпиема, а также кровохарканье от легкой до умеренной степени.
Задержка в диагностике и обширное многодолевое заболевание являются важными факторами, связанными с неблагоприятным исходом, включая смерть. Пациенты с многодолевой болезнью при поступлении подвергаются риску клинического ухудшения и дыхательной недостаточности даже после начала соответствующей терапии. Пациенты со значительным основным заболеванием легких, таким как ХОБЛ или рестриктивное заболевание легких, подвергаются наибольшему риску осложнений, включая ухудшение функции легких, пневмоторакс, массивное кровохарканье и смерть.Существовавшее ранее недоедание также является важной предрасположенностью к плохому исходу, и многие пациенты имеют серьезное недоедание на момент обращения из-за длительного заболевания. Синдромы органной недостаточности, такие как хроническая болезнь печени и почек, застойная сердечная недостаточность и сахарный диабет, являются важными сопутствующими заболеваниями, которые отрицательно влияют на исход.
Добавьте сюда сценарии «что, если»:
Имейте в виду, что специфическая этиология подозреваемой смешанной аэробной / анаэробной пневмонии может быть очень неуловимой (например,g., «тяжелая нормальная флора» может быть единственными данными культуры, подтверждающими диагноз). Может потребоваться хороший образец мокроты и правильно интерпретированная окраска по Граму.
Грибковая пневмония (например, бластомикоз, гистоплазмоз, кокцидиоидомикоз) часто упускается из виду, поскольку окраска по Граму отрицательна на грибковые элементы. Хороший анамнез, включая соответствующую эпидемиологию, а также совместимый клинический и рентгенологический сценарий должны побудить к проведению специальных тестов на грибковые агенты (т.д., подготовка мокроты КОН, специальные красители для грибков, соответствующие анализы сыворотки и мочи, не основанные на культуре).
Неинфекционная этиология — частая причина синдрома хронической пневмонии. Тщательный поиск новообразований, неинфекционных воспалительных состояний (например, саркоидоз, ревматоидный артрит) и воздействия окружающей среды / лекарств должен проводиться, когда не может быть продемонстрирована инфекционная этиология.
Ищите более одной причины хронической пневмонии, особенно среди пациентов с уже существующей полостной болезнью легких.У этих пациентов могут сосуществовать две инфекции. Например, у пациентов с хроническим полостным туберкулезом может развиться хронический аспергиллез легких (аспергиллома или хронический некротический аспергиллез).
Как можно заболеть хронической пневмонией и как часто встречается это заболевание?
За исключением туберкулеза легких, хроническая пневмония — редкое заболевание, наблюдаемое в основном у подростков и взрослых. Мужчины обычно поражаются чаще, чем женщины, и болезнь чаще встречается у пациентов с ограниченным доступом к медицинской помощи.При обследовании пациента с хронической пневмонией важно учитывать, что он путешествовал и проживал в определенных географических регионах при рассмотрении определенных диагнозов. Воздействие на части восточной, средней и южной частей США; большая часть региона Амазонки в Южной Америке; и на большей части тропиков следует рассматривать гистоплазмоз. Точно так же пациенты, проживающие в верхней части Среднего Запада и Юго-центральной части США и центральной Канады, должны рассмотреть возможность бластомикоза.Паракокцидиоидомикоз следует рассматривать у пациентов, находящихся в регионе Амазонки и некоторых частях Центральной Америки, особенно у тех, кто проживал там в течение длительного времени. Инфекцию Cryptococcus gattii следует подозревать у пациентов, которые жили или посещали Тихоокеанский Северо-Запад.
Среди других более распространенных патогенов плесени, таких как Aspergillus, Fusarium и черная плесень, большее значение имеет основное заболевание, такое как ХОБЛ, хроническая иммуносупрессия и хронические заболевания почек и / или печени.Наличие в анамнезе алкоголизма, нарушений глотания, судорожных припадков и употребления запрещенных наркотиков является важной предрасположенностью к хронической пневмонии, вызванной аэробными и анаэробными бактериями. Инфекции, вызываемые Burkholderia pseudomallei, встречаются почти исключительно среди жителей Юго-Восточной Азии, Индонезии, Филиппин, Индии и северной Австралии. Наличие в анамнезе сырых или недоваренных моллюсков должно привести к подозрению на инфекцию, вызванную Paragonimus westermani.
За некоторыми исключениями, существует малоизвестная сезонная изменчивость хронической пневмонии, поскольку это связано с ее специфической этиологией.Единственное исключение — заболевание, вызываемое видами Coccidioides. Существует сезонная изменчивость, связанная с недавно приобретенным кокцидиоидомикозом, которая связана с изменением погодных условий, включая теплые, ветреные условия после проливных дождей, что обычно происходит весной и осенью в эндемичных районах Калифорнии и Аризоны. Заражение, вызываемое B pseudomallei, тесно связано с обильными дождями в Юго-Восточной Азии.
Способы получения возбудителей хронической пневмонии значительно различаются.Для большинства грибковых организмов способ распространения — вдыхание, при этом легкие служат первичным очагом инфекции. У пациентов с хронической пневмонией, вызванной аэробными и анаэробными бактериями, предполагаемый патогенез — аспирация перорального содержимого. Для других бактериальных агентов, таких как виды Nocardia, Actinomyces, Rhodococcus и нетуберкулезные микобактерии, предполагается заражение либо путем вдыхания организмов в аэрозольной форме, либо путем проглатывания с последующей аспирацией, но исследования, подробно изучающие способ передачи, не проводились.Две главные паразитарные причины пневмонии, филяриатоз и дирофиляриоз, — это болезни, переносимые комарами.
Эпидемиологические исследования, посвященные заболеваемости хронической пневмонией в целом или в связи с конкретной этиологией, обычно недоступны и / или выполняются плохо. В совокупности эти исследования пролили мало полезного света на понимание и патогенез хронической пневмонии. Трудно установить общую заболеваемость хронической пневмонией. Имеются ограниченные данные, относящиеся к конкретным патогенам, но они скудны.Разумная оценка некоторых из наиболее распространенных расстройств, связанных с хронической пневмонией в общей популяции, скорее всего, не превышает 1/100 000. Это намного реже при некоторых состояниях, таких как легочный споротрихоз, который встречается менее чем у 1/1 000 000 человек.
Имеется мало свидетельств передачи зоонозов как важного средства передачи возбудителей хронической пневмонии. Среди наиболее распространенных агентов большинство связано с воздействием почвы, воды или проглоченного материала, а также с воздействием членистоногих.
Какие патогены вызывают это заболевание?
Смешанные аэробные и анаэробные бактерии, включая обычные аэробные грамотрицательные бактерии, такие как Pseudomonas aeruginosa, Klebsiella pneumoniae и другие Enterobacteriaceae; иногда Staphylococcus aureus; «Бактерии более высокого порядка», такие как Actinomyces spp, Nocardia complex и Rhodococcus equi; отобранные «эндемичные бактерии», такие как Burkholderia pseudomallei.
M. tuberculosis, M kansasii, M avium complex, M abscessus, M fortuitum, M. malmoense, M szulgae, M xenopi, M smegmatis, M simiae и редко M. scrofulaceum.
Aspergillus spp, Cryptococcus neoformans, Cryptococcus gattii, Histoplasma capsulatum, Blastomyces dermatitidis. Coccidioides immitis / posadosii, Paracoccidioides brasiliensis, Scedosporium apiospermum / prolificans, Sporothrix complex, Fusarium spp, zygomycetes и dematiaceous грибки (темно-пигментированные грибы, черная плесень).
Paragonimus westermani, Echinococcus granulosus, возбудители филяриатоза (особенно W bancrofti и B malayi) и Dirofilaria immitis.
Entameoba histolytica.
Как эти патогены вызывают хроническую пневмонию?
Грибы
Эндемичные грибковые патогены, включая B. dermatitidis, H. capsulatum, P. brasiliensis, C. immitis / posadasii и S. schenckii, обычно вызывают сильное гранулематозное воспаление. В случае B. dermatitidis при инфекции часто наблюдается смесь гранулематозного и нейтрофильного воспаления («пиогранулематозное» воспаление). У пациентов с тяжелыми нарушениями функции Т-лимфоцитов гранулематозное воспаление может отсутствовать.После вдыхания этих организмов в альвеолы они фагоцитируются тканевыми микрофагами. Организмы делятся внутриклеточно и через макрофаги распространяются на региональные лимфатические узлы. Впоследствии в этот момент может произойти сдерживание организмов или происходит дальнейшее распространение на экстрарегиональные лимфатические узлы и / или другие компоненты ретикулоэндотелия.
Специфические факторы вирулентности для эндемичных грибов изучены недостаточно. Для видов Cryptococcus гранулематозное воспаление также является первичной реакцией хозяина, но этот организм менее аденопатичен, чем эндемичные грибковые патогены.После первичной легочной инфекции может наблюдаться распространение инфекции в отдаленные органы через кровоток, включая центральную нервную систему (ЦНС), простату, кожу и подкожные ткани. Полисахаридная капсула Cryptococcus является одним из наиболее важных факторов вирулентности.
При инфекциях плесенью, примером которых являются виды Aspergillus, прямое проникновение в кровеносные сосуды приводит к инвазивному заболеванию, которое обычно вызывает некроз по мере прогрессирования инфекции. После вдыхания спор в виде аэрозоля эти структуры могут трансформироваться в формы гиф с инвазивным потенциалом.Внелегочное распространение происходит через кровоток при большинстве инфекций плесени, включая Aspergillus, Fusarium, пигментированные грибы и виды Scedosporium.
Бактерии
Микобактерии попадают в легкие при вдыхании (особенно M. tuberculosis) и, возможно, при приеме внутрь или питье зараженного материала. Основной ответ хозяина на микобактерии — гранулематозный у нормального хозяина. У пациентов со значительной дисфункцией Т-лимфоцитов гранулематозное воспаление может быть ослаблено или полностью отсутствовать.После первоначального инфицирования нетуберкулезными микобактериями при приеме внутрь или вдыхании организмы фагоцитируются альвеолярными макрофагами, в которых инфекция либо сдерживается, либо возникает хроническая воспалительная реакция с разрушением ткани. О реактивации инфекции после длительного латентного периода не сообщалось. Большинство бактерий, включая анаэробы ротовой полости и обычные аэробные бактерии, вызывают пневмонию после аспирации содержимого полости рта. Далее следует местное воспаление с некрозом тканей или без него.
Факторы вирулентности для бактерий сильно различаются, но большинство анаэробных бактерий продуцируют протеазы, липополисахариды (ЛПС), гемолизин и лейкотоксин. Для аэробных бактерий, включая Staphyloccocus aureus, роль могут играть различные факторы вирулентности, в том числе образование биопленок, капсулы, гемолизины и другие токсины. Для грамотрицательных бактерий ЛПС — очень мощный фактор вирулентности. Кроме того, многие грамотрицательные стержни имеют полисахаридную капсулу, а также фимбрии, которые позволяют прикрепляться к поверхностям слизистой оболочки.Взятые вместе, факторы бактериальной вирулентности, связанные с анаэробной и аэробной бактериальной пневмонией, велики и разнообразны как по форме, так и по функциям. Роль и важность различных факторов вирулентности зависят от хозяина в значительной степени: приобретенная иммунная функция, сопутствующие заболевания, лекарства и другие факторы играют важную роль в определении ответа хозяина, и играет ли данный бактериальный фактор вирулентности большую или меньшую роль. роль в развитии пневмонии.
Какие другие клинические проявления могут помочь мне в диагностике и лечении хронической пневмонии?
Трудно переоценить важность подробного анамнеза как ключа к постановке конкретного диагноза хронической пневмонии.Полная история недавних путешествий, призвания, хобби, других соответствующих видов деятельности и потенциального воздействия наркотиков имеет важное значение для получения ограниченного списка возможностей, пока не будет установлен конкретный диагноз.
Пациентам с хронической пневмонией физическое обследование в первую очередь помогает установить диагноз легочного заболевания. Однако именно внелегочные данные важны, чтобы помочь пролить свет на конкретную этиологию; например, папулосквамозное образование в виде бляшки на стопе, указывающее на бластомикоз; бородавчатое поражение носа у чернокожего человека, указывающее на кокцидиоидомикоз; диффузные папулезные поражения кожи пуповины, свидетельствующие о криптококкозе; боль в правом подреберье и гепатомегалия, предполагающие амебиаз; очаговые неврологические симптомы, предполагающие нокардиоз ЦНС.
Какие еще дополнительные лабораторные исследования можно заказать?
Новые анализы на криптококковый антиген и антиген гистоплазмы находятся в стадии разработки и могут быть использованы для ранней быстрой диагностики пневмонии, вызванной этими агентами. Технология основана на анализе латерального потока (LFA), очень похожем на тест с полосками мочи. Эти тесты быстрые, чувствительные, недорогие и идеально подходят для диагностики на месте.
Как можно предотвратить хроническую пневмонию?
Избегание контакта — единственный надежный способ предотвратить болезнь.Для большей части населения мира это непрактично из-за повсеместного распространения многих из этих патогенов, особенно нетуберкулезных микобактерий, эндемичных патогенов, таких как B. pseudomallei и эндемичных грибов Cryptococcus spp, а также других грибов. бактерии высшего порядка и типичные бактерии, а также воздействие переносчиков артоподов. Таким образом, профилактика сама по себе влечет за собой пристальное внимание к предотвращению эндемичных районов для конкретных патогенов и снижению воздействия определенных переносчиков (например, комаров).В настоящее время нет вакцин, предотвращающих причины хронической пневмонии.
КАКИЕ ДОКАЗАТЕЛЬСТВА для конкретных рекомендаций по ведению и лечению?
Bradsher, RW, Chapman, SW, Pappas, PG. «Бластомикоз». Infect Dis Clin North Am. т. 17. 2003. С. 21-40. (Этот обзор написан в соавторстве 3 экспертами и представляет собой самый последний подробный обзор бластомикоза.)
Brizendine, KD, Baddley, JW, Pappas, PG. «Легочный криптококкоз». Semin Respir Crit Care Med. т. 32. 2011. С. 727-34. (Этот недавний обзор легочного криптококкоза дает важную информацию об основных заболеваниях, диагнозе, клинических и рентгенологических проявлениях, а также терапии легочного криптококкоза.)
Чиллер, ТМ, Гальгиани, Дж. Н., Стивенс, Д. А.. «Кокцидиоидомикоз». Infect Dis Clin North Am. т. 17. 2003. С. 41–57. (Это очень хорошо написанный обзор кокцидиоидомикоза, включающий широкое описание легочных и внелегочных заболеваний.Терапевтический раздел обновлен, за исключением того, что позаконазол не упоминается как терапевтическая возможность.)
Cortez, KJ, Roilides, E, Quiroz-Telles, F. «Инфекции, вызываемые Scedosporium spp». Clin Microbiol Rev. vol. 21. 2008. С. 157–97. (Это исчерпывающий обзор скедоспориоза, включая внелегочные проявления, а также недавно обновленные данные о чувствительности к противогрибковым препаратам и терапевтические данные. Это очень хороший справочник практически для любого осложнения скедоспориоза.)
Гудвин, Р. А., Оуэнс, Ф. Т., Снелл, Дж. Д.. «Хронический полостной гистоплазмоз». Медицина. т. 55. 1976. С. 413-52. (Написанный в доазольную эпоху, это превосходный и часто цитируемый обзор, который дает важный взгляд на рентгенографические, клинические и диагностические особенности полостного гистоплазмоза.)
Яржембовски, Янг, МБ. «Нетуберкулезные микобактериальные инфекции». Arch Pathol Lab Med. т. 132. 2008. pp. 1333-41. (Отличный обзор лабораторных аспектов атипичных микобактерий)
Киртланд, SH, Винтербауэр, RH, Дрейс, DF.«Клинический профиль хронической бактериальной пневмонии: сообщение о 115 случаях». Сундук. т. 106. 1994. pp. 15-22. (Более старый, но по-прежнему ценный обзор хронических бактериальных пневмоний)
Maertens, J, Verhaegen, J, Lagrou, K. «Скрининг циркулирующего галактоманнана в качестве неинвазивного диагностического инструмента инвазивного аспергиллеза у пациентов с длительной нейтропенией и реципиентов трансплантации стволовых клеток: перспективное подтверждение». Кровь. т. 97. 2001. С. 1604-10. (Эти авторы создают прочную основу для рутинного скрининга на наличие Aspergillus galactomannan у стволовых пациентов с высоким риском гематологических злокачественных новообразований и у реципиентов трансплантатов стволовых клеток.)
Мартинес, Р., Рейес, М., Менедес, Р. «Легочный нокардиоз: факторы риска, клинические особенности, диагностика и прогноз». Current Opin Pulm Med. т. 14. 2008 Май. С. 219-27. (Это очень хороший обзор легочного нокардиоза от испанской группы, имеющей большой клинический опыт с этим заболеванием. Все большее внимание уделяется распознаванию изолятов, не являющихся астероидами, и данным о сильно изменчивой восприимчивости.)
Maschmeyer, G, Haas, A, Cornely, OA. «Инвазивный аспергиллез: эпидемиология, диагностика и лечение пациентов с ослабленным иммунитетом». Наркотики. т. 67. 2007. pp. 1567-601. (Опираясь на свой обширный личный опыт работы в Германии, эти 3 исследователя предоставляют важную информацию о диагностике и лечении инвазивного аспергиллеза с европейской точки зрения.)
Павлин, SJ. «Мелиоидоз». Curr Opin Infect Dis. т. 19. 2006. С. 421-8. (Полезный обзор инфекции, вызываемой этим организмом, который редко встречается в США)
Plus, JL, Опал, SM. «Легочный споротрихоз: обзор лечения и исходов». Медицина. т. 65. 1986. pp. 143-53. (Это «классический» доклад о легочном споротрихозе, подчеркивающий его клинические и рентгенологические проявления.)
Queiroz-Telles, F, Escuissato, DL. «Легочный паракокцидиоидомикоз». Semin Respir Crit Care Med. т. 32. 2011. С. 764-74. (В этом обзоре паракокцидиоидомикоза два бразильских исследователя предоставляют самую последнюю обновленную информацию о современных подходах к диагностике, визуализации, клиническим характеристикам и лечению паракокцидиоидомикоза.)
Schluger, NW. «Туберкулез и нетуберкулезные микобактериальные инфекции у пожилых людей». Clin Chest Med. т. 28. 2007. С. 773-81. (Хороший обзор микобактериальных инфекций у пожилых людей)
Шорр А.Ф., Сусла Г.М., О’Грэди Н.П. «Легочные инфильтраты у пациентов с ослабленным иммунитетом, не инфицированных ВИЧ: этиология, диагностические стратегии и исходы». Сундук. т. 125. 2004. С. 261–71. (Авторы предлагают подход к диагностике инфильтратов у пациентов с ослабленным иммунитетом)
Йылдыз, О, Доганай, М.«Актиномикозы и нокардии легких». Curr Opin Pulm Med. т. 12. 2006. С. 228–34. (Недавний комментарий к легочным инфекциям, вызываемым Actinomycetes
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.


