Диагностика и лечение пневмонии у детей и взрослых в Приморском районе СПб
Пневмония является инфекционном заболеванием, при котором воспалительный процесс затрагивает дыхательную систему, преимущественно легочную ткань и альвеолы.
Заболевание сопровождается сильным кашлем, болевыми ощущениями в грудной клетке, слабостью и т.д. Многие подвержены данной болезни. Но на сегодняшний день разработаны различные методики лечения.
Причины возникновения пневмонии
Пневмония развивается вследствие попадания в организм бактериальной инфекции. Это является главной причиной. Но также сказаться могут следующие факторы:
- ослабление иммунитета, вследствие чего снижается защитная функция;
- наличие хронических заболеваний, связанных с дыхательной системой;
- частые стрессы, подрывающие здоровье;
- несбалансированное питание, отсутствие в рационе достаточного количества овощей, фруктов, мяса;
- злоупотребление спиртным, табаком;
- пожилой возраст.

Симптомы пневмонии
К признакам, сигнализирующим о пневмонии, относят:
- высокая температура, 37-39,5;
- головные боли;
- вялость, плохое самочувствие;
- появление бессонницы;
- сильный кашель, переходящий из сухого во влажный;
- боль при вдохе;
- боль в груди.
Диагностика пневмонии
В первую очередь, врач расспрашивает пациента о всех жалобах, о времени их появления. Далее производится осмотр грудной клетки. Нужно будет раздеться до пояса. Осуществляется пальцевое простукивание, а также выслушивание легких.
После этого выписываются анализы. Как правило, это общие анализы (кровь, моча). Также назначается рентген с целью определение очага воспаления и наличия осложнений. Еще одним методом диагностики является бронхоскопия. Вся собранная информация поможет врачу поставить точный диагноз и выписать наиболее эффективное лечение.
Методика лечения пневмонии
При обнаружении пневмонии пациента госпитализируют в терапевтическое отделение. Это необходимо с целью обеспечения постельного режима, правильного питания и обильного питья. Самым распространенным и часто используемым методом лечения является антибактериальная терапия. Подбирает нужный курс антибиотиков врач в зависимости от ситуации и состояния пациента. Способ введения зависит от стадии заболевания. Лечение длится около двух недель.
Это необходимо с целью обеспечения постельного режима, правильного питания и обильного питья. Самым распространенным и часто используемым методом лечения является антибактериальная терапия. Подбирает нужный курс антибиотиков врач в зависимости от ситуации и состояния пациента. Способ введения зависит от стадии заболевания. Лечение длится около двух недель.
Также назначаются средства для снятия симптомов, например, отхаркивающие, жаропонижающие и т.д.
Далее могут быть назначены физиотерапии.
Профилактика
Лучше всего не допустить развития заболевания, чтобы сэкономить время, деньги и силы. Поэтому нужно соблюдать профилактику. Для предотвращения развития пневмонии нужно:
- правильно питаться, обеспечивая организм необходимыми витаминами и микроэлементами;
- ежедневно гулять на свежем воздухе;
- исключить стрессы;
- отказ от вредных привычек, особенно от курения;
- своевременно лечить простудные заболевания.

Записаться на консультацию врача-инфекциониста
Чтобы записаться на консультацию специалиста в клинике Основа вам достаточно позвонить по указанному номеру телефона или оставить свои контакты в форме обратной связи. Наши администраторы незамедлительно свяжутся с вами.
Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике. (Пособие для врачей)
Аннотация
Внебольничная пневмония (ВП) относится к наиболее частым заболеваниям у человека и является одной из ведущих причин смерти от инфекционных болезней. К настоящему времени накоплено достаточно данных для выработки национальных рекомендаций по ведению больных с ВП. Основная цель клинических рекомендаций – улучшение диагностики и качества лечения больных с ВП в амбулаторной практике и стационаре.
- 1.
Навашин С.М., Чучалин А.Г., Белоусов Ю.Б. и др. Антибактериальная терапия пневмоний у взрослых. Учебно-методическое пособие для врачей. Москва: РМВести; 1998. 28 с.
Москва: РМВести; 1998. 28 с. - 2.
Страчунский Л.С., Козлов С.Н. Современная антимикробная химиотерапия. Руководство для врачей. Москва: Боргес; 2002. - 3.
Практическое руководство по антиинфекционной химиотерапии. Под ред. Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова. Москва: Боргес; 2002. - 4.
Яковлев С.В. Антимикробная химиотерапия. Москва: АО «Фармарус»; 1997. 188 с. - 5.
Козлов Р.С., Кречикова О.И., Сивая О.В. и др. Антимикробная резистентность Streptococcus pneumoniae в России: результаты проспективного многоцентрового исследования (фаза А проекта ПеГАС-I). КМАХ 2002;4(3):267-77. - 6.
Mandell L.A., Niederman M. and Canadian Community-Acquired Pneumonia Consensus Conference Group. Antimicrobial treatment of community-acquired pneumonia in adults: a conference report. Can J Infect Dis 1993;4:25-2. - 7.
Huchon G., Woodhead M. and the ERS Task Force. Guidelines for management of adult communityacquired lower respiratory tract infections. Eur Respir J 1998; 11:986-91.
- 8.
Bartlett J.G., Breiman R.F., Mandell L.A., File T.M. Jr. Communityacquired pneumonia in adults: guidelines for management. Clin Infect Dis 1998;26:811-38. - 9.
Bartlett J.G., Dowell S.F., Mandell L.A., File T.M. Jr., Musher D.M., Fine M.J. Practice guidelines for the management of communityacquired pneumonia in adults. Clin Infect Dis 2000;31:347-82. - 10.
Mandell L.A., Marrie T.J., Grossman R.F., Chow A.W., Hyland R.H., the Canadian Community-Acquired Pneumonia Working Group. Canadian guidelines for the initial management of community-acquired pneumonia: an evidence-based update by the Canadian Infectious Diseases Society and the Canadian Thoracic Society. Clin Infect Dis 2000; 31:383-421. - 11.
Heffelfinger J.D., Dowell S.F., Jorgensen J.H., et al. Management of community-acquired pneumonia in the era of pneumococcal resistance: a report from the DrugResistant S. pneumoniae Therapeutic Working Group. Arch Intern Med 2000;160:1399-408. - 12.
Niederman M. S., Mandell L.A., Anzueto A., et al. Guidelines for the management of adults with community-acquired pneumonia. Diagnosis, assessment of severity, antimicrobial therapy, and prevention. Am J Respir Crit Care Med 2001;163:1730-54.
S., Mandell L.A., Anzueto A., et al. Guidelines for the management of adults with community-acquired pneumonia. Diagnosis, assessment of severity, antimicrobial therapy, and prevention. Am J Respir Crit Care Med 2001;163:1730-54. - 13.
British Thoracic Society Guidelines for the management of communityacquired pneumonia in adults. Thorax 2001; 56 Suppl. 4:1-64. - 14.
Centers for Disease Control and Prevention. Prevention of pneumococcal disease: recommendations of the Advisory Committee on Immunization Practices (ACIP). Mortal Morbid Wkly Rep 1997;46 (R-8) - 15.
Prevention and Control of Influenza. Recommendations of the Advisory Committee on Immunization Practices (ACIP). Mortal. Morbid. Wkly Rep. 2001;50 (№ RR4). - 16.
Low D.E. Trends and significance of antimicrobial resistance in respiratory pathogens. Curr Opin Infect Dis 2000;13:145-53. - 17.
Klugman K.P., Feldman C. S. pneumoniae respiratory tract infectious. Curr Opin Infect Dis 2001;14:173-9. - 18.

Metlay J.P. Update of communityacquired pneumonia: impact of antibiotic resistance on clinical outcomes. Curr Opin Infect Dis 2002;15:163-7. - 19.
Andes D. Pharmacokinetic and pharmacodynamic properties of antimicrobials in the therapy of respiratory tract infectious. Curr Opin Infect Dis 2001; 14:165-72. - 20.
Metlay J. P., Fine M.J. Testing Strategies in the Initial Management of Patient with Community-Acquired Pneumonia. Ann Intern Med 2003; 138:109-18. - 21.
Fine M.J., Smith M.A., Carson C.A., et al. Prognosis and outcomes of patients with community-acquired pneumonia. A meta-analysis. JAMA 1996; 275:134-41.
Просмотров
Поделились
Процитировали Crossref
Пневмония или воспаление легких у детей и взрослых, симптомы и признаки пневмонии и воспаления легких, лечение пневмонии у детей и взрослых, как лечить пневмонию, воспаление легких
Главная » Направления деятельности » Отоларингология » Лечение пневмонии
Пневмония – понятие, обобщающее заболевания, для которых является характерным воспалительный процесс в легких. Воспаление легких (так по другому называют пневмонию) – опасное заболевание, при отсутствии своевременного и адекватного лечения нередко заканчивающееся смертью больного через непродолжительное время после появления первых симптомов, особенно у детей и у взрослых старшей возрастной группы.
Воспаление легких (так по другому называют пневмонию) – опасное заболевание, при отсутствии своевременного и адекватного лечения нередко заканчивающееся смертью больного через непродолжительное время после появления первых симптомов, особенно у детей и у взрослых старшей возрастной группы.
Поэтому признаки пневмонии у детей и взрослых нужно знать, уметь их распознавать на ранней стадии их появления, чтобы вовремя обратиться за лечением туда, где знают, как эффективно лечить пневмонию. Например, в нашу частную клинику American Clinic, где работают опытные и знающие терапевты, где имеется все необходимое диагностическое, лабораторное и лечебное оборудование, где созданы все условия для пациентов и врачей.
В этой статье мы поговорим о пневмонии у детей и у взрослых. А так же о ее симптомах, признаках и лечении.
Причины пневмонии
Развитие воспаления в легких обусловлено действием болезнетворных микроорганизмов на фоне ослабленного иммунитета. Чаще всего, пневмонию вызывает стрептококк, а кроме того, оно может быть вызвано стафилококком и пневмококком. Воспаление легких может развиться как самостоятельное заболевание, а может явиться осложнением при недостаточном или неправильном лечении другого заболевания, чаще всего – гриппа.
Чаще всего, пневмонию вызывает стрептококк, а кроме того, оно может быть вызвано стафилококком и пневмококком. Воспаление легких может развиться как самостоятельное заболевание, а может явиться осложнением при недостаточном или неправильном лечении другого заболевания, чаще всего – гриппа.
Признаки воспаления легких
Симптомы развития типичной пневмонии (воспаления легких) у взрослых и у детей хорошо известны:
- Быстрый подъем температуры тела до высоких значений;
- Одышка;
- Кашель, сопровождающийся обильным отхождением мокроты в виде гнойных выделений, свидетельствующих о развитии воспалительного процесса в легких;
- Плевральные боли.
Воспаление легких, особенно у детей, может развиваться стремительно, симптомы могут усиливаться вскоре после их появления, представляя угрозу для жизни, вот почему, если возникло подозрение на пневмонию, при появлении первых же её признаков нужно немедленно обращаться к врачу. Однако далеко не всегда воспаление легких дает о себе знать таким явным образом, так называемая атипичная пневмония может развиваться с признаками обычного недомогания: головная боль, сухой кашель, небольшое повышение температуры тела, — если не обратиться за медицинской помощью вовремя, воспалительный процесс может зайти слишком далеко!
Однако далеко не всегда воспаление легких дает о себе знать таким явным образом, так называемая атипичная пневмония может развиваться с признаками обычного недомогания: головная боль, сухой кашель, небольшое повышение температуры тела, — если не обратиться за медицинской помощью вовремя, воспалительный процесс может зайти слишком далеко!
Как лечить пневмонию
К сожалению, многие люди, когда заболевают сами или больны их близкие, начинают искать советов по лечению в Интернете – в случае с воспалением легких это не просто неразумно, но и смертельно опасно! Те люди, которые набирают в своих браузерах что-то вроде «Пневмония у детей симптомы лечение», или «Воспаление легких у детей симптомы лечение» или что-то подобное, рискуют жизнью своих близких. А те сайты, которые размещают не только описание признаков воспаления легких, но и советы по самостоятельному избавлению от пневмонии у взрослых и детей в домашних условиях, проявляют безответственность, граничащую с преступной.
Ответственный совет может быть только один: при обнаружении воспаления, развивающегося в легких, буквально при первых же симптомах на пневмонию у детей и у взрослых, — звоните врачу!
Следует предостеречь от самостоятельного выбора препаратов для лечения болезни: несмотря на то, что симптомы заболевания могут быть одними и теми же при действии различных возбудителей, препараты и их дозировка должны подбираться индивидуально для каждого случая. Иначе возможны неприятные последствия, различной степени тяжести: от дисбактериоза, вызванного бесконтрольным применением антибиотиков для лечения воспаления легких, до гибели больного в случаях, когда признаки пневмонии у детей или у взрослых не были своевременно распознаны, а лечение не было начато вовремя и не соответствовало тяжести заболевания.
Иначе возможны неприятные последствия, различной степени тяжести: от дисбактериоза, вызванного бесконтрольным применением антибиотиков для лечения воспаления легких, до гибели больного в случаях, когда признаки пневмонии у детей или у взрослых не были своевременно распознаны, а лечение не было начато вовремя и не соответствовало тяжести заболевания.
Наша клиника American Clinic является одним из лучших частных лечебных учреждений в Москве. Прекрасно оснащенная, оборудованная в соответствии с последним словом медицинской науки, наша клиника стала местом работы лучших специалистов, опытных и знающих.
Если Вы заметите у себя или у кого-то из близких признаки воспаления легких, не медлите, звоните нам круглосуточно по телефону +7 495 781 9766 – мы распознаем пневмонию и у детей, и у взрослых, примем эффективные меры вовремя!
Диагностика и лечение взрослых с внебольничной пневмонией. Официальное руководство по клинической практике Американского торакального общества и Общества инфекционных заболеваний Америки
Опубликовано
,
CurrentPage.GuidelinePublishedDate.ToShortDateString()»> 01.10.2019
Американский журнал респираторной медицины и реанимации , том 200, выпуск 7, 1 октября 2019 г., страницы e45-e67, https: // www.atsjournals.org/doi/full/10.1164/rccm.201908-1581ST
Опубликовано: 01 октября 2019 г.
Джошуа П. Метлей, Грант В. Уотерер, Энн К. Лонг, Антонио Ансуэто, Ян Брозек, Кристина Кротерс, Лаура А. Кули, Натан К. Дин, Майкл Дж. Файн, Скотт А. Фландерс, Мари Р. Гриффин, Марк Л. Метерски, Дэниел М. Мушер, Маркос И. Рестрепо и Синтия Г. Уитни; от имени Американского торакального общества и Американского общества инфекционных заболеваний
Предпосылки: В этом документе представлены научно обоснованные клинические практические рекомендации по ведению взрослых пациентов с внебольничной пневмонией.
Методы: Многопрофильная комиссия провела прагматические систематические обзоры соответствующих исследований и применяла методологию классификации рекомендаций, оценки, разработки и оценки клинических рекомендаций.
Результаты: Группа рассмотрела 16 конкретных областей для рекомендаций, охватывающих вопросы диагностического тестирования, определения места оказания помощи, выбора начальной эмпирической антибактериальной терапии и последующих управленческих решений.Хотя некоторые рекомендации остались неизменными по сравнению с руководством 2007 года, наличие результатов новых терапевтических испытаний и эпидемиологических исследований привело к пересмотру рекомендаций по эмпирическим стратегиям лечения и дополнительным управленческим решениям.
Выводы: Группа сформулировала и обосновала рекомендации по избранным стратегиям диагностики и лечения взрослых пациентов с внебольничной пневмонией.
Ключевые слова: внебольничная пневмония; пневмония; ведение пациентов
Для получения дополнительной информации посетите веб-сайт Американского торакального общества.
Карманная карточка
Официальные инструменты внедрения рекомендаций ATS / IDSA
Диагностика и лечение взрослых с внебольничной пневмонией: официальные инструменты внедрения рекомендаций ATS / IDSA
- Metlay JP, Waterer GW, Long AC, Anzueto A, Brozek J, Crothers K, et al.
 Диагностика и лечение взрослых с внебольничной пневмонией. официальное руководство по клинической практике ATS и IDSA.Am J Respir Crit Care Med 2019; 200 (7): e45 – e67.
Диагностика и лечение взрослых с внебольничной пневмонией. официальное руководство по клинической практике ATS и IDSA.Am J Respir Crit Care Med 2019; 200 (7): e45 – e67. - Jones BE, Herman DD, Dela Cruz CS, Waterer GW, Metlay JP, Ruminjo JK и др. Резюме для клиницистов: руководство по клинической практике по диагностике и лечению внебольничной пневмонии. Ann Am Thorac Soc 2019; 17 (2): 133-138.
- Краткое изложение рекомендаций Института ECRI и оценочная карта
- Передовицы и письма в редакцию
- Пресс-релиз
- Материалы, представляющие интерес для общественного здравоохранения
- Карманный справочник
- Подкасты
Дополнительные материалы
- Прочие соответствующие рекомендации
- Соответствующие редакционные статьи и письма в редакцию
- Общие обзоры и обновления
- Bostwick AD, Jones BE, Paine R, Goetz MD, Samore M, Jones M.
 Возможное влияние рекомендаций по лечению внутрибольничной пневмонии на эмпирические антибиотики. оценка работы 113 медицинских центров по делам ветеранов. Ann Am Thorac Soc 2019; 16 (11): 1392–1398
Возможное влияние рекомендаций по лечению внутрибольничной пневмонии на эмпирические антибиотики. оценка работы 113 медицинских центров по делам ветеранов. Ann Am Thorac Soc 2019; 16 (11): 1392–1398 - Frencken JF, van Baal L, Kappen TH, Donker DW, Horn J, van der Poll T. и др. Повреждение миокарда у тяжелобольных пациентов с внебольничной пневмонией — когортное исследование. Ann Am Thorac Soc 2019; 16 (5): 606-612.
- Bostwick AD, Jones BE, Paine R, Goetz MD, Samore M, Jones M.
- Сопутствующие научные симпозиумы
- Связанные пресс-релизы
- Материалы по теме, представляющие интерес для общественного здравоохранения
- Связанные вебинары
- Грибковая инфекция и внебольничная пневмония (янв.29, 2019) — Ведущий: Элефтериос Милонакис, доктор медицины, доктор философии, FIDSA и Чади Хаге, доктор медицины, FCCP, ATSF, модератор: Ритвей Кулкарни, магистр наук, доктор философии
- Важные клинические обновления по легочному кокцидиоидомикозу (19 июня 2015 г.) — Докладчик: Том Чиллер, доктор медицинских наук, магистр медицины и здравоохранения, и Джон Н.
 Галгиани, доктор медицины
Галгиани, доктор медицины
Улучшение ухода за пациентами с внебольничной пневмонией
Недавнее ретроспективное когортное исследование 88 605 пациентов с ВП, госпитализированных в рамках системы Управления здравоохранения ветеранов, имело целью изучить добавление эмпирической терапии против MRSA к стандартной терапии. 6 В это исследование были включены пациенты, которые, как обычно полагают, получают пользу от терапии против MRSA, в том числе пациенты, поступившие в отделения интенсивной терапии, пациенты с историей колонизации или инфекции MRSA, или пациенты с MRSA-положительным мазком с назальной полимеразной цепной реакцией или обнаруженным MRSA в крови или респираторных культурах в течение 2 дней с момента поступления. Используя взвешенный анализ предрасположенности, получение терапии против MRSA в сочетании со стандартной терапией было связано со значительно повышенным скорректированным риском смерти, острого повреждения почек (ОПП) и инфекций, вызванных устойчивостью к ванкомицину Enterococcus spp, Clostridioides difficile, и грамотрицательные стержни. 6
6
Исследователи пришли к выводу, что исследование ставит под сомнение предположение о том, что «польза от более сильных антибиотиков во время эмпирической фазы превышает вред». 6
Эмпирическая терапия против MRSA по-прежнему представляет собой область возможностей для применения противомикробных препаратов в лечении ВП.
Из рекомендаций 2019 г. также была удалена рекомендация покрывать анаэробы при подозрении на аспирационную пневмонию в пользу покрытия только при эмпиеме или абсцессе легкого.Аспирационная пневмония связана с более высокой смертностью, чем ВБП, не связанная с аспирацией, при этом анаэробы исторически считались основными патогенами. 7-9 Однако недавние данные показывают, что анаэробы имеют гораздо меньшую заболеваемость, чем считалось ранее. Некоторые исследования даже постулируют вред от назначения ненужной анаэробной терапии. 7-9 В ходе недавнего вторичного анализа международного многоцентрового исследования точечной распространенности взрослых, госпитализированных с ВП, были обследованы 193 пациента с аспирационной ВП (ВП). 10 Госпитализированные пациенты с ACAP имели анаэробную флору, аналогичную пациентам без факторов риска аспирации. Несмотря на это, большая часть пациентов с ВП получала антианаэробную терапию, независимо от аспирации или факторов риска (72,5% пациентов с ВП, 53,4% пациентов с ВП с факторами риска аспирации и 49,8% пациентов без факторов риска). Исследователи поддерживают рекомендации, предлагая ограничить антианаэробную терапию пациентам с эмпиемой или абсцессом легких.
10 Госпитализированные пациенты с ACAP имели анаэробную флору, аналогичную пациентам без факторов риска аспирации. Несмотря на это, большая часть пациентов с ВП получала антианаэробную терапию, независимо от аспирации или факторов риска (72,5% пациентов с ВП, 53,4% пациентов с ВП с факторами риска аспирации и 49,8% пациентов без факторов риска). Исследователи поддерживают рекомендации, предлагая ограничить антианаэробную терапию пациентам с эмпиемой или абсцессом легких.
COVID-19 ERA
Пандемия коронавирусного заболевания 2019 г. (COVID-19) повлияла на уход за пациентами и создала дополнительный барьер для управления антибиотиками. Вирусные респираторные инфекции, вызванные тяжелым острым респираторным синдромом, вызванным коронавирусом 2, часто проявляются схожими признаками и симптомами бактериальной пневмонии, что вызывает опасения по поводу бактериальной коинфекции. 11 Однако частота бактериальных коинфекций у пациентов с COVID-19 остается низкой. Результаты исследования показывают, что пациенты из местного населения имеют низкую распространенность бактериальных коинфекций — до 4%. 11-14 Распространенность вторичных бактериальных инфекций у госпитализированных пациентов несколько выше, от 7% до 14,3%. 11-14 Этот показатель ниже по сравнению с другими распространенными вирусными респираторными инфекциями. Для сравнения, распространенность бактериальных коинфекций у пациентов с гриппом достигает 30%. 11,15-17
Результаты исследования показывают, что пациенты из местного населения имеют низкую распространенность бактериальных коинфекций — до 4%. 11-14 Распространенность вторичных бактериальных инфекций у госпитализированных пациентов несколько выше, от 7% до 14,3%. 11-14 Этот показатель ниже по сравнению с другими распространенными вирусными респираторными инфекциями. Для сравнения, распространенность бактериальных коинфекций у пациентов с гриппом достигает 30%. 11,15-17
Хотя частота бактериальных коинфекций невысока, существует повышенный риск заболеваемости и смертности, когда лечение откладывается, что создает трудности в надлежащем ведении ВП.Когда есть серьезные подозрения на бактериальную коинфекцию, целесообразно начать эмпирическую терапию ВП. 18 Эмпирический спектр антибиотиков должен коррелировать с конкретными для пациента факторами риска для организмов с множественной лекарственной устойчивостью, как указано в рекомендациях ATS / IDSA CAP. 4,11 Для пациентов с бактериальной коинфекцией COVID-19 типичной рекомендуемой продолжительностью является от 5 до 7 дней антибактериальной терапии с клиническим улучшением. 4,11,18,19 Однако в большинстве ситуаций покрытие бактериальной коинфекции не требуется, что приводит к чрезмерному использованию антибиотиков.
4,11 Для пациентов с бактериальной коинфекцией COVID-19 типичной рекомендуемой продолжительностью является от 5 до 7 дней антибактериальной терапии с клиническим улучшением. 4,11,18,19 Однако в большинстве ситуаций покрытие бактериальной коинфекции не требуется, что приводит к чрезмерному использованию антибиотиков.
Использование диагностических инструментов управления предоставляет возможности для оптимизации ухода за пациентами. У пациентов с COVID-19 с легкой степенью тяжести заболевания нормальный уровень прокальцитонина (<0,5 мкг / л) коррелирует с низкой вероятностью бактериальной инфекции и может подтолкнуть врачей к прекращению приема антибиотиков. 18 Однако у пациентов в критическом состоянии с COVID-19 может быть повышенный уровень прокальцитонина (> 0,5 мкг / л). Уровень прокальцитонина может быть повышен из-за неинфекционных причин, включая острый респираторный дистресс, ОПП, кардиогенный шок и терминальную стадию почечной недостаточности. 18 Дополнительным инструментом управления являются мазки из носа MRSA, которые можно использовать для пациентов с факторами риска для уменьшения ненужного охвата MRSA. Эти инструменты позволяют незамедлительно прекратить прием антибиотиков или деэскалацию, чтобы уменьшить воздействие ненужной антибиотикотерапии и уменьшить потенциальный вред пациенту. 18,20
18 Дополнительным инструментом управления являются мазки из носа MRSA, которые можно использовать для пациентов с факторами риска для уменьшения ненужного охвата MRSA. Эти инструменты позволяют незамедлительно прекратить прием антибиотиков или деэскалацию, чтобы уменьшить воздействие ненужной антибиотикотерапии и уменьшить потенциальный вред пациенту. 18,20
В подкасте Общества инфекционных фармацевтов от 15 января 2021 г., подкасте « Breakpoints », содержится дополнительная информация о противоречиях в лечении ВП. 21
ССЫЛКИ
1. Кочанек К.Д., Мерфи С.Л., Сюй Дж., Ариас Э. Смертность: окончательные данные за 2017 год. CDC. 24 июня 2019 г. По состоянию на 11 января 2021 г. https://www.cdc.gov/nchs/data/nvsr/nvsr68/nvsr68_09_508.pdf
2. Американское торакальное общество; Общество инфекционных болезней Америки. Рекомендации по ведению взрослых с внутрибольничной пневмонией, пневмонией, связанной с аппаратом искусственной вентиляции легких, и пневмонией, связанной со здоровьем. Am J Respir Crit Care Med .2005; 171 (4): 388-416. DOI: 10.1164 / rccm.200405-644ST
Am J Respir Crit Care Med .2005; 171 (4): 388-416. DOI: 10.1164 / rccm.200405-644ST
3. Манделл Л.А., Вундеринк Р.Г., Анзуэто А. и др. Общество инфекционных болезней Америки / Американское торакальное общество согласовали руководящие принципы ведения внебольничной пневмонии у взрослых. Clin Infect Dis . 2007; 44 (приложение 2): 27-72. DOI: 10.1086 / 511159
4. Metlay JP, Waterer GW, Long AC и др. Диагностика и лечение взрослых с внебольничной пневмонией: официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний. Am J Respir Crit Care Med . 2019; 200 (7): e45-e67. doi: 10.1164 / rccm.201908-1581ST
5. Бергер А., Эдельсберг Дж., Остер Дж., Хуанг Х, Вебер Д. Модели начальной антибактериальной терапии внебольничной пневмонии в больницах США, 2000–2009 гг. Am J Med Sci . 2014; 347 (5): 347-356. DOI: 10.1097 / MAJ.0b013e318294833f
6. Jones BE, Ying J, Stevens V и др. Сравнение эмпирических анти-MRSA и стандартной антибактериальной терапии и риск 30-дневной смертности у пациентов, госпитализированных по поводу пневмонии. JAMA Intern Med . 2020; 180 (4): 552-560. DOI: 10.1001 / jamainternmed.2019.7495
Сравнение эмпирических анти-MRSA и стандартной антибактериальной терапии и риск 30-дневной смертности у пациентов, госпитализированных по поводу пневмонии. JAMA Intern Med . 2020; 180 (4): 552-560. DOI: 10.1001 / jamainternmed.2019.7495
7. Ланспа М.Дж., Джонс Б.Е., Браун С.М., Дин Н.К. Смертность, заболеваемость и тяжесть заболевания у пациентов с аспирационной пневмонией. Дж Хосп Мед . 2013; 8 (2): 83-90. doi: 10.1002 / jhm.1996
8. Марик П.Е., Каро П. Роль анаэробов у пациентов с вентиляторно-ассоциированной пневмонией и аспирационной пневмонией: проспективное исследование. Сундук 1999; 115 (1): 178-183. DOI: 10,1378 / сундук.115.1.178
9. Эль-Солх А.А., Пьетрантони С., Бхат А. и др. Микробиология тяжелой аспирационной пневмонии у лиц пожилого возраста. Am J Respir Crit Care Med . 2003; 167 (12): 1650-1654. DOI: 10.1164 / rccm.200212-1543OC
10. Марин-Коррал Дж., Паскуаль-Гуардия С., Амати Ф. и др. Факторы риска аспирации, микробиология и эмпирические антибиотики для пациентов, госпитализированных с внебольничной пневмонией. Сундук . 2021: 159 (1): 58-72. DOI: 10.1016 / j.chest.2020.06.079
Сундук . 2021: 159 (1): 58-72. DOI: 10.1016 / j.chest.2020.06.079
11.Лэнгфорд Б.Дж., Со М., Райбардхан С. и др. Бактериальная коинфекция и вторичная инфекция у пациентов с COVID-19: живой экспресс-обзор и метаанализ. Clin Microbiol Infect . 2020; 26 (12): 1622-1629. DOI: 10.1016 / j.cmi.2020.07.016
12. Гарсия-Видаль С., Санжуан Г., Морено-Гарсиа Е. и др .; Группа исследователей COVID-19. Частота сопутствующих инфекций и суперинфекций у госпитализированных пациентов с COVID-19: ретроспективное когортное исследование. Clin Microbiol Infect . 2021; 27 (1): 83-88.DOI: 10.1016 / j.cmi.2020.07.041
13. Buehrle DJ, Decker BK, Wagener MM, et al. Потребление антибиотиков и забота о пациентах в больнице за пределами эпицентра раннего коронавирусного заболевания 2019 г. Противомикробные агенты Chemother . 2020; 64 (11): e01011-e01020. DOI: 10.1128 / aac.01011-20
14. Rawson TM, Moore LSP, Zhu N, et al. Бактериальная и грибковая коинфекция у людей с коронавирусом: быстрый обзор в поддержку назначения противомикробных препаратов COVID-19. Clin Infect Dis .2020; 71 (9): 2459-2468. DOI: 10.1093 / cid / ciaa530
Clin Infect Dis .2020; 71 (9): 2459-2468. DOI: 10.1093 / cid / ciaa530
15. Estenssoro E, Rios FG, Apezteguia C, et al. Пандемия гриппа A 2009 г. в Аргентине: исследование 337 пациентов на ИВЛ. Am J Respir Crit Care Med . 2010; 182 (1): 41-48. DOI: 10.1164 / 201001-0037OC
16. Martin-Loeches I, Sanchez-Corral A, Diaz E, et al; h2N1 Рабочая группа SEMICYUC. Внебольничная респираторная коинфекция у тяжелобольных пациентов с пандемическим вирусом гриппа A (h2N1) 2009 г. Сундук .2011; 139 (3): 555-562. DOI: 10.1378 / Chess.10-1396
17. Рис TW, Rubinson L, Uyeki TM, et al. Критическое заболевание от вируса пандемического гриппа А 2009 г. и бактериальной коинфекции в США. Crit Care Med . 2012; 40 (5): 1487-1498. doi: 10.1097 / ccm.0b013e3182416f23
18. Wu CP, Adhi F, Highland K. Распознавание и лечение респираторной коинфекции и вторичной бактериальной пневмонии у пациентов с COVID-19. Клив Клин Дж. Мед . 2020; 87 (11): 659-663. doi: 10.3949 / ccjm.87a.ccc015
doi: 10.3949 / ccjm.87a.ccc015
19. Спеллберг Б. Новая мантра антибиотика — «короче — лучше». JAMA Intern Med . 2016; 176 (9): 1254-1255. DOI: 10.1001 / jamainternmed.2016.3646
20. Parente DM, Cunha CB, Mylonakis E, Timbrook TT. Клиническая применимость назального скрининга на метициллин-резистентный золотистый стафилококк (MRSA) для исключения пневмонии MRSA: диагностический мета-анализ с последствиями для управления антимикробными препаратами. Clin Infect Dis . 2018; 67 (1): 1-7. DOI: 10.1093 / cid / ciy024
21. Общество фармацевтов-инфекционистов. Точки останова . По состоянию на 22 февраля 2021 г. https://sidp.org/Podcasts
Пневмония
Что такое пневмония?
Пневмония — это инфекция одного или обоих легких, вызываемая бактериями, вирусами или грибками. Это серьезная инфекция, при которой воздушные мешочки заполняются гноем и другой жидкостью.
Что вызывает пневмонию?
Существует более 30 различных причин пневмонии, сгруппированных по причинам. Основные виды пневмонии:
Основные виды пневмонии:
Бактериальная пневмония. Этот тип вызывается различными бактериями. Чаще всего встречается Streptococcus pneumoniae. Часто это происходит, когда организм каким-то образом ослаблен. Это может быть из-за болезни, плохого питания, пожилого возраста или нарушения иммунитета. Затем бактерии могут проникнуть в легкие. Бактериальная пневмония может поражать людей любого возраста. Но вы подвергаетесь большему риску, если злоупотребляете алкоголем, курите, ослаблены, только что перенесли операцию, страдаете респираторным заболеванием или вирусной инфекцией или имеете слабую иммунную систему.
Вирусная пневмония. Этот тип вызывается различными вирусами, в том числе гриппом. На его долю приходится около трети всех случаев пневмонии. SARS-CoV-2, вирус, ответственный за COVID-19, также может вызывать вирусную пневмонию. У вас может быть больше шансов заболеть бактериальной пневмонией, если у вас вирусная пневмония.

Микоплазменная пневмония. Этот тип имеет несколько иные симптомы и физические признаки.Это называется атипичная пневмония. Это вызвано бактериями Mycoplasma pneumoniae. Обычно это вызывает легкую, широко распространенную пневмонию, которая поражает все возрастные группы.
Пневмонии прочие. Существуют и другие, менее распространенные пневмонии, которые могут быть вызваны другими инфекциями, включая грибки.
Кто подвержен риску пневмонии?
Пневмонией может заболеть любой. Но наибольшему риску подвергаются следующие группы:
Взрослые в возрасте 65 лет и старше
Дети младше 2 лет
Люди с определенными заболеваниями
Люди, которые курят или используют устройства для вейпинга
Каковы симптомы пневмонии?
Симптомы бактериальной пневмонии включают:
Голубоватый цвет губ и ногтей
Запутанное психическое состояние или делирий, особенно у пожилых людей
Кашель с выделением зеленой, желтой или кровянистой слизи
Лихорадка
Сильное потоотделение
Потеря аппетита
Низкая энергия и сильная усталость (утомляемость)
Учащенное дыхание
Учащенный пульс
Озноб
Острая или колющая боль в груди, усиливающаяся при глубоком дыхании или кашле
Одышка, усиливающаяся при физической активности
Ранние симптомы вирусной пневмонии такие же, как и при бактериальной пневмонии, за которыми может следовать:
Микоплазменная пневмония имеет несколько другие симптомы. К ним относится сильный кашель, который может выделять слизь.
К ним относится сильный кашель, который может выделять слизь.
Как диагностируется пневмония?
Диагноз часто ставится на основании вашей недавней истории болезни, такой как операция, простуда или путешествия. Ваш лечащий врач также отметит степень заболевания. Основываясь на этих факторах, ваш врач может диагностировать пневмонию просто на основе тщательного анамнеза и физического осмотра. Эти тесты могут быть использованы для подтверждения диагноза:
Рентген грудной клетки. Этот тест позволяет сфотографировать внутренние ткани, кости и органы, включая легкие.
Анализы крови. Этот тест можно использовать для проверки наличия инфекции и распространения инфекции в кровоток (посев крови). Анализ газов артериальной крови проверяет количество кислорода в кровотоке.
Посев мокроты. Этот тест проводится на материале, который кашляет из легких и попадает в рот.
 Его часто используют, чтобы узнать, есть ли в легких инфекция.
Его часто используют, чтобы узнать, есть ли в легких инфекция.Пульсоксиметрия. Оксиметр — это небольшой прибор, который измеряет количество кислорода в крови. Небольшой датчик приклеен или прикреплен к пальцу. Когда машина включена, на датчике виден небольшой красный свет. Тест безболезненный, красный свет не нагревается.
КТ грудной клетки. Эта процедура визуализации использует комбинацию рентгеновских лучей и компьютерных технологий для получения четких, подробных горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более детализирована, чем обычные рентгеновские снимки.
Бронхоскопия. Это прямое исследование основных дыхательных путей легких (бронхов) с помощью гибкой трубки (бронхоскопа).
 Это помогает проверять и диагностировать проблемы с легкими, оценивать закупорку и брать образцы ткани или жидкости для анализа,
Это помогает проверять и диагностировать проблемы с легкими, оценивать закупорку и брать образцы ткани или жидкости для анализа,Посев плевральной жидкости. В этом тесте образец жидкости берется из плевральной полости. Это пространство между легкими и грудной стенкой. Через кожу между ребрами в плевральную полость вводится длинная тонкая игла. Жидкость набирается в шприц, прикрепленный к игле. Его отправляют в лабораторию, где проверяют, какие бактерии вызывают пневмонию.
Как лечится пневмония?
Лечение зависит от типа пневмонии. В большинстве случаев пневмонию лечат в домашних условиях. Но в тяжелых случаях можно лечить в больнице. Антибиотики используются при бактериальной пневмонии. Антибиотики также могут ускорить выздоровление от микоплазменной пневмонии и в некоторых особых случаях. Большинство вирусных пневмоний не требуют специального лечения. Часто они поправляются сами.
Другое лечение может включать хорошее питание, увеличение потребления жидкости, отдых, кислородную терапию, обезболивающие, контроль температуры и, возможно, лекарства от кашля, если кашель сильный.Если вы курите или используете устройства для вейпинга, поговорите со своим врачом о том, как это бросить.
Можно ли предотвратить пневмонию?
Проконсультируйтесь с вашим лечащим врачом о вакцинации. Грипп — частая причина пневмонии. Таким образом, ежегодная прививка от гриппа может помочь предотвратить как грипп, так и пневмонию.
Есть также 2 пневмококковые вакцины. Они защитят вас от распространенной формы бактериальной пневмонии. Детям младше 5 лет и взрослым 65 лет и старше следует делать прививку.
Прививка от пневмококка также рекомендуется всем детям и взрослым, которые подвержены повышенному риску пневмококковой инфекции из-за других заболеваний.
Риск передачи COVID-19 можно снизить с помощью: частого мытья рук, избегания скопления людей, держания на расстоянии 1,8 метра от людей, которые не живут в вашем доме, и ношения маски.
Какие возможные осложнения пневмонии?
Большинство людей с пневмонией хорошо поддаются лечению.Но пневмония может быть очень серьезной и даже смертельной.
У вас больше шансов получить осложнения, если вы пожилой человек, очень маленький ребенок, у вас слабая иммунная система или у вас серьезные проблемы со здоровьем, такие как диабет или цирроз. Осложнения могут включать:
Острый респираторный дистресс-синдром (ОРДС). Это тяжелая форма дыхательной недостаточности.
Абсцессы легких. Это карманы гноя, которые образуются внутри или вокруг легкого. Возможно, их потребуется опорожнить хирургическим путем.
Дыхательная недостаточность. Это требует использования дыхательного аппарата или вентилятора.
Сепсис. Это когда инфекция попадает в кровь.
 Это может привести к органной недостаточности.
Это может привести к органной недостаточности.
Основные сведения о пневмонии
Пневмония — это инфекция одного или обоих легких, вызываемая бактериями, вирусами или грибками.
Получить его может любой желающий. Но к группе повышенного риска относятся дети младше 2 лет, взрослые 65 лет и старше, курильщики и люди с определенными заболеваниями.
Самый частый симптом — кашель с выделением зеленой, желтой или кровянистой слизи. Другие симптомы включают жар, озноб, одышку, упадок сил и сильную усталость.
Пневмонию часто можно диагностировать на основании истории болезни и физического осмотра.Также можно использовать тесты, используемые для проверки легких, анализы крови и анализы мокроты, которую вы откашливаете.
Большинство людей с пневмонией хорошо поддаются лечению, но пневмония может вызвать серьезные проблемы с легкими и инфекционные заболевания.
 Это может быть даже смертельно опасно.
Это может быть даже смертельно опасно.Риск заражения вирусной пневмонией COVID-19 можно снизить с помощью: частого мытья рук, избегания скопления людей, нахождения на расстоянии 1,8 метра от людей, которые не живут в вашем непосредственном доме, и ношении маски.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
Знайте причину вашего визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит врач.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам врач.

Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.
Внебольничная пневмония: стратегии сортировки и лечения
РЕЗЮМЕ
Внебольничная пневмония вносит значительный вклад в заболеваемость пациентов и расходы на здравоохранение. По мере того, как наше понимание этой распространенной инфекции растет, совместные усилия исследователей и клинических сообществ предоставляют новую литературу и обновленные руководства, информирующие о лечении. В этом обзоре обсуждаются методы диагностики, эмпирическое лечение и стратегии профилактики инфекций у пациентов с подозрением на внебольничную пневмонию.
КЛЮЧЕВЫЕ МОМЕНТЫ
Систематическая стратификация пациентов с подозрением на внебольничную пневмонию на основе риска смертности может помочь в определении наиболее безопасного уровня лечения для каждого пациента.
Эмпирическое лечение должно основываться на местной антибиотикограмме (т. Е. На местных моделях устойчивости к антибиотикам) с добавлением охвата организмов с множественной лекарственной устойчивостью на основе индивидуальных факторов риска пациента и учреждения.
Своевременный переход на таргетную противомикробную терапию, управляемый диагностическим тестированием, может снизить устойчивость к антибиотикам и побочные реакции, связанные с антибиотиками.
Надлежащее клиническое и рентгенологическое наблюдение после завершения курса антибиотиков для оценки неэффективности лечения является предметом постоянных дискуссий.
В то время как врачи лечили пневмонию на протяжении веков, каждый этап процесса принятия клинических решений по-прежнему сопряжен с трудностями, от определения наиболее подходящих условий оказания помощи пациенту с подозрением на пневмонию до планирования последующего наблюдения после завершения курса лечения антибиотиками. За прошедшие годы врачи стали свидетелями появления новых медицинских и респираторных методов лечения, а также развития устойчивости к антибиотикам при лечении этой распространенной инфекции.
Стационарные пациенты с пневмонией делятся на 2 категории: госпитализированные пациенты с внебольничной пневмонией (ВП) и пациенты, у которых развивается внутрибольничная пневмония или пневмония, связанная с аппаратом искусственной вентиляции легких, в то время как они уже госпитализированы. Каждая группа пациентов сталкивается с уникальным воздействием организмов, поэтому рекомендуемые диагностические тесты, эмпирические схемы лечения и цели профилактики инфекций различаются.
В этой статье рассматриваются руководящие принципы Американского общества инфекционных заболеваний (IDSA) и Американского торакального общества (ATS) 1 и интерпретируются недавние исследования для решения вопросов, которые возникают конкретно при стационарном ведении ВП.
ОБЫЧНАЯ И ДОРОЖНАЯ
ВП является серьезной проблемой для здоровья: в одном исследовании сообщается о 915 500 эпизодах у взрослых в возрасте не менее 65 лет в Соединенных Штатах каждый год, а медицинские расходы, связанные с ВП, превысили 10 миллиардов долларов в 2011 году. 2, 3
Национальный центр статистики здравоохранения сообщил о 1,7 миллионах посещений отделений неотложной помощи в США в 2017 году, в которых пневмония была основным диагнозом при выписке, и назвал пневмонию причиной смерти 49 157 человек в 2017 году. 4
СТРАТИФИКАЦИЯ РИСКОВ ПНЕВМОНИИ, ПРИОБРЕТЕННОЙ СООБЩЕСТВОМ
Руководящие принципы IDSA / ATS 2019 1 подчеркивают важность определения того, какой уровень ухода за пациентом необходим: уместно ли амбулаторное лечение или пациент должен быть в больницу или даже в реанимацию? Соответствующая сортировка может предотвратить нагрузку на пациента и систему здравоохранения, связанную с недооценкой или переоценкой тяжести заболевания. Пациенты с высоким риском смерти, чья острота зрения не полностью оценена, сталкиваются с неадекватной поддержкой, в то время как пациенты, госпитализированные, несмотря на низкий риск смерти, могут излишне подвергаться рискам в условиях больницы, таким как инфекции от связанных со здравоохранением организмов с множественной лекарственной устойчивостью.
Калькуляторы риска обычно используются для помощи врачам в сортировке пациентов в повседневной практике, хотя они не прошли специальной проверки для прогнозирования необходимости госпитализации.
CURB-65 — это простой калькулятор, основанный на 5 факторах риска, впервые определенных в 1987 году (таблица 1). 1 Пациенты получают по 1 баллу за переливание крови c , высокое содержание азота в крови u rea, высокую частоту выдоха r , низкое давление b lood и возраст 65 или старше; чем выше общий балл, тем выше 30-дневный риск смерти.Согласно IDSA / ATS, пациенты с оценкой 0 или 1 могут лечиться амбулаторно, пациенты с оценкой 2 должны быть госпитализированы, а пациенты с оценкой 3, 4 или 5 нуждаются в лечении в отделении интенсивной терапии. .
ТАБЛИЦА 1
Калькулятор CURB-65
Сокращенная версия этого калькулятора, CRB-65, позволяет стратифицировать риск амбулаторных пациентов без лабораторных исследований. 1
Индекс тяжести пневмонии включает 20 факторов риска, чтобы разделить пациентов на 5 классов, коррелирующих с риском смертности (таблица 2). 5 Авторы предлагают амбулаторное ведение пациентов с классами I или II и стационарное лечение с классами риска IV и V. Пациенты с классом III могут безопасно лечиться в амбулаторных условиях при соответствующей поддержке или в стационарном отделении наблюдения.
ТАБЛИЦА 2
Калькулятор индекса тяжести пневмонии и соответствующие классы риска
Хотя CURB-65 может быть лучше в загруженных клинических условиях, поскольку это более короткая шкала стратификации риска для ВП, Индекс тяжести пневмонии предпочтителен в соответствии с рекомендациями IDSA / ATS 2019 поскольку он был более тщательно изучен и подтвержден. 1
Руководство IDSA / ATS перечисляет отдельный набор основных и второстепенных критериев для определения «тяжелой пневмонии», чтобы определить, какие пациенты с подозрением на ВП нуждаются в интенсивной терапии. 1 Для диагностики тяжелой пневмонии требуется по крайней мере 1 из основных критериев или по крайней мере 3 из второстепенных критериев (Таблица 3).
ТАБЛИЦА 3
Тяжелая пневмония: критерии Американского общества по инфекционным заболеваниям и Американского торакального общества
Исследование , многоцентровое проспективное контролируемое исследование амбулаторных и госпитализированных пациентов с ВП, составило список рисков факторы, связанные со смертью в течение 30 дней. 6 Эти факторы риска включают изменение психического статуса, уремию, лейкопению и гипоксемию. Хроническая печеночная недостаточность была фактором риска, выделенным в этом исследовании, но не включенным в критерии IDSA / ATS.
Тем не менее, ни одна из этих систем оценки не может полностью охватить все медицинские или психосоциальные сопутствующие заболевания, которые могут помешать успешному выздоровлению в амбулаторных условиях. Ретроспективный обзор более 1800 пациентов показал, что 45% пациентов с ВП «низкого риска» по индексу тяжести пневмонии, тем не менее, были госпитализированы. 7 Пациенты с когнитивными нарушениями, ишемической болезнью сердца, сахарным диабетом, легочными заболеваниями, многодолевыми рентгенологическими помутнениями, кислородной терапией в домашних условиях, приемом кортикостероидов или антибиотиками перед обращением в больницу имели повышенные шансы на госпитализацию.
Клиническая оценка должна применяться к результатам любого из этих калькуляторов для надлежащей сортировки пациентов с пневмонией.
ДИАГНОСТИКА ПНЕВМОНИИ, ПРИОБРЕТЕННОЙ В СООБЩЕСТВЕ
Визуализация
После сортировки пациента с подозрением на ВБП до наиболее безопасного уровня лечения можно использовать несколько рентгенографических и лабораторных методов для подтверждения диагноза и определения микроорганизма, наиболее вероятного ответственного за продолжающуюся инфекцию .Рентгенограммы грудной клетки с очевидными инфильтратами необходимы для диагностики ВП и отличия от инфекции верхних дыхательных путей. 1
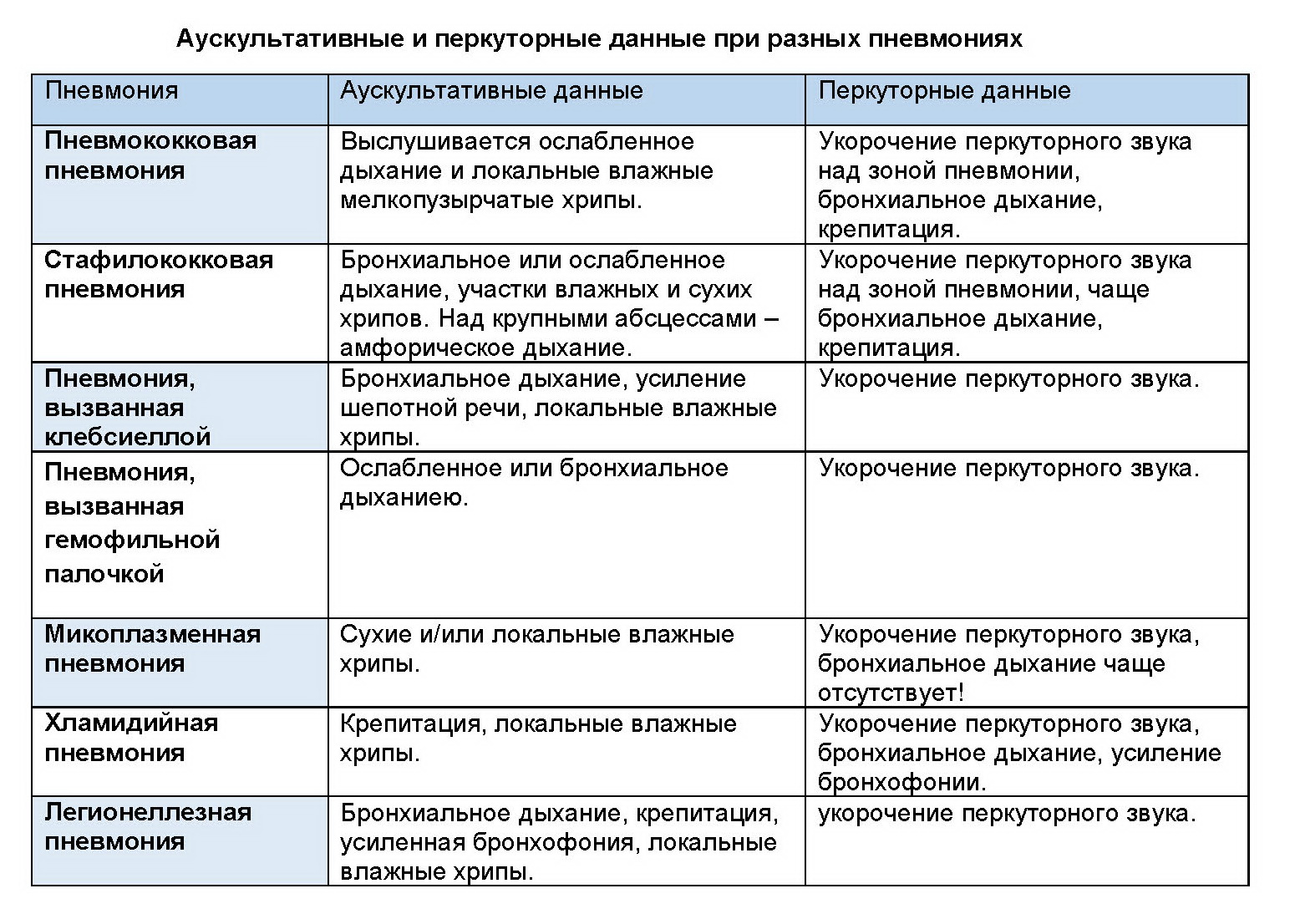
Различные организмы могут быть связаны с характерными паттернами инфильтрата, которые часто проявляются в течение 12 часов после появления симптомов:
Очаговая несегментарная или долевая пневмония (Рисунок 1). Типичные бактериальные пневмонии, вызываемые такими организмами, как Streptococcus pneumoniae , имеют тенденцию проявляться непрозрачностью воздушного пространства в 1 сегменте или доле, хотя использование антибиотиков может изменить их патофизиологию и создать неоднородную многодольчатую картину помутнения.
Рисунок 1
Очаговая долевая пневмония.
Мультифокальная бронхопневмония или крупозная пневмония. Бронхопневмонии, также характеризующиеся пятнистой структурой, чаще всего вызываются Staphylococcus aureus , Haemophilus influenzae и грибами. 8
Очаговая или диффузная «интерстициальная» пневмония (рис. 2). Атипичные бактериальные организмы, включая Legionella pneumophila , Mycoplasma pneumoniae и Chlamydophila pneumoniae , часто поражают основания легких диффузным, двусторонним ретикулонодулярным типом, но могут начинаться с отдельных долевых помутнений при рентгенографии грудной клетки. 9 Вирусные организмы также связаны с диффузным двусторонним поражением легких.
Рисунок 2
Диффузная интерстициальная пневмония.
Ранняя рентгенографическая идентификация легочных осложнений, таких как плевральный выпот или кавитационные поражения, может дать больше ключей к разгадке причинного организма и позволить своевременное вмешательство. 9
Насколько точна рентгенография грудной клетки?
Полезность рентгенограмм грудной клетки в диагностике ВП в конечном итоге зависит от вариабельности между наблюдателями, при этом некоторые исследования указывают на 65% точность диагностики вирусной пневмонии, 67% при диагностике бактериальной пневмонии и отсутствие статистической надежности для дифференциации бактериальной пневмонии от небактериальной. 10 Шведский ретроспективный обзор 103 амбулаторных пациентов с подозрением на ВП показал, что только 88% пациентов с высокой клинической опасностью ВП продемонстрировали рентгенологические доказательства инфекции. 11
Микробиология
Для каждого пациента с подозрением на ВП необходимо собрать подробный социальный анамнез для выявления потенциальных профессиональных, путешествующих или эндемических контактов. Это будет руководить микробиологическим тестированием и эмпирическим лечением антибиотиками. 1 Например, пациенты, поступившие во время сезона гриппа или с известным контактом с домашними птицами в районах предыдущих вспышек гриппа, должны быть проверены на грипп A и B с помощью мазка из носоглотки.
Изоляция определенного микроорганизма у амбулаторных пациентов с ВП может не потребоваться, но рекомендуется для снижения эмпирических схем лечения антибиотиками. 1 Предварительная обработка Окрашивание по Граму и посев у пациентов, способных адекватно отхаркивать высококачественный образец или эндотрахеальный аспират у интубированных пациентов. Пациенты, отвечающие критериям тяжелой пневмонии, определенным в рекомендациях IDSA / ATS, заслуживают посева крови и мокроты, а также тестов на антиген в моче для L pneumophila и S pneumoniae (Таблица 4). 1
ТАБЛИЦА 4
Показания к анализу посевов крови при подозрении на внебольничную пневмонию
В целом активное наблюдение за более чем 2200 пациентами с ВП, требующими госпитализации, показало, что 38% посевов крови и мокроты, мазков из носоглотки и ротоглотки, а также мочи антигены дали возбудителя. 12 На вирусные организмы приходилось 25% этих случаев, а на бактериальные — 14%; 5% пациентов с вирусными пневмониями были инфицированы другим респираторным вирусом или бактериальным организмом.
Тестирование на прокальцитонин
Тестирование на прокальцитонин может помочь дифференцировать вирусные патогены от бактериальных у пациентов, госпитализированных по поводу ВП, предотвращая использование ненужных антибиотиков и позволяя быстро снизить эмпирическую терапию более эффективно, чем только клиническая оценка. 13 Хотя любая инфекционная пневмония может спровоцировать повышение этого сывороточного биомаркера, типичные бактерии, как правило, приводят к более высоким уровням прокальцитонина, чем атипичные бактерии или вирусы. 14 Цитокины, связанные с бактериальными инфекциями, увеличивают высвобождение прокальцитонина, в то время как интерфероны, связанные с вирусными инфекциями, ингибируют высвобождение прокальцитонина.Однако этот биомаркер не идеален, и его не будет повышать до 23% типичных бактериальных инфекций. 14
По этой причине прокальцитонин не должен заменять клиническую оценку при принятии решения о начале противомикробной терапии для пациентов с подозрением на ВП, но может использоваться в сочетании с клинической оценкой для снижения уровня терапии. У пациентов, история болезни которых указывает на альтернативные причины респираторного дистресса или улучшение при одновременном назначении терапии, такой как диурез, отрицательный уровень прокальцитонина может помочь в прекращении приема антибиотиков.С другой стороны, у пациентов с гриппом с подтвержденной полимеразной цепной реакцией повышенный уровень прокальцитонина может указывать на продолжение приема антибиотиков для лечения бактериальной суперинфекции.
УПРАВЛЕНИЕ ОБЩЕСТВЕННОЙ ПНЕВМОНИЕЙ
Антибиотикотерапия
Выбор антибиотиков до выявления возбудителя болезни должен основываться на факторах риска и степени заболевания пациента (таблица 5, таблица 6). 1
ТАБЛИЦА 5
Распространенные микроорганизмы при внебольничной пневмонии
ТАБЛИЦА 6
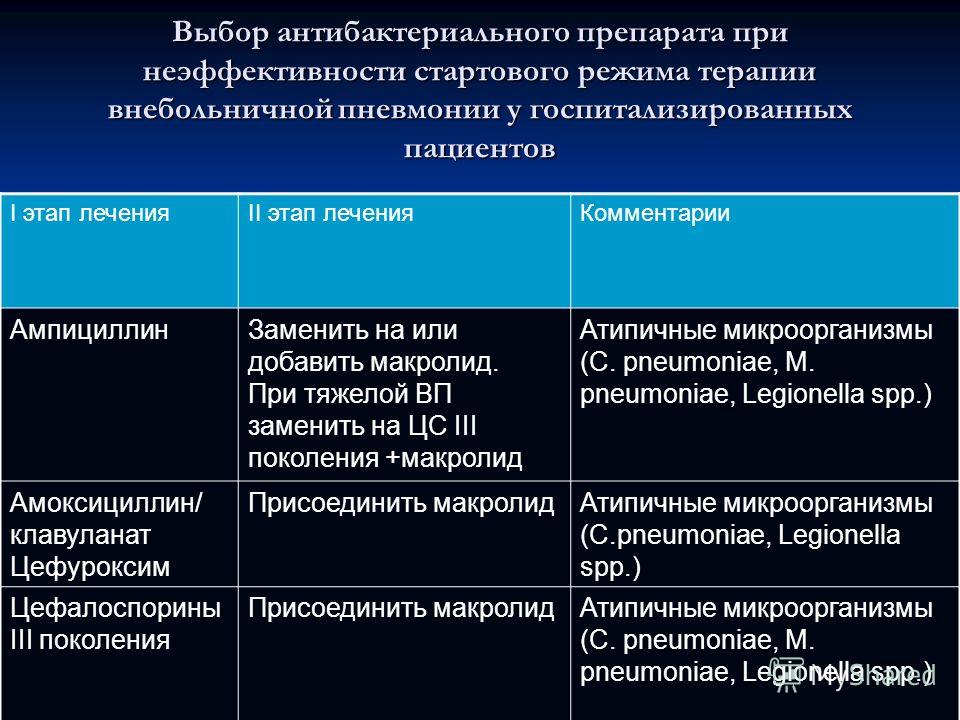
Первоначальная антибактериальная терапия внебольничной пневмонии
Пациентам медицинского этажа следует начинать либо респираторный фторхинолон, либо комбинацию бета-лактама плюс макролид; Пациенты интенсивной терапии должны получать бета-лактам плюс макролид или респираторный фторхинолон.Доксициклин может использоваться в качестве альтернативы макролиду или респираторному фторхинолону для лечения атипичных организмов, таких как Chlamydia pneumoniae, Legionella pneumophila, и Mycoplasma pneumoniae , у пациентов с удлиненным QTc. У пациентов с аллергией на пенициллин азтреонам следует применять в комбинации с аминогликозидами и респираторным фторхинолоном.
Пациенты, которые могли быть подвержены гриппу или которые в анамнезе употребляли инъекционные наркотики или имели структурное заболевание легких, или у которых есть абсцесс легкого, полостные инфильтраты или эндобронхиальная обструкция, также заслуживают страховки от внебольничной резистентности к метициллину S aureus (MRSA) с ванкомицином или линезолидом.Пациентам с подтвержденным или подозреваемым гриппом А, появившимся в течение 48 часов после появления симптомов, или с тяжелым заболеванием, следует лечить осельтамивиром. 1
Если организм идентифицирован с помощью посева, полимеразной цепной реакции или серологии, эмпирическая схема антибиотикотерапии должна быть адаптирована для этого организма. Скрининг ноздрей на MRSA можно надежно использовать для определения эмпирических и целенаправленных схем лечения противомикробными препаратами; Пациенты, начавшие лечение ванкомицином или линезолидом на основании вышеуказанных факторов риска, могут быть безопасно снижены на основании отрицательного мазка из носа. 15 Пневмококковый мочевой антиген имеет столь же надежную прогностическую ценность отрицательного результата и может также использоваться для снижения эмпирической антимикробной терапии. 16
Если микробиологическая оценка не позволяет идентифицировать возбудитель, индивидуальные факторы риска пациента, перечисленные выше, должны быть учтены при снижении уровня терапии до окончательного режима с охватом MRSA, Pseudomonas aeruginosa или атипичных патогенов, как указано . Псевдомонадная пневмония связана с более высоким риском смерти и рецидива, чем пневмония, вызванная другими патогенами.
Кортикостероиды в качестве дополнительной терапии
Использование дополнительных кортикостероидов для лечения ВП широко оспаривается. Руководства IDSA / ATS не рекомендуют использовать кортикостероиды для дополнительного лечения ВП, за исключением пациентов с рефрактерным септическим шоком. 1
Последующее лечение
Пациенты с гемодинамической стабильностью, которые могут безопасно принимать лекарства и иметь нормальный желудочно-кишечный тракт, могут быть выписаны на пероральную терапию, не дожидаясь клинической реакции.Антибиотики следует назначать не менее 5 дней, хотя пациентам с ослабленным иммунитетом или пациентам с легочными или внелегочными осложнениями может потребоваться более длительное лечение. 1
Консультация по инфекционному заболеванию может быть полезной, если ожидается длительная внутривенная антибактериальная терапия или если состояние пациента прогрессивно ухудшается после антимикробной терапии на основе рекомендаций.
При бронхоскопии для получения образцов из глубоких дыхательных путей может потребоваться консультация легочного, особенно если состояние пациента ухудшается, а возбудитель, вызывающий заболевание, остается неустановленным.Мы признаем, что результативность бронхоскопии и образцов бронхоальвеолярного лаважа снижается с увеличением продолжительности антибактериальной терапии, но полагаем, что в контексте клинического ухудшения, несмотря на антибиотики, бронхоальвеолярный лаваж может помочь успешно идентифицировать мультирезистентные или атипичные патогены, которые могут не быть покрывается продолжающимся режимом антибиотикотерапии. Консультация пульмонолога также показана пациентам с осложнениями пневмонии, такими как эмпиема, которые требуют процедурного вмешательства.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
CAP продолжает вносить вклад в заболеваемость и смертность пациентов, а также в расходы на здравоохранение.
Профессиональные общества выпустили совместные руководящие принципы для оптимизации моделей практики и предоставления основанных на фактических данных протоколов для диагностики, лечения и профилактики этой распространенной инфекции.
Необходимы дальнейшие исследования, чтобы определить подходящие стратегии по снижению приема антибиотиков при отсутствии возбудителя, определить дозу и продолжительность дополнительного приема стероидов и уточнить последующее наблюдение за пациентом после выписки из больницы.
- Авторские права © 2020 The Cleveland Clinic Foundation. Все права защищены.
Ведение и профилактика пневмонии у взрослых
Внебольничная пневмония (ВП)
Рекомендации по лечению Фармацевты могут гарантировать, что пациенты получат соответствующее лечение внебольничной пневмонии (ВП), которая приобретается вне стационара. Рекомендации по лечению ВП были недавно обновлены, чтобы рекомендовать амоксициллин в качестве средства первой линии, если пациенты не страдают аллергией на пенициллин. 3 Здоровые амбулаторные взрослые с ВП, у которых нет сопутствующих заболеваний или факторов риска для устойчивых к антибиотикам патогенов, должны получать 1 из следующих курсов лечения: амоксициллин 1 г 3 раза в день (первая линия), или доксициклин 100 мг два раза в день, или макролид (азитромицин 500 мг в первый день, затем 250 мг в день, или кларитромицин 500 мг два раза в день, или кларитромицин пролонгированного высвобождения 1000 мг в день). 3 Данные свидетельствуют о том, что устойчивость пневмококка (более 30%) может быть связана с макролидами, поэтому это следует учитывать при выборе лечения ВП. 3 Фармацевты также должны информировать пациентов о сердечных рисках, связанных с азитромицином, включая удлинение интервала QTc, и оценивать любые возможные лекарственные взаимодействия. 3
Пациенты с ВП и сопутствующими заболеваниями должны получать лечение более широкого спектра в амбулаторных условиях. 3 Для начального лечения следует начать комбинированную терапию амоксициллином / клавуланатом или цефалоспорином (цеф-подоксим, цефуроксим) и макролидом (азитромицин, кларитромицин) или доксициклином. 3 Резервная монотерапия фторхинолоном (левофлоксацин, моксифлоксацин или гемифлоксацин) для пациентов с лекарственно-устойчивой ВП или аллергией на ß-лактам. 3 Информируйте пациентов о серьезных побочных эффектах (НЯ), которые были связаны с фторхинолонами, включая тендинит, разрыв сухожилий, гипогликемию, периферическую невропатию и проблемы с психическим здоровьем. 4
Пациентам, госпитализированным с ВП, обычно требуется комбинированная терапия с бета-лактамом (ампициллин плюс сульбактам или цефотаксим, цефтриаксон или цефтаролин) и макролидом. 3 Также можно использовать монотерапию фторхинолоном (левофлоксацин или моксифлоксацин). Пациенты с противопоказаниями к применению макролидов и фторхинолонов могут получать комбинированную терапию с β-лактамом и доксициклином. 3
Пневмония, приобретенная в больнице
(HAP) и пневмония, связанная с вентилятором (VAP) Нозокомиальная пневмония или пневмония, приобретенная в больнице (HAP), может возникать во время пребывания в больнице, а пациенты могут страдать от пневмонии, связанной с вентилятором ( ВАП) после нахождения на ИВЛ. 5
Мелисса Сантибаньес, PharmD, BCCCP, фармацевт интенсивной терапии и доцент кафедры клинических и административных наук фармацевтического колледжа Ларкинского университета в Майами, Флорида, сказала, что пациенты могут обращаться в отделение интенсивной терапии ( ICU) с пневмонией, вызванной любым возбудителем, включая бактериальные, вирусные и грибковые. Пациенты, поступающие в отделения интенсивной терапии, также с большей вероятностью будут иметь сопутствующие заболевания, исходную иммуносупрессию или другие факторы риска для организмов с множественной лекарственной устойчивостью (например, искусственная вентиляция легких, постоянные венозные катетеры, парентеральное питание, заместительная почечная терапия или проживание в доме престарелых).
«Роль фармацевтов в этих случаях очень важна, поскольку они могут гарантировать, что пациенты получают наборы мер предосторожности при ИВЛ и регулярно заменяются определенные лекарства для предотвращения бактериальной колонизации (например, линии введения пропофола и липидов)», — сказал он. Сантибаньес. Фармацевты могут сыграть важную роль в надлежащей антимикробной профилактике ожидаемых оппортунистических инфекций у пациентов с ослабленным иммунитетом. «Если пациент ранее был инфицирован организмом с множественной лекарственной устойчивостью и / или недавно подвергался воздействию противомикробных препаратов в течение последних 90 дней, схемы профилактики и лечения инфекции должны быть изменены, чтобы обеспечить адекватный охват моделей устойчивости и минимизировать вероятность развития дополнительного сопротивления », — сказала она. 5
Лечение пневмонии COVID-19
Пациенты с пневмонией COVID-19 и те, кто находится в критическом состоянии с пневмониями, отличными от COVID-19, присутствуют сходным образом, поскольку есть как инфекционная часть, так и компонент острой дыхательной недостаточности к болезням. «Появляется все больше информации, позволяющей предположить, что выздоровление от пневмонии COVID — это только начало, поскольку пережившим COVID пневмонию в отделении интенсивной терапии все еще может потребоваться борьба с остаточными симптомами и замедленным возвращением к исходному состоянию после выписки», — сказал Сантибаньес.
FDA выдало разрешение на экстренное использование ремдесивира для лечения госпитализированных пациентов с COVID-19. 6 Недавно были обновлены руководящие принципы лечения Национального института здравоохранения (NIH), в которых рекомендовано отдавать приоритет ограниченным запасам ремдесивира для госпитализированных пациентов с COVID-19, которым требуется дополнительный кислород, но которые не получают кислород с высокой скоростью потока, неинвазивную вентиляцию, механическую вентиляцию легких. или экстракорпоральная мембранная оксигенация (ЭКМО), поскольку нет достаточных доказательств клинической пользы для этих людей. 7
Рекомендации NIH также были недавно обновлены, чтобы рекомендовать кортикостероид дексаметазон на основе предварительных результатов рандомизированной оценки исследования терапии COVID-19 (RECOVERY; NCT04381936). 7,8 Предварительные данные RECOVERY показали, что уровень смертности был ниже среди пациентов, которые были рандомизированы для приема дексаметазона, чем среди тех, кто получал стандартную помощь. 8 Основываясь на этих результатах, NIH рекомендует использовать дексаметазон в дозе 6 мг в день на срок до 10 дней для лечения COVID-19 у пациентов, находящихся на искусственной вентиляции легких, и у тех людей, которым требуется дополнительный кислород, но которые не имеют механической вентиляции. вентилируемый.7 Клиницисты не должны использовать дексаметазон для лечения COVID-19 у пациентов, которым не требуется дополнительный кислород. 7
Сантибанес отметил, что доступ к дексаметазону стал проблематичным, поскольку у многих оптовых продавцов закончился препарат. Клиницисты могут использовать альтернативные кортикостероиды (например, преднизон, метилпреднизолон или гидрокортизон), если дексаметазон недоступен. 7
Стратегии профилактики пневмонии
Фармацевты должны информировать пациентов о пневмококковой вакцине и вводить ее рекомендованному населению (см. таблица 19 ).Поскольку у людей, заболевших гриппом, также может развиться пневмония, фармацевтам важно рекомендовать пациентам проходить ежегодную вакцинацию от гриппа, чтобы предотвратить это осложнение. Пациенты также могут снизить риск пневмонии, контролируя хронические заболевания и бросая курить. 2 Кроме того, частое мытье рук с мылом и водой, ношение маски и социальное дистанцирование являются эффективными способами предотвращения COVID-19 и осложнений, включая пневмонию.
Справочная информация:
- Причины пневмонии.CDC. Обновлено 9 марта 2020 г. По состоянию на 7 августа 2020 г. https://www.cdc.gov/pneumonia/causes.html
- Пневмонию можно предотвратить — вакцины могут помочь. CDC. Обновлено 21 ноября 2019 г. По состоянию на 7 августа 2020 г. https://www.cdc.gov/pneumonia/prevention.html
- Metlay JP, Waterer GW, Long AC и др. Диагностика и лечение взрослых с внебольничной пневмонией: официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний. Am J Respir Crit Care Med .2019; 200 (7): e45-e67. doi: 10.1164 / rccm.201908-1581ST
- FDA усиливает информацию по безопасности о серьезных низких уровнях сахара в крови и побочных эффектах психического здоровья при применении фторхинолоновых антибиотиков; требует изменения лейбла. FDA. Обновлено 10 июля 2018 г. По состоянию на 8 августа 2020 г. https://www.fda.gov/drugs/drug-safety-and-availability/fda-reinforces-safety-information-about-serious-low-blood-sugar- уровни и психическое здоровье
- Калил А.К., Метерски М.Л., Кломпас М. и др. Ведение взрослых с внутрибольничной пневмонией и пневмонией, связанной с аппаратом искусственной вентиляции легких: руководящие принципы клинической практики, подготовленные Американским обществом инфекционных болезней и Американским торакальным обществом, 2016 г. Clin Infect Dis . 2016; 63 (5): e61-e111. DOI: 10.1093 / cid / ciw353
- Remdesivir EUA авторизационное письмо. FDA. 1 мая 2020 г. По состоянию на 9 августа 2020 г. https://www.fda.gov/media/137564/download
- Рекомендации по лечению COVID-19. НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США. Обновлено 30 июля 2020 г. По состоянию на 9 августа 2020 г. https://www.covid19treatmentguidelines.nih.gov/whats-new/
- Horby P, Lim WS, Emberson JR, et al; RECOVERY Коллективная группа. Дексаметазон у госпитализированных пациентов с COVID-19 — предварительное сообщение. N Engl J Med . Опубликовано в Интернете 17 июля 2020 г. doi: 10.1056 / NEJMoa2021436
- Пневмококковая вакцина: краткое изложение того, кого и когда вакцинировать.



 Москва: РМВести; 1998. 28 с.
Москва: РМВести; 1998. 28 с.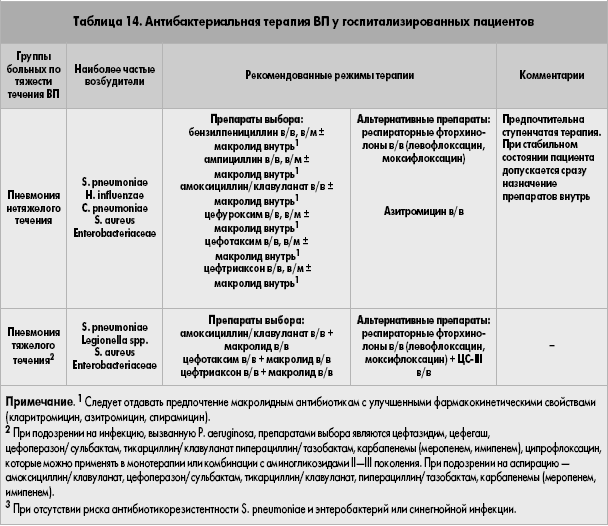
 S., Mandell L.A., Anzueto A., et al. Guidelines for the management of adults with community-acquired pneumonia. Diagnosis, assessment of severity, antimicrobial therapy, and prevention. Am J Respir Crit Care Med 2001;163:1730-54.
S., Mandell L.A., Anzueto A., et al. Guidelines for the management of adults with community-acquired pneumonia. Diagnosis, assessment of severity, antimicrobial therapy, and prevention. Am J Respir Crit Care Med 2001;163:1730-54.
 Диагностика и лечение взрослых с внебольничной пневмонией. официальное руководство по клинической практике ATS и IDSA.Am J Respir Crit Care Med 2019; 200 (7): e45 – e67.
Диагностика и лечение взрослых с внебольничной пневмонией. официальное руководство по клинической практике ATS и IDSA.Am J Respir Crit Care Med 2019; 200 (7): e45 – e67. Возможное влияние рекомендаций по лечению внутрибольничной пневмонии на эмпирические антибиотики. оценка работы 113 медицинских центров по делам ветеранов. Ann Am Thorac Soc 2019; 16 (11): 1392–1398
Возможное влияние рекомендаций по лечению внутрибольничной пневмонии на эмпирические антибиотики. оценка работы 113 медицинских центров по делам ветеранов. Ann Am Thorac Soc 2019; 16 (11): 1392–1398 Галгиани, доктор медицины
Галгиани, доктор медицины
 Его часто используют, чтобы узнать, есть ли в легких инфекция.
Его часто используют, чтобы узнать, есть ли в легких инфекция.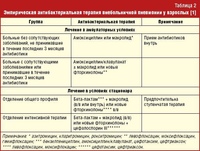 Это помогает проверять и диагностировать проблемы с легкими, оценивать закупорку и брать образцы ткани или жидкости для анализа,
Это помогает проверять и диагностировать проблемы с легкими, оценивать закупорку и брать образцы ткани или жидкости для анализа, Это может привести к органной недостаточности.
Это может привести к органной недостаточности. Это может быть даже смертельно опасно.
Это может быть даже смертельно опасно.