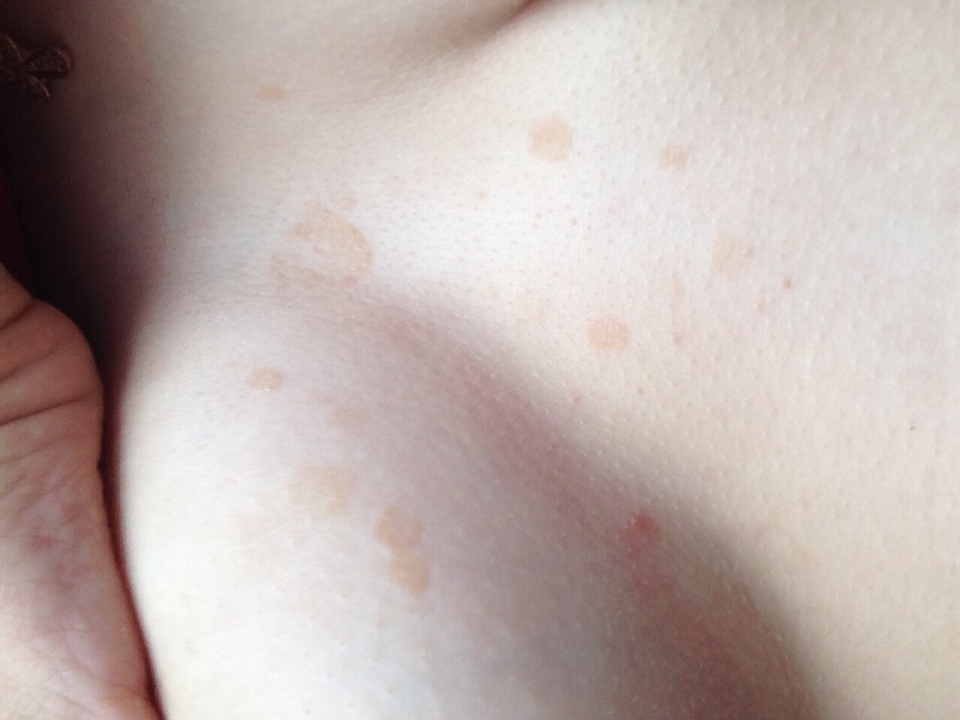
причины, стадии развития, лечение и профилактика
Содержание статьи:
Лечение опрелости под животом у женщин проводится с учетом факторов-провокаторов воспалительного процесса, стадии развития патологии и наличия сопутствующих симптомов. Больная должна научиться ухаживать за поврежденной кожей, использовать средства, позволяющие предотвращать возможные рецидивы.
Причины появления опрелостей под животом у женщин
Кожа человека – уязвимый орган. Под воздействием внутренних или внешних раздражителей она может повреждаться. В результате возникает воспалительная реакция. Опрелости – одна из ее разновидностей. Они формируются в естественных складках из-за избытка влаги, образующейся в процессе секреции пота и кожного сала. Спровоцировать их возникновение способно постоянно трение мокрых участков кожи друг о друга, ношение тесной неудобной одежды, сшитой из синтетических тканей. Ситуацию усугубляет несоблюдение правил личной гигиены, развитие аллергии. В группе риска:
- тучные женщины;
- дамы преклонного возраста;
- лежачие пациентки;
- больные гипергидрозом.

За безобидным раздражением могут скрываться и серьезные заболевания. Опрелости могут быть симптомом нарушения работы сердечно-сосудистой системы и патологий почек. У многих представительниц слабого пола, обращающихся за медицинской помощью, при обследовании обнаруживаются хронические инфекционные процессы.
Стадии развития и характерные признаки
Опрелости в складках живота способны возникать внезапно, с появления небольшого красного пятнышка. За очень короткий временной период раздражение превращается в эрозию, покрытую трещинами. В своем развитии кожная патология проходит три этапа:
- На начальной стадии диагностируются легкие формы. Для них характерно образование слабовыраженного покраснения пораженного участка. Его наличие вызывает незначительное жжение. Если трения нет, то проблема устраняется быстро самостоятельными усилиями.
- Патологический процесс постоянно прогрессирует. Когда воспаленные места становятся ярко-красного цвета, на поверхности кожи обнаруживаются эритемы и эрозии.
 Заболевание переходит в среднюю стадию своего развития. Высокая влажность и трение вызывает появление сильного болевого синдрома. Воспаленный покров постоянно зудит.
Заболевание переходит в среднюю стадию своего развития. Высокая влажность и трение вызывает появление сильного болевого синдрома. Воспаленный покров постоянно зудит. - При отсутствии лечения кожа растрескивается, из ран сочится кровь. Эпидермис начинает отшелушиваться, поверхность эрозии обнажается и покрывается темно-серым налетом. Появляется резкий неприятный запах — результат активного размножения патогенных микроорганизмов. Очень скоро образуется гной. Самостоятельное лечение оказывается бесполезным. Любое раскрытие складок сопровождается выраженными болезненными ощущениями.
Если наблюдается вторичное инфицирование (бактериальное или грибковое поражение), лечение может длиться годами.
Диагностика и методы терапии
При появлении первых симптомов опрелостей необходимо обращаться за помощью к дерматологу или к участковому терапевту. Специалист способен определить патологию по внешним проявлениям. Для выявления причин ее возникновения женщине предлагают сделать кардиограмму, сдать анализ мочи, анализ крови на сахар,
При наличии признаков бактериального или грибкового поражения с воспаленной кожи берется соскоб и отправляется на микроскопию. Она помогает идентифицировать инфекционного агента и дифференцировать опрелости от экземы, псориаза и эпидермофитии.
Она помогает идентифицировать инфекционного агента и дифференцировать опрелости от экземы, псориаза и эпидермофитии.
Для устранения дефекта используются те же меры, которые применяются в борьбе с детской потничкой. Больным показано местное лечение, которое осуществляется по следующей схеме:
- Пораженные участки, если кожные покровы не повреждены трещинами, необходимо обрабатывать кремом «Бюбхен» или «Бепантен». Их действие улучшает трофику тканей, стимулирует регенерацию, нормализует клеточный метаболизм. Препараты наносятся тонким слоем дважды в день. Делать это нужно после принятия душа, предварительно тщательно высушив пораженный участок.
- В течение дня многократно применять поглотитель влаги – обычную детскую присыпку. Этот комбинированный препарат обладает и антисептическими свойствами. Заменить его способна паста Теймурова или цинковая мазь.
- Несколько раз в день нужно делать примочки с 0,1% сульфатом меди.
Полезными считаются компрессы с отварами из трав, обладающие обеззараживающим действием. Их можно готовить из аптечной ромашки, коры дуба или череды.
Их можно готовить из аптечной ромашки, коры дуба или череды.
Для снятия зуда специалисты рекомендуют принимать антигистаминные препараты «Тавегил» или «Супрастин». Бороться с опрелостями помогают воздушные ванны два, три раза в день по пятнадцать-двадцать минут. Хороший терапевтический эффект оказывает применение физиотерапии: УФО, лампа Минина.
На поздних стадиях развития, когда к опрелостям присоединяется бактериальная инфекция, кроме вышеупомянутых средств используются кремы и мази с выраженным антибактериальным и противовоспалительным действием. К таковым относится препарат «Деситин», «Саносан», «Д-Пантенол». Применять их нужно ежедневно дважды в сутки, нанося тонким слоем на пораженные участки и равномерно распределяя средство по их поверхностям. Лекарство должно хорошо впитаться в кожу, поэтому подобное лечение лучше сочетать с воздушными ваннами.
При выявлении третьей стадии тактика терапии немного меняется. Кожный покров, покрытый кровоточащими трещинами, необходимо подсушивать и дезинфицировать. Лучше всего для этих целей подходит:
Лучше всего для этих целей подходит:
- Борная кислота — смачивается тампон и обрабатывается проблемный участок трижды в день.
- Раствор «Фурацилина» — смачивается марля, сложенная в несколько слоев, и прикладывается в виде компресса.
- Салициловая кислота — используют точно так же, как предыдущий препарат.
- Сульфат цинка — применение аналогично первому средству.
Перед тем как сушить кожу, ее необходимо тщательно помыть теплой водой и антибактериальным мылом. Во время лечения недопустимо применение декоративной косметики, в составе которой есть спирт и другие агрессивные компоненты.
После купания важно тщательно высушивать тело мягким полотенцем, а потом дать ему несколько минут «подышать» на свежем воздухе. Только после этого рекомендовано нанесение лекарственных мазей.
Профилактические меры
Для предупреждения появления опрелостей в складках живота необходимо:
- постоянно следить за гигиеной тела;
- для ношения выбирать белье по размеру, сшитое из натуральных тканей;
- в жаркий период отказаться от ношения утягивающего белья;
- стараться избавиться от лишнего веса;
- регулярно подсушивать складки детской присыпкой, если ее нет под рукой, можно использовать картофельный крахмал;
- перед выходом обрабатывать естественные складки кремом «Бепантен» или оливковым маслом.

Подобные рекомендации помогут решить проблему раздражения кожи на уровне домашнего лечения.
ночью,грудная клетка у женщин, во сне, железами
Часто женщины жалуются на то, у них ночью потеет грудь. Это вызывает неловкость, а также обоснованную тревогу за этот уязвимый орган. Причины волнения о сильно вспотевшей грудной клетке отнюдь не праздны: женщины в нашей стране уже привыкают следить за своим здоровьем.
Любой гипергидроз, особенно там, где потливости не наблюдается, — сигнал, что с организмом что-то не так. Ночные поты могут вызываться самыми различными причинами, от физиологических до патологических. Основные причины и способы их избежать мы изложим ниже.
Потливость, в т. ч. ночная, сама по себе явление полезное. Она охлаждает организм и очищает его, выводя токсины и болезнетворные бактерии и вирусы. Поводом задуматься о том, что все-таки вызвало потливость груди или других участков тела, является только такая потливость, которая появляется без каких-либо физиологических причин вроде жары.
ч. ночная, сама по себе явление полезное. Она охлаждает организм и очищает его, выводя токсины и болезнетворные бактерии и вирусы. Поводом задуматься о том, что все-таки вызвало потливость груди или других участков тела, является только такая потливость, которая появляется без каких-либо физиологических причин вроде жары.
Когда у женщин потеет ночью грудная клетка, причиной этого может быть климакс
Физиологические и внешние причины
Истоки проблемы могут быть бытовыми. Так, потеть под грудью и рядом с ней может из-за злоупотребления синтетической тканью. Она не пропускает воздух, не дает испаряться воде, что вызывает гипергидроз. Для защиты грудных желез и кожи под ними во время сна, особенно при лактации, отдайте предпочтение лифчикам из природных тканей.
Другой частой причиной бывает некомфортный микроклимат. Температура в вашей спальне не должна превышать 18-20 по С. Потение грудей, в т. ч. ночное, должно становиться поводом для тревоги, только если грудь потеет чаще четырех ночей в неделю.
На потливость часто жалуются женщины, проходящие через климакс, а также наоборот, девушки-подростки, у которых начинается половое созревание. Это связано с изменением гормонального фона и временным нарушением эндокринной регуляции.
Возможные патологические причины
Ожирение может быть причиной ночного пота грудной клетки
К ним можно отнести следующие состояния:
- Болезни сердечно-сосудистой системы.
- Сахарный диабет.
- Опухоли, особенно злокачественные.
- Инфекции, от невинной простуды до туберкулеза.
- Эндокринные заболевания, например гипертиреоз.
- Побочный эффект некоторых медикаментов.
- Психологические перегрузки, неврозы, депрессия, тревожность, ПМС.
- Ожирение, из-за которого ухудшается терморегуляция кожи и всего организма взрослого человека, это наблюдается также и у мужчин.
Потение под грудью также должно насторожить, если вместе с ним наблюдаются повышение температуры и иные признаки активной болезни.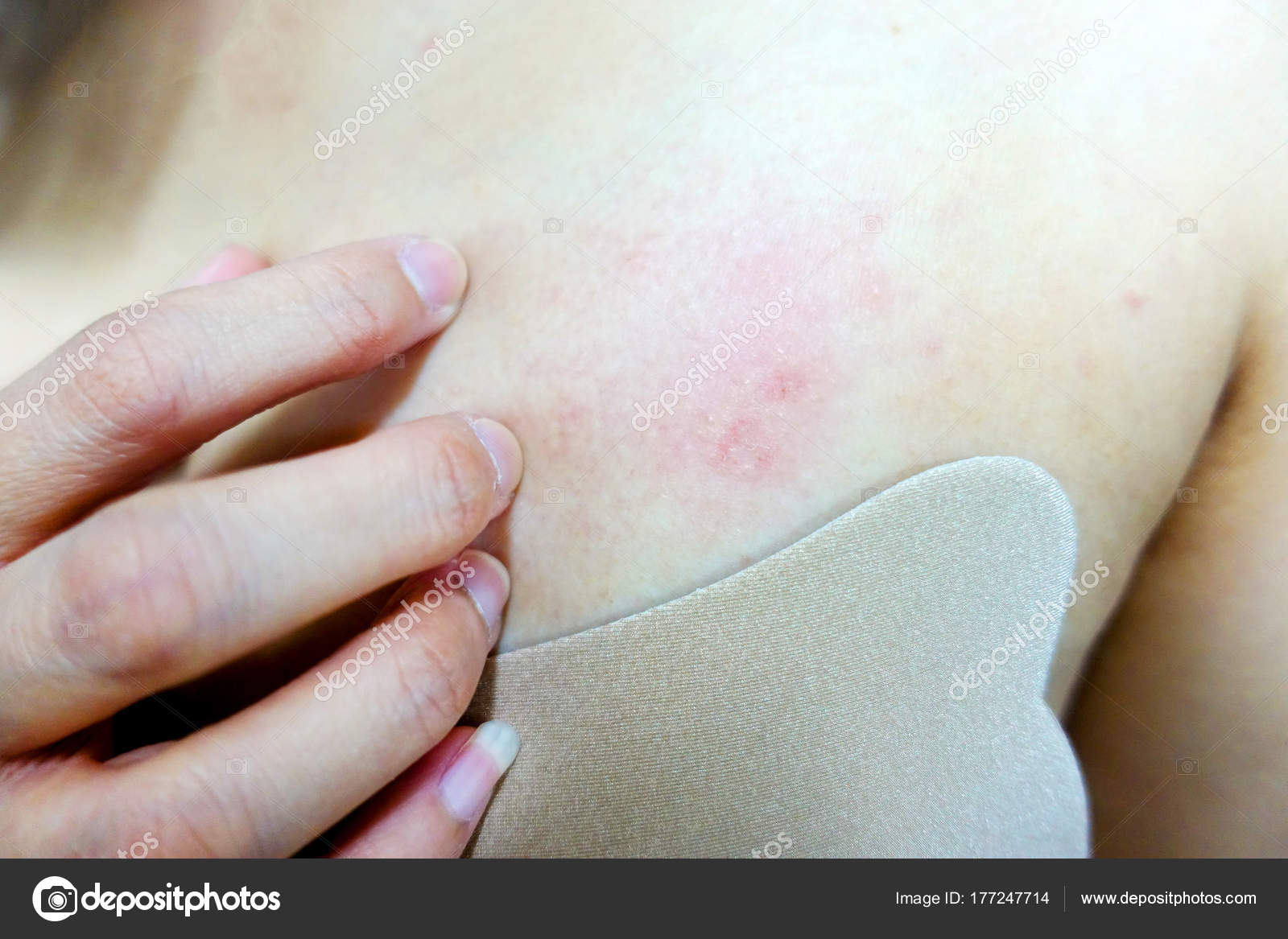 Ответ на вопрос , почему во сне потеет грудь, не всегда подразумевает тяжелую болезнь. Так, при воспалении легких на груди и под молочными железами могут появляться прыщики и высыпания.
Ответ на вопрос , почему во сне потеет грудь, не всегда подразумевает тяжелую болезнь. Так, при воспалении легких на груди и под молочными железами могут появляться прыщики и высыпания.
Если появляются расчесы, вы просыпаетесь каждую ночь от сильного зуда, то проверьтесь на паразитарные инфекции. Также поводом для беспокойства служат следующие признаки: если потеет только одна сторона -это свидетельствует о мастите (воспалении молочной железы) или злокачественном новообразовании. Необходимо тщательное обследование и, возможно, операция.
Сильная потеря веса, тошнота, рвота, бледность, отсутствие аппетита также могут говорить о раковых заболеваниях. Также часто ночью потеет грудная клетка у женщин, ожидающих наследника, особенно на ранних этапах беременности.
Пот выделяется только ночью — характерно для туберкулеза, лимфогранулематоза, ВИЧ-инфекции.
Покраснение, высыпания, специфический запах сигнализируют о том, что в дело вступили болезнетворные бактерии и грибки.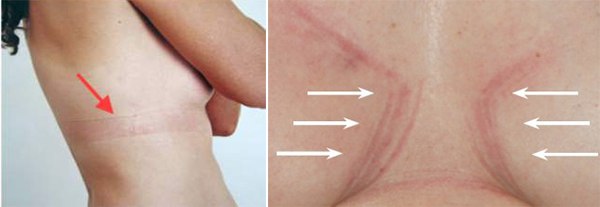 Решение о дальнейшем лечении должен принять врач-дерматолог или инфекционист.
Решение о дальнейшем лечении должен принять врач-дерматолог или инфекционист.
Что может посоветовать врач
Врачи рекомендуют сдать анализы крови и мочи, также сделать скрининговые тесты на рак молочной железы
Чтобы выяснить, из-за чего у женщины потеет грудная клетка по ночам и избавиться от недуга, специалист вначале должен обследовать весь её организм. Помимо общих анализов крови и мочи, а также определения уровня гормонов, понадобится сделать также скрининговые тесты на рак молочной железы. Женщинам старше 35-40 лет его лучше проходить ежегодно.
Если потеет под грудью, врач для начала может порекомендовать вам антиперспиранты. Также хорошим эффектом обладают присыпки, если ночью потеет грудь. Они уменьшают количество пота из-за своих свойств всасывать влагу.
Можете смело покупать обычные детские присыпки, однако вначале проверьтесь на аллергию. Сами понимаете — аллергены ситуацию только усугубят. Если ничего из этого не помогает, а болезней никаких не обнаружено, вам помогут различные косметологические процедуры, в т. ч.:
- Инъекции ботокса (ботулотоксина). Он блокирует нервные окончания, дающие питание потовым железам. Помогает на полгода-год, когда ночью потеет грудная клетка.
- Симпатэктомия — пересечение симпатического ствола, ответственного за потливость. Помогает навсегда, но возможны осложнения, и эту операцию выполняют неохотно.
- Ионофорез — введение лекарственных препаратов в толщу области груди с помощью слабых электрических токов. Помогает на два-три месяца.
- Разрушение потовых желез лазером. Требует щадящего режима на несколько дней, пока заживет. Помогает на несколько лет.
Как видите, потливость под грудью сама по себе — не слишком серьёзный вызов для современной медицины. Однако лучший способ — всегда профилактика.
Профилактика проблемы
Нельзя употреблять кофе, алкоголь, острые и жирные блюда во второй половине дня
Для начала займите
Потница под грудью, грудными железами: лечение и избавление
Из-за повышенной активности потовых желез у человека любого пола может возникнуть потница под грудью. Неприятное явление сопровождается зудом, жжением, покраснением кожи и другими симптомами. Опрелости не проходят самостоятельно, их надо лечить медикаментами и народными средствами. Чтобы предотвратить развитие проблемы, достаточно выполнять профилактические мероприятия. Ознакомьтесь с особенностями недуга, лечения и профилактики.
Потница в области груди вызывает сильный дискомфорт у женщины
Причины возникновения недуга
Потница на груди возникает по нескольким причинам:
- Физиологические особенности складок под грудью. При ограниченном доступе воздуха в этой области увеличивается количество пота. Если человека страдает гипергидрозом, существует риск присоединения инфекции.
- Постоянное трение бюстгальтера. У женщин это одна из наиболее частых причин. Кожа травмируется, появляется раздражение, а затем — потница.
- Ношение теплой, тесной и изготовленной из синтетических материалов одежды. Область под грудью подвергается трению, усиленно выделяется пот.
- Стафилококковые и стрептококковые поражения кожи.
- Применение порошков и других средств, предназначенных для стирки, которые способны вызвать раздражение.
- Использование некачественных средств ухода.
Иногда потница на грудной клетке развивается на фоне нарушений в обменных процессах и работе эндокринной системы.
Проблема усугубляется при наличии таких факторов:
- повреждения эпидермиса;
- чрезмерные физические нагрузки;
- увеличение массы тела;
- лихорадка;
- несоблюдение правил личной гигиены;
- сахарный диабет;
- нервные расстройства;
- стрессовое воздействие.
Много неприятностей доставляет потница под грудными железами, лечение нужно пройти в любом случае, независимо от формы недуга. В противном случае может развиться осложнение в виде экземы.
Возможные симптомы
Как выглядит потница под грудью, вы можете увидеть на фото. Чтобы оценить свое состояние до посещения врача, ознакомьтесь с перечнем симптомов для каждого вида недуга.
Для кристаллического типа потницы характерны белесые и прозрачные высыпания диаметром до 1 мм. Сливаясь и образуя единый пораженный участок, они покрываются коркой и шелушатся, лопаются. Высыпания на груди сопровождаются зудом. Создается среда, благоприятная для развития инфекционного процесса. Наиболее часто кристаллический недуг обнаруживают у детей.
Красная форма потницы связана с появлением на коже пузырей и узлов. Эти образования в диаметре составляют не более 2 мм, содержат мутную жидкость. Пораженный участок окружен красным ободком, но папулы не сливаются в пятна под грудями. Присутствует зуд, который становится более ощутимым, когда повышаются температура тела и уровень влажности. Пальпация болезненна для человека, пузыри могут превращаться в гнойники. Наличие гнойников при потнице под молочными железами — симптом у женщин, требующий срочного лечения.
Потница под грудями папулезного типа проявляется телесными высыпаниями. Их размер в диаметре составляет не больше 1-2 мм. Кожа пересушивается и появляется раздражение. Пораженный участок кожного покрова зудит, шелушится. Чаще всего от потницы этого вида страдает взрослое население тропиков.
Сыпь может указывать на развитие потницы одного из перечисленных видов, особенно если к ней добавился зуд. Не стоит пытаться самостоятельно ставить себе диагнозы, и лечиться подручными средствами без консультации врача.
Особенности лечения
Чем лечить потницу под грудью, подскажет дерматолог. Именно этот врач лечит таких больных. Обычно большие затраты времени и денежных средств не требуются. Чтобы избавиться от потницы под грудью, необходимо применить комплексный подход — сочетание медикаментозных и народных средств. Но поиск и устранение причин недуга — задача первоочередной важности. Только после ее решения думают, чем вылечить непосредственно потницу под грудью.
Во время терапии следует регулярно выполнять гигиенические процедуры, использовать лекарственные препараты и народные средства, подобранные лечащим врачом. Если вы хотите эффективно избавиться от потницы под грудью, не затягивайте с визитом к специалисту.
Терапевтическая схема, частота реализации назначенных процедур и приема лечебных составов согласовываются с доктором. Он же поможет разобраться, как лучше избавиться от потнички под грудью, если случай запущенный. Главное не переусердствовать и не усугубить ситуацию. Ну а если случай уже сложный, придется сдать анализы крови и мочи, пройти бактериальной исследование.
Более запущенная форма потницы, которая требует срочного медицинского вмешательства
Появились тревожные симптомы? Необходимо обратиться к врачу, причем в срочном порядке.
Медикаментозная терапия: наиболее распространенные препараты
Консервативная терапия предусматривает местное использование лекарственных препаратов, в основном в форме кремов и мазей. Это должны быть средства с антисептическими свойствами, ими наделены Фукорцин, марганцовка и метиленовая синька. Как лечить потницу под грудью этими медикаментами, указано в инструкции. Руководствуйтесь и советами врача.
Во время лечения можно пользоваться мазью Бепантен или специальной присыпкой для ускорения процесса заживления ранок. Эти препараты назначаются, когда надо убрать лишнюю влагу, подсушить кожу. В запущенных случаях врач назначает антигистаминные составы, как для наружного, так и для перорального применения.
Цинковая мазь
Использовать мазь от опрелостей рекомендуют многим больным. Препараты, выпущенные в форме мази, наиболее удобные в применении, этим и объясняется их популярность. Мазью лечат и взрослых, и детей. Обработку пораженных участков осуществляют по 3 раза в сутки до нормализации состояния кожи.
Д-Пантенол и Бепантен
Препарат изготовлен на основе декспантенола. С его помощью удается избавиться от сыпи в краткие сроки. Активное вещество способствует заживлению поврежденной кожи и оказывает успокаивающее действие.
Судокрем и Деситин
Препараты эффективны при дерматитах, безопасны для грудничков. Компоненты кремов успокаивают кожный покров и способствуют быстрому заживлению.
Ксероформ
При обычном дерматите и присоединении инфекции кожу обеззараживают порошком с солью висмута.
При сильном зуде рекомендуется каждый день принимать антигистаминные препараты в назначенной врачом дозировке. В случаях, когда на теле появились гнойники, требуется обследование и антибактериальная терапия.
Применение народных средств
Разберемся, как избавиться от потницы под молочными железами при помощи домашних средств. Сразу стоит отметить, что методы народной медицины эффективны только на начальных стадиях. Среди рекомендованных к применению лекарственных растений присутствуют кора дуба, чистотел, календула, череда и ромашка. Можно лечиться отварами дуба и трав, готовить настойки, делать ванночки и компрессы.
При лечении потницы возможно обратиться к народной медицине
Компоненты перечисленных растений и коры дуба уменьшают выраженность симптомов потницы, останавливают воспалительный процесс. При регулярном воздействии повышается тонус кожи, проявляется омолаживающий эффект. Быстрее исчезают пузырьки и покраснения, затягиваются ранки. Сочетайте медикаментозные и народные способы лечения.
- Чтобы оказать на пораженные участки кожи антибактериальное действие и подсушить их, пользуйтесь хозяйственным мылом.
- Для дезинфекции складок под грудью и уменьшения количества пота готовьте раствор на основе соды.
- Снизить потоотделение можно и путем изменения рациона. Употребляйте чечевицу, сок граната, сливы, щавель.
- Если потливость связана с нервными расстройствами, принимайте настойку мяты, хмеля или пустырника. Компоненты этих средств оказывают на организм седативное действие, нормализуют работу потовых желез. В результате кожа подсушивается и восстанавливается.
- При повышенном потоотделении и нарушениях в сердечной деятельности употребляйте курагу и изюм, настойки боярышника и валерианы.
- Принимайте ванну с применением травяных настоев. Подходят череда, чистотел, дубовая кора и цветки ромашки. Этими же средствами производите обработку кожного покрова.
Как предотвратить недуг — профилактические меры
Потница у взрослых под молочными железами может и не возникнуть, если соблюдать личную гигиену. Обеспечьте правильный уход за кожей. Своевременно очищайте ее, используйте только качественные средств гигиены и продукцию по уходу за кожей, желательно с природными компонентами. После принятия душа наносите присыпку.
Выбирайте одежду, которая изготовлена из натуральных материалов, пропускает воздух, не сковывает движения и не натирает. Постельное белье тоже должно натуральным и выглаженным. Следите за тем, чтобы и одежда, и постель всегда были чистыми.
Контролируйте свой вес, используйте сбалансированное питание, введите умеренные физические нагрузки. Регулярно проверяйте состояние организма.
В жару как можно меньше времени проводите на солнце. Обеспечьте дома комфортный температурный режим.
Придерживайтесь этих рекомендаций, и тогда вероятность развития потницы будет минимальной. Ну а если вам пришлось столкнуться с этим недугом, дерматолог поможет эффективно от него избавиться. Подойдите к решению проблемы комплексно — проверьте состояние внутренних органов и систем.
Потеет под грудью лечение
Опрелости под молочными железами могут возникать у женщин в любом возрасте. Чаще патологическое состояние диагностируется в пожилом возрасте, у беременных и кормящих, а также у крупных пациенток с большим объемом молочных желез. Основные провоцирующие факторы – обильное потоотделение и недостаточная гигиена тела.
Опрелости и сыпь под грудью чаще всего возникает в результате развития основного заболевания, при котором у женщины поднимается температура тела, наблюдается дисфункция нервной системы, тело сильно потеет. Основные причины развития патологического состояния:
- развитие лактостаза во время беременности и период грудного вскармливания;
- жаркая погода;
- развитие злокачественного новообразования в любом из участков тела;
- несоблюдение основных правил личной гигиены;
- болезнетворные микроорганизмы, поражающие кожный покров;
- ношение тесного нательного белья, изготовленного из синтетических материалов;
- большой размер молочных желез или избыточный вес.
Также специалистами был выделен ряд факторов, от которых может зависеть образование опрелостей на коже под грудью:
- развитие аллергической реакции;
- регулярный и продолжительный контакт с теплой и влажной средой;
- сильное перегревание организма;
- натирающее белье;
- отсутствие вентиляции воздуха, в результате чего кожные покровы под складками начинают преть;
- неправильная работа больших сальных и потовых желез.
В редких случаях причиной неприятного явления может быть развитие инсулинозависимого сахарного диабета, поскольку болезнь сопровождается нарушением липидного обмена. В этом случае все слои эпидермиса становятся не такими эластичными, как прежде, поэтому раны долго не заживают.
Провоцирующих факторов довольно много, поэтому если специалисту в ходе осмотра не удалось установить причину, он назначает тщательную диагностику организма.
Развивается потница под молочными железами чрезвычайно быстро. Достаточно побыть несколько часов в условиях повышенной влажности. Клиническая картина при этом выражена достаточно ярко – отечность тканей, припухлость, наличие трещин и специфических красных пятен с высыпаниями.
Пораженные участки эпидермиса могут быть сухими и влажными. Когда на патологические очаги попадает пот, женщина испытывает сильное жжение и дискомфорт. Если своевременно не приступить к лечению, дополнительно образуется белый налет и эрозии, из которых будет выделяться липкая жидкость с неприятным кислым запахом. Как правило, этот тревожный признак свидетельствует об инфицировании раны. Такое состояние требует наблюдения у врача.
В медицине выделяют три стадии опрелостей.
| Стадия развития | Клиническая картина и особенности протекания |
| Легкая | Сопровождается образованием незначительного покраснения, кожные покровы могут начинать чесаться, расчес немного жжет, человек испытывает выраженный дискомфорт. При этом целостность эпидермиса пока не нарушается. |
| Средняя | Покраснения и опрелости становятся более выраженными, формируются многочисленные, но небольшие по размерам эрозии. Зуд, жжение и болезненные ощущения усиливаются. |
| Тяжелая | Образуется большое количество открытых ранок под молочными железами. Они доставляют женщине сильные болезненные ощущения, мокнут и выделяют неприятные запахи. |
Существует хроническая форма патологии. Она развивается, если своевременно не приступить к лечению заболевания. Хроническим состояние становится, когда опрелости и раны инфицируются. Чтобы предотвратить подобное, требуется как можно быстрее выявить провоцирующий фактор и устранить его.
Лечение потницы под грудными железами консервативное, но требует комплексного подхода. Он включает медикаментозную терапию, использование рецептов народной медицины, а также тщательное соблюдение личной гигиены.
На начальном этапе развития патологического процесса требуется использовать антисептики, например, Мирамистин или слабый раствор марганцовки. Если это не помогло кожа воспалилась, требуется принять следующие меры:
- Тщательно промыть воспаленные участки с использованием антибактериального мыла и подождать, пока кожа хорошо высохнет.
- Нанести дезинфицирующий состав, например, Фурацилин, Хлоргексидин или раствор марганца. Подождать пока кожа просохнет естественным путем, вытирать или промачивать ее сухой ветошью не надо.
- Нанести антисептическое средство, например, крем, в составе которого содержится ромашка или календула, цинковую мазь.
Многие женщины отмечают эффективность использования качественного детского гипоаллергенного крема.
Если опрелости не проходят продолжительное время, не стоит откладывать поход к дерматологу. Врач осмотрит женщину, даст направления на необходимые обследования. На основании их результатов будут назначены эффективные в конкретном случае лекарственные препараты. На последней стадии развития опрелостей к применению показан Резорцин 1% или сульфат цинка 0,4%. Антисептические составы подсушивают кожный покров и предупреждают развитие воспалительного процесса. Наносить их требуется тонким равномерным слоем, в противном случае возрастает вероятность обжечь чувствительную кожу груди.
Бактерицидное действие оказывает Дегтярная мазь. Для ускорения процесса регенерации тканей врач назначает антибактериальные медикаменты, например, Банеоцин, Левосин, Левомеколь. Если воспалительный процесс сопровождается болезненными ощущениями, лучше отдать предпочтение Пантенолу, Метилурацилу и Адванту.
Если запущенная форма заболевания практически не поддается лечению, доктора назначают кортикостероиды. Бесконтрольный прием этой группы препаратов опасен, поскольку снижает сопротивляемость всех слоев эпидермиса к неблагоприятным факторам окружающей среды.
Важно не заниматься самолечением, поскольку это может привести к распространению воспаления. В тяжелых случаях пораженные ткани могут атрофироваться.
Прежде чем использовать лечебные составы из народной медицины, важно убедиться в отсутствии аллергии.
Для снятия воспалительного процесса рекомендуется принимать ванну со слабым раствором марганцовки, вода должна иметь светло-розовый окрас. В качестве альтернативы можно применять отвар череды, ромашки и тысячелистника. Продолжительность лечебной процедуры – полчаса.
Избавиться от раздражения эффективно помогает компресс из подорожника. Вместо этой травы можно использовать фиалку или одуванчик. Предварительно 100 г растения измельчают и прикладывают к очагам воспаления, надежно фиксируя повязкой или лейкопластырем.
Эффективен компресс из льняных семечек. Горсть заливают 150 мл крутого кипятка и прикладывают под молочные железы.
Чтобы предупредить появление опрелостей в жаркую погоду, требуется соблюдать простые правила:
- регулярно менять нательное белье, особенно после обильного потоотделения;
- отдавать предпочтение «дышащему» нательному белью без жестких элементов;
- не менять часто косметические средства, при покупке особое внимание следует уделять составу;
- если человек обильно потеет, рекомендуется использовать детские присыпки;
- после купания тщательно вытирать влажные складки под грудью, в противном случае образуется благоприятная среда для развития патогенных микроорганизмов;
- принимать душ не менее двух раз в день.
Соблюдение простых рекомендаций в отношении гигиены существенно сократит вероятность развития опрелостей под грудью у женщин в любом возрасте. Если же уже появились подозрения, что болезнь возникла и прогрессирует, требуется неотлагательно обратиться в медицинское учреждение.
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.
- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
источник
Жара в сочетании с тесным бельём может спровоцировать в летние дни появление под молочными железами опрелостей. Это неприятное явление сопровождается покраснением кожи, зудом и жжением под грудью. Нельзя думать, что опрелости пройдут сами, ведь их прогрессирование может привести к воспалению молочных желез.
Потница – это заболевание, обусловленное воздействием пота на кожные покровы человека. Предпосылками для возникновения потницы является усиленное потоотделение в сочетании с одеждой, которая препятствует проветриванию кожи и испарению пота. Особенно склонны к развитию потницы участки тела с естественными кожными складками, в том числе молочные железы.
Различают три основных типа потниц:
- Кристаллическая. Имеет вид перламутровой сыпи размером 1-2 мм. Она не склонна к развитию воспалительной реакции, практически не чешется. Такая потница проходит самостоятельно через 3-5 дней при контроле потоотделения и соблюдении гигиенических правил.
- Красная. Имеет вид воспаленных красных узелков и пузырьков. Они склонны к слиянию, воспалению и инфицированию. Красная потница может сопровождаться зудом и серозными выделениями из кожных складок. Лечится медикаментозно 1-2 недели.
- Глубокая. Является закономерным продолжением красной потницы при отсутствии лечения. На фоне сильного локального покраснения и высыпаний, появляются кожные эрозии и язвы, склонные к нагноению. Лечение медикаментозное, зачастую с применением антибиотиков.
Для избавления от легкой потницы под грудями достаточно 2-3 раза в день принимать душ. После активного потоотделения желательно обмыться дополнительно. Рекомендуются ванны с отварами череды, коры дуба, ромашки. После душа можно подсушивать кожу детскими присыпками, цинковыми эмульсиями или кремами «Бепантен», «Судокрем».
Для профилактики инфекционного процесса область под грудью нужно обрабатывать растворами хлорофиллипта или марганцовки. Противогрибковый фукорцин и метиленовый синий безвозвратно красят одежду, от чего применять их нужно осторожно.
При сильном зуде прописываются дополнительно антигистаминные или гормональные мази: супрастин, тавегил, кремген. При распространении воспаления на большую площадь возможно и внутреннее применение противоаллергических средств (при беременности только после консультации с гинекологом).
Если воняет под молочными железами, то это основание для назначения местных или системных антибиотиков, но применять эти препараты можно только после посещения доктора.
Вылечить потницу при адекватной терапии можно всегда, главное не заниматься самолечением при выраженных формах этого заболевания.
Причины возникновения опрелостей под молочными железами довольно многообразны, поэтому перед лечением этого воспалительного заболевания требуется с ними ознакомиться. Только точное определение конкретных предпосылок возникновения опрелостей поможет назначить эффективное лечение. Предрасполагающими факторами могут быть:
- излишняя потливость;
- грибок ногтей;
- ожирение;
- большой размер груди;
- сахарный диабет;
- аллергические реакции;
- тесное синтетическое белье;
- отказ от ношения бюстгальтера при сильно обвисших грудях;
- сниженный иммунитет;
- несоблюдение личной гигиены;
- инфицирование кожи;
- болезни, вызывающие чрезмерное потоотделение, особенно по ночам;
- гипергидроз;
- прием сильных антибиотиков.
Вышеуказанные причины могут привести к опрелостям самостоятельно или в произвольной комбинации.
Первым симптомом заболевания является воспаление кожи, которое разделяют на три степени:
- Легкая степень. Характеризуется небольшим покраснение кожи под грудью, сопровождающееся легким зудом.
- Средняя степень тяжести. Дополнительно появляется выраженная краснота, высыпания, повышается местная температура, и могут определяться эрозии.
- Тяжелая степень. Сопровождается сильным покраснением, многочисленными повреждениями кожи, переходом в область между грудей, выделяющийся экссудат плохо пахнет. Сильный зуд может переходить в боль при движениях.
Бороться с опрелостями под молочными железами необходимо комплексно с применением гигиенических процедур, медикаментозных препаратов и народных методов. Любая терапевтическая схема должна быть согласована с врачом, чтобы не переусердствовать с количеством процедур.
Вначале лечения запущенных случаев опрелостей назначаются анализ крови, мочи, кровь на сахар, бактериальное исследование мазка из проблемной зоны. Только после этого врач определяется со схемой лечения.
Избежать прогрессирования опрелостей можно с помощью следующих гигиенических мероприятий:
- Регулярный (2-3 раза в день) прием душа или ванны с травяными отварами дуба, череды или ромашки. Раздражение на коже после приема душа можно снять, используя фен в холодном режиме
- Подкладывать хорошо проглаженную хлопчатобумажную ткань или марлю между грудью и телом для снижения трения. Её следует менять каждый день.
- На время лечения необходимо подобрать бюстгальтер без жестких и синтетических частей. Его материал должен свободно пропускать воздух и быть гигроскопичным.
- Исключить физические нагрузки, сопровождаемые обильным потением.
Не следует злоупотреблять мытьем проблемной зоны, потому что это пересушивает кожу и препятствует её регенерации.
При лечении опрелостей под молочными железами используется ряд мазей, каждая из которых применяется в особых случаях. Перед нанесением препаратов рекомендуется обработать кожу антисептиками: раствором марганцовки, хлорофиллипта или фурациллина.
Если в складках грудей преет и появляется экссудат, то применяются подсушивающие мази: линин, мазь Теймурова, паста Лассара. Они содержат цинк, антисептические и противовоспалительные компоненты, которые одновременно с подсушиванием, оказывают и дополнительное лечебное воздействие. Их используют преимущественно в начале терапии.
При наличии инфицированных язв, эрозий и трещин назначаются местные мази с антибиотиками: Левомеколь, Клотримазол, Лоринден С, Синтомицин и другие. Их применение более эффективно при чередовании с подсушивающими препаратами. Применение антибактериальных мазей должно быть ограниченным во времени: после исчезновения признаков инфицирования их применение можно прекратить.
После устранения активных экссудативных проявлений и инфекции назначается обработка кожи мазями с регенеративным эффектом: дегтярная паста, пантенол, метилурациловая мазь, бепантен и другие. Их применение сочетается с продолжающимися гигиеническими процедурами, которые проводятся до полного исчезновения признаков заболевания.
На конечном этапе лечения кожу под молочными железами можно 1-2 недели мазать детским кремом от опрелостей или регенерирующей мазью. Это помогает коже восстановить свои защитные функции и убрать вероятность рецидива заболевания в краткосрочном периоде.
Лечение опрелостей народными средствами оправдано только при недоступности классических методов медикаментозной терапии.
Кожа у женщин преклонного возраста теряет эластичность, становится чувствительной, сухой, истончается. Она легко натирается и трескается, а затем долго заживает. Причиной опрелости под грудью у пожилых женщин может стать натирание даже качественной тканью, поэтому требуется постоянно осматривать данную область. Возрастные изменения женской кожи приводят к возникновению ряда особенностей при лечении опрелостей:
- Материал бюстгальтера во время терапии должен быть мягким и пропускающим воздух.
- Пересушенность кожи должна компенсироваться усиленным использованием увлажняющих кремов с заживляющим эффектом. Подойдут и соответствующие детские крема.
- Рекомендуется протирать воспаленные участки отварами дуба и ромашки с последующим нанесением цинковых мазей или присыпок.
Чтобы предупредить появление опрелостей под молочными железами в жаркое время нужно соблюдать ряд простых правил:
- Носить удобное «дышащее» белье без жестких элементов.
- Использовать детские присыпки при обильном потении.
- Принимать душ 2 раза в день.
- Тщательно вытирать складки под грудью после купания.
- Не менять часто косметические средства.
- Менять белье после обильного потоотделения.
Эти простые советы помогут сделать маловероятными даже опрелости под грудями у пожилых женщин. Если заболевание всё же возникло и прогрессирует, то стоит немедленно обратиться к врачу.
источник
Когда дело доходит до прыщиков на лице, многие из нас являются уже самыми настоящими экспертами и способны решить проблемы ненавистных высыпаний еще в зародыше. Однако, что делать, если сыпь появляется в более интимном месте — под грудью, доставляя своей обладательнице как физический, так и эстетический дискомфорт? О самых распространенных причинах высыпаний на этом деликатном участке кожи и способах их лечения и профилактики читайте в материале passion.ru
Это вызывающая раздражение и зуд мелкая красная сыпь или скопление прыщиков, которые возникают вследствие совместного воздействия тепла, потоотделения и трения кожи об одежду. Потница может быть вызвана жарой и повышенной влажностью, интенсивной физической активностью, температурой, а также ношением воздухонепроницаемой одеждой. При потнице протоки потовых желез закупориваются, а пот, накапливаясь, вызывает сыпь. Для облегчения симптомов потницы можно использовать холодные компрессы и прохладный душ, а также успокаивающие и, в ряде случаев, кортикостероидные кремы. Также очень важно носить комфортную “дышащую одежду”, желательно из хлопка и льна.
Аллергическая экзема или атопический дерматит — это хроническое состояние, характеризующееся сухой, потрескавшейся, чешуйчатой кожей, сопровождающейся покраснениями и зудом. Несмотря на то, что экзема чаще всего появляется на сгибах рук, ног и шеи, ее также нередко можно заметить и в области под грудью. Причины появления экземы могут быть самыми разными, от смены сезонов, до аллергии на порошок и мыло. Стресс и пищевая аллергия также могут стать триггером этого недуга. Для лечения экземы дерматологи рекомендуют использовать увлажняющие кремы, антигистаминные препараты, а в случае необходимости, и кортикостероидные средства для наружного применения. В ряде случаев, хорошим помощником в лечении экземы может стать светотерапия. Ну и конечно же по возможности необходимо исключить все факторы, которые изначально спровоцировали ее появление.
Крапивница проявляется в виде зудящей сыпи красного или телесного цвета, которая может появляться почти где угодно на на коже, в том числе и под грудью. Крапивница очень часто бывает в результате аллергической реакции, причину которой определить весьма проблематично, особенно если сыпь длится менее 6 недель. Триггерами крапивницы могут стать медицинские препараты, включая антибиотики, пищевая аллергия, респираторные инфекции, укусы насекомых, стресс, повышенное давление, пребывание на солнце и многие другие. Для лечения крапивницы как правило назначают антигистаминные препараты. Однако для профилактики этого недуга лучшего всего обратиться к аллергологу, для определения индивидуальных факторов риска.
Контактный дерматит — это вид экземы, проявляющейся в виде красной сухой сыпи, которая делает кожу слегка припухшей и вызывает нестерпимый зуд. Как правило эта сыпь возникает при контакте кожи с раздражителем или веществом, которое в силу индивидуальных особенностей каждого человека может вызывать аллергическую реакцию. От момента контакта с аллергеном и до появления симптомов могут пройти как считанные минуты, так и дни. Самыми распространенными триггерами аллергического контактного дерматита являются гели для душа, шампуни, мыло, стиральные порошки, косметические средства и даже ювелирные украшения. К этому списку также можно отнести моющие средства, отбеливали, дезинфицирующие средства, а также различные удобрения и пестициды. Лечение контактного дерматита зависит от вызвавших его симптомов, но чаще всего включает в себя прием кортикостероидных препаратов для наружного и внутреннего применения.
Инверсный псориаз, его еще называют псориазом кожных складок, обычно распространяется в местах, где кожа усиленно потеет и подвержена трению, в том числе и под грудью. Повреждения выражены в виде ярко-красных, гладких пятен, немного возвышающихся над поверхностью. Также можно наблюдать небольшие трещинки кожи вдоль границы поврежденной поверхности. Без должного ухода эти повреждения могут стать причиной присоединения к псориазу вторичной инфекции, как правило, грибковой.Поэтому течение псориаза нельзя пускать на самотек и заниматься самолечением. Чем скорее вы обратитесь за помощью к врачу , тем эффективнее будет лечения. При псориазе кожных складок могут быть назначены кортикостероидные кремы, мази на основе дегтя, ингибиторы кальциневрина и витамин Д для наружного применения. Все эти препараты имеют ряд побочных эффектов, поэтому лечение инверсного псориаза должно проходить под наблюдением врача.
Гипергидрос — это состояние вызываемое чрезмерным потоотделением. Избыток пота привлекает вызывающие инфекцию бактерии, которые, в свою очередь, в при контакте с влажностью под кожными складками вызывают сыпь. Для лечения гипергидроса используюся специальные антиперсперанты для кожных складок, в ряде случаев рецептурного отпуска. В особо тяжелых случаях дерматолог может рекомендовать уколы ботокса.
Это заболевание вызывается тем же дрожжевым грибком, что и молочница, кандидозный стоматит и пеленочный дерматит. Дрожжевой гибок кандида “процветает” в теплой и влажной среде. Поэтому участки тела под грудью являются одним из самых благоприятных мест для размножения этого грибка, которое проявляется покраснением кожи, зудом, сыпью, пузырьковыми прыщиками или маленькими трещинками на коже. В качестве лечения такой сыпи используются противогрибковые препараты как для наружного, так и для внутреннего применения.
Гормональные изменения, прибавка в весе, повышенное потоотделие и ряд других факторов могут становиться причиной высыпаний под грудью во время беременности. Однако одной из самых распространенных причин сыпи в этот период является папулезная крапивница, которая доставляет дискомфорт каждой сотой беременной. Как правило она начинается на животе и далее распространяется на руки, ягодицы и грудь, нередко сопровождаясь сильным зудом. Обычно эта сыпь возникает к концу беременности и уходит практически сразу после родов. Облегчение при папулезной крапивнице беременных приносят антигистаминные препараты и кортикостероидные средства для наружного применения, которые должны приниматься только по назначению врача. Из натуральных средств, для облегчения зуда подойдут холодные компрессы из овсянки.
Почесуха беременных характеризуется образованием красноватых, сильно зудящих, “чешуйчатых” пятнышек, как правило, на растяжках. Почесуха по сути являются разновидностью экземы — атопического дерматита, и может образовываться в типичных областях, свойственных экземе — на сгибах рук и ног и, конечно же под грудью. Обычно эта сыпь возникает во время второго триместра и на последних неделях беременности. Считается, что причиной почесухи являются связанные с беременностью изменения иммунной системы. После родов она имеет тенденцию распространятся по все всему телу, но по истечении примерно трех недель самостоятельно исчезает. Тем не менее, при желании избавиться от почесухи беременных можно с помощью фототерапии и приема антигистаминных препаратов, которые должны приниматься строго по назначению врача.
В большинстве случаев сыпь под грудью является весьма безобидной . Однако если вы испытываете хотя бы один из нижеприведенных симптомов, необходимо незамедлительно обратиться за профессиональной медицинской помощью: — Сыпь становится крайне болезненной — Через несколько дней домашнего лечения не наблюдается улучшений. — Сыпь трансформировалась в незаживающие открытые язвы. — Вы страдаете от хронических заболеваний и нарушения иммунной системы. — У вас появилась температура, тошнота или рвота.
источник
Потовыделение относится к природным физиологическим процессам, которое нормализирует терморегулирование организма.
Воздействие температуры извне, усиленная физическая активность либо психоэмоциональное напряжение вызывают избыточную потливость.
Процесс не рассматривают как патологию. Однако в отдельных случаях, если обильно потеет под грудными железами, появляются прыщи и тяжелый запах.
Важно установить, о чем свидетельствует данная симптоматика и почему потеет между грудей.
Зачастую это объясняется внешними факторами. Они не опасны для здоровья и легко устраняются. Чтобы определить настоящую причину, ознакомьтесь со списком ниже.
Полнейшая информация о возможных сопутствующих факторах и заболеваниях.
При подборе комплекта постельного белья откажитесь от синтетики. Холлофайбер, силикон либо синтепон являются воздухонепроницаемыми наполнителями, которые препятствуют дыханию кожи. Застелите хлопчатобумажную простынь и укрывайтесь тонким покрывалом.
Чтобы казаться обворожительной, много дам покупает пижамы и пеньюары из шелка, атласа или шифона.
Искусственные материалы, как известно, вызывают потливость грудины. Такие наряды впору для интимных игр.
Подбирайте для сна костюмы и сорочки из хлопка.
Оптимальная для сна температура в спальне – в пределах +20–22°C. Более высокие показатели отрицательно скажутся на качестве сна вследствие сухости воздуха и вспотевшей груди.
Обязательные условия – проветривание помещения перед сном и выключенный кондиционер, чтобы избежать простуды. Приток кислорода в комнату заставит вас быстрее уснуть.
Исключите из меню на ужин соленые и пряные кушанья.
Пища повышает циркуляцию кровотока, а организм попытается уменьшить температуру тела благодаря потовыделению.
Горячительные напитки тоже отвечают за то, почему потеет под грудью. Поэтому важно перед сном не злоупотреблять спиртным.
При ликвидации внешних первопричин женщины забывают о чрезмерной потливости под грудями. Однако если проблема остается, то причины следует искать в дисфункции внутренних органов.
Далее рассмотрим патологические причины, иногда они довольно серьезные и требуют немедленного лечения.
Нарушение гормонального фона характеризуется потом под грудью. Усиленное потовыделение наблюдается у представительниц слабой половины при перестройке организма.
Гормональный дисбаланс у женщин возникает в следующих случаях:
- Беременность. При вынашивании ребенка фактически у каждой женщины сильно потеет грудь вследствие гормональной нестабильности. Потливость уменьшится с рождением дитя. Однако посоветоваться с гинекологом будет хорошей идеей.
- Месячные. Вспышки чрезмерного потения доставляют хлопоты женщинам обычно за 3 дня до прихода менструации и в ее продолжение. В данной ситуации у девушек потеет под грудными железами, проявляются постоянно болезненные ощущения в животе.
- Климакс. У дам в этот период поэтапно на смену потливости в области груди и других участках приходит резкий всплеск жара. Такое положение провоцирует недостаток прогестерона во время менопаузы.
Являются источником избыточного пота.
Жизнедеятельность грибков и вирусов – одна из причин, почему под грудью преет.
Проявляются и другие симптомы:
Порой о наличии злокачественных новообразований сигнализирует усиленное потоотделение по ночам и иные малозначащие приметы.
Потому актуально своевременно записаться на прием к врачу, чтобы тщательно обследоваться.
Для лейкемии, лимфомы и иных онкологических патологий характерны нарушения в организме, сказывающиеся на процессе потения.
Расположение опухоли влияет на потение головы, груди, ног и других зон в зависимости от локализации самой патологии.
Большей частью потливость под грудными железами имеет отношение к нервотрепке, перенапряжению, хронической усталости. Это вполне может быть ВСД.
Вдобавок отмечается повышение артериального давления вечером.
Еще можно заметить перепады настроения, резкий упадок сил и потеря психологической ориентации на короткое время.
Нарушения иммунитета способствуют усиленному потовыделению под грудью, за которым следует прибавление или резкое снижение в весе и иные патологии.
Частые ночные пробуждения и потная грудь при отсутствии температуры свидетельствуют о наличии эндокринных недугов:
Прием отдельных медпрепаратов увеличивает потение и способствует запаху под грудью.
К лекарствам, которые вызывают подобные эффекты, относятся:
- фенотиазины;
- гипотензивные средства;
- транквилизаторы;
- противоопухолевые препараты;
- жаропонижающие;
- медпрепараты для гормонотерапии.
Что делать, если при принятии таблеток, грудь потеет и причиняет неудобство? Выход — сократить дозу либо заменить медикамент по согласованию с врачом.
Требуют срочного обращения к врачу:
Активизируют необратимые процессы в костной ткани.
Такое состояние обуславливается излишним употреблением продуктов с большим содержанием кофеина, а также некоторыми медпрепаратами. Острое отравление сопровождается не только потной грудью, но и другой симптоматикой:
Для разрешения проблемы впору посетить терапевта. Осмотр девушки и способы диагностики позволят установить диагноз и начать лечение при потении под грудными железами.
При необходимости годится проконсультироваться у кардиолога, аллерголога, невролога, онколога либо эндокринолога.
Освободиться от усиленного ночного потения поможет установление первопричины.
Понадобятся диагностические манипуляции:
- общий анализ крови и мочи;
- обследование гормонального фона;
- ультразвуковая проверка печени и почек.
Лабораторные и инструментальные исследования, определение диагноза разрешат прописать индивидуальную терапию. Временами довольно сбалансировать питание и скорректировать уклад жизни.
Отличительные черты аромата тела: индивидуальность и несклонность к переменам. Возраст и несбалансированность питания вносят свои коррективы.
Однако стоит задуматься, если под грудью пахнет кислым. Наличие патогенной флоры в организме сказывается на запахе.
Квалифицированные специалисты легко устанавливают болезнь по соответствующему запаху пота:
- Гнилостный и одновременно сладковатый аромат свидетельствует о повреждении тканей грибком и бактериями, например, при дифтерии. Сопровождающие признаки — покраснения и разного рода высыпания на эпидермисе.
- Малопривлекательный запах овечьей шерсти либо вареной капусты говорит о болезнях печени, почек или неполадках с надпочечниками.
- Нарушается функция почек – под грудью пахнет аммиаком. Обуславливается выделением элементов азотистого характера в большом количестве. Характерны белые пятна на одежде.
- Запах загнивающих яблок под грудью ощущается, если пациент страдает сахарным диабетом. Аромат быстро распространяется из-за размножения микроорганизмов.
- Тяжелый кислый запах под молочными железами является явно выраженным признаком туберкулеза. Избыточное потение ночью приводит к появлению отвратительной вони с утра, когда больной встает с кровати.
- При нарушенном обмене веществ грудь отдает рыбой.
- Запах сероводорода присутствует при дисфункции желудочно-кишечного тракта.
Также способствуют появлению кислого запаха пота под грудью:
- ожирение;
- внушительный бюст;
- несоблюдение гигиены;
- ношение одежды и бюстгальтера меньшего размера.
К физиологическим причинам причисляют гормональные сбои, связанные с:
- пубертатным периодом;
- менструальным циклом;
- беременностью;
- периодом увядания функций половой системы.
Избавиться от запаха под грудью поможет завершение перестройки организма: как только гормоны нормализуются, потение ослабится.
На подбор методики лечения воздействуют причины усиленного потовыделения. Если потеет под грудью в избытке и пахнет отталкивающе, то следует:
- закаливать организм;
- предупреждать стрессы, желательно принимать чаи из трав.
С неприятным запахом под грудью легко справиться самому, если:
- придерживаться диеты;
- заниматься физическими упражнениями;
- выполнять гигиенические процедуры;
- грамотно подобрать бюстгальтер.
Лекарственные средства из аптеки борются с кислым запахом под грудью и опрелостями.
Если мокнет под грудью, то поврежденный эпидермис обрабатывают антисептиком.
Годятся бюджетные и проверенные медпрепараты:
- Фурацилин. Таблетку растолченного лекарства растворяют в стакане кипятка. После остывания используют для промывания опрелостей.
- Калия перманганат. Для примочек применяют светло-розовый раствор. Чтобы защитить кожу от ожогов, тщательно отслеживают полное растворение кристаллов.
Для снятия воспаления и форсирования регенерации кожного покрова, при потении между грудными железами, будут к месту:
- масло из облепихи;
- цинковая мазь;
- паста Теймурова.
Исцелить кожу под грудью способны мази, обладающие антибактериальным действием:
Если под грудью потеет и невыносимо чешется, нетрадиционная медицина первой придет на выручку.
- Контрастный душ. Вначале используется теплая вода для открытия пор и избавления от излишней влаги, затем – прохладная жидкость для закрытия пор и эффекта температурного контраста. Повторить изменения с теплого на холодный.
- Ванна с травяным отваром. Добавляют шалфей, дубовую кору, зверобой, ромашку, землянику, лепестки розы, мяту. Пользуются популярностью у потребителей эфирные масла и морская соль. Ванны комбинируют с принятием внутрь настойки пустырника либо отвара шалфея. Он оказывает помощь в расслаблении нервной системы и снижении во время сна потливости.
Потеет грудная клетка – оградят от чрезмерного потовыделения и дурного душка аппликации и примочки.
- настойка хвоща на водке, соотношение – 10:1;
- настои шалфея и череды, календулы и ромашки, а также коры дуба славятся заживляющим, противовоспалительным и обеззараживающим эффектом.
Результативен 1% раствор уксуса для смазывания потеющих зон под грудями.
Выполнение простых правил значительно ограничит работу потовых желез:
- Присыпки. Когда сильно потеет под грудью, входящий в состав тальк воздействует на интенсивность потоотделения при систематическом пользовании.
- Одежда. Обновление гардероба свободными и пропускающими воздух моделями.
- Бумажные салфетки. Подкладывают в бюстгальтер от пота под грудью. Лучше применять белые изделия: не содержат красителей.
- Эфирные масла. Протирают периодично проблемные зоны.
- Дезодоранты. Отличаются продуктивностью в жару летом. Уберегут от натирания участки эпидермиса и предупредят раздражение.
- Гигиенические прокладки. Впитывают избыток пота. Отдают предпочтение качественным ежедневкам.
- Специальные вкладыши. В наличии большой ассортимент абсорбирующих тканей, которые подкладывают в чашечки лифчика. Слоеный хлопок, входящий в состав, впитывает избыток испарений от груди. Преимущества фактуры – нежное прилегание к телу, воздухопроницаемость. У отдельных образцов имеется антимикробная пропитка, которая оберегает сверхчувствительный эпидермис от болезнетворных микробов.
Не запускайте течение различных заболеваний в области груди.
источник
Опрелость под грудью чаще возникает у беременных женщин и обладательниц большого бюста. Из-за скопления пота кожа раздражается, воспаляется, покрывается прыщиками. Если поражение интенсивное, симптомы сопровождаются болевыми ощущениями. Чтобы устранить воспаления, следует систематически промывать кожу под грудью и наносить антисептики. Если воспаление переходит в запущенные стадии, необходимо обращаться к врачу. Лечение опрелости у женщин под молочными железами проводит дерматолог, но иногда требуется консультация маммолога. Лечение опрелости под грудью должно быть своевременным.
Раздражение появляется в результате трения влажной кожи. В жаркое время года организм выделяет много пота, который содержит кислоты и провоцирует воспаление. Опрелость под молочной железой может возникнуть у женщины от некачественного синтетического белья.
- Болезни, при которых повышается температура.
- Нарушения со стороны ЦНС.
- Эндокринные патологии. У пациентки с сахарным диабетом нарушен углеводный обмен, кожа менее эластична, склонна к раздражению.
- Аллергическая реакция. Организм может плохо воспринимать некачественную одежду, например, ту же синтетику.
- Длительный прием антибиотиков
- Снижение защитных функций.
- Стрептококковая инфекция.
Как лечить опрелости под молочными железами — интересуются пациентки. Чтобы избавиться от проблемы, надо установить точную причину опрелости под молочными железами. Если опрелость вызвана ношением синтетики, следует отказаться от нее, заменив на хлопковое белье.
Если причиной потливости является гипергидроз или нарушения в работе нервной системы, врач назначает препараты для коррекции этих нарушений.
На начальных стадиях пациентка может использовать антисептики, например, слабый раствор марганцовки, мирамистин. Но если кожа воспалилась, необходимо предпринять следующее:
- промыть кожу косметическим мылом, дать ей подсохнуть;
- нанести дезинфицирующие состав, это может быть раствор марганцовки, хлоргексидин или Фурацилин;
- высушить пораженный участок;
- применить детский крем или антисептическое средство (цинковую мазь, крем с ромашкой или календулой).
Если опрелость не проходит, следует обратиться к дерматологу. Врач назначит средства, которые помогут избавиться от проблемы. На запущенных стадиях рекомендуется резорцин 1% или сульфат цинка 0,4 %. Антисептики подсушивает кожу и предотвращают развитие воспаления. Следует наносить их в небольшом количестве, важно не обжечь кожу между грудью.
Дегтярная мазь оказывает бактерицидное воздействие. Для скорейшей регенерации кожи врач также назначает антибактериальные препараты: Левомеколь, Левосин, Банеоцин. Если воспаление сопровождается болью, рекомендуются мази: Адвантан, Метилурацил, а также Пантенол.
Для лечения опрелости под грудью на запущенной стадии врач выписывает кортикостероиды. Бесконтрольный прием таких лекарств опасен, так как снижает сопротивляемость кожи. Самолечение ведет к усилению воспалительного процесса, в тяжелых случаях пораженная кожа атрофируется.
Чтобы ликвидировать опрелость, нужно правильное лечение. Неграмотная терапия ведет к экземе. Патология сопровождается раздражением и болью в области желез. Лечение экземы проводит дерматолог. При интенсивном и обширном поражении проводится операция с дальнейшей пластикой.
Следует знать, как избавиться от опрелости под грудью в домашних условиях. Эффективны народные средства. Перед тем как их использовать, нужно убедиться в отсутствии аллергии. Рекомендуется проконсультироваться с врачом.
Для снятия воспаления принимают ванны с добавлением светло-розового раствора марганцовки. Вместо него можно использовать отвар тысячелистника, ромашки или череды. Длительность лечебной процедуры — 30 минут.
Устранить раздражение поможет компресс из подорожника. Вместо этой травы можно использовать одуванчик, фиалку. Сто граммов растения измельчают, прикладывают к пораженной коже, фиксируют повязкой. Эффективен компресс из льняного семечка. Горсть сырья заливают 150 мл кипятка, остужают и прикладывают под грудь.
Для ускорения регенерации кожи применяют масла:
Эти средства натуральны и безопасны. Перед нанесением их прогревают на водяной бане, после чего остужают. Масла оказывают обеззараживающее действие, успокаивают кожу, способствуют скорейшей регенерации.
Чтобы убрать опрелость и успокоить кожу, рекомендуется применять отвары:
- Ромашковый. Чтобы его приготовить, надо взять 15 г растения, желательно сушеного, залить горячей водой, прокипятить 10 минут и выдержать ещё столько же. Охлаждённый отвар наносят ватным диском трижды в день.
- Средство с тысячелистником. Для приготовления берут 80 г растения заливают 250 мл кипятка. Отвар настаивают час, после чего кипятят 2 минуты и снова настаивают час. Лекарство остужают и наносят на пораженные участки. Отвар тысячелистника оказывает не только обеззараживающие, но также обезболивающее действие.
- Лекарство из коры дуба. Готовят его следующим образом: 90 г сырья заливают кипятком в количестве 900 мл, кипятят в течение двух часов, остужают и применяют по назначению.
Чтобы избежать проблемы, нужно соблюдать меры профилактики. Рекомендуется отказаться от ношения синтетического белья, заменив его на хлопковое. В жаркую погоду следует чаще проводить гигиенические процедуры. Скопление пота под грудью ведет не только к опрелости, но и другим кожным заболеваниям: экземе, дерматиту. Важно вовремя лечить болезни эндокринной и нервной системы, так как патологии сопровождаются обильным потоотделением.
источник
С повышенным потоотделением под грудью сталкиваются очень многие женщины. Не следует думать, что от того, что потеет грудная клетка, страдают исключительно люди с лишним весом или те, у которых большие молочные железы. Причин для появления такого локального гипергидроза более чем достаточно. Неудивительно, что многие женщины стремятся найти решение потливости под грудью и навсегда избавиться от этой аномалии, которая может проявляться не только в дневное время, но и ночью.
Потоотделение под грудью может быть таким же нормальным процессом, точно таким же, когда потеет лицо, подмышки, либо руки. Сильный пот – естественная реакция, направленная на охлаждение организма при его перегреве в жаркую погоду или в душном помещении. Но локальное потение под грудными железами может быть и при:
- инфекционном заболевании и повышенной температуре;
- нарушениях работы эндокринной системы, так как щитовидка играет значительную роль в функционировании соматической нервной системы, которая отвечает за теплообмен;
- появлении новообразований в организме;
- сахарном диабете от локального гипергидроза может пострадать любой участок в верхней части тела, тогда как нижняя часть страдает от чрезмерной сухости;
- сердечной недостаточности или кардиологических заболеваниях.
Иногда потоотделение является побочным действием принимаемых медицинских препаратов. Также гипергидроз может свидетельствовать о нарушении в работе вегетативной нервной системы, которая отвечает за функционирование внутренних органов, кровообращение.
Стоит отметить, что потливость под грудью может быть не только днем, но и ночью. Среди причин, вызывающих потение в ночное время, могут быть и те, которые были указаны в предыдущем разделе статьи. Такие причины требуют обязательной консультации у врача и медикаментозного лечения. Однако гормональный сбой в организме при наступлении менопаузы, когда снижается выработка эстрогенов, тоже может послужить толчком для развития гипергидроза. В такой период женщину ночью может тревожить не только потливость груди, но и некоторых других частей тела.
Потливость под грудью, как ночью, так и днем может проявляться во время менструального цикла. Обильная потливость под молочными железами больше всего беспокоит беременных первые три месяца, особенно ночью, при этом пот имеет очень неприятный запах. Во второй половине вынашивания плода потоотделение приближается к норме. Но конец беременности самый тяжелый период для женщины. Из-за увеличения массы тела и дополнительной нагрузке на организм возобновляется локальная потливость, в том числе и под грудью.
После родов потливость под грудными железами может возобновиться из-за того, что организмом выводится излишек воды, накопленный им во время беременности. Особенно часто это происходит ночью, когда женщина отдыхает.
Часто причиной потливости под молочными железами является неправильно подобранная одежда, которая не дает возможности коже дышать, или же неверно подогнанный по размеру бюстгальтер. А если одеть сверху синтетическую куртку, риск потливости в области груди возрастет вдвойне. В летнее время нужно стараться носить одежду из натуральных тканей и, желательно, свободного покроя. Неправильный подбор нижнего белья тоже может привести к локальному гипргидрозу.
Вялость грудных мышц способствует провисанию груди, тем самым способствуя потливости в данной области. С этой проблемой попробуйте справиться при помощи специальных упражнений или массажа, которые помогут хотя бы частично вернуть прежнюю упругость груди.
Выяснив, что причиной обильного потоотделения не является какая-либо патология, требующая медикаментозного лечения, можно попробовать справиться с этой проблемой самостоятельно. Первым делом обратите внимание на дезодоранты и антиперспиранты. Правильно подобранное средство даст возможность справиться с потом не только в области декольте, но и под грудью.
Дезодорант предупредит трение грудей, которое вызывает раздражение кожи и приводит к возникновению опрелостей. Он же отлично замаскирует неприятный запах пота. Наносить средство следует на чистую и сухую кожу, чтобы предотвратить возможное появление раздражения на ней.
Для того чтобы избавиться от неприятного запаха, можно использовать эфирные масла лаванды или окопника. Вот только они не избавят от обильного потения. Помогут держать область груди сухой присыпки на основе талька. Использовать можно как детские, так и взрослые присыпки с ароматизаторами. Будьте внимательными и перед применением прочитайте состав порошка, ведь в нем могут быть добавки, иногда вызывающие аллергию.
Кукурузный крахмал – очередное средство, которое поможет избавиться от этой проблемы. Его использование значительно сократит потоотделение и избавит от имеющегося раздражения. Чтобы избежать появления болезнетворных микробов и грибков, наносите его на абсолютно сухую кожу. Можно область под грудью подсушить при помощи теплой струи фена. Как ни странно, но крем для ног считается отличным помощником при потливости в области груди. Его применение позволит избежать грибковой инфекции.
В настоящее время производителями выпускается масса продукции из потопоглащающих материалов, которые можно использовать в качестве подкладки в бюстгальтер. Например, салфетки или вкладыши для лифчиков из слоистого хлопка замечательно впитывают выделяемый порами кожи пот, но при этом не пропускают его наружу. Как вариант, можете использовать вкладыши с антибактериальной пропиткой.
Еще одной палочкой-выручалочкой станут ежедневные гигиенические прокладки, которые сохранят ваш наряд и нижнее белье от пота. Советуем остановить свой выбор на самых тонких данных средствах интимной гигиены. Подоткните прокладку под нижний край бюстгальтера, как бы подворачивая по одной на каждую чашечку. По мере необходимости, прокладки следует менять до того, как они потеряют вид и перестанут впитывать пот.
Как видим, не всегда потливость груди может быть вызвана серьезными заболеваниями или сбоем в функционировании организма. Однако если избавиться от проблемы чрезмерного потоотделения так и не удается, рекомендуем обязательно обратиться за консультацией к специалисту, который поможет скорректировать процесс лечения.
источник
Детская проблема опрелостей касается не только детей грудного возраста. Часто случается так, что воспаление кожных покровов от перегрева и других причин возникает у взрослых.
Проблема, с которой сталкиваются не только кормящие матери – опрелости под молочными железами, профилактика и лечение которой рассмотрим в деталях.
Воспаление кожи образуется по ряду причин, среди которых можно выделить следующие:
- влага;
- перегрев;
- плохая циркуляция воздуха.
В такой среде активно выделяется кожный секрет, который смешивается с потом, что приводит к росту бактериальной или грибковой среды.
Опрелость под грудью возникает у женщин довольно часто, что является эстетической проблемой и не только. Возникновение опрелости у женщин сопровождается дискомфортом и неприятным запахом.
Причины возникновения воспаления:
- синтетическое белье, препятствующее циркуляции воздуха;
- перегрев;
- большой размер груди;
- длительное пребывание во влажном, теплом помещении;
- отсутствие циркуляции воздуха;
- дерматологические заболевания кожных покровов;
- эндокринологические заболевания;
- избыточный вес;
- диабет;
- аллергические реакции на бытовую химию и прочее;
- фотодерматит.
Нижнее белье из синтетических материалов не пропускает воздух и возникает перегрев молочных желез при наличии таких факторов как:
- жара;
- повышенная влажность;
- лишний вес и большой размер груди.
И это, одна из первых причин возникновения опрелостей под грудными железами. Исключить вероятность возникновения опрелости можно путем смены синтетических бра и бюстгальтеров на белье, выполненное из натуральных тканей, или таких, которые не препятствуют местной циркуляции воздуха.
Это может быть белье, выполненное из:
Перегрев молочных желез может случаться при:
- ношении синтетического белья;
- активных занятиях спортом;
- жаркой погоде;
- чрезмерной потливости.
При этих условиях, повышается местная температура, что с учетом кожных выделений и потливостью, приводит к возникновению раздражения под грудью.
Свести на нет данный фактор, способствующий опрелостям, можно при условии смены белья после занятий спортом, или после любой активной деятельности, вызывающей потоотделение.
Большая женская грудь – не только предмет восхищения, но и причина развития воспаления на коже под молочными железами.
Так получается, что большая грудь соприкасается с кожей под молочной железой, а это вызывает:
- непроходимость воздуха;
- чрезмерное выделение кожного сала;
- постоянное увлажнение кожного покрова.
Поэтому так часто опрелость возникает именно у женщин с большим бюстом. Решение проблемы не совсем простое, уменьшить размер груди не каждому по душе и по карману.
Для предупреждения проблемы нужно использовать иные методы:
- покупать белье точно по размеру груди и объему;
- носить белье, выполненное из натуральной нити;
- ежедневно проводить профилактику возникновения опрелости;
- сменять белье после активного отдыха или труда.
Профилактические меры могут включать использование:
- присыпок;
- твердых антиперспирантов;
- антисептиков.
Пребывание в душном помещении с повышенной влажностью и отсутствие циркуляции воздуха приведет к воспалению кожи под грудью по причине:
- активного потоотделения;
- интенсивного выделения кожного секрета.
Эти факторы способствуют развитию бактериальной среды. Опрелость под молочными железами возникает часто по одной этой причине.
Дерматологические, эндокринные заболевания способствуют появлению высыпаний на коже, которые подвергаются воздействию пота и кожного секрета, провоцируя воспалительный процесс. Эндокринологические болезни, как правило, являются причиной сильного потоотделения.
Не лишним будет отметить, что лишний вес является второй основной причиной развития опрелостей под грудью.
Постоянное соприкосновение и трения кожных покровов о молочные железы препятствует циркуляции воздуха и вызывает:
Факторы, влияющие на развитие опрелости, в совокупности с последствиями, сопровождающими избыточную массу тела, становятся самой распространенной причиной опрелости.
Диабет, аллергии, фотодермия – каждый взятый отдельно фактор не имеет отношения к опрелостям, но ускоряют процесс, приводящий к воспалению женской кожи под грудью при условиях наличия:
- жары;
- лишнего веса;
- синтетического белья.
Опрелость особенно между грудными железами, так же может беспокоить и причинять неудобства, как и опрелости под грудью у женщины. Развитие воспаления кожи между грудью имеет те же причины и симптомы, указывающие на развитие воспаления кожи, это может быть:
- покраснение кожи;
- мелкая сыпь красноватого оттенка;
- неприятный запах кожного выделения;
- появление мокнущих ранок;
- возникновение плохо заживающих трещинок под грудью;
- появление прыщей.
Как правило, на первых порах, в начале воспалительного процесса происходит изменение цвета кожных покровов.
Пораженный участок может быть:
- розового;
- темно-красного;
- грязно-розового цвета.
При этом наблюдается постоянное увлажнение и из пор кожи выделяется едва уловимый неприятный запах.
Спустя некоторое время появляется мелкая сыпь под грудью, напоминающая аллергическую реакцию.
Местное раздражение кожи становится более заметным, пораженная зона приобретает четко выраженные границы, может возникнуть зудящее чувство под или между грудью.
И, на этапе полного воспаления, возникают незаживающие ранки, с возможным образованием неглубоких трещин, вызывающих жжение и боль.
Ответ на вопрос – так чем же лечить опрелости под грудью – неоднозначен. Слишком много факторов, влияющих на возникновение воспаления кожи молочной железы.
- Устранение внешних факторов.
- Лечение воспалительных процессов.
- Устранение последствий воспаления.
- Профилактика.
Как говорилось ранее, внешние факторы могут быть основной или второстепенной причиной опрелостей.
Поэтому игнорировать их не имеет смысла.
Основные понятия, которые должны выполняться при любых обстоятельствах, это:
- смена белья;
- смена среды;
- уход за собой.
Рассмотрим варианты, как лечить опрелости. Лечение опрелостей начинается с поддержания личной гигиены, а после:
- устраняется воспаление;
- инфекционный агент;
- проводится профилактика.
При лечении используют:
- антисептические препараты;
- антибактериальные мази, кремы;
- противогрибковые средства.
От опрелостей под грудью можно использовать;
- фукорцин;
- хлоргексидин;
- перекись водорода.
- Обрабатывают сухую чистую кожу.
- Потом наносят мазь или кремы с бактерицидным свойством, например Бепантен, Спасатель или другие.
Можно использовать альтернативные средства – эфирное масло чайного дерева, которое обладает не только бактерицидным, но и противогрибковым эффектом.
Лечение проводят ежедневно, после проведения туалета, перед сменой белья до полного исчезновения симптомов. После этого нужно поддерживать чистоту кожи, проводя профилактические меры.
- смена белья;
- поддержание чистоты;
- обработка кожи грудных желез антисептиками;
- использование детских присыпок для адсорбции выделений и пота.
Выполнение этих нехитрых процедур позволит сохранить здоровье кожных покровов и молочных желез.
В заключении отметим, что только регулярное выполнение профилактических мер может предотвратить воспаление.
источник
Темные пятна под грудью, опрелости под молочными железами, раздражение кожи и другие изменения кожи: симптомы и лечение
Непонятные пятна под грудью — это достаточно распространенная женская проблема. Но отчего могут появляться такие следы и что с ними делать?
Почему может появиться под молочными железами у женщин?
Существует несколько возможных причин появления пятен под грудью, и все их в целом можно разделить на естественные и патологические. Женщины могут сталкиваться с нарушениями в состоянии кожи из-за стресса, аллергии и грибковых поражений. Также поспособствовать возникновению такой проблемы могут некоторые вирусы и прочие факторы.
Чаще всего кожа меняет цвет в связи с формированием опрелостей. Они могут возникнуть на теле у каждой женщины, но их появлению способствует:
- Жара и недостаточная гигиена.
- Чрезмерное потоотделение.
- Наличие лишнего веса.
- Крупный размер груди, особенно если девушка отказывается от ношения бюстгальтера.
- Неправильно подобранный бюстгальтер, в частности, тесный и/или из синтетического материала.
- Сопутствующие кожные инфекции.
- Снижение иммунной активности.
Уже на начальном возникновении опрелости доставляют ощутимый дискомфорт. Типичные признаки таких проблем с кожей:
- Покраснение кожных покровов.
- Возникновение небольшого зуда.
- Несущественное жжение кожи.
Если не отреагировать вовремя на такую симптоматику, краснота станет более выраженной, кожа может покрыться эрозиями и мокнущими ранами. С таким состоянием справиться самостоятельно не получиться — нужно обращаться к врачу. Но опрелости на ранней стадии развития вполне поддаются лечению в домашних условиях.
Что это может быть между грудными железами?
Опрелости редко появляются между грудными железами. Тем не менее, они могут возникнуть у девушек с определенной формой молочных желез. Однако появление пятен такой нетипичной локализации может объясняться также:
- Пигментацией кожи. В таком случае следы имеют коричневую окраску и являются скоплением меланина. Их появление может быть связано с гормональными нарушениями, негативным влиянием ультрафиолета, генетической предрасположенностью и прочими факторами. Избавиться от коричневых пятен довольно сложно, на помощь придет опытный косметолог.
- Развитием лишая и прочих дерматологических заболеваний.
- Возникновением аллергических реакций и пр.
При появлении непонятных пятен на теле лучше не заниматься самолечением и самодиагностикой. Стоит обратиться за помощью к квалифицированному специалисту.
Покраснение на груди, как симптом грибка
Иногда появление пятен под грудью бывает связано с активацией грибковой инфекции, например, эпидермофитии. Такое заболевание вызывают грибки эпидермофитоны либо трихофитоны, чаще всего они поражают кожу стоп, но иногда начинают размножаться в складках тела (в том числе, под молочными железами, а еще в паху). Риск развития недуга увеличивается при повышенной влажности в месте поражения, спровоцированной гипергидрозом, крупным размером груди и высокой температурой окружающей среды. Для эпидермофитии характерна следующая симптоматика:
- Появление на коже небольших шелушащихся воспаленных пятен, которые имеют красную окраску. Поначалу они не превышают размером 1 см.
- Увеличение размеров пятен. Такие новообразования формируют крупные овальные очаги, покрытые красной поверхностью, пузырьками и корочками.
- Отек пораженной поверхности.
- Выраженный зуд и болезненность пятен.
- Слияние пятен между собой.
- Западение центральной части очага инфекции, по краям формируется валик из отслаивающегося эпидермиса.
При отсутствии адекватной терапии недуг может приобретать хроническое течение. При этом болезнь то затихает, то обостряется. Поставить правильный диагноз под силу любому дерматологу, для уточнения возбудителя заболевания исследуется соскоб с пораженной кожи.
Краснота при розовом лишае
Такое заболевание также известно под наименованием лишай Жибера. На сегодняшний день врачи не знают точной причины его возникновения, однако есть предположения, что недуг может активироваться после любых повреждений кожи, и его провоцируют вирусы из рода герпесвирусов. Розовый лишай часто возникает при ослабленности иммунитета, на фоне простудных заболеваний и вскоре после выздоровления. Для него характерна следующая симптоматика:
- Появление на коже единичной папулы розовой окраски, диаметр ее обычно составляет 2 см.
- Изменение окраски первичного пятна — центральная часть сморщивается, желтеет, начинает немного шелушиться.
- Появление вторичных мелких розовых пятен овальной формы. Их размер обычно не превышает 1 см.
- Появление шелушения в центральной части пятен, по краям при этом формируется свободная от чешуек граница.
Чаще всего розовый лишай проходит сам по себе. Это заболевание не заразно, и не несет угрозы жизни и здоровью человека.
Кожа шелушится при отрубевидном лишае
Отрубевидный лишай — это еще одно дерматологическое заболевание, которое может появляться в области молочных желез. Основная причина его возникновения — аномальное размножение дрожжеподобного гриба, который в норме присутствует на коже каждого человека, однако в некоторых ситуациях может начать активно размножаться и вызывать симптоматику болезни. Среди возможных проявлений заболевания:
- Появление на коже пятен с четкой границей.
- Пятна поначалу имеют розовую окраску, но затем темнеют, окрашиваются в красновато-коричневые цвета.
- Помимо груди темные пятна могут локализоваться под молочной железой, на спине, в подмышечных впадинах, а также на плечах и шее.
- Пятна могут сливаться и формировать довольно крупные очаги, однако чаще они существуют изолированно.
- Кожа не воспаляется, однако места поражений могут шелушиться.
- Заболевание часто сопровождается усиленной потливостью пораженных участков и зудом.
Диагностика отрубевидного лишая обычно не составляет труда. Лечение чаще всего носит местный характер и оканчивается полным выздоровлением.
Красные высыпания и зуд при аллергии
Аллергические заболевания редко проявляются изолированно — только в области молочных желез. Однако иногда врачам приходится сталкиваться с подобной клинической картиной. Аллергия на груди и под ней может провоцироваться:
- Повышенной чувствительностью к средствам гигиены — мылу, гелю для душа и скрабу.
- Недостаточно качественным бельем, например, бюстгальтером из синтетической ткани.
- Остатками порошка в белье при недостаточно качественном выполаскивании.
- Реакцией на продукты питания и лекарственные препараты.
Аллергия на груди может проявляться некрупными красными пятнами, мелкой сыпью или волдырями, как при ожоге крапивой. Также такое состояние чаще всего сопровождается зудом разной степени выраженности.
Зудящая красная сыпь — симптом герпеса
Вирус Варицелла Зостер, который провоцирует развитие ветрянки, после благополучного выздоровления от такой болезни остается в организме в латентном (спящем) состоянии. И в некоторых ситуациях он может пробудиться (например, на фоне снижения иммунитета), провоцируя появление опоясывающего герпеса. Такое состояние проявляется:
- По ходу нервных стволов, может быть между ребрами и на груди, но только с одной стороны.
- Повышением температуры, общим недомоганием, небольшим зудом и покалыванием (иногда болью) в месте будущих высыпаний.
- Появлением небольших розоватых отечных пятен, которые спустя 3—4 дня становятся узелками, а затем — пузырьками (как при ветрянке). Такие новообразования чешутся и болят. Впоследствии они лопаются, подсыхают и формируют корки.
- Увеличением лимфатических узлов.
Чаще всего опоясывающий лишай успешно проходит сам по себе. Однако такое заболевание может вызывать серьезное осложнение — постгерпетическую невралгию, поэтому нуждается в направленном лечении под присмотром врача.
Как избавиться от покраснения и раздражения кожи?
Для успешного избавления от пятен под грудью нужно первым делом разобраться в причине их появления. Ведь с обыкновенным покраснением на фоне повышенной потливости вполне можно справиться своими силами, а если неприятная симптоматика является следствием грибковых поражений — необходимо проходить терапию под контролем врача.
Обнаружив, что на груди либо под ней покраснела кожа, а также появились непонятные пятна, лучше обратиться за консультацией к дерматологу. Только специалист подскажет, как бороться с неприятной симптоматикой в каждом конкретном случае.
Общие рекомендации по лечению
Самостоятельно справиться можно с теми пятнами на груди, которые являются опрелостью. При такой проблеме врачи рекомендуют:
- Промывать кожу под грудью водой с мылом, после чего насухо промокать эпидермис полотенцем. Такую процедуру нужно проводить минимум 2 раза в день.
- Для того чтобы подсушить кожу использовать присыпку либо тальк.
- Отказаться от ношения стесняющих вещей, тесного нижнего белья, а также синтетических изделий.
- Проводить лечение сопутствующих патологий, в частности, гипергидроза, сахарного диабета и пр.
- Наладить питание и отказаться от вредных привычек, чтобы сделать пот не таким агрессивным.
Обычно описанных рекомендаций оказывается достаточно, чтобы справиться с опрелостями на ранней стадии их появления. Но если пятна под грудью появились из-за действия каких-то других факторов, усиленная гигиена показана далеко не всегда. В частности, элементы высыпаний при эпидермофитии, розовом и отрубевидном лишае, а также герпесе не стоит мочить лишний раз. Как ухаживать за ними, подскажет врач.
Чем лечить из лекарств?
Чаще всего для лечения опрелостей под грудью врачи советуют использовать:
- Средства для антисептической обработки кожи, например слабый светло-розовый раствор марганцовки либо раствор Фурациллина.
- Хлоргексидин либо Мирамистин.
- 10% раствор борной кислоты на глицерине. Такое средство способно не только обеззараживать пораженную кожу, но и уничтожать патогенные грибки, а также оказывать вяжущее воздействие.
После обработки кожи обеззараживающими растворами необходимо полностью подсушить пораженное место, для этого вполне можно использовать фен с функцией холодного или теплого воздуха. После этого необходимо смазать опрелость мазью либо кремом. Также может использоваться Ксероформ — препарат в виде порошка, который действует, как присыпка. Он действует, как антисептик, а также оказывает вяжущее и подсушивающее воздействие.
Дополнительно лечение опрелостей может включать в себя прием антибиотиков, антигистаминных и гормональных лекарств. Такие медикаменты применяют при запущенной стадии заболевания после назначения врача.
Мазь от опрелостей
Для устранения раздражения при опрелостях под грудью можно использовать самые разные мазевые средства. Наиболее популярными и эффективными могут быть:
- Мазь с цинком, Деситин и пр. Эти лекарства широко применяются в лечении опрелостей, цинк обладает мощными подсушивающими качествами и способствует заживлению эпидермиса.
- Паста Лассара. Это лекарство сочетает в себе цинк и салициловую кислоту, обладает противомикробными, вяжущими, противовоспалительными и подсушивающими качествами.
- Декспантенол, Бепантен и Д-Пантенол. Такие средства имеют в своей основе декспантенол — производное витамина В5. Их использование стимулирует регенеративные процессы, улучшают кровообращение, нейтрализуют красноту и воспаление, а также снимают отечность.
- Живица. Так называется мазь на природной основе, она имеет в своем составе экстракт сосны и пчелиного воска. Обладает мощными противовоспалительными качествами.
- Витаон либо бальзам Караваева. Это также лекарство на природной основе, которое отлично подавляет воспаление и обладает репаративными качествами.
- Ла-Кри. Это комплексное лекарство с экстрактами растений, пантенолом и бисабололом. Такой препарат часто применяют при лечении дерматологических заболеваний.
Все перечисленные мази и кремы наносятся исключительно на очищенную и подсушенную кожу. Перед их применением не лишним будет проконсультироваться с врачом, в любом случае необходимо изучить инструкцию, в частности, перечень показаний, противопоказаний и возможных побочных эффектов.
Как вылечить народными средствами?
Средства народной медицины широко применяются в лечении дерматологических заболеваний, в том числе и опрелостей под грудью в виде красных и темных пятен. Отличный эффект дает использование:
- Ромашкового отвара. Это простое, доступное и безопасное средство, которое обладает противовоспалительными и дезинфицирующими качествами.
- Отвара дубовой коры. Он характеризуется мощными подсушивающими и противовоспалительными свойствами.
- Настоя цветков календулы с шалфеем.
- Отвара из эвкалиптовых листиков.
- Настоя листьев грецкого ореха.
Перечисленные средства можно использовать для обмывания пораженных участков 1—2 раза в день.
Стоит учитывать, что любое лекарственное растение может провоцировать аллергию и прочие нежелательные последствия. Но иногда только использование травяных настоев помогает победить опрелости под грудью на начальном этапе развития.
Загрузка…
Причины и лечение раздражения, покраснения, опрелости под грудью
Раздражение под грудью беспокоит большое количество женщин. Провоцируют его появление разные причины, подавляющее большинство из них можно устранить дома. Если появились красные пятна под грудью и раздражение на груди нужно обратиться к доктору. Объясняется такая необходимость тем, что отсутствие информации о возможных причинах того что чешется под грудными железами и своевременного лечения может стать причиной формирования осложнений. О том, почему появляется зуд под грудью, и как лечить опрелости под молочными железами мы поговорим в представленной статье.
Причины
Сыпь под грудными железами может формироваться в ответ на воздействие большого количества факторов. Для определения причины ее формирования нужно пересмотреть свой образ жизни. Зуд под грудными железами у женщин может появляться и в ответ на отсутствие правильного ухода за кожным покровом. Рассмотрим основные причины того, что сыпь на груди чешется как можно подробнее.
Аллергия
Покраснение под грудной железой может наблюдаться из-за ношения бюстгальтера неподходящего размера. Это может спровоцировать раздражение участков сосков.
Аллергия на грудине у женщин может развиваться и в ответ на использование несоответствующего стирального порошка. Чтобы это не повторилось, придется изменить моющее средство.
Аллергия под грудью может возникать на фрукт или продукт недавно введенный в рацион. Для борьбы с покраснением под грудью и зудом необходимо пересмотреть свой рацион. Если краснота под грудью не проходит необходимо искать иную причину.
Поражение грибком
Опрелости под грудными железами может провоцировать грибковая инфекция. Грибок под грудью может приводить к появлению зуда в лиц, страдающих от избыточной массы тела. Если появляется мнение, что под грудью чешется вследствие присутствия грибка рекомендовано обратиться к доктору. Он проведет комплексное обследование и назначит адекватное лечение.
Болезни груди
Покраснение на груди может быть спровоцировано маститом и лактостазом.
Под лактостазом необходимо понимать застой молока во время периода лактации. Молочная протока закупоривается, грудь набухает, и появляются дискомфортные ощущения в виде боли и жжения. На поверхности молочной железы появляется гиперемия, зона поражения начинает сильно чесаться.
Мастит формируется в ответ на присоединение инфекции через повреждения на сосках. Поражаться могут также и участки под молочными железами. Довольно часто подобная краснота под грудными железами требует оперативного лечения.
Если на груди появляется зудящая сыпь, это может указывать на воспалительный рак молочной железы. Он отличается высоким уровнем агрессивности и быстрым течением.
Гипергидроз
При повышенных показателях температуры воздуха у всех людей наблюдается повышенный уровень выработки пота (таким образом, организм пытается избежать перегрева) именно это может провоцировать опрелости под грудью. У женщин локализируются опрелости между грудными железами и под ними. Лечение опрелостей под молочными железами — это гигиенический уход и применение специальных средств, помогающих устранить зуд и гиперемию.
Иные причины
Красные пятна под грудью могут указывать на присутствие:
- псориаза,
- краснухи,
- ветряной оспы,
- кори.
Если появляется сыпь и мокнет под грудными железами, это может указывать на онкологическое заболевание.
Раздражение может появляться под грудью у женщин вследствие нарушения гормонального баланса, во время вынашивания ребенка или же кормления грудью. В большинстве случаев патологические симптомы исчезают самостоятельно через 2-3 недели. Если же подобная картина наблюдается в нерожавшей и не беременной половозрелой женщины, это может свидетельствовать о дефиците или избытке тех или иных гормонов.
Еще одна довольно таки распространенная причина появления раздражения, зуда и сыпи это проникновение в организм чесоточного клеща. В таком случае ощущение свербежа будет усиливаться в ночное время суток.
Смотрите также материал ‘Причины зуда молочных желез и методы его устранения’.
Если воспалительный процесс и зуд присутствуют на протяжении долгого периода времени, несмотря на проведенное лечение можно заподозрить присутствие таких заболеваний как сахарный диабет или атопический дерматит. Похожая ситуация может наблюдаться и при снижении имун6ной защиты организма.
Диагностические мероприятия
Покраснение на грудине в женщины или мужчин, появление зуда и сыпи должно заставить как можно скорее обратиться к дерматологу. При возникновении необходимости врач может направить на консультацию к другим узким специалистам. Для уточнения диагноза и назначения соответствующего лечения необходимо провести:
- общий осмотр пациента,
- сбор анамнестических данных,
- ОАК,
- ОАС,
- исследование соскоба из зоны поражения,
- определение глюкозы крови.
В большинстве случаев лечение консервативное.
Осложнения
Опрелости под грудью приносят немало дискомфортных ощущений. Данное патологическое состояние требует обязательного лечения, ведь может наблюдаться развитие инфильтрации кожи. Зуд становится более интенсивным, а расчесывание провоцирует формирование ран. Дерматит осложняется развитием пиодермии или кандидамикозов. Способствует развитию патологических процессов:
- поступление в полости организма недостаточного количества витаминов,
- снижение сопротивляемости организма,
- нарушение углеводного обмена,
- заболевания органов ЖКТ в хронической форме течения,
- заболевания аутоиммунного характера.
Лечение
Чтобы лечение было как можно более результативным, следует придерживаться следующих правил:
- Необходимо свести к минимуму влажность в участках поражения и избегать трения кожи. Рекомендуется носить свободную одежду, изготовленную из натуральных тканей.
- Участки с сыпью нужно регулярно мыть водой с антибактериальным мылом.
- Зоны поражения обрабатывают антисептиками, такими как, например фурацилин.
- После мытья нужно как можно тщательнее просушивать кожу. Для того чтобы кожа оставалась как можно дольше сухой используют тальк, он отлично поглощает влагу и пот.
Для устранения гиперемии и сыпи под молочными железами используют также медикаментозные препараты:
- крем изготовлен на основе календулы,
- масло облепихи,
- мазь изготовлена на основе цинка, наносят ее три раза в сутки.
При процессе в запущенной форме предпочтение отдают применению таких препаратов как:
- Солкосерил,
- Левомеколь,
- Д-Пантенол,
- Деситин, может использоваться как для взрослых, так и для детей,
- Ксероформ, изготавливается на основе солей висмута, он быстро устраняет проявления дерматита под грудью, очищает и обеззараживает кожу.
Отличительными свойствами обладает такое вещество как коламин. Препарат рекомендуется наносить несколько раз в день на протяжении недели.
Гиперемированные пятна под грудью, провоцирующие появление зуда можно устранить с помощью медикаментозных препаратов изготовленных на основе гормонов. Препаратом выбора в данной ситуации считается гидрокортизоновая мазь. Она с легкостью устраняет поражения кожного покрова даже больших размеров.
Перед каждым нанесением средства, необходимо тщательно очищать кожный покров от лишней влаги, сукровицы и налета. Рекомендуется использовать мыло, лучше, если оно будет гипоаллергенным и без ароматизаторов. После этого зону поражения обмывают раствором фурацилина или марганцовки и просушивают. Запрещается тереть пораженные участки.
Если патологический симптом спровоцирован аллергией, применяются антигистаминные средства, такие как:
- Супрастин,
- Диазолин,
- Кетотифен,
- Тавегил.
При поражении чесоточным клещом применяют мази для местного нанесения, такие как:
- Серная мазь,
- Бензилбензоат.
При присоединении бактериальной флоры рекомендовано пройти курс лечения антибактериальными препаратами, например:
- Эритромицином,
- Гентамицином,
- Тетрациклином.
Перед тем как начать лечить раздражение под грудными железами необходимо получить консультацию доктора, это снизит риск развития осложнений.
Рецепты из народных источников
Если зуд спровоцирован провоцирующим фактором неинфекционного генеза и не кожным заболеванием, можно попробовать побороть его с помощью народных средств. Нужно установить причину появления патологического симптома, а также проконсультироваться с врачом, он должен согласовать применение того или иного рецепта.
Если провоцирующий фактор это дерматит или потница под грудью, эффективным будет применение компресса. Для его приготовления необходимо 1 ч. л. соды растворить в 250 мл воды, смочить в растворе марлю и приложить ее к зоне поражения на 7 минут.
Зуд, который локализуется под молочными железами можно побороть путем использования:
- Присыпки с кукурузного крахмала.
- Настоя дубовой коры. Для его приготовления необходимо 3 ст. л. измельченной коры залить 1 л кипятка и настоять на протяжении 2 часов. Настой используют для протирания участков поражения.
- Лимонного сока.
- Яблочного уксуса.
- Настоя приготовленного на основе ромашки, календулы, череды, шалфея и мяты. Использовать средство для протирания пораженных участков можно неограниченное количество раз.
Если применение рецептов из народных источников не приносят положительных изменений необходимо обратиться за квалифицированной помощью к врачу. Чем быстрее будет установлена причина появления зуда и элементов сыпи, тем больше уменьшается риск развития осложнений.
При развитии аллергической реакции назначаются антигистаминные препараты, такие как:
- Тавегил,
- Супрастин,
- Диазолин.
Если же появление элементов сыпи спровоцировано наступлением менопаузы, назначают специальные медикаментозные препараты, принимают их в течение 8 суток. При возникновении необходимости могут назначаться витамины.
Ни для кого не секрет, что предупредить появление патологического симптома гораздо легче, чем его лечить. Для снижения риска формирования аллергического дерматита рекомендуется пользоваться гипоаллергенным мылом. Кожу тщательно очищают и смазывают растительным маслом, оптимальным вариантом будет оливковое масло. Нужно регулярно проходить профилактические медицинские осмотры.
Вот мы и разобрались с тем, какие факторы могут провоцировать появление ощущения зуда под молочными железами и чем можно лечить опрелость под грудью. Но, как известно, предупредить появление заболевания гораздо легче, чем его лечить. Поэтому будьте внимательны к своему телу, следите за личной гигиеной, а при появлении хотя бы незначительных патологических симптомов обращайтесь за помощью к доктору. Помните об этом и будьте всегда здоровы.
Загрузка…
Причины и когда обратиться к врачу
Сыпь, которая появляется под грудью или на груди, может возникнуть в результате раздражения кожи или аллергической реакции. Другие причины могут включать инфекции и кожные заболевания, такие как экзема и псориаз.
В этой статье мы опишем некоторые причины появления сыпи под грудью и варианты лечения. Мы также рассказываем, когда следует обратиться к врачу.
Экзема или атопический дерматит — это длительное аутоиммунное заболевание, которое обычно поражает детей, но может возникать и у взрослых.
Экзема вызывает появление пятен на коже:
- зуд
- красный
- сухой, потрескавшийся или чешуйчатый
- болячка
Сыпь может развиться на любой части тела, но обычно поражает руки и локти , колени и лицо.
Это может также произойти в складках кожи, например, под грудью или там, где ноги соприкасаются с ягодицами. Симптомы имеют тенденцию появляться и исчезать, а степень тяжести варьируется от человека к человеку.
Врачи не до конца понимают, что вызывает экзему, но некоторые вещи, кажется, вызывают симптомы у некоторых людей.Общие триггеры включают:
- мыло
- детергенты
- особые продукты
- стресс
- погода
Лечение экземы включает увлажняющие кремы или смягчающие средства, а также местные стероиды и антигистаминные препараты. Это помогает избежать контакта с известными триггерами.
Узнайте больше об экземе здесь.
Тепловая сыпь возникает, когда протоки потовых желез в коже закупориваются, и пот течет обратно в железу.
Другие названия тепловой сыпи включают потницу, потливость и потницу.
Тепловая сыпь обычно состоит из маленьких красных пятен, которые могут вызывать зуд, покалывание или опухание.
Заболевание часто встречается у новорожденных, потому что их потовые железы еще не полностью развиты, но может возникнуть у любого.
Тепловая сыпь возникает в результате чрезмерного потоотделения и может включать:
- жаркая влажная погода
- ношение тяжелой или непроницаемой для дыхания одежды
- интенсивные упражнения или физическая активность
- лихорадка
Люди могут облегчить симптомы тепловой сыпи с помощью холода компрессы, прохладный душ, лосьон от каламина и мягкие стероидные кремы.
Узнайте больше о тепловой сыпи здесь.
Контактный дерматит — это тип экземы, которая возникает при контакте кожи с определенным аллергеном или раздражителем.
Обычно вызывает зудящую красную сыпь, которая также может быть опухшей, сухой и покрытой волдырями. В зависимости от типа реакции эта сыпь может появиться практически сразу или через несколько часов или дней.
Общие триггеры контактного дерматита включают:
- мыло, моющие и дезинфицирующие средства
- растения, такие как ядовитый плющ
- косметика, парфюмерия и туалетные принадлежности
- ювелирные изделия
- химические вещества и растворители
Лечение контактного дерматита зависит от от причины и типа реакции, но может включать смягчающие средства, антигистаминные препараты, а также местные и пероральные стероиды.Это также помогает избежать известных триггеров.
Узнайте больше о контактном дерматите здесь.
Крапивница — это зудящая сыпь в виде красных шишек или рубцов, которые могут развиваться на любом участке кожи, в том числе под грудью. Шишки обычно бледнеют или становятся белыми, когда на них давит человек.
Крапивница часто возникает в результате аллергической реакции. Триггеры могут включать:
- продукты, такие как орехи, моллюски и молоко
- лекарства, такие как некоторые антибиотики и аспирин
- укусы и укусы насекомых
- латекс
- перхоть животных
- пылевые клещи
- пыльца
- растения
Крапивница также может быть симптомом анафилаксии — тяжелой и потенциально опасной для жизни аллергической реакции, требующей немедленной медицинской помощи.Другие симптомы анафилаксии могут включать:
- затрудненное дыхание или хрипы
- отек лица, рук и ног
- тошноту и рвоту
- обморок, головокружение или потерю сознания
Дополнительные проблемы, которые могут вызвать крапивницу, включают :
- бактериальные и вирусные инфекции
- эмоциональный стресс
- физические триггеры, такие как давление, температура, пребывание на солнце и упражнения
Лечение крапивницы включает прием антигистаминных препаратов и избегание известных триггеров.Людям с тяжелой или стойкой крапивницей врач может назначить стероиды или направить их к дерматологу.
Узнайте больше о ульях здесь.
Псориаз — это хроническое заболевание кожи, при котором появляются толстые пятна красной, чешуйчатой и зудящей кожи. Эти пятна могут развиваться где угодно на теле, но часто они появляются на локтях, коленях, пояснице, руках и лице.
Существует несколько типов псориаза, каждый со своими характеристиками, и степень тяжести может варьироваться от человека к человеку.Симптомы псориаза часто обостряются, а затем на время уменьшаются.
Обратный псориаз — наиболее распространенный тип, который развивается под грудью. Сыпь характеризуется гладкими красными пятнами кожи в складках тела.
Обратный псориаз часто возникает под грудью, в подмышечных впадинах или в области паха. Обычно он не вызывает появление шелушащихся пятен, которые возникают при других типах псориаза.
Варианты лечения могут включать в себя лекарства местного действия, световую терапию, а также системные или биологические препараты.
Узнайте больше о псориазе здесь.
Чесотка — это заболевание, которое возникает, когда паразитические клещи зарываются в кожу. Основной симптом — зудящая сыпь из крошечных красных пятен. Зуд усиливается ночью, а расчесывание сыпи может вызвать появление язв.
Сыпь может появиться на любой части тела, но следы нор, как правило, появляются в таких областях, как:
- кожа между пальцами рук и ног
- кожные складки под грудью
- соски
- запястья , ладони, локти и подмышки
- линия талии или пояса
- голова, лицо или шея
- подошвы ступней у младенцев и детей
- область паха и ягодиц
Чесотка заразна, и есть не являются эффективными лекарствами, отпускаемыми без рецепта, поэтому важно обратиться за медицинской помощью.Врач может назначить лечебные кремы или лосьоны, чтобы убить клещей и облегчить симптомы.
Узнайте больше о чесотке здесь.
Целлюлит — это бактериальная инфекция глубоких слоев кожи и тканей под ними. Обычно это происходит в груди, а не на коже под ней, но из-за целлюлита грудь может казаться и ощущаться:
- красная
- опухшая
- горячая
- нежная
- болезненная
Другие симптомы могут включать:
- волдыри, заполненные гноем
- усталость
- лихорадка или озноб
- тошнота и рвота
- головокружение
- спутанность сознания
Симптомы этой инфекции могут возникать внезапно и быстро прогрессировать.Людям с симптомами целлюлита следует немедленно обратиться за медицинской помощью. Тяжелые инфекции могут распространяться на другие части тела и становиться опасными для жизни.
Врачи лечат целлюлит антибиотиками, которые, возможно, потребуется принимать в течение 7–14 дней. Хотя симптомы обычно улучшаются в течение нескольких дней после лечения, важно пройти полный курс антибиотиков.
Узнайте больше о целлюлите здесь.
Некоторые вирусные инфекции могут вызывать сыпь под грудью.К ним относятся:
Ветряная оспа
Ветряная оспа, или ветряная оспа, возникает в результате заражения вирусом ветряной оспы. Это очень заразное заболевание.
Ветряная оспа обычно начинается с зудящей красной пятнистой сыпи на груди, спине и лице, а не под грудью. В течение нескольких дней эти пятна превращаются в заполненные жидкостью пузыри, которые со временем покрываются коркой.
Другие симптомы могут включать:
- лихорадка
- головная боль
- усталость
- потеря аппетита
- боль в мышцах
Подробнее о ветряной оспе можно узнать здесь.
Опоясывающий лишай
Опоясывающий лишай, или опоясывающий герпес, представляет собой болезненную сыпь, которая обычно развивается в виде единой полосы на одной стороне тела, например, под одной грудью.
Сыпь обычно длится 2–4 недели и начинается с красных пятен, которые превращаются в зудящие волдыри, которые покрываются коркой в течение 7–10 дней.
Некоторые люди испытывают сильную боль, покалывание или зуд в пораженной области еще до появления сыпи. Другие симптомы опоясывающего лишая могут включать:
- головная боль
- лихорадка и озноб
- общее недомогание
Опоясывающий лишай может развиться у любого, кто когда-либо болел ветряной оспой.Опоясывающий лишай может возникнуть в любом возрасте, но чаще встречается у взрослых в возрасте 60 лет и старше.
Врачи могут назначать противовирусные препараты или обезболивающие людям с опоясывающим лишаем. Некоторые домашние процедуры включают лосьон с каламином, влажные компрессы и овсяные ванны.
Узнайте больше о черепице здесь.
Если сыпь является серьезной, стойкой, болезненной или периодически повторяющейся, обратитесь к врачу. Кроме того, проконсультируйтесь с врачом, если сыпь возникает вместе с другими тревожными симптомами, такими как жар, тошнота или рвота.
Сыпь, например крапивница, также может быть симптомом анафилаксии, которая представляет собой потенциально опасную для жизни аллергическую реакцию, требующую немедленной медицинской помощи.
Если у человека также есть какие-либо из следующих симптомов, позвоните в службу 911 или отвезите его в отделение неотложной помощи:
- затрудненное дыхание или свистящее дыхание
- отек лица, рук и ног
- тошнота и рвота
- обморок, головокружение или потеря сознания
Сыпь, которая появляется под грудью, часто возникает в результате раздражения кожи или аллергических реакций.
Однако сыпь в области груди также может быть вызвана такими инфекциями, как опоясывающий лишай, целлюлит, корь, ветряная оспа и скарлатина. Некоторые другие возможные причины включают псориаз, экзему и тепловую сыпь.
Людям с тяжелой, повторяющейся или повторяющейся сыпью, сопровождающейся другими тревожными симптомами, следует обратиться к врачу, например дерматологу. Немедленно обратитесь за медицинской помощью, если сыпь сопровождает другие возможные симптомы анафилаксии.
Ягодичный пот: причины, лечение и профилактика
Ягодичный пот — универсальный, хотя и неприятный, факт жизни.Любой, кто провел слишком много времени на улице в душный день или носил обтягивающие леггинсы во время тренировки в спортзале, вероятно, испытал потливость.
Хотя потливость иногда может вызывать смущение или дискомфорт, это совершенно нормальное явление.
В этой статье мы расскажем о причинах появления пота и стратегии его предотвращения.
Поделиться на Pinterest Распределение потовых желез, генетика и гормоны могут определять частоту и количество пота.
Все люди потеют, но некоторые люди потеют больше, чем другие.Частота и количество потоотделения могут зависеть от человека:
- Распределение потовых желез
- генетика
- масса тела
- гормоны
В организме есть два типа потовых желез:
- Эккринные железы производят жидкость без запаха, помогающая регулировать температуру тела. Эти железы есть почти на всех участках кожи, включая ягодицы.
- апокриновые железы не регулируют температуру тела и находятся в основном в области гениталий, вокруг пупка, а также в подмышечных впадинах, груди и некоторых других областях.Они выделяют пахучую жидкость, состоящую из воды, белков и липидов.
Секреция, или пот, апокринных желез может быть изменена бактериями на поверхности кожи, что приводит к появлению запаха. Этого не происходит с секрецией эккринной кислоты, например, на ягодицах.
Количество эккринной секреции может увеличиваться по ряду причин, например, при повышении температуры тела человека.
В результате человек может заметить больше пота на ягодицах, когда он:
- носит толстую или стягивающую ткань
- подвергается воздействию высоких температур
- выполняет упражнения
потеет в определенных ситуациях
Люди могут потеть более чем обычно в определенных ситуациях, например, во время тренировки.
Физические нагрузки, такие как ходьба, бег и поднятие тяжестей, повышают температуру тела, заставляя эккринные железы выделять пот.
Обычно это не ограничивается ягодицами. Во время упражнений многие люди замечают, что у них потные ладони, в которых самая высокая концентрация эккринных желез в организме.
Испарение пота с кожи помогает высвободить тепло тела и предотвратить перегрев.
Потоотделение может возникать и по другим причинам, например, из-за стресса или страха.Когда мозг воспринимает стресс или потенциальную угрозу, он вызывает выброс гормонов стресса, включая кортизол и адреналин. Стресс также увеличивает частоту сердечных сокращений, перенаправляет кровоток к мышцам и повышает температуру тела.
Согласно одной медицинской статье 2019 года, пот, вызванный стрессом, обычно исходит из апокриновых потовых желез. Это означает, что стресс может не повлиять на потовые железы ягодиц, которые являются эккринными, а не апокринными.
Однако стресс может повлиять на апокринные потовые железы около гениталий и ануса.Пот в этой области может ощущаться как прикольный пот.
Хотя потоотделение является нормальной реакцией на стресс, чрезмерное потоотделение — или гипергидроз — может указывать на наличие основного заболевания, такого как гипертиреоз.
Или гипергидроз может развиться без какой-либо основной причины. В данном случае это медицинское название — идиопатический гипергидроз.
Хотя это может быть неудобно, пот не должен вызывать тревогу. Большинство людей испытывают это время от времени.
Попыльный пот сам по себе не вызывает никаких проблем со здоровьем, но может увеличить риск развития кожной сыпи и инфекций.
Важно как можно скорее вытереть пот, чтобы избежать раздражения кожи. Ниже приведены другие методы ухода за кожей и изменения образа жизни, которые могут помочь.
Носите дышащее или отводящее влагу нижнее белье.
Правильно подобранное нижнее белье поможет уменьшить потливость ягодиц, сохраняя кожу прохладной.
Дышащие натуральные волокна, такие как хлопок, помогают впитывать влагу и пропускают больше воздуха, чем, например, полиэстер или вискоза.
Однако хлопок не рассеивает влагу, а только впитывает ее.Это означает, что хлопок быстро становится влажным и сохнет дольше.
Впитывающие влагу ткани, например, используемые в спортивной одежде, удаляют влагу с кожи и перемещают ее на поверхность ткани, чтобы она могла испаряться. Эти ткани сохнут быстрее, чем хлопок.
Однако впитывающие влагу ткани обычно содержат синтетические волокна. Людям, ищущим натуральные материалы, рекомендуется носить нижнее белье из хлопка.
Протрите или протрите
Попа не подвергается сильному воздействию воздуха, так как большую часть дня она покрыта несколькими слоями одежды.Это означает, что пот не высохнет сам по себе быстро, и человеку следует принять меры, чтобы ускорить процесс.
Осторожно удалите пот влажным полотенцем. Затем удалите остатки влаги сухим полотенцем. Не трите кожу, это может вызвать раздражение.
Меняйте одежду часто
Людям, которые регулярно вспотели, следует менять одежду сразу после тренировки, особенно если они тренируются в узких или ограничивающих штанах, таких как леггинсы.
Частая смена одежды помогает уменьшить сырость и предотвратить инфекции или сыпь.
Используйте антиперспирант
Антиперспиранты содержат соли металлов, которые образуют мелкие пробки внутри потовых протоков, уменьшая потоотделение.
Человек может наносить антиперспирант, отпускаемый без рецепта или по рецепту, на большую часть своего тела.
Однако любой антиперспирант может вызвать раздражающий контактный дерматит. Это медицинское название красной раздраженной кожи, возникшей в результате контакта с определенным веществом.
Используйте порошок крахмала
Нанесите небольшое количество порошка кукурузного крахмала между ягодицами, чтобы помочь впитать излишнюю влагу и предотвратить раздражение кожи.
Крем с оксидом цинка также предотвращает раздражение кожи ягодиц от пота.
Лучше избегать талька из-за его потенциальной связи с раком яичников.
Поделиться на PinterestЕсли потоотделение мешает повседневной жизни человека, ему следует поговорить со своим врачом.
Если люди потеют через одежду, не занимаясь интенсивной физической активностью, или если потоотделение мешает повседневной жизни, рекомендуется проконсультироваться с врачом.
У людей с этими симптомами может быть гипергидроз или повышенное потоотделение. Это может быть связано с основным заболеванием, таким как гипертиреоз, может быть побочным эффектом лекарств или не иметь поддающейся идентификации причины.
Согласно одному исследованию, проведенному в 2016 году, от гипергидроза страдают около 15,3 миллиона человек в Соединенных Штатах.
Помимо гипертиреоза, чрезмерное потоотделение также могут вызывать следующие факторы:
Чрезмерное потоотделение также может ухудшить определенные кожные заболевания, такие как гнойный гидраденит.Это может развиться, когда иммунная система чрезмерно реагирует на бактерии внутри волосяных фолликулов.
Гнойный гидраденит может вызывать образование гнойных шишек на коже. Хотя эти шишки обычно появляются в подмышечных впадинах, люди могут получить их на верхней части бедер, груди, паху и ягодицах.
Попа бывает у всех. Есть много способов уменьшить его и предотвратить раздражение кожи и инфекции.
Если повышенное потоотделение вызывает беспокойство или мешает выполнять какие-либо действия, врач может дать совет и назначить лечение.
Запах тела: причины, профилактика и лечение
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Запах тела — это неприятный запах, который наше тело может испускать, когда бактерии, живущие на коже, расщепляют пот на кислоты.
Некоторые говорят, что это запах бактерий, растущих на теле, но на самом деле это результат того, что бактерии расщепляют белок на определенные кислоты.
Он также известен как Б.О., бромгидроз, осмидроз или озохротия.
Когда тело испускает запах, который другим может показаться неприятным, это называется запахом тела.
Запах тела обычно становится очевидным, если не принять меры, когда человек достигает половой зрелости. Люди, страдающие ожирением, те, кто регулярно ест острую пищу, а также люди с определенными заболеваниями, такими как диабет, более восприимчивы к запаху тела.
Люди, которые слишком много потеют, например, люди с гипергидрозом, также могут быть восприимчивы к запаху тела.Однако часто уровень соли в их поте слишком высок, чтобы бактерии могли разрушиться. Это зависит от того, где происходит повышенное потоотделение и какой тип потовых желез задействован.
Пот сам по себе практически не имеет запаха для человека. Это быстрое размножение бактерий в присутствии пота и их расщепление пота на кислоты, что в конечном итоге вызывает неприятный запах.
Запах тела чаще всего встречается в следующих местах:
- стопы
- пах
- подмышки
- гениталии
- волосы на лобке и другие волосы
- пупок
- анус
- за ушами
- остальное кожи, в меньшей степени
Запах тела может иметь приятный и специфический запах для человека и может использоваться для идентификации людей, особенно собак и других животных.На уникальный запах тела каждого человека могут влиять диета, пол, состояние здоровья и лекарства.
Запах тела вызывается бактериями, расщепляющими пот, и в значительной степени связан с апокринными железами. Большинство запахов тела исходит от них.
Эти железы находятся в груди, области гениталий, веках, подмышках и ухе. В груди они выделяют капли жира в грудное молоко. В ухе они способствуют образованию ушной серы. Апокриновые железы кожи и век — это потовые железы.
Большинство апокриновых желез кожи расположены в паху, подмышечных впадинах и вокруг сосков.На коже они обычно имеют запах. Это ароматические железы.
Апокриновые железы в основном ответственны за запах тела, потому что выделяемый ими пот богат белком, который бактерии могут легко разрушить.
Что вызывает запах ног?
Большинство из нас носит обувь и носки, что значительно затрудняет испарение пота, что дает бактериям больше пота для разложения на вонючие вещества. Влажные ноги также повышают риск развития грибка, который также может издавать неприятный запах.
В подмышечных впадинах присутствует большая концентрация апокринных желез, что делает эту область восприимчивой к быстрому развитию запаха тела.
Следующие шаги могут помочь контролировать запах подмышек:
1) Держите подмышки в чистоте: Регулярно мойте их, используя антибактериальное мыло, и количество бактерий будет снижено, что приведет к уменьшению запаха тела.
Волосы на подмышках замедляют испарение пота, давая бактериям больше времени, чтобы расщепить их на вонючие вещества.Было обнаружено, что регулярное бритье подмышек помогает контролировать запах тела в этой области. Многоразовые бритвы можно приобрести в Интернете.
3) Дезодорант или антиперспирант: Дезодоранты делают кожу более кислой, что затрудняет размножение бактерий. Антиперспирант блокирует потоотделение желез, что снижает потоотделение. Однако некоторые исследования показали, что антиперспиранты могут быть связаны с раком груди или риском рака простаты.
Это исследование предполагает, что текущие исследования не позволяют сделать окончательных выводов о рисках спреев-антиперспирантов.
Дезодоранты и антиперспиранты с натуральными ингредиентами можно приобрести в Интернете.
Советы по предотвращению запаха ног
Вонючие ноги — меньшая проблема для общества, чем B.O. под мышками. потому что неприятный запах обычно исходит от обуви и носков.
Однако запах может стать очевидным, если человек с вонючими ногами посетит дом, где перед входом снимают обувь, как это принято в разных странах и домах.
Следующие шаги могут помочь контролировать запах ног:
1) Мойте ноги не реже одного раза в день: Теплая вода лучше убивает бактерии, чем холодная.После этого не забудьте тщательно высушить ноги, в том числе между пальцами ног.
2) Носки: Они должны обеспечивать испарение пота. Лучшие носки — из искусственных волокон и шерсти. Носите чистую пару носков каждый день.
3) Обувь: Если вы носите кроссовки или обувь с пластиковой подкладкой, убедитесь, что она ненадолго. Кожаная подкладка лучше для испарения пота. Если у вас возникли проблемы с потными ногами, не носите одну и ту же пару два дня подряд.Обувь не высыхает полностью за ночь.
Бактерии размножаются на омертвевшей коже. Если на подошвах ног есть участки омертвевшей кожи, удалите их пемзой. Их можно купить в Интернете.
5) Дезодоранты и антиперспиранты: Спросите у фармацевта специальные дезодоранты и антиперспиранты для ног. Если у вас спортивная стопа, не используйте дезодоранты или антиперспиранты. Лечите грибковую инфекцию соответствующими лекарствами.
6) Ходите босиком: По возможности ходите босиком или хотя бы регулярно снимайте обувь.
Следующие шаги могут помочь контролировать запах тела:
Мойте ежедневно теплой водой: Принимайте душ или ванну не реже одного раза в день. Помните, что теплая вода помогает убить бактерии, присутствующие на вашей коже. Если погода очень жаркая, подумайте о том, чтобы купаться чаще, чем один раз в день.
Одежда: Натуральные волокна позволяют коже дышать, что способствует лучшему испарению пота. Натуральные волокна включают шерсть, шелк или хлопок.
Избегайте острой пищи: Карри, чеснок и другие острые продукты могут сделать пот некоторых людей более острым.Некоторые эксперты считают, что диета с высоким содержанием красного мяса также может повысить риск развития более быстрого запаха тела.
Хлорид алюминия: Это вещество обычно является основным активным ингредиентом антиперспирантов. Если ваше тело не реагирует на домашние средства, упомянутые выше, поговорите с фармацевтом или врачом о подходящем продукте, содержащем хлорид алюминия. Тщательно следуйте данным инструкциям.
Ботулинический токсин: Это токсин, вырабатываемый Clostridium botulinum ; это самое ядовитое биологическое вещество из известных.Однако сегодня очень маленькие и контролируемые дозы используются в различных областях медицины. Относительно новое лечение доступно для людей, которые сильно потеют под мышками.
Пациенту делают около 12 инъекций ботулотоксина в подмышечные впадины — процедура, которая не должна длиться более 45 минут. Токсин блокирует сигналы от мозга к потовым железам, что снижает потоотделение в целевой области. Один курс лечения может длиться от двух до восьми месяцев.
Хирургия: Когда самолечение и лекарственные меры неэффективны при лечении сильного запаха тела, врач может выполнить хирургическую процедуру, называемую эндоскопической торакальной симпатэктомией (ETS), которая разрушает контролирующие потоотделение нервы под кожей под подмышками.
Эта процедура является крайней мерой и может повредить другие нервы и артерии в этой области. Это также может усилить потоотделение в других частях тела, известное как компенсаторное потоотделение.
Некоторые заболевания могут повлиять на то, насколько человек потеет.Другие могут изменить то, как мы потеем, изменив наш запах. Для выявления этих состояний важно обратиться к врачу.
Например, сверхактивная щитовидная железа или менопауза могут вызвать у людей намного больше пота, в то время как заболевание печени, почек или диабет могут изменить консистенцию пота, так что человек пахнет иначе.
Вам следует обратиться к врачу, если:
- Вы начинаете потеть ночью.
- Вы начинаете потеть намного больше, чем обычно, без какой-либо логической причины.
- У вас холодный пот.
- Потоотделение нарушает распорядок дня.
Вам также следует обратиться к врачу, если ваше тело пахнет иначе, чем обычно. Фруктовый запах может указывать на диабет из-за высокого уровня кетонов в кровотоке. Заболевание печени или почек часто может вызывать у человека запах отбеливателя из-за накопления в организме токсинов. 1-3
Воспаленные / инфицированные потовые железы (гидраденит) | Johns Hopkins Medicine
Гидраденит возникает при инфицировании и воспалении волосяных фолликулов и близлежащих апокринных желез (потовых желез) в подмышках, паху, ягодицах и под грудью.
Что такое гидраденит?
Хотя то, что на самом деле вызывает гидраденит, плохо изучено, сам процесс четко задокументирован.
Волосяные фолликулы и железы, выделяющие пот в подмышках, паху, ягодицах и под грудью у некоторых женщин, закупориваются, не в силах удалить омертвевшие клетки кожи. Когда это происходит, закупоренный фолликул или железа создает питательную среду для бактерий. Инфекционный материал не может вырваться из забитого волосяного фолликула, поэтому образуется киста, похожая на большой толстый прыщик.
Когда кисты лопаются, воспалительный материал распространяется на близлежащие волосяные фолликулы, и процесс начинается снова. Через некоторое время между кистами развиваются связи, называемые ходами пазух, которые соединяют фолликулы вместе и облегчают перемещение воспаления и вторичных бактериальных инфекций взад и вперед.
Это болезненное состояние может вызвать социальную изоляцию и депрессию. Многие пациенты считают, что качество их жизни серьезно ухудшается.
Кто болеет гидраденитом?
Гидраденит поражает 2-3% населения США, но это число может быть больше, потому что очень мало людей обсуждают это болезненное состояние со своими врачами.Другие факторы, связанные с развитием гидраденита, включают следующие:
Считается, что гормональные влияния также влияют на то, кто разовьет это состояние, но нет четких доказательств того, что это так.
Симптомы гидраденита
Симптомами гидраденита являются сами кисты. Тяжесть симптомов равна тяжести состояния у каждого человека, но в целом люди могут испытывать
Диагноз гидраденита
Врачи диагностируют гидраденит, исследуя кисты и фолликулы и внимательно выслушивая историю болезни пациента.Специфического анализа крови или лабораторных анализов нет.
Лечение гидраденита
Наши врачи твердо привержены тому, чтобы помочь пациентам справиться с этим хроническим заболеванием, не только для лечения кист и предотвращения дальнейших инфекций, но и для улучшения качества жизни.
Хотя лечения гидраденита нет, существует множество методов лечения, включая пероральные препараты, контролируемое вскрытие кист и лазерную эпиляцию.
ударов на груди: шишка, красный, белый, прыщ, болит, под, причины, беременность, избавиться
Шишки в груди встречаются часто, особенно у женщин в возрасте от 30 до 50 лет.Получите последнюю информацию о причинах, симптомах, средствах устранения и лечении шишек на груди.
Что вызывает шишки на груди?
Образование шишки или уплотнения в груди может быть вызвано рядом заболеваний. Большинство из этих состояний безвредны или не вызывают беспокойства. Обычно шишки на груди ощущаются как множество маленьких узелков или как будто некоторые области груди толще или плотнее, чем другие области. Ваша грудь также может быть болезненной.
Шишки могут возникать на обеих грудях, вокруг сосков и в верхней, внешней части груди, особенно перед менструацией.Шишки могут появляться и исчезать, меняя размер всего за несколько дней. Когда-то генерализованная опухоль считалась ненормальной и даже называлась фиброзно-кистозной болезнью молочной железы, но она настолько распространена, что теперь считается нормой.
Удары на груди вызывают
Причина появления прыщиков и шишек зависит от их типа. Кистозные прыщи — один из наиболее распространенных типов прыщей, которые вызывают глубокие прыщи и прыщи на лице, спине и даже груди, которые кажутся кистами под кожей. Нормальные прыщи обычно возникают из-за закупорки пор кожи грязью и потом.Вот различные причины появления прыщей на груди.
Изменения гормонов во время беременности и менструации
Когда в вашем организме происходят колебания гормонов, в основном во время менструации и во время беременности, кожа производит избыточное кожное сало. Избыток кожного сала приводит к закупорке пор на коже. Это приводит к появлению небольших шишек, белых и красных пятен на коже груди .
Согласно результатам исследований, кистозные угри могут быть серьезными во время беременности и во время менструации.Их цикл может казаться постоянным, особенно в то время месяца, когда у вас стресс, влияющий на гормональный баланс. Симптомами могут быть красных прыщика на груди, груди, спине и даже лице или лбу.
высыпания прыщей на груди
Скорее всего, если у вас склонная к прыщам кожа, высыпания вызваны прыщами. Кожа на груди толще, чем на остальном теле. Если вы носите тесную одежду и у вас склонная к акне кожа, у вас могут появиться прыщи на груди и прыщики на груди.
Некоторые лекарства могут также ухудшить симптомы акне. Они могут появиться на груди и в области груди. Вспышки прыщей также могут быть вызваны нарушением функции почек и печени. По мере того как токсины попадают в организм, они могут вызывать высыпания прыщей и прыщей на груди.
Обтягивающие бюстгальтеры
Вы спортивный человек? У вас появляются прыщи, фурункулы и шишки на груди? Это может быть acne Mechanica . Это прыщи, обычно вызываемые следующими факторами, обычно характерными для спортсменок.
- Трение о кожу
- Избыточное нагревание кожи из-за тесной одежды
- Давление на кожу из-за плотно прилегающего бюстгальтера
Гланды Монтгомери
Еще одна возможная причина появления прыщиков на груди — железы Монтгомери. Согласно Breast Notes, эти шишки не растут и выглядят как мурашки по коже на соске или вокруг него. Эти сальники вырабатывают смазку, которая защищает ниппель. Чаще всего они встречаются у женщин старше 30 лет.
Дрожжевая инфекция
В некоторых случаях шишки, похожие на сутенерские
Фиброз и простые кисты в груди
Оказывается, что многие уплотнения в груди вызваны фиброзом и / или кистами, которые представляют собой доброкачественные (доброкачественные) изменения в ткани груди, которые у многих женщин случаются в какой-то момент жизни. Эти изменения иногда называют фиброзно-кистозными изменениями , а раньше называли фиброзно-кистозной болезнью .
Фиброз и кисты чаще всего встречаются у женщин детородного возраста, но они могут поражать женщин любого возраста.Они могут быть обнаружены в разных частях груди и в обеих грудях одновременно.
Фиброз
Фиброзом называется большое количество фиброзной ткани, той же ткани, из которой состоят связки и рубцовая ткань. Области фиброза кажутся эластичными, твердыми или твердыми на ощупь.
Кисты
Кисты — это заполненные жидкостью мешочки круглой или овальной формы в груди. Они часто ощущаются как круглая подвижная шишка, которая также может быть нежной на ощупь. Чаще всего они встречаются у женщин от 40,
но они могут возникать у женщин любого возраста.Ежемесячные гормональные изменения часто приводят к тому, что кисты увеличиваются в размерах и становятся болезненными, а иногда и более заметными непосредственно перед менструацией.
Кисты возникают, когда жидкость начинает накапливаться внутри грудных желез. Микроцисты (крошечные микроскопические кисты) слишком малы, чтобы их можно было почувствовать, и их можно обнаружить только при исследовании ткани под микроскопом. Если жидкость продолжает накапливаться, может образоваться макроцисты (большие кисты). Их можно легко почувствовать, и они могут достигать 1 или 2 дюймов в поперечнике.
Диагноз
Чаще всего фиброзно-кистозные изменения диагностируются на основании таких симптомов, как уплотнение груди, отек и / или болезненность или боль. Эти симптомы, как правило, усиливаются непосредственно перед менструальным циклом и могут меняться на разных этапах менструального цикла. Ваша грудь может казаться бугристой, а иногда вы можете заметить прозрачные или слегка мутные выделения из сосков.
Иногда одна из шишек может казаться более твердой или иметь другие особенности, которые вызывают опасения по поводу рака.Когда это происходит, можно провести ультразвуковое исследование, чтобы увидеть, является ли уплотнение твердым или просто заполненным жидкостью (это называется простой кистой ). Простые кисты обычно не вызывают беспокойства. Но если УЗИ показывает, что опухоль твердая или киста имеет как жидкие, так и твердые компоненты (сложная киста ), может потребоваться биопсия, чтобы убедиться, что это не рак.
Как фиброз и простые кисты влияют на риск рака груди?
Ни фиброз, ни простые кисты не увеличивают риск дальнейшего развития рака груди.Сложные кисты вызывают большее беспокойство, так как есть небольшая вероятность, что они могут содержать рак или подвергнуть вас риску рака позже, в зависимости от того, что обнаружено во время биопсии.
Лечение
Жидкость кисты удалять не нужно, если она не вызывает дискомфорта. Но его можно дренировать, вставив в кисту тонкую полую иглу, что может быть сделано для подтверждения диагноза. Удаление жидкости может на некоторое время снизить давление и уменьшить боль. Если удалить, жидкость может вернуться позже, но кисты могут со временем исчезнуть.Для кист, которые продолжают возвращаться и вызывать симптомы, возможно хирургическое вмешательство по их удалению.
Большинство женщин с фиброзно-кистозными изменениями и без неприятных симптомов не нуждаются в лечении, но за ними можно внимательно наблюдать. Если вы испытываете легкий дискомфорт из-за фиброза, вы можете облегчить это с помощью хорошо подогнанных поддерживающих бюстгальтеров, нагрева или использования безрецептурных обезболивающих.
Некоторые женщины сообщают, что их симптомы со стороны груди улучшаются, если они избегают кофеина и других стимуляторов, содержащихся в кофе, чае, шоколаде и многих безалкогольных напитках.Исследования не обнаружили четкой связи между этими стимуляторами и симптомами груди, но многие женщины считают, что стоит попробовать отказаться от этих продуктов и напитков в течение нескольких месяцев.
Поскольку набухание груди к концу менструального цикла вызывает у некоторых женщин болезненные ощущения, некоторые врачи рекомендуют безрецептурные обезболивающие, такие как парацетамол или ибупрофен, или другие лекарства. Было высказано предположение, что некоторые типы витаминов или травяных добавок могут облегчить симптомы, но до сих пор не было доказано, что они полезны, а некоторые могут иметь побочные эффекты при приеме в больших дозах.Некоторые врачи назначают гормоны, такие как оральные контрацептивы (противозачаточные таблетки), тамоксифен или андрогены. Но их обычно назначают только женщинам с тяжелыми симптомами, потому что они также могут иметь серьезные побочные эффекты.
.


 Заболевание переходит в среднюю стадию своего развития. Высокая влажность и трение вызывает появление сильного болевого синдрома. Воспаленный покров постоянно зудит.
Заболевание переходит в среднюю стадию своего развития. Высокая влажность и трение вызывает появление сильного болевого синдрома. Воспаленный покров постоянно зудит.