Что делать, если болит живот при беременности
Чек-лист для тех, у кого болит живот при беременности
Признаки того, что всё в порядке : боль не слишком сильная, проходит, когда вы отдыхаете или меняете положение или после посещения туалета. Поэтому алгоритм будет таким:
- Примите удобное положение.
- Отдохните и попробуйте расслабиться. Дайте себе полчаса, в течение которых вы будете заняты поиском удобного положения.
- Подумайте, что могло стать причиной боли: вспомните, что вы ели и когда последний раз ходили в туалет.
- Проверьте, нет ли у вас подозрительных выделений из влагалища.
Когда вызывать скорую
- При любых кровотечениях из влагалища на фоне боли в животе.
- Если вы чувствуете регулярные схватки или приступы боли.
- Если боль усиливается и не проходит через 30–60 минут, а вы при этом отдохнули.
Когда идти к врачу
- При любых необычных выделениях из влагалища.
- Если вы чувствуете боль при мочеиспускании.
- Если вы чувствуете боль в пояснице.
Почему болит живот при беременности
Во-первых, живот может болеть по самым банальным причинам, которые никак не связаны с беременностью: вы съели что-то не то, или съели слишком много, или подхватили лёгкую инфекцию, или у вас просто диспепсия (несварение). Может быть, у вас есть невылеченные гинекологические заболевания — это все те заболевания, которые появились до беременности и независимо от неё.
Во-вторых, во время беременности повышается риск запоров, от которых также может болеть живот. Так что нужно внимательно следить за питанием и есть больше клетчатки (то есть свежих фруктов и овощей), чтобы стул был регулярным. Если диета не помогает, надо применять слабительные, которые разрешены беременным. Например, сироп лактулозы или обычные глицериновые свечки.
В-третьих, есть и специфические причины боли, которые связаны именно с новым положением. И их можно разделить на две большие группы: неопасные и опасные.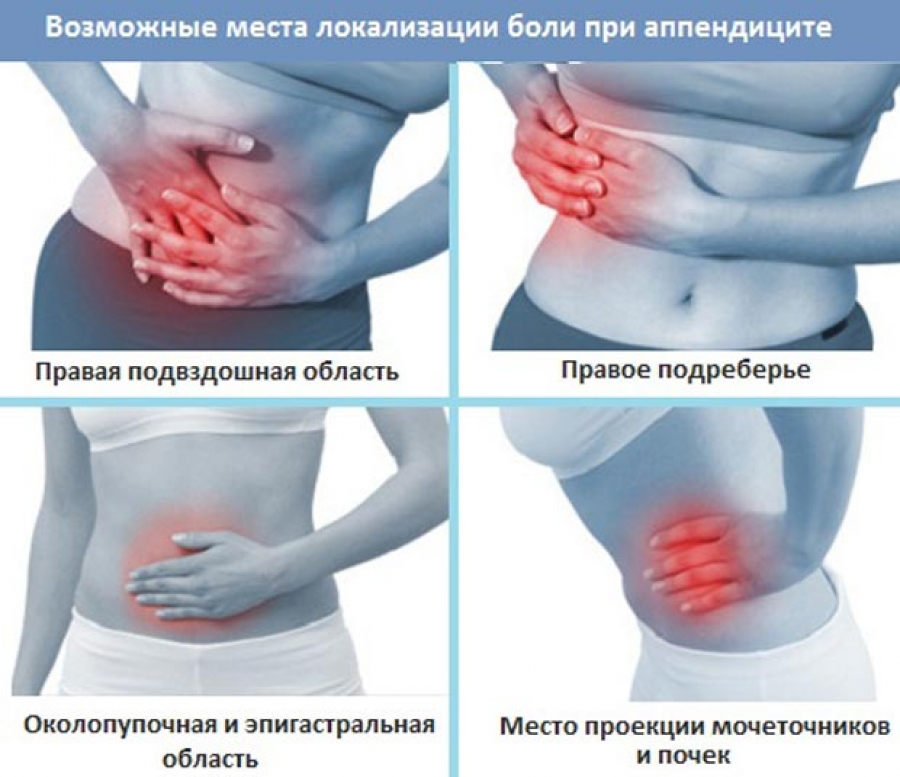
Когда боли в животе не опасны
Беременность перестраивает многие процессы в организме женщины. Изменения сосредоточены в области живота и иногда отзываются болью.
Боли роста
Когда плод увеличивается в размерах, матка растягивается , что само по себе может быть неприятно. Но вместе с маткой растягиваются и связки, которые её поддерживают. Кому-то везёт ничего такого не почувствовать за все девять месяцев, а кому-то приходится постоянно искать удобное положение во второй половине беременности, когда плод становится крупным.
Перемещение органов
Матка растёт, занимает брюшную полость, а остальным органам приходится подвинуться . Это движение тоже может вызывать боль и неприятные ощущения в разных частях живота.
Тренировочные схватки
Они появляются ближе к родам, в третьем триместре. При них шейка матки не раскрывается, а беременности ничего не угрожает . От настоящих схваток их отличает сила (тренировочные довольно мягкие) и регулярность. Настоящие схватки усиливаются и постоянно учащаются, а тренировочные приходят и уходят, когда им вздумается.
Когда боли в животе при беременности опаснее всего
Опасные случаи — это те, что угрожают плоду или беременной женщине. Но, как правило, угрожают они обоим.
Внематочная беременность
Когда тест показывает две полоски, УЗИ ещё не проводили, а живот внезапно и нестерпимо болит, нужно как можно быстрее оказаться в больнице. Резкие боли в начале беременности могут быть показателем внематочной беременности .
В норме яйцеклетка оплодотворяется, когда находится в маточной трубе. Уже в оплодотворённом виде она «доплывает» до матки и там прикрепляется к её стенке. Иногда этот процесс идёт неправильно и оплодотворённая клетка прикрепляется прямо к стенке маточной трубы. Но труба не может заменить собой матку: она банально не умеет так растягиваться.
И когда зародыш становится слишком крупным для трубы, она рвётся, вызывая внутреннее кровотечение. Это опасное состояние, которое требует немедленной операции. В этом случае очень трудно сохранить маточную трубу в целости, возможно, её придётся удалять.
Это опасное состояние, которое требует немедленной операции. В этом случае очень трудно сохранить маточную трубу в целости, возможно, её придётся удалять.
Поэтому не отказывайтесь от УЗИ на ранних сроках.
Процедура помогает выявить, правильно ли расположено плодное яйцо, и, если обнаруживается внематочная беременность, провести операцию менее травматично, сохранив функции маточной трубы.
Выкидыш
Выкидыш — это самопроизвольное прерывание беременности. У него может быть масса причин, начиная с нежизнеспособности плода и заканчивая необъяснимыми случаями. Так или иначе, назначать лечение может только врач, поэтому при основных симптомах выкидыша — боли и кровотечении — необходимо срочно звонить в скорую.
Выкидыш может случиться в любом триместре. Только после 24-й недели он уже называется преждевременными родами. И чем ближе к родам, особенно после 34-й недели, тем выше шансы, что всё закончится удачно и для матери, и для плода.
Почему случаются выкидыши →
Отслойка плаценты
Плацента — это временный орган, который соединяет плод с маткой. Именно через плаценту плод получает всё необходимое для роста. В норме плацента плотно прилегает к матке и отделяется только после родов. Но иногда частичная или полная отслойка плаценты происходит раньше.
Это состояние вызывает сильную боль и может быть опасно и для плода, и для матери . Спасение одно — звонить в скорую, если боль в животе не проходит после отдыха и смены положения. Кровотечение при отслойке бывает внутренним и его легко пропустить. Поэтому не стесняйтесь обращаться за помощью медиков во время беременности.
Аппендицит
У беременных женщин нечасто, но воспаляется аппендикс — примерно в одном из тысячи случаев . Возможно, виноваты передвижения внутренних органов.
Опасность же в том, что воспалённый аппендикс трудно диагностировать. Например, если матка «отодвинула» отросток слепой кишки назад. Вовремя замеченный аппендицит, как правило, не создаёт угрозы беременности. Операция и общий наркоз, понятно, не особенно полезны для плода, но и не означают, что с дальнейшим его развитием будет что-то не так.
Вовремя замеченный аппендицит, как правило, не создаёт угрозы беременности. Операция и общий наркоз, понятно, не особенно полезны для плода, но и не означают, что с дальнейшим его развитием будет что-то не так.
Как распознать и вылечить аппендицит →
Читайте также
Лечение болей в животе – Сеть клиник «ОСТЕОМЕД»
Боли в животе при беременности могут быть разной локализации и в большинстве случаев ничего угрожающего в себе не таят. В основном это нормальная реакция организма на увеличивающийся вес и рост матки. Самый беспокойный срок беременности – это первый триместр, потому что здесь может иметь место внематочная беременность, самопроизвольный аборт и тому подобное. Тревожности немало способствует сбой гормонов в организме. Ведь им в этот период необходимо быстро перестроиться на новый лад, который позволит без проблем выносить, родить здорового ребенка, да еще и настроить правильную лактацию. Причем в каждый из этих этапов происходит определенный гормональный скачок, при котором эмоциональное состояние беременной часто бывает переменчивым.
Довольно часто ощущаются боли внизу живота при беременности на ранних сроках. Если они не приносят большого дискомфорта, кровянистых выделений нет, а также иных симптомов возможной патологии или заболевания, то лечение не требуется. В начале беременности такие боли могут быть связаны с гормональной перестройкой, в середине — с быстрым ростом матки, а в конце — с подготовкой матки к родам.
Боли в животе в первом триместре
Если болит живот при ранней беременности, то это не всегда указывает на какую-то патологию. При несильных, редко возникающих и быстропроходящих болях не стоит беспокоиться. Но для большей уверенности, как только тест показал две полоски, стоит в самое ближайшее время обратиться к гинекологу. Это не только избавит от нервотрепки, но и морально настроит на предстоящее событие. При частых ноющих, интенсивных и схваткообразных болях необходимо в срочном порядке выкроить время и обязательно показаться врачу. Ведь это может указывать на внематочную беременность, что потребует срочного хирургического вмешательства. Помимо этого, причиной может стать и самопроизвольный аборт (выкидыш). Однако при этом часто, но не всегда, боль в животе сопровождается болями в пояснице и кровотечением. Если же все показатели беременности в норме, но живот при этом все равно побаливает, объясняется это очень просто. Организм перестраивается, ткани поддерживающие матку становятся более мягкими, рыхлыми, а сама матка при этом растет и смещается, что способствует покалывающим и потягивающим болям внизу живота.
Ведь это может указывать на внематочную беременность, что потребует срочного хирургического вмешательства. Помимо этого, причиной может стать и самопроизвольный аборт (выкидыш). Однако при этом часто, но не всегда, боль в животе сопровождается болями в пояснице и кровотечением. Если же все показатели беременности в норме, но живот при этом все равно побаливает, объясняется это очень просто. Организм перестраивается, ткани поддерживающие матку становятся более мягкими, рыхлыми, а сама матка при этом растет и смещается, что способствует покалывающим и потягивающим болям внизу живота.
Боли внизу живота
Боли внизу живота при беременности, а особенно на поздних сроках, часто бывают из-за внутреннего давления, то есть растущая матка давит на внутренние органы, нарушая, таким образом, их полноценную работу. Кишечник на гормоны «беременности» очень чутко реагирует снижением моторики, нарушением перистальтики, что и является частой причиной запоров, вздутия живота и колик. Чтобы этого избежать необходимо почаще двигаться, употреблять в пищу продукты, богатые клетчаткой (фрукты, овощи, цельнозерновой хлеб) и, конечно же, пить больше жидкости. Также боль, сосредоточенная в нижней части живота может быть вызвана растяжением связок из-за быстрого роста матки, а может быть спровоцирована преждевременной отслойкой плаценты. В последнем случае необходима срочная медицинская помощь, потому как может быть нанесен непоправимый вред матери и ребенку. В этом случае показаны быстрые роды и незамедлительная остановка кровотечения. Помимо этого при беременности могут развиваться новые или обостряться хронические заболевания, которые также могут подавать сигналы внизу живота. Это холецистит, дисбактериоз кишечника и другие. В некоторых случаях показано экстренное хирургическое вмешательство, а потому стоит обращать внимание на малейшие изменения характера боли. Если появились хотя бы малейшие сомнения, стоит в срочном порядке обратиться к врачу, иначе может быть поздно. К тому же вполне возможны проблемы с мочеполовой системой, которые также могут спровоцировать боль внизу живота.
К тому же вполне возможны проблемы с мочеполовой системой, которые также могут спровоцировать боль внизу живота.
Тонус матки
Тонус матки представляет собой безболезненные или немного болезненные сокращения матки. Если беременная женщина чувствует внизу живота спазм, живот становится как каменный (особенно это заметно во второй половине беременности) — это тонус. Диагностируется тонус врачом-гинекологом при наружном осмотре. То, что на УЗИ был зафиксирован тонус, вопреки расхожему мнению, не является показанием к лечению и госпитализации. Матка — мышечный орган, и вполне нормально, что она периодически сокращается. Ключевое здесь слово — периодически, и, конечно же, безболезненно и кратковременно. При тонусе матки врачи рекомендуют принять горизонтальное положение, полежать на боку, можно принять таблетку спазмолитика и воспользоваться свечой Папаверина.
Предварительные схватки
Как правило, возникают незначительные боли внизу живота при беременности на поздних сроках — это подготовительные схватки. Таким образом матка готовится к предстоящим родам. У одних женщин матка начинает так «готовиться» в 32 недели, у других за 1-2 неделю, а кто-то то ли не замечает этих слабеньких схваток, то ли считает это нормой, а потому не обращает внимание. Очень важно научиться различать предварительные схватки и истинные, те, которые начинаются уже в родах. Предварительные схватки длятся по несколько секунд, и они не регулярны, в отличие от истинных, и не усиливаются. Замечено, что первородящие женщины чаще испытывают предварительные схватки, чем повторнородящие. Снимается такого рода боль очень легко не медикаментозными методами — можно просто глубоко подышать, прилечь и расслабиться. Во многих случаях помогает принятие теплой (не горячей!) ванны.
Гинекологические патологии
Те 4 причины, которые мы описали выше — варианты нормы. Однако необходимо срочно обратиться к врачу, если данные состояния сопровождаются кровянистыми или коричневыми выделениями из влагалища, прозрачными или зеленоватыми выделениями из влагалища (они могут оказаться околоплодными водами), если боль длится по несколько минут, не снимается спазмолитиками и только нарастает, при появлении слабости, головокружения, мушек перед глазами и т. д. Одним словом, если состояние ухудшается. Подобные симптомы могут свидетельствовать об угрозе или начавшемся самопроизвольном выкидыше, замершей или внематочной беременности (когда ранняя беременность, боли внизу живота), преждевременных или срочных родах и т. д.
д. Одним словом, если состояние ухудшается. Подобные симптомы могут свидетельствовать об угрозе или начавшемся самопроизвольном выкидыше, замершей или внематочной беременности (когда ранняя беременность, боли внизу живота), преждевременных или срочных родах и т. д.
Иные причины
Однако не всегда боль в животе у будущих мам возникает именно из-за гинекологических проблем и является следствием беременности. Перечислим другие вероятные причины.
1. Цистит и иные заболевания женской выделительной системы. Мочеточник расположен рядом с внутренними половыми органами, потому эту боль часто путают с «гинекологической». Обычно боль возникает в таких случаях внезапно, имеет «колющий» характер. К боли внизу живота присоединяются учащенное и болезненное мочеиспускание. Лечит мочеполовую систему врач уролог. Запускать заболевание не следует, ведь его вызывает инфекция, небезопасная и для ребенка. Народные средства, вроде толокнянки, помогают плохо, зато врач может назначить эффективные медицинские препараты, разрешенные для приема беременными женщинами.
2. Проблемы с кишечником: понос, запор, вздутие. Надо отметить, что последние 2 — частые явления у будущих мам. Запоры вызваны снижением физической активности, смещением внутренних органов вследствие роста матки, неправильным питанием, употреблением недостаточного количества жидкости. Вздутие вызывается употреблением соответствующих продуктов, а также газированной воды. Иногда бывает достаточно сходить в туалет, чтобы боль в животе прошла, если дело в запоре.
3. Отравление или ротовирусная инфекция. Их симптомы очень схожи. Обычно все начинается со схваткообразных болей внизу живота, иногда боль переходит в область пупка. Затем начинается диарея и (или) рвота.
4. Аппендицит. Если у вас беременность тянущие боли внизу живота не всегда свидетельствуют о тонусе или незначительных недомоганиях, это может быть симптомом аппендицита, особенно, если боль правосторонняя, сопровождающаяся повышением температуры.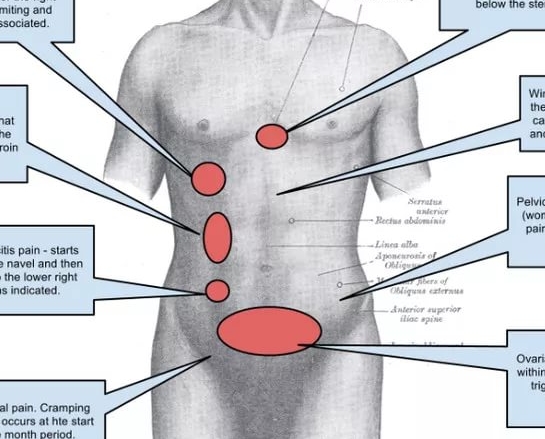 Правильный диагноз может поставить хирург. Если боль не проходит в течение часа-двух, а только нарастает, не стоит все списывать на кишечное расстройство и пить препараты типа «смекты», это очень опасно. Вовремя не проведенное оперативное вмешательство может привести к перитониту.
Правильный диагноз может поставить хирург. Если боль не проходит в течение часа-двух, а только нарастает, не стоит все списывать на кишечное расстройство и пить препараты типа «смекты», это очень опасно. Вовремя не проведенное оперативное вмешательство может привести к перитониту.
И это далеко не все причины. Беременные не впервые женщины могут довольно легко отличить болезненные ощущения, возникшие из-за спазма матки, от иных видов боли. Но в любом случае, к врачу обратиться не помешает.
Боли вверху живота
Боли вверху живота при беременности в основном возникают на поздних сроках. Их причиной является все та же матка, которая постоянно увеличиваясь, начинает потихоньку добираться и до верхних органов брюшины. От этого в первую очередь страдают печень, желчный пузырь, желудок, поджелудочная железа, нарушения в работе которых приводят к таким симптомам как отрыжка, горечь во рту. Помимо этого, очень часто в последнем триместре беременности желудок забрасывает вверх по пищеводу желудочный сок, при этом вызывая немалый дискомфорт. Чтобы избежать этих неприятных моментов, необходимо употреблять сбалансированное питание, которое следует кушать маленькими порциями. Желательно, конечно же, исключить жареное, острое, слишком соленое и слишком сладкое.
Колющие боли
Колющие боли живота при беременности возникают по многим причинам. Это может быть застой каловых масс в кишечнике, который провоцирует еще метеоризм и запоры. Кстати, последние, в дальнейшем, могут стать одной из причин геморроя. Также необходимо обращать внимание на интенсивность боли. Если она слабая, редко возникающая, то не стоит на этом зацикливаться. А вот если боль сильная, тем более резкая, нужно получить консультацию доктора. Острая боль может быть следствием развития аппендицита, воспаления желчного пузыря (холецистита), поджелудочной железы. Часто, во время наполнения мочевого пузыря, будущие мамочки жалуются на боли тянущего характера в этой области, которые переходят в колющие, а при мочеиспускании становятся более болезненными, что указывает на заболевание циститом. К тому же боли колющего характера могут свидетельствовать о наличии инфекционных заболеваний, которые чаще всего передаются половым путем.
К тому же боли колющего характера могут свидетельствовать о наличии инфекционных заболеваний, которые чаще всего передаются половым путем.
Боли живота слева
Боли живота слева при беременности могут быть вызваны разными заболеваниями внутренних органов. Они могут сигнализировать о различных поражениях желудка и поджелудочной железы, селезеночного изгиба ободной кишки и, собственно, самой селезенки, а также левой почки. Помимо этого возможны боли, локализирующиеся в левой части живота при возникновении грыжи пищеводного отверстия диафрагмы.
Боли живота справа
Боли живота справа при беременности чаще всего возникают при заболеваниях желчного пузыря, печени, двенадцатиперстной кишки, а также правой почки. Если боль сопровождается еще и другими симптомами, следует обратиться к врачу. К примеру, к симптомам воспаления желчного пузыря стоит отнести не только боли в правой части живота, но и тошноту, и рвоту (которые часто путают с токсикозом). Как правило, соблюдение бессолевой диеты с полным исключением жирного, жареного и острого, помогает справиться с этой проблемой. Возможны образования песка или камней в почках. В основном во время беременности стараются не затрагивать этот орган, ведь он имеет большое значение при вынашивании ребенка. Но если врач увидит какую-то патологию либо же безысходность сложившейся ситуации, которая может повлиять на дальнейшее течение беременности, то будут предприняты меры по устранению причины болезненных ощущений, с максимальной выгодой для плода и женщины.
Боли в животе при ходьбе
Нередко болит живот при ходьбе у беременной, вызывая этим определенный дискомфорт. В основном эта проблема касается второго и третьего триместров беременности, то есть тех сроков, когда матка начинает активно расти, вызывая этим смену центра равновесия. Это является одной из причин, так называемой утиной походки. Многие беременные стыдятся этого и упорно стараются ходить так же, как ходили раньше, что и вызывает болезненные ощущения. Второй причиной является размягчение суставов, находящихся между тазовыми костями. Таким образом, организм подготавливается к прохождению ребеночка, через родовые пути. Чтобы уменьшить либо же вообще избавиться от боли, следует обращать внимание на положение своего тела при ходьбе. Правильное положение туловища при беременности – отвести плечи назад, сместив центр тяжести с носка на пятку, также неоценимую помощь принесет использование специального бандажа для беременных, который не только позволит уменьшить нагрузку от живота, но и уберет напряжение с позвоночника.
Второй причиной является размягчение суставов, находящихся между тазовыми костями. Таким образом, организм подготавливается к прохождению ребеночка, через родовые пути. Чтобы уменьшить либо же вообще избавиться от боли, следует обращать внимание на положение своего тела при ходьбе. Правильное положение туловища при беременности – отвести плечи назад, сместив центр тяжести с носка на пятку, также неоценимую помощь принесет использование специального бандажа для беременных, который не только позволит уменьшить нагрузку от живота, но и уберет напряжение с позвоночника.
Сильные боли
Сильно болит живот при беременности во время протекания каких-то, как минимум не очень хороших изменений. В норме сильных болей не должно быть. Но если уж они возникли, то не стоит их терпеть, обязательно необходимо проконсультироваться с участковым гинекологом. Сильные боли могут стать следствием внематочной беременности, отслойки плаценты, выкидыша, преждевременных родов, а также болезней связанных с воспалениями и хроническими заболеваниями внутренних органов. В принципе, в любом из этих случаев, необходимо как можно быстрее вызывать скорую помощь, потому что несвоевременная помощь может привести к плачевным последствиям. Самое главное в этом деле не упустить драгоценное время, которое способно подарить жизнь маленькому чуду, а может быть и не одному.
Боли в животе могут быть различной локализации, интенсивности и этиологии. При любых сомнениях на этот счет необходимо сразу же обращаться к врачу. Если к болям в животе присоединяются другие симптомы, такие как тошнота, рвота, головокружение, потеря сознания и тому подобное, следует в срочном порядке, без промедления, вызывать бригаду скорой помощи.
ОСТЕОПАТИЯ И БОЛИ В ЖИВОТЕ
Мы рекомендуем вам воспользоваться нашими услугами и предотвратить боли в животе без применения вредных для будущей мамы медикаментов. Остеопатия поможет вам не только избавиться от болей, но и предотвратить их появление. Наши специалисты, абсолютно безопасно, проведут лечение очень бережно и эффективно. Как правило, метод лечения остеопатией отличная альтернатива хирургическому вмешательству при лечении многих гинекологических болезней.
Наши специалисты, абсолютно безопасно, проведут лечение очень бережно и эффективно. Как правило, метод лечения остеопатией отличная альтернатива хирургическому вмешательству при лечении многих гинекологических болезней.
Остеопатия является общепризнанным научным методом лечения, главным врачебным инструментом которого являются руки специалиста.
Врач-остеопат всего лишь с помощью мягких прикосновений сможет определить причину болей и, если это возможно, устранит ее. Остеопатия очень бережно относится к человеческому организму, считая, что основой здоровья является его сбалансированная деятельность, а значит этот метод ничем не навредит ни будущей маме, ни малышу.
Третий триместр
Третий триместр
Что с Вами происходит
К 28 неделям беременности ребенок весит до 1000г и имеет рост 35см. При ультразвуковом исследовании видно, что ребенок может улыбаться, сосать палец, хватать себя за ножку. В эти сроки беременности отмечается интенсивный рост плода, формирование его мышц. Многие мамы отмечают. Что шевеление стало более активным.
У плода уже сформированы все органы, в дальнейшем происходит только прибавка веса и функциональное развитие органов.
Какие перемены происходят в организме матери?
Матка значительно увеличивается, оказывает давление на близлежащие органы – мочевой пузырь, прямую кишку, мочеточники, оттесняет вверх петли кишечника. Могут появляться колющие боли в мышцах ног – вследствие давления матки на нервные сплетения.
Поднимается диафрагма, дыхание женщины становится поверхностным, при физической нагрузке может возникать одышка. Если у Вас нет хронических заболеваний сердца и легких, то этого не надо бояться. Достаточно сделать несколько несложных упражнений – чередование глубокого вдоха с выдохом в положении сидя или лежа.
В III триместре беременности увеличивается объем циркулирующей крови, учащается пульс, так как беременность – это всегда дополнительная нагрузка на сердечно- сосудистую систему матери. Поэтому все женщины должны помнить, что во второй половине беременности надо контролировать уровень артериального давления, количество потребляемой соли и выпиваемой жидкости.
Поэтому все женщины должны помнить, что во второй половине беременности надо контролировать уровень артериального давления, количество потребляемой соли и выпиваемой жидкости.
На восьмом месяце (32 недели) – матка располагается между грудиной и пупком, пупок сглаживается.
В 36 недель (9 акушерских месяцев) беременности матка достигает своего максимального «подъема» — ее дно располагается у реберных дуг.
В 36-37 недель Ваш организм начинает готовиться к родам. Размягчаются ткани влагалища, мышцы тазового дна, шейки матки, хрящи тазовых сочленений становятся более эластичными. Могут быть небольшие боли в области симфиза, т.е. лонного сочленения и поясницы. Матка начинает безболезненно сокращаться в ответ на шевеления плода (до 20 раз в сутки- это совершенно нормально).
Затем, в 40 недель (10 акушерских месяцев), у женщины появляются ощущение, что матка немного опускается: это происходит потому, что ребенок, готовясь к своему выходу на свет , опускается ниже и сильнее давит на шейку матки.
Перед родами головка ребенка опускается, прижимается к костям таза, беременная отмечает, что стало легче дышать. Особенно это выражено у первородящих женщин. Если Вам предстоят вторые роды, то живот может не опускаться долго или опуститься только с началом схваток. Одновременно появляется другая проблема – частое мочеиспускание, тоже признак того, что головка опустилась. Особенно это утомляет ночью – приходится постоянно вставать. Единственный совет в этой ситуации – не пить на ночь много жидкости.
Вас могут беспокоить
Изжога. Растущая матка оказывает давление на кишечник и желудок, что приводит к забросу содержимого желудка в пищевод. Это не страшно, а неприятные ощущения можно снять, если принимать пищу дробно, небольшими порциями. Очень полезно по утрам есть геркулесовую кашу, которая обладает связывающим кислоту действием и обволакивает желудок. Кроме того, не нужно ложиться сразу после еды, лучше посидеть или походить. Если изжога сильная- выпить слабый раствор соды или любой другой обволакивающий препарат.
Кроме того, не нужно ложиться сразу после еды, лучше посидеть или походить. Если изжога сильная- выпить слабый раствор соды или любой другой обволакивающий препарат.
Отеки. Если Вы заметили отеки на руках, ногах, проконтролируйте количество выпиваемой и выделяемой жидкости. Количество выделяемой жидкости должно превышать количество выпиваемой или хотя быть равным. Очень полезны травы, обладающие мочегонным и противоспалительным эффектом, — брусничный лист, плоды и листья можжевельника, толокнянка, пол-пола. Употребление этих настоев вместо привычного чая помогает предотвратить отеки и повышение артериального давления. Клюквенный морс также обладает дезинфицирующим эффектом на мочевые пути, кроме того, он закисляет реакцию мочи. Что очень хорошо, так как в кислой среде бактерии не живут.
Очень важно
- Измерять артериальное давление ежедневно дома, в привычной обстановке, чтобы не было стрессовых влияний, в ответ на посещение врача.
Почему это важно? Если давление повышается до 140/90, 135/90 мм. рт.ст. и выше, то возникают проблемы не только в организме матери – это отрицательно оказывается и на ребенке.
Запомните: если Вас стали беспокоить головные боли. Головокружения, тошнота, боль в желудке, необычная сонливость и особенно внезапное нарушение зрения, мелькание мушек перед глазами – необходимо срочно измерить давление и немедленно обратиться к врачу. - Избегать горизонтального положения лежа на спине, так как может появиться головокружение и даже потеря сознания. Это происходит потому, что при сдавлении маткой кровь не может поступать по полой вене в правые отделы сердца и наступает снижение давления. Поэтому лежа принимайте положение на боку, а вставать нужно плавно, не резко, предварительно немного посидеть. Лежать нужно только на боку, лучше на левом.
- При возникновении тяжести внизу живота и в пояснице, при частых безболезненных сокращениях матки может быть полезным применение препаратов магния, например препарата Магне-В6.
 Боль в области матки нельзя терпеть или заниматься самолечением, обязательно обратитесь к врачу.
Боль в области матки нельзя терпеть или заниматься самолечением, обязательно обратитесь к врачу. - В 34 недели беременности врач назначит Вам кардиомониторное наблюдение за ребенком, которое проводится раз в 7-10 дней, при необходимости чаще.
Это исследование позволяет записать ритм сердечных сокращений ребенка и его двигательную активность, на основании чего врач делает выводы о том, как себя чувствует малыш.
Прибавка в весе
Прибавка в весе в III триместре не должна превышать 300г в неделю. В среднем прибавка во время беременности колеблется между 10-12 кг, впрочем, у каждой женщины индивидуально.
Общую прибавку в весе составляют:
- Плод – 38%;
- Кровь, избыток жидкости – 22%;
- Матка, грудь, ягодицы, ноги – 20%;
- Околоплодные воды — 11%;
- Плацента – 9%.
38 неделя беременности: болит низ живота и поясница
На поздних сроках, когда беременность 38 недель, может тянуть низ живота. С этим явлением сталкиваются все беременные женщины. Какова может быть причина?
К концу беременности женщина привыкает к различным болезненным ощущениям, они становятся привычными для нее. В 38 недель организм уже начинает подготовку к родам. Матка становится возбудимой, появляются тренировочные схватки. Некоторые из будущих мам родят своих крох именно на этом сроке.
В последние недели у будущих мам начинаются боли в груди, это означает начало производства молозива. Организм готовят к важному процессу кормления ребенка.
Если на 39-й неделе мать стала замечать увеличение или отек груди, это означает образование молозива. В этот момент могут быть выделения из сосков. Вы не должны пугаться, все естественно и нормально.
Больше внимания следует уделять гигиене груди, защите от простуды и травм.
Как уже упоминалось выше, во время беременности шейка матки защищена слоями или пробкой слизи. На 39-й неделе он начинает отходить от частей, в виде не обильных выбросов густой слизи желтоватого, белого или кремового цвета. И вам не следует пугаться, если при экскрементах есть небольшие полосы крови.
На 39-й неделе он начинает отходить от частей, в виде не обильных выбросов густой слизи желтоватого, белого или кремового цвета. И вам не следует пугаться, если при экскрементах есть небольшие полосы крови.
Ощущение интенсивности маточных сокращений во многом зависит от чувствительности женщины. Некоторые беременные совсем не ощущают дискомфорта в животе. Но есть и такие, которые в период тренировочных схваток чувствуют сильную боль, расценивают их как начало родовой деятельности.
Когда схватки тренировочные
Первым предвестником приближающихся родов являются маточные сокращения. Тонус матки, в идеале, не должен приносить дискомфорт. Может тянуть низ живота. При тонусе, он как бы «каменеет».
Пилинг слизистой пробки не означает начало родов, поэтому спешить в родильном доме или больнице не нужно. Необходимо учитывать, что отсутствие пробки делает шею уязвимой к инфекциям, поэтому необходимо исключить секс и купания в загрязненных водоемах. Если бы были обильные выделения крови в виде пятен, это означает, что рождение начнется в ближайшие несколько часов.
В случае, когда вместе со слизью возникает кровотечение, немедленно нужно пойти в больницу, это главный признак преждевременного пилинга плаценты и начать работу.
Прозрачная жидкость, испускаемая в прошлые недели для беременности, может быть началом разрыва вод, которые можно наблюдать долгое время. Бывает так, что пузырь вспыхивает сразу, тогда невозможно пройти этот предвестник родов.
Боль, как правило, не ощущается и может внезапно возникнуть. Как только этот процесс начался, необходимо срочно отправиться в больницу, потому что роды начнутся очень скоро.
Такие схватки не имеют периодичности, они не регулярны. Беременная хорошо себя чувствует, они ей совершенно не мешают.
Истинные схватки
Похожи на тренировочные, но с каждой минутой боль при них нарастает, она становится периодичной. Беременная не может находиться в одном положении, дискомфорт не даст ей уснуть.
Беременная должна засекать промежутки между схватками. Если их больше пяти за час, то пора ехать в роддом.
На практике есть все наоборот, когда боли протекают с определенной регулярностью, а разрыва вод не происходит, выполняется процедура прокола мешка с водой. Это абсолютно безопасно и не вредно, вы не должны беспокоиться. Выше факты о предвестниках родов неоднократно указывались.
Усиление боли в нижней части желудка, талии и промежности; желудочное нарушение и кишечник; потеря аппетита, вследствие чего потеря 1-3 кг; облегчение дыхания, из-за понижения желудка.
Матери, которые хорошо изучили образовательные уроки беременности и родов, никогда не пройдут момент их начала, не будут бояться процессов, происходящих в организме. Пренатальные боли в пахах очень болезненны, но трудно не заметить разрыва вод.
Перед родами необходимо позитивно отрегулировать внутренний мир, отдохнуть в перерывах между болью, спасти энергию и силы.
Шевеления могут быть болезненными
С каждым днем, малыш все больше увеличивается в размерах, околоплодных вод становится все меньше. Именно поэтому, каждое резкое движение ребенка, отзывается болью в животе для матери. Это могут быть удары по почкам, ребрам, желудку.
Если живот уже опустился, приближается дата родов, то болезненные шевеления будут ощущаться в нижней части таза.
Поэтому все поставило и проблемы, например, собирать в родильном доме, лучше заранее решить, что ничего не забыть и не пропустить важные моменты. Все тела малого организма созданы давно, он уже готов к рождению. Вес ребенка увеличивается только за счет жира, его производная кожа усиливается, поэтому многие удивляются, что после рождения они довольно долго.
Итак, давайте представим себе ситуацию, в которой начались роды. В эти основные моменты необходимо проявлять внимание к правильному дыханию женщины в труде в удобной ситуации.
Слушайте и следуйте всем указаниям медицинских специалистов, жизни вашего ребенка и ваше здоровье зависит от них. Лучше всего перенести время болей, наиболее долгое время, не рекомендуется сидеть или лежать.
Лучше всего перенести время болей, наиболее долгое время, не рекомендуется сидеть или лежать.
В пике ощущения болей выполняют дыхательные упражнения — глубокие равные вдохи, которые сэкономят силы до следующих этапов Родов.
Неприятные ощущения в промежности
Когда головка ребенка находится очень низко, появляются резкие боли в промежности, как бы пронизывающие низ живота. Чтобы помочь себе, беременная женщина может принять коленно-локтевую позу.
Далее начинается второй родоначальный этап — появление попыток. Многие женщины путают их желание спуститься в туалет или опорожняться. Нужно приложить усилия только по команде врача, иначе энергия будет потрачена зря.
После того, как женщина в труде достигнет удобного положения в стуле, и организм будет готов к попыткам после полного раскрытия матки, нужно слушать только врача.
Попытайтесь направить дыхание желудка вниз, насколько возможно, поместите диафрагму, поскольку она значительно поможет ребенку двигаться вперед.
Во время прекращения попыток, по команде акушера, расслабляйте мышцы, отдыхайте, восстанавливайте все отработанные силы. Не думайте о боли, нужно думать только о ребенке, как помочь ему родиться. Знайте, что ребенок тоже тратит силы, это не меньше вас.
Важно будет собраться, запомнить все о том, что вы узнали, при подготовке к родам. Многое будет зависеть и от вашего внутреннего эмоционального состояния — не нервничайте, не бойтесь, ведь природа уже позаботилась обо всем.
Роды на 39-й неделе беременности — физиологические, ребенок готов родиться, просто помочь ему с этим.
Что делать, если появился дискомфорт
Беременной женщине нужно прилечь, расслабиться, понаблюдать за своими ощущениями и самочувствием. Если схватки не утихают, становятся периодичными, можно ехать в роддом.
Если боли сопровождаются кровянистыми выделениями, подтекают воды — нужно немедленно вызвать скорую помощь!
Болезненных ощущений в третьем триместре не избежать. Важно относиться к ним спокойно, помнить, что эта боль — признак приближающихся родов.
Важно относиться к ним спокойно, помнить, что эта боль — признак приближающихся родов.
После рождения ребенка наступает третий этап — послеродовой период. Организм продолжает родовую деятельность, и пока ребенок исследует неонатологию, акушер будет срезать не пульсирующий пуповину.
Матка женщины в родах снижается, отделяется плацента, обнаруживается фетальная мембрана и остатки пуповины. Самый приятный и эмоционально трогательный момент — применение груди ребенка к матери, которая происходит в первые полчаса жизни новорожденного.
Первое кормление грудью требуется для заключительной стадии родов, все потому, что это сила, Здоровье и иммунитет ребенка.
Видео
Беременность очень важный период в жизни каждой женщины. К появлению на свет новой жизни родители относятся очень серьезно и ответственно. Долг будущей мамы следить за своим здоровьем.
Кроме того, важным физиологическим моментом является то, что ребенок на груди матери, тепло ее тела согревает ребенка и дает немного времени для адаптации в новом мире.
Мать может чувствовать неприятные внутренние чувства и боль, тошноту и изжогу, часто бегать в унитазе, чувствовать себя больным и очень усталым.
В это время женщины пугаются неопределенностью, страхом родить нездорового ребенка, потерять собственное здоровье.
В эти моменты важно, чтобы поблизости были близкие люди: родители и муж. Норма — это наличие прозрачных экскрементов из промежности. Могут начаться реальные боли, которые проходят через регулярные промежутки времени. Если вы видите розовые, коричневые, кровавые и толстые молочно-белые выделения или утечки амниотической жидкости, это не норма, сообщите об этом своему врачу.
Обращать внимание на любые изменения в самочувствии. Ведь от этого зависит здоровье маленького человечка, который скоро станет полноценным членом вашей семьи. Малыш растет, набирает вес, приближаясь ближе к родам. На сроке 38 недель беременности
женщины могут ощущать недомогание, боли различного характера об этом и пойдет речь далее.
Управляйте посещением вместе с мужем или близкими любимыми магазинами для новорожденных и будущих мам. Покупайте необходимое белье и что-то приятное только для удовольствия. Вы сделаете это лучше, чем муж, который будет спешить и нервничать наверняка перед родами. Кроме того, шопинг всегда хорош для настроения, и это очень важно, особенно в последние мгновения перед приходом ребенка.
Видео-гид: 39 недель беременности
Это один из немногих событий, который звучит одновременно красиво и тревожно. С одной стороны, впечатляющие физические изменения могут усилить магическую беременность. Но есть и много раз, когда не является пикником.
Конечно, это может быть здорово, но большинство женщин не чувствуют себя так, как будто они прямо из централизованного литья «светящейся беременной женщины»на протяжении всех девяти месяцев. Все о том, как может расстраивать беременность, тем лучше мы все будем.
Вот, восемь болей в беременности, которые могут раздражать, но не о чем беспокоиться.
38 неделя беременности болит низ живота
На этом сроке у многих будущих мамочек возникают ощущения боли внизу живота или другими словами тянет низ живота. У женщины такие симптомы вызывают тревогу. Здесь следует знать, что таким образом организм готовится к родам.
Как правило, к этому времени животик уже опустился, а расположение малыша поменялось, теперь его головка находится внизу малого таза. Такие ощущения провоцирует матка, приходя в тонус, а затем вновь расслабляясь.
В момент максимального тонуса матки, живот становится очень твердым, как будто каменеет, затем матка расслабляется, тонус уменьшается, и живот опять становится мягким. При предвестниках схватки не регулярны и кратковременны (15-20 сек.
), а промежутки между ними весьма значительны (менее 5 сокращений за час). Регулярные и частые схватки с малым интервалом (12-15 минут) оповещают о началах родов.
Эти изменения давления вызывают расширение этих вен, — поясняет он. есть клапаны, которые останавливают кровообращение в обратном направлении, но из-за всего этого вызванного беременностью давления в этом районе они могут не работать так же хорошо, как обычно.
Следовательно, варикозное расширение вен, которое может вызвать боль в области зубов в ваших нижних областях. Чтобы облегчить промежность молнии, вы можете попробовать носить колготки для компрессии материнства, некоторые из которых доходят до вашей пуповины.
«Они держат все и помогают предотвратить слияние крови в нижних конечностях и влагалище», — говорит Агерлинг. И дискомфорт обычно недолговечен: варикозные вены в области влагалища обычно уходят, как только вы, или, по крайней мере, становитесь намного меньше.
Некоторые женщины из-за возбудимости матки испытывают достаточно сильные неприятные ощущения, другие и вовсе ничего не ощущают, но в любом случае если на 38-ой недели беременности , это означает, что ваш организм основательно готовится к родам. Когда боли сильные и очень беспокоят можно принять но-шпу
, на этом сроке беременности на плод она не повлияет, но поможет молодой маме справиться с неприятными ощущениями.
Ваши круглые связки, которые простираются от ваших бедренных костей до тазовой кости, помогают поддерживать матку во время беременности. «Они растягиваются по мере увеличения матки, поэтому люди могут ощущать тягостное ощущение, обычно вокруг костей бедра», — говорит Эгерлинг.
Вы также можете почувствовать некоторое ощущение тяги в ваших половых губах, в зависимости от того, насколько больна боль. Они могут облегчить некоторый дискомфорт, — объясняет он. Применение тепла в больные области также может помочь — просто не забудьте, чтобы вещи не стали слишком горячими.
«Вы не хотите перегреваться, особенно на ранней стадии беременности», — говорит Абдур-Рахман.
Первое, что нужно сделать, это успокоиться и постараться расслабиться. Чтобы уменьшить дискомфорт врач может посоветовать носить дородовый бандаж.
38 неделя беременности болит живот как при месячных
Очень часто от будущих мамочек можно услышать такие жалобы: «Живот тянет, болит как при месячных…». Такие боли могут сопровождать беременность на 38 неделе. Вначале болевые ощущения слабые, но постепенно они нарастают и становятся сильными и резкими. Не стоит паниковать, это естественное течение беременности.
Ваш организм готовится к переменам. Такие боли сопровождаются раскрытием шейки матки и это может длиться от нескольких часов, дней и более. У некоторых этот процесс длится недолго, у других занимает больше времени. Многое зависит от строения шейки матки, от предлежания плода и от гормонального фона организма женщины.
Раскрытие шейки соответствует начальному периоду родов.
Абдур-Рахман рекомендует принимать теплую ванну или использовать грелку на самом низком уровне. Кроме того, боль в связке часто изменяется в зависимости от вашей позиции, поэтому вы можете обнаружить, что это может помочь встать, если вы сидите, делаете наоборот или передвигаетесь в целом.
Как и в, ваша матка вмещает ребенка, который растянет его, чтобы конкурировать с арбузом.
Вероятно, вы испытываете боль или судороги, когда она растягивается, но в отличие от боли связок, боль при размещении обычно представляет собой тусклое, пульсирующее ощущение или спазмы, которые не могут сменяться, когда вы меняете позиции.
Симптомы, сопровождающие раскрытие шейки матки:
— Тянет низ живота, ноющие боли. Ощущения похожи на те, как при месячных, но по мере раскрытия шейки боли усиливаются.
— Отхождение пробки (слизисто-кровянистого сгустка).
Основными признаками раскрытия шейки матки являются регулярно повторяющиеся схватки. Чем больше раскрывается матка, тем интенсивнее и более длительны схватки.
Боли могут вас утомлять, но не беспокойтесь! Случайные судороги полностью нормальны во время беременности. Но если вы испытываете судороги через регулярные промежутки времени или те, которые сопровождаются пятнистым или странным, Абдур-Рахман рекомендует обратиться к врачу.
У вас есть много лишней крови в вашей системе во время беременности, и иногда слишком много ее заканчивается на ваших нижних конечностях.
Кроме того, возможно, попросите массаж ног у симпатичного любимого человека, который знает, что вы этого заслуживаете? «Наряду с временными изменениями в вашей спинальной кривизне сдвиги веса могут вызвать мышечные спазмы и болезненность в нижней части спины», — говорит Алеринг.
У вас есть несколько вариантов: применение тепла, использование одного из вышеупомянутых опорных ремней и сидение, когда это возможно, для снятия напряжения на спине.
Шейка матки в течение беременности имеет удлиненную форму и плотно сжата. Ближе к родам она утолщается и укорачивается, раскрываясь вначале на два – три пальца затем шире.
Сам процесс раскрытия шейки матки напоминает «натягивание» ее на головку ребенка, что собственно говоря, и приводит к болевым ощущениям. Примите душ, полежите, расслабьтесь.
Если боли сильно тревожат можно принять но-шпу или поставить свечи папаверин.
38 неделя беременности болит правый бок, поясница и живот
На 38-ой неделе беременности у женщин могут появиться боли в области поясницы, правого бока. Чаще всего неприятные ощущения в пояснице связаны с нагрузкой. Срок приближается ближе к родам, животик стал большой и своим весом тянет вперед.
Чтобы удержать равновесие будущая мама старается откинуть корпус назад, таким образом, распределяя центр тяжести. В свою очередь это создает довольно большую нагрузку на мышцы спины. Чрезмерная несвойственная мышцам нагрузка приводит к болевым ощущениям в области поясницы.
Особенно сильно эта ощущается во время ходьбы.
Чтобы уменьшить болевые ощущения можно делать гимнастику. Для беременных разработан специальный комплекс упражнений, также можно заниматься фитболом, аквааэробикой. Бандаж поможет частично снять нагрузку с мышц спины. Надевать его следует в положении лежа. При сильных болях не пренебрегайте отдыхом.
На 38 недели беременности плод уже достаточно активный. Боли в правом боку зачастую связана с тем, что ребенок поворачиваясь в животике, ударил ножкой, или уперся головкой в область печени. Такие боли могут охватывать и низ живота. Для снятия болевых ощущений следует прилечь на спину и расслабиться, делать глубокие вдохи ненадолго задерживая воздух в легких.
Боли различного характера на большом сроке беременности могут быть связаны и с другими причинами, не стоит забывать об этом. Своевременное обращение к врачу поможет установить диагноз и снять волнение. Помните, что малыш чувствует ваше беспокойство. Не пренебрегайте консультациями врача. Здоровая мама здоровый малыш!
38 неделя беременности
Организм будущей роженицы завершает подготовку к предстоящим родам: костные сочленения таза размягчаются, подвижность суставов увеличивается, меняется баланс гормонов. Это естественные физиологические процессы, поэтому беременная должна настроиться на роды и сохранять хорошее расположение духа.
На 38 неделе беременности женщине следует быть готовой к тому, что роды могут начаться в любой момент. Поэтому всегда нужно носить с собой обменную карту и документы, а также сообщить близким, где находятся вещи, собранные в роддом.
Увеличивается вес плаценты, который на данный момент составляет около 2 кг. На 38 неделе беременности плацента постепенно стареет. Ее сосуды начинают пустеть, а толщина уменьшаться. Появляются кальцификаты и кисты. В результате плод начинает получать меньше питательных веществ и кислорода, что становится причиной задержки его роста.
К этому сроку ребенок занимает окончательное положение, которое сохраняется до момента родоразрешения.
На фоне этого у будущей роженицы на 38 неделе беременности начинает опускаться живот, что приводит к улучшению ее состояния: проходит тошнота и изжога, женщине становится легче кушать и дышать.
С другой стороны она вынуждена чаще посещать туалет, поскольку опустившись, увеличенная матка начинает больше давить на кишечник и мочевой пузырь.
У большинства беременных появляются растяжки (стрии). Они образуются на груди, животе и бедрах. Растяжки выглядят как бороздки красного цвета, что и расстраивает многих женщин. Однако после родов они посветлеют и уменьшатся.
Что происходит с малышом на 38 неделе беременности
Если ребенок родится на этой неделе, он будет считаться доношенным, а роды — нормальными. Вес малыша составляет 3000-3200 грамм, а рост — 51-52 см. Кожа плода бархатистая и розовая. В некоторых местах она покрыта лануго (пушковыми волосами) и начинает освобождаться от смазки. Подкожный жировой слой хорошо развит, мышцы находятся в необходимом тонусе.
В кишечнике продолжают скапливаться продукты жизнедеятельности плода, образуя первородный кал (меконий), который выйдет после его рождения. Если ребенок опорожнится в материнской утробе, при рождении он будет покрыт зеленоватой слизью. Это не опасно, однако может стать причиной легкой гипоксии в момент родоразрешения.
Многие дети к этому сроку занимают головное предлежание. В подобном случае, при отсутствии противопоказаний, женщина будет рожать самостоятельно.
Если на последнем УЗИ диагностировано ножное или поперечное положение малыша, назначается кесарево и на 38 неделе беременности будущую маму, как правило, госпитализируют.
При тазовом предлежании плода и нормальном течении вынашивания беременная может родить сама. В случае противопоказаний показано искусственное родоразрешение.
Ощущения будущей роженицы на 38 неделе беременности
На этом сроке живот увеличивается до максимума, что усиливает чувство дискомфорта. Организм будущей роженицы готовится не только к родовой деятельности, но и процессу лактации.
Молочные железы значительно изменяются в размерах и прибавляют в весе, соски становятся более чувствительными, на поверхности груди появляется венозная сетка.
Поэтому будущей маме следует приобрести качественный бюстгальтер (можно выбирать модели для кормящих мам). Если надавить на сосок, из него может начать выделяться молозиво.
Чтобы подготовить молочные железы к грудному вскармливанию беременная может обливать грудь контрастным душем, массировать полотенцем соски и втирать в грудь специальные средства для предотвращения образования растяжек.
На 38 неделе беременности сохраняются такие ощущения и состояния, как отеки ног, тянущие боли внизу живота и пояснице. Также будущая роженица может столкнуться с варикозным расширением вен, что обусловлено давлением матки на седалищный нерв. Чтобы предупредить развитие варикоза необходимо чаще менять положение тела, носить компрессионное белье и больше отдыхать.
Шевеления малыша становятся более редкими. Большую часть времени он спит. Если ребенок на протяжении длительного времени не проявляет двигательной активности — это повод для посещения врача.
Большинство мам на 38 неделе беременности продолжают испытывать тренировочные схватки, во время которых повышается тонус матки, тянет низ живота и поясницу, а также каменеет живот. Таким образом матка готовится к родовой деятельности, однако ехать в роддом еще рано.
Предвестниками родов на 38 неделе беременности, при обнаружении которых женщине следует настраиваться на то, что родовая деятельность наступит в ближайшее время, считаются:
- Опускание живота;
- Отхождение слизистой пробки;
- Резкие колебания настроения;
- Учащение позывов к мочеиспусканию.
Медицинское обследование на 38 неделе гестации
На этом сроке будущая роженица может посетить врача, который будет принимать у нее роды (при необходимости). Это делается для проведения осмотра беременной, оценки состояния матки и ее готовности к родоразрешению.
В третьем триместре беременная посещает гинеколога, а также сдает анализы крови и мочи каждую неделю. Это позволит своевременно диагностировать возможные патологии вынашивания.
Падение уровня эритроцитов в крови свидетельствует о развитии анемии, а снижение концентрации тромбоцитов указывает на нарушения свертываемости крови. При увеличении сахара в моче врач может заподозрить развитие сахарного диабета у беременной.
Повышение белка — сигнал о нарушении функционирования почек. Увеличение уровня лейкоцитов — признак развития воспаления.
На приеме гинеколог как обычно измеряет вес, окружность живота, высоту маточного дна и артериальное давление беременной, а также прослушает сердцебиение плода и определит его предлежание.
Возможные проблемы вынашивания на 38 неделе
Согласно статистике, на 38 неделе рождаются девочки, а мальчики дожидаются 40 недель. У женщин, которые рожают не впервые, родовая деятельность также может наступить на этой неделе. Поэтому будущей роженице следует внимательно наблюдать за состоянием своего здоровья, чтобы вовремя определить начало родов.
Особое внимание нужно обращать на консистенцию, цвет, количество и запах влагалищных выделений. В норме они должны иметь однородную структуру, быть белыми, желтоватыми или прозрачными, без резкого, неприятного запаха.
Нормой на этой неделе считается увеличение количества выделений, что может быть вызвано отхождением слизистой пробки, которая защищает маточную шейку от инфекций.
При любых изменениях и появлении коричневых выделений на 38 неделе беременности следует незамедлительно вызывать скорую или отправляться к доктору.
Также помощь врача потребуется при резком увеличении веса и отечности, беспричинной диарее, рвоте и повышении артериального давления.
Запреты и рекомендации на 38 неделе гестации
Будущая роженица должна настроиться морально и быть готовой, что роды могут начаться в любое время. При этом следует наблюдать за своим питанием и самочувствием, больше гулять на воздухе и не переутомляться.
Особенности питания
Даже на последних неделях вынашивания будущей маме важно придерживаться здорового и сбалансированного рациона. На фоне того, что живот опустился, пропадает изжога, становится легче дышать.
Благодаря этому может улучшиться аппетит. Другие беременные, наоборот, страдают от тошноты и снижения аппетита. В подобном случае специалисты рекомендуют съесть немного сладкого печенья или шоколада.
Это обеспечит организм малыша и матери необходимой энергией.
Перед родами лучше не переедать. При этом меню должно быть полноценным и правильным. Суточный рацион может включать блюда из нежирных сортов рыбы и мяса, различные каши, кисломолочные изделия, фрукты и овощи.
Пищу лучше варить, готовить на пару, тушить или запекать. Кушать рекомендуется небольшими порциями 5-7 раз в сутки. Таким образом пища будет лучше и быстрее усваиваться.
От чрезмерно острых, жирных, соленых, сладких блюд и копченостей лучше отказаться.
Прием витаминов
Если гинеколог назначил беременной прием поливитаминных препаратов, их можно принимать не только вплоть до родов, но и в период восстановления после них. Большинство подобных препаратов рекомендуется принимать и на протяжении грудного вскармливания. Прием кальция также можно продолжать.
Назначать какие-либо витамины самостоятельно не рекомендуется. Переизбыток некоторыми микроэлементами может привести к гипервитаминозу.
Секс на 38 неделе беременности
Многие пары на поздних сроках вынашивания воздерживаются от интимных отношений, боясь навредить ребенку.
По мнению гинекологов, при условии отсутствия противопоказаний и хорошем самочувствии беременной, половые связи можно продолжать до самих родов.
При этом следует выбирать безопасные позы, которые исключают глубокое проникновение и давление на живот. Также женщина должна быть уверена в отсутствии у партнера половых инфекций.
Противопоказаниями к сексуальным контактам на этом сроке может стать угроза прерывания беременности, риск инфицирования плодных оболочек, истмико-цервикальная недостаточность, подтекание околоплодных вод и другие патологии.
Физическая активность
Начиная с этой недели многие упражнения, даже самые щадящие, противопоказаны. Двигаться все равно нужно, поэтому самым оптимальным вариантом будут прогулки на воздухе. Далеко от дома желательно не отходить и не гулять одной.
Можно продолжать выполнять дыхательную гимнастику. Она научит правильно дышать во время родоразрешения и позволит насытить тело кислородом. Полезными будут упражнения Кегеля, которые укрепляют тазовые мышцы. Это облегчит родовой процесс и поможет быстрее восстановиться после родов.
Медицинские процедуры, прием лекарственных препаратов
Несмотря на то, что ребенок полностью сформирован и готов к самостоятельной жизни, заниматься самолечением не рекомендуется. Назначение любых препаратов и врачебных манипуляций должен осуществлять врач, учитывая особенности течения беременности и состояние здоровья будущей роженицы. По возможности лечение откладывается на послеродовой период.
Фото УЗИ на 38 неделе беременности
Как выглядит живот на 38 неделе беременности
Количество прочтений: 18717 28.11.2017
38 неделя беременности
Поздравляем вас, вы доносили малыша до положенного срока. Потому что, начиная с 38 недели беременности, роды уже не считаются преждевременными. Примечательно, что обычно на таком сроке рождаются девочки, а мальчики дотягивают до положенных 40 недель.
Роды на 38 неделе беременности: предвестники
И все-таки, если роды должны произойти в один из дней 38 недели, неплохо бы быть к ним готовой «во всеоружии». А готовиться к родам можно, обнаружив их предвестники, которые в любом случае, в той или иной мере, да проявятся к этому сроку. Тем более, что предвестников родов на самом деле совсем даже немало.
Один из них – более ощутимые и частые ложные схватки Брекстона-Хигинса. Незадолго до родов матка «тренируется» более интенсивно, сокращаясь чаще и болезненней.
Порой женщина даже начинает сомневаться: а правда ли это лишь ложные схватки, или все же начались уже схватки родовые? Отличить тренировочные от «настоящих» схватки поможет смена положения: если вы сомневаетесь, не начинаются ли у вас роды – встаньте, походите по комнате, прилягте. Если схватки прекратились, то пока о родах речь не идет.
О близящихся родах подскажет остановка веса или вовсе его снижение: незадолго перед началом родовой деятельности без пяти минут мамочка может обнаружить, что масса тела снизилась на 1-2 кг. На фоне остановки веса или вовсе его уменьшения возможно и снижение аппетита или полное его отсутствие. Порой женщина буквально заставляет себя покушать, ведь есть не хочется вовсе.
Вероятно, что незадолго пред родами вы заметите некоторое увеличение выделений с наличием в них слизи – частиц слизистой пробки. Слизь может быть окрашена в бежевый, розоватый, коричневатый цвет.
Дело в том, что при раскрытии и сокращении матки происходит разрыв мелких сосудов, что и объясняет окрашивание выделений.
Отхождение слизистой пробки – вы узнаете, что это именно она по появлению тугого комка слизи, возможно, с вкраплениями крови – свидетельствует о том, что роды уже совсем близко.
Предварять роды может и опущение живота – кроха продвигается ближе к родовым путям и прижимается головкой ко дну матки. В этой связи матка перестает давить на внутренние органы, дыхание мамочки облегчается, исчезают изжоги.
Зато появляется потребность в более частом мочеиспускании – опустившись, матка давит на мочевой пузырь.
А, поскольку кроха плотно прижимается головкой к тазу, вероятно, вы почувствуете давление в области крестца, тянущие боли в паху.
Плод на 38 неделе беременности: шевеления, вес и размеры
Хоть роды могут произойти в любой из дней этой недели, пока они не наступили – беременность продолжается. Как там ваш ребеночек?
У деток-мальчиков к этому времени яички мальчика уже опустились в мошонку, но если к моменту рождения этого не произошло, могут быть трудности в будущем. Так что этот «нюанс» врач должен непременно проверить у младенца.
Первородный кал меконий к 38 неделе беременности уже сформирован. Маленький кишечник вытолкнет его уже после рождения, но может и поторопиться: тогда черно-зеленая масса попадает прямо в околоплодные воды, малыш может наглотаться их, тело младенца в таком случае тоже покрыто зеленоватой слизью.
Однако сейчас кроха уже стал совсем красивым! Отточены черты лица, кожица приобрела приятный розоватый оттенок, разгладилась, практически сошел первородный пушок и смазка, на головке, вероятно, выросла шевелюра.
Вы можете встретить информацию о цвете глаз новорожденного: большинство из них рождаются светлоглазыми, но очень часто радужка потом темнеет. Если же у младенца темные глаза, то, скорее всего, они уже не станут голубыми. Однако по личному опыту говорю: все возможно.
И темно-карие глазки вашей красавицы могут потом неожиданно стать совсем светлыми. Так что не настраивайте себя ни на что конкретное.
Вы, очевидно, заметили, что ребеночек стал менее активным – неспроста. Места ведь совсем немного осталось, а он продолжает расти! На 38 неделе вес плода составляет более 3 кг, а рост превышает 50 см. Естественно, это усредненные данные, и ориентироваться больше нужно на «габариты» мамы и папы при их рождении.
Прислушивайтесь к шевелениям. Во-первых, это последние моменты наслаждения данным ощущением. Во-вторых, если ребенок не подает никаких признаков, необходимо сообщить об этом врачу.
В целом же, ребеночек к 38 неделе беременности хоть и не так активен, зато движения его улавливаются мамой очень хорошо. За пол сутки, если с малышом все в порядке и он не испытывает никаких затруднений, кроха даст о себе знать около 10-12 раз.
В случае, когда ребеночек толкается намного более часто, или же, наоборот, затихает – сразу же обращайтесь к врачу.
Такие симптомы практически всегда указывают на внутриутробные страдания ребенка, и, вполне возможно, для корректировки ситуации может понадобиться медицинское специализированное вмешательство.
Будущая мама
Возможно, вы переживаете по поводу предстоящих схваток: как бы их узнать, чтобы не принять за ложные. Будьте спокойны в этом смысле: вряд ли вы «проспите» роды. Настоящие схватки более болезненные и ощутимые, они повторяются периодично, усиливая свою частоту и интенсивность по нарастающей.
Живот на 38 неделе беременности: тянет, болит, опустился
Накануне «прихода» настоящих родовых схваток вы, скорей всего, ощутите некую болезненность живота, а вместе с тем – и поясницы. Тянущие боли внизу живота и такие же – в пояснице считаются одним из предвестников скорых родов. Поэтому, не тревожьтесь, если живот тянет и болит на 38 неделе беременности.
Тем более, если боли эти возникают по опущению живота. Вы ощущаете, что живот словно опустился к низу? Будьте готовы уже совсем скоро вместе с подготовленными вещами отправляться в роддом.
А пока радуйтесь тому, что вам, благодаря опустившемуся животу стало легче дышать, да и изжоги отступили.
Не паникуйте, если опускания живота не случилось: в некоторых случаях живот не опускается вплоть до начала родов, и ничего страшного в этом нет.
Боли на 38 неделе беременности
Опускание живота – это всего лишь следствие продвижения малыша ближе к родовым путям: опустившись, он прижимается головкой к дну матки, оказывая давление на кости таза. Отсюда – боли в тазовой области, в лобке, в паху.
Некоторые беременные к 38 неделе жалуются на боль в крестце, задней поверхности ноги – разве что не до колена. Это – следствие сдавливания бедренного нерва, который проходит рядом с маткой. А вот боль и даже судороги икроножных мышц подскажут о дефиците кальция в организме.
Если опять дают о себе знать головные боли, возможно, вам просто следует избегать нервных потрясений, поменьше волноваться в связи с предстоящими родами, больше отдыхать. Лучший лекарь головной боли сейчас – сон в полутемной, прохладной, хорошо проветриваемой комнате.
Обязательно отслеживайте степень отеков и обращайте внимание, не добавляются ли к отекам некие другие тревожные признаки.
Так, определенная отечность на 38 неделе беременности считается нормой, но! Если на фоне отеков вы наблюдаете у себя головные боли, замечаете раздвоение в глазах, вдруг проявляется диарея или вас рвет — немедленно вызывайте «неотложку»: комплекс таких признаков указывает на преэклампсию, серьезное осложнение второй половины беременности.
Выделения
На 38 неделе беременности, впрочем, как и в продолжение всей ее жизни, для женщины характерны некоторые выделения из половых путей. В норме, влагалищные выделения на таком сроке имеют светло-молочный цвет, однородную консистенцию и едва уловимый запах кислого молока.
Не удивляйтесь, обнаружив в выделениях примеси слизи, возможно, прозрачной, а, возможно, розоватого или коричневого цвета. Это – частицы слизистой пробки, которая постепенно выходит по причине размягчения и приоткрытия шейки матки.
Однако, если в какой-то момент вы замечаете отделение «полноценной» пробки в виде комка слизи, может, окрашенного в розовый цвет, может, с кровянистыми прожилками – отправляйтесь в роддом: вам совсем скоро рожать.
Не медлите с обращением к специалистам и при появлении кровянистых выделений: кровь из влагалища сигнализирует об отслоении нормально расположенной плаценты. Это опасное явление может без должного на него реагирования привести к очень страшным последствиям – внутриутробной гибели ребенка. Поэтому, игнорировать кровянистые выделения ни в коем случае нельзя.
Как и выделения нездорового желтого или зеленого цвета, выделения с резким неприятным запахом, творожистые или пенящиеся, с примесями гноя. Выделения такого характера – свидетельство активизации генитальной инфекции, пролечить которую следует успеть еще до родов. Ведь, если этого не будет сделано, проходя по родовым путям мамы, инфекцию легко «прихватит» на себя малыш.
Обязательно обратитесь за помощью и в случае, если заприметите водянистые жидкие выделения, напоминающие мутную воду или слегка окрашенные в желтый цвет. Скорей всего, вы имеете место с отделением околоплодных вод. Имейте в виду, что околоплодные воды необязательно изливаются все и сразу.
Кстати, такое событие предваряет наступление родов, потому, если таковое случилось, отправляйтесь в роддом. Но, ведь отделяться околоплодные воды могут и порционно, в небольших количествах.
Таковое возможно при старении и нарушении целостности плодных оболочек, и также требует немедленного вмешательства врача: при нарушении целостности плодных оболочек инфекция беспрепятственно может проникнуть к плоду.
УЗИ
УЗИ на 38 неделе беременности может проводиться разве что по каким-то особым показаниям, ведь, по идее, три плановых ультразвуковых исследования женщиной уже пройдено. Но, если все же требуется уточнить, например, расположение плода в матке, исключить обвитие пуповиной, оценить степень зрелости плаценты, врач может посчитать за необходимое еще одно УЗИ на сроке в 38 недель.
Как и до этого, при проведении УЗИ специалист осмотрит не только малыша, но и состояние матки. Интерес при обследовании представляет размер малыша и соотношение отдельных частей его тела между собой, частота сердцебиения крохи, его положение в матке.
Во время ультразвукового исследования оценит врач также и количество, качество околоплодных вод, исследует структуру и размер, степень зрелости плаценты. Интерес представляет также зрелость шейки матки, ее размеры и состояние в целом.
Вы, наверное, не раз уже представляли первую встречу с самым дорогим для вас человечком! Ожидайте от нее самого хорошего и светлого, стремитесь к приближению этого момента и думайте о нем во время родов.
Вы должны работать с малышом в паре: старайтесь как можно лучше, чтобы облегчить его рождение. Научитесь правильно дышать и расслабляться, будьте готовы вовремя тужиться.
Думайте в это время только о своем чуде! Ой, я уже прям завидую вам!
Хочется отметить, что усталость от этой работы невероятно приятная. Вы непременно останетесь довольны собой и всем произошедшим. И по-настоящему почувствуете себя героиней! Мне кажется, только после рождения на свет ребенка женщина полностью осознает свое предназначение и ощущает удовлетворение от жизни.
Обязательно попросите врача приложить кроху к груди сразу же после рождения!
До этому моменту осталось всего да ничего! Ни пуха вам!
Специально для beremennost.net – Елена Кичак
ноет живот, болит спина 38 недель | Женский журнал онлайн — EVA.RU | Беременность
- Это нормально? Это же не предвестники родов? Схваток нет никаких. Просто ноет чуть низ живота как при начале мес. И еще, может ли быть большое раскрытие без схваток. Каждую ночь снятся сны, что я рожаю во сне. Может попросить в ЖК, чтобы посмотрели раскрытие? Врач смотрела живот, сказала малыш низко очень опустился. Или успокоиться и ждать схваток?
- Честно у меня живот ноет, когда я хочу, сорри в туалет. И еще я лично не верю, что можно пропустить роды и большое расскрытие.
- роды у меня первые, хоть много литературы читала. Все равно толком не знаешь как и что Ноет не в зависимости от туалета
- у меня тоже 38 недель. 3 дня назад начал ныть низ живота как при месячных, в основном вечерами. Хотя еще бывает, что иду по улице, как прихватит низ, но правда через несколько секунд отпускает (но это треники). Завтра иду к врачу и узнаю, что к чему
- Ноющая боль в низу живота у меня началась за 6 дней до родов, болело как во время месячных. И когда роды начались болело так же, только еще добавились схватки.У многих за неделю до родов отходит слизистая пробка, у меня например ее не было. У всех индивидуально, конечно, это все проходит. Но роды, пусть даже самые стремительные, проспать не реально). Удачи и здоровья вам и ребенку.
- Спасибки огромное за обстоятельный ответ и пожелания
- В первых родах вряд ли большое или какое-то существенное раскрытие пройдет незаметно. В первый раз латентная фаза (раскрытие до 4 см) очень долго идет. В последующие разы можно и не заметить, вплоть до 7-8 см.
- у меня просто болела спина, поехала в больницу, а там уже раскрытие 5 см и это первые роды были!!!так что по всякому бывает
- Автор, у Вас есть какие-нибудь изменения? Я сходила в ЖК, мне ничего толком не сказали. У меня к нытью низа живота добавилась и боль в пояснице. В общем еле хожу.
- изменений нет( то же самое состояние, что и у Вас. В ЖК я знаю, что мне скажут, едьте в роддом( Им бы лишь бы ответственность с себя снять, они меня хотели еще 2 недели назад положить в роддом( И что бы я там делала? А я не хочу ложиться настолько заранее, рожать собираюсь далеко от дома и если туда приеду — меня точно положат. Короче пока не знаю, что делать. А ЖК могут посмотреть раскрытие?
- Мне никуда не предложили ехать. В ЖК могут посмотреть раскрытие, меня не стали смотреть, причин не объяснили, хотя я просила. Узи показывает раскрытие внутреннего зева и длину, что тоже было бы полезно. Мне по любому 28-го уже к врачу в роддом (если раньше не рожу), а так придется скорую вызывать.
- у меня соседка проспала, правда, четвертые роды, а в третьих год назад была тройня.
- Осталось совсем чуть-чуть. Держитесь. Мне 2го ставят ПДР, я тоже думаю до 2го числа додержаться — а потом поехать уже в роддом.
- ОГО
- Шейку на больших сроках обычно смотрят только в роддоме.
- ясно, как-то грустно все. До роддома ехать далеко, да и врача моего пока нет, она не раньше 28 будет. Ладно будем ждать, если начнутся схватки или воды отойдут — тогда поедем срочно туда, а так наверное ждать только…
- Как Ваше состояние? Была сегодня в ЖК, мне подробно объяснили, что не имеют права смотреть после 35 недели на кресле в ЖК, т.к. это может спровоцировать схватки или отхождение вод. Что на таких сроках это может делать только роддом. Так что 28 еду сдаваться) В тот же день, что и Вы)
- а как это проспала? Прям в кровать чтоли родила???
- Ого! Только сегодня из ЖК, срок 38 недель, смотрели на кресле шейку и брали мазок. Сказали так положено в 38 недель! Что ж, у всех правила разные?!Кстати, шейка готова к родам и пропускает два пальца, как сказала врач. Интересно вот, сколько еще могу проходить? А то она мне предложила в роддом, но я отказалась.
- странно конечно. мне моя сказала, что если я очень хочу она и может посмотреть, но им запрещается. Думаю должны быть одинаковы для всех правила. Мазок уже не должны брать на таком сроке(( с таким, как у вас раскрытием можно проходить еще до полных 40 недель спокойно. У Вас роддом близко? Если да — можно ехать со схватками, я думаю. Я в Калуге буду рожать, это 1,5 от дома, поэтому хочу заранне лечь, ну и заодно врач меня посмотрит. Очень уж мне давит малыш и ощущение странное.
- только что погуглила. тут чуть ли на сам муж может смотрть раскрытие, бред какой. Может действительно правила у всех различаются…
- в руки мужу говорит, проснулась и поняла, что тужит
- мне в ЖК сказали то же самое — боятся спровоцировать схватки. Предложили дать направление в роддом на консультацию, чтобы там посмотрели. Сегодня ровно 38
- Что будете делать? поедите? у меня завтра уже 39 ровно.
- раскрытие проверять? нет, конечно. Я планирую на следующей неделе договориться с врачом, у меня плановое кс, третье, чтобы в 40 недель сделали. Если роды начнутся раньше, соберусь и спокойно поеду в роддом, а раньше срока зачем?
- не, не проверять. В сам роддом ложиться) Если плановое и роддом рядом. то тогда конечно и в 40 неделек.
- Я пока сижу дома Также периодически ноет и покалывает в районе шейки (я читала, что это норма). Вчера вообще ничего не болело и скакала как лошадка. Просто уже устала ждать, хотя знаю, что немного осталось.
- У меня роддом минут 5-10 на машине, если без пробок. Поэтому и решила тоже дома ждать. Хотя тоже уже в районе копчика потягивает. Но схваток никаких не чувствую еще. Надеюсь не пропущу )))
- У меня так было в первую Б, на 38 неделе как раз. Ныл живот и тянуло спину…не навязчиво такходила, не понимала, думала, что просто «скоро»А вот на сл. день..ночью, почувствовала схватки.. и были они у меня каждые 5 минут. Пришла в роддом, а раскрытие уже 6 см.
- Жеесть, а потом? Скорую вызывали?? А с малышом все впорядке было? Почему спрашиваю т.к вторые роды были ооочень быстрые и тоже чуть не проспала, в этот раз еще стремнее ))))
- он, похоже, привычный , первых двух они тоже дома родили с акушером, вроде, в ванной, с тройней решили не рисковать — ложились в роддом. А в четвертый раз даже в ванную не успели.Сейчас седьмого ждут, она боится на этот раз уже потуги пропустить.
- нет, только педиатров, участкового и платного, из Семашки — все нормально, может у нее и не быстрые были, просто схватки, наверное, не чувствовались особо
- ложиться пока не буду, хочу за день — належалась с первыми двумя, больше неохота.Вот, с роддомом проблема — оба соседних с хорошими условиями закрываются в начале октября, а в плохой не поеду. Придется, наверное, в ЦПСИР пилить на другой конец Москвы.
- тут была девушка, она сама себе научилась смотреть
- ох, и как ехать через всю Москву по пробкам? Я вот сама с таих раздумиях. Ехать заранее или подождать более явных симптомов? Ехать 1,5 часа от дома, из области в Калугу, пробок не должно быть, первые роды. Может Вы что посоветуете. У меня ноет и тянет уже давно. В воскресение позвоню врачу. Спрошу, что она скажет. Конечно не известно, когда родишь. можно и неделю -две проваляться просто так в больнице(
- жесть, туда же можно всякую бяку занести. Странно, в ЖК мне отказали, а самой типа можно…
- она проверяла уже во время схваток, чтобы скорую не вызвать раньше времени, хотела приехать в роддом с полным раскрытием (т.к. у нее первое кесарево было, боялась, что опять прокесарят). в итоге родила в руки врачей скорой, дома, но в роддом ее все равно тут же увезли — делали ручной осмотр матки, не разошелся ли рубец после кесарева.
- а почему именно в Калугу, вы в Калужской области?
- ну да, мне до Калуги чуть больше, чем до Москвы. Я живу 42 км от МКАД. Варианты были разные, ближе Наро-Фоминский роддом. но отзывы плохие, а в Калуге врач хорошая знакомая. И роддом хвалят.
- если врач — хорошая знакомая, лучше у нее проконсультироваться. За 1,5 часа, конечно, вряд ли родите, но если боитесь, попросите ее положить вас.Я, например, и за сутки не рожу — уже испытано , так что мне торопиться некуда…
31 неделя беременности: что происходит с малышом, мамой, болит низ живота
На 31-й неделе беременности вес плода составит около 1,6 кг, полный рост – 38-39 см. У малыша начинают функционировать нервные окончания, появляется болевая чувствительность. У мамы возможны нарушения ночного сна из-за активных и сильных толчков плода. Настало время изучить вопросы обезболивания при родах.
Сколько месяцев?
31-я акушерская неделя – это восьмой лунный месяц беременности. От зачатия пошла приблизительно 29-я неделя. Интересное о сроках читайте тут: Сроки беременности: акушерский и эмбриональный — как определить и не запутаться в сроках – https://razvitie-krohi.ru/beremennost/kak-opredelit-srok-beremennosti.html
Развитие плода
В первом триместре беременности каждая неделя вносила в развитие плода огромные изменения. Сейчас у вашего малыша давно уже сформированы все органы и системы. Главное направление дальнейшего развития – это совершенствование головного мозга и нервной системы.
Например, у плода развиваются нервные окончания. Это означает появление общей и болевой чувствительности. Сами нервные волокна с каждым днём всё лучше и лучше проводят сигналы головного мозга к нервным окончаниям и обратно.
Это сложнейший процесс, который для нас проходит незаметно, но на деле управляет всей нашей жизнедеятельностью.
У малыша начинают вырабатываться естественные защитные реакции. Например, если сейчас при рефлекторном движении руки кулачок случайно попадёт в глаз, веки самопроизвольно сомкнутся, чтобы защитить глазное яблоко.
Кроме того, тело ребёнка готовится к предстоящей жизни вне организма матери. У плода продолжается развитие подкожного жира.
Благодаря этому веществу кожа малыша постепенно утрачивает ярко-красный цвет, становится чуть бледнее. Однако полностью цвет кожи малыша определится только в течение некоторого времени после родов.
Происходит постепенное разглаживание кожных покровов, которое делает новорождённых такими пухленькими на вид.
Черты лица плода становятся более определёнными, индивидуальными. Ноготки дорастают до кончиков пальцев, причём на этом их рост не заканчивается. Многих мам поражает, насколько длинными бывают ногти их деток при рождении, но на самом деле это совершенно нормально.
На этом сроке многие детки уже располагаются совершенно правильно. Голова – внизу, ягодицы – под грудью матери, ручки и ножки скрещены и прижаты к телу. Ношение бандажа поможет малышу остаться в этом положении и не перевернуться снова.
Однако нельзя забывать, что плод может располагаться иначе и переворачиваться до самых родов. Если на более поздних сроках малыш всё ещё не занял необходимого положения, от бандажа придётся отказаться, чтобы дать ребёнку возможность повернуться как надо.
Шевеления вашего подросшего малыша теперь ощущаются практические постоянно. Сокращения мышц – это тоже тренировка перед рождением. Самые сильные толчки даже могут разбудить вас ночью. Относитесь к этому терпеливо и спокойно. Позднее, особенно сразу после родов, многие мамы признаются, что скучают по ощущению жизни внутри себя и по движениям своего малыша в животике.
Зачем нужны разговоры?
Многим родителям непонятно: для чего говорить с ребёнком, который ещё не родился? Он ведь не соображает ничего и понимать начнёт нескоро! Ответ: чтобы научиться делать это после рождения малыша. Конечно, есть огромное количество “говорящих” игрушек и развивающие мультфильмы чуть ли не с рождения.
Но ваш голос и ваше общение незаменимы. К сожалению, родители этого часто не понимают и ограничиваются только дежурными словами вроде “не плачь”, “тихо”, “спи” и “ешь”. А потом удивляются, почему ребёнок плохо выговаривает звуки, не слушается и не может нормально наладить контакт со сверстниками.
А начинаются все эти проблемы в последнем триместре беременности.
Спокойные беседы и поглаживания живота имеют ещё одно практическое значение. Почти все мамы замечают, что при таких действиях шевеления плода становятся менее резкими. Если учесть, что сейчас малыш толкается порой весьма болезненно, разговоры и поглаживания принесут облегчение самой маме.
Это не строго научные данные, а наблюдения, но они верны: даже ребёнку, который ещё не родился, нужно ваше внимание и общение. Это касается и родителей, и других родных.
Что происходит с мамой
Срок беременности 31 неделя для большинства женщин становится началом отпуска. При беременности двойней это время наступает на две недели раньше. Многие женщины на это время намечают множество разных дел. Но оказывается, что больше всего хочется отдыхать и отсыпаться. Это вполне нормальное состояние.
С начала беременности вес может увеличиться примерно на 10 кг. Это очень усреднённый показатель. Некоторые мамы даже за все 40 недель столько не набирают, но чувствуют себя прекрасно. Есть женщины с большей прибавкой в весе. К этому необходимо относиться очень внимательно по нескольким причинам:
- Излишняя полнота затрудняет ваши движения.
- Нагрузка на сердце, и без того повышенная, возрастает ещё больше. Это неблагоприятный фактор для здоровья плода и вашего.
- Если избыточный вес – результат обильного питания и неправильной диеты, можете располнеть не только вы, но и ваш малыш. Крупный плод – это трудности при родах и опасность развития ожирения у ребёнка в более позднем возрасте.
- Значительное повышение веса может косвенно указывать на внутренние отёки. Это один из признаков позднего токсикоза. Об этом опасном осложнении беременности читайте здесь.
Психологическая подготовка к родам
Вам необходимо некоторое время уделять мыслям о том, что предстоит через несколько недель. Роды – процесс сложный. Поскольку главным страхом будущих рожениц является страх боли, изучите вопрос родов с анестезией.
Есть несколько методик облегчения страданий женщины на разных этапах родов. Например, спазмолитическая терапия позволит расслабить определённые мышцы и снизить болезненность маточных сокращений.
При эпидуральной анестезии в позвоночник вводится катетер. Препараты снижают болевые ощущения, но сохраняют чувствительность.
Наркотическое обезболивание применяется тогда, когда невозможно применить эпидуральную анестезию, например, при межпозвонковой грыже.
Однако следует помнить, что любой препарат через вашу кровь попадёт к ребёнку. Безвредных лекарств не бывает. Поэтому лучше настроиться вот на что: если боль будет переносима, то от анестезии лучше отказаться. Использовать обезболивающие средства можно и нужно лишь при нестерпимой боли, так как она мешает сосредоточиться на родах и услышать рекомендации врачей и акушерки.
Интересно, что многие мамы после рождения первенцев признавались: их боль была намного меньше ожидаемой и длилась не настолько долго, чтобы стать нестерпимой.
Научный факт. По некоторым данным, высшие животные, родившие с обезболиванием, сразу же бросали своих малышей. Под воздействием анестезии выработка особого гормона привязанности снижалась до критического уровня, и материнский инстинкт просто пропадал.
Существуют и немедикаментозные методы обезболивания родов. К ним относятся ароматерапия, иглоукалывание, точечный массаж.
Эти методы не имеют на 100% научного подтверждения своей эффективности и далеко не в каждом родильном доме доступны.
Кроме того, любое воздействие на биологически активные точки должно выполняться только профессионалом, иначе могут возникнуть побочные эффекты и наступить неприятные последствия.
Выделения и боли
Подросший животик заставляет сильно сместиться центр тяжести вашего тела. Из-за этого может увеличиться прогиб в пояснице. А во время ходьбы и в положении стоя вы наверняка откидываетесь назад.
При беременности двойней это особенно заметно, так как общий вес малышей, матки и околоплодных вод при этом выше. Такое состояние приводит к тому, что у вас то и дело немного побаливает поясница или вся спина.
Это состояние практически неизбежно и считается нормальным.
Лёгкие боли, особенно внизу живота и его самопроизвольным напряжением говорят о тренировочных схватках. Здесь нужно обращать внимание на частоту и периодичность. Если схватки повторяются через равные промежутки времени и/или чаще четырёх раз в течение часа, это тревожный признак.
Выделения из влагалища должны быть скудными, прозрачными или белого цвета, без резкого запаха. Из груди может выделяться довольно много молозива. Этот процесс индивидуален для каждой мамы.
О чём не стоит волноваться. Если молозива нет до сих пор, тревожиться не стоит – это просто особенность вашего организма. В некоторых случаях молозиво начинает вырабатываться только накануне родов.
При любых отклонениях от нормы обязательно обращайтесь к врачам. Резкая боль, обильные водянистые выделения и кровотечения означают, что вам необходима неотложная медицинская помощь.
Видео: Боли на 31 неделе беременности:
Преждевременные роды
На 31-й неделе беременности ваш плод ещё не считается доношенным. Если ребёнок родится на этом сроке, он в целом будет жизнеспособен, но во многом недоразвит. Такой новорождённый выживет только при наличии квалифицированной медицинской помощи и специального оборудования.
Наблюдения врача
Как минимум раз в две недели вам необходимо посещать женскую консультацию. За день-два до этого обязательно сдайте плановые анализы крови и мочи, направления на которые врач выдаёт заранее. Такие частые проверки совершенно необходимы.
Беременные женщины могут испытывать различные сложности со здоровьем. Многие болезни поначалу не дают о себе знать, протекают бессимптомно.
Но в анализах крови и мочи уже будут видны нежелательные изменения в организме, так что лабораторный контроль очень важен.
Вам может быть назначено плановое УЗИ (если вы не прошли его ранее). Во время исследования врач определит основные параметры плода, проверит симметричность развития конечностей (ручки и ножки должны быть одинаковой длины). Плюс проверка расположения плаценты, общего состояния плода, наличия/отсутствия каких-либо патологий.
Фото животиков
УЗИ. 31 неделя беременности (3D)
Фото УЗИ:
Рекомендации
[sc:rsa ]
- Питание: мясо, рыба, каши, молочное, овощи, фрукты. Будьте очень внимательны к сроку годности продуктов. При пищевых отравлениях в организме образуется множество токсинов, которые неминуемо попадут в кровь плода и нанесут ему вред.
- Ограничивайте солёное, сладкое и полностью исключите жирную пищу и жареную пищу.
- Если у вас установлено маловодие или, напротив, избыток околоплодных вод, не стоит садиться на водную диету. Количество амниотической жидкости никак не связано с тем, сколько вы пьёте.
- Вокруг вас должно быть много свежего воздуха. Проветривайте помещения, где находитесь, чаще гуляйте.
- Одевайтесь строго по погоде. Переохлаждение легко приведёт вас к простуде, а перегрев может вызвать дурноту и даже обморок.
- Даже если единственное ваше желание – это сидеть, лежать и спать, не забывайте о физической активности. Она нужна для устранения и профилактики периодических отёков, расширенных вен на ногах и для тренировки сердца. Но ваши нагрузки должны быть умеренными, без резких движений и напряжения.
- Лучшим методом физических тренировок считается плавание. Вода поддерживает вас и не позволяет перенапрягаться. Есть мнение, что именно этот вид спорта помогает малышу занять правильное положение в матке.
- Сексуальная жизнь может продолжаться в прежнем режиме, если доставляет удовольствие вам и отцу ребёнка. Противопоказания остаются прежними: маловодие, угроза преждевременных родов, многоплодная беременность.
- Чтобы избежать одышки, ходите и поднимайтесь по лестницам не торопясь. Полноценное дыхание восстановится только ближе к родам, когда ваш живот немного опустится.
- Полностью откажитесь от сидения “нога на ногу”, чтобы не нарушать кровообращения в органах малого таза.
- Носите бандаж, чтобы облегчить нагрузку на спину и поясницу.
- Компрессионное бельё и чулки помогут вам легче переносить неприятные ощущения в области поясницы и живота, снизят нагрузку на кровеносные сосуды ног.
Во время отпуска по беременности и родам постарайтесь тщательно подготовиться к встрече с вашим малышом.
← 30 неделя 32 неделя →
Видео гид: 31 неделя беременности что происходит, шевеления, одышка, боли, обезболивание родов
[sc:ads ]
Посещаем бассейн
31 неделя беременности
Под кожей накопилось много жировой ткани, поэтому увидеть сосуды под кожей ребенка невозможно. Малыш освоил мочеиспускание, его почки полностью сформировались.
Плацента и матка работают еще активнее, они пропускают не менее 500 миллилитров крови через кровеносные сосуды. Несмотря на это, кровь ребенка не смешивается с кровью матери. Ногти ребенка вырастают еще сильнее.
Зрение обостряется, и ребенок еще сильнее реагирует на резкие вспышки света.
Женщина испытывает сильные боли в области поясницы. Из-за сильного расслабления всех мышечных тканей происходит расширение сосудов, поэтому на 31 неделе может появиться варикозное расширение вен. Из-за большого количества околоплодной жидкости и высокого веса ребенка, который составляет приблизительно 1600 граммов, женщина прибавляет не менее 8 килограммов веса.
Матка увеличивается и поднимается выше, это усиливает изжогу и давление на все внутренние органы. Постарайтесь наладить питание: кушайте 6 раз в день, но маленькими порциями, чтобы пища легче усваивалась и желудок не растягивался. Могут появиться боли в тазовой области, это связано с гормоном релаксином, который расслабляет тазовые кости и подготавливает женщину к родам.
На третьем триместре беременности в Вашей жизни происходят значительные перемены. До родов остается не очень много времени и родители начинают задумываться об создании уютных условий для своего малыша, с определением имени, покупкой детских вещей и тому подобным.
| Снимки УЗИ 31 недели | 31 неделя развития плода на фото |
31 неделя беременности: что происходит с малышом
Развитие Вашего ребеночка интенсивно продолжается, хотя он успел в достаточной мере окрепнуть. Плоду уже довольно тесно в матке, его вес может достигнуть полтора килограмма и больше, а его рост может достигнуть 41 см. Делая попытки приспособиться к такому тесному пространству малыш принимает свернутое положение, а его ручки и ножки перекрещиваются.
Ребеночек продолжает много двигаться на протяжении суток, но по-разному. У него сейчас вырабатывается стадии сна и активного поведения. Движения крохи уже может почувствовать и папа, если прикоснется к животу, а так же Вы можете увидеть, как проступают очертания его тельца, когда он ворочается.
На данном этапе развития черты личика становятся более тонкими, носик становится более определенной формы, растут ушки, удлиняется шейка. Кожа сморщенная и имеет красный цвет. Под ней начинает накапливаться жирок, что в дальнейшем способствует разглаживанию кожи. Легкие малыша достаточно развиты, но не на столько как на 8-ом месяце.
На 31-ой недели мозг продолжает развиваться, его размер увеличивается. Активно начинают функционировать нервные окончания, начинают образовываться нервные связи. Нервные импульсы уже передаются намного быстрее, это способствует тому, что плод способен к обучению.
Ребенок способен реагировать на внешние звуки, он уже может проявлять недовольство или наоборот любит слушать определенную музыку, главное чтоб ее звучание не было слишком громким, ведь это может его напугать. Ваш малыш начинает отличать Ваш голос и голос папы. Также он реагирует на свет.
Но пока еще он не различает цвета, эта способность появиться только через несколько месяцев после рождения. На кроху в значительной степени влияют Ваши эмоции, он понимает когда Вам плохо и когда Вы испытываете радостные чувства.
По этому необходимо исключить возможные раздражители и избегать стрессовых ситуаций.
Фото животиков на 31 неделе
Беременность в 31 неделю — ощущения
Теперь Ваш организм устает намного чаще и быстрее. Вам становится труднее дышать из-за того, что вес ребенка в 31 неделю беременности становится большим и не позволяет достаточному количеству воздуха наполнить легкие. Движения также становятся немного неуклюжими, растет риск того, что Вы можете упасть.
Может появиться одышка, особенно при физических нагрузках. Постарайтесь меньше и медленнее ходить, необходимо следить за осанкой и старайтесь больше отдыхать. Ваша кожа и волосы могут порадовать своим видом. Фигура становится более округлой, сейчас Вы воплощение женственности.
На видео ниже можно посмотреть как протекает 31 неделя беременности, а также фото плода.
Интенсивность обмена веществ увеличивается, поэтому часто Вам становится жарко, что приводит к выделению пота, несмотря где находитесь: в теплом или холодном помещении. На самом деле, это явление весьма позитивное, потому что оно помогает организму вывести из организма вредные вещества.
Очень важно правильно питаться. Старайтесь употреблять больше здоровой пищи. Основу вашего рациона должны составлять молочные продукты, крупы, мясные и рыбные блюда. Стоит воздержаться от жареных, острых и тяжелых блюд, ведь и так увеличивается нагрузка на работу почек.
Плод довольно сильно давит на диафрагму и желудок, поэтому ощущается тяжесть внизу живота. В груди может образовываться молозиво — предшественник грудного молока. У некоторых женщин молозиво может вытекать часто, а у других не появиться вообще.
Присутствие или отсутствие молозива во время беременности никак не влияет на способность кормления ребенка грудью.
31 неделя беременности: ваш вес и вес плода
Регулярные плановые посещения женской консультации позволяет врачу, который следит за Вашей беременностью, контролировать изменения Вашего веса. К 31-ой неделе вес не должен уменьшаться, а наоборот увеличиваться, ведь ваш малыш растет с каждым днем.
Вес не должен увеличиваться только за счет накопления жирового запаса женщины. На это влияют и абсолютно другие факторы: увеличение количества околоплодных вод, увеличения объема крови, плаценты, матки, увеличение веса груди.
Можете не переживать о том что у Вас собирается подкожный жирок, ведь этот запас будет расходоваться во время самих родов и кормлении младенца грудью.
Часто беременные пользуются своим положением и руководствуются фразой « если я хочу есть, то я должна есть столько, сколько хочу и то, что хочу».
Такое небрежное отношение к своему питанию довольно негативно отражается на самочувствии, может способствовать отечности рук и ног, головокружениям, появлению изжоги, запоров и даже к молочнице.
Аппетит беременной необходимо контролировать, тем более в третьем триместре.
Ваш вес на 31 неделе беременности может увеличиться приблизительно на 11-13 кг сравнительно с тем, который был до беременности, это норма. Не стоит паниковать.
Не стоит забывать о тех факторах, которые перечислены выше, так как не у всех вес соответствует установленным стандартам: у кого-то может быть больше, у кого-то меньше.
Ни в коем случае не стоит принимать любые действия, не проконсультировавшись со своим врачом. Если Ваш врач заметил какие-либо отклонения в весе, он сам подскажет что и как следует делать.
Что Вас может тревожить
Часто спутниками беременности стают скачки артериального давления выше или ниже установленных границ. Если Вас беспокоит изменения давления, то необходимо учесть что на уровень артериального давления оказывают влияние различные факторы: работа сердца, почек. О проблеме с давлением следует сообщить своему лечащему врачу.
Он назначит сдачу необходимых анализов и прохождение УЗД для определения причин недуга.
Следует обратить внимание, что на повышение и понижение давления может повлиять употребление некоторых продуктов: так употребление соленой пищи, тонизирующих напитков (крепкого чая, кофе)— повышает, а некоторые продукты и медикаменты (мочегонные и успокоительные средства) — наоборот понижают.
Увеличение веса вашего живота вызывает значительные нагрузки на суставы, тазовые кости и позвоночник. Для снижения давления необходимо сидеть на стульчики в которых обязательно есть спинка, стараться ходить не слишком долго, больше отдыхайте, как можно больше гуляйте на свежем воздухе, так как он просто необходим не только Вам, но и малышу.
31 неделя – это седьмой месяц, поэтому женщина может испытывать болезненные ощущения в области таза. Тому виной гормон релаксин, осуществляющий размягчительное влияние на тазовые кости, результатом чего становится их разъезд в стороны. Это происходит для того, чтоб малыш смог с легкостью и без затруднений появиться на свет.
УЗИ на 31 неделе
В конце 31-ой — начале 32-ой недели следует сделать очередное плановое УЗИ, которое позволит определить какое предлежание у ребенка. Это поможет определиться какого вида будут проходить роды: либо природным путем, либо с помощью кесарева сечения.
Во время УЗИ можно увидеть чем занимается ребенок. Довольно интересно наблюдать, как малыш играет с пуповиной, со своими пальчиками, закрывает личико ручками. Если ребенок в хорошем настроении можно увидеть, как он улыбается.
Кроме всего этого врач, делающий диагностику, смотрит как развиваются внутренние органы крохи, нет ли каких-либо отклонений, измеряет размер околоплодных вод, обращает внимание на степень зрелости плаценты, что очень важно, проверяет нет ли патологий внутренних органов плода, матки и органов малого таза мамы. В заключении указывается количество обвития пуповиной ребенка, если они есть.
Фото УЗИ на 31 неделе
Состояние матки
Значительное внимание во время УЗИ отводится осмотру матки. Необходимо убедиться, что с ней все в порядке, ведь она уже достаточно больших размеров, что вызывает у мамы чувство дискомфорта.
К 31-ой недели беременности матка занимает положение на уровне 12 см над пупком. Иногда женщина может ощущать сокращения матки, так называемые тренировочные схватки. Такие кратковременные маточные сокращения называются схватками Брекстона-Гикса и, как правило, могут начаться после 20-ой недели беременности.
С помощью таких сокращений матка готовится к родам, в такие моменты она безболезненно начинает твердеть и напрягается. Это состояние обычно длиться от 30 секунд до 2 минут.
Если оно сопровождается неприятными ощущениями, то очень помогают дыхательные упражнения (глубоко вдохните через нос, и медленно выдохните воздух ртом), а также смена положения тела.
В срочном порядке свяжитесь с врачом, если 31 неделя беременности сопровождается частыми схватками (больше чем 4 на протяжении часа) и при этом сильно болит спина, живот, присутствуют выделения из влагалища, а также, если Вы относитесь к группе риска преждевременных родов.
Секс на 31 неделе беременности
Многие «беременные» пары частично или полностью прекращают ведение половой жизни. На это может повлиять самочувствие и эмоциональное состояние женщины, а также боязнь мужчины нанести вред женщине и ребенку. По поводу этого вопроса можно обратиться к Вашему врачу. Он, опираясь на Ваше самочувствие и анализы, может проконсультировать о возможности ведения половой жизни.
Если никаких противопоказаний нету, будущая мама не испытывает к таким процессам антипатий и чувствует себя прекрасно, то запомните — секс на этом этапе беременности никак не навредит малышу, ведь его защищают стенка матки и пузырь в котором он находится. Часто на седьмом месяце у женщины «просыпается» сильное желание секса.
Сокращения матки во время достижения оргазма тренирует мышцы влагалища к будущим родам.
Если после полового акта Вы обнаружили незначительные кровяные выделения, то не стоит сразу поднимать панику, а просто следует в дальнейшем быть поаккуратней.
Каждая пара сама для себя выбирает наиболее удобные позы, ведь это индивидуальное, но самой удобной позой считается когда партнер находится сзади, так как отсутствует давление на живот и партнер может контролировать глубину проникновений.
Выделения на 31 неделе беременности
На поздних сроках беременности количество выделений из влагалища может слегка увеличиться. Но необходимо различать выделения от возможных подтеканий околоплодных вод. Довольно часто женщины не могут отличить одно от другого.
Если нету никаких отклонений, то воды жидкие, прозрачные и не имеют запаха. Сегодня в аптеке можно купить специальные тесты помогающие определить или у Вас сильные выделения, или это таки подтекают воды.
Если это подтекают воды, то срочно нужно ехать в больницу, ведь в такой момент ребенок подвергается опасности внутриутробного инфицирования.
В начале третьего триместра (когда беременность находится в 30-31 и 31-32 недели) у беременной берут мазок из влагалища для определения присутствия различных инфекций, которые могут представлять угрозу не только для женщины, но и для плода.
Почти у каждой роженицы обнаруживают молочницу (31 неделя беременности активно обсуждается в разделе «Форум»). Ее появлению могут поспособствовать нарушения в питании, особенно чрезмерное употребление мучного и сладкого. Еще одной из причин может быть использование ежедневных прокладок.
Гинекологи рекомендуют отказаться от них и просто чаще менять нижнее белье, которое должно состоять из натуральных волокон. О том, что у Вас молочница, можно определить по творожным и слизистым выделениям, сопровождающимися специфическим запахом, напоминающим пиво или дрожжи.
Они всегда приносят женщине большой дискомфорт: чувство боли половых органов, их раздражение, сильный зуд и жжение. Следует как можно быстрее пройти курс лечения, так как при рождении ребенок проходит по половом пути мамы и есть возможность его заражения этой болезнью.
Самое распространенное лечение молочницы с помощью свечей, которые вводятся во влагалище, но только тех, какие прописал врач.
Следует обратить внимание на кровянистые выделения. Но не следует сразу паниковать, ведь они могут быть последствием осмотра гинекологом, полового акта и просто если на анальном проходе есть трещинка. Это касается тех случаев, если выделения небольшие.
Другое дело если они интенсивные, вызванные предлежанием или отслойкой плаценты, что может сигнализировать о возможности преждевременных родов.
Если у женщины кровянистые выделения незначительных размеров, но сопровождаются болями в животе, это может свидетельствовать о том, что повышается тонус матки.
Преждевременные роды на 31 неделе
Во время третьего триместра следует потихоньку собирать необходимые вещи для поездки в роддом. Намного лучше и удобнее, если Вы заблаговременно узнаете что взять с собой в роддом и сложите все необходимое.
Ведь в случае начала родов, а это всегда происходит неожиданно, любой человек будь это муж, мама, подруга или кто-либо другой мог без трудностей и с экономией времени быстро доставить Вам все в родильное отделение.
Беременной женщине следует заботится в первую очередь о малыше и делать все необходимое, чтобы он дождался подходящего времени появления на свет у мамы в животике. Ведь необходимо, чтоб легкие малыша достигли определенного этапа развития и кроха смог самостоятельно дышать после рождения.
Но если обстоятельства настроены против Вас или малышу надоело тесное пространство, то следует запомнить — ребенок родившийся на 31 недели беременности выживет, а это самое главное! На этом этапе развития ребенок может самостоятельно поддерживать температуру тела, принимать первую пищу.
Младенец уже напоминает обычных новорожденных, но ему следует пробыть в специальном инкубаторе до достижения безопасного возраста и набора веса.
Если так произошло, что Ваш ребенок появился на свет на 31 неделе, ни в коем случае не нужно расстраиваться. Подготовьтесь к выхаживанию крохи — он сейчас нуждается в Ваше любви и заботе больше всего. Когда врачи решат, что малыш больше не нуждается в искусственной поддержке жизни, то Вы можете рассчитывать на долгожданную выписку и возвращение домой.
Начиная с 30-ой недели Вы можете начинать оформлять декретный отпуск. Теперь необходимо держать в готовности пакет документов необходимых в роддоме: паспорт, обменную карту ( выдается в женской консультации), медицинскую страховку.
Обменная карта очень важна ведь в ней находится информация о всей Вашей беременности.
Она поможет врачу, принимающему роды, увидеть нет ли у роженицы или ребенка различных проблем со здоровьем, ведь в процессе родов у Вас или Вашего партнера важная информация может просто вылететь из головы.
Опасности
- Следует опасаться слишком большого набора веса, так как это влечет за собой повышение давление, головные боли, излишние отеки конечностей и всего тела.
- На таких сроках существует угроза выкидыша. Лучше при любых болях в животе на 31 неделе (особенно, если беременность двойней) перестраховаться и вызвать врача.
Рекомендации
- Контролируйте вес. Исключите тяжелую, жирную, острую пищу. Помните, что «привес» не больше 300 г.
- Контролируйте объем выпитой и выделившейся жидкости. Если суточная разница меньше или больше чем 300 г, следует срочно обратиться к врачу. Опасно! Возможна госпитализация!
С этой статьей также смотрят
Автор публикации: Алексей Кулагин
31 неделя беременности – что происходит, развитие плода, вес ребенка и живот на тридцать первой неделе беременности
С этого срока ребенок начинает испытывать болевые ощущения, когда на него оказывают неприятное воздействие. И если вы случайно придавите живот, кроха моментально проявит свое возмущение активными шевелениями.
На 31-й неделе беременности продолжается развитие головного мозга: на нем появляются защитные оболочки, а передача нервных импульсов ускоряется.
Совершенствуется печень плода, она продуцирует желчь и теперь готова самостоятельно очищать кровь от токсинов.
Полностью сформировалась поджелудочная железа, и в организме ребенка уже активно вырабатывается инсулин, необходимый для поддержания нормального уровня глюкозы.
Продолжает накапливаться подкожный жир, именно благодаря ему новорожденные младенцы имеют такой пухленький вид. Большую часть суток малыш спит, а бодрствуя, очень любит сосать пальчик.
При этом кроха заглатывает околоплодные воды, из-за чего на него временами нападает икота. В такие моменты вы можете почувствовать в животе ритмичные вздрагивания.
К 30 – 31-й неделе беременности зрачки плода способны реагировать на свет, и, если направить на живот луч фонарика, малыш зажмурит глазки и попытается отвернуться.
Ваше самочувствие
В этот период будущие мамочки обычно замечают, как изменилась их внешность: ногти стали крепкими, а волосы — густыми и блестящими. Но в то же время вам может всерьез досаждать кровоточивость десен — обратитесь за советом к стоматологу.
С ростом матки увеличивается и вес, а соответственно, усиливается нагрузка на позвоночник. Поэтому к 31-й неделе беременности вас все больше беспокоят боли в спине. Организм сейчас готовится к родам: тазовые кости немного расходятся, из-за чего возникают болевые ощущения в крестце и промежности.
Если же боль локализуется в лобковой кости, это может быть признаком симфизита. Данная патология проявляется в виде отека и подвижности лонного сочленения (симфиза), которое в норме должно находиться в фиксированном положении.
Симфизит может быть вызван дефицитом кальция и гормональными изменениями, при которых размягчаются костные ткани.
Симптомы симфизита:
- Отечность в области лобка;
- Боль и щелчки при надавливании на лобковую кость;
- Дискомфорт в области таза, в копчике, паху, бедре;
- Резкая боль при изменении позы и подъеме по лестнице;
- Не получается поднять выпрямленные ноги, находясь в положении лежа.
По мере развития симфизита боль усиливается и может появляться не только при движении, но и в пассивном состоянии, когда вы лежите или сидите.
Если у беременной женщины диагностируется эта патология, родоразрешение совершается путем кесарева сечения, потому что при естественных родах существует большой риск разрывов.
Симфизит не влияет на здоровье ребенка, и вскоре после его рождения эта проблема исчезает сама.
На 30 – 31-й неделе беременности у многих женщин возникает поздний токсикоз (гестоз). Чаще всего с ним сталкиваются будущие мамы с лишним весом, гипертонией, заболеваниями сердца, почек и печени. Гестоз опасен и для беременной, и для малыша, поэтому необходимо следить за своим весом, а для своевременного выявления отеков контролировать водный баланс.
На сроке 30 – 31 неделя беременности может повыситься тонус матки. Это состояние провоцируют стрессы, переутомление, физические нагрузки и подъем тяжестей. Если проблема сохраняется длительное время, надо обязательно обратиться к врачу: из-за гипертонуса плод недополучает кислород, к тому же постоянное напряжение матки чревато преждевременными родами.
Нормальное явление на 31-й неделе беременности — тренировочные схватки Брэкстона-Хикса. Когда они возникают, вы чувствуете, как матка сжимается, а живот на несколько секунд становится твердым. При этом сами такие «схватки» безболезненны и не должны иметь регулярный характер. Если сокращения мускулатуры нарастают и к ним присоединяются боли внизу живота, срочно вызывайте неотложку!
На сроке 31 неделя беременности у некоторых мамочек может наблюдаться подтекание околоплодной жидкости.
Особенно часто это происходит у повторнородящих женщин в случаях, когда предыдущие роды были менее 3 лет назад и организм еще не до конца восстановился.
Если вы замечаете, что нижнее белье увлажняется, подложите хлопчатобумажную прокладку и понаблюдайте за количеством влагалищных выделений. А во время визита к гинекологу обязательно расскажите врачу обо всех своих сомнениях.
Факторы риска
Преждевременные роды на сроке 31 неделя беременности не так страшны, но все же ребенку лучше еще какое-то время пожить в мамином животике. У малыша пока не закончилось формирование иммунной системы, да и легкие плода в настоящий момент не способны выполнять свою функцию, поэтому у младенца, родившегося раньше срока, могут возникнуть осложнения.
На 30 – 31-й неделе беременности вас должны настораживать необычные выделения. Они могут быть признаком наличия половой инфекции, причем некоторые виды генитальных заболеваний требуют лечения антибиотиками, а это сейчас невозможно. В такой ситуации во избежание инфицирования плода при родах врачи назначают кесарево сечение.
Медицинское наблюдение
Обязательными анализами на сроке 31 неделя беременности являются исследования крови и мочи. Они очень важны: в частности, анализ мочи позволяет выявить начало позднего токсикоза и вовремя принять меры.
Как обычно, при посещении гинеколога будущей маме измеряют высоту стояния дна матки, а также прослушивают сердцебиение плода. Вполне вероятно, что вам назначат третье плановое УЗИ.
Ультразвуковое исследование поможет врачу получить подробную информацию о развитии малыша, а маме — в очередной раз встретиться со своим ребеночком. При проведении УЗИ в 31 неделю беременности измеряется размер плода, устанавливается его расположение и выслушивается сердцебиение.
Также осматриваются внутренние органы малыша, оценивается состояние матки, количество и качество околоплодных вод.
Рекомендации
Для профилактики возникновения отеков надо придерживаться нескольких несложных правил: во время отдыха поднимайте ноги повыше (например, кладите их на стул или подушку), не носите тесную одежду и обувь, откажитесь от употребления соли, поскольку она задерживает в организме воду.
Кстати, очень важно пить достаточно жидкости, чтобы ваше тело не накапливало ее «про запас». Суточная норма потребления воды в 31 неделю беременности составляет 1,5 литра. При этом обязательно сравнивайте объем выпитого и выделенной мочи. Разница в количествах должна быть меньше 200 г.
Если она больше, значит жидкость плохо выводится.
Чтобы снять излишнюю нагрузку на позвоночник, пользуйтесь бандажом. Но имейте в виду, что, когда плод находится в тазовом положении, от бандажа придется отказаться, потому что ребенок еще может перевернуться.
На 31-й неделе беременности ваш ежедневный рацион следует составить таким образом, чтобы вы не испытывали чувство голода, потому что малыш должен получать с пищей все необходимые витамины и макроэлементы. Ешьте часто, но небольшими порциями. На этом сроке рекомендуется полностью отказаться от вредных продуктов и налегать на фрукты и овощи.
Срок 30 – 31 неделя беременности не повод сидеть дома. Почаще гуляйте. Вам пойдут на пользу небольшие физические нагрузки. Оптимальный вариант — плавание и водная гимнастика. Это самые безопасные способы поддержания физической формы беременной женщины.
Вода обладает успокаивающим действием, а выполняемые в ней упражнения благотворно влияют на кровоток и дыхательную систему. А еще можно заняться йогой.
Комплекс упражнений для будущих мам включает в себя движения, способствующие правильному дыханию, избавлению от болей и восстановлению душевного равновесия.
Мамочки, увлекающиеся рукоделием, в последние недели ожидания могут сотворить для своего крохи что-нибудь необыкновенное: эти занятия помогают снять стресс, а результаты такого труда замечательно поднимают настроение. Помните, что ребеночек уже все слышит, поэтому почаще с ним разговаривайте, пойте песенки и включайте приятную музыку.
Начиная с 30 – 31-й недели беременности в интимных отношениях может возникнуть пауза. У женщины уменьшается половое влечение, а ее партнер опасается навредить ребенку. Если нет медицинских противопоказаний, не стоит отказываться от близости. Главное — соблюдать осторожность, тогда никакого вреда не будет.
Боли внизу живота при беременности
*Статья не носит медицинский характер, приведенная в ней информация требует консультации лечащего врача
Боли в животе могут возникнуть у любого человека. Вот только когда живот болит у беременной женщины ее реакция на это, может быть близкой к панике. Хотя болезненные ощущения в период беременности могут быть признаком не только патологии, но и ряда естественных (физиологических) причин.
Если появилась боль и кровянистые выделения необходимо срочное обращение к доктору. Возможные причины:
• Угроза самопроизвольного аборта до 22 недель и угроза преждевременных родов до 37 недель беременности. Спровоцировать выкидыш могут тяжелые физические нагрузки и длительные стрессовые ситуации. Без своевременного лечения беременность не сохранить.
• Внематочная или трубная беременность. Симптомы появляются, начиная от 5 недель беременности, такие как сильная схваткообразная боль обычно с одной стороны, кровянистые выделения, слабость, возможны обморочные состояния.
• Отслойка плаценты. Может быть частичной (если лечение начато своевременно возможно сохранение беременности) или полной (сохранение беременности невозможно требуется срочное родоразрешение).
Естественные (физиологические) причины боли не угрожают здоровью, поэтому не нуждаются в коррекции и лечении:
1. Изменение гормонального фона может вызвать появление болей. При этом характер боли бывает разной интенсивности, но кровянистых выделений быть не должно.
2. Рост матки может провоцировать появление тянущих, либо колющих болей, которые могут усиливаться при физических нагрузках и успокаиваться при отдыхе.
3. Изменение структуры хрящевой ткани костей таза, происходящее во время беременности, может сопровождаться не сильными давящими болями.
4. Когда плод уже подрос и срок беременности перешел средину. Возможна боль по причине шевеления плода, особенно это сильно чувствуется при ягодичном предлежании.
5. После 30 недели возможно появление тренировочных схваток. Отличие их от настоящих состоит в различной интенсивности и отсутствии периодичости. Также если принять теплый душ, то тренировочные схватки как правило исчезают.
6. Незадолго до родов боль может быть от давления увеличенной в размерах матки на тазовое дно.
Также боль внизу живота может не ни иметь ничего общего с беременностью. Болезненные ощущения могут быть спровоцированы:
• Кишечной непроходимостью.
• Воспалением органов брюшной полости (иррадиирующие боли).
• Отравлением.
• Воспалением органов мочеполовой системы и ряду других причин.
Чтобы уменьшить вероятность появления болей не акушерского характера следует соблюдать соблюдать режим дня, регулярно и правильно питаться, заниматься физическими нагрузками (посильные), соблюдать питьевой режим.
Болезненные ощущения в лобковой области во время беременности
Подписывайтесь на наш Instagram! Полезная информация о беременности и родах от ведущих акушеров-гинекологов Москвы и зарубежных экспертов: https://www.instagram.com/roddompravda/
Советы и мнения ведущих детских специалистов: https://www.instagram.com/emc.child/
Лобковая кость — одна из трех костей, образующих тазовую кость. Две лонные кости, формируя лонное сочленение (симфиз), образуют переднюю стенку таза. Лобковая кость у женщин с правильным телосложением имеет форму валика толщиной приблизительно в большой палец руки, который выгнут и образует лобковое возвышение. Эта кость нависает своеобразной аркой над входом во влагалище.
Основной причиной боли в лобковой кости является расхождение и повышенная подвижность лонного сочленения. Для обозначения патологических изменений со стороны лонного сочленения таза при беременности и после родов используются следующие термины: симфизиопатия, симфизит, артропатия беременных, расхождение и разрыв лонного сочленения, дисфункция лонного сочленения. Чаще всего используют термины «симфизит» или «симфизиопатия».
Итак, симфизиопатия – это заболевание, связанное с выраженным размягчением лонного сочленения под воздействием гормона релаксина, который вырабатывается во время беременности. Процесс размягчения межкостных сочленений естественный, он помогает ребенку легче пройти через костный таз при родах. Диагноз «симфизиопатия» ставится в случае, когда появляются выраженные боли, лонное сочленение отекает, сильно растягивается, становится подвижным, а лонные кости чрезмерно расходятся. Один из ярких, характерных симптомов данной патологии — в положении лежа невозможно поднять ногу. Помимо острых болей в лобке появляются трудности при ходьбе по лестнице, становится тяжело поворачиваться с боку на бок на кровати и подниматься с дивана, а походка меняется и становится похожей на «утиную». По мнению большинства медиков, причиной симфизиопатии являются недостаток кальция, повышенная концентрация гормона релаксина и повышенные физические нагрузки на кости тазовой области. Кроме того, развитие симфизиопатии может спровоцировать серьезная спортивная травма или перелом костей таза.
На каком сроке беременности они возникают?
Заболевание начинается постепенно или внезапно во время беременности, в родах или после родов. Чаще всего боли в области лонного сочленения женщины начинают ощущать в III триместре беременности. Это связано с тем, что места сращений лонных костей, их связки и хрящи, размягчаются под воздействием гормона релаксина. Этот гормон беременности естественным образом размягчает костные сочленения, что необходимо для облегчения прохождения ребенком костного таза и родовых путей в момент родов.
Некоторые женщины начинают жаловаться на боль в тазовых костях спустя какое-то время после родов. Это может быть результатом травматичных родов (наложение акушерских щипцов, дистоция плечиков, чрезмерное разведение бедер во время родов и др.) или физической нагрузкой (подъем тяжелой детской коляски по лестнице, длительное укачивание на руках упитанного малыша и т.д.). Рекомендуется ограничение физической нагрузки, ношение ортопедического бандажа, консультация травматолога. Жалобы обычно возобновляются после следующей беременности. У небольшой части пациенток боли сохраняются длительное время.
Когда это можно считать нормой, а когда нет?
Небольшую болезненность лонного сочленения акушеры-гинекологи не считают патологией, а вот если боль острая, сковывающая движения беременной, сопровождающаяся отеками, то тогда речь может идти о патологии. Боли могут быть достаточно сильными и особенно проявляться во время ходьбы, поворотах тела направо и налево в положении сидя и даже лежа. В этом случае нужно срочно обратиться к врачу и пройти ультразвуковую диагностику (УЗИ), чтобы определить размер расхождения лонных костей. Также применяют и магнитно-резонансную томографию (МРТ), позволяющую оценивать состояние симфиза, состояние костной ткани, а так же мягких тканей.
При УЗИ определяется степень расхождения (диастаза) лонных костей. Степень выраженности клинической картины во многом зависит от степени расхождения лонных костей, и поэтому различают три степени расхождения лонных ветвей: при первой степени – на 6-9 мм, при второй – на 10-20 мм, при третьей – более чем на 20 мм. Выраженность симптомов заболевания варьирует от легкого дискомфорта до нестерпимой боли.
Как можно облегчить боли?
Есть некоторые рекомендации, которые позволят уменьшить боль в костях при беременности, если причиной ее возникновения станет расхождение лобковых костей. Обязательно ношение бандажа, особенно на более поздних сроках беременности. Бандаж берет на себя большую часть нагрузки, тем самым освобождая от давления лонное сочленение. Ограничение тяжелых физических нагрузок показано при любых проявлениях боли, чаще лежать, меньше ходить и находится в сидячем положении не дольше 30-40 минут. В тяжелых случаях до, а иногда и после родов женщине может быть показан строгий постельный режим. Причем ложе не должно быть жестким и плоским.
Так как появление симфизиопатии связано не только с большой выработкой гормона релаксина, но и с нехваткой кальция в организме, будущей маме назначают препараты кальция и комплексные витамины для беременных, которые содержат в нужном количестве и пропорциях все необходимые витамины и микроэлементы. Есть данные о том, что болевые ощущения уменьшаются при проведении акупунктуры и физиотерапевтических процедур.
В особо тяжелых случаях симфизиопатии беременную госпитализируют.
В чем опасность этого состояния?
Возникновение симфизиопатии обусловлено несколькими причинами. Это и нехватка кальция в организме будущей мамы, и избыточное количество гормона релаксина, и индивидуальные особенности строения тела женщины, и возможные наследственные или приобретенные проблемы опорно-двигательного аппарата.
При невыраженной клинической картине заболевания, при расширении лонной щели до 10 мм, нормальных размерах таза, не крупном плоде роды можно проводить через естественные родовые пути, избегать использования физической силы, как, например, прием Кристеллера. При выраженном растяжении лонного сочленения, болевом синдроме, особенно при анатомическом сужении таза, крупном плоде имеется опасность разрыва лонного сочленения, и методом выбора в данном случае является кесарево сечение. Это связано с тем, что при естественном родоразрешении кости могут разойтись еще сильнее и женщина впоследствии вообще не сможет ходить.
Профилактика
Организм здоровой женщины способен самостоятельно справиться со всеми трудностями периода беременности. В первую очередь, будущая мама должна включить в свой рацион достаточно продуктов содержащих кальций, а также принимать витамины для беременных.
Для профилактики симфизиопатии рекомендуется использование дородового бандажа, который поддерживает живот и предотвращает чрезмерное растяжение связок и мышц. Профилактическое ношение дородового бандажа обычно рекомендуется с 25 недель беременности, когда начинает активно расти живот.
Для того, что бы обеспечить пластичность связок и мышц, а также гибкость суставов, еще в период планирования беременности необходимо делать специальные упражнения. Хорошие результаты дает йога.
Диета, ЯК и беременность: сбалансированное питание
При язвенном колите всегда важно соблюдать правильный баланс питательных веществ. Но когда вы беременны и страдаете ЯК, сбалансированная диета абсолютно необходима для того, чтобы ваш ребенок имел достаточно питания для роста и процветания.
Проблемы с желудочно-кишечным трактом могут быть повседневным явлением у людей с язвенным колитом. Эта болезненная форма воспалительного заболевания кишечника (ВЗК), которая вызывает воспаление и язвы на слизистой оболочке кишечника, действительно может сказаться на диете.
Когда люди испытывают боль, они не хотят есть, поэтому страдает их питание, — объясняет Сьюзан Л. Миколайтис, доктор медицинских наук, LDN, диетолог из отделения гастроэнтерологии и питания Университета Раша в Чикаго.
Вот несколько способов улучшить питание во время беременности и даже до того, как вы забеременеете.
Язвенный колит и питание при беременности
Если вы сомневаетесь в том, что есть, следуйте правительственной программе MyPyramid for Pregnancy. Эта сбалансированная диета включает питательные вещества, необходимые во время беременности:
- Обогащенный хлеб и злаки
- Овощи (например, морковь, сладкий картофель, шпинат, вареная зелень, кабачки, помидоры и сладкий красный перец)
- Фрукты (например, дыня , дыня, манго, чернослив, бананы, абрикосы, апельсины, грейпфрут и авокадо)
- Молочные продукты (нежирное или обезжиренное молоко и йогурт), если нет непереносимости лактозы
- Мясо и бобы (вареные бобы и горох, орехи и семена, нежирное мясо и курица)
- Рыба
Продолжение
Конечно, это легче сказать, чем сделать.Одно только утреннее недомогание может заставить вас отказаться от многих продуктов из списка. А для многих женщин, страдающих язвенным колитом, некоторые из самых здоровых продуктов также могут быть триггерами симптомов.
Измените свой рацион в соответствии с тем, как вы себя чувствуете, но будьте осторожны, чтобы не отказываться от питательной пищи, в которой вы действительно нуждаетесь. Вместо этого проявите творческий подход, чтобы получить их:
Зерна. Некоторые люди с язвенным колитом плохо едят злаки, рис и хлеб. Тем не менее, эти цельные зерна важны, потому что они обогащены фолиевой кислотой, питательным веществом, которое помогает предотвратить расщелину позвоночника и другие врожденные дефекты нервной трубки.
Если вам кажется, что цельнозерновые продукты вызывают симптомы язвенного колита, вы можете попробовать киноа и амарант. Они могут с меньшей вероятностью вызвать симптомы ЯК.
Продолжение
Фрукты и овощи. Если они вас беспокоят, попробуйте вместо них фруктовый или овощной сок. Только убедитесь, что это 100% сок без добавления сахара.
Продолжение
«Сахар — плохая вещь для пациентов с ВЗК», — говорит Миколайтис WebMD. Бактерии, по-видимому, неравнодушны к дисахаридам, разновидности сахара, в состав которого входит столовый сахар.«И мы думаем, что бактерии играют большую роль в вспышках болезни», — говорит она.
Пейте пастеризованный сок, чтобы не заразиться E. coli или другим заболеванием пищевого происхождения, которое может быть опасным для вашего ребенка.
Рыба. Ваш врач мог порекомендовать вам есть больше рыбы, потому что в ней много омега-3 жирных кислот. Считается, что омега-3 уменьшают воспаление, что может быть полезно при воспалительном заболевании, таком как язвенный колит.
Но вам нужно убедиться, что вы не едите рыбу с высоким содержанием ртути во время беременности.Придерживайтесь рыбы с низким содержанием ртути, такой как лосось, консервированный светлый тунец, минтай, сом и креветки. Избегайте сортов с высоким содержанием ртути, таких как королевская макрель, кафельник, акула, рыба-меч и альбакор («белый») тунец.
Наконец, убедитесь, что вы пьете достаточно воды. Наличие активного язвенного колита во время беременности может означать усиление диареи. Это может привести к обезвоживанию, если вы не восполните потерю жидкости.
Дополнение диеты для беременных при язвенном колите
Пытаетесь ли вы забеременеть или уже беременны, ваша диета нуждается в небольшом повышении за счет витаминных добавок.
«Всем женщинам, рассматривающим возможность зачатия, следует начинать прием витаминов для беременных, и наши пациенты не исключение», — говорит Ума Махадеван, доктор медицинских наук, директор клинических исследований Центра колита и болезни Крона и доцент медицины Университета им. Калифорния, Сан-Франциско.
Ежедневный прием витаминов для беременных также может помочь восполнить питательные вещества, которые вы теряете из-за диареи.
Спросите своего врача, нужны ли вам дополнительные добавки, если вы не получаете достаточного количества определенных питательных веществ.Дефицит витамина D, кальция, калия и магния часто встречается у людей с ВЗК.
Вам также может потребоваться дополнительная фолиевая кислота, потому что ЯК и некоторые лекарства, которые вы можете принимать для этого, затрудняют усвоение фолиевой кислоты вашим организмом.
Продолжение
Люди с язвенным колитом более склонны к развитию анемии — недостатка эритроцитов, который может быть вызван дефицитом железа. Поэтому очень важно получать дополнительное количество железа. Но иногда железо в витаминах для беременных может беспокоить женщин с ВЗК.
«Для пациентов с активным язвенным колитом — пациентов с обострениями — прием железа может быть очень тяжелым для пищеварительной системы», — говорит Махадеван. Продолжайте пробовать разные витаминные препараты, пока не найдете ту, которую вы можете переносить.
Беременность и ЯК: прибавка в весе
Некоторым женщинам с язвенным колитом трудно поддерживать вес, рекомендуемый для их роста. Недостаточный вес может увеличить риск рождения ребенка с недостаточным весом.
Что здорово? Если на момент беременности у вас был нормальный вес, вам следует стремиться набрать от 25 до 35 фунтов во время беременности.Увеличьте это количество до 28-40 фунтов, если вы начали беременность с недостаточным весом.
Вместо того, чтобы пытаться есть три больших приема пищи в день, ешьте пять небольших приемов пищи, чтобы облегчить пищеварение. Если вам нужно избегать определенных продуктов, потому что они вызывают симптомы язвенного колита, попросите диетолога помочь вам сделать наиболее здоровый выбор из тех продуктов, которые вы можете есть.
Вам будет намного легче достичь здорового веса, если вы правильно начнете беременность.«Если женщины, страдающие язвенным колитом, задумываются о беременности, всегда лучше попытаться довести болезнь до ремиссии, прежде чем они серьезно попытаются», — говорит Миколайтис.
Когда ваши симптомы под контролем, вам легче хорошо питаться. И чем лучше вы едите, тем лучше для вашего язвенного колита и ваших шансов на здоровую беременность.
ВЗК и беременность: решение проблем
Воспалительное заболевание кишечника (ВЗК), которое включает болезнь Крона, язвенный колит и язвенный проктит, представляет собой сложное заболевание, которое представляет собой уникальный набор проблем, поскольку болезнь проявляется по-разному от человека к человеку.Хотя ВЗК является хроническим заболеванием, оно не является постоянным; для многих пациентов с болезнью Крона и язвенным колитом интенсивность симптомов может колебаться от ремиссии до тяжелого заболевания, требующего госпитализации. Если человек недавно не начал принимать новое лекарство, обычно невозможно предсказать, когда болезнь обострится или уляжется.
Еще одна проблема — время разработки IBD; Хотя это может произойти у маленьких детей, это часто диагностируется в раннем и среднем зрелом возрасте, когда волнение (и, возможно, беспокойство) семьи и карьерного роста часто доминируют в жизни человека.Лекарства, используемые для лечения ВЗК средней и тяжелой степени, хотя и эффективны и полезны, но требуют внимательного отношения со стороны врача и пациента. Многие лекарства являются сильнодействующими противовоспалительными средствами с общими, хотя и управляемыми, побочными эффектами, в то время как некоторые из них имеют очень редкие, но более серьезные побочные эффекты. Большинству пациентов приходится постоянно принимать лекарства, чтобы контролировать болезнь.
Еще одним осложняющим фактором является сложный характер биологических процессов, лежащих в основе болезни. Конкретные гены связаны с развитием ВЗК и тяжестью заболевания.Однако сами по себе гены не определяют, разовьется ли у человека болезнь; есть убедительные доказательства того, что факторы окружающей среды играют большую роль. Поиск новых и эффективных методов лечения затруднен, потому что никто не знает точной причины (или причин) этого сложного заболевания.
Представьте себе женщину лет двадцати с небольшим, страдающую болезнью Крона. Поскольку ВЗК поражает многих в раннем взрослом возрасте, в этой ситуации много женщин. Если она заинтересована в беременности, ей необходимо решить несколько очень важных вопросов:
- Поскольку я потенциально являюсь носителем этой болезни в своих генах, каков риск моего ребенка получить какую-либо форму ВЗК? Что я могу сделать, чтобы снизить этот риск?
- Когда мне следует забеременеть? Влияет ли ВЗК или ее лечение на мою способность забеременеть?
- Какова вероятность того, что мои симптомы ухудшатся или обострится в любой момент времени? Вызовет ли беременность обострение? Что будет с моим ребенком, если я вспыхну во время беременности? Что со мной будет?
- Вредят ли лекарства, которые я принимаю, моему ребенку? Следует ли мне прекратить прием лекарств, пока я пытаюсь забеременеть? Что произойдет, если я случайно забеременею во время их приема?
- Могу ли я кормить грудью, пока принимаю лекарства?
К счастью, есть надежные ответы.Большинство пациентов с ВЗК могут иметь нормальную беременность со здоровыми детьми. Один из лучших способов обеспечить положительный результат — это хорошо информировать всех участников.
Природа и воспитание
Есть определенные гены, которые есть у всех нас, но которые немного отличаются от человека к человеку; некоторые из этих вариаций связаны с болезнью Крона, а другие — с язвенным колитом. Они, несомненно, играют определенную роль в определении того, предрасположен ли человек к этим заболеваниям, но приходят ли эти варианты генов с абсолютным диагнозом ВЗК в какой-то момент жизни человека? Ответ — решительное «нет».Исследования, в которых изучали пациентов с болезнью Крона, у которых есть однояйцевые близнецы, показали, что примерно в половине случаев заболевание развивается только у одного из близнецов, а примерно в половине случаев оно развивается у обоих близнецов. Поскольку однояйцевые близнецы имеют идентичную генетическую информацию при зачатии, гены не могут быть единственным фактором, определяющим болезнь Крона.
Кроме того, наиболее изученные варианты гена (в пределах гена NOD2 / CARD15), которые также являются одними из наиболее тесно связанных с диагнозом болезни Крона, присутствуют в популяции Крона в количестве 40-50%, но они также присутствуют у 20% населения без ВЗК.Язвенный колит также специфически связан с определенными генами, хотя кажется, что при этой форме ВЗК генетика играет меньшую роль, чем при болезни Крона.
Самым сильным фактором риска развития ВЗК является наличие родственника с этим заболеванием, особенно родственника первой степени родства. Хотя это тревожный факт для будущих родителей с ВЗК, мы можем рассмотреть этот риск в перспективе, поняв разницу между абсолютным риском и относительным риском .
Для расчета абсолютного риска мы сравниваем количество людей с заболеванием с количеством людей, подверженных риску его развития. Например, ваш «риск» выиграть в лотерею при покупке одного билета в основном определяется тем, сколько других людей покупают билеты — если один миллион человек, включая вас, купили один билет, ваш абсолютный риск составляет один на миллион. Однако представьте, что у вас есть друг, который купил двадцать билетов вместо одного. Ваш друг имеет «риск» выиграть в лотерею, который в двадцать раз превышает ваш риск; у этого друга относительный риск 20.Конечно, вашему другу, вероятно, следует сохранить эту повседневную работу, поскольку 20-кратное увеличение случая одного случая на миллион все еще не очень значимо. См. Таблицу 1 для получения информации об абсолютном и относительном риске развития ВЗК с учетом конкретного семейного анамнеза. Имейте в виду, что эти данные получены из смешанных источников, а риски широко варьируются в зависимости от типа ВЗК, расы и изучаемого региона.
Таблица 1
Число родственников с ВБК | Относительный риск (по сравнению с населением в целом) | Абсолютный риск (фактические шансы иметь ВЗК в Канаде) |
| Население в целом (нет) | 1.0 (без дополнительного риска) | 1 из 250 |
| Родной брат | 1-17 | 1-17 дюймов 250 |
| Один родитель | 2-13 | 2-13 дюймов 250 |
| Двое родителей | 90 | 90 дюйм 250 |
Совершенно очевидно, что даже при самых сильных семейных факторах риска вероятность того, что ребенок не будет болеть, весьма высока. Все еще разрабатываются исследования, которые в конечном итоге могут помочь указать шаги, которые семья могла бы предпринять, чтобы снизить вероятность развития ВЗК у ребенка в будущем.Это исследование включает изучение любого возможного защитного эффекта грудного вскармливания и возможных связей между здоровой беременностью и соответствующим уровнем риска развития ВЗК.
Птицы и пчелы и IBD
Женщины с ВЗК, планирующие семью, могут задаться вопросом о фертильности. В большинстве случаев способность человека с болезнью Крона или язвенным колитом забеременеть очень похожа на способность населения в целом. В обоих случаях уровень бесплодия составляет около 10%.Однако есть причины бесплодия, связанные с ВЗК, которые люди должны учитывать. Один из них — состояние болезни, поскольку активные симптомы, кажется, снижают способность к зачатию; когда симптомы находятся под контролем, фертильность нормализуется.
Обычные хирургические методы лечения ВЗК, в частности язвенного колита, могут привести к снижению фертильности. В исследовании 2005 года, в котором исследователи объединили данные нескольких ранее опубликованных исследований (метаанализ), они обнаружили, что у женщин с язвенным колитом, лечившихся с помощью лекарств, уровень бесплодия составляет 15%, по сравнению с 48% уровнем бесплодия у женщин. тем, у кого было удаление толстой кишки с повторным прикреплением тонкой кишки к анальному отверстию при операции анастомоза подвздошно-анального мешка (IPAA).Это не означает, что если женщина перенесет операцию, у нее будет 50-50 шансов вынашивать ребенка. Фертильность — это способность забеременеть после определенного периода незащищенного полового акта, обычно в течение года. Для многих пациенток, перенесших IPAA или другую операцию, связанную с заболеванием, и у которых возникают проблемы с зачатием, более длительные попытки зачать ребенка могут привести к успешной беременности.
Исследование, проведенное в Финляндии, показало, что 67% женщин смогли забеременеть естественным путем после операции IPAA, и 72% в конечном итоге забеременели, по сравнению с 88% контрольной популяции, не страдающей от болезни.
Большинство экспертов считают, что снижение фертильности после операции связано с проблемами транспортировки яйцеклетки из яичника в матку, возможно, из-за внутренних рубцов. Такие методы, как экстракорпоральное оплодотворение, могут быть очень успешными у таких пациентов. Наконец, такие стратегии, как создание временной стомы, чтобы попытаться сохранить фертильность до тех пор, пока женщина не завершит репродукцию, также могут быть вариантом, если операция неизбежна.
Беременная пациентка с ВЗК — вспышка на двоих
Любая женщина, у которой было умеренное или тяжелое обострение болезни Крона или язвенного колита, понимает, насколько физически тяжелыми могут быть симптомы, имея дело с частой и часто кровавой диареей, болями в животе, сильной усталостью, лихорадкой и иногда другими симптомами, такими как воспаление глаз.Обострения болезни могут длиться от нескольких дней до недель или даже дольше, и в результате системное воспаление и недоедание могут серьезно повредить будущему ребенку женщины с ВЗК.
Какова вероятность обострения болезни у матери во время беременности?
Данные свидетельствуют о том, что у беременных женщин вероятность обострения болезни в течение года не выше, чем у небеременных. Несколько исследований даже показали, что активность заболевания может немного снижаться во время беременности и в течение некоторого времени после нее.Женщинам с активными симптомами болезни примерно во время зачатия повезло меньше; эмпирическое правило как для болезни Крона, так и для язвенного колита состоит в том, что у одной трети выздоровление, у одной трети ухудшение и у одной трети будут постоянные, но стабильные симптомы во время беременности. Имеется мало данных относительно тяжести обострений и эффективности лечения у беременных и небеременных пациенток, и, похоже, до сих пор не сообщалось о каких-либо различиях. Небольшое исследование случай-контроль, посвященное беременным пациентам, госпитализированным по поводу тяжелых обострений колита, показало высокую степень ответа на лечение, аналогичную таковой у небеременных пациенток.
Вероятно, есть два сценария, которые следует учитывать в отношении исхода ребенка при беременности с ВЗК: мама с низкой активностью болезни или ее отсутствие и мама со значительной активностью заболевания. Подавляющее большинство данных касается мам, у которых мало симптомов болезни Крона и / или язвенного колита.
Недавний метаанализ, в котором были проанализированы результаты 12 исследований, показал, что частота преждевременных родов и низкой массы тела при рождении у пациентов с ВЗК примерно вдвое выше, чем у здоровых людей, а частота кесарева сечения увеличивается примерно на 50%.Эти результаты статистически значимы.
В одном из более крупных, недавних и более качественных исследований, проведенных в Северной Америке, женщины с ВЗК имели примерно на 50-75% больше шансов иметь выкидыш, мертворождение, преждевременные роды, малый для гестационного возраста ребенок или осложнение во время родов. В исследовании было очень мало пациенток с ВЗК со значительными симптомами во время беременности. Широко признано, что у мам с ВЗК выше вероятность преждевременных родов или рождения ребенка меньшего размера, независимо от активности заболевания, и подавляющее большинство данных подтверждают это.
Менее точно известно, связана ли беременность с ВЗК с более высокой частотой врожденных дефектов (врожденных аномалий). Описанный выше метаанализ выявил повышенную частоту аномалий при беременностях с язвенным колитом по сравнению с беременностями без болезней; однако эти результаты были в основном обусловлены только 2 из 12 исследований. Недостатки этих отчетов заключаются в том, что дизайн исследований не позволял оценить, были ли в значительной степени связаны активность заболевания, принимаемые во время беременности лекарства или просто наличие ВЗК с врожденными аномалиями.Наконец, чтобы доказать, что болезнь или лекарство имеют значительную связь с врожденными аномалиями, одна и та же модель или типы врожденных аномалий должны повторяться неоднократно. Доказательства постоянной картины врожденных аномалий, связанных с воспалительной болезнью кишечника или лекарствами, которые ее лечат, очень ограничены.
Существует несколько исследований, адекватно разработанных для изучения влияния умеренных или тяжелых обострений ВЗК на исходы для плода и новорожденного. Количество исследований, которые включают в основном пациентов с хорошо задокументированными активными или тяжелыми заболеваниями, невелико.Лучшее исследование беременности с тяжелыми симптомами ВЗК сравнивало только 18 пациенток, которым потребовалась госпитализация из-за симптомов во время беременности, и 41 пациентку с ВЗК, у которых не было рецидивов заболевания. У пациентов с тяжелыми рецидивами рождались дети значительно меньшего размера, многие из которых имели очень низкий вес при рождении. У матерей, у которых возникли вспышки болезни, 70% родов были преждевременными и с низкой массой тела по сравнению с 7% родов у матерей без вспышек заболевания. Несмотря на то, что дети, подвергшиеся обострениям болезни, имели значительно более низкий вес при рождении и родились преждевременно, их 1- и 5-минутные баллы по шкале Апгар (стандартный метод, используемый для оценки новорожденных) существенно не снизились.Не было ни мертворожденных, ни врожденных аномалий ни в группах сжигания, ни в группах без сжигания.
Таким образом, несмотря на частоту недоношенности и родов с низкой массой тела при рождении, дети, подвергшиеся тяжелым обострениям ВЗК, в краткосрочной перспективе, как правило, довольно хорошо себя чувствовали. Однако их риск возникновения таких проблем, как инфекция, респираторный дистресс и кровоизлияние в мозг, среди других проблем со здоровьем, от которых страдают недоразвитые новорожденные, был, вероятно, все еще выше, чем для тех младенцев, которые не перенесли обострения.
Лекарства от ВЗК и беременность
Лечение ВЗК обычно предполагает поэтапный подход. Это означает, что на ранней стадии заболевания врачи назначают препараты с наименьшей токсичностью или те, которые не требуют постоянного приема пациентом для лечения активных симптомов. Если использование этих препаратов в оптимальных дозах неадекватно, то врач переключается на более сильные лекарства, которые могут иметь больше побочных эффектов или которые пациенту необходимо принимать постоянно для контроля симптомов.
Важно помнить следующее:
- Наркотики относятся к группе низкого, среднего или высокого риска для плода; нет лекарств с нулевым риском. Если у вас ВЗК и вы беременны или думаете о беременности, поговорите со своим врачом и / или фармацевтом о профилях риска, связанного с вашими лекарствами. Вместе вы сможете понять риски и преимущества, составив индивидуальный план лечения для вас и вашей беременности.
- Доказательства, подтверждающие каждый профиль риска, справедливы, но не превосходны.Чтобы обнаружить редкие побочные эффекты, которые могут быть связаны с каждым лекарством, исследователям необходимо изучить больше беременностей с данными воздействия, поскольку в настоящее время данных недостаточно, чтобы сделать абсолютные выводы.
- Прежде всего, важно поговорить со своим врачом, если вы хотите прекратить прием лекарства от ВЗК или отказаться от лечения по причине беременности. Тяжесть ВЗК у человека может быть разной. Если в прошлом у вас были тяжелые обострения, и ваша болезнь теперь хорошо контролируется, или вы принимаете иммуномодулятор или биологический препарат, то прекращение приема этого лекарства может быть плохой идеей.Если вы это сделаете, значительная вспышка во время беременности станет гораздо более вероятной, что также увеличит вероятность того, что беременность приведет к низкому весу при рождении или преждевременному рождению ребенка. Серьезно недоразвитый ребенок подвергается более высокому риску необратимого вреда, чем ребенок, подвергшийся воздействию препарата низкого риска (или даже препарата умеренного риска) во время беременности.
Внимание: Министерство здравоохранения Канады опубликовало заявление от 2020-09-23, в котором говорится, что он проанализировал потенциальный риск врожденных дефектов у младенцев, связанный с использованием продуктов, содержащих месалазин, у беременных женщин.Чтобы узнать больше, нажмите сюда.
Выводы
Хотя идея иметь ребенка при жизни с ВЗК пугает, улучшения в медицинской терапии, произошедшие за последнее десятилетие, в сочетании с постоянно растущим объемом данных об этих, иногда сложных беременностях, обнадеживают. Женщины с болезнью Крона, язвенным колитом и язвенным проктитом (более легкая форма язвенного колита) могут иметь и обычно имеют здоровых детей. Серьезные обострения во время беременности случаются редко, если зачатие происходит в период незначительных симптомов или при их отсутствии.В целом, большинство методов лечения ВЗК, включая наиболее эффективные, сопряжены с довольно низким риском, и текущие данные показывают, что преимущества продолжения приема этих лекарств во время беременности для матери и плода перевешивают их потенциальные побочные эффекты. Каждая беременность, человек и представление о ВЗК немного или значительно отличаются, и лучший способ обеспечить положительные результаты — это тесное общение и сотрудничество с отдельным пациентом и всей ее командой семейного врача, гастроэнтеролога, фармацевта, диетолога и акушера.
Эндрю Варго , MD
Впервые опубликовано в выпуске информационного бюллетеня
Inside Tract® 180 — 2011
Фото: pixabay.com | Егор105
Ваш путеводитель по успешной беременности, если вы живете с ВЗК
Приблизительно 1,6 миллиона человек в США страдают ВЗК, группой заболеваний пищеварительного тракта, включая болезнь Крона и язвенный колит. Примерно половина из этих людей — женщины, которые когда-нибудь подумают о беременности.
Но в 3 раза больше женщин с ВЗК предпочитают не иметь детей, чем женщин в целом. Эксперты говорят, что основная причина этого заключается в том, что многие женщины ошибочно полагают, что они не могут забеременеть, или считают, что было бы нездорово или слишком рискованно иметь ребенка с болезнью Крона или язвенным колитом. Но данные Американской гастроэнтерологической ассоциации (AGA), опубликованные в апреле 2019 года в журнале Gastroenterology , показали, что для женщин с ВЗК, заболевание которых находится в стадии ремиссии и никогда не перенесших хирургических операций, показатели фертильности равны таковым для населения в целом.Тем не менее, существуют препятствия для оказания помощи этой группе населения.
Существует множество дезинформации о безопасности лекарств от ВЗК во время беременности и грудного вскармливания.
«Как и в случае с любым другим лекарством, это происходит из-за общего страха перед осложнениями и побочными эффектами», — говорит Раджив Джайн, доктор медицины, гастроэнтеролог из Texas Digestive Disease Consultants в Далласе и проектный сопредседатель проекта AGA по воспитанию детей с ВЗК.
Большинство исследований, посвященных оценке безопасности и эффективности лекарств, не проводятся на беременных женщинах, объясняет он, из-за опасений по поводу долгосрочных побочных эффектов.
«Итак, мы заботимся о пациентах, у которых не хватает научных данных, поэтому мы склонны рефлекторно принимать то, что, по нашему мнению, является более безопасной альтернативой, чтобы не подвергать пациента или младенцев воздействию лекарств. Но на самом деле, для большинства лекарств, которые мы используем для лечения ВЗК, у нас есть хорошие данные наблюдений, которые показывают, что для матерей с ВЗК во время беременности безопасно принимать эти лекарства и иметь хорошие результаты », — говорит доктор Джейн.
Он отмечает, что в первую очередь для того, чтобы беременная женщина с ВЗК имела успешную беременность и имела здорового ребенка, женщина должна быть здоровой.Для этого обычно необходимы лекарства.
«Мы знаем, что борьба с болезнью Крона или язвенным колитом даст им гораздо больше шансов быть фертильными и иметь успешное зачатие и беременность», — говорит Джайн.
К сожалению, дезинформация о безопасности лекарств от ВЗК во время беременности также является обычным явлением. среди медицинских работников.Это может привести к большим трудностям для женщин с ВЗК.
Джессике Кэрон был 21 год, когда ей поставили диагноз болезнь Крона, и с тех пор у нее было две успешных беременности.Она вспоминает, как медсестры сомневались в ее решении продолжать принимать лекарства во время беременности.
«Меня спросили о решениях относительно лечения, которые я принял с моим гастроэнтерологом», — говорит Карон. «К счастью, я был уверен в своих решениях, поэтому я чувствовал себя комфортно, объясняя, насколько это важно».
Эксперты говорят, что эта линия допроса, хотя и из лучших побуждений, иногда может вызывать у женщин значительное чувство вины, что может привести к психологическому ущербу и повлиять на их здоровье.
Еще одно препятствие для оказания медицинской помощи возникает, когда женщина готова к родам, когда многие женщины с ВЗК получают ненужное кесарево сечение. Согласно исследованию, опубликованному в январе 2014 года в журнале Expert Review of Clinical Oncology , частота кесарева сечения у женщин с ВЗК достигает 44 процентов. По данным Центров по контролю и профилактике заболеваний, это намного выше, чем частота кесарева сечения для населения в целом, которая составляет около 32 процентов. Более того, исследования показывают, что большинство кесарева сечения связано с предпочтениями пациента или врача, а не с реальной медицинской потребностью, говорит Джайн.
«Как страна, мы делаем намного больше кесарева сечения по сравнению с остальным миром. Мы переусердствовали. И это также верно для пациентов с воспалительным заболеванием кишечника, желудочно-кишечного тракта, — говорит он. «Конечно, некоторым пациентам потребуется кесарево сечение по медицинским показаниям, но если пациент находится в полной ремиссии, не перенес ранее операций на желудочно-кишечном тракте и чувствует себя хорошо, и если нет других противопоказаний к вагинальным родам, диагноз ВЗК ставится. это не красный флаг, который означает, что вам необходимо кесарево сечение ».
Успешная беременность с ВЗК
AGA работает над обучением врачей и всех медицинских работников уникальным проблемам рождения ребенка с ВЗК, устраняет неправильные представления о безопасности лекарств во время беременности и лучше оснащает их для оптимального применения. забота.
Он также создал проект «Родительство ВЗК» для пациентов, чтобы помочь им стать защитниками своего собственного здоровья. Эксперты рекомендуют следующий совет для успешной беременности с ВЗК:
Plan Ahead
Когда у Джессики Кэрон впервые диагностировали болезнь Крона, рождение ребенка еще не было в ее поле зрения. Но как только она решила, что хочет иметь детей, разговор со своим врачом задолго до того, как она планировала забеременеть, помог ей добиться самой здоровой беременности.
«Мне нужно было достичь ремиссии, а это требует времени», — говорит она.«Мне нужно было найти лекарство, которое помогло бы моему телу добраться туда, а также нужно было обратить внимание на мое питание и уровень железа, а также на любые сопутствующие проблемы, которые могут возникнуть с ВЗК. Было важно, что я действительно нашел время, чтобы понять, как мне лучше подготовить свое тело, чтобы вынашивать ребенка ».
Вооружитесь знаниями
Дезинформация о безопасности лекарств от ВЗК во время беременности может привести к множеству благих намерений, но неправильных советов. Это может сказаться на многих женщинах.«Когда вы вынашиваете ребенка, все, что вы делаете, влияет не только на вас, но и на ребенка. «Это большое давление», — говорит Кэрон. «Так что, если ваша социальная сеть постоянно засыпает вас этими вопросами и советами, которые, по их мнению, правильные, даже если это не так, женщина может легко принять это за истину».
Противоядие — обучать себя и быть готовым к ответам. «Я думаю, что для женщин очень важно чувствовать себя действительно уверенно и комфортно в своих планах лечения и решениях и чувствовать себя уполномоченными защищать себя, если другие задаются вопросом», — говорит Кэрон.Конечно, женщинам также должно быть комфортно задавать гастроэнтерологу любые вопросы, в которых они не уверены.
Если возможно, обратитесь к специалисту по материнско-фетальной медицине (MFM)
MFM — акушер с дополнительным образованием и подготовлен по уходу за женщинами с осложненной беременностью или беременностью с высоким риском. MFM может определять как тип наблюдения, который вам необходим на протяжении всей беременности, так и частоту ваших дородовых посещений медицинских работников.Ваш гастроэнтеролог будет тесно сотрудничать с вашим MFM на протяжении всей беременности.
Собрать группу по оказанию помощи при ВЗК
К сожалению, из-за различий в доступе и доступности MFM не может быть вариантом для многих беременных женщин с ВЗК или планирующих забеременеть. В этом случае вы можете записаться на прием к гастроэнтерологу, акушеру-гинекологу или практикующей медсестре, фельдшеру или акушерке, чтобы они все вместе следовали плану ухода, который наилучшим образом соответствует вашим потребностям.
Другие медицинские работники, о которых следует подумать о том, чтобы стать частью вашей медицинской бригады, включают диетолога, психолога, специалиста по грудному вскармливанию и педиатра после рождения вашего ребенка.
Иметь сильную сеть поддержки
Хотя наличие правильной медицинской команды важно, наличие сильной сети поддержки также чрезвычайно ценно. Кэрон говорит, что участие ее друзей, семьи и партнера в плане ее лечения и принятии решений было жизненно важным для ее успешной беременности.
Также может быть полезным общение с другими женщинами с ВЗК.«Я не знала никого еще с болезнью Крона, когда была беременна, и мне очень жаль, что я не знала», — говорит Кэрон. «Поэтому я бы посоветовал женщинам найти других женщин и установить с ними контакт. Многие из нас более чем счастливы поделиться своим опытом на протяжении всего процесса ».
ВЗК и беременная пациентка
Болезнь Крона и язвенный колит являются двумя основными формами воспалительного заболевания кишечника (ВЗК), которые представляют собой неизлечимые хронические идиопатические аутоиммунные состояния, которые в первую очередь влияют на пищеварительный тракт.ВЗК представляет ряд проблем для женщин во время беременности, особенно когда дело доходит до приема лекарств и любых связанных с этим состояний. Однако были достигнуты большие успехи в обеспечении безопасности беременности и родов для матерей и их детей. Беременные женщины с ВЗК должны находиться под пристальным наблюдением как их гастроэнтерологов, так и акушеров.
Репродуктивный выбор для женщин с ВЗК
В предыдущие годы женщинам с ВЗК рекомендовали не беременеть и не иметь детей.Считалось, что у женщин с болезнью Крона, в частности, могут наблюдаться неблагоприятные исходы, такие как преждевременные роды, врожденные дефекты и обострение ВЗК. Считалось, что язвенный колит связан с бесплодием. Сейчас известно, что риски не так велики, как когда-то думали, особенно при правильном лечении ВЗК. 1
Эти заблуждения все еще существуют в общественном сознании, и некоторые женщины с ВЗК могут отложить беременность или отказаться от нее, полагая, что их шансы на рождение здорового ребенка невелики, 2 или что они передадут болезнь другому человеку. ребенок.Женщины с ВЗК, как правило, имеют меньшие семьи, чем женщины, у которых нет ВЗК, хотя это может частично объясняться расовым и образовательным статусом пациентов с ВЗК. 3
Члены семей пациентов с ВЗК действительно имеют более высокий риск (от 3 до 20 раз) развития болезни, чем население в целом. Даже в этом случае у большинства пациентов (более 80%) нет членов семьи с ВЗК. 4 Однако женщинам, у которых недавно был поставлен диагноз ВЗК (от 0 до 6 месяцев), следует посоветовать отложить беременность примерно на 6 месяцев из-за риска преждевременных родов. 5
Активность заболевания при зачатии
ВЗК часто называют «болезнью молодых людей». Наблюдается всплеск диагностики ВЗК у подростков, юношей и девушек в возрасте от 15 до 25 лет. Это одни из основных детородных лет для женщин, и, учитывая, что ВЗК не является редкостью, акушеры могут видеть молодых беременных пациенток с болезнью Крона и язвенным колитом.
ВЗК характеризуется периодами обострений и ремиссии, при этом целью лечения является индукция ремиссии с заживлением слизистой оболочки пищеварительного тракта.Состояние ВЗК (наличие ремиссии или активного заболевания) на момент зачатия важно для течения беременности. 6 Поскольку пациенты и их дети могут лучше всего себя чувствовать, когда ВЗК находится в стадии ремиссии, пациентам, планирующим беременность, следует рекомендовать планирование зачатия, когда ВЗК находится в состоянии покоя.
Активность заболевания во время беременности
В целом исследования беременных женщин с ВЗК показывают, что, когда болезнь активна во время зачатия, она, как правило, продолжает оставаться активной во время беременности. 6 У женщин с ВЗК, у которых на момент зачатия наблюдается ремиссия, ремиссия имеет тенденцию продолжаться. 7 Доказано, что у женщин с тяжелой формой болезни Крона во время беременности повышен риск преждевременных родов. 5 Однако беременные женщины с активной болезнью Крона не имеют более высокого риска рождения ребенка с низкой массой тела при рождении, задержкой внутриутробного развития или врожденными дефектами. 5 Женщинам с ВЗК следует рекомендовать избегать беременности в течение как минимум 3 месяцев после последнего обострения активного заболевания.
Данные о том, как активность заболевания во время беременности влияет на ВЗК после родов, противоречивы, но крупнейшее на сегодняшний день исследование показывает, что у женщин может быть меньше обострений после беременности. 8 Женщины с давней болезнью Крона и пациенты с язвенным колитом могут иметь более высокий риск обострения ВЗК во время беременности. 9 Существует также риск повторного обострения язвенного колита после родов. 9
Женщинам, у которых обострение ВЗК во время беременности, потребуется лечение, чтобы добиться наилучшего результата и избежать таких осложнений, как низкая масса тела при рождении и преждевременные роды.Существует несколько методов лечения ВЗК (за исключением метотрексата и талидомида), которые можно относительно безопасно использовать во время беременности. 10
Лекарства при беременности
5-аминосалицилаты (сульфасалазин, месаламин). Сульфасалазин и месаламин относятся к категории B при беременности, и обычно считается, что эти препараты можно безопасно использовать для лечения ВЗК у беременных женщин. В нескольких исследованиях, проведенных на женщинах с ВЗК, принимающих сульфасалазин во время беременности, не удалось различить влияние лекарства и влияние болезни на исход беременности.В то время как некоторые из этих исследований показали небольшое увеличение числа мертворождений, преждевременных родов, врожденных пороков развития и преждевременных родов, 11,12 другие не показали никакой связи с плохими исходами беременности. 13,14 Однако сульфасалазин влияет на способность организма усваивать фолиевую кислоту, и беременные женщины с ВЗК и женщины, планирующие беременность, которые принимают сульфасалазин, должны получать соответствующие добавки фолиевой кислоты.
6-Меркаптопурин и азатиоприн. Некоторые исследования показали, что использование 6-МП и азатиоприна у беременных с ВЗК связано с повышенным риском преждевременных родов, врожденных дефектов и перинатальной смертности, но эффекты заболевания по сравнению с эффектами препарата могут быть противоречивые результаты. 5,15 В нескольких других исследованиях не было обнаружено никакой связи между 6-МП или азатиоприном и преждевременными родами, низкой массой тела при рождении, неонатальными неблагоприятными исходами или врожденными аномалиями. 16,17,18 Эти иммунодепрессанты относятся к категории D при беременности, известно, что они проникают через плаценту и были обнаружены в пуповинной крови.Есть опасения, что такое воздействие во время беременности может привести к рождению детей анемией. 19 Принято считать, что прием 6-МП или азатиоприна следует продолжать во время беременности, если установлено, что эти препараты эффективны в поддержании ремиссии беременных с ВЗК.
Кортикостероиды . Этот класс препаратов относится к категории C при беременности. Высказывались некоторые опасения по поводу повышенного риска расщелины неба у женщин, принимающих кортикостероиды в течение первого триместра, 20 , но недавнее крупное исследование случай-контроль не показало никакой связи. 21 Эти препараты не были связаны с другими аномалиями плода и могут быть полезны при лечении обострений ВЗК у беременных женщин.
Метотрексат и талидомид. Эти два иммуносупрессивных препарата относятся к Категории X при беременности и не должны использоваться во время беременности. Метотрексат связан с аномалиями скелета плода и потерей плода. 22 Талидомид известен тем, что вызывает дефекты конечностей и серьезные внутренние осложнения. 23 Метотрексат следует прекратить у женщин по крайней мере на три месяца (и, более консервативно, на 6 месяцев) перед попыткой беременности.Оба этих препарата доступны для лечения пациентов с ВЗК под тщательным наблюдением врача и только в сочетании со строгим контролем над рождаемостью и частым тестированием на беременность. Женщинам, которые забеременели во время приема метотрексата или талидомида, потребуется немедленное внимание, чтобы определить жизнеспособность беременности.
Блокаторы фактора некроза опухоли альфа. Самым последним классом лекарств, которые будут использоваться для лечения ВЗК, являются биопрепараты или препараты против TNF, такие как инфликсимаб, адалимумаб и цертолизумаб.TNF-альфа — важный компонент в развитии плода, и есть опасения, что блокатор TNF может помешать росту иммунной системы плода. Эти препараты имеют гораздо более короткие временные рамки при использовании ВЗК, и их безопасность во время беременности все еще определяется. Этот класс препаратов относится к категории B при беременности, и было обнаружено, что инфликсимаб и адалимумаб проникают через плаценту. Поэтому в настоящее время рекомендуется прекратить прием этих препаратов беременным женщинам с ВЗК до 30 недель беременности. 24
Цертолизумаб не проникает через плаценту. Крупнейшее на сегодняшний день исследование женщин с ВЗК, принимающих биопрепараты, не показало никакой связи с осложнениями у плода. 18 Младенцам, рожденным от женщин, принимающих биопрепараты (отдельно или в сочетании с иммунодепрессантами) во время беременности, не следует вводить живые вакцины до достижения возраста по крайней мере 6 месяцев.
Перспективы для беременных с ВЗК
Сегодня у женщин с ВЗК больше шансов на здоровую беременность и ребенка, чем когда-либо прежде.Хотя многие женщины будут беспокоиться о приеме каких-либо лекарств во время беременности, им следует настоятельно рекомендовать учитывать, что поддержание ВЗК в спокойном состоянии или в стадии ремиссии дает наилучшие возможные шансы на протекание беременности и родов без осложнений. Беременных пациенток с ВЗК следует поощрять к продолжению их планов лечения во время беременности, особенно когда план эффективен для предотвращения обострений.
Обострения ВЗК у беременных следует лечить немедленно, чтобы минимизировать риски для плода.Пациентам (особенно с язвенным колитом и давнишней болезнью Крона) также следует сообщить, что они подвергаются повышенному риску обострения после родов.
Ссылки:
1. Ban L, Tata LJ, Fiaschi L, Card T. Ограниченные риски серьезных врожденных аномалий у детей матерей с IBD и эффекты лекарств. Гастроэнтерология . 2014 Янв; 146 (1): 76-84. DOI: 10.1053 / j.gastro.2013.09.061.
2. Мунтифилд Р., Бэмптон П., Проссер Р., Мюллер К., Эндрюс Дж. М..Страх и фертильность при воспалительном заболевании кишечника: несоответствие восприятия и реальности влияет на решения по планированию семьи. Воспаление кишечника. Май 2009 г .; 15 (5): 720-725. DOI: 10.1002 / ibd.20839.
3. Марри С.Р., Ан С., Бухман А.Л. Добровольная бездетность увеличивается у женщин с воспалительным заболеванием кишечника. Воспаление кишечника. Май 2007 г .; 13 (5): 591-599.
4. Хейман М.Б., Киршнер Б.С., Голд Б.Д. и др. Дети с ранним воспалительным заболеванием кишечника (ВЗК): анализ реестра педиатрического консорциума ВЗК. J Pediatr. Январь 2005 г .; 146 (1): 35-40.
5. Nørgà ¥ rd BM. Исход родов у женщин с язвенным колитом и болезнью Крона и фармакоэпидемиологические аспекты противовоспалительной лекарственной терапии. Dan Med Bull. декабрь 2011 г .; 58 (12): B4360.
6. Абхьянкар А., Хэм М., Мосс А.С. Метаанализ: влияние активности заболевания при зачатии на активность заболевания во время беременности у пациенток с воспалительным заболеванием кишечника. Aliment Pharmacol Ther. 2013 сентябрь; 38 (5): 460-466.DOI: 10.1111 / apt.12417. Epub 2013 15 июля.
7. Хосла Р., Уиллоуби С.П., Джуэлл Д.П. Болезнь Крона и беременность. Gut. 1984; 25: 52–56.
8. Риис Л., Винд И., Полити П. и др. Меняет ли беременность течение болезни? Исследование в европейской когорте пациентов с воспалительным заболеванием кишечника. Am J Gastroenterol. 2006; 101: 1539–1545.
9. Педерсен Н., Бортоли А., Дурикова Д. и др. Течение воспалительного заболевания кишечника во время беременности и в послеродовом периоде: проспективное европейское исследование ECCO-EpiCom с участием 209 беременных женщин. Aliment Pharmacol Ther. 2013 сентябрь; 38 (5): 501-512. DOI: 10.1111 / apt.12412. Epub 2013 15 июля.
10. Редди Д., Мерфи С.Дж., Кейн С.В., Настоящее Д.Х., Корнблут А.А. Рецидивы воспалительного заболевания кишечника при беременности: ведение в стационаре и исходы родов. Am J Gastroenterol. Май 2008 г .; 103 (5): 1203-1209. DOI: 10.1111 / j.1572-0241.2007.01756.x. Epub 2008 16 апреля.
11. Нёргёрд Б., Пухо Е., Педерсен Л., Чейзель А.Е., Сёренсен Х.Т. Риск врожденных аномалий у детей, рожденных женщинами с язвенным колитом: популяционное исследование случай-контроль. Am J Gastroenterol. 2003; 98: 2006–2010.
12. Рахими Р., Никфар С., Резайе А., Абдоллахи М. Исход беременности у женщин с воспалительным заболеванием кишечника после воздействия препаратов 5-аминосалициловой кислоты: метаанализ. Reprod Toxicol. 2008; 25: 271–275.
13. Могадам М., Доббинс В.О., Корелиц Б.И., Ахмед С.В. Беременность при воспалительном заболевании кишечника: влияние сульфасалазина и кортикостероидов на исход для плода. Гастроэнтерология. 1981; 80: 72–76.
14.Рахими Р., Никфар С., Резайе А., Абдоллахи М. Исход беременности у женщин с воспалительным заболеванием кишечника после воздействия препаратов 5-аминосалициловой кислоты: метаанализ. Reprod Toxicol. 2008; 25: 271–275.
15. Хатсон Дж. Р., Мэтлоу Дж. Н., Моретти М. Е., Корен Г. Безопасность тиопуринов для плода при лечении воспалительных заболеваний кишечника во время беременности. J Obstet Gynaecol. 2013 Янв; 33 (1): 1-8.
16. Стефанссон О., Ларссон Х., Педерсен Л. и др. Врожденные аномалии и другие исходы родов у детей, рожденных женщинами с язвенным колитом в Дании и Швеции.
Воспаление кишечника. марта 2011 г .; 17 (3): 795-801.
17. Московиц Д. Н., Бодиан С., Чепмен М. Л. и др. Влияние на плод лекарств, применяемых для лечения беременных с воспалительными заболеваниями кишечника. Am J Gastroenterol. 2004 Apr; 99 (4): 656-661.
18. Махадеван У., Мартин С.Ф., Сандлер Р.С. и др. PIANO: Перспективный регистр исходов беременности на 1000 пациентов у женщин с ВЗК, подвергшихся воздействию иммуномодуляторов и биологической терапии. Гастроэнтерология. 2012; 142 Дополнение 1: S149
19. Джарап Б., де Бур Н.К., Стоккерс П. и др. Внутриутробное воздействие и фармакология традиционной терапии тиопурином у беременных с воспалительным заболеванием кишечника. Gut. марта 2014 г .; 63 (3): 451-457.
20. Эдвардс М.Дж., Агхо К., Аттиа Дж. И др. Исследование «случай-контроль» заячьей губы или неба после применения матерью местных кортикостероидов во время беременности. Am J Med Genet A. 1 августа 2003 г .; 120A (4): 459-463.
21. Скуладоттир Х., Уилкокс А.Дж., Ма С. и др.Использование кортикостероидов и риск возникновения орофациальных расщелин. Врожденные дефекты Res A Clin Mol Teratol. 2014 29 апреля. Doi: 10.1002 / bdra.23248.
22. Nguyen C, Duhl AJ, Escallon CS, Blakemore KJ. Множественные аномалии у плода, получавшего низкие дозы метотрексата в первом триместре. Obstet Gynecol. , апрель 2002; 99 (4): 599-602.
23. Боттинг Дж. История талидомида. Перспектива новостей о наркотиках. Ноябрь 2002; 15 (9): 604-611.
24. Гисберт Дж. П., Чапарро М. Безопасность анти-TNF агентов во время беременности и кормления грудью у женщин с воспалительным заболеванием кишечника. Am J Gastroenterol. , сентябрь 2013 г .; 108 (9): 1426-1438. DOI: 10.1038 / ajg.2013.171. Epub 2013 11 июня
У трети беременных с ВЗК наблюдались послеродовые обострения
09 января 2020
1 мин чтения
ДОБАВИТЬ ТЕМУ В СООБЩЕНИЯ ПО E-mail
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписывайся
Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Вернуться в Healio
Ашвин Анантакришнан
Согласно результатам исследования, у женщин с воспалительным заболеванием кишечника сохраняется умеренный риск рецидива заболевания, включая обострения, в течение года после родов.
Эшвин Анантакришнан, доктор медицины, магистр здравоохранения, из отделения гастроэнтерологии Массачусетской больницы общего профиля, и его коллеги написали, что, несмотря на наличие многих факторов риска, таких как физиологический и психологический стресс в послеродовом периоде, многие исследования ВЗК и беременности не фокусируются на на год после родов.
«Помимо влияния ВЗК на беременность, влияние самой беременности на течение ВЗК как до, так и после родов является важным фактором для пациентов, проходящих акушерское консультирование», — писали они.«Несмотря на растущее количество публикаций о поведении в связи с заболеванием во время беременности, факторы, влияющие на течение ВЗК в послеродовой период, еще не определены».
Исследователи провели ретроспективный обзор пациентов с ВЗК, перенесших успешную беременность и живорожденные, в двух справочных центрах. Они собрали данные о пациентах и факторах заболевания до и во время беременности из медицинских записей, включая информацию о том, была ли терапия снижена или прекращена в течение каждого триместра беременности.
Из 206 женщин, включенных в их анализ (средний возраст 33,2 года, 53% с язвенным колитом), Анантакришнан и его коллеги обнаружили, что 31,6% (n = 65) испытали послеродовое обострение в течение года после родов.
Кроме того, исследователи определили, что такие факторы, как активность заболевания в третьем триместре (OR = 6,27; 95% ДИ, 2,81–17,27), снижение эскалации терапии во время беременности (OR = 3; 95% ДИ, 1,03–8,68) и терапия -эскалация после беременности (OR = 4,43; 95% ДИ, 1.55–12.65) — все предсказанные послеродовые обострения.
Анантакришнан сказал Healio Gastroenterology and Liver Disease , что важно сосредоточиться на поддержании надлежащей терапии на всех этапах беременности для женщин с ВЗК.
«Самым важным посылом является оптимизация и продолжение терапии до и во время беременности, поскольку обострения были предсказаны теми, кто снизил дозу или снизил дозу терапии во время беременности или в послеродовой период», — сказал он.- от Alex Young
Раскрытие информации: Анантакришнан является членом научных консультативных советов компаний AbbVie, Gilead, Merck и Takeda и получает исследовательскую поддержку от Pfizer. Другие авторы не сообщают о раскрытии соответствующей финансовой информации.
ДОБАВИТЬ ТЕМУ В СООБЩЕНИЯ ПО E-mail
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписывайся
Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Вернуться в Healio
Воспалительное заболевание кишечника (ВЗК) у беременных
От четверти до половины пациентов с воспалительным заболеванием кишечника (ВЗК) на момент постановки диагноза моложе 35 лет или забеременеют после постановки этого диагноза.Единственный и наиболее важный принцип ведения ВЗК во время беременности — это первостепенная необходимость контролировать заболевание в период зачатия и на протяжении всей беременности.
Для достижения наилучшего результата как для матери, так и для плода необходимо разработать оптимальный режим. Таким образом, первое условие состоит в том, что женщина, о которой известно, что у нее ВЗК, должна попытаться забеременеть, когда она находится в периоде спокойной болезни. Эта ситуация связана с более низким риском самопроизвольного аборта, осложнений, связанных с беременностью, и плохими неонатальными исходами, сравнимыми с таковым для населения в целом.
Беременность и воспалительные заболевания кишечника: что нужно знать | Q&A Играть
Влияние ВЗК на беременность
Когда ВЗК активна до и во время беременности, более вероятно возникновение нескольких осложнений, таких как:
- Выкидыши до 35%
- Преждевременные роды и преждевременные роды (обычно после 35 недель)
- Низкая масса тела при рождении
- Младенцы, не достигшие гестационного возраста
- Более высокий риск кесарева сечения, возможно, из-за возможности перианальной болезни, фистул или энтеростомии
- Риск венозной тромбоэмболической болезни
- Риск белково-калорийной недостаточности
- Необходимость переливания крови во время родов
Риск пороков развития плода не был связан с ВЗК как таковой.Курение увеличивает риск преждевременных родов у женщин с болезнью Крона, но не у женщин с язвенным колитом.
Влияние беременности на ВЗК
Когда беременность начинается с заболевания в активной фазе, у одной трети женщин выздоравливает, у одной трети остается без изменений, а у еще одной трети симптомы ухудшаются. Некоторые исследователи предполагают, что наличие иммунной системы плода, отличной от материнской, благотворно влияет на иммунную активность последней.
Обострения ВЗК не более часты во время беременности, поэтому последняя, очевидно, не оказывает длительного воздействия на ВЗК. Женщины с язвенным колитом (ЯК), как правило, остаются в состоянии покоя (70-80%), если зачатие произошло в такой фазе. Это может быть связано с прекращением приема лекарств или курением во время беременности. Однако, если женщина с активным ЯК забеременеет, это состояние труднее вылечить.
Женщины с болезнью Крона реагируют на беременность почти так же, как и женщины с ЯК.
Избирательное прерывание лечения просто на основании наличия ВЗК недопустимо из-за низкого общего риска любых осложнений, связанных исключительно с этим заболеванием.
ВЗК и послеродовой период
Воспалительное заболевание кишечника само по себе не является противопоказанием к грудному вскармливанию, но наличие антиметаболитов или антител в крови матери может потребовать прекращения кормления грудью.
Лекарства при беременности при ВЗК
Общепризнанно, что иметь активную болезнь во время беременности гораздо опаснее, чем принимать активное лечение терапевтическими средствами.Лекарства, которые можно продолжать во время беременности, включают аминосалицилаты, антибиотики, такие как ампициллин, эритромицин, ципрофлоксацин и метронидазол, биологические препараты, такие как анти-TNF-α, и некоторые иммуномодуляторы.
Аминосалицилаты
Эти препараты считаются безопасными при беременности. Женщины, принимающие сульфасалазин, должны получать добавки фолиевой кислоты, чтобы свести к минимуму дефекты нервной трубки.
Иммуномодуляторы
К ним относятся азатиоприн и метотрексат.Метотрексат является известным тератогеном, и его следует избегать во время беременности, но можно продолжать прием азатиоприна и 6-меркаптопурина, поскольку не было документально подтверждено никаких различий между женщинами, принимающими и не принимающими эти препараты.
Биологические препараты
Эти агенты используются при очень активной IBD, хотя иногда они используются в качестве первого варианта. Препараты против TNF-α включают инфликсимаб, адалимумаб, натализумаб, в то время как другие используемые препараты включают молекулы против интегрина. Текущие рекомендации — продолжать использование биопрепаратов по крайней мере до 30 недель беременности.Не было показано, что они вызывают какие-либо негативные результаты в краткосрочной перспективе, несмотря на наличие плацентарного переноса, поскольку это происходит только после 20-й недели и не влияет на органогенез. Однако долгосрочные результаты этого относительно нового метода еще предстоит определить.
Более того, использование биопрепаратов не приводит к чрезмерным осложнениям беременности, а, напротив, снижает неонатальные осложнения благодаря более эффективному стимулированию ремиссии болезни.
Однако важно обеспечить, чтобы новорожденные не получали иммунизацию до достижения возраста по крайней мере 12 месяцев, чтобы избежать распространения инфекции из-за их иммуносупрессивного статуса.В то же время важно помнить о возможности инфекций у младенца без каких-либо обычно ожидаемых клинических признаков и в таких случаях начинать исследования или лечение раньше.
Кортикостероиды
Эти мощные противовоспалительные препараты используются для контроля активности заболевания, когда это необходимо, даже во время беременности, без значительного риска аномалий развития плода.
Процедуры при ВЗК при беременности
Некоторые показания к эндоскопии могут возникнуть во время беременности, например, желудочно-кишечное кровотечение, дисфагия, тошнота или рвота, которые не поддаются лечению, или при подозрении на образование толстой кишки.Поскольку известно, что эндоскопия не представляет угрозы для беременности, ее следует проводить в соответствии с показаниями при надлежащей акушерской поддержке.
Список литературы
Дополнительная литература
Контроль воспаления первостепенное значение у беременных пациенток с ВЗК
Американская гастроэнтерологическая ассоциация (AGA) выпустила новый отчет, разработанный для стандартизации лечения воспалительных заболеваний кишечника (ВЗК) во время беременности.
Опубликовано в Gastroenterology , руководство «Путь клинической практики при воспалительных заболеваниях кишечника (ВЗК)», предназначено как практический ресурс, посвященный непрерывному лечению пациентов с ВЗК от до зачатия до послеродового периода.Отчет также запланирован к публикации в журналах Inflamasted Bowel Diseases и American Journal of Obstetrics and Gynecology .
В то время как беременность и ВЗК когда-то считались рискованным сочетанием, распространение терапевтических возможностей за последние 15 лет дало надежду пациентам с ВЗК, которые хотят иметь детей. Тем не менее, все еще существуют опасения по поводу влияния ВЗК и методов лечения на беременность и исходы новорожденных и, наоборот, по поводу влияния беременности на ВЗК на здоровье матери.
«Часто по умолчанию прекращается вся терапия во время беременности и кормления грудью, несмотря на значительный риск ухудшения активности заболевания, что является самым большим известным риском для исхода беременности», — написала Ума Махадеван, доктор медицины из Калифорнийского университета в Сан-Франциско, и соавторы.
«При таком большом количестве новых лекарств от 70% до 80% пациентов и врачей общей практики беспокоились, что у них нет правильной информации», — сообщила MedPage Today Соня Фридман, доктор медицины из Бригама и женской больницы в Бостоне.«Люди будут счастливы от того, что у них будет стандартизированный подход к ведению ВЗК во время беременности, и особенно от того, что они будут знать, что биопрепараты безопасны».
Добавлен Манрит Каур, доктор медицины из Медицинского колледжа Бейлора в Хьюстоне, который не участвовал в написании отчета: «Это будет очень полезный клинический инструмент. Он очень актуален, поскольку так много женщин получают диагноз в репродуктивном возрасте и так много. Процесс принятия решений погряз в страхе и неуверенности. Но это дает исчерпывающую, основанную на фактах информацию, позволяющую женщинам принимать правильные решения от до зачатия до послеродового периода.«
Борьба с материнскими заболеваниями
Основным направлением клинического пути, описанного в отчете, является борьба с материнскими заболеваниями. «Контроль воспаления у матери улучшит исходы для ребенка», — сказала MedPage Today соавтор исследования Марла Дубински, доктор медицинских наук, из Медицинской школы Икана на горе Синай в Нью-Йорке. «Часто акцент делается на ребенка и на то, как системное воспаление матери может повлиять на беременность, но если мы будем контролировать болезнь матери, такие исходы, как преждевременные роды, низкий вес при рождении и, возможно, преэклампсия, действительно могут быть уменьшены.«
«Это означает, что если женщине потребовалась терапия анти-TNF, она должна придерживаться того же графика приема лекарств во время беременности. Риск обострения болезни выше, чем любой риск для ребенка от лекарств», — сказал Дубинский, который вместе с Фридман является членом рабочей группы проекта AGA по обеспечению родителей IBD.
Еще одним важным направлением руководства является консультирование до зачатия для обеспечения контроля над заболеванием до наступления беременности. «Самая важная часть лечения — это довести ВЗК до глубокой ремиссии, поскольку даже незначительное, субклиническое заболевание может повлиять на все, от беременности до послеродового периода», — сказал Дубинский.
Среди множества подробных рекомендаций ресурса можно выделить следующие:
Проблемы фертильности. Женщины в стадии ремиссии от ВЗК и ЯК, никогда не перенесшие хирургического вмешательства, должны быть уверены в том, что показатели фертильности равны таковым в общей популяции. Однако у тех, у кого был анастомоз подвздошно-анального мешка, проктэктомия и постоянная стомия, фертильность снижена. Медикаментозное лечение ВЗК, включая все биопрепараты, стероиды, тиопурины, метотрексат и 5-аминосалициловую кислоту, не снижает фертильность.
Генетический риск. Пациенты должны быть уверены, что риск рождения ребенка с ВЗК часто переоценивается. Абсолютный риск развития болезни Крона (БК) у ребенка на фоне БК у матери составляет 2,7%; риск язвенного колита (ЯК) на фоне ЯК у матери составляет 1,6%.
Консультации до зачатия. Это должно включать рекомендацию о ремиссии за 3–6 месяцев до зачатия, чтобы снизить риск обострения болезни по всему спектру от зачатия до беременности и в послеродовой период; Медицинская помощь до зачатия должна оптимизировать состояние питания, поддерживать прием препаратов железа и фолиевой кислоты и, если возможно, достичь идеального веса.
Многопрофильная помощь. Беременная пациентка с ВЗК в идеале должна находиться под наблюдением гастроэнтеролога и специалиста по материнско-фетальной медицине и может нуждаться в консультации с диетологом.
Ведение болезней. Медицинские работники должны проверять лабораторные показатели и исправлять любые отклонения, а также принимать добавки с фолиевой кислотой; Кортикостероиды могут увеличивать риск гестационного диабета и неблагоприятных исходов беременности и не рекомендуются в качестве поддерживающей терапии.
Лекарства. Метотрексат необходимо прекратить по крайней мере за 3 месяца до зачатия из-за его тератогенности; тиопурины и биопрепараты относятся к группе низкого риска во время беременности и кормления грудью; уровни биопрепаратов в сыворотке крови должны быть измерены и при необходимости увеличены или уменьшены до зачатия.
Доставка. Вагинальные роды в большинстве случаев безопасны, если только во время родов не наблюдается активное заболевание промежности; кесарево сечение рекомендуется женщинам с ректовагинальными свищами в анамнезе, поскольку недопущение травмы промежности может предотвратить повторное повреждение или недержание мочи.
Послеродовой уход. Биопрепараты можно возобновить через 24 часа после родов через естественные родовые пути и через 48 часов после кесарева сечения; метотрексат снова исключен, другие лекарства от ВЗК следует продолжать в послеродовом периоде.
Ведение стомы. У пациентов со стомой из-за растяжения брюшной стенки могут возникать такие проблемы со стомами, как смещение, увеличение, втягивание, стеноз и пролапс. При необходимости пациенты должны проконсультироваться с диетологом, чтобы избежать чрезмерного набора веса.
Грудное вскармливание. Большинство лекарств от ВЗК либо не обнаруживаются в грудном молоке, либо присутствуют в концентрациях, слишком низких для младенца. Реестр «Беременность при воспалительном заболевании кишечника и исходы новорожденных» обнаружил, что младенцы, подвергавшиеся воздействию иммуномодуляторов, биопрепаратов или комбинированной терапии, имели аналогичные важные достижения и были не более восприимчивы к инфекциям в первые 12 месяцев жизни, чем младенцы, не подвергавшиеся воздействию. Известно, что лечение ВЗК не подавляет лактацию. Галактагогический пажитник не рекомендуется, так как он может вызвать диарею и кровотечение.
Основные этапы развития. Нет данных, свидетельствующих о том, что дети, рожденные от матерей с ВЗК, независимо от приема лекарств, имеют задержку в развитии.

 Боль в области матки нельзя терпеть или заниматься самолечением, обязательно обратитесь к врачу.
Боль в области матки нельзя терпеть или заниматься самолечением, обязательно обратитесь к врачу.