6 признаков рака молочной железы
Определяющее значение для успеха в лечении заболевания имеет ранняя диагностика и своевременное обращение к врачу. Именно поэтому важно постоянно следить за состоянием молочных желез, обращать внимание на любые изменения, а при появлении любого из симптомов срочно обращаться к врачу.
1. Покраснение груди
Образование покраснений кожи всегда говорит о наличии инфекции. При этом, если она становится горячей на ощупь, а симптом усиливается, к врачу стоит обратиться немедленно. Цвет кожи может быть разным: от бледно-розового до ярко-красного. При прикосновении болезненных ощущений может не быть, как и сыпи на кожном покрове, покраснения не образуют пятен.
2. Образование чешуек на сосках
Признаком рака молочной железы может стать сухость кожи соска, ее шелушение, образование чешуек. Зона поражения при этом постепенно увеличивается. Насторожить должно именно резкое изменение состояния кожного покрова.
3. Воспаление лимфоузлов под мышками
Увеличение лимфатического узла под мышкой может свидетельствовать о различных заболеваниях, одним из которых является рак молочной железы. Но в любом случае симптом сигнализирует о серьезных проблемах в организме, которые нельзя оставлять без внимания.
4. Изменение положения соска
На здоровой груди в течение всей жизни внешний вид сосков остается неизменным. При этом они могут быть как вытянутыми, так и направленными внутрь. Тревожным сигналом будут любые изменения в этом отношении.
5. Кровянистые выделения из сосков
Повод срочно обратиться к врачу — появление кровяных выделений из соска (чаще всего отмечается проблема только на одной груди). Если проблема не вызвана травмой, она может указывать на наличие раковой опухоли.
6. Изменение размера груди
Если без объективных причин происходит уменьшение или разбухание молочной железы (особенно с одной из ее сторон), женщине стоит обратиться к врачу. При этом не считается симптомом ситуация, если грудь изначально асимметрична. Кроме того, при приеме гормональных препаратов, с возрастом или во время беременности ее размер, как правило, меняется.
При этом не считается симптомом ситуация, если грудь изначально асимметрична. Кроме того, при приеме гормональных препаратов, с возрастом или во время беременности ее размер, как правило, меняется.
Красные пятна на молочных железах — Когда дома больной — Каталог статей
Молочная железа – это коварный орган, так как болезнь может подкрасться с самой неожиданной стороны. Если вы заметили красное пятно на молочной железе, то это не какой-то косметический дефект, как считают некоторые женщины, а признаки неполадок в организме. А рак молочной железы на сегодня занимает первое место среди всех видов раковых опухолей у женщин, поэтому при обнаружении красных пятен на груди нужно немедленно показаться врачу.
На молочной железе красное пятно может быть по следующим причинам:
— рак молочных желез. Для рака характерно появление покраснений на коже железы и диффузное уплотнение. При форме рожистого рака покраснения присутствуют на крае молочной железы с краями, которые напоминают рожу. Также кожа над опухолью может покрыться красными или розовыми пятнами при маститоподобной формой рака. Поэтому покраснение на груди частый признак рака и медлить здесь нельзя, нужно сразу же идти в больницу;
— аллергическая реакция. Тут красные пятна сопровождаются зудом и могут то появляться, то исчезать. Аллергеном может быть все, что угодно: мыло, крем, синтетическое нижнее белье и даже пребывание на солнце. Постарайтесь определить, после чего появляется краснота на сосках, и исключите контакт с аллергеном;
— неврологическая реакция. Эмоциональное и психическое перевозбуждение, частые стрессы и переживания – все это может послужить к появлению красных пятен на молочных железах. Пятна могут чесаться, и это считается вегето-сосудистой реакцией на стресс организма. Если врач определит, что это именно реакция на стресс, то тут могут помочь примочки из успокоительных трав;
— экзема. Такие пятна могут быть где угодно: и на лице, и на груди. Красное пятно может быть маленьким и постоянно чесаться, может шелушиться или мокнуть. Тут потребуется лечение у дерматолога, но сначала нужно установить, что это именно экзема, а не что-то иное.
Красное пятно может быть маленьким и постоянно чесаться, может шелушиться или мокнуть. Тут потребуется лечение у дерматолога, но сначала нужно установить, что это именно экзема, а не что-то иное.
Читайте также:
Гормоны для роста молочных желез
Немедленно обращайтесь к врачу, если:
появились необъяснимые выделения из соска;
Молочные железы — орган, коварный тем, что болезнь к нему может незаметно подкрасться с самой неожиданной стороны. Например, небольшая бугристость желез, как правило, очень распространенное явление и не является заболеванием. Но вы не можете точно знать — болезнь это или нормальное явление, если вы регулярно не проверяете состояние здоровья своих молочных желез.
Специалисты постоянно подчеркивают важность самоконтроля, который может выявить бугристость или возбудить подозрения, если проводится по правилам. Важность самоконтроля так велика, что мы хотим преподать вам первый урок.
Обнажите грудь и встаньте напротив хорошо освещенного зеркала. Посмотрите, нет ли на молочных железах каких-либо видимых глазом ненормальностей, таких, как припухлости, выпячивания, втяжения, изменения текстуры кожи и любые изменения внешнего вида сосков.
Слегка наклонитесь вперед, медленно поднимите руки над головой, напрягите мышцы груди и плеч и снова посмотрите, не появились ли какие-нибудь изменения.
Затем лягте на спину, подложив под правое плечо подушку или свернутое полотенце . Подложите под голову правую руку. Сложите пальцы левой руки чашечкой и подушечками пальцев прощупайте правую молочную железу нет ли бугристости, твердых узлов и уплотнений. Наличие плотной кожи в области нижнего края молочной железы, там, где она соединяется с грудной клеткой,— явление нормальное. Исследование начинайте сверху по направлению от периферии к соску.
Исследования всегда проводите в одном и том же направлении и проверяйте полностью всю железу . Обязательно прощупайте область подмышки. В конце обследования сожмите сосок, чтобы посмотреть, нет ли каких-либо выделений из него.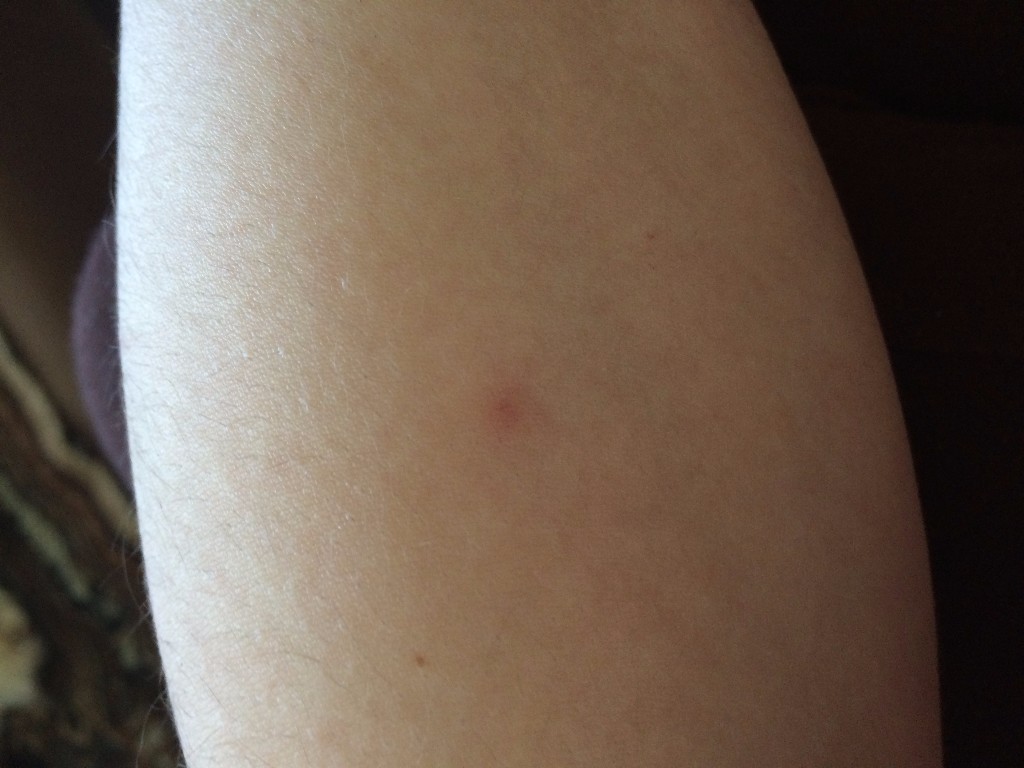 Потом поменяйте положение рук и исследуйте левую молочную железу.
Потом поменяйте положение рук и исследуйте левую молочную железу.
Такое обследование проводите раз в месяц, лучше всего через неделю после начала менструации. Если у вас уже нет менструаций, проводите обследование тоже раз в месяц в одни и те же дни, например по первым числам каждого месяца. Через несколько месяцев вы будете точно знать, как выглядит ваша молочная железа, и сможете определить, есть ли в ней какие-либо отклонения.
Заболевания молочных желез
Главная » Заболевания » Разное » Красные пятна на груди и сосках
Красные пятна на груди и сосках
Кожные изменения, высыпания, проявившиеся на любом из участков кожного покрова, свидетельствуют о дисбалансе в организме. Красные пятна на груди также не должны восприниматься только как косметический дефект, поскольку данные проявления могут объясняться самыми разными причинами. Чаще всего их причиной являются аллергические, неврологические реакции, кожные заболевания, заболевания сосудов, внутренних органов.
Аллергические высыпания на груди могут проявляться в виде пятен разного размера, сопровождаться зудом. Нередко их возникновение обусловлено реакцией на какие-либо определенные продукты, лекарственные препараты, моющие средства. Устранить аллергические проявления в данном случае помогают Н1-гистаминблокаторы . Немаловажно определить аллерген, чтобы не допустить повторных проявлений.
При неоднократных проявлениях красных пятен, которые не проходят длительный период, увеличиваются в размере, распространяются по телу, необходимо обратиться к дерматологу.
- Розовые пятна на теле
- Шелушащиеся пятна на ногах
- Старческие пятна на коже
- Темные пятна на руках
- Пятна на лице при беременности
Красные пятна на груди и сосках образуются и в результате нарушения эмоционального равновесия, вызванного стрессовыми ситуациями, нервным возбуждением, переживаниями, страхом. Неврологические реакции нередко становятся причиной проявления красных пятен не только на груди, но и на лице, иных участках тела.
Красные пятна на лице, шее, груди, нередко сливающиеся между собой, появляются также при волнении, физическом напряжении, перегревании. Такие проявления являются результатом вегетативной дисфункции. Для поддержания нормализации тонуса сосудов рекомендуются контрастный душ, физические упражнения.
Красные пятна в области груди могут быть следствием заболеваний внутренних органов и сосудов. В таких случаях необходима консультация и осмотр специалиста, который после обследования назначит грамотный алгоритм лечения, направленный на излечение основного заболевания.
Появление красных чешуйчатых пятен может быть явным признаком экземы. Такие пятна появляются на лице, груди, на руках. Красные пятна под грудью могут быть ярко-красными или бледно-розовыми, различных размеров, отмечается их склонность к шелушению, мокнутию, образованию эрозии. Установить верный диагноз лучше всего у специалиста, лечение красных пятен на груди проводится также под наблюдением врача.
При любых кожных изменениях, неопределенной пигментации необходимо проконсультироваться у дерматолога. Самостоятельно назначать курс лечения не стоит, так как проявлением пятен могут быть серьезные заболевания.
Красные пятна на груди
Красные пятна на груди, как и на любой другой части тела должны насторожить любого человека. Причина высыпания может быть довольно серьезная: заболевание внутренних органов, аллергия, гормональный сбой.
Если пятна на груди появляются и через время исчезают, тогда присмотритесь к питанию, возможно, происходит аллергическая реакция на какой-то продукт. Может быть, аллергия из-за нового нижнего белья или вы поменяли стиральный порошок?
Иногда красные пятна могут возникать как реакция на лекарственные препараты или витамины. Также причиной могут служить некоторые аллергенные продукты: мед, орехи, шоколад.
Самостоятельно понять истинную причину появления пятен практически не возможно, поэтому лучше все-таки обратиться к дерматологу.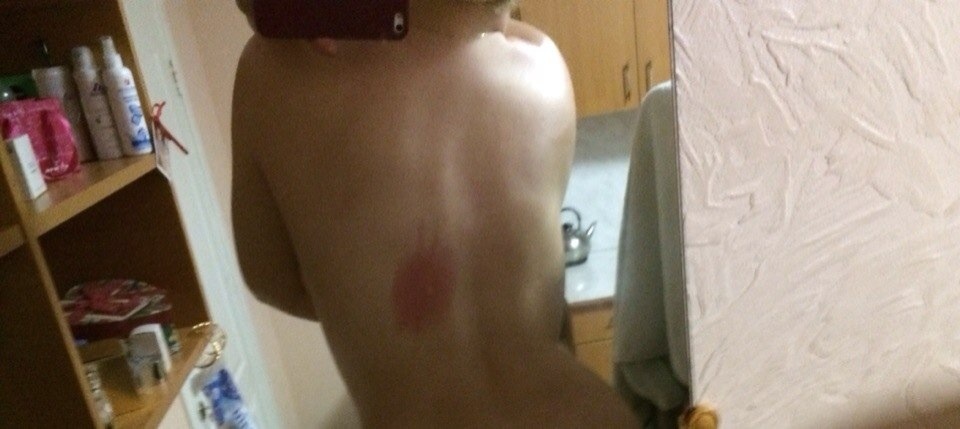 Сидеть и ждать пока пятна сами исчезнут не правильное решение, так как они могут наоборот ускорить рост и появится на остальных частях тела.
Сидеть и ждать пока пятна сами исчезнут не правильное решение, так как они могут наоборот ускорить рост и появится на остальных частях тела.
Иногда красные пятна на груди и других частях тела появляются вследствие стрессовых ситуаций. В таком случае лечение должен назначать не дерматолог, а невропатолог. Лечение в этом случае будет несложное, успокоительные препараты и покой.
Некоторые кожные заболевания имеют вид красных пятен, и могут располагаться где угодно. Кожные заболевания, как правило, чешутся и пятнышки шелушатся. Самое страшное, то что человек обнаружив сомнительно пятно на коже не спешит к врачу, после того как появится еще несколько каких же, начинает покупать сомнительные мази, даже не зная своего диагноза.
Аллергические пятна на продукты или косметику лечатся противоаллергенными препаратами. Также назначается мазь, которая помогает вернуть здоровый цвет кожи. Хорошая «правильная» мазь должна содержать витамины, которые смягчают и питают кожу.
Если вам поставлен диагноз кожного заболевания, тогда врач назначает лечение: препараты, диета. Препараты обычно растительного происхождения, они не вредят и хорошо помогают при красных пятнах. Их задача избавить кожу от недуга, погубить болезнетворный грибок, убрать шелушение и зуд.
Если вы заметили красные пятна на груди, сыпь которая сопровождается зудом, появляются родинки красного цвета, все эти и другие симптомы говорят, что организм не здоров. Прежде всего, вам нужно сходить к дерматологу, не устраивайте самолечения. Не правильные мази, травки, примочки могут только усугубить ситуацию.
Share on Facebook Share
Share on Twitter Tweet
Последние записи
Свежие комментарии
Недавно обнаружила на груди пятнышко-по краям красное, посередине темное, возвышается над кожей, но только темная часть. Похожее, как буд-то прищемила. Я обратилась к маммологу, но он сказал, что ничего страшного и если хочу, то его прижгут. На следующий день, после посещения врача, пятно исчезло, но через 10 дней опять появилось, размером побольше. Я уже боюсь и незнаю, что это может быть. Края этого пятна не ровные, а ажурные. Скажите, пожалуйста, что это может быть и к какому врачу обращаться. Иногда у меня бывают прострелы в груди от подмышечной области до соска, но врач сказал, что это остеохондроз. Ужасно переживаю, не могу спокойно спать.
Я уже боюсь и незнаю, что это может быть. Края этого пятна не ровные, а ажурные. Скажите, пожалуйста, что это может быть и к какому врачу обращаться. Иногда у меня бывают прострелы в груди от подмышечной области до соска, но врач сказал, что это остеохондроз. Ужасно переживаю, не могу спокойно спать.
Вполне возможно, что речь идет об аллергической реакции, возможно о проявлениях кожной инфекции. Без осмотра сказать, что это за пятно невозможно. Скорее всего оно не имеет отношения к злокачественным опухолям кожи. Однако важно отметить, что отечные формы рака молочной железы нередко сопровождаются покраснением кожи.
Источники: molochnaja-zheleza.ru, feoz.ru, skoraya-03.ru, polnocvet.com, www.lood.ru
Британка нашла у себя рак груди благодаря музейному сканеру
Жительница Великобритании обнаружила у себя рак молочной железы благодаря туристическому аттракциону. 41-летняя Бэл Джилл отправилась вместе с родственниками в поездку по Шотландии. Находясь в Эдинбурге, семья решила посетить местный музей «Камера-обскура и мир иллюзий», сообщает The Independent.
На одном из этажей располагалась тепловизионная камера. Бэл зашла туда и, как все остальные посетители, начала позировать и рассматривать получившиеся силуэты.
Внезапно она заметила красное пятно, означающее повышенную температуру, на своей левой груди. Сначала женщина не придала этому значения, но затем обратила внимание, что ни у кого другого такого теплового пятна не было.
Позднее Бэл прочитала в интернете, что тепловизоры могут использоваться для диагностики рака. Она сочла за лучшее обратиться к врачу, и у нее действительно диагностировали рак молочной железы – к счастью, на ранней стадии. Пациентка прошла лечение и отправила благодарственное письмо в шотландский музей.
«Я просто хотела сказать спасибо – без этой камеры я бы никогда не узнала [о болезни]. Я знаю, что камеру установили с другими целями, но этот визит действительно изменил мою жизнь», – говорится в тексте.
Сотрудники музея рассказали, что сами не подозревали о чудодейственном эффекте своего аттракциона и очень тронуты историей Бэл.
Ранее сообщалось, что 32-летняя британка десять лет принимала симптомы рака за хроническую усталость. Она воспитывала четверых детей и списывала постоянные головные боли, головокружения и упадок сил на последствия переутомления. В определенный момент самочувствие женщины ухудшилось настолько, что ее увезли в больницу, и лишь тогда был поставлен верный диагноз.
Рак соска — клиника «Добробут»
Рак соска молочной железы, известный также как рак Педжета, – злокачественное новообразование, локализующееся в области сосково-ареолярного комплекса. Неоплазия встречается редко: ее распространенность среди случаев онкологических заболеваний молочных желез по разным источникам составляет от 0,5 до 5%.
В группу риска попадают мужчины и женщины старше 50 лет. Средний показатель возраста пациентов с диагностированной болезнью Педжета соска составляет 62 года для женщин и 69 лет для мужчин. Однако в клинической практике встречались случаи заболевания у 20-летних.
Причины развития
Достоверно известных причин возникновения патологии не определено. При этом существует 2 теории, согласно которым рак Педжета может возникнуть.
- Переход злокачественного процесса в область соска. Согласно первому мнению онкологов, заболевание развивается при разрастании и метастазировании патогенных процессов из глубоких тканей молочной железы на сосково-ареолярный комплекс. Неоплазии, образованные в груди раковыми клетками Педжета, с развитием болезни перемещаются на сосок, образуя там новый вид онкозаболевания.
 Это мнение нашло большое признание: его подтверждением является тот факт, что у 90-97% пациентов с раком соска обнаруживались и другие виды злокачественных новообразований, локализующихся в области молочной железы.
Это мнение нашло большое признание: его подтверждением является тот факт, что у 90-97% пациентов с раком соска обнаруживались и другие виды злокачественных новообразований, локализующихся в области молочной железы. - Перерождение клеток. Согласно второй теории, патология развивается при внезапном аномальном перерождении клеток ареолы и соска в злокачественные.
Факторы риска
К факторам риска, увеличивающим вероятность развития неоплазии и усугубляющим ее течение, относятся:
- наследственная предрасположенность – случаи диагностированных онкологических заболеваний у ближайших членов семьи;
- раннее половое развитие – до 10 лет;
- возраст старше 50 лет;
- регулярные травмы сосково-ареолярного комплекса, трещины;
- частые контакты с канцерогенами;
- поздняя менопауза – после 55 лет;
- первичное бесплодие – невозможность забеременеть впервые;
- доброкачественные и злокачественные опухоли в одной из желез.
Рак соска: симптомы
Сопутствующая симптоматика данного вида рака характеризуется слабым началом и неспецифическими проявлениями. На начальных этапах заболевания человек сталкивается со следующими проявлениями:
- пигментные пятна в районе сосков и ареолы, обладающие красным или розовым оттенком;
- покрытая чешуйками сосково-ареолярная зона;
- повышенная чувствительность в пораженной области;
- небольшой дискомфорт в районе сосков и ареолы, проявляющийся зудом, жжением, покалыванием;
- слабовыраженный болевой синдром.
Начальным стадиям рака Педжета присуще стихание первых симптомов с последующим рецидивом и стремительным прогрессированием. На более поздних этапах пациент сталкивается уже с другими проявлениями болезни:
- гнойными выделениями из груди с кровянистыми вкраплениями;
- отечностью и воспалением сосков;
- увеличением периферических лимфоузлов;
- общей интоксикацией организма: слабостью, вялостью, повышенной температурой тела, нарушением дыхания, учащенным пульсом;
- сильными болевыми ощущениями в груди;
- деформацией сосково-ареолярной зоны.

Стадии
Согласно международной классификации TNM, болезнь Педжета соска протекает в 5 стадий:
- Характеризуется неинвазивным течением. Раковые клетки ограничены исключительно первичной опухолью, патогенные процессы не затрагивают соседние ткани и лимфатические узлы. Пациента редко беспокоят какие-либо дискомфортные ощущения и симптомы.
- I. На первой стадии раковые клетки начинают перемещаться в соседствующие ткани груди, достигая в размерах до 2 сантиметров в самой широкой области. В лимфоузлах по-прежнему нет признаков течения патологического процесса. Начиная с данного этапа, рак соска молочной железы сопровождается первыми легкими проявлениями заболевания: изменением цвета кожи, сморщиванием, шелушением.
- II. Новообразование продолжает расти и развиваться, составляет от 2 до 5 сантиметров. Раковые клетки больше не ограничены первоначальной опухолью: пальпируются подвижные подмышечные лимфатические узлы со стороны поврежденного сосково-ареолярного комплекса. Появившиеся ранее симптомы дополняются ощущением дискомфорта, легкой болью.
- III. Стадия 3A сопровождается скоплением раковых клеток в подмышечных лимфатических узлах. Со стороны поражённого соска лимфоузлы спаяны друг с другом и с окружающими тканями, в них часто наблюдаются метастазы. Размер новообразования может превышать 5 сантиметров. На стадии 3B наблюдается прорастание опухоли в соседние ткани, в том числе на грудную стенку. На предпоследнем этапе развития заболевания ярко выраженный болевой синдром и кровянистые выделения регулярно беспокоят больного.
- IV. На последней стадии возможна опухоль любого размера, поражающая все окружающие ткани. На данном этапе характерно разрастание рака в подключичные, надключичные, окологрудинные, подмышечные лимфатические узлы со стороны поражения. Появляются отдаленные метастазы в печень, легкие, головной мозг. Форма болезни становится воспалительной, развивается типичная отёчность.
 Без обезболивающих лекарственных средств поддерживать качество жизни на приемлемом уровне невозможно.
Без обезболивающих лекарственных средств поддерживать качество жизни на приемлемом уровне невозможно.
Виды
В зависимости от характера проявлений, болезнь Педжета соска включает 3 формы:
- при поражении сосково-ареолярного комплекса не формируется опухолевый узел;
- в комплексе с деформацией и патологическими процессами в соске и ареоле в тканях железы развивается опухолевый узел;
- имеется только узел в молочной железе.
Диагностика
Так как начальные симптомы рака соска практически незаметны, вовремя диагностировать заболевание затруднительно. При обнаружении первых признаков болезни Педжета человеку необходимо записаться на прием к маммологу: доктор выслушает жалобы пациента и соберет анамнез. В дальнейшем для подтверждения или опровержения предварительного диагноза, пациент направляется на прохождение обследований.
- Осмотр груди. На III и IV стадии онкозаболевания изменения в пораженных соске или ареоле достаточно выражены и характерны, что упрощает и ускоряет дальнейшую диагностику.
- Мазок. Исследование проводится при наличии типичных для патологии выделений из молочных желёз. Биологический материал, полученный при процедуре, исследуется под микроскопом, что позволяет однозначно ответить на вопрос о наличии или отсутствии онкологических отклонений.
- Маммография. Исследование в Онко Консалтинг Центре проводится в трех проекциях на самом современном низкодозовом маммографе с целью исключить другие виды рака, локализующиеся в груди. Является эффективной и информативной методикой диагностики неоплазий.
- Сцинтиграфия. Процедура позволяет обнаружить развитие новообразований доброкачественной и злокачественной природы даже на начальных стадиях при малом размере опухолей.
- Биопсия. Полученные при проведении исследования клетки и ткани (биоптат) дают достоверный ответ о характере, виде, стадии и локализации новообразования при его наличии.
 Результаты анализа дают исчерпывающую информацию, необходимую для составления корректной и эффективной схемы терапии.
Результаты анализа дают исчерпывающую информацию, необходимую для составления корректной и эффективной схемы терапии.
Лечение
Терапия рака Педжета подразумевает комплексный подход, включающий хирургическое вмешательство и гормоно-, гамма-, химиотерапию. В зависимости от стадии заболевания, больному показана одна из операций:
- Радикальная мастэктомия. Представляет собой полное удаление груди и прилегающих тканей: грудных мышц, жировой клетчатки и лимфатических узлов. Применяется на поздних стадиях инвазивных форм рака соска.
- Мастэктомия. Удаление тканей железы и малой грудной мышцы оправдано при неинвазивном виде онкозаболевания.
- Резекция. В ходе процедуры хирург удаляет ареолу, сосок и фрагмент молочной железы с локализующейся неоплазией с одномоментной реконструкцией формы груди. Или возможно проведение реконструктивной маммопластики в будущем.
При всех видах операций возможно как одномоментное, так и отсроченное восстановление объема и формы груди.
Профилактика
Меры профилактики рака соска включают:
- прохождение полного медицинского обследования не реже 1 раза в год;
- регулярное посещение маммолога;
- правильный уход за телом: ношение белья и одежды из деликатных натуральных тканей, соблюдение личной гигиены, избегание попадания прямых солнечных лучей на область груди;
- отказ от курения табака и чрезмерного употребления алкогольных напитков.
Полностью обезопасить себя от рака Педжета невозможно. Однако соблюдение приведенных рекомендаций позволит свести вероятность возникновения злокачественной опухоли в сосково-ареолярном комплексе к минимуму.
Рак груди. Симптомы и факторы риска
15 октября – Всемирный день борьбы с раком груди. Этот вид онкологии у женщин в развитых странах мира является самой частой злокачественной опухолью.

В Краснодарском крае заболеваемость раком молочной железы стоит на первом месте в структуре злокачественных новообразований у женщин.
Сегодня мы не знаем всех причин возникновения рака, но некоторые факторы риска известны. Прежде всего , это предрасположенность к злокачественным новообразованиям молочной железы. Рак молочной железы может встречаться по материнской линии у женщин первой степени родства – от мамы, бабушки, сестры, тетушки. Это отнюдь не значит, что подобное ждет и вас, но вероятность есть, и поэтому вы должны относиться к себе внимательнее, бережнее. Раз в год необходимо посещать врача и раз в месяц проводить самообследование молочных желез.
Конечно, чем старше женщина, тем больше у нее шансов заболеть. Заболеваемость раком молочной железы резко увеличивается после 40 лет, достигая максимума в 55–65 лет. Последнее обстоятельство связано с тем, что в период от 40 до 60 лет в организме женщины происходят существенные гормональные изменения, обусловленные началом развития климакса и наступлением менопаузы. Развитие климакса является нормальным физиологическим процессом, но в этот период происходит определенное снижение возможностей приспособления к новым условиям и устойчивости эндокринной системы к воздействию различных факторов, нарушающих гормональный баланс в организме. Поэтому вероятность развития опухолей молочных желез в этот период возрастает.
Раз в год необходимо посещать врача и раз в месяц проводить самообследование молочных желез.
Прослеживается связь развития рака молочной железы с нарушением детородной функции (отсутствие или поздняя беременность, самопроизвольные или искусственные аборты, отсутствие или очень короткий период грудного вскармливания ребенка), поздним началом периода полового созревания.
Все гинекологические заболевания – тоже факторы риска появления опухоли молочной железы.
Немаловажную роль играет стресс.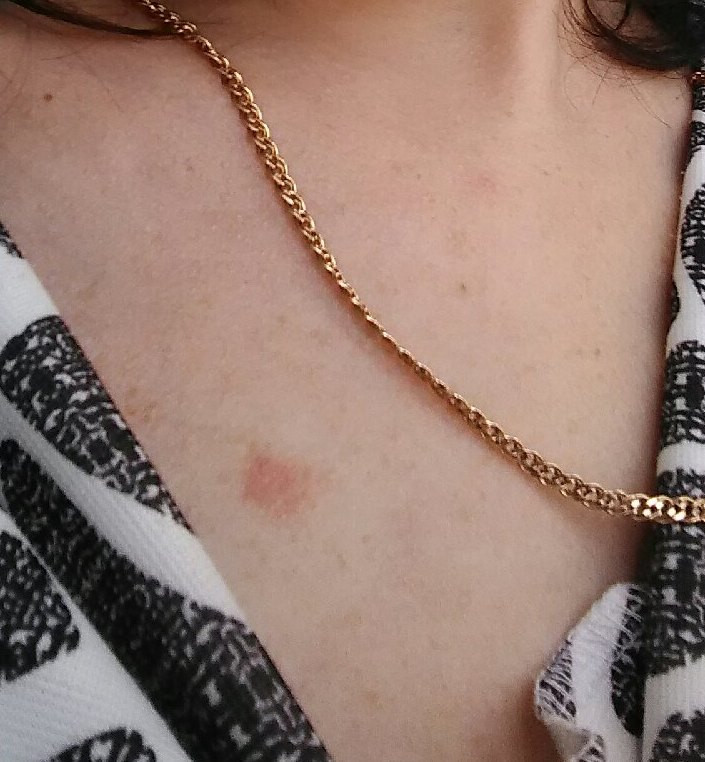 Часто именно после него происходит обострение всех форм доброкачественных болезней молочной железы и агрессивно начинается рост онкологической патологии.
Часто именно после него происходит обострение всех форм доброкачественных болезней молочной железы и агрессивно начинается рост онкологической патологии.
Иногда злокачественное новообразование вызывает травма груди. Через много лет вы уже и не помните, что кто-то когда-то нечаянно ударил вас в грудь, но именно в этом месте в дальнейшем может образоваться опухоль. Поэтому старайтесь беречь грудь от всевозможных травм.
Загрязненность окружающей среды токсичными веществами также является фактором риска в развитии злокачественного новообразования. Воздействие ионизирующей радиации может увеличить риск развития рака молочной железы.
Нельзя недооценивать и роль солнечной активности.
В связи с этим чрезвычайно актуальными являются разработка и внедрение в практику профилактических методов, которые позволяют остановить рост заболеваемости.
Важную роль в раннем выявлении рака молочной железы играет самообследование молочных желез. У женщин, владеющих данной методикой, выше медицинская активность и онкологическая настороженность, они чаще обнаруживают у себя опухоли меньшего размера, чем женщины, не обученные этой методике. Самообследование рекомендуется проводить систематически, один раз в месяц, в первую неделю после окончания менструации (в этот период молочная железа физиологически размягчена), а тем, у кого наступила менопауза, каждое первое число месяца. Прежде всего, необходимо обращать внимание на белье (бюстгалтер), нет ли каких-либо пятен на нем. При появлении отделяемого из молочной железы необходимо срочно обратиться к врачу-онкологу.
Специалисты советуют следующий способ самодиагностики
Осмотр молочных желез производят в двух положениях: стоя и лежа.
Разденьтесь до пояса, встаньте перед зеркалом и внимательно рассмотрите молочные железы – их расположение, увеличение или уменьшение размеров одной железы по отношению к другой.
Заведите руки за голову и еще раз внимательно взгляните, нет ли на коже молочной железы каких-либо втяжений, морщинок, складок, рубчиков, пятен и набуханий, которых раньше не замечали. Повернувшись сначала правым боком, потом левым, осмотрите всю кожу молочных желез. Присмотритесь, насколько одинаковы и симметричны соски и кружки вокруг них – ареолы. Должно насторожить, если один сосок втянут, а другой обычной формы.
Затем лягте на спину, подложив под лопатку обследуемой стороны небольшой валик (свернутое полотенце) или подушечку. Руку на стороне обследуемой молочной железы поднимите и положите на лоб тыльной поверхностью. Благодаря этому молочная железа находится в распластанном на грудной стенке виде и облегчает обследование. Ведите руку нежно, но достаточно настойчиво, чтобы тщательно, не торопясь (по часовой стрелке или против), все проверить. При этом постоянно углубляйтесь пальцами вглубь: не катается ли там что-нибудь жесткое, нет ли каких-то уплотнений, болезненных зон. Теперь переходите к другой груди.
Обязательно надо прощупать подмышечные впадины – левой рукой правую и наоборот. Аккуратно возьмите сосок двумя пальцами – убедитесь, что за ним нет уплотнений. Немного сожмите сосок. Посмотрите, нет ли выделений. Если вы не беременны и не кормите ребенка грудью, выделений быть не должно. Не стоит паниковать и мамам маленьких детей, которым нет трех лет, – после рождения малыша следы лактации могут проявляться на протяжении двух – трех лет (тогда выделения бывают прозрачными либо напоминающие молоко, молозиво). У остальных женщин тревогу должны вызывать выделения любого цвета: прозрачные, белые, сероватые, зеленоватые и особенно – бурые, кровянистые.
Конечно, важно регулярно проводить самообследование. Но самодиагностика не заменяет медицинского обследования, поэтому не надо забывать о регулярных ежегодных визитах к гинекологу или маммологу. Помимо самообследования, раз в год обязателен осмотр у врача-маммолога. Женщинам после 35 лет необходимо делать маммографию. Между 40 и 49 годами маммография делается раз в два года (если врач не порекомендует иную схему), а после 50 лет – каждый год.
Женщинам после 35 лет необходимо делать маммографию. Между 40 и 49 годами маммография делается раз в два года (если врач не порекомендует иную схему), а после 50 лет – каждый год.
Факторы риска развития рака молочной железы
-
Гормональные факторы: аборты, отсутствие беременности и родов, поздние первые роды, различного рода гормональные нарушения, раннее начало менструации, поздняя менопауза. -
Наследственные факторы: онкозаболевания у родственников. -
Факторы, связанные с образом жизни, а также сопутствующие заболевания, такие как курение, употребление алкоголя, употребление нездоровой пищи, недостаточная физическая активность, избыточный вес, сахарный диабет, гипертоническая болезнь.
Своевременная диагностика, соответствующее лечение на ранних стадиях способствуют выздоровлению, улучшению качества жизни (путем сохранения железы), что немаловажно для современной женщины!
При этих симптомах надо срочно показаться онкологу
-
Если есть прощупываемый узел в области молочной железы или подмышечной впадине. -
При диффузном уплотнении всей молочной железы. -
При деформации кожи в области молочных желез с участками, похожими на «лимонную корочку». -
При отеке, покраснении, болезненности молочной железы, увеличении ее размеров. -
При утолщении, втяжении соска, появлении на нем сухих или мокнущих корочек.
При наличии любых изменений в молочной железе или при возникновении ощущений, не свойственных предыдущему самоосмотру, следует немедленно обратиться к врачу. Если медицинский диагноз уже поставлен или вы направлены к врачу-онкологу в онкодиспансер, не переживайте и не отчаивайтесь. Надо вовремя пролечить заболевание. Полноценное обследование и лечение заболеваний молочной железы жители края получают в краевом онкодиспансере по адресу: г. Краснодар, ул. Димитрова, 146. Тел. регистратуры поликлиники +7 (861) 233-66-04.
Надо вовремя пролечить заболевание. Полноценное обследование и лечение заболеваний молочной железы жители края получают в краевом онкодиспансере по адресу: г. Краснодар, ул. Димитрова, 146. Тел. регистратуры поликлиники +7 (861) 233-66-04.
Не занимайтесь самолечением, обращайтесь к врачу!
Профилактика рака: методы самообследования молочных желез
Женская грудь – красота и проблемы…
К груди, как весьма уязвимой части женского тела, нужно относиться очень трепетно.
Большинство гонят от себя мысли о страшных болезнях, таких, например, как рак груди. Но, чем больше вы будете знать об этой угрозе, тем активнее будете стараться её предотвратить.
По статистике, на вопрос «Когда вы в последний раз были у маммолога?» три четверти женщин отвечают: «Никогда» Такое отношение к самой нежной области женского тела недопустимо. Ведь даже болезненное напряжение в груди перед менструацией, небольшие уплотнения и незначительные выделения из сосков являются поводом обратиться к врачу. Кстати, на состоянии бюста могут сказаться и проблемы со щитовидной железой, надпочечниками, стрессы, прием гормональных препаратов и контрацептивов.
Береги грудь от травм
Даже небольшой удар может привести к серьезным проблемам с бюстом. Поэтому обязательно пристегивайтесь за рулем, прикрывайте грудь руками, если находитесь в толпе. Ведь небольшой синяк пройдет через неделю, а серьезные проблемы могут появиться гораздо позже. На месте удара формируется уплотнение, которое легко перерождается в злокачественную опухоль.
Не увлекайтесь загаром
И солярий, и солнце могут спровоцировать рост раковой опухоли. Тем более что та или иная патология груди встречается у каждой пятой женщины старше 35 лет. Если вас угнетает вид Белоснежки, и вы не готовы отказаться от легкого загара, в солярии прикрывайте грудь руками, а на солнце выходите до 12 или после 17 часов, используя за 15 минут до этого защитный крем.
Обратите внимание на питание
Здоровая грудь требует отказа не только от сигарет, но и от алкоголя. Максимум, что ты можешь себе позволить – это бокал красного вина. Включите в свой рацион продукты, насыщенные витамином С – лимоны, киви, болгарский перец, капусту. Не стоит отказываться от моркови, помидоров, укропа и шпината, которые содержат витамин А – он повышает противоопухолевую сопротивляемость. Растительное масло и крупы, благодаря витамину Е предотвращают или тормозят появление опухолей и замедляют процесс старения. Важную роль в профилактике рака груди играет селен. Он способен избирательно накапливаться в опухолевых клетках и препятствовать их разрушительной деятельности. Поэтому включите в рацион семечки, чеснок, креветки и рыбу.
Родите малыша
Практически все врачи-маммологи говорят о том, что на здоровье бюста благотворно влияют рождение ребенка и естественное вскармливание. По данным британского фонда Cancer Research, риск развития рака груди уменьшается на 7 процентов с рождением малыша. Каждый год естественного кормления сокращает возможность появления болезни еще на 4,3 процента. Поэтому не откладывайте первую беременность надолго.
Купите правильный бюстгальтер
Выбирая правильный бюстгальтер, надо придерживаться нескольких правил. Во-первых, грудь должна полностью занимать чашку. Во-вторых, не стоит злоупотреблять «пуш-ап». Это, без сомнения, выглядит эффектно, но неизбежно нарушает кровообращение. И, наконец, избегай узких лямок, которые могут врезаться в плечи, оставляя следы. Маммологи говорят, что чем шире бретельки, тем равномернее распределяется тяжесть молочных желез.
Займитесь самообследованием
Постарайтесь узнать, были ли в вашем роду у женщин проблемы с грудью. Если да – срочно обучись приемам самообследования. Периодически ощупывай грудь, чтобы выявить наличие уплотнений, узелков, шероховатостей на коже, болезненности. Самообследование нужно проводить раз в месяц (причем в одни и те же дни!). Если обнаружите что-то непонятное – срочно к врачу.
Самообследование нужно проводить раз в месяц (причем в одни и те же дни!). Если обнаружите что-то непонятное – срочно к врачу.
Самообследование молочных желез является важным и эффективным методом ранней диагностики доброкачественных образований и рака молочной железы. Как показали исследования в Швеции, Англии и Италии женщины, регулярно выполняющие самообследование, и, владеющие правильной техникой его проведения, обнаруживают у себя малейшие изменения.
Самообследование состоит из нескольких этапов: осмотр молочных желёз, осмотр с поднятыми руками, пальпация молочной железы, обследование правой и левой молочных желез, выявление изменений при надавливании на сосок и ареолу, самопальпация, лёжа на спине, исследование состояния лимфатических узлов.
Осмотр начинают с белья в тех местах, где оно соприкасается с кожей, чтобы убедиться в отсутствии каких-либо пятен. Затем молочные железы внимательно осматривают перед зеркалом, стоя прямо и опустив руки вдоль туловища, обращая внимание на изменение объёма и формы груди, цвета кожи, соска и около соскового кружка. Следует отметить отсутствие или наличие отёка рук, шеи, что, как правило, связано с нарушением оттока лимфы. Осмотр надключичной, подключичной и подмышечной области позволяется выявить появление сглаженности стороны, которое свидетельствует о наличии увеличения лимфатических узлов.
Осмотр с поднятыми руками. Подняв руки на голову, внимательно осматривают молочные железы со всех сторон, оценивая форму, объём и любую недавно появившуюся асимметрию.
При осмотре стоя, с поднятыми на голову руками, важно обратить внимание на:
- изменение очертание и формы одной молочной железы по отношению к другой;
- подтянутость железы вверх или в сторону, смещаемость или фиксацию;
- появление припухлости и покраснения кожи на ограниченном участке или по всей железе;
- появление втяжений, уплотнений или узлов в ткани железы и толще кожи;
- шелушение кожного покрова молочной железы;
- появление корочек, свищей и изъязвлений кожи;
- появление кровянистых выделений из соска;
- уплотнение, припухлость и покраснения на соске;
- «опухание» плеча или пространства в подмышечной впадине.

Пальпация молочной железы. В положении стоя указательный, средний и безымянный пальцы руки следует положить плашмя на грудь в области ареолы и соска, затем надавить на поверхность железы.
При пальпации следует обратить внимание на:
- изменение структуры молочной железы на ощупь;
- появление ощущения дискомфорта или непривычной боли в молочной железе.
Обследование правой молочной железы: правая рука поднята вверх и запрокинута за голову. Мысленно разделив молочную железу на четыре части (квадранты) следует провести обследование каждой из них квадрант за квадрантом. Необходимо помнить, что молочная железа наиболее развитая и плотная на уровне верхнего наружного квадранта.
Правая молочная железа ощупывается подушечками и двумя фалангами трёх-четырёх пальцев левой руки. Пальцы кладут плашмя, и, начиная с верхнего наружного квадранта, круговыми движениями по часовой стрелке, поступательными движениями сантиметр за сантиметром, передвигаясь по молочной железе, ощупывают все зоны. Очень важно при пальпации не захватывать кончиками пальцев ткань молочной железы, а только прикладывать пальцы плашмя. Затем в той же последовательности необходимо провести обследование левой молочной железы.
Выявление изменений при надавливании на сосок и ареолу. Бережно прощупывается сосок, затем он сдавливается между двумя пальцами и обращается внимание на отсутствие или появление выделений из соска.
Самопальпация, лёжа на спине. Подложив пол одну из лопаток подушку или свёрнутое полотенце, следует лечь таким образом, чтобы обследуемая железа распласталась на грудной стенке. Рука этой же стороны кладётся под голову или на лоб.
Мягко, подушечками 2-4-го пальцев ощупайте противоположной рукой наружную часть железы снизу концентрическими и радиальными движениями соска к подмышечной впадине, обращая внимание и на участок между железой и подмышечной впадиной. Обязательно обследование и подмышечной и надключичной области с целью выявления изменения лимфатических узлов. Также подушечками пальцев ощупывают внутреннюю сторону молочной железы сверху вниз и от соска к середине грудной клетки. Все те же приёмы используют после поворота в противоположную сторону и укладки подушки (валика) под лопатку.
Обязательно обследование и подмышечной и надключичной области с целью выявления изменения лимфатических узлов. Также подушечками пальцев ощупывают внутреннюю сторону молочной железы сверху вниз и от соска к середине грудной клетки. Все те же приёмы используют после поворота в противоположную сторону и укладки подушки (валика) под лопатку.
Исследование состояния лимфатических узлов. Ощупывая подмышечную впадину, следует попытаться прощупать лимфатические узлы. Если они прощупываются, следует обратиться к врачу, особенно, если лимфатические узлы появились недавно или их форма изменилась.
Обязательно обращать внимание на размеры, подвижность, степень увеличения подмышечных лимфатических узлов с соответствующей стороны.
Методы самообследования молочных желез не сложные, но требуют навыка и регулярности. Лучше заниматься этим каждый месяц, спустя 7–10 дней после окончания менструации, когда ткани молочной железы достаточно мягкие. Если же женщина в менопаузе, ей желательно выбрать для такого обследования определенное число и повторять процедуру в этот день ежемесячно.
Важно
Особенно внимательными должны быть женщины, у которых присутствуют следующие факторы риска:
- отсутствие детей;
- рождение первого ребенка в возрасте старше 30 лет;
- много абортов;
- раннее начало менструаций;
- поздняя менопауза;
- онкологические заболевания груди в семье;
- преобладание в питании высококалорийной, жирной пищи;
- нередкое употребление алкоголя;
- продолжительное лечение гормональными препаратами и использование противозачаточных пилюль.
По информации Центра медицинской профилактики Югры
Красное пятно на грудине у женщины
Появление красных пятен на грудине у женщины может быть связано с различными заболеваниями организма – от аллергической реакции и до рака молочной железы. Первые признаки появляются в независимости от возрастных показателей. Поэтому при появлении красных, розовых или коричневых участков на груди, следует сверить пятно с особенностями различных проявлений – от этого и будет зависеть, к какому врачу обращаться и что предпринять.
Первые признаки появляются в независимости от возрастных показателей. Поэтому при появлении красных, розовых или коричневых участков на груди, следует сверить пятно с особенностями различных проявлений – от этого и будет зависеть, к какому врачу обращаться и что предпринять.
Причины пятен
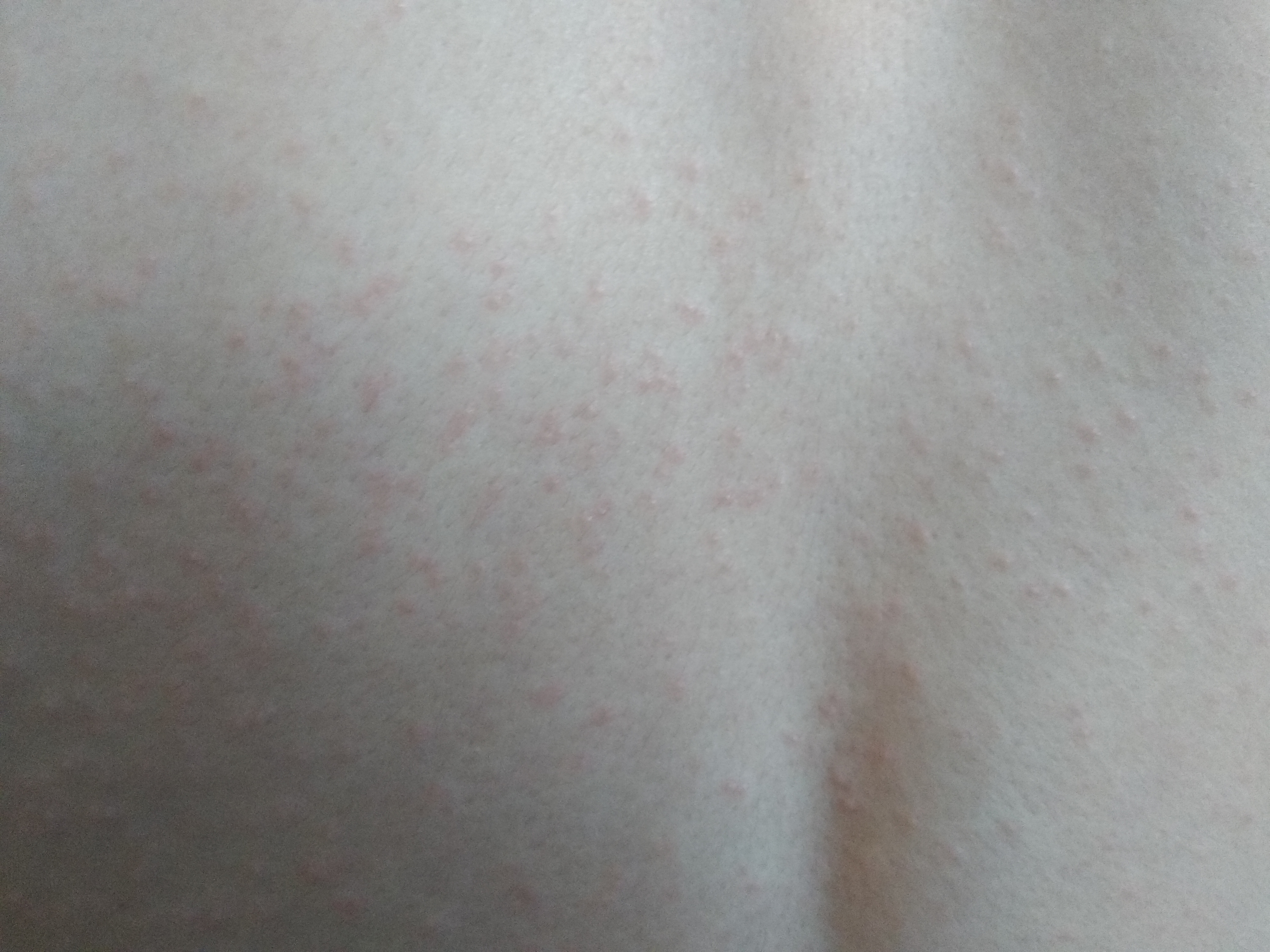
как выглядят на фото красные пятна на грудине у женщин
К возникновению пигментированных участков кожи на грудине у женщин могут привести различные факторы:
- Аллергические реакции. В основном такие пятна сопровождаются зудом и дискомфортом. При устранении аллергена кожа может самопроизвольно очищаться, а при следующем контакте проблема возникает вновь. Спровоцировать возникновение пятен могут моющие и косметические средства, синтетическое белье, прием некоторых лекарственных препаратов. Пятно может быть выражено скоплением мелких красных точек. Если пятно у женщины имеет единичный характер и расположено между грудями, то причиной может быть ношение бюстгальтера. Косточки лифчика могут натирать кожу, а никель, который входит в их состав, попадая на пораженные ткани, вызывает аллергическую реакцию и повторное раздражение эпидермиса.
- Потница. При этом локализация пятен может быть в области грудины, живота и шеи. Обычно она проявляется в теплое время года при чрезмерном потоотделении.
- Прием лекарственных препаратов. Если в течение нескольких суток или недели после начала терапии появляются пятна на грудине, то следует пересмотреть схему лечения. Иногда достаточно отменить лекарство для устранения последствий. В остальных случаях рекомендуется прием антигистаминных препаратов.
- Наличие стрессовых ситуаций. При постоянном психологическом перенапряжении, недосыпании, волнении у женщины на грудине может появиться пятно розового или красного цвета, причем иногда оно сопровождается сильным зудом. Чтобы избавиться от такого состояния стоит посетить невропатолога, который помимо местных средств назначит антигистаминные и успокоительные препараты.

- Экзема. Это заболевание может носить как единичный, так и множественный характер несимметричных высыпаний на любом участке человеческого тела. Такие пятна сопровождаются сильным зудом, шелушением, могут мокнуть. В таком случае лучше пройти консультацию дерматолога.
- Рак груди. Рожеподобная разновидность заболевания проявляется появлением красных пятен на грудине у женщины, которые сопровождаются болью, уплотнением кожи в месте поражения, припухлостью. Обычно у больной поднимается температура.
- Мастит. Чаще всего можно встретить лактационную форму болезни, когда происходит застой молока в протоках железы. Характерной особенностью мастита является боль, припухлость в месте пятна на грудине. Часто отмечается подъем температуры. Для устранения явлений необходимо производить сцеживания и массаж поврежденной области. Если вовремя не оказать помощи женщине, то начинается гнойный процесс, который приводит к хирургическому вмешательству. В тяжелых случаях показано назначение антибиотиков, спазмолитиков и антигистаминных средств. При подозрении на мастит следует отказаться от кормления ребенка таким молоком, дабы не инфицировать кроху. Для сохранения лактации необходимо сцеживать молоко, тогда после выздоровления можно будет продолжить грудное вскармливание малыша. Не лактационная форма может появиться при повреждении механическим путем, также при обморожении, попадании инфекции.
Еще немного про рак молочной железы
Рожеподобный рак приводит к появлению красных пятен из-за реакции сосудов на разрастание опухолевых клеток в периваскулярных щелях и капиллярах, такие участки обычно имеют неровные края.
Маститоподобная форма протекает с покраснением кожи грудины, место становится похоже на апельсиновую корку. Из-за нарушения оттока лимфы молочная железа сильно увеличивается в размере, ощущается ее уплотнение по всей поверхности и болезненность пораженной области. Температура тела резко увеличивается и тяжело сбивается.
Очень сложно отличить мастит от рака молочной железы, поэтому при любых симптомах, указывающих на эти заболевания, следует неотлагательно обратиться к врачу.
Грибковые инфекции
Отдельным пунктом можно выделить красные пятна с коричневым оттенком на грудине у женщины, вызванные грибком. Такие участки имеют сформированные четкие контуры, они могут не только чесаться, но и шелушиться. Если при загаре пятно становится светлее остальной кожи, то возбудителем инфекции является розовый лишай. Наличие пузырьков и шелушения в месте поражения говорит о наличии инфекции.
Красные пятна на грудной клетке у мужчин
У сильной половины человечества появление красных пятен на грудине может быть вызвано проблемами в работе ЖКТ, ношением тесного или синтетического белья, чрезмерной потливостью и аллергическими реакциями. Обычно мужчины редко страдают от этой проблемы.
Диагностические меры
Каждой женщине показан самостоятельный осмотр молочной железы, который необходимо проводить регулярно:
- Осмотр груди на предмет симметрии и видимых изменений. Руки необходимо поднять вверх, потом опустить вниз.
- Провести пальпацию каждой груди. Выполнять это следует противоположной рукой. Давить не стоит, все движения осуществляются плавно и аккуратно.
- Осмотр соска. При легком надавливании на него следует оценить характер выделяемого, если он есть.
- После всех манипуляций необходимо лечь на спину и провести оценку молочной железы по тем же правилам.
При обнаружении изменений размера, появлении уплотнения, выделения из сосков, боли при пальпации или наличия красных, коричневых или розовых пятен на грудине, женщине следует показаться маммологу.
Специалист проводит несколько иное обследование, которое заключается в проведении:
- пальпации и первичного осмотра грудины, сбора жалоб пациентки;
- маммографии, рентгеновского снимка;
- посева на определение флоры;
- УЗИ, которое помогает диагностировать наличие кист и других образований грудины;
- МРТ, особенно эффективно при подозрении на развитие опухоли;
- соскоба с пятен при подозрении на дерматологические заболевания;
- биопсии пораженных тканей, необходима при выявлении раковых клеток.

При подозрении на аллергическую реакцию проводятся кожные пробы и сдача анализов на аллергены.
Лечение красных пятен на груди
После сдачи всех анализов и прохождения необходимых обследований терапевтические меры направляются на локализацию причины появления пятна:
- При аллергии показана диета и прием антигистаминных препаратов, пользование гипоаллергенными моющими средствами и контроль за состоянием пациента.
- При потнице необходимо обеспечить коже дыхание за счет ношения просторных вещей из натуральных материалов. Обработка поврежденных участков грудины травяными отварами и ежедневный душ.
- При психологических проблемах женщине помогает прием успокаивающих препаратов.
- При экземе показано дополнительное обследование, так как лечение одних симптомов не даст положительного результата.
- При мастите показан массаж, регулярное сцеживание, прием препаратов, понижающих температуру, местных кремов и мазей для снятия воспалительного процесса.
- При раке грудины сначала определяется степень прогрессирования болезни и вовлеченность тканей. Далее курс включает прием препаратов или хирургическое вмешательство с последующим облучением и химиотерапией.
К кому врачу обратиться?
Красные пятна на грудине могут иметь различные способы возникновения, поэтому и лечение зависит от характера жалоб. В любом случае появление пятен у женщин на грудине не должно оставаться без внимания.
При появлении зуда на пораженном участке, который прекращается или уменьшается после приема антигистаминных препаратов, следует посетить аллерголога. Если пятно по-прежнему чешется или появляются пузырьки, гнойное содержимое или шелушение, то в этом случае необходимо идти к дерматологу. Когда характер жалоб значительно отличается от предыдущих проблем и включает огрубение, уплотнение и припухлость кожи, сочетающиеся с болевыми ощущениями при прикосновении или в состоянии покоя, повышением температуры, то необходимо срочно обратиться к маммологу. При ранней диагностике лечение проходит быстрее и даже при раке молочной железы иногда удается обойтись без хирургического вмешательства.
При ранней диагностике лечение проходит быстрее и даже при раке молочной железы иногда удается обойтись без хирургического вмешательства.
Рекомендуем прочитать
Причины и когда обратиться к врачу
Сыпь, которая появляется под грудью или на груди, может возникнуть в результате раздражения кожи или аллергической реакции. Другие причины могут включать инфекции и кожные заболевания, такие как экзема и псориаз.
В этой статье мы опишем некоторые причины появления сыпи под грудью и варианты лечения. Мы также рассказываем, когда следует обратиться к врачу.
Экзема, или атопический дерматит, представляет собой длительное аутоиммунное заболевание, которое обычно поражает детей, но может возникать и у взрослых.
Экзема вызывает появление пятен на коже:
- зуд
- красный
- сухой, потрескавшийся или чешуйчатый
- болячка
Сыпь может развиваться на любой части тела, но обычно поражает руки и локти , колени и лицо.
Это может также произойти в складках кожи, например, под грудью или там, где ноги соприкасаются с ягодицами. Симптомы имеют тенденцию появляться и исчезать, а степень тяжести варьируется от человека к человеку.
Врачи не до конца понимают, что вызывает экзему, но некоторые вещи, кажется, вызывают симптомы у некоторых людей.Общие триггеры включают:
- мыло
- детергенты
- определенные продукты
- стресс
- погода
Лечение экземы включает увлажняющие кремы или смягчающие средства, а также местные стероиды и антигистаминные препараты. Это помогает избежать контакта с известными триггерами.
Узнайте больше об экземе здесь.
Тепловая сыпь возникает, когда протоки потовых желез в коже закупориваются, и пот течет обратно в железу.
Другие названия тепловой сыпи включают потницу, потовую сыпь и потницу.
Тепловая сыпь обычно состоит из маленьких красных пятен, которые могут вызывать зуд, покалывание или опухание.
Заболевание часто встречается у новорожденных, потому что их потовые железы еще не полностью развиты, но может возникнуть у любого.
Тепловая сыпь возникает из-за чрезмерного потоотделения и может включать:
- жаркая влажная погода
- ношение тяжелой или не дышащей одежды
- интенсивные упражнения или физическая активность
- лихорадка
Люди могут облегчить симптомы тепловой сыпи с помощью холода компрессы, прохладный душ, лосьон с каламином и мягкие стероидные кремы.
Узнайте больше о тепловой сыпи здесь.
Контактный дерматит — это разновидность экземы, которая возникает при контакте кожи с определенным аллергеном или раздражителем.
Обычно вызывает зудящую красную сыпь, которая также может быть опухшей, сухой и покрытой волдырями. В зависимости от типа реакции эта сыпь может появиться практически сразу или через несколько часов или дней.
Общие триггеры контактного дерматита включают:
- мыло, моющие и дезинфицирующие средства
- растения, такие как ядовитый плющ
- косметика, парфюмерия и туалетные принадлежности
- ювелирные изделия
- химические вещества и растворители
Лечение контактного дерматита зависит от от причины и типа реакции, но может включать смягчающие средства, антигистаминные препараты, а также местные и пероральные стероиды.Это также помогает избежать известных триггеров.
Узнайте больше о контактном дерматите здесь.
Крапивница — это зудящая сыпь в виде красных шишек или рубцов, которые могут развиваться на любом участке кожи, в том числе под грудью. Шишки обычно бледнеют или становятся белыми, когда на них давит человек.
Крапивница часто возникает в результате аллергической реакции. Триггеры могут включать:
- продукты, такие как орехи, моллюски и молоко
- лекарства, такие как некоторые антибиотики и аспирин
- укусы и укусы насекомых
- латекс
- перхоть животных
- пылевые клещи
- пыльца
- растения
Крапивница также может быть симптомом анафилаксии — тяжелой и потенциально опасной для жизни аллергической реакции, требующей немедленной медицинской помощи. Другие симптомы анафилаксии могут включать:
Другие симптомы анафилаксии могут включать:
- затрудненное дыхание или хрипы
- отек лица, рук и ног
- тошноту и рвоту
- обморок, головокружение или потерю сознания
Дополнительные проблемы, которые могут вызвать крапивницу, включают :
- бактериальные и вирусные инфекции
- эмоциональный стресс
- физические триггеры, такие как давление, температура, пребывание на солнце и упражнения
Лечение крапивницы включает прием антигистаминных препаратов и избегание известных триггеров.Людям с тяжелой или стойкой крапивницей врач может назначить стероиды или направить их к дерматологу.
Узнайте больше о ульях здесь.
Псориаз — хроническое заболевание кожи, при котором появляются толстые участки красной, чешуйчатой и зудящей кожи. Эти пятна могут появиться на любом участке тела, но часто они появляются на локтях, коленях, пояснице, руках и лице.
Существует несколько типов псориаза, каждый из которых имеет свои особенности, и степень тяжести может варьироваться от человека к человеку.Симптомы псориаза часто обостряются, а затем на время уменьшаются.
Обратный псориаз — наиболее распространенный тип, развивающийся под грудью. Сыпь характеризуется гладкими красными пятнами кожи в складках тела.
Обратный псориаз часто возникает под грудью, в подмышечных впадинах или в области паха. Обычно он не вызывает появления шелушащихся пятен, которые возникают при других типах псориаза.
Варианты лечения могут включать лекарства местного действия, световую терапию, а также системные или биологические препараты.
Узнайте больше о псориазе здесь.
Чесотка — это заболевание, которое возникает, когда паразитические клещи зарываются в кожу. Основной симптом — зудящая сыпь из крошечных красных пятен. Зуд, как правило, усиливается ночью, а расчесывание сыпи может вызвать появление язв.
Сыпь может появиться на любой части тела, но следы норы обычно появляются в таких областях, как:
- кожа между пальцами рук и ног
- кожные складки под грудью
- соски
- запястья , ладони, локти и подмышки
- линия талии или пояса
- голова, лицо или шея
- подошвы стоп у младенцев и детей
- область паха и ягодиц
Чесотка заразна, и есть не являются эффективными лекарствами, отпускаемыми без рецепта, поэтому важно обратиться за медицинской помощью.Врач может назначить лечебные кремы или лосьоны, чтобы убить клещей и облегчить симптомы.
Узнайте больше о чесотке здесь.
Целлюлит — это бактериальная инфекция глубоких слоев кожи и тканей под ними. Обычно это происходит в груди, а не на коже под ней, но при целлюлите грудь может казаться и ощущаться:
- красная
- опухшая
- горячая
- нежная
- болезненная
Другие симптомы могут включать:
- волдыри, заполненные гноем
- усталость
- лихорадка или озноб
- тошнота и рвота
- головокружение
- спутанность сознания
Симптомы этой инфекции могут возникать внезапно и быстро прогрессировать.Людям с симптомами целлюлита следует немедленно обратиться за медицинской помощью. Тяжелые инфекции могут распространяться на другие части тела и становиться опасными для жизни.
Врачи лечат целлюлит антибиотиками, которые человеку, возможно, потребуется принимать в течение 7–14 дней. Хотя симптомы обычно улучшаются в течение нескольких дней после лечения, важно пройти полный курс лечения антибиотиками.
Узнайте больше о целлюлите здесь.
Некоторые вирусные инфекции могут вызывать сыпь под грудью.К ним относятся:
Ветряная оспа
Ветряная оспа или ветряная оспа возникает в результате заражения вирусом ветряной оспы. Это очень заразное заболевание.
Ветряная оспа обычно начинается с зудящей красной пятнистой сыпи на груди, спине и лице, а не под грудью. В течение нескольких дней эти пятна превращаются в заполненные жидкостью пузыри, которые со временем покрываются коркой.
Другие симптомы могут включать:
- лихорадка
- головная боль
- усталость
- потеря аппетита
- боли в мышцах
Подробнее о ветряной оспе можно узнать здесь.
Опоясывающий лишай
Опоясывающий лишай, или опоясывающий лишай, представляет собой болезненную сыпь, которая обычно развивается в виде единой полосы на одной стороне тела, например, под одной грудью.
Сыпь обычно длится 2–4 недели и начинается с красных пятен, которые превращаются в зудящие волдыри, которые покрываются коркой в течение 7–10 дней.
Некоторые люди испытывают сильную боль, покалывание или зуд в пораженной области до появления сыпи. Другие симптомы опоясывающего лишая:
- головная боль
- лихорадка и озноб
- общее недомогание
Опоясывающий лишай может развиться у любого, кто когда-либо болел ветряной оспой.Опоясывающий лишай может возникнуть в любом возрасте, но чаще встречается у взрослых в возрасте 60 лет и старше.
Врачи могут назначать противовирусные или обезболивающие людям с опоясывающим лишаем. Некоторые домашние процедуры включают лосьон с каламином, влажные компрессы и овсяные ванны.
Узнайте больше о черепице здесь.
Обратитесь к врачу при возникновении серьезной, стойкой, болезненной или повторяющейся сыпи. Также проконсультируйтесь с врачом, если сыпь появляется вместе с другими тревожными симптомами, такими как жар, тошнота или рвота.
Сыпь, такая как крапивница, также может быть симптомом анафилаксии, потенциально опасной для жизни аллергической реакции, требующей немедленной медицинской помощи.
Если у человека также есть какие-либо из следующих симптомов, позвоните в службу 911 или отвезите его в отделение неотложной помощи:
- затрудненное дыхание или хрипы
- отек лица, рук и ног
- тошнота и рвота
- обморок, головокружение или потеря сознания
Сыпь, которая появляется под грудью, часто возникает в результате раздражения кожи или аллергических реакций.
Однако сыпь в области груди также может быть вызвана такими инфекциями, как опоясывающий лишай, целлюлит, корь, ветряная оспа и скарлатина. Некоторые другие возможные причины включают псориаз, экзему и тепловую сыпь.
Людям с тяжелой, повторяющейся или повторяющейся сыпью, которая сопровождается другими тревожными симптомами, следует обратиться к врачу, например дерматологу. Немедленно обратитесь к врачу, если сыпь сопровождает другие возможные симптомы анафилаксии.
Причины и когда обратиться к врачу
Сыпь, которая появляется под грудью или на груди, может возникнуть в результате раздражения кожи или аллергической реакции.Другие причины могут включать инфекции и кожные заболевания, такие как экзема и псориаз.
В этой статье мы опишем некоторые причины появления сыпи под грудью и варианты лечения. Мы также рассказываем, когда следует обратиться к врачу.
Экзема, или атопический дерматит, представляет собой длительное аутоиммунное заболевание, которое обычно поражает детей, но может возникать и у взрослых.
Экзема вызывает появление пятен на коже:
- зуд
- красный
- сухой, потрескавшийся или чешуйчатый
- болячка
Сыпь может развиваться на любой части тела, но обычно поражает руки и локти , колени и лицо.
Это может также произойти в складках кожи, например, под грудью или там, где ноги соприкасаются с ягодицами. Симптомы имеют тенденцию появляться и исчезать, а степень тяжести варьируется от человека к человеку.
Врачи не до конца понимают, что вызывает экзему, но некоторые вещи, кажется, вызывают симптомы у некоторых людей. Общие триггеры включают:
- мыло
- детергенты
- определенные продукты
- стресс
- погода
Лечение экземы включает увлажняющие кремы или смягчающие средства, а также местные стероиды и антигистаминные препараты.Это помогает избежать контакта с известными триггерами.
Узнайте больше об экземе здесь.
Тепловая сыпь возникает, когда протоки потовых желез в коже закупориваются, и пот течет обратно в железу.
Другие названия тепловой сыпи включают потницу, потовую сыпь и потницу.
Тепловая сыпь обычно состоит из маленьких красных пятен, которые могут вызывать зуд, покалывание или опухание.
Заболевание часто встречается у новорожденных, потому что их потовые железы еще не полностью развиты, но может возникнуть у любого.
Тепловая сыпь возникает из-за чрезмерного потоотделения и может включать:
- жаркая влажная погода
- ношение тяжелой или не дышащей одежды
- интенсивные упражнения или физическая активность
- лихорадка
Люди могут облегчить симптомы тепловой сыпи с помощью холода компрессы, прохладный душ, лосьон с каламином и мягкие стероидные кремы.
Узнайте больше о тепловой сыпи здесь.
Контактный дерматит — это разновидность экземы, которая возникает при контакте кожи с определенным аллергеном или раздражителем.
Обычно вызывает зудящую красную сыпь, которая также может быть опухшей, сухой и покрытой волдырями. В зависимости от типа реакции эта сыпь может появиться практически сразу или через несколько часов или дней.
Общие триггеры контактного дерматита включают:
- мыло, моющие и дезинфицирующие средства
- растения, такие как ядовитый плющ
- косметика, парфюмерия и туалетные принадлежности
- ювелирные изделия
- химические вещества и растворители
Лечение контактного дерматита зависит от от причины и типа реакции, но может включать смягчающие средства, антигистаминные препараты, а также местные и пероральные стероиды.Это также помогает избежать известных триггеров.
Узнайте больше о контактном дерматите здесь.
Крапивница — это зудящая сыпь в виде красных шишек или рубцов, которые могут развиваться на любом участке кожи, в том числе под грудью. Шишки обычно бледнеют или становятся белыми, когда на них давит человек.
Крапивница часто возникает в результате аллергической реакции. Триггеры могут включать:
- продукты, такие как орехи, моллюски и молоко
- лекарства, такие как некоторые антибиотики и аспирин
- укусы и укусы насекомых
- латекс
- перхоть животных
- пылевые клещи
- пыльца
- растения
Крапивница также может быть симптомом анафилаксии — тяжелой и потенциально опасной для жизни аллергической реакции, требующей немедленной медицинской помощи.Другие симптомы анафилаксии могут включать:
- затрудненное дыхание или хрипы
- отек лица, рук и ног
- тошноту и рвоту
- обморок, головокружение или потерю сознания
Дополнительные проблемы, которые могут вызвать крапивницу, включают :
- бактериальные и вирусные инфекции
- эмоциональный стресс
- физические триггеры, такие как давление, температура, пребывание на солнце и упражнения
Лечение крапивницы включает прием антигистаминных препаратов и избегание известных триггеров.Людям с тяжелой или стойкой крапивницей врач может назначить стероиды или направить их к дерматологу.
Узнайте больше о ульях здесь.
Псориаз — хроническое заболевание кожи, при котором появляются толстые участки красной, чешуйчатой и зудящей кожи. Эти пятна могут появиться на любом участке тела, но часто они появляются на локтях, коленях, пояснице, руках и лице.
Существует несколько типов псориаза, каждый из которых имеет свои особенности, и степень тяжести может варьироваться от человека к человеку.Симптомы псориаза часто обостряются, а затем на время уменьшаются.
Обратный псориаз — наиболее распространенный тип, развивающийся под грудью. Сыпь характеризуется гладкими красными пятнами кожи в складках тела.
Обратный псориаз часто возникает под грудью, в подмышечных впадинах или в области паха. Обычно он не вызывает появления шелушащихся пятен, которые возникают при других типах псориаза.
Варианты лечения могут включать лекарства местного действия, световую терапию, а также системные или биологические препараты.
Узнайте больше о псориазе здесь.
Чесотка — это заболевание, которое возникает, когда паразитические клещи зарываются в кожу. Основной симптом — зудящая сыпь из крошечных красных пятен. Зуд, как правило, усиливается ночью, а расчесывание сыпи может вызвать появление язв.
Сыпь может появиться на любой части тела, но следы норы обычно появляются в таких областях, как:
- кожа между пальцами рук и ног
- кожные складки под грудью
- соски
- запястья , ладони, локти и подмышки
- линия талии или пояса
- голова, лицо или шея
- подошвы стоп у младенцев и детей
- область паха и ягодиц
Чесотка заразна, и есть не являются эффективными лекарствами, отпускаемыми без рецепта, поэтому важно обратиться за медицинской помощью.Врач может назначить лечебные кремы или лосьоны, чтобы убить клещей и облегчить симптомы.
Узнайте больше о чесотке здесь.
Целлюлит — это бактериальная инфекция глубоких слоев кожи и тканей под ними. Обычно это происходит в груди, а не на коже под ней, но при целлюлите грудь может казаться и ощущаться:
- красная
- опухшая
- горячая
- нежная
- болезненная
Другие симптомы могут включать:
- волдыри, заполненные гноем
- усталость
- лихорадка или озноб
- тошнота и рвота
- головокружение
- спутанность сознания
Симптомы этой инфекции могут возникать внезапно и быстро прогрессировать.Людям с симптомами целлюлита следует немедленно обратиться за медицинской помощью. Тяжелые инфекции могут распространяться на другие части тела и становиться опасными для жизни.
Врачи лечат целлюлит антибиотиками, которые человеку, возможно, потребуется принимать в течение 7–14 дней. Хотя симптомы обычно улучшаются в течение нескольких дней после лечения, важно пройти полный курс лечения антибиотиками.
Узнайте больше о целлюлите здесь.
Некоторые вирусные инфекции могут вызывать сыпь под грудью.К ним относятся:
Ветряная оспа
Ветряная оспа или ветряная оспа возникает в результате заражения вирусом ветряной оспы. Это очень заразное заболевание.
Ветряная оспа обычно начинается с зудящей красной пятнистой сыпи на груди, спине и лице, а не под грудью. В течение нескольких дней эти пятна превращаются в заполненные жидкостью пузыри, которые со временем покрываются коркой.
Другие симптомы могут включать:
- лихорадка
- головная боль
- усталость
- потеря аппетита
- боли в мышцах
Подробнее о ветряной оспе можно узнать здесь.
Опоясывающий лишай
Опоясывающий лишай, или опоясывающий лишай, представляет собой болезненную сыпь, которая обычно развивается в виде единой полосы на одной стороне тела, например, под одной грудью.
Сыпь обычно длится 2–4 недели и начинается с красных пятен, которые превращаются в зудящие волдыри, которые покрываются коркой в течение 7–10 дней.
Некоторые люди испытывают сильную боль, покалывание или зуд в пораженной области до появления сыпи. Другие симптомы опоясывающего лишая:
- головная боль
- лихорадка и озноб
- общее недомогание
Опоясывающий лишай может развиться у любого, кто когда-либо болел ветряной оспой.Опоясывающий лишай может возникнуть в любом возрасте, но чаще встречается у взрослых в возрасте 60 лет и старше.
Врачи могут назначать противовирусные или обезболивающие людям с опоясывающим лишаем. Некоторые домашние процедуры включают лосьон с каламином, влажные компрессы и овсяные ванны.
Узнайте больше о черепице здесь.
Обратитесь к врачу при возникновении серьезной, стойкой, болезненной или повторяющейся сыпи. Также проконсультируйтесь с врачом, если сыпь появляется вместе с другими тревожными симптомами, такими как жар, тошнота или рвота.
Сыпь, такая как крапивница, также может быть симптомом анафилаксии, потенциально опасной для жизни аллергической реакции, требующей немедленной медицинской помощи.
Если у человека также есть какие-либо из следующих симптомов, позвоните в службу 911 или отвезите его в отделение неотложной помощи:
- затрудненное дыхание или хрипы
- отек лица, рук и ног
- тошнота и рвота
- обморок, головокружение или потеря сознания
Сыпь, которая появляется под грудью, часто возникает в результате раздражения кожи или аллергических реакций.
Однако сыпь в области груди также может быть вызвана такими инфекциями, как опоясывающий лишай, целлюлит, корь, ветряная оспа и скарлатина. Некоторые другие возможные причины включают псориаз, экзему и тепловую сыпь.
Людям с тяжелой, повторяющейся или повторяющейся сыпью, которая сопровождается другими тревожными симптомами, следует обратиться к врачу, например дерматологу. Немедленно обратитесь к врачу, если сыпь сопровождает другие возможные симптомы анафилаксии.
Причины и когда обратиться к врачу
Сыпь, которая появляется под грудью или на груди, может возникнуть в результате раздражения кожи или аллергической реакции.Другие причины могут включать инфекции и кожные заболевания, такие как экзема и псориаз.
В этой статье мы опишем некоторые причины появления сыпи под грудью и варианты лечения. Мы также рассказываем, когда следует обратиться к врачу.
Экзема, или атопический дерматит, представляет собой длительное аутоиммунное заболевание, которое обычно поражает детей, но может возникать и у взрослых.
Экзема вызывает появление пятен на коже:
- зуд
- красный
- сухой, потрескавшийся или чешуйчатый
- болячка
Сыпь может развиваться на любой части тела, но обычно поражает руки и локти , колени и лицо.
Это может также произойти в складках кожи, например, под грудью или там, где ноги соприкасаются с ягодицами. Симптомы имеют тенденцию появляться и исчезать, а степень тяжести варьируется от человека к человеку.
Врачи не до конца понимают, что вызывает экзему, но некоторые вещи, кажется, вызывают симптомы у некоторых людей. Общие триггеры включают:
- мыло
- детергенты
- определенные продукты
- стресс
- погода
Лечение экземы включает увлажняющие кремы или смягчающие средства, а также местные стероиды и антигистаминные препараты.Это помогает избежать контакта с известными триггерами.
Узнайте больше об экземе здесь.
Тепловая сыпь возникает, когда протоки потовых желез в коже закупориваются, и пот течет обратно в железу.
Другие названия тепловой сыпи включают потницу, потовую сыпь и потницу.
Тепловая сыпь обычно состоит из маленьких красных пятен, которые могут вызывать зуд, покалывание или опухание.
Заболевание часто встречается у новорожденных, потому что их потовые железы еще не полностью развиты, но может возникнуть у любого.
Тепловая сыпь возникает из-за чрезмерного потоотделения и может включать:
- жаркая влажная погода
- ношение тяжелой или не дышащей одежды
- интенсивные упражнения или физическая активность
- лихорадка
Люди могут облегчить симптомы тепловой сыпи с помощью холода компрессы, прохладный душ, лосьон с каламином и мягкие стероидные кремы.
Узнайте больше о тепловой сыпи здесь.
Контактный дерматит — это разновидность экземы, которая возникает при контакте кожи с определенным аллергеном или раздражителем.
Обычно вызывает зудящую красную сыпь, которая также может быть опухшей, сухой и покрытой волдырями. В зависимости от типа реакции эта сыпь может появиться практически сразу или через несколько часов или дней.
Общие триггеры контактного дерматита включают:
- мыло, моющие и дезинфицирующие средства
- растения, такие как ядовитый плющ
- косметика, парфюмерия и туалетные принадлежности
- ювелирные изделия
- химические вещества и растворители
Лечение контактного дерматита зависит от от причины и типа реакции, но может включать смягчающие средства, антигистаминные препараты, а также местные и пероральные стероиды.Это также помогает избежать известных триггеров.
Узнайте больше о контактном дерматите здесь.
Крапивница — это зудящая сыпь в виде красных шишек или рубцов, которые могут развиваться на любом участке кожи, в том числе под грудью. Шишки обычно бледнеют или становятся белыми, когда на них давит человек.
Крапивница часто возникает в результате аллергической реакции. Триггеры могут включать:
- продукты, такие как орехи, моллюски и молоко
- лекарства, такие как некоторые антибиотики и аспирин
- укусы и укусы насекомых
- латекс
- перхоть животных
- пылевые клещи
- пыльца
- растения
Крапивница также может быть симптомом анафилаксии — тяжелой и потенциально опасной для жизни аллергической реакции, требующей немедленной медицинской помощи.Другие симптомы анафилаксии могут включать:
- затрудненное дыхание или хрипы
- отек лица, рук и ног
- тошноту и рвоту
- обморок, головокружение или потерю сознания
Дополнительные проблемы, которые могут вызвать крапивницу, включают :
- бактериальные и вирусные инфекции
- эмоциональный стресс
- физические триггеры, такие как давление, температура, пребывание на солнце и упражнения
Лечение крапивницы включает прием антигистаминных препаратов и избегание известных триггеров.Людям с тяжелой или стойкой крапивницей врач может назначить стероиды или направить их к дерматологу.
Узнайте больше о ульях здесь.
Псориаз — хроническое заболевание кожи, при котором появляются толстые участки красной, чешуйчатой и зудящей кожи. Эти пятна могут появиться на любом участке тела, но часто они появляются на локтях, коленях, пояснице, руках и лице.
Существует несколько типов псориаза, каждый из которых имеет свои особенности, и степень тяжести может варьироваться от человека к человеку.Симптомы псориаза часто обостряются, а затем на время уменьшаются.
Обратный псориаз — наиболее распространенный тип, развивающийся под грудью. Сыпь характеризуется гладкими красными пятнами кожи в складках тела.
Обратный псориаз часто возникает под грудью, в подмышечных впадинах или в области паха. Обычно он не вызывает появления шелушащихся пятен, которые возникают при других типах псориаза.
Варианты лечения могут включать лекарства местного действия, световую терапию, а также системные или биологические препараты.
Узнайте больше о псориазе здесь.
Чесотка — это заболевание, которое возникает, когда паразитические клещи зарываются в кожу. Основной симптом — зудящая сыпь из крошечных красных пятен. Зуд, как правило, усиливается ночью, а расчесывание сыпи может вызвать появление язв.
Сыпь может появиться на любой части тела, но следы норы обычно появляются в таких областях, как:
- кожа между пальцами рук и ног
- кожные складки под грудью
- соски
- запястья , ладони, локти и подмышки
- линия талии или пояса
- голова, лицо или шея
- подошвы стоп у младенцев и детей
- область паха и ягодиц
Чесотка заразна, и есть не являются эффективными лекарствами, отпускаемыми без рецепта, поэтому важно обратиться за медицинской помощью.Врач может назначить лечебные кремы или лосьоны, чтобы убить клещей и облегчить симптомы.
Узнайте больше о чесотке здесь.
Целлюлит — это бактериальная инфекция глубоких слоев кожи и тканей под ними. Обычно это происходит в груди, а не на коже под ней, но при целлюлите грудь может казаться и ощущаться:
- красная
- опухшая
- горячая
- нежная
- болезненная
Другие симптомы могут включать:
- волдыри, заполненные гноем
- усталость
- лихорадка или озноб
- тошнота и рвота
- головокружение
- спутанность сознания
Симптомы этой инфекции могут возникать внезапно и быстро прогрессировать.Людям с симптомами целлюлита следует немедленно обратиться за медицинской помощью. Тяжелые инфекции могут распространяться на другие части тела и становиться опасными для жизни.
Врачи лечат целлюлит антибиотиками, которые человеку, возможно, потребуется принимать в течение 7–14 дней. Хотя симптомы обычно улучшаются в течение нескольких дней после лечения, важно пройти полный курс лечения антибиотиками.
Узнайте больше о целлюлите здесь.
Некоторые вирусные инфекции могут вызывать сыпь под грудью.К ним относятся:
Ветряная оспа
Ветряная оспа или ветряная оспа возникает в результате заражения вирусом ветряной оспы. Это очень заразное заболевание.
Ветряная оспа обычно начинается с зудящей красной пятнистой сыпи на груди, спине и лице, а не под грудью. В течение нескольких дней эти пятна превращаются в заполненные жидкостью пузыри, которые со временем покрываются коркой.
Другие симптомы могут включать:
- лихорадка
- головная боль
- усталость
- потеря аппетита
- боли в мышцах
Подробнее о ветряной оспе можно узнать здесь.
Опоясывающий лишай
Опоясывающий лишай, или опоясывающий лишай, представляет собой болезненную сыпь, которая обычно развивается в виде единой полосы на одной стороне тела, например, под одной грудью.
Сыпь обычно длится 2–4 недели и начинается с красных пятен, которые превращаются в зудящие волдыри, которые покрываются коркой в течение 7–10 дней.
Некоторые люди испытывают сильную боль, покалывание или зуд в пораженной области до появления сыпи. Другие симптомы опоясывающего лишая:
- головная боль
- лихорадка и озноб
- общее недомогание
Опоясывающий лишай может развиться у любого, кто когда-либо болел ветряной оспой.Опоясывающий лишай может возникнуть в любом возрасте, но чаще встречается у взрослых в возрасте 60 лет и старше.
Врачи могут назначать противовирусные или обезболивающие людям с опоясывающим лишаем. Некоторые домашние процедуры включают лосьон с каламином, влажные компрессы и овсяные ванны.
Узнайте больше о черепице здесь.
Обратитесь к врачу при возникновении серьезной, стойкой, болезненной или повторяющейся сыпи. Также проконсультируйтесь с врачом, если сыпь появляется вместе с другими тревожными симптомами, такими как жар, тошнота или рвота.
Сыпь, такая как крапивница, также может быть симптомом анафилаксии, потенциально опасной для жизни аллергической реакции, требующей немедленной медицинской помощи.
Если у человека также есть какие-либо из следующих симптомов, позвоните в службу 911 или отвезите его в отделение неотложной помощи:
- затрудненное дыхание или хрипы
- отек лица, рук и ног
- тошнота и рвота
- обморок, головокружение или потеря сознания
Сыпь, которая появляется под грудью, часто возникает в результате раздражения кожи или аллергических реакций.
Однако сыпь в области груди также может быть вызвана такими инфекциями, как опоясывающий лишай, целлюлит, корь, ветряная оспа и скарлатина. Некоторые другие возможные причины включают псориаз, экзему и тепловую сыпь.
Людям с тяжелой, повторяющейся или повторяющейся сыпью, которая сопровождается другими тревожными симптомами, следует обратиться к врачу, например дерматологу. Немедленно обратитесь к врачу, если сыпь сопровождает другие возможные симптомы анафилаксии.
Причины и когда обратиться к врачу
Сыпь, которая появляется под грудью или на груди, может возникнуть в результате раздражения кожи или аллергической реакции.Другие причины могут включать инфекции и кожные заболевания, такие как экзема и псориаз.
В этой статье мы опишем некоторые причины появления сыпи под грудью и варианты лечения. Мы также рассказываем, когда следует обратиться к врачу.
Экзема, или атопический дерматит, представляет собой длительное аутоиммунное заболевание, которое обычно поражает детей, но может возникать и у взрослых.
Экзема вызывает появление пятен на коже:
- зуд
- красный
- сухой, потрескавшийся или чешуйчатый
- болячка
Сыпь может развиваться на любой части тела, но обычно поражает руки и локти , колени и лицо.
Это может также произойти в складках кожи, например, под грудью или там, где ноги соприкасаются с ягодицами. Симптомы имеют тенденцию появляться и исчезать, а степень тяжести варьируется от человека к человеку.
Врачи не до конца понимают, что вызывает экзему, но некоторые вещи, кажется, вызывают симптомы у некоторых людей. Общие триггеры включают:
- мыло
- детергенты
- определенные продукты
- стресс
- погода
Лечение экземы включает увлажняющие кремы или смягчающие средства, а также местные стероиды и антигистаминные препараты.Это помогает избежать контакта с известными триггерами.
Узнайте больше об экземе здесь.
Тепловая сыпь возникает, когда протоки потовых желез в коже закупориваются, и пот течет обратно в железу.
Другие названия тепловой сыпи включают потницу, потовую сыпь и потницу.
Тепловая сыпь обычно состоит из маленьких красных пятен, которые могут вызывать зуд, покалывание или опухание.
Заболевание часто встречается у новорожденных, потому что их потовые железы еще не полностью развиты, но может возникнуть у любого.
Тепловая сыпь возникает из-за чрезмерного потоотделения и может включать:
- жаркая влажная погода
- ношение тяжелой или не дышащей одежды
- интенсивные упражнения или физическая активность
- лихорадка
Люди могут облегчить симптомы тепловой сыпи с помощью холода компрессы, прохладный душ, лосьон с каламином и мягкие стероидные кремы.
Узнайте больше о тепловой сыпи здесь.
Контактный дерматит — это разновидность экземы, которая возникает при контакте кожи с определенным аллергеном или раздражителем.
Обычно вызывает зудящую красную сыпь, которая также может быть опухшей, сухой и покрытой волдырями. В зависимости от типа реакции эта сыпь может появиться практически сразу или через несколько часов или дней.
Общие триггеры контактного дерматита включают:
- мыло, моющие и дезинфицирующие средства
- растения, такие как ядовитый плющ
- косметика, парфюмерия и туалетные принадлежности
- ювелирные изделия
- химические вещества и растворители
Лечение контактного дерматита зависит от от причины и типа реакции, но может включать смягчающие средства, антигистаминные препараты, а также местные и пероральные стероиды.Это также помогает избежать известных триггеров.
Узнайте больше о контактном дерматите здесь.
Крапивница — это зудящая сыпь в виде красных шишек или рубцов, которые могут развиваться на любом участке кожи, в том числе под грудью. Шишки обычно бледнеют или становятся белыми, когда на них давит человек.
Крапивница часто возникает в результате аллергической реакции. Триггеры могут включать:
- продукты, такие как орехи, моллюски и молоко
- лекарства, такие как некоторые антибиотики и аспирин
- укусы и укусы насекомых
- латекс
- перхоть животных
- пылевые клещи
- пыльца
- растения
Крапивница также может быть симптомом анафилаксии — тяжелой и потенциально опасной для жизни аллергической реакции, требующей немедленной медицинской помощи.Другие симптомы анафилаксии могут включать:
- затрудненное дыхание или хрипы
- отек лица, рук и ног
- тошноту и рвоту
- обморок, головокружение или потерю сознания
Дополнительные проблемы, которые могут вызвать крапивницу, включают :
- бактериальные и вирусные инфекции
- эмоциональный стресс
- физические триггеры, такие как давление, температура, пребывание на солнце и упражнения
Лечение крапивницы включает прием антигистаминных препаратов и избегание известных триггеров.Людям с тяжелой или стойкой крапивницей врач может назначить стероиды или направить их к дерматологу.
Узнайте больше о ульях здесь.
Псориаз — хроническое заболевание кожи, при котором появляются толстые участки красной, чешуйчатой и зудящей кожи. Эти пятна могут появиться на любом участке тела, но часто они появляются на локтях, коленях, пояснице, руках и лице.
Существует несколько типов псориаза, каждый из которых имеет свои особенности, и степень тяжести может варьироваться от человека к человеку.Симптомы псориаза часто обостряются, а затем на время уменьшаются.
Обратный псориаз — наиболее распространенный тип, развивающийся под грудью. Сыпь характеризуется гладкими красными пятнами кожи в складках тела.
Обратный псориаз часто возникает под грудью, в подмышечных впадинах или в области паха. Обычно он не вызывает появления шелушащихся пятен, которые возникают при других типах псориаза.
Варианты лечения могут включать лекарства местного действия, световую терапию, а также системные или биологические препараты.
Узнайте больше о псориазе здесь.
Чесотка — это заболевание, которое возникает, когда паразитические клещи зарываются в кожу. Основной симптом — зудящая сыпь из крошечных красных пятен. Зуд, как правило, усиливается ночью, а расчесывание сыпи может вызвать появление язв.
Сыпь может появиться на любой части тела, но следы норы обычно появляются в таких областях, как:
- кожа между пальцами рук и ног
- кожные складки под грудью
- соски
- запястья , ладони, локти и подмышки
- линия талии или пояса
- голова, лицо или шея
- подошвы стоп у младенцев и детей
- область паха и ягодиц
Чесотка заразна, и есть не являются эффективными лекарствами, отпускаемыми без рецепта, поэтому важно обратиться за медицинской помощью.Врач может назначить лечебные кремы или лосьоны, чтобы убить клещей и облегчить симптомы.
Узнайте больше о чесотке здесь.
Целлюлит — это бактериальная инфекция глубоких слоев кожи и тканей под ними. Обычно это происходит в груди, а не на коже под ней, но при целлюлите грудь может казаться и ощущаться:
- красная
- опухшая
- горячая
- нежная
- болезненная
Другие симптомы могут включать:
- волдыри, заполненные гноем
- усталость
- лихорадка или озноб
- тошнота и рвота
- головокружение
- спутанность сознания
Симптомы этой инфекции могут возникать внезапно и быстро прогрессировать.Людям с симптомами целлюлита следует немедленно обратиться за медицинской помощью. Тяжелые инфекции могут распространяться на другие части тела и становиться опасными для жизни.
Врачи лечат целлюлит антибиотиками, которые человеку, возможно, потребуется принимать в течение 7–14 дней. Хотя симптомы обычно улучшаются в течение нескольких дней после лечения, важно пройти полный курс лечения антибиотиками.
Узнайте больше о целлюлите здесь.
Некоторые вирусные инфекции могут вызывать сыпь под грудью.К ним относятся:
Ветряная оспа
Ветряная оспа или ветряная оспа возникает в результате заражения вирусом ветряной оспы. Это очень заразное заболевание.
Ветряная оспа обычно начинается с зудящей красной пятнистой сыпи на груди, спине и лице, а не под грудью. В течение нескольких дней эти пятна превращаются в заполненные жидкостью пузыри, которые со временем покрываются коркой.
Другие симптомы могут включать:
- лихорадка
- головная боль
- усталость
- потеря аппетита
- боли в мышцах
Подробнее о ветряной оспе можно узнать здесь.
Опоясывающий лишай
Опоясывающий лишай, или опоясывающий лишай, представляет собой болезненную сыпь, которая обычно развивается в виде единой полосы на одной стороне тела, например, под одной грудью.
Сыпь обычно длится 2–4 недели и начинается с красных пятен, которые превращаются в зудящие волдыри, которые покрываются коркой в течение 7–10 дней.
Некоторые люди испытывают сильную боль, покалывание или зуд в пораженной области до появления сыпи. Другие симптомы опоясывающего лишая:
- головная боль
- лихорадка и озноб
- общее недомогание
Опоясывающий лишай может развиться у любого, кто когда-либо болел ветряной оспой.Опоясывающий лишай может возникнуть в любом возрасте, но чаще встречается у взрослых в возрасте 60 лет и старше.
Врачи могут назначать противовирусные или обезболивающие людям с опоясывающим лишаем. Некоторые домашние процедуры включают лосьон с каламином, влажные компрессы и овсяные ванны.
Узнайте больше о черепице здесь.
Обратитесь к врачу при возникновении серьезной, стойкой, болезненной или повторяющейся сыпи. Также проконсультируйтесь с врачом, если сыпь появляется вместе с другими тревожными симптомами, такими как жар, тошнота или рвота.
Сыпь, такая как крапивница, также может быть симптомом анафилаксии, потенциально опасной для жизни аллергической реакции, требующей немедленной медицинской помощи.
Если у человека также есть какие-либо из следующих симптомов, позвоните в службу 911 или отвезите его в отделение неотложной помощи:
- затрудненное дыхание или хрипы
- отек лица, рук и ног
- тошнота и рвота
- обморок, головокружение или потеря сознания
Сыпь, которая появляется под грудью, часто возникает в результате раздражения кожи или аллергических реакций.
Однако сыпь в области груди также может быть вызвана такими инфекциями, как опоясывающий лишай, целлюлит, корь, ветряная оспа и скарлатина. Некоторые другие возможные причины включают псориаз, экзему и тепловую сыпь.
Людям с тяжелой, повторяющейся или повторяющейся сыпью, которая сопровождается другими тревожными симптомами, следует обратиться к врачу, например дерматологу. Немедленно обратитесь к врачу, если сыпь сопровождает другие возможные симптомы анафилаксии.
Красное пятно на груди: укус насекомого или рак? | Моффит
Вы недавно заметили красное пятно на одной из грудей? Если да, то вы сделали первый важный шаг к профилактике рака, наблюдая за своим здоровьем на предмет необычных изменений.Чтобы предотвратить рак груди, каждой женщине рекомендуется познакомиться со своим телом и с тем, что для нее нормально.
Вы, вероятно, задаетесь вопросом, является ли это странное красное пятно не чем иным, как простым укусом насекомого, или это может быть что-то более серьезное, например, ранний признак рака груди. В большинстве случаев красное пятно на груди может быть связано не с раком, а с чем-то другим, например с солнечным ожогом, тепловой сыпью, аллергией или укусом насекомых. Даже в этом случае, если пятно держится дольше двух недель или вызывает у вас беспокойство по другим причинам, лучше обратиться к врачу, чтобы проверить его.Красные пятна также являются признаком воспалительного рака груди и болезни Педжета сосков, которые являются редкими, но агрессивными видами рака груди.
Другие симптомы воспалительного рака груди
В отличие от большинства других типов рака груди воспалительный рак груди обычно не вызывает образования опухолей. Вместо этого рак поражает кожу и лимфатические сосуды груди. Помимо красных пятен на коже груди, к общим симптомам относятся:
- Кожа груди выглядит толстой и изъеденной, похожей на апельсиновую корку
- Быстрые изменения внешнего вида или текстуры кожи груди
- Боль, отек, покраснение, зуд и тепло в груди
- Утолщение кожи груди
- Увеличение или тяжесть груди
Другие симптомы болезни Педжета сосков
Обычно болезнь Педжета сначала поражает кожу одного соска, а затем распространяется на темную кожу вокруг соска (ареолу).На ранних стадиях болезнь Педжета может напоминать дерматит, экзему и другие доброкачественные кожные заболевания.
Симптомы болезни Педжета, поражающие соски и ареолу, включают:
- Очень сухая кожа
- Красная, утолщенная и чешуйчатая кожа
- Изменение цвета
- Боль или зуд
Другие симптомы болезни Педжета могут включать:
- Переворачивание ниппеля (поворот внутрь)
- Желтоватые выделения или кровь из соска
- Пальпируемое образование груди
Обсудите свои симптомы со специалистом в Moffitt
Если вы хотите, чтобы ваши симптомы оценил специалист по раку груди, вы можете обратиться к многопрофильной команде известной комплексной программы груди Дона и Эрики Уоллес в Онкологическом центре Моффитта.Чтобы записаться на прием, позвоните по телефону 1-888-663-3488 или заполните нашу новую форму регистрации пациента.
Воспалительный рак груди: симптомы, диагностика, лечение
Что такое воспалительный рак груди (IBC)?
Воспалительный рак груди — это агрессивный и быстрорастущий рак груди, при котором раковые клетки проникают в кожу и лимфатические сосуды груди.Часто при этом не возникает отчетливой опухоли или уплотнения, которые можно было бы почувствовать и изолировать в груди. Но когда лимфатические сосуды блокируются клетками рака груди, начинают появляться симптомы.
Каковы симптомы воспалительного рака груди?
Ранние симптомы IBC могут включать постоянный зуд и появление сыпи или небольшого раздражения, похожего на укус насекомого. Грудь обычно становится красной, опухшей и теплой из-за расширения пор кожи груди.Кожа может выглядеть изъеденной, как апельсиновая корка, и могут возникнуть изменения сосков, такие как инверсия, уплощение или ямочки.
Мастит, инфекция груди, может иметь схожие симптомы. Если ваш лечащий врач или гинеколог говорит, что это мастит, но симптомы сохраняются после недели лечения антибиотиками, важно проконсультироваться с маммологом.
Как диагностировать и лечить воспалительный рак молочной железы?
Диагноз воспалительного рака груди классифицируется как рак груди 3 стадии и устанавливается на основании клинического заключения вашего врача и биопсии.Биопсия при воспалительном раке груди — это биопсия кожи груди.
Если результаты патологии показывают, что кожа и дермальные лимфатические узлы кожи груди содержат клетки рака груди, это подтверждает, что это воспалительный рак груди.
Обычно IBC быстро разрастается и требует агрессивного лечения. Это единственный вид рака груди, требующий срочного лечения, начиная с химиотерапии. Большинство онкологов рекомендуют как местное лечение пораженной груди, так и системное лечение (лечение всего тела).
Хирургия, лучевая терапия, химиотерапия и гормональное лечение могут быть включены в схему. При агрессивном лечении выживаемость пациентов с воспалительным раком молочной железы в последние годы значительно улучшилась.
Медицинское освидетельствование 15 апреля 2020 г.
Тройной отрицательный рак груди
Распространенные причины болезненных уплотнений в груди, не являющиеся раком
Если вы обнаружите уплотнение в груди, вы можете испытать целый ряд эмоций, включая шок, беспокойство и страх.Все эти ощущения совершенно нормальны и разумны, но важно понимать, что уплотнения в груди не редкость и в большинстве случаев несерьезны. Фактически, данные показали, что в 80–90% всех случаев уплотнения в груди являются доброкачественными, что означает, что они не являются злокачественными 1 .
Вы можете найти уплотнение в груди по разным причинам, и хотя некоторые уплотнения в груди сопровождаются болью в груди, это не всегда так, поэтому очень важно регулярно проверять грудь на наличие уплотнений.Широко признано, что проверки каждые четыре-шесть недель достаточно, но нет ничего плохого в том, чтобы проверять так регулярно, как вам хочется 2 .
Хотя маловероятно, что ваша грудь является злокачественной, это не значит, что вы можете успокаиваться. Как только вы обнаружите уплотнение или почувствуете боль в груди, вам следует обратиться за медицинской помощью. Приведенный здесь совет следует использовать только в качестве руководства, и вам всегда следует как можно скорее запрашивать профессиональное мнение.
Что вызывает болезненные уплотнения в груди?
Если вы обнаружите уплотнение в груди, это может быть вызвано несколькими потенциальными причинами. .Медицинские термины для доброкачественных опухолей груди — абсцессы груди, кисты груди и фиброаденомы.
Шишка (или шишка), которую вы чувствуете в груди, может быть вызвано целым рядом разных факторов. В зависимости от причины, уплотнения могут ощущаться или выглядеть по-разному, а в некоторых случаях сопровождаться другими симптомами, хотя не всегда 3 .
Абсцесс груди
Абсцесс груди образуется при скоплении гноя в груди. Абсцесс может развиться в результате бактериальной инфекции, при попадании бактерий в ткань груди или при закупорке молочных протоков.
Хотя они могут стать проблемой для женщин любого возраста, они чаще возникают у беременных, которые заразились через треснувший соск или во время кормления грудью. Абсцессы груди у кормящих женщин тесно связаны с другим заболеванием, называемым маститом, бактериальной инфекцией, которая, если ее не лечить, может стать серьезной.
Абсцессы груди — это опухшие красные комочки, которые могут казаться теплыми или горячими.Как и шишка, абсцессы могут сопровождаться припухлостью вокруг этой области и вызывать жар. Захваченная жидкость может двигаться при прикосновении, хотя и не всегда.
Если у вас абсцесс, хорошая новость заключается в том, что лечение очень простое. Абсцессы необходимо дренировать — процедуру, которую ваш терапевт может провести под местной анестезией. Небольшие абсцессы удаляют с помощью иглы, а для более крупных может потребоваться небольшой разрез. Абсцессы груди — распространенная проблема, и хотя она вызывает дискомфорт, их можно быстро и легко вылечить, а время восстановления обычно очень короткое.
Киста груди
Одна из наиболее частых причин образования опухолей груди, кисты (как и абсцессы) заполненные жидкостью уплотнения, которые образуются под кожей. Они могут различаться по размеру: от маленьких комков размером с ноготь до гораздо больших — до нескольких сантиметров. Поскольку кисты заполнены жидкостью, они относительно мягкие на ощупь и могут перемещаться под кожей, когда их теребят. Некоторые люди говорят, что чувствуют себя виноградом; гладкие и круглые с четко очерченными краями.
Если у вас киста, ваша грудь может ощущаться болезненной в этой области, и ваша грудь может измениться в размере, увеличиваясь до менструации и уменьшаясь после нее. Причины кисты груди не очень хорошо известны, но гормоны могут играть определенную роль в их развитии. Кисты чаще возникают у лиц в возрасте 30–60 лет и чаще встречаются у женщин, получающих заместительную гормональную терапию (ЗГТ) 1 .
У вас может развиться более одной кисты, и они могут поражать обе груди. При постановке диагноза ваш терапевт может заподозрить кисту, но часто направляет вас в клинику груди, чтобы свести к минимуму любой риск.Здесь вы будете обследованы специалистом и, возможно, сделают анализ грудной жидкости (когда жидкость берется из кисты) или сканирование, включая УЗИ или маммографию.
Реального лечения кист не существует. Если это легко доступно или особенно неудобно, специалист может выбрать дренирование кисты. Состояние может вернуться со временем, но исследования показали, что нет известной связи между кистами и повышенным риском развития рака груди 4 .
Фиброаденома
Фиброаденомы — это образования, которые могут развиваться вне молочных желез (долек). На небольших участках груди новые железы и протоки неравномерно разрастаются над долей, образуя комок, который можно почувствовать над кожей.
Простая фиброаденома размером примерно с ваш большой палец — от 1 до 3 см. Он будет гладким на ощупь, но эластичным по текстуре. В отличие от абсцессов и кист, побочных эффектов может не быть (хотя перед месячными они могут ощущаться болезненными). Опять же, причины до конца не изучены, хотя большинство медицинских работников считают, что они возникают в результате повышенной чувствительности к гормону, секретируемому яичниками, который называется эстрогеном.
Они могут увеличиваться в размерах, при этом гигантская фиброаденома классифицируется как шишка размером более 5 см. Если вам сказали, что у вас сложная фиброаденома, это означает, что клетки внутри опухоли немного отличаются. Сложная фиброаденома все еще является доброкачественной и связана только с повышенным риском рака по отношению к другим медицинским показателям 5 .
Фиброаденомы являются наиболее распространенными доброкачественными (незлокачественными) опухолями у женщин и чаще встречаются у молодых женщин в возрасте до 35 лет, хотя они могут развиться в любом возрасте.
Диагностика фиброаденомы будет сделана вашей клиникой груди, которая проведет «тройную оценку». Они осмотрят вашу грудь, проведут сканирование и стержневую биопсию или тонкоигольную аспирацию, при которой будет взят образец ткани опухоли для исследования.
Это может быть тяжелый опыт, но все тесты необходимы для того, чтобы убедиться в правильности диагноза.
Если у вас есть фиброаденома, хорошая новость заключается в том, что вам не потребуется дополнительное лечение.Большинство комков остаются того же размера, а некоторые уменьшаются и со временем могут даже исчезнуть. Но всегда стоит получить второе мнение от профессионала, который посоветует вам, как лучше всего действовать.

 Это мнение нашло большое признание: его подтверждением является тот факт, что у 90-97% пациентов с раком соска обнаруживались и другие виды злокачественных новообразований, локализующихся в области молочной железы.
Это мнение нашло большое признание: его подтверждением является тот факт, что у 90-97% пациентов с раком соска обнаруживались и другие виды злокачественных новообразований, локализующихся в области молочной железы.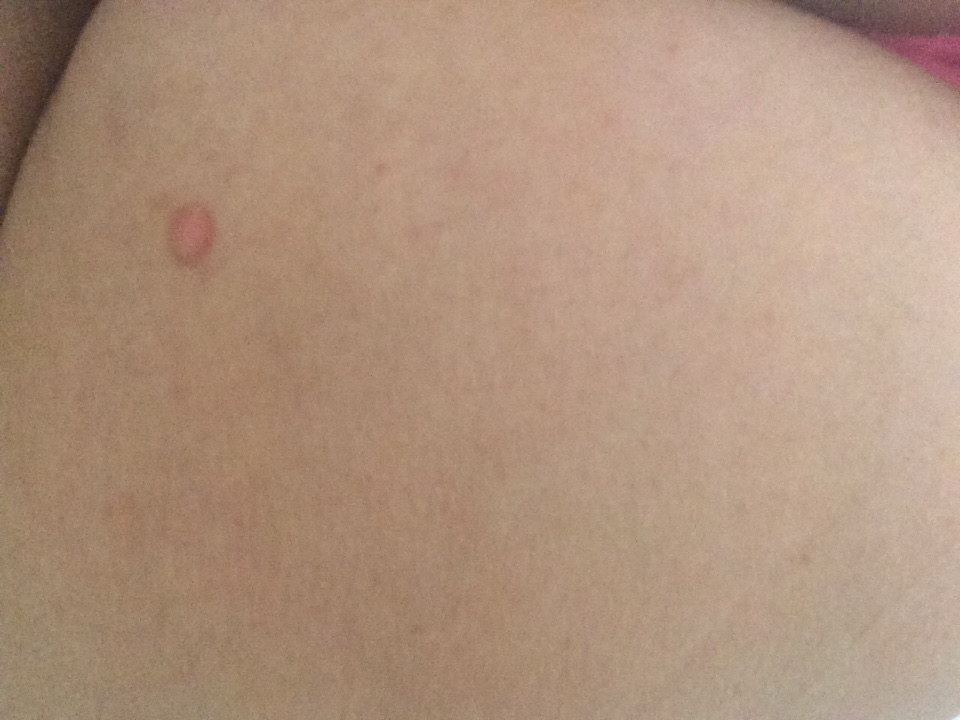
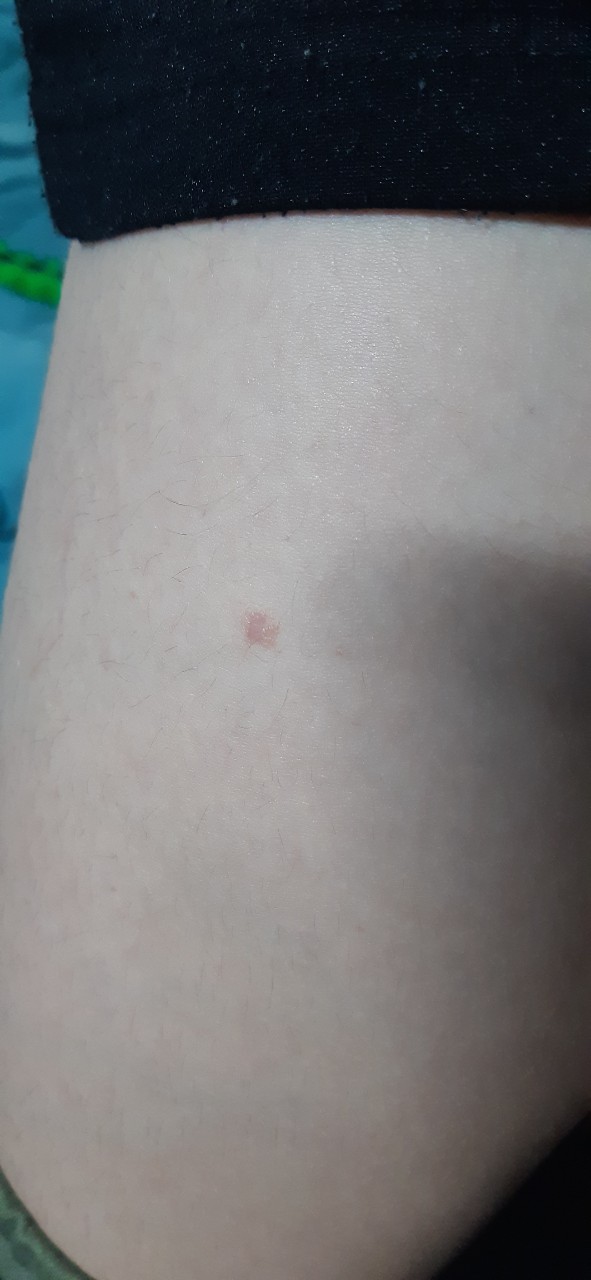 Без обезболивающих лекарственных средств поддерживать качество жизни на приемлемом уровне невозможно.
Без обезболивающих лекарственных средств поддерживать качество жизни на приемлемом уровне невозможно. Результаты анализа дают исчерпывающую информацию, необходимую для составления корректной и эффективной схемы терапии.
Результаты анализа дают исчерпывающую информацию, необходимую для составления корректной и эффективной схемы терапии.