Дивертикулярная болезнь толстой кишки с прободением и абсцессом (K57.2)
Лечение абсцессов
1. Консервативное лечение, включая антибиотики, показано при небольших перикишечных абсцессах (в 90% случаях поддаются лечению).
Эмпирические схемы антибактериальной терапии:
— ципрофлоксацин 400 мг каждые 12 часов + метронидазол 500 мг каждые 6 часов;
— левофлоксацин 750 мг каждые 24 часа + метронидазол 500 мг каждые 6 часов;
— цефтриаксон 1-2 г каждые 24 часа + метронидазол 500 мг каждые 6 часов;
— ампициллин-сульбактам 3 г каждые 6 часов;
— пиперациллин-тазобактам 3.375 г каждые 6 часов или 4,5 г каждые 8 часов;
— тикарциллин-клавунат 3,1 г каждые 6 часов;
— эртапенем 1 г каждые 24 часа;
— импинем 500 мг каждые 6 часов;
— меропиенем 1 г каждые 8 часов;
— дорипинем 500 мг каждые 8 часов;
— тигецилин 100 мг — первая доза, затем 50 мг каждые 12 часов.
2. Чрескожный дренаж абсцесса (PAD) — метод выбора для лечения небольших, простых и хорошо определяемых образований. Метод успешен в 76% случаев по данным группы из Университета Миннесоты.
100% простых однополостных абсцессов рассасываются в результате PAD и антибиотикотерапии.
Ограничивающие результативность описанной стратегии факторы:
— многополостные образования;
— абсцессы с сопутствующими кишечными фистулами;
— абсцессы с полужидким или твердым содержимым.
3. Операция при абсцессе показана, если местные симптомы со стороны живота становятся более распространенными или если инфекционный процесс не купируется несмотря на адекватную консервативную терапию.
Операция заключается в резекции, интраоперационном промывании и формировании анастомоза с дренированием абсцесса и наложением колостомы. Одноэтапные операции становятся все более популярной методикой. При невозможности их проведения используются двух- и трехэтапные.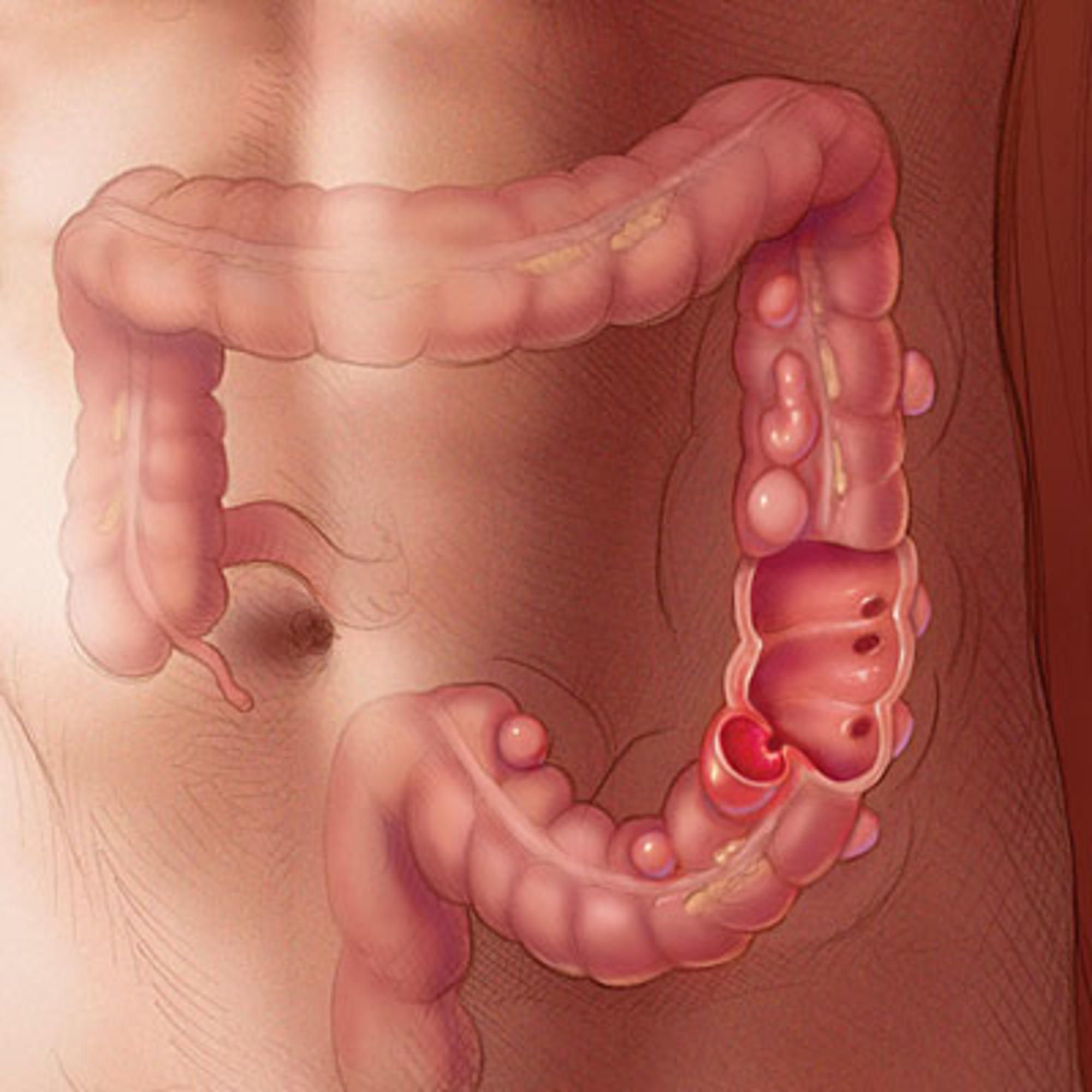 Второй этап производят через 2-8 недель, третий этап — через 2-4 недели.
Второй этап производят через 2-8 недель, третий этап — через 2-4 недели.
Лечение перфорации
Тактика
Большинство пациентов с симптомами перфорации нуждаются в оперативном вмешательстве. На этой стадии, в связи с пожилым возрастом и небольшим резервом сердечных возможностей многих пациентов, в приоритете одновременно проводимая интенсивная терапия. Проведение интенсивной терапии в предоперационной палате обуславливает большую выживаемость пациентов.
Цели интенсивной терапии:
— восстановление объема внутри- и внесосудистой жидкости;
— восстановление диуреза;
— максимизация функций миокарда и дыхательной системы.
Антибиотикотерапию следует начинать рано, назначая препараты, действующие на анаэробные и грамотрицательные бактерии. На фоне консервативной терапии у некоторых пациентов наблюдается улучшение, вследствие чего возможен пересмотр необходимости лапаротомии.
Консервативное лечение следует продолжать, если отмечается стихание боли в животе и других симптомов. Если подобного результата нет, требуется срочная лапаротомия с дренированием брюшной полости. У большинства пациентов обнаруживают гнойный перитонит, а не каловый.
Если подобного результата нет, требуется срочная лапаротомия с дренированием брюшной полости. У большинства пациентов обнаруживают гнойный перитонит, а не каловый.
Техника
1. Оперативный доступ через длинный разрез по средней линии.
2. Удаление гноя и каловых масс из брюшной полости. Образцы посылают на микроскопическое и бактериологическое исследование (аэробная и анаэробная культура).
3. Интраоперационное промывание брюшной полости, для которого традиционно применяется 6-10 л теплого изотонического раствора хлорида натрия. Оправданным является добавление в раствор местных антибиотиков (1 г тетрациклина либо 1 г дефрадина в 1 л 0,9% раствора натрия хлорида) с целью лечения внутрибрюшной инфекции.
4. Минимизация риска продолжающейся контаминации брюшной полости.
Резекция толстой кишки — операция первого выбора. В пользу первичной резекции говорит тот факт, что во время операции затруднительно определить является ли повреждение перфорировавшей карциномой или вызвано дивертикулитом. На лапаротомии, когда толстая кишка воспалена и отечна, проявления данных поражений могут быть сходными.
На лапаротомии, когда толстая кишка воспалена и отечна, проявления данных поражений могут быть сходными.
Установлено, что у 25% пациентов с предоперационным диагнозом перфорации дивертикула может обнаружиться перфорировавшая карцинома. При возникновении обоснованного подозрения на карциному необходимо выполнить радикальную резекцию повреждения вместе с брыжейкой толстой кишки. Для принятия решения относительно дальнейшего лечения рекомендуется скорейший осмотр резецированного образца.
Существует риск рецидива дивертикулярной болезни при невозможности провести резекцию в достаточной степени в дистальном направлении за сигмовидную кишку. Поэтому многие хирурги рекомендуют в качестве стандартной операции резекцию Хартманна с полным иссечением сигмовидной и ушиванием прямой кишки с формированием колостомы в левой подвздошной ямке.
Если операция осложняется сращением толстой кишки с окружающими тканями и провести безопасную мобилизацию невозможно, то целесообразно сформировать проксимальную стому, дренировать область поражения и перевести пациента в специализированный центр.
5. Интраоперационное промывание толстой кишки (ставится под сомнение).
6. Первичный анастомоз все чаще применяют у отдельных пациентов, которым проводят операцию по поводу острого дивертикулита.
Основные причины:
— пациенту будет проведена одна операция вместо двух;
— после операции Хартманна многие пациенты остаются с постоянной стомой из-за нежелания или невозможности проведения дальнейшего хирургического лечения;
— инверсия операции после резекции Хартманна может быть крайне сложной.
Каловый перитонит ранее рассматривался как противопоказание для одноэтапной операции. Дополнительное исследование первичного анастомоза в экстренной колоректальной хирургии показало отсутствие существенных различий в частоте осложнений, даже среди пациентов с перитонитом.
причины, признаки, симптомы и лечение
Перфорация кишечника – опасное патологическое состояние, которое развивается вследствие агрессивного воздействия на стенки тонкого и толстого кишечника различных экзогенных и эндогенных факторов, в результате чего происходит нарушение целостности его слизистой оболочки. Такое состояние в медицинской литературе также именуют прободением тонкого или толстого кишечника (в зависимости от места локализации). Недуг требует оказания неотложной медицинской помощи, так как без неё может наступить летальный исход. Перфорация кишечника может развиться у людей из различных возрастных категорий, в том числе и новорождённых детей. Именно поэтому, если проявились первые её симптомы, следует безотлагательно обратиться в медицинское учреждение за квалифицированной помощью.
Такое состояние в медицинской литературе также именуют прободением тонкого или толстого кишечника (в зависимости от места локализации). Недуг требует оказания неотложной медицинской помощи, так как без неё может наступить летальный исход. Перфорация кишечника может развиться у людей из различных возрастных категорий, в том числе и новорождённых детей. Именно поэтому, если проявились первые её симптомы, следует безотлагательно обратиться в медицинское учреждение за квалифицированной помощью.
Онлайн консультация по заболеванию «Перфорация кишечника».
Задайте бесплатно вопрос специалистам: Хирург.
Иногда причиной возникновения перфорации в кишечнике является колоноскопия (эндоскопическое исследование кишечника). Причин тому несколько, и первая из них – некомпетентность медицинского специалиста. По этой причине доверять проводить колоноскопию следует только высококвалифицированному специалисту. Стоит отметить, что в случае прободения при колоноскопии симптомы недуга проявляются сразу же, и врачи смогут быстро купировать данное состояние.
При перфорации наблюдается нарушение целостности участка слизистой в кишечнике, в результате чего его содержимое может вытекать в брюшную полость, тем самым провоцируя развитие тяжёлых осложнений, таких как перитонит, сепсис и прочее. Пытаться устранить это состояние самостоятельно нельзя ни в коем случае, так как можно только ухудшить состояние пациента и потерять драгоценное время. Следует сразу же обратиться к опытному врачу. Особенно нужно быть внимательными родителям новорождённых. Нередко перфорация может иметь врождённый характер, поэтому важно знать её первые признаки, чтобы своевременно доставить ребёнка к врачу.
Чаще всего спровоцировать разрыв слизистой кишечника могут следующие факторы:
- тупая травма области живота;
- колотое, резаное, огнестрельное ранение брюшной полости;
- проглатывание предмета с острыми краями;
- протекание в организме человека патологий инфекционной природы;
- дивертикулы;
- колит;
- наличие онкологического новообразования в кишечнике;
- СПИД;
- воспалительные процессы в органе.

У новорождённых спровоцировать проявление перфорации кишечника могут врождённые патологии или же неправильное развитие плода в утробе матери. Также причиной проявления симптомов прободения как у взрослых, так и у новорождённых, может стать выполнение колоноскопии. И это не является редким случаем. Во время колоноскопии в толстый кишечник человека через задний проход вводится специальный зонд с камерой. Неквалифицированный или неопытный специалист может ввести его неправильно, тем самым повредив стенку кишечника. В этом случае симптомы недуга проявляются сразу же. Нередко колоноскопию проводят с целью удаления полипов, локализованных в толстом кишечнике, что также может стать причиной возникновения ожогов на стенках органа. В дальнейшем они могут некротизироваться, и это приведёт к прободению. В этом случае после проведения колоноскопии пройдёт от 3 до 5 дней, прежде чем проявятся характерные клинические признаки.
Важно отметить, что симптомы недуга могут несколько различаться в зависимости от того, где произошёл разрыв. Но общие признаки следующие:
Но общие признаки следующие:
- выраженная интоксикация организма;
- тошнота и рвотные позывы;
- напряжение брюшины. Его можно ощутить просто приложив руку к передней брюшной стенке;
- сильный болевой синдром в животе;
- боль в левой части живота, ближе к рёбрам, которая может иррадиировать в область плеча;
- гипертермия;
- характерные для кишечника шумы отсутствуют;
- наличие крови в экскрементах и урине;
- диарея;
- анорексия;
- пульс слабый;
- нередко прогрессирует перитонит.
Если содержимое кишечника проникнет в мочевой пузырь, то в выделяемой урине будет примесь каловых масс. Сам пациент не может сделать вдох из-за того, что он ощущает сильный болевой синдром в области живота. Пациент не может находиться ни в каком положении, только лёжа на твёрдой поверхности.
Симптомы перфорации кишечника у новорождённых детей следующие:
- кожа у новорождённого становится холодной на ощупь и сухой;
- рвотные массы содержат примесь желчи;
- цвет кожного покрова серо-бледный.

Важно не медлить и сразу же бежать к врачу, если такие симптомы у новорождённого проявились. Летальность от перфорации кишечника у новорождённых очень высока.
В первую очередь специалист проводит внешний осмотр пациента, пальпацию его брюшной полости. Далее назначается лабораторная и инструментальная диагностика. В частности, высокой информативностью обладает рентгенография, а также компьютерная томография.
Если диагноз во время диагностики был подтверждён, то пациента начинают немедленно готовить к проведению операбельного вмешательства, так как это единственный способ устранить патологию. Подготовка в среднем длится от 2 до 4 часов. Но если у пациента шок, то операция проводится без предварительной подготовки. Суть вмешательства заключается в том, что под общей анестезией хирург проводит разрез брюшной стенки, зашивает разрыв на стенке кишечника и промывает после всего брюшную полость. Такой тип операции проводится в случае небольшого разрыва и при отсутствии перитонита. В других же случаях показана колостомия – вывод толстой кишки на брюшную стенку.
В других же случаях показана колостомия – вывод толстой кишки на брюшную стенку.
После операции больному прописывают антибиотики, антивоспалительные, а также обезболивающие. Обязательным является голодание в первые несколько дней после вмешательства.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Перфорация кишечника – симптомы, причины развития, клинические признаки
Нарушения желудочно-кишечного тракта различаются по характеру, этиологии и степени выраженности. Однако большая часть патологий опасны для здоровья и жизни человека.
Одна из опасных болезней – перфорация кишечника. Подобное заболевание характеризуется истощением стенок, что приводит к выраженному нарушению слизистой оболочки. В традиционной медицине патология обозначается термином «прободение».
В традиционной медицине патология обозначается термином «прободение».
На сегодняшний день патология достаточно распространена, поэтому необходимо знать, что такое перфорация, основные разновидности, причины и симптоматику.
Основные разновидности перфорации
На данный момент выделяют две классификации заболевания: по локализации, по степени тяжести нарушений. Перфорация кишечника, или девиртикулярная патология, в МКБ 10 обозначается кодом К57.
По расположению нарушения выделяют два вида:
- перфорация в тонкой кишке;
- сбой толстого кишечника.
Патология возникает в ходе естественных причин. Однако существуют случаи, когда заболевание развивается на фоне оперативных вмешательств, сложных диагностических процедур. В данной ситуации перфорация делится на три вида, опираясь на степени повреждения:
- легкие;
- средние;
- тяжелые травмы, сопровождаемые разрывом.
Перфорация
Патология нуждается в экстренном проведении операции, затянувшееся лечение – высокий риск летального исхода.
Обратите внимание, что если у грудничка есть риск перфорации, необходимо некоторое время оставаться под наблюдением в условиях перинатального центра.
Патология тонкого кишечника – основные причины
Тонкий кишечник в меньшей степени подвержен подобного рода патологиям. Опираясь на статистику ВОЗ (Всемирной организации здравоохранения), можно сделать вывод, что подобная болезнь несет меньшее количество опасных осложнений.
Однако заболевание нуждается в проведении срочного оперативного вмешательства. Перфорация может поражать двенадцатиперстную кишку, подвздошный отдел. Как правило, патология встречается во взрослом возрасте и чаще всего у мужчин. Главные причины, провоцирующие развитие перфорации.
- Механические воздействия, травмы: падения, аварии, интенсивные удары.
- Выраженная непроходимость кишечника. С течением времени происходит растяжение до критических значений, после чего возникает разрыв или острое нарушение целостности.

- Прогрессирующая язва желудка или двенадцатиперстной кишки (прободной тип) без терапевтического воздействия, может наблюдаться развитие воспалительного процесса.
- Проникновение в организм чужеродного тела. В данной ситуации происходит постепенное эндогенное механическое воздействие на кишечник.
- Различного рода инфекционные патологии – брюшной тиф, резкое снижение защитных функций иммунной системы, туберкулез, заболевания, вызванные вирусами или бактериями.
- Наличие опухоли в органах репродуктивной системы: матка, яичники.
- Проникающие в брюшную область ранения – колотые травмы, огнестрел.
Тонкий кишечник
Важно! Перфорированный кишечник – опасность для организма, поскольку содержимое может проникать в другие области и провоцировать развитие воспаления.
Почему развивается перфорация толстого кишечника
Заболевание подобного рода – выраженная деформация стенки, чаща всего слепой кишки. Происходит нарушение в прямой кишке. Подобная патология считается более опасной, чем деформации тонкой кишеки. Деформации могут затрагивать сигмовидную кишку
Подобная патология считается более опасной, чем деформации тонкой кишеки. Деформации могут затрагивать сигмовидную кишку
Наиболее распространенные причины поражения толстой кишки:
- Онкозаболевания, отличающиеся по стадии и месту расположения злокачественных новообразований. В данном случае прогноз лечения неблагоприятен.
- Дивертикул – выраженное множественное выпячивание одной из областей кишечника врожденного или приобретенного характера.
- Вирус иммунодефицита.
- Реабилитационный период после операции по имплантации кожи, тканей или органов.
- Сигмоидит – выраженное воспаление сигмовидного отростка кишечника.
- Наличие в в пищеварительной системе инородных объектов.
- Колоноскопия или ректороманоскопия – сложные диагностические процедуры, в процессе которых может повредиться сигмовидный, прямой отделы кишечника.
Толстая кишка
Следует отметить, что прямая кишка – важнейший орган ЖКТ, ее нарушения оказывают негативное влияние на общее состояние человека.

Прободение кишечника: симптомы и клиническая картина
Признаки патологии различаются в зависимости от места, где произошло нарушение стенок. Перфорация кишечника, симптомы и лечение у взрослых отличаются от проявлений и терапии у новорожденных, грудничков и детей.
В число общих признаков патологии относят:
- выраженный острый болевой синдром в брюшной области;
- интенсивная тошнота, позывы к рвоте;
- нарушения стула, в каловых массах и моче наблюдаются кровяные прожилки, слизь;
- сокращение частоты сердечных сокращений;
- сильное напряжение в районе брюшины, легко определяется пальпацией живота;
- развитие анорексии, снижение аппетита;
- проявление воспалительного процесса в области желудка, перитонит;
- отсутствие характерных для кишечника звуков.
Болевой синдром
Основной симптом перфорации – невозможность свободно дышать, поскольку возникает острая боль. По мере развития патологии каловые примеси проявляются в урине.
Дополнительные симптомы:
- сухость кожных покровов, оттенок изменяется и приближается к серому цвету;
- возникает интенсивная рвота, рвотные массы включают прожилки желчи;
- выраженное беспричинное охлаждение кожи.
Возникновение подозрений перфорации как во взрослой возрастной группе, так и у детей – повод для обращения за экстренной медицинской помощью. Своевременное лечение – это существенное снижение рисков осложнений, в обратном случае отмечается высокий процент смертельного исхода.
Необходимые диагностические исследования
Самостоятельное выявление или лечение перфорации категорически запрещено. Для постановки диагноза обязательно проведение диагностических процедур.
- Первичный осмотр специалистом, сбор анамнеза.
- Ирригоскопия – специализированное исследование прямой кишки.
- Рентген или компьютерная томография органов брюшной области.
- Общие клинические исследования: анализ крови, каловых масс, урины.

Проведение диагностики позволяет поставить точный диагноз, начать лечение.
Важно! Современная терапия перфорации предполагает обязательное проведение операции.
Перфорация кишечника – опасное для жизни и здоровья заболевания, локализующееся в тонком или толстом отделе. Патология отличается высоким уровнем смертности, нуждается в экстренном лечении. Самолечение категорически противопоказано.
Заворот кишок. Причины, симптомы, диагностика, лечение и профилактика :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Заворот кишок – один из видов кишечной непроходимости, при котором происходит закручивание одного из отделов кишечника вокруг своей оси или вокруг оси брыжейки.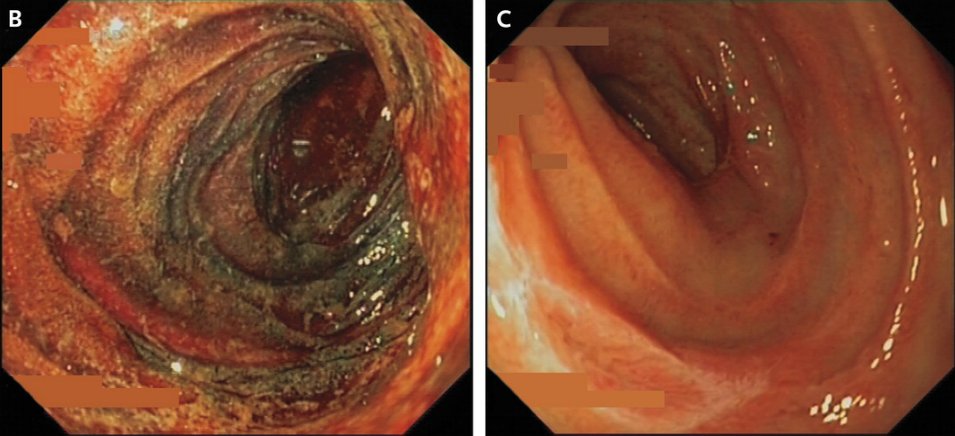 При этом также наблюдается перекручивание и сдавливание кровеносных сосудов и нервов, питающих пораженный отдел, в результате чего довольно быстро наступает гибель клеток и некроз (омертвение) ткани кишечной стенки, повышение ее проницаемости и выход кишечного содержимого в брюшную полость. Из вышесказанного следует, что заворот кишок является крайне опасным патологическим состоянием, которое без срочного хирургического вмешательства может привести к смерти человека.
При этом также наблюдается перекручивание и сдавливание кровеносных сосудов и нервов, питающих пораженный отдел, в результате чего довольно быстро наступает гибель клеток и некроз (омертвение) ткани кишечной стенки, повышение ее проницаемости и выход кишечного содержимого в брюшную полость. Из вышесказанного следует, что заворот кишок является крайне опасным патологическим состоянием, которое без срочного хирургического вмешательства может привести к смерти человека.
На долю заворота кишок приходится 4 – 5% всех видов кишечной непроходимости. Мужчины страдают данным заболеванием чаще, чем женщины, а взрослые страдают чаще детей. Стоит отметить, что в последние годы частота встречаемости заворота кишок значительно снизилась, что объясняется улучшением качества жизни и правильным, рациональным питанием.
Интересные факты
- Заворот может произойти на одном или нескольких участках либо вовлекать весь кишечник целиком.
- В нормальных условиях петли кишечника могут поворачиваться почти на 90º, что не вызывает каких-либо нарушений.

- Заворот двенадцатиперстной кишки (начального отдела тонкого кишечника) невозможен, так как она плотно фиксирована к окружающим органам.
- В середине прошлого века более 50% пациентов с заворотом кишок погибали. Сегодня же данный показатель уменьшился в несколько раз.
Анатомия пищеварительной системы
Пищеварительная система человека состоит из множества органов (ротовой полости, пищевода, желудка, кишечника, печени и так далее), основной задачей которых является обеспечение переработки и поступления питательных веществ в организм, а также выделение побочных продуктов пищеварения из организма. Для понимания процессов, происходящих в организме человека при завороте кишок, необходимо более детально рассмотреть строение и функции кишечника.
Строение кишечника
Условно кишечник представляет собой длинную (до 4 метров) трубку, в которой пищевые продукты размягчаются, окончательно перевариваются и всасываются в кровоток. Кишечник начинается сразу после конечного (пилорического) отдела желудка и заканчивается в области анального отверстия.
Кишечник начинается сразу после конечного (пилорического) отдела желудка и заканчивается в области анального отверстия.
С анатомической точки зрения выделяют:
- тонкий кишечник;
- толстый кишечник.
Тонкий кишечник
Данный отдел располагается между желудком и толстым кишечником. Его длина колеблется в пределах от 1,5 до 4 метров, а диаметр составляет 35 – 50 миллиметров.
В тонком кишечнике выделяют:
- двенадцатиперстную кишку;
- тощую кишку;
- подвздошную кишку.
Основной функцией тонкого кишечника является переработка пищи, которая поступает в него из желудка. В двенадцатиперстную кишку также впадает желчный проток, через который из печени поступает желчь (необходимая для переваривания и усвоения жиров), а из поджелудочной железы – пищеварительные ферменты, участвующие в расщеплении белков, жиров и углеводов. Расщепленные вещества проникают через стенку кишечника и поступают в кровь, в систему так называемой воротной вены, по которой доставляются в печень. В печени происходит обезвреживание большинства токсинов, а также использование белков, жиров и углеводов для образования различных веществ, необходимых для нормального функционирования организма.
Расщепленные вещества проникают через стенку кишечника и поступают в кровь, в систему так называемой воротной вены, по которой доставляются в печень. В печени происходит обезвреживание большинства токсинов, а также использование белков, жиров и углеводов для образования различных веществ, необходимых для нормального функционирования организма.
Толстый кишечник
Представляет собой конечный участок пищеварительной системы человека. Его диаметр в несколько раз больше диаметра тонкой кишки (5 – 15 см в начальном отделе и до 7 см в конечном), а длина колеблется в пределах от 1,5 до 2 метров. Основной функцией толстого кишечника является всасывание воды и формирование оформленных каловых масс.
В толстом кишечнике выделяют:
- слепую кишку;
- ободочную кишку (которая, в свою очередь, делится на восходящий, поперечный, нисходящий и сигмовидный отделы);
- прямую кишку.

Также к толстому кишечнику относится аппендикс – небольшой орган, отходящий от слепой кишки и не имеющий продолжения. Считается, что он играет важную роль в развитии иммунной системы организма.
Моторика кишечника
Кишечник человека находится в состоянии постоянной активности, которая особенно усиливается после приема пищи. Моторика (перистальтика) кишечника имеет крайне важное физиологическое значение, так как способствует перемешиванию пищи с кишечным соком, делая ее более доступной для пищеварительных ферментов. Также перистальтика обеспечивает полноценное всасывание питательных веществ, формирование и эвакуацию каловых масс.
Кишечное содержимое продвигается по кишечнику только в одном направлении, что обусловлено особенностями перистальтики. Мышечные волокна кишечника устроены таким образом, что после растяжения происходит их сокращение, причем чем сильнее они были растянуты (то есть чем больше пищи поступило в кишечник из желудка), тем сильнее они будут сокращаться.
Поступающий из желудка пищевой комок механически растягивает начальный отдел двенадцатиперстной кишки, в результате чего запускается механизм мышечного сокращения. Однако перистальтическая волна не может пойти в обратном направлении – этому препятствует сфинктер желудка (плотное мышечное кольцо, расположенное на границе желудка и двенадцатиперстной кишки и смыкающееся сразу после заброса очередной порции пищи из желудка в кишечник), поэтому она распространяется только вперед, продвигая, таким образом, кишечное содержимое.
Скорость распространения перистальтических волн по тонкому кишечнику может достигать 7 – 10 см в секунду, причем одновременно на всей протяженности кишечника может наблюдаться 2 – 3 и более волны. Иногда могут возникать патологические перистальтические волны, которые распространяются в обратном направлении, что может способствовать возникновению заворота.
Моторика толстого кишечника выражена менее интенсивно. В нормальных условиях в нем возникает 3 – 4 сильных перистальтических волны в сутки, которые продвигают кишечное содержимое к конечному отделу желудочно-кишечного тракта.
Строение и функции брыжейки
Внутренняя поверхность брюшной стенки, а также некоторые органы брюшной полости покрыты серозной оболочкой – брюшиной. Складки брюшины, окружающие снаружи петли тонкого и толстого кишечника, называются брыжейкой. Однако не все отделы кишечника имеют брыжейку. Она максимально выражена на уровне тощей и подвздошной кишок и менее выражена в области толстого кишечника, в то время как на уровне двенадцатиперстной кишки вовсе отсутствует.
Началом брыжейки принято считать ее корень, который представляет собой заполненную жировой клетчаткой складку брюшины, образующуюся в области задней брюшной стенки. Далее брыжейка следует к петлям кишечника и окружает их таким образом, что они оказываются расположенными и плотно зафиксированными между двумя листками брюшины.
Основными функциями брыжейки являются:
- Фиксация кишечника – благодаря наличию брыжейки петли кишечника не переплетаются между собой во время перистальтических движений и поворотов тела, однако в то же время сохраняют определенную подвижность.

- Кровоснабжение кишечника – в брыжейке проходят все кровеносные и лимфатические сосуды, обеспечивающие питание кишечной стенки.
- Иннервация кишечника – в толще брыжейки также располагаются нервные волокна, регулирующие активность моторики кишечника.
Причины заворота кишечника
Заворот кишок может быть вызван различными патологическими процессами в брюшной полости, заболеваниями желудочно-кишечной системы, а также неправильным питанием.
Возникновению заворота кишок способствуют:
- Внутриутробные аномалии развития. Во внутриутробном периоде корень брыжейки расположен вертикально. В дальнейшем, по мере роста плода и удлинения кишечника он приобретает косое расположение. Возникающие в данном периоде аномалии развития могут способствовать образованию слишком длинной брыжейки, что предрасполагает к завороту тонкого кишечника.

- Длительное голодание с последующим приемом большого количества пищи. Даже вне приема пищи в кишечнике сохраняется определенная перистальтика. При длительном голодании петли кишечника спадаются и становятся более подвижными. Если после этого принять большое количество пищи, она спровоцирует чрезвычайно сильную моторную активность кишечника, в результате чего может возникнуть заворот.
- Переедание. Регулярное переедание приводит к переполнению петель кишечника, в то же время стимулируя усиленную перистальтическую активность, что повышает риск заворота одной или нескольких кишечных петель.
- Повышение внутрибрюшного давления. Резкое повышение внутрибрюшного давления (при травме, при резком поднятии тяжести и так далее) может привести к смещению различных отделов кишечника друг относительно друга, в результате чего может возникнуть заворот.
- Рубцы и спайки в брюшной полости.
 Спайки могут образовываться в результате различных воспалительных процессов в брюшной полости. Они представляют собой разрастания соединительной ткани, которые могут «склеивать» петли кишечника между собой. Рубцовые изменения также могут наблюдаться после различных хирургических вмешательств на органах брюшной полости – этим объясняется тот факт, что заворот кишок более часто встречается у лиц, ранее оперированных по поводу кишечной непроходимости.
Спайки могут образовываться в результате различных воспалительных процессов в брюшной полости. Они представляют собой разрастания соединительной ткани, которые могут «склеивать» петли кишечника между собой. Рубцовые изменения также могут наблюдаться после различных хирургических вмешательств на органах брюшной полости – этим объясняется тот факт, что заворот кишок более часто встречается у лиц, ранее оперированных по поводу кишечной непроходимости. - Неправильное питание. Грубая, плохо переработанная пища, а также пища, богатая растительной клетчаткой, более выражено стимулирует моторику кишечника. Если регулярно питаться такой пищей, риск заворота кишок значительно возрастает (особенно на фоне других предрасполагающих факторов).
- Пищевые отравления. Кишечные инфекции и интоксикации значительно усиливают моторику кишечника, что в сочетании с длительным голоданием, частыми рвотами и поносами повышает риск заворота.

- Запоры. Частые и длительные запоры могут способствовать завороту сигмовидной ободочной кишки (что характерно для пожилых людей).
- Мезосигмоидит (воспаление брыжейки сигмовидной кишки). Вследствие развития воспалительного процесса в брыжейке происходит разрастание соединительной ткани, результатом чего может стать сморщивание брыжейки и сближение концов сигмовидной кишки. При усилении перистальтики или переполнении кишки каловыми массами это может стать причиной заворота.
Независимо от причины возникновения патологические изменения при завороте кишок схожи. Вследствие поворота кишки более чем на 180º (иногда даже более чем на 360º) полностью перекрывается ее просвет, в результате чего прекращается продвижение кишечного содержимого. Также происходит пережатие сосудов брыжейки, кровоснабжающих стенки кишечника. Это приводит к омертвению кишечной стенки и повышению ее проницаемости для различных токсических веществ, которые выходят в брюшную полость – возникает каловый перитонит (воспаление брюшины).
Симптомы и признаки заворота кишок
Заворот кишок может произойти на любом этапе кишечника, где имеется брыжейка. В зависимости от уровня заворота различается и клиническая картина заболевания, и лечебная тактика.
В зависимости от уровня заворота различают:
- заворот тонкой кишки;
- заворот слепой кишки;
- заворот сигмовидной ободочной кишки;
- заворот поперечной ободочной кишки.
Заворот тонкой или слепой кишки
Как говорилось ранее, в нормальных условиях петли тонкого кишечника могут совершать повороты до 90º, что не вызывает никаких нарушений. При завороте более чем на 180º возникает клиническая картина заболевания. В заворот может вовлекаться одна либо сразу несколько петель тонкого кишечника. Слепая кишка располагается в непосредственной близости от тонкого кишечника, поэтому ее заворот будет проявляться схожими клиническими симптомами.
Симптомами заворота тонкой кишки являются:
- Боль. Боль возникает резко, сразу же в момент заворота, что обусловлено прекращением кровоснабжения пораженного участка кишечника. Боль острая, колющая или режущая, носит постоянный (непрерывный) характер, локализуется в верхних отделах живота. Интенсивность боли постоянно увеличивается, вплоть до нестерпимой.
- Поведение больного. Больные заворотом тонкого кишечника беспокойны, возбуждены, могут кричать от боли. Обычно они принимают вынужденное положение с прижатыми к груди коленями (которое, однако, не облегчает их состояния).
- Усиленная перистальтика. Перед местом заворота происходит скапливание непереваренной пищи и/или формирующихся каловых масс. Это приводит к механическому растяжению петель кишечника, что стимулирует его усиленную перистальтику, часто сопровождающуюся приступообразными болями и «урчанием» в животе.
 Усиленная перистальтика может быть заметна самим больным на поверхности передней стенки живота.
Усиленная перистальтика может быть заметна самим больным на поверхности передней стенки живота. - Асимметрия живота. При завороте нижних отделов тонкого кишечника или сигмовидной кишки может наблюдаться вздутие живота в околопупочной области, что обусловлено скоплением каловых масс выше места заворота.
- Рвота. При завороте тонкого кишечника с самого начала заболевания возникает рвота (вначале желудочным содержимым с примесью желчи, позже – с примесью фекалий). Рвота многократно повторяется, при этом не приносит больному никакого облегчения.
- Задержка стула и газов. Происходит не сразу, так как перистальтика толстого кишечника (дальше от места заворота) сохранена, и каловые массы продолжают формироваться и выделяться. Обычно выраженная клиническая картина помогает быстро поставить диагноз и провести операцию, однако в случае длительного течения заболевания (более нескольких часов) выделение кала и газов также может прекращаться.

- Нарушение общего состояния больного. Из-за прекращения поступления пищевых продуктов и жидкости, а также вследствие повторяющейся рвоты происходит обезвоживание организма. Отмечается общая и мышечная слабость, могут появляться головокружения, головные боли, обмороки.
- Симптомы общей интоксикации. Появляются в результате повышения проницаемости кишечной стенки и нарастают по мере прогрессирования заболевания. Отмечается повышение температуры тела до 39 – 40ºС и более, увеличение частоты сердечных сокращений, боли в мышцах. Кожные покровы бледные, язык сухой, на лбу определяются капельки пота.
Заворот сигмовидной ободочной кишки
Симптомы заворота сигмовидной кишки во многом схожи с проявлениями заворота тонкого кишечника, однако имеют свои особенности.
Заворот сигмовидной кишки проявляется:
- Болью. Возникает остро (реже развивается постепенно), локализуется преимущественно в нижних отделах живота и может распространяться в область нижних отделов позвоночника и крестца.
 Боль обычно носит постоянный, реже – схваткообразный характер.
Боль обычно носит постоянный, реже – схваткообразный характер. - Рвотой. Рвота желудочным содержимым и желчью возникает в начале заболевания и повторяется 2 – 3 раза (не принося заметного облегчения больному). Возникновение рвоты при завороте сигмовидной кишки обусловлено в большей степени болевым синдромом. Дело в том, что в головном мозге центр рвоты и центр восприятия боли располагаются близко друг к другу, поэтому при сильном болевом раздражении нервные импульсы могут распространяться с одного центра на другой, вызывая рвоту. Рвота каловыми массами может возникать на поздних стадиях заболевания, при развитии перитонита.
- Отсутствием стула и газов. В отличие от заворота тонкого кишечника при завороте сигмовидной ободочной кишки выделение газов и каловых масс прекращается практически сразу же после начала заболевания. В первые часы может наблюдаться усиленная перистальтика, которая затем постепенно стихает.
- Вздутием живота. Живот вздут, асимметричен. Более выражено увеличение верхних отделов справа, что обусловлено смещением сигмовидной кишки в результате заворота.
- Затруднением при дыхании. В результате нарушения отделения кала и газов они скапливаются в ободочной кишке, значительно растягивая ее. Увеличенная поперечная ободочная кишка смещает вверх органы брюшной полости, которые оказывают давление на диафрагму (мышечную перегородку, отделяющую грудную полость от брюшной). В результате этого происходит уменьшение объема грудной клетки и сдавливание легких, что значительно нарушает процесс дыхания.
- Нарушением сердцебиения. Повышение давления в брюшной и грудной полости создает дополнительную нагрузку на пути тока крови, что нарушает работу сердечной мышцы. Это может проявляться загрудинными болями, аритмиями, учащенным и усиленным сердцебиением.
Крайне редко (примерно в 0,5% всех заворотов) встречается заворот поперечной ободочной кишки, клинические проявления которого во многом схожи с симптомами заворота сигмовидной кишки.
Диагностика заворота кишечника
Диагностикой и лечением заворота кишок занимаются хирурги, однако врач любой специальности должен уметь заподозрить данное заболевание. Важно как можно скорее выставить правильный диагноз и назначить лечение, так как промедление может привести к развитию серьезных осложнений, часто представляющих опасность для жизни больного.
В диагностике заворота кишок применяется:
Опрос больного
Первое, что должен сделать врач любой специальности – тщательно опросить больного об обстоятельствах возникновения заболевания. Полученные данные помогут заподозрить причину заболевания и назначить необходимые диагностические и лечебные мероприятия.
Для уточнения диагноза врач может спросить:
- Как давно началось заболевание?
- Где локализуются боли?
- Каков характер болей (острые, колющие, постоянные или схваткообразные боли)?
- Была ли рвота? Если была – то сколько раз? Приносила ли она облегчение пациенту?
- Каков характер рвотных масс (рвота недавно съеденной пищей, желчью или каловыми массами с неприятным запахом)?
- Был ли у пациента стул после начала заболевания?
- Как и чем питался пациент накануне перед появлением болей?
- Переносил ли пациент хирургические вмешательства на органах брюшной полости? Если да, то когда и какие именно?
- Предшествовала ли началу заболевания травма живота или выраженная физическая нагрузка?
Клиническое обследование
После опроса врач приступает к клиническому обследованию пациента. Полученные данные помогут подтвердить или исключить наличие заворота кишок, а также дадут важную информацию относительно общего состояния больного.
Клиническое обследование пациента включает:
- осмотр;
- пальпацию (прощупывание) живота;
- перкуссию (простукивание – палец левой руки врач прижимает к определенной области передней брюшной стенки, а пальцем другой постукивает по нему);
- выслушивание кишечной перистальтики.
При осмотре врач может обнаружить:
- Асимметрию живота.
- Вздутие живота в околопупочной области – при завороте тонкой или слепой кишки.
- Вздутие верхних отделов справа – при завороте сигмовидной кишки.
- Симптомы общей интоксикации – бледность кожных покровов пациента, сухость языка и так далее.
При пальпации живота врач может выявить:
- Уплотнение по средней линии живота выше пупка – при завороте поперечной ободочной кишки.
- Симптом «волейбольного мяча» – на месте завернувшейся кишки определяется округлое, плотное образование (данный симптом наиболее характерен для заворота слепой кишки).
- Усиленную перистальтику – может определяться на всей поверхности живота (при завороте сигмовидной кишки) либо только в верхних отделах (при завороте тонкой или слепой кишки).
При перкуссии врач может выявить:
- Коробочный (тимпанический) перкуторный звук. Появляется в том случае, если пространство под местом постукивания заполнено газом. Так как при завороте кишок нарушается выделение газов, они скапливаются перед местом заворота, раздувая петли кишечника. При завороте тонкой и слепой кишки тимпанит будет определяться в верхних отделах живота (выше пупка), в то время как при завороте сигмовидной кишки может обнаруживаться над всей поверхностью живота (в результате переполнения газами всех отделов ободочной кишки).
- Притупление перкуторного звука. В результате усиленной перистальтики формирующиеся каловые массы продвигаются к месту заворота, однако дальше пройти не могут. Место их скопления может быть определено по тупому перкуторному звуку, что позволяет приблизительно определить локализацию заворота.
При аускультации врач может выявить:
- Усиленную перистальтику выше заворота – характерно для начала заболевания.
- Отсутствие перистальтики – характерно для поздних стадий заболевания, после развития перитонита.
- «Шум плеска» – характерный булькающий звук, выслушиваемый в области кишечных петель, в которых одновременно находится большое количество жидкости и газов.
Рентгенография брюшной полости
Данное исследование является обязательным даже при малейшем подозрении на наличие заворота кишок. Принцип рентгенологического метода основан на просвечивании тканей организма рентгеновскими лучами. Часть из них поглощается клетками тканей, причем разные ткани обладают различной поглощающей способностью. Воздух практически не поглощает рентгеновские лучи, поэтому его наличие в петлях кишечника можно легко обнаружить при простой рентгенограмме.
Обзорная рентгенограмма органов брюшной полости позволяет выявить:
- При завороте тонкого кишечника – наличие уровня жидкости и газа в его петлях выше места заворота.
- При завороте слепой кишки – она определяется как увеличенное, шаровидное образование, располагающееся в правых отделах живота.
- При завороте сигмовидной кишки – скопление газа в ободочной кишке, что проявляется увеличением рентгенологических границ всех ее отделов, а также смещением вверх органов брюшной полости и диафрагмы.
Общий анализ крови
Данное исследование имеет лишь ориентировочное значение, так как в случае выявления признаков кишечной непроходимости на рентгенограмме диагноз не вызывает сомнений. Тем не менее, данные общего анализа крови могут помочь установить причину заворота, а также дать информацию об общем состоянии пациента, что необходимо для правильного планирования лечебных мероприятий.
При завороте кишок общий анализ крови может выявить:
Увеличение количества лейкоцитов
Лейкоциты – клетки иммунной (защитной) системы, которые борются с чужеродными микроорганизмами и токсинами, попадающими в организм. При завороте кишечника проницаемость кишечной стенки значительно повышается, в результате чего кишечные бактерии и различные токсические вещества начинают попадать в кровь, что сопровождается повышением количества лейкоцитов. При развитии перитонита увеличение данного показателя особенно выражено и может достигать 20 х 109 и более лейкоцитов в 1 литре крови.
Увеличение скорости оседания эритроцитов
СОЭ – лабораторный показатель, позволяющий выявить наличие воспалительного процесса в организме. Поверхности всех клеток крови заряжены отрицательно, поэтому они отталкиваются друг от друга, находясь в крови во взвешенном состоянии. При помещении крови в пробирку более тяжелые клетки постепенно оседают на ее дно, а более легкая жидкая часть (плазма) остается на поверхности. Скорость, с которой происходит данный процесс, называется скоростью оседания эритроцитов.
При развитии воспалительного процесса (в том числе при завороте кишок) в кровоток выделяется целый ряд биологически-активных веществ, которые уменьшают выраженность взаимного отталкивания клеток крови друг от друга. В результате этого в общем анализе крови будет отмечаться увеличение СОЭ более 10 мм в час у мужчин и более 15 мм в час у женщин. При развитии перитонита данный показатель может превышать норму в несколько раз.
Уменьшение количества эритроцитов и гемоглобина
Эти симптомы не характерны для заворота кишок, однако их возникновение при данном заболевании может говорить о повреждении кровеносных сосудов и начавшемся кровотечении. Подтверждением этого может быть рвота с кровью или появление крови в каловых массах (однако ценность данного симптома незначительна, так как при завороте кишок кал может не выделяться).
Кишечное кровотечение можно заподозрить:
- При уменьшении количества эритроцитов – менее 4 х 1012/л у мужчин и менее 3,5 х 1012/л у женщин.
- При уменьшении концентрации гемоглобина – менее 130 г/л у мужчин и менее 120 г/л у женщин.
Лечение заворота кишок
Как уже говорилось, острая кишечная непроходимость является смертельно опасным заболеванием, поэтому при малейшем подозрении на заворот кишок необходимо как можно скорее подтвердить диагноз и провести соответствующее лечение.
Первая помощь при завороте кишечника
Первая помощь при подозрении на заворот кишок заключается в скорейшей госпитализации пациента в хирургическое отделение стационара, где будет выставлен точный диагноз и назначено лечение.
Важно отметить, что использование консервативных методов лечения может на некоторое время уменьшить симптомы заболевания, однако не устранит причину их появления. Применение данных мероприятий на догоспитальном этапе также изменяет клиническую картину болезни, что существенно затрудняет постановку точного диагноза и оттягивает проведение операции, тем самым снижая шансы пациента на выживание.
При выявлении одного или нескольких симптомов заворота кишок следует:
- Немедленно вызвать скорую помощь.
- Обеспечить физический покой больному.
- Исключить прием пищи и жидкости, так как это может усилить кишечную перистальтику и привести к более сильному перекручиванию кишечника, а также спровоцировать новые эпизоды рвоты.
- Исключить прием любых медикаментов (обезболивающих, противорвотных и других препаратов), которые могут изменить или «скрыть» симптомы заболевания.
- Не использовать промывание желудка или очистительные клизмы.
Когда необходима операция при кишечной непроходимости?
Как говорилось ранее, оперативное вмешательство является единственным эффективным методом лечения заворота кишок, позволяющим спасти жизнь человеку. Исключением из этого правила является заворот сигмовидной кишки, который в некоторых случаях может быть устранен без операции. Обусловлено это тем, что сигмовидная кишка расположена близко к анальному отверстию, ввиду чего возможно расправление заворота через задний проход.
Принцип метода заключается в ведении в анальное отверстие жесткой трубки, которую проводят до места заворота, после чего в просвет кишки нагнетается небольшое количества раствора бария. В результате возникающего повышенного давления может произойти раскручивание заворота. Если процедура выполняется под рентгенологическим контролем, о расправлении заворота будет свидетельствовать распространение раствора с барием в вышележащие отделы кишечника. Если же процедура выполняется «вслепую», о ее эффективности можно судить по выделению большого количества газов и каловых масс, которое будет наблюдаться сразу после расправления заворота.
Стоит помнить, что применение консервативного метода лечения возможно только в том случае, если нет признаков некроза кишечной стенки и перитонита (которые могут появляться уже через несколько часов после начала заболевания).
Операции при завороте кишечника
Техника и характер оперативного вмешательства определяются индивидуально в каждом конкретном случае и зависят от локализации заворота, жизнеспособности перекрученных петель кишечника и общего состояния пациента.
Предоперационная подготовка больного с заворотом кишок включает:
- Получение согласия пациента на операцию.
- Выполнение ряда обязательных анализов (общего анализа крови и мочи, анализа свертывающей системы крови).
- При необходимости (в случае обезвоживания) – восстановление объема циркулирующей крови путем внутривенных капельниц.
- Назначение обезболивающих (например, морфина в дозе 10 мг внутримышечно) и спазмолитических (например, дротаверина) препаратов.
- При необходимости – назначение очистительных клизм, промывание желудка через назогастральный зонд (трубку, которая вводится в желудок пациента через нос).
Операция при завороте тонкой кишки
Все операции по поводу заворота кишок проводятся под общим обезболиванием, то есть пациент спит, ничего не чувствует и ничего не запоминает.
Хирургический доступ
Хирургический доступ при любом виде кишечной непроходимости всегда лапаротомический, то есть разрез производится сверху вниз по средней линии живота, от мечевидного отростка до лобка (при этом пупок необходимо «обойти» слева). Необходимость в столь травматичном разрезе обусловлена тем, что во время операции может понадобиться выполнить различные манипуляции, требующие зрительного контроля и хорошего доступа для рук хирурга и медицинских инструментов.
Характер и объем операции
После разреза кожи, подкожной клетчатки и апоневроза мышц живота хирурги проникают в брюшную полость, выявляют локализацию заворота и проводят деторсию (то есть раскручивание) петель кишечника. После этого к раскрученной петле проводится так называемый назоинтестинальный зонд (длинная трубка, введенная через нос пациента), с помощью которого производится удаление содержимого кишечника.
Дальнейшая тактика зависит от состояния поврежденных кишечных петель. Если хирург определяет, что они жизнеспособны (то есть после раскручивания восстанавливается нормальный цвет и характерный блеск кишечной стенки, восстанавливается перистальтика, а в брыжейке определяется пульсация кровеносных сосудов), операцию можно считать завершенной. Проводится промывание брюшной полости растворами антисептиков, установка дренажа (трубки, один конец которой находится в брюшной полости, а второй выводится наружу) и ушивание раны.
Если же выявляется некроз раскрученной петли, следует произвести ее удаление в пределах здоровых тканей (то есть удаляется участок кишки на 40 – 60 см выше и на 10 – 15 см ниже места заворота), после чего накладывается анастомоз (сшивание двух концов кишечника), устанавливаются дренажи и рана ушивается. Удаление столь большого отдела кишечника обусловлено тем, что в процессе некроза закрученной петли могло произойти повреждение и прилежащих отделов кишечной стенки. Определить его макроскопически (невооруженным глазом) во время операции возможно не всегда, однако если наложить швы на такой участок, они непременно разойдутся, что приведет к выходу кишечного содержимого в брюшную полость и развитию перитонита.
Илеостома
Если операция была выполнена в поздние сроки – высока вероятность наличия перитонита. Наложение анастомоза в данном случае может оказаться неэффективным, поэтому врач может прибегнуть к созданию илеостомы — концы кишечника после удаления омертвевшего участка не сшиваются, а выводятся через кожу на поверхность передней или боковой брюшной стенки. Это позволяет осуществлять питание пациента в условиях нарушенной целостности кишечника и одновременно дает время для лечения перитонита. После нормализации состояния пациента проводится повторная операция, в ходе которой удаляется илеостома и восстанавливается целостность кишечной трубки.
Операция при завороте слепой кишки
Общие принципы хирургического лечения заворота слепой кишки соответствуют таковым при завороте тонкой кишки, однако существуют некоторые отличия. Так, если после раскручивания заворота определяется, что кишка не жизнеспособна, производится удаление некротизированного участка в пределах здоровых тканей, после чего накладывается анастомоз между тонкой и ободочной кишкой. Если же через несколько минут после раскручивания слепая кишка приобретает нормальный цвет и блеск, операция на этом может быть закончена (производится дренирование и ушивание раны).
Так как в большинстве случаев заворот слепой кишки обусловлен повышенной подвижностью данного отдела кишечника, некоторые хирурги «пришивают» кишку к боковой стенке брюшной полости (или к париетальной брюшине, покрывающей изнутри брюшную полость). В данном случае подвижность кишки значительно снижается, что предотвращает возникновение заворота в дальнейшем.
Операция при завороте сигмовидной кишки
Принципы хирургического лечения заворота сигмовидной кишки соответствуют описанным ранее. Если причиной заворота является чрезмерно длинная брыжейка, для профилактики повторного заворота применяется специальный прием. Вдоль всего корня брыжейки, от его начала и до самой кишки накладывается 3 – 4 параллельно идущих непрерывных шва, при стягивании которых происходит «сморщивание» и укорочение корня брыжейки. Другим способом снижения риска рецидива (повторного обострения) является пришивание сигмовидной кишки к передней или задней брюшной стенке.
Реабилитация после операции по поводу заворота кишечника
После хирургического лечения заворота кишок пациенту предстоит пройти длительный восстановительный период, в ходе которого необходимо соблюдать ряд правил и ограничений.
Длительность госпитализации после операции составляет не менее 2 – 3 недель, в течение которых осуществляется наблюдение за состоянием пациента и проводится комплекс лечебных и восстановительных мероприятий. После выписывания из стационара лечащий врач дает пациенту подробный список инструкций по поводу образа жизни, питания и физической активности.
Реабилитация после операции по поводу заворота кишечника включает:
- обезболивание;
- постельный режим;
- обработку послеоперационной раны;
- диету;
- дыхательную гимнастику;
- физиотерапию.
Обезболивание
Одним из важнейших факторов, определяющих течение послеоперационного периода, является адекватная борьба с болью. С этой целью применяются медикаменты из различных фармакологических групп, что позволяет эффективно устранить болевой синдром.
Медикаментозное лечение боли после оперативного лечения заворота кишок
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
| Наркотические обезболивающие средства | Морфин | Угнетают передачу болевых импульсов от поврежденных органов к головному мозгу, а также снижают эмоциональное восприятие боли, ввиду чего являются препаратами выбора в раннем послеоперационном периоде. | Вводится внутримышечно в дозе 10 мг каждые 4 – 5 часов. |
| Омнопон | Комбинированный препарат, содержащий несколько наркотических анальгетиков (морфин, кодеин, тебаин) и спазмолитик папаверин (препарат, устраняющий спазмы гладкой мускулатуры кишечника). | Вводится подкожно по 1 миллилитру 1% раствора (10 мг) 3 – 4 раза в сутки. | |
| Нестероидные противовоспалительные средства | Индометацин Кеторолак | Данные препараты действуют в месте повреждения тканей. Они препятствуют высвобождению медиаторов воспаление (серотонина, гистамина и других), тем самым снижая выраженность воспалительной реакции и боли в области послеоперационной раны. | Внутримышечно по 60 мг 1 – 2 раза в сутки. |
| Вводится внутривенно по 30 мг каждые 6 часов. | |||
| Спазмолитики | Дротаверин Папаверин | Препараты из данной группы расслабляют гладкую мускулатуру внутренних органов (в том числе и кишечника), снижая перистальтическую активность и предотвращая возникновение спазмов. | Вводится внутримышечно по 40 – 80 мг каждые 8 часов. |
| Внутримышечно по 20 – 40 мг каждые 6 – 8 часов (в зависимости от характера и выраженности болевого синдрома). |
Постельный режим
В первые дни после операции пациенту показан строгий постельный режим. Необходимость в этом обусловлена повышением риска расхождения швов после любой, даже самой незначительной нагрузки. Однако постельный режим не означает полную неподвижность. Со второго дня после операции рекомендуется выполнять простые движения руками (сгибания и разгибания), поворачиваться с одного бока на другой (вначале с посторонней помощью, а затем и самостоятельно). Умеренная физическая активность в раннем послеоперационном периоде улучшает микроциркуляцию, предупреждает образование пролежней и снижает риск тромбообразования.
Начиная с 3 – 4 дня после операции пациенту разрешается вставать с постели. С этого момента ему рекомендуется ежедневно, по несколько раз в день совершать кратковременные прогулки по палате, по коридору больницы. Важно чтобы в первое время его обязательно кто-нибудь сопровождал, так как из-за слабости может возникнуть головокружение и потеря сознания.
Обработка послеоперационной раны
Чтобы предотвратить развитие инфекции и нагноение в области послеоперационной раны, следует регулярно обрабатывать ее растворами антисептиков. Для этого врач надевает стерильные перчатки и маску, после чего снимает бинтовую повязку с раны. Тщательно промыв ее и прилегающие к ней области йодными растворами (например, бетадином) и 70% спиртом, врач внимательно осматривает рану и швы на наличие гнойной инфекции. Если таковая отсутствует, на область раны накладывается несколько пропитанных бетадином марлевых тампонов, после чего производится перевязка раны стерильными бинтами.
Выполняется такая процедура 1 – 2 раза в день, начиная с первого дня после операции и до полного заживления раны (после снятия швов).
Диета
В первые дни после операции по поводу резекции заворота кишок пациенту запрещено употреблять пищу. Питательные вещества, жидкость и микроэлементы вводятся внутривенно через капельницу. К 3 – 4 дню состояние пациента обычно улучшается, поэтому рекомендуется переходить на естественное питание.
Диетотерапия пациентов после операции по поводу заворота кишок включает:
Нулевая диета
Начинать питание больных, перенесших операции на кишечнике рекомендуется с так называемой нулевой диеты. Входящие в нее продукты обеспечивают организм человека минимально необходимым количеством питательных веществ, в то же время предотвращая возникновение усиленной перистальтики и вздутие живота, что могло бы отрицательно повлиять на процесс заживления раны.
Принципами нулевой диеты являются:
- Прием пищи исключительно в жидком или кашеобразном виде.
- Прием пищи малыми порциями (по 200 – 300 грамм) 7 – 8 раз в день.
- Исключение горячих и холодных продуктов (оптимальная температуры принимаемой пищи должна быть в районе 45ºС).
- Употребление не менее 2 литров жидкости в сутки.
Нулевая диета для больных после операции по поводу заворота кишок
| Что рекомендуется употреблять? | Что не рекомендуется употреблять? |
|
|
Диета номер 1а
Основной целью данной диеты является максимальное щажение слизистой оболочки желудочно-кишечного тракта. К ней переходят через 3 – 5 дней после начала питания по нулевой диете (если не возникает никаких осложнений). Принципы приема пищи такие же, как при нулевой диете.
Диета номер 1а
| Что рекомендуется употреблять? | Что не рекомендуется употреблять? |
|
|
Диета номер 1b
К ней переходят через 3 – 5 дней успешного питания по диете 1а. Принципы приема пищи остаются такими же, однако в рацион добавляются некоторые дополнительные продукты. Целью такого «плавного» перехода является постепенная подготовка желудочно-кишечной системы к нормальному питанию.
В диету 1b дополнительно включают:
- белые сухари;
- фри
Перфорация кишечника: причины, признаки, симптомы и лечение | Лечение болезней
Наш организм является продуманной целостной системой. Каждый орган так или иначе зависит от своих соседей по телу. И нарушение целостности одного или нескольких участков кожных или слизистых покровов может привести к печальным последствиям.
Особенно опасны прободения или перфорации всистеме пищеварения. Дело в том, что органы системы ЖКТ чаще всего полые и наполнены агрессивными средами – желудочным или кишечным соком, желчью, каловыми массами. Попадание содержимого кишечника или желудка в брюшину при отсутствии адекватного лечения может привести к летальному исходу.
Прободение кишечника. Классификация, методика ведения пациента, прогноз
Кишечник– это собирательное понятие. Симптомы патологии развиваются остро, но могут отличаться от локации изъязвления. Всегда в этом случае присутствует сильнейший болевой синдром и другими признаками шокового состояния.
Диагноз устанавливается при помощи инструментальных методов. Отличительным диагностическим признаком является наличие свободного воздуха в брюшинном пространстве. Различают:
- Прободение тонкого кишечника
- Перфорации толстого кишечника
Лечебная тактика при прободении любой области кишечника заключается в следующем:
- Хирургическое вмешательство без вариантов
- Антибиотикотерапия
- Инфузионное введение лекарственных препаратов, крови, плазмы в зависимости от тяжести пациента
Прогноз выздоровления зависит от тяжести травмы, состояния пациента до, во время и после хирургического вмешательства, степени проникновения содержимого кишечника или желудка в брюшину. Вероятность летального исхода крайне высока.
Перфорация тонкого кишечника. Причины патологии
Согласно медицинской статистике прободение тонкого кишечника чаще всего вызывают:
- Тупые травмы области брюшины – падение с высоты, удары палкой.
- Проникающие ранения – нож, падение на арматуру, деревянные колья, огнестрел.
- Попадание острых предметов – булавки, зубочистки, кости рыбы, осколки костей птицы – перфорация происходит изнутри.
- Непроходимость – участок стенки кишки растягивается до критических значений. Происходит нарушение целостности.
- Инфекционные заболевания – вирусные заболевания, туберкулез, нарушение иммунитета, брюшной тиф.
Читайте: Черви в организме человека: признаки и источники заражения, лечение
Перфорация толстого кишечника. Причины патологии
Прободение толстого кишечника относится к наиболее опасным состояниям. Вероятность летального исхода крайне велика. Причины заболевания:
- Дивертикулит – выпячивание участка кишечника вследствие воспалительного процесса
- Онкологические заболевания
- Ишемический, амебный и язвенные колиты
- Заворот кишок
- Инфекции
- Инородные тела
- Спонтанный разрыв
- СПИД
- Состояние после трансплантации органов, кожи, тканей
- Травмы при проведении диагностических осмотров
Лечение – незамедлительное. Обязательно хирургическое вмешательство, санация брюшной полости, инфузии антибиотиков и прочих лекарственных средств.
Симптомы прободения кишечника
Симптоматика при перфорации различных отделов системы ЖКТ будет разнится. Но общие признаки остаются схожими:
- Острый живот – это целый комплекс симптомов, сопровождающийся сильной болью и напряжением стенок брюшины.
- Абдоминальная боль – может быть острой, тупой, постоянной, спазмирующей. Может радировать в область плеча.
- Тошнота.
- Рвота.
- Анорексия.
- Шумы кишечника слабые или отсутствуют.
Симптомы перфорации кишечника при брюшном тифе несколько отличаются от классических. Признаки такого прободения:
- Излишнее газообразованиеи вздутие кишечника
- Диарея
- Кровотечение
- Острая боль в животе
- Общая интоксикация
- Напряжение мышц брюшины умеренное, при пальпации болезненность нерезкая
Признаки прободения толстого кишечника:
- Внезапная усиливающаяся боль в нижнем отделе живота.
- Болезненность носит схваткообразный характер.
- Сильнейшая интоксикация. Перитонит
- Пациенты стараются не двигаться и не совершать глубокие дыхательные движения. Могут придерживать живот руками.
- Температура может повышаться до 39,5 градуса
- Отсутствие перистальтики
- При простукивании области печени звук приглушен – это свидетельствует о наличие газа в брюшине
- Прободение двенадцатиперстной кишки дает несколько другую картину.
Признаки перфорации:
- В анамнезе присутствует хроническая язвенная болезнь.
- Сильнейшие безжалостные боли.
- Тяжелое состояние.
- Больной может находиться только в положении лежа с подогнутыми ногами.
- Шумное дыхание.
- Отсутствие перистальтики.
- Учащенное сердцебиение при слабом пульсе.
- Перитонит из-за попадания содержимого кишечника в брюшину.
- При простукивании печени отсутствует характерный тупой звук.
- Через 8 часов присоединяется вторичный бактериальный перитонит. При этом исчезает напряжение мышц брюшины.
- Вздутие живота, наличие жидкости в брюшной полости.
Важно правильно диагностировать патологию. Иногда ответ на поставленный вопрос дает только хирургическое вмешательство.
Перечень необходимых диагностических мероприятий
Важно провести весь комплекс исследований. Особенно при отсутствии внешних признаков – открытой раневой поверхности. Диагностика включает:
- Внешний осмотр.
- Рентгеновское исследование или КТ – позволяют обнаружить скопление газов в пространстве брюшины.
- Общеклинические анализы.
- Установление фазы перитонита. Через 4–5 часов диагноз уже не подлежит сомнению.
Читайте: Первая помощь при аллергии в домашних условиях: что можно делать и что нельзя
Перфорация кишечника. Особенности лечения
Диагноз «перфорация кишечника» автоматически влечет за хирургическое вмешательство. Предоперационная подготовка составляет от 2 до 4 часов. Длительность и интенсивность зависит от диагноза, состояния пациента, локализации прободения. Для больных, которые находятся в шоковом состоянии или агонизируют, предоперационная подготовка не проводится. Они должны попасть в руки хирурга сразу же после госпитализации. Выбор методики вмешательства зависит от:
- Состояния пациента
- Диагноза
- Степени развития перитонита и сопутствующих заболеваний
- Степени кровопотери и показателей уровня свертываемости крови у пациента
- Решения оперирующего врача и анестезиолога-реаниматолога, сопровождающего вмешательство.
Операция проходит под полным эндотрахеальным наркозом.
В редких, исключительных случаях, когда больной отказывается от хирургического вмешательства, используется консервативное лечение. Процедура проводится по методике Тейлора. При этом под контролем рентгеновского аппарата вводят зонд в область перфорации. Через каждые 15 минут при помощи шприца отсасывают содержимое желудка, кишечника в месте прободения.
Одновременно проводят интенсивный курс антибиотикотерапии для купирования перитонита. После улучшения состояния пациента в брюшную полость вводят контрастное вещество, проводят рентгенологическое исследование для контроля за степенью рубцевания ткани. Важно понимать, что степень неудач при лечении больного методом Тейлора очень велика. Поэтому альтернативе хирургическому вмешательству практически не существует.
Уход за пациентом после прободения кишечника
Для после операционных больных после перфорации кишечника уход осуществляется по общим правилам для пациентов с перитонитом:
- Постельный режим
- Полное отсутствие питания
- Регулярное излечение содержимого желудка при помощи зонда
- Кровать в положении Фоулера
- Уход за катетерами, дренажами, операционной раной или свищами
- Обезболивание
В дальнейшем в каждом отдельном случае ведение пациента будет отличаться в зависимости от диагноза и степени тяжести. Симптоматика прободения полых органов брюшины сопровождается сильнейшей болью.Если возникло такое состояние, то следует срочно обратиться в медицинское учреждение. Промедление в этом случае означает только одно – летальный исход.
Читайте: Сильное похмелье: как его избежать и как от него избавиться
А вот как проводится такая диагностическая процедура как колоноскопия кишечника, любознательные читатели могут узнать из видеоматериала:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям!
Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Телеграм
Вместе с этой статьей читают:
Прободение кишечника: причины, признаки, последствия патологии
Перфорация язвы желудка: причины, симптомы и последствия осложнения
Болит живот в области пупка: заболевания, причины и симптомы
Диагноз «заворот кишок»: симптомы и лечение
Непроходимость кишечника: причины, диагностика и профилактика
Гнойный аппендицит. Поведение в послеоперационный период
Сильная боль в левом боку внизу живота: что может беспокоить
Болит середина живота – причины и диагностика
Насколько опасны осложнения после аппендицита?
Как избавиться от застоя в кишечнике
Из вышеописанных слабительных средств нужно подобрать оптимальный препарат. Только после тщательной диагностики специалисты смогут оптимально подобрать лекарство. Правда, редко изначально выбрать оптимальное средство. Только после его применения на практике можно назначить грамотное лечение.
Нужно обязательно принимать во внимание, что слабительные средства нельзя использовать при любых воспалительных заболеваниях желудочно-кишечного тракта. При обострениях воспалительных заболеваний прямой кишки и выпадении геморроидальных узлов (геморрой) также нельзя использовать слабительные средства.
В любом случае запрещено заниматься самолечением, так как на фоне применения слабительных средств могут возникать осложнения. Повышение температуры, кровотечение, воспалительные изменения в желудочно-кишечном тракте – наиболее частые реакции, возникающие в ответ на употребление слабительных препаратов.
Слабительные свечи
Чтобы избавиться от запора нужно принимать слабительные свечи. На российском рынке существует множество подобных средств. При применении суппозиториев можно рассчитывать на эффект в течение 5-10 минут. Правда, к большинству свечей есть серьезное противопоказание: возраст до 12 лет.
Какие свечи применяются от запора в домашних условиях:
- Бисакодил – нельзя использовать детям и беременным;
- Эвакью – противопоказан детям;
- Микролакс;
- Глицерол.
Принимаете обезбаливающие?
Самыми безопасными считаются свечи с облепиховым маслом, но их эффективность в сравнении с другими средствами несколько снижена.
Если застой кала в кишечнике возникает на фоне геморроя или воспалительных заболеваний, можно воспользоваться суппозиториями Релифа или Постеризана. Они обладают заживляющим, послабляющим и противовоспалительным действием.
Гипертоническую клизму можно изготовить в домашних условиях самостоятельно. Для приготовления гипертонической микроклизмы нужно смешать концентрированный раствор соли и магнезию сульфат. В ней объем жидкости не превышает 50 мл.
Как избавиться от запора в домашних условиях, если нет вышеописанных ингредиентов, можно сделать масляную клизму:
- Подогрейте оливковое, подсолнечное и абрикосовое масло до температуры в 37 градусов;
- Разбавьте смесь водой.
Очистительную клизму нужно делать через 8-12 часов. При приготовлении раствора следует следить за тем, чтобы вода не была слишком холодной или горячей. Для проведения очистительной клизмы нужно взять кружку Эсмарха. В нее можно залить в среднем до 2 литров воды.
Очень действенным средством от запора считается стакан кефира на ночь с добавлением в него подсолнечного масла. Такой рецепт достаточно эффективен при правильном изготовлении.
Самые вкусные рецепты со слабительным эффектом для использования в домашних условиях:
Отличным слабительным эффектом обладает рябина. Она применяется с древних времен для того, чтобы избавиться от застоев в кишечнике. Рецепт предполагает смешивание ягод рябины с сахаром. Смесь оставляют для настаивания в течение 1 месяца. Затем плоды выжимаются. Получается сироп, в который добавляется 25 мл спирта (в расчете на 0,5 жидкости).
Разрешенные продукты
Диета для очищения, восстановления и нормализации работы кишечника должна включать:
- Бульоны/супы, приготовленные на предварительно отваренном мясе/рыбе или овощах с включением круп/овощей (цветная капуста, картофель, свекла, кабачки, молодой свежий горошек, морковь, тыква), хорошо разваренных/размятых и заправленных небольшим количеством яично-молочной смеси, сливок/молока, сливочного масла.
- Тощее красное мясо (телятины, говядины, курицы, индейки, кролика) кусковые хорошо отваренные/приготовленные на пару или в рубленном виде (паштет, котлеты, пудинги, кнели, суфле, запеканки).
- Белый/серый хлеб вчерашней выпечки (подсушенный).
- Нежирные сорта белой рыбы (минтай, треска, судак, карп, хек) отварную/паровую, куском и изделия из рубленого фарша.
- Крупяные блюда — хорошо разваренные запеканки, крупеники, каши, пудинги, с добавлением сливочного/растительного масла.
- Сырые/отварные/тушеные овощи в измельченном/пюрированном виде — кольраби, свеклу, картофель, тыкву, зеленый горошек (молодой), зелень петрушки/укроп, соцветия цветной капусты, помидоры без шкурки.
- Нежирные молочные/кисломолочные продукты, обогащенные бифидо/лактобактериями.
- Некислые фрукты/ягоды в виде компотов, желе, киселей, а также в запеченном виде. Свежие — в небольшом количестве (очищенные/протертые).
- В качестве напитков — зеленый чай, настой шиповника, свежеприготовленные овощные соки, минеральные негазированные воды.
Причины непроходимости кишечника
Непроходимость кишечника может возникать по разным причинам. Различают механические и динамические причины её возникновения. Механическая причина – это физическое препятствие, которое образовалось (или попало) внутрь просвета и закупорило его. Динамическая причина – это физиологическое состояние кишечника, при котором его стенки оказываются не могут эвакуировать каловые массы наружу.
Перечислим, что может быть механическим препятствием на пути каловых масс:
- Каловые камни – образуются внутри толстого кишечника при длительном застое и уплотнении каловых масс. Как правило, в старческом возрасте.
- Клубки глистов (чаще – удлинённых видов гельминтов, к примеру – аскарид). Клубки глистов могут формироваться в других полостях человека – к примеру, в сосудах или сердце.
- Комки волос – попадают в пищевод через рот при пагубной привычке грызть или сосать волосы. Со временем скапливаются и формируют клубки различного размера.
- Инородные тела — попадают внутрь кишечника через рот, пищевод и желудок. В 60% случаев у детей патология возникает именно по этой причине. Заглатывание инородных предметов способно формировать непроходимость любого отдела пищеварительного тракта (пищевода, тонкого или толстого отделов). Локализация процесса в кишечной полости определяется ослабленной перистальтикой кишки. Слабое продвижение каловых масс формируется при излишне калорийной и жирной пище, недостаточной подвижности, а также во время приёма некоторых лекарственных препаратов. Таким образом, непроходимость кишечника у ребенка после проглатывания инородного тела может быть следствием замедленного движения каловых масс.
- Опухоли соседних органов – сдавливают кишечник внутри брюшной полости.
Перечисленные причины непроходимости называют обтурационными. Кроме них, существуют странгуляционные причины. Это физиологические изменения расположения кишки, при которых формируется острая непроходимость кишечника.
- Заворачивание кишечных петель вокруг себя.
- Перепутывание нескольких петель, «связывание» их «узлом».
- Ущемление кишки в грыже.
- Сдавливание кишечной полости спайками (которые могут быть на соседних органах брюшной полости). При этом формируется спаечная непроходимость кишечника. Она может быть полной и частичной.
- Воспалительные процессы, приводящие к опухоли и отёку кишечной стенки.
Динамическая непроходимость кишечника формируется без физического препятствия (камня или комка). Она определяется состоянием кишечных стенок. Поэтому иногда её можно вылечить без хирургической операции. К примеру, если динамическая непроходимость обусловлена излишним напряжением (спазмом кишечных мышц), то нормализовать движение каловых масс можно спазмолитиком.
Кроме перечисленных механических причин, медики выделяют динамические причины непроходимости. Их две — спазм мышц в стенках или их паралич. Непроходимость кишечника у пожилых людей часто формируется именно по этой причине.
Признаки и симптомы непроходимости кишечника
Процесс формирования непроходимости развивается в течение суток. Медики выделяют несколько периодов его развития, которые отличаются характерными симптомами. Стадии формирования получили названия раннего, среднего и позднего периода.
Признаки непроходимости кишечника у взрослых и детей на ранней стадии следующие:
- Первые признаки патологии формируются в виде боли. Если кишечный просвет перекрыт физическим телом (камнем, клубком), то боли имеют приступообразный характер, то появляются, то исчезают. Если произошёл заворот кишечной петли, боль будет присутствовать постоянно, но будет менять свою интенсивность (болеть то сильнее, то слабее). Локализация боли соответствует месту формирования непроходимости. При этом с течением времени боль будет усиливаться, с каждым часом будет становиться всё хуже.
- Рвота – возможна уже в первом раннем периоде, если препятствие сформировалось в начале тонкого кишечника.
- Прекращение стула и образование газов (происходит вначале патологии – если препятствие сформировалось в нижних отделах толстого кишечника).
Признаки непроходимости кишечника в среднем периоде:
- Постоянство болей. Они перестают усиливаться и ослабляться, приобретают постоянный резкий характер. Пища остановилась полностью, перистальтики нет.
- Вздутие живота – физическое увеличение объёма брюшной полости, видимое невооружённым глазом.
- Сильная и частая рвота – образуется по причине постоянного потока токсинов, который поступает из зоны застоя в кровь, и далее – в печень.
- Прекращение стула (если препятствие расположено в верхних отделах кишечника, то позывы к дефекации прекращается не сразу, а только в среднем периоде). Закупорка верней части называется непроходимость тонкого кишечника. Именно в тонком отделе закупорка формируется чаще (по причине относительно небольшого диаметра просвета, в тонкой кишке человека его диаметр может составлять всего 2,5 см).
Она характеризуется общими нарушениями жизнедеятельности органов и систем:
- Повышается температура – это свидетельствует о присоединении бактериальной инфекции. На фоне застоя каловых масс снижается защитная функция слизистой оболочки кишечной стенки. Патогенные бактерии проникают внутрь, вызывают обширное воспаление с последующим подъёмом температуры. Анализ крови в этот момент показывает большое количество лейкоцитов (больше 10 млн.ед.).
- Прекращаются позывы в туалет по маленькому, моча перестаёт вырабатываться из-за общего обезвоживания организма. Язык становится сухим, давление снижается – что также является признаками обезвоживания.
- Растёт частота дыхания и сердцебиения (из-за снижения давления).
- Признаки поражения (воспаления) брюшины (медицинское название воспаления – перитонит) – сильная боль и твёрдый напряжённый живот.
- Развивается сепсис – гнойная инфекция или заражение крови.
Почему кишечная непроходимость опасна
Непроходимость кишечника у взрослых или детей формирует ряд патологических процессов, которые приводят к смерти. Как развиваются летальные осложнения:
- В непроходимой части кишечника скапливаются отходы жизнедеятельности – каловые массы.
- Застой каловых масс становится источником токсинов. Они проникают через стенку в кровь и разносятся по всему организму.
- Возникает тяжёлая интоксикация (общее отравление организма – сепсис, перитонит). Она сопровождается традиционными для отравления симптомами – тошнотой, рвотой, головной болью, слабостью.
- Стенки кишечника в зоне загиба лишаются нормального кровоснабжения. При полном перекрытии кровотока они отмирают быстро, за несколько минут. При частичном перекрытии – в клетках накапливаются токсины от собственной жизнедеятельности. Вследствие чего формируется воспаление, отёк, боль.
- При омертвлении или воспалении кишечной стенки останавливается процесс всасывания. Токсины перестают поступать в кровь. Но вместе с этим в кровь перестают поступать питательные вещества и вода. Ограничение поступления воды и рвота приводят к общему обезвоживанию организма.
Описанные выше процессы приводят к летальному исходу в течение суток после появления первых признаков закупорки (плохого самочувствия, тошноты).
Непроходимость кишечника у детей
Непроходимость кишечника у новорожденных формируется при врождённых дефектах развития органов брюшной полости. При этом кишечная полость может сдавливаться соседними органами, или ущемляться в отверстии кишечной стенки (грыжа). Или может формироваться астения кишечника или его спазм (обструкция).
Если подобные нарушения сопровождаются густым плотным меконием (что также является патологией), то кишечное содержимое перестаёт двигаться по проходу. У новорождённого младенца не происходит отхождение первородного кала (мекония). Это приводит к некрозу кишечных тканей, а также к перфорации кишки, заражению крови, смерти.
Большинство пороков кишечника у новорождённых закладываются в раннем периоде внутриутробного развития (до 10-й недели). Аномалии могут вызвать полную обструкцию кишки. При наличии врождённой патологии формируются следующие признаки непроходимости кишечника у детей:
- Рвота после кормления.
- Отсутствие дефекации и выхода мекония в течение 24 часов после рождения.
Непроходимость кишечника у грудничка сопровождается болью и плачем.
Что значит частичная непроходимость
Частичная непроходимость кишечника возникает при неполном перекрытии кишечного просвета. При этом часть каловых масс может продвигаться к выходу.
Причиной частичной закупорки являются опухоли и спайки. Они сужают просвет кишки, и со временем, могут перекрыть её полностью.
Симптомы в данном случае следующие:
- Боли (не такие сильные, как при полной непроходимости).
- Тошнота, возможна рвота.
- Вздутие брюшной полости (не такое сильное, как при полной закупорке кишечника).
Лечение частичной непроходимости может быть консервативным, безоперационным.
Что делать при непроходимости кишечника
В большинстве случаев лечение непроходимости кишечника – это срочная операция. Иногда возможна консервативная терапия (если процесс только начался или закупорка просвета ещё не полная).
Консервативное лечение и «золотые» 6 часов
Первые 6 часов развития патологии называют «золотыми». В этот период можно вылечить непроходимость без операции.
Что делают, если произошла частичная закупорка кишечника:
- При спазме кишечных стенок для облегчения продвижения каловых масс – необходимы спазмолитики.
- Колоноскопия – это зондирование толстой кишки через задний проход зондом (эндоскопом). Использование колоноскопии в некоторых случаях позволяет пробить препятствие в кишечнике.
- Клизмы. Частичная непроходимость кишечника может быть вымыта частыми (каждые 20 минут) клизмами.
В большинстве случаев «золотое время» оказывается упущенным (причём не всегда по вине больного, иногда врач не понимает происходящего процесса и ошибочно направляет больную женщину в гинекологическое отделение). Для лечения и сохранения жизни больного требуется хирургическая операция.
Когда требуется оперативное лечение
Какая именно операция при непроходимости кишечника необходима – определяется причиной болезни. Иногда часть омертвевшей кишки удаляют, а оставшиеся края сшиваются сразу, в ходе операции. Иногда края резов выводятся наружу, соединяют временной трубкой и сшиваются через несколько недель. В медицинской практике такая резекция называется выведением стомы.
Если причиной стала грыжа – кишку вправляют, а грыжу ушивают. При этом возможно, что не возникнет потребность удалять часть кишечной стенки (если её ткани не омертвели). Аналогично поступают при завороте кишок – петлю расправляют и оценивают состояние кишечной стенки. Если некроза тканей нет – кишечник не разрезают.
При наличии инородного тела кишку вскрывают обязательно – чтобы удалить имеющийся сгусток, комок или камень. Параллельно с оперативным вмешательством человеку делают инъекции антибиотиков (если присутствовал процесс заражения), противовоспалительных препаратов.
Какие могут быть последствия операции при непроходимости кишечника?
Необходимость диеты и контроль питания
Главное последствие операции – это необходимость диеты и жёсткий контроль питания в течение продолжительного времени после оперативного лечения. Это необходимо для налаживания пищеварения и восстановления деятельности кишечника.
На протяжении всего острого периода при закупорке кишки человеку вообще противопоказано питание. В течение первых суток после операции питания также нет. Человека кормят с помощью капельницы (вводят через вену раствор глюкозы). Через 24 часа — больному разрешают жидкую пищу.
Какая назначается диета при непроходимости кишечника?
- Дробное питание – до 8 раз в день, небольшими порциями.
- Вся еда перетирается в жидкую кашицу и употребляется тёплой (от горячей и холодной еды лучше воздержаться).
- Что можно: желе, слизистые отвары, кисели, соки, нежирные бульоны (из птицы), перетёртая овсяная каша, творожное суфле, кислое молоко. Позже (через несколько дней) добавляют паровые тефтели, разные протёртые каши, омлет.
- Калорийность питания ограничивается 1000 кКал в день (в течение первых дней после операции) и до 1800 кКал в день (через неделю после операции).
Меню при непроходимости кишечника, после проведения операции, должно быть щадящим. В течение двенадцати месяцев человеку нельзя есть пищу, которая вызывает брожение – соленья, углеводы (сладости), цитрусовые, газировку. Также ограничивается до минимума употребление соли.
Кишечная непроходимость – опасная патология. Возможность её успешного лечения определяется временем, когда больного доставили к врачу. Медицинская статистика подтверждает тот факт, что оперирование в течение первых 6 часов закупорки – почти всегда приводит к выздоровлению. Операция в позднем периоде (через сутки после появления первых симптомов) – имеет 25% летальных исходов. Поэтому при малейшем подозрении на непроходимость (вздутие, отсутствие стула, боль) – немедленно к врачу.
Кишечник является самым крупным органом в сложном организме человека. Так, целостная толстая кишка занимает площадь в 200 м² и достигает длины в 2 метра. Тонкая часть всасывающего органа ЖКТ имеет более длинные показатели в 8 метров. В кишечнике осуществляется процесс поглощения питательных веществ, которые поступают с пищей. Также данный орган помогает телу освободиться от продуктов распада. Нарушение очистительной функции влечет за собой плотное забивание кишечника и генерирует развитие различного рода патологий (в т. ч. из-за каловых масс).
Причины возникновения патологических расстройств кишечника
На нормальное функционирование всасывающего органа ЖКТ влияет большое количество факторов как внешнего, так и внутреннего типа. Но откуда берется сам первоисточник развития недугов? Николай Амосов утверждал: «Все болезни и беды человека берутся из-за неправильного питания. Мы являемся тем, что едим». В данном выражении есть большая доля истины. Ведь в отделах толстой кишки оседают консерванты, нитраты, пестициды и различные тяжелые металлы. Чрезмерное аккумулирование этих структурных компонентов влияет на нормальный обмен веществ и функционирование клеток и тканей. Человек причиняет себе большое количество проблем тем, что питается на ходу и некачественно пережевывает еду. Сюда также можно добавить злоупотребление алкоголем и различными медикаментозными препаратами. Причины зашлакованного и забитого кишечника следующие:
- Продукты высококалорийного типа.
- Еда, которая была приготовлена путем длительной термической обработки (консервы, соки, запеканки).
- Недостаточное количество жидкости в организме человека.
- Слабая двигательная активность (лежачий образ жизни).
- Психологические расстройства и стрессовые моменты.
Вышеперечисленные причины можно смело дополнить несистематическим опорожнением кишечника. Здоровые люди всегда следят за периодичностью данного «ритуала» и контролируют физиологическую активность организма. Медицина утверждает, что наиболее благоприятное время для посещения туалета – это раннее утро и вечерний период. В случае отсутствия четкой схемы дефекации каловые массы застаиваются в изгибах и складках всасывающего органа. Злокачественная консистенция постепенно густеет и трансформируется в каловые камни. Таким образом, нервные окончания кишечника прекращают оперативно реагировать на давление продуктов распада. На практике человек не испытывает побуждение к походу в туалет. Далее следует замкнутый цикл. Некачественное питание перерастает в забивание всех отделов кишечника, что приводит к атрофированию специальных импульсов. Как следствие, формируется хроническая атония и интоксикация, которая усложняет застой всасывающего органа. Осуществлять поход в туалетную комнату становится невозможно.
Специалисты утверждают, что общая масса камней (каловых масс) в кишечнике может достигать от 3 до 5 кг. С такой ситуацией равнозначно могут столкнуться и худые, и толстые люди.
Застой и его симптомы
Узнать о том, что кишечник является забитым, достаточно просто. Отвердевшие каловые массы со временем растягивают орган пищеварения и придают ему вздутую форму. Естественно, здоровье человека будет под угрозой. Ведь сдавленный участок стенки всасывающего органа будет существенно ограничен в кровоснабжении. Большое количество токсинов динамично проникнет в лимфатические структуры и кровеносную систему.
Разнообразие патологий кишечника достаточно велико. Расстройства напрямую связаны с тем местом, которое пережимается камнями. Серьезное поражение слизистой ведет к формированию хронических колитов, травмирование стенок – к развитию геморроя и варикоза. Если каловые камни соприкасаются со стенками кишечника долгое время, возникает риск образования полипоза и раковых опухолей.
Удлиненная и растянутая форма стенок кишечника полностью нейтрализует работу нервных окончаний всасывающего органа. Позывы к стулу в полной мере отсутствуют по причине нарушенной перистальтики кишечника. Симптомы застоявшегося кишечника (в т. ч. из-за каловых масс) следующие:
- Полная апатия к жизни + хроническое протекание чувства усталости.
- Резкое головокружение, головная боль.
- Болезненные распирания живота + вздутия.
- Присутствие на языке белого налета и черного – на всех зубах.
- Резкий и неприятный запах изо рта.
- Кожные покровы бледного окраса.
- Отечность вокруг глаз и наличие темных мешков.
- Длительная бессонница + учащенное потоотделение.
- Целлюлит в комплексе с увеличенным животом.
- Большое количество заболеваний, которые связаны с носоглоткой.
- Высыпание на кожном покрове (аллергия) + выпадение волос.
Стоит отметить, что вышеперечисленные признаки патологического расстройства на практике не встречаются в чистом виде. Симптомы зашлакованности носят комплексное проявление. Квалифицированный специалист сможет установить точный диагноз, если обнаружит даже 2 критерия недуга.
Каловая масса гниющего типа способствует формированию и развитию щелочной среды, которая является идеальным источником патогенной микрофлоры. Плесень – это результат процесса гниения. Данные структурные вещества оседают на языке и зубах в виде общеизвестного налета. Если больной человек долгое время игнорирует меры борьбы с расстройствами кишечника, то слизистая оболочка постепенно деформируется. В сложных случаях восстановить ее практически невозможно.
Процесс восстановления кишечника основывается на принципе комплексности действий. Пациенту следует в оперативном режиме оптимизировать схему питания, снабдить организм витаминами в необходимом количества (группа А, С) и качественно очистить кишечник.
Наукой установлено, что содержание микрофлоры напрямую связано с питанием человека. Так, растительные продукты способствуют размножению полезных бактерий. Микроорганизмы четко поддерживают сбалансированное состояние в отделах толстого и тонкого кишечника, способствуют повышению иммунитета и полностью подавляют ферментацию.
Процессы гнилостной и бродильной направленности формируются за счет доминирования в кишечнике элементов белкового типа. Если схема питания основывается на белковом рационе, то это приводит к развитию дисбактериоза, серьезной интоксикации организма, сердечно-сосудистым расстройствам, сбоям в работе печени, почек. При этом размножение паразитов кишечного вида значительно возрастет.
Точным признаком того, что в кишечнике протекает процесс гниения и повышенного газообразования, может стать неприятный запах во время дыхания. Различные продукты питания могут существенно влиять на интоксикацию разного уровня локальности:
- Мясная пища влияет на запах ног.
- Различные сахара и жиры являются источником для формирования угревой сыпи, прыщей.
- Несбалансированное сочетание продуктов может трансформироваться в фурункулез.
Нормализация питания вкупе с комплексной чисткой кишечника позволит четко контролировать процесс дефекации, минимизировать интоксикацию организма и нейтрализовать неприятные симптомы зашлакованности.
Симптомы непроходимости кишечника
Непроходимость кишечника представляет собой патологический синдром, который связан со сбоями в работе ЖКТ.
Больные с острой кишечной непроходимость часто допускают погрешности в питании, которые коррелируют с перистальтикой и поносом. Особо часто это касается детей. Подъем больших тяжестей, осложнения после операций, гинекологические заболевания – все это может стать причиной расстройства пищеварения. Заболевание сопровождается внезапными болями в области желудка схваткообразного типа.
Тщательная диагностика кишечника может дать четкий ответ на вопрос о причине возникновения непроходимости. Это может быть опухоль, зауженный просвет в кишке, большое присутствие каловых камней и прочих инородных элементов. Закупорка кишечника посторонними телами на практике встречается довольно редко. К сожалению, желчнокаменная болезнь может спровоцировать полное закупоривание тонкой кишки. Данный процесс можно наблюдать вследствие спазма мускулатуры. Больной испытывает рвотный рефлекс, длительную задержку стула и шоковое состояние.
Закупорка кишечника глистами чаще всего происходит у детей. Аскариды создают плотный клубок и тщательно перекрывают просвет кишки. Клиническая симптоматика формируется медленно и по нарастающей. Иногда через брюшную стенку можно нащупать уплотнение. В таком случае врач назначает специальный курс лечения.
В медицине нередки случаи инвагинации (опухолевое протекание) и заворота кишок. Закручивание органа пищеварения (в т. ч. брыжейки) вокруг оси представляет собой серьезную форму непроходимости странгуляционного типа. Заворот достаточно часто наблюдается на тонкой, сигмовидной и слепой кишках. Это способствует накоплению каловых камней.
Система мер при зашлакованности кишечника
Чистка должна основываться на принципах целостности и системности. В первую очередь микрофлора кишечника должна быть смягчена. Только после этого можно приступать к ликвидации вредоносных элементов, которые сконцентрированы в отделах толстой кишки.
Разнообразие процедур по воссозданию чистоты и микрофлоры кишечника достаточно велико. Наиболее важным действием выступает процесс восстановления рН-баланса. Уровень кислотности напрямую привязан к тонкостям протекания химических реакций. Далее необходимо обратить внимание на нормализацию работы перистальтики стенок кишечника, ведь каловые камни интенсивно растягивают всасывающий орган ЖКТ. После этого кишечник потребуется привести в нормальную форму. Делать восстановление необходимо комплексно.
В конце реабилитационного периода больному потребуется оптимизировать микрофлору толстой кишки. Такое решение благоприятно повлияет на состояние всей иммунной системы, нормализует тепловодные характеристики органа пищеварения и его энергоформирующие функции.
Методики очищения
Весь методологический аппарат можно разделить на искусственный и естественный тип.
Искусственный вариант чистки:
- Медикаментозные препараты слабительного действия (в т. ч. от каловых камней). Злоупотреблять лекарствами нельзя. В противном случае кишечник станет ленивым, и человек обязан будет принимать специальные препараты постоянно.
- Гидроколоноскопия представляет собой глубокое очищение толстой кишки путем использования воды. Жидкость тщательно орошает внутреннюю поверхность всасывающего органа. Данная процедура выполняется под строгим контролем квалифицированных специалистов, которые выполняют особый массаж живота. Таким образом происходит стимулирование процесса отделения каловых масс от стенок кишечника. В конце терапевтического курса больному выписываются медикаментозные препараты, которые позволяют оптимизировать микрофлору.
- Проведение клизмы. Это эффективное средство является наиболее популярным механизмом очистки. Прибор для вливания раствора влияет на отделение каловых масс и формирование проходимости кишки. Но данное устройство не всегда целесообразно применять. Существует целый перечень противопоказаний. Особенно это касается того момента, когда у больного наблюдаются симптомы острого живота (хроническая язва, систематические колиты, камни в почках, аппендицит). Также следует отказаться от процедуры, если пациент недавно перенес операцию, находится в алкогольной или наркотической зависимости и страдает хроническими недугами. Медики не рекомендуют ставить клизмы беременным женщинам и в период менструации.
Естественные методы очищения кишечника включают:
- Регулярный процесс дефекации. Просто сформируйте привычку системно посещать туалет в установленное время. В медицинской литературе встречается информация о том, что человеку необходимо в утреннее время легко поглаживать живот (по часовой стрелке) + выпивать дозированными глотками кипяченую воду + осуществлять 10 приседаний.
- Рациональное и сбалансированное питание очень полезно для нормализации работы всех отделов кишечника. Диетологи в таких случаях акцентируют внимание на употреблении салата «Метелка» (капуста, морковь, свекла, растительное масло). Пейте кефир в вечернее время, кушайте грейпфруты и апельсины по 250 г/сутки.
- Использование целебных смесей. Народная рецептура пестрит большим обилием отваров и настоек, которые успешно опробованы в действии. Так, большой популярностью пользуются сухофрукты, которые вымачиваются в горячей воде и тщательно прокручиваются через мясорубку. В смесь рекомендуется добавить 1 ст. л. меда и 25 мл сока алоэ. Однородную массу можно с успехом намазывать на хлеб или просто употреблять, запивая теплой водой (строго за 30 минут до трапезы).
Если использовать вышеперечисленные методы очищения кишечника (искусственные и естественные), то можно добиться хорошего результата и существенно улучшить состояние органа пищеварения. Таким образом, двигательная активность кишки будет оптимизирована. Систематический процесс очищения ликвидирует все проявления и последствия зашлакованности. Общее состояние здоровья человека значительно улучшится. Делать процедуры необходимо по согласованию с врачом.
Причины мегаколона у кошек
Мегаколон у кошек может проявиться в любом возрасте, породной предрасположенности не выявлено. Но существует
симптомы, причины, методы диагностики и терапии
Перфорация кишечника – очень опасная патология, которая при отсутствии своевременного и правильного лечения может привести к летальному исходу.
Болезнь может встречаться даже у новорожденных, поэтому, увидев первые признаки этой болезни, необходимо обязательно обращаться к врачу для диагностики и дальнейшей операции.
Иногда перфорация появляется во время проведения колоноскопии, при этом симптомы обычно проявятся сразу, и доктор сможет оказать необходимую помощь на месте.
Перфорация, ее причины и симптомы
Под перфорацией кишечника подразумевают нарушение участка кожных или слизистых покровов этого органа, что приводит к попаданию его содержимого в брюшную полость.
Самостоятельно это явление устранить нельзя. Особенно внимательными следует быть родителям новорожденных детей – при первых признаках патологии необходимо обратиться к врачу, а не пытаться самим унять боли в животе.
У детей и подростков случаи перфорации кишечника единичны.
Обычно разрыв стенок тонкого кишечника появляется по внешним причинам – из-за тупых травм брюшной полости, ранений, проглатывания какого-нибудь острого предмета, однако перфорация также возможна из-за наличия в организме инфекционных заболеваний.
Перфорация толстого кишечника зачастую происходит из-за внутренних факторов – дивертикулов, колитов, онкологических и инфекционных заболеваний, СПИДа, воспалительных процессов.
У новорожденных детей перфорация обычно случается из-за неправильного развития плода или врожденных патологий.
Еще одной причиной разрыва стенок кишечника как у взрослых, так и у новорожденных может быть проведение колоноскопии (зондирования толстой кишки).
При колоноскопии в толстый кишечник пациента вводится зонд, и неопытный или непрофессиональный врач может повредить стенки органа самим прибором.
В этом случае моментально появляются признаки перфорации, и медицинская помощь будет оказана сразу же.
Также при колоноскопии возможно удаление полипов в кишке, что может привести к ожогам стенок и их дальнейшему некрозу, а потом и к разрыву.
В этом случае симптомы перфорации кишечника проявятся через некоторое время, обычно это два-три дня.
Обращаясь за врачебной помощью, нужно обязательно сообщить доктору о недавнем проведении колоноскопии – это поможет поставить правильный диагноз гораздо быстрее.
Симптомы перфорации кишечника немного разнятся в зависимости от места разрыва стенок.
Но общие признаки остаются одинаковыми:
- сильная боль в брюшной полости, напряжение брюшины;
- боль слева под ребрами, может доходить до плеча;
- тошнота, рвота;
- отсутствие шумов в кишечнике;
- повышение температуры;
- интоксикация.
Также могут наблюдаться диарея, наличие крови в кале и моче, анорексия, слабый пульс и учащенное сердцебиение.
Возможно развитие перитонита
Инфекции желудочно-кишечного тракта: симптомы, типы и лечение
Инфекции желудочно-кишечного тракта могут вызывать диарею, рвоту и многие другие неприятные симптомы.
Бактерии, вирусы и паразиты могут вызывать желудочно-кишечные инфекции.
Лечение обычно направлено на поддержание водного баланса и много отдыха, но может варьироваться в зависимости от типа инфекции.
В этой статье описаны симптомы, типы и методы лечения различных распространенных желудочно-кишечных инфекций.
Поделиться на PinterestЧеловек с желудочно-кишечной инфекцией может испытывать тошноту, спазмы желудка и потерю аппетита.
Существует три основных типа желудочно-кишечных инфекций:
Бактериальные
Бактериальные желудочно-кишечные инфекции включают инфекции пищевого происхождения и пищевые отравления.
Общие источники бактериальных желудочно-кишечных инфекций включают:
Хотя почти любая зараженная пища может вызвать инфекцию, некоторые продукты представляют больший риск, чем другие.К ним относятся:
- недоваренное или сырое мясо, яйца или птица
- непастеризованные молочные продукты и соки
- загрязненная вода
- продукты питания, особенно мясо и яичные продукты, которые плохо охлаждаются
- мясные деликатесы
- немытые или сырые фрукты и овощи
Кроме того, люди с бактериальными желудочно-кишечными инфекциями могут распространять бактерии на продукты, с которыми они прикасаются. Эта еда может заразить кого-то еще, если они ее съедят.
Вирусные
Вирусные желудочно-кишечные инфекции очень распространены, и часто люди называют их желудочным гриппом.
Норовирус — это разновидность вирусного гастроэнтерита. По данным Национального института диабета и болезней пищеварительной системы (NIDDK), норовирус вызывает от 19 до 21 миллиона случаев желудочного гриппа в Соединенных Штатах каждый год.
Другие вирусы, которые могут вызывать вирусные желудочно-кишечные инфекции, менее распространены в США.
Вакцины могут предотвратить некоторые типы вирусных инфекций, включая ротавирус.
Паразитарные
Кишечные гельминты, или черви, и простейшие паразиты вызывают паразитарные желудочно-кишечные инфекции.
Двумя наиболее распространенными паразитарными инфекциями являются лямблиоз и криптоспоридиоз.
Эти паразиты могут распространяться при контакте с человеческими фекалиями в почве. Люди также могут заразиться этими инфекциями, выпивая или купаясь в зараженной воде.
Некоторые паразитарные инфекции могут передаваться от животных к человеку. К ним относятся токсоплазмоз, с которым люди могут контактировать с фекалиями кошек.
Большинство желудочно-кишечных инфекций имеют похожие симптомы, хотя они могут различаться по степени тяжести.
Симптомы желудочно-кишечных инфекций включают:
- диарею
- тошноту
- рвоту
- спазмы желудка
- потерю аппетита
- лихорадку
- мышечные боли
- дисбаланс электролитов
- потерю веса и вздутие живота
Большинство вирусных желудочно-кишечных заболеваний начинаются внезапно и длятся менее недели, хотя могут продолжаться и дольше.
Бактериальные инфекции могут проявляться аналогично вирусным инфекциям, но некоторые из них могут с большей вероятностью вызвать высокую температуру или кровавую диарею.
Паразитарные желудочно-кишечные инфекции часто вызывают кровь или слизь при диарее и могут длиться до тех пор, пока человек не получит лечение.
Большинству людей не нужно обращаться к врачу, если у них есть симптомы желудочно-кишечной инфекции.
Тем не менее, NIDDK рекомендует немедленно обратиться к врачу, если человек испытывает любой из следующих симптомов:
- сильная боль в животе
- высокая температура
- диарея, которая длится более 2 дней
- черный или дегтеобразный стул
- шесть или более жидкого стула в день
- частая рвота
- изменения в психическом состоянии
Взрослые также должны обратиться к врачу по поводу желудочно-кишечной инфекции, если они не могут удерживать жидкость или проявляют признаки обезвоживания, в том числе:
- крайняя степень жажда
- темная, нечастая моча
- запавшие щеки и глаза
- сухость во рту
- кожа, которая не сглаживается после защемления
- головокружение
Некоторым людям следует всегда консультироваться с врачом по поводу желудочно-кишечных инфекций, поскольку они подвергаются повышенному риску осложнений.К ним относятся:
- беременные женщины
- люди с ослабленной иммунной системой
- пожилые люди
- младенцы и дети раннего возраста
Некоторые желудочно-кишечные инфекции, особенно паразитарные, требуют рецепта врача. Однако во многих случаях желудочно-кишечные заболевания проходят без медицинского лечения или вмешательства.
В большинстве случаев человек может помочь своей иммунной системе бороться с инфекцией в домашних условиях, много отдыхая и выпивая много воды.
В тяжелых случаях человеку может потребоваться поддерживающая терапия для регидратации в больнице.
Люди с желудочно-кишечной инфекцией могут помочь лечить болезнь в домашних условиях:
- отдыхая
- часто делая глотки воды
- с осторожностью принимая безрецептурные лекарства
- употребляя мягкую, легко усваиваемую пищу, когда улучшение самочувствия
Многие желудочно-кишечные заболевания очень заразны, но есть много шагов, которые можно предпринять, чтобы предотвратить их распространение.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют человеку сделать следующее для предотвращения вирусных инфекций:
- хорошо вымыть руки водой с мылом
- не заменять дезинфицирующее средство для рук на спиртовой основе для мытья рук
- практика еды безопасность, включая мытье фруктов и овощей и приготовление мяса
- избегать приготовления пищи для другого человека во время болезни
- дезинфицировать твердые поверхности с помощью отбеливателя
- тщательно стирать одежду или белье
Во избежание бактериальной желудочно-кишечной инфекции CDC рекомендует:
- мытье рук и поверхностей до, во время и после приготовления пищи
- отделение сырого мяса, морепродуктов, птицы и яиц от готовой пищи
- приготовление пищи до безопасной внутренней температуры и избегание недоваренных продуктов
- охлаждение продуктов при температуре ниже 40 ° F (4 ° C) в течение 2 часов после приготовления
Люди из группы повышенного риска желудочно-кишечных инфекций и их осложнений также следует избегать недоваренных или сырых продуктов животного происхождения, непастеризованных молочных продуктов и соков, а также сырых проростков.
Чтобы избежать паразитарной желудочно-кишечной инфекции, человек должен:
- соблюдать правила гигиены, включая мытье рук
- избегать зараженных продуктов питания и воды
- соблюдать осторожность при поездках в районы, где паразитарные инфекции более распространены
- принимать меры предосторожности для предотвращения токсоплазмоза , в том числе избегать кошачьего туалета во время беременности
Желудочно-кишечные инфекции могут быть бактериальными, вирусными или паразитарными. Независимо от причины, симптомы неприятны и могут включать диарею, спазмы в животе и тошноту.
Большинство инфекций проходят сами по себе, но если у человека наблюдаются симптомы обезвоживания или другие осложнения, ему следует обратиться к врачу.
А пока очень важно много отдыхать и пить, чтобы ускорить восстановление.
| [1] | Таннер Т.Н., Холл Б.Р., Оран Дж., Пневмоперитонеум. Хирургические клиники Северной Америки. 2018 Октябрь; [PubMed PMID: 30243453] |
| [2] | Grotelüschen R, Bergmann W, Welte MN, Reeh M, Izbicki JR, Bachmann K, Что предсказывает исход у пациентов с ишемией кишечника? Единый центр.Журнал висцеральной хирургии. 2019 8 февраля; [PubMed PMID: 30745185] |
| [3] | Лонг Б., Робертсон Дж., Койфман А., Оценка неотложной медицины и лечение непроходимости тонкого кишечника: рекомендации, основанные на фактах. Журнал неотложной медицины. 2018 Dec 6; [PubMed PMID: 30527563] |
| [4] | Low ZX, Bonney GK, So JBY, Loh DL, Ng JJ, Лапароскопическая и открытая аппендэктомия у педиатрических пациентов с осложненным аппендицитом: метаанализ.Хирургическая эндоскопия. 2019 Feb 25; [PubMed PMID: 30805783] |
| [5] | Шпичак Я., Кучера М., Суханкова Г., Дивертикулярная болезнь: диагностика и лечение. Внитрни лекарства. Лето 2018; [PubMed PMID: 30223660] |
| [6] | Kavitt RT, Lipowska AM, Anyane-Yeboa A, Gralnek IM, Диагностика и лечение язвенной болезни.Американский медицинский журнал. 2019 Jan 3; [PubMed PMID: 30611829] |
| [7] | Zhang L, Wang H, [Характеристики изображения желудочно-кишечного неопластического острого живота]. Чжунхуа вэй чан вай кэ цза чжи = Китайский журнал желудочно-кишечной хирургии. 2018 25 ноября [PubMed PMID: 30506532] |
| [8] | Biffl WL, Leppaniemi A, Руководство по ведению проникающей травмы живота.Всемирный журнал хирургии. 2015 июн; [PubMed PMID: 25315088] |
| [9] | Song WC, Lv WW, Gao XZ, Ятрогенная перфорация желудочно-кишечного тракта после терапевтических эндоскопических процедур: лечение и исход. Журнал Колледжа врачей и хирургов — Пакистан: JCPSP. 2017 сен; [PubMed PMID: 2 73] |
| [10] | Рич Б.С., Долгин С.Е., Некротический энтероколит.Обзор педиатрии. 2017 Dec; [PubMed PMID: 29196510] |
| [11] | Лим С., Халандрас П.М., Бечара С., Ауливола Б., Крисостомо П., Современное лечение острой брыжеечной ишемии в эндоваскулярную эру. Сосудистая и эндоваскулярная хирургия. 2018 окт 25; [PubMed PMID: 30360689] |
| [12] | Павлович-Калич Н. [Язвенный колит и болезнь Крона].Медицинский архив. 2003; [PubMed PMID: 15137241] |
| [13] | Ко Б.М., [Опухоли тонкой кишки и полипоз: как лечить и лечить?] Корейский гастроэнтерологический журнал = Тэхан Сохваги Хакхое Чи. 2018 Dec 25; [PubMed PMID: 30642146] |
| [14] | Vanaclocha-Espi M, Ibáñez J, Molina-Barceló A, Valverde-Roig MJ, Pérez E, Nolasco A, de la Vega M, de la Lastra-Bosch ID, Oceja ME, Espinàs JA, Font R, Pérez-Riquelme F , Arana-Arri E, Portillo I, Salas D, Факторы риска тяжелых осложнений колоноскопии в программах скрининга.Профилактическая медицина. 2019 Янв; [PubMed PMID: 30414944] |
| [15] | Fan YC, Peery AF, Терапевтическое лечение острого неосложненного дивертикулита. Минерва гастроэнтерология и диетология. 2017 июн; [PubMed PMID: 27990793] |
| [16] | Bill JG, Smith Z, Brancheck J, Elsner J, Hobbs P, Lang GD, Early DS, Das K, Hollander T, Doyle MBM, Fields RC, Hawkins WG, Strasberg SM, Hammill C, Chapman WC, Edmundowicz S, Mullady Д.К., Кушнир В.М., Важность раннего распознавания при лечении перфораций, связанных с ERCP.Хирургическая эндоскопия. 2018 16 мая; [PubMed PMID: 29770887] |
| [17] | Wang H, Li A, Shi X, Xu X, Wang H, Wang H, Yu E, [Диагностика и лечение ятрогенной колоноскопической перфорации]. Чжунхуа вэй чан вай кэ цза чжи = Китайский журнал желудочно-кишечной хирургии. 2018 июн 25; [PubMed PMID: 29968241] |
| [18] | Паолантонио П., Ренго М., Феррари Р., Лаги А., Многодетекторная компьютерная томография в экстренной радиологии: острая и генерализованная нетравматическая боль в животе.Британский радиологический журнал. 2016; [PubMed PMID: 26689097] |
| [19] | Krüger PC, Mentzel HJ, [Радиологическая оценка острого живота у детей]. Der Radiologe. 2018 окт 26; [PubMed PMID: 30367222] |
| [20] | Titos-García A, Aranda-Narváez JM, Romacho-López L, González-Sánchez AJ, Cabrera-Serna I, Santoyo-Santoyo J, Безоперационное ведение перфорированного острого дивертикулита с внепросветным воздухом: результаты и факторы риска неудач.Международный журнал колоректальных заболеваний. 2017 Октябрь; [PubMed PMID: 28717840] |
| [21] | Nimmagadda N, Matsushima K, Piccinini A, Park C, Strumwasser A, Lam L, Inaba K, Demetriades D, Осложненный аппендицит: немедленная операция или проба безоперационного лечения? Американский журнал хирургии. 2019 Jan 3; [PubMed PMID: 30635209] |
| [22] | Zhao N, Li Q, Cui J, Yang Z, Peng T., Специальные методы дренирования под контролем КТ при внутрибрюшных и тазовых абсцессах: опыт одного центра и обзор литературы.Лекарство. 2018 Октябрь; [PubMed PMID: 30335020] |
| [23] | Siragusa G, Gelarda E, Epifanio E, Geraci F, Geraci G, [Видеолапароскопия при неотложных состояниях брюшной полости]. Minerva chirurgica. 1999 Apr; [PubMed PMID: 10380516] |
| [24] | Tengberg LT, Периоперационное лечение пациентов, перенесших острые абдоминальные операции высокого риска.Датский медицинский журнал. 2018 Фев; [PubMed PMID: 29393040] |
| [25] | Bower KL, Lollar DI, Williams SL, Adkins FC, Luyimbazi DT, Bower CE, Непроходимость тонкого кишечника. Хирургические клиники Северной Америки. 2018 Октябрь; [PubMed PMID: 30243455] |
| [26] | Вада К., Такеучи Н., Эмори М., Такада М., Номура Ю., Оцука А., Два случая пневматоза Cystoides Intestinalis с внутрибрюшинным свободным воздухом.Гастроэнтерологическое исследование. 2017 июн; [PubMed PMID: 28725312] |
| [27] | Ho VP, Schiltz NK, Reimer AP, Madigan EA, Koroukian SM, Комбинации высокого риска у пожилых пациентов, подвергающихся экстренной общей хирургии. Журнал Американского гериатрического общества. 2018 Dec 2; [PubMed PMID: 30506953] |
| [28] | Cooper Z, Lilley EJ, Bollens-Lund E, Mitchell SL, Ritchie CS, Lipstiz SR, Kelley AS, Высокое бремя потребностей в паллиативной помощи пожилых людей во время экстренной серьезной абдоминальной хирургии.Журнал Американского гериатрического общества. 2018 ноя; [PubMed PMID: 30247747] |
| [29] | Abualnadi N, Dizon AM, Schiff L, Опиоидные добавки: оптимизация опиоидной терапии с помощью неопиоидных препаратов. Клиническое акушерство и гинекология. 2019 Jan 4; [PubMed PMID: 30614847] |
Колит Риск, симптомы и лечение
Колит — хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки.Инфекция, нарушение кровоснабжения толстой кишки, воспалительное заболевание кишечника (ВЗК) и инвазия стенки толстой кишки коллагеном или лимфоцитарными лейкоцитами — все это возможные причины воспаления толстой кишки.
Различные типы колита
Существует множество различных форм колита, в том числе:
- Язвенный колит
- Колит Крона
- Диверсионный колит
- Ишемический колит
- Инфекционный колит
- Фульминантный колит
- Коллагенозный колит
- Химический колит
- Микроскопический колит
- Лимфоцитарный колит
- Атипичный колит
Факторы риска
- Перфорация (разрыв) кишечника: Перфорация кишечника возникает, когда хроническое воспаление ослабляет стенку кишечника, в конечном итоге образуя отверстие.Если образуется отверстие, большое количество бактерий может попасть в брюшную полость и вызвать инфекцию.
- Фульминантный колит: включает повреждение толстой стенки кишечника. Нормальные сокращения стенок кишечника временно прекращаются. В конце концов толстая кишка теряет мышечный тонус и начинает расширяться. Рентген брюшной полости может показать скопившийся газ внутри парализованных участков кишечника.
- Токсичный мегаколон: толстая кишка расширяется и теряет способность правильно сокращаться и перемещать кишечные газы.В результате вздутие живота может быть серьезным, и пациентам следует немедленно обратиться за медицинской помощью. Цель лечения — предотвратить разрыв кишечника.
- Повышенный риск колоректального рака: риск колоректального рака увеличивается с продолжительностью и тяжестью заболевания.
Признаки возможного колита
Общие признаки колита могут включать:
- Сильная боль
- Болезненность в животе
- Депрессия
- Быстрое похудание
- Боли в суставах
- Потеря аппетита
- Усталость
- Изменения в работе кишечника (учащение)
- Лихорадка
- Отек ткани толстой кишки
- Эритема (покраснение) поверхности толстой кишки
- Язвы на толстой кишке (при язвенном колите), которые могут кровоточить
- Слизь и / или кровь в стуле и ректальном кровотечении
- Диарея, которая может возникнуть, хотя некоторые формы колита включают запор, поэтому стул и испражнения могут казаться нормальными.
Другие симптомы могут включать газы, вздутие живота, расстройство желудка, изжогу, гастроэзофагеальную рефлюксную болезнь, судороги, позывы на кишечник и многие другие неприятные боли в желудочно-кишечном тракте.
Обнаружение
Обычные тесты на колит включают рентген толстой кишки, анализ стула на кровь и гной, ректороманоскопию и колоноскопию. Дополнительные тесты включают посев стула и анализы крови, в том числе биохимические анализы крови. Высокая скорость оседания эритрокритов (СОЭ) — показатель того, сколько времени требуется эритроцитам для оседания в образце крови — типичен для острого колита.
Лечение
Способ лечения зависит от того, что вызывает колит. Во многих случаях требуется немного больше, чем симптоматическая помощь, включая прозрачные жидкости для отдыха кишечника и лекарства для контроля боли. Пациенты, которые заболели остро, часто нуждаются в внутривенном введении жидкости и другом вмешательстве.
- Инфекция: Инфекции, вызывающие диарею и колит, могут потенциально потребовать антибиотиков, в зависимости от причины. Вирусные инфекции требуют жидкости и времени.Некоторые бактериальные инфекции, такие как сальмонелла, не нуждаются в антибактериальной терапии; организм способен самостоятельно избавиться от инфекции. Другие бактериальные инфекции, такие как Clostridium difficile, требуют лечения антибиотиками.
- Воспалительное заболевание кишечника (ВЗК): Лекарства часто используются для контроля ВЗК. Первоначально могут использоваться противовоспалительные препараты, а при необходимости могут быть добавлены препараты, подавляющие иммунную систему. В тяжелых случаях возможно хирургическое вмешательство, включая удаление толстой и тонкой кишки.
- Ишемический колит: Лечение ишемического колита начинается с внутривенного введения жидкости для отдыха кишечника и предотвращения обезвоживания. Если достаточное кровоснабжение не восстанавливается, может потребоваться операция по удалению частей кишечника, которые потеряли кровоснабжение.
- Диарея и боль в животе: Диарея и боль в животе являются основными симптомами колита.




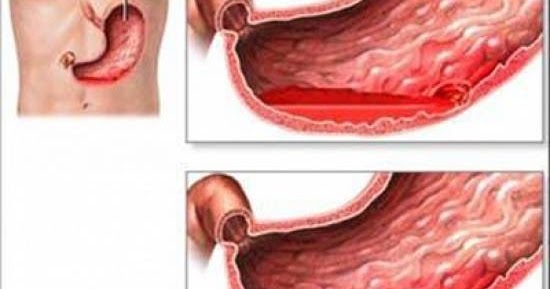


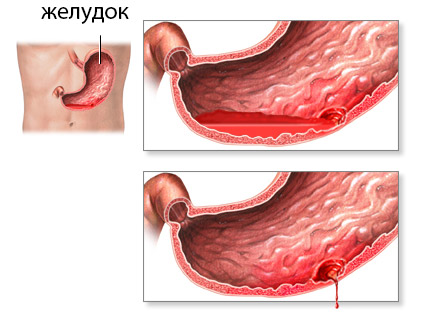

 Спайки могут образовываться в результате различных воспалительных процессов в брюшной полости. Они представляют собой разрастания соединительной ткани, которые могут «склеивать» петли кишечника между собой. Рубцовые изменения также могут наблюдаться после различных хирургических вмешательств на органах брюшной полости – этим объясняется тот факт, что заворот кишок более часто встречается у лиц, ранее оперированных по поводу кишечной непроходимости.
Спайки могут образовываться в результате различных воспалительных процессов в брюшной полости. Они представляют собой разрастания соединительной ткани, которые могут «склеивать» петли кишечника между собой. Рубцовые изменения также могут наблюдаться после различных хирургических вмешательств на органах брюшной полости – этим объясняется тот факт, что заворот кишок более часто встречается у лиц, ранее оперированных по поводу кишечной непроходимости.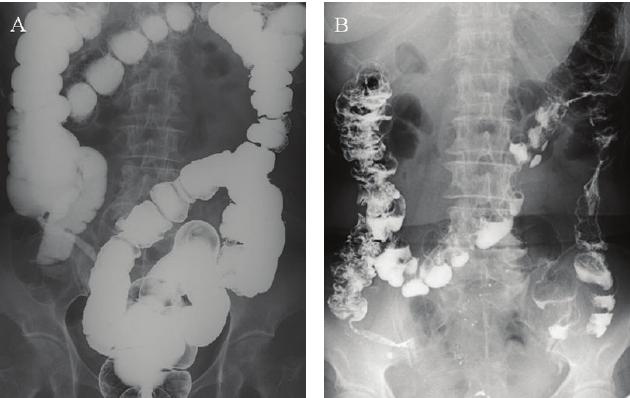
 Усиленная перистальтика может быть заметна самим больным на поверхности передней стенки живота.
Усиленная перистальтика может быть заметна самим больным на поверхности передней стенки живота.
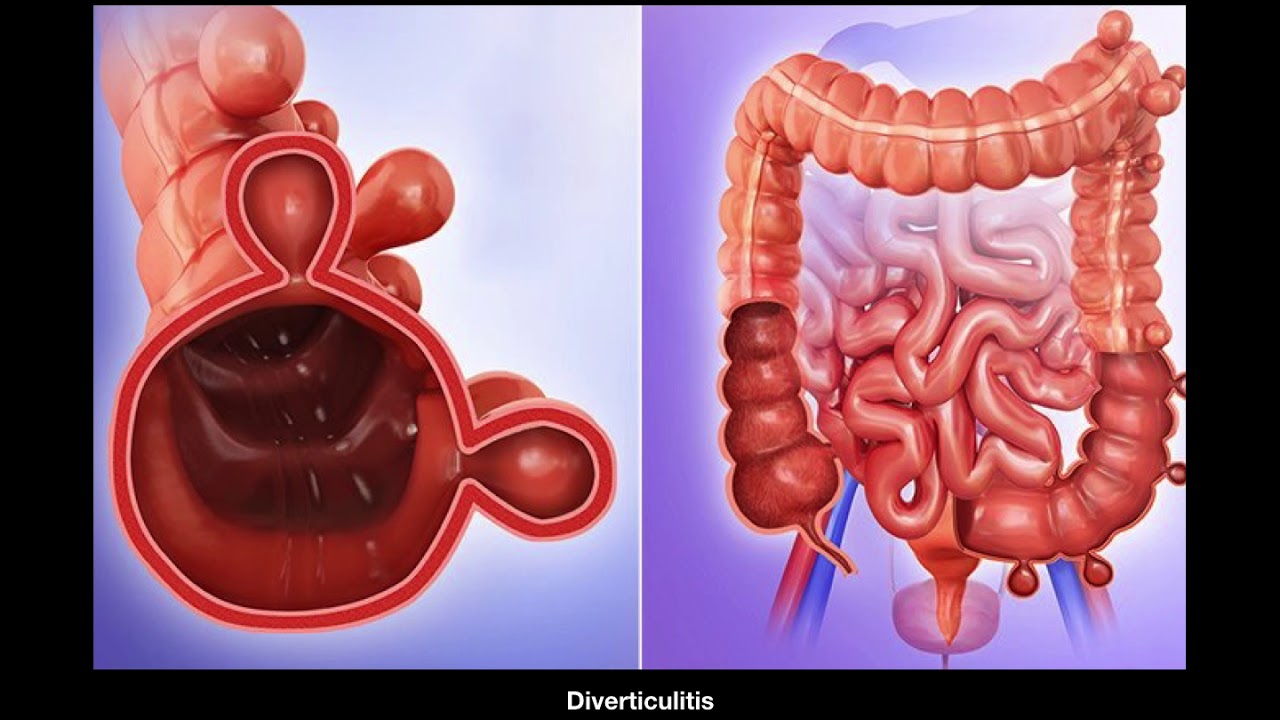 Боль обычно носит постоянный, реже – схваткообразный характер.
Боль обычно носит постоянный, реже – схваткообразный характер.