причины и особенности при разных заболеваниях, диагностика в Анапе
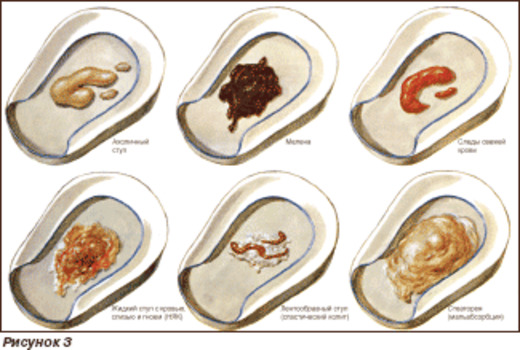
Кровь в кале – симптом серьезных заболеваний, сигнализирующий о наличии кровотечения в желудочно-кишечном тракте. По виду, характеру, интенсивности и продолжительности кровянистых выделений можно примерно определить причину их появления. Важно обязательно обратиться к врачу, даже если явных вкраплений нет, но изменился цвет фекалий. В анапском диагностическом центре «НеоМед» проводят комплексную диагностику для выявления заболеваний ЖКТ и их лечение медикаментозными и хирургическими методами.
На что указывает присутствие крови в кале
Кровь может выделяться непосредственно при дефекации или независимо от нее в любом отделе кишечника, в желудке, печени. Характер выделений указывает на возможную причину:
- Трещины заднего прохода. Для них характеры яркие свежие капельки не успевшей свернуться крови на поверхности фекалий. Чаще всего такие кровотечения после запоров.
- Кишечные инфекции. Паразиты повреждают слизистую кишечника, в результате чего появляются кровянистые включения или меняется цвет кала. Как правило, стул жидкий, беспокоят диареи.
- Инфекции, передающиеся половым путем. Мини-кровотечения возникают по причине повреждения слизистой оболочки ЖКТ бактериями. Кровянистые следы заметны сверху и внутри кала.
- Геморрой. Кровь темная, видна на поверхности.
- Неспецифический язвенный колит. В кале, помимо кровяных сгустков и прожилок, присутствует слизь и гной. Для обострения заболевания свойственны более интенсивные кровотечения, вызванные перфорацией кишечника.
- Болезнь Крона, приводящая к воспалению слизистых оболочек ЖКТ. Сгустки и кровяные прожилки в фекалиях.
Почти всегда кровь беспокоит при новообразованиях:
- Рак, полипы тонкого кишечника. Обильные кровотечения, но уже в запущенных стадиях. В начале развития новообразований человек худеет, жалуется на слабость и плохой аппетит.

- Рак толстой кишки. Кровь бордово-красная, но чаще смешивается с калом и явно не видна.
- Раковые опухоли прямой кишки. В начале образования встречаются кровянистые прожилки, на поздних стадиях – сгустки с неприятным запахом.
У мужчин присутствие кровяных следов в кале может быть при прорастании рака предстательной железы в толстый кишечник. У женщин причиной может оказаться эндометриоз кишечника или рак матки.
Черный кал – признак кровотечений
Важно учитывать, что кровь далеко не всегда просматривается в фекалиях. Если источник кровотечения располагается в верхних отделах ЖКТ, то она утрачивает красный цвет и становится черной. В таких случаях говорят о скрытой крови в кале.
Черный кал и дегтярно-черные сгустки характерны для опасных заболеваний:
- Кровотечение из вен пищевода.
- Язва желудка или двенадцатиперстной кишки.
- Эрозивный гастрит.
- Гастроэзофагеальная рефлюксная болезнь пищевода.
- Новообразования пищевода.
- Туберкулез кишечника.
- Рак кишечника, доброкачественные опухоли.
- Полипы.
- Цирроз печени.
Причина также может лежать в проблемах с сосудами и поражении артерий внутренних органов. У детей присутствие крови в кале может указывать на дисбактериоз, непроходимость кишечника, аллергические реакции.
Самостоятельно рассматривать содержимое унитаза нельзя, это потеря времени. Даже специалист никогда не поставит диагноз только по внешнему признаку и анализу кала.
Какие обследования необходимо пройти
При обнаружении крови в кале и систематических каплях на туалетной бумаге необходимо обратиться к проктологу. Врач назначит анализы и инструментальные обследования для выявления патологий ЖКТ.
В «НеоМед» для установки максимально точного диагноза проводят комплексное обследование, которое выявит источник кровотечения, причину и степень вреда, нанесенного организму. Нередко скрытые кровопотери приводят к анемии. Объем диагностики определяет врач. В него входят:
Объем диагностики определяет врач. В него входят:
- Анализ кала на скрытую кровь и гельминтов.
- Анализ крови на гемоглобин.
- Осмотр ануса для выявления трещин и внешних узлов геморроя.
- Ректороманоскопия – инструментальное исследование слизистой оболочки прямой и дистальных отделов сигмовидной кишки.
- Колоноскопия – эндоскопическое исследование кишечника и его внутренних стенок изнутри. В «НеоМед» проводят в медикаментозном сне без боли и дискомфорта.
- УЗИ кишечника, желудка, при показаниях – печени.
- Рентген органов ЖКТ.
- Гастроскопия – эндоскопическое исследование желудка и пищевода. Проводят при подозрении на кровотечение в желудке, пищеводе, двенадцатиперстной кишке.
- КТ и МРТ внутренних органов пищеварительной системы для выявления доброкачественных и злокачественных образований.
В процессе всех эндоскопических исследований при показаниях делают биопсию – берут материалы для гистологии. Это лучший метод раннего выявления рака. В случае обнаружения кровотечений их сразу же купируют. А обнаруженные полипы – удаляют во время осмотра.
Не надейтесь, что кровь исчезает и кал станет светлым, возможно, что уже сейчас дорог каждый день для установки диагноза и начала лечения. Вас уже ждут в анапской клинке «НеоМед», звоните и записывайтесь.
СКОРАЯ ИЛИ НЕОТЛОЖКА?
Экстренная и неотложная медицинская помощь – это два разных вида помощи.
Экстренная – то, что побыстрее, бригада в карете скорой помощи мчится к пациенту с мигалками. Все, что представляет угрозу для жизни, требует экстренной помощи. Максимальное время приезда скорой помощи – 20 минут.
Неотложная помощь – помедленнее, ее оказывают, когда угрозы для жизни нет. Максимальное время приезда неотложной помощи – 2 часа.
Какая бригада нужна в каждом конкретном случае – устанавливает диспетчер. Он задает вопросы, позволяющие определить тяжесть состояния больного, и, исходя из полученных ответов, переадресует вызов либо на станцию скорой помощи, либо в отделение неотложки.
Когда вызывать скорую помощь и что говорить?
Если речь идет об острой патологии, о внезапно возникшем заболевании, о резком ухудшении состоянии хронического больного, о серьезной травме – конечно, нужно немедленно звонить по телефону «030».
Если помощь требуется больному, страдающему хроническим заболеванием вне обострения, – нет необходимости обращаться к специалистам экстренной медицины. Так как бригада «скорой помощи» не вправе назначать системное лечение и препараты регулярного приема. «Скорая помощь» может оказать лишь разовую (экстренную) помощь, что не всегда правильно для пациента. Поэтому не надо лишний раз без надобности подвергать свой организм воздействию сильнодействующих лекарств (а именно ими в основном пользуются работники «скорой помощи», ведь перед ними не стоит задача долговременного системного лечения).
Экстренная помощь приедет, если возникло состояние, представляющее угрозу жизни:
1. Нарушения сознания.
2. Нарушения дыхания.
3. Нарушения системы кровообращения.
4. Психические расстройства, сопровождающиеся действиями пациента, предоставляющими непосредственную опасность для него или других лиц.
5. Внезапный болевой синдром.
6. Внезапные нарушения функции какого-либо органа или системы органов.
7. Травмы любой этиологии.
8. Термические и химические ожоги.
9. Внезапные кровотечения любой локализации.
10. Роды, угроза прерывания беременности.
11. Дежурство при угрозе возникновения чрезвычайной ситуации, оказание скорой медицинской помощи и медицинская эвакуация при ликвидации медико-санитарных последствий чрезвычайной ситуации.
При вызове «скорой помощи» необходимо сообщать следующую информацию: номер телефона, с которого звоните; пол больного; возраст; что и когда случилось; какие проявления заставили вызвать «скорую»; что вы предприняли; адрес, где находится больной; фамилию вызывающего.
Для экстренной помощи:
Единый номер – 112
Со стационарного телефона – 03
С мобильного телефона – 030 (МТС, Мегафон, Tele2, U-tel), 003 (Билайн)
Неотложная помощь приедет, если внезапно обострилось хроническое заболевание или возникло острое состояние без явных признаков угрозы жизни, требующие срочного медицинского вмешательства:
1. Головная боль, головокружение, тремор, слабость (при длительном анамнезе) частые приступы без признаков криза ВСД, гипертонии, гипотонии.
Головная боль, головокружение, тремор, слабость (при длительном анамнезе) частые приступы без признаков криза ВСД, гипертонии, гипотонии.
2. Боль в пояснице, суставах (радикулит, остеохондроз, миозит, артриты, артрозы)
3. Температура (боль в горле, кашель, насморк) у детей старше 3-х лет и взрослых без сыпи, рвоты, судорог.
4. Одышка, кашель (не связанные с травмой, инородным телом, аллергией)
5. Стоматит, кроме язвенно-некротического, с нарушением глотания, детей до года.
6. Обострение хронического заболевания (онкологическое заболевание, заболевания эндокринной системы, сердечно сосудистой системы, органов дыхания, желудочно-кишечного тракта) без потери сознания, без признаков кровотечения, без резкого внезапного ухудшения состояния здоровья.
7. Старая травма – после осмотра врача, без потери сознания, судорог, одышки, признаков кровотечения, температуры, кроме травмы головы.
8. Парализовало давно – после осмотра врача, без судорог, одышки.
9. Задыхается, туберкулез – состоит на учете, без потери сознания, судорог, кровотечения.
10. Задыхается онкобольной – состоит на учете, без потери сознания, судорог, кровотечения.
11. Головная боль без потери сознания. Рвоты, травмы головы, нарушения речи, движения.
12. Боль в спине, боку – без температуры, частого и болезненного мочеиспускания, гематурии, травмы, у женщин – отсутствие беременности и кровотечения из половых путей.
13. Рвота без болей в животе, признаков кровотечения (мелена – черный стул, кофейная гуща – рвота с кровью).
14. Рвота у онкобольного – состоит на учете, без признаков кровотечения.
15. Понос – без болей в животе, признаков кровотечения, потери сознания, отравления (грибы, ФОС и т.д.).
16. Сыпь, температура – взрослые, без рвоты, потери сознания, одышки.
17. Задержка мочи – (выпала трубка).
18. Боль в ухе, глазе – при отсутствии ожога, инородного тела, травмы, кровотечения – дети старше 3-х лет и взрослые.
Время работы пункта неотложной помощи:
Часы работы 08.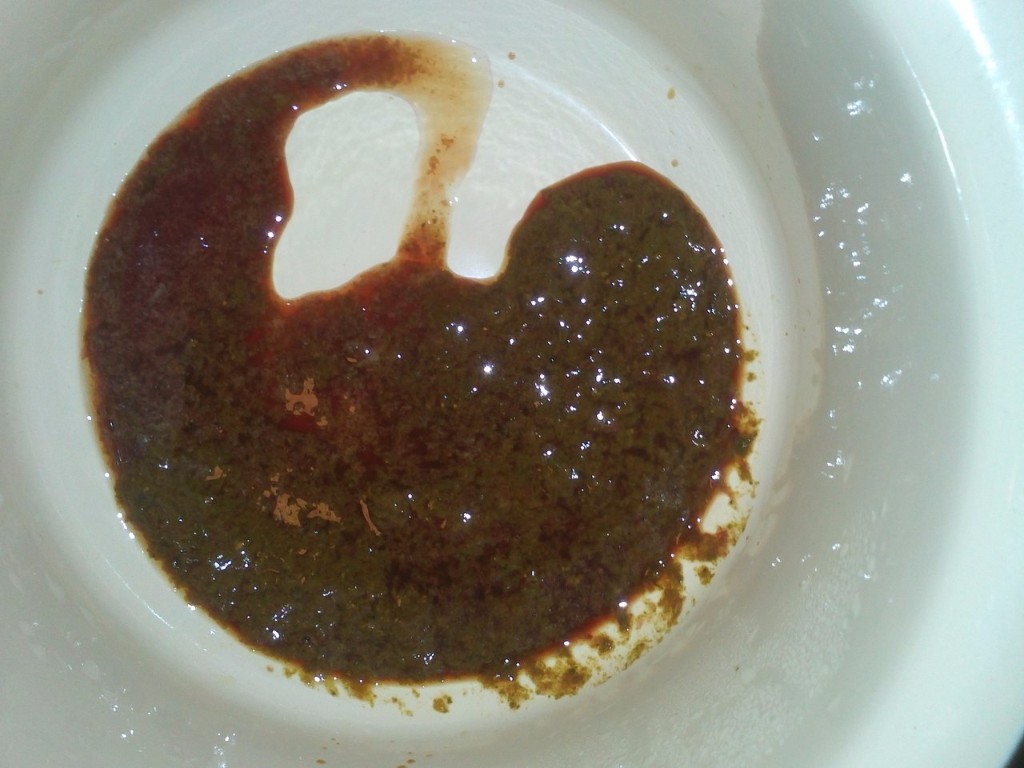 00-20.00
00-20.00
Вызовы на дом принимаются до 19.30.
Телефон:25-37-50
Вызов врача на дом — неотложная помощь для детского населения. Тел. 25-27-79 до 19.00.
Когда могут отказать?
Если человек звонит 03, ему могут отказать только в очень редких случаях. Врачи скорой не проводят процедуры в рамках планового лечения (сделать укол или измерить АД), скорая не будет устанавливать состояние наркотического или алкогольного опьянения, снимать похмелье, выдавать справки, оказывать стоматологическую помощь (за исключением случаев сильного кровотечения после удаления зуба) и назначать лечение.
Во время визита бригады скорой и неотложной помощи…
Разуваться и обувать тапочки «для гостей» врачи не станут, поэтому, если в доме дорогие персидские ковры, то лучше их свернуть; всех животных нужно закрыть: собаки могут бурно реагировать на незнакомых людей, а кошки лезут в ящик с лекарствами, где есть валерьянка.
Что нужно знать об острых кишечных инфекциях (ОКИ)
Острые кишечные инфекции (ОКИ) — большая группа инфекционных заболеваний, которые вызываются разнообразными микроорганизмами. Они объединены сходным характером проявлений в виде нарушения работы желудочно-кишечного тракта и признаками интоксикации.
Как заболевают кишечными инфекциями
Источником инфекции являются больные люди, носители возбудителя и животные. Заражаются инфекцией фекально-оральным путем. Причинами служат употребление в пищу инфицированных продуктов питания; контакт с больным ОКИ, бактерионосителем или больными, страдающими дисфункцией кишечника.
Характерные поражения органов и систем организма при кишечных инфекциях
- Поражение желудочно-кишечного тракта.
- Гастрит — воспаление слизистой желудка (боли и чувство дискомфорта в подложечной области, тошнота, рвота, отрыжка, изжога).

- Энтерит — поражение тонкого кишечника (разлитые боли в животе, вздутие и урчание кишечника, обильный водянистый стул без значительной примеси слизи и крови).
- Колит — поражение толстого кишечника (схваткообразные боли в животе, преимущественно локализующиеся в левой подвздошной области, ложные позывы на дефекацию; спазмированная болезненная при прощупывании сигмовидная кишка; стул частый, жидкий с примесью слизи и крови).
- В большинстве случаях ОКИ часто имеет место сочетание гастрита, энтерита, колита.
Другие проявления кишечных инфекций
Интоксикация обязательна для всех ОКИ, она характеризуется повышением температуры тела, головной болью, рвотой.
Обезвоживание представляет собой недостаток жидкости в тканях организма (сухость кожи и слизистых оболочек, жажда, расстройства гемодинамики и т. п.), вплоть до развития шока, который может произойти при тяжелых формах.
Часто наблюдаются увеличение печени и селезенки, истощение, анемия, гиповитаминоз и т. п.
Сыпь наиболее характерна для стафилококковой инфекции, для иерсиниоза и энтеровирусной инфекции.
Насколько серьезна кровь в стуле?
Кровь в стуле является признаком геморроя или чего-то более серьезного?
Доктор Мегана Рагхавендра, сертифицированный онколог из францисканской сети врачей-онкологов и специалистов по гематологии, специализируется на злокачественных новообразованиях желудочно-кишечного тракта, раке груди и лимфоме. Она отвечает на ваши вопросы о том, что делать, если вы обнаружили кровь в стуле или в туалете.
Что вызывает кровь в стуле?
Кровь на туалетной бумаге или в унитазе может настораживать.Возможно, вы правы в том, что это может быть вызвано геморроем, но лучше проконсультироваться с врачом.
Колоректальный рак является второй по значимости причиной смерти от рака у мужчин и третьей по значимости причиной смерти женщин. Однако при раннем обнаружении, часто с помощью скрининг-колоноскопии, его можно предотвратить и даже излечить. Колоноскопия обеспечивает тщательное обследование всей толстой кишки с помощью длинной гибкой трубки, оснащенной камерой.
Однако при раннем обнаружении, часто с помощью скрининг-колоноскопии, его можно предотвратить и даже излечить. Колоноскопия обеспечивает тщательное обследование всей толстой кишки с помощью длинной гибкой трубки, оснащенной камерой.
Рак толстой кишки может возникать в любой части толстой кишки, и большинство случаев рака прямой кишки начинаются с полипов, которые растут на внутренней оболочке толстой или прямой кишки.Эти новообразования распространяются очень медленно, и требуется несколько лет, чтобы стать злокачественными.
Каковы первые признаки рака толстой кишки?
Некоторые из первых признаков и симптомов рака толстой кишки могут включать:
- Кровотечение из прямой кишки или кровь в стуле
- Изменения в привычках кишечника, такие как усиление диареи или запора, или изменения консистенции стула. Любые изменения, которые сохраняются более четырех недель, следует проверять.
- Изменения в табурете калибра
- Спазмы, газы или боль в животе
- Ощущение, что кишечник опорожняется не полностью
- Необъяснимая потеря веса
- Усталость или слабость
Некоторые люди с раком толстой кишки никогда не испытывают никаких симптомов болезни на ранних стадиях.Симптомы также могут различаться в зависимости от размера опухоли или ее расположения.
Подвержен ли я более высокому риску колоректального рака?
Большинство случаев колоректального рака встречается у мужчин и женщин старше 50 лет. Даже если у вас нет семейного анамнеза колоректального рака, нездоровый образ жизни может увеличить риск развития этого заболевания. Некоторые общие факторы риска колоректального рака включают:
- Возраст (50 лет и старше)
- Рак прямой кишки в анамнезе
- Аденоматозные полипы в анамнезе
- Диета с высоким содержанием жиров
- Продолжительное употребление красного и мясных продуктов
- Курение
- Ожирение
- Чрезмерное употребление алкоголя
- Воспалительное заболевание кишечника, такое как болезнь Хрона и язвенный колит
- Диабет
- Рак эндометрия или яичников в анамнезе
- Облучение по поводу гинекологического рака
Внесение изменений в образ жизни — особенно употребление меньшего количества красного мяса и большего количества фруктов, овощей и клетчатки, снижение веса, отказ от курения и выполнение большего количества физических упражнений — могут помочь предотвратить болезнь даже у людей с семейным анамнезом.
Что делать, если у меня колоректальный рак?
Если диагностирован колоректальный рак, прогноз зависит от степени распространения рака. Лечение колоректального рака обычно включает в себя операцию по удалению части толстой кишки, содержащей опухоль. В зависимости от стадии рака после операции следует химиотерапия.
Кровь в стуле: кровь в стуле Болезни: причины, причины и симптомы
Кровь в стуле — это не проблема для здоровья, от которой можно не обращать внимания.Если вы переживаете это, то, скорее всего, покакать станет для вас тяжелым испытанием. Кровь в стуле может быть многих причин. К ним относятся следующие:
Сгустки в анальном канале: Эта ситуация, называемая геморроем, связана с увеличением сгустков в анальном канале. В результате возникают боли при дефекации. Дискомфорт еще больше усиливается, если стул твердый. Это может привести к появлению крови в стуле.
Кровотечение или разрывы в пищеводе: Варикозное расширение вен часто может развиваться и в пищевод, что приводит к расширению вен пищевода.Это может привести к появлению крови в стуле. Кроме того, если в пищеводе есть разрывы, это также может привести к появлению крови.
Колит : Это состояние возникает при опухоли толстой кишки. Это воспаление может привести к образованию крови в стуле.
Рак толстой кишки: Это более серьезная причина наличия крови в стуле. Могут быть случаи, когда полипы, своего рода мясистое разрастание в толстой кишке, могут привести к образованию крови в стуле. Часто это симптом рака толстой кишки.Однако в этом случае кровь в стуле может быть не так легко покрыта пятнами.
Анальная трещина: Эта проблема возникает, когда вам не хватает клетчатки в вашем рационе. Когда вы потребляете меньше клетчатки, стул становится очень твердым, вызывая трещины в анальном канале. Трещины болезненны и отрываются при каждом дефекации, вызывая кровотечение.
Ангиодисплазия: Это состояние, при котором хрупкие кровеносные сосуды разрываются, что приводит к появлению крови в стуле.
Дивертикулит: Это состояние, при котором в толстой кишке образуются мешочки, называемые дивертикулами. Они развиваются, когда стул давит на толстую кишку. Эти мешочки могут разорваться и вызвать инфекцию, что приведет к появлению крови в стуле.
Пептические язвы: Пептические язвы могут развиваться по разным причинам, например, частое употребление аспирина, курение или употребление алкоголя. Пептические язвы в основном вызываются бактерией H. pylori. Это может привести к появлению пятен крови в стуле.
Желтая лихорадка: Одно из основных различий между другими случаями крови в стуле и этим заключается в том, что здесь кровь черная, а не красная или темно-красная. Желтая лихорадка также встречается в Индии, хотя это заболевание более традиционно ассоциируется с другими странами, например с Африкой.
Идиопатическая тромбоцитопеническая пурпура или ИТП : Это относится к состоянию, при котором собственная иммунная система организма атакует свои тромбоциты и разрушает их в процессе.Один из признаков ИТП — кровь в стуле или моче.
Есть определенные симптомы, которых следует опасаться, если вы хотите обнаружить и своевременно обработать кровь в стуле. Однако вы должны знать, что во многих случаях у вас может вообще не быть симптомов.
— Боль в животе
— Слабость
— Диарея
— Похудание
— Рвота
— Обморок
— Затрудненное дыхание
— Сердцебиение
7 распространенных причин желудочно-кишечных кровотечений у детей и информация о лечении | Пищеварительный | Питание | Педиатрия
7 распространенных причин педиатрических желудочно-кишечных кровотечений
Основываясь на симптомах ребенка, физическом осмотре и дополнительной информации от родителей, мы часто можем диагностировать основную проблему без дополнительных дополнительных исследований. Например, мы спросим:
Например, мы спросим:
- Кишечные привычки
- Отвращение к еде (они внезапно избегают или «не любят» определенную пищу)
- Частота симптомов
- Что заставляет их чувствовать себя лучше
Информация, которую мы Сбор обычно указывает на одно из семи распространенных состояний, которые могут вызвать желудочно-кишечное кровотечение у детей.
1. Запор
Наиболее частой причиной кровотечения из нижних отделов желудочно-кишечного тракта, запора или твердого стула у детей является разрыв анальной ткани (трещины).В краткосрочной перспективе облегчение могут принести слабительные или размягчители стула. В долгосрочной перспективе может помочь увеличение количества клетчатки в рационе и улучшение гидратации.
У некоторых детей, которые долгое время боролись с болью и вздутием живота при запоре, возникает тревога по поводу посещения туалета. В этом случае врач вашего ребенка может порекомендовать психологическую или игровую терапию, чтобы помочь ему преодолеть свои страхи.
2. Язвы
Эти язвы на слизистой оболочке желудочно-кишечного тракта являются наиболее частой причиной кровотечения из верхних отделов желудочно-кишечного тракта у детей.Они могут образовываться из-за таких инфекций, как H. pylori , организм, который, как считается, передается от человека к человеку, а также через зараженную пищу и воду.
Длительный прием противовоспалительных средств, таких как аспирин или ибупрофен, также может вызвать язвы из-за повреждения защитной слизистой оболочки желудка.
Наряду с симптомами желудочно-кишечного кровотечения язвы могут вызывать боль в груди, икоту или отрыжку, а также ощущение жжения в центре живота. Лечение может включать в себя лекарства для лечения основной инфекции или антацидные препараты для нейтрализации желудочного сока.
3. Дивертикул Меккеля
Дивертикул Меккеля — удивительно распространенная проблема. Это мешочек или остатки ткани в кишечнике, которые не всасываются должным образом по мере развития пищеварительной системы ребенка во время беременности. В сумке может быть ткань желудка, вырабатывающая кислоту, что приводит к таким симптомам, как безболезненное ректальное кровотечение. Детям обычно ставят диагноз до 10 лет. Лечение включает небольшую операцию по удалению пораженной ткани.
В сумке может быть ткань желудка, вырабатывающая кислоту, что приводит к таким симптомам, как безболезненное ректальное кровотечение. Детям обычно ставят диагноз до 10 лет. Лечение включает небольшую операцию по удалению пораженной ткани.
4. Пищевая аллергия
Младенцы могут страдать от колита — воспалительной реакции в кишечнике, вызванной протеинами в смеси или грудном молоке.Наиболее частыми нарушителями являются белок коровьего молока и соя. Эти белки могут присутствовать как в смеси, так и в грудном молоке через рацион матери. Другие продукты, включая орехи, пшеницу, рыбу и яйца, также могут вызывать симптомы со стороны желудочно-кишечного тракта.
Помимо желудочно-кишечного кровотечения, симптомы могут включать тошноту, рвоту, диарею и отвращение к пище. Подходы к лечению варьируются от создания плана по предотвращению провоцирующих продуктов до приема лекарств или других методов лечения для контроля симптомов и восстановления поврежденной ткани ЖКТ.
5. Гастрит
Гастрит возникает, когда слизистая оболочка желудка вашего ребенка воспаляется или раздражается.Это может быть вызвано хроническим стрессом, чрезмерной рвотой, инфекциями, аутоиммунными заболеваниями, такими как диабет или заболевание щитовидной железы, или некоторыми лекарствами, такими как противовоспалительные препараты или стероиды. У малышей может развиться гастрит из-за проглатывания токсичных непищевых предметов, таких как батарейки.
Симптомы могут включать боль в животе, вздутие живота, расстройство желудка, желудочно-кишечное кровотечение и потерю аппетита. Лечение обычно включает в себя лекарства для снижения кислотности желудка, лечения инфекций и лечения основных состояний.
6. Воспалительное заболевание кишечника
Дети школьного возраста и подростки могут иметь желудочно-кишечное кровотечение из-за воспалительного заболевания кишечника. Существует два типа ВЗК:
- Язвенный колит поражает внутренние слои толстой и прямой кишки.
 Может быть поражена любая часть толстой и прямой кишки, хотя только около трети пациентов страдают этим заболеванием, поражающим всю их толстую кишку.
Может быть поражена любая часть толстой и прямой кишки, хотя только около трети пациентов страдают этим заболеванием, поражающим всю их толстую кишку. - Болезнь Крона обычно поражает конец тонкой кишки и начало толстой кишки (также называемой слепой кишкой), но ее можно найти в любом месте желудочно-кишечного тракта.В некоторых случаях он может распространяться на всю толщину стенки кишечника.
Оба могут вызвать кровавую диарею, боль в животе, необъяснимую потерю веса, усталость и проблемы с питанием. Они также могут быть связаны с болью в суставах. Лечение может включать изменение диеты, прием противовоспалительных препаратов или в тяжелых случаях хирургическое вмешательство.
7. Полипы
У детей также могут развиваться небольшие скопления клеток на слизистой оболочке толстой кишки, называемые полипами. Эти образования могут быть генетическими и обычно не являются серьезными, хотя могут привести к железодефицитной анемии или желудочно-кишечному кровотечению.К счастью, в отличие от взрослых, рак толстой кишки у детей встречается чрезвычайно редко. Проблемные полипы можно удалить без хирургического вмешательства с помощью простой процедуры колоноскопии.
Ссылки по теме: Что вызывает проблемы с желудочно-кишечным трактом у подростков — и как заставить их говорить об этом
Кровь в стуле, возможные причины и методы лечения
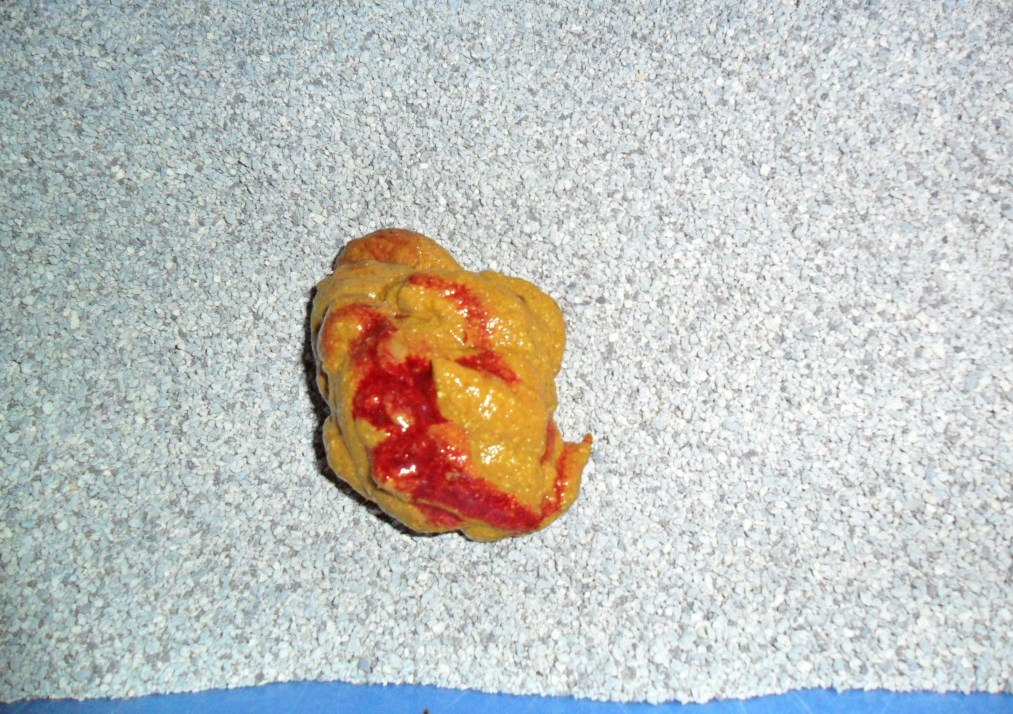
Haematochezia характеризуется выделением свежей ярко-красной крови в стуле.Это результат кровотечения в толстой кишке, которая расположена близко к анальному отверстию.
В некоторых случаях кровь может казаться темно-красной или бордовой, что указывает на кровотечение в верхних отделах толстой кишки. Кроме того, кровотечение в желудке может привести к образованию черного дегтеобразного стула, который называется мелена. Скрытое кровотечение не видно невооруженным глазом и требует тестирования.
Независимо от цвета кровь может смешиваться со стулом или течь отдельно.
Haematochezia также вызывает или сопровождается следующими симптомами:
- Боль в области прямой кишки
- Диарея
- Изменение или нарушение работы кишечника
- Спазмы и боли в животе
- Похудание
- Лихорадка
- Обморок или спутанность сознания
Обычно кровь в стуле является симптомом, а не состоянием сама по себе.Таким образом, кровотечение в стуле может быть признаком основного состояния или проблемы, и к нему следует относиться серьезно.
Возможные причины кровотечения в стуле
Обычно кровь в стуле указывает на кровотечение в пищеварительном тракте. Однако, если углубиться в то, на что указывает кровь в стуле, обнаруживаются следующие причины появления крови в стуле:
Дивертикулярная болезнь
Источник
Хотя распространенность дивертикулита в Индии составляет 1-3%, он может быть причиной боли в животе и кровотечения.Дивертикулы — это небольшие мешочки, которые образуются на стенке толстой кишки. Образование и чрезмерное разрастание дивертикулов до нескольких сантиметров вызывают дивертикулез. Инфекция этих разросшихся дивертикулов вызывает дивертикулит.
Ишемический колит
Ишемический колит часто поражает пожилых людей и вызывается недостаточным кровотоком в толстой кишке. Помимо крови в стуле, ишемический колит также проявляется симптомами диареи, боли в животе и рвоты. Таким образом, если у вас не запор, а кровь в стуле, возможно, у вас ишемический колит.
Ложная тревога
Если вы чувствуете кровь в стуле, но не чувствуете боли, возможно, пигменты в потребленных продуктах питания привели к окрашиванию стула в красный цвет, который можно принять за кровь.
Воспалительное заболевание кишечника (ВЗК)
ВЗК — аутоиммунное заболевание, вызывающее воспаление кишечника. Болезнь Крона и язвенный колит являются наиболее распространенными формами ВЗК.
Рак
Кровь в стуле также может быть признаком колоректального рака.Полипы, которые представляют собой доброкачественные опухоли, которые со временем разрастаются и становятся злокачественными, также могут вызывать кровотечение в стуле.
Сегодня мы подробно обсудим наиболее распространенные причины появления крови в стуле, а именно геморроидальные узлы и трещины.
Сваи
Сваи, также известный как геморрое, характеризуются воспаленных кровеносных сосудов, мышц, поддержки ткани и эластичных волокон в области заднего прохода и прямой кишки.
Они могут быть внутренними или внешними и делятся на категории от I до IV.
Источник
Причина
Груды возникают в результате повышенного давления на нижнюю часть прямой кишки.Растяжение прямой кишки могло быть результатом:
- Хроническая диарея или запор
- Беременность
- Напрягается во время какания
- Подъем тяжелых грузов
Симптомы
У любого человека, страдающего геморрой, могут проявляться следующие симптомы:
- Область вокруг ануса кажется болезненной, красной и зудящей.
- Кишечник может ощущаться полным даже после регулярной дефекации.
- Ярко-красный кровоток после дефекации.
- Сильная боль при дефекации.
- Твердое образование в виде шишки вокруг заднего прохода.
- В некоторых случаях он может содержать свернувшуюся кровь (тромбированный внешний геморрой).
Диагностика
Врач может диагностировать сваи при физическом осмотре заднего прохода. В случае внутренних геморроидальных узлов врач может использовать проктоскоп или выполнить DRE (пальцевое ректальное исследование).
Лечение
Кровь, связанная с скоплениями, при лечении стула включает:
- Изменения в питании и образе жизни, включая употребление продуктов с высоким содержанием клетчатки и снижение веса
- Применение пакетов со льдом или холодных компрессов
- Безрецептурные обезболивающие в виде мазей и таблеток для снятия отека вокруг ануса
- Дозировка кортикостероидов для уменьшения боли и воспаления
- Слабительные средства, способствующие регулярному опорожнению кишечника
- Хирургические методы, такие как бандажирование, склеротерапия, инфракрасная коагуляция, сшивание геморроидальных узлов и геморроидэктомия
Профилактика
При мягком стуле вероятность образования гемор снижается. Для этого вам может потребоваться:
Для этого вам может потребоваться:
- Ешьте продукты с высоким содержанием клетчатки, такие как цельнозерновые, фрукты, овощи и т. Д.
- Сохраняйте водный баланс, употребляя много жидкости.
- Избегайте натуживания при дефекации.
- Примите участие в вызове природы по первому звонку, так как остановка движения приведет к суше стула
- Занимайтесь физическими упражнениями, чтобы снять напряжение ануса, вызванное постоянным сидением
- Поддерживайте здоровую массу тела.
Трещина
Анальные трещины — это разрыв слизистой оболочки заднего прохода.Порез на коже, вызванный твердым стулом, сопровождающимся кровотоком и сильной болью после каждого опорожнения кишечника.
На восстановление анальной трещины может уйти около 4-6 недель. С другой стороны, в тяжелых случаях может произойти обнажение мышечных тканей, находящихся под ними.
Источник
Причина
Анальные трещины обычно возникают из-за прохождения большого или твердого стула. Другие причины включают:
- Хроническая диарея или запор
- Напряжение при дефекации или родах
- Снижение кровотока в аноректальную область
- Чрезвычайно напряженные или спастические мышцы сфинктера
- анальный секс
- Воспалительное заболевание кишечника, рак заднего прохода, ВИЧ, сифилис, туберкулез, герпес и т. Д.
Признак
Симптомы анальной трещины включают:
- Разрыв кожи вокруг заднего прохода
- Небольшая шишка или кожная бирка возле слезы
- Острая боль вокруг ануса при дефекации
- Полоски крови в стуле
- Чувство жжения или зуда в аноректальной области
Диагностика
Врачи могут диагностировать трещины заднего прохода путем медицинского осмотра. В некоторых случаях может потребоваться ректальное обследование с помощью аноскопа.
Лечение
Вот как вылечить кровь в стуле, вызванную трещинами заднего прохода:
- Потребление безрецептурных смягчителей стула
- Употребление в пищу продуктов, богатых клетчаткой, или прием пищевых добавок с клетчаткой
- Выпивать больше жидкости
- Принятие сидячей ванны
- Нанесение кремов с гидрокортизоном или местных обезболивающих на аноректальную область
Профилактика
Хотя не всегда возможно предотвратить трещину заднего прохода, можно снизить риск с помощью следующих мер:
- Поддержание чистоты и сухости анальной области
- Очистка поверхности мягким мылом без запаха и теплой водой
- Изменения образа жизни в отношении физических упражнений, употребления большого количества жидкости и употребления продуктов с высоким содержанием клетчатки
- Немедленное лечение диареи
- Часто смена детских подгузников
Последние мысли
Кровотечение, запор / диарея и боль после дефекации могут быть признаком заболевания желудочно-кишечного тракта. Причины этого могут варьироваться от изменения диеты или образа жизни до рака.
Причины этого могут варьироваться от изменения диеты или образа жизни до рака.
Если вы заметили кровь в стуле, немедленно обратитесь к врачу, а не игнорируйте проблему.
Проконсультируйтесь с врачом по поводу крови в стуле прямо сейчас!
Оценка скрытого желудочно-кишечного кровотечения
1. Mitchell SH,
Шефер округ Колумбия,
Дубагунта С.
Новый взгляд на скрытые и непонятные желудочно-кишечные кровотечения. Врач Фам .2004; 69 (4): 875–881 ….
2. Рокки, округ Колумбия.
Скрытое желудочно-кишечное кровотечение. N Engl J Med .
1999. 341 (1): 38–46.
3. Рокки, округ Колумбия.
Скрытое желудочно-кишечное кровотечение. Гастроэнтерол Clin North Am .
2005. 34 (4): 699–718.
4. Цукерман Г.Р.,
Пракаш С,
Аскин М.П.,
Льюис Б.С.
Технический обзор AGA по оценке и лечению скрытых и неясных желудочно-кишечных кровотечений. Гастроэнтерология .2000. 118 (1): 201–221.
5. Рокки, округ Колумбия.
Скрытое и неясное желудочно-кишечное кровотечение: причины и клиническое лечение. Нат Рев Гастроэнтерол Гепатол .
2010. 7 (5): 265–279.
6. Штраф KD.
Распространенность скрытых желудочно-кишечных кровотечений при чревном спру. N Engl J Med .
1996. 334 (18): 1163–1167.
7. Ростом А,
Мюррей Дж. А.,
Kagnoff MF.
Технический обзор Института Американской гастроэнтерологической ассоциации (AGA) по диагностике и лечению целиакии. Гастроэнтерология .
2006. 131 (6): 1981–2002.
8. Годфри Дж. Д.,
Брантнер Т.Л.,
Бринджикджи В,
и другие.
Заболеваемость и смертность среди пожилых людей с недиагностированной целиакией. Гастроэнтерология .
2010. 139 (3): 763–769.
9. Стюарт Дж. Г.,
Алквист Д.А.,
Макгилл ДБ,
Ильструп DM,
Шварц С,
Оуэн Р. А.
А.
Желудочно-кишечная кровопотеря и анемия у бегунов. Энн Интерн Мед. .1984. 100 (6): 843–845.
10. Раджу Г.С.,
Герсон Л,
Das A,
Льюис Б;
Американская гастроэнтерологическая ассоциация.
Технический обзор Института Американской Гастроэнтерологической Ассоциации (AGA) по неясным желудочно-кишечным кровотечениям. Гастроэнтерология .
2007. 133 (5): 1697–1717.
11. Pennazio M,
Santucci R,
Рондонотти Э,
и другие.
Исход пациентов с неясным желудочно-кишечным кровотечением после капсульной эндоскопии: отчет о 100 последовательных случаях. Гастроэнтерология .
2004. 126 (3): 643–653.
12. Triester SL,
Лейтон Дж. А.,
Леонтиадис Г.И.,
и другие.
Метаанализ эффективности капсульной эндоскопии по сравнению с другими методами диагностики у пациентов с неясным желудочно-кишечным кровотечением. Ам Дж. Гастроэнтерол .
2005. 100 (11): 2407–2418.
13. Хартманн Д.,
Шмидт Х,
Больц G,
и другие.
Проспективное двухцентровое исследование, сравнивающее беспроводную капсульную эндоскопию с интраоперационной энтероскопией у пациентов с неясным желудочно-кишечным кровотечением. Гастроинтест Эндоск .
2005. 61 (7): 826–832.
14. Sears DM,
Авоц-Авотиньш А,
Калп К,
Гэвин М.В.
Частота и клинические исходы удержания капсулы во время капсульной эндоскопии при желудочно-кишечных кровотечениях неясного происхождения. Гастроинтест Эндоск .
2004. 60 (5): 822–827.
15. Пещера DR,
Fleischer DE,
Лейтон Дж. А.,
и другие.
Многоцентровое рандомизированное сравнение эндокапсулы и Pillcam SB. Гастроинтест Эндоск .
2008. 68 (3): 487–494.
16. Май А,
Начбар Л,
Элл К.
Двухбаллонная энтероскопия (push-and-pull энтероскопия) тонкой кишки: возможность, диагностическая и терапевтическая эффективность у пациентов с подозрением на заболевание тонкой кишки. Гастроинтест Эндоск .
Гастроинтест Эндоск .
2005. 62 (1): 62–70.
17. Накамура М,
Нива Y,
Омия Н,
и другие.
Предварительное сравнение капсульной эндоскопии и двухбаллонной энтероскопии у пациентов с подозрением на кровотечение из тонкой кишки. Эндоскопия .
2006. 38 (1): 59–66.
18. Манабэ Н,
Танака С,
Фукумото А,
Накао М,
Камино Д,
Чаяма К.
Двухбаллонная энтероскопия у пациентов с желудочно-кишечным кровотечением неясного происхождения. Гастроинтест Эндоск .
2006. 64 (1): 135–140.
19. Upchurch BR,
Санака М.Р.,
Лопес А.Р.,
Vargo JJ.
Клиническая применимость однобаллонной энтероскопии: опыт одного центра, выполненный из 172 процедур. Гастроинтест Эндоск .
2010. 71 (7): 1218–1223.
20. Акерман П.А.,
Агравал D,
Кантеро Д,
Пангтай Дж.
Спиральная энтероскопия с новой наружной трубкой DSB: новый метод глубокой пероральной интубации тонкой кишки. Эндоскопия .
2008. 40 (12): 974–978.
21. Huprich JE,
Флетчер Дж. Г.,
Александр Ж.А.,
Фидлер Ю.Л.,
Бертон СС,
McCullough CH.
Неизвестное желудочно-кишечное кровотечение: оценка с помощью 64-секционной многофазной КТ-энтерографии — первоначальный опыт. Радиология .
2008. 246 (2): 562–571.
22. Хаким Ф.А.,
Александр Ж.А.,
Huprich JE,
Гровер М,
Эндерс Ф.Т.
КТ-энтерография может выявить опухоли тонкой кишки, не обнаруженные при капсульной эндоскопии: восьмилетний опыт работы в клинике Mayo Clinic в Рочестере. Dig Dis Sci .
2011. 56 (10): 2914–2919.
23. Расмуссен М.,
Кронборг О.
Рак верхних отделов желудочно-кишечного тракта в программе скрининга населения с анализом фекальной скрытой крови на колоректальный рак. Сканд Дж Гастроэнтерол .
2002. 37 (1): 95–98.
24. Яффин Б.В.,
Блаженство CM,
LaMont JT.
Значение скрытого желудочно-кишечного кровотечения при антикоагулянтной терапии. Ам Дж. Мед .
1987. 83 (2): 269–272.
25. Заявление о медицинской позиции Американской гастроэнтерологической ассоциации: оценка и лечение скрытых и неясных желудочно-кишечных кровотечений. Гастроэнтерология .
2000. 118 (1): 197–201.
26.Зеленый БТ,
Рокки, округ Колумбия.
Эндоскопическая оценка желудочно-кишечного тракта у женщин в пременопаузе с железодефицитной анемией. Дж Клин Гастроэнтерол .
2004. 38 (2): 104–109.
27. Иоанну Г.Н.,
Рокки, округ Колумбия,
Брайсон CL,
Вайс Н.С.
Дефицит железа и злокачественные новообразования желудочно-кишечного тракта: популяционное когортное исследование. Ам Дж. Мед .
2002. 113 (4): 276–280.
Причины желудочно-кишечных кровотечений —
Если вы страдаете расстройством пищеварения или травмой, у вас может закончиться кровотечение из желудочно-кишечного тракта.Симптомы могут быть или не быть очевидными, в зависимости от того, где происходит кровотечение в пищеварительном тракте. Те, у кого есть видимые симптомы, могут заметить ректальное кровотечение, черный стул или рвоту с кровью. Люди с менее заметными симптомами могут испытывать другие проблемы, такие как головокружение, боль в животе или затрудненное дыхание. Если вы заметили какие-либо изменения в кишечнике, важно обратиться к гастроэнтерологу.
Кровотечение из верхних отделов желудочно-кишечного тракта часто вызывается:
- Пептические язвы: Обычно это наиболее частая причина кровотечения из верхних отделов желудочно-кишечного тракта.Все, от бактериальной инфекции до некоторых лекарств, может вызвать образование язв на слизистой оболочке желудка и тонкого кишечника.
- Слезы в пищеводе: Разрывы пищевода могут вызывать значительное кровотечение и чаще всего возникают у пьющих людей, но также могут быть результатом сильного кашля или рвоты.



 Может быть поражена любая часть толстой и прямой кишки, хотя только около трети пациентов страдают этим заболеванием, поражающим всю их толстую кишку.
Может быть поражена любая часть толстой и прямой кишки, хотя только около трети пациентов страдают этим заболеванием, поражающим всю их толстую кишку.