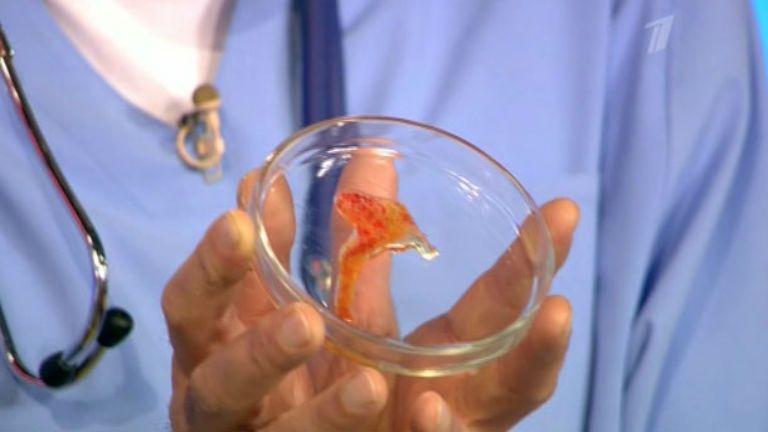
Как вылечить бронхит (кашель с мокротой) у ребенка
Бронхит — это кашель, сопровождаемый температурой и отхождением мокроты. Это его основной признак, в отличии от заболеваний верхних дыхательных путей, при которых дети тоже кашляют (ларингит, трахеит, фарингит).
Как нужно лечить кашель у детей, объясняет главный врач Клиники Бутейко — Андрей Евгеньевич Новожилов.
— Бывает, попил ребенок холодной воды, заработал трахеит. Он что, обязательно перейдет в бронхит?
— Нет. Бронхит — это воспаление слизистой оболочки, которая выстилает бронхи изнутри. Воспаление это возникает по разным причинам, как правило, это инфекция. Вирусная или микробная — какая угодно…
— А так называемые в народе «простуды» отчего?
— Они вызваны переохлаждением. Очень часто, именно переохлаждение является спусковым механизмом для развития воспалительного процесса в бронхах. Схема проста — в результате переохлаждения понижается иммунитет, и инфекция незамедлительно этим пользуется. Часто в роли агрессора выступают собственные, «родные» бактерии и вирусы, которые до сей поры тихо мирно «жили» в организме. Начинается воспалительный процесс на слизистой оболочке бронхов, начинается повышенная секреция, появляется мокрота. При прослушивании обнаруживается так называемое «жесткое дыхание» — это когда врачу хорошо слышен и вдох, и выдох. В норме-то слышно лишь одну треть выдоха! В качестве звукового сопровождения появляются единичные хрипы, свисты, связанные с образованием мокроты.
Схема проста — в результате переохлаждения понижается иммунитет, и инфекция незамедлительно этим пользуется. Часто в роли агрессора выступают собственные, «родные» бактерии и вирусы, которые до сей поры тихо мирно «жили» в организме. Начинается воспалительный процесс на слизистой оболочке бронхов, начинается повышенная секреция, появляется мокрота. При прослушивании обнаруживается так называемое «жесткое дыхание» — это когда врачу хорошо слышен и вдох, и выдох. В норме-то слышно лишь одну треть выдоха! В качестве звукового сопровождения появляются единичные хрипы, свисты, связанные с образованием мокроты.
— А бывает, ребенка обнимешь, а у него так и булькает внутри!
— Да, это мокрота дает о себе знать. В нормальном состоянии мокрота образуется постоянно — это хорошо продуманный природой специальный защитный барьер, обладающий противомикробными, противовирусными свойствами. Необходимая для организма жидкость. У бронхов существуют дренажные функции — это когда происходит самоочищение бронхиального дерева, очищение бронхов, мокрота поднимается вверх и незаметно заглатывается. Никто из здоровых людей этого механизма даже не замечает. Другое дело больные. Количество мокроты резко увеличивается, она перекрывает воздухоносные пути, «затыкает» мелкие и средние бронхи. Нарушается вентиляция легких, образуются застойные явления, нарушается дренажная функция — бронх уже не в состоянии самоочищаться. Все это чревато такими вещами, как бронхоспазм, длительный кашель и хронический бронхит.
Никто из здоровых людей этого механизма даже не замечает. Другое дело больные. Количество мокроты резко увеличивается, она перекрывает воздухоносные пути, «затыкает» мелкие и средние бронхи. Нарушается вентиляция легких, образуются застойные явления, нарушается дренажная функция — бронх уже не в состоянии самоочищаться. Все это чревато такими вещами, как бронхоспазм, длительный кашель и хронический бронхит.
— Как ребенок может избавиться от переизбытка мокроты?
— В начале заболевания, кашель у ребенка, как правило, сухой. Воспалительный процесс обостряет рефлекторные зоны, связанные с очищением бронхов, кашель усиливается. Затем, если образуется слишком большое количество мокроты, она сама начинает отходить во время кашля. Выплевывать все это или нет — абсолютно неважно. Самое главное при бронхите, не раскашливать себя нарочно, как некоторые советуют. Особенно, в «советах» про лечение кашля у детей в домашних условиях: «чтобы вывести мокроту, принимайте бронхолитики»… ЭТО ДЕЛАТЬ НЕЛЬЗЯ! Все должно происходить так, как задумано природой. Слышит мама — кашель у ребенка и в груди у него все клокочет — это отходит мокрота. Значит, все идет по плану. Насильственное выведение мокроты очень вредно и чревато развитием обструктивного бронхита у детей. Кашель нужно всеми силами сдерживать, не давая себе раскашливаться. Это не всегда удается сделать, к примеру, очень трудно контролировать ночной кашель у детей. Но это имеет большое значение, мы ведь не только для приличия закрываем рот рукой во время кашля, тем самым мы интуитивно сдерживаем новые приступы. Можно, к примеру, карамельку пососать, если она отвлекает вас от кашля…
Слышит мама — кашель у ребенка и в груди у него все клокочет — это отходит мокрота. Значит, все идет по плану. Насильственное выведение мокроты очень вредно и чревато развитием обструктивного бронхита у детей. Кашель нужно всеми силами сдерживать, не давая себе раскашливаться. Это не всегда удается сделать, к примеру, очень трудно контролировать ночной кашель у детей. Но это имеет большое значение, мы ведь не только для приличия закрываем рот рукой во время кашля, тем самым мы интуитивно сдерживаем новые приступы. Можно, к примеру, карамельку пососать, если она отвлекает вас от кашля…
— А вот ментолово-мятные конфеты продаются, якобы от кашля. Вы как, одобряете?
— Я — не против. Это конечно же рекламный ход, так как вылечить кашель они не могут, но мята уменьшает дыхание, облегчает кашель, способствует уменьшению отека слизистой носоглотки. Этим и помогает. Даже мятная жвачка оказывает сдерживающий эффект, правда, очень кратковременный, помогает держать рот закрытым. А это главная задача. Когда-то Бутейко советовал — 2 капли обычной настойки перечной мяты накапать на кусок сахара, и затем рассасывать этот сахар во рту. Через минуту открывается нос, правда, ненадолго, но как мера скорой помощи годится. Так что, если такие леденцы помогают не раскашливаться, я могу их только рекомендовать к употреблению.
А это главная задача. Когда-то Бутейко советовал — 2 капли обычной настойки перечной мяты накапать на кусок сахара, и затем рассасывать этот сахар во рту. Через минуту открывается нос, правда, ненадолго, но как мера скорой помощи годится. Так что, если такие леденцы помогают не раскашливаться, я могу их только рекомендовать к употреблению.
— Чем опасен упомянутый Вами застой в легких?
— Проблемы начинаются тогда, когда туда попадает флора, вызывающая гнойно-воспалительный процесс. Мокрота приобретает гнойно-зеленый зловещий оттенок. Существует специальный анализ — сдача мокроты с целью определения вида флоры и антибиотика, который сможет ее побороть. Так что если процесс обширный, температура высокая, много гнойной мокроты, такой анализ необходим. Неизбежно в подобном случае и лечение правильно подобранным антибиотиком. Антибиотики широкого спектра уместны только тогда, когда «враг» неизвестен, когда невозможно по каким-либо причинам сдать нужный анализ. Если через три дня после начала приема лекарства явного улучшения нет, значит, к данному антибиотику флора не чувствительна, надо менять препарат. Еще. Уже начатый курс лечения необходимо довести до конца, принимать лекарство столько дней, сколько доктор прописал. Обычно, это 5–7 дней. Если бросить прием рекомендованного антибиотика на полпути, то флора приобретает устойчивость именно к этому препарату, и в следующий раз он не подействует. Наблюдающий ребенка лечащий врач обязан за всеми этими важными моментами проследить.
Если через три дня после начала приема лекарства явного улучшения нет, значит, к данному антибиотику флора не чувствительна, надо менять препарат. Еще. Уже начатый курс лечения необходимо довести до конца, принимать лекарство столько дней, сколько доктор прописал. Обычно, это 5–7 дней. Если бросить прием рекомендованного антибиотика на полпути, то флора приобретает устойчивость именно к этому препарату, и в следующий раз он не подействует. Наблюдающий ребенка лечащий врач обязан за всеми этими важными моментами проследить.
— Если лечение кашля у детей плохое, будет воспаление легких?
— Нет. Заболевание пройдет само…
— ????
— …или перейдет в хроническую форму. Сложно сказать, почему острый бронхит у детей в одном случае проходит бесследно, а в другом лечение острого бронхита переходит в хроническую форму. Как правило, это связано с состоянием иммунитета. Хронический бронхит с обострениями (обострение хронического бронхита раз в три месяца), к сожалению, не редкость.
Хронический бронхит с обострениями (обострение хронического бронхита раз в три месяца), к сожалению, не редкость.
— Кашляющие дети, пришедшие после болезни в детское учреждение заразны? Опасны для окружающих?
— При микробной инфекции — не опасны, при вирусной — да! Любой вирус, как и всем известный вирус гриппа, высоко заразен, передается воздушно-капельным путем. При разговоре, при кашле «разлетается» в районе 10 метров в поисках новой жертвы! Вообще, вирусы постоянно «вращаются» среди людей, но особенно они агрессивны в периоды эпидемий. Тогда болезни и приобретают массовый, повальный характер.
— Получается, что кашель у ребенка необходимо вылечить до полного исчезновения, и только потом идти в «мир».
— Да, в любом случае кашель необходимо лечить, тем более что не такая уж сложная это задача. Детей с недолеченным бронхитом нельзя вести в детское учреждение, так как мамы чаще всего не знают, какой именно вид воспаления вызвал кашель у ребенка. А если такой ребенок переохладиться, вспотеет, попадет под холодный воздух — детский бронхит опять повторится сначала. Так что, очень часто «слабенькими», постоянно болеющими детьми оказываются те малыши, которым родители просто не дают поболеть «как следует», и тем самым, не дают выздороветь. Бронхиты у детей не долечиваются. И происходит это постоянно! Я понимаю, ритм жизни таков, что всем надо быстрее на работу, в школу.… Вот и волокут едва оклемавшихся, кашляющих детей в сады и школы. Замкнутый круг какой-то! Надо выбирать, или мы растим здоровых детей, или делаем карьеру. Ребенку физиологически необходимо просидеть дома весь положенный для нормального выздоровления срок! В покое, в тепле, с чашкой горячего, душистого чая.… Считается, что через 2–3 недели острый бронхит неизбежно проходит. Болезнь просто вынуждена отступить в нормальных условиях, просто надо дать время.
А если такой ребенок переохладиться, вспотеет, попадет под холодный воздух — детский бронхит опять повторится сначала. Так что, очень часто «слабенькими», постоянно болеющими детьми оказываются те малыши, которым родители просто не дают поболеть «как следует», и тем самым, не дают выздороветь. Бронхиты у детей не долечиваются. И происходит это постоянно! Я понимаю, ритм жизни таков, что всем надо быстрее на работу, в школу.… Вот и волокут едва оклемавшихся, кашляющих детей в сады и школы. Замкнутый круг какой-то! Надо выбирать, или мы растим здоровых детей, или делаем карьеру. Ребенку физиологически необходимо просидеть дома весь положенный для нормального выздоровления срок! В покое, в тепле, с чашкой горячего, душистого чая.… Считается, что через 2–3 недели острый бронхит неизбежно проходит. Болезнь просто вынуждена отступить в нормальных условиях, просто надо дать время.
— Вы требуете абсолютно нереальных вещей!
— Смотрите сами. За неделю стандартного лечения лекарствами, мы добиваемся того, что уходят симптомы, признаки бронхита, нормализуется температура, возвращается хорошее самочувствие, но это только на первый взгляд! Остаточный воспалительный процесс, с нарушением функции дыхания, с нарушением дренажной функции бронхов, все еще держится, и «угасает» лишь в течение трех недель! Если, конечно, не перейдет в острый обструктивный бронхит.
За неделю стандартного лечения лекарствами, мы добиваемся того, что уходят симптомы, признаки бронхита, нормализуется температура, возвращается хорошее самочувствие, но это только на первый взгляд! Остаточный воспалительный процесс, с нарушением функции дыхания, с нарушением дренажной функции бронхов, все еще держится, и «угасает» лишь в течение трех недель! Если, конечно, не перейдет в острый обструктивный бронхит.
— А что тогда?
— Бронхит делится на обструктивный и нет. Обструкция бронхов — это сужение просвета воздухоносных путей. Появляются такие свистящие хрипы, возникает отек и гиперсекреция, «затыкается» мокротой просвет бронхов. Кстати, вовсе не обязательно, что все это закончится бронхиальной астмой. Только когда развивается спазм мышц в стенке бронхов, наступает опасность возникновения астмы. Для того чтобы «запустились» ее механизмы и прозвучал этот, крайне нежелательный диагноз, недостаточно одного возникновения воспалительного процесса на оболочке бронхов, надо чтобы слизистая оболочка перешла в состояние аллергического воспаления. При такой картине, прием антибиотиков будет усугублять ситуацию, и очень быстро хронический бронхит перейдет в астму.
При такой картине, прием антибиотиков будет усугублять ситуацию, и очень быстро хронический бронхит перейдет в астму.
— А бывает так, что аллергический и вирусный воспалительные процессы возникают одновременно?
— Да. Есть два вида воспаления: аллергическое, стерильное — там нет микробов, и вирусно-микробное, гнойное воспаление, дающее картину острого бронхита. Бывает, они протекают совместно, а бывают и сами по себе. Вот ребенок пошел в бассейн. Там он переохладился, понизил иммунитет и «схватил» аллергическую реакцию на хлорку. Если слизистая оболочка не перейдет в аллергический воспалительный процесс, такой ребенок поболеет бронхитом, и все закончится. Если в процессе острого бронхита появятся обструктивные моменты, ситуация усложнится. Обструктивный бронхит у ребенка требует серьезное лечение. Маме легко понять тревожное положение по свистящим звукам в груди. Приложить ухо к спинке ребенка и послушать, как он дышит. Ярко выраженные свисты по всей поверхности дыхательных путей — очевидный признак обструктивного бронхита. При таком состоянии назначение антибиотиков будет опасным. Детские врачи все это учитывают. При неопасном, в смысле перехода в астму, бронхите подобных явлений в большинстве случаев нет. Просто жесткое дыхание, и все. Никто по большому счету не знает наверняка — есть угроза астмы или нет. Придет сама, тогда станет ясно…
При таком состоянии назначение антибиотиков будет опасным. Детские врачи все это учитывают. При неопасном, в смысле перехода в астму, бронхите подобных явлений в большинстве случаев нет. Просто жесткое дыхание, и все. Никто по большому счету не знает наверняка — есть угроза астмы или нет. Придет сама, тогда станет ясно…
— Мрачная шутка.
— А что делать? Любой бронхит можно при желании превратить в бронхит обструктивный. Антибиотиками. Лечение бронхита антибиотиками — часто применяющаяся на сегодняшний день схема лечения бронхита. Применяя антибиотики от бронхита, мы часто способствуем развитию аллергического воспалительного процесса. Антибиотики вызывают общую аллергизацию организма. Например, применение сумамеда для лечения острых и хронических бронхитов, обострения хронического бронхита, может с второго-третьего раза дать бронхит с астматическим компонентом, а в дальнейшем и бронхиальную астму. Мощный антибиотик убивает флору, способствует аллергизации, развитию обструктивного компонента. Скажу больше, почти половина астматиков, приходящих к нам на консультацию, получили свое заболевание в результате лечения острого бронхита. Так что, при современной аллергизации общества применение антибиотиков — несомненный фактор риска. Я уже не говорю про дисбактериозы… Понятно, что о самолечении не может быть и речи. Ужасно, что нередко приходиться видеть людей, выбирающих «себе» антибиотики при бронхите в аптеках. Это непростительное невежество! Схема «Бронхит-Антибиотик-Лечение бронхита» может работать только под наблюдением опытного врача. Вероятность развития анафилактического шока при непродуманном применении антибиотиков тоже очень высока. Если у человека уже есть аллергия на какую-то группу препаратов, как правило, он об этом знает. Ребенка надо научить отвечать на вопросы врачей о совместимости лекарств. Если ребенок уже дал однажды яркую аллергическую реакцию на какой-то антибиотик, то в дальнейшем повторная ошибка может стать роковой.
Мощный антибиотик убивает флору, способствует аллергизации, развитию обструктивного компонента. Скажу больше, почти половина астматиков, приходящих к нам на консультацию, получили свое заболевание в результате лечения острого бронхита. Так что, при современной аллергизации общества применение антибиотиков — несомненный фактор риска. Я уже не говорю про дисбактериозы… Понятно, что о самолечении не может быть и речи. Ужасно, что нередко приходиться видеть людей, выбирающих «себе» антибиотики при бронхите в аптеках. Это непростительное невежество! Схема «Бронхит-Антибиотик-Лечение бронхита» может работать только под наблюдением опытного врача. Вероятность развития анафилактического шока при непродуманном применении антибиотиков тоже очень высока. Если у человека уже есть аллергия на какую-то группу препаратов, как правило, он об этом знает. Ребенка надо научить отвечать на вопросы врачей о совместимости лекарств. Если ребенок уже дал однажды яркую аллергическую реакцию на какой-то антибиотик, то в дальнейшем повторная ошибка может стать роковой. Анафилактический шок — это падение давления, остановка дыхания, потеря сознания и пр. Ничего хорошего, одним словом…
Анафилактический шок — это падение давления, остановка дыхания, потеря сознания и пр. Ничего хорошего, одним словом…
— А как может проявиться аллергическая реакция на препарат?
— Как угодно: сыпь, затруднение дыхания, пятна на коже. Любое ярко выраженное изменение состояния может расцениваться как аллергическая реакция.
— А если ребенок маленький и не помнит названия лекарства?
— Родители должны помнить. На карту ставится жизнь малыша — он может погибнуть!
— Какие существуют альтернативы?
— Очень просто. Антибиотики при лечении острого бронхита можно назначать только по очень серьезным показаниям: высокая температура, зеленая мокрота, тяжелое состояние. В остальных случаях надо просто отсидеться дома, используя простые, традиционные, «бабушкины» методы лечения: платок или шарф на шею, теплую вязаную жилетку на тело, обильное теплое, витаминизированное питье, травяные чаи, молоко с медом, средства разжижающие мокроту, легкий сбалансированный стол, покой и любовь домашних. В таких условиях, я вас уверяю, выздоравливают все. Дайте только срок: 2–3 недели, и хроники не будет. В случае острого бронхита эффективна группа сульфаниламидных препаратов (сульфадемизин, сульфадемитоксин). Эти лекарства действуют намного мягче антибиотиков, но это все равно не значит, что можно самостоятельно выбирать препарат! Только врач должен принимать столь ответственное решения.
В таких условиях, я вас уверяю, выздоравливают все. Дайте только срок: 2–3 недели, и хроники не будет. В случае острого бронхита эффективна группа сульфаниламидных препаратов (сульфадемизин, сульфадемитоксин). Эти лекарства действуют намного мягче антибиотиков, но это все равно не значит, что можно самостоятельно выбирать препарат! Только врач должен принимать столь ответственное решения.
— Сегодня родители много и тяжело работают. Ребенок, а тем более больной ребенок — серьезная проблема для карьеры. Вот родители и торопятся купить малышу «самое дорогое, самое лучшее» лекарство, ставя почему-то знак равенства между этими понятиями, в душе надеясь, что «поможет», и завтра можно будет пойти в сад или в школу, а им, несчастным, на работу.
— Да, а дети продолжают болеть…
— Но ребенка 5–6 лет не оставишь на целый день дома одного. Что же делать?
— Выход простой — применять лекарства, которые для этого существуют в положенном объеме или искать альтернативу медикаментам.
— Где?
— У нас, в Клинике Бутейко, давно разработаны и успешно применяются программы лечения хронического бронхита, его особо острых форм, лечение сухого кашля, а также аллергии и астмы с помощью нелекарственного метода Бутейко. Мы впервые объяснили как лечить бронхит у детей без возможности повторных обострений. Также успешно проводится лечение обструктивного бронхита. Наши пациенты умеют самостоятельно нормализовать свое состояние, за пару дней расправиться с кашлем и другими неприятными симптомами. У хорошо освоивших метод, простуды и вирусные заболевания просто не возникают — работает нормальный, сильный иммунитет. Кстати, дети уже на первом занятии «схватывают» методику, даже родителям объясняют, что к чему, потому что сразу видят результат. А результат — это облегчение состояния! Конечно, родителям приходится заниматься с детьми, только тогда будет продолжительный эффект. В этом смысле таблетку съесть проще. .. В идеале, родители должны сами владеть методом доктора Бутейко, применять его на себе. В этом случае, они смогут быстро помочь ребенку, сами будут ярким, убедительным примером здорового образа жизни. Не тяните время, не ждите что бронхит пройдет сам, звоните и записывайтесь на консультацию +7 (495) 921-41-77 . Так вы значительно сэкономите время и количество бесполезных курсов лекарственной терапии. Ваш ребенок сможет стать полностью здоровым.
.. В идеале, родители должны сами владеть методом доктора Бутейко, применять его на себе. В этом случае, они смогут быстро помочь ребенку, сами будут ярким, убедительным примером здорового образа жизни. Не тяните время, не ждите что бронхит пройдет сам, звоните и записывайтесь на консультацию +7 (495) 921-41-77 . Так вы значительно сэкономите время и количество бесполезных курсов лекарственной терапии. Ваш ребенок сможет стать полностью здоровым.
— Что Вы можете посоветовать родителям, которые пока не могут прийти в вашу Клинику?
— Родители обязаны следить за тем, как ребенок дышит, не позволять ему дышать через открытый рот. Необходимо научить ребенка правильно кашлять, чтобы легко, без дополнительных усилий отходила мокрота. Уже немало… Метод Бутейко учит, как держать нос в «рабочем» состоянии. Это хотя бы не даст обострения воспалительного процесса. Все дело в том, что развитие любого воспаления возможно лишь в условиях низкого иммунитета. Переохлаждение и вирусы абсолютно не опасны для человека с высоким иммунитетом, хоть ложкой их ешь — ничего не случится… Главнейшая цель метода Бутейко — повысить иммунитет на необходимый, защитный уровень, когда болезни уже не страшны. Организм легко справляется с недугом без лекарств, своими собственными силами.
Переохлаждение и вирусы абсолютно не опасны для человека с высоким иммунитетом, хоть ложкой их ешь — ничего не случится… Главнейшая цель метода Бутейко — повысить иммунитет на необходимый, защитный уровень, когда болезни уже не страшны. Организм легко справляется с недугом без лекарств, своими собственными силами.
— А детям трудно осваивать метод Бутейко?
— Вовсе нет. Все рекомендации наших врачей понятные, легкие в исполнении, надо только регулярно и правильно их выполнять. Многие, кстати, рассказывают, что совершенно неосознанно, интуитивно сами приходят к методу — стараются не раскашливаться, сдерживаются, не позволяя себе дышать ртом. Очень важно не «биться в кашле», а позволять себе лишь легкие «кхекающие» звуки, обязательно закрывая рот. Необходимо также стараться не допускать первого судорожного вдоха после долгого, затяжного кашля. Холодный воздух в большом объеме раздражает рефлекторные зоны, и кашель начинает сам себя «поддерживать».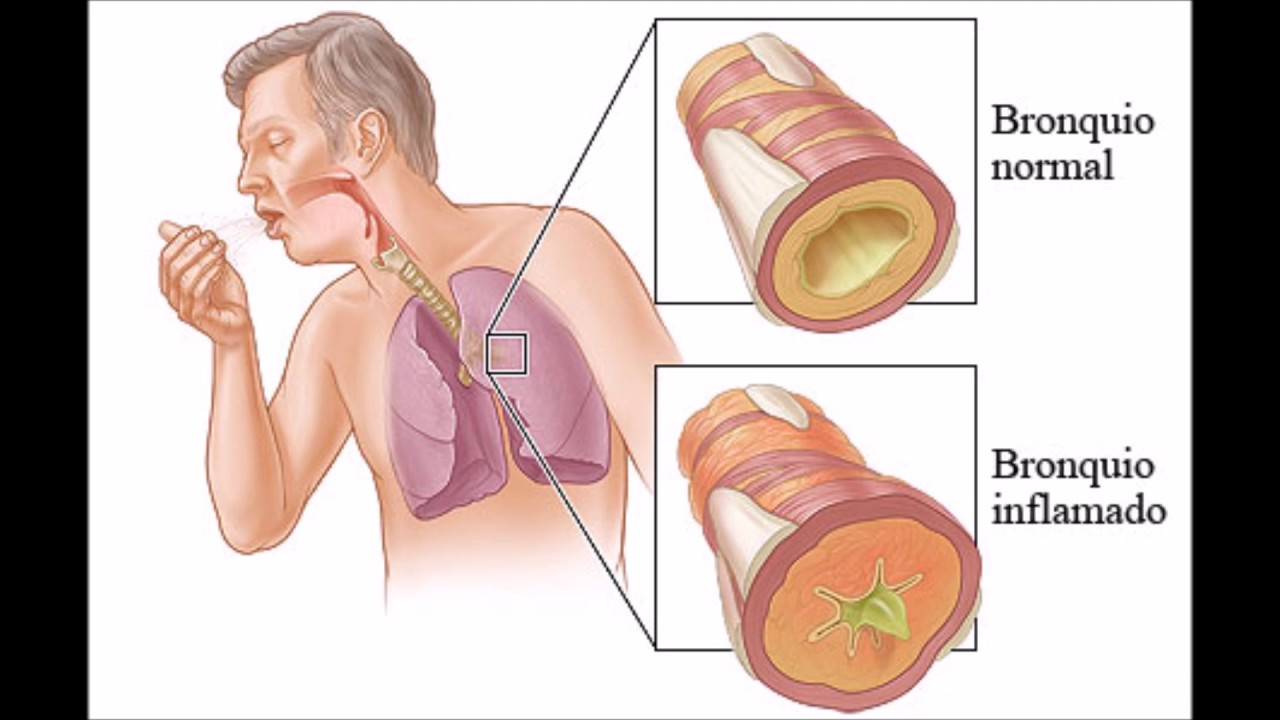
Виды, лечение и профилактика бронхитов:
Кашель у взрослых: симптомы, виды, критерии сравнения
Содержание:
Критерий сравнения 1 − качество и количество мокроты
Критерий сравнения 2 − характер кашля
Критерий сравнения 3 − тембр кашля
Критерий сравнения 4 − время появления кашля
Критерий сравнения 5 – степень обострения кашля
Данный симптом может сопровождать различные болезни. Когда же возникает кашель и при каких заболеваниях? Вызвать его у взрослых способны трахеит, фарингит, ларингит (в том числе «лекторский») и бронхит.
Каждый кашляет по-своему, это зависит от особенностей заболевания. У одного и того же человека в разные периоды кашель может быть различным в зависимости от причины, которой он вызван. Врачу, который ставит диагноз, важно знать симптомы и уметь определить вид кашля. Существует много симптомов, помогающих правильно определить тип кашля, например, нужно выяснить его тембр, длительность приступов, время появления, внешний вид мокроты и пр.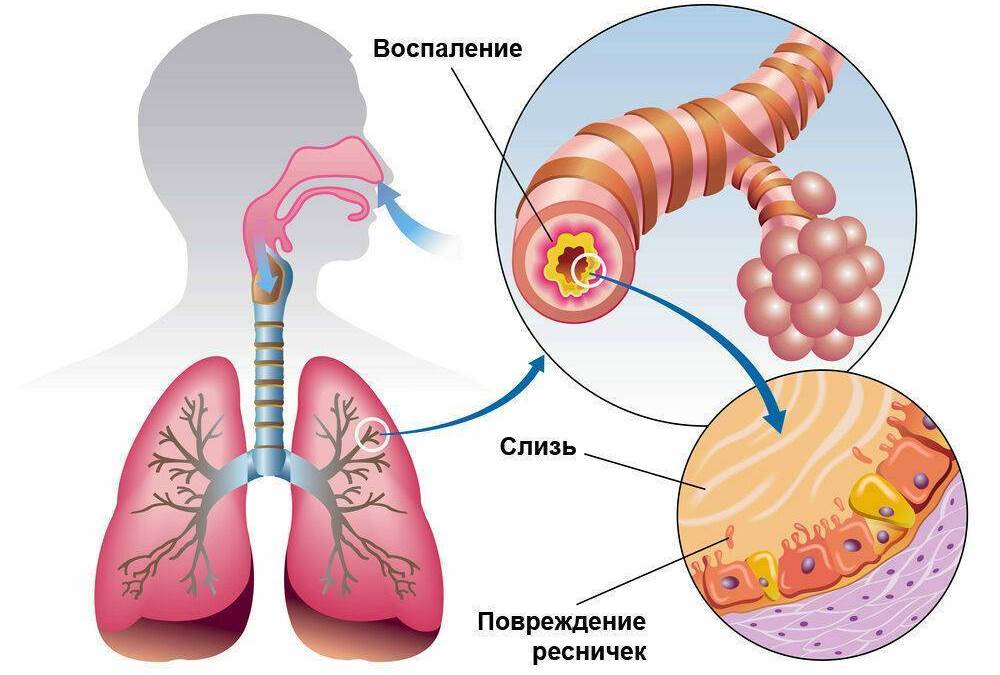 Сегодня мы поговорим с Вами лишь о некоторых, наиболее распространенных видах этого симптома, сопровождающего различные заболевания, а также научимся отличать простудный тип кашля от других.
Сегодня мы поговорим с Вами лишь о некоторых, наиболее распространенных видах этого симптома, сопровождающего различные заболевания, а также научимся отличать простудный тип кашля от других.
Критерий сравнения 1 − качество и количество мокроты
Сухой (непродуктивный) кашель Не сопровождается выделением мокроты и не приносит облегчения.
Такой кашель может служить симптомом следующих болезней:
Иногда в зависимости от того, как звучит сухой кашель, можно установить, симптомом какого заболевания он является.В случае названных выше болезней доктор может прописать использование сиропа, способного перевести сухой тип кашля во влажный.Не слишком навязчивый сухой кашель, вызванный пересыханием слизистой глотки или скоплением слизи при входе в гортань, скорее всего, указывает на такое заболевание, как фарингит. При нем врач может назначить ингаляции, теплое питье и смягчающие боль в горле пастилки и леденцы.
Влажный (продуктивный) кашель
Сопровождается выделением мокроты.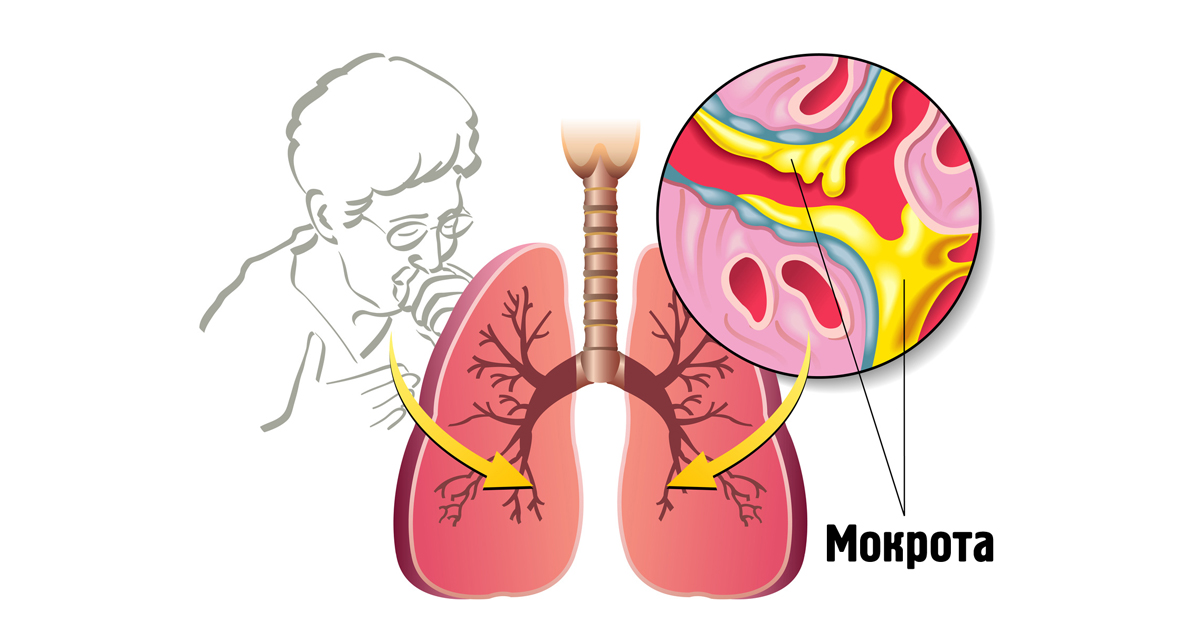 Это вязкая жидкость, которую вырабатывают слизистые дыхательных путей: легкие, бронхи, горло, носоглотка. С мокротой из человеческого организма выводятся микробы и продукты их жизнедеятельности.
Это вязкая жидкость, которую вырабатывают слизистые дыхательных путей: легкие, бронхи, горло, носоглотка. С мокротой из человеческого организма выводятся микробы и продукты их жизнедеятельности.
- Желтое отделяемое может служить симптомом синусита, бронхита или пневмонии. Иногда желтый оттенок дает гной, который примешивается к мокроте.
- Белая мокрота творожистого вида может говорить о грибковых заболеваниях в дыхательных путях.
- Мокрота белого цвета, но водянистого вида свидетельствует о вирусной инфекции или хронических болезнях органов дыхания.
- Коричневое отделяемое – симптом вирусных или бактериальных заболеваний, сопровождающихся воспалением. Оно может появляться при пневмонии, бронхите и даже при обычной простуде.
Чтобы вылечить влажный кашель, необходимо вывести скопившуюся мокроту из легких и бронхов. В этом случае врачи назначают взрослым отхаркивающие или разжижающие мокроту сиропы и настойки.
Важно знать!
Противопоказано лечить влажный (продуктивный) кашель с помощью противокашлевых препаратов, то есть таких, которые подавляют кашлевый рефлекс.
Критерий сравнения 2 − характер кашля
Приступообразный кашель чаще всего случается в первые дни болезни, активизируясь вечером и ночью. Приступы следуют один за другим, нет возможности откашляться, между этими моментами бывает трудно сделать вдох. Причина проблемы состоит в сухости дыхательных путей и отсутствии мокроты. Горло раздражается, и приступы происходят снова и снова.Периодический кашель может возникнуть внезапно и сохраниться как на короткий, так и на длительный период. Если Вы замечаете, что кашляете время от времени, но уже довольно давно, то нужно найти причину. Это может быть аллергия на животных, пыль или цветение, иногда даже на присутствие определенного человека или на некую ситуацию. Обычно такой кашель называют психосоматическим.Короткий или однократный кашель может возникнуть при вдыхании дыма и любых других раздражающих веществ или когда в дыхательные пути попадают кусочки пищи.
Критерий сравнения 3 − тембр кашля
Лающим называют сухой кашель, похожий, как несложно предположить, на громкий лай собаки. Такая ситуация связана с тем, что мокрота становится вязкой и ее трудно или невозможно откашлять.Сиплый или хриплый кашель с глухими и свистящими звуками говорит о таких заболеваниях, как ларингит, трахеит, бронхит или пневмония. При ларингите и трахеите кашель сопровождается сиплым голосом, а при бронхите и пневмонии – грудными хрипами.Беззвучный кашель может быть связан с серьезным воспалением голосовых связок. Иногда он возникает у пациентов с крайним истощением или сердечной недостаточностью.
Такая ситуация связана с тем, что мокрота становится вязкой и ее трудно или невозможно откашлять.Сиплый или хриплый кашель с глухими и свистящими звуками говорит о таких заболеваниях, как ларингит, трахеит, бронхит или пневмония. При ларингите и трахеите кашель сопровождается сиплым голосом, а при бронхите и пневмонии – грудными хрипами.Беззвучный кашель может быть связан с серьезным воспалением голосовых связок. Иногда он возникает у пациентов с крайним истощением или сердечной недостаточностью.
Критерий сравнения 4 − время появления кашля
Утренний кашель встречается при хронических воспалительных заболеваниях верхних дыхательных путей. Он особенно характерен для курильщиков. Такой тип вызван тем, что за ночь происходит накопление мокроты, которая не отходит и к утру провоцирует кашель.Вечерний или ночной кашель возникает из-за того, что у лежащего человека накапливается мокрота, которая во сне не откашливается долгое время. Более того, мокрота в горизонтальном положении может скапливаться в гортани, провоцируя приступы.
Критерий сравнения 5 – степень обострения кашля
Острый кашель обычно продолжается не больше трех недель. Причины могут быть разнообразными, чаще всего это ОРВИ, то есть вирусные инфекции носа, носоглотки и горла. Если кашель имеет инфекционный характер, то важным симптомом является повышение температуры. Острый кашель также может сопровождать такие заболевания, как бронхит, аллергия, пневмония, он может возникнуть из-за чего-то попавшего в дыхательные пути, из-за пыли и раздражающих газов.Если кашель имеет простудный характер, то вначале он сухой, а через несколько дней переходит во влажный тип, что служит признаком начала выздоровления.Затяжной кашель длится иногда месяцами и может перейти в хронический тип. Он должен серьезно насторожить больного, так как может свидетельствовать о серьезном заболевании. В подобной ситуации следует как можно скорее обратиться к врачу.Хронический кашель может продолжаться больше 3–8 недель, что, как правило, сильно выматывает и изнуряет. Иногда при хронической форме начинает кружиться или болеть голова и возникает слабость. Причинами могут выступать различные заболевания, вызванные инфекциями, например, бронхиальная астма. Хронический кашель часто возникает у активно курящих взрослых людей, поэтому в обиходе его называют бронхитом курильщика. Чтобы вылечить его, лучше всего бросить курить.
Иногда при хронической форме начинает кружиться или болеть голова и возникает слабость. Причинами могут выступать различные заболевания, вызванные инфекциями, например, бронхиальная астма. Хронический кашель часто возникает у активно курящих взрослых людей, поэтому в обиходе его называют бронхитом курильщика. Чтобы вылечить его, лучше всего бросить курить.
Вам также может быть интересно
Ликбез по кашлю
Ликбез по кашлю
Кашель — это что такое? Это ребенок выталкивает из дыхательных путей то, чего там быть не должно – мокроту, инородное тело, пыль и так далее.
Тема кашля очень обширна, кашляющего ребенка обязательно необходимо показывать врачу. Но чтобы, ему, врачу, помочь, вы должны, как мама, правильно изложить доктору симптомы и динамику кашля. Потому, что не всегда: «Покашляй, тёте, пожалуйста!» нам сильно помогает. Вы сами должны уметь определить и рассказать на приеме сухой это или влажный кашель.
Влажный кашель – музыкальное ухо его определит как «есть чем кашлять», что так и есть. Влажный кашель — это уже результат борьбы организма с возбудителем болезни или аллергеном, и он сопровождается наработкой мокроты. В зависимости от вида и динамики кашля врач назначит лечение – здесь это не опишешь. Но разница всегда существенна в назначении противокашлевых, отхаркивающих и муколитиков – средств, разжижающих мокроту.
Влажный кашель — это уже результат борьбы организма с возбудителем болезни или аллергеном, и он сопровождается наработкой мокроты. В зависимости от вида и динамики кашля врач назначит лечение – здесь это не опишешь. Но разница всегда существенна в назначении противокашлевых, отхаркивающих и муколитиков – средств, разжижающих мокроту.
Сухой кашель очень мучает ребенка. Может провоцировать различные осложнения и часто нуждается в подавлении. Врач при сухом кашле назначит противокашлевые средства. Они не подавят кашель полностью, но снизят частоту и силу приступов кашля, позволят ребенку поспать ночью.
Как лечить влажный кашель?
Он же имеет защитную функцию — выводит из бронхов мокроту? Поэтому подавлять его противокашлевыми препаратами не стоит. Может отхождение мокроты улучшить? А зачем, улучшать то, что и так неплохо отходит? Если мокрота отходит хорошо, то никакого дополнительного лечения не нужно.
Муколитики могут быть нужны в тех случаях, когда густая мокрота отходит с трудом. Будьте благоразумны, работайте с доктором в тандеме. Он видит ребенка на приеме 5 минут, а вы дома постоянно. Если вы видите, что ребенок дома влажно кашляет и отхаркивает мокроту – ваш малыш справляется. Муколитики и противокашлевые не нужны. Не просите у доктора сиропчик. Наша жизнь так устроена, что мы совсем не оставляем ребенку шансов выздороветь самостоятельно и в положенные для болезни сроки – мы пытаемся форсировать сроки лечения всеми доступными способами – реклама по ТВ и яркие этикетки безрецептурных «от кашля» сиропов делают свое дело. Плюс ему в сад, а вам на работу – следовательно, старательно лечим то, что зачастую прошло бы самостоятельно при хорошем уходе.
Необходимый ликбез такой:
- Кашель — один из самых частых симптомов при ОРВИ. Это защитная реакция. Повторюсь, мы не можем заставить организм не обороняться.
- Кашель при ОРВИ может длиться до 2-х недель, при остром бронхите – до трех недель и даже дольше.

- Сиропы и другие препараты «От кашля» могут быть – отхаркивающие, подавляющие кашель, разжижающие мокроту. Механизм их действия разный.
- Кашель может быть не только при ОРВИ. Ситуация, когда кашель вам непонятен – нет температуры, нет соплей, горло не красное и не болит, а он кашляет – обязательно требует консультации. Это могут быть глисты, инородное тело, гастро-эзофагеальный рефлюкс и др.
Полезный совет
Самый лучший способ улучшить отхождение мокроты у ленивого малыша, который не хочет кашлять — это щекотка и смех. Хотите, чтобы ваш малыш хорошо все откашлял – заставьте его смеяться!
- Дата публикации: 12.06.2019
- Поделиться:
Гнойная мокрота зеленого или желтого цвета при кашле
В просвете бронхов у каждого человека в норме выделяется слизь. Эта слизь обеспечивает защиту бронхов и легких от попадания из вдыхаемого воздуха пыли, инфекции. Если человек здоров, то выработка этой слизи не сопровождается кашлем. Однако при возникновении воспаления в бронхиальном дереве возникает значительное увеличение продукции слизи, изменение ее вязкости. Возникает кашель и человек откашливает эту слизь. Слизистое отделяемое проходит бронхи, трахею, полость гортани и рот прежде чем покинет наш организм. Это отделяемое называется мокротой. Мокротой так же называется отделяемое при воспалительных процессах в верхних дыхательных путях — носоглотка, гортань.
Эта слизь обеспечивает защиту бронхов и легких от попадания из вдыхаемого воздуха пыли, инфекции. Если человек здоров, то выработка этой слизи не сопровождается кашлем. Однако при возникновении воспаления в бронхиальном дереве возникает значительное увеличение продукции слизи, изменение ее вязкости. Возникает кашель и человек откашливает эту слизь. Слизистое отделяемое проходит бронхи, трахею, полость гортани и рот прежде чем покинет наш организм. Это отделяемое называется мокротой. Мокротой так же называется отделяемое при воспалительных процессах в верхних дыхательных путях — носоглотка, гортань.
Характер мокроты — ее цвет, вязкость, запах имеет важное диагностическое значение. В классической медицине существуют такие художественные описания — мокрота в виде «малинового желе» (предполагает наличие пневмонии вызванной клебсиеллой пневмония). Или мокрота «канареечного» цвета (может указать на аспергиллез легких). Алая мокрота может говорить о кровохарканье или ТЭЛА.
Для хронических и острых легочных заболеваний наиболее характерна слизисто-гнойная и гнойная мокрота. Мокрота вместо прозрачной становиться мутной, желтой. Со временем цвет мокроты становиться желто-зеленым, а позднее принимает гнойный, зеленый характер. Иногда мокрота имеет гнилостный запах. Физические свойства мокроты при этом так же меняются — она становится вязкой, тягучей. Ее трудно откашлять.
Что дает желто зеленый цвет гнойной мокроте?
Органы дыхания — это открытая система трубок лишенная клапанов, мембран, сфинктеров и т.п. Воздух который мы вдыхаем помимо органической и неорганической пыли содержит микроорганизмы. Это вирусы, бактерии, грибы. Попадая в нутро дыхательной системы они могут быть удалены из нее при помощи слизи и ворсинок. При этом человек даже и не ощутит присутствие чужеродных объектов в бронхах. Но при при заболевании микробы получают преимущество, быстро размножаются, вступают в конфликт с иммунной системой человека. Они гибнут, гибнут клетки защитники, повреждается окружающая ткань. Происходят сложные цитотоксические реакции. Вот все эти «военные» действия приводят к изменению окраски мокроты. Чем более выражен процесс воспаления тем более гнойной станет мокрота. При хронических долгопротекающих процессах мокрота приобретает зелено бурый характер, становиться вязкой. При этом пациент может откашливать мокроту в виде слепков бронхов. Зеленого цвета.
Они гибнут, гибнут клетки защитники, повреждается окружающая ткань. Происходят сложные цитотоксические реакции. Вот все эти «военные» действия приводят к изменению окраски мокроты. Чем более выражен процесс воспаления тем более гнойной станет мокрота. При хронических долгопротекающих процессах мокрота приобретает зелено бурый характер, становиться вязкой. При этом пациент может откашливать мокроту в виде слепков бронхов. Зеленого цвета.
Гнойный характер мокроты может быть при острых и хронических заболеваниях легких. В любом случае этот симптом нельзя игнорировать. Лечебные мероприятия должны быть проведены быстро и эффективно.
Мокрота с вкраплениями темно-серых комочков может свидетельствовать о росте плесневых грибов или туберкулезной инфекции.
Канареечный цвет мокроты характерен для аспергиллеза легких.
Klebsiella pneumoniae вызывает кашель с мокротой цвета и консистенции «малинового желе».
Мокрота желтого цвета — характерна для острых заболеваний вызванных Staphylococcus aureus, стрептококками S. pneumoniae, S. pyogenes. Такая мокрота может быть у любого легочного заболевания от острого бронхита, до пневмонии.
Мокрота зеленого цвета более характерна для хронических заболеваний легких это могут быть бактериальные ассоциации грамположительных и грамотрицательных бактерий. Таких как Haemophilus influenzae + Staphylococcus aureus. Или синегнойная палочка P. aeruginosa в сочетании со стрептококками. Встречается у пациентов с бронхоэктазами, ХОБЛ, при муковисцидозе.
Густая зеленая мокрота с запахом говорит об абсцессе легкого, абсцедирующей пневмонии. Возбудителями могут быть S. aureus, K. pneumoniae, грамм-негативные бациллы, Streptococcus pyogenes Haemophilus influenzae.
Наличие крови в мокроте может указать на ТЭЛА, раковую опухоль или проблемы с гортанью.
Что делать?
При острых заболеваниях гнойная мокрота появляется не сразу, а обычно на 4 день заболевания. Если откашливание подобной мокроты сопровождается повышением температуры тела, то необходима помощь врача. Не нужно заниматься самолечением!
При ХОБЛ, бронхоэктатической болезни, обструктивном бронхите мокрота может принять гнойный характер в течение одного двух дней. Часто зелено-желтый цвет мокроты присутствует у человека страдающего хроническими легочными заболеваниями постоянно. При обострениях она становиться интенсивно зеленого цвета, и откашливается в больших количествах. Пациенты с хроническими заболеваниями легких должны иметь индивидуальный план, предписанный пульмонологом для превентивных и срочных действий в связи с появлением гнойной мокроты. Если у вас такого плана нет, то напомните своему врачу, что такой план вам необходим. Если ваши активные действия не помогают в течение 5-7 дней обращайтесь к пульмонологу.
Если ваши активные действия не помогают в течение 5-7 дней обращайтесь к пульмонологу.
Заболевания для которых характерна гнойная мокрота
-
ХОБЛ, -
Бронхоэктазы, -
Пневмония, -
Хронический гнойно обструктивный бронхит, -
Абсцесс легких, абсцедирующая пневмония, -
Туберкулез легких, -
Муковисцидоз, -
Гнойные процессы в носоглотке, -
Аспергиллез легких, -
Нетуберкулезный микобактериоз.
Диагностика
Диагностика болезней органов дыхание приводящие к отхаркиванию гнойной мокроты это комплекс мероприятий включающий в себя осмотр, аускультацию, перкуссию грудной клетки.
Обязательное рентгенологическое исследование. Более информативным считается компьютерная томография органов грудной клетки (КТ ОГК).
Более информативным считается компьютерная томография органов грудной клетки (КТ ОГК).
Функциональные дыхательные тесты — ФВД, бодиплетизмография и диффузионный тест часто бывают необходимы.
Исследование мокроты важный этап для назначения лечения и оценки прогноза заболевания. Важны рутинные анализы мокроты позволяющие оценить выраженность воспаления (путем подсчета количества лейкоцитов в мокроте), эозинофилов. Общий анализ мокроты может помочь определить микобактерии туберкулеза. Фрагменты мицелия или псевдомицелия грибов.
Микробиологический метод (посев мокроты) отвечает на вопрос как называется микроорганизм который вызывает гнойное, слизисто гнойное воспаление в легочной ткани. Мокроту сеют на специальные питательные среды, подсчитывают колонию и определяют название возбудителя. Выявление H. influenzae, M. catarrhalis и S. Pneumoniae.
Например факторы риска инфекции Pseudomonas включают недавнюю госпитализацию (2 дня в течение последних 90 дней), частое введение антибиотиков (4 курса в течение прошлого года), тяжелый ХОБЛ, выделение P.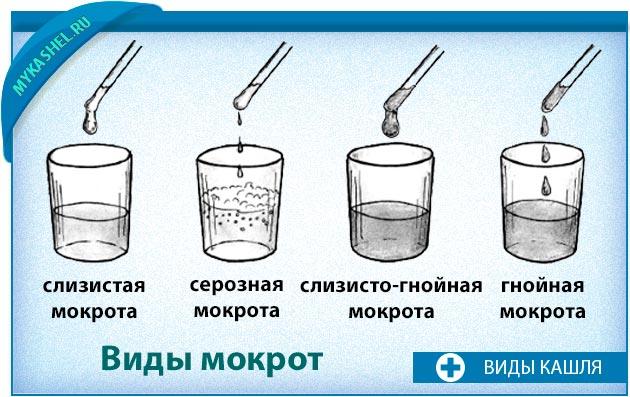 aeruginosa во время предыдущего обострения, колонизация Pseudomonas в течение стабильного периода и системное использование глюкокортикоидов.
aeruginosa во время предыдущего обострения, колонизация Pseudomonas в течение стабильного периода и системное использование глюкокортикоидов.
Потребует назначение антибиотиков направленных на уничтожение именно этих микроорганизмов.
Чем можно помочь?
Первое — необходимо лечить заболевание приведшее к кашлю с гнойной мокротой. Будь это острое или хроническое заболевание. Наличие кровохарканья является безотлагательной причиной обращения к врачу.
-
Если заболевание вызвано бактериальной флорой то назначаются антибактериальные препараты. -
Если мы имеем дело с гриппом и на его фоне развившейся бактериальной пневмонией — необходимы комбинация противовирусных препаратов и антибиотиков -
Если причиной гнойной мокроты является грибковая инфекция — то необходимо проводить лечение противогрибковыми препаратами -
Если выявлен туберкулез то противотуберкулезными средствами.
Для быстрого ответа на лечение эффективным могут быть бронхоскопии. Это манипуляции при которых внутрь бронха вводят гибкий эндоскоп который отсасывает из бронхов гнойную мокроту, и при помощи него же можно заливать антисептик и антибиотик внутрь бронха. Но метод травматичен, неприятен и опасен осложнениями.
Альтернативой бронхоскопии можно считать аппаратные технологии откашливания- внутриальвеолярные перкутор, аппараты виброжилеты, комплексы упражнений ЛФК, дыхательных тренажеров и откашливателей для домашнего использования.
Наши специалисты
Чикина Светлана Юрьевна
Кандидат медицинских наук, врач-пульмонолог высшей категории. Официальный врач эксперт конгрессов РФ по пульмонологии.
Опыт работы 30 лет
Самойленко Виктор Александрович
Кандидат медицинских наук, врач-пульмонолог высшей категории. Номинант Национальной премии лучшие врачи России «Призвание».
Номинант Национальной премии лучшие врачи России «Призвание».
Опыт работы 30 лет
Мещерякова Наталья Николаевна
Кандидат медицинских наук, врач-пульмонолог высшей категории, доцент кафедры пульмонологии им. Н.И. Пирогова.
Опыт работы 26 лет
Стоимость услуг
| Консультативный прием пульмонолога | ✕| |
|---|---|
| Первичная консультация пульмонолога | 3500 |
| Повторная консультация пульмонолога | 3000 |
| Первичная консультация главного врача, пульмонолога Кулешова А.В. | 5000 |
| Повторная консультация главного врача, пульмонолога Кулешова А.В. | 3000 |
Скажите кашлю СТОП! | КРКА Україна
21. 10. 2013
10. 2013
Кашель является распространенной проблемой, как у взрослых, так и у детей. Как правило, он начинается с простуды в ветреные и прохладные осенние дни и вирусных инфекций в холодное время года – зимой. Иногда он приводит к некоторым осложнениям, что отрицательно сказывается на здоровье и самочувствии – Вашем и Вашего ребенка.
Кашель – назойливый спутник
Помните ли Вы, каким докучающим может быть кашель? Кашель может быть не только настырным, но и достаточно болезненным, особенно у детей младшего возраста. Если у Вашего драгоценного ребенка появились симптомы кашля, можете себе представить, какие усилия ему нужно прилагать для того, чтобы нормально дышать. Кашель также может изнурять маленьких пациентов, поскольку он часто возникает ночью и лишает их нормального сна. Первая мысль каждой матери – дать своему ребенку эффективное и безопасное средство от кашля.
Сначала диагноз, а потом лечение
Существует великое множество средств для лечения кашля. Прежде чем применять лекарство, Вы должны убедиться в том, что кашель действительно является симптомом обычной простуды. Если Ваш ребенок кашляет уже больше недели, Вы должны немедленно обратиться к врачу!
Прежде чем применять лекарство, Вы должны убедиться в том, что кашель действительно является симптомом обычной простуды. Если Ваш ребенок кашляет уже больше недели, Вы должны немедленно обратиться к врачу!
Также важно правильно определить вид кашля. С точки зрения симптомов, специалисты различают два вида кашля: сухой и влажный.
Как отличить один вид кашля от другого?
Основное различие между сухим и влажным кашлем заключается в месте возникновения кашля и наличии мокрот.
Если у Вас складывается впечатление, что кашель исходит из верхних дыхательных путей и не сопровождается мокротой, речь идет о сухом и раздражающем кашле. Он сопровождается чувством раздражения и першения в горле, и ощущением, как будто ему там что-то мешает, однако он не может это откашлять. Симптомы влажного и продуктивного кашля другие. Этот кашель сопровождается повышенным количеством вязкой мокроты, которая трудно отходит.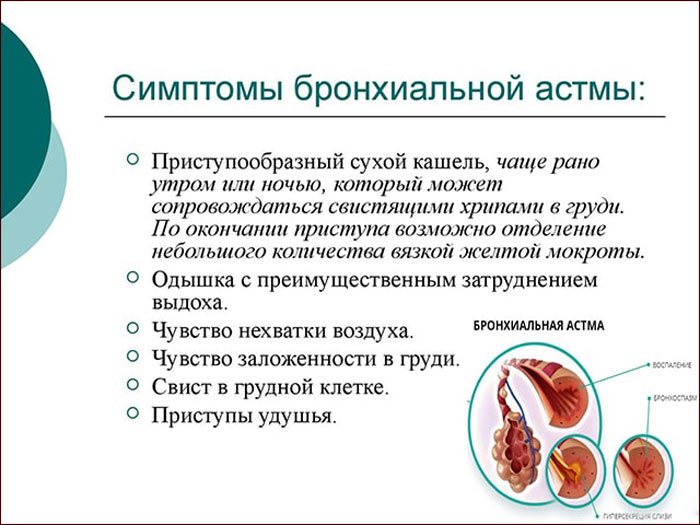
По сравнению с сухим кашлем, этот кашель длиться дольше, и с каждым откашливанием пациент чувствует, что ему становится лучше.
Остановите кашель, подобрав подходящее лекарство
Для облегчения сухого и раздражающего кашля рекомендуется применение противокашлевых средств. Они покрывают слизистую защитным слоем для уменьшения кашлевого рефлекса. Отхаркивающие средства, в свою очередь, рекомендуются для облегчения отхода мокроты при продуктивном кашле. Они разжижают вязкую мокроту, скопившуюся в легких, и облегчают ее отхаркивание.
Гербион – это средство, которое останавливает оба вида кашля с помощью эффективных природных сиропов. Вы можете успокоить сухой кашель у Вашего ребенка и других членов семьи, используя сироп подорожника Гербион. Для облегчения отхаркивания мокроты Вы можете предложить им сироп первоцвета Гербион или сироп плюща Гербион. Cиропы имеют натуральный вкус, который нравится детям.
Cиропы имеют натуральный вкус, который нравится детям.
Ваш ребенок снова спит спокойно по ночам, а днем дышит глубоко и не страдает от кашля, чем радует своих заботливых родителей.
Как лечить кашель с мокротой: причины возникновения и лечение
Все материалы на сайте публикуются под авторством, либо редакцией профессиональных медиков, но не являются предписанием к лечению. Обращайтесь к специалистам!
Часто в холодное время года можно наблюдать кашель с мокротой без температуры у взрослого. Лечение назначается после установления точной причины. Следует понимать, что спазм бронхов – просто симптом какого-то заболевания. От типа выделений и характера приступов можно точно установить диагноз.
Если не отходит мокрота при кашле у взрослого – это тревожный сигнал. Зачастую такая симптоматика указывает на бронхит или пневмонию. Требуется немедленное обращение к терапевту, детей при таком диагнозе госпитализируют.
Почему не отходит мокрота при кашле
Сильный кашель с мокротой указывает на то, что легкие пациента очищаются от продуктов жизнедеятельности бактерий или вируса.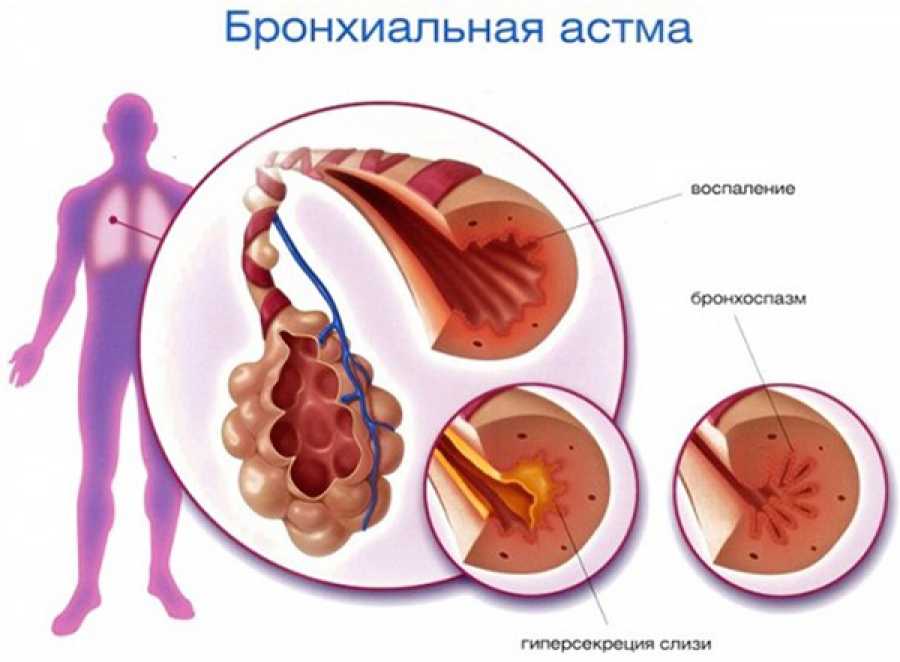 Скопление слизи опасно для организма, оно приводит к активному размножению вредоносных микроорганизмов. Именно поэтому врачи сразу выписывают средства, выводящие секрет из бронхов.
Скопление слизи опасно для организма, оно приводит к активному размножению вредоносных микроорганизмов. Именно поэтому врачи сразу выписывают средства, выводящие секрет из бронхов.
Недостаточное отхождение слизи в 80% случаях приводит к хроническому осложнению. Если у человека плохо отходит мокрота в течение 3-4 дней, то следует немедленно записаться на прием к специалисту. Подбор эффективных препаратов, позволит избежать проблем со здоровьем.
Слизь образуется регулярно в бронхах человека. Это защитная реакция организма на инородные тела – бактерии и пыль. При нормальном функционировании организм незаметно выводит слизистую массу, создавая барьер для инфекции и вирусов. Много секрета образуется, когда в бронхи попадают инородные частички. Но она не всегда выводится наружу.
Откашливание – естественный процесс, позволяющий очистить органы дыхания от ненужных элементов. По утрам кашель с выделениями тоже не редкость, так легкие освобождаются от накопившейся слизи за ночь.
Плохо отходит мокрота густой консистенции. Слизь просто откладывается на стенках бронхов. Кашель с вязкой мокротой появится в любом случае, но при этом пациент будет чувствовать неприятные ощущения в грудной клетке. Люди жалуются на ком в горле, который мешает нормально работать и отдыхать.
Причины влажного кашля без температуры у взрослого пациента
Перед лечением нужно определиться, почему появился кашель с мокротой без температуры у взрослого человека. Причин существует немало, поэтому необходимо понаблюдать за типом слизи и ее объемом. Слизь желтого цвета при кашле часто является спутником заядлых курильщиков.
В дыхательных путях находятся волоски, которые защищают организм от вредных частичек. Никотин вызывает их патологию. С каждым годом курящий человек жалуется, что не выходит слизь во время кашля, но чувствуется ком в горле. Терапия одна – отказ от никотиновой зависимости.
Почему еще может возникнуть кашель с трудноотделяемой мокротой у взрослых людей? Вот самые популярные болезни, сопровождающиеся таким симптомом:
- сильное воспаление легких – плохо отходит мокрота из-за бактерий и вирусов, которые активно атакуют организм.
 Если не предпринимать мер, то возникают осложнения и хронические формы болезни;
Если не предпринимать мер, то возникают осложнения и хронические формы болезни; - астма – возникает трудноотделяемая мокрота, лечение назначается после тщательной диагностики. Болезнь может быть наследственной или приобретённой, от этого зависит выбор терапии;
- особая форма туберкулеза – во время болезни не откашливается мокрота, но на платке можно увидеть частички крови или гноя. Терапия назначается в стационаре, еще проверяются родственники, чтобы исключить массового заражения;
- хронический бронхит – при этом заболевании не отходит мокрота, но возникает сильная боль в грудной клетке и появляется гной;
- рак легких – особого внимания заслуживает утренний кашель с мокротой. В выделениях просматриваются кровавые прожилки.
Что делать при приступе кашля и как помочь в домашних условиях
Для разжижения мокроты у взрослых в каждом отдельном случае необходимо подбирать свою терапию. Зачастую больной поздно замечает наличие проблемы, так как температура отсутствует.
Если не отходит мокрота более недели, то следует идти в больницу. Симптом нельзя игнорировать, так как это может быть показателем ракового заболевания или туберкулеза.
Виды выделяемой слизи при кашле
Как убрать мокроту у ребенка или взрослого человека способен ответить только опытный специалист. Терапевты и педиатры обязаны обратить внимание на тип слизи, которая выделяется во время приступов. Только после этого назначается лекарство при кашле.
Изучение слизи – важный этап диагностики. Только так можно вылечить постоянный кашель с мокротой. Иногда требуется сдать определенные анализы, чтобы исключить серьезных патологий. Трудноотделяемая мокрота может быть различного вида:
- Желтая мокрота при кашле – симптом синусита, бронхита или пневмонии. Спазм бронхов возникает резко и вызывает дискомфорт. Если человек злоупотребляет никотином, то кашель с желтой мокротой тоже может появиться, особенно в утренние часы после пробуждения. Диагностировать болезнь помогает специальная процедура, проводимая натощак.
 Кашель по утрам также указывает на гнойные процессы в легких или бронхах.
Кашель по утрам также указывает на гнойные процессы в легких или бронхах. - Белая слизь возникает во время туберкулеза или в период грибковой инфекции. Грибок может возникнуть из-за продолжительной терапии антибактериальными препаратами. Белая пенистая мокрота в небольшом количестве появляется во время туберкулеза.
- Кашель с белой мокротой и кровавыми прожилками – при этом диагностируют осложнение, которое привело к повреждению сосудов гортани. Провоцируют болезнь вирусы.
- Прозрачная мокрота при кашле – симптом типичной простуды. Терапия назначается доктором, длиться не более 7-10 дней. Чаще всего это таблетки или сироп от мокроты.
- Густая слизь при кашле у взрослого с кровью – тревожный симптом, указывающий на рак или сильное воспаление легких.
Что делать, если слизь не отходит во время кашля? Этот вопрос интересует многих. Кашель с выделением мокроты, продолжительность которого больше 7-10 дней, требует обследования у медика.
Как безопасно лечить кашель у взрослых в домашних условиях
Плохо откашливается мокрота у взрослого: что делать
От кашля с мокротой можно избавиться только при комплексной терапии. Слизь не сможет самостоятельно выйти из легких. Необходимо посетить доктора, который пропишет следующие препараты:
Слизь не сможет самостоятельно выйти из легких. Необходимо посетить доктора, который пропишет следующие препараты:
- лекарства, разжижающие бронхиальный секрет – у взрослых лечение с трудноотделяемой слизью длится 7-10 дней. Перед приемом нужно ознакомиться с инструкцией и учесть противопоказания. Для отхождения мокроты у взрослых подходят следующие медикаменты – АЦЦ, Коделак Бронхо, Лазолван или Флуимуцил;
- лекарства, способствующие выведению секрета – прекрасное средство для выведения секрета. Медикамент не только выведет слизь, но и ускорит процесс регенерации. Если слизь не отходит во время кашля, то в рецепте доктора будут присутствовать следующие препараты – Корень Алтея, Мукосол, Сироп Солодки или Карбоцистеин.
Если при бронхите плохо отходит секрет, то нужно обратиться к терапевту. Чрезмерное скопление слизи приведет к хроническому протеканию заболевания. Для отхаркивания хорошо подходят народные средства. Конечно, прием средств следует оговаривать с лечащим доктором. Особого внимания заслуживает мокрота у ребенка, особенно, в раннем возрасте.
Особого внимания заслуживает мокрота у ребенка, особенно, в раннем возрасте.
Как вывести мокроту из бронхов у ребенка
Как лечить кашель у взрослых и детей должен понимать каждый, но самостоятельной терапией злоупотреблять нельзя. Детский организм нуждается в точной диагностике и подробном осмотре. Как улучшить отхождение мокроты у ребенка? Ведущие педиатры рекомендуют комплексную терапию:
- Прием аптечных препаратов на основе лечебных трав – солодка, шалфей или календулы. От кашля с мокротой детям часто прописывают следующие медикаменты – Флуимуцил, Амброксол или Ацетилцистеин. Перед приемом нужно внимательно прочитать инструкцию. Если слизь отхаркивается желтая, то нужно немедленно обратиться в поликлинику.
- Проведение ингаляций – эффективные процедуры от мокроты в бронхах. Лекарства подбираются индивидуально. Можно делать с минеральной водой или физраствором. Процедура способствует облегчению отхождения слизистых образований из бронхов. Небулайзер можно использовать по 3-5 раз в день, это зависит от возраста пациента.

- Выведение мокроты из бронхов народными средствами – для этого используются продукты пчеловодства, молоко и разнообразные отвары.
Как избавиться от мокроты в бронхах ребенка должны понимать все родители. Если слизь не выходит более недели, то нужно идти на прием к педиатру. Мокрота у ребенка в период кашля чаще всего прозрачного или желто-зеленого цвета. Пенистая слизь или с прожилками крови должна насторожить. Приступы с выделениями подозрительного оттенка или консистенции требуют немедленного вызова скорой помощи.
Как вылечить кашель с мокротой
Лечение кашля с мокротой можно проводить в домашних условиях, но посетить врача следует обязательно. Отсутствие температуры – не показатель того, что у человека нет проблем со здоровьем. Когда выходит слизь, то можно предположить несколько вариантов терапии, так как спазм является симптомом нескольких болезней.
Лечение сильного кашля без температуры у взрослого
Средство от кашля для взрослого или ребенка подбирается индивидуально. Учитывается возраст человека и наличие хронических болезней. Нельзя забывать про противопоказания, которые прописаны в каждой инструкции.
Учитывается возраст человека и наличие хронических болезней. Нельзя забывать про противопоказания, которые прописаны в каждой инструкции.
Спазм бронхов обязательно лечат с помощью аптечных препаратов. Фармацевтические компании предлагают широкий спектр медикаментов, которые активно помогают отхаркнуть слизь, скапливаемую в нижних дыхательных путях. Облегчить отхождение секрета помогут следующие недорогие лекарства, вошедшие в рейтинг лучших средств, если спазм вызван простудным заболеванием:
- пластинки и сиропы «Доктор МОМ» — после приема слизь становится обильная, органы дыхания освобождаются от бактерий и вирусов;
- Фалиминт – таблетки для рассасывания местного действия;
- Стоптуссин – противокашлевый препарат. Таблетки назначаются с 5 лет, а капли с года;
- Бромгексин – разрешен с трех лет;
- Мукалтин – таблетки, известные со времён СССР.
Эффективное средство нельзя подбирать наугад. Принимать лекарства нужно строго по инструкции. Если длительный кашель без температуры у взрослого и ребенка не проходит более 10 дней, то нужно тщательное обследование.
Откашливание – важный процесс для выведения секрета из легких и бронхов. Врачи советуют больше пить, отдавая предпочтение отварам и компотам из сухофруктов.
Чтобы выздоровление настало быстрее, можно использовать народные средства. Такая терапия не одобряется медиками, но она способна вывести образования из нижних дыхательных путей.
В идеале такие методы комбинируют с традиционной медициной.
Народные лекарства от кашля
Разжижать слизистые массы в бронхах – основная задача терапии во время сильного спазма. Для этого много пьют жидкости с витаминами, и активно полощут горло. Если секрет отхаркивается плохо, то следует прибегнуть к следующим народным методам:
- Взять черную редьку, срезать верхушку и частично вытащить мякоть. Пространство залить медом. Этим методом лечить влажный кашель можно через 12 часов. Нужно съедать по 2-4 чайные ложки меда каждый день.
- Долгий кашель у взрослого и у детей можно лечить ингаляциями над вареным картофелем в мундирах.
- Компресс из творога – кашляющего кладут на спину, размятый творог кладут на грудь, предварительно постелив полиэтилен. Ребенка или взрослого нужно укутать в теплый шарф или шаль. В течение трех часов лежит компресс, потом его убирают и грудную клетку мажут барсучьим жиром.
Еще важно правильно отхаркивать слизь. Ребенку нужно объяснить, что слюни нужно сплевывать. Периодический кашель – показатель аллергии, следует обратить внимание на домашних питомцев и растения в комнате малыша.
Если долго не проходит кашель, то нужно идти в больницу. Доктор подробно расскажет, чем лечить болезнь. При этом нужно подробно рассказать, как проходит спазм и какого цвета слизь. Подробная диагностика – залог успешного лечения.
Мокрый кашель без температуры у взрослого: причины и лечение
Главная → Домашнее лечение → Органы дыхания → Кашель
Причины кашля с мокротой без температуры
Кашель – это не болезнь, а лишь один из многочисленных симптомов заболевания дыхательных органов у человека. Вызывается рефлекс инородными частицами, слизью, бактериями и другими патогенными микроорганизмами. Если вначале был сухой кашель, который раздражал поверхности, со временем он трансформируется во влажный с выделением жидкого секрета.
Мокрый кашель представляет собой слизь, которую вырабатывает защитная оболочка бронхов. Вместе с мокротой из дыхательных путей удаляются микробы и продукты их жизнедеятельности.
Цвет отделяемой слизи
В зависимости от химического состава, густая отделяющаяся жидкость может иметь разнообразные оттенки – от прозрачного до коричневого и даже черного.
Знайте! Цвет мокроты указывает на основные причины кашля. Некоторые заболевания могут придавать слизи гнилостный запах.
Кашель с мокротой серого или коричневого цвета
Бронхит, синусит или гайморит характеризуются откашливанием слизи с гнойными коричневатыми вкраплениями. Хроническое течение этих болезней способно привести к необратимым изменениям в организме, поэтому помощь врача в такой ситуации обязательна. Стадия ремиссии проходит без подъема температуры тела.
Бактериальная инфекция на фоне курения провоцирует влажный кашель с мокротой серо-коричневого оттенка. Токсичные вещества, впитывающиеся в эпителий дыхательных путей, способны вызывать перерождение клеток, рак гортани или языка.
Мокрота зеленого или желтого оттенка
Зеленая мокрота при кашле появляется в случаях, когда инфекционное заболевание переходит в хроническую форму. Оттенок формируется гнойными выделениями. Бактериальная пневмония, ангина окрашивают откашливаемый секрет в светло-зеленый цвет.
Прозрачный или белый секрет при кашле означает наличие вирусной инфекции. Желтая мокрота будет отделяться при банальной простуде, ОРВИ со вторичным бактериальным инфицированием.
Кашель с мокротой ржавого цвета или примесью крови
Мокрота, в составе которой имеются сгустки крови, может указывать на острую форму бронхита, пневмонию либо инфекционное повреждение сосудов горла, гортани.
Длительный кашель с кровью указывает на злокачественное новообразование дыхательной системы. Этот симптом характерен для центрального или периферического рака легких, опухоли бронхов.
На последних стадиях онкологического процесса с распадом тканей может выделяться черная мокрота.
Внимание! Иногда разовый кашель с мокротой ржавого цвета может быть следствием съеденных ранее шоколада, фруктов или выпитого компота, сока. Если приступы не повторяются – повода для беспокойства нет.
Если мокрота бесцветная или белая
Поражение легких туберкулезной палочкой сильно снижает иммунитет человека. Цвет отхаркиваемой слизи – белый. Также отделяемый секрет с белой мокротой может быть следствием приема антибиотиков или указывать на наличие грибкового заболевания в организме.
Прозрачная или белая вязкая мокрота отходит при бронхиальной астме, аллергических реакциях организма. В этом случае важно устранить раздражитель, провоцирующий приступы.
Приступы в течение дня
Время усиления кашля зависит от причины возникновения. Утренние приступы могут означать бронхит курильщика, насморк, гайморит.
Если мучительный кашель сопровождает человека на протяжении целого дня, подозревают трахеит, бронхит или кашлевую форму бронхиальной астмы.
При некоторых заболеваниях (бронхоэктатическая болезнь) кашель бывает долгим и мучительным. Полностью откашляться не всегда получается.
Важно! Бронхит курильщика приводит к деформации бронхов. Их изменения провоцируют длительный кашель с отделением слизи в утренние часы.
Без температуры и насморка
Влажный кашель без подъема температуры и насморка может встречаться при ОРЗ и других патологиях:
- отеке или воспаление дыхательных органов;
- бронхиальной астме;
- новообразовании в легких и средостении;
- туберкулезе;
- инфаркте легких;
- заболеваниях сердечно-сосудистой системы;
- злокачественной опухоли;
- аллергических реакциях;
- никотиновом отравлении;
- бронхите курильщика.
У ребенка список дополняется и другими провоцирующими факторами:
- сухой воздух в жилой комнате;
- инвазии паразитов;
- коклюш;
- заболевания пищеварительной системы;
- инородный предмет в дыхательных путях.
В любом случае без помощи специалиста не обойтись.
К кому обратиться и диагностика
Для начала следует записаться на прием к терапевту. В первую очередь доктор составит клиническую картину болезни, опросив пациента. При подозрении на серьезные патологии, терапевт направит пациента к пульмонологу, фтизиатру или онкологу.
Узкий специалист назначит больному прохождение необходимых анализов и диагностических процедур. Это может быть:
- общий анализ крови;
- проба Манту или Диаксинтест;
- биохимическое исследование крови;
- рентгенография грудной клетки;
- бактериологический посев мокроты.
Внимание! Когда будут выяснены причины кашля и установлен точный диагноз, доктор составит схему лечения и расскажет, что делать для уменьшения приступов.
Лечение медикаментами
Избавиться от инфекционного заболевания можно комплексными мерами. Длительный кашель без температуры, вызванный бактериями, лечат антибиотиками. Врачи используют следующие средства:
- пенициллины (Аугментин, Флемоклав, Амоксициллин) разрушают бактерии;
- макролиды (Сумамед, Кларитромицин) нарушают жизнедеятельность и размножение бактерий, устойчивых к пенициллину;
- цефалоспорины (Цефтриаксон, Цефазолин, Супракс, Цефалексин) подавляют рост и размножение инфекции, эффективны при бронхите.
Дополнительно назначают антисептические препараты, которые в сочетании с антибиотиками способствуют быстрому выздоровлению пациента (Мирамистин, настой ромашки, Фурацилин, Хлоргексидин). Полоскать горло нужно несколько раз в день.
Знайте! Чтобы устранить аллергический спазм бронхов, отек слизистой, следует принять антигистаминное средство.
Отхаркивающие препараты
Влажный кашель – это путь к выздоровлению. Постоянное отхождение мокроты необходимо, чтобы выводить скапливающихся в горле и дыхательных органах микробов.
Есть разнообразные средства, способствующие полному отделению и выведению слизи:
- Доктор Мом;
- Термопсис;
- Бронхикум-С;
- Коделак Бронхо;
- Пертуссин;
- Гербион.
Если же после приема медикаментов сильный кашель не прекращается, тяжело отходит мокрота, стоит переключить внимание на препараты разжижающего действия – АЦЦ, Флюдитек.
Важно! Не все средства, продающиеся в аптеках, подходят для лечения влажного кашля. Но все лекарства имеют противопоказания. Чтобы избежать передозировки или отравления, желательно предварительно посоветоваться с врачом.
Муколитические средства
С трудноотделяемой мокротой нужно бороться специальными составами. Выписывают лекарства для разжижения слизи:
- АЦЦ;
- Ацетилцистеин в порошке;
- раствор Флуимуцила;
- Амброксол;
- Лазолван;
- Бронхикум.
Хороший результат дают некоторые средства на основе растительных компонентов (мать-и-мачехи, чабреца).
Ингаляции для взрослых
В качестве вспомогательного мероприятия назначают физиопроцедуры. Отлично помогает ингаляция на основе лекарственных трав:
- ромашки;
- календулы;
- подорожника;
- корня алтея.
Знайте! Процедуру проводят в домашних условиях при помощи небулайзера. Если нет возможности приобрести аппарат для ингаляций, можно воспользоваться физиотерапевтическим кабинетом в лечебном учреждении.
Лечение народными средствами
Избавиться от изнуряющего кашля, не сопровождающегося повышенной температурой, можно дома при помощи рецептов народной медицины. Среди растений достаточно много трав, обладающих отхаркивающим и муколитическим действием.
Лечение народными средствами помогает справиться с инфекцией, освобождает от слизи дыхательные пути, способствует восстановлению иммунитета. Эффективными методами признаны:
- Компрессы из картофеля. Сваренный в мундире овощ (3-4 клубня) очищают и разминают вилкой. Смешав с 2 ст. л. оливкового масла, накладывают на двойной слой марли. Материал с содержимым кладут на правую сторону груди больного, укрывают его теплым одеялом или пледом. Через 20 минут компресс снимают. Процедуру повторяют ежедневно перед сном на протяжении недели.
- Лечебная настойка. В 0,3 л воды около 10 минут отваривают по 20 г подорожника, мяты, чабреца и корня алтея. Затем содержимое остужают и процеживают. В полученную жидкость добавляют мед и хорошо размешивают. Употребляют по 1 ст. л. перед едой несколько раз в день.
- Сироп из натуральных продуктов. Пюре из пары бананов смешивают с медом (3 ст. л.), добавляют 1 ст. л. лукового сока. После перемешивания нужно употреблять по 1 ч. л. 5-6 раз ежедневно.
Внимание! Мед, лимон, лук, чеснок являются первыми помощниками в борьбе с инфекционными болезнями. В холодное время года эти продукты нужно употреблять, не дожидаясь появления простуды.
Прогноз
Прогноз при влажном кашле без температуры у взрослых благоприятен. От болезни не останется и следа, если своевременно установить причину и начать лечение. Ведь кашель – это всего лишь симптом заболевания.
Запущенные формы болезней, как правило, приводят к серьезным изменениям в организме и трансформации в более тяжелые патологии. Если источником приступов кашля является опухоль, исход лечения будет зависеть не только от своевременности терапевтических действий, но и от вида новообразования.
Профилактика
Влажный кашель и насморк могут означать банальную простуду. Но в других ситуациях такой симптом сигнализирует о серьезной болезни организма. Если на протяжении 3-5 дней наблюдается сильный мокрый кашель, но температуры нет, откладывать визит к доктору не стоит. То же самое касается и больных детей.
Важно! У детей заболевания развиваются быстрее, чем у взрослых, так как иммунитет еще не до конца сформирован.
В целях профилактики заболеваний нужно соблюдать несколько простых правил:
- вести здоровый образ жизни;
- исключить вредные привычки;
- хотя бы два раза в день проветривать жилое помещение;
- принимать витамины и иммуномодулирующие препараты;
- стараться не контактировать с заразными больными;
- есть полезные продукты, фрукты, овощи;
- отдыхать, соблюдать режим дня.
Предотвратить заболевание и его осложнения намного проще, чем лечить их длительное время. Внимательное отношение к своему здоровью позволит человеку избежать серьезных проблем со здоровьем в будущем.
Лечение кашля с мокротой
Кашель – это рефлекторный акт, в период которого из дыхательных путей выходят инородные элементы и мокроты. Зачастую кашель выступает признаком различных патологий. Кашель с мокротой врачи именуют продуктивным, так как во время него из бронхов отделяется слизь. Присутствие мокроты свидетельствует о том, что организм самостоятельно сражается с бактериями. Несмотря на это, больному обязательно необходимо обратиться к доктору. Кашель с мокротой может спровоцировать такие последствия:
- Обморок (из-за увеличения внутригрудного давления и снижения притока крови к правым отделам сердца)
- Разрыв эмфизематозных областей легких
- Пневмоторакс
- Паталогические переломы ребер в следствии миеломной болезни, остеопорозе
- Злокачественные образования в легких.
Причины кашля с мокротой
Кашель с мокротой проявляется зачастую у курильщиков.
Это связано, прежде всего с тем, что в период курения в дыхательных путях собирается значительный объем слизи из-за которой образуется мокрота, которая должна выходить с организма.
Помимо этого, из-за курения возникает паралич тонких волосков, расположенных в дыхательных путях, которые способствуют выведению мокроты. Кашель с мокротой может возникать вследствие наличия различных заболеваний:
- Астма. Изначально заметен сухой кашель, но спустя время возникает хрипота и проявляется кашель с мокротой. Иногда заметны густые сгустки выделений.
- Хроническая форма бронхита. Сухой кашель при хронических заболеваниях дыхательных путей переходит в мокрый, в котором присутствует гной.
- Простуда.
- Внешние раздражающие факторы. Формирование слизи в дыхательных путях происходит в результате вдыхания элементов краски, пыли и других раздражающих компонентов.
- Рак легких. Кашель с мокротой, в которой присутствуют незначительные кровяные прожилки является первым признаком рака легких. В мокроте возможно присутствие гноя.
- Воспаление легких. Во время течения болезни сухой кашель переходит во влажный кашель с мокротой. Цвет мокроты может варьироваться в зависимости от присутствующих бактерий.
- Туберкулез. При таком заболевании мокрота может быть с элементами гноя или же крови.
Заразен ли кашель с мокротой?
Большинство людей интересует вопрос, заразен ли кашель с мокротой? Кашель может быть заразным вне зависимости от того влажный или сухой, ей он проявился в результате вирусной инфекции.
Существуют заболевания, которые могут быть заразными более длительный срок:
- Коклюш – до 18 дней, после проявления первых симптомов. Лишь спустя 28 дней, больной, переболевший коклюшем, не будет опасным для окружающих людей.
- Дифтерия – около 14 дней.
Исходя из этого, если температура стабилизировалась, проявилась мокрота – это не значит, что возможность заразить окружающих снижается. Бактерии продолжают пребывать в организме и могут передаваться при чихании и выдыхании.
Эффективные методы лечения
Терапия кашля – это не основная задача, так как чтобы устранить кашель, необходимо избавиться от причины его проявления. Лечить следует первостепенное заболевание. Терапия подразумевает такие стадии:
- Узнать причину кашля и диагностировать основное заболевание.
- Узнать характер мокроты и кашля.
- Назначение схемы лечения.
Чтобы избавиться от мокрого кашля, используют 3 этапа воздействия:
- Обильное питье: благодаря повышению количества жидкости в организме, восстанавливается водный баланс, что способствует разжижению слизи. Стоит употреблять минеральную воду, отвары и настои из лечебных трав с противовоспалительными, отхаркивающими и обволакивающими свойствами.
- Осуществление ингаляций: чтобы снизить чувствительность кашлевых рецепторов, разжижить мокроту, увлажнить слизистую оболочку применяют растворы на основе растительных экстрактов, поваренной или морской соли, хлорида аммония.
- Медикаментозная терапия основывается на возрасте пациента и его индивидуальных особенностей.
Народные методы лечения кашля с мокротой у взрослых
При подборе народного средства для устранения кашля с мокротой, необходимо учитывать такие особенности:
- Возраст пациента
- Характер течения заболевания
- Реакция организма на лекарство.
- Настой из сосновых почек. Сосновые почки следует залить стаканом молока и настаивать в течение 15 часов. Даже одноразовое употребление настоя способствует выделению мокроты, а состояние пациента существенно улучшается.
- Отвар из лука. Две луковицы следует варить в воде в течение часа. Перед употреблением в готовую жидкость следует добавить стакан сахара.
- Травяной сбор. На водяной бане на протяжении 20 минут следует настаивать смесь мать-и-мачехи, мяты, алтея и подорожника. Отвар необходимо употреблять на голодный желудок. Спустя трое суток после употребления, мокрота начинает отступать.
- Кашица из банана. Банан следует перетереть с сахаром в пропорциях две к одному и сразу же его употребить. Чем чаще больной будет употреблять эту кашицу, тем скорее пройдет кашель.
- Гусиный жир. В одинаковых пропорциях следует смешать лук с гусиным жиром. Смесь необходимо втирать в область горла и груди. При запущенной форме средство стоит употреблять ежедневно внутрь по чайной ложке.
Ингаляции при кашле с мокротой
Специалисты рекомендуют применять ингаляции, как при сухом, так и при мокром сильном кашле. Для них используют специальные ингаляторы или же емкости с горячей водой. Теплый воздух, проникающий в дыхательные пути, способствует разжижению мокроты, в результате чего вся ненужная жидкость уходит.
Если мокрота в дыхательных путях отсутствует, следует отказаться от этого метода. Для процедуры необходимо взять воду с температурой 40 градусов.
Голову следует держать над миской на расстоянии 30 см от миски. Пар следует вдыхать ртом, а не носом. Длительность процедуры варьируется от 5 до 10 минут. Ингаляции стоит осуществлять не меньше 6 раз в день.
После процедуры не стоит есть и пить, выходить на улицу.
Как лечить кашель с мокротой без температуры?
Своевременная терапия позволит быстро избавиться от симптомов. Специалисты советуют употреблять целебные сборы, в состав которых входит подорожник, льняные семена, мать-и-мачеха. При кашле без температуры можно использовать такие народные методы:
- Инжир с молоком. 2 ст.л. инжира следует прокипятить нанебольшом огне со стаканом молока. Необходимо настаивать в течение получаса, далее растереть в кашицу и употреблять 3 раза в день.
- Клюквенный сок с медом. Стакан сока следует смешать с 1 ложкой меда.
- Липовый чай. Полстакана воды, 200 гр цвета липы, 100 гр березовых почек и 100 гр меда следует смешать и прогреть в течение 20 минут. После этого необходимо процедить смеси и добавить чайную ложку сока алоэ. Чай следует употреблять три раза в день.
- Ягоды калины. Проваренную калину необходимо смешать с таким же количеством меда. Употреблять не больше столовой ложки в день.
- Жир барсука. Незначительным количеством барсучьего жира необходимо натереть грудь.
Лечения кашля без мокроты у детей
Чтобы быстро избавиться от мокрого кашля можно воспользоваться такими рецептами:
- На терке следует измельчить 10 гр инжира и залить 300 мл кипятка. Образовавшуюся смесь, необходимо выдержать на огне в течение 10 минут. Далее смесь необходимо остудить до комнатной температуры и давать по 100 мл малышу после приема пищи. Для эффективности в смесь можно добавить немного лимонного сока.
- На терке необходимо натереть редьку и выжать сок. В одинаковых пропорциях стоит смешать сок редьки и теплого молока. Далее нужно добавить чайную ложку меда. Готовую смесь необходимо давать ребенку по 10 мл после каждого приема пищи.
Чтобы ускорить процесс выздоровления, необходимо придерживаться таких рекомендаций:
- Помещение необходимо постоянно проветривать, температура в комнате не должна быть выше 18-20 градусов. Скопление пыли неблагоприятно воздействует на организм, поэтому следует часто и тщательно осуществлять важную уборку.
- В детской комнате необходимо поддерживать влажность.
- Чтобы мокрота легче отходила, необходимо употреблять много жидкости.
- Для осуществления ингаляций, необходимо использовать мать-и – мачеху, ромашку, пищевую соду или чабрец.
- Для лечения можно использовать различные виды компрессов, которые существенно улучшат кровообращение и снизят воспалительный процесс.
Кашель с мокротой
Кашель с мокротой – один из симптомов вирусного или инфекционного заболевания, который сопровождается отхаркивающими действиями и выходом мокроты из лёгких. Клиницисты называют такой кашель продуктивным, так как происходит выход лишней слизи. Как лечить кашель правильно, может сказать только врач, после обследования и выяснения этиологии.
Этиология
Сам по себе сильный кашель с мокротой никогда не развивается. Наиболее частыми этиологическими факторами развития данного патологического процесса являются следующие:
Следует отметить, что цвет выделяемой слизи может указывать на природу патологического процесса. При наличии мокроты требуется комплексное лечение, чтобы предотвратить развитие серьёзных осложнений.
Особенно важно это в том случае, если наблюдается кашель с мокротой у ребёнка, так как детская иммунная система слабее, чем у взрослого и самостоятельно с патологическим процессом справиться не всегда может.
Виды кашля с мокротой
Различают несколько видов продуктивного кашля в зависимости от цвета мокроты:
- с белой слизью;
- с зелёными выделениями — гнойная;
- с кровью.
Виды мокроты при кашле
В любом случае следует обращаться к врачу за консультацией и точной постановкой диагноза, а не заниматься самолечением.
Кашель с зелёной мокротой может указывать на наличие таких заболеваний, как бронхит, синусит или пневмония. В таком случае следует срочно обращаться за медицинской помощью, так как это свидетельствует о наличии гноя.
Кашель с мокротой по утрам белого цвета может указывать на наличие в дыхательных путях грибковой инфекции или туберкулёза. Грибковая инфекция может быть вызвана продолжительным лечением антибактериальными препаратами и на фоне ослабленной иммунной системы.
Полностью прозрачная мокрота может свидетельствовать о том, что в организме больного отсутствует воспалительный процесс. Однако это не говорит о том, что лечить кашель с белой мокротой не нужно.
Накопление мокроты и увеличение её объёмов приводит к появлению осложнений.
Кашель с мокротой и кровью указывает на серьёзный патологический процесс в дыхательных органах. Одним из наиболее тяжёлых недугов является рак лёгких. При таком симптоме следует незамедлительно обратиться за медицинской помощью.
Симптоматика
Как правило, кашель с мокротой дополняется следующей клинической картиной:
- повышение температуры тела;
- одышка;
- боль в грудной клетке;
- хрипы при вдохе;
- потеря или полное отсутствие аппетита;
- головная боль при сильном кашле.
Если кашель с мокротой не проходит в течение месяца, клиническая картина может дополняться следующими признаками:
- боль в грудной клетке при кашле, которая может отдавать в спину;
- головная боль, которая не устраняется обезболивающими препаратами;
- меняется цвет и вязкость мокроты;
- потеря массы;
- болезненный вид человека.
Кашель по утрам с мокротой практически не имеет дополнительных проявлений клинической картины. Как правило, такой симптом чаще всего проявляется у тех, кто курит.
Клиницисты отмечают, что несколько реже, но все же встречается, кашель с мокротой без температуры. Отсутствие этого признака не следует расценивать как здоровое состояние организма – консультация у врача и лечение обязательно.
Симптомы кашля с мокротой
Диагностика
В первую очередь проводится физикальный осмотр больного с выяснением общего анамнеза. После этого осуществляется ряд лабораторно-инструментальных исследований для выяснения этиологии и точной постановки диагноза, а именно:
При неясности диагноза могут быть назначены такие дополнительные инструментальные методы обследования:
- бронхоскопия с цитологией и гистологией при подозрении на онкологический процесс;
- трансбронхиальная биопсия лёгкого.
Назначить лечение может только лечащий врач после установления диагноза и выяснения этиологии.
Лечение
Лечение кашля с мокротой будет зависеть от этиологии развития данного патологического процесса. В целом медикаментозная терапия включает в себя приём препаратов такого спектра действия:
- отхаркивающие — способствуют выведению мокроты;
- противокашлевые — назначаются когда наблюдается частый кашель, который существенно усложняет жизнедеятельность больного;
- муколитики — используют при вязкой мокроте, которая плохо откашливается.
Назначение типа препарата, его дозировку, режим приёма и длительность должен назначать только лечащий врач. Самолечение может привести не только к развитию серьёзных осложнений, но и к смазанной клинической картине, что усложняет постановку диагноза и, как следствие, назначение курса лечения.
Лечить кашель с мокротой при беременности несколько сложнее, так как далеко не все традиционные медикаментозные препараты можно употреблять. В этом случае, врач может подобрать альтернативу из народной медицины. Однако, как и в случае с лекарствами, использовать рецепты народной терапии без консультации врача нельзя.
Народная медицина предлагает лечить кашель с мокротой следующими средствами:
- травяные сборы — как правило, их можно купить в аптеке в виде сухой травы или в пакетах;
- кашица из банана — фрукт следует перетереть с сахаром и употреблять два-три раза в день;
- гусиный жир, смешанный с луком — используют для наружного применения в области горла и грудной клетки;
- настой из сосновых почек;
- отвар из лука.
Также, если нет противопоказаний, можно использовать ингаляции. Для этого можно приобрести в аптеке уже готовые сборы или приготовить их самостоятельно, но только по назначению врача.
Для того чтобы полностью устранить не только кашель, как симптом, но и его этиологическую причину, следует пройти курс лечения полностью. Многие пациенты при устранении кашля прекращают приём препаратов, чем могут спровоцировать развитие серьёзного осложнения.
Профилактика
Так как кашель с мокротой это только один из симптомов определённого заболевания, как таковой профилактики нет. Однако, если применять на практике общие рекомендации врачей по предотвращению недугов, можно исключить развитие этого патологического процесса.
Общие профилактические мероприятия заключаются в следующем:
- своевременное лечение всех вирусных и инфекционных заболеваний;
- регулярное прохождение медицинского обследования;
- обязательное проведение реакции Манту раз в год детям и флюорографии — взрослым;
- укрепление иммунной системы;
- умеренные физические нагрузки и прогулки на свежем воздухе;
- правильное питание и полноценный отдых.
Применение таких правил на практике поможет если не исключить, то свести к минимуму риск развития заболеваний с данным симптомом.
8 причин появления мокроты и симптомы возможных заболеваний
Мокрота — это плотная, густая слизь, иногда называемая мокротой, которую человек выкашливает из легких. Мокрота вырабатывается при болезни легких или их повреждении.
Функция вырабатываемой слизи — содержать дыхательные пути влажными, и не позволять мелким посторонним частицам попадать вовнутрь во время вдоха. Слизь моментально схватывает опасные вещества и вытесняет их. Во время инфекции, в легких наблюдается лишнее количество слизи. Организм избавляется от этого избытка, кашляя удаляет его как мокроту.
Возможные причины и симптомы
Существует множество факторов, влияющих на выработку избыточной массы мокроты.
1. Курение
У людей от постоянного курения слизь собирается в легких, вызывая «кашель курильщика». Зачастую, подобного рода мокрота имеет зеленый и желтый оттенки, не редко присутствуют сгустки крови.
2. Удушье
Люди страдающие бронхиальной астмой часто подвержены разного рода аллергии, восприимчивы к загазованности окружающей среды и инфекциям. Все это раздражает дыхательные пути и приводит к их воспалению, соответственно выработка слизи увеличивается.
3. Кистозный фиброз
Кистозный фиброз — семейное заболевание, причина которого наличие дефектного гена. Происходит застой слизи в дыхательные путях, что приводит к затрудненному дыханию.
Плотная слизь при данном заболевании является благоприятной средой для размножения бактерий, результатом чего становятся хронические бактериальные инфекции легких.
4. Инфекции дыхательных путей (ИДП)
Мокрота, которая отличается от слюны, может быть признаком менее выраженной ИДП. С бактериальными ИДП мокрота имеет густую консистенцию и неприятный запах.
Как правило, мокрота темно-зеленого цвета наблюдается на ранних стадиях инфекции и постепенно ослабевает по мере ее исчезновения. Это присутствие фермента под названием миелопероксидаза, который придает мокроте зеленый цвет во время инфекции. Некоторые инфекции могут привести к тому, что мокрота станет желтой, серой или ржавой.
Лечение каланхоэ — рецепты на его основе
5. Грипп
Грипп также может привести к появлению зеленой мокроты. Основные симптомы:
- высокая температура;
- усталость;
- слабость;
- головная боль.
Другие распространенные симптомы включают общие боли и судорожный кашель, озноб, заблокированный нос или насморк, чихание и боль в горле .
Люди должны находиться дома в тепле, пить много воды. Безрецептурные болеутоляющие средства помогут, когда у кого-то подтвердился грипп, и самочувствие улучшается в течение недели.
6. Бронхит
Бронхит — это инфекция основных дыхательных путей легких, бронхов, которые воспаляются и вызывают дополнительную слизь. Люди с этим заболеванием могут кашлять желто-серой или зеленоватой мокротой.
Бронхит — это состояние легких, которое может быть острым или хроническим.
Острый бронхит длится около 3 недель. Хронический бронхит определяется как ежедневный кашель, который вырабатывает мокроту и длится как минимум 3 месяца и возникает в течение двух лет подряд. Это признак других состояний легких, включая эмфизему и хроническую обструктивную болезнь легких (ХОБЛ).
Большинство случаев острого бронхита можно лечить дома нестероидными противовоспалительными препаратами и пить много жидкости.
Как избавиться от излишков слизи в бронхах — читайте тут.
7. Пневмония
Кашель, который производит густую желтую, зеленую, коричневую или окрашенную кровью мокроту, может быть признаком пневмонии , бактериальной инфекции, которая приводит к набуханию ткани в легких.
Распространенные симптомы включают:
- затрудненное дыхание;
- быстрое сердцебиение;
- лихорадка;
- ощущение нездорового состояния;
- потливость и дрожь;
- потеря аппетита.
8. Туберкулез
Если у человека имеет место туберкулез, он кашляет зеленой или кровавой мокротой. Больные будут испытывать симптомы, которые включают:
- потерю веса;
- ночной пот;
- лихорадку;
- усталость;
- потерю аппетита;
- отек в области шеи.
Выпадение волос у мужчин: симптомы, причины, лечение
Туберкулез является серьезным заболеванием, который лечится с 6-месячным курсом антибиотиков. Хотя туберкулез является бактериальной инфекцией, которая в основном поражает легкие, она может воздействовать и на верхнюю часть тела, железы, кости и нервную систему.
Когда следует обратиться к врачу
Мокрота может быть признаком инфекции, которая в некоторых случаях потребует медицинской помощи.
Любой, кто подозревает у себя туберкулез, должен обратиться за медицинской помощью и получить лечение.
Если больной думает, что у него пневмония, ему следует поговорить с врачом. Болезнь порой бывает трудно диагностировать, поскольку симптомы совпадают с другими распространенными инфекциями дыхательных путей. Легкая пневмония может лечиться дома антибиотиками, отдыхом и большим количеством жидкости.
Большинство других ИДП будут лечиться сами по себе. Врачи рекомендуют принимать болеутоляющие средства, пить много жидкости и отдыхать.
Подробнее о рецептах имбирного чая читайте тут.
Однако возможны моменты, когда лучше обратиться за медицинской помощью. Эти случаи включают, когда у больного имеет место тяжелый кашель, который длится более 3 недель. Если наблюдается высокая температура течение более 3 дней, это может быть признаком пневмонии, поэтому важно обратиться к врачу.
Если человек кашляет слизью содержащую сгустки крови, быстро дышит, жалуется на боль в груди или сонливость, рекомендуется срочный визит к врачу. То же самое можно сказать и о тех, кто имеет заболевания сердца, ХОБЛ или испытывал повторяющиеся эпизоды бронхита.
Посев мокроты
Этот тест используется для диагностики бактериальной пневмонии или бронхита. Он также используется для мониторинга того, как работает лечение для определенного состояния.
Тест на исследование мокроты обычно проводят с гранулированием, которое идентифицирует бактерии вызывающие инфекцию. Если тест неспособен обнаружить возбудителей инфекции, могут быть проведены специализированные тесты. К ним относятся мазок, тест AFB, чтобы найти туберкулезные и не туберкулезные инфекции, грибковую бактерию или легионеллы .
Образец мокроты, как правило, собирается утром утром. В зависимости от инфекции, о которой идет речь, в течение следующих дней могут быть приняты еще три образца. При отправке теста на мокроту пациенту нужно почистить зубы, и не принимать пищу в течение 1-2 часов.
Чтобы произвести образец из легких, больной должен глубоко кашлять. Если не удаётся кашлять, пациент вдыхает стерильный раствор глицерина, чтобы ослабить мокроту в легких.
«Мокроты быть не должно». Восемь вопросов о кашле | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Часто простудные заболевания перетекают в кашель. Препаратов от него множество: леденцы, сиропы, таблетки, от влажного, от сухого и т.д. А еще под рукой у многих ингаляторы, да и народные способы никто не забыл. Что из всего многообразия для лечения кашля действительно нужно и как быстро он должен пройти отвечает врач-пульмонолог Тюменского кардиоцентра Наталья Трясцына в материале «АиФ-Тюмень».
Анна Смирнова, «АиФ-Тюмень»: Почему боль в горле чаще всего переходит в кашель, может ли он пройти сам по себе?
Наталья Трясцына: Боль в горле и кашель – это симптомы одного и того же острого респираторного заболевания, причины которого могут быть разные. Так может протекать любая вирусная или бактериальная инфекция. Появление кашля вовсе не значит, что стало хуже. Это всего лишь закономерное развитие болезни. Он может быть сухим, когда идет раздражение и отек слизистой оболочки, влажным – когда отделяемое из носоглотки стекает вниз по гортани и есть чему отхаркиваться. В норме мокроты быть не должно, постоянное ее отделение характерно для хронических заболеваний.
– Есть препараты от сухого и от влажного кашля. В чем их разница? Что будет, если принять не то лекарство?
– Препараты от сухого кашля включают в себя вещества, которые снижают рефлекс, чтобы уменьшить этот симптом болезни, чтобы он меньше беспокоил и был не таким раздражительным. Если на этом этапе начать принимать препараты от влажного кашля, сформируется мокрота, тогда лечение продлится дольше. Помимо этого, они стимулируют откашливание, а значит, больной будет дольше мучаться с сухим кашлем.
С препаратами от сухого кашля тоже нужно быть аккуратнее. Если уже появилась мокрота, а вы все еще подавляете рефлекс, то она будет застаиваться в верхних и нижних дыхательных путях, начнет загнаиваться и станет хуже. Есть препараты «золотого стандарта», которые можно принимать от начала до конца болезни, независимо от типа кашля.
– Эффективны ли леденцы в лечении кашля?
– Они никак не влияют на откашливание и формирование мокроты, но смягчают кашель за счет уменьшения рефлекса. Такие леденцы, скорее, отвлекающий маневр, когда больной рассасывает леденец, он словно переключает внимание и забывает о кашле. Тот же эффект получается, если рассасывать обычную леденцовую конфету или кусок жженого сахара.
Леденцы не влияют на откашливание и формирование мокроты. Фото: pixabay.com
– Можно ли ходить в баню, принимать душ и прикладывать горчичники при кашле?
– Все это называется отвлекающими процедурами, они улучшают кровоснабжение органов дыхания и, наоборот, усиливают кашель. Поэтому, если и делать такие процедуры, те же горчичники лучше прикладывать на ноги, на икроножные мышцы, не на грудную клетку. Горячие ножные ванны, если дома тепло и нигде не сквозит, тоже можно сделать. Но вероятны и неприятные последствия. Например, аллергикам может стать хуже.
В баню однозначно ходить нельзя, это огромный стресс для здорового организма, не говоря уже о больном. Не нужно растирать грудную клетку разными мазями и жирами из-за возможного отека органов дыхания, если случится отек гортани – единственной «трубочки», по которой поступает воздух в организм, последствия могут быть очень печальными. При отеке бронхов, особенно мелких и крупных, развивается бронхоструктивный синдром, когда воздух не проходит и появляется одышка.
– Сейчас практически у всех есть ингаляторы, насколько они необходимы при лечении?
– Для детей-аллергиков (атопиков) при некоторых заболеваниях ингаляции назначаются сразу. Условно здоровому ребенку они не нужны, это лишнее медикаментозное вмешательство, даже физраствором дышать «на всякий случай» не стоит. Должно быть адекватное увлажнение воздуха в помещении, а не органов дыхания.
– Как отличить аллергический кашель от простудного?
– Он достаточно характерный, специалисту не составит труда распознать его, но, к сожалению, практически так же может выглядеть еще очень много видов кашля. Вообще, это не специфический признак. И только связь с анамнезом, аллергообследованием может подсказать, что стало причиной. Точный диагноз ставит только доктор соответствующей специализации – аллерголог.
– Как быстро должен пройти кашель при простудных заболеваниях?
– Если нет осложнений, в течение семи дней должно стать лучше, но может не пройти полностью. Будет положительная динамика: менее интенсивный кашель, только днем или утром после пробуждения, при физической нагрузке, при смехе, крике, попадании холодного воздуха. На выздоровление от банальной вирусной инфекции нужно 7-10 дней.
– Что такое ХОБЛ, он появляется только у курильщиков?
– К сожалению, нет, это проблема не только курильщиков. Есть абсолютно здоровые мужчины, женщины и дети, которые болеют обструктивной хронической болезнью легких. ХОБЛ – это прогрессирующая болезнь с неуклонным снижением функции легких. Чаще встречается у взрослых и у курильщиков. Четких причин нет, есть предположение, что виновен ген, но какой именно – пока неизвестно. Спровоцировать ее могут и химические элементы, если человек на работе постоянно дышит «химией», и пыль, и аллергия.
Нет одного симптома, по которому можно сказать – вот это астма, а вот это ХОБЛ
Отличить ХОБЛ от других легочных заболеваний не просто, ведь все они имеют одни и те же неспецифические проявления: кашель, одышку, повышение температуры при обострении, возможно, формирование мокроты, слабость, вялость. Нет какого-то одного симптома, по которому мы бы сказали – вот это астма, а вот это ХОБЛ. Все нужно анализировать в комплексе, начиная от жалоб и заканчивая диагностическими исследованиями. Только когда все складывается в одну картинку, можно поставить какой-то диагноз. Так как это хроническое заболевание, то лечение будет постоянное. Могут быть периоды обострения, ремиссии, но, так или иначе, это с человеком уже навсегда.
Что делать с заложенностью носовых пазух и слизью — Руководство по здоровью носовых пазух
Вы чихаете, чувствуете боль в горле и слизь, текущую из носа в течение всего дня; вы знаете, что вы больны.
Но вы можете не знать, что вызывает ваши симптомы. Заложенность носовых пазух и чрезмерное производство слизи возникают, когда ваше тело пытается защитить себя от чужеродных захватчиков или когда поражает инфекция.
Называйте это как хотите, но то вещество, которое выходит из носа, когда вы больны, — это слизь.Пазухи, представляющие собой полые полости, заполненные воздухом, расположенные на лице, выстланы слизистыми оболочками.
Слизистые оболочки — это тонкие слои влажных тканей, которые производят липкое вещество, известное как слизь, которую вы высыпаете из носа или кашляете, когда у вас какая-то болезнь. Он может быть прозрачным или желтым, имеет густую липкую консистенцию.
Слизь имеет собственное назначение. Он секретируется слизистыми оболочками, чтобы защитить дыхательные пути от крошечных захватчиков, таких как бактерии, вирусы, микробы и аллергены, которыми вы дышите.Слизь улавливает эти микробы, чтобы они не проникли глубже в дыхательные пути. Но иногда слизистые оболочки выходят за борт, что приводит к чрезмерному выделению слизи.
Что вызывает чрезмерное производство слизи?
Заложенность носа или заложенность носа возникает, когда ткани, выстилающие носовые ходы, раздражаются, воспаляются и опухают, что затрудняет дыхание. Эти симптомы вызывает не закупорка носа слизью, хотя раздражение носовых ходов может привести к чрезмерному выделению слизи.Заложенность носовых пазух возникает, когда слизистые оболочки становятся раздраженными или инфицированными и начинают выделять больше слизи, чем обычно, заполняя эти полые области густой слизью.
Все, что раздражает эти слизистые оболочки, может вызвать чрезмерное выделение слизи, в том числе следующие состояния здоровья:
- Бактериальная инфекция
- Вирусная инфекция (например, простуда или грипп)
- Аллергия (включая сенную лихорадку или чувствительность к пылевые клещи)
- Астма
- Предмет, застрявший внутри носа
- Инфекция носовых пазух
- Травма головы
- Чрезмерное использование назальных спреев
Когда у вас слишком много слизи, забивающей пазухи, это обычное явление другие симптомы тоже.Слизь может стекать по горлу, например, вызывая кашель и боль в горле. Избыточная слизь также может скапливаться в ушах, закупоривая их, вызывая болезненность и иногда приводя к ушной инфекции.
Способы контролировать чрезмерную слизь
Есть несколько способов избавиться от чрезмерной слизи и сопровождающих ее симптомов, таких как кашель и боль в горле. Если у вас бактериальная инфекция или аллергия, врач может прописать лекарства для облегчения воспаления и отека и уменьшения образования слизи.
Дома вы можете предпринять следующие шаги, чтобы разжижить слизь и облегчить заложенность носовых пазух:
- Попробуйте использовать физиологический раствор (не содержащий лекарств) назальный спрей несколько раз в день.
- Подумайте об использовании нети-пота для полоскания носовых пазух (убедитесь, что вы используете только стерильную, предварительно кипяченую и охлажденную или дистиллированную воду).
- Пейте много воды и других жидкостей каждый день.
- Включите увлажнитель в своем доме, чтобы воздух оставался влажным (обязательно следуйте инструкциям производителя по ежедневной очистке увлажнителя, чтобы он не стал источником проблем с носовыми пазухами).
- Попробуйте антигистаминные препараты, отпускаемые без рецепта.
Чрезмерное производство слизи — это всего лишь способ вашего тела защитить себя и не допустить попадания этих микробов в легкие, но в результате может возникнуть серьезный дискомфорт, пока вы не избавитесь от всего этого. Позаботьтесь о себе с помощью домашних средств, чтобы уменьшить густые выделения, и обратитесь к врачу, если ваши симптомы не улучшатся.
Хронический кашель: причины, диагностика и лечение
Обзор
Кашель в руку, чтобы избежать распространения микробов.
Что такое хронический кашель?
Хронический кашель обычно определяется как кашель, который продолжается более восьми недель у взрослых и четырех недель у детей. Хронический кашель — одна из самых частых причин посещения врача. Хронический кашель — это не болезнь. Это проблема со здоровьем, которая возникает из-за других заболеваний.
Что вызывает кашель?
Ваше горло — очень чувствительная часть тела. Выстилка вашего горла может ощущать прикосновение, температуру, вкус и положение.Вы можете ощущать эти вещи, даже когда дышите и едите. Ваше горло отвечает за попадание пищи и воздуха в нужные трубки, чтобы вы не подавились. Основная задача горла — обеспечивать безопасность и чистоту дыхательных путей, чтобы вы могли дышать. Кашель может быть произвольным или автоматическим.
Кашель — это один из методов, используемых нашим организмом для поддержания здоровья, но длительный кашель может повлиять на вашу жизнь во многих отношениях. Кашель может не дать вам уснуть по ночам и сделать день невыносимым из-за мышечной боли и усталости.Важно выяснить, почему кашель не проходит.
Кто, скорее всего, будет испытывать хронический кашель?
Люди, употребляющие табак, особенно курильщики, подвержены высокому риску развития хронического кашля. Есть даже так называемый «кашель курильщика», который длится дольше трех недель. Кашель начинается, когда ваше тело пытается избавиться от раздражителей, которые появляются, когда вы курите.
Другие люди с риском развития хронического кашля включают людей с определенными заболеваниями, в том числе:
Симптомы и причины
Что вызывает хронический кашель?
Есть несколько заболеваний, которые связаны с хроническим кашлем.К ним относятся респираторные заболевания, такие как:
- Астма: Это вторая по частоте причина хронического кашля. Одышка и хрипы случаются при астме. Эти затруднения с дыханием могут привести к хроническому кашлю. Существует также форма астмы (кашлевой астмы), при которой хронический кашель может быть единственным симптомом.
- Бронхоэктазия: Это состояние вызывает кашель из-за скопления слизи и утолщения ткани легких.
- Бронхит : Это состояние является известной причиной кашля из-за набухания в бронхах и увеличения выработки слизи.Есть два типа — хронический и острый.
- Хроническая обструктивная болезнь легких (ХОБЛ): ХОБЛ — это фактически термин, который относится к группе респираторных заболеваний, включающей хронический бронхит и эмфизему.
- Заболевания верхних дыхательных путей, такие как грипп , пневмония и простуда : Эти инфекции обычно вызываются вирусами. Кашель — один из симптомов, который обычно проходит после того, как проходят другие.Вирусы поражают нос, горло и носовые пазухи.
Другие причины хронического кашля включают синусит и аллергию. Проблемы с носовыми пазухами и аллергия, наряду с инфекциями верхних дыхательных путей, вызывают постназальные выделения. Иногда возникает ощущение, будто это капает, как «щекотание в задней части глотки», и дренаж может привести к хроническому кашлю. Это «щекотание» происходит, когда количество выделяемой слизи больше, чем обычно.
Многие люди могут беспокоиться о раке, если у них хронический кашель.Возможно, непрекращающийся кашель является признаком рака легких или верхних дыхательных путей, но это не самая вероятная причина.
Наконец, хронический кашель — хорошо известный побочный эффект ингибиторов ангиотензинпревращающего фермента (АПФ), особой группы препаратов, используемых для лечения высокого кровяного давления. Эти препараты можно использовать и для других целей, например для предотвращения повреждения почек, если у вас диабет. Некоторые распространенные ингибиторы АПФ:
- Беназеприл (Lotensin®, Lotensin® Hct).
- Каптоприл (Capoten®).
- Эналаприл (Васотек®).
- Фозиноприл (Моноприл®).
- Лизиноприл (Принивил®, Зестрил®).
- Моэксиприл (Униваск®)
- Quinapril (Accupril®).
- Перидоприл (Aceon®).
- Рамипарил (Altace®).
- Тандолаприл (Мавик®).
Если у вас хронический кашель и вы принимаете одно из этих лекарств, вам не следует просто прекращать прием лекарства самостоятельно. Поговорите со своим врачом о том, что происходит.Вероятно, они смогут порекомендовать другое лекарство.
Какие еще симптомы могут быть у вас при хроническом кашле?
Некоторые симптомы могут быть более частыми и менее серьезными, например:
- Насморк или заложенность носа.
- Постназальное выделение («щекотание» в задней части глотки).
- Свистящее дыхание или одышка.
- Изжога.
- Боль в горле или частое откашливание.
- Лихорадка (выше 101 ° F).
Другие симптомы могут быть более серьезными, например:
- Похудание без усилий.
- Откашливание мокроты или крови.
- Хриплый голос, который не уходит.
- Мокрый ночной пот.
Каковы осложнения хронического кашля, который не лечится?
Хронический кашель может негативно повлиять на вашу жизнь и нарушить ваш распорядок дня. Наиболее очевидным является то, что вы можете очень сильно устать из-за того, что не можете уснуть (бессонница).Непрерывный кашель также может вызвать боль в мышцах и сломать ребра.
Вы также можете обнаружить, что у вас:
Диагностика и тесты
Какие тесты будут использоваться для диагностики причины хронического кашля?
Диагностировать причину хронического кашля бывает сложно. Это может быть связано с тем, что у многих пациентов кашель вызывает несколько причин. Поэтому для диагностики причин используется множество типов тестов. Остальные симптомы помогут определить, какие анализы необходимы.
И для взрослых, и для детей, но особенно для детей, ответы на вопросы, которые задает ваш лечащий врач, помогут понять причину. Они будут задавать вопросы, например, когда начался кашель, что вызывает кашель, а также вопросы о природе кашля (например, сухой ли это кашель или выделяет ли он слизь). Ответы подскажут, какое тестирование необходимо.
Лабораторные тесты помогают определить, присутствуют ли бактерии (признак инфекции) и вызывают ли они кашель.Самые распространенные из них — это анализы крови. Другие могут проверить слизь, которую вы кашляете.
Тесты функции легких — это тесты, которые показывают вашему лечащему врачу, насколько хорошо работают ваши легкие. Их также называют легочными функциональными тестами. Они измеряют ваше дыхание — от вдоха до выдоха. Спирометрия — это один из видов функционального тестирования легких, в то время как другие — это определение объема легких, исследование диффузии газа и тест с шестиминутной ходьбой.
Визуализирующие тесты включают рентген, компьютерную томографию и магнитно-резонансную томографию, ультразвук и ядерные испытания.Рентген позволяет выявить более распространенные причины хронического кашля, такие как скопление жидкости в областях, которые помогают дышать, а также заболевания легких и рак легких. Все другие визуализационные тесты позволяют получить более подробные изображения участков тела, влияющих на дыхание.
Предварительные исследования — это тесты, в которых используется объем. Это инструмент, сочетающий в себе фотоаппарат и длинную трубку. Чтобы найти причину хронического кашля, в определенные области тела вводят прибор, который может выявить проблему.Например, можно передать область действия:
- Поднимите через ноздри, чтобы найти признаки инфекции или закупорки носовых ходов.
- Через нос в область голосового аппарата для поиска признаков кислотного рефлюкса, постназального подтекания и аномалий в верхних дыхательных путях.
- Спуститесь по пищеводу в желудок, чтобы измерить уровень кислоты, который поможет определить, является ли кислотный рефлюкс причиной хронического кашля.
- По дыхательному горлу и в бронхи, чтобы найти закупорки и признаки инфекции в легких.
Что касается диагноза, то последнее, что вы могли бы услышать. Иногда причину хронического кашля невозможно определить, поэтому кашель называют идиопатическим. (Это медицинский термин, используемый, когда причина неизвестна и остается неизменной.) Кашель, который невозможно остановить, также можно назвать необъяснимым хроническим кашлем или хроническим рефрактерным кашлем.
Ведение и лечение
Как лечится хронический кашель?
Ваш лечащий врач обсудит план лечения, основанный на ваших потребностях и причине кашля.
Возможное лечение включает новые или другие лекарства. Если у вас хронический кашель из-за ингибиторов АПФ, ваш врач может назначить другой тип лекарства от высокого кровяного давления. Важно отметить, что нельзя просто прекращать прием лекарства, не посоветовавшись с врачом или фармацевтом.
Медикаментозное лечение астмы включает ингаляционные бронходилататоры и / или стероиды. Эти препараты помогают уменьшить воспаление дыхательных путей и одышку.
При инфекциях, таких как бактериальная пневмония или бронхит, ваш врач может назначить антибиотики, такие как азитромицин (Азитроцин®, Зитромицин®), цефуроксим (Цефтин®) или цефпрозил (Цефзил®).
При некоторых заболеваниях, таких как ГЭРБ, ваш поставщик медицинских услуг может предложить сочетание немедикаментозного лечения и приема рецептурных лекарств. Немедикаментозные методы лечения включают:
- Использование подушек для поддержки головы в положении лежа.
- Избегайте продуктов, вызывающих кислотный рефлюкс (например, шоколад, колу, красные вина).
- Не есть перед сном.
Лекарства, отпускаемые по рецепту, которые лечат ГЭРБ путем снижения кислотности желудочного сока, включают:
- Циметидин (Тагамет®).
- Фамотидин (Пепсид®).
- Ранитидин (Zantac®).
- Эзомепразол (Нексиум®).
- Лансопразол (Превацид®).
- Омепразол (Прилосек®).
Если причина капельница из носа , противоотечные средства, отпускаемые без рецепта, такие как дифенгидрамин или псевдоэфедрин, могут помочь облегчить симптомы.Антибиотики могут быть назначены, если причиной хронического кашля является синусит. Назальный спрей, такой как ипратопиум (Атровент®), может облегчить насморк, чихание и постназальные выделения. Назальный глюкокортикоид, такой как флутиказон (Flonase®), также может уменьшить постназальное выделение.
В случае необъяснимого хронического кашля (UCC) ваш лечащий врач может посоветовать вам обратиться к патологу речи / голоса. Голосовая терапия при кашле называется поведенческой терапией подавления кашля (BCST).
Терапия начнется с обучения и объяснения рефлекса гиперчувствительности кашля — что некоторые люди просто кашляют легче, потому что их тело более чувствительно к вещам, которые вызывают у людей кашель. У многих людей с UCC есть триггеры, вызывающие кашель, такие как разговор или смех, раздражители окружающей среды, такие как спреи или аэрозоли, и даже меньшие изменения температуры воздуха или положения тела (лежа или наклонившись) беспокоят этих более чувствительных людей. BCST научит вас контролировать позывы к кашлю с помощью различных поведенческих приемов.
Во время терапии вы узнаете, как выполнять другие действия с мышцами, которые вы используете при кашле. Это мышцы, которые соединяют ваши голосовые связки вместе с мышцами горла, используемыми для глотания и дыхания.
Существуют и другие методы лечения UCC следующего уровня, такие как пероральные препараты:
- Нейромодуляторы (амитриптилин, габапентин) или трамадол, болеутоляющее.
- Блокада верхнего гортанного нерва стероидами.
- Инъекции онаботулинумтоксина А (Ботокс®) в гортань.
Иногда может помочь более комплексное лечение, такое как иглоукалывание. Если другие методы лечения не помогли и хронический кашель тяжелый, могут быть назначены средства для подавления кашля, такие как кодеин.
Профилактика
Что я могу сделать, чтобы предотвратить или облегчить симптомы хронического кашля?
Для предотвращения хронического кашля:
- Бросьте курить или не начинайте курить, так как это наиболее частая причина хронического кашля.
- Избегайте контактов со своими знакомыми, у которых может быть бронхит или пневмония.
- Ешьте фрукты и продукты, содержащие клетчатку. Исследования показывают, что сочетание клетчатки и флавоноидов, содержащихся во фруктах, может предотвратить хронический кашель.
Для облегчения симптомов хронического кашля:
- Пейте много воды (не менее восьми стаканов по 8 унций в день).
- Полощите горло теплой соленой водой, чтобы удалить слизь.
- Вдохните пар.
- По возможности избегайте вдыхания пыли, дыма или других загрязняющих веществ.
- Используйте на ночь дополнительные подушки, чтобы поддержать голову и верхнюю часть тела.
- Попробуйте леденцы от кашля.
- Попробуйте безрецептурные лекарства от кашля, содержащие гвайфенезин и / или декстрометорфан.
Жить с
Когда мне следует позвонить своему врачу по поводу хронического кашля?
Позвоните своему врачу, если вы:
- Откашливание крови или мокроты.
- Свистящее дыхание.
- Повышенная температура (температура выше 101 ° F).
- Худеем без особых усилий.
- Обильный пот в течение ночи.
Записка из клиники Кливленда
Хронический кашель — это кашель, который продолжается более восьми недель у взрослого и четырех недель у ребенка. Если кашель оказывает негативное влияние на вашу жизнь, обратитесь к врачу, чтобы выяснить причину. Поиск причины позволит вам найти лечение, чтобы вы могли снова спать, есть, двигаться и чувствовать себя хорошо.
Может ли дренаж пазухи вызвать кашель?
СИНУСОВ
Многие люди с такими проблемами задаются вопросом: «Может ли дренаж из носовых пазух вызывать кашель?».Мы здесь, чтобы помочь вам ответить.
В вашем теле постоянно происходит отток носовых пазух. Это нормально; ваши пазухи должны отводить всю слизь, которую они производят. (Ваши пазухи выделяют и отводят до литра слизи в день!) Слизь покрывает внутреннюю часть полости пазухи и улавливает инфекционные агенты, такие как бактерии, а затем она смешивается со слюной, и вы ее проглатываете. Это непрерывный автоматический процесс, и обычно вы не замечаете этого дренажа.
Но иногда это становится заметно.Когда слизь гуще, чем обычно, или вы выделяете ее в особенно большом количестве, она может выйти через ноздрю в виде насморка или вы можете почувствовать ее, когда она стекает в горло. Это называется постназальным выделением жидкости и может вызвать кашель.
Что может вызвать постназальное потливость?
Постназальное выделение жидкости может возникнуть в результате многих заболеваний 1,2 в том числе:
- грипп
- холодно
- аллергия
- искривленная «стенка» между ноздрями (называемая искривленной перегородкой)
- Инфекция носовых пазух, вызывающая синусит или воспаление носовых пазух
- Гастроэзофагеальная рефлюксная болезнь, или ГЭРБ
- беременность
Острая пища, холодный и сухой воздух, пары или дым и другие факторы также могут вызывать вытекание слизи из носовых пазух быстрее, чем обычно.
Испытывали ли вы какие-либо из следующих симптомов в течение 12 недель подряд или дольше и страдаете ли вы?
старше 18 лет?
- Боль, давление или ощущение полноты в лице
- Затрудненное дыхание через нос
- Снижение обоняния
- Дренаж мутной или окрашенной слизи
Посмотрите, являются ли мои симптомы хроническим синуситом
Когда у вас выделяется избыток слизи, и она попадает в горло, вызывая у вас ощущение, будто вам постоянно приходится откачивать слизь из горла, это постназальная жидкость.
Общие симптомы постназального подтекания
Избыток слизи в горле может вызывать неприятные симптомы, включая кашель. Слизь запускает естественный кашлевой рефлекс организма, и это называется синдромом кашля верхних дыхательных путей (UACS). Хриплый голос и боль в горле — это другие симптомы, которые могут появиться одновременно. 3
Если у вас начались выделения из носа и кашель, вам может быть полезно обратиться к врачу, в зависимости от того, насколько серьезны ваши симптомы и как долго они продолжаются.Помимо простуды, есть и другие симптомы, которые могут вызвать проблемы с ухом, носом и горлом.
Дополнительные побочные эффекты могут включать:
- першение в горле
- ушные инфекции
- Инфекция носовых пазух
Какие варианты лечения доступны при кашле, вызванном дренажом носовых пазух?
Лечение, которое назначит вам врач, будет зависеть от того, что вызывает постназальное выделение, и может включать в себя различные медицинские рекомендации, а также различные решения: 1,4
- антибиотики, если причина бактериальная инфекция.
- антигистаминные, противоотечные и другие лекарственные средства, если это необходимо.
- избегая источника любых аллергий, которые могут вызывать постназальные выделения.
- Поднимать голову во время сна и менять пищевые привычки, если у вас ГЭРБ.
Следует ли мне обратиться к врачу, если дренаж носовых пазух вызывает кашель?
Дренаж носовых пазух, сопровождающийся кашлем, очень раздражает, но может пройти сам по себе. Если этого не происходит, если он остается в течение нескольких недель, это может быть признаком постоянного состояния, требующего медицинской помощи.
Кроме того, если у вас выделяется мокрота, если вы не можете заснуть из-за симптомов, или это влияет на вашу учебу или работу, рекомендуется обратиться к врачу. Если вы заметили кровь, немедленно сообщите об этом врачу. Врач сможет выяснить точную причину появления постназальной жидкости и UACS и порекомендовать эффективное лечение.
Какое лучшее средство от дренажа носовых пазух?
Источник: Алана Биггерс, доктор медицины, магистр здравоохранения https://www.medicalnewstoday.com/articles/323569.php
Пазухи всегда стекают слизь по задней стенке глотки в желудок. Есть много проблем со здоровьем, которые могут сделать этот дренаж более заметным.
Здоровые носовые пазухи выделяют слизь, которая поддерживает влажность горла, носа и дыхательных путей.
Причины чрезмерного дренажа носовых пазух включают:
аллергию, сухой воздух, обезвоживание, инфекции носовых пазух, простуду, грипп, перемену погоды.
Человек должен попытаться:
оставаться гидратированным, использовать увлажнитель, поднимать голову на ночь
Слишком много дренажа может раздражать, а также может быть фактором риска пневмонии.
Природные средства для дренажа пазух
Если дренаж пазух вызывает раздражение, но не сильно, домашние средства обычно могут облегчить дискомфорт.
Лечение первопричин, например, путем устранения контакта с аллергенами, также может улучшить симптомы и предотвратить их повторное появление.
Следующие действия могут помочь облегчить раздражающие симптомы дренажа пазух:
Паровая терапия
Загустевшая слизь часто вызывает раздражающий дренаж пазух.Пар может разжижать слизь, облегчая ее отток и облегчая кашель, давление и затрудненное дыхание.
В некоторых аптеках и магазинах здоровья продаются небольшие отпариватели для лица и носа.
Человек может вдохнуть достаточно пара, закрыв дверь ванной и включив горячий душ.
Вода и предотвращение обезвоживания
Обезвоживание может вызвать болезненный дренаж носовых пазух.
Употребление большего количества воды и отказ от кофеина могут помочь:
Заменить жидкость, предотвратить дальнейшее обезвоживание, разжижить слизь, позволяя ей легче стекать
Холодный сухой воздух также может высушить дыхательные пути.
Орошение носа
Ирригаторы носа — это устройства, которые помогают очистить нос и пазухи. Орошение также может увлажнять носовые пазухи, нейтрализуя воздействие сухого воздуха.
Горшки Neti — одни из самых популярных типов ирригаторов. Использование одного из них может помочь ускорить выздоровление от инфекции носовых пазух.
Горшки Neti и другие ирригаторы можно купить в Интернете. Обязательно используйте дистиллированную воду, а не воду из-под крана.
Солевые аэрозоли также могут помочь и безопасны для большинства людей при длительном использовании.
Увлажнители
В холодную погоду или в сухой климат пазухи легко высыхают, а это может вызвать боль и заложенность носа.
Увлажнители сохраняют воздух влажным и уменьшают воздействие холода и сухого воздуха. Может помочь увлажнитель воздуха в спальне на ночь.
Также может помочь добавление нескольких капель масла перечной мяты или эвкалипта в воду в увлажнителе.
Увлажнители можно приобрести в Интернете.
Поднятие головы
Сон с поднятой головой может способствовать оттоку слизи и предотвратить скопление.
Симптомы кислотного рефлюкса могут быть аналогичны симптомам дренажа носовых пазух. Людям с кислотным рефлюксом также полезно спать на дополнительных подушках.
Лечение дренажа пазух
Врач может назначить противоотечные или антигистаминные препараты.
Лекарства, которые могут уменьшить дискомфорт, связанный с дренажом носовых пазух, включают:
противоотечные средства, которые помогают разжижать слизь, чтобы она могла легче стекать
антигистаминные препараты, когда аллергия вызывает симптомы дренажа.
Назальные деконгестанты могут предложить временное облегчение, но они могут вызвать привыкание, поэтому перед их применением проконсультируйтесь с врачом. Некоторые противоотечные средства содержат псевдоэфедрин.
Лечение первопричины
Правильное лечение симптомов дренажа носовых пазух зависит от причины, которой часто является простуда. Простуда — это вирусная инфекция, которая проходит сама по себе, и антибиотики здесь не помогут.
Если грипп вызывает дискомфортный дренаж, противовирусные препараты могут ускорить заживление.Однако эти лекарства работают только в том случае, если человек принимает их в течение нескольких дней после обнаружения симптомов.
Противовирусные препараты от гриппа можно приобрести только по рецепту, поэтому человеку следует обратиться к врачу, как только он заметит симптомы гриппа.
Если бактериальная инфекция носовых пазух вызывает симптомы дренирования носовых пазух, антибиотики могут помочь избавиться от инфекции.
Если причина аллергической реакции, человек должен пройти тестирование на аллергию и получить диагноз. Некоторые лекарства, отпускаемые по рецепту, могут помочь.
Хронический синусит также может вызывать дискомфортный дренаж носовых пазух. Могут помочь антибиотики и кортикостероиды, но человеку может потребоваться операция, если синусит вызвал закупорку.
Причины и профилактика дренажа пазух
Дренаж пазух — естественный процесс, поэтому человек не может предотвратить его. Пазухи стекают по задней стенке глотки в желудок. Каждый раз, когда человек глотает, он проглатывает немного слизи.
Симптомы возникают, когда имеется чрезмерное количество слизи, и она необычно густая.
Общие причины избыточного дренажа носовых пазух включают:
инфекции, в том числе грипп или простуду, аллергии, сухой воздух, обезвоживание, лекарства, которые могут сгущать слизь
Кроме того, травма может повлиять на способность пазух отводить должным образом или производить достаточно слизи.
Чтобы снизить риск развития дискомфортного дренажа носовых пазух:
делайте прививку от гриппа каждый год, часто мойте руки, пейте много воды, особенно во время перемены погоды или времени года, попробуйте промыть нос солевым раствором, чтобы очистить носовые пазухи и держите их увлажненными, избегайте аллергенов, спросите врача, могут ли какие-либо текущие лекарства сгущать слизь, держите увлажнитель в спальне на ночь
Особенно важно часто мыть руки во время сезона простуды и гриппа, а также после того, как подошли близко контакт с другими.
Когда обращаться к врачу
Врач должен осмотреть младенцев с затрудненным дыханием.
Когда дренаж носовых пазух становится неудобным и длится дольше недели, у человека может быть инфекция или другая проблема, требующая лечения.
Также человек должен обратиться к врачу, если у него:
лихорадка, сильная боль и давление в носовых пазухах, затрудненное дыхание, что может указывать на пневмонию у человека с ослабленной иммунной системой, любые симптомы инфекции носовых пазух у младенца. моложе 3 месяцев, заложенность носа или затрудненное дыхание.
Незначительный дискомфорт от дренажа носовых пазух обычно не указывает на серьезную проблему со здоровьем.
Обзор и вынос
Когда холод, сезонные изменения или сухой воздух вызывают дискомфортный дренаж носовых пазух, симптомы обычно проходят сами по себе.
Инфекция носовых пазух, аллергия или травма могут вызвать симптомы, которые длятся намного дольше. Если домашнее лечение не помогает, обратитесь к врачу, даже если симптомы незначительны.
Симптомы дренажа носовых пазух обычно удается лечить в домашних условиях.Любой, кто страдает длительным или повторяющимся дискомфортом от дренажа носовых пазух, должен поговорить с врачом о возможных причинах. Медицинское лечение часто помогает избавиться от симптомов более эффективно, чем домашние средства.
Источник: Алана Биггерс, доктор медицины, магистр здравоохранения https://www.medicalnewstoday.com/articles/323569.php
Постназальное потливость | MUSC Health
Железы в носу и горле обычно производят 1-2 литра слизи каждый день. Эта слизь увлажняет слизистую носа и носовых пазух, увлажняет воздух, задерживает вдыхаемые частицы и помогает бороться с инфекциями.Обычно эта слизь бессознательно проглатывается много раз в течение дня. Когда слизь становится густой или чрезмерной по объему, это может вызвать ощущение постназального подтекания. Постназальный дренаж часто может привести к кашлю, боли в горле, частому откашливанию и ощущению комка в горле.
Избыток жидких прозрачных выделений может быть вызван вирусными инфекциями, аллергией, острой пищей, перепадами температуры, беременностью и некоторыми лекарствами (противозачаточные таблетки, лекарства от кровяного давления).Повышенная густая секреция может возникать из-за низкой влажности зимой, уменьшения потребления жидкости (обезвоживания), бактериальных инфекций носовых пазух или приема некоторых лекарств (антигистаминных препаратов). Проблемы с глотанием или кислотный рефлюкс могут вызывать у пациентов похожие симптомы дренажа из носа / горла или мокроты.
Правильный диагноз основной проблемы важен для правильного лечения пациента с постназальным капельницей. Лечение вирусных инфекций, аллергии и синусита обсуждается в других разделах.Кислотный рефлюкс лечится безрецептурными или отпускаемыми по рецепту лекарствами, в зависимости от тяжести симптомов. Другие причины встречаются реже и должны быть тщательно обследованы ЛОР-специалистом.
Ларингофарингеальный рефлюкс (LPR)
Что такое LPR?
LPR похож на гастроэзофагеальную рефлюксную болезнь или ГЭРБ. Это происходит, когда нижний сфинктер пищевода (LED) не закрывается должным образом, и содержимое желудка может просачиваться обратно или возвращаться в пищевод, а затем в голосовой аппарат и, возможно, в заднюю часть носа и полость пазух.Когда рефлюксная желудочная кислота контактирует со слизистой оболочкой пищевода, это вызывает ощущение жжения в груди или горле, которое мы называем изжогой или кислотным расстройством желудка. Когда содержимое желудка раздражает голосовой аппарат и заднюю стенку глотки / носа, симптомы реже проявляются изжогой и чаще проявляются в виде закапывания из носа, прочистки горла, кашля и комка в горле.
Что вызывает LPR?
Пищевые привычки, диета и ожирение — все это способствует развитию ГЭРБ.Обильный прием пищи и полежать после еды могут вызвать симптомы рефлюкса. Многие продукты являются кислыми или содержат раздражающие вещества, которые увеличивают производство кислоты в желудке. Ожирение и беременность также способствуют развитию симптомов LPR / GERD, потому что дополнительный вес оказывает повышенное давление на мышцы сфинктера, пытаясь удержать пищу в желудке. Плотно прилегающая одежда может оказывать давление в брюшной полости так же, как и чрезмерная масса тела, и поэтому может вызывать симптомы рефлюкса.
Каковы симптомы LPR / GERD?
Классический симптом ГЭРБ — изжога. Многие люди имеют LPR без какой-либо связанной с ними изжоги, и вместо этого они испытывают боль в груди, охриплость голоса, затрудненное глотание, чрезмерное выделение слизи, прочищение горла, ощущение комка в горле, боль в горле, приступы удушья, хрипы, постназальные выделения, сухой кашель. , или неприятный запах изо рта.
Как лечить LPR / GERD?
Изменения образа жизни:
- Избегайте кислых продуктов или продуктов, содержащих раздражающие вещества, которые увеличивают производство кислоты в желудке.Продукты, которые, как известно, вызывают рефлюкс, включают: жирную пищу, острую пищу, кофе, чай, газированные напитки и другие напитки с кофеином, алкоголь, шоколад, орехи, цитрусовые и соки, мятные конфеты, капли от кашля, освежители дыхания, жевательную резинку, леденцы, леденцы и т. Д. и немного жидкости для полоскания рта.
- Несколько небольших приемов пищи в течение дня предпочтительнее, чем меньшее количество больших приемов пищи. Меньше еды в желудке за один раз приведет к меньшему рефлюксу.
- Старайтесь ничего не есть за 3 часа до сна, потому что рефлюкс часто усиливается, когда мы ложимся.
- Снижение веса часто приводит к значительному уменьшению симптомов рефлюкса. Избегайте тесной одежды.
Поднятие изголовья кровати также может помочь противодействовать потере гравитации, возникающей в положении лежа.
Лекарство:
Ваш врач может также порекомендовать лекарства, которые вы можете купить без рецепта, или выписать вам рецепт на лекарства. Эти лекарства могут помочь нейтрализовать кислоту в желудке, остановить выработку кислоты или помочь мышцам, опорожняющим желудок.Лекарства действуют по-разному, и их комбинация может помочь лучше контролировать симптомы. Ваш врач — лучший источник информации о том, как принимать эти лекарства.
Как вы диагностируете LPR / GERD?
LPR / ГЭРБ можно диагностировать, внимательно выслушав симптомы, о которых сообщает пациент, а также тщательно обследовав голову и шею. Существует также ряд диагностических тестов, помогающих установить и контролировать диагноз LPR / GERD:
- Мониторинг pH: в пищевод вводится небольшая трубка, которая остается там на 24 часа.Пока вы занимаетесь своей обычной деятельностью, он измеряет, когда и сколько кислоты поступает в пищевод. Манометрию также можно выполнять с помощью того же датчика. Это обнаруживает изменения давления и является более чувствительным методом, чем измерение только pH.
- Барий для проглатывания: вы выпиваете раствор, а затем делают несколько рентгеновских снимков, чтобы выявить такие аномалии, как грыжа пищеводного отверстия диафрагмы или сужение пищевода.
- Верхняя эндоскопия: врач спрыснет вам горло, чтобы онемел, а затем проведет по тонкой гибкой трубке, называемой эндоскопом.Крошечная камера в эндоскопе позволяет врачу видеть пищевод и искать аномалии.
- Носовая эндоскопия: Многие ЛОР-врачи применяют местное назальное противозастойное и обезболивающее средство на слизистую оболочку носа с помощью назального спрея перед эндоскопией. Часто обследование можно пройти вообще без каких-либо специальных лекарств. Чтобы заглядывать за углы, можно использовать жесткий или гибкий прицел — как детский игрушечный перископ. Носовая эндоскопия обеспечивает подробный осмотр полости носа, носовых пазух и голосового аппарата.
Как избавиться от мокроты
Мокрота в горле похожа на бугер в глазу: вы действительно не знаете, как она туда попала, но удалить ее — довольно мерзко.
Хотя мы отложим наши разоблачения на следующий день, оказалось, что мокрота действительно служит полезной цели: густое, липкое вещество, состоящее в основном из воды, соли и антител, предназначено для улавливания и уничтожения бактерий и другие нежелательные микроорганизмы из носа и горла, говорит Бретт Комер, М.D., доцент отделения ринологии, хирургии носовых пазух и аллергии Медицинского колледжа Университета Кентукки.
Даже когда вы чувствуете себя хорошо, ваше тело естественным образом вырабатывает около литра мокроты каждый день. Без этого, говорит доктор Комер, микробы и раздражители в воздухе легко проникли бы в ваши легкие через дыхательные пути.
И когда вы больны или страдаете аллергией, ваше тело наращивает выработку мокроты, чтобы избавиться от вредных насекомых, о которых, как он знает, присутствует, — говорит доктор.Comer.
Итак, вот главный вопрос: вы плюете или глотаете мокроту?
Даже несмотря на то, что он может иметь неприятный вкус, «нет ничего плохого в том, чтобы его проглотить», — говорит доктор Комер. Фактически, это, вероятно, то, что ваше тело ожидает от вас, поэтому мокрота естественным образом стекает в заднюю часть горла.
Если вы выберете путь глотания, желудочные кислоты и пищеварительная система просто уничтожат мокроту и любые вредные вещества, которые она могла попасть в ловушку, — говорит доктор.Comer.
Альтернативой, конечно же, является ловушка.
Делайте это правильно: закройте рот и втяните воздух через нос, — советует доктор Комер. Ваша цель — использовать нос, чтобы втягивать излишки мокроты в горло, где мышцы языка и горла могут с ними справиться.
Связано: Проект «Лучший мужчина» — 2476 советов и методов, которые сохранят ваше здоровье на всю жизнь
«Просто убедитесь, что вы ничего не жуете, когда попробуете это, иначе вы можете засосать пищу в дыхательное горло», — предупреждает д-р.Comer. «Это может потребовать операции».
Сформируйте U-образную форму языком, выталкивая воздух и слюну вперед, используя мышцы задней стенки горла. Когда мокрота окажется во рту, слейте ее в раковину.
Как только он выйдет, взгляните на мусор. Цвет может дать важную информацию о вашем здоровье:
Если у вас желто-зеленая мокрота, вероятно, у вас вирусная инфекция. Этот оттенок вызван ферментом, вырабатываемым белыми кровяными тельцами, которые борются с инфекцией.
Если густая мокрота сохраняется более недели, это может указывать на то, что вирусная инфекция переросла в бактериальную, говорит Эрин К. О’Брайен, доктор медицины, ринолог из клиники Майо в Рочестере. Обратитесь к врачу для диагностики и лечения.
Если мокрота чистая, вероятно, у вас аллергия. Аллергия заставляет ваши слизистые оболочки производить гистамины, которые заставляют ваши клетки производить еще больше мокроты. Прием антигистаминов поможет остановить избыточную выработку жидкости.
Связано: Как ваши аллергии развивались за эти годы и когда они появятся в следующий
Если ваша мокрота красная (кровавая), скорее всего, это вызвано сухим воздухом. Усильте источники влаги: используйте солевой назальный спрей или попробуйте использовать увлажнитель воздуха в спальне.
Но если вы все время видите кровь — особенно если вы курите или сильно пьете — это может быть признаком более серьезной проблемы, включая рак, — говорит доктор Комер. Обратитесь к врачу, стат.
Дополнительный отчет Эмили Митчелл
Маркхэм Хайд
Маркхэм Хайд — опытный репортер и писатель, работающий в сфере здравоохранения, работал с такими агентствами, как TIME, Men’s Health и Everyday Health, и получил награды за репортаж от Общества профессиональных журналистов, а также штата Мэриленд, Делавэр и округ Колумбия.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Коронавирус (COVID-19): долгосрочные последствия (длительный COVID)
Хотя большинство людей быстро выздоравливают от коронавируса (COVID-19), у некоторых людей симптомы могут сохраняться. Это может длиться несколько недель или дольше. Это получило название длительного COVID.
Эти симптомы не ограничиваются людьми, которые серьезно заболели или были госпитализированы, когда впервые заразились вирусом.
Поскольку это новое состояние, наше понимание постоянно развивается. Могут быть разные симптомы, которые часто накладываются друг на друга. Они могут измениться со временем и повлиять на любую часть тела.
Чего ожидать
Шотландская межвузовская сеть рекомендаций (SIGN) выпустила буклет для людей, перенесших коронавирус и имеющих постоянные признаки и симптомы. Это объясняет:
- Общие симптомы длительного COVID
- как вы оцениваете наличие новых или продолжающихся симптомов после заражения коронавирусом
- тесты, которые могут быть частью вашей оценки
- как будет планироваться ваша помощь
- , кто будет заниматься вашим лечением
- чем можно помочь
- , где вы можете найти дополнительную информацию о своем восстановлении
Прочитать длинную брошюру SIGN для пациентов с COVID
Ваше рекавери
Восстановление после коронавируса может занять время.Продолжительность будет варьироваться от человека к человеку. Важно не сравнивать себя с другими. Симптомы также могут различаться, поэтому не все страдают одинаково.
Для улучшения физического и психического здоровья важны вы:
- слушай свое тело
- отдать приоритет сна
- правильно питаться
- баланс активности и отдыха
Усталость
Во время выздоровления от любого заболевания, в том числе от коронавируса, вы можете испытывать усталость.Усталость влияет на то, что вы можете делать.
Вы используете энергию для концентрации, внимания, решения проблем, разговора и принятия решений. Усталость означает, что у вас меньше физической, умственной и эмоциональной энергии для выполнения этих повседневных действий.
Есть способы помочь вам справиться с усталостью.
Планируйте свой день
Постарайтесь разбить свой день на мелкие части и для начала поставьте простые цели. Отдыхайте между занятиями и делайте только то, что чувствуете в состоянии делать.
Вы можете вести дневник активности, в который записывать каждое выполненное действие.Это позволяет вам отслеживать свой уровень энергии и избегать действий, которые вызывают неудачи.
Не забудьте включить умственные и эмоциональные занятия в свой дневник активности. Это поможет вам заранее спланировать и расставить приоритеты в том, что для вас важно.
Шагай самостоятельно
Постарайтесь не делать много дел в один день, а в следующие несколько дней ничего не делать. Вместо этого подберите себе темп и распределите то, что вы делаете в течение недели. Уровень вашей энергии может быть разным в разные дни — это нормально.
Если вы чувствуете себя более усталым и нездоровым, когда пытаетесь увеличить свою активность, не увеличивайте ее. Вместо этого работайте над тем, что вы можете делать, не увеличивая при этом усталости. Если это продолжается в долгосрочной перспективе, обратитесь за советом к своему терапевту.
Двигайтесь вокруг
Важно не сидеть в одном положении слишком долго. Вставайте каждый час, чтобы размяться или выпить стакан воды.
Не забудьте использовать любые необходимые вам вспомогательные средства для ходьбы.
Дополнительная информация об усталости
Одышка
После болезни вы можете обнаружить, что у вас проблемы с дыханием, и вам станет легче дышать.Это называется одышкой. Это может произойти, если у вас есть коронавирус, даже если вам не нужно было лежать в больнице.
Это может быть пугающее ощущение, но есть несколько способов уменьшить одышку.
Положение для облегчения одышки
Использование другого положения позволит вашим дыхательным мышцам работать лучше и поможет вам меньше чувствовать одышку. Вы можете найти одну позицию, которая лучше всего подходит для вас. Чувство паники часто усугубляет одышку.Так что попытка расслабиться в предпочитаемой вами позе также поможет.
Лежание на животе (лежа на животе) может помочь уменьшить одышку, если вы выздоравливаете от коронавируса. Добавление подушек под грудь или таз может сделать это положение более удобным. Используйте это положение только в том случае, если вы чувствуете себя комфортно и помогает вашему дыханию.
Методы уменьшения одышки
Контроль дыхания
- Сядьте в расслабленное положение на стуле, хорошо поддерживая спину.
- Положите одну руку на живот.
- Медленно сделайте глубокий вдох через нос.
- На вдохе позвольте животу приподняться.
- На медленном выдохе почувствуйте, как расслабляется живот.
Это может потребовать некоторой практики, но может быть очень полезно для уменьшения одышки.
Дыхание через сжатую губу
Это может быть полезно для контроля одышки, когда вы ходите или ведете активный образ жизни.
Сделайте вдох через нос.Мягко выдохните через рот, сжав губы, как если бы вы насвистывали или задували свечу. Старайтесь выдыхать дольше, чем вдыхаете.
Удар на ходу
Сделайте вдох перед тем, как начать двигаться, затем выдохните, когда вы делаете большое усилие, например, наклоняетесь, поднимаете что-то тяжелое или поднимаетесь по лестнице.
Если вы обнаружите, что одышка не улучшается, обратитесь к терапевту.
Дополнительная информация о одышке
Кашляет
Кашель — это способ организма защитить наши легкие и избавиться от вещей, которые их раздражают.Это нормальная и важная функция.
Некоторые вирусные инфекции могут вызывать у нас сухой кашель из-за раздражения легких. Это должно постепенно исчезнуть по мере вашего выздоровления. Неясно, как долго после коронавируса у вас может быть кашель, и иногда это может расстраивать.
Сухой кашель — один из наиболее распространенных симптомов коронавируса, но у некоторых людей может быть кашель с мокротой (густой слизью).
Сдержать кашель бывает сложно, но есть несколько способов помочь.
Способы избавиться от сухого кашля
Поддерживайте водный баланс, выпивая воду небольшими глотками в течение дня. Если вы чувствуете, что начинаете кашлять, сделайте небольшие глотки жидкости. Вам может понадобиться всего несколько глотков или много, чтобы контролировать кашель. Это успокоит горло. Также может помочь сосание сладкого.
Если рядом нет напитка, попробуйте несколько раз проглотить, если у вас кашель. Это может работать так же, как пить воду.
Чтобы успокоить горло, можно выпить теплый напиток, например мед с лимоном.
Если у вас насморк, при необходимости высморкайтесь. Постарайтесь не принюхиваться.
Если вы кашляете, когда ложитесь спать, попробуйте принять положение, описанное выше, чтобы облегчить дыхание.
Избегайте вещей, которые вызывают кашель, например:
- курение
- дымная атмосфера
- освежители воздуха
- Свечи с сильным запахом
- сильные духи или дезодоранты
Способы купирования кашля мокротой
Если при кашле выделяется мокрота (слизь, мокрота), вам следует:
- оставаться гидратированным
- вдыхать пар
- Попытайтесь лечь на любую сторону как можно ровнее, чтобы помочь слить мокроту
- попробуйте двигаться, чтобы помочь отвести мокроту
- попробуйте описанную выше технику контроля дыхания, если вы переместитесь в место с другой температурой
- попробуйте вдохнуть через нос — дыхание через рот может вызвать более сильный кашель
Если кашель не проходит, обратитесь за советом к своему терапевту.
Прочтите дополнительную информацию о кашле
Боль
Есть способы справиться с болью, которую вы можете испытать после коронавируса. Например, вы можете:
- Спланируйте то, что вам нужно делать каждый день, чтобы справляться со своей болью
- шагайте в ногу — если ваша боль мешает вам выполнить задание, вы можете повторить попытку позже
- попробуйте расслабиться — это может быть сложно, но найти что-то расслабляющее вы уменьшите стресс от боли
- регулярно занимайтесь приятными физическими упражнениями — даже небольшое количество, например прогулка, улучшит ваше самочувствие и укрепит ваши мышцы и суставы
- Принять прописанное обезболивающее в соответствии с инструкциями
- поговорить с другими — например, с семьей и друзьями — о боли, которую вы испытываете, и о том, почему вам, возможно, нужно действовать по-другому в данный момент
- делайте то, что вам нравится — это помогает вам чувствовать себя хорошо и может уменьшить боль
Дополнительная информация о боли
Есть много организаций, которые предоставляют ресурсы и информацию для людей, страдающих от боли.
Проблемы со сном
Во время любой болезни принято больше спать, поскольку организм борется с инфекцией. Во время выздоровления также часто возникают нарушения режима сна. Вам может быть трудно вернуться к привычному распорядку дня.
Вы можете помочь вернуться к лучшему режиму сна:
- с комфортной температурой в спальне
- Убедитесь, что в вашей спальне темно — могут помочь затемненные жалюзи
- найти время, чтобы расслабиться вечером
- подготовка ко сну в одно и то же время каждую ночь
- Избегайте экранов, таких как телефоны или ноутбуки, по крайней мере за 2 часа перед сном
- пытается вставать примерно в одно и то же время каждый день
- Избегайте напитков с кофеином, таких как чай и кофе, перед сном
- пытается не перекусить и не перекусить поздно вечером
- Выделите время в течение дня, чтобы записать все, что у вас есть
- Обсуждение своих забот с семьей и друзьями, если вы чувствуете себя в состоянии
- ведение «дневника сна», чтобы помочь вам определить, что помогает, а что не помогает вам хорошо выспаться ночью
Если вы не можете заснуть в течение получаса после отхода ко сну, встаньте и расслабьтесь в другой комнате, пока снова не почувствуете усталость.
Если вы чувствуете себя очень усталым в течение дня и изо всех сил пытаетесь бодрствовать, 30-минутный «энергетический сон» может помочь. Это не должно влиять на ваш сон ночью, если еще не поздно.
Прочтите дополнительную информацию о проблемах со сном и бессоннице
Плохое настроение и депрессия
Плохое самочувствие может сказаться на вашем психическом здоровье.
Обратитесь к семье и друзьям и поговорите с ними по телефону, если вы не можете встретиться с ними лицом к лицу.
Если вы чувствуете, что вам нужна дополнительная помощь с психическим здоровьем, вы можете:
Беспокойство
Каждый человек в какой-то момент своей жизни испытывает беспокойство. Это нормальная реакция, когда мы в опасности или находимся под угрозой. Беспокойство может начаться, когда мы не чувствуем себя контролирующими. Стрессовое событие, такое как коронавирус или пребывание в больнице, может вызвать беспокойство.
Вы можете беспокоиться, что это повторится снова, и это может заставить вас беспокоиться о будущем. Это нормальная реакция.
Симптомы тревоги
Беспокойство влияет на людей по-разному. У вас может быть:
- Проблемы со сном
- сложность концентрации
- Сложность запоминания
- перепады настроения
- воспоминания
- больше одышки
- быстрое поверхностное дыхание
- затруднение дыхания
Прочтите дополнительную информацию о тревоге
Возвращение на работу
Долгосрочные последствия коронавируса у всех разные.Ваше возвращение к работе будет зависеть от:
- как вы себя чувствуете
- тип вашей работы
- уровень гибкости, предлагаемый вашим работодателем
Важно, чтобы вы работали со своим работодателем, чтобы управлять своим возвращением на работу. Некоторым людям потребуется поэтапное возвращение к работе после выздоровления от коронавируса. Поэтапный возврат означает, что вы постепенно увеличиваете часы и дни на работе.
Если возможно, проконсультируйтесь в своем отделе гигиены труда.Или поговорите со своим непосредственным руководителем.
Если вы работаете не по найму, постарайтесь установить темп, особенно если вы устали. Постарайтесь не возвращаться к работе слишком быстро после болезни.
Когда вы вернетесь на работу, вы можете почувствовать себя более уставшим. Это нормально. В это время важно постараться успокоить себя как на работе, так и дома.
Дополнительная информация о возвращении на работу
Другая информация
Chest Heart & Stroke Scotland’s Advice Line Медсестры предоставляют конфиденциальные советы, поддержку и информацию, чтобы помочь людям, давно страдающим COVID, или членам их семей.
Для связи с медсестрами Консультационной службы:
.


 Если не предпринимать мер, то возникают осложнения и хронические формы болезни;
Если не предпринимать мер, то возникают осложнения и хронические формы болезни; Кашель по утрам также указывает на гнойные процессы в легких или бронхах.
Кашель по утрам также указывает на гнойные процессы в легких или бронхах.