Затмение в легких на рентгене: о чем свидетельмтсвуют изменения
Флюорография – метод рентгенологического исследования, что предполагает фотографирование изображения объекта с экрана Затемнение в легких на флюорографии — что это? Такой вопрос задают многие люди, у которых флюорографический снимок неоднозначен.
Затмение может одновременно говорить о многом или вообще ни о чем, поэтому если рентгенолог выдал такой вывод, нервничать не стоит – потому что, таким пациентам назначают до-обследование. Затемнение на флюорографии может оказаться как признаком патологии, так и простым дефектом на снимке.
Причины появления затмений
Флюорографический снимок рекомендуют делать один раз в год (см. Как часто можно делать флюорографию: особенности обследования). Выявление черного пятна на флюорографии дает возможность выявить опасные заболевания и своевременно назначить лечение.
Затемнение в легких может быть из-за: пневмонии, бронхита, туберкулеза, опухолей, рака, травм, попадание посторонних предметов, абсцессов, скопление жидкости и продолжительного курения.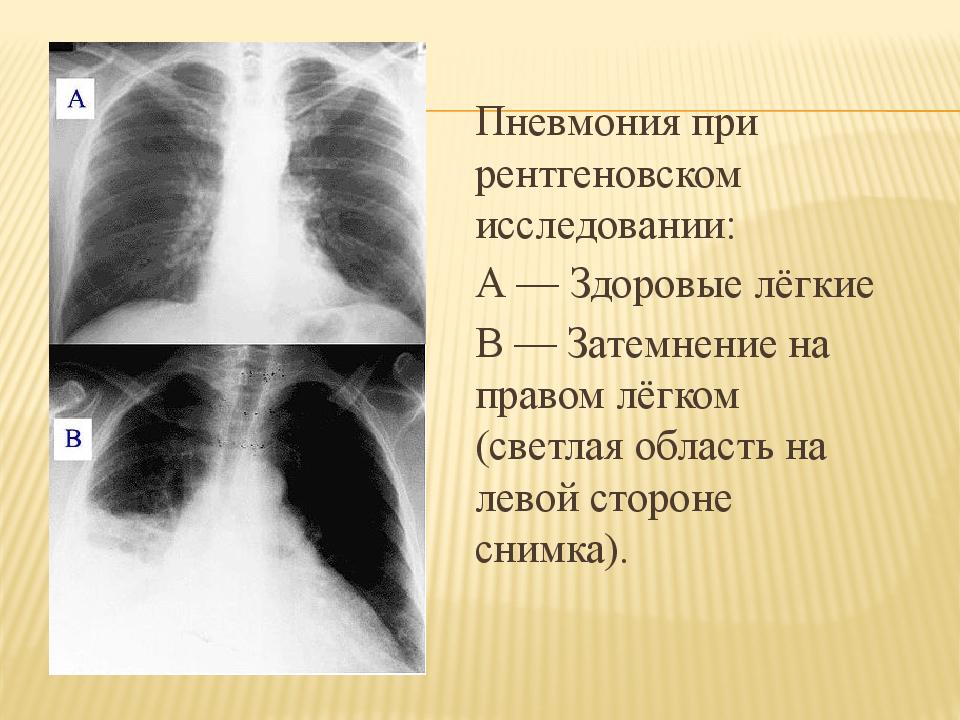 В медицине это самые частые причины появления затмений.
В медицине это самые частые причины появления затмений.
Цифровые коды, используемые при оценке флюорограммы
| Код | Расшифровка |
| 1 | Тень в виде кольца |
| 2 | Затемнение в проекции легких |
| 3 | Очаговые тени в проекции легких |
| 4 | Расширение тени средостения |
| 5 | Плевральные выпоты |
| 6 | Фиброзное изменение ткани легкого (распространенное) |
| 7 | Фиброзное изменение ткани легкого (ограниченное) |
| 8 | Повышение прозрачности легочной ткани |
| 9 | Изменение плевры (распространенное) |
| 10 | Изменение плевры (ограниченное) |
| 11 | Петрификаты в легочной ткани большие, многочисленные (больше пяти) |
| 12 | Петрификаты в корнях легких большие, многочисленные (больше пяти) |
| 13 | Петрификаты в легочной ткани маленькие, многочисленные (больше пяти) |
| 14 | Петрификаты в корнях легких маленькие, многочисленные (больше пяти) |
| 15 | Петрификаты в легочной ткани большие (единственный) |
| 16 | Петрификаты в корнях легкого большие (единственный) |
| 17 | Петрификаты в легочной ткани маленькие (единственный) |
| 18 | Петрификаты в корнях легкого маленькие (единственный) |
| 19 | Изменение диафрагмы, не связанное с патологией плевры |
| 20 | Состояние после операции на легком |
| 21 | Изменение скелета грудной клетки |
| 22 | Инородное тело |
| 23 | Сердечно-сосудистая болезнь |
| 24 | Другое |
| 25 | Норма |
| 26 | Брак |
Затемнение на снимке — не обязательно патология
Затемнение на снимке — это не обязательно онкология или туберкулез, хотя его это конечно может говорить и о серьезной патологии.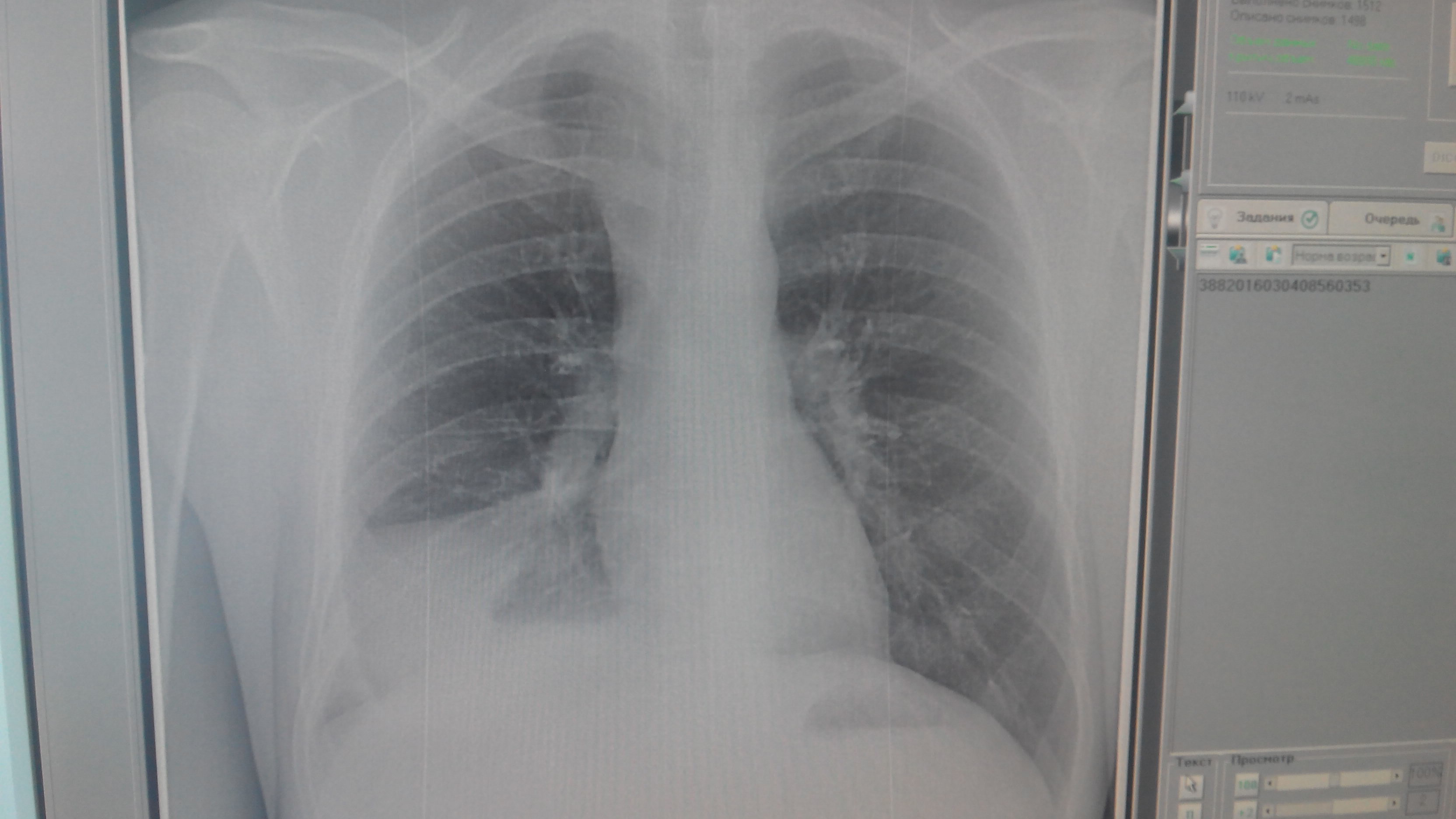 Кроме того, затмение может появиться на снимке при длительном курении сигарет (см. Что показывает флюорография легких курильщика: видны ли изменения?).
Кроме того, затмение может появиться на снимке при длительном курении сигарет (см. Что показывает флюорография легких курильщика: видны ли изменения?).
Отсюда, трудно сразу определить, что может означать затемнение в правом или левом легком на флюорографии. Может быть, туда попал инородный предмет?
Такое часто бывает с любопытными детьми. Отметим, что типы затмений не связаны непосредственно с патологиями, и по форме пятна установить сразу проблему нельзя.
Здоровые легкие человека рентген
Темное пятно на легком на флюорографии разделяют числу и по размерам. Одиночные пятна указывают на опухоли они могут быть злокачественными и доброкачественными.
Если на затемнение в легких на флюорографии не одно, то тогда это указывает о наличии нескольких патологий. Также важно расположение пятен.
Так, если на затемнение в легких на флюорографии видно поражение верхушки органа, то это может говорить о туберкулезе, но доктор должен назначить, кроме анализов, повторный снимок.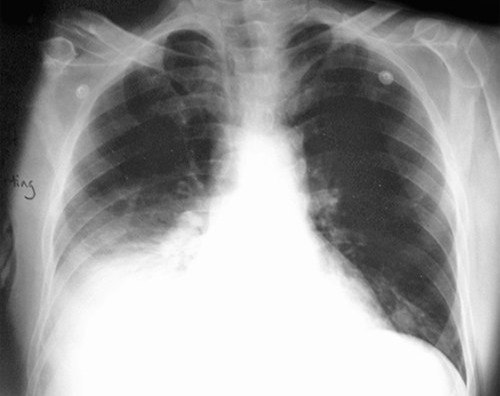
Расшифровка снимка флюорографии
При наличии затемнений, врач выписывает предполагаемый диагноз.
Усиление сосудистого рисунка
Обычно усиление сосудистого рисунка вызвано тенью легочных артерий или вен. Его повышенное появление бывает признаком бронхита, начальной стадии рака или пневмонии. Также, это может говорить на недостатках в работе в сердечно-сосудистой системы.
Уплотнение и расширение корней
Уплотнение и расширение корней характерны при: пневмонии, бронхите и прочих, хронических и воспалительных патологий.
Плевральный синус
Плевральный синус – это полость, которая образуется плевральными складками. Синус свободен при нормальных легких, и, наоборот, запаянный при легочной патологии.
Фиброзная ткань
Наличие фиброзной ткани — говорит о том, что пациент уже переносил пневмонию.
Спайки
Наличие спаек говорит о том, что в прошлом у человека было воспаление плевры.
Кальцинаты
Безопасные плотные круглые тени.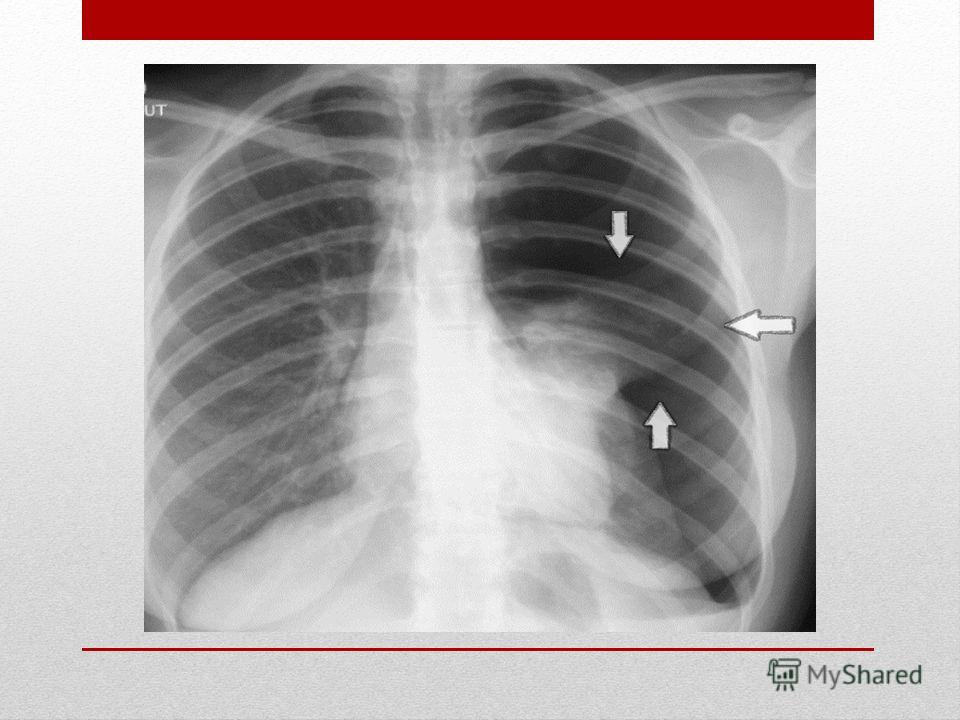 Говорят о том, что у человека был контакт с заболевшим: туберкулезом или воспалением легких.
Говорят о том, что у человека был контакт с заболевшим: туберкулезом или воспалением легких.
Другими словами, что в легкие попала инфекция, но она локализовалась и не развивается, и изолировалась отложениями солей кальция.
Белое — это кальцинаты в легких (фокусный рисунок)
Изменения диафрагмы
Изменения диафрагмы указывает на аномалию ее листков. Обычно это патология развивается из-за плохой генетики, деформации спайками, избыточного веса, прошлых болезней.
Очаговые тени
Очаговые тени – это темные пятна размером приблизительно 1 сантиметра. Может говорить о том, что это первый признак пневмонии или туберкулезной болезни.
Смещение тени средостения
Средостение — это место между легкими и другими органами. Расширение говорит о повышенном давлении, увеличении размеров сердца, миокардите или ХСН.
Виды затемнений
Затемнение при пневмонии
Пневмония обусловлена синегнойной палочкой характеризуется острым началом, тяжелым общим состоянием, высокой температурой тела, одышкой, цианозом, тахикардией, признаками интоксикации, очаговым притуплением перкуторного звука, крепитацией, наличием хрипов. Пневмония может осложниться плевритом.
Пневмония может осложниться плевритом.
На флюорографии органов грудной клетки обнаруживают очаговые поражения (очаги воспалительной инфильтрации), в случае абсцедирования — находят полости с горизонтальным уровнем, а при наличии экссудативного плеврита — интенсивное гомогенное затемнение. Из мокроты, содержимого плевральной полости, выделений из ран высевают синегнойную палочку.
Затемнение при парагонимозе
Начальная стадия парагонимоза протекает как острое аллергическое заболевание. Обнаруживают изменения в легких ( «летучие» инфильтраты, пневмонии, плевриты).
Довольно часто наблюдается аллергический миокардит, менингоэнцефалит. В основном начальная стадия заболевания протекает бессимптомно. С переходом в подострую, а затем в хроническую стадию преобладают изменения в легких: боль в груди, кашель с выделением мокроты, выпот в плевральной полости, лихорадка.
Позже развиваются фиброзные изменения в легких, на флюорограмме выявляют очаги с характерными радиарными затемнениями и светлыми вакуолями в центре, участки инфильтрации в легочной ткани, кальцификации, иногда — диффузный пневмосклероз.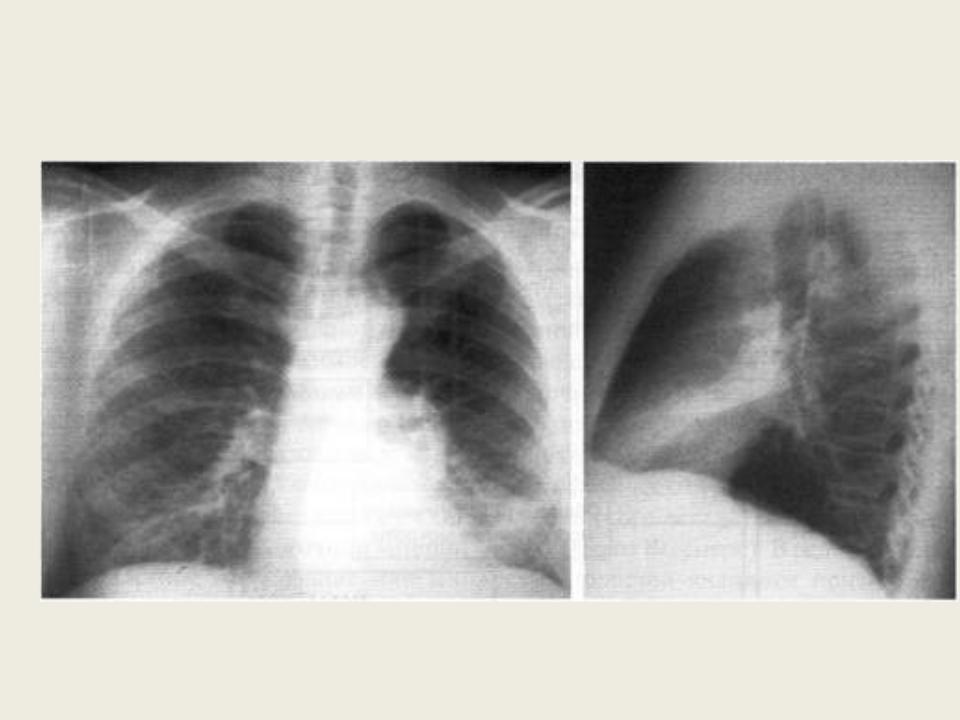
Затемнение при кандидозе
При легком течении заболевания, кандиоз напоминает клиническую картину бронхита. На рентгенограмме обнаруживают усиление бронхосудинного рисунка. В поздние сроки и при тяжелом течении кандидоз легких проявляется очаговой или лобарной пневмонией, возможны неустойчивые «летучие» инфильтраты.
На флюорографии будет иметь место пятнистое затмение, что значит небольшие пневмонические очаги, ателектазы. Иногда возникают милиарные затенения («снежные хлопья»). Кандидозная пневмония может осложняться плевритом.
Затемнение при диффузном пневмосклерозе
Особенности клинического течения диффузного пневмосклероза.
Жалобы больных кашель с выделением мокроты (в результате сопутствующего бронхита), одышку, которая сначала возникает при физической нагрузке, позже в состоянии покоя и наконец становится постоянной, общую слабость, иногда в случае активизации воспалительного процесса появляется лихорадка. При осмотре выявляют цианоз (в результате гиповентиляции альвеол), набухание шейных вен, одышку (симптомы легочно-сердечной недостаточности).
Грудная клетка может быть уплотненной, однако чаще наличии патологической воздушности определяют расширенные межреберные промежутки — эмфизематозная форма ГК. Дыхательная экскурсия легких и подвижность нижнего легочного края ограничена. При перкуссии, в результате сопутствующей эмфиземы легких, выявляется коробочный звук.
При аускультации легких выслушивается жесткое, иногда ослабленное, везикулярное дыхание (при эмфиземе), сухие и влажные хрипы. С помощью рентгеновского исследования определяют повышенную прозрачность периферических легочных полей в сочетании с тяжестостью, очаговое затемнение и усиление сосудистого рисунка, иногда признаки бронхоэктазов.
Особенности клинического течения диффузного пневмосклероза
При биохимическом исследовании крови обнаруживается увеличение содержания альфа-2 и гамма-глобулинов, фибриногена; в моче отмечается умеренная протеинурия. Рентгенография органов дыхания позволяет выявить затмение соответствующего сегмента/доли легкого, участки инфильтрации.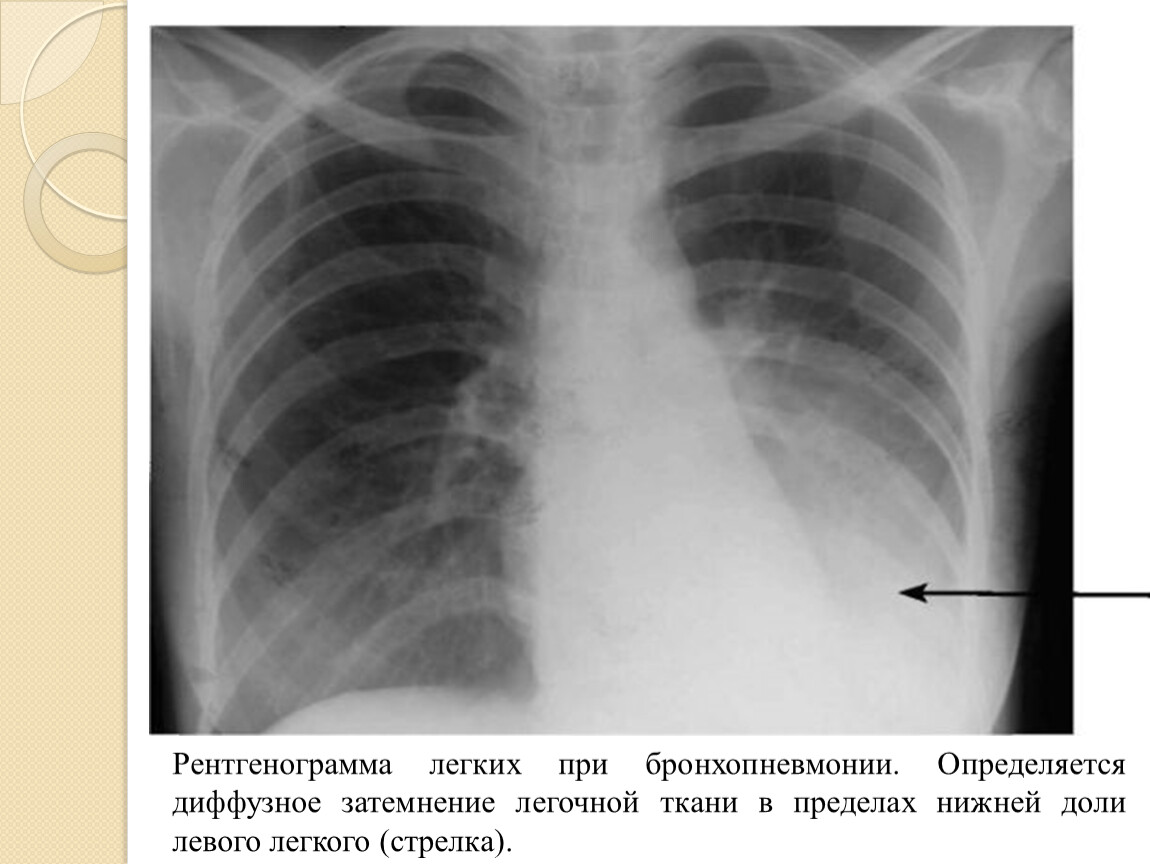 При гангрене легких наблюдаются выраженные признаки дыхательной недостаточности и интоксикации.
При гангрене легких наблюдаются выраженные признаки дыхательной недостаточности и интоксикации.
Затемнение при лихорадке
Жалобы (лихорадка ремитирующего типа, боль в груди, одышка, кашель с выделением гнойной мокроты с неприятным запахом в количестве от 200 мл до 1-2 л в сутки, потливость). Рентгенография органов грудной клетки (крупноочаговое затмение с неровными краями и нечеткими контурами — в фазу инфильтрации и наличие синдрома образования полости с горизонтальным уровнем жидкости в другой период).
Затемнение при раке
Рак легких чаще встречается у мужчин, которым более 40 лет и курящих длительный период. На фоне затмения части легких, в основном оказывается просветление, что указывает на распад легочной ткани, а также бронхогенное очаговое метастазирование в соседние участки.
Затемнение экссудативном плеврите
Очень часто экссудативный плеврит на ранних этапах выявления рассматривают как воспаление легких, так как они имеют много одинаковых признаков.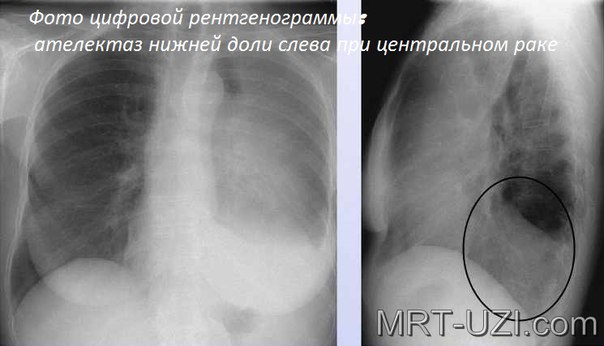 Небольшое количество жидкости в плевральной полости часто бывает очень трудно определить по флюорографическому снимку.
Небольшое количество жидкости в плевральной полости часто бывает очень трудно определить по флюорографическому снимку.
В этом случае осложнения очень просто решается ультразвуковым исследованием легких, которое определяет 150-200 мл выпота в плевральной полости. Кроме того, для экссудативных плевритов характерным является специфический кашель с выделением слизистой и гнойной мокроты.
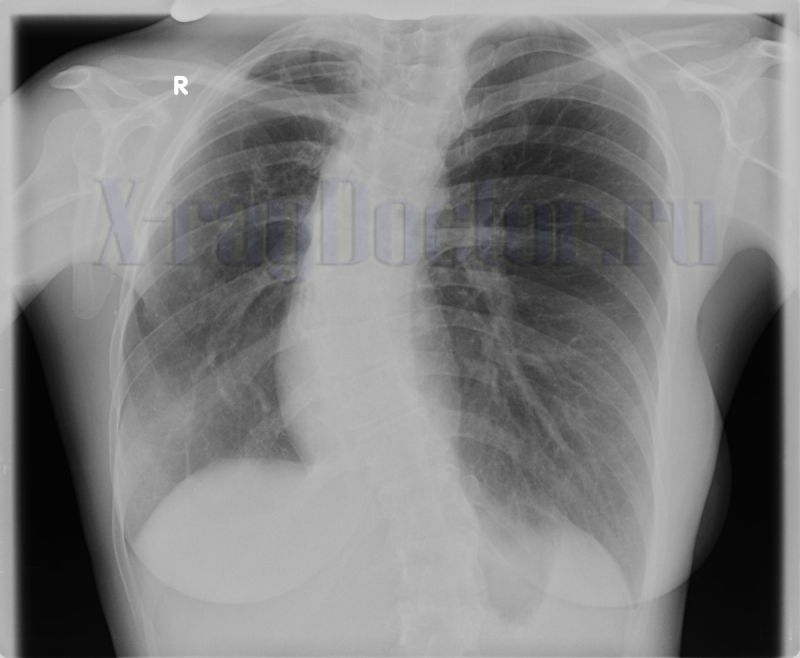
Затемнение в легких на флюорографии: что это и причины возникновения, виды пятен и расшифровка рентгена
Раз в год всем жителям страны предлагается пройти профилактический медицинский осмотр. В него обязательно входит флюорография легких. Это делается для того, чтобы предупредить появление и развитие туберкулеза в самом начале.
Дело в том, что в нашей стране с каждым годом все увеличивается количество людей, заболевших туберкулезом. Хотя и смертность от этой болезни постепенно уменьшается.
Иногда на снимке заметно бывает некоторое затемнение легких. Многие люди, узнав про это, поддаются панике. А зря. Сначала надо выяснить причину. Ведь не всегда пятна на легких при флюорографии могут означать серьезное заболевание. Затемнения в легких бывает по многим причинам.
А зря. Сначала надо выяснить причину. Ведь не всегда пятна на легких при флюорографии могут означать серьезное заболевание. Затемнения в легких бывает по многим причинам.
Какие бывают виды затемнений
Для начала надо разобраться, какие бывают виды темных пятен и каково их происхождение.
- очаговые,
- фокусные,
- сегментарные,
- долевые,
- содержащие жидкость,
- неопределенной формы.
Что подразумевается под очаговыми затемнениями? Это маленькие пятнышки в виде узелков. Они могут проявляться при опухолях и воспалениях, сосудистых нарушениях. Но только по одному снимку нельзя сделать вывод о заболевании. Надо пройти дополнительное полное обследование. Сюда входят: рентгеновский снимок, компьютерная томография, анализы крови и мочи, исследование мокроты.
При сочетании очаговых затемнений и кашля с повышенной температурой можно предположить о развитии бронхопневмонии.
Иногда анализы крови бывают в норме, а пациент с подобными затемнениями проявляет жалобы на слабость, отсутствие аппетита, сильный кашель. Это может быть признаком развития очагового туберкулеза. Также очаговые затемнения в легких на флюорографии бывают проявлением инфаркта легкого, онкологических процессов в легком и многих других заболеваний.
Это может быть признаком развития очагового туберкулеза. Также очаговые затемнения в легких на флюорографии бывают проявлением инфаркта легкого, онкологических процессов в легком и многих других заболеваний.
- пневмонию,
- бронхиальную астму,
- кисту, наполненную воздухом,
- туберкулому,
- абсцесс.
Также можно предположить наличие опухолей. Иногда такое явление свидетельствует о переломе ребра.
Сегментарные затемнения в легких на флюорографии указывают на то, что это:
- пневмония,
- рак,
- наличие инородного тела в легком,
- туберкулез,
- метастазы в других органах.
При долевых затемнениях хорошо видны очертания. Они встречаются разной формы: выпуклой, вогнутой, прямолинейной и т.д. Такое явление может говорить о:
- возможном хроническом легочном заболевании,
- циррозе,
- бронхоэктазии,
- гнойных воспалениях,
- опухоли.
Если затемнение содержит жидкость, это значит, что развивается отек легких. Он бывает двух видов:
Он бывает двух видов:
- Гидростатический отек. Он бывает при повышенном давлении в сосудах. Жидкость при этом выходит из сосуда и попадает в альвеолу, затем наполняет легкое. Это бывает при таких заболеваниях, как: стенокардия и другие сердечнососудистые патологии.
- Мембранозный. Бывает, когда токсины вытесняют жидкость из сосудов в легкое.
Темное пятно в легких неопределенной формы указывает на развитие стафилококковой пневмонии. Также это может свидетельствовать об инфаркте легкого, отеке, опухоли, кровоизлиянии, скоплении плевральной жидкости и других заболеваниях, которые надо подтвердить с помощью полного обследования.
Надо сказать, что на снимках бывают не только затемнения, при эмфиземе, например, бывает видно белое пятно в легких на рентгене. Также белые пятна бывают при попадании инородных тел в дыхательные пути.
Как расшифровать результаты флюорографии и что делать дальше?
Часто расположение затемнений может о многом рассказать. Одиночное пятно часто указывает на опухоль. Множественные пятна на легких говорят о наличии туберкулеза, воспалении, скоплении жидкости.
Одиночное пятно часто указывает на опухоль. Множественные пятна на легких говорят о наличии туберкулеза, воспалении, скоплении жидкости.
Обычно после прохождения флюорографии человек получает на руки снимок с расшифровкой. В ней встречаются фразы, иногда пугающие пациента.
Надо рассмотреть, что они значат.
- Расширение корней на снимке указывает на развитие бронхита или пневмонии.
- Фиброзная ткань говорит о перенесенных ранее воспалительных процессах в легких, а также операциях или травмах.
- Тяжистые корни бывают у курильщиков или больных бронхитом.
- Присутствие кальцинатов говорит о том, что у человека была встреча с больным туберкулезом. Но инфицирования не произошло.
- Диафрагма изменена у больных ожирением, плевритом или заболеваниями органов ЖКТ.
- Фокусными тенями называются различные затемнения.
- Рисунок сосудов усугублен – значит, присутствуют заболевания сердечно-сосудистой системы, а также бронхит или пневмония.
 Можно предположить даже онкологию.
Можно предположить даже онкологию. - Синус – значит, есть воздушные полости. Обычно у здоровых людей они заполняются воздухом, а у больных пневмонией или туберкулезом – жидкостью.
- Средостения смещены (расширены). Значит, есть патология сердечно-сосудистой системы. Это может быть миокардит, сердечная недостаточность, гипертония.
Во-вторых, следует обратиться к специалисту. Хорошо, если в городе есть пульмонолог. Если нет, тогда надо идти к фтизиатру. Они работают в любых населенных пунктах. Лечащий врач направит на полное обследование. Оно может включать и проведение Диаскинтеста.
Диаскинтест , новейший эффективный способ исследования человеческого организма на присутствие туберкулеза. Делается он так же, как проба Манту, но является улучшенной ее версией. При проведении этого теста ошибки минимальны.
Далее врач, скорее всего, назначит:
- общие анализы крови и мочи,
- биохимические анализы,
- рентген,
- посев мокроты на бактерии туберкулеза.

Это очень эффективное обследование и дает полную картину состояния легких и верхних дыхательных путей. Не стоит от нее отказываться, если врач назначил эту процедуру.
После проведенного полного обследования пациента, сразу становится понятен диагноз, и как его лечить. Поэтому чем раньше будет проведено обследование, раньше начнется соответствующее лечение.
Загрузка…
Затемнение в легких: о чем свидетельствует изменение?
О чем свидетельствуют затемнения различного характера в легких.
Флюорография легких – это обязательное мероприятие в рамках ежегодного профилактического осмотра. Она необходима для того, чтобы своевременно выявить патологические состояния легких и начать их лечение как можно раньше.
Нередко, на снимках бывают заметными некоторые области затемнения в легких. Большинство пациентов, узнав об этом, начинают паниковать.
Тем не менее, паника – не всегда уместна, ведь требуется определить причину подобного изменения.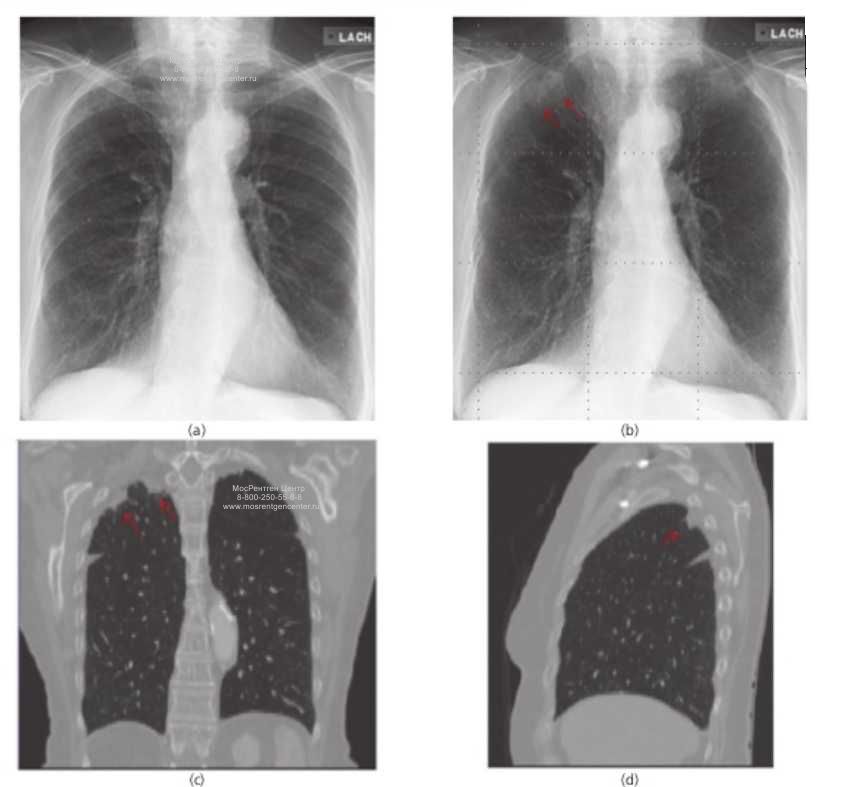 Не всегда затемненные области органа на флюорографии являются показателями серьезного патологического процесса – они могут возникать исходя из множества причин.
Не всегда затемненные области органа на флюорографии являются показателями серьезного патологического процесса – они могут возникать исходя из множества причин.
Что такое затемнение легких?
Легочные патологии по большей части сопровождаются возникновением областей с уплотненными легочными тканями – данное явление возникает вследствие понижения либо полного отсутствия воздушной проходимости на определенных зонах органа, что отображается на рентгеновском снимке в качестве затемненного участка. Описанное симптоматическое проявление способно указывать на патологические процессы как непосредственно в тканях, так и за пределами органа.
Всегда ли затемнения на флюорографии являются поводом для беспокойства.
Изменения, которые возникли вследствие патологических процессов легочных тканей, могут иметь отличия по собственной интенсивности, количеству, размерным данным и четкости границ.
Изменения способны указывать на следующие патологии:
- воспалительные процессы и последующее уплотнение тканей;
- опухолевые новообразования;
- спадание, которое образовало непроходимый для воздуха участок;
- прогрессирование туберкулезной инфекции;
- жидкость в плевральной полости;
- воспалительные процессы плевральной области, в том числе и гнойные (абсцессы).

Изменения легких, которые возникают под влиянием нарушений в прочих органах, также могут отображаться на снимках.
К подобным нарушениям относятся такие:
- новообразования ребер и позвоночника;
- нарушения в области пищевода, к примеру – его расширение;
- увеличение размеров лимфатических узлов.
Перечисленные причины затемнения в легких на рентген снимке не говорят о каких-либо патологических процессах непосредственно в дыхательных органах.
Какие бывают типы изменений?
Распространенные типы изменений.
- В зависимости от типа затемнения на рентгеновском снимке определяется происхождение пятна.
- В целом выделяется несколько видов потемнений органа, видимых на флюорографическом снимке:
- Основные разновидности признаков, проявляющихся на рентгенограммеТип измененийОписаниеОчаговые
Пятна часто имеют незначительные размеры. Могут свидетельствовать о развитии патологий сосудов.
Подобные изменения могут указывать на развитие таких патологий как:
- туберкулез;
- инфаркт легкого;
- периферический рак.
ДолевыеМожет указывать на развитие гнойного процесса.Фокусные
Единичные пятна характерны для:
- пневмонии;
- туберкулез;
- киста;
- абсцесс.
Неопределенная форма
Изменения неопределенной формы могут проявляться при следующих патологиях:
- пневмония;
- инфаркт легкого;
- плеврит;
- опухоль.
Сегментарные
Могут проявляться в результате:
- раковых образований;
- образований доброкачественного характера;
- распространение метастаз;
- туберкулез.
В зависимости от характера образования и предполагается патология, которая его спровоцировала. На основании данной информации можно сделать вывод о том, что рентгенография является недостаточно информативным методом обследования.
Очаговое затемнение легочных тканей
Какие методы позволят определить точный диагноз.
Очаговые изменения представлены небольшими, до 1 сантиметра, пятнами-узелками. Они возникают при течении воспалительных и опухолевых процессов легких, а также по причине нарушений сосудистого характера.
Указанное затемнение в легких может являться намеком на развивающееся заболевание дыхательного органа. Руководствуясь исключительно рентгеновским снимком нельзя точно указать на причину-источник возникновения очага и его характер.
По этой причине назначаются вспомогательные варианты обследований, в том числе компьютерная томография и еще одна рентгенография. Кроме указанного, пациенту требуется сдать анализы мочи, крови и мокроты.
Когда очаговые затемнения на флюорографическом отображении легкого сопровождаются некоторыми симптоматическими проявлениями, то есть:
- слабостью общего характера;
- болезненностью области грудной клетки;
- продуктивным либо непродуктивным кашлем;
- болями головы;
- повышениями показателей общей температуры тела.
Возможно предположить наличие пневмонии – то есть воспалительного процесса легочных тканей, который спровоцирован каким-то инфекционным поражением. Когда после исследования крови не было обнаружено каких-либо отклонений от нормы, возможно предположить наличие очагового туберкулеза.
При этом пациент замечает за собой следующее:
- отсутствие аппетита;
- слабость общего характера;
- повышенная беспричинная раздражительность;
- болезненность области грудной клетки;
- сухой, то есть непродуктивный, кашель.
Важно! При подозрении на туберкулез назначается ряд вспомогательных диагностических мероприятий. Клиническая картина в комплексе с данными рентгенографии позволяет определить диагноз пациента.
Инфаркт легкого достаточно часто выражается тромбофлебитом нижних конечностей, болезненностью сбоку, кровохарканием и сердечными патологиями. Малый периферический рак определяется на снимке флюорографии сразу.
Перечисленные патологические процессы являются наиболее распространенными причинами возникновения на флюорографическом снимке теней очагового характера.
Круглые, иначе – фокусные
Единичные, то есть – одиночные круглые тени размером большим, чем 1 сантиметр, могут являться признаками разнообразных заболеваний. Они требуют более внимательного и тщательного исследования для установления истинного диагноза.
Подобные фокусные проявления на флюорографическом снимке могут свидетельствовать о таких патологических состояниях, как:
- Воспалительные процессы легочных тканей, то есть – пневмонии;
- Эозинофильный инфильтрат, которым может иметь отношение к паразитарному поражению организма, приему различных медикаментозных лекарственных средств, астмой бронхиальной и прочими причинами.
- Туберкулома.
- Абсцессы.
- Локальный выпот, то есть повышение объемов жидкостей в легочных тканях.
Причинами пятен круглой формы, отображающихся на рентгенограмме, могут выступать кистозные образования врожденного либо приобретенного характера. Они могут быть заполненными воздушными массами либо жидкостью.
Когда проявление изменений не является опасным.Важно! Указанные затемнения могут быть вызваны опухолевыми образованиями, как злокачественного, так и доброкачественного характера.
К доброкачественным новообразованиям относятся такие:
- аденомы;
- фибромы;
- гамартохондромы;
- липомы.
К новообразованиям злокачественного характера относятся саркома.
Шарообразна костная мозоль, образовавшаяся вследствие перелома ребра либо островных реберных участков, также может становиться причиной фокусной тени на флюорографическом снимке. Указанный фактор должен всегда приниматься в расчет в ходе расшифровки полученного рентгеновского изображения.
Основные причины проявления подобных изменений на снимках подробно рассмотрены в видео в этой статье.
Затемнение сегментарного характера
Какие методы обследования органов могут использоваться.
Затемнение может быть локализированным, то есть быть представленным обособленными сегментами разнообразной формы, в основном – сегменты имеют сходные с треугольником, границы. Подобных участков может быть отображено на флюорографическом снимке несколько и окончательный диагноз ставится исключительно после выполнения комплексного обследования.
Затемнение обособленных сегментов на 1 либо двух легких может повествовать о таких патологических состояниях, как:
- Эндобронхиальные опухолевые образования, которые могут носить как доброкачественный, так и злокачественный характер.
- Инородном теле, которое находится в легочной полости.
- Механическом повреждении легочных тканей.
Присутствие нескольких сегментарных теней на рентгеновском снимке дыхательного органа может говорить о таких патологических изменениях:
- Воспалительные процессы легочных тканей острого характера – пневмония.
- Туберкулез либо прочие негативные процессы воспалительного характера.
- Воспалительные процессы легочных тканей хронического характера, то есть – хроническая пневмония.
- Центральный рак.
- Стеноз, то есть – сужение центрального бронха.
- Метастазы образований злокачественного характера в прочих органах.
- Скопление малых объемов жидкостного содержимого в плевральной полости.
Не всегда несколько сегментарных теней на рентгеновском снимке дыхательных органов говорит о том, что у пациента имеется заболевание, которое несет прямую угрозу жизни.
Затемнения на снимке, имеющие неопределенную форму
Затемнения на рентгеновских снимках дыхательных органов, которые не имеют определенной формы и четких границ наиболее часто являются отображением пневмонии, которая была спровоцирована стафилококком.
У указанного патологического процесса имеется две формы – первичная и вторичная:
- Первичная форма возникает по причине наличия воспалительных процессов, которые протекаю в бронхах либо легочных тканях.
- Вторичная форма патологического процесса возникает вследствие гематогенного занесения из любого очага гнойного воспаления, который присутствует в организме пациента.
Какие заболевания могут провоцировать проявление неопределенных затемнений на снимке.Факт! Данный очаг может быть представлен аднекситом, остеомиелитом и прочими заболеваниями. В последние несколько лет, воспаление легких стафилококкового происхождения стало достаточно распространенным явлением.
Подобное затемнение также может свидетельствовать о таких состояниях патологического характера, как:
- кровоизлияния;
- опухолевые процессы легких;
- скопление жидкости;
- инфаркт легкого и прочие.
Определить точную причину возникновения подобных теней на рентгеновском снимке без проведения вспомогательных типов исследования невозможно.
К примеру, такие тени могут свидетельствовать о воспалительных процессах легких либо подтверждать наличие выпота в плевральной полости, особенно при условии наличия таких симптоматических проявлений, как:
- боли головы;
- слабость общего характера;
- интенсивные приступы кашля;
- повышенные показатели общей температуры тела.
Руководствоваться одним лишь рентген-снимком (на фото) в ходе постановки окончательного диагноза врач не имеет права, так как вероятность допущения ошибки крайне велика.
Рентгенография не всегда является информативным методом обследования.
Инструкция всегда требует проведения дополнительных мероприятий, это необходимо, потому что цена ошибки может быть достаточно высокой.
Затемнение долевого характера
При затемнение долевого характера, контуры тени достаточно четкие и хорошо определяются на рентгеновских снимках.
Они могут иметь различные формы:
- вогнутую;
- выгнутую;
- выпуклую;
- прямолинейную и прочие формы.
Долевое затемнение легких может являться признаком любого патологического процесса с хроническим характером течения. При томографическом исследовании легко определяются такие заболевания, как бронхоэктомия, цирроз, заболевания гнойного характера и прочие.
Долевые затемнения.
Все перечисленные процессы патологического характера на томографических снимках легко отличаются от образований онкологического характера. По этой причине необходимость точного выявления злокачественного новообразования образуется лишь при обнаружении обструктивных процессов бронхиального дерева – воспалительное либо же рубцовое образование.
Важно! Доброкачественные и злокачественные опухолевые процессы зачастую возникают в промежуточном бронхе, и при этом затемняется либо средняя, либо нижняя доля дыхательного органа.
С присутствием жидкости
Затемнения на рентгеновском снимке подобного типа могут указывать на развивающийся отек дыхательного органа. Данное явление может происходить по причине высоких показателей кровяного давления в капиллярах легких либо же при заниженном содержании белка в крови.
Жидкость является препятствием для нормального функционирования органа дыхания. Отек может быть двух видов и имеет прямую зависимость от провоцирующих факторов.
После выявления затемнений в легких врач должен определить необходимость проведения других диагностических мероприятий.
Гидростатический отек дыхательного органа может быть спровоцирован завышением показателей внутрисосудистого давления, что становится причиной повышения рисков выхода жидкостной составляющей из сосуда.
При этом жидкость поступает в альвеолу, конечную часть аппарата дыхания, тем самым происходит заполнение.
Подобная патология может образоваться при диагностированной ишемической болезни сердечной мышцы либо прочих сердечнососудистых заболеваний.
Мембранозный отек образуется вследствие влияния токсинов, которые способны нарушить стенки альвеол и выйти во внесосудистое пространство дыхательного органа. Следует учитывать, что на рентген-снимках может быть обнаружено не только затемнение, но и белое пятно.
Читать далее…
Затемнение в легких на флюорографии – Rentgen.info
Многие пациенты впадают в панику после того, как рентгенолог выдает заключение, на котором написано «затемнение легкого». Не стоит сразу переживать, это не обязательно может быть признак серьезного заболевания. Возможно плохая пленка, вздох при прохождении рентгена, не сняли подвеску, ошибка рентгенолога, особенность строения легкого или остаточное явление после перенесенного заболевания. В любом случае вам надо пройти дополнительные обследования для выявления причины или ошибки.
Причины, по которым могут появиться затемнения:
- Длительное курение.
- Воспалительные процессы в бронхах.
- Жидкость, находящаяся в легком.
- Туберкулез.
- Инородный предмет.
- Гнойное воспаление (абсцесс)
- Опухоль.
Не всегда затемнение является признаком заболевания легких, это может быть и пищевод или какие-то образования на костях они дают тень в виде затемнения.
Какие бывают затемнения.
Можно классифицировать болезни по виду затемнения на снимке. Благодаря этому рентгенолог может точно дать направление к врачу, которого необходимо посетить. Если затемнение на верхушке правого легкого, то это обычно туберкулез. Множественные затемнения на снимке указывает на опухоли, они могут быть как доброкачественными, так и злокачественными. Если очертания размыты и человек чувствует себя плохо это, скорее всего пневмония. Если есть одно темное пятно то оно может указывать на опухоль, помимо этого и на проблемы с сердцем.
Если причина кроется в браке пленки то повторное обследование следует проходить не раньше полугода, так как излучение пагубно влияет на наше здоровье.
Чем вредит курение.
Человек, который много курит, засоряет легкие инородными веществами. Природная ткань легкого замещается рубцовой. В дальнейшем сложно диагностировать болезнь, потому что эти явления могут перекрыть появившееся заболевание на снимке.
Таким людям надо проходить обязательное ежегодное обследование, они всегда находятся в риске легочных заболеваний.
Рентгенография органов грудной полости
Что может показать рентген.
Один из видов проявления это затемнение. Затемнение независимо от величины и размера может находиться в любом месте легкого. Очаговое затемнение может диагностировать туберкулез, или новообразование. Существует очень редкое заболевание инфаркт легкого. При нем на снимке то же видны очаговые тени. Пациент жалуется на харканье кровью.
Круглые затемнения это может быть и воспалительный процесс, так же и наличие опухолей.
Сегментарные имеют вид треугольника, могут быть, как и одиночные, так и несколько.
На пневмонию часто указывают пятна, не имеющие определенную форму.
На хронические заболевания указывают тени в долях. Тени с жидкостью могут быть проявлением ишемии.
Далее есть вид просветления. Если на снимке имеется более затемненный участок, то как ни странно он указывает на уменьшение плотности мягких тканей. То есть он и является просветлением.
На рентгене можно увидеть деформацию легочного рисунка. Это самый популярный вид, встречающийся на снимке.
Дополнительные обследования.
После рентгена могут направить к врачу фтизиатру, пульмонологу или онкологу.
Виды дополнительных обследований:
- Компьютерная томография позволяет более точно диагностировать заболевания.
- Взятие мокроты.
- Диаскин тест позволяет определить, болен ли человек туберкулезом.
- Бронхоскопия позволяет увидеть легкое и взять забор материала. Процедура бес безболезненная.
Поражение легких по типу матового стекла на КТ
Главная
статьи
Поражение легких по типу матового стекла на КТ
Благодаря мультиспиральной компьютерной томографии грудной клетки, или МСКТ, которая считается наиболее информативным методом обследования легких, врачи могут диагностировать инфекционно-воспалительные и онкологические заболевания на ранних стадиях.
«Матовые стекла» характерны для пневмонии, туберкулеза, рака легких и других опасных состояний. Какие именно и по каким признакам их различают? Рассмотрим подробнее в этой статье.
Что такое «матовое стекло»?
«Матовые стекла» — это участки уплотнения легочной ткани, которые хуже пропускают X-Ray лучи. По-другому их называют очагами уплотнения ткани легких. На томограммах такие области напоминают светлые пятна или мутноватый налет. Очаги по типу «матового стекла» свидетельствуют о том, что альвеолы легких заполнены жидкостью (транссудатом, кровью), а не воздухом. Также они могут свидетельствовать о снижении пневматизации легких из-за фиброзных изменений. Альвеолы участвуют в газообмене, снабжают клетки кислородом и выводят углекислый газ, поэтому заполнение их полости жидким веществом или клетками соединительной ткани недопустимо.
Если общая площадь «матовых стекол» увеличивается, это свидетельствует о прогрессирующем инфекционно-воспалительном заболевании. Пациента начинает беспокоить нехватка воздуха, одышка, кашель.
При каких заболеваниях «матовое стекло» проявляется на томограммах?
По данным кафедры лучевой диагностики ММА им. Сеченова, картину «матовости» чаще всего дают пневмонии (вирусные, бактериальные, грибковые), однако инфильтрация легких характерна и для других патологических состояний. Вот только некоторые из них:
- Альвеолярный протеиноз;
- Пневмонит;
- Кровоизлияние;
- Гранулематозы;
- Альвеолярный отек;
- Аллергический альвеолит;
- Туберкулез;
- Медикаментозное поражение легких;
- Инфаркт легкого;
- Вирусная инфекция;
- Дерматомиозит;
- Опухоли;
- Ревматоидный артериит;
- Респираторный бронхиолит с ИЗЛ;
- Синдром Съегрена;
- Синдром Гудпасчера;
- Склеродермия.
Оценивая данные КТ легких, врач-рентгенолог дифференцирует заболевания по специфической картине «матовых стекол»: их количеству, локализации, наличию других признаков, по которым возможно определить причину патологических изменений ткани легких. Например, для двусторонней вирусной пневмонии характерно наличие «матовых стекол», расположенных периферически в нижних и задних отделах легких. В более поздней стадии наблюдается консолидация очагов инфильтрации с утолщением перегородок альвеол.
«Матовые стекла» при туберкулезе могут быть расположены рядом с бронхами или диссеминированы — в этом случае наблюдается множество маленьких светлых участков (инфильтратов), хаотично расположенных во всей полости легких. Также при туберкулезе на КТ легких можно обнаружить характерные фиброзные тяжи, ведущие к корню легкого — это перибронхиальное воспаление, признаки лимфостаза с увеличением лимфатических узлов. Единичные участки «матового стекла» малого размера без четкого паттерна какого-либо заболевания могут указывать на новообразование, развивающийся фиброз, аденокарциному (рак) легких.
Иногда «матовые стекла» указывают на сосудистые патологии, которые приводят к сдавливанию альвеолярного пространства. У пациентов с ожирением могут появится в гравитационно-зависимых (нижних) областях легких под воздействием лишнего веса. У здоровых пациентов эффект «матового стекла» может проявиться на томограммах в случае, если сканирование грудной клетки проведено на выдохе (правильно — на глубоком вдохе).
Не принимая в расчет эти погрешности и говоря об истинном синдроме «матового стекла» на КТ легких, отметим, что это признак нефункциональных участков легких. В норме уплотнений и препятствий для дыхания быть не должно, а легочная ткань представлена на томограммах однородным темным цветом. Очень редко «матовые стекла» указывают на индивидуальные особенности организма пациента, например, на нетипичное расположение диафрагмы у новорожденных. Но это единичные случаи, поэтому давайте рассмотрим наиболее распространенные паттерны заболеваний, при которых на томографии встречаются «матовые стекла».
«Матовые стекла» на КТ при пневмонии
Чаще всего «матовое стекло» на КТ проявляется при воспалении легких, причем это может быть абсолютно любая пневмония: вирусная, бактериальная, с атипичным развитием симптомокомплекса, очень редкая интерстициальная и так далее. Поскольку спектр возбудителей пневмонии чрезвычайно широк, а дифференцировать заболевания легких по одному эффекту «матового стекла» не всегда представляется возможным, пациенту рекомендуется лабораторная диагностика — анализ крови или отделяемого из дыхательных путей на предмет микоплазм, пневмококков, коронавируса и других возбудителей.
Общим признаком острых пневмоний на КТ является наличие инфильтратов («матовых стекол») разной формы и протяженности. «Матовые стекла» расположены вокруг очагов или диффузно, как при туберкулезе. Однако в отличие от туберкулеза, их размер обычно больше, есть тенденция к консолидации инфильтратов и образованию рисунка по типу «булыжной мостовой». В отдельных случаях визуализируются просветы бронхов, содержащих газ. Это называется синдромом «воздушной бронхографии». В сочетании с эффектом «матового стекла», он также относится к явным признакам пневмонии.
Для пневмонии, вызванной коронавирусом COVID-19, характерно периферическое расположение очагов поражения под плеврой. Наиболее уязвимы билатеральные нижние доли и задние отделы легких. Отмечается тенденция к консолидации «матовых стекол» и утолщению перегородок альвеол, иногда — признаки фиброза легких.
Тяжелым формам коронавирусной пневмонии сопутствует острый респираторный дистресс-синдром. ОРДС — это обширное двухстороннее воспаление, при котором наблюдается множество инфильтратов и отек легких. На томограммах фрагментарные участки «матового стекла» кортикальной формы присутствуют с двух сторон и имеют вид «лоскутного одеяла».
При пневмоцистной пневмонии, вызванной дрожжеподобным грибом Pneumocystis Jirovecii, наблюдается несколько иная картина. Участки уплотнения легких по типу «матового стекла» обычно расположены с двух сторон симметрично (но иногда диффузно и неравномерно). Уплотнения преобладают в прикорневых областях легких, а диффузные изменения — в верхних и нижних отделах. Для пневмоцистной пневмонии, как и для вирусной, ассоциированной с COVID-19, характерны эффект консолидации и симптом «лоскутного одеяла», но на томограммах легких видны и другие признаки: воздушные кисты, пневмоторакс.
Отдельную группу заболеваний представляют идиопатические интерстициальные пневмонии, причину которых не удается установить. Помимо «матового стекла» на сканах КТ легких можно обнаружить симптом «сотового легкого», бронхоэктазы, ретикулярные изменения. Идиопатические пневмонии требуют гистологического обследования.
На основании данных компьютерной томографии легких и анамнеза пациента врач-рентгенолог сможет определить поражение легких, характерное для пневмонии. В рамках дифференциальной диагностики учитывается плотность и форма «матовых стекол», их количество, в целом оценивается рисунок. Однако определить возбудителя пневмонии и тактику лечения можно после дополнительной лабораторной диагностики.
«Матовое стекло» на КТ при туберкулезе
Очаги инфильтрации по типу «матового стекла» встречаются и при туберкулезе. Его вызывает бактерия Mycobacterium tuberculosis. Считается, что все взрослые люди, достигшие возраста 30 лет, являются носителями микобактерии в «спящем» виде. Когда иммунитет подавлен, бактерии туберкулеза могут активизироваться, и человек заболеет.
При туберкулезе на КТ легких обычно видны множественные мелкие (милиарные) очаги, диссеминированные по легким. Возможна их концентрация в определенной доле. Часто присутствует инфильтрат в форме «дорожки», ведущей к корню легкого. Отмечается увеличение лимфатических узлов. Окончательно отличить туберкулез от пневмонии возможно по результатам ПЦР-диагностики — анализа крови на предмет возбудителя инфекционного воспаления легких.
«Матовое стекло» на КТ при отеке легких
Отёк легких — это осложнение массивного воспаления, сепсиса, токсического отравления. Отек часто возникает как осложнение хронических и острых заболеваний легких, следствие коронарной ишемии, сердечной недостаточности, патологических сбоев в работе других органов и их систем.
При кардиогенном отеке легких наряду с «матовыми стеклами» наблюдается утолщение междолевой плевры, сетчатая деформация легочного рисунка, а контуры корней легких расширенные и нечеткие.
К дополнительным признакам отека легких на КТ относится увеличение диаметра легочных сосудов, расширение камер сердца и жидкость в плевральной полости.
«Матовое стекло» при аденокарциноме (раке) легкого
По эффекту «матового стекла» на КТ легких определяют злокачественные новообразования — рак легких. Аденокарцинома — самый распространенный вид опухоли; существенным «спусковым механизмом» для ее образования является курение, наследственность, возраст (старше 40 лет).
Опухоль аденокарцинома формируется из клеток железистого эпителия. На томограмме представлена единичным обычно небольшим (от 2 мм) участком уплотнения по типу «матового стекла». В отдельных случаях у пациента наблюдается несколько «матовых стекол» диффузного или диффузно-мозаичного типа. Аденокарцинома представлена различными морфологическими подтипами и требует динамического наблюдения.
Не пытайтесь самостоятельно интерпретировать изображения. Выявить «матовые стекла» и дать им дифференцированную оценку может только профильный врач специалист, прошедший обучение и имеющий соответствующий сертификат.
Страница не найдена |
Страница не найдена |
404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
1
9101112131415
16171819202122
23242526272829
3031
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Очаговоподобные затемнения
Что значит тень на рентгене легких?
Аномальные рентгеновские снимки иногда серьезны, а иногда нет. Одним из наиболее тревожных, но все же слишком распространенных результатов рентгенографии грудной клетки является то, что называется тенью на легком. Хотя мы можем предположить, что это означает что-то серьезное, на самом деле это не диагноз, а наблюдение за ненормальностью, которая четко не определена и требует дальнейшего изучения. В то время как определенные отличительные признаки могут указывать на то, что это такое, необходимы дополнительные тесты, прежде чем будет поставлен окончательный диагноз. В конце концов, тень на легком может быть чем-то серьезным или вообще ничего не значить. Считайте, что это первый шаг к диагностике.
Очаговоподобные затемнения
Определение понятия
К очаговым теням, определяемым обычно на рентгенограммах и томограммах легких, относят тени диаметром от 3 мм до 1,5 см. Малые размеры образований и нередко небольшое число их обусловливают появление неопределенной рентгенологической картины. Многие рентгенологи при описании и трактовке многих патологических процессов в легких пользуются термином «очаговоподобные затемнения».
Иногда считают, что очаговые изменения характерны лишь для туберкулеза, а очаговоподобные — для других процессов, отличающихся от туберкулеза большей динамичностью.
Однако известно, что очаговая или очаговоподобная тень на рентгенограмме является отображением совершенно определенного морфологического субстрата, причем он может быть различным (воспалительный, опухолевый, рубцовый и т. д.).
В связи с этим очаговоподобные тени весьма разнообразны по величине, локализации, интенсивности, характеру контуров очагов, изменению легочного рисунка и легочной ткани. Очаговые изменения в легких могут быть одиночными, множественными и рассеянными или диссеминированными.
В разделе 4 мы рассмотрим диагностику наиболее частых поражений (туберкулез, саркоидоз, пневмония, силикотуберкулез) и таких более редких заболеваний, как гемосидероз, протеиноз, микролитиаз и др.
«Дифференциальная рентгенодиагностика заболеваний органов дыхания и средостения», Л.С.Розенштраух, М.Г.Виннер
Метастазы злокачественных опухолей в легких и редкие поражения
В дифференциально-диагностическом отношении следует иметь в виду бронхиоло-альвеолярный рак, лимфосаркому, лимфогранулематоз, некоторые из заболеваний накопления (протеиноз, гистиоцитоз X, пульмонолитиаз), а также идиопатический фиброзирующий альвеолит (синдром Хаммена — Рича). Бронхиоло-альвеолярный рак при диффузной форме поражения может напомнить пневмоническую форму метастазов рака легких. При цитологическом исследовании мокроты могут быть обнаружены клетки аденоматозного рака. Рентгенологическая картина характеризуется увеличивающимися…
Острая пневмония
Очаговая пневмония с двусторонним распространением процесса наблюдается нечасто. Причиной развития такой пневмонии обычно является гриппозная инфекция, реже аспирация в дыхательные пути. Клиническая картина при пневмонии, осложняющей течение гриппа, развивается на 6 — 8-й день болезни и характеризуется повышением температуры тела, выраженными симптомами общей интоксикации, значительным увеличением СОЭ, лейкоцитозом, одышкой. Рентгенологически заболевание проявляется двусторонним понижением прозрачности…
Дифференциальная диагностика при очаговоподобных затемнениях
Клиническая картина. При оценке клинической картины заболевания необходимо обращать внимание на продолжительность болезни, начало ее острое или постепенное, наличие симптомов интоксикации, легочных симптомов, симптомов поражения других органов, эффективность терапии, полноту и качество обследования. Анализ результатов обследования больших групп больных туберкулезом, саркоидозом, силикотуберкулезом, пневмонией, а также с метастатическим опухолевым процессом показывает, что в целом имеются существенные…
Дифференциальная диагностика при очаговоподобных затемнениях (Типичные рентгенологические картины)
Типичные рентгенологические картины Типичные рентгенологические картины при туберкулезе (I), саркоидозе (II), силикотуберкулезе (III), метастазах злокачественных опухолей в легких (IV). В боковой проекции штриховкой показана наиболее характерная локализация очаговых изменений. Рентгенологическая картина. Как видно из предшествующих разделов, отдельные рентгенологические симптомы (локализация, характер очагов, наличие деструктивных изменений, аденопатии и т. д.) имеют неодинаковое диагностическое значение. Однако при…
Дифференциальная диагностика при очаговоподобных затемнениях (Kимфогранулематоз, лимфосаркома)
Kимфогранулематоз, лимфосаркома Рентгенологические картины при лимфосаркоме (I), лимфогранулематозе (II), бронхиоло-альвеолярном раке (III), протеинозе (IV), прогрессирующем легочном фиброзе Хаммена — Рича (V), альвеолярном микролитиазе (VI). При некоторых поражениях (лимфогранулематоз, лимфосаркома) определяются увеличенные лимфатические узлы, которые в отличие от узлов при саркоидозе имеют нечеткие наружные контуры и локализуются паратрахеально и в переднем средостении. Следует также упомянуть о…
Дифференциально-диагностические изменения очаговоподобных изменений в легких
Заболевание Рентгенологическая картина Особенности клинических проявлений Изменения в легких Изменения внутригрудных лимфатических узлов Эндоскопическая картина и данные биопсии лимфатических узлов и легких Туберкулез (диссеминированный) Клиническая картина неспецифична: слабость, утомляемость, субфебрильная температура тела, кашель, микобактерии туберкулеза в мокроте в 70—75 % случаев. Иногда поражение других органов (почки, мочевыводящие пути и др.) Преимущественное поражение верхушечно-задних сегментов обоих…
Дифференциальная диагностика силикотуберкулеза
Силикотуберкулез и метастазы злокачественных опухолей в легких На необходимость дифференциальной диагностики силикоза, силикотуберкулеза и метастазов злокачественных опухолей в легких указывают К. П. Молоканов (1956), Н. А. Сенкевич (1974) и др. Действительно, в некоторых случаях такая ситуация может возникать у лиц с неустановленным диагнозом силикоза (силикотуберкулеза), работавших в силикозоопасных условиях, и у лиц с установленным ранее…
Силикотуберкулез и пневмония
Эти заболевания не приходится дифференцировать из-за динамичности картины пневмонии. В тех случаях, когда при силикозе и силикотуберкулезе возникает острая пневмония, она имеет те же клинико-рентгенологические признаки, что и в отсутствие силикоза.Силикотуберкулез и редкие поражения При очаговой, очагово-фокусной и диссеминированной формах силикотуберкулеза картина достаточно характерна, что в сочетании с анамнезом дает основание для исключения редких легочных…
Метастазы злокачественных опухолей в легких (Рентгенологическая картина)
Рентгенологическая картина при метастатическом раковом поражении легких достаточно разнообразна. Условно можно различать характерные и менее характерные изменения. Наиболее типичная картина метастазов рака проявляется в виде нескольких крупных очаговых теней разной величины, множественных очаговых теней, располагающихся преимущественно в нижних отделах легких, а также множественных метастазов, сочетающихся с «плевритом». Реже наблюдается другая картина, когда метастазы располагаются преимущественно…
Дифференциальная диагностика метастазов злокачественных опухолей в легких
Метастазы злокачественных опухолей в легких и пневмония В 3 — 4% случаев метастазы злокачественных опухолей в легких проявляются в виде пневмонических фокусов, что и предопределяет отличие этой формы метастазов рака и пневмонии. В этом плане следует иметь в виду, что пневмония является динамичным и более острым по клиническим проявлениям заболеванием. Клинико-рентгенологическая симптоматика (повышение температуры тела,…
1 Далее
Чтение рентген или сканирование
Может быть полезно рассматривать радиологические исследования (которые включают рентген, КТ и МРТ) как изображения в оттенках черного, белого и серого. Плотные или твердые структуры, такие как кости, сердце и крупные кровеносные сосуды, кажутся белыми. Напротив, заполненные воздухом структуры, такие как легкие, будут казаться черными. Перекрывающиеся структуры или что-либо между ними будут отображаться в оттенках серого.
Рентгенологические сканы иногда трудно читать, потому что структуры перекрываются, и, даже если вы обнаружите аномалию, может быть трудно определить, что это такое. В то время как некоторые отклонения могут быть определены структурами, такими как масса, узелок или опухоль, в других случаях их появление может быть не так хорошо определено. В таком случае мы можем называть их повреждением, пятном или тенью.
Возможные причины
Когда рентгенолог обнаружит тень на легком, врач начнет исследовать возможные причины, основываясь на возможных подсказках или симптомах. Они могут включать историю болезни, семейную историю, лабораторные анализы и такие факторы, как курение или воздействие профессиональных токсинов.
Среди возможных причин:
- Перекрывающиеся структуры, такие как органы и кровеносные сосуды, могут быть скомпонованы на изображении таким образом, чтобы создать тень.
- Сломанные ребра иногда можно принять за массу на рентгеновском снимке.
- Хиатальные грыжи (грыжа желудка в грудную полость) могут проявляться как плохо выраженная аномалия на рентгенограмме грудной клетки.
- Пневмония — это инфекция воздушных мешков легких, которая на рентгеновских снимках часто кажется пятнистой или непрозрачной.
- Плевральный выпот — это появление жидкости в слое между легкими и грудной стенкой.
- Отек легких — это состояние, связанное с накоплением жидкости в легких, часто из-за болезней сердца.
- Аневризма аорты (расширение аорты сердца) может вызвать тень на рентгенограмме грудной клетки.
- Рак легкого может проявляться в виде тени без четко выраженного узелка или массы.
- Доброкачественные опухоли могут также появляться на рентгенограмме в виде тени или пятна.
- Туберкулез — это бактериальная инфекция легких, которая часто не имеет заметных признаков рентгеновских лучей при ранних стадиях заболевания.
- Саркоидоз — это воспалительное заболевание, поражающее несколько органов, которые вызывают развитие гранулем (гранулированная ткань).
- Пневмоторакс , более известный как коллапс легкого, может вызвать нарушения на рентгенограмме вокруг области коллапса.
Затемнения
Если рентгеноскопия показала темные или черные пятна, это может свидетельствовать о хронической форме протекания пневмонии. Как правило, затемнения появляются в стадии обострения. В процессе выздоровления, затемнения проходят.
Черные пятна на рентгене легких, могут говорить о развитии раковых заболеваний. Однако, делать какие-либо заключения основываясь только на рентгеноскопии нельзя. Чтобы подтвердить либо опровергнуть диагноз, врач назначает ряд анализов и дополнительных обследований. При подозрении на онкологическое заболевание легких, назначается сложный анализ ткани легкого, который проводят в стационаре.
Темные образования на рентгене легких, при условии относительно нормального самочувствия пациента, могут подтверждать факт многолетнего курения. У детей, затемненные области на снимке указывают на наличие инородного тела в органе. В данном случае, требуется оперативное вмешательство.
К сожалению, не всегда светлое пятно на рентгеновском снимке легких, является признаком остаточных явлений болезни.
Часто, белые образования на снимке указывают на развитие таких недугов:
- Воспаление.
- Ателектазу.
- Патологические процессы в плевритах.
- Развитие болезней, связанных с профессиональной деятельностью человека.
При выявлении светлых пятен на снимке, доктор должен прописать ряд дополнительных исследований. Поскольку любые отклонения от нормы, должны быть уточнены с помощью всестороннего обследования пациента. Опытный специалист никогда не поставит диагноз, основываясь на одном результате анализа. Для выявления истинной причины, врач-рентгенолог, может определить повторную рентгеноскопию в разных проекциях.
В начальной стадии туберкулеза, на снимке также появляются белые образования. Данный процесс говорит о первичном поражении тканей болезнетворными бактериями. Красноречивым признаком туберкулеза на первой стадии, является характерная светлая дорожка от места воспаления к корневой системе.
Тесты, когда есть опасения рака
Если на рентгеновском снимке есть тень и есть подозрение на рак, ваш врач может назначить набор анализов, чтобы лучше оценить причину.
Среди вариантов:
- Компьютерная томография (КТ) использует рентген, чтобы сделать детальные снимки ваших легких при сканировании всей области груди.
- Магнитно-резонансная томография (МРТ) использует магнитные волны для создания изображений. Он отличает мягкие ткани лучше, чем компьютерная томография, и способен определить, распространилось ли злокачественное новообразование за пределы легких и грудной стенки.
- Позитронно-эмиссионная томография (ПЭТ-сканирование) — это визуальный тест, который показывает метаболическую активность клетки. Гиперактивные, такие как раковые клетки, более легко идентифицируются с помощью этого инструмента.
- Бронхоскопия — это процедура, при которой в легкие вводится прицел для визуальной оценки.
- Биопсия легкого — это удаление образца ткани для оценки. Это можно сделать как часть бронхоскопической процедуры, введя иглу в грудную полость или с помощью открытой биопсии легкого.
В этих тестах есть два важных принципа, на которые следует обратить внимание. Такие тесты, как рентген, КТ и МРТ, являются «структурными» тестами. Они могут сказать нам, что аномалия присутствует, но мало рассказать нам о том, какой может быть эта аномалия. Сканирование ПЭТ, напротив, является «функциональным» тестом. В сочетании с КТ они не только сообщают нам о наличии повреждения, но и активно ли оно растет. Это становится более важным, если у человека есть шрамы в легких от предыдущей лучевой терапии, предыдущего случая пневмонии или даже предыдущей грибковой инфекции, о которой они не знали (такой как кокцидиомикоз и другие).
Даже при проведении как структурных, так и функциональных тестов изображений биопсия часто необходима для подтверждения или исключения диагноза. Помимо четкого диагноза, биопсия может дать врачам важную информацию как о том, что видно под микроскопом, так и о молекулярных характеристиках массы, если это опухоль.
Слово от Human-Health
В то время как тень на рентгенограмме может причинять беспокойство, вы не должны бросать оружие и предполагать худшее. Причин может быть много, и в некоторых случаях это только остаток перенесенной инфекции, которая давно исчезла, или частичное совпадение нормальных структур в грудной клетке.
Обсудите причину с врачом, и, даже если что-то серьезное, например, рак, выявляйте его рано — когда это наиболее излечимо — это всегда плюс. Конечно, большинство людей, которые слышат слово «тень на легком», боятся рака легких. Однако общественность менее осведомлена о том, что лечение рака легких улучшается, а показатели выживаемости увеличиваются. Даже при раке легких на поздней стадии в настоящее время некоторые из этих опухолей можно контролировать в течение длительного периода времени благодаря таким методам лечения, как целевая терапия и иммунотерапевтические препараты.
Что значит затемнение в легких на фотоснимке МРТ?
На изображениях, полученных с помощью рентгена и компьютерной томографии грудной клетки, затемнение в легких означает замещение здоровой части органа патологическим образованием, вытесняющим воздух более плотными массами. Наблюдается при:
- закупорке бронхов, вызывающей ателектаз;
- пневмонии;
- паразитарных поражениях легких;
- злокачественных и доброкачественных опухолях.
В отличие от вышеупомянутых методов диагностики на томографических МР-снимках затемнения и светлые зоны связаны не с заболеваниями, а с режимом сканирования. На фото одни и те же образования могут иметь разный цвет в зависимости от использованной импульсной последовательности при получении сигнала.
МРТ легких наиболее информативна при:
- опухолях в грудной клетке с инвазией в плевру и окружающие ткани;
- дифференциальной диагностике ателектаза, гидроторакса, новообразований и других патологических процессов;
- оценке перфузионных нарушений;
- муковисцидозе.
МРТ легких в аксиальной проекции при абсцессе правого легкого (нижняя доля): а – Т1-взвешенное изображение; б – Т2-взвешенное изображение
МР-снимки легких визуализируют:
- скопление жидкости в плевральной полости;
- очаги фиброза;
- новообразования;
- плевриты;
- абсцессы;
- кисты;
- нарушение кровотока в сосудах;
- инфаркт легкого и др.
Особенности КТ-картины легких у пациентов с COVID-19 с двумя последовательными отрицательными ПЦР-тестами после лечения
Оригинал: CT features of COVID-19 patients with two consecutive negative RT-PCR tests after treatment
Автор: Zhao Fu, et al.
Опубликовано: 14 июля 2020, Nature
Перевод: Анна Селюта, Фонд профилактики рака
Аннотация
Целью данного исследования являлось выявление особенностей результатов компьютерной томографии легких (КТ) у пациентов с COVID-19 и 2 отрицательными последовательными ОТ-ПЦР-тестами (ПЦР с обратной транскрипцией, RT-PCR — здесь и далее прим. перев.) мазков из зева после завершения курса лечения. Мы ретроспективно обследовали 46 таких пациентов. Все пациенты были разделены на две группы: средне-тяжелую (умеренную) и тяжелую/критическую в зависимости от тяжести заболевания. Собраны клинические и КТ-данные. Изложены КТ-признаки и оценка степени поражения легких. Включены 39 умеренных случаев и 7 тяжелых/критических случаев. Остаточные поражения легких были видны на КТ-снимках. У пациентов умеренной группы наблюдались периферические поражения легких, в то время как у тяжелой/критической группы отмечались как центральные, так и периферические поражения с вовлечением всех долей. Отмечены диффузные затемнения легочной ткани по типу «матового стекла» и консолидация ткани легкого. У большей части тяжелых пациентов были ретикулярные изменения легочного рисунка (ретикулярные паттерны — усиление и обогащение легочного рисунка за счет сетчатых (ретикулярных) изменений, результат утолщения междольковых внутридольковых перегородок).Симптом «воздушной бронхограммы»/«воздушной бронхографии» (на фоне уплотненной легочной ткани видны просветы заполненных воздухом бронхов), плевральный выпот, расширение сосудов, утолщение бронхиальной стенки, бронхоэктазы (стойкие необратимые расширения бронхов, из-за изменения их стенок), утолщение плевры и адгезия плевры (слипание плевры) чаще наблюдались у пациентов тяжелой/критической группы. У пациентов тяжелой/критической группы была обнаружена более высокая степень вовлечения паренхимы в патологический процесс по результатам оценки КТ. Легочные поражения сохранялись даже после 2 последовательных отрицательных тестов ПЦР. Мы настоятельно рекомендуем регулярно проводить КТ-сканирование после полученных отрицательных ПЦР-тестов. Оценка полной ремиссии заболевания должна основываться на данных КТ грудной клетки.
Результаты
Клинические характеристики
Всего в исследование было включено 46 пациентов, в том числе 39 случаев с умеренным течением COVID-19 и 7 случаев с тяжелым/критическим течением COVID-19 (см. табл. 1). Средний возраст был выше в тяжелой/критической группе, чем в умеренной группе (46,2 ± 13,5 против 57,9 ± 17,0, P = 0,049). Не было выявлено статистической разницы по полу (P = 0,68) и симптомам между двумя группами. Только у 4 (10%) пациентов из умеренной группы и 1 (14%) тяжелого пациента была лихорадка при поступлении. Другие клинические симптомы COVID-19 включали сухой кашель, кашель с мокротой или без нее, заложенность в грудной клетке, одышку, слабость, диарею и дискомфорт в горле.
Результаты КТ
На КТ имели место остаточные поражения легких, несмотря на 2 последовательных отрицательных теста ОТ-ПЦР (см. табл. 2 и рис. 1). Множественные поражения были выявлены как в умеренной, так и в тяжелой/критической группе (92% против 100%, P = 1,0). Была выявлена статистически значимая разница при распределении повреждений легких между двумя группами (P = 0,005). Периферические поражения преобладали в умеренной группе (85%), тогда как поражения и в периферических, и в центральных областях были в тяжелой/критической группе (71%). Обширные поражения с вовлечением всех долей легких были более существенными в тяжелой/критической группе, чем в умеренной группе (100% против 44%, P = 0,01). Наличие диффузного затемнения легких по типу «матового стекла” и консолидации легких чаще наблюдались в тяжелой/критической группе, чем в умеренной (100% против 41%, P = 0,009 и 57% против 10%, P = 0,012 соответственно). Сравнение формы поражения не выявило статистической разницы, за исключением веерообразных поражений, которые чаще встречаются в тяжелой/критической группе, чем в умеренной группе (100% против 49%, P = 0,014).
У большей части пациентов в тяжелой/критической группе были выявлены ретикулярные изменения легочного рисунка в отличии от пациентов умеренной группы (86% против 59%, P = 0,043). Симптом «воздушной бронхограммы» и выпот в плевральной полости выявлялись значительно чаще в тяжелой/критической группе по сравнению с умеренной группой (57% против 3%, P = 0,003; 43% против 3%, P = 0,009 соответственно). Кроме того, в тяжелой/критической группе чаще наблюдались расширение сосудов, утолщение стенки бронхов, бронхоэктазы, утолщение плевры и адгезия плевры, хотя различия не были статистически значимыми (P = 0,316, 0,160, 0,089, 0,106, 0,083 соответственно).
Вовлечение паренхимы в патологический процесс на КТ [1] было значительно выше в тяжелой/критической группе по сравнению с умеренной группой. У большинства пациентов в умеренной группе оценка варьировалось от 0 до 5 (74%), тогда как у большинства пациентов в тяжелой/критической группе она составляла от 16 до 20 (57%), что соответствовало более обширному поражению легких в этой группе.
Примечания к рисунку 1, КТ пациентов с COVID-19
(a) 56-летняя женщина, умеренное течение. Легочный фиброз обоих легких (прямоугольник).
(b) 37-летний мужчина, умеренное течение. Диффузное затемнение легочной ткани по типу «матового стекла» (в прямоугольнике).
(c) 32-летняя женщина, умеренное течение. Утолщение плевры с адгезией плевры (стрелка).
(d) 50-летняя женщина, тяжелое течение. Затемнение легочной ткани по типу «матового стекла» в обоих легких (прямоугольники).
(e) 59-летняя женщина, тяжелое течение. Затемнение легочной ткани по типу «матового стекла» (прямоугольник) и консолидация с симптомом «воздушной бронхограммы» (стрелка) в правом легком.
(f) 65-летний мужчина, тяжелое течение. Утолщение стенки бронха и бронхоэктазы (черная стрелка). Расширение сосудов (белые стрелки), ретикулярные изменения легочной ткани (утолщение перегородок) в обоих легких (2 прямоугольника).
Примечание переводчика
Вовлечение паренхимы в патологический процесс:
Последовательная оценка степени вовлечения каждой доли легкого по 5-балльной шкале: 1 балл – <5%, 2 балла – 5–25%, 3 балла – 25–49%, 4 балла – 50–75%, 5 баллов – >75%. Полученные баллы суммируются (максимально 25 баллов). Формула для подсчета процента поражения легких (максимально 100%):
% поражения = общий балл*4
по данным методического издания «Лучевая диагностика коронавирусной болезни (COVID-19): организация, методология, интерпретация результатов: препринт № ЦДТ — 2020 — I» сост. С. П. Морозов, Д. Н. Проценко, С. В. Сметанина и др., 2020, табл. 6, с. 21.
[object Object]
Затемнение в легких на рентгене: что это значит, причины
Строение легких, а также воздух внутри них позволяет использовать рентгеновское излучение для врачебной диагностики. Довольно распространенной проблемой является затемнение в легких на рентгене. Однако сразу паниковать не стоит. Подобное может свидетельствовать о проблемах не с легкими, а, например, с какими-либо другими органами, которые находятся непосредственно возле них. Это связано с тем, что изображения просто накладываются друг на друга. Именно поэтому при обнаружении подобного явления на рентгене необходимо углубиться в понимание того, что означает затемнение в легких. Именно благодаря этому можно правильно подобрать терапию и избавиться от очага воспаления.
Рентгеновский снимок
На рентгеновском снимке, если он сделан с передней стороны, можно заметить контуры легких. Они образуют особые поля, которые пересекаются ребрами. Здесь имеется крупная тень. Это проекция сердца и артерий, наложенных друг на друга. Помимо этого, можно замечать небольшое затемнение в легких на снимке, которое находится возле 2 и 4 ребер. Оно говорит о богатой сосудистой сети. Далее рассмотрим аномальные изменения, которые можно заметить на рентгене.
Затемнения
Затемнение появляется на снимке в тех случаях, когда здоровое место в легких поражается. Это связано с тем, что из-за патологических изменений воздух вытесняется. Подобное наблюдается при закупорке бронхов, накоплении жидкости, то есть пневмонии, а также при опухолях.
Проблемы с легочным рисунком
Подобные проблемы являются наиболее распространенными. Они происходят при различных видах заболеваний. Следует отметить то, что к таким нарушениям причисляют сразу несколько групп. Встречаются затемнения в легких очагового типа, тень округлой формы, тотальная или субтотальная, ограниченная.
Просветление
Просветления говорят о наличии каких-либо проблем, связанных с уменьшением объема и плотности тканей легких. Подобное связано с развитием такого заболевания, как пневмоторакс. Оно характеризуется тем, что в легком возникла воздушная полость. На рентгеновском снимке места, которые легко просвечиваются, будут иметь более темный цвет, иначе — присутствует светлая окраска. Нужно заметить то, что когда речь идет о затемнении в легких при рентгене, то по факту говорится о светлом участке на снимке.
Тотальное затемнение
Если говорить о том, что значит затемнение в легких, необходимо рассмотреть основные проблемы. Одной из подобных является тотальный тип тени. Он представляет собой частичное или полное покрытие легкого. Могут наблюдаться просветы либо в нижней, либо же в верхней части органа. Причиной подобного являются отсутствие воздуха, увеличение плотности тканей, а также наличие жидкости.
Подобное явление может вызвать цирроз, плеврит и некоторые другие заболевания. Сюда же следует отнести и пневмонию.
Затемнение в легких диагностируются довольно легко. Для начала необходимо сделать оценку расположения органов, ведь иногда может наблюдаться некоторое смещение. Ориентиром является тень сердца. Второй признак — это оценка однородности затемнения. Если оно однородное, то, вероятнее всего, проблема с возникновением ателектаза, неоднородное — циррозом. После получения снимка расшифровка результата всегда полностью зависит от состояния человека и непосредственно от особенностей его организма.
Ограниченное затемнение
Далее рассмотрим причины затемнения в легких ограниченного типа. Для того чтобы понять, какие же факторы привели к подобному, необходимо сделать рентген в двух направлениях. Обязательно следует просканировать переднюю часть и боковую. После того как будут получены снимки, важно обратить внимание на то, где локализуется затемнение. Если оно находится внутри легочного поля, то, вероятнее всего, речь идет о болезнях, связанных с легкими. Если же затемнение немного примыкает к диафрагме, то могут диагностировать уже другие заболевания, никак не связанные с данным органом.
Еще один важный критерий при диагностике — это размер. Затемнение может повторять контуры легкого, что говорит о воспалении, Если же речь идет о циррозе или же закупорке, то его размер будет меньше нормы. Иногда в последнем случае бывают небольшие просветы. Они могут появляться из-за наличия жидкости. Именно поэтому необходимо сделать серию снимков в разных позах, чтобы понять, насколько тяжелое состояние. Если жидкость присутствует, то у человека, вероятнее всего, развивается абсцесс, если нет — то туберкулез. Однако эти диагнозы неточные. Для каждого пациента они будут ставиться в зависимости от особенностей его организма и жалоб.
Круглая тень
Затемнения в легких круглой формы диагностируются в тех случаях, когда тень имеет овальное очертание. Для того чтобы расшифровать результаты, необходимо опираться сразу на несколько факторов. Речь идет о четкости, толщине, локализации, форме и структуре. Иногда тень может не относиться к легочному полю, поэтому благодаря оценке формы можно получить большое количество информации для диагностики. Чаще всего круглая форма возникает при различных внутрилегочных образованиях. Это может быть киста, опухоль и так далее. Если у человека присутствует неоднородность, значит, речь идет о раке либо же туберкулезе. Четкий и плоский контуры присущи кисте. К круглым затемнениям относят лишь те, которые в диаметре имеют не менее 1 сантиметра. В иных случаях их называют очагами.
Кольцевидная тень
Затемнение в легких кольцевидной формы являются наиболее простыми, если говорить о диагностике. Подобное происходит из-за того, что у человека в легких формируется полость, в которой есть воздух. Кольцевидная тень является таковой только в том случае, если сохраняется форма замкнутого кольца в любой проекции. В том случае, если на одном из снимков закрытого кольца не будет, значит, затемнение является оптической иллюзией.
Когда обнаруживается подобная полость в легком, необходимо детально ее рассмотреть. Особенное внимание нужно уделить равномерности и толщине. Подозревать туберкулез можно в том случае, если на снимке видна большая и равномерная толщина стенок. При абсцессе наблюдается аналогичная картина. Однако последнее заболевание подтверждается довольно редко. Это связано с тем, что гной через бронхи удаляется сам по себе довольно редко, поэтому и затемнение подобной формы на снимке вызвать не может.
Если кольцо имеет широкие стенки, то у человека наблюдается рак легкого. Опухолевые образования могут вызывать подобные эффекты на снимках. Однако из-за того, что некроз неравномерный, то и кольцо может быть не идеально ровным.
Важно также обратить внимание на местоположение данного кольца. Дело в том, что нередко оно говорит о различных заболеваниях, никак не связанных с легкими.
Очаговое затемнение
Необходимо рассмотреть то, что собой представляет очаговое затемнение. Очагами принято считать пятна, которые имеют размер больше 1 мм и меньше 1 см. Иногда на снимке можно увидеть сразу несколько подобных образований, которые находятся либо рядом друг с другом, либо хаотично. Если распределение очагов не превышает 2 пространств между ребрами, то значит, подобное очаговое воспаление является ограниченным, иначе — диффузным. Для того чтобы провести точную диагностику, необходимо рассмотреть контуры, интенсивность и площадь, на которой распространены очаги. Если в верхних отделах легких имеются подобные симптомы, то, вероятнее всего, у человека развивается туберкулез. При пневмонии на снимке будет видно огромное множество очагов. Может также появляться круглая либо же кольцевидная тень.
Если речь идет об одиночном затемнении, то врач может предположить, что это метастазы от опухоли либо же рак. Если контуры максимальное четкие, то это подтверждает диагноз. Нечеткие очертания говорят о развитии воспаления. Для того чтобы оценить интенсивность затемнения, необходимо сравнить его с сосудами, которые видны на снимке. Если выраженность затемнения меньше, то речь идет о пневмонии очагового типа.
Болезнь черного легкого: причины, симптомы и лечение
Когда дело доходит до заболевания черного легкого, вот хорошая новость: большинству людей не нужно беспокоиться об этом. Это не генетически и не заразно. Но миллионы людей, которые работают (или раньше работали) на угольных шахтах по всему миру, могут оказаться в опасности.
Причины
Черное заболевание легких считается заболеванием, связанным с работой. Вы получаете его, когда вдыхаете угольную пыль в течение длительного периода времени. Поскольку он в основном поражает шахтеров, он также известен как пневмокониоз угольщиков (ППГ).
Когда вы вдыхаете угольную пыль, частицы оседают в дыхательные пути и легкие. После того, как они приземлятся, здоровая легочная ткань может попытаться избавиться от них.
Когда ваша иммунная система пытается бороться и удалять частицы, вы можете получить воспаление. Со временем воспаление может вызвать рубцевание, которое также известно как фиброз.
Степень заболевания зависит от того, сколько пыли было вдыхано и как долго.
Существует два типа черной болезни легких: простая и сложная.Простой CWP означает, что в легких есть пятна или рубцовая ткань от частиц пыли. Осложненный CWP называется прогрессирующим массивным фиброзом (PMF). У людей с PMF много рубцов на легких.
Симптомы
Тот факт, что вы работаете в угольной промышленности, не означает, что вы заболеете черной болезнью легких. По оценкам, около 16% шахтеров в Соединенных Штатах в конечном итоге могут иметь проблемы с легкими из-за угольной пыли.
Для развития болезни могут потребоваться годы или десятилетия. У некоторых людей симптомы не проявляются до выхода на пенсию.(Большинство людей, у которых диагностировано заболевание, старше 50 лет.)
Но когда симптомы начинают появляться, они, вероятно, включают:
- Кашель с черной мокротой или без нее
- Одышка
- Стеснение в груди
Диагноз
Врачи будут использовать несколько фрагментов информации для диагностики болезни черного легкого. Они изучат вашу историю болезни и спросят подробности о воздействии угольной пыли.
Ваш врач, скорее всего, назначит рентген грудной клетки, компьютерную томографию или и то, и другое, чтобы увидеть, есть ли какие-либо пятна или образования на ваших легких или признаки воспаления.
Также можно использовать тест функции легких, который показывает, насколько хорошо работают ваши легкие.
Лечение
Лечения нет. Лечение обычно направлено на облегчение симптомов, предотвращение дальнейшего повреждения легких и улучшение качества жизни.
Ваш врач может прописать лекарства, чтобы дыхательные пути оставались открытыми, например ингаляторы, особенно если у вас есть симптомы астмы. Кислород может быть назначен, если у вас низкий уровень кислорода, особенно когда вы активны или спите.
Если вы курите, врач посоветует вам бросить курить.Курение может привести к дальнейшему повреждению легких и ухудшить симптомы.
Ваш врач может порекомендовать программу легочной реабилитации, чтобы помочь вам найти способы лучше дышать.
В очень редких случаях врач может порекомендовать пересадку легких. Вам предстоит много обследований, чтобы убедиться, что вы достаточно здоровы для операции и что она улучшит качество вашей жизни в долгосрочной перспективе.
Наконец, ваш врач может посоветовать вам избегать любого контакта с пылью.
Профилактика
Черное заболевание легких — это заболевание, связанное с работой, но его можно предотвратить и предотвратить.
Управление по охране труда и здоровья имеет стандарты безопасности для рабочих, которым грозит опасность CWP. На работе угольщики должны:
- Надеть маску.
- Смыть пыль с открытых участков кожи.
- Мойте лицо и руки перед едой, питьем или приемом лекарств.
- Не курить.
- Регулярно делайте рентген грудной клетки.
Федеральные правила ограничивают количество угольной пыли в воздухе. Предполагается, что в шахтах используются методы контроля количества пыли.Убедитесь, что ваш работодатель соблюдает правила безопасности.
Кроме того, следите за вакцинами, чтобы поддерживать здоровье легких. Поскольку грипп является основной причиной пневмонии (легочной инфекции), рекомендуется делать ежегодную прививку от гриппа. И спросите своего врача о вакцине от пневмонии.
Прогноз
Число случаев заболевания может расти, особенно в центральных Аппалачах. Этот регион, который включает части Кентукки, Вирджинии и Западной Вирджинии, является основной территорией угольных шахт.
CWP у каждого человека индивидуальный. Для пациентов с простым CWP прогноз в целом положительный. Заболевание может быть стабильным и со временем не ухудшаться.
У людей со сложным CWP или PMF заболевание может со временем ухудшиться.
Независимо от того, какой у вас тип, ожидайте регулярных посещений врача.
Осложнения
Если у вас заболевание черного легкого, вы можете получить следующие осложнения с легкими:
Лечение и лечение пневмокониоза у угольных рабочих
Как лечат пневмокониоз у угольных рабочих
Не существует лечения, которое могло бы обратить вспять ущерб, нанесенный угольной пылью, но определенные шаги могут помочь замедлить прогрессирование болезни, облегчить симптомы и улучшить качество жизни.
После определения степени воздействия ваш врач может определить наилучший курс действий. Могут быть прописаны лекарства и дыхательные процедуры, которые помогут открыть дыхательные пути и уменьшить воспаление. В большинстве случаев для улучшения качества жизни рекомендуется легочная реабилитация — программа упражнений, призванная помочь пациентам с хроническими заболеваниями легких оставаться активными.
По мере того, как рубцы в легких становятся более серьезными, может быть назначен дополнительный кислород, чтобы помочь вам получить больше воздуха в легкие, когда это необходимо.Хотя он может вам понадобиться только во время тренировки вначале, по мере прогрессирования болезни он может понадобиться вам всегда. В редких, очень тяжелых случаях может быть рекомендована трансплантация легкого.
Очень важно избегать дальнейшего воздействия и других раздражителей, таких как сигаретный дым. Если вы курите, вам настоятельно рекомендуется бросить курить. Американская ассоциация легких предлагает ряд программ по отказу от курения, чтобы дать людям, пытающимся бросить курить, необходимую им поддержку.
Лечение пневмокониоза у угольных рабочих
Если у вас заболевание черного легкого, вам следует рассчитывать на регулярные посещения врача (-ов).Вам могут потребоваться регулярные анализы, такие как функциональный тест легких или рентген грудной клетки, чтобы внимательно следить за вами и вашим заболеванием, а также для проверки на рак легких.
Ваш врач может помочь справиться с вашими симптомами, но вы также можете предпринять шаги, чтобы сохранить свое здоровье, выполнив следующие действия:
- Поддерживайте вес и питание с помощью хорошо сбалансированной диеты.
- Сохраняйте активный образ жизни, регулярно занимаясь спортом, но будьте осторожны, чтобы не перенапрягаться.
- Предотвратите респираторные инфекции, которые могут ухудшить состояние легких.Ежегодно делайте прививки от гриппа и пневмококковой пневмонии в соответствии с рекомендациями врача.
- Следите за своим состоянием и следите за развитием инфекций. Немедленно обратитесь к врачу, если он разовьется.
- Имейте план, как управлять обострениями болезни.
Профилактика
Черное заболевание легких можно предотвратить, поэтому Управление по охране труда разработало ряд стандартов безопасности, которые помогают работникам избежать этого заболевания.Согласно этим правилам, все шахтеры должны носить маску, мыть любую кожу, соприкасающуюся с пылью, безопасно удалять пыль со всей одежды и мыть лицо и руки перед едой, питьем или приемом лекарств. Кроме того, все шахты регулируются, чтобы ограничить количество угольной пыли в воздухе.
Узнайте о пневмокониозе угольных рабочих
Ключевые факты
- Пневмокониоз угольных рабочих, или черное легкое, является одним из более чем 200 типов легочного фиброза и классифицируется как интерстициальное заболевание легких.Ваш врач может называть ваше заболевание любым из этих терминов.
- По оценкам, 16% рабочих угольной промышленности страдают от этого заболевания, и после десятилетий улучшений число случаев заболевания черными легкими снова растет.
- Пневмокониоз угольных рабочих неизлечимо, но лечение может помочь справиться с симптомами и улучшить качество жизни.
- Управление по охране труда и здоровья (OSHA) имеет стандарты безопасности, чтобы помочь работникам, работодателям и работникам принимать меры по предотвращению черной болезни легких.
Что вызывает пневмокониоз у угольных рабочих?
Черное заболевание легких может развиться при длительном вдыхании угольной пыли. Угольная пыль состоит из опасных углеродсодержащих частиц, которые шахтеры могут вдыхать, поэтому ее чаще всего считают профессиональным заболеванием. Шахтеры также могут подвергаться воздействию кремнеземсодержащей пыли, поскольку при добыче угля может потребоваться некоторое бурение в кремнеземсодержащих породах.
Однако не у всех рабочих разовьется болезнь.Недавние исследования показали, что около 16% шахтеров в США заболевают этой болезнью. Это число увеличивалось в последние годы, что может быть связано с изменениями в технологии добычи, которые позволяют добывать большие объемы угля в определенный период времени, и изменениями минерального содержания угля, которые делают его более опасным.
Как это влияет на ваше тело
При вдыхании угольной пыли частицы могут перемещаться по дыхательным путям в альвеолы (воздушные мешочки), расположенные глубоко в легких.После того, как частицы пыли приземляются и оседают в легких, ткань легких может попытаться избавиться от частиц пыли, вызывая воспаление, поскольку организм пытается бороться с инородными частицами. В некоторых случаях воспаление бывает настолько сильным, что образуется рубцовая ткань. Повреждающее воздействие вдыхаемой угольной пыли может не проявляться в течение многих лет, и у многих пациентов симптомы проявляются только спустя долгое время после их первоначального воздействия.
При пневмокониозе угольщиков рубцы можно разделить на два типа: простые и сложные.При простом пневмокониозе рентген грудной клетки или компьютерная томография выявляют небольшие количества рубцовой ткани в легких в виде крошечных круглых узелков. Осложненный пневмокониоз, также называемый прогрессирующим массивным фиброзом, включает более серьезные рубцы на большей площади легочной ткани. В обоих случаях это отрицательно скажется на вашем дыхании.
Рост заболеваемости черным легким: ответы на 5 вопросов
Примечание редактора: в статье, опубликованной 6 февраля 2018 года в Журнале Американской медицинской ассоциации, сообщается, что исследователи из Национального института безопасности и гигиены труда выявили 416 случаев запущенной черной болезни легких у шахтеров в центральных Аппалачах.До недавнего времени новые случаи черного легкого были редкостью, но это исследование предполагает, что заболеваемость растет. Анна Аллен и Карл Вернц, профессора медицины труда в Университете Западной Вирджинии, которые лечат шахтеров с черным легким, объясняют, что вызывает это инвалидизирующее заболевание.
1. Что такое черная болезнь легких и чем она вызвана?
Подземная добыча полезных ископаемых — одно из самых опасных занятий в США. Риски включают вдыхание токсичных газов, таких как метан, окись углерода и сероводород; раздавливание при падении крыши или горном оборудовании; утопление при заполнении туннелей водой; и травмы в результате пожаров и взрывов.Даже если шахтеры выживут на рабочем месте, через годы они могут задохнуться.
Открытые и подземные горные работы связаны с двумя пневмокониозами или пылевыми заболеваниями легких. Заболевание черных легких, также известное как пневмокониоз угольных рабочих, возникает в результате вдыхания пыли угольных шахт. Другое заболевание, силикоз, вызывается вдыханием кремнеземной пыли из щебня. Черное легкое и силикоз часто появляются вместе, потому что угольные пласты обнаруживаются между слоями горных пород, содержащих кремнезем.
Когда шахтеры вдыхают пыль, она оседает вдоль их дыхательных путей.Их тела пытаются удалить пыль, посылая особые белые кровяные тельца, называемые макрофагами, чтобы поглотить и химически переварить ее. Но клетки не могут расщепить пыль, поэтому они умирают и выделяют ферменты, которые повреждают ткань легких. Это вызывает проблемы, которые включают хронический бронхит, эмфизему и фиброз (рубцевание). При прогрессирующем массивном фиброзе, наиболее тяжелой версии черного легкого, рубцевание приводит к уменьшению объема легкого, дальнейшему повреждению прилегающей легочной ткани и еще большему ухудшению воздухообмена.
Легкие угольщика с черной пигментацией и фиброзом из-за вдыхания углеродного пигмента и кремнезема.
Йель Розен, CC BY-SA
Майнеры обычно работают от 10 до 12 часов в день и до семи дней в неделю. Это увеличивает время их воздействия и уменьшает время восстановления, необходимое их телам для заживления повреждений от частиц кремнезема и угольной пыли. Традиционно черные легкие ассоциировались с шахтерами, проработавшими не менее 20 лет, и симптомы часто появлялись после выхода на пенсию.Недавняя тенденция заключается в том, что черные легкие, включая прогрессирующий массивный фиброз, возникают после более короткого периода времени в горнодобывающей промышленности — всего лишь пять лет добычи под землей.
2. Удивлены ли вы большим кластером случаев, описанным в статье JAMA?
«Горячая точка», описанная в исследовании JAMA, находится в некоторых частях западной Вирджинии, южной части Западной Вирджинии и восточной части Кентукки. Эта область включает три административных округа Федерального управления по безопасности и охране здоровья в шахтах — области, где агентство инспектирует угольные шахты и расследует несчастные случаи и жалобы горняков.
Мы наблюдаем пациентов в Моргантауне в северо-центральной части Западной Вирджинии и Кэбин-Крик в юго-центральной части Западной Вирджинии. Мы заметили повышенную тяжесть заболевания у пациентов в южной части штата. В течение первого года, с июня 2016 года по май 2017 года, когда мы работали в Кэбин-Крик, где проводились утвержденные на федеральном уровне обследования черных легких, заболеваемость черным легким составила 16 процентов и около 6 процентов — прогрессирующий массивный фиброз. Напротив, те же обследования в нашей клинике в Моргантауне обнаружили черные легкие менее чем в 3 процентах случаев и только в нескольких случаях прогрессирующего массивного фиброза за четыре года.
В 1974 году прогрессирующий массивный фиброз затронул почти 3,5 процента шахтеров, которые работали в подземных горных выработках 25 или более лет. Ставки резко упали в соответствии с новыми защитными правилами, но с тех пор восстановились.
Перспективы гигиены окружающей среды
3. Как вы думаете, что может вызвать большее количество случаев заболевания черной болезнью легких?
Увеличение, вероятно, является результатом нескольких факторов. Большая часть угля в области исследования JAMA — это так называемый «малый уголь» с пластами высотой всего от 20 до 36 дюймов.Этот «уголь с низким содержанием угля» трудно добывать, но он рентабелен, потому что это металлургический уголь, который имеет высокую ценность для производства стали.
Производители прекратили выпуск более коротких машин, предназначенных для добычи угля с низким содержанием угля, примерно в 1990 году из-за проблем с контролем качества. Сейчас в шахтах используются более высокие машины, предназначенные для пластов высотой от 32 до 36 дюймов. Поскольку эти машины вырезают уголь из пласта, они должны удалить не менее 12–16 дюймов песчаника, прилегающего к углю.
Резка такого количества песчаника значительно увеличивает воздействие на горняков кремнеземной пыли из дробленой породы.Более новые машины также прорезают уголь и камни намного быстрее, чем старые модели, образуя больше пыли. Как правило, то, что мы называем черным легким, — это в первую очередь силикоз у шахтеров, поэтому воздействие кремнезема играет важную роль в развитии и прогрессировании заболевания.
На этом видео можно увидеть, как машина для разработки длинных забоев распыляет воду для борьбы с пылью.
Работа с углем с низким содержанием угля также требует больших физических усилий, чем при добыче угля с низким содержанием угля. Ползание и наклоны с горным снаряжением и рабочим оборудованием требуют больших физических усилий.Шахтеры дышат тяжелее и чаще, что может увеличить воздействие пыли. Кроме того, в этих небольших шахтах трудно поддерживать плавный поток воздуха, поэтому в некоторых местах концентрация пыли может быть выше.
4. Что делает угольная промышленность для предотвращения появления черных легких?
Обследование доступно для нынешних горняков в рамках Федеральной государственной программы по надзору за здоровьем работников угольной промышленности, которая использует рентгеновские лучи для выявления ранних изменений в легких. Эта информация передается шахтерам, чтобы они могли решить, продолжать ли работать в угледобыче, но не сообщается их работодателям.
Основной способ предотвратить появление черных легких — не дать шахтерам вдыхать пыль. После 20 лет дебатов недавние изменения в федеральном законе снизили допустимое воздействие с 2,0 миллиграммов на кубический метр воздуха до 1,5 миллиграммов. Также был реализован непрерывный личный отбор проб пыли, чтобы горняки могли иметь данные о своем воздействии в режиме реального времени. Затем эта информация используется для определения того, требует ли шахта более частых проверок.
Чтобы уменьшить воздействие пыли, операторы шахт могут распылять воду, чтобы выбивать пыль из воздуха, увеличивать поток воздуха в туннелях для более быстрого удаления пыли или требовать от горняков ношения респираторов.
5. Какие ресурсы доступны для майнеров, у которых может быть черное легкое?
Диагностика черного легкого может быть сложной. Некоторые из наиболее распространенных симптомов включают одышку, снижение толерантности к физической нагрузке, хронический кашель, отхаркивание мокроты и неспособность дышать лежа. Другие заболевания могут вызывать аналогичные симптомы, поэтому шахтерам важно проконсультироваться с лечащими врачами.
В некоторых штатах есть программы компенсации работникам, которые предлагают льготы работникам с диагнозом «черный легкое».Федеральная программа по лечению черных легких обеспечивает медицинское страхование соответствующих критериям горняков с заболеваниями легких, связанными с пневмокониозом, а также льготы для тех, кто стал полностью инвалидом, а также для семей шахтеров, которые умирают от болезни легких.
Мобильная установка для обследования состояния здоровья шахтеров.
NIOSH
Нет лекарства от черной болезни легких — мы можем лечить только симптомы. Лекарства, такие как ингаляционные стероиды, могут помочь пациентам легче дышать.В более тяжелых случаях может потребоваться кислород и, возможно, трансплантация легких. Пациенты могут отказаться от курения, которое также разрушает легочную ткань. Курение не вызывает черного легкого, но может усугубить симптомы.
Легочная эмболия | Сидарс-Синай
Не то, что вы ищете?
Что такое тромбоэмболия легочной артерии?
Тромбоэмболия легочной артерии (ТЭЛА) — это сгусток крови, который образуется в кровеносном сосуде тела (часто в ноге).Затем он попадает в легочную артерию, где внезапно блокирует кровоток.
Сгусток крови, образующийся в крови
сосуд в одной области тела, отламывается и перемещается в другую область тела в
кровь называется эмболом. Эмбол
может застрять в кровеносном сосуде. Это может заблокировать кровоснабжение органа. Этот
закупорка кровеносного сосуда эмболом называется эмболией.
Сердце, артерии, капилляры и вены составляют систему кровообращения.Кровь с огромной силой перекачивается из сердца в артерии. Оттуда кровь течет в капилляры (крошечные кровеносные сосуды в тканях). Кровь возвращается к сердцу по венам. Когда кровь движется по венам обратно к сердцу, кровоток замедляется. Иногда это замедление кровотока может привести к образованию сгустка.
Что вызывает тромбоэмболию легочной артерии?
Свертывание крови — нормальный процесс
чтобы предотвратить кровотечение.В организме образуются сгустки крови, а затем они разрушаются. При определенных
обстоятельства, организм может быть не в состоянии разрушить сгусток. Это может привести к серьезному
проблемы со здоровьем.
Когда кровь свертывается в вене, это может
быть из-за замедленного кровотока, аномалии образования сгустков или из-за травмы
стенка кровеносного сосуда.
В артериях могут образовываться тромбы
и вены. Сгустки, образующиеся в венах, называются венозными сгустками.Вены на ногах могут быть
поверхностные вены (близко к поверхности кожи) или глубокие вены (расположены рядом с
кость и окружена мышцами).
Венозные сгустки чаще всего возникают в
глубокие вены ног. Это называется тромбозом глубоких вен (ТГВ). Как только сгусток
образуется в глубоких венах ноги, существует вероятность того, что часть сгустка разорвется
через кровь попадают в другую часть тела, часто в легкие.ТГВ — это
наиболее частая причина тромбоэмболии легочной артерии.
К другим менее частым причинам относятся:
- Жировой эмбол (часто из-за перелома большой кости)
- Эмбол околоплодных вод
- Пузырьки воздуха
- Тромбоз глубоких вен верхней части тела
- Сгустки на постоянном внутривенном (в / в) катетере, которые отламываются
и путешествие в легкие
Кто подвержен риску тромбоэмболии легочной артерии?
Факторы риска тромбоэмболии легочной артерии включают:
- Генетические условия, повышающие риск образования тромбов
- В семейном анамнезе нарушения свертываемости крови
- Операция или травма (особенно ног) или ортопедическая операция
- Ситуации, в которых ограничена подвижность, например, длительный постельный режим, полет или езда на большие расстояния или паралич
- Предыдущая история сгустков
- Пожилой возраст
- Рак и лечение рака
- Определенные заболевания, такие как сердечная недостаточность, хроническая обструктивная болезнь легких (ХОБЛ), высокое кровяное давление, инсульт и воспалительное заболевание кишечника
- Некоторые лекарства, такие как противозачаточные таблетки и заместительная терапия эстрогенами
- Во время и после беременности, в том числе после кесарева сечения
- Ожирение
- Расширенные вены на ногах (варикозное расширение вен)
- Курение сигарет
Каковы симптомы тромбоэмболии легочной артерии?
Симптомы могут наблюдаться у каждого человека.
иначе.К наиболее частым симптомам относятся:
- Внезапная одышка (наиболее частая)
- Боль в груди (обычно хуже при дыхании)
- Чувство тревоги
- Чувство головокружения, дурноты или обморока
- Нерегулярное сердцебиение
- Сердцебиение (учащенное сердцебиение)
- Кашель или кашель с кровью
- Потливость
- Низкое артериальное давление
У вас также могут быть симптомы тромбоза глубоких вен (ТГВ), например:
- Боль в пораженной ноге (может возникать только при стоянии или ходьбе)
- Отек ноги
- Болезненность, покраснение или тепло в
нога (-и) - Покраснение и / или изменение цвета кожи
Если ваш лечащий врач считает, что у вас ПЭ, он или она проверит ваши ноги на предмет признаков тромбоза глубоких вен.
Тип и степень симптомов
ПЭ будет зависеть от размера эмболии и от того, есть ли у вас сердце или легкое.
проблемы.
Симптомы ПЭ могут быть похожи на другие заболевания или проблемы. Всегда консультируйтесь с врачом для постановки диагноза.
Как диагностируется тромбоэмболия легочной артерии?
Легочная эмболия (ТЭЛА) часто трудно диагностировать, потому что симптомы ТЭЛА во многом схожи с симптомами многих других состояний и заболеваний.
Наряду с полным анамнезом и медицинским осмотром тесты, используемые для поиска ПЭ, могут включать:
- Сундук
Рентгеновский. Этот визуализирующий тест используется для оценки легких и сердца. Грудь
Рентген показывает информацию о размере, форме, контуре и анатомическом расположении
сердце, легкие, бронхи (большие дыхательные трубки), аорта и легочные артерии и
средостение (область в середине грудной клетки, разделяющая легкие). - Вентиляционно-перфузионное сканирование (V / Q сканирование). Для этой ядерной радиологии
тест, небольшое количество радиоактивного вещества используется, чтобы помочь исследовать легкие. А
сканирование вентиляции оценивает вентиляцию или движение воздуха в и из
бронхи и бронхиолы. Сканирование перфузии оценивает кровоток в легких. - Легочный
ангиограмма. Это рентгеновское изображение кровеносных сосудов используется для оценки
различные состояния, такие как аневризма (выбухание кровеносного сосуда), стеноз (сужение
кровеносного сосуда) или закупорки. Краситель (контраст) вводится через тонкий
гибкую трубку помещают в артерию. Этот краситель заставляет кровеносные сосуды проявляться на
Рентгеновский. - CT
сканировать. Это визуальный тест, в котором используются рентгеновские лучи и компьютер для получения
подробные изображения тела.КТ показывает детали костей, мышц, жира и
органы. КТ с контрастированием усиливает изображение кровеносных сосудов в легких.
Контраст — это похожее на краситель вещество, вводимое в вену, которое заставляет орган или ткань
изучается, чтобы более четко отобразиться на сканировании. - МРТ. В этом тесте визуализации используется комбинация магнитного поля, радио
волны и компьютер, чтобы делать подробные изображения органов и структур внутри
тело. - Дуплекс
УЗИ (УЗИ). Этот вид ультразвукового исследования сосудов используется для оценки
кровоток и строение кровеносных сосудов в ногах. (Сгустки крови из
ноги часто смещаются и попадают в легкие.) УЗИ использует высокочастотные звуковые волны и
компьютер для создания изображений кровеносных сосудов, тканей и органов. - Кровь
тесты. Анализы крови используются для проверки статуса свертывания крови,
включая тест, называемый уровнем D-димера. Другие анализы крови могут включать в себя:
генетические нарушения, которые могут способствовать аномальному свертыванию крови. Артериальный
газы крови могут быть проверены, чтобы увидеть, сколько кислорода в крови. - Электрокардиограмма (ЭКГ). Это один из самых простых и быстрых тестов.
используется для оценки сердца.Электроды (маленькие липкие пятна) размещаются на определенном
пятна на груди, руках и ногах. Электроды подключаются к аппарату ЭКГ с помощью
подводящие провода. Электрическая активность сердца измеряется, интерпретируется и
распечатанный.
Как лечится тромбоэмболия легочной артерии?
Варианты лечения тромбоэмболии легочной артерии (ТЭЛА) включают:
- Антикоагулянты. Эти лекарства, также называемые разжижителями крови,
снизить способность крови к свертыванию. Это помогает предотвратить увеличение сгустка.
и предотвратить образование новых сгустков. Примеры включают варфарин и гепарин. - Фибринолитик
терапия. Эти лекарства также называются разрушителями тромбов.
внутривенно (внутривенно или в вену) для разрушения сгустка. Эти лекарства только
используется в опасных для жизни случаях. - полая вена
фильтр. Небольшое металлическое устройство, помещенное в полую вену (большая кровеносная
сосуд, который возвращает кровь из тела в сердце) может использоваться для предотвращения образования сгустков
путешествие в легкие. Эти фильтры обычно используются, когда вы не можете получить
лечение антикоагулянтами (по медицинским показаниям), образование большего количества тромбов даже при
лечение антикоагулянтами, или когда у вас есть проблемы с кровотечением из-за антикоагуляции
лекарства. - Легочный
эмболэктомия. Редко используется, это операция по удалению ПЭ. это
обычно делают только в тяжелых случаях, когда у вас очень большая ПЭ, вы не можете получить
антикоагулянтная или тромболитическая терапия из-за других медицинских проблем или у вас нет
хорошо отреагировал на эти методы лечения, или ваше состояние нестабильно. - чрескожный
тромбэктомия. Длинная тонкая полая трубка (катетер) с резьбой
через кровеносный сосуд к месту эмболии под контролем рентгена. Однажды
катетер на месте, он используется для разрушения эмболии, ее вытаскивания или растворения
с помощью тромболитиков.
Важный аспект лечения
ПЭ — это лечение, направленное на предотвращение новых эмболий.
Какие возможные осложнения тромбоэмболии легочной артерии?
Тромбоэмболия легочной артерии (ТЭЛА) может вызвать недостаток кровотока, что приводит к повреждению легочной ткани.Это может вызвать низкий уровень кислорода в крови, что также может повредить другие органы тела.
PE, особенно большой PE или много
сгустки, могут быстро вызвать серьезные опасные для жизни проблемы и даже смерть.
Лечение ПЭ часто проводится
с антикоагулянтными лекарствами или антикоагулянтами. Эти лекарства могут подвергнуть вас риску
от чрезмерного кровотечения, если они слишком разжижают вашу кровь. Чрезмерное кровотечение кровоточит
это не прекратится после того, как вы окажете давление в течение 10 минут.Другие симптомы кровотечения
смотреть для включают:
Признаки кровотечения в пищеварительной системе:
- Ярко-красная рвота или рвота, похожая на кофейную гущу
- Ярко-красная кровь в стуле или черный дегтеобразный стул
- Боль в животе
Признаки кровоизлияния в мозг:
- Сильная головная боль
- Внезапные изменения зрения
- Внезапная потеря движения или чувствительности в ногах или руках
- Потеря памяти или спутанность сознания
Если у вас есть какие-либо из этих заболеваний, вам необходимо немедленно лечиться.
Что я могу сделать, чтобы предотвратить тромбоэмболию легочной артерии?
Вы можете помочь предотвратить ПЭ:
- Регулярно занимаюсь физическими упражнениями
- Поддержание здорового веса
- Соблюдение здорового питания
- Прием лекарств по назначению
- Не курить
Предотвратить ТГВ можно с помощью:
- Чулки компрессионные. Это эластичные чулки, которые сжимают или сдавливают вены и предотвращают обратный ток крови.
- Устройства пневматические компрессионные. Это рукава на ногах, которые подключены к машине, которая оказывает попеременное давление на ноги, чтобы кровь продолжала движение.
- Вставать и двигаться. Сделайте это как можно скорее после операции или болезни. Движение может помочь предотвратить образование сгустков за счет движения крови.
- Медицина. Для предотвращения ТГВ часто назначают антикоагулянты и аспирин.
Многие люди все еще остаются в группе риска ТГВ какое-то время после того, как они вернутся домой из больницы.Важно продолжать лечение, чтобы предотвратить ТГВ, пока этот риск не исчезнет. Обычно это занимает от 3 до 6 месяцев.
Основные сведения о тромбоэмболии легочной артерии
- Тромбоэмболия легочной артерии (ТЭЛА) — это сгусток крови, который развивается в кровеносном сосуде в другом месте тела (часто в ноге), попадает в артерию в легком и внезапно формирует закупорку артерии.
- Аномальные тромбы могут образовываться из-за
такие проблемы, как «вялый» кровоток по венам, нарушение сгустка
формирующие факторы или повреждение стенки кровеносного сосуда. - С ПЭ связаны самые разные состояния и факторы риска.
- Внезапная одышка — наиболее частый симптом ПЭ.
- PE часто трудно диагностировать, потому что признаки и симптомы PE очень похожи на симптомы многих других состояний и заболеваний. Визуализирующие исследования и анализы крови используются для поиска ПЭ.
- Важным аспектом лечения ПЭ является предотвращение образования дополнительных сгустков.Лекарства, фильтры для предотвращения попадания тромбов в легкие и хирургическое вмешательство используются для лечения ПЭ.
- A PE, особенно большой PE или много
сгустки, могут быстро вызвать серьезные опасные для жизни последствия и смерть.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
Медицинский обозреватель: Мэри Манчини, доктор медицины
Медицинский обозреватель: Энн Феттерман, RN BSN
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?
Легочная эмболия
Тромбоэмболия легочной артерии возникает, когда сгусток крови перемещается по кровотоку и застревает в кровеносном сосуде легких.Это может затруднить прохождение крови через легкие для получения кислорода. Диагностика тромбоэмболии легочной артерии может быть затруднена, поскольку у половины пациентов со сгустком в легких симптомы отсутствуют. Другие могут испытывать одышку, боль в груди, головокружение и, возможно, отеки в ногах. Если у вас тромбоэмболия легочной артерии, вам необходимо немедленно обратиться за медицинской помощью, чтобы сгусток крови не блокировал приток крови к легким и сердцу.
Ваш врач может подтвердить наличие тромбоэмболии легочной артерии с помощью КТ-ангиографии или сканирования легкого с вентиляционной перфузией (V / Q).Лечение обычно включает в себя лекарства для разжижения крови или установку фильтра для предотвращения перемещения дополнительных тромбов в легкие. В редких случаях для растворения сгустка используются лекарственные препараты или для непосредственного удаления или обработки сгустка проводится процедура на основе катетера.
Что такое тромбоэмболия легочной артерии?
Кровь может превратиться из свободно текущей жидкости в полутвердый гель (называемый тромбом или тромбом) в процессе, известном как коагуляция. Коагуляция — это нормальный процесс, необходимый для остановки кровотечения и удержания крови в сосудах тела, если они порезаны или повреждены.Однако в некоторых ситуациях кровь может аномально свертываться (это называется тромбозом) в сосудах тела. При состоянии, которое называется тромбоз глубоких вен, сгустки образуются в глубоких венах тела, обычно в ногах. Сгусток крови, который вырывается и проходит через кровеносный сосуд, называется эмболией.
Тромбоэмболия легочной артерии возникает, когда сгусток крови отрывается, проходит через кровоток и застревает в мелких кровеносных сосудах легких. Реже материал, отличный от сгустков крови, может блокировать кровоток, включая жир, коллаген или другие ткани, а также пузырьки воздуха.
Тромбоэмболия легочной артерии может быть опасной для жизни или вызвать необратимое повреждение легких. Тяжесть симптомов зависит от размера эмболии, количества эмбол и исходной функции сердца и легких человека. Примерно у половины пациентов с тромбоэмболией легочной артерии симптомы отсутствуют. Другие могут испытать:
- Одышка или затрудненное дыхание
- Боль в груди, особенно острая при глубоком вдохе
- Кашель или кашель с кровью
- Отек, болезненность или изменение цвета ног
- Нерегулярное или учащенное сердцебиение и / или пульс
- Головокружение и дурноту.
Некоторые медицинские условия и методы лечения, которые могут повысить риск развития тромбов и тромбоэмболии легочной артерии, включают:
- Рак
- В личном или семейном анамнезе сгустки венозной крови или тромбоэмболии легочной артерии
- Болезнь сердца
- Перелом бедра, ноги или другая травма
- Хирургия
- Бездействие: например, вследствие хирургического вмешательства, травмы, постельного режима, длительного сидения (длительные поездки на автомобиле или перелет) или паралича
- Курение
- Некоторые лекарства, такие как противозачаточные таблетки, заместительная гормональная терапия или тамоксифен
- Беременность и роды
- Пожилой возраст
- Ожирение
начало страницы
Как диагностируется и оценивается тромбоэмболия легочной артерии?
Ваш врач обычно начинает с получения вашей истории болезни, поскольку она может предоставить информацию о факторах, вызвавших образование сгустка.В дополнение к медицинскому осмотру ваш врач может назначить один или несколько из следующих анализов:
- Анализы крови
- Рентген грудной клетки
- ЭКГ (электрокардиография)
- Ультразвук вен : В этом тесте используются звуковые волны для подтверждения наличия сгустка крови. Ультразвуковая допплерография может быть частью ультразвукового исследования. Допплерография — это особый метод, который позволяет врачу увидеть и оценить кровоток по артериям и венам по всему телу.Если результаты неубедительны, ваш врач может использовать венографию или ангиографию МРТ .
- КТ-ангиография : В этом неинвазивном тесте используются рентгеновские лучи и йодсодержащий контрастный материал для получения изображений грудной клетки с выделением кровеносных сосудов в груди и легких.
- V / Q Сканирование легких: в этом экзамене по ядерной медицине используется небольшое количество радиоактивного материала (называемого радиоактивным индикатором) и специальная камера для создания изображений, которые показывают, как кровь и воздух проходят через легкие.
начало страницы
Как лечится тромбоэмболия легочной артерии?
Лечение тромбоэмболии легочной артерии обычно включает предотвращение увеличения сгустков крови, предотвращение их перемещения в легкие и предотвращение образования новых сгустков.
- Лекарства, разжижающие кровь (антикоагулянты): Эти препараты предотвращают увеличение сгустков и образование новых сгустков. Они являются основой лечения тромбоэмболии легочной артерии и тромбоза глубоких вен.Однако, поскольку они увеличивают риск кровотечения, некоторые пациенты не могут их использовать.
- Установка фильтра нижней полой вены : Фильтр НПВ — это небольшое металлическое устройство, которое помещается в большую вену брюшной полости (называемую нижней полой веной или НПВ). Фильтр улавливает и предотвращает попадание крупных сгустков крови или фрагментов сгустков из нижней части тела в сердце и легкие. Эта процедура используется у пациентов, которые не реагируют на разжижители крови или не могут получать их.
- Лекарства, растворяющие сгустки крови (тромболитики): Эти препараты растворяют или разрушают сгустки крови, вызывающие тяжелые симптомы и другие серьезные осложнения. Препараты, разрушающие сгустки крови, обычно используются только в опасных для жизни ситуациях.
- Катетер-направленный тромболизис или эмболэктомия : Это минимально инвазивное лечение удаляет (эмболэктомия) или растворяет (тромболизис) аномальные тромбы в кровеносных сосудах для улучшения кровотока и предотвращения повреждения тканей и органов.Как только катетер вводится через разрез в коже и продвигается к месту закупорки, через трубку вводится лекарство или механическое устройство для разрушения или удаления сгустка. Это делается только у пациентов с серьезными осложнениями, связанными с тромбоэмболией легочной артерии.
начало страницы
Какой тест, процедура или лечение лучше всего мне подходят?
начало страницы
Эта страница была просмотрена 10 апреля 2019 г.
Кожные признаки респираторных заболеваний
Автор: Д-р Кейт Дир, старший врач больницы Святой Марии, Лондон, Соединенное Королевство.Главный редактор DermNet New Zealand: A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчеллом, ноябрь 2017 г.
Что такое респираторное заболевание?
Под респираторным заболеванием понимается любое заболевание, поражающее верхние дыхательные пути, трахею, легкие, а также нервы и мышцы, связанные с дыханием. Правильное распознавание кожных признаков респираторного заболевания может помочь врачам в диагностике и лечении этих потенциально опасных для жизни заболеваний.
Какие кожные признаки респираторного заболевания?
Цианоз
Цианоз — это изменение цвета кожи и слизистых оболочек в синий цвет. Это наблюдается у пациентов с более чем 5 г / дл ненасыщенного гемоглобина. Цианоз может быть:
- Центральный — на губах и языке; относится к проблеме кровообращения или дыхания, связанной с плохим насыщением крови кислородом в легких
- Периферический — на конечностях или пальцах; из-за обедненной кислородом периферической крови.
Цианоз
Ногтей
Ногтей — это деформация ногтей, характеризующаяся:
- Потеря угла Ловибонда (нормальный угол <165 ° между ногтевым ложем и ногтевым валиком)
- Утолщение на конце пальца
- Увеличение выпуклости ногтевого валика
- Мягкая болотистая текстура ногтей [1].
Клубы связаны с широким спектром заболеваний, в том числе со следующими респираторными заболеваниями:
- Рак легких
- Интерстициальная болезнь легких; чаще всего фиброзирующий альвеолит (воспаление альвеол в легких)
- Туберкулез
- Муковисцидоз
- Гнойное (гнойное) заболевание легких, такое как абсцесс легкого, эмпиема (скопление гноя в плевральной полости) и бронхоэктазы (поражение легких инфекциями)
- Мезотелиома (опухоль оболочки легкого)
- Артериовенозный свищ или порок развития (аномальное образование или соединение между артериями и венами).
Гипертрофическая остеоартропатия
Гипертрофическая остеоартропатия включает в себя:
- Удары пальцев
- Периостит (воспаление слоя соединительной ткани вокруг кости)
- Артрит (воспаление сустава).
Симптомы гипертрофической остеоартропатии могут предшествовать диагностике рака легкого и чаще всего связаны с немелкоклеточным раком легкого, особенно плоскоклеточным раком и аденокарциномой [2].Гипертрофическая остеоартропатия также может быть вторичной по отношению к абсцессу легкого, мезотелиоме и другим заболеваниям [1].
Клубы
Рак легкого
Кожные метастазы при раке легкого обнаруживаются в 2–8% случаев рака легкого [1]. Наиболее частыми участками являются грудная клетка и брюшная стенка, шея и кожа головы. Обычно это быстрорастущие твердые, безболезненные и подвижные узелки. Пункционная биопсия узелка может быть неспецифической или может установить диагноз рака легких.
Мониторинг изменений размера кожных узелков может помочь оценить реакцию пациента на химиотерапию [1].Другие кожные проявления рака легких включают:
Кожные признаки рака легких
Синдром верхней полой вены
Синдром верхней полой вены возникает из-за закупорки верхней полой вены, вены, по которой дезоксигенированная кровь идет от верхней части тела к сердцу. Большинство случаев связано с злокачественными новообразованиями; чаще всего это немелкоклеточный рак легкого, мелкоклеточный рак легкого, лимфома и метастатические опухоли [4]. Синдром верхней полой вены проявляется заметно расширенными венами или венулами в верхней части грудной клетки [5].Это происходит в результате увеличения коллатерального потока через поверхностную сосудистую сеть в грудной стенке.
Саркоидоз
Саркоидоз можно разделить на два отдельных состояния:
- Мультисистемное заболевание, при котором 30% пациентов имеют поражение кожи [6]
- Кожный саркоидоз без системного поражения [7].
Поражение кожи классифицируется как специфическое, при котором при гистопатологии присутствуют неказеозные гранулемы (смешанные хронические воспалительные клетки), так и неспецифическое, при котором гранулемы отсутствуют.
Специфические поражения саркоидоза включают:
Неспецифические поражения саркоидоза включают:
Кожный саркоидоз
Муковисцидоз
Кожные проявления муковисцидоза могут быть неспецифическими, но включают:
- Аквагенное сморщивание кожи из-за повышенной концентрации электролитов в поту
- Кожный васкулит, вызванный циркулирующими комплексами антиген-антитело (антигены — бактерии, антибиотики и добавки с ферментами поджелудочной железы)
- Муковисцидозный дерматит, вызванный недостаточностью питательных веществ [9].
Кожные признаки муковисцидоза
Гранулематоз с полиангиитом
Кожные проявления гранулематоза с полиангиитом (также известного как гранулематоз Вегенера) обнаруживаются у 10% пациентов на момент постановки диагноза и развиваются у 50% пациентов на протяжении всего заболевания [1,8].
Кожные находки включают:
Кожные признаки гранулематоза с полиангиитом
Эозинофильный гранулематоз с полиангиитом
Эозинофильный гранулематоз с полиангиитом (также известный как синдром Чарджа-Стросса) — редкое мультисистемное заболевание, которое в первую очередь поражает легкие, кожу и периферическую нервную систему.Основные признаки — астма, инфильтрация эозинофилов в легких и крови и васкулит мелких сосудов с гранулемами при биопсии.
При эозинофильном гранулематозе с полиангиитом наблюдаются различные поражения кожи:
Папулы и узелки могут некротизироваться, начиная с центральной черной ямочки.
Васкулит при эозинофильном гранулематозе
Легочные артериовенозные мальформации
Легочные артериовенозные мальформации — это аномальные коммуникации между артериями и венами, кровоснабжающими легкие.Большинство этих пороков развития врожденные. Приблизительно у 70% пациентов с легочными артериовенозными мальформациями имеется наследственная геморрагическая телеангиэктазия (также известная как синдром Ослера – Вебера – Ренду), при которой телеангиэктазия находится вблизи поверхности кожи. Чаще всего поражаются лицо, руки, ступни, грудь, губы, язык, слизистая оболочка рта и носа [1].
Дефицит альфа-1-антитрипсина
Дефицит альфа-1-антитрипсина — это генетическое заболевание, при котором происходит дефектное производство фермента альфа-1-антитрипсина.В первую очередь он поражает легкие (при эмфиземе легких), печень и кожу. Кожные проявления включают рецидивирующий язвенный некротизирующий панникулит (воспаление подкожно-жировой клетчатки с образованием болезненных красных подкожных узелков), который наиболее заметно возникает на туловище и проксимальных отделах конечностей. Эти узелки обычно изъязвляются, выделяя прозрачную или желтую маслянистую жидкость [1].
Синдром жировой эмболии
Синдром жировой эмболии обычно возникает после переломов и травм длинных костей или таза.Частицы жира, попадающие в кровоток, могут вызывать:
- Респираторный дистресс
- Изменение психического статуса
- Тромбоцитопения.
Классическим кожным проявлением синдрома жировой эмболии является петехиальная сыпь с пурпурными пятнами размером 2–3 мм на независимых частях тела (верхняя часть грудной клетки, шея, подмышечные впадины и конъюнктива). Этот результат часто исчезает в течение 5-7 дней, но может быть ключевым для постановки диагноза [10,11].
Синдром желтого ногтя
Синдром желтого ногтя — это триада:
- Желтые ногти
- Лимфедема (отек, вызванный блокировкой лимфатической системы)
- Плевральный выпот (жидкость в пространстве, окружающем легкие) [8].
Изменения ногтей, которые обычно являются первыми признаками синдрома желтого ногтя, включают:
- Онихолизис (отделение ногтя от ногтевого ложа)
- Поперечный гребень на гладком основании
- Выпадение кутикулы
- Медленный рост (менее половины здоровых ногтей) [7].
Ногти иногда имеют зеленый цвет. Лимфедема, связанная с синдромом желтого ногтя, обычно поражает ноги и является симметричной и без ямок.
Синдром желтого ногтя
Синдром Бирта – Хогга – Дюбе
Синдром Бирта – Хогга – Дубе — аутосомно-доминантное наследственное заболевание, характеризующееся опухолями кожи, пневмотораксом (коллапсом легкого), опухолями почек и кистами легких [12].
Кожные поражения включают:
Фиброфолликуломы и триходискомы чаще всего встречаются на голове, лице и верхней части тела.
- Это бессимптомные, бледно-желтые, слегка приподнятые куполообразные папулы диаметром 2–4 мм.
- Может быть несколько или много сотен поражений.
- Обычно они развиваются в возрасте 30–40 лет [1].
Трихофолликуломы при синдроме Бирта-Хогга-Дубе
.

 Можно предположить даже онкологию.
Можно предположить даже онкологию.