Пневмония у новорожденных: причины и последствия
Бронхиальная астма у новорожденных
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, которое проявляется в виде затрудненного выдоха, сухого кашля, иногда возникает свистящего дыхания. Эти симптомы обострения возникают в основном при контакте с аллергенами.
У детей очень частым триггером, то есть фактором, запускающим развитие астмы, становится вирусная инфекция или физическая нагрузка. Поэтому принято выделять три формы астмы:
аллергическую, или атопическую;
вирус-индуцированную
астму физической нагрузки.
Причем все три формы одновременно могут быть одновременно у одного ребенка.
Симптомы
сухой кашель, который иногда возникает от физической нагрузки
свистящее дыхание, слышимое на расстоянии.
одышка, которая характеризуется затрудненным выдохом.
При тяжелой астме могут быть боли за грудиной.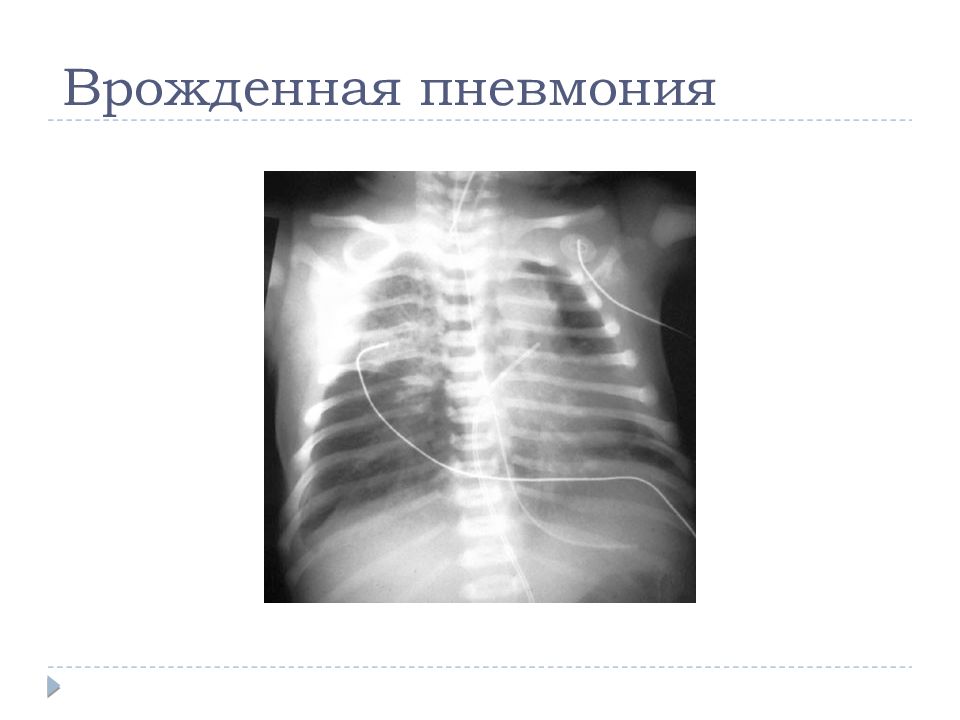 Симптомы возникают чаще всего из-за контакта с аллергенами, из-за резких запахов, могут появляться из-за эмоций, смеха.
Симптомы возникают чаще всего из-за контакта с аллергенами, из-за резких запахов, могут появляться из-за эмоций, смеха.
Типичным является возникновение симптомов ночью. Температура тела обычно не меняется, но в редких случаях может повышаться, особенно если приступы астмы провоцируют вирусы.
Кто в группе риска
У некоторых детей заболевание может встречаться чаще. Причины могут быть разными:
генетические;
общие, о существовании которых мы узнали недавно:
недоношенность;
кесарево сечение;
РСВ-инфекция и другие респираторные вирусные инфекции, перенесенные в раннем возрасте.
В основе бронхиальной астмы лежит хроническое поражение нижних отделов дыхательных путей, бронхов и бронхиол. У маленьких детей ему может предшествовать острое поражение — оно называется острым бронхиолитом, или воспалением мелких бронхов, малых дыхательных путей.
Острый бронхиолит наиболее часто вызывает респираторно-синцитиальный вирус (РСВ). По данным российских исследований, его частота составляет примерно 117 случаев на 1000 детей.
По данным российских исследований, его частота составляет примерно 117 случаев на 1000 детей.
Дети, которые перенесли в раннем возрасте бронхиолит, потом чаще имеют бронхиальную астму. А среди неприятных долгосрочных последствий РСВ-бронхиолита — снижение респираторной функции, те есть, функциональной способности легких.
Внутриутробная пневмония у новорожденных: причины и последствия
Патология органов дыхания является наиболее частой причиной высокой заболеваемости и смертности только что родившихся детей. Внутриутробное воспаление лёгких диагностируется приблизительно у 15% новорождённых. Хотя, внедрение в практическую деятельность новых методов диагностики и лечения улучшило успехи выхаживания таких детей, всё равно частота негативных последствий остаётся достаточно высокой.
Внутриутробная пневмония – это патологическое состояние инфекционного и воспалительного генеза с поражением, преимущественно, лёгочной ткани в период внутриутробного роста и развития плода, и проявлением первых симптомов заболевания в течение 72-х часов жизни новорождённого.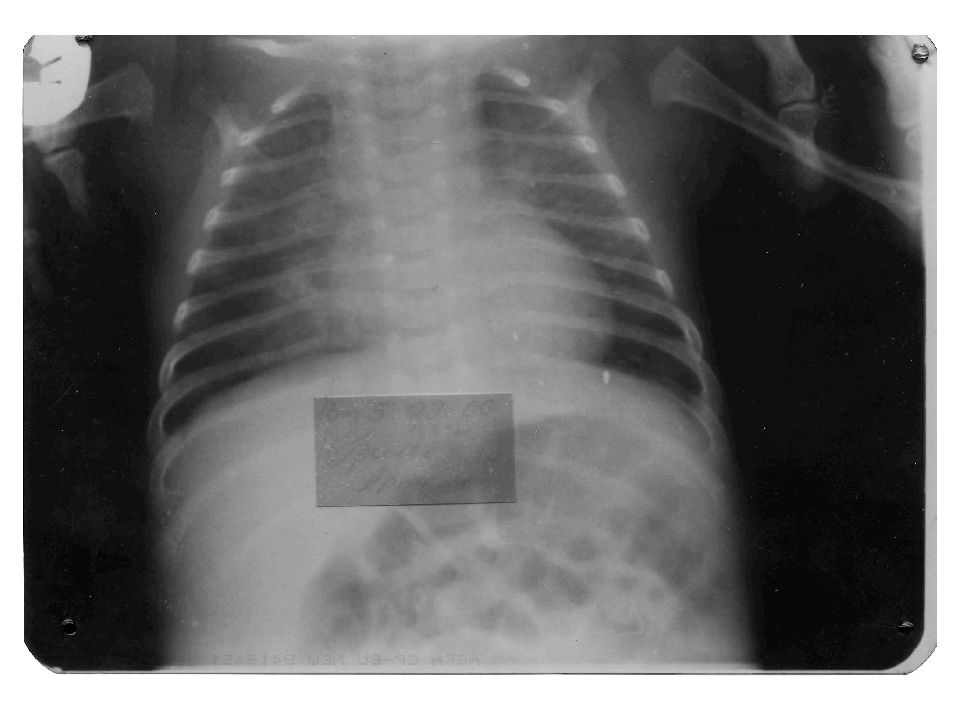
Возбудителями заболевания могут быть грибки, бактерии (стрептококки, кишечная палочка, микоплазма, токсоплазма, синегнойная палочка, энтерококки, стафилококки) и вирусы (гриппа, герпеса, цитомегаловирус).
Выделяют 2 пути инфицирования:
- Гематогенный путь, то есть инфекция проникает в организм плода через кровеносную систему.
- Бронхогенный путь, то есть патогенный микроб попадает в организм плода при заглатывании им инфицированной околоплодной жидкости.
Пневмония у новорождённых начинает прогрессировать уже в первые часы жизни ребёнка.
Основные клинические проявления:
- «Мраморность» кожных покровов.
- Симптомы интоксикации: повышение температуры, вялость.
- Увеличение частоты сердечных сокращений.
- Слабое дыхание и хрипы в лёгких (мелкопузырчатые или крепитирующие).
- Ослабление или отсутствие сосательного рефлекса.
Причины пневмонии
- Искусственные прерывания беременности в анамнезе с применением кюретажа или вакуумной аспирации полости матки.

- Перенесённые самопроизвольные прерывания беременности.
- Инфекционные и воспалительные заболевания органов малого таза: вульвит, вагинит, цервицит, аднексит, сальпингит, эндометрит, миометрит, оофорит, микоплазмоз, уреаплазмоз, хламидиоз, трихомониаз.
- Острые и хронические заболевания мочевыделительной системы: цистит, пиелонефрит, уретрит.
- Постановка внутриматочной спирали (после её извлечения, практически всегда, ставится диагноз «хронический эндометрит»).
- Преждевременные или осложнённые роды в анамнезе.
- Рождение ребёнка с низкой массой тела.
- Патология плаценты: хориоамнионит, хориодецидуит.
- Снижение иммунологической защиты организма.
- Перенесённые во время беременности инфекционные заболевания: ОРЗ, ОРВИ, грипп, бронхит, ангина.
- Беременность несколькими плодами.
- Генетические аномалии развития лёгочной системы.
- Фетоплацентарная недостаточность, внутриутробная гипоксия плода.

Серьёзные осложнения данного заболевания достаточно часто возникают при несвоевременном оказании медицинской помощи новорождённому.
Последствия пневмонии
- Гнойное расплавление лёгочной ткани в виде абсцесса и некроза лёгкого.
- Задержка внутриутробного роста и развития ребёнка.
- Инфекционное поражение кровеносной системы: сепсис, септический шок, бактериемия.
- Ателектаз лёгкого (на поражённых участках лёгких образуется соединительная ткань, в последствии развивается эмфизема), плеврит (воспаление плевры).
- Развитие пневмоторакса (просачивание воздуха в плевральную полость).
- Острая дыхательная недостаточность.
- Лёгочная гипертензия.
- Синдром бронхиальной обструкции.
- Бронхолёгочная дисплазия (незрелость лёгких).
- Инфекционный и токсический шок с проявлениями полиорганной недостаточности.
- Со стороны центральной нервной системы: отёк головного мозга, запрокидывание головы назад, рвота или срыгивание, менингит, энцефалит, гипоксия головного мозга с последующей его ишемией, внутричерепные кровоизлияния, тремор, отсутствие сосательного рефлекса, судорожный синдром.

- Мышечная атония или гипотония.
- Со стороны органов пищеварения: парез кишечника, увеличение печени, желтуха, диарея.
- Увеличение селезёнки.
- Недостаточность надпочечников, синдром токсической почки.
- Со стороны кожи: геморрагический синдром, пиодермия, посинение конечностей.
- Со стороны сердца и сосудов: нарушение ритма и проводимости, сердечная недостаточность с развитием застойных явлений в большом круге кровообращения: отёчный синдром (часто возникает отёк ножек), недостаточность левого желудочка с возникновением отёка лёгких, развитие острой сердечной недостаточности, тромботические образования сосудов.
- Синдром диссеминированного внутрисосудистого свёртывания.
- Воспалительные заболевания ушей и глаз: отит, конъюнктивит.
- В последствии, возможно торможение развития интеллектуальной деятельности, возникновение пороков органов, часто проявляющиеся хронические инфекции.

- Пожизненная инвалидность.
- Летальный исход.
Рекомендации
- Беременность должна быть запланированной. За несколько месяцев до предполагаемого срока зачатия нужно обследоваться у врача и пролечиться при выявлении какой-либо патологии. Стоит отметить, что обследоваться должна не только женщина, но и её половой партнёр.
- Необходимо вовремя встать на учёт по беременности, не игнорировать все советы и рекомендации своего лечащего врача и стараться не пропускать назначенные приёмы и плановые УЗИ.
- В результате выявления инфекционного заболевания, незамедлительно начать лечение.
- Во время всего периода беременности исключить контакты с инфекционными больными, избегать многолюдных мест.
- Включить в свой ежедневный рацион фрукты и овощи, зелень.
- По возможности, ежедневно выходить на прогулку.
- Рекомендуется высыпаться, отказаться от спиртного и курения, стараться не нервничать.

Выводы
Внутриутробная пневмония у новорождённых считается одним из самых опасных заболеваний, а её осложнения не теряют своей актуальности и по сей день. И всё же, при правильно и рано подобранной терапии, прогноз остаётся благоприятным.
Похожие записи
Пневмония у новорожденных — врожденная, внутриутробная форма: причины и последствия пневмонии после кесарева сечения, симптомы
Воспаление легких у малышей первых месяцев жизни – весьма опасная патология. Это внезапно развившееся патологическое состояние довольно часто приводит к развитию у заболевшего ребенка неблагоприятных осложнений. В данной статье расскажем о том, как проявляется пневмония у новорожденных, а обсудим особенности ее течения.
В данной статье расскажем о том, как проявляется пневмония у новорожденных, а обсудим особенности ее течения.
Что это такое?
Воспалительный процесс, возникающий в легочной ткани, называется пневмонией. Заболеть им может любой ребенок независимо от возраста. Новорожденные и груднички также имеют шанс «подхватить» воспаление легких. К развитию пневмонии у них способствует воздействие самых разнообразных факторов.
Детские врачи отмечают, что воспаление легких довольно часто приводит к повышению неонатальной смертности у малышей первых дней жизни. У некоторых деток первые неблагоприятные симптомы обнаруживаются уже сразу же после рождения. Эта ситуация является весьма неблагоприятной.
Для устранения таких клинических признаков заболевания врачи практически с рождения вынуждены назначать малышам массивную схему антибиотикотерапии.
Воспалительный процесс, протекающий в легких, сопровождается множественными патологическими изменениями. В результате сильного воспаления меняется структура легочной ткани. Она становится более рыхлой и воспаленной. В пораженном участке легкого скапливается огромное количество лейкоцитов и других иммунных клеток. Все эти характерные нарушения и приводят к развитию у заболевшего ребенка неблагоприятных симптомов воспаления легких.
Причины
Пневмонию у новорожденных малышей вызывают самые разнообразные причинные факторы. По статистике, большая доля заболеваний имеет врожденный характер. В этом случае инфицирование происходит уже в период внутриутробного развития малыша. Мамочка, которая заражается инфекцией во время беременности, передает болезнетворных микроорганизмов своему будущему ребенку через общую с ним кровеносную систему плацентарных артерий.
У инфицированных таким образом малышей первые симптомы дыхательных расстройств, характерных для пневмонии, происходят уже в самые первые дни после родов. Нужно отметить, что врожденная пневмония встречается как у доношенных деток, так и у малышей, рожденных раньше положенного срока.
Недоношенные дети имеют более высокий шанс развития данной формы заболевания в силу физиологических особенностей. Их иммунная система работает еще неполноценно, что приводит к более легкому инфицированию различными микроорганизмами и стремительному их размножению в детском организме.
По отзывам специалистов, также высокий риск развития пневмонии имеют детки, имеющие после рождения признаки гипотрофии. Это отклонение от нормы может развиться у ребенка вследствие различных нарушений внутриутробного органогенеза. Прогноз развития заболевания в этом случае условно-благоприятный.
Для устранения всех опасных симптомов требуется проведение достаточно интенсивной схемы лечения.
Осложненные роды также могут привести к развитию у ребенка дыхательных нарушений. Довольно часто это встречается после кесарева сечения, которое было проведено неправильно или во время его проведения возникли некоторые осложнения. Патологии ведения беременности вызывают повреждения легких и дыхательного дерева у новорожденных малышей. Любые заболевания у мамы, сопровождающиеся плацентарной недостаточностью, также могут вызывать у рожденного ребенка признаки врожденной пневмонии.
Еще один довольно часто встречающийся в детской практике клинический вариант воспаления легких – аспирационная пневмония. По статистике, пик ее развития приходится на первый год жизни. К развитию аспирации приводит попадание кислого содержимого желудка в дыхательные пути. Эта ситуация обычно происходит при частых срыгиваниях ребенка после проведения грудных кормлений.
К развитию аспирации приводит попадание кислого содержимого желудка в дыхательные пути. Эта ситуация обычно происходит при частых срыгиваниях ребенка после проведения грудных кормлений.
Наиболее опасен для развития такого патологического состояния возраст малыша с 3 до 10 месяцев.
Попадание в крупный бронх мелких инородных предметов также может привести к развитию у ребенка дыхательных нарушений. Обычно такая ситуация происходит, когда родители недостаточно внимательно следят за своим малышом. Папам и мамам следует помнить, что малышам первых месяцев жизни нельзя давать игрушки, состоящие из маленьких деталей. Родители должны обязательно обращать внимание на маркировку детских изделий, на которых всегда указывается возможный для применения возраст малыша.
К развитию легочной пневмонии довольно часто приводят различные инфекции. Бактериальная флора является частым виновником развития воспаления легких у новорожденных и грудничков. Виновниками болезни преимущественно являются стафилококки и стрептококки. Анаэробные микроорганизмы вызывают пневмонию у малышей данного возраста намного реже.
Бактериальная флора является частым виновником развития воспаления легких у новорожденных и грудничков. Виновниками болезни преимущественно являются стафилококки и стрептококки. Анаэробные микроорганизмы вызывают пневмонию у малышей данного возраста намного реже.
Врачи отмечают, что к развитию неонатального воспаления легких у самых маленьких пациентов приводит врожденная хламидийная или микоплазменная инфекция. В этом случае ребенок заражается от мамы еще в периоде внутриутробного развития. Течение таких видов пневмонии обычно затяжное и сопровождается постепенным появлением неблагоприятных симптомов.
Инфицирование малыша может происходить также во время родов, когда ребенок заглатывает околоплодные воды. Если в них содержатся болезнетворные микроорганизмы, то малыш может довольно легко заразиться, а затем и заболеть. Такая аспираторная пневмония встречается у новорожденных нечасто. В ряде случаев инфицирование может быть сразу несколькими видами микроорганизмов – грибками, вирусами и бактериями.
Такая аспираторная пневмония встречается у новорожденных нечасто. В ряде случаев инфицирование может быть сразу несколькими видами микроорганизмов – грибками, вирусами и бактериями.
Причиной бактериальной пневмонии у малышей этого возраста довольно часто становятся пневмококки. Ученые установили, что бессимптомное носительство этих микроорганизмов у новорожденных малышей составляет 10-15%. Стафилококки могут заселять слизистые оболочки грудничков гораздо чаще – в 45% случаев.
Длительность течения заболевания может быть самой разной. Во многом это зависит от того, откуда появилась в детском организме инфекция. Бактериальные пневмонии у малышей могут протекать в течение нескольких недель. Вирусные варианты заболевания при сравнительно не тяжелом течении обычно проходят за 10-15 дней.
Неблагоприятные симптомы при грибковых пневмониях у новорожденных малышей могут сохраняться на протяжении нескольких месяцев.
Ежегодно увеличивается заболеваемость пневмонией у самых маленьких пациентов в результате инфицирования их гемофильной палочкой. В ряде случаев возникает сочетанная пневмококковая и гемофильная инфекция. Каждый год статистика заболевания изменяется и во многом зависит от региона проживания. Ослабленные детки и малыши, имеющие признаки врожденной ВИЧ-инфекции, имеют более высокие шансы заболеть грибковыми вариантами воспаления легких.
Распространение инфекции может быть разными путями. У новорожденных малышей наиболее распространен гематогенный вариант инфицирования. В этом случае болезнетворные микроорганизмы попадают в организм малыша через кровь. Внутриутробный вариант заражения также чаще является гематогенным.
В этом случае болезнетворные микроорганизмы попадают в организм малыша через кровь. Внутриутробный вариант заражения также чаще является гематогенным.
Бронхогенный механизм воспаления легких развивается у малышей старше трех месяцев. В этом случае первопричиной развития пневмонии становится бронхит или воспаление, возникшее в бронхиальном дереве. К развитию воспалительного процесса приводят различные вирусы или бактерии.
Сопровождается данное заболевание не только симптомами пневмонии, но а также и клиническими признаками бронхита.
Классификация
Существует несколько видов клинических вариантов пневмонии у малышей самого раннего возраста. Эта классификация позволяет врачам поставить правильный диагноз и назначить необходимое лечение. В основе разделения клинических вариантов лежит первопричина болезни. С учетом такой классификации воспаление легких может быть:
Эта классификация позволяет врачам поставить правильный диагноз и назначить необходимое лечение. В основе разделения клинических вариантов лежит первопричина болезни. С учетом такой классификации воспаление легких может быть:
- Трансплацентарным. В этом случае заражение ребенка происходит еще на этапе внутриутробного развития.
- Антенатальным. Этот клинический вариант появляется у малышей преимущественно вследствие заглатывания ими околоплодных вод.
- Интенатальным. Инфицирование ребенка происходит во время продвижения его по родовым путям во время родов.
- Постнатальным. Заражение ребенка происходит уже после родов. Данный клинический вариант встречается, как правило, в роддоме. Часто к этому приводят внутрибольничные инфекции или нарушение санитарно-гигиенического режима со стороны медицинских работников родильного отделения.
- Нозокомеальным. Развивается у малышей, имеющих различные сопутствующие заболевания внутренних органов.
 По статистике, этот клинический вариант встречается у малышей, рожденных раньше установленного срока.
По статистике, этот клинический вариант встречается у малышей, рожденных раньше установленного срока.
Воспаление может быть как с одной стороны, так и переходить на второе легкое. Двухсторонняя пневмония, как правило, протекает у новорожденных малышей намного тяжелее и сопровождается появлением различных неблагоприятных симптомов. Правосторонний процесс встречается в подавляющем числе случаев. Это обусловлено наличием определенных функциональных особенностей.
Правый бронх, как правило, короче и шире, чем левый. Это способствует тому, что болезнетворные бактерии достаточно легко проникают туда и вызывают там сильное воспаление.
Легочная ткань у новорожденных малышей достаточно хорошо кровоснабжается и иннервируется. Болезнетворные микроорганизмы, попадая в легкие, быстро размножаются и вызывают бурный воспалительный процесс. Распространение процесса обычно стремительное. У новорожденных малышей достаточно часто встречаются распространенные формы пневмонии, которые распространяются сразу на несколько отделов пораженного легкого.
Болезнетворные микроорганизмы, попадая в легкие, быстро размножаются и вызывают бурный воспалительный процесс. Распространение процесса обычно стремительное. У новорожденных малышей достаточно часто встречаются распространенные формы пневмонии, которые распространяются сразу на несколько отделов пораженного легкого.
Симптомы
Воспаление легких у малышей проявляется через несколько дней после рождения. В некоторых случаях неблагоприятные симптомы заболевания могут развиться у ребенка уже в первые часы после его появления на свет. Гораздо реже новорожденные малыши заражаются бактериальными или вирусными инфекциями уже после выписки из роддома.
Нужно отметить, что в подавляющем числе случаев течение заболевания бывает достаточно тяжелым и сопровождается появлением у ребенка многочисленных неблагоприятных проявлений, которые существенно ухудшают его общее самочувствие.
Классическое проявление воспаления легких – выраженный интоксикационный синдром. Проявляется он обычно выраженным повышением температуры тела. При тяжелом течении болезни она поднимается до 39-40 градусов. На фоне такого фебрилитета ребенка начинает знобить, у него появляется сильная лихорадка. Заметить появление данных симптомов у малыша могут родители и самостоятельно.
Гораздо реже воспаление легких протекает без повышения температуры. Обычно эта ситуация возникает, когда пневмония была вызвана «нетипичными» возбудителями, к которым относятся микоплазмы или хламидии.
Выраженной клиники при таком течении заболевания обычно не возникает. Определить заболевание в этом случае сможет только опытный врач, имеющий достаточный опыт работы.
Нарастающая интоксикация способствует тому, что у ребенка появляются характерные клинические признаки:
- Заболевший ребенок начинает плохо прикладываться к материнской груди, может чаще срыгивать после грудных кормлений.

- У малыша значительно усиливается сонливость.
- Хочет спать практически всегда.
- Тяжелое течение заболевания сопровождается потерей веса тела.
- Становится более апатичным и капризным. Эмоциональный контакт с малышом может быть нарушен.
- Некоторые детки, наоборот, чаще просятся на руки.
- Сильная интоксикация у ребенка может сопровождаться также изменением его поведения. Заболевший ребенок чаще плачет.
- Во время выраженной лихорадки у малыша могут начаться судороги.
У малышей первых дней жизни довольно часто появляются также неспецифические признаки:
- Нарушение стула – один из ярких проявлений инфекционного заболевания.
- Наличие воспаления в бронхах сопровождается развитием у ребенка кашля. При легком течении малыш может лишь немного покашливать.
 Кашель, как правило, продуктивный с отхождением мокроты.
Кашель, как правило, продуктивный с отхождением мокроты. - Цвет выделений может быть разным. Бактериальные пневмонии сопровождаются появлением мокроты желтого или зеленоватого цвета. Выделения при вирусных инфекциях обычно светлые или имеют серый оттенок. При тяжелом течении заболевания количество отделяемой мокроты существенно возрастает.
С течением развития заболевания у ребенка нарастает проявление интоксикационных симптомов. Выраженное воспаление способствует учащению пульса и снижению артериального давления. Кожные покровы у малыша бледнеют, могут стать холодными на ощупь. При тяжелом течении область носогубного треугольника синеет.
Появление одышки у заболевшего ребенка является крайне неблагоприятным признаком. Этот клинический симптом свидетельствует о том, что у ребенка развиваются признаки дыхательной недостаточности.
При возникновении подозрения на пневмонию или ее осложнений родители обязательно должны показать малыша лечащему врачу.
Пневмония, вызванная аденовирусами, сопровождается появлением сильного насморка. Отделяемое из носа обычно слизистое, может иметь серый цвет. Обильный насморк существенно ухудшает самочувствие малыша. Нарушенное носовое дыхание способствует тому, что ребенок начинает чаще дышать.
Последствия
Для того, что предотвратить развитие опасных осложнений, необходима своевременная диагностика и проведение интенсивного курса лечения. Если терапия воспаления легких проводится не своевременно, то неблагоприятные последствия болезни могут привести к появлению у малыша хронических заболеваний легких.
Двухсторонняя пневмония достаточно часто осложняется развитием дыхательной недостаточности. Это неприятное состояние характеризуется появлением стойкой одышки, а также учащенным сердцебиением. У малыша нарастает быстрая утомляемость и существенно снижается аппетит.
Лечить дыхательную недостаточность можно только в условиях стационара.
Низкий иммунитет у малыша в неонатальный период способствует распространению воспалительного процесса по всей ткани легкого. В конечном итоге это способствует формированию гнойной полости, которая называется абсцессом. Гнойники в легких сопровождаются сильным повышением температуры, значения которой достигают 39,5-40 градусов. Лечение абсцессов в легких проводится только хирургическим путем.
Системное распространение микроорганизмов по всему организму от первичного очага может привести к крайне неблагоприятной патологии, которая называется сепсисом. Это патологическое состояние характеризуется наличием гнойничков в самых разных внутренних органах у малыша.
Это патологическое состояние характеризуется наличием гнойничков в самых разных внутренних органах у малыша.
Для лечения сепсиса требуется назначение интенсивного лечения, которое проводится в условиях отделения реанимации.
Развитие бактериальной инфекции приводит к тому, что у ребенка развивается инфекционно-токсический шок. Это состояние наиболее опасно, так как при неблагоприятном течении может привести даже к летальному исходу. Проявляется данная патология резким снижением артериального давления и пульса. Сознание ребенка нарушается, в некоторых случаях он может даже впасть в коматозное состояние.
Предупредить развитие неблагоприятных осложнений можно только с помощью проведения своевременной диагностики. При появлении у ребенка первых проявлений нарушения дыхания родителям следует незамедлительно вызывать на дом лечащего врача. Проводить лечение пневмонии у новорожденных малышей в домашних условиях категорически нельзя. Терапия заболевания должна проводиться только под контролем педиатра или детского пульмонолога.
Проводить лечение пневмонии у новорожденных малышей в домашних условиях категорически нельзя. Терапия заболевания должна проводиться только под контролем педиатра или детского пульмонолога.
Диагностика
Проведение клинического осмотра играет очень важную роль во всем диагностическом комплексе воспаления легких. Определить пневмонию у ребенка сможет только по-настоящему опытный специалист. Доктор должен выслушать с помощью фонендоскопа хрипы, которые появляются в грудной клетке во время воспаления. Также при проведении клинического осмотра специалист сможет выявить все скрытые признаки и проявления дыхательной недостаточности.
Для установления причины заболевания и степени тяжести всем малышам назначается общий анализ крови. Воспалительный процесс в легких проявляется повышением лейкоцитов и увеличением СОЭ.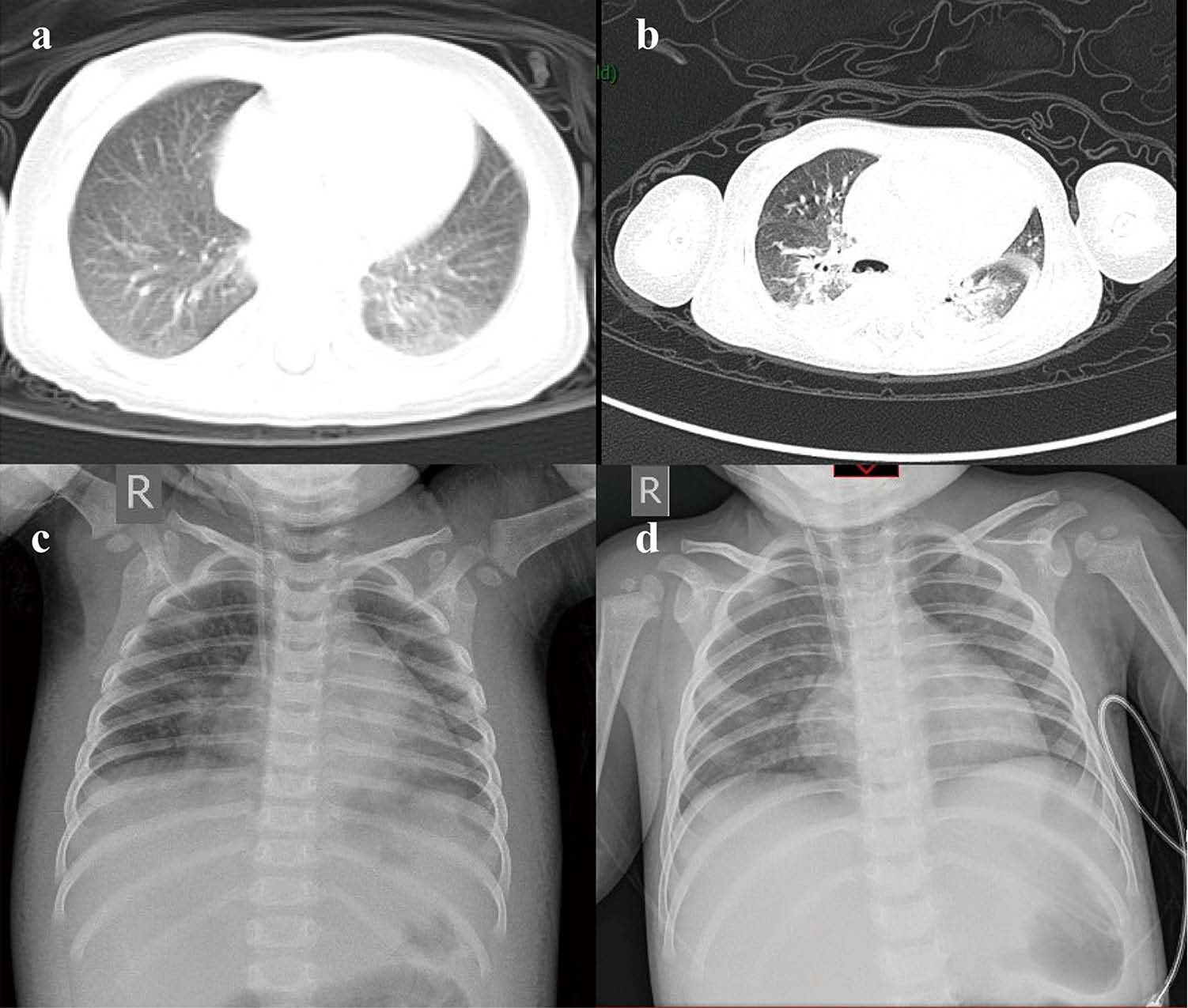 Эти маркеры являются весьма специфическими и изменяются практически у всех заболевших малышей. Смещения в лейкоцитарной формуле свидетельствуют о наличии в детском организме вирусной или бактериальной инфекции.
Эти маркеры являются весьма специфическими и изменяются практически у всех заболевших малышей. Смещения в лейкоцитарной формуле свидетельствуют о наличии в детском организме вирусной или бактериальной инфекции.
В некоторых случаях назначаются дополнительные биохимические исследования, которые позволяют выявить развившиеся в ходе заболевания функциональные нарушения. Такие тесты позволяют определить также осложнения и сопутствующие патологии.
Для назначения рентгенографии легких требуются очень важные медицинские показания. Абсолютно всем малышам делать такое исследование нельзя, так как оно обладает довольно высокой лучевой нагрузкой. Необходимость назначения рентгенографии легких определяет лечащий врач.
Лечение
Терапия пневмонии у новорожденных деток проводится в условиях стационара. Обычно воспаление легких лечится за 10-15 дней. При более тяжелом течении характер заболевания может быть более затяжным. Все малыши с тяжело протекающей пневмонией госпитализируются в реанимацию для проведения курса интенсивного лечения.
Обычно воспаление легких лечится за 10-15 дней. При более тяжелом течении характер заболевания может быть более затяжным. Все малыши с тяжело протекающей пневмонией госпитализируются в реанимацию для проведения курса интенсивного лечения.
Основная терапия включает в себя обязательное назначение антибактериальных препаратов. В некоторых случаях назначается комбинация лекарств, позволяющая добиться более стойкого и выраженного положительного результата.
Во время проведения лечения врачи-неонатологи обязательно проводят контроль терапии. Для этого оцениваются индивидуальные критерии общего состояния и показатели анализов крови. Обычно такая оценка проводится на 2-3 день с момента назначения схемы лекарственной терапии.
Для устранения неблагоприятных симптомов используются самые различные группы антибактериальных средств. Детские врачи отдают предпочтение препаратам, имеющим довольно широкий спектр оказываемого действия. К таким средствам относятся: современные пенициллины, цефалоспорины последних поколений, а также аминогликозиды. Комбинация препаратов этих групп дает более выраженный и пролонгированный эффект, однако может вызывать большое количество неблагоприятных побочных действий.
Детские врачи отдают предпочтение препаратам, имеющим довольно широкий спектр оказываемого действия. К таким средствам относятся: современные пенициллины, цефалоспорины последних поколений, а также аминогликозиды. Комбинация препаратов этих групп дает более выраженный и пролонгированный эффект, однако может вызывать большое количество неблагоприятных побочных действий.
Для лечения атипичной пневмонии назначаются преимущественно макролиды. Устранить неблагоприятные симптомы хламидийного воспаления легких поможет «Азитромицин». Средний курс терапии такого клинического варианта пневмонии, как правило, составляет 5 дней. При наличии у ребенка аллергии на макролиды выбираются антибиотики других фармакологических групп.
Для устранения выраженного интоксикационного синдрома малышу проводится интенсивная терапия парентеральными растворами. Для этого ребенку вводится изотонический раствор натрия хлорида или глюкозы. В острый период заболевания врачи рекомендуют дополнительно допаивать малыша кипяченой водой.
Для этого ребенку вводится изотонический раствор натрия хлорида или глюкозы. В острый период заболевания врачи рекомендуют дополнительно допаивать малыша кипяченой водой.
Для устранения бактериальных токсинов из организма требуется достаточное употребление жидкости.
Для соблюдения питьевого режима врачи рекомендуют почаще прикладывать малыша к материнской груди.
Жаропонижающие средства применяются только при повышении температуры тела выше 38 градусов. Такие противовоспалительные препараты назначаются также при тяжелом течении болезни и выраженном интоксикационном синдроме. Применение данных лекарств помогает уменьшить воспаление и нормализовать температуру тела.
Улучшить показатели нарушенного обмена веществ позволяет назначение витаминов и микроэлементов.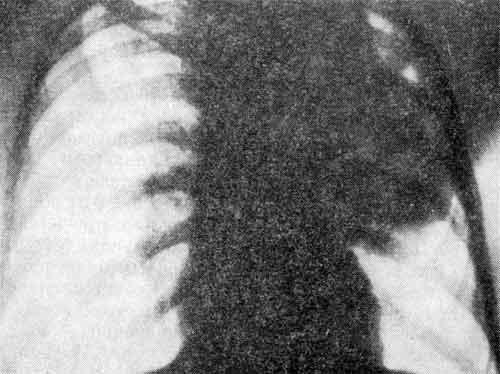 Назначаются эти препараты в виде растворов, которые вводятся преимущественно внутривенным путем. При более легком течении болезни поливитаминные комплексы назначаются для приема внутрь. Такие лекарства особенно показаны недоношенным деткам, имеющим выраженные нарушения обменных процессов в организме.
Назначаются эти препараты в виде растворов, которые вводятся преимущественно внутривенным путем. При более легком течении болезни поливитаминные комплексы назначаются для приема внутрь. Такие лекарства особенно показаны недоношенным деткам, имеющим выраженные нарушения обменных процессов в организме.
Физиолечение воспаления легких у новорожденных малышей проводится только по строгим показаниям. В качестве вспомогательной терапии назначаются методы ультразвукового лечения, фоно- и магнитотерапия. Обычно такие виды медицинской помощи применяются только по прошествии острого периода заболевания в периоде восстановления.
Физиотерапевтические методы позволяют не только улучшить показатели внешнего дыхания, но и также способствуют укреплению иммунитета.
Проведение хирургического лечения проводится только в ограниченных ситуациях. Обычно операция необходима при развитии неблагоприятных осложнений в легких. Лечение гнойников, которые образовались в ходе тяжелого течения пневмонии, проводится методом хирургического иссечения поврежденных тканей. Обычно врачи стараются максимально ограничить показания к проведению хирургических операций у новорожденных малышей.
При развитии тяжелого течения заболевания малышам требуется проведение интенсивной кислородотерапии. Этот метод лечения заключается в подаче увлажненного кислорода. Обычно данная терапия проводится в отделении интенсивной терапии и реанимации всем ослабленным малышам, имеющим признаки дыхательной недостаточности.
Появление выраженной одышки на фоне понижения артериального давления является крайне неблагоприятным симптомом, который может быть расценен как показание к проведению кислородотерапии.
После проведенного лечения в период реабилитации очень важно постоянное наблюдение и контроль за состоянием здоровья малыша. Для этого все новорожденные детки, перенесшие пневмонию, наблюдаются на диспансерном учете у участкового педиатра.
Своевременный осмотр и консультация малышей позволяют выявлять опасные осложнения этого грозного заболевания на самых ранних стадиях.
Любое ухудшение в состоянии здоровья у ребенка, переболевшего недавно воспалением легких, должно мотивировать родителей срочно обратиться с малышом к лечащему врачу.
Для реабилитации ребенка после острого периода заболевания используются самые различные методы. Хорошим действием обладает массаж, который проводит детский массажист. Перкуссионное воздействие на грудную клетку способствует лучшему отхождению мокроты и улучшает показатели внешнего дыхания. Для достижения положительного эффекта необходимо не менее 10-12 процедур.
Лечебная гимнастика назначается всем малышам, только что перенесшим воспаление легких. Доктора назначают дыхательные упражнения практически сразу же после нормализации показателей температуры тела. Эта мера является вынужденной, так как она необходима для скорейшего улучшения самочувствия ребенка. Активизация работы дыхательной мускулатуры происходит во время выполнения комплекса упражнений.
Такая терапия позволяет ликвидировать все неблагоприятные симптомы, которые появились в ходе развития заболевания.
Прогноз
При своевременном назначении лечения и качественно проведенной диагностике течение заболевания обычно бывает контролируемым. Это означает, что риск развития опасных осложнений болезни минимален. Однако у недоношенных деток или малышей, имеющих множественные дефекты строения внутренних органов пневмония может протекать достаточно тяжело. Риск развития инфекционно-токсических осложнений у них возрастает многократно.
Даже при тяжелом течении заболевания у ребенка довольно высокие шансы выжить. Для того, чтобы максимально сохранить состояние здоровья малыша, требуется грамотное назначение комплексного лечения. Проводить такую терапию должен только опытный педиатр или пульмонолог, который обладает необходимыми знаниями и достаточным клиническим опытом лечения подобных заболеваний. В роддомах лечением врожденной формы пневмонии занимаются врачи-неонатологи.
Родители должны помнить, что медлить с обращением к лечащему врачу при появлении у их малыша первых признаков заболевания ни в коем случае нельзя! Любые нарушения дыхания являются существенными патологиями для новорожденного ребенка.
Позднее оказание медицинской помощи приводит к тому, что риск возможных осложнений болезни возрастает в несколько раз. Контроль за состоянием здоровья недоношенных малышей должен быть максимальным.
Профилактика
Предупреждать развитие пневмонии у ребенка следует еще во время беременности. Женщина, планирующая зачатие, должна проверить наличие у себя всех необходимых прививок, которые проводятся в нашей стране. Такая простая мера является очень эффективной в предупреждении развития множества вирусных и бактериальных инфекций.
Будущей мамочке следует помнить, что во время беременности ей следует избегать, по возможности, любых контактов с лихорадящими или заболевшими людьми. Прием поливитаминных комплексов поможет сохранить оптимальную работу иммунной системы и предупредить инфицирование многими опасными микроорганизмами.
После рождения малыша очень важным пунктом профилактики является осуществление грудного вскармливания. Вместе с материнским молоком ребенок получает все необходимые антитела, которые защищают его неокрепший организм от заражения различными опасными инфекциями.
Длительное грудное вскармливание позволяет обеспечить хороший уровень пассивного иммунитета, что в дальнейшем приведет к оптимальной работе иммунной системы.
Новорожденные, особенно первых дней жизни, не должны контактировать с огромным количеством людей. Обычно это происходит после выписки малыша из роддома. Огромное количество родственников, которые приходят «познакомиться» с новорожденным малышом, могут стать источником инфекции и заразить ребенка различными видами инфекций.
Наиболее опасен такой риск инфицирования у недоношенных деток. Родителям следует ограничить контакты и посещения ребенка родственниками в первые недели после его рождения.
Во время вспышек сезонных простуд и респираторных заболеваний родители обязательно должны помнить о соблюдении правил личной профилактики. Ношение маски поможет предотвратить заражение малыша и снизит вероятность внутрисемейной вспышки инфекции.
Важно помнить, что защитную маску следует менять каждые 2-3 часа. Перед тем, как взять на руки ребенка, следует не забывать обязательно тщательно мыть руки с мылом.
Все о причинах возникновения пневмонии у детей смотрите в следующем видео.
Пневмония у новорожденного после родов
Появление на свет малыша – это самое большое чудо на Земле. В ожидании крохи родители мечтают о том, чтобы он родился здоровым. Но иногда случается так, что ребёночек рождается с какими-либо проблемами, и это всегда расстраивает маму и папу. Одно из заболеваний, которое может быть диагностировано в первые дни жизни малыша, – врождённая пневмония у новорожденных. Попробуем вместе разобраться, насколько это серьёзно.
Врожденная пневмония – определение заболевания
Врождённая пневмония – это остро протекающее инфекционно-воспалительное заболевание лёгких, которое проявляется в первые 72 часа жизни.
По статистике, врождённая пневмония встречается у 2 % доношенных новорожденных. Среди недоношенных эта цифра достигает 15%. Ещё несколько лет назад данное заболевание часто завершалось летальным исходом, однако сегодня, благодаря достижениям современной медицины, врождённая пневмония в большинстве случаев имеет благоприятный прогноз.
Причины возникновения
Пневмония – это инфекционная болезнь, не имеющая возрастных ограничений. Воспаление лёгких поражает и детей, и взрослых, и людей преклонного возраста. Подвержены ей также и малыши, только что появившиеся на свет.
Возбудителями врождённой пневмонии являются патогенные микроорганизмы: вирусы, бактерии, грибки. Инфицирование новорожденного может происходить двумя путями.
- Гематогенный, или трансплацетарный путь. В этом случае возбудители проникают к плоду ещё во время беременности через кровь матери. Причиной становятся инфекционные заболевания беременной. Внутриутробное заражение вызывают вирусы кори, краснухи, простого герпеса, токсоплазма. Помимо воспаления лёгких у новорожденных часто развивается генерализованный инфекционный процесс с поражением других органов (печени, почек, нервной системы).
- Бронхогенный, или интранатальный путь. Инфицирование происходит во время родового процесса через дыхательные пути малыша. Причиной могут стать воспалительные болезни органов мочеполовой системы матери (вульвовагинит, эндометрит, цистит), длительный безводный промежуток. Врождённую пневмонию при родах вызывают стрептококки, стафилококки, пневмококки, трихомонады, кишечная палочка, микоплазма.
Читайте про особенности протекания хламидийной пневмонии у детей.
Во время внутриутробного развития и в первые месяцы жизни иммунная система малыша пребывает на этапе формирования и усовершенствования. В связи с этим новорожденные не могут дать активный отпор болезнетворным агентам. Возбудитель, проникнув в лёгкие через кровь или дыхательные пути, вызывает воспалительный процесс (чаще всего двусторонний). Возникает отёк тканей, в результате чего лёгкие оказываются неспособными качественно выполнять свою функцию. Организм новорожденных страдает от дефицита кислорода, избытка углекислого газа, нарушения обменных процессов.
Риск развития воспалительного процесса зависит от разных факторов. Наиболее беззащитны перед инфекцией оказываются дети, родившиеся ранее положенного срока, пребывающие в асфиксии, перенёсшие аспирационный синдром (заглатывание мекония, околоплодных вод). Любые инфекционные заболевания беременной женщины в разы повышают риск заражения новорожденных.
Определение точной причины возникновения врождённой пневмонии необходимо для выработки тактики ухода и лечения, прогнозирования возможных последствий.
Микоплазменная пневмония – одна из самых частых разновидностей заболевания среди детей.
Симптомы
Симптомы врождённой пневмонии у новорожденных зависят от того, когда и каким путём произошло инфицирование. Некоторые отличия в клиническую картину вносят и возбудители болезни.
Признаки гематогенного инфицирования
При трансплацентарном инфицировании плода патологические признаки наблюдают в первые минуты после родов. У ребёнка наблюдаются такие проявления пневмонии, как:
- Асфиксия, при которой часто требуются реанимационные мероприятия;
- Очень слабый крик или его отсутствие;
- Бледность кожных покровов;
- Синюшность кончиков пальцев, периорбитальной зоны;
- Слабое, поверхностное, аритмичное дыхание;
- Мышечная гипотония;
- Снижение физиологических рефлексов;
- Недостаточная масса тела;
- Высокая температура (от 38 º С).
При внутриутробном заражении нередко присутствуют симптомы поражения других систем, задержка развития плода. Во многих случаях страдает центральная нервная система, что проявляется вялостью или возбуждением ребёнка, патологическими рефлексами, отставанием в физическом и психологическом развитии. В тяжёлых случаях наблюдают судороги, особенно на фоне высокой температуры тела.
Патология сердечно-сосудистой системы проявляется учащённым сердцебиением, аритмией, отёками конечностей.
У детей с врождённой пневмонией плохой аппетит. У них недостаточно сил для того чтобы сосать грудь, они часто срыгивают (возможна рвота), теряют в массе.
Подобные нарушения со стороны пищеварительной системы педиатры иногда ошибочно принимают за кишечную инфекцию, упустив драгоценное время для лечения воспаления лёгких.
Признаки бронхогенного воспаления
Отличить врождённую пневмонию, которой малыш заразился уже при родах, можно по срокам появления первых патологических симптомов. Сначала состояние новорожденного не вызывает опасения, но уже через несколько суток наблюдают небольшое повышение температуры, ребёнок становится беспокойным, плохо спит, плачет и отказывается от еды. Возможны признаки ОРЗ: насморк, покраснение склер, лёгкое покашливание.
Постепенно эти признаки нарастают: температура тела повышается до высоких показателей (от 38 до 40 º С), кашель усиливается. Развивается дыхательная недостаточность, симптомами которой являются:
- Учащённое поверхностное аритмическое дыхание;
- Участие грудной клетки в акте дыхания;
- Раздувание крыльев носа;
- Посинение фаланг пальцев;
- Ускоренное сердцебиение.
У доношенных новорожденных интранатальная пневмония развивается в течение недели, у недоношенных малышей пик болезни может наступить уже на вторые-третьи сутки.
Возможные осложнения и последствия
При отсутствии адекватного и своевременного лечения врождённой пневмонии возможны опасные последствия, такие как:
- Тяжёлые дыхательные расстройства;
- Отёк лёгких;
- Нарушение сердечной деятельности;
- Полиорганная недостаточность.
Точная диагностика и ранняя, а также правильная терапия дают положительные результаты. Если диагноз установлен ошибочно и начато неправильное лечение, то возможны следующие осложнения:
- Дыхательная недостаточность. Отличается опасно низким содержанием кислорода в крови или переизбытком углекислого газа.
- Сердечно-сосудистая недостаточность. Проявляется нарушением в работе сердца.
- Возникновение токсического синдрома. Может сопровождаться разжижением стула, срыгиванием, частыми беспрерывными рвотами, повышенной температурой тела.
- Бронхолёгочная дисплазия, при которой происходит поражение мелких бронхов и ткани лёгкого.
Острый период врождённой пневмонии длится около 2 недель. Ещё 1-2 недели уходят на восстановление структуры лёгочных тканей.
Лечение прекращается только после исчезновения симптомов, нормализации самочувствия больного малыша, повторных рентгенологических и лабораторных исследований.
У недоношенных детей риск летального исхода очень высок. Неблагоприятный прогноз остаётся и для младенцев с врождённым нарушением иммунной системы – первичным иммунодефицитом. Для сохранения жизни новорожденного иногда врачи прибегают к хирургическому вмешательству.
Лечение
Терапию врождённой пневмонии проводят исключительно в условиях стационара, придерживаясь всех врачебных предписаний, без использования каких-либо средств нетрадиционной медицины. Только в этом случае возможен благоприятный прогноз.
Как лечить медикаментозным способом
В условиях стационара проводится комплексное лечение, осуществляющееся в нескольких направлениях:
- Устранение причины. Применяются лекарства в зависимости от вида возбудителя. Как правило, малышу вводятся антибиотики (в форме инъекций), а также противовирусные и противогрибковые препараты.
- Улучшение оксигенации. Используются ингаляции кислорода, инъекции АТФ, Кокарбоксилазы.
- Проводится витаминотерапия, также применяются препараты для нормализации микрофлоры кишечника (лакто и бифидобактерии).
- Принимаются меры борьбы с интоксикацией (внутривенные вливания глюкозы и солевых растворов).
- Проводится лечение нарушений со стороны других органов и систем.
После нормализации температуры подключают местную рефлексотерапию. Особой эффективностью отличается массаж грудной клетки, который предупреждает развитие застойных явлений, стимулирует выведение мокроты.
Правильный уход за больным новорожденными является важным дополнением к медикаментозному лечению пневмонии. Маме необходимо выполнять ряд рекомендаций:
- Ослабленный болезнью малыш не может долго сосать, поэтому его следует прикладывать к груди как можно чаще.
- Малыша нельзя туго пеленать (сдавливание грудной клетки усугубляет дыхательные нарушения).
- Для того чтобы не допустить застоя мокроты, малышу необходимо каждые полчаса менять положение тела (для этого его переворачивают в кроватке с боку на бок).
Лечение народными средствами у недоношенных новорожденных
Лечение народными средствами может использоваться только мамой. Назначение ребёнку любых трав или настоев строго противопоказано.
Если у мамы выявлена какая-либо инфекция, то можно применять народные средства в комплексе с медикаментами.
Высокую эффективность в лечении инфекций, которые могут стать причиной возникновении пневмонии у ребёнка, показывают лечебные травы. Для приготовления лечебного чая следует взять 25 г мяты, 50 г солодки и столько же листьев багульника. Сбор трав нужно проварить на медленном огне 5-10 минут и затем процедить. Пить такой чай нужно 3 раза на день по полчашки.
Отвар из таких трав, как алтей, сабельник, шиповник, особенно эффективен в отношении цитомегаловирусной инфекции. Нужно сделать чай из расчёта 1 ложка сбора на 1 л воды и пить маленькими глотками на протяжении дня. Курс лечения – 4 недели.
Чай из листьев ромашки, коры дуба и коры аниса обладает противовирусным и антибактериальным эффектом. Для его приготовления все ингредиенты нужно залить водой и прокипятить (пропорции те же, что и в предыдущем рецепте). Принимать нужно по полстопки утром и вечером.
Профилактика внутриутробной пневмонии у детей
Профилактика воспаления лёгких у новорожденных начинается ещё в период планирования беременности. Будущим родителям следует полностью обследоваться и вовремя пролечить все патологические состояния, несущие угрозу здоровому развитию плода.
Во время вынашивания ребёнка женщине необходимо следить за своим здоровьем и вовремя устранять инфекционные и воспалительные заболевания.
Риск развития пневмонии у доношенных малышей значительно ниже, поэтому важным моментом её профилактики является предупреждение преждевременных родов. Во время родоразрешения следует избегать ситуаций, приводящих к асфиксии плода.
Бронхиальная астма у детей
О чем свидетельствует боль в грудной клетке посередине, если есть подозрение на пневмонию, описано в данной статье.
Бронхиальная астма – симптомы и лечение //drlor.online/zabolevaniya/gortani-glotki-bronxov/astma/prichiny-simptomy-vozmozhnoe-lechenie.html
Видео
Выводы
Итак, врождённая пневмония у малыша – это, как правило, результат инфицирования мамы и ребёнка во время беременности женщины. Это доказывает необходимость тщательного и регулярного обследования будущих мам и точную диагностику опасных инфекций. Рождение ребёнка с признаками нарушения дыхания требует немедленной адекватной терапии, что улучшает прогноз выздоровления таких деток.
Также читайте про особенности протекания пневмоцистной пневмонии и ее лечения.
Екатерина Сергиенко: Тяжелые последствия легкой формы COVID-19
На прошлой неделе в Минске после перенесенной коронавирусной инфекции умер 13-летний подросток. Родители уверяют: у сына не было серьезных проблем со здоровьем, а COVID-19 он перенес в легкой форме. В Минздраве готовы назвать причину смерти мальчика после вскрытия, однако уже сейчас медики предполагают, что к летальному исходу мог привести мультисистемный воспалительный синдром — редкое заболевание, связанное с коронавирусом. Так ли безобиден COVID-19 для детей, как считалось раньше, и какой возраст относится к группе риска, рассказывает доцент кафедры детских инфекционных болезней БГМУ, кандидат медицинских наук Екатерина Сергиенко.
— Екатерина Николаевна, много ли детей среди заразившихся коронавирусом?
— Примерно 2-5% от общего числа. При этом среди детей младше 10 лет этот процент составляет всего 0,4-0,8. Почему так? На эту тему у медиков много предположений. Например, дети реже контактируют с внешним миром, а также у них, возможно, в организме меньше специфических рецепторов, с которыми соединяется коронавирус и в дальнейшем развивается ковид-инфекция. Кроме того, низкая заболеваемость может быть связана с запасом врожденного иммунитета, чего нет у взрослого. Играет роль и хорошее состояние слизистых оболочек дыхательных путей, у них меньшее количество хронических заболеваний бронхолегочной системы. Важно то, что дети регулярно прививаются, в том числе живыми ослабленными вакцинами, которые стимулируют врожденный иммунитет.
— И это помогает им переносить инфекцию легче, чем взрослым?
— Однозначно сказать сложно, но в 90-95% случаев коронавирусная инфекция у детей протекает либо бессимптомно, либо в легкой или среднетяжелой форме. Только примерно 10% заболевших требуется госпитализация и около 1% переносят COVID-19 в тяжелой форме. Да, могут наблюдаться лихорадка, кашель, боль в грудной клетке, признаки поражения со стороны желудочно-кишечного тракта и другие симптомы острой респираторной инфекции. Но их продолжительность и частота гораздо меньше, чем у взрослого. Плюс у детей намного реже встречается такой симптом коронавирусной инфекции, как потеря обоняния и вкуса. Но при этом зачастую на COVID-19 может наслаиваться другая вирусная инфекция, например грипп, что увеличивает нагрузку на организм. Поэтому маски должны носить даже дети младше 10 лет.
— А часто ли такие пациенты выходят на пневмонию?
— Среди детей с коронавирусной инфекцией были диагностированы пневмонии в 6-7% случаев госпитализированных в стационар. При этом не у всех имелись хронические заболевания или ощутимые проблемы со здоровьем.
— Ребенок с хроническим заболеванием рискует перенести болезнь в тяжелой форме?
— Проводится множество исследований, насколько сахарный диабет, ожирение, бронхиальная астма, артериальная гипертензия или другие заболевания у детей могут влиять на тяжесть течения коронавирусной инфекции и ее исход. Теоретически можно предположить, что у ребенка с хроническими заболеваниями шансов выйти на пневмонию больше, но четкой корреляции здесь нет. Все зависит от его иммунитета. COVID-19 может протекать в виде острой респираторной вирусной инфекции (легкое течение), пневмонии без дыхательной недостаточности или с ней, острого респираторного дистресс-синдрома. В тяжелых случаях — с развитием мультисистемного воспалительного синдрома, который поражает различные органы и системы организма, а также с началом сепсиса с септическим шоком или без него.
— Что такое мультисистемный воспалительный синдром?
— Простыми словами, это чрезмерный ответ иммунной системы на коронавирус. Развиваться он может спустя даже 1-6 недель после перенесенной инфекции. Синдром характеризируется поражением сердечно-сосудистой, дыхательной систем, желудочно-кишечного тракта, почек, печени и других органов и систем. Среди симптомов: фебрильная лихорадка, сыпь на коже, конъюнктивит, склерит, увеличение лимфоузлов, отек ладоней и стоп, одышка, боли в сердце или в животе. Также могут быть изменения со стороны нервной системы: заторможенность, сонливость, нарушение сознания и даже галлюцинации.
— Это новое заболевание?
— Не совсем. По сути, это давно известный врачам синдром Кавасаки, который может развиться на фоне любой инфекционной патологии. Однако из-за ассоциирования с COVID-19 он получил название «мультисистемный воспалительный синдром, ассоциированный с COVID-19». Еще в марте европейские и американские ученые писали о развитии Кавасаки-подобного синдрома у детей, перенесших коронавирусную инфекцию. А уже в сентябре появилась информация о том, что он развивается и у взрослых.
— Дети какого возраста более подвержены развитию этого заболевания?
— Преимущественно это пациенты 6-18 лет. Однако нельзя исключать, что у более младших детей он также не разовьется. Я сталкивалась со случаями, когда мультисистемный воспалительный синдром был у малышей 3-4 лет. Здесь все сугубо индивидуально и зависит от иммунитета.
— Может ли этот синдром появиться у абсолютно здорового ребенка?
— Как бы парадоксально это ни звучало, но так чаще всего и бывает. При этом у детей, которые перенесли коронавирусную инфекцию в малосимптомной форме, сложнее диагностировать данное патологическое состояние.
— Часто ли мультисистемный воспалительный синдром приводит к летальному исходу?
— В мире описано около тысячи случаев такого заболевания. В ряде случаев оно имело летальный исход. Тут все зависит от реакции иммунной системы на вирус, в основе которой происходит так называемый цитокиновый шторм, сопровождающийся мультисистемным поражением в организме. Начаться это может очень быстро (молниеносно) и привести к летальному исходу. Но такое на самом деле происходит очень редко. Как правило, с помощью необходимой терапии процесс можно притормозить или вовсе подавить.
— Посоветуйте родителям, как защищать детей от заражения и возможного последующего мультисистемного воспалительного синдрома.
— Неспецифическая профилактика любой вирусной инфекции заключается в соблюдении всех необходимых мер предосторожности. Это в первую очередь использование масок в общественных местах, мытье рук, социальное дистанцирование, минимизация контактов. Когда в семье кто-то заболел или чувствует недомогание, нужно оставаться дома и обращаться за медицинской помощью. Даже если у человека незначительные симптомы, допустим, только кашель, все равно лучше проконсультироваться со специалистом. Лечение должно проходить под контролем врача, чтобы не допустить осложнений.
Вадим БАННЫЙ,
газета 7 Дней.-0-
Коронавирус и дети: 12 вопросов о том, что грозит вашему ребенку
- Мишель Фернандес
- BBC Future
Автор фото, Getty/NurPhoto
Информация, которой мы обладаем, позволяет предположить, что дети менее подвержены угрозам, которые несет коронавирус, но заразиться они все равно могут. Почему же вирус влияет на детей иначе, чем на взрослых? И что может грозить вашему ребенку?
Еще не улеглись волны дискуссий, которые вызвал твит Илона Маска от 20 марта, когда предприниматель-новатор предположил, что дети «в основном защищены» от коронавируса. Пока все обсуждения сводятся к тому, что, хотя заражение этим вирусом может иметь фатальные последствия для пожилого человека, у ребенка болезнь проходит гораздо легче.
Тем не менее, уже было несколько тревожных сообщений о серьезном течении болезни и у детей. Эти случаи, плюс закрытые во многих странах школы, плюс строгие меры по соблюдению дистанции в обществе заставляют родителей задаться вопросами по поводу безопасности своих детей. Мы попробовали ответить на некоторые из них.
1. Заражаются ли дети коронавирусом?
Да. Как и взрослые, дети, сталкиваясь с коронавирусом, заражаются, и у них проявляются симптомы Covid-19.
«В начале пандемии думали, что дети не заражаются, но сейчас уже ясно, что у них это происходит точно так же, как и у взрослых, — объясняет Эндрю Поллард, профессор инфекционной педиатрии и иммунологии Оксфордского университета. — Просто у них гораздо более легкие симптомы».
Китайский Центр контроля и профилактики заболеваний приводил данные (от 20 февраля) о том, что дети младше 19 лет составляли 2% от 72 314 заболевших Covid-19, а в американском исследовании 508 пациентов не отмечалось ни одного случая смерти среди зараженных детей (при этом больные дети в этой группе составляли всего лишь 1%).
«Возможно, вирус поначалу выбирал именно взрослых потому, что передавался на рабочих местах и в поездках, путешествиях», — предполагает Санджай Патель, консультант по вопросам детских инфекционных заболеваний детской больницы в Саутгемптоне (Британия). — Теперь взрослые проводят больше времени со своими детьми, и мы сможем наблюдать рост числа зараженных детей. А может быть, и нет».
Мировая тенденция позволяет предположить, что дети заражаются с меньшей долей вероятности, чем взрослые (особенно пожилые взрослые), но вполне возможно, что данные искажаются тем, что в ряде стран тестирование на вирус предлагается только тому, кто попадает в больницу с острыми симптомами Covid-19, а среди таких людей очень мало детей.
«Очевидно, что зараженных детей больше, чем мы думаем, — говорит Патель. — Мы же не проверяем каждого ребенка в стране».
2. Чем течение болезни у детей отличается от взрослых?
«В той обширной литературе, которую мы уже имеем на тему нового коронавируса, есть примечательное наблюдение: даже те дети, у которых есть очень серьезные сопутствующие заболевания и которые получают иммуноподавляющую терапию или лечение от онкологии, болеют [Covid-19] гораздо легче, чем взрослые, особенно пожилые взрослые», — говорит Эндрю Поллард, возглавляющий группу ученых в Оксфордском университете (Oxford Vaccine Group), которая недавно определила экспериментальную вакцину («вакцину-кандидата») для лечения от Covid-19.
В целом, у детей с Covid-19 симптомы болезни легче, чем у взрослых. Тем не менее уже сообщалось (31 марта) о смерти 12-летней девочки из Бельгии и 13-летнего мальчика из Лондона. Это самые молодые (из известных нам) жертвы вируса в Европе. Сообщалось также о смерти 14-летнего подростка в Китае.
Автор фото, Getty Images
Подпись к фото,
Во многих странах, пытаясь сдержать распространение вируса, закрыли школы
Данные китайского исследования заболеваемости детей Covid-19 подтверждают, что чуть больше половины заразившихся испытывали легкие симптомы, такие как температура, кашель, больное горло, насморк, ломота в теле и чихание).
Примерно у трети были признаки пневмонии, часто с жаром, влажным кашлем и хрипами, но — без одышки и трудностей с дыханием, которые наблюдаются в более серьезных случаях.
Грэм Робертс, консультант-педиатр из Саутгемптонского университета, объясняет: «У детей [с Covid-19] преимущественно страдают верхние дыхательные пути (нос, рот, горло), поэтому у них проявляются симптомы простуды, вирус не опускается в нижние дыхательные пути — в легкие, и нет картины пневмонии, угрожающей жизни, как у взрослых».
Доля детей, у которых болезнь перешла в серьезную или критическую стадию с ОДН (синдромом острой дыхательной недостаточности) и шоковым состоянием — гораздо ниже (6%), чем взрослых китайцев (19%) — особенно старшего поколения, с хроническими сердечно-сосудистыми или легочными заболеваниями.
Согласно февральскому отчету миссии ВОЗ в Китае, только 2,4% инфицированных — 18-летние и младше. У 2,5% из них болезнь перешла в серьезную форму, у 0,2 — в критическую.
У малой части детей, несмотря на заражение, не было вообще никаких симптомов. «Самый важный вопрос: то ли у большинства зараженных детей — очень легкие симптомы, то ли дети просто не так заражаются вирусом, как взрослые», — размышляет Патель.
3. Почему зараженные дети легче переносят коронавирус, чем взрослые?
«Этот вирус настолько новый, что мы пока просто не знаем», — говорит Грэм Робертс, который, помимо прочего, возглавляет исследовательский центр астмы и аллергии в Ньюпорте (Британия).
«Одна из возможных причин — этому вирусу нужен белок на поверхности клетки, чтобы попасть внутрь и начать свою разрушительную деятельность. Судя по всему, коронавирус в качестве ворот использует рецептор ACE-2. Возможно, у детей его меньше в нижних дыхательных путях. Поэтому у них страдают только верхние дыхательные пути».
Это может объяснять, почему симптомы у зараженных коронавирусом детей больше напоминают простуду. Влечение коронавирусов к рецепторам ACE-2 было продемонстрировано в ходе лабораторных опытов еще в 2003 году, а также в 2013 году — во время исследований генома новых коронавирусов RsSHC014 и Rs3367 (близких, но не идентичных коронавирусу SARS), выделенных у китайских летучих мышей подковоносов.
По словам Полларда, может быть и еще одно объяснение. «Возможно, дело тут не в детях, а в том, что с возрастом в организме происходят перемены, делающие его более уязвимым для вируса».
Он связывает такие перемены со старением иммунной системы, что ослабляет возможности организма бороться с новыми инфекциями.
«Однако мы видим, что даже молодые взрослые сильнее рискуют серьезно заболеть, чем дети. Так что старение организма — это неполный ответ», — добавляет ученый.
Иммунная система детей во многом отличается от взрослой — прежде всего потому, что она еще только формируется.
Дети, особенно те, кто посещает детский сад или школу, подвержены множеству новых для них респираторных инфекций, и это может объяснять повышенный уровень антител в их крови, больший, чем у взрослых.
Автор фото, Getty Images
Подпись к фото,
Возможно, на поверхности клеток детских легких меньше белка, чем у взрослых, и вирусу бывает не за что зацепиться
«Похоже, у детей организм более интенсивно, чем у взрослых, реагирует на вирусные инфекции, например, высокой температурой, которую не так часто встретишь у взрослых, — говорит Робертс. — Очень возможно, что детская иммунная система способна лучше контролировать вирус, локализовать его в верхних дыхательных путях, не дать ему причинить больше вреда и ликвидировать его».
«Возможно также, что детей, ранее заражавшихся другими четырьмя типами коронавируса, отчасти защищает этот опыт», — добавляет Патель.
Кроме того, авторы исследования случаев заражения в Китае полагают, что детям помогает еще и меньшее, по сравнению с взрослыми, количество сердечно-сосудистых и легочных заболеваний.
«У очень малого числа детей развивается серьезная инфекционная болезнь Covid-19, — говорит Поллард. — Это означает, что есть что-то фундаментально иное в том, как их организм справляется с вирусом».
Есть и еще одна причина. У тяжелобольных взрослых так называемый цитокиновый шторм (гиперцитокинемия, избыточная реакция иммунной системы на вирус) причиняет организму вред, а не пользу, часто приводя к отказу органов и летальному исходу.
Детская неразвитая иммунная система не создает такого же мощного цитокинового ответа.
4. Могут ли дети с легкими симптомами или вообще без симптомов передавать коронавирус другим?
«Это большая проблема, — подчеркивает Робертс. — Многие считают, что детям мало что угрожает, поэтому не стоит о них беспокоиться. Да, это справедливо в отношении детей, у которых нет хронических болезней, иммунодефицитных состояний. Но люди при этом забывают, что дети — возможно, один из основных путей распространения инфекции в обществе».
Автор фото, Getty Images
Подпись к фото,
Даже если вирус и не вызовет таких же серьезных симптомов, как у взрослых, ребенок все равно будет носителем и распространителем Covid-19
Коронавирус передается при прямом личном контакте через капельки в дыхании (при чихании и кашле) и при прикосновении к зараженным вирусом поверхностям. Так что дети легко могут разносить вирус и передавать его другим — особенно членам своей семьи и пожилым родственникам.
«Дети с легким течением болезни, возможно, входят в число основных распространителей вируса в обществе, — подчеркивает Робертс. — Вот почему так важно закрыть школы для снижения темпов распространения пандемии в стране».
5. Происходит ли подобное распространение инфекции детьми в случаях с другими болезнями?
Да, такое происходит, например, с вирусом гриппа.
«У детей грипп может ограничиться насморком, а у взрослых и пожилых — закончиться госпитализацией, реанимацией, а то и смертью», — отмечает Робертс.
И он говорит еще кое-что важное: «Несколько лет назад британское правительство ввело вакцинацию детей против гриппа. И это было сделано не столько для того, чтобы защитить самих детей, сколько для того, чтобы предотвратить передачу ими вируса их пожилым родственникам, которые тяжело переносят это заболевание».
Это справедливо и для коронавируса. Риск Covid-19 для самих детей низок, а вот риск того, что они заразят уязвимых пожилых людей, людей с уже имеющимися хроническими заболеваниями, высок.
6. Болеют ли дети разного возраста по-разному?
Похоже, что так. Китайские данные свидетельствуют, что совсем маленькие, младенцы, более уязвимы перед вирусом, чем остальные возрастные группы.
Серьезная или тяжелая формы заболевания были отмечены у одного из 10 заразившихся младенцев, но этот показатель резко падает у старших детей: например, у пятилетних и старше только в трех-четырех случаях из 100 наблюдались серьезные формы болезни.
«Дошкольники больше предрасположены [к серьезной болезни], — подчеркивает Робертс. — У них меньше дыхательные пути, они не настолько еще окрепли, как более старшие дети, для борьбы с опасной инфекцией».
7. А как насчет подростков?
«На определенном этапе жизни дети начинают превращаться во взрослых, — говорит Робертс. — У тинейджеров иммунная система созревает и начинает вести себя похоже на взрослую. А это значит, что она менее эффективно контролирует проникший в организм вирус. Однако важно помнить: об этом вирусе нам пока известно очень мало, мы только строим предположения, пытаясь понять, почему мы видим то, что видим».
В китайском исследовании не было зарегистрировано ни одного смертельного исхода среди детей девяти лет и младше и только одна смерть среди тех, кому меньше 19 лет (14-летний подросток).
23 марта в Британии сообщили о смерти от Covid-19 18-летнего (с сопутствующими заболеваниями) и 1 апреля — 13-летнего лондонца.
8. Опасен ли Covid-19 для новорожденных?
Хотя пандемия еще только докатывается до многих регионов планеты, уже известно по меньшей мере о двух подтвержденных случаях заражения новорожденных — один в Ухане, другой в Лондоне.
Пока неизвестно, заразились ли дети в утробе матери или уже после рождения. В обоих случаях тест матери на вирус дал положительный результат.
9. Известно ли нам, как коронавирус влияет на еще не рожденного младенца?
Известно не очень много.
Коронавирусы, вызывающие SARS и MERS, могут приводить к выкидышам и преждевременным родам, могут замедлять рост плода (в отношении матерей, зараженных Covid-19, таких наблюдений еще не проводилось).
Автор фото, Getty Images
Подпись к фото,
Пока нам кажется, что дети менее уязвимы перед коронавирусом, но это вовсе не означает, что им не надо соблюдать все меры предосторожности
Правда, стоит отметить, что те выводы базировались на двух маленьких исследованиях. Тем не менее, британские органы здравоохранения предупреждают, что беременные женщины подвергаются риску тяжелого развития болезни в случае заражения коронавирусом, и рекомендуют им особенно строго соблюдать меры предосторожности — социальное дистанцирование и проч.
10. Как семья может защитить своего ребенка от заражения коронавирусом?
Хорошенько мыть руки, не вступать в прямой контакт с другими и дезинфицировать поверхности и предметы, на которых может оказаться вирус — это основные способы предотвратить дальнейшее распространение Covid-19 — как и обычного гриппа.
«Ответственно соблюдайте основные правила, — говорит Патель. — Если вы на улице, в общественном месте дотронулись до чего-то, ни в коем случае не прикасайтесь к лицу, пока как следует не вымоете руки».
11. Может ли семья защитить своих пожилых и уязвимых членов от заражения вирусом, переносимым детьми?
Да, но это будет нелегко. Из трех основных мер (тщательное мытье рук, дезинфекция поверхностей и предметов, социальное дистанцирование) только последнюю можно назвать надежным защитным механизмом защиты от инфекции старых и ослабленных болезнями. Этот метод, разумеется, работает не только в случае с детьми-распространителями, но и со взрослыми.
«Когда я наблюдал за тем, что происходило в День матери, я видел много гуляющих семей, где вместе были и бабушки с дедушками, и родители с детьми», — рассказывает Патель.
«На мой взгляд, это было абсолютно пугающим: данные свидетельствуют, что пожилые, особенно с уже имеющимися заболеваниями, — это главная группа риска. И исключить контакты детей с ними — наиболее правильная вещь. Зачем так рисковать?»
Разлучение, казалось бы, здоровых на вид детей с бабушками, дедушками и другими пожилыми родственниками, на первый взгляд кажется чем-то чрезмерным. Однако стоит помнить: у детей заражение коронавирусом либо никак не проявляется, либо имеет очень слабые симптомы. Но при этом они все равно разносят вирус.
Пресечение распространения коронавируса зависит не только от успехов науки и медицины. Оно зависит от нашего поведения, от того, готовы ли мы его изменить.
12. Почему так важно разговаривать с детьми о Covid-19
«Мы очень много говорим о Covid-19 между собой, в обществе, в СМИ, но есть одна важная вещь, которую должны сделать родители: рассказать своему ребенку, что он не умрет от Covid-19. Очень важно, чтобы дети это поняли», — подчеркивает Патель.
«Все педиатры знают: дети боятся самого худшего, но не всегда признаются в этом».
Поллард с этим согласен. Он предлагает всем родителям успокоить детей, убедить их, что почти при любых обстоятельствах им не грозит тяжело заболеть Covid-19.
«Дети, подростки переживают за свою семью, — отмечает Леннеа Карлссон, профессор Университета Турку (Финляндия) и детский психиатр. — Нам нужно объяснить им, что сейчас — исключительные обстоятельства, и что если бы не это, мы бы их не просили делать такие необычные вещи».
«Нам нужно объяснить, что в такой ситуации, как сейчас, мы должны заботиться о каждом, не только о себе и своей семье».
Прочитать оригинал этой статьи на английском языке можно на сайте BBC Future.
Внутриутробная пневмония у новорожденных: причины, прогноз и последствия
Внутриутробная пневмония – это тяжелое инфекционное поражение легких у новорожденного и плода. Происходит в результате инфицирования еще до рождения и может быть как самостоятельным заболеванием, так и проявлением генерализованного процесса при краснухе, сифилисе, токсоплазмозе.
Еще в конце прошлого столетия диагноз внутриутробного воспаления легких являлся частой причиной смерти у младенцев первых дней жизни. Современное развитие детской реаниматологии позволило улучшить показатели выживаемости. Однако, перенесенная инфекция оставляет определенные нежелательные последствия, которые отражаются на физическом и психо-эмоциональном развитии ребенка.
На сегодняшний день частота встречаемости данной болезни не превышает 2 к 1000 новорожденных.
Причины развития внутриутробного заболевания
Причины внутриутробной пневмонии следует искать в состоянии здоровья женщины. Что способствует распространению инфекционных агентов через плацентарный барьер:
- Обострения хронических очагов воспаления. Сюда относят хронические пиелонефриты, тонзиллиты с частыми обострениями, хронические заболевания легких, воспаления придатков и циститы.
- Острые заболевания во время беременности. В первом и третьем триместре опасность могут представлять любые вирусные инфекции, особенно тяжелый грипп, бактериальные пневмонии.
- Угнетение иммунной системы матери.
Прием кортикостероидов и цитостатиков во время беременности резко снижает защитные силы организма. Хронические отравления вредными веществами на производстве или в быту способствуют быстрому распространению патогенных микробов. В группе риска находятся дети, рожденные от матерей с ВИЧ-инфекцией, тяжелым алкогольным или иным токсическим анамнезом.
Гематогенный трансплацентарный путь инфицирования возможен до родов. Зачастую происходит генерализация процесса, тогда воспаление легких регистрируется у новорожденного в первые 72 часа жизни. Наиболее часто возбудителями такой пневмонии у плода являются TORCH-инфекции:
- токсоплазма;
- вирус краснухи;
- цитомегаловирус;
- вирус герпеса;
- трепонема;
- листерия.
Причины интранатального заражения, то есть во время родов, связаны с наличием микробов в половых путях женщины. Наибольшую опасность представляет острый вагинит, цервицит и эндометрит в сочетании с лихорадкой непосредственно во время родов.
Основным возбудителем является стрептококк группы В, на его долю приходится около половины всех случаев внутриутробной пневмонии у новорожденных.
Большую роль отводят грамотрицательной флоре – эшерихия коли, клебсиелла. Другие инфекции, передающиеся половым путем – хламидии, микоплазма, уреаплазма – могут стать причиной развития заболевания при высоком диагностическом титре.
Что в основном способствует развитию внутриутробной пневмонии у новорожденных:
- Недоношенность (максимальная опасность при весе до 1500 г).
- Врожденные пороки развития легочной системы.
- Внутриутробная гипоксия.
- Асфиксия.
- Аспирационный синдром.
- Синдром дыхательных расстройств.
- Нарушение сердечно – легочной адаптации.
Клинические симптомы
Независимо от момента заражения – до родов или интранатально, обычно развивается двустороннее воспаление легких с вовлечением альвеол и интерстиция. Появляется выраженная гипоксия, ацидоз и нарушение микроциркуляции. В результате этого происходит нарушение работы всех органов и систем – полиорганная недостаточность.
У новорожденного с момента рождения отмечают одышкау, приступы апноэ, цианоз, тахикардию, пенистые выделения бронхолегочной этиологии. Общее состояние ребенка характеризуется вялостью, снижением аппетита, рвотой, расстройствами стула, снижением массы тела. Возможны нарушения центральной нервной деятельности, угнетение всех видов деятельности.
Выраженность симптомов интоксикации, температурная реакция и клинические проявления зависят от возбудителя и соматического статуса новорожденного.
Диагностика инфекции у новорожденных
Какие диагностические показатели позволяют заподозрить внутриутробную пневмонию у новорожденных:
- анамнестические данные – заболевания матери;
- прогрессирование одышкаи в первые часы жизни, более 50 вдохов в минуту;
- фебрильная температура более 38°С;
Типичные перкуторные и аускультативные данные можно выявить редко – укорочение звука в нижних отделах, мелкопузырчатые хрипы. Основополагающим исследованием является рентгенография легких. Выявление перибронхиальной инфильтрации или очаговых теней, а также усиление сосудистого и бронхиального рисунка позволяют установить диагноз внутриутробной пневмонии.
Характерные изменения общего и биохимического анализа крови подтверждают общие нарушения, связанные с нарастающей гипоксией и воспалением. Если нет четкого подтверждения патогенного фактора у матери, необходимо бактериологическое выделение микроорганизмов из крови или мокроты. Наиболее информативным и быстрым методом является определение титра антител к антигенам возбудителя.
Способы терапии воспаления
Лечение проводят в условиях отделения интенсивной терапии. Новорожденных помещают в специальный инкубатор с активной подачей кислорода, поддержанием оптимальной температуры и влажности в зависимости от гестационного возраста ребенка. Способ и объемы кормления определяют в соответствии со зрелостью новорожденного и тяжестью состояния.
Эмпирическое назначение антибиотиков еще на этапе подозрений на диагноз является наиболее важным фактором в лечении внутриутробной инфекции. Определение чувствительности возбудителя к препаратам требует длительного времени, поэтому для широкого покрытия применяют комбинацию нескольких антибактериальных препаратов.
Раннее введение иммуноглобулинов является обязательным для коррекции иммунодефицита у недоношенных детей. Муколитики и противовоспалительные, антигистаминные средства являются этапами симптоматического лечения.
Прогноз при внутриутробной пневмонии и её последствия
При своевременной комплексной терапии угроза жизни сводится к минимуму. Однако остается вероятность развития ателектазов и фиброза. Впоследствии это может приводить к хроническим обструктивным болезням легких, эмфиземе. Постоянная гипоксия оказывает неблагоприятное воздействие на умственное и физическое развитие.
При своевременной коррекции с педиатрами возможно нивелировать побочные действия.
Прогноз заболевания у новорожденных зависит от множества факторов:
- уровень зрелости ребенка;
- состояние иммунной системы;
- вид и патогенность возбудителя;
- своевременность оказания медицинской помощи.
Полноценное лечение пневмонии может занимать до 1 месяца, затем должен следовать продолжительный восстановительный период с применением физиотерапевтических процедур.
Основой профилактики внутриутробной инфекции у новорожденных является повышение иммунитета и предотвращение инфекционных заболеваний у беременных женщин.
Обычные заболевания, которые лечат в отделении интенсивной терапии
Недоношенные и другие очень больные новорожденные сталкиваются с некоторыми из тех же проблем со здоровьем.
Какие общие заболевания есть у младенцев в отделении интенсивной терапии?
Перечисленные условия могут не иметь отношения к ситуации вашего ребенка. Мы рекомендуем вам читать только то, что, по вашему мнению, будет полезно вам и конкретным обстоятельствам вашего ребенка. Чтобы узнать больше о конкретных состояниях, обратитесь к нашим экспертам в области здравоохранения.
Дополнительную информацию и поддержку для семей с младенцами в отделении интенсивной терапии можно найти на сайте «Поделитесь своей историей», веб-сайте March of Dimes для семей отделения интенсивной терапии.
Недоношенные дети часто страдают анемией. Это означает, что им не хватает эритроцитов. Обычно плод накапливает железо в последние месяцы беременности и использует его после рождения для выработки красных кровяных телец. Младенцы, рожденные слишком рано, могли не иметь достаточно времени для хранения железа. Потеря крови из-за частых анализов крови также может способствовать развитию анемии. Младенцев с анемией можно лечить с помощью пищевых добавок с железом, лекарств, повышающих выработку эритроцитов, или, в некоторых случаях, переливания крови.
Недоношенные дети часто имеют проблемы с дыханием, потому что их легкие не полностью развиты. У доношенных детей также могут развиться проблемы с дыханием из-за осложнений во время родов, врожденных дефектов и инфекций. Младенцу с проблемами дыхания могут быть назначены лекарства, аппарат искусственной вентиляции легких, чтобы помочь ему дышать, или комбинация этих двух методов лечения.
Апноэ: Недоношенные дети иногда не дышат регулярно. Ребенок может сделать долгий вдох, затем короткий, а затем сделать паузу на 5-10 секунд, прежде чем начать нормально дышать.Это называется периодическим дыханием. Апноэ — это когда ребенок перестает дышать более чем на 15 секунд. Апноэ может сопровождаться замедлением сердечного ритма, которое называется брадикардией. В отделении интенсивной терапии новорожденных постоянно наблюдают на предмет выявления апноэ и брадикардии (часто называемых «А и Б»).
Датчики на груди ребенка отправляют информацию о его дыхании и частоте сердечных сокращений на устройство, расположенное рядом с инкубатором. Если ребенок перестанет дышать, раздастся звуковой сигнал. Медсестра будет стимулировать ребенка начать дышать, похлопывая его или касаясь подошв его ног.Неонатолог может подумать о том, чтобы дать ребенку лекарство или использовать оборудование, такое как C-PAP (постоянное положительное давление в дыхательных путях; подача воздуха в легкие ребенка через маленькие трубки в носу ребенка или через трубку, вставленную в дыхательное горло).
Бронхолегочная дисплазия (БЛД): Это хроническое заболевание легких чаще всего встречается у недоношенных детей, которые лечились от респираторного дистресс-синдрома (РДС) (см. Ниже). У младенцев с РДС незрелые легкие. Иногда им нужен аппарат искусственной вентиляции легких, чтобы помочь им дышать.У некоторых детей, получающих лечение от RDS, могут развиться симптомы ПРЛ, включая жидкость в легких, рубцы и повреждение легких.
Младенцев с ПРЛ лечат лекарствами, облегчающими дыхание. Их медленно отлучают от аппарата искусственной вентиляции легких. Их легкие обычно улучшаются в течение первых двух лет жизни. Но у некоторых детей развивается хроническое заболевание легких, напоминающее астму. БЛД также иногда возникает у доношенных новорожденных после пневмонии или других инфекций.
Стойкая легочная гипертензия новорожденных (PPHN): Младенцы с PPHN не могут нормально дышать, потому что у них высокое кровяное давление в легких.При рождении в ответ на первые минуты дыхания воздухом кровеносные сосуды в легких обычно расслабляются и позволяют крови течь через них. Так кровь забирает кислород. У детей с PPHN такой реакции не возникает. Это приводит к недостатку кислорода в крови, а иногда и к другим осложнениям, включая повреждение головного мозга. Младенцы с PPHN часто имеют врожденные дефекты (например, пороки сердца) или страдают от родовых осложнений.
Младенцам с PPHN часто требуется искусственная вентиляция легких, чтобы помочь им дышать.Им могут вводить газ, называемый оксидом азота, через трубку в дыхательном горле. Это лечение может помочь кровеносным сосудам в легких расслабиться и улучшить дыхание.
Пневмония: Эта легочная инфекция часто встречается у недоношенных и других больных новорожденных. Врачи могут заподозрить пневмонию, если у ребенка затрудненное дыхание, если у него изменилась частота дыхания или если у ребенка увеличилось количество эпизодов апноэ.
Врач послушает легкие ребенка с помощью стетоскопа, а затем сделает рентгеновский снимок, чтобы увидеть, есть ли в легких избыток жидкости.Иногда врач может вставить в легкие трубку, чтобы взять образец легочной жидкости. Затем жидкость проверяется, чтобы определить, какой тип бактерии или вируса вызывает инфекцию, чтобы врач мог выбрать наиболее эффективное лекарство для ее лечения. Младенцев с пневмонией обычно лечат антибиотиками. Им также может потребоваться дополнительный кислород, пока инфекция не исчезнет.
Респираторный дистресс-синдром (RDS): У детей, рожденных до 34 недель беременности, часто возникает эта серьезная проблема с дыханием.Младенцам с RDS не хватает сурфактанта, который не дает маленьким воздушным мешочкам в легких разрушаться. Лечение сурфактантом помогает пострадавшим детям легче дышать.
Младенцы с RDS также могут получать лечение, называемое C-PAP (постоянное положительное давление в дыхательных путях). Воздух может подаваться через маленькие трубочки в носу ребенка или через трубку, вставленную в его трахею. Как и лечение сурфактантом, C-PAP помогает предотвратить разрушение небольших воздушных мешочков. C-PAP помогает вашему ребенку дышать, но не дышит за него.Самым больным младенцам может временно потребоваться помощь аппарата искусственной вентиляции легких, чтобы они могли дышать, пока их легкие восстанавливаются.
Эти пороки сердца присутствуют при рождении. Они возникают на ранних сроках беременности, когда формируется сердце.
Брадикардия: Недоношенные дети иногда не дышат регулярно. Прерывистое дыхание, также называемое апноэ, может вызвать брадикардию. Брадикардия — это нездоровая медленная частота сердечных сокращений. Сотрудники отделения интенсивной терапии называют эти состояния А и Б: апноэ и брадикардия.Лечение включает в себя лекарства и поддержку дыхания.
Коарктация аорты: Аорта — это большая артерия, по которой кровь от сердца поступает к остальным частям тела. В этом состоянии аорта может быть слишком узкой для равномерного кровотока. Хирург может отрезать узкую часть и сшить открытые концы вместе, заменить суженную часть искусственным материалом или залатать ее частью кровеносного сосуда, взятой из другого места на теле. Иногда эту суженную область можно расширить, надув баллон на кончике катетера, вводимого через артерию.
Аномалии сердечного клапана: Некоторые дети рождаются с сердечными клапанами, которые сужены, закрыты или заблокированы и препятствуют плавному течению крови. Некоторым младенцам может потребоваться установка шунта (искусственного трансплантата), чтобы кровь могла обойти закупорку, пока ребенок не станет достаточно большим для ремонта или замены клапана.
Открытый артериальный проток (PDA): PDA — наиболее частая проблема с сердцем у недоношенных детей. Перед рождением большая часть крови плода проходит через канал (артериальный проток) от одного кровеносного сосуда к другому, а не через легкие, потому что легкие еще не используются.Этот проход должен закрываться вскоре после рождения, чтобы кровь могла пройти нормальным путем от сердца к легким и обратно. Если он не закрывается, кровь не течет правильно. В некоторых случаях лекарство может помочь закрыть проход. Если это не сработает, хирургическое вмешательство также может закрыть его.
Дефекты перегородки: Дефект перегородки — это отверстие в стенке (перегородке), которое разделяет две верхние или нижние камеры сердца. Из-за этого отверстия кровь не может циркулировать должным образом, и сердцу приходится работать очень тяжело.Хирург может закрыть отверстие, зашив или залатав его. Небольшие отверстия могут зажить сами по себе и вообще не нуждаться в ремонте.
Тетралогия Фалло: В этом состоянии комбинация четырех пороков сердца не позволяет крови попасть в легкие. В результате у ребенка появляются эпизоды цианоза (кожа становится синей из-за недостатка кислорода) и он может плохо расти. Чтобы исправить этот сложный порок сердца, проводится операция.
Транспозиция магистральных артерий: Здесь положение двух основных артерий, выходящих из сердца, меняется на противоположное.Каждая артерия возникает из неправильной насосной камеры. Операция проводится для исправления положения артерий.
Эксперты сходятся во мнении, что грудное молоко обеспечивает множество замечательных и жизненно важных преимуществ для здоровья новорожденных, особенно недоношенных или больных. И это то, что может дать своему ребенку только мама. Чтобы расти и стать сильнее, малышу необходимо полноценное питание. Но, возможно, ей придется какое-то время кормить по-другому, прежде чем она будет готова к груди или из бутылочки.
Очень маленьких или больных младенцев часто кормят внутривенно (через вену).Крошечная игла вводится в вену на руке, ступне, черепе или пупке ребенка. Она будет получать сахар (глюкозу) и необходимые питательные вещества через вену. Как только она станет достаточно сильной, ребенка начнут кормить грудным молоком или смесью через трубку, которую вводят через нос или рот в желудок или кишечник. Это называется кормлением через зонд.
При кормлении через зонд зонд можно оставлять на месте или вставлять при каждом кормлении. Введение трубки не должно слишком беспокоить ребенка, потому что у таких маленьких детей обычно не возникает рвотных движений.Когда ребенок сможет эффективно сосать и глотать, кормление через желудочный зонд будет остановлено, и ребенок сможет кормить грудью или кормить из бутылочки.
Многие дети в отделениях интенсивной терапии получают трофическое (минимальное) кормление вскоре после рождения. Это делается для стимуляции кишечника ребенка до тех пор, пока ребенок не станет достаточно сильным, чтобы переносить большие кормления.
Гипогликемия — это низкий уровень сахара в крови (глюкозы). Обычно это диагностируется у ребенка вскоре после рождения. У младенцев, рожденных от матерей с диабетом, регулярно проверяют уровень глюкозы для выявления гипогликемии.Раннее кормление и внутривенное введение раствора глюкозы помогают предотвратить и лечить гипогликемию.
Ребенок с этим заболеванием растет в утробе медленнее, чем обычно, и при рождении меньше нормального для своего гестационного возраста. ЗВУР обычно диагностируется во время беременности с помощью УЗИ. Обычно это происходит из-за осложнений у плода или матери. При поступлении в отделение интенсивной терапии новорожденных проходят обследование для определения возможных причин, хотя это не всегда можно определить.
ВЖК относится к кровотечению в головном мозге и чаще всего встречается у самых маленьких недоношенных детей (весом менее 3 1/3 фунта).Кровотечения обычно возникают в первые четыре дня жизни. Кровотечение обычно происходит возле заполненных жидкостью пространств (желудочков) в центре головного мозга. Ультразвуковое исследование может показать, было ли у ребенка кровотечение в мозг и насколько оно серьезно.
Мозговым кровотечениям обычно присваивают числа от 1 до 4, причем 4 является наиболее серьезным. Большинство мозговых кровотечений легкие (1 и 2 степени) и проходят сами собой без каких-либо серьезных проблем или с небольшими длительными проблемами. Более сильные кровотечения могут вызвать затруднения у малыша во время госпитализации и возможные проблемы в будущем.Некоторые потребуют тщательного наблюдения за развитием ребенка в младенчестве и детстве.
Младенцы с желтухой имеют желтоватый цвет кожи и глаз. Желтуха возникает, когда печень слишком незрелая или больная, чтобы удалить из крови продукт жизнедеятельности, называемый билирубином. Билирубин образуется при разрушении старых красных кровяных телец. Желтуха особенно часто встречается у недоношенных детей и детей, у которых группа крови несовместима с группой крови их матери (например, резус-инфекция, несовместимость по системе ABO или болезнь G6PD).
Желтуха сама по себе обычно не причиняет вреда ребенку. Но если уровень билирубина становится слишком высоким, это может вызвать более серьезные проблемы. По этой причине часто проверяют уровень билирубина у ребенка. Если он становится слишком высоким, его лечат специальным синим светом (фототерапия), который помогает организму разрушаться и выводить билирубин.
Иногда ребенку требуется специальный вид переливания крови, называемый обменным, для снижения очень высокого уровня билирубина. В этой процедуре часть крови ребенка удаляется и заменяется кровью донора.
Младенцы, которые рождаются слишком маленькими и слишком рано, часто не могут контролировать температуру своего тела. В отличие от здоровых доношенных детей, у них недостаточно жира, чтобы предотвратить потерю тепла своим телом. Младенцы в отделении интенсивной терапии сразу после рождения помещаются в инкубатор или обогреватель, чтобы помочь контролировать их температуру. Крошечный термометр, прикрепленный к животу ребенка, определяет температуру ее тела и регулирует температуру в инкубаторе. Ребенок будет расти быстрее, если будет поддерживать нормальную температуру тела (98.6 градусов F.).
Состояние, при котором ребенок рождается с избыточной массой тела при рождении, то есть 4500 граммов (9 фунтов 14 унций) или более. Обычно это происходит из-за диабета у матери и может потребоваться кесарево сечение. Эти дети также находятся под наблюдением на предмет гипогликемии.
Эта потенциально опасная кишечная проблема чаще всего поражает недоношенных детей. При снижении кровоснабжения кишечник может быть поврежден. Бактерии, которые обычно присутствуют в кишечнике, проникают в поврежденную область, вызывая еще больший ущерб.У младенцев с НЭК возникают проблемы с кормлением, вздутие живота и другие осложнения. Если анализы покажут, что у ребенка НЭК, его будут кормить внутривенно, пока кишечник заживает. Иногда необходимо удалить поврежденные участки кишечника хирургическим путем.
ROP — аномальное разрастание кровеносных сосудов глаза. Чаще всего встречается у детей, рожденных до 30 недель беременности. ROP может привести к кровотечению и рубцеванию, которые могут повредить сетчатку глаза (подкладка в задней части глаза, которая передает сообщения в мозг).Это может привести к потере зрения. Офтальмолог (глазной врач) осмотрит глаза ребенка на предмет наличия ROP.
Большинство легких случаев излечиваются без лечения с незначительной потерей зрения или без нее. В более тяжелых случаях офтальмолог может провести лазерную терапию или процедуру, называемую криотерапией (замораживание), для устранения аномальных кровеносных сосудов и шрамов. Оба метода лечения помогают защитить сетчатку.
Некоторых младенцев госпитализируют в отделение интенсивной терапии, чтобы определить, нет ли у них этой потенциально опасной инфекции кровотока.Инфекция вызвана микробом, с которым ребенку трудно бороться. Определенные лабораторные тесты, посевы и рентген могут помочь диагностировать это состояние. Эти тесты могут быть рекомендованы, если у вашего ребенка есть такие симптомы, как нестабильность температуры, высокий или низкий уровень сахара в крови, проблемы с дыханием или низкое кровяное давление. Состояние лечат антибиотиками, и ребенок находится под тщательным наблюдением для улучшения симптомов.
Последний раз рассмотрено: август 2014 г.
Долгосрочные последствия пневмонии у детей раннего возраста | Пневмония
Наир Х., Симоэс Э.А., Рудан И., Гесснер Б.Д., Аззиз-Баумгартнер Э., Чжан Дж.С. и др .; Рабочая группа по тяжелым острым респираторным инфекциям. Глобальное и региональное бремя госпитализаций по поводу тяжелых острых инфекций нижних дыхательных путей у детей раннего возраста в 2010 г .: систематический анализ. Ланцет 2013; 381: 1380–90. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(12)61901-1. PMID: 23369797
PubMed
PubMed Central
Google Scholar
O’Brien KL, Wolfson LJ, Watt JP, Henkle E, Deloria-Knoll M, McCall N. et al .; Группа по изучению глобального бремени болезней, вызванных Hib и пневмококками. Бремя болезней, вызываемых Streptococcus pneumoniae, у детей младше 5 лет: глобальные оценки. Ланцет 2009; 374: 893–902. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(09)61204-6. PMID: 19748398
PubMed
Google Scholar
Вт JP, Вольфсон Л.Дж., О’Брайен К.Л., Хенкле Э., Делориа-Нолл М., Макколл Н. и др.; Группа по изучению глобального бремени болезней, вызванных Hib и пневмококками. Бремя болезней, вызываемых Haemophilus influenzae типа b, у детей младше 5 лет: глобальные оценки. Ланцет 2009; 374: 903–11. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(09)61203-4. PMID: 19748399
PubMed
Google Scholar
Наир Х., Ноукс Д.Д., Гесснер Б.Д., Дхерани М., Мадхи С.А., Синглтон Р.Дж. и др. Глобальное бремя острых респираторных инфекций нижних дыхательных путей, вызванных респираторно-синцитиальным вирусом у детей раннего возраста: систематический обзор и метаанализ.Ланцет 2010; 375: 1545–55. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(10)60206-1. PMID: 20399493
PubMed
PubMed Central
Google Scholar
Наир Х., Брукс В.А., Кац М., Рока А., Беркли Дж. А., Мадхи С.А. и др. Глобальное бремя респираторных инфекций, вызванных сезонным гриппом среди детей раннего возраста: систематический обзор и метаанализ. Ланцет 2011; 378: 1917–30. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(11)61051-9.PMID: 22078723
PubMed
Google Scholar
Walker CL, Rudan I., Liu L, Nair H, Theodoratou E, Bhutta ZA et al. Глобальное бремя детской пневмонии и диареи. Ланцет 2013; 381: 1405–16. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(13)60222-6. PMID: 23582727
PubMed
Google Scholar
Лю Л., Оза С., Хоган Д., Перин Дж., Рудан И., Лаун Дж. Э. и др.Глобальные, региональные и национальные причины детской смертности в 2000–2013 годах, с прогнозами для определения приоритетов на период после 2015 года: обновленный систематический анализ. Ланцет 2015; 385: 430–40. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(14)61698-6. PMID: 25280870
PubMed
Google Scholar
Мадхи С.А., Де Вальс П., Гриджалва К.Г., Гримвуд К., Гроссман Р., Ишивада Н. и др. Бремя детской пневмонии в развитых странах: обзор литературы.Pediatr Infect Dis J 2013; 32: e119–27. PMID: 23099423
Google Scholar
О’Грэйди К.А., Тейлор-Томсон Д.М., Чанг А.Б., Торзилло П.Дж., Моррис П.С., Маккензи Г.А. и др. Уровень заболеваемости пневмонией, подтвержденной рентгенологически, согласно определению Всемирной организации здравоохранения среди детей коренных народов Северной территории. Med J Aust 2010; 192: 592–5. PMID: 20477736
PubMed
Google Scholar
Ковеси Т. Респираторные заболевания у канадских детей коренных народов и инуитов. Педиатр по детскому здоровью (Оксфорд) 2012; 17: 376–80. PMID: 23
1
Google Scholar
О’Грэйди К.А., Ли К.Дж., Карлин Дж.Б., Торзилло П.Дж., Чанг А.Б., Малхолланд Е.К. и др. Повышенный риск госпитализации по поводу острой инфекции нижних дыхательных путей среди младенцев из числа коренного населения Австралии в возрасте 5–23 месяцев после вакцинации против пневмококка: когортное исследование. Clin Infect Dis 2010; 50: 970–8.PMID: 20192729 https://doi.org/www.dx.doi.org/10.1086/651079
PubMed
Google Scholar
Чанг А.Б., Оои М.Х., Перера Д., Гримвуд К. Улучшение диагностики, лечения и исходов у детей с пневмонией: где существуют пробелы? Фронт Педиатр 2013; 1:29. https://doi.org/www.dx.doi.org/10.3389/fped.2013.00029. PMID: 24400275
PubMed
PubMed Central
Google Scholar
Прайл А., Аткинсон М., Смит А. Пневмония в развитом мире. Педиатр Респир Ред. 2011; 12: 60–9. https://doi.org/www.dx.doi.org/10.1016/j.prrv.2010.09.012. PMID: 21172677
PubMed
Google Scholar
Lassi ZS, Das JK, Haider SW, Salam RA, Qazi SA, Bhutta ZA. Систематический обзор антибактериальной терапии пневмонии у детей в возрасте от 2 до 59 месяцев. Arch Dis Child 2014; 99: 687–93. https://doi.org/www.dx.doi.org / 10.1136 / archdischild-2013-304023. PMID: 24431417
PubMed
Google Scholar
Хендерсон А.Дж. Ребенок — отец мужчины: важность раннего возраста влияет на развитие легких. Thorax 2014; 69: 976–7. https://doi.org/www.dx.doi.org/10.1136/thoraxjnl-2014-205752. PMID: 25052576
PubMed
Google Scholar
Ферколь Т., Шрауфнагель Д. Глобальное бремя респираторных заболеваний.Ann Am Thorac Soc 2014; 11: 404–6. https://doi.org/www.dx.doi.org/10.1513/AnnalsATS.201311-405PS. PMID: 24673696
PubMed
Google Scholar
Томсон М., Майер Л., Зар Х.Дж. Влияние пневмонии на развитие хронических респираторных заболеваний в детском возрасте. Педиатр Аллергия Иммунол Пульмонол. 2010; 23: 279–90. https://doi.org/www.dx.doi.org/10.1089/ped.2010.0056
Google Scholar
Эдмонд К., Скотт С., Корчак В., Вард С., Сандерсон С., Теодорату Е. и др. Долгосрочные последствия детской пневмонии; систематический обзор и метаанализ. PLoS ONE 2012; 7: e31239. https://doi.org/www.dx.doi.org/10.1371/journal.pone.0031239. PMID: 22384005
Google Scholar
Eastham KM, Hammal DM, Parker L, Spencer DA. Контрольное исследование детей, госпитализированных с внебольничной пневмонией. Arch Dis Child 2008; 93: 755–9.https://doi.org/www.dx.doi.org/10.1136/adc.2007.128900. PMID: 18381341
CAS
PubMed
Google Scholar
Киклер З., Бреборович А., Олейничак К., Алкевич Дж., Бугай Ю. Проблемы с дыханием у детей после тяжелой пневмонии. Pneumonol Alergol Pol 2001; 69: 167–73. PMID: 11575000
CAS
PubMed
Google Scholar
Wesley AG. Длительные последствия пневмонии у детей.S Afr Med J 1991; 79: 73–6. PMID: 1989091
CAS
PubMed
Google Scholar
Weiss SG, Newcomb RW, Beem MO. Легочная оценка детей после хламидийной пневмонии младенчества. J Pediatr 1986; 108: 659–64. https://doi.org/www.dx.doi.org/10.1016/S0022-3476(86)81037-X. PMID: 3701509
CAS
PubMed
Google Scholar
Баркер DJ, Годфри К.М., Фолл С., Осмонд С., Винтер П.Д., Шахин СО.Связь веса при рождении и детской респираторной инфекции с функцией легких и смертью взрослых от хронической обструктивной болезни дыхательных путей. BMJ 1991; 303: 671–5. https://doi.org/www.dx.doi.org/10.1136/bmj.303.6804.671. PMID: 1912913
CAS
PubMed
PubMed Central
Google Scholar
Шахин С.О., Стерн Дж. А., Такер Дж. С., Флори С. Д.. Масса тела при рождении, инфекция нижних дыхательных путей у детей и функция легких у взрослых. Thorax 1998; 53: 549–53.https://doi.org/www.dx.doi.org/10.1136/thx.53.7.549. PMID: 9797752
CAS
PubMed
PubMed Central
Google Scholar
Johnston ID, Strachan DP, Anderson HR. Влияние пневмонии и коклюша в детстве на функцию легких взрослых. N Engl J Med 1998; 338: 581–7. https://doi.org/www.dx.doi.org/10.1056/NEJM199802263380904. PMID: 9475765
CAS
PubMed
Google Scholar
Шахин С.О., Баркер Д.Д., Шиелл А.В., Крокер Ф.Дж., Уилд Г.А., Холгейт СТ. Связь между пневмонией в раннем детстве и нарушением функции легких в позднем взрослом возрасте. Am J Respir Crit Care Med 1994; 149: 616–9. https://doi.org/www.dx.doi.org/10.1164/ajrccm.149.3.8118627. PMID: 8118627
CAS
PubMed
Google Scholar
Чан Дж.Й., Стерн Д.А., Герра С., Райт А.Л., Морган В.Дж., Мартинес Ф.Д. Пневмония в детстве и нарушение функции легких у взрослых: продольное исследование.Педиатрия 2015; 135: 607–16. https://doi.org/www.dx.doi.org/10.1542/peds.2014-3060. PMID: 25733757
PubMed
PubMed Central
Google Scholar
Лопес Бернал Дж. А., Аптон М. Н., Хендерсон А. Дж., Дедман Д., Маккарти А., Дэйви Смит Дж. И др. Инфекция нижних дыхательных путей на первом году жизни связана с ухудшением функции легких во взрослой жизни: предполагаемые результаты исследования Barry Caerphilly Growth. Энн Эпидемиол 2013; 23: 422–7.https://doi.org/www.dx.doi.org/10.1016/j.annepidem.2013.05.006. PMID: 237
PubMed
Google Scholar
Колли Дж. Р., Дуглас Дж. У., Рид Д. Д.. Респираторные заболевания у молодых людей: влияние заболеваний нижних дыхательных путей в раннем детстве, социальный класс, загрязнение воздуха и курение. BMJ 1973; 3: 195–8. https://doi.org/www.dx.doi.org/10.1136/bmj.3.5873.195. PMID: 4718835
CAS
PubMed
Google Scholar
Теннант П.В., Гибсон Г.Дж., Паркер Л., Пирс М.С. Детское респираторное заболевание и функция легких в возрасте от 14 до 50 лет: респираторное заболевание у детей и функция легких. Сундук 2010; 137: 146–55. https://doi.org/www.dx.doi.org/10.1378/chest.09-0352. PMID: 19581355
PubMed
Google Scholar
Mok JY, Simpson H. Исход острого бронхита, бронхиолита и пневмонии в младенчестве. Arch Dis Child 1984; 59: 306–9. https: // doi.org / www.dx.doi.org / 10.1136 / adc.59.4.306. PMID: 6721555
CAS
PubMed
PubMed Central
Google Scholar
Puchalski Ritchie LM, Howie SR, Arenovich T, Cheung YB, Weber M, Moore S et al. Долгосрочная заболеваемость тяжелой пневмонией в раннем детстве в Гамбии, Западная Африка: последующее исследование. Int J Tuberc Lung Dis 2009; 13: 527–32. PMID: 19335961
CAS
PubMed
Google Scholar
Пийппо-Саволайнен Э., Ремес С., Каннисто С., Корхонен К., Корппи М. Астма и функция легких через 20 лет после свистящего дыхания в младенчестве: результаты проспективного последующего исследования. Arch Pediatr Adolesc Med 2004; 158: 1070–6. https://doi.org/www.dx.doi.org/10.1001/archpedi.158.11.1070. PMID: 15520345
PubMed
Google Scholar
Чанг AB, Masel JP, Boyce NC, Torzillo PJ. Заболеваемость респираторными заболеваниями у детей аборигенов Центральной Австралии с аномалиями альвеолярных долей.Med J Aust 2003; 178: 490–4. PMID: 12741934
PubMed
Google Scholar
Castro-Rodríguez JA, Holberg CJ, Wright AL, Halonen M, Taussig LM, Morgan WJ et al. Связь рентгенологически подтвержденной пневмонии в возрасте до 3 лет с астматическими симптомами и легочной функцией в детстве: проспективное исследование. Am J Respir Crit Care Med 1999; 159: 1891–187. https://doi.org/www.dx.doi.org/10.1164/ajrccm.159.6.9811035. PMID: 10351936
PubMed
Google Scholar
Similä S, Linna O, Lanning P, Heikkinen E, Ala-Houhala M. Хроническое повреждение легких, вызванное аденовирусом типа 7: последующее десятилетнее исследование. Сундук 1981; 80: 127–31. https://doi.org/www.dx.doi.org/10.1378/chest.80.2.127. PMID: 6265156
PubMed
Google Scholar
Слай П.Д., Сото-Кирос М.Э., Ландау Л.И., Хадсон И., Ньютон-Джон Х. Факторы, предрасполагающие к нарушению функции легких после аденовирусной пневмонии 7-го типа. Arch Dis Child 1984; 59: 935–9.https://doi.org/www.dx.doi.org/10.1136/adc.59.10.935. PMID: 6093715
CAS
PubMed
PubMed Central
Google Scholar
Sabato AR, Martin AJ, Marmion BP, Kok TW, Cooper DM. Mycoplasma pneumoniae: острое заболевание, антибиотики и последующая легочная функция. Arch Dis Child 1984; 59: 1034–7. https://doi.org/www.dx.doi.org/10.1136/adc.59.11.1034. PMID: 6508338
CAS
PubMed
PubMed Central
Google Scholar
Ким С.К., Чанг С.Й., Ким Дж.С., Ким В.С., Пак Й., Ко Й. Поздние отклонения от нормы на компьютерной томографии высокого разрешения после микоплазменной пневмонии. Педиатрия 2000; 105: 372–8. https://doi.org/www.dx.doi.org/10.1542/peds.105.2.372. PMID: 10654958
CAS
PubMed
Google Scholar
Mok JY, Inglis JM, Simpson H. Инфекция Mycoplasma pneumoniae. Ретроспективный обзор 103 госпитализированных детей. Acta Paediatr Scand 1979; 68: 833–9.https://doi.org/www.dx.doi.org/10.1111/j.1651-2227.1979.tb08220.x. PMID: 539406
CAS
PubMed
Google Scholar
Ceruti E, Contreras J, Neira M. Стафилококковая пневмония в детстве. Долгосрочное наблюдение, включая исследования функции легких. Ам Дж. Дис Чайлд 1971; 122: 386–92. https://doi.org/www.dx.doi.org/10.1001/archpedi.1971.02110050056004. PMID: 5129527
CAS
PubMed
Google Scholar
Баркер Д. Д., Осмонд С. Инфекция дыхательных путей у детей и хронический бронхит у взрослых в Англии и Уэльсе. Br Med J (Clin Res Ed) 1986; 293: 12715. PMID: 3096461 https://doi.org/www.dx.doi.org/10.1136/bmj.293.6557.1271
CAS
PubMed
Google Scholar
Chang AB, Bell SC, Torzillo PJ, King PT, Maguire GP, Byrnes CA et al .; расширенная группа голосования. Хроническое гнойное заболевание легких и бронхоэктазы у детей и взрослых в рекомендациях Австралии и Новой Зеландии Торакального общества Австралии и Новой Зеландии.Med J Aust 2015; 202: 21–3. https://doi.org/www.dx.doi.org/10.5694/mjac14.00287. PMID: 25588439
Google Scholar
Синглтон Р., Моррис А., Реддинг Дж., Опрос Дж., Холк П., Мартинес П. и др. Бронхоэктатическая болезнь у детей коренного населения Аляски: причины и клиническое течение. Педиатр Пульмонол 2000; 29: 182–7. PMID: 10686038
CAS
PubMed
Google Scholar
Валерий П.К., Торзилло П.Дж., Малхолланд К., Бойс, Северная Каролина, Парди Д.М., Чанг А.Б.Больничное исследование бронхоэктазов у детей коренных народов в Центральной Австралии. Pediatr Infect Dis J 2004; 23: 902–8. https://doi.org/www.dx.doi.org/10.1097/01.inf.0000142508.33623.2f. PMID: 15602188
PubMed
Google Scholar
Синглтон Р.Дж., Валери П.К., Моррис П., Бирнс Калифорния, Гримвуд К., Реддинг Дж. И др. Дети коренных народов из трех стран с хроническим гнойным заболеванием легких / бронхоэктазами без кистозного фиброза.Педиатр Пульмонол 2014; 49: 189–200. https://doi.org/www.dx.doi.org/10.1002/ppul.22763. PMID: 23401398
PubMed
Google Scholar
Brower KS, Del Vecchio MT, Aronoff SC. Этиология бронхоэктазов, не связанных с CF, в детстве: систематический обзор 989 субъектов. BMC Pediatr 2014; 14: 4. https://doi.org/www.dx.doi.org/10.1186/s12887-014-0299-y. PMID: 25492164
PubMed
PubMed Central
Google Scholar
Пастер М.С., Хеллиуэлл С.М., Хоутон С.Дж., Уэбб С.К., Фоверакер Дж.Э., Колден Р.А. и др. Исследование причинных факторов у пациентов с бронхоэктазами. Am J Respir Crit Care Med 2000; 162: 1277–84. https://doi.org/www.dx.doi.org/10.1164/ajrccm.162.4.9
0. PMID: 11029331
CAS
PubMed
Google Scholar
King PT, Holdsworth SR, Farmer M, Freezer N, Villanueva E, Holmes PW. Фенотипы бронхоэктазов у взрослых: начало продуктивного кашля в детстве и зрелом возрасте.ХОБЛ 2009; 6: 130–6. https://doi.org/www.dx.doi.org/10.1080/15412550
6934. PMID: 19378226
PubMed
Google Scholar
Shoemark A, Ozerovitch L, Wilson R. Этиология у взрослых пациентов с бронхоэктазами. Респир Мед 2007; 101: 1163–70. https://doi.org/www.dx.doi.org/10.1016/j.rmed.2006.11.008. PMID: 17223027
CAS
PubMed
Google Scholar
Дагли Э.Бронхоэктазы без кистозного фиброза. Педиатр Респир Ред. 2000; 1: 64–70. https://doi.org/www.dx.doi.org/10.1053/prrv.2000.0011. PMID: 16263448
CAS
PubMed
Google Scholar
Сванес К., Суньер Дж., Плана Е., Дхармадж С., Генрих Дж., Джарвис Д. и др. Истоки хронической обструктивной болезни легких в раннем возрасте. Thorax 2010; 65: 14–20. https://doi.org/www.dx.doi.org/10.1136/thx.2008.112136. PMID: 19729360
CAS
PubMed
Google Scholar
Бритт Р. Д. Младший, Факш А., Фогель Э, Мартин Р. Дж., Пабелик К. М., Пракаш Ю. С.. Перинатальные факторы при неонатальных и детских заболеваниях легких. Эксперт Рев Респир Мед 2013; 7: 515–31. https://doi.org/www.dx.doi.org/10.1586/17476348.2013.838020. PMID: 240
CAS
PubMed
PubMed Central
Google Scholar
Смит Л.Дж., Маккей К.О., ван Асперен П.П., Селвадурай Х., Фицджеральд Д.А. Нормальное развитие легкого и преждевременные роды. Педиатр Респир Ред. 2010; 11: 135–42.https://doi.org/www.dx.doi.org/10.1016/j.prrv.2009.12.006. PMID: 20692626
PubMed
Google Scholar
Stocks J, Hislop A, Sonnappa S. Раннее развитие легких: влияние на здоровье и болезни органов дыхания на протяжении всей жизни. Ланцет Респир Мед 2013; 1: 728–42. https://doi.org/www.dx.doi.org/10.1016/S2213-2600(13)70118-8. PMID: 24429276
PubMed
Google Scholar
Карраро С., Шелтема Н., Бонт Л., Баральди Э. Истоки хронических респираторных заболеваний в раннем возрасте: понимание и содействие здоровому старению. Eur Respir J 2014; 44: 1682–96. https://doi.org/www.dx.doi.org/10.1183/0
PubMed
Google Scholar
Hislop AA, Wigglesworth JS, Desai R. Альвеолярное развитие у плода и младенца человека. Early Hum Dev 1986; 13: 1–11. https://doi.org/www.dx.doi.org / 10.1016 / 0378-3782 (86)
-7. PMID: 3956418
CAS
PubMed
Google Scholar
Fuchs O, von Mutius E. Пренатальные и детские инфекции: значение для развития и лечения детской астмы. Ланцет Респир Мед 2013; 1: 743–54. https://doi.org/www.dx.doi.org/10.1016/S2213-2600(13)70145-0. PMID: 24429277
PubMed
Google Scholar
Росси Г.А., Колин А.А. Инфантильный респираторно-синцитиальный вирус и риновирусные инфекции человека: соответствующая роль в возникновении и сохранении хрипов. Eur Respir J 2015; 45: 774–89. https://doi.org/www.dx.doi.org/10.1183/0
CAS
PubMed
Google Scholar
Сахебджами Х. Питание, структура и функция легких. Exp Lung Res 1993; 19: 105–24. https://doi.org/www.dx.doi.org/10.3109/01
930
14.PMID: 8467757
CAS
PubMed
Google Scholar
Сахебджами Х., Макги Дж. Влияние голодания на механику и биохимию легких у молодых и старых крыс. J. Appl Physiol (1985) 1985; 58: 778–84. PMID: 3156843
CAS
PubMed
Google Scholar
Мариц Г., Пробин М., Де Маттео Р., Снибсон К., Хардинг Р. На паренхиму легких в зрелом возрасте влияет постнатальный рост, но не умеренные преждевременные роды у овец.Неонатология 2008; 93: 28–35. https://doi.org/www.dx.doi.org/10.1159/000105522. PMID: 17630495
PubMed
Google Scholar
Collins MH, Moessinger AC, Kleinerman J, Bassi J, Rosso P, Collins AM et al. Гипоплазия легких плода, связанная с курением матери: морфометрический анализ. Pediatr Res 1985; 19: 408–12. https://doi.org/www.dx.doi.org/10.1203/00006450-198519040-00018. PMID: 4000765
CAS
PubMed
Google Scholar
Мариц Г.С., Морли С.Дж., Хардинг Р. Происхождение нарушения структуры и функции легких на раннем этапе развития. Early Hum Dev 2005; 81: 763–71. https://doi.org/www.dx.doi.org/10.1016/j.earlhumdev.2005.07.002. PMID: 16081227
PubMed
Google Scholar
Blacquière MJ, Timens W, Melgert BN, Geerlings M, Postma DS, Hylkema MN. Курение матери во время беременности вызывает ремоделирование дыхательных путей у потомства мышей. Eur Respir J 2009; 33: 1133–40.https://doi.org/www.dx.doi.org/10.1183/0
PubMed
Google Scholar
Shaheen S, Barker DJ. Ранний рост легких и хроническая обструкция дыхательных путей. Thorax 1994; 49: 533–6. https://doi.org/www.dx.doi.org/10.1136/thx.49.6.533. PMID: 8016787
CAS
PubMed
PubMed Central
Google Scholar
Министерство здравоохранения и социальных служб США.Последствия для здоровья непроизвольного воздействия табачного дыма: отчет главного хирурга. Атланта, Джорджия: Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний, Координационный центр по укреплению здоровья, Национальный центр профилактики хронических заболеваний и укрепления здоровья, Управление по вопросам курения и здоровья, 2006 г.
Google Scholar
DiFranza JR, Aligne CA, Weitzman M. Пренатальное и послеродовое воздействие табачного дыма в окружающей среде и здоровье детей.Педиатрия 2004; 113 Приложение: 1007–15. PMID: 15060193
PubMed
Google Scholar
Willemse BW, Postma DS, Timens W, ten Hacken NH. Влияние отказа от курения на респираторные симптомы, функцию легких, гиперчувствительность дыхательных путей и воспаление. Eur Respir J 2004; 23: 464–76. https://doi.org/www.dx.doi.org/10.1183/0
CAS
PubMed
Google Scholar
Стивенсон А.Л., Том М., Бертьям Й., Сингер Л.Г., Аарон С.Д., Уитмор Г.А. и др. Современный анализ выживаемости людей с муковисцидозом: когортное исследование. Eur Respir J 2015; 45: 670–9. https://doi.org/www.dx.doi.org/10.1183/0
PubMed
Google Scholar
Холт П.Г. Механизм или механизмы, приводящие к возникновению атопической астмы: дыхательный микробиом младенца выходит на первый план.Журнал Allergy Clin Immunol 2015; 136: 15–22. PMID: 26145983 https://doi.org/www.dx.doi.org/10.1016/j.jaci.2015.05.011
PubMed
Google Scholar
Zomer-Kooijker K, Uiterwaal CS, van der Gugten AC, Wilbrink B, Bont LJ, van der Ent CK. Снижение функции легких предшествует тяжелой респираторно-синцитиальной вирусной инфекции и хрипу после респираторно-синцитиального вируса у доношенных детей. Eur Respir J 2014; 44: 666–74. https://doi.org/www.dx.doi.org / 10.1183 / 0
PubMed
Google Scholar
Gupta S, Siddiqui S, Haldar P, Raj JV, Entwisle JJ, Wardlaw AJ et al. Качественный анализ компьютерной томографии высокого разрешения при тяжелой астме. Сундук 2009; 136: 1521–8. https://doi.org/www.dx.doi.org/10.1378/chest.09-0174. PMID: 19542254
PubMed
PubMed Central
Google Scholar
O’Donnell AE. Бронхоэктазы у пациентов с ХОБЛ: отдельный фенотип ХОБЛ? Сундук 2011; 140: 1107–8. https://doi.org/www.dx.doi.org/10.1378/chest.11-1484. PMID: 22045871
PubMed
Google Scholar
Hurst JR, Elborn JS, De Soyza A; BRONCH-UK Консорциум. Синдром перекрытия ХОБЛ и бронхоэктазов. Eur Respir J 2015; 45: 310–3. https://doi.org/www.dx.doi.org/10.1183/0
PubMed
Google Scholar
Бирнс, Калифорния, Видмар С., Чейни Дж. Л., Карлин Дж. Б., Армстронг Д. С., Купер П. Дж. И др .; Исследователи исследования ACFBAL. Проспективная оценка респираторных обострений у детей с муковисцидозом от скрининга новорожденных до 5 лет. Thorax 2013; 68: 643–51. https://doi.org/www.dx.doi.org/10.1136/thoraxjnl-2012-202342. PMID: 23345574
PubMed
PubMed Central
Google Scholar
Carsin A, Gorincour G, Bresson V, Oudyi M, David M, Mancini J et al.Рентгенограммы грудной клетки новорожденных, госпитализированных по поводу острого бронхиолита: реальная информация или просто облучение ?. Arch Pediatr 2012; 19: 1308–15. https://doi.org/www.dx.doi.org/10.1016/j.arcped.2012.09.019. PMID: 23141565
CAS
PubMed
Google Scholar
Тай А., Тран Х., Робертс М., Кларк Н., Уилсон Дж., Робертсон К.Ф. Связь между детской астмой и хронической обструктивной болезнью легких у взрослых. Thorax 2014; 69: 805–10.https://doi.org/www.dx.doi.org/10.1136/thoraxjnl-2013-204815. PMID: 24646659
PubMed
Google Scholar
Кусель М.М., Кебадзе Т., Джонстон С.Л., Холт П.Г., Хитрый П.Д. Лихорадочные респираторные заболевания в младенчестве и атопия являются факторами риска стойкой астмы и хрипов. Eur Respir J 2012; 39: 876–82. https://doi.org/www.dx.doi.org/10.1183/0
CAS
PubMed
Google Scholar
Ore T, Ирландия P. Госпитализации и смертность от хронической обструктивной болезни легких в Виктории: анализ различий в зависимости от социально-экономического статуса [Epub до печати]. Aust N Z J Public Health 2015
Google Scholar
Ли SJ, Ким SW, Kong KA, Ryu YJ, Lee JH, Chang JH. Факторы риска хронической обструктивной болезни легких среди некурящих в Корее. Int J Chron Obstruct Pulmon Dis 2015; 10: 497–506. https: // doi.org / www.dx.doi.org / 10.2147 / COPD.S77662. PMID: 25784796
PubMed
PubMed Central
Google Scholar
le Roux DM, Myer L, Nicol MP, Zar HJ. Заболеваемость и тяжесть детской пневмонии на первом году жизни в южноафриканской когорте новорожденных: исследование здоровья детей Дракенштейна. Lancet Glob Health 2015; 3: e95–103. https://doi.org/www.dx.doi.org/10.1016/S2214-109X(14)70360-2. PMID: 25617203
PubMed
Google Scholar
Feldman AS, He Y, Moore ML, Hershenson MB, Hartert TV. К первичной профилактике астмы. Обзор доказательств того, что респираторные вирусные инфекции в раннем возрасте являются изменяемыми факторами риска для предотвращения детской астмы. Am J Respir Crit Care Med 2015; 191: 34–44. https://doi.org/www.dx.doi.org/10.1164/rccm.201405-0901PP. PMID: 25369458
PubMed
PubMed Central
Google Scholar
Zar HJ, Ferkol TW. Глобальное бремя респираторных заболеваний — влияние на здоровье детей.Педиатр Пульмонол 2014; 49: 430–4. https://doi.org/www.dx.doi.org/10.1002/ppul.23030. PMID: 24610581
PubMed
Google Scholar
Chang AB, Marsh RL, Upham JW, Hoffman LR, Smith-Vaughan H, Holt D. et al. На пути к сокращению неравенства в состоянии здоровья легких у детей коренного населения Австралии и новозеландских детей маори. Фронт Педиатр 2015; 3: 9. https://doi.org/www.dx.doi.org/10.3389/fped.2015.00009. PMID: 25741502
PubMed
PubMed Central
Google Scholar
Всемирная организация здравоохранения. Хронические респираторные заболевания. Бремя ХОБЛ. https://doi.org/www.who.int/respiratory/copd/burden/en; по состоянию на 24 апреля 2015 г.
Google Scholar
Salvi SS, Barnes PJ. Хроническая обструктивная болезнь легких у некурящих. Ланцет 2009; 374: 733–43. https://doi.org/www.dx.doi.org/10.1016/S0140-6736(09)61303-9. PMID: 19716966
PubMed
Google Scholar
Пневмония новорожденных — обзор
Пневмония
Пневмония новорожденных, вызванная S.aureus описан на протяжении десятилетий, часто сообщается, что он возникает при эпидемиях в общинах у младенцев в течение первого месяца жизни. Эти инфекции, даже до появления CA-MRSA, как известно, вызывают тяжелое заболевание с высокой смертностью, что может отражать вирулентность штаммов, циркулирующих в то время [160, 248, 249].
В нынешнюю эпоху стафилококковые легочные инфекции вызывают множество различных клинических синдромов в зависимости от возбудителя и наличия или отсутствия основного заболевания легких и других сопутствующих заболеваний.Тяжесть инфекции, вызванной CoNS, как и всех стафилококковых сайт-специфических инфекций, меньше, чем инфекция, вызванная MSSA или CA-MRSA. Инфекция нижних дыхательных путей может возникать как первичная пневмония как единственное клиническое проявление инфекции, вызванной S. aureus , при заражении организмом после контакта с членами семьи или персоналом больницы. Пневмония также может возникать как часть более генерализованной инвазивной диссеминированной стафилококковой инфекции. В большом количестве случаев неонатального сепсиса и бактериемии пневмония, вызванная либо CoNS, либо S.aureus лишь изредка указывается в качестве первичного диагноза или осложнения без предоставления подробной информации о клинической картине заболевания нижних дыхательных путей [6,161–163,175]. Инфекция часто бывает внутрибольничной у новорожденных с основным заболеванием легких, чаще всего с хроническим заболеванием легких (бронхолегочная дисплазия), особенно у младенцев, получающих одновременную искусственную вентиляцию легких.
Раннее исследование стафилококковой пневмонии в первый месяц жизни было проведено в Новой Зеландии в 1956 году во время эпидемии, которая в первую очередь вызвала кожную инфекцию.У восьми младенцев, умерших от пневмонии во время этой эпидемии, в возрасте 2–3 недель наблюдались раздражительность и плохое питание, отмечавшиеся в течение нескольких дней, с последующими одышкой, кашлем и лихорадкой [248]. Смерть наступила у этих младенцев через 1–5 дней после поступления, а результаты вскрытия документально подтвердили эмпиему, уплотнение и образование абсцесса. В исследовании внебольничной инфекции S. aureus у новорожденных из Хьюстона, штат Техас, в 2001–2005 годах были описаны младенцы, у которых не было основного заболевания, не было установленных катетеров и не было предыдущей госпитализации.Из 89 новорожденных, у которых была выявлена инфекция S. aureus , только у 1 была первичная легочная инфекция, вызванная CA-MRSA, вызывающая некротизирующую пневмонию, осложненную пневмотораксом и эмпиемой и требующая торакоскопической хирургии с помощью видео и дренирования плевральной трубки.
Сообщалось о других случаях тяжелой неонатальной пневмонии, вызванной CA-MRSA, включая внутрибольничные инфекции у недоношенных новорожденных [25,168,250]. У госпитализированных новорожденных с бактериемией с CA-MRSA в Хьюстоне двое из восьми имели поражение легких: 14-дневный ребенок на 24 неделе беременности с эмпиемой, пневматоцеле и сопутствующим эндокардитом и ребенок на 28 неделе беременности с множественными сопутствующими заболеваниями, включая бронхолегочные. дисплазия с инфекцией, приобретенная в возрасте 4–11 дней, характеризующаяся абсцессом легкого.Оба младенца умерли. В настоящее время такие случаи редки, но, похоже, их число увеличивается. Поразительная тяжесть легочного заболевания CA-MRSA у новорожденных с чрезвычайно высоким уровнем смертности, несмотря на адекватную противомикробную терапию и поддерживающую терапию, вызывает серьезную озабоченность. Точные данные о распространенности S. aureus пневмонии среди новорожденных среди населения в настоящее время отсутствуют.
В обследовании точечной распространенности неонатальных инфекций в 29 ОИТП сети педиатрической профилактики в США и Канаде было зарегистрировано 116 инфекций, приобретенных в ОИТН: 15 (13%) были респираторно-ассоциированными, практически все у младенцев с массой тела при рождении 501. до 1500 г; только 2 были связаны с CoNS, и только 1 был связан с S.aureus [161]. В обзоре инвазивных стафилококковых инфекций у госпитализированных новорожденных, поступивших в ясли уровня II или III в Хьюстоне, у 3 из 41 ребенка с инфекцией S. aureus и 14 из 108 с инфекцией CoNS была зарегистрирована пневмония. В этой популяции у многих были сопутствующие заболевания, включая респираторный дистресс-синдром у 85% новорожденных, у которых в конечном итоге была диагностирована какая-либо инвазивная инфекция, вызванная S. aureus , и у 95% новорожденных с CoNS. Точно так же бронхолегочная дисплазия была зарегистрирована у 65% из S.aureus — инфицированные младенцы и 75% младенцев, инфицированных CoNS. В этой серии не было зарегистрировано ни одного ребенка с пневмонией, вызванной S. aureus , у которой в ходе инфекции развились пневматоцеле или эмпиемы [178]. Австралазийская исследовательская группа по неонатальным инфекциям собрала данные о младенцах с задокументированной бактериемией, возникающей в возрасте от 48 часов до 30 дней. Из 1281 эпизода бактериемии CoNS только 6 (0,5%) имели пневмонию [162], в отличие от 223 случаев бактериемии MSSA, связанной с 9 (4%) случаями пневмонии, и 65 случаев бактериемии MRSA, связанной с 8 (12). %) случаев пневмонии [163].
Респираторный дистресс-синдром новорожденных — NHS
Респираторный дистресс-синдром новорожденного (NRDS) возникает, когда легкие ребенка не полностью развиты и не могут обеспечить достаточное количество кислорода, вызывая затруднения дыхания. Обычно поражаются недоношенные дети.
Он также известен как детский респираторный дистресс-синдром, болезнь гиалиновых мембран или болезнь легких, вызванная дефицитом сурфактанта.
Несмотря на похожее название, NRDS не имеет отношения к острому респираторному дистресс-синдрому (ARDS).
Почему это происходит
NRDS обычно возникает, когда легкие ребенка не производят достаточно сурфактанта.
Это вещество, состоящее из белков и жиров, помогает поддерживать надувание легких и предотвращает их коллапс.
Обычно сурфактант у ребенка вырабатывается где-то между 24 и 28 неделями беременности.
Большинство младенцев производят достаточно, чтобы нормально дышать к 34-й неделе.
Если ваш ребенок рождается преждевременно, у него может не хватить сурфактанта в легких.
Иногда NRDS поражает недоношенных детей.
Например, когда:
- мать страдает диабетом
- ребенок с недостаточным весом
- легкие ребенка не развиты должным образом
Примерно у половины всех детей, рожденных на сроке от 28 до 32 недель беременности, развивается NRDS.
В последние годы количество недоношенных детей, рожденных с NRDS, сократилось за счет инъекций стероидов, которые можно делать матерям во время преждевременных родов.
Симптомы NRDS
Симптомы NRDS часто заметны сразу после рождения и ухудшаются в течение следующих нескольких дней.
К ним могут относиться:
- синие губы, пальцы рук и ног
- быстрое неглубокое дыхание
- расширяющиеся ноздри
- хрюкающий звук при дыхании
Если вы не в больнице, когда рожаете, и заметили симптомы NRDS у вашего ребенка, немедленно позвоните 999 и попросите скорую помощь.
Диагностика NRDS
Для диагностики NRDS и исключения других возможных причин можно использовать ряд тестов.
К ним относятся:
- медицинский осмотр
- анализы крови для измерения количества кислорода в крови ребенка и проверки на наличие инфекции
- пульсоксиметрический тест для измерения количества кислорода в крови ребенка с помощью прикрепленного датчика до кончика пальца, уха или пальца ноги
- рентген грудной клетки, чтобы определить характерный мутный вид легких в NRDS
Лечение NRDS
Основная цель лечения NRDS — помочь ребенку дышать.
Лечение до родов
Если предполагается, что вы подвержены риску родов до 34 недели беременности, лечение NRDS можно начать до родов.
Вам могут сделать инъекцию стероидов до родов. Вторая доза обычно вводится через 24 часа после первой.
Стероиды стимулируют развитие легких ребенка. По оценкам, лечение помогает предотвратить NRDS у трети преждевременных родов.
Вам также могут предложить сульфат магния, чтобы снизить риск проблем развития, связанных с ранним рождением.
Если вы принимаете сульфат магния более 5-7 дней или несколько раз во время беременности, вашему новорожденному ребенку могут быть предложены дополнительные проверки. Это связано с тем, что длительное употребление сульфата магния во время беременности в редких случаях было связано с проблемами костей у новорожденных.
Лечение после родов
Ваш ребенок может быть переведен в специализированное отделение для недоношенных детей (неонатальное отделение).
Если симптомы легкие, им может потребоваться только дополнительный кислород.Обычно его вводят в нос через инкубатор или через трубку.
Если симптомы более серьезны, вашего ребенка подключат к дыхательному аппарату (аппарату искусственной вентиляции легких), чтобы либо поддержать, либо взять на себя его дыхание.
Эти процедуры часто начинают сразу же в родильном зале перед переводом в неонатальное отделение.
Вашему ребенку также могут дать дозу искусственного сурфактанта, обычно через дыхательную трубку.
Данные свидетельствуют о том, что раннее лечение в течение 2 часов после родов более полезно, чем если лечение откладывается.
Им также будут давать жидкости и питание через трубку, соединенную с веной.
Некоторым детям с NRDS требуется помощь с дыханием только в течение нескольких дней. Но некоторым, обычно рожденным крайне преждевременно, может потребоваться поддержка в течение недель или даже месяцев.
Недоношенные дети часто имеют несколько проблем, из-за которых они лежат в больнице, но в целом они достаточно здоровы, чтобы вернуться домой к исходной ожидаемой дате родов.
Продолжительность пребывания вашего ребенка в больнице будет зависеть от того, насколько рано он родился.
Осложнения NRDS
Большинство детей с NRDS можно успешно вылечить, хотя у них высок риск развития дальнейших проблем в дальнейшей жизни.
Утечки воздуха
Иногда воздух может вытекать из легких ребенка и застревать в его грудной клетке. Это называется пневмотораксом.
Воздушный карман оказывает дополнительное давление на легкие, вызывая их коллапс и приводя к дополнительным проблемам с дыханием.
Утечки воздуха можно устранить, вставив трубку в грудную клетку, чтобы позволить захваченному воздуху выйти.
Внутреннее кровотечение
У младенцев с NRDS может быть кровотечение внутри легких (легочное кровотечение) и головного мозга (кровоизлияние в мозг).
Кровотечение в легкие лечится давлением воздуха из аппарата ИВЛ для остановки кровотечения и переливания крови.
Кровотечение в мозг довольно часто встречается у недоношенных детей, но большинство кровотечений легкие и не вызывают долгосрочных проблем.
Рубцевание легких
Иногда вентиляция легких (начатая в течение 24 часов после рождения) или сурфактант, используемый для лечения NRDS, вызывает рубцевание легких ребенка, что влияет на их развитие.
Это рубцевание легких называется бронхолегочной дисплазией (БЛД).
Симптомы ПРЛ включают учащенное поверхностное дыхание и одышку.
Младенцам с тяжелым ПРЛ обычно требуется дополнительный кислород из трубок в нос, чтобы помочь им дышать.
Это обычно прекращается через несколько месяцев, когда легкие заживают.
Но детям с ПРЛ могут потребоваться регулярные лекарства, такие как бронходилататоры, чтобы расширить дыхательные пути и облегчить дыхание.
Нарушения развития
Если мозг ребенка поврежден во время NRDS, либо из-за кровотечения, либо из-за недостатка кислорода, это может привести к длительным нарушениям развития, таким как трудности в обучении, проблемы с движением, нарушение слуха и нарушение зрения.
Но эти проблемы развития обычно не являются серьезными. Например, одно исследование показало, что 3 из 4 детей с проблемами развития имеют лишь легкую инвалидность, что не должно мешать им вести нормальную взрослую жизнь.
Последняя проверка страницы: 29 марта 2021 г.
Срок следующей проверки: 29 марта 2024 г.
Пневмония у младенцев | Бэбицентр
Признаки и симптомы пневмонии у младенцев
Пневмония может поразить в любое время, но обычно она проявляется зимой и весной, часто после простуды или другой инфекции верхних дыхательных путей.
Кашель и жар — два основных симптома пневмонии.
Другие симптомы могут включать:
- Слабость
- Рвота
- Диарея
- Потеря аппетита
- Проблемы с дыханием или учащенное, затрудненное дыхание
- Синеватый или серый цвет кожи, губ или ногтей
Потому что ваш ребенок не может сказать вам, что беспокоит ее, также обратите внимание на такие признаки, как бледность, потеря энергии и плач больше, чем обычно.
Насколько серьезна пневмония у младенцев?
Это может быть серьезно. Некоторые случаи пневмонии протекают в легкой форме, но могут быть и тяжелыми.
Немедленно позвоните своему врачу , если вы подозреваете, что у вашего ребенка пневмония, особенно если у нее температура выше 102 градусов по Фаренгейту (или более 100,4 градусов по Фаренгейту, если вашему ребенку меньше 6 месяцев), или если у него учащенное или затрудненное дыхание.
Позвоните в службу 911, если ваш ребенок делает более 60 вдохов в минуту или синеет вокруг рта.
Есть ли у некоторых детей больший риск заболеть пневмонией?
Да. Пневмония чаще встречается в:
- Недоношенные дети
- Дети с астмой
- Дети с хроническими заболеваниями и ослабленной иммунной системой
- Маленькие дети, окруженные пассивным курением
Что вызывает пневмонию у младенцев?
Пневмония — это общий термин, обозначающий инфекцию легких. Это может быть вызвано множеством различных типов бактерий и вирусов.(Иногда пневмония также может быть вызвана грибами.)
Младенцы и маленькие дети могут заразиться пневмонией от респираторно-синцитиального вируса (RSV), например, а младенцы могут заразиться от стрептококка группы B (GBS), приобретенного при рождении или во время родов. У более старшего ребенка или ребенка пневмония может развиться в результате других бактериальных или вирусных инфекций.
Бактериальная пневмония
Дети с бактериальной пневмонией обычно имеют внезапные симптомы — высокую температуру, учащенное дыхание и кашель.Они не хотят есть и кажутся очень больными.
У них могут быть проблемы с дыханием (обратите внимание на расширяющиеся ноздри или грудь, проваливающуюся при дыхании), учащенный пульс и синеватые губы или ногти. Они могут казаться слабыми, иметь рвоту или понос. Менее распространенные симптомы включают боль в животе и ригидность шеи.
Streptococcus pneumoniae является обычной причиной, но другие бактерии (такие как Staphylococcus aureus или Mycoplasma pneumoniae) также могут вызывать пневмонию.
Вирусная пневмония
Этот тип пневмонии обычно начинается с простуды, но симптомы постепенно ухудшаются. У детей может быть температура 101,5 градуса по Фаренгейту или более, с ухудшением кашля, хрипами и учащенным дыханием. Слабость, рвота или диарея также могут быть симптомом.
Вирусная пневмония обычно менее серьезна, чем бактериальная, и не может развиться в нее, но она может сделать детей более восприимчивыми к бактериальной форме болезни.
Вирусы пневмонии включают:
Как диагностируется пневмония?
Во время офисного осмотра врач:
- Наблюдает, как ребенок дышит
- Слушает ее легкие с помощью стетоскопа
Врач выслушивает приглушенные звуки дыхания или другие аномальные шумы. Поскольку у ребенка с пневмонией некоторые воздушные мешочки в легких заполнены жидкостью, он может быстро дышать, чтобы получить больше кислорода.
Если врач считает, что у вашего ребенка пневмония, он может:
- Заказать рентген грудной клетки
- Запросить анализ крови
- Сделать мазок из носа ребенка для проверки на вирусы, такие как RSV или грипп
- Используйте пульсоксиметр, чтобы убедиться, что ваш ребенок получает достаточно кислорода.Оксиметр — это простое устройство, которое крепится к пальцу для измерения насыщения кислородом.
Как лечить пневмонию?
Лечение пневмонии зависит от типа инфекции, которой болен ваш ребенок.
При бактериальной пневмонии :
- Врачи назначают антибиотики.
- Если вашему ребенку необходимо лечить бактериальную пневмонию в больнице, ему могут вводить жидкости и антибиотики через капельницу. Медсестры могут регулярно отсасывать ей нос и следить за уровнем кислорода в крови с помощью оксиметра.Ей также могут надеть носовую кислородную трубку или маску, чтобы облегчить дыхание.
При вирусной пневмонии:
- Лечение может ограничиваться отдыхом и питьем, поскольку вирусная пневмония не реагирует на антибиотики.
Домашнее лечение пневмонии у младенцев
Хотя вы всегда должны консультироваться с врачом, если подозреваете, что у вашего ребенка пневмония, есть шаги, которые вы можете предпринять, чтобы помочь своему ребенку выздороветь, в том числе:
- Держите ребенка гидратированным. Получение достаточного количества жидкости жизненно важно для борьбы с обезвоживанием из-за учащенного дыхания и лихорадки, которые часто являются побочным эффектом пневмонии.
- Запустите увлажнитель с прохладным туманом , чтобы очистить легкие вашего ребенка и облегчить дыхание.
- Обезболивают. Если она лихорадит и чувствует дискомфорт, вы можете дать ей правильную дозу парацетамола или (если ей 6 месяцев и старше) ибупрофена. (Средства от кашля не рекомендуются, потому что кашель помогает очистить выделения слизи, вызванные инфекцией.)
Сколько времени нужно ребенку, чтобы переболеть пневмонией?
Самая неосложненная пневмония проходит через неделю, хотя кашель может длиться неделями.
Если вашему ребенку дали антибиотик от бактериальной пневмонии, продолжайте давать ему его в течение полного курса лечения. Даже если ей станет лучше в течение нескольких дней, инфекция может вернуться, если не будет завершен полный курс лечения антибиотиками.
Что я могу сделать, чтобы предотвратить заражение моего ребенка пневмонией?
Чтобы повысить шансы вашего ребенка на избавление от пневмонии:
Своевременно обновляйте вакцинацию. Вакцины против Hib, DTaP, MMR, гриппа (для детей от 6 месяцев), ветряной оспы и пневмококка могут помочь предотвратить пневмонию. Обратитесь к врачу за советом, если ваш ребенок пропустил прививки. Ознакомьтесь с нашей полной статьей о рекомендуемых вакцинациях.
Соблюдайте личную гигиену. Часто мойте руки и руки ребенка, чтобы предотвратить распространение микробов. Не позволяйте ребенку делиться чашками или посудой. Регулярно мойте все места, к которым могут прикасаться микробы, например телефон, игрушки, дверные ручки и дверные ручки холодильника.
Сделайте свой дом свободным от табачного дыма. Если вы или ваш партнер курите, сделайте это на улице и попросите гостей сделать то же самое. А еще лучше спросите своего врача о поиске программы, которая поможет вам бросить курить. Исследования показали, что дети, которые живут вокруг сигаретного дыма, даже в течение короткого периода времени, чаще болеют и более восприимчивы к пневмонии, инфекциям верхних дыхательных путей, астме и ушным инфекциям.
Синдром аспирации мекония | Johns Hopkins Medicine
Что такое синдром аспирации мекония?
Меконий — это первый кал или стул новорожденного.Синдром аспирации мекония возникает, когда новорожденный вдыхает смесь мекония и околоплодных вод в легкие примерно во время родов. Синдром аспирации мекония, ведущая причина тяжелых заболеваний и смерти новорожденных, встречается примерно от 5 до 10 процентов рождений. Обычно это происходит, когда плод испытывает стресс во время родов, особенно когда у ребенка истек срок родов.
Симптомы
- Голубоватый цвет кожи младенца
- Проблемы с дыханием
- Темное, зеленоватое окрашивание или полосы околоплодных вод или очевидное присутствие мекония в околоплодных водах
- Вялость у новорожденного при рождении
Диагностика
- Перед родами монитор плода может показывать медленное сердцебиение.
- При рождении меконий можно увидеть в околоплодных водах. Самый точный тест для проверки возможной аспирации мекония заключается в поиске пятен мекония на голосовых связках с помощью ларингоскопа.
- Аномальные звуки дыхания, особенно грубые, потрескивающие, слышны через стетоскоп.
- Анализ газов крови показывает пониженную кислотность крови, пониженное содержание кислорода и повышенное содержание углекислого газа.
- Рентген грудной клетки может показать пятнистые или полосатые участки в легких.
Лечение
Необходимо отсосать рот новорожденного, как только во время родов станет видна голова. Дальнейшее лечение необходимо при сильном окрашивании мекония и дистрессе плода. Младенец может быть помещен в ясли особого ухода или отделение интенсивной терапии новорожденных. Другие методы лечения могут включать:
- Антибиотики для лечения инфекции
- Дыхательный аппарат для поддержания надутого состояния легких
- Использование грелки для поддержания температуры тела
- Постукивание по груди для отделения секрета
Если во время беременности не было никаких признаков дистресс-синдрома плода, а ребенок — здоровый доношенный новорожденный, специалисты рекомендуют не проводить глубокое отсасывание дыхательного горла из опасения вызвать определенный тип пневмонии.
Прогноз
В большинстве случаев прогноз отличный и нет серьезных побочных эффектов. В более тяжелых случаях могут возникнуть проблемы с дыханием, хотя обычно они проходят через два-четыре дня. Однако учащенное дыхание может сохраняться в течение нескольких дней. Младенец с тяжелой аспирацией, которому требуется дыхательный аппарат, может иметь более осторожный исход. Недостаток кислорода в матке или осложнения аспирации мекония могут привести к повреждению головного мозга. Аспирация мекония редко приводит к необратимому повреждению легких.
Пневмония, приобретенная у детей в сообществе — Американский семейный врач
1. Mulholland EK,
Симоэс Э.А.,
Косталес МО,
МакГрат Э.Дж.,
Маналак ЭМ,
Гоув С.
Стандартизированная диагностика пневмонии в развивающихся странах. Pediatr Infect Dis J .
1992; 11 (2): 77–81 ….
2. Черный RE,
Cousens S,
Джонсон Х.Л.,
Справочная группа по детской эпидемиологии ВОЗ и ЮНИСЕФ,
и другие.Глобальные, региональные и национальные причины детской смертности в 2008 году: систематический анализ. Ланцет .
2010; 375 (9730): 1969–1987.
3. Джадавджи Т,
Закон B,
Лебель MH,
Кеннеди WA,
Золото R,
Ван Э.
Практическое руководство по диагностике и лечению детской пневмонии. CMAJ .
1997; 156 (5): S703 – S711.
4. Кумар С.,
Ван Л,
Вентилятор J,
и другие.
Обнаружение 11 распространенных вирусных и бактериальных патогенов, вызывающих внебольничную пневмонию или сепсис у бессимптомных пациентов, с помощью мультиплексного ПЦР-анализа с обратной транскрипцией с ручным (гибридизация ферментов) или автоматическим (электронный микрочип) обнаружением. Дж. Клин Микробиол .
2008. 46 (9): 3063–3072.
5. Микелов IC,
Ольсен К.,
Лозано Дж.,
и другие.
Эпидемиология и клиническая характеристика внебольничной пневмонии у госпитализированных детей. Педиатрия .
2004. 113 (4): 701–707.
6. СП «Уильямс»,
Харрис PA,
Толлефсон SJ,
и другие.
Метапневмовирус человека и заболевания нижних дыхательных путей у здоровых младенцев и детей. N Engl J Med .
2004. 350 (5): 443–450.
7. Медицинский центр детской больницы Цинциннати. Руководство по оказанию помощи, основанное на доказательствах. Внебольничная пневмония у детей от 60 дней до 17 лет. http://www.cincinnatichildrens.org/service/j/anderson-center/evidence-based-care/community-acquired-pneumonia. По состоянию на 14 февраля 2012 г.
8. Black S,
Шайнфилд H,
Бакстер Р,
и другие.
Постлицензионный надзор за пневмококковой инвазивной болезнью после использования гептавалентной пневмококковой конъюгированной вакцины в Kaiser Permanente в Северной Калифорнии. Pediatr Infect Dis J .
2004. 23 (6): 485–489.
9. Левин О.С.,
Фарли М,
Харрисон LH,
Лефковиц L,
МакГир А,
Шварц Б.
Факторы риска инвазивного пневмококкового заболевания у детей: популяционное исследование случай-контроль в Северной Америке. Педиатрия .
1999; 103 (3): e28.
10. Каллен А.Дж.,
Рид C,
Паттон М,
Арнольд К.Э.,
Финелли Л,
Хагеман Дж.
Внебольничная пневмония, вызванная Staphylococcus aureus, у пациентов, госпитализированных в детские больницы осенью и зимой 2006–2007 гг. Эпидемиол. Инфекция .
2010. 138 (5): 666–672.
11. Станкович С,
Махаджан П.В.,
Асмар Б.И.
Метициллин-резистентный золотистый стафилококк как причина внебольничной пневмонии. Curr Infect Dis Rep .
2007. 9 (3): 223–227.
12. Finelli L,
Фиоре А,
Дхара Р,
и другие.
Детская смертность, связанная с гриппом, в США: рост коинфекции Staphylococcus aureus. Педиатрия .2008. 122 (4): 805–811.
13. Hageman JC,
Uyeki TM,
Фрэнсис Дж. С.,
и другие.
Тяжелая внебольничная пневмония, вызванная Staphylococcus aureus, сезон гриппа 2003–04 гг. Emerg Infect Dis .
2006. 12 (6): 894–899.
14. Манделл Л.А.,
Wunderink RG,
Анзуэто А,
и другие.
Общество инфекционных болезней Америки / Американское торакальное общество согласовали руководящие принципы ведения внебольничной пневмонии у взрослых. Clin Infect Dis .
2007; 44 (приложение 2): S27 – S72.
15. Тейлор Дж. А.,
Дель Беккаро М,
Готово S,
Винтерс В.
Установление клинически значимых стандартов тахипноэ у детей младше 2 лет с лихорадкой. Arch Pediatr Adolesc Med .
1995. 149 (3): 283–287.
16. Марголис П,
Гадомский А.
Рациональное клиническое обследование. У этого младенца пневмония? ЯМА .
1998. 279 (4): 308–313.
17.Свинглер GH,
Хасси Г.Д.,
Зваренштейн М.
Рандомизированное контролируемое исследование клинических исходов после рентгенографии грудной клетки при амбулаторной острой респираторной инфекции нижних дыхательных путей у детей. Ланцет .
1998. 351 (9100): 404–408.
18. Всемирная организация здравоохранения. Ведение острых респираторных инфекций у детей: Практическое руководство по амбулаторной помощи. Женева, Швейцария: Всемирная организация здравоохранения; 1995.
19. Харпер С.А.,
Брэдли Дж. С.,
Englund JA,
и другие.Сезонный грипп у взрослых и детей — диагностика, лечение, химиопрофилактика и управление вспышками в учреждениях: руководящие принципы клинической практики Американского общества инфекционистов. Clin Infect Dis .
2009. 48 (8): 1003–1032.
20. Подкомитет Американской академии педиатрии по диагностике и лечению бронхиолита.
Диагностика и лечение бронхиолита. Педиатрия .
2006. 118 (4): 1774–1793.
21. Виркки Р.,
Ювен Т,
Рикалайнен Х,
Svedström E,
Мертсола Дж.,
Руусканен О.Дифференциация бактериальной и вирусной пневмонии у детей. Грудь .
2002. 57 (5): 438–441.
22. Корппи М.
Неспецифические маркеры ответа хозяина при дифференциации пневмококковой и вирусной пневмонии: какая комбинация является наиболее точной? Педиатр Инт .
2004. 46 (5): 545–550.
23. Shuttleworth DB,
Чарни Э.
Подсчет лейкоцитов при детской пневмонии. Ам Дж. Дис Детский .
1971: 122 (5): 393–396.
24. Hickey RW,
Боуман MJ,
Смит Г.А.
Полезность посевов крови у педиатрических пациентов с пневмонией в отделении неотложной помощи. Энн Эмерг Мед .
1996. 27 (6): 721–725.
25. Руководящий комитет по руководству по клинической практике Альберты. Руководство по диагностике и ведению внебольничной пневмонии: педиатрия. Обновление 2008 г. http://www.topalbertadoctors.org/cpgs.php?sid=15&cpg_cats=61. По состоянию на 10 января 2012 г.
26.Комитет по стандартам лечения Британского торакального общества.
Рекомендации Британского торакального общества по ведению внебольничной пневмонии в детстве. Грудь .
2002; 57 (приложение 1): i1 – i24.
27. Аткинсон М.,
Лакханпаул М,
Смит А,
и другие.
Сравнение перорального амоксициллина и внутривенного бензилпенициллина при внебольничной пневмонии у детей (исследование PIVOT): многоцентровое прагматическое рандомизированное контролируемое исследование эквивалентности. Грудь .
2007. 62 (12): 1102–1106.
28. Лоргелли П.К.,
Аткинсон М,
Лакханпаул М,
и другие.
Оральный по сравнению с в / в. антибиотики при внебольничной пневмонии у детей: анализ минимизации затрат. Eur Respir J .
2010. 35 (4): 858–864.
29. Лю Ц.,
Байер А,
Косгроув ЮВ,
и другие.
Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphlococcus aureus у взрослых и детей [опубликованная поправка опубликована в Clin Infect Dis.2011; 53 (3): 319]. Clin Infect Dis .
2011; 52 (3): e18 – e55.
30. Schrag SJ,
Пенья С,
Фернандес Дж.,
и другие.
Влияние короткого курса терапии высокими дозами амоксициллина на носительство резистентного пневмококка: рандомизированное исследование. ЯМА .
2001. 286 (1): 49–56.
31. Агентство по качеству и исследованиям в области здравоохранения. Уход за детьми и подростками в больницах США. http://archive.ahrq.gov/data/hcup/factbk4/. По состоянию на 26 января 2011 г.
32. Harman JS,
Kelleher KJ.
Рекомендации по продолжительности пребывания в педиатрии и повседневная практика: случай Миллимана и Робертсона. Arch Pediatr Adolesc Med .
2001. 155 (8): 885–890.
33. Кумар Р.М.,
Кабра СК,
Сингх М.
Эффективность и приемлемость различных способов введения кислорода детям: значение для общественной больницы. Дж. Троп Педиатр .
1997. 43 (1): 47–49.
34. Стэплтон Т.
Физиотерапия грудной клетки при первичной пневмонии. Br Med J (Clin Res Ed) .
1985; 291 (6488): 143.
35. Nuorti JP,
Уитни К.Г.;
Центры по контролю и профилактике заболеваний (CDC).
Профилактика пневмококковой инфекции среди младенцев и детей — использование 13-валентной пневмококковой конъюгированной вакцины и 23-валентной пневмококковой полисахаридной вакцины — рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep .
2010; 59 (RR-11): 1–18.
36. Пилишвили Т,
Лексау С,
Фарли ММ,
Активный базовый бактериальный эпиднадзор / Сеть программы новых инфекций,
и другие.Устойчивое снижение инвазивной пневмококковой инфекции в эпоху конъюгированной вакцины.






 По статистике, этот клинический вариант встречается у малышей, рожденных раньше установленного срока.
По статистике, этот клинический вариант встречается у малышей, рожденных раньше установленного срока.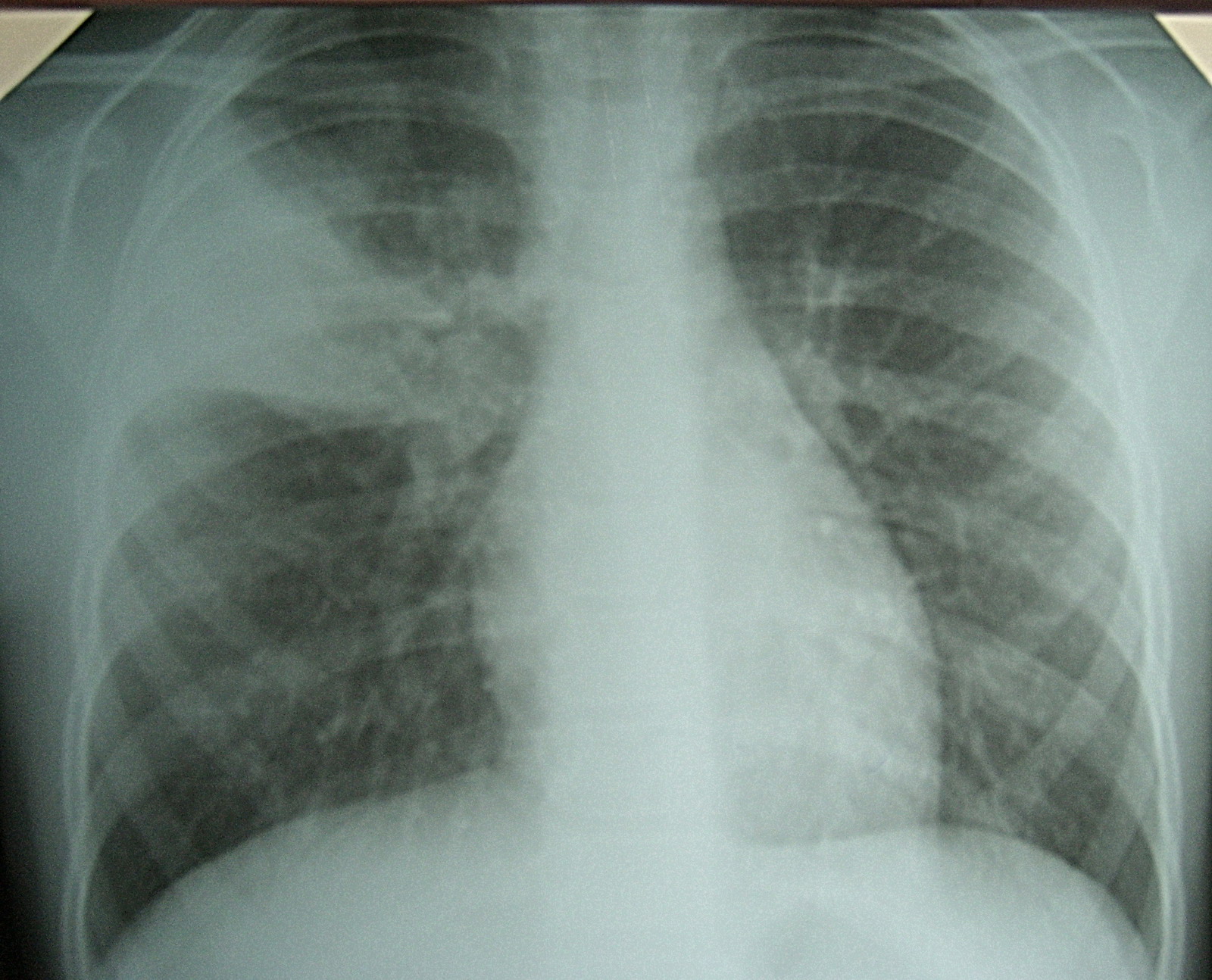

 Кашель, как правило, продуктивный с отхождением мокроты.
Кашель, как правило, продуктивный с отхождением мокроты.