Желчнокаменная болезнь — Официальный сайт ФГБУЗ КБ №85 ФМБА России
Желчнокаменная болезнь – это хроническая патология, для которой характерно образование конкрементов в желчном пузыре и желчевыводящих путях на фоне отягощенной наследственности. Помимо генетического фактора в развитии желчнокаменной болезни играют роль особенности питания, в частности употребление большого количества простых углеводов (сладости, конфеты, мучные изделия и т.д.).
В России, как и в Европе, частота заболеваемости достаточно высокая – 10-15%. Для сравнения в странах Азии не выше 5%.
Заболевание длительное время протекает бессимптомно. Впервые может проявиться приступом желчной колики, для которого характерны выраженные боли в правом подреберье, тошнота, рвота и другие «пищевые» жалобы. Иногда развивается острое воспаление желчного пузыря.
Чем раньше выявлена патология тем ниже потребность проведения срочных операций, для которых частота осложнений выше, чем при плановых.
Симптомы
Желчнокаменная болезнь может долгое время никак себя клинически не проявлять. Симптоматика появляется при закупорке желчных путей конкрементом (желчная колика) или при развитии воспаления (острый холецистит).
Желчная колика – одно из самых частых проявлений желчнокаменной болезни. Развивается при перемещении камня, когда он закупоривает выход из желчного пузыря или протоков. На фоне этого возрастает внутрипросветное давление и появляется болевой синдром. Его отличительными особенностями являются:
- появление через 1-1,5 часа после употребления жирной пищи или эпизода чрезмерного переедания
- быстрое усиление боли за короткий промежуток времени;
- характер боли постоянный и распирающий;
- продолжительность от нескольких минут до нескольких часов;
- локализация боли – в эпигастрии и в подреберье справа, причем может отмечаться иррадиация в правую руку, между лопатками и шею справа;
- сопутствующие симптомы – тошнота и рвота без облегчения, повышение температуры тела, вздутие кишечника;
Острый холецистит – еще одно клиническое проявление желчнокаменной болезни.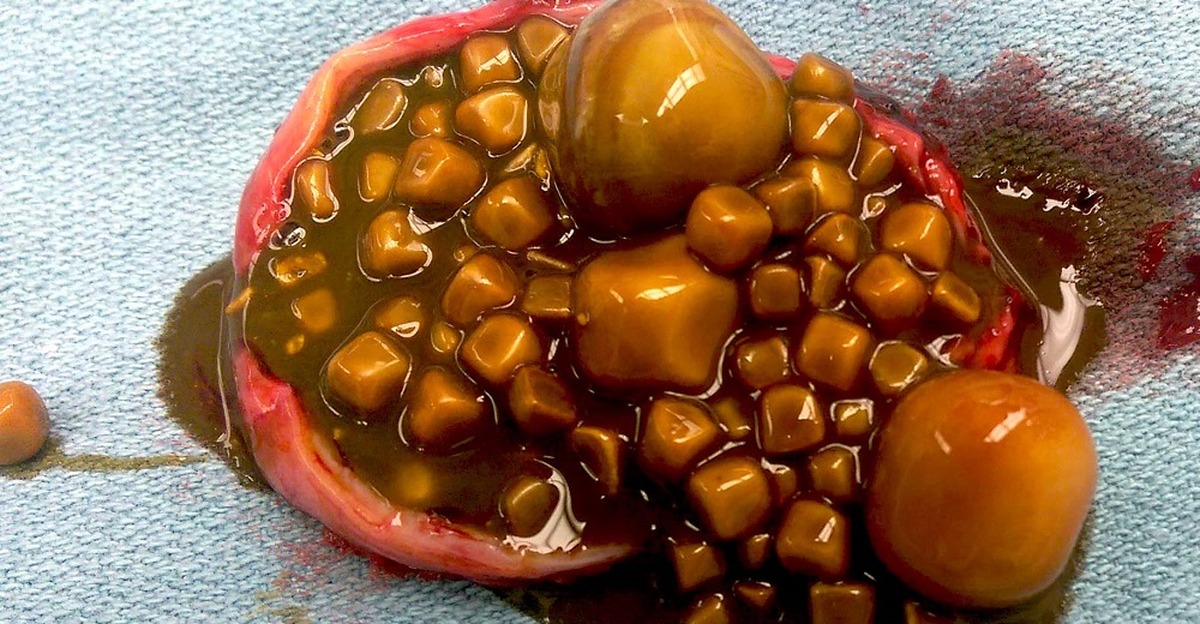 Как правило, об этом состоянии начинают задумываться, если приступ желчной колики продолжается более 6 часов, а боль не проходит, а наоборот, нарастает. Болевые ощущения в этом случае захватывают все правое подреберье, усиливаются при глубоком дыхании и сотрясении брюшины.
Как правило, об этом состоянии начинают задумываться, если приступ желчной колики продолжается более 6 часов, а боль не проходит, а наоборот, нарастает. Болевые ощущения в этом случае захватывают все правое подреберье, усиливаются при глубоком дыхании и сотрясении брюшины.
Температура тела повышается до 38-39°С, может присоединиться желтуха).
Говоря о желчнокаменной болезни, стоит отметить, что патология развивается преимущественно у генетически предрасположенных людей.
Причины
Первоочередную роль в развитии заболевания играет отягощенная наследственность. Помимо этого вероятность желчнокаменной болезни повышают следующие факторы:
- Возраст. Наибольший пик заболеваемости регистрируется в 40-69 лет.
- Ожирение и повышенное содержание триглицеридов в крови.
- Сахарный диабет и метаболический синдром.
Стоит отметить, что в последнее время желчнокаменная болезнь «помолодела». Нередко конкременты выявляют даже у детей и подростков, что ученые связывают с эпидемией ожирения и неправильным питанием.
Диагностика желчнокаменной болезни
Диагностика заболевания начинается с тщательного анализа жалоб и результатов объективного обследования. Поэтому для установления точного диагноза врач составляет индивидуальную программу обследования, которая может включать в себя:
- общеклинический анализ мочи и крови;
- биохимическое изучение состава крови;
- ультразвуковое сканирование органов брюшной полости;
- электрокардиографию и определение в крови кардиоспецифичных ферментов;
- рентгенографию брюшной полости и грудной клетки;
- рентгенконтрастирование желчных протоков;
- эндоскопическую ретроградную холангиографию (исследовательский зонд вводится через рот и подводится к дуоденальному сосочку).
В трудных диагностических случаях может применяться компьютерная томография и магнитно-резонансная холангиопанкреатография.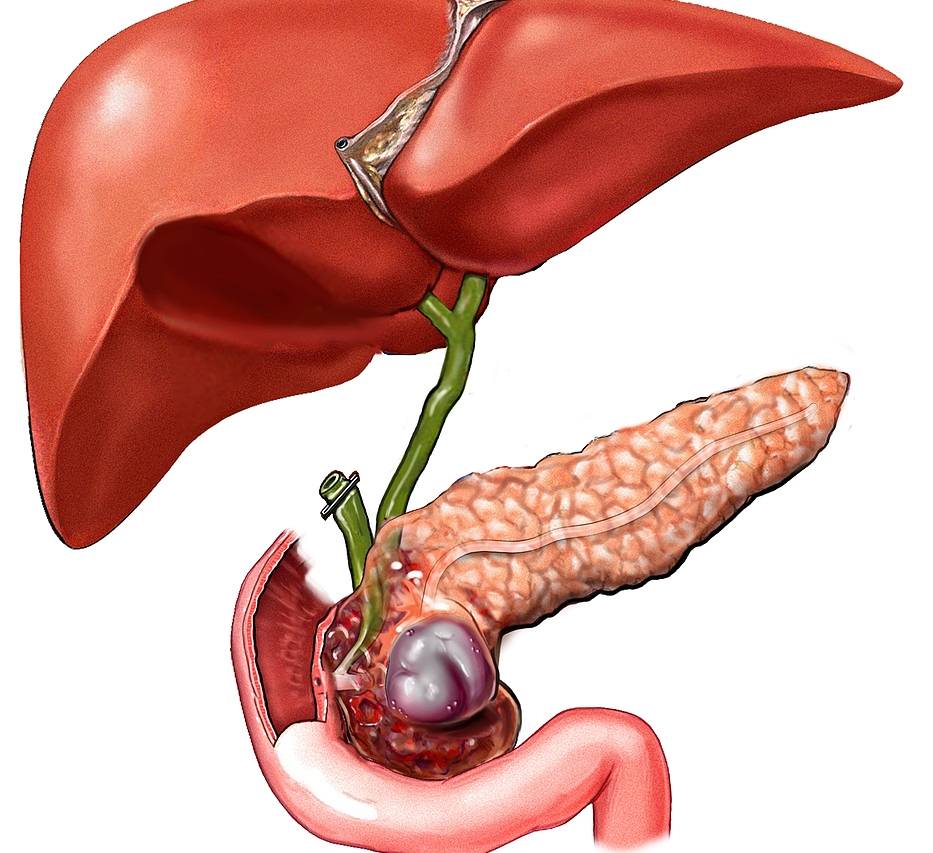
Методы лечения
Выбор лечебной тактики зависит от выраженности клинической симптоматики. При наличии симптоматики может быть выбрано консервативное или хирургическое лечение.
Хирургическое лечение желчнокаменной болезни
В большинстве случаев желчнокаменной болезни, протекающей с яркой клинической симптоматикой, рекомендуется холецистэктомия – это удаление желчного пузыря. Операция может проводиться как лапаротомически (через разрез брюшной полости), так и лапароскопически (через 3 миниатюрных прокола на передней стенке живота).
Лапароскопическая холецистэктомия отличается рядом преимуществ:
- хороший косметический результат;
- быстрое восстановление;
- минимальная частота осложнений;
- минимальная травмируемость тканей;
- незначительно выраженный болевой синдром в послеоперационном периоде.
Реабилитация
Реабилитация после лапароскопической холецистэктомии проходит достаточно быстро. В стационаре пациент находится от 1 до 3 суток. В это время назначаются легкие анальгетики, а также проводится антибиотикопрофилактика или антибиотиколечение (в зависимости от инфекционного риска). Рекомендуется ранняя активация – вставать с постели можно и нужно вскоре после перевода в общую палату.
симптомы, причины желчной колики, методы лечения и профилактики желчнокаменной болезни, виды неотложной помощи при желчной колике.
По статистике едва ли не четверть женщин страдает желчнокаменной болезнью. И практически каждая из них испытывала невероятной сильный болевой приступ, называемый медиками желчной коликой. Некоторые узнают о существовании у них болезни лишь в этот момент, часть из них приходится оперировать. Словом, желчная колика — это наиболее частое осложнение желчнокаменной болезни, иногда становящаяся ее первым симптомом.
Оглавление: Причины желчной колики Симптомы желчной колики Диагностика Лечение и неотложная помощь при желчной колике
Причины желчной колики
Как и любая другая, желчная колика — это, прежде всего, нестерпимая боль, сопровождающаяся рядом дополнительных симптомов. Возникает она тогда, когда один из камней, находящихся в желчном пузыре, вклинивается в его шейку или пузырный желчевыводящий проток.
Возникает она тогда, когда один из камней, находящихся в желчном пузыре, вклинивается в его шейку или пузырный желчевыводящий проток.
Полное отсутствие оттока желчи приводит к постепенному повышению давления в желчном пузыре. Стенка органа постепенно растягивается, раздражая многочисленные болевые рецепторы и вызывая неприятные ощущения.
Симптомы желчной колики
Главный симптом этого состояния — невыносимая боль, возникающая после излишнего употребления жирной и острой пищи, либо вследствие физических перегрузок, психоэмоционального напряжения или тряской езды. Характер их отличается разнообразием. Они могут быть:
- режущими;
- колющими;
- раздирающими;
- постоянными или реже — приступообразными.
Боль локализована там, куда проецируется желчный пузырь — в правом подреберье, но может отдавать в область поясницы, правой лопатки или предплечья. Иногда человек ощущает боли и в области сердца, причем они зачастую явственно напоминают ощущения при сердечном приступе.
Тошнота и рвота — это частые «спутники» желчной колики. Рвота — многократна, с примесью желчи, облегчения больному не приносит.
Поведение пациента из-за высокой интенсивности болей беспокойное, он мечется на постели либо ходит по помещению, безуспешно пытаясь найти положение, в котором он чувствует себя хоть немного лучше.
Повышения температуры тела из-за отсутствия воспалительного процесса не отмечается, однако имеется учащение пульса до 100 ударов за одну минуту. Живот — несколько вздут, резко болезнен при выщупывании (пальпации) в правом подреберье и особенно в точке прилегания желчного пузыря.
Диагностика
Характерная клиническая картина желчной колики обычно позволяет выставить достоверный диагноз лишь на основании данных осмотра и опроса. Для уточнения причины иногда проводят УЗИ живота, на котором четко виден камень, застрявший в одном из узких мест желчевыводящих путей. В рутинных анализах крови и мочи изменений не имеется.
Лечение и неотложная помощь при желчной колике
Несмотря на сильную боль, приступ желчной колики неплохо поддается лечению спазмолитиками. Зачастую дело даже не доходит до больницы — после внутривенного введения одного из средств, расслабляющих гладкие мышцы желчевыводящих путей, заклиненный камень сдвигается с места и постепенно проходит в кишечник. В этот момент колика прекращается.
Однако применение спазмолитиков при желчнокаменной болезни — метод, ведущий в тупик. К сожалению, они не избавляют человека от причины патологии — воспаления, способствующего образованию камней. Длительные наблюдения показали, что все методы консервативного лечения желчной колики и желчнокаменной болезни не имеют перспектив.
По этой причине единственным по-настоящему действенным способом избавить человека от заболевания является операция — холецистэктомия. При этом хирурги удаляют измененный желчный пузырь, и желчь с этого момента поступает сразу в кишечник.
Операцию лучше всего производить в межприступный период, когда состояние человека максимально близко к норме. Так можно значительно снизить риск осложнения и избежать трагического исхода, который случается при экстренных операциях в 6-8% случаев.
Желчная колика — это одно из осложнений желчнокаменной болезни, самое неприятное, хоть и не самое опасное. Однако недооценка патологии может в свою очередь привести к иным, намного более грозным последствиям. Поэтому хирурги при частых коликах рекомендуют удалить желчный пузырь, и к этому совету лучше прислушаться.
Обратите внимание: Особое внимание при желчнокаменной болезни и частых приступах желчных колик нужно уделять правильному питанию:
Больше информации о желчнокаменной болезни, провоцирующей появление желчной колики, вы получите, просмотрев данный видео-обзор:
Волков Геннадий Геннадьевич, медицинский обозреватель, врач скорой помощи.
27,366 просмотров всего, 1 просмотров сегодня
Загрузка. ..
..
Лечение желчной колики в Москве.
Желчная колика – патологическое нарушение, которое проявляется резкой болью в области подреберья справа. Зачастую синдром указывает на обострение желчекаменной болезни либо других патологий со стороны гепатобилиарной системы: нарушение оттока желчи, дисфункция сфинктера Одди, острый или хронический холецистит и пр. Также колики такого рода провоцирует неправильное питание, злоупотребление крепкими спиртными напитками, чрезмерная физическая активность, постоянное переедание, хронические стрессы, язвенное поражение желудка и пр. Лечение патологии консервативное, направленное на купирование болевого синдрома и воспалительного осложнения.
Симптомы желчной колики
Желчная колика у женщин и мужчин вызывает острые симптомы, которые иногда невыносимо терпеть. Клиника патологии:
- Невыносимая боль, локализованная в подреберье справа. Иногда боль распространяется в область живота, спины, шеи.
- Вздутие, расстройство кишечника.
- Озноб, увеличение температуры тела, усиленное потоотделение.
- Горечь во рту, тошнота, которая нередко сопровождается приступами рвоты, не приносящими облегчения.
- Тахикардия, резкие скачки АД.
- Побледнение кожного покрова.
Если колика спровоцирована движением камней и нарушением оттока желчного секрета, развивается желтуха, при которой слизистые и кожный покров становятся желтого оттенка. Желчные колики, симптомы и лечение которых зависят от первопричины возникновения, важно вовремя купировать, поэтому при наличии характерного синдрома необходимо вызывать скорую помощь.
Лечение желчной колики
Так как первопричины колики разнообразны, схема терапии подбирается с учетом фактора, спровоцировавшего синдром:
- Желчекаменная болезнь. Если приступ возник на фоне движения камней и нарушением оттока желчи, проводится хирургическое лечение, главная задача которого – удалить камень и стабилизировать работу желчного пузыря, восстановить проходимость протоков.

- Острый или хронический холецистит. Для устранения воспаления назначается курс антибиотиков.
- Застой желчи. Применяются средства, разжижающие желчный секрет и обладающие желчегонным действием.
Чтобы снять спазмы и острый болевой синдром, в обязательном порядке применяются препараты группы спазмолитики:
- «Но-Шпа»;
- «Папаверин»;
- «Дротаверин».
При необходимости дополнительно могут быть назначены обезболивающие и НПВС. Чтобы предупредить рецидивы почечной колики, необходимо соблюдать щадящую диету, в основу рациона которой входят:
- каши, сваренные на воде;
- тушеные или приготовленные на пару овощи;
- некислые фрукты;
- мясо и рыба постных сортов;
- кисломолочные продукты.
Если человек хотя бы раз в жизни столкнулся с желчной коликой, ему следует полностью пересмотреть свой жизненный уклад и постараться избавиться от вредных привычек, излишнего веса, ограничить физические нагрузки, соблюдать правила здорового образа жизни.
Лечение холецистита в Казани — «Золотое свечение»
Холецистит, или воспаление желчного пузыря, чаще всего связан с наличием камней в желчном пузыре и застоем желчи. Болезнь может протекать остро и хронически.
Симптомы холецистита
Желчная колика, боль в правом подреберье. Приступообразные боли характерны для острого холецистита
Тошнота, рвота
Потеря аппетита
Слабость, повышенная утомляемость
Озноб, повышение температуры
Осложнения холецистита
Опасное для жизни осложнение острого холецистита – прободение стенки органа и последующее развитие перитонита. Осложнениями хронического холецистита могут быть печеночная колика и желтуха.
!!! В любом случае, симптоматика холецистита – повод незамедлительно обратиться к врачу. В ряде случаев показаны экстренная госпитализация, хирургическое вмешательство.
В ряде случаев показаны экстренная госпитализация, хирургическое вмешательство.
Лечение холецистита
Лечение назначает врач на основании результатов обследований. При выявлении инфекции применяются препараты, подавляющие инфекцию и усиливающие отток желчи. При остром холецистите или по показаниям применяется хирургическое лечение.
Соблюдение рекомендованной врачом диеты – важное условие на пути к выздоровлению.
Медицинский центр «Золотое свечение» специализируется на лечении заболеваний желудочно-кишечного тракта. Проблемы, связанные с желчным пузырем, должны привести вас к врачу-гастроэнтерологу. Раннее обращение к специалисту даёт возможность избежать неприятных осложнений..
Вернуться к перечню услуг
Для записи на прием к врачу позвоните по телефону +7 (843) 202-10-20 или оформите заявку онлайн через форму ниже. Администратор свяжется с вами с 8.00 до 20.00 и предложит удобное для Вас время.
Желчнокаменная болезнь (ЖКБ) — лечение, гастроэнтеролог — Москва, Клиника на Садовом
Желчнокаменная болезнь — обменное
заболевание гепатобилиарной системы, характеризующееся образованием
конкрементов в желчном пузыре (холецистолитиаз), общем желчном протоке
(холедохолитиаз), которое может протекать с симптомами желчной
(билиарной, печеночной) колики в ответ на преходящую обструкцию камнем
пузырного или общего желчного протоков, сопровождающуюся спазмом гладких
мышц и внутрипеченочной гипертензией.
Желчнокаменная болезнь занимает второе место по частоте после
язвенной болезни желудка и двенадцатиперстной кишки. За последние 40
лет заболеваемость холелитиазом удваивалась каждые 10 лет. Произошло
не только «омоложение» желчнокаменной болезни, но и увеличилась
заболеваемость среди мужчин и больных с нормальной массой тела. В
В
экономически развитых странах ЖКБ болеет от 10-15% до 30% населения,
чаще среднего и пожилого возраста.
Факторы, предрасполагающие к образованию желчных камней
В образовании холестериновых камней имеют значение: женский пол,
генетические и этнические особенности, белая раса, возраст ( чем старше
пациент, тем выше вероятность ЖКБ), наследственная предрасположенность ,
группа крови А(II) или О(I), сахарный диабет, аномалии развития
желчного пузыря. Важную роль играет избыточное питание – чрезмерное
употребление жирной пищи с высоким содержанием холестерина, животных
жиров, белков, легкоусвояемых углеводов, снижение содержания пищевых
волокон в питании, редкий прием пищи (застой желчи). Предрасполагают к
заболеванию ЖКБ беременность (многократные роды), ожирение, голодание
(значительное и быстрое снижение массы тела), заболевания подвздошной
кишки (синдром короткой тонкой кишки, болезнь Крона), длительный прием
некоторых медикаментов, способствующих образованию камней.
В образовании билирубиновых камней имеют значение заболевания,
сопровождающиеся хроническим гемолизом, а также алкогольный цирроз
печени, инфекция желчевыводящих путей. Заболевают чаще мужчины.
Развитие желчнокаменной болезни обусловлено сочетанием трех факторов:
— нарушение обмена веществ;
— застой желчи;
— воспаление.
Скрининг
Проведение УЗИ показано лицам с повышенной вероятностью развития
ЖКБ и рака желчного пузыря. К таковым относятся пациенты: с увеличенным
индексом массы тела (ИМТ), ведущим малоподвижный образ жизни,
предъявляющим жалобы на ощущение дискомфорта в правой подреберной и
эпигастральной области, а также всем пациентам, имеющим факторы риска
ЖКБ.
Осложнения ЖКБ
Типичными осложнениями желчнокаменной болезни являются: развитие
деструктивного острого холецистита с перфорацией и перитонитом,
закупорка шейки желчного пузыря и пузырного протока, водянка желчного
пузыря, эмпиема желчного пузыря, перихолецистит, закупорка общего
желчного протока с развитием механической желтухи, перфорация
желчного пузыря, желчный перитонит, панкреонекроз, вторичный
холестатический гепатит, острый панкреатит, хронический холецистит, рак
желчного пузыря, стриктура большого дуоденального сосочка.
Деструктивный холецистит
Среди общего числа больных с острым холециститом до 90% больных –
это пациенты с желчнокаменной болезнью. Наиболее частым осложнением
ЖКБ является развитие деструктивного холецистита, при котором
наблюдается частичный или полный некроз тканей желчного пузыря.
Появляется лихорадка, сопровождающаяся ознобом. Отмечаются резкие
боли в правом подреберье, выраженные перитонеальные симптомы,
пальпируется увеличенный и болезненный желчный пузырь. Необходимо
срочное оперативное лечение.
Холангит
Холангит – воспаление желчных
протоков, внепеченочных и внутрипеченочных. Отмечается у больных ЖКБ до
12%. Клиническая картина характеризуется типичными симптомами: желчная
колика, желтуха, лихорадка. В начале заболевания появляется озноб,
который сопровождается резкими размахами температуры, проливным потом,
жаждой. Период лихорадки сменяется промежутками спада температуры,
приносящими временное облегчение. Боли напоминают желчную колику. В
дальнейшем появляются симптомы, свидетельствующие о поражении печени.
Бурное течение гнойного холангита приводит к образованию мелких
гнойников в стенках желчных протоков и толще паренхимы печени. При
генерализации процесса появляются абсцессы в печени, в
поддиафрагмальном и подпеченочном пространстве.
Лечение
ЖКБ в настоящее время относят как к хирургической, так и к
терапевтической патологии. Выбор метода лечения во многом зависит от
стадии заболевания.
Цель терапии
Основной целью является купирование клинической симптоматики
приступа желчной колики. Следует оценить необходимость неотложного
оперативного лечения либо нужно провести плановую холецистэктомию,
выявить осложнения с тем, чтобы определить тактику их лечения.
Важнейшей целью лечения является предотвращение развития осложнений,
как ближайших (острый холецистит, острый панкреатит, острый холангит),
так и отдаленных (рак желчного пузыря).
Все больные с обострением хронического калькулезного холецистита подлежат госпитализации.
Немедикаментозное лечение
Независимо от формы клинического течения – билиарный сладж или ЖКБ
– показана малокалорийная диета. Рекомендуется диетотерапия (стол№5),
необходимо частое дробное 4-6 — разовое питание с большим содержанием
пищевых волокон растительного происхождения и исключением продуктов,
которые усиливают желчеотделение, секрецию желудка и поджелудочной
железы. Исключают копчености, тугоплавкие жиры (сало, бараний и говяжий
жир), сливочное масло, сыры, сливки, раздражающие приправы. Кроме
того, необходимо исключить потребление холестеринсодержащих продуктов
(икра, яичный желток, печень, жирные сорта мяса). Диета должна включать
большое количество растительной клетчатки, что не только нормализует
перистальтику кишечника, но и уменьшает литогенность желчи. При
приступах желчной колики необходим голод в течение 2-3 дней.
Лечение на первой стадии заболевания
Основной целью терапии билиарного сладжа являются: улучшение
реологических свойств желчи; устранение нарушенных функций желчного
пузыря и сфинктера Одди.
Для устранения литогенных свойств желчи применяют препараты
желчных кислот, в частности урсодезоксихолевую кислоту, которая
является базисным препаратом не только для профилактики, но и для
лечения билиарного сладжа. Эффект УДХК объясняется снижением
литогенности желчи вследствие формирования жидких кристаллов с
молекулами холестерина, подавлением синтеза и уменьшением кишечной
абсорбции холестерина. Препараты урсодезоксихолевой кислоты (урсофальк,
урсосан) при билиарном сладже назначают в стандартной дозе 10 мг/кг
массы тела однократно, в течение 1-2 месяцев.
При дискинезии желчных путей, сопровождающихся нарушением оттока
желчи, показано сочетание урсотерапии с одним из следующих миотропных
спазмолитиков, прокинетиков или энтеросаном в зависимости от степени
дискинетических расстройств желчного пузыря и сфинктера Одди.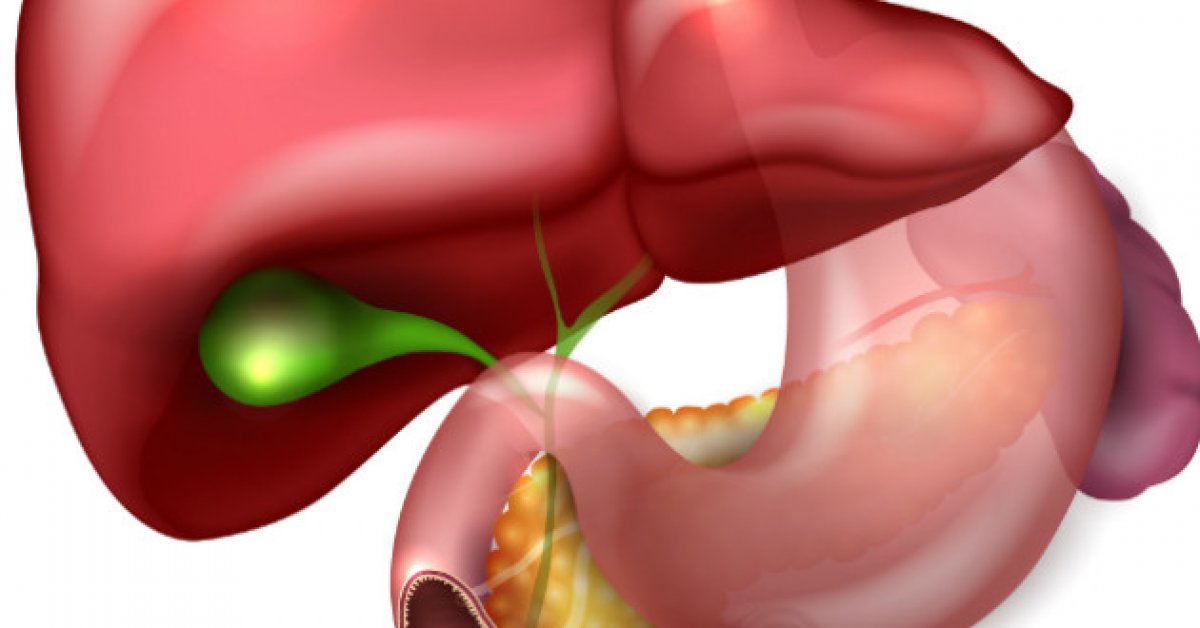
Лечение на стадии сформировавшихся желчных камней
Первоочередной задачей медикаментозного лечения желчной колики
является устранение болевого синдрома. Учитывая, что боль при желчной
колике возникает преимущественно из-за спазма сфинктерного аппарата,
оправдано назначение спазмолитиков. После купирования приступа решается
вопрос о дальнейшей тактике лечения больного. При отсутствии
показаний к экстренному хирургическому лечению проводятся комплексные
мероприятия, направленные на устранение воспалительного процесса в
желчевыделительных путях и восстановление желчеоттока.
Антибактериальная терапия
При наличии признаков обострения инфекции (лихорадка, лейкоцитоз и
др.) назначается антибактериальная терапия. Она должна обладать
следующими свойствами: хорошо выводиться желчью при приеме внутрь; не
разрушаться печенью; не оказывать гепатотоксического действия; иметь
широкий спектр действия и не разрушаться пенициллиназой. Следует
отметить, что антибактериальные препараты лучше применять совместно с
желчегонными, обладающими бактерицидным и противовоспалительным
эффектом.
При появлении симптомов панкреатита больному следует назначить
антисекреторные препараты, блокаторы Н-2 рецепторов гистамина и
ингибиторы гидролитических ферментов.
Консервативная лекарственная терапия
Последние несколько десятилетий в консервативном лечении ЖКБ
широко применяют препараты желчных кислот – хенодезоксихолевую и
урсодезоксихолевую кислоты.
Желчнокаменная болезнь лечение 🌟 Поликлиника №1 РАН
Желчнокаменная болезнь представляет собой хроническое заболевание гепатобилиарной системы, при котором в желчном пузыре или протоках образуются камни в результате нарушений транспорта желчи или его состава. Собственно образование камней в желчном пузыре (холелитиаз) может приводить к таким осложнениям, как развитие острого и хронического холецистита (воспаления желчного пузыря), нарушение оттока желчи из-за перекрытия камнем шейки желчного пузыря или общего желчного протока (сопровождается желчной коликой и желтухой), переход воспаления на брюшину и развитие перитонита, попадание камня в кишечник с развитием кишечной непроходимости, образование свищевых ходов, рубцовые изменения протоков, билиарный цирроз печени, злокачественные процессы и многие другие.
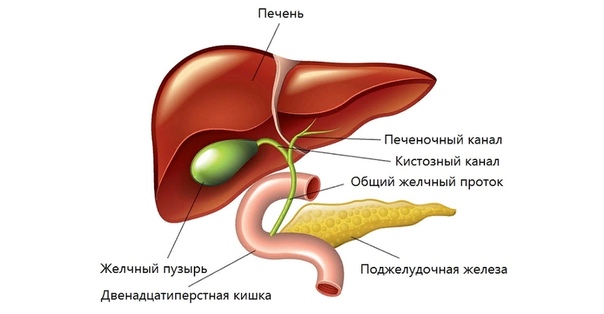
Желчный пузырь расположен в воротах печени в правом подреберье и является резервуаром для образованной в печени желчи, которая затем поступает в двенадцатиперстную кишку во время пищеварения. Из печени желчь по общему печеночному протоку попадает в желчный пузырь. При стимуляции желчеотделения пищеварительными соками во время приема пищи желчь по пузырному протоку попадает в общий желчный и впадает в двенадцатиперстную кишку. Желчь состоит из билирубина (продукта обмена клеток крови), желчных кислот, холестерина, фосфолипидов и других составляющих. Основные функции желчи – выделение продуктов обмена и участие в процессах пищеварения. В процессе образования желчных камней играют роль многие факторы, как внешние, так и внутренние. Камни могут быть холестериновые (чаще всего), желчные, известковые и смешанные. Основные механизмы образования камней представлены перенасыщением желчи определенными компонентами (например, усиленное выделение холестерина ведет к его выпадению в осадок), снижение сократительной функции пузыря (что приводит к застою желчи), хроническая инфекция и повышенное давление в желчных путях. Отдельно также выделяют предрасполагающие факторы, которые ускоряют развитие заболевания: женский пол, ожирение или быстрое похудение, «сидячий» образ жизни (гиподинамия), старший возраст, беременность в анамнезе, повышенное газообразование, наличие анатомических аномалий строения желчных путей, повышенный уровень жирных кислот и холестерина в крови (гиперлипидемия), особенности питания, курение и многие другие.
Симптомы заболевания зависят в первую очередь от сопутствующих нарушений в гепатобилиарной системе и ЖКТ и определяют форму течения заболевания. Можно выделить 4 основных формы: при латентной симптомы заболевания полностью отсутствуют, а изменения в желчном пузыре можно выявить при профилактическом осмотре – так называемая стадия «камненосительства», обычно она рано или поздно переходит в клинически выраженную. При диспептической присутствуют такие неспецифические симптомы, как горечь во рту, вздутие живота, поносы, чувство тяжести после еды, изжога, тошнота, а выраженные болевые ощущения отсутствуют. При приступообразной болевой форме основным проявлением заболевания является классическая «желчная колика»: внезапный болевой приступ в правом подреберье, характеризуется острой, выраженной болью с распространением ее в правую руку, в область спины и позвоночника, может отмечаться рвота без облегчения состояния. При длительном течении колики (более 6 часов) может отмечаться желтуха и присоединение острого холецистита с подъемом температуры. Болевая торпидная форма обусловлена постоянным не резко выраженным болевым синдромом в правом подреберье без острых приступов.
При приступообразной болевой форме основным проявлением заболевания является классическая «желчная колика»: внезапный болевой приступ в правом подреберье, характеризуется острой, выраженной болью с распространением ее в правую руку, в область спины и позвоночника, может отмечаться рвота без облегчения состояния. При длительном течении колики (более 6 часов) может отмечаться желтуха и присоединение острого холецистита с подъемом температуры. Болевая торпидная форма обусловлена постоянным не резко выраженным болевым синдромом в правом подреберье без острых приступов.
Диагностикой и лечением желчнокаменной болезни занимается врач-терапевт, гастроэнтеролог, показаны также консультации хирурга для решения вопроса об оперативном лечении и эндокринолога при выявлении сопутствующих эндокринологических нарушений.
Для диагностики используют сбор жалоб, осмотр пациента с применением специальных методик пальпации характерных «болевых точек». Из лабораторных методов показаны общеклинический анализ крови и биохимия. Основное значение в диагностике имеет УЗИ органов брюшной полости (расширение протоков, наличие в них камней, их локализация), а также рентгенологическая методика (ретроградная холангиопанкреатография), когда с помощью зонда вводят контрастный препарат в желчные протоки и делают рентгенологический снимок. Иногда может быть показано проведение лапароскопии (осмотр брюшной полости с помощью введения через прокол живота лапароскопа).
Лечение может быть как консервативным, так и оперативным. При отсутствии осложнений в случае латентной или диспептической формы назначают диету и спазмолитические препараты. Также могут назначать литолитические (растворяющие камни) препараты. Ударноволновая литотрипсия (как в аналогичной ситуации с мочекаменной болезнью) – методика дистанционного дробления камней с помощью источников энергии (электромагнитной, пьезоэлектрической, электрогидравлической) применяется при сохранной сократительной функции и небольших размерах камней.
Считается, что желчнокаменная болезнь при консервативном лечении склонна к частым рецидивам, и поэтому во всех случаях требует радикального оперативного лечения. Для профилактики выраженных осложнений чаще всего проводят плановое оперативное лечение – различные методы холецистэктомии (удаления желчного пузыря), а при осложненных формах – экстренное или срочное лечение с использованием различных методик в зависимости от осложнения. После купирования острых проявлений может быть выполнена холецистэктомия.
Желчная колика: причины, симптомы, лечение
Желчная колика возникает у пожилых людей и молодых пациентов. Для расстройства характерна резкая боль в правом боку. Причиной часто является желчнокаменная болезнь. Образуются конкременты, затрудняется пищеварение. Такое состояние сопряжено с опасностью. Когда камень закупоривает желчевыводящий канал, жидкость застаивается. Нужно проводить хирургическое вмешательство. При таком расстройстве возникают патологические изменения органа. Поэтому придется обращаться к специалисту.
Общая информация
Возникновение печеночной колики обусловлено многочисленными факторами. Главной предпосылкой к такому симптому является образование конкрементов в желчном пузыре. Это вызывает застойный процесс. Подобное состояние сопровождается неприятными симптомами, возникающими спонтанно, возобновляющимися с определенной периодичностью.
У пациентов болит живот с правой стороны под ребрами. Иногда неприятное ощущение переносится на лопатку, ключицу. Самочувствие ухудшается в результате сложной физической травмы или нагрузки. Такие факторы способствуют повышению концентрации адреналина в крови, вызывающего перенапряжение мышечных тканей и кровеносных сосудов. Поэтому возникают спазмы, которые являются главной предпосылкой для блокирования течения желчи в протоках. Появляются резкие, сильные боли, которые сложно терпеть.
Причины
Не только камни в желчном пузыре могут вызывать колики. Врачи озвучивают другие факторы. Перечислим распространенные причины:
Перечислим распространенные причины:
- Раздражение тканей органа камнями.
- Употребление большого количества печеной и жирной еды.
- Алкогольная интоксикация.
- Состояние нервного раздражения.
- Отклонение от диетических рекомендаций.
Желчная колика возникает в результате действия таких факторов:
- формирование конкрементов. Когда один из камней блокирует желчевыводящий канал, возникает боль. Выделение ферментов в кишечник затрудняется. Желчь собирается в пузыре в большом количестве, повышается давление внутри органа, стенки медленно растягиваются. Начинается спазм и боль;
- слишком густая желчь;
- инфекционные воспаления кишечника;
- дискинезия желчевыводящих каналов;
Вероятность возникновения печеночной колики повышается под действием таких факторов:
- Болезни ЖКТ.
- Проблемы с лишним весом.
- Последствия употребления оральных контрацептивов.
У маленьких пациентов тоже бывает желчная колика. Все чаще у детей диагностируются анатомические дефекты в печени по причине плохой наследственности, проблемы с моторикой органа.
Признаки
С учетом локализации конкремента в желчном пузыре определяются особенности симптомов. Колики локализованы в нескольких местах:
- Немая зона. К этой области относится дно и тело органов. Если нет воспалительных процессов, боль не появляется.
- Умеренно чувствительная зона состоит из тела, шейки пузыря и воронки. Если камень раздражает эту область, выведение желчи затрудняется. Пациент ощущает боль, которая постепенно снижается.
- Проточная зона. Камни локализованы в протоках и блокируют выведение желчи полностью. Жидкость застаивается, возникает чувство дискомфорта. Человек пребывает в таком состоянии, пока камень не откроет желчевыводящие каналы.
Печеночная колика опасна для здоровья. Последствия для организма могут оказаться плачевными. При первых симптомах приступа придется обращаться к специалисту. Нужно избежать осложнений патологии. Для этого врач определяет факторы, провоцирующие расстройство, выбирает подходящую терапевтическую методику. Для всех видов патологии свойственна какая-то клиническая картина. Признаки желчной колики в большинстве примеров несложно распознать.
Нужно избежать осложнений патологии. Для этого врач определяет факторы, провоцирующие расстройство, выбирает подходящую терапевтическую методику. Для всех видов патологии свойственна какая-то клиническая картина. Признаки желчной колики в большинстве примеров несложно распознать.
У пациентов возникает сильная боль, охватывающая правую часть живота. Иногда симптом переносится на лопатку и ключицу. Приступы усиливаются по ночам, продолжаются в течение нескольких часов. Когда симптом переносится на весь живот, пациент не может лежать на правой стороне. Иногда бывает трудно двигаться. В таком состоянии нужно вызывать скорую.
Когда желудок очищается, облегчение не происходит. Возникает интенсивное потоотделение. Кожа бледнеет или желтеет. Живот вздувается. При пальпации чувствуется напряжение в мышечных тканях. Если врач постучит ладонью по ребру, пациент почувствует боль. Когда в организме развивается воспалительный процесс, может подняться температура.
Проблемы с печенью вызывают потемнение мочи и осветление каловых масс по причине отсутствия желчи. Повышается частота сердечных сокращений. Артериальное давление нормальное. Когда возникают приступы, боль усиливается медленно. В течение нескольких минут симптом усугубляется максимально. В таком состоянии человек может пролежать до 6 часов.
Врачам известны ситуации, когда приступ у пациентов продолжался больше суток. Такие примеры являются редкостью. У некоторых больных печеночная колика не возникает чаще одного раза. Это указывает на воздействие побочных факторов, нервного перенапряжения, перегрузки организма.
Как помочь пациенту?
При развитии боли нужно определить причины возникновения. Диагностикой занимаются специалисты. Результаты исследования подробно изучаются, разрабатывается терапевтическая методика. Иногда приходится оказывать пациентам первую помощь в бытовых условиях. Поэтому люди выбирают препараты. Иногда удается облегчить состояние. Бывают ситуации, когда самочувствие усугубляется.
До прихода врача нужно обеспечить постельный режим. Можно употребить обезболивающие, спазмолитики. Для облегчения пациенты пользуются грелкой. Такой способ специалисты не рекомендуют применять.
Если симптомы усугубляются, долго не исчезают, нужно обращаться к врачу. Самостоятельно лечиться нельзя. Непрофессиональные действия часто приводят к нежелательным последствиям. Пациент может сам себе навредить. Человека госпитализируют, продолжают терапию, выполняют хирургические операции.
Если у пациента диагностирована острая колика, существуют другие параметры неотложной помощи. Больного госпитализируют, обследуют, затем специалисты определяют методику лечения. Бороться с болезнью можно в бытовых условиях. Если желчная колика случилась один раз, терапия направлена на предотвращение возобновления симптомов.
Необходимо соблюдать диетические рекомендации. Почаще гулять на свежем воздухе. Прекратить употреблять спиртное. По утрам нужно делать зарядку. Это замечательная профилактика повторных припадков.
Как работают врачи?
У больных калькулезным холециститом приступ обычно возникает из-за нарушения диеты. Температура тела не повышается. При печеночной колике эффективны такие препараты:
- Атропин.
- Но-шпа.
- Другие спазмолитики.
На догоспитальном этапе введение анальгетиков недопустимо. При ошибочном диагнозе желчная колика может заблокировать другие острые болезни. Применять грелку можно только при абсолютной уверенности в диагнозе. Целесообразно дальнейшее совместное обследование терапевта и хирурга. Сумка врача скорой помощи располагает универсальным набором лекарств для купирования всех неотложных состояний. Современное неотложное медицинское обслуживание включает проведение диагностики и интенсивной терапии.
От специалистов требуется предельная собранность, быстрая реакция, высокое чувство гуманности, ответственность за принимаемые решения.
Как снять колики при желчнокаменной болезни?
Сироп одуванчика поможет избавиться от неприятных симптомов. При обострении патологического состояния в трехлитровую банку нужно добавить сахар и цветы одуванчика. Ингредиенты давят деревянной палочкой. Необходимо добиться появления липкого сока возле горлышка банки. Образовавшийся сироп отжимается, хранится в холодильнике. Когда возникает желчная колика, лекарство можно развести теплой водой и выпить. Примерно через 10 минут боль уменьшится.
Для купирования симптомов можно использовать разные части одуванчика:
- Лепестки.
- Соцветия.
- Корни.
При коликах используют грелку, принимают горячую ванну. Не рекомендуется подвергать воздействию высокой температуры область сердца. Желчные протоки будут расширяться. Мелкие конкременты удалятся безболезненно.
Диагностика
Проводится внешний осмотр, врач выслушивает жалобы пациента, изучает симптомы. Необходимо выяснить причины возникновения боли. Информативность диагностики зависит от самочувствия и возраста пациента.
Проводятся такие процедуры:
- Ультразвук помогает определить перетяжки, место закупорки, сужения желчевыводящих каналов.
- Дуоденальное зондирование проводится для анализа состояния желчи.
- Гастродуоденоскопия для внешнего обследования стенок желудка.
- Холецистография помогает изучать поврежденные органы.
- Холангитография с использованием контрастного вещества.
- Выбор терапевтической методики зависит от причин расстройства.
При желчнокаменной болезни нужно избавиться от конкрементов. Для этого употребляются лекарства или проводится операция по удалению желчного пузыря. Иногда камни дробятся лазерным оборудованием. Если ферменты слишком густые, нужно употреблять желчегонные средства.
Можно ли пользоваться холодной грелкой?
Печеночная колика – это боль в правом подреберье. Такой симптом часто провоцируется желчнокаменной болезнью. В определенный момент конкременты начинают двигаться. Поэтому пользоваться грелками нельзя. Если невозможно обратиться к врачу в ближайшее время, допускается употребление спазмолитических препаратов. При печеночной колике может развиваться калькулезный холецистит, панкреатит. Такие осложнения непросто вылечить.
Нужно ли прекращать употреблять другие лекарства?
Если у пациента артериальная гипертензия, придется обращаться к кардиологу. Когда показатель АД в пределах нормы, можно приходить на осмотр 1 раз в полгода. К гипотензивной терапии нельзя привыкнуть. Развитие болезни может усугубляться. У пациентов в такой ситуации возникают перепады артериального давления. Поэтому нужно обращаться к врачу, корректировать терапию.
Желчная колика: симптомы, лечение и диета
Желчная колика может возникнуть, когда желчный камень блокирует желчный проток, вызывая сильную боль в желудке. Это также известно как приступ желчнокаменной болезни или приступ желчного пузыря.
Многие люди имеют камни в желчном пузыре, даже не подозревая об этом, поскольку они редко вызывают симптомы. Но если люди испытывают желчные колики, им может потребоваться операция по удалению камней.
Диета может играть роль в образовании камней в желчном пузыре, а более здоровая диета может предотвратить их образование.
Лечение желчной колики — это обычно операция по удалению желчного пузыря, которая предотвращает повторение проблемы.
Поделиться на Pinterest В желчном пузыре могут образовываться желчные камни. Если они заблокируют желчный проток, это может привести к желчной колике.
Желчная колика — это сильная боль в желудке, вызванная желчными камнями. Боль может приходить и уходить в виде «приступов».
От 10 до 15 процентов взрослого населения развитых стран страдают желчными камнями. Ежегодно только от 1 до 4 процентов этих людей страдают желчной коликой.
Желчный пузырь — это орган в организме, в котором хранится желчь. Желчь — это вещество, вырабатываемое печенью, которое помогает пищеварению в тонком кишечнике. Эта часть кишечника связана с желудком и поглощает питательные вещества из пищи и напитков.
Камни в желчном пузыре образуются при нарушении химического баланса желчного пузыря. Этот дисбаланс может вызвать высокий уровень холестерина или побочного продукта, называемого билирубином, в желчи. Маленькие кристаллы могут развиваться и постепенно превращаться в камни в желчном пузыре.
Желчный пузырь соединен с печенью отверстиями, которые известны как желчные протоки. Если желчный камень блокирует один из этих протоков, это может вызвать желчную колику.
Ключевым симптомом желчной колики является внезапная сильная боль в желудке, которая длится от 1 до 5 часов. Боль вызвана повышенным давлением в желчном пузыре. Эта боль обычно ощущается в определенных местах, в том числе:
- в середине живота или живота
- под ребрами с правой стороны
- сбоку на теле или лопатке
В отличие от более распространенного желудка боль, боль при желчных коликах не проходит, когда человек переносит ветер, болеет или ходит в туалет.
Желчная колика часто называется приступом желчного пузыря или желчнокаменной болезни. Это потому, что это может повторяться каждый раз, когда желчный камень блокирует желчный проток. Боль уйдет, если желчный камень больше не блокирует желчный проток.
Между приступами желчной колики могут пройти недели или месяцы. Приступ может случиться в любое время дня и ночи, но часто возникает из-за обильного приема пищи или жирной пищи.
Поделиться на PinterestПитательная диета и поддержание здорового веса могут снизить риск развития камней в желчном пузыре.
Некоторые люди более подвержены риску развития камней в желчном пузыре, чем другие, и более склонны к желчным коликам. В эти группы входят:
- женщины
- человека старше 40 лет
- человека с ожирением
- человека с семейной историей желчных камней
- Коренные американцы
- Американцы мексиканского происхождения
- человека, которые очень быстро похудели
- люди с желудочно-кишечными заболеваниями, такими как болезнь Крона
- люди с диабетом или инсулинорезистентностью
Желчные камни, образованные билирубином, а не холестерином, встречаются реже.Люди, которые имеют более высокий риск развития этой формы желчного камня, известного как пигментный камень:
- человека с заболеванием печени, известным как цирроз
- человека с инфекцией желчных протоков
- человека с серповидно-клеточной анемией и родственные состояния
Диета с высоким содержанием калорий и рафинированных углеводов и низким содержанием клетчатки увеличивает риск образования камней в желчном пузыре.
Рафинированные углеводы — это продукты, прошедшие обработку для удаления отрубей.Примеры включают белый хлеб или белый рис. Эти продукты могут увеличить риск образования камней в желчном пузыре.
Пища, содержащая много насыщенных жиров, например масло, пирожные или жирное мясо, включая колбасы, может повышать уровень холестерина. Если в желчи накапливается холестерин, это может привести к образованию камней в желчном пузыре.
Здоровая диета содержит много свежих фруктов и овощей, цельнозерновые углеводы и нежирные белки. Сбалансированная диета помогает предотвратить образование камней в желчном пузыре.
Поделиться на Pinterest Билиарные колики обычно лечат хирургическим удалением желчного пузыря, чтобы предотвратить их повторение.
Желчная колика требует лечения, поскольку, если ничего не предпринимать, вполне вероятно, что приступы будут повторяться снова и снова.
Без удаления желчного пузыря камни в желчном пузыре могут появиться снова в течение 5 лет после эпизода.
Самым распространенным методом лечения желчной колики является хирургическое удаление желчного пузыря. Желчный пузырь не является важным органом, и без него организм может нормально функционировать.
Операция по удалению желчного пузыря известна как холецистэктомия. Существует два типа, которые называются открытыми или лапароскопическими, и оба описаны здесь:
- Лапароскопическая холецистэктомия : это когда в брюшной полости делаются небольшие разрезы и вставляется тонкая трубка с прикрепленной видеокамерой.Камера показывает хирургу, где провести операцию по удалению желчного пузыря.
- Открытая холецистэктомия : Эта процедура может потребоваться, если желчный пузырь сильно поврежден или воспален. Хирург сделает разрез в брюшной полости от 4 до 6 дюймов, чтобы удалить желчный пузырь.
Человек находится под общим наркозом, когда выполняются оба типа операций.
Лапароскопическая операция является предпочтительным вариантом, поскольку восстановление происходит быстрее и обычно не требуется ночевка в больнице.Человек сможет продолжить нормальную деятельность примерно через неделю.
Хирургическое вмешательство возможно не во всех случаях, когда камни в желчном пузыре вызывают желчную колику. В этом случае можно использовать лекарства или терапию.
Камни в желчном пузыре можно растворить с помощью определенных лекарств, хотя они лучше всего работают с небольшими камнями.
Ударно-волновая литотрипсия — еще один вариант лечения. Ультразвук используется для обнаружения желчного камня, а затем аппарат посылает ударные волны через тело, чтобы разрушить желчный камень.На коже нет разрезов или разрезов.
Желчная колика должна пройти после перемещения желчного камня. Если желчный камень блокирует желчный проток более чем на несколько часов, это вызовет другие проблемы.
Желчный пузырь может воспаляться или опухать, что может привести к повреждению или инфекции и может повлиять на желчные протоки или печень.
Желчный камень также может блокировать проток поджелудочной железы, который связывает поджелудочную железу с желчным протоком. Если это произойдет, это может вызвать воспаление поджелудочной железы.
Поджелудочная железа — ключевой орган в организме, вырабатывающий гормоны и участвующий в пищеварении. Если продолжить лечение непроходимости протока поджелудочной железы или желчного протока, это может вызвать опасные для жизни осложнения.
Желчный проток также может быть поврежден во время операции. Хотя это бывает редко, это может вызвать боль и инфекцию и потребует дополнительной операции.
Нельзя игнорировать сильную и продолжительную боль в животе. В случае желчной колики это состояние может повторяться неоднократно, даже если между приступами есть месяцы.
Операция по удалению желчного пузыря обычно эффективна, а лапароскопическая операция может помочь пациенту быстро выздороветь.
Желчная колика: симптомы, лечение и диета
Желчная колика может возникнуть, когда желчный камень блокирует желчный проток, вызывая сильную боль в желудке. Это также известно как приступ желчнокаменной болезни или приступ желчного пузыря.
Многие люди имеют камни в желчном пузыре, даже не подозревая об этом, поскольку они редко вызывают симптомы. Но если люди испытывают желчные колики, им может потребоваться операция по удалению камней.
Диета может играть роль в образовании камней в желчном пузыре, а более здоровая диета может предотвратить их образование.
Лечение желчной колики — это обычно операция по удалению желчного пузыря, которая предотвращает повторение проблемы.
Поделиться на Pinterest В желчном пузыре могут образовываться желчные камни. Если они заблокируют желчный проток, это может привести к желчной колике.
Желчная колика — это сильная боль в желудке, вызванная желчными камнями. Боль может приходить и уходить в виде «приступов».
От 10 до 15 процентов взрослого населения развитых стран страдают желчными камнями.Ежегодно только от 1 до 4 процентов этих людей страдают желчной коликой.
Желчный пузырь — это орган в организме, в котором хранится желчь. Желчь — это вещество, вырабатываемое печенью, которое помогает пищеварению в тонком кишечнике. Эта часть кишечника связана с желудком и поглощает питательные вещества из пищи и напитков.
Камни в желчном пузыре образуются при нарушении химического баланса желчного пузыря. Этот дисбаланс может вызвать высокий уровень холестерина или побочного продукта, называемого билирубином, в желчи.Маленькие кристаллы могут развиваться и постепенно превращаться в камни в желчном пузыре.
Желчный пузырь соединен с печенью отверстиями, которые известны как желчные протоки. Если желчный камень блокирует один из этих протоков, это может вызвать желчную колику.
Ключевым симптомом желчной колики является внезапная сильная боль в желудке, которая длится от 1 до 5 часов. Боль вызвана повышенным давлением в желчном пузыре. Эта боль обычно ощущается в определенных местах, в том числе:
- в середине живота или живота
- под ребрами с правой стороны
- сбоку на теле или лопатке
В отличие от более распространенного желудка боль, боль при желчных коликах не проходит, когда человек переносит ветер, болеет или ходит в туалет.
Желчная колика часто называется приступом желчного пузыря или желчнокаменной болезни. Это потому, что это может повторяться каждый раз, когда желчный камень блокирует желчный проток. Боль уйдет, если желчный камень больше не блокирует желчный проток.
Между приступами желчной колики могут пройти недели или месяцы. Приступ может случиться в любое время дня и ночи, но часто возникает из-за обильного приема пищи или жирной пищи.
Поделиться на PinterestПитательная диета и поддержание здорового веса могут снизить риск развития камней в желчном пузыре.
Некоторые люди более подвержены риску развития камней в желчном пузыре, чем другие, и более склонны к желчным коликам. В эти группы входят:
- женщины
- человека старше 40 лет
- человека с ожирением
- человека с семейной историей желчных камней
- Коренные американцы
- Американцы мексиканского происхождения
- человека, которые очень быстро похудели
- люди с желудочно-кишечными заболеваниями, такими как болезнь Крона
- люди с диабетом или инсулинорезистентностью
Желчные камни, образованные билирубином, а не холестерином, встречаются реже.Люди, которые имеют более высокий риск развития этой формы желчного камня, известного как пигментный камень:
- человека с заболеванием печени, известным как цирроз
- человека с инфекцией желчных протоков
- человека с серповидно-клеточной анемией и родственные состояния
Диета с высоким содержанием калорий и рафинированных углеводов и низким содержанием клетчатки увеличивает риск образования камней в желчном пузыре.
Рафинированные углеводы — это продукты, прошедшие обработку для удаления отрубей.Примеры включают белый хлеб или белый рис. Эти продукты могут увеличить риск образования камней в желчном пузыре.
Пища, содержащая много насыщенных жиров, например масло, пирожные или жирное мясо, включая колбасы, может повышать уровень холестерина. Если в желчи накапливается холестерин, это может привести к образованию камней в желчном пузыре.
Здоровая диета содержит много свежих фруктов и овощей, цельнозерновые углеводы и нежирные белки. Сбалансированная диета помогает предотвратить образование камней в желчном пузыре.
Поделиться на Pinterest Билиарные колики обычно лечат хирургическим удалением желчного пузыря, чтобы предотвратить их повторение.
Желчная колика требует лечения, поскольку, если ничего не предпринимать, вполне вероятно, что приступы будут повторяться снова и снова.
Без удаления желчного пузыря камни в желчном пузыре могут появиться снова в течение 5 лет после эпизода.
Самым распространенным методом лечения желчной колики является хирургическое удаление желчного пузыря. Желчный пузырь не является важным органом, и без него организм может нормально функционировать.
Операция по удалению желчного пузыря известна как холецистэктомия. Существует два типа, которые называются открытыми или лапароскопическими, и оба описаны здесь:
- Лапароскопическая холецистэктомия : это когда в брюшной полости делаются небольшие разрезы и вставляется тонкая трубка с прикрепленной видеокамерой.Камера показывает хирургу, где провести операцию по удалению желчного пузыря.
- Открытая холецистэктомия : Эта процедура может потребоваться, если желчный пузырь сильно поврежден или воспален. Хирург сделает разрез в брюшной полости от 4 до 6 дюймов, чтобы удалить желчный пузырь.
Человек находится под общим наркозом, когда выполняются оба типа операций.
Лапароскопическая операция является предпочтительным вариантом, поскольку восстановление происходит быстрее и обычно не требуется ночевка в больнице.Человек сможет продолжить нормальную деятельность примерно через неделю.
Хирургическое вмешательство возможно не во всех случаях, когда камни в желчном пузыре вызывают желчную колику. В этом случае можно использовать лекарства или терапию.
Камни в желчном пузыре можно растворить с помощью определенных лекарств, хотя они лучше всего работают с небольшими камнями.
Ударно-волновая литотрипсия — еще один вариант лечения. Ультразвук используется для обнаружения желчного камня, а затем аппарат посылает ударные волны через тело, чтобы разрушить желчный камень.На коже нет разрезов или разрезов.
Желчная колика должна пройти после перемещения желчного камня. Если желчный камень блокирует желчный проток более чем на несколько часов, это вызовет другие проблемы.
Желчный пузырь может воспаляться или опухать, что может привести к повреждению или инфекции и может повлиять на желчные протоки или печень.
Желчный камень также может блокировать проток поджелудочной железы, который связывает поджелудочную железу с желчным протоком. Если это произойдет, это может вызвать воспаление поджелудочной железы.
Поджелудочная железа — ключевой орган в организме, вырабатывающий гормоны и участвующий в пищеварении. Если продолжить лечение непроходимости протока поджелудочной железы или желчного протока, это может вызвать опасные для жизни осложнения.
Желчный проток также может быть поврежден во время операции. Хотя это бывает редко, это может вызвать боль и инфекцию и потребует дополнительной операции.
Нельзя игнорировать сильную и продолжительную боль в животе. В случае желчной колики это состояние может повторяться неоднократно, даже если между приступами есть месяцы.
Операция по удалению желчного пузыря обычно эффективна, а лапароскопическая операция может помочь пациенту быстро выздороветь.
Симптомы, причины, диагностика и лечение
Желчная колика — это тип боли в животе, вызванный временной закупоркой протоков, выходящих из желчного пузыря. Иногда, но не всегда, у людей с камнями в желчном пузыре возникают желчные колики. Слово «колики» относится к тому, как боль иногда начинается и внезапно прекращается, а «желчный» относится к желчным или желчным протокам.Желчная колика также известна как «приступ желчнокаменной болезни» или «приступ желчного пузыря».
Студия Мойо / E + / Getty Images
Симптомы
Желчная колика — это тип боли, который обычно возникает в верхней части живота (живота), обычно немного вправо или по центру. Некоторым людям кажется, что боль распространяется в спину или правое плечо.
Боль обычно начинается внезапно. Когда она начинается, это обычно умеренная, постоянная боль. Чаще всего приступ желчной колики случается в течение нескольких часов после того, как человек поел, часто обильной и жирной.В отличие от некоторых других видов боли в животе, желчная колика не проходит после дефекации.
Обычно самая сильная боль возникает примерно через час после ее начала. Обычно боль постепенно проходит в течение одного-пяти часов (по мере того, как желчный камень выходит из протока).
Однако симптомы желчной колики не всегда соответствуют этой схеме. Например, у вас могут быть разные модели расположения и характера боли.
В большинстве случаев у людей с желчной коликой нет дополнительных симптомов (хотя иногда случаются тошнота и рвота).Например, у человека с высокой температурой вряд ли появятся симптомы желчной колики.
Если боль не проходит или у вас жар, возможно, вы испытываете не желчную колику, а осложнения, связанные с камнями в желчном пузыре. Например, некоторые люди с камнями в желчном пузыре заболевают холециститом (воспалением желчного пузыря), панкреатитом (воспалением поджелудочной железы) или холангитом (инфекцией желчных путей).
Когда следует немедленно обратиться за медицинской помощью
Немедленно обратитесь за медицинской помощью, если у вас есть следующее:
- Сильная боль
- Боль при рвоте
- Боль с лихорадкой
- Боль, продолжающаяся несколько часов
- Желтуха (пожелтение кожи)
- Потемневшая моча
У большинства людей продолжаются эпизоды желчной колики, если они не получают лечения.Среди людей, у которых впервые случился приступ желчной колики, более 90% будут иметь по крайней мере еще один эпизод в течение десяти лет.
Причины
Желчный пузырь, желчь и желчное дерево
Чтобы понять, что вызывает желчные колики, полезно немного узнать о желчном пузыре и его протоках (называемых «желчным деревом»).
Желчный пузырь — это небольшой мешочек, расположенный под печенью. Печень производит желчь, часть которой хранится в желчном пузыре.Желчь — это густая зеленая жидкость, которая помогает вашему организму переваривать пищу и некоторые виды витаминов. Желчь выходит из желчного пузыря через тонкий проток (пузырный проток), который ведет к другому протоку (общему желчному протоку). В конце концов, этот проток выходит в часть тонкой кишки, где желчь может помочь в переваривании и всасывании питательных веществ.
Во время еды желчный пузырь сжимается под действием различных физиологических сигналов. Это помогает выводить желчь по желчным путям. Более крупная и жирная еда может вызвать более сильное сжатие желчного пузыря.
Обычно это сжатие не проблема. Но это может быть проблемой, если ваш желчный пузырь начинает сжиматься и что-то временно блокирует желчные протоки. Если это произойдет, это может привести к появлению симптомов желчной колики.
Желчная колика может быть вызвана чем угодно, что временно блокирует желчные протоки, особенно пузырный проток. Чаще всего причиной является желчный камень, однако желчная колика также может быть вызвана стриктурой желчных протоков — части желчного протока, которая стала намного меньше внутри.Это может произойти, например, в результате травмы во время операции, панкреатита или некоторых других заболеваний. Опухоль также может блокировать проток, что приводит к симптомам желчной колики. Однако камни в желчном пузыре являются наиболее частой причиной закупорки желчных протоков, вызывающей желчную колику.
Камни в желчном пузыре
Иногда желчь становится густой и твердой, образуя камни в желчном пузыре (также называемый «желчнокаменная болезнь»). Иногда желчные камни образуются, когда желчь содержит слишком много холестерина или слишком много билирубина (нормальный продукт распада гемоглобина).Исследователи все еще изучают, что вызывает образование камней в желчном пузыре у одних людей, но не у других. Различные типы желчных камней имеют разные факторы риска в зависимости от состава камней. Самый распространенный вид — холестериновые камни.
Некоторые факторы риска образования камней в желчном пузыре включают следующее:
- Беременность и многодетность
- Женский пол
- Возраст 40 лет и старше
- Быстрое похудание
- Ожирение
- Семейный анамнез желчных камней
- Определенное этническое происхождение (e.г., коренные американцы)
- Определенные заболевания с большим разложением эритроцитов (например, серповидно-клеточная анемия)
Однако у некоторых людей камни в желчном пузыре возникают даже при отсутствии любого из этих факторов риска.
Хотя камни в желчном пузыре являются наиболее частой причиной желчных колик, важно понимать, что большинство людей с камнями в желчном пузыре никогда не испытывают желчных колик или других осложнений. Большинство людей с камнями в желчном пузыре никогда не испытывают от них никаких симптомов.Взаимодействие с другими людьми
Диагноз
Диагностика начинается с сбора полной истории болезни и клинического осмотра. Ваш врач спросит вас о ваших симптомах и о других ваших заболеваниях. Вам также потребуется медицинский осмотр, включая тщательный осмотр брюшной полости. При желчной колике обследование брюшной полости обычно нормально, за исключением некоторых возможных болезненных ощущений в верхней части живота. Особенно важно, чтобы врач проверил вас на наличие признаков инфекции (например, лихорадки) или пожелтения кожи (желтухи).Это может сигнализировать о более серьезной проблеме.
В зависимости от обстоятельств, истории болезни и клинического обследования может быть достаточно для диагностики желчной колики, особенно если вы уже знаете, что у вас камни в желчном пузыре или если у вас раньше был эпизод желчной колики. Однако вашему врачу также необходимо отличать желчную колику от других состояний, которые могут иметь некоторые частично совпадающие симптомы, например панкреатит или аппендицит. Некоторые из этих состояний требуют немедленного медицинского вмешательства, например хирургического вмешательства.Взаимодействие с другими людьми
Возможно, потребуется рассмотреть и другие типы осложнений, связанных с камнями в желчном пузыре. Например, острый холецистит (инфекция желчного пузыря) является более серьезным заболеванием, чем желчная колика, и может потребовать госпитализации. Холангит (инфекция протоков желчного пузыря) — еще одно потенциально серьезное заболевание, которое может возникнуть из-за камней в желчном пузыре.
Если у вас раньше был эпизод желчной колики, и вы чувствуете себя так же, возможно, вам не нужно сразу обращаться к врачу.Это может быть нормально, если у вас нет длительных или экстремальных симптомов, лихорадки, желтухи или других дополнительных проблем. Если вы не уверены, что у вас был эпизод желчной колики, лучше сразу же обратиться к врачу.
Изображения
Возможно, вы уже знаете, что у вас камни в желчном пузыре. Например, они могли быть замечены на визуализирующем тесте по другой причине. В таком случае дополнительная визуализация может не потребоваться.
Однако, если вы не уверены, есть ли у вас камни в желчном пузыре, или если ваш практикующий врач беспокоится о другой причине ваших симптомов, вам могут потребоваться тесты на визуализацию.Практикующие врачи часто в первую очередь начинают проводить УЗИ брюшной полости, поскольку это недорогой и неинвазивный тест.
В некоторых ситуациях может потребоваться дополнительное тестирование. Это может включать в себя некоторые из способов визуализации, например:
Это может помочь диагностировать желчную колику и исключить другие возможности.
Лабораторные испытания
Лабораторные тесты также иногда помогают диагностировать желчные колики и исключить другие потенциальные причины.Вот некоторые общие анализы крови, которые могут вам понадобиться:
- Общий анализ крови
- Панель метаболизма, включая тесты функции печени (например, АЛТ)
- Тесты на повреждение поджелудочной железы (например, амилаза)
Эти тесты также особенно важны для того, чтобы убедиться, что проблема не в другом, более серьезном медицинском вопросе.
Лечение
Лечение эпизода желчной колики
Во время приступа желчной колики контроль боли является краеугольным камнем лечения.Чаще всего это означает какой-либо тип нестероидного противовоспалительного препарата (НПВП), например ибупрофен. Другие аспекты лечения могут включать:
- Спазмолитические средства (например, скополамин), уменьшающие спазмы желчного пузыря
- Противорвотные препараты (для уменьшения тошноты)
- Пост
Антибиотики не помогают в лечении желчной колики, поскольку основной инфекции нет. В зависимости от ситуации вам может потребоваться или не потребоваться госпитализация, пока вы выздоравливаете от симптомов.
Долгосрочное управление
Если у вас был эпизод желчной колики, скорее всего, он у вас снова случится в будущем. У вас есть два основных способа справиться с симптомами. Вы можете контролировать свое состояние с помощью диеты (и, возможно, с помощью лекарств). Или вы можете выбрать удаление желчного пузыря хирургическим путем.
Хирургия
Чаще всего врачи рекомендуют хирургическое удаление желчного пузыря (холецистэктомию) людям, перенесшим желчную колику.(Но если у вас есть желчные камни без желчной колики , это не стандартная рекомендация.) Хорошая новость заключается в том, что, поскольку желчный пузырь просто хранит желчь и не выполняет других важных функций, его удаление обычно не является серьезной проблемой. . (Ваша печень по-прежнему будет вырабатывать желчь, которую вы можете использовать для пищеварения.)
Операция — единственный окончательный способ избавиться от симптомов желчной колики. Как правило, эту операцию рекомендуется проводить лапароскопически с использованием специальных инструментов и камер.Этот тип хирургии использует меньшие разрезы по сравнению с лапаротомией, более старый хирургический вариант, при котором используются более крупные разрезы через стенку брюшной полости. Существуют также другие виды хирургии, в которых используются меньшие разрезы, но не используются лапароскопические инструменты. По сравнению с лапаротомией, эти малоинвазивные операции могут сократить время пребывания в больнице и ускорить выздоровление, но они не подходят для всех.
Лапароскопическое удаление желчного пузыря — наиболее часто выполняемая операция на брюшной полости в США.Большинство людей получают от этого хорошие результаты. Однако некоторые люди действительно испытывают серьезные побочные эффекты, которые могут потребовать последующего лечения, например, утечка желчи или повреждение желчного протока. И операция может быть более рискованной, если у вас есть определенные другие заболевания или если вы беременны. В частности, в этих случаях вы можете сначала рассмотреть нехирургические варианты.
Как правило, люди чувствуют себя лучше, если им делают операцию сразу после первого эпизода желчной колики или если они придерживаются подхода «выжидания»? У нас не так много достоверных данных по этому поводу.Очень ограниченные данные свидетельствуют о том, что продолжение хирургического вмешательства может сократить продолжительность пребывания в больнице и риск осложнений. Однако здесь задействовано множество факторов. Вам нужно будет посоветоваться с вашим лечащим врачом, чтобы сделать для вас лучший выбор.
Слово Verywell
Желчная колика может быть болезненным и раздражающим состоянием. Однако это менее серьезно, чем некоторые другие проблемы, которые могут быть вызваны желчными камнями. К счастью, хирургическое удаление желчного пузыря будет хорошим вариантом для многих людей.Вы можете почувствовать себя лучше, просто зная, что ваша желчная колика никогда не вернется после удаления желчного пузыря. Вместе со своим врачом взвесьте преимущества и возможные риски в вашей конкретной ситуации.
Обзор
, факторы риска, оценка желчной колики и холецистита
Demehri FR, Alam HB. Доказательное ведение общих неотложных состояний, связанных с желчными камнями. J Intensive Care Med . 2016 31 января (1): 3-13. [Медлайн].
Страсберг С.М.Клиническая практика. Острый калькулезный холецистит. N Engl J Med . 26 июня 2008 г., 358 (26): 2804-11. [Медлайн].
Урбах Д.Р., Штукель Т.А. Частота плановой холецистэктомии и частота тяжелой желчнокаменной болезни. CMAJ . 2005 12 апреля 172 (8): 1015-9. [Медлайн]. [Полный текст].
Jungst C, Kullak-Ublick GA, Jungst D. Желчнокаменная болезнь: микролитиаз и осадок. Лучший Практик Рес Клин Гастроэнтерол . 2006 г.20 (6): 1053-62. [Медлайн].
Яновиц П., Крацер В., Земмлер Т., Тудыка Дж., Векслер Дж. Г.. Ил желчного пузыря: спонтанное течение и частота осложнений у пациентов без камней. Гепатология . 1994 20 августа (2): 291-4. [Медлайн].
Шенг Р., Рамирес CB, Зайко А.Б., Кэмпбелл В.Л. Желчные камни и ил у пациентов с трансплантацией печени: 13-летний опыт. Радиология . 1996, январь 198 (1): 243-7. [Медлайн].
Yeatman TJ.Эмфизематозный холецистит: коварный вариант острого холецистита. Am J Emerg Med . 1986 марта, 4 (2): 163-6. [Медлайн].
Montini M, Gianola D, Pagani MD, et al. Холелитиаз и акромегалия: терапевтические стратегии. Клин Эндокринол (Oxf) . 1994 г., 40 (3): 401-6. [Медлайн].
Park HZ, Lee SP, Schy AL. Цефтриаксон-ассоциированный ил желчного пузыря. Идентификация кальций-цефтриаксоновой соли как основного компонента осадка желчного пузыря. Гастроэнтерология . 1991 июн.100 (6): 1665-70. [Медлайн].
Ко CW, Бересфорд С.А., Шульте С.Дж., Мацумото А.М., Ли СП. Заболеваемость, естественное течение и факторы риска желчного отложения и камней во время беременности. Гепатология . 2005 Февраль 41 (2): 359-65. [Медлайн].
Tsimoyiannis EC, Antoniou NC, Tsaboulas C, Papanikolaou N. Холелитиаз во время беременности и кормления грудью. Перспективное исследование. евро J Surg .1994 ноя. 160 (11): 627-31. [Медлайн].
Singer AJ, McCracken G, Henry MC, Thode HC Jr, Cabahug CJ. Корреляция между результатами клинического, лабораторного и гепатобилиарного сканирования у пациентов с подозрением на острый холецистит. Энн Эмерг Мед . 1996, 28 сентября (3): 267-72. [Медлайн].
Фидлер Дж. Л., Кнудсен Дж. М., Коллинз Д. А. и др. Проспективная оценка динамической КТ и МР-холангиографии при функциональной боли в желчных путях. AJR Am J Roentgenol .2013 август 201 (2): W271-82. [Медлайн].
Wang A, Shanbhogue AK, Dunst D, Hajdu CH, Rosenkrantz AB. Полезность диффузионно-взвешенной МРТ для дифференциации острого холецистита от хронического. Дж. Магнитно-резонансная томография . 2015 22 декабря. [Medline].
Shea JA, Berlin JA, Escarce JJ, et al. Пересмотренные оценки чувствительности и специфичности диагностических тестов при подозрении на заболевание желчных путей. Arch Intern Med . 1994 28 ноября, 154 (22): 2573-81.[Медлайн].
Ralls PW, Colletti PM, Lapin SA и др. Сонография в реальном времени при подозрении на острый холецистит. Проспективная оценка первичных и вторичных признаков. Радиология . 1985 июн.155 (3): 767-71. [Медлайн].
Перейра Дж., Афонсу А.С., Константино Дж. И др. Точность УЗИ в диагностике острого холецистита с сопутствующим острым панкреатитом. Eur J Trauma Emerg Surg . 2015 22 декабря. [Medline].
Ким С.К., Це К.К., Джувейд М., Мозли П.Д., Вода А., Алави А.Холесцинтиграфия в диагностике острого холецистита: увеличение дозы морфина превосходит отсроченную визуализацию. Дж. Nucl Med . 1993, ноябрь 34 (11): 1866-70. [Медлайн].
Durning SJ, Nasir JM, Sweet JM, Cation LJ. Боль в груди и подъем сегмента ST, связанные с холециститом: описание случая и обзор литературы. Мил Мед . 2006 декабрь 171 (12): 1255-8. [Медлайн].
Summers SM, Scruggs W., Menchine MD, et al.Проспективная оценка прикроватного ультразвукового исследования в отделении неотложной помощи для выявления острого холецистита. Энн Эмерг Мед . 2010 Август 56 (2): 114-22. [Медлайн].
[Рекомендации] Такада Т., Страсберг С.М., Соломкин Дж. С. и др. TG13: Обновленные Токийские рекомендации по ведению острого холангита и холецистита. J Гепатобилиарный панкреат Sci . 2013 20 января (1): 1-7. [Медлайн].
Грубер П.Дж., Сильверман Р.А., Готтесфельд С., Фластер Э.Наличие лихорадки и лейкоцитоза при остром холецистите. Энн Эмерг Мед . 1996 Сентябрь, 28 (3): 273-7. [Медлайн].
[Рекомендации] Solomkin JS, Mazuski JE, Bradley JS, et al. Диагностика и лечение осложненной внутрибрюшной инфекции у взрослых и детей: рекомендации Общества хирургических инфекций и Общества инфекционных болезней Америки. Хирургическая инфекция (Larchmt) . 2010 февраля, 11 (1): 79-109. [Медлайн].
[Рекомендации] Solomkin JS, Mazuski JE, Bradley JS, et al.Диагностика и лечение осложненной внутрибрюшной инфекции у взрослых и детей: рекомендации Общества хирургических инфекций и Общества инфекционных болезней Америки. Национальный информационный центр руководящих принципов. Доступно по адресу http://guideline.gov/content.aspx?id=15520. Доступ: 11 ноября 2014 г.
McHale PM, LoVecchio F. Наркотическая анальгезия в острой брюшной полости — обзор проспективных исследований. евро J Emerg Med . 2001 июн. 8 (2): 131-6. [Медлайн].
Томас Ш., Силен В.Влияние на диагностическую эффективность обезболивания при недифференцированной боли в животе. Br J Surg . 2003 Январь 90 (1): 5-9. [Медлайн].
Thomas SH, Silen W, Cheema F, et al. Влияние морфиновой анальгезии на диагностическую точность у пациентов отделения неотложной помощи с болью в животе: проспективное рандомизированное исследование. Дж. Ам Колл Сург . 2003 Январь 196 (1): 18-31. [Медлайн].
Джонстон MJ, Фицджеральд JE, Bhangu A, Greaves NS, Prew CL, Fraser I.Амбулаторное лечение желчной колики: проспективное обсервационное исследование привычек назначения и эффективности обезболивания. Int J Surg . 2014. 12 (2): 169-76. [Медлайн].
Sanabria JR, Gallinger S, Croxford R, Strasberg SM. Факторы риска при переходе плановой лапароскопической холецистэктомии в открытую холецистэктомию. Дж. Ам Колл Сург . 1994 Декабрь 179 (6): 696-704. [Медлайн].
Fried GM, Barkun JS, Sigman HH, et al.Факторы, определяющие переход к лапаротомии у пациентов, перенесших лапароскопическую холецистэктомию. Am J Surg . 1994, январь, 167 (1): 35-9; обсуждение 39-41. [Медлайн].
Селмани Р., Караджозов А., Стефановска В. Конверсии при лапароскопической холецистэктомии при остром и хроническом холецистите. Приложения . 2013. 34 (2): 43-50. [Медлайн].
Chuang SH, Chen PH, Chang CM, Lin CS. Лапароскопическая холецистэктомия с одним разрезом и тремя разрезами при осложненном и неосложненном остром холецистите. Мир J Гастроэнтерол . 2013 21 ноября. 19 (43): 7743-50. [Медлайн]. [Полный текст].
Brodsky A, Matter I, Sabo E, Cohen A, Abrahamson J, Eldar S. Лапароскопическая холецистэктомия при остром холецистите: можно ли предсказать необходимость конверсии и вероятность осложнений? Перспективное исследование. Эндоскопическая хирургия . 2000 14 августа (8): 755-60. [Медлайн].
Gurusamy KS, Samraj K. Сравнение ранней и отсроченной лапароскопической холецистэктомии при остром холецистите. Кокрановская база данных Syst Rev . 18 октября 2006 г. CD005440. [Медлайн].
Стивенс К.А., Чи А., Лукас Л.С., Портер Дж. М., Уильямс, Мэриленд. Немедленная лапароскопическая холецистэктомия при остром холецистите: ждать не нужно. Am J Surg . 2006 декабрь 192 (6): 756-61. [Медлайн].
Gurusamy KS, Koti R, Fusai G, Davidson BR. Сравнение ранней и отсроченной лапароскопической холецистэктомии при неосложненной желчной колике. Кокрановская база данных Syst Rev .30 июня 2013 г., 6: CD007196. [Медлайн].
Zafar SN, Obirieze A, Adesibikan B, Cornwell EE 3rd, Fullum TM, Tran DD. Оптимальное время для ранней лапароскопической холецистэктомии при остром холецистите. JAMA Surg . 2015 Февраль 150 (2): 129-36. [Медлайн].
Gutt CN, Encke J, Koninger J и др. Острый холецистит: ранняя холецистэктомия по сравнению с отсроченной, многоцентровое рандомизированное исследование (исследование ACDC, NCT00447304). Энн Сург . 2013 сен.258 (3): 385-93. [Медлайн].
Dimou FM, Adhikari D, Mehta HB, Riall TS. Исходы у пожилых пациентов с холециститом III степени и установкой холецистостомической трубки: анализ предрасположенности. Дж. Ам Колл Сург . 2017 6 января [Medline].
Hatzidakis AA, Prassopoulos P, Petinarakis I, et al. Острый холецистит у пациентов из группы высокого риска: чрескожная холецистостомия в сравнении с консервативным лечением. евро Радиол . 2002 июл.12 (7): 1778-84. [Медлайн].
Свишер С.Г., Шмит П.Дж., Хант К.К. и др. Заболевание желчевыводящих путей при беременности. Am J Surg . 1994 декабрь 168 (6): 576-9; обсуждение 580-1. [Медлайн].
Gurusamy KS, Samraj K, Fusai G, Davidson BR. Сравнение ранней и отсроченной лапароскопической холецистэктомии при желчной колике. Кокрановская база данных Syst Rev . 8 октября 2008 г. CD007196. [Медлайн].
Hickman MS, Schwesinger WH, Page CP.Острый холецистит у диабетиков. Исследование результатов методом случай-контроль. Arch Surg . 1988 апр. 123 (4): 409-11. [Медлайн].
Adedeji OA, McAdam WA. Симптом Мерфи, острый холецистит и пожилые люди. J R Coll Surg Edinb . 1996 апр. 41 (2): 88-9. [Медлайн].
Морроу Диджей, Томпсон Дж, Уилсон SE. Острый холецистит у пожилых людей: неотложное хирургическое вмешательство. Arch Surg . 1978 Октябрь 113 (10): 1149-52. [Медлайн].
Loozen CS, van Ramshorst B, van Santvoort HC, Boerma D. Ранняя холецистэктомия при остром холецистите у пожилых людей: систематический обзор и метаанализ. Dig Surg . 2017 18 января [Medline].
Ambe PC, Papadakis M, Zirngibl H. Предложение по предоперационной клинической системе оценки острого холецистита. J Surg Res . 2016 Февраль 200 (2): 473-9. [Медлайн].
Ким СИ, Ю К.С.Эффективность предоперационной чрескожной холецистостомии в лечении острого холецистита в зависимости от степени тяжести. Korean J Intern Med . 2017 6 января [Medline].
Loftus TJ, Brakenridge SC, Dessaigne CG и др. Прием антибиотиков можно безопасно прекратить в течение одной недели после чрескожной холецистостомии. Мир J Surg . 2017 г. 3. 59 (2): 335-48. [Медлайн].
Радунович М., Лазович Р., Попович Н. и др. Осложнения лапароскопической холецистэктомии: наш опыт из ретроспективного анализа. Открытый доступ Maced J Med Sci . 2016 15 декабря. 4 (4): 641-6. [Медлайн].
Каковы симптомы и осложнения желчной колики?
Автор
Дуглас М. Хойман, доктор медицины, FACP, FACG, AGAF Заведующий гепатологическим отделением, Медицинский центр Департамента по делам ветеранов Хантера Холмса Макгуайра; Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский факультет Университета Содружества Вирджинии
Дуглас М. Хойман, доктор медицины, FACP, FACG, AGAF является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа врачей, Американская гастроэнтерологическая ассоциация
Раскрытие информации: Получены гранты / средства на исследования от Новартис для других; Получил грант / средства на исследования от Bayer для других целей; Получал грант / средства на исследования от Otsuka ни на что; Получил грант / средства на исследования от Bristol Myers Squibb для других целей; Не получал ни одного от Scynexis ни за что; Получил грант / средства на исследования от Salix для других; Получил грант / средства на исследования от MannKind для других.
Соавтор (ы)
Анастасиос Михас, доктор медицинских наук, FACP, FACG Профессор, факультет медицины, отделение гастроэнтерологии, Медицинский факультет Университета Содружества Вирджинии; Консультант, Больницы и клиники Университета Содружества Вирджинии; Руководитель клинических исследований GI, директор амбулаторной службы GI, заместитель директора отделения гепатологии, Медицинский центр по делам ветеранов Hunter Holmes McGuire
Анастасиос Михас, доктор медицинских наук, DMSc, FACP, FACG является членом следующих медицинских обществ: Американская ассоциация Исследование заболеваний печени, Американский колледж гастроэнтерологии, Американский колледж врачей, Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта, Sigma Xi, Южное общество клинических исследований, Американская федерация клинических исследований, Группа исследований в области гастроэнтерологии
Раскрытие: Ничего не разглашать .
Джефф Аллен, доктор медицины Доцент кафедры хирургии Университета Луисвилля
Раскрытие информации: раскрывать нечего.
Главный редактор
BS Ананд, доктор медицины Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии , Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта
Раскрытие: Ничего не разглашать.
Благодарности
Firass Abiad, MD Заведующий отделением общей и лапароскопической хирургии, Больница специализированного медицинского центра, Саудовская Аравия
Раскрытие: Ничего не раскрывать.
BS Ананд, MD Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
Раскрытие: Ничего не раскрывать.
Дэвид Эрик Бернштейн, доктор медицины Директор отделения гепатологии, Университетская больница Норт-Шор; Профессор клинической медицины, Медицинский колледж Альберта Эйнштейна
Дэвид Эрик Бернштейн, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
Раскрытие: Ничего не раскрывать.
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP Профессор неотложной медицины, профессор внутренней медицины, директор программы неотложной медицины, Медицинский центр Case, университетские больницы, Медицинский факультет Университета Кейс Вестерн Резерв
Барри Бреннер, доктор медицинских наук, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной медицины, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Медицинское общество Арканзаса, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук и Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Дэвид Ф. М. Браун, доктор медицины Доцент, Отделение неотложной медицины, Гарвардская медицинская школа; Заместитель председателя, Отделение неотложной медицины, Массачусетская больница общего профиля
Дэвид Ф.М. Браун, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Уильям К. Чианг, доктор медицины Доцент кафедры неотложной медицины Медицинской школы Нью-Йоркского университета; Начальник службы, отделение неотложной медицины, больничный центр Bellevue
Уильям К. Чианг, доктор медицины, является членом следующих медицинских обществ: Американской академии клинической токсикологии, Американского колледжа медицинской токсикологии и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Альфред Кушьери, MD, ChM, FRSE, FRCS , руководитель, профессор кафедры хирургии и молекулярной онкологии, Университет Данди, Великобритания
Раскрытие: Ничего не раскрывать.
Имад С. Дандан, доктор медицинских наук Хирург-консультант, отделение хирургии, отделение травм, мемориальная больница Скриппса
Имад С. Дандан, доктор медицины, является членом следующих медицинских обществ: Американской ассоциации хирургии травм, Американского колледжа хирургов, Американской медицинской ассоциации, Американского общества травматологии, Калифорнийской медицинской ассоциации и Общества интенсивной терапии
Раскрытие: Ничего не раскрывать.
Дэвид Гринвальд, доктор медицины Доцент клинической медицины, директор программы стипендий, Департамент медицины, Отделение гастроэнтерологии, Медицинский центр Монтефиоре, Медицинский колледж Альберта Эйнштейна
Дэвид Гринвальд, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж гастроэнтерологии, Американский колледж врачей, Американская гастроэнтерологическая ассоциация, Американское общество эндоскопии желудочно-кишечного тракта и Общество эндоскопии желудочно-кишечного тракта Нью-Йорка
Раскрытие: Ничего не раскрывать.
Юджин Хардин, доктор медицины, FAAEM, FACEP Бывший председатель и доцент кафедры неотложной медицины Медицинского и научного университета Чарльза Дрю; Бывший председатель отделения неотложной медицины, Медицинский центр Мартина Лютера Кинга / Дрю
Раскрытие: Ничего не раскрывать.
Faye Maryann Lee, MD Штатный врач, Отделение неотложной медицины, Нью-Йоркский университет / Больничный центр Bellevue
Фэй Мэриэнн Ли, доктор медицины, является членом следующих медицинских обществ: Phi Beta Kappa
Раскрытие: Ничего не раскрывать.
Салли Сантен, доктор медицины Программный директор, доцент кафедры неотложной медицины, Университет Вандербильта
Салли Сантен, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Assaad M Soweid, MD, FASGE, FACG является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американского колледжа врачей-Американского общества внутренней медицины, Американского гинекологического и акушерского общества и Американской медицинской ассоциации.
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Желчные камни и желчная колика | Информация для пациентов | JAMA
Желчная колика — боль, вызванная желчными камнями.
Желчный пузырь представляет собой мешочек размером с лайм, который находится под печенью и хранит желчь. Желчь — это темно-зеленая жидкость, состоящая из воды, солей желчных кислот и холестерина, которая помогает переваривать пищу и усваивать жиры и жирорастворимые питательные вещества и витамины. Печень постоянно вырабатывает желчь, которая затем накапливается в желчном пузыре и выделяется при приеме пищи. Иногда холестерин в желчи может откладываться и образовывать толстые кристаллы ( ил, ) или камни (, желчные камни, ). Возраст старше 40 лет, женщина, быстро теряющая или набирающая вес, повышенная масса тела или беременная — вот некоторые из факторов риска образования камней в желчном пузыре.У каждого пятого человека есть камни в желчном пузыре, но только одна треть пациентов с камнями в желчном пузыре когда-либо будет испытывать от них боль. Среди всех пациентов с желчными камнями только от 1% до 3% ежегодно имеют осложнения.
При приеме пищи желчный пузырь выдавливает желчь в тонкий кишечник, чтобы помочь переваривать жир. При этом желчные камни могут застрять в тонком протоке ( пузырный проток ), который соединяет желчный пузырь с основным желчным протоком ( общий желчный проток ) . Когда желчный пузырь сокращается, чтобы протолкнуть желчь через закупорку, это может вызвать боль, тошноту и рвоту. Это постоянная боль, которая ощущается в основном в верхней части живота, спине или правом плече. Если камень полностью застрял и не может быть протолкнут в тонкий кишечник, это может привести к инфекции желчного пузыря ( холецистит ), затруднению оттока желчи из общего желчного протока ( холедохолитиаз) или воспалению поджелудочной железы ( желчнокаменный панкреатит ).Тип осложнения зависит от того, где именно находится камень.
Диагноз ставится на основании медицинского осмотра, анализов крови и ультразвукового исследования брюшной полости. Иногда может потребоваться радионуклидное сканирование (так называемое сканирование HIDA ).
Поскольку у большинства людей с камнями в желчном пузыре симптомы отсутствуют, профилактические вмешательства не требуются. Лечение рекомендуется пациентам с симптомами желчной колики или одним из описанных выше осложнений.Хотя лекарство под названием урсодиол может предотвратить образование новых камней, оно неэффективно для лечения существующих камней. Единственное окончательное лечение желчных камней — это хирургическое удаление всего желчного пузыря, также известное как холецистэктомия . Извлечь отдельные камни, оставив желчный пузырь на месте, не получится, потому что тело будет продолжать производить больше камней. Поскольку у желчного пузыря нет другой функции, кроме хранения желчи, его удаление не имеет серьезных последствий — печень будет продолжать вырабатывать столько же желчи, сколько было до операции.У некоторых пациентов может развиться легкая диарея, которая обычно проходит со временем.
Желчная колика появляется через пару часов после еды и проходит через несколько часов. Сильная боль; сопровождается рвотой, лихорадкой, желтухой или потемнением мочи; или не проходит через несколько часов, или после приема обезболивающих, необходимо срочное медицинское обследование.
Идентификационный номер прямоугольного сечения
Раскрытие информации о конфликте интересов: Авторы заполнили и отправили ICMJE Форму раскрытия информации о потенциальном конфликте интересов, и ни о чем не сообщалось.
Источник: Festi D, Reggiani ML, Attili AF, et al. Естественная история желчнокаменной болезни: выжидательная тактика или активное лечение? результаты популяционного когортного исследования. J Gastroenterol Hepatol. 2010; 25 (4): 719-724.
emDOCs.net — Обучение неотложной медицине Мимики желчных колик: что нельзя пропустить — emDOCs.net
Автор: Кристен Уитворт, DO (врач-резидент, Lakeland Health) // Под редакцией: Alex Koyfman, MD (@EMHighAK, EM, лечащий врач, Юго-западный медицинский центр UT / Мемориальная больница Parkland) и Брит Лонг, MD (@long_brit )
Корпус
Женщина 43 лет, страдающая ожирением и диабетом, обратилась в отделение неотложной помощи с жалобами на боли в правом верхнем квадранте живота в течение последних двух часов.Боль началась примерно через 45 минут после обеда сегодня и связана с тошнотой и рвотой.
Жизненно важные органы: T 37,8C, HR 109, BP 132/68, RR 22, SpO2 93% на воздухе помещения.
Обследование примечательно тем, что женщина выглядит неудобно, держась за эпигастральную область от боли. Она слегка потогонная и мягкая при пальпации в правом подреберье. Вы подозреваете, что ее боль связана с камнями в желчном пузыре, и начинаете соответствующее обследование на холецистит, включая УЗИ.Через час ее отчет УЗИ возвращается без признаков желчнокаменной болезни или другой патологии желчного пузыря. Какой твой следующий шаг?
Фон
Холелитиаз — это термин, используемый для обозначения желчных камней в желчном пузыре. В США камни в желчном пузыре есть у 8% мужчин и 17% женщин. 1 Многие люди с камнями в желчном пузыре протекают бессимптомно, однако риск осложнений или развития симптомов составляет 1–4% в год. 2 Желчные камни классифицируются по составу: коричневые камни образуются из холестерина, а пигментированные камни образуются из билирубината кальция.Повышение концентрации этих компонентов в желчи приводит к кристаллизации и камнеобразованию. Нарушение моторики желчного пузыря также может играть роль в этом процессе. Факторы риска образования холестериновых камней включают пожилой возраст, женский пол, ожирение, бариатрическую хирургию и быструю потерю веса, равенство и семейную склонность. Пигментные камни чаще встречаются у пациентов с хроническим внутрисосудистым гемолизом (т. Е. Серповидноклеточной анемией, сфероцитозом). Пигментные камни также могут быть результатом инфекции.
Холелитиаз является причиной многих болезненных процессов. Желчная колика — это термин, используемый для описания боли, вызванной желчными камнями, вызывающей препятствие оттоку желчи. Эта боль проходит, когда камень перемещается, устраняя препятствие. Термин «колики» вводит в заблуждение, так как боль обычно постоянная и непостоянная. Пациенты обычно жалуются на боль в правом подреберье или в эпигастрии, которая может отдавать в плечо. Сопутствующие симптомы включают тошноту и рвоту. Обычно эта боль возникает после жирной пищи, однако боль может возникать и после еды.
У пациентов, поступающих в отделение неотложной помощи с желчной коликой, важно исключить осложнения, связанные с желчнокаменной болезнью, включая непроходимость и инфекцию. Пациенты с лихорадкой, желтухой или перитонеальными признаками при осмотре указывают на более серьезный процесс. Лабораторные анализы при желчной колике должны быть относительно нормальными. Лейкоцитоз должен вызывать опасения по поводу инфекции, в то время как повышение уровня печеночных ферментов или билирубина указывает на обструкцию желчных путей. Ультразвук является предпочтительным методом визуализации при оценке патологии желчных путей из-за его удобства, низкой стоимости, отсутствия радиационного облучения, чувствительности для визуализации желчных камней и способности выявить болезненность желчного пузыря.Утолщение стенки желчного пузыря, перихоле-кистозная жидкость и расширение общего желчного протока должны отсутствовать при чистой желчной колике. Если эти отклонения присутствуют, необходимо дальнейшее исследование, чтобы исключить инфекцию или непроходимость. Рентген не имеет большого значения при оценке желчной колики, так как камни не будут визуализированы. Камни в желчном пузыре становятся непрозрачными, только если содержание кальция превышает 4% по весу. 3
Лечение желчной колики в отделении неотложной помощи включает контроль симптомов с помощью противорвотных и обезболивающих.Симптомы пациента должны исчезнуть в течение первых нескольких часов лечения в отделении неотложной помощи. Боль, продолжающаяся более нескольких часов, свидетельствует о более тяжелом течении болезни и требует дальнейшего исследования. После выписки из отделения неотложной помощи пациентов следует направить к хирургу общего профиля для обсуждения окончательного лечения с холецистэктомией.
При обследовании пациента на предмет патологии желчевыводящих путей врачи неотложной помощи должны учитывать другие имитации. Существует несколько имитаторов желчной колики, включая острый коронарный синдром, пневмонию, тромбоэмболию легочной артерии, острый гепатит, перфорацию кишечника, абсцесс печени, правосторонний дивертикулит, мезентериальную ишемию, катастрофу аорты, тромбоз воротной вены и синдром Фитц-Хью-Кертиса.Определить причину боли пациента может быть сложно, поскольку боль в животе может иметь компоненты висцеральной и теменной боли, а также относиться к ней. Висцеральная боль возникает из-за растяжения немиелинизированных волокон, иннервирующих стенки или капсулы органов, и следует сегментарному распределению, связанному с эмбриологическим происхождением органа. Обычно это средняя линия, вторичная по отношению к двусторонней иннервации. Эта боль обычно описывается как спазматическая или ноющая. Раздражение париетальной брюшины вызывает париетальную боль, которая локализуется в соответствующем дерматоме, расположенном на поверхности пораженного органа.Упомянутая боль — это боль, ощущаемая в месте, удаленном от источника. Образцы отраженной боли вторичны по отношению к эмбриологическому развитию. Отмеченная боль обычно располагается на той же стороне, что и пораженный орган.
При рассмотрении наиболее вероятной причины симптомов пациента важно помнить, что одни болезненные процессы более заметны у пожилых людей, тогда как другие более вероятны у молодых пациентов. Холецистит является наиболее частым хирургическим заболеванием у пожилых пациентов с болями в животе. 5 Более молодые пациенты с большей вероятностью будут иметь аппендицит. При сужении дифференциала полезно учитывать факторы риска пациента, которые повышают вероятность того или иного заболевания. Также очень важно учитывать факторы риска атипичных представлений. Такие факторы, как пожилой возраст и сахарный диабет, могут маскировать боль пациента или вызывать менее тяжелое проявление. Когнитивные нарушения у пожилых людей могут препятствовать сбору анамнеза и делать физический осмотр менее точным.Однако в этой пожилой группе врачам еще более важно правильно определить причину симптомов пациента при поступлении, потому что для пациентов старше 80 лет уровень смертности удваивается, если их диагноз неверен на момент госпитализации. 6
Холецистит
Холецистит — это воспаление желчного пузыря, обычно вызванное непроходимым камнем. Когда камень препятствует оттоку желчи, желчный пузырь расширяется, что приводит к воспалению, а иногда и к инфекции.Гангренозный холецистит — подвид холецистита, при котором наблюдается некроз стенки желчного пузыря. Эмфизематозный холецистит — это инфекция желчного пузыря газообразующими организмами и повышенная смертность. Боль, связанная с холециститом, похожа на желчную колику. Пациенты обычно жалуются на боли в правом подреберье или в эпигастральной области живота с тошнотой и рвотой. Боль, возникающая при осмотре при пальпации правого подреберья, может быть более сильной, чем при желчной колике, и может быть оценена осторожность и отскок.Симптомы Мерфи при физикальном осмотре чувствительны на 65% и на 87% специфичны для холецистита. 7 Желтуха обычно отсутствует; однако лихорадка может присутствовать в одной трети случаев. 7 Лейкоцитоз может быть полезен при оценке холецистита. Количество лейкоцитов> 10 000 / мм 3 имеет чувствительность 63% и специфичность 57% для холецистита, с отношением правдоподобия 1,5 и отрицательным отношением правдоподобия 0,6. 7 Ферменты печени при холецистите обычно нормальны.
Ультразвук — это предпочтительный метод визуализации при холецистите с чувствительностью 81% и специфичностью 83%. 8 Основные результаты включают наличие камней в желчном пузыре и признака Мерфи. Наличие обоих результатов имеет положительную прогностическую ценность 92% для холецистита, в то время как отсутствие обоих результатов имеет отрицательную прогностическую ценность 95%. 9 При ультразвуковом исследовании перихоле-кистозная жидкость и утолщение стенки желчного пузыря неспецифичны и могут быть результатом других состояний.Хотя УЗИ является предпочтительным методом визуализации, иногда оно ограничивается из-за плохой визуализации желчных путей, обусловленной габитусом тела пациента и соблюдением режима обследования. Компьютерная томография (КТ) имеет более низкую чувствительность и специфичность для холецистита, однако может выявить осложнения, включая эмфизематозный холецистит, гангренозный холецистит или перфорацию желчного пузыря. В случаях, когда у пациента неоднозначное УЗИ, но есть высокое подозрение на холецистит, может быть проведена холесцинтиграфия или МРТ.Холесцинтиграфия гепатобилиарной иминодиуксусной кислоты с технецием-99m, более известная как сканирование HIDA, имеет 96% чувствительность и 90% специфичность для холецистита. 8 Использование сканирования HIDA в отделении неотложной помощи ограничено, так как эти исследования занимают часы. Магнитно-резонансная холангиопанкреатография (MRCP) имеет такую же чувствительность и специфичность для холецистита, как и ультразвуковая визуализация; кроме того, это полезно, когда невозможно получить адекватные изображения. 8
Лечение острого холецистита — ранняя холецистэктомия.Жидкая реанимация, противорвотные средства и обезболивание являются ключевыми факторами лечения в отделении неотложной помощи. Варианты покрытия антибиотиками включают цефалоспорины второго и третьего поколения, карбапенемы, комбинации ингибиторов β-лактам / β-лактамаз или комбинации метронидазола и фторхинолона. В последнее время ведутся дискуссии о полезности антибиотиков при раннем / легком холецистите.
Холедохолитиаз
Холедохолитиаз — это камень в желчном пузыре в общем желчном протоке, обычно вызывающий его непроходимость.Эта боль похожа на боль при желчной колике и холецистите. Желтуха при осмотре должна вызывать подозрение на непроходимость. Ключевыми лабораторными аномалиями, которые дифференцируют холедохолитиаз, являются повышенные уровни ферментов печени, включая билирубин, аланинаминотрансферазу, аспартатаминотрансферазу, щелочную фосфатазу и γ-глутамилтранспептидазу. Хотя камни обычно не визуализируются на УЗИ или КТ, сочетание холелитиаза и расширенного общего желчного протока предполагает холедохолитиаз. Общий желчный проток должен быть менее 4 мм в диаметре у пациентов 40 лет и младше.После 40 лет прибавляется один миллиметр на каждые десять лет. Для тех пациентов с неоднозначными исследованиями или у которых диагноз не полностью определен, MRCP может быть рассмотрен для лучшей визуализации желчного дерева. Извлечение камня с помощью ERCP — лучший метод лечения. Если есть признаки восходящей инфекции, следует срочно связаться с гастроэнтерологом для выполнения этой процедуры.
Холангит
Холангит — это инфекция желчевыводящих путей.Обычно он возникает вторично по отношению к холедохолитиазу, но также может быть ятрогенным после ERCP или идиопатическим. Триада Шарко описывает классические проявления холангита: лихорадку, боль в правом верхнем квадранте живота и желтуху. Все три критерия присутствуют чуть более чем в половине случаев. 11 Добавление измененного психического статуса и шока составляет пентаду Рейнольдса , хотя все пять присутствуют менее 10% времени. Восходящий холангит имеет высокую смертность и требует агрессивного лечения с немедленным введением антибиотиков широкого спектра действия, жидкостной реанимации и ERCP.Чрескожный дренаж — это вариант лечения для пациентов, которые слишком больны, чтобы подвергаться хирургическому вмешательству.
Панкреатит
Панкреатит — это воспаление поджелудочной железы, которое может проявляться спектром заболеваний от местного воспаления до полиорганной дисфункции. В то время как 80% случаев разрешаются с помощью симптоматического лечения, тяжелые случаи панкреатита могут привести к опасным для жизни осложнениям в виде некроза поджелудочной железы и дисфункции органов, что приводит к 30% летальности. 12,13 Желчные камни и алкоголь являются наиболее частыми причинами панкреатита в США.Панкреатит также может возникать вторично на фоне гипертриглицеридемии, травм живота, ятрогенных причин, таких как ERCP, и некоторых фармацевтических препаратов. Наиболее частыми классами препаратов, вызывающих панкреатит, являются антиретровирусные препараты, химиотерапевтические препараты и иммунодепрессанты.
Панкреатит классически проявляется как сильная боль в эпигастрии, отдающая в спину. Обычно это связано с тошнотой и рвотой, а симптомы ухудшаются при пероральном приеме. Пациенты обычно чувствуют себя неуютно из-за болезненности при пальпации в эпигастральной области.Также могут присутствовать тахикардия, гипотензия, тахипноэ и потоотделение. Два результата физического осмотра, которые указывают на тяжелое заболевание, — это признак Каллена (голубоватое изменение цвета вокруг пупка) и признак Грея Тернера (красновато-коричневое изменение цвета по бокам). Это оба поздних диагноза некротического или геморрагического панкреатита.
Для формального диагноза необходимы два из трех следующих клинических критериев: 1. Клиническая картина, соответствующая панкреатиту. 2. Уровень липазы превышает верхний предел нормы.3. Результаты визуализации соответствуют воспалению поджелудочной железы. Существуют дебаты относительно точного повышения липазы, необходимого для постановки диагноза. В некоторых руководствах указано, что пороговое значение в три раза превышает верхний предел нормы, в то время как другие утверждают, что любое повышение липазы является диагностическим. Однако важно помнить, что у пациентов с хроническим панкреатитом может не хватать резерва поджелудочной железы для повышения уровня липазы на фоне воспаления.
Лабораторные исследования помогают оценить тяжесть заболевания.Важно оценить функцию почек, а также уровень электролитов, глюкозы, лейкоцитов и гемоглобина / гематокрита. Ферменты печени полезны, если причина панкреатита неизвестна, поскольку их повышение может указывать на камни в желчном пузыре. Уровень АЛТ> 150 Ед / л в первые 48 часов имеет 85% положительную прогностическую ценность для желчнокаменного панкреатита. 14 Визуализация не показана пациентам с неосложненным заболеванием. Однако это может быть полезно, если этиология панкреатита неизвестна или есть опасения по поводу осложнений.При подозрении на билиарный панкреатит следует провести УЗИ брюшной полости для выявления желчнокаменной болезни. Пациентам с сопутствующими респираторными жалобами следует сделать рентгенограмму грудной клетки, чтобы оценить плевральный выпот или инфильтраты, поскольку это указывает на тяжелое заболевание. Если диагноз панкреатита вызывает сомнения, компьютерная томография с внутривенным контрастированием полезна для оценки воспаления поджелудочной железы, скоплений окружающей жидкости или псевдокисты поджелудочной железы.
Лечение панкреатита в значительной степени поддерживает лечение симптомов.Пациентам следует сделать NPO и получать противорвотные средства внутривенно по мере необходимости. Опиоиды внутривенно часто необходимы для купирования боли. Было показано, что внутривенная инфузионная терапия снижает заболеваемость и смертность от панкреатита. 15 Пациенты склонны к потере жидкости из-за рвоты, третьего промежутка, повышенной незаметной потери и уменьшения перорального приема. Традиционно считалось, что пациенты должны получать агрессивную внутривенную гидратацию жидкости 250-500 мл раствора кристаллоидов в час в течение первых 12-24 часов. 16 Более поздние руководства Международной ассоциации панкреатологов и Американской ассоциации панкреатологов рекомендуют общее количество 2,500–4000 мл в первые 24 часа госпитализации, что ближе к 250 мл / час. 17 Более постепенный и менее агрессивный подход может помочь избежать перегрузки объемом и связанных с этим осложнений, включая отек легких и синдром брюшной полости. Показатели жизнедеятельности и диурез могут помочь в проведении реанимации.
Общий уровень смертности от острого панкреатита составляет 1%, однако при тяжелом заболевании уровень смертности достигает 30%. 18,19 Существует множество систем оценки, помогающих классифицировать степень тяжести, хотя для большинства требуются данные, полученные через 48 часов после начала, и они не полезны для использования в отделении неотложной помощи. Некоторые исследования показали, что наличие ССВО при поступлении, которое сохраняется в течение первых 48 часов, является признаком тяжелого заболевания. 20,21 Следует рассматривать возможность госпитализации пациентов с панкреатитом в следующих случаях: первый эпизод, необходимость в внутривенном введении лекарств, неспособность переносить пероральный прием, стойкие отклонения от нормы жизненно важных функций и признаки органной недостаточности.Пациенты также должны быть госпитализированы, если их панкреатит имеет билиарное происхождение, поскольку им необходимо хирургическое обследование для будущей холецистэктомии или ERCP, если есть доказательства обструкции.
Острый гепатит
Гепатит — это воспаление печени, которое может быть вызвано инфекцией, токсинами или нарушением обмена веществ. Наиболее частыми причинами являются вирусы и токсины, такие как алкоголь и парацетамол. Социальный анамнез является ключевым при подозрении на гепатит. Недавние поездки за пределы США являются фактором риска гепатита А.Гепатит B следует рассматривать у пациентов, вступающих в незащищенный половой акт. Потребители внутривенных наркотиков подвержены риску заражения гепатитом С. Другие потенциальные токсины включают антибиотики, статины, лечебные травы и диетические вещества. Также важно иметь в виду Amanita phalloides, «гриб смертельной шапки». Пациенты часто жалуются на боль RUQ, связанную с тошнотой и рвотой. При осмотре могут присутствовать лихорадка, желтуха и / или гепатомегалия. Билирубин, как прямой, так и непрямой, помогает определить, является ли причина желтухи внутрисосудистой или печеночной.Повышение LFT указывает на повреждение гепатоцитов. Соотношение AST: ALT <1 указывает на вирусную или токсическую причину повреждения, в то время как AST: ALT> 2 связано с алкогольным гепатитом. Другие полезные лаборатории включают PT / INR, альбумин и аммиак для оценки функции печени. Обследование должно включать в себя вирусные исследования, а также определение уровня парацетамола. За исключением назначения N-ацетилцистеина при токсичности парацетамола, лечение гепатита в основном является поддерживающим с избеганием гепатотоксических агентов. При подозрении на какие-либо токсины следует уведомить Центр по борьбе с отравлениями.
Абсцесс печени
Абсцессы печени могут иметь гнойный или амебный характер. Они оба похожи, хотя и по-разному обращаются. Пиогенные абсцессы вызываются как анаэробными, так и аэробными бактериями. Наиболее часто выделяемые возбудители гнойного абсцесса — это кишечная палочка, клебсиелла, псевдомонас и энтерококк. 22 Пациенты обычно жалуются на боль в правом подреберье, высокую температуру, озноб, тошноту и рвоту. Пиогенные абсцессы имеют более острое проявление.При физикальном осмотре отмечается болезненность при пальпации в области RUQ, гепатомегалия, лихорадка и / или желтуха. Эти пациенты обычно выглядят больными. Обследование важно при лейкоцитозе, гипербилирубинемии, повышенном уровне ЩФ и повышении уровня аминотрансферазы. В отделении неотложной помощи и УЗИ, и компьютерная томография могут использоваться для оценки абсцесса печени, который проявляется в виде больших кистозных масс в живой паренхиме, обычно в правой верхней доле. Лечение гнойного абсцесса начинается со стабилизации состояния пациента в отделении неотложной помощи до поступления в стационар.Антибиотики широкого спектра действия с тройным покрытием следует начинать с аминогликозида или цефалоспорина 3-го поколения -го поколения для защиты от грамотрицательных бактерий, метронидазола или клиндамицина для анаэробного действия и ампициллина для лечения стрептококков. Окончательное лечение — дренирование абсцесса, обычно чрескожно.
Амебные абсцессы — наиболее частое внекишечное осложнение амебиаза. Амебная инфекция передается фекально-оральным путем и чаще встречается у путешественников, проявляясь в виде кишечного заболевания.Entamoeba histolytica вызывает инвазивное заболевание. E. histolytica проникает в слизистую кишечника и идет по воротной вене к печени. Амебный абсцесс проявляется так же, как гнойный абсцесс, хотя пациенты могут сообщать о диарее в анамнезе за несколько недель до этого. Обследование аналогично гнойному абсцессу. Идентификация простейшего возбудителя в кале помогает отличить амебный абсцесс от гнойного. Микроскопия стула, антигенное тестирование стула, а также иммуноферментный анализ (ИФА) могут использоваться для обнаружения микроорганизмов.Эти тесты могут быть малоэффективными, и история болезни является ключом к диагностике. Лечение включает метронидазол 750 мг перорально / внутривенно в течение 7-10 дней с последующим лечением внутрипросветных кист паромомицином 25-35 мг / кг / день, разделенным на 3 приема в течение 5-10 дней. Пациенты с легкой формой заболевания и адекватным последующим наблюдением могут лечиться амбулаторно. Чрескожный дренаж требуется только в трудно поддающихся лечению или сложных случаях.
Перфорация кишечника
Следует рассмотреть возможность перфорации чаши у пациентов с внезапно возникающей болью в верхней части живота.Самая частая причина — язвенная болезнь. Язва разрушается через стенку кишечника или желудка, позволяя содержимому желудка и воздуху попадать в брюшную полость. Передняя стенка двенадцатиперстной кишки — наиболее частая локализация. Существует множество других причин перфорации кишечника, которые необходимо учитывать, в том числе ятрогенные, вызванные недавней операцией или эндоскопией, тупая травма живота и сильная рвота. Еще более редкие причины включают инородное тело, новообразования, прием агрессивных веществ и лекарств.Перфорация также может произойти в областях постоянного раздражения, например, на конце назогастрального зонда. Типичное проявление — внезапное начало сильной боли в животе в месте перфорации с последующей генерализованной постоянной болью в животе по мере распространения разлитого содержимого. У пациентов может быть более хроническое заболевание в ситуациях, когда образовалась фистула и содержимое теперь начинает просачиваться в брюшную полость. При обследовании брюшной полости часто наблюдаются перитонеальные признаки.
Рентген грудной клетки и брюшной полости в вертикальном положении должен быть получен для оценки свободного воздуха под диафрагмой.Рентген имеет чувствительность 50-70% к свободному воздуху. 24 Если рентген не дает результатов и есть серьезные подозрения на перфорацию кишечника, необходимо выполнить компьютерную томографию брюшной полости и таза. КТ не только повышает чувствительность пневмоперитонеума, но также помогает определить источник перфорации. Следует проконсультироваться по общей хирургии в отделении неотложной помощи. Пациенту следует сделать NPO и начать лечение антибиотиками широкого спектра действия вместе с внутривенной инфузионной инфузией.
ACS
Острый коронарный синдром (ОКС) — это широкий спектр заболеваний, от нестабильной стенокардии до острого инфаркта миокарда.Пациентам с классической презентацией «слон сидит у меня на груди» трудно не заметить ACS. Именно у пациента возникают атипичные симптомы, которые затрудняют диагностику ОКС. Пациенты с такими симптомами, как боль в эпигастрии, тошнота и рвота, могут легко направить врача по пути исследования желчевыводящих путей. Атипичное проявление ОКС чаще встречается у пожилых пациентов, диабетиков и женщин. Важно учитывать все факторы риска для пациентов с ОКС, включая возраст> 65 лет, известное заболевание коронарной артерии, семейный анамнез ишемической болезни сердца, гипертонию, диабет, гиперлипидемию и историю употребления табака.Пациенты с ОКС могут пройти обычный медицинский осмотр, что еще больше затрудняет постановку диагноза. Пациенты с потоотделением, тахикардией, гипотонией, JVD, отеком легких или новым шумом должны поднять ACS выше по дифференциалу. При обследовании пациентов с атипичными симптомами следует руководствоваться подозрением. Если у пациента есть факторы риска ОКС или неясный диагноз, необходимо получить электрокардиограмму (ЭКГ) и тропонин вместе с другими лабораториями и назначить визуализацию для исследования желчных путей.Если окончание обследования по поводу патологии желчевыводящих путей ничем не примечательно, следует рассмотреть возможность расширения обследования, включив в него серийные тропонины и ЭКГ. Ни один врач не хочет диагностировать ИМпST с помощью ЭКГ после отрицательного результата исследования желчных путей.
Пневмония правой нижней доли
Пневмония — это инфекция альвеол легких, которая может быть вызвана бактериями, вирусами и грибами. При оценке боли в правом верхнем квадранте важно учитывать правую нижнедолевую пневмонию в дифференциале, особенно если боль носит плевритный характер.Плевритная боль в груди присутствует у 39-49% больных пневмонией. 26 Сопутствующие симптомы включают кашель, жар, слабость и утомляемость. Физический осмотр может выявить снижение или ненормальные звуки дыхания в правой нижней части легкого, тахипноэ, лихорадку или низкий уровень SpO2. Рентген грудной клетки должен выявить инфильтрат или уплотнение в правой нижней доле. Анализ крови показан только при подозрении на сепсис или тяжелое заболевание. Распоряжение и лечение антибиотиками зависят от тяжести инфекции и предполагаемого возбудителя.Существует множество шкал стратификации риска, которые могут помочь в принятии клинических решений, включая CURB-65 и индекс тяжести пневмонии.
Аппендицит
К сожалению, не все случаи аппендицита присутствуют в учебной моде. Подпеченочный отросток — это редкий анатомический вариант, встречающийся у 0,08% пациентов с аппендицитом. 27 Воспаление подпеченочного отростка не имеет классической картины и остается диагностической проблемой. Диагностика требует высокого уровня подозрительности.Если вы не учитываете это, вы не можете диагностировать это.
Дивертикулит правосторонний
Дивертикулы — это небольшие грыжи через слизистые и подслизистые слои стенки толстой кишки. Их присутствие увеличивается с возрастом: одно исследование показало, что 70% людей страдают дивертикулезом к 85 годам, 30% к 60 годам и 5% к 40 годам. 28 В основном они расположены вдоль нисходящей и сигмовидная кишка; однако правосторонний дивертикулез встречается у 2-5% населения. 29 Дивертикулит возникает, когда дивертикулы воспаляются. Осложнения включают абсцесс, перфорацию и образование свищей. Правосторонний дивертикулит следует учитывать при дифференциации пациентов с болью от RUQ и лихорадкой. Они могут жаловаться на изменения в работе кишечника с запором или диареей. Также могут присутствовать тошнота, рвота и анорексия. Физический осмотр может варьироваться от легкой болезненности до пальпации, защиты и ригидности, соответствующих перитониту.Часто присутствует лейкоцитоз. Для стабильных пациентов с известным дивертикулитом и подобными проявлениями в прошлом визуализация не показана. Если у пациента в анамнезе не было дивертикулита или есть опасения по поводу осложнения, связанного с дивертикулитом, необходимо получить диагностическое изображение. КТ брюшной полости / таза с внутривенным и пероральным контрастированием чувствительна на 97% и почти на 100% специфична для дивертикулита. 30 Однако более новая технология с внутривенным контрастированием обеспечивает аналогичную чувствительность и специфичность.Лечение основано на наличии осложнений. Неосложненные пациенты, которые выглядят хорошо, могут лечиться пероральными антибиотиками в амбулаторных условиях с тщательным наблюдением. Пациенты с болезненным состоянием или с сопутствующими медицинскими заболеваниями нуждаются в приеме антибиотиков внутривенно. Пациентам с такими осложнениями, как абсцесс, перфорация или образование свищей, следует проконсультироваться в общей хирургии вместе с приемом и внутривенным введением антибиотиков.
Ишемия брыжейки
Ишемия брыжейки — редкое заболевание, встречающееся в 0.1% госпитализаций. 31 Это диагностическая проблема, поскольку она имитирует другую патологию и требует высокого уровня подозрительности со стороны поставщиков. К сожалению, даже при быстрой диагностике смертность от него составляет 60-80%. 32 Это происходит из-за недостаточного кровоснабжения тонкой или правой толстой кишки и редко поражает левую часть толстой кишки, вторично по отношению к усиленному коллатеральному кровотоку. Причины брыжеечной ишемии включают окклюзию верхней брыжеечной артерии (SMA) тромбом или эмболом, тромб брыжеечной вены или состояние низкого кровотока через SMA, вторичное по отношению к вазоспазму.
Визуализация часто зависит от причины ишемии. Боль часто плохо локализована и возникает остро при окклюзии СМА. Симптомы тромба брыжеечных вен могут быть более постепенными и прогрессировать в течение нескольких дней до того, как пациент обратится за медицинской помощью. Многие из этих пациентов в анамнезе уже имели эмболию или тромботический случай. Неокклюзионная мезентериальная ишемия обычно обнаруживается у пациентов, которые уже находятся в критическом состоянии вследствие состояния низкого кровотока через СМА (например, сепсиса).Пациенты часто испытывают боль, непропорциональную осмотру. Хотя пациент может корчиться от боли, его живот часто мягкий при пальпации. Перитонит не проявляется до тех пор, пока ишемия не перерастет в инфаркт. Первоначальная лабораторная работа в отделении неотложной помощи очень неспецифична. Молочная кислота играет ключевую роль в исследовании, поскольку чувствительность приближается к 100%, хотя она может быть нормальной в течение первых нескольких часов. 33 КТ-ангиография является предпочтительным методом визуализации в отделении неотложной помощи.
Лечение направлено на восстановление брыжеечного кровотока, предотвращение дальнейшего образования тромбов и предотвращение спазма сосудов.Пациентам следует стабилизировать гемодинамику и начать лечение антибиотиками широкого спектра действия. Следует проконсультироваться с общей или сосудистой хирургией. Независимо от причины ишемического события, пациентам с инфарктом кишечника или перфорацией требуется экстренная лапаротомия.
Острый тромбоз воротной вены
Тромбоз воротной вены (ПВТ) — это развитие тромба в воротной вене, включая правую и левую внутрипеченочные ветви. Тромб может распространяться даже на верхнюю брыжеечную вену или селезеночную вену.PVT обычно вызывается наследственными или приобретенными состояниями гиперкоагуляции (например, истинная полицитемия, лейденская мутация фактора 5, гепатоцеллюлярная СА). Другие причины включают застой в печени из-за цирроза и инфекции. PVT может проявляться остро или хронически с осложнениями. Острый ПВТ обычно проявляется сильной болью в животе, вызванной RUQ, тошнотой и / или лихорадкой. При осмотре могут присутствовать асцит, гепатомегалия или спленомегалия. Ферменты печени обычно в норме или минимально повышены, если нет основного заболевания печени.Визуализация первой линии — это УЗИ с дуплексным допплером. Нет кровотока через воротную вену в ПВТ. КТ с внутривенным контрастированием и МРТ / МРА могут помочь в диагностике. Ранняя диагностика и лечение являются ключом к предотвращению распространения тромба и таких осложнений, как ишемия кишечника. Варианты лечения включают антикоагулянтную терапию, тромболизис и тромбэктомию. Систематический обзор 2011 года показал, что ранняя антикоагуляция привела к полной реканализации воротной вены у 38,3% пациентов. 34 Было обнаружено, что тромболизис связан со значительными осложнениями почти у 60% пациентов. 34 Также важно лечить основную этиологию, ответственную за образование тромба.
Синдром Фитц-Хью-Кертиса
Перигепатит, также известный как синдром Фитц-Хью-Кертиса, представляет собой воспаление капсулы печени и поверхности брюшины RUQ, которое возникает как осложнение воспалительного заболевания органов малого таза (PID). Это происходит примерно у 4% пациентов с ВЗОМТ от легкой до умеренной степени. 36 Пациенты обычно жалуются на боль RUQ, часто с плевритным компонентом. Их боль в RUQ может отвлекать от диагноза ВЗОМТ, поэтому важен подробный сексуальный анамнез. Физикальный осмотр может выявить болезненность RUQ, желтуху и / или лихорадку в дополнение к результатам осмотра органов малого таза, согласующимся с ВЗОМТ. Гонорея и хламидиоз — наиболее частая причина; однако инфекция может быть полимикробной с аэробной и анаэробной вагинальной флорой. Обследование должно включать тестирование на гонорею и хламидиоз, а также на другие ЗППП (т.е. сифилис, трихомонады, ВИЧ) и беременность. LFT обычно нормальны. Диагноз ставится на основании анамнеза и результатов клинического обследования. Визуализация не показана, если диагноз не ставится под сомнение. Если у пациента асимметричные результаты тазового осмотра, необходимо провести УЗИ органов малого таза, чтобы исключить тубо-яичниковый абсцесс. Лечение синдрома Фитц-Хью-Кертиса направлено на лечение основной инфекции антибиотиками. Пациенты с легкой формой заболевания и адекватным последующим наблюдением могут лечиться пероральными антибиотиками в амбулаторных условиях.Пациенты с более тяжелым течением заболевания, неадекватным последующим наблюдением или сомнительным соблюдением режима лечения должны быть госпитализированы для лечения антибиотиками внутривенно или перорально.
AAA
Аневризмы брюшной аорты (ААА) могут проявляться по-разному. Классическая триада: боль в животе / спине, пульсирующая масса живота и гипотензия присутствует только у 1/3 пациентов. 37 Пациенты могут жаловаться на боль в боку, спину или боль в животе. Это может быть связано с тошнотой и рвотой, из-за чего ААА легко не заметить при диагностике.Факторами риска AAA являются возраст> 60 лет, мужской пол, гипертония в анамнезе и курение в анамнезе. Также важно учитывать этот диагноз у пациентов с заболеванием соединительной ткани. Физический осмотр может выявить, а может и не выявить пульсирующую массу. Чувствительность увеличивается вместе с размером аневризмы. При пальпации чувствительность 29% для диаметра аорты 3,0–3,9 см, 50% для 4–4,9 см и 76% для > 5 см. 37 Пациенты с AAA могут иметь шок с тахикардией и гипотонией или иметь стабильные жизненно важные функции, особенно если имеется забрюшинная гематома.Экхимоз бока при осмотре — признак забрюшинного кровоизлияния.
Ультразвук — идеальный инструмент для скрининга AAA, так как его можно проводить у постели больного с чувствительностью 90%. 38 Аорта <3 см в диаметре исключает этот диагноз. УЗИ также позволяет оценить жидкость в брюшной полости, но ограниченный доступ для забрюшинного кровоизлияния. Это также может быть ограничено кишечными газами и ожирением. КТ с внутривенным контрастированием позволяет лучше визуализировать аневризму; однако это может быть выполнено только у стабильных пациентов.Пациентам с AAA требуется неотложная хирургическая консультация. Не откладывайте консультацию по поводу визуализации. Возникает симптоматическая аневризма любого размера. Целью лечения ЭД является стабилизация до операции. Введите и сравните несколько единиц крови и рассмотрите протокол массового переливания. Если у пациента гипотензия, переливайте до целевого систолического артериального давления 90 до окончательного лечения или хирургической коррекции.
Легочная эмболия
Легочная эмболия (PE) в базилярном сегменте правого легкого может указывать на боль в правом плече, имитирующую желчную колику.Важно включить этот диагноз в дифференциал при оценке пациента на предмет боли RUQ. Учитывайте факторы риска тромбоэмболии у пациента (т.е. состояние гиперкоагуляции, иммобилизация, недавняя операция, беременность, использование оральных контрацептивов, злокачественные новообразования). Физический осмотр может выявить тахикардию, тахипноэ, снижение SpO2 и даже лихорадку. Обязательно проверьте обе нижние конечности на предмет отека, припухлости или несоответствия в размерах. Обследование на ПЭ начинается с определения, относится ли пациент к группе высокого или низкого риска.Есть несколько алгоритмов, которые следуют этому решению, и их следует использовать при разработке RUQ, если есть какие-либо подозрения на PE.
Пиелонефрит
Пиелонефрит — это инфекция верхних мочевых путей, проявляющаяся болью в боку и / или болезненностью реберно-позвоночного угла. Сопутствующие симптомы могут включать жар, озноб, тошноту и рвоту. Правосторонний пиелонефрит может проявляться так же, как желчная колика, особенно если пациент плохо знает историю болезни или испытывает трудности с локализацией боли.Пациенты могут поддерживать или не поддерживать симптомы мочеиспускания. Если есть какие-либо опасения по поводу пиелонефрита, в обследование следует включить анализ мочи. Визуализация не показана здоровым пациентам женского пола с острым пиелонефритом. Визуализация должна быть рассмотрена у мужчин, пожилых людей, диабетиков, неврологических заболеваний в анамнезе, структурных аномалий мочевыделительной системы и тех, кто страдает острыми заболеваниями. УЗИ почек может показать признаки обструкции (например, гидронефроз, гидроуретер) или паренхиматозных аномалий, таких как абсцесс.КТ следует выполнить, если есть опасения по поводу камня мочеточника или эмфизематозного пиелонефрита. Стабильные пациенты, которые способны переносить пероральный прием и проходят адекватное наблюдение, могут быть выписаны с пероральным приемом антибиотиков на 10-14 дней. Фторхинолоны — это препараты первой линии; однако при выборе антибиотика учитывайте вашу местную резистентность к антибиотикам. Пациенты с нестабильным состоянием, беременными, с ослабленным иммунитетом, непереносимостью перорального перорального введения, с аномалиями мочевыводящих путей, инфицированными мочевыми камнями или имеющими значительные сопутствующие заболевания должны быть госпитализированы для внутривенного введения антибиотиков.
Take Home Points
-Трудно отличить холелитиаз от острого холецистита только по анамнезу и только по физическим данным. Используйте УЗИ !
— Вспомните ультразвуковое исследование, показывающее желчных камней с положительным «сонографическим» признаком Мерфи. часто бывает достаточно, чтобы поставить диагноз острого холецистита.
— Чем старше пациент, тем шире дифференциал. . КТ может быть более полезной для некоторых пациентов.
-Не забывайте липазу !
— Бойтесь лихорадки ! Рассмотрим острый холецистит или холангит, но не забывайте об внутрибрюшном абсцессе или правосторонней пневмонии.
Ссылки / Дополнительная литература
- Everhart JE, Khare M, Hill M, Maurer KR: Распространенность и этнические различия в заболеваниях желчного пузыря в Соединенных Штатах. Гастроэнтерология 117: 632, 1999.
- Portincasa P, Moschetta A, Palasciano G: Холестериновая желчнокаменная болезнь. Ланцет 368: 230, 2006.
- Ояма Л. Скорой помощи Розена . 8-е изд. Эльзевир; 2014: Глава 90 Заболевания печени и желчевыводящих путей.
- https://commons.wikimedia.org/wiki/File:Gallstones.PNG
- Tintinalli J, Stapczynski J, Ma O, Cline D, Yealy D., Meckler G. Tintinalli’s Emergency Medicine . 8-е изд. [Нью-Йорк]: McGraw-Hill Education; 2016: Глава 71: Острая боль в животе.
- van Geloven AA, Biesheuvel TH, Luise JS et al.: Госпитализация пациентов старше 80 лет с острыми заболеваниями органов брюшной полости. Eur J Surg 166: 866, 2000.
- Троубридж Р.Л., Рутковски Н.К., Шояния К.Г.: У этого пациента острый холецистит? JAMA 289: 80, 2003
- Kiewiet JJS, Leeuwenburgh MMN, Bipat S, Bossuyt PMM et al .: систематический обзор и метаанализ диагностической эффективности изображений при остром холецистите. Радиология 264: 708, 2012.
- Ralls PW, Colletti PM, Lapin SA и др.: Сонография в реальном времени при подозрении на острый холецистит. Проспективная оценка первичных и вторичных признаков. Радиология 155: 767, 1985.
- https://commons.wikimedia.org/wiki/File:Ultrasound_Scan_ND_0112101745_1032460.png
- Wada K, Takada T, Kawarada Y et al .: Диагностические критерии и оценка степени тяжести острого холангита: Токийские руководящие принципы. J Хирургия гепатобилиарной поджелудочной железы 14: 52, 2007.
- Сингх В.К., Боллен Т.Л., Ву БУ и др.: Оценка степени тяжести интерстициального панкреатита. Клинический гастроэнтерол Hepatol 9: 1098, 2011.
- Петров М.С., Шанбхаг С., Чакраборти М., Филипс А.Р., Виндзор Дж.А.: Органная недостаточность и инфекция панкреонекроза как детерминанты смертности у пациентов с острым панкреатитом. Гастроэнтерология 139: 813, 2010.
- Moolla Z, Anderson F, Thomson SR: Использование амилазы и аланинтрансаминазы для прогнозирования острого желчнокаменного панкреатита у населения с высокой распространенностью ВИЧ. World J Surg 37: 156, 2013.
- Wall I, Badalov N, Baradarian R, Iswara K, Li JJ, Tenner S: Снижение заболеваемости и смертности у пациентов с острым панкреатитом, связанное с агрессивной внутривенной гидратацией. Поджелудочная железа 40: 547, 2011.
- Tenner S, Baillie J, DeWitt J, Vege S. Руководство Американского колледжа гастроэнтерологии: ведение острого панкреатита. Американский журнал гастроэнтерологии . 2013; 108 (9): 1400-1415. DOI: 10.1038 / ajg.2013.218.
- Рекомендации IAP / APA по лечению острого панкреатита, основанные на фактических данных. Панкреатология . 2013; 13 (4): e1-e15. DOI: 10.1016 / j.pan.2013.07.063.
- Peery AF, Dellon ES, Lund J: Бремя желудочно-кишечных заболеваний в Соединенных Штатах: обновление 2012 года. Гастроэнтерология 143: 1179, 2012.
- Талукдар Р., Клеменс М., Веге СС: Умеренно тяжелый острый панкреатит: проспективное подтверждение этой новой подгруппы острого панкреатита. Поджелудочная железа 41: 306, 2012.
- Mofidi R, Duff MD, Wigmore SJ, Madhavan KK, Garden OJ, Parks RW: Связь между ранней системной воспалительной реакцией, тяжестью полиорганной дисфункции и смертью при остром панкреатите. Br J Surg 93: 738, 2006.
- Папахристоу Г.И., Муддана В., Ядав Д. и др.: Сравнение показателей BISAP, Ranson’s, APACHE-II и CTSI в прогнозировании органной недостаточности, осложнений и смертности при остром панкреатите. Am J Gastroenterol 105: 435, 2010.
- Lederman ER и Crum NF. Пиогенный абсцесс печени с акцентом на Klebsiella pneumoniae в качестве основного возбудителя: развивающееся заболевание с уникальными клиническими характеристиками. Am J Gastroenterol 2005; 100: стр. 322-331.
- https://commons.wikimedia.org/wiki/File:Leberabszess_-_CT_axial_PV.jpg
- Фурукава А., Сакода М., Ямасаки М. и др. Перфорация желудочно-кишечного тракта: КТ-диагностика наличия, локализации и причины. Визуализация брюшной полости . 2005; 30 (5): 524-534. DOI: 10.1007 / s00261-004-0289-х. https://commons.wikimedia.org/wiki/File:FreeairXray.png
- https://commons.wikimedia.org/wiki/File:FreeairXray.png
- Fine MJ, Stone RA, Singer DE, et al.Процессы и результаты оказания помощи пациентам с внебольничной пневмонией: результаты когортного исследования группы исследования исходов у пациентов с пневмонией (PORT). Arch Intern Med 159: 970, 1999.
- Паланивелу С., Рангараджан М., Джон С.Дж. и др. Лапароскопическая аппендэктомия при аппендиците в необычных ситуациях: преимущества индивидуального подхода. Singapore Med J 2007; 2013: 737–40.
- Hughes LE: Патологоанатомическое исследование дивертикулярной болезни толстой кишки. Кишечник 10: 336, 1969.
- Miura S, Kodaira S, Shatari T. и др .: Последние тенденции дивертикулеза правой толстой кишки в Японии: ретроспективный обзор в региональной больнице. Dis Colon Rectum 43: 1383, 2000.
- Jacobs DO: Дивертикулит. N Engl J Med 357: 2057, 2007.
- Klein HM, Lensing R, Klosterhalfen B, Töns C и Günther RW: Диагностическая визуализация инфаркта брыжейки. Радиология 1995; 197: С. 79-82.
- Oldenburg WA, Lau LL, Rodenberg TJ, Edmonds HJ и Burger CD: Острая брыжеечная ишемия: клинический обзор.Arch Intern Med 2004; 164: стр. 1054-1062
- Lange H и Jäckel R: Полезность концентрации лактата в плазме при диагностике острых заболеваний брюшной полости. Eur J Surg 1994; 160: стр. 381-384
- TC, Гарсеа Г., Меткалф М. и др.: Управление острым нецирротическим и доброкачественным тромбозом воротной вены: систематический обзор.