Антибиотики широкого спектра действия для детей и взрослых: список
Антибиотики широкого спектра действия по праву считаются универсальными препаратами, поскольку какая бы инфекция ни скрывалась в организме, они обязательно нанесут по ней разрушительный удар. Применяют их при различных патологиях органов и систем человека, причиной которых стала бактериальная инфекция одного или нескольких видов.
Антибиотики широкого спектра действия при инфекции могут быть назначены в следующих случаях:
- Если нет возможности в краткие сроки определить возбудителя болезни, и лечение назначается эмпирически. Т.е. на основании жалоб пациента устанавливается предварительный диагноз и ему назначается антимикробный препарат, который должен будет сдерживать инфекцию до того момента, когда будет выявлен истинный возбудитель.
Кстати, это обычная практика в большинстве медучреждений, особенно когда речь заходит об амбулаторном лечении. Даже при условии наличия хорошо оборудованных лабораторий.
Оправдать такой подход к антибиотикотерапии можно, если речь идет о тяжелых инфекциях, характеризующихся быстрым течением и распространением процесса на другие органы, и о патологиях, имеющих большое распространение, возбудители которых хорошо известны.
- Если бактерии, вызывающие болезнь, являются антибиотикорезистентными к препаратам с узким спектром действия.
- В случае выявления нестандартной суперинфекции, для которой характерно наличие сразу нескольких типов бактериальных возбудителей.
- В целях профилактики развития инфекционных патологий после проведения хирургических операций или зачистки раневых поверхностей.
Решение о назначении того или иного препарата из определенной группы антибиотиков широкого спектра действия врач принимает самостоятельно, исходя из ситуации и эффективности ранее назначенного лечения.
Антибиотики широкого спектра действия при различных заболеваниях
Удивительной особенностью антибиотиков широкого спектра действия является отсутствие необходимости изобретать множество таких препаратов для лечения различных болезней. Один и тот же антибиотик может применяться и для лечения дыхательной системы, и в терапии мочеполовых инфекций. Показания к применению отмечены в инструкции к препаратам, и врачи-специалисты имеют возможность с ними ознакомиться и использовать эти сведения в своей работе.
Один и тот же антибиотик может применяться и для лечения дыхательной системы, и в терапии мочеполовых инфекций. Показания к применению отмечены в инструкции к препаратам, и врачи-специалисты имеют возможность с ними ознакомиться и использовать эти сведения в своей работе.
Рассмотрим применение разных групп активных антибиотиков в терапии самых популярных патологий.
Антибиотики широкого спектра действия при инфекции мочеполовой системы. ИМПП и ИМВП – наиболее часто встречающиеся диагнозы в практической деятельности уролога. Их лечение никак не обходится без применения эффективных антибиотиков, которые в идеале должны полностью уничтожить возбудителей инфекции, не нанеся большого вреда организму человека.
Препараты для лечения мочеполовой системы должны выводиться почками и быть эффективными в отношении любых бактерий, которые могут вызвать данные патологии. Применение нескольких лекарств – это удар прежде всего про ЖКТ (при перроральном приеме), печени и почкам. Избежать этого позволяют антибиотики широкого спектра действия, ведь при правильном подборе лекарств можно обойтись одним единственным препаратом.
Избежать этого позволяют антибиотики широкого спектра действия, ведь при правильном подборе лекарств можно обойтись одним единственным препаратом.
Инфекции мочеполовой системы могут вызывать различные виды бактерий, но самыми популярными считаются стрептококки, стафилококки и кишечная палочка, а при госпитальной инфекции – уреоплазма и хламидии. Именно они должны являться целью назначаемого антибиотика.
Этому требованию соответствуют несколько групп препаратов:
- Бета-лактамы
- Пенициллины (в частности аминопенициллины и комбинированные антибиотики широкого спектра действия пенициллинового ряда, которые защищены от разрушительного действия бета-лактамаз путем включения в состав препарата ингибиторов этого фермента).
- Цефалоспорины 3 и 4 поколения с расширенным спектром действия. 3 поколение препаратов является эффективными средствами при пиелонефритах, а 4 поколение – незаменимые средства при сложных устойчивых инфекциях.
- Аминогликозиды .
 Они также применяются при патологиях мочевых путей, однако в связи с негативным влиянием на почки их применение оправдано лишь в условиях стационара.
Они также применяются при патологиях мочевых путей, однако в связи с негативным влиянием на почки их применение оправдано лишь в условиях стационара. - Макролиды применяются лишь в связи с такой патологией как негонококковый уретрит при обнаружении атипичной микрофлоры (например, хламидий).
- Тоже самое можно сказать и о тетрациклинах.
- Карбапенемы. Они часто являются препаратами выбора при пиелонефрите (обычно назначают имипинем или его аналоги).
- Фторхинолоны показательны своей способностью накапливаться в тканях, включая и мочеполовые органы (мочевой пузырь, почки, предстательная железа и т.д.). А благодаря способности подавлять большинство штаммов устойчивых к другим антибиотикам бактерий, они нашли довольно широкое применение в урологии.
В частности при цистите, одной из самых распространенных патологий мочеполовой системы, применимы следующие антибиотики широкого спектра действия:
- Препараты пенициллинового ряда нового поколения, актуальные в отношении различных возбудителей болезни (кишечной палочки, анаэробных микробов, трихомонад, хламидий, микоплазмы, уреоплазмы и т.
 д.), включая защищенные пенициллины («Аугментин», «Амоксиклав» и др.).
д.), включая защищенные пенициллины («Аугментин», «Амоксиклав» и др.). - Антибиотики цефалоспоринового ряда, резистентные к устойчивым штаммам бактериальной инфекции («Цефтриаксон», «Цефотаксим» в виде инъекций, «Цефураксим» для перрорального приема и др.).
- Макролиды («Азитромицин» и его аналоги для перрорального приема). Показателен опыт их применения в терапии мочеполовых инфекций у женщин с непереносимостью пенициллинов, поскольку макролиды обладают меньшей токсичностью.
- Фторхинолоны («Ципрофлоксацин», «Нолицин» и др.). Их достоинством является малая кратность приема и эффективность в отношении штаммов, нечувствительных к бета-лактамам и макролидам. Хороший эффект препараты показывают при лечении острого цистита, возбудителем которого является синегнойная палочка.
- Дополнительно могут быть назначены такие препараты широкого спектра действия, как «Монурал», «Левомицетин», «Фурадонин» и др. лекарства по усмотрению врача.
Говоря о цистите мы подразумевали воспалительный процесс в мочевом пузыре, но не менее редко патологией считается и воспаление почек (нефрит). Несмотря на то, что понятие нефрит является сборным и подразумевает несколько видов патологий почек, самой популярной из которых считается пиелонефрит, подходы к лечению данных заболеваний в плане применения антибиотиков имеют много общих точек соприкосновения.
Несмотря на то, что понятие нефрит является сборным и подразумевает несколько видов патологий почек, самой популярной из которых считается пиелонефрит, подходы к лечению данных заболеваний в плане применения антибиотиков имеют много общих точек соприкосновения.
Антибиотики при воспалении почек используются преимущественно широкого спектра действия, поскольку у данной патологии известно огромное количество возбудителей, которые могут действовать как в одиночку (представители одной группы), так и коллективно (представители нескольких групп и штаммов бактерий).
При назначении эффективных препаратов на первый план выходят представители пенициллинового ряда («Амоксициллин», «Амоксиклав» и др.), эффективные для борьбы с энтерококками и кишечной палочкой. Такие препараты могут быть назначены даже для лечения пиелонефрита при беременности.
Как вариант при неосложненном течении нефритов могут быть назначены макролиды («Сумамед», «Вильпрофен» и др.), эффективные как в случае грамотрицательного возбудителя, так и грамположительного.
Цефалоспорины («Ципролет», «Цефалексин», «Супракс» и др.) назначают при большой вероятности развития гнойных воспалений. При тяжелом течении болезни и развитии осложнений предпочтение отдают аминогликозидам («Гентамицин», «Нетилмицин» и др.), а при сильных болях – фторхинолонам («Левофлоксацин», «Нолицин» и др.).
Лечение воспалительных патологий почек всегда является комплексным и многокомпонентным. Антибиотики могут назначаться как перрорально, так и в виде инъекций, что часто практикуется при тяжелых формах заболеваний почек.
Многие заболевания половой системы имеют неприятное свойство передаваться во время занятия сексом. Таким образом, это становится проблемой обеих полов. Лечить подобные инфекционные заболевания нужно только с использованием эффективных антибиотиков, и чем раньше, тем лучше. Поэтому в случае, если при заболеваниях, передающихся половым путем (ЗППП), не удается сразу выявить возбудителя, предпочтение отдается антибиотикам широкого спектра действия.
Венерические заболевания, требующие применения антибиотиков, могут быть разными (сифилис, гонорея, урогенитальный хламидиоз, болезнь Рейтера с неопознанным возбудителем, венерические лимфогранулематоз и гранулема), и подход к их лечению АМП может также отличаться.
При сифилисе предпочтение отдается антибиотикам пенициллинового ряда, которые в данном случае считаются более эффективными. Лечение гонореи также лучше начинать с этих антибиотиков, однако в случае непереносимости их можно без сомнений заменить другими антибиотиками широкого спектра действия.
При урогенитальном хламидиозе и болезни Рейтера используют в основном АМП тетрациклинового ряда («Тетрациклин» и «Доксициклин»), макролиды («Эритромицин», «Азитромицин» и др.) и фторхинолоны (обычно «Ципрофлоксацин»).
При венерическом лимфогранулематозе применяют преимущественно препараты тетрациклинового («Диксициклин», «Метациклин» и др.), а при гранулеме – пенициллинового ряда. В опследнем случае иногда назначают препараты и других групп (обычно при непереносимости пенициллинов), например, «Левомицетин», «Эритромицин», «Тетрациклин» и др.
Среди инфекций, передающихся половым путем, хочется отметить баланопостит. И хотя данную патологию в народе принято считать сугубо мужской, ведь она заключается в воспалении головки и некоторой части мужского полового члена, она может передаваться половым путем и женщинам.
Антибиотики широкого спектра действия при баланопостите назначают лишь в запущенной стадии болезни и только тогда, когда не удается точно определить возбудителя или таковых несколько. При гангренозной, гнойно-язвенной и флегмонозной форме патологии антибиотики применяют в основном в инъекционной форме. При грибковом возбудителе болезни АМП не применяются.
Еще одно частой патологией здоровья, напоминающей о себе в осенне-зимний период, считается простуда. Такого диагноза, конечно же нет, обычно речь идет о респираторных заболеваниях, которые в медицинской карточке значатся как ОРЗ или ОРВИ. В последнем случаев возбудителем является вирус, который лечится не АМП, а противовирусными имунномодулирующими средствами.
Антибиотики широкого спектра действия при простуде назначаются лишь в том случае, если ослабление иммунитета под воздействием вируса провоцирует пробуждение в организме бактериальных инфекций спустя 3-5 дней от появления первых симптомов болезни. В этом случае приходится уже лечит осложнения простуды, такие как бронхит, трахеит, пневмония и др.
ОРЗ, в свою очередь, при неэффективности лечения может легко перейти в ангину, лечение которой также проводится с применением антимикробных препаратов.
При ангине бактериальной природы антибиотик широкого спектра действия, который в первую очередь назначит врач, будет из ряда пенициллинов, эффективных в отношении большинства возбудителей данной патологии. Самыми популярными препаратами этого плана являются «Амоксил», «Флемоксин», «Ампициллин», «Аугментин» и т.д.
Если у пациента аллергия на пенициллины, заменить их можно макролидами («Эритромицин», «Кларитромицин», «Азитромицин» и др.). При патологии, протекающей с осложнениями, предпочтительными окажутся антибиотики цефалоспоринового ряда («Цефтриаксон», «Цефабол и др. ).
).
Кратко рассмотрим, какие же антибиотики целесообразно применять для лечения бронхита и пневмонии. При бронхите с большим числом всевозможных возбудителей врачи предпочитают назначать антибиотики широкого спектра действия следующих групп:
- Аминопенициллины («Амоксициллин», «Аугментин», «Амоксиклав» и др.).
- Макролиды («Азитромицин», «Суммамед», «Макропен» и др.).
- Фторхинолоны («Офлоксацин», «Левофлоксацин» и др.). Назначают при отсутствии проблем с работой ЖКТ.
- Цефалоспорины («Цефтриаксон», «Цефазолин» и др.), устойчивые к штаммам, разрушающим пенициллины.
При пневмонии врачи назначают те же группы антибиотиков широкого спектра действия, однако предпочтение отдается:
- макролидам («Азитромицин», «Кларитромицин», «Спирамицин и др.)
- фторхинолонам («Левофлоксацин», «Ципрофлоксацин» и др.).
Назначение АМП широкого спектра действия в этом случае обусловлено большой продолжительностью ожидания результатов анализов на определение возбудителя. А ведь пневмония сопровождается сильным повышением температуры и другими тяжелыми симптомами, быстрое снятие которых зависит лишь от эффективности антибиотика.
А ведь пневмония сопровождается сильным повышением температуры и другими тяжелыми симптомами, быстрое снятие которых зависит лишь от эффективности антибиотика.
Еще одним частым осложнением ОРЗ и ангины является отит (воспаление среднего уха). Протекает заболевание болезненно и возбудителя выявить удается не всегда, поэтому при отите врачи предпочитают в назначениях использовать антибиотики широкого спектра действия. Обычно это препараты пенициллинового («Амоксициллин». «Аугментин» и др.) и цефалоспоринового («Цефроксим», «Цефтриаксон» и др.) ряда, которые могут быть назначены как перрорально, так и в виде инъекций. Кроме этого часто назначают спиртовой раствор «Левомицетин», который применяется для закапывания в ухо.
Применяются антибиотики широкого спектра действия и для лечения некоторых желудочно-кишечных патологий. Начнем с того, что кишечные инфекции являются довольно частым явлением, встречающимся как среди взрослых пациентов, так и среди детей. Их возбудители проникают в организм посредством немытых рук, продуктов питания, воды. Неприятные симптомы кишечных инфекций являются результатом отравления организма ядом (энтеротоксин), выделяемым бактериями.
Неприятные симптомы кишечных инфекций являются результатом отравления организма ядом (энтеротоксин), выделяемым бактериями.
Дизентерия, сальмонеллез, холера, эшерихиоз, лямблиоз, брюшной тиф, пищевое отравление стафилококком – все эти инфекционные патологии лечатся при помощи антибиотиков. Возбудителями этих патологий могут стать более 40 разновидностей патогенных микроорганизмов, на выявление которых нужно время, в течение которого токсическая инфекция может распространяться, вызывая различные осложнения. Именно поэтому препаратами выбора при кишечных инфекциях являются антибиотики, активные в отношении множества бактерий.
Кишечный антибиотик широкого спектра действия призван предупредить развитие болезни и интоксикацию организма, уничтожив полностью любого возбудителя патологического процесса в кишечнике.
С этой задачей лучше всего справляются цефалоспорины нового поколения («Клафоран», «Цефабол», «Роцесим и др.) и фторхинолоны («Ципрофлоксацин», «Нормакс», «Ципролет» и др. ). Причем препараты используют как в таблетированной форме, так и виде инъекций.
). Причем препараты используют как в таблетированной форме, так и виде инъекций.
Аминогликозиды при кишечных инфекциях применяют после уточнения диагноза. Тоже самое можно сказать про антибиотики пенициллинового («Ампициллин») и тетрациклинового («Доксал», «Тетрадокс» и др.) ряда.
Для лечения лямблиоза используют еще один препарат широкого спектра действия из группы антипротозойных антибиотиков «Метронидазол».
Всем известно, что такие распространенные патологии ЖКТ, как гастрит и язва желудка очень часто бывают вызваны бактерией Хеликобактер пилори. Для лечения таких патологий бактериального характера, несмотря на то, что возбудитель известен, применяют все те же антибиотики широкого спектра действия.
Желудочные антибиотики широкого спектра действия – это все те же «Амоксициллин». «Кларитромицин», «Метронидазол», «Эритромицин» и др., которые для эррадикации бактериальной инфекции используют в различных схемах лечения. Иногда используется одновременно 2 антибиотика, а в иных случаях отдается предпочтение трехкомпонентной схеме.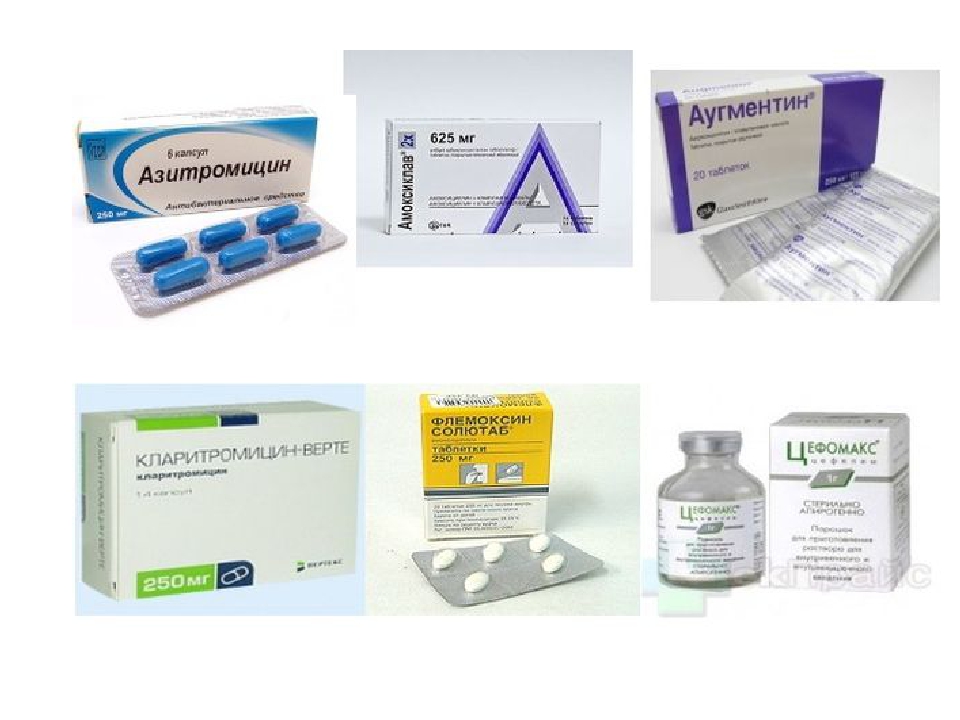
Заболевания простаты – это бич мужского населения планеты. При этом у 1/3 пациентов обнаруживается простатит бактериальной природы, требующий специального антибактериального лечения.
При бактериальном простатите врачи могут применять любые антибиотики широкого спектра действия, которые позволяют быстро справиться с любой инфекцией.
Распишем их по убыванию частоты назначения при данной патологии:
- Фторхинолоны («Офлоксацин», «Ципрофлоксацин» и др.)
- Тетрациклины нового поколения («Доксициклин» и др.)
- Пенициллины, начиная с 3 поколения («Амоксициллин», «Амоксиклав» и др.)
- Цефалоспорины нового поколения («Цефтриаксон», «Цефуроксим» и др.)
- Макролиды («Азитромицин», «Вильпрафен», «Джозамицин» и др).
Применяются антибиотики широкого спектра действия и в гинекологии. Они являются универсальным лекарством при любом воспалительном процессе, возникшем во внутренних половых органах женщины. При этом их назначение зачастую проводится еще до получения результатов мазков на микрофлору.
Самыми распространенными по назначениям гинекологов являются «Ампициллин», «Эритромицин», «Стрептомицин» и другие препараты из разных групп антибиотиков, обладающих активностью в отношении многочисленных видов бактериальной инфекции. При тяжелых патологиях предпочтение отдают препарату «Амоксиклав» и представителям цефалоспоринов. Иногда назначают комбинированные препараты широкого спектра действия, такие как «Гинекит» (азитромицин+секнидазол+флуконазол), которые способны победить и бактериальную, и грибковую инфекции.
Антибиотики широкого спектра действия снискали большую популярность и для борьбы с инфекционными возбудителями при некоторых кожных заболеваниях (пузырчатка новорожденных, красная волчанка, рожа, красный лишай, склеродермия и др.). Преимущество в этом случае остается за пенициллинами. Препаратами выбора в большинстве случаев становятся: «Оксациллин»,«Ампициллин», «Ампиокс».
Также при кожных заболеваниях широкое применение отмечается у АМП в виде мазей. Антибиотикосодержащие мази позволяют воздействовать на возбудителя извне, что снижает тосксические эффекты для организма пациента (Тетрациклиновая, Эритромициновая, синтомициновая и многие другие мази, содержащие антибиотик).
Антибиотикосодержащие мази позволяют воздействовать на возбудителя извне, что снижает тосксические эффекты для организма пациента (Тетрациклиновая, Эритромициновая, синтомициновая и многие другие мази, содержащие антибиотик).
Применяются антибиотики широкого спектра действия и при таких патологиях кожи, которые связаны с ее термическим или механическим повреждением (при ранах и ожогах). Лечение небольших ран обычно не требует применения серьезных АМП, однако с появлением в ране гноя применение антибиотиков становится обязательным.
В первые дни лечения гнойных ран назначают преимущественно антибиотики широкого спектра действия (пенициллины, цефалоспорины и другие виды АМП). Препараты применяют как в таблетках и уколах, так и в виде растворов для обработки ран. На второй стадии лечения показано также применение антибактериальных гелей и мазей.
При ожогах целью антибиотикотерапии является профилактика и предупреждение распространения гнойной инфекции, свойственной таким ранам. Средой для размножения разных микроорганизмов становятся некротизированные ткани на месте тяжелого ожога. При легких ожогах антибиотики обычно не используются.
Средой для размножения разных микроорганизмов становятся некротизированные ткани на месте тяжелого ожога. При легких ожогах антибиотики обычно не используются.
Для подавления микробной инвазии при ожогах 3 Б и 4 степени применяются антибиотики широкого спектра действия (защищенные и полусинтетические пенициллины, цефалоспорины 3 поколения, аминогликозиды и фторхинолоны). Если процесс затрагивает костные структуры назначают «Линкомицин». Системные препараты чаще всего вводятся внутримышечно или внутривенно. Местная антибактериальная терапия подбирается в зависимости от характера раневого процесса.
Хирургическое вмешательство также подразумевает нарушение целостности кожи и подлежащих тканей. Несмотря на то, что операции проводятся строго в асептических условиях, избежать риска развития послеоперационных гнойных осложнений удается не всегда. Для предупреждения и лечения таких осложнений после операции как раз и применяют антибиотики широкого спектра действия.
Препараты, применяемые в послеоперационный период, подбираются врачом индивидуально. На первом месте стоят цефалоспорины («Цефтриаксон». «Цефазолин» и др.) и аминогликозиды («Амикацин» и др.). Затем идут защищенные пенициллины (например, «Амоксиклав») и карбапенемы («Маропенем» и др.).
На первом месте стоят цефалоспорины («Цефтриаксон». «Цефазолин» и др.) и аминогликозиды («Амикацин» и др.). Затем идут защищенные пенициллины (например, «Амоксиклав») и карбапенемы («Маропенем» и др.).
Свое применение антибиотики широкого спектра действия нашли и в стоматологии. Бактерии, находящиеся в ротовой полости, сквозь ранки на слизистой и повреждения зубной эмали могут попадать внутрь тканей челюстной области. Такие воспалительные процессы (особенно острые), происходящие в области головы, считаются очень опасными и требуют немедленного лечения, включая антибиотикотерапию. Выявление возбудителя в этом случае проводится не всегда. А значит препаратами выбора остаются антибиотики широкого спектра действия: защищенные пенициллины (чаще всего «Аугментин») и фторхинолоны («Пефлоксацин» и его аналоги, «Цифран» и др.). Применяются также макролиды (например, «Суммамед») и «Линкомицин».
[10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21]
когда они эффективны и бесполезны
Некоторые глотают антибиотики при малейшем насморке, другие категорически отказываются принимать их даже при жестокой пневмонии, считая их жутко вредными. И тот и другой подход абсолютно неверен.
И тот и другой подход абсолютно неверен.
Антибиотики действительно помогают справиться со многими тяжелыми инфекциями, но только в том случае, если принимать их правильно.
Чтобы понимать, в каком случае препарат подействует, а в каком окажется абсолютно бесполезным и даже вредным, надо представлять себе, как работает антибиотик в организме человека.
Антибиотик – что это за лекарство?
Уже в самом названии этой группы препаратов заключен основной принцип их действия: анти – против; биотик – жизнь.
Антибиотики – вещества природного происхождения, которые обладают свойством уничтожать другие живые микроорганизмы или препятствовать их размножению. В природе антибиотики вырабатываются некоторыми микроорганизмами как продукты их жизнедеятельности.
В фармакологии используют антибиотики:
- природные – выращивают микроорганизмы на питательных средах;
- полусинтетические – добавляют к природным другие вещества для улучшения их свойств;
- синтетические – получают полностью химическим синтезом.

Строго говоря, последние относят не к антибиотикам, а к антимикробным препаратам, но в быту мы тоже называем их антибиотиками.
Как работают антибиотики?
Если говорить простым языком, то действуют антибиотики двумя путями.
- Уничтожают микроорганизмы, в этом случае они называются бактерицидными. Как правило, они разрушают стенку бактерии, которая ее защищает. И бактерия погибает.
- Не дают микроорганизмам расти и размножаться. Это так называемые бактериостатические антибиотики. Они действуют на оболочку, через которую микроорганизм получает питание и выводит продукты обмена, – цитоплазматическую мембрану. В результате нарушается обмен веществ бактерии и она перестает развиваться. Еще одно действие бактериостатических антибиотиков направлено на подавление синтеза белка в бактерии. Результат тот же – клетка как бы замирает.
На что действуют и не действуют антибиотики
В основном инфекции вызываются бактериями, вирусами и грибами. Антибиотики действуют на разные виды бактерий и на грибы. Антибиотики не работают против вирусов.
Антибиотики действуют на разные виды бактерий и на грибы. Антибиотики не работают против вирусов.
Чтобы понять, почему антибиотики бессильны против вирусных инфекций, надо представлять себе, что такое бактерия и вирус.
Бактерия – одноклеточный микроорганизм, то есть клетка, обитающая в организме – на коже и слизистых. Болезнетворные бактерии могут проникать в плазму крови человека (бактериемия). Антибиотик проникает в бактерию-клетку и производит свое разрушительное действие.
Вирус намного меньше бактерии, его даже не увидишь в обычный микроскоп, только в электронный. Он представляет собой ДНК или РНК (нуклеиновые кислоты, несущие генетическую информацию), заключенную в оболочку из белка. Существовать вирус способен исключительно в чужой клетке. Проникая в нее и встраиваясь в ее геном, он начинает размножаться, вызывая болезнь.
Когда антибиотики могут помочь?
Антибиотики назначают при бактериальных инфекциях различных органов и систем:
- дыхательной – бронхиты, пневмония;
- мочевыделительной – цистит, пиелонефрит;
- пищеварительной – язвенная болезнь, гастрит;
- нервной – энцефалит, менингит;
- лор-органов – ангины, отит, синусит;
- кожи – фурункулы.
Специальные антибиотики работают против грибковых инфекций, туберкулеза, сифилиса.
При заболеваниях, вызванных вирусами, антибиотики назначают, если к вирусной присоединяется бактериальная инфекция.
Когда антибиотики оказываются бессильны?
- Антибиотики не помогут в случае вирусных заболеваний: гриппа, ОРВИ, детских инфекций (корь, свинка, краснуха и пр.), ВИЧ и пр.
- Антибиотик может не подействовать, если он выбран неправильно. Так, есть антибиотики широкого и узкого спектра действия. Первые работают против различных патогенных микроорганизмов, вторые действуют направленно только на определенные группы бактерий.
Так, например, препараты пенициллина будут эффективны против грамположительных бактерий, но не помогут при туберкулезе или инфекции, вызванной грамотрицательными бактериями. - Конкретный антибиотик может оказаться бесполезным, если патогенный микроорганизм обладает к нему резистентностью, то есть устойчивостью.
Такая устойчивость возникает под действием мутаций бактерий в результате постоянного приема препарата. Бактерии – живые организмы, и им свойственно приспосабливаться к изменяющимся условиям. Это свойство и вызывает резистентность к определенному антибиотику. Более того, бактерии могут передавать такую устойчивость своим следующим поколениям, и тогда препарат перестает работать против определенной бактериальной инфекции. - Антибиотик не поможет, если принимать его неправильно.
Во-первых, такие препараты принимаются курсом – 3, 5, 7 дней, иногда больше. Нельзя самовольно сокращать курс, прекращать прием, если вы почувствовали себя лучше. Иначе болезнь возвратится, более того, к этому препарату разовьется резистентность.
Во-вторых, пить антибиотики нужно через строго определенные промежутки времени. Если прием назначен один раз в день, то в один и тот же час; если два раза – через 12 часов, если три раза – через 8. Требование это вызвано тем, что антибиотик в организме работает конкретный период времени и когда действие одной таблетки заканчивается, надо принять следующую, чтобы процесс не прерывался.
Антибиотики – мощное средство против многих тяжелых инфекций. Но чтобы они работали, принимать их надо, если пропишет врач, и придерживаясь четкой схемы. Иначе они не только не помогут, но и нанесут вред.
инструкция по применению, названия и список препаратов
О том, что такое антибиотики, знают сегодня даже дети. Однако понятие о препаратах широкого спектра действия порой ставит в тупик взрослых, вызывая множество вопросов. Поговорим о применении антибиотиков внутримышечно и узнаем, какие из них применяются при бронхите, ангине и пневмонии.
При бронхите
Лишь антибиотики могут поспособствовать излечению от бронхита, любые остальные средства только облегчают состояние пациента. Многие люди, которые отметили у себя первую симптоматику рассматриваемой патологии, начинают терапию бронхита с помощью прополиса, соды, чеснока и других народных средств и обычных таблеток от кашля, но это в корне неверно. Лишь антибактериальные лекарства могут избавить непосредственно от воспалений и патогенных организмов (бронхит отличается инфекционной этиологией), а все остальные методики лечения и средства только облегчат состояние. Это совсем не значит, что нужно сразу применять антибиотики внутримышечно при бронхите. Сперва нужно посетить врача. Он проведет необходимые обследования пациента и назначит эффективную терапию.
Важно отметить, что при наличии острого бронхита антибиотики вообще не назначают. Дело в том, что такая форма процесса воспаления отличается вирусной этиологией, а рассматриваемые медицинские препараты абсолютно бесполезны при проведении борьбы с вирусами. Антибиотики назначают в таблетках и уколах, но зачастую используют именно форму пилюль. Таковая помогает пациентам пройти весь курс терапии амбулаторно, без нахождения в больнице. Врачи могут назначать антибиотики внутримышечно в следующих случаях:
- Когда температура достигает высоких границ и остается на этом уровне больше суток.
- В том случае, если в мокроте есть гной.
- При наблюдении бронхиальных спазмов и сильной одышке.
Кроме того, антибиотики можно использовать и при выполнении ингаляций небулайзером. Кстати, этот аппарат считают наиболее эффективной методикой лечения: лекарство попадает на стенки бронхов, которые поражены воспалительными процессами, и воздействует локализовано.
Антибиотики старого поколения при бронхите
Чаще всего при терапии бронхитов различных форм и видов врачи назначают пенициллины. Это такие препараты, которые относятся к старому поколению, но от этого они не становятся менее эффективными. Рекомендуемыми считаются «Аугментин», «Панклав», «Амоксиклав».
Рекомендуемая доза составляет 625 миллиграмм на один прием. Подобных приемов в день должно быть три (то есть каждые восемь часов). Важно отметить, что пенициллины производят очень хороший эффект. Правда, очень часто выявляют устойчивость болезнетворных бактерий, которые спровоцировали бронхит, к этим препаратам. Поэтому больному назначают лекарство, а далее происходит наблюдение за динамикой развития заболевания на протяжении трех суток. В случае отсутствия положительного сдвига антибиотик заменяют на другой, более эффективный.
Использование макролидов при бронхите
В том случае, если у пациента есть непереносимость или чувствительность к антибиотикам из пенициллиновой категории, то ему назначают макролиды. К ним относят «Кларитромицин», «Эритромицин», «Олеандомицин» и другие.
Выпускают такие препараты чаще всего в форме таблеток, поэтому дозирование рассчитывают следующим образом: используют одну таблетку на прием, В сутки должно быть не менее трех приемов. То есть пить таблетку нужно каждые восемь часов.
Применение современных антибиотиков
При наличии обструктивного бронхита назначают внутримышечно антибиотики, относящиеся к новому поколению. Речь идет о цефалоспоринах, которые вводят в организм лишь инъекционно, то есть внутримышечно, а в особо тяжелых случаях делается это внутривенно. К таковым относят: «Левофлоксацин», «Цефтриаксон», «Ципрофлоксацин», «Цефуроксим».
Стоит обратить внимание на то, что точное дозирование антибиотиков широкого спектра действия внутримышечно должен назначать лечащий врач, так как оно будет зависеть напрямую от тяжести течения патологии, а также от общего состояния пациента и от запущенности воспалительных процессов.
Использование фторхинолонов
В том случае, если у больного раньше был диагностирован бронхит, то при первых симптомах его обострения необходимо принимать фторхинолоны, являющиеся антибиотикам широкого спектра действия. Они идентичны цефалоспоринам, но более щадящие. Наиболее часто назначаются «Моксифлоксацин», а также «Лефофлоксацин» и «Ципрофлоксацин».
Рекомендуют проводить терапию коротким семидневным курсом. При этом вводят любой из вышеуказанных антибиотиков внутримышечно дважды в день. Какое именно количество препарата требуется на одну инъекцию, определяет только врач. Стоит отметить, что в данном случае неразумно самостоятельно принимать решение. Хроническую форму бронхита всегда лечат антибиотиками, так как они помогают переводить воспалительный процесс на этап длительной ремиссии.
Небулайзер и антибиотики
Ингаляции с помощью небулайзера в особенности эффективны при бронхите. Для проведения ингаляций с этим аппаратом могут быть использованы антибиотики. Стоит отметить, что эффект от них будет оказан почти сразу, потому что в этом случае лекарственное средство будет воздействовать направленно и сразу же после попадания в организм. Зачастую для подобного типа лечения назначают «Флуимуцил». Это лекарство, которое в составе своем содержит антибактериальное средство для разжижения мокроты. Выпускают этот антибиотик в форме порошка. Требуется взять одну упаковку, после чего растворить в малом количестве хлорида натрия (максимум 5 миллилитров). Полученная жидкость делится на две ингаляции в сутки.
Ингаляции «Флуимуцилом» очень эффективны при наличии гнойного бронхита, но их могут назначать и при прочих видах рассматриваемой воспалительной патологии.
Противопоказания и показания
Антибиотики являются достаточно мощными лекарственными препаратами, у которых существуют противопоказания и показания. Нельзя бездумно употреблять антибактериальные средства. Дело в том, что в большинстве ситуаций они являются бесполезными, но свое негативное воздействие на работу кишечника и печени оказать могут в качестве побочного эффекта. Поэтому следует знать о четких показаниях к назначению антибиотиков для терапии различных видов бронхита:
- Наличие погранично высокой температуры тела, которую не получается снизить с помощью обычных жаропонижающих средств.
- Появление гнойного содержимого мокроты.
- Развивающиеся бронхиальные спазмы.
- Появление ранее диагностированного хронического бронхита.
Категорически запрещается назначать антибиотики при наличии у пациента:
- Заболеваний мочевыделительной системы, которые отличаются тяжелым течением (речь идет о почечной недостаточности и нефропатии).
- При нарушении функциональности печени, к примеру, при некоторых видах гепатита.
- На фоне язвенного заболевания органов пищеварительной системы.
Очень важно исключить аллергические реакции на антибиотики, так как они в большинстве случаев развиваются стремительно, что может привести даже к анафилактическому шоку. Нужно учесть, что в том случае, если незадолго до появления бронхита пациент уже прошел лечение с помощью антибактериальных препаратов любой группы, то эти лекарства будут бесполезными в лечении любого вида бронхита.
Препарат «Цефтриаксон»
Благодаря уколам организм пациента эффективнее борется с различными инфекциями, поэтому больной намного быстрее выздоравливает. Еще одна важная причина их назначения заключается в том, что при внутримышечном введении антибиотик не попадает в желудочно-кишечный тракт, значит, не нарушает его микрофлору. Но очень многие инъекции довольно болезненны. Чтобы облегчить дискомфорт от их использования, надо правильно их разводить. Один из самых популярных препаратов – это антибиотик «Цефтриаксон». Внутримышечно его применяют очень часто. Далее рассмотрим тонкости и особенности разведения данного антибиотика, чтобы достичь наилучшего результата.
Когда «Цефтриаксон» применяют
Лекарство является антибиотиком для инъекций из цефалоспоровой группы и относится к третьему поколению. Оно отличается широким спектром воздействия, может разрушать мембраны у бактериальных клеток. Антибиотик «Цефтриаксон» внутримышечно обычно назначается при следующих инфекционных заболеваниях:
- На фоне патологий дыхательных путей, к которым относят, например, бронхопневмонию.
- При патологиях кожи (например, при роже).
- На фоне заболеваний половых органов (при гонорее и аднексите).
- При болезнях мочевыделительной системы (на фоне паранефрита или пиелонефрита).
- При патологиях органов брюшного района (при перитоните) и ряде прочих проблем.
Важно помнить о том, что антибиотики помогают пациентам при бактериальных инфекциях, но не способны бороться с заболеваниями, вызываемыми вирусами. Довольно распространенное заблуждение, что антибиотик поможет «от всего».
Зачем разводят «Цефтриаксон»
Большинство антибиотиков, вводимых внутримышечно, включая «Цефтриаксон», продают не в виде готового раствора для инъекций, а в виде специального лиофилизированного порошка, содержащегося с соблюдением стерильности в стеклянных флаконах. Такой порошок применяют для приготовления раствора, с помощью которого ставят уколы. Препарат «Цефтриаксон» продают только в форме порошка, отсутствует его товарная версия в виде жидкости для выполнения инъекций.
Но при использовании антибиотика такого типа важно знать, как пациент может отреагировать на тот или иной раствор.
Как колоть антибиотики внутримышечно? Требуется знать, что именно допускается использовать для разведения порошка (к примеру, воду или «Лидокаин»), а также выяснить, имеются ли у человека аллергические реакции, которые способны помешать лечению и ухудшить состояние больного. Также важно выяснить у врача, куда именно следует осуществлять инъекцию, потому как раствор местных анестетиков, как правило, не применяют в том случае, если приготовленный раствор нужно вводить внутривенно.
«Цефтриаксон»: применение раствора
Для введения антибиотиков внутримышечно применяют одни и те же жидкости, которые предназначены для разведения препаратов в порошкообразном состоянии. Это могут быть вода для инъекций, раствор хлорида натрия, «Лидокаин», «Новокаин».
Важно понимать, что эффективность антибиотика вовсе не зависит от того, какую жидкость выберут для разведения. Если человек разведет порошок водой или выберет «Лидокаин», то разницы в эффективности средства не будет. Зато появится принципиальное различие в ощущениях пациента. Правильное разведение помогает снизить негативные болезненные эффекты, упрощая применение препарата и делая его более комфортным для больного. Требуется всегда уточнять у врача, как нужно разводить препарат в том или ином случае. Особенно это касается ситуации, когда укол делают ребенку. Если даже малыш хорошо переносит «Лидокаин», его требуется разбавлять в равной пропорции с физраствором хлорида натрия.
Также важно знать, что приготовленный раствор можно использовать только раз. Даже если препарат «Цефтриаксон» приготовили с запасом, когда его остается достаточно много, все равно требуется выкинуть остаток, так как его больше нельзя применять. Разводить впрок лекарство не стоит. Даже в том случае, если поставить его в холодильник, оно уже не будет годно.
Как разводить
Разводить «Цефтриаксон» следует в зависимости от того, как его будут в дальнейшем вводить: внутримышечно или внутривенно. Это принципиально поменяет процедуру разведения лекарства. Далее рассмотрим небольшую инструкцию.
Внутримышечное введение
Как вводить антибиотик внутримышечно?
Чтобы применить «Цефтриаксон», требуется взять «Лидокаин» в виде однопроцентного раствора и в объеме 3 миллилитра. Также подойдет «Лидокаин» в виде двухпроцентного раствора и вода для инъекций. Далее необходимо шприцем ввести растворитель в флакон с порошком антибиотика, размешать путем встряхивания. Порошок очень легко разводится, достаточно быстро растворится. При этом никакого осадка не останется, не возникнет помутнения. Если же такие дефекты появляются, значит, с раствором не все в порядке. Применять «Цефтриаксон» настоятельным образом после этого не рекомендуется. После растворения порошка шприцем набирают необходимую дозу лекарства и вводят ее пациенту.
Дозировка, применяемая для взрослых, составляет до 2 грамм препарата в сутки. Обычно не рекомендуют вводить в одну ягодичную мышцу больше грамма лекарства.
В какой дозировке использовать антибиотик детям внутримышечно?
В том случае, если человек младше двенадцати лет, требуется применять от 20 до 80 миллиграмм лекарства на кг веса ребенка. В некоторых случаях могут назначить 100 мг препарата на 1 кг массы малыша (например, при бактериальном менингите). Дозу определяет только врач. Она зависит от того, как тяжело развивается заболевание.
Антибиотики при наличии пневмонии
Антибиотики внутримышечно при пневмонии являются основной составляющей лечебного процесса. Воспаление легких, как правило, начинается остро. Симптоматика включает повышение температуры, появление сильного кашля с желтоватой или коричневой мокротой, возникновение боли в груди при дыхании.
При лечении пневмонии требуется срочная госпитализация больного в стационар. Показан такому пациенту постельный режим наряду с витаминным питанием. Также важно принимать большое количество жидкости в форме сока, чая, молока, а, кроме того, минеральной воды.
Учитывая то, что воспаление легочных тканей чаще всего возникает из-за проникновения в них патогенных организмов, самым верным способом борьбы с возбудителем служит укол антибиотика внутримышечно. Такой способ ввода позволяет держать в крови высокую концентрацию антибиотика, что способствует эффективной борьбе с бактериями. Зачастую при пневмонии назначаются антибиотики широкого спектра воздействия, потому что моментально установить возбудителя попросту невозможно, а любое промедление может человеку стоить жизни.
Какие антибиотики внутримышечно чаще всего назначают?
В основном для терапии такого воспаления широко применяют макролиды, например, «Азитромицин», «Кларитромицин», «Мидекамицин», «Спирамицин». Кроме того, используют антибиотики фторхинолоновой группы («Моксифлоксацин», «Левофлоксацин», «Ципрофлоксацин»). Чтобы повысить эффективность терапии, употребление антибиотиков производится по специальной схеме. Вначале делаются уколы антибиотика внутримышечно, а затем уже назначаются препараты в таблетках.
Использование антибиотиков при пневмонии у детей
Антибиотики детям внутримышечно вводят сразу после подтверждения диагноза. Обязательной госпитализации, а при наличии сложного течения отправке в реанимацию, подлежат дети в том случае, если:
- Возраст малыша меньше двух месяцев, вне зависимости от локализации воспалительного процесса и степени тяжести.
- Ребенок в возрасте до трех лет, а в диагнозе у него лобарная пневмония.
- Малышу до пяти лет, а диагноз у него: поражение больше одной доли легкого.
- Дети с наличием диагноза энцефалопатии в анамнезе.
- Дети с наличием врожденных дефектов кровеносной системы и сердечной мышцы.
- Дети, страдающие хроническими патологиями дыхательной и сердечной системы, с диабетом и злокачественными патологиями.
- Дети из семей, которые состоят на учете в социальной службе.
- Дети из детских приютов, а, кроме того, из семей, в которых сложные социальные и бытовые условия.
- Назначают госпитализацию детей в случае несоблюдения врачебных рекомендаций и терапии в домашних условиях.
- Малыши, страдающие тяжелой формой пневмонии.
При наличии бактериальных пневмоний в легкой форме показан ввод антибиотиков из категории природных и синтетических пенициллинов. К природным антибиотикам относят «Бензилпенициллин», «Феноксиметилпенициллин». Полусинтетическими пенициллинами выступают изоксозолилпенициллины («Оксациллин») и аминопенициллины («Ампициллин», «Амоксициллин»).
Также используются карбоксипенициллины («Карбенициллин», «Тикарциллин») и уреидопенициллины («Азлоциллин», «Пиперациллина»). Лучший антибиотик внутримышечно найти удастся только экспериментальным путем.
Описанную схему терапии пневмонии у детей назначают до получения результата бактериального анализа и определения возбудителя. После установления возбудителя дальнейшая терапия назначается доктором строго индивидуально.
Рассмотрим, какие антибиотики широкого спектра действия в уколах внутримышечно самые популярные.
Названия антибиотиков, применяемых при наличии у пациентов пневмонии
Названия антибиотиков сообщают о том, к какой категории относят тот или иной препарат. Например, к ампициллинам относят «Оксациллин», «Ампиокс», «Пиперациллин», «Карбенициллин» и «Тикарциллин». К цефалоспоринам причисляют «Клафоран», «Цефобид» и так далее.
Для терапии пневмонии в современной медицине применяют синтетические, природные и полусинтетические антибиотики для инъекций внутримышечно. Некоторые варианты антибиотиков воздействуют избирательно и только на определенный тип бактерий, а другие на широкий спектр возбудителей. Именно с антибиотиков, отличающихся широким спектром, и принято начинать антибактериальную терапию пневмонии.
Правила назначения препаратов
Назначается антибиотик широкого спектра внутримышечно пациенту исходя из степени тяжести заболевания, цвета мокроты и так далее.
- Необходимо выполнить анализ мокроты на определение возбудителя, уставить пробу на его чувствительность к антибиотикам.
- Выписать схему антибактериального лечения, основываясь на результате анализов. При этом учитывают степень тяжести патологии наряду с эффективностью, вероятностью развития осложнения и аллергии, возможными противопоказаниями, скоростью всасываемости препарата и так далее.
Антибиотики при ангине
Антибиотики при ангине внутримышечно нужно проколоть те же, что используют и для перорального приема. Речь идет о применении «Амоксициллина», «Ампициллина», «Феноксиметилпенициллина», «Эритромицина», «Аугментина» (являющегося смесью «Амоксициллина» и клавулановой кислоты), «Сультамициллина» (выступающего смесью «Ампициллина» и «Сульбактама»), «Цефазолина», «Цефалексина», «Цефалоридина» и «Цефалотина». В частности, бициллины назначают обычно по завершении курса лечения в целях надежной профилактики осложнения.
Антибиотики внутримышечно при ангине должен назначать врач.
Когда нужно колоть пациенту антибиотики при ангине
На сегодняшний день колоть антибиотики при наличии ангины врач решает лишь в следующих ситуациях:
- Если больной не сможет самостоятельно глотать лекарственное средство. К примеру, пациент может находиться в бессознательном состоянии. У человека может наблюдаться сильная рвота, а оборудование для инфузионного ввода лекарств под рукой отсутствует.
- Использование пероральных антибиотиков недоступно. Подобное, как правило, актуально в рамках экспедиционных условий, при случаях стихийных бедствий, когда есть возможность пользоваться только тем, что имеется в аптечке для экстренного случая.
- В рамках бициллинопрофилактики осложнений ангины, когда применяют препараты, которые вводят только внутримышечно.
- При наличии необходимости использования антибиотиков у пациентов, которые не исполняют указания врача и пропускают пероральный прием препаратов. В данном случае речь идет о психиатрических больницах и об исправительных учреждениях.
Во всех остальных ситуациях у врача есть возможность подобрать именно те средства, которые в рамках перорального приема дадут необходимый эффект в требуемые сроки.
широкого спектра действия, для инъекций внутримышечно, как колоть внутривенно, какие есть самые сильные инъекционные (список), сколько можно и куда человеку
На чтение 4 мин. Просмотров 2.6k.
Уколы-антибиотики используются при осложнениях заболеваний. Препараты для выполнения инъекций нельзя применять без назначения врача. Это обусловлено моментальной доставкой активных компонентов в кровь, т. к. лекарственное вещество может вводиться внутривенно.
Когда назначают уколы
Рекомендуется использовать раствор для выполнения инъекций при возникновении тяжелых осложнений, например:
- повышение температуры выше 39,5°С;
- если не удается устранить симптомы лихорадки: температура тела сильно повышена и плохо сбивается;
- боль в груди, одышка;
- на фоне заболевания существенно изменяются характеристики мочи: цвет, запах, появляется осадок;
- зеленые выделения из носовых пазух на фоне болезней органов дыхания;
- отсутствует положительная динамика по мере приема средств в таблетках.
Антибиотики в уколах назначают, если препараты в других формах не обеспечивают требуемый результат, или проявляется реакция гиперчувствительности на вспомогательные компоненты в составе. Инъекции рекомендуется делать и при появлении сильной слабости, головокружения, нарушения аппетита, боли, сонливости. Главным показанием к назначению таких препаратов является рвотный рефлекс, который возникает при попытке проглотить таблетку. Этот симптом чаще проявляется у детей, чем у взрослых.
Инъекционные антибиотики эффективны при терапии болезней, сопровождающихся нарушением ряда систем:
- мочеполовой;
- дыхательной;
- пищеварительной;
- опорно-двигательной.
При заболеваниях кожи, поражении слизистых оболочек тоже можно делать уколы.
Преимущества и недостатки инъекционной формы
Положительные качества:
- высокий показатель биодоступности — до 100%, за счет чего обеспечивается повышение скорости фармакологического действия;
- прямая доставка в кровь, что позволяет быстро облегчить состояние пациента; данное свойство считается наиболее важным при возникновении экстренных ситуаций, развитии тяжелых осложнений, когда медицинская помощь требуется в срочном порядке;
- универсальное применение — внутримышечные или внутривенные антибиотики в инъекциях назначаются пациентам различных возрастных групп, находящихся на разных этапах лечения болезней; уколы делают, если человек не может подняться, или временно нарушена глотательная функция;
- учитывая, что таблетки в первую очередь оказывают негативное влияние на желудок, кишечник, печень и почки, средства в ампулах назначаются, если развилась дисфункция данных органов, и нет возможности принимать препараты в твердой форме;
- эффективность раствора не зависит от приема пищи, интенсивности всасывания слизистыми, как в случае с таблетками; активные компоненты в составе препарата для уколов проходят намного менее длинный путь от точки введения к месту назначения (пораженному участку).
Есть и недостатки у лекарств в виде раствора для инъекций. Например, отмечается высокий риск моментального развития аллергии. Это объясняется быстрой доставкой активных компонентов в кровь. При назначении таких антибиотиков учитывают степень чувствительности пациента, что обусловлено повышением вероятности развития анафилактического шока, отека Квинке как наиболее тяжелых осложнений аллергической реакции.
Кроме того, для выполнения инъекций нужны навыки, особенно это касается внутривенных и подкожных уколов.
Какие по Вашему мнению наиболее важные факторы при выборе медицинского учреждения?Poll Options are limited because JavaScript is disabled in your browser.
Доверие к врачу 73%, 1346 голосов
1346 голосов 73%
1346 голосов — 73% из всех голосов
Современное оборудование 14%, 255 голосов
255 голосов 14%
255 голосов — 14% из всех голосов
Близкое расположение к дому 5%, 84 голоса
84 голоса 5%
84 голоса — 5% из всех голосов
Советы знакомых 4%, 78 голосов
78 голосов 4%
78 голосов — 4% из всех голосов
Стоимость услуг 4%, 74 голоса
74 голоса 4%
74 голоса — 4% из всех голосов
Реклама 1%, 15 голосов
15 голосов 1%
15 голосов — 1% из всех голосов
Всего голосов: 1852
04.11.2019
×
Вы или с вашего IP уже голосовали.
Отмечается болезненность во время процедуры.
Место укола краснеет, может появиться слабый отек, если приходится часто делать процедуру.
Список уколов широкого спектра действия
Чаще остальных применяют лишь некоторые препараты. Это обусловлено высокой эффективностью, быстродействием.
Список самых сильных антибиотиков широкого спектра действия:
- Пенициллины. К этой группе относятся средства на основе амоксициллина, клавулановой кислоты. Примеры препараты: Амоксиклав, Оксамп-натрий, Сультасин, Амоксициллин.
- Макролиды, например, Азитромицин, Эритромицин и др.
Куда и как колоть
Различают способы доставки активного вещества в организм:
- Антибиотики внутримышечные для инъекций применяются для постановки капельницы, введения напрямую в кровеносное русло. При использовании такого способа доставки обеспечивается системное воздействие на организм. Когда нужно поставить пациенту капельницу, антибиотик необходимо разбавить специальной жидкостью. Это позволит избежать развития побочных эффектов. Если не разбавить препарат, у пациента с повышенной чувствительностью могут возникнуть негативные проявления.
- Внутримышечный способ. Средство вводят в мягкие ткани. Люди намного лучше переносят лечение медикаментами этой группы, некоторые пациенты даже могут выполнять инъекции самостоятельно без сторонней помощи. Уколы делают в ягодицу, плечо, бедро. Выбор места введения препарата — произвольный.
- Подкожные инъекции. Средство в форме раствора доставляется в ткани между мышцами и наружными покровами. Данный вариант выбирают, если нет острой необходимости в ускорении лечения. Например, подкожные инъекции делают пациентам с сахарным диабетом, при вакцинировании. Препарат вводят в верхнюю часть живота или бедро. Необходимо оттянуть кожу, тогда появится возможность выполнить инъекцию.
Часто перед тем как делать укол, разбавляют раствор антибактериального средства 1 из веществ: лидокаин, новокаин, вода для инъекций, натрия хлорид, раствор глюкозы. Выбор вспомогательного компонента делается с учетом вида заболевания.
Сколько можно колоть антибиотики
Схема лечения зависит от состояния пациента. Еще 1 ключевой фактор — вид болезни. Наиболее эффективно антибиотики действуют, если уколы выполнялись в течение рекомендованного отрезка времени. Это обусловлено тем, что у организма появляется возможность выработать резистентность к инфекции за указанный период.
Одновременно обеспечивается защита от повторного инфицирования, что часто происходит, если прекратить курс лечения посередине. Длительность терапии антибиотиком — от 5 до 10 дней.
можно ли при химиотерапии принимать антибиотики, антибиотики при химиотерапии в онкологии
Антибиотики и химиотерапия имеют много общего не только потому, что это незаменимые лекарственные средства, без которых невозможна современная жизнь человека. В фармакологической литературе антибиотики часто называют химиотерапевтическими препаратами, а процесс их лечебного применения — антимикробной химиотерапией, хоть им не присуще даже минимальное противораковое действие. Без противоопухолевых антибиотиков невозможно эффективное лечение большого спектра злокачественных новообразований, но бактериям они не страшны.
Можно ли принимать антибиотики при химиотерапии
Зачастую поводом для назначение противомикробных препаратов онкологическому больному становятся воспалительные последствия противоопухолевой химиотерапии, когда снижение иммунных защитных сил организма до минимального уровня позволило активное размножение и распространение бактерий.
Антибиотики и химиотерапия одновременно не используются, за исключением местных антибактериальных мазей при кожных воспалительных осложнениях иммуно-онкологических препаратов. Иммуно-онкологические препараты не убивают клетки, а только активируют лимфоциты для борьбы с опухолью, легкое поражение кожи аутоиммунного характера не требует снижения дозы иммунного средства. При кожной инфекции 3-4 степени начинают приём антибиотика в таблетках, а иммунный препарат отменяется, пока клинические симптомы не достигнут уровня 1-2 степени.
Принципиально фармакология не воспрещает одновременного применения лекарственных средств этих двух групп, потому что химически антибиотики вполне совместимы с химиотерапией, то есть в организме не создается опасной для здоровья «гремучей смеси». Тем не менее, в клинической практике используется либо антибиотик, либо противоопухолевый цитостатик, часто последовательно — после химиотерапии назначается антимикробное средство, но никогда параллельно.
Антибиотики и химиотерапия решают разные проблемы больного человека: антимикробные лекарства борются с воспалительными процессами, когда по состоянию здоровья противопоказана любая химиотерапия, потому что способна усугубить тяжесть воспаления или инфекции за счёт активного подавления иммунитета.
Показания к применению антибиотиков при онкологии
В жизни онкологического больного достаточно возможностей для активизации болезнетворной микрофлоры с формированием местного или распространенного воспаления, часто с исходом в обширный гнойный процесс и сепсис из-за недостаточности иммунитета после химиотерапии. Самое частое инфекционное осложнение при онкологии — пневмония, она стала одной из ведущих причин смерти больных раком. Чуть реже после химиотерапии отмечаются инфекции полости рта, кандидоз пищевода, инфекции мочевых путей при опухолевых нарушениях их проходимости, стрептококковые поражения кожи и у 5% гнойные парапроктиты.
Вырабатывая специальные вещества, прогрессирующая злокачественная опухоль тоже активно подавляет иммунитет, но наиболее вероятная и самая частая причина инфекционных осложнений — снижение в результате химиотерапии уровня лейкоцитов, и главным образом, фракции сегментоядерных или нейтрофилов. Падение абсолютного числа нейтрофилов до 500 клеток в миллилитре крови, при норме более 1500, на 50% повышает вероятность развития инфекции.
Факторы риска развития инфекционного воспаления у онкологического больного на фоне снижения уровня нейтрофильных лейкоцитов после химиотерапии:
- мукозит 3-4 степени, когда в слизистой пищеварительного тракта в результате действия химиотерапии погибают нормальные клетки, образуя очаговые дефекты слизистого покрова, через которые в кровь внедряются болезнетворные микроорганизмы;
- энтероколит — повреждение цитостатиками слизистой кишечника нарушает баланс и состав собственной кишечной микрофлоры, место которой активно занимается другими классами бактерий и грибами;
- постоянные сосудистые катетеры, в том числе порты, на внутренней поверхности могут содержать попавшую из воздуха патогенную микрофлору;
- недостаточность печени или почек, а также тяжелые сопутствующие заболевания, обострившиеся в результате противоопухолевого лечения, меняют тканевой гомеостаз и способствуют застою крови во внутриорганной кровеносной сети, создавая идеальные условия для жизнедеятельности и размножения патогенных агентов;
- изначальное снижение сопротивляемости определенным видам микроорганизмов —инкапсулированным у страдающих злокачественными болезнями лимфоидной ткани;
- пребывание в стационаре всегда сопряжено с возможностью инфицирования постоянной госпитальной микрофлорой, потому что в больницу попадают пациенты с разнообразными заболеваниями, в том числе скрытые носители патогенной микрофлоры.
Основания для назначения антибиотиков онкологическому больному:
- на фоне снижения нейтрофилов у пациента дважды за сутки температура выше 38° или один раз больше 38,3 °, что именуется как фебрильная нейтропения;
- на рентгене выявляется пневмония при соответствующих клинических симптомах;
- обнаружен гнойной очаг в тканях, чаще всего абсцесс;
- развился синдром системной воспалительной реакции при отсутствии явной пневмонии и других воспалительных процессов или гнойных очагов.
Отдельно обсудим синдром системной воспалительной реакции, считающийся манифестацией генерализованного распространения патологической микрофлоры или признаком скрытого воспалительного очага, который не удалось обнаружить. Для диагностирования синдрома у любого человека, и не только онкобольного, достаточно выявить в любом сочетании только два признака из пяти указанных:
- повышение температуры тела пациента выше 38° или ниже 36°;
- лейкоцитоз свыше 12 тысяч или, наоборот, лейкопения менее 4 тысяч, причём даже без расчёта абсолютного числа нейтрофилов;
- тахикардия более 90 ударов в минуту;
- учащение дыхания более 20 в минуту;
- явная или только предполагаемая инфекция у пациента.
При снижении показателей белой крови в сочетании с высокой лихорадкой лечение антибиотиками должно начинаться безотлагательно, на всё предварительное обследование и установление очага инфекции, если таковой имеется, отводится не более часа. В большинстве случаев антибиотик выбирается эмпирически, потому что выявление возбудителя и определение его чувствительности к антибиотикам — длительный процесс, а времени на раздумья нет. Очень часто при фебрильной нейтропения инфекционного очага так и не находят, что также свидетельствует об эффективности антибактериальной терапии, препятствующей формированию видимого глазом воспаления.
Не существует противопоказаний для применения каких-либо групп антибиотиков или отдельных лекарств, запрещается использовать заведомо неэффективные антибактериальные препараты. Известны наиболее частые микроорганизмы, вызывающие инфекции у российских пациентов, для каждого микроорганизма известен спектр антибиотиков, к которым он должен быть чувствителен. Тем не менее, у каждого пациента исследуют кровь на стерильность и делают её посев на культурную среду, чтобы в случае неэффективности стандартной комбинаций антибиотиков изменить схему лечения на оптимальную.
Совместимость антибиотиков и химиотерапии
Не следует у пациента с лейкопенией применять антибиотики, негативно влияющие на белый росток кроветворения для исключения суммации побочных эффектов. При угнетении кроветворения наряду с лечением инфекции антибиотиками обязательно проводится стимуляция белого ростка костного мозга колоние-стимулирующим фактором, ускоряющим выработку и созревание лейкоцитов.
При химиотерапии нефротоксичными цитостатиками нецелесообразно лечить воспаление повреждающими почки антибиотиками. Пока не найдено лекарств для купирования печеночной и почечной токсичности при химиотерапии, не существует и способов восстановления повреждения печени и почек при антимикробном лечении.
Точно также не совместимы повреждающие слуховой нерв антимикробные с ототоксичными химиопрепаратами.
Нет абсолютно безопасных лекарств, тем не менее, первое на что необходимо ориентироваться при выборе антибиотика — это чувствительность к лекарству микробного агента.
Применение антибактериальных средств после курса химиотерапии
Клинические рекомендации предлагают множество комбинаций из полутора десятков антибактериальных препаратов разных групп. Терапия фебрильной нейтропении начинается с внутривенного введения комбинированного пенициллина (тазоцим) каждые 6 часов или цефалоспорина IV поколения, требующего трех инъекций на протяжении суток. Если у пациента есть указания на аллергическую реакцию на пенициллины или за три дня антимикробной терапии состояние не улучшилось, прибегают к карбапенему.
Наличие гнойного очага в мягких тканях, к примеру, абсцесса в клетчатке прямой кишки — парапроктита, или доказанной при рентгеновском обследовании пневмонии, или тяжелого поражения слизистой кишечника на фоне снижения иммунитета, к указанным антибиотикам добавляются «усилители» с широким спектром воздействия из группы аминогликозидов или фторхинолонов. Естественно, тоже только внутривенного введения для скорости действия и повышения эффективности.
Присутствие устойчивого к метициллину стафилококка меняет начальную антибактериальную терапию на препарат выбора — ванкомицин и ему подобные, а при необходимости все вышеуказанные антибиотики становятся дополнением к нему.
Разработаны стандартные программы и лекарственные комбинации антибиотиков для купирования инфекций, вызванных несколькими бактериальными агентами, в том числе устойчивыми к резервным препаратам и с учётом возможной непереносимости больным.
Какие побочные эффекты вызывает комбинация веществ?
Комбинации антибиотиков с неодинаковым механизмом действия на бактерию решают задачу максимально быстрого купирования воспалительного процесса и одновременно способствуют замедлению формирования лекарственной устойчивости.
В комбинации предпочитают не включать лекарства с однонаправленной токсичностью или перекрестной резистентностью. Антибактериальные вещества подавляют не только патологические, но и нормальные бактерии, приводя к нарушению баланса микрофлоры в кишечнике. Освободившиеся от бактерий место занимают грибы, борьба с которыми имеет свои сложности и может затягиваться, благо, что восстанавливается подавленный химиотерапией иммунитет и лимфоциты приступают к своим основным обязанностям — защите от любых патологических агентов.
Каждый лекарственный препарат оказывает негативное влияние на организм, спектр таких проявлений хорошо изучен, но непредсказуем в каждом отдельном случае. Именно поэтому есть сомнения в необходимости профилактического назначения антибактериальных препаратов при высоком риске развития фебрильной нейтропении. Большую целесообразность видят в профилактическом введении стимуляторов кроветворения, нежели в антимикробном средстве.
Тем не менее, при крайней необходимости, а крайняя необходимость — это уже существующая инфекция или нейтропения с высокой лихорадкой, надо выбирать из двух зол меньшее. Меньшее зло — это возможные, но не обязательные побочные эффекты антимикробного средства, большее зло — перспектива сепсиса и реальная угроза жизни больного.
Лечение инфекции у здорового человека — сложная задача, лечение инфекционных осложнений химиотерапии — это кроссворд со множеством неизвестных и единственной задачей — спасение от сепсиса и смерти. Врачи нашей клиники помогут в любой ситуации, даже кажущейся безвыходной. Наш интерес — ваше здоровье, и ради этого мы готовы на многое.
Список литературы:
- Королева И. А., Болотина Л. В., Гладков О. А., и соавт. /Практические рекомендации по лекарственному лечению дерматологических реакций у пациентов, получающих противоопухолевую лекарственную терапию // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8).
- Сакаева Д. Д., Орлова Р. В., Шабаева М. М./Практические рекомендации по лечению инфекционных осложнений фебрильной нейтропении и назначению колониестимулирующих факторов у онкологических больных // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8)
- Feld R. /Bloodstream infections in cancer patients with febrile neutropenia// Int J Antimicrob Agents 2008; 32 (Suppl).
- Wolf H-H., Leithäuser M., Maschmeyer G., et al. /Central venous catheter-related infections in hematology and oncology. Guidelines of the Infectious Diseases Working Party (AGIHO) of the German Society of Hematology and Oncology (DGHO)// Ann Hematol 2008; 87.
- Walsh T.J., Teppler H., Donowitz G.R., et al./ Caspofungin versus liposomal amphotericin B for empirical antifungal therapy in patients with persistent fever and neutropenia// N Engl J Med; 2004; 351.
Классификация антибиотиков и сколько дней их колят?
Антибиотики представляют собой одно из самых распространенных медикаментозных средств, они предназначены для того, чтобы эффективно бороться с живыми агентами агентами, в роли которых выступают болезнетворные бактерии. Такие средства бывают самыми разными, есть много групп и видов, делятся они на основе самых разных оснований. Для того, чтобы максимально четко определить в какой сфере следует принимать тот или иной препарат, есть классификация антибиотиков.
Клиническая современная фармакология антибиотики давно считает одними из самых эффективных средств, не смотря на имеющиеся противопоказания. Современная микробиология постоянно разрабатывает новые средства, которые могли бы оказывать положительные воздействие на организм, при этом, минимализируя побочные эффекты.
Надо отметить, что отечественная микробиология в этом отношении достигла больших успехов.
Такие препараты широко применяются почти во всех сферах медицины, в урологи, онкологии и других. Однако, если препараты сильные, то после антибиотиков нужна реабилитация. Современная фармакологическая промышленность выпускает все больше эффективных препаратов, которые предусматривают короткую реабилитацию.
Существующая классификация антибиотиков
В первую очередь здесь все зависит от происхождения:
- средства могут иметь чисто природное происхождение;
- если сначала используется натуральное сырье, после чего препарат подвергается искусственному синтезированию, то речь идет о полусинтетическом происхождении;
- чисто синтетическое.
Если следовать строгим установкам, то антибиотиками можно называть исключительно те препараты, в которых используется только натуральные компоненты. А вот, что касается всех остальных, то здесь уместен термин «антибактериальные препараты». Однако, на сегодняшний день принято называть антибиотиками все средства, которые способны бороться с живыми возбудителями различных недугов. Антибиотики от прогрессирующего стрептококка, кстати, разработали не так давно, и они широко и успешно применяются.
Что используется в производстве натуральных антибиотиков
Здесь могут применяться самые разные ингредиенты, чаще всего место имеют:
- грибы, которые относятся к плесневым;
- актиномециты;
- разного рода бактерии;
- различные растения;
- ткани некоторых животных и рыб.
Такие препараты имеют разные степени воздействия, а именно:
- предназначены для борьбы с бактериями;
- предназначены для борьбы с опухолями;
- предназначены для борьбы с грибком.
Есть деление и по спектру оказания влияния на определенное количество разного рода микроорганизмов:
- препараты, обладающим узким спектром воздействия, именно они лучше всего справляются с лечением, так как их действие на микроорганизм или их группу, является целенаправленным. При этом очень важно то, что здоровая микрофлора не подвергается негативному воздействию;
- препараты, спектр воздействия которых широкий.
На бактериальные клетки средства также воздействуют по разному:
- если речь идет о препаратах бактерицидного свойства, то они предназначены для уничтожения болезненных возбудителей;
- если речь идет о бактериостатиках, то они эффективно препятствуют росту и дальнейшему размножению клеток. После этого иммунитет человека должен самостоятельно справляться с теми бактериями, которые остались внутри.
Классификация антибиотиков по химической структуре
Для изучения антибиотиков, классификация по химической структуре является определяющей. Дело в том, что именно структура средства играет самую заметную роль в лечении разного рода недугов.
- Препараты бета-лактамного вида.
Здесь, прежде всего следует сказать о пенициллине, веществе, которое получается с помощью плесневых грибов определенного вида. Такое веществе имеет бактерицидный эффект, оно разрушает бактериальные стенки, поэтому они погибают. Вредоносные бактерии быстро привыкают к лекарствам, что объясняет их резистентность по отношению к ним. Однако, новые виды пенициллина обладают такими свойствами, которые не дают разрушаться средству внутри клеток, что повышает его эффективность. Однако, есть и минус — не редко пенициллин воспринимается человеческим организмом, как аллерген. Такие средства делятся на следующие группы:
- имеющие натуральное происхождение, то есть они не имеют защиты от фермента, которые вырабатывают бактерии, разрушающие антибиотик;
- имеющие полусинтетическое происхождение, которые к воздействию бактериального фермента проявляют устойчивость.
Цефалоспорин, который получил широкое распространение в лечении недугов, которые вызвали бактерии, не поддающиеся лечению пенициллином.
Макролиды, которые имеют бактериостатичекий эффект, то есть не дают бактериям болезнетворного вида размножаться и делиться. Они эффективны тем, что действуют прямо на воспалительный очаг, такие средства содержат меньше всего токсинов, так что аллергической реакции совсем не много. Макролиды копятся в организме, и необходимы краткосрочные курсы длительностью от одного до трех дней. Отлично справляются с недугами бронхиальной системы, легких и разного рода ЛОР-заболеваний. Если организм поразила стрептококковая инфекция, то это средство очень эффективно, восстановление после антибиотиков начнется быстро.
Какие антибиотики обычно колят при тяжелых недугах? К группе препаратов натурального происхождения относится тетрациклин, его действие на организм бактериостатическое. Такие препараты широко применяют для лечения тяжелых недугов: сибирской язвы, дыхательных органов. Однако, после антибиотиков такого типа есть и серьезный недостаток такого средства — болезнетворные бактерии к нему быстро привыкают. Наибольшую эффективность такое средства дает в виде мази.
Левомицетин является препаратом, оказывающим разрушающее воздействие на бактерии, которые могут вызвать самые разные недуги. Отлично используется для избавления разного рода кишечных болезней. Однако после антибиотиков такого вида есть и серьезные последствия негативного характера, которые заключаются в возможности заболеваний разного характера, которым подвергается костный мозг, что приводит к процессуальному разрушению кровяных клеток после антибиотиков.
Различия по степени воздействия
Средством, которое обладает обширным вектором действия является фторхинолон, он обладает очень мощным антибактериальным эффектом. Действует он следующим образом: при его воздействии нарушению подвергается синтез ДНК, так что они гибнут. Такое средство активно используется для лечения глазных и ушных недугов, однако лечение должно носить местный характер, так как после антибиотиков имеются побочные эффекты. Они действуют на суставы, их нельзя использовать детям и женщинам, которые планируют в скором времени познать радость материнства. Хорошо помогает при урологической болезни.
Гликопептиды оказывают на бактерии смешанное воздействие, чаще всего речь идет о бактерицидном эффекте, но может быть и воздействие бактериостатического типа. Колоть их нужно каждый день, весь прописанный курс лечения. Но колите их ровно столько сколько нужно, если лечебный курс прошел, а симптомы остались, надо поменять средство, а не упорно колоть те же самые дальше, ни к чему хорошему это не приведет.
Есть антибиотики, специально предназначенные для борьбы с туберкулезом, а есть такие, которые обладают противогрибковым эффектом, такие антибиотики колят очень часто, они дают отличный эффект.
Сколько дней колят разные антибиотики
Такой вопрос интересует большое количество людей, однако однозначного ответа на него дать нельзя. И это объясняется очень просто — болезни бывают разными, так же, как их течение и тяжесть, и антибиотики по степени своего воздействия также сильно отличаются. В качестве примера можно взять лечение гонореи, для лечения которой часто используется цефтриаксон. Так вот, чаще всего достаточно всего одной инъекции. Однако, если речь об остальных случаях лечения, то здесь курс может продлиться от одной до двух недель.
Если речь идет о лечении амоксиломом, то стандартный курс составляет две недели. Абипимом лечатся полторы-две недели. В среднем, ориентировка идет на недельный срок и очень важно при этом придерживаться лечебного плана, ни один предписанный прием пропускать ни в коем случае нельзя. А то бывает так — сделает человек пару инъекций, потом ждет несколько дней, делает ещё. Никакого смысла в таком лечении нет. А потом говорит о том, что когда колят антибиотики никакого положительного эффекта нет.
Очень важно не заниматься самолечением, когда речь идет об антибиотиках. Нужно не забывать о том, что такие средства являются сильнодействующими, так что бывают побочные эффекты, если их принимать без ведома врача, то последствия могут быть такими, что потом придется лечиться уже от иных заболеваний. Такие средства используются для избавления от болезнетворных бактерий, однако нужно знать, что для каждого вида бактерий есть специальные средства.
Если принимать такие препараты бесконтрольно, то могут быть различные негативные последствия, в виде рецидивов, затяжного лечебного процесса., а ещё может быть нарушена кишечная микрофлора, что уж совсем плохо. Длительно использования таких медикаментозных средств может составлять от 5 до 21 дня. Длительный курс лечения, как правило, применяется для лечения недугов, связанных с мочеполовой системой. Если анализы нормальные, то прем следует прекратить, особенно это важно в урологии.
Полезная информация
Бывает так, что курс лечения пройдет, все правила соблюдались, однако должного эффекта нет. В этом случае врач, как правило, пересматривает лечебный курс. Не стоит затягивать курс лечения одними и теми же средствами, так как многие антибиотики наряду с вредными бактериями, которые становятся возбудителями недугов, убивают и полезные, что значительно ослабевает иммунитет организме человека. После антибиотиков нужно обязательно показаться врачу, даже, если все негативные симптомы миновали.
Как делать уколы? — Самостоятельная работа
С.Н. Лазарев | Антибиотики, болезни горла и грипп
Антибиотики. Часть 1
Базисная фармакология фторхинолонов
ГОНАДОТРОПИН ЧЕЛОВЕКА ХОРИОНИЧЕСКИЙ. ПРИГОТОВЛЕНИЕ РАСТВОРА. ИСПОЛЬЗОВАНИЕ
Аудиоучебник по фармакологии. Часть 2 глава 3
Как лечить боль в животе после антибиотиков? — Доктор Комаровский
Укрепление иммунитета после антибиотиков
Кровоостанавливающие препараты при обильных месячных
Антибиотики: определение чувствительности. Основные сведения
Когда нужны антибиотики // Маммопластика // Ринопластика
Антибиотики (рассказывает микробиолог Илья Серёжкин)
Антибиотики. Рассказывает Иварс Калвиньш
❤ Как восстановить ИММУНИТЕТ после антибиотиков
Определение гормонов и антибиотиков в курице
Урологические антибиотики при цистите
Если антибиотики бесполезны. Бактериофаги Вирус на службе человека
Антибиотики не справляются с бактериями
Антибиотики скоро перестанут лечить — микробиолог Андрей Шестаков #ЯтакДУМАЮ
Побочные эффекты антибиотиков
Врачи назначают антибиотики для лечения бактериальных инфекций. Большинство побочных эффектов, связанных с антибиотиками, не опасны для жизни. Однако в некоторых случаях антибиотики могут вызывать серьезные побочные эффекты, такие как анафилаксия.
По данным Центров по контролю и профилактике заболеваний (CDC), побочные реакции на антибиотики являются причиной каждого пятого посещения отделения неотложной помощи в связи с приемом лекарств.
Люди всегда должны поговорить с врачом, если антибиотики вызывают неприятные симптомы.
Позвоните в службу 911 и немедленно прекратите прием антибиотиков, если побочные эффекты серьезны или мешают дыханию.
Люди принимают антибиотики, чтобы избавиться от бактериальных инфекций. Однако у некоторых людей антибиотики могут вызывать побочные эффекты.
Побочные эффекты могут включать:
1. Проблемы с пищеварением
Проблемы с пищеварением являются одним из наиболее частых побочных эффектов приема антибиотиков.
Симптомы нарушения пищеварения включают:
- тошноту
- несварение желудка
- рвоту
- диарею
- вздутие живота
- чувство полноты
- потеря аппетита
- спазмы или боль в желудке
Большинство проблем с пищеварением уходит, когда кто-то уходит. перестает принимать антибиотик.
Всем, у кого наблюдаются тяжелые или стойкие симптомы, следует прекратить прием антибиотиков и поговорить с врачом.
К тяжелым симптомам относятся:
- кровь или слизь в стуле
- сильная диарея
- сильные спазмы или боль в желудке
- лихорадка
- неконтролируемая рвота
Чтобы снизить риск развития проблем с пищеварением, обязательно прочтите инструкции которые идут с лекарством.
2. Грибковые инфекции
Антибиотики предназначены для уничтожения вредных бактерий.Однако иногда они убивают полезные бактерии, защищающие людей от грибковых инфекций.
В результате у многих людей, принимающих антибиотики, развиваются грибковые инфекции в:
Людям, принимающим антибиотики или принимавшим их и подозревающим, что у них может быть грибковая инфекция, следует как можно скорее поговорить со своим врачом.
Противогрибковые препараты в большинстве случаев лечат грибковые инфекции.
Симптомы распространенных грибковых инфекций включают:
- вагинальный зуд, отек и болезненность
- боль и жжение во время полового акта и при мочеиспускании
- аномальные выделения из влагалища, обычно бело-серые и комковатые
- лихорадка и озноб
- белый толстый налет во рту и горле
- боль во время еды или глотания
- белые пятна на горле, щеках, нёбе или языке
- потеря вкуса
- ощущение ватности во рту
3.Лекарственные взаимодействия
Некоторые распространенные лекарства взаимодействуют с некоторыми антибиотиками. К ним относятся:
Люди должны всегда сообщать врачу или фармацевту обо всех лекарствах, которые они принимают, чтобы избежать взаимодействия. В брошюре в упаковке также должны быть перечислены все лекарства, которые могут взаимодействовать с этим конкретным типом антибиотика.
4. Светочувствительность
Поделиться на PinterestЛюди должны использовать защиту от солнца при приеме антибиотиков, которые могут вызвать светочувствительность кожи.
Многие виды антибиотиков делают кожу более чувствительной к солнцу (светочувствительной).
При приеме антибиотиков, которые могут вызвать светочувствительность, люди должны:
- избегать длительного воздействия света
- всегда использовать солнцезащитные кремы широкого спектра действия с высоким SPF на солнце
- носить защитную одежду на солнце, например шляпы, рубашки с длинными рукавами и длинные брюки
Всем, кто испытывает чрезмерную чувствительность к солнцу во время приема антибиотиков, следует поговорить с врачом.
5. Окрашивание зубов и костей
По некоторым оценкам, от 3 до 6 процентов людей, принимающих тетрациклин, имеют пятна на зубной эмали.У взрослых окрашивание необратимо, потому что их зубы не растут и не меняются.
На некоторых костях могут появиться пятна. Однако кости постоянно реконструируются, поэтому пятна на костях, вызванные антибиотиками, обычно обратимы.
Поговорите с врачом о смене лекарств, если прием антибиотиков вызывает изменение цвета или окрашивание зубов.
Некоторые из наиболее серьезных побочных эффектов, связанных с антибиотиками, включают:
1. Анафилаксия
В редких случаях антибиотики могут вызвать чрезвычайно серьезную аллергическую реакцию, известную как анафилаксия.
Признаки анафилаксии включают:
- учащенное сердцебиение
- крапивница или красная зудящая сыпь
- чувство беспокойства и возбуждения
- покалывание и головокружение
- общий зуд и крапивница на больших участках тела
- отек под кожей
- отек рта, горла и лица
- сильное свистящее дыхание, кашель и затрудненное дыхание
- низкое кровяное давление
- обморок
- припадки
Анафилаксия обычно развивается в течение 15 минут после приема антибиотика, но анафилаксия может произойти через час или более после приема дозы.
Анафилаксия может быть смертельной без немедленной неотложной помощи. Если люди подозревают анафилаксию, им следует немедленно позвонить в службу экстренной помощи или обратиться в отделение неотложной помощи.
2. Колит, индуцированный Clostridium difficile
Clostridium difficile или C. difficile , представляет собой тип бактерий, которые могут инфицировать толстую кишку и вызывать Clostridium difficile -индуцированный колит, инфекцию, вызывающую воспаление кишечника и сильная диарея.
Колит, вызванный C-difficile , сложно лечить, поскольку бактерия устойчива к большинству доступных антибиотиков.
Тяжелые, хронические или нелеченые случаи колита, вызванного C-difficile , могут привести к смерти.
Любой, у кого есть какие-либо опасения по поводу развития устойчивой к противомикробным препаратам инфекции при приеме антибиотиков, должен поговорить с врачом.
3. Бактерии, устойчивые к антибиотикам
У некоторых бактерий выработалась устойчивость к антибиотикам.
Некоторые инфекции, вызванные устойчивым к антибиотикам штаммом бактерий, не поддаются лечению никакими доступными антибиотиками.
Устойчивые к антибактериальным препаратам инфекции могут быть серьезными и потенциально опасными для жизни.
Способы помочь снизить риск развития устойчивых к антибиотикам инфекций включают:
- прием назначенных антибиотиков точно в соответствии с указаниями
- всегда завершение всех назначенных доз антибиотиков, даже если симптомы исчезли
- никогда не принимать антибиотики, прописанные кому-то другому
- никогда не принимать устаревшие или устаревшие антибиотики
- разговаривать с врачом об альтернативах антибиотикам
- использовать антибиотики только при бактериальных инфекциях
- следить за тем, чтобы у пожилых людей или людей с ограниченными возможностями был кто-то, кто может помочь им принять их лекарства правильно
- не принимать антибиотики при симптомах простуды или гриппа, таких как насморк, кашель или свистящее дыхание
- избегать частого или длительного использования антибиотиков без необходимости
- вернуть неиспользованные антибиотики в аптеку или положить их в обычную хлам
- никогда не смывать Нельзя спускать неиспользованные или лишние антибиотики в унитаз или канализацию
- никогда не разбивать и не измельчать таблетки или таблетки с антибиотиками
- избегать фруктовых и фруктовых соков, молочных продуктов и алкоголя в течение 3 часов после приема дозы антибиотика
Почечная недостаточность
Почки отвечают за удаление токсинов, в том числе лекарств, из крови и тела через мочу. Антибиотики могут перегрузить и повредить почки у людей с заболеваниями почек.
По мере старения почки становятся менее эффективными. Врачи для начала часто прописывают пожилым людям или людям с заболеваниями почек более низкие дозы антибиотиков.
Любой, у кого есть серьезная реакция на антибиотики любого рода, должен немедленно прекратить прием лекарств и обратиться за медицинской помощью.
Людям, у которых наблюдаются неприятные побочные эффекты, также следует сообщить своему врачу о симптомах.
Люди часто бывают чувствительны или имеют аллергию только на определенный тип или семейство антибиотиков.
Врач обычно может прописать другой тип антибиотика, если у кого-то есть чувствительность или аллергия на один из них. Если симптомы у человека легкие, врач может решить, что он может продолжать прием антибиотика, если польза от него превышает побочные эффекты.
Врач должен оценить более серьезные побочные эффекты антибиотиков, как только появятся симптомы.
Что такое внутривенные антибиотики? (с иллюстрациями)
Внутривенные (в / в) антибиотики — это антибиотики, предназначенные для доставки непосредственно в кровоток. Они являются альтернативой пероральным антибиотикам, принимаемым внутрь, и местным антибиотикам, наносимым непосредственно на место, где находится инфекция. Фармацевтические компании, производящие антибиотики, обычно предлагают ряд продуктов для внутривенного введения. Эти лекарства отпускаются только по рецепту и должны приниматься под наблюдением врача.
Внутривенные антибиотики попадают прямо в кровоток.
Антибиотики — это класс препаратов, предназначенных для борьбы с бактериями. Они могут либо активно убивать бактерии, чтобы остановить инфекцию, либо мешать размножению бактерий, затрудняя распространение инфекции.По мере гибели поколений организмов инфекция постепенно берется под контроль. Некоторые препараты имеют широкий спектр действия и действуют против многих различных организмов, в то время как другие нацелены на определенные бактерии и не подходят для общего применения.
Рука — наиболее распространенное место для внутривенного введения.
Введение антибиотиков внутривенно означает, что лекарства действуют быстро, что может иметь критическое значение в чрезвычайной ситуации. Когда лекарства попадают прямо в кровоток, они быстро попадают в очаг инфекции и сразу же начинают действовать. Напротив, лекарства, принимаемые внутрь, должны абсорбироваться через кишечник, прежде чем они начнут атаковать инфекцию.Людям с тяжелыми инфекциями можно использовать внутривенные антибиотики, потому что они быстро подействуют.
Капельница для внутривенного введения может использоваться для разбавления внутривенных антибиотиков до правильной дозировки.
Людям обычно вводят внутривенные антибиотики через внутривенный катетер, подключенный к инфузионному насосу.Лекарства можно вводить непосредственно в катетер или вводить в пакет со стерильным физиологическим раствором для медленного введения в кровоток. Способ доставки зависит от пациента и лекарства, о котором идет речь. Некоторые лекарства нужно вводить медленно из-за опасений по поводу побочных эффектов.
Из-за риска побочных эффектов внутривенные антибиотики обычно назначают только при тяжелых инфекциях.
Перед тем, как назначить внутривенные антибиотики, врач проводит обследование, чтобы подтвердить, что проблема является инфекцией, и могут быть взяты образцы для определения присутствия бактериальных организмов. Эта информация используется для выбора подходящего лекарства для пациента. Дозировка рассчитывается на основе веса пациента, чтобы гарантировать, что пациент получит достаточно лекарств для борьбы с инфекцией, не получая слишком много.
Хотя внутривенные антибиотики часто вводятся в больничных условиях пациентам с инфекциями, которые требуют квалифицированного ухода, их также можно вводить дома или в учреждениях длительного ухода.Для домашнего применения пациенты должны быть обучены делать внутривенные инъекции или управлять внутривенным введением. Следуя инструкциям, они могут выписать необходимое лекарство и дать его. Медсестра по уходу на дому также может позаботиться о приеме лекарств для таких пациентов.
I.Пакет с раствором V. может использоваться для выдачи лекарств пациенту в течение определенного периода времени.
Антибиотики для местного применения для лечения акне
Опубликовано 1 июня 2017 г. в Акне, Уход за кожей, Обесцвечивание, Лекарства, Аллергия, Воспаление, Удары, Стресс, Побочные реакции кожи, Реакции на лекарства, Подростковая кожа, Кожа, Эмоциональное воздействие
Для людей, страдающих серьезными угрями, помощь часто оказывается неуловимой. Они пробуют местные методы лечения, пероральные процедуры и соблюдают регламентированную диету, но ничто не помогает избавиться от их неприятных и болезненных прыщей.
«Одним из распространенных вариантов лечения людей с тяжелой формой акне является местный антибиотик», — делится доктор Мириам Хэнсон, дерматолог и эксперт по уходу за кожей в Sanova Dermatology. Но многие пациенты спрашивают: хотя для некоторых этот метод может принести облегчение, как долго это продлится? Являются ли местные антибиотики хорошим средством от прыщей?
Зачем нужно использовать антибиотики местного действия для лечения акне?
Антибиотики для местного применения против бактерий, вызывающих прыщи. Обычно используемый туман с антибиотиками обладает противовоспалительным действием, уменьшая покраснение и припухлость, когда поры забиваются грязью, маслом и бактериями, а также непосредственно убивает бактерии.
«Антибиотики для местного применения нацелены на P. acnes , вызывающие угри бактерии, которые живут глубоко в порах, прежде чем они вызовут проблемы», — объясняет доктор Хэнсон. Эти антибиотики бывают разных форм, включая жидкие растворы, гели и лосьоны. Их часто рекомендуют использовать один или два раза в день в области, подверженной прыщам, или в других областях, склонных к высыпаниям.
Как только дерматолог определит тип прыщей, которые у вас возникли, он назначит соответствующий режим лечения.Ваш врач может предложить сочетание местных антибиотиков с другим лечением.
Антибиотики для местного применения, используемые для лечения акне
Для лечения прыщей часто используется один из нескольких типов местных антибиотиков. Эти продукты приобретаются только по рецепту. Некоторые из наиболее распространенных местных антибиотиков, назначаемых для лечения акне, включают:
- Клиндамицин: Наиболее часто назначаемый местный антибиотик для лечения акне, доступный в нескольких формах, включая лосьон, гель или жидкий раствор.Те, кто принимает клиндамицин от прыщей, обычно испытывают мало побочных эффектов, которые могут включать легкое раздражение кожи.
- Эритромицин: Останавливает рост бактерий. Также доступен в виде лосьона, геля или жидкости. Часто применяется два раза в день.
- Дапсон: Еще один антибиотик, назначаемый для местного применения от прыщей. Побочные эффекты возникают редко, но могут включать шелушение, покраснение и сухость кожи.
Дерматологи также могут назначить пероральный антибиотик для лечения акне, вместо того, чтобы выбирать его для местного применения.
Насколько эффективно местные антибиотики лечат акне?
Антибиотики для местного применения достаточно эффективны при лечении прыщей, поскольку они нацелены на одну из основных причин, вызывающих прыщи — бактерии. Обычно их назначают только при более тяжелых случаях акне, а не при более легких или случайных высыпаниях.
«Антибиотики для местного применения также могут оказаться более эффективными при использовании с другими местными средствами, такими как перекись бензоила, — говорит д-р Хэнсон, — и доступны комбинированные препараты 2 в 1.”
Антибиотики для местного применения могут проявить себя в течение нескольких недель. Обычно они помогают избавиться от серьезных заболеваний, страдающих акне, и помогают контролировать вспышки.
Возможные реакции и побочные эффекты
- Аллергическая реакция: Местные антибиотики могут вызывать аллергические реакции. Симптомы аллергической реакции могут включать раздражение кожи, зуд, отек, крапивницу и другие.
- Устойчивость к антибиотикам: Растущее присутствие антибиотиков в пищевых продуктах, а также чрезмерная зависимость от рецептурных антибиотиков при медицинских состояниях создали растущую проблему устойчивости к антибиотикам.«Со временем ваше тело может меньше реагировать на антибиотики, в конечном итоге развивая полную сопротивляемость», — говорит доктор Хэнсон. Чем чаще вы применяете антибиотики, тем вероятнее такой результат. В результате врачи часто назначают местные антибиотики вместе с другими препаратами, чтобы снизить вероятность развития резистентности.
Пациентам следует тщательно обсудить возможные варианты лечения со своим дерматологом, чтобы определить наилучшую схему лечения для их состояния.
Свяжитесь с нами
Если вам нужна дополнительная информация о местных антибиотиках для лечения акне, свяжитесь с нами в Sanova Dermatology, чтобы обсудить ваши варианты.
Каковы стойкие побочные эффекты антибиотиков у детей?
Автор:
Венди Сью Суонсон, MD, MBE
Нас буквально окружают бактерии. Они живут на поверхности нашей кожи и обосновываются в нашем кишечнике сразу после рождения. Сложность колоний, которые там живут, меняется на протяжении всей нашей жизни — многие из них остаются на время. И мы зависим от ka-миллиардов бактерий, которые сосуществуют с нами, чтобы поддерживать наше здоровье.Без них все может пойти не так, поскольку бактерии действительно являются частью нашего благополучия, поддерживая пищеварение и поддерживая гармонию на нашей коже. Конечно, появляются некоторые бактерии, которых мы бы не хотели иметь. Вот когда мы используем антибиотики.
С возвращением кашля и простуды исследование, опубликованное сегодня, служит необходимым напоминанием. Антибиотики могут вызвать значительные изменения в нашем организме. Поскольку многие инфекции вызываются вирусами (а не бактериями), в антибиотиках часто нет необходимости. Когда мы принимаем антибиотики внутрь (или внутривенно / инъекционно), они могут убить бактерии, вызывающие неприятную или болезненную инфекцию, да, но они также могут убить желаемые «хорошие бактерии». Это побочный эффект, который несут все антибиотики. Часто мы наблюдаем это у наших детей по изменениям в их фекалиях — после курса антибиотиков у них действительно появляются жидкие фекалии или диарея, или они будут пахнуть совсем иначе. Когда вы видите это, вы действительно наблюдаете изменение колоний в их кишечнике.
Иногда антибиотики абсолютно необходимы и спасают жизнь. Но недавние исследования показали, что антибиотики назначают при 1 из 5 посещений педиатрической неотложной помощи. Из 49 миллионов рецептов на антибиотики, выписываемых ежегодно, по оценкам некоторых исследователей, 10 миллионов из них не нужны.Избегать этих ненужных курсов зависит от всех нас — родителей и врачей.
Я действительно думаю, что ситуация в этом отношении меняется. Редко, когда семья просит или настаивает на приеме антибиотиков в клинике.
Новое исследование посвящено тому, как изменение бактерий в нашем организме может изменить наше здоровье на всю жизнь. Меняются не только изменения в наших фекалиях сразу после приема антибиотиков. Новое исследование показывает, что употребление антибиотиков может привести к хроническим заболеваниям. И это может быть особенно актуально при применении антибиотиков у младенцев и маленьких детей.
Исследования показывают, что антибиотики могут быть связаны с диагнозом ВЗК
- Доктор Мэтью Кронман и его коллеги изучили более 1 миллиона историй болезни пациентов в Великобритании. Они оценили воздействие определенных антибиотиков на младенцев и детей, а также дальнейшее развитие воспалительной болезни B owel D isease (IBD). Причины ВЗК изучены не полностью; Доктор Кронман хотел понять, влияют ли бактериальные изменения в кишечнике в молодом возрасте на воспаление, которое потенциально может увеличить вероятность диагностики ВЗК (болезнь Крона или язвенный колит).Они изучили медицинские карты огромной группы пациентов, чтобы определить, были ли у детей, прописанные в амбулаторных условиях общепринятые пероральные антибиотики (например, пенициллин, амоксициллин, аугментин, клиндамицин, метронидазол), повышенная частота ВЗК в более позднем возрасте.
- Они изучили более 1 миллиона карт пациентов. Из этих 1M у 748 детей развилось воспалительное заболевание кишечника.
- Младенцы, получавшие антибиотики, имели наибольшее увеличение риска ВЗК: с каждым курсом антибиотиков происходило увеличение числа случаев ВЗК на 6%.Младенцы, которые прошли более 2 курсов в младенчестве, имели более высокий риск, чем дети, прошедшие только один курс. Эффект кажется слегка кумулятивным — чем больше доз, тем выше риск.
- Дети, получающие антибиотики в возрасте до 5 и 15 лет, также имеют повышенный риск ВЗК, но в меньшей степени, чем младенцы, получавшие антибиотики.
- IBD встречается довольно редко. Вот как доктор Кронман объяснил мне цифры (и риски):
Несмотря на то, что относительный риск ВЗК значительно увеличивался между теми, кому были прописаны антибиотики, и теми, кому не назначали антибиотики (84% в целом), АБСОЛЮТНЫЙ риск ВЗК на самом деле довольно мал для любого данного человека (1 из 10 000 или так разработали ВЗК в исследовании, сопоставимые с показателями, опубликованными в других исследованиях).Так что да, риск ВЗК увеличивался на 6% с каждым курсом антибиотиков, потому что .000106 на 6% выше, чем .000100, но эти риски малы на индивидуальном уровне.
Советы родителям
- Результаты не означают, что у вашего ребенка будут проблемы с кишечником, если он принимал пенициллин. Причины ВЗК сложны и до конца не изучены — семейный анамнез и другие аутоиммунные состояния также подвергают детей риску. Эти данные просто напоминают нам, что каждое лекарство, которое мы даем нашим детям, имеет как пользу, так и риск.
- Если вашему ребенку прописывают антибиотики, спросите, необходимы ли они. Узнайте об альтернативных планах лечения. Обсудите возможность использования пробиотиков (капсул и пакетов с «хорошими бактериями») одновременно с антибиотиками, если вам необходимо их принимать. Ложка бактерий для ребенка? Прочтите об исследованиях и информации о пробиотиках и младенцах
- Никогда не лечите ребенка старыми, неиспользованными антибиотиками из шкафа.

 Они также применяются при патологиях мочевых путей, однако в связи с негативным влиянием на почки их применение оправдано лишь в условиях стационара.
Они также применяются при патологиях мочевых путей, однако в связи с негативным влиянием на почки их применение оправдано лишь в условиях стационара.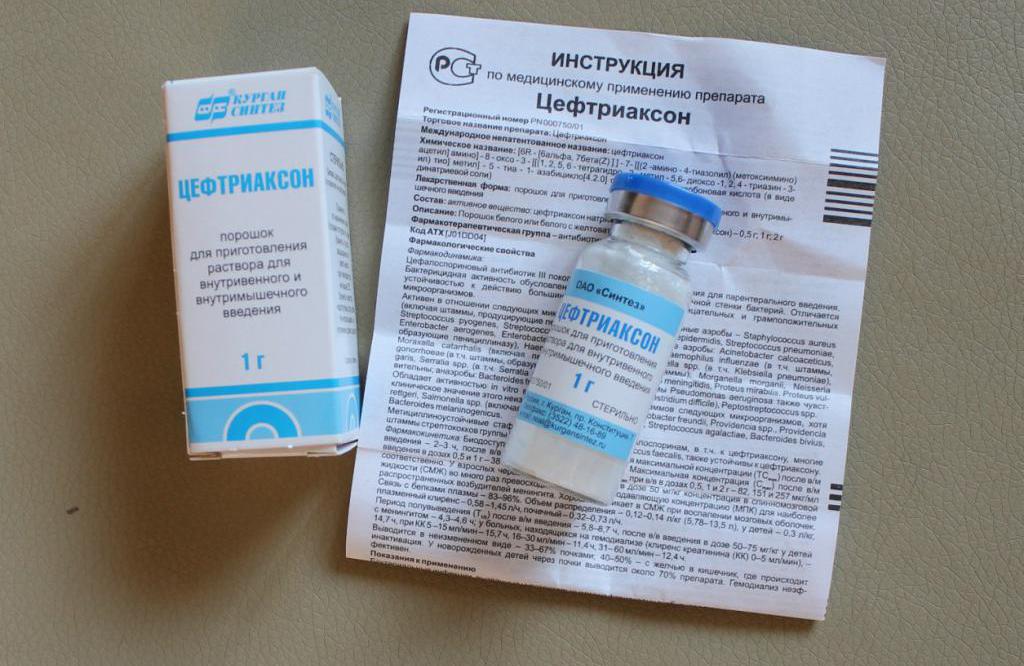 д.), включая защищенные пенициллины («Аугментин», «Амоксиклав» и др.).
д.), включая защищенные пенициллины («Аугментин», «Амоксиклав» и др.).