Антибиотики в ампулах широкого спектра действия
Антибиотики в уколах: какие принимать, как правильно и противопоказания
Антибиотиками называется большая группа лекарственных средств, действие которых направленно на борьбу с инфекционными и воспалительными заболеваниями.
Каких именно, рассмотрим в этой статье.
Инъекционно чаще всего применяются следующие группы антибиотических препаратов:
- Цефалоспорины – антибиотики широкого спектра действия, которые эффективны при пневмонии, гинекологии, урологии. Вводится как внутривенно, так и внутримышечно. Эта группа нечасто вызывает аллергию, лучше переносится, чем пенициллины. Разрешено применять грудным младенцам и беременным женщинам. К представителям относится Цепорин.
Пенициллины нашел широкое применение при ангине, отитах, пневмонии, кожных заболеваниях, цистите. Эти препараты часто развивают аллергию, выраженную крапивницей, сыпью, одышкой.
Пенициллины разрешены к применению беременным женщинам и грудничкам.
 При лечении этой группой противозачаточные таблетки стают менее эффективны. К представителям относятся: Ампициллин, Биомицин, Амоксициллин.
При лечении этой группой противозачаточные таблетки стают менее эффективны. К представителям относятся: Ампициллин, Биомицин, Амоксициллин.Макролиды назначают при бронхите, ангине, коклюше. Эта группа менее эффективна, чем предыдущие две, так как действует на приостановление размножение.
Лекарства этого вида редко приводят к развитию аллергии. Курс лечения макролидами нельзя повторять в течение 3 месяцев, потому что бактерии быстро развивают устойчивость к этой группе. Представителем является Азитромицин.
- Фторхинолы лечат отит, бронхит, цистит, хламидиоз. Это довольно сильные антибиотики широкого спектра действия противопоказаны беременным женщинам и грудничкам, потому что нарушают формирование скелета. К препаратам относятся: Левофлоксацин, Гатифлоксацин.
Также применяются антибиотики широкого спектра действия других групп:
- Тетрациклиновый ряд (Тетрациклин).
- Карбапенемовый ряд (Эртапенем, Меропенем).
- Амфениколовый ряд (Хлорамфеникол).

- Аминогликозидовый ряд (Стрептомицин).
Лекарственные антибиотические средства в уколах врачи назначают в крайних случаях. Почти все антибиотики широкого спектра действия выпускают в виде таблеток, капсул и суспензии.
Только специалист решает, назначать ли препарат в уколах. Чаще всего инъекции применяют при следующих заболеваниях:
- ангине;
- пневмонии;
- бронхите;
- отите.
к оглавлению ↑
Преимущества инъекций
Антибиотики широкого спектра действия в инъекциях лучше, чем таблетки по ряду причин. Среди преимуществ уколов можно отметить следующие:
- таблетки наносят вред желудку и всему пищеварительному тракту. Особенно это актуально для лиц, страдающих заболеваниями желудочно-кишечного тракта;
- таблетки вредят почкам. Особенно тяжело приходится людям, имеющим почечную недостаточность, потому что таблетки до 80 % выводятся через почки;
- лечение при помощи инъекций проходит гораздо быстрей, чем при приеме таблеток;
- укол – это единственное средство, которое подходит для тяжелых больных, находящихся в бессознательном или неадекватном состоянии;
- инъекционные антибиотики имеют мало побочных эффектов.

к оглавлению ↑
Области применения инъекционных антибиотических лекарств
Наличие некоторых серьезных заболеваний часто требует применение инъекций. Выбор лекарственного средства основывается на инфекции, которая стала причиной недомогания.
к оглавлению ↑
Пневмония
Чаще всего пневмония лечится группой макролидов, потому что фторхинолы малоэффективны, а к тетрациклинам возбудители не чувствительны. Обычно курс лечения пневмонии занимает около 10 дней.
При улучшении состояния опасно самостоятельно прерывать прием, потому что это приводит к устойчивости бактерий.
Не долеченная болезнь протекает сложней и хуже поддается лечению. Чаще всего ставятся уколы следующими препаратами:
- Цефтриаксон вводится 2 раза в день;
- Сульбактам в сочетании с Амоксициллином ставят 3 раза в день.
- Азитромицин вводят только капельно.
к оглавлению ↑
ОРВИ
Возникают ситуации, когда лечение ОРВИ подразумевает введение антибиотика широкого спектра действия.
Самостоятельно применять их нельзя, но существуют довольно веские причины для их назначения, это:
- ослабленный иммунитет;
- хронический отит;
- расстройства желудочно-кишечного тракта;
- гнойные инфекции;
- присоединение ангины.
В случае ОРВИ определить, какое лекарственное средство будет действенным, можно на основании локализации процесса и состояния пациента. Наиболее эффективные группы лекарственных средств:
- Цефалоспорины. Применяют, когда произошли осложнения со стороны дыхательной системы.
- Фторхинолоны. Обладают прекрасным бактерицидным действиям. Нельзя использовать для детей.
- Макролиды. Применяют при ангине, отите, гайморите.
- Пенициллины. шшроко используют для лечения детей.
к оглавлению ↑
Гинекология
В гинекологии часто лечение происходит при помощи препаратов в инъекциях.
Затем, после проведенной диагностики и определения возбудителя, назначаются средства, помогающие справиться с установленной инфекции.
В гинекологии нередко применяют местное введение инъекций, чаще всего укол ставят в:
- спайку;
- вульву;
- промежность;
- шейку матки.
Подобным методом проводят лечение следующих заболеваний:
- бесплодие;
- воспаление матки;
- миома;
- эрозия;
- нарушение цикличности;
- киста яичников.
Лучше делать процедуры в отделении, для снижения болезненных ощущений используют тончайшие иглы. Для полного излечивания необходимо пройти полный курс антибиотикотерапии.
Инъекционная терапия помогает лучше, чем таблетки, так как происходит прямое воздействие на воспалительный очаг. В гинекологии чаще всего используют следующие группы антибиотиков:
- Пенициллины. Широко используются при женских заболеваниях, причем можно ставить укол
Антибиотикотерапия пневмонии у детей: обзор лекарственных средств
Что такое пневмония. виды пневмонии
виды пневмонии
Под диагнозом «пневмония» понимается воспаление легочной ткани, как правило, вызываемое инфекционными заболеваниями. Однако стоит понимать, что данный термин является скорее сборным, и объединяет в себе группу заболеваний, имеющих различное происхождение и течение, а соответственно, и требующих разных подходов к лечению.
Главная опасность связана с тем, что симптомы этого заболевания могут маскироваться под обычную простуду, а потому выявление происходит слишком поздно. В зависимости от возбудителя патологического состояния, выбирается соответствующая терапия.
Как понять, что лечение помогло?
Помогут такие признаки:
- Нормализация температуры тела.
- Уменьшение одышки.
- Стабилизация состояния, появление аппетита.
- Улучшение формулы крови.
Признаки отсутствия эффекта: после 3-4 дней антибактериальной терапии нарастает интоксикация, сохраняется высокая лихорадка, не уменьшается лейкоцитоз.
Пора менять антибиотик!
Лечение продолжается до полного выздоровления: нормализации общего анализа крови и рентгенологической картины.
В осложненных случаях продолжительность лечения затягивается до месяца. Длительный прием антибактериальных средств — угроза присоединения грибковой инфекции и дисбактериоза. Для профилактики назначают противогрибковые препараты и эубиотики.
Фото и видео в этой статье познакомят вас с современными достижениями медицины.
Основные правила лечения пневмонии антибиотиками
Какие антибиотики при пневмонии у детей стоит принимать, решает врач. Но существует ряд определенных правил, соблюдение которых позволит усилить их действие, а также избежать негативных последствий их использования.
- Запивать антибиотик стоит водой, а не соком, либо молоком. Температура жидкости должна быть комфортной. Даже если ребенок может принять суспензию без дополнительного приема воды, она все же не помешает.

- Прием пищи должен быть максимально легким и не вызывать дополнительной нагрузки на печень. Это связано с тем, что именно печень участвует в расщеплении продуктов распада лекарства, а соответственно уменьшает токсическое воздействие.
- Не стоит самовольно изменять дозировку, либо сокращать количество дней приема. Даже в случае, если симптомы заболевания начали исчезать. Это может привести к вырабатыванию резистентности к лекарственному препарату, а соответственно, очень высокий риск возникновения рецидива.
- Прием препарата стоит производить через равные промежутки времени и лучше после приема пищи. Концентрация вещества в таком случае будет постоянной в крови, а потому влияние будет непрекращающимся.
Что необходимо принимать с антибиотиками
Параллельно с приемом противомикробных средств, стоит давать ребенку йогурты либо препараты с лактобактериями. Это поможет минимизировать последствия приема лекарства для желудочно-кишечного тракта.
Витаминный комплекс также будет не лишним. Иммунитет ребенка ослаблен заболеванием, а потому поддержка не помешает. Врач выписывает мультивитамины в обязательном порядке.
Антибактериальная терапия
| Форма заболевания | Возбудитель | Рекомендовано (названия действующих веществ) | Вариант замены |
| Врожденная |
|
| цефотаксим амикацин |
| В возрасте 1-6 месяцев |
| цефотаксим амикацин | |
| Атипичная форма в возрасте 1-6 месяцев | хламидии | азитромицин | эритромицин |
| От 6 месяцев до 6 лет |
|
|
|
| У детей 6-12 лет | Streptococcus pneumoniae |
| |
| Осложненная пневмония в 6-12 лет |
|
| |
| Госпитальная |
|
| метронидазол |
Антибиотики при воспалении легких у детей раннего возраста назначаются только внутримышечно или внутривенно. Для ребенка старше 6 месяцев возможен пероральный прием лекарств.
Принесет быстрое выздоровление
Антибиотики при пневмонии у детей: список популярных препаратов
Антибиотики при пневмонии у детей выступают главной составляющей терапии.
Начинается такой недуг очень остро: моментальный скачок температуры до критических цифр, появляются болевые ощущения в грудной клетке при кашле, покашливания сопровождаются мокротой желтоватого или даже коричневатого оттенка.
Излечение такого недуга требует моментальной госпитализации человека в больницу. У большинства детей симптомы пневмонии путают с симптомами иных недугов. По этой причине воспаление лёгких обретает уже более тяжёлую форму.
Чтобы не допустить осложнений, родитель должен вовремя отреагировать и получить консультацию специалиста.
Антибиотикотерапия при пневмонии у ребенка
Воспаление легких — это серьезный недуг, имеющий вирусное, бактериальное или грибковое происхождение.
Принимать антибиотики при пневмонии у детей желательно только в ситуации, когда идентифицирован бактериальный генез воспалительного алгоритма.
Во всех остальных ситуациях представленные средства не только малоэффективны, но и могут оказаться критическими для здоровья и сохранения человеческой жизни.
Виды воспаления легких по происхождению
- Вирусная – по мнению врачей, она проходит в наиболее легкой форме и не требует серьезного лечения. Чаще всего терапия носит симптоматический характер и направлена на уничтожение вируса.
- Бактериальная – вызывается различными бактериями, может являться следствием отсутствия лечения других заболеваний. Этот вид лечится применением антибактериальных средств.
- Грибковая – возникает вследствие поражения легочной ткани различными грибками. Представляет очень большую опасность именно в связи с редкостью диагностирования. Усугубляется при лечении противовирусными и антибактериальными средствами.
Встречаются также случаи аспирационного воспаления легких. Возникает подобная патология по причине попадания в органы дыхания воды либо еды. Может также быть последствием асфиксии новорожденных.
Как подбирают средство?
Если «враг» установлен, то для лечения будут использованы такие препараты:
- при пневмококковой инфекции (именно она вызывает крупозные и очаговые пневмонии) – Ампициллин, Флемоксин Солютаб, Цефтриаксон, Цефотаксим, макролиды – Суммамед, Азитромицин, Вильпрафен;
- если возбудителем является гемофильная палочка – Амоксициллин, Амоксиклав, Аугментин, Офлоксацин, Суммамед;
- при пневмонии, вызванной золотистым стафилококком, – Оксациллин, цефалоспорины первого и второго поколения;
- при воспалении легких, связанном с микоплазменной и хламидийной инфекциями, – антибиотики тетрациклинового ряда (Доксициклин), Суммамед, Офлоксацин, Ципрофлоксацин;
- если выявлена чувствительность к легионелле, то будет назначен Рифампицин, Эриромицин, фторхинолоны, макролиды;
- если воспаление вызвала кишечная палочка – цефалоспорины 3 поколения.

Как распознать?
Скажу сразу, что в домашних условиях установить наличие у ребенка пневмонии практически невозможно, потому что основной метод диагностики этого недуга – рентгенография. Только после того, как малышу сделают снимок и возьмут на анализ кровь и мокроту, можно будет с уверенностью говорить о постановке диагноза.
Какие антибиотики принимают при воспалении легких у взрослых и детей
Как бы Вы ни относились к антибиотикам, существуют болезни, лечение которых просто невозможно без этих препаратов. Например, однозначно придется пить антибиотики при воспалении легких. А вот какие и почему именно эти, а не другие? Врач вряд ли станет рассказывать об этом пациенту, поэтому стоит обсудить такой важный вопрос.
Лечение воспаления легких в домашних условиях
Первые три дня, до выявления чувствительности бактерий, назначаются препараты широкого спектра действия. При отсутствии тяжелых сопутствующих заболеваний, взрослым молодого и среднего возраста назначается лечение воспаления легких в домашних условиях. На амбулаторном этапе принимают следующие антибиотики:
При отсутствии тяжелых сопутствующих заболеваний, взрослым молодого и среднего возраста назначается лечение воспаления легких в домашних условиях. На амбулаторном этапе принимают следующие антибиотики:
- Авелокс, доксациклин (500 мг/с) или амоксиклав (625 мг) в два приема не менее 10 дней.
- Цефтриаксон (при резистентности к авелоксу) в/мышечно 2р/сутки по 1 грамму.
При более тяжелых формах, осложненном лечении, требуется стационарная помощь, в/венное введение, сочетание препаратов (суммамед и тиваник, таргоцида и меронема). Лучшее сочетание определяют после посева на чувствительность к антибиотикам.
Лечение кандидоза
Добрый день! Моему сыну месяц. Недавно мы выписались из больницы, лечились от воспаления легких. Сегодня я заметила у него во рту белый налет. Это молочница? Что можно сделать?
Здравствуйте. Похоже, ваш диагноз верен. Кандидоз полости рта часто появляется после лечения антибиотиками. Рекомендую вам приобрести «Нистатин». К препарату прилагается подробная инструкция, но перед применением посоветуйтесь с участковым педиатром.
К препарату прилагается подробная инструкция, но перед применением посоветуйтесь с участковым педиатром.
Особые указания
Инструкция по применению оговаривает особые моменты при использовании средства Амоксициллин. При лечении лекарством, соблюдая дозировку, можно управлять автомобилем – отрицательного воздействия на организм нет. Важные моменты:
- требуется контроль состояния почек, печени, органов кроветворения;
- необходимо продолжать лечение в течение трех суток после исчезновения симптомов;
- при появлении побочных моментов обратиться к врачу за назначением другого средства;
- если микрофлора не чувствительна к антибиотику Амоксициллин, возможно развитие суперинфекции.
При беременности и лактации
Инструкция запрещает применять Амоксициллин во время грудного вскармливания. Антибиотик, попадая в молоко, может нанести вред малышу. При необходимости лечения, кормление следует приостановить. Свои особенности имеет применение лекарственного средства в период беременности. Пенициллины проникают через плаценту и накапливается в ней.
Пенициллины проникают через плаценту и накапливается в ней.
Прогноз и критерии выздоровления
При своевременно начатом лечении, выполнении всех терапевтических мероприятий в должном объёме прогноз благоприятный. Оценить улучшение состояния помогут следующие критерии:
- Температура снижается до 37,0-37,5˚C и стабильно удерживается на данном уровне.
- Пульс составляет меньше 100 уд. в минуту. Через несколько дней после лечения показатель стабилизируется до нормальных значений: 60-80 уд. в минуту.
- Уменьшается одышка.
- Артериальное давление повышается, но не превышает нормальных значений.
Разновидности антибиотиков
Основные группы антибиотиков:
- Пенициллины. Они подавляют синтез бактерий, имеют минимум побочных эффектов, но борются не со всеми микроорганизмами.
- Макролиды. Они подавляют рост и размножение бактерий, используются для лечения острых и хронических форм заболевания.
- Цефалоспорины.
 Используются при сильных воспалительных процессах.
Используются при сильных воспалительных процессах.
Советы по выбору препаратов для лечения
Препараты должны подбираться с учетом возраста, веса и тяжести заболевания. Ни в коем случае нельзя самостоятельно подбирать дозу антибиотика для ребенка. Это находится в компетенции врача, который основывается на сведениях о состоянии здоровья и о раннем лечении.
Стандарты специализированного лечения, на начальных этапах пневмонии у у детей включают в себя пенициллины полусинтетического типа, которые назначают при пневмококковой инфекции. Рекомендуется использовать защищенные антибиотики с кислотой клавуланового типа. Они ускоряют процесс выздоровления.
Также нужны цефалоспорины третьего и четвертого поколения (Цефриаксон, Цефисим, Цефазолин). Они очень эффективны на начальных этапах заболевания.
Допускается использовать следующие антибиотики:
- Макролиды – при комбинированном лечении воспаления легких (Сумамед, Азитромицин).

- Аминогликозиды первого и третьего поколения – при отсутствии восприимчивости пневмококка к амициллинам.
- Препараты, сопряженные с метронидазолом – при осложненных формах пневмонии (Метрогил).
- Фторинолоны – при наличии осложнений (только детям старше двенадцати лет).
Заложенность носа: лечение народными средствами
Средства от заложенности носа для детей описаны здесь.
Називин для новорожденных //drlor.online/preparaty/ot-nasmorka/nazivin-dlya-novorozhdennyx-instrukciya-po-primeneniyu.html
Данное видео расскажет о том, как правильно принимать антибиотики при пневмонии.
Таблетки
Таблетки – это наиболее удобная форма выпуска лекарств.
Антибиотики в форме таблеток:
- Аугментин.
 Он является полисинтетическим пенициллином третьего поколения. Прием длится не более двух недель. Побочные действия: тошнота, рвота, дисбактериоз.
Он является полисинтетическим пенициллином третьего поколения. Прием длится не более двух недель. Побочные действия: тошнота, рвота, дисбактериоз. - Сумамед. Он входит в группу макролидов. Используется для лечения максимум в течение пяти дней.
- Амоксиклав. Является препаратом широкого спектра действия из группы полисинтетических пенициллинов.
Уколы
Следует помнить, что антибиотики в виде уколов используют только при высокой интоксикации.
- Цефазолин. Он является полусинтетическим цефалоспорином. Быстро всасывается в кровь, концентрация сохраняется в течение двенадцати часов. Побочные эффекты: аллергия, расстройство желудка.
- Цефтриаксон. Он относится к пенициллинам третьего поколения.
 Его нельзя использовать во время беременности.
Его нельзя использовать во время беременности.
уколы или таблетки?. Наш ребенок.
Во времена моего детства, когда кто-то из сверстников выписывался из больницы (после лечения пневмонии, например), он непременно рассказывал, сколько уколов ему там «всадили». Было принято считать их и хвастаться потом количеством.
Но хвастались мы уже после, а в самих больницах мы очень боялись. Любой ребенок боится боли. Причем уколы тогда делались стеклянно-металлическими многоразовыми шприцами, и их иголки, толстые и неизменно затупившиеся от многих лет службы, тяжело входили в ткани — рвали, а не резали мышечные волокна, увеличивая боль. Первые одноразовые шприцы я увидел лишь в 2000 году, на практике в медучилище.
И все же в те времена лечение уколами было более оправданно, так как в арсенале врачей были очень несовершенные антибиотики, и выбор обычно был невелик. Поэтому любую мало-мальски серьезную бактериальную инфекцию старались лечить инъекциями.
Именно тогда зародилось мнение, что внутримышечные антибиотики эффективнее пероральных — ведь их биодоступность была выше 80% и не зависела от пищи. На тот момент это мнение было хоть сколько-нибудь обоснованным, но сейчас оно устарело и превратилось в очередной миф.
С тех пор прошло много времени, и наука придумала новые антибиотики, а старые улучшила. Сейчас у врачей есть богатый ассортимент пероральных антибиотиков, с биодоступностью выше 90-95%, и, казалось бы, внутримышечные формы должны устареть и уйти на второй план. Так оно и есть в странах с развитой медициной, но не у нас.
У нас до сих пор пациенты, а порой и сами врачи верят, что «уколы сильнее таблеток». У нас до сих пор стационар жестко ассоциируется с необходимостью уколов: «Что лежим просто так — хоть бы уколы назначили, что ли». У нас до сих пор детская боль, стресс и постинъекционные осложнения не считаются проблемой и воспринимаются как должное.
В итоге ребенок трех лет, который давно привык ко мне, и в моем кабинете нередко сидел у меня на коленях и мирно рисовал, или слушал мне спину моим стетоскопом, пока я печатал маме рекомендации — вернувшись из стационара, меняется до неузнаваемости, забивается в угол кабинета в истерике и отказывается подпускать меня к себе, в ужасе повторяя «Не надо укол, не надо!».
Это очень горько и обидно, так не должно быть, это необходимо менять. Внутримышечные инъекции оправданы очень редко, в единичных случаях (вакцины, разовая экстренная помощь и некоторые другие). Очень и очень часто эквивалентный препарат можно назначить через рот, а когда нельзя — можно поставить периферический катетер и вводить препарат в вену, минимизируя боль. Наконец, можно заранее смазать место инъекции обезболивающим гелем, чтобы уменьшить неизбежное страдание.
Родителям следует знать и учитывать риски уколов — и спрашивать своих врачей о возможности замены препарата на пероральный или внутривенный.
В большинстве случаев пероральные антибиотики не менее эффективны, чем инъекционные. Инъекции могут быть назначены, если:
- наблюдается нарушение глотания;
- неукротимая рвота;
- категорический отказ от приема сиропа или таблеток;
- тяжелое или бессознательное состояние;
- показанный антибиотик существует только в инъекционной форме;
- нет уверенности в том, что ребенок будет получать назначенное лечение (неблагополучные семьи).

Во всех остальных случаях инъекции могут быть заменены сиропом или таблетками. Во всем цивилизованном мире пытаются сократить количество болезненных манипуляций у детей. Давайте последуем этому примеру.
Антибиотики — Тесты и лечение
Антибиотики используются для лечения или профилактики некоторых видов бактериальных инфекций. Они работают, убивая бактерии или предотвращая их размножение и распространение.
Антибиотики неэффективны против вирусных инфекций, таких как простуда, грипп, кашель и боль в горле.
Многие легкие бактериальные инфекции также могут быть излечены вашей иммунной системой без использования антибиотиков, поэтому они обычно не назначаются.
Важно, чтобы антибиотики назначались и принимались правильно, чтобы предотвратить прогрессирование устойчивости к антибиотикам.Это когда штамм бактерий больше не реагирует на лечение одним или несколькими типами антибиотиков.
При применении антибиотиков
Антибиотики могут использоваться для лечения бактериальных инфекций, которые:
- вряд ли вылечится без антибиотиков
- может заразить других без лечения
- может занять слишком много времени для очистки без обработки
- несут риск более серьезных осложнений
Людям с высоким риском заражения также могут назначать антибиотики в качестве меры предосторожности, известной как антибиотикопрофилактика.
Подробнее о применении антибиотиков.
Как мне принимать антибиотики?
Принимайте антибиотики в соответствии с указаниями на упаковке или в информационном буклете для пациента, который прилагается к лекарству, или в соответствии с указаниями вашего терапевта или фармацевта.
Дозы антибиотиков могут быть предоставлены несколькими способами:
- Пероральные антибиотики — таблетки, капсулы или жидкость, которую вы пьете, которые можно использовать для лечения большинства типов инфекций организма от легкой до средней степени тяжести
- Антибиотики для местного применения — кремы, лосьоны, спреи или капли, которые часто используются для лечения кожных инфекций
- инъекций антибиотиков — их можно вводить в виде инъекций или вливаний через капельницу непосредственно в кровь или мышцу, и обычно они предназначены для более серьезных инфекций
Важно закончить прием назначенного курса антибиотиков, даже если вы чувствуете себя лучше, если только медицинский работник не скажет вам иное. Если вы перестанете принимать антибиотик в середине курса, бактерии могут стать устойчивыми к антибиотику.
Если вы перестанете принимать антибиотик в середине курса, бактерии могут стать устойчивыми к антибиотику.
Отсутствует доза антибиотиков
Если вы забыли принять дозу своих антибиотиков, примите эту дозу, как только вспомните, а затем продолжайте курс антибиотиков как обычно.
Но если почти пришло время для следующей дозы, пропустите пропущенную дозу и продолжайте свой обычный график дозирования. Не принимайте двойную дозу, чтобы восполнить пропущенную.
Существует повышенный риск побочных эффектов, если вы примете 2 дозы ближе друг к другу, чем рекомендуется.
Случайно принял дополнительную дозу
Случайный прием одной дополнительной дозы антибиотика вряд ли причинит вам серьезный вред.
Но это увеличит ваши шансы испытать побочные эффекты, такие как боль в животе, диарея, чувство или тошнота.
Если вы случайно приняли более одной дополнительной дозы антибиотика, обеспокоены или испытываете серьезные побочные эффекты, как можно скорее обратитесь к своему терапевту или позвоните в службу NHS 24 111.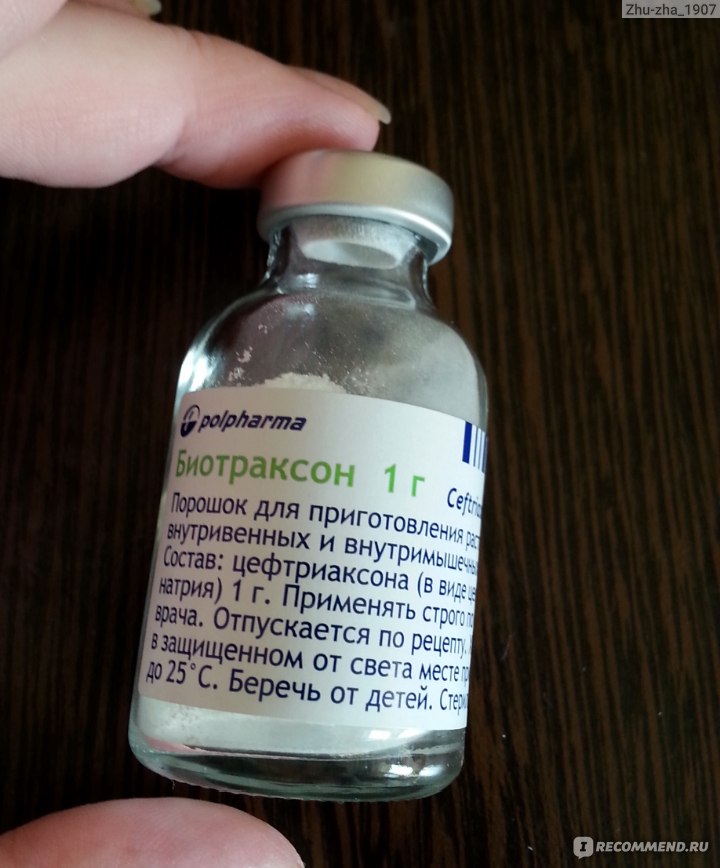
Побочные действия антибиотиков
Как и любые другие лекарства, антибиотики могут вызывать побочные эффекты. Большинство антибиотиков не вызывают проблем при правильном применении, а серьезные побочные эффекты возникают редко.
К наиболее частым побочным эффектам относятся:
- больной
- плохое самочувствие
- Вздутие живота и несварение
- диарея
У некоторых людей может быть аллергическая реакция на антибиотики, особенно на пенициллин и цефалоспорины.В очень редких случаях это может привести к серьезной аллергической реакции (анафилаксии), требующей неотложной медицинской помощи.
Узнайте больше о побочных эффектах антибиотиков.
Соображения и взаимодействия
Некоторые антибиотики не подходят людям с определенными заболеваниями, а также беременным или кормящим женщинам. Вы должны принимать только те антибиотики, которые вам прописаны — никогда не «одалживайте» их у друга или члена семьи.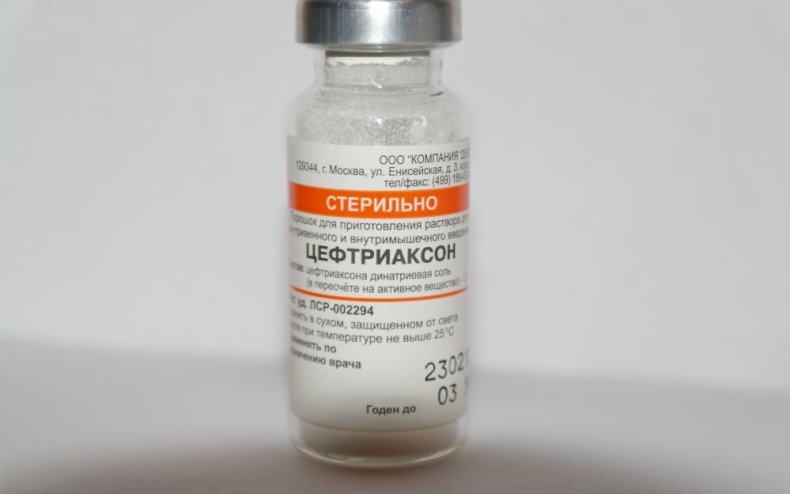
Некоторые антибиотики могут также непредсказуемо реагировать с другими лекарствами, такими как оральные противозачаточные таблетки и алкоголь.Важно внимательно прочитать информационный буклет, прилагаемый к вашему лекарству, и обсудить любые проблемы с фармацевтом или терапевтом.
Подробнее о взаимодействии антибиотиков с другими лекарствами
Виды антибиотиков
Существуют сотни различных типов антибиотиков, но большинство из них можно условно разделить на шесть групп. Они описаны ниже.
- пенициллины (такие как пенициллин и амоксициллин) — широко используются для лечения различных инфекций, включая кожные инфекции, инфекции грудной клетки и инфекции мочевыводящих путей
- цефалоспорины (например, цефалексин) — используются для лечения широкого спектра инфекций, но некоторые из них также эффективны для лечения более серьезных инфекций, таких как сепсис и менингит
- (такие как гентамицин и тобрамицин) — обычно используются только в больницах для лечения очень серьезных заболеваний, таких как сепсис, поскольку они могут вызывать серьезные побочные эффекты, включая потерю слуха и повреждение почек; их обычно вводят в виде инъекций, но можно вводить в виде капель при некоторых инфекциях ушей или глаз
- тетрациклины (такие как тетрациклин и доксициклин) — могут использоваться для лечения широкого спектра инфекций, но обычно используются для лечения умеренных и тяжелых угрей и розацеа
- (такие как эритромицин и кларитромицин) — могут быть особенно полезны для лечения инфекций легких и грудной клетки, или как альтернатива для людей с аллергией на пенициллин, или для лечения устойчивых к пенициллину штаммов бактерий
- фторхинолоны (такие как ципрофлоксацин и левофлоксацин) — антибиотики широкого спектра действия, которые можно использовать для лечения широкого спектра инфекций
Аминогликозиды
Макролиды
Устойчивость к антибиотикам
Как NHS, так и медицинские организации во всем мире пытаются сократить использование антибиотиков, особенно при несерьезных состояниях.
Чрезмерное использование антибиотиков в последние годы означает, что они становятся менее эффективными, и привело к появлению «супербактерий». Это штаммы бактерий, которые выработали устойчивость ко многим различным типам антибиотиков, в том числе:
Эти типы инфекций могут быть серьезными, и их сложно лечить, и они становятся все более частой причиной инвалидности и смерти во всем мире.
Наибольшее беспокойство вызывает то, что могут появиться новые штаммы бактерий, которые нельзя эффективно лечить никакими существующими антибиотиками.
Антибиотики нового поколения на подходе
Прорыв в разработке новых антибиотиков
Недавно в Эрнесте начались исследования и разработки целого нового поколения антибиотиков. Согласно журналу Nature, ученые открыли способ выращивания бактерий, продуцирующих антибиотики, в лаборатории, процесс, который избегал их с тех пор, как Александр Флеминг открыл пенициллин в 1928 году.
Северо-Восточный университет, Бостон, Массачусетс
Открытие было сделано профессором Кимом Льюисом и его исследовательской группой из Северо-Восточного университета в Бостоне. Бактерии, вырабатывающие антибиотики, в основном находятся в почве. Ученые пытались отсеять бактерии из почвы и выращивать их в чашках Петри в лабораториях. Проблема в том, что до сих пор подавляющее большинство бактерий не могло расти в лаборатории.
Бактерии, вырабатывающие антибиотики, в основном находятся в почве. Ученые пытались отсеять бактерии из почвы и выращивать их в чашках Петри в лабораториях. Проблема в том, что до сих пор подавляющее большинство бактерий не могло расти в лаборатории.
Почему бактерии производят антибиотики?
Типы бактерий, ответственных за производство антибиотиков, обитают в почве и известны как антиномицеты. Эти бактерии используют аминокислоты, жирные кислоты, сахара и нуклеиновые кислоты, из которых они производят антибиотики.Есть одно популярное объяснение того, почему антиномицеты производят антибиотики. Многие считают, что эти бактерии защищают свои запасы пищи, вводя в них антибиотики, которые смертельны для других бактерий, которые пытаются их съесть.
Три открытия, меняющие правила игры
Профессор Майк Льюис и его группа исследователей из Северо-Восточного университета в Бостоне сделали следующие открытия, которые в далеком будущем изменят клиническое здравоохранение:
- Способ выращивания бактерий-продуцентов антибиотиков в лаборатории
- Бесчисленные новые бактерии, из которых можно производить антибиотики нового поколения
- Антибиотики, не обладающие характеристиками устойчивости у бактерий
Discovery: выращивание бактерий, продуцирующих антибиотики, в лаборатории
Решение, которое разработала команда из Северо-Восточного университета, заключалось в том, чтобы поместить бактерии в небольшую камеру, зажатую между слоями почвы, в которой находится большинство бактерий. Затем камеры были возвращены в землю, где бактерии возобновили рост и образование колоний. Наконец, камеры были возвращены в лабораторию, где бактерии продолжали расти. Это был первый прорыв в поисках нового источника антибиотиков. Этот процесс открыл двери для разработки первых новых антибиотиков с 1987 года.
Затем камеры были возвращены в землю, где бактерии возобновили рост и образование колоний. Наконец, камеры были возвращены в лабораторию, где бактерии продолжали расти. Это был первый прорыв в поисках нового источника антибиотиков. Этот процесс открыл двери для разработки первых новых антибиотиков с 1987 года.
Проблема: бактерии, устойчивые к антибиотикам
Но возникла проблема. Антибиотики начали широко использовать в 1940-х годах, и на них так сильно полагались, что бактерии, для борьбы с которыми они были созданы, выработали устойчивость к препарату.Это произошло до такой степени, что некоторые бактериальные заболевания, такие как туберкулез и MRSA, практически не поддаются лечению. Мир стоит на пороге потенциальных эпидемий таких заболеваний, как туберкулез, которые ранее находились под контролем. Темные века и бубонная чума, кажется, вырисовываются на горизонте. По данным Центра контроля заболеваний,
Ежегодно в США не менее 2 миллионов человек заражаются бактериями, устойчивыми к антибиотикам, и не менее 23 000 человек ежегодно умирают в результате этих инфекций.
Еще больше людей умирают от других заболеваний, осложненных устойчивой к антибиотикам инфекцией.
Не принимайте антибиотики против вирусов
По данным Центра по контролю за заболеваниями, антибиотики не действуют против вирусов. CDC сообщает, что антибиотики-
- Не вылечит инфекцию
- Не помешает другим людям заболеть
- Не поможет ни вам, ни вашему ребенку почувствовать себя лучше
- Может вызывать ненужные и вредные побочные эффекты
- Может способствовать развитию устойчивости к антибиотикам, когда бактерии способны противостоять воздействию антибиотика и продолжают причинять вред
Discovery: антибиотики, не обладающие характеристиками устойчивости
Но открытие нового процесса выращивания бактерий в лаборатории было только половиной истории, которая разворачивалась.После извлечения новых антибиотиков из бактерий Льюис и его команда начали тестирование новых лекарств против множества бактерий, таких как стрептококк, туберкулез и MRSA, опасная для жизни инфекция стафилококка. В результате бактерии, вызывающие эти заболевания, были убиты новым антибиотиком, названным Teixobactin , без каких-либо признаков развития резистентности.
В результате бактерии, вызывающие эти заболевания, были убиты новым антибиотиком, названным Teixobactin , без каких-либо признаков развития резистентности.
Discovery: двадцать два новых антибиотика
Льюис и его команда намеревались только открыть способ выращивания бактерий, продуцирующих антибиотики, в лаборатории.Но в итоге они открыли двадцать два новых антибиотика, один из которых (тейксобактин) не приводит к развитию устойчивости бактерий. Дальнейшее тестирование показало, что у мышей не было побочных эффектов от антибиотика, и подопытные животные были излечены от множества серьезных бактериальных инфекций.
Антибиотики сейчас и в далеком будущем
Долгосрочные последствия этих открытий являются захватывающей новостью для медицинского сообщества. Благодаря усилиям Майка Льюиса и его команды мир теперь имеет доступ к почти неограниченному запасу бактерий, из которых можно собирать и выращивать новые поколения антибиотиков практически без характеристик устойчивости.
Прошло около пяти лет с момента открытия нового антибиотика до его готовности к широкому применению у людей. Хотя было доказано, что тейксобактин безопасен и эффективен для мышей, необходимо провести такое же тестирование на людях, чтобы увидеть, совпадают ли результаты. Тем временем ученые будут собирать и выращивать большие количества антибиотика, чтобы, когда придет время, они были готовы начать испытания на людях. После этого они начнут выпускать препарат для более широкого применения.
В мире медицины наступает новая эра. Это будет эпоха более эффективной защиты от опасных для жизни заболеваний, защиты, которая должна длиться далеко в будущем.
Приводит ли прием антибиотиков к запору?
Люди часто испытывают ту или иную форму расстройства пищеварения после приема пероральных препаратов, таких как лекарства от кровяного давления, холинолитики, опиоиды, спазмолитики, антациды и антибиотики.
Некоторые из этих препаратов затрудняют работу нервов и мышц в толстом кишечнике, а другие нарушают кишечную флору.
Это мешает правильному пищеварению и дефекации, вызывая запоры, диарею, кислотный рефлюкс, кишечные газы и тому подобное.
В этой статье исследуется правда о том, что антибиотики вызывают запор, на основе обзора научной работы, проделанной по этой теме.
Что такое запор?
Запор — очень распространенное заболевание, которым страдают не менее 30% всех детей в мире и такое же количество взрослых. (1) (2)
Его можно определить по двум из следующих характеристик (по крайней мере, в 25% случаев):
- Напряжение при дефекации
- Жесткое опорожнение кишечника
- Неполное опорожнение
- Ощущение непроходимости или закупорки
- Менее трех дефекаций в неделю
Это определение дано группой экспертов и называется критериями Рима IV.(3)
ТАКЖЕ ПРОЧИТАЙТЕ: Избегайте запоров с помощью йоги, массажа, витаминов и грелки
Что такое антибиотики?
Антибиотики — это класс лекарств, убивающих бактерии или сдерживающих их рост. Эти химические вещества нацелены на части бактерий, участвующие в их росте и выживании.
Например, антибиотик может работать, подавляя образование стенки бактериальной клетки и белков или изменяя мембрану бактериальной клетки.
Некоторые антибиотики останавливают рост бактерий (бактериостатические), а другие антибиотики непосредственно убивают бактерии (бактерицидные).
Антибиотики можно в общих чертах разделить на две категории:
- Антибиотики широкого спектра действия: Эти антибиотики действуют одновременно на широкий спектр бактерий. Они также могут повлиять на те бактерии, которые полезны для здоровья.
- Антибиотики узкого спектра действия: Эти антибиотики атакуют только некоторые виды бактерий и являются узкоспециализированными.
Вызывают ли антибиотики запор?
Антибиотики широкого спектра действия, которые используются для уничтожения патогенных бактерий, также могут влиять на комменсальные бактерии, живущие в кишечнике.Это нарушает состав кишечной флоры.
В результате дисбаланса вы можете страдать от газов и диареи. Поэтому антибиотики обычно вызывают диарею в качестве побочного эффекта. Они редко могут вызывать запор.
К другим побочным эффектам антибиотиков, влияющим на пищеварительную систему, относятся:
Лекарства, которые могут вызвать запор
Запор может возникнуть по многим причинам. Часто это побочный эффект некоторых лекарственных препаратов, к которым относятся:
1.Блокаторы кальциевых каналов
Дилтиазем (Cardizem) и амлодипин (Norvasc) являются примерами. Эти препараты используются для снижения артериального давления за счет расслабления гладких мышц кровеносных сосудов. Они также могут расслабить мышцы кишечника, вызывая запор.
2. Антихолинергические средства
Антихолинергические средства используются для лечения различных состояний, в том числе:
- Недержание мочи (потеря контроля над мочевым пузырем) — оксибутинин (дитропан)
- Аллергия — дифенгидрамин (Бенадрил)
- Депрессия — антидепрессанты
Ацетилхолин, нейромедиатор, ответственный за стимуляцию мышечных движений, блокируется холинолитиками.Нарушение подвижности мышц кишечника из-за неэффективности ацетилхолина может вызвать запор. (4)
3. Опиоиды
Опиоиды используются для снятия боли и включают морфин и кодеин. Эти препараты, также известные как наркотики, связываются с болевыми рецепторами и предотвращают распространение болевых сигналов.
Эти препараты могут стимулировать увеличение поглощения воды толстой кишкой, вызывая запор.
4. Спазмолитики
Спазмолитики, такие как дицикломин, используются для подавления мышечных спазмов.Эти лекарства работают за счет уменьшения частоты мышечных сокращений.
Снижение сократимости мышц может повлиять на перистальтическое движение шлаков в толстой кишке и вызвать запор.
5. Антациды
Антациды содержат алюминий, который влияет на мышечную активность кишечника, вызывая запоры.
6. Холестирамин
Холестирамин используется для снижения уровня холестерина в крови. Связываясь с желчными кислотами, он влияет на поглощение воды из пищи.В результате стул становится сухим и трудно выводимым.
Проконсультируйтесь со своим практикующим врачом перед использованием любого из этих лекарств.
Исследования, подтверждающие связь между лекарствами и запорами
Несколько исследований показали, что некоторые лекарства могут вызывать запор:
- Связь запора с увеличением количества лекарств, используемых пожилыми людьми, была продемонстрирована в популяционном исследовании, проведенном в 2018. (5)
- В исследовании 2003 г., опубликованном в журнале Journal of Neurology, Neurosurgery, and Psychiatry , была рассмотрена частота запоров у пациентов с неврологическими заболеваниями.Результаты показали, что различные лекарства могут, по отдельности или в комбинации, вызывать или усугублять запор. (6)
- В тематическом исследовании 2005 года сообщалось о желудочно-кишечных осложнениях у двух пациентов, принимавших антидепрессанты. У пациентов наблюдались симптомы, связанные с действием холинолитиков, включая сухость во рту, нечеткость зрения, тремор и запор. (7)
- Мета-анализ, проведенный в 2011 году, показал, что пациенты, принимающие холинолитики по поводу гиперактивного мочевого пузыря, склонны к запорам.(8)
- Обзорное исследование, проведенное в 2016 году, показало, что запор является одним из наиболее частых побочных эффектов холинолитиков у пожилых людей. (9)
- Согласно исследованию, проведенному в 2016 году, запор обычно ассоциируется с длительным употреблением опиоидов. (10)
Первичный против. Вторичный запор
Первичный запор обычно является симптомом функциональных проблем, таких как нехватка клетчатки в рационе, беспокойство, недосыпание, лихорадка, дефицит питательных веществ, пол, недостаток гидратации и возраст.
Вторичный запор вызван приемом лекарств или основным заболеванием. Воспалительные заболевания, инфекционные заболевания кишечника и синдром раздраженного кишечника — частые причины вторичных запоров.
Неврологические расстройства, нарушения обмена веществ и эндокринные расстройства, такие как диабет, все чаще вызывают запоры.
Если запор сопровождается болью, потерей веса или кровавым стулом или не проходит через 1–2 недели, обратитесь за медицинской помощью.
Люди с высоким риском запора
- Пожилые люди более восприимчивы к запорам, которые возникают как побочный эффект лекарств. В первую очередь это связано с уменьшением моторики с возрастом.
- Младенцы становятся очень восприимчивыми к запорам, если им дают некачественное молоко.
- Запор также может возникать у людей с недостатком или дисбалансом полезных кишечных бактерий, состоянием, которое в медицине известно как дисбактериоз.
- Беременные женщины подвержены высокому риску запора, в первую очередь из-за высокого уровня прогестерона.Это может усугубить прием некоторых лекарств беременными женщинами.
Ответы экспертов (Q&A)
Ответил доктор Раджан Менгани, DO
Каковы побочные эффекты приема антибиотиков?
Антибиотики могут иметь широкий спектр побочных эффектов, от кожной сыпи, тошноты и расстройства желудка до серьезных проблем, таких как потеря слуха.
В редких случаях могут возникнуть опасные для жизни состояния, такие как синдром Стивенса-Джонсона (который может вызвать жар и кожную сыпь с волдырями).
Спросите своего врача о побочных эффектах, которые могут возникнуть при приеме антибиотиков, и обязательно сообщите своему врачу, если они станут надоедливыми.
Если вы испытываете одышку, затрудненное дыхание или отек языка, губ или горла, немедленно обратитесь за медицинской помощью или позвоните в службу экстренной помощи, поскольку эти симптомы могут указывать на опасную для жизни аллергическую реакцию, называемую анафилаксией.
Также важно отметить, что прием ненужных антибиотиков может увеличить риск устойчивости бактерий.Это означает, что в следующий раз, когда вам дадут тот же самый антибиотик, он может оказаться неэффективным и может потребоваться другой антибиотик.
Поэтому принимайте только те антибиотики, которые прописал врач, и не занимайтесь самолечением с помощью антибиотиков только потому, что они находятся в вашей аптечке.
Какие лекарства вызывают запор?
Различные лекарства могут вызывать запор, но некоторые из наиболее частых виновников — опиоидные лекарства, которые иногда назначают при сильной боли.
Безопасно ли совместное использование антибиотиков и оральных контрацептивов?
Некоторые антибиотики могут влиять на метаболизм оральных контрацептивов в организме. Они могут снизить эффективность противозачаточных средств и повысить риск беременности, если вы ведете половую жизнь.
Поэтому необходимо сообщать вашим врачам обо всех противозачаточных средствах, лекарствах и добавках, которые вы принимаете, чтобы они могли принять правильное решение и дать вам необходимые инструкции.
Какие диетические изменения следует внести, чтобы избежать запоров, когда вы принимаете курс антибиотиков?
Некоторые люди, особенно дети, могут быть чувствительны к молочным продуктам, и после их употребления у них может развиться запор.
Исследование, проведенное в Испании, показало, что употребление коровьего молока может вызвать запор у детей. (11) Однако, поскольку все люди разные, не у всех будет одинаковая реакция на определенную пищу.
Если во время приема определенного антибиотика у вас развился запор, ваш врач может порекомендовать другой антибиотик или посоветовать вам включить в свой рацион достаточное количество клетчатки и воды.
Безопасно ли давать антибиотики ребенку?
Некоторые антибиотики считаются безопасными для детей. Однако есть некоторые заметные исключения, включая тетрациклины и фторхинолоны.
Тетрациклины (например, доксициклин и тетрациклин) не следует давать детям младше 8 лет, поскольку они могут вызвать необратимое изменение цвета зубов.
Лучше избегать назначения фторхинолонов (таких как ципрофлоксацин и левофлоксацин) лицам моложе 18 лет, поскольку они могут вызвать тендинит или разрыв сухожилий.
Обязательно обсудите все свои проблемы со своими врачами и вместе с ними определите, какие антибиотики, если это необходимо, подходят вам.
Какие важные моменты следует иметь в виду при приеме антибиотиков?
При посещении врача будьте готовы ответить на вопросы, касающиеся имеющихся у вас проблем со здоровьем, аллергии, а также лекарств и добавок, которые вы принимаете. Также сообщите своему врачу, если вы беременны, так как некоторые антибиотики могут нанести вред ребенку.
Затем ваш врач может назначить тест на беременность. Эта информация важна для врача, чтобы определить, какой антибиотик при необходимости подходит вам.
Важно принимать антибиотики точно в соответствии с предписаниями и завершить весь курс, чтобы инфекция была должным образом вылечена, а бактерии не выжили и не приобрели устойчивость к антибиотику.
О докторе Раджане Менгани, DO: Доктор Менгани — семейный врач, который уделяет особое внимание профилактической медицине.
Ухаживая за пациентами, он, помимо прочего, уделяет особое внимание физическим упражнениям, изменениям в диете и гигиене сна. Он также проявляет особый интерес к общественному здравоохранению, питанию и исследованиям.
Д-р Менгани получил степень бакалавра психологии в Калифорнийском университете в Лос-Анджелесе и докторскую степень по остеопатической медицине в Университете Туро в Калифорнии. Позже он закончил резидентуру по семейной практике в Майами, Флорида.
Последнее слово
Запор — очень распространенная проблема.Обычно это побочный эффект лекарств, с которым легко справиться с помощью самолечения. Если проблема не исчезнет, обратитесь за медицинской помощью.
Хронический запор может вызывать осложнения, которые трудно поддаются лечению. Хотя антибиотики иногда связаны с запорами, некоторые из наиболее распространенных побочных эффектов, связанных с антибиотиками, по-видимому, представляют собой диарею и газы.
Список литературы
- Нурко С, Циммерман Л.А. Оценка и лечение запора у детей и подростков.Американский семейный врач. https://www.aafp.org/afp/2014/0715/p82.html. Опубликовано 15 июля 2014 г.
- Krogh K, Chiarioni G, Whitehead W. Ведение хронических запоров у взрослых. Единый европейский гастроэнтерологический журнал. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5446139/. Опубликовано в июне 2017 г.
- Bharucha AE, et al. Американская гастроэнтерологическая ассоциация. Медицинское положение… Американская гастроэнтерологическая ассоциация. https://www.gastrojournal.org/article/S0016-5085(12)01545-4/abstract.Опубликовано в 2013 г.
- Либерман Я.А. Управление антихолинергическими побочными эффектами. Помощник по первичной медико-санитарной помощи Журналу клинической психиатрии. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC487008/. Опубликовано 2004.
- Фрагакис А., Чжоу Дж., Маннан Х., Хо В. Связь между употреблением наркотиков и запорами у пожилого населения Большого Западного Сиднея, Австралия. Международный журнал исследований окружающей среды и общественного здоровья. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5858295/. Опубликовано 29 января 2018 г.
- Крыло К, Расмуссен Д., Верделин Л.М. Запор при неврологических заболеваниях. Журнал неврологии, нейрохирургии и психиатрии. https://www.ncbi.nlm.nih.gov/pubmed/12486259/. Опубликовано в январе 2003 г.
- Ghorpade VAP. Острая (псевдо) обструкция толстой кишки, вызванная приемом антидепрессантов (синдром Огилви). Индийский журнал психиатрии. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2918323/. Опубликовано 2005.
- Мик П. Д., Эванг С. Д., Тадрус М., Ру-Лиранж Д., Триллер Д. М., Гумустоп Б. Гиперактивные препараты для мочевого пузыря и запор: метаанализ рандомизированных плацебо-контролируемых исследований.Заболевания пищеварения и науки. https://www.ncbi.nlm.nih.gov/pubmed/20596778. Опубликовано в январе 2011 г.
- Колламати А., Мартоне А.М., Пося А. и др. Антихолинергические препараты и отрицательные исходы у пожилого населения: от биологической достоверности до клинических доказательств. Клинические и экспериментальные исследования старения. https://www.ncbi.nlm.nih.gov/pubmed/25930085. Опубликовано в феврале 2016 г.
- Нельсон А.Д., Камиллери М. Запор, вызванный опиоидами: достижения и клиническое руководство. Терапевтические достижения при хронических заболеваниях.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4772344/. Опубликовано в марте 2016 г.
- Irastorza I, Ibañez B, Delgado-Sanzonetti L, Maruri N, Vitoria JC.

 При лечении этой группой противозачаточные таблетки стают менее эффективны. К представителям относятся: Ампициллин, Биомицин, Амоксициллин.
При лечении этой группой противозачаточные таблетки стают менее эффективны. К представителям относятся: Ампициллин, Биомицин, Амоксициллин.

 виды пневмонии
виды пневмонии Пора менять антибиотик!
Пора менять антибиотик!
 influenzae
influenzae
 Используются при сильных воспалительных процессах.
Используются при сильных воспалительных процессах.
 Он является полисинтетическим пенициллином третьего поколения. Прием длится не более двух недель. Побочные действия: тошнота, рвота, дисбактериоз.
Он является полисинтетическим пенициллином третьего поколения. Прием длится не более двух недель. Побочные действия: тошнота, рвота, дисбактериоз. Его нельзя использовать во время беременности.
Его нельзя использовать во время беременности.
 Еще больше людей умирают от других заболеваний, осложненных устойчивой к антибиотикам инфекцией.
Еще больше людей умирают от других заболеваний, осложненных устойчивой к антибиотикам инфекцией.