признаки и симптомы, цены на лечение в Санкт-Петербурге
Любые воспалительные процессы, развивающиеся в гайморовой полости, носят собирательное название – гайморит. Они могут различаться по морфологии, этиологии (причине), патогенезу (патологическому развитию и прогнозу), но имеют сходную клиническую картину и лечатся с помощью одних препаратов и методов с определёнными корректировками, что позволяет объединить их в одну нозологическую единицу (заболевание).>
В момент рождения гайморова (околоносовая) пазуха еще не сформирована. Она представлена в виде щели или микроскопического мешочка. Присоединение гайморита в этот период маловероятно, но не исключено. Чаще всего диагноз гайморит в возрасте до 2,5-3 лет связан с гипердиагностикой родителей.
Формирование полости происходит только к 2,5-3годам, после чего гайморит становится не просто возможным, но часто встречающимся явлением. Наши врачи смогут точно установить, является ли заболевание началом развития воспалительного процесса в полости или это только банальный насморк, а опасения родителей преувеличены.
По мере роста ребёнка и его черепной коробки происходит анатомическое развитие гайморовой пазухи, которая будет окончательно сформирована к 15-17 годам (индивидуально). С этого времени течение и лечение гайморита у подростка не отличается от взрослого.
Опасности
Пропустить начало развития заболевания у ребёнка крайне опасно. Особенностью гайморита у детей часто является стёртость симптоматики. Беспечные родители могут долго заниматься самолечением ОРВИ, пропустив присоединение гайморита.
Своевременное обращение в нашу клинику позволит не только целенаправленно заняться лечением любого респираторного заболевания, но и не допустить присоединения столь грозного осложнения.
Возможные осложнения гайморита у детей:
- переход заболевания в хроническую форму;
- миграция инфекции и воспалительного процесса из гайморовой полости в головной мозг с развитием менингоэнцефалита, менингита, абсцесса мозга;
- при переходе процесса в полость глазницы развитие отека клетчатки и/или век, остеопериостит глазницы, тромбоз вен.

Причины возникновения гайморита у детей
Наиболее частой причиной развития гайморита у детей является банальный насморк. Легкомысленные родители очень часто не придают значения появлению «соплей» у ребёнка, начинают применять средства народной медицины или симптоматическое лечение.
Часто этого достаточно и насморк через некоторое время прекращается, но если такие знахарские методы неэффективны, насморк не проходит, а состояние ребёнка начинает ухудшаться, необходимо немедленно обратиться к специалисту нашей клиники для своевременной диагностики возможного гайморита и назначения специфического лечения.
По этиологии (причинам) гайморит бывает:
- риногенным, развившимся как осложнение ринита (насморка) с восходящим проникновением инфекции из носовой полости в гайморовую пазуху;
- гематогенным, возникающим при заносе возбудителя из отдалённых очагов воспаления с током крови;
- одонтогенным, развившимся как осложнение заболевания зубов, органов ротовой полости, челюсти – кариес, стоматит.
Нередко гайморит развивается в результате осложнения инфекционных заболеваний – грипп, скарлатина, корь, тонзиллит. Предрасполагающий фактор – снижение иммунитета.
Симптомы
Гайморит не имеет специфической симптоматики и камуфлируется под обычные простуду, грипп, ОРВИ, что вызывает трудности диагностики.
Типичные симптомы гайморита у детей:
- слабость, вялость, ухудшение самочувствия, апатия;
- головная боль;
- повышение температуры;
- зубная боль;
- заложенность носа;
- гнойные выделения из носа;
- кашель;
- нарушения обоняния;
- припухлость щеки на стороне поражения, припухлость век;
- боль в лобной области, над носом;
- чувство переполнения, давления в лобной области, над носом.

Симптомы неспецифичны. Даже внимательные родители не всегда могут адекватно оценить свои наблюдения, продолжать лечить насморк, ОРВИ, хотя процесс уже начал развиваться дальше и становится опасным. Только врачи нашей клиники смогут проанализировать полученные клинические наблюдения, данные лабораторных и инструментальных исследований и вовремя поставить правильный диагноз, назначить лечение.
Лечение детского гайморита
Терапия назначается с учетом стадии заболевания, состояния ребёнка, наличия осложнений.
Необходимо обеспечить эффективную эвакуацию гнойного содержимого, слизистого секрета из гайморовой пазухи. Для нормализации дренажа назначаются сосудосуживающие назальные капли, спреи (Називин, Нафтизин, Длянос), снимающие отёк слизистой и обеспечивающие расширение путей оттока. Сосудосуживающие интраназальные (внутрь носовой полости) средства назначаются краткими курсами из-за риска развития атрофии слизистой.
Для борьбы с инфекцией назначается лечение антибиотиками. Чаще всего используют как пероральное (таблетки) применение препаратов, так и внутривенное введение антибиотиков широкого спектра действия (цефалоспорины, Азитромицин) в условиях стационара. Из местных антибиотиков наилучшие результаты у Полидекса, Изофра.
Симптоматическое лечение заключается в назначении противовоспалительных, жаропонижающих и обезболивающих средств, антигистаминных препаратов, иммунномодуляторов, мультивитаминов.
Профилактика
Специальных средств профилактики нет. При насморке, трудно поддающемся лечению в течение нескольких дней, прогрессировании процесса, ухудшении состояния ребёнка, необходимо немедленно обратиться к врачам, которые не только поставят правильный диагноз, но и своевременно назначат специфическое лечение.
Гайморит у ребенка: симптомы и лечение
Простуда зимой у детей дело не редкое. Сама по себе она не опасна, но осложнения могут быть серьезными. Одно из них — гайморит. Лечить его правильно надо с самого начала, иначе гайморит может затянуться на годы и даже перейти во взрослую жизнь.
Гайморит у ребенка
Как не пропустить начинающийся гайморит у ребенка?
Первый тревожный «звоночек» — насморк не прошел за 7−10 дней. Значит, начинается воспаление в пазухах. У младенцев развивается этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта – эта носовая пазуха расположена в глубине черепа у основания носа). В более старшем возрасте почти треть случаев – этмоидит плюс гайморит.
Чаще всего у детей бывает так называемый катаральный – воспаляется слизистая гайморовых пазух без образования гноя. Его симптомы – обильные водянистые выделения из носа, боль в переносице, отек нижних век, припухлость в уголках глаз, вялость и др. Начинать лечение надо незамедлительно, чтоб не допустить осложнений (чем младше ребенок, тем выше их вероятность) – может начаться гнойный процесс, перейти на костные ткани (у детей они тонкие) и вызвать воспаление надкостницы верхней челюсти, глазницы…
При переходе катарального гайморита в гнойный появляются зеленоватые мутные выделения из носа. У подростков и взрослых процесс может идти вяло – иммунные клетки сопротивляются активнее. Из носа не льет, но он постоянно заложен. А когда нет выхода слизи – условия для быстрого размножения бактерий идеальные: воспаление набирает силу: мучает сильная головная боль, нередко держится температура 37 или чуть выше.
Чем дольше продолжается болезнь, тем больше меняется слизистая: ее структура и функции — она набухает, разрастается, плохо защищает от инфекции, реснички полости носа теряют способность передвигать слизь. Такие изменения могут стать необратимыми и привести к хроническому гаймориту.
Правильно лечить гайморит у детей
Возможно ли лечение гайморита без антибиотиков?
Да, если заболевание не запущено. Пока нет гноя, действуют три главных правила лечения гайморита у детей. Снять отек – для этого используют сосудосуживающие капли и антигистаминные средства; обеспечить эвакуацию слизи – несколько раз в день проводят промывания полости носа; подавить инфекцию – применяют спреи и капли в нос. Иногда нужны средства, разжижающие слизь. Когда острый процесс стихнет, проводят курс физиотерапии (электро или фонофорез, лазерное, ультразвуковое воздействие).
Если началось гнойное воспаление, к этой схеме лечения антибиотики добавляют обязательно – без них воспаление не остановить. Иногда необходимо откачивание гноя через пазухи – врач очищает их либо через катетер, либо используя специальный электроотсос и после процедуры вводит антибактериальный препарат. Ну, а когда болезнь сильно запущена, делают прокол пазухи, промывают ее антисептиками, вводят антибиотики плюс назначают их прием внутрь.
У детей гайморит чаще всего возникает из-за неправильного лечения банального насморка. Но есть и другие причины – если у ребенка появились проблемы с носом, обязательно надо проверить состояние аденоидов, нет ли анатомических патологий (искривление носовой перегородки и др.). Гайморит, а также любой затянувшийся насморк (на медицинском языке синусит) – нередкая причина развития отита у детей.
Гайморит — осложнение насморка
Через три недели после ОРВИ сын начал жаловаться: болит ухо. Отоларинголог поставил диагноз – гайморит и отит одновременно. В чем причины, ведь мы выполняли все назначения педиатра, даже пили антибиотики? Как теперь лучше лечиться?
К сожалению, это нередкая история. При подозрении, что после «простуды» к вирусной инфекции присоединилась бактериальная, педиатры нередко назначают детям антибиотик, чтобы избежать осложнений. В итоге инфекция в пазухах придавлена, но болезнь не вылечена до конца. И воспаление продолжается со стертыми симптомами – развивается гайморит. Слизь из носа может выходить не только «вперед», но и стекать по стенке глотки, оттуда попадает в слуховую трубу, вызывая воспаление ее слизистой.
В итоге инфекция в пазухах придавлена, но болезнь не вылечена до конца. И воспаление продолжается со стертыми симптомами – развивается гайморит. Слизь из носа может выходить не только «вперед», но и стекать по стенке глотки, оттуда попадает в слуховую трубу, вызывая воспаление ее слизистой.
Если отит и гайморит «работают дуэтом», обязательно назначается лечение антибиотиками, чтобы подавить инфекцию. Важно быстрее снять отечность в носу и слуховой трубе – назначают сосудосуживающие капли в нос, противоаллергические и противовоспалительные спреи. Врач проводит сеансы продувания слуховой трубы, промывания носа и другие процедуры, используется физиотерапия.
Но это «общие моменты» лечения, конкретную схему врач подбирает в зависимости от течения заболевания, эффективности проводимой терапии, возраста ребенка. Детям младше двух лет может быть рекомендовано лечение в стационаре.
Читайте также
Как вылечить хронический насморк? 8 вопросов оториноларингологу
Гайморит — Что лечим «Дети Индиго»
ЧТО ТАКОЕ ГАЙМОРИТ
Гайморит – разновидность синусита. Как правило, он развивается на фоне переохлаждения. В так называемых гайморовых пазухах, расположенных по бокам от носа, происходит отёк, застаивается слизь. Начавшееся воспаление приводит к гаймориту носа. Труднодоступность гайморовых пазух создаёт сложность в лечении гайморита. Хронический гайморит имеет склонность к быстрому развитию. Гайморит у взрослых — составляет в России большой процент от числа ЛОР-болезней. В год признаки гайморита наблюдаются у нескольких миллионов человек. Запущенный гайморит носа нередко становится причиной таких серьёзных заболеваний, как абсцесс мозга или менингит.
ОБЩИЕ СИМПТОМЫ ГАЙМОРИТА
Начинается гайморит с заложенности носа, в одной или обеих пазухах. На фоне повышенной температуры и гнойных неприятно пахнущих выделений может ощущаться острая боль в районе переносицы. Среди признаков гайморита — вялость, слабость. Болит голова, кажется, что на голову что-то давит, пропадает обоняние – это сопутствующие симптомы гайморита. Вид и степень тяжести болезни определяют другие признаки гайморита.
Среди признаков гайморита — вялость, слабость. Болит голова, кажется, что на голову что-то давит, пропадает обоняние – это сопутствующие симптомы гайморита. Вид и степень тяжести болезни определяют другие признаки гайморита.
РАЗНОВИДНОСТИ ГАЙМОРИТА
Первоначально возникает острый гайморит, он длится 3-4 недели, без должного лечения затягивается на месяцы — это хронический гайморит. Если заболевание наблюдается за год не раз, это повторяющийся гайморит. В зависимости от причины возникновения гайморит делят на инфекционный, травматический, аллергический. Если воспалена одна пазуха — гайморит носа односторонний, если обе — двусторонний.
Причиной острого гайморита, как правило, становится обычный насморк. Также это могут быть корь, грипп, другие инфекционные заболевания. Больной чувствует вялость, озноб, обычно этому сопутствует сильная головная боль. Это первые симптомы острого гайморита. Стремительно, в течение нескольких часов насморк усиливается, со стороны воспалившейся пазухи течет густая слизь, из-за этого отекает щека, может также отекать веко. На этой стадии вылечить гайморит можно быстро. Если гноя нет антибиотики при гайморите не применяются.
Важно!
Гайморит важно лечить своевременно, иначе болезнь перейдёт в хроническую стадию. Постоянный насморк, сухой кашель – это уже признаки гайморита хронического. Может появиться хронический конъюнктивит. На этом фоне выраженность симптомов гайморита уменьшается: боль в переносице и пазухах периодически затихает. А если прилечь, облегчается давящая головная боль. Некоторые при таких симптомах гайморита лечение прекращают, что опасно. Для детей не вылеченный гайморит может иметь в будущем серьезные последствия для здоровья.
ПРИЧИНЫ ГАЙМОРИТА
Гайморит чаще всего вызывают стрептококк и стафилококк. Также это могут быть другие возбудители инфекций — хламидии и гемофильная палочка. Заражение могут вызвать и больные зубы: в носовые пазухи инфекция попадает из зубов верхней челюсти, больных пародонтитом или кариесом. Это одонтогенный гайморит. В случае заражения пазух от зубов кроме применения средств лечения гайморита нужно пройти стоматологическое лечение, профилактику рта.
Заражение могут вызвать и больные зубы: в носовые пазухи инфекция попадает из зубов верхней челюсти, больных пародонтитом или кариесом. Это одонтогенный гайморит. В случае заражения пазух от зубов кроме применения средств лечения гайморита нужно пройти стоматологическое лечение, профилактику рта.
Ослабленный иммунитет или переохлаждение являются причиной гайморита у взрослых и у детей. Нередко гайморит у детей бывает осложнением аденоидита. Травматический гайморит бывает после перелома носа или в случаях, когда искривлена носовая перегородка.
КАК ВЫЛЕЧИТЬ ГАЙМОРИТ
Длительность лечения гайморита зависит от степени развития заболевания. Она может составить от половины месяца до полугода.
Не следует затягивать с походом к врачу. Отоларинголог определит, как лечить гайморит. Важно чтобы в каждом конкретного случае средства для лечения гайморита подбирались индивидуально. Необходимо очистить носовые пазухи, устранить в них инфекцию, чтобы окончательно вылечить гайморит.
Прежде всего, чтобы вылечить гайморит, нужно освободить и очистить пазухи носа для устранения инфекции. Врач назначает средства лечения гайморита, поднимающие иммунитет, снимающие воспаление, очищающие нос. Также могут быть назначены при гайморите антибиотики. Физиопроцедуры — электрофорез, УВЧ, ВТЭС и другие — при лечении гайморита помогают снять отёк в пазухах. Сосудосуживающие капли могут вызывать привыкание. Аппаратные методики побочных эффектов не вызывают.Задать вопрос
Еще одно средство лечения гайморита — лазеротерапия. Не нужно делать болезненные проколы, воспаление и отёчность быстро проходят. Лазеротерапия усиливает эффект применения других средств лечения симптомов гайморита. Если присутствуют обильные гнойные выделения и болезнь перешла в хроническую стадию, будут уместны антибиотики при гайморите: уколы или капли в нос. Родители часто спрашивают, как вылечить гайморит, когда он длится долго, повторяется. В таких случаях, чтобы вылечить гайморит для удаления гноя приходится делать проколы гайморовых пазух. Их обрабатывают противовоспалительными препаратами.
В таких случаях, чтобы вылечить гайморит для удаления гноя приходится делать проколы гайморовых пазух. Их обрабатывают противовоспалительными препаратами.
В народе активно применяют такие средства лечения гайморита, как сок чеснока и лука, вареные яйца, и другие. Но они могут облегчить состояние на короткое время и ненадолго устранить симптомы гайморита, а болезнь останется. К тому же лечить детей таким образом затруднительно. А вот физиолечение маленькие пациенты переносят спокойно. Немаловажно, что воздействию подвергается непосредственно сам очаг болезни, а выводящая система не получает дополнительной токсичной нагрузки,ак это происходит при приеме лекарств. Поэтому лечение гайморита должно быть профессиональным.
Гайморит у детей, лечение гайморита без прокола, лечение гайморита антибиотиками, как лечить гайморит
Главная » Направления деятельности » Отоларингология » Лечение гайморита
Гайморит или воспаление так называемой гайморовой пазухи (верхнечелюстной пазухи носа) является одним из видов синусита. Гайморит является распространенным заболеванием, особенно у детей, поэтому вопрос: «Как лечить гайморит?» интересует очень многих. Так как многие люди боятся лечить гайморит. Они убеждены, что не обойтись без «прокола», что лечение гайморита возможно только мощными антибиотиками, которые могут нанести вред здоровью, мы расскажем в этой статье о том, как вылечить гайморит в нашей частной медицинской клинике American Clinic. А начнем мы с причин и симптомов этого заболевания.
Причины развития гайморита
Жизнь человека неразрывно сопряжена с риском инфицирования тем или иным вирусом или патогенным микроорганизмом, которые являются возбудителями заболеваний. При этом, иногда один возбудитель, вызывая воспалительный процесс в разных органах и частях человеческого организма, приводит к развитию у человека различных заболеваний. При этом воспалительный процесс, начавшийся в одном органе человеческого организма, способен «экспортировать» возбудителей в другие части тела. Например, с током крови.
Например, с током крови.
Иммунная система человека создана для того, чтобы противостоять инфекциям, и большую часть времени она с этой задачей успешно справляется. Но случается так, что иммунная система ослабевает. Переутомление, авитаминоз, стресс, заболевание, переохлаждение, наконец. В защите организма появляются бреши, и создаются условия для бурного роста дремавших до этого времени возбудителей болезни. Не сдерживаемые более иммунной системой, они начинают размножаться там, куда их принесло кровью, и начинается новый воспалительный процесс.
Вот так, упрощенно, выглядит механизм развития воспалительного процесса в пазухах носа. Причина гайморита – не простуда, не холод, как мы привыкли полагать (холод лишь явился «стартером», запустившим воспалительный процесс), а инфекция, которая бродит по организму. Например, кариес или цистит.
Симптомы гайморита
Симптомы заболевания схожи с симптомами ОРВИ. У больного повышается температура, порой совсем незначительно, иногда – до 38 градусов (более выраженный подъем температуры происходит при остром начале заболевания). Появляется насморк, заложенность носа, головные боли, ухудшается общее самочувствие. Однако отличия между симптомами ОРВИ и гайморита есть. И на них нужно обратить внимание прежде, чем начинать лечение. Иначе можно просто побороть симптомы, а гайморит перейдет в хроническую форму, которую, как известно, лечить гораздо тяжелее.
Что же это за отличия? Во-первых, цвет выделений из носа. При ОРВИ они прозрачные, иногда – беловатые. При гайморите они зеленоватые или желтого оттенка. Иногда заложенность носа не позволяет выделениям выходить наружу, так что при отсутствии выделений успокаиваться нельзя.
Важный симптом гайморита – головная боль, начинающаяся в утренние часы и усиливающаяся к вечеру, несмотря на симптоматическое лечение.
Разумеется, гайморит может иметь разную степень интенсивности у разных людей, и его симптомы могут проявляться у них по-разному. Важно, чтобы заметив у себя или у своих детей подобные признаки, Вы обратились к ЛОР специалисту хорошей клиники, который поставит точный диагноз, определит истинную причину и начнет лечение.
Лечение гайморита без прокола
Прежде всего, врач должен установить причину заболевания. Для этого ему понадобится сделать некоторые анализы, возможно, потребуется консультация кого-то из других специалистов (уролога, стоматолога и так далее).
После того, как будет выявлен источник инфицирования и тип возбудителя, вызвавшего гайморит, врач назначит лечение, которое, как правило, обходится без «прокола» — так называют пункцию гайморовой пазухи, во время которой оттуда откачивают гнойное содержимое и вводят лекарство. Бывает, достаточно промывания носа и назначения антибиотиков и противовоспалительных препаратов.
Лечение антибиотиками
При лечении гайморита антибиотиками детей и взрослых наши опытные врачи учтут все противопоказания, выработают такую стратегию, которая поможет больному избежать вероятных осложнений, назначат укрепляющее, поддерживающее и восстанавливающее лечение.
В ряде случаев без пункции обойтись не удается. Например, когда воспалительный процесс вызван вирусной инфекцией, которая не поддается лечению антибиотиками, или когда больной их не переносит. Такие случаи редки, в большинстве случаев нашим врачам удается справиться с болезнью без «прокола». И, безусловно, нужно лечить заболевание, которое стало источником инфицирования гайморовых пазух. Иначе воспалительный процесс может вспыхнуть вновь, и не только в пазухах носа. Если специалисты нашей клиники дадут Вам такие рекомендации – не пренебрегайте ими!
Лечение в American Clinic (не только ЛОР заболеваний, но и любых других недугов) – в высшей степени эффективно. Прекрасное, современное и безопасное лечебное и диагностическое оборудование нашей клиники позволяют нашим врачам применять на практике самые передовые достижения мировой медицинской науки. Современный диагностический центр-лаборатория позволяет делать любые анализы, что дает нашим пациентам возможность экономить и деньги, и время, необходимое для лечения.
Но главное наше достояние – это наши врачи! Лучшие специалисты, знающие и опытные, прошедшие строгий отбор по человеческим и моральным качествам, работают в American Clinic. Их знания и опыт – залог успешного исцеления наших больных!
Их знания и опыт – залог успешного исцеления наших больных!
Для успеха лечения имеет огромное значение время обращения к нам в клинику. Записаться на прием к ЛОР специалисту можно, позвонив по телефону +7 495 781 9766.
Чем раньше начнется лечение, тем быстрее оно закончится, и дешевле обойдется! Так что если Вы заподозрили у себя гайморит – не затягивайте с визитом к нам, обращайтесь за консультацией и лечением, врачи клиники American Clinic знают, как вылечить гайморит у Вас и у Ваших детей!
Гайморит у детей – как распознать и начать лечение? – ЛОР ЦЕНТР
Гайморит в медицине называют верхнечелюстным синуситом. Заболевание характеризуется воспалительными процессами в слизистой ткани гайморовой пазухи. Гайморит у детей – распространенная проблема. Лечить его необходимо своевременно, чтобы не спровоцировать разрастание аденоидов.
Взрослые не всегда вовремя могут диагностировать синусит у детей, вследствие чего гайморит переходит в хроническую форму. Это значительно усугубляет ситуацию, так как хроническая форма заболевания требует длительного лечения.
Причины
Заболевание имеет 2 формы: острую и хроническую. Детский гайморит чаще всего имеет острую форму. Хронический – в основном наблюдается у взрослых, хотя есть исключения.
Причинами острой формы заболевания являются:
- Осложнения после других вирусных и инфекционных заболеваний. Например, ринита (насморка), гриппа, ОРВИ, кори, скарлатины.
- Аллергический насморк, при котором появляются отеки пазух.
- Ослабление иммунитета.
- Нарушения кровообращения, при котором дыхательные пути не обеспечиваются кровью в полном объеме.
- Стоматологические заболевания.
- Наличие аденоидов, которые являются источниками инфекций.
Хроническая форма гайморита может проявиться на фоне врожденных дефектов органов дыхания. Также может возникать в запущенных стадиях, при отсутствии лечения синусита.
Также может возникать в запущенных стадиях, при отсутствии лечения синусита.
Причины возникновения хронической формы заболевания:
- Утолщенная слизистая ткань в гайморовых полостях.
- Искривление перегородки носа в результате травм или генетических дефектов.
- Гипертрофия одной или двух раковин органов дыхания.
По источнику возникновения гайморит в детском возрасте бывает:
- риногенный – возникает после насморка;
- гематогенный – передается от другого инфекционного источника с кровью к носовым пазухам;
- одонтогенный – последствия несвоевременного лечения ротовой полости. Например, во время кариеса, стоматита;
- травматический – в результате полученных повреждений носа.
Грудные дети не подвержены заболеванию. Врачи заметили, что гайморит у ребенка 3 лет может только начать развиваться. У малышей другое строение черепа. Гайморит у ребенка 2 лет возникнуть не может. Так как пазухи еще не до конца сформированы, а широкие выходные отверстия не позволяют слизи застаиваться.
В носовой области находятся:
- одна клиновидная пазуха;
- две лобных в районе глазницы;
- две решетчатых в полости носа.
Через небольшие отверстия вентилируется воздух. Если, по какой-либо причине, канал непроходим, то в пазухе начинает накапливаться патологический секрет. В результате слизистая воспаляется.
Симптомы
Взрослым необходимо своевременно распознать гайморит у детей, симптомы у каждого ребенка могут проявляться по-разному.
Симптомы гайморита у подростков не отличаются от признаков заболевания детей младшего возраста.
К отоларингологу нужно обратиться, если:
- насморк не проходит более 5–7 дней;
- ребенка мучают головные боли, которые усиливаются в вечернее время;
- носовое дыхание затруднено – нос постоянно заложен, выделений может не быть;
- появились боли вокруг переносицы;
- часто болят уши и ухудшен слух;
- температура тела повышена;
- наблюдаются зубные боли, но стоматолог не видит причины.

Необязательно должны проявиться все симптомы, могут присутствовать некоторые из перечисленных. Если появляется гайморит у ребенка 5 лет, то его можно спросить о самочувствии.
Способы выявления гайморита у ребенка:
- определить заложена одна ноздря или две. Обычно при насморке проходимость воздуха отсутствует. При гайморите зачастую заложена одна ноздря;
- нажать на ямочки щеки или внутренний угол глаза. При заболевании возникнут болевые ощущения;
- если из носа вытекают гнойные выделения, то в пазухах идут серьезные воспалительные процессы;
- попросить ребенка сделать наклоны головой по сторонам. Во время гайморита появляется боль в переносице.
Отличия от насморка
Патологию гайморовых впадин бывает довольно сложно отличить от обычного насморка, особенно если речь идет о детях младшего возраста. Врач должен обратить внимание на жалобы, анамнез, данные осмотра, а также обязательно провести диагностические исследования.
Собирая жалобы, рекомендуется беседовать не только с родителями, которые могут искажать информацию из-за неправильного понимания, но и с ребенком, особенно если он уже находится в сознательном возрасте и может отвечать на вопросы врача.
Обращают внимание на следующие признаки гайморита у детей, которые помогут отличить его от насморка:
- уточняют, осложнено ли дыхание через оба носовых хода или только через один: односторонний гайморит обычно сопровождается односторонней заложенностью с пораженной стороны, в то время как для насморка характерна заложенность с обеих сторон;
- обязательно обращают внимание на болевой симптом и его особенности: для насморка появление болей вообще не является характерным признаком, в отличие от гайморита, для которого свойственны жалобы на боль, усиливающуюся при попытке склонить голову в сторону, а также облегчающуюся при высмаркивании на некоторое время;
уточняют, есть ли болезненность при надавливании в области пазух: при насморке ребенок спокойно даст прикоснуться к лицу, при гайморите он будет жаловаться на боль или изначально начнет капризничать при попытках провести осмотр.
При появлении симптомов, напоминающих гайморит, необходимо обратиться к ЛОР-врачу, который грамотно оценит жалобы пациента, проведет осмотр и, использую диагностические мероприятия, окончательно подтвердит диагноз. Только после этого можно приступать к лечению патологии.
Диагностика
Диагностика гайморита у детей происходит следующим образом:
- диафаноскопия;
- для ребенка старшего возраста – рентген;
- компьютерная томография;
- ультразвуковое исследование;
- магнитно-резонансная томография;
- анализы крови;
- пункция.
Маленьким детям из-за вредного излучения рентген не назначают.
Диафаноскопия – это исследование тканей и состояния пазух с помощью специальной лампочки, которую берет ребенок в рот.
На компьютерную томографию могут выдать направление, если есть подозрение на хроническую форму гайморита.
Магнитно-резонансные исследования проводятся довольно редко. Этот метод используют при подозрениях, что воспалительные процессы могли распространиться на ткани лица. Послойные снимки позволяют получить общую картину носовых пазух. УЗИ также позволяют осмотреть общее состояние носовых полостей и их содержимое.
Анализ крови. В крови при гайморите, в отличие от простудных заболеваний, будет выявлен лейкоцитоз.
Пункция применяется в редких случаях, так как она может дать осложнения. Метод информативный, но болезненный. К осложнениям относят эмфиземы глазниц, закупорка кровеносных сосудов, абсцесс, – поэтому процедуру применяют в крайних случаях.
Возможные осложнения
Как вылечить гайморит у ребенка и избежать осложнений?
Нужно своевременно обратиться к врачу. Серьезные последствия связаны с переходом заболевания в хроническую стадию. Осложнения после гайморита возникают из-за анатомического строения черепа. Верхняя стенка гайморовой полости находится рядом с глазами и головным мозгом, а нижняя – располагается, касаясь верхней челюсти.
При хронической форме гайморита воспалительные процессы могут перейти на костные ткани и вызвать остеомиелит. При гнойном заболевании, если жидкость попадет в черепную полость, может развиваться менингит. Такие случаи происходят очень редко.
Если у ребенка обнаружили конъюнктивит, периостит (воспаление верхней челюсти), ангину, ухудшение слуха (отит), лучше провериться на хронический гайморит.
Среди возможных осложнений также могут быть последствия, вызванные распространением инфекции по крови. К таким заболеваниям относят:
- воспаление легких;
- миокардит;
- ревматизм;
- артрит;
- бронхит;
- нефрит.
Лечение
Лечение гайморита у детей в домашних условиях возможно, если заболевание не запущено. Но медики рекомендуют лечение в условиях стационара. В больничные условия помещают ребенка, чтобы определить причину недуга, и назначить соответствующее лечение.
Различают следующие методы лечения заболевания:
- Консервативный. Назначаются носовые капли, промывание гайморовой полости физраствором или антибактериальными препаратами. Все лекарственные средства направлены на уменьшение отечности и воспаления. Капли способствуют выведению слизи из верхнечелюстных пазух.
- Классическая пункция. Через специальный шприц с длинной иглой препарат вводят в носовую пазуху. Этот метод используют, если консервативные средства не дали результата или в полости находится гной. Обычно пункцию осуществляют под наркозом.
- Физиотерапевтические. Эта мера лечения не является самостоятельной. Фонофорез, лазеротерапию и электрофорез проводят в комплексе с медикаментозным методом. Физиотерапия не подходит при остром гайморите.
- Нетрадиционная медицина. Лечение народными средствами гайморита у детей согласовывается с отоларингологом, чтобы не причинить вреда маленькому организму.
Во время болезни ребенок должен соблюдать постельный режим. Рацион должен включать в себя минералы и микроэлементы. Рекомендуется употреблять калорийную пищу, которая легко усваивается, а также фрукты и овощи. Обильное питье способствует выведению токсических веществ из организма.
Лекарственные препараты
Медикаменты для лечения гайморита может выписывать только врач. Самолечение может усугубить состояние больного.
Ребенку, как и взрослому, прописывают курс антибиотиков на 7–10 дней. Детям рекомендуют препараты в виде сиропов и таблеток. В тяжелой форме заболевания делают внутримышечные уколы.
Также выписывают:
- противоотечные препараты;
- антигистаминные лекарственные средства;
- жаропонижающее, если имеется высокая температура.
Гайморит у детей 4 лет лечится Санорином, Ксимелином, Нафтизином и другими. Препараты освобождают носовой проход от слизи. Малышам их можно капать нечасто лишь несколько дней.
При гайморите запрещено прогревать пазухи солью или песком. Это лишь усилит воспалительный процесс и способствует появлению гнойных выделений.
Средства народной медицины
Народные средства от гайморита у детей предполагают ингаляции над отваренным картофелем или вдыхание паров настойки календулы. Мазь из прополиса благоприятно способствует лечению гайморита. Ватные тампоны, пропитанные средством, нужно вставить в нос на 5 минут. Вместо капель в нос, можно использовать свежий сок моркови.
Рецепт раствора для промывания носовых полостей:
- Заварить одну ложку зеленого чая в 200 г. кипятка.
- Процедить жидкость через сито и остудить.
- Нос промывайте спринцовкой до 10 раз на день, а на ночь закапайте чай в нос по 3–4 капли.
Все методы нетрадиционной медицины обсуждаются с врачом.
Массаж и дыхательная гимнастика
Эти меры также используются в комплексном лечении гайморита.
При первых признаках недуга можно проводить:
- Массаж – постукивайте 3 минуты фалангой большого пальца по переносице. Действие повторять каждые полчаса.
- Дыхательную гимнастику – закрывайте поочередно каждую ноздрю и дышите в течение 5 секунд.
В любом случае лечение необходимо начинать своевременно, чтобы не допустить прогрессирование заболевания и серьезных осложнений.
Хирургическое лечение
К оперативному вмешательству прибегают, когда консервативные методы лечения не эффективны.
К хирургическим операциям относят:
- удаление полипов и аденоидных образований;
- коррекция перегородки носа.
Оперативные методы могут применяться при врожденных дефектах лица и после травмы органа дыхания.
Профилактика
К гаймориту иммунитета нет. Ребенок может им переболеть несколько раз. Чтобы не запустить заболевание, специалисты рекомендуют своевременно обращаться в медицинскую клинику. Вылечить гайморит на ранних стадиях можно с применением носовых капель, промыванием гайморовых пазух раствором, употреблением антибиотиков, снижающих отеки. Гайморит может перейти в хроническую форму в результате неправильного лечения.
Профилактика гайморита у детей заключается в следующем:
- повышение иммунитета – достигается путем приема витаминов, длительных прогулок, полноценным рационом;
- регулярное посещение стоматолога и устранение заболеваний ротовой полости;
- забота о факторах риска получения искривления носовой перегородки;
- соблюдение режима дня, полноценный отдых;
- умение детей правильно сморкаться.
Здоровье детей должен контролировать опытный специалист. Никогда не занимайтесь самолечением, чтобы не усугубить ситуацию.
Преимущества лечения в ЛОР-центре
Лечение заболеваний уха, горла и носа в ЛОР ЦЕНТРЕ – это комплексный и индивидуальный подход к каждому пациенту. Сделав предварительную запись на сайте медицинского центра или по телефону, вы сможете:
- получить очную консультацию специалиста;
- пройти лечение ЛОР заболеваний с использованием прогрессивных методик;
- получить рекомендации по дальнейшему консервативному лечению и профилактике ЛОР-заболеваний.
Обращайтесь в ЛОР ЦЕНТР: здесь вам помогут решить любую проблему в компетенции ЛОР-врачей максимально эффективно, безопасно, быстро и безболезненно.
Эффективное лечение гайморита безоперационным способом
Гайморит — распространенное заболевание, которое характеризуется воспалением слизистой оболочки верхнечелюстной пазухи. Нарушается свободный отток из носовых пазух, что привозит к застою в носовой полости, а это существенно влияет на развитие воспалительных процессов.
Основной симптом при гайморите – чувство давления и напряжения в пазухах, где прогрессирует воспаление. Также пациент может чувствовать зубную боль, дискомфорт при жевании пищи, болевые ощущения в области лба и скул, усталость и недомогание. При остром гайморите отмечается повышенная температура тела – от 38 и выше.
Гайморит может быть вызван целым рядом причин. Развитию заболевания способствуют в первую очередь инфекции верхних дыхательных путей (острый насморк, грипп и т.д.). Воспалительные процессы могут привести к хроническому гаймориту, особенно если вовремя не принять меры по борьбе с болезнью. Необходимо помнить, что это связано с серьезными осложнениями: например, запущенный гайморит может привести к менингиту (воспаление оболочек головного и спинного мозга), а также к различным гинекологическим заболеваниям, воспалению сердечной мышцы, поражению почек и т.д.
Как лечить гайморит?
Многие десятилетия в России с гайморитом боролись консервативным методом прокола гайморовой полости (удаление гноя из пазух, когда естественные пути оттока закрыты). Сегодня эта технология признана неэффективной, поскольку пункция (прокол) крайне болезненна, не исключает осложнений, может привести к воспалению в смежных областях, а также лечение занимает много времени: процедура повторяется до тех пор, пока гной не перестанет скапливаться в пазухах.
Безусловно, существуют методы, благодаря которым можно избежать хирургического вмешательства. Например, медикаментозная терапия. Антибиотики подбираются в соответствии с индивидуальными особенностями организма с учетом аллергических реакций. Поэтому данный способ может подойти не всем.
Народные средства (компрессы, растворы и т.д.), ингаляции и промывания эффективны лишь на ранней стадии развития болезни. Если гайморит запущен и прогрессирует, тогда необходимо принимать более кардинальные меры. Как было отмечено, проколы с целью извлечения гноя болезненны и не всегда безопасны, поэтому ярославскими учеными было разработано уникальное средство для борьбы с гайморитом, не требующее проведения операции.
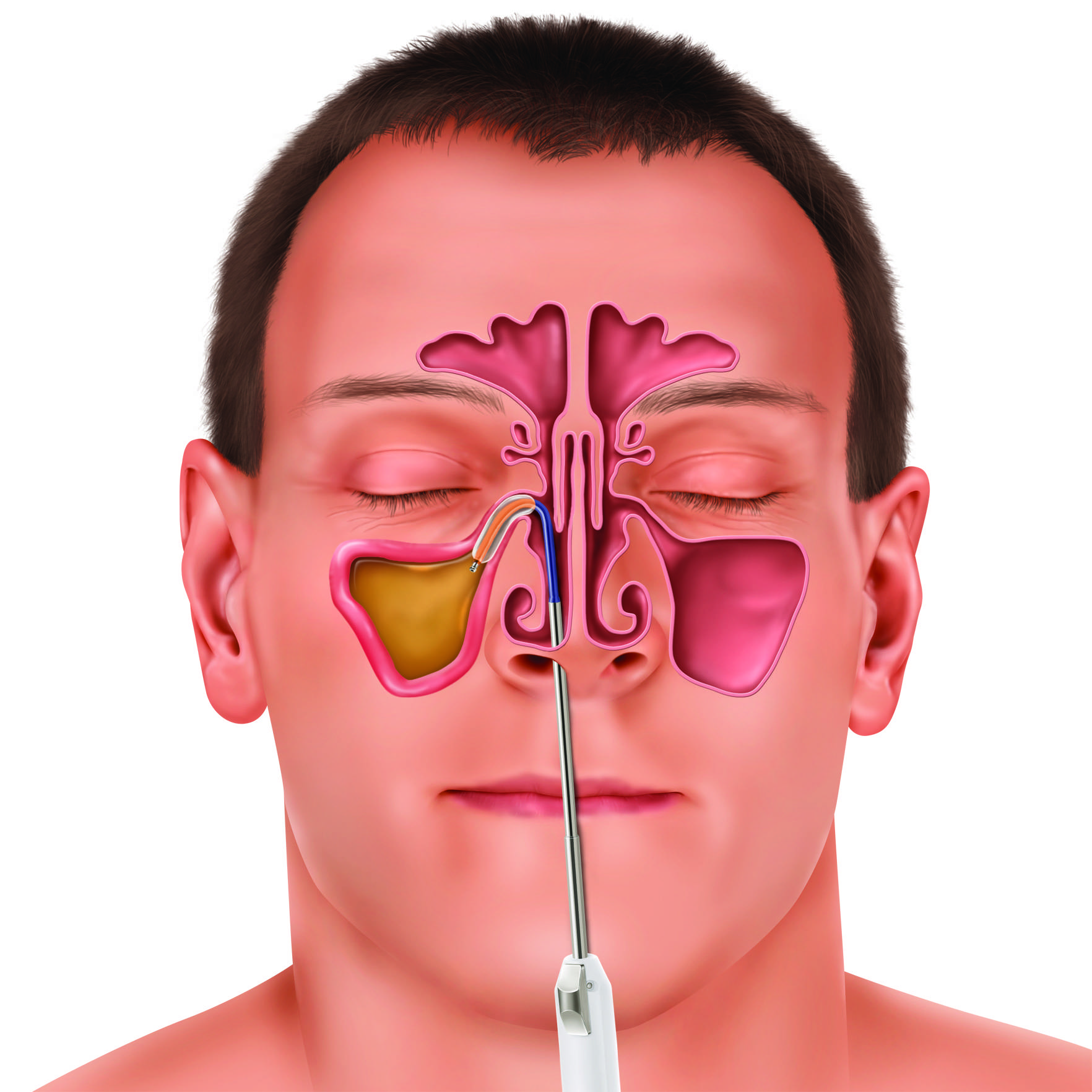
ЯМИК-метод
Ямик-терапия основана на принципе извлечения гноя через естественные отверстия без повреждения стенок носовых пазух. Процедура не вызывает болевых ощущений (местная анастезия), не требует специальной подготовки, выполняется в течение 5-10 минут.
На первом этапе полость носа обрабатывается сосудосуживающим препаратом, после чего в одну из половин полости носа вводится двухбаллонный синус-катетер ЯМИК, состоящий из латекса. Один баллон раздувается в ноздре, другой в носоглотке. Из-за разности давления гной самостоятельно переходит в носовую полость; далее специалист с помощью шприца отсасывает гнойное содержимое. На втором этапе с помощью другого шприца в пазуху вводится лекарственный раствор. После этого действия синус-катетер извлекается из носа и процедура заканчивается. Заметные улучшения наступают после первой процедуры, однако для полного избавления от болезни необходимо повторить процесс от 3 до 6 раз. При помощи синус-катетера ЯМИК можно также проводить диагностику и профилактику обострения заболевания, использовать в процессе восстановления после хирургических операции на гайморовых пазухах, использовать при подготовке пациента к тяжелым операциям в области отоларингологии.
Достоинства ЯМИК-метода
— при использовании синус-катетера пазухи носа не повреждаются, также ЯМИК не травмирует слизистую носа благодаря мягкому латексному материалу;
— при введении синус-катетера задействуются все околоносовые пазухи одновременно, что позволяет использовать ЯМИК в борьбе с другими видами воспалений носовых пазух;
— синус-катетер ЯМИК может применяться при лечении беременных женщин и детей от 5-ти лет;
— использование ЯМИКа позволяет добиться наиболее максимального эффекта при минимальных побочных действиях. Это доказано высокими результатами лечения на протяжении десяти лет: более 90% пациентов полностью избавляются от недуга за неделю.
Ограничения при использовании синус-катетера ЯМИК
Однако существует ряд ограничений на использование синус-катетера. Например, данная процедура противопоказана детям до 5-ти лет, поскольку носовые пазухи у ребенка еще не сформированы до конца, и баллоны катетера могут повредить структуру носа. Также ЯМИК не рекомендуется применять при лечении пожилых людей, так как у них наблюдается большое количество патологий, и использование ЯМИКа может привести к осложнениям. Нельзя проводить процедуру при геморрагическом васкулите (поражение сосудов кожи и внутренних органов), полипозе носа (хроническое раздражение слизистой оболочки), опасности капиллярного кровотечения.
Область ограничений довольно узкая, поэтому ЯМИК-метод является качественной, эффективной и безопасной альтернативой пункции носовой пазухи. Однако необходимо помнить, что болезнь можно избежать, если вовремя устранять причины, которые могут вызвать гайморит (лечить простуду, насморк и т.д.), и постоянно укреплять иммунитет.
Гайморит — лечение в санатории
Гайморит является очень серьезным заболеванием, которое по своей сути тот же синусит только очаг воспаления сосредотачивается в гайморовых пазухах. Само по себе заболевание может протекать как в острой, так и в хронической форме. В первом случае необходимо лечится в стационаре, а во втором — можно отправиться на санаторно-курортное лечение в специализированный санаторий.
Лечение гайморита в санатории предусматривает использование комплексных методов лечения. Так доказана эффективность сочетания фармакотерапии с природными ресурсами, которые используются при санаторном лечении. Кроме того по мнению врачей санаторное лечение гайморита является высокоэффективным даже при запущенном течении заболевания. При экссудативных формах заболевания практикуют промывания пазух морской водой. Так же доказана эффективность грязевых аппликаций, так как это своего рода природный антибиотик, который ингибирует дальнейшее развитие воспалительного процесса. Кроме того уменьшается отек и местная припухлость в области очага. Лазеролечение в сочетании с другими методиками уже несколько год используется в санаториях, для преодоления различных заболеваний. К тому же такие аппликации совершенно безвредны и практически не имеют противопоказаний. Так же они отлично подходят для деток, потому что являются абсолютно безболезненными.
Если же сочетать грязевые процедуры с аппаратной физиотерапией, получим хороший лечебный микс. Бальнеологические процедуры в сочетании с мягкими и податливыми климатическими условиями оказывают хороший результат. Пациенты отмечают улучшение общего состояния после прохождения полного курса лечебных манипуляций. Очень популярна в данном случае озонотерапия, а так же оксигенотерапия, как два особо важных направления лечения гайморита в санатории.
Лечение гайморита в санатории, это хорошая результативность без боли, крови и страха. Только приятные оздоравливающие процедуры для любой возрастной категории.Резюмируя написанное выше, стоит отметить, что для лечения гайморита используют:
- Бальнеологические методы лечения.
- Климатолечение.
- Грязевая терапия.
- Мануальная терапия.
- Аппаратная физиотерапия.
Ознакомиться с более подробной информацией о проводимом лечении гайморита и других ЛОР — заболеваний в санаторно-курортном комплексе Русь, Вы сможете в дополнительных материалах сайта и по указанным контактным телефонам.
Медицинское лечение детского синусита: основы практики, патофизиология, эпидемиология
Автор
Хасан Х. Рамадан, доктор медицинских наук, FACS, FARS Профессор и председатель, директор Центра ринологии и аллергии, отделение отоларингологии — хирургия головы и шеи, профессор кафедры педиатрии Медицинской школы Университета Западной Вирджинии
Хасан Х. Рамадан, доктор медицинских наук, магистр наук, FACS, FARS является членом следующих медицинских обществ: Американской академии отоларингической аллергии, Американской академии отоларингологии — хирургии головы и шеи, Американского колледжа хирургов, Американского ринологического общества
Раскрытие: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Тед Л. Тьюфик, доктор медицины Профессор отоларингологии — хирургии головы и шеи, профессор детской хирургии, медицинский факультет Университета Макгилла; Старший персонал Монреальской детской больницы, Монреальской больницы общего профиля и больницы Royal Victoria
Тед Л. Тьюфик, доктор медицины, является членом следующих медицинских обществ: Американское общество детской отоларингологии, Канадское общество отоларингологии — хирургия головы и шеи
Раскрытие информации: Нечего раскрывать.
Главный редактор
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования Профессор отоларингологии, стоматологии и инженерии, Медицинский факультет Университета Колорадо
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии пластической и реконструктивной лицевой хирургии. Хирургия, Американская академия отоларингологии — хирургия головы и шеи, Американское общество головы и шеи
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Cerescan; Cliexa, eMedevents, Neosoma, MI10
Получен доход в размере 250 долларов США от:, Cliexa ;; Neosoma
Получены акции от RxRevu; Получил долю владения от Cerescan за консультацию; для: Neosoma, eMedevents, MI10.
Дополнительные участники
Тед Л. Тьюфик, доктор медицины Профессор отоларингологии — хирургии головы и шеи, профессор детской хирургии, медицинский факультет Университета Макгилла; Старший персонал Монреальской детской больницы, Монреальской больницы общего профиля и больницы Royal Victoria
Тед Л. Тьюфик, доктор медицины, является членом следующих медицинских обществ: Американское общество детской отоларингологии, Канадское общество отоларингологии — хирургия головы и шеи
Раскрытие информации: Нечего раскрывать.
Благодарности
Авторы и редакторы eMedicine с благодарностью признают вклад предыдущих авторов Карла Р. Браун, доктор медицины, и Линкольн Липпинкотт, доктор медицины, в разработку и написание этой статьи.
Когда у вашего ребенка синусит
Пазухи — это полые пространства в костях лица. Здоровые носовые пазухи постоянно производят и отводят слизь. Это помогает поддерживать чистоту носовых ходов. Но основная проблема может препятствовать правильному дренированию носовых пазух.Это может привести к воспалению носовых пазух и инфекции (синусит). Гайморит может быть острым или хроническим. Острый синусит возникает внезапно, часто после простуды или гриппа. Если у вашего ребенка острый синусит не реже 3 раз в год, это называется рецидивирующим острым синуситом. Если острый синусит длится более 12 недель, он называется хроническим. Хронический синусит часто вызывается аллергией или физической заложенностью носа.
Что вызывает синусит?
Эти проблемы могут привести к синуситу:
Инфекции верхних дыхательных путей. Простуда или грипп могут вызвать опухание носовых пазух и носовых пазух. Это блокирует отверстия пазух, позволяя слизи скапливаться. Затем скопившаяся слизь может заразиться микробами (бактериями или вирусами).
Аллергические реакции. Чувствительность к веществам в окружающей среде, таким как пыльца, пыль или плесень, вызывает набухание внутри носовых пазух. Отек препятствует стеканию слизи.
Препятствия в носу. Полип или искривление перегородки могут вызвать неизлечимый синусит.Полип — это мешок из опухшей ткани, часто возникающий в результате инфекции. Он может заблокировать крошечное отверстие, через которое дренируется большая часть пазух. Он может даже стать достаточно большим, чтобы заблокировать носовой ход. Перегородка — это стенка из прочной соединительной ткани (хряща), которая разделяет носовую полость пополам. Когда эта стенка изогнута (искривлена), это может помешать нормальному дренированию носовых пазух.
Каковы симптомы гайморита?
Густой бесцветный дренаж из носа
Заложенность носа
Боль и давление вокруг глаз, носа, щек или лба
Головная боль
Кашель
Густая слизь вниз по задней стенке глотки (постназальный дренаж)
Лихорадка
Потеря обоняния
Как диагностируется синусит?
Врач вашего ребенка спросит об истории болезни вашего ребенка и проведет медицинский осмотр.Во время осмотра врач проверяет уши, нос и горло вашего ребенка и ищет признаки болезненности около носовых пазух. Это все, что обычно делают при остром гайморите.
При рецидивирующем остром синусите или хроническом синусите вашему ребенку могут потребоваться анализы. Это может быть проверка на наличие бактерий, аллергии или полипов. Вашему ребенку также может потребоваться рентген или компьютерная томография. В некоторых случаях вашего ребенка могут направить к врачу по лечению ушей, носа и горла (ЛОР или отоларингологу). В этом случае врач может использовать длинный тонкий инструмент (эндоскоп), чтобы заглянуть в пазухи носовых пазух.
Как лечится острый синусит?
Острый синусит может вылечиться самостоятельно. В противном случае врач вашего ребенка может прописать:
Антибиотики. Если пазухи вашего ребенка инфицированы бактериями, назначают антибиотики, чтобы убить бактерии. Если через 3-5 дней симптомы вашего ребенка не улучшились, врач может попробовать другой антибиотик.
Лекарства от аллергии. При синусите, вызванном аллергией, антигистаминные и другие лекарства от аллергии могут уменьшить отек.
Не используйте отпускаемые без рецепта противоотечные назальные спреи для лечения синусита. Они могут усугубить проблему.
Как лечить рецидивирующий острый синусит?
Рецидивирующий острый синусит лечится также антибиотиками и лекарствами от аллергии. Лечащий врач вашего ребенка может направить вас к ЛОРу для обследования и лечения.
Как лечится хронический синусит?
Врач вашего ребенка может обратиться:
Направление. Лечащий врач вашего ребенка может попросить вас посетить специалиста по заболеваниям ушей, носа и горла.
Антибиотики. Вашему ребенку, нашему ребенку, может потребоваться более длительный прием антибиотиков. Если причиной не бактерии, антибиотики не помогут.
Ингаляционные кортикостероидные препараты. Часто назначают спреи для носа или капли со стероидами.
Прочие лекарства. Могут быть назначены спреи для носа с антигистаминными и противоотечными средствами, спреи или капли с соленой водой (физиологический раствор), муколитики или отхаркивающие средства (для разжижения и очистки слизи).
Прививки от аллергии (иммунотерапия). Если у вашего ребенка аллергия на нос, уколы могут помочь снизить реакцию ребенка на такие аллергены, как пыльца, пылевые клещи или плесень.
Хирургия. Хирургическое лечение хронического синусита — вариант, хотя у детей это делается нечасто.
Если прописаны антибиотики
Инфекции носовых пазух, вызванные бактериями, можно лечить антибиотиками. Для безопасного использования:
Для улучшения симптомов у ребенка может потребоваться от 3 до 5 дней.Если по прошествии этого времени вашему ребенку не станет лучше, обратитесь к врачу.
Убедитесь, что ваш ребенок принимает все лекарства, даже если он или она чувствует себя лучше. В противном случае инфекция может вернуться.
Убедитесь, что ваш ребенок принимает лекарство в соответствии с указаниями. Например, некоторые антибиотики следует принимать во время еды.
Спросите лечащего врача или фармацевта, какие побочные эффекты может вызывать лекарство и что с ними делать.
Уход за ребенком
Многие дети с синуситом поправляются после отдыха и следующего ухода:
Жидкости. Стакан воды или сока каждый час или два — хорошее правило. Жидкости разжижают слизь, облегчая ее отток. Жидкости также помогают предотвратить обезвоживание.
Промывка физиологическим раствором. Это помогает сохранить влажность носовых пазух и носа. Обратитесь за инструкциями к врачу или медсестре вашего ребенка.
Теплые компрессы. Приложите теплое влажное полотенце к носу, щекам и глазам ребенка, чтобы облегчить лицевую боль.
Профилактика синусита
Простуда, грипп и аллергия могут привести к синуситу.Чтобы предотвратить эти проблемы:
Научите ребенка правильно и часто мыть руки. Это лучший способ предотвратить большинство инфекций.
Убедитесь, что ваш ребенок питается и пьет много жидкости.
Держите ребенка подальше от больных, особенно в сезон простуды и гриппа.
Спросите своего детского врача о тесте на аллергию для вашего ребенка. Примите меры, чтобы помочь вашему ребенку избежать аллергенов, к которым он или она чувствительны.Врач вашего ребенка может рассказать вам больше.
Не позволяйте никому курить рядом с вашим ребенком.
Советы по правильному мытью рук
Используйте чистую проточную воду (теплую или холодную) и мыло. Хорошо пенитесь.
Очистите всю руку, под ногтями, между пальцами и вверх по запястьям.
Стирать не менее 10–15 секунд (столько, сколько нужно, чтобы произнести буквы ABC или спеть «С Днем Рождения»). Не просто вытирайте — вытирайте хорошо.
Хорошо промойте. Пусть вода стекает по пальцам, а не по запястьям.
В общественном туалете используйте бумажное полотенце, чтобы закрыть кран и открыть дверь.
Каковы долгосрочные проблемы?
Важно найти и лечить первопричину синусита у детей. В редких случаях инфекция синусита может распространиться на глаза или мозг. Если у вашего ребенка аллергия или астма, поговорите со своим врачом о вариантах лечения.Сообщите врачу вашего ребенка, если ваш ребенок простудится или заболеет гриппом чаще, чем обычно.
Когда звонить лечащему врачу вашего ребенка
Позвоните в медицинское учреждение вашего ребенка, если:
Симптомы вашего ребенка ухудшаются или появляются новые
У вашего ребенка проблемы с дыханием
Симптомы не проходят в течение от 3 до 5 дней после начала приема антибиотиков
Появляется кожная сыпь, крапивница или хрипы: они могут сигнализировать об аллергической реакции
Острый гайморит — детский | Навигатор здоровья
Синусит — это инфекция или воспаление носовых пазух.Есть некоторые различия в симптомах и лечении острого синусита у детей по сравнению со взрослыми.
Эта страница об остром синусите у детей. Прочтите об остром гайморите у взрослых.
Ключевые моменты
- Симптомы и методы лечения острого синусита у детей отличаются от взрослых.
- В большинстве случаев дети с острым синуситом выздоравливают без лекарств или, при необходимости, успешно выздоравливают с помощью антибиотиков.
- Однако дети более подвержены осложнениям, чем взрослые. Если вы заметили отек или покраснение века или щеки у ребенка с синуситом, срочно обратитесь к врачу.
- Есть вещи, которые вы можете сделать дома, чтобы облегчить симптомы у вашего ребенка, когда он болен.
- Вы можете помочь предотвратить острый синусит у своего ребенка, держась подальше от сигаретного дыма и хорошо справляясь с любой аллергией.
Что вызывает острый гайморит у детей?
Острый синусит обычно вызывается вирусной инфекцией, например, простудой.Если у вашего ребенка симптомы простуды продолжаются дольше, чем обычно в течение недели или 10 дней, то у него может быть острая инфекция носовых пазух. Маленькие дети более подвержены инфекциям в носовых пазухах, особенно в первые несколько лет. Эти инфекции могут усугубиться, если у вашего ребенка есть аллергия.
Каковы симптомы острого гайморита у детей?
У детей симптомы могут включать:
- Раздражительность и жар
- дискомфорт в ухе
- храп
- дыхание через рот
- сложность кормления
- носовая речь
- неприятный запах изо рта
- кашель.
Какие осложнения могут возникнуть у детей с острым синуситом?
Наиболее частое осложнение — хронический синусит. Хронический синусит вызывает симптомы, сходные с острым синуситом, но длится дольше.
Другие осложнения редки, но могут быть серьезными. Это может включать инфекции, распространяющиеся из носовых пазух вокруг глаза, в кости, кровь или мозг. Дети более подвержены таким осложнениям, чем взрослые. Срочно обратитесь к врачу, если у ребенка с синуситом наблюдается опухоль или покраснение века или щеки.
Как диагностируют острый гайморит у детей?
Ваш врач осмотрит уши, нос и горло вашего ребенка. Врач может искать факторы, которые повышают вероятность заражения вашего ребенка инфекцией носовых пазух, например, структуру дыхательных путей, любые аллергии или состояния, влияющие на его иммунную систему.
В некоторых случаях врач может также получить компьютерную томографию, чтобы определить, насколько полно развиты пазухи вашего ребенка, где произошла закупорка, и для подтверждения диагноза синусита.
Как я могу ухаживать за своим ребенком с острым синуситом?
Чтобы облегчить боль и дискомфорт, вызванные синуситом, попробуйте следующие домашние средства для вашего ребенка:
- Убедитесь, что они отдыхают, чтобы помочь своему телу быстрее заживать.
- Поддерживайте их водный баланс, поощряя их пить много жидкости — это помогает разжижать слизь.
- Приложите горячий компресс или теплую маску для лица к болезненному участку.
- Рассмотрите возможность использования солевого спрея или капель для носа или полоскания носовых пазух домашним солевым раствором, чтобы уменьшить заложенность носа и заложенность носа.
| Физиологический раствор домашнего приготовления |
|---|
| Домашний физиологический раствор приготовлен из 1/4 чайной ложки не йодированной соли, 1/4 чайной ложки пищевой соды, растворенной в 250 мл (1 чашке) теплой (предварительно кипяченой) воды. Вы можете купить в аптеке бутылку или горшок для промывания носовых пазух. Узнайте больше о солевых спреях, каплях и полосканиях для носа. |
Вдыхание пара — традиционное средство, но не рекомендуется. Это потому, что мало доказательств того, что это помогает.Также существует риск, что ваш ребенок может обжечься. Однако некоторые люди говорят, что их нос на короткое время проясняется после горячего душа.
Лекарства от гайморита
Обезболивающие: вы можете дать ребенку парацетамол, чтобы уменьшить боль и дискомфорт. Подробнее о безопасном введении парацетамола детям
Противоотечные назальные спреи (например, Отривин) не следует применять детям младше 2 лет. Антигистаминные препараты и пероральные деконгестанты обычно неэффективны при вирусных инфекциях верхних дыхательных путей у детей, и их не следует назначать детям младше 6 лет.
Нужны ли моему ребенку антибиотики при гайморите?
Антибиотики редко нужны для лечения синусита, потому что синусит чаще всего вызывается вирусами (вирусная инфекция). Антибиотики действуют только против бактерий (бактериальная инфекция), но не против вирусов.
| Устойчивость к антибиотикам |
|---|
| Использование антибиотиков, когда они не нужны, может привести к устойчивости к антибиотикам. Это когда чрезмерное употребление антибиотиков способствует росту бактерий, с которыми нелегко бороться с помощью лекарств.Это повышает риск заражения вашего ребенка устойчивыми к антибиотикам инфекциями в будущем и делает антибиотики менее эффективными для всех. |
- Антибиотики считаются, когда симптомы длятся более 10 дней, начинают улучшаться, но затем снова ухудшаются, или если они очень тяжелые, например, температура выше 39 ° C, сильная боль и болезненность в пазухах или признаки кожи инфекция, например, горячая красная сыпь, которая быстро распространяется.
- Если вашему ребенку дают антибиотики, важно, чтобы он прошел полный курс, даже если через несколько дней ему станет лучше.
Нужна ли моему ребенку операция по поводу гайморита?
У небольшого процента детей с тяжелыми или стойкими симптомами синусита, несмотря на прием лекарств, может быть рассмотрено хирургическое вмешательство. Это делает хирург-ЛОР (уши, нос и горло). Они используют инструмент, называемый эндоскопом, чтобы открыть естественные дренажные пути пазух вашего ребенка и сделать узкие проходы шире. Открытие носовых пазух и обеспечение циркуляции воздуха обычно приводит к меньшему количеству и менее серьезным инфекциям носовых пазух.
Аденоидэктомия (удаление аденоидов) также может рассматриваться во время операции, так как это также может помочь уменьшить симптомы синусита.
Как предотвратить острый синусит у ребенка?
Вы можете снизить риск инфекций носовых пазух для вашего ребенка, если будете контролировать его аллергию, лечить любой кислотный рефлюкс и следить за тем, чтобы он не подвергался воздействию табачного дыма.
Узнать больше
По следующим ссылкам можно получить дополнительную информацию об остром синусите у детей.Имейте в виду, что веб-сайты из других стран могут содержать информацию, отличную от рекомендаций Новой Зеландии.
Синусит у детей Stanford Children’s Health, США, 2018
Список литературы
- Детский синусит Американская академия отоларингологии, США, 2018
- Использование лекарств от кашля и простуды у детей — обновленный совет Medsafe 2013
- Острый синусит Информация для пациентов, Великобритания, 2018
- Острый бактериальный риносинусит у детей — клиника и диагностика UpToDate, 2018
- AAP выпускает руководство по диагностике и лечению острого бактериального синусита у детей от 1 до 18 лет Am Fam Physician.2014 15 апреля; 89 (8): 676-681.
Отзыв от
| Д-р Эндрю Чо занимается частной практикой в отделении хирургии головы и шеи роботов, а также отоларингологом и хирургом головы и шеи в округе Манукау, округ Окленд. Ранее он работал в больнице Starship в Окленде и получил престижную стипендию Американского общества головы и шеи в Калифорнийском университете в области онкологической хирургии головы и шеи и реконструкции микрососудов.Его область знаний включает в себя общий ЛОР, детский ЛОР, синусит, а также хирургию головы и шеи. |
Информация для медицинских работников о синусите — остром у детейСодержание этой страницы будет наиболее полезно для врачей, таких как медсестры, врачи, фармацевты, специалисты и другие поставщики медицинских услуг. |
Острый бактериальный синусит следует диагностировать у ребенка с острой инфекцией верхних дыхательных путей с хроническим заболеванием (т. Е. Выделениями из носа, дневным кашлем или и тем и другим), длящимся более 10 дней; ухудшение кашля, ухудшение или новые выделения из носа, дневной кашель или лихорадка после первоначального улучшения; или сильное начало лихорадки и гнойных выделений из носа не менее 3 дней подряд.Клиницист должен назначить антибиотики при остром бактериальном синусите у детей с тяжелым началом или с ухудшением течения. Детям с хроническим заболеванием следует назначить антибактериальную терапию или предложить дополнительное наблюдение в течение 3 дней. DeMuri G, Wald ER. Острый бактериальный синусит у детей Обзор педиатрии, 01 октября 2013 г .; 34 (10): 429-437.
Осложнения редки (порядка 1 из 10 000 случаев синусита), но чаще возникают у детей. К ним относятся флегмона глазницы, менингит, абсцесс мозга, остеомиелит (известный как опухоль Потта при поражении лобной кости) и тромбоз кавернозного синуса.Изредка образуется кожный свищ. Острый синусит может перейти в хроническую форму. Sinusitis PatientInfo Professional, Великобритания, 2014
Детский синусит Американская академия отоларингологии, США, 2018
AAP выпускает руководство по диагностике и лечению острого бактериального синусита у детей от 1 до 18 лет Am Fam Physician. 2014 15 апреля; 89 (8): 676-681.
Wald ER, Applegate KE, Bordley C. Руководство по клинической практике по диагностике и лечению острого бактериального синусита у детей в возрасте от 1 до 18 лет Педиатрия.2013 июль; 132
Острый бактериальный риносинусит у детей — клиника и диагностика UpToDate, 2018
Regional HealthPathways NZ
Доступ к следующим региональным каналам связи локализован для каждого региона, и доступ ограничен поставщиками медицинских услуг. Если вы не знаете данные для входа, обратитесь в DHB или PHO для получения дополнительной информации:
Здоровье пазух у детей | Freedom, CA
Когда речь идет о здоровье ваших детей, вам нужно только самое лучшее.В Santa Cruz Ear, Nose and Throat Medical Group мы с гордостью предлагаем различные планы лечения для здоровья носа и пазух вашего ребенка. Наши специалисты разбираются в педиатрических заболеваниях носовых пазух и могут предложить родителям душевное спокойствие, когда дело доходит до лечения детей.
Аллергия
В мире, где дети собираются в школах и других местах, инфекции распространяются широко и быстро. Все привыкли к «распространению вируса» или к той же простуде, что и все остальные.Хотя это часто верно, у многих детей есть аллергия, как сезонная, так и постоянная, которая проявляется симптомами простуды и гриппа. В США свирепствует сенная лихорадка, и у детей может быть аллергия на растения и пыльцу, пищевая аллергия и другие заболевания.
«Аллергия у младенцев и детей — распространенное явление; Фактически, расстройства, связанные с аллергией, являются одними из ведущих диагнозов хронических заболеваний у детей. Согласно одному исследованию, от 4 до 6 процентов детей страдают пищевой аллергией, от 8 до 10 процентов страдают астмой и 15-25 процентов страдают аллергическим ринитом (сенной лихорадкой).В совокупности дети, страдающие аллергией, пропускают сотни тысяч школьных дней каждый год ». (1)
У маленьких детей пазухи развиты не полностью. Четыре группы носовых пазух плохо развиты до позднего подросткового возраста. Аллергия, такая как сенная лихорадка, может быть сильнее у детей, и ее трудно диагностировать. Они могут поражать уши и горло, а также носовые пазухи и нос. (2) Следует также отметить, что аллергия на продукты питания и домашних животных является обычным явлением и вызывает многие из тех же симптомов, что и вирусные и бактериальные заболевания и аллергия на пыльцу.
ЛОР-тест на аллергию по стандартным методикам. Они используют кровь для проведения анализов или используют метод кожного укола, который вызывает появление красной припухлости, если у ребенка аллергия на определенное вещество. Это тот же метод, который обычно используется у взрослых.
Гайморит
Синусит у детей может протекать тяжелее, чем у взрослых, потому что пазухи еще не полностью развиты. ЛОР проверит широкий спектр причин, соответствующих симптомам. Синусит возникает в результате заражения вирусом или бактериями; из-за аллергии, такой как сенная лихорадка, перхоть домашних животных и продукты; хронически из-за повторного заражения и накопления мусора в носу и носовых пазухах.
Симптомы
Одна из наиболее частых проблем со здоровьем у детей раннего возраста — детский синусит. Это может быть хроническим и нарушать сон. Симптомы синусита включают густые желто-зеленые выделения из носа, боль и отек вокруг глаз, головную боль, кашель и боль в горле. Эти симптомы обычно связаны с простудой, и при обоих состояниях часто присутствует лихорадка.
Хронический синусит диагностируется, когда симптомы длятся более десяти недель.Кажется, что в течение некоторого времени пациентам становится лучше, но симптомы снова появляются в течение многих недель.
Вторичные симптомы хронического синусита включают усталость, головную боль без носовых симптомов и неприятный запах изо рта. Инфекции, которые могут вызвать симптомы синусита, являются бактериальными или вирусными, и аллергия также играет большую роль в добавлении симптомов. При подозрении на хронический синусит рекомендуются тесты на аллергию.
Поскольку глаза, горло и уши связаны с активностью носовых пазух, включая закупорку отверстий и дренаж, боль в ухе и горле могут быть симптомами проблем с носовыми пазухами.
Лечебные процедуры
ЛОР обычно применяет антибиотики у детей, но может быть осторожным при назначении такого количества из-за риска чрезмерного использования. Многие решения для взрослых доступны для детей, но врач часто начинает с лечения, не являющегося лекарственным, например, солевого раствора или паровой обработки для облегчения симптомов. Хотя противоотечные и антигистаминные средства могут помочь, они менее эффективны у детей (2) и не так широко назначаются, как взрослым.
Родителей больше всего беспокоит хронический синусит и возможная необходимость операции.ЛОР рекомендуют операцию только при стойком хроническом синусите, который не поддается лечению другими медицинскими процедурами. Сегодня нормой является эндоскопическая хирургия, при которой через ноздрю вводится тонкий световой провод / провод камеры для осмотра пазух. Хирург может открыть ходы пазух и удалить непроходимую или больную ткань. В этом случае хирург может взять образцы ткани для посева.
Если у ребенка есть структурные аномалии носовых пазух или носа, самое время заняться ими.ЛОР обсудит все эти возможности с родителями при рассмотрении вариантов лечения.
Если вы заметили у своего ребенка хронические проблемы с носовыми пазухами и носом, свяжитесь с нашим офисом сегодня, чтобы записаться на прием к одному из наших заботливых и квалифицированных специалистов!
- https://acaai.org/allergies/allergy-treatment/allergy-testing/allergy-testing-children-and-infants
- http://www.entnet.org/content/pediatric-sinusitis
Острый синусит и антибиотики | Детская больница
Описание протокола
Это исследование, финансируемое Национальным институтом здравоохранения (NIH), поможет определить, какие дети с острым синуситом можно наблюдать без антибиотиков, а какие дети, если таковые имеются, получают немедленное лечение антибиотиками.
Синусит (инфекция носовых пазух) — одно из самых распространенных заболеваний у детей. У некоторых детей с диагнозом острый синусит на самом деле может быть неосложненная простуда или инфекция верхних дыхательных путей, вызванная вирусом, который нельзя вылечить с помощью антибиотиков. Антибиотики могут помочь только тогда, когда инфекцию вызывают бактерии. Без антибиотиков большинство инфекций носовых пазух со временем проходят. Антибиотики часто имеют побочные эффекты, такие как диарея или аллергические реакции, а антибиотики могут привести к тому, что микробы в организме ребенка станут устойчивыми, что затруднит лечение инфекций в будущем.Американская академия педиатрии рекомендует врачам либо начинать прием антибиотиков у детей с синуситом, либо наблюдать за ними в течение нескольких дней, прежде чем принять решение о необходимости приема антибиотиков. С помощью этого исследования исследователи надеются определить критерии, чтобы определить, какой вариант лучше для каких пациентов.
Преимущества
Детям, участвующим в этом исследовании, будет полезно, чтобы врач ежедневно контролировал их симптомы. Если симптомы ухудшаются или не улучшаются, как ожидалось, пациентов можно без промедления обследовать и лечить с помощью антибиотиков.Родители / опекуны будут иметь круглосуточный доступ к врачам-исследователям, которые организуют учебный визит, как правило, в течение 24 часов. Плата за посещение, связанное с учебой, не взимается.
Критерии отбора
При соблюдении определенных критериев исключения в исследование принимаются участники обоих полов в возрасте от 2 до 11 лет, у которых был диагностирован острый синусит во время респираторного сезона.
Мальчики и девочки: от 2 до 11 лет
Требования
Дети, включенные в исследование, будут случайным образом выбраны для приема антибиотика аугментина или плацебо в течение 10 дней.Родитель / опекун должен будет вести ежедневный дневник симптомов своего ребенка, который будет ежедневно проверяться исследовательской группой. В конце периода лечения будет последний визит. Дополнительные посещения будут запланированы для детей, которые быстро не поправляются.
Посещений: 2 или более при необходимости
Продолжительность: до 18 дней
Источник (и) поддержки
Национальный институт аллергии и инфекционных заболеваний
Бактериальный синусит — обзор
Синусит
Синусит — это воспаление слизистой оболочки придаточных пазух носа (инфекционное или неинфекционное; бактериальное или вирусное).Симптомы острого синусита длятся менее 4 недель, но могут возникать подострый синусит или хронический синусит. Синусит можно классифицировать по анатомической локализации (верхнечелюстной, решетчатый, лобный и клиновидный). Наиболее частыми возбудителями являются Streptococcus pneumoniae (SP) и Haemophilus influenzae (HI).
Эпидемиология
Острый бактериальный синусит — частое осложнение вирусной инфекции верхних дыхательных путей (URI) или аллергического воспаления, которое наблюдается у 6–7% детей, обращающихся за помощью по поводу респираторных симптомов. 29 В США антибиотики назначают 82% детей с острым синуситом. 30
Патогенез
Большинство случаев синусита вызвано бактериальными или вирусными инфекциями, но также может быть связано с аллергией. Бактериальный синусит обычно начинается с вирусного заболевания или аллергического ринита с вторичной бактериальной инфекцией. Стойкая закупорка устья пазухи воспалительным отеком вызывает вторичную бактериальную колонизацию. Кроме того, уменьшается мукоцилиарный транспорт, что может нарушить нормальный поток секрета, создавая оптимальную среду для размножения бактерий. 31 Американская академия педиатрии (AAP) определяет острый бактериальный синусит как бактериальную инфекцию придаточных пазух носа, продолжающуюся менее 30 дней, при которой симптомы полностью исчезают. 32
Наиболее распространенными инфекционными агентами являются SP (30–50%), нетипируемый HI (20–30%) и Moraxella catarrhalis (MC) (12–28%). С момента внедрения этих вакцин против SP и HI наблюдалось значительное снижение частоты SP, а данные по бактериальным показателям изменились, с преобладанием non-b HI (41%), SP (25%), MC (14 %), Strep.pyogenes (12%) и Staph. aureus (8%). Также наблюдается снижение резистентности SP к пенициллину с 44% в 1997 г. до 27% в 2005 г. и увеличение HI с β-лактамазой (37% против 44%), хотя эти различия не являются статистически значимыми. 33
Редкие случаи синусита стоматологического происхождения должны рассматриваться у пациентов с болью после недавних стоматологических процедур. В большинстве случаев анаэробные бактерии ротоглотки колонизируют некротизированные ткани зубов, а затем колонизируют пазухи.Очень важно лечение антибиотиками. 34 Хронический синусит также может быть осложнением гастроэзофагеального рефлюкса. 35
Грибковый синусит может поражать хозяев с ослабленным иммунитетом, таких как пациенты с нейтропенией, сахарным диабетом и СПИДом. Существует также аллергический грибковый синусит, который, как полагают, является аллергической реакцией на аэрозольные экологические грибы, включая Aspergillus и виды dematiaceous, у иммунокомпетентных хозяев.
Профилактика
Профилактика в первую очередь основана на вакцинации.Вакцину против гриппа следует вводить ежегодно, а вакцину PCV13 следует вводить в рекомендованном для всех детей возрасте. С момента появления пневмококковых конъюгированных вакцин растет распространенность HI как причины синусита и увеличивается распространенность продукции β-лактамаз среди этих штаммов.
Клинические особенности
Синусит может вызывать различные симптомы у детей разного возраста. У детей младшего возраста часто наблюдается стойкая ринорея (часто гнойная), кашель и неприятный запах изо рта; лихорадка обычно субфебрильная.Боль на лице и головные боли возникают редко. Дифференциальный диагноз с вирусной инфекцией верхних дыхательных путей (ИВДП) сложно установить, и ни один признак или симптом не имеет сильной диагностической ценности. Тем не менее, синусит следует рассматривать у пациентов с симптомами вирусной ИВДП продолжительностью более 10 дней.
У детей старшего возраста и взрослых признаки более локализованы, и наиболее частыми симптомами являются боль в лице, головные боли, лихорадка, заложенность носа или заложенность носа и дневной кашель.Клиническое обследование может выявить болезненность лица или припухлость над верхнечелюстными или лобными пазухами.
При хроническом синусите (признаки присутствуют в течение как минимум 12 недель) заметно выраженный кашель. Этот кашель обычно присутствует в течение дня и иногда вызывает рвоту, особенно после пробуждения. Также может присутствовать хроническая головная боль: боль часто бывает тупой и распространяется в макушку или в височные области. Гнойные или слизисто-гнойные выделения из носа часто дополняют эту группу признаков.
Локализация синусита зависит от возраста из-за хронологии развития носовых пазух: у пациентов в возрасте от 6 месяцев до 5 лет развивается этмоидальный синусит; у лиц старше 3 лет развивается гайморит, а у лиц старше 10 лет — лобный синусит. Сфеноидный синусит — исключительное явление среди детей. Гайморит часто встречается у детей старше 3 лет и в большинстве случаев проходит спонтанно. Можно выделить две клинические картины:
- •
острый гнойный гайморит с лихорадкой> 39 ° C продолжительностью более 3 дней, головными болями, гнойной ринореей и иногда периорбитальным отеком; и
- •
подострый гайморит с кашлем, гнойной ринореей и заложенностью носа, который может длиться более 10 дней без улучшения.
Головные боли, продолжительное повышение температуры, связанное с утренним кашлем и гнойной мокротой, являются явными признаками бактериального синусита. Фронтальный синусит встречается редко. Особенно это касается детей старше 10 лет и подростков. Боль располагается над глазницей, носит односторонний характер, пульсирующая и усиливается при сгибании головы вперед. Осложнения могут быть серьезными (глаза, остеомиелит костей черепа).
Осложнения
Осложнения синусита вызваны распространением бактерий на близлежащие структуры, такие как орбита, кости или центральная нервная система через венозную систему.Гематогенное распространение бактерий происходит крайне редко, но может вызвать отдаленную инфекцию. Целлюлит глазницы — наиболее частое осложнение, особенно при этмоидальном синусите.
Гнойный острый этмоидит (экстериоризация этмоидита в стенке глазницы, которая очень незначительна) представляет собой реальную неотложную педиатрическую помощь, которая может возникнуть у детей старше 1 года. Этот диагноз необходимо учитывать у ребенка с отеком верхнего века, связанным с отеком внутреннего угла глаза и корня носа (рис. 26-4).Это тяжелое осложнение явно распространенного вирусного ринофарингита с высокой температурой при наличии общих признаков. Этиологические агенты: Staph. aureus и HI b. Staph. aureus подозревается, если есть предположение о травме лица или целлюлите лица. Осложнения серьезны из-за близости мозга и его венозных каналов, т. Е. Сосудистых осложнений (тромбоз кавернозного синуса) и нейроменингеальных осложнений (гнойный менингит, абсцесс мозга и церебральная эмпиема).Компьютерная томография головного мозга (КТ) должна быть заказана при наличии каких-либо неврологических признаков (рис. 26-5). Зрительное поражение может включать потерю зрения или потерю подвижности глазного яблока. Внутричерепные осложнения чаще встречаются у детей старшего возраста и взрослых (например, церебральный абсцесс лобной доли или субдуральный абсцесс). У этих пациентов наблюдается лихорадка, ригидность шеи и неврологические нарушения. Остеомиелит лобной кости может наблюдаться при гайморите.
Диагноз
Диагноз синусита является клиническим, но нет надежных диагностических критериев, позволяющих различать пациентов с острым вирусным и бактериальным синуситом.Микробиологический диагноз синусита сложен и требует взятия пробы секрета пазухи, не загрязненного резидентной бактериальной флорой носа. Этот образец может быть получен путем пункции пазухи иглой. Это инвазивная процедура, которая может объяснить отсутствие данных о бактериальных возбудителях синусита.
Обычная рентгенограмма может помочь, когда диагностика затруднена. Рентгенограмма показывает непрозрачность пазухи, которая может быть односторонней или форма пазухи асимметрична, а утолщение слизистой оболочки превышает 4 мм; уровни жидкости исключительны.Рентгенограммы необходимо интерпретировать в соответствии с возрастом. У маленьких детей аэрируются только верхнечелюстные и решетчатые пазухи. Однако помутнение носовых пазух или утолщение слизистой оболочки может присутствовать, даже если у пациента нет симптомов. КТ используется в случаях сфеноидального синусита (не видного на стандартной рентгенографии), этмоидита и осложненного гайморита (рис. 26-6).
Ведение
Лечение антибиотиками показано при гнойном синусите 36 , а при тяжелых формах этмоидита может потребоваться госпитализация.Большинство случаев легкого гайморита проходит спонтанно без антибиотиков.
В 2013 г. Американское агентство педиатрии обновило клинические рекомендации по ведению острого бактериального синусита у детей и подростков 37 (вставка 26-2). Антибактериальная терапия острого бактериального синусита показана детям с тяжелым началом или с ухудшением течения. Детям со стабильным заболеванием рекомендуется либо антибактериальная терапия, либо дополнительное наблюдение в течение 3 дней.Амоксициллин с клавуланатом или без него является препаратом первой линии лечения острого бактериального синусита.
Терапия амоксициллином в высоких дозах достаточна для преодоления устойчивости SP к пенициллину, но со времен антипневмококковой вакцинации и с появлением конъюгированной вакцины PCV13 продолжающееся снижение количества изолятов SP (включая SP) и увеличение HI, продуцирующего β-лактамазу, поэтому стандартная доза амоксициллина клавуланата может быть наиболее подходящей.
Клиницисты должны переоценить начальное лечение, если наблюдается либо ухудшение (прогрессирование начальных признаков / симптомов или появление новых признаков / симптомов), либо отсутствие улучшения в течение 72 часов после первоначального лечения. Если диагноз острого бактериального синусита подтверждается ухудшением симптомов или отсутствием улучшения, то клиницисты могут изменить терапию антибиотиками для пациентов, первоначально лечившихся с помощью антибиотиков, или начать лечение антибиотиками для пациентов, которые изначально лечились под наблюдением (Таблица 26-2). 37
Пациентов с аллергией на амоксициллин можно лечить цефдиниром, цефуроксимом или цефподоксимом. Продолжительность антибактериальной терапии колеблется от 10 до 28 дней лечения. Разовая доза цефтриаксона 50 мг / кг, вводимая внутривенно или внутримышечно, может использоваться для детей, у которых рвота, которые не могут переносить пероральные лекарства или вряд ли будут соблюдать начальные дозы антибиотика. Если клиническое улучшение наблюдается через 24 часа, можно заменить пероральный антибиотик для завершения курса терапии.Детям, у которых через 24 часа сохраняется значительная лихорадка или симптомы, могут потребоваться дополнительные парентеральные дозы перед переходом на пероральную терапию.
Этмоидит требует парентеральной эмпирической антибактериальной терапии в условиях стационара. Мазки из носа и гемокультуры могут помочь в выборе антибиотика. Антибиотик должен быть нацелен на HI и Staph. aureus . Внутривенный цефалоспорин третьего поколения, такой как цефотаксим или цефтриаксон, связанный с аминогликозидом, активен в отношении Haemophilus и метициллин-чувствительных стафилококков.Проникновение и менингеальное распространение адекватны. Продолжительность лечения 10 дней в условиях стационара. При анаэробной инфекции в первую очередь добавляется антибиотик из семейства имидазолов (например, метронидазол). Хирургическое вмешательство можно рассматривать в соответствии с эффективностью антибиотиков, офтальмологическим поражением и данными КТ.
Что касается потенциальной адъювантной терапии острого синусита, недавний Кокрановский обзор противоотечных средств, антигистаминных препаратов и орошения носа не выявил исследований с надлежащим дизайном для определения эффективности этих вмешательств. 38
Грибковый синусит
Грибковый синусит обычно наблюдается у пациентов с иммунодефицитом. Наиболее распространенными микроорганизмами являются видов Aspergillus , хотя также наблюдаются зигомицеты, особенно у пациентов с неконтролируемым сахарным диабетом. Прогрессирование может быть чрезвычайно быстрым, и лечение должно включать внутривенную противогрибковую терапию и агрессивную хирургическую обработку раны 39 (см. Также главу 189). Аллергический грибковый синусит является результатом воспалительной реакции слизистой оболочки носовых пазух на колонизирующие грибки (обычно плесень). 40 Лечение включает стероидную терапию и хирургическую обработку раны. Значение противогрибковой терапии неясно.
Ссылки доступны в Интернете по адресу expertconsult.com .
Показания для направления к специалисту по педиатрическому риносинуситу
Clement PA, Bluestone CD, Gordts F, et al. Ведение риносинусита у детей: консенсусная встреча, Брюссель, Бельгия, 13 сентября 1996 г. Arch Otolaryngol Head Neck Surg. 1998; 124: 31–4.
CAS
PubMed
Статья
Google Scholar
Brietzke SE, Shin JJ, Choi S, et al. Клинический консенсус: хронический риносинусит у детей. Отоларингол Хирургия головы и шеи. 2014; 151: 542–53. Последнее согласованное заявление Американской академии отоларингологии о лечении детского риносинусита.
Артикул
Google Scholar
Wald ER. Диагностика и лечение острого синусита. Pediatr Ann. 1988. 17: 629–38.
CAS
PubMed
Статья
Google Scholar
Ван Д. Ю., Вардани Р. С., Сингх К. и др. Обзор лечения острого риносинусита среди азиатских врачей. Ринология. 2011; 49: 264–71.
CAS
PubMed
Google Scholar
Лин С.В., Ван Ю.Х., Ли М.Ю. и др.Клинический спектр острого риносинусита у детей с атопией и без нее на Тайване. Int J Pediatr Otorhinolaryngol. 2012; 76: 70–5.
PubMed
Статья
Google Scholar
Холл GM. Эмбриология и аномальная анатомия верхнечелюстной пазухи. Northwest Med. 1969; 68: 1010–1.
CAS
PubMed
Google Scholar
Bingham B, Wang RG, Hawke M, Kwok P.Эмбриональное развитие боковой стенки носа от 8 до 24 недель. Ларингоскоп. 1991; 101: 992–7.
CAS
PubMed
Статья
Google Scholar
Park IH, Song JS, Choi H, et al. Объемное исследование развития придаточных пазух носа с помощью компьютерной томографии в Азии: пилотное исследование. Int J Pediatr Otorhinolaryngol. 2010; 74: 1347–50.
PubMed
Статья
Google Scholar
Кристо А., Ухари М., Луотонен Дж. И др. Результаты исследования околоносовых пазух у детей во время респираторной инфекции с помощью магнитно-резонансной томографии. Педиатрия. 2003; 111: e586–9.
PubMed
Статья
Google Scholar
Spaeth J, Krugelstein U, Schlondorff G. Придаточные пазухи носа в компьютерной томографии: развитие от рождения до 25 лет. Int J Pediatr Otorhinolaryngol. 1997; 39: 25-40.
CAS
PubMed
Статья
Google Scholar
Jang YJ, Kim SC. Пневматизация клиновидной пазухи у детей оценивается с помощью магнитно-резонансной томографии. Am J Rhinol. 2000; 14: 181–5.
CAS
PubMed
Статья
Google Scholar
Ли Д.Х., Шин Дж. Х., Ли О.К. Трехмерный морфометрический анализ придаточных пазух носа и системы воздушных ячеек сосцевидного отростка с использованием компьютерной томографии в педиатрической популяции. Int J Pediatr Otorhinolaryngol. 2012; 76: 1642–6.
PubMed
Статья
Google Scholar
Fokkens WJ, Lund VJ, Mullol J, et al. Европейский позиционный документ по риносинуситу и полипам носа, 2012 г. Приложение по ринологии, 2012 г .: 3 стр., Предшествующее оглавлению, 1–298.
Уолд Э. Р., Эпплгейт К. Э., Бордли С. и др. Руководство по клинической практике диагностики и лечения острого бактериального синусита у детей в возрасте от 1 до 18 лет. Педиатрия. 2013; 132: e262–80.
PubMed
Статья
Google Scholar
van den Broek MF, Gudden C, Kluijfhout WP, et al. Нет доказательств различения бактериального и вирусного острого риносинусита по продолжительности симптомов и гнойной ринореи: систематический обзор доказательной базы. Otolaryngol Head Neck Surg. 2014; 150: 533–7.
PubMed
Статья
Google Scholar
Wald ER, Milmoe GJ, Bowen A, Ledesma-Medina J, Salamon N, Bluestone CD. Острый гайморит у детей. N Engl J Med.1981; 304: 749–54.
CAS
PubMed
Статья
Google Scholar
Брук И. Бактериология острого и хронического решетчатого синусита. J Clin Microbiol. 2005; 43: 3479–80.
PubMed Central
PubMed
Статья
Google Scholar
Синь Ч., Су MC, Цао Ц., Чжуан ЦЙ, Лю СМ. Бактериология и антимикробная чувствительность педиатрического хронического риносинусита: 6-летний результат пункций гайморовой пазухи.Am J Otolaryngol. 2010; 31: 145–9.
CAS
PubMed
Статья
Google Scholar
Костертон Дж. У., Стюарт П. С., Гринберг Е. П.. Бактериальные биопленки: частая причина хронических инфекций. Наука. 1999; 284: 1318–22.
CAS
PubMed
Статья
Google Scholar
Nazzari E, Torretta S, Pignataro L, Marchisio P, Esposito S. Роль биопленки у детей с рецидивирующими инфекциями верхних дыхательных путей.Eur J Clin Microbiol Infect Dis. 2014.
Дэвис Д. Понимание устойчивости биопленок к антибактериальным агентам. Nat Rev Drug Discov. 2003; 2: 114–22.
CAS
PubMed
Статья
Google Scholar
Sanclement JA, Webster P, Thomas J, Ramadan HH. Бактериальные биопленки в хирургических препаратах больных хроническим риносинуситом. Ларингоскоп. 2005; 115: 578–82.
PubMed
Статья
Google Scholar
Зулиани Г., Карлайл М., Дуберштейн А. и др. Плотность биопленки в носоглотке у детей: рецидивирующий острый средний отит в сравнении с обструктивным апноэ во сне. Анн Отол Ринол Ларингол. 2009; 118: 519–24.
PubMed
Статья
Google Scholar
Зулиани Дж., Каррон М., Гуррола Дж. И др. Выявление аденоидных биопленок при хроническом риносинусите. Int J Pediatr Otorhinolaryngol. 2006; 70: 1613–7.
PubMed
Статья
Google Scholar
Фоккенс В.Дж., Лунд В.Дж., Муллол Дж. И др. EPOS 2012: Европейский позиционный документ по риносинуситу и полипам носа 2012. Резюме для оториноларингологов. Ринология. 2012; 50: 1–12. Обширный обзор всех аспектов ринологии, включая основы болезни и лечение текущих состояний.
PubMed
Google Scholar
Конрад Д.А., Дженсон Х.В. Ведение острого бактериального риносинусита. Curr Opin Pediatr. 2002; 14: 86–90.
PubMed
Статья
Google Scholar
Стоккен Дж., Гупта А., Краковиц П., Энн С. Риносинусит у детей: сравнение пациентов, которым требуется хирургическое вмешательство по поводу острых осложнений и хронических заболеваний. Am J Otolaryngol. 2014; 35: 641–6.
PubMed
Статья
Google Scholar
Чандлер Дж. Р., Лангенбруннер Д. Д., Стивенс ER. Патогенез орбитальных осложнений при остром синусите.Ларингоскоп. 1970; 80: 1414–28.
CAS
PubMed
Статья
Google Scholar
Garcia GH, Harris GJ. Критерии нехирургического лечения поднадкостничного абсцесса орбиты: анализ результатов 1988–1998. Офтальмология. 2000; 107: 1454–6. обсуждение 1457–1458.
Capra G, Liming B, Boseley ME, Brigger MT. Тенденции орбитальных осложнений детского риносинусита в США. JAMA Otolaryngol Head Neck Surg.2015; 141: 12–7.
PubMed
Статья
Google Scholar
Харрис Л.Ф., Хоус Ф.П., Триплетт-младший Дж. Н., Маккуббин Д.А. Субдуральная эмпиема и эпидуральный абсцесс: недавний опыт в общественной больнице. South Med J. 1987; 80: 1254–8.
CAS
PubMed
Статья
Google Scholar
Долан Р.В., Чоудхури К. Диагностика и лечение внутричерепных осложнений инфекций околоносовых пазух.J Oral Maxillofac Surg. 1995; 53: 1080–7.
CAS
PubMed
Статья
Google Scholar
Leo G, Piacentini E, Incorvaia C, Consonni D, Frati F. Хронический риносинусит и аллергия. Pediatr Allergy Immunol. 2007; 18 Дополнение 18: 19–21.
PubMed
Статья
Google Scholar
Эль-Сераг Х. Б., Гилгер М., Кюбелер М., Рабенек Л. Экстраэзофагеальные ассоциации гастроэзофагеальной рефлюксной болезни у детей без неврологических дефектов.Гастроэнтерология. 2001; 121: 1294–9.
CAS
PubMed
Статья
Google Scholar
Costa Carvalho BT, Nagao AT, Arslanian C, et al. Иммунологическая оценка детей с респираторной аллергией и рецидивирующим синуситом. Pediatr Allergy Immunol. 2005; 16: 534–8.
PubMed
Статья
Google Scholar
Шапиро Г.Г., Вирант Ф.С., Фурукава Коннектикут, Пирсон В.Е., Бирман CW.Иммунологические нарушения у пациентов с рефрактерным синуситом. Педиатрия. 1991; 87: 311–6.
CAS
PubMed
Google Scholar
Керем Э. Атипичный МВ и заболевания, связанные с МВ. Педиатр Респир Ред. 2006; 7 Приложение 1: S144–6.
PubMed
Статья
Google Scholar
Годой Дж. М., Годой А. Н., Рибалта Г., Ларго И. Бактериальный образец при хроническом синусите и муковисцидозе.Otolaryngol Head Neck Surg. 2011; 145: 673–6.
PubMed
Статья
Google Scholar
Hansen SK, Rau MH, Johansen HK, et al. Эволюция и диверсификация синегнойной палочки в придаточных пазухах носа у детей с муковисцидозом имеют последствия для хронической инфекции легких. ISME J. 2012; 6: 31–45.
PubMed Central
PubMed
Статья
Google Scholar
Duplechain JK, Белый JA, Miller RH. Детский синусит. Роль эндоскопической хирургии носовых пазух при муковисцидозе и других формах заболевания носовых пазух. Arch Otolaryngol Head Neck Surg. 1991; 117: 422–6.
CAS
PubMed
Статья
Google Scholar
Санки МА. Первичная цилиарная дискинезия. Ланцет. 1981; 2: 476.
CAS
PubMed
Статья
Google Scholar
Brietzke SE, Brigger MT. Результаты аденоидэктомии при детском риносинусите: метаанализ. Int J Pediatr Otorhinolaryngol. 2008; 72: 1541–5.
PubMed
Статья
Google Scholar
Властаракос П.В., Фетта М, Сегас СП, Марагоудакис П., Николопулос Т.П. Функциональная эндоскопическая хирургия носовых пазух улучшает симптомы, связанные с носовыми пазухами, и качество жизни у детей с хроническим риносинуситом: систематический анализ и метаанализ опубликованных интервенционных исследований.Clin Pediatr. 2013; 52: 1091–7.
Артикул
Google Scholar
Лизер Д.Д., Деркай ЧС. Детский синусит: когда мы оперируем? Curr Opin Otolaryngol Head Neck Surg. 2005; 13: 60–6.
PubMed
Статья
Google Scholar
Mitchell RB, Pereira KD, Younis RT, Lazar RH. Детская функциональная эндоскопическая хирургия носовых пазух: нужен ли повторный осмотр? Ларингоскоп.1997; 107: 1267–9.
CAS
PubMed
Статья
Google Scholar
Рамадан ХХ. Ревизионная эндоскопическая хирургия носовых пазух у детей: хирургические причины неудач. Ларингоскоп. 2009; 119: 1214–7.
PubMed
Статья
Google Scholar
Ли Т.Дж., Лян С.В., Чанг П.Х., Хуанг СС. Факторы риска затяжного синусита в педиатрии после эндоскопической хирургии носовых пазух.Auris Nasus Larynx. 2009; 36: 655–60.
PubMed
Статья
Google Scholar
Mair EA, Bolger WE, Breisch EA. Синус и рост лица после детской эндоскопической хирургии носовых пазух. Arch Otolaryngol Head Neck Surg. 1995; 121: 547–52.
CAS
PubMed
Статья
Google Scholar