Лечение и уход за венозными трофическими язвами
Лечение венозной недостаточности и венозной трофической язвы – это командная работа, в которой важную роль играет и сам пациент. Если пациент понимает суть своего заболевания и его причины, если лечение проходит не- прерывно благодаря поддержке как семейного врача, так и семейной медсестры и врача-специалиста, то это помогает выздоровлению и в самых тяжелых случаях. Поскольку, к сожалению, от причины возникновения язвы нельзя полностью избавиться, то лечение венозной недостаточности должно длиться всю жизнь во избежание повторного возникновения язв.
Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен. Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
Кровообращение состоит из артериальной, венозной и капиллярной части. Артерии несут кровь, насыщенную кислородом и питательными веществами во все ткани тела. Вены же представляют собой собирательную систему, которая транспортирует кровь назад по направлению к сердцу. В венах кровь протекает из вен нижних конечностей по направлению к сердцу. Такое движение обеспечивают венозные клапаны, направляющие кровь в одном направлении и мышечный насос (мышцы голени), которые работают при физической нагрузке.
Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).
Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен. Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
- Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы. Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).

- Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.
Фото 1. Расширенные вены на голени
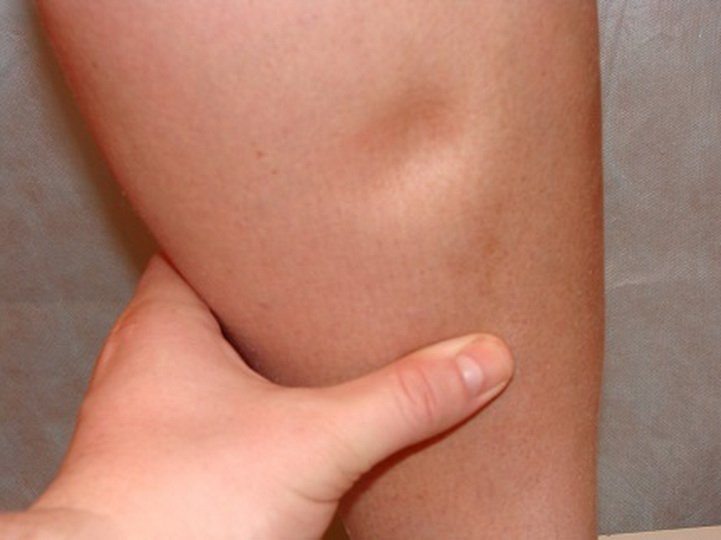
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского.
 Истончившаяся кожа становится очень легко травмируемой.
Истончившаяся кожа становится очень легко травмируемой. - Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.
Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.
Фото 3. Варикозная (сухая) экзема
Фото 4. Гиперпигментация кожи, на фоне которой видны атрофические пятна
Фото 5. Типичные изменения кожи, сопровождающие хроническую венозную недостаточность, на их фоне видны язвы
Венозная трофическая язва развивается обычно в результате долговременного присутствия повышенного давления в венозной системе, и при помощи эффективных профилактических мер возникновения язвы можно избежать.
Для этого:
- Избегайте возникновения отеков конечностей: В венах кровь течет из конечностей в сторону сердца, снизувверх – т.е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
- Двигайтесь. Говорят, что в икрах ног находится «другое сердце» человека, которое помогает накачивать кровь по направлению к сердцу. Икроножная мышца помогает циркуляции крови в венах. Прогулка в умеренном темпе или поездки на велосипеде помогают крови лучше циркулировать в венах. Если физическая активность по какойлибо причине невозможна, икроножные мышцы можно заставить работать и с помощью целенаправленного сгибания и разгибания пальцев ног.
 Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.
Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности. - Избегайте лишнего перегрева: Известно, что состояние вен ухудшается обычно летом во время теплой погоды. При возможности избегайте горячей парилки в сауне, ванн, мытья в слишком теплой воде. Рекомендуется мыться умеренно теплой водой под душем.
- Увлажняйте поврежденную сухую кожи базовыми кремами. Продаваемые в аптеках кремы без запаха и красителей помогают восстановлению необходимого уровня влажности и эластичности в проблемных участках кожи и не вызывают аллергии.
- Бросьте курение и старайтесь уменьшить употребление алкоголя.
- Питание должно быть здоровым.
- Постарайтесь снизить излишний вес.
- Избегайте возникновения травм. Используйте компрессионное лечение (см. подробную информацию на стр. 15): хроническая венозная недостаточность требует компрессионного лечения – каждодневного и постоянного ношения специальных компрессионных чулков или бинтов. Такие медицинские лечебные чулки и эластические бинты изменяют при помощи внешнего давления обмен крови в венах и делают его более эффективным. Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
- Другие возможности лечения расширения вен: обсудите со своим семейным врачом возможности хирургического лечения, которые на сегодняшний день означают не только проведение операции. При необходимости семейный врач выпишет направительный лист на прием к врачу-специалисту.
Венозная трофическая язва возникает на фоне предыдущего долговременного изменения кожи обычно после микротравмы (например, укус комара, царапина) в нижней области голени. Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой. Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой. Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Не смотря на то, что хроническая венозная недостаточность является наиболее частой причиной возникновения хронических язв нижних конечностей, существует группа других заболеваний, которые также приводят к возникновению язв нижних конечностей.
Часто пациенты с язвами беспокоятся, может ли из-за язвы возникнуть гангрена, которая может привести к ампутации конечности. На самом деле венозная язва не вызывает гангрену. Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ. Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Язвы на ногах могут быть и такими, при которых поврежденными могут быть как венозная, так и артериальная система кровообращения.
Кроме этого, есть и некоторые другие состояния организма, которые вызывают возникновение язв. В таких случаях перед началом компрессионной терапии нужно провести основательное обследование у семейного врача или у ангиохирурга.
Обязательно проинформируйте своего семейного врача, если у Вас есть диабет, гипертония, неврологические заболевания, заболевания суставов и желудочно-кишечного тракта, а также если у Вас есть злокачественная опухоль. Семейный врач сможет помочь Вам в выяснении истинной причины возникновения язв.
Медицинское компрессионное лечение проводится при помощи эластичного бинта или лечебного чулка, которые оказывают давление с внешней стороны и таким образом помогают работе венозных клапанов и улучшает кровоток в венах. Ночью компрессионные средства использовать не нужно. Компрессионная
терапия не применяется для лежачих больных.
Компрессионное лечение является главным методом лечения хронической венозной недостаточности и венозной трофической язвы, устраняющим основную причину данного заболевания. Самым важным в этом лечении является его непрерывность.
Действие компрессионного лечения на венозную систему:
- улучшает кровоток в венах, делая работу венозных клапанов более эффективной
- уменьшает объем лишней венозной крови в конечностях
- уменьшает обратный отток крови (рефлюкс) в поверхностных и/или глубоких венах
- уменьшает повышенное вследствие болезни давление крови в венах.
Компрессионное действие на ткани:
- уменьшает давление на ткани
- уменьшает воспаление
- способствует улучшению заживления тканей
В качестве компрессионного лечения можно использовать специальные компрессионные чулки или эластичные бинты.
Компрессионные чулки разделяют на компрессионные классы
Чулки I, II, III и IV компрессионного класса очень эффективны в лечении веноз- ной недостаточности. Решение о том, какого именно класса чулок нужно выбрать, принимает врач в зависимости от имеющегося уровня венозной недостаточности и состояния артерий нижних конечностей. В случае сопутствующей артериальной недостаточности слишком большая компрессия может привести к ухудшению кро- воснабжения ног.
Компрессионные чулки можно купить в магазинах, торгующих медицински- ми вспомогательными средствами. Лечебный чулок обязательно должен быть подобран индивидуально согласно размерам пациента. Поскольку первое одевание лечебного чулка может оказаться очень сложным, попросите продавца Вам помочь. При необходимости попросите вспомогательные средства для натягивания чулка.
Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на купленные лечебные чулки.
Выбирая компрессионные чулки обязательно проследите, чтобы на упаковке чулок был знак EU. В таком случае можно быть уверенным, что чулок даст необходимую компрессию.
Фото 6 и 7. Правильное положение лечебного чулка и гольфа
Верхний край лечебного чулка не должен достигать паха, а только высоты складки ягодиц. Гольфы не должны быть выше уровня двух сантиметров от коленного сустава. Лечебные чулки имеют широкую, мягкую фиксируемую верхнюю часть (кант), которая не позволяет чулкам соскальзывать вниз.
Кроме лечебных гольфов и чулков можно использовать и лечебные колготки. Предпочтение нужно давать лечебным чулкам и колготкам, но и постоянное ношение лечебных гольф будет конечно лучше, чем отказ от компрессионного лечения.
В продаже имеются и профилактические чулки, предназначенные для профилактики тромбоза, которые носят во время операций и после них (обычно белые чулки). Они не подходят для лечения венозной недостаточности!
Как одевать компрессионные чулки?
Одной из причин того, что компрессионное лечение не приносит результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
Действительно, в начале чулки очень плотные. Поскольку нога в отеке, то часто натягивание чулка не удается. Все же есть несколько медицинских вспомогательных средств, которые облегчают надевание лечебного чулка на ногу. Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
В случае чулка без носка в качестве вспомогательного медицинского средства можно использовать мешочек со скользящей поверхностью или шелковый платок, который помещают на носок стопы и чулок натягивают скользящим способом на ногу. Позднее вспомогательное средство удаляют через открытый носок чулка.
В случае чулка с закрытым носком нужно вывернуть лечебный чулок, и, начиная с пальцев ног и ступни, постепенно натянуть чулок наверх. Можно использовать специальную скользящую пленку, фиксируемую под ступней и на голени, которая поможет при натягивании лечебного чулка.
Фото 8, 9, 10 и 11. Медицинские вспомогательные средства для натягивания чулков
Если одевание лечебного чулка все же не удается, то уменьшение отеков нужно начать с применения компрессионных бинтов.
Компрессионные бинты являются хорошей альтернативой компрессионным чулкам в случае, если у пациента есть проблемы с надеванием компрессионного чулка через язву. Следует предпочитать растягивающиеся эластичные бинты с шириной больше 10 см и длиной больше 7 метров, так как они дают лучший результат. Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря. Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Компрессионные медицинские средства должны обеспечивать необходимое давление: самым большим давление должно быть в области нижней трети голени и оно должно уменьшаться по направлению к сердцу.
Фото 12. Под компрессионный бинт помещают хлопчатобумажный трубчатый чулок и смягчающую вату
Фото 13. Перевязку начинают со ступни, сразу же у пальцев, слегка натягивая бинт. Самое сильное давление должно быть в области лодыжки
Фото 14. Эластичный бинт закрепляется на голени при помощи пластыря. Для фиксирования бинта нельзя использовать булавки, прилагаемые к упаковке бинта
Фото 15. Перевязку области бедра начинают стоя с верхней части голени, по направлению вверх давление должно уменьшаться
Фото 16. Компрессионный бинт
Важно начинать лечение с утра, когда конечность еще не отекла или отек еще небольшой. Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.
С точки зрения достижения конечной цели лечения очень важно его постоянство. Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Одной из причин того, что компрессионное лечение не дает результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования. Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Физическая активность играет очень важную роль в лечении венозной недостаточ- ности. Прогулка в умеренном темпе помогает лучше закачивать кровь наверх благодаря работе мышц голени. Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день. Хотя бы 30 минут в день нужно ходить пешком.
Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день. Хотя бы 30 минут в день нужно ходить пешком.
Эффективность использования пищевых добавок в лечении венозных трофических язв не доказана. В случае если пациент чувствует, что получает при употреблении пищевых добавок облегчение, то использование таких добавок, покупаемых в аптеках, не противопоказано.
Интенсивность боли в случае язвы очень индивидуальна. В некоторых случаях обезболивающие средства нужны только перед процедурой перевязки, в других случаях — боль может быть очень сильной и требует постоянного использования обезболивающих. Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
При заболеваниях вен частой проблемой бывает сухая и отшелушивающаяся кожа на голенях, которая требует ухода. В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В зависимости от своего характера и используемых средств лечения, язва нуждается в постоянной перевязке, которая может длиться месяцы и даже годы. Часто процедуру перевязки проводит обученная семейная медсестра или домашняя медсестра. В то же время и сам пациент и его близкие должны обладать основными знаниями о лечении язв и быть способными к самостоятельной смене бинтов. Самостоятельная смена бинтов позволяет пациентам быть более гибкими в планах каждодневной жизни, что для них более удобно. С вопросами, касающимися с лечением язвы, можно обратиться к семейной медсестре и домашней медсестре.
Старайтесь избегать выбора неправильных средств для лечения язв, поскольку лечение должно зависеть от состояния язвы и ее фазы развития. Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).
- При необходимости примите за 15-20 минут до смены бинта назначенные Вам болеутоляющие.
- Вымойте руки.
- Прежде всего осторожно удалите с язвы бинт, при необходимости это можно делать, размочив бинт водой или физиологическим раствором. Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
- Промойте язву слегка теплой водой с небольшим давлением под душем, стараясь при этом осторожно удалить тампоном корку язвы. При отсутствии душа прополосните язву слегка теплой водой, стараясь при этом осторожно удалить корку язвы чистым тампоном. На сегодняшний момент нет доказательного материала, говорящего о том, что использование антисептиков лучше, чем использование проточной теплой воды. Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления.
 При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей. - Просушите окружающие язвы ткани и саму язву, слегка прикасаясь к ним тампоном (язву нельзя протирать жестко).
- По необходимости нужно смазать кремом окружающую язву сухую кожу.
- При плохом запахе из язвы, ее покраснении и при других признаках инфекции язву можно промыть антисептиком, не содержащим алкоголя.
- В случае выделений из язвы для защиты окружающей ее кожи можно использовать цинкосодержащие средства или другие защитные кремы (барьерные кремы).
- Поместите подходящее средство по уходу на язву и зафиксируйте повязкой (пластырь может в свою очередь повредить окружающую язву нежную кожу). Какое именно средство нужно использовать, Вам посоветует семейная медсестра, медсестра, специализирующаяся по язвам или домашняя медсестра и это будет зависеть от фазы развития язвы, выделений из нее, признаков воспаления и того, подходит ли данное средство именно Вам.
- Продолжайте компрессионное лечение.
Фото 17. Очищение язвы тампоном
Фото 18. Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Фото 19. Просушите кожу, окружающую язву, слегка прикасаясь тампоном
Фото 20. Нанесите защитный крем на кожу, окружающую язву
Фото 21. Нанесите на язву средство для лечения язв
Фото 22. Зафиксируйте средство для ухода за язвой при помощи эластичного
бинта без сильного давления, но надежно
Язва проходит в своем заживлении несколько фаз, которые требуют при этом разных средств по уходу за язвами. Современные средства по уходу за язвами формируются из таких веществ, которые позволяют менять перевязку реже и при этом обеспечивают подходящую для заживления язвы среду. Консультантом по выбору конкретного средства выступают или семейная медсестра или домашняя медсестра.
Расходы на большую часть средств по уходу за язвами компенсирует Больничная касса на основании выписанного семейным врачом или врачом-специалистом дигирецепта.
Не держите язву открытой! Если язва будет сохнуть на открытом воздухе, то ее состояние ухудшится и при этом увеличивается риск возникновения инфекции.
Также на открытую язву нельзя наносить домашние средства лечения (как подорожник, листья капусты и др.), поскольку открытая язва является воротами внесения инфекций.
Поскольку хроническая венозная трофическая язва требует долговременного лечения, всегда есть возможность, что в ходе лечения может возникнуть язвенная инфекция. Признаками обострения хронической инфекции не обязательно являются покраснение, гнойный верхний слой или повышенная температура – симптомы могут быть и незаметнее.
Обратитесь к врачу, если:
- Язва стала покрасневшей, болезненной и ее температура повысилась
- Несмотря на лечение, язва начала увеличиваться.
- На краях язвы возникли так называемые «карманы».
- Из язвы вытекают гнойные обильные выделения с плохим запахом.
- Появилось плохое самочувствие и повышенная температура.
Семейный врач может рекомендовать использование средств лечения язв с антибактериальным эффектом или при необходимости назначить противовос- палительное лечение.
Фото 23. Инфицированная хроническая язва
Заживление хронической язвы может несмотря на эффективное лечение продлиться несколько месяцев. Несмотря на то, что язва заживёт, по-прежнему никуда не денется причина, по которой возникла язва. Часто пациенты после заживления язвы больше не утруждают себя компрессионным лечением и отказываются от использования лечебных чулков и бинтов. Однако достаточно только одного эпизода отека — и может возникнуть новая язва. Для избегания возникновения новой язвы важны ключевые слова – пожизненное и постоянное компрессионное лечение.
Фото 24. Заживающая язва
Пластика кожи. Для кого? Почему? Когда?
Если получившая лечение язва не зажила в течение периода от четырех до шести месяцев, то врач-специалист принимает решение о необходимости пластики кожи. Пластика кожи является довольно простой операцией, которая помогает заживлению язвы, но не исправляет причину ее возникновения. Поэтому операцию проводят только для тех пациентов, которые продолжают процедуры по компрессионному лечению и после заживления язвы. Новая язва (рецидив) возникает приблизительно у половины пациентов и причиной его является именно прерывание компрессионного лечения после заживления язвы. Достаточно только кратковременного скачка давления в венах – и пересаженная кожа отмирает и возникает новая язва.
Фото 25 и 26. Язва до пересадки кожи и язва, накрытая кожной пластикой
Часто венозная трофическая язва не является единственной проблемой пациента. У пациента могут быть и сформировавшаяся сердечная недостаточность, диабет и другие заболевания, которые могут мешать заживлению язвы. Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.
Венозная трофическая язва является долговременной проблемой, осложняющей каждодневную жизнь пациента. Для того чтобы справиться с ней, необходима помощь разных специалистов. Ключ к решению проблемы заживления язвы на- ходится в руках самого пациента и для достижения успеха требуется постоянная работа по предписанному врачом лечебному плану.
- Необходимый для вас уровень компрессии лечебных чулков определяет врач в зависимости от степени тяжести венозной недостаточности и состояния артерий.
- Лечебные чулки можно купить в магазинах, торгующих товарами для здоровья. Продавцы таких магазинов смогут измерить Вашу ногу и помогут выбрать подходящий чулок.
- Выбирая компрессионные чулки, гольфы или колготки нужно следить за тем, чтобы на упаковке или на самих чулках был бы знак RAL-GZ 387:2000 и компрессионный класс (CCL 1-CCL 4).
 Так можно быть уверенным, что чулок даст постепенное.
Так можно быть уверенным, что чулок даст постепенное.
знак RAL-GZ 387:2000
- В разных странах действуют разные стандарты. Проследите, чтобы у купленных чулков было именно то давление, которое Вам назначил врач.
- Поскольку первое одевание лечебного чулка может быть оказаться очень сложным, попросите продавца помочь Вам.
- Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на лечебные чулки.
- Если Вам кажется, что самостоятельное натягивание чулка может оказаться слишком тяжелым для Вас, попросите у продавца вспомогательные средства.
Фото 1. Рама для натягивания на ноги компрессионного чулка
Фото 2. Карман для ступни, предназначенный для натягивания лечебного чулка с открытым носком
Фото 3. Вытаскиваемый карман для ступни, предназначенный для натягивания лечебного чулка с открытым и закрытым носком
Фото 4. Перчатки со специальным покрытием для натягивания лечебных чулков
- Newton, H. Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
- Newton, H. Eczema associated with venous leg ulcers. Wound Essentials, Vol9. 2014, 72–78
- Simplifying venous leg ulcer management. Consensus recommendation. Wounds International, 2015.
- Newton, H. Top tips for managing venous leg ulcers. Wounds International, Vol3, 2012.
- Sinha, S., Sreedharan, S. Management of venouslegulcer in generalpractice – a practicalguideline. http://www.racgp.org.au/afp/2014/september.
- Moffatt, C. Compression Therapy in Practice. Wounds UK, 2007.
- Anderson, I. What is venous leg ulcer. Wounds Essentials, Vol4, 2009.
- Collins, L., Seraj, S., Jefferson, T. Diagnosis and Treatment of VenousUlcers http://www.
 aafp.org/afp/2010/0415/p989.html.
aafp.org/afp/2010/0415/p989.html. - Leg Ulcrs. Patient information http//www. Circulationfoundation.org.uk.
- Griffin, J. Assessment and management of venouslegulcers.Wound Care Today, 2014,Vol 1, No 1.
- Carmel, J. E. Venous Ulcers. Acute and chronic wounds2012, chapter 12, 194–2013.
Лечение и уход за венозными трофическими язвами
Лечение венозной недостаточности и венозной трофической язвы – это командная работа, в которой важную роль играет и сам пациент. Если пациент понимает суть своего заболевания и его причины, если лечение проходит не- прерывно благодаря поддержке как семейного врача, так и семейной медсестры и врача-специалиста, то это помогает выздоровлению и в самых тяжелых случаях. Поскольку, к сожалению, от причины возникновения язвы нельзя полностью избавиться, то лечение венозной недостаточности должно длиться всю жизнь во избежание повторного возникновения язв.
Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен. Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
Кровообращение состоит из артериальной, венозной и капиллярной части. Артерии несут кровь, насыщенную кислородом и питательными веществами во все ткани тела. Вены же представляют собой собирательную систему, которая транспортирует кровь назад по направлению к сердцу. В венах кровь протекает из вен нижних конечностей по направлению к сердцу. Такое движение обеспечивают венозные клапаны, направляющие кровь в одном направлении и мышечный насос (мышцы голени), которые работают при физической нагрузке.
Вены же представляют собой собирательную систему, которая транспортирует кровь назад по направлению к сердцу. В венах кровь протекает из вен нижних конечностей по направлению к сердцу. Такое движение обеспечивают венозные клапаны, направляющие кровь в одном направлении и мышечный насос (мышцы голени), которые работают при физической нагрузке.
Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).
Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен. Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
- Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы.
 Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники). - Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.
Фото 1. Расширенные вены на голени
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.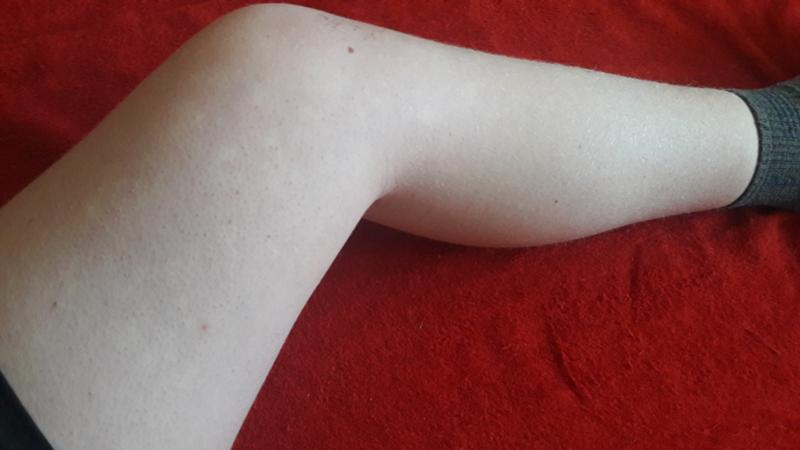
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского. Истончившаяся кожа становится очень легко травмируемой.
- Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.
Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.
Фото 3. Варикозная (сухая) экзема
Фото 4. Гиперпигментация кожи, на фоне которой видны атрофические пятна
Фото 5. Типичные изменения кожи, сопровождающие хроническую венозную недостаточность, на их фоне видны язвы
Венозная трофическая язва развивается обычно в результате долговременного присутствия повышенного давления в венозной системе, и при помощи эффективных профилактических мер возникновения язвы можно избежать.
Для этого:
- Избегайте возникновения отеков конечностей: В венах кровь течет из конечностей в сторону сердца, снизувверх – т.е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит.
 К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится. - Двигайтесь. Говорят, что в икрах ног находится «другое сердце» человека, которое помогает накачивать кровь по направлению к сердцу. Икроножная мышца помогает циркуляции крови в венах. Прогулка в умеренном темпе или поездки на велосипеде помогают крови лучше циркулировать в венах. Если физическая активность по какойлибо причине невозможна, икроножные мышцы можно заставить работать и с помощью целенаправленного сгибания и разгибания пальцев ног. Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.
- Избегайте лишнего перегрева: Известно, что состояние вен ухудшается обычно летом во время теплой погоды. При возможности избегайте горячей парилки в сауне, ванн, мытья в слишком теплой воде. Рекомендуется мыться умеренно теплой водой под душем.
- Увлажняйте поврежденную сухую кожи базовыми кремами. Продаваемые в аптеках кремы без запаха и красителей помогают восстановлению необходимого уровня влажности и эластичности в проблемных участках кожи и не вызывают аллергии.
- Бросьте курение и старайтесь уменьшить употребление алкоголя.
- Питание должно быть здоровым.
- Постарайтесь снизить излишний вес.
- Избегайте возникновения травм. Используйте компрессионное лечение (см. подробную информацию на стр. 15): хроническая венозная недостаточность требует компрессионного лечения – каждодневного и постоянного ношения специальных компрессионных чулков или бинтов. Такие медицинские лечебные чулки и эластические бинты изменяют при помощи внешнего давления обмен крови в венах и делают его более эффективным.
 Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно! - Другие возможности лечения расширения вен: обсудите со своим семейным врачом возможности хирургического лечения, которые на сегодняшний день означают не только проведение операции. При необходимости семейный врач выпишет направительный лист на прием к врачу-специалисту.
Венозная трофическая язва возникает на фоне предыдущего долговременного изменения кожи обычно после микротравмы (например, укус комара, царапина) в нижней области голени. Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой. Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Не смотря на то, что хроническая венозная недостаточность является наиболее частой причиной возникновения хронических язв нижних конечностей, существует группа других заболеваний, которые также приводят к возникновению язв нижних конечностей.
Часто пациенты с язвами беспокоятся, может ли из-за язвы возникнуть гангрена, которая может привести к ампутации конечности. На самом деле венозная язва не вызывает гангрену. Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ. Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ. Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Язвы на ногах могут быть и такими, при которых поврежденными могут быть как венозная, так и артериальная система кровообращения.
Кроме этого, есть и некоторые другие состояния организма, которые вызывают возникновение язв. В таких случаях перед началом компрессионной терапии нужно провести основательное обследование у семейного врача или у ангиохирурга.
Обязательно проинформируйте своего семейного врача, если у Вас есть диабет, гипертония, неврологические заболевания, заболевания суставов и желудочно-кишечного тракта, а также если у Вас есть злокачественная опухоль. Семейный врач сможет помочь Вам в выяснении истинной причины возникновения язв.
Медицинское компрессионное лечение проводится при помощи эластичного бинта или лечебного чулка, которые оказывают давление с внешней стороны и таким образом помогают работе венозных клапанов и улучшает кровоток в венах. Ночью компрессионные средства использовать не нужно. Компрессионная
терапия не применяется для лежачих больных.
Компрессионное лечение является главным методом лечения хронической венозной недостаточности и венозной трофической язвы, устраняющим основную причину данного заболевания. Самым важным в этом лечении является его непрерывность.
Действие компрессионного лечения на венозную систему:
- улучшает кровоток в венах, делая работу венозных клапанов более эффективной
- уменьшает объем лишней венозной крови в конечностях
- уменьшает обратный отток крови (рефлюкс) в поверхностных и/или глубоких венах
- уменьшает повышенное вследствие болезни давление крови в венах.

Компрессионное действие на ткани:
- уменьшает давление на ткани
- уменьшает воспаление
- способствует улучшению заживления тканей
В качестве компрессионного лечения можно использовать специальные компрессионные чулки или эластичные бинты.
Компрессионные чулки разделяют на компрессионные классы
Чулки I, II, III и IV компрессионного класса очень эффективны в лечении веноз- ной недостаточности. Решение о том, какого именно класса чулок нужно выбрать, принимает врач в зависимости от имеющегося уровня венозной недостаточности и состояния артерий нижних конечностей. В случае сопутствующей артериальной недостаточности слишком большая компрессия может привести к ухудшению кро- воснабжения ног.
Компрессионные чулки можно купить в магазинах, торгующих медицински- ми вспомогательными средствами. Лечебный чулок обязательно должен быть подобран индивидуально согласно размерам пациента. Поскольку первое одевание лечебного чулка может оказаться очень сложным, попросите продавца Вам помочь. При необходимости попросите вспомогательные средства для натягивания чулка.
Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на купленные лечебные чулки.
Выбирая компрессионные чулки обязательно проследите, чтобы на упаковке чулок был знак EU. В таком случае можно быть уверенным, что чулок даст необходимую компрессию.
Фото 6 и 7. Правильное положение лечебного чулка и гольфа
Верхний край лечебного чулка не должен достигать паха, а только высоты складки ягодиц. Гольфы не должны быть выше уровня двух сантиметров от коленного сустава. Лечебные чулки имеют широкую, мягкую фиксируемую верхнюю часть (кант), которая не позволяет чулкам соскальзывать вниз.
Кроме лечебных гольфов и чулков можно использовать и лечебные колготки. Предпочтение нужно давать лечебным чулкам и колготкам, но и постоянное ношение лечебных гольф будет конечно лучше, чем отказ от компрессионного лечения.
В продаже имеются и профилактические чулки, предназначенные для профилактики тромбоза, которые носят во время операций и после них (обычно белые чулки). Они не подходят для лечения венозной недостаточности!
Как одевать компрессионные чулки?
Одной из причин того, что компрессионное лечение не приносит результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
Действительно, в начале чулки очень плотные. Поскольку нога в отеке, то часто натягивание чулка не удается. Все же есть несколько медицинских вспомогательных средств, которые облегчают надевание лечебного чулка на ногу. Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
В случае чулка без носка в качестве вспомогательного медицинского средства можно использовать мешочек со скользящей поверхностью или шелковый платок, который помещают на носок стопы и чулок натягивают скользящим способом на ногу. Позднее вспомогательное средство удаляют через открытый носок чулка.
В случае чулка с закрытым носком нужно вывернуть лечебный чулок, и, начиная с пальцев ног и ступни, постепенно натянуть чулок наверх. Можно использовать специальную скользящую пленку, фиксируемую под ступней и на голени, которая поможет при натягивании лечебного чулка.
Фото 8, 9, 10 и 11. Медицинские вспомогательные средства для натягивания чулков
Если одевание лечебного чулка все же не удается, то уменьшение отеков нужно начать с применения компрессионных бинтов.
Компрессионные бинты являются хорошей альтернативой компрессионным чулкам в случае, если у пациента есть проблемы с надеванием компрессионного чулка через язву. Следует предпочитать растягивающиеся эластичные бинты с шириной больше 10 см и длиной больше 7 метров, так как они дают лучший результат. Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря. Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря. Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Компрессионные медицинские средства должны обеспечивать необходимое давление: самым большим давление должно быть в области нижней трети голени и оно должно уменьшаться по направлению к сердцу.
Фото 12. Под компрессионный бинт помещают хлопчатобумажный трубчатый чулок и смягчающую вату
Фото 13. Перевязку начинают со ступни, сразу же у пальцев, слегка натягивая бинт. Самое сильное давление должно быть в области лодыжки
Фото 14. Эластичный бинт закрепляется на голени при помощи пластыря. Для фиксирования бинта нельзя использовать булавки, прилагаемые к упаковке бинта
Фото 15. Перевязку области бедра начинают стоя с верхней части голени, по направлению вверх давление должно уменьшаться
Фото 16. Компрессионный бинт
Важно начинать лечение с утра, когда конечность еще не отекла или отек еще небольшой. Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.
С точки зрения достижения конечной цели лечения очень важно его постоянство. Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Одной из причин того, что компрессионное лечение не дает результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования. Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Физическая активность играет очень важную роль в лечении венозной недостаточ- ности. Прогулка в умеренном темпе помогает лучше закачивать кровь наверх благодаря работе мышц голени. Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день. Хотя бы 30 минут в день нужно ходить пешком.
Эффективность использования пищевых добавок в лечении венозных трофических язв не доказана. В случае если пациент чувствует, что получает при употреблении пищевых добавок облегчение, то использование таких добавок, покупаемых в аптеках, не противопоказано.
Интенсивность боли в случае язвы очень индивидуальна. В некоторых случаях обезболивающие средства нужны только перед процедурой перевязки, в других случаях — боль может быть очень сильной и требует постоянного использования обезболивающих. Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
При заболеваниях вен частой проблемой бывает сухая и отшелушивающаяся кожа на голенях, которая требует ухода. В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В зависимости от своего характера и используемых средств лечения, язва нуждается в постоянной перевязке, которая может длиться месяцы и даже годы. Часто процедуру перевязки проводит обученная семейная медсестра или домашняя медсестра. В то же время и сам пациент и его близкие должны обладать основными знаниями о лечении язв и быть способными к самостоятельной смене бинтов. Самостоятельная смена бинтов позволяет пациентам быть более гибкими в планах каждодневной жизни, что для них более удобно. С вопросами, касающимися с лечением язвы, можно обратиться к семейной медсестре и домашней медсестре.
Старайтесь избегать выбора неправильных средств для лечения язв, поскольку лечение должно зависеть от состояния язвы и ее фазы развития. Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).
- При необходимости примите за 15-20 минут до смены бинта назначенные Вам болеутоляющие.
- Вымойте руки.
- Прежде всего осторожно удалите с язвы бинт, при необходимости это можно делать, размочив бинт водой или физиологическим раствором.
 Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы. - Промойте язву слегка теплой водой с небольшим давлением под душем, стараясь при этом осторожно удалить тампоном корку язвы. При отсутствии душа прополосните язву слегка теплой водой, стараясь при этом осторожно удалить корку язвы чистым тампоном. На сегодняшний момент нет доказательного материала, говорящего о том, что использование антисептиков лучше, чем использование проточной теплой воды. Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
- Просушите окружающие язвы ткани и саму язву, слегка прикасаясь к ним тампоном (язву нельзя протирать жестко).
- По необходимости нужно смазать кремом окружающую язву сухую кожу.
- При плохом запахе из язвы, ее покраснении и при других признаках инфекции язву можно промыть антисептиком, не содержащим алкоголя.
- В случае выделений из язвы для защиты окружающей ее кожи можно использовать цинкосодержащие средства или другие защитные кремы (барьерные кремы).
- Поместите подходящее средство по уходу на язву и зафиксируйте повязкой (пластырь может в свою очередь повредить окружающую язву нежную кожу). Какое именно средство нужно использовать, Вам посоветует семейная медсестра, медсестра, специализирующаяся по язвам или домашняя медсестра и это будет зависеть от фазы развития язвы, выделений из нее, признаков воспаления и того, подходит ли данное средство именно Вам.
- Продолжайте компрессионное лечение.
Фото 17. Очищение язвы тампоном
Фото 18.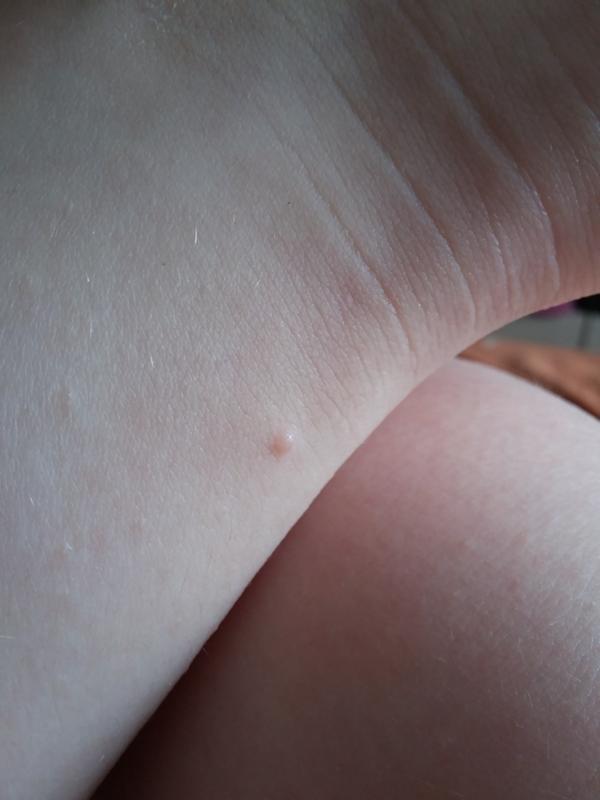 Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Фото 19. Просушите кожу, окружающую язву, слегка прикасаясь тампоном
Фото 20. Нанесите защитный крем на кожу, окружающую язву
Фото 21. Нанесите на язву средство для лечения язв
Фото 22. Зафиксируйте средство для ухода за язвой при помощи эластичного
бинта без сильного давления, но надежно
Язва проходит в своем заживлении несколько фаз, которые требуют при этом разных средств по уходу за язвами. Современные средства по уходу за язвами формируются из таких веществ, которые позволяют менять перевязку реже и при этом обеспечивают подходящую для заживления язвы среду. Консультантом по выбору конкретного средства выступают или семейная медсестра или домашняя медсестра.
Расходы на большую часть средств по уходу за язвами компенсирует Больничная касса на основании выписанного семейным врачом или врачом-специалистом дигирецепта.
Не держите язву открытой! Если язва будет сохнуть на открытом воздухе, то ее состояние ухудшится и при этом увеличивается риск возникновения инфекции.
Также на открытую язву нельзя наносить домашние средства лечения (как подорожник, листья капусты и др.), поскольку открытая язва является воротами внесения инфекций.
Поскольку хроническая венозная трофическая язва требует долговременного лечения, всегда есть возможность, что в ходе лечения может возникнуть язвенная инфекция. Признаками обострения хронической инфекции не обязательно являются покраснение, гнойный верхний слой или повышенная температура – симптомы могут быть и незаметнее.
Обратитесь к врачу, если:
- Язва стала покрасневшей, болезненной и ее температура повысилась
- Несмотря на лечение, язва начала увеличиваться.
- На краях язвы возникли так называемые «карманы».
- Из язвы вытекают гнойные обильные выделения с плохим запахом.

- Появилось плохое самочувствие и повышенная температура.
Семейный врач может рекомендовать использование средств лечения язв с антибактериальным эффектом или при необходимости назначить противовос- палительное лечение.
Фото 23. Инфицированная хроническая язва
Заживление хронической язвы может несмотря на эффективное лечение продлиться несколько месяцев. Несмотря на то, что язва заживёт, по-прежнему никуда не денется причина, по которой возникла язва. Часто пациенты после заживления язвы больше не утруждают себя компрессионным лечением и отказываются от использования лечебных чулков и бинтов. Однако достаточно только одного эпизода отека — и может возникнуть новая язва. Для избегания возникновения новой язвы важны ключевые слова – пожизненное и постоянное компрессионное лечение.
Фото 24. Заживающая язва
Пластика кожи. Для кого? Почему? Когда?
Если получившая лечение язва не зажила в течение периода от четырех до шести месяцев, то врач-специалист принимает решение о необходимости пластики кожи. Пластика кожи является довольно простой операцией, которая помогает заживлению язвы, но не исправляет причину ее возникновения. Поэтому операцию проводят только для тех пациентов, которые продолжают процедуры по компрессионному лечению и после заживления язвы. Новая язва (рецидив) возникает приблизительно у половины пациентов и причиной его является именно прерывание компрессионного лечения после заживления язвы. Достаточно только кратковременного скачка давления в венах – и пересаженная кожа отмирает и возникает новая язва.
Фото 25 и 26. Язва до пересадки кожи и язва, накрытая кожной пластикой
Часто венозная трофическая язва не является единственной проблемой пациента. У пациента могут быть и сформировавшаяся сердечная недостаточность, диабет и другие заболевания, которые могут мешать заживлению язвы. Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.
Венозная трофическая язва является долговременной проблемой, осложняющей каждодневную жизнь пациента. Для того чтобы справиться с ней, необходима помощь разных специалистов. Ключ к решению проблемы заживления язвы на- ходится в руках самого пациента и для достижения успеха требуется постоянная работа по предписанному врачом лечебному плану.
- Необходимый для вас уровень компрессии лечебных чулков определяет врач в зависимости от степени тяжести венозной недостаточности и состояния артерий.
- Лечебные чулки можно купить в магазинах, торгующих товарами для здоровья. Продавцы таких магазинов смогут измерить Вашу ногу и помогут выбрать подходящий чулок.
- Выбирая компрессионные чулки, гольфы или колготки нужно следить за тем, чтобы на упаковке или на самих чулках был бы знак RAL-GZ 387:2000 и компрессионный класс (CCL 1-CCL 4). Так можно быть уверенным, что чулок даст постепенное.
знак RAL-GZ 387:2000
- В разных странах действуют разные стандарты. Проследите, чтобы у купленных чулков было именно то давление, которое Вам назначил врач.
- Поскольку первое одевание лечебного чулка может быть оказаться очень сложным, попросите продавца помочь Вам.
- Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на лечебные чулки.
- Если Вам кажется, что самостоятельное натягивание чулка может оказаться слишком тяжелым для Вас, попросите у продавца вспомогательные средства.
Фото 1. Рама для натягивания на ноги компрессионного чулка
Фото 2. Карман для ступни, предназначенный для натягивания лечебного чулка с открытым носком
Фото 3. Вытаскиваемый карман для ступни, предназначенный для натягивания лечебного чулка с открытым и закрытым носком
Фото 4. Перчатки со специальным покрытием для натягивания лечебных чулков
- Newton, H.
 Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78. - Newton, H. Eczema associated with venous leg ulcers. Wound Essentials, Vol9. 2014, 72–78
- Simplifying venous leg ulcer management. Consensus recommendation. Wounds International, 2015.
- Newton, H. Top tips for managing venous leg ulcers. Wounds International, Vol3, 2012.
- Sinha, S., Sreedharan, S. Management of venouslegulcer in generalpractice – a practicalguideline. http://www.racgp.org.au/afp/2014/september.
- Moffatt, C. Compression Therapy in Practice. Wounds UK, 2007.
- Anderson, I. What is venous leg ulcer. Wounds Essentials, Vol4, 2009.
- Collins, L., Seraj, S., Jefferson, T. Diagnosis and Treatment of VenousUlcers http://www.aafp.org/afp/2010/0415/p989.html.
- Leg Ulcrs. Patient information http//www. Circulationfoundation.org.uk.
- Griffin, J. Assessment and management of venouslegulcers.Wound Care Today, 2014,Vol 1, No 1.
- Carmel, J. E. Venous Ulcers. Acute and chronic wounds2012, chapter 12, 194–2013.
о чем говорит шелушение, как снять зуд в домашних условиях, диагностика и лечение
Многие люди задаются вопросом, что это может быть, если красные пятна на теле чешутся. Подобное могут спровоцировать как безобидные причины (например, укус насекомого), так и опасные серьезные заболевания внутренних органов.
Важно знать! Ни в коем случае нельзя только маскировать такие образования на коже, не находя причину их появления и не проводя необходимого лечения! В любом случае, если пятнышки появляются периодически, зудят и не проходят в течение долгого времени, следует обратиться за консультацией к врачу.
Что это может быть, если красные пятна на теле чешутся – ответ на этот вопрос может дать только врач. Поэтому не стоит стесняться – обязательно запишитесь на прием к специалисту.
Поэтому не стоит стесняться – обязательно запишитесь на прием к специалисту.
Красные пятная чешутся и шелушатся: из-за чего такое происходит?
Если у вы столкнулись с подобной проблемой, то это может свидетельствовать о достаточно серьезных нарушения в работе некоторых систем организма. Если образования также изменяются в размере и цвете, то подобное может быть спровоцировано разными факторами:
- Гормональная перестройка, которая зачастую сопровождается угревой сыпью и другими образованиями на теле. Если по телу пошли красные пятна и чешутся как комариные укусы, то это наверняка связано с гормональными нарушениями.
- Развитие псориаза. В этом случае на начальных стадиях появляются маленькие зудящие пятнышки с чешуйками. Могут воспаляться.
- Лишай (различные виды этого заболевания). Если на теле чешутся красные пятна, то распространенной причиной этого явления (особенно у детей, подростков, молодых людей) становится развитие лишая. Возбудителем в этом случае является грибковая инфекция.
- Крапивница. Для этого заболевания характерны бесполосные высыпания на коже, которые по внешнему виду напоминают ожог от крапивы. Для болезни характерен зуд и красные пятна на теле, которые могут быть локализованы в его разных частях.
- Опрелости. Появляются в кожных складках, при этом пятнышки имеют четкие и ровные края. Для них характерен сильный зуд, жжение, а зачастую и болевые ощущения. Основной фактор – воздействие микробов. Спасут в этом случае полноценные гигиенические мероприятия, которые лучше всего помогают устранить симптомы опрелостей.
Если чешутся красные пятна на теле, то это также может быть следствием развития различных опасных заболеваний: гепатит, сифилис, болезнь Лайма, гипертермия, ветряная оспа, корь, краснуха, скарлатина (последние четыре – у детей).
Если красные пятна на теле у взрослого не чешутся
Красноватые образования на коже не всегда будут зудеть. Так почему в ряде случаев они у взрослого не чешутся и никак себя не проявляют? Это может быть обусловлено следующими причинами:
- Розовый лишай.
 Кожные проявления такого типа возникают на фоне развития в организме герпеса шестого и седьмого типа. Болезнь особенно активно проявляется себя в осенне-весенний период. При лишае очень часто розовые пятна на теле не болят и не чешутся.
Кожные проявления такого типа возникают на фоне развития в организме герпеса шестого и седьмого типа. Болезнь особенно активно проявляется себя в осенне-весенний период. При лишае очень часто розовые пятна на теле не болят и не чешутся. - Вегетативно-дисфункциональные проявления. Достаточно распространенный фактор. Обычно пятнышки в этом случае появляются на лице и шее, возникая в качестве реакции организма человека на моральное истощение, стрессовые ситуации, нарушения психоэмоционального фона.
- Грибки и клещи. Если на теле появились красные пятна, они шелушатся, но не чешутся, то это может быть следствием воздействия грибковой инфекции или клещей, многие виды которых не вызывают никакого зуда или боли.
- Хронические аутоиммунные заболевания. Если красновато-розоватые пятнышки появились на лбу, на подбородке, шее, конечностях, то это вполне может быть связано с хроническими аутоиммунными заболеваниями.
Среди причин также выделяют: аллергические реакции на различные продукты, ультрафиолет, бытовые химикаты; заболевания кожи (например, начальная стадия дерматита), сезонное ухудшение работы иммунной системы и дефицит витаминов; заболевания, передающиеся половым путем.
Важно знать! Если пятнышки появляются систематически, не зудят, не болят и никак себя не проявляют, то это не повод не обращать на них внимания. Периодичность их возникновения всегда будет указывать на определенные проблемы в работе определенных систем и внутренних органов.
Появились красные пятна и чешется тело в разных местах: причины
Если у вас образовалась характерная пигментация в разных частях тела и постоянно чешется, то причин подобного явления может быть множество. Некоторые из низ вполне безобидны и не требуют особого лечения, но зачастую такие проявления могут быть симптомами опасных заболеваний.
Сказать точно, от чего на теле появляются красные пятна и чешутся (их фото можно посмотреть на нашем сайте), может только врач.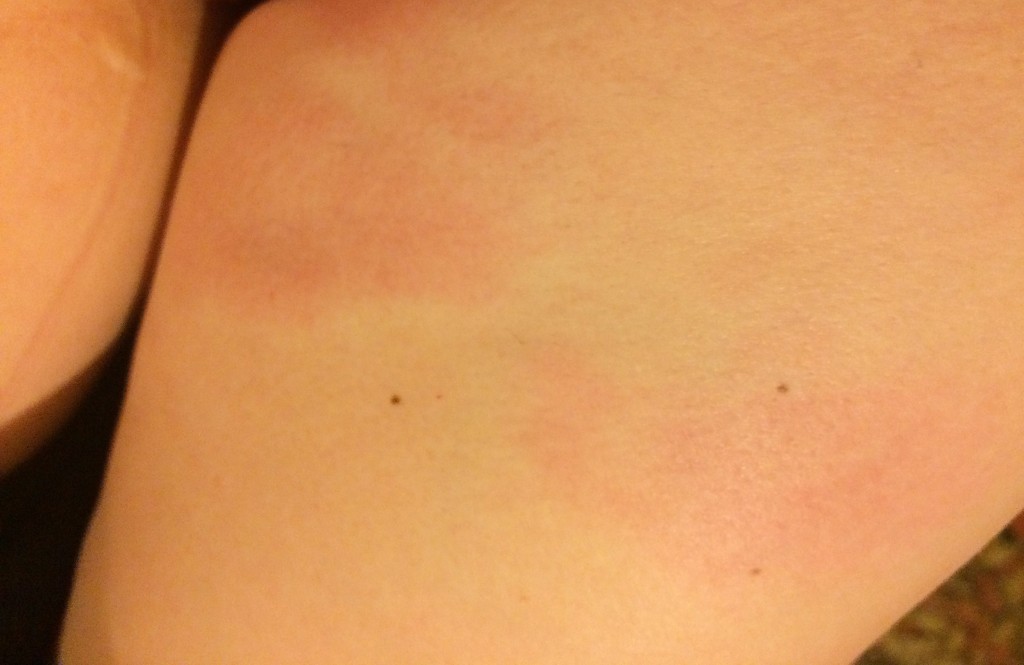 Поэтому не рекомендуется заниматься самостоятельной диагностикой и самолечением.
Поэтому не рекомендуется заниматься самостоятельной диагностикой и самолечением.
Причин развития подобной реакции организма может быть несколько. Наиболее частыми из них являются:
- Аллергия. Аллергические проявления могут быть совершенно разными, но чаще всего образуются пятнышки, которые переходят в дальнейшем в форму волдырей и сильно зудят. Проблема решается в этом случае достаточно просто – устанавливается аллерген и прекращается его прием или использование (продукты питания, медикаменты, бытовые химикаты, шерсть животных и т.д.).
- Вегетативные нарушения. Если на шее, лице, груди, спине появились красноватые пятнышки, которые сливаются между собой, то это наверняка с нарушением тонуса сосудов – вегетативной дисфункцией. Опасных последствий они в себе не несут.
- Фотодерматоз. «Аллергия на солнце». При облучении (длительном и/или интенсивном) ультрафиолетом зачастую появляются покраснения, сыпь, отек кожного покрова.
- Разные виды лишая. Существуют различные виды грибковых инфекций, которые провоцируют появление красноватых пятнышек на коже. Они могут чесаться или не вызывать зуда, иметь различную локализацию, по-разному развиваться. Обращение к врачу в таких ситуациях обязательно.
У многих людей после душа появляются красные пятна на теле и чешутся. Это может быть связано с приемом слишком горячего душа, чрезмерной жесткостью воды, воздействием хлорки, контрастным душем.
Что делать, если на теле появились красные пятна и чешутся?
Поставить грамотный диагноз, провести необходимые исследования, назначить адекватное лечение может опытный врач-дерматолог. Как уже говорилось выше, не стоит заниматься самодиагностикой и самолечением. Врачи обычно назначают в подобных ситуациях следующие средства:
В случаях, если тело покрылось краснотой, есть пигментированные зоны, пятнышки, которые чешутся, лечение может назначить только квалифицированный врач.
Источник: https://prozud.ru/pyatna-na-tele-chto-eto-mozhet-byt/
Красные пятна на теле чешутся: причины и лечение
Красные пятна появляются на коже при самых разных состояниях организма. В некоторых случаях это банальное волнение, а иногда – симптом серьезного заболевания. Как их распознать?
В некоторых случаях это банальное волнение, а иногда – симптом серьезного заболевания. Как их распознать?
Красные пятна на теле чешутся и шелушатся, или же «ведут» себя спокойно – это симптом множества заболеваний как кожных, так и инфекционных или болезней внутренних органов.
Даже высококвалифицированному специалисту иногда трудно сказать, почему они появились. Но такие случаи очень редки.
Чаще причина возникновения красных пятен на коже очевидна, нужно лишь внимательно проанализировать историю заболевания, чтобы поставить предварительный диагноз.
Общая характеристика
Классификация пятен
- По механизму развития: воспалительные, невоспалительные.
- По размеру: розеолы – до 1 см, эритемы – больше 1 см.
Пятна воспалительного характера отличаются красным, часто с цианотическим оттенком, цветом. Если на них надавить, они бледнеют. После прекращения давления окраска восстанавливается.
Этот феномен очень удобно наблюдать, производя надавливание предметным стеклом, из-за чего подобное действие называется витропрессия.
Невоспалительные пятна появляются на коже в результате вегетативных реакций – покраснение при гневе, страхе, при подкожных кровоизлияниях – синяки, при нарушениях пигментации. В отдельную группу выделяются искусственные пятна – татуировки.
Причины появления пятен
Ученым известно больше 80 заболеваний, при которых на коже появляются красные зудящие пятна. Вот только самые распространенные из них:
- инфекционные заболевания;
- вегетативные нарушения;
- аллергические реакции;
- фотодерматит;
- укусы насекомых;
- лишай;
- атопический дерматит;
- воспалительные заболевания соединительной ткани.
Инфекции
Среди инфекционных заболеваний пятнистой сыпью характеризуются:
- ветряная оспа;
- корь;
- скарлатина;
- краснуха.
В основном эти нозологии встречаются у детей и сопровождаются рядом дополнительных симптомов, которые позволяют без труда поставить правильный диагноз.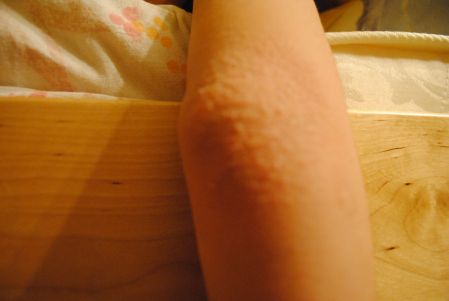 Самое первое – контакт с инфекционным больным. Он имеет место в абсолютном большинстве случаев. Затем идет инкубационный период, когда пациент чувствует себя хорошо.
Самое первое – контакт с инфекционным больным. Он имеет место в абсолютном большинстве случаев. Затем идет инкубационный период, когда пациент чувствует себя хорошо.
Следующий этап – продромальный – появляются ОРЗ-подобные симптомы. И только затем наблюдается развернутая клиническая картина – на фоне высокой температуры и интоксикации появляются высыпания. Пятнистый характер он носит только вначале. С течением болезни он приобретает специфический характер – пятнисто-папулезный, полиморфный, мелкоточечный. Локализация элементов – по всем теле.
Для кори характерна этапность, вначале пятна появляются за ушами, затем на лице, туловище, руках и ногах. При ветрянке сыпь проходит несколько этапов развития – пятно, папула, везикула, корочка, рубец. На всех этапах сыпь сильно чешется. Скарлатина сопровождается ангиной, а краснуха – субфебрильным повышением температуры тела и увеличением затылочных лимфатических узлов.
Вегетативные реакции
В некоторых ситуациях в организме активизируется парасимпатическая нервная система, вызывающая чрезмерное расширение капилляров и усиление тока крови. В большинстве это бывает при сильных психоэмоциональных нагрузках – страхе, гневе, волнении. В таких случаях на коже появляются красные пятна, диаметром несколько сантиметров, способные сливаться. Параллельно могут наблюдаться:
- сердцебиение;
- тремор рук;
- потливость.
Через некоторое время пятна самостоятельно исчезают.
Аллергии
В этом случае пациент четко указывает на вероятную причину заболевания. Обычно это продукты питания и медикаменты.
Через некоторое время после их приема, как правило, не больше получаса, на коже появляются красные пятна самых разных размеров – от макового зернышка до довольно крупных образований.
В зависимости от выраженности реакции пятна могут становиться зудящими, припухшими, как при ожоге крапивой, а в сложных случаях даже трансформируются в волдыри.
Фотодерматит
Развивается после длительного пребывания на солнце без использования солнцезащитных средств. Кожа приобретает ярко-красный оттенок, пациенты могут жаловаться на легкий зуд или ощущение покалывания. В тяжелых случаях больных беспокоит ощущение жжения, а кожа покрывается волдырями с серозным содержимым.
Кожа приобретает ярко-красный оттенок, пациенты могут жаловаться на легкий зуд или ощущение покалывания. В тяжелых случаях больных беспокоит ощущение жжения, а кожа покрывается волдырями с серозным содержимым.
Укусы насекомых
Чаще всего это комары, осы, пчелы. В месте укуса появляется красное зудящее пятно. Как правило, через некоторое время зуд проходит, а пятно исчезает. У людей с повышенной чувствительностью наблюдается интенсивное жжение и отек. Если насекомое укусило такого пациента в шею или лицо, может развиваться отек дыхательных путей, что опасно для жизни.
Лишай
Розовый лишай характеризуется появлением на теле материнского очага, расположенного чаще всего на туловище. В его центре – шелушение, имеющее более бледный оттенок. Пятно как бы приподнимается над здоровой кожей, а его размер может достигать 5 см. Пациенты могут жаловаться на незначительный зуд.
Через несколько дней появляются более мелкие многочисленные образования, похожие на материнское пятно. Обычно они располагаются на туловище и конечностях. Через полтора месяца сыпь самостоятельно исчезает, но иногда болезнь затягивается на несколько месяцев и даже лет.
Атопический дерматит
Точные причины и механизмы развития этой патологии неизвестны. Ученые утверждают о генетической склонности в совокупности с аллергическим компонентом. Как правило, она развивается в раннем детском возрасте. Существует много форм этой болезни, но все они проявляются красной сыпью на теле в сочетании с выраженным зудом.
У детей наблюдаются расчесы, нередко – с присоединением вторичной инфекции. Пятна локализуются на лице, волосистой части головы, конечностях, особенно на локтях и коленях, шее и туловище. Со временем симптомы беспокоят меньше или исчезают совсем.
Воспалительные заболевания соединительной ткани
Чаще всего это системная красная волчанка. Патология характеризуется аутоиммунным механизмом развития и поражает в основном женщин молодого возраста.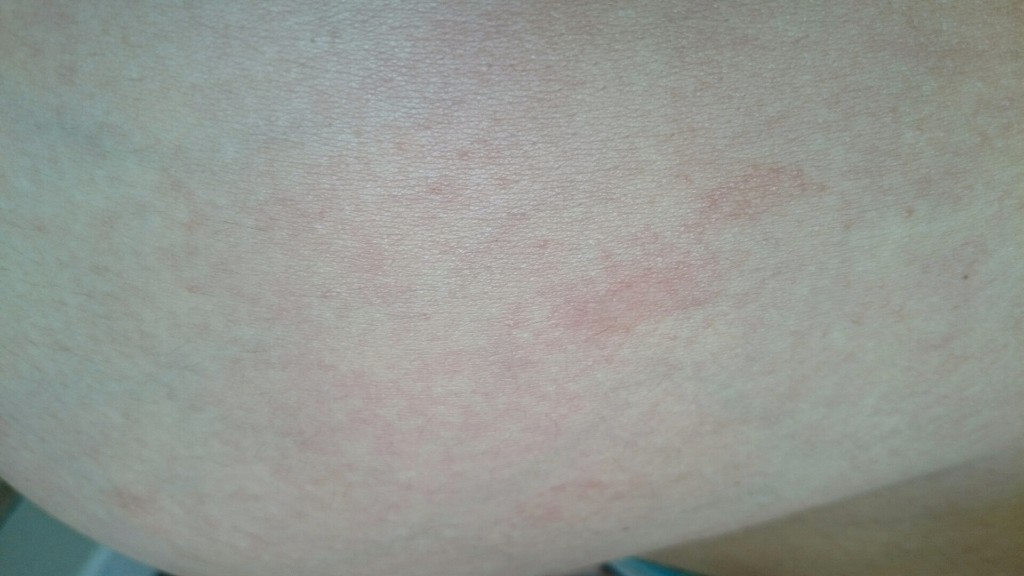
На коже появляются монетоподобные пятна, бледные в центре и ярко-красные по периферии. На лице пятно имеет вид бабочки, располагаясь на носу и щеках. Так как при этой патологии поражаются практически все органы и системы, то кожные проявления сопровождаются очень разнообразной клинической картиной:
- у пациента наблюдаются интоксикационный синдром;
- изменения со стороны кроветворных органов;
- сердца и сосудов;
- почек;
- опорно-двигательного аппарата.
Поставить диагноз в таком случае может только специалист с использованием дополнительных методов диагностики.
Лечебная тактика
Как видно из вышеизложенного, красные, припухшие, зудящие пятна на коже могут быть причиной довольно серьезного заболевания, когда без помощи специалиста не обойтись. Поэтому если у вас появились подобные симптомы, лучше всего обратиться за консультацией к доктору. Если же это по каким-то причинам невозможно, придерживайтесь следующих правил.
- Попробуйте самостоятельно установить причину появления патологических симптомов. Если это аллергия, примите антигистаминный препарат – Фенкарол, Лоратадин, Супрастин, Тавегил. Он может быть как в таблетированной, так и инъекционной форме.
- Если это фотодерматит, немедленно спрячьтесь от солнца и нанесите на кожу любой успокаивающий крем или бальзам. В дальнейшем пользуйтесь солнцезащитными средствами с подходящим уровнем защиты.
- При укусе насекомых, особенно пчел, гиперчувствительным пациентам необходимо сделать инъекцию глюкокортикоида – Дексаметазона или Гидрокортизона. Кроме того, таким больным нужно обеспечить медицинский контроль.
- Если появление пятен сопровождается повышением температуры тела, болью в мышцах и суставах, общей слабостью – обратиться к специалисту нужно в кратчайшие сроки. Это могут быть признаки инфекционного или системного заболевания. В обоих случаях без помощи докторов не обойтись.
В любом случае нужно помнить, что вовремя начатое лечение только улучшит прогноз для жизни и здоровья, в скором времени избавив вас от многих неприятностей.
Источник: https://tutzud.ru/telo/krasnye-pyatna-cheshutsya.html
Тело покрылось красными пятнами и чешется
Довольно часто многие из нас сталкиваются с такой ситуацией, когда на теле появляются различные новообразования красного цвета. В зависимости от места расположения такие пятна могут иметь определенную форму и текстуру. На сегодняшний день насчитывается более пяти десятков различных болезней, симптомы которых — это пятна на теле, красного цвета.
Обычно подобные высыпания становятся неким сигналом организма о наличии определенных проблем. Особого внимания требуют пятна, которые доставляют определенные неудобства в виде нестерпимого зуда и сильного шелушения.
Такие пятна могут увеличить свои размеры, постепенно срастаясь в одно огромное пятно. Некоторые болезни, сопровождаемые данной симптоматикой, могут представлять серьезную опасность для человеческого здоровья. Другие, менее опасные заболевания также требуют незамедлительных мер.
Давайте разберемся, в чем причина появления такой патологии.
Аллергические заболевания
Когда появляются и чешутся красные пятна на теле у взрослого, то в большинстве случаев это говорит о появлении аллергии. Данное заболевание имеет несколько форм:
- замедленная;
- скоротечная;
- холодовая.
При появлении скоротечной аллергической реакции, человек нуждается в срочной госпитализации. В этот момент очень важно диагностировать наличие таких симптомов, как зуд, жжение или проблемы с дыханием.
Довольно часто аллергические пятна появляются на теле после попадания в организм возбудителя.
В роли возбудителя могут выступать продукты питания, цветы, химические средства, домашние животные, а также медицинские препараты и биоактивные добавки.
У детей подобные реакции проявляются на фоне чрезмерного употребления сладостей. Такие высыпания чаще всего локализуются в области лица, верхнего отдела туловища и рук.
Для того чтобы избавиться от высыпаний, нужно выявить аллерген и следовать определенным мерам. К таким мерам можно причислить соблюдение специальной диеты и прием лекарств.
К таким мерам можно причислить соблюдение специальной диеты и прием лекарств.
Нервная система и сосуды
На фоне стресса, длительного физического или психологического напряжения нарушается функционирование ЦНС.
Как правило, подобные нарушения становятся причиной появления такого заболевания, как вегетососудистая дистония. Один из главных симптомов этой болезни — это появление пятен на теле.
Для того чтобы их устранить, нужно наладить работу нервной системы. Без этой меры избавиться от таких пятен не удастся.
Нередки случаи, когда на фоне стрессовых ситуаций или длительных и активных нагрузок, на теле появляются небольшие участки розоватого или бордового оттенка. Подобные симптомы говорят о нарушениях, связанных с тонусом сосудов.
Именно проблемы с сосудистой системой в виде расширенных капилляров становятся причиной появления пятнистости.
Для избавления от данной проблемы нужно пересмотреть свой распорядок дня, избегать стрессовых ситуаций, меньше нагружать организм и постоянно использовать контрастный душ.
Насекомые
Красные пятнышки на теле могут появиться в результате укуса насекомых. Довольно часто организм отвечает подобной реакцией после укосов различных мошек и комаров. Симптомы в виде зуда и покраснений, как правило «держатся» на коже в течение суток. Затем они бесследно исчезают.
Нужно отметить, что укусы определенных насекомых могут сопровождаться появлением сильной аллергии. К таким насекомым можно отнести ос, шмелей и шершней. Когда участок тела в местах укуса изменяет свою форму и появляется опухоль, необходимо проявить осторожность и обратится к специалисту. Нередко такие укусы могут стать причиной появления аллергического шока и других серьезных патологий.
Вирусы и инфекции
Такие симптомы, как красные пятна на спине могут говорить о проблемах инфекционного характера. Довольно часто в роли причин появления этих симптомов выступают вирусы, бактерии или грибок. Такие заболевания распространяются тактильным контактом с больными или предметами их обихода. Также существуют и сезонные заболевания, передающиеся воздушно-капельным путем.
Такие заболевания распространяются тактильным контактом с больными или предметами их обихода. Также существуют и сезонные заболевания, передающиеся воздушно-капельным путем.
Когда тело покрылось красными пятнами и чешется — это может говорить о развитии таких болезней, как корь, оспа или краснуха. В подобных случаях необходимо как можно раньше установить точный диагноз, так как промедление может стать причиной возникновения эпидемии болезни. Помимо самого больного, в лечении и профилактических мерах нуждается его ближайшее окружение.
Каждая из вышеперечисленных болезней имеет свою симптоматику. Предлагаем более детально разобрать все три заболевания.
Корь – инфекционная болезнь, имеющая острую форму протекания, передающаяся через воздух. Первые пятна появляются в области лица.
В дальнейшем сыпью покрывается почти каждый участок тела. Сыпь может иметь форму прыщей, содержащих в себе жидкость. В период развития болезни больного может одолевать высокая температура и мигрень.
Заболевание развивается в течение нескольких недель.
Так как узкопрофильных препаратов для лечения кори не существует, используется комплексный подход. Для устранения болезни используются медикаменты, снимающие воспалительные процессы и лекарства, смягчающие мокроту. Для снятия зуда используются различные растворы на основе соды, марганцовки или делаксинона.
Краснуха – еще одна вирусная болезнь, передаваемая через воздух. От момента заражения до появления первых симптомов может пройти от десяти до двадцати дней.
Пятна появляющиеся в результате развития болезни, сильно зудят и шелушатся. Шелушение приводит к тому, что в местах появления пятен, спустя несколько дней появляется тонкая корочка.
Симптомы краснухи более выражены в местах сгибов конечностей и спине.
Также для этой болезни характерны такие симптомы, как высокая температура и увеличение лимфатических узлов. Так же, как и для лечения кори, в случае с краснухой используется комплекс лекарств, обладающих противовирусным, иммуностимулирующим и антивоспалительным эффектом. Специалисты рекомендуют совместно с медикаментами использовать витамины.
Специалисты рекомендуют совместно с медикаментами использовать витамины.
Ветряная оспа. Эта болезнь провоцируется вирусами герпеса, имеющего третью форму. Попадая в человеческий организм, болезнь атакует ЦНС и кожные покровы. Появившиеся пятна со временем трансформируются в везикулы и пустуламы.
Зараженный чувствует сильную слабость и постоянные перепады температуры. Чтобы облегчить состояние больного используются медикаменты, обладающие противовирусным и антигистаминным эффектом. В целях предотвращения рецидива используются различные антисептические растворы. Одно из самых популярных средств лечения оспы — это зеленка.
Каждое из этих заболеваний, перенесенных в детском возрасте, становится причиной появления стойкого иммунитета к повторному заражению.
Бактерии
Если у вас появилось красное пятно на теле, то подобный симптом может говорить и о заболеваниях причиной появления, которых являются бактерии. К подобным болезням можно отнести стрептодермию и скарлатину.
Скарлатина – болезнь, имеющая острую инфекционную форму, развивающаяся на фоне попадания в организм стрептококковых бактерий. Один из главных симптомов это высыпания красного или розового оттенка. Мелкая сыпь сопровождается нестерпимым зудом. С течением времени пораженные участки кожи начинают шелушиться. Также симптомы, сопровождающие болезнь, это:
- першение и сухость в горле;
- озноб и повышение температуры;
- тошнота и приступы головных болей;
- снижение активности и сонливость.
Для лечения болезни необязательны стационарные условия. Одна из важных мер это соблюдение постельного режима в течение нескольких недель. Для лечения используются специальные медикаментозные средства, относящиеся к группе антибиотиков. Для избавления от проблем со слизистой гортани используются различные растворы на основе фурацилина или ромашки.
Стрептодермия – болезнь, которую провоцирует стрептококковая микрофлора. Бактерии передаются через контакт зараженного человека со здоровым.
Бактерии передаются через контакт зараженного человека со здоровым.
Высыпания на теле имеют округлую форму и размер до четырех сантиметров в диаметре. Такие пятна имеют нежный, розоватый оттенок. В большинстве случая сыпь возникает в области лица или шеи.
Реже регистрируются случаи, когда высыпания распространяются по всему телу.
С момента контакта с зараженным до появления первых симптомов может пройти довольно длительный промежуток времени. Для лечения болезни используются иммуностимуляторы и витамины.
Во время болезни больному очень важно воздерживаться от попадания на кожу различных жидкостей. В связи с этим душ и принятие водных процедур откладываются до полного выздоровления.
В роли дополнительных средств лечения можно использовать отвары из лекарственных трав, которыми протираются только на пораженные участки кожи.
Грибковые инфекции
Среди грибковых инфекционных болезней наиболее часто регистрируются лишаи различного типа. Появление пятен различных оттенков может быть первым симптомом подобного заболевания.
Такие пятна имеют яркий розовый цвет и достигают в диаметре около трех сантиметров.
Лишайные пятна разделяются на две категории родительские и медальоны. Родительские пятна обладают большим диаметром и ярко выраженным розовым цветом.
Медальоны обычно располагаются вокруг родительского пятна и имеют овальную форму. Лишай может появиться на фоне простудных заболеваний, влекущих за собой сильное снижение иммунитета.
Также немаловажную роль играют такие факторы, как длительный перегрев или переохлаждение кожных покровов.
Лишай имеющий стригущую форму характеризуется появлением на волосистой части головы шелушащихся пятен. Пораженные участки сильно зудят, что приводит к появлению расчесов и воспалительных процессов. Если пятна красного цвета на коже не чешутся, то это может быть разноцветная форма лишая.
Пораженные участки необходимо обрабатывать йодом и салициловым спиртом. Помимо данных мер, используются медикаменты, укрепляющие иммунную систему. Основываясь на форме заболевания, подбираются противогрибковые препараты.
Помимо данных мер, используются медикаменты, укрепляющие иммунную систему. Основываясь на форме заболевания, подбираются противогрибковые препараты.
Кожные заболевания
При появлении проблемы, не стоит гадать, от чего появились красные пятна на теле. Подобные симптомы требуют экстренного обращения за медицинской помощью. В первую очередь нужно посетить кабинет дерматолога. Расположенное ниже фото красных пятен на теле симптомы таких заболеваний, как псориаз и экзема.
Псориаз – болезнь, относящаяся к типу аутоиммунных. Болезнь сопровождается появлением сыпи красного цвета обладающей повышенной плотностью, по сравнению со здоровыми участками кожи. С развитием болезни сыпь увеличивается в размерах, сливаясь в одно большое шелушащееся пятно.
Такие высыпания могут появляться на различных участках человеческого тела, что становится причиной определенных неудобств. Больному становится сложно носить одежду, и он постоянно испытывает сильный зуд.
Так как болезнь принято считать неизлечимой, всё лечение направляется на то, чтобы минимизировать негативные факторы. Для этого используются противовоспалительные гели и мази.
В качестве профилактики используется процедура ультрафиолетового облучения.
Экзема – заболевание аллергического характера. Новообразования локализуются в верхнем отделе туловища, конечностях и в подмышечных впадинах.
Подобные симптомы являются своеобразной реакцией внутренних органов на пищу с большим количеством химических добавок. Иногда причина высыпания кроется в использовании некачественных косметологических средств.
При низком уровне иммунитета экзема может появиться на фоне употребления острой и жирной пищи, или длительного нервного напряжения.
Так как подобный симптом можно отнести к множеству болезней, установить точный диагноз может только специалист, обладающий широкой практикой лечения подобных проблем. Именно поэтому, при первом появлении красных пятен очень важно посетить кабинет дерматолога и разобраться в причинах появления проблем с кожей.
Источник: http://lechimkozhy.ru/novoobrazovaniya/drugie/telo-pokrylos-krasnymi-pyatnami-i-cheshetsya.html
Почему появляются зудящие красные пятна на теле
Красные пятна на коже, особенно сопровождающиеся зудом, – один из первых признаков того, что в теле не все в порядке. На данный момент врачи выделяют около 80 причин возникновения подобных симптомов. Именно поэтому крайне важна помощь грамотного специалиста, который сможет отличить вегетативную реакцию организма от аллергии или серьезного заболевания, вроде псориаза или экземы.
Начиная с первых месяцев жизни, на коже у ребенка постоянно появляются различные пятна и пупырышки. Это может быть признаком определенных и вполне безопасных физиологических процессов в теле малыша. Но также есть возможность развития инфекционного заболевания. Вот несколько основных причин красной сыпи и зудящих пятен на коже у ребенка:
- акне – угревая сыпь, появляющаяся из-за сильной гормональной перестройки организма;
- опрелости, характеризующиеся красным цветом и припухлостью участков кожи. Наиболее часто появляются в паховой области, под подгузником, особенно в жару;
- аллергическая реакция, как на продукты питания, из-за введения новой пищи в рацион или несоблюдения мамочкой диеты при грудном вскармливании, так и на различные химические компоненты, содержащиеся в кремах, присыпках, подгузниках, стиральном порошке и т.д;
- инфекционные, грибковые, вирусные заболевания. Наиболее опасная причина возникновения зудящих покраснений на коже, требующая скорейшего вмешательства специалиста.
Отдельно стоит упомянуть диатез. Это проблема выражается в красных пятнышках, изначально появляющихся на щеках. Затем они могут переместиться на шею и подбородок, руки и пах. Кожа в местах, пораженных диатезом, сухая и чешется, но если не принимать мер, то могут появиться и мокнущие пятна.
Причиной данного заболевания является то, что пищеварение ребенка еще недостаточно отлажено, и организм так реагирует на введение смесей при искусственном вскармливании, употребление сладостей или аллергенных продуктов.
Пятна на коже у взрослых
Когда человек взрослеет, он начинает более тесный контакт с окружающим миром. А, следовательно, и поводов для появления красных зудящих пятен на теле становится намного больше. Сами покраснения врачи разделяют на:
Пятна воспалительного характера
Их причина в расширении кровеносных сосудов. Достаточно надавить пальцем, и покраснение пропадает. Если размер такого пятна до 2,5 см., то оно называется розеолой, а если более – эритемой. Наличие эритемы, зуда, а также общей интоксикации – один из основных признаков инфекционных заболеваний.
Пятна невоспалительного характера
Проявляются при разрывах и пороках сосудов, а также при болезнях внутренних органов. Покраснение не проходит при надавливании. Точечные пятнышки называются петехиями. При диаметре до 20 мм. – это пурпура. Кровоизлияния большего размера – экхимозы.
В целом, кожные заболевания можно разделить на три большие группы, исходя из их причины:
- Аллергические.
- Вирусные и инфекционные.
- Грибковые.
Аллергия
Красные зудящие пятна могут быть как реакция организма на попавший в него аллерген. Осыпать может все тело или локализоваться только в определенной части. Основное отличие от других заболеваний – невозможность заразиться, так как это строго индивидуальная проблема конкретного организма на определенный возбудитель.
Кроме того на месте проявления аллергической реакции может появляться сыпь различного характера. Со временем начинается эрозия кожи, и появляются мокнутии, корочки и чешуйки.
Нейродермит – хроническое заболевание. Его основные причины – нарушение обмена веществ, склонность к аллергическим реакциям и изменения в работе нервной системы. Проявляется на различных участках тела как красные пятна, которые сильно чешутся, и сыпь, в виде узелков на коже. Постепенно узелки превращаются в бляшки. Стоит отметить, что при нейродермите не образуются мокнутии.
Экзема – незаразное заболевание кожи. Его очень легко заметить посторонним, так как на воспаленных участках кожного покрова появляется большое количество красных пятен, а затем и высыпаний в виде корочек, везикул, эрозий. Кожа высыхает и утолщается. Из-за того, что заболевание сопровождается сильным зудом, пятна расчесываются, и в ранки часто попадает инфекция, усугубляя проблему.
Его очень легко заметить посторонним, так как на воспаленных участках кожного покрова появляется большое количество красных пятен, а затем и высыпаний в виде корочек, везикул, эрозий. Кожа высыхает и утолщается. Из-за того, что заболевание сопровождается сильным зудом, пятна расчесываются, и в ранки часто попадает инфекция, усугубляя проблему.
Сывороточная болезнь, возникающая при лечении с помощью сывороток животного происхождения. Покраснения очень похожи на проявление кори. Кроме красных пятен и сыпи обязательными спутниками болезни являются отеки, миокардит, боль в суставах и повышение температуры, а также сильный зуд.
Бактерии и вирусы
Инфекционные заболевания кожи проявляются при заражении организма вирусами или бактериями. Они могут протекать совершенно по-разному. Появление красных пятен, при отсутствии зуда, может означать, к примеру, корь или краснуху. Зуд может характеризовать:
- Скарлатину, которая проявляется как красная шероховатая сыпь и чесотка по всему телу, кроме области кожи вокруг рта. Через неделю кожные покровы начинают отшелушиваться. В последнюю очередь этот процесс затрагивает ладони и пятки.
- Боррелиоз – последствие укуса клещей. Пятнышко от укуса увеличивается до 10 см в диаметре. Постепенно центр покраснения бледнеет, и пятно становится похожим на мишень.
- Опоясывающий лишай, появляющийся из-за вируса ветряной оспы. Это отсроченное последствие ветрянки у детей. Из-за поражения нервных окончаний в области ребер появляются красные, сильно зудящие пятна, а затем и пузырьки на коже.
Грибки
Такие заболевания также называют микозами, их возбудителями являются грибки, попадающие в организм. Часто возникают на фоне общего снижения иммунитета. Микозы достаточно сложны в лечении из-за высокой сопротивляемости грибков к фармакологическому воздействию.
Выделяют три вида грибковых заболеваний кожи:
- Кератомикозы – поражения верхнего слоя кожи (эритразма, подмышечный трихомикоз, отрубевидный лишай и прочее).

- Дерматомикозы – поражения глубоких слоев кожи (эпидермомикоз, фавус, трихофития, микроспория, рубромикоз).
- Кандидозы – поражение слизистых оболочек.
Прочее
Кроме всего вышесказанного, красные пятна и зуд на коже часто вызываются вполне бытовыми причинами, вроде химических или термических ожогов. Также, учитывая современный высокий темп жизни и многочисленные стрессы, покраснения могут быть следствием неправильного питания или перегрузки нервной системы.
Именно из-за такого разнообразия в причинах появления красных пятен на теле, зуда и других неприятных симптомов, в первую очередь всегда стоит обратиться к врачу. Это сэкономит и время, необходимое на лечение, и траты на лечебные препараты, а также поможет избежать неприятных последствий перехода болезни в хроническую форму.
Источник: https://ozude.ru/itching/zudyashhie-krasnye-pyatna-na-tele/
Красное пятно на коже шелушится и чешется
Почему появилось красное пятно на коже, которое шелушится и чешется. Что делать, если все тело покрылось красными зудящими пятнами. Лечение темных и красных пятен на теле у взрослого и ребенка.
Состояние кожи человека отражает все нарушения здоровья, реагируя на них воспалительными реакциями, шелушением или сыпью. Поэтому если у взрослого человека появилось красное пятно на коже, которое шелушится и чешется, то для выяснения происхождения и лечения следует обратиться к дерматологу, ведь только он сможет назначить соответствующую терапию или выписать направление к другому врачу.
Аллергические реакции
Самой простой и распространенной причиной возникновения зудящих красных пятен бывает аллергия. Она появляется в результате воздействия химических (косметика, туалетная вода, моющие средства), биогенных (растительная пыльца, пух) или пищевых раздражителей. Чаще формируется несколько красных зудящих пятен на коже, реже — единичное образование.
Распознать аллергическую реакцию можно по такой симптоматике:
- пятна способны менять расположение;
- кроме крупных очагов имеется сыпь;
- кожа вокруг пятен шелушится;
- очаги имеют слегка опухший вид с нечетким контуром;
- высыпание сопровождается небольшой гипертермией;
- может возникать конъюнктивит или ринит.

Кроме того, могут проявляться такие опасные осложнения, как отек Квинке, спазм бронхов, астма или анафилаксия. Поэтому при обнаружении высыпаний следует принять своевременные меры.
Прежде всего, надо устранить воздействие раздражителя (удалить из рациона определенные продукты, не пользоваться концентрированными моющими средствами).
В случаях, когда красные пятна на теле у взрослого человека опухают и чешутся, назначаются антигистаминные препараты:
- Телфаст,
- Алерон,
- Дезлоратадин,
- Супрастин,
- Кларитин,
- Семпекс.
Чтобы избежать привыкания, препарат меняют через каждые 2 недели. Также слегка облегчить состояние можно травяными отварами (мелиссы, ромашки, шиповника), однако при аллергии, вызванной биогенными факторами, это средства будут неэффективны.
Дерматит
Красные зудящие пятна нередко являются симптомом дерматита. Чаще всего эта болезнь имеет наследственный характер, несколько реже возникает вследствие аутоиммунных заболеваний или развивается на нервной почве.
На наличие дерматита указывают такие признаки:
- шелушение пятен имеет равномерный характер;
- очаги появляются преимущественно на торсе, внутренней поверхности нижних конечностей, шее, кистях рук и пальцах;
- пятна могут чесаться и кровоточить;
- болезнь имеет выраженную сезонность, новые очаги возникают после резкого повышения или понижения температуры;
- патологические образования имеют красноватый или розовый цвет.
Лечение дерматита симптоматическое, поскольку чаще всего он наследуется на генетическом уровне. Оно включает антигистаминные препараты, пребиотики и иммуностимуляторы.
Добиться стойкой ремиссии можно только путем усиления иммунитета. Следует избегать переохлаждений, психотравмирующих ситуаций и нездоровой пищи, поскольку эти факторы способны вызвать дерматит.
Среди препаратов, назначаемых при заболевании, хорошие рекомендации имеют Адвантан и Локоид.
Псориаз
Если тело покрылось на груди, спине, локтях и коленях шелушащимися розовыми пятнами со слегка приподнятой поверхностью, то следует исключить наличие псориаза. Это аутоиммунное заболевание возникает вследствие специфической реакции организма на собственные ткани. Протекает с сильным шелушением, зудом и гиперемией пораженных участков кожи.
Псориаз имеет следующую симптоматику:
- тело покрыто небольшими красными пятнами округлой формы;
- при отсутствии адекватной терапии зоны поражения постепенно увеличиваются;
- очаги поражения сильно шелушатся;
- при прикосновении красное пятно на коже может болеть и зудеть;
- чешуйки похожи на светлые хлопья.
Лечение заболевания комплексное и длительное, включающее витаминно-минеральные препараты, диетическое питание, курсы пребиотиков.
При псориазе категорически запрещено местное воздействие на очаги поражения разнообразными компрессами и мазями, это может еще больше усугубить состояние. Специалист дерматолог в состоянии порекомендовать нужный препарат после тщательного осмотра и обследования пациента.
Розовый лишай
Заболевание мало изучено и нет окончательных выводов о его происхождении и заразности. Обычно сначала появляется одно розовое пятно на спине, бедре или животе (оно именуется «материнская бляшка»). Образование имеет большой диаметр (до 4 см). После этого все тело начинает постепенно покрываться пятнышками поменьше.
Иногда, перед тем как обсыпать, возникает слабость, увеличение лимфоузлов и небольшая гипертермия. Обычно рекомендации врача сводятся к изменению образа жизни, повлекшего заболевание. Следует избегать стрессовых ситуаций, достаточно высыпаться, питаться натуральной пищей. Дополнительно могут быть применены травяные сборы.
Чтобы предотвратить распространение высыпаний надо носить одежду из натуральных мягких тканей, не расчесывать и не тереть мочалкой очаги поражения. Также назначаются мази для местного применения, но даже без всякого лечения болезнь проходит через 2 месяца, если изменить образ жизни и отказаться от пагубных привычек.
Грибковые заболевания
Если на коже обнаружено пятнышко коричневатого или розового цвета с четким контуром, то, вероятней всего, это грибковое поражение. Оно способно затрагивать разные участки тела.
Обычно кожа чешется и шелушится (но заболевание может протекать и без зуда), при этом волосяные стержни обламываются у корня, образуя проплешины. Заболевание заразно и требует изоляции больного и обработки его личных вещей.
Профилактика грибковых заболеваний заключается в соблюдении гигиены, использовании только личных предметов туалета и вещей.
Вегетативные нарушения
В редких случаях красные или розовые пятна с шелушением и зудом могут свидетельствовать патологиях внутренних органов и эндокринных нарушениях. При этом высыпания обычно бывают разные по окраске и локализуются в районах крупных лифмоузлов (на конечностях, груди, животе, реже — на спине или лице).
Вероятность возникновения кожных заболеваний повышается, если человек недосыпает, плохо питается, страдает снижением иммунитета и подвержен влиянию стресса. Существуют состояния, когда больного может обсыпать от «надуманной болезни».
Пациент настолько уверен в существовании заболевания, что у него на самом деле кожа может покрыться мелкой сыпью или пятнами. Очаги могут шелушиться, зудеть или болеть в зависимости от того, что представил себе неврастеник.
Лечение такой патологии осуществляется совместными усилиями дерматолога и психолога.
Иногда врач с первого взгляда по ряду характерных признаков может поставить диагноз и назначить лечение, поэтому лучше не заниматься самолечением, а сразу обратиться за квалифицированной помощью.
Лечение кожных высыпаний
Крайне нежелательно без выяснения диагноза и причины заболевания начинать применение фармакологических препаратов, особенно на основе гормонов. Это может не только не ускорить выздоровление, но и усугубить процесс.
Показанием для применения таких мазей в некоторых случаях являются атопический дерматит и псориаз. Это сильнодействующие средства, применимые только при аутоиммунных заболеваниях, к тому же они могут видоизменить картину болезни настолько, что и опытный дерматолог не в состоянии будет ее распознать. Гормоны вызывают привыкание, и затем другие средства будут уже неэффективны.
Это сильнодействующие средства, применимые только при аутоиммунных заболеваниях, к тому же они могут видоизменить картину болезни настолько, что и опытный дерматолог не в состоянии будет ее распознать. Гормоны вызывают привыкание, и затем другие средства будут уже неэффективны.
Существуют щадящие методы облегчения состояния:
- при пятнах аллергического происхождения можно применить мазь Радевит;
- если причина высыпаний не ясна, то можно уменьшить гиперемию и зуд при помощи крема Фенистил;
- при экзематозных пятнах можно применить Ирикар, а при псориазе — Псориатен;
- следует исключить продукты и косметические препараты, которые могут провоцировать аллергию;
- избегать стрессовых ситуаций, а если не удается успокоиться самостоятельно, то можно принимать седативные препараты (Ново-Пассит, Персен).
Изредка красные пятна, которые не обнаруживают зуда и шелушения могут быть очень опасны, поскольку указывают на атипичное состояние. В этом случае желательно обратиться в лечебное учреждение как можно раньше, чтобы пройти диагностику, а при положительном результате вовремя провести необходимое лечение во избежание опасных для жизни осложнений.
Источник: https://RusMeds.com/krasnoe-pyatno-na-kozhe-shelushitsya-i-cheshetsya
Паразитарные заболевания человека. Дирофиляриоз. — ГБУЗ ЛО «Всеволожская КМБ»
Паразитарные заболевания человека. Дирофиляриоз.
Врач-эпидемиолог Е.А. Батицкая
Паразитарные болезни (от греч. parasitos — нахлебник; синоним — инвазионные болезни) — это группа заболеваний, вызываемых животными паразитами. Чаще эти заболевания имеют циклическое и длительное течение, иммунитет после перенесенного заболевания непродолжительный.
Паразитами называют организмы, которые живут за счет другого организма (хозяина), используя его как среду обитания и источник питательных веществ.
К животным паразитам относятся:
· Гельминты или паразитические черви (более 200 видов).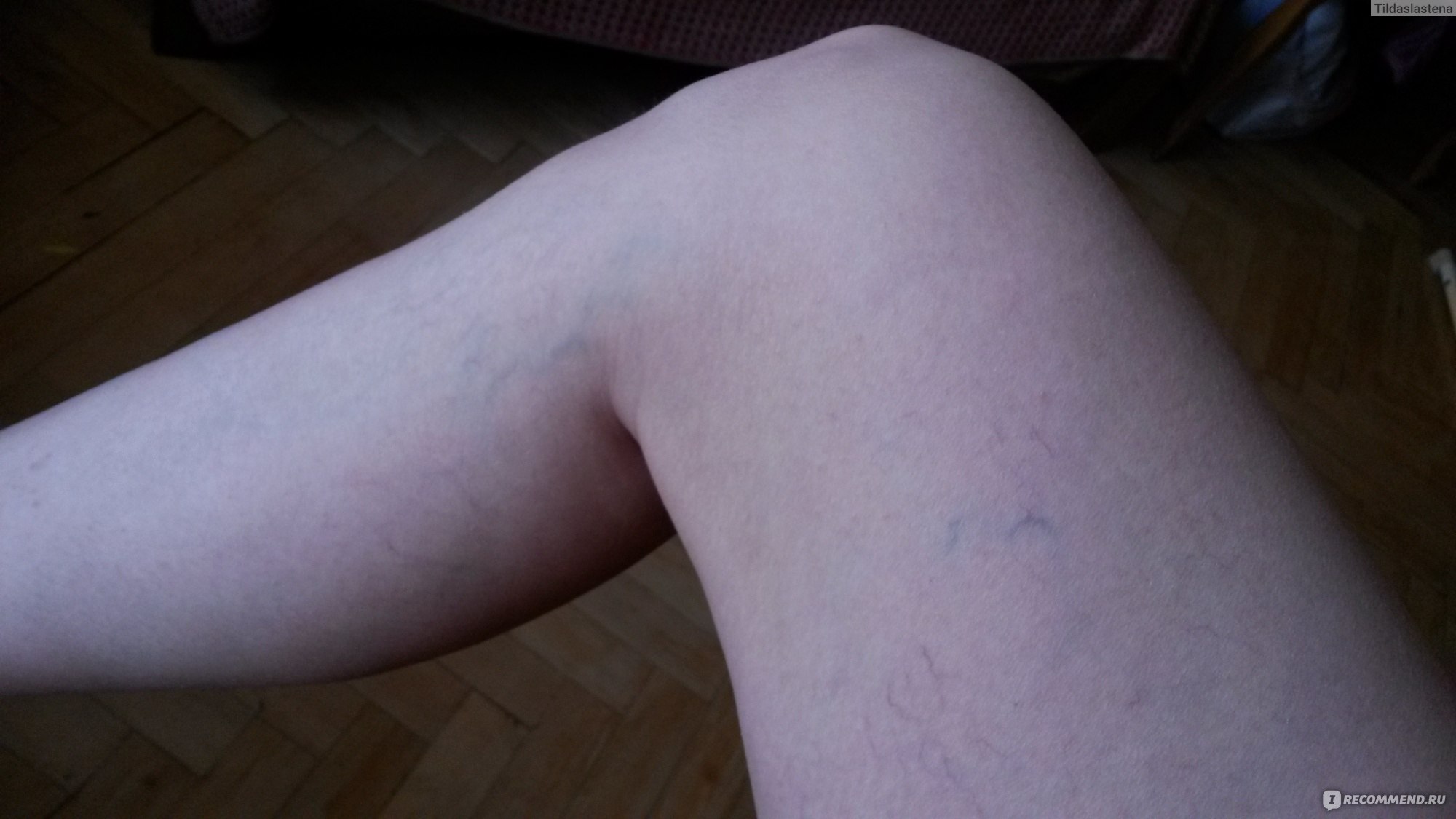 Заболевания, вызываемые ими, называются гельминтозы или глистные инвазии. Наиболее распространенные из них это аскаридоз (возбудитель аскарида), энтеробиоз (острицы), шистосоматоз (кровяной сосальщик), тениаринхоз (бычий цепень), тениоз (свиной цепень) и другие.
Заболевания, вызываемые ими, называются гельминтозы или глистные инвазии. Наиболее распространенные из них это аскаридоз (возбудитель аскарида), энтеробиоз (острицы), шистосоматоз (кровяной сосальщик), тениаринхоз (бычий цепень), тениоз (свиной цепень) и другие.
· Простейшие (более 20 видов). Заболевания – протозоозы. Наиболее распространены: амебиаз, лямблиоз, лейшманиозы, малярия, токсоплазмоз, трипаносомозы.
· Членистоногие (насекомые и клещи). Заболевания, вызываемые насекомыми – энтомозы, клещами — акариазы. Самым распространенным акариазом является чесотка.
Большинство паразитов, в первую очередь гельминты, имеют сложный цикл развития, то есть этапы развития от личинки до половозрелой особи происходят при определенных условиях либо внешней среды, либо при смене хозяев, либо при сочетании этих факторов.
Среди многообразия паразитов встречаются и те, которые вызывают достаточно редкие заболевания. Так в структуре редких гельминтозов наибольший удельный вес приходится на дирофиляриоз, который зарегистрирован в 24 субъектах Российской Федерации. В Ленинградской области за период с 2011 года зарегистрировано 3 случая данного заболевания, в том числе 1 случай и в нашем Всеволожском районе. В некоторых регионах дирофиляриоз уже не считается редкой болезнью: в Ростовской области ежегодно выявляется от 1 до 12 случаев. Распространен в основном в южных районах Европейской части Российской Федерации, Западной Сибири и Дальнего Востока.
Дирофиляриоз возникает при паразитировании в организме человека круглых червей рода Dirofilaria (Дирофилярий). Дирофилярии длинные до18 см. тонкие нитевидные гельминты. Заражение человека происходит через укусы кровососущих комаров, зараженных личинками дирофилярий. В свою очередь источником заражения комаров обычно являются пораженные дирофиляриями домашние собаки и кошки, реже – дикие животные. У человека заболевание развивается медленно и имеет длительное хроническое течение. Человек является случайным, тупиковым хозяином этих червей, поскольку в организме человека самки червей не достигают половой зрелости, также полагают, что большинство личинок при попадании в организм человека гибнет.
Человек является случайным, тупиковым хозяином этих червей, поскольку в организме человека самки червей не достигают половой зрелости, также полагают, что большинство личинок при попадании в организм человека гибнет.
В условиях городской квартиры передача паразита при наличии больной собаки или кошки может осуществляться круглогодично «подвальными» комарами. Комары залетают в квартиры по вентиляционной системе современных многоэтажных зданий с центральным отоплением.
Клиника (симптомы заболевания):
Обычно спустя несколько дней после укуса заражённым комаром на месте укуса возникает небольшое уплотнение размером с просяное зерно, иногда сопровождающееся зудом. Кожа над уплотнением зачастую имеет незначительное покраснение, иногда отмечается умеренная отечность. Таким образом, первый симптом заболевания — болезненная опухоль, в которой ощущается зуд и жжение разной степени интенсивности. Также характерным симптомом дирофиляриоза является перемещение уплотнения или самого гельминта под кожей, которое отмечается у 10-40 % инвазированных.
Другими симптомами заболевания могут быть головная боль, тошнота, слабость, повышенная температура, сильные боли в месте локализации гельминтов с распространением боли по ходу нервных стволов.
|
Дирофилярия под кожей верхнего века
Дирофилярия в препарате ткани
|
Чаще всего регистрируется дирофиляриоз с локализацией возбудителя под кожей век – около 50 % всех зарегистрированных случаев. Отмечены случаи локализации гельминта в молочной железе, верхних и нижних конечностях.
При глазном дирофиляриозе поражаются веки, конъюнктива, передняя камера, склера, глазница. При поражении кожи бровей и век развивается отёк по типу Квинке, связанный с паразитированием самки/самца дирофилярии в подкожной клетчатке.
|
|
Зарегистрирован случай дирофиляриоза с нетипичной локализацией возбудителя — в брыжейке толстого кишечника. Дирофилярия длиной12 см. была обнаружена при проведении операции по поводу острого аппендицита.
В Ленинградской области отмечены случаи локализации гельминта в виде абсцесса на локтевом суставе, пояснично-лопаточной области, на передней брюшной стенке.
|
В зависимости от локализации паразита в организме человека больные обращаются к врачам самого разного профиля: хирургам, онкологам, окулистам, отоларингологам, инфекционистам, терапевтам и др.. Для постановки правильного диагноза очень важны данные эпидемиологического анамнеза — пребывание на территории, эндемичной в отношении дирофиляриоза, в сезон активности комаров. Именно наличие соответствующего эпидемического анамнеза, специфических симптомов и клинических проявлений болезни помогает заподозрить дирофиляриоз и после хирургического извлечения гельминта подтвердить диагноз путем морфологического исследования и идентификации возбудителя. Иногда диагноз устанавливают на операционном столе, когда живой гельминт выходит наружу самостоятельно или выделяется хирургом из удалённой ткани при её осмотре или случайном разрезе полости поражённого узла или гранулёмы.
Профилактика дирофиляриоза:
К мерам профилактики заражения людей и животных дирофиляриями относятся:
· истребление комаров,
· выявление и дегельминтизация инвазированных домашних собак и кошек,
· предотвращение контакта комаров с домашними животными и человеком.

Учитывая многообразие паразитарных заболеваний и прежде всего – животных паразитов, можно выделить основные направления профилактических действий, которые в свою очередь помогут защитить себя не только от паразитарных заболеваний, но и от других инфекционных заболеваний бактериальной и вирусной природы:
— Защищайте себя от нападения насекомых,
— Купайтесь в водоемах, разрешенных для этих целей,
— Пить следует кипяченную или бутилированную воду,
— Исключите сыроедение, пища должна быть термически обработана, прежде всего, мясо и рыба,
— Свежие овощи, фрукты и ягоду следует хорошо вымыть водопроводной водой,
— Соблюдайте правила личной гигиены, мойте руки перед едой, перед- и после посещения туалета,
— Заботьтесь о своих домашних и сельскохозяйственных животных — не забывайте о ветеринаре.
Подробнее с паразитарными заболеваниями можно ознакомиться в интернете, рекомендую следующий сайт — http://www.linmed.ru/readarticle.php?article_id=64#b
«Как я живу с псориазом»
Я не ношу открытую одежду уже два года. За прошлое лето я не открыла ни ноги, ни руки ни разу. Я проходила в одежде с длинными рукавами и в длинных штанах. И так круглый год. Под платьем на мне обязательно плотные черные колготки. Летом так ходить очень некомфортно, поэтому платье в пол, а сверху джинсовка или куртка. Создаю видимость того, что мне просто прохладно.
Псориаз сейчас проявляется везде, даже на ладонях и лице, это заметно. Но когда люди не видят картины в целом, то не понимают, насколько все серьезно. Пара пятен пугает не так сильно, как десятки. И дело не в том, что я стесняюсь чего-то — мне насрать. Просто не хочу смущать окружающих. Особенно в метро, где люди максимально разглядывают. Я не хочу лишний раз попадать в какие-то передряги, не хочу видеть вопросительные взгляды. Я веду активный стиль жизни, люблю общение, публику и шумные тусовки, но не хочу ставить людей в неловкое положение. Мне кажется, это момент воспитания: ты проявляешь уважение к людям, их зоне комфорта. Раздеваться и ходить в непонятных пятнах кажется мне неправильным.
Я веду активный стиль жизни, люблю общение, публику и шумные тусовки, но не хочу ставить людей в неловкое положение. Мне кажется, это момент воспитания: ты проявляешь уважение к людям, их зоне комфорта. Раздеваться и ходить в непонятных пятнах кажется мне неправильным.
Я работаю в офисе личным помощником генерального директора. На работе о псориазе знают. Мы ходили обедать с коллегами и как бы между делом, будто я рассказывала, как приготовить сырники, я сказала о том, что у меня псориаз. Они отреагировали с той же простотой, с какой я это сказала. Никаких вопросов не возникло, ведь люди все взрослые и сознательные. Я могу прийти без макияжа на работу, и мои пятна видны. На руках пятна обостряются, и это тоже видно. Но ни разу никто ничего не спросил. Хотя мне очень хотелось, чтобы спросили, чтобы я могла поставить точку на этом, объяснить, что это не заразно. Мне важно, чтобы люди в окружении это знали.
Не считаю, что жизнь меня как-то обидела. Это, конечно, страшно, да, но есть болезни, которые влияют на твою жизнь сильнее, чем пятна на коже. Это тяжело психологически, в социальном плане, но я не чувствую себя замкнутым человеком. Не сижу дома, наоборот, активно тусуюсь и гуляю. Опять же потому, что есть возможность одеться закрыто, и ни у кого не возникнет вопросов. А сам ты забываешь об этом, когда не видишь. Я систематически не появлялась дома, потому что моя домашняя одежда — это шорты и футболка, и ничто не закрывает псориаз.
Плотное пятно на коже | Пятна
Когда на коже появляются плотные пятна, многие начинаю беспокоиться о природе их возникновения. Самая серьезная причина их появления может быть меланома, в противном же случает такие пятна со временем проходят.
Плотные пятна на коже могут появляться по разным причинам. В некоторых случаях они могут заставить человека обратиться к врачу, для их дальнейшего лечения.
Красное плотное пятно на коже
Плотные красные пятна на коже бывают с размером небольшой точки, которую легко можно заметить невооруженным глазом. Другие же могут потребовать более тщательного изучения, с использованием увеличительного стекла. Кроме того, такие пятна на коже не всегда могут быть абсолютно круглыми. Они принимают нечеткие формы. Такой вид пятен называются «вишневые ангиомы» и являются безвредным образованием, вызванным близкорасположенными к поверхности кожи кровеносными сосудами. Ангиомы могут быть плоскими или слегка приподнятыми.
Другие же могут потребовать более тщательного изучения, с использованием увеличительного стекла. Кроме того, такие пятна на коже не всегда могут быть абсолютно круглыми. Они принимают нечеткие формы. Такой вид пятен называются «вишневые ангиомы» и являются безвредным образованием, вызванным близкорасположенными к поверхности кожи кровеносными сосудами. Ангиомы могут быть плоскими или слегка приподнятыми.
Также небольшие шишки красного цвета могут свидетельствовать о простой реакции человеческого организма на укусы насекомых, например комаров, клопов или ос. Это выражается в красных пятнах, которые зудят и сильно отекают. Иногда пятна могут сильно раздуваться и отекать. Кожа в этом месте сильно горит и становится ярко-красного цвета. Это свидетельствует о тяжелой аллергической реакции на укус. Такое состояние может привести к анафилактическому шоку, поэтому незамедлительно стоит обратиться к врачу.
Темное плотное пятно на коже
Одним из распространенных типов плотных пятен, которые появляются на коже, является папула. Это одна из разновидностей прыщей. В отличие от прыщей с гноем, папулы тверды на ощупь. Причиной их появления являются забитые мертвыми клетками кожи, маслом и бактериями поры. Врач, специализирующийся на коже, известный как дерматолог, поможет подобрать правильное лечение.
Другой серьезной причиной возникновения темных пятен на коже может стать меланома. Рак кожи может влиять на любую область тела, глубоко проникая в кожу, лимфатические узлы и кровеносные сосуды. Первым признаком меланомы являются темно-коричневые или черные пятна.
Откуда берутся плотные пятна на теле?
Люди часто наблюдают плотные пятна на коже или подкожные шишки. Инфекции, опухоли и реакция организма на травму могут привести к появлению плотных пятен или шишек. В зависимости от причины появления такие пятна могут различаться по размеру и текстуре. Окрашиваемая кожа может быть покрасневшей или темной.
Красные плотные бугры на коже могут появиться после употребления определенных продуктов. Симптомы аллергии обычно заключаются в появлении волдырей, которые сильно зудят и болят. Необходимо записаться на прием к врачу и пройти тестирование, если имеется аллергическая реакция. Доктор на основе анализов назначит правильное лечение.
Симптомы аллергии обычно заключаются в появлении волдырей, которые сильно зудят и болят. Необходимо записаться на прием к врачу и пройти тестирование, если имеется аллергическая реакция. Доктор на основе анализов назначит правильное лечение.
Некоторые плотные пятна на коже могут носить злокачественный характер. Наиболее распространенными из них являются базальноклеточная карцинома, которая может выглядеть как небольшие ростки, открытые язвы или плотные красные пятна. Она обычно вызвана интенсивным воздействием солнечных лучей. Чрезвычайно редко, что карцинома распространяется за пределы исходного участка опухоли. Важно правильно лечить болезнь, иначе она может привести к травме нервов и мышц.
Почему красные плотные пятна на теле чешутся?
Плотные пятна могут сильно чесаться по нескольким причинам:
- укус насекомых;
- грибковые поражения кожи;
- фотодерматоз;
- ветрянка;
- различные дерматиты;
- заболевания кожи;
- аллергическая реакция.
Красные плотные пятна на ногах
Часто плотные пятна на ногах могут возникать вследствие воспаления фолликула. Такое состояние обусловлено тем, что в волосяные фолликулы попадает золотистый стафилококк или другой тип бактерий, после чего происходит его заражение. Фолликулярная инфекция приобретает форму мелких, красных, заполненных гноем прыщей, которые образуются в скоплениях вокруг волосяных фолликулов. Мягкая форма фолликулита вызывает красную, воспаленную кожу, которая зудит и доставляет дискомфорт человеку. Когда инфекция принимает запущенную форму, то пятна уплотняются, приобретают большие размеры и впоследствии могут оставить рубцы на коже.
Тяжелые инфекции требуют лечения, но поверхностный фолликулит может пройти сам по себе в течение нескольких дней. Если инфекция не проходит или принимает тяжелую форму, то необходимо обратиться к врачу или дерматологу, который назначит лечение противогрибковыми препаратами или антибиотиками.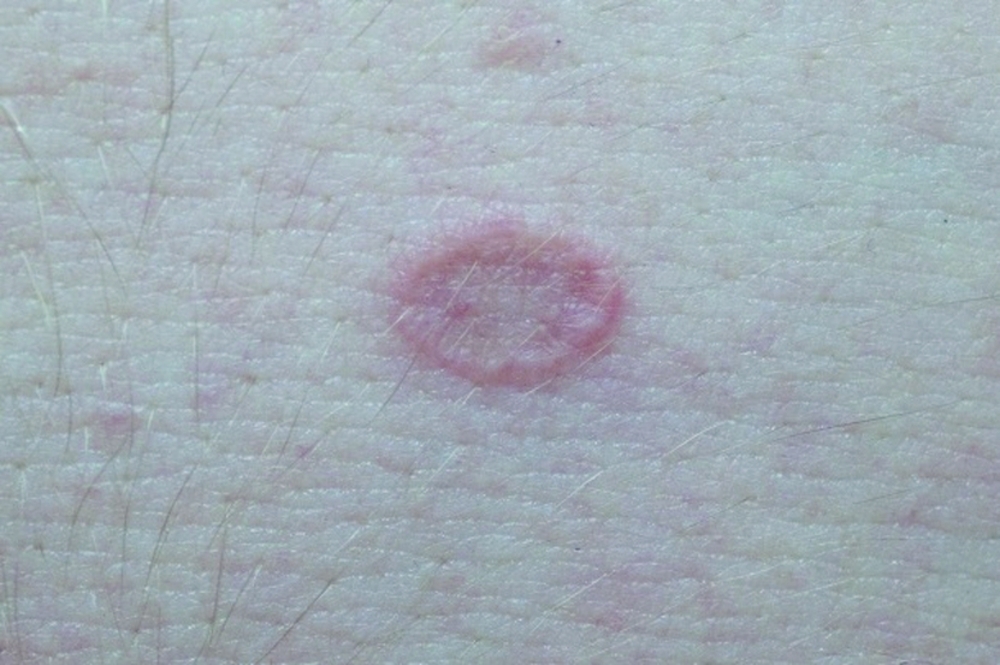
Красное плотное пятно на руке
Дерматофибромы являются распространенным типом плотных пятен на коже. Они имеют твердую структуру и красноватый цвет. Такие пятна сохраняются на всю жизнь. Дерматофибромы обычно не представляют угрозы, но когда их становится очень много, то стоит обратить внимание на иммунную систему человека. Такие виды пятен могут быть связаны с иммунными проблемами, такими как ВИЧ, волчанка или лейкоз.
Как правило, лечение не требуется. Когда стоит бить тревогу:
- пятен становится много;
- пятна болят;
- пятна группируются в одном месте.
Когда пятна причиняют дискомфорт или визуально портят вид, то для их лечения используют жидкий азот, это помогает уменьшить их размер или удалить пятно полностью. Помимо этого их можно удалить хирургическим путем.
Эпидермофития › Болезни › ДокторПитер.ру
Эпидермофития – это грибковое заболевание, поражающее верхние слои кожи. Различают паховую эпидермофитию и эпидермофитию стоп. Часто при эпидермофитии стоп поражаются и ногти. Тогда можно говорить об эпидермофитии ногтей.
Признаки
Паховая эпидермофития поражает только кожу, не затрагивая волосы. Сначала на коже, на внутренней поверхности бедер, появляются симметричные небольшие красные шелушащиеся пятна. Они постепенно увеличиваются в размерах, образуя овальные красные или бурые очаги с отечными приподнятыми краями. Иногда пораженная поверхность покрыта чешуйками или пузырьками. Через некоторое время центр очага бледнеет и впадает. Со временем там может появиться нормальная кожа. Все это сопровождается зудом.
Эпидермофития стоп начинается между пальцами. Это заболевание сопровождается шелушением кожи, зудом и болезненностью. При присоединении инфекции начинается нагноение.
Эпидермофития ногтей чаще всего поражает первый и пятый пальцы. При этом сначала на ногтях появляются желтые полосы или пятна. Затем ногтевая пластина утолщается и приобретает желтый цвет, легко ломается и крошится.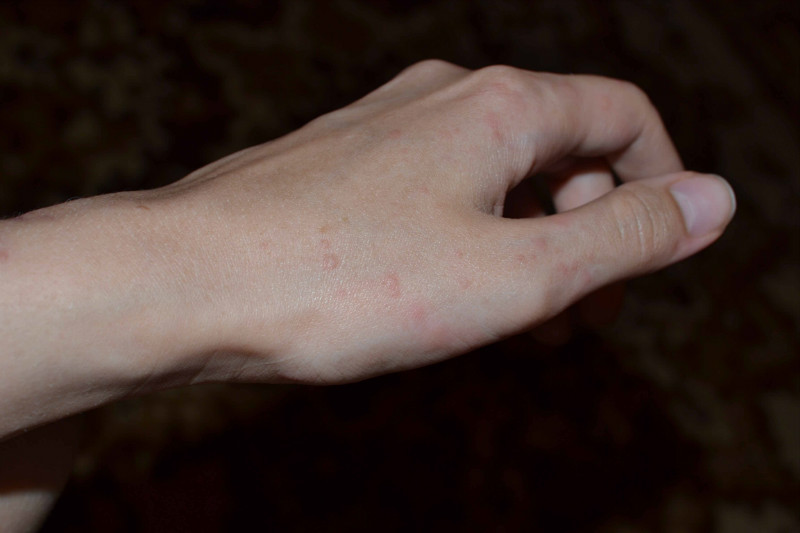 Возможен и онихолизис – состояние, когда ногтевая пластина истончается и отторгается.
Возможен и онихолизис – состояние, когда ногтевая пластина истончается и отторгается.
Описание
Паховую эпидермофитию вызывает гриб Epidermophyton floccosum. Передается он от больного человека к здоровому через предметы обихода и при половом акте. Факторы риска – повышенная влажность, высокая температура окружающей среды. Чаще всего паховой эпидермофитией страдают мужчины, а возникает это заболевание в пахово-бедренных и межъягодичной складках.
Существует три формы этого заболевания: типичная, осложненная (фолликулит) и лихеноидная. Типичная форма заболевания проявляется округлыми бурыми или красными зудящими пятнами, покрытыми чешуйками и корками.
При осложненной форме помимо зудящих пятен на коже высыпают еще и папулы (плотные узелки, возвышающиеся над кожей) и пустулы (пузырек на коже с гнойным содержимым).
При лихеноидной форме из-за постоянного расчесывания развивается ограниченный нейродермит, при котором участки кожи лихенизируются (уплотняются с нарушением пигментации и рисунка кожи).
Эпидермофитию стоп вызывает гриб Trichophyton mentagrophytes var. Interdigitale. Это очень заразное заболевание, передающееся от больного человека к здоровому. Заразиться им можно в бане, бассейне, душевой в спортивном клубе, на пляже… Причем гриб этот в нормальных условиях сапрофит, то есть, питается отмершими тканями. Однако он может переходить и в патогенное состояние. Этому переходу способствуют потливость ног, опрелости, изменение рН пота в щелочную сторону.
Существует 4 формы эпидермофитии стоп – сквамозная, интертригинозная, дисгидротическая и эпидермофития ногтей. При сквамозной форме заболевание проявляется легким покраснением и шелушением. Это наиболее опасная форма заболевания, так как часто симптомы недостаточно сильные для того, чтобы пациент начал лечиться. При обострении эта форма может переходить в дисгидротическую. Поэтому человек становится источником инфекции.
При дисгидротической форме на стопах появляются пузырьки. Они образуют сначала группы, а потом сливаются между собой, образуя многокамерные пузырьки. Это болезненный процесс, сопровождающийся зудом. При присоединении инфекции может развиться лимфангит или лимфаденит. Это заболевание протекает длительно, обостряется весной и летом.
Интертригинозная форма также может развиться из сквамозной. Но может и возникнуть самостоятельно. Поражаются при этом межпальцевые складки между IV и V пальцами или, реже, между III и IV пальцами. Там появляются трещины, окруженные белесой отслаивающейся кожей. Это сопровождается зудом, болью, мокнутием.
30 % эпидермофитии стоп приходится на поражение ногтей. Эпидермофития ногтей чаще поражает I и V пальцы ног. Это происходит из-за того, что в тесной обуви именно эти пальцы страдают больше всего. А на руках этого грибка не бывает никогда.
Диагностика
Диагноз «эпидермофития» ставится на основании осмотра специалиста, а также микроскопического исследования соскоба.
Дифференцировать это заболевание нужно с псориазом, сухим пластинчатым дисгидрозом, руброфитией ногтей, кандидозом, экземой.
Лечение
Самостоятельно лечить эпидермофитию не стоит. Обратитесь к врачу, он подберет вам нужное противогрибковое лекарство. В зависимости от тяжести и места заболевания это будет либо мазь, либо таблетки, либо лак для ногтей. Обязательно нужно закончить курс лечения, назначенный врачом, даже если симптомы исчезли.
Если на коже есть пузырьки, то их прокалывают. Если пузыри большие, их нужно срезать.
При эпидермофитии стоп ежедневно по два раза в день делают горячие ванны с перманганатом калия.
Вся одежда и постельное белье страдающего эпидермофитией должны быть тщательно продезинфицированы, стирки с порошком недостаточно.
После исчезновения симптомов врачи рекомендуют в течение одного-полутора месяцев смазывать кожу спиртовым раствором салициловой кислоты или формалина.
Профилактика
Для профилактики эпидермофитии, как и для профилактики любого другого грибкового заболевания, необходимо соблюдать гигиену. Это просто. Для этого не нужно пользоваться чужими полотенцами, мочалками, банными тапками. Эпидермофития может передаваться и во время полового акта, поэтому не стоит вступать в связь с незнакомыми партнерами, нужно быть уверенным в здоровье своего партнера.
Если кто-то из вашей семьи заболел эпидермофитией, нужно выделить ему отдельные полотенце, постельное белье, посуду и тапочки. Изолировать его от общества не надо, эпидермофития не передается воздушно-капельным путем, а поддержка близких страдающему может понадобиться.
Важно правильно ухаживать за стопами. После ванны, бассейна, бани нужно досуха протереть ноги, уделив особое внимание области между пальцев. Обувь должна быть качественной, лучше кожаной, дышащей, носки лучше хлопчатобумажные, причем менять их надо каждый день. Регулярно проветривайте обувь.
© Доктор Питер
FAQ: Может ли причиной грибка быть сахарный диабет?
Причиной – не может, причина микоза – всегда грибок. А вот фактором риска – может. Кроме того, факторами риска микоза могут быть болезни органов кровообращения и авитаминозы.
Дерматофиброма: причины, изображения и лечение
Дерматофиброма — это небольшие безвредные образования, которые появляются на коже. Эти наросты, называемые узелками, могут расти где угодно на теле, но чаще всего встречаются на руках, голенях и верхней части спины.
Дерматофибромы встречаются у взрослых, но редко у детей. Они чаще встречаются у женщин, чем у мужчин, и чаще встречаются у людей с ослабленной иммунной системой.
Дерматофибромы — это безвредные образования на коже, которые обычно имеют небольшой диаметр.Они могут различаться по цвету, а цвет может меняться с годами.
Дерматофибромы твердые на ощупь. Они очень плотные, и многие люди говорят, что они кажутся маленьким камешком под кожей или приподнятым над ней. Большинство дерматофибром безболезненны.
Они очень плотные, и многие люди говорят, что они кажутся маленьким камешком под кожей или приподнятым над ней. Большинство дерматофибром безболезненны.
Некоторые люди испытывают зуд или раздражение в месте роста, а также болезненность. Дерматофибромы также можно назвать доброкачественными фиброзными гистиоцитомами.
Дерматофиброма — это скопление лишних клеток в более глубоких слоях кожи.Точная причина этих разрастаний неизвестна.
Они могут быть вызваны неблагоприятной реакцией на небольшую травму, например укус насекомого, занозу или колотую рану.
Возраст может быть еще одним фактором риска, так как новообразования появляются в основном у взрослых. Люди с подавленной иммунной системой могут с большей вероятностью столкнуться с дерматофибромой и иметь более одного образования. Множественные дерматофибромы особенно часто встречаются у людей с системной волчанкой.
Поделиться на PinterestПотенциальные причины могут включать небольшие травмы, такие как заноза, порез бумаги или укус насекомого.
Дерматофибромы имеют тенденцию к медленному росту. У наростов обычно есть некоторые определяющие характеристики, которые могут помочь их идентифицировать.
Ключевые признаки дерматофибромы:
- Внешний вид — круглая шишка, которая в основном находится под кожей.
- Размер — нормальный диапазон составляет от кончика шариковой ручки до горошины, и обычно он остается стабильным.
- Цвет — может быть розового, красного, серого, светло-коричневого или пурпурного в разной степени и может меняться со временем.
- Расположение — чаще всего встречается на ногах, но иногда на руках, туловище и реже на других частях тела.
- Дополнительные симптомы — обычно безвредны и безболезненны, но иногда могут быть зудящими, болезненными, болезненными или воспаленными.
При защемлении дерматофиброма не продвигается к поверхности кожи.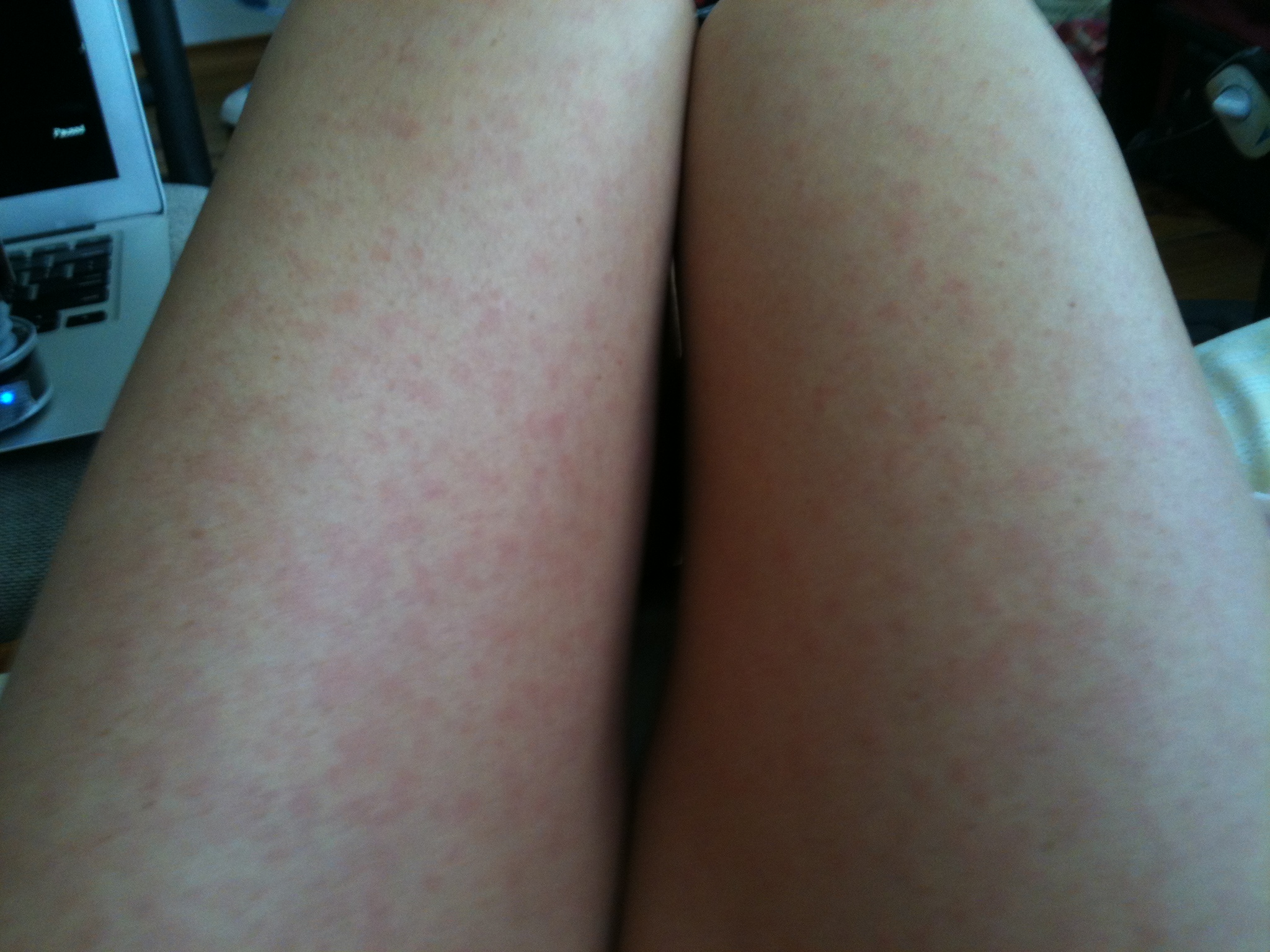 Вместо этого он будет углубляться внутрь себя, что может помочь отличить дерматофиброму от другого типа роста.
Вместо этого он будет углубляться внутрь себя, что может помочь отличить дерматофиброму от другого типа роста.
Обычно на теле появляется только один нарост. Однако множественные дерматофибромы чаще возникают у людей с ослабленной иммунной системой.
Кожные новообразования могут вызывать тревогу, но дерматофибромы безвредны и не перерастают в раковые образования.
Врачи первичного звена и дерматологи обычно диагностируют дерматофиброму, осматривая ее визуально. Узелки легко идентифицировать, но врачи также захотят убедиться, что они не ошибочно диагностируют рост.
Врач может ущипнуть нарост, чтобы проверить наличие ямочки, и может спросить о любых дополнительных симптомах, которые испытывает человек.
Дерматоскоп можно использовать для увеличения изображения поверхности новообразования. Дерматофибромы обычно имеют центральную белую область посередине, окруженную пигментацией, если смотреть под дерматоскопом.
Любые атипичные признаки могут потребовать дальнейшего тестирования. Если нарост сильно раздражен, кровоточит, имеет неправильную форму или наверху есть язва, врачи могут назначить биопсию.Для этого нужно взять небольшой кусочек ткани узелка для исследования под микроскопом в лаборатории.
В редких случаях другой рост или заболевание можно принять за дерматофиброму. Некоторые из возможных диагнозов новообразований, напоминающих дерматофиброму:
- атипичная родинка
- гипертрофический рубец или келоид
- злокачественная меланома
- плоскоклеточная карцинома
- базальноклеточная карцинома
- keratoacanthoma
- Spitz
naev
Существует также редкий рак кожи, называемый протуберанской дерматофибросаркомой (DFSP), который изначально напоминает дерматофиброму.Врач, который не уверен в диагнозе, может провести биопсию растущей ткани для подтверждения.
Диагноз всегда должен поставить квалифицированный дерматолог или врач.
Поделиться на Pinterest Варианты лечения могут включать удаление дерматофибром, их бритье или замораживание.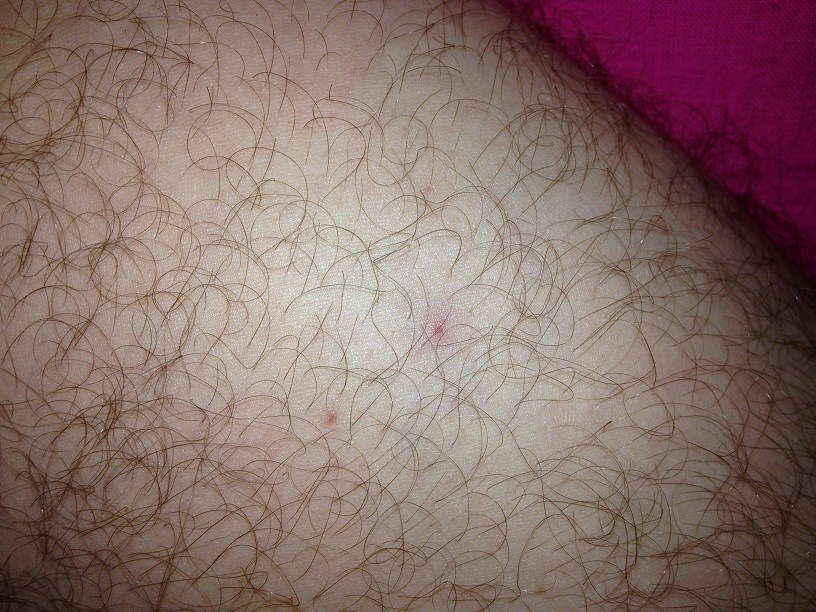 В большинстве случаев это оставляет шрам. Лечение не всегда необходимо.
В большинстве случаев это оставляет шрам. Лечение не всегда необходимо.
Большинство дерматофибром не требуют лечения. Их можно безопасно оставить в покое, и они обычно не вызывают никаких симптомов, кроме появления на коже.Однако некоторые люди все же предпочитают их удалять. Удаление особенно распространено, если рост неприглядный или находится в неудобном месте.
Наросты также можно удалить, если они находятся в неудобном месте. Этот сценарий может повлиять на нарост, который раздражается одеждой или постоянно режется, например, во время бритья.
Дерматофибромы представляют собой смесь тканей, таких как кровеносные сосуды, фибробласты и макрофаги. Наросты попадают в дерму, которая является средним слоем кожи.В редких случаях наросты могут распространяться на подкожный слой, который находится глубже и затрудняет их удаление.
Дерматофибромы обычно удаляют путем полного удаления новообразования. Это может оставить заметный рубец после заживления. Люди, которые хотят удалить дерматофиброму, потому что считают ее неприглядной, должны знать, что вместо этого у них может быть шрам.
Некоторые узелки просто сглаживаются до уровня кожи путем сбривания верхних слоев. Это может не вызвать столько рубцов, но означает, что более глубокие слои узелка остаются.Это может позволить узлу со временем вырасти.
Другие методы лечения включают замораживание новообразования жидким азотом или введение в него кортикостероидов. Эти методы могут быть успешными, но могут устранить только верхнюю часть нароста. Также использовались лазерные процедуры.
В настоящее время нет известных методов постоянного изменения размера дерматофибромы. Иногда нарост может уменьшиться или исчезнуть сам по себе, но это бывает редко.
Не следует пытаться удалить эти наросты в домашних условиях.Неправильное удаление может привести к глубокому рубцеванию, инфекции и неправильному заживлению.
Дерматофибромы — это безвредные образования, которые не становятся злокачественными. Однако дерматофибромы обычно не проходят сами по себе.
Однако дерматофибромы обычно не проходят сами по себе.
Если их не удалить хирургическим путем, узелки останутся внутри кожи. Некрасивые или неприятные наросты могут быть удалены по желанию человека.
О любом новом росте кожи следует сообщать врачу, особенно если она меняет размер, форму или цвет и имеет неправильный узор.О любом новообразовании, которое кровоточит, становится болезненным, чешется или быстро растет, также следует сообщать как можно скорее.
Консультация врача — лучший способ убедиться, что дерматофиброма правильно диагностирована и лечится.
Диабет и кожные заболевания: причины, лечение
Диабет может поражать все части тела, включая кожу. Многие люди с диабетом в какой-то момент своей жизни будут иметь кожное заболевание, вызванное или затронутое диабетом.В некоторых случаях кожные проблемы могут быть первым признаком диабета.
В некоторых случаях у людей с диабетом развиваются кожные заболевания, которые могут повлиять на кого угодно. Примеры этих состояний включают бактериальные инфекции, грибковые инфекции и зуд. Однако люди с диабетом также более подвержены определенным заболеваниям. К ним относятся диабетическая дермопатия, липоидный диабетический некробиоз и эруптивный ксантоматоз. Некоторые распространенные кожные заболевания у людей с диабетом:
Черный акантоз
Это состояние, приводящее к потемнению и утолщению кожи.Часто участки коричневой или коричневой кожи, иногда слегка приподнятые, появляются по бокам шеи, в подмышечных впадинах и в паху. Иногда эти затемненные участки могут появляться на руках, локтях и коленях. Черный акантоз может поражать в остальном здоровых людей или может быть связан с определенными заболеваниями. Часто встречается у людей с диабетом.
Аллергические реакции
Аллергические реакции на продукты питания, укусы насекомых и лекарства могут вызывать сыпь, депрессии или неровности на коже. Если вы подозреваете, что у вас аллергическая реакция на лекарство, обратитесь к врачу. Тяжелые аллергические реакции могут потребовать неотложной помощи. Людям с диабетом особенно важно проверять наличие сыпи или шишек в тех местах, куда они вводят инсулин.
Если вы подозреваете, что у вас аллергическая реакция на лекарство, обратитесь к врачу. Тяжелые аллергические реакции могут потребовать неотложной помощи. Людям с диабетом особенно важно проверять наличие сыпи или шишек в тех местах, куда они вводят инсулин.
Атеросклероз
Атеросклероз — сужение сосудов, утолщение их стенок. Хотя атеросклероз чаще всего связан с кровеносными сосудами в сердце или рядом с ним, он может поражать кровеносные сосуды по всему телу, включая кровеносные сосуды кожи.Когда кровеносные сосуды, снабжающие кожу, сужаются, происходят изменения из-за недостатка кислорода. Выпадение волос, истончение и сияние кожи, утолщение и изменение цвета ногтей на ногах, а также холодная кожа — симптомы атеросклероза. Поскольку в крови содержатся лейкоциты, которые помогают бороться с инфекцией, ноги и ступни, пораженные атеросклерозом, медленно заживают при травмах.
Бактериальные инфекции
Кожа поражает разные виды бактериальных инфекций. К ним относятся ячмень, которые являются инфекциями желез век; фурункулы — инфекции волосяных фолликулов; и карбункулы — глубокие инфекции кожи и подлежащих тканей.Также существуют бактериальные инфекции, поражающие ногти. При бактериальной инфекции пораженные участки обычно горячие, опухшие, красные и болезненные. Большинство бактериальных инфекций требует лечения антибиотиками в виде таблеток и / или кремов.
Bullosis diabeticorum (диабетические пузыри)
В редких случаях у людей с диабетом появляются волдыри, напоминающие ожоговые волдыри. Эти волдыри, называемые диабетическим буллезом, могут возникать на пальцах рук, ног, стопах, ногах или предплечьях.Диабетические пузыри обычно безболезненны и заживают сами по себе. Они часто возникают у людей с диабетической невропатией.
Диабетическая дермопатия
Диабет может поражать мелкие кровеносные сосуды тела, снабжающие кожу кровью. Изменения кровеносных сосудов из-за диабета могут вызвать заболевание кожи, называемое диабетической дермопатией.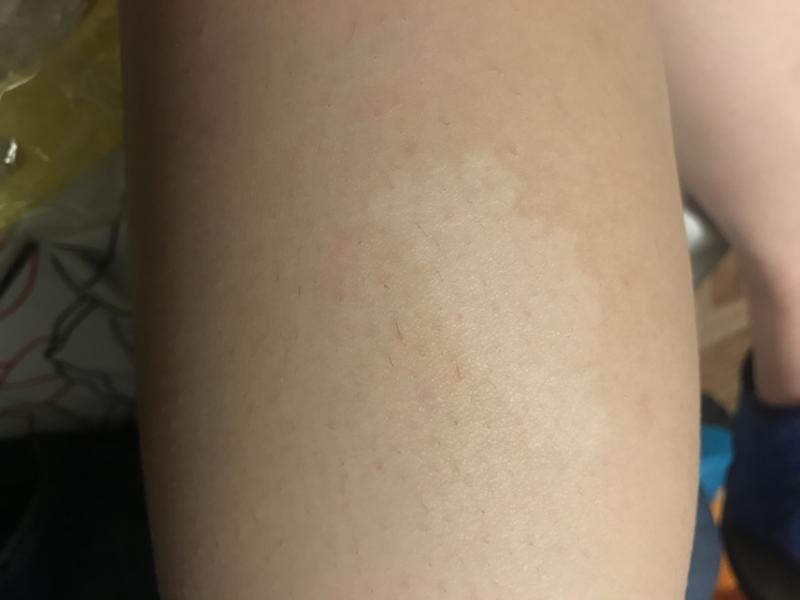 Дермопатия проявляется в виде чешуйчатых пятен светло-коричневого или красного цвета, часто на передней части ног. Пластыри не болят, не покрываются волдырями или зудом, и в лечении обычно не требуется.Пятна иногда называют кожными пятнами.
Дермопатия проявляется в виде чешуйчатых пятен светло-коричневого или красного цвета, часто на передней части ног. Пластыри не болят, не покрываются волдырями или зудом, и в лечении обычно не требуется.Пятна иногда называют кожными пятнами.
Цифровой склероз
Слово «цифровой» относится к вашим пальцам рук и ног, а «склероз» означает отвердение. Таким образом, склероз пальцев рук — это состояние, при котором кожа на пальцах рук и ног становится толстой, восковой и плотной. Также может возникнуть скованность суставов пальцев. Лосьоны и увлажняющие кремы могут помочь смягчить кожу.
Кольцевидная гранулема диссеминированная
Это состояние вызывает появление на коже резко очерченных участков в форме кольца или дуги.Эти высыпания чаще всего возникают на пальцах, руках и ногах, но могут возникать и на туловище. Сыпь может быть красной, красно-коричневой или кожного цвета. Обычно лечение не требуется, но в некоторых случаях может помочь местное стероидное лекарство, такое как гидрокортизон.
Эруптивный ксантоматоз
Эруптивный ксантоматоз может возникать у некоторых людей, когда уровень глюкозы в крови не контролируется должным образом и когда уровень триглицеридов в крови повышается до чрезвычайно высокого уровня. Это состояние проявляется в виде твердых желтых шишек на коже, напоминающих горошину.Шишки, окруженные красными ореолами и вызывающие зуд, обычно встречаются на ступнях, руках, ногах, ягодицах и тыльной стороне кистей рук. Могут потребоваться гиполипидемические препараты.
Грибковые инфекции
Дрожжеподобный гриб под названием Candida albicans отвечает за многие грибковые инфекции, поражающие людей с диабетом. Этот грибок вызывает зудящие красные высыпания, часто окруженные крошечными волдырями и чешуей. Эти инфекции чаще всего возникают в теплых влажных складках кожи.Лечение грибковых инфекций включает в себя поддержание сухости пораженного участка и использование комбинации местных стероидных и противогрибковых препаратов.
Зуд
Кожный зуд, также называемый зудом, может иметь множество причин, например дрожжевую инфекцию, сухость кожи или плохой кровоток. Когда зуд вызван плохим кровотоком, чаще всего поражаются голени и ступни. Используйте лосьоны или кремы, избегайте горячего душа и используйте мягкое мыло, чтобы кожа оставалась мягкой и влажной. Увлажняющие средства также предотвратят зуд из-за сухой кожи.
Necrobiosis lipoidica diabeticorum
Necrobiosis lipoidica diabeticorum (NLD) вызывается изменениями в кровеносных сосудах и обычно поражает голени. При NLD пораженная кожа становится приподнятой, желтой и восковой на вид, часто с синевато-пурпурной каймой. Иногда NLD вызывает зуд и болезненность. Пока язвы не открываются, лечение не требуется. Обратитесь к своему врачу за лечением, если язвы открываются или они болезненны.
Scleroderma diabeticorum
Подобно склерозу пальцев, это состояние вызывает утолщение кожи; но scleroderma diabeticorum поражает кожу задней части шеи и верхней части спины. Это редкое заболевание чаще всего поражает людей с диабетом с избыточным весом. Лосьоны и увлажняющие кремы могут помочь смягчить кожу.
Витилиго
Витилиго — это состояние, влияющее на окраску кожи. При витилиго разрушаются клетки, вырабатывающие пигмент (вещество, контролирующее цвет кожи), в результате чего кожа обесцвечивается.Витилиго часто поражает локти, колени и руки, но может быть обнаружено на лице (вокруг рта, ноздрей и глаз). Это состояние можно увидеть у людей с диабетом 1 типа. Вы должны использовать солнцезащитный крем с SPF 30 или выше, чтобы предотвратить солнечные ожоги на обесцвеченной коже.
Как можно предотвратить эти кожные заболевания?
Сдерживание диабета под контролем — самый важный фактор в предотвращении кожных осложнений диабета. Очень важно поддерживать контроль уровня глюкозы в крови в диапазоне, рекомендованном вашим лечащим врачом.Правильный уход за кожей также может помочь снизить риск возникновения проблем с кожей.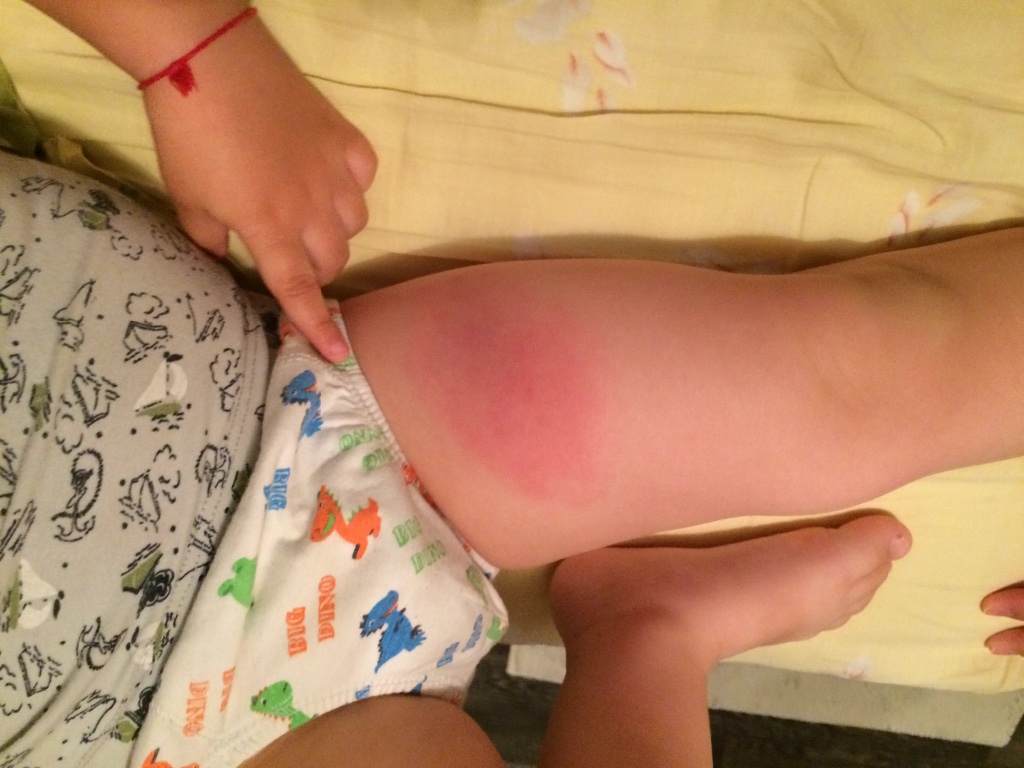
Если у вас диабет, вы можете предпринять несколько шагов, чтобы предотвратить проблемы с кожей. Примите во внимание следующие советы по уходу за кожей:
- Держите диабет под контролем . Следуйте советам вашего лечащего врача по поводу питания, физических упражнений и лекарств. Поддерживайте уровень глюкозы в крови в диапазоне, рекомендованном вашим врачом.
- Держите кожу чистой и сухой .При купании или принятии душа используйте теплую воду и мягкое влагосодержащее мыло. После мытья обязательно ополосните и высушите себя (промокните кожу насухо, не трите). Проверьте места, где может скапливаться вода, например, под мышками, под грудью, между ногами и между пальцами ног.
- Посмотрите на свое тело после мытья . Убедитесь, что у вас нет сухих, красных или болезненных пятен, в которые можно заразиться.
- Избегайте купания в горячей воде и длительных ванн или душа .Также избегайте ванн с пеной, которые часто содержат моющие средства, которые можно высушить. Избегайте царапин на сухой коже. Вместо этого нанесите увлажняющий крем.
- Сохраняйте кожу влажной с помощью лосьона или крема после мытья. Попросите вашего врача посоветовать хороший лосьон. Держите бутылку с лосьоном возле раковины, чтобы вы могли использовать ее после мытья рук. Вам следует использовать увлажняющий крем без отдушек и красителей.
- Нанесите бальзам для губ, чтобы предотвратить появление трещин на губах .
- Ограничьте количество продуктов, которые вы используете для ухода за кожей , чтобы снизить вероятность возникновения реакции.
- Обрабатывать порезы сразу . Вымойте их водой с мылом. Избегайте антисептиков, йода или спирта для чистки порезов, потому что они слишком жесткие. Попросите вашего врача порекомендовать крем или мазь с антибиотиком для использования при небольших порезах.

- Пейте много жидкости, особенно воды , чтобы ваша кожа оставалась влажной и здоровой.
- Чтобы предотвратить пересыхание кожи при понижении температуры , используйте комнатный увлажнитель воздуха, чтобы добавить влаги в нагретый воздух в помещении.
- Чтобы защитить кожу от солнца , используйте солнцезащитные кремы с SPF 30 или выше на носу и носите головной убор. В холодные месяцы надевайте теплые перчатки и обувь или ботинки.
- Носите белое нижнее белье из хлопка . Хлопок позволяет воздуху перемещаться по вашему телу.
Когда мне следует связаться с поставщиком медицинских услуг?
Обратитесь к своему врачу, если у вас возникнут какие-либо из следующих проблем:
- Сильный порез, ожог или инфекция
- Изменение кожи или проблема, которая не проходит
- Сыпь, появляющаяся после приема лекарств
- Сыпь, которая появляется рядом с местом инъекции инсулина
Как мне ухаживать за кожными заболеваниями, вызванными диабетом?
Подготовить аптечку
- Держите под рукой аптечку для ухода за руками и ногами.Он должен содержать:
- Мазь антибактериальная
- Подушечки марлевые
- Гипоаллергенная лента или бумажная лента
- Чистящие салфетки в упаковке (на случай отсутствия мыла и воды)
Как ухаживать за волдырями
- Не пытайтесь сломать или «лопнуть» волдырь. Кожа, покрывающая волдырь, помогает защитить его от инфекции.
- Осторожно промойте пораженный участок теплой водой с мягким мылом.
- Нанесите на волдырь антибактериальную мазь.
- Накройте волдырь гипоаллергенным или тканевым бинтом или марлевым тампоном, закрепленным гипоаллергенным или бумажным скотчем.
- Менять повязку не реже одного раза в день.
- Носите другую пару обуви, пока волдырь не заживет.

Как ухаживать за небольшими порезами
- Осторожно промойте пораженный участок теплой водой с мягким мылом.
- Нанесите антибактериальную мазь.
- Закройте порез гипоаллергенным или тканевым бинтом или марлевым тампоном, закрепленным гипоаллергенным или бумажным скотчем.
- Менять повязку не реже одного раза в день.
Как позаботиться о незначительных раздражениях кожи
- Осторожно промойте пораженный участок теплой водой с мягким мылом.
- Накройте раздраженную кожу гипоаллергенным или тканевым бинтом или марлевым тампоном, закрепленным на месте гипоаллергенным или бумажным скотчем.
- Осмотрите область, чтобы убедиться, что раздражение не усиливается.
- Менять повязку не реже одного раза в день.
Как лечить легкие ожоги
- Не пытайтесь сломать или «лопнуть» волдыри, которые могли образоваться.
- Осторожно промойте пораженный участок теплой водой с мягким мылом.
- Накройте ожог марлевым тампоном и закрепите на месте гипоаллергенным или бумажным скотчем.
- Менять повязку не реже одного раза в день.
- Если вы не видите улучшения на следующий день после лечения незначительной проблемы, например пореза.
- Если боль или дискомфорт длятся более двух дней.
- Если у вас язва стопы и у вас поднялась температура.
- Если вы заметили образование гноя на язве или рядом с ней.
- Если у вас возникли проблемы с самостоятельной стрижкой ногтей на ногах.
Причины и варианты лечения: Клемент Банда, доктор медицины: дерматолог
Обесцвеченные лодыжки могут быть некрасивыми на вид и повлиять на вашу самооценку и уверенность в себе, но что вызывает обесцвечивание и можно ли что-нибудь с этим поделать? Если вы пропускаете юбки и шорты из-за цвета лодыжек, доктор Клемент Банда знает, что вызывает обесцвечивание и как с этим бороться.
Изменение цвета лодыжек — признак венозной недостаточности
Ваши вены отвечают за возврат вашей деоксигенированной крови обратно в ваше сердце, но венам на ваших ногах приходится нелегко бороться с гравитацией, заставляя кровь подниматься вверх. Плохой кровоток из ваших вен может повлиять на ваши лодыжки и голени, оставив после себя отложения гемосидерина.
Гемосидерин — это белковое соединение, которое хранит железо из крови в тканях организма. Иногда отложения гемосидерина могут накапливаться под кожей, когда кровоток недостаточен для того, чтобы вернуть лишнее железо в вашу иммунную систему, чтобы удалить его, оставляя темную пигментацию на лодыжках, известную как «застойный дерматит».”
Частая причина венозной недостаточности — варикозное расширение вен
Ваши вены могут стать варикозными, если они были повреждены из-за неисправных клапанов. Когда клапаны в ваших венах работают правильно, они позволяют крови проходить обратно к сердцу. Но когда они ошибаются, они могут помешать некоторому количеству крови проделать это путешествие.
Кровь, которая не может пройти через лужи на ступнях, лодыжках и ногах, образует толстую узловатую вену — то, что мы называем «варикозным расширением вены».«Хотя результатом варикозного расширения вен являются скрученные и неприглядные вены и обесцвечивание лодыжек, здесь происходит не только косметический ущерб. Слив крови может вызвать отек (припухлость), влияющий на здоровье вашей кожи; и у вас с большей вероятностью разовьются другие проблемы с вашими венами, например язвы венозного застоя.
Иногда травматические события, затрагивающие ваши вены, могут привести к их повреждению и невозможности вернуть кровоток обратно в ваше сердце. Тромбоз глубоких вен (ТГВ), травма в результате травмы или определенные хирургические процедуры также могут вызвать повреждение и изменение цвета лодыжки.
Причина изменения цвета лодыжки определяется с помощью цветного дуплексного ультразвукового исследования. Это создает изображение с использованием звуковых волн, которые позволяют доктору Банде видеть, есть ли какие-либо тромбы, изменения в кровеносных сосудах в ваших ногах и лодыжках, а также где снижен кровоток.
Это создает изображение с использованием звуковых волн, которые позволяют доктору Банде видеть, есть ли какие-либо тромбы, изменения в кровеносных сосудах в ваших ногах и лодыжках, а также где снижен кровоток.
Доктор Банда составляет план лечения, который поможет уменьшить изменение цвета лодыжек и уменьшить их обесцвечивание.
Отправной точкой лечения является компрессионная терапия. При использовании специально подобранных медицинских чулок кровообращение в ногах улучшается за счет того, что чулки сжимают их, чтобы побудить кровь проходить мимо неисправных клапанов и обратно к сердцу, а не собираться и вызывать повреждение.Компрессионная терапия наиболее эффективна в сочетании с изменениями образа жизни, такими как регулярная ходьба и предотвращение длительного стояния или сидения в одном положении, что способствует здоровому кровотоку.
Когда эти консервативные подходы не позволяют эффективно лечить венозную недостаточность, следующим шагом являются минимально инвазивные процедуры. К ним относятся:
Амбулаторная флебэктомия: Доктор Банда делает небольшие надрезы на коже для удаления поверхностного варикозного расширения вен.
Эндовенозная абляция : Радиочастотная или лазерная энергия прижигает и закрывает аномальные вены на ногах.
Пенная склеротерапия под ультразвуковым контролем: Пенный раствор (склерозант) вводится в ваши варикозные вены под контролем ультразвука, чтобы вытолкнуть кровь из вены, заставляя ее закрыться.
Когда поврежденные вены закрыты или удалены, кровь в ваших ногах перенаправляется в более здоровые вены, чтобы улучшить кровоток и предотвратить повторное скопление крови. Когда венозная недостаточность устранена, отложения гемосидерина могут быть удалены вашей иммунной системой, чтобы разрушить пигментацию.
Если у вас изменился цвет лодыжек и вы хотите решить проблему венозной недостаточности, которая является причиной проблемы, закажите консультацию у доктора Банда сегодня здесь, у специалистов по венам и коже в Оуэне Брауне и Колумбии, штат Мэриленд.
обморожений — NHS
Обморожения — это маленькие зудящие красные пятна, которые могут появиться после переохлаждения. Обычно они проясняются самостоятельно. Возможно, вам придется обратиться к терапевту, если он не уйдет.
Проверьте, есть ли у вас обморожения.
Обморожения обычно появляются через несколько часов после простуды.
Чаще всего они появляются на пальцах рук и ног. Но вы также можете получить их на лице и ногах.
Ваша кожа может чувствовать зуд или жжение
Кредит:
DR P. MARAZZI / НАУЧНАЯ ФОТОБИБЛИОТЕКА
https://www.sciencephoto.com/media/108447/view
Ваши пальцы рук или ног могут покраснеть или опухнуть.
Кредит:
DR P. MARAZZI / НАУЧНАЯ ФОТОБИБЛИОТЕКА
https://www.sciencephoto.com/media/205880/view
Что можно сделать с обморожениями
Обморожения обычно проходят сами по себе через 2–3 недели.
Есть вещи, которые вы можете попробовать:
- избавиться от них самостоятельно
- остановить их возвращение
Делать
принимать парацетамол или ибупрофен для облегчения боли
не выходите на улицу в холодную или сырую погоду
Носите теплую водонепроницаемую одежду, перчатки и толстые носки, если вы выходите на улицу в холодную или сырую погоду.
Не
не кладите ноги или руки на радиатор отопления или под горячую воду, чтобы согреть их
не курите и не пейте напитки, содержащие кофеин — это может повлиять на кровоток в пальцах рук и ног
не царапайте и не ковыряйте кожу
Вы можете спросить у фармацевта:
- лучшее обезболивающее, чтобы принять
- кремы, которые могут помочь успокоить зуд
- , нужно ли вам обратиться к врачу терапевта
Несрочный совет: обратитесь к терапевту, если:
- ваша кожа не стала лучше через 2–3 недели
- гной выходит из кожи
- ваша температура очень высокая, или вы чувствуете жар или дрожь
- вы продолжаете простужаться
- у вас диабет — стопа проблемы могут быть более серьезными, если у вас диабет
Что происходит на приеме
Врач общей практики проверит, где больно, чтобы увидеть, есть ли у вас обморожения.
Им может потребоваться направить вас на дальнейшие обследования к специалисту, если они не знают, почему у вас обморожения.
В редких случаях терапевт пропишет лекарство, которое поможет избавиться от обморожения.
Причины обморожений
Вы можете получить обморожения в холодную погоду. От холода крошечные кровеносные сосуды в пальцах рук и ног становятся меньше. Это останавливает движение крови так же легко.
Если вы разогреетесь слишком быстро, кровеносные сосуды снова станут больше, и кровь будет приливаться к пальцам рук и ног.Это может вызвать боль, покраснение и отек.
Помогите нам улучшить наш веб-сайт
Если вы закончили то, что делаете, можете ли вы ответить на несколько вопросов о вашем сегодняшнем визите?
Примите участие в нашем опросе
Последняя проверка страницы: 7 ноября 2018 г.
Срок следующей проверки: 7 ноября 2021 г.
Грубые участки сухой кожи: причины, лечение, порядок ухода за кожей
Почему моя кожа грубая?
Шероховатая на ощупь кожа, особенно на руках и ногах, часто возникает из-за сухости и скопления мертвых клеток кожи.Кожа обновляется естественным образом; однако с возрастом этот процесс может замедляться. 5 Определенные кожные заболевания могут также ускорить накопление мертвых клеток и привести к образованию шероховатой неровной кожи. В большинстве случаев ежедневное использование специально разработанного лосьона для шероховатой и неровной кожи может помочь восстановить гладкую и мягкую кожу.
Шероховатая кожа по расположению
Лицо : Если увлажняющий крем для лица не помогает улучшить сухие грубые пятна на коже в местах, например вокруг носа и бровей, а также на линии роста волос, ушей и шеи, причиной может быть состояние кожи.Стойкая раздраженная грубая кожа с толстыми чешуйками может быть вызвана псориазом, 2 , а красная грубая кожа на щеках может быть причиной экземы. 2
Руки : Шершавые руки обычно возникают из-за сухой кожи. Руки особенно склонны к пересыханию, потому что у них меньше сальных желез 5 и они подвергаются воздействию множества суровых факторов окружающей среды. Частое мытье рук, контакт с химическими веществами и экстремальные погодные условия истощают влагу кожи и могут привести к ее огрубению. 7
Ступни : Подобно рукам, ступни имеют ограниченное количество сальных желез, что означает, что эта кожа может стать толстой и сухой. 4 Шероховатая кожа на ступнях может сопровождаться мозолями из-за трения, вызванного ношением обуви, и трещинами на пятках из-за того, что ступни поддерживают вес тела.
Руки : может быть несколько причин огрубевшей кожи на руках, включая сухую кожу, 4 экзему, 3 псориаз, 2 волосяной кератоз 8 и пребывание на солнце. 9
Локти : Грубая неровная кожа из-за сухости часто встречается на локтях, хотя покраснение, покрытое белыми шероховатыми пятнами на коже локтей, может быть псориазом. 10 Красные шероховатые пятна на коже внутри локтей могут быть вызваны экземой. 3
Шея : Часто наблюдается у мужчин, которые регулярно бреются, грубая кожа на шее может быть вызвана фолликулитом, 11 ожог бритвой или вросшими волосами.
Упрямые участки неровной кожи, которые не реагируют на увлажняющие средства и мягкое отшелушивание, могут быть вызваны состоянием, называемым ихтиоз обыкновенный, который предотвращает отшелушивание омертвевших клеток кожи и вызывает скопление, напоминающее рыбную чешую, или другое состояние кожи. 12 Если домашний уход не помогает улучшить внешний вид грубой, неровной кожи, лучше всего обратиться к дерматологу, который порекомендует дополнительные процедуры.
Что означает цвет пятен на вашей огрубевшей коже
Цвет огрубевшей кожи может указывать на ее причину. Вот наиболее частые факторы, которые приводят к обесцвечиванию.
- Красный: Красные шероховатые пятна на таких участках кожи, как внутренняя поверхность локтя, тыльная сторона колен или другие части тела, могут быть следствием экземы. 3 Грубая неровная кожа на тыльной стороне рук или бедер часто является волосяным кератозом. 13
- Белый: Белая грубая кожа на коленях и локтях обычно возникает из-за сухости. Красная кожа, покрытая белыми чешуйками, на локтях, коленях, лице или в другом месте может указывать на псориаз. 2
- Коричневый: темное грубое пятно на коже лица, рук или ног может быть актиническим кератозом, вызванным солнечным повреждением. 14
- Любые необычные участки грубой кожи, которые не реагируют на увлажняющий крем, должны быть осмотрены дерматологом, который сможет диагностировать причину и порекомендовать соответствующее лечение.
Процедура ухода за огрубевшей и сухой кожей
Сухая кожа является основной причиной шероховатостей, а средства по уходу за кожей, которые увлажняют и обеспечивают мягкое отшелушивание, могут быть эффективным способом помочь сгладить и смягчить грубую неровную кожу, связанную с сухостью. Гиалуроновая кислота — это полезный увлажняющий ингредиент, поскольку он помогает втягивать влагу из окружающей среды в кожу. 15 Кроме того, лосьоны и кремы с керамидами помогают восстановить кожный барьер, удерживая влагу. 16 Салициловая кислота и молочная кислота отшелушивают кожу, способствуя удалению омертвевших клеток кожи, что, в свою очередь, помогает улучшить текстуру грубой неровной кожи. 17 , 18 Наконец, средства по уходу за кожей, в состав которых входят такие успокаивающие ингредиенты, как ниацинамид, могут помочь сохранить кожу комфортной. 19
Если отшелушивающие и увлажняющие средства по уходу за кожей не помогают улучшить внешний вид сухой, грубой неровной кожи или вы считаете, что грубая кожа может быть симптомом другого кожного заболевания, лучше всего обратиться за помощью к дерматологу, который сможет диагностировать причину. и предложить дополнительные варианты лечения.
Заболевание периферических артерий (ЗПА) — Факты о здоровье стопы
Для просмотра содержимого на этой странице требуется Javascript. Пожалуйста, включите поддержку джаваскрипта в вашем браузере.
Что такое болезнь периферических артерий?
Заболевание периферических артерий (ЗПА), обычно называемое плохим кровообращением, представляет собой ограничение кровотока в артериях ног. Когда артерии сужаются из-за бляшек (накопление холестерина и других материалов на стенках артерий), богатая кислородом кровь, текущая по артериям, не может достичь ног и ступней.
Наличие ЗПА может указывать на более распространенное заболевание артерий в организме, которое может поражать мозг, вызывая инсульт, или сердце, вызывая сердечный приступ.
Признаки и симптомы
На ранних стадиях ЗПА у большинства людей симптомы отсутствуют. Часто к моменту появления симптомов артерии уже значительно закупорены.
Общие симптомы ЗПА включают:
- Боль в ноге (спазмы), возникающая при ходьбе (перемежающаяся хромота)
- Боль в ноге (спазмы), возникающая в положении лежа (боль в покое)
- Онемение или слабость в ноге
- Холодные ноги
- Язвы, которые не заживают на пальцах ног, ступнях или ногах
- Изменение цвета ног
- Выпадение волос на ступнях и голенях
- Изменение цвета и толщины ногтей на ногах
Если присутствует какой-либо из этих симптомов, важно обсудить их с хирургом стопы и голеностопного сустава.При отсутствии лечения ЗПА может привести к изнурительным и опасным для конечностей последствиям.
Факторы риска PAD
Поскольку только половина людей с ЗПА действительно испытывает симптомы, важно, чтобы люди с известными факторами риска проходили скрининг или тестирование на ЗПА.
К факторам риска относятся:
- Возраст старше 50
- Курение (в настоящее время или ранее)
- Диабет
- Высокое кровяное давление
- Высокий холестерин
- В личном или семейном анамнезе ЗПА, болезни сердца, инфаркт или инсульт
- Сидячий образ жизни (нечасто или не занимаются спортом)
PAD Диагностика
Для диагностики ЗПА хирург стопы и голеностопного сустава собирает полную историю болезни пациента.Хирург проводит физикальное обследование нижних конечностей, которое включает оценку пульса, состояния кожи и деформаций стопы, чтобы определить риск заболевания ЗПА у пациента. При наличии факторов риска хирург стопы и голеностопного сустава может назначить дополнительные анализы.
Доступно несколько неинвазивных тестов для оценки ЗПА. Лодыжечно-плечевой индекс (ЛПИ) — это простой тест, в котором артериальное давление измеряется и сравнивается на уровне руки и лодыжки. Аномальный ЛПИ является надежным индикатором ЗПА и может побудить хирурга стопы и голеностопного сустава направить пациента к сосудистому специалисту для дополнительного обследования и лечения при необходимости.
Общее лечение PAD
Лечение ЗПА включает изменение образа жизни, прием лекарств и, в некоторых случаях, хирургическое вмешательство.
- Изменение образа жизни. К ним относятся отказ от курения, регулярные физические упражнения и диета, полезная для сердца.
- Лекарства. Лекарства могут использоваться для улучшения кровотока, предотвращения образования тромбов или контроля артериального давления, холестерина и уровня глюкозы в крови.
- Хирургия. Некоторым пациентам для улучшения кровотока необходимы небольшие разрезы (эндоваскулярные) или открытая (шунтирующая) операция на ноге.
Проблемы с подушечками и стопами
Простые деформации стопы (пальцы ног, бурситы, костные выступы) или дерматологические состояния, такие как вросшие или утолщенные грибковые ногти, часто становятся более серьезными проблемами при наличии ЗПА. Поскольку ноги и ступни человека с ЗПА не имеют нормального кровотока и поскольку кровь необходима для заживления, кажущиеся небольшие проблемы, такие как порезы, волдыри или язвы, могут привести к серьезным осложнениям.
Наличие диабета и ЗПА еще больше увеличивает вероятность осложнений со стопами.Люди, живущие с диабетом, часто страдают невропатией (повреждение нервов, которое может вызвать онемение стоп), поэтому они не чувствуют боли при возникновении проблем со стопами. Когда невропатия возникает у людей с ЗПА, язвы могут развиваться из-за деформации стопы и могут никогда не зажить. По этой причине ЗПА и диабет являются частыми причинами ампутации стопы или ноги в Соединенных Штатах.
После обнаружения PAD можно исправить или, по крайней мере, улучшить. Затем хирург стопы и голеностопного сустава может исправить лежащую в основе деформацию стопы, чтобы предотвратить будущие проблемы, если кровообращение снова станет серьезно ограниченным.
Как избежать осложнений на ППА
Регулярные осмотры стоп, а также немедленное обращение за помощью, когда вы замечаете изменения в стопах, могут предотвратить ухудшение небольших проблем. PAD требует постоянного внимания.
Во избежание осложнений людям с этим заболеванием следует соблюдать следующие меры предосторожности:
- Мойте ноги ежедневно. Используйте теплую (не горячую) воду и мягкое мыло. Вытрите ноги, в том числе между пальцами, осторожно и хорошо.
- Сохраняйте кожу мягкой.Для сухой кожи нанесите тонкий слой лосьона, не содержащий спирта. Наносите на верхнюю и нижнюю части ступней, но не между пальцами ног.
- Обрезать ногти на ногах ровно и подпилить края. Держите края закругленными, чтобы избежать вросших ногтей на ногах, которые могут вызвать инфекции.
- Всегда носите обувь и носки. Чтобы избежать порезов и ссадин, никогда не ходите босиком — даже в помещении.
- Выберите подходящую обувь и носки. При покупке новой обуви попросите специалиста убедиться, что она хорошо сидит.Сначала носите их всего несколько часов в день, чтобы предотвратить образование волдырей, а затем осматривайте ноги, чтобы проверить, нет ли раздражений. Надевайте бесшовные носки, чтобы не получить язвы.
- Проверяйте ноги каждый день. Повсюду проверьте наличие язв, порезов, синяков, трещин на коже, сыпи, натоптышей, мозолей, волдырей, красных пятен, отеков, вросших ногтей на ногах, инфекций или боли.
- Позвоните своему хирургу стопы и голеностопного сустава. Если у вас возникнет какая-либо из вышеперечисленных проблем, немедленно обратитесь за профессиональной помощью.Не пытайтесь самостоятельно лечить порезы, язвы или инфекции.
Общие кожные заболевания в гериатрической дерматологии
Введение
Согласно текущей статистике переписи населения США, население стареет, причем большая часть населения относится к возрастной группе старше 65 лет. Ожидается, что эта тенденция сохранится и в 21 веке1. Кроме того, учитывая стремительный рост населения в возрасте 80 лет и старше, неизбежно повышенное внимание к гериатрической медицине.Гериатрическая дерматология — это специальность, которой будет уделяться особое внимание2. С возрастом у людей возрастают шансы на развитие кожных заболеваний. Существует два типа старения кожи, которые можно разделить на внутреннее старение, старение, которое включает те изменения, которые происходят из-за нормальной зрелости и происходят у всех людей, и внешнее старение , вызванное внешними факторами, такими как воздействие ультрафиолетового света, курение. , и загрязнители окружающей среды. Снижение подвижности, расстройства, вызванные приемом лекарств, и учащение многих хронических заболеваний являются одними из причин, по которым пожилые люди подвергаются повышенному риску кожных заболеваний.Атеросклероз, сахарный диабет, вирус иммунодефицита человека (ВИЧ) и застойная сердечная недостаточность — это некоторые болезненные процессы, которые могут быть вредными для кожи. Известно, что эти заболевания снижают эффективность сосудов и снижают иммунные реакции, тем самым снижая способность организма к заживлению. Многие гистологические изменения происходят при старении и фотостарении (Таблицы I и II). Изменение размера, формы и окраски клеток приводит к эпидермальной дискразии фотостарения кожи. Уменьшение количества меланоцитов и уменьшение плотности клеток Лангерганса (внутрикожных макрофагов).Дерма становится относительно бесклеточной, бессосудистой и менее плотной, а потеря функциональной эластичной ткани приводит к появлению морщин. Нервы, микроциркуляция и потовые железы постепенно ухудшаются, что предрасполагает к снижению терморегуляции и чувствительности к жжению. Ногти замедляются в росте с истончением ногтевой пластины, появлением продольных гребней и расщеплением. Подкожно-жировой слой атрофируется на щеках и дистальных отделах конечностей, но гипертрофируется на талии мужчин и бедрах женщин.
Многие пожилые люди будут проводить время в домах престарелых и учреждениях для престарелых.3 Лица, осуществляющие уход, и медицинский персонал могут помочь уменьшить или предотвратить развитие многих кожных заболеваний у пожилых людей, воздействуя на несколько факторов. К факторам, которые следует учитывать, относятся состояние питания пациента, история болезни, принимаемые лекарства, аллергия, физические ограничения, психическое состояние и личная гигиена. В этой статье будут рассмотрены распространенные кожные заболевания у пожилых людей. К ним относятся ксероз, зуд, экзематический дерматит, пурпура и хроническая венозная недостаточность.
Ксероз
Ксероз характеризуется зудом, сухой, потрескавшейся и потрескавшейся кожей с шелушением. Ксероз чаще всего возникает на ногах у пожилых пациентов, но может присутствовать на руках и туловище. Ксеротическая кожа выглядит как узор из потрескавшегося фарфора. Эти трещины или трещины возникают из-за потери воды в эпидермисе. Если кожа раскалывается и трескается достаточно глубоко, чтобы разрушить кожные капилляры, могут возникнуть кровоточащие трещины.4 Возникает зуд, приводящий к вторичным повреждениям.Расчесывание и растирание вызывают ссадины, воспалительную реакцию, простой хронический лишай и даже появление отечных пятен. Впоследствии аллергены и патогены окружающей среды могут легко проникать через кожу, увеличивая риск аллергического и раздражающего контактного дерматита, а также инфекции. Аллергический и раздражающий контактный дерматит может быть причиной стойкого и, возможно, более обширного дерматита, несмотря на терапию. Экзематозные изменения могут возникать при замедленной реакции гиперчувствительности даже в пожилом возрасте.5 Вторичная инфекция — это неотъемлемый риск любого нарушения кожного барьера. Этот цикл необходимо прервать, чтобы отключить процесс и предотвратить осложнения. Ксероз поражает пожилых людей. Это в первую очередь связано с тем, что у этих людей снижена активность сальных и потовых желез; эта пониженная активность предрасполагает стареющую кожу к истощению влаги. Есть ряд ситуаций, при которых кожа теряет влагу. Например, ксероз имеет тенденцию рецидивировать зимой, когда преобладает среда с более низкой влажностью.Еще один фактор — ежедневное использование очищающих средств и / или купание без замены естественных смягчающих средств для кожи.6 Кроме того, уже существующие болезненные состояния, методы лечения и лекарства делают стареющего человека более восприимчивым к ксерозу. Некоторые из этих ранее существовавших ситуаций включают облучение, терминальную стадию почечной недостаточности, недостаточность питания (особенно цинка и незаменимых жирных кислот), заболевания щитовидной железы и неврологические расстройства с пониженным потоотделением, антиандрогенные препараты, диуретическую терапию, вирус иммунодефицита человека и злокачественные новообразования.7-9 Ключевую роль в возникновении ксероза играет дефицит как гидратации кожи, так и содержания липидов. Следовательно, неспособность кожи удерживать влагу и обеспечивать эффективный барьер напрямую влияет на развитие ксероза в стареющей коже.10 Как только создается почва для развития ксероза, развиваются сценарии шелушения, трещин, воспаления, дерматита и инфекции. Необходимо разорвать порочный круг ксероза, чтобы остановить процесс и предотвратить осложнения.11,12 Для достижения этой цели кератолитики, увлажняющие кремы и стероиды являются основными компонентами лечения ксероза.Кератолитический эффект лосьона с 12% лактатом аммония эффективен для уменьшения тяжести ксероза.13,14 Люди с чувствительной кожей могут не переносить некоторые продукты, содержащие альфа-гидроксикислоты (AHA), из-за неприемлемого уровня покалывания и раздражения. В этом случае следует заменить препарат для чувствительной кожи.15 Обильное использование увлажняющих средств уменьшает шелушение и усиливает процесс деградации корнеодесмосом.16 В умеренных и тяжелых случаях рекомендуется дополнительное лечение с применением местных стероидов (класс III-VI). .При наличии беспокоящего зуда следует добавить противозудные средства. Другие дополнительные предложения по управлению включают следующее:
• Уменьшение частоты купания с теплой (не горячей) водой
• Минимальное использование нераздражающего мыла
• Избегание агрессивных очищающих средств для кожи
• Нанесение любого увлажняющего крема непосредственно на еще влажную кожу
• Предотвращение трения мочалкой, грубой одеждой и абразивными материалами
• Использование увлажнения воздуха в сухой среде 17,18
Зуд
Характерные признаки зуда включают расчесывание и воспаление.Состояние часто связано с другими основными заболеваниями. Считается, что зуд вызывается действием гистамина и опосредуется исключительно периферической нервной системой.19 Зуд вызывает желание почесаться.20,21 Царапины вызывают воспалительный ответ, основанный на иммунологии.19,20 Зудящие кожные заболевания являются наиболее распространенными. распространенная дерматологическая проблема у пожилых людей.21,22 Зуд может иметь психогенное происхождение. Однако есть ряд дерматологических и метаболических состояний, которые связаны с зудом.Ксероз — наиболее распространенное дерматологическое заболевание. К другим дерматологическим состояниям относятся инвазии, инфекции (грибковые, бактериальные или вирусные), красный плоский лишай, узловатая пруриго, дерматит, экзема и потница. Основные метаболические состояния, которые могут вызывать зуд, включают почечную недостаточность, ВИЧ, сахарный диабет, заболевание щитовидной железы, заболевание околощитовидной железы, гипервитаминоз А, железодефицитную анемию, невропатию, заболевание печени, злокачественные новообразования и лекарственные препараты4. Первоначальное лечение направлено на облегчение зуда.Затем определяется конкретная этиология. Чтобы добиться максимальной эффективности, стратегия лечения зуда подбирается с учетом конкретного основного состояния. Существует мало понимания патофизиологии зуда. Известно, что зуд является признаком воспаления. Воспаление является результатом активации иммунного ответа организма, обычно в ответ на антиген. Вовлеченные клетки кожи имеют на своей поверхности молекулы IgE. Основная физиологическая роль IgE — вызвать острое воспаление.23 Происходит высвобождение таких соединений, как гистамин и гепарин (вазоактивные амины) 24
Гистамин вызывает расширение мелких кровеносных сосудов, а гепарин действует как антикоагулянт. Стенки кровеносных сосудов кожи имеют на своей поверхности рецепторы лимфоцитов, которые способствуют миграции лимфоцитов из крови в ткани25 и устанавливают стадию воспаления. При повторяющемся трении, расчесывании и прикосновении (вызванном инородным телом или самоиндуцированным) возникают воспалительные и пигментные кожные проявления.26 Некоторые из этих проявлений включают экскориации, узловатую почесуху и простой хронический лишай. 26–28 Немедленное облегчение зуда является основной задачей начального лечения. Цель этих усилий — уменьшить воспалительный ответ.29 Схемы лечения зуда и рекомендуемые продукты сильно различаются.22 Кроме того, оценка облегчения зуда является субъективной, поскольку для оценки противозудной терапии необходимы действующие методы измерения зуда.20 Может возникнуть легкий зуд. реагировать на немедикаментозные меры, такие как отказ от горячей воды и раздражителей, поддержание надлежащей влажности, использование компрессов с прохладной водой, стрижка ногтей и поведенческая терапия.Местное симптоматическое лечение включает увлажняющие кремы, смягчающие вещества, соединения дегтя, местные кортикостероиды, местные анестетики, такие как бензокаин или дибукаин, и прамоксин HCl (отдельно или в сочетании с ментолом, вазелином или бензиловым спиртом) .30 После получения временного облегчения зуда необходимо сосредоточить усилия. о поиске первопричины. Этот процесс начинается с тщательного сбора анамнеза, физического осмотра и оценки результатов лабораторных исследований. Целью терапии зуда является оптимизация эффективности лечения путем адаптации лечения к основной этиологии.Например, доксепиновый крем оказался очень эффективным при зуде, связанном с экзематозным дерматитом.29 Его можно использовать отдельно при остром зуде или с кортикостероидами при хронических состояниях.30 Избегание ароматического мыла, раздражающих химикатов и горячей воды помогает уменьшить зуд. , особенно у пожилых пациентов с ксеротическими изменениями старения.
Экзематозный дерматит
Астеатозная экзема, нуммулярная экзема, себорейный дерматит, гравитационная экзема и аутоэцематизационная экзема подпадают под категорию экзематозного дерматита.Некоторые из этих расстройств обычно наблюдаются у пожилых людей. Нуммулярная экзема характеризуется зудящими очагами в форме монеты, которые могут развиться в чешуйки. Эти поражения чаще всего встречаются на голенях, верхних конечностях, тыльной стороне рук и туловище. Схема лечения может включать использование местных стероидов средней или высокой активности и смягчающих средств, таких как вазелин.31 Вторичные инфекции следует лечить антибиотиками, которые действуют на стафилококки, такими как диклоксациллин или цефалексин, и следует уделять особое внимание тому, чтобы смотреть больше. тяжелые инфекции, например, устойчивый к метициллину золотистый стафилококк.Застойный дерматит возникает при венозной недостаточности, отеке стопы и варикозном расширении вен. Коричневатый цвет является результатом отложения гемосидерина. Заболевание может привести к повышенной подверженности язве или целлюлиту. Острое обострение застойного дерматита может привести к реакции «id» или аутосенсибилизирующему дерматиту с вторичным, острым, папуловезикулярным, часто симметричным распределением на конечностях. Себорейный дерматит проявляется в виде ксеротической, эритематозной, чешуйчатой или шелушащейся кожи на волосистой части головы, а также на лице, туловище и / или аногенитальной области.Центральная нервная система может играть роль в тяжести этого расстройства из-за очевидного увеличения случаев этой формы дерматита с болезнью Паркинсона, квадриплегией и эмоциональным стрессом.32 Pityrosporum ovale также вовлечен в это расстройство. Лечение должно включать ежедневное применение кетоконазола или циклопирокса. В тяжелых случаях может потребоваться пероральный прием кетоконазола или флуконазола и антистафилококковых антибиотиков при подозрении на вторичную инфекцию.31 Психогенные дерматологические заболевания включают такие расстройства, как простой хронический лишай, узловатая пруриго, невротические экскориации и паразитарный бред.Поражения простого хронического лишая характеризуются как лихенифицированные красные шелушащиеся бляшки, которые четко разграничены. 32 Это заболевание обычно возникает у пациентов с атопией, которые одержимы зудящими поражениями.
Эти пациенты будут обычно тереть, царапать и иным образом раздражать зудящую область до тех пор, пока не произойдет лихенификация. Лечение может включать в себя модификацию поведения наряду с замачиванием в воде и местными стероидами при поражениях тела. Лечение кожи головы может потребовать инъекций триамцинолона ацетонида для узелков кожи головы и растворов или пен флуоцинонида или клобетазола для стойких поражений.31 Узловатая почесуха, как и простой хронический лишай, может быть связана со стрессом, а поражения являются вторичными по сравнению с привычным расчесыванием и покалыванием. Узелки обычно эритематозные или гиперпигментированные. Обычно это рассеянные и дискретные кератотические узелки на конечностях.32 На пораженные участки можно наносить триамцинолона ацетонид или другие кортикостероиды местного действия. Могут применяться более сильные стероиды, такие как бетаметазон. Также можно рассмотреть возможность применения кортикостероидной ленты. Подобные методы лечения могут быть рассмотрены при невротических экскориациях, которые представляют собой экскорируемые папулы на разных этапах заживления, живущие в лесу поствоспалительных рубцов.Рассмотрите невротические раздражения, когда болезнь не укладывается в какой-либо обычный шаблон; Кроме того, пациент может часто признаваться, что использует свою кожу в качестве выхода для стресса. Кожа часто является резервуаром привычных разочарований, и она дает наблюдательному и заботливому практикующему врачу возможность изучить варианты улучшения качества жизни. Фрунсгаард33 рекомендовал психотерапевтические стратегии, такие как установление конструктивных отношений между пациентом и врачом, обучение пациентов стратегиям отвлечения, чтобы избежать царапин, обнаружение ежедневного стресса, который можно уменьшить, и повышение осведомленности пациентов о триггерных факторах.Пациенты, жалующиеся на ощущение ползающих по ним паразитов без доказательств наличия паразитов, могут иметь бред паразитоза. Это состояние больше связано с психозом, чем с дерматологической проблемой. Наркомания, токсины, дефицит питательных веществ и артериосклероз могут способствовать этому расстройству.31 Пациентам с выраженной депрессией следует рассмотреть возможность применения доксепина или флуоксетина; при выраженной тревоге рассмотрите возможность применения гидроксизина или альпразолама; а при явном заблуждении рассмотрите возможность применения пимозида или галоперидола.34
Пурпура
Пурпура может быть определена как любая из группы состояний, характеризующихся экхимозами или другими небольшими кровоизлияниями на коже, слизистых оболочках или серозных поверхностях. Пурпура может быть вызвана снижением количества тромбоцитов (тромбоцитопения), аномалиями тромбоцитов, сосудистыми дефектами, травмами или реакциями на лекарства.35 Пожилые люди особенно подвержены кровоизлиянию в кожу. Старение вызывает постепенное уменьшение количества кровеносных сосудов и эластических волокон, а также потерю кожного коллагена и жира, вызывая истончение кожи и снижение защиты от внешних травм.35 Многие пожилые люди принимают лекарства, которые могут вызвать тромбоцитопению (количество тромбоцитов ниже 100 000 / куб. Мм), что приводит к пурпуре. Посттравматическое кровотечение является обычным явлением, когда количество тромбоцитов ниже 50 000 / куб. Мм.
Самопроизвольное кровотечение может произойти, когда количество тромбоцитов падает ниже 20 000 / куб. Мм. Лекарства, обычно связанные с тромбоцитопенией, включают пенициллины, хинин, хинидин, тиазидные диуретики, метилдопа и гепарин.36 Тромбоцитопеническая пурпура проявляется в виде петехий и / или экхимозов в сочетании со снижением количества тромбоцитов.Петехии — это маленькие, непальпируемые, не блеклые, красноватые пятна. Экхимозы — это более крупные (> 0,5 см) поражения от голубоватого до черного цвета. Эти поражения имеют тенденцию становиться светлее со временем из-за ферментативного разложения собранной крови. Лечение должно быть сосредоточено на основной причине. Может потребоваться пероральный прием глюкокортикоидов и иммуноглобулинов. Если количество тромбоцитов чрезвычайно низкое (<10 000 / куб. Мм), может потребоваться переливание тромбоцитов.37 Кожные разрывы чаще всего возникают в результате разрыва пурпуры в результате непреднамеренной травмы.Это одна из самых сложных проблем для лечения, особенно у пациентов, принимающих стероиды. К важным мерам относятся средства защиты кожи и создание жилой среды для предотвращения травм.
Хроническая венозная недостаточность
Хроническая венозная недостаточность возникает из-за венозной гипертензии, вторичной по отношению к клапанной недостаточности. Этиологические факторы включают наследственность, длительное стояние и венозный тромбоз. Заболевание может проявляться в виде отека, варикозного расширения вен, коричневого цвета, поверхностной неоваскуляризации, дерматита и венозных язв (чаще всего на медиальной части голени).Терапия включает подъем ног, упражнения, поддерживающие чулки, операцию, кортикостероиды легкой и средней степени тяжести и пероральные антибиотики, если присутствует вторичная инфекция.
Заключение
В гериатрической дерматологии присутствует множество болезненных процессов. Двумя основными из них являются ксероз и кожный зуд. Кажущийся зуд вызывает расчесывание и часто связан с несколькими основными дерматологическими и системными заболеваниями. Однако зуд может иметь психогенное происхождение.Ксероз — наиболее распространенное дерматологическое заболевание. С зудом связаны некоторые инфекционные, метаболические, печеночные, гематологические и другие системные состояния. Немедленное облегчение зуда — основная цель лечения. После первоначального облегчения зуда необходимы тщательный сбор анамнеза, физикальное обследование и лабораторные анализы, чтобы найти основную излечимую причину. Эффективная стратегия лечения зуда зависит от его этиологии. Для конкретных основных категорий этиологии предлагается несколько вариантов фармакологического лечения.В этой статье не упоминаются многие другие гериатрические дерматологические проблемы. Недостаток питания, пролежни, буллезный пемфигоид, инфекции, опухоли, алопеция, нарушения светочувствительности, паранеопластические синдромы и эритродермия — это среди других расстройств и заболеваний, заслуживающих внимания. Многие заболевания локализуются на коже, но болезни, возникающие в других системах органов, часто проявляются на коже. Как указывалось ранее, хронические заболевания, такие как сахарный диабет и ВИЧ, осложняют диагностику и лечение дерматологических проблем.Поскольку человечество живет дольше, хронические заболевания станут более распространенными, в том числе кожные. По мере того как врачи видят все больше пожилых пациентов с возрастными дерматологическими заболеваниями, становится все более важным не отставать от изучения этой области, насколько это возможно, чтобы заботиться о растущем пожилом населении пациентов.

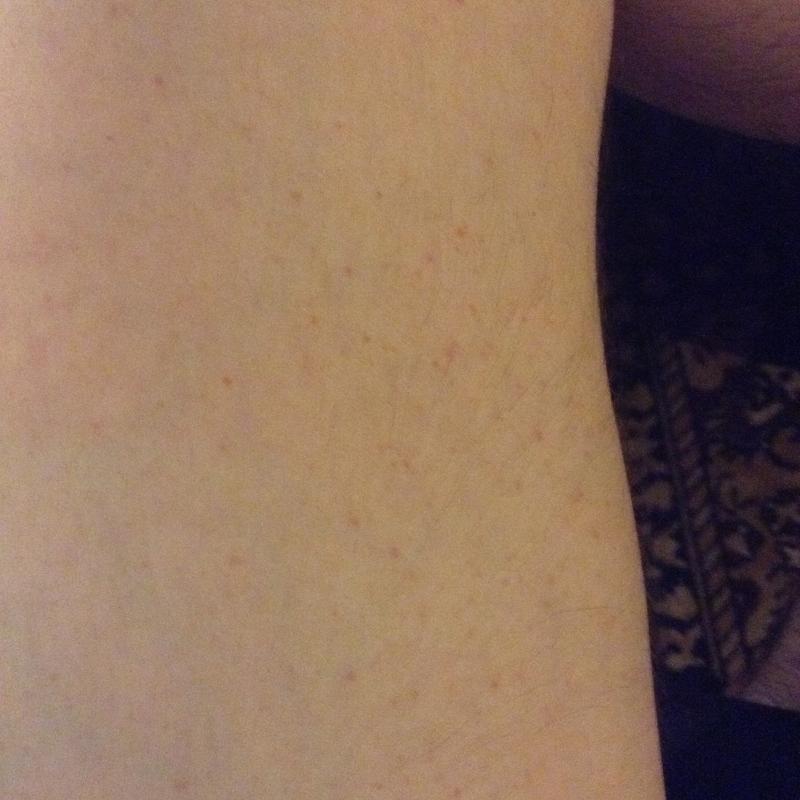 Только хорошая осведомленность о своих заболеваниях и позитивный настрой смогут наилучшим образом помочь заживлению венозных трофических язв.
Только хорошая осведомленность о своих заболеваниях и позитивный настрой смогут наилучшим образом помочь заживлению венозных трофических язв.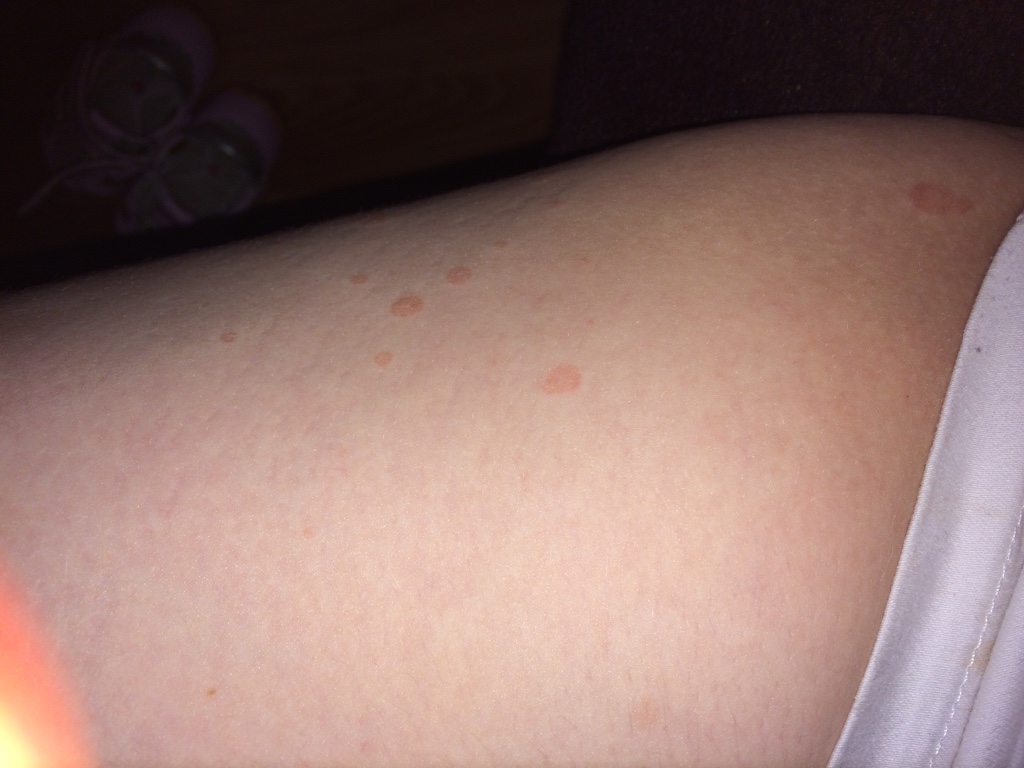
 Истончившаяся кожа становится очень легко травмируемой.
Истончившаяся кожа становится очень легко травмируемой. Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.
Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей. Так можно быть уверенным, что чулок даст постепенное.
Так можно быть уверенным, что чулок даст постепенное. aafp.org/afp/2010/0415/p989.html.
aafp.org/afp/2010/0415/p989.html.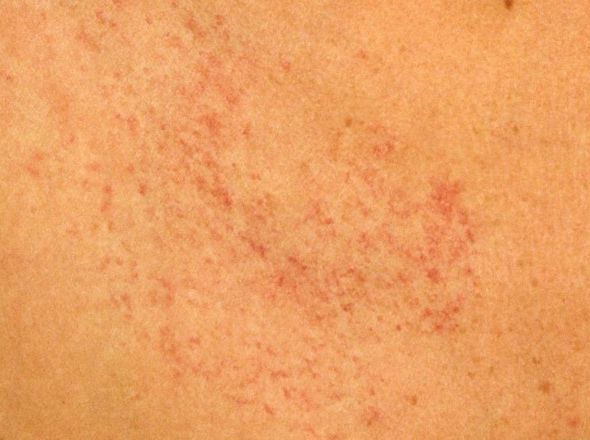 Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники). К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится. Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!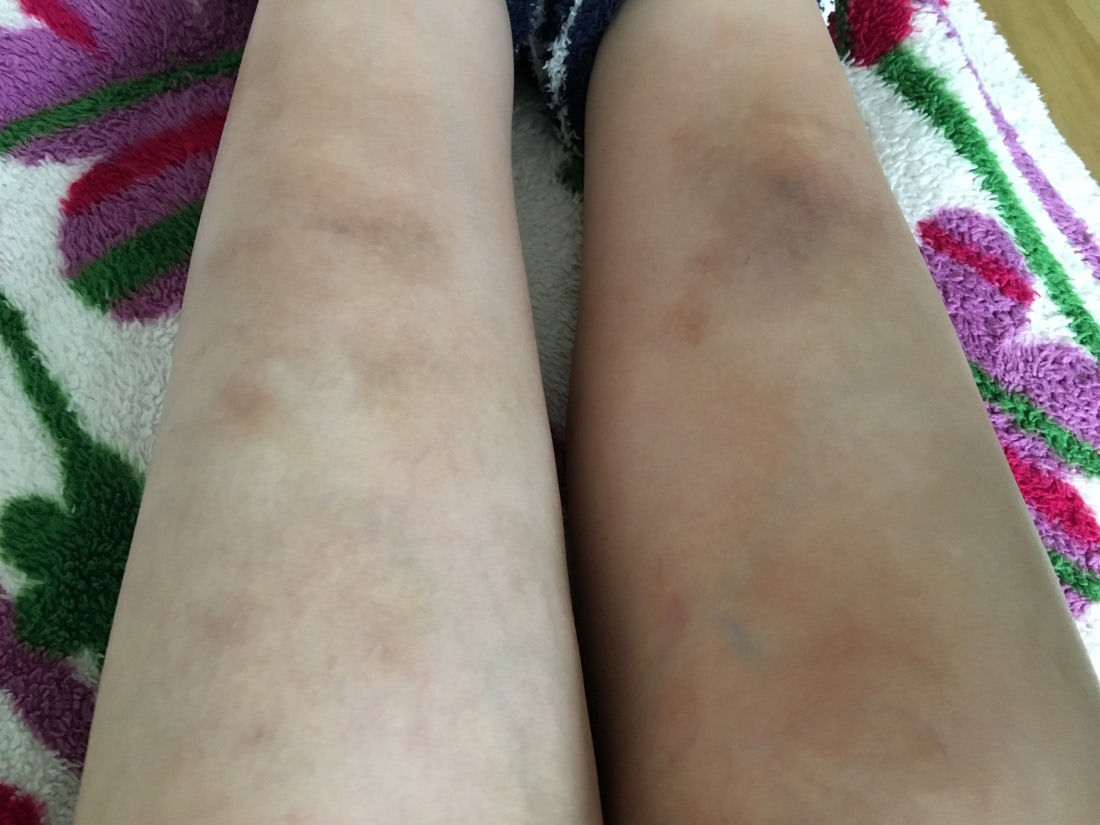
 Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
 Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78. Кожные проявления такого типа возникают на фоне развития в организме герпеса шестого и седьмого типа. Болезнь особенно активно проявляется себя в осенне-весенний период. При лишае очень часто розовые пятна на теле не болят и не чешутся.
Кожные проявления такого типа возникают на фоне развития в организме герпеса шестого и седьмого типа. Болезнь особенно активно проявляется себя в осенне-весенний период. При лишае очень часто розовые пятна на теле не болят и не чешутся.
 Характерны покраснение кожи век, их опущение и блефароспазм – симметричное сокращение круговых мышц глаза. Под кожей образуются плотные узелки, гранулема или опухоль. Некоторые пациенты замечают присутствие дирофилярии в конъюнктиве глаза, смотрясь в зеркало. Острота зрения обычно не снижается. Иногда может повышаться внутриглазное давление.
Характерны покраснение кожи век, их опущение и блефароспазм – симметричное сокращение круговых мышц глаза. Под кожей образуются плотные узелки, гранулема или опухоль. Некоторые пациенты замечают присутствие дирофилярии в конъюнктиве глаза, смотрясь в зеркало. Острота зрения обычно не снижается. Иногда может повышаться внутриглазное давление.