Дуоденит, симптомы, диагностика и лечение | Альфа
Дуоденит: симптомы, лечение, диета
Дуоденит – это болезнь двенадцатиперстной кишки, которая характеризуется воспалением слизистой оболочки. Патология может протекать в острой и хронической форме. Дуоденит имеет схожие симптомы с другими заболеваниями ЖКТ, такими как язва и гастрит, поэтому для успешного лечения требуется консультация опытного гастроэнтеролога и качественная диагностика.
Причины болезни
Первичный дуоденит возникает на фоне плохого питания и вредных привычек. Кислые, острые, жареные продукты, алкоголь стимулируют выделение гиперацидного желудочного сока, который попадает с пищей в кишку и повреждает ее стенку.
Первичный дуоденит встречается редко. Чаще диагностируют вторичную форму болезни, когда признаки воспаления двенадцатиперстной кишки появляются по следующим причинам:
-
Инфицирование Хеликобактер пилори. -
Хронический гастрит и другие заболевания ЖКТ. -
Нарушение кровоснабжения 12-перстной кишки, например, после операции. -
Расстройства пищеварения. -
Спаечные процессы в кишечнике. -
Компрессионная непроходимость кишки.
Различают также специфические формы дуоденита, когда причиной воспаления двенадцатиперстной кишки является болезнь Крона, туберкулез, иммунодефицит, болезнь Уиппла и другие патологии.
Симптомы дуоденита
Признаки болезни неспецифические. При локализации патологических очагов в верхних отделах симптомы воспаления двенадцатиперстной кишки часто путают с язвой желудка. Поражение нижних отделов имеет признаки холецистита или панкреатита.
Существует классификация симптомов воспаления двенадцатиперстной кишки по тому, где болит и какими проявлениями сопровождается:
-
Язвенноподобный дуоденит. Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.
Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога. -
Гастритоподобный дуоденит. Желудок начинает болеть через 15-20 минут после еды. Признаки дуоденита: метеоризм, ослабление стула, урчание в животе, тошнота, снижение аппетита. -
Панкреатоподобный и холецистоподобный дуоденит. Боль острая, возникает в подреберье по типу желчной колики. Наблюдаются расстройства стула и пищеварения. -
Нейровегетативный дуоденит. Пациент заболевает на фоне хронических стрессов, следствием которых становятся нарушения гормонального баланса, различные вегетативные расстройства внутренних органов и систем. -
Дуоденит смешанной формы. Присутствуют клинические признаки заболеваний нескольких типов. -
Бессимптомный дуоденит. Заболевание диагностируют у взрослых и пожилых людей во время обследования по другим жалобам.
Хронический дуоденит в периоды обострения проявляется ночными болями. Пациенты также жалуются на слабость, нервозность, головные боли, тахикардию, одышку. Симптоматика связана с тем, что при воспалении двенадцатиперстной кишки нарушается ее гормональная функция.
Диагностика дуоденита
Основным методом диагностики является гастроскопия. На основании эндоскопической картины врач может уверенно говорить о развитии дуоденита и определять его форму.
В рамках доказательной медицины для постановки диагноза воспаления требуется взять гистологию.
Для уточнения диагноза назначают:
- Рентген желудка и двенадцатиперстной кишки
-
рН-метрию пищеварительного сока. -
Анализ крови общий и биохимический. -
Дуоденальное зондирование, в ходе которого берут пробы желудочного сока. -
Копрограмму.
-
Биопсию при подозрении на озлокачествление дефектов слизистой.
с контрастом.
Лечение дуоденита
Лечение воспаления двенадцатиперстной кишки подбирается индивидуально с учетом клинической формы заболевания.
Дуоденит инфекционной природы требует приема антибиотиков – препарат подбирают индивидуально для снятия воспалительного процесса. Врач также назначает лекарства для снижения выработки желудочного сока и обволакивающие препараты для защиты слизистой. Восстановить пищеварение помогают ферменты.
Лечение дуоденита с энтеритом основано на строгой диете. Больному рекомендуют исключить из рациона злаки, молоко, другую еду, которая плохо переваривается. Для поддержания работы ЖКТ врач назначает пробиотики. Сбалансированное питание при дуодените должно стать привычным – это единственная эффективная мера профилактики обострений. Рекомендуется исключить из рациона пряности, свежую выпечку, соленые, острые, жареные блюда, алкоголь. Мясо, овощи и рыбу лучше готовить на пару или отваривать.
Воспаление на фоне дуоденостаза требует выяснения причины непроходимости кишки. Больному назначают диету, рекомендуют питаться малыми порциями. В зависимости от конкретной клинической картины врач может назначить лекарства, усиливающие перистальтику кишечника, связывающие желчь. Хороший результат дает зондирование двенадцатиперстной кишки с промыванием.
В сложных случаях показано хирургическое лечение. В ходе операции врач устраняет спайки, механические преграды, восстанавливается проходимость кишки. Постепенно симптомы дуоденита ослабевают и проходят. Лечение проводится в стационарных условиях. После операции больному предписано постоянное соблюдение диеты.
Для профилактики дуоденита, помимо диеты, пациентам рекомендуют отказаться от вредных привычек, соблюдать режим дня, избегать стрессов. Любые заболевания органов пищеварения и паразитарные инвазии необходимо своевременно лечить.
Диагностика и лечение дуоденита в Нижнем Новгороде
Записаться на прием к врачу-гастроэнтерологу можно на сайте клиники «Альфа-Центр Здоровья». Консультации проводятся в удобное для пациента время. В нашей клинике вы сможете сдать необходимые анализы, пройти комплексное обследование, получить квалифицированное лечение. Позвоните нам, чтобы выбрать время приема.
Болезни желудка и двенадцатиперстной кишки
Самыми распространенными хроническими заболеваниями желудка и двенадцатиперстной кишки являются гастрит, дуоденит и язвенная болезнь. При хроническом гастрите отмечается воспаление слизистой оболочки желудка, при дуодените — слизистой оболочки двенадцатиперстной кишки. Язвенная болезнь проявляется образованием дефекта (язвы) в слизистой оболочке желудка или двенадцатиперстной кишки.
Наиболее характерным признаком этих заболеваний являются боли в подложечной области. Обращает внимание связь болевого синдрома с приемом пищи. При этом в зависимости от локализации патологического процесса боли могут быть ранними, поздними, голодными. При язве антрального отдела желудка и луковицы двенадцатиперстной кишки боль может возникать ночью, заставляя пациента просыпаться и принимать пищу. По характеру боли могут быть различные — тупые ноющие, режущие, колющие, схваткообразные, различной интенсивности. Реже пациенты предъявляют жалобы на отрыжку, тяжесть в желудке, переполнение желудка после приема пищи, тошноту, рвоту, приносящую облегчение, снижение аппетита, массы тела. Такие проявления могут быть тревожными признаками пилоростеноза (осложнения язвенной болезни), а также рака желудка.
Причины развития хронического гастрита и язвенной болезни схожи. Важная роль принадлежит бактерии Helicobacter pylori. В 1994г экспертами ВОЗ Н. pylori отнесена к канцерогенам первой группы риска. При попадании в желудок она способна сохраняться в нем длительное время, размножаться и повреждать слизистую оболочку желудка, вызывая хроническое воспаление, появление эрозий и язв, способствуя онкологической патологии у определенного контингента больных, имеющих наследственную предрасположенность, высокую кислотность желудочного сока, нарушения местного иммунитета, кровоснабжения слизистой оболочки желудка и двенадцатиперстной кишки, нарушение моторики желудка.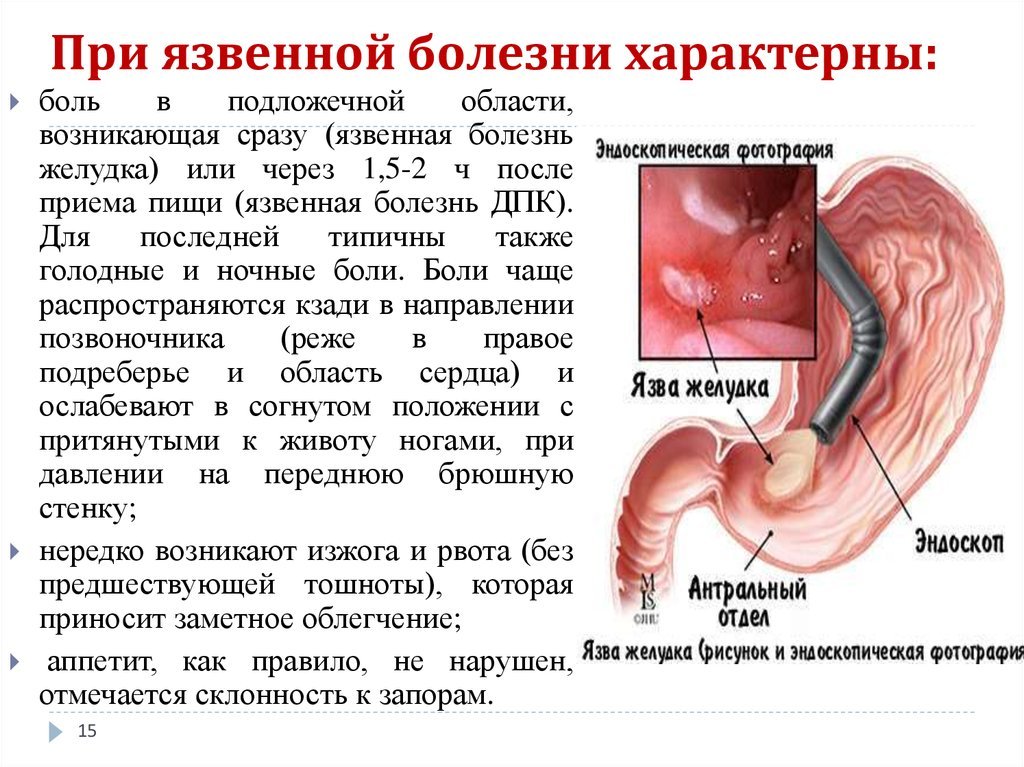
Лечение заболеваний пищевода, желудка и двенадцатиперстной кишки может осуществляться консервативными (терапевтическими) и хирургическими методами. Тактика лечения и его длительность должны определяться лечащим врачом.
Поздно начатое лечение заболеваний пищевода, желудка, двенадцатиперстной кишки, особенно эрозивного гастрита, дуоденита, а также язвенной болезни, а особенно самолечение, могут привести к неэффективности проводимой консервативной терапии, развитию грозных осложнений болезни, что нередко требует безотлагательного хирургического лечения.
Язвенная болезнь желудка и двенадцатиперстной кишки
Язвенная болезнь — это хроническое заболевание, сопровождающееся образованием язвы (дефекта) в стенке желудка или двенадцатиперстной кишки и протекающее с чередованием периодов обострения и ремиссии. В зависимости от местоположения дефекта выделяют язвы желудка (кардиального и антрального отделов, тела, привратника, пилоритического канала), двенадцатиперстной кишки (луковицы, постбульбарного отдела) и комбинированные.
Основные симптомы
Язвенная болезнь может протекать с различной выраженностью симптомов — от практически бессимптомного течения до ярко выраженных болей и сопровождаться различной степенью повреждения слизистой — от едва заметных изменений и переполнения кровью сосудов до выраженных язв. Опасность язвенной болезни состоит в том, что между ее симптомами и повреждением слизистой нет прямой взаимосвязи. Встречаются случаи, когда у пациентов с обширными изъязвлениями нет никаких проявлений заболевания.
Ведущим симптомом язвенной болезни являются боли в подложечной области, которые могут отдавать в левую половину грудной клетки и левую лопатку, грудной или поясничный отдел позвоночника. В зависимости от расположения язвы боли проявляются по-разному и в разное время:
- сразу после еды;
- через час-полтора после еды;
- поздние боли (через 2-3 часа после еды) или голодные боли, возникающие натощак, и проходящие после приема пищи, а также ночные боли.

Жгучая боль в животе значительно ухудшает качество жизни человека, кроме этого могут наблюдаться изжога, отрыжка кислым, тошнота, рвота, склонность к запорам или поносам, быстрая утомляемость и слабость.
В стадии ремиссии все симптомы ослабевают, но могут периодически усиливаться. Неприятные симптомы, сопровождающие течение язвенной болезни, могут усиливаться или ослабевать с течением времени, например, осенью и весной, после нарушения диеты или стресса.
Механизм развития заболевания
Язва может появиться из-за ослабления защитных свойств внутренней оболочки желудка и двенадцатиперстной кишки и усиления агрессивного воздействия на них кислоты и пепсина, содержащихся в желудке. Этот процесс могут вызывать
- поселившиеся в желудке бактерии Хеликобактер пилори;
- длительный прием аспирина, найза, ибупрофена и других нестероидных-противовоспалительных средств;
- повышенная кислотность;
- наследственная предрасположенность;
- наличие других заболеваний желудочно-кишечного тракта, эндокринных нарушений.
Стрессы, вредные привычки и нарушения в питании провоцируют обострения болезни и могут способствовать ее возникновению, но основной причиной образования язвы выступать не могут.
Когда необходимо обратиться к врачу
- если беспокоят постоянный дискомфорт и боли в животе, а также боли в животе по ночам;
- часто появляется изжога, отрыжка кислым и еда вызывает отвращение;
- ваши близкие родственники болеют язвенной болезнью или у них обнаружена инфекция Хеликобактер пилори;
- наблюдается снижение веса без объяснимых причин;
- из-за наличия заболеваний приходится часто принимать обезболивающие препараты; вы длительное время находитесь в стрессовой ситуации;
Осложнения
Без лечения язвенная болезнь может привести к ряду опасных для жизни осложнений, таких как кровотечение, прободение язвы, первично-язвенный рак желудка.
Лечение язвы желудка и двенадцатиперстной кишки
Язвенная болеть желудка — это заболевание хроническое, сущность которого заключается в периодически обостряющейся язве желудка и язве двенадцатиперстного кишки, зачастую, на фоне гастрита, ассоциированного инфекцией «хеликобактер пилори» (Helicobacter pylori), до 10% населения страдает этим заболеванием.
Установлено, что язвы двенадцатиперстной кишки встречаются намного чаще, чем язвы желудка.
Самый первый признак язвенной болезни — это боль в области желудка: острая, жгучая, ноющая. Боль может быть неопределённой, тупой и ощущаться как чувство переполнения желудка, тяжести в желудке и может напоминать чувство голода. При язве двенадцатиперстной кишки боль возникает через какое-то время после еды, иногда ночью, иногда уменьшается сразу после еды или приёма таких средств как альмагель , что приводит к нейтрализации соляной кислоты и ослабления её раздражающего воздействия. У заболевших язвой желудка боль возникает или усиливается после еды, ощелачивающие вещества уменьшают её не так хорошо. Для больных язвой желудка характерна тошнота, рвота чаще, чем для больных с язвой двенадцатиперстной кишки. Многие худеют, так как ограничивают себя в приёме пищи из-за болевого синдрома, который появляется через 1-2 часа после еды или сразу после приема пищи.
Около половины обострений язв протекает бессимптомно. Боль часто сопровождается тошнотой, изжогой, отрыжкой.
Возможны не типичные проявления: отсутствие связи боли с приёмом пищи, отсутствие сезонности обострений (весной и осенью).
Главной причиной возникновения заболевания, является нарушение равновесия между агрессивными и защитными факторами, оказывающими воздействие на слизистую оболочку желудка или двенадцатиперстной кишки, приводят к возникновению язвы. К агрессивным факторам относят соляную кислоту, которая вырабатывается в желудке, желчные кислоты, вырабатываемые печенью и поступающие в двенадцатиперстную кишку, попадание содержимого двенадцатиперстной кишки в желудок. К защитным относится слизь, которая вырабатывается клетками слизистой оболочки, нормальное кровообращение, своевременное восстановление клеток слизистой оболочки. К преобладанию факторов агрессии приводят: присутствие хеликобактера в желудке или двенадцатиперстной кишке, прием различных лекарственных средств, стрессы, пристрастие к кофе, злоупотребление алкоголем, острая пища.
К защитным относится слизь, которая вырабатывается клетками слизистой оболочки, нормальное кровообращение, своевременное восстановление клеток слизистой оболочки. К преобладанию факторов агрессии приводят: присутствие хеликобактера в желудке или двенадцатиперстной кишке, прием различных лекарственных средств, стрессы, пристрастие к кофе, злоупотребление алкоголем, острая пища.
Очень важным, в развитии болезни является наследственность. Имеется в виду наличие заболевания у ваших родственников (по отцовской или материнской линии). Передается по наследству не сама болезнь, а предрасположенность к заболеванию: увеличенное количество клеток, которые синтезируют соляную кислоту, врожденная неполноценность кровеносных сосудов, снабжающих кровью слизистую желудка и двенадцатиперстной кишки, преобладание вредных факторов(алкоголь. курение) на фоне плохой наследственности приводит к заболеванию.
Большую роль имеет и инфекционный фактор. Роль хеликобактера заключается в том, что он в процессе своей жизнедеятельности вырабатывает аммиак, наличие которого ведет к увеличению продукции соляной кислоты. Также хеликобактер продуцирует вещества, повреждающие клетки слизистой желудка и двенадцатиперстной кишки, вызывая воспаление. При уничтожении инфекции признаки воспаления исчезают.
Внимание!
Лечение язвы желудка и язвенной болезни двенадцатиперстной кишки наиболее рационально проводить в специализированных санаториях в период ремиссии.
На территории России наиболее востребованным в области лечения язвы желудка и язвы двенадцатиперстной кишки является санаторий им М.И.Калинина г. Ессентуки, что связано с наличием не только высококвалифицированных кадров, но и с природными факторами региона Кавказских Минеральных вод и в частности г. Ессентуки — наличием природных источников минеральной воды — Ессентуки № 4 и Ессентуки № 17 . В санатории лечение проводится с целью профилактики обострений заболевания и дальнейшего прогрессирования процесса путем нормализации нейроэндокринной регуляции организма, уменьшения функционально-морфологических и трофических нарушений. Бальнеологические факторы, используемые в санатории при лечении, воздействуют на эти основные патогенетические звенья язвенной болезни. Важную роль играют питьевые минеральные воды.
Бальнеологические факторы, используемые в санатории при лечении, воздействуют на эти основные патогенетические звенья язвенной болезни. Важную роль играют питьевые минеральные воды.
Природные гидрокарбонатные воды Ессентуков обладают ощелачивающим действием, разжижают и удаляют патологическую слизь, которая образуется при воспалительных заболеваниях желудочно-кишечного тракта, нормализуют секреторную и моторную функции желудка. Стимулируют защитные факторы слизистой оболочки желудка, способствуют выделению интестинальных гормонов (секретин, гастрин и др.), улучшают деятельность поджелудочной железы, в том числе повышают выделение бикарбонатов с соком, ощелачивающих кислое содержимое желудка.
Комплексное курортное лечение включает также минеральные ванны (углекислосероводородные), искусственные ванны (хвойно-жемчужные, йодо-бромные, каштановые и др.), души (циркулярный, Шарко) которые оказывают седативное действие, улучшают кровообращение внутренних органов, нейроэндокринную регуляцию.
Не менее важным компонентом комплексного лечения является грязелечение. Оно повышает сопротивляемость слизистой оболочки желудка и двенадцатиперстной кишки переваривающему действию желудочного сока, улучшает моторику гастродуоденальной области, кровообращение и микроциркуляцию в желудке.
Применение аппаратной физиотерапии:
магнитотерапия, лекарственные форезы, КВЧ-терапия, синусомоделированные токи, магнитотурботрон, способствуют улучшению трофики желудка и двенадцатиперстной кишки, моторно-эвакуаторной функции, кровообращению и микроцupкуляции слизистой оболочки желудка двенадцатиперстной кишки.
В комплексном лечении язвенной болезни важным фактором является диетическое питание. Диетический стол №1 показан при язвенной болезни желудка и двенадцатиперстной кишки в стадии затухающего обострения и ремиссии.
Общая характеристика диеты:
физиологическое содержание белков, жиров и углеводов,
ограничение поваренной соли,
умеренное ограничение механических и химических раздражителей ЖКТ,
уменьшение стимуляторов желудочной секреции,
веществ, длительно задерживающихся в желудке.
Химический состав и энергоценностъ:
белков 90-100 г,
жиров 90 г (из них — 25 г растительного происхождения),
углеводов 300-400 г,
свободной жидкости 1,5-2,0 л,
поваренной соли 6-8 г.
Энергетическая ценность:
2600-2800 ккал.
Масса суточного рациона:
2,5-3 кг.
Температура пищи:
горячих блюд — 57-62°С,
холодных — не ниже 15°С.
Технология приготовления пищи:
блюда готовят в отварном, протертом виде или на пару, некоторые блюда допустимы в запеченном виде.
В комплексное лечение входит лечебная физкультура, бассейн, климатотерапия.
Эффективность:
Специализированное лечение больных оказывает многообразное воздействие на организм, способствует улучшению общего состояния, повышению и восстановлению трудоспособности, достигается стойкая ремиссия заболевания.
Противопоказания!
Все лечебные процедуры назначает лечащий врач с учетом показаний и противопоказаний к курортному лечению.
Язва желудка и двенадцатиперстной кишки
Язва желудка и двенадцатиперстной кишки (гастродуоденальная язва) – серьезная и достаточно часто встречающаяся патология. Ее выявляют почти у 25% пациентов с болями в животе, и примерно 3–5% людей в течение жизни хотя бы однократно сталкиваются с этим заболеванием. Причем чаще всего речь идет о склонной к рецидивированию патологии, и в большинстве случаев диагностируется язвенная болезнь желудка и двенадцатиперстной кишки.
Неадекватное и несвоевременное лечение гастродуоденальных изъязвлений чревато развитием грозных осложнений и повышает онкологический риск. Поэтому в современной медицине большое значение придается достоверной диагностике патологии желудочно-кишечного тракта, с использованием современных информативных и безопасных методик.
Что такое язва желудка
Гастродуоденальной язвой называют самостоятельно появившийся дефект на внутренней поверхности стенок желудка или двенадцатиперстной кишки. Он нередко развивается на фоне имеющихся воспалительных изменений, хотя не исключено возникновение острых язв без предшествующей патологии желудка. Это зависит от характера основного ульцерогенного (способствующему изъязвлению) фактора.
На начальных стадиях, когда дефект небольшой и не выходит за пределы слизистой оболочки, говорят о наличии эрозии. В последующем, по мере ее углубления и расширения, уже диагностируется язва. Поначалу она имеет гладкий тонкий край, ровное дно и способна зарастать без формирования грубого рубца.
Но длительно существующее изъязвение выглядит уже по-другому. Оно имеет плотные, неравномерно утолщенные и приподнятые края, кратерообразное бугристое дно с наслоениями из фибрина, следы стягивающего рубцевания по периферии. Такая хроническая язва долго заживает с образованием деформирующих рубцов и может стать местом малигнизации (озлокачествления) клеток, превращаясь в язву-рак.
Почему в желудке и кишечнике появляются язвы
Язвенная болезнь развивается, если собственных защитных (протективных) свойств слизистой оболочки желудка и 12-перстной кишки оказывается недостаточно для противостояния ульцерогенным факторам. Это ключевой момент патогенеза.
К этиологическим (ульцерогенным) факторам относят:
- Инфицирование желудка особой бактерией – Helicobacter pylori. Развивающиеся при этом дефекты называют хеликобактер-ассоциированными. Эта бактерия напрямую повреждает слизистую оболочку, нарушает процесс миграции эпителиальных клеток в процессе заживления, провоцирует их ускоренную гибель.
Носителями хеликобактерной инфекции является около 90% населения, она считается основным причинным фактором развития хронического гастрита и гастродуоденальных язв. При этом речь идет о чрезмерной агрессии Helicobacter pylori в сочетании с повышенной уязвимостью слизистой оболочки и снижением ее способности к регенерации. Такому обычно способствуют различные предрасполагающие факторы.
При этом речь идет о чрезмерной агрессии Helicobacter pylori в сочетании с повышенной уязвимостью слизистой оболочки и снижением ее способности к регенерации. Такому обычно способствуют различные предрасполагающие факторы.
- Прием нестероидных противовоспалительных препаратов (НПВС). В основе их действия лежит блокада синтеза простагландинов, а побочным эффектом этого становится снижение секреции желудочной слизи и угнетение продукции бикарбонатов. В результате происходит ослабление местных защитных механизмов, слизистая оболочка становится чувствительной к действию желудочного сока. Стероидные язвы формируются не менее чем у 3% пациентов, принимающих НПВС, даже при соблюдении ими всех рекомендаций врача.
- Острая стрессовая реакция. При этом резко нарушается вегетативная регуляция внутренних органов, меняется микроциркуляция, ослабляются защитные механизмы.
- Погрешности в питании, курение, алкоголизация.
У ряда пациентов прослеживается также наследственная предрасположенность к язвенной болезни и другим желудочно-кишечным заболеваниям.
Как это проявляется
Основные симптомы язвы желудка:
- Боли в животе. Это самая частая жалоба пациентов, именно она и становится причиной обращения к врачу. Причем болит живот при язве обычно натощак, неприятные ощущения появляются спустя 1–2 часа после еды и снимаются приемом пищи или раствора пищевой соды. Боли бывают ноющего, жгучего, неясного характера, различной интенсивности и продолжительности. А изменение привычной схемы болевого синдрома обычно свидетельствует о развитии осложнений.
- Изжога. Этот симптом может появляться еще до формирования болевого синдрома или одновременно с ним.
- Диспепсия в виде отрыжки, тяжести в животе, тошноты, изменения аппетита. Свидетельствует о функциональной неполноценности пищеварения.
- Психоэмоциональные проявления (раздражительность, сниженная работоспособность и пр.
 ). Являются вторичными и обусловлены реакцией на хронический болевой синдром и диспепсию.
). Являются вторичными и обусловлены реакцией на хронический болевой синдром и диспепсию.
Встречаются и коварные «молчащие» язвенные дефекты, которые не дают ощутимого дискомфорта и долгое время остаются без должного внимания. Поэтому лечение желудка должно учитывать не только жалобы пациента, но и данные обследования.
Почему язвы нужно обязательно выявлять и лечить
Язвенная болезнь – это не просто очень дискомфортная для пациентов патология. Ее относят к одним из самых опасных состояний в гастроэнтерологии, что связано с высоким риском развития тяжелых осложнений. Причем они могут появляться у пациентов с различным «стажем» заболевания, склонны быстро прогрессировать и обычно требуют срочного хирургического вмешательства.
К основным осложнениям относят:
- Кровотечение из краев или дна язвенного дефекта, обусловленное разрушением расположенных здесь сосудов. Может сопровождаться кровавой рвотой (кофейной гущей) или примесью измененной крови в кале.
- Перфорация стенки пораженного органа. При этом формируется сквозной дефект с выходом содержимого желудка (кишечника) в брюшную полость и развитием перитонита. Чаще всего перфорирует язва двенадцатипертной кишки.
- Пенетрация язвы – прорыв в прилегающий орган (в поджелудочную железу, печень, сальник, в другие отделы кишечника).
- Рубцовые деформации, в том числе с развитием стеноза (патологического сужения). Чаще всего при этом страдает привратник желудка и двенадцатиперстная кишка в верхней трети.
Еще одно опасное и нередко поздно диагностируемое осложнение – малигнизация. Причем формирующаяся опухоль поначалу не дает явных симптомов, а небольшие изменение характера боли обычно остаются без должного внимания. Это приводит к позднему выявлению рака желудка и ухудшает прогноз лечения.
Важность грамотной диагностики
Неверно лечить заболевание ЖКТ наобум, опираясь лишь на оценку симптомов. Подбор терапии следует проводить с учетом характера имеющихся изменений, что возможно лишь при использовании современных информативных визуализационных методов диагностики. Оптимальный способ диагностики – ФГДС. Причем при язвенной болезни желудка такое обследование следует проводить регулярно, не только при обострении, но и в период длительной ремиссии.
Подбор терапии следует проводить с учетом характера имеющихся изменений, что возможно лишь при использовании современных информативных визуализационных методов диагностики. Оптимальный способ диагностики – ФГДС. Причем при язвенной болезни желудка такое обследование следует проводить регулярно, не только при обострении, но и в период длительной ремиссии.
Регулярная диагностика состояния слизистой оболочки ЖКТ с использованием ФГДС – залог хорошей эффективности лечения и действенная профилактика гастроинтестинального рака.
Периодическая диагностика желудка и двенадцатиперстной кишки позволяет выявлять мельчайшие, только формирующиеся язвенные дефекты, контролировать состояние хронических воспалительных очагов, оценивать динамику на фоне проводимого лечения.
Принципы лечения
Терапия язвенной болезни желудка проводится комплексно и направлена на решение нескольких ключевых задач:
- Соблюдение диеты для устранения раздражающего фактора при обеспечении организма пациента необходимыми веществами.
- Устранение хеликобактерной инфекции (если она была выявлена) с помощью комбинации антибиотиков. Это позволяет справиться с воспалением, улучшает процесс заживления, служит профилактикой развития осложнений и рецидивов.
- Стабилизация уровня кислотности желудочного сока и оптимизация работы протонной помпы, что снижает риск повторного повреждения тканей и ускоряет заживление. А комбинация ингибиторов протонной помпы с антибактериальными (антихеликобактерными) средствами существенно снижает риск рецидивов.
- Уменьшение выраженности диспепсии, изжоги и болевого синдрома.
При развитии осложнений в экстренном порядке решается вопрос о целесообразности хирургического лечения. В настоящее время возможно проведение операций малоинвазивным путем, с использованием эндоскопических методик.
На любой стадии болезни лечить язву желудка должен врач. Не стоит прибегать к самовольной коррекции предписанной терапевтической схемы и бесконтрольному приему народных средств, это чревато дестабилизацией состояния и повышением риска осложнений.
Не стоит прибегать к самовольной коррекции предписанной терапевтической схемы и бесконтрольному приему народных средств, это чревато дестабилизацией состояния и повышением риска осложнений.
Диагностика и лечение язвенной болезни в ICLINIC – грамотный подход и современные технологии
Язвенное поражение желудка и двенадцатиперстной кишки – серьезное, требующее особого внимания заболевание. Пациентам с такой патологией рекомендуется наблюдаться у врача-гастроэнтеролога и даже при длительной ремиссии регулярно проходить профилактические осмотры. При этом предпочтение следует отдавать современным, достоверным и безопасным лечебно-диагностическим методикам.
Центр профилактики рака органов пищеварения ICLINIC – современная специализированная клиника с высококлассным оборудованием. Мы ориентированы на грамотное своевременное выявление и эффективное лечение болезней желудочно-кишечного тракта.
При первичном обследовании, динамическом контроле состояния и профилактических осмотрах в ICLINIC широко используется эндоскопическое оборудование высоких классов с повышенным уровнем комфорта. Диагностика язвы желудка и других гастроэнтерологических заболеваний включает обязательное проведение ФГДС. При этом мы используем аппараты улучшенных модификаций, что снижает испытываемый пациентом дискомфорт и повышает результативность исследования.
Лечение язвы желудка в нашей клинике проводится опытным гастроэнтерологом, с использованием результативных терапевтических схем и в соответствии с современными клиническими рекомендациями. Такой подход позволяет быстро улучшить состояние пациентов, добиться стойкой ремиссии и предупредить развитие осложнений.
Мы рекомендуем:
Прием врача-гастроэнтеролога
ФГДС
ФГДС с консультацией ведущего специалиста
ФКС
ФКС с консультацией ведущего специалиста
Взятие биопсии при эндоскопических исследованиях
Тест на вероятность рака желудка
Ваш возраст более 45 лет?
Да Нет
У Ваших родственников были онкологические заболевания?
Да Нет
У Вас есть хронические заболеваний желудочно-кишечного тракта:
— хронический гастрит,
— язвенная болезнь,
— хронический колит и другие воспалительные заболевания кишечника,
— болезнь Крона,
— неспецифический язвенный колит,
— выявленные ранее полипы желудка и кишечника,
— выявленные подслизистые эпителиальные образования желудочно-кишечного тракта?
Да Нет
Вы переносили операции на желудке и кишечнике?
Да Нет
У Вас есть рубцово-спаечные изменения желудочно-кишечного тракта?
Да Нет
Вы курите (более 1 сигареты в день)?
Да Нет
Вы допускаете погрешности в диете (низкое потребление овощей и фруктов, высокое потребление мяса и животных жиров)?
Да Нет
У Вас есть хотя-бы один из перечисленных симптомов:
— лишний вес,
— затруднения при глотании,
— раздражительность,
— бледность кожи,
— боли за грудиной,
— немотивированная слабость,
— нарушение сна,
— снижение аппетита,
— неприятный запах изо рта,
— отрыжка,
— тошнота и/или рвота,
— чувство тяжести в животе,
— изменение стула (запоры и/или поносы),
— следы крови в стуле,
— боли в животе.
Да Нет
Запишитесь на прием
В чем преимущества ICLINIC?
Высочайший уровень специалистов: среди них доктора медицинских наук и члены мировых врачебных сообществ, а средний стаж врачей клиники – 16 лет безупречной работы.
Современное экспертное оборудование: диагностические аппараты медицинского центра выпущены в 2017 году ведущими мировыми производителями (Pentax и другими того же уровня).
Безупречная точность эндоскопической диагностики благодаря высокому разрешению изображения в 1,25 млн.пикселей.
Уникальные технологии ранней диагностики рака, среди которых i-scan – виртуальная хромоэндоскопия. С помощью данной технологии можно распознать даже самые мелкие, начальные опухолевые изменения.
Все для комфорта пациента: эффективное обезболивание, включая общий наркоз; тонкие эндоскопы менее 10мм в диаметре; быстрое и точное проведение манипуляций.
Безопасность: автоматизированная дезинфекция оборудования с контролем качества, мониторинг жизненно важных функций пациента в процессе исследований.
Узкая специализация: медцентр занимается заболеваниями пищеварительной системы, постоянно совершенствуясь именно в своей отрасли. Наши специалисты постоянно проходят повышение квалификации, участвуют в международных конференциях, тренингах и семинарах в России и Европе.
Удобное расположение: Петроградский район Санкт-Петербурга расположен недалеко от ценра. Сюда удобно добираться как на машине, так и на общественном транспорте. Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции СПб Спортивная, Петроградская и Горьковская.
Наш профессионализм всегда на страже вашего здоровья.
Здоровье начинается с внимания
Как предотвратить или лечить язвенную болезнь желудка и двенадцатиперстной кишки?
Заболев, все мы мечтаем попасть к опытному врачу, который тщательно разберётся в том, что с нами случилось, учтет особенности нашего организма, образа жизни и назначит лечение, которое обязательно поможет и не даст побочных эффектов, ни сейчас, ни в будущем. Сегодня язвенная болезнь желудка и двенадцатиперстной кишки стала встречаться все чаще. Язвенная болезнь представляет собой одно из наиболее частых заболеваний аппарата пищеварения. Имеющиеся статистические данные указывают на высокий процент больных данным заболеванием. В различныx странаx этой болезнью страдают до десяти процентов всеx жителей.
Сегодня язвенная болезнь желудка и двенадцатиперстной кишки стала встречаться все чаще. Язвенная болезнь представляет собой одно из наиболее частых заболеваний аппарата пищеварения. Имеющиеся статистические данные указывают на высокий процент больных данным заболеванием. В различныx странаx этой болезнью страдают до десяти процентов всеx жителей.
Зона риска
Язвенная болезнь — заболевание, при котором в желудке и (или) 12-перстной кишке человека образуются дефекты (язвы). Чаще всего болеют язвенной болезнью мужчины от 20 до 50 лет. Для заболевания характерно хроническое течение и цикличность: болезнь подтачивает здоровье своего хозяина годами, периоды обострения сменяются обманчивым спокойствием. Наиболее часто язва дает о себе знать весной и осенью. Язвенная болезнь двенадцатиперстной кишки встречается гораздо чаще, чем язвенная болезнь желудка. Как правило, язва возникает на фоне гастрита (воспаление слизистой оболочки желудка) или дуоденита (воспаление слизистой оболочки двенадцатиперстной кишки), ассоциированного с инфекцией Helicobacter pylori.
Повреждение слизистой оболочки с образованием язв, эрозий и воспаления связывают с преобладанием факторов агрессии (соляная кислота, пепсин, желчные кислоты) над факторами защиты слизистой оболочки. Важную роль имеет инфицирование Helicobacter pylori. Эти микроорганизмы способны вызывать воспаление слизистой оболочки, разрушая при этом местные факторы защиты и усиливая кислотность.
В тоже время, этот микроорганизм можно обнаружить более, чем у 80% жителей России, но при этом болеют язвенной болезнью далеко не все. Дело в том, язва не развивается без ряда дополнительных факторов:
• длительное нервно-эмоциональное перенапряжение;
• генетическую предрасположенность;
• наличие хронического гастрита или дуоденита;
• нарушение режима питания;
• потребление крепких спиртных напитков и курение;
• употребление некоторых лекарственных препаратов (ацетилсалициловая кислота, индометацин и др. ).
).
Наиболее характерным проявлением язвенной болезни является боль в верхней части живота, которая чаще возникает на голодный желудок, т.е. между приемами пищи. Боль может возникать и ночью, заставляя пациента просыпаться и принимать пищу. Боль обычно стихает в первые 30 минут после еды. Менее специфичными, но встречающимися при язвенной болезни симптомами являются тошнота, тяжесть после приема пищи, чувство переполнения желудка, рвота, снижение аппетита, массы тела, изжога.
Механизмы возникновения
Микроб Helicobacter pylori передается от человека к человеку при тесном длительном контакте, например, при поцелуях, через общую посуду и полотенца, а также при несоблюдении правил гигиены в туалетах.
Оказавшись в желудке Helicobacter, начинает активно размножаться и вести подрывную деятельность. Он вырабатывает особые ферменты (уреазу, протеазы), которые повреждают защитный слой слизистой (внутренней) оболочки желудка и 12-перстной кишки, нарушает функции клеток, выработку слизи и обменные процессы и вызывает образование язв.
В первую очередь о возникновении и развитии язвенной болезни человеку сигнализирует боль в верхней половине живота. Беспокоят ночные и «голодные» боли, при которых человеку необходимо что-нибудь съесть, чтобы «погасить» боль.
Боли при язвенной болезни имеют четкую ритмичность (время возникновения и связь с приемом пищи), периодичность (чередование болевых ощущений с периодами их отсутствия) и сезонность обострений (весной и осенью).
Одним из частых симптомов язвенной болезни является изжога, которая обычно возникает спустя 2-3 часа после еды. Тошнота, рвота, «кислая» отрыжка, запоры – эти неспецифические симптомы также могут свидетельствовать о язве. Аппетит при язвенной болезни обычно сохранен или даже повышен, так называемое «болезненное чувство голода». Имейте ввиду, в некоторых случаях язва может протекать бессимптомно!
Если болезнь не лечить, язвенный дефект распространяется вглубь стенки желудка. Этот процесс может завершиться опасными для жизни человека осложнениями: прободением (перфорацией), при котором в стенке желудка или кишки образуется сквозное отверстие, или кровотечением.
Обратитесь к доктору
Лечение неосложненной язвенной болезни должно быть консервативным. К хирургическому лечению язвенной болезни прибегают только по строгим показаниям. В период обострения наиболее правильным является шести-, восьминедельный курс лечения в стационаре. Основные виды лечения, применяемого в стационаре: постельный режим, за выполнением которого должен следить средний медперсонал; лечебное питание, медикаментозные средства.
Строгий постельный режим, который должен соблюдать больной в первые три недели лечения, в дальнейшем постепенно расширяют. Курение категорически запрещают. При невозможности поместить больного в стационар следует обеспечить курс противоязвенного лечения на дому в течение 4—5 недель с последующим переходом на так называемое половинное противоязвенное лечение — больной после обычного рабочего дня оставшуюся часть суток проводит в постели дома или в ночном санатории.
Санаторно-курортному лечению подлежат больные язвенной болезнью в стадии ремиссии или затихающего обострения при отсутствии стеноза привратника, пенетрации, склонности к кровотечениям и подозрения на злокачественное перерождение.
Питание при язвенной болезни
Рацион должен обладать повышенной питательной ценностью и включать в себя достаточное количество жиров, белков, углеводов, минеральных солей и витаминов. Пища не должна механически раздражать слизистую оболочку желудка. Поэтому все продукты следует употреблять в измельченном или пюреобразном виде. По мере улучшения состояния переходите от протертых продуктов к вареным. Термическое щажение подразумевает под собой использование блюд, температура которых не раздражает поврежденную слизистую оболочку желудка. Не рекомендуется употреблять как слишком холодные, так и чересчур горячие блюда. Лучше, если их температура будет приближена к температуре тела.
Посоветуйтесь с вашим лечащим врачом относительно особенностей диетического питания в вашем конкретном случае. Длительность соблюдения диеты зависит от тяжести заболевания и скорости заживления язвы.
Помните, что лечение язвенной болезни возможно только под наблюдением врача! Если не лечить язвенную болезнь, продолжать неправильно питаться, пить и курить, то такой образ жизни может привести к кровотечениям, прободению стен желудка и кишки, что чревато летальным исxодом! Важный факт: регулярное проxождение диспансеризации поможет выявить болезнь на ранней стадии, а значит, не допустить серьезного заболевания.
Подготовил врач хирург ТОГБУЗ «ГКБ №3 Тамбова» Сергей ЕРЕМИН
Материал опубликован в газете «Тамбовский курьер»
Воспаление двенадцатиперстной кишки | Пробиотики Нормофлорины – лечение дисбактериоза
Назад к списку
05.02.2014
Загрузка…
Дуоденит или воспаление двенадцатиперстной кишки может возникнуть неожиданно, повергнув больного в шок, ведь ещё вчера всё было нормально, а сегодня болит желудок и даже временами подташнивает.
Симптоматика данного заболевания в буквальном смысле поражает своей разнообразностью. Больной может ощущать боль в желудке и области солнечного сплетения, резко потерять аппетит, появляется чувство слабости и переедания после каждого приёма пищи. Нередко при дуодените открывается рвота, которая в некоторых случаях может иметь примесь крови. Среди других симптомов воспаления двенадцатиперстной кишки выделяют нарушение пищеварительной функции организма, которое часто проявляется вздутиями и метеоризмами, появление неприятной отрыжки. В редких случаях появляется анемия (недостаток железа в крови), которая может нести угрозу не только здоровью, но и жизни человека. Также описаны случаи, когда дуоденит проходит без симптомов.
Симптоматика и возможные последствия во многом зависят от характера течения заболевания и расположения очагов воспаления. В зависимости от участка слизистой, на котором возникло воспаление, дуоденит классифицируют, как бульбарный (луковичный) и пост-бульбарный. Бульбарное воспаление локализуется возле луковицы двенадцатиперстной кишки, которая находится в самом начале органа. Постбульбарное воспаление находится глубже и поэтому приставляет большую опасность.
В зависимости от участка слизистой, на котором возникло воспаление, дуоденит классифицируют, как бульбарный (луковичный) и пост-бульбарный. Бульбарное воспаление локализуется возле луковицы двенадцатиперстной кишки, которая находится в самом начале органа. Постбульбарное воспаление находится глубже и поэтому приставляет большую опасность.
В зависимости от степени поражения различают поверхностный и эрозивный дуоденит. Первый характеризуется поверхностным воспалением без ярко выраженной эрозии слизистой. Эрозивный дуоденит, наряду с воспалением, характеризуется появлением на поверхности органа ран и эрозий.
Более всего неприятные симптомы проявляются при остром воспалении двенадцатиперстной кишки, которое появляется неожиданно и при правильном лечении очень быстро исчезает. Хронический дуоденит характеризуется вялотекущей симптоматикой, однако он может сохраняться на протяжении многих месяцев и даже лет.
Лечение
Воспаление двенадцатиперстной кишки, как правило, возникает на фоне другого заболевания ЖКТ. Поэтому лечение дуоденита направлено не только на устранение самого воспаления, но и ликвидацию причины его появления (острый гепатит, холецистит, гастрит, продолжительная диарея, язвенная болезнь и т.д.).
При дуодените назначают антибиотики, медикаменты на основе висмута, а также препараты, подавляющие выработку кислоты. Курс лечения длится около полутора месяцев.
Назад к списку
Что такое дуоденит и как его лечить?
Ваша двенадцатиперстная кишка составляет первую часть тонкой кишки, и ее задача — запустить пищеварительный процесс, объединяя ферменты с пищей по мере ее прохождения. Поскольку в процессе пищеварения вся пища должна проходить через двенадцатиперстную кишку, легко увидеть, как проблема с этой областью может стать серьезной проблемой для здоровья. Одна из наиболее распространенных проблем, возникающих в этой области, называется дуоденитом, и характеризуется воспалением двенадцатиперстной кишки.В сегодняшнем блоге мы более подробно рассмотрим это состояние и объясним, как доктор Бхатти и его команда могут помочь вам его лечить.
Одна из наиболее распространенных проблем, возникающих в этой области, называется дуоденитом, и характеризуется воспалением двенадцатиперстной кишки.В сегодняшнем блоге мы более подробно рассмотрим это состояние и объясним, как доктор Бхатти и его команда могут помочь вам его лечить.
Что вызывает дуоденит?
В отличие от воспаления суставов, которое может быть вызвано годами стресса и движений, двенадцатиперстная кишка обычно не воспаляется, если не играет роль более ненормальная сила. Например, наиболее частой причиной дуоденита является присутствие бактерий Helicobacter pylori (H. pylori). Эти бактерии разрушают слизистый барьер, защищающий чувствительную оболочку двенадцатиперстной кишки от желудочного сока.Если бактерии разрушают это защитное покрытие, может развиться воспаление. При отсутствии лечения это воспаление может стать хроническим или привести к образованию язвы двенадцатиперстной кишки.
Другие факторы, которые могут вызвать или увеличить ваш фактор риска дуоденита, включают:
- Долгосрочное использование НПВП
- Осложнения, связанные с болезнью Крона
- Курение
- Чрезмерное употребление алкоголя
- Некоторые лекарства
Симптомы, указывающие на то, что вы имеете дело с дуоденитом, включают спазмы в желудке, газы, вздутие живота, тошноту, рвоту, локализованные боль или потеря аппетита.
Диагностика и лечение дуоденита
Если у вас появились симптомы, указывающие на дуоденит, обратитесь к гастроэнтерологу. Они спросят вас о ваших симптомах и изучат вашу историю здоровья, и в зависимости от того, что они обнаружат, они могут перейти к диагностическому тесту. Верхняя эндоскопия с биопсией — это один из таких тестов, при котором небольшая гибкая трубка с прикрепленной к ней лампой и камерой вводится в горло, через желудок и в двенадцатиперстную кишку.Видеореле может предоставить картину того, как выглядит это место, а образцы биопсии могут позволить лабораторное тестирование на наличие H.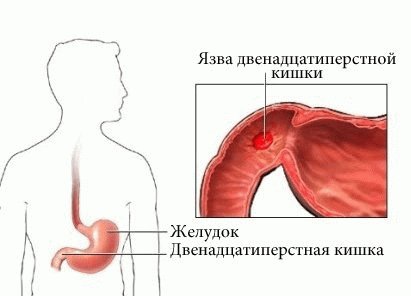 pylori. Аналогичный тест на H. pylori можно провести с использованием образца крови, дыхания или стула.
pylori. Аналогичный тест на H. pylori можно провести с использованием образца крови, дыхания или стула.
Лечение действительно зависит от первопричины дуоденита. Если воспаление вызвано бактериями H. pylori, лечение может быть таким же простым, как прием лекарств для борьбы со вспышкой. Другие возможные методы лечения включают в себя лекарства для ограничения количества или силы кислоты в желудке, которая может нарушать слизистую оболочку двенадцатиперстной кишки, отлучение от режима приема НПВП или отказ от алкоголя и отказ от курения.Для подавляющего большинства пациентов консервативное лечение с помощью этих изменений образа жизни часто решает проблему. Однако, если заболевание привело к развитию язвы, может потребоваться минимально инвазивная корректирующая процедура.
Если вы считаете, что ваша двенадцатиперстная кишка может быть причиной проблем со здоровьем, обратитесь к доктору Бхатти и команде Bhatti GI Consultants сегодня за подробным планом диагностики и лечения.
Гастрит и дуоденит: симптомы, причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
В апреле 2020 года Управление по контролю за продуктами и лекарствами (FDA) потребовало, чтобы все формы рецептурного и внебиржевого (OTC) ранитидина (Zantac) были удалены с рынка США. Они сделали эту рекомендацию, потому что неприемлемые уровни NDMA, вероятного канцерогена (или вызывающего рак химического вещества), присутствовали в некоторых продуктах ранитидина. Люди, принимающие ранитидин по рецепту, должны поговорить со своим врачом о безопасных альтернативных вариантах, прежде чем прекращать прием препарата.Люди, принимающие ранитидин без рецепта, должны прекратить прием препарата и обсудить со своим врачом альтернативные варианты. Вместо того, чтобы приносить неиспользованные продукты ранитидина в пункт приема лекарств, человек должен утилизировать их в соответствии с инструкциями к продукту или в соответствии с руководством FDA .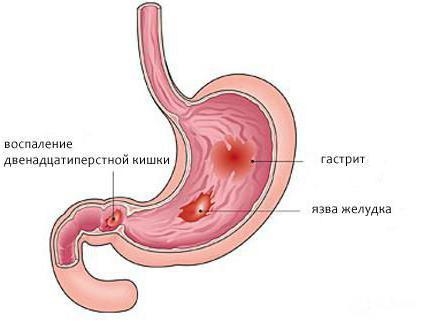
Гастрит и дуоденит поражают пищеварительный тракт и имеют одни и те же причины, включая инфекцию Helicobacter pylori . Гастрит — это воспаление слизистой оболочки желудка, а дуоденит — это воспаление слизистой оболочки верхнего отдела тонкой кишки, называемой двенадцатиперстной кишкой.
Желудок и двенадцатиперстная кишка в организме расположены близко друг к другу, и многие факторы влияют на них сравнимым образом. Помимо того, что эти состояния имеют одни и те же причины, они имеют схожее лечение.
Иногда бывает трудно справиться с симптомами гастрита и дуоденита, которые часто доставляют дискомфорт. Однако в большинстве случаев не вызывает серьезных осложнений, и оба состояния обычно легко поддаются лечению.
В некоторых случаях гастрит и дуоденит протекают бессимптомно, и врачи могут найти и диагностировать проблему только при поиске других расстройств пищеварения.
Когда нарушения действительно вызывают симптомы, они могут варьироваться от человека к человеку. Типичные симптомы могут включать:
- болезненное жжение в желудке
- тошноту
- рвоту
- расстройство желудка
- чувство сытости при пустом желудке или после приема небольшого количества пищи
У некоторых людей боль в животе живот распространится на спину или нижнюю часть живота.
Иногда могут возникать более серьезные симптомы, например внутреннее кровотечение.Это может привести к тому, что стул станет липким и станет очень темно-коричневым или черным. Это также может вызвать рвоту с крупными зернами, напоминающую влажную кофейную гущу.
Любому, кто испытывает симптомы внутреннего кровотечения, следует немедленно обратиться за медицинской помощью.
И гастрит, и дуоденит могут поражать людей любого возраста в любое время. Любое состояние может быть острым или хроническим.
Острый случай гастрита или дуоденита возникает быстро и длится непродолжительное время, прежде чем уйти. Хроническое воспаление в этой области тела имеет тенденцию прогрессировать медленнее и длиться более длительные периоды, иногда месяцы или даже годы.
Хроническое воспаление в этой области тела имеет тенденцию прогрессировать медленнее и длиться более длительные периоды, иногда месяцы или даже годы.
Гастрит имеет некоторое сходство с пептической язвой, которая также вызывает воспаление слизистой оболочки желудка. В то время как гастрит — это общее воспаление, язва — это специфический эрозированный участок слизистой оболочки желудка.
Эти два состояния имеют много общих симптомов, но сильная локализованная боль гораздо чаще возникает при язве. Язвенная болезнь также несет в себе более высокий риск кровотечения и рака, а также может привести к перфорации желудка. Врачи используют различные методы для диагностики каждого из состояний, что требует различных методов лечения.
Одной из наиболее частых причин воспаления пищеварительного тракта является инфекция, вызванная бактериями H. pylori . Эти бактерии часто присутствуют в пищеварительной системе и обычно безвредны. Однако, если они выходят из-под контроля, они могут захватить части кишечника или желудка и вызвать воспаление и другие симптомы.
Другой частой причиной гастрита и дуоденита является длительный прием определенных лекарств, например нестероидных противовоспалительных средств (НПВП).Эти препараты включают:
- ибупрофен (Адвил и Мотрин)
- напроксен (Алив)
- аспирин в низких дозах (Байер)
Воспалительное заболевание кишечника (ВЗК) также может вызывать воспаление в желудке или двенадцатиперстной кишке. В исследовательской работе 2012 года, посвященной отчетам одной лаборатории, было обнаружено, что гастрит и дуоденит, не связанные с бактериальной инфекцией, чаще всего возникают у взрослых и детей с ВЗК. Определенные формы ВЗК, такие как болезнь Крона и язвенный колит, могут чаще вызывать эти состояния.
Целиакия также является частой причиной воспалений в пищеварительной системе, особенно в двенадцатиперстной кишке.
Другие возможные причины гастрита и дуоденита включают:
- чрезмерное употребление алкоголя
- тяжелое курение табака
- травматическое повреждение или повреждение желудка или тонкого кишечника
- недавняя операция на желудке или тонком кишечнике
- проглатывание ядов
- рефлюкс желчи
- с использованием дыхательного аппарата
- некоторые виды лечения рака, такие как химиотерапия и лучевая терапия
Врачи, подозревающие гастрит или дуоденит, могут назначить несколько тестов для проверки основных причин.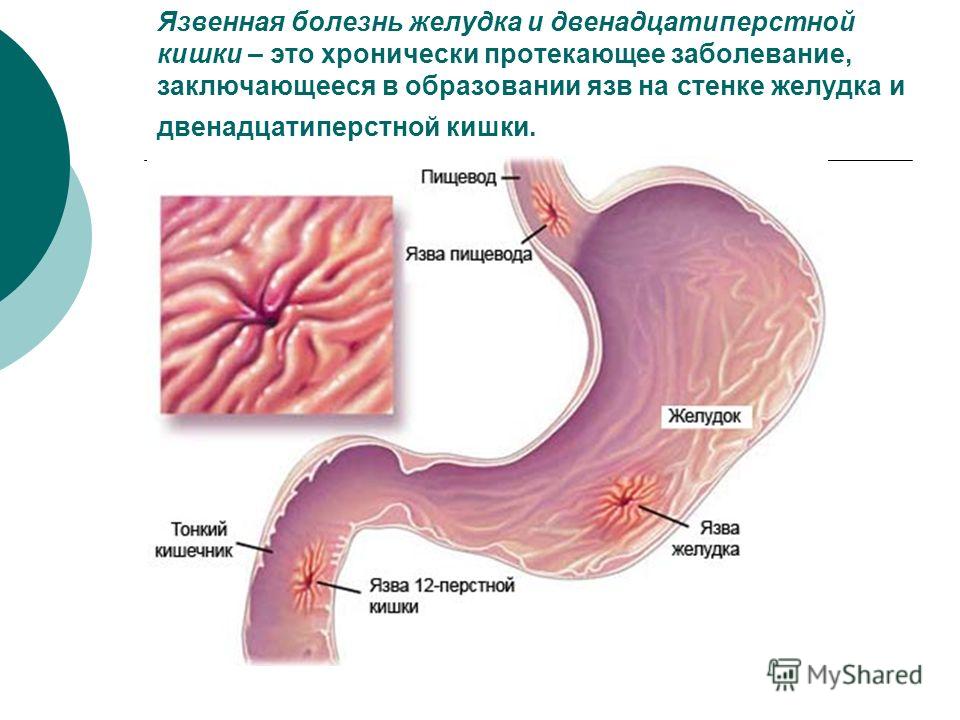 Они могут попросить образцы крови или стула для анализа на инфекцию H. pylori .
Они могут попросить образцы крови или стула для анализа на инфекцию H. pylori .
Они также могут порекомендовать дыхательный тест, при котором пациент принимает жидкость или таблетку, а затем дышит в мешок. Врач проверит дыхание на наличие дополнительного углекислого газа, который может указывать на инфекцию H. pylori .
В некоторых случаях врачи могут выполнить эндоскопию для получения изображений слизистой оболочки желудка или двенадцатиперстной кишки. Эта процедура включает введение небольшой трубки или эндоскопа с камерой на конце через рот и вниз в желудок и тонкий кишечник для исследования этой области.
Эндоскопия позволяет врачам проверять наличие признаков воспаления, кровотечения или пептических язв, а также любых аномальных тканей.
Во время эндоскопии врач может также провести биопсию. Они будут использовать небольшую иглу, прикрепленную к эндоскопу, чтобы взять образец ткани желудка или двенадцатиперстной кишки. Анализ этих тканей может помочь врачам поставить диагноз.
Врач может порекомендовать антациды для лечения повышенного содержания кислоты в пищеварительном тракте.
Лечение гастрита и дуоденита варьируется от человека к человеку.Успех каждого лечения и время выздоровления будут зависеть от основной причины и от того, сможет ли человек следовать своему плану лечения.
В случае инфекции H. pylori врачи обычно рекомендуют антибиотики в качестве основного лечения. Это может быть одно или несколько лекарств, и лечение может занять несколько недель.
Независимо от причины врачи, скорее всего, порекомендуют лекарства, отпускаемые по рецепту или без рецепта (OTC), чтобы уменьшить выработку кислоты в желудке и ускорить заживление.
Некоторые безрецептурные блокаторы кислоты могут помочь снизить кислотность в пищеварительном тракте, и врачи часто назначают ингибиторы протонной помпы (ИПП). ИПП работают, блокируя клетки, вырабатывающие кислоту.
Некоторым людям необходимо принимать ИПП в течение длительного времени, чтобы контролировать свое состояние или предотвратить возвращение симптомов. ИПП включают омепразол (Прилосек) и эзомепразол (Нексиум).
ИПП включают омепразол (Прилосек) и эзомепразол (Нексиум).
Врачи могут также порекомендовать препараты, называемые блокаторами h3-рецепторов, особенно если человек длительно принимает НПВП и находится в группе риска других заболеваний, включая язвы.Блокаторы h3-рецепторов также воздействуют на клетки желудка, снижая выработку кислоты. Это дает время для заживления поврежденной ткани.
Фамотидин (Пепцид) — распространенный блокатор h3-рецепторов.
Домашнее лечение
Врачи могут также рекомендовать людям использовать безрецептурные антациды для временного купирования симптомов. Это может быть полезно для людей, испытывающих жгучие боли в желудке или несварение желудка.
Безрецептурные антациды включают карбонат кальция, который содержится в Tums и Rolaids, и гидроксид магния, который находится в Milk of Magnesia и Rolaids.
Если врач рекомендует конкретное время приема этих препаратов, необходимо следовать их инструкциям. Антациды могут затруднять или затруднять усвоение организмом некоторых лекарств. Поэтому лучше всегда принимать антациды отдельно от других лекарств, чтобы избежать взаимодействия.
Также важно отметить, что антациды, отпускаемые без рецепта, предназначены только для эпизодического использования. Любой, у кого возникают такие симптомы, как несварение желудка или жгучая боль в животе, при которых антациды требуются более двух раз в неделю, следует обратиться к врачу для постановки полного диагноза.
Антациды можно приобрести в Интернете.
Изменение образа жизни
Многие врачи рекомендуют изменить образ жизни, чтобы уменьшить воспаление в кишечнике и вылечить гастрит или дуоденит.
Избегание или ограничение употребления алкоголя и табака может помочь уменьшить воспаление и способствовать заживлению кишечника. Эти вещества могут затруднить рассасывание опухоли.
НПВП, аспирин и другие лекарства также могут повышать риск повреждения кишечника.Если эти препараты являются основной причиной гастрита или дуоденита, может потребоваться прекратить их прием, чтобы дать организму заживать.
Людям, которые длительно принимают эти препараты для лечения симптомов других заболеваний, следует поговорить со своим врачом. Врач может предложить более низкую дозу или порекомендовать другие лекарства, которые могут снизить риск повреждения желудка и кишечника.
Если врачи обнаружат, что у человека непереносимость глютена или глютеновая болезнь, ему необходимо исключить глютен из своего рациона, чтобы избежать обострения воспалительного процесса.
Если после безрецептурного лечения симптомы не улучшаются, лучше всего обратиться к врачу.
Некоторые симптомы и осложнения требуют немедленного внимания, например:
- сильная боль в животе наряду с обычными симптомами
- рвота, напоминающая кофейную гущу
- черный дегтеобразный стул
- высокая температура в дополнение к другим симптомам
Без лечение гастрита и дуоденита может привести к другим осложнениям. H.pylori может со временем повредить клетки, что приведет к образованию рубцовой ткани или возможному образованию рака. Любой, кто не чувствует облегчения от лечения, должен обратиться к врачу.
Когда люди работают с врачами и придерживаются своего плана лечения, осложнения не являются обычным явлением. Гастрит и дуоденит часто хорошо поддаются лечению и проходят без проблем.
Q:
Могут ли какие-либо продукты или диета помочь при гастрите и дуодените?
A:
Люди, которые регулярно страдают гастритом или дуоденитом, могут иметь определенный аллерген или триггер, вызывающий воспаление, например глютен для людей с глютеновой болезнью.Настоятельно рекомендуется избегать определенных продуктов, вызывающих симптомы.
Если аллергия не является причиной гастрита или дуоденита, лучше избегать продуктов, которые вызывают возбуждение желудка или повышают кислотность. К ним относятся алкоголь, фруктовые соки, острая пища, жирная, жирная и жареная пища. Пища с низким содержанием жира и кислотности, но с высоким содержанием клетчатки поможет облегчить симптомы.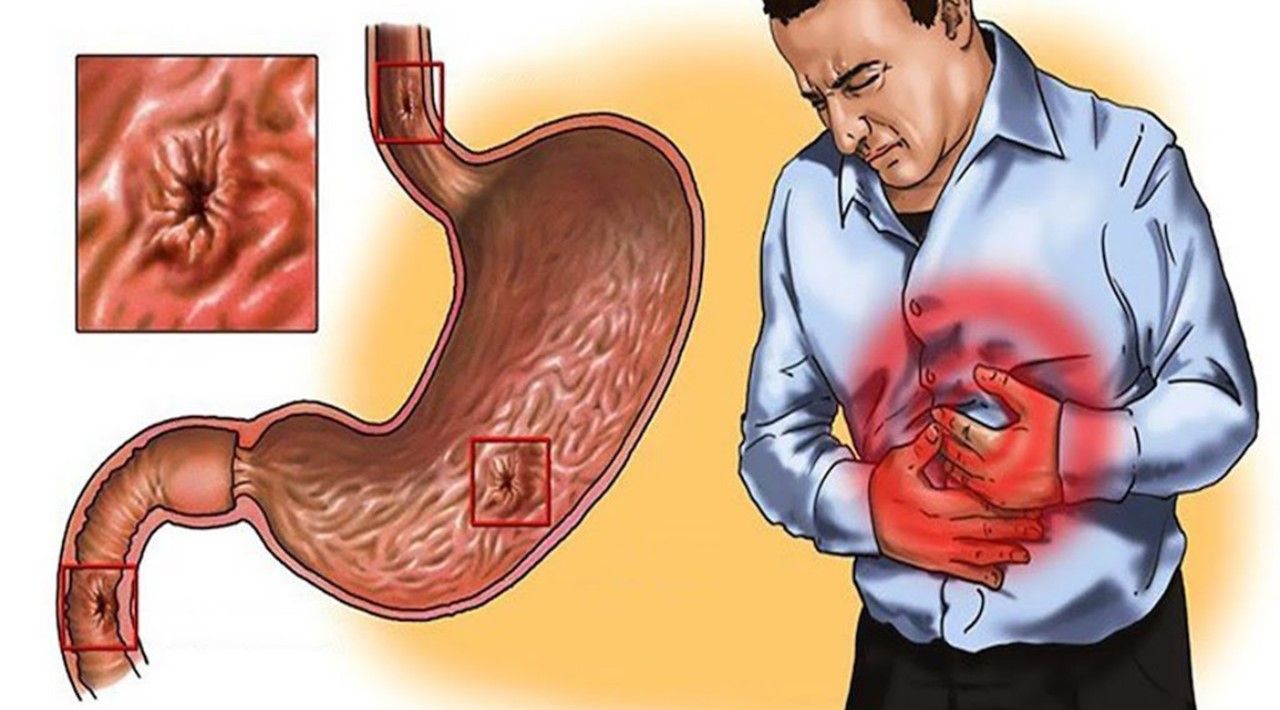
Врач должен осмотреть вас, чтобы поставить точный диагноз и предотвратить более серьезные повреждения желудка.Они также могут определить, могут ли лекарства решить проблему.
Дебра Салливан, PhD, MSN, RN, CNE, COI Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Дуоденит
Двенадцатиперстная кишка — это первая часть тонкой кишки. Это просто прошло мимо желудка. Дуоденит — это воспаление слизистой оболочки двенадцатиперстной кишки. Эта таблица расскажет вам больше об этой проблеме со здоровьем.
Причины дуоденита
Наиболее частой причиной дуоденита является инфицирование бактериями Helicobacter pylori (H. pylori). Вы также можете получить эту проблему со здоровьем, если:
Принимаете нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен, в течение длительного времени
Страдаете глютеновой болезнью, аллергией на глютен
Болезнь Крона
Употреблять алкоголь
Курить
Симптомы дуоденита
Состояние может протекать бессимптомно.Если симптомы действительно появляются, у вас могут быть:
Жжение, спазмы или голодная боль в животе
Газы или ощущение вздутия живота
Тошнота и рвота
Чувство полноты вскоре после начало приема пищи
Диагностика дуоденита
Если ваш лечащий врач считает, что у вас дуоденит, вы можете пройти следующие тесты, чтобы убедиться в этом:
Эндоскопия верхних отделов с биопсией. Во время этого теста используется тонкая гибкая трубка с лампой и камерой на конце (эндоскоп). Ваш лечащий врач перемещает зонд через горло к желудку и двенадцатиперстной кишке. Прицел отправляет изображения двенадцатиперстной кишки на видеоэкран.
 Могут быть взяты небольшие образцы (биопсия) слизистой оболочки двенадцатиперстной кишки. Эти образцы могут быть отправлены в лабораторию для тестирования на H. pylori.
Могут быть взяты небольшие образцы (биопсия) слизистой оболочки двенадцатиперстной кишки. Эти образцы могут быть отправлены в лабораторию для тестирования на H. pylori.Кровь, стул, биопсия желудка или дыхательный тест. Эти тесты могут проверять H.pylori или другие микробы. Образцы крови или стула берутся и исследуются в лаборатории. Анализы крови также могут проверить наличие глютеновой болезни. Для проверки дыхания вы проглатываете безвредное соединение. Если в вашем организме присутствуют бактерии H. pylori, в вашем дыхании может быть обнаружен дополнительный углекислый газ.
Верхний отдел желудочно-кишечного тракта (ЖКТ) (в редких случаях). Этот тест может дать больше информации о пищеварительном тракте. Он делает рентгеновские снимки верхних отделов желудочно-кишечного тракта ото рта до тонкой кишки.
Лечение дуоденита
Если у вас дуоденит, может помочь одно или несколько из этих методов лечения:
Прием антибиотиков для уничтожения H. pylori
Прием лекарств для уменьшения количества кислоты в желудке составляет
Не принимать НПВП, например, аспирин и ибупрофен. Но если вы принимаете аспирин по поводу проблемы со здоровьем, такой как болезнь сердца или инсульт, не прекращайте прием, пока не посоветуетесь с врачом.Если вы принимаете НПВП от артрита или боли, посоветуйтесь со своим врачом о других вариантах.
Принятие безглютеновой диеты, если причина целиакии
Отказ от алкоголя
Отказ от курения
Ваш лечащий врач может рассказать вам больше о том, какое лечение необходимо.
Выздоровление и наблюдение
При лечении большинство случаев дуоденита проходит. В редких случаях дуоденит может быть постоянной (хронической) проблемой.Или может перерасти в язву двенадцатиперстной кишки. Если ваши симптомы не исчезнут или они исчезнут и вернутся, сообщите об этом своему врачу. В таких случаях для решения проблемы со здоровьем необходимы осмотры и лечение.
В таких случаях для решения проблемы со здоровьем необходимы осмотры и лечение.
Когда звонить поставщику медицинских услуг
Немедленно позвоните своему поставщику медицинских услуг, если у вас есть одно из следующих:
Лихорадка 100,4 ° F ( 38,0 ° C) или выше, или по рекомендации вашего врача поставщик
Озноб
Тошнота или рвота (рвота может быть кровавой или иметь вид кофейной гущи)
Темный, дегтеобразный или кровянистый стул
Внезапная или сильная боль в желудке
Боль, которая не улучшается при лечении
Быстрая потеря веса
Дуоденит | Здоровье пищеварительной системы | Loyola Medicine
Обзор
Обзор и факты о дуодените
Дуоденит — это воспаление двенадцатиперстной кишки, которая является первой или самой верхней частью тонкой кишки, расположенной чуть ниже желудка.После обработки пищи в желудке она проходит через пилорический сфинктер в двенадцатиперстную кишку. Таким образом, люди с дуоденитом могут испытывать дискомфорт во время или после еды. Дуоденит может повлиять на здоровье пищеварительной системы мужчин, женщин и детей.
Симптомы
Симптомы и признаки дуоденита
Наиболее частым симптомом дуоденита является боль или чувство распирания в верхней части живота ниже живота. В тяжелых случаях в двенадцатиперстной кишке могут появиться язвы, называемые пептическими язвами.У детей часто встречается гастрит (воспаление или раздражение слизистой оболочки желудка).
Другие симптомы включают:
Риски
Причины и факторы риска дуоденита
Бактериальные инфекции, такие как инфекция Helicobacter pylori, и чрезмерное употребление обезболивающих, таких как аспирин и другие нестероидные противовоспалительные препараты (НПВП), связаны с дуоденитом. Люди, которые регулярно потребляют продукты, вызывающие воспаление или раздражение желудка, также подвержены риску развития дуоденита.
Другие факторы риска, связанные с дуоденитом, включают:
- Травмы живота в двенадцатиперстной кишке или рядом с ней
- Употребление или злоупотребление алкоголем
- Заболевания желудочно-кишечного тракта, такие как гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Чрезмерное производство кислоты в желудке
- Госпитализация при плохом питании
- Курение
- Вирусная инфекция, поражающая желудочно-кишечный тракт
Диагностика
Исследования и диагностика дуоденита
Эндоскопия — это обычная процедура, используемая для диагностики дуоденита.Образец ткани двенадцатиперстной кишки может быть взят для более тщательного изучения под микроскопом на предмет признаков воспаления. Также исследуются образцы тканей, чтобы исключить инфекцию Helicobacter pylori.
Лечение
Лечение дуоденита и уход за ним
Изменения в диете и образе жизни, такие как уменьшение потребления или исключение продуктов, вызывающих раздражение или воспаление желудка, иногда эффективны для облегчения симптомов дуоденита. Лекарства, снижающие выработку кислоты в желудке, такие как препараты, ингибирующие протонную помпу, также могут быть эффективны при приеме в течение нескольких недель подряд.В случае дуоденита, вызванного инфекцией Helicobacter pylori, для облегчения симптомов необходимо лечение антибиотиками.
Как лечить дуоденит: природные средства и диета
Лечение дуоденита аналогично лечению гастрита, но многие люди считают, что изменение образа жизни, включая природные средства и диету, может иметь большое значение для облегчения симптомов дуоденита.
Что такое дуоденит? Ну, это медицинский термин, который используется для описания воспаления в первой части тонкой кишки, называемой двенадцатиперстной кишкой.Он похож на гастрит тем, что приводит к воспалению слизистой оболочки желудка. Во многих случаях гастрит и дуоденит возникают одновременно. Воспаление двенадцатиперстной кишки может быть очень неприятным, поскольку сопровождается болью, кровотечением и другими желудочно-кишечными симптомами.
Воспаление двенадцатиперстной кишки может быть очень неприятным, поскольку сопровождается болью, кровотечением и другими желудочно-кишечными симптомами.
Наиболее частой причиной дуоденита является инфекция, связанная с бактерией, известной как Helicobacter pylori (H. pylori). Он разрушает слизистый барьер, который обычно защищает слизистую двенадцатиперстной кишки от кислоты в желудке. Хроническое воспаление может привести к язве двенадцатиперстной кишки.
Есть много людей, которые заражаются H. pylori в молодом возрасте, но не испытывают симптомов до взрослого возраста.
Как лечить дуоденит
Лечение дуоденита обычно такое же, как и при гастрите. Конечно, в конечном итоге подход будет зависеть от причины, но вот типичные варианты лечения дуоденита:
- Антациды : обеспечивают кратковременное облегчение, нейтрализуя желудочную кислоту. Они доступны без рецепта.
- Кислотоподавляющие препараты : Это прописанное лекарство для уменьшения выработки кислоты, позволяющего заживать стенке двенадцатиперстной кишки. Некоторые люди считают, что этого недостаточно, чтобы избавиться от дискомфорта.
- Антибиотики : При подтверждении инфекции H. pylori может потребоваться это лекарство. Некоторым людям требуется несколько курсов антибиотиков для устранения симптомов H. pylori.
- Покрытия : Помогают выровнять стенку двенадцатиперстной кишки.Они могут помочь стене заживить, уменьшая контакт между кислотой и внутренней облицовкой.
- Корректировка диеты и образа жизни : Это может включать отказ от острой пищи, ограничение алкоголя и отказ от курения. Если причиной является целиакия, потребуется безглютеновая диета.
Читайте также: Что вызывает дуоденит? Типы, симптомы и диагноз
Природные средства и диета при дуодените
Каждый случай дуоденита имеет разную интенсивность, что обусловлено первопричиной. Для некоторых больных домашнее средство от дуоденита может быть эффективным в лечении этого состояния. Важно обращать пристальное внимание на симптомы и обращаться за профессиональной медицинской помощью, если и когда кажется, что симптомы не проходят. Если дуоденит не лечить быстро, это может привести к язве двенадцатиперстной кишки или другим осложнениям.
Для некоторых больных домашнее средство от дуоденита может быть эффективным в лечении этого состояния. Важно обращать пристальное внимание на симптомы и обращаться за профессиональной медицинской помощью, если и когда кажется, что симптомы не проходят. Если дуоденит не лечить быстро, это может привести к язве двенадцатиперстной кишки или другим осложнениям.
Если вам нравятся домашние средства от дуоденита и диета, прочтите список ниже.
Высокое содержание клетчатки : Овес, ячмень, чечевица, морковь, фасоль и соевые продукты, как известно, помогают уменьшить причину дуоденита.
Чай из ромашки / одуванчика : Считается, что этот чай, употребляемый в горячем или холодном виде, помогает излечить множество различных инфекций.
Витамин А : арбуз, персики, морковный сок, апельсины, ежевика и сырая капуста богаты витамином А и способны снизить риск дуоденита.
Йогурт : Исследования показывают, что употребление одной миски йогурта каждый день может уменьшить боль и помочь успокоить кишечную систему. Считается, что он также может уменьшить боль, связанную с дуоденитом.
Пахта : Когда порошок черного перца или порошка семян тмина добавляется в стакан пахты, это считается домашним средством от дуоденита. Рекомендуемая дозировка — пить пахту два-три раза в день.
Лимон : известно, что сок этого фрукта помогает избавиться от бактерий в пищеварительной системе. Ежедневное употребление стакана лимонного сока считается хорошим ежедневным способом лечения дуоденита.
Гранатовый сок : Полстакана гранатового сока со столовой ложкой меда не менее двух раз в день также может помочь при дуодените.
Мед : Считается, что сырой мед помогает уменьшить воспаление в желудке. Его можно распространять на другие продукты, чтобы облегчить употребление на регулярной основе.
На протяжении веков в некоторых культурах считалось, что мед полезен для пищеварительной системы.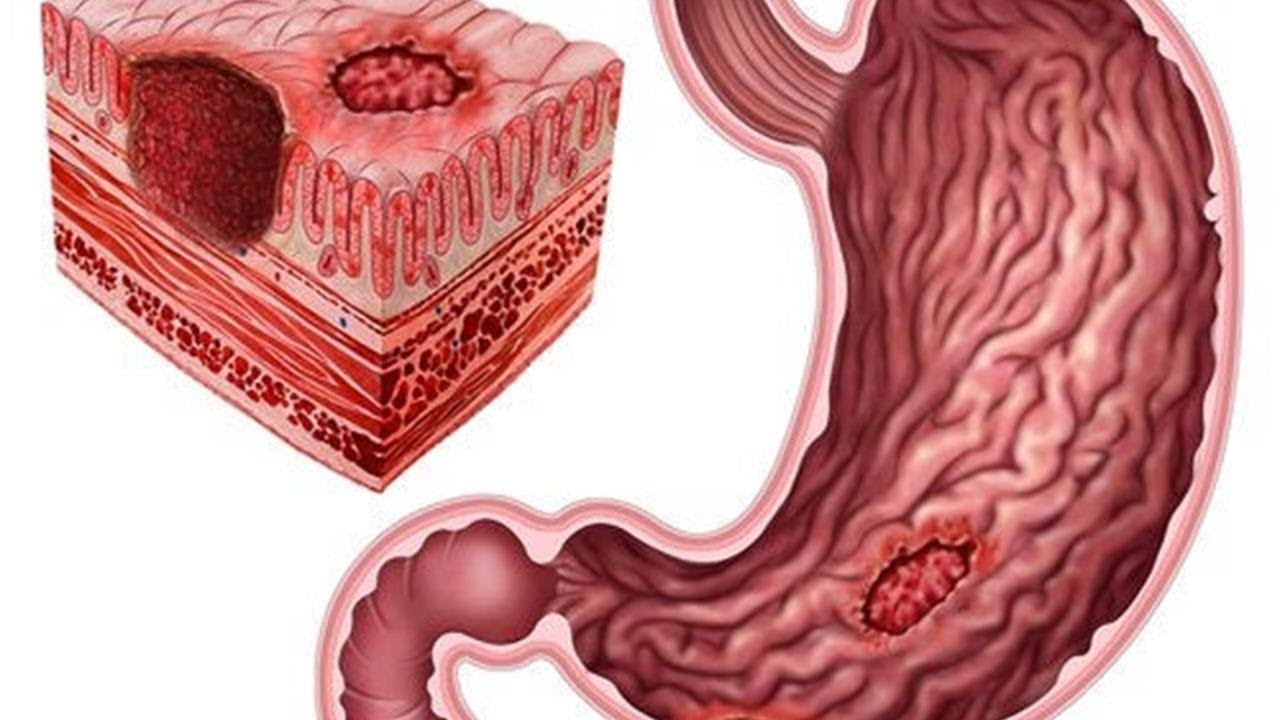
Многие медицинские работники сходятся во мнении, что диета при дуодените — лучшее лечение. Это означает исключение острой пищи, хлебобулочных изделий и включение в свой рацион таких продуктов, как овес и ягоды. Все люди разные, поэтому избегать продуктов, которые могут раздражать желудок или вызывать образование кислоты, — это просто здравый смысл.
Считается, что есть определенные продукты, которые при употреблении могут помочь в лечении дуоденита, в том числе некоторые из следующих:
- Клубника : Улучшает работу кишечника за счет уменьшения образования кислоты
- Лайм : флавоноид, который помогает поддерживать здоровую иммунную систему и может снизить образование кислоты в желудке.
- Сельдерей : содержит витамин С и флавоноиды для здоровья иммунной и пищеварительной систем.
- Фиолетовый виноградный сок : По некоторым причинам он более эффективен при дуодените, чем зеленый виноград.
- Киви и банан : Также известно, что они помогают снизить уровень кислоты в желудке.
Если вы страдаете дуоденитом, рекомендуется диета, включающая от двух до четырех порций указанных выше фруктов. Следует избегать овощей, вызывающих избыточное газообразование, таких как чеснок, лук или маринованные овощи, и в ваш рацион следует включить от шести до восьми порций крахмала или хлеба. Также важно избегать обезвоживания. Если вы любите мясо, просто не забывайте избегать жирного жареного мяса, а также мясных продуктов, таких как мясное ассорти и колбасы.
Профилактика дуоденита
Если вы хотите избежать дуоденита, вам нужно сосредоточиться на контроле избытка кислоты в желудке. Это может означать сокращение употребления определенных продуктов или изменение некоторых привычек образа жизни.
Вот несколько советов по профилактике дуоденита:
- Избегайте острой и жирной пищи
- Бросить курить
- Ограничьте или избегайте употребления алкоголя
- Избегайте консервантов, включая полуфабрикаты и консервы
- Лимит кофеина
- Не принимайте НПВП или аспирин, если не указано иное.

- Не ешьте по крайней мере за три часа до сна
- Избегайте продуктов, вызывающих раздражение, например, жжения
Дуоденит может быть отягчающим обстоятельством, и хотя верно то, что некоторые люди вынуждены отказываться от некоторых продуктов, которые им действительно нравятся, они того стоят.
Связано: ощущение жжения в желудке: причины, симптомы и домашние средства
Двенадцатиперстная кишка — Обзор | Партнеры по здоровью пищеварительной системы DHP
Если вы похожи на большинство людей, вы наслаждаетесь хорошей едой за едой и больше о ней не думаете. Но когда еда попадает нам в рот, это только начало сложного и увлекательного пути пищеварения через желудочно-кишечный тракт, чтобы наполнить наш организм энергией и питанием. Одна из первых остановок в этом путешествии — это участок тонкой кишки чуть ниже желудка, называемый двенадцатиперстной кишкой.
Строение двенадцатиперстной кишки
Двенадцатиперстная кишка — это первая часть тонкой кишки, которая играет важную роль в переваривании пищи. Тонкая кишка соединяется с желудком на верхнем конце у привратника. Он соединяется с толстой кишкой на другом конце в дуоденоеюнальном переходе. Тонкая кишка разделена на три отдела. Первой частью тонкой кишки является двенадцатиперстная кишка, затем тощая кишка и, наконец, подвздошная кишка.
Двенадцатиперстная кишка имеет форму буквы C.Небольшая часть наверху называется колпачком и соединяется с привратником (отверстием желудка) и печенью. Эта часть двенадцатиперстной кишки, также называемая луковицей двенадцатиперстной кишки, содержит важные элементы крови и пищеварения, включая печеночную артерию, воротную вену и общий желчный проток. Оттуда C двенадцатиперстной кишки огибает головку поджелудочной железы и попадает в следующий отдел тонкой кишки, называемый тощей кишкой. Часть двенадцатиперстной кишки, где она резко изгибается непосредственно перед тощей кишкой, называется дуоденоеюнальным изгибом. Мышца, называемая поддерживающей мышцей двенадцатиперстной кишки, сокращается, увеличивая угол изгиба. Это расширение позволяет содержимому двенадцатиперстной кишки переместиться в тощую кишку.
Мышца, называемая поддерживающей мышцей двенадцатиперстной кишки, сокращается, увеличивая угол изгиба. Это расширение позволяет содержимому двенадцатиперстной кишки переместиться в тощую кишку.
Структура двенадцатиперстной кишки похожа на полую трубку и состоит из четырех слоев. Эти четыре слоя такие же, как и слои в стенке желудка. Это слизистая, подслизистая, мышечная и серозная оболочки.
Длина всей двенадцатиперстной кишки около 25 см. Фактически, название двенадцатиперстной кишки было дано этой части тонкой кишки из-за ее длины.Название произошло от латинского словосочетания «duodenum digitorium», что означает пространство из двенадцати цифр или пальцев. Это значение примерно равно средней длине двенадцатиперстной кишки.
Функция двенадцатиперстной кишки
Назначение двенадцатиперстной кишки — продолжить процесс переваривания пищи, начатый в желудке. Пищеварительная жидкость из желудка и ферменты, выделяемые стенками тонкой кишки, работают вместе, чтобы расщепить пищу по мере ее прохождения.Двенадцатиперстная кишка также регулирует гормоны, которые являются частью процесса пищеварения, и использует жидкости из печени, желчного пузыря и поджелудочной железы.
Двенадцатиперстная кишка выполняет определенные функции в тонком кишечнике. Это помогает координировать то, как желудок опорожняется в кишечник, а также скорость и объем соков желчных протоков, которые попадают в тонкий кишечник. Перерабатывая и отправляя пищу на следующую фазу пищеварения, двенадцатиперстная кишка также поглощает определенные питательные вещества, особенно железо.
Работа двенадцатиперстной кишки сложна и требует постоянного кровоснабжения. Он получает это кровоснабжение из различных артерий, в том числе из тех, которые идут к близлежащей поджелудочной железе. Он также содержит очень чувствительные аспекты нервной системы, чтобы реагировать на постоянно меняющийся поток пищи и жидкости через пищеварительный тракт. Лимфатическая система также связана с двенадцатиперстной кишкой, которая принимает и отводит лимфатическую жидкость. Это важная часть иммунитета организма, позволяющая выводить токсины из организма.
Это важная часть иммунитета организма, позволяющая выводить токсины из организма.
Дуоденит
Мы все ощущали последствия, когда что-то мешало нормальному функционированию пищеварительного тракта. Боль в желудке, вздутие живота, запор и диарея — все это общие симптомы, которые не совсем подходят. Воспаление двенадцатиперстной кишки называется дуоденитом. Поскольку двенадцатиперстная кишка напрямую связана с желудком, гастрит (воспаление слизистой оболочки желудка) и дуоденит часто возникают вместе. Обычно они вызваны одними и теми же причинами и требуют одинакового лечения.
Наиболее частой причиной дуоденита является инфекция, вызываемая бактериями Helicobacter pylori (H. pylori). Эти бактерии распространены в пищеварительной системе и не представляют проблемы. Бактерии обычно безвредны, не вызывают дискомфорта или осложнений. Однако иногда бактерии бесконтрольно разрастаются и вызывают воспаление и другие симптомы.
И гастрит, и дуоденит также могут быть вызваны приемом или чрезмерным употреблением определенных лекарств. Наиболее распространенными лекарствами, вызывающими дуоденит, являются нестероидные противовоспалительные препараты (НПВП).Ибупрофен, аспирин и напроксен — все это примеры НПВП.
Причиной воспаления может быть и основное заболевание. Специфические формы воспалительного заболевания кишечника (ВЗК), включая болезнь Крона, также могут вызывать гастрит и / или дуоденит. Целиакия — еще одна распространенная причина воспаления двенадцатиперстной кишки и всей пищеварительной системы.
Эти частые причины обычно являются причиной воспаления, но не единственными причинами развития гастрита и дуоденита.Такие проблемы, как недавняя операция или травматическое повреждение брюшной полости, определенные методы лечения рака, употребление алкоголя или табака и даже использование дыхательного аппарата, могут способствовать воспалению.
Другие осложнения двенадцатиперстной кишки
Поскольку двенадцатиперстная кишка находится на стыке желудка и кишечника, существует множество желудочно-кишечных проблем, связанных с двенадцатиперстной кишкой. Рефлюкс, особенно желчный рефлюкс, возникает, когда желчь, присутствующая в двенадцатиперстной кишке для переваривания, течет вверх в желудок и пищевод.Это похоже на кислотный рефлюкс или гастроэзофагеальную рефлюксную болезнь (ГЭРБ), но отличается от него. Однако они часто встречаются рядом друг с другом.
Рефлюкс, особенно желчный рефлюкс, возникает, когда желчь, присутствующая в двенадцатиперстной кишке для переваривания, течет вверх в желудок и пищевод.Это похоже на кислотный рефлюкс или гастроэзофагеальную рефлюксную болезнь (ГЭРБ), но отличается от него. Однако они часто встречаются рядом друг с другом.
Могут также присутствовать язвы двенадцатиперстной кишки. Язвы двенадцатиперстной кишки (иногда называемые язвенной болезнью) — это эрозия слизистой оболочки двенадцатиперстной кишки. Эти язвы болезненны, но их можно вылечить. Если язва не лечится и вызывает полную перфорацию стенки кишечника, для ее восстановления необходимо экстренное хирургическое вмешательство.
Закупорка также может возникать в двенадцатиперстной кишке.При частичной или полной непроходимости тонкой кишки пища больше не может поступать в толстую кишку. Это может привести к скоплению газа и отходов, препятствующих закупорке. Общие причины закупорки включают рубцовую ткань, грыжи, опухоли и повреждение складок кишечника из-за воспалительных заболеваний кишечника, таких как болезнь Крона или дивертикулит.
Симптомы и лечение рака двенадцатиперстной кишки
Рак двенадцатиперстной кишки встречается, но редко.Такие симптомы, как боль в животе и необъяснимая потеря веса, диарея, усталость и тошнота, схожи с симптомами многих других заболеваний и затрудняют диагностику рака двенадцатиперстной кишки. При постановке диагноза лечение обычно включает удаление опухоли хирургическим путем. Другие возможности лечения включают обычные методы лечения рака, такие как химиотерапия и лучевая терапия, или более новое лечение, называемое биологической терапией. Факторы риска, которые увеличивают ваши шансы на развитие рака двенадцатиперстной кишки, включают возраст, желудочно-кишечные заболевания, такие как болезнь Крона или целиакия, рак толстой кишки, курение, употребление алкоголя и неправильное питание.Несмотря на то, что раннее лечение сложно диагностировать, оно может улучшить ваше видение, поэтому не стесняйтесь поговорить со своим врачом о любых симптомах, которые у вас возникают.
Двенадцатиперстная кишка — это всего лишь одна часть пищеварительного тракта.
Врачи и персонал Asheville Gastroenterology Associates готовы помочь вам во всех аспектах профилактики, диагностики и лечения желудочно-кишечных заболеваний. Если вы испытываете необъяснимую боль в животе, потерю веса или другие абдоминальные симптомы, запишитесь на прием сегодня.Мы стремимся предоставить вам высококачественную и комплексную медицинскую помощь в области заболеваний пищеварительной системы.
Что может вызвать воспаление тонкой кишки?
Боль в животе может исходить от многих органов. В список входят состояния, поражающие желчный пузырь (холецистит), матку (эндометриоз) и тонкий кишечник (болезнь Крона). Одной из наиболее частых причин хронического воспаления, которое приводит к боли в животе, является хроническое воспаление кишечного тракта, особенно тонкого кишечника, при котором хроническая болезнь Крона может серьезно повлиять на качество жизни человека.Что вызывает это воспаление и могут ли новые обезболивающие стать ответом на это болезненное состояние?
Причины воспаления тонкого кишечника
Воспаление — это процесс, происходящий в организме, при котором молекулы выделяются в пространство между клетками, которое сигнализирует этим клеткам о повреждении ткани и о необходимости начала процесса заживления.
Организм вызывает воспаление в результате ряда процессов. Это:
- Повреждение ткани (например, человек получил удар ножом в кишечник или попал в автомобильную аварию)
- Инфекция ткани (например, человек получает инфекцию, которая заставляет клетки выделять воспалительные молекулы)
- Рак растет
- Организм атакует себя в результате «аутоиммунной» болезни, в результате чего обычные защитные механизмы от инфекций поворачиваются и атакуют организм!
Таким образом, общие причины воспаления тонкого кишечника попадают в эти категории.
Инфекция
- Разрастание бактерий в тонком кишечнике (СИБР): это избыток нормальных бактерий, которые растут в кишечнике.


 Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.
Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.

 ). Являются вторичными и обусловлены реакцией на хронический болевой синдром и диспепсию.
). Являются вторичными и обусловлены реакцией на хронический болевой синдром и диспепсию. Могут быть взяты небольшие образцы (биопсия) слизистой оболочки двенадцатиперстной кишки. Эти образцы могут быть отправлены в лабораторию для тестирования на H. pylori.
Могут быть взяты небольшие образцы (биопсия) слизистой оболочки двенадцатиперстной кишки. Эти образцы могут быть отправлены в лабораторию для тестирования на H. pylori.
