Чем Лечат Холецистит — Топ Лучших Препаратов, Профилактика
Содержание статьи


Холецистит – это воспалительный процесс на слизистой оболочке желчного пузыря. Заболевание бывает острым и хроническим.
На начальной стадии патологии и при отсутствии серьезных осложнений врачи используют консервативные методы лечения – лекарственную терапию.
Если пациент своевременно обратится за медицинской помощью, то избежит хирургической операции. Врач прописывает лекарства от холецистита и рекомендованную схему их приема.
Антибиотики
Лекарства данного ряда – это основа терапии холецистита. Средства могут быть назначены врачом после проведения необходимых исследований с целью определения причины воспаления желчного пузыря. Подробнее читайте в статье Лечение холецистита антибиотиками
Сульфаниламиды вместо антибиотиков
Альтернативой антибиотикам при заболевании желчного пузыря являются сульфаниламиды. Лекарства данной группы показаны к применению людям, которым запрещено употреблять антибактериальные препараты. Они также назначаются при холецистите, осложненном воспалением кишечника.
Сульфапиридазин – одно из часто назначаемых лекарств данной группы. Препарату характерно полное всасывание желудком, за счет чего действующие вещества быстро проникают в ткани и органы. В течение 60 минут после приема лекарства становится заметен терапевтический эффект и утихает болевой синдром.
Действующее вещество Сульфапиридазина эффективно борется с грамотрицательными и грамположительными бактериями. Продолжительность терапии данным – 7-9 дней. Частота приема – 1 раз в сутки.
Еще один востребованный препарат для лечения холецистита – Сульфален. Ему характерен продолжительный бактериостатический эффект. Лекарственное средство не разрешено к применению беременным женщинам, людям, склонным к аллергическим проявлениям, пациентам сазотемией.
Медикаменты группы сульфаниламидов прописываются врачом при условии, что в кровеносной и сердечно-сосудистых системах пациента нет патологических изменений. Известны случаи возникновения аллергии во время приема таких лекарств, поэтому при лечении необходимо обращать внимание на возникновение аллергической реакции.
Во избежание нарушений кишечной микрофлоры рекомендуется на фоне приема сульфаниламидов употреблять много минеральной воды без газа.
Обезболивающие средства
Острая боль в правом боку – постоянный спутник обострения холецистита. Болевой синдром появляется из-за сокращения мускулатуры протоков, функции которых нарушается по причине воспаления слизистой оболочки желчного пузыря.
Из-за этого всем пациентам наряду с антибиотиками и другими лекарственными средствами гастроэнтерологи прописывают спазмолитики. Они позволяют эффективно купировать боль и спазмы. Помимо этого, при правильной схеме лечения можно улучшить отток секрета и уменьшить воспалительный процесс.
Важная информация об обезболивающих лекарственных средствах.
- Спазмолитики не разрешено использовать во время вынашивания ребенка и при грудном вскармливании. Они расслабляют гладкую мускулатуру, подобный эффект может спровоцировать ряд проблем, в том числе вызвать преждевременные роды.
- Если есть проблемы с почками или сердцем, то обезболивающие можно принимать только под контролем специалиста и по его назначению. Если имеется почечная или сосудистая недостаточность, то лекарства спазмолитической группы заменяются альтернативными препаратами.
- При передозировке лекарственными средствами с эффектом обезболивания можно получить целый ряд осложнений: слабость, головная боль, перевозбуждение ЦНС, нарушение зрения, понос, тошнота и рвота, аллергия.
- Бесконтрольный прием спазмолитиков ведет к нарушению сердечного ритма. У человека появляются симптомы аритмии, тахикардии, снижается артериальное давление. Это может привести к серьезным сердечно-сосудистым заболеваниям;
- Пожилым и людям с ослабленным иммунитетом следует принимать обезболивающие с осторожностью (под контролем врача).
Обезболивающие препараты подразделяются на миотропные и нейротропные средства.
Миотропные средства
Это лекарства с, так называемым, релаксирующим эффектом, которые оказывают бережное влияние на воспаленный орган и желчевыводящие протоки. Их основная функция – нормализация оттока секрета из органа. Основу таких обезболивающих средств составляет атропин. Лекарства с таким действующим веществом в составе могут оказывать негативное воздействие на поджелудочную железу.
За счет их применения удается достичь расслабления воспаленного органа, восстановить работу гладкой мускулатуры. С сильным болевым синдромом миотропы справиться не помогут, положительный эффект достигается на фоне длительного приема.
При боли сильного характера врач может назначить пациенту спазмолитики в виде инъекций.
Самые известные миотропные средства, назначаемые врачом при лечении холецистита:
- Но-шпа. Активное вещество лекарства – дротаверина гидрохлорид. Обезболивающее моментально проникает в клетки гладкой мускулатуры, растворяясь в тканях и эффективно устраняя болевой синдром при обострении заболевания;
- Дротаверин изменяет проницаемость клеточных мембран и за счет своей спазмолитической активности увеличивает просвет сосудов. Благодаря этому механизму в ткани поступает достаточный объем кислорода, гладкомускльная ткань расслабляется и боль утихает;
- Галидор расширяет сосуды, оказывает седативный эффект и уменьшает двигательную активность мускулатуры органа. За счет этого удается быстро купировать болевой приступ;
- Папаверин выпускается в разных формах. Вне зависимости от вида он быстро всасывается в кровь и гладкомускульную ткань воспаленного органа, благодаря чему эффективно расслабляет орган;
Нейротропные средства
Лекарства быстро купируют болевой синдром посредством предотвращения передачи нервных импульсов в вегетативной нервной системе.
Эти медикаменты комбинированного спектра предназначены для обезболивания органа и расслабления его мускулатуры. Они бережного воздействуют на организм, от них практически не возникают негативных последствий. Однако лекарства вызывают привыкание, поэтому при длительном использовании доза постепенно увеличивается.
Нейротропные обезболивающие снижают тонус мышечной ткани, который провоцирует болезненный спазм, устраняют воспалительный процесс, уменьшают отток желчи.
- Дифацил– спазмолитик, обладающий желчегонным действием. Он способен купировать любой вид болезненного спазма желчного пузыря. Лекарственное средство рекомендуется для устранения болевого синдрома, возникшего в ночное время суток, при бессоннице;
- Апрофенмедикамент синтетического происхождения. Устраняет спазм мускулатуры воспаленного органа, расширяет сосуды, облегчает состояние при острых приступах холецистита;
- Бускопан эффективно снимает спазм гладкомускульной ткани воспаленного органа. Улучшает секрецию пищеварительных желез, устраняет горькую отрыжку, часто возникающую в период обострения заболевания;
- Атропин прописывают в комплексном лечении холецистита. Он показан при болях различной интенсивности. Спазмолитик хорошо расслабляет мускулатуру желчного пузыря, улучшает работу пищеварительных желез. Обезболивающее лекарство отличается длительным сроком воздействия на организм больного.
Прием спазмолитиков находится под строгим запретом у пациентов, имеющих следующие патологии:
- все виды колитов;
- болезнь Крона;
- генетические патологии органов брюшной полости;
- туберкулез;
- увеличение стенки толстого кишечника;
- микробные поражения толстой и тонкой кишки;
- индивидуальная непереносимость действующих веществ, составляющих основу обезболивающих препаратов.
Желчегонные лекарства
При возникновении дискинезии желчевыводящих путей после приступа холецистита назначается комплексная терапия, в которую обязательно включаются желчегонные лекарства. Подробнее о такой медикаментозной терапии читайте в статье Желчегонные препараты при холецистите
Ферменты
В стандартную схему лечения холецистита входят ферментные препараты, принимающие непосредственное участие в процессе пищеварения. Употребление таких лекарств обеспечивает длительный терапевтический эффект, поскольку действующие вещества выводятся из организма постепенно.
Основа медикаментов данной группы – ферменты, улучшающие переваривание и усвоение пищи. В частности, препараты помогают быстрее расщеплять основные макронутриенты, поступающие с едой: жиры, белки, углеводы. Ферменты устраняют вздутие и понос.
При обострении заболевания или при индивидуальной непереносимости компонентов ферментные препараты не назначаются. Если превысить допустимую дозу, возникают побочные эффекты в виде конъюнктивита, насморка, высыпания на коже.
Распространенные лекарства из группы ферментов:
- Фестал. Желчегонный медикамент выполняет компенсаторную функцию для печени: нормализует выделение желчи из органа. Фермент нельзя принимать во время острой фазы гепатита, панкреатита и при непроходимости кишечника;
- Креон. Действие основных веществ этого лекарственного средства направлено на расщепление белковых, углеводных и жировых компонентов, поступающих вместе с пищей. Креон помогает их усваивать, в результате чего заметно улучшаются пищеварительные процессы. В составе препарата – амилаза, липаза, протеаза. Эти животные ферменты быстро смешиваются с едой в желудке и моментально растворяются. С ними полезные микроэлементы из пищи лучше усваиваются. Прием препарата допускается одновременно с едой, ее объем и время приема не важны. Капсулы проглатывают целиком, не разжевывая. Детям, не умеющим глотать крупные таблетки, разрешено раскрыть капсулу с порошком и растворить содержимое в небольшом объеме жидкости;
- Мезим с пищеварительными ферментами в составе улучшает расщепление и усваивание макронутриентов из пищи (жиры, углеводы, белки). Действующее вещество – панкреатин. Лекарственное средство назначается для снижения симптоматики мальабсорбции и мальдигестии. Действующее вещество высвобождается из таблетки только в тонкой кишке, где и требуется его действие. Для этого панкреатин поместили в прочную оболочку, на которую не действует агрессивная соляная кислота желудка.
Врач назначает курс лечения ферментами индивидуально для каждого пациента с учетом особенностей его организма и течения заболевания.
Комбинированные ферментные препараты
Если у больного нет нарушения желудочно-кишечного тракта, то ему прописываются комбинированные ферментные средства. При возникновении проблем с работой желчевыводящих протоков рекомендуется к приему Панкурмен. В этом препарате объединены экстракт куркумы (природный антибиотик) и панкреатин. Часто его назначают в связке с Дигесталом с компонентами желчи в составе.
Еще одно эффективное комбинированное средство – Панзинорм Форте с соляной кислотой и гидрохлоридами в составе. При некоторых заболеваниях печени медикамент противопоказан к применению.
Симптоматическая терапия
Схема терапии холецистита подразумевает использование вспомогательных средств наряду с основными медикаментозными препаратами. Кроме антибиотиков, желчегонных и обезболивающих врачи прописывают своим пациентам:
- антацидные препараты, не имеющие способности всасываться: Маалокс, Альмагель, Фосфалюгель, Гастал, Ремагель. Лекарственные средства рекомендованы к приему после еды через час;
- препараты для стимуляции моторики желудочно-кишечного тракта – прокинетики. К этой группе относятся Мотилиум, Ганатон, Мотилак. Лекарственные средства принимаются за 30 минут до еды;
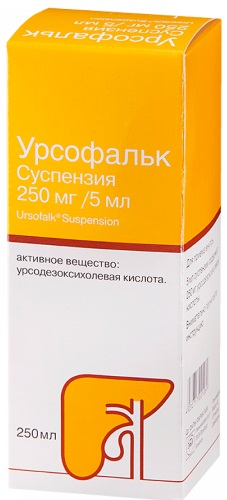
- медикаменты для хенотерапии. Эти лекарства снижают литогенность желчи. В группу препаратов входят: Урсофальк, Урсосан, Хенофальк.
Лечение хронического холецистита лекарствами – процесс непростой и долгий. Перейти в стадию глубокой ремиссии можно только при использовании системного метода борьбы с заболеванием желчного пузыря. Для лечения воспалительных процессов желчнопузырных тканей и протоков выпускается много лекарственных средств.
Заниматься самолечением холецистита не рекомендуется – составлять терапевтическую схему должен только врач. Если возникает необходимость, он меняет длительность курса, препараты или назначает комбинацию лекарственных средств.
Терапия против рецидивов заболевания и санация очагов инфекции – крайне важные методы в лечении болезни. Чтобы не допустить обострения, следует придерживаться прописанной врачом диеты, следить за регулярным опорожнением кишечника и умеренно заниматься спортом.
Лечение холецистита: схемы лечения
Содержание статьи
Лечение холецистита проводится комплексным путем. Основной метод – консервативный, то есть с применением медикаментов, коррекцией питания, использованием народных средств. В тяжелых случаях принимается решение о выполнении оперативного вмешательства.


Основные симптомы
Если заболевание протекает в хронической форме, то обычно никаких клинических проявлений не наблюдается. Поэтому хронический холецистит выявляется случайно при обследовании, когда человек обращается с подозрением на другие болезни.
Выраженные признаки чаще всего возникают после воздействия каких-либо провоцирующих факторов, к примеру, когда пациент нарушает диету, употребив что-то жирное, либо выпивает алкоголь, допускает чрезмерную физическую нагрузку.


К основным симптомам холецистита относят следующее:
- болевой синдром под ребрами справа, способный отдавать в плечевой и шейный отдел, под лопатки;
- повышенное газообразование;
- горьковатый привкус в ротовой полости;
- тошнота, позывы к рвоте;
- диарея;
- ощущение тяжести в зоне живота;
- общая слабость;
- повышение температуры тела;
- ухудшение аппетита.
Выраженность проявлений бывает разной в зависимости от течения холецистита. Болезненность при острой форме бывает практически нестерпимой, что требует срочной медицинской помощи.
К какому доктору нужно обращаться?
Если возникли признаки холецистита, стоит посетить терапевта. Он проведет первичное обследование. Если результаты покажут проблемы с желчным пузырем, специалист отправит пациента к гастроэнтерологу, который уже займется тщательным обследованием и лечением.
Диагностические процедуры
Начинается диагностика с беседы с пациентом и его внешнего осмотра. На этом этапе врачу удается выяснить:
- какие симптомы беспокоят человека;
- как давно они появились;
- как часто возникают боли;
- какие есть заболевания в организме;
- какой образ жизни ведет пациент;
- прочие моменты, необходимые для сбора анамнеза.


Для постановки окончательного диагноза доктор назначает ряд мероприятий:
- Лабораторные методы: анализ крови, мочи, каловых масс, печеночные пробы.
- Ультразвуковое исследование желчного пузыря, с помощью которого можно выявить увеличение желчного пузыря, аномалии его строения, изменение состояния его стенок, неоднородность содержимого, дискинезию и многое другое.
- Динамическая гепатобилисцинтиграфия, позволяющая оценить двигательную активность желчного пузыря, а также деятельность печени.
- Эндоскопическая ультрасонография, помогающая исследовать стенки органов ЖКТ, обнаружить новообразования.
- Компьютерная или магнитно-резонансная томография, благодаря которым удается детально изучить состояние и функционирование внутренних органов.
При необходимости перечень диагностических мер может быть расширен лечащим врачом.
Лечебные мероприятия
При выявлении хронического холецистита назначается комплексное лечение с применением лекарственных средств, диеты, народной медицины. В тяжелых случаях проводится оперативное вмешательство.
Группы назначаемых препаратов
Существует несколько видов медикаментов, которые применяют при холецистите. Необязательно все они назначаются доктором в обязательном порядке. Точный перечень средств определяет лечащий доктор в зависимости от течения холецистита, причины его возникновения, наличия сопутствующих заболеваний.
Антибактериальные
Антибиотики используют, если развитие холецистита спровоцировали бактерии. Почти всегда их прием показан при остром холецистите, потому что именно при нем часто присоединяется инфекция.
Такие медикаменты быстро проникают в желчь. К тому же они имеют широкий спектр действия.
Лечение холецистита ими проводится обязательно курсами, нарушать и прерывать которые нельзя. Средняя длительность терапии – 5-10 дней.


Назначают антибиотики только после определения типа возбудителя, так как не все виды чувствительны к конкретному средству. Если окажется, что бактерия устойчива к назначенному препарату, лечение будет неэффективным.
Часто назначают такие медикаменты как «Ампициллин», «Цефотаксим», «Ципролет».
Сульфаниламидные
Бывает, что больному нельзя принимать антибактериальные средства в силу каких-либо противопоказаний, к примеру, вынашивание малыша, кормление ребенка грудью, печеночная недостаточность и прочее. В этом случае в борьбу с инфекциями вступают сульфаниламиды. Это может быть «Сульфапиридазин», «Сульфадиметоксин».


Желчегонные
Данная группа препаратов делится на два типа:
- холеретики, которые предназначены для стимулирования процесса производства желчного вещества;
- холекинетики, отвечающие за процедуру выведения желчи из организма.
Такие таблетки нельзя принимать самостоятельно без назначения доктора. Их используют, если печень плохо выводит желчь, или существенно ухудшена моторика желчных путей.


Категорически запрещается принимать желчегонные препараты при холецистите при ЖКБ, то есть когда в желчевыводящей системе имеются большие камни. В противном случае они спровоцируют их перемещение, в результате чего конкременты способны закупорить протоки, вызвав сильные боли. В этом случае потребуется срочная помощь медиков.
Наиболее эффективные такие препараты данной группы как «Аллохол», «Дигестал», «Никодин».
Спазмолитические
Данная группа используется, чтобы снимать спазмы стенок желчного пузыря, что позволяет избавиться от болевого синдрома. Они не только помогают справиться с болью, но и:
- оказывают противовоспалительное действие;
- нормализуют движение желчи;
- стабилизируют тонус желчного пузыря.
Среди часто используемых можно выделить «Одестон», «Олиметин», «Метеоспазмил».


Ферментные
Назначают такие препараты в целях улучшения производства ферментов, работы поджелудочной железы, желчного пузыря, а также для нормализации общего состояния системы пищеварения. Часто применяемые средства этой группы: «Мезим», «Креон», «Панкреатин».
При отсутствии у пациента сбоев в работе ЖКТ, врач может выписать комбинированные ферментные медикаменты.


Противогрибковые
Если пациенту были назначены антибактериальные средства, в дополнение рекомендуется прием препаратов против грибковой инфекции. Дело в том, что из-за приема антибиотиков снижается работа иммунитета, что приводит к активизации деления грибков.
Часто больные после прохождения антибактериального курса сталкиваются с грибковыми заболеваниями, например, с кандидозом слизистых оболочек. Во избежание этого и применяют противогрибковые медикаменты.
Среди них популярны такие как «Нистатин», «Метронидазол». Они оказывают щадящее воздействие, увеличивают активность полезных бактерий.


Гепатопротекторные
Для нормализации оттока желчного вещества доктора назначают гепатопротекторы, которые активизируют функционирование печени. Также эти средства способствуют восстановлению печеночных клеток, защищают их от воздействия внешних факторов.
Популярны следующие медикаменты этой группы: «Эссенциале», «Гепабене», «Фосфоглив».


Народная медицина
При холецистите в качестве дополненного лечения разрешается использовать домашние средства. Их существует огромное количество. Можно использовать следующие рецепты:
- Измельчить корень хрена, чтобы получился стакан. Залить полученное сырье 4 стаканами кипятка, дать настояться в течение 2 суток, поставив в холодильник. Затем процедить и принимать трижды в сутки по 50 мл на голодный желудок. Перед применением важно подогреть средство, чтобы оно было комнатной температуры.
- Промыть ягоды рябины, обдать кипятком, остудить и выжать из них сок. Перемешать полученную жидкость с медом в соотношении 2 к 1. Употреблять по четверти стакана раз в день.
- Соединить по 2 столовые ложки почечного чая, хмеля, ромашки и мяты. Отделить 3 столовые ложки смеси, заварить литром кипятка, оставить на пару часов настаиваться. Принимать по 100 мл 4-5 раз в сутки.
Перед применением любого народного средства важно проконсультироваться с лечащим доктором.
Коррекция питания
Соблюдение диеты – важнейшая составляющая лечения желчного пузыря. Ведь часто неправильное питание приводит к развитию воспаления в желчном пузыре. Многие продукты способствуют возникновению хронического холецистита, особенно пища, обогащенная животными жирами.
Из рациона следует убрать:
- копчености;
- полуфабрикаты;
- жирные, острые, жареные блюда;
- кондитерские и мучные изделия;
- колбасы;
- консервы;
- фастфуд;
- крепкий кофе;
- спиртные и газированные напитки.
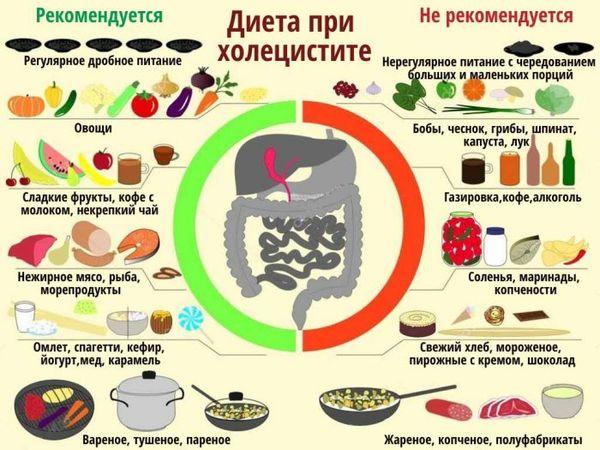

В меню необходимо включить продукты, которые способствуют движению желчи, помогают уменьшить воспалительный процесс. К примеру, цветную капусту, свеклу, сельдерей.
В меню должно быть больше овощей, фруктов, зелени. Мясо и рыбу кушать можно, но важно, чтобы они не были жирными.
Принимать пищу следует дробным путем – 5-6 раз в день небольшими порциями.
Хирургическое вмешательство
Если медикаментозное лечение не помогает справиться с холециститом, проводят операцию под названием холецистэктомия. В процессе нее доктор полностью удаляет желчный пузырь, после чего человек выздоравливает.


Выполняют удаление открытым или лапароскопическим способом. Выбор зависит от того, в каком состоянии находится пациент, насколько тяжело и как долго протекает холецистит.
Лапароскопический метод наиболее предпочитаемый, потому что предполагает меньше травматизации. После него человек быстро восстанавливается, риск возникновения осложнений снижается до нуля.
После удаления желчного пузыря приходится соблюдать строгую диету, поддерживать легкую физическую нагрузку и придерживаться определенных правил здоровья.
Что делать при приступе?
Приступ острого холецистита – опасное состояние, которое требует срочной помощи. Поэтому важно вызвать медиков на дом, а до их прибытия попытаться помочь человеку.
Действия следующие:
- Уложить больного на кровать, приложить к животу что-нибудь холодное.
- Дать спазмолитик для облегчения болевого синдрома.
- Если тошнит, дать выпить чай с мятой или минеральную воду без газа.


Ни в коем случае нельзя давать больше никакие медикаменты, накладывать горячие компрессы, ставить клизму.
По приезду врачи купируют приступ холецистита, затем дадут все необходимые рекомендации по лечению.
Терапия холецистита у детей и беременных женщин
Лечение детского холецистита проводится с применением тех же методов, что и у взрослых. Обязательно корректируется рацион питания, назначаются медикаменты. Препараты и их дозировку подбирает лечащий врач с учетом возраста пациента, так как многие средства имеют возрастные ограничения.


Что касается беременных женщин, то тут доктор еще внимательнее подходит к выбору лекарств. Большинство препаратов запрещается применять во время вынашивания малыша, поэтому без ведома специалиста ничего принимать нельзя.
В остальном будущим мамам также показана диета. Также, если желчный пузырь начал воспаляться, рекомендуется проводить лечение минеральными водами.
Профилактика и прогнозы
Прогноз при хроническом холецистите благоприятный. Только при обострении человек утрачивает трудоспособность на период, пока не восстановится. Если вовсе не заниматься терапией, есть риск возникновения осложнений, которые способны ухудшить прогноз.
Полностью обезопасить себя от развития хронического холецистита нельзя, но есть шанс снизить вероятность его образования. Для этого рекомендуется:
- соблюдать правила здорового питания;
- вести активный образ жизни;
- отказаться от употребления спиртных напитков;
- воздержаться от курения;
- своевременно лечить заболевания органов пищеварения.
Таким образом, для лечения холецистита назначают группы медикаментов и корректируют питание. В запущенной стадии или при калькулезном типе болезни проводят оперативное вмешательство.
Лечение холецистита медикаментами: препараты
Если воспалился желчный пузырь, важно подобрать комбинированную терапию, которая позволит восстановить утраченные функции органа, вернуть его сократительную и моторную функцию, уничтожить патогенную микрофлору.

Воспаление пузыря, именуемое холециститом – довольно распространенная патология билиарного тракта, которая входит в тройку лидеров среди всех хирургических заболеваний органов брюшной полости. Болезнь встречается в любом возрасте, но больше подвержены развитию холецистита взрослые женщины средних и пожилых лет.
Особенности лечения
Существуют консервативные и хирургические методы лечения острого холецистита. Хронический процесс купируют только консервативными методиками, включающими в себя прием лекарственных средств, выполнением упражнений лечебной гимнастики, соблюдением диеты (стол №5), фитотерапией и употреблением минеральных вод.
Тяжелые формы воспаления требуют проведения оперативных вмешательств: холецистэктомии (полного удаления пораженного органа), холецистостомии с удалением камней, холедохотомии.
Лечение холецистита лекарственными препаратами – важное звено терапии, которое используется на всех этапах ведения пациента. Медикаменты нужны также в предоперационный период и после проведения хирургического вмешательства. Применение препаратов имеет следующие цели:
- избавление от болевого синдрома;
- нормализация оттока желчи и восстановление сократительной способности желчного пузыря;
- улучшение процессов пищеварения;
- борьба с бактериальными и вирусными агентами, вызвавшими развитие воспаления;
- лечение глистных и паразитарных инфекций, если они стали одной или причин патологии;
- устранение интоксикации;
- восстановление баланса электролитов;
- предупреждение осложнений или их терапия.
Далее рассмотрены наиболее часто используемые препараты для лечения холецистита, особенности их приема и назначения, а также меры предосторожности.

Антибиотики
Антибактериальные средства назначаются при калькулезной и некалькулезной форме воспаления. Они останавливают процесс размножения бактериальных возбудителей, угнетая их жизненно важные функции. Принимать антибиотики нужно не менее недели, в некоторых случаях – до 10 дней. При необходимости курс повторяют, но через определенный промежуток времени.
Важно соблюдать этот интервал, поскольку на фоне антибактериальной терапии гибнут не только патогенные микроорганизмы, но и «хорошая» микрофлора кишечника. Результатом может стать появление дисбактериоза, создаются благотворные условия для размножения грибков.
Чтоб подобрать оптимальный антибиотик, врач назначает пациенту проведение дуоденального зондирования. Полученная фракция желчи отдается в лабораторию. Здесь анализируют тип возбудителя холецистита и определяют его чувствительность к антибактериальным средствам. Чаще подбираются представители пенициллинов, цефалоспоринового и эритромицинового ряда, макролиды.
Рекомендуется прием препаратов, обладающих следующими характеристиками:
- максимально концентрируется в желчном пузыре;
- обладает минимумом побочных эффектов;
- низкое гепатотоксическое действие;
- лекарство активно в отношении большинства патогенных бактерий.
Важно! Параллельно с приемом антибиотиков назначаются препараты, восстанавливающие кишечную микрофлору (Линекс, Бифидумбактерин, Лактовит, Лактиале).

Особенности назначения некоторых антибиотиков:
- Ампициллин – выпускается в таблетках и растворах для инъекций, является бета-лактамным антибиотиком из группы пенициллинов. Имеет небольшое количество противопоказания и возможных побочных эффектов, поэтому назначается детям и беременным.
- Оксациллин – препарат из группы пенициллинов, схож по своему действию с первым представителем. Выпускается в комбинированном виде с Ампициллином под торговым названием Ампиокс;
- Рифампицин – полусинтетический антибиотик, обладающий широким спектром действия, выпускается в капсулах. Не рекомендуется при желтухе, при холецистите на фоне гепатита, беременным и детям до 6 лет.
- Линкомицин – используется для борьбы с грамположительными бактериями, по отношению к грамотрицательным активность не проявляет. Применяется в таблетках и растворах для инъекций.
- Эритромицин – представитель группы макролидов, активен по отношению к грамположительным микроорганизмам. Довольно безопасен для детей, назначается беременным по показаниям.

Сульфаниламиды
Лечение холецистита лекарствами этой группы проводится тогда, когда пациентам по каким-либо причинам нельзя назначать антибактериальную терапию. Сульфаниламиды подавляют рост и размножение грамположительных и грамотрицательных микроорганизмов, хламидий и некоторых простейших.
Существует несколько подгрупп сульфаниламидных средств. Разделение основывается на длительности периода циркуляции активных компонентов в крови пациента после однократного применения.
Какие таблетки лучше принимать при воспалении желчного пузыря:
- Сульфапиридазин – препарат длительного действия. Употребление 1 г лекарственного средства позволяет поддерживать достаточную концентрацию действующего вещества в крови на протяжении 24 часов. Не назначается при наличии гиперчувствительности к сульфаниламидам.
- Сульфален – используется в медикаментозном лечении острой и хронической формы холецистита, но только при условии повышенной чувствительности возбудителей к препарату.
- Сульфадимезин – обладает противомикробным действием, принимается в таблетках. Можно назначать детям старше 3 лет. Врачи настаивают на том, что нельзя пропускать очередной прием препарата, следует запивать большим количеством воды для профилактики уролитиаза.

Желчегонные средства
Желчегонные препараты назначаются исключительно при отсутствии конкрементов в билиарном тракте и только в периоды ремиссии холецистита.
Представителей группы делят на две основные подгруппы: холеретики и холекинетики. Первая подгруппа обладает желчегонным действием посредством увеличения количества желчных кислот в желчи. Сюда относят медикаменты растительного и животного происхождения, а также синтетические препараты.
Показаниями к применению считают хронический холецистит, воспаление желчевыводящих путей, дискинезию билиарного тракта и запоры. Лечащий врач подбирает действующие сочетания холеретиков с антибактериальными средствами, обезболивающими, спазмолитическими препаратами.
Холеретики не рекомендованы при следующих состояниях:
- желчнокаменная болезнь с обструкцией;
- дистрофические изменения со стороны печени;
- воспаление печени;
- цирроз;
- язва желудка и двенадцатиперстной кишки;
- диарея;
- воспаление поджелудочной железы.
Вторая подгруппа применяется с целью стимуляции сократительной способности желчного пузыря, а также для купирования симптомов билиарной гипертензии. Далее в таблице рассмотрены основные представители желчегонных препаратов, их характеристика и особенности назначения.
| Холеретики | Холекинетики | ||
| Название | Характеристика | Название | Характеристика |
| Аллохол | Улучшает секреторную способность клеток печени, ускоряет ток желчи по структурам билиарного тракта. Не назначается для лечения детей | Сорбит | Выпускается в форме порошка, можно использовать в период вынашивания ребенка и лактации |
| Холензим | Комбинированное средство животного происхождения, выпускается в таблетках, назначается пациентам старше 12 лет | Ксилит | Выпускается в виде порошка, разводится в теплой воде или чае. Запрещается прием на фоне воспалительных процессов кишечника |
| Хофитол | Сироп на основе водного экстракта полевого артишока, обладающий желчегонным и гепатотропным действием | Платифиллин | Является М-холинолитиком, обладает спазмолитическим действием. Выпускается в ампулах для внутримышечных инъекций |
| Гепатофальк | Комбинированное средство на основе экстракта плодов расторопши, экстракта корневища куркумы, экстракта травы и корня чистотела | Одестон | Действующее вещество – гимекромон, стимулирует выделение желчи, снимает спазм желчных протоков и сфинктера Одди, предупреждает формирование камней |
| Гепабене | Препарат растительного происхождения, выпускается в твердых желатиновых капсулах | Папаверин | Устраняет спазмы и раздражение, запрещена комбинация со спиртными напитками |
| Дехолин | Показан при хроническом холецистите и холангите, вводится внутривенно | Дюспаталин | Активное вещество – мебеверин, выпускается в капсулах и таблетках |

Важно! Самолечение не допускается. Перед назначением желчегонных средств нужно пройти комплексное обследование.
Препараты со спазмолитическим действием
Эта группа медикаментов назначается для лечения холецистита с целью купирования болевого синдрома. Прием лекарственных средств рекомендован при дискинезии билиарной системы по гипермоторному типу.
Препараты прямого действия расслабляют сфинктер желчного пузыря и желчевыводящих протоков. Хорошие препараты этой подгруппы – Папаверин, Но-шпа. М-холиноблокаторы – следующая подгруппа, обладающая спазмолитическим действием (Платифиллин, Атропин). Эти медикаменты следует назначать с осторожностью, поскольку они обладают массой побочных эффектов.
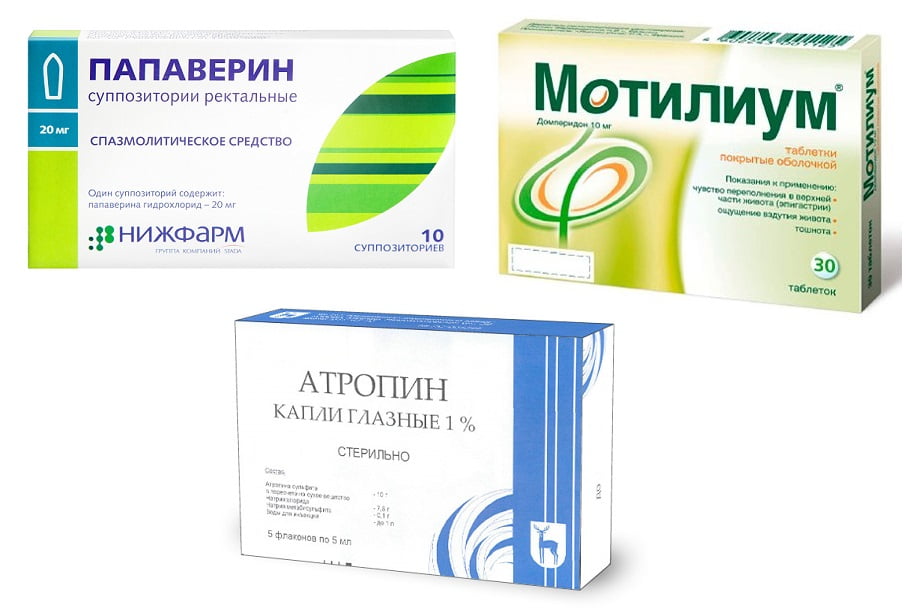
На фоне дискинезии желчного пузыря по гипомоторному типу используются прокинетики. Представители стимулируют моторику желудочно-кишечного тракта в целом и гепатобилиарной системы в частности. Спазмолитики при холецистите из этой группы – Мотилиум, Метоклопрамид.
Ферменты и энтеросорбенты
Ферментативные лекарства при холецистите необходимы для поддержки процессов пищеварения. Воспаление желчного пузыря нередко комбинируется с панкреатитом, поэтому прием препаратов обоснован. Специалисты назначают:
- Фестал;
- Панкреатин;
- Мезим.
Назначение энтеросорбентов позволяет ускорить выведение токсических веществ из организма. Мультисорб принимают трижды в сутки, запивая большим количеством воды. Энтеросгель – столовая ложка средства разводится в нескольких столовых ложках воды 3 раза в день. Лактофильтрум принимают в таблетках, по 2 таблетки трижды в сутки. Применение Экстралакта аналогично.

Гепатопротекторы
Медикаменты из группы гепатопротекторов используются для поддержки работы клеток печени. Они улучшают работу гепатоцитов, стабилизируют состояние клеточной мембраны, уменьшают негативное влияние внутренних и внешних факторов.
К группе гепатопротекторов относят урсодезоксихолевую кислоту, которая назначается при калькулезном воспалении желчного пузыря и застое желчи. Кислота стимулирует вывод желчи, опосредованно оказывая противовоспалительное действие, снижает уровень холестерина в желчи, способствует восстановлению синтеза ферментов поджелудочной железы.
- Урсофальк – применяется для химического растворения конкрементов желчного пузыря. Не используется, если камни имеют высокое содержание солей кальция, при беременности и кормлении грудью, на фоне недостаточности почек и печени;
- Урсосан – литотропное средство, противопоказанием для назначения которого являются острые воспалительные процессы в желчном пузыре, наличие эпизодов печеночной колики, обтурация желчных протоков камнями.

В схему лечения обязательно добавляют витаминотерапию: ретинол, аскорбиновую кислоту, препараты группы В, токоферол. Также необходима фитотерапия, употребление минеральных вод.
Через несколько месяцев после обострения врачи рекомендуют проходить санаторно-курортное лечение.
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Лечение холецистита медикаментами: желчегонные препараты
Содержание статьи
Холецистит – комплексное заболевание, поэтому очень важен выборочный индивидуальный подход к лечению в зависимости от симптоматики и сопутствующих болезней. Часто случается, что одновременно с холециститом появляется поражение желчевыводящих путей – дискинезия.


Когда и зачем нужны желчегонные при холецистите
Такие препараты нужны для вывода застоявшейся желчи из воспаленного органа, что позволяет нормализовать функции органа. При употреблении желчегонных пациенты практически не испытывают неприятных ощущений. Легкий дискомфорт может быть вызван лишь у небольшого процента больных.
Различают желчегонные растительного и синтетического вида. Основная задача всех лекарств для вывода желчи – защита печени от патологических процессов, вызываемых поступлением химических веществ из лекарств. Некоторые медикаменты не дают выходить из организма полезным жирным кислотам, необходимым для нормальной работы системы пищеварения.
Медикаментозные средства из этой группы приводят в норму консистенцию секрета, благодаря чему снижается риск разрыва стенок органа и образования конкрементов. Препараты также стимулируют нормальный отток желчи через протоки. Лечение желчегонными лекарствами улучшает функцию пищеварения и ускоряет выздоровление больного.
Для достижения максимального эффекта от приема желчегонных требуется одновременно с ними прием антибиотиков.
Такие препараты категорически запрещено назначать себе самостоятельно. Практически у всех лекарств данной группы имеется внушительный ряд побочных эффектов. Прием медикаментов для вывода застоявшейся желчи можно начинать только после консультации с лечащим врачом-гастроэнтерологом.
Средства растительного происхождения
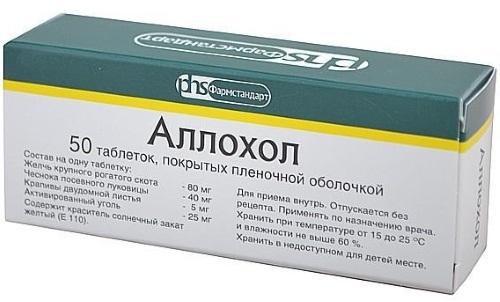
Аллохол употребляется как при хронической стадии заболевания, так и при остром приступе боли после приема пищи. Во время обострения лекарство показано 3 раза в день по 1 таблетке. Продолжительность лечения в такой дозировке может длиться до 8 недель. Если стадия хроническая, таблетки употребляются 4 раза в день по 1 штуке в течение одного месяца. По истечении 30 дней берется перерыв.


Начинать новый курс можно не раньше чем через 3 месяца. Больные переносят Аллохол хорошо, в редких случаях возможны побочные эффекты в виде расстройства работы ЖКТ. Если пациент ощущает негативное воздействие таблеток на организм, рекомендуется прекратить их прием. При переходе воспалительного процесса в острую форму употребление медикамента прекращается. Возобновление лечения происходит после перехода в стадию стойкой ремиссии.
Хофитол – желчегонное средство, холеретик, в его составе листья артишока. Применение лекарства позволяет снизить уровень холестерина и мочевины в крови. Хофитол пьют перед приемом пищи. Медикамент не разрешается употреблять детям до 6 лет.


Холосас – еще одно эффективное желчегонное растительного происхождения, содержит плоды шиповника. Средство оказывает противовоспалительный эффект, стимулирует секрецию желчи и желчных кислот. Лекарство запрещено детям до 3 лет, лицам с желчнокаменной болезнью и диабетом. Принимается за 25-30 минут до еды.


Холензим – лекарство животного происхождения, содержит ферменты (трисин, амилаза) и смесь желчных кислот. Эти компоненты в составе комбинированного препарата получают из поджелудочной железы. Прием Холензима способствует улучшению аппетита, снимает спазм гладкомусульной ткани, стимулирует пищеварительный процесс (пища лучше усваивается организмом), повышает концентрацию солей в секрете, снижает интенсивность болевого синдрома.
Полный курс терапии налаживает функцию пищеварения путем быстрого всасывания углеводов, жиров и белков. Разрешается принимать не больше 6 таблеток в день. Эффект от приема длится несколько часов. Детям до 12 лет употреблять Холензим запрещено.


Лиобил имеет в составе бычью желчь. Это эндокринное лекарственное средство. Он улучшает отток желчи из органа, нормализует работу кишечного тракта, ускоряет липидный процесс, поддерживает секреторную функцию поджелудочной железы. При желчнокаменной болезни показан прием Лиобила, поскольку препарат не допускает образования конкрементов в органе. Медикамент растворяется в кишечнике, вступая во взаимодействие с окружающей щелочной средой. Принимается по 2 таблетки 3 раза в сутки в конце приема пищи.
Хологон с дегидрохолевой кислотой в составе улучшает выработку желчи и одновременно является мочегонным средством. Через 2-3 часа после приема наступает ожидаемый эффект. Употребляется после еды 3 раза в сутки по 1 драже.


Препараты синтетического происхождения
Никодин после приема расщепляется на кислоты, которые способствуют эффективному отделению желчи из органа. Еще один компонент препарата – формальдегид – уничтожает патогенные организмы. Никодин улучшает работу печени, борется с инфекциями, вызванными патологическими процессами кишечной палочки.
При наличии показаний врач назначает лекарство параллельно с антибиотиками. Схема лечения дополняется обезболивающими препаратами, если у человека имеется болевой синдром. Медикамент хорошо переносится пациентами.
Оксафенамид – сильный препарат из группы холеретиков. Благодаря его действию объем вырабатываемой желчи заметно увеличивается. Через 5-6 часов после приема секреция вырастает в 2-3 раза. Комбинированный препарат помогает во время болезненных спазмов, снижает уровень холестерина в крови. При сильном болевом синдроме рекомендуется дополнить оксафенамиданестетиком. Когда врач расписывает схему лечения острой фазы холецистита, он дополняет желчегонное антибактериальными препаратами.
Холеретик нормально переносится больными, поскольку имеет минимальное количество побочных эффектов.
Видео
Лечение холецистита медикаментами. Самые эффективные препараты, отзывы
Холецистит — это опасное заболевание, которое характеризуется воспалением стенок желчного пузыря. Данный недуг считается одним из самых распространенных осложнений желчнокаменной болезни. Основные причины развития воспалительных процессов в данном органе брюшной полости заключаются в инфицировании его просвета патогенной микрофлорой, а также хронический застой желчи.
Самым эффективным методом лечения холецистита является использование медикаментозных средств, свойства которых заключаются в оказании антибактериального, противовоспалительного и желчегонного действия. Отсутствие правильно организованной терапии чревато переходом болезни в тяжелую форму с риском полного удаления желчного пузыря.
Содержание записи:
Цели медикаментозной терапии холецистита
Холецистит — это заболевание, которое может протекать в острой или хронической форме своего развития.
Для своевременного купирования патологической симптоматики в виде нарушения пищеварения, приступов спазмирующей боли в правом подреберье, отсутствия аппетита, необходимо как можно раньше начать курсовое лечение с использованием самых эффективных медикаментов различных фармакологических групп.
В таблице ниже представлены основные цели терапии холецистита лекарственными препаратами:
| Цели лечения острого и хронического холецистита | Характеристика терапевтического процесса |
| Антисептическая санация полости желчного пузыря | В 45% случаев воспаление стенок желчного пузыря вызвано его заражением бактериальными микроорганизмами, которые проникли в его полость вместе с потоком кровеносного русла. Основной целью лечения холецистита инфекционной этиологии является подавление болезнетворных агентов с помощью препаратов антибактериального спектра действия. |
| Терапия взаимосвязанных заболеваний | Болезненное состояние желчного пузыря может возникать на фоне развивающегося воспаления тканей поджелудочной железы. Данные органы пищеварительной и эндокринной системы организма выполняют смежные функции, направленные на быстрое переваривание и качественное усвоение употребленной пищи. В случае дисфункции поджелудочной железы происходит нарушение работы желчного пузыря, что в конечном итоге приводит к его хроническому воспалению. На данном этапе лечения основной целью медикаментозной терапии является восстановление функций поджелудочной железы с помощью противовоспалительных и ферментативных препаратов. |
| Диагностика тонуса стенок желчного пузыря | Желчный пузырь, находящийся в состоянии гипертонуса, может провоцировать патологическую симптоматику в виде спазмирующей боли, тошноты, рвоты. С целью расслабления гладкой мускулатуры, которая отвечает за тонус стенок данного органа, применяют спазмолитические средства. Данный вид медикаментозной терапии применяется симптоматически по мере обострения болевого синдрома. |
| Организация диетического питания | Соблюдение строгой диеты, направленной на предотвращение негативной нагрузки на функции желчного пузыря, является обязательным условием успешной медикаментозной терапии. Рациональное и сбалансированное питание должно присутствовать на протяжении всего курса лечения. |
| Избавление от паразитарных микроорганизмов | В 23% клинических случаев развитие острого или хронического холецистита вызвано заражением желчного пузыря паразитами. Это гельминты и простейшие одноклеточные микроорганизмы, которые разрушают стенки желчного пузыря, поддерживая постоянный очаг воспалительного процесса. На данном этапе медикаментозной терапии основной целью врачей является очищение органа от паразитарных форм жизни. |
| Удаление конкрементов | Желчнокаменная болезнь — это патология, которая чаще всего вызывает воспаление стенок желчного пузыря. Для удаления посторонних конкрементов, сформировавшихся в полости данного органа, применяют лекарственные препараты, растворяющие структуру камней. По мере достижения терапевтического эффекта происходит преобразование конкрементов до состояния песка, который в последующем выводится из организма естественным путем через кишечник. |
Каждая из вышеперечисленных целей медикаментозной терапии может быть достигнута только при условии использования самых качественных и эффективных лекарственных препаратов.
Лечение острого и хронического холецистита должно осуществляться на протяжении непрерывного курса антибактериальными, противовоспалительными, спазмолитическими, а также противопаразитарными средствами.
Группы применяемых препаратов, названия лекарств, схемы применения
Лечение холецистита медикаментами (самые эффективные препараты позволяют восстановить стабильную работу желчного пузыря) предусматривает соблюдение принципа комплексного подхода с одновременным использованием лекарственных средств нескольких фармакологических групп.
Антибиотики
Терапия холецистита с применением антибактериальных препаратов показана в том случае, если по результатам диагностического обследования было установлено инфекционное поражение стенок желчного пузыря.
Преимуществом использования медикаментов данной категории является то, что их составляющие вещества проникают в ткани больного органа, насыщают желчь, а также отличаются пролонгированным действием.
В зависимости от вида активного компонента антибиотики обладают бактерицидным или бактериостатическим действием. Положительный терапевтический эффект от использования данных препаратов достигается путем подавления клеточного деления инфекционных микроорганизмов.
В процессе антибактериальной терапии могут быть использованы следующие медикаментозные средства:
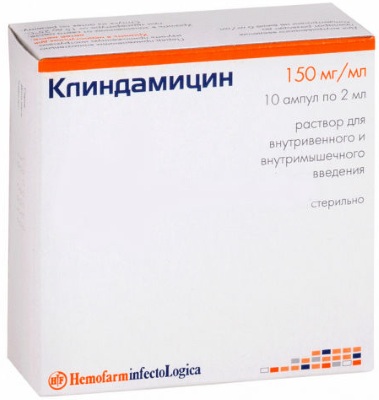
- Клиндамицин;

- Ципролет;
- Цефазолин;
- Ампициллин;
- Эритромицин.
Перед началом курса лечения с применением антибиотиков необходимо в обязательном порядке определить вид бактериальной микрофлоры, а затем уже осуществлять подбор препарата, активные вещества которых губительны для инфекционных микроорганизмов.
Средняя продолжительность антибактериальной терапии составляет 7-14 дней в зависимости от тяжести воспалительного процесса.
Сульфаниламиды
Сульфаниламиды — это отдельная категория противомикробных лекарственных препаратов синтетической природы происхождения, которые обладают бактериостатическим действием.
Медикаменты данной группы проявляют терапевтическую активность в отношении грамположительных и грамотрицательных микроорганизмов, паразитирующих в полости желчного пузыря.
Большинство сульфаниламидов обладают свойством блокировать клеточное деление простейших инфекционных агентов за счет подавления процесса синтеза дигидрофолиевой и фолиевой кислоты, необходимой для полноценного развития бактериальных микроорганизмов.
Основным компонентом противомикробных средств сульфаниламидной группы является амида сульфаниловая кислота. Лекарственные препараты данной фармакологической группы производятся в форме таблеток, покрытых защитной пленкой, капсул, а также инъекционных растворов для внутримышечного и внутривенного введения.
Выделяют следующие наиболее эффективные медикаменты данной категории:
- Сульфаниламид;
- Мафенид;
- Сульфацетамид;
- Сульфаметрол;
- Сульфахлоропиридазин;
- Сульфадиазин;
- Сульфапиридин;
- Сульфален.
Для достижения положительного терапевтического эффекта противомикробные средства на основе сульфаниламида назначаются к курсовому приему на протяжении 10-14 дней. Режим дозирования определяется в индивидуальном порядке в зависимости от вида бактериальной микрофлоры и препарата, который используется в конкретном клиническом случае.
Желчегонные средства
Желчегонные препараты используются в терапевтических целях при холецистите, который вызван сниженным тонусом стенок желчного пузыря, либо же продолжительным застоем желчи. Медикаменты данной группы стимулируют функциональную активность печени по увеличению объемов синтезирования желчных кислот.
Лекарственные средств этой категории разделяются на синтетические и натуральные, содержащие в своем составе только природные компоненты. Максимальная эффективность желчегонных препаратов реализуется в том случае, если они применяются в комплексе с медикаментами противовоспалительного спектра действия.
В розничных аптечных сетях можно приобрести следующие лекарственные препараты с желчегонными свойствами:
- Никодин;
- Аллохол;

- Хофитол;
- Урсосан;
- Холосас.
Средняя продолжительность терапевтического курса желчегонными препаратами составляет от 2 недель до 1 мес. Лекарственные средства данной группы производятся в форме таблеток, капсул, сиропов и настоек. На протяжении всего курса лечения желчегонными медикаментами необходимо контролировать функциональное состояние печени.
Спазмолитики
Спазмолитики — это препараты симптоматической терапии, которые показаны к приему для устранения чувства острой боли, возникающей на фоне сильного воспаления желчного пузыря. Принцип действия данных медикаментов заключается в том, что они купируют спазм гладкой мускулатуры, которая отвечает за сокращение стенок больного органа. Спазмолитические средства разделяют на 2 основных вида.
Это нейротропные и миотропные препараты. Медикаменты последней подгруппы оказывают расслабляющее воздействие непосредственно на мышечные ткани, расположенные в окружности желчного пузыря.
К ним относят следующие средства:
- Эуфиллин;
- Магния сульфат;
- Папаверин;
- Теофиллин;
- Дибазол.
Спазмолитики нейротропного типа устраняют приступ острой боли, возникшей в области правого подреберья, путем угнетения функций отдельных участков ЦНС, отвечающих за нервную импульсацию мышц гладкой мускулатуры. Медикаменты данной категории отличаются большим количеством побочных эффектов, а также негативным воздействием на сердечно-сосудистую систему.
Существуют следующие спазмолитики нейротропного действия:
- Нитроглицерин;

- Нитранол;
- Зринит;
- Нитросорбид.
Спазмолитические средства выпускаются в форме таблеток, капсул, суппозиториев, инъекционных растворов для внутримышечного и внутривенного введения. Длительность применения препаратов данной группы составляет не более 3-5 суток для облегчения симптомов острого холецистита.
Ферменты и энтеросорбенты
Лечение холецистита медикаментами (самые эффективные средства позволяют восстановить функции желчного пузыря в максимально сжатые сроки), содержащими пищеварительные ферменты, показано больным холециститом, которые страдают от сопутствующих патологий поджелудочной железы.
Дисфункция данного органа эндокринной системы способна вызвать нарушение работы желчного пузыря с дальнейшим развитием воспалительных процессов. Ферменты принимаются непосредственно перед едой или же сразу после трапезы.
Выделяют следующие препараты с ферментативной активностью:
- Креон;
- Фестал;
- ЭнзиТрио;
- Мезим;
- Энзистал;
- Юниэнзим.
Применение энтеросорбентов целесообразно в том случае, если по результатам диагностического обследования у пациента обнаружены признаки общей интоксикации организма, которая возникла на фоне острой формы холецистита.
В таком случае могут быть использованы следующие медикаменты:
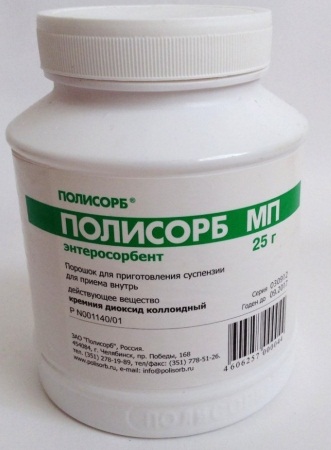
- Полисорб;

- Энтеросгель;
- Уголь активированный;
- Фильтрум-СТИ.
Ферментативные препараты и энтеросорбенты выпускаются в форме таблеток, капсул, порошка для приготовления готовой суспензии, гелеобразных паст. Лекарственные средства данных категорий показаны для симптоматической терапии на период временной дисфункции больного органа.
Гепатопротекторы
Лечение холецистита медикаментами (самые эффективные препараты избавляют больного от холецистита без риска рецидива заболевания) с гепатопротекторными свойствами направлено на предупреждение дальнейшей гибели клеточных мембран печени.
Медикаменты данной фармакотерапевтической группы стимулируют более активную регенерацию поврежденных гепатоцитов. Повышают устойчивость печени к воздействию негативных факторов окружающей среды.
Выделяют следующие гепатопротекторные средства, которые являются наиболее эффективными при холецистите:
- Гепабене;
- Глутаргин;
- Гепа-Мерц;
- Карсил;

- Силимар.
Гепатопротекторные препараты принимаются терапевтическими курсами, продолжительность которых составляет от 14 дней до 3 мес. Основными формами выпуска медикаментов данной группы являются капсулы, таблетки, инъекционные растворы.
Холекинетики
Холекинетики — это отдельная подгруппа желчегонных средств, которые способствуют более активному выделению желчи в полость кишечника. Препараты данной категории повышают тонус стенок желчного пузыря, а также предотвращают застой желчи внутри данного органа.
Выделяют следующие наиболее эффективные холекинетики:
- Одестон;
- Тыквеол;
- Олиметрин;
- Липрахол;
- Гимекромон.
Холекинетики — это медикаментозные средства, которые выпускаются в форме таблеток, капсул, жидких сиропов. Данные препараты могут содержать в своем составе синтетические или натуральные компоненты.
Холелитолитики
Холелитолитики — это лекарственные препараты, которые используются для медикаментозного растворения камней, находящихся внутри желчного пузыря. Медикаменты данной категории позволяют снять воспалительный процесс, спровоцированный посторонними конкрементами.
В процессе лечения холецистита данной природы происхождения используют следующие виды холелитолических средств:
- Хенохол;

- Урсофальк;
- Уросан;
- Хеносан;
- Хенофальк.
Препараты этой категории выпускаются в форме таблеток, капсул, а также инъекционных растворов. Холелитолитики принимаются до тех пор, пока не будет достигнут положительный эффект по медикаментозному дроблению камней желчного пузыря.
Прокинетики
Прокинетики — это лекарственные средства, которые стимулируют функциональную активность органов ЖКТ. Прием медикаментов данной группы показан пациентам, страдающим от холецистита, который возник на почве сниженной моторики кишечника.
Выделяют следующие наиболее эффективные прокинетические средства:
- Домет;
- Мотилак;
- Пассажикс;
- Мотинорм;
- Мотилиум.
Большинство препаратов этой категории выпускаются в форме таблеток и капсул. Длительность терапии прокинетиками составляет от 5 суток до 1 мес. в зависимости от вида заболевания и причинных факторов, спровоцировавших воспаление желчного пузыря.
Тактика использования препаратов во время обострения
После завершения стадии диагностического обследования с обнаружением острой формы холецистита используется следующая тактика применения лекарственных препаратов:
- С помощью спазмолитиков устраняются приступы острой боли в области правого подреберья.
- Начинается курс антибактериальной терапии (если холецистит вызван инфекционными микроорганизмами).
- Для сохранения стабильного пищеварения и профилактики интоксикации организма применяются ферментативные препараты, а также энтеросорбенты.
- С целью защиты тканей печени больному назначают гепатопротекторы.
В отношении пациентов, у которых внутри желчного пузыря обнаружены камни, используют холелитолитические средства. Дозировка лекарственных препаратов и длительность лечения зависит от общего состояния больного и наличия положительной симптоматики к восстановлению функций больного органа.
Лечение холецистита с использованием медикаментов различных фармакологических групп является одним из самых эффективных методов подавления воспалительного процесса внутри желчного пузыря.
Комплексная терапия данного заболевания позволяет полностью устранить приступы спазмирующей боли в правом подреберье, подавить патогенную активность бактериальной микрофлоры, а также раздробить желчные камни до состояния песка.
Длительность медикаментозной терапии холецистита составляет от 14 дней до нескольких месяцев. Отсутствие своевременного лечения данного заболевания может привести к полному удалению желчного пузыря.
Видео о лечении холецистита
Лечение холецистита:
Холецистит | Johns Hopkins Medicine
Что такое холецистит?
Холецистит (произносится как ko-luh-sis-TIE-tis) — это покраснение и отек (воспаление) желчного пузыря. Это происходит, когда пищеварительный сок, называемый желчью, попадает в желчный пузырь.
Желчный пузырь — это небольшой орган под печенью. Он накапливает желчь, которая вырабатывается в печени.
Обычно желчь выходит из желчного пузыря в тонкий кишечник. Если желчь заблокирована, она накапливается в желчном пузыре.Это вызывает воспаление и может вызвать инфекцию.
Холецистит может быть внезапным (острым) или длительным (хроническим).
Что вызывает холецистит?
Холецистит возникает, когда пищеварительный сок, называемый желчью, попадает в желчный пузырь.
В большинстве случаев это происходит из-за того, что комки твердого материала (камни в желчном пузыре) блокируют трубку, по которой желчь выводится из желчного пузыря.
Когда желчные камни блокируют эту трубку, в желчном пузыре накапливается желчь. Это вызывает раздражение и давление в желчном пузыре.Это может вызвать отек и инфекцию.
Желчный пузырь хранит желчь. В желчном пузыре образуются желчные камни. Они сделаны из желчи.
Другие причины холецистита включают:
- Бактериальная инфекция в системе желчных протоков. Система желчных протоков — это дренажная система, которая переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
- Опухоли поджелудочной железы или печени. Опухоль может остановить отток желчи из желчного пузыря.
- Снижение кровоснабжения желчного пузыря. Это может произойти, если у вас диабет.
- Ил желчного пузыря. Это толстый материал, который не может всасываться желчью в желчном пузыре. Ил накапливается в желчном пузыре. В основном это случается с беременными женщинами или людьми, которые очень быстро сбросили вес.
Холецистит может возникнуть внезапно (острый) или длительно (хронический).
Каковы симптомы холецистита?
В большинстве случаев приступ холецистита длится 2–3 дня.Симптомы у каждого человека могут отличаться. Симптомы могут включать:
- Сильная внезапная боль в верхней правой части живота
- Боль (часто усиливающаяся при глубоком вдохе), которая распространяется на вашу спину или ниже правой лопатки
- Тошнота
- Рвота
- Лихорадка
- Пожелтение кожи и глаз (желтуха)
- Свободный, светлый стул
- Вздутие живота
Симптомы холецистита могут быть похожи на другие проблемы со здоровьем.Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется холецистит?
Ваш лечащий врач изучит ваше здоровье в прошлом и проведет медицинский осмотр.
Вы также можете сдать несколько анализов крови, в том числе:
- Полный анализ крови (CBC). Этот тест измеряет количество белых кровяных телец. Если у вас инфекция, у вас может быть повышенное количество лейкоцитов.
- Функциональные пробы печени. Группа специальных анализов крови, которые могут определить, правильно ли работает ваша печень.
Вы также можете пройти визуализационные тесты, в том числе:
- Ультразвук (также называемый сонографией). Этот тест создает изображения ваших внутренних органов на экране компьютера с использованием высокочастотных звуковых волн. Его используют, чтобы увидеть печень и желчный пузырь и проверить кровоток по различным сосудам.
- Рентген живота. Этот тест позволяет делать снимки внутренних тканей, костей и органов с использованием невидимых лучей электромагнитной энергии.
- Компьютерная томография. Это визуальный тест, в котором используются рентгеновские лучи и компьютер для получения подробных изображений тела. Компьютерная томография показывает детали костей, мышц, жира и органов. Он более детализирован, чем обычный рентген.
- HIDA сканирование (холесцинтиграфия или гепатобилиарная сцинтиграфия). Это сканирование проверяет любые аномальные движения (сокращения) желчного пузыря. Он также проверяет наличие закупорки желчных протоков. Радиоактивный химикат или индикатор вводится в вашу вену. Количество радиации очень мало.Это не вредно. Он накапливается в печени и попадает в желчный пузырь. Специальный сканер наблюдает за движением индикатора через ваши органы. Вы примете лекарство, чтобы сжать желчный пузырь.
- PTC (чрескожная чреспеченочная холангиография). Тонкая игла вводится через кожу в желчный проток в печени. Затем через иглу вводится краситель. Краситель позволяет четко видеть желчные протоки на рентгеновских снимках. На рентгеновских снимках будет обнаружен закупоренный проток.
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография. Используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе. Для этого используются рентгеновские лучи и длинная гибкая трубка (эндоскоп) с лампой и камерой на один конец. Трубка вводится вам в рот и горло. Она идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Затем она проходит в желчные протоки. внутри этих органов можно увидеть на видеоэкране.Через трубку в желчные протоки вводится краситель. Краситель позволяет отчетливо видеть желчные протоки на рентгеновских снимках.
Как лечится холецистит?
Скорее всего, вас положат в больницу для отдыха желчного пузыря. Вам может потребоваться операция по удалению желчного пузыря.
В больнице ваше лечение может включать:
- Прием антибактериальных лекарств (антибиотиков) для борьбы с инфекцией
- Прием жидкости и обезболивающих внутривенно (через вену или внутривенно)
- Держать желудок пустым до появления симптомов easy
С помощью этого лечения ваши симптомы могут улучшиться.
Но если ваш холецистит вызван желчными камнями в желчном пузыре, ваш желчный пузырь необходимо удалить. Удаление желчного пузыря (так называемая холецистэктомия) — это обычная операция. Ваше тело будет хорошо работать без желчного пузыря. Это не обязательно для здоровой жизни.
Возможно, вам сразу же сделают операцию. Если вы слишком больны, чтобы делать операцию, через кожу могут ввести небольшую трубку в желчный пузырь. Это позволит вывести желчь и облегчить симптомы, пока вам не удастся перенести операцию.
Другие варианты лечения могут включать:
- Пероральная терапия растворением. Лекарства на основе желчной кислоты, применяемые для растворения камней.
- Лекарства. Они используются для предотвращения образования камней в желчном пузыре.
- Диета с низким содержанием жиров. Когда снова разрешат есть пищу
Каковы осложнения холецистита?
В некоторых случаях холецистит может вызывать другие проблемы, включая:
- Инфекция и скопление гноя в желчном пузыре
- Смерть ткани желчного пузыря (гангрена)
- Повреждение желчного протока, которое может повлиять на вашу печень
- Инфекция и воспаление поджелудочной железы (панкреатит)
- Инфекция и воспаление слизистой оболочки живота (перитонит)
Если желчный пузырь не удален и у вас больше приступов холецистита, у вас может развиться длительный (хронический) холецистит.
Хронический холецистит может не вызывать никаких симптомов. Но это может повредить стенки желчного пузыря. Стены могут покрыться рубцами и стать толще. Ваш желчный пузырь станет меньше. Со временем он будет меньше накапливать и выделять желчь. Вам понадобится операция по удалению желчного пузыря.
Когда мне следует позвонить своему врачу?
Немедленно позвоните своему врачу, если:
- У вас сильная боль в животе, которая не проходит
- Симптомы холецистита возвращаются после лечения
Основные сведения о холецистите
- Холецистит — это покраснение и отек ( воспаление) желчного пузыря.
- Это происходит, когда желчь скапливается в желчном пузыре.
- В большинстве случаев это происходит, когда твердые образования (камни в желчном пузыре) блокируют трубку, по которой желчь выводится из желчного пузыря.
- В большинстве случаев вас положат в больницу.
- Возможно, вам необходимо удалить желчный пузырь.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего поставщика медицинских услуг:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и все новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
.
Желчный пузырь — камни в желчном пузыре и хирургия
Желчный пузырь — это небольшой мешок, в котором содержится желчь — пищеварительный сок, вырабатываемый печенью, который используется для расщепления пищевых жиров. Желчный пузырь извлекает воду из запасов желчи, пока жидкость не станет сильно концентрированной. Присутствие жирной пищи заставляет желчный пузырь выдавливать концентрат желчи в тонкий кишечник.
Желчные камни (желчные камни) — это небольшие камни, состоящие из холестерина, желчного пигмента и солей кальция, обычно в смеси, которая образуется в желчном пузыре.Это распространенное заболевание пищеварительной системы, которым страдают около 15 процентов людей в возрасте 50 лет и старше.
Некоторые факторы, которые могут вызывать образование камней в желчном пузыре, включают кристаллизацию избыточного холестерина в желчи и неспособность желчного пузыря полностью опорожняться.
В большинстве случаев камни в желчном пузыре не вызывают никаких проблем. Однако вам может потребоваться быстрое лечение, если камни блокируют протоки и вызывают такие осложнения, как инфекции или воспаление поджелудочной железы (панкреатит).
Хирурги могут удалить ваш желчный пузырь (так называемая холецистэктомия), если желчные камни (или другие типы заболеваний желчного пузыря) вызывают проблемы. Техники включают лапароскопическую («замочную скважину») холецистэктомию или открытую операцию. Желчный пузырь не является жизненно важным органом, поэтому ваше тело вполне может справиться без него.
Симптомы камней в желчном пузыре
Примерно в 70% случаев камни в желчном пузыре не вызывают никаких симптомов. Симптомы камней в желчном пузыре могут включать:
- боли в животе и спине.Боль, как правило, бывает нечастой, но сильной
- Увеличение боли в животе после жирной пищи
- желтуха
- лихорадка и боль при инфицировании желчного пузыря или желчного протока.
Виды камней в желчном пузыре
Есть три основных типа желчных камней:
- смешанные камни — самый распространенный вид. Они состоят из холестерина и солей. Смешанные камни имеют тенденцию образовываться партиями
- холестериновые камни — в основном состоят из холестерина, жироподобного вещества, которое имеет решающее значение для многих метаболических процессов.Камни холестерина могут стать достаточно большими, чтобы заблокировать желчные протоки
- Пигментные камни — желчь зеленовато-коричневого цвета за счет определенных пигментов. Желчные камни, состоящие из желчного пигмента, обычно небольшие, но многочисленные.
Причины и факторы риска желчных камней
Желчные камни чаще встречаются у женщин, чем у мужчин. Они также чаще встречаются у людей с избыточным весом и людей с семейным анамнезом камней в желчном пузыре.
Не существует единственной причины образования камней в желчном пузыре. У некоторых людей печень производит слишком много холестерина.Это может привести к образованию кристаллов холестерина в желчи, которые превращаются в камни. У других людей желчные камни образуются из-за изменений в других компонентах желчи или из-за того, что желчный пузырь не опорожняется нормально.
Диагностика камней в желчном пузыре
Врачи диагностируют камни в желчном пузыре с помощью ряда тестов, в том числе:
- общие тесты — такие как физикальное обследование и рентген
- УЗИ — звуковые волны формируют изображение, показывающее наличие камней в желчном пузыре
- эндоскопический тест — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).Тонкая трубка проходит через пищевод и вводит краситель в кишечник для улучшения качества рентгеновских снимков
- Сканирование гепатобилиарной иминодиуксусной кислоты (HIDA) — специальный тип ядерного сканирования, который оценивает, насколько хорошо функционирует желчный пузырь.
- Магнитно-резонансная холангиопанкреатография (MRCP) — разновидность метода магнитно-резонансной томографии (МРТ) для визуализации тела. Печень, желчевыводящие пути и поджелудочная система человека визуализируются с помощью аппарата МРТ. Изображение похоже на тест ERCP.
Осложнения камней в желчном пузыре
Если камни в желчном пузыре не вызывают симптомов, лечение требуется редко.
Осложнения, при которых может потребоваться немедленное лечение, включают:
- желчная колика — желчный камень может переместиться из тела желчного пузыря в его шейку (пузырный проток), что приведет к обструкции. Симптомы включают сильную боль и жар
- Воспаление желчного пузыря (холецистит) — желчный камень блокирует проток желчного пузыря, что приводит к инфекции и воспалению желчного пузыря.Симптомы включают сильную боль в животе, тошноту и рвоту
- желтуха — если желчный камень блокирует желчный проток, ведущий к кишечнику, захваченная желчь попадает в кровоток человека, а не в пищеварительную систему. Желчные пигменты вызывают пожелтение кожи и глаз человека. Их моча также может стать оранжевой или коричневой
- панкреатит — воспаление поджелудочной железы, вызванное закупоркой желчного протока в нижней части поджелудочной железы. Ферменты поджелудочной железы раздражают и сжигают поджелудочную железу и просачиваются в брюшную полость
- холангит — воспаление желчных протоков, которое возникает, когда желчный проток блокируется желчными камнями и желчь заражается.Это вызывает боль, жар, желтуху и озноб (тряску)
- Инфекция печени
- рак желчного пузыря (встречается редко).
Лечение камней в желчном пузыре
Камни в желчном пузыре, которые не вызывают никаких симптомов, обычно не требуют лечения. В некоторых случаях (например, при абдоминальной хирургии при других заболеваниях) врачи могут удалить вам желчный пузырь, если вы подвержены высокому риску осложнений, связанных с камнями в желчном пузыре.
Лечение зависит от размера и расположения камней в желчном пузыре, но может включать:
- диетические модификации — например, ограничение или отказ от жирной пищи и молочных продуктов
- литотрипсия — специальный аппарат генерирует звуковые волны, чтобы разрушить желчные камни.Эта процедура используется только в определенных центрах для меньшинства людей с мелкими и мягкими камнями
- лекарств — некоторые лекарства могут растворять камни в желчном пузыре, но это лечение применяется редко из-за побочных эффектов и различной степени успешности.
- хирургия.
Хирургическое удаление желчного пузыря или желчных камней
Около 80% людей с симптомами желчнокаменной болезни потребуется операция. Хирурги могут удалить весь желчный пузырь (холецистэктомия) или только камни из желчных протоков.
Методы удаления желчного пузыря включают:
- лапароскопическая холецистэктомия — операция «замочная скважина». Хирург делает несколько небольших разрезов (надрезов) на коже, обеспечивая доступ к ряду инструментов. Хирург удаляет желчный пузырь через один из разрезов
- открытая операция (лапаротомия) — хирург достигает желчного пузыря через более широкий разрез брюшной полости. Вам может потребоваться открытая операция, если у вас есть рубцы от предыдущих операций или нарушение свертываемости крови.
Медицинские факторы, которые необходимо учитывать перед холецистэктомией
Перед операцией вам необходимо обсудить с врачом или хирургом некоторые вещи, в том числе:
- Ваша история болезни, так как некоторые ранее существовавшие состояния могут повлиять на решение об операции и анестезии
- любые лекарства, которые вы принимаете регулярно, в том числе препараты, отпускаемые без рецепта
- любые плохие реакции или побочные эффекты от любых лекарств.
Лапароскопическая холецистэктомия
Общая процедура включает:
- Хирург делает несколько небольших надрезов в брюшной полости, чтобы тонкие инструменты могли попасть в брюшную полость.
- Вставлена трубка, продувающая легкую струю углекислого газа. Это отделяет брюшную стенку от нижележащих органов.
- Хирург просматривает желчный пузырь на телевизионном мониторе с помощью крошечной камеры, прикрепленной к лапароскопу.
- С помощью специального рентгена (холангиограммы) во время операции можно проверить наличие желчных камней в желчных протоках.
- Протоки и артерии, обслуживающие желчный пузырь, закрыты. Эти клипы постоянные.
- Желчный пузырь отсечен лазером или электрокоагулянтом
- Желчный пузырь вместе с массой желчных камней выводится из тела через один из разрезов брюшной полости.
- Инструменты и углекислый газ удалены из брюшной полости. Разрезы зашивают (зашивают) и накладывают повязки.
Операция на открытом желчном пузыре
Общая процедура такая же, как и при лапароскопической хирургии, за исключением того, что хирург достигает желчного пузыря через один большой разрез в брюшной стенке.Иногда операция, которая начинается с лапароскопической холецистэктомии, превращается в открытую операцию, если хирург сталкивается с неожиданными трудностями, например, с невозможностью должным образом увидеть желчный пузырь.
Сразу после операции на желчном пузыре
После операции на желчном пузыре вы можете ожидать:
- Ощущение легкой боли в плече от углекислого газа
- получить обезболивающие
- рекомендуется регулярно кашлять, чтобы очистить легкие от общего наркоза.
- поощряйте ходить, как только почувствуете, что сможете
- Пребывание в больнице на ночь после лапароскопической холецистэктомии
- Оставайтесь в больнице до восьми дней, если вам сделали открытую операцию.
Осложнения после операции на желчном пузыре
Любая операция связана с определенной степенью риска. Возможные осложнения холецистэктомии включают:
- внутреннее кровотечение
- заражение
- Повреждение близлежащих органов пищеварения
- Повреждение желчного протока
- Подтекание желчи в брюшную полость
- повреждение сосудов.
Самостоятельный уход после операции на желчном пузыре
Руководствуйтесь своим врачом, но общие рекомендации по уходу за собой включают:
- Отдыхайте как можно больше в течение трех-пяти дней.
- Избегайте подъема тяжестей и физических нагрузок.
- Ожидайте, что вашей пищеварительной системе потребуется несколько дней, чтобы успокоиться. Общие краткосрочные проблемы включают вздутие живота, боли в животе и изменение привычек к туалету.
Большинство людей выздоравливают в течение одной недели после лапароскопической операции.
Долгосрочная перспектива после операции на желчном пузыре
Вам нужно будет обратиться к врачу через семь-десять дней после операции, чтобы убедиться, что все в порядке. Некоторые редкие осложнения могут потребовать повторной операции.
Куда обратиться за помощью
- Ваш врач
- Гастроэнтеролог
- ДЕТСКАЯ МЕДСЕСТРА Тел. 1300 60 60 24 — для получения медицинской информации и консультации (круглосуточно, 7 дней)
Что следует помнить
- Желчные камни — это небольшие камни, состоящие из холестерина, желчного пигмента и солей кальция, которые образуются в желчном пузыре человека.
- Лечение не требуется, если камни в желчном пузыре не вызывают симптомов.
- Варианты лечения включают хирургическое вмешательство и дробление камней звуковыми волнами.
.