Лимфоаденопатии у детей | Детский Клинико Диагностический центр в Домодедово
07.10.2014
Большаков Игорь Викторович, хирург-ортопед
Хирургические аспекты лимфоаденопатии у детей
Лимфоаденопатия – это увеличение лимфоузлов, как единичных, так и нескольких групп при различных заболеваниях. Обычно родители приходят к детскому хирургу с жалобами, что у ребенка появились какие-то «шишечки» на затылке, в подчелюстной области, шейной, подмышечных, паховых и других областях. Эти образования периодически увеличиваются, что вызывает справедливое беспокойство у матери. При первом же осмотре доктором выясняется, что это лимфатические узлы различной локализации. Главной задачей педиатра и детского хирурга является разъяснение того, что у ребенка лимфоузлы являются органами иммунной системы, где наряду с другими органами (селезенка, тимус, небные миндалины) происходит выработка иммунных клеток – лимфоцитов. Предназначением последних является защита организма от возбудителей различных инфекций, аллергенов.
При осмотре здоровых детей можно пальпировать отдельные группы лимфоузлов, которые обычно расположены в подчелюстных, шейных, подмышечных и паховых областях. Размеры их варьируют от 0,3 – 0,5 см в период новорожденности до 1,5 см в более старшем возрасте. В норме лимфоузлы мягко-эластической консистенции, подвижные, безболезненные.
Увеличение лимфоузлов происходит за счет активизации лимфоцитов в узле в ответ на внешний фактор, который приводит к лимфоаденопатии. Среди причин лимфоаденопатии можно выделить местную и распространенную инфекции, заболевания соединительной ткани и онкологический компонент. Обычно лимфоаденопатии наблюдаются на фоне стафилококковой и стрептококковой инфекции (бактериальный компонент) при таких заболеваниях как ангина, тонзиллит, риносинуит, отит. Встречается лимфоаденопатия туберкулезной этиологии. Увеличение лимфоузлов на фоне вирусной инфекции наблюдаются при ОРВИ, ветряной оспе, краснухе, болезни кошачей царапины, инфекционном мононуклеозе. При заболеваниях соединительной ткани (артриты, системная красная волчанка) нередки проявления реакции лимфоузлов. Онкологические заболевания (лимфогранулематоз, лимфома), которые у детей значительно реже, чем у взрослых, также вызывают лимфоаденопатию.
При заболеваниях соединительной ткани (артриты, системная красная волчанка) нередки проявления реакции лимфоузлов. Онкологические заболевания (лимфогранулематоз, лимфома), которые у детей значительно реже, чем у взрослых, также вызывают лимфоаденопатию.
Для выявления причины лимфоаденопатии педиатром и хирургом необходим тщательный сбор анамнеза (выявление болезней ЛОР-органов, полости рта, кожи, контактов с больными, а также контактов с насекомыми, домашними животными).
Наряду с общим осмотром необходимо обратить внимание на состояние периферических лимфоузлов, их размеры, локализацию, консистенцию, подвижность, болезненность, цвет кожи над лимфоузлом, наличие флюктуации. Дополнительно пациентам с лимфоаденопатией рекомендуется проведение лабораторных методов исследования: развернутый общий анализ крови, общий анализ мочи, биохимический анализ крови, серологические тесты на ЦМВ, токсоплазмоз, ВИЧ. Проведение кожных проб на туберкулез, посева из носа и зева на флору и чувствительность к антибиотикам, рентгенография брюшной полости, УЗИ или КТ органов брюшной полости для выявления сплено-гепатомегалии, проведение пункции или биопсии лимфоузла.
Описанное выше обследование не является обязательным для всех детей с лимфоаденопатией. В 90 – 95% случаев последняя является следствием неспецифического процесса (на фоне банального бактериального или вирусного компонента). Грамотное лечение (устранение причины, вызывающей лимфоадленопатию) приводит к нормализации лимфатических узлов течение 1,5 – 2 месяцев. Длительное течение лимфоаденопатии, тем более после санации очагов инфекции является показанием к применению расширенного обследования.
Детским хирургам приходится заниматься лимфоаденопатиями при наличии острого гнойного процесса, возникающего в одном или нескольких лимфатических узлах. Наличие проявлений интоксикации детского организма, местных признаков в виде боли, отека, гиперемии, флюктуации является показанием к оперативному вмешательству. Гнойный лимфоузел вскрывается и дренируется для санации с последующим назначением антибиотиков, десенсибилизирующих и иммуностимулирующих средств, что приводит к выздоровлению ребенка. При наличии хронического процесса и при подозрении на лимфопролиферативный процесс заинтересованный лимфоузел удаляется для проведения биопсии.
Гнойный лимфоузел вскрывается и дренируется для санации с последующим назначением антибиотиков, десенсибилизирующих и иммуностимулирующих средств, что приводит к выздоровлению ребенка. При наличии хронического процесса и при подозрении на лимфопролиферативный процесс заинтересованный лимфоузел удаляется для проведения биопсии.
В итоге можно заключить, что в большинстве случаев лимфоаденопатии обусловлены неспецифическими (доброкачественными) процессами. Своевременное выявление причин лимфоаденопатии на всех уровнях диагностики поможет выявить группу риска больных детей, нуждающихся в помощи онколога.
Возврат к списку
если воспалился лимфоузел за ухом — 25 рекомендаций на Babyblog.ru
Ездила вчера в Барнаул в кардиоцентр по направлению. Пока ехала через город любовалась строящимися высотками и современными зданиями которые уже построены. В кардиоцентре мне сделали кардиограмму. Потом был приём у доктора. Она долго смотрела мою карточку, мои бийское обследование, кардиограммы разные, слушала меня. И дала мне направление на такую процедуру: в нос мне должны были ввести провод и добраться им до сердца, пускали бы низкочастотный ток на сердце чтобы вызвать тот самый тяжёлый приступ какие у меня бывают. Ей нужна была моя кардиограмма во время приступа! От такой экзекуции я пока воздержалась, так как не думаю что смогу её достойно перенести. Эксперименты прям какие-то, мне это сейчас не надо, у меня сын заболел.
Началось всё с того что мой муж отправился с сыном в гости к другу и там моего ребёнка за лицо оцарапал котёнок. Царапины я дома обработала и они быстро исчезли. А вот небольшой прокол на верхнем веке от когтя никуда не делся. Мало того веко распухло, покраснело. Возник какой-то гнойный прыщик. Он лопнул и на его месте образовалась болячка, которая заживает уже 2 недели. Обрабатываем всем подряд, а веко то вспухнет то спадёт, болячка то покраснеет и покроется новой корочкой, то снова уменьшится засохнет.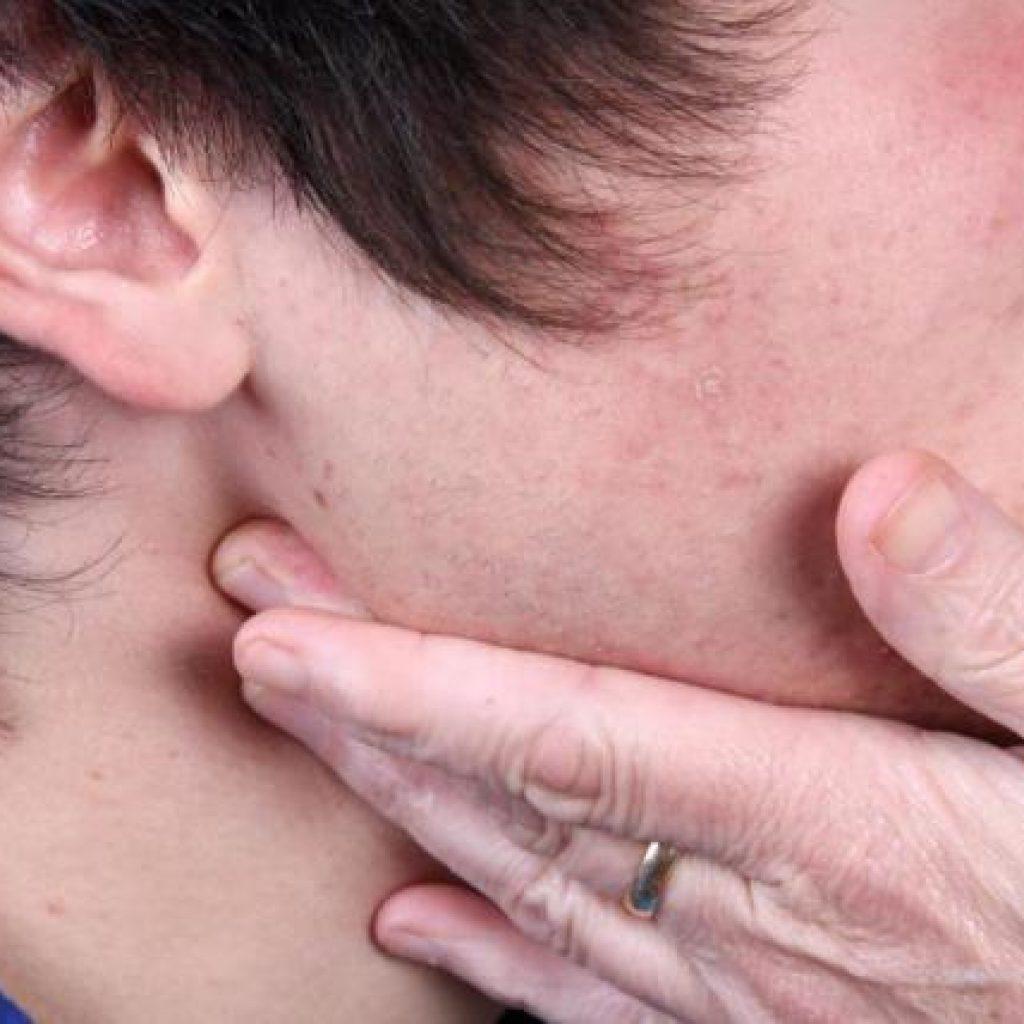 Это как оказалось полбеды. 3 дня назад сын проснулся утром, а на нижней челюсти возле уха болезненный шишак!! Быстро собрались поехали к педиатру, та посмотрев нахмурилась, сказала что это может быть всё что угодно вплоть до паротита! Сдали анализы, сделали узи шишки. Оказалось это воспалился лимфоузел и ещё несколько небольших лимфоузлов рядом. Температура поднимается до 39.3!! Вызывали скорую. Сбиваем Ибупрофеном, действует через 30 минут. Шишак уже 4й день никуда не исчезает, каждый день делают узи на наличие гноя, а температура поднимается до небес в периодах когда заканчивается действие жаропонижающего. Выписали 2 антибиотика Флемоксин солютаб и Азитромицин. Так же Линнекс для поддержания микрофлоры. Вчера врач сказала что это БОЛЕЗНЬ КОШАЧЬЕЙ ЦАРАПИНЫ по классическому типу всё проходит. Сегодня если температура будет так же повышаться до небес нас положат в больницу и будут делать уже уколы. А если в воспалившихся лимфоузлах скопится гной, то будут прочищать под общим наркозом!! Поэтому дорогие мамы не разрешайте своим деткам общаться с чужими животными в гостях или где-то еще и даже дома. Вот такие бывают последствия!
Это как оказалось полбеды. 3 дня назад сын проснулся утром, а на нижней челюсти возле уха болезненный шишак!! Быстро собрались поехали к педиатру, та посмотрев нахмурилась, сказала что это может быть всё что угодно вплоть до паротита! Сдали анализы, сделали узи шишки. Оказалось это воспалился лимфоузел и ещё несколько небольших лимфоузлов рядом. Температура поднимается до 39.3!! Вызывали скорую. Сбиваем Ибупрофеном, действует через 30 минут. Шишак уже 4й день никуда не исчезает, каждый день делают узи на наличие гноя, а температура поднимается до небес в периодах когда заканчивается действие жаропонижающего. Выписали 2 антибиотика Флемоксин солютаб и Азитромицин. Так же Линнекс для поддержания микрофлоры. Вчера врач сказала что это БОЛЕЗНЬ КОШАЧЬЕЙ ЦАРАПИНЫ по классическому типу всё проходит. Сегодня если температура будет так же повышаться до небес нас положат в больницу и будут делать уже уколы. А если в воспалившихся лимфоузлах скопится гной, то будут прочищать под общим наркозом!! Поэтому дорогие мамы не разрешайте своим деткам общаться с чужими животными в гостях или где-то еще и даже дома. Вот такие бывают последствия!
Лимфаденит — ПроМедицина Уфа
Лимфаденитом называют воспаление лимфоузлов, иногда гнойное, специфического и неспецифического характера.
Виды и причины лимфаденита
Неспецифический лимфаденит обычно вызван стафилококками или стрептококками, другими возбудителями гнойной инфекции,а также продуктами их распада попавшими в лимфоузлы. Он может протекать как в острой форме, так и в хронической. При наличии у больного гнойных ран, фурункулов, трофической язвы, кариеса зубов и других местных воспалений наблюдается регионарный лимфаденит. При обширных и общих инфекциях эта болезнь может быть тотальной. У детей чаще всего лимфаденит спровоцирован ангиной, гриппом, отитом, а также кожными заболеваниями – инфицированной экземой, экссудативным диатезом и т. д. Специфического характера данное заболевание может быть вызвано возбудителями сифилиса, чумы, туберкулеза.
В организме человека воспаление лимфоузлов чаще всего локализуются в подмышечной или паховой области. При заболеваниях ЛОР-органов обычно воспаляются шейные, подбородочные, подчелюстные лимфоузлы. В этом случае причиной инфекции могут стать, например, нёбные миндалины или аденоиды, грипп, ангина острый фарингит, или вирусное поражение вызванное вирусами Эпштейн-Барра или цитомегаловирусом и т. д.
От инфицированных органов лимфогенным путем, а также с кровью от других органов инфекция попадает в лимфотическиеузлы являющиеся первым барьером на пути инфекции.
Признаки лимфаденита
К основным признакам, которые характеризуют это заболевание, можно отнести местное болезненное увеличение лимфоузлов, которое внешне заметно, недомогание, повышение температуры тела, головную боль, слабость. Далее вокруг лимфоузлов возникает краснота, отек, их контуры уже размыты, а любые движения в той области тела приносят боль. По мере скопления гноя отмечается его флюктуация в лимфоузле. Без оперативного вмешательства абсцесс может не только прорываться наружу, но и уходить вглубь тканей.
При шейном лимфадените
Шейные лимфоузлы уплотняются, при нажатии причиняют боль. Повышается температура тела, головная боль, в области лимфоузлов флюктуация. У детей этот вид заболевания протекает быстрее и неприятнее – к общим симптомам добавляются нарушение сна, аппетита, отек шеи, общее недомогание.Если запустить этот процесс, то может возникнуть сепсис. Хронический шейный лимфаденит не такой болезненный, но стоит сказать, что наличие этой болезни может свидетельствовать о туберкулезе.
Подчелюстной лимфаденит
Начинается незаметно – при надавливании за ухом и под челюстью бывает слабовыраженная боль, это совершенно не мешает жевать и улыбаться. На третьи сутки обычно под челюстью появляется болезненная припухлость, покраснение слизистой во рту. При отсутствии лечения тянуще-стреляющая боль станет сильнее, кожа лица начнет синеть.
В хронической форме симптомы не очень явные – лимфоузлы увеличиваются, но практически безболезненно.
Диагностика лимфаденита
Обычно распознать острый неспецифический лимфаденит незатруднительно. Врач учитывает анамнез и клинические проявления. При хроническом течении заболевания необходима биопсия лимфоузла с последующим гистологическим анализом. Специфический лимфаденит, вызванный сифилисом, туберкулезом, чумой и т. д. требует целого комплекса клинико-лабораторных исследований. При диагностике такого вида лимфаденита привлекают венерологов, инфекционистов, фтизиатров.
Выявить наличие лимфаденита не так сложно, гораздо труднее узнать его причины. Обычно при диагностировании этого заболевания необходимы общий анализ крови, который поможет выявить и оценить наличие воспалительных процессов в организме, УЗИ – чтобы абсолютно безопасным медом оценить состояние лимфоузлов. При подозрении на опухолевую природу увеличения лимфоузлов, а также хронический или специфический лимфаденит, при отсутствии положительного эффекта от консервативного лечения проводится биопсия. Если поражены лимфоузлы, находящиеся глубоко в организме, то необходимо рентгенологическое исследование.
Лечение лимфаденита
При лечении, возможно, понадобится консультация врачей различной специализации – в зависимости от локализации воспаления лимфоузлов. Например, при проблемах в подчелюстных и шейных – нужно обратиться к отоларингологу, стоматологу.
При лечении лимфаденита существует несколько направлений. Медикаментозное лечение предполагает устранение первопричины заболевания, а также симптоматическую терапию. Из физиотерапевтических методов при лечении лимфаденита применяются УВЧ, лазер и гальванизация. При развитии осложнений гнойного характера необходимо хирургическое вмешательство. Суть его в том, что при местном или общем наркозе проводится вскрытие гнойного очага, удаление гноя и пораженных тканей.
В случае лечения подчелюстного лимфаденита
следует учитывать, что очагом инфекции является ротовая полость.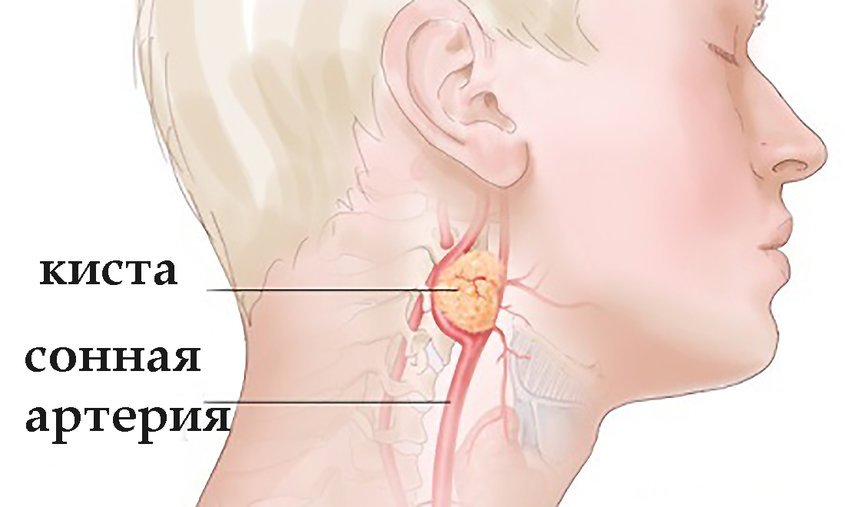 Так, сначала проводится ее санация. Далее назначается полоскание или компрессы специальными растворами. Можно дополнить лечение физиопроцедурами.
Так, сначала проводится ее санация. Далее назначается полоскание или компрессы специальными растворами. Можно дополнить лечение физиопроцедурами.
Подчелюстной лимфаденит в запущенной форме лечится с применением антибиотиков. В стадии нагноения возможно хирургическое вмешательство.
Важно знать, что подчелюстной лимфаденит не лечится народными средствами! Больной, упустивший время эффективного профессионального лечения, понадеявшийся на народные методы, может запустить болезнь, которая потом примет уже хроническую форму.
Лечение шейного лимфаденита
в легкой форме может включать в себя тепло, покой, избегание сквозняков, обильное питье. В случае обнаружения туберкулезной палочки необходимы специальныеантибиотики и больничный режим. Немаловажна при лечении лимфаденита и диета. Запрещена к употреблению жирная, богатая углеводами пища, молочные и мучные продукты.
Профилактика лимфаденита
Во избежание этой болезни следует своевременно лечить даже самые невинные, на первый взгляд, болезни. Не допускайте лишних царапин, травм, и ран. Регулярно ходите к стоматологу, чтобы следить за здоровьем своих зубов и десен.
Доверяйте свое здоровье врачам профессионалам «Профилактической медицины»!
Наружный отит: обоснование лечения и профилактики | Тарасова Г.Д.
Статья посвящена вопросам лечения и профилактики наружного отита
Боль в ухе или одновременно в обоих ушах может быть обусловлена развитием воспаления в области наружного, а не среднего уха. Установить правильный диагноз может в этом случае лишь врач-оториноларинголог при диагностическом осмотре.
Распространенность воспалительных заболеваний наружного уха варьирует от 17 до 30% в структуре всей отиатрической патологии [1, 2].
Воспалительный процесс, локализующийся в области ушной раковины и наружного слухового прохода, принято объединять одним диагнозом – «наружный отит» (Н60 – согласно международной статистической классификации болезней, травм и причин смерти 10-й редакции (МКБ–10)). До настоящего времени в России не существует общепринятой классификации этого заболевания вследствие его полиэтиологичности.
До настоящего времени в России не существует общепринятой классификации этого заболевания вследствие его полиэтиологичности.
Это заболевание может протекать остро или хронически, а также приобретать злокачественное течение. Хроническое течение эта форма отита в 90% принимает на фоне сахарного диабета. По распространенности наружный отит может быть ограниченным и диффузным. Кроме того, выделяют геморрагическую форму наружного отита, которую вызывают вирусы гриппа. Она возникает как осложнение. Вследствие нарушения проницаемости сосудистой стенки и образования транссудата на коже стенок наружного слухового прохода и барабанной перепонки появляются геморрагические пузырьки багрово-фиолетового цвета [3].
Описывают также острый наружный неинфекционный отит (химический, контактный, экзематозный, реактивный и БДУ). Наружный отит может проявляться также перихондритом ушной раковины.
Воспаление при наружном отите в 98% случаев вызывают бактерии – преимущественно Pseudomonas aeruginosa и Staphylococcus aureus, реже – Staphylococcus epidermidis, Streptococcus pyogenes, Streptococcus pneumoniaе, Enterococcae, Escherichia coli, Proteus spp., Klebsiella pneumoniaе, Mycoplasma pneumoniaе, анаэробы; грибы (Candida albicans и рода Aspergillus), значительно реже – вирусы [2, 4–7].
К причинам возникновения наружного отита относят: неправильно выполняемые процедуры гигиены в этой области, травмы кожного покрова (ссадины, трещины или эрозии), попадание в уши инородных тел, укусы насекомых, ожоги, отморожения, воздействие хлорированной воды, нарушение образования серы, использование берушей и вкладышей при пользовании слуховым аппаратом или аудиоплейером, заболевания кожи, СПИД, нарушение миграции эпителия в наружном слуховом проходе. Наружный отит может развиваться на фоне химиотерапии, при приеме цитостатиков, иммунодепрессантов; во время лучевой терапии; при пересадке органов. Поражение наружного уха встречается при Herpes Zoster, роже, псориазе, микоплазмозе, лейшманиозе, демодекозе, красной волчанке, номе, склероме и т. п. [7–9].
п. [7–9].
Снижение уровня защиты слухового прохода, за который отвечает ушная сера, также является предопределяющим фактором развития воспаления наружного уха. Сера обеспечивает кислую среду и выделение лизоцимов, которые уничтожают попадающие внутрь микроорганизмы. Если по какой-либо причине нарушается продукция серы либо меняется ее состав, это способно спровоцировать ослабление местного иммунитета. Кроме того, к системе защиты относят эпителиальную миграцию в наружном слуховом проходе, которая обеспечивает механизм самоочищения, способствуя удалению не только пылевых частиц, попадающих из воздуха, но и самоудалению ушной серы [10, 11].
В обиходе люди с целью очищения наружного уха используют различные предметы, нередко с острыми краями, которые могут травмировать кожу наружного слухового прохода. Так как эти предметы предварительно не обрабатывают антисептическими средствами, то при травмировании одновременно происходит инфицирование. Требуется просвещение населения в отношении правильности выполнения гигиены наружного уха, в т. ч. объяснение опасности использования палочек с ватными кончиками [11–13].
Диффузный наружный отит развивается как осложнение хронического среднего отита при истечении гноя из полости среднего уха. При этом происходит инфицирование наружного слухового прохода вследствие раздражения его гнойным отделяемым, причем в процесс может вовлекаться костная часть наружного слухового прохода. Часто инфекция распространяется и на барабанную перепонку.
Злокачественный наружный отит, как правило, наблюдают у лиц пожилого возраста, страдающих сахарным диабетом. В месте внедрения инфекции образуется инфильтрат с вовлечением костной ткани и околоушной железы. Воспаление при этом протекает агрессивно, распространяясь на височную кость (вызывает остит и ретроградный мастоидит), шилососцевидную область и околоушную железу, что приводит к параличу мышц, иннервируемых лицевым нервом. Распространение инфекции в череп может вызывать поражение черепных нервов, остеомиелит основания черепа, тромбоз бокового синуса и менингит с летальным исходом. Поэтому в этой ситуации так необходима своевременная антибактериальная терапия [14]. Возможно развитие грануляций, которые нарушают отток патологического отделяемого.
Поэтому в этой ситуации так необходима своевременная антибактериальная терапия [14]. Возможно развитие грануляций, которые нарушают отток патологического отделяемого.
Диагностика наружного отита включает анализ жалоб больного, сбор данных анамнеза, общий осмотр, пальпацию околоушной области, при возможности осмотр наружного слухового прохода и отоскопию, мазок отделяемого на флору и грибы и их чувствительность к антибиотикам и антимикотикам, аудиометрическое исследование, реже требуется КТ [4].
Клиника наружного отита зависит от формы заболевания и локализации воспалительного процесса. Основные симптомы при острой форме заболевания: спонтанная, нередко сильная боль при надавливании на tragus (козелок) или дотрагивании до ушной раковины, локальное или распространенное покраснение кожи, сужение наружного слухового прохода, ощущение заложенности уха, наличие отделяемого из уха, симптомы общей интоксикации (повышение температуры тела, слабость, утомляемость и т. п.) имеют место редко – как правило, при выраженной распространенности процесса. При выраженном процессе сужение наружного слухового прохода значительное, вплоть до невозможности осмотра барабанной перепонки. Выраженность симптомов носит различный характер. Возможно увеличение лимфоузлов в околоушной области.
При возможности осуществить отоскопию отмечают покраснение и отек кожи слухового прохода, кожа раздраженная, могут быть заметны участки нарушения ее целостности и мацерация.
Боль может иррадиировать в челюсть, шею и голову, усиливаться во время жевания и при открывании рта. При инфекционном воспалении (при фурункуле наружного уха) и адекватной терапии на 5–7-й день происходят его самопроизвольное вскрытие, истечение гноя, что сопровождается снижением интенсивности боли.
Клиника хондроперихондрита включает отек и гиперемию всей ушной раковины, исключая мочку уха. В дальнейшем возможны образование гнойного экссудата, флюктуации, расплавление хряща с отторжением некротизированных тканей и в последующем деформация ушной раковины [8, 9, 14].
При грибковом и смешанном поражении наружного уха к симптоматике присоединяются зуд в ухе, иногда шум, пленки, корки различной окраски и консистенции на стенках наружного слухового прохода. Отделяемого может быть немного, и оно нередко превращается в пленки. В ряде случаев оно имеет густую творожистую консистенцию разной окраски (в зависимости от рода гриба), а иногда бывает жидким и вытекает наружу. Наружный отомикоз может сопровождаться средним отомикозом с наличием перфорации барабанной перепонки.
При рожистом воспалении в ряде случаев на коже наружного уха имеют место пузырьки с прозрачным содержимым.
Осложнения наружного отита включают стеноз наружного слухового прохода, мирингит, перфорацию барабанной перепонки, региональную диссеминацию инфекции (аурикулярный целлюлит, перихондрит, паротит) и прогрессирование с переходом в злокачественный наружный отит, который может привести к фатальным последствиям.
Лечение
Лечение наружного отита при отсутствии перфорации барабанной перепонки начинают с осторожного очищения слухового прохода путем промывания теплым раствором фурацилина 1:5000 или стерильным физиологическим раствором с последующим тщательным высушиванием с помощью фена или ватных турунд.
Для промывания широко применяют 2% раствор уксусной кислоты, а также раствор ацетата алюминия. Известно, что наиболее благоприятный pH среды для развития Staphylococcus aureus и Pseudomonas aeruginosa находится в диапазоне от 6,5 до 7,3. Перечисленные вещества, создавая кислую среду, препятствуют росту микроорганизмов, в т. ч. грибов. Слабый раствор уксусной кислоты или ацетата алюминия можно использовать для профилактики наружного отита [2].
Целью терапии является воздействие на патоген, вызвавший воспаление. В связи с этим стартовое эмпирическое лечение острого наружного отита заключается в назначении местных противовоспалительных препаратов широкого диапазона действия, исключая ототоксические антибиотики. Реализация этой цели может быть осуществлена путем выбора сложных ушных капель, зарегистрированных в России. Следует помнить о возрастных ограничениях, которые они имеют (табл. 1).
Реализация этой цели может быть осуществлена путем выбора сложных ушных капель, зарегистрированных в России. Следует помнить о возрастных ограничениях, которые они имеют (табл. 1).
Капли более эффективны, если их вводить в наружный слуховой проход после его очищения с помощью ватника или турунды. Если больной проводит лечение в стационаре, то обычно пропитанную назначенным лекарственным веществом турунду в полость наружного слухового прохода вводит врач. В случаях, когда пациент осуществляет амбулаторное лечение, турунду ввинчивающим движением следует ввести в полость наружного слухового прохода и затем на нее накапать жидкое лекарственное средство или ушные капли.
Результаты отечественных исследователей доказывают эффективность имеющихся у нас в арсенале средств при различных формах и природе наружного отита. Следует упомянуть, что препарат офлоксацин высокоактивен в отношении Pseudomonas aeruginosa [15]. Диоксидин в виде раствора для внутриполостного и наружного применения 10 мг/мл рационален при лечении больных с инфекционным наружным отитом [9]. Препарат цинка гиалуронат, улучшающий трофику и регенерацию тканей, с противомикробной активностью также рекомендован для наружного применения при наружном отите. Его выпускают в виде геля и раствора. Широким антибактериальным спектром обладают мазь и крем мупироцина. Особенно ценным представляется то, что препарат практически не активен против представителей нормальной микрофлоры кожи. Имеются данные об активности препарата в отношении некоторых грибов [16]. Некоторые авторы применяют различные антисептики (бензилдиметил [3-(миристоиламино) пропил]аммоний хлорид моногидрат, йод + [калия йодид + поливиниловый спирт]).
Одним из эффективных средств с антимикробной направленностью является препарат Повидон-йод, действие которого заключается в повреждении йодом клеточной стенки патогенных микроорганизмов. Препарат выпускается под торговым названием Бетадин и, что удобно для ЛОР-практики, имеет 2 формы: раствор и мазь. Концентрированный раствор препарата Бетадин применяется для обработки кожи наружного слухового прохода, а вот при обработке кожи ушной раковины вследствие ее нежности следует использовать лишь разведенные растворы. При вирусном поражении кожи наружного уха рационально использовать концентрированные растворы. При наличии экссудативного процесса в области наружного уха назначают раствор, а при инфильтративных процессах – мазь. Перед применением мази ухо деликатно очищают от скопившихся выделений. Как правило, средство наносится тонким слоем, либо используются пропитанные мазью турунды, что обеспечивает необходимую концентрацию вещества в ушной полости. Излишек мази всегда можно удалить с помощью ватного тампона.
Концентрированный раствор препарата Бетадин применяется для обработки кожи наружного слухового прохода, а вот при обработке кожи ушной раковины вследствие ее нежности следует использовать лишь разведенные растворы. При вирусном поражении кожи наружного уха рационально использовать концентрированные растворы. При наличии экссудативного процесса в области наружного уха назначают раствор, а при инфильтративных процессах – мазь. Перед применением мази ухо деликатно очищают от скопившихся выделений. Как правило, средство наносится тонким слоем, либо используются пропитанные мазью турунды, что обеспечивает необходимую концентрацию вещества в ушной полости. Излишек мази всегда можно удалить с помощью ватного тампона.
Все лекарственные формы Повидон-йода обладают широким спектром антимикробного действия, а также воздействуют на грибы, спорообразующую флору, простейших, трепонем и некоторых вирусов [17]. Важными свойствами препарата являются отсутствие формирования устойчивости микроорганизмов даже при его достаточно длительном применении, а также высокий профиль безопасности. В двойном слепом рандомизированном исследовании, включившем 40 пациентов с хроническим гнойным средним отитом, было показано, что Повидон-йод не уступает по антибактериальной активности ципрофлоксацину, имея преимущество перед ним в отсутствии формирования резистентности [18]. Был описан клинический опыт применения мази и раствора Бетадина у пациента со злокачественным наружным отитом: на фоне терапии прекратились выделения, улучшился слух, воспалительный процесс кожи наружных слуховых проходов с обеих сторон регрессировал [19].
Ограничением для использования препарата является наличие у пациента гипертиреоза и аллергии на йод. Также он противопоказан при почечной недостаточности.
При осложнениях, которые чаще вызваны P. aeruginosa, при распространении воспаления за пределы наружного уха, а также у больных сахарным диабетом целесообразна системная антимикробная терапия (группы цефалоспоринов, фторхинолонов).
Возможно одновременно назначать физиотерапию в виде КУФ-облучения наружного слухового прохода ежедневно до 2-х биодоз в течение 5–6 дней; светолечения, излучения гелийнеонового лазера, УФО, низкочастотного магнитного поля, фонофореза лекарственных веществ.
Профилактика
Знание причин развития наружного отита определяет профилактические мероприятия в этом отношении. Прежде всего необходимо правильно осуществлять гигиену наружного уха. С этой целью используют регулярные промывания изотоническим раствором морской воды и церуменолитики – средства для удаления скоплений ушной серы. Использование ватных палочек лишь с ограничителем при удалении ушной серы и воды из наружного слухового прохода также можно отнести к профилактическим мероприятиям.
Ни в коем случае нельзя самостоятельно пытаться удалить инородное тело уха, поскольку это часто приводит к травмированию кожи слухового прохода.
С целью профилактики наружного отита следует надевать плавательную шапочку при посещении бассейна с хлорированной водой, мыть уши чистой пресной водой после купания в бассейне, море и других водоемах, защищать уши от попадания в них раздражающих веществ (краски, лака для волос), обращаться к врачу при появлении первых признаков заболевания.
При рожистом воспалении пациента необходимо изолировать от здоровых людей с целью предотвращения распространения инфекции.
.
Лечение лимфаденита у кошек в Нижнем Новгороде
- Главная
- Лечение
- Заболевания кошек
- Лимфаденит у кошек
Лимфаденит у кошек или воспаление лимфатических узлов – это один из симптомов, характеризующих наличие воспалений в организме, заболевание не является самостоятельным.
Лимфоузлы являются фильтром, осуществляющим защиту организма от распространения чужеродных агентов. Вся лимфа проходит через лимфоузлы перед попаданием в кровоток. В них содержатся иммунные клетки, формирующие иммунный ответ. Первыми поражаются лимфоузлы, ближайшие к очагу воспаления.
Первыми поражаются лимфоузлы, ближайшие к очагу воспаления.
Признаки лимфаденита у кошек
- Воспаленный лимфоузел увеличивается в размере и отекает
- Возможны болезненные ощущения
- Покраснение кожи
- При воспалении подчелюстных лимфоузлов у кошки затрудняется прием пищи, нередко возникают проблемы с дыханием
- При воспалении подмышечных или паховых лимфоузлов часто заметна хромота
- Температура тела повышается
- Ухудшается аппетит
- Животное вялое, видна апатия
Лимфоузлы на ощупь гладкие. Увеличение поверхностных лимфоузлов легко может заметить внимательный владелец во время поглаживания кошки. При обнаружении увеличения одного или нескольких лимфоузлов необходимо как можно скорее обратиться к ветеринарному врачу! Даже если никаких других изменений нет, и питомец чувствует себя отлично.
Затягивать с визитом в ветклинику не следует, существует риск развития опасных для жизни патологий. Свяжитесь с нами, заказав звонок или позвоните по телефону сами.
Записаться на диагностику лимфаденита
Диагностика воспалений лимфоузлов у кошек
При подозрении на лимфаденит проводится необходим анамнез, тщательный осмотр с пальпацией всех поверхностных лимфоузлов, а также общий и биохимический анализ крови.
Реже могут потребоваться дополнительные обследование:
- УЗИ брюшной полости
- Рентгенография
- Биопсия лимфоузла
- Бактериологическое или вирусологическое исследование
Лечение лимфаденита у кошек
Лечение всегда направлено на устранение основной причины, вызвавшей лимфаденит. К примеру, при воспалении подчелюстных лимфоузлов, необходимо лечение заболеваний ротовой полости, возможно это абсцессы, стоматит или проблемы с зубами.
Если выявится системная инфекция, будут прописаны антибиотики и противовирусные препараты.
При гнойном воспалении лимфоузла скорее всего потребуется хирургическое вмешательство, вскрытие и дренирование абсцесса.
Увеличение лимфоузлов может происходить не только при воспалении, но и при онкологических заболеваниях. Важно точно установить диагноз и назначить грамотное лечение, а сделать это способен только квалифицированный врач.
ВЕТЕРИНАРНЫЙ ЦЕНТР «Белая Медведица» © 2013-2020. Копирование информации с сайта строго запрещено!
Причины и когда обратиться к врачу
Есть ряд кожных заболеваний и инфекций, которые могут вызвать образование шишек за ухом.
Шишки на коже
Три основных доброкачественных причины образования шишек за ухом:
Прыщи за ухом
Прыщи — это распространенное состояние кожи, которое может вызвать образование шишек за ухом.
При акне поры кожи закупориваются кожным салом. Кожный жир — это маслянистое вещество, выделяемое единицами в основании волосяных фолликулов.
Кожный жир смешивается с омертвевшими клетками кожи и может образовывать слой, называемый комедоном.
Прыщ может инфицироваться и воспалиться, если в комедон попадут определенные бактерии.
Воспаленные прыщи могут расти и в самой тяжелой форме образовывать комки, называемые кистами акне.
Если шишка возникает из-за прыщей, при нажатии она может вызвать боль. Другие кисты и прыщи на голове могут сопровождать прыщи или кисты за ухом, особенно на лице.
Кистозные прыщи — неприятное заболевание, которое может привести к образованию рубцов.Однако врачи могут помочь справиться с кистозными угрями с помощью эффективных методов лечения.
Кисты за ухом
Киста может образоваться в любом месте кожи, в том числе за ухом.
Кисты кожи представляют собой мешочки, заполненные жидкостью. Они образуют на коже приподнятый куполообразный участок. Иногда наверху у них появляется черное пятно, называемое точкой.
Они могут свободно перемещаться и не фиксируются на месте. Врач должен осмотреть любые образования на коже, которые нельзя двигать из стороны в сторону.
Кисты волосистой части головы, как правило, представляют собой кисты волосистой части кожи. В этом типе слизистая оболочка мешочка состоит из клеток корня волоса.
Также могут возникать кисты сальных желез. Они образуются на железах, отвечающих за жирное вещество, увлажняющее кожу и волосы.
Другие кисты состоят из клеток поверхности кожи и называются эпидермоидными кистами. Наконец, существуют кисты сальных желез, которые встречаются реже и содержат маслянистое вещество.
Липома
Липома — еще одна возможная причина образования шишек за ухом.Липомы представляют собой безвредные жировые образования. Они не являются злокачественными, растут очень медленно и не распространяются.
Они чаще встречаются на других частях тела, но могут возникать в любом месте под кожей, в том числе за ухом.
Липома мягкая на ощупь. Обычно они не чувствительны или болезненны, если не давят на близлежащие нервы.
Обычно они встречаются в ограниченном количестве мест. В редких случаях у некоторых людей бывает сразу несколько липом.
Эти комки часто бывают небольшого размера, размером от горошины до дюймов в поперечнике.
Пластические хирурги могут удалить неприглядные липомы, но это безопасно, если не лечить. При необходимости хирург может удалить липому.
Кисты и липомы — это похожие типы шишек. Липома проникает в кожу глубже, чем киста, и при этом кажется более мягкой.
Увеличенные лимфатические узлы
При увеличении лимфатических узлов за ухом могут образовываться шишки.
Лимфатические узлы за ухом растут. Это части иммунной системы, которые дренируют и фильтруют ткани.
Лимфатические узлы за ухом называются задними ушными лимфатическими узлами.
Лимфатический узел может увеличиваться при контакте с инородным материалом.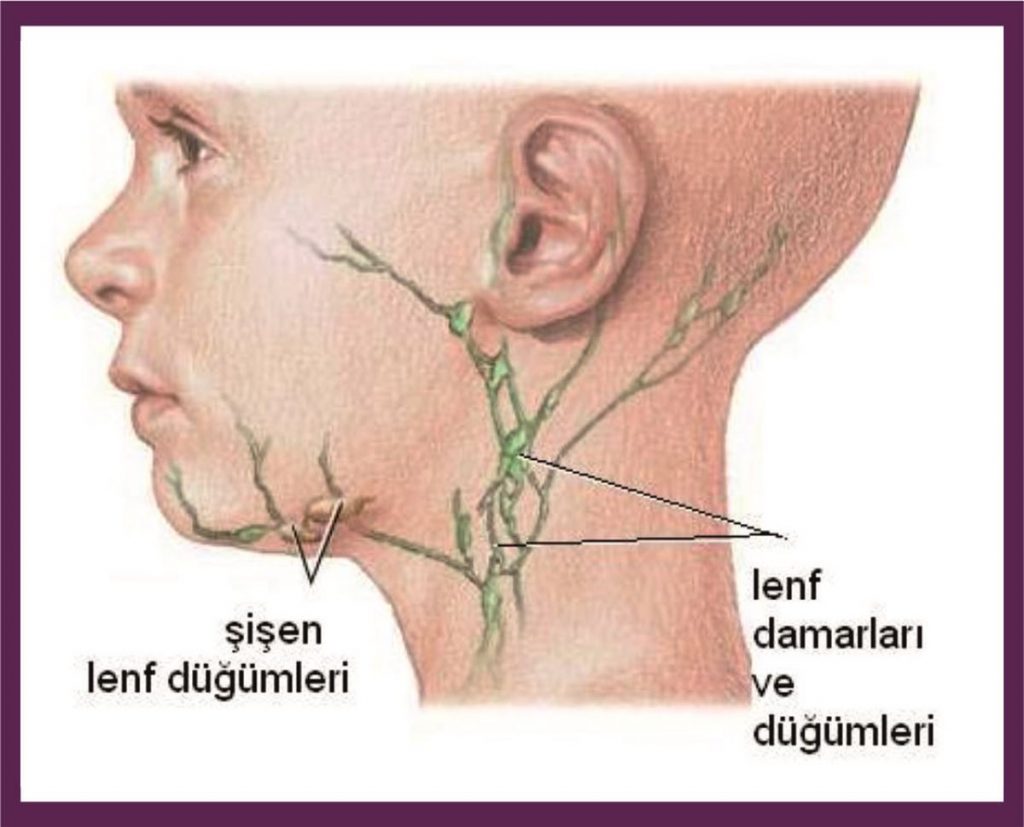 Это могло произойти, например, из-за заражения поблизости. Официальное название этого — лимфаденопатия.
Это могло произойти, например, из-за заражения поблизости. Официальное название этого — лимфаденопатия.
Увеличенный лимфатический узел должен исчезнуть без лечения. Кожные или ушные инфекции — частые причины опухания узла.
Если опухоль держится более 2 недель или возникает наряду с другими симптомами, обратитесь к врачу.
Инфекции
Организм реагирует на инфекции, посылая лейкоциты в пораженный участок для борьбы с вторгающимися клетками.Это может привести к скоплению жидкости и отеку в этой области.
Это может быть отит или ушная инфекция.
Часть кости черепа за ухом — сосцевидный отросток. Если бактерии заражают эту область черепа, они могут вызвать состояние, называемое мастоидитом.
Инфекция происходит в воздушном пространстве кости. Сосцевидный отросток имеет структуру, похожую на соты. Бактерии могут заразить эти воздушные клетки.
Мастоидит чаще встречается у детей, чем у взрослых. Это серьезная инфекция, требующая медицинской помощи.Припухлость за ухом будет болезненной и красной, и ухо может вытолкнуться наружу.
Шишка может сопровождаться и другими симптомами, в том числе:
Причиной мастоидита обычно является нелеченная инфекция среднего уха.
Врач лечит мастоидит антибиотиками для борьбы с инфекцией. Врач уха, горла и носа (ЛОР) может лечить некоторые случаи с помощью операции по дренированию или удалению инфекции.
Причины и когда обратиться к врачу
Есть ряд кожных заболеваний и инфекций, которые могут вызвать образование шишек за ухом.
Шишки на коже
Три основных доброкачественных причины образования шишек за ухом:
Прыщи за ухом
Прыщи — это распространенное состояние кожи, которое может вызвать образование шишек за ухом.
При акне поры кожи закупориваются кожным салом. Кожный жир — это маслянистое вещество, выделяемое единицами в основании волосяных фолликулов.
Кожный жир смешивается с омертвевшими клетками кожи и может образовывать слой, называемый комедоном.
Прыщ может инфицироваться и воспалиться, если в комедон попадут определенные бактерии.
Воспаленные прыщи могут расти и в самой тяжелой форме образовывать комки, называемые кистами акне.
Если шишка возникает из-за прыщей, при нажатии она может вызвать боль. Другие кисты и прыщи на голове могут сопровождать прыщи или кисты за ухом, особенно на лице.
Кистозные прыщи — неприятное заболевание, которое может привести к образованию рубцов. Однако врачи могут помочь справиться с кистозными угрями с помощью эффективных методов лечения.
Кисты за ухом
Киста может образоваться в любом месте кожи, в том числе за ухом.
Кисты кожи представляют собой мешочки, заполненные жидкостью. Они образуют на коже приподнятый куполообразный участок. Иногда наверху у них появляется черное пятно, называемое точкой.
Они могут свободно перемещаться и не фиксируются на месте. Врач должен осмотреть любые образования на коже, которые нельзя двигать из стороны в сторону.
Кисты волосистой части головы, как правило, представляют собой кисты волосистой части кожи. В этом типе слизистая оболочка мешочка состоит из клеток корня волоса.
Также могут возникать кисты сальных желез. Они образуются на железах, отвечающих за жирное вещество, увлажняющее кожу и волосы.
Другие кисты состоят из клеток поверхности кожи и называются эпидермоидными кистами. Наконец, существуют кисты сальных желез, которые встречаются реже и содержат маслянистое вещество.
Липома
Липома — еще одна возможная причина образования шишек за ухом. Липомы представляют собой безвредные жировые образования. Они не являются злокачественными, растут очень медленно и не распространяются.
Они чаще встречаются на других частях тела, но могут возникать в любом месте под кожей, в том числе за ухом.
Липома мягкая на ощупь. Обычно они не чувствительны или болезненны, если не давят на близлежащие нервы.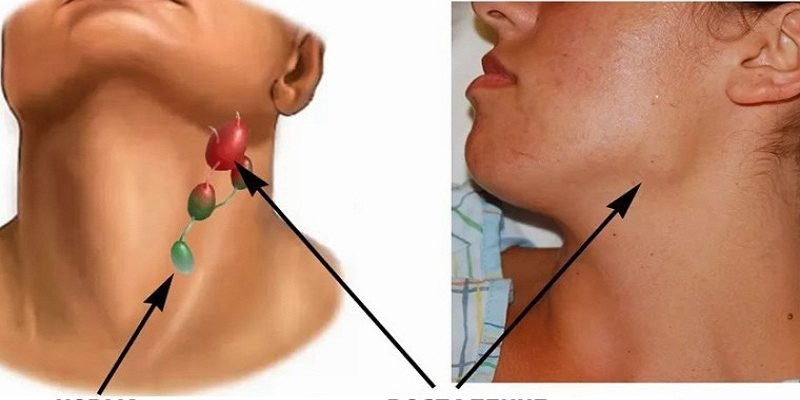
Обычно они встречаются в ограниченном количестве мест. В редких случаях у некоторых людей бывает сразу несколько липом.
Эти комки часто бывают небольшого размера, размером от горошины до дюймов в поперечнике.
Пластические хирурги могут удалить неприглядные липомы, но это безопасно, если не лечить. При необходимости хирург может удалить липому.
Кисты и липомы — это похожие типы шишек.Липома проникает в кожу глубже, чем киста, и при этом кажется более мягкой.
Увеличенные лимфатические узлы
При увеличении лимфатических узлов за ухом могут образовываться шишки.
Лимфатические узлы за ухом растут. Это части иммунной системы, которые дренируют и фильтруют ткани.
Лимфатические узлы за ухом называются задними ушными лимфатическими узлами.
Лимфатический узел может увеличиваться при контакте с инородным материалом. Это могло произойти, например, из-за заражения поблизости.Официальное название этого — лимфаденопатия.
Увеличенный лимфатический узел должен исчезнуть без лечения. Кожные или ушные инфекции — частые причины опухания узла.
Если опухоль держится более 2 недель или возникает наряду с другими симптомами, обратитесь к врачу.
Инфекции
Организм реагирует на инфекции, посылая лейкоциты в пораженный участок для борьбы с вторгающимися клетками. Это может привести к скоплению жидкости и отеку в этой области.
Это может быть отит или ушная инфекция.
Часть кости черепа за ухом — сосцевидный отросток. Если бактерии заражают эту область черепа, они могут вызвать состояние, называемое мастоидитом.
Инфекция происходит в воздушном пространстве кости. Сосцевидный отросток имеет структуру, похожую на соты. Бактерии могут заразить эти воздушные клетки.
Мастоидит чаще встречается у детей, чем у взрослых. Это серьезная инфекция, требующая медицинской помощи. Припухлость за ухом будет болезненной и красной, и ухо может вытолкнуться наружу.
Шишка может сопровождаться и другими симптомами, в том числе:
Причиной мастоидита обычно является нелеченная инфекция среднего уха.
Врач лечит мастоидит антибиотиками для борьбы с инфекцией. Врач уха, горла и носа (ЛОР) может лечить некоторые случаи с помощью операции по дренированию или удалению инфекции.
Причины и когда обратиться к врачу
Есть ряд кожных заболеваний и инфекций, которые могут вызвать образование шишек за ухом.
Шишки на коже
Три основных доброкачественных причины образования шишек за ухом:
Прыщи за ухом
Прыщи — это распространенное состояние кожи, которое может вызвать образование шишек за ухом.
При акне поры кожи закупориваются кожным салом. Кожный жир — это маслянистое вещество, выделяемое единицами в основании волосяных фолликулов.
Кожный жир смешивается с омертвевшими клетками кожи и может образовывать слой, называемый комедоном.
Прыщ может инфицироваться и воспалиться, если в комедон попадут определенные бактерии.
Воспаленные прыщи могут расти и в самой тяжелой форме образовывать комки, называемые кистами акне.
Если шишка возникает из-за прыщей, при нажатии она может вызвать боль.Другие кисты и прыщи на голове могут сопровождать прыщи или кисты за ухом, особенно на лице.
Кистозные прыщи — неприятное заболевание, которое может привести к образованию рубцов. Однако врачи могут помочь справиться с кистозными угрями с помощью эффективных методов лечения.
Кисты за ухом
Киста может образоваться в любом месте кожи, в том числе за ухом.
Кисты кожи представляют собой мешочки, заполненные жидкостью. Они образуют на коже приподнятый куполообразный участок. Иногда наверху у них появляется черное пятно, называемое точкой.
Они могут свободно перемещаться и не фиксируются на месте. Врач должен осмотреть любые образования на коже, которые нельзя двигать из стороны в сторону.
Кисты волосистой части головы, как правило, представляют собой кисты волосистой части кожи. В этом типе слизистая оболочка мешочка состоит из клеток корня волоса.
Также могут возникать кисты сальных желез. Они образуются на железах, отвечающих за жирное вещество, увлажняющее кожу и волосы.
Другие кисты состоят из клеток поверхности кожи и называются эпидермоидными кистами.Наконец, существуют кисты сальных желез, которые встречаются реже и содержат маслянистое вещество.
Липома
Липома — еще одна возможная причина образования шишек за ухом. Липомы представляют собой безвредные жировые образования. Они не являются злокачественными, растут очень медленно и не распространяются.
Они чаще встречаются на других частях тела, но могут возникать в любом месте под кожей, в том числе за ухом.
Липома мягкая на ощупь. Обычно они не чувствительны или болезненны, если не давят на близлежащие нервы.
Обычно они встречаются в ограниченном количестве мест. В редких случаях у некоторых людей бывает сразу несколько липом.
Эти комки часто бывают небольшого размера, размером от горошины до дюймов в поперечнике.
Пластические хирурги могут удалить неприглядные липомы, но это безопасно, если не лечить. При необходимости хирург может удалить липому.
Кисты и липомы — это похожие типы шишек. Липома проникает в кожу глубже, чем киста, и при этом кажется более мягкой.
Увеличенные лимфатические узлы
При увеличении лимфатических узлов за ухом могут образовываться шишки.
Лимфатические узлы за ухом растут. Это части иммунной системы, которые дренируют и фильтруют ткани.
Лимфатические узлы за ухом называются задними ушными лимфатическими узлами.
Лимфатический узел может увеличиваться при контакте с инородным материалом. Это могло произойти, например, из-за заражения поблизости. Официальное название этого — лимфаденопатия.
Увеличенный лимфатический узел должен исчезнуть без лечения. Кожные или ушные инфекции — частые причины опухания узла.
Кожные или ушные инфекции — частые причины опухания узла.
Если опухоль держится более 2 недель или возникает наряду с другими симптомами, обратитесь к врачу.
Инфекции
Организм реагирует на инфекции, посылая лейкоциты в пораженный участок для борьбы с вторгающимися клетками. Это может привести к скоплению жидкости и отеку в этой области.
Это может быть отит или ушная инфекция.
Часть кости черепа за ухом — сосцевидный отросток. Если бактерии заражают эту область черепа, они могут вызвать состояние, называемое мастоидитом.
Инфекция происходит в воздушном пространстве кости. Сосцевидный отросток имеет структуру, похожую на соты. Бактерии могут заразить эти воздушные клетки.
Мастоидит чаще встречается у детей, чем у взрослых. Это серьезная инфекция, требующая медицинской помощи. Припухлость за ухом будет болезненной и красной, и ухо может вытолкнуться наружу.
Шишка может сопровождаться и другими симптомами, в том числе:
Причиной мастоидита обычно является нелеченная инфекция среднего уха.
Врач лечит мастоидит антибиотиками для борьбы с инфекцией. Врач уха, горла и носа (ЛОР) может лечить некоторые случаи с помощью операции по дренированию или удалению инфекции.
Причины и когда обратиться к врачу
Есть ряд кожных заболеваний и инфекций, которые могут вызвать образование шишек за ухом.
Шишки на коже
Три основных доброкачественных причины образования шишек за ухом:
Прыщи за ухом
Прыщи — это распространенное состояние кожи, которое может вызвать образование шишек за ухом.
При акне поры кожи закупориваются кожным салом. Кожный жир — это маслянистое вещество, выделяемое единицами в основании волосяных фолликулов.
Кожный жир смешивается с омертвевшими клетками кожи и может образовывать слой, называемый комедоном.
Прыщ может инфицироваться и воспалиться, если в комедон попадут определенные бактерии.
Воспаленные прыщи могут расти и в самой тяжелой форме образовывать комки, называемые кистами акне.
Если шишка возникает из-за прыщей, при нажатии она может вызвать боль.Другие кисты и прыщи на голове могут сопровождать прыщи или кисты за ухом, особенно на лице.
Кистозные прыщи — неприятное заболевание, которое может привести к образованию рубцов. Однако врачи могут помочь справиться с кистозными угрями с помощью эффективных методов лечения.
Кисты за ухом
Киста может образоваться в любом месте кожи, в том числе за ухом.
Кисты кожи представляют собой мешочки, заполненные жидкостью. Они образуют на коже приподнятый куполообразный участок. Иногда наверху у них появляется черное пятно, называемое точкой.
Они могут свободно перемещаться и не фиксируются на месте. Врач должен осмотреть любые образования на коже, которые нельзя двигать из стороны в сторону.
Кисты волосистой части головы, как правило, представляют собой кисты волосистой части кожи. В этом типе слизистая оболочка мешочка состоит из клеток корня волоса.
Также могут возникать кисты сальных желез. Они образуются на железах, отвечающих за жирное вещество, увлажняющее кожу и волосы.
Другие кисты состоят из клеток поверхности кожи и называются эпидермоидными кистами.Наконец, существуют кисты сальных желез, которые встречаются реже и содержат маслянистое вещество.
Липома
Липома — еще одна возможная причина образования шишек за ухом. Липомы представляют собой безвредные жировые образования. Они не являются злокачественными, растут очень медленно и не распространяются.
Они чаще встречаются на других частях тела, но могут возникать в любом месте под кожей, в том числе за ухом.
Липома мягкая на ощупь. Обычно они не чувствительны или болезненны, если не давят на близлежащие нервы.
Обычно они встречаются в ограниченном количестве мест. В редких случаях у некоторых людей бывает сразу несколько липом.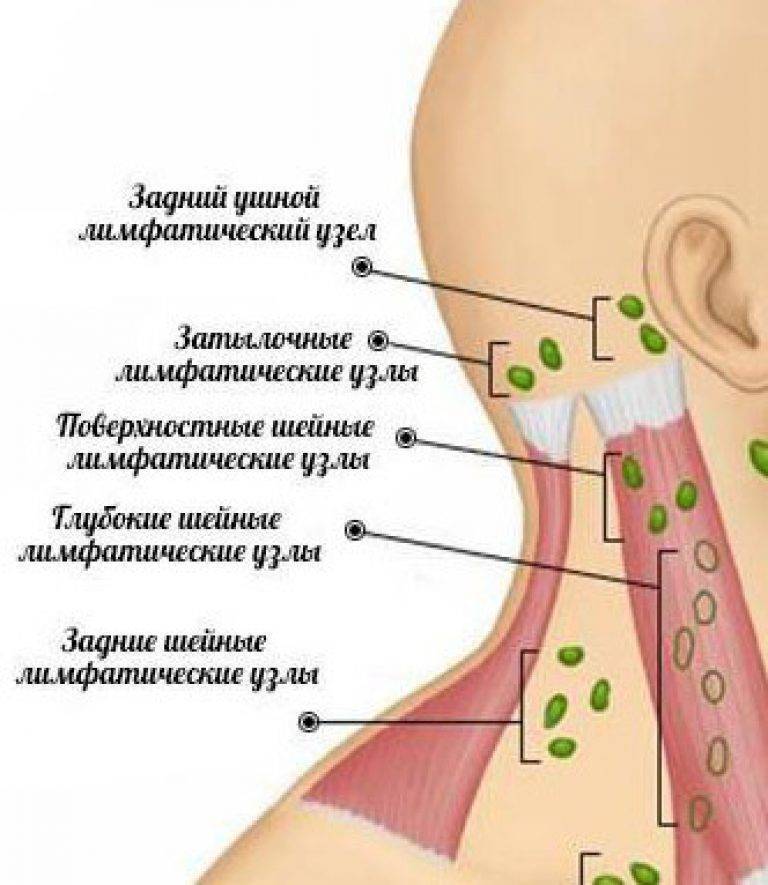
Эти комки часто бывают небольшого размера, размером от горошины до дюймов в поперечнике.
Пластические хирурги могут удалить неприглядные липомы, но это безопасно, если не лечить. При необходимости хирург может удалить липому.
Кисты и липомы — это похожие типы шишек. Липома проникает в кожу глубже, чем киста, и при этом кажется более мягкой.
Увеличенные лимфатические узлы
При увеличении лимфатических узлов за ухом могут образовываться шишки.
Лимфатические узлы за ухом растут. Это части иммунной системы, которые дренируют и фильтруют ткани.
Лимфатические узлы за ухом называются задними ушными лимфатическими узлами.
Лимфатический узел может увеличиваться при контакте с инородным материалом. Это могло произойти, например, из-за заражения поблизости. Официальное название этого — лимфаденопатия.
Увеличенный лимфатический узел должен исчезнуть без лечения. Кожные или ушные инфекции — частые причины опухания узла.
Если опухоль держится более 2 недель или возникает наряду с другими симптомами, обратитесь к врачу.
Инфекции
Организм реагирует на инфекции, посылая лейкоциты в пораженный участок для борьбы с вторгающимися клетками. Это может привести к скоплению жидкости и отеку в этой области.
Это может быть отит или ушная инфекция.
Часть кости черепа за ухом — сосцевидный отросток. Если бактерии заражают эту область черепа, они могут вызвать состояние, называемое мастоидитом.
Инфекция происходит в воздушном пространстве кости. Сосцевидный отросток имеет структуру, похожую на соты. Бактерии могут заразить эти воздушные клетки.
Мастоидит чаще встречается у детей, чем у взрослых. Это серьезная инфекция, требующая медицинской помощи. Припухлость за ухом будет болезненной и красной, и ухо может вытолкнуться наружу.
Шишка может сопровождаться и другими симптомами, в том числе:
Причиной мастоидита обычно является нелеченная инфекция среднего уха.
Врач лечит мастоидит антибиотиками для борьбы с инфекцией. Врач уха, горла и носа (ЛОР) может лечить некоторые случаи с помощью операции по дренированию или удалению инфекции.
Может ли аллергия вызвать увеличение лимфатических узлов? Врачи объясняют
Увеличение лимфатических узлов обычно является признаком того, что ваше тело борется с инфекцией, вызванной бактериями или вирусом. Это может произойти из-за ангины, ушной инфекции, мононуклеоза или даже инфицированного зуба.
По данным клиники Майо, у вас могут наблюдаться опухшие лимфатические узлы — маленькие бобовидные железы по всему телу — на шее, в подмышках, под подбородком или вокруг паха.
Но возможно ли, что ваши увеличенные лимфатические узлы вызваны чем-то другим, например, аллергией? Если вы страдаете сезонной аллергией, вам может быть интересно, могут ли аллергены, такие как пыльца и трава, быть причиной внезапного отека, особенно в области горла. Вот что вам нужно знать.
Что такое лимфатические узлы?
По данным Американского онкологического общества (ACS), лимфатические узлы являются частью вашей лимфатической системы, сети, которая направляет лимфатическую жидкость по всему телу. Ваша лимфатическая система является важной частью вашей иммунной системы.
Задача вашей лимфатической системы — собирать жидкость, отходы, вирусы и бактерии, которые находятся в ваших тканях, и отправлять их в лимфатические узлы. Эти узлы представляют собой небольшие конструкции, которые работают как фильтры для вредных веществ, поясняет ACS.Они помогают бороться с инфекцией, нападая и уничтожая микробы (благодаря уникальным лейкоцитам, называемым лимфоцитами), которые переносятся к ним с лимфатической жидкостью.
У вас есть сотни лимфатических узлов, расположенных по всему вашему телу — некоторые из них находятся глубоко в вашем теле, например, между вашими легкими или вокруг кишечника, а другие расположены ближе к вашей коже.
После того, как лимфатическая жидкость течет по вашему телу, она сбрасывает отфильтрованную жидкость, соли и белки обратно в кровоток.
Getty Images
Почему увеличиваются лимфатические узлы?
Когда лимфатический узел пытается отфильтровать патогены, он может набухать или увеличиваться во время работы, поясняет ACS.Обычно опухает только одна область лимфатических узлов, и чаще всего лимфатические узлы набухают в области шеи, паха и подмышек. Для этого есть медицинский термин: лимфаденопатия.
Увеличенные лимфатические узлы — это сигнал о том, что что-то не так, но обычно они сочетаются с другими симптомами, которые помогают вам и вашему врачу выяснить, что именно происходит в вашем организме.
Может ли аллергия вызвать увеличение лимфатических узлов?
Возможно. «Все, что активирует иммунную систему, может вызвать увеличение лимфатических узлов», — говорит Пурви Парих, М.D., аллерголог и иммунолог сети Allergy & Asthma Network.
Сьюзан Бессер, доктор медицины, врач первичной медико-санитарной помощи в медицинском центре Милосердия в Балтиморе, соглашается. «Инфекция верхних дыхательных путей, простуда, аллергия — все это может вызвать увеличение лимфатических узлов, поскольку организм реагирует на иммунологический« кризис », — объясняет она. Чаще всего они ощущаются по обе стороны шеи, под челюстью вокруг горла или за ушами.
Дети чаще испытывают увеличение лимфатических узлов из-за аллергии, но «это может случиться» у взрослых, страдающих аллергией, отмечает Катрин Монтелеоне, М.D., аллерголог и иммунолог в университетской больнице Рутгерса Роберта Вуда Джонсона.
Тем не менее, это не типичный симптом, и маловероятно, что сезонная аллергия может вызвать увеличение лимфатических узлов, говорит доктор Парих. Это может произойти только в том случае, если ваша аллергия «очень серьезна», — отмечает она.
Однако — это чаще, когда увеличиваются лимфатические узлы как часть вторичной инфекции от вашей аллергии, такой как инфекция носовых пазух, — говорит Омид Мехдизаде, M. D., отоларинголог и ларинголог в Центре здоровья Providence Saint John’s Health Center в Санта-Монике, Калифорния.
D., отоларинголог и ларинголог в Центре здоровья Providence Saint John’s Health Center в Санта-Монике, Калифорния.
Как лечить опухшие лимфатические узлы от аллергии
Увеличение лимфатических узлов — признак того, что в вашем организме что-то не так. По словам доктора Париха, чтобы уменьшить отек, необходимо устранить первопричину. Вот несколько вещей, которые вы можете сделать:
Антигистаминные таблетки, не вызывающие сонливости, для взрослых
- Примите лекарство от аллергии . Если вы подозреваете, что опухшие лимфатические узлы связаны с серьезной аллергией, может помочь прием быстродействующих лекарств от аллергии, таких как антигистаминные препараты. «Если контролировать симптомы аллергии, опухоль лимфатических узлов должна уменьшиться», — говорит доктор Бессер.
- Приложите теплый компресс к области . «Вряд ли опухоль уменьшится, но это может помочь вам почувствовать себя немного лучше», — говорит доктор Бессер.
- Полощите горло теплой соленой водой. Доктор Монтелеоне рекомендует это успокаивающее домашнее средство, если у вас увеличились лимфатические узлы в горле.
❗Когда звонить врачу, если у вас опухшие лимфатические узлы
Если ваши опухшие лимфатические узлы приходят и уходят, а не становятся «значительно большими», то вы, вероятно, можете подождать и посмотреть, нет ли аллергии лекарства помогают, говорит доктор Бессер.
Но если опухоль сохраняется в течение нескольких дней, кажется, что она не улучшается, а даже ухудшается, рекомендуется поговорить с врачом. То же самое, если у вас поднялась температура (примечание: аллергия не вызывает лихорадку) или если вам серьезно неудобно окружать лимфатические узлы.«Это может быть признаком инфекции», — говорит д-р Мехдизаде.
Перейдите сюда, чтобы присоединиться к Prevention Premium (наш лучший тарифный план с полным доступом), подписаться на журнал или получить доступ только в цифровом формате.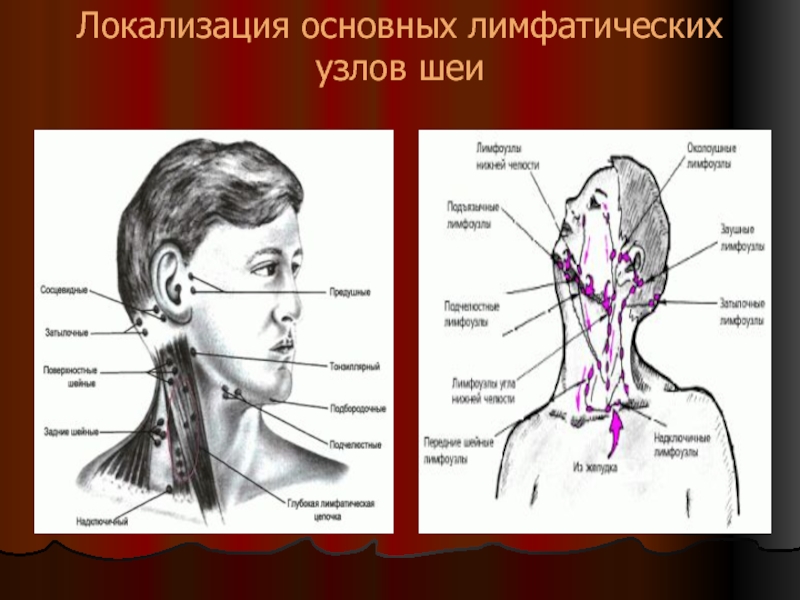
СЛЕДУЙТЕ ПРОФИЛАКТИКЕ В INSTAGRAM
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
Взрослые тоже могут заразиться ушными инфекциями
Ушные инфекции невероятно распространены. У большинства людей он появляется в какой-то момент в течение жизни — обычно в раннем детстве.
И хотя это встречается гораздо реже, взрослые тоже могут заразиться ушными инфекциями.
Кристин Даунс, APRN, объясняет типы ушных инфекций, а также их симптомы и методы лечения. Кристин часто лечит обычные заболевания, например ушные инфекции, в своей работе в OSF Urgo Urgent Care.
Виды ушных инфекций
Существует два основных типа ушной инфекции, в зависимости от того, во внутреннем или внешнем ухе находится инфекция.
Инфекция внутреннего уха возникает, когда жидкость и воспаление накапливаются в среднем ухе за барабанной перепонкой.
Инфекция наружного уха возникает при инфицировании слухового прохода и наружного уха. Инфекции наружного уха иногда называют «ухом пловца».
Симптомы ушных инфекций
Взрослый человек с инфекцией внутреннего уха может испытать:
- Лихорадка
- Боль в ухе
- Снижение или приглушение слуха
- Боль за ухом
- Периодическое легкое головокружение
- Увеличенные лимфатические узлы
«Инфекциям внутреннего уха обычно предшествуют такие симптомы со стороны верхних дыхательных путей, как кашель, давление в носовых пазухах, заложенность носа, насморк или чихание», — сказала Кристин.
Иногда происходит разрыв барабанной перепонки (также называемой барабанной перепонкой). Обычно это вызывает меньшую боль и небольшое кровотечение из уха.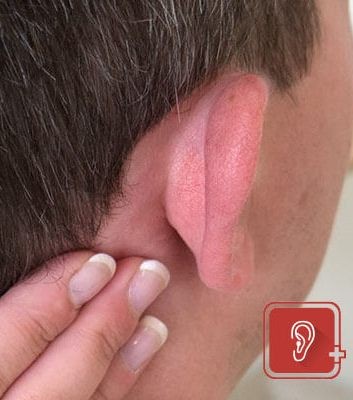
«Если это произойдет, защитите ухо от ветра и не погружайте голову под воду в течение примерно шести недель», — сказала Кристин.
Симптомы инфекции наружного уха могут немного отличаться:
- Боль при любом прикосновении или движении уха
- Ухо может казаться покрасневшим или темным
- Отек уха
- Лицевая боль на той же стороне, что и инфицированное ухо
- Стоматологическая боль
- Увеличенные лимфатические узлы
- Утечка жидкости или гноя из уха
- Снижение слуха
- Чувство зуда на пораженном ухе или вокруг него
Процедуры
Иногда лечат ушные инфекции антибиотиками.Однако ваш врач может порекомендовать некоторые безрецептурные препараты, которые помогут облегчить ваши симптомы.
«Антигистаминные препараты, такие как Кларитин, или назальный спрей, такой как Флоназа, могут открывать дыхательные пути и разжижать слизь, облегчая ее отхождение», — сказала Кристин об инфекциях внутреннего уха.
Лечение инфекций наружного уха направлено на поддержание чистоты слухового прохода, уменьшение отека и боли. Антибиотики для этого типа инфекции могут быть пероральными лекарствами или ушными каплями.
, когда у вашего ребенка опухшие лимфатические узлы
| Лимфатические узлы расположены по всему телу.Некоторые лимфатические узлы можно прощупать извне (заштрихованные участки). |
Лимфатические узлы помогают иммунной системе организма бороться с инфекциями. Эти узлы встречаются по всему телу. Лимфатические узлы могут увеличиваться из-за болезни или инфекции. Они также могут набухать по неизвестным причинам. В большинстве случаев увеличенные лимфатические узлы (также называемые опухшими железами) не являются серьезной проблемой. Они часто возвращаются к своему первоначальному размеру без лечения или после того, как болезнь или инфекция прошли.
Что вызывает увеличение лимфатических узлов?
Увеличение лимфатических узлов может быть вызвано:
Распространенные болезни, такие как простуда или ушная инфекция
Бактериальные инфекции, такие как ангина
Вирусные инфекции, такие как мононуклеоз
Некоторые редкие болезни, влияющие на иммунную систему
В редких случаях рак
Как диагностируется причина увеличения лимфатических узлов?
Медицинский работник спрашивает о симптомах и истории здоровья вашего ребенка.
Вашему ребенку проведен медицинский осмотр. Врач проверит узлы на шее, за ушами, под мышками и в паху. Эти узлы часто можно прощупать извне, когда они опухли. Если врач считает, что у вашего ребенка инфекция, он может сдать дополнительные анализы.
Как лечат увеличенные лимфатические узлы?
Лечение опухших лимфатических узлов зависит от основной причины.В большинстве случаев лечение не требуется.
Медицинский работник может назначить лекарство для лечения инфекции. Ваш ребенок должен принимать все лекарства, даже если он или она начинает чувствовать себя лучше.
Если лимфатические узлы болезненны или болезненны, сделайте дома следующие действия, чтобы облегчить симптомы у ребенка:
Давайте ребенку лекарства, отпускаемые без рецепта, например ибупрофен или парацетамол, от боли и лихорадки.Не давайте ибупрофен младенцам в возрасте 6 месяцев или младше. Не давайте аспирин (или лекарство, содержащее аспирин) ребенку младше 19 лет, если только его врач не назначил.
 Прием аспирина может подвергнуть вашего ребенка риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Чаще всего поражается мозг и печень.
Прием аспирина может подвергнуть вашего ребенка риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Чаще всего поражается мозг и печень.Приложите теплую влажную ткань (компресс) к болезненным или болезненным лимфатическим узлам.
Позвоните поставщику медицинских услуг
Позвоните поставщику медицинских услуг, если у вашего ребенка есть одно из следующего:
Лихорадка (см. «Лихорадка у детей» ниже)
У вашего ребенка припадок, вызванный лихорадкой
Болезненные или болезненные увеличенные лимфатические узлы
Лимфатические узлы, которые продолжают увеличиваться в размерах или длятся более 2 недель
Большой лимфатический узел, который очень твердый или не движется под пальцами
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка.Не используйте ртутный термометр. Существуют разные виды цифровых термометров. К ним относятся те, которые предназначены для рта, ушей, лба (височного), прямой кишки или подмышечной впадины. Неточные значения температуры ушей в возрасте до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Он может случайно проткнуть прямую кишку. Он может передавать микробы через стул. Следуйте инструкциям производителя продукта для правильного использования. Если вы чувствуете себя плохо с ректальным термометром, используйте другой тип.Когда вы разговариваете с лечащим врачом вашего ребенка, скажите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, позволяющие узнать, есть ли у вашего ребенка температура.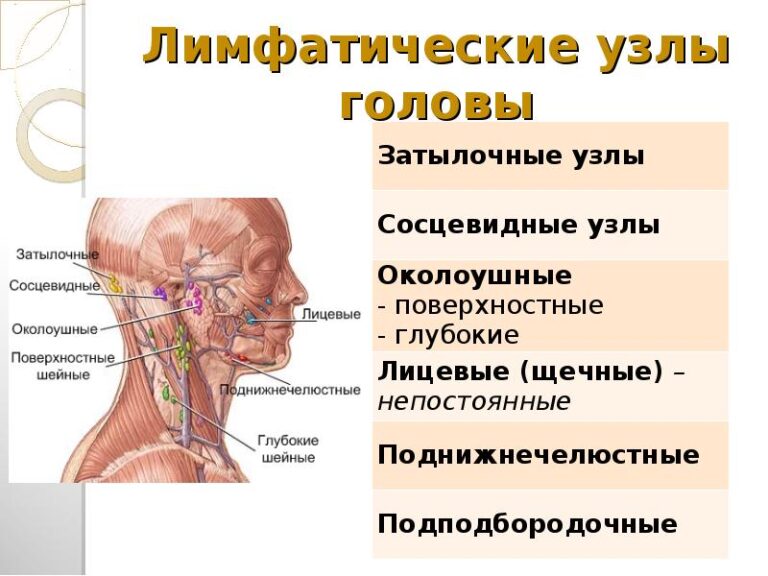

 Прием аспирина может подвергнуть вашего ребенка риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Чаще всего поражается мозг и печень.
Прием аспирина может подвергнуть вашего ребенка риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Чаще всего поражается мозг и печень.