Массаж при бронхите у детей в домашних условиях: видео-уроки для начинающих
06 декабря 2018
Аверьянова Света

Бронхит бывает двух типов: хронический и острый. Воспалительный процесс в органах дыхания сопровождается влажным кашлем. Острый тип при правильном лечении проходит за 10–14 дней, а хронический бронхит может затянуться на 2–3 месяца или даже год.
Помочь ребенку быстрее откашлять вязкую мокроту можно с помощью механического и рефлекторного воздействия на грудную клетку или спинку. Как делать массаж при бронхите ребенку в домашних условиях, какие приемы лучше использовать, расскажем подробнее.
Из этой статьи вы узнаете
В чем польза процедуры
Причиной продолжительного кашля при бронхите является закупорка слизистой оболочки бронхов. На их поверхности образуется налет, гнойный экссудат в тяжелых случаях, ткани отекают. Дыхательная система стремится избавиться от секрета, выталкивая его наружу с помощью кашля.
Справиться с вязкой мокротой самостоятельно бронхам сложно. Воспалительный процесс нарушает кровообращение, снижает активность мускулатуры органов дыхания.
Массаж помогает преодолеть эти проблемы. После курса процедур и в процессе мануальной терапии происходит следующее:
- Улучшается приток крови к бронхам.
- Вязкая мокрота разжижается из-за притока слюны, здорового бронхиального секрета.
- Ребенок легче откашливается, повышается продуктивность отхождения мокроты. Влажный кашель проходит через десять–пятнадцать процедур.
- Снижается тонус бронхов.
- Улучшается дыхание (глубина, ритм).
- Стимулируется иммунитет.
- Снижается интоксикация.
- Сухой кашель переходит в продуктивный.
Нелекарственная форма терапии в сочетании с медикаментозной дает положительный эффект быстро, малыш выздоравливает.
На заметку! Не забывайте соблюдать рекомендации доктора Комаровского по организации жизни больного ребенка дома (повышение влажности в помещении, обильное питье).
Виды массажа
Детям до года можно делать легкий массаж пальцами на спинке и груди, слабо постукивать в области легких. Малышам с 12–18 месяцев проводите полноценный массаж следующих видов:
- Спинной и грудной с помощью ладони, пальцев. Это растирания, их можно делать с использованием разогревающих мазей.
- Медовый. Пчелиный продукт вбивается или втирается в кожу больного. Мед оказывает согревающее, противовоспалительное, обезболивающее действие.
- Дренажный. Воздействует на мокроту выталкивающим образом. Головка малыша должна лежать ниже уровня тела.
- Вибрационный. Массажист выбирает определенный ритм постукиваний, воздействует на мускулатуру бронхов, способствует отхождению застоявшегося секрета от слизистой.
- Точечный. Массируются спина, руки, заушные области, голени. Мануальный терапевт жмет на точки, отвечающие за функции иммунитета, различных органов.
- Баночный. Делается не руками, а силиконовыми или стеклянными банками. Они создают вакуум, тело в этих местах прогревается, усиливается кровоток, отток лимфы от бронхов и легких.
Техники массажа
Лечебный массаж выполняется разными методами. Выбор техники зависит от цели использования и возраста больного.
Классический способ
Если у ребенка нет температуры, в кожу можно втирать разогревающий крем.
Делайте движения руками медленно, с небольшим усилием нажимайте на спинку.
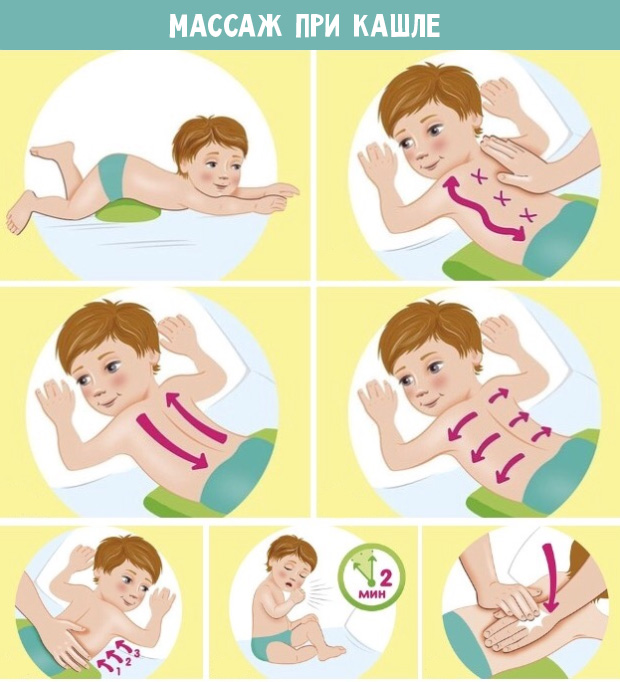
- Ребенок лежит на животе. Под таз подложите подушку или мягкий тканевый валик, чтобы торс расположился ниже попы по уровню.
- Разогрейте кожу на спине поглаживающими движениями. Позвоночник не затрагивайте, особенно у грудничков.
- Двигайте широко раскрытыми ладонями по спине сверху вниз, доходите до ягодиц и возвращайтесь обратно. Повторите десять раз.
- Массируйте спинку по бокам. Двигайте руками от позвоночного столба к бокам. Обратные движения делать нельзя, только сверху вниз.
- Сделайте десять–пятнадцать слабых постукиваний в области легких. Ладонью или кулачком.
- Попросите ребенка сесть и покашлять, сплюнуть отошедший секрет.
- Повторять массажные процедуры можно один–два раза в день. Желательно перед ночным и дневным сном.
Массаж грудной клетки
Грудь нужно поглаживать, слегка надавливать на бронхи, растирать кожу в области легких. Водите ладонями от шеи до грудной клетки на вдохе, в обратном направлении — на выдохе. Повторите пятнадцать раз. Заканчивайте процедуру обхватывающими движениями от боков (ребер) к груди – десять–пятнадцать раз.
Посмотрите видео, в котором врач показывает технику выполнения.
На заметку! Делать массаж грудной клетки можно при сухом кашле, растирая кожу до красноты. Обязательно проводите процедуру сидя.
Баночный массаж
Делается специальными приспособлениями – силиконовыми или стеклянными банками. Продаются в аптеке, в упаковке две штуки. Пары будет достаточно.
Массаж делайте только на спине детям в три годика и старше.
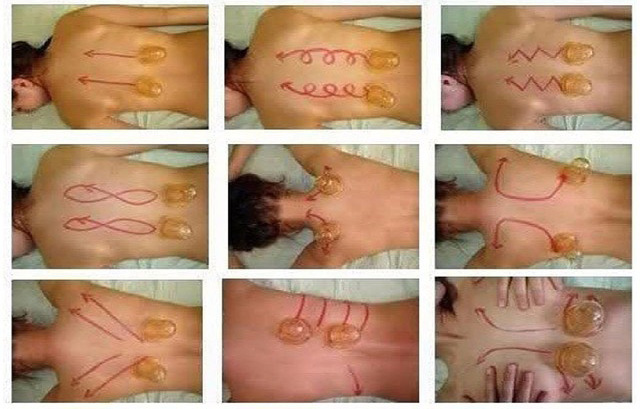
- Ребенок ложится на живот.
- Спина больного растирается жирным кремом или маслом (вазелиновое, оливковое, специальное массажное).
- Если используете стеклянные банки, то перед приклеиванием к коже нужно сделать следующее. Намотайте на ножницы вату. Намочите в спирте, одеколоне, подожгите самодельный факел. Поднесите к банке, чтобы спиртовые пары вошли внутрь емкости. Держите так 5–7 секунд. Теперь можно присасывать к спине больного.
- Силиконовые банки поджигать не нужно, они приклеятся без помощи разреженного воздуха.
- Разместите две банки на спине возле лопаток. Оторвать их можно только в конце процедуры.
- Ритмично массируйте спину малыша по схеме, повторяйте каждое движение три–пять раз: вверх-вниз вдоль позвоночника, спиралькой, зигзагами, полукругом от лопаток до конца ребер, по диагонали от позвонка к плечу.
- Кожа должна покраснеть, разогреться.
- После процедуры малыша укладывают в кровать под теплое одеяло.
- Делайте растирания вечером 2–3 дня.
На этом видео вы можете посмотреть, как нужно его делать.
Дренажный массаж
Полезен при затрудненном отхаркивании патологического секрета. Начинайте процедуру с разминания и разогрева кожных покровов, затем стучите по спине. Кладите свою ладонь на область легких со стороны спины и постукивайте по руке пальцами десять раз. Сажайте ребенка, пусть кашляет. Повторяйте процедуру опять. Продолжительность массажа – 15 минут.
Посмотрите на видео, как правильно его делать.
Перед процедурой обязательно дайте малышу отхаркивающее средство, прописанное врачом, проветрите комнату.
Важно! При дренажном массаже голова должна находиться ниже плеч. Кладите грудничка себе на колени, дошкольнику под живот подкладывайте валик.
Вибрационный массаж
По технике похож на дренажный. Выполняется двумя способами:
- Ладони складывайте лодочкой и хлопайте больного по спине вдоль позвонков.
- Постукивайте пальцами по межреберным промежуткам.
Длительность процедуры – 5–7 минут. После постукиваний малышу нужно откашляться. Повторять вибрационный массаж можно в течение дня три–четыре раза.
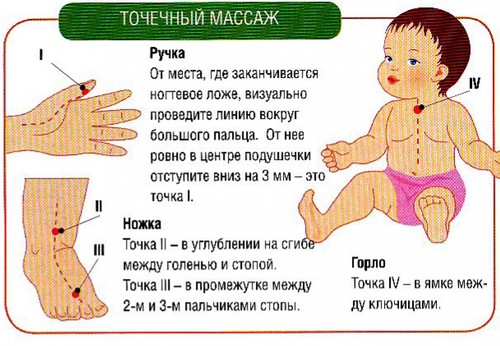
Точечный массаж
Самый сложный вид ручной терапии для родителей. Лучше взять несколько уроков по изучению рефлексогенных точек на теле человека. Воздействовать нужно на точку Е-12 (противокашлевую). Она находится в месте схождения ключиц. Массируйте круговыми движениями по несколько минут пять–десять раз в сутки.
Медовый массаж
Это втирание целебного вещества в кожу ребенка на спинке и груди. Важен состав меда и его натуральность.
Для упрощения процесса разведите мед водичкой, втирайте осторожно, чтобы ладонь не прилипала к телу малыша. После полного впитывания меда можно чуть-чуть похлопать по области легких. Затем укройте ребенка одеялом, дайте отдохнуть 30–40 минут или поспать.
Важно! Аллергикам и детям до года медовый вариант растирания противопоказан.
Сложнее справиться с непродуктивным кашлем, когда секрет не отходит из бронхов. До появления мокроты детям можно делать дренажный массаж и растирать грудную клетку с разогревающими мазями.
Остальные виды мануальной терапии противопоказаны.
Другие массажные приемы
Делать профессиональный массаж при бронхите у детей в домашних условиях не всегда по карману родителям. Неопытным взрослым можно использовать простые приемы для растирания тельца малыша:
Вариант 1
Положите грудничка на животик. Сначала разогрейте массажными движениями спинку, пока кожа слегка не покраснеет. Потом переверните малыша лицом вверх. Разомните грудь ладонями, двигайтесь от боков к центру и обратно плавно, не нажимайте сильно. Если ребеночку есть два года, попросите его дышать правильно: при движении к груди вдыхать, в обратном направлении — выдыхать. После пяти–десяти процедур при обструктивном бронхите слизь отходит быстрее.
Вариант 2
Младенец лежит лицом вниз. Растирайте спинку круговыми движениями, двигаясь от попы до шеи. Потом крепко прижмите ладони к коже и разминайте область вдоль позвоночника по направлению к плечам.
Вариант 3 — Волнообразные движения
Улучшают кровоток, помогают справиться с кашлем при пневмонии. Массируйте кожу на спине, захватывая ткань двумя пальцами. Защипы делайте неглубокие – 0,5–1 см. Быстро двигайте руками от пояса к шее.
Вариант 4 — Для самых маленьких
Грудничок укладывается к родителю на колено лицом вниз, голова свисает. Гладьте спину и похлопывайте попеременно, двигаясь от шеи к пояснице.
Практический урок домашним массажистам дает детский доктор Комаровский в видеоролике ниже.
Противопоказания
Нельзя делать массаж новорожденным до полугода и если отмечаются следующие патологические состояния:
- Острый бронхит, когда повышена температура, ребенок чувствует слабость. Кожные болезни – экзема, гнойничковые поражения.
- Заболевания мышц, костей, суставов.
- Почечная, печеночная недостаточность.
- Коклюш, ложный круп.
- Грыжи паховой и пупочной области.
- Острый трахеобронхит.
- Пороки сердца.
- Повышенная тревожность, нервозность.
- Астма.
Массаж грудничку при бронхите нельзя делать вибромассажером, банками, используйте ладони и пальцы.
Лечить бронхит только растираниями и похлопываниями, конечно, нельзя. Обязательно обращайтесь за помощью в больницу, пейте сиропы от влажного и сухого кашля, увлажняйте воздух в детской, чаще и обильнее поите ребенка. В этом случае массаж будет гораздо эффективнее.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/massazh_pri_bronhite_u_detej.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Поделиться с друзьями:
Массаж детям при бронхите для вывода мокроты
Бронхит – распространенное заболевание органов дыхательной системы, которое характеризуется воспалением бронхов. Одним из проявлений заболевания является сильный кашель, сопровождающийся отделением мокроты. Лечение воспалительного процесса должно быть комплексным.
Кроме медикаментозных препаратов и народных средств врачи назначают массаж грудной клетки при бронхите у детей.
Массажная терапия позволяет улучшить дренажную функцию бронхов, нормализовать обмен веществ и восстановить силы организма.
Чем помогает массаж?
Сильный кашель при бронхите возникает в результате закупорки слизистой оболочки бронхов. На поверхности органов формируется налет, ткани отекают, а в тяжелых случаях образуется гнойный экссудат (см. гнойный бронхит). В результате дыхание затрудняется, дыхательная система старается избавиться от накапливаемого секрета с помощью кашля. Развивающееся воспаление провоцирует нарушение кровообращения и снижает активность мускулатуры органов дыхания.

Вследствие этого бронхи не способны справиться с вязкой мокротой самостоятельно. Особенно в детском возрасте, когда органы еще недостаточно развиты. В данном случае помочь справиться с проблемой поможет курс массажа.
Такая мануальная процедура оказывает воздействие на организм ребенка:
- нормализует кровообращение;
- усиливает кровоток;
- нормализует дыхание;
- устраняет одышку;
- ускоряет метаболизм;
- стимулирует иммунитет;
- устраняет признаки интоксикации;
- снимает болезненные ощущения в области грудины;
- понижает тонус бронхов.
Массаж при бронхите у детей способствует притоку здорового бронхиального секрета, благодаря чему сухой кашель становится более продуктивным, вязкая мокрота разжижается, ребенок начинает легче откашливаться.
Мануальная терапия оказывает положительное воздействие на организм малыша и способствует выздоровлению, но только в случае, если все действия выполняются согласно технологии и отсутствуют противопоказания.
Показания к проведению массажа
Массаж при бронхите у ребенка является вспомогательным методом лечения, который усиливает действие медикаментозных препаратов и улучшает состояние малыша. Основной повод для прохождения курса мануальной терапии – это неизлечимый кашель, сопровождающийся затруднительным отхождением мокроты.
Массаж при бронхите ребенку проводится в таких случаях:
- Острый бронхит. Процедура проводится в период стихания симптоматики. Массажные действия позволяют быстро улучшить общее состояние и предотвратить развитие осложнений.
- Хроническое воспаление. Лечебные действия проводятся в период ремиссии. Периодические курсы массажа позволяют продлить период хорошего самочувствия и предотвратить развитие обострения.
- Обструктивная форма болезни. Особые массажные техники способствуют снижению выраженности одышки и уменьшению частоты приступов удушья.
Массаж детям при бронхите показан при любых простудных заболеваниях, а также в ситуациях, когда имеются противопоказания к приему медикаментов.

Популярные массажные техники
Массаж ребенку при бронхите для отхождения мокроты может проводиться с использованием различных техник. Часто применяются такие разновидности:
С медом
Одна из эффективных техник, применяемых при хроническом кашле. Суть данной процедуры заключается во втирании в кожу малыша натурального пчелиного меда. Мед является целебным веществом, в составе которого находится множество витаминов, микроэлементов и питательных веществ. Он выводит из организма шлаки и токсины, а также укрепляет иммунитет и улучшает состояние кожи.
Перед проведением медового массажа надо обязательно убедиться в отсутствии у ребенка аллергии на продукты пчеловодства.
Процедура осуществляется в несколько этапов:
- Разбавьте мед водой и подогрейте его до температуры в 40 градусов.
- Уложите ребенка на живот и нанесите мед на кожу в области лопаток. Похлопывайте ладонями по обработанному участку до тех пор, пока рука не перестанет липнуть.
- После того, как мед полностью впитается в кожу, продолжите похлопывать в области легких еще несколько минут.
- Укройте ребенка одеялом и дайте ему так полежать полчаса. В идеале малыш после процедуры должен поспать.
Медовый способ оказывает воздействие на очаг воспаления и способствует быстрой регенерации тканей дыхательных органов.
Баночный (вакуумный)
Для данной процедуры необходимо купить специальные стеклянные или силиконовые банки. Достаточно будет 2 штук. Суть методики заключается в активном перемещении банок по коже спины, предварительно смазанной массажным маслом или жирным кремом. Массировать кожу банками надо по схемам, двигая банки вдоль позвоночника вверх-вниз, спиралью, зигзагом, полукругом и так далее. При выполнении движений кожный покров должен разогреться и слегка покраснеть.
По завершению процедуры малыша нужно укрыть одеялом и уложить спать. Для достижения эффекта вакуумный массаж следует проводить перед сном в течение 2-3 дней. Такая методика подходит только для детей от 3 лет.

Дренажный
Разновидность постуральной терапии, при которой пациент лежит таким образом, что голова находится ниже уровня туловища. Для принятия такого положения под живот пациента нужно положить валик или подушку.
Обычно применяется при затрудненном отхаркивании патологического экссудата. Дренажный массаж для детей при бронхите выполняется следующим образом:
- Гладьте ладошками спину ребенка, разогревая и разминая кожные покровы.
- Делайте поглаживания спины снизу вверх.
- Постучите торцовой частью ладони в области ребер, а затем сложите ладошки «лодочкой» и повторите.
- Положите ладонь на спину в области легких и сделайте 10 постукиваний пальцами.
- Посадите малыша и дайте ему прокашляться.
- Повторите процедуру еще несколько раз.
По завершению сеанса ребенка нужно укутать и дать отдохнуть в течение 30 минут. Процедуру следует повторять каждый день на протяжении недели.
Вибрационный
Техника схожа с дренажной методикой, однако имеется одно небольшое отличие в том, что постукивать по спине необходимо ребром ладони, двигаясь по направлению от позвоночника к боковым участкам грудной клетки. Двигаться нужно вдоль ребер, делая отступы от позвоночника в 4-5 см.
Также следует простукивать пальцами между ребер. Для того чтобы мокрота выходила быстрее следует положить ребенка так, чтобы голова была ниже грудной клетки.
Выполнять постукивания надо в течение 5-7 минут. После этого ребенок должен сесть и откашляться. Для достижения эффекта процедуру нужно повторить 3-4 раза.
Точечный
Эта методика применяется как дополнение к другим массажным техникам. Суть точечного массажа заключается в физическом воздействии на определенные точки. Часто иглоукалыванию подвергаются участки кожи, расположенные за ушными раковинами, в области шеи и лопаток, а также на кистях рук и голенях. Воздействие приходится на противокашлевую точку, которая находится в месте соединения ключиц.
Для проведения данной массажной методики надо знать, где точно располагаются точки аксессуары. В идеале процедура должна выполняться специалистом с медицинским образованием.
Особенности подготовки
Для того чтобы массаж при бронхите ребенку приносил лишь пользу, необходимо правильно подготовиться к процедуре. Для этого следует выполнить несколько простых действий:
- Убедитесь, что малыш чувствует себя хорошо и у него отсутствуют осложнения или гипертермия. Лучше делать процедуру на 4-5 день заболевания.
- Перед процедурой снимите с рук украшения и подстригите ногти, чтобы случайно не поранить малыша.
- Перед массажем рекомендуется искупать малыша в теплой ванне, а затем разогреть тело растираниями рук, предварительно смазанными массажным маслом.
- Во время проведения процедуры температура в помещении должна быть оптимальной, а сквозняки должны отсутствовать.
- Все массажные движения должны быть осторожными и щадящими.
Чтобы в ходе процедуры мокрота выходила как можно быстрее, перед тем, как приступить к выполнению методики, рекомендуется дать ребенку отхаркивающее средство (за 20-30 минут до сеанса). Часто врачи советуют принимать препарат Бронхипрет, Амбробене.
Данное лекарственное средство обладает комбинированным действием и не только способствует скорейшему выведению мокроты, помогает откашляться и уменьшает воспалительный процесс. Сироп Бронхипрет можно давать детям с 3 месяцев.
Если в процессе сеанса используются мед, масла или прочие косметические средства, то нужно обязательно убедиться в отсутствии у ребенка аллергических реакций. Также следует проконсультироваться со специалистом.
После процедуры малыша нужно укутать и дать отдохнуть. После избегать переохлаждения. Уже через 3-4 сеанса состояние маленького пациента улучшится.

Противопоказания
Массажная физиотерапия обладает выраженными лечебными свойствами, однако в ряде случаев данная процедура может лишь усугубить состояние ребенка и спровоцировать развитие серьезных осложнений. Запрещается делать массаж при бронхите у детей в домашних условиях при наличии состояний:
- гипертермия тела;
- обострение заболевания;
- гнойное воспаление в паренхиме легких;
- воспаление, отечность подсвязочного пространства гортани;
- нарушения в системе гемостаза;
- лейкемия;
- бронхиальная астма;
- почечная недостаточность;
- патологии сердца;
- раковые новообразования;
- психические расстройства;
- артериальная гипертензия;
- судорожные припадки.
К противопоказаниям можно отнести туберкулез легких, воспаление лимфоузлов и ухудшение состояния. Лечить у детей бронхит массажем нельзя при недостаточной массе тела малыша и в случае, если на массирующих участках имеются воспалительные процессы.
Процедура не подходит новорожденным до полугода. Перед тем как начать лечение, нужно проконсультироваться с врачом.

Автор:
Панина Ирина
Пульмонолог, Аллерголог
техники и особенности проведения, польза и вред

Бронхит у ребенка – это воспаление дыхательных путей, а именно бронхов, которое вызывает затруднение дыхания и постоянный кашель.
Лечение продолжается долго, в это время малыш страдает нарушениями сна вследствие сухого или влажного кашля.
В этом случае могут помочь сеансы массажа при бронхите у детей. Они способствуют своевременному отхождению мокроты и быстрому выздоровлению.
Содержание статьи
Польза массажа при лечении бронхита у детей
Дыхательная система у детей развивается в полной мере только к 12 годам, поэтому в раннем возрасте малыш не может даже откашляться как следует. Чтобы помочь ребенку, необходимы не только лекарственные средства, но и внешнее воздействие.
Одним из методов лечения является массаж. Он оказывает положительное воздействие на состояние больного:
- ускоряет отхождение мокроты, что объясняется улучшением работы реснитчатого эпителия на стенках бронхов. Этому способствует улучшение кровотока вследствие регулярного поведения массажных процедур;
- уменьшает интоксикацию организма – это прямое следствие своевременного удаления мокроты;
- улучшает дыхания больного, что также объясняется отхождением мокроты и снижением интенсивности воспалительного процесса;
- ускоряет выздоровление – лечение занимает гораздо меньше, поскольку нормализуется отток лимфы, улучшается кровообращение и обмен веществ.
Массаж полезен даже при обструктивном бронхите у детей. Он способствует снятию спазма бронхов и нормализации дыхания.
Массаж также применяется для профилактики осложнений и рецидива заболевания. Следует проводить процедуру в течение недели после полного выздоровления, чтобы защитить ребенка от новой болезни.
Виды массажа для детей

Массаж детям от бронхита выполняется с использованием различных техник, которые выбираются в зависимости от формы заболевания, сопутствующей симптоматики и навыков родителей или массажиста.
Каждый вид имеет свои преимущества и недостатки.
Точечный

Точечный массаж при бронхите делают детям до года. Его разрешено совмещать с легкими поглаживаниями спины и грудной клетки по направлению тока лимфы – снизу вверх и вдоль ребер, начиная от позвоночника.
Техника выполнения заключается в том, что специалист оказывает воздействие на определенные точки для улучшения циркуляции крови и лимфы. В данном случае массируются участки на шее, за ушами, на кистях рук и на лопатках.
Примечательно, что нажатие пальцами должно быть точным. Отсюда следует, что выполнить процедуру может только специалист. Родители должны узнать о технике от врача и не пытаться выполнять ее самостоятельно.
Дренажный

Дренажный массаж при бронхите рекомендован грудничку, который еще не может самостоятельно откашляться. Перед процедурой малышу дают специальное средство для разжижения и отведения мокроты.
Далее выполняют следующие действия:
- Малыша укладывают у себя на коленях, положив его на живот. Получается так, что голова ребенка находится немного ниже грудной клетки.
- Захватывают кожу на середине спины с обеих сторон двумя руками. Аккуратно перебирают кожу пальцами и двигаются к плечам.
- Постепенно от позвоночника перемещаются к бокам – получаются движения по диагонали.
- Выполняют не менее 20 движений пальцами.
- Завершают выполнение процедуры 20 поглаживаниями ладонью по спине снизу вверх. Аналогичные движения выполняют ребром ладони от лопаток вверх.
Больного не рекомендуется кормить за час до начала процедуры и в течение часа после. Разрешается только давать малышу питье после массажа.
До процедуры желудок больного ребенка не должен быть заполнен едой и жидкостью. В противном случае возможна рвота.
Вибрационный

Вибрационный массаж при бронхите у детей выполняется в той же позе, что и дренажный. Техника процедуры заключается в том, что массажист ребром ладони легко постукивает по спине ребенка.
Направление движений — снизу вверх. Важно пройтись ударами по всей спине малыша.
Представленный вид также называется перкуссионным, хотя в технике есть небольшие отличия, о чем подробнее будет рассказано далее. Если процедура проводится грудничку – ребенку младше 1 года – нужно воздействовать не ладонью, а только пальцами.
Баночный

Известный баночный массаж при бронхите часто используется для лечения взрослых. Примечательно, что и детям он будет полезен.
Не рекомендуется использовать банки для лечения малышей грудничкового возраста или даже старше, если они не способны в течение определенного времени пребывать в неподвижном состоянии.
Баночный массаж для детей при бронхите не отличается от процедуры для взрослого. Достаточно положить больного на живот на кровать и оголить ему спину.
Далее смазывают кремом кожу и ставят банки стандартным способом, затем, не отрывая, передвигают по спине.
Принцип действия этой процедуры заключается в улучшении притока крови к воспаленным бронхам. В результате мокрота разжижается и быстрее выводится из организма естественным путем.
Массирование области груди

Массаж грудной клетки при бронхите у ребенка можно провести в виде забавной игры с родителями. В данном случае необходимо уложить больного на спину и попросить его поджать ноги.
Далее родитель начинает поглаживание грудной клетки, немного надавливая на нее. Надавливания осуществляют на вдохе. На выдохе усиливаются растирания, чтобы мокрота отделялась от стенок бронхов.
Массаж с медом

Эффективным видом детского массажа при бронхите является процедура с медом. Для этого мед немного подогревают и наносят тонким слоем на спину больного.
Затем делают аккуратные и несильные похлопывающие движения по спине. В результате мед впитывается лучше в кожу, стимулируя отхождению слизи из бронхов.
Перкуссионный

Особенности проведения перкуссионного массажа при бронхите детям были представлены выше. Это подвид вибрационного воздействия, который способствует оттоку мокроты, а также улучшению движения лимфы.
Единственным отличием является тот факт, что ладонь складывается в форме лодочки.
Подготовка к массажу
Большинство родителей проводят массажные процедуры при лечении детей самостоятельно. Зачастую при этом допускаются многочисленные ошибки, связанные не только с неправильной техникой, но и с подготовкой к процедуре.
Детский массаж при бронхите должен проводиться только после соответствующей подготовки и с соблюдением следующих рекомендаций:
- желудок малыша не должен быть переполнен – важно начинать процедуру только в перерыве между приемами пищи. Для этого за час до процедуры не дают малышу ни есть, ни пить;
- также за час до процедуры рекомендуется дать ребенку муколитики – специальные средства для лучшего отхождения мокроты;
- перед массажем больного раздевают, поэтому предварительно в комнате создают комфортную атмосферу. Рекомендуется поддерживать температуру в помещении в пределах от 20 до 25 °C тепла и влажность 65%.
- предварительно выполняют поглаживание спины и грудной клетки в течение 5 минут, чтобы разогреть кожу и увеличить эффективность процедуры.
Сразу после массажа больного укрывают теплым одеялом, чтобы эффект был лучше. Процедуру проводят за 1-2 часа до сна, чтобы кашель, вызванный отхождением мокроты, не мешал спать малышу.
Особенности выполнения массажа при бронхите у детей

Массаж при бронхите у грудничка или ребенка старшего возраста должен проводиться с соблюдением всех рекомендаций врача, которые он даст, учитывая индивидуальные особенности лечения малыша.
При проведении массажа при бронхите ребенку выполняют требования и рекомендации:
- важное условие – это укладывание больного на живот таким образом, чтобы его голова была ниже ягодиц. Для этого грудничков кладут на колени, а подросших детей — на кровать, предварительно подложив им под живот небольшую подушку;
- после процедуры больного просят покашлять. В это время родители сжимают немного грудную клетку, обхватывая ее руками с боков;
- при проведении баночного массажа не используют больше 4 банок;
- нельзя прибегать к массажу, если у малыша температура, общее недомогание. Процедуру не проводят в острый период – важно дождаться общего улучшения состояния больного;
- если массирование доставляет боль ребенку, значит, родители делают что-то неправильно.
Сложные техники – баночную или медовую – лучше проводить профессионалам. Неправильные действия приведут к осложнению.
Противопоказания

Не всем детям разрешен массаж при бронхите. В данном случае лучше проконсультироваться с лечащим врачом, который учтет все особенности течения заболевания, а также наличие противопоказаний для проведения процедуры.
Родители зачастую пренебрегают запретами для массажа, а некоторые и вовсе о них не знают.
Противопоказаниями являются следующие патологии и состояния:
- острая стадия заболевания – малыша беспокоит головная боль, головокружение, вялость и слабость;
- повышенная температура тела у больного;
- затрудненное дыхание, сопровождающееся свистом или хрипами;
- острый трахеобронхит – это заболевание, которое сопровождается отеками дыхательных путей. В этом случае массаж может усугубить ситуацию;
- острые формы заболеваний мышц, почек, печени, суставов или костной ткани;
- кожные заболевания;
- дефицит веса у ребенка, нарушения работы органов желудочно-кишечного тракта;
- заболевания сердечно-сосудистой системы;
- паховая или пупочная грыжа;
- неврологические расстройства у больного.
Запрещено проводить массаж детям младше 6 месяцев. В исключительных случаях процедуру выполняет профессиональный массажист. В большинстве случаев подобные заболевания требуют проведения физиотерапии.
Меры предосторожности

Даже зная в точности, как делать массаж ребенку при бронхите, нельзя пренебрегать мерами предосторожности при проведении процедуры самостоятельно.
Прежде чем проводить процедуру. Необходимо проконсультироваться с врачом в следующих случаях:
- лающий сухой кашель при бронхите;
- наличие опухолей в легких или бронхах.
Если у ребенка имеется предрасположенность к аллергическим реакциям, лучше отказаться от вспомогательных средств при проведении процедуры.
При недомогании и плохом самочувствии больного массаж лучше отложить и дождаться улучшения состояния.
Нельзя выполнять процедуру против воли ребенка, поскольку иногда он не может рассказать о своем плохом самочувствии или боли в груди. При физическом воздействии малыш чувствует еще большее недомогание, что проявляется криком и плачем.
Запрещено проводить массаж детям без консультации врача. Важно предварительно пройти необходимую диагностику, чтобы удостовериться в отсутствии противопоказаний для процедуры.
Важно также и точно определить форму заболевания, поскольку, к примеру, при обструктивном бронхите противопоказан массаж, стимулирующий отхождение мокроты.
В заключение
Массаж при бронхите у детей оказывает полезное воздействие, но только в случае соблюдения всех мер предосторожности. Изучать технику лучше под присмотром специалиста.
При несоблюдении рекомендаций врача процедура может вызвать одышку, повышение температуры тела или усиление воспалительного процесса, что чревато приступом удушья.
Предварительно также следует пройти полное обследование, чтобы выявить противопоказания для массажа. Родители должны проявлять осторожность и выполнять процедуру в точности с рекомендациями. Если это невозможно, лучше обратиться к специалисту.
вибрационный массаж грудничку при обструктивном бронхите, как делать по Комаровскому
Респираторные заболевания у детей встречаются очень часто, ведь иммунитет малышей недостаточно зрелый, а некоторые особенности строения органов дыхания предрасполагают к воспалительным процессам. Многие родители слышали, что на завершающей стадии, когда острый период остается позади, детям хорошо помогает так называемый дренажный перкуссионный массаж. О том, как проводить его ребенку, вы узнаете из этого материала.
Цель и польза
Массаж при бронхите преследует целый ряд важных целей – улучшить кровообращение и увеличить приток крови к органам дыхания, повысить их местный иммунитет. Но главная цель – освобождение бронхов от остатков слизи – бронхиального секрета. Эта слизь при заболевании образуется в большом количестве и во время кашля частично отходит – это и есть так называемая в народе мокрота.
Опасность респираторных заболеваний в целом и бронхита в частности кроется в том, что бронхиальная слизь может пересохнуть или чрезмерно загустеть, ее отхождение станет затруднительным. Патогенные микроорганизмы же в застойной среде начнут размножаться с невиданной скоростью, поскольку эта среда для них наиболее благоприятна. В результате бронхит будет иметь тяжелое и затяжное течение, а также может перейти в воспаление легких.
Специальный лечебный и лечебно-профилактический массаж призван не допустить таких последствий. Он нужен для отхождения мокроты, для освобождения бронхов и скорейшего выздоровления без осложнений. Сеансы допустимо проводить детям любого возраста – и грудничку, и школьнику. Детский вибрационный массаж прост в освоении, он легко проводится в домашних условиях. Каких-то специальных медицинских навыков проведение таких сеансов от родителей не требует.
Польза же от такого воздействия очевидна – облегчается кашель, улучшается дыхание, усиливается кровоснабжение легких, более эффективно отходит лимфа, ребенок лучше себя чувствует и значительно быстрее идет на поправку.
Виды воздействия
Лучший массаж при бронхите – комбинированный, включающий в себя элементы дренажного, вибрационного и точечного воздействия. Дренажное воздействие способствует основной цели – освобождению дыхательных путей от слизи. По сути, это массирование спинки и грудной клетки в таком положении, при котором голова малыша располагается ниже уровня его попы. Вибрационное воздействие подразумевает постукивания разной интенсивности в разных участках грудной клетки и верхней части спины. Точечное воздействие – это воздействие на определенные биоактивные точки, которые в организме человека отвечают за состояние органов дыхательной системы.
Некоторые дополняют массажную программу банками. Баночный массаж у детей – вопрос спорный, многие педиатры сегодня советуют категорически отказаться от него, во всяком случае, избегать такого воздействия в проведении процедур детям до года.
Медовый массаж грудной клетки, который также показывает себя довольно эффективной мерой при бронхите, не рекомендуется проводить детям в возрасте до 3 лет, поскольку продукты пчеловодства и мед очень аллергенны и кашель может только усилиться, поскольку к его основной причине добавится респираторная и контактная аллергическая реакция на мед.
Особенно следует избегать медовых растираний при обструктивном бронхите.
Техника выполнения
Начинать массаж следует со спины. Уложите ребенка себе на колени на подушечку так, чтобы голова ребенка была ниже уровня попы. Для этого под одну свою ногу сидящая мама может положить небольшой пуфик. Ребенка школьного возраста нужно уложить на живот поперек кровати, предложив свесить голову с кровати и подложив подушку под таз.
Дренажная часть массажа на спине выполняется так:
- двумя руками начните «рисовать» с небольшим давлением волны снизу вверх справа и слева от позвоночника, избегайте давления на позвонки;
- ладонями выполняйте растирания длинных мышц спины снизу вверх, проводя прямые линии справа и слева от позвоночного столба;
- «рисуйте» с давлением поперечные линии в правую и левую стороны от позвоночника к ребрам;
- положите на ребра справа, а потом слева ладонь и легко надавливайте на нее сверху пальцами другой руки.
Посадите ребенка (если это грудной малыш – поднимите в вертикальное положение и приложите к себе животиком) и слегка постучите кончиками пальцев по спине и ребрам, чтобы малыш откашлялся. Переходите к массажу грудной клетки. Он выполняется так:
- уложите ребенка на спину так, чтобы голова по-прежнему была ниже уровня таза;
- открытыми ладонями легко разотрите грудную клетку по направлению от центра к ребрам;
- проведите растирания с легким нажимом от центра грудной клетки вверх к плечам и ключице;
- легко простучите кончиками пальцев межреберное пространство в центре грудной клетки и по бокам.
Переведите ребенка в сидячее положение, попросите вытянуть руки вперед, слегка наклониться (грудничка просто переведите в вертикальное положение) и откашляться.
Общие рекомендации
Проводить массаж при бронхите не рекомендуется, если у ребенка повышенная температура. Обычно на 4-5 сутки состояние стабилизируется. Как только температура придет в норму, можно начинать делать такой массаж.
Избегайте проведения сеансов при респираторных осложнениях, например, при трахеобронхите, поскольку трахеит может создать препятствие для отхождения слизи.
Массировать ребенка можно несколько раз в день, продолжительность каждого сеанса – от 5 до 10 минут. Это зависит от возраста и самочувствия. Если ребенок быстро устает, начинает капризничать, массаж следует прекратить, дать ребенку откашляться и вернуться к массированию в следующий раз.
Не делайте массаж непосредственно перед сном, поскольку нервная система малыша может перевозбудиться и ему будет сложно спокойно уснуть.
Мнение доктора Комаровского
Известный педиатр и телеведущий Евгений Комаровский утверждает, что массаж при бронхите – отличный способ помочь ребенку справиться с недугом. Учитывая, что некоторые дети умудряются болеть бронхитом по 5-8 раз за год, умение делать специальный массаж – большой плюс для заботливых родителей.
Чтобы массаж принес максимум пользы, Евгений Олегович рекомендует поддерживать в доме правильные условия, при которых пересыхание бронхиальной слизи станет маловероятным – температуру воздуха на уровне 21 градуса тепла и относительную влажность воздуха на уровне 50-70%.
Завершать массажный сеанс дома для больших детей доктор рекомендует элементами дыхательной гимнастики – посадить ребенка на колени, наклонить корпус чуть вперед, свесить вперед его руки. На счет «раз» делается глубокий вдох, а на «два» – выдох с сильным покашливанием.
А вот от ингаляций при бронхите, особенно при обструктивном, доктор предостерегает – воздействие пара увеличивает объем мокроты, и вывести ее будет значительно сложнее. Уж если родителям так хочется, чтобы ребенок дышал лекарством, можно с осторожностью применять не обычный ингалятор, а специальный прибор -небулайзер. Естественно, с разрешения врача.
Комаровский напоминает, что массаж мама должна делать чистыми руками. Для дренажного и вибрационного воздействия смягчающие средства вроде масла или детского крема не требуются. Ногти на руках массажиста должны быть коротко подстрижены, на пальцах не должно быть колец, а на запястье – браслетов и часов.
Перед тем как начать делать ребенку массаж при бронхите, Комаровский настоятельно рекомендует посоветоваться с лечащим педиатром для исключения возможных противопоказаний и опасности.
Подробнее о том, как делать массаж для детей при бронхите, вы узнаете из следующего видео.
Дренажный массаж для детей при кашле, бронхите, пневмонии (видео): для отхождения мокроты
Дети подвержены респираторным заболеваниям – это объясняется особенностями их дыхательной системы, которая продолжает формироваться примерно до 12 лет. Кашель, сопровождающий многие ОРЗ, необходим для очищения бронхов от скопившейся мокроты, но из-за слабости мускульного аппарата ребенку сложно откашлять слизь. Решить проблему помогают отхаркивающие средства и специальный массаж.
Польза и виды массажа
Массаж грудной клетки маленькому ребенку доктор может назначить при:
- бронхите;
- бронхиальной астме в период обострения;
- пневмонии;
- плеврите;
- муковисцидозе.


Респираторные заболевания характеризуются затрудненным отхождением мокроты из бронхов и сильным изнуряющим кашлем, особенно в детском возрасте. Массаж помогает ускорить очищение дыхательных путей от слизи, что повышает продуктивность и снижает частоту кашлевых толчков.
Полезные свойства массажа при респираторных патологиях:
- нормализация дыхания;
- усиление кровотока в легких;
- улучшение отхождения лимфы;
- облегчение выхода мокроты;
- профилактика осложнений.
Виды массажа, применяемые при заболеваниях нижних дыхательных путей:
- Массаж грудной клетки. Помогает нормализовать процесс дыхания.
- Медовый. Проводится с использованием натурального теплого меда. Он наносится на спину ребенка, после чего «вбивается» в кожу похлопывающими движениями.
Медовый массаж отлично прогревает ткани и способствует выздоровлению. Связано это не только с химическим составом продукта, но и с его вязкостью, которая обеспечивает интенсивное воздействие на больную область
- Дренажный. Особенностью техники является положение тела пациента – его голова располагается ниже уровня грудной клетки. Массируется спина.
- Вибрационный. В основе методики находятся постукивания по спине, выполняемые в определенном ритме.
- Точечный. Осуществляется воздействие на отдельные зоны спины и груди. Благодаря этому усиливается эффективность других видов массажа.
- Баночный. Выполняется с применением медицинских банок. Они ставятся на определенные области спины, после чего перемещаются по массажным линиям. Банки показаны не только при пневмонии и других респираторных заболеваниях, они помогают при радикулите и остеохондрозе.
Общие правила и подготовка
В одном сеансе можно совмещать несколько видов массажа – например, дренажный и вибрационный или точечный. Все воздействия необходимо проводить с небольшим давлением. Для придания определенного положения тела ребенку под него следует подложить валик или подушку. Сначала обрабатывается грудь, затем спина.
Общая схема массажа показана на фото:
Массаж при бронхите у детей можно делать только в период улучшения самочувствия, примерно на 4-5 день болезни. Если ребенку меньше 12 месяцев, процедуру нужно обязательно согласовать с доктором. Кроме того, важно учесть все противопоказания. Пренебрежение ими может привести к ухудшению ситуации. Массаж нельзя делать при:
- повышенной температуре тела;
- любых осложнениях заболевания;
- воспалительных патологиях трахеи и гортани, сопровождающихся спазмом – слизь не сможет свободно выйти через суженные верхние дыхательные пути.
Подготовка включает купание ребенка в горячей воде, разогревание его мышц и кожи с помощью растирания на протяжении нескольких минут. Затем следует активизировать процесс дыхания. Начиная с нижних отделов грудной клетки и двигаясь вверх, нужно постучать подушечками пальцев по межреберным промежуткам.
Техника дренажного массажа
Дренажный массаж – один из самых простых и результативных способов облегчения кашля при бронхите в детском возрасте. Перед началом сеанса ребенка необходимо уложить особым образом, чтобы его голова была ниже корпуса. Благодаря этому происходит перемещение патологической слизи из бронхов в гортань, откуда она легко выходит.
Помимо похлопываний, дренажный массаж включает растирание спины, способствующее расширению сосудов в нижних дыхательных путях и активизации кровотока. Происходит естественное прогревание бронхов. Начинает выделяться обильная жидкая мокрота, которая легко откашливается. При правильном проведении 1-2 сеансов хватает, чтобы ребенок вылечился от кашля и бронхита.
Этапы массажа:
- Уложите маленького пациента на живот, разместив под ним подушку (валик, сложенное одеяло).
- Интенсивно разотрите спину, чтобы она покраснела.
- Совершая круговые движения, помассируйте бока и трапециевидные мышцы.
- Погладьте середину спины снизу вверх. Проработайте шейный отдел.
Массажные приемы при бронхите
Техника массажа при кашле у детей включает множество приемов. Некоторые из них:
- Разотрите спину ребенка, лежащего на животе. Переверните его и помассируйте грудную клетку ладонями. Двигаться необходимо от боковых поверхностей к центру на вдохе, в обратном направлении – на выдохе. Благодаря такому массажу облегчается дыхание и усиливается отхаркивание мокроты.
- Уложите малыша на живот. Поместите руки на нижнюю часть спины. Постепенно продвигайтесь вверх и делайте круговые растирающие движения. Затем с ощутимым давлением прижмите руки к коже и массируйте спину от линии позвоночника к плечам.
- Придайте ребенку следующую позицию: положите на спину, разместите под тазом подушку или валик, чтобы голова была ниже корпуса. Проведите постукивание между ребер. Разверните малыша на живот, разотрите и погладьте спину. Если проводить такой массаж в течение 25 минут, бронхи малыша очистятся от слизи, а его дыхание нормализуется.
- Захватите двумя пальцами кожную складку внизу спины ребенка, лежащего на животе. Совершая быстрые движения, отпускайте и захватывайте покровы, как бы перебирая их. Двигайтесь от поясницы к шее. Такая техника массажа называется «волна» – она помогает улучшить кровоток и вывести мокроту при бронхите и пневмонии. Важно захватывать кожу осторожно, не травмируя ее и не причиняя боли ребенку.
- Поместите малыша на своих коленях спинкой вверх. Наклоните его корпус так, чтобы голова была немного ниже линии тела. Делайте поглаживающие и похлопывающие движения, передвигаясь к верху спины. С помощью такого метода удобно массировать маленьких детей при кашле.

 После завершения сеанса массажа ребенка необходимо посадить (рекомендуем прочитать: как проводить массаж для ребенка в 1 месяц?). Важно дать ему возможность хорошо откашляться, затем уложить в постель под теплое одеяло минимум на 30 минут. Для того чтобы правильно выполнять все массажные приемы, стоит проконсультироваться со специалистом или посмотреть видео в сети с наглядной инструкцией.
После завершения сеанса массажа ребенка необходимо посадить (рекомендуем прочитать: как проводить массаж для ребенка в 1 месяц?). Важно дать ему возможность хорошо откашляться, затем уложить в постель под теплое одеяло минимум на 30 минут. Для того чтобы правильно выполнять все массажные приемы, стоит проконсультироваться со специалистом или посмотреть видео в сети с наглядной инструкцией. Положение головы ниже туловища необходимо, чтобы отходящая из дыхательных путей слизь сразу могла откашливаться ребенком и не стала причиной удушья
Обструктивный бронхит и массаж
Воспалительный процесс, охватывающий бронхи и характеризующийся скоплением большого объема мокроты в их просвете, называют обструктивным бронхитом. Он опасен тем, что слизь, которая не выходит наружу, препятствует нормальной вентиляции легких. Признаки обструкции – свист во время дыхания и его затруднение.
Облегчить состояние ребенка поможет массаж, улучшающий отхождение мокроты. Можно использовать любую из описанных методик, в том числе дренаж. Кроме того, положительный эффект оказывает воздействие на ступни малыша – их нужно растирать до покраснения кожи, после чего надеть теплые носки. При обструктивном бронхите важно обеспечить высокую влажность воздуха в детской комнате.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Поделитесь с друьями!
Массаж при бронхите у детей, выполнение вибрационного массажа грудничкам
Лечение воспаления бронхов у ребенка должно включать комплексный подход: медикаменты, физиотерапию, средства народной медицины. Особенно полезен массаж при бронхите у детей, поскольку он оказывает всестороннее воздействие на патологию. Однако у метода есть свои особенности и противопоказания.
Эффективность массажа при бронхите
Процедура оказывает разносторонний эффект на организм пациента:

- уменьшает воспаление и снимает спазмы бронхов;
- стимулирует отток мокроты из дыхательных путей при обструктивном бронхите;
- активизирует кровообращение и метаболизм;
- снижает общую интоксикацию организма, которая появляется за счет попадания в кровь продуктов жизнедеятельности патогенных микроорганизмов.
Эффективность массажа обуславливается обезболиванием и расслаблением мускулатуры спины и грудной клетки. За счет этого снимаются напряженность и спазмы, а дыхание становится свободнее. Таким образом, объем вдыхаемого воздуха увеличивается, а дыхательные пути расширяются.
Разновидности
Массаж при бронхите включает разнообразные техники:
- перкуссионный;
- дренажный;
- вибрационный;
- баночный;
- медовый;
- криомассаж.

 Баночный массаж
Баночный массаж
Вид применяемой процедуры зависит от цели, которую преследует врач. Перкуссионный массаж назначается для восстановления организма после перенесенного бронхита или пневмонии, так как он помогает избавиться от лишнего бронхиального секрета в дыхательных путях.
Он выполняется по следующей схеме:
- Пациент ложится на массажный стол или принимает сидячее положение. Врач начинает разогревать грудные и спинные ткани и мышцы.
- На область грудной клетки доктор прикладывает руку ладонью от себя, после чего наносит удары кулаком по приложенной руке по 3–4 раза.
- Постукивание начинается спереди, а затем со спины. При этом ритмичные удары должны наноситься по симметричным зонам. Важное условие: сам позвоночник не нужно затрагивать, так как массаж костистых выступов не имеет смысла, и манипуляции с позвоночным столбом очень болезненные.
- По окончании процедуры врач выполняет рефлекторное растяжение, которое стимулирует мышечный каркас и активизирует дыхательный центр в головном мозге. Во время глубоких вдохов и выдохов пациента массажист сжимает грудную клетку определенным образом, чтобы помочь вытеснить оставшуюся в бронхах жидкость.

 Дренажный массаж
Дренажный массаж
Дренажный массаж похож на перкуссионный, но отличается положением головы пациента: она находится на уровне ниже груди. За счет этого достигается лучший эффект оттока мокроты.
Вибрационная техника используется для восстановления дыхания. При этом методика довольно проста, и ребенок может смотреть на взрослых и сам делать ее. Для этого нужно произносить букву «р» с вибрацией языка. Процедура выводит жидкость из дыхательных путей и освобождает дыхание. Метод можно использовать для профилактики заболевания.
Дополнительно вибрационный массаж включает постукивания по грудной клетке, которые нужно проводить по утрам еще до чистки зубов. Взрослые могут делать легкое поколачивание грудничкам: кулаком по своей ладони, приложенной к груди малыша. Однако воздействие должно быть осторожным, особенно если ребенку 1–3 года.
Зачастую родители и бабушки делают массаж ребенку при бронхите с помощью банок. Для процедуры необходимо приобрести специальные медицинские банки для домашнего лечения. Эффективность обусловлена специфическим воздействием на рецепторы, за счет чего стимулируется ток крови, а организм выводит токсины.
Баночный массаж – не самая удобная процедура. Сначала на спину наносится детский крем или оливковое масло для достижения вакуумного эффекта. После этого нужно правильно поставить банку:
- ватка смачивается в спирте и поджигается;
- огонь нужно немного подержать над емкостью, таким образом, воздух разряжается;
- банка сразу ставится на кожу.
Достаточно 2–4 маленьких вакуумных баночки. Их нужно сдвигать от поясницы до шеи и обратно: зигзагами, «восьмерками», вкруговую, прямыми линиями, полукругами. При этом проработать нужно не только спину, но и область предплечья и шеи. Рекомендуется делать процедуру перед сном, так как пациенту следует отдохнуть после нее. Для младенцев такой тип лечения не подходит.

 Медовый массаж
Медовый массаж
Медовый массаж стимулирует метаболизм, разогревает и выводит токсины. Также он оказывает регенерационное воздействие на клетки дыхательной системы. Техника проведения процедуры основывается на несильных хлопках по спине или груди, при этом ладони должны прилипать к коже. Перед массажем продукт нужно немного подогреть.
Криомассаж используется при вялотекущем воспалении. Его суть состоит в воздействии на патологический участок с помощью холода. Такую разновидность массажа не стоит проделывать дома, так как у нее есть нюансы, несоблюдение которых может привести к усилению воспалительного процесса. Лучше обратиться в больницу к специалисту. Людям с сопутствующими заболеваниями области груди и новорожденным процедура противопоказана.
Особенности выполнения
Перед массажем необходимо разогреть кожу и мышцы больного. Для этого нужно сделать энергичные поглаживания от поясницы до шеи, чтобы усилить кровоток. Нельзя проводить разогревание от головы до ног, поскольку это противоречит естественному направлению потока крови. Во время растирания грудной клетки необходимо акцентировать внимание на особые участки, где располагаются нервные окончания, стимулирующие дыхательную мускулатуру: они находятся на местах крепления ребер к позвоночнику. Межреберные зоны нужно хорошо прогреть растираниями, после чего приниматься за межлопаточную область: активность мышц на этом участке отражается на дыхании. Далее можно размять шею и предплечья.

 Травяной чай
Травяной чай
По окончании массажа нельзя сразу идти на улицу, так как после разогреваний можно простудиться, если погода прохладная. Рекомендуется полежать какое-то время и выпить горячий травяной чай от кашля с ромашкой, шалфеем, мать-и-мачехой, кипреем или малиной. Нужно оградить больного от сквозняков, чтобы не усугубить течение заболевания, ведь иммунитет во время бронхита ослаблен.
Меры предосторожности
Массаж противопоказан при бронхите в острой стадии. В это время у пациента повышается температура, а при выполнении процедуры кожа и ткани разогреваются. Также при лающем сухом кашле симптомы могут усилиться, так что рекомендуется проконсультироваться с опытным врачом насчет целесообразности данного метода терапии.
Кроме этого, гипертония и опухоли в легких, бронхах и других органах дыхательной системы тоже являются противопоказаниями, так как массаж может ухудшить течение этих патологий. Детям до 6 месяцев такая процедура запрещена, как и взрослым, чей возраст достиг 60 лет.
Аллергия на средства, используемые при массаже, также может повлечь серьезные последствия. Детский организм особенно уязвим к раздражителям, поэтому родителям стоит обратить внимание на изменения в здоровье ребенка. Например, мед – очень полезный продукт, который помогает при многих заболеваниях. Его можно есть и использовать наружно, но он относится к сильным аллергенам, поэтому нужно применять его с осторожностью.
Массаж при бронхите помогает быстрее вылечиться, но нужно правильно его делать. Важно помнить, что применять процедуру можно только на стадии отхождения мокроты, то есть при влажном кашле. Необходимо проконсультироваться у врача, чтобы получить у него рекомендации по массажу от симптомов воспаления бронхов, иначе вероятны побочные эффекты.
Массаж при бронхите у ребенка ⋆ Школа детского массажа Елены Гореликовой
Что делать если острая респираторная вирусная инфекция (ОРВИ) у малыша осложняется бронхитом? К основным назначениям вашего педиатра можно добавить массаж грудной клетки ребенка и специальные дыхательные упражнения. Сначала я объясню, зачем нужен массаж при бронхите у ребенка.
Малыши, особенно самого младшего возраста не умеют откашливаться, выплевывать мокроту и высмаркиваться. Слизистое или слизисто-гнойное отделяемое из верхних дыхательных путей стекает по задней стенке глотки, остается надолго в организме, часто попадает в желудок, потому что ребенок проглатывает мокроту и отделяемое из носа. Если такого отделяемого много скапливается в желудке, могут добавиться боли в животе и рвота. Долго сохраняющаяся мокрота в бронхах поддерживает интоксикацию, механически затрудняет дыхание малыша. Сначала кашель чаще бывает сухой, доктор назначает ингаляции и микстуры, способствующие быстрому увлажнению такого кашля. Продуктивный кашель – это кашель с хорошим отхождением и откашливанием мокроты. Как помочь маленькому ребенку откашляться и выплюнуть мокроту? Вот для этого и есть замечательный способ- это массаж грудной клетки со специальными приемами, помогающими малышу продуктивно откашляться.
Массаж при бронхите у ребенка может быть противопоказан только временно: это при высокой температуре тела малыша (выше 37,5 градусов) и обильных высыпаниях на коже любого происхождения (инфекционные, аллергические).
Когда проводить массаж
И так начнем процедуру. Какое время для нее выбрать? Массаж при бронхите у ребенка лучше всего делать после ночного или дневного сна, обычно во время сна идет скопление мокроты. Нельзя делать массаж сразу после еды, съеденное может оказаться на пеленке вместе с мокротой. Лучше сначала откашляться на массаже, а поесть после процедуры.
Где проводить массаж
Удобнее будет на обычном обеденном столе, предварительно постелив на него сначала шерстяное одеяло, а сверху пеленку или простынь. Малыша надо уложить на стол в так называемое дренажное положение для того чтобы создать отток слизи и мокроты кнаружи. Для этого сначала ребенка кладут на столе на живот, подложив под живот подушку или валик, сложенный из одеяла, пледа. При этом таз ребенка должен быть приподнят и находиться выше головы, соответственно туловище малыша лежит под наклоном.
Массаж спины
Теперь переходим непосредственно к приемам массажа спины. Вы стоите со стороны ног ребенка, лежащего на животе в дренажном положении.
поглаживание
 поглаживание вдоль позвоночника
поглаживание вдоль позвоночника
Первый прием поглаживание. Проводится вдоль позвоночника кистями рук в направлении вверх и вниз. Повторите прием 3-5 раз.
Затем поглаживание проводится подушечками пальцев от позвоночника по ходу ребер в бок. Повторите прием 2-3 раза с каждой стороны.
растирание
Следующий прием растирание. Подушечками пальцев поступательными спиралевидными движениями пройдите около позвоночника по обе стороны снизу вверх. Повторите прием 2-3 раза. При этом область самого позвоночника массировать не рекомендуется.
Далее смените направление растирающих движений. Теперь ваши пальцы должны двигаться от позвоночника в бок, по ходу межреберных промежутков. Повторите прием 2-3 раза с каждой стороны.
пиление
 прием пиления
прием пиления
Перейдите к более интенсивному растиранию в виде приема «пиления». Проводят прием, используя наружный край ладоней. Ваши руки при этом должны располагаться вдоль позвоночника, а ладони быть приближены друг другу. Направление движений рук вперед-назад одновременно на встречу друг другу, т.е. напоминающее пиление. Массируйте спину слева и справа от позвоночника отдельно, в течение 20-30 секунд.
После того как предыдущими приемами вы разогрели кожу малыша и появилось легкое покраснение, можно приступать непосредственно к приемам способствующим откашливанию.
 прием рубления
прием рубления
рубление
Сначала проводим прием, который называется «рубление». Для этого ребром своих ладоней с разведенными пальцами проводим ударные движения в межлопаточной области ребенка (исключая прикосновения к самому позвоночнику и области поясницы).
похлопывание
 прием похлопывания
прием похлопывания
Затем идет «похлопывание». Согните свои ладони в виде крыши домика и похлопайте по всей спине малыша (кроме поясничной области). Эти ударные приемы проводят в течение 1-2 минут, в это время у ребенка возникает кашель, с которым удаляется мокрота из дыхательных пут
Завершите массаж спины, повторив прием поглаживания
Дыхательная гимнастика
Упражнение 1
Теперь малыша укладываем на спину. И добавляем после массажа дыхательные упражнения.
Согните и разогните ручки, затем поднимите их вверх и опустите вдоль туловища.
Повторите эти движения разнонаправлено. Одна рука сгибается, другая в это время разгибается.
Одна рука поднимается верх, другая в это время опускается.
Упражнение 2
Скрестите руки ребенка над грудной клеткой и разведите руки в стороны повторите 3-5 раз.
Упражнение 3
Проведите круговые движения в плечевых суставах с небольшой амплитудой. Руки ребенка во время движения должны быть выпрямлены в локтевых суставах. Повторите 3-5 раз по количеству кругов.
Упражнение 4
Согните и разогните ноги ребенка одновременно, приведя их к животу. Повторите эти движения разнонаправлено. Одна нога сгибается, другая в это время разгибается, т.е. имитируют езду на велосипеде.
Упражнение 5
Поднимите выпрямленные ножки ребенка вверх, имитируя упражнение «березка». Ваши руки при этом должны удерживать ноги ребенка в области коленных суставов, не давая им сгибаться. Опустите ноги до соприкосновения их с поверхностью стола. Повторите движение 3-5 раз.
Эти упражнения относится к дыхательным, потому что во время скрещивания рук или сгибания ног происходит выдох, а во время разведения, подъема рук вверх- вдох.
*Статьи по массажу, ЛФК и рекомендации врача носят информационный характер, не являются рекламой услуг.
Бронхит у грудных детей: симптомы, лечение массажем, ингаляциями
Лечение бронхита у новорожденных обычно проводится в домашних условиях, только при наличии осложнений у новорожденных или недоношенных детей возможно проведение лечения в стационаре.
Режим — это постельный режим на время лихорадки, что означает, что и новорожденный, и ребенок не должны гулять на улице и не купать ребенка, пока температура не поднимется. В перспективе — щадящий режим без контакта с больными детьми.Новорожденный должен получать только грудное молоко. Питание для грудных детей с бронхитом должно быть увеличено на 10-15% по калорийности, термически и механически щадящим. Также увеличивается содержание белка в рационе на 10-15%, рацион следует обогатить кальцием, витаминами (морсы, кислые соки), фруктами, овощами, если позволяет возраст ребенка. Если малыш в случае болезни не хочет есть ничего, кроме груди, то не заставляйте его. В лихорадочный период полезно много пить 1.В 5-2 раза превышает возрастные нормы. Для новорожденных это может быть просто полив по половине чайной ложки, а для грудничков — чай с имбирем, вода с лимоном, минеральная негазированная вода, детская вода, смерть, конечно, с учетом детской аллергии.
Этиотропная терапия начинается с учета вирусной природы бронхита, поэтому современная стратегия заключается именно в использовании специфических противовирусных препаратов. Следует отметить, что такая терапия эффективна только в первые два дня болезни, а также при профилактике контактных лиц.
- Назоферон — препарат лейкоцитарного интерферона, который используется с целью специфического противовирусного эффекта. Способ применения — в оба носовых входа в виде капель для новорожденных и можно использовать спрей для младенцев. Дозировка — одна капля или один спрей-спрей пять раз в день. Побочные эффекты очень редки.
- Противогрибковые иммуноглобулины вводят в первые 2-3 дня заболевания внутримышечно однократно в дозе 0,1-0,2 мл / кг.Показания к его применению — тяжелое течение бронхита, вызванного вирусом гриппа с нейротоксикозом. Побочные эффекты могут быть только в месте укола в виде уплотнений и болезненности. Меры предосторожности — для новорожденных применяется только при подтвержденном гриппе.
- Раствор ДНКазы — это специальный препарат, который эффективен против вирусов, содержащих ДНК. При аденовирусной инфекции применяют этот препарат в форме капель. Дозировка для новорожденных — по 2 капли в каждый носовой ход и в глазницы каждые 2 часа.Побочные эффекты очень редки.
Симптоматические методы лечения тоже очень важны:
№
- Средство для улучшения реологии мокроты и ее лучшего отделения способствуют более быстрому эвакуации бронхиального секрета. Такие препараты можно использовать в виде сиропов или для ингаляций.
- Препараты, уменьшающие кашель за счет воздействия на его центральные механизмы, у детей до года, а тем более у новорожденных практически не применяются.
- Противоаллергические средства можно применять детям с атопическим дерматитом, на фоне которых развился бронхит и сухой кашель.
- Витаминные средства можно применять в период реконвалесценции.
- Повышение температуры тела выше 38,5 требует приема жаропонижающих средств.
- Препараты, уменьшающие кашель, не могут широко применяться, потому что это защитная реакция, способствующая удалению мокроты из дыхательных путей. У новорожденных такие препараты вообще только по строгим показаниям. Использование отхаркивающих средств стимулирует кашлевой рефлекс. При сухом характере кашля у детей от одного месяца можно применять Гербион с исландским мхом.Назначают по 5 миллилитров трижды в день. Простым средством для применения у детей является Амброксол, который применяется в той же дозе. Широко используются муколитики. Ацетилцистеин — это препарат, который влияет на гелеобразную фазу мокроты и тем самым ее разжижает. Этот препарат доступен в удобных формах, как для перорального, так и для парентерального введения, а также для ингаляций. Назначают из расчета 15-20 мг / кг / сут в 4 приема. Побочные эффекты могут быть в виде аллергических проявлений и усиления кашля.Для новорожденных наиболее приемлемый способ применения — ингаляции.
- Снижает выраженность отеков и воспалительных явлений препарата эпителия бронхов на основе эрупала Bronchomax . Этот препарат способен уменьшить воспалительную реакцию, нарушая активацию воспалительных цитокинов. Это приводит к уменьшению количества гистамина в источнике и уменьшает отек. Новорожденным препарат не применяют. Для грудничков дозировка составляет 5 миллиграммов на килограмм массы тела.
Антибиотики при бронхите у младенцев используются только при определенных условиях. Бывают случаи, когда визуально определяется тяжелая степень заболевания и необходимо применение активной антибактериальной терапии:
- кашель у новорожденного трехдневный,
- признаков одышки в первые полгода жизни;
- высокая степень интоксикации с нарушением детского сна;
- частота дыхательных движений более 50.
При выборе антибактериальной терапии следует отдавать предпочтение таким современным препаратам: Аугментин, новые макролиды (Рулид, Ровамицин, Азитромицин, Кларитромицин), пероральные цефалоспорины 2–3 поколения.
Ингаляции при бронхите у грудничков можно проводить как дома, так и в стационаре. Для этого используют Нейтамол, Вентолин, Небуфтусон. Особенно важны ингаляции в терапии обструктивного компонента бронхита. Очень часто в сложных случаях используются препараты, влияющие на адренорецепторы бронхов, что приводит к их длительному разрастанию и достижению достаточного отведения слизи.Препарат сальбутамол применяют в дозировке 0,1 миллиграмма на килограмм массы тела при разведении этого препарата физиологическими растворами один к одному. Детям младшего возраста следует проводить ингаляции препаратов через спейсеры с маской или с помощью назальной канюли, что снизит токсическое и системное действие симпатомиметиков.
Пульмикорт при бронхите у грудных детей можно применять не чаще двух раз в сутки как средство экстренной терапии с выраженным обструктивным компонентом.В составе препарата есть гормон, который быстро снимает воспаление в бронхах и снимает приступ кашля. Такие ингаляции не рекомендуются более двух суток. Преднизолон грудным детям с бронхитом можно вводить только в условиях стационара для оказания неотложной помощи.
Эуфиллин младенцам с бронхитом можно назначать в стационаре гораздо реже, чем раньше, потому что есть другие более эффективные и менее опасные препараты для детей. Эуфиллин назначают из расчета 3-5 миллиграммов на килограмм капельно на разовую дозу физраствора.Поддерживающие дозы уже рассчитываются индивидуально.
Витаминные препараты можно применять в виде поливитаминных комплексов, когда ребенок начинает восстанавливаться, для поддержания своих сил и энергетического запаса организма. Противоаллергические средства можно применять только детям с атопическим дерматитом или с влажными хрипами, так как эти препараты обладают способностью «подсушивать» слизистые оболочки.
Физиотерапевтическое лечение бронхита в условиях стационара предусматривает назначение в остром периоде — инфракрасное облучение, микротоки, электрофорез с рассасывающимися растворами.
Массаж новорожденным при бронхите очень важен, ведь ребенок постоянно лежит и не может самостоятельно откашляться от всего секрета.
Дренажный массаж при бронхите грудничкам тоже помогает вывести весь секрет и ускоряет выздоровление. Как делать массаж грудничку при бронхите? Его нужно надеть на спину и легкими движениями рук несколько раз сбить параллельно ребра. Затем массажными движениями нужно промокнуть кожу по направлению от талии к шее.Это самые простые массажные движения, которые мама может делать до трех раз в день, а затем надругаться над ребенком по вертикали.
Народное лечение бронхита
Народные методы лечения очень широко используются в виде настоев трав. Но если малыш — новорожденный, то это лечение ограничено, так как давать травы во избежание аллергических реакций не рекомендуется. В таком случае такие методы лечения может использовать мать, кормящая грудью. Народные методы лечения бронхита у грудничков можно использовать несколько шире.
- Сделать настой из трав. Для этого нужно брать на каждые сорок граммов по одной траве солодки, исландского мха и корня лопуха. Эти травы запаривают в 100 — 200 миллилитрах кипятка и принимают по столовой ложке настоя маме 5 раз в день или малышу по пол чайной ложки каждый час.
- Цветки фиалки трихруша и тимьяна, листья девясила 30 г, плоды облепихи — 10 г. Из этого сделать настой, заливая все стаканом горячей воды. Возьмите по полстакана дважды или по чайной ложке ребенку.
- Для лучшего отхаркивающего эффекта используется такой сбор: сосонка — 10 грамм, чай Лабрадор — 20 грамм, щепа сосновой коры — 5 грамм, зверобой — 40 грамм. Смесь этих трав замесить, одну часть залить горячей водой со ста миллилитрами и настоять 10 минут. Для лечения следует пить по половине столовой ложки утром и вечером.
- В дальнейшем, когда будет достигнуто смягчение кашля, применяют настой термопсиса-мушчатника. Для этого на 100 грамм травы нужно добавить сто грамм меда и столько же кипятка.Нужно месяц принимать и принимать ребенку две капли натощак.
- Кормление грудью — липу, солодку, мяту, алтайку и коровник необходимо смешать в равных частях и заварить чай. Листья и корни измельчаются и одну чайную ложку заваривают в 200 миллилитрах кипятка. После настаивания в течение дня пьют чай вместо чая.
Гомеопатия также может применяться при лечении бронхита у младенцев.
- Меркуриус — гомеопатическое средство, особенно эффективное у детей с длительным и выраженным сухим кашлем.Дозировка препарата для детей может составлять три гранулы, которые необходимо сначала растворить в кипяченой воде и первую неделю применять трижды в день, а затем еще одну неделю до исчезновения кашля один раз в день. Побочные эффекты проявляются в виде учащенного пульса.
- Ипекакуан — гомеопатическое лечебное средство на травах, которое используется для лечения бронхита у детей и взрослых. Применяется у детей с бледным анемичным цветом лица на фоне ярко выраженного влажного кашля с отхождением большого количества мокроты.Препарат применяют матери по одной грануле четыре раза в сутки. Побочные эффекты могут быть у малыша в виде стула.
- Калий бихромикум — гомеопатический препарат органического происхождения, который используется для лечения бронхита, сопровождающегося астматическим кашлем в ночное время. Дозировка препарата для ребенка в начале терапии — две гранулы трижды, а в более тяжелых случаях доза увеличивается вдвое. Возможны побочные эффекты в виде сонливости, вялости малыша.
- Arsenicum Album — используется для лечения бронхита у детей с аллергией на лекарства и продукты питания. Кашель у таких детей сухой, раздражающий с плохим отхождением мокроты. Для коррекции этого состояния используется одна гранула в день, которую можно использовать для ребенка, растирать и давать под язык. Побочные эффекты могут проявляться в виде сильного кашля на время.
Это основные методы лечения народными средствами, которые могут применяться только по рекомендации врача.
Хирургическое лечение бронхита применяется очень редко, только в запущенных случаях с развитием гангрены легкого, чего в современной медицине практически не бывает.
[58], [59], [60], [61], [62], [63], [64], [65], [66]
.
Трахеобронхит у детей: симптомы и лечение
Трахеобронхит — это термин, обозначающий воспалительное поражение одновременно с трахеей и бронхами ребенка. Ввиду их близости друг к другу, поскольку трахея переходит в главные бронхи, воспалительный процесс часто поражает слизистые оболочки обоих органов, особенно в детском возрасте, когда иммунная система еще не работает на полную мощность и несовершенна по сравнению с взрослое тело.
Обычно процесс начинается в верхних дыхательных путях, как при атипичной пневмонии, без надлежащего лечения, «опускаясь» ниже области трахеи и бронхов.В некоторых случаях поражение будет происходить с вовлечением большего количества и гортани, либо образуется сразу как первичный воспалительный процесс на фоне определенных инфекций или патологий . Без лечения бронхит может угрожать здоровью детей и требует полноценной диагностики и терапии под строгим врачебным контролем.
Причина воспаления
Чаще всего воспалительный процесс в трахее и бронхах образуется из-за проникновения на поверхность слизистых оболочек этих вирусов или бактерий дыхательной системы.При сильном иммунитете и адекватной местной защите слизистых оболочек эти инфекционные агенты нейтрализуют, если защитные факторы недостаточны или инфекция имеет высокую степень агрессивности, развивается трахеобронхит.

Существует ряд предрасполагающих факторов и ситуаций, в которых такая патология более вероятна. Это должно включать:
- Частая заболеваемость ОРВИ и недавним гриппом, приводящие к снижению иммунной реактивности
- Нерациональное применение антибиотиков и иммуномодуляторов, необоснованное назначение противовирусных препаратов
- наличие рахита, неправильного питания, снижения витаминной обеспеченности, анемии, диабета и других патологий обмена
- Врожденный иммунодефицит, патология клеточная и гуморальная
- ноги и ступни, системное переохлаждение
- пассивное курение, если члены семьи курят на глазах у ребенка
- Анатомические дефекты органов дыхания, спазм бронхов
- Нарушение микроклимата в помещении (жаркий и сухой воздух, пыль, плесень на стенах).

Бронхит относится к категории инфекционных заболеваний, возбудители передаются от больных детей к здоровым (хотя инфекция может быть разной), и они часто поражают дошкольников и школьников. При подозрении на развитие трахеобронхита важно немедленно изолировать ребенка, чтобы лечить и распространять микробные и вирусные частицы среди здоровых детей.
В подавляющем большинстве случаев бронхит считается осложнением неправильно леченной простуды или гриппа, а также пневмонии, синусита, тонзиллита или детских инфекций (коклюш, корь, ветряная оспа). Часто такие осложнения превращаются в инфекцию на фоне аденоидов, когда ребенок вынужден двигаться из-за заложенности носа ртом. Подобные затруднения дыхания возможны на фоне врожденных дефектов грудной клетки и носовых ходов.
Возможно как вариант развитие аллергической формы патологии при вдыхании, вызывающем значимый аллерген с предварительной сенсибилизацией организма. Если на фоне аллергии или в слизистую оболочку проникает вирус или микроб, наиболее трудно распознать и лечить форму трахеобронхита — инфекционно-аллергическую.
У детей обычно острая форма заболевания, в единичных случаях протекает хронический процесс, при отсутствии лечения, проблем с питанием и иммунитетом.
У подростков одним из факторов риска могут стать вредные привычки: курение, в том числе ВАПИ, и употребление алкоголя, наркотических и психотропных средств.
Виды трахеобронхита у детей и их характеристика
В детском возрасте развитие трахеобронхита может иметь множественные формы с типичными изменениями на пораженных участках.
Делятся по степени тяжести процесса, длительности течения и характеру воспаления:
- Острый бронхит обычно проявляется приступами кашля в ночное время, когда он формирует диффузное воспаление в трахее и бронхах на различных уровнях.
- Хронический бронхит характеризуется периодами кашля и мокроты днем и ночью. При нем на фоне долго протекающего воспаления образуются либо атрофические процессы, либо гипертрофия стенок трахеи и бронхов.
- Аллергический трахеобронхит протекает в виде резких приступов при контакте с аллергенами. Для него характерна вялотекущая симптоматика и отсутствие общих симптомов, характерных для инфекций.
Важно, чтобы врач при осмотре и осмотре ребенка точно определил причину воспаления, тогда лечение будет максимально эффективным и быстрым. Симптомы бронхита у детей различаются в зависимости от формы и течения, и о них следует подробнее рассказать.
Симптомы острого трахеобронхита
Симптомы при остром бронхите в целом аналогичны ОРВИ в его начальном периоде: слабость, вялость и раздражительность ребенка, повышение температуры тела, недомогание и головные боли, снижение аппетита.
Также типично проявление местных симптомов:
- Кашель — сухой, приступообразный и навязчивый, усиливающийся по ночам и иногда заканчивающийся приступом тошноты или рвоты.
- Боль в груди по ходу трахеи и бронхов
- Слизистые выделения из носа обильные в природе
- Покраснение глотки при осмотре полости рта ребенка, боль вдоль задней стенки и при глотании, болезненность, жжение и сухость
- Одышка, сильное потоотделение, частый пульс.
В тяжелом состоянии и в запущенной форме заболевания у ребенка наблюдается гипоксия, при которой могут посинеть губы и носогубный треугольник , это более заметно при кашле. Если в процесс вовлекается гортань, к симптомам могут добавляться сильный хриплый голос или осиплость, развитие лающего кашля и иногда удушья из-за отека гортани.
Обычно состояние особенно тяжелое в первые два-три дня болезни, по мере лечения и начавшегося разжижения и отхождения мокроты ребенок чувствует себя лучше, постепенно кашель стихает и уходит воспаление.
Проявления хронического бронхита
При отсутствии адекватного лечения острого трахеобронхита или при правильно подобранных препаратах на фоне различных народных методов самолечения симптомы становятся менее четкими и отчетливыми, процесс переходит в хронический. В норме все симптомы не выражены так ярко и четко, как острый процесс, но проявляются на фоне банальных простуд, переохлаждений при воздействии на организм каких-либо стрессовых факторов.
Немедленно возникают:
- Обильный ринит слизистого характера
- Покраснение задней стенки глотки с отеком и рыхлостью слизистых оболочек и миндалин
- Болезненность с болезненностью при глотании, креплин голос
- Типичные приступы кашля, особенно сильные ночью, с развитием боли в груди, одышки.
Повышение температуры небольшое — от субфебрильных значений до фебрильных цифр, и часто длится долго .На фоне хронического воспалительного процесса в трахее и бронхиальном дереве обычно развивается прогрессирующая деформация бронхов, изменения слизистых оболочек трахеи, что может быть предрасполагающим фоном для дальнейших патологий по типу бронхообструктивного синдрома или астмы. .
Особенности симптомов и клинического диагноза
Трахеобронхит у детей начинается с простуды или гриппа и часто является осложнением или клинической формой .Основным признаком патологии считается приступообразный сухой кашель, возникающий на фоне плача, смеха или глубокого дыхания, вначале он может походить на ларингит, в связи с чем можно спутать состояние.
Важно, чтобы родители вызвали врача на дом или попросили принять при наличии боли в груди на фоне глубоких вдохов или после кашля, при сухом кашле, навязчивых приступах, развитии одышки и охриплости, бледность кожи лица и тела при цианозе на пальцах рук или вокруг рта, с повышением потоотделения на фоне общих симптомов заболевания — слабости и раздражительности, плохого аппетита, повышения температуры тела.

По мере прогрессирования кашель становится влажной, мокрота от кашля из бронхов, обычно зеленоватая или желтоватая. Тяжесть состояния зависит от возраста и особенностей иммунного ответа ребенка.
Отличиями аллергической формы можно считать обострение приступов ночью или при выходе на улицу , отсутствие температуры и симптомы насморка, насморк, а часто и конъюнктивит.
Для дополнительной диагностики при наличии таких жалоб врач назначает обследование: общие анализы крови и мочи, биохимический анализ, а иногда и мокроты с определением возбудителей болезней.Также взяты мазки из горла и носа для определения причины инфекции, при наличии аллергических проявлений — предполагаемого уровня эозинофилов в крови и наличия аллергии в крови или коже. При дифференциальной диагностике, чтобы исключить пневмонию, показана рентгенография грудной клетки.
Общие принципы лечения бронхита у детей
Важно лечение только под наблюдением врача, с контролем эффективности и переносимости выбранного лечения. Он должен включать как общие процедуры, так и местное лечение. Прежде всего, основу для всех составляет постельный режим с постепенным переходом на домашний, специальная диета с нераздражающими продуктами и блюдами с высоким содержанием витаминов и минералов. Также показано медикаментозное лечение и физиотерапия в период диспансерного наблюдения, народные методы альтернативной терапии применимы только по согласованию с врачом при необходимости.
Острый бронхит: лечение
В основе острого процесса часто лежит вирусная инфекция, поэтому основой терапии является противовирусное лечение и иммунная защита.Применяют назначенные врачом в возрастных дозировках в сочетании с общими мерами и симптоматическими препаратами.
Хронический бронхит: лечение
Обычно, когда хронический бронхит формируется вторично по отношению к микробной инфекции, часто требуются антибиотики и иммунотерапия для стимуляции защитных сил организма. Чтобы лечение подействовало на начальном этапе, врач определяет природу микробного агента и его чувствительность к определенным антибиотикам .При лечении хронического воспаления трахеи и бронхов используют защищенные пенициллины и цефалоспорины, а также макролиды. Они применимы в пероральном виде, инъекций не требуется и не имеет более высокой эффективности . Все схемы приема антибиотиков и дополнительных препаратов будет расписывать врач, сокращать или удлинять курс, менять дозировку самостоятельно нельзя.
Запрещено самолечение антибиотиками, даже если вы ранее давали им детей и они хорошо переносятся.Не всегда хронический бронхит требует их приема, особенно если это воспаление вирусной природы или аллергия. Когда лекарства противопоказаны и будут только больно. Реакция может быть более тяжелой и выраженной.
Аллергический трахеобронхит: тактика лечения
При наличии аллергических поражений трахеи и бронхов необходимо применение десенсибилизирующей терапии и противоаллергических препаратов. Запрещенные антибиотики и противовирусные препараты только усугубят ситуацию.Эффективны при аллергии пероральные формы антигистаминных препаратов, начиная со второго поколения, без седативных и побочных эффектов. При наличии бронхоспазма или отека гортани показано применение бронходилататоров и гормональных препаратов, инъекций, ингаляционной терапии с бронходилататорами и кортикостероидами, противовоспалительных средств.
Дополнительные лекарства и деньги в лечении
Из-за наличия болезненного кашля, беспокоящего ребенка, необходимо использовать препараты для разжижения слизи и облегчения приступов кашля.Используются препараты противокашлевого ряда, которые угнетают деятельность кашлевого центра в головном мозге и приводят к подавлению приступов навязчивого и сухого кашля при его плохой переносимости. Применение препарата строго ограничено, только на фоне сухого кашля.
При наличии продуктивного кашля данная группа препаратов запрещена, они могут грозить развитием застоя и пневмонии.
Для облегчения кашля и разжижения слизи показано применение муколитических и мукорегуляторных препаратов.Они подавляют воспаление, разжижают мокроту, помогают ей откашляться и делают кашель некачественным и продуктивным. Важно не подавлять кашель, а превратить его из болезненного и сухого в продуктивный кашель с мокротой и выздороветь.
Коррекция диеты и питьевого режима
В период обострения состояния показано изменение диеты и питьевого режима, чтобы дать организму отдых и разгрузку, помочь в выведении продуктов обмена и токсинов, вырабатываемых возбудителем инфекции.

Также нужно пить много щелочной природы, которая помогает в отделении и разжижении мокроты, успокаивает раздраженное горло и облегчает дыхание . Детям полезны компоты и морсы, минеральная вода без газа в теплом виде, отвары липового цвета и шиповника, молоко с маслом и медом, малиновый чай. Запрещены крепкий черный чай, кофе, а также газированные напитки и концентрированные соки (разбавленные водой до 2/3 ее объема).
Из пищевых продуктов, особенно при подозрении на аллергический компонент воспаления, следует избегать таких продуктов и блюд, которые могут быть потенциальными аллергенами.К ним относятся продукты пчеловодства и шоколад, яркие и экзотические фрукты, лосось, яйца и орехи. У предрасположенных детей они могут усилить отек и спазм бронхов, вызывающие кашель.
Обязательно показана жаропонижающая, противовоспалительная терапия, дезинтоксикационная и иммуноферментная терапия. Показана ингаляционная терапия с бронхолитиками, препаратами для разжижения слизи и стимуляторами ее происхождения. Используя ингаляции только при сухом кашле, влажном продуктивном кашле их следует снимать.
Применение физиотерапии в лечении
После того, как острый процесс постепенно затихает, в восстановительном периоде для нормализации вентиляционных функций дыхательной системы показаны физиотерапевтические процедуры.За счет него улучшается кровоток к пораженным слизистым оболочкам, нормализуется их работа, стимулируется отхаркивание и активизируются дыхание, насыщение тканей кислородом. В детской практике применяют массаж, дыхательную гимнастику и тепловые процедуры, ингаляционную терапию отварами трав и лекарств, электрофорез с лекарствами.
Все назначения согласовываются с врачом и проводятся дома или в поликлинике только при отсутствии температуры на фоне нормализации общего состояния.Курс лечения состоит из нескольких процедур, проводимых ежедневно или через день под наблюдением врача.
Просмотры сообщений:
738
.
Дети с острым бронхитом обычно начинаются с насморка, кашля и лихорадки. Узнайте больше об остром бронхите в аллергологической службе Женской и детской больницы КК (KKH).
Сухой кашель, переходящий в кашель, наполненный слизью, может быть ранним признаком бронхита, инфекции дыхательных путей. Бронхит возникает при воспалении бронхов — трубок, по которым воздух поступает в легкие и из них.Это вызывает набухание слизистой оболочки бронхов и выделение слизи, что приводит к влажному кашлю, также называемому продуктивным кашлем.
Острый бронхит и хронический бронхит
Существует два типа бронхита — острый бронхит и хронический бронхит. Острый бронхит, часто встречающийся у детей, представляет собой легкое заболевание, которое обычно вызывается вирусом и проходит само по себе, как правило, через две-три недели. При более серьезном хроническом бронхите, наблюдаемом только у взрослых, особенно у курильщиков, пациент может ежемесячно страдать от повторяющегося бронхита.
Хотя острый бронхит у детей обычно вызывается вирусом, в некоторых случаях он может быть вызван другими организмами, например атипичными бактериями, такими как Mycoplasma pneumoniae или Chlamydia pneumoniae.
Симптомы острого бронхита
Острый бронхит у детей часто начинается с общих симптомов респираторной инфекции, таких как насморк, кашель и лихорадка.
«Несмотря на эти симптомы, дети с острым бронхитом обычно не выглядят слишком плохо. Ухудшение кашля, мокроты и одышки может возникнуть через несколько дней, когда инфекция перейдет в нижние дыхательные пути.Иногда ребенок может хрипеть », — говорит доцент Энн Гох, руководитель и старший консультант службы аллергии.
КК Женская и детская больница (ККХ), член
Группа SingHealth.
В случае ухудшения симптомов у ребенка может развиться пневмония, осложнение острого бронхита. Однако большинство детей выздоравливают без каких-либо осложнений.
Чтобы диагностировать острый бронхит у вашего ребенка, врач проведет медицинский осмотр и изучит историю болезни ребенка.Рентген грудной клетки и другие анализы могут быть выполнены, чтобы исключить более серьезные заболевания легких. Если у ребенка подозревают астму, могут быть проведены дополнительные анализы.
Лечение острого бронхита
«Лечение бронхита обычно симптоматическое. Поскольку при кашле обычно выделяется мокрота, могут быть полезны муколитики для очистки и разжижения слизи. Однако не следует назначать препараты для подавления кашля », — говорит Adj A / Prof Goh.
Можно давать антигистаминные препараты для борьбы с насморком.Антибиотики неэффективны при лечении острого бронхита, вызванного вирусом.
Питье жидкости для предотвращения обезвоживания и вдыхание влажного воздуха из увлажнителя также может помочь в лечении симптомов острого бронхита.
Эффективен ли небулайзер при лечении острого бронхита?
«Небулайзер не всегда необходим, если только ребенок не хрипит и не продемонстрировал улучшение хрипов с помощью распыления», — говорит Adj A / Prof Goh.
Можете ли вы предпринять меры для предотвращения острого бронхита?
Однозначной меры профилактики бронхита нет.Тем не менее, можно соблюдать общие правила гигиены.
Регулярное мытье рук — хороший способ предотвратить распространение инфекции. Также важно ограничить контакт с людьми, болеющими гриппом.
«Большинство случаев острого бронхита в конечном итоге разрешается без необходимости медицинского вмешательства», — говорит адъюнкт-специалист / профессор Гох.
Ссылка: R14
.
Аутоиммунные заболевания у детей: типы и симптомы
Аутоиммунное заболевание возникает, когда иммунная система атакует здоровые ткани в организме, принимая их за антигены или инородные тела. Аутоиммунное расстройство может привести к 80 заболеваниям, но не все из них распространены у детей (1). В этом посте MomJunction расскажет, как аутоиммунные заболевания могут поражать любую часть нашего тела, почему возникают такие состояния и как мы можем с ними бороться.
14 Аутоиммунные заболевания у детей
Эти болезни делятся на две категории, а именно локализованные и системные .Локальные заболевания поражают конкретный орган, такой как печень, щитовидная железа и надпочечники, в то время как системные аутоиммунные заболевания распространяются на несколько органов, от кожи до почек и сердца. Заболевания могут поражать любую часть тела вашего ребенка, в том числе:
- Кровеносные сосуды
- Соединительные ткани
- Эндокринные железы, такие как щитовидная железа или поджелудочная железа
- Суставы
- Мышцы
- Красные кровяные тельца
1. Болезнь Аддисона
Это также называется педиатрической надпочечниковой недостаточностью и возникает, когда надпочечники не производят достаточного количества кортизола и альдостерона.Эти гормоны регулируют метаболизм, иммунную систему ребенка, а также уровень натрия и калия в организме (2). Болезнь Аддисона встречается редко.
2. Псориаз
Это может быть вызвано аутоиммунным заболеванием или бактериальной инфекцией кожи. Дети могут заразиться этим заболеванием по наследству или из-за других аутоиммунных заболеваний, таких как болезнь Крона, диабет I типа и ревматоидный артрит. Это заболевание вызывает воспаление и зудящие болезненные участки кожи и суставов (3).
3. Аутоиммунное заболевание печени
Он также известен как аутоиммунный гепатит. Это воспалительное заболевание, которое повреждает печень и может привести к циррозу. Тип I у детей встречается реже. Тип II также встречается редко, но чаще, чем тип I. Обычно он поражает девочек в возрасте от 2 до 14 лет (4).
4. Аутоиммунный тиреоидит (АТ)
Аутоиммунный тиреоидит обычно возникает у подростков, но может распространяться даже у детей младшего возраста. Это распространенное заболевание щитовидной железы у детей.AT может быть как гипотиреозом, так и гипертиреозом. Гены и факторы окружающей среды вызывают заболевание у детей (5).
5. Целиакия
Это расстройство пищеварения поражает тонкий кишечник и возникает, если ребенок ест такие продукты, как пшеница, ячмень и рожь, а также приготовленную пищу и т. Д., Которые содержат белковый глютен. Каждый 141 человек в США страдает этим расстройством, но большинство не обращает на него внимания (6). Девочки более уязвимы, чем мальчики, и это также может быть наследственным.
6.Пурпура Шенлейна-Геноха (HSP)
У ребенка, пораженного HSP, из воспаленной кожи выделяются эритроциты, вызывающие сыпь на ногах, ягодицах и руках. Состояние также может поражать внутренние органы. В США HSP встречается у 20 на каждые 100 000 детей, и мальчики более уязвимы, чем девочки. Этот вид аутоиммунной сыпи у детей может развиваться в возрасте от 2 до 11 лет (7).
7. Иммунная (или идиопатическая) тромбоцитопения пурпура (ИТП)
В этом состоянии иммунная система разрушает тромбоциты (способствует свертыванию крови) в организме ребенка, в основном в селезенке (8).Следовательно, когда их количество невелико, кровотечение может стать неконтролируемым. Практикующим врачам еще предстоит узнать причину заболевания, иногда это также может быть результатом незаразного вируса. Также ИТП может возникнуть, если у ребенка есть другие аутоиммунные заболевания.
8. Ювенильный артрит (JA)
Также называемый детской ревматической болезнью, JA может поражать детей в возрасте до 16 лет. Почти 300 000 детей в США страдают этим заболеванием (9). JA это собирательное название дано различных ревматических заболеваний у детей, затрагивающих различные части тела, от опорно-двигательного аппарата глаз, кожи, мышц и желудочно-кишечного тракта.
9. Ювенильный дерматомиозит
Ювенильный дерматомиозит — это воспаление мышц (миозит), когда нарушенная иммунная система атакует клетки крови по всему телу ребенка. Заболевание встречается очень редко, так как ежегодно в США заболевают трое из миллиона детей (10). Чаще всего встречается у детей от пяти до десяти лет.
10. Ювенильная склеродермия
Это аутоиммунное заболевание характеризуется образованием толстых участков кожи из-за избыточного производства коллагена.Существует два типа локализованной склеродермии, поражающей только кожу, и системной склеродермии, при которой помимо кожи поражаются внутренние органы, такие как почки, сердце и желудочно-кишечный тракт.
Девочки более уязвимы, чем мальчики. В США от этого редкого заболевания страдают от 5000 до 7000 детей. Среди заболевших 1,5% заболевают им до 10 лет, а 7% заболевают в возрасте от 10 до 19 лет (11).
11. Болезнь Кавасаки
Редкое заболевание возникает из-за воспаления мускулов тела, и при отсутствии лечения оно может поражать коронарные сосуды сердца.Он начинается с лихорадки, кожной сыпи и увеличения лимфатических узлов на шее, и продолжается около пяти дней. Восприимчивы дети в возрасте до пяти лет, и страдает каждый 10 000 детей (12).
12. Детская волчанка (СКВ)
Системная красная волчанка или волчанка встречается во многих формах и повреждает суставы, кожу, почки, сердце, легкие, кровеносные сосуды и мозг среди других органов. Заболевание редко встречается у детей младше пяти лет, но 15% детей, страдающих этим расстройством, моложе 18 лет (13).
13. Диабет 1 типа (юношеский)
Диабет 1 типа — это аутоиммунное заболевание, при котором поджелудочная железа перестает вырабатывать гормон инсулина. Заболевание может развиться в любом возрасте, но чаще встречается у людей в возрасте до 20 лет. По оценкам, более 200 000 молодых людей в возрасте до 20 лет в США страдают этим заболеванием (14).
14. Множественный аутоиммунный синдром (MAS)
MAS — это сочетание трех или более аутоиммунных заболеваний человека. Одно из заболеваний касается кожи — склеродермия или псориаз.Около 25% людей, страдающих аутоиммунным заболеванием, чаще страдают аутоиммунными расстройствами (15).
Аутоиммунные заболевания могут поражать любую часть нашего тела. И почему они так поступают? К сожалению, медицинскому сообществу еще предстоит понять точную причину этих иммунологических заболеваний и состояний.
Почему у некоторых детей есть аутоиммунные заболевания?
Аутоиммунные заболевания являются «идиопатическими», что означает, что их причина неизвестна. Однако, основываясь на некоторых общих чертах, ученые считают, что комбинация нескольких факторов вызывает заболевания:
- Наследственность : аутоиммунные проблемы могут передаваться ребенку от родителей.Кроме того, если женщина во время беременности страдает аутоиммунным заболеванием, она может передать антитела ребенку в утробе матери. В таких случаях симптомы могут исчезнуть через несколько месяцев (16).
- Генетический : По данным Национального института здоровья США (NIH), генетические исследования показывают, что люди с аутоиммунными заболеваниями обладают уникальными вариациями генов (17), что означает, что дефекты генов также могут быть причиной аутоиммунных заболеваний.
Исследования также показывают, что факторы окружающей среды могут действовать как триггеры различных аутоиммунных заболеваний.
- Гормональные эффекты : Медицинские эксперты предполагают, что гормоны в нашем организме влияют на нарушения, потому что у женщин возникает несколько аутоиммунных проблем, чем у мужчин. Женская иммунная система сильнее реагирует на инфекции и вакцинации, что сопровождается побочным эффектом, заключающимся в повышенной подверженности аутоиммунным заболеваниям (18).
- Факторы окружающей среды : Заболевания обычно остаются в спящем состоянии до тех пор, пока некоторые внешние факторы, такие как солнечный свет, вирус, лекарство, радиация, диета с высоким содержанием жира, сахар, не могут вызвать их.Например, вирус может проникнуть в организм и изменить клетки, что может заставить иммунную систему атаковать организм (19).
Примечание : Исследования все еще продолжаются для определения генов, вызывающих педиатрические иммунные расстройства, а также влияющих на них факторов окружающей среды и гормональных факторов.
Симптомы аутоиммунных заболеваний у детей
Нет никаких специфических симптомов, которые могут быть связаны с этими заболеваниями. Однако наиболее распространенными признаками являются:
- Инфекция и воспаление внутренних органов
- Судороги, потеря аппетита, диарея, тошнота и другие проблемы с пищеварением
- Задержка роста и развития
- Длительная лихорадка
- Анемия или низкое количество тромбоцитов
- Частые инфекции носовых пазух, пневмония, бронхит
- Боль в суставах
- Инфекции уха
- Менингит
- Кожные инфекции
- Общее недомогание
- Высыпания
- Сухость в глазах и во рту
- Выпадение волос
- Потеря веса
Все вышеперечисленные симптомы неспецифичны в том смысле, что они не обязательно указывают на аутоиммунное заболевание, но могут быть простой временной проблемой со здоровьем.
Примечание : Большинство симптомов, таких как усталость, отек и сыпь, появляются время от времени и проходят. Однако, если ваш ребенок часто страдает от этих симптомов, это может указывать на проблемы со здоровьем. В таких случаях отнесите их к педиатру для дальнейшего анализа и диагностики.
Диагностика дегенеративных аутоиммунных заболеваний
Диагностика является сложной задачей для врачей, поскольку симптомы не являются уникальными для аутоиммунных заболеваний. Сначала врач проводит медицинский осмотр и разбирается в истории болезни ребенка.Позже он может порекомендовать различные тесты, основанные на пораженных органах:
Тесты на антинуклеарные антитела : Тест на антинуклеарные антитела (ANA) является основным тестом, проводимым для диагностики аутоиммунных заболеваний. ANA — это аутоантитела, которые атакуют вещества, присутствующие в ядре клетки.
ANA-тест проводится с использованием двух методов: непрямого флуоресцентного антитела (IFA) и иммуноанализа. В IFA образец крови пораженного ребенка объединяется с клетками. Если в крови присутствуют антитела, они вступают в реакцию с клетками.Иммуноанализ менее точен, чем ИФА (20).
Врач может порекомендовать другие тесты на аутоантитела наряду (21) с ANA для наблюдения за конкретными веществами в ядрах клеток.
- CBC : Общий анализ крови (CBC) дает подробную информацию о трех компонентах: эритроцитах, лейкоцитах и тромбоцитах.
- Комплексная метаболическая панель : CMP — это анализ крови, проводимый для выявления аномалий в почках, печени и диабете.
- C-реактивный белок : Тест CRP проводится для выявления воспалительного заболевания кишечника, ревматоидного артрита и волчанки.
- Скорость оседания эритроцитов (СОЭ): это неспецифический тест, потому что он выявляет воспаление в организме, но не указывает орган, в котором существует аномалия.
- Общий анализ мочи : Анализ мочи включает в себя несколько тестов для изучения физического, микроскопического и химического внешнего вида мочи ребенка.
После того, как врач определит причину и осознает серьезность проблемы, он порекомендует определенные изменения в рационе и распорядке ребенка, если нарушение незначительное или временное.
Итак, будет ли этих незначительных изменений достаточно для решения проблемы? Нет, серьезные заболевания требуют медицинского вмешательства.
Способы лечения аутоиммунных заболеваний у детей
Эти методы не могут вылечить аутоиммунные заболевания, поскольку от них нет лекарства. Доступные варианты направлены на уменьшение симптомов, контроль ущерба, наносимого аутоиммунитетом, и поддержание способности организма бороться с болезнью.
У каждого детского аутоиммунного заболевания есть уникальные этапы лечения, но обычно они включают (22) (21):
- Добавки : Ваш врач может назначить добавки для пополнения запасов витаминов, гормонов (например, щитовидной железы) или инсулина в организме ребенка. .
- Переливание крови : В случае таких заболеваний, как ИТП или заболевания печени и почек, вашему ребенку может потребоваться переливание крови, поскольку в организме, помимо прочего, вырабатывается меньше крови или тромбоцитов.
- Физиотерапия : Заболевания, связанные с костями, суставами или мышцами, требуют физиотерапии, чтобы части тела могли легко двигаться и укреплять мышцы.
- Нестероидные противовоспалительные препараты : НПВП или обезболивающие, такие как ибупрофен и напроксен, снимают отек, боль и скованность. Они подавляют воспалительную боль, вызванную некоторыми заболеваниями, такими как ревматоидный артрит.
- Противоревматические препараты, модифицирующие заболевание (DMARD) : Эти препараты замедляют скорость прогрессирования заболевания.Они обычно используются при ревматоидном артрите, чтобы облегчить боль и воспаление, а также контролировать повреждение суставов.
- Биологические препараты : Биологические препараты — это новый класс лекарств, которые представляют собой генно-инженерные белки. Они нацелены на определенные органы, пораженные иммунной системой. Это БПВП, применяемые у пациентов со стойкой активностью заболевания.
- Кортикостероиды : Кортикостероиды — это гормоны, вырабатываемые надпочечниками. Они доступны в различных формах, включая таблетки, инъекции, ингаляторы и лосьоны.Лекарства, используемые для борьбы с воспалением и контроля иммунной системы, настолько сильны, что врачи назначают их только в небольших дозах. Высокие дозы могут иметь долгосрочные побочные эффекты. Преднизон — один из таких кортикостероидов.
- IVIg (внутривенный иммуноглобулин) : IVIg представляет собой антитело к иммуноглобулину G, объединенное из нескольких плазм, собранных у нескольких доноров. Они помогают, в частности, контролировать идиотипические антитела и смягчать действие медиаторов воспаления (23).
В зависимости от аутоиммунного заболевания вашего ребенка ему могут потребоваться другие виды лечения, например:
- Плазмаферез : это физический процесс удаления плазмы. Плазма несет в себе антитела в крови. Врач порекомендует эту процедуру только в крайних случаях, так как плазмаферез также позволяет вывести хорошие антитела.
- Хирургия : В некоторых сложных случаях ювенильного идиопатического артрита или непроходимости кишечника при болезни Крона врачи могут порекомендовать операцию.
Боль, воспаление и проблемы, связанные с этими состояниями, могут быть травматичными для ребенка. Помимо лекарств и физиотерапии, ему может потребоваться психотерапия или консультирование, чтобы оставаться сильным во время этих испытаний.
Что вы можете сделать, кроме того, чтобы отвезти ребенка к врачу? Поддержите ребенка, приняв меры предосторожности, такие как диета без аллергенов, пищевые добавки, такие как витамины B и C, и изменение здорового образа жизни.
Аутоиммунные заболевания у детей возникают из-за того, что иммунная система не может отличить организм человека от чужеродных антител.Они могут атаковать один или несколько органов. Некоторые из них могут быть длительными расстройствами, а некоторые могут исчезнуть через несколько дней. Как родитель, вы должны быть сильными и заставлять ребенка чувствовать себя как можно более нормально, чтобы это не повлияло на его психику. Позаботьтесь о ее распорядке и потреблении пищи, чтобы проблема не вызывала беспокойства.
Часто задаваемые вопросы
1. Что такое синдром дырявого кишечника?
Воспаление создает большие промежутки между клетками, граничащими с кишечником. Они становятся протекающими и позволяют токсинам, бактериям, плохим жирам и другим вредным веществам просачиваться в кровоток через кишечную мембрану.Короче говоря, протекающая стенка кишечника приглашает токсичные вещества в наш организм, заставляя иммунную систему становиться гиперзащитной. Симптомы многих аутоиммунных заболеваний могут усиливаться синдромом дырявого кишечника (24).
2. Является ли рак аутоиммунным заболеванием?
Согласно данным Cancer Research UK, прямой связи между аутоиммунными заболеваниями и раком нет. Человек с аутоиммунными расстройствами так же, как и нормальный человек, может заболеть раком. Однако определенные виды рака чаще возникают у людей с определенными аутоиммунными заболеваниями.
Например, исследователи из Медицинского колледжа Висконсина обнаружили, что системный склероз увеличивает риск рака легких в пять раз, рака печени в три раза и немеланомного рака кожи в четыре раза (25).
Согласно исследованию в Шанхае, риск рака пищевода увеличился в 2,4 раза у пациентов с аутоиммунными заболеваниями.
3. Какой врач занимается лечением аутоиммунных заболеваний?
Отведите ребенка к педиатру. Он будет главным врачом, который порекомендует вам нужного специалиста или специалистов.Например, если у вашего ребенка аутоиммунная проблема с
- Пищеварительная система: гастроэнтеролог;
- Почки: нефролог
- Заболевания суставов и соединительной ткани: ревматологи
Страдали ли вы или ваш ребенок аутоиммунными заболеваниями? Как вы их преодолели? Поделитесь своим опытом с нашими читателями в разделе комментариев.
Ссылки:
.
