Пневмония: признаки, симптомы и лечение
Виды пневмонии
Первичная
Это значит, что заболевание является самостоятельным
Вторичная
Пневмония является осложнением, полученным в ходе другой болезни
Радиационная
Воспаление развилось на фоне химиотерапии
Посттравматическая
Заболевание возникло вследствие травмы
Типы воспаления легких
Болезнь различается по нескольким факторам.
Симптомы заболевания
Симптомы могут разниться в зависимости от вида заболевания, индивидуальных особенностей организма или вашего возраста.
Основными общими признаками воспаления легких являются:
- общая слабость,
- сонливость,
- кашель,
- повышенная температура,
- затруднение дыхания.
Записаться к врачу
Если у вас или у ваших близких наблюдаются эти или схожие признаки заболевания, обратитесь к врачу незамедлительно.
Выбрать опытного пульмонолога вы можете здесь:
Группы риска
В группу риска входят груднички, дети до 5 лет, пожилые от 65 и старше, люди, страдающие астмой и другими болезнями легких, сахарным диабетом, сердечно-сосудистыми заболеваниями.
Также вероятность заболеть повышает курение и другие вредные привычки.
Факты о заболевании
Распространенные мифы о воспалении легких
Миф №1: при правильно подобранном лечении можно вылечиться за несколько дней.
На самом деле: за несколько дней можно избавиться от симптомов, но полностью побороть болезнь за это время не удастся. Лечение займет не менее 21 дня.
Миф №2: избавиться от кашля при пневмонии помогут прогревания.
На самом деле этот миф опасен. Прогревания не только не помогут, но и ухудшат состояние.
Миф №3: при воспалении обязательно будет кашель и температура.
На самом деле болезнь может проходить практически бессимптомно. Такое может произойти из-за ослабленного иммунитета или индивидуальных особенностей организма.
Миф №4: болезнь опасна только для детей и пожилых людей.
На самом деле: да, эти категории относятся к группе риска, но заболевание опасно для всех. Особенно, если у вас есть хронические заболевания.
Как отличить воспаление легких от ОРВИ, гриппа и бронхита
- Заметно повысилось потоотделение. Вас бросает то в жар, то в холод. Причем, это состояние может быть не связано с перепадами температуры тела.
- Вам стало лучше, а через несколько дней состояние сильно ухудшилось. Это реакция организма на воспаление.
- У вас полностью или частично пропал аппетит. Более того, вид и запах еды могут начать вызывать отвращение и даже рвотные позывы.
- У вас появилась боль в груди. Это, как и затруднение дыхания, может быть признаком отека легких.
- Слизистые приобрели синий или фиолетовый оттенок. Это может случиться из-за недостатка кислорода в крови.
- Участился или “скачет” пульс. Этот симптом тоже связан с нехваткой кислорода.
Когда нужно обратиться к врачу незамедлительно
Срочно вызвать врача на фоне общих симптомов необходимо, если у вас появились следующие признаки:
- Участилось дыхание (более одного вдоха в 2 секунды)
- Давление понизилось до значения 90 на 60 и более.

- Температура тела превысила отметку 38,5.
- Появилась спутанность сознания.
- У вас темнеет в глазах и вы ощущаете предобморочное состояние
Лечение воспаления легких
Лечить пневмонию народными средствами не только бесполезно, но и опасно для жизни. Правильно подберет препараты, которые помогут выздороветь, только квалифицированный врач.
Вам назначат антибиотики и препараты для симптоматической коррекции состояния. Чтобы определить, какие лекарства назначить, вас попросят сдать следующие анализы:
- общий анализ крови,
- общий анализ мочи,
- клинический анализ мокроты.
Профилактика
Общее укрепление иммунитета поможет снизить риск заражения. Также, чтобы не заболеть старайтесь вести здоровый образ жизни: придерживаться правильного питания, заниматься спортом, закаляться.
Что делать, если вы перенесли пневмонию
- Старайтесь чаще бывать на свежем воздухе и больше ходить. Также рекомендуется заняться бегом.

- Делайте дыхательную гимнастику: задерживайте дыхание на глубоком вдохе. Делать упражнение лучше всего в положении сидя в хорошо проветренном помещении или на улице и повторять его 5-10 раз подряд.
- Включите в рацион свежие фрукты и овощи.
- Пейте больше воды — от 1,5 до 2,5 литров в день в зависимости от массы тела.
- Старайтесь не перегреваться и не переохлаждаться.
- Избегайте стрессов и высыпайтесь, лучше спать не менее 8 часов в сутки.
Пневмония: признаки, симптомы и лечение
Виды пневмонии
Первичная
Это значит, что заболевание является самостоятельным
Вторичная
Пневмония является осложнением, полученным в ходе другой болезни
Радиационная
Воспаление развилось на фоне химиотерапии
Посттравматическая
Заболевание возникло вследствие травмы
Типы воспаления легких
Болезнь различается по нескольким факторам.
Симптомы заболевания
Симптомы могут разниться в зависимости от вида заболевания, индивидуальных особенностей организма или вашего возраста.
Основными общими признаками воспаления легких являются:
- общая слабость,
- сонливость,
- кашель,
- повышенная температура,
- затруднение дыхания.
Записаться к врачу
Если у вас или у ваших близких наблюдаются эти или схожие признаки заболевания, обратитесь к врачу незамедлительно.
Выбрать опытного пульмонолога вы можете здесь:
Группы риска
В группу риска входят груднички, дети до 5 лет, пожилые от 65 и старше, люди, страдающие астмой и другими болезнями легких, сахарным диабетом, сердечно-сосудистыми заболеваниями.
Также вероятность заболеть повышает курение и другие вредные привычки.
Факты о заболевании
Распространенные мифы о воспалении легких
Миф №1: при правильно подобранном лечении можно вылечиться за несколько дней.
На самом деле: за несколько дней можно избавиться от симптомов, но полностью побороть болезнь за это время не удастся. Лечение займет не менее 21 дня.
Миф №2: избавиться от кашля при пневмонии помогут прогревания.
На самом деле этот миф опасен. Прогревания не только не помогут, но и ухудшат состояние.
Миф №3: при воспалении обязательно будет кашель и температура.
На самом деле болезнь может проходить практически бессимптомно. Такое может произойти из-за ослабленного иммунитета или индивидуальных особенностей организма.
Миф №4: болезнь опасна только для детей и пожилых людей.
На самом деле: да, эти категории относятся к группе риска, но заболевание опасно для всех. Особенно, если у вас есть хронические заболевания.
Как отличить воспаление легких от ОРВИ, гриппа и бронхита
- Заметно повысилось потоотделение. Вас бросает то в жар, то в холод. Причем, это состояние может быть не связано с перепадами температуры тела.
- Вам стало лучше, а через несколько дней состояние сильно ухудшилось. Это реакция организма на воспаление.
- У вас полностью или частично пропал аппетит. Более того, вид и запах еды могут начать вызывать отвращение и даже рвотные позывы.

- У вас появилась боль в груди. Это, как и затруднение дыхания, может быть признаком отека легких.
- Слизистые приобрели синий или фиолетовый оттенок. Это может случиться из-за недостатка кислорода в крови.
- Участился или “скачет” пульс. Этот симптом тоже связан с нехваткой кислорода.
Когда нужно обратиться к врачу незамедлительно
Срочно вызвать врача на фоне общих симптомов необходимо, если у вас появились следующие признаки:
- Участилось дыхание (более одного вдоха в 2 секунды)
- Давление понизилось до значения 90 на 60 и более.
- Температура тела превысила отметку 38,5.
- Появилась спутанность сознания.
- У вас темнеет в глазах и вы ощущаете предобморочное состояние
Лечение воспаления легких
Лечить пневмонию народными средствами не только бесполезно, но и опасно для жизни. Правильно подберет препараты, которые помогут выздороветь, только квалифицированный врач.
Вам назначат антибиотики и препараты для симптоматической коррекции состояния. Чтобы определить, какие лекарства назначить, вас попросят сдать следующие анализы:
Чтобы определить, какие лекарства назначить, вас попросят сдать следующие анализы:
- общий анализ крови,
- общий анализ мочи,
- клинический анализ мокроты.
Профилактика
Общее укрепление иммунитета поможет снизить риск заражения. Также, чтобы не заболеть старайтесь вести здоровый образ жизни: придерживаться правильного питания, заниматься спортом, закаляться.
Что делать, если вы перенесли пневмонию
- Старайтесь чаще бывать на свежем воздухе и больше ходить. Также рекомендуется заняться бегом.
- Делайте дыхательную гимнастику: задерживайте дыхание на глубоком вдохе. Делать упражнение лучше всего в положении сидя в хорошо проветренном помещении или на улице и повторять его 5-10 раз подряд.
- Включите в рацион свежие фрукты и овощи.
- Пейте больше воды — от 1,5 до 2,5 литров в день в зависимости от массы тела.
- Старайтесь не перегреваться и не переохлаждаться.
- Избегайте стрессов и высыпайтесь, лучше спать не менее 8 часов в сутки.

Лечение пневмонии | Симптомы пневмонии (воспаления легких) у взрослых, лечение в Ижевске
Пневмония (воспаление легких) – большая группа воспалительных, по большей части инфекционных процессов, поражающих интерстициальные ткани легких и альвеолы (бронхиальные пузырьки, обеспечивающие газообмен между легкими и кровью). Заболевание быстро развивается, обычно сопровождается осложнениями, поэтому важно как можно быстрей начать правильное лечение.
Терапевтическое отделение клиники доктора Елены Малышевой успешно занимается лечением пневмоний различной природы, используя современное диагностическое оборудование и препараты нового поколения.
Симптомы пневмонии
В основном, возбудитель болезни проникает в организм через органы дыхания, хотя возможно заражение через кровь или лимфу. Поскольку по мере развития воспаления альвеолы наполняются жидкостью, кислород перестает проникать в кровеносные сосуды, у больного развивается дыхательная недостаточность, его часто мучает кашель с мокротой, иногда с прожилками крови. При этом резко поднимается температура до 39-40 градусов, сопровождаемая головными болями, ознобами, болями в груди, отдышкой, сильной слабостью. Если своевременно не приступить к лечению пневмонии, к перечисленным симптомам присоединяется бред, нарушение сознания, бессонница. Развивается осложнение в виде плеврита, менингита, абсцесса, миокардита, сердечной недостаточности, токсического шока.
При этом резко поднимается температура до 39-40 градусов, сопровождаемая головными болями, ознобами, болями в груди, отдышкой, сильной слабостью. Если своевременно не приступить к лечению пневмонии, к перечисленным симптомам присоединяется бред, нарушение сознания, бессонница. Развивается осложнение в виде плеврита, менингита, абсцесса, миокардита, сердечной недостаточности, токсического шока.
Виды воспаления легких
В зависимости от клинического течения, пневмония делится на следующие виды:
- острая;
- хроническая.
Чаще всего встречается острая пневмония, возникающая на фоне респираторных заболеваний, вызванных вирусами гриппа или аденовирусами. Она требует усиленного внимания врачей, так как сопровождается лихорадкой, кашлем, высокой температурой и может привести к летальному исходу. По характеру острая пневмония подразделяются на остротекущую (2-3 недели), и затяжную, когда воспалительный процесс в тканях легких развивается в течение 2-3 месяцев. Хроническая пневмония – результат неправильного лечения воспаления легких, проявляющегося периодическим кашлем с мокротой на протяжении двух и более лет и отсутствием положительной динамики на фоне проводимого лечения.
Хроническая пневмония – результат неправильного лечения воспаления легких, проявляющегося периодическим кашлем с мокротой на протяжении двух и более лет и отсутствием положительной динамики на фоне проводимого лечения.
Диагностика
Чем раньше диагностируется пневмония, тем более благоприятный прогноз дают врачи. Обследование пациента начинается со сбора анамнеза, прослушивания и простукивания грудной клетки. Если выявлены признаки воспаления легких, пациент направляется на лабораторно-инструментальную диагностику, включающую рентгенологическое исследование и общий анализ крови и мочи. При наличии показаний назначаются дополнительные исследования:
- пробы Мюллера и Вальсальвы;
- баканализ мокроты;
- микроскопию мокроты по Грамму;
- пульсоксиметрию.
Если пневмония затяжная, а ее лечение не дает ощутимого прогресса, проводится бронхография, ангиогафия в целях исключения другой патологии: туберкулеза и злокачественной опухоли легкого.
Лечение пневмонии в клинике Елены Малышевой
В зависимости от выявленных симптомов, лечение пневмонии у взрослых и у детей начинается с подбора лечебного режима, рационального питания, лекарственной терапии. Если лихорадка прошла, врач может назначить пациенту физиотерапию и лечебную физкультуру для стимуляции кровообращения в бронхах, увеличения вентиляции легких и развития дыхательной мускулатуры. Пациент выписывается после полного излечения, подтвержденного повторной рентгенограммой, лабораторными и физикальными исследованиями.
В нашей клинике работают опытные терапевты, умеющие эффективно лечить пневмонию у взрослых. При возникновении первых симптомов воспаления легких главное – не лечиться самостоятельно, а обратиться к врачам. В этом случае гарантируется успешное выздоровление, а вероятность развития осложнения будет минимальной.
Не рискуйте своим здоровьем, запишитесь на прием к терапевту клиники Елены Малышевой по телефону или через форму обратной связи на сайте. Врачи подберут эффективную схему лечения с учетом вашего состояния и сложности течения заболевания.
Врачи подберут эффективную схему лечения с учетом вашего состояния и сложности течения заболевания.
Как лечиться дома от вирусной пневмонии, вызванной COVID-19?
Разговоры о медицине с утра и самой ночи повсюду – и в коридорах власти, и на кухнях рядовых казахстанцев. Но страшен для людей уже не коронавирус, а пневмония. На второй план отошли инсульты, опухоли и инфаркты. На олимпе болезней пневмония, вызванная КВИ. И как обычно бывает – отовсюду на людей хлынул поток советов «знатоков» о том, как и чем лечить ее. В условиях, когда на всех не хватает врачей, медиком становится каждый, ставя себе и другим диагнозы, назначая лечение далеко не эффективное. В этом материале Azattyq Rýhy пульмонолог, заведующая кафедрой пульмонологии КазНМУ имени С. Асфендиярова Гулистан Есетова подробно расскажет, лечится ли вирусная пневмония антибиотиками, в каких случаях следует пройти компьютерную томографию и почему не стоит злоупотреблять антикоагулянтами.
– Гулистан Утегеновна, как распознать пневмонию? По каким симптомам?
– Пневмония – это воспаление легких. Она распознается по таким признакам, как кашель, повышение температуры, боль в грудной клетке и одышка. Даже если человек с пневмонией чувствует себя нормально в целом, но он все равно будет чувствовать покалывание, чувство жжения. Отслеживать надо температуру ежедневно, как идет температурная динамика. Отслеживать надо кашель, уменьшился или усилился, и одышку. Чувство нехватки воздуха, какой-то дискомфорт в грудной клетке – эти симптомы указывают на поражение легких.
Она распознается по таким признакам, как кашель, повышение температуры, боль в грудной клетке и одышка. Даже если человек с пневмонией чувствует себя нормально в целом, но он все равно будет чувствовать покалывание, чувство жжения. Отслеживать надо температуру ежедневно, как идет температурная динамика. Отслеживать надо кашель, уменьшился или усилился, и одышку. Чувство нехватки воздуха, какой-то дискомфорт в грудной клетке – эти симптомы указывают на поражение легких.
– При первых симптомах пневмонии стоит ли сразу сделать рентген легких или провести компьютерную томографию?
– Это зависит от возраста пациента. Пожилым и пациентам с сопутствующими заболеваниями желательно провести цифровую рентгенографию органов грудной клетки или компьютерную томографию. Вирусная пневмония у этой категории лиц очень часто приводит к осложнениям. Молодому человеку без сопутствующих патологий необходимо сориентироваться вот так: на фоне вирусной инфекции и назначенной терапии, если идет хорошая клиническая динамика, то есть состояние улучшается, то надобности в проведении этих исследований нет.
– Многие утверждают, что рентген зачастую не показывает поражение легких. Может ли быть такое?
– Рентген покажет, если есть обширные зоны поражения легких, допустим, целая доля поражена. Если это небольшие очаговые изменения, то компьютерная томография будет более информативным методом в этом случае. Поэтому желательнее всего сделать именно компьютерную томографию, особенно пожилым пациентам с симптомами КВИ.
– Антибиотики помогут при лечении вирусной пневмонии?
– Чтобы подключать к лечению антибиотики, должно быть резкое основание. Для начала нужно иметь хотя бы анализ крови. Если у пациента есть сопутствующие болезни, например, хронический обструктивный бронхит, бронхоэктатическая болезнь, фиброз легких, хронические заболевания органов дыхания, то в таких случаях должны назначить антибактериальную терапию, даже если это вирусная пневмония. Во всем мире антибактериальная терапия назначается по бактериологическому посеву. То есть необходимо сдать мазок из зева или мокроту на анализ микрофлоры. Тогда мы определяем, какой возбудитель у этого пациента является основным. И уже исходя от этого назначаются антибиотики. Это самый оправданный метод назначения антибактериологической терапии. Но именно сейчас это сложно сделать из-за большой нагрузки на лаборатории. Поэтому мы уже ориентируемся на то, что есть. Как правило, это внебольничные, амбулаторные условия. В такой форс-мажорной обстановке мы назначаем уже без бакпосева.
То есть необходимо сдать мазок из зева или мокроту на анализ микрофлоры. Тогда мы определяем, какой возбудитель у этого пациента является основным. И уже исходя от этого назначаются антибиотики. Это самый оправданный метод назначения антибактериологической терапии. Но именно сейчас это сложно сделать из-за большой нагрузки на лаборатории. Поэтому мы уже ориентируемся на то, что есть. Как правило, это внебольничные, амбулаторные условия. В такой форс-мажорной обстановке мы назначаем уже без бакпосева.
Если у пациента нет хронических заболеваний, он молодой, только заболел КВИ, у него по всем показаниям идет поражение легких, то в этом случае надо сделать акцент на противовирусную терапию и противовоспалительную.
Есть еще один четкий критерий для назначения антибиотиков – уровень С-реактивного белка. Это такой анализ крови. Если С-реактивный белок высокий, то это говорит о бактериальном воспалении. При вирусных пневмониях этот белок низкий.
– Обязательно ли больным пневмонией принимать антикоагулянты – лекарства, препятствующие образованию тромбов в крови? Как мы знаем, КВИ нарушает свертываемость крови, вследствие чего образуется тромбоз.
– С антикоагулянтами надо быть осторожными. Нельзя их огульно назначать, потому что это серьезная терапия. Для их назначения нужны свои показания. Для этого должен быть сопутствующий фон – если есть изменения со стороны сердечно-сосудистой системы, такие как нарушение ритма, проблемы с сердцем или у пациента имеются тромбозы вен и так далее. Чтобы сразу назначить антикоагулянтную терапию, должен быть серьезный фон, потому что она имеет свои побочные действия. Назначать их надо взвешенно, чтобы не навредить пациенту.
– Выходит, их назначают не всем?
– Да, совершенно верно. Их назначают пациентам с острой фазой заболевания. Наши известные ученые в своих работах говорили, что при заболеваниях органов дыхания, при обострении таких заболеваний, как астма, ХОБЛ (хроническая обструктивная болезнь легких), возникают микротромбозы в сосудах легких, и они еще тогда рекомендовали при обострении подобных заболеваний назначать антикоагулянты. Когда мы сейчас говорим о поражении легочной ткани, конечно, там тоже будут микротромбозы сосудов. Антикоагулянты нужны, но мы не можем их просто так назначать. То есть врач должен все взвесить и назначить. Противопоказания к ним тоже есть. Допустим, у человека язва желудка, проблемы с другими органами. В данном случае нужно учитывать все. Все индивидуально.
Антикоагулянты нужны, но мы не можем их просто так назначать. То есть врач должен все взвесить и назначить. Противопоказания к ним тоже есть. Допустим, у человека язва желудка, проблемы с другими органами. В данном случае нужно учитывать все. Все индивидуально.
Вирус поражает интерстициальную ткань. Как следствие поражения этой ткани возможно развитие пневмосклероза, фиброза. Если человек лежит без движения, то в таких случаях могут быть осложнения. Поэтому нужна ранняя мобилизация, надо делать так, чтобы человек не лежал постоянно. Если антикоагулянты надо осторожно назначать, то такие дезагреганты (лекарства, предотвращающие тромбообразование в крови), как трентал, курантил, более простые, которые мы можем назначить, если у пациента имеются серьезные нарушения, чтобы не было застоя крови. Самое главное, чтобы не было застоя в малом круге кровообращения. Все капилляры, которые находятся в легких, относятся к малому кругу кровообращения. Чтобы застоя там не было, нужно часто менять положение тела, двигаться, если нет температуры. Это важная профилактика фиброза.
Это важная профилактика фиброза.
– Многие советуют следить за сатурацией, то есть за насыщенностью крови кислородом. Но как проверять этот уровень в домашних условиях? Постоянно сдавать кровь на анализы?
– Кровь на анализы не нужно сдавать. Для определения сатурации есть удобный портативный прибор – пульсоксиметр, он продается в аптеках. Сейчас даже есть приложения на многих смартфонах, где определяется пульсоксиметрия. В крайнем случае, можно заехать в клинику, в приемный покой. Но если у пациента одышка периодическая есть, желательно иметь его дома, конечно.
– Как еще можно помочь организму справиться с болезнью?
– Физическая активность обязательно нужна, так как она схожа с действием антикоагулянтов. Человек начинает двигаться, кровь движется и это как раз профилактика микротромбозов. Но это зависит от степени тяжести пневмонии. Если человек переносит болезнь легкой степени, то он, конечно, может позволить себе ходить на прогулку. Упражнения на верхний плечевой пояс, поднятие рук верх-вниз. Тем, у кого болезнь протекает в средней тяжести, нужно положение на животе, постукивания, поглаживания, легкий массаж грудной клетки. Но делать это надо только при отсутствии температуры. Для тех, кто в тяжелой степени болезни, нужно менять положение тела.
Упражнения на верхний плечевой пояс, поднятие рук верх-вниз. Тем, у кого болезнь протекает в средней тяжести, нужно положение на животе, постукивания, поглаживания, легкий массаж грудной клетки. Но делать это надо только при отсутствии температуры. Для тех, кто в тяжелой степени болезни, нужно менять положение тела.
– Благодарю Вас за разъяснения.
Ромина МАКАРИМОВА
Всемирный день борьбы с пневмонией — Новости — Пациентам
Всемирный день борьбы с пневмонией ежегодно отмечается 12 ноября, он появился в календаре по инициативе Глобальной коалиции против детской пневмонии.
В 2009 году ВОЗ и ЮНИСЕФ объявили о «Глобальном плане действий по профилактике пневмонии и борьбе с ней (GAPP)». Его целью является активизация борьбы с пневмонией путем проведения комбинированных мероприятий по защите детей от пневмонии, ее профилактике и лечению.
Именно дети страдают от пневмонии в первую очередь. Это заболевание является главной причиной смертности несовершеннолетних во всем мире. Ежегодно оно уносит жизни 1,4 миллиона детей в возрасте до пяти лет. Это больше, чем СПИД, малярия и корь вместе взятые. Согласно мировой статистике, каждую минуту от этого заболевания погибает четыре ребенка. Пневмония распространена повсеместно, но больше всего от нее страдают дети в Южной Азии и в Африке.
Ежегодно оно уносит жизни 1,4 миллиона детей в возрасте до пяти лет. Это больше, чем СПИД, малярия и корь вместе взятые. Согласно мировой статистике, каждую минуту от этого заболевания погибает четыре ребенка. Пневмония распространена повсеместно, но больше всего от нее страдают дети в Южной Азии и в Африке.
В России показатель смертности от пневмонии снизился на 10,1% по сравнению с 2015 годом и на 20,2 % в сравнении с 2013 годом. В 2016 году регистрировался 21 случай на 100 тысяч человек, за первые 9 месяцев 2017 года — 17 случаев на 100 тысяч человек.
Две главные опасности пневмонии заключаются в том, что инфекция распространяется воздушно-капельным путем и ее легко принять за ОРВИ, грипп или обычную простуду.
Что такое пневмония
Пневмония (или воспаление легких) — острое респираторное инфекционное заболевание, вызывающее поражение ткани легких. По статистике, от 5 до 10 % случаев заболеваемости пневмонией заканчиваются летальным исходом.
Признаки заболевания такие же как при ОРВИ, гриппе или простуде:
- повышение температуры, озноб;
- утомляемость и слабость;
- кашель сначала сухой, а затем — влажный с обильным выделением мокроты;
- одышка при физических нагрузках;
- возможна боль в груди при попытке глубоко вздохнуть.
Виды пневмонии
- Бактериальная (пневмококки, гемофильная палочка, стафилококки, стрептококки и др.). Самый распространенный вид пневмонии (30–40% от всего количества случаев заболевания).
- Вирусная (грипп, респираторно-синцитиальный вирус, риновирусы, аденовирусы и др.). Если причиной пневмонии является вирус, антибиотики будут бесполезны.
- Грибковая (аспергиллы, кандиды, пневмоцисты и др.). Грибковые пневмонии случаются, как правило, на фоне резкого снижения иммунитета.
- Атипичная (легионеллы,микоплазмы, хламидии и пр.
 ) Опасна тем, что основные признаки заболевания «стерты» и воспаление легких легко можно спутать с обычной простудой.
) Опасна тем, что основные признаки заболевания «стерты» и воспаление легких легко можно спутать с обычной простудой. - Вялотекущая. Может возникнуть после пневмонии или ОРВИ, если пациент не долечился. Вялотекущая пневмония бывает у пожилых людей на фоне других заболеваний, особенно при наличии хронических форм со стороны органов дыхательной системы. Зачастую эту пневмонию путают с заболеваниями сердца, обострениями хронической вирусной инфекции.
Что делать, чтобы не допустить болезнь
- Закаляться. Закаливающие процедуры укрепляют иммунную защиту и повышают сопротивляемость организма любым инфекциям. Профилактика пневмоний обычно включает контрастные водные процедуры и обливание ног.
- Заниматься дыхательной гимнастикой. Дыхательная гимнастика направлена на улучшение вентиляции легких. Чтобы предупредить воспаление, нужно надувать воздушные шары или регулярно делать глубокие движения типа вдох-выдох.

- Ежегодно проводить вакцинацию против гриппа, что является способом профилактики вирусных пневмоний.
- Сделать прививку против пневмококковой инфекции, которая защитит от пневмоний стрептококковой этиологии. Профилактические прививки против пневмококковой инфекции проводятся в рамках национального календаря профилактических прививок, прививаются дети в возрасте от 0 до 1 года (получают три прививки: в возрасте 2 месяцев, 4,5 месяцев и в 15 месяцев). В Токсовской МБ бесплатно проводится иммунизация против пневмококковой инфекции лиц в возрасте старше 60 лет. Особенно нужна прививка при любых хронических заболеваниях, способных угнетать иммунитет: сахарном диабете, заболеваниях крови, болезнях печени и ВИЧ-инфицированным.
- Лечить хронические очаги инфекции.
- Укреплять иммунитет. Поддерживать сопротивляемость организма с помощью здорового питания, отдыха и регулярных физических упражнений.
- Избегать переохлаждений, контактов с больными людьми.

- Избегать большого скопления людей при вспышках инфекций. Пользоваться одноразовыми масками, если вы стали источником инфекции маску нужно менять каждый 2 часа.
- Тщательно мыть руки после улицы и перед едой.
- Отказаться от курения. Курение снижает естественную устойчивость бронхов и лёгких к респираторным инфекциям.
Своевременное обращение к врачу, правильные диагностика и лечение помогут вылечиться и избежать серьезных осложнений.
Пневмония. Воспаление легких — Пульмонология
Пневмония — воспалительный процесс в тканях легкого — это серьезное и опасное заболевание. Пневмония в России является шестым заболеванием по смертности, поэтому относится к лечению нужно очень серьезно.
Как можно заразиться воспалением легких?
В некоторых случаях пневмония передается капельно-вирусным путем. Больной человек чихает, в его выделениях содержатся бактерии и микроорганизмы, которые, попадая в легкие здорового человека, вызывают воспалительные инфекционные процессы. Также пневмония возникает из-за повышенной активности бактерий, постоянно присутствующих в носу и горле человека. Во время снижения иммунной защиты, организм не может сопротивляться этим вирусам, они мгновенно начинают размножаться, попадают в легкие и вызывают воспаление. Такое может случаться из-за переохлаждения или вирусных инфекций, ослабляющих иммунитет.
Также пневмония возникает из-за повышенной активности бактерий, постоянно присутствующих в носу и горле человека. Во время снижения иммунной защиты, организм не может сопротивляться этим вирусам, они мгновенно начинают размножаться, попадают в легкие и вызывают воспаление. Такое может случаться из-за переохлаждения или вирусных инфекций, ослабляющих иммунитет.
Симптомы пневмонии.
Основные симптомы воспаления легких :
повышение температуры, в диапазоне от 37 до 39,5 градусов
одышка
отделение мокроты
озноб
кашель
боль в груди при попытке сделать глубокий вдох
В последнее время часто встречается бессимптомное течение пневмонии, когда во время болезни у человека нет повышенной температуры, кашля, не отходит мокрота. Такую пневмонию лечить начинают с опозданием, поэтому она опасна большим количеством осложнений.
Диагностика воспаления легких.
Осмотр врачом и прослушивание при помощи фонендоскопа
Рентгенография легких
При пневмониях на рентгенограмме отчетливо фиксируется воспалительный очаг
Лабораторный анализ мокроты, собранной при откашливании. При этом устанавливается природа пневмонии (наличие бактерий, вирусов и микроорганизмов свидетельствует об инфекционном процессе)
Анализы крови. Повышенное количество белых кровяных тел говорит о бактериальной или вирусной форме пневмонии.
Лечение воспаления легких.
Антибиотики используются при лечении всех типов пневмоний, вне зависимости от характера их возникновения. При подборе лечения пневмонии в Лечебно-диагностическом центре «Садко» для назначения наиболее эффективного лечения, в рамках лабораторных исследований на выявление бактерий, вызвавших воспаление делается антбиотикограмма — перечень препаратов к которым активны выявленные бактерии, вирусы или грибы.
Также применяется витаминотерапия для восстановления и поддержания иммунитета в комплексе с физиопроцедурами, такими как электротерапия, лазеротерапия, обладающими противовоспалительным, заживляющим и противоотечным действием.
Пневмония полностью излечима в течение 2-3 недель при своевременном обращении к врачу пульмонологу и соблюдению всех рекомендаций относительно приема антибиотиков и прохождения курса физиопроцедур.
Пневмония (воспаление легких), лечение пневмонии в Калуге
Пневмония — воспаление легких (легочной ткани).
Классификация пневмонии:
- Очаговая. Занимает небольшую область легкого.
- Сегментарная. Распространение на 1 до нескольких сегментов легкого.
- Долевая. Охватывает целую долю легкого.
Также делят на одностороннюю и двустороннюю.
По характеру течения:
- Острая.
 От 3 недель до 2 месяцев.
От 3 недель до 2 месяцев. - Подострая. 3-6 недель.
- Хроническая. Слабая интенсивность в течение на протяжении долгого времени (до нескольких десятилетий).
Можно классифицировать на легкую, среднюю и тяжелую степени протекания пневмонии.
Причины пневмонии:
Причиной развития пневмонии чаще всего является бактериальная инфекция.
Стрессы, неправильное питание, нехватка витаминов, частые простуды, ослабляющие иммунитет, курение являются факторами риска развития данного заболевания.
В зависимости от возбудителя пневмонии, ее делят на:
- вирусную;
- грибковую;
- бактериальную;
- смешанную.
Симптомы пневмонии:
- повышение температуры тела;
- отдышка;
- слабость, быстрая утомляемость;
- боли в области грудной клетки;
- кашель.
Лечение пневмонии:
- Включает в себя ряд лекарств, необходимых для борьбы с возбудителями, отхождения мокроты.

- Также необходимо пройти курс физиотерапии и лфк, соблюдать диету, постельный и питьевой режимы, отказ от курения. Физиотерапия может быть представлена ультравысокочастотной терапией, электрофорезом, ингаляциями, массажем грудной клетки, ультрафиолетовым излучением.
- Диета подразумевает: исключение алкоголя, жирных, жареных и острых продуктов из рациона, а употребление фруктов, овощей, натуральных соков и морсов, меда.
- Для профилактики стоит соблюдать правильное питание, избегать частых стрессовых ситуаций, отказаться от курения, принимать комплекс витаминов.
Важно! В том случае, если пациент сразу же, при обнаружении у себя симптомов болезни, не обратился к врачу, то у него могут возникнуть осложнения, такие как плеврит, дыхательная недостаточность, отек легких, сепсис и абсцесс легкого.
Если вам необходима консультация, вопросы по лечению пневмонии, профилактике и диагностике воспаления легких, Вы можете обратиться к нам и записаться на прием к врачу-терапевту по телефонам +7 (4842) 77-47-70 и +7 (4842) 78-82-87.
Пневмония — Лечение — HSE.ie
Легкую пневмонию обычно можно лечить дома. Отдых, антибиотики и обильное питье — это обычное лечение. В более тяжелых случаях может потребоваться стационарное лечение.
Вы должны всегда заканчивать курс антибиотиков, даже если чувствуете себя лучше. Если вы прекратите их принимать, бактерии могут стать устойчивыми к антибиотику.
После начала лечения ваши симптомы должны улучшиться.
Как быстро они улучшатся, будет зависеть от тяжести пневмонии.
В качестве общего руководства, после:
- 1 неделя — высокая температура должна была исчезнуть
- 4 недели — боль в груди и образование слизи должны были уменьшиться
- 6 недель — кашель и одышка должны были уменьшиться
- 3 месяца — большая часть симптомы должны исчезнуть, но вы все равно можете чувствовать сильную усталость (утомляемость)
- 6 месяцев — большинство людей вернутся к норме
Лечение дома
Обратитесь к терапевту, если ваши симптомы не улучшатся в течение 3 дней после начала лечения антибиотики.
Симптомы не улучшатся, если:
- бактерии, вызывающие инфекцию, устойчивы к антибиотикам. Ваш терапевт может назначить другой антибиотик. Они могут прописать вам второй антибиотик, который следует принимать вместе с первым.
- Заражение вызывает вирус, а не бактерии. Антибиотики не действуют на вирусы.
Обезболивающие, такие как парацетамол или ибупрофен, могут облегчить боль и снизить температуру.
Не следует принимать ибупрофен, если у вас:
- аллергия на аспирин или другие нестероидные противовоспалительные препараты (НПВП)
- астма, заболевание почек или язвенная болезнь желудка в анамнезе.
Лекарства от кашля не рекомендуются, так как мало доказательств их эффективности. Теплый напиток с медом и лимоном может помочь уменьшить дискомфорт, вызванный кашлем.
У вас может продолжаться кашель в течение 2–3 недель после окончания курса антибиотиков. Вы можете чувствовать усталость еще дольше, поскольку ваше тело продолжает восстанавливаться.
Пейте много жидкости, чтобы избежать обезвоживания, и много отдыхайте, чтобы помочь своему организму восстановиться.
Если вы курите, как никогда важно бросить курить, поскольку курение вредит вашим легким.
Узнайте больше о том, как бросить курить.
Поговорите со своим терапевтом, если ваше состояние ухудшается или не улучшается, как ожидалось.
Как распространяется пневмония
Пневмония обычно вызывается вирусами или бактериями, передаваемыми от человека к человеку. Здоровые люди обычно способны бороться с этими микробами без развития пневмонии. Обычно человеку с пневмонией безопасно находиться рядом с другими людьми, включая семью.
Люди с ослабленной иммунной системой менее способны бороться с инфекциями.Им следует избегать тесного контакта с человеком, больным пневмонией.
Последующее наблюдение
Вам назначат контрольный прием к терапевту примерно через 6 недель после начала приема антибиотиков.
В некоторых случаях ваш терапевт может организовать последующие обследования, такие как рентген грудной клетки, если:
- ваши симптомы не улучшились
- ваши симптомы вернулись
- вы курите
- вы закончили возраст 50
Вам могут посоветовать сделать прививку от гриппа или пневмококков после выздоровления от пневмонии.
Лечение в больнице
Если симптомы тяжелые, вам может потребоваться лечение в больнице.
В этом случае вам:
- следует дать антибиотики как можно скорее
- можно дать жидкости через капельницу
- может потребоваться кислород, чтобы помочь вам дышать
В очень серьезных случаях пневмонии вы можете нужен аппарат ИВЛ, чтобы дышать.
Аспирационная пневмония
Если вы вдохнули предмет, вызывающий пневмонию, возможно, его необходимо удалить.
Для обнаружения и удаления объекта можно использовать инструмент, называемый бронхоскопом. Эта процедура известна как бронхоскопия.
Лечение пневмонии
Пневмония — это острая легочная инфекция, при которой авеолярные мешочки воспаляются, наполняясь жидкостью или гноем. Эти выделения из легких вызывают глубокий кашель, затрудненное дыхание и часто ограничивают надлежащее насыщение крови кислородом. Другие симптомы включают жар, озноб, тошноту, головные боли, боли в мышцах и боли в груди.
Для большей части населения пневмония хорошо поддается лечению; однако в некоторых случаях пневмония может перерасти в тяжелое заболевание, требующее госпитализации и, если его не лечить, может привести к смерти.
Тяжесть заболевания и, следовательно, необходимая схема лечения часто связаны с общим состоянием здоровья и возрастом пациента до того, как он заболел.
Лечение нормальных здоровых взрослых
Взрослые люди молодого и среднего возраста, которые заразились внебольничной пневмонией и имели хорошее физическое здоровье до болезни, лечение обычно проводится дома.
Общий курс лечения включает жаропонижающие (такие как нестероидные противовоспалительные препараты [НПВП], ацетаминофен и аспирин), много отдыха и много жидкости для разжижения слизистых отложений.
Дополнительно может быть назначен курс антибиотиков, если анализы покажут, что возбудитель — бактериальный. Врач назначит антибиотик в зависимости от того, какой вид бактерий поражен.
Пациенты с пневмонией, вызванной вирусами, не будут получать антибиотики, поскольку эта форма лекарств неэффективна против вирусов. Однако этим пациентам могут быть полезны противовирусные препараты.
Средства от кашля обычно не рекомендуются, потому что кашлевой рефлекс необходим для разрушения и удаления слизистых отложений.
Подавление этого рефлекса может ухудшить положение. Молодые люди могут почувствовать себя лучше через неделю, в то время как выздоровление у людей среднего и старшего возраста может занять несколько недель.
Поскольку пневмония может рецидивировать, важно, чтобы пациент полностью выздоровел, прежде чем вернуться к нормальной деятельности.
Лечение в группах риска
Инфекция пневмонии особенно опасна для детей младше 2 лет, взрослых старше 65 лет и у пациентов с хроническими заболеваниями, такими как болезнь сердца, легких или почек, или диабет, или у тех, у кого иммунная система ослаблена из-за химиотерапевтического лечения. , ВИЧ-инфекция или иммунные расстройства.
, ВИЧ-инфекция или иммунные расстройства.
Пациентам из этих групп риска следует немедленно обращаться за медицинской помощью и часто требовать госпитализации. Нормальным здоровым взрослым также может потребоваться госпитализация, если симптомы серьезны или если предыдущие раунды лечения антибиотиками были неэффективными, что привело к ухудшению симптомов.
Из-за серьезного характера пневмонии этого типа часто необходимы сильнодействующие антибиотики в сочетании с кислородной терапией для борьбы с инфекцией и поддержания надлежащего уровня кислорода в крови.Время восстановления для этой популяции может составлять несколько недель.
Есть ряд профилактических мер, которые человек может предпринять, чтобы снизить вероятность заражения пневмонией. Во-первых, доступна вакцина для защиты от бактерий Streptococcus pneumonia . Настоятельно рекомендуется, чтобы каждый ребенок и все люди из групп риска получили вакцину от пневмонии и гриппа. Доступны две разновидности вакцины.
Пневмококковая конъюгированная вакцина (ПКВ) вводится детям, в то время как большинство пожилых людей (старше 65 лет) получают пневмококковую полисахаридную вакцину (ППВ).Кроме того, частое мытье рук, отказ от курения, полноценное питание и отдых для укрепления иммунной системы — все это способы повысить шансы избежать пневмонии.
Дополнительная литература
Как лечится пневмония? | LSTM
В более тяжелых случаях, особенно с участием людей с повышенным риском, может потребоваться лечение в больнице, где вам будут вводить антибиотики и жидкости внутривенно через капельницу, а иногда вам может потребоваться кислород для облегчения дыхания.
Аспирационная пневмония — Если вы вдохнули предмет, вызывающий пневмонию, возможно, его необходимо удалить.Для этого потребуется бронхоскоп, который позволит врачам осмотреть дыхательные пути и легкие, чтобы найти и удалить объект. Эта процедура известна как бронхоскопия (1). Однако бронхоскопия не всегда необходима для лечения аспирационной пневмонии, поскольку некоторые объекты (например, частицы пищи) со временем естественным образом разрушаются в легких.
Лекарства, которые чаще всего используются для лечения пневмонии, включают:
Антибиотики — обычно они очень эффективны при лечении бактериальной пневмонии
Обезболивающие / жаропонижающие — помогают при лихорадке и дискомфорте.К ним относятся: парацетамол (ацетаминофен) и ибупрофен (2).
ВАЖНО! Нельзя принимать ибупрофен, если вы:
- У вас аллергия на аспирин или другие противовоспалительные препараты
- Страдаете астмой, заболеванием почек, язвой желудка или несварением желудка в анамнезе
Если врач не посоветует вам иное, вы всегда должны заканчивать назначенный курс антибиотиков, даже если вы чувствуете себя лучше (1). Если антибиотики принимаются неправильно (в неподходящее время или в течение слишком короткого периода), это может привести к тому, что бактерии станут устойчивыми (1).
Как только вы начнете лечение, ваши симптомы должны постепенно улучшиться, однако время восстановления зависит от многих других факторов, таких как тяжесть пневмонии.
Хронология восстановления
Одна неделя — лихорадка должна была прекратиться
Четыре недели — боль в груди и выработка слизи должны существенно снизиться
Шесть недель — кашель и одышка должны существенно снизиться
Три месяца — большинство симптомов должно было исчезнуть, но вы все равно можете чувствовать сильную усталость (утомляемость)
Шесть месяцев — большинство людей вернутся к норме
Национальная служба здравоохранения Великобритании рекомендует пациентам, симптомы которых не улучшаются через три дня после начала лечения антибиотиками, обращаться к врачу.Это важно, потому что (1) :
- Бактерии, вызывающие инфекцию, могут быть устойчивы к антибиотикам — тесты на культуру и чувствительность иногда могут идентифицировать организм и определять выбор антибиотиков, но не все бактерии можно идентифицировать с помощью этих тестов.
 Иногда врач прописывает другой антибиотик или может назначить второй антибиотик, который следует принимать вместе с первым
Иногда врач прописывает другой антибиотик или может назначить второй антибиотик, который следует принимать вместе с первым - В качестве альтернативы, инфекцию может вызывать вирус, а не бактерии — антибиотики не действуют на вирусы, и иммунная система вашего организма должна будет бороться с вирусной инфекцией, создавая антитела.
Список литературы
(1) Nhs.uk. (2016). Пневмония — Лечение — Выбор NHS. [онлайн] Доступно по адресу: http://www.nhs.uk/Conditions/Pneumonia/Pages/Treatment.aspx [доступ 30 марта 2017 г.].
(2) Клиника Мэйо. (2016). Лечение — клиника Мэйо. [онлайн] Доступно по адресу: http: //www.mayoclinic.org/diseases-conditions/pneumonia/diagnosis-treatm … [Доступно 31 марта 2017 г.].
Пневмония | Cigna
Обзор темы
Что такое пневмония?
Пневмония — это легочная инфекция, от которой можно серьезно заболеть. У вас может возникнуть кашель, подняться температура и вам будет трудно дышать. Для большинства людей пневмонию можно лечить дома. Часто проходит через 2–3 недели после лечения. Но пожилые люди, младенцы и люди с другими заболеваниями могут серьезно заболеть. Возможно, им придется лечь в больницу.
У вас может возникнуть кашель, подняться температура и вам будет трудно дышать. Для большинства людей пневмонию можно лечить дома. Часто проходит через 2–3 недели после лечения. Но пожилые люди, младенцы и люди с другими заболеваниями могут серьезно заболеть. Возможно, им придется лечь в больницу.
Вы можете заразиться пневмонией в повседневной жизни, например, в школе или на работе. Это называется внебольничной пневмонией. Вы также можете получить его, когда находитесь в больнице или доме престарелых. Это называется пневмонией, связанной с оказанием медицинской помощи.Это может быть тяжелее, потому что вы уже больны. В этой теме основное внимание уделяется пневмонии, которая встречается в повседневной жизни.
Что вызывает пневмонию?
Микробы, называемые бактериями или вирусами, обычно вызывают пневмонию.
Пневмония обычно начинается, когда вы вдыхаете микробы в легкие. У вас может быть больше шансов заразиться после простуды или гриппа. Эти заболевания затрудняют борьбу легких с инфекцией, поэтому легче заболеть пневмонией.Наличие длительного или хронического заболевания, такого как астма, болезнь сердца, рак или диабет, также повышает вероятность заболевания пневмонией.
У вас может быть больше шансов заразиться после простуды или гриппа. Эти заболевания затрудняют борьбу легких с инфекцией, поэтому легче заболеть пневмонией.Наличие длительного или хронического заболевания, такого как астма, болезнь сердца, рак или диабет, также повышает вероятность заболевания пневмонией.
Какие симптомы?
Симптомы пневмонии могут включать:
- Кашель. Скорее всего, вы откашляете слизь (мокрота) из легких. Слизь может быть ржавой, зеленой или с оттенком крови.
- Лихорадка, озноб и потливость.
- Учащенное дыхание и ощущение одышки.
- Боль в груди, которая часто усиливается при кашле или вдохе.
- Быстрое сердцебиение.
- Чувство сильной усталости или слабости.
Если у вас менее серьезные симптомы, ваш врач может назвать это «ходячей пневмонией».
У пожилых людей могут быть другие, менее или более легкие симптомы. У них может не быть температуры. Или они могут кашлять, но не выделять слизь.Основным признаком пневмонии у пожилых людей может быть изменение их мышления. Замешательство или
делирий — обычное явление. Или, если у них уже есть заболевание легких, болезнь может усугубиться.
Симптомы, вызываемые вирусами, аналогичны симптомам, вызываемым бактериями. Но они могут проявляться медленно и часто не так очевидны или плохи.
Как диагностируется пневмония?
Ваш врач спросит вас о ваших симптомах и проведет физический осмотр.Он или она может заказать сундук
Рентген и
общий анализ крови (CBC). Обычно этого достаточно, чтобы врач узнал, есть ли у вас пневмония. Вам могут потребоваться дополнительные тесты, если у вас плохие симптомы, вы являетесь пожилым человеком или имеете другие проблемы со здоровьем. В общем, чем вы больнее, тем больше анализов вам может понадобиться.
В общем, чем вы больнее, тем больше анализов вам может понадобиться.
Ваш врач может также проверить слизь из ваших легких, чтобы выяснить, не вызывают ли бактерии вашу пневмонию.Выявление причины пневмонии может помочь врачу выбрать для вас наилучшее лечение. Однако часто организм не может быть обнаружен, и может быть назначен антибиотик широкого спектра действия.
Как лечится?
Антибиотики — это обычное лечение, потому что организм не может быть обнаружен. Но если пневмония вызвана вирусом, могут быть назначены противовирусные препараты. Иногда для предотвращения осложнений могут применяться антибиотики.
Антибиотики обычно лечат пневмонию, вызванную бактериями.Обязательно принимайте антибиотики в соответствии с инструкциями. Не прекращайте их принимать только потому, что вам стало лучше. Вам необходимо пройти полный курс антибиотиков.
Пневмония может вызвать сильное недомогание. Но после приема антибиотиков вы должны почувствовать себя намного лучше, хотя вы, вероятно, не вернетесь к нормальному состоянию в течение нескольких недель. Позвоните своему врачу, если вы не почувствуете себя лучше после 2-3 дней приема антибиотиков. Немедленно позвоните врачу, если вам станет хуже.
Но после приема антибиотиков вы должны почувствовать себя намного лучше, хотя вы, вероятно, не вернетесь к нормальному состоянию в течение нескольких недель. Позвоните своему врачу, если вы не почувствуете себя лучше после 2-3 дней приема антибиотиков. Немедленно позвоните врачу, если вам станет хуже.
Есть несколько способов улучшить самочувствие во время лечения. Больше отдыхайте и спите, пейте много жидкости. Не курю. Если из-за кашля вы не можете уснуть по ночам, поговорите со своим врачом о применении лекарств от кашля.
Возможно, вам придется обратиться в больницу, если у вас плохие симптомы, слабое
иммунная система или другое серьезное заболевание.
Как можно предотвратить пневмонию?
Специалисты рекомендуют иммунизацию для детей и взрослых.Дети получают пневмококковую вакцину в рамках плановых прививок. Людям в возрасте 65 лет и старше рекомендуются два разных типа пневмококковой вакцины. Если вы курите или у вас есть хронические проблемы со здоровьем, рекомендуется сделать пневмококковую вакцину. Это может не уберечь вас от пневмонии. Но если вы действительно заболеете пневмонией, вы, вероятно, не так сильно заболеете. Вы также можете получить вакцину от гриппа, чтобы предотвратить грипп, потому что иногда люди заболевают пневмонией после гриппа.
Если вы курите или у вас есть хронические проблемы со здоровьем, рекомендуется сделать пневмококковую вакцину. Это может не уберечь вас от пневмонии. Но если вы действительно заболеете пневмонией, вы, вероятно, не так сильно заболеете. Вы также можете получить вакцину от гриппа, чтобы предотвратить грипп, потому что иногда люди заболевают пневмонией после гриппа.
Вы также можете снизить свои шансы заболеть пневмонией, держась подальше от людей, больных гриппом, респираторными симптомами или ветряной оспой.Вы можете заболеть пневмонией после одного из этих заболеваний. Часто мойте руки. Это помогает предотвратить распространение вирусов и бактерий, которые могут вызвать пневмонию.
Причина
Вирусы, бактерии, грибки или (в редких случаях) паразиты или другие организмы могут вызывать пневмонию.
- В большинстве случаев конкретный организм (например, бактерии или вирус) не может быть идентифицирован даже при тестировании.

сноска 1
Когда организм идентифицируется, это обычно бактерии Streptococcus pneumoniae . - Многие виды бактерий могут вызывать пневмонию. Пневмония, вызванная
Mycoplasma pneumoniae
Иногда протекает менее тяжело и называется «ходячая пневмония». - Вирусы, такие как грипп A (вирус гриппа) и
респираторно-синцитиальный вирус (RSV) может вызывать пневмонию.
У людей, у которых
с ослабленной иммунной системой пневмония может быть вызвана другими организмами, включая некоторые формы грибов, такие как Pneumocystis jiroveci (ранее называвшаяся Pneumocystis carinii ). Этот грибок часто вызывает пневмонию у людей, больных СПИДом. Некоторые врачи могут предложить пройти тест на ВИЧ, если считают, что пневмонию вызывает Pneumocystis jiroveci .
Как можно заболеть пневмонией?
Вы можете заболеть пневмонией:
- После вдыхания инфицированных частиц воздуха в легкие.
- После того, как вы вдохнете определенные бактерии из носа и горла в легкие.
- Во время или после вирусного
инфекции верхних дыхательных путей, например, простуда или грипп (грипп). - Как осложнение вирусного заболевания, такого как корь или ветряная оспа.
- Если вы вдыхаете большое количество пищи, желудочный сок из желудка или рвоту в легкие (
аспирационная пневмония ).Это может произойти, если у вас есть заболевание, которое влияет на вашу способность глотать, например судороги или инсульт.
Нос и горло здорового человека часто содержат бактерии или вирусы, вызывающие пневмонию. Пневмония может развиться, когда эти организмы распространяются в ваши легкие, в то время как ваши легкие могут быть инфицированы с большей вероятностью. Это может произойти во время или вскоре после простуды или если у вас длительное (хроническое) заболевание, такое как хроническая обструктивная болезнь легких (ХОБЛ).
Пневмония может развиться, когда эти организмы распространяются в ваши легкие, в то время как ваши легкие могут быть инфицированы с большей вероятностью. Это может произойти во время или вскоре после простуды или если у вас длительное (хроническое) заболевание, такое как хроническая обструктивная болезнь легких (ХОБЛ).
Вы можете заразиться пневмонией в повседневной жизни, например, в школе или на работе (пневмония, связанная с общественностью), или когда вы находитесь в больнице или доме престарелых (пневмония, связанная с оказанием медицинской помощи). Лечение пневмонии, связанной с оказанием медицинской помощи, может отличаться, поскольку бактерии, вызывающие инфекцию в больницах, могут отличаться от тех, которые вызывают ее в обществе. Эта тема посвящена пневмонии, связанной с населением.
Симптомы
Симптомы пневмонии у здоровых людей часто возникают во время или после
инфекции верхних дыхательных путей, например грипп или простуда. Симптомы могут включать:
Симптомы могут включать:
- Кашель, часто с выделением слизи, также называемой мокротой, из легких. Слизь может быть ржавой, зеленой или с оттенком крови.
- Лихорадка, озноб и потливость, которые могут быть менее распространены у пожилых людей.
- Быстрое, часто поверхностное дыхание с ощущением одышки.
- Боль в грудной стенке, которая часто усиливается при кашле или вдохе.
- Быстрое сердцебиение.
- Чувство сильной усталости или слабости.
Если симптомы легкие, врач может назвать ваше состояние «ходячей пневмонией».
Для пожилых людей и детей
У пожилых людей могут быть другие, меньшее количество или более легкие симптомы, например отсутствие лихорадки или кашель без слизи (сухой или непродуктивный кашель). Основным признаком пневмонии у пожилых людей может быть изменение того, насколько ясно они думают (спутанность сознания или
Основным признаком пневмонии у пожилых людей может быть изменение того, насколько ясно они думают (спутанность сознания или
делирий) или при обострении уже имеющегося у них заболевания легких.
У детей симптомы могут зависеть от возраста:
- У младенцев в возрасте до 1 месяца симптомы могут включать недостаток энергии или ее отсутствие (вялость), плохое питание, хрюканье или лихорадку.
- У детей симптомы пневмонии часто такие же, как у взрослых.Ваш врач будет искать такие признаки, как кашель и учащенное дыхание.
Некоторые состояния с симптомами, похожими на пневмонию, включают бронхит, ХОБЛ и туберкулез.
Что происходит
После того, как вы заразились возбудителем пневмонии, симптомы проявятся всего через 1-3 дня или 7-10 дней. Насколько серьезна пневмония и как долго она длится, зависит от:
Насколько серьезна пневмония и как долго она длится, зависит от:
- Ваш возраст и здоровье. У пожилых и более больных людей обычно более тяжелые случаи. И их случаи пневмонии с большей вероятностью вызовут осложнения, такие как наличие бактерий в кровотоке (бактериемия) или во всем теле (сепсис).
- Пневмонию вызвали бактерии или вирус. Вирусная пневмония обычно менее тяжелая, чем бактериальная пневмония.
- Как быстро вы его лечите. Чем раньше вы вылечите пневмонию, тем скорее исчезнут симптомы.
- Ваша иммунная система. Люди, у которых
с ослабленной иммунной системой вероятность развития тяжелой пневмонии выше, чем у людей со здоровой иммунной системой.
У здоровых людей пневмония может быть легкой болезнью, которую почти не замечают и проходит через 2–3 недели. У пожилых людей и людей с другими проблемами со здоровьем выздоровление может занять от 6 до 8 недель или дольше.
У пожилых людей и людей с другими проблемами со здоровьем выздоровление может занять от 6 до 8 недель или дольше.
В больницу
Если у вас тяжелая пневмония, вам, возможно, придется обратиться в больницу:
- В большинстве случаев пневмонии, которую вы получаете в повседневной жизни, например, в школе или на работе (внебольничная пневмония), нет необходимости обращаться в больницу.
сноска 2
- Около одной трети людей с внебольничной пневмонией в возрасте 65 лет и старше.
сноска 2
Пожилые люди чаще проходят лечение в больнице и дольше остаются из-за этого заболевания, чем молодые люди.
сноска 2
Пневмония более серьезна в этой группе, потому что у них часто возникают и могут развиться другие медицинские проблемы.
Распространение пневмонии среди других
Если ваша пневмония вызвана вирусом или бактериями, вы можете передать инфекцию другим людям, пока вы заразны.Как долго вы заразны, зависит от того, что вызывает пневмонию, и от того, лечитесь ли вы. Вы можете заразиться от нескольких дней до недели.
Если вы получаете антибиотики, вы обычно не можете передать инфекцию другим после дня лечения.
Что увеличивает ваш риск
Вероятность заболевания пневмонией выше, если вы:
- Дым.Курение сигарет — сильный фактор риска пневмонии у здоровых молодых людей.
- Есть другое заболевание, особенно заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ) или астма.
- Моложе 1 года или старше 65 лет.

- У вас ослаблена иммунная система.
- Примите лекарство, называемое ингибитором протонной помпы (например, Prilosec или Protonix), которое снижает количество кислоты в желудке.
сноска 3,
сноска 4
- Выпивать чрезмерное количество алкоголя.
- Недавно простудился или простудился.
Вероятность осложнений пневмонии выше, и вам потребуется обратиться в больницу, если вы:
- Возраст старше 65 лет.
- Имеете какое-либо другое заболевание (например, ХОБЛ, диабет или астму) или обращались в больницу с медицинской проблемой в течение последних 3 месяцев.
- Вам удалили селезенку или она не работает (например, при серповидно-клеточной анемии).

- У вас проблемы с употреблением алкоголя.
- Имеют слабую иммунную систему.
- Проживать в месте, где люди живут близко друг к другу, например, в общежитии колледжа или доме престарелых.
Когда вам следует позвонить своему врачу?
Чем быстрее вы получите лечение, тем быстрее вы переживете пневмонию. Это особенно актуально для очень молодых, для людей старше 65 лет и для всех, у кого есть другие длительные (хронические) проблемы со здоровьем, такие как астма.
Позвонить
911
или другие службы экстренной помощи немедленно , если вы:
- Есть боль в груди, которая давит или сдавливает, усиливается или возникает при любой другой боли.

симптомы сердечного приступа. - У вас такие серьезные проблемы с дыханием, что вы беспокоитесь, что у вас не будет сил или возможности продолжать дышать.
- Отхаркивайте большое количество крови.
- Ощущение, что вы можете потерять сознание, когда садитесь или стоите.
Немедленно вызовите врача , если у вас есть:
- Кашель, при котором из легких выделяется слизь цвета ржавчины или крови.
- Лихорадка с дрожащим ознобом.
- Затрудненное, поверхностное, учащенное дыхание с одышкой или хрипами.
При кашле обратитесь к врачу:
- Часто выделяет желтую или зеленую слизь из легких и держится более 2 дней. Не путайте слизь из легких со слизью, стекающей по задней стенке глотки из носовых проходов (постназальная капля).
 Постназальный дренаж — это не проблема.
Постназальный дренаж — это не проблема. - Возникает с лихорадкой 101 ° F (38,3 ° C) или выше с выделением желтой или зеленой слизи из легких (не постназальный дренаж).
- Вызывает сильную рвоту.
- Продолжается более 4 недель.
Также позвоните своему врачу, если у вас возникла новая боль в груди (больше, чем дискомфорт при кашле), которая усиливается при глубоком дыхании, и если у вас есть другие симптомы пневмонии, такие как одышка, кашель и лихорадка.
Бдительное ожидание
Бдительное ожидание — это выжидательный подход. Если вы поправитесь самостоятельно, лечение вам не потребуется. Если вам станет хуже, вы и ваш врач решите, что делать дальше.
Домашнее лечение может быть целесообразным, если:
- У вас классические симптомы простуды (заложенность носа, легкая ломота в теле или головная боль, умеренная температура).
- Вы кашляете слизью, которая стекает по задней стенке глотки из носовых ходов (постназальная капля).Но кашель, при котором слизь определенно исходит из легких, а не из носовых ходов, представляет собой более серьезную проблему, и вам следует обратиться к врачу.
- У вас есть признаки гриппа (высокая температура, сильные боли в мышцах или головная боль, а также легкие респираторные симптомы). Для получения дополнительной информации см. Тему Грипп.
Кого смотреть
Медицинские работники, которые могут диагностировать и лечить пневмонию, включают:
Экзамены и тесты
Ваш врач обычно диагностирует пневмонию с помощью:
- Ваша история болезни.
- Физический осмотр.
- Рентген грудной клетки, который почти всегда делается для проверки изменений в легких, которые могут означать пневмонию, и для поиска других причин ваших симптомов. Но рентген не всегда показывает, есть ли у вас пневмония, особенно если это делается при первом заболевании. В некоторых случаях результаты рентгена могут:
- Подсказать тип организма (бактериальный, вирусный или грибковый), вызывающий пневмонию.
- Показать осложнения пневмонии, такие как инфекция сердечной мышцы или мешка, окружающего сердце.
- Показать состояния, которые могут возникать при пневмонии, например наличие жидкости в грудной полости или коллапс легкого.
- Выявить другое состояние, например сердечную недостаточность, рак легких или острый бронхит.
Лабораторные тесты на пневмонию
Необходимость проведения дополнительных анализов часто зависит от тяжести симптомов, возраста и общего состояния здоровья.В общем, чем вы больнее, тем больше анализов вам может понадобиться. Это особенно актуально для пожилых людей и младенцев. Одним из примеров теста, который вы можете пройти, является
анализ газов артериальной крови.
Тест слизи
Если вы очень больны, у вас сильная одышка или у вас есть состояние, повышающее ваш риск (например, астма или ХОБЛ), ваш врач может проверить вашу слизь. Тесты включают
Окраска по Граму и посев мокроты.
Экспресс-анализ мочи
Этот тест может идентифицировать некоторые бактерии, вызывающие пневмонию. Это может помочь в лечении пневмонии.
Тест на ВИЧ
У людей, у которых
с ослабленной иммунной системой пневмония может быть вызвана другими организмами, включая некоторые формы грибов, такие как Pneumocystis jiroveci (ранее называвшаяся Pneumocystis carinii ).Этот грибок часто вызывает пневмонию у людей, больных СПИДом. Некоторые врачи могут предложить
Проведите тест на ВИЧ, если они считают, что пневмонию вызывает Pneumocystis jiroveci .
Другие легочные пробы
Если у вас тяжелая пневмония, вам могут потребоваться другие тесты, в том числе тесты, чтобы проверить наличие осложнений и выяснить, насколько хорошо работает ваша иммунная система.
Обзор лечения
Бактериальная пневмония
Врачи используют
антибиотики для лечения пневмонии, вызванной бактериями, которые являются наиболее частой причиной заболевания.Антибиотики имеют высокий уровень излечения от пневмонии.
сноска 5
Ваш врач выберет вам антибиотик на основании ряда факторов, в том числе вашего возраста, ваших симптомов и степени их тяжести, а также того, нужно ли вам лечь в больницу. Количество дней, в течение которых вы принимаете антибиотики, зависит от вашего общего состояния здоровья, серьезности пневмонии и типа принимаемого антибиотика.
Большинство людей видят некоторое улучшение симптомов через 2–3 дня.Если вам не станет хуже в это время, ваш врач обычно не меняет ваше лечение в течение как минимум 3 дней.
Начало лечения антибиотиками вскоре после перенесенной пневмонии может помочь выздоровлению.
сноска 5
Если улучшения нет или если ваши симптомы ухудшаются, вам может потребоваться
культура и тест на чувствительность. Эти тесты помогают определить организм, вызывающий ваши симптомы.Эти тесты также помогут вашему врачу выяснить, есть ли бактерии.
устойчив к антибиотику.
Если вам не нужно лечь в больницу по поводу пневмонии, обычно нет необходимости идентифицировать возбудитель пневмонии до начала лечения. Если вы все-таки пойдете в больницу, вам, вероятно, придется пройти обследование для выявления бактерий.
Скорее всего, вам не придется ехать в больницу, если вы:
- Возраст старше 65 лет.
- Есть другие проблемы со здоровьем, такие как ХОБЛ, сердечная недостаточность, астма, диабет, длительная (хроническая) почечная недостаточность или хроническое заболевание печени.
- Не может заботиться о себе или не сможет никому рассказать, если ваши симптомы ухудшатся.
- У вас тяжелая болезнь, при которой снижается количество кислорода, попадающего в ваши ткани.
- Боль в груди вызвана воспалением слизистой оболочки легкого (плеврит), поэтому вы не можете эффективно откашлять слизь и очистить легкие.
- Лечитесь вне больницы, и вам не становится лучше (например, не проходит одышка).
- Вы не можете есть или не принимать пищу, поэтому вам необходимо вводить жидкость через вену (внутривенно).
Вирусная пневмония
Пневмония также может быть вызвана вирусами, например вирусами, вызывающими грипп и ветряную оспу (ветряная оспа). Антибиотики , а не помогают лечить пневмонию, вызванную вирусом.
- Люди, которые с большей вероятностью заболеют пневмонией после гриппа (например, беременные женщины), могут получать противовирусные препараты, такие как осельтамивир (Тамифлю) или занамивир (Реленза), чтобы облегчить симптомы.
- Ветряная оспа и пневмония, которая встречается редко, также поддаются лечению противовирусными препаратами.
Что думать о
В большинстве случаев пневмония — краткосрочное заболевание, которое поддается лечению.Но частые приступы пневмонии могут быть серьезным осложнением длительного (хронического) заболевания, например, хронической обструктивной болезни легких (ХОБЛ). Если у вас длительное тяжелое заболевание, вам может быть трудно вылечить пневмонию, или вы можете отказаться от лечения. Вы и ваш врач должны обсудить это. Это обсуждение может включать информацию о том, как создать
предварительное распоряжение.
Для получения дополнительной информации см .:
Профилактика
Есть несколько шагов, которые вы можете предпринять, чтобы предотвратить заражение пневмонией.
- Бросить курить. Если вы курите, у вас больше шансов заболеть пневмонией.
- Избегайте людей с инфекциями, которые иногда приводят к пневмонии.
- Держитесь подальше от людей, болеющих простудой, гриппом и т. Д.
инфекции дыхательных путей. - Если вы не болели корью или ветряной оспой или не получали вакцины от этих болезней, избегайте людей, у которых они есть.
- Держитесь подальше от людей, болеющих простудой, гриппом и т. Д.
- Часто мойте руки. Это помогает предотвратить распространение вирусов и бактерий, которые могут вызвать пневмонию.
Прививки
Дети получают пневмококковую конъюгированную вакцину (ПКВ) в качестве плановой вакцинации. Людям в возрасте 65 лет и старше рекомендуются две разные прививки от пневмококка. Некоторым людям с длительными (хроническими) заболеваниями также нужна пневмококковая вакцина.
Пневмококковая вакцина не может предотвратить пневмонию. Но он может предотвратить некоторые серьезные осложнения пневмонии, такие как инфекция в кровотоке (бактериемия) или во всем организме (сепсис), у молодых людей и людей старше 55 лет со здоровой иммунной системой.
сноска 6,
сноска 7
Другие вакцины могут предотвратить распространенные заболевания, которые иногда приводят к пневмонии, например:
- Корь. Вакцинация детей от кори может предотвратить большинство случаев кори. Взрослым может потребоваться вакцинация от кори, если они не болели этой болезнью или не были вакцинированы в детстве.
- Грипп. Ежегодная вакцинация против гриппа может предотвратить заражение гриппом. Грипп часто может приводить к пневмонии, особенно у пожилых людей или у людей, страдающих другими хроническими заболеваниями. Вы можете получить вакцину от гриппа одновременно с пневмококковой вакциной.
- Ветряная оспа. Прививка от ветрянки (
вакцина против ветряной оспы) может предотвратить большинство случаев пневмонии, вызванной вирусом, вызывающим ветряную оспу. Подумайте о прививке, если вам больше 13 лет и вы не болели ветрянкой.
Домашний уход
Домашнее лечение важно для выздоровления от пневмонии.Следующие меры помогут вам выздороветь и избежать осложнений:
- Больше отдыхайте. Пейте много жидкости, чтобы предотвратить
обезвоживание. - Позаботьтесь о своем кашле, если вам трудно отдыхать. Кашель — это один из способов избавления организма от инфекции. И вам не следует пытаться остановить кашель, если он не является достаточно сильным, чтобы затруднить дыхание, вызвать рвоту или помешать отдыху.
- Подумайте о приеме парацетамола (например, тайленола) или аспирина, чтобы снизить температуру и почувствовать себя более комфортно. Не давайте аспирин лицам моложе 20 лет из-за риска
Синдром Рея. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Ваш врач может захотеть увидеть вас после недели лечения, чтобы убедиться, что вам становится лучше. Обязательно обратитесь к врачу, если вы не чувствуете себя лучше, кашель усиливается, у вас одышка или жар, вы чувствуете слабость или слабость при вставании.
Лекарства от кашля и простуды
Будьте осторожны с лекарствами от кашля и простуды. Они могут быть небезопасными для маленьких детей или людей, у которых есть определенные проблемы со здоровьем, поэтому сначала проверьте этикетку. Если вы все-таки принимаете эти лекарства, всегда следуйте инструкциям о дозировке в зависимости от возраста и веса.
Всегда проверяйте, не содержат ли какие-либо безрецептурные лекарства от кашля или простуды, которые вы принимаете, ацетаминофен.Если это так, убедитесь, что ацетаминофен, который вы принимаете вместе с лекарством от простуды, плюс любой другой ацетаминофен, который вы, возможно, принимаете, не превышает дневную рекомендуемую дозу. Спросите своего врача или фармацевта, сколько вы можете принимать каждый день.
Лекарства
Врачи используют антибиотики для лечения пневмонии, вызванной бактериями. Хотя эксперты расходятся в своих рекомендациях, обычно первым используется антибиотик, убивающий широкий спектр бактерий (антибиотик широкого спектра действия).
сноска 8,
сноска 9
Все используемые антибиотики имеют высокий уровень излечения от пневмонии.
сноска 10
Есть много видов антибиотиков. Ваш врач решит, какой антибиотик лучше всего подойдет вам. В большинстве случаев врач прописывает антибиотики, не определив предварительно точный организм, вызывающий болезнь.
Если вам не станет лучше после первого антибиотика, ваш врач может добавить второй антибиотик, чтобы покрыть другие бактерии, которые не лечатся первым. Или вы можете пройти дополнительное обследование, чтобы определить конкретный организм, вызывающий пневмонию.
Иногда в начале лечения врачи используют два антибиотика.
Что думать о
Все больше и больше бактерий становятся устойчивыми к определенным антибиотикам, что снижает их эффективность.Примером этого является MRSA, или устойчивый к метициллину Staphylococcus aureus , устойчивый ко многим типам пенициллина. Чтобы помочь в борьбе с устойчивостью к антибиотикам, спросите своего врача, как правильно принимать антибиотики, например, всегда заканчивая рецепт.
Другое лечение
В большинстве случаев пневмонии у молодых, в остальном здоровых людей с сильным
иммунной системы, лечение можно проводить дома.Антибиотики, отдых, жидкости и домашний уход — это все, что вам нужно для выздоровления. Но людям, у которых проблемы с дыханием или есть другие проблемы с легкими, может потребоваться дополнительное лечение. Иногда вам может потребоваться кислород или лекарства, которые вы дышите с помощью
ингалятор или
небулайзер, чтобы облегчить симптомы одышки и хрипы.
Если домашнее лечение не помогает, если симптомы ухудшаются или развиваются признаки осложнений пневмонии, вам, возможно, придется обратиться в больницу.Больничное лечение пневмонии может включать:
- Антибиотики, вводимые непосредственно в кровоток. В вену вводится небольшая игла (
внутривенно или внутривенно) для доставки лекарства. - Жидкости, вводимые через вену (IV). Их назначают, если вы не можете пить жидкости из-за одышки или слабости.
- Респираторная терапия для удаления слизи из легких.Эта терапия может включать упражнения на глубокое дыхание,
постуральный дренаж, стимулирующая спирометрия и физиотерапия грудной клетки, которая включает удары по груди сложенной ладонью или применение вибрирующего устройства к груди для разжижения слизи. Физиотерапия грудной клетки в большинстве случаев не требуется. Но это может быть полезно для людей с другими заболеваниями легких, такими как
бронхоэктазы. - Кислородная терапия.Вам может потребоваться кислородная терапия, если ваш врач считает, что клетки вашего тела не получают достаточно кислорода. Кислород можно вводить через носовую трубку или маску для лица. Детям кислород часто доставляют с помощью палатки, которая надевается на кроватку.
- Кортикостероиды, которые могут снизить вероятность некоторых тяжелых осложнений пневмонии. Это может сократить время пребывания в больнице.
Список литературы
Цитаты
- Нидерман М.С. (2004).Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424–454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Нидерман М.С. (2004). Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424–454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Laheij RJF и др. (2004). Риск внебольничной пневмонии и прием препаратов, снижающих кислотность желудочного сока. JAMA , 292 (16): 1955–1960.
- Herzig SJ, et al. (2009). Использование кислотоподавляющих препаратов и риск внутрибольничной пневмонии. JAMA , 301 (20): 2120–2128.
- Леб М (2010).Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
- Moberley SA и др. (2008). Вакцины для профилактики пневмококковой инфекции у взрослых. Кокрановская база данных систематических обзоров (1). Оксфорд: Обновление программного обеспечения.
- Маруяма Т. и др. (2010). Эффективность 23-валентной пневмококковой вакцины в профилактике пневмонии и повышении выживаемости у жителей домов престарелых: двойное слепое, рандомизированное и плацебо-контролируемое исследование. BMJ . Опубликовано в Интернете 8 марта 2010 г. (doi: 10.1136 / bmj.c1004).
- Арнольд Ф.В. и др. (2009). Улучшение результатов у пожилых пациентов с внебольничной пневмонией путем соблюдения национальных рекомендаций: результаты международного когортного исследования организации внебольничной пневмонии. Архив внутренней медицины , 169 (16): 1515–1524.
- McCabe C, et al.(2009). Согласованная с рекомендациями терапия и снижение смертности и продолжительности пребывания взрослых с внебольничной пневмонией: игра по правилам. Архив внутренней медицины , 169 (16): 1525–1531.
- Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
Кредиты
Текущий по состоянию на:
24 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
E.Грегори Томпсон, врач — внутренняя медицина
Джон Поуп, доктор медицины — педиатрия
Адам Хасни MD — Семейная медицина
R. Steven Tharratt MD, MPVM, FACP, FCCP — пульмонология, реаниматология, медицинская токсикология
Нидерман М.С. (2004). Пневмония, включая внебольничную и нозокомиальную пневмонию.В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424-454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Нидерман М.С. (2004). Пневмония, включая внебольничную и нозокомиальную пневмонию. В JD Crapo et al., Eds., Учебник Баума по легочным заболеваниям , 7-е изд., Том. 1. С. 424-454. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Laheij RJF, et al. (2004). Риск внебольничной пневмонии и прием препаратов, снижающих кислотность желудочного сока. JAMA , 292 (16): 1955-1960.
Herzig SJ, et al. (2009). Использование кислотоподавляющих препаратов и риск внутрибольничной пневмонии. JAMA , 301 (20): 2120-2128.
Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http://www.clinicalevidence.com.
Moberley SA и др. (2008). Вакцины для профилактики пневмококковой инфекции у взрослых. Кокрановская база данных систематических обзоров (1). Оксфорд: Обновление программного обеспечения.
Маруяма Т. и др. (2010). Эффективность 23-валентной пневмококковой вакцины в профилактике пневмонии и повышении выживаемости у жителей домов престарелых: двойное слепое, рандомизированное и плацебо-контролируемое исследование. BMJ . Опубликовано в Интернете 8 марта 2010 г. (doi: 10.1136 / bmj.c1004).
Арнольд Ф.В. и др. (2009). Улучшение результатов у пожилых пациентов с внебольничной пневмонией путем соблюдения национальных рекомендаций: результаты международного когортного исследования организации внебольничной пневмонии. Архив внутренней медицины , 169 (16): 1515-1524.
McCabe C, et al. (2009). Согласованная с рекомендациями терапия и снижение смертности и продолжительности пребывания взрослых с внебольничной пневмонией: игра по правилам. Архив внутренней медицины , 169 (16): 1525-1531.
Леб М (2010). Внебольничная пневмония, дата поиска январь 2010 г. Онлайн-версия BMJ Clinical Evidence : http: //www.clinicalevidence.com.
Лечение пневмонии в Оклахома-Сити, OK
Если вы заболели и вам необходимо немедленно обратиться к врачу, но ваш лечащий врач недоступен, вы можете посетить центр неотложной помощи штата Оклахома, который представляет собой круглосуточный центр неотложной помощи с сертифицированными врачами и высококвалифицированной командой врачей и услуги диагностики на месте. Мы можем лечить ряд заболеваний, в том числе бронхит и пневмонию. У вас могут возникнуть вопросы, если вы подозреваете, что у вас пневмония.
Что такое пневмония?
Пневмония — это легочная инфекция, вызываемая бактериями, вирусами, грибками или вдыханием определенных химических веществ. Инфекция вызывает воспаление альвеол (воздушных мешочков) в легких, в результате чего они наполняются жидкостью и гноем, что затрудняет дыхание.
Каковы симптомы пневмонии?
Если у вас пневмония, у вас могут возникнуть такие симптомы, как:
- Кашель
- Желтая или зеленая слизь
- Лихорадка и озноб
- Кашель, вызывающий боль в груди
- Одышка
- Потение
- Головная боль
- Потеря аппетита
- Усталость
- Путаница
Возраст может изменить типы симптомов пневмонии.У детей младше 5 лет может быть учащенное дыхание и хрипы. У младенцев может быть рвота, или возникнут проблемы с едой или питьем. Пожилые люди могут не иметь никаких симптомов, но вести себя более запутанно или демонстрировать более низкую температуру тела.
Хотя симптомы пневмонии могут быть легкими, некоторые факторы могут сделать пневмонию опасной для жизни. Ежегодно тысячи людей госпитализируются с пневмонией. Наибольшему риску серьезной инфекции или смерти подвержены курильщики, люди с заболеваниями сердца или легких, дети и младенцы, взрослые старше 65 лет и люди с хроническими заболеваниями и ослабленной иммунной системой.Если вы испытываете одышку, боль в груди или чувствуете себя хуже после простуды или гриппа, немедленно обратитесь к врачу.
Как лечится пневмония?
Если у вас пневмония, врач назначит лечение в зависимости от того, какой у вас тип пневмонии. Если у вас бактериальная пневмония, врач, скорее всего, назначит для ее лечения антибиотики. Если пневмония вызвана грибковой инфекцией, врач, скорее всего, назначит противогрибковые препараты.Если ваша пневмония вызвана вирусом, врач, скорее всего, порекомендует вам подождать, пока пневмония не пройдет сама по себе. В крайних случаях врач может назначить противовирусное средство.
В случае вирусной инфекции вы можете кое-что сделать дома. Вы можете принимать безрецептурные лекарства, такие как аспирин, ибупрофен или ацетаминофен, чтобы облегчить боль и снизить температуру, а также можете принимать лекарства от кашля, чтобы успокоить кашель и помочь вам немного отдохнуть.
Можно ли предотвратить пневмонию?
Учитывая риски, полезно знать, что во многих случаях пневмонию можно предотвратить.Вы можете получить ряд вакцин, которые снизят ваши шансы на развитие пневмонии.
Prevnar 13 и Pneumovax 23 — две вакцины, которые помогают предотвратить пневмонию и менингит. Prevnar 13 рекомендуется детям до 2 лет, взрослым старше 65 лет и людям в возрасте с хроническими заболеваниями, повышающими риск пневмонии. Пневмовакс 23 лучше всего подходит для взрослых старше 65 лет, курящих взрослых в возрасте от 19 до 64 лет и лиц в возрасте от 2 до 64 лет с хроническими заболеваниями, повышающими риск пневмонии.
Пневмония часто является осложнением гриппа, поэтому вакцинация против гриппа поможет предотвратить ассоциированное развитие пневмонии. Любому человеку старше 6 месяцев следует сделать прививку от гриппа.
В качестве альтернативы вы можете снизить риск развития пневмонии, бросив курить, если вы курите, регулярно мыть руки водой с мылом, прикрывать рот водой при кашле и чихании, а также высыпаться, хорошо питаться и регулярно заниматься спортом.
Если вы подозреваете, что у вас пневмония или у вас развилась пневмония в Оклахома-Сити, штат Оклахома, вам следует немедленно обратиться за помощью.Посетите наш центр неотложной медицинской помощи Immediate Care of Oklahoma, чтобы получить высококачественную диагностику и лечение пневмонии в Оклахома-Сити.
Вирусная пневмония: этиология и лечение
Введение
Вирусная пневмония является основной причиной заболеваемости и смертности в США и во всем мире. Микроорганизмы, вызывающие пневмонию, сильно различаются между исследованиями в зависимости от изучаемой популяции, диагностического метода, используемого для обнаружения патогенов, и сезонного распространения вирусов.1–3
Вирусная пневмония хорошо описана у пациентов с ослабленным иммунитетом, особенно среди пациентов с гематологическими злокачественными новообразованиями и реципиентов трансплантата, вызывающих тяжелые респираторные заболевания и смерть. Другие исследования показывают, что вирусные патогены являются важной причиной внебольничной пневмонии (ВП), включая вирусы, отличные от гриппа, которые ранее не рассматривались как причина тяжелого заболевания, требующего госпитализации. В крупном эпидемиологическом исследовании, проведенном Центрами по контролю и профилактике заболеваний (CDC), несмотря на проведенную обширную диагностику, патоген не был обнаружен в 62 процентах случаев, вирусный патоген был обнаружен как единственный патоген в 22 процентах случаев. случаев, тогда как только бактериальные патогены были обнаружены в 11% случаев, а вирус-бактерии коинфекции были обнаружены в 3% случаев.Среди обнаруженных вирусных патогенов наиболее часто выявлялся риновирус человека (ВСР), за которым следует вирус гриппа1.
Более того, вирусы как важная причина внутрибольничной пневмонии (HAP) становятся все более очевидными. Ретроспективные данные одной больницы показали, что в случаях HAP вирусы выделялись так же часто, как и бактериальные патогены.4 В другом исследовании, посвященном тяжелому HAP, вирусы были идентифицированы в 22,5% случаев, чаще всего респираторно-синцитиальный вирус (RSV) и вирус парагриппа.У пациентов с вирусной пневмонией показатели смертности были сопоставимы с пациентами с бактериальной пневмонией.
Несколько факторов помогли пролить свет на вирусные респираторные патогены как на главную причину заболевания, включая снижение заболеваемости инвазивной пневмококковой инфекцией среди взрослых старше 50 лет после введения пневмококковой вакцины, широкое использование вакцинации в режиме реального времени. ПЦР (RT-PCR) для обнаружения респираторных вирусов, ранее нераспознанных или недооцененных, а также для стареющего населения, более восприимчивого к тяжелой вирусной инфекции.6
Среди вирусных патогенов грипп остается клинически наиболее значимой вирусной причиной ВП у взрослых; другие распространенные вирусные патогены включают RSV, вирусы парагриппа (PIV) и аденовирус. Другие вирусы, обнаруженные у пациентов с ВП, включают риновирусы, коронавирусы и метапневмовирус человека (HMPV). Заболеваемость ВП, требующей госпитализации, выше среди пожилых людей и пациентов с обструктивными респираторными заболеваниями.1 7
Диагноз
В исследованиях изучались клинические, лабораторные и рентгенографические картины, чтобы предположить этиологию пневмонии и направить терапию.Возрастная группа взрослых, быстрое начало заболевания, повышенное количество лейкоцитов и нейтрофилов могут указывать на бактериальную этиологию. Двусторонние интерстициальные инфильтраты в отличие от долевых альвеолярных инфильтратов предполагают вирусную причину. 8 Однако имеющиеся клинические признаки, следовательно, неспецифичны и демонстрируют значительное совпадение между бактериальной пневмонией и пневмонией вирусной, особенно в случае бактериальной и вирусной коинфекции. Кроме того, у пожилых пациентов и пациентов с ослабленным иммунитетом, страдающих пневмонией, могут наблюдаться атипичные проявления, что еще больше затрудняет диагностику.9 10
Другой подход к дифференцированию бактериальной и вирусной инфекции — это изучение иммунных ответов хозяина. С-реактивный белок, прокальцитонин и интерлейкин-6 использовались для подтверждения диагноза бактериальной инфекции. Однако некоторые исследования показали, что уровни этих воспалительных маркеров могут быть повышены при вирусных инфекциях, что ставит под сомнение их диагностическую точность и способность направлять противомикробную терапию.11 12 Показана новая комбинация индуцированных вирусом белков, которые дополняют обычно используемые белки, индуцированные бактериями. многообещающий результат, поддающийся быстрому измерению, классифицирует смешанные инфекции и не подвержен влиянию потенциальных колонизаторов.13 14
Обычные способы обнаружения респираторного вируса включали выделение вируса путем культивирования вируса и обнаружение антигена в респираторном секрете. Внедрение высокочувствительных молекулярных анализов приводит к увеличению скорости обнаружения респираторных вирусов, дифференциации подтипов вирусов и открытию новых вирусов, которые ранее было трудно идентифицировать15. В 2008 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило первый мультиплексный анализ ПЦР для одновременного обнаружения нескольких нуклеиновых кислот респираторного вируса.С тех пор стали широко доступны многие коммерческие ПЦР-панели. Однако разные коммерчески доступные панели могут иметь разную специфичность и чувствительность к отдельным вирусам.
Обнаружение респираторных вирусов в верхних дыхательных путях не означает, что вирус является основной причиной пневмонии. Когда используются образцы из верхних дыхательных путей, такие как мазки из носоглотки, мазки для промывания или мазки из горла, присутствие респираторных вирусов может указывать просто на инфекцию верхних дыхательных путей, отдельно от причины пневмонии.Другая возможность заключается в том, что вирусы могут быть обнаружены как коинфекция с бактериальными организмами или способствующие бактериальной инфекции нижних дыхательных путей. Взаимодействие между вирусными и бактериальными патогенами при пневмонии и влияние смешанных инфекций (бактериальных и вирусных) по сравнению с чисто бактериальной инфекцией на исход и прогноз все еще не ясны. Кроме того, обнаружение вирусов может представлять собой длительное выделение вируса, особенно наблюдаемое у хозяев с ослабленным иммунитетом, или просто колонизацию верхних дыхательных путей, которая наблюдалась у здоровых людей без ослабленного иммунитета.5
Хотя компьютерная томография грудной клетки может быть более чувствительной при диагностике пневмонии и наводить на мысль о возбудителе, доказательства валидности рутинного использования компьютерной томографии для лечения пневмонии отсутствуют.
Грипп, пневмония
Сезонный грипп вызывается гриппом A или B и вызывает вспышки и эпидемии во всем мире, в основном в зимний период. Вирусы гриппа могут вызывать пневмонию двумя разными путями: первичная вирусная пневмония гриппа и, чаще всего, вторичная бактериальная пневмония после гриппа, обычно вызываемого Staphylococcus aureus (часто метициллин-резистентным), Streptococcus pneumoniae или Streptococcus pyogenes .В исследовании, проведенном в период с 2010 по 2012 год, грипп был вторым по частоте патогеном, обнаруженным у взрослых иммунокомпетентных пациентов с ВП, требующих госпитализации1.
Респираторные инфекции, вызываемые вирусами гриппа, трудно отличить от инфекций, вызываемых другими респираторными патогенами, только по признакам и симптомам. В США ежегодные эпидемии происходят в осенние или зимние месяцы. Экспресс-тесты для диагностики гриппа (RIDT) обнаруживают вирус гриппа из дыхательных выделений.Эти тесты очень специфичны и дают быстрый результат, но имеют низкую чувствительность, что приводит к высокому количеству ложноотрицательных результатов. Не все коммерческие RIDT могут различать грипп A и грипп B, и ни один из доступных RIDT не может предоставить информацию о подтипах гриппа A. 18 При подозрении на гриппозную пневмонию следует собрать образцы из нижних дыхательных путей и проверить их на вирусы гриппа с помощью RT-PCR. .
Риск прогрессирования инфекции нижних дыхательных путей и неблагоприятных исходов связан с факторами хозяина и вирусными факторами.В целом, пациенты пожилого возраста с множественными сопутствующими заболеваниями, трансплантатами солидных органов (SOT) и трансплантатами гемопоэтических стволовых клеток (HSCT) подвергаются более высокому риску прогрессирования пневмонии, дыхательной недостаточности, вторичной бактериальной инфекции и смерти. или наличие в анамнезе злокачественных заболеваний и подтвержденной инфекции вируса гриппа, у одной трети из них развилась пневмония. Смертность приблизилась к 10 процентам. Факторами риска смерти были задержка с диагностикой гриппозной инфекции или бактериальной или грибковой суперинфекции.20 Аналогичные результаты наблюдались у реципиентов HSCT и пациентов с гематологическими злокачественными новообразованиями. Пневмония возникла у 30% больных гриппом. Факторами риска развития пневмонии были абсолютное количество лимфоцитов <200 клеток / мл и отсутствие противовирусной терапии, направленной против гриппа. Абсолютное количество лимфоцитов также было независимым фактором риска смерти.21
Лечение следует начинать при подозрении на гриппозную пневмонию и до лабораторного подтверждения.Выбор противовирусного лечения должен основываться на чувствительности циркулирующего вируса. В настоящее время ингибиторы M2 амантадин и римантадин не рекомендуются для лечения, поскольку все циркулирующие вирусы гриппа устойчивы к ингибиторам M2. Три ингибитора нейраминидазы одобрены FDA для лечения гриппа A и B: осельтамивир для перорального приема, занамивир для ингаляций и перамивир для внутривенного введения, который был одобрен FDA в 2014 г. для лечения гриппа у взрослых пациентов (таблица 1).
Таблица 1
Лекарства, используемые при лечении вирусной пневмонии
Для пациентов с гриппозной пневмонией, включая пациентов в критическом состоянии, и пациентов, которым требуется искусственная вентиляция легких, руководство CDC рекомендует осельтамивир в качестве препарата выбора.Внутривенное введение перамивира рекомендуется, когда есть опасения по поводу недостаточной пероральной абсорбции осельтамивира. Эффективность перамивира у пациентов с тяжелым заболеванием и у пациентов с гриппом B недостаточно изучена.18 Некоторые исследования продемонстрировали, что многократное введение более высокой дозы перамивира внутривенно в течение 5 дней по сравнению с низкой однократной дозой, рекомендованной при неосложненной инфекции гриппа, является безопасным и эффективным. , и сокращает продолжительность заболевания гриппом.22 Ингаляционный занамивир показан только при неосложненном остром гриппе.Ингаляционный занамивир неэффективен при пневмонии, вероятно, из-за низкой биодоступности на периферии легких.
Занамивир для внутривенного введения — это исследуемый препарат, который может быть запрошен для клинического применения, если есть опасения по поводу штамма гриппа, устойчивого к осельтамивиру. В зависимости от мутации, придающей устойчивость, вирус может развить устойчивость к осельтамивиру, но оставаться чувствительным к занамивиру.24 Другие препараты, демонстрирующие сильную противовирусную активность, тестируются in vitro и рассматриваются в качестве потенциальной терапии для вирусов гриппа с множественной лекарственной устойчивостью, например, первый класс органосиланов, обладающих мощной противовирусной активностью против вирусов гриппа А, устойчивых к амантадину и осельтамивиру.Другой препарат, дапивирин, одобренный FDA ненуклеозидный ингибитор обратной транскриптазы ВИЧ, обладает широким спектром противовирусной активности против нескольких штаммов вирусов гриппа A и B26.
При высоком клиническом подозрении на гриппозную пневмонию лечение следует начинать независимо от времени обращения и продолжать, даже если первоначальный результат теста на грипп отрицательный, если не существует альтернативного диагноза. Пациенты, тяжело больные гриппом, должны быть обследованы на вторичную бактериальную пневмонию.
Вакцина против гриппа остается наиболее эффективным способом предотвращения сезонного гриппа и его осложнений. С 2010 года Консультативный комитет CDC по практике иммунизации рекомендовал ежегодную вакцинацию против гриппа всем людям в возрасте ≥6 месяцев, у которых нет противопоказаний. Каждый год, обычно примерно в феврале, рекомендации по составу противогриппозных вакцин составляются на основе данных эпиднадзора, и выпускается отчет, в котором основное внимание уделяется изменениям в составе вирусных антигенов в вакцинах от сезонного гриппа и дается руководство для поставщиков вакцин.Оптимальное время вакцинации должно быть до начала активности гриппа в этом районе. Однако при введении в начале сезона существует потенциальный риск субоптимального иммунитета к концу сезона гриппа, особенно у пожилого населения. Эффективность противогриппозных вакцин среди пожилых людей является областью активных исследований, и никаких официальных рекомендаций относительно конкретной дозировки или состава не сделано27.
Пандемия гриппа
Пандемия вируса гриппа A 1918 года была первой хорошо задокументированной пандемией гриппа 20-го века.В 2005 году исследователи смогли реконструировать вирус после секвенирования полного генома РНК. Эта работа предоставила важную информацию об эволюции, антигенных свойствах, патогенных детерминантах и маркерах вирулентности вируса, что облегчило быструю оценку потенциала пандемического распространения последующего появляющегося вируса.
Птичий и свиной грипп
Вирусы зоонозного гриппа отличаются от вирусов сезонного гриппа человека и с трудом передаются от человека к человеку.Кроме того, для адаптации к человеку требуется ряд генетических изменений вируса. Отличить птичий или свиной грипп от сезонного гриппа сложно; однако у пациентов обычно более агрессивное клиническое течение. Симптомы со стороны верхних дыхательных путей встречаются реже.
В 2003 году, когда началась эпидемия птичьего гриппа A (H5N1), почти у всех пациентов на ранней стадии заболевания развилась пневмония. Мультифокальная консолидация была наиболее частой находкой на презентации. Большинство пациентов умерли от дыхательной недостаточности с летальностью 59 процентов.28 В 2009 г. новый вирус вызвал пандемический грипп свиного происхождения A (h2N1). Оценки пациентов, у которых развилась вирусная пневмония во время этой эпидемии, сильно различаются, вторичная бактериальная инфекция была зарегистрирована у 20–24% пациентов. Плохие результаты были связаны с более молодым возрастом, беременностью, ожирением и пациентами с сопутствующими заболеваниями. Смертность среди госпитализированных пациентов колеблется от 4,1 до 46 процентов.29 30 Лечение аналогично лечению от вируса сезонного гриппа.Современные вакцины не обеспечивают перекрестной защиты от штаммов вирусов гриппа H5, H7 и H9.31
Сходство маркеров вирулентности между вирусом 1918 года и вирусами птичьего гриппа H5N1 и H7N9 подчеркнуло пандемический потенциал этих вирусов32 и необходимость постоянного наблюдения за любыми случаями заболевания людей.
Парамиксовирусы
RSV, PIV и HMPV являются парамиксовирусами и важными респираторными патогенами. Эти инфекции обычно передаются в раннем детстве.Почти все взрослые являются серопозитивными, но иммунитет неполный, и повторное заражение может произойти во взрослом возрасте.
RSV пневмония
RSV вызывает острые заболевания дыхательных путей у людей любого возраста. RSV, традиционно являющийся вирусным патогеном у детей, может вызывать ВП у взрослых, что может быть особенно тяжелым у пожилых людей и лиц с ослабленным иммунитетом со смертностью, аналогичной смертности, связанной с гриппом. 33 Клинические признаки не отличаются от других причин вирусной пневмонии.Пациенты обычно обращаются с симптомами инфекции верхних дыхательных путей с последующей пневмонией. Свистящее дыхание — обычное явление при пневмонии, вызванной РСВ.
Среди реципиентов ТГСК и пациентов с гематологическими злокачественными новообразованиями RSV является значительной причиной пневмонии. Риск прогрессирования пневмонии колеблется от 18 до 55 процентов.15 Пневмония и показатели смертности выше, когда RSV заражается в первые несколько месяцев после ТГСК; другие факторы риска включают наличие реакции «трансплантат против хозяина», пожилой возраст и миелоаблативное кондиционирование.15 21 35 Инфекция RSV связана со снижением показателей легочной функции и развитием синдрома облитерирующего бронхиолита после трансплантации легкого.
Лечение пневмонии, вызванной RSV, является поддерживающей. Рибавирин (таблица 1) одобрен FDA для лечения RSV у детей. Однако системный или аэрозольный рибавирин использовался не по назначению при лечении RSV-инфекции с внутривенными иммуноглобулинами или без них у субъектов с ослабленным иммунитетом, особенно среди реципиентов трансплантата легких и HSCT.Сравнительных данных между рибавирином в форме аэрозоля и пероральным или внутривенным введением нет. Большинство доступных исследований поддерживает использование рибавирина у пациентов с ослабленным иммунитетом и пневмонией, вызванной RSV. Исследования показали, что использование рибавирина в аэрозольной форме предотвращает прогрессирование инфекции нижних дыхательных путей при назначении на ранних стадиях заболевания и снижает смертность у пациентов с пневмонией, вызванной РСВ. (МР) следует принимать во внимание.36 В отличие от более ранних исследований, показывающих высокие показатели гемолитической анемии при применении системного рибавирина, более поздние исследования показали, что пероральный рибавирин хорошо переносится пациентами с различной степенью иммуносупрессии. 39 40 Лечение пероральным рибавирином предотвращает развитие облитерирующего бронхиолита. снижение смертности у пациентов с трансплантацией легких с пневмонией, вызванной RSV, и снижение стоимости по сравнению с рибавирином в форме аэрозоля.41 42 Внутривенное введение рибавирина также было исследовано с неоднозначными результатами, некоторые исследования не показали улучшения смертности у пациентов с пневмонией, вызванной RSV, 43 в то время как другие исследования показали более благоприятный исход.44
Систематический обзор, посвященный лечению RSV-инфекции у взрослых реципиентов HSCT, показал тенденцию к лучшему исходу в отношении связанной с RSV или атрибутивной смертности у пациентов, получавших аэрозольный рибавирин с внутривенным иммуноглобулином или RSV-специфическим внутривенным иммуноглобулином, чем у пациентов, получавших только рибавирин.45 Аналогичным образом, исследование среди пациентов с трансплантатом легкого предложило агрессивный подход с несколькими лекарствами, включая ингаляционный рибавирин, кортикостероиды и внутривенный иммуноглобулин (с паливизумабом или без него) для сохранения функции легких у пациентов с RSV-инфекцией.46 47
Паливизумаб, гуманизированное моноклональное антитело против RSV, было одобрено FDA в 1998 году для профилактики серьезных инфекций нижних дыхательных путей, вызываемых RSV, у детей с повышенным риском тяжелого заболевания.48 Использование паливизумаба в качестве профилактики и лечения пациентов с ослабленным иммунитетом не был хорошо изучен и поэтому не рекомендуется. Небольшие исследования показали, что паливизумаб в дополнение к строгим мерам инфекционного контроля был эффективен в борьбе с внутрибольничной вспышкой RSV в отделении трансплантации стволовых клеток.49 Исследование фазы I показало, что паливизумаб в виде однократной внутривенной инфузии в сочетании с аэрозольным рибавирином для лечения RSV-инфекции среди реципиентов HSCT был безопасен и хорошо переносился.
Мотавизумаб, еще одно гуманизированное моноклональное антитело IgG1, с более высоким сродством к RSV, чем паливизумаб, был эффективным в сокращении госпитализаций, связанных с RSV, среди здоровых доношенных американских младенцев до того, как FDA отказалось одобрить лицензирование в связи с проблемами побочных эффектов51
Многие лекарства для профилактики и лечения RSV-инфекции находятся в стадии разработки.Новое лекарство, прошедшее клиническую фазу II, пресатовир (GS-5806), представляет собой мощный и селективный ингибитор слияния RSV, который блокирует процесс слияния вируса с клеткой, в настоящее время оценивается у пожилых людей и с острой RSV-инфекцией нижних дыхательных путей. 52
PIV-пневмония
Существует три серотипа PIV: 1, 2 и 3. Инфекция PIV является основной причиной крупа у детей. Циркуляция PIV имеет сезонные колебания в зависимости от региона. В США серотип 3 PIV является наиболее распространенным серотипом и обычно вызывает вспышки в период с апреля по июнь.Тогда как PIV-1 и PIV-2 чаще встречаются осенью. PIV-3 является наиболее распространенным серотипом у взрослых, госпитализированных с пневмонией53.
У здоровых взрослых без основного иммунодефицита инфекция PIV может протекать бессимптомно или вызывать легкую инфекцию верхних дыхательных путей. Инфекция PIV связана с обострением астмы и хронической обструктивной болезни легких. В исследовании, сравнивающем клинические характеристики пневмонии PIV и пневмонии, не связанной с PIV, сообщалось о более частом хрипе.54 Несколько факторов риска связаны с прогрессированием пневмонии и тяжелого заболевания, включая пожилой возраст, прием стероидов и иммунодефицитный статус.
Среди пациентов с гематологическими злокачественными новообразованиями и инфекцией HSCT и PIV средняя заболеваемость пневмонией PIV составила 37%. Предикторами прогрессирования инфекции нижних дыхательных путей были раннее начало инфекции после трансплантации, применение стероидов и коинфекция с другими патогенами.55 В систематическом обзоре средний уровень смертности пациентов с пневмонией PIV составил 27%.Другими факторами риска смерти были прием стероидов, наличие сопутствующих патогенов и рецидивирующее или устойчивое злокачественное новообразование56–58.
Не существует доказанного эффективного лечения пневмонии, вызываемой PIV. Рибавирин обладает противовирусной активностью против PIV и в отдельных случаях использовался в различных формах для лечения PIV-ассоциированной пневмонии у пациентов с ослабленным иммунитетом.59 60 Однако клиническая польза от лечения неясна.21 56 61
DAS181 представляет собой новый слитый белок сиалидазы, который нацелен на рецептор сиаловой кислоты хозяина, предотвращая прикрепление и проникновение вируса в клетки; он был протестирован в небольших клинических испытаниях для лечения PIV, показав некоторое клиническое улучшение и отсутствие серьезных побочных эффектов.62 Сурамин действует как неконкурентный ингибитор гемагглютинин-нейраминидазы, подавляя репликацию вируса в эпителиальных клетках млекопитающих. Сурамин может быть потенциальным средством лечения PIV-инфекции. 35 63 Большой интерес вызывает разработка коротких интерферирующих РНК (миРНК) против вирусных генов. siRNA продемонстрировали противовирусную активность в культуре клеток и предотвратили инфицирование RSV и PIV при интраназальном введении на мышиной модели.64
HMPV-пневмония
Риск пневмонии и тяжелого заболевания из-за HMPV-инфекции выше у пожилых пациентов с хроническими кардиореспираторными заболеваниями и ослабленным иммунитетом.19 65 Темпы прогрессирования пневмонии и смерти различаются между исследованиями, но все больше признается, что HMPV может вызывать пневмонию и может иметь высокие показатели заболеваемости и смертности.15 66 67 У пациентов с трансплантацией легких некоторые исследования предполагают, что инфекция HMPV (без указания конкретных данных) инфекция верхних и нижних дыхательных путей) может быть связана с острым и хроническим отторжением аллотрансплантата.68 69
Лечение пневмонии HMPV в основном поддерживающее. Пероральный, аэрозольный или внутривенный рибавирин и внутривенный иммуноглобулин использовались для тяжелобольных пациентов с ослабленным иммунитетом со смешанными результатами.66 70 Недавно было обнаружено перекрестно-реактивное mAb с активностью против слитого (F) белка RSV и HMPV, которое, возможно, может иметь значение для разработки клинических антител и вакцин, которые вырабатывают нейтрализующие антитела против этих двух вирусов.71
Вакцины на основе живых аттенуированных химерных и рекомбинантных вакцин против RSV и HMPV и PIV 1-3 человека находятся в стадии разработки.72 Недавнее исследование фазы IIb, оценивающее эффективность вакцины на основе F на основе RSV после слияния у взрослых ≥60 лет возраста, не удалось предотвратить RSV-ассоциированное острое респираторное заболевание, несмотря на развитие положительного серологического ответа на антитела.73
Аденовирусная пневмония
Аденовирусы человека (HAdV) представляют собой двухцепочечные ДНК-вирусы. HAdV вызывают различные клинические синдромы в зависимости от серотипа аденовируса, вирусного тропизма, портала проникновения и факторов хозяина. Респираторные инфекции могут быть связаны с желудочно-кишечными симптомами. Респираторные заболевания у взрослых иммунокомпетентных пациентов часто протекают в легкой форме и проходят самостоятельно. Тем не менее, тяжелая пневмония, дыхательная недостаточность и высокая летальность были зарегистрированы в единичных случаях, во вспышках среди призывников в армию и в учреждениях, и даже в вспышках заболеваний на уровне общин в США и во всем мире.74–77 Тяжелая аденовирусная инфекция также описана у пациентов с HSCT и SOT в диапазоне от бессимптомного выделения до тяжелой летальной пневмонии как части диссеминированного заболевания. В случаях аденовирусной пневмонии смертность была высокой. Даже среди иммунокомпетентных пациентов смертность составляла 26,7 %77, а в некоторых исследованиях может достигать 50 %15.
В настоящее время не существует одобренного FDA лечения аденовирусной инфекции. Цидофовир (таблица 1) обладает хорошей активностью in vitro против всех серотипов аденовирусов.Несколько серий случаев показали клиническое улучшение при использовании цидофовира с внутривенным иммуноглобулином или без него среди пациентов с тяжелой аденовирусной пневмонией, но его использование ограничено токсичностью и низким качеством доказательств. Гидратация и пробенецид следует назначать вместе с цидофовиром, чтобы предотвратить почечную токсичность.78
Бринцидофовир (CMX001), пероральный биодоступный липидный конъюгат цидофовира, может быть многообещающим лекарством для лечения аденовируса в тяжелых случаях.79
Живая оральная вакцина против аденовирусов типов 4 и 7 доступна с 1971 года и доказала свою безопасность и высокую эффективность.Его производство было прекращено и возобновлено после военных вспышек аденовируса в 2001 году. Его использование в настоящее время ограничено для использования в военных целях80.
Человеческие риновирусы
ВСР — одни из наиболее распространенных патогенов, вызывающих простуду у взрослых, легкую, самоограничивающуюся инфекцию верхних дыхательных путей. С развитием молекулярной диагностики обсуждается клиническое значение обнаружения ВСР в нижних дыхательных путях и их способности вызывать пневмонию. Однако больше данных подтверждает, что ВСР может играть серьезную патогенную роль в инфекциях нижних дыхательных путей, хотя и редко, у пожилых людей и пациентов с ослабленным иммунитетом.81 82 Инфекция нижних дыхательных путей, вызванная ВСР, имела аналогичный исход по сравнению с инфекцией RSV, PIV или вирусом гриппа.83 Среди пациентов с трансплантатом легких некоторые исследования показали, что стойкая инфекция HRV была связана с острым и хроническим отторжением трансплантата и повышенной смертностью, другие исследования не смогли доказать эту связь.84 85
Несмотря на обширные усилия, до сих пор нет доказанной эффективной терапии для лечения инфекции ВСР. В небольшой группе пациентов с первичной гипогаммаглобулинемией комбинация интерферона и рибавирина была связана с быстрым снижением ВСР.86 Новая противовирусная терапия, нацеленная на белок 3С протеазы, была разработана с умеренным клиническим эффектом. Другим классом протестированных противовирусных препаратов были препараты, связывающие капсид, предотвращающие прикрепление вируса к рецепторам клетки-хозяина; из них плеконарил был отклонен FDA из-за побочных эффектов, а вапендавир не смог достичь своих основных конечных точек в клинических испытаниях.87
Коронавирусы человека (HCoV)
Штаммы HCoV (HCoV-229E, HCoV-OC43, HCoV-NL63 и CoV-HKU1) — это в первую очередь респираторные вирусы, которые реплицируются в эпителиальных клетках носоглотки и вызывают симптомы простуды с аналогичными проявлениями. к заражению риновирусом.Благодаря усовершенствованным молекулярным методам, HCoV был идентифицирован как возможные этиологические агенты при CAP.88 Однако HCoV приобретает все большее значение как причина тяжелой инфекции нижних дыхательных путей и смерти с появлением новых HCoV, тяжелого острого респираторного синдрома, коронавируса и Ближнего Востока. коронавирус респираторного синдрома (БВРС-КоВ).
Тяжелый острый респираторный синдром (SARS)
В 2002 году в Китае была зарегистрирована вспышка атипичной пневмонии с высоким уровнем нозокомиальной передачи.После этого в качестве возбудителя SARS был идентифицирован коронавирус, впоследствии названный SARS-CoV. С 2002 по 2003 год эпидемия атипичной пневмонии распространилась по всему миру. В общей сложности было зарегистрировано 8096 случаев из 27 стран, при этом наибольшее количество случаев было зарегистрировано в Китае.89
Клинические проявления были преимущественно респираторными: от легкой до тяжелой, дыхательной недостаточности и смерти; показатель летальности оценивался в 10 процентов90.
Ближневосточный респираторный синдром
MERS — респираторное вирусное заболевание, вызываемое MERS-CoV.Первые случаи заболевания были описаны в Саудовской Аравии в 2012 году. С тех пор в ВОЗ было зарегистрировано 2066 лабораторно подтвержденных случаев, 82 процента из которых были зарегистрированы Саудовской Аравией. Таким образом, MERS следует рассматривать у путешественников или в тесном контакте с путешественниками на Ближний Восток, особенно на Аравийский полуостров, в течение 2 недель до появления симптомов.
Хотя это не совсем понятно, есть свидетельства, позволяющие предполагать передачу от арабского верблюда человеку; Несмотря на это, большинство пациентов не вспоминают никаких контактов.БВРС-КоВ считается зоонозным вирусом; Передача от человека к человеку задокументирована, но ограничена медицинскими учреждениями и близкими контактами с пациентами с инфекцией БВРС-КоВ. Клинический спектр варьируется от бессимптомных и легких респираторных симптомов до тяжелого острого респираторного заболевания. Пневмония часто проявляется лихорадкой, кашлем и одышкой, переходящими в дыхательную недостаточность. Сообщается, что уровень смертности составляет 35 процентов, при этом зарегистрировано 720 случаев смерти, что в три раза выше, чем от SARS.91
Лечение как SARS, так и MERS остается поддерживающим. Был предложен ряд вариантов лечения, но они остаются на стадии исследования. Плазменная терапия выздоравливающих использовалась для лечения SARS и предложена для лечения MERS, с некоторыми благоприятными исходами при назначении на ранних стадиях заболевания.92 Лечение системными стероидами не улучшило исход; Напротив, это было связано с длительной виремией и повышенной смертностью.93 94 Интерферон и рибавирин с лопинавиром / ритонавиром или без него использовались в исследованиях на животных и небольших клинических исследованиях с неубедительными результатами.95 96 Открытия лекарств, классифицируемые по вариантам лечения на основе вирусов и на основе хозяина, находятся в стадии разработки.94 Разрабатываются и тестируются различные стратегии вакцинации против SARS-CoV и MERS-CoV на животных моделях.90
Пневмония, вызванная герпесвирусами человека
Ветряная оспа пневмония
Заболеваемость вирусом ветряной оспы (VZV), или заболеванием HHV-3, снизилась после введения вакцины против ветряной оспы. Инфекции возникают при вдыхании инфицированных капель или при контакте с кожными поражениями.Инфекция VZV может иметь несколько различных проявлений в зависимости от возраста и иммунного статуса пациента. Первичная инфекция ветряной оспы у пожилых пациентов с ослабленным иммунитетом, людей, живущих с ВИЧ, и беременных женщин обычно протекает тяжело и может иметь атипичное проявление. У пациентов может быть широко распространенное заболевание при отсутствии кожных повреждений или может развиться тяжелая интерстициальная пневмония, которая прогрессирует до острого респираторного дистресс-синдрома.97
Поражение легких происходит в течение первых семи дней заболевания.Рентгенограммы грудной клетки показывают диффузные двусторонние интерстициальные или микронодулярные инфильтраты. Смертность у этих пациентов высока и может достигать 18%. У пациентов с пневмонитом, вызванным ветряной оспой, противовирусную терапию ацикловиром в высоких дозах не следует откладывать до подтверждения диагноза и следует продолжать как минимум в течение 7 дней. Использование стероидов в качестве дополнительной терапии вызывает споры.98
Вакцина доступна либо в виде отдельной живой аттенуированной вакцины, либо в виде комбинации с вакциной против эпидемического паротита и краснухи.Людям, подвергшимся воздействию ветряной оспы и не имевшим признаков иммунитета, рекомендуется вакцинация после контакта.99
Цитомегаловирусная (ЦМВ) пневмония
Большинство ЦМВ-инфекций протекает бессимптомно и приобретается в раннем возрасте. После первичного заражения вирус остается латентным в клетках организма и проявляется позже в виде реактивации. Реципиенты трансплантатов твердых органов и ТГСК подвергаются наибольшему риску ЦМВ пневмонии. Рентгенологические данные о ЦМВ-пневмоните соответствуют интерстициальной пневмонии, обычно двусторонней и симметричной.Диагноз подозревается, если имеется положительный результат анализа ЦМВ ПЦР жидкости бронхоальвеолярного лаважа (БАЛ) или если есть цитопатические изменения, вызванные ЦМВ, наблюдаемые при цитологическом исследовании клеток БАЛ. Для постановки окончательного диагноза требуется биопсия легкого, показывающая изменения, соответствующие ЦМВ-инфекции. Количественная оценка вирусной нагрузки ЦМВ на БАЛ может быть использована для диагностики ЦМВ пневмонии100.
Препаратом выбора при ЦМВ-пневмоните является ганцикловир для внутривенного введения. Эффективность валганцикловира перорально не установлена.Имеются ограниченные данные о дополнительных преимуществах иммуноглобулина CMV. Фоскарнет и цидофовир предназначены для лечения устойчивых инфекций. Вакцина против ЦМВ все еще изучается, и основным кандидатом на рассмотрение является конъюгат гликопротеина В.101
Вирус простого герпеса (ВПГ)
Об обнаружении ВПГ в секретах нижних дыхательных путей все чаще сообщается у тяжелобольных пациентов с иммунодефицитом и иммунодефицитом. Восстановление вируса HSV в нижних дыхательных путях могло быть результатом заражения из верхних дыхательных путей или местной вирусной реактивации.Является ли ВПГ маркером тяжелого заболевания или истинным патогеном, связанным с респираторным заболеванием, повреждением легких и смертностью, неясно.102 Некоторые исследования показали связь между вирусной нагрузкой ВПГ в ЖБАЛ и неблагоприятным исходом.103 Необходимость противовирусного лечения пациентов с ВПГ еще предстоит изучить в рандомизированных контролируемых исследованиях.104
Меры по контролю за передачей и инфекцией в медицинских учреждениях
Нозокомиальное заражение вирусными ИРО не редкость и, возможно, недооценка; это может иметь серьезные последствия для результатов лечения пациентов и связанных со здоровьем затрат.105 Было зарегистрировано множество вспышек почти всех респираторных вирусов, в результате которых в больницах широко распространено инфекционное заболевание. Строгое соблюдение мер инфекционного контроля очень важно для предотвращения распространения инфекции, особенно во время вспышек и среди пациентов с ослабленным иммунитетом.106 Мы обобщим методы инфекционного контроля, рекомендованные CDC и Консультативным комитетом по практике инфекционного контроля в здравоохранении (HICPAC) .107 108 Эти методы широко различаются в разных учреждениях.35 год
Для медработников с признаками респираторного заболевания проведите быструю диагностику и воздержитесь от ухода за пациентами из группы высокого риска. Обучите персонал и пациентов с симптомами респираторной гигиены и этикета при кашле. HICPAC рекомендует эмпирический контакт плюс меры предосторожности по изоляции капель при респираторном заболевании при поступлении до постановки диагноза, а также для пациентов с возможной пневмонией и недавних поездок в страны с активными вспышками новых респираторных инфекций, передающихся воздушно-капельным путем, меры предосторожности при контакте и средства защиты глаз.
Стандартные меры предосторожности следует применять ко всем пациентам в дополнение к мерам предосторожности, связанным с передачей инфекции. Для ВСР и сезонного гриппа воздушно-капельный грипп является наиболее важным путем передачи, и поэтому необходимо соблюдать меры предосторожности, связанные с капельным. Кроме того, следует соблюдать меры предосторожности, связанные с переносом по воздуху, при выполнении процедур по образованию аэрозолей в случае гриппозной пневмонии.
Другой мерой инфекционного контроля является помещение пациентов с респираторными вирусными инфекциями в отдельные палаты, если таковые имеются, или их группирование.
Хотя RSV может передаваться воздушно-капельным путем, прямой контакт с инфицированными респираторными выделениями является наиболее важным фактором передачи, как и для PIV и HMPV. Контактные меры предосторожности в дополнение к стандартным мерам предосторожности должны применяться в случае инфекции RSV, HMPV или PIV. В случае аденовирусной инфекции следует применять контактные, капельные и стандартные меры предосторожности. При работе с подозреваемыми или подтвержденными случаями нового гриппа A, SARS или MERS следует применять стандартную, контактную и воздушную изоляцию.Пациенты с активной ветряной оспой должны быть незамедлительно отделены от серонегативных пациентов и должны быть помещены в воздушную и контактную изоляцию.
Пациенты с ослабленным иммунитетом имеют длительное выделение вируса и могут потребовать более длительного периода изоляции.109 Во время периодов циркуляции гриппа или RSV в сообществе рассмотрите возможность ограничения или проверки посетителей на респираторные заболевания.
Заключение
Вирусы представляют собой частую причину CAP, а также HAP.Клинические проявления и тяжесть заболевания зависят от возраста, иммунного статуса и сопутствующих заболеваний. Диагноз обычно ставится путем обнаружения вируса с помощью ОТ-ПЦР в секретах верхних или нижних дыхательных путей. Однако результаты тестов следует интерпретировать с осторожностью и принимать во внимание клинические проявления и распространенность вируса в тестируемой популяции. Лечение в основном поддерживающее. Единственными одобренными FDA лекарствами для лечения вирусной пневмонии у взрослых являются ингибиторы нейраминидазы осельтамивир и перамивир.Практика инфекционного контроля в больнице очень важна, особенно во время вспышек болезней и эпидемий.
Пневмония | Immediate Clinic
Пневмония — это инфекция, при которой воспаляются воздушные мешочки в одном или обоих легких. Воздушные мешочки могут заполняться жидкостью или гноем, вызывая кашель с мокротой, жар, озноб и затрудненное дыхание. У пневмонии много возможных причин. Наиболее частые причины — бактерии и вирусы в воздухе, которым мы дышим. Ваше тело обычно предотвращает заражение этими микробами ваших легких, но иногда эти микробы могут подавить вашу иммунную систему, даже если ваше здоровье в целом хорошее.
Пневмония может варьироваться от легкой до опасной для жизни. Это наиболее серьезно для младенцев и маленьких детей, людей старше 65 лет и людей с основными проблемами со здоровьем или ослабленной иммунной системой.
Признаки и симптомы пневмонии варьируются от легких до тяжелых в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, ваш возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но длятся дольше.
Признаки и симптомы пневмонии включают:
- Лихорадка, потливость и озноб
- Кашель с выделением густой липкой жидкости
- Боль в груди при глубоком вдохе или кашле
- Одышка
- Усталость и мышечные боли
- Тошнота, рвота или диарея
- Головная боль
Обратитесь к врачу, если у вас затрудненное дыхание, боль в груди, постоянная лихорадка до 102 градусов F (39 градусов C) или выше или постоянный кашель, особенно если вы кашляете гноем.
При подозрении на пневмонию врач может порекомендовать:
- Рентген грудной клетки для подтверждения наличия пневмонии и определения степени и локализации инфекции.
- Анализы крови , чтобы подтвердить наличие инфекции и попытаться определить тип организма, вызывающего инфекцию. Точная идентификация происходит только у половины людей с пневмонией.
Конкретные методы лечения зависят от типа и тяжести пневмонии, а также от вашего возраста и общего состояния здоровья.Возможные варианты:
- Антибиотики для лечения бактериальной пневмонии. Симптомы часто улучшаются в течение трех дней, хотя у курильщиков улучшение обычно занимает в два раза больше времени.
- Противовирусные препараты для лечения вирусной пневмонии. Обычно симптомы проходят через одну-три недели.
- Снижающие температуру , такие как аспирин или ибупрофен.
- Лекарство от кашля успокаивает кашель, чтобы вы могли отдохнуть.



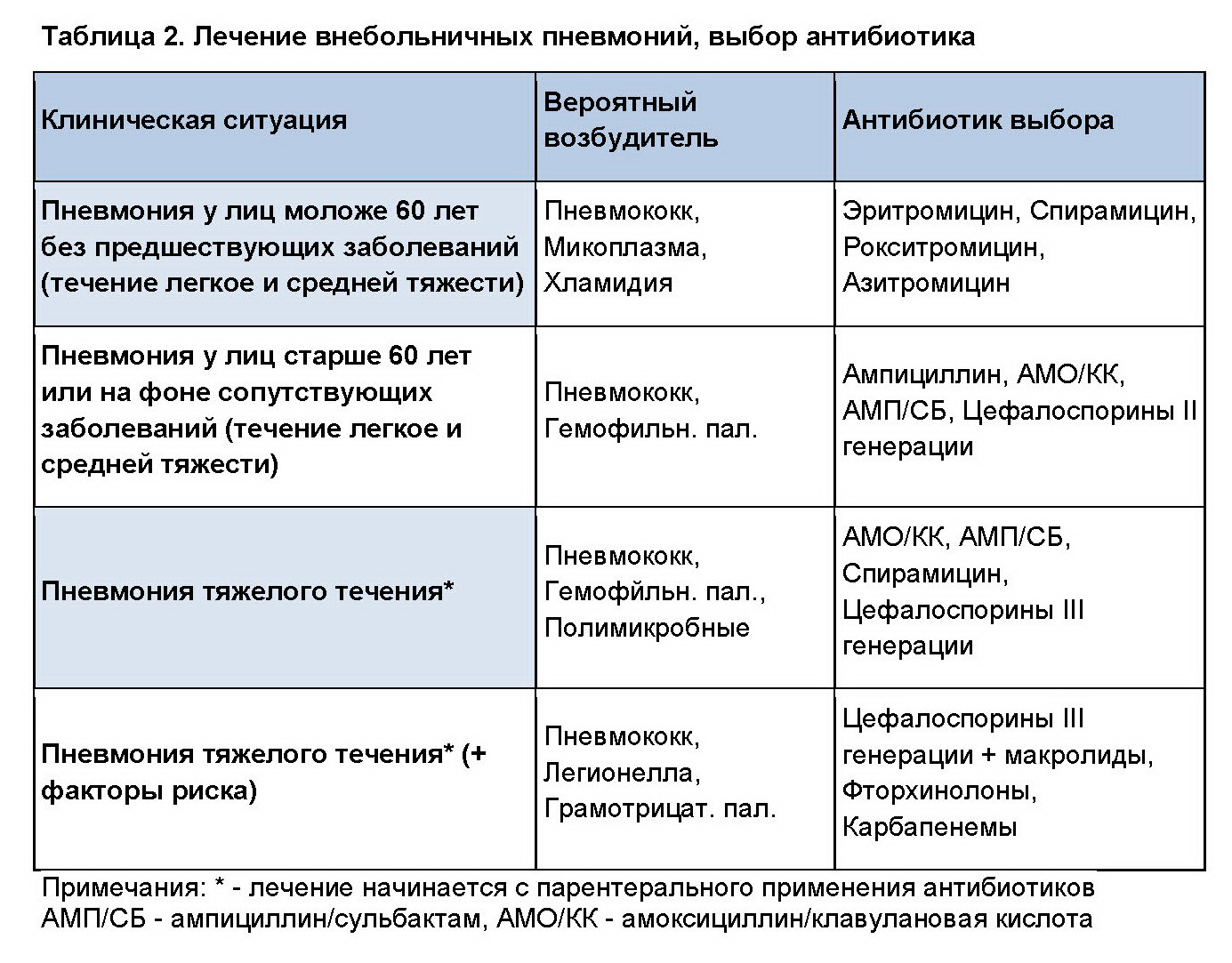

 ) Опасна тем, что основные признаки заболевания «стерты» и воспаление легких легко можно спутать с обычной простудой.
) Опасна тем, что основные признаки заболевания «стерты» и воспаление легких легко можно спутать с обычной простудой.

 От 3 недель до 2 месяцев.
От 3 недель до 2 месяцев.
 Иногда врач прописывает другой антибиотик или может назначить второй антибиотик, который следует принимать вместе с первым
Иногда врач прописывает другой антибиотик или может назначить второй антибиотик, который следует принимать вместе с первым




 Постназальный дренаж — это не проблема.
Постназальный дренаж — это не проблема.