Пневмоторакс
Пневмоторакс
Пневмоторакс — наличие воздуха в плевральной полости, обусловленное раной грудной стенки или лёгкого с повреждением одной из веточек бронха.
Классификация и этиология
• По этиологическому признаку: травматический, спонтанный, искусственный •• Травматический ••• Закрытая травма грудной клетки: повреждение лёгкого отломками рёбер, разрыв лёгкого или бронха вследствие повышения внутрилёгочного давления при смыкании голосовых связок в момент травмы ••• Открытая травма грудной клетки: проникающие ранения ••• Ятрогенные повреждения: ранение лёгкого при попытке катетеризации подключичной вены, акупунктуре звёздчатого ганглия, блокаде межрёберного нерва, плевральной пункции •• Спонтанный ••• Неспецифический: разрыв булл, кист, разрыв лёгкого спайками, в результате регионарного повышения внутриальвеолярного давления (в сочетании с эмфиземой средостения), эндометриоз лёгкого, прорыв абсцесса лёгкого в плевральную полость (пиопневмоторакс), спонтанный разрыв пищевода ••• Туберкулёзный: разрыв каверны, прорывы казеозных очагов •• Искусственный пневмоторакс накладывают с лечебной целью при туберкулёзе лёгких, с диагностической — для торакоскопии, для дифференциальной диагностики образований грудной стенки.
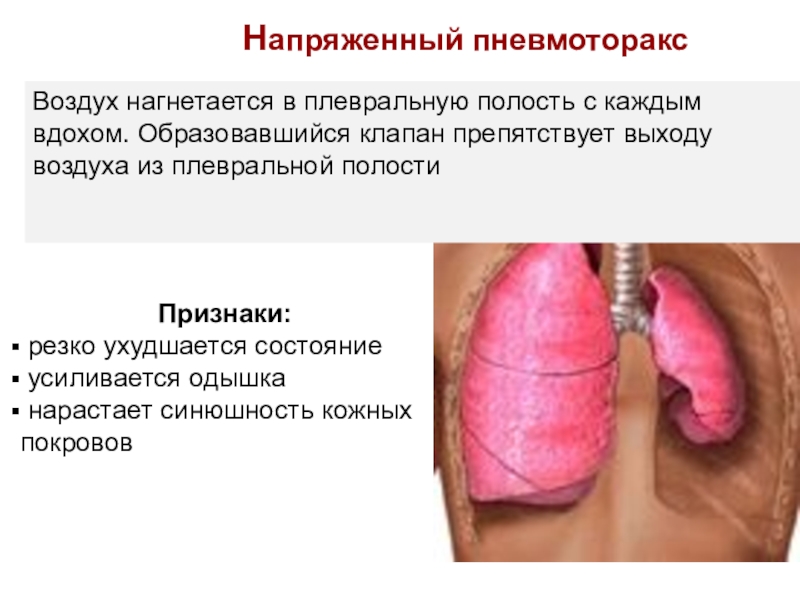
• Классификация по патофизиологическому механизму •• Закрытый пневмоторакс — после проникновения газа в плевральную полость поступление его прекращается, внутриплевральное давление, как правило, отрицательное •• Открытый пневмоторакс — наличие отверстия в грудной стенке (включающего и париетальную плевру), свободно сообщающегося с внешней средой •• Клапанный пневмоторакс — прогрессирующее накопление воздуха в плевральной полости. Воздух поступает из малого отверстия в лёгочной ткани в момент вдоха, а в момент выдоха, не находя себе выхода, остаётся в плевральной полости. В заключительной стадии развития клапанный пневмоторакс становится напряжённым, когда давление в плевральной полости становится выше, чем в смежном лёгком и сосудах. Для клапанного пневмоторакса характерна триада: положительное внутриплевральное давление, стойкое смещение средостения в противоположную сторону, острая дыхательная недостаточность
Для клапанного пневмоторакса характерна триада: положительное внутриплевральное давление, стойкое смещение средостения в противоположную сторону, острая дыхательная недостаточность
Факторы риска • Травма (сломанное ребро, разорванный бронх, перфорация пищевода) • Игра на духовых музыкальных инструментах • Энергичные или длительные физические нагрузки • Высотные полёты • Ныряние • ХОБЛ (особенно эмфизема) • Пневмокониозы • Туберкулёз • Опухоли лёгких • Абсцессы лёгких • Муковисцидоз • Субплевральная пневмония, вызванная Pneumocystis carini (у больных СПИДом) • Интубация трахеи с ИВЛ • Наследственные дефекты развития коллагеновых структур (синдромы Марфана, Элерса–Данло).
Патологическая физиология • Сдавление лёгкого • Смещение органов средостения в противоположную сторону (при напряжённом пневмотораксе) • Шунтирование неоксигенированной крови из спавшегося лёгкого в большой круг кровообращения • Образование серозного экссудата (раздражение плевры) • Подкожная эмфизема • Закрытый пневмоторакс протекает доброкачественно: воздух из плевральной полости рассасывается самостоятельно через 6–12 сут • Ранения груди с открытым пневмотораксом — тяжёлое течение. Под влиянием непрерывных колебаний внутриплеврального давления возникает колебание (флотирование) средостения, приводящее к развитию шока. Может наблюдаться так называемое парадоксальное дыхание, когда при выдохе воздух не выходит через трахею наружу, а вдувается в спавшееся другое лёгкое, откуда насыщенный углекислым газом воздух при вдохе поступает обратно в единственное дышащее лёгкое, резко ухудшая оксигенацию крови и вызывая гиперкапнию.
Клиническая картина • Боль в груди — внезапная, усиливающаяся при дыхании, кашле или движениях грудной клетки; одышка • При открытом пневмотораксе раненый лежит на стороне повреждения, плотно прижимая рану • При осмотре раны слышен шум присасывания воздуха. Из раны может выделяться пенистая кровь • Подкожная эмфизема, особенно выраженная при закрытом и клапанном пневмотораксе • Общее состояние тяжёлое, лицо бледное с цианотическим оттенком, дыхание затруднённое, учащённое, поверхностное • Движения грудной клетки асимметричны • Тимпанический перкуторный звук • Аускультативно — ослабление дыхания • Нарушения гемодинамики, особенно выраженные при напряжённом пневмотораксе, — слабый быстрый пульс, артериальная гипотензия, набухание шейных вен • При неосложнённом неспецифическом спонтанном пневмотораксе состояние больных, как правило, компенсировано.
Лабораторные исследования • pH <7,35 • paО2 <80 мм рт.ст • paCО2 >45 мм рт.ст.
Специальные исследования — рентгенография органов грудной клетки • Наличие воздуха по периферии грудной клетки. Чётко очерченные корень и край указывают на расположение коллабированного лёгкого. Средостение, особенно при значительном пневмотораксе, смещено в противоположную сторону • Незначительный пневмоторакс можно не заметить на обычном обзорном снимке (на высоте вдоха). Необходимо выполнить снимок на высоте выдоха • У больных, длительно получающих ИВЛ, первым признаком пневмоторакса может быть пневмомедиастинум.
Дифференциальная диагностика • Гемоторакс • Выпотной плеврит • Асфиксия • Перикардит • ИМ • ТЭЛА • Диафрагмальная грыжа • Расслаивающая аневризма грудной аорты • Гигантские кисты и буллы лёгких • Однолёгочная эмфизема (синдром МакЛеода) • Лобарная эмфизема.
ЛЕЧЕНИЕ • Немедленная госпитализация в хирургическое отделение • Закрытый пневмоторакс протекает доброкачественно и постепенно рассасывается. Из терапевтических мероприятий иногда необходима плевральная пункция для аспирации воздуха • Массивный неспецифический спонтанный пневмоторакс: диагностическая торакоскопия, дренирование плевральной полости. Показания к операции: продолжающееся кровотечение (спонтанный пневмогемоторакс), неэффективность дренирования, хронический пневмоторакс, рецидивирующий пневмоторакс, крупные буллы или кисты, опухоли лёгких. Цель операции: устранение причины пневмоторакса, облитерация полости плевры для предупреждения рецидива. Возможны торакоскопические операции • Открытый пневмоторакс •• Первая помощь на месте происшествия — герметическая (окклюзионная) повязка, временно превращающая открытый пневмоторакс в закрытый и уменьшающая флотацию средостения. Наиболее простая окклюзионная повязка состоит из нескольких слоёв марли, обильно пропитанной вазелином, поверх которой накладывается компрессная бумага или клеёнка •• Хирургическая обработка раны, торакотомия, ревизия лёгкого •• Дренирование плевральной полости • Клапанный пневмоторакс •• Декомпрессия плевральной полости с помощью дренажа •• Повреждение грудной стенки — ушивание дефекта, эвакуация воздуха из плевральной полости •• Повреждение лёгочных структур — постоянное дренирование в течение нескольких дней. В некоторых случаях показана окклюзия поражённого бронха во время бронхоскопии.
В некоторых случаях показана окклюзия поражённого бронха во время бронхоскопии.
Осложнения • Синдром шокового лёгкого • Пиопневмоторакс • Бронхоплевральные фистулы, требующие хирургического лечения.
МКБ-10 • J93 Пневмоторакс
Пневмоторакс — Ветеринарная клиника Никавет
Автор: Матвеев Владимир Михайлович
Пневмоторакс (от др. греч дуновение, воздух и грудь) — скопление воздуха или газов в плевральной полости.
По виду пневмоторакс делится на:
- Закрытый пневмоторакс. При нём в плевральную полость попадает небольшое количество газа, которое не увеличивается. Сообщение с внешней средой отсутствует.
- Открытый пневмоторакс. При открытом пневмотораксе плевральная полость сообщается с внешней средой, поэтому в ней создаётся давление, равное атмосферному. При этом лёгкое спадается.
- Клапанный пневмоторакс развивается при рваных лоскутных ранах легкого с одновременным повреждением достаточно крупного бронха. Лоскут легочной ткани при этом представляет собой как бы клапан. При вдохе воздух проникает в плевральную полость, а при выдохе лоскут перекрывает дефект в легочной ткани и препятствует выходу воздуха из плевральной полости наружу. С каждым последующим вдохом объем воздуха в плевральной полости с пораженной стороны прогрессивно нарастает, что приводит к повышению внутригрудного давления и приводит плевропульмональному шоку, а также смещению органов средостения, что нарушает их функцию, прежде всего сдавливая крупные сосуды.
- Пристеночный:в плевральной полости содержится небольшое количество газа/воздуха, лёгкое не полностью расправлено; как правило, это закрытый пневмоторакс.
- Полный: при этом лёгкое полностью спадается
- Осумкованный: возникает при наличии спаек между висцеральной и париетальной плеврой, ограничивающих область пневмоторакса; менее опасен, может протекать бессимптомно
Наиболее интересным для нас будет разобрать открытый пневмоторакс. Причиной открытого пневмоторакса является ранение грудной стенки с нарушением её целостности и образованием зияющего дефекта.
Причиной открытого пневмоторакса является ранение грудной стенки с нарушением её целостности и образованием зияющего дефекта.
Это наиболее часто встречающаяся разновидность пневмоторакса, появляющаяся примерно в 43% случаев. Является наиболее тяжелым видом пневмоторакса. Во время вдоха воздух из внешней среды начинает свободно поступать в плевральную полость, где давление ниже, чем в окружающей среде. В связи с этим нарушается тесное соприкосновение плевральных листков, лёгкое постепенно перестаёт расширяться и в итоге сокращается. Поступление воздуха в плевральную полость продолжается до тех пор, пока не уравновесится давление, существующее в грудной полости и внутри легкого. Действие атмосферного воздуха на плевру, раздражение рецепторов, смещение средостенья, охлаждение органов грудной клетки приводит к развитию картины острого респираторного дистресс-синдрома.
Первая помощь
Доврачебная помощь при пневмотораксе заключается в том, что открытый пневмоторакс нужно перевести в закрытый, для этого нужно наложить на рану герметичную повязку, например, несколько слоев марли или полиэтилен. После этого нужно немедленно направиться в ближайшую клинику. Помните: самое главное — это своевременное оказание помощи!
88. Пневмоторакс. Виды, клиника, диагностика, первая помощь, лечение.
Пневмоторакс —
скопление воздуха или газов в плевральной
полости. Он может возникнуть спонтанно
у людей без хронических заболеваний
лёгких («первичный»), а также у лиц с
заболеваниями лёгких («вторичный») и
искусственный пневмоторакс (введение
воздуха в плевральную полость, приводящее
к коллапсу поражённого лёгкого). Многие
пневмотораксы возникают послетравмыгрудной
клетки или какосложнение
лечения.
Виды:
По
связи с окружающей средой различают:
Закрытый
пневмоторакс.
При этом виде в плевральную полость
попадает небольшое количество газа,
которое не нарастает. Сообщение с
внешней средой отсутствует. Считается
самым лёгким видом пневмоторакса,
поскольку воздух потенциально может
самостоятельно постепенно рассосаться
из плевральной полости, при этом лёгкое
расправляется.Открытый
пневмоторакс.
плевральная полость сообщается с
внешней средой, поэтому в ней создаётся
давление, равное атмосферному. При этом
лёгкое спадается. Спавшееся лёгкое
выключается из дыхания, в нём не
происходит газообмен, кровь не обогащается
кислородом.Клапанный
пневмоторакс.
возникает в случае образования клапанной
структуры, пропускающей воздух в
одностороннем направлении, из лёгкого
или из окружающей среды в плевральную
полость, и препятствующее его выходу
обратно. При этом с каждым дыхательным
движением давление в плевральной
полости нарастает. Это самый опасный
вид пневмоторакса, поскольку к выключению
лёгкого из дыхания присоединяется
раздражение нервных окончаний плевры,
приводящее к плевропульмональному
шоку, а также смещение органов средостения.
По
наличию осложнений:
Осложненный
(плевритом, кровотечением, медиастинальной
и подкожной эмфиземой).Неосложненный.
По
распространению:
Кроме
того, пневмоторакс может быть:
Пристеночным (в
плевральной полости содержится небольшое
количество газа/воздуха, лёгкое не
полностью расправлено; как правило,
это закрытый пневмоторакс)Полным (лёгкое
полностью спавшееся)Осумкованным (возникает
при наличии спаек между висцеральной
и париетальной плеврой, ограничивающих
область пневмоторакса; менее опасен,
может протекать бессимптомно, но также
может вызвать и дополнительные разрывы
ткани легкого по месту спаек)
Клиника:
Больной
пневмотораксом испытывает резкую боль
в груди, дышит часто иповерхностно,
содышкой.
Ощущает «нехватку
воздуха». Проявляется бледность или
синюшность кожных покровов, в частности
лица. Аускультативно дыхание на стороне
повреждения резко ослаблено, перкуторно —
звук с коробочным оттенком. Может
определятьсяподкожная
эмфизема.
Диагностика:
При рентгенографии
легкихна стороне пневмоторакса
определяется зона просветления, лишенная
легочного рисунка на периферии и
отделенная четкой границей от спавшегося
легкого; смещение органов средостения
в здоровую сторону, а купола диафрагмы
книзу.
Гипоксемия.
Для
дифференциального диагноза больших
эмфизематозных булл и пневмоторакса
наиболее чувствительным методом является
КТ. КТ показана для выяснения причины
вторичного спонтанного пневмоторакса
Лечение:
Первая
помощь:
При открытом пневмотораксе первая
помощь состоит в наложении окклюзионной
повязки, герметично закрывающей дефект
в стенке грудной клетки. Не пропускающую
воздух повязку можно сделать из целлофана
или полиэтилена, а также толстого
ватно-марлевого слоя.
При
наличии клапанного пневмоторакса
необходимо срочное проведение плевральной
пункции с целью удаления свободного
газа, расправления легкого и устранения
смещения органов средостения.
Квалифицированная
помощь:
При закрытом пневмотораксе проводится
аспирация воздуха через пункционную
систему. Плевральная пункция при
пневмотораксе проводится на стороне
повреждения во втором межреберье по
среднеключичной линии, по верхнему краю
низлежащего ребра. При тотальном
пневмотораксе во избежание быстрого
расправления легкого и шоковой реакции
пациента, а также при дефектах легочной
ткани, в плевральную полость
устанавливается дренажс
последующей пассивной аспирацией
воздуха по Бюлау, либо активной аспирацией
посредством электровакуумного аппарата.
Лечение
открытого пневмоторакса начинается с
его перевода в закрытый путем ушивания
дефекта и прекращения поступления
воздуха в полость плевры. В дальнейшем
проводятся те же мероприятия, что и при
закрытом пневмотораксе.
Клапанный
пневмоторакс с целью понижения
внутриплеврального давления сначала
превращают в открытый путем пункции
толстой иглой, затем проводят его
хирургическое лечение.
Важной
составляющей лечения пневмоторакса
является адекватное обезболивание. С
целью профилактики рецидивов пневмоторакса
проводят плевродезтальком,
нитратом серебра, раствором глюкозы
или другими склерозирующими препаратами,
искусственно вызывая спаечный процесс
в плевральной полости.
При
рецидивирующем спонтанном пневмотораксе,
вызванном буллезной эмфиземой, показано
хирургическое лечение (удаление
воздушных кист).
Конспект по неотложной помощи_Пневмоторакс
ПНЕВМОТОРАКС
Прневмоторакс – скопление воздуха в плевральной полости вследствие нарушения герметичности легкого или повреждения грудной стенки.
Классификация:
— открытый пневмоторакс (состояние, когда воздух, проникший в полость плевры, свободно сообщается с атмосферным через отверстие в грудной клетке)
— закрытый пневмоторакс (состояние, когда поступление воздуха быстро прекращается вследствие закрытия дефекта в паренхиме легкого или в грудной стенке)
— клапанный пневмоторакс (состояние, когда воздух во время вдоха всасывается в плевральную полость, а при выдохе не может из нее выйти из-за закрытия дефекта).
В зависимости от причины возникновения пневмоторакс различают:
— спонтанный (возникает вторично на фоне хронических патологических процессов в легких)
— травматический (возникает при механических повреждениях грудной клетки, ранениях)
— искусственный (введение воздуха в плевральную полость с лечебной или диагностической целью).
ОТКРЫТЫЙ ПНЕВМОТОРАКС
Возникает при проникающих ранениях грудной клетки.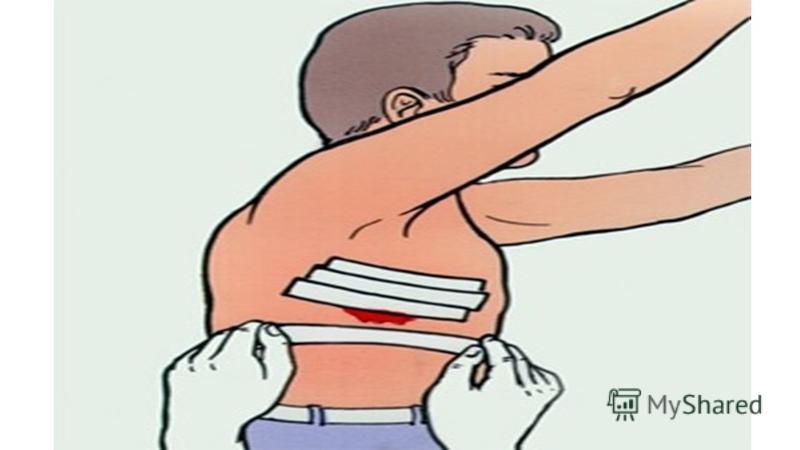 При этом типе пневмоторакса плевральная полость свободно сообщается с атмосферным воздухом через открытую рану грудной клетки или через дефект в бронхе. Давление в плевральной полости на стороне поражения становится положительным, легкое спадает и возникает парадоксальное дыхание. При вдохе воздух попадает в здоровое легкое из атмосферы и из спавшего легкого, а при выдохе воздух из здорового легкого попадает в спавшее легкое и раздувает его. В результате нарушается вентиляция легких, развиваются дыхательная и сердечная недостаточность, гипоксия, шок, смещение средостения то в больную, то в здоровую сторону при каждом вдохе и выдохе. Больной может погибнуть от сердечной недостаточности.
При этом типе пневмоторакса плевральная полость свободно сообщается с атмосферным воздухом через открытую рану грудной клетки или через дефект в бронхе. Давление в плевральной полости на стороне поражения становится положительным, легкое спадает и возникает парадоксальное дыхание. При вдохе воздух попадает в здоровое легкое из атмосферы и из спавшего легкого, а при выдохе воздух из здорового легкого попадает в спавшее легкое и раздувает его. В результате нарушается вентиляция легких, развиваются дыхательная и сердечная недостаточность, гипоксия, шок, смещение средостения то в больную, то в здоровую сторону при каждом вдохе и выдохе. Больной может погибнуть от сердечной недостаточности.
Клиника:
— одышка
— боль в ране.
Объективно:
— наличие раны, из которой при дыхании выделяются с шумом воздух и брызги крови
— при перкуссии – тимпанический звук
— при аускультации – исчезновение дыхательных шумов
Первая помощь:
— наложение окклюзионной повязки, герметично закрывающей рану
— обезболивание наркотическими и ненаркотическими анальгетиками
— морфин 1% — 1,0 мл внутривенно на физиологическом растворе натрия хлорида 0,9% — 10,0 мл или раствор промедола 1% — 1,0 мл внутривенно
— аналептики: кофеин 20% раствор – 2,0-4,0 мл внутримышечно
— трансфузионная терапия
— реополиглюкин 400,0 мл внутривенно капельно
— оксигенотерапия
Тактика
Госпитализация в хирургическое отделение стационара
КЛАПАННЫЙ ПНЕВМОТОРАКС
При клапанном пневмотораксе воздух при вдохе проникает через отверстие в ране, а при выдохе не полностью выходит наружу из-за перекрытия отверстия окружающими тканями, образующими клапан. Таким образом, выдыхаемый воздух проникает в плевральную полость при каждом вдохе и лишь частично выходит при выдохе, вследствие чего поступивший воздух сдавливает легкое и крупные сосуды.
Таким образом, выдыхаемый воздух проникает в плевральную полость при каждом вдохе и лишь частично выходит при выдохе, вследствие чего поступивший воздух сдавливает легкое и крупные сосуды.
В некоторых случаях воздух через клапан поступает только в одном направлении. Напряжение в плевральной полости быстро нарастает, такой вид клапанного пневмоторакса называется НАПРЯЖЕННЫМ.
Клиника
— боль в грудной клетке
— одышка до 40 дыханий в минуту
— выраженный цианоз лица
— тахикардия, пульс слабого наполнения и напряжения
— АД резко снижено, менее 890 мм рт. ст.
— отсутствие дыхания на пораженной стороне
— нарастающая подкожная эмфизема
— тимпанический звук при перкуссии
Первая помощь
— срочная пункция плевральной полости толстой иглой Дюфо (на канюлю иглы надевают пластмассовую трубку, а на ее конец – расщепленный на кончике «палец» от резиновой перчатки, который будет играть роль клапана – выпускать воздух из плевральной полости0
— ингаляция кислорода
— обезболивание:
Анальгин 50% 2,0 мл с 1,0 мл 1% раствора димедрола внутримышечно
Промедол 1% 1,0 мл внутримышечно
— аналептики: кофеин 20% 2,0 мл или кордиамин – 2,0 мл внутримышечно
— трансфузионная терапия: реополиглюкин 400,0 мл внутривенно капельно
Тактика
Срочная госпитализация в хирургическое отделение стационара
СПОНТАННЫЙ ПНЕВМОТОРАКС
Обычно бывает закрытым, но иногда становится клапанным, напряженным, причиняющим более тяжелые расстройства дыхательной и сердечно-сосудистой систем. Обычно спонтанный пневмоторакс возникает вследствие разрыва субплевральных кист при физическом напряжении, во время приступа кашля. Спонтанный пневмоторакс может развиться в любом возрасте.
Обычно спонтанный пневмоторакс возникает вследствие разрыва субплевральных кист при физическом напряжении, во время приступа кашля. Спонтанный пневмоторакс может развиться в любом возрасте.
Клиника
Если количество воздуха, поступившего в плевральную полость, не превышает 15% ее объема, то жалоб больные не отмечают.
Первая помощь
При небольшом бессимптомном пневмотораксе воздух всасывается в течение нескольких дней, и легкое расправляется самостоятельно. При таком виде пневмоторакса специального лечения не требуется.
Тактика
— при открытом пневмотораксе – наложение герметической повязки на рану, госпитализация больного в хирургическое отделение стационара
— при закрытом и клапанном пневмотораксе – перевести пневмоторакс в открытый, срочно госпитализировать в хирургическое отделение стационара.
Перевод закрытого пневмоторакса в открытый: во второе межреберье по среднеключичной линии по верхнему краю нижележащего ребра ввести иглу Дюфо в плевральную полость, на рану наложить герметическую повязку.
Транспортировка: сидя на носилках или лежа на носилках с приподнятым головным концом.
Клапанный пневмоторакс — признаки, причины, симптомы, лечение и профилактика
Виды
Различают типы клапанного пневмоторакса:
- внутренний;
- наружный.
Внутренний предполагает повреждение легкого с лоскутной раной, а также ранение крупного бронха. Попадание воздуха происходит из-за дефекта в висцеральной плевре. Лоскут легочной ткани действует как клапан, соответственно, запускает воздух в плевральную полость в момент вдоха, а на выдохе ход воздуха перекрывается.
При крайней степени патологии высокое давление в полости плевры приводит к резкому смещению дыхательных органов, нарастает подкожная эмфизема, возникают сердечно-сосудистые и дыхательные осложнения.
Наружный клапанный пневмоторакс предполагает соединение канала ранения через дефекты в париетальной плевре. В качестве клапана действуют мягкие ткани стенки груди. Вдох вызывает расширение краев раны, на выдохе отверстие закрывается и не выпускает воздух наружу.
Симптомы
Симптоматика развивается в зависимости от причин возникновение травмы. Патология сопровождается крайне тяжелым состоянием пациента:
- возбужденное настроение;
- одышка;
- слабость;
- цианоз;
- утрата сознания.
В тяжелой форме недуга наблюдаются:
- набухание вен в верхних конечностях, на шее;
- расширение промежутков между рёбрами;
- расширение объема грудной клетки на стороне повреждения;
- артериальная гипотония;
- тахикардия;
- учащенное дыхание.
- Через корень легкого, его клетчатку, воздух проникает в средостение, клетчатку лица, клетчатку шеи. Это приводит к подкожной эмфиземе. Лицо у пациента при эмфиземе имеет лунообразную форму, увеличивается объем некоторых частей туловища, возникает гнусавость в речи.
При стремительном и объемном накоплении воздуха в полости плевры начинается сердечная или легочная недостаточность, может наступить смерть. Возможны эмпиема плевры и плеврит.
Диагностика
Диагностика проводится по трем основным физикальным симптомам:
- отсутствие дрожания голоса;
- тимпанический звук;
- ослабленное дыхание.
Также пораженная сторона груди отстает в движениях от здоровой, сглаживаются промежутки между ребрами, возникает подкожная эмфизема.
Для различения открытой, закрытой форм применяется плевральная пункция с манометрией. Открытая форма демонстрирует колебания давления внутри плевры около нуля. Патология показывает резко положительное, возрастающее давление в полости плевры. Если есть жидкость, она берется на исследование плеврального выпота.
Лечение
Прежде всего осуществляется декомпрессия средостения и легкого, выполняется дренаж плевральной полости, который позволяет герметично закрыть плевральную полость. После этого пациента направляют на стационарное лечение, которое предполагает:
После этого пациента направляют на стационарное лечение, которое предполагает:
- введение анальгетиков;
- сердечносо-судистых препаратов;
- установление ингаляции кислорода;
- прием противошоковых препаратов;
- прием антибиотиков.
Если повреждена грудная стенка, осуществляется торакотомия, раневой дефект ушивается.
Профилактика
Важно предупреждать случаи травмирования грудной клетки, а также своевременно записываться на прием к пульмонологу в случае легочных патологий.
Литература и источники
Видео по теме:
что это, симптомы, лечение, неотложная помощь
Клапанный пневмоторакс является заболеванием, которое провоцирует ухудшение дыхания человека. В научной сфере оно подразумевает попадание небольшого количества воздуха под плевру легкого, а обратного процесса его оттока не происходит. Специалисты утверждают, что при этом недуге образовывается своеобразный клапан, который является причиной застоя в плевральной полости газа. Если подобная ситуация создается, то человек начинает чувствовать сильную боль в грудной клетке, осуществляет лишь поверхностное дыхание, появляется под кожей эмфизема и бледность. Во время обнаружения заболевания у пациентов берут ряд анализов и рекомендуют пройти рентген.
Что такое клапанный пневмоторакс?
Клапанный пневмоторакс может образовываться несколькими различными способами. Во время исследований выявлено две основные формы – внутренний и наружный клапаны.
Если клапан образовался внутри, то следует рассматривать вероятность того, что в легком имеется лоскутная рана, а на поверхности бронха образуется повреждение. Эти два симптома появляются одновременно. Воздух затекает под плевру из-за нарушения целостности ее покрова. Сам же лоскут легкого и является источником появления клапана. Во время вдоха часть газа поступает в плевральную полость, а при выдохе из-за перекрытия легким не может покинуть ее.
Сам же лоскут легкого и является источником появления клапана. Во время вдоха часть газа поступает в плевральную полость, а при выдохе из-за перекрытия легким не может покинуть ее.
Внутренний клапанный пневмоторакс может стать причиной развития напряженного заболевания, что является острой формой недуга. Чаще всего у пациентов прослеживается повышение давления под плеврой, появляются эмфизема, коллабирование легкого, смещение здоровых внутренних органов в сторону.
Внешний пневмоторакс возникает в том случае, если повреждение плевры имеет связь с раневым каналом и соприкасается с окружающим пространством. Клапаном становится мягкая ткань, которая образовалась из-за травмы на грудной клетке. В период вдоха воздух затекает в плевру, но после выдоха, когда рана закрывается, прослеживается смыкание ее краев, провоцирующих перекрытие возможности оттока газа.
Классификация пневмоторакса внешнего сводится к острой форме болезни. Ей характерно развитие целого комплекса симптомов, которые приводят к обострению состояния пациента. Характерно повышение давления, а поврежденный внутренний орган, точнее, часть его, прекращает функционировать. Часто наблюдается состояние шока, когда у человека повреждаются нервные окончания.
Симптоматика и причины возникновения
Симптомы – это такое состояние пациента, по которому специалист определяет недуг. Первая помощь пациентам должна оказываться незамедлительно, ведь самой частой причиной образования этого заболевания становится рана органов дыхания. Не менее редко проявляется и спонтанный пневмоторакс:
- Ранение. Чаще всего характерны повреждения внутри грудной клетки, которые нарушают целостность легкого. Распространенным вариантом считается внешнее повреждение внутреннего органа с частью бронха. Возникает из-за перелома ребер, огнестрельного или ножевого ранения, разрыва бронхов, перфорации, падения с высоты, повреждении при интубации трахеи, ДТП и множестве других причин. Часто сопровождается плевральным кровотечением, которое называется гемотораксом.

- Спонтанный пневмоторакс. При клапанном пневмотораксе спонтанном происходит разрыв тканей легкого. В этом случае причиной недуга являются заболевания, такие как туберкулез, пневмокониоз, абсцесс органа и т. д. Причиной его появления становятся частое погружение в воду, игра на духовых инструментах, частый кашель, физическое напряжение и немало других вариантов.
Неотложная помощь больному должна оказываться сразу же после выявления первых симптомов заболевания. Чем сильнее повреждения, тем сложнее будет оказать поддержку пострадавшему человеку.
При поступлении в лечебное заведение с диагнозом клапанный пневмоторакс, больному присваивается статус тяжелого пациента. Нередко состояние обусловлено буйным поведением или чрезмерной возбужденностью. В грудной клетке происходит настоящий болевой фейерверк, который невыносимо терпеть. Пациент начинает ощущать одышкау, которая быстро развивается, общую слабость и нередко теряет сознание. Специалистами часто фиксируется увеличение вен на шее и руках, расширение пространства между ребрами, а также увеличение размеров поврежденной части тела. Замечается учащенное дыхание.
По открытым путям воздух быстро передается от раны другим частям тела, внутренним органам, что образует подкожную эмфизему и пневмомедиастинум. У человека проявляется ухудшение речи, изменяется лицо, а также появляется увеличение различных частей тела.
Если воздух накапливается слишком быстро, то наступает смерть. Осложнениями считаются плеврит и эмпиема.
Алгоритм оказания неотложной помощи
Симптом клапанного пневмоторакса можно удалить лишь вовремя инициировав начало процесса средостения и декомпрессии легкого. Для получения необходимого эффекта специалисты проводят одну из двух процедур:
- разгрузочную пункцию;
- трансторакальное дренирование плевры, оканчивающееся наложением шины по методике Бюлау.
После проведения этих процедур пациент фиксируется на носилках и доставляется в больницу для стационарного лечения.
Допускается введение препаратов, которые позволят стабилизировать состояние больного человека. Чаще всего это препараты, относящиеся к наркотикам или анальгетики. Рекомендуется ввести сердечно-сосудистые медикаменты, антибиотики и таблетки от кашля, создать ингаляции из кислорода.
Первым делом пациенту следует устранить проявления внешнего пневмоторакса. Успешней стадией завершения в этом случае является преобразование недуга во внутренний вид. Чтобы обеспечить выполнение этого процесса, человеку делают дренирование плевральной полости легкого. Применяют приспособление для создания герметичных условий в поврежденной плевре органа дыхания. Используется при лечении дренаж, который удаляется у пациента только после 2 суток от момента полного выравнивания поврежденного легкого в его прежней форме. Подтверждением этому считается снимок рентгена.
Порой выпрямить легкое после повреждения не удается посредством обычных методик. Для улучшения состояния пациента рекомендуется провести оперативное хирургическое вмешательство. Если наблюдается повреждение грудины, стоит сделать ушивание легкого для устранения дефекта, а также провести торакотомию. Если клапанный пневмоторакс повторяется или существует угроза его нового образования, следует проводить операцию. С целью получения здорового легкого пациенту предстоит перенести одну из многочисленных операций на внутреннем органе дыхания.
В процессе лечения или бездействия могут образоваться некоторые осложнения.
Среди них имеется несколько весьма опасных для человека заболеваний. Если подобные ситуации создаются, то избавиться от них можно только после успешного процесса лечения. Снизить риск заболевания поможет сохранность от травм.
Дополнительные источники:
Нестеренко Ю.А., Ступин В.А.: Пневмоторакс. 2009 г.
Клапанный пневмоторакс: как оказать первую помощь
Острая патология, требующая срочной помощи
Клапанный пневмоторакс – это патологическое состояние, проявляющееся постепенным нарастанием давления в плевральной полости, что приводит к сдавлению легкого и выключению его из дыхательных процессов. Возникает чаще всего вследствие травм или деструктивных заболеваний легких.
Возникает чаще всего вследствие травм или деструктивных заболеваний легких.
Содержание статьи
Немного анатомии
Для того, чтобы защитить легкие и предотвратить их травмирование о грудную клетку при дыхании, природа предусмотрела эффективный защитный механизм – фибринозную оболочку, называемую плеврой. Она двуслойная, состоит из наружного и внутреннего листка, между которыми образуется плевральная полость.
В норме в ней отрицательное давление, что позволяет легким нормально функционировать – раскрываться и сокращаться при дыхании. Благодаря дыхательным движениям бронхолегочная система заполняется воздухом, обогащая кровь кислородом через сложный механизм малого круга кровообращения.
Строение плевры
Если по каким-то причинам отрицательное давление станет положительным и продолжит увеличиваться, легкие окажутся сдавленными, перестанут раскрываться и не смогут больше выполнять свою функцию.
Общее понятие
Состояние, когда в плевральную полость попадает воздух, называют пневмотораксом. В результате этого давление в ней возрастает и сдавливает легкое. Подобное может происходить при проникающих и закрытых травмах, при заболеваниях, сопровождающихся деструкцией легочной ткани (например, при разрыве буллы или распаде опухоли).
Если воздух попадает в плевру из внешней среды, такой пневмоторакс считают открытым. Если из поврежденных бронхов или легких – закрытым.
Закрытая патология более благоприятная, чем открытая, так как при ней поступление воздуха чаще всего заканчивается сразу, после первоначального проникновения. В случае открытой травмы он поступает с каждым вдохом, а с выдохом выходит частично или полностью.
Виды патологии
Самый тяжелый случай – клапанный пневмоторакс, который также может быть внутренний (закрытый) или наружный (открытый). Он развивается если из травмированных тканей формируется своеобразный лоскут-клапан – на вдохе воздух свободно входит в плевральную полость, но на выдохе этот клапан закрывается, и поступивший газ остается внутри.
Так, с каждым вдохом количество воздуха в грудной клетке растет. Развивается напряженный пневмоторакс – состояние требующее срочной медицинской помощи, так как грозит быстрым коллапсом и смертью.
Механизм развития
Причины и предрасполагающие факторы
Как уже было сказано выше, самая частая причина этой патологии – деструкция легочной ткани вследствие заболеваний и травм.
В частности к пневмотораксу приводят:
- закрытые и открытые переломы ребер;
- переломы ключицы;
- туберкулез;
- буллезная эмфизема;
- бронхоэктатическая болезнь;
- злокачественные новообразования в легких;
- хронический обструктивный бронхит и др.
Схема развития
Иногда клапанный пневмоторакс развивается ятрогенно – вследствие проведения медицинских манипуляций (торакоцентеза, искусственной вентиляции легких, постановки катетера в подключичную вену и др.). Подобное – большая редкость, но все же бывает (в случае нарушения техники выполнения этих процедур или из-за аномального строения органов).
Предрасполагающими факторами к развитию этой патологии являются курение, анатомические особенности строения органов грудной полости (особенно, плевры) или их деформация вследствие заболеваний.
Таблица 1. Классификация причин:
| Причины и виды пневмоторакса | |||
| Вид патологии | Травматический | Самопроизвольный (спонтанный) | Ятрогенный |
| Ее причины |
|
| Осложнение после лечебного или диагностического медицинского вмешательства |
Как проявляется эта патология
Клапанный пневмоторакс имеет очень характерную картину, позволяющую быстро поставить диагноз.
Главные симптомы:
- боль;
- одышка;
- быстрое ухудшение общего состояния.
В плевре расположено большое количество нервных окончаний. Поэтому при ее растяжении из-за поступившего внутрь воздуха возникает сильный болевой синдром на стороне поражения. Боль может иррадиировать в шею, плечо, руку.
Второй важный симптом – дыхательная недостаточность из-за ограниченного функционирования одного легкого или полного его выключения из процесса дыхания. Первые ее проявления – одышка и чувство нехватки воздуха.
Затем добавляется сухой кашель, резкие цианоз и побледнение кожных покровов. Артериальное давление падает, развивается тахикардия – добавляется сердечно-сосудистая недостаточность.
Все эти симптомы быстро нарастают. У больного начинается паника, страх смерти от удушья. Общее состояние при этом быстро ухудшается.
Первые признаки – одышка и нехватка воздуха
Осмотр и диагностика
Внешне обращают на себя внимание одутловатость больного, сглаживание межреберных промежутков, отставание одной половины грудной клетки при дыхании, сильная пульсация сосудов на шее, подкожная эмфизема.
При аускультации сердечные и дыхательные шумы со стороны поражения не прослушиваются или ослаблены. Перкуторно определяется коробочный звук.
В условиях больницы врач может подтвердить диагноз с помощью проведения рентгенографии. Но в целом, специфическая клиническая картина и предшествующий анамнез уже позволяют заподозрить правильный диагноз.
На фото ниже показано, как выглядит рентгенологическая картина при пневмотораксе.
Рентгенологический снимок
Первая помощь
Общее самочувствие больного при клапанном пневмотораксе стремительно ухудшается. И, если вовремя не оказать помощь, наступает коллапс, который может привести к смерти.
Поэтому при подозрении на подобное состояние нужно первым делом вызвать Скорую. Счет в таких ситуациях чаще всего идет на минуты, поэтому в телефонном разговоре со специалистом нужно четко озвучить, что именно произошло.
Цена ошибки может равняться жизни пациента. Очень важно, чтобы квалифицированная медицинская бригада прибыла вовремя и с набором необходимых инструментов.
Нужно быстро вызвать Скорую помощь
Во время ожидания Скорой больного нужно успокоить, помочь принять удобное положение, обеспечить приток свежего воздуха. Если есть открытая рана на груди, необходимо наложить на нее герметичную повязку. Подробнее, как это сделать и как еще можно облегчить состояние пациента самостоятельно, можно узнать из видео в этой статье.
Первая помощь при клапанном пневмотораксе включает экстренную декомпрессию плевральной полости. Для этого осуществляют ее пункцию и дренирование специальной длинной иглой с трубкой.
После стабилизации общего состояния больного его госпитализируют в хирургическое отделение.
Дренирование плевральной полости
Лечение и прогноз
Лечение этого состояния осуществляют в хирургическом стационаре. Задача врачей состоит в том, чтобы найти и ликвидировать дефект в плевральной оболочке. Для этого проводят торакоскопию или торакотомию в зависимости от первоначальных повреждений.
Лишний воздух из плевральной полости удаляют с помощью ее дренирования под рентгенологическим контролем. При необходимости устанавливают дренаж по Бюлау на несколько дней.
После устранения воздуха из полости плевры и причины, вызвавшей такое состояние, больному назначаются консервативные мероприятия, направленные на ликвидацию дыхательной и сердечно-сосудистой недостаточности.
Требуется срочная операция
Если респираторные и гемодинамические нарушения очень выраженные, пациента переводят в отделение реанимации и интенсивной терапии.
Для ликвидации дыхательной недостаточности пациентам показано дышать через маску увлажненным кислородом. Это значительно облегчает общее состояние больных, нормализуя не только функции легких, но и оксигенацию крови и работу сердца.
При правильном и своевременном лечении у большинства пациентов наблюдается полное выздоровление, поэтому прогноз при этой патологии, в целом, благоприятный. В редких случаях развиваются осложнения – плеврит, эмпиема плевры, бронхоплевральные фистулы, пиопневмоторакс и др.
Клапанный пневмоторакс – острая патология, угрожающая жизни больного. Ее исход полностью зависит от своевременности оказания квалифицированной медицинской помощи. Поэтому при малейшем подозрении на это состояние, нужно быстро вызвать Скорую. Счет идет на минуты.
Открытая травма груди — НАСТОЯЩАЯ первая помощь
Казалось бы, простое решение — закрыть отверстие закрывающей (воздухонепроницаемой) повязкой. Хотя использование окклюзионной повязки эффективно для герметизации пневмоторакса , она совершенно бесполезна для предотвращения напряжения пневмоторакса и, если пострадавший вентилируется с помощью BVM, окклюзионная повязка может фактически вызвать пневмоторакс натяжной . (11,12)
На рынке имеется ряд коммерчески доступных вентилируемых нагрудных уплотнений.Одним из первых было уплотнение Asherman Chest Seal , в котором используется флаттер-клапан, похожий на подушку-клик, который позволяет выходить положительному давлению из межпозвоночного пространства, но предотвращает попадание воздуха в плевральную полость. Одна из первых критических замечаний по поводу дизайна заключалась в том, что он просто не прилипал к потной, окровавленной или грязной коже, что делало его практически бесполезным в доврачебной среде. Более жесткий характер пластиковой повязки означал, что в складывании при хранении любые складки, оставшиеся на повязке, препятствовали созданию хорошего уплотнения, что снижало ее эффективность.Усовершенствованием стало уплотнение Bolin Chest Seal , в котором используются пластиковые односторонние клапаны, более липкий клей и более гибкий материал, который не мнется.
При испытаниях обе эти конструкции уступали по адгезии к загрязненной коже по сравнению с более поздними конструкциями, такими как Russell, Hyfin, SAM или FastBreathe *. (13)
Другой проблемой, связанной с Asherman и Bolin Chest Seal , была их неспособность пропускать кровь через клапаны.Скопившаяся кровь забивала дыхательные пути и приводила либо к развитию гемопневмоторакса напряжения , либо, чаще, к отслоению грудных уплотнений от кожи и потере функции. (15)
Более поздние конструкции основаны на двух ламинарных слоях, которые обеспечивают односторонний поток воздуха, но не кажутся закупоренными (и, следовательно, не закупориваются) или отслаиваются из-за попадания крови. (11)
В ходе испытаний Sentinel * и Russell получили 100% успехов (n = 6), 67% для Hyfin и 25% для SAM .(15)
Клапан Геймлиха и пневмоторакс
Abstract
Клапан Геймлиха — это небольшой односторонний клапан, используемый для дренажа грудной клетки, который опорожняется в гибкое устройство для сбора жидкости и предотвращает возврат газов или жидкостей в плевральную полость. Клапан Геймлиха имеет длину менее 13 см (5 дюймов) и облегчает передвижение пациента. В настоящее время на рынке представлено несколько систем. Его можно использовать у многих пациентов вместо традиционной дренажной системы с водяным затвором. Грудной дренажный клапан Heimlich был разработан таким образом, чтобы процесс дренирования плевральной полости мог быть выполнен безопасным, относительно простым и эффективным способом.Эта клапанная система заменила громоздкую систему подводных дренажных бутылей. Кроме того; Система клапана Heimlich соединяется с грудной трубкой и позволяет жидкости и воздуху проходить только в одном направлении. Эта система работает в любом положении, и ее никогда не нужно зажимать, при необходимости к ней можно подключить регулируемое всасывание. Клапан сливается в пластиковый мешок, который можно удерживать на любом уровне, что позволяет пациенту, которому проводится дренирование грудной клетки, быть амбулаторным, просто неся мешок. В текущем мини-обзоре мы представим клапанную систему Heimlich и способ введения.
Ключевые слова: Пневмоторакс, клапан Геймлиха, VATS
Флаттерный клапан Геймлиха, впервые представленный в 1965 году, представляет собой одностороннее портативное устройство, которое было разработано для использования в качестве дренажной процедуры, чтобы избежать необходимости внутриплеврального отсасывания после торакотомии. (1). Изобретателем клапана был Генри Геймлих, американский торакальный хирург, который также первым описал маневр Геймлиха. Вскоре он стал очень популярным при амбулаторном лечении пациентов с длительной утечкой воздуха по разным причинам (2), а также использовался при неотложной терапии пневмоторакса на фронтах сражений (3).
Как уже упоминалось, это односторонний клапан, поэтому он предотвращает попадание откачанного воздуха обратно в грудную полость по присоединенной грудной трубе. Клапан выполнен в пластиковом корпусе с резиновой гильзой внутри. Он имеет два сопла: входное сопло, которое позволяет воздуху проходить в клапан через присоединенную к нему дренажную трубку грудной клетки, и выпускное сопло, которое позволяет воздуху проходить в окружающую среду или в собирающее устройство во время выдоха. Резиновая втулка прикреплена к впускному соплу таким образом, что во время вдоха она закрывается, предотвращая засасывание воздуха через клапан в плевральную полость ().Свободный конец резиновой втулки сжимается, так что две стороны остаются в контакте друг с другом для достижения этой функции. Когда воздух проходит через входное сопло в резиновой втулке, последняя открывается, позволяя воздуху выходить во время выдоха. Но во время вдоха свободный конец остается закрытым из-за его сжатия, не позволяя воздуху всасываться обратно в грудную полость. Таким образом осуществляется безопасная эвакуация пневмоторакса. С помощью того же механизма флаттерный клапан Heimlich может также облегчить откачку жидкости.Впускной патрубок надежно прикреплен к одному концу дренажной трубки грудной клетки, а другой находится в плевральной полости пациента. Крепление можно закрепить кусочками липкой ленты. Клапан также прикреплен к грудной стенке пациента, но необходимо следить за тем, чтобы дистальный конец, выходное сопло, оставалось беспрепятственным (1).
Флаттерный клапан Heimlich.
Когда воздух проходит через клапан, можно услышать отчетливый звук «трепетания», гарантирующий правильную работу устройства.Отсутствие звука, сопровождающееся отсутствием движения резиновой втулки во время установки, означает, что воздух не проходит через клапан, что указывает либо на разрешение пневмоторакса, либо на возможное засорение грудной клетки. Могут быть полезны аускультация грудной клетки или рентген грудной клетки.
Флаттерный клапан Heimlich имеет ряд существенных преимуществ по сравнению с дренажом под водным затвором, наиболее важными из которых являются его небольшой размер и портативность, что позволяет пациенту немедленно передвигаться, что является очень важным фактором успешного лечения пневмоторакса (1 ).Он может работать в любом положении и не требует зажима (4). Он имеет небольшую производственную стоимость, что позволяет использовать его в качестве одноразового устройства без необходимости повторной стерилизации. Его функция легко понять как медперсоналу, так и пациенту благодаря отчетливому звуку и движению резиновой манжеты. Если есть необходимость в откачке жидкости, дистальный конец может быть прикреплен к собирающему устройству, например, сумке или устройству Bulau. Также при необходимости к выпускному патрубку может быть приложено отрицательное давление или всасывание воды (1).Размер дренажных дренажных трубок, к которым он может быть прикреплен, может быть разным (трубки малого или большого калибра) (5). Его можно использовать в течение длительного периода в случаях, когда утечка воздуха постоянная и хирургическое лечение исключено, что позволяет вести таких пациентов амбулаторно. На полное расширение легкого указывает отсутствие звука «трепетания» и иммобилизация резиновой трубки клапана при дыхании и кашле. После диагностики и подтверждения полного расширения система (дренаж грудной клетки и клапан) может быть удалена из пациента.В литературе описаны небольшие рецидивы пневмоторакса, но обычно они незначительны ().
Флаттерный клапан Heimlich, соединенный с дренажной трубкой грудной клетки на левой стенке грудной клетки.
Вероятно, наиболее важным в флаттерном клапане Heimlich является то, что он правильно работает только при определенной ориентации. Это означает, что если он неправильно подсоединен к дренажу плевральной дренажной трубки, он вообще не будет работать. Кроме того, пациент подвергается большому риску развития напряженного пневмоторакса — очень серьезного осложнения, которое может привести к летальному исходу.Если выходное сопло прикреплено к трубке, резиновая втулка не может открыться (из-за ее сжатия), воздух не может быть удален и скапливается в плевральной полости, что иногда приводит к напряженному пневмотораксу. Были опубликованы клинические случаи с описанием этого осложнения (6-8). По этой причине все клапаны имеют четкую маркировку на корпусе, четко указывающую на впускное и выпускное сопла и правильную ориентацию клапана во время размещения, так что можно избежать реверсирования клапана.
Также необходимо соблюдать осторожность при прикреплении пакетов или других собирающих устройств к выпускному патрубку, чтобы не заблокировать форсунку и предотвратить выход воздуха (9). В период амбулаторного лечения обязательна частая проверка клапана медицинским персоналом.
Еще одним серьезным осложнением трепетания клапана Геймлиха является повышенный риск развития эмпиемы грудной клетки (10,11). Это происходит из-за инфекции плевральной полости, в основном из-за длительного оставшегося времени дренирования плевральной дренажной трубки и клапана.Установка клапана должна производиться в стерильных условиях (сам клапан предварительно стерилизован), а все крепления должны быть защищены и герметичны, чтобы избежать дальнейшего заражения. Случайные смещения клапана описаны в литературе (2). В таком случае повторное прикрепление клапана может быть связано с повышенным риском инфицирования.
В литературе нет сообщений о смертельных случаях, даже в случаях случайного переворота клапана и развития напряженного пневмоторакса.Это доказывает, что при правильном использовании и если пациент и медицинский персонал должным образом проинструктированы, флаттер-клапан Heimlich является безопасной и эффективной процедурой для лечения пневмоторакса.
В литературе нет никаких конкретных противопоказаний для использования флаттерного клапана Heimlich. Соответствующими противопоказаниями могут быть большой гидропневмоторакс с большим объемом жидкости в плевральной полости или густые выделения и кровь, которые могут вызвать закупорку резиновой трубки из-за спаек или сгустков, препятствующих оттоку воздуха (1,8).В таком случае замена клапана или дренажа под гидрозатвор обязательна.
Исследования доказали безопасное использование клапана с хорошими результатами в случаях первичного лечения пневмоторакса (1,12-30) и во многих различных случаях вторичного пневмоторакса у пациентов с Pneumonocystis carinii, СПИДом, муковисцидозом, метастазами в легких. и др. (2,10,31-45).
Технологический прогресс в настоящее время позволил создать небольшие портативные дренажные устройства под гидрозатвором, которые также облегчают немедленное перемещение пациента после установки и имеют меньше осложнений, чем флаттерный клапан Геймлиха, в тех случаях, когда пневмоторакс сопровождается большими объемами жидкость или кровь (42,46-58).Это привело к ограниченному использованию клапана в последние годы, но по-прежнему занимает место в амбулаторном лечении пациентов с длительной утечкой воздуха, для которых дальнейшее хирургическое лечение не является вариантом.
EMS Пневмоторакс — StatPearls — Книжная полка NCBI
Непрерывное образование
Большинство поставщиков неотложной медицинской помощи в США имеют протоколы для быстрой оценки и лечения пневмоторакса. Существуют различные методы лечения, доступные поставщикам услуг на догоспитальном этапе, которые могут различаться как по уровню подготовки, так и по географическому положению.На национальном уровне не используется ни один общепринятый метод. В этом упражнении рассматривается лечение пневмоторакса и подчеркивается роль межпрофессиональной команды в ведении таких пациентов.
Цели:
Описать патофизиологию пневмоторакса.
Обобщите показания для плевральной дренажной трубки.
Просмотрите представление пациента с пневмотораксом.
Подчеркните важность улучшения координации оказания помощи межпрофессиональной командой для улучшения оказания помощи пациентам с пневмотораксом.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Травматический пневмоторакс — вторая по распространенности травма грудной клетки, на которую в США приходится 50 000 случаев в год. Лечение пневмоторакса основывается на раннем распознавании и лечении на догоспитальном этапе для предотвращения развития дыхательной недостаточности или обструктивного шока из-за физиологии «напряжения». Большинство поставщиков неотложной медицинской помощи (EMS) в Соединенных Штатах имеют протоколы для быстрой диагностики и лечения пневмоторакса.Существуют различные методы лечения, доступные поставщикам услуг на догоспитальном этапе, которые могут различаться как по уровню подготовки, так и по географическому положению. Ни один принятый метод не применяется на национальном уровне. [1] [2] [3] [4]
Анатомия и физиология
Плевральная полость и прилегающие ткани важны для понимания патофизиологии травматического пневмоторакса. Потенциальное пространство между висцеральной оболочкой плевры и париетальной оболочкой плевры обычно такое, которое позволяет ткани перемещаться, не занимая большую площадь в грудной клетке.Когда это пространство нарушается из-за травмы, кровь и воздух могут попасть в это потенциальное пространство. Возрастающее давление в этом пространстве приводит к различным патологиям. Эта увеличенная область давления затем оказывает свое воздействие на окружающие ткани. Это вмешательство приведет к изменениям нормального внутригрудного давления, что может затруднить кровоток и вентиляцию грудной клетки.
Три широких класса травматического пневмоторакса: простые, напряженные и сообщающиеся. Простой пневмоторакс возникает из-за повреждения оболочки легкого или плевры, которая способствует скоплению воздуха в этой плевральной полости.Большинство из них происходит при тупой травме. В результате тупого удара ломаются ребра, что может повредить плевру или ткань легких. Эта прямая травма позволит воздуху попасть в потенциальное пространство между париетальной и висцеральной плеврой. Присутствие воздуха не повлияет на соседние конструкции, если только не будет накоплено большое количество воздуха и давление.
Напряженный пневмоторакс можно рассматривать как континуум простого пневмоторакса. Напряженный пневмоторакс возникает, когда большое скопление воздуха в плевральной полости приводит к увеличению грудного давления, что приводит к сдавливанию других грудных структур.Это воздействие на легочные ткани приведет к коллапсу легкого, что приведет к снижению вентиляции и оксигенации, поскольку нормальное внутригрудное отрицательное давление, используемое для вентиляции, становится скомпрометированным. Сдавливание сосудистой сети из-за смещения пневмотораксом вызовет снижение венозного возврата и снижение сердечного выброса. Это сопротивление кровотоку приводит к обструктивному шоку с тахикардией и возможной гипотонией и, если его не лечить, может привести к остановке сердца.
Открытый или сообщающийся пневмоторакс является результатом проникающего ранения через грудную стенку, которое позволяет воздуху сообщаться между атмосферой и потенциальным плевральным пространством. Это приводит к дисфункции, когда силы отрицательного давления, возникающие при расширении грудной полости, позволяют воздуху проникать в плевральную полость. Вместо нормального отрицательного давления внутри грудной клетки, необходимого для вентиляции, возникает атмосферное давление, препятствующее движению воздуха. В отличие от простого пневмоторакса, открытый пневмоторакс не может привести к физиологии напряжения, поскольку открытое сообщение позволяет воздуху выходить, когда давление превышает атмосферное.Из-за воздействия вдоха эта травма может привести к дыхательной недостаточности, если не будет исправлена.
Показания
Пневмоторакс следует рассматривать при травме грудной клетки, когда есть клинические признаки нарушения дыхания или кровообращения. Обычно для постановки диагноза использовались признаки гипоксии, крепитации грудной стенки, ослабленного дыхания, тахипноэ, тахикардии, гипотонии, отклонения трахеи и наличия присасывающейся раны грудной клетки.Многие из этих результатов наблюдаются при первичном осмотре пациента с травмой и могут быть получены на догоспитальном этапе. Крайне важно отметить, что некоторые из этих результатов, которые используются в протоколированных руководствах по лечению, в некоторой степени ненадежны и могут быть только поздними результатами. [5] [6] [7] [8] [9]
При неотложном лечении пневмоторакса на догоспитальном этапе используются две основные процедуры: игольная торакостомия при напряженном пневмотораксе и наложение трехсторонней окклюзионной повязки при сообщающемся пневмотораксе.Наличие травмы грудной клетки, отсутствие или ослабление дыхательных шумов при аускультации, а также значительная гипотензия и / или гипоксия / дыхательная недостаточность должны побудить врача рассмотреть возможность проведения игольной торакостомии для снятия предполагаемого напряженного пневмоторакса. Практикующие должны также учитывать среду коммуникативного пневмоторакса, на которую была нанесена окклюзионная повязка. Хотя до лечения могла быть сообщающаяся рана, после наложения окклюзионной повязки пневмоторакс может развить физиологию напряжения.
Наличие сосущей раны грудной клетки при физикальном осмотре должно побудить врача рассмотреть возможность лечения коммуникативного пневмоторакса. Наложение окклюзионной повязки показано в этом случае независимо от респираторного статуса, учитывая склонность этих пациентов к ухудшению состояния и безвредный характер наложения повязки. Если нет признаков респираторной недостаточности и у пациента нет других симптомов, рассмотрение вопроса о быстрой транспортировке вместо наложения повязки остается на усмотрение поставщика догоспитальных услуг.
Противопоказания
Абсолютных противопоказаний к лечению напряженного пневмоторакса игольчатой торакостомией или лечению коммуникативного пневмоторакса окклюзионной повязкой нет. Общее состояние пациента, время, необходимое для транспортировки в учреждение, и другие специфические для пациента факторы, такие как хроническая антикоагулянтная терапия, могут помочь практикующему врачу принять решение о том, следует ли применять более инвазивные меры или отложить терапию до более окончательного лечения, такого как торакостомия в больнице. установка в больнице.В конечном итоге, учитывая высокую заболеваемость и смертность, связанные с этими травмами, лечение часто необходимо, и его нельзя откладывать у нестабильного пациента по любому из этих факторов.
Оборудование
Самое лучшее оборудование для лечения напряженного пневмоторакса с помощью игольной торакостомии является предметом горячих споров. Различные поставщики догоспитальных услуг используют коммерческие устройства и традиционные ангиокатетеры. Соображения относительно стоимости и эффективности этих различных методов еще предстоит привести к единому окончательному национальному стандарту.Одной из самых больших проблем, которые были изучены, была степень успеха торакостомии иглой, и какой подход дает самый высокий показатель успеха. В связи с постоянно растущим индексом массы тела пациентов, все большее количество систем EMS используют устройства большего диаметра и более длинные устройства для преодоления расстояния, необходимого для проникновения в плевральную полость. Дополнительные исследования также рекомендовали различные области введения иглы, которые будут обсуждаться ниже. Врач на догоспитальном этапе должен быть знаком с имеющимся оборудованием и его использованием.
Были наложены классические трехсторонние окклюзионные повязки для облегчения коммуникативного пневмоторакса. Обеспокоенность по поводу времени, необходимого для наложения повязки, и трудностей с ее правильным приклеиванием лентой к груди, привели к разработке других методов и имеющихся в продаже устройств. Другие разработанные устройства включают окклюзионные устройства с клапанами, всасывающими портами и вентилируемыми путями. На сегодняшний день не проводились рандомизированные контрольные испытания на людях для сравнения этих устройств, но было проведено несколько исследований на моделях свиней.Из протестированных устройств наиболее эффективными были линейные вентилируемые окклюзионные повязки, поскольку они с меньшей вероятностью забивались сгустками крови и лучше прилипали к пациенту, чем традиционные методы липкой ленты. Стоимость этих искусственно созданных вентилируемых повязок высока по сравнению с простой окклюзионной повязкой с лентой, и поставщик догоспитальных услуг должен быть знаком с имеющимся оборудованием и его использованием в своей системе.
Персонал
Обе эти процедуры входят в объем практики любого поставщика услуг догоспитальной помощи, имеющего оборудование для выполнения процедуры.В большинстве догоспитальных систем должны быть протоколы, указывающие, кто может выполнять эти процедуры и когда их следует выполнять. Знакомство провайдера с этими протоколами имеет первостепенное значение.
С постоянно совершенствующимися технологиями, может потребоваться адаптация госпитальных подходов к догоспитальным условиям для повышения точности диагностики, а также сокращения времени до постановки диагноза. Ультразвук много раз демонстрировался в литературе отделений неотложной помощи как быстрый и эффективный инструмент для быстрой диагностики пневмоторакса и теперь считается частью стандартного подхода к пациенту с травмами.То, что когда-то было крупной и громоздкой технологией, быстро становится более портативной и доступной и, возможно, станет будущим инструментом в арсенале догоспитальных работников. Ультразвуковые датчики могут подключаться к портативным электронным устройствам, что позволяет использовать мобильный инструмент для оценки состояния пациентов в полевых условиях. Со временем это может стать новым стандартом оказания помощи поставщикам услуг на догоспитальном этапе, но потребуются дополнительные исследования, чтобы продемонстрировать влияние на исходы лечения пациентов.
Preparation
Подход к любому пациенту с подозрением на пневмоторакс заключается в предотвращении дальнейшей физиологии напряжения для развития и поддержки вентиляции пациента.Пациентам может быть полезен дополнительный кислород, который помогает как при оксигенации, так и при реабсорбции пневмоторакса. При подозрении на травмы ребер, которые могут вызвать шинирование и снизить вентиляционную способность пациента, необходимо обезболивание. Если присутствует шок, не следует избегать оценки и лечения других причин, даже если есть подозрение на пневмоторакс, так как часто у травматически травмированного пациента могут присутствовать множественные источники шока. Наконец, избегайте вентиляции с положительным давлением, если это не необходимо из-за дыхательной недостаточности.В конечном счете, поставщик неотложной помощи должен постоянно следить за развитием физиологии напряжения и быть готовым при необходимости провести декомпрессию.
Быстрое обнажение и оценка грудной стенки при проникающем ранении грудной клетки может выявить сосущие раны грудной клетки. Дополнительное внимание следует уделять подмышечной впадине и задней части спины, где эти раны могут быть не так легко заметны у пациента, лежащего на спине. Поскольку наиболее частым осложнением при наложении окклюзионной повязки является сложность удержания ее на пациенте, по возможности удалите влагу из области наложения перед наложением.
Техника
Декомпрессия иглой выполняется путем введения катетера большого диаметра через грудную стенку в плевральную полость и выпуска плеврального воздуха. Идентификация ориентиров выполняется путем пальпации и визуализации с целью поместить иглу чуть выше ребра, чтобы избежать более крупных кровеносных сосудов грудной стенки. Во многих случаях документируется слышимый свист воздуха, выходящего из правильно установленного катетера, но это может происходить не при каждом размещении.Вместо этого улучшение показателей жизнедеятельности часто рассматривается как признак успешного размещения. Местоположение сундука для введения иглы в последние годы было тщательно исследовано. Классическое учение гласит, что катетер с большим отверстием должен быть помещен во второе межреберье по срединно-ключичной линии. Это учение было горячо оспорено из-за большого количества отказов, возникающих при таком подходе. Недавно исследователи выступили за аналогичный подход к установке торакостомии через трубку с размещением катетера в четвертом и пятом межреберных промежутках по средней подмышечной линии.Этот подход предпочтительнее традиционного, поскольку в этой области присутствует меньше мягких тканей, что позволяет катетерам глубже проникать в плевральную полость, что снижает частоту неудач по сравнению с традиционным подходом. Основным недостатком этого подхода является повышенный риск окклюзии катетера из-за изгиба тела пациента в положении лежа на спине. Это явление неоднократно демонстрировалось на военно-транспортном оборудовании.Для выявления этого возможного осложнения требуется тщательное исследование, особенно при длительной транспортировке.
Процедура перевязки сосущей раны грудной клетки направлена на предотвращение дальнейшего сообщения воздуха с плевральной полостью и достигается путем наложения окклюзионной повязки с целью создания одностороннего клапана над раной. В результате должно получиться устройство, позволяющее воздуху покидать плевральную полость, не допуская обратного потока воздуха при вдохе. Традиционно накладывается окклюзионная повязка, которая приклеивается к груди с трех сторон, при этом зависимая часть открыта, чтобы кровь и воздух могли выйти из раны.Коммерческие устройства работают аналогичным образом, но они спроектированы так, чтобы прилипать и обеспечивать дренаж, и их просто накладывают на рану. В военных условиях они решили полностью отказаться от трехсторонней повязки и вместо этого рекомендовать полную четырехстороннюю окклюзионную повязку с декомпрессией иглой, если физиология натяжения должна развиться.
Осложнения
Игольная торакостомия чревата осложнениями, инвазивна и болезненна для пациента. Случаи сообщают о повреждении грудной сосудистой сети, паренхимы легких и сердечных тканей, что привело к значительной заболеваемости и смертности.Следует внимательно рассмотреть вопрос о близости структур с иглой. Кроме того, были сообщения о случаях проникновения инфекции в пространство, и перед выполнением декомпрессии следует провести оценку на предмет целлюлита и других инфекционных рисков. По этим причинам декомпрессию иглой следует выполнять только при необходимости. Кроме того, важно помнить, что игольная торакостомия — это временная мера, поскольку пациентам обычно требуется установка торакостомии через трубку по прибытии в больницу.Другие догоспитальные системы, особенно в Соединенном Королевстве, оценили размещение дренажных трубок в полевых условиях. Результаты показали аналогичные показатели успеха при декомпрессии, но задержки транспортировки были больше при установке торакостомии с трубкой.
Осложнения, связанные с окклюзионными повязками, в меньшей степени являются результатом процедуры, а в большей степени неспособностью обеспечить эффективное одностороннее наложение лоскута на рану. Наиболее частыми осложнениями являются потеря приверженности пациенту, приводящая к продолжающемуся коммуникативному пневмотораксу, или окклюзия самой раны, что приводит к закрытому пневмотораксу с потенциалом развития физиологии напряжения.Часто сопутствующий гемоторакс, связанный с этими травмами, увеличивает вероятность любой из этих возможностей, поскольку кровотечение может препятствовать прикреплению повязки к стенке грудной клетки, а свернувшаяся кровь может препятствовать выходу плеврального воздуха из грудной полости. Дополнительные осложнения редко бывают опасными для жизни, но при использовании некоторых адгезивов сообщалось о местных аллергических реакциях.
Клиническая значимость
Было показано, что быстрая оценка и лечение травмированного пациента с травмой грудной клетки имеют высокую эффективность в устранении опасного для жизни респираторного и гемодинамического компромиссов.Врач на догоспитальном этапе может использовать протоколированную оценку и лечение в координации с указанием практикующего врача для выявления и лечения травматического пневмоторакса. Непрерывная разработка новых подходов к этой процедуре и внедрение внутрибольничных технологий в дальнейшем позволит поставщикам догоспитальных услуг отрегулировать этот навык и применить его к соответствующей группе пациентов. [10]
Улучшение результатов команды здравоохранения
Лечение пневмоторакса осуществляется межпрофессиональной командой, в которую входят врач отделения неотложной помощи, хирург-травматолог, общий хирург, торакальный хирург и специалист по интенсивной терапии.Однако за этими пациентами ухаживает медсестра. Медсестра отвечает за обеспечение проходимости трубки, соединяющей дренаж грудной клетки. Кроме того, медсестра отвечает за уход за раной и контроль показателей жизнедеятельности. У большинства пациентов, своевременно вылеченных от пневмоторакса, исходы хорошие. Пациенты должны быть обучены отказу от курения, поскольку эта привычка увеличивает риск пневмоторакса. [2] [3]
Повышение квалификации / Контрольные вопросы
Рисунок
Пневмоторакс, рентген.Предоставлено Стивом Бхимджи, MS, MD, PhD
Рисунок
CT bulla, компьютерная томография, пневмоторакс. Предоставлено Стивом Бхимджи, MS, MD, PhD
Ссылки
- 1.
- Talbott MM, Campos A, Okorji O, Martel TJ. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 30 августа 2020 г. Идентификация пневмоторакса EMS без дополнительных тестов. [PubMed: 30422463]
- 2.
- Диксон Р.Л., Глейсберг Дж., Эйкен М., Крокер К., Патрик С., Николс Т., Мейсон К., Фиоретти Дж.Скорая медицинская помощь Простая торакостомия при травматической остановке сердца: опыт после имплементации в наземном агентстве скорой медицинской помощи пригородных / сельских районов. J Emerg Med. 2018 сентябрь; 55 (3): 366-371. [PubMed: 29958708]
- 3.
- Weichenthal LA, Owen S, Stroh G, Ramos J. Игольная торакостомия: меняет ли изменение длины и местоположения иглы исход для пациента? Prehosp Disaster Med. 2018 июн; 33 (3): 237-244. [PubMed: 29669611]
- 4.
- Weichenthal L, Crane D, Rond L.Игольная торакостомия на догоспитальном этапе: ретроспективное обсервационное исследование. Prehosp Emerg Care. 2016 май-июнь; 20 (3): 399-403. [PubMed: 26807605]
- 5.
- Bhat SR, Johnson DA, Pierog JE, Zaia BE, Williams SR, Gharahbaghian L. Догоспитальная оценка выпотевания, пневмоторакса и простоя (PEEPS): Ультразвук в месте оказания неотложной помощи Медицинские услуги. West J Emerg Med. 2015 июл; 16 (4): 503-9. [Бесплатная статья PMC: PMC4530907] [PubMed: 26265961]
- 6.
- Weichenthal L, Crane DH, Rond L, Roche C.Игольная торакостомия для пациентов с длительным временем транспортировки: исследование случай-контроль. Prehosp Disaster Med. 2015 августа; 30 (4): 397-401. [PubMed: 26152549]
- 7.
- Ноттс Д., Артур А.О., Холдер П., Херрингтон Т., Томас Ш. Увеличение объемов пневмоторакса на вертолетном транспорте скорой медицинской помощи. Эйр Мед Дж. 2013 Май-июнь; 32 (3): 138-43. [PubMed: 23632222]
- 8.
- Чин Э. Дж., Чан Ч., Мортазави Р., Андерсон К. Л., Кан, Калифорния, Саммерс С., Фокс Дж. С.. Пилотное исследование, изучающее жизнеспособность протокола догоспитального обследования с помощью УЗИ для неотложных состояний (ПАУЗА).J Emerg Med. 2013 Янв; 44 (1): 142-9. [PubMed: 22595631]
- 9.
- Гаррамоне Р.Р., Якобс Л.М., Сахдев П. Объективный метод измерения и лечения скрытого пневмоторакса. Surg Gynecol Obstet. 1991 Октябрь; 173 (4): 257-61. [PubMed: 1925893]
Расширяемое устройство с односторонним клапаном для лечения ран грудной клетки: оценка открытого пневмоторакса на модели собаки
Abstract
Предпосылки / цель
Травмы грудной клетки обычно возникают после тупой или проникающей травмы, что приводит к к рвущейся ране.Для контроля повреждений грудной клетки в экстренных случаях мы оценили новое устройство для лечения ран грудной клетки, изготовленное из расширяемого материала с односторонним клапаном, и сравнили его с закрытым грудным дренажем для лечения травматического пневмоторакса первой линии на модели собаки.
Методы
Двадцать гончих (10 самцов и 10 самок) случайным образом и поровну разделили на две группы. После артериовенозной катетеризации у гончей собаки была создана открытая модель пневмоторакса с использованием минимально инвазивной процедуры.Экспериментальную группу лечили с использованием нашего тестового устройства, в то время как контрольную группу лечили закрытым грудным дренажем. Выживаемость животных, сатурация кислорода (SO 2 ), давление кислорода (PO 2 ) и изменения рентгенограммы грудной клетки относительно открытого пневмоторакса до и после вмешательства регистрировались через 30, 60 и 120 минут.
Результаты
После 24-часового экспериментального периода все животные выжили. Контрольная группа выздоравливала быстрее, чем экспериментальная, через 30 мин после травмы.Однако через 120 мин после установки тестового устройства показатели были близки к норме. Во время пункции кровоизлияние в грудную стенку было остановлено с помощью устройства, тогда как в контрольной группе наблюдался постоянный эритроцит. В конце эксперимента в обеих группах легкое почти повторно расширилось. Эффект повторного расширения легких в контрольной группе был лучше, чем в экспериментальной группе через 120 мин.
Заключение
Новое устройство с расширяемым односторонним клапаном — это безопасный и полезный инструмент для лечения открытой травмы грудной клетки в экстренных случаях, основанный на нашем эксперименте на животных.
Ключевые слова
Расширяемое устройство
Пневмоторакс
Травма
Рекомендуемые статьи Цитирующие статьи (0)
Просмотреть аннотацию
© 2019 Азиатская хирургическая ассоциация и Тайваньская ассоциация роботизированной хирургии. Издательские услуги Elsevier B.V.
Рекомендуемые статьи
Цитирующие статьи
Рассмотрение подхода, лечение на основе стратификации риска, варианты восстановления безвоздушного плеврального пространства
Автор
Брайан Дж. Дейли, MD, MBA, FACS, FCCP, CNSC Профессор и директор программы, Департамент хирургии, руководитель, Отделение травм и критических состояний, Медицинский научный центр Университета Теннесси, Медицинский колледж
Брайан Дж. Дейли, доктор медицины , MBA, FACS, FCCP, CNSC является членом следующих медицинских обществ: Американская ассоциация хирургии травм, Восточная ассоциация хирургии травм, Южная хирургическая ассоциация, Американский колледж грудных врачей, Американский колледж хирургов, American Medical Ассоциация, Ассоциация академической хирургии, Ассоциация хирургического образования, Шоковое общество, Общество реаниматологии, Юго-восточный хирургический конгресс, Медицинская ассоциация Теннесси
Раскрытие: Ничего не раскрывать.
Соавтор (ы)
Шабир Бхимджи, доктор медицинских наук Кардиоторакальный и сосудистый хирург, Больницы Саудовской Аравии и Ближнего Востока
Шабир Бхимджи, доктор медицинских наук, является членом следующих медицинских обществ: Американского онкологического общества, Американского колледжа грудных врачей, Американской ассоциации легких , Техасская медицинская ассоциация
Раскрытие информации: раскрывать нечего.
Ребекка Баском, доктор медицины, магистр здравоохранения Профессор медицины, отделение медицины, отделение легочной медицины, аллергии и реанимации, Медицинский колледж штата Пенсильвания, Медицинский центр Милтона С. Херши; Выпускник факультета Медицинского колледжа Государственного университета Пенсильвании и Института естественных наук им. Хака
Ребекка Баском, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американское торакальное общество
Раскрытие информации: не подлежит разглашению.
Майкл Дж. Беннингхофф, DO, MS Лечащий врач в области легочной медицины и реанимации, Медицинский центр Кристиана
Майкл Дж. Беннингхофф, DO, MS является членом следующих медицинских обществ: Американский колледж грудных врачей, Американский колледж врачей , Американская остеопатическая ассоциация, Американское торакальное общество, Общество интенсивной терапии
Раскрытие: Ничего не раскрывать.
Шоаиб Алам, доктор медицины Штатный врач отделения легочной и сосудистой медицины, Национальный институт сердца, легких и крови, Национальные институты здравоохранения
Шоаиб Алам, доктор медицины, является членом следующих медицинских обществ: Американского колледжа грудных врачей, США. Торакальное общество, Общество интенсивной терапии, Международное общество магнитно-резонансной медицины в медицине, Европейское респираторное общество, Торакальное общество Пенсильвании
Раскрытие: Ничего не разглашать.
Главный редактор
Мэри К. Манчини, доктор медицинских наук, MMM Главный хирург и директор кардиоторакальной хирургии, Кристус Хайленд
Мэри К. Манчини, доктор медицины, доктор медицинских наук, MMM является членом следующих медицинских обществ: Американской ассоциации торакальной хирургии , Американский колледж хирургов, Американская хирургическая ассоциация, Фи Бета Каппа, Общество торакальных хирургов
Раскрытие информации: нечего раскрывать.
Благодарности
Эрик Д Бартон, доктор медицины, магистр медицины Заместитель директора, доцент, кафедра хирургии, отделение неотложной медицины, Центр медицинских наук Университета Юты
Эрик Д Бартон, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа спортивной медицины, Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Марк Д. Бассон, доктор медицины, доктор философии, магистр делового администрирования, FACS Профессор, заведующий кафедрой хирургии, заместитель декана по развитию исследовательского факультета, Колледж медицины человека Мичиганского государственного университета
Марк Д. Бассон, доктор медицины, доктор философии, магистр делового администрирования, FACS является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа хирургов, Американской гастроэнтерологической ассоциации, Phi Beta Kappa и Sigma Xi
Раскрытие: Ничего не раскрывать.
H Скотт Бьерке, доктор медицины, FACS доцент кафедры хирургии Медицинской школы Университета Миссури в Канзас-Сити; Медицинский директор травматологической службы Исследовательского медицинского центра; Клинический профессор кафедры хирургии Университета медицины и биологических наук Канзас-Сити
H Скотт Бьерке, доктор медицины, FACS является членом следующих медицинских обществ: Американской ассоциации истории медицины, Американской ассоциации хирургии травм, Американского колледжа хирургов, Ассоциации академической хирургии, Восточной ассоциации хирургии травм. , Хирургическая ассоциация Среднего Запада, Национальная ассоциация врачей скорой медицинской помощи, Пан-Тихоокеанская хирургическая ассоциация, Королевское медицинское общество, Юго-западный хирургический конгресс и Медицинское общество дикой природы
Раскрытие: Ничего не раскрывать.
Пол Блэкберн, DO, FACOEP, FACEP Лечащий врач, Отделение неотложной медицины, Медицинский центр Марикопа
Пол Блэкберн, DO, FACOEP, FACEP является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Американского колледжа врачей неотложной помощи остеопатии, Американской медицинской ассоциации и Медицинской ассоциации Аризоны
Раскрытие: Ничего не раскрывать.
Джеффри Гленн Боуман, MD, MS Консультант, Highfield MRI
Раскрытие: Ничего не раскрывать.
Эндрю К. Чанг, доктор медицины Доцент, отделение неотложной медицины, Медицинский колледж Альберта Эйнштейна, Медицинский центр Монтефиоре
Эндрю К. Чанг, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии неврологии, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Джон Гейбель, доктор медицинских наук, магистр медицины Заместитель председателя и профессор отделения хирургии отделения желудочно-кишечной медицины и отделения клеточной и молекулярной физиологии Медицинской школы Йельского университета; Директор хирургического отделения хирургического отделения больницы Йель-Нью-Хейвен
Джон Гейбель, доктор медицинских наук, магистр медицинских наук, является членом следующих медицинских обществ: Американской гастроэнтерологической ассоциации, Американского физиологического общества, Американского общества нефрологов, Ассоциации академической хирургии, Международного общества нефрологов, Нью-Йоркской академии наук и Общества ученых. Хирургия пищеварительного тракта
Раскрытие информации: AMGEN Royalty Consulting; Членство в Совете по интересам ARdelyx
Tunc Iyriboz, MD Начальник отдела управления клиническими изображениями, доцент кафедры радиологии, Медицинский центр Херши, Государственный университет Пенсильвании
Tunc Iyriboz, MD является членом следующих медицинских обществ: Американского колледжа радиологии, Американской медицинской ассоциации и Радиологического общества Северной Америки
Раскрытие: Ничего не раскрывать.
Сима Джайн Медицинский колледж Государственного университета Пенсильвании
Раскрытие: Ничего не раскрывать.
Рик Кулкарни, MD Лечащий врач, Отделение неотложной медицины, Кембриджский альянс здравоохранения, Отделение неотложной медицины, Гарвардская медицинская школа
Рик Кулкарни, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии экстренной медицины, Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Американской ассоциации медицинской информатики, Phi Beta Kappa и Общества академической экстренной медицины
Раскрытие информации: WebMD Salary Employment
Эрик Л. Легом, доктор медицины Начальник отделения неотложной медицины, Больничный центр округа Кингс; Доцент кафедры неотложной медицины Нью-Йоркского медицинского колледжа
Эрик Л. Легом, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Совета директоров ординатуры неотложной медицины и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Пинаки Мукхерджи, доктор медицины Доцент, лечащий врач, отделение неотложной медицины, Медицинский центр Монтефиоре
Пинаки Мукхерджи, доктор медицины, является членом следующих медицинских обществ: Американский колледж врачей скорой помощи
Раскрытие: Ничего не раскрывать.
Роберт О’Коннор, доктор медицины, магистр здравоохранения Профессор и заведующий кафедрой неотложной медицины, Система здравоохранения Университета Вирджинии
Роберт О’Коннор, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской кардиологической ассоциации, Американской медицинской ассоциации, Медицинского общества штата Делавэр, Национальная ассоциация врачей скорой медицинской помощи, Общество академической неотложной медицины и Общество медицины дикой природы
Раскрытие: Ничего не раскрывать.
Бенсон Б. Роу, доктор медицины Почетный руководитель отделения кардиоторакальной хирургии, почетный профессор отделения хирургии Калифорнийского университета в Медицинском центре Сан-Франциско
Бенсон Б. Роу, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская ассоциация торакальной хирургии, Американский колледж кардиологии, Американский колледж хирургов, Американская кардиологическая ассоциация, Американская медицинская ассоциация, Американское общество искусственных внутренних органов, Американская хирургическая ассоциация, Калифорнийская медицинская ассоциация, Общество сосудистой хирургии, Общество торакальных хирургов и Общество университетских хирургов
Раскрытие: Ничего не раскрывать.
Джозеф А. Саломон III, доктор медицины Адъюнкт-профессор и обслуживающий персонал, Медицинские центры Трумэна, Медицинская школа Университета Миссури в Канзас-Сити; Медицинский директор EMS, Канзас-Сити, Миссури,
Джозеф А. Саломон III, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Национальной ассоциации врачей скорой помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Daniel S. Schwartz, MD, FACS Ассистент клинического профессора кардиоторакальной хирургии, Медицинская школа Mount Sinai; Заведующий отделением торакальной хирургии больницы Хантингтона
Дэниел Шварц, доктор медицины, FACS является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа хирургов, Общества торакальных хирургов и Западной ассоциации торакальных хирургов
Раскрытие: Ничего не раскрывать.
Роберт Л. Шеридан, доктор медицины Заместитель начальника штаба, начальник ожоговой хирургии, Больница Шрайнерс Бернс; Адъюнкт-профессор хирургии отделения хирургии отделения травм и ожогов Массачусетской больницы общего профиля и Гарвардской медицинской школы
Роберт Л. Шеридан, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации хирургии травм, Американской ожоговой ассоциации и Американского колледжа хирургов
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Милош Тукакович, доктор медицины Научный сотрудник, Отделение внутренней медицины, Отделения болезней легких, Аллергии и реанимации, Медицинский центр Милтона С. Херши, Государственный медицинский колледж Пенсильвании
Милош Тукакович, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей и Американской медицинской ассоциации
Раскрытие: Ничего не раскрывать.
Какова роль системы с односторонним клапаном в лечении пневмоторакса?
Автор
Брайан Дж. Дейли, MD, MBA, FACS, FCCP, CNSC Профессор и директор программы, Департамент хирургии, руководитель, Отделение травм и критических состояний, Медицинский научный центр Университета Теннесси, Медицинский колледж
Брайан Дж. Дейли, доктор медицины , MBA, FACS, FCCP, CNSC является членом следующих медицинских обществ: Американская ассоциация хирургии травм, Восточная ассоциация хирургии травм, Южная хирургическая ассоциация, Американский колледж грудных врачей, Американский колледж хирургов, American Medical Ассоциация, Ассоциация академической хирургии, Ассоциация хирургического образования, Шоковое общество, Общество реаниматологии, Юго-восточный хирургический конгресс, Медицинская ассоциация Теннесси
Раскрытие: Ничего не раскрывать.
Соавтор (ы)
Шабир Бхимджи, доктор медицинских наук Кардиоторакальный и сосудистый хирург, Больницы Саудовской Аравии и Ближнего Востока
Шабир Бхимджи, доктор медицинских наук, является членом следующих медицинских обществ: Американского онкологического общества, Американского колледжа грудных врачей, Американской ассоциации легких , Техасская медицинская ассоциация
Раскрытие информации: раскрывать нечего.
Ребекка Баском, доктор медицины, магистр здравоохранения Профессор медицины, отделение медицины, отделение легочной медицины, аллергии и реанимации, Медицинский колледж штата Пенсильвания, Медицинский центр Милтона С. Херши; Выпускник факультета Медицинского колледжа Государственного университета Пенсильвании и Института естественных наук им. Хака
Ребекка Баском, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американское торакальное общество
Раскрытие информации: не подлежит разглашению.
Майкл Дж. Беннингхофф, DO, MS Лечащий врач в области легочной медицины и реанимации, Медицинский центр Кристиана
Майкл Дж. Беннингхофф, DO, MS является членом следующих медицинских обществ: Американский колледж грудных врачей, Американский колледж врачей , Американская остеопатическая ассоциация, Американское торакальное общество, Общество интенсивной терапии
Раскрытие: Ничего не раскрывать.
Шоаиб Алам, доктор медицины Штатный врач отделения легочной и сосудистой медицины, Национальный институт сердца, легких и крови, Национальные институты здравоохранения
Шоаиб Алам, доктор медицины, является членом следующих медицинских обществ: Американского колледжа грудных врачей, США. Торакальное общество, Общество интенсивной терапии, Международное общество магнитно-резонансной медицины в медицине, Европейское респираторное общество, Торакальное общество Пенсильвании
Раскрытие: Ничего не разглашать.
Главный редактор
Мэри К. Манчини, доктор медицинских наук, MMM Главный хирург и директор кардиоторакальной хирургии, Кристус Хайленд
Мэри К. Манчини, доктор медицины, доктор медицинских наук, MMM является членом следующих медицинских обществ: Американской ассоциации торакальной хирургии , Американский колледж хирургов, Американская хирургическая ассоциация, Фи Бета Каппа, Общество торакальных хирургов
Раскрытие информации: нечего раскрывать.
Благодарности
Эрик Д Бартон, доктор медицины, магистр медицины Заместитель директора, доцент, кафедра хирургии, отделение неотложной медицины, Центр медицинских наук Университета Юты
Эрик Д Бартон, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа спортивной медицины, Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Марк Д. Бассон, доктор медицины, доктор философии, магистр делового администрирования, FACS Профессор, заведующий кафедрой хирургии, заместитель декана по развитию исследовательского факультета, Колледж медицины человека Мичиганского государственного университета
Марк Д. Бассон, доктор медицины, доктор философии, магистр делового администрирования, FACS является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа хирургов, Американской гастроэнтерологической ассоциации, Phi Beta Kappa и Sigma Xi
Раскрытие: Ничего не раскрывать.
H Скотт Бьерке, доктор медицины, FACS доцент кафедры хирургии Медицинской школы Университета Миссури в Канзас-Сити; Медицинский директор травматологической службы Исследовательского медицинского центра; Клинический профессор кафедры хирургии Университета медицины и биологических наук Канзас-Сити
H Скотт Бьерке, доктор медицины, FACS является членом следующих медицинских обществ: Американской ассоциации истории медицины, Американской ассоциации хирургии травм, Американского колледжа хирургов, Ассоциации академической хирургии, Восточной ассоциации хирургии травм. , Хирургическая ассоциация Среднего Запада, Национальная ассоциация врачей скорой медицинской помощи, Пан-Тихоокеанская хирургическая ассоциация, Королевское медицинское общество, Юго-западный хирургический конгресс и Медицинское общество дикой природы
Раскрытие: Ничего не раскрывать.
Пол Блэкберн, DO, FACOEP, FACEP Лечащий врач, Отделение неотложной медицины, Медицинский центр Марикопа
Пол Блэкберн, DO, FACOEP, FACEP является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Американского колледжа врачей неотложной помощи остеопатии, Американской медицинской ассоциации и Медицинской ассоциации Аризоны
Раскрытие: Ничего не раскрывать.
Джеффри Гленн Боуман, MD, MS Консультант, Highfield MRI
Раскрытие: Ничего не раскрывать.
Эндрю К. Чанг, доктор медицины Доцент, отделение неотложной медицины, Медицинский колледж Альберта Эйнштейна, Медицинский центр Монтефиоре
Эндрю К. Чанг, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии неврологии, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Джон Гейбель, доктор медицинских наук, магистр медицины Заместитель председателя и профессор отделения хирургии отделения желудочно-кишечной медицины и отделения клеточной и молекулярной физиологии Медицинской школы Йельского университета; Директор хирургического отделения хирургического отделения больницы Йель-Нью-Хейвен
Джон Гейбель, доктор медицинских наук, магистр медицинских наук, является членом следующих медицинских обществ: Американской гастроэнтерологической ассоциации, Американского физиологического общества, Американского общества нефрологов, Ассоциации академической хирургии, Международного общества нефрологов, Нью-Йоркской академии наук и Общества ученых. Хирургия пищеварительного тракта
Раскрытие информации: AMGEN Royalty Consulting; Членство в Совете по интересам ARdelyx
Tunc Iyriboz, MD Начальник отдела управления клиническими изображениями, доцент кафедры радиологии, Медицинский центр Херши, Государственный университет Пенсильвании
Tunc Iyriboz, MD является членом следующих медицинских обществ: Американского колледжа радиологии, Американской медицинской ассоциации и Радиологического общества Северной Америки
Раскрытие: Ничего не раскрывать.
Сима Джайн Медицинский колледж Государственного университета Пенсильвании
Раскрытие: Ничего не раскрывать.
Рик Кулкарни, MD Лечащий врач, Отделение неотложной медицины, Кембриджский альянс здравоохранения, Отделение неотложной медицины, Гарвардская медицинская школа
Рик Кулкарни, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии экстренной медицины, Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Американской ассоциации медицинской информатики, Phi Beta Kappa и Общества академической экстренной медицины
Раскрытие информации: WebMD Salary Employment
Эрик Л. Легом, доктор медицины Начальник отделения неотложной медицины, Больничный центр округа Кингс; Доцент кафедры неотложной медицины Нью-Йоркского медицинского колледжа
Эрик Л. Легом, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Совета директоров ординатуры неотложной медицины и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Пинаки Мукхерджи, доктор медицины Доцент, лечащий врач, отделение неотложной медицины, Медицинский центр Монтефиоре
Пинаки Мукхерджи, доктор медицины, является членом следующих медицинских обществ: Американский колледж врачей скорой помощи
Раскрытие: Ничего не раскрывать.
Роберт О’Коннор, доктор медицины, магистр здравоохранения Профессор и заведующий кафедрой неотложной медицины, Система здравоохранения Университета Вирджинии
Роберт О’Коннор, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской кардиологической ассоциации, Американской медицинской ассоциации, Медицинского общества штата Делавэр, Национальная ассоциация врачей скорой медицинской помощи, Общество академической неотложной медицины и Общество медицины дикой природы
Раскрытие: Ничего не раскрывать.
Бенсон Б. Роу, доктор медицины Почетный руководитель отделения кардиоторакальной хирургии, почетный профессор отделения хирургии Калифорнийского университета в Медицинском центре Сан-Франциско
Бенсон Б. Роу, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская ассоциация торакальной хирургии, Американский колледж кардиологии, Американский колледж хирургов, Американская кардиологическая ассоциация, Американская медицинская ассоциация, Американское общество искусственных внутренних органов, Американская хирургическая ассоциация, Калифорнийская медицинская ассоциация, Общество сосудистой хирургии, Общество торакальных хирургов и Общество университетских хирургов
Раскрытие: Ничего не раскрывать.
Джозеф А. Саломон III, доктор медицины Адъюнкт-профессор и обслуживающий персонал, Медицинские центры Трумэна, Медицинская школа Университета Миссури в Канзас-Сити; Медицинский директор EMS, Канзас-Сити, Миссури,
Джозеф А. Саломон III, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Национальной ассоциации врачей скорой помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Daniel S. Schwartz, MD, FACS Ассистент клинического профессора кардиоторакальной хирургии, Медицинская школа Mount Sinai; Заведующий отделением торакальной хирургии больницы Хантингтона
Дэниел Шварц, доктор медицины, FACS является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа хирургов, Общества торакальных хирургов и Западной ассоциации торакальных хирургов
Раскрытие: Ничего не раскрывать.
Роберт Л. Шеридан, доктор медицины Заместитель начальника штаба, начальник ожоговой хирургии, Больница Шрайнерс Бернс; Адъюнкт-профессор хирургии отделения хирургии отделения травм и ожогов Массачусетской больницы общего профиля и Гарвардской медицинской школы
Роберт Л. Шеридан, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации хирургии травм, Американской ожоговой ассоциации и Американского колледжа хирургов
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Милош Тукакович, доктор медицины Научный сотрудник, Отделение внутренней медицины, Отделения болезней легких, Аллергии и реанимации, Медицинский центр Милтона С. Херши, Государственный медицинский колледж Пенсильвании
Милош Тукакович, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей и Американской медицинской ассоциации
Раскрытие: Ничего не раскрывать.
Неисправность порогового клапана Геймлиха, вызывающая напряженный пневмоторакс: отчет о редком осложнении
Напряженный пневмоторакс — это опасная для жизни травма, которую необходимо быстро выявить и надлежащим образом лечить. В недавно опубликованном исследовании нашей группы мы обнаружили, что декомпрессия грудной клетки на месте, по-видимому, оказывает сильное положительное влияние на вероятность выживания при травматической остановке сердца и дыхания (TCRA) [3]. Поэтому важно иметь надежные параметры в отношении выявления напряженного пневмоторакса в догоспитальных условиях.Waydhas et al. изучил современную литературу по диагностике напряженного пневмоторакса. Согласно широко распространенному мнению экспертов, одышка на стороне травмы, признаки опасного для жизни гемодинамического и респираторного нарушения рассматриваются как надежные клинические признаки для диагностики напряженного пневмоторакса [4].
В догоспитальных условиях декомпрессия плевральной полости выполняется либо декомпрессией иглой, либо хирургической декомпрессией, либо трубочной торакостомией.
Преимущество декомпрессии с помощью иглы — скорость, использование легкодоступного материала и простота процедуры [5].Из-за узкого просвета, что приводит к недостаточной декомпрессии, у значительного числа пациентов может потребоваться дополнительная установка плевральной дренажной трубки [6].
Хирургическая декомпрессия более эффективна, но с точки зрения выпуска воздуха необходимо учитывать, что разрез имеет тенденцию к самопроизвольному закрытию, что приводит к рецидивирующему напряженному пневмотораксу и, следовательно, требует тщательного наблюдения [4].
Введение грудной трубки считается эффективным методом декомпрессии напряженного пневмоторакса [7].Однако это может привести к таким осложнениям, как повреждение легких, сердца и органов брюшной полости [8–10]. Сообщается, что частота отказов из-за неправильного расположения составляет 11,2% [11]. При боковом доступе сообщалось о повреждении межреберной артерии, стенозе подключичной артерии, повреждении нижней полой вены, перфорации легкого, перфорации правого предсердия, правого или левого желудочка, синдроме Горнера и внутрибрюшной мальпозиции [ 8–10, 12–17]. При рассмотрении вентрального доступа описаны повреждения сердца, пищевода, средостения, индукция контралатерального пневмоторакса, повреждение диафрагмального нерва и артериовенозная фистула [9, 11, 18, 19].В проспективном исследовании наша группа показала, что могут быть выполнены оба доступа, вентральный Мональди (2-3. Межреберье) и латеральный Бюлау (4-6. Межреберье) [20]. Принимая во внимание неисправность плевральной дренажной трубки из-за неправильного положения, не удалось выявить статистически значимой разницы между двумя различными подходами.
Наш представленный случай приводит к вопросу, какую дренажную систему следует использовать для догоспитального лечения напряженного пневмоторакса. Обычные устройства представляют собой системы закрытых мешков или сборных камер со встроенным воздушным или водяным затвором или без него, или часто используемый флаттерный клапан Heimlich.
Что касается выбора дренажной системы, содержащей клапан или нет, важно, дышит ли пациент спонтанно или вентилируется респиратором с положительным давлением. Если пациент дышит спонтанно, необходимо вентиляционное отверстие. В то время как при вентиляции пациента с положительным давлением давление внутри легкого предотвращает его коллапс, и вентиляция не требуется.
Система закрытых мешков может использоваться только в хорошо контролируемых условиях. Мешок не имеет клапана и, следовательно, несет риск рецидивирующего пневмоторакса напряжения из-за повышения давления в сборной системе, вызванного постоянной утечкой воздуха.Как объяснялось выше, эта система подходит для использования у пациентов с искусственной вентиляцией легких с положительным давлением.
Гидравлический затвор является эффективной дренажной системой, но не имеет большого значения при использовании в полевых условиях, так как его трудно применять в этой среде, особенно в отношении транспорта. Гидрозатворы работают только в вертикальном положении, при реанимации и транспортировке имеют свойство наклоняться. Следовательно, они используются в основном в больнице как у пациентов со спонтанным дыханием, так и у пациентов, находящихся на ИВЛ.
Система дренажа грудной клетки Portex состоит из мешка с односторонним флаттерным клапаном и вентилируемым выпускным отверстием. Этот вид дренажной системы позволяет собирать плевральный секрет без дополнительного риска повторного напряженного пневмоторакса, поскольку он подключен к клапану; при условии правильного использования системы. Производитель рекомендует открыть клапан перед использованием, введя 20 мл воздуха, чтобы убедиться, что клапан работает безопасно. Однако система Portex, как и гидрозатвор, работает должным образом только в вертикальном положении.Graham et al. в проспективном рандомизированном исследовании пациентов, перенесших торакотомию, показали, что эти дренажные мешки были столь же эффективны для отвода крови из грудной клетки, как и подводный затвор, и столь же эффективны при выпуске воздуха из грудной клетки, если не требовалось отсасывание плевры. Случаев закупорки кровью не было, в отличие от сообщений о случаях с клапаном Геймлиха [21].
Флаттерный клапан Heimlich был разработан для облегчения пневмоторакса и может использоваться у пациентов, которые дышат спонтанно.Он состоит из резиновой трубки и заключен в прозрачную пластиковую камеру, которая может быть соединена с одной стороны с дренажем грудной клетки, а с другой стороны — с дренажной системой. Резиновая трубка сжимается с одной стороны, образуя створки, контролирующие однонаправленный поток. Преимущество клапана Heimlich в том, что его легко применять, а также транспортировать. Использование клапана Геймлиха в условиях больницы позволяет сократить время дренажа и госпитализации [22].
Chest Seal (ACS) — это стерильная окклюзионная повязка с односторонним клапаном Геймлиха для лечения открытого пневмоторакса в острых условиях.САУ — стандартное устройство для армии США, британской армии и военно-морского флота США при возникновении аварийных ситуаций на фронтах из-за утечки воздуха в грудь. Парамедики часто используют его при неотложной помощи при пневмотораксе [23]. Кроме того, ACS может применяться в клинических условиях, как показано Rathinam et al. [24]. Они использовали уплотнение у пациентов с постоянной утечкой воздуха после торакальной хирургии и подчеркнули, что перед применением необходимо обязательно проверить работу клапана. Хотя ACS и клапан Геймлиха похожи, ACS не имеет внутригрудного компонента.В литературе сообщается о выходе из строя более плоского клапана Геймлиха из-за того, что свернувшаяся кровь блокирует устройство, и спонтанной дисфункции клапана, приводящей к рецидивирующему напряженному пневмотораксу, аналогичному представленному нами случаю [4, 25, 26]. Кроме того, Spouge et al опубликовали отчет о болезни, описывающий напряженный пневмоторакс после реверсирования клапана Геймлиха [27].
Хибл провел эксперимент в своей докторской диссертации, в котором он испытал 16 флаттерных клапанов Heimlich, хранящихся в машинах скорой помощи и вертолетах Мюнхенской службы экстренной помощи [28].Эти клапаны были отобраны случайным образом и после того, как их сняли с машин скорой помощи или вертолета, были заменены новыми клапанами. Срок действия восьми устройств уже истек, а восемь еще действовали. Каждый клапан был подключен к вертикальной трубке высотой 200 см, наполненной водой. Стандартное давление открытия для клапанов было определено как 5 см вод. Ст. [29]. Два из 8 (25%) действующих клапанов не открылись при 5 см вод. Ст. И 7 из 8 (87,5%) клапанов с истекшим сроком годности (p = 0,04, точный тест Фишера).3 клапана с выдохшимся выдохом все еще были закрыты при давлении открытия 200 см вод. Ст., Так что они вообще никогда не открывались. Хотя ряд из 16 клапанов Heimlich не является репрезентативным, это все же указывает на то, что створки клапана имеют тенденцию прилипать, особенно после того, как они достигли срока годности, рекомендованного производителем. Это необходимо учитывать, поскольку клапаны Heimlich редко используются в повседневной жизни и поэтому, как правило, длительное время хранятся в машине скорой помощи или вертолете.Следовательно, перед использованием необходимо проверить срок годности, поскольку существует значительная корреляция между неисправностью и сроком годности.
Снимок грудной клетки при поступлении продемонстрировал наличие постоянного напряженного пневмоторакса с левой стороны, хотя дренаж грудной клетки был вставлен правильно и правильно подсоединен к клапану Геймлиха, что было подтверждено рентгенографией [рис.