Сегментарная пневмония: симптомы, лечение, особенности у взрослых и детей
Сегментарная пневмония у детей – это патология, которая является разновидностью острых процессов воспаления в легких. Она характеризуется поражением тканей легких с изменением их функции.
Зачастую поражение локальное с возникновением правосторонней либо левосторонней пневмонии. Воспаление легких сегментарного типа протекает в стертой форме, что не позволяет диагностировать правильно недуг.
Чтобы определить пневмонию необходимо пройти рентген в 2-х проекциях.
Основные моменты
Сегментарная пневмония так называется по причине того, что болезнь не поражает весь орган, а поражает отдельными участками дыхательные пути. Заболевание является коварным, так как непросто определить признаки воспаления. Изначально пневмония развивается как обычная простуда. Это симптомы высокой температуры, кашля, боли в грудине. Возможно, появление болей в районе живота.
У детей часто выявляется левосторонняя сегментарная нижнедолевая пневмония, когда у взрослых страдает правое легкое. Причина отличия заключается в анатомической особенности строения грудной клетки у ребенка.
Причина отличия заключается в анатомической особенности строения грудной клетки у ребенка.
Среди всех имеющихся форм недуга у детей сегментарная пневмония составляет 25%. Болеют дети, возраст которых составляет 3-7 лет. Бывают случаи, когда поражение приходится на несколько сегментов легкого. Тогда происходит развитие полисегментарного воспаления.
Различают первичную и вторичную сегментарную пневмонию. Для первичной характерно самостоятельное развитие, когда вторичная пневмония проявляется в виде осложнения другой патологии (грипп, ОРВИ). Заболевание чаще протекает в острой форме и в большинстве случаев приводит к осложнениям.
Только благодаря рентгенодиагностике можно своевременно обнаружить заболевание, действенность лечения которого будет зависеть от вовремя назначенной терапии.
Факторы
У детей формирование недуга образовывается на почве инфекций вирусного характера. Чаще всего это грипп, аденовирусная либо респираторная болезнь. Также к ним подключается бактериальная флора. Самыми частыми бактериями, возбуждающими недуг у детей, является стрептококк, стафилококк, гемофильная палочка.
Самыми частыми бактериями, возбуждающими недуг у детей, является стрептококк, стафилококк, гемофильная палочка.
Так как бактерии и вирусы в основном присутствуют в носовом ходу либо горле у ребенка, то инфицирование легких происходит во время вдоха.
Не исключено заражение воздушно-капельным путем в процессе чихания и кашля либо через кровь из очагов инфекции хронической формы.
К факторам заражения также можно отнести:
- переохлаждение организма;
- приобретенные либо врожденные дефекты строения бронхов;
- частые воспалительные процессы нижней области респираторных путей;
- нарушения в кровотоке легких;
- сердечно – сосудистые болезни;
- онкология;
- распространение возбудителей в одном из участка легких;
- склонность к аллергиям.
Признаки заболевания
Нередкие случаи, перед тем как пневмония развивается у больных, наблюдаются симптомы простуды.
- Кашель.
- Насморк.

- Заложенный нос.
В раннем возрасте у ребенка сегментарная пневмония проявляется интоксикацией.
- Вялость.
- Не желание принимать пищу.
- Бледные кожные покровы.
- Адинамия и дестабилизация микроциркуляции.
- Увеличивается температура тела.
- Кашель влажный.
- Боль в груди.
- Повышается частота дыхания более 30 на минуту.
- Одышка.
- Дыхательная неполноценность.
- Тахикардия (частота сокращений сердца составляет более 125 ударов на минуту).
- Снижается АД до 90/60 и ниже.
Воспалительный процесс в легких сопровождается резким развитием. Температура существенно увеличивается, достигая 39-40 градусов. Ребенок ощущает:
- слабость;
- у него нарушен сон;
- он малоподвижен;
- наблюдается увеличение потливости;
- болит голова; ломает все тело;
- нет аппетита;
- сознание спутанное.
Кашель – это обязательный признак заболевания, который возникает на 3 сутки болезни. На фоне температуры, кашель становится более выраженным, влажным. У больного обильно отхаркивается мокрота. Бывают случаи, когда кашель особо не проявляется. Он отрывистый и редкий.
На фоне температуры, кашель становится более выраженным, влажным. У больного обильно отхаркивается мокрота. Бывают случаи, когда кашель особо не проявляется. Он отрывистый и редкий.
При наличии ряда симптомов у ребенка появляется боль в груди, вверху живота, судороги. Боль сильная, усиливается во время кашля.
Инфильтрат в легочном сегменте начинает рассасываться через 9 дней. В случае свертывания ткани легкого, недуг длится месяцы. У больного редко, но возникает аллергия, проявляются признаки удушья. Для тяжелых случаев характерен анафилактический шок.
Как лечить недуг?
Излечение сегментарной пневмонии у детей направлено на устранение очаговых воспалений и борьбу со всеми признаками недуга.
Терапия антибиотиками
Чтобы устранить воспалительный очаг врачи назначают лечение антибактериальными средствами. Для ребенка антибиотики являются не лучшим вариантом, но в случае с пневмонией без них не обойтись. Какие потребуются ребенку препараты, определит педиатр.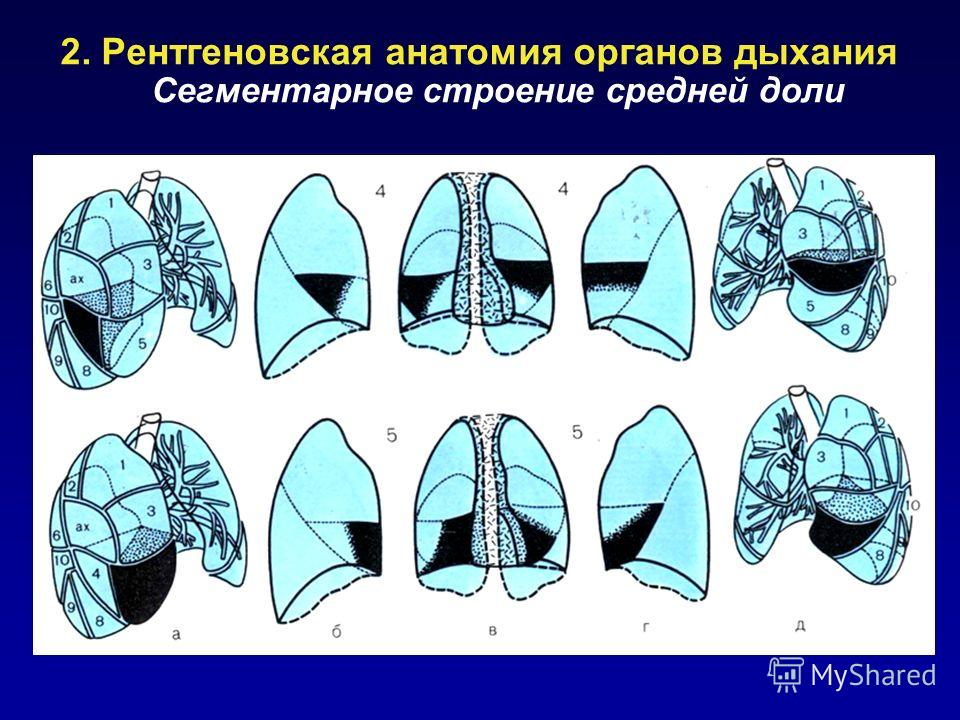 К основным антибактериальным препаратам, группы цефалоспоринов, относят:
К основным антибактериальным препаратам, группы цефалоспоринов, относят:
- зиннат;
- роцефин;
- супракс;
- клафоран;
- цнфапим;
- цефатаксим;
- цефтриаксон;
- цефтазидим.
Антибиотики макролиды
- Азитромицин.
- Вильпрафен.
- Макропен.
- Сумамед.
- Хемомицин.
Пентциллин и его аналоги
- Амоксиклав.
- Аументин.
- Ампиокс.
- Флемоклав.
При первых днях болезни назначают препараты внутрь вены. Нередко комбинируют 2 противомикробные средства. Далее, неделю больной принимает антибиотики в таблетках.
Курс лечение составляет 10 дней.
Дезинтоксикационное лечение
Чтобы облегчить самочувствие ребенку капельно вводят физраствор, глюкозу, раствор Рингера. При снятии симптомов интоксикации у больного восстанавливается водно-солевой баланс, нормализуется электролитный обмен, снижается концентрация токсических соединений в крови. Самочувствие улучшается, наступает скорое выздоровление.
Самочувствие улучшается, наступает скорое выздоровление.
Потливость часто указывает на начало лихорадки при пневмонии. Потому не обойтись без средств, снижающих температуру. При наличии у пациента потливости и упадка сил, может указывать на не долеченную болезнь, которая может перейти в хроническую стадию.
При удушье, отеке Квинке необходима госпитализация, подразумевающая введение средств, которые содержат адреналин. Нехватка кислорода, появляющаяся при удушье, может привести к серьезным осложнениям в работе тканей и внутренних органов. Потому применяют меры, направленные на искусственную вентиляцию легких.
Отхаркивающие препараты и бронхолитики
Для облегчения процесса отхождения мокроты при мокром кашле, прописывают препараты, которые ее разжижают мокроту и стимулируют ее.
- АЦЦ.
- Бромгексин.
- Флуимуцил.
При наличии одышки и бронхиальной обструкции назначают расширяющие бронхи средства.
- Сальбутамол.
- Беродуал.

- Беротек.
Эффективным бронходилатирующим средством является небулайзер. Благодаря процедуре с помощью небулайзера мелкодисперсная смесь может проникать глубоко в пути дыхания и воздействовать на воспаленные участки легкого.
Оксигенолечение
Хорошего эффекта можно достичь кислородными лечебными процедурами.
- Ребенка помещают в среду, где повышено содержание кислорода (баротерапия).
- Процедура заключатся вдыханием больным специально подготовленной воздушной смеси.
Благодаря лечению кислородом наблюдается:
- успешная дезинтоксикация;
- стимулируются регенерационные процессы;
- дыхание нормализуется.
Оксигенотерапия предусмотрена для физиотерапевтической процедуры на этапе выздоровления.
Дыхательная гимнастика, массаж
После перенесенного заболевания для восстановления показан лечебный массаж и самостоятельное проведение дыхательных упражнений.
Благодаря массажу и дыхательной гимнастики, оказывается механическое воздействие на отдел бронхов и легких.
- Не дают застояться мокроте в дыхательных путях.
- Способствуют улучшению кровотока мускулатуры отдела груди.
- Стимулируют восстановительный процесс.
Пользу лечения приносит надувание воздушных шаров.
Дыхательные упражнения назначаются врачом, так как при некоторых болезнях сердца и легких ее проводить нельзя.
Лечение пневмонии дома
Если заболевание протекает в легкой форме, лечение может проходить на дому, за исключением больных с имеющимися сопутствующими болезнями (инфекционные, сердечные).
Для лечения дома следует выполнять все предписания врача.
- Постельный режим.
- Обильное питье.
- Рацион должен включать мясные и овощные блюда.
- Витамины.
Осложнения
Сегментный недуг характерен развитием патологических процессов в легких, которые проявляются гнойными осложнениями (абсцесс, нагноение), пневмоторакс, приводящие к летальному исходу.
Если у пациента снижена иммунная система, они страдают хроническими бронхолегочными болезнями, может возникнуть дыхательная неполноценность. Так как у детей патология чаще формируется с левой стороны, то ухудшение органов замечается именно с этой стороны, расположенные рядом.
Так как у детей патология чаще формируется с левой стороны, то ухудшение органов замечается именно с этой стороны, расположенные рядом.
Не исключено излишнее давление на печень, почку, что приводит к неполноценной работе данного органа.
Профилактика
Единственным действенным методом профилактики от сегментарной пневмонии является вакцинация. От гриппа проводят ее каждый год, от пневмококка 1 раз на 5 лет.
Вакцинироваться от гриппа необходимо, так как вирус позволяет проникнуть пневмококку в легкие. При хронических бронхиальных болезнях делают вакцину от пневмококковой инфекции.
Источник: https://ProLegkie.com/pnevmoniya/deti/xarakteristika-segmentarnoj-pnevmonii-u-detej-ee-lechenie
Особенности сегментарной пневмонии — что это такое?
Сегментарная пневмония – это воспаление тканей в легких, чаще всего при ней страдают альвеолы (образования пузырьковидное находящееся в легких, которое оплетено сеткой капилляров).
По морфологическим признакам пневмонию можно разделить на несколько видов:
- Сливная (мельчайшие образования болезни преобразуются в более крупные)
- Очаговая (предусматривает небольшое воспаление в легком)
- Тотальная (завладевает полностью легким)
- Долевая (занимает только долю легкого)
- Сегментарная (влияет на сегменты в легких)
Пораженные сегменты можно определить с помощью четкого проявления на рентгенограмме пневмонического инфильтрата.
Сегментарная пневмония – это заболевание характерное детям с активной жизненной позицией, склонным к воздействиям гиперергического и катарально – экссудативного типа диатеза.
Не осложненная пневмония развивается в течение двух суток и протекает циклами. Спадение доли легкого (ателектаз) больного сегмента распространен и проходит с последующим расправлением.
Воспаление тканей легких можно заработать только воздушно – капельным путем.
История заболеваемости внебольничной пневмонии:
- Попадание инфекций рядом стоящего зараженного больного
- По крови из внелегочных очагов
- Не мытые аэрозоли, содержащие бактерии
- Попадание слюны изо рта в нижние дыхательные пути
Пневмония считается последствием простудного заболевания, поэтому заразиться воздушно капельным путем ею не возможно. Для окружающих людей это заболевание считается безопасным.
Воспаление легких может появиться после вирусной простуды. Вот только причина такого заболевания будут не вирусы, а вторичная бактериальная инфекция из ротоглотки.
Вот только причина такого заболевания будут не вирусы, а вторичная бактериальная инфекция из ротоглотки.
Терапия после пневмонии это сложный процесс восстановления разрушенных тканей легких.
Микроплазменная пневмония
Микроплазменная пневмония считается единственной в своем роде заразной болезнью. Она может передаваться по воздуху. Чаще всего заражаются ее люди:
- Со слабым иммунитетом
- С проблемами сердечно-cосудистого и легочного заболевания
- Пожилые люди
- Маленькие дети
Не эффективное лечение заболеваний ОРВИ и других простудных болезней могут быть следствием образования пневмонии, у детей симптомы такого заболевания распознать нелегко.
Сегментарная пневмония или воспалительные процессы легких это распространенное заболевание для организма.
Чаще всего встречается у детей, определить симптомы и признаки такого заболевания, а также правильно поставить диагноз можно только при получении анализа крови и проведения рентгена.
Левосторонняя пневмония схожа с правосторонней, так как тоже является очаговой. Факторами интоксикации при левосторонней пневмонии являются боли в боку и сухой кашель. При запущенном заболевании левая половина легкого отстает, и человек начинает ее придерживать. Может наблюдаться выделение мокроты с частичками крови.
Проявление у детей
Сегментарная пневмония у детей – это инфекционное заболевание, проходящее довольно сложно затрагивая при этом дыхательные пути и отделы легких. При этом заболевании накапливается жидкость в легочных пузырьках. Симптомы воспаления легких у детей схожи с симптомами у взрослых, вот только отличаются они общей интоксикацией организма и ярко выраженной лихорадкой.
- Запущенная болезнь, не своевременное посещение к врачу
- Не правильное лечение, поздно поставленный диагноз
- Присутствие других заболеваний, которые могли бы еще больше ухудшить состояние здоровья малыша.
Симптомы пневмонии у ребенка – сильный кашель, одышка, лихорадка, слабость и хриплость. При пневмонии у ребенка поднимается высокая температура, порой такую критическую отметку он перенести не может.
При пневмонии у ребенка поднимается высокая температура, порой такую критическую отметку он перенести не может.
Но нужно понимать, что высокая температура может быть признаком разных болезней, необходимо правильно поставить диагноз.
При сегментарной пневмонии ребенок страдает лихорадкой более трех, четырех дней при правильном лечении вирусной инфекции.
Сильная одышка распространена у детей от года до шести лет. Частота дыхания при одышки сорок ударов в минуту. При сегментарной пневмонии у детей возникает сильный кашель, он может быть как отхаркивающим, так и сухим.
Порой кожа кончиков пальцев, губ имеет синеватый цвет. Основным признаком заболеваемости пневмонии считаются хрипы в легких и сопровождающееся жесткое дыхание. Их доктор может услышать с помощью стетоскопа.
Признаки развития воспаления легких у ребенка:
- Задержка эмоционального развития
- Недобор веса новорожденного
- Дети на искусственном вскармливании
- Не поставленная прививка от кори
- Загрязненный воздух, пассивное курение
- Другие болезни
Проявления у взрослых
Признаками пневмонии у взрослых считаются заражения токсичными возбудителями – стрептококк, хламидия, пневмококк и микоплазма. Изменения в легких при простудных болезнях обычно появляются в холодное время года.
Изменения в легких при простудных болезнях обычно появляются в холодное время года.
Факторами, вызвавшими болезни, считаются переохлаждение дыхательных путей, болезни легких, а также стрессы и переживания. При вирусном заболевании бронхиальные ткани поражаются вирусами.
Если иммунитет самостоятельно не может справиться с инфекцией, то вирусы быстро размножаются и болезнь начинает прогрессировать.
Пневмония у взрослого человека возникает в момент проникновения раздражителя в альвеолы и поражения эпителия в бронхах. Сегментарной пневмонией можно заразиться воздушно-капельным путем.
Время инкубационного периода зависит от возбудителя, продолжительность в пределах 3 дней. После чего процесс воспаления плавно переходит в агрессивную стадию.
Активная фаза сопутствует скапливание жидкости в альвеольном просвете.
В некоторых ситуациях распознать пневмонию нелегко, но причины болезни нужно раскрыть на первой стадии. Это нужно для более плодотворного лечения. Запущенная форма заболевания приводит к летальному исходу.
Запущенная форма заболевания приводит к летальному исходу.
Первичные симптомы сегментарной пневмонии у взрослых:
- Кашель и насморк на протяжении 2-3 дней;
- Высокая температура тела;
- Лихорадка, которую невозможно сбить при помощи лекарственных препаратов;
- Отдышка при обширном поражении легких;
- Чувства недостатка воздуха;
- Слабость и постоянная утомляемость;
Для определения болезни лучше всего обратиться в больницу, чем вызывать специалиста на дом. Врач в домашних условиях может и не обнаружить сегментарную пневмонию.
Диагностика
Опознать появление пневмонии можно при затяжных простудных заболеваниях, высокой температуре, с явным недомоганием, кашлем и резкой болью в грудной клетке. Если выше перечисленные симптомы присутствуют, то нужно обязательно обратиться за медицинской помощью.
Иногда доктор может выявить диагноз по принципу аускультации легких. Но главным методом диагностики считается рентгенография груди и общий анализ крови.
Сопутствующими анализами в условии стационара являются: расширенный анализ мочи, крови на присутствие антител, которые способствуют развитию тяжелого заболевания.
Лечение
Сегментарная пневмония это опасное заболевание легких, которое при неверном лечении приводит к большим осложнениям и долгому протеканию болезни.
По этой причине необходимо относиться к лечению заболевания серьезно. После проведения диагностики назначают комплексное лечение, благодаря которому болезнь отступит.
Лечение пациента пораженного сегментарной пневмонией включает совокупность процедур: от подбора антибиотиков до оздоровления народными средствами. Лечебные деяния в медицине выявляются тремя способами:
- Симптоматический способ – смягчение страданий пациента;
- Патологический способ – вторжение протекание болезни пациента;
- Этиологический способ – прямое воздействие на источник заболевания;
На этих основах создано совокупное лечение любого вида пневмонии.
Источник: http://pnevmoniya.com/simptomy/segmentarnoy-pnevmonii.html
Сегментарная пневмония
Сегментарная пневмония – это заболевание, которое характеризуется возникновением воспалительного процесса в одном из сегментов лёгкого.
От очаговой пневмонии отличается тем, что поражает большую площадь этого органа и имеет более тяжёлое течение.
В подавляющем большинстве случаев, развитию воспаления предшествует проникновение в человеческий организм болезнетворных агентов, оказывающих неблагоприятное влияние. Однако пульмонологи выделяют ряд дополнительных предрасполагающих факторов.
Такая разновидность воспаления лёгких клинически выражается в остром начале, резком возрастании температуры, ярко выраженной интоксикации организма и сильной болью в груди, может принимать затяжное течение и привести к развитию осложнений.
Основу диагностики составляют инструментальные обследования пациента, которые дополняются физикальным осмотром, изучением истории болезни и лабораторными исследованиями.
Как лечить сегментарную пневмонию может сказать только врач. Зачастую это консервативные методы, которые предполагают приём медикаментов и выполнение физиотерапевтических процедур. Стоит отметить, что терапия народными средствами в этом случае не только не эффективна, но и может усугубить состояние больного.
Этиология
Как и другие формы воспалительного процесса с локализацией в лёгких, сегментарная пневмония возникает на фоне проникновения в организм человека бактерий. Наиболее часто возбудителями недуга становятся:
- пневмококки;
- стрептококки;
- стафилококки;
- гемофильные палочки.
В несколько раз реже патологическими агентами выступают:
- легионелла;
- хламидия;
- микоплазма.
Крайне редко источником инфекции становятся:
- синегнойные палочки;
- клебсиеллы;
- кишечные палочки;
- ацинобактерии.
Однако, несмотря на бактериальное происхождение, спровоцировать воспаление также могут вирусы, среди которых:
Возбудители пневмонии в зависимости от условий инфицирования
Слабость иммунной системы – это главный предрасполагающий фактор, приводящий к тому, что патогенные микроорганизмы вызывают воспаление. Помимо иммунодефицитных состояний любой природы, в значительной степени повысить вероятность развития недуга могут:
Помимо иммунодефицитных состояний любой природы, в значительной степени повысить вероятность развития недуга могут:
- патологии бронхов, в частности бронхит и астма, хроническая обструкция и бронхоспазм;
- недуги лёгких, а именно ХОБЛ и плеврит, пневмоторакс и туберкулёз, а также злокачественные или доброкачественные новообразования;
- заболевания со стороны сердечно-сосудистой системы;
- онкологические процессы любой локализации;
- продолжительная искусственная вентиляция лёгких;
- многолетний стаж курения;
- бесконтрольный приём медикаментов;
- отравление токсинами;
- протекание экссудативно-катарального диатеза у детей;
- длительное переохлаждение организма;
Стоит отметить, что основную группу риска составляют дети и лица пожилого возраста. Тем не менее не исключается вероятность развития болезни у людей трудоспособной возрастной категории.
Также следует учитывать, что в каждом лёгком выделяется по несколько сегментов, которые по форме напоминают усечённый конус, а его верхушка направлена на корень лёгкого.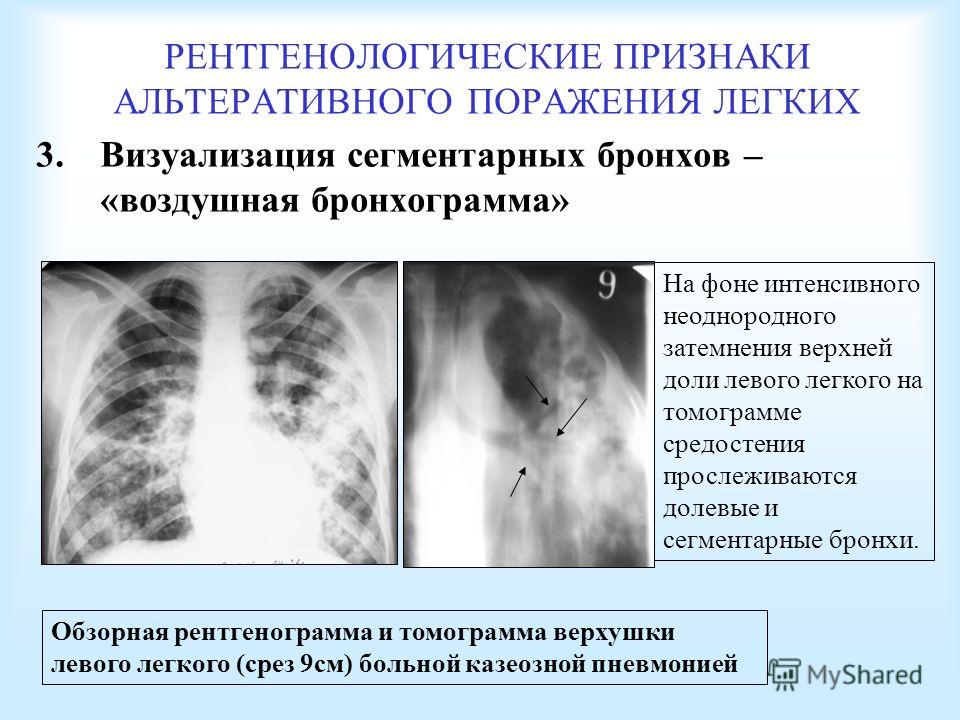 Верхняя доля правого лёгкого включает в себя следующие сегменты:
Верхняя доля правого лёгкого включает в себя следующие сегменты:
- верхушечный;
- задний;
- передний.
Средняя доля состоит из латерального и медиального сегмента, а нижняя из пяти частей, среди которых:
- верхний;
- медиальный базальный;
- передний базальный;
- латеральный базальный;
- задний базальный.
Верхняя доля лёгкого, расположенного слева, образована такими сегментами:
- верхушечным;
- задним;
- передним;
- верхним язычковым;
- нижним язычковым.
Составляющие нижней доли левого лёгкого полностью совпадают с сегментами правого лёгкого.
Классификация
По своему этиологическому
Сегментарная пневмония у взрослых: лечение
Пневмония сегментарная – это местное поражения бронхо-легочного сегмента. Патология не влияет на организм за границами органа, но при этом затрагивает альвеолы. Это маленькие воздушные мешочки, участвующие в кровоснабжении и обеспечении тканей органа нервными клетками. После воспаления в сегментах легкого происходит слипание альвеолярных стенок, дыхательный процесс и газообмен в пораженной зоне нарушается.
После воспаления в сегментах легкого происходит слипание альвеолярных стенок, дыхательный процесс и газообмен в пораженной зоне нарушается.
Общая информация
Несмотря на то, что два легких справа и слева – это цельный орган, они условно делятся на бронхолегочные сегменты: правое – на 10 сегментов и левое на 8. Каждый снабжается кровью, вентилируется конкретным бронхом и легочной артерией.
Если речь идет о поражении сегментарной пневмонией, имеется ввиду травмирование одного или сразу нескольких сегментов легкого полностью. Это и есть главное отличие описанного воспалительного процесса от долевого.
При сегментарной пневмонии в патологический процесс вовлекаются альвеолы, бронхи и бронхиолы. Альвеолы в пораженном сегменте спадают, он исключается из нормального газообмена.
Чаще всего такая форма патологии диагностируется у детей 3 – 7 лет.
У взрослого человека воспаление преимущественно локализуется в правой доле легкого, а у детей – в левой.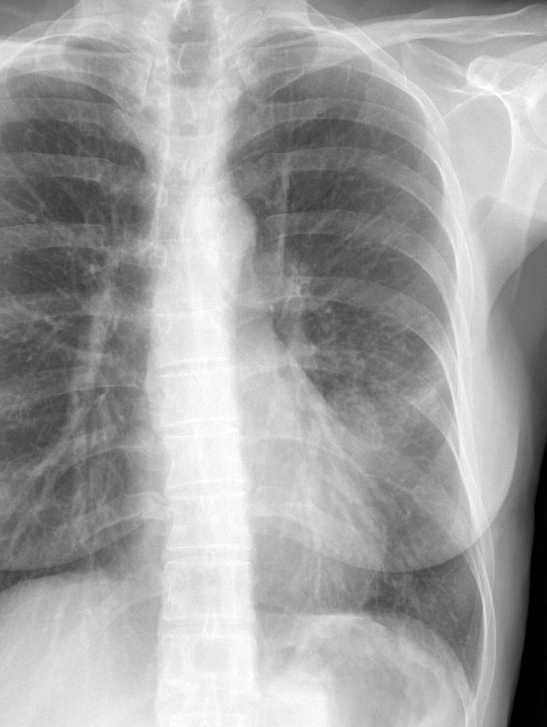 Так происходит из-за возрастных особенностей грудной клетки человека.
Так происходит из-за возрастных особенностей грудной клетки человека.
Сегментарная пневмония протекает, как самостоятельная болезнь или на фоне другого поражения, как осложнение. Так, сегментарное воспаление классифицируется на первичное и вторичное. Болезнь бывает затяжной, поэтому следует, как можно раньше отправиться к врачу. Диагностировать пневмонию на первых стадиях развития позволит рентгенографическое исследование.
Причины болезни
К факторам, провоцирующим развитие сегментарного воспаления, относятся:
- измененная форма бронхов;
- частые воспаления в нижних стенках путей дыхания, при этом соединительная
- ткань претерпевает опасные изменения;
- ухудшение функций иммунитета под влиянием нарушения кровоснабжения легких;
- спазмы сосудов из-за воздействия никотина у курильщиков.
Сегментарная пневмония характеризуется формированием инфильтратов – экссудат и воспалительная жидкость. Это состояние затрагивает альвеолы и паренхиму легких.
Симптомы
Сегментарная пневмония у детей и взрослых проявляется следующей симптоматикой:
- подъем температуры;
- интоксикация;
- кашель продуктивный;
- боль в грудной клетке;
- учащение дыхания и одышка;
- тахикардия до 125 ударов в минуту;
- уменьшение артериального давления.
Зачастую перед острым проявлением воспаления легких отмечается симптоматика ОРЗ, не сопровождающаяся температурой. Она проявляется насморком, заложенностью носа и кашлем.
У сегментарного воспаления резкое начало с сильным повышением температуры до 39 градусов. Лихорадка сопровождается такими признаками воспаления легких:
- плохой сон;
- отсутствие аппетита;
- ломота тела;
- головные боли;
- спутанное сознание.
Симптоматика интоксикации у людей преклонного возраста очень тяжелая и становится ведущей. Частый вопрос пациентов врачам – можно ли гулять при пневмонии. Ребенку или взрослому с тяжелыми формами запрещено гулять, важно придерживаться постельного режима, чтобы не произошло ухудшений.
Кашель – постоянный симптом пневмонии, а на фоне лихорадки он проявляется еще больше. Откашливание продуктивное с обильным отхождением мокроты. Когда оно не доминирует, то бывает редким и отрывистым. Также пациенты жалуются на боль в грудной клетке, она интенсивная, усиливается на вдохе и при кашле.
В соответствии с общим состоянием органов дыхания развивается одышка. Сегментарная пневмония у взрослых осложняется под влиянием отягощающих факторов, например, курения. Некоторые жалуются только на одышку при ходьбе, но в особо запущенных случаях она сохраняется даже в покое.
При большом количестве пораженных сегментов развивается недостаточность дыхания. Она возникает на фоне обструкции бронхов, при закупорке дыхательных путей мокротой и сильного ухудшения процессов газообмена органа.
Обследование и терапия
Основным обследованием для диагностики поражения легких является рентгенография. Она позволяет идентифицировать инфильтраты и интерстициальные воспалительные изменения тканей, требующих комплексной терапии. Корректная диагностика – залог успешной терапии. Этиологическая диагностика при сегментарной пневмонии включает такие методы:
Корректная диагностика – залог успешной терапии. Этиологическая диагностика при сегментарной пневмонии включает такие методы:
- обследование образцов слизи из зева и полости носа на присутствие бактерий и вирусов;
- посев мокроты для выявления возбудителя;
- ПЦР и ИФА методы выявления возбудителей в клетках;
- анализы крови и компьютерная томография.
Лечение сегментарной пневмонии предполагает устранение инфекционных возбудителей, купирование симптомов дыхательной недостаточности и рассасывание очагов воспаления.
Сегментарная пневмония у детей с тяжелым и затяжным течением требует обязательной госпитализации, в других случаях лечение проводится амбулаторно.
Сразу же после постановки диагноза начинается проведение этиотропного лечения, продолжается в течение 2 недель. Сначала используются такие группы антибиотиков:
- цефалоспорины;
- полусинтетические пенициллины;
- фторхинолоны.
Для избавления от обструкции путей дыхания проводится терапия муколитическими и отхаркивающими препаратами, также показана лечебная бронхоскопия и ингаляции ультразвуком. Сильная недостаточность дыхания становится поводом реализации систематической оксигенотерапии.
Сильная недостаточность дыхания становится поводом реализации систематической оксигенотерапии.
Для дезинтоксикации и рассасывания инфильтратов организуются:
- внутривенные капельницы с глюкозно-солевыми растворами;
- внутривенные инъекции хлорида кальция.
Также требуется симптоматическая терапия – она помогает восстановить нарушенные функции легких и других органов. Для этого применяются:
- антипиретики;
- седативные препараты;
- медикаменты для нормализации и поддержания работы сердечно-сосудистой системы;
- антигистаминные препараты;
- глюкокортикостероиды.
На этапе репрессирования сегментарной пневмонии лекарственная терапия обязательно дополняется методами физиотерапии:
- УВЧ;
- Индуктометрия;
- УФО грудной клетки;
- электрофорез с лекарственными препаратами.
Также для восстановления дренажа бронхиального дерева требуется дыхательная гимнастика, вибромассаж, массаж грудной клетки. Без разрешения врача не следует использовать средства народной медицины.
Без разрешения врача не следует использовать средства народной медицины.
Виды заболевания
Сегментарная пневмония классифицируется на обычную и субсегментарную. Разница между ними в том, что обычное воспаление меньше травмирует альвеолы, а зона поражения намного меньше в сравнении с субсегментарной пневмонией. Для выявления конкретного типа поражения требуется не только рентгенография, но специальное обследование и анализы.
Также сегментарная пневмония бывает правосторонней или левосторонней.
Правосторонняя сегментарная пневмония выявляется чаще всего, особенно у взрослых. При этом поражается нижняя часть доли, и патология протекает с ярко выраженными симптомами. Это дает возможность сделать врачу предполагаемый диагноз еще до получения результатов диагностики.
Заболевание развивается циклично и остро. Сразу после поражения у пациента резко развивается симптоматика ОРЗ, затем к ним быстро присоединяются характерные для пневмонии признаки, а состояние больного быстро ухудшается.
Основные особенности правосторонней пневмонии:
- задействование в течение болезни сразу нескольких сегментов ткани легкого,
- обычно двух или трех;
- частое развитие сложных форм и проявление осложнений;
- преобразование патологии в хроническую форму;
- формирование в поврежденном сегменте мокроты и гноя;
- постоянная тошнота, иногда переходящая в рвоту.
Левосторонняя сегментарная пневмония чаще выявляется в детском возрасте 2- 8 лет. К группе риска относятся дети, у которых есть склонность к анафилактическим воспалением.
Заболевание развивается молниеносно, может спровоцировать анафилактический шок и смертельный исход.
Симптоматика во многом схожа с проявлениями правосторонней сегментарной пневмонии у взрослых, только еще острее. Лечение и последующее восстановление займет больше времени, терапия для ребенка проводится только в стационаре.
Если лечения нет, патология приобретает хронический характер, но при этом повреждается сразу несколько сегментов. Так, одна доля легкого полностью подвергается воспалению, а вторая – частично.
Так, одна доля легкого полностью подвергается воспалению, а вторая – частично.
Профилактика
Основной и единственный способ профилактики развития сегментарной пневмонии – это вакцинация. От пневмококка ее реализуют 1 раз в 5 лет. Также необходимо раз в год вакцинироваться от гриппа, потому что этот вирус помогает пневмококкам попадать в легкие.
Если не начать лечить сегментарное воспаление легких, то повышается риск осложнений, профилактика тоже должна проводиться своевременно. Особенно важны эти мероприятия для детей и людей преклонного возраста, иммунитет которых работает неполноценно. Правильное лечение поможет предупредить опасные последствия пневмонии.
Сегментарная пневмония у взрослых — лечение и симптомы.
Сегментарная пневмония – это местное поражение дыхательных путей, не пересекающее границ легочной области. Представленный недуг по частотности выявления располагается на втором месте после местного воспаления легких. В подавляющем большинстве случаев у взрослых отмечается правосторонняя форма пневмонии, занимающая нижнюю область.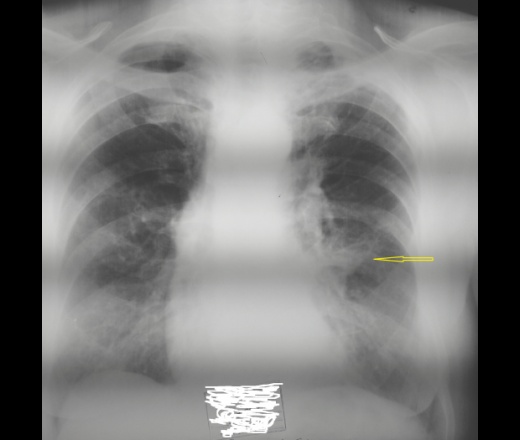 У детей же это левосторонний сегмент. Подобное разделение объясняется анатомическими характеристиками, связанными со строением грудной клетки. Лечение в этом случае потребуется специфическое.
У детей же это левосторонний сегмент. Подобное разделение объясняется анатомическими характеристиками, связанными со строением грудной клетки. Лечение в этом случае потребуется специфическое.
Содержание статьи
Общая информация
Полисегментарная пневмония представляет собой специфическую форму заболевания, при которой в разной степени поражаются доли легочной области. Чаще всего с представленной формой сталкиваются взрослые. Лечение этой патологии схоже с восстановлением при правосторонней пневмонии. Симптомы ее у взрослых следующие:
- внедрение в процесс воспалительного характера значительного количества легочной ткани, чаще всего речь идет о 2-3 сегментах;
- тяжелая форма течения заболевания, которая может провоцировать осложнения и быть сопряжена с рецидивами;
- перманентный токсикоз;
- склонность к гнойным процессам, провоцирующим болезненные ощущения.
Клиническая картина схожа с очагово-сливной пневмонией у взрослых, поэтому важна корректная диагностика. Она даст возможность поставить корректный диагноз, основываясь на характерных проявлениях и результатах анализа.
Она даст возможность поставить корректный диагноз, основываясь на характерных проявлениях и результатах анализа.
Причины
Факторами, повлиявшими на развитие сегментарной пневмонии у взрослых, следует считать:
- бронхи, характеризующиеся измененной формой;
- частые воспалительные процессы в области стенок нижних дыхательных путей, при этом соединительные ткани испытывают серьезные изменения;
- усугубление местной иммунной протекции, которое происходит вследствие патологических процессов в кровоснабжении;
- спазм сосудов при влиянии никотина.
Для представленной патологии свойственно формирование инфильтратов (жидкость воспалительного типа и экссудат). Подобное происходит в альвеолярных ацинусах, а также в паренхиме легочной области. Правосторонняя патология, когда речь идет о вирусном поражении легких, быстро дополняется левосторонней, что может спровоцировать продолжительную дыхательную недостаточность. Чаще всего подобная правосторонняя реакция проявляется у детей.
Симптомы
Сегментарная пневмония имеет следующие проявления:
- увеличение температурных показателей при инфекции бактериального типа, которое доходит до 39 градусов;
- патология интоксикационного типа, проявляющаяся подавленностью, целостным недомоганием, перманентными мигренями и спутанностью сознания, последнее у людей во взрослом возрасте может доходить вплоть до бреда, галлюцинаций и потери сознания;
- болевые ощущения на эпигастральном участке (под ребрами), которые чаще всего отмечаются при поражении системы ЖКТ, лечение в этом случае должно быть комплексным;
- учащение частотности сердечный сокращений (тахикардия), – этот симптомы свидетельствует о том, что в крови присутствуют токсины бактерий или тканевых продуктов распада;
- проявления адинамии – они являются свидетельством усугубленного течения заболевания, при адинамии о прогрессировании болезни специалисты судят по увеличению температурных показателей тела;
- потливость при попытке поменять положение тела – является признаком общеинтоксикационного реагирования.

Могут проявляться также кашель с выделением влажной слизи и одышка, а также ускорение частотности дыхания (тахипноэ).
Сегментарная пневмония легко поддается идентификации, однако симптомы могут быть обманчивы. В связи с этим рекомендуется пройти диагностику, чтобы выявить, действительно ли это правостороння форма заболевания, лечение которой лучше всего начинать на начальном этапе.
Диагностика
Базу для клинической диагностики пневмонии у людей во взрослом возрасте составляет целостная симптоматика, изменения аускультативного характера в легочной области и данные, полученные посредством рентгена. В рамках физикального осмотра идентифицируется укорочение перкуторного отзвука, ослабление дыхательной функции, а также мелкопузырчатые или крептирующие хрипы.
Универсальным средством, позволяющим выявить пневмонию, является рентгенография легочной области.
Она дает возможность идентифицировать инфильтративные или интерстициальные изменения воспалительного типа, лечение которых должно быть комплексным. Сегментарная пневмония и этиологическая диагностика подразумевают под собой:
Сегментарная пневмония и этиологическая диагностика подразумевают под собой:
- обследования слизи из носа и зева вирусологического и бактериологического типа – особенно, если это именно правосторонняя патология;
- бактериологический посев мокроты;
- ИФА и ПЦР-методы обнаружения возбудителей внутри клеток.
Гемограмма позволяет отразить изменения, имеющие воспалительный характер. Он может выражаться в нейтрофильном лейкоцитозе и изменении СОЭ. Взрослым с тяжелой формой сегментарной пневмонии требуется проводить обследование биохимических показателей крови. Речь идет о печеночных ферментах, электролитах, креатинине и мочевине, а также КОС. Кроме того, в качестве дополнительной меры, показана пульсоксиметрия. Корректно проведенная диагностика будет залогом того, что лечение заболевания будет полноценным.
Лечение
Патология требует особого подхода к лечению. Основным методом в восстановлении организма является антибактериальная терапия. При лечении вне стационара у взрослых назначают пенициллиновые средства, макролиды и цефалоспорины.
Выбор методики внедрения антибиотиков определяется степенью тяжести течения пневмонии. Для восстановления организма в больницах применяют пенициллины, цефалоспорины, фторхинолоны и другие средства широкого действия. Если возбудитель сегментарной пневмонии так и остался невыясненным, то назначают совместную терапию при помощи антибиотиков из 2-3 лекарственных средств. Цикл восстановления может длиться от 7-10 до 14 суток, вероятна последующая смена препарата. При пневмониях необходимо также:
- осуществление дезинтоксикационной терапии;
- стимуляция иммунитета;
- назначение жаропонижающих, отхаркивающих и муколитических, а также антигистаминных компонентов.
После прекращения возможного лихорадочного состояния и интоксикации режим следует расширить и начать адекватную физиотерапию. Она включает в себя электрофорез с добавлением кальция хлорида, калия йодида, лидаза. Также это УВЧ, массаж и применение ингалятора. Может потребоваться ЛФК и дополнительное лечение для того чтобы стимулировать уменьшение очага воспаления. Когда это правосторонняя патология без данной меры не обойтись.
Восстановление при пневмонии осуществляется до 100% выздоровления пациента, которое определяется стабилизацией состояния и самочувствия.
Кроме того важны физикальные, рентгенологические и лабораторные данные. При частом повторении пневмоний одного и того же расположения может понадобиться хирургическое вмешательство.
При появлении сегментарной пневмонии во взрослом возрасте, следует особое внимание уделить диагностике патологии. Это будет первым шагом на пути к успешному излечению и недопущению рецидивов и осложнений.
Двухсторонняя полисегментарная пневмония отек головного мозга. Как лечить сегментарную пневмонию у взрослых и детей
Заболевание, локализующееся в тканях сразу нескольких легочных сегментов называют . Сегментом, в свою очередь, называется участок легкого, состоящий из большого количества альвеол, общую систему кровообращения и один сегментарный бронх.
Данный тип пневмонии зачастую протекает с осложнениями (возможны даже летальные исходы) и требует немедленного комплексного лечения. Дело в том, что в альвеолах быстро и в больших объемах скапливается инфильтрат, который вызывает серьезные проблемы в дыхательной системе, а именно — дыхательную недостаточность.
Если во время рентгенологического обследования у взрослого пациента визуализируется несколько очагов с воспаленными тканями, расположенными в различных бронхиальных сегментах, врач говорит о полисегментарной пневмонии.
Если воспаление поражает бронхиальные сегменты с левой стороны, то такое заболевание называется , если с правой — то правосторонняя, а если сразу с обеих сторон — то двухсторонняя.
В случае если болезнь поражает легкие у детей, то чаще всего воспалительный процесс затрагивает плевру — своеобразную защитную пленку, покрывающую всю поверхность легочных полей. Нервные окончания, содержащиеся в плевре в огромных количествах, во время раздражения отзываются болевым синдромом. Обычно воспаление локализуется именно в верхних частях легкого правого легкого.
В легких отсутствуют болевые рецепторы и даже сильнейшее воспаление способно длительное время оставаться незамеченным, никак не выдавая свое присутствие и не принуждая пациента к лечению.
Зачастую больной замечает какие-либо симптомы заболевания в тот период, когда оно уже прогрессирует в полную силу. Иногда пневмонию обнаруживают случайно, во время рентгенологического обследования.
Влияние иммунитета на развитие пневмонии
Пневмония поражает бронхи не только взрослых, но и детей любого возраста, причем, причины ее возникновения у тех и у других совершенно разные. Так, у взрослых она обычно протекает, как самостоятел
Болезнь сегментарная пневмония и её особенности
Немногие люди лично сталкивались с таким заболеванием, как пневмония, но название это слышали, пожалуй, все. Действительно, эта напасть довольно широко распространена и имеет столько видов и форм, что порой больной даже может не подозревать, какая хворь его одолела. Итак, поговорим о сегментарной пневмонии и о том, как ее можно определить.
Содержание:
Самая суть заболевания
Воспаление легочной ткани или сегментарная пневмония обладает рядом особенностей. Как известно, при пневмонии обычно страдают альвеолы. Вообще, под этим термином собирают большое разнообразие разных заболеваний. Их можно разбить на определенные группы.
Какие виды данного заболевания встречаются?
Перечислим общую классификацию пневмонии (основа разделения на группы – морфологический признак болезни).
- Очаговая — т. е. занят небольшой очаг легкого;
- Сегментарная — распространяется на сегменты легкого;
- Долевая – захватывает долю легкого;
- Сливная – мелкие очаги образуют крупный;
- Тотальная — захватывает легкое полностью.
Пневмония сегментарная, как видно из списка, ограничена. На рентгенограмме проявления пневмонического инфильтрата имеют более четкую проекцию пораженного сегмента в отличие от пневмонии очаговой. Пневмония сегментарного типа – заболевание, свойственное детям с нормальной реактивностью, обладающим склонностью к реакциям гиперергического типа, с экссудативно-катаральным типом диатеза.
Неосложненная пневмония протекает циклично. Клинико-рентгенологический вид этой формы заболевания пневмонией получает развитие в течение 1-2 суток. Инфильтрат рассасывается на 5-9-й день. Ателектаз (спадение доли легкого) пораженных сегментов возникает часто, протекает с последующим расправлением. Спавшаяся легочная ткань (паренхимы) быстро перетягивается фиброзными тяжами.
Пути заражения и определение болезни
Обычный путь проникновения возбудителей пневмонии внутрь человеческого организма – бронхогенный. Изначально попав в ткань бронхов, болезнь постепенно распространяется и в альвеолы, поражая их. Бывает и другой вариант – метастатический или гематогенный, который выступает как осложнение тяжелого течения вирусного заболевания или результат сепсиса (в таком случае пневмония может распространяться по кровеносным путям), но это случается гораздо реже.
В домашних условиях диагностировать такую напасть самостоятельно довольно сложно, но все же можно. Первое, на что следует обратить внимание, — это затрудненное дыхание. Нередко к нему добавляется и общая интоксикация, выражающаяся внешне в слабости, вялости болеющего, иногда в тошноте и рвоте. Очень часто сопровождается повышением температуры тела.
Как уже было сказано выше, сегментарная пневмония хорошо диагностируется рентгенологически. При должном лечении симптомы болезни исчезают уже в среднем через 2 недели. Но внутренние изменения видны около 3 недель. Осложнения при пневмонии – это фиброателектаз, который может впоследствии развиться в бронхоэлактический процесс.
Это может означать, что пневмония сегментарная отличается затяжным течением с локальными симптомами клинико-рентгенологического типа. Их сохранение длится несколько недель и месяцев. В общей картине симптомы могут не выражаться слишком отчетливо. Для пневмонии сегментарной исход возможен как в виде сегментарного пневмосклероза, так и пневмонии хронической. По таким признакам сегментарная пневмония отличается от других типов.
Особенности лечения
Болезнь чаще всего нуждается в стационарном лечении, но при удовлетворительном самочувствии заболевшего можно вылечить и амбулаторно. Тут важно, во-первых, постоянно следить за состоянием больного, а, во-вторых, учитывать его возраст.
Как правило, детей до 10 лет обязательно кладут в стационар, чтобы обеспечить должный уход и профессиональный контроль состояния. Если же санитарная грамотность родителей позволяет, а возраст пациента больше 10 лет, то возможна организация больничных условий на дому. Однако важно помнить, что это очень ответственно.
В большинстве случаев больных с диагнозом сегментарная пневмония определяют на лечение в пульмонологическое отделение, желательно в одиночные палаты. Пациенты находятся в полусидячем положении, что обеспечивает лучшую работу легких, голова должна быть несколько запрокинута назад. Одежда обязательно свободная, легкая, ни в коем случае не стесняющая.
Что касается рациона питания, то он должен быть легкоусвояемый, очень важно обильное питье, восполняющее глюкозу. Это могут быть умеренно сладкий чай и специальная минеральная вода, содержащая щелочь.
В настоящий момент сегментарная пневмония хорошо диагностируется и лечится. При своевременном обращении к врачу и соблюдении всех правил лечения, она проходит безо всяких последствий для заболевшего.
Сегментарная пневмония лечение, воспланеие легких у взрослых
Любой человек может получить воспаление легких(пневмонию). Как правило, это осложнение респираторной инфекции, особенно гриппа. Сегментарная пневмония или любая другая может иметь более 30 различных причин возникновения.
Пожилые люди, взрослые, дети и люди с хроническими заболеваниями подвержены высокому риску развития пневмонии. Хотелось бы подробнее разобраться в её разновидностях и некоторых моментах, связанных с симптоматикой и лечением.
Пневмония что это. Виды пневмонии
Пневмония (воспаление лёгких) — инфекция в одном или обоих легких, воспаление лёгочных тканей. Характеризуется повышением температуры и кашлем.
Пневмония вызывает воспаление альвеол. При этом они заполняются жидкостью или гноем, что затрудняет дыхание. Заразиться ею можно где угодно.
Каждый день в современной медицине появляются нововведения. Поэтому классификация так же меняется. Мы же рассмотрим лишь самые основные виды пневмонии.
Существует три типа негоспитальных или внебольничных пневмоний:
- Бактериальные
- Вирусные
- Грибковые и паразиты
Внебольничное воспаление легких — заболевание, которое передается от человека к человеку в среде его обитания. При вирусной пневмонии вирус проникает в легкие, затем происходит воспаление и поток кислорода блокируется.
Классификация пневмонии по локализации:
- Сегментарная
- Очаговая (бронхопневмония)
- Крупозная (долевая)
- Тотальная
Сегментарная пневмония легких
Что значит сегментарная пневмония
Сегментарная пневмония — локальное поражение дыхательных путей. Не выходит за пределы легочного сегмента. По частоте обнаружения сегментарная пневмония на втором месте после очагового воспаления легких.
Сегментарная пневмония у взрослых и детей. Причины возникновения
Обычно воспаление возникает из-за снижения иммунитета (при простуде или переохлаждении) или активного размножения возбудителей в одной из частей лёгких. У взрослых чаще всего бывает правосторонняя нижнедолевая пневмония, у детей – левосторонняя. Это зависит от анатомических особенностей грудных клеток. Причины сегментарной пневмонии у взрослых:
- Деформированные бронхи
- Частое воспаление дыхательных путей (нижней части)
- Снижение иммунитета
- Спазм сосудов при поступлении в них никотина
У ребёнка и пожилого человека воспаление может вызвать любой возбудитель заболевания и пониженный иммунитет. Даже банальный стрептококк способен на это.
Сегментарная пневмония. Симптомы воспаления
Первые симптомы взникают уже через 1-2 дней после заражения Проявления сегментарного воспаления легких:
- Повышение температуры (до 39 градусов)
- Усталость, общее недомогание, головная боль, спутанность сознания
- Болевой синдром под рёбрами
- Тахикардия
- Повышенная потливость
- Мокрый кашель
- Одышка и частое дыхание
По этим симптомам и силе их проявления можно судить о динамике лечения, особенно у детей.
Сегментарная пневмония. Лечение
Чаще всего требуется амбулаторное лечение, но при удовлетворительном состоянии можно вылечить и дома. Многое в способе лечения зависит от возраста пациента (детям до 10ти лет обязателен стационар). Необходимо вести постоянный контроль за его состоянием. С диагнозом сегментарная пневмония обычно направляют в пульмонологическое отделение. Предпочтительно в отдельные палаты. Лечение происходит в полусидячем положении. При этом положено обильное питьё для восполнения уровня глюкозы.
Острая бактериальная пневмония
Очаговая пневмония
Очаговая пневмония – самый распространенный вид воспаления легких, развивается вследствие бронхита. Отсюда и термин «бронхопневмония». Чаще всего заболевание наступает в холодное время года. Симптомы схожи с остальными видами пневмонии.
Крупозная пневмония
Данный вид пневмонии чаще всего бывает двусторонним. Так же имеет воспалительно-аллергический характер. В большенстве случаев возбудитель — бактерия «палочка Фриндлера». Болезнь может возникать при травматических повреждениях грудной клетки, после охлаждения, простуды.
Лечение пневмонии народными средствами
Нередки случаи, когда могут ускорить выздоровление народные средства. Пневмония в этом случае не исключение. Возможно Вам помогут следующие народные рецепты:
- Употребление чеснока, чесночная ингаляция
- Настойка корней девясила лекарственного
- Ингаляции с хреном
- Компресс из варенного картофеля на грудь
Хоть большинство способов безобидны, всё же не лишним будет посоветоваться с врачом перед дополнительными мерами для выздоровления.
Легочная эмболия и другие поражения легочной артерии
Легочная тромбоэмболия
Примерно 700 000 человек в Северной Америке ежегодно страдают от эмболии легочной артерии (ТЭЛА). Из-за разнообразных представлений, часто скрытых из-за сопутствующей патологии или хирургических проблем, в большинстве случаев ТЭЛА возникает задержка или неправильная постановка диагноза, вызывая или способствуя смерти примерно у 120 000 пациентов только в Соединенных Штатах.
Необработанная ПЭ имеет частоту рецидивов около 33%, что влечет за собой значительную трехмесячную смертность: Международный совместный регистр легочной эмболии сообщил о частоте от 15% до 17%, а исторически сообщалось о частоте от 20% до 40% .У пациентов, у которых выявлена ПЭ и проводится соответствующее лечение, уровень смертности составляет примерно 8% по сравнению с 30% для нелеченных пациентов. По-прежнему есть серьезные подозрения, что прижизненное обнаружение ПЭ в значительной степени неоптимально.
Все более широкое использование компьютерной томографии для обнаружения легочной эмболии связано с повышенным уровнем выявления и снижением смертности от тромбоэмболии легочной артерии, хотя, связано ли это с увеличением объема компьютерной томографии или с более агрессивным подходом к заболеванию в целом, не изучалось. определяется.
Подход к подозрению на ПЭ предполагает интеграцию клинической оценки с анализом крови на D-димеры или без него в общую оценку для определения предтестовой вероятности и решения перейти к последующему тестированию. КТ-ангиография легких — это основной визуализирующий тест для оценки подозрения на легочную эмболию. КТ все чаще также позволяет проводить венографию, но КТ-венография не является эффективным тестом, и ее использование в контексте подозрения на ТЭЛА остается спорным. КТ-ангиография легких способствует оценке состояния стационарных и послеоперационных пациентов.
Ядерная сцинтиграфия менее полезна у пациентов с сопутствующими заболеваниями и в послеоперационных случаях, чем у амбулаторных пациентов. Легочная ангиография, исторический «золотой стандарт» обследования, сохраняет свою роль в оценке случаев, когда клиническое подозрение сохраняется, несмотря на отрицательные результаты тестирования, и в оценке случаев, когда есть клиническое подозрение и плохие изображения КТ. Хотя КТ ангиография легких является надежным тестом, если сканирование низкого качества не исключено из анализа, чувствительность и отрицательная прогностическая ценность не всегда могут быть такими сильными, как предполагают ее пользователи.
Для выявления легочной эмболии необходимо исследовать все долевые и сегментарные ветви легочной артерии. Важно отметить, что существует множество возможных врожденных вариантов кровоснабжения легочной артерии.
Определение конкретной анатомической пораженной легочной артерии легче всего выполнить с помощью традиционной легочной ангиографии, которая «выявляет» сосудистую сеть легочной артерии одного легкого. Визуализация намеренно выполняется на ранней стадии, чтобы избежать венозной (лево) фазы, тем самым упрощая количество отображаемых сосудов и сводя к минимуму перекрытие.
Определение конкретного анатомического сегмента легочной артерии также может быть достигнуто с помощью КТ ангиографии легких, особенно если используются комбинации аксиальных, сагиттальных и коронарных изображений. Клинически нет необходимости точно определять вовлеченный сегмент легочной артерии.
Сканирование легочной перфузии делает большинство предположений о конкретном задействованном анатомическом сегменте, потому что фактическая анатомия не визуализируется, а определяется местоположением (то есть, где периферически виден дефект перфузии и что обычно перфузирует это место).
Клинические параметры позволяют прогнозировать риск летального исхода от ТЭЛА у пациентов с тромбозом глубоких вен (Таблица 28-1).
ТАБЛИЦА 28-1
Риск фатальной тромбоэмболии легочной артерии в течение 3 месяцев у пациентов с продолжительностью лечения не менее 3 месяцев
| Пациент <75 тромбоз глубоких вен | 0,23 |
| Пациент <75 лет, немассивная симптоматическая тромбоэмболия легочной артерии | 1.24 |
| Пациент> 75 лет, немассивная симптоматическая тромбоэмболия легочной артерии | 3,42 |
| Пациент> 75 лет, немассивная симптоматическая тромбоэмболия легочной артерии, иммобилизация> 4 дней при неврологическом заболевании | 9,81 |
| Пациент> 75 лет, массивная тромбоэмболия легочной артерии, иммобилизация> 4 дней при неврологическом заболевании | 24,70 |
Данные Laporte S, Mismetti P, Decousus H, et al.Клинические предикторы фатальной тромбоэмболии легочной артерии у 15 520 пациентов с венозной тромбоэмболией: данные реестра Registro Informatizado de la Enfermedad TromboEmbolica venosa (RIETE). Тираж . 2008; 117 (13): 1711-1716.
Скрининг и поддерживающее диагностическое тестирование при легочной эмболии
Венозное допплеровское исследование
Венозное допплеровское исследование широко доступно и часто используется для оценки подозрения на венозную тромбоэмболию.Его использование широко применяется для оценки симптоматического тромбоза глубоких вен (ТГВ) (венозный допплер не чувствителен к бессимптомному ТГВ), но вызывает споры при скрининге на ТЭЛА. Более ранние исследования контрастной венографии показали, что у одной пятой случаев ПЭ были отрицательные венограммы. Это число значительно выше при венозном допплеровском исследовании — от одной трети до половины. Наибольшая вариативность протокола — включение или исключение дистального венозного кровообращения. Роль и полезность венозного допплеровского сканирования варьируются в зависимости от центра, где оно выполняется.Его вклад в оценку PE ограничен. Стратегия первоначального сканирования всей ноги с использованием цветного допплера в сравнении с двухточечным (т.е. верхней бедренной артерией [SFA] и подколенной артерией) серийным сканированием (с интервалом в 1 неделю) у пациентов с положительными D-димерами, по-видимому, дает эквивалентную информацию. Незнание анатомических вариантов вен, таких как раздвоенные поверхностные бедренные вены или раздвоенные подколенные вены, и сканирование только легко визуализируемой части подколенной вены, уменьшают полезность допплеровской оценки, проводимой таким сокращенным способом.
Анализ крови на D-димер
Анализ крови на D-димер на деградированный поперечно-сшитый фибрин широко доступен. Существуют варианты анализа (например, твердофазный иммуноферментный анализ [ELISA], латекс, полная агглютинация) и изменение пороговых значений. Обычный порог составляет 500 мкг / л -1 . В случае отделения неотложной помощи его чувствительность к тромбоэмболическим заболеваниям очень высока (97%), а отрицательная прогностическая ценность превосходна (99,7%). Однако специфичность невысока, особенно среди стационарных больных, поскольку многие легочные заболевания, включая пневмонию и сепсис, а также послеоперационное состояние, а также здоровую беременность связаны с повышенным уровнем D-димеров.Хотя отрицательный тест на D-димер — у пациентов с венозной тромбоэмболией в анамнезе или без нее — имеет отличную прогностическую ценность (100%), отрицательный тест на D-димер редко встречается у пациентов с венозной тромбоэмболией в анамнезе.
Дифференциальный диагноз с положительным результатом анализа крови на D-димер включает:
- □
Травма
- □
Воспаление
- □
Заболевание печени
901□20 9116 Злокачественное новообразование
Пожилой возраст
- □
Повышенный ревматоидный фактор
- □
Послеоперационное состояние
- □
Пневмония
- □
2
- □
Инсульт
- □
Фибрилляция предсердий
- □
Острая ишемия конечностей
- □
Внутрисердечная тромба
- □
Внутрисердечная тромбоэмболия
0606
- □
Использование тромболитиков
- □
Серповидноклеточная анемия
- □
Заболевание почек
- □
Нефротический синдром (например,, тромбоз почечной вены)
- □
Использование оральных контрацептивов
- □
Разрыв кисты яичника
- □
Венозные мальформации
9000 Диагностика легочной артерии2000 Тестирование легких Ангиография
Легочная ангиография с контрастным катетером раньше была «золотым стандартом» для оценки ПЭ, но она инвазивна (что актуально в отношении рисков антикоагуляции и тромболиза) и имеет несовершенное согласие между наблюдателями: только от 45% до 66% для субсегментарные эмболы.Отрицательная легочная ангиограмма в контексте подозрения на тромбоэмболию легочной артерии с использованием суперселективного увеличения показывает превосходную связанную шестимесячную смертность от тромбоэмболии или частоту рецидивов эмболии менее 1% (0/180). Наложение сосудов, которое происходит при серьезной потере объема легких, затрудняет анализ изображений. Для проведения катетерно-направленного тромболизиса можно использовать катетерную ангиографию легких. Движение и другие технические проблемы для КТ-ангиографии — меньшая проблема для катетерной ангиографии; следовательно, легочная ангиография может использоваться для оценки случаев подозрения на ТЭЛА при низком качестве КТ ангиограммы легких.
МР-ангиография с гадолиниевым контрастом
МРА с гадолиниевым контрастом не обладает пространственным разрешением для демонстрации периферических эмболий, плохо подходит для обследования больных и не является общедоступной. Его пока нельзя считать стандартным тестом, но технология развивается. Он потенциально может сыграть свою роль в оценке подозрения на ТЭЛА у беременных с помощью недиагностических исследований КТ-ТЭЛА.
Ядерная сцинтиграфия
Исследования ядерной сцинтиграфии, хотя они потенциально предлагают отличную прогностическую ценность для отрицательных результатов, сейчас реже используются, поскольку они дают очень высокую долю недиагностических неопределенных исследований (73% в Проспективном исследовании диагностики тромбоэмболии легочной артерии [ PIOPED] Study), они менее подходят для стационарных и послеоперационных случаев, предлагают ограниченную доступность и более низкую корреляцию между наблюдателями (по сравнению с CTA).Кроме того, в исследовании PIOPED 12% сканирований с высокой вероятностью имели нормальные легочные ангиограммы. Полезность тестирования вентиляции / перфузии, особенно для послеоперационных пациентов, стационарных пациентов в критическом состоянии и пациентов с серьезными заболеваниями легких или сердца, дала толчок к разработке и валидации тестов, за исключением легочной ангиографии. Хотя это и безопаснее, чем сканирование КТ, более половины результатов испытаний устанавливают промежуточную вероятность, и существует 10% ложноположительных результатов при сканировании с высокой вероятностью и 10% ложноотрицательных результатов при сканировании с низкой вероятностью.Тем не менее, явный несоответствующий сегментарный дефект — полезное открытие.
КТ ангиография легких
КТ ангиография легких стала де-факто тестом выбора для диагностики ТЭЛА из-за ее способности непосредственно визуализировать тромбы, широко распространенной и, как правило, 24-часовой доступности КТ-сканирования, пригодности и послужного списка КТ сканирование в целом для оценки пациентов в критическом состоянии и его надежность в диагностических возможностях для выявления других основных внутригрудных патологий, которые присутствуют у большого (часто> 50%) процента пациентов с подозрением на ТЭЛА.Вариабельность между наблюдателями намного лучше при КТ (κ = 0,72), чем при ядерной сцинтиграфии (κ = 0,22). Чувствительность к обнаружению эмболов в основных артериях и сегментарных артериях превосходна даже с помощью сканеров старого поколения. Сканеры старого поколения (односрезовая компьютерная томография [SSCT]) показали чувствительность только 70% (по сравнению с ангиографией), хотя это было для обнаружения субсегментарных эмболов. Современные системы компьютерной томографии сердечно-сосудистой системы имеют более высокое пространственное разрешение, превосходное изотропное разрешение, менее подвержены эффектам частичного усреднения объема и обладают превосходной чувствительностью.Переформатирование проекции максимальной интенсивности (MIP) плохо подходит для оценки PE из-за его тенденции к максимальному увеличению затухания, что недопустимо для небольших (с низким затуханием) эмболов.
Примерно одна треть (30%) эмболов видна внутри сосудов, меньших, чем долевые и сегментарные легочные артерии («субсегментарные артерии») при ангиографии легких; только около одной трети из них можно было обнаружить с помощью SSCT, а согласие между наблюдателями по SSCT для небольших периферических эмболов было очень плохим.Клиническая значимость изолированной малой периферической легочной эмболии неясна, а вопрос лечения небольших изолированных периферических эмболов является спорным. Клиническое значение распространенных малых периферической эмболии является менее спорным. Из-за появления и развития многонаправленной КТ (MDCT) небольшая изолированная субсегментарная тромбоэмболия легочной артерии теперь является более частой находкой, но также вызывает раздражение. Поражение не соответствует разрешающей способности сцинтиграфии; в немногих случаях будет проведена коррелятивная легочная ангиография, которая не дает согласия между наблюдателями в отношении субсегментарной эмболии; и, кроме того, медицинская литература и сообщество не уверены в правильном лечении этих эмболий.
Ранее КТ-сканирование показало многообещающие, но явно имело клинически несовершенную чувствительность к ТЭЛА, и возникла озабоченность по поводу безопасности отмены антикоагуляции на основании КТ-ангиографии легких, учитывая ее несовершенную чувствительность. Чувствительность MDCT для обнаружения легочной эмболии развивается, и до тех пор, пока она не будет хорошо протестирована с использованием современных систем с 64-срезовыми детекторами и новых, 256- и 320-срезовых систем с широким детектором, двухэнергетических систем с перфузией легких (объем крови) и новых детекторные системы без гадолиния, остаются неизвестными.
MDCT более надежен при оценке более центральных, а не периферических эмболов.
Хотя смертность от нелеченой ПЭ зависит от того, насколько проксимальна нелеченная ПЭ, небольшие периферические легочные эмболы могут иметь значительные гемодинамические последствия у тяжелобольных пациентов.
Обзор набора данных изображений КТ-легочной ангиографии
- □
Данные КТ-сканирования следует просматривать на аксиальных изображениях, а не на MIP, поскольку метод MIP недостаточно представляет структуры с низким затуханием, такие как эмболы.
- □
Могут быть полезны сагиттальные и коронарные снимки.
- □
Внутривенное введение контрастного вещества, очевидно, является предпосылкой для исследования протокола ПЭ, но иногда оно является относительным противопоказанием, например, из-за выраженной почечной недостаточности.
Дополнительные результаты КТ ангиографии легких
- □
Увеличение правого желудочка, при котором диаметр правого желудочка больше диаметра левого желудочка:
аксиальная четырехкамерная проекция чувствительна на 83% (но специфична только на 49%) для основных неблагоприятных клинических событий и имеет относительный риск 4.2 [1.06–15.19]. См. Рисунок 28-2.
Рисунок 28-2
Расширение и отток контрастного вещества в неполную вену ( A, стрелка ), а также отток контрастного вещества в печеночные вены ( B, стрелки ) ) у 64-летнего мужчины с острой тромбоэмболией легочной артерии. Оба являются неспецифическими признаками дисфункции правого желудочка (ДПЖ). C, «Искривление перегородки» межжелудочковой перегородки в сторону левого желудочка ( зеленые линии, ) у 55-летней женщины с острой центральной тромбоэмболией центральной легочной артерии и тяжелой формой RVD, подтвержденной эхокардиографией.
(Перепечатано с разрешения Henzler T, Barraza JM Jr, Nance JW Jr и др. КТ-изображение острой легочной эмболии. J Cardiovasc Comput Tomogr .2011; 51: 3-11.)
Рефлюкс красителя в нижнюю полую вену (НПВ):
- •
Рефлюкс красителя (вводимого через вену руки) в НПВ наблюдается при легочной гипертензии, систолической дисфункции правого желудочка, диастолической диастолии правого желудочка. дисфункция (сужение перикарда) и трикуспидальная регургитация.
- •
Длина столбика рефлюкса красителя вниз по НПВ коррелирует ( r = 0,84) с оценками легочной гипертензии, полученными с помощью эхокардиографии.
Диагностика пневмонии Komuniti — Alomedika
Oleh:
доктор Голд SP Tampubolon
Диагностика пневмонии komunitas atau внебольничная пневмония (CAP) ditegakan pemeriksaan fisik, dan gambaran infiltrat pada rontgen thoraks.
Anamnesis
Keluhan pasien sesuai dengan gejala pneumonia antara lain:
- Demam, dapat disertai menggigil atau berkeringat dan takikardi
- Riwayatbeumrapa hack.
- Batuk, batuk produktif atau non-produktif dimana sputum dapat mukoid, purulen, atau dengan bercak darah. Bila terdapat batuk darah atau hemoptisis dapat dicurigai penumonia komuniti MRSA (метициллин-резистентный золотистый стафилококк)
- Sesak napas, tergantung beratnya penyakit, dapat disertai dengan retraksión gaganata, suprangan retraksi, suphodan, suprangan retraksi, supraxa, suphorax, suprangan retraksi, supraxa telah mencapai pleura
- Pada anak, infexi berat menyebabkan letargi dan sianosis
- Keluhan lainnya seperti nyeri kepala, mialgia, atralgia, kelelahan, mual, dan muntah [2]
03
35 9000 9000
203 9000
деньги бератня пенякит.Dapat ditemukan peningkatan laju pernapasan dan pemakaian otot bantu napas. Стебель fremitus dapat meningkat atau melemah pada pemeriksaan palpasi dada. Пада пемерикшан перкуши биса дидапати тупость. Пада pemeriksaan auskultasi ditemukan ronki, suara pernapasan bronkial, дан трение руб. Temuan pada pemeriksaan auskultasi bervariasi tergantung pada beratnyafeksi. Bila Sudah terjadi empiema, suara pernapasan dapat melemah.
Диагноз пневмонии тидак чукуп ханья денган анамнез дан пемериксаан фисик саджа.Pemeriksaan fisik hanya memiliki sensitifitas rata-rata 58% dan spesifisitas 67%. Pemeriksaan foto X-ray toraks dibutuhkan untuk menegakkan диагностика дан мембедакан дари kondisi penyakit lainnya. [2]
Диагностика Banding
Gejala-gejala CAP dapat mirip dengan gambaran penyakit lainnya. Берикут диагностика бандажирование CAP ян дибедакан меню ада атау тидакня аномалитас пада хасил фото рентгеновские снимки. [20]
Foto X-Ray Toraks Abnormal
- Застойная сердечная недостаточность (ЗСН)
- Tuberkulosis paru
- Pneumonitis aspirasi
- Infark paru
- Fibrosis paru
- 1 ectoscofitas6
- 1
- 1
- 1
- 1
- 1
- 1
- 1
- 1
- 1
- 1
- 1
- 1
- 1 906 Vaskulitis paru
- Cedera paru akibat pemakaian kokain
Foto X-Ray Toraks Normal
- Penyakit paru obstruktif kronis (PPOK) eksaserbasi akut
- Influenza
- Influenza
- Influenza
- Грипп
Pemeriksaan penunjang yang dapat dikerjakan adalah pemeriksaan labratorium dan radiologi.
Pemeriksaan Laboratorium
Pemeriksaan labratorium berguna untuk memantu penegakan диагностика, этиология диагностики, serta untuk penilaian prognosis pasien. Pemeriksaan tersebut antara lain:
- Pemeriksaan darah rutin, didapati leukositosis yang bermakna dan pergeseran ke kiri (сдвиг влево), pada hitung jenis leukosit terutama pada infexi olehza neflutife, H. Leukopenia dapat terjadi padafeksi masif oleh pneumokokus dan bakteri batang gram negatif.
Бактериальная пневмония | Торакальный ключ
Радиологические проявления бактериальной легочной инфекции
Бактериальная легочная инфекция обычно передается через трахеобронхиальное дерево, чаще всего путем аспирации
или вдыхания микроорганизмов, или, иногда, путем прямой физической имплантации из инфицированного источника, такого как бронхоскоп (45). Легочная инфекция также может происходить через легочную сосудистую сеть, обычно в связи с внелегочным очагом инфекции, например эндокардитом.Организмы, ответственные за инфекцию, могут быть свободными в крови (сепсис) или могут быть связаны с тромбом (септическая эмболия).Рис. 2.2 Развитие консолидации при крупозной пневмонии. Консолидация обычно первоначально происходит на периферии легкого, прилегающей к висцеральной плевре или междолевой щели (А). Инфекция распространяется через сегментарные границы, занимая сливную часть паренхимы (B). Резко определяется область уплотнения, примыкающая к междолевой щели.Края консолидации, распространяющейся на оставшуюся паренхиму, имеют тенденцию иметь плохо определенные границы (матовое стекло на компьютерной томографии), потому что пневмония первоначально приводит только к частичному заполнению воздушного пространства. Бронхи обычно остаются открытыми, что приводит к воздушной бронхограмме (С). (С любезного разрешения C. Isabela S. Silva, MD, PhD.)
Бактерии вызывают два основных типа пневмонии: лобарную (несегментарную) пневмонию и бронхопневмонию (лобулярную пневмонию).Другие проявления включают образование абсцесса, пневматоцеле, септическую эмболию, плевральный выпот и эмпиему.
Долевая (несегментарная) пневмония гистологически характеризуется заполнением альвеолярных воздушных пространств экссудатом отечной жидкости и нейтрофилов (см. Рис. 2.1) (46). Консолидация обычно начинается на периферии легкого рядом с висцеральной плеврой и распространяется центростремительно через межальвеолярные поры (поры Кона) и небольшие дыхательные пути (46). Заполнение воздушного пространства обычно распространяется на легочные сегменты (несегментарная консолидация), иногда на всю долю (см.рис.2.2). Долевая пневмония характеризуется на рентгенограмме и компьютерной томографии (КТ) наличием однородной консолидации воздушного пространства с вовлечением соседних сегментов доли (см. Рис. 2.3 и таблицу 2.1). Консолидация имеет тенденцию первоначально происходить на периферии легкого под висцеральной плеврой и обычно упирается в междолевую щель. Консолидация распространяется централизованно через границы сегментов и в конечном итоге может охватывать всю долю. Бронхи обычно остаются открытыми, что приводит к воздушным бронхограммам в областях консолидации.На компьютерной томографии высокого разрешения участки матового стекла, обозначающие неполное заполнение альвеол, часто можно увидеть рядом с консолидацией воздушного пространства (см. Рис. 2.4) (47, 48). Большинство случаев крупозной пневмонии вызывается бактериями, чаще всего S. pneumoniae и реже Klebsiella pneumoniae, Legionella pneumophila, H. influenzae и M. Tuberculosis (11,49).
Бронхопневмония (лобулярная пневмония) гистологически характеризуется преимущественно перибронхиолярным воспалением (см.рис.2.5) (46). Это перибронхиолярное воспаление первоначально отражается наличием небольшого узлового или ретикулонодулярного узора на рентгенограмме, а также центрилобулярных узелков и помутнений ветвления (узор «дерево в почке») на компьютерной томографии высокого разрешения (см. Рис. 2.6). Дальнейшее распространение в прилегающую паренхиму приводит к образованию пятнистых узелков в воздушном пространстве (центрилобулярные поражения с плохо очерченными краями, размером от 4 до 10 мм в диаметре) (см. Рис. 2.6 и 2.7) (46, 50, 51). Эти небольшие очаги заболевания могут
прогрессировать до дольчатых, субсегментарных или сегментарных областей консолидации (см. Рис.2.6 и 2.8 и таблица 2.2). Области консолидации могут быть неоднородными или сливаться, включать один или несколько сегментов одной доли и могут быть многодолевыми, односторонними или двусторонними (51). Слияние пневмонии в соседних долях и сегментах может привести к картине, имитирующей крупозную пневмонию; отличить от последнего в большинстве случаев можно по наличию сегментарного или дольчатого распределения аномалий в других областях. Кавитация часто встречается у пациентов с обширной консолидацией (22).Поскольку бронхопневмония поражает дыхательные пути, она часто приводит к потере объема пораженных сегментов или долей. Воздушные бронхограммы редко видны на рентгенограмме, но часто их можно увидеть на компьютерной томографии с высоким разрешением.Таблица 2.1 Долевая (несегментарная) пневмония
Консолидация пересекает границы сегментарных сегментов
преимущественно
Пневмония
Наиболее распространенные сегментарные границы
Один
Klebsiella pneumoniae
Legionella pneumophilaРисунок 2.3 Крупозная пневмония. Задне-передняя (A) и боковая (B) рентгенограммы грудной клетки показывают обширное уплотнение в правой верхней доле. Консолидация пересекает сегментарные границы, имеет четко очерченные края там, где она упирается в междолевые трещины, и плохо определенные границы в других местах. Пациент — женщина 50 лет с пневмококковой пневмонией.
Характерные проявления бронхопневмонии на компьютерной томографии высокого разрешения включают центрилобулярные узелки и разветвленные линейные помутнения, узелки в воздушном пространстве и мультифокальные дольчатые области консолидации (см.рис.2.9) (46,47,48). Узловатые и ветвящиеся линейные затемнения приводят к внешнему виду, напоминающему дерево в почке, и отражают наличие воспалительного экссудата в просвете и стенках перепончатых и респираторных бронхиол и паренхиме легких, непосредственно прилегающей к ним (46). Узелки, наблюдаемые при бронхопневмонии, обычно имеют диаметр от 4 до 10 мм и плохо очерченные края. Хотя эти узелковые помутнения часто называют «ацинарными тенями», они отражают наличие консолидированных перибронхиолярных областей, а не ацинарную консолидацию (46,50).Поэтому термин «узелки» в воздушном пространстве предпочтительнее. Наиболее частыми возбудителями бронхопневмонии являются S. aureus, H. influenzae, P. aeruginosa и анаэробные бактерии (11, 22, 47).
Следует отметить, что на рентгенологическую картину влияет наличие основного заболевания, такого как эмфизема и возраст, а также иммунологический статус пациента (52). Также важно иметь в виду, что рентгенологические проявления часто откладываются. Это особенно важно при нозокомиальных инфекциях у пациентов, рентгенограммы грудной клетки которых часто выполняются в течение нескольких часов после появления симптомов, когда пневмония еще не проявляется на рентгенограмме (22).Рентгенологические отклонения могут быть особенно отсроченными у пациентов с нейтропенией (53). В одном исследовании с участием 175 последовательных пациентов с грамотрицательной пневмонией, у которых наблюдалась нейтропения после противоопухолевой химиотерапии, 70 эпизодов пневмонии были первоначально диагностированы клинически в отсутствие рентгенологически выявляемого заболевания (53). В 27 из этих 70 эпизодов пневмония была очевидна на контрольной рентгенограмме. У 25 из 57 пациентов без рентгенологических инфильтратов диагноз пневмонии был установлен при вскрытии (53).Рентгенологическое появление видимого легочного инфильтрата может быть отложено не только у пациентов с нейтропенией, но и у пациентов с функциональными дефектами гранулоцитов, вызванными диабетом, алкоголизмом и уремией (22). КТ, особенно КТ с высоким разрешением, оказалась более чувствительной, чем рентгенограмма, при обнаружении тонких аномалий и может показывать результаты, указывающие на пневмонию, до 5 дней раньше, чем рентгенограммы грудной клетки (54).Рисунок 2.4 Крупозная пневмония. Компьютерная томография (КТ) с высоким разрешением (коллимация 1 мм) (A), полученная на мультидетекторном компьютерном томографе, показывает консолидацию воздушного пространства в правом верхнем доле. Обратите внимание на наличие открытых бронхов в пределах консолидации (воздушная бронхограмма) и наличие помутнений типа матового стекла на границе консолидации и нормального легкого. Корональная (B) и сагиттальная (C) реформации показывают, что консолидация пересекает сегментарные границы и затрагивает апикальный, задний и, в меньшей степени, передний сегменты правой верхней доли.
КТ высокого разрешения позволяет лучше отобразить картину и распределение пневмонии, чем рентгенограмма (48,55), но редко требуется при оценке пациентов с подозрением или подтвержденной бактериальной пневмонией. Тем не менее, компьютерная томография рекомендуется пациентам с клиническим подозрением на инфекцию и нормальными или неспецифическими рентгенографическими данными, при оценке предполагаемых осложнений пневмонии или подозрений на основное поражение, такое как карцинома легких (22,56).КТ также показана пациентам с пневмонией и стойким или рецидивирующим помутнением легких (22).
Абсцесс легкого определяется как локализованная некротическая полость, содержащая гной (57). Обычно представляет собой воспалительное образование, центральная часть которого подверглась гнойному разжижающему некрозу (11). Наиболее частой причиной абсцесса легкого является аспирация (57). Абсцессы чаще всего возникают в заднем сегменте верхней доли или в верхнем сегменте нижней доли (57). Однако они также могут присутствовать преимущественно или исключительно в передних отделах легких (см.рис.2.10). Абсцессы легких обычно имеют размер от 2 до 6 см в диаметре, хотя они могут увеличиваться до 12 см в диаметре (57). Абсцессы
часто разрушаются в дыхательные пути, что приводит к дренированию некротического материала и образованию полости (см. Рис. 2.10). Легочные абсцессы могут развиться в ходе известной пневмонии или могут быть начальным проявлением заболевания. Рентгенологические проявления состоят из одиночных или множественных образований, которые часто кавитируются (см. Таблицу 2.3). В одном обзоре рентгенологических данных у 50 пациентов внутренние края абсцессов были гладкими у 88% и мохнатыми у 12% (58).Уровни воздух-жидкость присутствовали в 72%, а прилегающие паренхиматозные уплотнения — в 48%. Максимальная толщина стенки в 14% была равна или 15 мм. Компьютерная томография обычно демонстрирует центральную область с низким ослаблением или усиление кавитации и обода после внутривенного введения контраста (рис. 2.10) (59,60). Общие причины абсцесса легкого включают анаэробные бактерии (чаще всего виды Fusobacterium nucleatum и Bacteroides), S. aureus, P. aeruginosa и K. pneumoniae (57,61).Рисунок 2.5 Острая бронхопневмония. На микрофотографии с малым увеличением видно несколько небольших очагов уплотнения, расположенных вокруг просветов небольших бронхиол (стрелки). (Из Müller NL, Fraser RS, Lee KS и др. Заболевания легких. Радиологические и патологические корреляции. Филадельфия, Пенсильвания: Lippincott Williams & Wilkins; 2003.)
Рис. 2.6 Развитие бронхопневмонии. Первоначально микроорганизмы могут поражать в основном бронхиолы, что приводит к центрилобулярным узелкам и помутнению ветвления (структура «дерево в почке») (A).Консолидация первоначально затрагивает перибронхиолярные области. Он прогрессирует, становясь дольчатым, субсегментарным или сегментарным (B и C). Обычно он многоочаговый и неоднородный, но консолидация обычно не пересекает границ сегментов. (С любезного разрешения C. Isabela S. Silva, MD, PhD.)
Рисунок 2.7 Бронхопневмония. Рентгенограмма грудной клетки показывает плохо определяемые узловые помутнения (стрелки) в правой верхней доле и небольшие двусторонние очаги уплотнения.Также отмечается большая грыжа пищеводного отверстия диафрагмы с уровнем жидкости и воздуха. Пациент был 37-летним мужчиной с пневмонией, вызванной Escherichia coli.
Иногда пневмония может привести к обширному некрозу (некротическая пневмония). Рентгенологические проявления
первоначально состоят из небольших просветов в области консолидированного легкого, обычно развивающихся в пределах долевой консолидации, связанной с увеличением доли и выпячиванием трещины наружу (признак выпуклой трещины) (62) (см. Рис.2.11). Просветления быстро сливаются в большую полость, содержащую жидкость и оторванное легкое (см. Рис. 2.12).Рисунок 2.8 Бронхопневмония. Рентгенограмма грудной клетки показывает консолидированные участки в правой верхней и левой нижней долях. Пациент — мужчина 23 лет с бронхопневмонией.
Пневматоцеле — это тонкостенное, заполненное газом пространство, которое обычно развивается в связи с инфекцией (11). Предположительно, это происходит в результате дренирования очага некротической паренхимы легкого с последующей закупоркой обратным клапаном проходящих через него дыхательных путей, что позволяет воздуху проникать в паренхиматозное пространство во время вдоха, но предотвращает его выход во время выдоха (63).Осложнение чаще всего вызывается S. aureus у младенцев и детей и Pneumocystis jiroveci у пациентов с синдромом приобретенного иммунодефицита (СПИД) (52,64). Пневматоцеле обычно увеличивается в размерах в течение нескольких дней или недель, может привести к пневмотораксу и обычно проходит в течение недель или месяцев (см. Рис. 2.13).
Таблица 2.2 Бронхопневмония (дольчатая пневмония)
Лопастная, неоднородная 9000 2-я дольная, сегментарная
узелки и дерево в почке на компьютерной томографии с высоким разрешением
Наиболее распространенные организмы
Staphylococcus aureus
Escherichia coli
Pseudomonas aeruginosa
Анаэробы
Haemophilus influenzaeTomography .
Рисунок 2.9 Бронхопневмония. Компьютерная томография (КТ) с высоким разрешением показывает центрилобулярные узелки (стрелки) и дольчатые области консолидации (стрелка) и непрозрачность матового стекла (изогнутая стрелка). Пациент был 53-летним мужчиной с бронхопневмонией.
Септические эмболы в легкие возникают в различных местах, включая сердечные клапаны (эндокардит), периферические вены (тромбофлебит) и венозные катетеры или проводки кардиостимулятора.Общей чертой всех этих участков является повреждение эндотелия, связанное с образованием рыхлых тромбосодержащих организмов (обычно бактерий) (52). Турбулентность текущей крови приводит к отрыву небольших фрагментов тромба, которые переносятся в легочные артерии. Септическая эмболия с радиологической точки зрения характеризуется наличием узелков, обычно размером от 1 до 3 см в диаметре и часто кавитационных (см. Рис. 2.14). Кавитация отражает некроз, связанный с организмами и нейтрофильным экссудатом.На КТ-изображениях поперечного сечения узелки часто имеют вид сосудов, ведущих в них. Это было названо кормушкой (см. Рис. 2.15) (65,66). Мультиплоскостные и проекционные преобразования максимальной интенсивности (MIP) показали, однако, что у большинства пациентов легочные артерии проходят вокруг узла и что сосуды, входящие в узел, обычно представляют собой легочные вены, дренирующие узелок (рис. 2.15) (67). Додд и др. выполнили мультидетекторную компьютерную томографию высокого разрешения 14 пациентам с септической эмболией (67).Девяносто три узелка (40%) показали сосуд, который, казалось, входил в узел на поперечных изображениях, но было показано, что сосуд проходит вокруг узелка на многоплоскостных реконструкциях и / или MIP. Сорок четыре узелка (19%) показали, что центральный сосуд входит в поражение во всех плоскостях визуализации. Все эти сосуды можно проследить до левого предсердия на поперечных изображениях, что соответствует ветвям легочных вен. Следовательно, знак «сосуда для кормления» употребляется неправильно и имеет ограниченное значение при диагностике септической эмболии.
Окклюзия легочных артерий септической эмболой или тромбом может привести к кровотечению и / или инфаркту и менее четко очерченным или клиновидным очагам заболевания. Эти субплевральные клиновидные области консолидации,часто с центральными областями некроза или явной кавитации, часто трудно идентифицировать на рентгенограмме, но обычно они видны на компьютерной томографии (66). Септические эмболы чаще всего наблюдаются у лиц, употребляющих наркотики внутривенно, и у пациентов с центральными венозными линиями.
Рисунок 2.10 Абсцесс легкого. Задне-передняя (A) и боковая (B) рентгенограммы грудной клетки показывают плотную консолидацию правого верхнего воздушного пространства. Компьютерная томография (КТ) с контрастным усилением (C) демонстрирует большую фокальную область уменьшенного ослабления с усилением обода (стрелка), характерным для абсцесса легкого. Задне-передняя (D) и боковая (E) рентгенограммы грудной клетки через 3 недели показывают уменьшение размера абсцесса легкого и развитие кавитации с уровнем жидкости (стрелки). Пациентка была 43-летней женщиной с абсцессом легкого, вторичным по отношению к Haemophilus aphrophilus.
Таблица 2.3 Абсцесс легкого
Гладкая внутренняя полость
000 Воспалительное образование с центральным гнойным воспалением 2000 Общие уровни воздух – жидкость
Максимальная толщина стенки обычно <15
Центральная область с низким затуханием и усиление обода на КТ
Наиболее распространенные организмы
Анаэробные бактерии
Staphylococcus aureus
Pseudomonas aeruginosaКТ, вычислено томография. Оценка острых легочных инфильтратов
Ключевые моменты
- Результаты рентгенографии грудной клетки часто неспецифичны, но диагноз часто можно поставить, объединив эти результаты с тщательным анамнезом, физическим осмотром и ограниченным количеством легко доступных диагностических исследований
- Если сочетание клинической оценки и простой диагностики
тестирование не сужает дифференциальный диагноз острого легочного
инфильтрат, КТ грудной клетки следует настоятельно рассматривать как полезный следующий диагностический тест - При подозрении на инфекционную этиологию полезно подумать о дифференциальном диагнозе и классифицировать пациента как с тяжелым иммунодефицитом (например, СПИД, трансплантация костного мозга или использование сильнодействующих иммунодепрессантов) или иммунокомпетентных
- Острые легочные инфильтраты по внешнему виду на рентгенограмме грудной клетки можно разделить на односторонних и двусторонних , локальных и диффузных и интерстициальных и альвеолярных .Это может значительно помочь в сужении дифференциального диагноза
- После первоначальной клинической оценки этиологию острых легочных инфильтратов обычно можно разделить на кардиогенный отек легких, некардиогенный отек легких, инфекционный или неинфекционный , и эта категоризация может помочь в выборе первоначального клинического подхода и лечения
Советы
- Отсутствие клинического ответа на лечение инфекционной этиологии должно побудить к агрессивному расследованию атипичной инфекции или неинфекционной воспалительной этиологии
- Легочная эмболия обычно проявляется нормальным или почти нормальным рентгеновским снимком грудной клетки
- Острая эозинофильная пневмония (AEP) может быть затруднена
отличить от тяжелой острой бактериальной пневмонии, при обоих
с острым уплотнением на рентгенограмме грудной клетки, лейкоцитозом, лихорадкой, продуктивным
кашель, гипоксия и, возможно, дыхательная недостаточность.Острый эозинофильный
пневмония характеризуется системной и легочной эозинофилией и
ответ на системные глюкокортикоиды.
ЧТО ТАКОЕ ОСТРЫЕ ЛЕГКИЕ ИНФИЛЬТРАЦИИ?
Острый
легочные инфильтраты можно определить просто как новое появление
помутнений паренхимы на рентгенограмме грудной клетки. Термин «инфильтраты»
используется свободно, обычно для обозначения болезни воздушного пространства или паренхиматозной
непрозрачность на рентгенограмме грудной клетки, и это не обязательно означает
патологический процесс инвазии или разрушения тканей.Пока есть
нет стандартного определения острых и хронических инфильтратов в целом,
острых инфильтратов присутствуют от нескольких дней до недель, а хронических
инфильтраты присутствуют от нескольких недель до месяцев. Из-за
неоднородность процессов болезни и каждой болезни в отдельности,
определение острого по сравнению с хроническим несколько относительным и
произвольно, но имеет отношение к острым и хроническим клиническим симптомам,
и может быть полезной основой для обсуждения дифференциала
диагностика и диагностическая оценка.Примечательно, что
многим пациентам ставят диагноз и лечат по поводу распространенного острого легочного
заболевания без помощи рентгенографии грудной клетки, даже если
Рентген грудной клетки, если бы он был получен, должен был бы показать острый
инфильтраты. В этом модуле рассматривается перспектива оценки
Пациент с острыми рентгенологическими помутнениями на рентгеновском снимке грудной клетки.Ограничения рентгена грудной клетки как диагностического инструмента
Наличие острых легочных инфильтратов может быть проявлением одного или нескольких из широкого списка легочных и внелегочных процессов.Очень часто результаты рентгенографии грудной клетки либо неспецифичны, , например, с двусторонней альвеолярной консолидацией нижней доли, либо они специфичны для очень широкой категории заболеваний, таких как отек легких. При оценке острых легочных инфильтратов решающее значение для постановки диагноза имеют история болезни и обследование . Хотя поддерживающее тестирование может быть очень полезным, особенно для определенных категорий заболеваний, часто клинический диагноз ставится с очень небольшим дополнительным тестированием, а эмпирическая терапия и тщательное наблюдение являются наиболее эффективным подходом.Этот подход в большинстве случаев оказывается успешным.Эпидемиология
Острый инфильтрат в легкие может развиться у любого человека, но возраст , демографические данные и история пациента могут значительно помочь сузить разницу. Легочные инфильтраты являются обычным явлением, поскольку дифференциальный диагноз включает такие распространенные заболевания, как сердечная недостаточность и внебольничная пневмония, но в целом конкретные исследования эпидемиологии острых рентгенологических аномалий отсутствуют.Дифференциальный диагноз
Дифференциальный диагноз, за некоторыми исключениями, можно разделить на кардиогенный отек легких , некардиогенный отек легких , острые инфекционные процессы и неинфекционные воспалительные заболевания. Эта последняя категория является наиболее разнородной, и между категориями существует значительное совпадение.Оценка необычных заболеваний или необычных клинических проявлений
Хотя клинический и эмпирический подход может быть успешным в большинстве случаев, дифференциальная диагностика острых легочных инфильтратов включает большое количество тяжелых, опасных для жизни или необычных диагнозов .У пациента с тяжелым заболеванием или респираторной недостаточностью, необычными инфильтратами, значительной иммуносупрессией, атипичным анамнезом или пациентом, который не отвечает должным образом на эмпирический подход , необходим высокий индекс подозрения для менее распространенного диагноза, а в дальнейшем обширный и обширный. может потребоваться инвазивное тестирование. В этом контексте ранняя консультация легочного субспециалиста часто бывает полезной при постановке диагноза, так как необходимо учитывать гораздо более широкий дифференциальный диагноз, и даже самые инвазивные или обширные оценки могут дать неоднозначную информацию, требующую экспертного клинического суждения и руководства.ЭТИОЛОГИЯ
Острые легочные инфильтраты обычно являются результатом процесса альвеолярного наполнения, хотя обширный экстраальвеолярный или интерстициальный отросток может быть трудно отличить от альвеолярного отростка на рентгенограмме грудной клетки. Тип материала, заполняющего альвеолы, можно использовать для классификации этих процессов: отек / вода, гной, кровь или белок. Примерами этого могут быть сердечная недостаточность, пневмония, альвеолярное кровотечение и легочный альвеолярный протеиноз соответственно.Но, пожалуй, наиболее клинически целесообразно разделить этиологию острого легочного инфильтрата на широкие клинические категории, представляющие доминирующую патофизиологию заболевания.Отек легких или сосудистые причины
Эти заболевания обычно не связаны с высокой температурой или продуктивным кашлем , и в анамнезе пациента может быть информация, вызывающая подозрение относительно сердечной или неинфекционной причины.- Кардиогенный отек легких : Сердечная недостаточность является наиболее частой причиной отека легких и возникает из-за повышенного гидростатического давления в ложе легочных капилляров из-за повышенного конечно-диастолического давления левого желудочка
- Некардиогенный отек легких : включает острый респираторный дистресс-синдром (ОРДС) , лекарственное средство и другие токсические реакции , отек легких на большой высоте , острое переливание легкого 91 903 травма или следствие острой инфекции .Острое повреждение легких, связанное с переливанием, обычно происходит в течение одного-двух часов после переливания. Даже несмотря на то, что хороший рентгенограмма передней и боковой стенок грудной клетки может выявить ключ к разгадке сердечной дисфункции и объемного статуса, часто бывает трудно или невозможно отличить некардиогенный отек от кардиогенного отека только с помощью рентгенографии
- Инфаркт легкого : инфаркт редко осложняет легочную эмболию , но может привести к периферическому клиновидному инфильтрату.Чаще при тромбоэмболе легочной артерии без инфаркта рентгенограмма грудной клетки в норме или показывает только ателектаз или небольшой плевральный выпот
- Артериовенозная мальформация : может проявляться острой болезнью воздушного пространства в результате острого кровотечения . Обычно присутствует легочный узелок или новообразование, и пациент испытывает одышку и гипоксемию из-за шунтирования, но в меньшинстве случаев проявляется подострое кровотечение или массивное кровохарканье
Инфекционные причины
Общие темы в категории инфекционных заболеваний включают сопутствующий высокий жар и кашель, которые с большей вероятностью будут продуктивными, а также системные симптомы болезни.- Бактериальная пневмония : наиболее частая инфекционная причина. Определенные рентгенологические признаки, такие как консолидация долей или расположение инфильтрата , были связаны с конкретными микроорганизмами, но эти признаки не являются ни чувствительными, ни специфическими и имеют ограниченное клиническое применение. Плевральный выпот следует немедленно обследовать, он может помочь в диагностике. У нормального хозяина внебольничных бактериальных пневмоний подразделяются на типичных (например, Streptococcus pneumoniae, Haemophilus influenzae), атипичных (например, Legionella pneumophila, Mycoplasma pneumoniae, Chlamydophila pneumoniae) и нозокомиальных пневмоний. устойчивый золотистый стафилококк (MRSA) и устойчивые грамотрицательные инфекции)
- Вирусная пневмония : обычно диффузный процесс с признаками и симптомами вирусного синдрома .Распространенные организмы включают вирусов гриппа A , респираторно-синцитиального вируса и вирусов парагриппа
- Грибковая пневмония : иммунокомпетентные хозяева могут заразиться острыми инфекциями от эндемичных почвенных микозов, таких как гистоплазмоз или кокцидиомикоз , и проявляются острыми симптомами лихорадки, кашля и одышки. У них, как правило, есть легкие симптомы и курс самоограничения
- Хозяева с ослабленным иммунитетом могут проявлять только лихорадку или аномальную рентгенографию, с более широким списком ответственных бактериальных, грибковых, вирусных и микобактериальных организмов. Аспергиллез редко бывает инвазивным при отсутствии ослабленной иммунной системы. Больные диабетом склонны к диссеминированным и внелегочным грибковым инфекциям. Пациенты с ВИЧ восприимчивы к Pneumocystis jiroveci, криптококковой пневмонии, туберкулезу и многим другим условно-патогенным микроорганизмам
- Септические эмболы : гематогенное распространение (обычно бактериальной) инфекции в легкие, обычно проявляющееся в виде нерегулярных узловатых помутнений с преобладанием нижних долей, которые могут образовывать каверны .Общие организмы включают стрептококков и fusobacterium (как при синдроме Лемьера)
Неинфекционные воспалительные причины
Это широкая категория, которая включает легочных и внелегочных заболеваний и множество аутовоспалительных состояний . Эта категория представляет собой более сложную диагностическую дилемму, чем другие категории, из-за необычного характера заболеваний и необходимости дополнительных диагностических оценок.Эта категория перекликается с некоторыми некардиогенными отеками легких, которые имеют воспалительную этиологию.- Аспирация : в то время как аспирация дыхательных путей может привести к бактериальной пневмонии , чаще она приводит к химическому пневмониту с рентгенографическими инфильтратами в зависимых зонах легкого (задние верхние доли, верхние и базилярные сегменты нижние доли) и неспецифические легочные симптомы. Лихорадка может присутствовать, а может и не присутствовать.Пациенты обычно старше лет или имеют неврологических заболеваний
- Аллергический бронхолегочный аспергиллез : воспалительное (не строго инфекционное) состояние, связанное с астмой и мимолетными легочными инфильтратами . CXR показывает центральных бронхоэктазов
- Токсичность лекарств : блеомицин, циклофосфамид, мелфалан, соли золота, пеницилламин, нестероидные противовоспалительные средства, метотрексат, амиодарон, нитрофурантоин и многие другие.Может проявляться диффузным альвеолярным поражением, вызывающим пневмонию, эозинофильную пневмонию, фиброз легких или легочное кровотечение. CXR показывает рассеянные интерстициальные или смешанные интерстициальные / альвеолярные инфильтраты
- Лучевой пневмонит : диффузное матовое стекло может прогрессировать до альвеолярной консолидации или фиброза . Изменения ограничиваются контуром радиационного поля, на рентгенограмме могут выглядеть неанатомически или геометрически и происходить через два-три месяца после лучевой терапии
- Острый гиперчувствительный пневмонит : острые респираторные симптомы после воздействия известного возбуждающего антигена, с двусторонними матовыми стеклами и узелками субсантиметра .Это может быть чисто бронхиолит без рентгенологических инфильтратов
- Криптогенная организующая пневмония : двусторонние пятнистые альвеолярные инфильтраты , которые чаще всего являются идиопатическими, но могут быть вторичными по отношению к другому воспалительному процессу, например инфекции
- Острая эозинофильная пневмония : острое начало, смешанное двустороннее, альвеолярное и интерстициальное, обычно с двусторонними экссудативными плевральными выпотами .Без дальнейшего исследования бывает трудно отличить от острой бактериальной пневмонии
- Острая интерстициальная пневмония (AIP или синдром Хаммана Рича) : диффузные двусторонние инфильтраты у ранее здорового человека или обострение идиопатического интерстициального заболевания легких
- Легочный васкулит : трудно диагностировать без биопсии легкого. Может проявляться как острых легочных инфильтратов , альвеолярных кровотечений, или неспецифических признаков и симптомов аутоиммунного заболевания.Может следовать или сосуществовать с инфекцией или токсичностью лекарства
- Гранулематоз Вегенера : синусит, положительный c-ANCA и двусторонние локализованные узелковые или пятнистые помутнения
- Синдром Черджа-Стросса : эозинофилия, тяжелая форма астмы и двусторонняя периферическая консолидация или узелковые помутнения
- Микроскопический узелковый полиартериит : положительный p-ANCA, диффузное альвеолярное кровотечение, быстро прогрессирующий гломерулонефрит
- Аспирация мекония : поздно доношенный или страдающий ребенок с респираторной недостаточностью, низкий пятиминутный балл по шкале APGAR, окрашивание мекония.CXR может показать гиперинфляцию или пятнистые инфильтраты
- Эмболия околоплодными водами : сердечно-сосудистый коллапс, ДВС-синдром и двусторонние инфильтраты, указывающие на отек легких у беременной женщины во время родов или после разрыва амниотического мешка
- Синдром жировой эмболии : Двусторонние очаговые инфильтраты в верхней и средней доле ( «снежный шторм» ) и прогрессирующая дыхательная недостаточность через 12-36 часов после травмы длинных костей или ортопедической операции
- Ушиб легкого : Одностороннее или двустороннее очаговое уплотнение после тупой травмы грудной клетки , обычно связано с переломами ребер, гипоксией и респираторным нарушением
Неопластические причины
- Бронхиолоальвеолярно-клеточная карцинома: обычно проявляется как одиночный узелок или сегментарное уплотнение.Известно, что быстро распространяется по стенкам бронхов (лепидный рост), вызывая кашель, одышку и диффузные инфильтраты
- Метастатическое заболевание обычно проявляется в виде множественных легочных узелков разного размера, но узелки могут сливаться и появляться в виде консолидации или инфильтрата
- Эндобронхиальные поражения могут вызывать постобструктивную пневмонию или ателектаз
Ятрогенные причины
- Ателектаз : чаще встречается при ожирении , ателектаз может быть результатом гиповентиляции из-за лекарств, хирургии, боли, дисфункции диафрагмы, нарушений обмена веществ, нервно-мышечных заболеваний системная депрессия.Это также может указывать на обструкцию дыхательных путей, например слизь или опухоль. Рентгенологически трудно отличить от пневмонии из-за отсутствия дополнительных клинических данных, но потеря объема является обычным явлением
- Задержанная жидкость бронхоальвеолярного лаважа : обычно реабсорбируется в течение нескольких часов, но может вызывать более выраженную воспалительную реакцию с стойким инфильтратом и лихорадкой, что трудно отличить клинически от бактериальной пневмонии
- Кровоизлияние : любая процедура, приводящая к травме дыхательных путей или альвеол, может привести к заполнению кровью воздушных пространств и новому легочному инфильтрату на рентгенограмме грудной клетки.Типичные процедуры включают бронхоскопию, трансторакальную пункционную биопсию и катетеризацию легочной артерии, осложненную инфарктом или разрывом легочной артерии
Кардиогенный отек легких
Это может быть признаком острого инфаркта миокарда или новой аритмии . Неотложное распознавание и лечение могут предотвратить дыхательную недостаточность. История полезна. Обследование должно включать ЭКГ, сердечные ферменты, натрийуретический пептид головного мозга (BNP) и эхокардиограмму.Лечение включает диуретики, вазодилататоры, инотропы, респираторную поддержку, если необходимо, и специфическое лечение основной причины.Инфаркт легкого
Большинство легочных эмболов не приводят к инфаркту. Наличие инфаркта на рентгеновском снимке грудной клетки может привести к неправильной диагностике пневмонии. Необходим высокий индекс клинического подозрения. Полезны УЗИ ног, КТ-ангиография и / или вентиляция-перфузия. Немедленное лечение представляет собой антикоагулянтную терапию, аналогичную тромбоэмболии легочной артерии без инфаркта, но развитие некроза легкого может потребовать последующей хирургической обработки раны или резекции.Острая неинфекционная воспалительная пневмония
Опасность пропуска этой группы диагнозов. Рассматривайте неинфекционные воспалительные пневмонии, если проявления не типичны для инфекции или пациент не реагирует на антибиотики. Для постановки диагноза требуется высокий показатель клинического подозрения. Дополнительно могут быть полезны бронхоскопия и компьютерная томография грудной клетки. Обратите внимание на системную и легочную эозинофилию, острую тяжелую прогрессирующую дыхательную недостаточность, альвеолярное кровотечение или соответствующий экологический или прошлый медицинский анамнез, который потребует дальнейшего исследования.Острое кровотечение
Наличие сильного кровохарканья, особенно при поражении дыхательных путей или после бронхоскопии , должно вызывать беспокойство. Нарушение дыхания может быть результатом относительно небольшого кровотечения, особенно при хроническом заболевании легких. Поддерживающая терапия и наблюдение показаны в легких случаях. Если известно, пациент должен лечь кровоточащей стороной вниз. Коагулопатия требует лечения. В более тяжелых случаях может потребоваться повторная бронхоскопия, интубация трахеи (рассмотрите возможность использования двухпросветной трубки для изоляции кровотечения), ангиографии или хирургического вмешательства.Диффузное альвеолярное кровотечение диагностируется с помощью прогрессирующего кровянистого бронхоальвеолярного лаважа и лечится высокими дозами иммуносупрессии.ДИАГНОСТИЧЕСКИЙ ПОДХОД
Рентген грудной клетки — одно из первых и наиболее распространенных обследований, выполняемых пациентам с острыми грудными жалобами. Это недорогой, и легко доступный, но его недостаточная чувствительность и специфичность требует от клинициста интегрировать рентгенографические данные с клиническими признаками и симптомами.Часто для подтверждения или исключения диагноза необходимо дополнительное обследование в зависимости от клинической ситуации. Часто необходимы эмпирические подходы к лечению после исключения других предметов или групп предметов из дифференциала. Часто необходимо тщательное наблюдение, и если первоначальный эмпирический подход к лечению не увенчался успехом, будет показано более тщательное обследование, обычно с помощью компьютерной томографии грудной клетки, лабораторных исследований, кардиологических исследований и даже биопсии.
Начните с простых, быстрых и недорогих тестов.Рентген грудной клетки, ЭКГ, общий анализ крови, сердечные ферменты и BNP часто заказываются одновременно, вместе с химическим анализом сыворотки и функциональными тестами печени. При подозрении на сердечную этиологию может помочь эхокардиограмма. Кардиогенный отек легких обычно легко идентифицировать или исключить на основании рентгеновского снимка и дополнительных исследований.
Если сердечная этиология не подозревается на основании клинических данных, а рентген грудной клетки показывает диффузные двусторонние инфильтраты, чаще всего следует рассматривать многодолевую пневмонию и / или ОРДС.Подход к лечению аналогичен — поддерживающая терапия эмпирическими антибиотиками — но история болезни обычно более полезна, чем дополнительное тестирование.
Если имеется легочная причина острых инфильтратов, а история болезни четко не указывает на конкретный диагноз, следующим исследованием часто следует назначать КТ грудной клетки. При неинфекционных воспалительных пневмониях или необычных клинических проявлениях, или если пациент не отвечает на начальную эмпирическую терапию, настоятельно рекомендуется участие легочного суб-специалиста.
ИСТОРИЯ
- Инфекционные симптомы : лихорадка, ночная потливость, продуктивный кашель, изменение кашля, потеря веса, гриппоподобные симптомы, плевритная боль в груди, миалгии
- Сердечные симптомы : быстрое необъяснимое увеличение веса, отек, ортопноэ, пароксизмальная ночная одышка, одышка при физической нагрузке, обморок, сердцебиение, боль в груди за грудиной, плохой аппетит, утомляемость
- Тип кашля : продуктивный кашель больше указывает на типичную бактериальную пневмонию.Сухой кашель имеет широкий диапазон различий, включая неинфекционные состояния. Мокрота с оттенком крови может наблюдаться при многих типах отека легких, а также при бактериальных, грибковых и вирусных пневмониях, но сильное кровохарканье, вероятно, свидетельствует о ятрогенном кровотечении, эндобронхиальной опухоли, разрыве легочной артериовенозной мальформации, легочном инфаркте или диффузном альвеолярном кровотечении.
- История болезни : наличие в анамнезе сердечной недостаточности, аритмии, длительной гипертензии или ишемической болезни сердца должно вызвать подозрение на сердечную этиологию диффузных двусторонних инфильтратов.Наличие хронического заболевания легких может увеличить риск пневмонии или острого повреждения легких или может изменить рентгенографический вид типичной в других отношениях пневмонии
3
3
- Список лекарств : сердечные препараты могут дать представление о сердечной этиологии.Современные химиотерапевтические агенты или иммунодепрессанты способны вызывать легочную токсичность. Если есть подозрение на легочную лекарственную токсичность, подумайте о проверке количества эозинофилов в сыворотке и подробном просмотре списка лекарств, чтобы оценить всю возможную токсичность. Диагностика лекарственной реакции может потребовать исключения других более распространенных причин, таких как инфекция или кардиогенный отек легких, поскольку некоторые лекарства вызывают некардиогенный отек легких
- Хроническое заболевание легких : острый инфильтрат поверх основной эмфиземы или другого хронического заболевания легких может изменить рентгенографический вид и клиническую картину этого заболевания
- Эндобронхиальная обструкция : наличие эндобронхиального поражения или непроходимости может вызвать ателектаз, пневмонию, кровохарканье или плохой ответ на соответствующую эмпирическую терапию и может поставить под сомнение диагноз.Бронхоскопия очень полезна на ранней стадии, когда есть подозрение или предположение об обструкции при визуализации
- Пациенты с ослабленным иммунитетом : пациенты с диабетом более предрасположены к диссеминированным грибковым инфекциям. Пациенты, постоянно принимающие иммунодепрессанты, могут не иметь лихорадки или повышенного содержания лейкоцитов, а при бактериальной пневмонии могут иметь атипичный рентгенологический вид. Люди с более тяжелым иммунодефицитом, например, с запущенным нелеченным ВИЧ, трансплантацией твердых органов, гематологическим злокачественным новообразованием или недавней трансплантацией костного мозга, могут иметь необычные инфекции, токсичность лекарств или атипичные версии типичных заболеваний.Этим пациентам требуется гораздо более широкий дифференциальный диагноз и более агрессивный подход к диагностике с ранним использованием компьютерной томографии, бронхоскопии и консультации узких специалистов
ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
- Высокая температура убедительно свидетельствует об инфекции, но лихорадка также может присутствовать при аспирационном пневмоните, острой эозинофильной пневмонии, неинфекционных воспалительных заболеваниях, реакции на лекарства и легочном инфаркте
- Повышенное давление в яремной вене, отек, асцит и сердечный желчный пузырь — все это предполагает сердечную этиологию
- Диффузные потрескивания неспецифичны, но признаки очаговой консолидации (т. Е. Эгофония, тупость при перкуссии, локальные хрипы) наиболее распространены при бактериальной пневмонии
- Тахикардия, артериальная гипотензия, тахипноэ, гипоксия и изменение психического статуса — это признаки тяжелого заболевания и необходимость экстренного вмешательства, но не обязательно помогают сузить разницу
- Односторонний отек нижних конечностей или громкий P2 может указывать на тромбоэмболию легочной артерии
- Внелегочные признаки , такие как сыпь или острый живот, могут помочь в постановке легочного диагноза
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
- CBC недорого и очень полезно. Лейкоцитоз свидетельствует о инфекционной этиологии, например пневмонии. Эозинофилия может указывать на АБЛА, лекарственную реакцию или острую эозинофильную пневмонию
- Было показано, что BNP полезен для дифференциации острой одышки, вызванной сердечными или легочными причинами. BNP <50 пг / мл специфично для исключения сердечной недостаточности. BNP> 100 пг / мл очень чувствителен к сердечной недостаточности.
- Высокочувствительный тест на D-димер может исключить легочную эмболию при низком предварительном подозрении
- Сердечные ферменты (тропонин, креатининфосфокиназа, ЛДГ) могут указывать на ишемию сердца, вызванную острым коронарным синдромом или сердечной недостаточностью
- Окрашивание мокроты по Граму может быть использовано для выявления лейкоцитов или бактериальных организмов, а культура мокроты может идентифицировать возбудитель бактериальной пневмонии в значительном меньшинстве случаев.Рутинное использование любого из этих тестов у пациентов, не находящихся в стационаре, вряд ли будет рентабельным, однако
- Посев крови может помочь в диагностике пневмонии или септической эмболии у сложного госпитализированного пациента
- Лаборатории по скринингу аутоиммунных заболеваний имеют ограниченную полезность при диагностике острых легочных инфильтратов, но при подозрении на васкулит полезны антинейтрофильных цитоплазматических антитела .Конкретным пациентам с подозрением на аутоиммунное заболевание могут помочь более комплексные лаборатории скрининга аутоантител
ИССЛЕДОВАНИЯ ВИЗУАЛИЗАЦИИ
- КТ грудной клетки очень помогает сузить разницу между острыми инфильтратами, когда клинические данные и лабораторные исследования не помогают, а история болезни не поддерживает эмпирическое лечение. Закажите контраст (КТ-ангиограмма), если есть подозрение на тромбоэмболию легочной артерии. В противном случае контраст, вероятно, не нужен. Изображения склонности могут быть полезны для дифференциации зависимой воды в легких от сердечной этиологии по сравнению с преобладающим периферическим и базилярным инфекционным или воспалительным процессом. КТ также помогает оценить такие осложнения пневмонии, как абсцесс или эмпиема
ДРУГИЕ ИССЛЕДОВАНИЯ
- ЭКГ должна быть немедленно получена при подозрении на сердечную этиологию
- Эхокардиограмма особенно полезна при двустороннем помутнении альвеол, и неясно, вызваны ли они инфекцией или отеком легких, или обоими сразу.Если исследование технически ограничено или сохраняется обеспокоенность по поводу сердечной дисфункции, катетеризация левого и / или правого отделов сердца может быть оправдана
- Бронхоскопия должна рассматриваться для пациента, который не отвечает на соответствующую антибактериальную терапию при подозрении на пневмонию, необъяснимый ателектаз, кровохарканье, у пациента с ослабленным иммунитетом или КТ грудной клетки предполагает новообразование или атипичную инфекционную или воспалительную этиологию, требующую окончательного диагноза.
- Ателектаз : удаление слизи / инородного тела / опухоли и оценка проходимости дыхательных путей
- Новообразование : биопсия для диагностики, за исключением небольших периферических поражений
- Пневмония : лаваж и / или биопсия могут подтвердить или поставить более конкретный диагноз, особенно при необычных инфекциях или у хозяина с ослабленным иммунитетом
- Эозинофильная пневмония :> 20% эозинофилов в бронхоальвеолярном лаваже
- Альвеолярное кровотечение : все более кровавый лаваж
- Диффузная воспалительная пневмония : чувствительность трансбронхиальной биопсии ограничена — для постановки диагноза может потребоваться хирургическая биопсия легкого
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Кардиогенный отек легких
Красный флаг- История
- История болезни сердца, отек, увеличение веса, PND, ортопноэ, боль в груди, снижение аппетита, утомляемость, непродуктивный кашель.
- Осмотр
- Тахикардия, тахипноэ, наличие S3 или S4, повышение яремного венозного давления, отек, асцит, двусторонние «влажные» хрипы и / или снижение шума дыхания, тахипноэ, отсутствие лихорадки. Обычно присутствует гипоксемия.
- Специальные испытания на заказ
- ЭКГ — Тахикардия, подъем сегмента ST или другие признаки ишемии.
- BNP -> 100 пг / мл.
- Эхокардиограмма — Фракция выброса ЛЖ <50% или диастолическая дисфункция.Иногда предоставляется оценка конечного диастолического давления ЛЖ.
- Катетеризация правых отделов сердца — Давление заклинивания легочных капилляров> 16 мм рт. Сердечный индекс <1,8 л / мин / м2.
Острый респираторный дистресс-синдром (ОРДС)
Красный флаг- История
- Наличие фактора риска или соответствующие клинические условия:
- пневмония, легочная аспирация, инфекция / сепсис, тяжелая травма, панкреатит, передозировка лекарствами и т. Д.
- Прогрессирующая одышка, кашель и дыхательная недостаточность при отсутствии сердечной дисфункции.
- Осмотр
- Двусторонние хрипы, тахипноэ, гипоксемия и дыхательная недостаточность.
- Лихорадка и гипотензия могут быть вызваны сепсисом.
- Легочная податливость снижена.
- Могут быть и другие признаки, специфичные для основной причины, например, тяжелая травма или инфекция.
- Специальные испытания на заказ
- Соотношение PAO2: FiO2 (Первый тест) — <200.
- ЭКГ — Нормальный синусовый ритм или тахикардия, ишемии нет.
- Эхокардиограмма — Нормальная или гипердинамическая функция ЛЖ.
- Катетеризация правых отделов сердца — Давление заклинивания легочных капилляров <12 мм рт.
Острое повреждение легких, связанное с переливанием крови (TRALI)
- История болезни
- Острая одышка, лихорадка и озноб в течение 1-2 часов после приема цельной крови, эритроцитов или свежезамороженной плазмы.
- По сути, картину некардиогенного отека легких трудно отличить от ОРДС.
- Осмотр
- Тахипноэ, цианоз, гипотензия, лихорадка и двусторонние хрипы.
- Специальные испытания на заказ
- Анти-HLA-антитела — положительный. Обычно выполняется постфактум; это клинический диагноз.
Высотный отек легких
- История
- Утомляемость, слабость, одышка и непродуктивный кашель через 1-4 дня после быстрого подъема на большую высоту (> 2000 м).
- Одышка может прогрессировать до респираторной недостаточности или смерти, если ее не лечить.
- Улучшается при быстром спуске.
- Факторы риска включают предыдущие эпизоды высотного отека легких, физические нагрузки, холодный воздух.
- Осмотр
- Тахипноэ, тахикардия, цианоз, двусторонние хрипы.
Хантавирусный легочный синдром
- История
- Зоонозный вирус, вызывающий продромальное гриппоподобное заболевание на 3-5 дней после контакта с переносчиками грызунов (особенно олень-мышь, его моча или помет), который быстро прогрессирует до ОРДС (сухой кашель, одышка и нарушение кровообращения).
- Дыхательная недостаточность встречается часто. Чаще всего встречается осенью на юго-западе США, но есть сообщения в Канаде, восточной части США и Южной Америке.
- Осмотр
- Двусторонние хрипы, гипоксемия, тахипноэ и дыхательная недостаточность.
- Специальные испытания на заказ
- IgG и IgM к вирусу Sin Nombre, вирусный нуклеокапсидный белок — положительный. Выполняется в CDC; задержка в представлении результатов требует клинической диагностики.
- CBC с дифференциалом — WBC> 10 к / мкл со сдвигом влево, PLT <100 к / мкл.
- CT Chest — Интерстициальный отек, прогрессирующий до диффузного, тяжелого заболевания воздушного пространства с зависимым затоплением воздушного пространства.
Реперфузионная травма после трансплантации
- История
- Стойкая или прогрессирующая дыхательная недостаточность с полным помутнением трансплантированного органа.
- Возникает в первые 24–48 часов после трансплантации легких.
- Отказ трансплантата является обычным явлением, хотя пациенты могут поправиться и выжить при агрессивной поддерживающей терапии.
- Осмотр
- Хрипы, гипоксемия и дыхательная недостаточность при отсутствии признаков перегрузки объемом или пневмонии.
Острая бактериальная пневмония, типичная
- История
- Острая лихорадка, озноб, продуктивный кашель, одышка, плевритная боль в груди.
- Факторы риска включают курение сигарет, хронические заболевания легких и иммуносупрессию.
- Осмотр
- Лихорадка, тахикардия, тахипноэ, локальные хрипы, эгофония, тупость при перкуссии, снижение шума дыхания.
- Специальные испытания на заказ
- CBC с дифференциалом — WBC> 10 к / мкл, сдвиг влево.
- Окрашивание и посев по Граму мокроты — Идентификация одного патогенного организма.
Атипичная бактериальная пневмония
- История
- Острое или подострое начало лихорадки, озноба, минимально продуктивного кашля, одышки, плевритной боли в груди.
- Факторы риска включают курение сигарет, хронические заболевания легких и иммуносупрессию.
- Осмотр
- Лихорадка, тахикардия, тахипноэ, локальные хрипы, тупость при перкуссии, снижение шума дыхания.
- Специальные испытания на заказ
- CBC с дифференциалом — WBC> 10 к / мкл, сдвиг влево.
- Мочевой антиген Legionella — положительный. Выявляет только Legionella pneumophila серогруппы, но именно эта группа отвечает за большинство клинических заболеваний.
Острая вирусная пневмония
- История болезни
- Лихорадка, головная боль, кашель, одышка и миалгия.
- Симптомы варьируются от легких до очень тяжелых.
- Осмотр
- Лихорадка, тахипноэ, тахикардия, хрипы, хрипы, хрипы.
- Специальные испытания на заказ
- Быстрое определение антигенов вирусов гриппа, RSV и парагриппа (первый тест) — положительный.
Острая грибковая пневмония
- История болезни
- Лихорадка, непродуктивный кашель, плевритная боль в груди и одышка у человека, который недавно подвергся воздействию эндемичных микозов.
- Нормальный хозяин часто имеет довольно легкие симптомы, которые не проходят самостоятельно.
- Хозяева с ослабленным иммунитетом могут развить тяжелые, диссеминированные или необычные грибковые инфекции и могут не иметь контактов в анамнезе.
- Осмотр
- Лихорадка, тахикардия, тахипноэ, хрипы, трение в легкие руб.
- Специальные испытания на заказ
- CT Chest — Пятнистое уплотнение, узелки или полости.
- Бронхоскопия — Трансбронхиальная биопсия показывает грибковые элементы с тканевой инвазией. В культурах из бронхоальвеолярного лаважа растет грибковый организм.
Септические эмболы
- История болезни
- Давняя внелегочная инфекция, инфекционный эндокардит, септический тромбофлебит (синдром Лемьера), постоянные катетеры или искусственные устройства, а также внутривенное употребление наркотиков в анамнезе — все это факторы риска.
- Можно спутать с первичным или метастатическим злокачественным новообразованием.
- Часто лихорадка, потеря веса, продуктивный кашель и одышка.
- Осмотр
- Лихорадка, потрескивание, эгофония, снижение шума дыхания.
- Специальные испытания на заказ
- КТ грудной клетки — Множественные узелки или образования неправильной формы, обычно расположенные периферически и базально. Поражения полости обычно имеют толстые стенки.
- Типичное изображение КТ. Внешний вид на фоне лихорадочного заболевания убедительно свидетельствует о диагнозе.
- Посев крови (первый тест) — Положительный. Обычно стафилококки или фузобактерии. Антибактериальная терапия может снизить чувствительность.
Бронхиолоальвеолярно-клеточная карцинома
- История болезни
- Кашель, одышка, потеря веса и кровохарканье.
- Многие пациенты не имеют симптомов.
- Бронхорея встречается редко и является поздним проявлением болезни.
- Осмотр
- Может быть нормально.
- Могут присутствовать тахипноэ, кашель и / или локальные хрипы или снижение шума дыхания.
- Специальные испытания на заказ
- CT грудь
- Периферический узел или локализованное повреждение матового стекла .
- Может проявляться как сегментарное или долевое уплотнение, множественные узелки или более обширное матовое стекло.
- ПЭТ-сканирование для узелка солитарной бронхиолоальвеолярно-клеточной карциномы недостаточно чувствительно.
- Биопсия легкого
- Локально распространяется вдоль бронхов (лепидный рост) с сохранением архитектуры легких.
- Тип аденокарциномы.
Метастатическое новообразование в легкое
- История болезни
- Пожилой пациент с историей ранее перенесенного или метастатического злокачественного новообразования.
- Нередко метастазы в легкие являются настоящим проявлением нового (ранее неизвестного) внелегочного новообразования .
- Обычно встречается с аденокарциномами (груди, легких, толстой кишки) и раком головы и шеи, реже с саркомами , меланомой и другими.
- Представляет собой прогрессирующей одышки , часто с системными симптомами потери веса и плохого аппетита .
- Осмотр
- Увеличение лимфатических узлов , отклонения от нормы в первичной локализации (грудь, простата, кожа и т. Д.), Снижение шума дыхания, если опухоль обширная или имеется плевральный выпот .
- Специальные испытания на заказ
- CT грудь
- Множественные узелки разного размера .
- Большинство метастазов распространяется гематогенным путем и имеет тенденцию распространяться в основаниях легких .
- Может иметь увеличение лимфатических узлов или плевральный выпот.
- Биопсия легкого
- Метастатическое новообразование.
- Иногда трудно определить первичный тип опухоли по биопсии метастазов.
- ПЭТ-сканирование — Повышенная метаболическая активность в узелках / инфильтратах.
Аспирационный пневмонит
- История болезни
- Острый начало усиление кашля и одышки.
- Может быть лихорадка или плевритная боль в груди .
- Может иметь дисфагию или тяжелый ночной эзофагеальный рефлюкс .
- Чаще встречается у пациентов на лет старше , с неврологическими нарушениями , в состоянии интоксикации , принимающих седативных препаратов или имеющих другую причину подавленного сознания .
- Осмотр
- Лихорадка , тахипноэ и потрескивание у основания легкого.
- Снижение глоточной чувствительности или Снижение рвотного рефлекса должно вызывать подозрение.
- Специальные испытания на заказ
- Tailored ласточка с барием (первый тест)
- Демонстрация аспирации или риск аспирации.
- Бронхоальвеолярный лаваж — масляно-красное окрашивание O — Индекс макрофагов, нагруженных липидами> 100.
- Приемлемая чувствительность и низкая специфичность, но бронхоскопия полезна для исключения других процессов или удаления инородного тела.
- КТ грудной клетки
- Консолидация в зависимых зонах легкого (задние верхние доли, нижние доли верхнего сегмента, нижние доли базилярных сегментов).
- Может демонстрировать базилярный бронхоэктаз, утолщение бронхиальной стенки или мелкодольчатую узловатость.
Аллергический бронхолегочный аспергиллез (АБЛА)
- История болезни
- Обычно проявляется как симптомы плохо контролируемой астмы ( одышка, хрипы, кашель, стеснение в груди ), но кашель очень продуктивный , часто в виде коричневатых слизистых пробок или цилиндров.
- Отвечает на пероральные стероиды, но хуже на ингаляционную фармакотерапию.
- Специальные испытания на заказ
- Спирометрия — Обструктивная картина, показывающая полную или неполную обратимость.
- Общий IgE в сыворотке (первый тест) -> 1000 МЕ / мл.
- КТ грудной клетки высокого разрешения —
- Центральный бронхоэктаз и утолщение бронхиальной стенки.
- Слизистые пробки .
- Возможные области уплотнения дистальнее заглушек.
- На рентгенограмме грудной клетки или компьютерной томографии области поражения воздушного пространства могут со временем увеличиваться и уменьшаться.
- Осаждение антител к Aspergillus sp — положительно.
- Aspergillus-specific IgE RAST — Положительный.
- Кожный укол — Положительный на аспергилл.
- Грибковая культура мокроты — Изолированный Aspergillus.
Острая лекарственная токсичность для легких
- История
- Многие химиотерапевтические агенты могут вызывать раннее начало (немедленные недели) или позднее начало (> 2 месяцев) заболевания.
- Симптомы включают низкую температуру степени, непродуктивный кашель и прогрессирующую одышку .
- Другие препараты могут вызывать некардиогенный отек легких (например, героин, морфин, гидрохлоротиазид).
- Осмотр
- Температура <38 ° C, тахипноэ, гипоксия и рассеянные хрипы.
- Специальные испытания на заказ
- CBC (первый тест) — эозинофилы> 10%.
- КТ грудной клетки высокого разрешения
- Диффузные интерстициальные или смешанные интерстициальные и альвеолярные помутнения.
- Заболевание с поздним началом может проявляться значительным фиброзом.
- Трансбронхиальная или хирургическая биопсия легкого
- Интерстициальные плазматические клетки, лимфоциты и эозинофилы.
- Организационная пневмония обычная.
- Некоторые реакции проявляются в виде диффузного альвеолярного поражения или некардиогенного отека легких.
- Заболевание с поздним началом может быть фиброзным.
- Биопсия требуется нечасто.
- Диагностика на основании анамнеза, изображений и PFT.
- PFT — ограничительный рисунок с низкой диффузионной способностью.
Лучевой пневмонит
- История болезни
- Риск радиационной легочной токсичности увеличивается с увеличением общей дозы, фракционирования и качества излучения.
- Требуется облучение> 10% легких.
- Нечасто с общей дозой облучения <20 Гр, но скорее всего с общей дозой> 60 Гр .
- Поражает 5-15% больных раком легких.
- Повышенный риск при сопутствующей химиотерапии, предшествующем облучении или отмене стероидов.
- Происходит через 2-3 месяца после облучения .
- Одышка и непродуктивный кашель встречаются часто.
- Осмотр
- Можно пройти нормальный осмотр.
- Часто тахипноэ, гипоксемия и хрипы.
- Трение плевры нечасто.
- Специальные испытания на заказ
- КТ грудной клетки высокого разрешения
- Рассеянное матовое стекло может прогрессировать до альвеолярного уплотнения или фиброза.
- Изменения ограничиваются контуром поля излучения.
- PFT — Уменьшение объема легких и нарушение диффузионной способности.
- Биопсия легкого — Неспецифические данные, но биопсия может быть полезной для исключения другой патологии, например, заболевания легких, вызванного химиотерапией.
Острый гиперчувствительный пневмонит
- История болезни
- Острое гриппоподобное заболевание <24 часов после заражения, в том числе непродуктивного кашля , одышка , лихорадка , озноб и недомогание .
- Может повторяться с возрастающей интенсивностью при многократном воздействии.
- Множественное воздействие животных и биоаэрозолей , как известно, вызывают острый HP, и наличие известного возбуждающего антигена является прогнозным, но во многих случаях причина не обнаруживается.
- 95% случаев приходится на некурящих .
- Осмотр
- Тахипноэ и двусторонние хрипы.
- Специальные испытания на заказ
- КТ грудной клетки высокого разрешения (первый тест)
- Двустороннее рассеянное матовое стекло непрозрачности и субсантиметровых узелков .
- Сывороточные преципитирующие антитела — положительные.
- Может отсутствовать чувствительность.
- Неизвестный антиген.
- Трансбронхиальная или хирургическая биопсия легкого
- Лимфоцитарный воспалительный интерстициальный инфильтрат и неказеозные перибронхиолярные гранулемы.
- Биопсия легкого не требуется в соответствующих клинических условиях с типичными результатами визуализации на КТВР.
Криптогенная организующая пневмония (COP)
- История
- Рассмотрите COP для любого пациента с болезнью воздушного пространства , не отвечающей на антибиотики .
- Проявление Кашель и одышка в течение 2–10 недель , хотя может проявляться быстрее.
- Осмотр
- Тахипноэ, локальные хрипы.
- Специальные испытания на заказ
- КТ грудной клетки высокого разрешения (первый тест) — Двусторонний, асимметричный, периферический, матовое стекло с пятнами и уплотнение.
- Видеоассистированная торакоскопическая биопсия легкого — Бронхиолярная и альвеолярная фиброзная закупорка.
Острая интерстициальная пневмония (AIP или синдром Хаммана Рича)
Красный флаг- История болезни
- Лихорадка, кашель и одышка с тяжелым прогрессированием в течение 7–14 дней, обычно у ранее здорового человека среднего возраста.
- Может также возникать как острое обострение ранее существовавшего хронического идиопатического интерстициального заболевания легких.
- Клинически AIP проявляется как идиопатический ОРДС у здорового человека.
- Осмотр
- Тяжелая гипоксемия и тахипноэ без признаков перегрузки объемом.
- Может присутствовать при дыхательной недостаточности.
- Специальные испытания на заказ
- Грудная КТ высокого разрешения (первый тест) — Двустороннее пятнистое матовое стекло, возможно, с некоторым уплотнением. Распространение периферическое и субплевральное.
- Эхокардиограмма — Нормальная функция ЛЖ.
- Хирургическая биопсия легкого — Диффузное альвеолярное повреждение.
Острая эозинофильная пневмония
Красный флаг- История
- Быстро прогрессирующая одышка и непродуктивный кашель , часто с дыхательной недостаточностью в течение 24 часов после появления симптомов.
- Плевритная боль в груди и лихорадка — обычное явление.
- Осмотр
- Лихорадка, тахикардия, тахипноэ, хрипы.
- Специальные испытания на заказ
- CBC (первый тест) — лейкоциты> 20 к / мкл.Большинство из них не страдают системной эозинофилией.
- Бронхоскопия — Эозинофилы в бронхоальвеолярном лаваже> 20% 8 и нет доказательств бактериальной, грибковой или паразитарной инфекции.
Легочный васкулит
Красный флаг- История болезни
- Прогрессирующая одышка, кровохарканье, кашель, плевритная боль, снижение диуреза .
- Синусит часто встречается по Вегенера.
- Осмотр
- Тахипноэ, гипоксемия, хрипы, сыпь.
- Специальные испытания на заказ
- Общий анализ крови с дифференциалом — HGB <12 г / дл при капиллярите. Эозинофилия> 12% при синдроме Черга-Стросса.
- ANCA — Положительный .
- Общий анализ мочи — Наличие крови, белка, цилиндров.
- CT грудная клетка — Диффузный альвеолярный узор, узелки с кавитацией или без нее.
- CT sinus — Синусит по Вегенера.
- Комплексная метаболическая панель — Поиск нарушений функции почек или печени.
Аспирация мекония
- История
- Чаще встречается при дистрессе плода или на поздних сроках беременности.
- Осмотр
- Раннее начало респираторного дистресса, кожа, окрашенная меконием, гипоксемия в соответствующих клинических условиях.
- Пятиминутные APGAR обычно низкие.
Синдром жировой эмболии
- История болезни
- Иногда быстрое, но чаще постепенное появление одышки, гипоксемы, лихорадки, неврологических симптомов , сыпь , дыхательной недостаточности или сердечно-сосудистого коллапса, через 12–36 часов после тяжелой травмы длинных костей или ортопедической операции.
- Это клинический диагноз исключения.
- Осмотр
- Тахипноэ, тахикардия, двусторонние хрипы, снижение диуреза, лихорадка, нарушение мышления, кома, желтуха, петехиальная сыпь.
Эмболия околоплодными водами
Красный флаг- История
- Внезапная одышка в родах или сразу после родов, отек легких, гипотензия, остановка сердца и / или коагулопатия / ДВС-синдром.
- Это клинический диагноз исключения.
- Осмотр
- Гипотония, цианоз, двусторонние хрипы, неврологические нарушения.
Инфаркт легкого
Красный флаг- История болезни
- История тромбоза глубоких вен или эмболии легочной артерии.
- Инфаркт редко возникает при отсутствии хронической болезни сердца или легких.
- Плевритная боль в груди , одышка, кашель.
- Кровохарканье Может возникнуть.
- Осмотр
- Одностороннее снижение шума дыхания, гипоксемия.
- Специальные испытания на заказ
- КТ грудной клетки с контрастным усилением (первое испытание) — наличие тромбоэмбола легочной артерии и ипсилатеральной периферической консолидации с центральной прозрачностью.
Артериовенозная мальформация (АВМ)
- История болезни
- Утомляемость, одышка.
- 90% имеют наследственную геморрагическую телеангиэктазию (НГТ) , а 8% имеют массивное кровохарканье .
- Может иметь в анамнезе ТИА , инсульт , абсцессов головного мозга , тяжелое носовое кровотечение или желудочно-кишечное кровотечение .
- Осмотр
- Тяжелая гипоксемия, возможно с дубинкой или цианозом .
- Поверхностные телеангиэктазии — обычное явление.
- Специальные испытания на заказ
- Эхокардиограмма с контрастированием (первый тест) — Наличие экстракардиального шунта справа налево.
- КТ грудной клетки с контрастным усилением — Определение легочной АВМ.
- Исследование 100% кислородного шунта — Фракция шунта> 5%
Ателектаз
- История
- Непродуктивный кашель , одышка и гипоксемия.
- Пациент может протекать бессимптомно.
- Нет лихорадки или системных симптомов.
- Пациент может сообщить в анамнезе о неподвижности, постельном режиме, боли в груди или животе.
- Обычная в послеоперационном состоянии.
- Осмотр
- Снижение шума дыхания, гипоксемия.
- Ожирение — обычное дело.
- Обычно без лихорадки, но возможна субфебрильная температура.
- Специальные испытания на заказ
- CBC (первый тест) WBC <10 к / мкл.
- Повторить рентген грудной клетки — Улучшается при глубоком вдохе, повышении уровня активности или улучшении контроля боли.
Острое кровотечение
- История
- Недавняя бронхоскопия, пункционная биопсия или другая легочная процедура.
- Острый кашель с ярко-красной кровью.
- Осмотр
- Ярко-красная кровь в мокроте.
- Осмотр может быть нормальным, или в зависимых зонах легких могут присутствовать потрескивания.
- Специальные испытания на заказ
- Бронхоскопия (первый тест) — Определение места активного кровотечения. Наблюдение только в легких случаях.
Задержанная жидкость бронхоальвеолярного лаважа
- История болезни
- Проведен бронхоальвеолярный лаваж <24 часов ранее.
- Пациент может быть бессимптомным или иметь кашель, одышку и легкую лихорадку
- Осмотр
- Трещины в очаге над промытым сегментом.Может присутствовать тахипноэ или гипоксемия.
- Специальные испытания на заказ
- Повторите рентген грудной клетки (первый тест) — инфильтрат должен рассосаться в течение 24 часов.
- CBC — WBC <10 к / мкл.
ДОПОЛНИТЕЛЬНЫЕ ЧТЕНИЯ
- Ware LB, Matthay MA. Синдром острого респираторного дистресса. N Engl J Med 2000; 342 (18): 1334-49.
- Duchin JS, Koster FT, Peters CJ, et al. Хантавирусный легочный синдром: клиническое описание 17 пациентов с недавно выявленным заболеванием.N Engl J Med 1994; 330: 949-55.
- Simpson SQ. Хантавирусный легочный синдром. Сердце-легкое 1998; 27 (1): 51-7.
- Abid SH, Malhotra V, Perry MC. Лучевая и химиотерапевтическая травмы легких. Курр Опин Онкол 2001; 13: 242-8.
- Cornier Y, Gagnon L, Berube-Genest F, et al. Внешний аллергический альвеолит: влияние курения сигарет. Am Rev Respir Dis 1988; 137: 1104-9.
- Schlesinger C, Koss MN. Организатор пневмонии: обновление и обзор. Курр Опин Пулм Мед 2005; 11: 422-30.
- Коллард HR, Мур BB, Флаэрти KR. Острые обострения идиопатического фиброза легких. Am J Respir Crit Care Med 2007; 176: 636-43.
- Поуп-Харман А., Дэвис В., Аллен Е. и др. Острая эозинофильная пневмония: обзор 15 случаев и обзор литературы. Медицина 1996; 75 (6): 334-42.
- Франкель С.К., Косгроув Г.П., Фишер А. и др. Обновление диагностики и лечения легочного васкулита. Сундук 2006; 129: 452-65.
- Меллор А., Сони Н. Жировая эмболия. Анестезия 2001; 56: 145-54.
- Ревель М.П., Трики Р., Шателье Дж. И др. Можно ли распознать инфаркт легкого на многосекционных КТ-изображениях? Радиология 2007; 244: 875-82.
- Ференс Б.А., Шеннон Т.М., Уайт Р.И. и др. Опасное для жизни легочное кровотечение с легочными артериовенозными мальформациями и наследственной геморрагической телеангиэктазией. Chest 1994; 106 (5): 1387-90.
PCP, Pneumocystis, Carinii, Pneumonia, Jerovecii
Pneumocystis Carinii Pneumonia
Pneumocystis JeroveciiОбщие положения
- Наиболее частая причина интерстициальной пневмонии у пациентов с ослабленным иммунитетом
- Организм
- Простейшие / гриб Pneumocystis carinii (jiroveci)
Предварительно размещены
- СПИД
- Ослабленный
- Недоношенные
- Дети с гипогаммаглобулинемией
- Другие пациенты с ослабленным иммунитетом
- Синдромы врожденного иммунодефицита
- Лимфопролиферативные расстройства
- Получатели трансплантата органов
- Пациенты, длительно получающие кортикостероидную терапию
- Больные раком, проходящие химиотерапию
Сопутствующие инфекции
- CMV
- Mycobacterium avium-intracellulare (MAI)
- Простой герпес
Клинические результаты
- Сильная одышка и цианоз
- Подострое начало недомогания и легкий кашель (часто у больных СПИДом)
- Дыхательная недостаточность
- WBC слегка повышены (polys)
- Лимфопения (50%) указывает на плохой прогноз
Результаты визуализации
- Нормальная рентгенография в 10-40%
- Двусторонние диффузные симметричные мелкозернистые / ретикулярные интерстициальные / воздушные инфильтраты в 80%
- Характерное центральное расположение
- Быстрое развитие диффузной болезни воздушного пространства
- Напоминает некардиогенный отек легких
- Плевральный выпот и внутригрудная лимфаденопатия встречаются редко
- Изолированная долевая болезнь / очаговые помутнения паренхимы
- Узелки в легких ± кавитация
- Корневая / средостенная лимфаденопатия
- Тонкостенные / толстостенные кисты
- Полости с предпочтением верхних долей
Результаты КТ
- Пэчворк (56%)
- Двусторонняя асимметричная мозаика с пятнами
- Матовый узор (26%)
- Двусторонняя диффузная воздушно-космическая болезнь с симметричным распределением
- Межстраничный узор (18%)
- Двусторонние, симметричные / асимметричные, ретикулярные отметины (утолщение лобулярных перегородок)
- Ненормальные заполненные воздухом пространства (38%)
- Пневматокоэле
- Тонкостенные пространства без долевого пристрастия, рассасывающиеся в течение 6 месяцев
- Субплевральные буллы, вызванные эмфиземой
- Кисты тонкостенные
- Некроз пневмоцистной гранулемы
- Пневмоторакс (13%)
- Лимфаденопатия (18%)
- Плевральный выпот (18%)
Легочные узелки и полости
- Обычно злокачественные
- Лейкемия, лимфома
- Саркома Капоши
- Метастазы
- Или септическая эмболия
- Легочные полости, как правило, из-за наложенной грибковой / микобактериальной инфекции
Ядерная медицина
- Двустороннее и диффузное поглощение Ga-67 без вовлечения средостения до рентгенографических изменений
Курс
- Обычно отвечает на терапию через 5-7 дней
- Эффект от профилактического применения пентамидина в форме аэрозоля
- Перераспределение инфекции на верхние доли
Осложнения
- Кистозная болезнь легких
- Центральное расположение кисты
- Спонтанный пневмоторакс, часто двусторонний (6-7%)
- Распространенная внелегочная болезнь (1%)
- Точечные или ободковые кальцификаты в увеличенных лимфатических узлах и внутренних органах брюшной полости
DDx
- Некардиогенный отек легких
- ТБ
- Инфекция MAI
Диагностика
- Сбор мокроты
- Бронхоскопия с промыванием
- Трансбронхиальное, трансторакальное или открытое легкое Bx
Pneumocystis Pneumonia.