врачебный обзор причин, проявления, лечение

Мокрота в горле – патологический секрет, продуцируемый слизистой оболочкой органов дыхания и состоящий из слюны, отделяемого бронхов, эпителия носоглотки и пазух носа. Это проявления различных заболеваний респираторного тракта, дисфункции сердца и сосудов, аллергических реакций. Избыточное образование мокроты наблюдается и у здоровых лиц под воздействием внешних негативных факторов — пыли, сигаретного дыма и прочих раздражающих веществ.
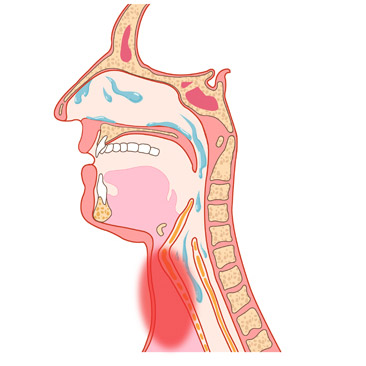 В норме у людей постоянно вырабатывается незначительное количество слизи, которая обволакивает внутреннюю поверхность ЛОР-органов, защищая ее от пересыхания, повреждения, воспаления. В выделяемом секрете содержатся иммунные клетки-макрофаги, захватывающие чужеродные частицы и выводящие их наружу. Этому способствует работа ресничек мерцательного эпителия. Они обеспечивают продвижение бронхиальной слизи снизу вверх. Подобный защитный механизм называют мукоцилиарным транспортом. В глотке отделяемое смешивается с назальным секретом и слизью придаточных пазух носа. Секреция слизи не ощущается человеком — она проглатывается вместе со слюной. Когда в организм внедряются чужеродные агенты – микробы, аллергены, токсические вещества, усиливается продукция слизистого секрета. Так организм реагирует на любой внешний раздражитель. В мокроте появляется фибрин, придающей ей вязкостные свойства, а также лейкоциты, эритроциты, слущенные эпителиоциты, микробы. Человек старается избавиться от большого объема выделений и освободить дыхательные пути. После выздоровления или устранения негативных факторов секреция слизи нормализуется.
В норме у людей постоянно вырабатывается незначительное количество слизи, которая обволакивает внутреннюю поверхность ЛОР-органов, защищая ее от пересыхания, повреждения, воспаления. В выделяемом секрете содержатся иммунные клетки-макрофаги, захватывающие чужеродные частицы и выводящие их наружу. Этому способствует работа ресничек мерцательного эпителия. Они обеспечивают продвижение бронхиальной слизи снизу вверх. Подобный защитный механизм называют мукоцилиарным транспортом. В глотке отделяемое смешивается с назальным секретом и слизью придаточных пазух носа. Секреция слизи не ощущается человеком — она проглатывается вместе со слюной. Когда в организм внедряются чужеродные агенты – микробы, аллергены, токсические вещества, усиливается продукция слизистого секрета. Так организм реагирует на любой внешний раздражитель. В мокроте появляется фибрин, придающей ей вязкостные свойства, а также лейкоциты, эритроциты, слущенные эпителиоциты, микробы. Человек старается избавиться от большого объема выделений и освободить дыхательные пути. После выздоровления или устранения негативных факторов секреция слизи нормализуется.
Острые воспалительные заболевания, при которых появляется мокрота в горле, проявляются интоксикацией, головной болью, слабостью, заложенностью носа, ринореей, першением в горле. Больные постоянно кашляют, прочищая таким образом горло. У них затрудняется дыхание, возникает сухость и зуд в носоглотке. Слизь стекает по задней стенке глотки и постоянно вызывает желание откашляться. Хронические заболевания ЛОР-органов сопровождаются неприятным ощущением слизистых сгустков и кома в горле. Скопление густой мокроты нарушает глотание. Больные пытаются ее откашлять, но это не всегда получается. Слизь как будто прилипает к глотке, вызывая тошноту. Днем скопление мокроты не так беспокоит, как ночью. Когда больной ложиться спать, слизистые массы перестают свободно перемещаться внутри, они застаиваются в горле и раздражают кашлевые рецепторы.

Мокрота в горле – неприятное чувство, вызывающее дискомфорт. Некоторые лица его не замечают и не обращаются к врачу, надеясь, что проблема решится самостоятельно. Когда отделяемое скапливается и сгущается, появляются сопутствующие симптомы, общее состояние стремительно ухудшается. Подобные процессы нарушают привычный ритм жизни и требуют проведения лечебно-диагностических мероприятий. Чтобы избавиться от мокроты в горле, необходимо узнать причины ее появления. К ним относятся различные патологии: инфекции верхних дыхательных путей, астма, аллергия и прочие факторы. Для начала следует определить, какой именно процесс вызвал скопление слизи в горле и в какой из систем организма произошел сбой. Без помощи квалифицированного оториноларинголога в подобной ситуации не обойтись.
Этиология
Патологические причины образования мокроты в горле:
 Инфекционно-воспалительные недуги органов дыхания: фарингит, тонзиллит, ринит, бронхит, аденоидит, пневмония;
Инфекционно-воспалительные недуги органов дыхания: фарингит, тонзиллит, ринит, бронхит, аденоидит, пневмония;- Специфическая инфекция – туберкулезное поражение легких,
- Онкопатология респираторных структур — доброкачественные и злокачественные опухоли,
- Нарушение работы кардиоваскулярной системы с застойными явлениями,
- Пищеварительная дисфункция — кислотный рефлюкс,
- Аллергия на пыльцу, пыль, шерсть животных, плесень и прочие вещества, находящиеся в атмосферном воздухе,
- ЧМТ и инородные тела в носоглотке,
- Врожденные аномалии строения носа — деформация перегородки, узость ходов, расширение раковин,
- Изменение гормонального фона, обусловленное эндокринопатией и приводящее к нарушению обмена веществ.
Мокрота бывает слизистой и прозрачной – при ОРВИ, бронхиальной астме, аллергии; слизисто-гнойной, желтоватой, густой – при бактериальном воспалении; гнойной, желтой, плохо пахнущей – при вскрытии абсцессов; кровяной – при повреждении кровеносных сосудов, разрушении легочной ткани или стенок бронхов, злокачественных процессах, туберкулезе. Если мокрота в горле является признаком патологии, при которой состояние больного стремительно ухудшается, необходимо обратиться к ЛОРу и начать прописанное лечение.
К появлению мокроты в горле кроме патологических процессов могут привести негативные внешние факторы:
- Злоупотребление горячими, острыми, холодными блюдами,
- Неблагоприятные социально-бытовые условия,
- Чрезмерно сухой воздух в помещении и недостаточное употребление воды,
- Запыленный и загазованной воздух на производстве,
- Плохая экология в регионе проживания,
- Злостное курение,
- Систематический прием алкоголя,
- Стрессы, конфликты, эмоциональные всплески.
Все эти факторы оказывают неблагоприятное воздействие на слизистую оболочку верхних дыхательных путей, раздражают кашлевые рецепторы и способствуют образованию мокроты в горле. При этом нарушается функция ресничек мерцательного эпителия, поражаются бокаловидные клетки, развивается местное воспаление. Избавиться от густого секрета можно и без врача. Для этого необходимо изменить образ и условия жизни, исключив влияние вредных факторов на дыхательную систему.
Симптоматика
Мокрота в горле при различных заболеваниях не появляется сама по себе. Она сочетается с иными клиническими проявлениями недуга, облегчающими процесс диагностики и позволяющими предположить наличие у больного конкретной патологии.
- ОРВИ начинаются с подъема температуры тела, озноба, слабости и разбитости, упадка сил и прочих интоксикационных признаков. У больных появляется боль и першение в горле, кашель, насморк, слезотечение. В глотке скапливается прозрачная густая мокрота. В первые дни болезни она вырабатывается в полости носа и пазухах, а в дальнейшем – в бронхах и трахее.

- При гайморите патологический секрет выделяется в большом количестве. Он стекает по задней стенке глотки и задерживается в горле. Мокрота сгущается, мешает дышать, вызывает дискомфорт в носоглотке. У больных появляется интоксикация, распирающая боль в проекции пораженной пазухи, цефалгия. Постоянная заложенность носа нарушает сон и выбивает из привычного ритма жизни. Восстановить носовое дыхание порой не могут даже сосудосуживающие средства.
- Инфекционный ринит проявляется обильными выделениями из носа, чиханием, жжением и зудом в носоглотке. Слизь из носа вытекает через ноздри наружу и стекает внутрь по задней стенке глотки. Она мешает больным дышать, вызывает желание откашляться и выплюнуть ее. Когда причиной поражения являются болезнетворные грибки, в горле скапливается много белой слизи с творожистыми включениями. Это продукты жизнедеятельности Кандиды. Рост грибковой микрофлоры обычно происходит на фоне длительной антибиотикотерапии.
 Хронический тонзиллит протекает без кашля, но с мокротой, которая имеет неприятный запах, образует налет на миндалинах и практически не откашливается. При обострении процесса появляется интоксикация и боль в горле. Мокрота становится более обильной и менее вязкой. В ней присутствует большое количество патогенных микроорганизмов. При фарингите – воспалении слизистой оболочки глотки на первый план выходят местные признаки: боль, дискомфорт и першение. Продукция слизистого секрета усиливается. Он очень быстро становится гнойным и зеленым. Больных мучает сухой или малопродуктивный кашель.
Хронический тонзиллит протекает без кашля, но с мокротой, которая имеет неприятный запах, образует налет на миндалинах и практически не откашливается. При обострении процесса появляется интоксикация и боль в горле. Мокрота становится более обильной и менее вязкой. В ней присутствует большое количество патогенных микроорганизмов. При фарингите – воспалении слизистой оболочки глотки на первый план выходят местные признаки: боль, дискомфорт и першение. Продукция слизистого секрета усиливается. Он очень быстро становится гнойным и зеленым. Больных мучает сухой или малопродуктивный кашель.- Заболевания бронхолегочной системы сопровождаются выделением слизистой мокроты желтого цвета. Общее состояние больных ухудшается, температура повышается. Основным признаком болезни является кашель: сначала сухой и мучительный, затем влажный и приступообразный. Воспаление легких начинается остро с лихорадки, озноба, общей слабости, интоксикации. Состояние больных при этом тяжелое. Липкая желтая мокрота выделяется во время кашля. При крупозной пневмонии она имеет ржавый оттенок.
- При аллергии и бронхиальной астме продукция секрета обусловлена контактом с аллергенами. Мокрота внешне напоминает стекло: имеет очень густую консистенцию и полностью прозрачна. Дыхание затрудняется, и начинается астматический приступ, который не проходит самостоятельно и требует оказания неотложной помощи. При отсутствии под рукой бронхолитиков больной может погибнуть от удушья.
- Аденоидит развивается преимущественно у детей. У них постоянно заложен нос, дыхание шумное, по ночам сильный храп. Утром выделяется много белой мокроты. По мере прогрессирования патологии присоединяются неврологические нарушения, изменяется выражение лица больного ребенка.
- При раке легкого в горле скапливается коричневая мокрота с неприятным запахом. Такой цвет отделяемого обусловлен повреждением кровеносных сосудов и распадом легочной ткани. Больных мучает сильный кашель, ночная потливость, затрудненное дыхание. Они быстро теряют вес. Кисты и полипы часто обнаруживаются на задней стенке носоглотки, в гортани и на миндалинах. Достигнув определенного размера, они начинают раздражать окружающие ткани, что проявляется гиперпродукцией мокроты.
- Рефлюкс-эзофагит характеризуется забросом кислого химуса в пищевод и нижние отделы горла. Этот процесс усиливается, когда больной находится в горизонтальном положении. Утром у него возникает кашель с мокротой, изжога, кислая отрыжка, ощущение слизистого кома в голе, который не проходит при откашливании. Слизь накапливается по мере раздражения глотки и гортани. Она защищает органы дыхания от агрессивного воздействия соляной кислоты и пищеварительных ферментов.
- Стойкая коронарная дисфункция обычно проявляется сухим кашлем. Жидкая мокрота белого цвета — признак застойных явлений и отека легких. Сопутствующими симптомам являются: одышка, аритмия, боль в груди, колебания давления.
Диагностический процесс
Мокрота в горле — симптом различных заболеваний и особых состояний, которые требуют проведения комплексной диагностики. После опроса и осмотра пациента врачи проводят физикальное обследование – прослушивают легкие, пальпируют лимфоузлы. Важное значение для постановки диагноза имеют результаты лабораторных и инструментальных исследований.
- Гемограмма — признаки бактериального, вирусного и аллергического воспаления.
- БАК — оценка функционального состояния внутренних органов.
- Клинический анализ мокроты — наличие в ней большого количества микроорганизмов, эпителиальных клеток, включений крови, гноя.
- Микробиологическое исследование мокроты на флору — выявление и идентификация возбудителя инфекции, определение его чувствительности к антибиотикам.
- Иммунограмма — оценка иммунологического статуса пациента.
- Рентген легких и придаточных пазух носа — обнаружение очагов воспаления, туберкулезных каверн, новообразований в легких, наличия в пазухах уровня жидкости.
- Томографическое исследование проводится в диагностически сложных случаях.
- Электрокардиограмма, бронхоскопия и УЗИ пищеварительных органов являются вспомогательными методами диагностики.
Лечебные мероприятия
Медикаментозное лечение мокроты в горле заключается в применении этиотропных, патогенетических и симптоматических препаратов.
Этиотропная терапия:
 Антибиотики – «Амоксиклав», «Азитромицин», «Ципрофлоксацин»,
Антибиотики – «Амоксиклав», «Азитромицин», «Ципрофлоксацин»,- Противовирусные препараты — «Арбидол», «Эргоферон», «Валтрекс»,
- Антимикотики – «Флуконазол», «Нистатин», «Клотримазол»,
- Антигистамины – «Зиртек», «Зодак», «Цетрин», кортикостероиды – «Фликсоназе», «Тафен».
Системная и местная иммунокоррекция заключается в применении иммуномодуляторов – «Бронхомунала», «Ликопида», «Имудона», «Лизобакта».
Для устранения сопутствующих неприятных симптомов и признаков воспаления больным назначают:
- Муколитики разжижают мокроту и очищают от нее больное горло – «Флуимуцил», «Карбоцистеин»,
- Отхаркивающие средства улучшают отток слизи их горла – «Амброксол», «Бромгексин»,
- Местные антисептики для уничтожения инфекции в горле – «Мирамистин», «Гексорал»,
- Леденцы и таблетки с местным противовоспалительным действием – «Стрепсилс», «Граммидин»,
- Жаропонижающие средства – «Парацетамол», «Ибуклин».
У детей дыхательные пути уже, чем у взрослых, а иммунная система работает не в полную силу. Именно эти особенности детского организма не дают мокроте откашляться легко и просто. Застой слизи может привести к развитию опасных осложнений. Чтобы этого избежать, необходимо для лечения маленьких детей применять отхаркивающие средства растительного происхождения, муколитики вводить ингаляционно, делать специальный массаж и гимнастику, стимулирующие отток мокроты из гортани. Больному ребенку необходимо промывать нос народными средствами и ставить согревающие компрессы на грудь.
Чтобы быстрее справиться с недугом, вывести мокроту и восстановиться после болезни, помогут физиотерапевтические процедуры — УВЧ, лазеротерапия, гальванизация. Эти методы улучшают микроциркуляцию в зоне воздействия и стимулируют иммунитет в целом.
Существует множество народных средств, которые проверены временем. Они позволяют быстро и эффективно избавиться от мокроты в горле. Но лучше их применять в комплексе с традиционными медикаментами.
 Настой мать-и-мачехи, чабреца, подорожника, багульника, корня девясила помогает вывести густой секрет из горла.
Настой мать-и-мачехи, чабреца, подорожника, багульника, корня девясила помогает вывести густой секрет из горла.- Сосновый отвар устраняет признаки воспаления и останавливает дальнейшее развитие патологии.
- Смесь из молока и почек сосны помогает избавиться от мокроты.
- Черная редька в сочетании с медом является природным антисептическим лекарством.
- Луковый отвар — народное лечебно-профилактическое средство от инфекционных заболеваний.
- Алоэ и мед удаляют мокроту из дыхательных путей.
- Кашица из банана и сахара обладает отхаркивающим действием и ускоряет выздоровление.
- Ромашковый, брусничный, мятный, липовый, лимонный, имбирный чаи с медом помогают поскорее распрощаться с мокротой.
- Полоскания горла раствором из куркумы или содо-солевым раствором с йодом полезны при патологии.
Специалисты рекомендуют вдыхать теплый пар с добавлением эфирных масел лаванды, шалфея, пихты, кедра или эвкалипта, а также делать ингаляции с щелочной минеральной водой, отварами лекарственным трав, физраствором. Для разжижения мокроты необходимо обильное питье – не менее двух литров жидкости в сутки: простой воды, чая, морса, компота.
Если причиной патологии являются полипы и кисты, проводится хирургическое вмешательство. При злокачественных новообразованиях органов дыхания лечение дополняют химиотерапией и лучевой терапией.
Профилактика и прогнозирование
Мероприятия, позволяющие предупредить появление мокроты в горле:
- Борьба с пагубными привычками,
- Правильное и сбалансированное питание,
- Прогулки на свежем воздухе,
- Защита организма от вредных производственных факторов,
- Ранее выявление и адекватное лечение дыхательной патологии,
- Ежегодное посещение кардиолога и гастроэнтеролога,
- Профилактический прием поливитаминов дважды в год,
- Оптимальный питьевой режим,
- Укрепление иммунитета,
- Активный образ жизни,
- Соблюдение режима дня,
- Стабильное психоэмоциональное состояние.
Прогноз заболеваний, при которых в горле скапливается мокрота, благоприятный, за исключением онкологических процессов и декомпенсированной сердечной недостаточности. При отсутствии своевременного лечения мокрота в горле может привести к развитию пневмонии, кардиопатии, язвенного эзофагита, отека гортани, гнойного отита и лабиринтита, менингита, сепсиса. Некоторые из них могут завершиться летальным исходом.
Мокрота в горле — не самостоятельное заболевание, а его клиническое проявление. Этот патологический продукт представляет собой жидкий секрет дыхательных путей, выделяемый при отхаркивании. Чтобы избавиться от проблемы, больного необходимо лечить.
Мнения, советы и обсуждение:
причины. Как избавится если долго не проходит?

 Как вывести мокроту в горле? Этот вопрос может беспокоить пациента длительное время или возникнуть внезапно.
Как вывести мокроту в горле? Этот вопрос может беспокоить пациента длительное время или возникнуть внезапно.
Если этот симптом не сопровождается высокой температурой или болью, то человек может долго не обращать на него внимания, а за медицинской помощью обратиться случайно или спустя некоторое время, когда процесс перейдет в запущенную стадию.
Узнаем, по каким причинам может скапливаться мокрота в горле и какие препараты помогут от нее избавиться.
Что такое мокрота и как она проявляется?

 Под этим термином в медицине принято понимать вязкий секрет, который образуется клетками дыхательного эпителия и содержит слизь, фрагменты бактерий, слущенные клетки и другие элементы.
Под этим термином в медицине принято понимать вязкий секрет, который образуется клетками дыхательного эпителия и содержит слизь, фрагменты бактерий, слущенные клетки и другие элементы.
Она образуется в нижних отделах дыхательного тракта (трахея, бронхи и легкие) и благодаря раздражению рецепторов, вызывает кашлевой рефлекс и выходит наружу через рот.
Некоторые пациенты вкладывают в это понятие и выделения при насморке, которые спускаются по задней стенке глотки и отхаркиваются через рот, а также отделяемое при хронических патологиях ротоглотки и гортани.
Все эти разные по сути процессы человек может называть одним словом мокрота в горле. Именно поэтому этот симптом не является специфичным для какого-то одного заболевания, а может сопровождать разные патологические процессы.
При выяснении причины обязательно придется осмотреть пациента, узнать все детали анамнеза и провести ряд анализов, чтобы понять, что именно за выделения беспокоят человека и какое лечение ему нужно подобрать.
Почему собирается мокрота в горле причины и симптомы

 Скопление мокроты редко бывает единственной проблемой. Чаще всего это сопутствующий симптом какого-то заболевания и состояния.
Скопление мокроты редко бывает единственной проблемой. Чаще всего это сопутствующий симптом какого-то заболевания и состояния.
Рассмотрим основные причины, по которым человек может жаловаться на отделяемое в глотке и какими другими признаками проявляются эти болезни:
1
Насморк и воспаление в пазухах любой причины (бактериальные, аллергические, хронические и др.) могут провоцировать появление мокроты. Слизь и гной, которые образуются в носовой полости, не выходят через нос из-за выраженного отека, а стекают вниз по задней поверхности глотки.
Усугубляется это состояние по утрам или после сна, когда человек провел несколько часов в горизонтальном положении и в задних отделах носоглотки скопилось обильное, гнойное отделяемое. Оно начинает стекать в горло, вызывает раздражение и влажный кашель.
2
Аномалии строения носа и его перегородки, которые затрудняют дыхание. Если у пациента значительно искривлена перегородка носа, есть полипы или гипертрофированы нижние носовые раковины, он автоматически начинает дышать ртом. Слизистая задней стенки пересыхает и кроме сухости и першения в горле может появиться вязкая, трудноотделяемая мокрота.
3
Острые вирусные заболевания. Одна из самых распространенных причин. Протекает болезнь типично: у пациента начинается насморк, поднимается температура, начинает болеть и першить горло, а когда воспаление спускается ниже, появляется кашель и густая, гнойная мокрота.
4
Гастро-эзофагальный рефлюкс, гастриты и эзофагиты. При этих процессах содержимое пищевода может забрасываться обратно и раздражать слизистую гортани и глотки. Это вызывает хроническое воспаление и появляется прозрачная, вязкая слизь.
Еще информация по теме:


5
Курение и злоупотребление алкоголем. У большинства заядлых курильщиков есть привычка сплевывать мокроту, которая скапливается в горле на протяжении всего дня. Она появляется из-за постоянного раздражения дыхательных путей токсичными веществами в небольших дозах. Развивается хронический воспалительный процесс, от которого очень сложно избавиться. Так, даже после отказа от курения прекращение выделения слизи может наступить только через несколько лет.
6
Бронхиальная астма. Эта болезнь представляет собой реакцию гиперчувствительности бронхов по отношению к различным аллергенам. Ключевыми симптомами болезни являются:
- приступы удушья и одышки;
- хрипы в грудной клетке;
- кашель с трудноотделяемой мокротой;
- чувство тяжести в груди.
7
Воспаление легких и плевры. Пневмонии и плевриты практически всегда сопровождаются густой, пенистой мокротой, высокой температурой, болями в груди и симптомами общей интоксикации.
8
Различные доброкачественные и злокачественные новообразования. Опухоль легких, трахеи или бронхов, рак гортани и другая похожая патология может давать отделяемое. Такая мокрота зеленая, с характерным зловонным запахом.
Другие причины: обезвоживание, уменьшение выработки слюны, дивертикул пищевода и другие.
Мокрота в горле без кашля и температуры


Пациенты часто задают вопрос, почему появляется отделяемое из горла, если нет других симптомов болезни: ни насморка, ни кашля, ни даже субфебрильной температуры. Рассмотрим, в каких ситуациях бывает такая проблема, и как она проявляется:
1
Аденоиды. Эта болезнь чаще встречается у детей, хотя в редких случаях может беспокоить и взрослого человека. Проявляется:
- слизь в носоглотке;
- затруднение носового дыхания и насморк;
- шумное дыхание и гнусавость голоса у ребенка.
Если аденоиды не воспалены, то температуры у малыша не будет. А постоянная заложенность носа без лечения может привести к отставанию в развитии и другим проблемам.
2
Различные формы хронических ларингитов, хронический тонзиллит или фарингит. В период ремиссии большинство этих процессов в полости глотки протекают без подъёма температуры и других явных симптомов. Пациента может беспокоить скудная мокрота, дискомфорт в глотке, а температура и другие признаки болезни присоединяются только в период обострения.
3
Сезонная и круглогодичная аллергия. Постоянное раздражение слизистой воздушными или пищевыми аллергенами вызывает гиперпродукцию слизи и пациента постоянно беспокоит отделяемое из носа и глотки. Усиливаются эти симптомы при контакте с причинным аллергеном, а во время лечения антигистаминными препаратами или гормонами бесследно исчезают.
С чем связана постоянная мокрота в горле

 Если отделяемое в глотке все время беспокоит человека, то это точно не может быть связано с острой инфекцией. В таких случаях причиной могут стать:
Если отделяемое в глотке все время беспокоит человека, то это точно не может быть связано с острой инфекцией. В таких случаях причиной могут стать:
- хронические воспалительные процессы (тонзиллиты, фарингиты, трахеиты и др.), при которых першение в горле и отделяемое причиняют дискомфорт практически все время без выраженных периодов улучшения;
- вредные производственные условия. Работники промышленных заводов, лакокрасочных и фармацевтических предприятий часто жалуются на ощущение того, что в горле стоит мокрота, которая не отхаркивается. Это связано с постоянным раздражением слизистой дыхательных путей токсическими веществами;
- нарушение микроклимата в помещении. Многие люди беспечно относятся к поддержанию нормальной влажности и температуры в помещении. Игнорируют советы о том, что для нормальной работы слизистых нужен прохладный влажный воздух. На фоне нарушения нормального микроклимата в квартирах и домах у человека начинают хуже работать слизистые, они сохнут и на них скапливается слизь и различные бактерии. Такая мокрота очень густая, практически не отходит и может сопровождаться постоянным першением и дискомфортом в носу и ротоглотке.
Что нужно делать, если мокрота в горле не отхаркивается

 Для того чтобы избавиться от чувства постоянной мокроты нужно узнать, чем эта проблема вызвана. Если посетить врача и обследоваться сразу не представляется возможным, то перечислим несложные мероприятия, которые помогут облегчить этот недуг:
Для того чтобы избавиться от чувства постоянной мокроты нужно узнать, чем эта проблема вызвана. Если посетить врача и обследоваться сразу не представляется возможным, то перечислим несложные мероприятия, которые помогут облегчить этот недуг:
- ингаляции (аппаратные ил паровые). Проводят такие процедуры с минеральной водой, отварами целебных трав и обычным физраствором. Они помогут увлажнить слизистую и снять чувство дискомфорта в глотке;
- если кашель сухой и мокрота совсем не откашливается можно воспользоваться гомеопатическими средствами (Синупрет, Бронхипрет и др.), которые увеличивают продукцию слизи и помогают ее вывести;
- закапывать и вливать в нос увлажняющие (Салин) и масляные (Пиносол) капли. При этом закапывать их нужно регулярно и в положении лежа, чтобы они стекали по задней поверхности глотки;
- увеличить объём потребляемой жидкости. Иногда густая и трудноотделяемая мокрота бывает из-за недостатка воды в организме.
Если мокрота совсем замучила пациента и ни одно домашнее средство не помогает лучше быстрее обратиться к врачу, чтобы выяснить причину. Излечение от болезни наполовину зависит от правильно выставленного диагноза.


Как избавиться от мокроты в горле


Чтобы вывести слизь и другое отделяемое из глотки, нужно знать почему оно там появляется. Рассмотрим, как избавиться от этого недуга в разных ситуациях:
1
Острый воспалительный процесс. При вирусных и бактериальных инфекциях назначают противовоспалительные, антибиотики и жаропонижающие средства, а мокроту удаляют с помощью отхаркивающих и разжижающих средств.
2
При хронических процессах чаще используют ингаляции, промывания, гомеопатию и физиолечение для восстановления нормальной работы слизистой и избавления от слизи.
3
При аллергии смогут помочь противоаллергические препараты и гормоны.
4
Если этот симптом вызван курением или неправильным питанием, то поможет только отказ от этой вредной привычки и время, которое нужно для восстановления слизистых.
5
Если причиной мокроты стали проблемы с пищеварительной системой, то назначают соответствующие препараты и это недуг проходит сам собой после лечения.
Таким образом, избавиться от мокроты в горле можно только зная ее причину и способствующие факторы. При самостоятельном лечении всегда есть риск ошибиться с диагнозом и добавить к этому симптому еще много малоприятных проблем от самолечения.
Лекарство от мокроты в горле

 Лечение болезни может затянуться на несколько недель и даже месяцев. Рассмотрим ключевые лекарства, которые используют в борьбе с этой бедою:
Лечение болезни может затянуться на несколько недель и даже месяцев. Рассмотрим ключевые лекарства, которые используют в борьбе с этой бедою:
1
Препараты, стимулирующие отхаркивание. Они помогают мокроте продвигаться по дыхательным путям и выходить наружу. Сюда относятся: алтей, термопсис, таблетки и сироп от мокроты в горле на основе солодки, мать-и-мачехи, фиалки и ряд эфирных масел.
2
Средства, которые могут разжижать мокроту (муколитики). Они помогут при вязкой, густой мокроте, которая плохо удаляется. Среди них широко известны: Ацетилцистеин, Амброксол, Бромгексин.
3
Гомеопатические таблетки, сиропы и пастилки. Эти средства на основе комплекса лекарственных трав и масел обладают противовоспалительными, отхаркивающими и муколитическими свойствами. К ним относятся: Синупрет, Геломиртол, Коделак, Туссин, Доктор Мом и др.
4
Иммуномодуляторы синтетического и растительного (элеутерококк, ИРС-19, эхинацея, Рибомунил) происхождения. Напрямую они не действуют на мокроту, но способствуют естественному повышению иммунитета и избавлению от вирусов и микробов.
5
Пастилки и спреи для горла на основе противомикробных и антисептических средств (Гексорал, Антиангин, Эфизол и др.). Помогают снять воспаление в ротоглотке.
6
Промывания и орошения носа (Хьюмер, Аквалор) эффективны, если мокроту вызывают проблемы в носовой полости.
Существует много средств для лечения мокроты в глотке. Выбор конкретного названия и подбор дозы и схемы лечения должен проводить доктор. Только он может найти причину проблемы, оценить степень запущенности патологического процесса и предложить правильные варианты лечения.
Вязкая мокрота в горле: видео
Слизь в горле по утрам, причины, симптомы патологий, лечение
Железами слизистых оболочек носовых ходов, а также железами, находящимися в горле, нижних дыхательных путях, желудочно-кишечном тракте вырабатывается слизь, которая способствует увлажнению данных областей и защищает их от проникновения патогенных микроорганизмов.
Слизистые оболочки в носу ежедневно вырабатывают около четверти всей слизи организма. В большинстве случаев таковая не замечается, так как она смешивается со слюной, стекает по задней стенке горла. Далее человек ее проглатывает.
При усиленной продукции слизи она становится гуще и создает определенный дискомфорт. Почему же возникает слизь по утрам и когда нужно обратиться к врачу?
Причины скапливания слизи
Одна из причин усиленной продукции и скопления слизи в горле – развитие острого респираторного заболевания. Часто такой симптом возникает при воспалительном процессе в верхних дыхательных путях, например, при фарингите, ларингите, ангине, гайморите, рините, синусите.

Воспалительный процесс протекает с усилением продукции слизи, которая в дальнейшем стекает по задней стенке глотки или поднимается из легких. Подобный экссудат способствует очищению дыхательных путей от вредоносных микроорганизмов и уходит самостоятельно после выздоровления.
Иная причина слизи в горле – развитие хронического процесса в верхних дыхательных путях. При несвоевременном начале терапии соответствующих заболеваний возникает интенсивное скопление слизи, что приобретает постоянный характер.
В таком случае симптом проявляется под воздействием провоцирующих факторов на протяжении всей жизни.
К иным источникам скопления слизи в горле относят аллергическую реакцию на определенный раздражитель, патологии желудочно-кишечного тракта, нарушение режима питания, злоупотребление вредными продуктами, наличие вредных привычек, в особенности, курения.
Слизь по утрам
В утреннее время после пробуждения скопление экссудата в области горла обусловлено ЛОР-заболеванием, протекающим с нарушением функционирования региональных экзокринных желез, которые участвуют в продукции слизи.
Дисфункцию и избыточную продукцию слизистого экссудата вызывают следующие факторы:
- Развитие аллергической реакции или инфекционного заболевания. В большинстве случаев появление симптома в утреннее время наблюдается по причине развитие вирусного, бактериального, аллергического, грибкового синусита, медикаментозного, постинфекционного, вазомотрного ринита.
- Разрастание аденоидных вегетаций, развитие воспалительного процесса в данной области – аденоидита.
Реже скопление слизи в горле по утрам происходит по причине развития патологий пищеварительного тракта, при которых забрасывается желудочное содержимое в носоглотку и ротоглотку.
Появление после еды
Усиление продукции слизистого экссудата в горле после употребления пищи происходит по нескольким причинам. Первая – включение в рацион специфической пищи, в особенности, слишком острой или соленой.
Кроме того, сюда относят пищу с кислотой, например, с уксусом или лимонным соком. Такие компоненты блюд раздражают слизистые горла, усиливая процесс образования защитной слизи.
Вторая причина появления экссудата после еды – ЛОР-инфекция. При воспалительном процессе в горле, к примеру, вызванном простудой, малейший раздражитель (то есть пища) способствует еще большему усилению симптомов, гиперпродукции слизи, которая при стекании по задней стенке провоцирует кашель.
Кроме того, причиной симптома, возникающего после еды, выступает и аллергическая реакция. При наличии индивидуальной непереносимости определенного продукта, к примеру, шоколада или цитрусовых, их употребление может вызвать усиление продукции слизи (защитный механизм) и кашель.
Причины постоянной слизи
Основная причина постоянного усиления выработки слизи – наличие врожденных или приобретенных аномалий строения верхних дыхательных путей. Классическая форма затекания слизи обусловлена образованием срединной линии носоглотки – кисты Торнвальда.
Часто симптом возникает на фоне искривления перегородки носа, буллезной деформации раковин.
Провоцирующими факторами, способствующими появлению симптома вследствие наличия аномалий в строении дыхательных путей, выступают: курение, проживание в неблагоприятной экологической среде, работа, требующая контакта с вредными веществами (например, вдыхания паров).
Рекомендуем видео:
Почему слизь не откашливается
В некоторых случаях не получается откашливать слизь, находящуюся в горле, на что есть свои причины:
- повышенная температура тела;
- недостаточное содержание жидкости в организме;
- недостаточное функционирование реснитчатого эпителия, что происходит на фоне воспалительного процесса;
- вдыхание сухого или теплого воздуха.
Трудно отхаркивается слизь при постоянном курении, поэтому человеку приходится ее сплевывать.
Симптомы патологического состояния
Усиление продукции и скопление слизи в горле дополняется следующими симптомами:
- першением;
- чувством присутствия инородного предмета, который не исчезает при глотании слюны;
- болевым синдромом при употреблении твердой пищи;
- заложенностью носа;
- чиханием;
- увеличением местных лимфатических узлов;
- неприятным кислым запахом изо рта.
Некоторые заболевания верхних дыхательных путей дополняются иными клиническими проявлениями, например, ломотой в теле или повышением общей температуры.
Слизь, возникающая в горле, может иметь различный цвет, с учетом чего косвенно определяют причину ее образования:
Цвет мокроты | Причина | Особенности |
Зеленая | Абсцесс в легком (гнойный процесс). | Дополнительные проявления: болевой синдром за грудиной, общее недомогание, выделение слизи с кровянистыми примесями. При легком абсцессе наблюдается благоприятный прогноз и полное выздоровление. При запущенном течении возможна хронизация процесса. |
Белая | Грибковая инфекция, туберкулез легких. | Развитие грибковой инфекции возможно после продолжительного приема антибактериальных препаратов, ослабляющих иммунитет средств. При наличии в белой мокроте кровянистых прожилок можно говорить о кровотечении на фоне туберкулеза. |
Коричневая | Наличие врожденных булл (полостей в легком, заполненных воздухом), когда произошел их разрыв, туберкулез легких, гангрена легкого, рак. | При разрыве буллы возникает чувство нехватки воздуха. Туберкулез сопровождается общим недомоганием, сухим кашлем. |
Прозрачная | Перенесенная вирусная инфекция, аллергическая реакция. | Аллергическая реакция возникает при вдыхании вредных паров, пыльцы растений, домашней пыли, при контакте с шерстью животного. |
Когда необходима помощь врача
Рекомендуется посетить врача, если слизь в горле присутствует на протяжении длительного времени (дольше недели). В первую очередь отоларинголог осматривает слизистые оболочки, собирает сведения о давности возникновения симптома, сопутствующих беспокоящих проявлениях, возможных провоцирующих факторах.
Для подтверждения диагноза назначают проведение инструментальных и лабораторных мероприятий, которые позволят определиться с источником симптома и методикой его терапии.
Проводят следующие диагностические исследования:
- Риноскопию. Внешний осмотр горла помогает выявить отек, гиперемию слизистой оболочки, наличие слизи.
- Общий анализ крови. Если в организме присутствует вирусная инфекция, выявляют нейтропению и лимфоцитоз, для аллергической реакции характерна эозинофилия. Бактериальные инфекции протекают с лейкоцитозом. Скорость оседания эритроцитов повышается практически при каждом заболевании.
Если наблюдается эндоскопически негативная картина для обнаружения поражения придаточных пазух, используют лучевые методы диагностики. Это – рентген околоносовых пазух, компьютерная томография.
Методы лечения слизи в горле
Лечение слизи в горле определяют с учетом первоисточника, который поспособствовал ее появлению. Большинство заболеваний, протекающих с подобным симптомом, требуют консервативной терапии.
Хирургическое вмешательство предусмотрено лишь для тех случаев, когда невозможно купировать источник появления слизи иными методами (препаратами, физиотерапией и др.).

Этиотропное лечение зависит от возбудителя первичного процесса. Например, при бактериальных инфекциях используют антибиотики, при грибковых – противогрибковые, при вирусных – противовирусные.
Симптоматическое лечение заключается в использовании средств, способствующих снижению выраженности клинических проявлений. Например, при отечности слизистой используют кортикоиды и антигистаминные препараты.
Хирургическое лечение заключается в коррекции искривленной перегородки, резекции буллезных раковин носа, удалении кистозных новообразований и т.д.
Полоскания
Полоскание горла с помощью специальных препаратов помогает снизить возможность появления экссудата и усиление его продукции. С такой целью используют готовые препараты, купленные в аптеке или народные составы (настои и отвары и лекарственных трав).
Среди готовых аптечных средств предпочтение отдают таким, как Гексорал и Тантум-Верде.
Ингаляции
Лечение ингаляциями оказывает щадящее действие на организм, так как терапевтический эффект достигается в определенной области, не попадая во внутренние органы. При этом наблюдается быстрое уничтожение вредоносных микроорганизмов и уменьшение продукции слизи.
Для паровых ингаляций используют эфирные масла, которые добавляют в воду. Это может быть эвкалипт, мята, чайное дерево. Перед их использованием рекомендуется получить консультацию врача, так как они могут вызывать аллергические реакции.
Ингаляции небулайзером проводят с использованием готовых составов, например, средств АЦЦ, Синупрет, Пертуссин.
Медикаменты
С учетом причины образования слизи на оболочках горла врач может прописать применение следующих средств:
- антибактериальных;
- препаратов, разжижающих и выводящих мокроту;
- антигистаминных;
- антисептических;
- иммуномодулирующих.
В некоторых случаях лекарственные растворы используют для промывания в виде процедуры «кукушка».
Как убрать слизь с помощью народных средств
Наряду с основным, назначенным врачом, лечением можно использовать народные средства, приготовленные на основе природных компонентов:
- из морской соли, пищевой соды или ромашкового отвара: приготовленные растворы, настои и отвары из таких ингредиентов используют для полоскания горла, что способствует выведению из слизистых патогенных микроорганизмов;
- из черной редьки и меда: плод натирают теркой, смешивают с медом, принимают по 1 ч.л. трижды в день, что способствует облегчению кашля, быстрому выведению слизи из слизистых оболочек;
- из алоэ и меда: смесь из сока растения и продукта пчеловодства помогает купировать симптомы аллергической реакции, способствует удалению экссудата из горла при употреблении по 1 ч.л. дважды в день;
- из календулы: траву измельчают, смешивают 1 ч.л. с медом в таком же объеме, употребляют внутрь по половине ложки перед сном и после пробуждения;
- из картофеля: клубни отваривают, не дожидаясь остывания воды, проводят паровые ингаляции.

При простуде полезно прогревание горла с помощью теплых компрессов. Такое лечение помогает предотвратить распространение инфекции и тем самым ускорить выздоровление. В некоторых случаях достаточно использования известного бальзама Звездочка, которым смазывают шею, поверх обматывая теплым шарфом.
Народные средства могут вызывать побочные реакции, поэтому перед их применением нужно проконсультироваться с врачом.
Профилактика образования слизи
Любое заболевание легче предотвратить, чем вскоре бороться с его неприятными симптомами и негативными последствиями. Это касается и тех патологий, которые протекают с образованием слизи в горле.
К превентивным мероприятиям относят:
- отказ от вредных привычек, в особенности, от табакокурения, распития спиртных напитков;
- коррекцию рациона с исключением острых специй, соленой пищи, продуктов, которые оказывают раздражающее действие;
- коррекцию питьевого режима: в день рекомендуется употреблять не менее 1,5-2 л жидкости;
- исключение контакта с носителями инфекционных заболеваний;
- ограничение посещения общественных мест в период эпидемии;
- своевременное лечение хронических инфекционных процессов в ротовой полости – кариеса, гингивита и др.;
- укрепление иммунитета путем ведения подвижного образа жизни, приема витаминов, посещения мест с чистым воздухом – моря, леса и др.
В любом случае определить, почему скапливается слизистый экссудат в горле, сможет только врач. На основании результатов диагностических мероприятий он устанавливает диагноз и назначает наиболее эффективное лечение.
Рекомендуем видео:
Самолечение редко приводит к выздоровлению. К тому же, при неправильной терапии не только замедляется выздоровление, но и возникают дополнительные проблемы со здоровьем.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
Першение в горле и мокрота
Многие из нас хоть раз в жизни сталкивались с таким явлением, как першение в горле. Для того чтобы избавиться от этого необходимо знать из-за чего появляется неприятный симптом.
Причины появления першения и мокроты в горле
Обычно, першение и мокрота в горле могут возникать из-за следующих причин:
- аллергических реакций,
- травм горла,
- воспалительных процессов,
- профессиональных вредностей.
Однако истинную причину самостоятельно пациент определить не сможет. Для этого ему необходимо обратиться к врачу и пройти обследование.
Только после того как будут получены результаты диагностирования, доктор поставит диагноз и назначит лечение.
Першение в горле: как вылечить, какие лекарства использовать?
Тем, кто страдает неприятным симптомом, необходимо знать, как от него избавиться. Довольно часто при першении врачи назначают те средства, которые точно избавят от причины ее возникновения.

Например, при воспалительных процессах медикаментозную терапию необходимо проводить сразу после постановки диагноза. Только так можно уберечь себя от нежелательных осложнений, которые связанны с постепенным переходом воспаления все ниже по дыхательным путям.
Для лечения першения и мокроты в горле врачи рекомендуют использовать растворы-антисептики или таблетки, пастилки, спреи, аэрозоли. Наиболее эффективными в данном случае являются:
- Фалиминт в форме драже.
- Фарингосепт пастилки.
- Гексорал спрей.
- Ингалипт спрей.
- Орасепт спрей.
- Септолете пастилки.
Все вышеуказанные лекарственные препараты способны не только снять воспаление, но и смягчить слизистую оболочку. Однако в тех случаях, когда сильное першение в горле сопровождается кашлем (чаще всего – это сухой кашель), терапия патологии приобретает комплексный характер.
К уже известным спреям и пастилкам, врач рекомендует принимать и противокашлевые препараты центрального действия. К таким относятся лекарства, в состав которых входят:
- Глауцина гидрохлорид.
- Окселадин.
- Кодеин.
Если мокрота или першение в горле беспокоят вашего ребенка, то настоятельно рекомендуем ознакомиться со статьей на эту тему [как лечить мокроту у ребенка].
Как убрать мокроту в горле?
Очень часто мокрота в горле скапливается из-за хронического бронхита, которым человек долго болеет и не долечивает его до конца. Кроме этого, врачи называют такое заболевание как ларингофарингеальный рефлюск еще одной причиной появления слизи в горле.
Пациенты, страдающие этой патологией, часто замечают отхождение мокроты с кашлем в утреннее время, после ночного сна.
Если подобное происходит у вас – не затягивайте с визитом к врачу. Поставить верный диагноз способен только он, а уже исходя из этого, назначить правильное лечение вашей болезни.

В тех случаях, когда возникает першение в горле и кашель с мокротой, врачи рекомендуют принимать отхаркивающие препараты и муколитики. Например:
- Лазолван.
- Амбробене.
- Флюдитек.
- Мукалтин.
- Гербион плющ.
- Бронхолитин.
Эти препараты способствуют быстрому выведению мокроты из бронхов, а также предотвращают дальнейшее прогрессирование болезни.
Статья в тему – инструкция и аналоги Лазолвана.
Если врач обнаружил присоединившуюся бактериальную инфекцию у пациента, страдающего першением в горле, ему, как правило, назначают Биопарокс. Это лекарственный препарат, для местного применения, который оказывает противовоспалительное и антибактериальное действие на слизистую оболочку.
Хорошо зарекомендовали себя при першении в горле и частой мокроте ингаляции. Проводить их можно с помощью небулайзера, с использованием различных щелочных растворов, а также муколитиков, противовоспалительных и противомикробных лекарственных средств.
Если причиной першения в горле стала аллергическая реакция на что-либо – пациенту необходимо убрать аллерген и только тогда принимать антигистаминные препараты. К таким относятся:
Однако это не единственные причины, из-за которых может возникать першение с мокротой в горле. Дополнительным фактором также являются неврологические патологии, которые рекомендуется лечить только у невролога, а также болезни ЖКТ.
Если говорить о народных средствах против першения в горле, то здесь лучше всего подходят:
- мед;
- лимонный сок;
- молотая корица и гвоздика.

Более подробный список препаратов для лечения мокроты мы составляли в статье [лучшие лекарства от мокроты в горле для взрослых и детей].
Чем полоскать горло при першении взрослым
При першении горло полоскать рекомендуется растворами соды и соли (пол чайной ложки соли + пол чайной ложки соды на стакан теплой воды, размешать и полоскать 5-8 раз в день), морской водой, настойкой прополиса или календулы.
Также можно использовать настой с мятой, для этого необходимо 20г высушенной мяты залить кипятком и оставить в термосе на 1-2 часа. Потом процедить и выполнять полоскания.
При ангине для лечения першения в горле врачи часто назначают фурацилин.
Общие рекомендации при першении и мокроте в горле
Не зависимо от причин возникновения першения и мокроты в горле, для того чтобы быстро от этого избавиться пациенту необходимо:
- постоянно проветривать помещение;
- следить за температурой и влажностью в комнатах;
- часто пить теплые отвары трав, молоко с медом;
- полностью отказаться от курения, в том числе и пассивного;
- стараться не напрягать голосовые связки;
- исключить холодные и сильно горячие блюда;
- отказаться от спиртных напитков.
Соблюдая такие рекомендации, и вовремя обратившись к врачу, можно быстро и легко вылечить неприятный симптом.
Лечение мокроты и першения народными средствами
Мокрота в горле не отхаркивается
Наиболее часто у человека образуется избыток слизи в горле в утренние и ночные часы. Подобное явление происходит в силу того, что во время сна мокрота накапливается, нередко просто перекрывая собой просвет бронхов, что становится причиной тяжелого кашля.
При сильных приступах способно даже развитие тошноты. Иногда секрета вырабатывается так много, что пациенту кажется, что в дыхательных путях у него находится ком, мешающий нормально существовать.
Анатомия горла
Человеческое горло, а также гортань, составляющая с ним одно целое, имеет множество функций.
Воздухообмен с внешней средой — одна из самых главных. Внутренняя полость дыхательных путей выстлана специальным реснитчатым эпителием, который борется с попаданием в них инородных предметов.
В результате образуется мокрота в горле. Она включает в себя остатки слюны, носовой слизи и посторонних, часто инфекционных включений, проникающих в бронхи вместе с вдыхаемым воздухом. В целом трахеобронхиальный секрет не имеет вредного характера, так как служит иммунным барьером для легочной системы.
При любых неблагоприятных факторах он значительно сгущается и распространяется по всей поверхности горла. Откашляться от него становится довольно сложно. Если начался воспалительный процесс, то возможно возникновение заболеваний.
Слизь в горле не отхаркивается тогда, когда она становится слишком вязкой и не только не служит полному очищению дыхания, но умножает количество инфекции и значительно затрудняет общую работу легких.
В этом случае срочный визит к отоларингологу лучше не откладывать. Потому что причинами образования настолько густого секрета могут быть как естественные причины, так и бактериальный, вирусный и грибковый агент. Нередко подобную ситуацию вызывает также аллергия.
Причины густой слизи
Начинать лечение избыточного образования мокроты не имеет смысла, пока не установлена патология, которая вызывает это явление. Чтобы от нее избавиться, важно определить, почему происходит скопление секрета в горле, а затем провести эффективную терапию по его устранению.
Толчком к развитию подобных неблагоприятных симптомов способен стать как внутренний, так и внешний фактор. Изменение характера секрета происходит под влиянием снижения иммунных сил организма, нарушения обмена веществ или внедрения инфекции. Постепенно мокроты становится все больше, а ее консистенция все гуще.
Чаще всего это случается в результате:
- Изменения водно-солевого равновесия;
- недостатка жидкости в организме;
- различных заболеваний, препятствующих реснитчатому эпителию выполнять свои функции;
- хронических болезней;
- перегрева;
- пересыхания горла, гортани и полости рта и др.
 Эти причины вызывают уменьшение количества жидкости в организме, уменьшение увлажнения горла и сгущение консистенции секрета. В результате образуется слизь с различными свойствами.
Эти причины вызывают уменьшение количества жидкости в организме, уменьшение увлажнения горла и сгущение консистенции секрета. В результате образуется слизь с различными свойствами.
Что делать, когда не отхаркивается мокрота, скажет только специалист. На основе жалоб и тщательного осмотра, он способен сделать необходимое заключение.
Анализируя симптомы, врач точно определит, что послужило причиной развития этого состояния, назначит дифференциальную диагностику и проведет нужное лечение.
Инфекционные причины
Бактерии и вирусы чаще всего становятся основными причинами повышенного образования густой слизи в горле. Реснитчатый эпителий поражается инфекцией и бывает не в состоянии выполнять свои функции. В результате количество вязкого секрета постепенно возрастает, закупоривая собой бронхи.
Обычно таким причинами становятся:
- Бронхит;
- ларингит;
- фарингит;
- простуда;
- воспаление гайморовых пазух;
- синусит;
- фронтит;
- тонзиллит;
- воспаление легких;
- плеврит и т.д.
При развитии вышеперечисленных инфекций возникает скопление слизи, которая обычно не отхаркивается. Иногда ее становится так много, что она перекрывает просвет горла и пациенту становится трудно дышать. Часто образуются застойные явления, которые еще больше усиливают образование мокроты. Она становится вязкой и облепляет его внутреннюю полость, препятствуя отхаркиванию.
Если вовремя обратиться к отоларингологу, то можно избежать перехода патологии в хроническую форму. Кроме того, врач способен исключить при дифференциальной диагностике такие опасные заболевания как туберкулез, рак или силикоз.
При сильном насморке оболочка носа также не справляется со своей функций, в результате чего скопление секрета попадает все глубже, значительно ухудшая состояние человека.
Поэтому, если не отхаркивается слизь в горле, что делать при этом с точностью может сказать только отоларинголог. Он обследует дыхательную систему пациента, начиная с носовой полости и заканчивая долями легких.
По объему, консистенции и цвету мокроты он способен очень многое сказать о возможном заболевании, что подскажет, как безотлагательно начать лечение. Кроме того, врач проанализирует имеющиеся симптомы и выяснит их причину. При исследовании секрета, а также отделяемого носа и зева, выявляется инфекция и определяется ее чувствительность к антибиотикам.
Неинфекционные причины
Случается, что скопление слизи происходит вследствие различных заболеваний внутренних органов, не связанных с дыхательной системой.
К ним относятся:
- Рефлюкс-эзофагит;
- аллергия;
- заболевания пищевода;
- снижение защитных сил;
- хроническое курение;
- силикоз;
- нарушение обмена веществ;
- гастрит;
- аутоиммунные заболевания;
- травма и пр.
Подобные причины приводят к защитной реакции дыхательного горла от излишне агрессивных агентов, отечности слизистой оболочки и нарушению формирования ее эпителия.
Обычно в этом случае секрет носит очень вязкий характер, имеет желтый цвет и отхаркивается с трудом. При освобождении от него раздражение внутренней полости горла возникает снова и мокроты вырабатывается еще больше.
При развитии аллергии такие явления сочетаются с воспалением, сильной отечностью и нарушением проницаемости сосудистой стенки. Пациент бывает не в состоянии откашляться, чтобы освободиться от слизи, в большом количестве образующейся в горле.
Дифференциальная диагностика
Для установления точных причин избыточного образования слизи в дыхательном горле стоит осуществить:
- Внешний осмотр;
- пальпацию лимфатических узлов;
- подробную беседу с пациентом;
- биохимический анализ крови;
- фарингоскопию;
- ларингоскопию;
- мазок из зева и горла;
- посев мокроты с определением чувствительности к антибиотикам;
- клинический анализ крови;
- ФГДС;
- исследование гастродуоденального содержимого;
- панель аллергенов;
- рентгенографию;
- флюорографию;
- биопсию;
- изучение анамнеза пациента;
- исследование щитовидной железы и пр.
Очень важно вовремя выявить бронхиальную астму, так как она может стать причиной очень тяжелых приступов, недостаточности малого круга кровообращения, удушья и гипоксии головного мозга.
Эти методы исследования дадут возможность оценить степень выраженности процесса, выявить хронические заболевания, изучить состояние слизистой оболочки дыхательного горла и взять отделяемое для исследования на наличие инфекции.
Если мокрота не отхаркивается уже в течение длительного времени, не исключено, что придется посетить также терапевта, пульмонолога, гастроэнтеролога, аллерголога, невролога, эндокринолога и некоторых других специалистов.
На основании поставленного диагноза назначается соответствующее лечение. Обычно сперва требуется устранить патологический фактор, приводящий к образованию большого количества вязкой мокроты, а затем и сам симптом.
Какие препараты назначает врач?
Если у пациента постоянно мокрота в горле, но имеется хороший кашлевой рефлекс, назначаются:
- Флюдитек;
- Бронхобос;
- Карбоцистеин;
- Либексин Муко.
Препараты активируют ферменты слизистой бронхов, повышают эластичность слизи и регенерирует поврежденные поверхности оболочек дыхательной системы.
Если в горле мокрота и кашлевой рефлекс отсутствует, назначают:
- Лазолван;
- Амбробене;
- Бронхоксол;
- Кетотифен.
Эти препараты комплексного действия, стимулируют работу бронхиальных клеток, снижают вязкость густого секрета и провоцируют кашлевой рефлекс за счет увеличения объема слизи.
Для окончательной коррекции симптомов желателен прием:
- муколитиков;
- отхаркивающих средств;
- ингаляций;
- промывания носа;
- иммуностимуляторов;
- антибактериальных, антивирусных и противогрибковых препаратов;
- наружных медикаментов,
- физиотерапии;
- борьбы с аллергией;
- укрепления дыхательной системы;
- лечебной гимнастики и т.п.
Такие меры дают возможность растворить и вывести вязкую слизь наружу, восстановить нормальную активность реснитчатого эпителия, устранить инфекцию и усилить сопротивляемость организма.
Если симптом неинфекционной природы происхождения
При действии факторов неинфекционной природы важно действовать в три этапа:
- восстановить целостность внутренней оболочки дыхательных путей,
- вылечить воспалительный процесс, приводящий к повышенному образованию секрета,
- провести полный курс лечения хронических патологий.
Особенно важно сделать подобное в тех случаях, когда мокрота не отхаркивается, тяжело дышать. Тогда назначают средства, в первую очередь направленные на облегчение состояние пациента.
Это позволяет избавиться от избытка слизи, нормализовать состояние бронхиальной и легочной системы, а также устранить развивавшиеся в организме явления гипоксии.
В случае, когда слизь в горле не отхаркивается долгое время (14 дней и более, что подразумевает застойные явления) отоларинголог назначает:
- Химопсин;
- Ребонуклеазу;
- Раствор Трипсина.
Первый препарат разжижает густую слизь, и оказывает противовоспалительное действие на дыхательные пути, второй способствует регенерации поврежденных тканей бронхов, разжижает мокроту, ускоряет ее выведение.
Раствор Трипсина — более мощный препарат и применяется в случае сильного воспаления бронхиального дерева. Разжижает мокроту и сгустки крови в легких, устраняет воспаление, отторгает гной и способствует регенерации поврежденных тканей. Все медикаменты применяются ингаляционным введением, отпускаются по рецепту.
Узнайте больше!
Эффективные отхаркивающие средства
Наиболее эффективны вещества, помогающие эвакуировать слизь из горла, если невозможно ее самостоятельное удаление. К ним относятся лекарства, позволяющие очистить дыхательные пути на всем их протяжении, устранить секрет и стабилизировать состояние пациента.
Обычно врач назначает:
- Асмонекс;
- Бромгексин;
- Беротек;
- Кетотифен;
- Мукалтин;
- Мукосольвин;
- Флавамед.
Такие медикаменты позволяют облегчить протекание хронических болезней дыхательных путей, уменьшить выделение слизи и облегчить ее отхождение. Хороший эффект оказывают ингаляции с применением щелочных минеральных вод, которые быстро и мягко помогают вывести слизь из горла.
Таким образом, в случаях, когда мокрота не отхаркивается, очень важно выяснить причины, приведшие к подобному состоянию. Страдают от этой патологии чаще взрослые. Слизь скапливается в носу, в глотке и в бронхах. Избавиться от нее очень трудно, поэтому человек постоянно кашляет.
Бронхит. Что делать с мокротой?
Вконтакте
Одноклассники
Мой мир
Постоянная мокрота в горле без кашля причины и лечение
Профилактика
Благодаря профилактике можно уберечь организм от тяжелых
осложнений, вызванных воспалительными болезнями дыхательной системы. Что стоит знать, чтобы не допустить возникновение гнойных процессов в организме? Следует понимать, что воспаление наблюдается вследствие недостаточной или неправильной терапии ОРВИ или ОРЗ. В результате этого, незамедлительно стоит лечить грипп, а не ожидать, пока он «исчезнет» самостоятельно.
Профилактические методы:
- Курение – это весьма вредно, как для простого курильщика, так и для пассивного курильщика. Вдыхание никотина увеличивает вероятность заболеть хронической формой эмфиземы или бронхита.
- Во время эпидемии вирусных или простудных болезней следует избегать общественных мест.
- В случае сниженного иммунитета или наклонности к респираторным болезням, следует сделать прививку от пневмонии или простуды.
- Необходимо мыть руки, после улицы и перед каждым приемом пищи.
- В пище должны присутствовать свежие овощи, фрукты, морсы и настои из ягод, мяты, цитрусов и шиповника.
- В холодный период стоит отказаться от голодных и строгих диет.
- Не нужно допускать перегрева или переохлаждения организма.
При возникновении первых признаков простудного заболевания, стоит сразу обратиться к специалисту.
При каких заболеваниях бывает
Желтая густая мокрота при кашле наблюдается при:
- Бронхите – определенный цвет выделений характерен для разных типов заболевания. Желтая мокрота при бронхите наблюдается при острой или хронической форме. У пациента появляется сначала сухой, потом мокрый кашель. Одновременно наблюдаются боль в горле, лихорадка, озноб.
- Флегмонах, абсцессах, плевритах – из-за гнойных процессов выделения приобретают желтую окраску.
Любое заболевание требует строгого медицинского контроля.
Бронхиальная астма
Бронхиальная астма – опасное воспалительное заболевание, главным признаком которого является удушье. Часто переходит в хроническую стадию. Приступы сопровождаются кашлем. Сначала отходит скудная тягучая мокрота. Постепенно она начинает выделяться легче, дыхание стабилизируется и приступ заканчивается.
Признаки, характерные для бронхиальной астмы.
- свистящие хрипы высокой тональности при выдохе;
- затрудненное дыхание, сдавленность в груди, кашель, активизирующийся ночью;
- сезонное ухудшение работы органов дыхания;
- развитие экземы или аллергии;
- систематические простуды, «опускающиеся» в нижние дыхательные пути;
- появление или обострение симптомов при физической активности, эмоциональных перегрузках, вдыхании загрязненного воздуха, контакте с аллергенами;
- стабилизация состояния после приема антигистаминных и противоастматических препаратов.
Выделения при этом заболевании отличаются по:
- оттенку;
- запаху;
- структуре.
Мокроту обязательно берут на анализ. По результатам исследования определяют характер течения болезни и подбирают метод лечения.
Ярко-желтая или зеленоватая окраска говорит об отмирании эозинофилов – разновидности лейкоцитов. При разрыве сосуда легочной ткани появляются кровяные вкрапления. При злокачественных опухолях отмечается запах гнили.
Желтая мокрота при кашле характерна для острой формы пневмонии. Она требует незамедлительного врачебного вмешательства.
Характерные симптомы:
- повышенная температура;
- лихорадка и озноб;
- боль в грудине;
- нарушение сна;
- постоянный кашель;
- ощущение нехватки кислорода;
- потливость;
- слабость и упадок сил.
Чтобы диагностировать заболевание, проводят рентгенографию легких. Для установления возбудителя назначают бакпосев мокроты, анализ крови, мочи. По результатам исследования выписывают антибиотики широкого спектра действия, противовоспалительные и отхаркивающие лекарства.
Паразитарные поражения легких
- грязные руки и предметы быта;
- немытые продукты питания.
В ЖКТ выводятся личинки. Они проникают в вены, по кровеносным сосудам добираются до капиллярной системы легких. Дальнейший путь лежит через альвеолы в просвет бронхов, трахеи и глотки. Человек проглатывает их вместе с выделениями бронхиальных желез и слюной. Личинки снова оказываются в пищеварительной системе.
Кашель, при котором отхаркивается мокрота, может быть вызван:
- сосредоточением паразитов в легких;
- попаданием личинок в ткани сосудов дыхательных органов;
- нахождением гельминтов, затрудняющих доступ кислорода, в бронхах;
- перемещением личинок по дыхательной системе.
Паразитарное поражение легких провоцирует развитие заболеваний:
- воспаление легких;
- экссудативный плеврит;
- эозинофильная пневмония.
Наличие гельминтов сложно диагностировать, потому что симптомы часто не проявляются в течение нескольких лет. Часть признаков характерна для простудных заболеваний:
- повышение температуры;
- приступообразный кашель в утренние часы;
- отхождение мокроты;
- потеря аппетита;
- мышечные боли;
- тошнота.
Для диагностирования глистной инвазии на ранней стадии проводят общий анализ крови. При бронхолегочном синдроме назначают рентгенографию. На снимках видны места проникновения личинок в ткани.
В хронической стадии исследуют кал на наличие яиц гельминтов. Данный метод актуален не ранее 3 месяцев после заражения. Если в организм попали только самцы, неполовозрелые самки или старые особи, то следы их присутствия не обнаружатся.
Отхаркивание белой слизью без кашля
Обволакивание гортани белой слизью без рефлекторной попытки удалить ее – частая причина обращения пациентов к врачу. Чаще всего – это чистая физиология, не опасная для здоровья: неблагополучная экология, раздражающая слизистые еда, спиртные напитки.
Если кроме мокроты появляются симптомы простуды: насморк, головная боль и температура – это повод обратиться к врачу.
Вероятнее всего, ОРЗ спровоцировало обострение латентного процесса, который локализуется в верхних дыхательных путях и ничем не проявляет себя, кроме гиперсекреции слизи. В бронхи патология не опускается, поэтому кашля нет. Но за такой «невинностью» могут прятаться опухоли носоглотки, поэтому консультация специалиста необходима.
В целях профилактики любое отхаркивание белой слизи без кашля в течение пары суток – причина для визита к терапевту.
Обследование на специальном оборудовании, сдача ряда анализов позволит установить истинную причину гиперсекреции и назначить терапию либо отправить к узкому профильному специалисту.
Кашель с желтой мокротой
Причины патологии
Если у вас при кашле выделяется желтая мокрота, это говорит о таких заболеваниях, как синусит, пневмония или бронхит. Желтый цвет в мокроте свидетельствует о наличии гноя.
К тому же желтые выделения бывают у людей, которые долгое время курят. Часто желтая мокрота при бронхите указывает на присутствие в бронхах бактерицидной инфекции. В этом случае требуется срочный осмотр врачом и назначение антибиотиков.
О чем свидетельствуют такие симптомы?
Желтая мокрота не может говорить о конкретном заболевании, должны присутствовать и другие признаки. Но наличие желтой мокроты при кашле может указывать на то, что в каком-то участке бронхов или легких имеется бактерицидная инфекция, которая вызывает воспалительный процесс. Она может возникнуть при простуде, но бывает и предвестником серьезных болезней, таких как бронхит или пневмония.
Не всегда желтоватый оттенок связан с тяжелыми воспалениями, порой такой цвет может свидетельствовать об аллергическом течении в организме или раздражении бронхов табачным дымом. При инфекционных заболеваниях наряду с желтой мокротой отхаркивается зеленая.
Если вы отмечаете у себя и другие симптомы (общая слабость, повышение температуры, сильный кашель, застои в легких, одышка), то не ждите, а идите к врачу. Перед определением диагноза вы можете пока принимать следующие меры:
- Начните пить вдвое больше жидкости, чем ваша суточная доза. Скорее всего, цвет мокроты определяется ее вязкостью. Жидкость же разбавит вязкость и усилит процесс ее отхождения.
- Старайтесь откашливаться. Не принимайте препараты, подавляющие кашель. Кашель в этом случае выступает проводником мокроты, только он может вытолкнуть ее наружу.
Советы при желтой мокроте:
- Обратитесь за врачебной помощью.
- Для выявления заболевания жидкость можно сдать на анализ. Утром натощак берется образец мокроты и помещается в стерильную емкость. Перед тем как отхаркнуть, нужно прополоскать рот антисептиком, а затем кипяченой водой.
- Возможно, что вы курильщик, тогда причина ясна. Если мокрота желтого цвета появилась из-за бронхита, то нужно обратить внимание на другие симптомы.
- Часто для быстрого отхождения кашля назначают муколитики и отхаркивающие препараты. А если присутствует бактерицидная инфекция, назначаются антибиотики. Лечение зависит от многих факторов, поэтому проводится индивидуально. Следует только обратиться к врачу. У ребенка лечение тоже определяется врачом в зависимости от возраста.
Лекарства против мокроты
Медикаментозное лечение назначается только врачом после осмотра пациента и проведения ряда дополнительных исследований! В зависимости от обнаруженной причины накопления мокроты, ЛОР рекомендует пациенту принимать то или иное лекарство, в частности:
- антигистаминные средства (Эдем, Лоратадин, Супрастин, Диазолин, Эриус и пр.), если появление дискомфорта является результатом аллергической реакции;
- антибиотики и противовоспалительные препараты, если у больного присутствует зеленая мокрота и доказано наличие бактериальной инфекции в носовых пазухах или ротовой полости;
- антисептические спреи и пастилки (Эфизол, Стрепсилс, Орасепт, Тантум Верде, Йокс и т.д.) применяются при наличии тонзиллита или фарингита;
- антациды (Альмагель, Ренни, Маалокс), прокинетики (Мотилиум, Мотилак) и антисекреторные (Омез, Ланза) препараты, необходимые при болезнях ЖКТ.
В то же время отхаркивающие средства и муколитики, например, АЦЦ, Лазолван, Аскорил, Амброксол, Либексин, Бромгексин и прочие, обычно не используются для ликвидации неприятных ощущений в глотке, поскольку их действие главным образом направлено на устранение отделяемого из бронхов и легких.
Диагностика кашля с желтой мокротой
К сожалению, даже наличие или отсутствие дополнительной (сопутствующей) симптоматики не могут дать точную информацию о причинах появления желтой мокроты. Если пациент обращается с этой проблемой в больницу, ему назначают комплексную диагностику, элементом которой становится анализ отхаркиваемой слизи.
Чтобы результаты анализа были верными, необходимо соблюдать следующие правила:
- Сдавать мокроту на анализ нужно утром, обязательно натощак. Чистить зубы и даже пить чай перед сдачей мокроты нельзя.
- Собирать мокроту нужно в стеклянную емкость с плотной крышкой.
- Доставить собранную слизь на анализ необходимо в течение нескольких часов.
В некоторых случаях мокрота желтого цвета собирается не естественным путем, а в ходе диагностической процедуры, известной как бронхоскопия. Проводится она в условиях стационара с применением местных анестетиков.
Во время проведения бронхоскопии пациенту не нужно активно откашливаться — врач проведет забор материала в ходе обследования бронхов специальным устройством с камерой.
Далее мокрота направляется на подробные исследования:
- бакпосев — лабораторное исследование, которое помогает выявить возбудителя болезни и определить его чувствительность к антибиотикам;
- микроскопия — лабораторное исследование мокроты на предмет антител к возбудителям болезней, эпителия, крови и других включений;
- макроскопия — исследование, призванное определить физические характеристики слизи, то есть вязкость, прозрачность, запах, интенсивность окрашивания и присутствие видимых без микроскопа примесей.
Дополнительно назначается общий анализ крови, а при необходимости и мочи. При подозрении на гельминтоз, который также может сопровождаться кашлем, назначают анализ кала.
Причины образования желтой мокроты
Это интересно! В зависимости от фактора, из-за которого появилась флегма (мокрота), слизь бывает не только желтой. Темно-желтый слизистый экссудат часто замечают по утрам люди, злоупотребляющие табакокурением. При загрязненной атмосфере флегма приобретает коричневато-желтый оттенок. Зеленовато-желтая слизистая субстанция указывает на присоединение бактериальной инфекции
Важно вовремя предотвратить патологию, пока в мокроте не появятся кровяные примеси.
Слизь желтого цвета указывает на наличие в организме патогенных микробов. Специалисты выделяют ряд заболеваний, которым свойственно появление слизеотделения желтого оттенка:
- бронхит — первый симптом болезни — кашель, впоследствии с присоединением слизистых выделений, лихорадки с повышением температуры, боли в горле. Появление бронхита обусловлено вирусными или бактериальными инфекциями;
- воспаление легких (пневмония) — острое патологическое состояние, симптомами которого являются: нарушение дыхания, высокая температура, кашель с выделение мокроты желтоватого или зеленоватого оттенков, иногда с примесями крови. Инфекционно-дегенеративный процесс поражает одно или оба легких, при котором альвеолы легкого заполняются гноем или жидким экссудатом;
- ОРВИ, грипп — наиболее часто после перенесенного гриппа или ОРЗ замечается остаточный кашель с выделяющейся при отхаркивании желтой мокротой;
- воспаление придаточных пазух носа (гайморит, синусит) — проявляется симптомами заложенности, слизистыми выделениями из околоносовых пазух, головной болью в области лба, повышением температуры, характерным кашлем с выделением слизи желтоватого оттенка, что свидетельствует о гнойном процессе. К воспалению приводит аллергия, вирусная или бактериальная инфекция. Патологическое состояние начинается с раздражения пазух носа слизью, которая скапливается и служит благоприятной средой для размножения патогенных микроорганизмов;
- муковисцидоз — хроническое заболевание со скоплением секреторных выделений в легких передается по наследству. При кистозном фиброзе — второе название патологии — выделяется желтая, коричневатая, зеленоватая слизь;
- аллергия — взаимодействие с аллергеном приводит к раздражению слизистой носоглотки. Аллергическая реакция проявляется воспалением с влажным кашлем и отхаркиванием трахеобронхиальной слизи;
- астматический синдром — болезнь проявляется хрипами в бронхах, одышкой, кашлем с незначительными выделениями слизистого экссудата;
- туберкулез — инфекционно-воспалительное поражение легких. Возбудителем болезни служит палочка Коха. В начале заболевания выделяется белая мокрота, о запущенном состоянии свидетельствует выделение желтой слизи, которая со временем приобретает коричневый оттенок. На туберкулез указывает сильный кашлевой рефлекс, повышение температуры тела, резкое снижение веса и другие признаки;
- бронхогенный рак — непроходящий кашель более 2 недель с последующим появлением желтой слизи с кровяными примесями при отхаркивании. Если длительно беспокоит боль в груди и затяжной кашель, следует обратиться к врачу и исключить рак легких.
Справка! Если к выделению мокроты присоединяется повышение температуры, это повод срочно обратиться к врачу. Доктор проведет диагностику на основании секреторных выделений и назначит действенное лечение во избежание осложнений.
Лечение
Лечение болезней, связанных с желтой мокротой, осуществляется по стандартной схеме. Больному прописывают отхаркивающие средства, способствующие выходу мокроты, а также муколитики,
разжижающие слизь. Желтый цвет свидетельствует о присутствии в организме бактерий, поэтому назначают антибиотики.
Муколитики используют при бронхите, астме, муковисцидозе. Отхаркивающие средства способствуют выведению слизи с бронхов и усиливают кашлевой рефлекс. Бронхорасширяющие препараты направлены на быстрое отхождение мокроты.
Болезнь проявляется из-за различных микроорганизмов и вирусов, поэтому назначают антибиотики, как широкого, так и узкого спектра воздействия. При терапии следует воздействовать не только на кашель, но и на очаг воспаления.
Важно. Кроме медикаментозного лечения, рекомендуется обильное питье.
Если желтая мокрота проявляется вследствие влияния аллергена, необходима другая схема лечения. К основным препаратам добавляют противоаллергические средства.
Может ли выделяться мокрота без кашля при гельминтозе
В медицинской практике неоднократно были случаи, когда у больных, которые жаловались на обильное выделение слизи из гортани без признаков кашля, в процессе обследования обнаруживали глистную инвазию с превышающей концентрацией паразитарных форм жизни. Большое количество плоских и круглых червей, проживающих в условиях толстого кишечника, имеют способность расширять свой ареал существования. В связи с этим личинки глистов мигрируют по организму вместе с кровью и проникают в другие жизненно важные органы.
Наиболее легко гельминтам проникнуть в легкие через воротниковую вену, которая находится в непосредственной близости к стенке кишечника. В процессе газообмена личинки гельминтов с венозной крови попадают в артериальную и уже по легочному магистральному сосуду оседают в тканях органов дыхательной системы. До того момента, пока не пройдет полная фаза развития паразита, присутствие глистных яиц в легочной ткани постоянно раздражает дыхательные рецепторы. Данный биологический агент настолько микроскопичен, что головной мозг не рассматривает эту угрозу настолько значительной, чтобы подавать сигнал о приступе кашля, либо давать старт воспалительному процессу для отторжения посторонней формы жизни.
Единственная реакция организма, которая наблюдается на этом этапе легочного гельминтоза — это усиленная работа бронхиальных желез и постоянное выделение мокроты без позывов к кашлю. Одновременно с этим процессом у больных еще всегда отмечается повышенное слюноотделение и желание есть сладкие кондитерские изделия. Данный фактор выделения мокроты без кашля также нельзя сбрасывать со счетов, так как действительно в медицинской практике случались такого рода прецеденты. Бронхиальный спазм все равно возникал, но уже гораздо позже, когда завершался цикл развития личинки, а из яиц появлялись гельминты, способные более интенсивно раздражать дыхательные рецепторы.
Лечение
Терапия предполагает установленный диагноз и выявленного возбудителя, поскольку именно от того, что вызвало патологический процесс зависит комбинация назначаемых препаратов. Естественно, что палочка Коха требует специальных противотуберкулезных препаратов и схем специальной терапии, стафилококки купируются антипиогенными средствами, стрептококки – сочетанием антибиотиков, грибки санируются антимикотическими лекарствами, вирусы – интерферонами. Иными словами, цель лечения – ликвидация возбудителя.
Если у пациента не выражена температурная реакция, то санация проводится в домашних условиях, амбулаторно. Госпитализации требуют только заболевания, при которых больной нуждается в круглосуточном наблюдении, то есть с тяжелым или осложненным течением: воспаление легких, острый бронхит, синуситы.
Медикаменты
Лекарственная терапия требует установления типа возбудителя и оценки индивидуального состояния пациента: вес, возраст, пол (беременность и грудное вскармливание), сопутствующая патология, непереносимость препаратов.
Густая и вязкая бронхиальная слизь априори требует использования средств, разжижающих мокроту, тем самым создающим условия для ее более легкого отхождения: Термопсис, Сироп корня солодки, алтея,Доктор МОМ – для детей. Взрослым – АСС, Флуимуцил, Лазолван. Муколитики способствуют и отхождению слизи: Бромгексин, Флавамед, Мукосол.
Лекарства, работающие вместе с ними, – отхаркивающие средства. Они увеличивают секрецию, объем выделяемого бокаловидными клетками и за счет этого стимулируют кашель, выведение слизи, очищение бронхиального дерева: Амбробене, Амброксол, Проспан.
Если в течение недели препараты не достигают своей цели, их следует менять.
Однако патогенетическими средствами при заболеваниях легких, сопровождающихся желтой (гнойной) мокротой, являются антибиотики. В первые дни, до появления результатов бакпосева на тип возбудителя и его чувствительность к антибактериальным препаратам, назначают сразу два антибиотика разных групп – широкого спектра действия и узкого.
Их результативность подтверждается уменьшением, а затем и нормализацией температуры. Если есть подозрение на микс-инфекцию, то подключают противовирусную терапию. После получения результатов анализа назначается антибиотик точечного действия, все остальные отменяются.
Предпочтительно сочетание Цефтриаксона, Левофлоксацина, Амоксиклава с Тамифлю, Амиксином, Кагацелом. Иногда комбинируют антибиотик и сульфаниламид. Препаратом выбора является Бисептол. В качестве симптоматической и фоновой терапии используют НПВС, НПВП: Диклофенак, Вольтарен, Нурофен, иммуномудуляторы: Иммунал, эхинацея, корень женьшеня, витамины.
Народные средства
Они считаются лучшим фоном при болезнях легких. Травы в данном случае выполняют сразу несколько функций: укрепляют иммунитет, помогают разжижать и отхаркивать мокроту, нормализуют обменные процессы. улучшают кровоток, оксигенацию тканей.
Рекомендованы следующие растения: мать-и-мачеха, лопух, крапива (как кровеостанавливающее при надсадном кашле и травмировании капилляров), алоэ, душица, зверобой, ромашка, эвкалипт, овес.
Помогают и девясил, багульник, чабрец, кизил, шиповник. Кроме того, при лечении и особенно в реабилитационном периоде назначаются природные антибиотики, фитонциды: чеснок, лук. На их основе создан отличный препарат – Назаваль плюс, создающий защитную пленку в носоглотке и препятствующий ее повторному инфицированию.
Используются и природные адаптогены: мед, элеутерококк, эхинацея. Чаще всего комбинируют эти средства. Всем известна польза черной редьки, сок которой способствует отхаркиванию и купирует воспаление. В хорошо промытом овоще делают отверстие и заливают его на 1/3 медом. Через час сливают появившийся сок в ложку и пьют свежим.
Востребованы и лимон с медом: берут по одной ложке сока лимона и меда перемешивают, чуть разбавляют теплой водой и принимают после еды не менее пяти раз вдень.
Когда речь идет о меде всегда надо осторожно рекомендовать его беременным женщинам и детям, поскольку у них ослаблен иммунитет и возможны непредсказуемые аллергические реакции. .
Женщинам в «интересном положении» нельзя принимать ни одну траву, ни одно аптечное средство без консультации с врачом.
Лечение заболевания
При любом заболевании, связанном с желтой мокротой, лечение проходит по стандартной схеме. Выписываются отхаркивающие препараты, которые продвигают мокроту к выходу, муколитики способствуют ее разжижению. Так как характерный цвет свидетельствует о наличии в организме бактерий, применяются и антибиотики.
Муколитики применяются при астме, бронхитах и муковисцидозах. Отхаркивающие препараты выводят секрет бронхов и способствуют кашлевому рефлексу. Бронхорасширяющие препараты путем расширения бронхов способствуют легкому отхождению мокроты.
Так как вызывают заболевание различные вирусы и бактерии, следует бороться с ними тоже, поэтому прописываются антибиотики узкого и широкого спектра действия. Помимо симптоматического лечения кашля следует воздействовать и на очаг воспаления.
Помимо лекарственной терапии рекомендуется обильное питье.
Это способствует разжижению мокроты. Увлажняйте воздух в помещении, отдыхайте чаще, избегайте холодного воздуха и резких запахов. Если отхождение мокроты сопровождается приступами кашля, то следует лечь прямо, так бронхи расширятся и человеку будет легче дышать.
Чтобы впоследствии избежать развития заболеваний легочной системы, нужно выполнять ряд упражнений дыхательного характера, которые помогут предотвратить в дальнейшем некоторые заболевания. Обычно комплекс дыхательных упражнений помогает составить лечащий врач.
В том случае, если было выяснено, что мокрота желтого цвета появляется из-за воздействия аллергена, лечение здесь несколько иное. В комплекс лечения добавляются противоаллергические препараты.
Народные методы предусматривают прием продуктов, облегчающих кашель и общее состояние. Рекомендуется есть молотый лимон с медом, овсяную кашу, картофельное пюре, протертую редьку с растительным маслом и сметаной.
Чтобы успокоить кашель и поспособствовать отхождению выделений, можно выпить на ночь стакан теплого молока с маслом и медом, пить в течение дня теплые компоты и морсы, желательно заваривать шиповник, только пить его нужно с трубочкой, чтобы не повредить зубную эмаль. Такие напитки можно давать и детям старше трех лет, а также чаи с добавлением лимона. Эти напитки принимаются по утрам и вечерам.
У ребенка болезнь протекает так же, как и у взрослых, но при использовании лекарственных препаратов учитывается возрастная дозировка.
Народные методы избавления от мокроты
Достаточно часто сами врачи рекомендуют больным пользоваться народными средствами для ликвидации дискомфорта в глотке. Но если в одних ситуациях они могут применяться самостоятельно, то в других только в качестве вспомогательной терапии. Поэтому до начала использования любых народных средств все же нужно получить консультацию отоларинголога.
Наиболее эффективными из них являются:
- Смесь меда и кашицы из листа алоэ. Для ее приготовления смешивают 1 ч. л. меда с массой, полученной путем пропускания 1 листа алоэ через мясорубку. Половину готового средст
Причины мокроты в горле
Мокрота в горле может быть симптомом различных заболеваний, таких как аллергия, простуда, бронхит, пневмония и т. Д. Узнайте больше о ее причинах и некоторых лекарствах в этой статье HealthHearty.
Мокрота — это густая жидкость, выделяемая слизистой оболочкой дыхательной системы. Обычно он содержит слизь, мусор, бактерии или вирусы, а также воспалительные клетки, которые вырабатываются организмом в ответ на инфекцию.Слизистая оболочка вырабатывает слизь, которая поддерживает влажность носовых ходов и увлажняет воздух, которым мы вдыхаем.
Слизь помогает задерживать инородные частицы и тем самым предотвращает их попадание в дыхательную систему. Когда слизистая оболочка раздражается, она выделяет больше слизи, чем обычно, чтобы вывести вещества, вызывающие раздражение. В результате слизь становится гуще. Цвет мокроты может быть прозрачным, бледно- или темно-желтым, зеленым или коричневым. Избыточная мокрота желтого или зеленого цвета может быть признаком определенных заболеваний.
Хотите написать для нас? Что ж, мы ищем хороших писателей, которые хотят распространять информацию. Свяжитесь с нами, и мы поговорим …
Давайте работать вместе!
Причины мокроты в горле
Мокрота в горле может быть симптомом нескольких состояний, включая некоторые острые и хронические заболевания дыхательных путей.
Аллергия
Как экологическая, так и пищевая аллергия, а также пищевая чувствительность могут вызывать мокроту или слизь в горле.Аллергические реакции вызываются посторонними частицами или раздражителями, такими как пыль, пары или пыльца. Когда ткани горла контактируют с такими аллергенами, они ускоряют выработку слизи в попытке избавиться от этих веществ.
Как и аллергия на окружающую среду, пищевая аллергия также может вызывать образование избыточной слизи или мокроты в горле. Известно, что молоко и молочные продукты ускоряют выработку слизи, поэтому их следует избегать во время эпизодов простуды или гриппа.
Инфекции
Вирусные инфекции, такие как простуда, грипп или синусит, могут вызывать чрезмерное выделение слизи или мокроты, которая иногда накапливается в горле. Наряду с вирусными инфекциями бактериальные инфекции горла и носовых пазух также могут приводить к образованию избыточной мокроты.
Бронхит
Бронхит в основном подразделяется на два типа — острый и хронический бронхит. У людей обычно развивается острый бронхит после простуды или респираторной инфекции.Хронический бронхит, с другой стороны, означает постоянное раздражение или воспаление бронхов. Часто это вызвано курением сигарет.
Хотите написать для нас? Что ж, мы ищем хороших писателей, которые хотят распространять информацию. Свяжитесь с нами, и мы поговорим …
Давайте работать вместе!
Симптомы острого бронхита включают жар, боль или дискомфорт в груди, а также сухой кашель, который со временем становится продуктивным с прозрачной желтой или зеленой мокротой.Хронический кашель, одышка и хрипы — наиболее частые симптомы хронического бронхита.
Постназальный капельный
Если у вас мокрота в горле, особенно по утрам, это может быть признаком постназального подтекания. Постназальное подтекание возникает из-за чрезмерного выделения слизи слизистой оболочкой носовой полости. Затем эта избыточная слизь накапливается в горле или спинке носа в течение ночи. Постназальное выделение жидкости может быть связано с синуситом, нарушением глотания, аллергией или ринитом.
Ларингит
Ларингит относится к воспалению гортани или голосового аппарата. Это может быть вызвано инфекцией и раздражением голосового аппарата, а также злоупотреблением голосом. Оскорбление голоса означает чрезмерное или неправильное использование голоса. Такие действия, как крик, крик или неправильное пение, могут перенапрягать голосовые связки и вызывать воспаление, а также увеличивать выделение мокроты.
Курение
Курение опасно для здоровья.Сигаретный дым может раздражать слизистую оболочку дыхательных путей и вызывать образование излишков слизи и мокроты в носу и горле. Более того, курение является наиболее частой причиной хронической обструктивной болезни легких (ХОБЛ), включая хронический бронхит и эмфизему.
Пневмония
Пневмония — это инфекция крошечных воздушных мешочков легких, известных как альвеолы. Пневмония может быть вызвана различными патогенами, включая бактерии, вирусы и грибки.Наряду с мокротой пневмония может вызывать несколько других симптомов, таких как лихорадка с дрожащим ознобом, боль в груди, одышка, головные боли, усталость, мышечные боли, тошнота и рвота. Маленькие дети и пожилые люди, а также люди с ослабленной иммунной системой подвергаются повышенному риску развития серьезной формы пневмонии.
Прочие причины
Помимо этого, мокрота в горле может быть связана с несколькими другими состояниями, такими как тонзиллит, фарингит, кислотный рефлюкс и туберкулез.Наличие крови в мокроте может быть признаком туберкулеза и рака легких. Однако иногда бронхит также может вызывать образование мокроты, окрашенной кровью.
Средства от чрезмерной мокроты
Лечение чрезмерной мокроты зависит от первопричины. Например, если это связано с бактериальными инфекциями, врачи могут порекомендовать антибиотики в зависимости от тяжести состояния. С другой стороны, вирусная инфекция обычно проходит сама по себе после своего протекания.
Если мокрота в горле связана с аллергией, ее можно облегчить, принимая лекарства от аллергии и избегая определенных аллергенов. Антигистаминные препараты, противоотечные средства и кортикостероиды — это обычные препараты, используемые для лечения чрезмерного образования слизи и заложенности.
Помимо этого, следующие домашние средства также могут помочь избавиться от скопления мокроты или слизи в горле:
- Избегайте курения и вредных веществ
- Полоскать горло солевым раствором
- Пейте лимонный сок и мед, смешанные в стакане теплой воды
- Выпивать не менее 8-10 стаканов воды в день
- Вдохнуть пар или принять горячий душ
- Употребляйте горячие жидкости, такие как куриный бульон, супы и травяной чай.
- Употребляйте острую пищу, такую как перец чили, болгарский перец и хрен, чтобы избавиться от мокроты.
Лучше проконсультироваться с врачом, чтобы выяснить первопричину (ы) этой проблемы, особенно если она носит постоянный характер и если мокрота желтого или зеленого цвета с прожилками крови.Такой вид мокроты может указывать на проблемы со здоровьем более серьезного характера, чем аллергия, простуда или синусит.
Заявление об ограничении ответственности : Эта статья предназначена только для информационных целей, и ее не следует рассматривать как замену профессиональной медицинской консультации.
.
Причины чрезмерного выделения мокроты и слизи в горле
Домашние блоги Причины чрезмерного выделения мокроты и слизи в горле
Патрисия | 30 июня 2009 г.
Хотя хроническая мокрота действительно становится серьезной причиной для беспокойства для многих, правда в том, что есть ряд причин мокроты или чрезмерного количества слизи в горле.
Для некоторых это может быть просто утренний рефлюкс без чрезмерной выработки флема в течение остальной части дня. Однако это может быть и более серьезная проблема, такая как рак легких.Если в мокроте присутствует кровь, ее следует немедленно проверить у врача.
В этой статье мы обсудим, что вызывает чрезмерное выделение мокроты и слизи в горле, и что можно сделать, чтобы уменьшить мокроту в горле.
Что такое мокрота?
Мокрота — это густое жидкое вещество, которое выделяется слизистой оболочкой дыхательного горла или дыхательных путей. Эта жидкость выделяется в основном во время инфекции. Мокрота — это смесь, содержащая патоген, вызвавший инфекцию, такой как бактерии или вирус, воспалительные клетки, образовавшиеся в ответ на инфекцию, а также другие частицы.
Мокрота в горле
Цель мокроты в горле — фильтровать воздух, которым мы дышим, чтобы мельчайшие частицы пыли, которыми мы вдыхаем, не попадали в дыхательную систему. Мокрота обычно белая или прозрачная, что означает, что человек здоров. Если по каким-то причинам там мокрота другого цвета; это может указывать на то, что человек страдает какой-либо инфекцией. Темно-желтая мокрота означает инфекцию нижних дыхательных путей или бактериальную инфекцию.У курильщиков мокрота темно-коричневого цвета. Если в мокроте есть кровь или вы кашляете кровью, это может быть признаком бронхита. Мокрота зеленого цвета обычно наблюдается у людей, страдающих пневмонией. Мокрота возникает после еды из-за чрезмерного образования слизи, которая собирается в задней части глотки. Обычно это происходит после употребления большого количества молочных продуктов.
Слизь в горле:
Желтовато-зеленоватое вещество, которое все время забивает горло, — это слизь в горле.Слизь из горла и носа производится клетками, выстилающими носовые пазухи. Железы в носу и горле выделяют слизь в течение дня. Ежедневно слизистая пазухи вырабатывает 1-2 литра слизи. Слизь играет важную роль в процессе дыхания, поскольку она действует как фильтр, предотвращающий накопление инородных частиц в дыхательной системе. Постоянная слизь в горле — это раздражающее состояние, и причины те же, что и при постназальном кровотечении.
Причины:
Мокрота образуется в результате инфекции, раздражения горла или следствия серьезного заболевания или состояния.Ниже перечислены некоторые причины мокроты у взрослых и детей.
- Инфекции: Инфекции, такие как простуда, грипп, бронхит и ХОБЛ (хроническая обструктивная болезнь легких), могут привести к чрезмерному выделению мокроты.
- Аллергические реакции: Аллергическая реакция на раздражители, такие как астма и сенная лихорадка, а также на другие раздражители, присутствующие в воздухе, также могут привести к чрезмерному выделению мокроты.
- Повреждение голосовых связок: Чрезмерное напряжение голосовых связок может привести к трению голосовых связок друг о друга, что приведет к воспалению и избыточному выделению слизи.Это обычное дело для тех, кто много кричит, много кричит или много поет. Некоторые профессионалы более подвержены этой проблеме, чем другие, поскольку они гораздо чаще злоупотребляют своими голосовыми связками.
- Курение: Курение приводит к повреждению гортани. Это потому, что частицы дыма оседают на гортани, высушивая голосовые связки. Чтобы уменьшить сухость, вызванную отложениями дыма, из дыхательных путей выделяется больше мокроты, чтобы выстилать проход.
Как уменьшить мокроту в горле?
Лечение мокроты зависит в первую очередь от того, что вызывает мокроту.Устранение первопричины — наиболее эффективный способ уменьшить мокроту в горле.
- Избегайте вещей, которые вызывают образование мокроты в горле, таких как курение и раздражители в воздухе (избегая мест, подверженных воздействию пыли), а также старайтесь не напрягать голосовые связки криком или криком, это помогает уменьшить излишки мокроты.
- Если мокрота в горле вызвана инфекцией, она обычно проходит сама по себе в течение нескольких дней, и обычно нет необходимости в лекарствах.С другой стороны, если мокрота вызывает сильный дискомфорт, простые домашние средства, такие как вдыхание пара или вытеснение мокроты путем кашля или просто ее выплевывания, могут немного облегчить дискомфорт, испытываемый в это время.
- Использование антибиотиков должно быть максимально ограничено, поскольку мокрота также может быть вызвана вирусами, что делает антибиотик неэффективным. Кроме того, исследования показывают, что злоупотребление антибиотиками привело к появлению более устойчивых штаммов бактерий, чем когда-либо прежде.
- Много отдыхайте, соблюдайте сбалансированную диету и много жидкости — лучшие лекарства от любых легких болезней. Хороший уход может помочь предотвратить повторение инфекции, поскольку он дает организму время, необходимое для излечения.
Домашние средства правовой защиты:
- Пейте горячий чай с добавлением меда и лайма.
- Смешайте имбирь, корицу и гвоздику. Добавьте к этой смеси чашку горячей воды, затем перемешайте и процедите.Добавьте немного меда и выпейте процеженную смесь.
- Съешьте несколько зубчиков сырого чеснока перед сном.
- Смесь горячего молока и куркумы тоже принесет облегчение.
- Добавьте щепотку белого перца в чайную ложку сырого меда. Принимайте эту смесь два раза в день в течение пяти дней, чтобы высушить мокроту от боли в горле.
Кроме того, не забывайте по возможности удалять мокроту, особенно во время инфекции, поскольку инфицированная слизь может влиять и на другие части тела.
Мокрота — это не повод для беспокойства; Во время инфекции мокрота сохраняется до недели. С другой стороны, если симптомы не исчезнут, или в мокроте есть кровь, или если во время беременности наблюдается чрезмерное выделение мокроты, лучше проконсультироваться с врачом, чтобы помочь эффективно решить проблему.
.
Как избавиться от мокроты и слизи в груди и горле (мгновенный результат)
Вы испытываете закупорку в горле или носовых проходах, из-за чего трудно дышать? Вы страдаете от непрекращающихся приступов кашля и сморкания носом через коробки салфеток?
Что ж, вы можете подождать или воспользоваться домашними средствами, чтобы избавиться от мокроты и слизи в груди и горле.
Мокрота — это густая вязкая субстанция, выделяемая слизистой оболочкой дыхательных путей для борьбы с инфекцией, особенно при сильной простуде.
Он имеет тенденцию скапливаться в горле и груди, вызывая заложенность носа, и обычно выводится при кашле.
Избыточная мокрота — распространенный симптом, связанный с простудой, гриппом, синуситом или какой-либо другой вирусной или бактериальной инфекцией. Это также может быть вызвано аллергической реакцией на раздражители, например, при сенной лихорадке, астме или повреждении голосовых связок. Часто сопровождается насморком, постоянным кашлем, жаром и слабостью, а также затруднением дыхания.
Хотя мокрота не представляет серьезной проблемы для здоровья, если ее вовремя не лечить, она может закупорить бронхи, вызывая вторичную инфекцию верхних дыхательных путей.
Естественные способы лечения мокроты и слизи
Работа с мокротой чрезвычайно неприятна и раздражает, поскольку кажется, что она бесконечна. Однако есть отличные натуральные травы и средства, которые мгновенно избавляют от мокроты и слизи в груди и горле.
Метод 1. Используйте имбирь.
Имбирь является природным противоотечным и антигистаминным средством. Он также обладает противовирусными, антибактериальными и отхаркивающими свойствами, которые помогают облегчить застойные явления в груди и горле, высушивая излишки слизи и стимулируя удаление скоплений.(1) (2)
Имбирный чай можно пить несколько раз в день. Кроме того, вы можете жевать 3 или 4 ломтика сырого имбиря несколько раз в день.
Вещи, которые вам понадобятся:
- Имбирь (натуральное противозастойное средство) — 6 или 7 штук
- Черный перец (помогает бороться с инфекцией) — 1 чайная ложка
- Мед (обладает антисептическими свойствами) — 1 столовая ложка
- Вода — 2 стакана
Шаг 1. Нагрейте воду в кастрюле
- Налейте в кастрюлю 2 стакана воды.
- Включите нагрев.
Шаг 2. Добавьте кусочки имбиря и перец горошком
- После того, как вода закипит, бросьте в воду 6 или 7 кусочков имбиря.
- Добавьте также 1 чайную ложку черного перца. (3)
Шаг 3. Накрыть крышкой, кипятить и варить на медленном огне
- Накрыть сковороду крышкой.
- Дайте воде закипеть в течение 1 минуты.
- Уменьшите температуру и дайте покипеть в течение 5-7 минут.Вы увидите, как цвет воды меняется на бледно-желтый.
Для получения более сильного аромата варите 15–20 минут или более и используйте больше ломтиков имбиря.
Шаг 4. Процедите чай.
- Процедите чай в чашку, чтобы удалить кусочки имбиря и перца.
Будьте осторожны при напряжении, так как пар может быть очень горячим и может обжечься.
Шаг 5. Добавьте подсластитель
- Наконец, добавьте 1 столовую ложку меда.(4)
Шаг 6. Смешайте чай и пейте его глотком
- Пейте чай маленькими глотками, пока он еще горячий, чтобы мгновенно уменьшить заложенность жидкости.
Принимайте 2–3 настоя имбиря каждый день, пока он не избавит вас от застойной мокроты.
Метод 2: Используйте куркуму
Куркума содержит куркумин, соединение, обладающее антисептическими и заживляющими свойствами. Это помогает уменьшить мокроту, убивая бактерии, вызывающие чрезмерное производство слизи. (5) (6)
Вещи, которые вам понадобятся:
- Куркума (убивает бактерии, вызывающие мокроту) — 1 столовая ложка
- Соль (обладает антибактериальными свойствами) — чайная ложка
- Теплая вода (успокаивает раздражение) горло) — 1 стакан (от 8 до 10 унций)
Шаг 1.Добавьте куркуму и соль в воду.
- Добавьте 1 столовую ложку куркумы в стакан теплой воды.
- Добавьте в раствор щепотку соли (примерно чайной ложки).
Шаг 2. Хорошо перемешайте и прополощите горло раствором
- Хорошо перемешайте ингредиенты.
- Полощите горло небольшим количеством раствора, чтобы получить быстрое облегчение.
Повторяйте процедуру 3–4 раза в день, чтобы разжижить слизь и уменьшить ее количество в горле.
Метод 3. Полощите горло соленой водой
Полоскание горла соленой водой — один из самых эффективных способов избавиться от мокроты.(7) (8)
Хотя теплая вода успокаивает горло, соль обладает антибактериальными свойствами, которые борются с бактериями, вызывающими инфекцию.
Комбинация соли и воды снижает выработку слизи и ее накопление.
Шаг 1. Смешайте соль с водой.
- Добавьте ½ чайной ложки соли в стакан теплой воды.
Шаг 2. Хорошо перемешайте и прополощите горло соленой водой.
- Хорошо перемешайте, чтобы соль растворилась в воде.
- Прополощите горло раствором, чтобы быстро освободить мокроту.
Делайте это 3 или 4 раза в день, пока не избавитесь от мокроты в организме.
Метод 4: Используйте пар
Обработка паром — еще одно эффективное средство для разжижения слизи и мокроты в горле. (9)
Вдыхание пара позволяет парам перемещаться по горлу и разжижать забитую слизь, обеспечивая мгновенное облегчение. Добавление в воду трав добавляет дополнительный лечебный эффект.(10)
Вещи, которые вам понадобятся:
- Вода (кипящая) (помогает разжижить закупоренную слизь) — от 4 до 5 чашек
- Розмарин (обладает антисептическими свойствами) — ½ чайной ложки
- Тимьян (помогает уменьшить избыток слизи) — ½ чайной ложки
Шаг 1. Добавьте травы в кипящую воду
- Налейте в миску 4–5 стаканов горячей воды. Убедитесь, что вода кипит.
- Добавьте по ½ чайной ложки сушеного розмарина и тимьяна.
Шаг 2.Вдохните пар
- Накиньте полотенце на голову, чтобы собрать как можно больше пара.
- Наклонитесь над тазом с горячей водой так, чтобы пар попадал прямо вам в лицо.
- Вдыхайте пары до 10 минут, чтобы получить мгновенный результат.
Повторяйте процедуру 3 или 4 раза в день, чтобы удалить слизь из горла.
Также можно принять душ с паром 2 раза в день, чтобы избавиться от мокроты.
Метод 5: Используйте мед и лимон
Мед обладает антибактериальными, противовирусными и противогрибковыми свойствами, которые успокаивают раздраженные дыхательные пути, обеспечивая мгновенное облегчение.(4) (11)
Лимон, богатый витамином С, очень эффективен для укрепления иммунитета и избавления от заложенности.
Вещи, которые вам понадобятся:
- Лимонный сок (укрепляет иммунитет) — 2 столовые ложки
- Мед (обладает антибактериальными и противовирусными свойствами) — 1 столовая ложка
Шаг 1. Смешайте мед и лимонный сок
- Положите в миску 1 столовую ложку меда.
- Добавьте в мед двойное количество (2 столовые ложки) лимонного сока.
Шаг 2. Перемешайте и выпейте смесь.
- Хорошо перемешайте, чтобы ингредиенты перемешались.
- Выпейте раствор, чтобы мгновенно избавиться от заложенности.
Повторяйте процедуру 3 раза в день, пока не вылечите мокроту.
Метод 6: Используйте яблочный уксус (ACV)
Яблочный уксус, который поможет вам избавиться от почти всех ваших проблем, приводит ваше тело в щелочное состояние и уравновешивает уровень pH, который предотвращает избыточное производство слизи в организме.(12)
Шаг 1. Добавьте яблочный уксус в воду
- Добавьте 1 столовую ложку сырого нефильтрованного яблочного уксуса в стакан воды и хорошо перемешайте.
Шаг 2. Пейте тоник из яблочного уксуса.
- Пейте смесь 2 или 3 раза в день, пока не исчезнет излишняя слизь.
Также можно полоскать горло раствором, чтобы успокоить боль в горле.
Полезные советы
- Используйте увлажнитель, чтобы контролировать образование слизи.
- Регулярно сморкайтесь, чтобы удалить мокроту.
- Ешьте острую пищу, например, чеснок и перец, чтобы разжижить слизь и уменьшить скопление.
- Не подвергайте себя воздействию паров краски, опасных химикатов и бытовых чистящих средств, поскольку они могут вызвать раздражение горла и носа.
- Избегайте курения, так как это раздражает дыхательную систему и приводит к заложенности носа.
- Не глотайте слизь или мокроту в горле. Вместо этого полощите горло и сплюньте, чтобы ускорить процесс заживления.
- Избегайте употребления холодной пищи и напитков.
Ресурсы:
- Townsend EA, Siviski ME, Zhang Y. Влияние имбиря и его компонентов на расслабление гладких мышц дыхательных путей и регуляцию кальция. Американский журнал респираторной клетки и молекулярной биологии. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3604064/. Опубликовано в феврале 2013 г.
- Bode AM. Удивительный и могучий имбирь. Тейлор и Фрэнсис. https://www.ncbi.nlm.nih.gov/books/NBK92775/.Опубликовано в 2011 году.
- Джоши Д. Р., Шреста А. С., Адхикари Н. ОБЗОР РАЗНООБРАЗНОГО ИСПОЛЬЗОВАНИЯ КОРОЛЯ СПЕЦИЙ: ПАЙПЕР … Международный журнал фармацевтических наук и исследований. http://ijpsr.com/bft-article/a-review-on-diversified-use-of-the-king-of-species-piper-nigrum-black-pepper/?view=fulltext. Опубликовано в 2017 г.
- Goldman RD. Мед для лечения кашля у детей. Канадский семейный врач. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4264806/. Опубликовано в декабре 2014 г.
- Абиди А., Гупта С., Агарвал М.Оценка эффективности куркумина в качестве дополнительной терапии у пациентов с бронхиальной астмой. Журнал клинических и диагностических исследований: JCDR. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4190737/. Опубликовано 20 августа 2014 г.
- Прасад С. Куркума, золотая специя. Тейлор и Фрэнсис. https://www.ncbi.nlm.nih.gov/books/NBK92752/. Опубликовано 2011.
- Lin CTS, Raman R. Сравнение эффективности полоскания рта, полоскания рта и спрея для полости рта. Журнал первичной помощи и общественного здоровья.https://journals.sagepub.com/doi/full/10.1177/2150131911417185. Опубликовано 3 ноября 2011 г.
- K S, T K, T. K. Профилактика инфекций верхних дыхательных путей полосканием горла: рандомизированное исследование. Американский журнал профилактической медицины. https://www.ncbi.nlm.nih.gov/pubmed/16242593/. Опубликовано в ноябре 2005 г.
- Nanda MS. Эффективность паровой ингаляции с ингаляционными капсулами у пациентов с простудой в сельской местности. IOSR Journal of Dental and Medical Sciences. https: //www.researchgate.сеть / публикация / 272823081. Опубликовано в феврале 2015 г.
- Kamble M, Londhe S, Rapelli P, Thakur P, Ray S. Сравнительное исследование для оценки влияния вдыхания пара и вдыхания листьев Tulsi на признаки и симптомы простуды и кашля среди взрослой группы в отдельных районах города Пуна. Международный журнал медицинских исследований. http://www.medicinesjournal.com/archives/2017/vol2/issue2/2-3-13. Опубликовано 1 марта 2017 г.
- Carr AC, Maggini S. Витамин C и иммунная функция. Питательные вещества.https://www.ncbi.nlm.nih.gov/pubmed/29099763. Опубликовано 3 ноября 2017 г.
- Чего НЕ делает яблочный уксус? Тихоокеанский колледж. https://www.pacificcollege.edu/news/blog/2015/04/25/what-does-apple-cider-vinegar-not-do. Опубликовано 18 декабря 2017 г.
Краткое изложение того, как избавиться от мокроты и слизи в груди и горле
Загрузите эту инфографику.
.
Боль в горле, кашель и мокрота — все, что вам нужно знать о вашей ужасной простуде
Посмотрите на легкие. Предоставлено: Правительство США / Википедия.
Человеческое тело имеет большую площадь поверхности, которая контактирует с внешним миром, большая часть этого исходит от самого большого органа тела — нашей кожи — которая защищает нас от множества потенциальных угроз. Другие основные места контакта с внешним миром происходят из отверстий в теле, а наш нос и рот имеют самый большой обмен с внешним миром, когда мы вдыхаем и выдыхаем.
Когда мы дышим, воздух попадает через эти отверстия, прежде чем попасть в глотку, пространство в задней части носа и рта, а затем вниз в гортань и трахею на шее, прежде чем спуститься в легкие через бронхи, трубки, по которым воздух поступает в легкие, бронхиолы и, в конечном итоге, в альвеолы, где происходит газообмен на площади около 75 м².
Все поверхности тела выстланы специализированными клетками, которые защищают нас от патогенов, и особый тип клеток меняется в зависимости от того, где они находятся в теле.
Начало боя…
Специализированные клетки, выстилающие дыхательную систему, производят липкое вещество, называемое слизью, которое улавливает бактерии, вирусы и пылевидные частицы, предотвращая их попадание в ткани организма. У этих клеток есть еще одно приспособление: крошечные волоски, называемые ресничками.Эти реснички бьются, но это биение не случайное, это скоординированное волнообразное ритмическое биение от нижней части трахеи к верху, известное как мукоцилиарный эскалатор.
Мукоцилиарный эскалатор — вторая линия защиты. Это позволяет организму избавляться от частиц, которые задерживаются в слизи, перемещая их к верхушке трахеи, прежде чем либо откашлять, либо проглотить.
Когда одна из этих защит не работает, возбудители инфекции могут попасть в наши ткани и вызвать инфекцию.Обычно они делятся на инфекции верхних и нижних дыхательных путей, причем голосовые связки образуют границу между ними. В любом регионе возбудитель инфекции может быть вирусным или бактериальным.
Нет боли, нет прибыли
«Болезненность» — это хорошо, несмотря на то, что у вас красное и воспаленное горло. Покраснение и воспаление возникают из-за расширения кровеносных сосудов, позволяя большему количеству крови поступать в инфицированные ткани, что, в свою очередь, приводит к увеличению количества лейкоцитов для борьбы с инфекционным агентом.Присутствие белых кровяных телец вызывает удвоение усилий в ткани, что еще больше увеличивает покраснение и температуру ткани.
Это часть механизма уничтожения вирусов в организме, поскольку вирусы изо всех сил пытаются размножаться и уничтожаются при таких повышенных температурах. И это повышение температуры тела позволило позвоночным выжить против инфекционных патогенов в течение сотен миллионов лет.
Сопли, слизь и мокрота
Почему у нас обычно одновременно болит горло и насморк? Короткий ответ — они связаны. Слизь, которая защищает наши дыхательные пути, также вырабатывается в других частях тела, включая желудочно-кишечный тракт. В целом мы производим где-то около 1,5-2 литров в здоровый день, которые нужно проглотить. Нам постоянно советуют пить много, когда мы простужены, грипп или другая респираторная инфекция. Это потому, что производство этих жидкостей увеличивается, чтобы попытаться вывести инфекционный агент из организма.
Сопли — это слизь, которая выделяется в носу и связанных с ним пазухах. Пазухи — это то, от чего у нас болит голова и лицо, когда мы простужены. Сопли образуются на всех поверхностях носовых пазух и выходят из носа. Слизь образуется в дыхательной системе в верхних дыхательных путях, тогда как мокрота исходит из нижних дыхательных путей и обычно отхаркивается.
Почему кашляешь
Кашель — это защитный механизм, он служит для очистки дыхательных путей от жидкости и других веществ, чтобы воздух мог свободно попадать в дыхательные пути.Кашель быстро вытесняет воздух из легких, чтобы попытаться устранить любые препятствия, выталкивая их в рот или глотку, где их можно проглотить.
Кашель провоцируется обнаружением в трахее чего-либо, чего там быть не должно. Рефлекс кашля запускается высокочувствительными нервами, которые находятся среди выстилающих клеток верхней части трахеи и обнаруживают вещи, которых там быть не должно. При насморке сопли не просто выходят из носа, они также текут назад к горлу и здесь могут вызвать кашель.
Однако в некоторых случаях клиренс не удается, и инфекционные агенты попадают в легкие, вызывая такие явления, как бронхит, воспаление бронхов. Иногда механизм кашля не может удалить посторонние предметы. Одним из крайних случаев был человек, у которого дорожный конус Playmobile застрял в его бронхах в течение 40 лет, что было обнаружено только после того, как он обратился за лечением от постоянного кашля, который у него был более года. Кашель в сочетании с тенью в легком изначально предполагал, что это, возможно, рак.
Кашель может сохраняться некоторое время после того, как инфекция прошла; Вы можете почувствовать себя лучше, но кашель не исчезнет. Это связано с тем, что вирус, вызывающий это, приводит к тому, что дыхательные пути становятся опухшими и чрезмерно чувствительными, когда часть тела сопротивляется. Тканям дыхательной системы требуется больше времени, чтобы успокоиться, поэтому кашель длится дольше, чем вам хотелось бы.
Однако постоянная боль в горле недавно была отмечена как предупреждающий знак для рака гортани.Это логическая связь, учитывая, что бактериальные, вирусные или аллергические причины обычно поддаются лечению или организм преодолевает их, поэтому сохранение или ухудшение симптомов может быть связано с раком. Однако большинство видов кашля безвредны и проходят по мере того, как организм борется с инфекцией, но те, которые сохраняются сверх разумного времени, должны быть проверены квалифицированным медицинским работником.
И напоследок: реснички, которые прочищают горло, действуют 24 часа в сутки, поэтому каждую ночь, когда вы ложитесь спать, вы вдыхаете все, что есть в подушке или на ней — мертвую кожу, твердые частицы и фекалии пылевых клещей.Реснички ловят их, бьют до верха горла, а затем вы их проглатываете… приятного аппетита.
Слизь, кашель и хронические заболевания легких: новые открытия
Предоставлено
Разговор
Эта статья переиздана из The Conversation по лицензии Creative Commons.Прочтите оригинальную статью.
Ссылка :
Боль в горле, кашель и мокрота — все, что вам нужно знать о вашей ужасной простуде (2019, 28 февраля)
получено 2 октября 2020
из https: // medicalxpress.ru / news / 2019-02-боль в горле-мокрота-ужасный-холодный.html
Этот документ защищен авторским правом. За исключением честных сделок с целью частного изучения или исследования, нет
часть может быть воспроизведена без письменного разрешения. Контент предоставляется только в информационных целях.
.

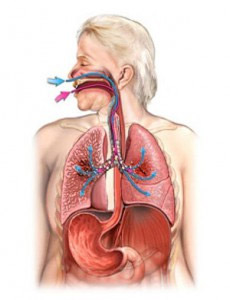 Инфекционно-воспалительные недуги органов дыхания: фарингит, тонзиллит, ринит, бронхит, аденоидит, пневмония;
Инфекционно-воспалительные недуги органов дыхания: фарингит, тонзиллит, ринит, бронхит, аденоидит, пневмония;
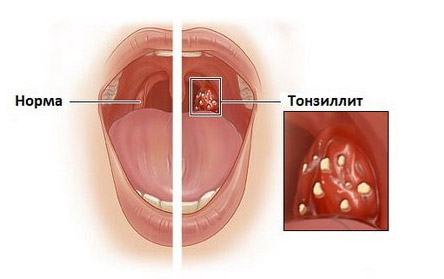 Хронический тонзиллит протекает без кашля, но с мокротой, которая имеет неприятный запах, образует налет на миндалинах и практически не откашливается. При обострении процесса появляется интоксикация и боль в горле. Мокрота становится более обильной и менее вязкой. В ней присутствует большое количество патогенных микроорганизмов. При фарингите – воспалении слизистой оболочки глотки на первый план выходят местные признаки: боль, дискомфорт и першение. Продукция слизистого секрета усиливается. Он очень быстро становится гнойным и зеленым. Больных мучает сухой или малопродуктивный кашель.
Хронический тонзиллит протекает без кашля, но с мокротой, которая имеет неприятный запах, образует налет на миндалинах и практически не откашливается. При обострении процесса появляется интоксикация и боль в горле. Мокрота становится более обильной и менее вязкой. В ней присутствует большое количество патогенных микроорганизмов. При фарингите – воспалении слизистой оболочки глотки на первый план выходят местные признаки: боль, дискомфорт и першение. Продукция слизистого секрета усиливается. Он очень быстро становится гнойным и зеленым. Больных мучает сухой или малопродуктивный кашель. Антибиотики – «Амоксиклав», «Азитромицин», «Ципрофлоксацин»,
Антибиотики – «Амоксиклав», «Азитромицин», «Ципрофлоксацин», Настой мать-и-мачехи, чабреца, подорожника, багульника, корня девясила помогает вывести густой секрет из горла.
Настой мать-и-мачехи, чабреца, подорожника, багульника, корня девясила помогает вывести густой секрет из горла.