Анальные бородавки: нарост на заднем проходе, лечение, удаление
Нарост или бородавки, появляющиеся в области заднего прохода, считаются серьёзной проблемой. Большая часть населения сталкиваются с подобным заболеванием, ну не все занимаются его устранением. Люди стесняются обращаться к врачам из-за расположения болезни в интимных зонах. А если не лечиться, маленькие наросты и бородавки могут привести к серьёзным последствиям.
Анальные бородавки , деликатная проблема, которая может привести к серьезным последствиям
Как можно заразиться папилломавирусом
Бородавки в области ануса , так называемые остроконечные кондиломы, которые появляются вокруг анального отверстия или в самом канале, в нижней части прямой кишки. Это своеобразные наросты на коже или слизистой у человека, заражённого вирусом папилломы. Известно больше 20 видов вируса папилломы человека, но в 90% случаев вызывает болезнь тип 6, 11 и онкогенный- 16.
Кондиломы по форме напоминает бородавку или небольшой сосочек телесного, розового или сероватого цвета. Представляют собой доброкачественную опухоль на ножке. Эти бородавки, жёсткие на ощупь с текстурой похожей на цветную капусту. Бывают размером от нескольких миллиметров и доходят до больших элементов, перекрывающих вход в анус.
Представляют собой доброкачественную опухоль на ножке. Эти бородавки, жёсткие на ощупь с текстурой похожей на цветную капусту. Бывают размером от нескольких миллиметров и доходят до больших элементов, перекрывающих вход в анус.
Передача вируса происходит следующими путями:
- Контактный путь передачи вирусной инфекции маловероятен, но не исключается. Это заражение при элементарном рукопожатии с больным человеком.
- Передача вируса бытовым путём совершается в результате: использования общих гигиенических принадлежностей, несоблюдении личной гигиены, посещении бани, сауны, бассейна. В таком случае риск подхватить болезнь существует.
- Основной путь передачи остаётся , половой, от больного человека или носителя вирусной инфекции к здоровому. Хотя появившийся нарост случается в области заднего прохода, проникают вирусы болезни в организм при оральном, анальном или вагинальном контакте. Слизистая оболочка и кожа интимных мест очень тоненькая, легко травмируются.
 Это входные ворота инфекции, через которые вирус попадает дальше в ткани. Перенос на соседние органы не происходит. Кровь из повреждённой кондиломы является главным источником опасности. Поэтому надеяться на полную защиту от вирусных инфекций с помощью контрацептических средств нельзя.
Это входные ворота инфекции, через которые вирус попадает дальше в ткани. Перенос на соседние органы не происходит. Кровь из повреждённой кондиломы является главным источником опасности. Поэтому надеяться на полную защиту от вирусных инфекций с помощью контрацептических средств нельзя.
Папилломавирус находится в нижних слоях эпидермиса и при определённых условиях активизируется и размножается. В скрытый период происходит постепенное созревание, увеличение клеток. Затем они движутся к поверхности, создавая наросты, которые человек замечает самостоятельно. Тревожным сигналом о наличие бородавок является затруднительная дефекация.
Факторы, провоцирующие появления анальных бородавок:
- сопутствующие заболевания организма (сахарный диабет, вирус иммунодефицита человека),
- хронические болезни, которые ослабляют организм человека,
- сбой гормонального фона,
- нарушение режима питания, сна, постоянные стрессовые ситуации,
- злоупотребление алкоголем, курением, наркотиками.

ВИЧ провоцирует рост анальных бородавок
Симптомы таких бородавок в заднем проходе
Течение болезни происходит от недели и до нескольких лет. После попадания вируса в организм, анальные бородавки начинают появляться через два-три месяца. При высокой сопротивляемости иммунитета этот период может продлеваться. В течение одного, двух лет инфекция себя никак не проявляет и не причиняет больному дискомфорт.
А также клинические признаки зависят от места расположения поражённой области. Если участок с бородавками находится в перианальной области, человек сам может его обнаружить. Невозможно нащупать и увидеть новообразование в анальном канале, что становиться причиной бессимптомного течения. Вероятность поражения мужчин и женщин кондиломами практически одинаковая.
Появляющийся нарост в анальном отверстии сопровождается рядом симптомов:
- жжение и сильный зуд в заднем проходе с наличием трещин,
- дискомфорт во время дефекации с болевыми ощущениями,
- кровянистые выделения,
- постоянное чувство влаги в области анального отверстия с возможными слизистыми выделениями,
- большие кондиломы выделяют зловонный секрет,
- наличие образования и чувство инородного тела в прямой кишке,
- при присоединении вторичной инфекции, появляется покраснение, болезненность, гнойные выделения.

Анальные кондиломы вызывают не только эстетический дискомфорт, а и психологическую проблему. Бородавки в интимных зонах мешают вести полноценную половую жизнь. Являются причиной тревожных чувств, вины, страха перед развитием онкозаболевания.
Жжение и зуд , постоянные спутники заболевания
Бородавки у детей в области ануса
Случается заражение кондиломами от матери к ребёнку во время прохождения младенца родовыми путями. На ранних сроках беременности у женщины увеличивается размер и количество бородавок, что в разы повышает риск инфицирования новорождённого папилломатозом гортани. При таком виде заражения, вирусная инфекция ведёт себя непредвиденно, не во всех случаях проявляясь анальными бородавками.
Груднички инфицируются в результате ухаживания за ними людей, которые являются переносчиками заболевания. В старшем возрасте может появиться бородавка на попе у ребёнка, в связи с уязвимым периодом жизни. Пятилетние дети начинают активно общаться в садиках, на игровых площадках, меняться игрушками, тем самым контактируя с вирусами. Попадают к детям они через царапины, раны, которые постоянно присутствуют в этом возрасте.
Попадают к детям они через царапины, раны, которые постоянно присутствуют в этом возрасте.
В каждом случаи выявления анальных бородавок у детей нужно исключать сексуальное насилие со стороны взрослых. Именно это, по многим данным, является причиной появления у 40% детей заболевания.
Грудничок может заразиться папилломой от ухаживающего за ним человека
Осложнения кондилом
Когда у человека появилась и продолжает расти бородавка на заднем проходе, необходимо обратиться за медицинской помощью к проктологу и дерматологу. Специалисты проведут визуальный осмотр поражённого места, симптоматическую, лабораторную диагностику, пальцевой, ректальный осмотр. При постановке диагноза используют также дополнительный, инструментальный метод – ректороманоскопию.
У женщин, помимо этого обследования, нужно обязательно провести гинекологический осмотр со взятием мазков (на цитологию). Онкогенная активность бородавок может привести к опухоли шейки матки.
Наросты, образования имеют такие осложнения, как: кровоточивость, нагноение и формирование свищевых ходов, выраженного болевого синдрома. Ещё одно угрожающее жизни осложнение , это опухоль. Кондиломы, которые постоянно травмируются одеждой, имеют тенденцию к разрастанию и перерождению в злокачественные заболевания.Если человек обнаружил на коже возле заднего прохода или в области ануса непонятный нарост в виде бородавки, стоит срочно начать лечение.
Проктолог поможет избавиться от неприятных наростов
Лечение кондилом в анальной области
Комплексное лечение анальных бородавок вокруг заднего прохода направлено на борьбу с вирусом и удаление кондилом. Необходимо убрать первопричину, чтобы не повторились рецидивы болезни. Дальше лечат анальные кондиломы хирургическим путём. Имеющие наросты убирают с кожи, слизистой оболочки современными, безопасными способами.
Существует несколько методов по удалению бородавок:
- Иссечение с помощью электроножа или скальпеля под анестезией.
 Процедура осуществляется в амбулаторных условиях. По ходу выполнения вмешательства, за один раз убирают большие скопления, а предотвращает развитие кровотечения- электрокоагуляция. В месте операции остаётся струп, который через время отпадает.
Процедура осуществляется в амбулаторных условиях. По ходу выполнения вмешательства, за один раз убирают большие скопления, а предотвращает развитие кровотечения- электрокоагуляция. В месте операции остаётся струп, который через время отпадает. - Эффективным способом является лазерная деструкция кондилом в перианальных складках. Но существует вероятность повторного заражения и небольших шрамов,
- При небольших группах бородавок применяют химическое воздействие. Раствор кондилина, подофиллина действует подавляюще на активность кондилом, но для устойчивого эффекта необходимо повторные процедуры. Вероятность повреждения здоровых тканей.
- Криодеструкция с использованием жидкого азота. Сложность процедуры заключается в том, что во время проведения сложно рассчитать глубину воздействия на ткани. После замораживания может образовываться глубокая язва, рубцы.
- Введение препарата-интерферона под кожу у основания анальной бородавки. Этот способ ещё действует как иммунотерапия.
 Важно остановить активность и размножение возбудителя, путём приёма противовирусных препаратов.
Важно остановить активность и размножение возбудителя, путём приёма противовирусных препаратов.
После удаления образования нужно провести гистологическое исследование для последующего исключения онкологии.
Для полного избавления от бородавок нужно настроиться больному на длительную, комплексную терапию с применением иммуномодулирующих, а также противовирусных препаратов, хирургического метода.
При выявлении у себя на анальном отверстии таких бородавок, необходимо вовремя пройти лечение. Для профилактики заболевания использовать средства защиты, соблюдать гигиенические меры, вести здоровый образ жизни.
Загрузка…
Анальные бахромки – симптомы, лечение, фото.
Анальные бахромки – бесформенные наросты размером 5-10 мм, образующиеся вокруг анального отверстия. Данные патологические изменения не причиняют болезненных ощущений, но вызывают дискомфорт в эстетическом плане, а также затрудняют выполнение процедур личной гигиены.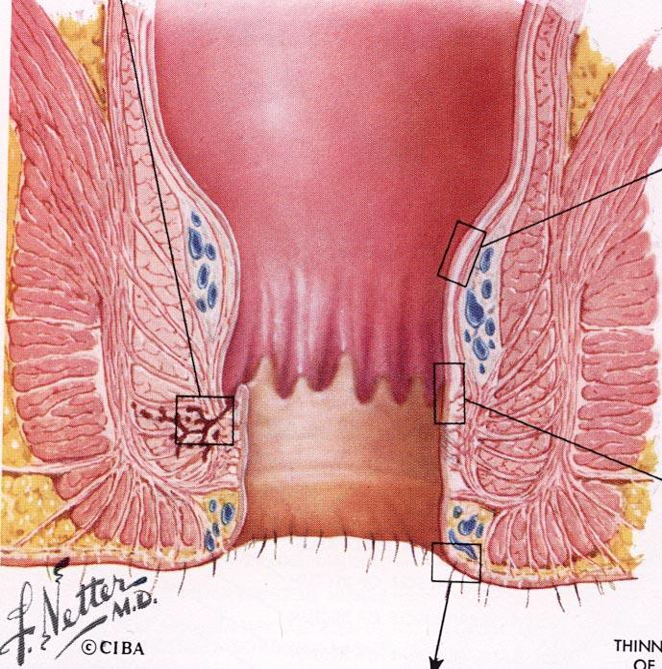
Симптомы
В состоянии ремиссии как таковых симптомов не наблюдается. Порой наросты можно обнаружить лишь во время проведения гигиенических мероприятий. Но в случае воспаления бахромок, они начинают беспокоить человека. Кроме того, что складки увеличиваются в размерах, также появляется:
- Зуд;
- Мокнутие (выделение сукровицы)
- Болезненные ощущения при пальпации;
- Проблемы с испражнением;
- Раздражение.
Причины появления
Анальные бахромки могут возникнуть на фоне:
- Обострения проктологических заболеваний;
- Отсутствия терапии при патологиях прямой кишки;
- Воспаления и самостоятельного рассасывания геморроидальных узлов;
- Постоянных запоров;
- Беременности и родов.
Осложнения
Несмотря на то, что на протяжении длительного времени бахромки не доставляют каких-либо проблем, но существует риск:
- Некроза тканей наростов;
- Появления язв на слизистой;
- Возникновения тяжёлого заболевания – парапроктита.

Анальные бахромки также влияют на психологическое состояние, и в первую очередь это сказывается на сексуальной жизни. Ведь не каждый человек, имеющий такие наросты, может полностью расслабиться – обычно люди испытывают чувство неловкости перед сексуальным партнёром.
Диагностика
При обращении пациента с жалобами на складки в области заднепроходного отверстия, врач-проктолог диагностирует патологию на основании:
Диагностические методики:
- Ректороманоскопия – позволяет получить информацию о состоянии прямой кишки и слизистой заднепроходного канала на расстоянии 20-25 см. В ходе обследования можно взять материал на гистологический анализ, ввести лекарственный препарат и иссечь обнаруженное новообразование.
- Аноскопия – методика, предназначенная для исследования участка прямой кишки в пределах 10-12 см от заднепроходного отверстия посредством аноскопа. С помощью данного прибора можно обнаружить наличие различных патологий: воспалений, полипов и т.
 д.
д.
Применение дифференциальной диагностики позволяет исключить развитие других более серьезных заболеваний, например, полипов, которые носят онкологический характер. Не менее важно установить, что спровоцировало образование анальных бахромок, и провести необходимое лечение основного заболевания. В противном случае будут достигнуты только временные результаты, то есть по прошествии какого-то времени бахромки образуются вновь.
Лечение
На сегодняшний день медикаментозного способа лечения анальных наростов не существует. Бахромки удаляют посредством хирургической операции либо малоинвазивных методик. Широкое распространение получил способ радиоволновой хирургии, предполагающий иссечение новообразований с помощью аппарата «Сургитрон». Это безболезненная методика, позволяющая проводить удаление бахромок в амбулаторных условиях.
Данный способ основан на использовании радиоволн, активно выделяющих тепло, под воздействием которого происходит разрушение патологических клеток и тканей. К преимуществам радиоволновой методики относится:
К преимуществам радиоволновой методики относится:
- Оперативность проведения процедуры – удаление наростов занимает не более получаса;
- Атравматичность – рядом расположенные ткани не травмируются;
- Отличный косметический эффект – отсутствие послеоперационных шрамов и рубцов;
- Исключается вероятность попадания инфекции – рана сразу же обрабатывается дезинфицирующим составом;
- Короткий реабилитационный период – для восстановления повреждённых тканей потребуется всего лишь несколько дней.
Наряду с иссечением кожных складок врач может назначить иммуномодулирующую терапию, направленную на нормализацию иммунной деятельности и восстановление защитных сил организма.
Общие рекомендации
Наличие наростов порой затрудняет проведение гигиенических процедур. Но если бахромки не промыть после акта испражнения, то остатки фекалий могут спровоцировать воспаление слизистой в области ануса. Поэтому после дефекации вместо использования туалетной бумаги желательно промыть анальное отверстие водой.
Поэтому после дефекации вместо использования туалетной бумаги желательно промыть анальное отверстие водой.
Образования в заднем проходе: симптомы, причины
Высокий уровень комфорта
В клиниках Медикал Он Груп комфорту пациентов уделяется особое внимание. Поэтому мы создали удобную систему записи на консультации (через сайт или по телефону). Мы работаем по удобному графику каждый день, а обстановка и оборудование клиники сделают ваше пребывание в клинике комфортным.
Комплексный подход
Комплексный подход к лечению при образованиях в области анального отверстия – очень важен для выявления истинной причины их образования, следовательно, и для лечения. В диагностике могут использоваться как традиционные методы – пальцевое исследование, ректороматоскопия, так и ультразвуковое исследование, полимеразная цепная реакция и другие лабораторные методы. Такой подход позволяет определить причину и назначить адекватное лечение.
В диагностике могут использоваться как традиционные методы – пальцевое исследование, ректороматоскопия, так и ультразвуковое исследование, полимеразная цепная реакция и другие лабораторные методы. Такой подход позволяет определить причину и назначить адекватное лечение.
Современное оборудование
В большинстве случаев выявления новообразований в области ануса, требуется хирургическое вмешательство . Врачи-проктологи Медикал Он Груп имеют в своем распоряжении современные лазерные, радиоволновые установки, помогающие удалять любые образования достаточно безболезненно и бескровно. Такой подход позволяет сократить до минимума восстановительный период.
Анальные кондиломы: диагностика, лечение и профилактика
Анальные кондиломы (или остроконечные кондиломы) – это разрастания в виде бородавок на коже вокруг заднего прохода (ануса) или внутри анального канала. Появляясь, как небольшие бородавки размером со спичечную головку, они могут становиться достаточно объемными, напоминающими по внешнему виду цветную капусту.
Какова причина появления анальных кондилом?
Анальные кондиломы — вирусное заболевание, возбудителем которого является вирус папилломы человека (ВПЧ). По данным ВОЗ, папилломавирусная инфекция на сегодняшний день является одним из наиболее распространенных заболеваний, передаваемых половым путем: ВПЧ инфицировано 9-15% взрослого населения во всем мире.В настоящее время известно более 100 типов этого вируса. ВПЧ «высокого онкогенного риска» (прежде всего 16, 18, 31, 33 и 35) увеличивают риск рака шейки матки, плоскоклеточного рака анального канала и перианальной кожи. Типы ВПЧ «низкого риска» (главным образом, 6 и 11) вызывают остроконечные кондиломы. В организме возможно одновременное присутствие штаммов ВПЧ высокого и низкого онкогенного риска,поэтому после лечения анальных кондилом обязательно проводится контроль ВПЧ-инфекции высокого онкогенного риска у пациентов обоих полов с целью профилактики онкологических заболеваний половых органов, прямой кишки и анального канала.
Как диагностируются анальные кондиломы?
Основной признак заболевания — наличие патологических разрастаний в области заднего прохода, возможно наличие подобных образований на коже промежности и/или половых органов. Обычно кондиломы безболезненны, но пациенты могут жаловаться на зуд, выделения из анального канала, жжение в области заднего прохода. По мере роста кондиломы вызывают значительный дискомфорт, травмируются, мокнут и кровоточат, пачкают белье, затрудняют проведение гигиенических процедур,возможно присоединение инфекции.
Для оценки степени поражения области заднего прохода и анального канала врач, как правило, применяет простуюаноскопию (осмотр анального канала) и аноскопию высокого разрешения (оценка состояния слизистой оболочки анального канала под микроскопом для выявления внутриэпителиальных изменений под воздействием ВПЧ)
Какие методы лечения существуют?
Лечение остроконечных кондилом проводится дерматологом при участии иммунолога и, при необходимости хирургического лечения — хирурга-колопроктолога. Если кондиломы небольшие и расположены только на коже вокруг заднего прохода (перианальные кондиломы), может быть проведено медикаментозное лечение — местное применение лекарственных препаратов в течение нескольких недель. Лечение проводится с большой осторожностью, чтобы не повредить здоровую кожу.Могут быть назначены иммуномодуляторы (средства, повышающие сопротивляемость организма вирусной инфекции). Хирургическое удаление перианальных кондилом показано при отсутствии эффекта от медикаментозного лечения и при больших размерах образований.
При наличии кондилом любого размера непосредственно в заднем проходе (интраанальные кондиломы) требуется их хирургическое удаление. Существуют разные способы иссечения кондилом — радиоволновой метод, иссечение лазером или коагулятором.Операция выполняется под местной анестезией. После операции требуется лечение послеоперационных ранок, которое пациент, как правило, проводит самостоятельно в домашних условиях препаратами, рекомендованными врачом. Повязку накладывают только на те зоны, которые подвергаются раздражению бельем. Контрольный осмотр проводится через 7 дней после операции, через 1 месяц рекомендуется прийти на повторный осмотр.
Любые виды хирургического лечения больших образований с плотным основанием выполняются только после консультации онколога Клиники онкологии и гематологии ЕМС. Если образования имеют размер более 1 см в диаметре, перед операцией врач берет кусочек кондиломы для гистологического исследования (биопсия).
Профилактика рецидивов анальных кондилом
Удаление кондилом решает в основном косметическую задачу, оно не избавляет от инфекции ВПЧ и не предупреждает дальнейшей передачи вируса.Рецидивирование (повторное развитие) кондилом происходит из-за того, что вирус папилломы человека, попав однажды в организм человека, постоянно присутствует в нем, иногда не вызывая клинических проявлений.Рецидив кондилом возникает при ослаблении общего и местного иммунитета, при травмировании кожи и слизистых оболочек при половых контактах. Поэтому колопроктологи ЕМС рекомендуют пациентам после удаления остроконечных кондилом регулярно наблюдаться у лечащего врача и своевременно удалять вновь образующиеся кондиломы.
Если пациент — женщина, после удаления анальных кондилом рекомендуется наблюдение у гинеколога и скрининг папилломавирусной инфекции: регулярный анализ мазков из ш/м на цитологию и кольпоскопия.
Если пациент — мужчина, рекомендуется консультация уролога и последующийконтроль папилломавирусной инфекции путем взятия мазков из уретры.
Анальная бахромка
Анальная бахромка – это мягкая бесформенная складка от 5 до 15 мм, образующаяся рядом с анусом из-за перерастяжения кожи. Она не является патологией и не несет опасности для жизни пациента. Однако, расположенные вокруг анального отверстия, анальные бахромки выглядят неэстетично и способны негативно влиять на сексуальную жизнь. Пациент может их стесняться, у него возникают проблемы с обнажением перед партнером, а сам половой акт омрачается переживаниями.
Обычно пациент обнаруживает такие складки в ходе интимной гигиены. Так как с бахромкой можно спутать папилломы, полипы или развивающийся геморрой, при наличии наростов у анального отверстия необходимо обязательно обратиться к врачу. Также складки при попадании в них инфекции склонны воспаляться, что создает дополнительный дискомфорт. А при наличии прогрессирующего геморроя есть риск травмировать складку, из-за чего может возникнуть отек или тромбоз геморроидального узла.
Лечение анальных бахромок должно проводиться лишь после тщательной диагностики и выявления причин их развития. В противном случае патология, вызвавшая их появление, может повториться, и складки возникнут снова. Запишитесь на прием к врачу-проктологу нашей клиники, пройдите обследование, получите оптимальное лечение и вернитесь к привычному уровню жизни!
Причины возникновения
Наиболее часто появляются бахромки при геморрое (наружном). Узлы растягивают кожу, появляются складки, которые не исчезают даже после самостоятельного рассасывания узлов, так как после длительного натяжения ткани уже не могут самостоятельно вернуться в исходное положение. Складки могут остаться и после оперативного вмешательства при геморрое – так как они не опасны, некоторые врачи их не удаляют. Также анальные бахромки могут быть последствиями:
- Беременности – растяжение кожи происходит при родовых потугах.
- Частых запоров– из-за частого натуживания и прохождения через анальное отверстие излишне твердых каловых масс.
- Обострения проктологических заболеваний – анальной трещины или внутреннего геморроя.
Справка! Анальные бахромки чаще выявляются у женщин, чем у мужчин. Чаще всего эта патология наблюдается у рожавших женщин.
Симптомы
Обычно анальные бахромки никак себя не проявляют и не доставляют пациенту физического дискомфорта, обнаружить их можно при ощупывании рукой области вокруг анального отверстия. Однако если в складки попадет инфекция, и они воспалятся, то наблюдаются следующие симптомы:
- Увеличение бахромок.
- Затруднение дефекации и ходьбы.
- Зуд и боль в области заднего прохода.
- Мокнутие складок.
- Выделение крови.
- Раздражение кожи вокруг анального отверстия.
Осложнения
Анальные бахромки являются больше эстетическим дефектом, нежели заболеванием. Однако они значительно затрудняют интимную гигиену. Даже качественно удалить остатки каловых масс порой становится затруднительно. Они переходят на нижнее белье, постоянное соприкасание кожных покровов с которым чревато развитием инфекции.
При недостаточной интимной гигиене воспаление складок может прогрессировать и привести к развитию:
- дерматита;
- некроза бахромок;
- язв на слизистых оболочках;
- парапроктита – воспаления параректальной клетчатки.
Диагностика
Обычно пациент приходит к проктологу, когда он обнаружил у себя некие наросты вокруг анального отверстия. Врач собирает анамнез, проводит визуальный осмотр и пальцевое ректальное исследование. Затем, на основании полученной информации, направляет пациента на инструментальные исследования:
- Аноскопию – оценку состояния участка прямой кишки, расположенного на расстоянии 10–12 см от анального отверстия, с помощью прибора аноскопа, дает возможность выявить воспалительные процессы и новообразования.
- Ректороманоскопию – эндоскопическое исследование, позволяет осмотреть слизистую оболочку заднепроходного канала и участок прямой кишки протяженностью до 25 см.
- При необходимости – УЗИ органов брюшной полости.
Также обязательно проводится дифференциальная диагностика с полипами и папилломами.
Лечение
Консервативного лечения анальных бахромок не существует. Пытаться избавиться от них народными методами тем более не стоит – проблемы они не решат, но могут спровоцировать развитие осложнений.
Анальные бахромки удаляются в ходе оперативного вмешательства. На сегодняшний день существует 4 разновидности таких процедур:
1. Классическая хирургическая операция.
2. Радиоволновое лечение (удаление радионожом).
3. Лазерная коагуляция.
4. Криодеструкция.
Классическое хирургическое вмешательство сейчас относится к устаревшим методам, так как появились более щадящие методики, а после такой операции остаются рубцы. К тому же реабилитационный период после иссечения бахромок скальпелем достаточно длителен. В это время пациент испытывает дискомфорт, зона, подвергшаяся вмешательству, может болеть. Однако в некоторых медучреждениях метод используется как основной: несмотря на недостатки, он все же отличается высокой надежностью. Вмешательство осуществляется под местной анестезией.
Остальные методы являются малоинвазивными, то есть без масштабного повреждения тканей. Послеоперационный период доставляет пациенту гораздо меньше дискомфорта, чем после классического хирургического лечения.
Радиоволновой метод дает высокие результаты. В отличие от классического вмешательства, удаление бахромок радионожом не оставляет рубцов. Непосредственно после операции пациент может отправляться домой, нет необходимости в госпитализации.
Радионож представляет собой приспособление, излучающее высокочастотные радиоволны. Осуществляется такое же иссечение складок, как и при обычной операции. Но при этом ткани не контактируют с инструментом. Поскольку воздействие радиоволнами запаивает поврежденные сосуды, процедура является бескровной. Также отсутствуют болезненные ощущения в ходе операции, так как радионож не контактирует с нервными окончаниями. Близлежащие ткани остаются целыми, а на прооперированные участки не нужно накладывать швы. Преимуществом процедуры является и исключение инфицирования, поскольку радионож оказывает бактерицидное воздействие. Послеоперационные боли слабы и длятся всего лишь в течение нескольких дней.
Лазерная коагуляция проводится под местной анестезией. Этот метод, как и предыдущий, отличается высокой точностью: воздействие оказывается лишь на пораженные участки, а здоровые ткани не затрагиваются. Исключается риск инфицирования, а реабилитационный период отсутствует. Кожные складки прижигаются лазерными лучами. После такого вмешательства остается небольшой, быстро заживающий рубец. Для наилучшего и скорейшего заживления послеоперационной ранки может назначаться медикаментозное лечение. Сразу после удаления бахромок пациента отпускают домой.
Криодеструкция подразумевает применение жидкого азота. Воздействие низкими температурами запускает процессы деструкции: ткани, подвергшиеся обработке, отмирают. В ходе операции нет необходимости применять анестезию, так как холод воздействует и на нервные окончания: пациент не испытывает болей. Находиться после процедуры в стационаре также нет необходимости.
Метод устранения анальных бахромок выбирает врач, учитывая особенности расположения складок, их размер, а также состояние пациента. Прогноз операции в большинстве случаев благоприятный. Однако многое зависит и от самого пациента. Каким бы способом ни проводилось удаление, после операции необходимо придерживаться профилактических мер, чтобы не допустить рецидивов. К таким мерам относится диета, предупреждающая развитие запоров, и употребление достаточного количества (1,5–2 л в день) чистой воды (без учета других жидкостей: чая, кофе, соков, супа и т.д.). Это позволит избежать не только проблем со стулом, но и развития геморроя (так как запоры способны к нему приводить).
Анальные бахромки – лечение в Москве
Анальная бахромка – деликатная проблема, требующая от врача не только профессионализма, но и внимания к пациенту. В Поликлинике Отрадное работают опытные врачи, которые не только подберут оптимальный метод лечения, но и обстоятельно ответят на любые ваши вопросы по поводу вашей проблемы.
Анальные кондиломы: остроконечные, фото, лечение
Вирус папилломы человека нередко провоцирует развитие такого заболевания, как анальные кондиломы. Эту патологию вызывают шестой и одиннадцатый штаммы вируса, при этом у человека формируются остроконечные папилломы в области анального отверстия.
Это заболевание обычно не перерастает в онкологию: оно успешно лечится при условии соблюдения всех назначений и рекомендаций лечащего врача. Но при отсутствии терапии в течение нескольких лет кондиломы разрастаются до огромных размеров, повышая риск развития раковой опухоли.
Характеристика остроконечной кондиломы в области ануса
Анальные кондиломы
Кондиломы в заднем проходе – образования кожного покрова и эпителия розового цвета, что имеют форму сосочков, они могут сливаться между собой, формируя большие наросты в виде цветной капусты. Между ними можно рассмотреть здоровые области кожного покрова, но при поражении большого участка папилломы сливаются и закрывают анальное отверстие.
Анальные папилломы являются заболеванием заднего прохода вирусной этиологии, которое может насчитывать несколько сотен бородавок на анусе. Обычно папиллома ануса имеет вид сосочков телесного цвета, которые состоят из долек и ножки.
Обратите внимание! Остроконечные кондиломы склонны к стремительному росту. При отсутствии терапии они могут поражать большие участки тканей и сильно вырастать в размерах.
Анальные кондиломы
Сначала в перианальной области образуются небольшие пятна или наросты, которые постепенно увеличиваются в размерах. Они не причиняют боли, поэтому человек может не догадываться о наличии у него заболевания.
Появление папиллом в перианальной области не во всех случаях связано с анальным половым актом, вирус может развиваться в кожном покрове, а со временем охватывать и промежность, пах и анальное отверстие. Сегодня около 80% людей являются носителями ПВЧ.
к содержанию ↑
Причины появления кондилом
ПВЧ проникает в организм человека многими способами:
- Половой путь;
- Бытовой путь;
- Вертикальная передача от инфицированной матери ребенку во время родовой деятельности.
Но инфицирование наблюдается только в 70% случаев. Предрасполагающим фактором является наличие микротравм кожного покрова и эпителия на фоне сниженного иммунитета в месте контакта с инфекцией. Риск развития анальной кондиломы возрастает при длительном раздражении кожного покрова возле ануса каловыми массами.
Обратите внимание! ВПЧ может находиться в моче, слюне, сперме и слизистых оболочках. В группу риска медики относят всех людей, которые живут регулярной сексуальной жизнью.
Развитие заболевания зависит от состояния иммунной системы человека. После инфицирования вирус может долгое время находиться в клетках кожного покрова в пассивном состоянии. При ослаблении защитных сил организма вирус начинает активно размножаться, формируя папилломы анальности. С этого момента он может попадать в окружающую среду, человек становится носителем инфекции.
Снижение иммунитета может быть связано с постоянным переутомлением, недосыпанием, частыми стрессами и эмоциональными напряжениями, наличием инфекционных заболеваний другой этиологии, неправильным образом жизни, злоупотреблением никотином и алкоголем, переохлаждением, нерациональным питанием и так далее.
В группу риска входят следующие категории людей:
- Имеющие ЗППП;
- Вступающие в свободные интимные отношения, часто меняющие партнеров;
- ВИЧ-инфицированные;
- Беременные женщины;
- Имеющие дисбактериоз, низкий иммунитет, нехватку в организме витаминов, постоянные стрессы.
к содержанию ↑
Симптомы и признаки болезни
Обычно анальная кондилома располагается у мужчин и женщин (фото прилагается) в области заднего прохода и на эпителии прямой кишки. Поэтому жалобы пациентов зависят от размера образований и места их расположения.
Анальные кондиломы
Чаще всего инфицированные люди замечают проявления симптоматики болезни и обращаются к врачу, когда наросты на перианальной области становятся видимыми. При этом человек может прощупать образования.
Папиллома возле ануса проявляет следующие признаки:
- Трудности с дефекацией, болезненность;
- Зуд и жжение в заднем проходе;
- Кровоточивость и изъявления в результате травматизации наростов;
- Развитие психологического и полового дискомфорта;
- Невозможность проведения анальной гигиены;
- Ощущение инородного тела в прямой кишке;
- Образование выделений, нагноение наростов, что часто приводит к инфицированию и появлению свищей;
- Примеси крови в каловых массах;
- Неприятный запах выделений из анального отверстия;
- Отечность и покраснение области заднего прохода;
- Интоксикация организма.
Обратите внимание! В половине случаев заболевание протекает бессимптомно, поражая прямую кишку. Особенно актуально это при наличии гомосексуальных половых связей и ВИЧ-инфекции.
При отсутствии лечения папиллома распространит отростки на большой участок кожного покрова или слизистой оболочки, спровоцировав закрытие заднего прохода. Очень редко симптоматика заболевания может самостоятельно исчезнуть, но при ослаблении иммунитета она появится снова.
к содержанию ↑
Осложнения и последствия
Возможное осложнение — закрытие анального отверстия
Кондилома ануса очень часто дает рецидивы. После успешного удаления наростов существует высокий риск их повторного развития, так как сегодня полностью избавиться от недуга в медицине не представляется возможным.
Медики выделяют несколько типов кондилом в зависимости от риска их перерождения в раковые новообразования. Анальную папиллому относят к группе с невысоким риском развития рака.
Но при отсутствии должного лечения возможно формирование злокачественной опухоли, особенно актуально это у женщин, которые уже проходили курс лечения онкологии матки или влагалища.
У мужчин патология может распространиться на половые органы. При наличии гнойного воспаления есть риск развития сепсиса.
к содержанию ↑
Фото возможных осложнений
- Инфицирование ануса
- Сепсис ануса
- Сепсис
- Сепсис головки
к содержанию ↑
Диагностика патологии
Для постановки диагноза врач сначала проводит изучение анамнеза болезни и визуальный осмотр перианальнойобласти. При этом обнаруживаются наросты вокруг ануса, которые могут его окружать одним сплошным образованием серого или бурого оттенка, по внешнему виду напоминающего цветную капусту.
Затем проводится проктологическое исследование, в ходе которого оценивается состояние заднего прохода, эпителия и мышц ануса, а также прямой кишки.
Врач может использовать аноскопию для оценки состояния анального прохода под микроскопом высокого расширения, а также ректороманоскопию, что дает возможность изучить внутреннюю поверхность прямой кишки на уровне двадцати пяти сантиметров от анального прохода.
Биопсия
Также часто назначается ПЦР или ИФА, ирригография и видеоректоскопия заднего прохода, УЗИ, биопсия. Данные методы дают возможность выявить самые маленькие изменения эпителия ануса, своевременно диагностировать папилломы.
Рекомендуется проходить обследование вместе со своим сексуальным партером, так как секс при кондиломах приводит к его инфицированию.
Также способствовать развитию патологии могут и другие заболевания, в том числе и раковая опухоль. Поэтому врач может назначить дополнительные диагностические методики для постановки точного диагноза.
Врач дифференцирует анальную папиллому от таких заболеваний, как сифилис, гонорея, плоскоклеточный рак.
к содержанию ↑
Лечебные мероприятия
Лечение анальных папиллом должно быть комплексным, включающим применение следующих методов:
- Хирургическое удаление кондилом. Данный метод может осуществляться несколькими способами: физическим с использованием скальпеля, лазера, радиоволн или жидкого азота, а также химическим способом, например, трихлоруксусной кислотой, или инъекциями интерферона;
- Иммунотерапия, когда применяются медикаментозные средства, действие которых нацелено на повышение иммунитета организма инфицированного человека.
Обратите внимание! В медицине сегодня не существует эффективного метода терапии, который способствовал бы полному выздоровлению, всегда существует вероятность рецидива заболевания.
Хирургическое удаление наростов является самым часто используемым методом лечения. Операция проводится в амбулаторных условиях, врач применяет обезболивающий препарат перед иссечением образований.
Медики часто прибегают к радиоволновой хирургии, инфракрасной фотокоагуляции и лазеротерапии.
Эпиген
Данные методики позволяют за короткий промежуток времени удалить наросты без формирования рубцов. После окончания процедуры пациент покидает клинику, врач ему назначает противовоспалительные и обезболивающие медикаменты.
В качестве медикаментозной терапии могут быть назначены следующие группы препаратов:
Противовирусные таблетки Ликопид
Обезболивающие средства: «Эпиген», свечи «Анестезол», «Релиф»;
- Лекарства, что способствуют некрозу тканей папиллом: «Кондилайн», «Суперчистотел», «Веррукацид», «Ферезол» и прочие. Данные препараты не рекомендуется применять при беременности;
- Противовирусные средства: «Интерферон», «Имиквимод», «Лазоферон», свечи «Виферон», «Ацикловир», «Ликопид», свечи «Генферон», уколы «Иммуномакс» и прочие.
к содержанию ↑
Видео о хирургическом удалении анальных кондилом
к содержанию ↑
Народная терапия
Нередко врач разрешает применять средства народной терапии. Одна группа средств дает возможность повысить иммунитет пациента, а вторая – уничтожить наросты.
Сок из листьев Каланхоэ
Наиболее часто используются:
- Сок чистотела. Им обрабатывают пораженные участки три раза в день до полного исчезновения симптоматики.
- Чеснок. Им натирают папилломы.
- Листья Каланхоэ. Листья необходимо измельчить, сделать компресс и накладывать средство на несколько часов на пораженный участок.
- Йод. Используется для прижигания кондилом.
Для поднятия иммунитета применяют настой репейника, чай мелиссы, отвар цветков ноготков или корня девясила. Одну из этих трав берут по одной столовой ложке и заливают стаканом кипятка, настаивают и принимают ежедневно по одной ложке три раза в день
к содержанию ↑
Прогноз и профилактика
При своевременной терапии прогноз будет хорошим. Обычно врачами удается иссечь все наросты за один раз. Кроме удаления анальной кондиломы необходимо лечение сопутствующих заболеваний, которые передаются половым способом.
Удаление образований дает возможность избавиться от косметического дефекта, но не от ПВЧ. Рецидивы патологии наблюдаются при значительном снижении иммунитета, травмировании кожных покровов и эпителия при половом акте, сам же вирус остается в организме человека навсегда.
Не исключено и самопроизвольное распространение папиллом, которые могут образоваться на новых участках кожи или слизистых оболочках. Если патология приобрела злокачественную форму, прогноз станет неутешительным.
После лечения анальных кондилом рекомендуется постоянное наблюдение у врача, чтобы своевременно удалять наросты при их повторном появлении. Женщины должны регулярно проходить осмотр у гинеколога, сдавать анализы на наличие инфекций. Мужчины должны наблюдаться у уролога.
Нельзя забывать о том, что хороший иммунитет является залогом крепкого здоровья, поэтому его необходимо постоянно поддерживать на высоком уровне, устранять негативные факторы, способствующие нарушению иммунной системы.
Также рекомендуется использовать презервативы во время полового акта и своевременно лечить ЗППП.
Причины нарывов на анусе
Анус — это ректальное отверстие, через которое выделяются кал. Обычно анус представляет собой гладкую поверхность без каких-либо повреждений, неровностей или наростов. Появление поражений, шишек или новообразований может указывать на нездоровые привычки в еде, аномальные движения кишечника или что-то гораздо серьезное, например, раковую опухоль или инфекцию. Любые изменения кожи заднего прохода должны быть обследованы врачом для оперативного вмешательства и лечения.
Фурункул на анусе
- Фурункул — это инфекция, обычно поражающая волосяные фолликулы, которая проявляется в виде выпячивания в форме пузыря.Он наполнен гноем. Фурункул на заднем проходе очень болезненный.
- Фурункулы на заднем проходе могут быть вызваны воздействием фекалий на порезы и синяки в области ануса и вокруг нее.
- Вы можете чувствовать болезненные нарывы во время дефекации, чистки или сидя.
- Фурункулы на заднем проходе могут быть очень неприятными и болезненными, особенно если фурункул стал довольно большим.
- Когда фурункул открывается или лопается сам по себе, инфекция из скопившегося гноя может вызвать инфекцию в окружающей области.
Анальные шишки и геморрой
Шишки на заднем проходе могут указывать на ряд состояний:
- Геморрой или геморроидальные узлы могут выглядеть как шишки на заднем проходе.
- Геморрой может развиться внутри или снаружи и обычно является результатом чрезмерного натуживания во время дефекации. Также они могут развиться из-за набухших вен прямой кишки и заднего прохода.
- Шишки также могут быть новообразованиями в анальной области.
- Новообразование может указывать на образование или опухоль, которые могут быть доброкачественными или злокачественными.
- Шишки на заднем проходе должны быть осмотрены врачом для правильного диагноза и лечения.
Причины фурункулов заднего прохода
Некоторые из наиболее частых причин анального фурункула включают:
- Воздействие фекалий : Фекалии содержат бактерии. Если это оставлено на анусе на долгое время, это может заразить окружающую кожу и даже слизистую оболочку ануса, особенно если есть порез или синяк.
- Неправильная гигиена и чистка : При неправильной чистке заднего прохода после дефекации остаются фекалии, которые могут стать причиной инфекции, особенно если волосяной фолликул поврежден.
- Трение : Тщательная очистка заднего прохода тканями и тканью приводит к трению, которое может вызвать раздражение и последующее инфицирование.
- Давление: Напряжение во время дефекации может вызвать избыточное давление, которое приводит к набуханию анальных кровеносных сосудов.
- Диета с низким содержанием клетчатки : Диета с низким содержанием клетчатки вызывает твердый стул, затрудняя отхождение стула, что приводит к напряжению.
- Генетика : Наследственные факторы могут вызвать новый рост, массу или развитие опухолей в этой области.
Лечение шишек на анусе
Лечение шишек и поражений в анальной области зависит от основной причины или состояния заболевания. Цель этого лечения состоит в том, чтобы человек чувствовал себя комфортно во время дефекации и не испытывал боли или напряжения.
- Некоторые неровности, особенно фурункулы, можно не лечить. Обычно они исчезают через несколько дней.
- Более крупные шишки может потребоваться дренировать или вскрыть врачом, чтобы выпустить гной.
- Может потребоваться курс лечения антибиотиками, поскольку он помогает бороться с бактериями, вызывающими инфекцию.
- Геморрой можно лечить с помощью местного анестетика для облегчения боли.
- Вазоконстрикторы также используются для лечения геморроя, чтобы уменьшить отек и уменьшить размер геморроя.
- Вяжущие средства способствуют коагуляции и
Ректальным проблемам | Michigan Medicine
У вас проблемы с прямой кишкой?
Сюда входят такие симптомы, как боль в прямой кишке, зуд или кровотечение.Это также может включать изменения в вашем стуле, кроме диареи или запора.
Сколько тебе лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужской», а второй — как «женский»). Это гарантирует, что инструмент задает вам правильные вопросы.
У вас умеренная или сильная боль в животе?
Это не спастическая боль, которая возникает при диарее.
Были ли у вас:
Хотя бы 1 стул, в основном черный или кровавый?
По крайней мере 1 стул в основном черный или кровавый
По крайней мере 1 стул частично черный или кровавый?
Как минимум 1 стул частично черный или с кровью
Полоски крови в стуле?
Полоски крови в стуле
У вас кровотечение из прямой кишки?
Сколько было крови?
Более 2 столовых ложек (30 мл)
Более 2 столовых ложек (30 мл)
Более нескольких полосок, но не более 2 столовых ложек (30 мл)
Более нескольких полосок, но не более 2 столовых ложек (30 мл)
Полоски крови на туалетной бумаге
Полоски крови на туалетной бумаге
Были ли недавно травмы прямой кишки или влагалища?
Физическое или сексуальное насилие и другие травмы в этих областях могут вызвать такие проблемы, как боль и кровотечение в прямой кишке, проблемы с мочеиспусканием, запор и вагинальное кровотечение.
Да
Недавнее повреждение прямой кишки или влагалища
Нет
Недавнее повреждение прямой кишки или влагалища
Считаете ли вы, что проблема прямой кишки вызывает лихорадку?
Инфекции и другие проблемы с прямой кишкой иногда могут вызывать боль и жар.
Есть ли у вас боли в области прямой кишки?
Как долго у вас была боль?
Менее 1 дня (24 часа)
Ректальная боль менее 1 дня
От 1 дня до 1 недели
Ректальная боль от 1 дня до 1 недели
Более 1 недели
Ректальная боль более 1 неделя
Есть ли опухоль, уплотнение, болячка или новообразование в области прямой кишки?
Да
Припухлость, уплотнение или язвочка в области прямой кишки
Нет
Припухлость, уплотнение или язвочка в области прямой кишки
Было ли это больше 1 недели?
Да
Припухлость, уплотнение или болезненность в области прямой кишки более 1 недели
Нет
Припухлость, уплотнение или болезненность в области прямой кишки более 1 недели
Есть ли какой-либо предмет в прямой кишке?
У вас наблюдается утечка стула из прямой кишки более 2 дней?
Да
Подтекание стула более 2 дней
Нет
Отток стула более 2 дней
Пробовали ли вы какое-либо домашнее средство от зуда более 1 недели?
Да
Пробовали домашнее лечение в течение более 1 недели от ректального зуда
Нет
Пробовали домашнее лечение более 1 недели от ректального зуда
Были ли у вас другие признаки заболевания, такие как потеря веса, усталость или сыпь более 1 недели?
Да
Другие признаки болезни, присутствующие более 1 недели
Нет
Другие признаки болезни, присутствующие более 1 недели
Продолжались ли ваши симптомы более 2 недель?
Да
Симптомы более 2 недель
Нет
Симптомы более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, лечебные травы и добавки могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма.Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваше здоровье и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали).Вам может понадобиться помощь раньше.
Кровь в стуле может поступать из любого места пищеварительного тракта, например из желудка или кишечника. В зависимости от того, откуда идет кровь и как быстро она движется, она может быть ярко-красной, красновато-коричневой или черной, как смола.
Небольшое количество ярко-красной крови на стуле или на туалетной бумаге часто возникает из-за легкого раздражения прямой кишки. Например, это может произойти, если вам нужно сильно напрячься, чтобы опорожнить стул, или если у вас геморрой.
Некоторые лекарства и продукты питания могут влиять на цвет стула . Лекарства от диареи (такие как Пепто-Бисмол) и таблетки железа могут сделать стул черным. Употребление большого количества свеклы может вызвать красный цвет стула. Употребление продуктов с черным или темно-синим пищевым красителем может сделать стул черным.
Если вы принимаете аспирин или другое лекарство (называемое разжижителем крови), предотвращающее образование тромбов, это может вызвать появление крови в стуле. Если вы принимаете антикоагулянт и в стуле постоянно кровь, обратитесь к врачу, чтобы обсудить симптомы.
Ректальный зуд чаще всего вызывается сухой или раздраженной кожей в области прямой кишки. Также это может быть признаком остриц, особенно у детей.
Зуд может быть более серьезным, если он возникает вместе с сыпью или не проходит при домашнем лечении.
Домашнее лечение ректального зуда включает в себя такие вещи, как:
- Поддержание чистоты и сухости области.
- Промывание пораженного участка водой несколько раз в день и после дефекации.
- Сидеть в ванне в несколько дюймов теплой воды.
- Носить свободное хлопковое белье.
- Нанесите на эту область крем с гидрокортизоном (1%), отпускаемый без рецепта.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делайте что-нибудь еще, кроме сосредоточения на боли
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями.Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : Вы замечаете боль, но она не настолько сильна, чтобы нарушать ваш сон или деятельность.
Боль у детей младше 3 лет
Трудно сказать, насколько сильно болит ребенок.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может спать , не может устроиться поудобнее и постоянно плачет, что бы вы ни делали.Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетлив, сильно цепляется за вас и может плохо спать, но реагирует, когда вы пытаетесь его или ее утешить.
- Легкая боль (от 1 до 4) : ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока.К ним относятся:
- Обморок (потеря сознания).
- Чувство сильного головокружения или головокружения, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Отсутствие бдительности или способности ясно мыслить. Вы можете быть сбиты с толку, беспокоиться, бояться или быть не в состоянии отвечать на вопросы.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока.К ним относятся:
- Обморок (потеря сознания).
- Сильная сонливость или трудно просыпаться.
- Не отвечает, когда к нему прикасаются или говорят.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Без медицинской помощи проблема, вероятно, не исчезнет.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Назначить встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может понадобиться помощь раньше.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и договориться о лечении.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Боль в животе, 11 лет и младше
Боль в животе, возраст 12 и старше
E pluribus anus на английском языке с контекстными примерами
Вклад человека
От профессиональных переводчиков, предприятий, веб-страниц и бесплатных хранилищ переводов.
Добавить перевод
Английский
aus vielen, eine alte Frau,
Последнее обновление: 2020-04-19
Частота использования: 1
Качество:
Ссылка: Аноним
Английский
несколько придурков
Последнее обновление: 2016-11-24
Частота использования: 1
Качество:
Ссылка: Аноним
Английский
от многих к одному
Последнее обновление: 2019-08-09
Частота использования: 1
Качество:
Ссылка: Аноним
Английский
Из многих — один.
Последнее обновление: 2019-05-07
Частота использования: 1
Качество:
Ссылка: Аноним
Английский
тускло на Виа Нова, ночь
Последнее обновление: 2019-01-16
Частота использования: 1
Качество:
Ссылка: Аноним
Английский
онай оремай атинлей
Последнее обновление: 2017-01-30
Частота использования: 1
Качество:
Ссылка: Аноним
Латинский
e pluribus imperium
Английский
из многих, империя
Последнее обновление: 2017-12-31
Частота использования: 1
Качество:
Ссылка: Аноним
Английский
несколько придурков
Последнее обновление: 2017-04-10
Частота использования: 1
Качество:
Ссылка: Аноним
Латинский
invictus, e pluribus unum
Английский
invaincu, E Pluribus Unum
Последнее обновление: 2015-10-27
Частота использования: 1
Качество:
Ссылка: Аноним
Латинский
statim Iosue filius монахиня министр Mosi et electus e pluribus ait domine mi Moses prohibe eo
Английский
И отвечал Иисус, сын Навина, слуга Моисея, один из молодых людей его и сказал: господин мой Моисей! Запретите им.
Последнее обновление: 2012-05-06
Частота использования: 1
Качество:
Ссылка: Аноним
Получите лучший перевод с
4 401 923 520
человеческий вклад
Сейчас обращаются за помощью пользователи:
Мы используем файлы cookie, чтобы вам было удобнее.Продолжая посещать этот сайт, вы соглашаетесь на использование файлов cookie. Учить больше.
ОК
Боль в анусе на коубе
Боль в анусе на коубе
-
Дом -
Горячей -
Случайный Подробнее …
Показать меньше
-
Мне нравится -
Закладки - Сообщества
Животные и домашние животные
Мэшап
Аниме
Фильмы и ТВ
Игры
Мультфильмы
Искусство и дизайн
Музыка
Новости и политика
Спорт
Наука и технологии
Знаменитости
Природа и путешествия
Мода и красота
танец
Авто и техника
NSFW
Рекомендуемые
Коуб дня
-
Темная тема
Простатит | Johns Hopkins Medicine
Что такое простатит?
Простатит — это воспаление предстательной железы, а иногда и области вокруг нее.Это не рак.
Предстательная железа есть только у мужчин. Он находится перед прямой кишкой и под мочевым пузырем. Эта железа обвивает уретру — трубку, по которой моча выводится из организма. Простата составляет жидкую часть спермы.
Типы простатита
- Хронический простатит . Это самый распространенный тип простатита. Симптомы могут исчезнуть, а затем вернуться без предупреждения. Медицинские работники не знают, почему это происходит.Лекарства нет, но симптомы можно контролировать.
- Острый бактериальный простатит . Это наименее распространенный тип простатита. Бывает у мужчин в любом возрасте. Часто он начинается внезапно и имеет серьезные симптомы. Важно сразу же начать лечение. Вы можете почувствовать затруднение и очень болезненное мочеиспускание. Другие симптомы включают жар, озноб, боль в пояснице, боль в области гениталий, частое мочеиспускание, жжение во время мочеиспускания или позывы к мочеиспусканию в ночное время. Вы также можете испытывать ломоту во всем теле.
- Хронический бактериальный простатит . Этот тип довольно необычный. Это инфекция, которая возвращается снова и снова, и ее трудно лечить. Симптомы похожи на легкую форму острого бактериального простатита. Но они длятся дольше. Часто у вас нет температуры.
- Бессимптомный воспалительный простатит . Это бессимптомный простатит. Ваш лечащий врач часто диагностирует это во время обследования по поводу другой проблемы со здоровьем. Он или она может диагностировать это, если в жидкости простаты или сперме есть клетки, борющиеся с инфекцией.
Что вызывает простатит?
Простатит чаще всего вызывается бактериями. Они передаются из прямой кишки или через инфицированную мочу.
Вы не можете заразиться простатитом от другого человека. Это не венерическое заболевание. Но это может быть следствием нескольких ЗППП.
Кто подвержен риску простатита?
Вы можете заболеть простатитом в любом возрасте, но некоторые вещи повышают ваш риск:
- Недавняя инфекция мочевого пузыря или мочевыводящих путей или другая инфекция в организме
- Травма области между мошонкой и анусом
- Аномалии мочевыводящих путей анатомия
- Увеличенная простата
- Недавний тест, в ходе которого катетер или эндоскоп был введен в уретру
Каковы симптомы простатита?
Это наиболее частые симптомы простатита:
- Частые позывы к мочеиспусканию
- Жжение или покалывание при мочеиспускании
- Боль при мочеиспускании
- Меньше мочи при мочеиспускании
- Ректальная боль или давление
- Лихорадка и озноб (часто только при острой инфекции)
- Боль в пояснице или тазу
- Выделения через уретру при дефекации
- Эректильная дисфункция или потеря полового влечения
- Пульсирующие ощущения в ректальной или генитальной области
Симптомы простатита может выглядеть как другие заболевания или проблемы.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется простатит?
Ваш лечащий врач изучит ваше прошлое здоровье и сексуальный анамнез. Он или она также проведет медицинский осмотр. Другие тесты могут включать:
- Посев мочи. Этот тест собирает жидкость простаты и мочу. Их проверяют на лейкоциты и бактерии.
- Цифровой ректальный экзамен (DRE) . В этом тесте врач вводит палец в перчатке в прямую кишку, чтобы проверить часть простаты рядом с прямой кишкой.Это делается для поиска припухлости или болезненности.
- Массаж простаты . Медицинский работник массирует предстательную железу, чтобы слить жидкость в уретру. Затем эту жидкость проверяют под микроскопом на предмет воспаления или инфекции. Этот тест обычно проводится во время пальцевого ректального исследования (DRE).
- Семенная культура. Образец спермы проверяется в лаборатории на наличие бактерий и лейкоцитов.
- Цистоскопия . Тонкая гибкая трубка и смотровое устройство вводятся в половой член и через уретру. Ваш лечащий врач использует устройство для осмотра вашего мочевого пузыря и мочевыводящих путей на предмет изменений структуры или закупорки.
- Трансректальное УЗИ. Тонкий датчик вводится в прямую кишку рядом с простатой, чтобы показать изображения простаты.
- КТ. Это визуальный тест, в котором используются рентгеновские лучи и компьютер для получения подробных изображений тела. Компьютерная томография показывает детали костей, мышц, жира и органов.
Как лечится простатит?
Ваш лечащий врач подберет наилучшее лечение на основе:
- Сколько вам лет
- Общее состояние вашего здоровья и история болезни
- Насколько вы больны
- Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
- Ожидаемая продолжительность заболевания
- Ваше мнение или предпочтение
Лечение зависит от того, какой у вас тип простатита.
Хронический простатит
Вы можете принимать антибиотики до тех пор, пока не будет исключена инфекция. В зависимости от симптомов, другие методы лечения могут включать:
- Лекарства, помогающие расслабить мышцы вокруг простаты и мочевого пузыря, уменьшить воспаление и облегчить боль
- Массаж простаты для высвобождения жидкости, которая вызывает давление в простате
- Тепло от горячие ванны или грелка для облегчения дискомфорта
Хронический бактериальный простатит
Лечение обычно включает прием антибиотиков в течение 4–12 недель.Этот тип простатита трудно поддается лечению, и инфекция может вернуться. Если антибиотики не действуют через 4–12 недель, возможно, вам потребуется некоторое время принять небольшую дозу антибиотиков. В редких случаях вам может потребоваться операция по удалению части или всей простаты. Это можно сделать, если у вас возникли проблемы с опорожнением мочевого пузыря.
Острый бактериальный простатит
При этом типе простатита обычно принимают антибиотики в течение 2–4 недель. Важно пройти полный курс лечения антибиотиками, даже если у вас нет симптомов.Это необходимо для остановки роста устойчивых к антибиотикам бактерий. Вам также могут потребоваться обезболивающие. Вам могут посоветовать пить больше жидкости. В тяжелых случаях может потребоваться остаться в больнице.
Всегда обращайтесь к своему врачу за дополнительной информацией о лечении простатита.
Основные сведения о простатите
- Простатит — это воспаление предстательной железы, вызванное инфекцией. Может быть одного из нескольких типов.
- Простатит не заразен и не является ЗППП.
- Любой мужчина может заболеть простатитом в любом возрасте. Симптомы простатита могут включать учащенное мочеиспускание, жжение или покалывание во время мочеиспускания, боль во время мочеиспускания, а также лихорадку и озноб. Ваш лечащий врач обычно диагностирует простатит по вашим симптомам, а также проверяет вашу мочу и сперму на наличие признаков инфекции.
- Антибиотики используются для лечения простатита. В редких случаях может потребоваться операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего поставщика медицинских услуг:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и все новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.

 Это входные ворота инфекции, через которые вирус попадает дальше в ткани. Перенос на соседние органы не происходит. Кровь из повреждённой кондиломы является главным источником опасности. Поэтому надеяться на полную защиту от вирусных инфекций с помощью контрацептических средств нельзя.
Это входные ворота инфекции, через которые вирус попадает дальше в ткани. Перенос на соседние органы не происходит. Кровь из повреждённой кондиломы является главным источником опасности. Поэтому надеяться на полную защиту от вирусных инфекций с помощью контрацептических средств нельзя.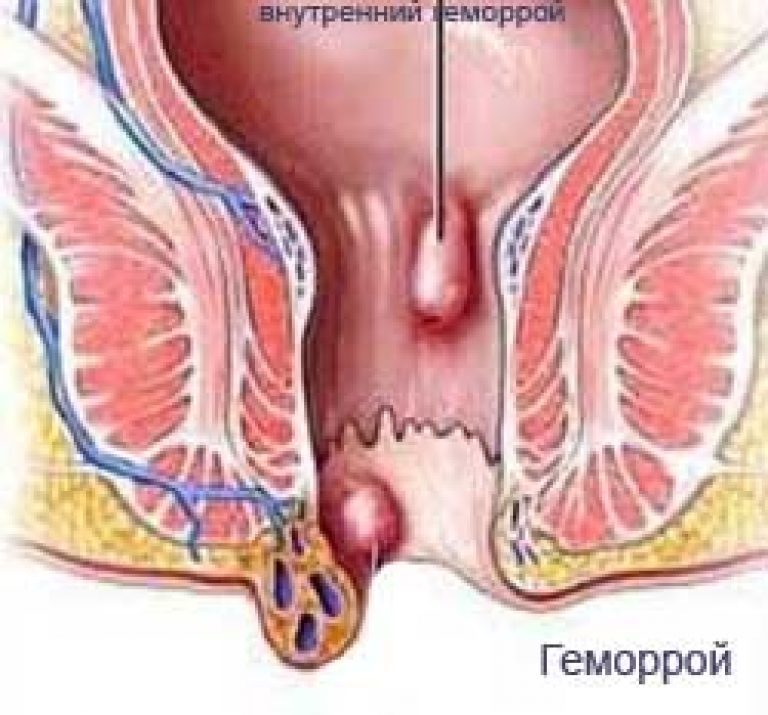

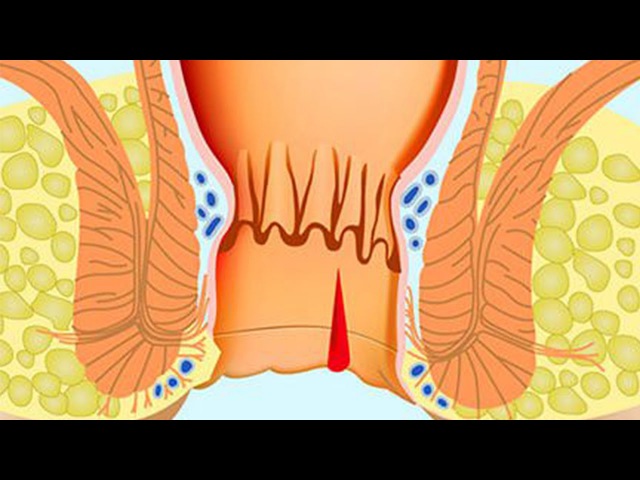
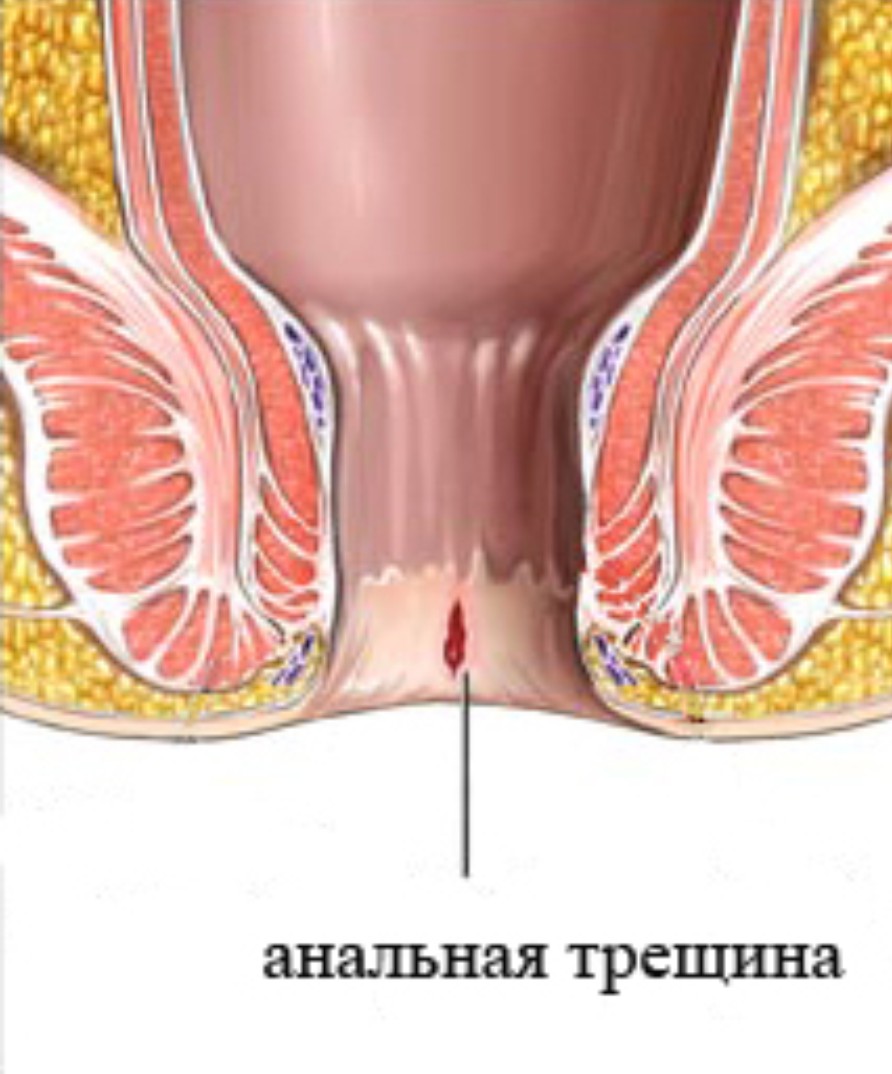 Процедура осуществляется в амбулаторных условиях. По ходу выполнения вмешательства, за один раз убирают большие скопления, а предотвращает развитие кровотечения- электрокоагуляция. В месте операции остаётся струп, который через время отпадает.
Процедура осуществляется в амбулаторных условиях. По ходу выполнения вмешательства, за один раз убирают большие скопления, а предотвращает развитие кровотечения- электрокоагуляция. В месте операции остаётся струп, который через время отпадает.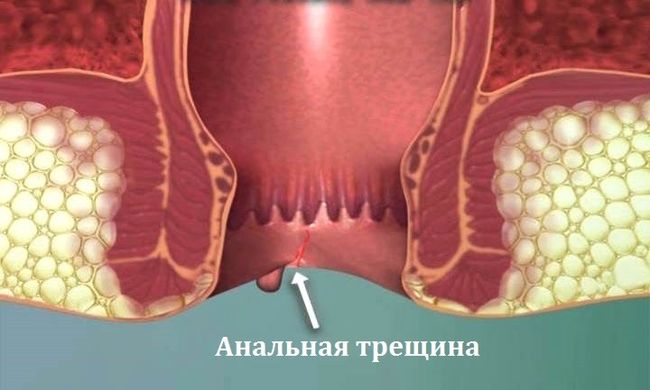 Важно остановить активность и размножение возбудителя, путём приёма противовирусных препаратов.
Важно остановить активность и размножение возбудителя, путём приёма противовирусных препаратов.
 д.
д.